Спокойствие и только спокойствие! Можно ли успокоительные при грудном вскармливании? | Грудное вскармливание vseogv.ru
Ответ на вопрос о том, нужны ли успокоительные средства при грудном вскармливании, будет отрицательным. Благоприятная психологическая обстановка в доме, своевременная помощь новоиспеченной маме по хозяйству, полноценный отдых и хорошее здоровье малыша – вот основные факторы, организующие стабильность работы нервной системы. Но далеко не всегда бывает именно так. В большинстве случаев мама новорожденного малыша сталкивается с усталостью, стрессом и ритмом, в котором ничего не успеваешь. Такая обстановка способна навредить процессу грудного вскармливания и отразиться на малыше. Новорожденный чувствует эмоции мамы и перенимает их. Когда ребенок становится таким же беспокойным, происходит усугубление ситуации. Разорвать замкнутый круг помогут успокоительные средства, которые можно использовать при ГВ.
Какие успокоительные разрешены при ГВ?
Перечень препаратов, разрешенных при грудном вскармливании, ничтожно мал. Почти все действующие вещества аптечных средств проникают в кровоток, а затем попадают в организм ребеночка. Не известно, как может малыш отреагировать на порцию незнакомого вещества. Поэтому при необходимости применения медикамента в виде таблеток, чая или настойки надо взвесить все за и против.
Почти все действующие вещества аптечных средств проникают в кровоток, а затем попадают в организм ребеночка. Не известно, как может малыш отреагировать на порцию незнакомого вещества. Поэтому при необходимости применения медикамента в виде таблеток, чая или настойки надо взвесить все за и против.
Приобретая успокоительные по рекомендации знакомых или самостоятельно, кормящей маме необходимо внимательно ознакомиться с инструкцией. Если в перечне противопоказаний указан период лактации, то принимать такое лекарство категорически запрещено. Некоторые медикаменты тестировались, в результате чего стали допустимы для использования во время ГВ. К таким препаратам можно отнести:
-Валериана;
-Пустырник;
-Глицин;
-Персен;
-Ново-Пассит;
-Нервохель.
Принимать лекарства можно в строго установленной инструкцией дозировке или том объеме, который рекомендует врач. Почти все растительные составляющие препаратов относятся к аллергенам. Если в результате использования у ребенка появились необычные признаки (сыпь, повышенное беспокойство, нарушение сна, изменение пищеварения), то следует прекратить употребление аптечного успокоительного.
Безопасные методики успокоения
Успокоительные средства при грудном вскармливании Комаровский – знаменитый педиатр – принимать самостоятельно не рекомендует. Врач в блогах говорит о том, что существуют более безопасные методики релаксации и способы приобретения спокойствия. Расслабиться женщине помогут такие простые вещи:
-теплая ванна;
-травяной чай;
-чтение книги;
-просмотр фильма;
-сон;
-прогулка;
положительные эмоции.
Согласно наблюдениям ученых, успокоиться помогает комфортная обстановка и теплый воздух. Необходимо повысить температуру в комнате хотя бы на 2-3 градуса, закутаться в любимый уютный халат или плед, отключиться от негативных мыслей и настроить себя на лучшее. Справиться со стрессом помогает йога, пробежка и плавание.
Влияние нервной системы на лактацию
Кратковременное нервное напряжение и легкая стрессовая ситуация не оказывают влияния на процесс грудного вскармливания. Для продуцирования молока организм вырабатывает гормон пролактин. Пик его выделения приходится на ранние утренние часы. Поэтому для сохранения лактации мамочке необходимо прикладывать ребенка к груди ночью, даже если это вызывает недосып и усталость. Чтобы молоко проходило по протокам и выделялось из груди, продуцируется окситоцин. Именно этот гормон отвечает за частоту и интенсивность приливов.
Пик его выделения приходится на ранние утренние часы. Поэтому для сохранения лактации мамочке необходимо прикладывать ребенка к груди ночью, даже если это вызывает недосып и усталость. Чтобы молоко проходило по протокам и выделялось из груди, продуцируется окситоцин. Именно этот гормон отвечает за частоту и интенсивность приливов.
При стрессовой ситуации врабатывается другой гормон – адреналин. Он не способен влиять на пролактин, но может понижать выработку окситоцина. Поэтому женщине, пребывающей в нервном напряжении, может показаться, что количество молока снизилось. Стоит только успокоиться, как гормональный фон стабилизируется, а грудное вскармливание продолжится без вреда для ребенка.
Причины стрессов и переживаний
Причины эмоциональной нестабильности во время грудного вскармливания просты:
женщина попадает в необычную для себя остановку, она больше не может заниматься привычными делами и полностью посвящает себя ребенку;
невозможность оторваться от малыша, который питается грудным молоком;
отсутствие режима дня, периодический голод матери вызывают негативные эмоции;
беспокойство ребенка, плохой сон, колики и прорезывание зубов;
недосып, возникающий из-за необходимости вставать ночами к малышу;
отсутствие постороннее помощи;
требования в удовлетворении своих интересов от других членов семьи;
скопившиеся бытовые дела.
В большинстве случаев устранить нервное напряжение при грудном вскармливании можно без приема лекарственных средств. Если успокоиться безопасными способами не получается, то следует согласовать прием медикаментов с педиатром, наблюдающим ребенка.
Какое успокоительное подходит для кормящих мам — Счастливая мама
МЕНЮ Главная Новости МоваЯзык Вход- СТАТЬИМедицина, здоровье
- Аллергология
- Андрология
- Болезни и лечение
- Венерология
- Гастроэнтерология
- Гепатология
- Гинекология
- Грипп и простуда
- Дерматология
- Здоровое питание
- Здоровый образ жизни
- Кардиология
- Косметология
- Лабораторная диагностика
- Медицинский туризм
- Медицинское образование
- Мужское здоровье
- Неврология
- Нетрадиционная медицина
- Новости медицины
- Онкология
- Ортопедия
- Отоларингология
- Офтальмология
- Педиатрия
- Проктология
- Просьбы о помощи
- Психология
- Пульмонология
- Сексуальное здоровье
- Стоматология
- Страховая медицина
- Урология
- Фитнес
- Флебология
- Эндокринология
- MAMACLUBКлуб для мам
- ВРАЧИКонсультации
- ЛЕКАРСТВАСправочник, наличие
- По названию
- По действующему веществу
- По производителю
- АТХ-классификация
- БОЛЕЗНИКлассификация
- Симптомы
- АНАЛИЗЫЛаборатории
- Выбор лаборатории
- obozrevatel.com/search/»>По статьям
- По препаратам
- По болезням
Успокоительное при грудном вскармливании — Статьи — Новорожденные
Почему может потребоваться успокоительное при грудном вскармливании?
В норме во время родов происходит мощный выброс эндорфинов – это вещества, которые подавляют боль и вызывают эйфорию. Затем у молодой мамы может наступить «синдром отмены», то есть выработка эндорфинов в организме сокращается, и эмоциональный подъем сменяется послеродовой депрессией.
Кроме биологических причин, тревога может быть вызвана психологическими проблемами. Появление нового члена семьи, особенно если это первый ребенок, заставляет семью перестраиваться и приспосабливаться к этому событию.
Муж страдает от недостатка внимания, старшее поколение начинает более активно вмешиваться в дела молодых родителей, например, из желания научить новоиспеченную маму, как быть мамой. Многие женщины чувствуют неуверенность в себе и, как следствие, раздражительность и тревогу.
Что делать, если появилась тревога и бессонница при грудном вскармливании?
Каким бы трудновыполнимым не казался такой совет, нужно больше отдыхать и не забывать поесть. Нужно просить о помощи близких, искать компромиссы, доверять им часть дел, спокойно убеждать, что вам необходима поддержка.
В ситуации, когда женщина страдает от тревоги, не может заснуть даже в те моменты, когда ей никто не мешает, другого выхода нет. Иначе молодая мама может заболеть, ведь при депрессии снижается иммунитет.
Несколько часов сна днем, пусть даже короткая прогулка по своим делам, возможность просто посидеть и послушать расслабляющую музыку часто влияет на психическое состояние женщины гораздо лучше, чем успокоительные препараты.
При неправильном использовании многие успокоительные средства затормаживают нервную систему ребенка и даже могут нарушать его развитие. Поэтому если вы чувствуете, что без помощи препаратов вам не обойтись, обязательно проконсультируйтесь с врачом.
К какому специалисту обратиться?
Причиной тревоги может быть, например, нарушение работы щитовидной железы и другие гормональные нарушения, пониженный уровень гемоглобина, авитаминоз. Представьте, что случится, если в этих случаях женщина, вместо того, чтобы обследоваться у терапевта, начнет принимать успокоительные дома. Эффекта не будет, а основная проблема будет прогрессировать.
Если вы действительно заботитесь о своем здоровье, при появлении тревоги или бессонницы пройдите стандартное обследование у терапевта: осмотр, общий анализ крови и мочи, биохимический анализ крови. При необходимости врач направит вас к другому специалисту.
При необходимости врач направит вас к другому специалисту.
А если со здоровьем все в порядке?
Если физические показатели в норме, а «нервы шалят», нужно обращаться к психологу, психотерапевту или психиатру. Давайте разберемся, чем они отличаются.
Психолог – человек с гуманитарным образованием. Он помогает разобраться в жизненных проблемах, но действует только словом. Он не имеет права прописывать или даже на словах рекомендовать какие-либо препараты, потому что не имеет медицинского образования. Грамотный психолог, увидев признаки биологических нарушений, порекомендует обратиться к психоневрологу.
Назначать успокоительные препараты имеет право врач, прошедший специализацию в области психиатрии или неврологии.
Психотерапевт – это специалист, который психологическими методами помогает людям с психическими симптомами: стойким снижением настроения, тревогой, бессонницей, навязчивыми мыслями. Психотерапевтом можно стать, имея психологическое или медицинское образование, от этого и будет зависеть, может ли он рекомендовать лекарственные препараты.
Понятно, что в нашей стране трудно рекомендовать женщине обратиться к врачу в психоневрологический диспансер (ПНД). Карта в этом учреждении, к сожалению, воспринимается в обществе как «клеймо» и может помешать, например, получить водительские права. Но если эмоциональное состояние ухудшается, а специалисты других учреждений (например, психиатр поликлиники) недоступны, нужно обращаться в ПНД.
Самостоятельно назначать себе успокоительное при грудном вскармливании нельзя. Слишком опасны могут быть нежелательные эффекты приема этих препаратов.
Глицин при грудном вскармливании, Пустырник
В период грудного вскармливания крайне важно сохранить здоровое психическое и эмоциональное состояние женщины. В результате стресса в организме увеличивается количество адреналина – гормона, производимого в надпочечниках. Адреналин заглушает действие гормона окситоцина, который ответственен за выработку достаточного количества грудного молока. Снижение уровня окситоцина влияет на уменьшение молока в грудных железах, а это опять-таки вызывает стресс, проблема еще более усугубляется.
Такой замкнутый круг требует медикаментозного вмешательства. При этом каждая женщина спрашивает, насколько безвредны успокоительные для кормящих мам. Вашему вниманию будет предложен список наиболее популярных и безопасных успокоительных лекарств, которые не противопоказаны к применению в период грудного вскармливания. Также мы подскажем, как помочь себе и избавиться от стресса, не прибегая к помощи лекарств.
Стресс у кормящей мамы – далеко не безобидное состояние. Выработка молока может значительно снизиться за счет повышения в крови адреналина и ряда других гормоновКакое успокоительное выбрать?
Настоятельно рекомендуем посетить врача перед приемом даже самого безвредного средства на натуральной основе. Среди молодых кормящих мамочек наибольшую любовь получили следующие препараты:
- пустырник;
- валерьянка;
- фитокомплекс «Персен»;
- препарат на растительной основе «Ново-Пассит»;
- глицин;
- различные гомеопатические средства.

Пустырник
Известный в народе «Пустырник» изготавливается из экстракта растения пустырника сердечного. Препарат прекрасно справляется с задачей расслабления сердечно-сосудистой системы, хотя действие его не молниеносно. Заметный эффект будет виден минимум после 2 недель приема. Побочных действий у «Пустырника» нет, за исключением возможных аллергических проявлений.
Изучая международный классификатор лекарственных препаратов, вы не найдете в нем «Пустырника», поэтому каких-либо весомых исследований по проникновению препарата в грудное молоко или успокаивающему действию на малыша не проводилось. Приняв решение употреблять «Пустырник» при грудном вскармливании, учитывайте, что делать это нужно с осторожностью. Начните с минимальных доз и откажитесь от регулярного употребления. При выборе формы выпуска предпочтение следует отдать таблеткам, так как в настоях содержится спирт, а он имеет свойство снижать лактацию.
Кормящей маме необходимо избегать применения спиртосодержащих препаратов, а к ним относятся все успокоительные капли. Таблетированная форма более удобна и безопасна в этот период
Таблетированная форма более удобна и безопасна в этот периодВ редких случаях врач может назначит прием «Пустырника-форте», успокаивающее действие которого более значительно, хотя по инструкции применять его в период ГВ нельзя.
«Ново-Пассит»
Препарат на растительной основе имеет в себе семь лекарственных трав: мелисса, валериана, хмель, пассифлора, боярышник, бузина и зверобой. Изучив инструкцию к средству, видим, что принимать его во время кормления грудью запрещено. Каких-либо данных о попадании успокоительного «Ново-Пассит» в молоко матери нет.
Наталья Разахацкая, консультант по ГВ, рекомендует применять «Новопассит» крайне осторожно, так вообще в период лактации не следует увлекаться «сомнительными травками». При выборе данного препарата принимать его следует малыми дозами и не пить на регулярной основе.
«Персен»
Успокоительный фитокомплекс «Персен» включает в свой состав следующие компоненты: экстракты валерианы, мяты перечной и мелиссы.
“Персен”, как утверждается на упаковке, – успокаивает, но кормящей маме не подходит из-за содержания мяты, способной угнетать лактацию (подробнее в статье: как действует мята при лактации?) В инструкции популярного “Персена” видим, что препарат не подходит для использования в период кормления грудью. Есть неподтвержденные данные, что перечная мята негативно действует на выработку молока.
Есть неподтвержденные данные, что перечная мята негативно действует на выработку молока.
Валерьянка
Валерьянка используется в качестве успокоительного средства уже очень давно. Основной компонент – стебли и корни валерианы лекарственной (другое название – “кошачья трава”). Для самой кормящей женщины средство абсолютно безвредно, однако никаких исследований по поводу его воздействия на грудничка не проводилось.
Заглянув в веб-справочник E-Lactancia, найдем информацию о том, что экстракт валерианы – средство, не имеющее подтвержденного положительного эффекта на человеческий организм. Томас Хейл в своем справочнике «Лекарства и молоко матери» указывает, что валерьянку можно употреблять в лактационный период, но с осторожностью. Безвредной будет доза в 9 мл в виде настойки и 2 г в сухом виде либо 2 таблетки. При несоблюдении данных ограничений можно получить противоположный эффект в виде бессонницы, тревожности и нервозности. Мама, начавшая принимать препарат, должна внимательно следить за состоянием ребенка в первое время.
Глицин
Глицин – аминокислота, содержащаяся в белках, т.е. для человека это абсолютно естественное вещество. Применяют глицин в самых различных медицинских целях:
(подробнее в статье: как дать и дозировать грудному ребенку Глицин?)
- помогает наладить сон;
- снимает усталость и переутомление;
- избавляет от нервозности;
- помогает работе мозга;
- улучшает обмен веществ.
Врачи, в том числе доктор Комаровский, и специалисты по ГВ указывают на возможность употребления глицина в лактационный период. Небольшой процент вещества поступает в организм малыша, но будет он абсолютно безвредным. Тем не менее, рекомендуется все же проконсультироваться с врачом перед началом приема данного средства.
Гомеопатические средства
Приверженцы гомеопатического лечения могут воспользоваться в качестве седативного средства препаратами «Валерианахель» и «Нервохель». В аптеках их можно найти в виде капель и таблеток. Последняя форма выпуска более предпочтительна, так как в каплях присутствует спирт. Вещества в составе средств идут в маркировке D4-D12, а это исключает возможность входа в препарат хоть малой доли лекарственных трав.
В аптеках их можно найти в виде капель и таблеток. Последняя форма выпуска более предпочтительна, так как в каплях присутствует спирт. Вещества в составе средств идут в маркировке D4-D12, а это исключает возможность входа в препарат хоть малой доли лекарственных трав.
«Вполне возможно употреблять данное успокоительное при грудном вскармливании» – утверждают специалисты по ГВ. Побочных эффектов при применении препаратов не выявлено. Основная сила лечения – вера молодых матерей в то, что данное лекарственное средство им непременно поможет. Улучшение и в самом деле наступает, но лишь благодаря крепкой вере в гомеопатию.
Гомеопатия продолжает оставаться спорной наукой, однако ее средства помогают многим. Препарат Нервохель без каких-либо опасений можно применять кормящим мамамТенотен
Таблетки для рассасывания Тенотен оказывают положительный эффект при неврозах, стрессах, раздражительности, нервной напряженности, психосоматических заболеваниях и ухудшении памяти. Даже учитывая безопасное и эффективное действие средства, все же лучше отказаться от его применения в период кормления грудью, так как никаких исследований о влиянии Тенотена на малыша при ГВ и плод в период беременности не проводилось.
Решая для себя вопрос, какие успокоительные препараты можно использовать во время ГВ, женщина должна все тщательно взвесить. Обязательно следует просмотреть инструкцию к лекарству на предмет информации о совместимости с лактацией. Травяные природные лекарства не числятся в международных лекарственных справочниках, поэтому нет данных об их влиянии на ребенка. Безопасно и эффективно будут работать следующие концепции: внимательное отношение женщины к себе, помощь и поддержка со стороны близких ей людей.
Врач акушер-гинеколог, репродуктолог, консультант по грудному вскармливанию, окончила ЧГУ им.Поделитесь с друьями!
Какие таблетки нельзя пить кормящей матери | Здоровье ребенка | Здоровье
Моей дочке исполнился всего месяц, когда недосыпание, волнения и многочисленные заботы дали о себе знать: у меня дико разболелась голова. Я мужественно терпела целый день, помня, что прием лекарств и грудное вскармливание – вещи несовместные. Когда голова не прошла к концу второго дня, я позвонила знакомому врачу. Оказалось: то, что я терпела боль, намного вреднее последствий приема таблетки.
Можно, только осторожно
В советское время на вопрос, можно ли кормящей маме принимать лекарства, отвечали категорично: или кормишь грудью, или болеешь. Но в конце прошлого века ВОЗ пересмотрела свою позицию и после ряда исследований решила, что принимать лекарства в период кормления грудью маме можно. Но осторожно…
Да, большинство лекарственных препаратов поступает в грудное молоко, но в небольшом количестве – речь идет лишь о десятых долях.
Более того, даже пресловутое ОРВИ не помеха грудному вскармливанию. Ведь вместе с материнским молоком малыш получает не только вирусы, но и одновременно антитела к ним. То есть происходит своеобразная прививка.
Чего бояться
Забудьте про анальгетики. Проникая в грудное молоко, они угнетают центральную нервную систему ребенка, вызывают нарушения кроветворения и работы почек.
Не стоит злоупотреблять и ацетилсалициловой кислотой. При необходимости препарат с ней можно принять однократно. Большие дозы вызывают повышенную концентрацию кислоты в материнском молоке и могут привести к нарушению обмена веществ у малыша.
Средства против отравления следует принимать с большой осторожностью. Самый безобидный препарат при несварении желудка – активированный уголь. А вот слабительные, принимаемые мамой, ребеночку не навредят.
Самый безобидный препарат при несварении желудка – активированный уголь. А вот слабительные, принимаемые мамой, ребеночку не навредят.
Если вас поразила острая бактериальная инфекция, то, вопреки расхожему мнению, вы можете принимать антибиотики и продолжать кормить грудью. Исключение составляют сульфаниламидные препараты. И не занимайтесь самолечением, назначить антибиотики может только врач!
Любые антидепрессанты следует принимать, лишь предварительно проконсультировавшись с грамотным специалистом. Практически все лекарства этой группы поступают в грудное молоко и долго сохраняют там высокую концентрацию. Многие популярные аптечные препараты на травах содержат спирт, поэтому для вас они тоже не выход. При раздражительности и нервозности лучше пить успокоительные травяные чаи.
Тактика приема
Самое первое и главное правило – по поводу любого лекарства посоветоваться с врачом. Грамотный специалист должен продемонстрировать вам не просто знание инструкции по применению, но и нюансов: насколько препарат проникает в молоко, как долго там остается, какой возможен вред для ребенка.
Грамотный специалист должен продемонстрировать вам не просто знание инструкции по применению, но и нюансов: насколько препарат проникает в молоко, как долго там остается, какой возможен вред для ребенка.
Прежде чем начинать лечение лекарствами, посоветуйтесь с врачом: может, их заменят народные средства? Ведь, вместо того чтобы покупать противокашлевое средство, можно пить молоко с медом. А температуру поможет сбить малина или клюква. Впрочем, и с лекарственными растениями следует быть осторожной. Например, мята и шалфей способствуют снижению лактации.
Если прием лекарств необходим, принимайте их сразу после кормления, чтобы максимальная концентрация препарата пришлась на перерыв.
Как ни парадоксально, чем чаще вам надо принимать лекарство, тем лучше для малыша. Отдайте предпочтение тем препаратам, которые принимают не 1–2, а 3–4 раза в день. Последние обладают кратковременным действием и быстрее выводятся из молока матери.
Пример и жизни
Наталья, 35 лет, г.
Моей дочке было полгода, когда у меня руки покрылись экземой. Мне назначили гормональные мази, уколы. И дерматолог мне строго велела покончить с грудным кормлением.
Когда 5 лет спустя у меня родился сын, история повторилась. Но то ли за это время что-то изменилось в нашей медицине, то ли просто врач попался добросовестный, но мне прописали современные гормональные кремы и… разрешили и дальше кормить малыша грудью. Потом я пару раз повторила курс лечения этими кремами. И благополучно кормила мальчика больше года.
Смотрите также:
Успокоительное средство Сперко Седасен форте — «Успокоительное при грудном вскармливании. При бессонице для молодых мам. Как я поборола бессонницу!»
Рада приветствовать!
Последнее время у меня возникла такая проблема, как бессонница. Это такое не приятное чувство. Все спят — ты слушаешь звуки ночного города. В час, в два, в три…И шутка: «Не выспалась? Легла около двух? В следующий раз ложись около одного! Уже давно не смешит!!!
Еще один такой момент, как поверхностный сон! Я даже не знаю что «лучше» совсем не спать или спать поверхностно! Добавить ко всему этому двух деток, грудное вскармливание . … Ну вы понимаете
… Ну вы понимаете
И вот мой волшебный рецепт! Это только мое мнение. Лучше советоваться с врачами.
1. Кофе только утром!
2. После 8 вечера никакого телефона и интернета.
3. Теплый душ (даже в жару)
4. В 9 часов ОДНУ таблетку седасена.
5. Ура!!! в 10 я сплю!!!
Я хочу выделить!!! В составе есть экстракт мяты и мелисы. Эти травы не рекомендуются при грудном вскармливании.
Но я для себя я поняла, если я не сплю, потом плохо ем, потом болит голова и я пью обезболивающее. И уже не говорю о плохом настроении и раздражительности, то моя лактация снижается больше, чем в случае употребления по 25 мг мяти и мелисы. Это такая ничтожная доля, что даже не заметна. У вас может быть на этот счет другое мнение. Ведь бессонница у каждого разная.
И так: общие впечатления!
1. Моя совесть полностью чиста в том плане, что это растительный препарат, а не химия (ну, все понимают тут, что условно.)
2. Я хорошо и глубоко сплю, при этом я отчетливо слышу, когда дочка просит кушать, легко ее кормлю и засыпаю дальше.
3. Утром я просыпаюсь сама, без будильника. Полна сил и энергии.
4. Этот пункт допишу чуть позже, и тема его будет: мой сон после отмены препарата.
Хочу сказать! Перед тем как принимать, спросите врача. У каждого своя история здоровья!
Таблетки маленькие, пьются легко. Никаких проблем с проглатыванием нет.
Очень рада если была кому-то хоть чуточку полезной.
Мои естественные роды в тазовом предлежании
Косметика, которая не рекомендуется при беременности и лактации
Первый прикорм: каша
Первый прикорм: пюре
МРТ детям
Центры, где выполняется МРТ детям
На сегодняшний день в медицине одним из самых эффективных способов исследования различных внутренних органов пациента считается МР-томография, которая дает более 90% правильной постановки диагноза. Отсутствие опасного рентгеновского излучения позволяет данную процедуру использовать и при обследовании несовершеннолетних детей.
Необходимость проведения процедуры МРТ у детей
Медицина считает, что такое исследование можно проводить у детей, независимо от возраста. Но поскольку во время процедуры надо сохранять полную неподвижность в течение часа, а для маленьких детей это достаточно проблематично, то обычно рекомендуется ее назначать с 5 лет. Хотя в некоторых случаях МРТ проводят значительно раньше.
У детей с помощью МРТ можно быстро, точно и эффективно провести диагностику различных заболеваний, возникших в головном и спинном мозге, позвоночнике, суставах, в ряде внутренних органов, кроме кишечника и желудка. Обычно метод применяют для уточнения уже поставленного диагноза. Поскольку при исследовании томограф в сильном магнитном поле очень тонко реагирует на определенные комбинации электромагнитных волн, то с его помощью можно получить качественное и достоверное изображение любого органа и, благодаря послойным снимкам, увидеть его в разрезе.
МРТ назначают детям при подозрении на различные заболевания, сопровождающиеся нарушениями в структуре головного мозга. В таком случае, если у ребенка замечены частые головные боли, снижение слуха или зрения, слабость, задержка речевого развития, изменение в поведении и другие нюансы, то проведение в данном случае МРТ будет необходимо.
В таком случае, если у ребенка замечены частые головные боли, снижение слуха или зрения, слабость, задержка речевого развития, изменение в поведении и другие нюансы, то проведение в данном случае МРТ будет необходимо.
Особенности проведения процедуры МРТ у детей
Процедура исследования проходит у детей так же, как и у взрослых. Отличие лишь в том, что если ребенок из-засвоего возраста или психологических особенностей не может длительное время лежать неподвижным, поэтому ему дают успокоительное средство. Без заблаговременного приема успокоительных препаратов проводить МРТ ребенку не рекомендуется.
В некоторых случаях, когда ребенку меньше 5 лет, и он не может находиться в состоянии покоя длительное время, может быть применен наркоз. Это абсолютно безопасно и не вызывает никаких осложнений, но присутствие анестезиолога при процедуре обязательно. Применение общей анестезии необходимо еще и потому, что для малыша само проводимое обследование может быть пугающим и неприятным. Кроме того аппарат во время работы издает достаточно громкий звук, что тоже может раздражать и пугать малыша.
Кроме того аппарат во время работы издает достаточно громкий звук, что тоже может раздражать и пугать малыша.
Из-за сильного магнитного поля данный метод исследования нельзя проводить детям, имеющим кардиостимуляторы, кровоостанавливающие клипсы, ферромагнитные импланты и другие железосодержащие элементы.
Для проведения МРТ детям могут применяться следующие виды наркоза:
|
Как проходит МР-томография у детей?
Для обследования используется как томографы открытого, так и закрытого типа.
Ребенка укладывают на специальную кушетку, а вокруг исследуемой области располагаются специальные датчики, которые не касаются тела малыша.
Если малышу для проведения процедуры дают наркоз, то это необходимо делать натощак. Для этого детей на грудном вскармливании
Для этого детей на грудном вскармливании
надо покормить до томографии за 2 часа, а детей после года – за 4 часа до проведения процедуры.
Врач при проведении обследования находится в комнате операторов, откуда по громкой связи может связываться с ребенком. Если процедура проводится под наркозом, то необходимости в общении не будет. Родители же во время всей процедуры могут оставаться рядом со своим ребенком.
Сразу после проведения МР-томографии ребенок вместе с родителями может отправляться домой. В некоторых случаях необходимо дождаться, пока он после процедуры полностью придет в себя.
рекомендаций для пациентов • KellyMom.com
Автор: Maurenne Griese, RNC, BSN. Печатается с разрешения автора.
Вступление | Оральные агенты | Ингаляционные агенты | IV Седация | Дополнительные рекомендации по уходу | Заключение
Интернет-ресурсы | Список литературы
Теперь младенцы могут получать
всего своего витамина D
из материнского молока;
капли не требуются с
TheraNatal Lactation Complete
нашего спонсора от THERALOGIX. Используйте код PRC «KELLY» для специальной скидки!
Используйте код PRC «KELLY» для специальной скидки!
Как специалиста по грудному вскармливанию меня часто спрашивают о совместимости грудного вскармливания с некоторыми лекарствами.Я ссылаюсь как на свой опыт, так и на знание рассматриваемого препарата, а также на то, что в медицинской литературе говорится о безопасности препарата как для матери, так и для ребенка.
Как дипломированная медсестра, работающая неполный рабочий день в стоматологической практике, я часто назначаю препараты для внутривенной седации при стоматологических процедурах, чаще всего при удалении зуба мудрости. Мы также предлагаем седацию закисью азота и пероральную седацию для пациентов, которые не хотят получать такие седативные эффекты, как при внутривенной седации.
Большинство пациенток, которых мы видим в нашей клинике для внутривенной седации, — это женщины детородного возраста. Некоторые из наших пациенток — кормящие матери, и у них часто возникают вопросы о том, какие седативные препараты безопасны с точки зрения:
- Безопасность для ребенка
- Безопасность для мамы
- Влияние на количество молока
Часто прекращение грудного вскармливания из-за хирургической или диагностической процедуры, требующей седации, является единственной альтернативой, предлагаемой кормящей матери. Прекращать грудное вскармливание обычно не нужно.
Прекращать грудное вскармливание обычно не нужно.
Сегодня многие женщины, вооруженные знаниями и напористостью, ищут другие способы или других практикующих врачей, которые готовы работать с ними, пока они проходят процедуру с седативными препаратами и продолжают кормить грудью. Они знают, что в случае большинства лекарств очень мало лекарства попадает в их молоко. Кроме того, очень немногие лекарства оказывают неблагоприятное воздействие на младенцев, находящихся на грудном вскармливании, потому что доза, переносимая с молоком, находится в такой низкой дозе или она плохо биодоступна для младенца.
Томас Хейл — один из мировых экспертов по фармакологии и лактации. Его книга «Лекарства и материнское молоко» — отличный справочник по фармакологии грудного вскармливания и справочник, который я часто использую. У доктора Хейла есть информативная статья на своем веб-сайте, в которой обсуждается, как наркотики попадают в грудное молоко.
Лекарства, которые часто используются для седативных процедур в стоматологических кабинетах, включают:
- Триазолам (Halcion)
- Диазепам (валиум)
- Закись азота
- Фенерган
- Декадрон
- Фентанил
- Разбирается
- Пропофол
Многие медицинские работники используют эти же или аналогичные препараты для других хирургических или диагностических процедур, требующих седации.
Оральные средства
Триазолам и диазепам используются в качестве пероральных предоперационных седативных средств, которые часто принимают за час до процедуры, запивая водой. Если пациент кормит грудью, пероральным седативным средством выбора будет триазолам с периодом полувыведения 1,5-5,5 часов по сравнению с периодом полураспада диазепама 43 часа. Сообщалось о некоторых педиатрических проблемах, связанных с плохим сосанием, вялостью и седативным действием при приеме валиума. Сообщается, что соотношение молока и плазмы с валиумом достигает 2.8.
Ингаляционные агенты
В качестве ингаляционного агента в стоматологии выбирают закись азота, смешанную с кислородом, также известную как «веселящий газ». Смесь закиси азота и кислорода помогает уменьшить беспокойство и действует как успокаивающее средство. В стоматологическом кабинете пациент дышит газом через носовую маску. Пациенты описывают чувство благополучия и расслабления. Он работает быстро и быстро изнашивается, что делает его хорошим выбором для кормящих матерей и детей, находящихся на грудном вскармливании. . Его период полураспада составляет менее 3 минут.
. Его период полураспада составляет менее 3 минут.
Агенты, используемые для внутривенной седации, включают:
Бензодиазепины
- Диазепам (валиум)
- Мидазолам (Разговор)
Наркотические анальгетики
- Альфентанил (Alfenta)
- Фентанил (сублимация)
- Гидроморфон (Дилаудид)
- Морфин
Барбитураты
- Метогекситал (Бревитал)
- Тиопентал (Пентотал)
Седативные / снотворные
Лекарство обратного действия
- Флумазенил (Ромазикон)
- Налоксон (наркан)
Внутривенная седация — отличная альтернатива для кормящих матерей, перенесших хирургические или диагностические процедуры.Перечисленные выше препараты для внутривенного введения вызывают быстрое и эффективное седативное действие. Время восстановления от этих седативных средств также короткое. Большинство пациентов говорят нам, что им было комфортно, и почти ничего не помнят о процедуре.
Большинство пациентов говорят нам, что им было комфортно, и почти ничего не помнят о процедуре.
Перечисленные выше препараты для внутривенного введения имеют очень короткий период полувыведения, а соотношение молока и плазмы для большинства этих препаратов низкое, за исключением валиума и морфина. Период полураспада этих препаратов довольно большой, а соотношение молока и плазмы несколько выше, чем у других перечисленных препаратов.В некоторых источниках рекомендуется соблюдать осторожность при приеме этих препаратов, в некоторых — нет. Мой совет — соблюдать осторожность при использовании этих препаратов с кормящей матерью или, что еще лучше, выбрать более подходящую альтернативу, помимо диазепама или морфина.
Дополнительные инструкции по уходу
Перед операцией посоветуйте матери спланировать помощь дома после операции, чтобы дать время на восстановление. Примите меры для кормления ребенка грудью непосредственно перед операцией. Если ее ребенок питается исключительно грудью, важно направить ее к консультанту по грудному вскармливанию, чтобы он помог ей с координацией дополнительных кормлений и помогал с устройством молокоотсоса на временной основе.При необходимости она может сцеживать и замораживать грудное молоко перед операцией.
Если ее ребенок питается исключительно грудью, важно направить ее к консультанту по грудному вскармливанию, чтобы он помог ей с координацией дополнительных кормлений и помогал с устройством молокоотсоса на временной основе.При необходимости она может сцеживать и замораживать грудное молоко перед операцией.
В послеоперационном периоде мать может безопасно кормить ребенка грудью, когда почувствует себя более бодрой. Обезболивающие можно безопасно принимать по назначению. Большинство практикующих врачей прописывают те же обезболивающие для послеоперационного обезболивания, что и для послеоперационного обезболивания после кесарева сечения.
Заключение
Для медицинского работника важно проинформировать мать о рисках и преимуществах, возможностях и вариантах с учетом имеющихся данных о безопасности грудного вскармливания и использования лекарств, обсуждаемых в этой статье.Медицинским работникам неуместно рекомендовать ВСЕМ матерям прекратить грудное вскармливание или «накачать и вылить» для хирургических или диагностических процедур, требующих пероральной, ингаляционной или внутривенной седации, поскольку большинство лекарств, используемых для пероральной, ингаляционной и внутривенной седации, совместимы с грудным вскармливанием. Они не влияют на выработку молока и очень минимально или совсем не влияют на младенца.
В случае кормящих матерей медицинский работник должен рассмотреть возможность отказа от диазепама и морфина в качестве седативных средств при хирургических или диагностических процедурах из-за их длительного периода полураспада и более высокого отношения молока к плазме.Альтернативные лекарства, которые не влияют на соотношение грудного вскармливания, легко доступны для седации при хирургических и диагностических процедурах.
Maurenne Griese окончила Школу медсестер Университета Северо-Восточной Луизианы в 1989 году. Она проработала медсестрой в армии США в течение 5 лет и имеет опыт работы в области родовспоможения, ухода за матерями, обучения родам и грудному вскармливанию, а также повышения квалификации медицинских специалистов. Моренн опубликовала в нескольких журналах по медсестринскому делу публикации на темы перинатального ухода и грудного вскармливания. Она ведет веб-сайт о беременности и грудном вскармливании, а также регулярно беседует с медицинскими работниками на перинатальные темы. Любимая тема лекции Моренн — как оптимизировать первое кормление с помощью минимальных вмешательств при родах. Она также управляет магазином по продаже продуктов грудного вскармливания из своего дома и работает неполный рабочий день в качестве медсестры в частной стоматологической практике. Она гордая мать четверых детей на грудном вскармливании.
Она ведет веб-сайт о беременности и грудном вскармливании, а также регулярно беседует с медицинскими работниками на перинатальные темы. Любимая тема лекции Моренн — как оптимизировать первое кормление с помощью минимальных вмешательств при родах. Она также управляет магазином по продаже продуктов грудного вскармливания из своего дома и работает неполный рабочий день в качестве медсестры в частной стоматологической практике. Она гордая мать четверых детей на грудном вскармливании.
Авторские права © Maurenne Griese, RNC, BSN. Разрешение на ссылку или перепечатку этой статьи принадлежит исключительно автору.
Отличные интернет-ресурсы:
Артикул:
Ла Лече Лига. «Книга ответов по грудному вскармливанию» (1997) Нэнси Морбахер, IBCLC и Джули Сток, BA, IBCLC
Лекарства и материнское молоко Томас Хейл, доктор философии, 10-е издание (2002)
Справочник по анестезии для медсестер Нагельхаута, Загланичны и Хаглунда, 2-е издание (2001)
Грудное вскармливание и лактация человека, Ян Риордан и Кэтлин Ауэрбах, 2-е издание (1999)
Наркотики при беременности и кормлении грудью, Дж. Бриггс, Р. Фриман и С. Яффе, 4-е издание (1994)
Бриггс, Р. Фриман и С. Яффе, 4-е издание (1994)
Эндоскопия и грудное вскармливание — Сеть грудного вскармливания
Эту информацию также можно просмотреть в формате PDF, щелкнув здесь .
Предоставленная информация взята из различных справочных источников. Он предоставляется в качестве руководства. Автор или Сеть по грудному вскармливанию не несут ответственности за способ использования информации. Клинические решения остаются обязанностью практикующих врачей и специалистов по грудному вскармливанию. Представленные здесь данные предназначены для предоставления некоторой немедленной информации, но не могут заменить мнения профессионалов.
Вы можете кормить грудью, как только проснетесь после эндоскопии, проведенной под седативным действием с применением мидазолама, фентанила, петидина или пропофола |
Эндоскопия — это обследование, при котором внутренняя часть кишечника (желудок / кишечник) исследуется с помощью длинной гибкой трубки с источником света и камерой на конце. Он проходит через рот по горлу в желудок и кишечник. Это позволяет медицинскому работнику искать любые отклонения.
Он проходит через рот по горлу в желудок и кишечник. Это позволяет медицинскому работнику искать любые отклонения.
Эндоскопия обычно проводится, когда пациент находится в сознании, но под действием седативных средств. Обычно это не болезненно, но может вызывать дискомфорт. Местный анестетик может быть распылен на заднюю стенку глотки, чтобы трубку было легче проглотить, или вам может быть дана пастилка для рассасывания. Успокаивающее средство помогает расслабиться во время процедуры. Обычно он проводится в амбулаторных условиях.
Седативными средствами, обычно используемыми при эндоскопии, являются фентанил, мидазолам, петидин и пропофол. Они имеют быстрое начало действия, но короткий период полувыведения, поэтому вскоре после процедуры вы будете бодрствовать.
Из-за короткого периода полувыведения седативных препаратов вы можете кормить грудью, как только проснулись и осознали необходимость кормления. Местный анестетик не впитывается в грудное молоко.
Мидазолам
Не ожидается, что небольшие количества мидазолама, выделяемые с грудным молоком, будут вызывать побочные эффекты у большинства младенцев, находящихся на грудном вскармливании. Новые рекомендации Ассоциации анестезиологов, август 2020 г., что никаких задержек не требуется для любой возрастной группы https://onlinelibrary.wiley.com/doi/full/10.1111/anae.15179
Новые рекомендации Ассоциации анестезиологов, август 2020 г., что никаких задержек не требуется для любой возрастной группы https://onlinelibrary.wiley.com/doi/full/10.1111/anae.15179
См. Также Руководство ASGE 2012 г. https://www.asge.org/docs/default-source/education/practice_guidelines/doc-5c7150fd-910a-4181-89bf-bc697b369103.pdf?sfvrsn=d23a4a51_6
Фентанил
Нет необходимости ждать или отказываться от молока перед возобновлением грудного вскармливания после того, как фентанил используется для коротких процедур (например,г., для эндоскопии) [Lactmed]
Петидин
Однократная доза для анестезии или седативного эффекта в сознании обычно не вызывает проблем у младенцев старшего возраста, находящихся на грудном вскармливании. [Lactmed]
Если процедура проводится под общим наркозом, см. Информационный бюллетень по анестезиологии.
- Британский национальный формуляр
- Hale T. W Лекарства в материнском молоке
- Джонс В.
 Грудное вскармливание и лекарства 2018 Рутледж
Грудное вскармливание и лекарства 2018 Рутледж - Lactmed сайт http: // toxnet.nlm.nih.gov/cgi-bin/sis/htmlgen?LACT
- Мартиндейл, Дополнительная фармакопия 2007
- Митчелл Дж., Джонс В., Винкли Е., Кинселла. S.M. Руководство по анестезии и седации у кормящих женщин 2020. Руководство Ассоциации анестезиологов. Первая публикация: 1 августа 2020 г. https://doi.org/10.1111/anae.15179
- Шергилл А.К., Бен-Менахем Т., Чандрасекхара В. и др. Рекомендации по эндоскопии у беременных и кормящих женщин. Gastrointest Endosc. 2012; 76: 18-24. PMID: 22579258
- Vargo JJ, Delegge MH, Feld AD et al.Учебная программа по седации для различных обществ при эндоскопии желудочно-кишечного тракта. Гастроэнтерология. 2012; 143: e18-41. PMID: 22624720
© Доктор Венди Джонс, MBE, MRPharmS и Сеть грудного вскармливания Август 2020
Стоматологическая седация и грудное вскармливание — Сеть грудного вскармливания
Эту информацию также можно просмотреть в формате PDF, щелкнув здесь .
Предоставленная информация взята из различных справочных источников. Он предоставляется в качестве руководства.Автор или Сеть по грудному вскармливанию не несут ответственности за способ использования информации. Клинические решения остаются обязанностью практикующих врачей и специалистов по грудному вскармливанию. Представленные здесь данные предназначены для предоставления некоторой немедленной информации, но не могут заменить мнения профессионалов.
Если ребенку матери, получающей седативный эффект мидазолама, больше 2 месяцев, грудное вскармливание можно продолжать в обычном режиме.Если ребенку менее 2 месяцев, ожидание в 4 часа может быть оправдано, но с учетом того, как препарат обрабатывается в организме, риск продолжения грудного вскармливания в обычном режиме невелик, особенно если ребенок находится на исключительно грудном вскармливании. |
Некоторые люди очень обеспокоены проведением стоматологических процедур и предпочитают принимать успокоительные перед пломбированием или удалением. Обычно используется инъекционный препарат мидазолама. Этот препарат также используется в нескольких других процедурах, таких как колоноскопия, эндоскопия или другие исследовательские операции.
Обычно используется инъекционный препарат мидазолама. Этот препарат также используется в нескольких других процедурах, таких как колоноскопия, эндоскопия или другие исследовательские операции.
Состояния с лактацией «Небольшие количества мидазолама, выделяемые с грудным молоком, не вызовут побочных эффектов у большинства младенцев, находящихся на грудном вскармливании. Две группы экспертов рекомендуют подождать не менее 4 часов после однократного внутривенного введения мидазолама (например, для эндоскопии), прежде чем возобновить кормление (Shergill 2012 Vargo 2012). Однако перед возобновлением грудного вскармливания после однократной дозы мидазолама у матерей младенцев старше 2 месяцев может не потребоваться период ожидания или отказ от молока.
Hale сообщает, что в исследовании пяти кормящих женщин, которые получили однократную дозу 2 мг внутривенно, уровни мидазолама в молоке были чрезвычайно низкими через 7 часов. Среднее количество мидазолама, извлеченного в течение 24 часов, составило всего 26 мкг, что составляет всего 0,004% от дозы 2 мг для матери (Nitsun 2006). Мидазолам так быстро перераспределяется в другие ткани из компартмента плазмы, что уровень молока всегда будет чрезвычайно низким
Мидазолам так быстро перераспределяется в другие ткани из компартмента плазмы, что уровень молока всегда будет чрезвычайно низким
Для медицинских работников: Мидазолам очень быстро начинает действие и выводится из организма.Он сильно связывается с белками (97%) и плохо биодоступен, поэтому плохо всасывается из кишечника (27-44%). Период полувыведения составляет 2-5 часов.
- Hale T W Лекарства и материнское молоко 2016 (17-е издание)
- LACTMED http://toxnet.nlm.nih.gov/cgi-bin/sis/htmlgen?LACTMED
- Nitsun M, Szokol JW, Салех HJ, Мерфи GS, Vender JS, Luong L, Raikoff K, Avram MJ. Фармакокинетика передачи мидазолама, пропофола и фентанила в грудное молоко человека. Clin Pharmacol Ther 2006; 79 (6): 549-557
- Шергилл А.К., Бен-Менахем Т., Чандрасекхара В. и др.Рекомендации по эндоскопии у беременных и кормящих женщин. Gastrointest Endosc. 2012; 76: 18-24. PMID: 22579258
- Vargo JJ, Delegge MH, Feld AD et al. Учебная программа по седации для различных обществ при эндоскопии желудочно-кишечного тракта.
 Гастроэнтерология. 2012; 143: e18-41. PMID: 22624720
Гастроэнтерология. 2012; 143: e18-41. PMID: 22624720
© Доктор Венди Джонс, MBE, MRPharmS и Сеть грудного вскармливания Август 2020
Использование диазепама при грудном вскармливании | Drugs.com
Проверено с медицинской точки зрения Drugs.com. Последнее обновление 5 октября 2020 г.
Уровни и эффекты диазепама при грудном вскармливании
Краткое описание применения в период лактации
Диазепам выделяется с грудным молоком и вместе с его активным метаболитом нордиазепамом накапливается в сыворотке грудных детей при повторных дозах. Поскольку период полувыведения диазепама и нордиазепама большой, время кормления грудью в зависимости от дозы не имеет большого значения или не дает никакого преимущества для снижения воздействия на младенцев. Другие агенты предпочтительны, особенно при кормлении грудью новорожденного или недоношенного ребенка.После однократного приема диазепама, как для седативного эффекта перед процедурой или при судороге, обычно нет необходимости ждать, чтобы возобновить грудное вскармливание, хотя с новорожденным или недоношенным ребенком осторожным подходом было бы подождать период от 6 до 8 лет. часов до возобновления кормления.
часов до возобновления кормления.
Уровни лекарств
Диазепам метаболизируется до активных метаболитов нордиазепама (десметилдиазепама) и темазепама, которые, в свою очередь, метаболизируются до активного метаболита оксазепама.
Материнские уровни. Трем пациентам давали диазапам 10 мг перорально 3 раза в день в течение 6 дней после родов. Средний уровень диазепама плюс нордиазепам в молоке составлял 79 мкг / л через 4 дня (общая доза диазепама 130 мг) и 130 мкг / л через 6 дней (общая доза диазепама 190 мг). Оксазепам не обнаружен. [1]
У женщины в послеродовой период через 1 день уровень диазепама в молозиве 100 мкг / л был обнаружен через 25 часов после последней из трех внутривенных доз диазепама по 5 мг, введенных в течение 4-часового периода. [2]
Четыре женщины получали диазепам по 10 мг перед сном в течение 6 дней, начиная с 3 дней после родов.Каждый из них также получил внутривенно 20 мг диазепама непосредственно перед родами. Уровни молока собирали через 9,25 и 23,5 часа после каждой дозы с 3 по 9 день после родов. Уровни диазепама и нордиазепама в молоке существенно не различались между периодами сбора и колебались от 17 до 39 мкг / л для диазепама и от 19 до 52 мкг / л для нордиазепама. [3]
Уровни молока собирали через 9,25 и 23,5 часа после каждой дозы с 3 по 9 день после родов. Уровни диазепама и нордиазепама в молоке существенно не различались между периодами сбора и колебались от 17 до 39 мкг / л для диазепама и от 19 до 52 мкг / л для нордиазепама. [3]
Уровни диазепама плюс нордиазепам в грудном молоке от 27 до 164 мкг / л были обнаружены в разное время между 9 днями и 3,5 месяцами послеродового периода при нерегулярном режиме приема диазепама перорально в дозе 6-10 мг в день у 1 женщины.[4]
Женщина, злоупотреблявшая бензодиазепинами, принимала диазепам 80 мг и оксазепам 30 мг в день во время исследования. Образцы молока были взяты до и после утреннего кормления после утренней дозы диазепама в течение 30-дневного режима дозирования. Средний уровень диазепама в молоке до и после кормления составлял 185 и 307 мкг / л, а средний уровень нордиазепама в молоке составлял 124 и 141 мкг / л на 14 и 15 дни во время приема матерью 40 мг диазепама в день. Средний уровень диазепама в молоке до и после кормления составлял 200 и 158 мкг / л, а средний уровень нордиазепама в молоке составлял 140 и 85 мкг / л на 23 и 25 дни во время приема матерью 30 мг диазепама в день. Средний уровень диазепама в молоке до и после кормления составлял 67 мкг / л, а средний уровень нордиазепама в молоке составлял 42 мкг / л на 30-й день во время приема матерью 10 мг диазепама в день. Через девять дней после отмены диазепама концентрация диазепама в молоке и нордиазепама составила 6 мкг / л [5].
Средний уровень диазепама в молоке до и после кормления составлял 67 мкг / л, а средний уровень нордиазепама в молоке составлял 42 мкг / л на 30-й день во время приема матерью 10 мг диазепама в день. Через девять дней после отмены диазепама концентрация диазепама в молоке и нордиазепама составила 6 мкг / л [5].
Восемь женщин, у которых после родов прошло не менее 1 месяца, внутривенно вводили диазепам во время хирургической процедуры стерилизации. Дозировки составляли от 2,5 до 10 мг. Диазепам и нордиазепам не обнаруживались (<150 мкг / л) в грудном молоке ни одной из женщин.Авторы подсчитали, что максимальное системное воздействие на одного из младенцев, находящихся на грудном вскармливании, составит 3% от материнского. [6]
Младенческие уровни. Трое младенцев находились на грудном вскармливании с рождения, в то время как их матери получали диазепам по 10 мг 3 раза в день. Уровни в сыворотке младенцев измеряли на 4 и 6 дни жизни. На 4-й день средние уровни в сыворотке младенцев составили 172 мкг / л диазепама и 243 мкг / л нордиазепама. На 6-й день средние уровни в сыворотке крови у младенцев упали до 74 мкг / л диазепама и 31 мкг / л нордиазепама, в основном из-за сильного падения у одного из младенцев.[1]
На 6-й день средние уровни в сыворотке крови у младенцев упали до 74 мкг / л диазепама и 31 мкг / л нордиазепама, в основном из-за сильного падения у одного из младенцев.[1]
Полностью вскармливаемый грудью младенец на момент взятия пробы сыворотки был в возрасте 32 дней. Его мать принимала диазепам от 6 до 10 мг в день и 2 мг диазепама за 10 часов до взятия образцов сыворотки младенца. Уровень диазепама в сыворотке младенца составлял 0,7 мкг / л, а нордиазепам — 46 мкг / л. Одновременные уровни в сыворотке крови матери составляли 100 и 200 мкг / л для препарата и метаболита, соответственно. [4]
Эффекты у младенцев на грудном вскармливании
Трое младенцев находились на грудном вскармливании с рождения, их матери получали диазепам по 10 мг 3 раза в день.Авторы не отметили летаргии или гиповентиляции у младенцев в течение 6-дневного периода наблюдения. Авторы выразили обеспокоенность тем, что нордиазепам может конкурировать с билирубином за конъюгацию глюкуронида в печени у новорожденных [1].
Кормящая мать получала диазепам по 10 мг перорально 3 раза в день, начиная с 5-го дня после родов. Потеря веса, летаргия и ЭЭГ, соответствующие седативному эффекту у ее 8-дневного ребенка, вероятно, были вызваны диазепамом или его метаболитами в грудном молоке. [7]
Из 8 младенцев, вскармливаемых грудью с рождения во время терапии диазепамом матери (дозировка не указана), у 3 была легкая желтуха в течение первых нескольких дней после родов, хотя авторы не считали это необычным.[8]
Сообщалось о седации у новорожденного, находящегося на грудном вскармливании, матери, принимавшей диазепам перорально от 6 до 10 мг в день, если ребенок кормил грудью в течение нескольких часов после приема дозы, но не, если она кормила грудью через 8 или более часов после приема дозы. Седативный эффект у младенцев, вероятно, был вызван диазепамом и его основным метаболитом в грудном молоке. [4]
В ходе последующего телефонного исследования 124 матери, принимавшие бензодиазепин во время кормления грудью, сообщили, есть ли у их младенцев какие-либо признаки седативного действия. Около 10% матерей принимали диазепам во время грудного вскармливания, и ни одна из них не сообщала о седативном действии своего ребенка.[9]
В продольном исследовании женщин, принимавших лекарства во время кормления грудью, некоторые матери, принимавшие диазепам, сообщили о прекращении грудного вскармливания из-за сонливости у их младенцев, находящихся на грудном вскармливании. [10]
Влияние на лактацию и грудное молоко
Соответствующая опубликованная информация на дату пересмотра не найдена.
Список литературы
- 1.
Эрккола Р., Канто Дж. Диазепам и грудное вскармливание. Ланцет 1972; 299: 1235-6.Письмо. PMID: 4113217. [PubMed: 4113217]
- 2.
Хорнинг М.Г., Стиллвелл В.Г., Ноулин Дж. И др. Идентификация и количественная оценка лекарств и их метаболитов в грудном молоке человека с использованием методов GC-MS-COM. Мод Пробл Педиатр. 1975; 15: 73–9.
- 3.
Брандт Р.
 Переход диазепама и десметилдиазепама в грудное молоко. Arzneimittelforschung. 1976; 26: 454–7. [PubMed: 989345]
Переход диазепама и десметилдиазепама в грудное молоко. Arzneimittelforschung. 1976; 26: 454–7. [PubMed: 989345]- 4.
Wesson DR, Camber S, Harkey M и др.Диазепам и дезметилдиазепам в грудном молоке. J Психоактивные препараты. 1985; 17: 55–6. [PubMed: 3920372]
- 5.
Dusci LJ, Good SM, Hall RW и др. Выведение диазепама и его метаболитов с грудным молоком во время отмены комбинации высоких доз диазепама и оксазепама. Br J Clin Pharmacol. 1990; 29: 123–6. [Бесплатная статья PMC: PMC1380071] [PubMed: 2105100]
- 6.
Боргатта Л., Дженни Р.В., Грусс Л. и др. Клиническое значение метогекситала, меперидина и диазепама в грудном молоке.J Clin Pharmacol. 1997; 37: 186–92. [PubMed:20]
- 7.
Патрик М.Дж., Тилстон В.Дж., Риви П. Диазепам и грудное вскармливание. Ланцет 1972; 299: 542-3. Письмо. PMID: 4110044. [PubMed: 4110044]
- 8.
Коул А.
 П., Хейли Д.М. Диазепам и активный метаболит в грудном молоке и их передача новорожденному. Arch Dis Child. 1975; 50: 741–42. [Бесплатная статья PMC: PMC1545626] [PubMed: 11
П., Хейли Д.М. Диазепам и активный метаболит в грудном молоке и их передача новорожденному. Arch Dis Child. 1975; 50: 741–42. [Бесплатная статья PMC: PMC1545626] [PubMed: 11]
- 9.
Келли Л. Е., Пун С., Мадади П. и др.Воздействие бензодиазепинов новорожденных во время грудного вскармливания. J Pediatr. 2012; 161: 448–51. [PubMed: 22504099]
- 10.
Чавес Р.Г., Ламунье Ж.А., Цезарь СС. Связь между продолжительностью грудного вскармливания и лекарственной терапией. Азиатский Pac J Trop Dis. 2011; 1: 216–21. [CrossRef]
- 1.
Эрккола Р., Канто Дж. Диазепам и грудное вскармливание. Ланцет 1972; 299: 1235-6. Письмо. PMID: 4113217
- 2.
Хорнинг М.Г., Стиллвелл В.Г., Ноулин Дж. И др.Идентификация и количественная оценка лекарств и их метаболитов в грудном молоке человека с использованием методов GC-MS-COM. Мод. Проблемы педиатрии 1975; 15: 73-9.

- 3.
Брандт Р. Переход диазепама и десметилдиазепама в грудное молоко. Arzneimittelforschung 1976; 26: 454-7. PMID: 989345
- 4.
Wesson DR, Camber S, Harkey M и др. Диазепам и дезметилдиазепам в грудном молоке. J. Психоактивные препараты 1985; 17: 55-6. PMID: 3920372
- 5.
Dusci LJ, Good SM, Hall RW и др. Выведение диазепама и его метаболитов с грудным молоком во время отмены комбинации высоких доз диазепама и оксазепама. Br J Clin Pharmacol 1990; 29: 123-6. PMID: 2105100
- 6.
Боргатта Л., Дженни Р.В., Грусс Л. и др. Клиническое значение метогекситала, меперидина и диазепама в грудном молоке. J Clin Pharmacol 1997; 37: 186-92. PMID:20
- 7.
Патрик MJ, Tilstone WJ, Риви П.Диазепам и кормление грудью. Ланцет 1972; 299: 542-3. Письмо. PMID: 4110044
- 8.
Коул А.П., Хейли Д.М. Диазепам и активный метаболит в грудном молоке и их передача новорожденному.
 Arch Dis Child 1975; 50: 741-42. PMID: 11
Arch Dis Child 1975; 50: 741-42. PMID: 11- 9.
Келли Л. Е., Пун С., Мадади П. и др. Воздействие бензодиазепинов новорожденных во время грудного вскармливания. Журнал Педиатр 2012; 161: 448-51. PMID: 22504099
- 10.
Чавес Р.Г., Ламунье Ж.А., Цезарь СС.Связь между продолжительностью грудного вскармливания и лекарственной терапией. Азиатский Pac J Trop Dis 2011; 1: 216-21. DOI: 10.1016 / S2222-1808 (11) 60032-7
Использование мидазолама при грудном вскармливании | Drugs.com
Лекарства, содержащие мидазолам: Versed, Nayzilam, MKO Melt Dose Pack, MKO Troche, Seizalam
Проверено с медицинской точки зрения Drugs.com. Последнее обновление: 10 августа 2020 г.
Уровни и эффекты мидазолама при грудном вскармливании
Краткое описание применения в период лактации
Не ожидается, что малые количества мидазолама, выделяемые с грудным молоком, будут вызывать побочные эффекты у большинства младенцев, находящихся на грудном вскармливании.
 Две группы экспертов рекомендуют подождать не менее 4 часов после однократной внутривенной дозы мидазолама (например, для эндоскопии), прежде чем возобновить кормление грудью. [1,2] Однако после однократной дозы диазепама, как для седативного эффекта перед процедурой, так и для При приступе обычно нет необходимости ждать, чтобы возобновить грудное вскармливание, хотя с новорожденным или недоношенным ребенком следует осторожно подождать от 6 до 8 часов, прежде чем возобновить кормление грудью. После общей анестезии кормление грудью можно возобновить, как только мать достаточно оправится от общей анестезии, чтобы кормить грудью.[3-5] Если для процедуры используется комбинация анестетиков, следуйте рекомендациям для наиболее проблемных лекарств, используемых во время процедуры. При длительном применении (в днях) внутривенной терапии активный метаболит может накапливаться в организме матери и может повлиять на ребенка, но данные о грудном вскармливании отсутствуют.
Две группы экспертов рекомендуют подождать не менее 4 часов после однократной внутривенной дозы мидазолама (например, для эндоскопии), прежде чем возобновить кормление грудью. [1,2] Однако после однократной дозы диазепама, как для седативного эффекта перед процедурой, так и для При приступе обычно нет необходимости ждать, чтобы возобновить грудное вскармливание, хотя с новорожденным или недоношенным ребенком следует осторожно подождать от 6 до 8 часов, прежде чем возобновить кормление грудью. После общей анестезии кормление грудью можно возобновить, как только мать достаточно оправится от общей анестезии, чтобы кормить грудью.[3-5] Если для процедуры используется комбинация анестетиков, следуйте рекомендациям для наиболее проблемных лекарств, используемых во время процедуры. При длительном применении (в днях) внутривенной терапии активный метаболит может накапливаться в организме матери и может повлиять на ребенка, но данные о грудном вскармливании отсутствуют.Уровни лекарств
Мидазолам составляет около 36% биодоступности при пероральном приеме у взрослых.
 Он метаболизируется до 1-гидроксимидазолама (от 60 до 70%) и 4-гидроксимидазолама (5%), которые примерно равны мидазоламу.Период полувыведения 1-гидроксимидазолама составляет около 12 часов у взрослых и может накапливаться при длительных или повторных дозах или при почечной недостаточности.
Он метаболизируется до 1-гидроксимидазолама (от 60 до 70%) и 4-гидроксимидазолама (5%), которые примерно равны мидазоламу.Период полувыведения 1-гидроксимидазолама составляет около 12 часов у взрослых и может накапливаться при длительных или повторных дозах или при почечной недостаточности.Материнские уровни. Двенадцати матерям дали в общей сложности 30 доз перорального мидазолама 15 мг для сна в первые 5 дней после родов, если они просили об этом. У 11 матерей содержание мидазолама в грудном молоке через 7 часов после введения дозы было неизмеримо (<3 мкг / л). Одна из матерей однажды случайно приняла вторую таблетку (всего 30 мг), и уровень молока за 7 часов составил 9 мкг / л.Ни у одной из матерей при повторных дозах на ночь накопления не наблюдалось. Еще двум женщинам, которым было от 2 до 3 месяцев после родов, почасово брали пробы молока после приема однократной дозы 15 мг. Пиковые уровни в молоке как препарата, так и метаболита наблюдались через 1 и 2 часа после приема дозы у 2 пациентов.
Пиковые уровни мидазолама и 1-гидроксимидазолама в молоке составляли около 13 мкг / л, а средний уровень в молоке за 7-часовой период составлял 6,7 мкг / л [6]. Используя эти значения, младенец, кормящий исключительно грудью в течение 7 часов после введения дозы, получит около 0.3 мкг препарата плюс метаболит.
Мать, перенесшая операцию, получила однократную дозу мидазолама 6 мг внутривенно для индукции анестезии. Концентрация мидазолама в грудном молоке составляла 25 мкг / л через 30 минут после приема дозы, 12 мкг / л через 1 час после приема дозы и 7 мкг / л через 2 часа после приема дозы. Начиная с 4 часов, дозу препарата нельзя было измерить (<5 мкг / л). Гидроксимидазолам не измерялся. [7]
Пять женщин, которым было от 6 до 15 недель после родов, получили однократную дозу 2 мг мидазолама внутривенно перед проведением общей анестезии пропофолом и фентанилом.Через 5–24 часа после инъекции у каждой женщины были взяты несколько образцов молока. Авторы подсчитали, что младенцы будут получать в среднем 0,016 мкг / кг в течение 24 часов после однократной дозы мидазолама.
 Это соответствует 0,06% дозировки, скорректированной по весу матери. Гидроксимидазолам не измерялся. Авторы пришли к выводу, что такое количество мидазолама в молоке вряд ли повлияет на здорового доношенного ребенка. [5,8] Младенцы от матерей, не подвергающихся хирургическому вмешательству, могут получить большую дозу мидазолама с грудным молоком, но вряд ли быть большой дозой.
Это соответствует 0,06% дозировки, скорректированной по весу матери. Гидроксимидазолам не измерялся. Авторы пришли к выводу, что такое количество мидазолама в молоке вряд ли повлияет на здорового доношенного ребенка. [5,8] Младенцы от матерей, не подвергающихся хирургическому вмешательству, могут получить большую дозу мидазолама с грудным молоком, но вряд ли быть большой дозой.Младенческие уровни. Соответствующая опубликованная информация не найдена на дату редакции.
Эффекты у младенцев на грудном вскармливании
В ходе последующего телефонного исследования 124 матери, принимавшие бензодиазепин во время кормления грудью, сообщили, есть ли у их младенцев какие-либо признаки седативного действия. Девятнадцать матерей принимали мидазолам (предположительно перорально) во время грудного вскармливания, и ни одна из них не сообщала о седативных эффектах у своего младенца. [9]
Влияние на лактацию и грудное молоко
Пять женщин, которым было от 6 до 15 недель после родов, получили однократные дозы 2 мг мидазолама и 2 мг.
 5 мг / кг пропофола внутривенно перед общей анестезией. Выход молока у женщин после хирургической операции был менее половины от нормального выхода молока у кормящих матерей. Авторы предположили, что объем молока может быть уменьшен после операции из-за периоперационного ограничения жидкости и потери объема, а также из-за подавления выработки молока, вызванного стрессом [5].
5 мг / кг пропофола внутривенно перед общей анестезией. Выход молока у женщин после хирургической операции был менее половины от нормального выхода молока у кормящих матерей. Авторы предположили, что объем молока может быть уменьшен после операции из-за периоперационного ограничения жидкости и потери объема, а также из-за подавления выработки молока, вызванного стрессом [5].Список литературы
- 1.
Шергилл А.К., Бен-Менахем Т., Чандрасекхара В. и др.Рекомендации по эндоскопии у беременных и кормящих женщин. Gastrointest Endosc. 2012; 76: 18–24. [PubMed: 22579258]
- 2.
Vargo JJ, Delegge MH, Feld AD, et al. Учебная программа по седации для различных обществ при эндоскопии желудочно-кишечного тракта. Гастроэнтерология. 2012; 143: e18–41. [PubMed: 22624720]
- 3.
Ли Дж.Дж., Рубин А.П. Кормление грудью и анестезия. Анестезия. 1993; 48: 616–25. [PubMed: 8346780]
- 4.
Втулка O.
Обезболивающие и выделяются с грудным молоком. Acta Anaesthesiol Scand. 1994; 38: 94–103. [PubMed: 8171959]
- 5.
Ницун М., Сокол Дж. В., Салех Г. Дж. И др. Фармакокинетика передачи мидазолама, пропофола и фентанила в грудное молоко человека. Clin Pharmacol Ther. 2006. 79: 549–57. [PubMed: 16765143]
- 6.
Matheson I, Lunde PKM, Bredesen JE. Мидазолам и нитразепам в родильном отделении: концентрация в молоке и клинические эффекты.Br J Clin Pharmacol. 1990; 30: 787–93. [Бесплатная статья PMC: PMC1368298] [PubMed: 2288825]
- 7.
Койтабаши Т., Сато Н., Такино Ю. Внутривенный переход мидазолама в грудное молоко. Дж. Анест. 1997; 11: 242–3. [PubMed: 28921122]
- 8.
Аврам М.Дж., Ницун М., Сокол Дж.В. и др. Выведение мидазолама из грудного молока человека. Clin Pharmacol Ther 2006; 79 (Дополнение S): P7. Реферат OII-C-4. DOI: 10.1016 / j.clpt.2005.12.021. [CrossRef]
- 9.

Келли Л. Е., Пун С., Мадади П. и др. Воздействие бензодиазепинов новорожденных во время грудного вскармливания. J Pediatr. 2012; 161: 448–51. [PubMed: 22504099]
Идентификация вещества
Регистрационный номер CAS
59467-70-8
Класс наркотиков
Грудное вскармливание
Лактация
Противосудорожные препараты
Снотворные и седативные средства
Средства против тревожности
Бензодиазепины
Анестетики внутривенные
Заявление об ограничении ответственности: Информация, представленная в этой базе данных, не заменяет профессионального суждения.Вам следует проконсультироваться с вашим лечащим врачом за советом по грудному вскармливанию, связанным с вашей конкретной ситуацией. Правительство США не гарантирует и не принимает на себя никаких обязательств или ответственности за точность или полноту информации на этом Сайте.
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.

Безопасность лекарств при лактации
Опубликован: май 2001 г.
Безопасность лекарств в период лактации
Информация по теме был обновлен.Прочтите самую свежую информацию.
Обновление предписания 21: 10-23
Май 2001 г.Шэрон Гардинер, фармацевт по информации о лекарствах, Больница Крайстчерча и Эван Бегг, клинический фармаколог, Медицинская школа Крайстчерча.
Многие матери обязаны употреблять наркотики во время кормления грудью. Почти все лекарства попадают в грудное молоко, и это может нести риск младенец на грудном вскармливании. Такие факторы, как доза, полученная с грудным молоком, и фармакокинетику и действие препарата у грудного ребенка необходимо принимать во внимание.Однако не следует переоценивать проблемы, поскольку многие лекарства считаются «безопасными» при грудном вскармливании.
На перенос лекарств в грудное молоко влияет белок связывание, растворимость липидов и ионизация
Практически все наркотики в той или иной степени попадают в грудное молоко.
 Известные исключения
гепарин и инсулин, слишком большие для проникновения через биологические мембраны.
Младенец почти всегда не получает никакой пользы от этой формы воздействия.
и считается «невиновным свидетелем».Передача наркотиков от матери
из плазмы в молоко, за редким исключением, происходит пассивная диффузия через биологические
мембраны. Передача максимальна при низком уровне белка материнской плазмы.
связывание и высокая растворимость в липидах. Кроме того, молоко немного более кислое.
чем в плазме (pH молока составляет примерно 7,2, а в плазме 7,4), что позволяет
слабоосновные препараты, которые легче переносятся в грудное молоко и становятся
в ловушке вторичной ионизации. Состав молока варьируется в пределах и между
кормления, и это также может повлиять на попадание лекарств в грудное молоко.Например,
молоко в конце кормления (заднее молоко) содержит значительно больше жира, чем
переднее молоко и может концентрировать жирорастворимые препараты.
Известные исключения
гепарин и инсулин, слишком большие для проникновения через биологические мембраны.
Младенец почти всегда не получает никакой пользы от этой формы воздействия.
и считается «невиновным свидетелем».Передача наркотиков от матери
из плазмы в молоко, за редким исключением, происходит пассивная диффузия через биологические
мембраны. Передача максимальна при низком уровне белка материнской плазмы.
связывание и высокая растворимость в липидах. Кроме того, молоко немного более кислое.
чем в плазме (pH молока составляет примерно 7,2, а в плазме 7,4), что позволяет
слабоосновные препараты, которые легче переносятся в грудное молоко и становятся
в ловушке вторичной ионизации. Состав молока варьируется в пределах и между
кормления, и это также может повлиять на попадание лекарств в грудное молоко.Например,
молоко в конце кормления (заднее молоко) содержит значительно больше жира, чем
переднее молоко и может концентрировать жирорастворимые препараты.Перенос лекарственных препаратов в грудное молоко чаще всего описывается количественно.
 используя соотношение концентраций молока и плазмы (M / P). Точность этого
значение улучшается, если оно основано на площади под временем концентрации
кривые (AUC) препарата в материнском молоке и плазме (M / P AUC ).
используя соотношение концентраций молока и плазмы (M / P). Точность этого
значение улучшается, если оно основано на площади под временем концентрации
кривые (AUC) препарата в материнском молоке и плазме (M / P AUC ).Можно использовать расчет воздействия наркотиков на младенцев в помощь безопасному использованию
Доза для младенца (D младенец ), полученная с молоком, может быть рассчитана с использованием концентрации материнской плазмы (C материнской ), M / P AUC соотношение и объем молока, потребляемого младенцем (V infant ):
D младенец (мг / кг / день) = C материнский (мг / л) x M / P AUC x V младенец (л / кг / день)
Объем молока, потребляемого младенцами, обычно оценивается как 0.15 л / кг / день. Затем доза для младенцев (мг / кг) может быть выражена как процент от материнской доза (мг / кг). Произвольное ограничение в 10% было выбрано в качестве ориентира для безопасное употребление препаратов в период лактации.
Такие препараты, как литий (детская доза до 80% от скорректированной по весу дозы для матери) и амиодарон (младенческий дозу до 50%) следует избегать из-за высокого воздействия на младенцев и потенциального для значительной токсичности. Для препаратов с большей присущей токсичностью, таких как как цитотоксические агенты, эрготамин, соли золота, иммунодепрессанты и изотретиноин, пороговое значение в 10% слишком велико, и кормление грудью противопоказано.
Как правило, использование материнскими препаратами для местного применения, таких как кремы, спреи для носа или ингаляторы, как ожидается, несут меньший риск для кормящих грудью младенец, чем системные препараты. Это связано с более низким материнским концентрации и, следовательно, более низкий уровень передачи в грудное молоко. Тем не менее риск для младенца следует рассматривать в связи с токсичностью применяемый препарат, режим дозирования и область применения. Например, использование назальных спреев или ингаляторов с кортикостероидами в стандартных дозах может считаться совместимым с грудным вскармливанием.

Другие факторы, которые следует учитывать в связи с дозой для младенца, включают: Фармакокинетика препарата у грудного ребенка. Как правило, препараты, плохо усваиваются или имеют высокий метаболизм первого прохождения, менее вероятно проблематично при грудном вскармливании. Например, гентамицин обладает высокой гидрофильностью. и очень плохо всасывается при пероральном применении. Если какой-либо гентамицин попадает в организм с грудным молоком, всасывание маловероятно.
У младенцев клиренс лекарств ниже, чем у взрослых
Выведение лекарств у младенцев — особенно важное соображение а у недоношенных детей сильно ограничена способность избавляться от лекарств.В Через несколько дней после родов у доношенных детей скорость клубочковой фильтрации примерно одна треть значений для взрослых после поправки на разницу в поверхности тела области, а у недоношенных детей клиренс еще больше (см. 1). Как правило, скорость клубочковой фильтрации у взрослых (с поправкой на разницу на поверхности) достигаются в возрасте от пяти до шести месяцев.
 Метаболические процессы
такие как окисление фазы 1 и глюкуронирование фазы 2, также нарушаются
у новорожденных.Препараты с высоким метаболизмом при первом прохождении могут иметь более высокую
оральная доступность у недоношенных или доношенных детей из-за нарушения способности
метаболизируются при первом прохождении. Метаболическая способность взрослых достигается по отношению к
вторая часть первого года жизни младенца. Следующая таблица полезна
для оценки детского очищения.
Метаболические процессы
такие как окисление фазы 1 и глюкуронирование фазы 2, также нарушаются
у новорожденных.Препараты с высоким метаболизмом при первом прохождении могут иметь более высокую
оральная доступность у недоношенных или доношенных детей из-за нарушения способности
метаболизируются при первом прохождении. Метаболическая способность взрослых достигается по отношению к
вторая часть первого года жизни младенца. Следующая таблица полезна
для оценки детского очищения.Таблица 1: Приблизительные значения зазоров при различных возраст
Постконцептуальный возраст Отмена препарата
(по сравнению со взрослыми)24-28 недель 5% 28-34 недели 10% 34-40 недель 33% 40-44 недели 50% 44-68 недель 66% > 68 недель 100% Свести к минимуму риск для грудного ребенка за счет снижения количества лекарств экспозиция
Общий риск приема препарата для грудного ребенка зависит от концентрации в крови младенца и влияние препарата на младенца.
 Если после
оценка рисков и преимуществ, принято решение о кормлении грудью
пока мать принимает лекарство, младенец следует контролировать на предмет неблагоприятных
такие эффекты, как нарушение нормального развития, раздражительность и седативный эффект. Однако это
Выявить побочные реакции у новорожденных сложно. Кормление
непосредственно перед дозой может помочь свести к минимуму воздействие на младенцев, так как концентрации
в молоке, вероятно, будет самым низким к концу интервала дозирования.Тем не мение,
для некоторых препаратов концентрация в молоке отстает от концентрации в плазме.
Если после
оценка рисков и преимуществ, принято решение о кормлении грудью
пока мать принимает лекарство, младенец следует контролировать на предмет неблагоприятных
такие эффекты, как нарушение нормального развития, раздражительность и седативный эффект. Однако это
Выявить побочные реакции у новорожденных сложно. Кормление
непосредственно перед дозой может помочь свести к минимуму воздействие на младенцев, так как концентрации
в молоке, вероятно, будет самым низким к концу интервала дозирования.Тем не мение,
для некоторых препаратов концентрация в молоке отстает от концентрации в плазме.Для лекарств, у которых детская доза превышает произвольно установленную пороговую 10% от скорректированной по весу дозы для матери, может быть разумным уменьшить воздействие на младенцев при чередовании грудного вскармливания и кормления из бутылочки. Для лекарств, которые не считаются безопасными при грудном вскармливании, грудное молоко может сцеживаться и отбрасывается на время лечения.
 Грудное вскармливание можно возобновить после
препарат исключен из кровотока матери.Период
примерно четыре периода полураспада снизят материнскую концентрацию примерно до
10% от установившейся концентрации.
Грудное вскармливание можно возобновить после
препарат исключен из кровотока матери.Период
примерно четыре периода полураспада снизят материнскую концентрацию примерно до
10% от установившейся концентрации.Оценка безопасности некоторых часто используемых лекарственных средств
Обсуждение безопасности наиболее часто используемых лекарств. ниже. Данные должны оцениваться вместе с информацией о материнская доза и, следовательно, вероятные материнские концентрации, возраст младенец и их вероятная способность вывести препарат.В общем, если детская доза в процентах от материнской дозы (с поправкой на вес) близка к 1%, препарат можно считать «безопасным» независимо от возраста младенца. Для лекарств, у которых доза с поправкой на вес близка к 10%, клиренс для младенцев также следует учитывать (см. Таблицу 1). Например, если с поправкой на вес младенческая доза составляет 10%, но младенец недоношенный, более низкий клиренс будет означают, что младенческие концентрации могут быть намного выше ожидаемых.

Анальгетики:
Рассматриваются анальгетики, такие как парацетамол, ибупрофен, напроксен и кодеин. чтобы быть «безопасным» из-за низкой передачи в грудное молоко и небольшого количества проблем с широкое использование. Перенос аспирина в грудное молоко низкий но этого лучше избегать из-за теоретического риска синдрома Рея. Суматриптан имеет короткий период полураспада, составляющий примерно два часа, и воздействие на младенцев может почти полностью избегать сцеживания и отказывания грудного молока от примерно через восемь часов после дозирования.Ограниченные данные о трамадоле позволяют предположить низкий уровень передачи в грудное молоко, хотя, по возможности, было бы предпочтительнее использовать более известные агенты, такие как кодеин и парацетамол. Морфин обычно считается «безопасным» из-за низкой передачи в молоко, и высокий метаболизм первого прохождения.
Противоглистные средства:
Нет данных о передаче мебендазола или пирантела эмбоната в грудное молоко человека, хотя эти агенты обычно считается «безопасным» из-за плохой абсорбции из желудочно-кишечного тракта тракт.
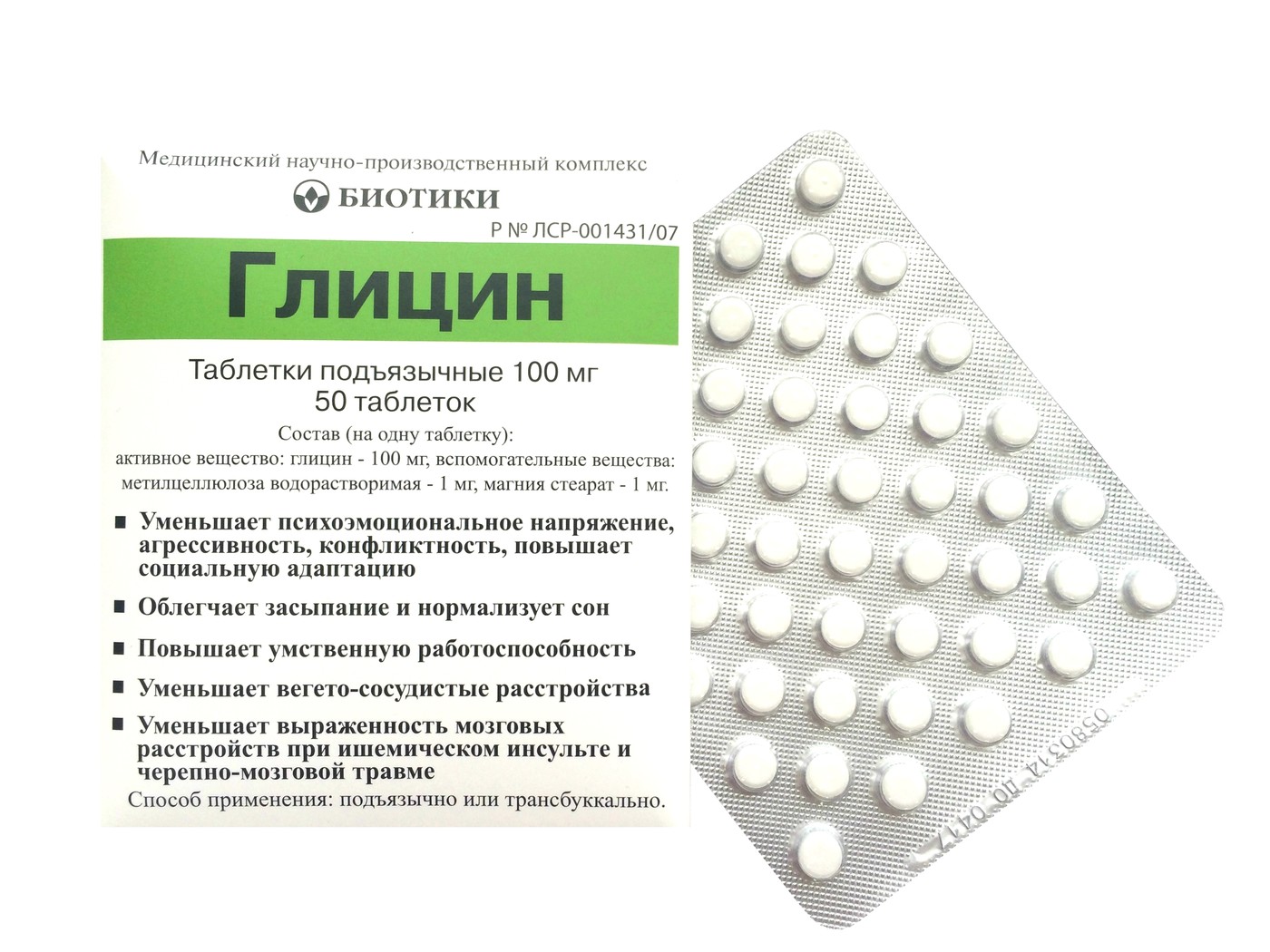
Антибиотики:
Рассмотрены антибиотики, такие как пенициллины, цефалоспорины и макролиды. быть совместимым с грудным вскармливанием, хотя есть теоретические риски изменений микрофлоры кишечника младенцев и аллергической сенсибилизации.
Безопасность метронидазол является спорным из-за возможности высокий переход в грудное молоко. Скорректированная по весу доза для грудных детей может составлять достигает 36% дозы для матери, что указывает на то, что воздействие на младенца может быть выше произвольного отсечения 10%.Методы, которые можно рассмотреть для минимизации воздействия на младенцев включают выбор альтернативного антибиотика такие как амоксициллин / клавулановая кислота (при необходимости), чередование груди кормление из бутылочки или отказ от грудного вскармливания во время курса лечения. Если грудное вскармливание будет приостановлено, мать должна продолжать сцеживать грудное молоко во время курса антибиотиков, но отказаться от молоко. Это поможет сохранить лактацию и позволит матери возобновить ее.
 кормление грудью по окончании курса.
кормление грудью по окончании курса.Перенос тетрациклинов в грудное молоко невелик, но обычно избегать из-за возможных рисков ингибирования роста костей или причинения стоматологического окрашивание. Фторхинолонов также следует избегать при грудном вскармливании, поскольку они сообщалось, что они вызывают артропатии у неполовозрелых животных. Сульфаниламиды такие как сульфаметоксазол вряд ли будут проблематичными в большинстве ситуаций но лучше избегать у младенцев с гипербилирубинемией или глюкозо-6-фосфатом дефицит дегидрогеназы.
Антикоагулянты:
Гепарины (нефракционированные и низкомолекулярные) считаются «безопасными» поскольку эти агенты имеют большую молекулярную массу и не проникают в грудь молоко в значительной степени. Также они плохо усваиваются. Варфарин — это также считается совместимым с грудным вскармливанием, поскольку передача невысока, а побочных эффектов и изменений протромбинового времени не выявлено. у младенцев на грудном вскармливании.
 Однако было бы благоразумно контролировать состояние младенца.
протромбиновое время во время лечения.
Однако было бы благоразумно контролировать состояние младенца.
протромбиновое время во время лечения.Противосудорожные препараты:
Обычно рассматриваются карбамазепин, фенитоин и вальпроат натрия быть совместимым с грудным вскармливанием, хотя ребенок должен находиться под наблюдением для доказательства депрессии центральной нервной системы. Доступные данные по безопасность ламотриджина при грудном вскармливании предполагает передачу в грудь молоко может быть значительным, и были обнаружены терапевтические концентрации у младенцев на грудном вскармливании. Опубликованных данных недостаточно для комментариев безопасность применения габапентина при грудном вскармливании.
Антидепрессанты:
Перенос селективных ингибиторов обратного захвата серотонина (СИОЗС) в грудь молоко в разной степени. Сообщается, что пароксетин имеет самый низкий перенос в грудное молоко (доза для грудных детей с поправкой на вес 1-3%). Переносы флуоксетина в большей степени (скорректированная по весу доза для младенцев ≤ 14%) и его активный метаболит, норфлуоксетин, имеет длительный период полувыведения от одной до двух недель и может накапливаться у грудного ребенка.
Данные о циталопраме (доза для грудных детей с поправкой на вес приблизительно 5%) предполагают, что относительная доза циталопрама для младенцев является промежуточной. между пароксетином и флуоксетином.Исходя из этих данных, пароксетин является наиболее эффективным. предпочтение отдается СИОЗС кормящим женщинам.
Считается, что большинство трициклических антидепрессантов совместимо с грудным вскармливанием из-за низкой передачи в грудное молоко, и это подтверждается обширными данные об использовании. Моклобемид плохо переносится в грудное молоко и считается совместим с грудным вскармливанием.
Антигистаминные препараты:
Агенты, такие как прометазин, дексхлорфенирамин и дифенгидрамин считаются безопасными при широком использовании, хотя было бы благоразумно следить за признаками седативного эффекта или раздражительности у младенца.Меньше данных о неседативных антигистаминных препаратах, хотя лоратадин и фексофенадин, вероятно, будут безопасными из-за низкой передачи в молоко.
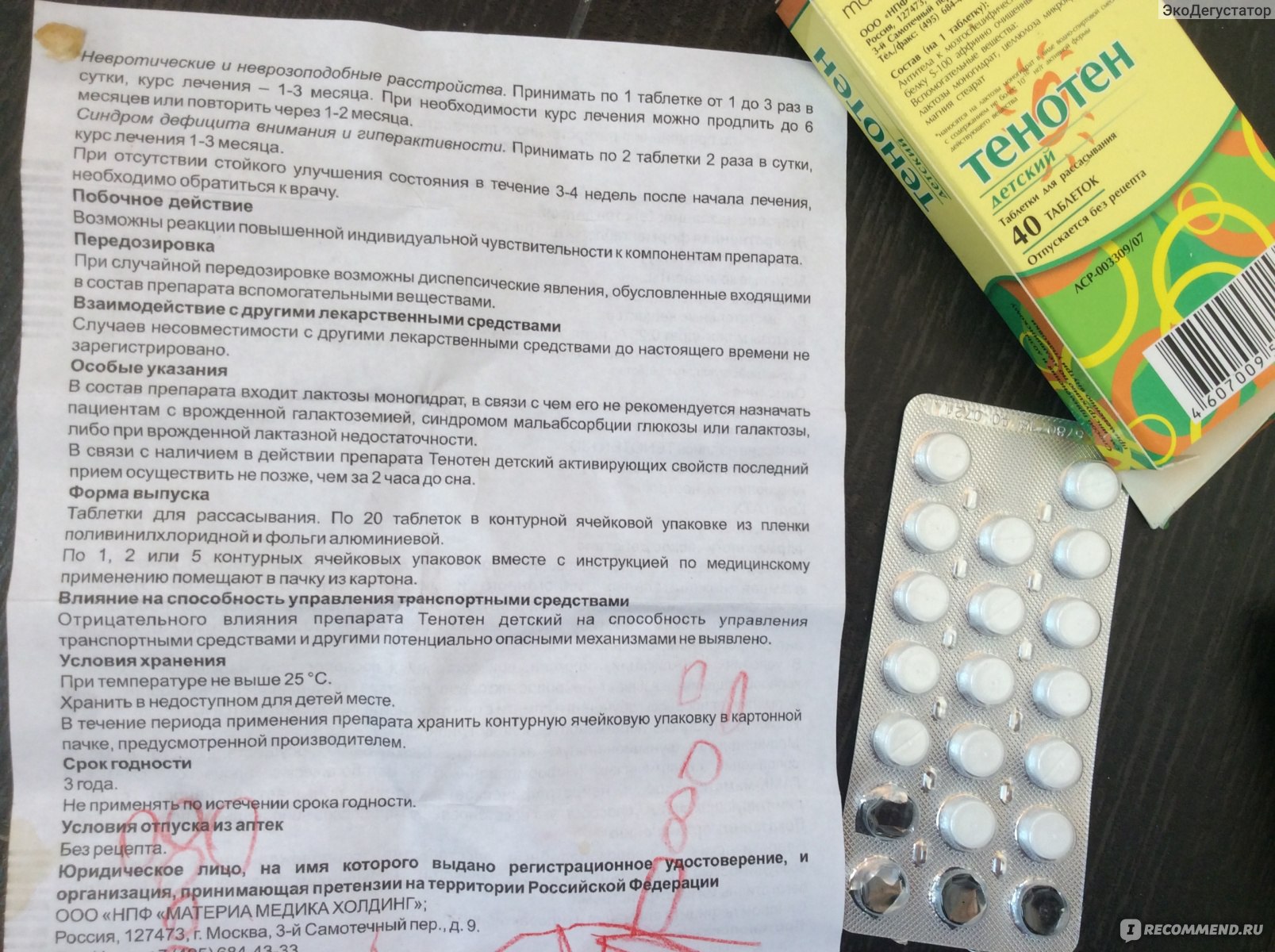
Бензодиазепины:
Спорадическое применение бензодиазепинов с коротким периодом полувыведения из плазмы, таких как мидазолам и темазепам вряд ли будут проблематичными из-за малых количеств переносится в грудное молоко. Агенты с длительным периодом полураспада, такие как диазепам могут накапливаться у младенца при длительном воздействии и могут быть связаны с летаргией, плохим сосанием и сниженным набором веса.
Противоотечные средства:
Короткий курс псевдоэфедрина (скорректированная доза <4%) маловероятен. быть проблематичным. Тем не менее, местные противоотечные спреи или капли для носа обычно предпочтительны из-за меньшего воздействия на младенцев.
Социальные препараты:
У Tесть особые проблемы, потому что доза и схема использования неконтролируемы. Вдобавок у большинства из них относительно высокие детские дозы. Младенец воздействие этанола матери может достигать 20% и был связан с нарушением психомоторного развития.Потребление алкоголя следует свести к минимуму во время лактации (например, путем отказа от грудного вскармливания в течение примерно двух часов после приема стандартного алкогольного напитка).
Воздействие кофеина может достигать 34% от веса матери с поправкой на вес. доза и побочные эффекты, такие как беспокойство и раздражительность, не поступали у младенцев, контактирующих с грудным молоком.
Никотин был обнаружен в плазме грудных детей и курящих лучше избегать кормящим матерям.Использование замены никотина терапия (например, трансдермальные системы доставки) кормящим матерям должна следует рассматривать с точки зрения рисков и преимуществ. Однако, как правило, Кратковременное использование никотиновой заместительной терапии намного предпочтительнее, чем продолжал курить.
Наркотики, влияющие на молоко:
Лекарства могут влиять на секрецию или состав молока, воздействуя на такие факторы, как как развитие молочной железы, секреция молока и гормональная регуляция кормление грудью.Пролактин необходим для секреции грудного молока и может быть поражен по употреблению наркотиков. Агонисты дофамина, такие как каберголин, снижают уровень пролактина и иногда используются в терапевтических целях для прекращения лактации.
 Антагонисты дофамина
такие как метоклопрамид и большинство антипсихотических средств могут повышать уровень пролактина (см.
статья о гиперпролактинемии с нейролептиками)
и производство молока. Другие препараты, которые были связаны с причинением
гиперпролактинемия включает СИОЗС и опиоиды.
Антагонисты дофамина
такие как метоклопрамид и большинство антипсихотических средств могут повышать уровень пролактина (см.
статья о гиперпролактинемии с нейролептиками)
и производство молока. Другие препараты, которые были связаны с причинением
гиперпролактинемия включает СИОЗС и опиоиды.Сводная таблица распределения лекарств в грудное молоко
Таблица 2 показывает опубликованные отношения M / P из литературы и предоставляет оценка дозы для грудных детей с поправкой на вес. Для их интерпретации требуется понимание ограничений, связанных с опубликованными данными, такими как как наличие только отдельных пар концентраций в плазме и молоке. Всегда следует учитывать младенческий допуск (связанный с постконцептуальным возрастом).
Таблица 2: Сводная информация о распределении лекарств в грудное молоко
ID = недостаточно данных
Для корреспонденции Шарон Гардинер, Отдел клинической фармакологии, Больница Крайстчерча, Private Bag 4710, Крайстчерч.
 Эл. Почта: [email protected]
Эл. Почта: [email protected] Первичные источники
Аткинсон ХК, Бегг Э.Дж., Дарлоу Б.А. Препараты в грудном молоке. Клиническая фармакокинетика соображения. Клиническая фармакокинетика 1988; 14: 217-40.
Беннет П.Н. и рабочая группа ВОЗ, редакторы. Наркотики и лактация человека . 2-е издание. Амстердам: Elsevier, 1997.
Илетт К.Ф., Кристенсен Дж. Х., Бегг Э. Дж. Распределение лекарств в грудном молоке. Australian Prescriber 1997; 20 (2): 35-40.
Speight TM, Holford NHG, редакторы. Медикаментозное лечение Эйвери . 4-й версия. Окленд: Adis International Ltd, 1997.
Заявлениео возобновлении грудного вскармливания после анестезии
Разработано: Комитет акушерской анестезии
Утверждено: 23 октября 2019 г.
Скачать PDFАмериканское общество анестезиологов (ASA) предлагает это заявление, чтобы предоставить анестезиологам доказательную информацию, чтобы они могли надлежащим образом консультировать кормящих матерей, перенесших операцию, которые обеспокоены неблагоприятными неонатальными эффектами воздействия лекарств через грудное молоко.
 Комитет рассмотрел существующие руководящие принципы и обзоры по концентрации анестетиков в грудном молоке, чтобы подготовить обзор и рекомендации, включенные в это заявление. 1-6
Комитет рассмотрел существующие руководящие принципы и обзоры по концентрации анестетиков в грудном молоке, чтобы подготовить обзор и рекомендации, включенные в это заявление. 1-6 Справочная информация:
В прошлом женщинам рекомендовалось отказываться от грудного молока («накачать и слить») сразу после операции, прежде чем возобновить грудное вскармливание. Эта устаревшая рекомендация была сделана до того, как стали доступны данные о накоплении лекарств в грудном молоке, но до сих пор широко распространены в Интернете, вызывая значительную путаницу среди пациентов и поставщиков.Хотя многие кормящие пациенты, поступающие на хирургические процедуры, готовы к сцеживанию и откачке, пациенты обычно спрашивают своего анестезиолога за информацией и рекомендациями относительно того, когда они могут безопасно возобновить грудное вскармливание.Анестезиологические препараты и грудное молоко:
Общепринятым методом, используемым для определения воздействия лекарств на новорожденных, является относительная доза для младенцев (RID). 7 RID обеспечивает индикацию относительного воздействия на новорожденных, принимая во внимание вес матери и ребенка, а также концентрацию лекарственного средства в грудном молоке, и указывает процентное содержание лекарственного средства в ребенке по отношению к матери.Уровни RID менее 10% обычно считаются безопасными. Хотя некоторые опиоиды (например, кодеин и трамадол) и классы наркотиков (например, амфетамины, химиотерапевтические препараты, эрготамины и статины) не рекомендуются кормящим матерям, почти все анестетики имеют значения RID значительно ниже 10% (см. Таблицу). Исключением является морфин, RID которого составляет примерно 9%. Даже в этом случае бесчисленное количество кормящих женщин без происшествий получили морфин после хирургических вмешательств.Несмотря на отличные показатели безопасности, имеет смысл попытаться снизить потребность в наркотических средствах у кормящих женщин, используя мультимодальный подход для лечения послеоперационной боли. 8 Кроме того, поскольку боль мешает успешному грудному вскармливанию, женщинам не следует избегать приема обезболивающих после операции, когда это необходимо.
7 RID обеспечивает индикацию относительного воздействия на новорожденных, принимая во внимание вес матери и ребенка, а также концентрацию лекарственного средства в грудном молоке, и указывает процентное содержание лекарственного средства в ребенке по отношению к матери.Уровни RID менее 10% обычно считаются безопасными. Хотя некоторые опиоиды (например, кодеин и трамадол) и классы наркотиков (например, амфетамины, химиотерапевтические препараты, эрготамины и статины) не рекомендуются кормящим матерям, почти все анестетики имеют значения RID значительно ниже 10% (см. Таблицу). Исключением является морфин, RID которого составляет примерно 9%. Даже в этом случае бесчисленное количество кормящих женщин без происшествий получили морфин после хирургических вмешательств.Несмотря на отличные показатели безопасности, имеет смысл попытаться снизить потребность в наркотических средствах у кормящих женщин, используя мультимодальный подход для лечения послеоперационной боли. 8 Кроме того, поскольку боль мешает успешному грудному вскармливанию, женщинам не следует избегать приема обезболивающих после операции, когда это необходимо. FDA не рекомендует кормящим матерям принимать кодеин и трамадол, оба из которых метаболизируются CP3D6. Из-за фармакогенетической изменчивости существует риск неонатальной передозировки опиоидов, если мать с «ультрамаболизатором» кормит грудью новорожденного с «медленным метаболизмом» 9 .
FDA не рекомендует кормящим матерям принимать кодеин и трамадол, оба из которых метаболизируются CP3D6. Из-за фармакогенетической изменчивости существует риск неонатальной передозировки опиоидов, если мать с «ультрамаболизатором» кормит грудью новорожденного с «медленным метаболизмом» 9 .Рекомендации:
Для кормящих женщин, которым требуется хирургическое вмешательство, предлагаются следующие рекомендации:
1. Все обезболивающие и обезболивающие переносятся в грудное молоко; однако присутствуют только небольшие количества и очень низкие концентрации, которые считаются клинически незначительными.
2. Наркотики и / или их метаболиты могут попадать в грудное молоко в несколько более высоких количествах; Следовательно, следует предпринять шаги для снижения потребности в наркотиках, добавляя другие анальгетики, когда это необходимо, и избегая лекарств, вероятность передачи которых выше (т.е., иметь более высокий RID).
3. Поскольку боль мешает успешному грудному вскармливанию, женщинам не следует избегать приема обезболивающих после операции. Несмотря на отличные показатели безопасности, кормящим женщинам, которым требуются наркотические обезболивающие, следует всегда внимательно следить за ребенком на предмет признаков седативного действия: трудности с пробуждением и / или замедленное дыхание.
Несмотря на отличные показатели безопасности, кормящим женщинам, которым требуются наркотические обезболивающие, следует всегда внимательно следить за ребенком на предмет признаков седативного действия: трудности с пробуждением и / или замедленное дыхание.
4. По возможности, при кесаревом сечении следует использовать спинальную или эпидуральную анестезию, состоящую из местного анестетика и наркотика длительного действия, чтобы снизить общую потребность в послеоперационных обезболивающих.
5. Пациентам следует возобновить грудное вскармливание как можно скорее после операции, так как анестетики обнаруживаются в очень низком количестве в грудном молоке. Пациентам не рекомендуется «накачивать и сливать».Ссылки:
1. Всемирная организация здравоохранения. Руководство: Защита, продвижение и поддержка грудного вскармливания в учреждениях, предоставляющих услуги по беременности и родам и новорожденным. ISBN: 978-92-4-155000-6. Доступно по адресу: http://www.who.int/nutrition/publications/guidelines/breastfeeding-facilities-maternity-newborn/en/.
2. Эйдельман А.И., Шанлер Р.Дж. Грудное вскармливание и употребление грудного молока. Раздел по грудному вскармливанию. Американская академия педиатрии. Педиатрия 2012; 129: e827-41.
3. Чантри С.Дж., Эглаш А., Лаббок М. Позиция ABM по грудному вскармливанию. Медицина грудного вскармливания 2015; 10: 407-11.
4. Далал П.Г., Босак Дж., Берлин С. Безопасность грудного вскармливания после анестезии матери. Детская анестезия 2014; 24: 359-71.
5. LactMed. Сеть токсикологических данных TOXNET. Национальная медицинская библиотека США.НАЦИОНАЛЬНЫЕ ИНСТИТУТЫ ЗДРАВООХРАНЕНИЯ США. HMS. Bethesda, MD. Доступно по адресу: https://toxnet.nlm.nih.gov/cgi-bin/sis/search3.
6. Заболевания де Свиета в акушерской практике, 5-е изд. Под редакцией Powrie RO, Greene MF, Camann W. 2010 Blackwell Publishing Ltd. 806 стр. ISBN: 978-1-405-14847-4.
7. Илетт К.Ф., Кристенсен Дж. Х. Употребление наркотиков и кормление грудью. Expert Opin Drug Saf 2005; 4: 745-68.
8. Саттон К.Д. , Карвалью Б. Оптимальное обезболивание после кесарева сечения. Anesthesiol Clin 2017; 35: 107-24.
, Карвалью Б. Оптимальное обезболивание после кесарева сечения. Anesthesiol Clin 2017; 35: 107-24.
9. Сообщение FDA по безопасности лекарств: FDA ограничивает использование рецептурных кодеиновых лекарств от боли и кашля, а также обезболивающих трамадола у детей; не рекомендует использовать кормящим женщинам.2018. Доступно по адресу: https://www.fda.gov/Drugs/DrugSafety/ucm549679.htm.Стол. Относительная доза для младенцев (RID) анестезиологических препаратов и рекомендации
Класс лекарства (лекарство) Среднее RID (%) Антихолинергические средства (атропин, гликопирролат) Неизвестно: обычно считается безопасным при однократном системном или офтальмологическом дозировании Антихолинэстеразы (неостигмин, пиридостигмин) 0.  1
1Противорвотные средства (метоклопрамид, ондансетрон) Неизвестно: считается безопасным из-за отсутствия седативных побочных эффектов Бензодиазепины (диазепам, лоразепам, мидазолам) ,000,3 Внутривенные анестетики Этомидат 0,1 Кетамин Неизвестно: рекомендуется только при необходимости по медицинским показаниям Пропофол 0.1 Местные анестетики (бупивакаин, лидокаин, ропивакаин) 0,1 Наркотики Фентанил 1 Гидрокодон 3 Гидроморфон 3 Морфин 9 Оксикодон 3 (максимальная суточная доза 30 мг§) Ремифентанил Неизвестно: считается безопасным вторичным по отношению к короткому периоду полураспада Кодеин / Трамадол Избегать: предупреждение FDA против использования у женщин с мутацией CYP2D6 Ненаркотические анальгетики ацетаминофен 4 (максимальная суточная доза <3 г ¥) Ибупрофен 0.  5
5Кеторолак 0,3 Разное Габапентин 3 дексаметазон Неизвестно: считается безопасным (может вызвать временную потерю молока из-за ↓ уровня пролактина) Дифенгидрамин Неизвестно: в целом считается безопасным Летучие газы Неизвестно: считается безопасным на фоне быстрого выведения, плохой биодоступности и удаления газов OR * Среднее значение RID — это расчетное среднее значение из нескольких рассмотренных источников.
§ LactMed. Сеть токсикологических данных. Национальная медицинская библиотека США.
