чем лечить, что можно и нельзя делать беременным
Простуда у беременных может начаться с головной боли и недомогания. Потом обычно появляются кашель, насморк и боль в горле. Важно не запустить болезнь и начать лечение вовремя. Но многие привычные медикаменты от простуды при беременности использовать нельзя — велики риски. Что делать в таком случае, как помочь женщине.
Чем лечить простуду при беременности
Переносить болезнь «на ногах» противопоказано. Во-первых, это может иметь серьезные последствия для малыша, а во-вторых, беременные относятся к группе риска тяжелого течения ОРВИ (1). Например, доказано, что вирус может нарушать процессы в полости матки, в том числе, созревание плаценты, что в ряде случаев приводит к развитию фетоплацентарной недостаточности (2). А это в свою очередь может спровоцировать самые неблагоприятные последствия вплоть до гибели плода. Лечиться нужно, но как?
Чтобы быстрее справиться с простудой, необходимо наладить сбалансированное питание и пить больше чистой воды. Вода помогает выводить из организма возбудителей заболевания и накопившиеся токсины. Лечение простуды у беременных отличается тем, что нельзя употреблять большинство лекарственных препаратов. Только доктор может выписать лекарства, рекомендовать другие способы, безопасные для женщины в положении. Поэтому, если вы ждете малыша и чувствуете, что простудились, необходимо обратиться к врачу.
Вода помогает выводить из организма возбудителей заболевания и накопившиеся токсины. Лечение простуды у беременных отличается тем, что нельзя употреблять большинство лекарственных препаратов. Только доктор может выписать лекарства, рекомендовать другие способы, безопасные для женщины в положении. Поэтому, если вы ждете малыша и чувствуете, что простудились, необходимо обратиться к врачу.
Лечение насморка при беременности
Беременным безопасно промывать нос подсоленной водой или специальными растворами из аптеки. Фото: Маковеева СветланаБезопасный способ — промывание носа подсоленной водой или специальными растворами из аптеки. А при сильном отеке носа допускается использовать сосудосуживающие капли. Но наш эксперт, врач-гинеколог Ольга Дивеева, отмечает, что нельзя промывать нос слишком часто и бесконтрольно. То же самое касается других препаратов. Предварительно нужно проконсультироваться с врачом.
— Нельзя самостоятельно принимать лекарственные средства: как противовирусные, антибиотики, так и сосудосуживающие капли, препараты для облегчения симптомов ОРВИ. Важно знать состав средств, далеко не все их можно и нужно применять при беременности, — говорит Ольга Дивеева.
Важно знать состав средств, далеко не все их можно и нужно применять при беременности, — говорит Ольга Дивеева.
Повышенная температура у беременных
— Можно не сбивать температуру до того, как она поднимется до 38 градусов: повышение температуры означает, что организм борется с возбудителем, — говорит наш эксперт. То есть, если градусник показывает не более 38 градусов, лучше не предпринимать никаких действий с медикаментами. Организм сам борется с вирусом, препараты ни к чему. Но если температура растет, состояние женщины ухудшается, можно выпить жаропонижающее на основе парацетамола. Также может помочь чай с малиной или липовым цветом. Если температура поднимется до 39 и выше, необходимо вызвать скорую помощь.
Лечение горла при беременности
Если у беременной болит горло, то лучше обратиться к врачу и подобрать безопасные препараты. Фото: Звонарев ВалерийДаже если сильно разболелось горло, нельзя использовать леденцы для облегчения состояния. Беременным для лечения горла можно прибегнуть к таким способам:
Беременным для лечения горла можно прибегнуть к таким способам:
- полоскать горло соленым раствором или отваром соды — повторять каждый час;
- полоскать горло настоем ромашки и эвкалипта;
- полоскать горло раствором «Мирамистина», «Фурацилина» или «Хлоргексидина».
Если это не помогает, то нужно обратиться к врачу и подобрать безопасные препараты.
Лечение кашля при беременности
Если начался кашель, на помощь придут народные методы: теплое молоко с маслом и медом (его можно добавлять в молоко не горячее 60 градусов). Важно понимать, что кашель запускать нельзя. До 30% эпизодов ОРВИ при беременности сопровождаются бронхитом, возможны и другие осложнения: синусит, отит, пневмония (3). Поэтому, если молоко с медом не помогает, и кашель не уменьшается, нужно обратиться к врачу, чтобы подобрать безопасные препараты.
Противопоказано беременным
Будущим мамам, которые подхватили простуду, лучше вообще воздержаться от любых лекарственных препаратов в первом триместре.
- Противопоказаны любые прогревания: баня, горячая ванна, ножные ванны, горчичники.
- Нельзя пить аспирин и индометацин.
- Запрещены иммуномодуляторы, антибиотики и препараты, повышающие пульс и давление, влияющие на свертываемость крови.
Профилактика заболеваний при беременности
Врачи рекомендуют беременным с простудой воздержаться от любых лекарственных препаратов в первом триместре. Фото: Caroline Arber, globallookpress.comВ сезон ОРВИ, осенью и весной, беременным не стоит посещать места массового скопления людей, ведь у женщин в положении иммунитет снижен. Не стоит встречаться с заболевшими родственниками и друзьями, а если зашмыгали носом домочадцы — лучше минимизировать контакты, пить и есть из отдельной посуды, чаще проветривать помещения и проводить влажную уборку.
Также важно одеваться по погоде, носить маски, чтобы защититься от вирусов, и промывать нос после посещения общественных мест.
Популярные вопросы и ответы
На важные вопросы отвечает гинеколог-эндокринолог, нутрициолог Ольга Дивеева.
Что можно делать беременным при простуде?
При простуде беременным нужно соблюдать питьевой режим, увлажнять помещение, дышать свежим воздухом — прогулки не запрещаются. Можно использовать натуральные источники витамина C, лимон, шиповник, клюкву в натуральном виде, подойдут и замороженные ягоды, их допустимо заваривать кипятком.Разрешается использовать витамины и растительные добавки для борьбы с вирусом,, но только под контролем специалиста. Можно соблюдать легкое питание на период болезни, чтобы не давать лишнюю нагрузку организму во время болезни.
Что нельзя делать беременным при простуде?
Запрещено самостоятельно принимать лекарственные средства, противовирусные препараты, антибиотики, откашливающие, сосудосуживающие капли, препараты для облегчения симптомов ОРВИ. Любые лекарственные средства при беременности можно принимать только после консультации со специалистом и по строгим показаниям.
Любые лекарственные средства при беременности можно принимать только после консультации со специалистом и по строгим показаниям.Также нельзя самостоятельно выполнять ингаляции. Достаточно просто увлажнить помещение.
Не стоит оставаться без наблюдения врача. При беременности иммунитет чаще всего снижен и быстро могут развиться осложнения ОРЗ, поэтому важно наблюдение и контроль с самых первых дней, как за беременной, так и за состоянием малыша.
Нельзя соблюдать строгий постельный режим. Доказано, что на фоне снижения двигательной активности возрастает риск тромбоза, а также застой в легких, который усугубляет течение ОРВИ и может привести к развитию пневмонии.
Не рекомендуется бесконтрольно и очень часто промывать нос — это приводит к вымыванию полезной микрофлоры слизистой, которая участвует в защите от вирусов и бактерий.
Ни в коем случае нельзя сильно нервничать. С ОРВИ организм обычно справляется самостоятельно в течение 5-7 дней. При соблюдении всех мер ОРВИ не сказывается негативно на малыше.
Помогут ли народные средства при борьбе с простудой у беременных?
Те, которыми не злоупотребляют. Например, источники витамина C: шиповник, клюква, лимон. Их можно употреблять в натуральном или замороженном виде, заливать кипятком.
- Клинические рекомендации «Острые респираторные вирусные инфекции (ОРВИ) у взрослых». URL: https://www.rnmot.ru/public/uploads/RNMOT/clinical/2021/%D0%9A%D0%A0%20%D0%9E%D0%A0%D0%92%D0%98.pdf
- Течение и исход беременности при острых респираторных вирусных инфекциях. Закора О. А., Магомедова М. М., Шахмарданова С. Р. // Бюллетень медицинских Интернет-конференций. 2014. URL: https://cyberleninka.ru/article/n/techenie-i-ishod-beremennosti-pri-ostryh-respiratornyh-virusnyh-infektsiyah-orvi/viewer
- Муколитическая терапия при ОРЗ у беременных. Бонцевич Р. А., Головченко О. В. // Медицинский совет. 2013. URL: https://cyberleninka.ru/article/n/mukoliticheskaya-terapiya-pri-orz-u-beremennyh-1/viewer
ОРВИ при беременности.
 Что такое ОРВИ при беременности?
Что такое ОРВИ при беременности?ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
ОРВИ при беременности — это группа клинически сходных острых респираторных инфекций, вызванных пневмотропными вирусами и развившихся при гестации. Проявляется быстро нарастающим катаральным синдромом: насморком, сухим кашлем, болью и першением в горле, хриплым голосом. Наблюдаются явления общей интоксикации: лихорадка, головная боль, слабость, разбитость, миалгии, артралгии. Диагностируется при помощи ИФА, ПЦР, общего анализа крови. В процессе лечения используют жаропонижающие, отхаркивающие, противокашлевые, муколитические, противовоспалительные, антиобструктивные препараты, при тяжелом течении — донорский иммуноглобулин, интерферон, его индукторы, иммуномодуляторы.
МКБ-10
J00 B34- Причины
- Патогенез
- Симптомы ОРВИ при беременности
- Осложнения
- Диагностика
- Лечение ОРВИ при беременности
- Прогноз и профилактика
- Цены на лечение
Общие сведения
По данным специалистов в сфере инфекционных болезней, акушерства и гинекологии, распространенность ОРВИ во время беременности достигает 55-82%. Заболеваемость гриппом и другими острыми респираторными инфекциями у беременных несколько выше, чем в целом по популяции, а сами болезни протекают длительнее, тяжелее, с большим количеством осложнений. При сочетании гестации с ОРВИ, особенно гриппом, чаще возникает потребность в госпитализации, увеличивается риск перинатальной и материнской смертности. Для респираторных инфекций характерно эпидемическое течение с пиком заболеваемости с декабря по март и быстрым распространением среди организованных контингентов людей, в том числе в медицинских учреждениях.
Причины
Возбудителями острых респираторных вирусных инфекций являются так называемые пневмотропные вирусы, которые передаются преимущественно воздушно-капельным путем. На сегодняшний день выявлено более 300 неклеточных инфекционных агентов, вызывающих простуду во время гестации. Более чем у половины беременных заболевание развивается при заражении вирусами парагриппа, у 15% — вирусами гриппа типов А и В, у 5% — аденовирусами, у 4% — возбудителями респираторно-синцитиальной инфекции, у 1,2% — энтеровирусами, менее чем в 1% случаев — риновирусами, коронавирусами, реовирусами. У 23% пациенток ОРВИ имеет смешанную этиологию.
Более частое возникновение и затяжное осложненное течение респираторных инфекций при беременности связано с физиологическими изменениями, происходящими в организме женщины, вынашивающей ребенка. По мнению большинства акушеров-гинекологов, специфическими гестационными факторами, оказывающими влияние на развитие ОРВИ у беременных, являются:
- Снижение иммунитета.
 Иммунная перестройка при беременности направлена на предотвращение отторжения плода, который является генетически чужеродным для женского организма. Иммуносупрессия возникает из-за повышения уровней прогестерона и кортизола. Сильнее угнетается клеточное звено иммунной системы, играющее ключевую роль в быстрой элиминации возбудителя.
Иммунная перестройка при беременности направлена на предотвращение отторжения плода, который является генетически чужеродным для женского организма. Иммуносупрессия возникает из-за повышения уровней прогестерона и кортизола. Сильнее угнетается клеточное звено иммунной системы, играющее ключевую роль в быстрой элиминации возбудителя. - Гипервентиляция легких. Для обеспечения достаточной оксигенации тканей матери и растущего плода бронхолегочная система постепенно переходит на диафрагмальный тип дыхания. За счет усиления экскурсий диафрагмы обеспечивается более качественная вентиляция альвеол. При этом создаются оптимальные условия для проникновения вирусов в нижние отделы дыхательной системы.
- Набухание слизистой трахеобронхиального дерева. Из-за физиологического увеличения объема циркулирующей крови и сопутствующей артериолодилатации у беременной возникает полнокровие капилляров, приводящее к набуханию слизистых. Поскольку такие изменения сходны с воспалительным отеком, присоединение инфекции делает клиническую симптоматику более выраженной.

Патогенез
Большинство катаральных инфекций, вызванных вирусами, являются антропонозами, реже заболевание распространяется млекопитающими и птицами (свиной грипп, птичий грипп). Ведущим путем заражения ОРВИ при беременности является воздушно-капельный перенос возбудителя от носителя, больного, реже — реконвалесцента. Иногда вирусы передаются контактно (через рукопожатие, загрязненные предметы окружающей среды). Входными воротами обычно становится эпителий носа, носоглотки, гортани, трахеи, бронхов, иногда вирус внедряется в слизистые оболочки глаз, ЖКТ. Сначала инфекционный агент прикрепляется к эпителиальной клетке, затем проникает в нее и начинает реплицироваться. Разрушение эпителиоцитов сопровождается распространением вирусных частиц по слизистой с развитием локальной воспалительной реакции.
Попадание возбудителя ОРВИ в кровоток приводит к возникновению общей интоксикации. В ответ на присутствие вирусных антигенов включаются защитные реакции в виде пролиферации лимфоцитов (преимущественно типа Т) и усиленного синтеза интерферона.
Симптомы ОРВИ при беременности
Из-за снижения иммунитета у беременных инкубационный период обычно сокращается до 2-3 дней. При высокой вирулентности возбудителя первые признаки инфекции могут возникнуть спустя несколько часов после заражения. Клиническая картина большинства катаральных вирусных инфекций сходна. Катаральная симптоматика при беременности обычно нарастает постепенно, но более быстро, чем вне гестации: женщина жалуется на насморк, першение, боль в горле, сухой кашель, хриплость голоса.
Вирусная интоксикация сильнее всего проявляется при гриппе, при остальных респираторных инфекциях головокружение, головная боль, разбитость, слабость, болезненность мышц и суставов выражены умеренно. Зачастую снижается аппетит. Иногда возникает тошнота, рвота, при аденовирусной инфекции — светобоязнь, рези, боль в глазах, увеличение шейных и подчелюстных лимфоузлов. В течение 3-5 дней отмечается гипертермия до 38° С, при гриппе — до 39-40° С. Для гриппозной инфекции также характерно покраснение лица, шеи, слизистых оболочек, инъецированность склер. Длительность острого периода обычно составляет от 7 до 10 дней. В период реконвалесценции выявляется влажный кашель с отхождением слизистой мокроты.
Зачастую снижается аппетит. Иногда возникает тошнота, рвота, при аденовирусной инфекции — светобоязнь, рези, боль в глазах, увеличение шейных и подчелюстных лимфоузлов. В течение 3-5 дней отмечается гипертермия до 38° С, при гриппе — до 39-40° С. Для гриппозной инфекции также характерно покраснение лица, шеи, слизистых оболочек, инъецированность склер. Длительность острого периода обычно составляет от 7 до 10 дней. В период реконвалесценции выявляется влажный кашель с отхождением слизистой мокроты.
Осложнения
Интенсивные кашель и чихание, вызванные ОРВИ, сопровождаются увеличением давления в брюшной полости. Это может спровоцировать повышенный тонус матки и, как следствие, увеличить до 25-50% риск прерывания беременности спонтанным выкидышем или преждевременными родами. Из-за заложенности носа и ухудшения вентиляции, связанного с отеком слизистой, нарушается газообмен в легких, уменьшается насыщение крови кислородом, в результате чего может наступить гипоксия плода. Вирусное поражение плацентарной ткани приводит к развитию фетоплацентарной недостаточности, преждевременному старению плаценты. После перенесенных катаральных инфекций у 3,2% беременных отмечается преждевременная отслойка плаценты, чаще возникает слабость родовой деятельности, кровотечение в родах.
Вирусное поражение плацентарной ткани приводит к развитию фетоплацентарной недостаточности, преждевременному старению плаценты. После перенесенных катаральных инфекций у 3,2% беременных отмечается преждевременная отслойка плаценты, чаще возникает слабость родовой деятельности, кровотечение в родах.
Заражение ОРВИ в I триместре беременности с трансплацентарным переносом вируса провоцирует повреждения на клеточном уровне, приводит к формированию истинных пороков развития, гибели плода, замершей беременности. Особенно высок риск тератогенеза (до 10% всех случаев заболевания) у беременных с гриппом. При внутриутробном инфицировании во II-III триместрах выявляются ранние и поздние фетопатии с воспалительным поражением отдельных органов (менингитом, энцефалитом, пневмонией), генерализацией воспаления, формированием множественных аномалий, антенатальной гибелью или задержкой развития плода. После рождения дети часто выглядят вялыми, неактивными, у них возникают различные нарушения дыхания.
В период беременности ОРВИ ухудшают течение раннего токсикоза, гестозов, могут осложняться вторичными инфекциями, вызванными активацией условно-патогенной микрофлоры на фоне иммуносупрессии. Чаще всего развивается острый синусит, средний гнойный отит, бронхит, бактериальная пневмония. Возможно обострение хронических инфекционных и соматических болезней — ревматизма, панкреатита, холецистита, пиелонефрита, гломерулонефрита. Редкими, но тяжелыми осложнениями ОРВИ являются вторичные миокардиты, перикардиты, миозиты, менингоэнцефалиты, полиневриты, невралгия, синдром Рейе, токсико-аллергический шок.
Диагностика
Во время эпидемии постановка диагноза острой респираторной вирусной инфекции при беременности не представляет каких-либо затруднений. В таких случаях диагностика проводится на основании характерной клинической картины с катаральными симптомами и интоксикацией. При спорадических случаях заболевания, возникших вне периода эпидемической вспышки, рекомендованы:
- Общий анализ крови.
 Обычно при ОРВИ наблюдается лейкопения, нормальное или сниженное СОЭ. Количество лимфоцитов зачастую повышено за счет Т-фракции. Резкое нарастание лейкоцитоза и СОЭ является прогностически неблагоприятным признаком и часто свидетельствует о присоединении вторичной бактериальной инфекции.
Обычно при ОРВИ наблюдается лейкопения, нормальное или сниженное СОЭ. Количество лимфоцитов зачастую повышено за счет Т-фракции. Резкое нарастание лейкоцитоза и СОЭ является прогностически неблагоприятным признаком и часто свидетельствует о присоединении вторичной бактериальной инфекции. - Серологические методы. Для экспресс-диагностики сезонного гриппа А, В, парагриппа, аденовирусов, респираторно-синцитиальных вирусов применяют ИФА, с помощью которого в клетках эпителия выявляют вирусные антигены, и ПЦР-диагностики, позволяющей обнаружить генетический материал возбудителей в клинических пробах.
Рентгенографию легких, околоносовых пазухах назначают только по жизненным показаниям при обоснованном подозрении на вторичную пневмонию или синусит. Для исключения риска выкидыша и пороков развития плода на 17-20 неделях показано определение уровней хорионического гонадотропина и альфа-фетопротеина. Оценку вероятности преждевременных родов при ОРВИ на 22-34 неделях гестации выполняют с учетом данных о содержании гормонов фетоплацентарного комплекса (плацентарного лактогена, прогестерона, эстриола, кортизола).
Для контроля над состоянием плода в III триместре рекомендовано проведение КТГ, фетометрии, фонокардиографии. Возможную патологию плаценты выявляют при помощи УЗИ и допплерографии маточно-плацентарного кровотока. Дифференциальную диагностику проводят между различными видами ОРВИ, с высококонтагиозными вирусными инфекциями (краснухой, корью, скарлатиной), бактериальными заболеваниями (ангиной, острыми фарингитом, ларингитом, трахеитом, бронхитом, воспалением легких). По показаниям пациентку осматривает инфекционист, пульмонолог, офтальмолог, оториноларинголог, невропатолог.
Лечение ОРВИ при беременности
При выборе врачебной тактики учитывают гестационный срок, тип возбудителя, особенности течения заболевания. Прерывание беременности на ранних сроках из-за возможных аномалий развития плода рекомендовано только при серологически подтвержденном гриппе. В остальных случаях гестацию можно сохранять. Важную роль в коррекции состояния беременной играют немедикаментозные методы: обеспечение физического и эмоционального покоя, при необходимости постельный режим, 7-8-часовой ночной сон, паровые ингаляции с отварами трав или готовыми ингаляционными смесями, ароматерапия. Для более быстрого снятия интоксикации полезно употребление до 1,5-2 л жидкости в день, особенно кислых напитков. Рекомендован полноценный белковый рацион, дополненный продуктами, которые содержат витамин С (цитрусовыми, капустой, смородиной, яблоками) и фолиевую кислоту (бобовыми, картофелем).
Для более быстрого снятия интоксикации полезно употребление до 1,5-2 л жидкости в день, особенно кислых напитков. Рекомендован полноценный белковый рацион, дополненный продуктами, которые содержат витамин С (цитрусовыми, капустой, смородиной, яблоками) и фолиевую кислоту (бобовыми, картофелем).
Возможности этиотропного лечения ОРВИ ограничены узким спектром действия препаратов, их повреждающим воздействием на плод, неизученностью побочных эффектов некоторых новых лекарственных средств. При тяжелых случаях гриппа допустимо введение донорского противогриппозного иммуноглобулина. Для сокращения длительности заболевания и уменьшения вероятных осложнений при беременности может проводиться патогенетическая терапия, включающая:
- Интерферон и его индукторы. Из-за риска прерывания гестации рекомбинантный человеческий интерферон назначается с 32 недели только при тяжелых ОРВИ. Хотя современные стимуляторы интерфероногенеза усиливают синтез собственных α- и β-интерферонов, обладающих высокой противовирусной активностью, их применяют в исключительных случаях, поскольку влияние индукторов интерферона на плод пока недостаточно изучено.

- Иммуномодуляторы. При беременности без резус-конфликта независимо от срока допустимо назначение препаратов на основе имунофана. Эти средства усиливают продукцию специфических противовирусных антител, оказывают выраженное детоксикационное действие, повышают устойчивость эпителиальных мембран. Умеренным иммуностимулирующим эффектом обладают поливитаминные комплексы и некоторые гомеопатические средства.
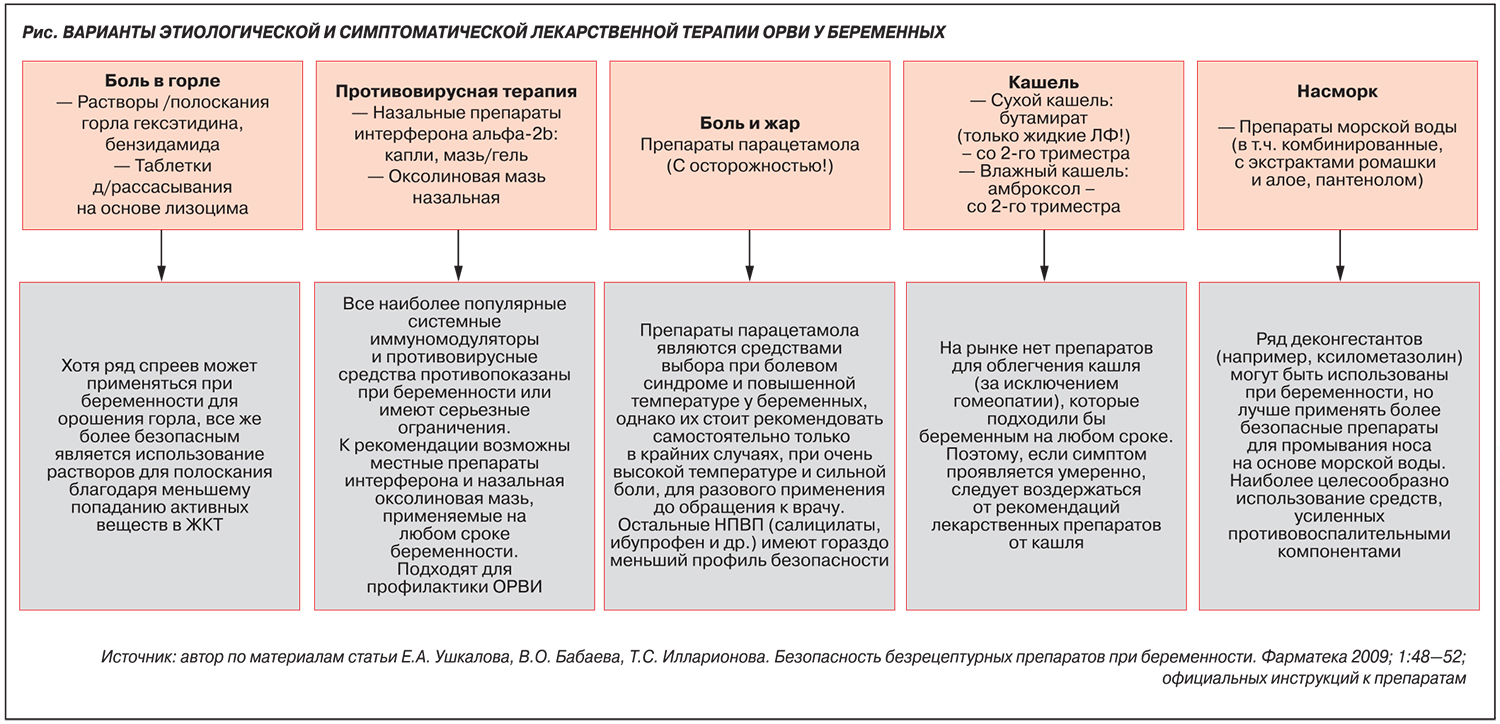
В зависимости от клинической симптоматики пациентке проводится симптоматическая терапия с использованием жаропонижающих, отхаркивающих, противокашлевых, муколитических, противовоспалительных и антиобструктивных средств, разрешенных для применения при беременности. Антибиотики назначаются только при возникновении бактериальных осложнений.
Предпочтительным методом родоразрешения являются естественные роды. Поскольку в остром периоде ОРВИ существенно возрастает риск аномалий родовой деятельности, кровотечений, послеродовых гнойно-септических заболеваний, беременность рекомендуется пролонгировать до стихания клинически выраженной катаральной симптоматики с одновременным проведением профилактики гипоксии плода. В родах показано обезболивание, после родов — введение утеротоников и профилактическая антибиотикотерапия. Кесарево сечение выполняется при выявлении акушерских показаний.
В родах показано обезболивание, после родов — введение утеротоников и профилактическая антибиотикотерапия. Кесарево сечение выполняется при выявлении акушерских показаний.
Прогноз и профилактика
Неосложненные формы ОРВИ при беременности проходят самостоятельно или на фоне минимальной терапии в течение 7-10 дней. При появлении осложнений прогноз становится более серьезным. Профилактика в период эпидемии направлена на исключение попадания вирусов на слизистые оболочки: ограничение времени пребывания в людных местах, обработку слизистых перед выходом из дома оксолиновой мазью, ношение марлевых или одноразовых повязок, полоскание горла и носа солевым раствором после возвращения с прогулки. Эффективность сезонной иммунизации против гриппа перед планированием беременности или в I-II триместрах достигает 55-90%. Для повышения общей резистентности рекомендованы достаточные отдых и сон, полноценное питание, исключение стрессов, прием витаминно-минеральных комплексов. С учетом серьезности возможных осложнений при появлении первых признаков ОРВИ беременной необходимо сразу обратиться в женскую консультацию.
С учетом серьезности возможных осложнений при появлении первых признаков ОРВИ беременной необходимо сразу обратиться в женскую консультацию.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении болезни «ОРВИ при беременности».
Источники
- Современные аспекты лечения и профилактики гриппа и ОРВИ у беременных/ Вернидуб И.А., Сосновская А.К., Волкова О.И.// Международный студенческий научный вестник.- 2017.
- Грипп у беременных/ Попов А.Ф., Киселев О.И.// Эпидемиология и инфекционные болезни. – 2013.
- Современные подходы к профилактике и лечению ОРВИ и гриппа/ Малашенкова И.К., Дидковский Н.А.// Русский медицинский журнал. – 2006 — №27.
- Грипп у беременных/ Баранов И.И., Арсланян К.Н., Нестерова Л.А.// Акушерство и гинекология: Новости. Мнения. Обучения. – 2018.
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Грипп и беременность | Беременность, Беспокойства и неудобства, статьи и поддержка
Женщины подвержены более высокому риску заражения гриппом во время беременности. Здесь мы обсуждаем вакцину против гриппа и возможные последствия заражения гриппом во время беременности.
Что такое грипп и почему он более опасен при беременности?
Если у вас раньше была сильная простуда, вы могли подумать, что у вас грипп. Но если у вас действительно грипп, вы, вероятно, действительно будете чувствовать себя очень плохо.
При гриппе у вас может быть лихорадка и озноб, а также боли. Другие симптомы включают головные боли и чувство полного истощения. На самом деле, вы, вероятно, почувствуете, что просто хотите отдохнуть. Грипп очень заразен и легко подхватывается.
Грипп более опасен, если вы беременны, чем если вы не беременны, и вам может даже потребоваться госпитализация. Это потому, что ваша иммунная система ослаблена, чтобы помочь вам во время беременности, поэтому вы в меньшей степени способны бороться с инфекциями. Если у вас диабет или другие заболевания, это также может увеличить ваши шансы заболеть гриппом (NHS and Public Health England, 2018).
Как определить, что у меня грипп?
Симптомы гриппа могут проявиться внезапно. Вы узнаете, что у вас грипп, а не просто сильная простуда, если вы испытаете что-то из следующего:
- Высокая температура 38⁰C или выше, которая может быстро наступить.
- Ощущение лихорадки или озноба.
- Боли в суставах и мышцах.
- Крайняя усталость, хотя у вас могут быть проблемы со сном.
- Головная боль, грудной кашель и/или боль в горле.
- Возможно, вы не чувствуете голода или вас может тошнить.
- Боль в животе или расстройство желудка.

(NHS, 2017a)
Осложнения гриппа
Грипп, заразившийся во время беременности, может нанести вред не только беременным женщинам, но и их будущему ребенку. Проблемы, связанные с гриппом во время беременности, включают преждевременное рождение ребенка или низкий вес при рождении. В серьезных случаях это может даже привести к мертворождению. Грипп может быть смертельным для новорожденных.
Будущие мамы, заболевшие гриппом, подвержены риску развития серьезных осложнений, таких как бронхит, который затем может перерасти в пневмонию. Вы также можете быть более восприимчивы к инфекциям уха и крови, которые могут привести к септическому шоку, а также к менингиту или энцефалиту (воспалению головного мозга) (NHS, 2017b).
Прививка от гриппа или вакцина
Вакцинация — это наиболее эффективный способ защитить вас и вашего ребенка от гриппа, даже если вы чувствуете себя в хорошей форме и здоровы (NHS, 2017a). Если вы беременны, вам не нужно платить за вакцинацию, и она безопасна в любое время во время беременности. Вам сделают прививку в руку, которая займет около двух недель, чтобы обеспечить защиту от гриппа.
Вам сделают прививку в руку, которая займет около двух недель, чтобы обеспечить защиту от гриппа.
Ваш ребенок тоже получит пользу, поскольку антитела, прошедшие через плаценту, обеспечат ему некоторый иммунитет к гриппу (NHS Public Health England, 2018). Беременные женщины могут проходить вакцинацию от гриппа с сентября по январь или февраль каждого года.
Национальная служба здравоохранения настоятельно рекомендует беременным женщинам на любой стадии беременности пройти вакцинацию. Поговорите со своим врачом общей практики, акушеркой или практикующей медсестрой для получения дополнительной информации.
Есть ли у вакцины против гриппа побочные эффекты?
Да, у вакцины против гриппа могут быть легкие побочные эффекты, которые могут сохраняться в течение одного или двух дней. Однако важно помнить, что заболеть гриппом само по себе было бы намного хуже.
Может ощущаться небольшая болезненность в месте введения инъекции, а также легкие симптомы гриппа, такие как головная боль, мышечные боли, лихорадка или усталость. Но поскольку вакцина неактивна, она не может вызвать у вас грипп (NHS Public Health England, 2018).
Но поскольку вакцина неактивна, она не может вызвать у вас грипп (NHS Public Health England, 2018).
Лечение гриппа в домашних условиях
Если вы заболели гриппом, постарайтесь больше отдыхать, спать и согреться. Вы можете принять парацетомол, чтобы снизить температуру и уменьшить дискомфорт. Также рекомендуется пить много воды, чтобы избежать обезвоживания (NHS, 2017a).
Как избежать заражения гриппом или его распространения?
Грипп может быстро передаваться другим людям, когда больной гриппом кашляет или чихает. Эти микробы могут жить на руках и поверхностях в течение 24 часов. Существуют определенные меры, которые вы можете предпринять, чтобы избежать заражения гриппом или распространения его среди других людей.
При чихании прикрывайте рот салфеткой, затем вымойте руки теплой водой с мылом и выбросьте салфетку. Убедитесь, что поверхности, которыми вы регулярно пользуетесь, такие как клавиатуры и дверные ручки, содержатся в чистоте и не содержат микробов (NHS, 2017).
Могу ли я продолжать кормить грудью, если у меня грипп?
Единственный четкий ответ на этот вопрос заключается в том, что грудное молоко по-прежнему полезно для вашего ребенка, и вы можете либо сцеживать молоко, либо кормить его непосредственно грудью. В некоторых рекомендациях матерям рекомендуется сцеживать молоко, чтобы поддерживать выработку молока; предполагается, что кто-то другой, кто здоров, заботится о ребенке, чтобы свести к минимуму риск передачи (CDC, 2018). Еще один совет предполагает, что матери, больные гриппом или другими инфекционными заболеваниями, могут продолжать кормить грудью; это связано с потенциальной травмой разлуки и вероятностью того, что младенцы уже подверглись воздействию (IBC, 2017).
Последний раз эта страница просматривалась в феврале 2018 года.
Дополнительная информация
Наша линия поддержки предлагает практическую и эмоциональную поддержку при кормлении вашего ребенка и общие вопросы для родителей, участников и волонтеров: 0300 330 0700.
Мы также предлагаем дородовые курсы, которые являются отличным способом узнать больше о рождении, родах и жизни с новым ребенком.
На веб-сайте выбора NHS есть информация о гриппе, включая раздел гриппа h2N1 во время беременности.
Грипп и беременность: как это влияет на вас и вашего ребенка
Большинство беременных женщин, заболевших гриппом, выздоравливают нормально, рожают здоровую беременность и рождают детей. Но вы подвергаетесь более высокому риску заражения гриппом и осложнений от гриппа, если вы беременны. Раннее лечение имеет ключевое значение, поэтому, если вы подозреваете, что заболели гриппом во время беременности, обратитесь к своему лечащему врачу. Чтобы снизить риск заражения гриппом, важно проходить вакцинацию каждый год.
Опасно ли заболеть гриппом во время беременности?
Может быть. Многие будущие мамы, заболевшие гриппом, не имеют осложнений беременности. Но по статистике у вас больше шансов заболеть тяжелым гриппом, когда вы беременны.
Почему? Во время беременности ваше тело естественным образом снижает свою способность защищать вас от болезней, поэтому ваша иммунная система не воспринимает ребенка как угрозу для нее. Ваше сердце и легкие также работают усерднее, чтобы снабжать кровью и кислородом вас обоих. Более того, ваши легкие должны функционировать в меньшем пространстве из-за давления растущего ребенка. Все это создает стресс для вашего тела, делая вас более уязвимыми для заражения вирусами и болезнями в целом, включая грипп.
Если вы заболели гриппом во время беременности, у вас повышена вероятность серьезных осложнений, которые могут потребовать госпитализации, и вероятность еще выше, если у вас есть другие сопутствующие заболевания. Наибольшее беспокойство вызывает пневмония, потенциально опасная для жизни инфекция легких. Ваш ребенок также подвержен более высокому риску преждевременных родов и маловесности при рождении.
Симптомы гриппа во время беременности
Если вы заболели гриппом во время беременности, у вас, вероятно, будут те же симптомы, что и у небеременных женщин.
Симптомы гриппа обычно проявляются внезапно и часто вызывают ощущение, будто вас сбил автобус. Симптомы гриппа обычно включают лихорадку, недомогание, утомляемость и головную боль, а также насморк или заложенность носа, боль в горле, кашель и озноб. У вас может начаться рвота или диарея. Позвоните своему лечащему врачу, если у вас появятся какие-либо из этих симптомов, чтобы он мог решить, нужен ли вам тест на грипп для подтверждения, а также нужно ли вам лечение.
Позвоните по номеру 911 и немедленно получите неотложную медицинскую помощь, если заметите что-либо из следующего:
- Проблемы с дыханием или одышка
- Лихорадка или кашель, которые улучшаются, но затем возвращаются или усиливаются
- Постоянная боль или давление в груди или животе
- Постоянное головокружение, спутанность сознания, сонливость или вялость
- Тяжелая или постоянная рвота
- Меньшая подвижность плода
- Высокая температура, не реагирующая на ацетаминофен
- Судороги
- Сильная слабость или неустойчивость
- Неспособность мочиться
- Сильная мышечная боль
Немедленно обратитесь к своему врачу, если у вас есть какие-либо другие серьезные или беспокоящие симптомы, которые не включены в этот список.
В чем разница между COVID-19 и гриппом?
Как и грипп, COVID-19 является заразным и опасным для жизни респираторным заболеванием, которое часто передается при тесном контакте с инфицированным человеком. Беременные женщины подвергаются более высокому риску как гриппа, так и COVID.
Реклама | страница продолжается ниже
Грипп и COVID-19 имеют схожие симптомы, включая лихорадку, кашель, утомляемость, насморк, проблемы с дыханием и рвоту. Оба состояния могут привести к потере обоняния и/или вкуса, хотя это чаще встречается у людей с COVID-19.
Однако между этими двумя заболеваниями есть некоторые ключевые различия:
- симптомы гриппа обычно появляются в течение четырех дней после заражения, в то время как симптомы COVID-19 могут проявиться через 14 дней.
- COVID-19распространяется легче, чем грипп, и дольше остается заразным.
- У вас больше шансов серьезно заболеть COVID-19, чем гриппом.
Несомненно, лучший способ защитить себя от COVID-19 во время беременности — пройти полную вакцинацию против этой болезни. Серия прививок и бустерные прививки безопасны во время беременности и могут помочь защитить вашего ребенка от COVID. Если вы еще не получили вакцину, обратитесь к своему врачу с любыми вопросами и запишитесь на прием.
Серия прививок и бустерные прививки безопасны во время беременности и могут помочь защитить вашего ребенка от COVID. Если вы еще не получили вакцину, обратитесь к своему врачу с любыми вопросами и запишитесь на прием.
Как лечить грипп во время беременности?
Своевременное лечение гриппа важно как для вас, так и для вашего ребенка, оно может предотвратить серьезные заболевания и осложнения. Если вы беременны и у вас появились симптомы — или даже если вы вступили в тесный контакт с больным гриппом — немедленно позвоните своему врачу.
Ваш врач сообщит вам, следует ли вам пройти обследование или лечение противовирусными препаратами. Некоторые поставщики будут назначать лечение по телефону или через онлайн-порталы телемедицины. Если вам нужно посетить офис лично, ваши анализы могут включать мазок из носа; лучше всего это сделать в течение первых двух дней после появления симптомов.
А пока попробуйте следующее, чтобы облегчить симптомы:
- Пейте много жидкости.

- Если у вас нет аппетита, старайтесь есть небольшими порциями, чтобы поддерживать потребление питательных веществ.
- Больше отдыхайте.
- Если вы находитесь на ранних сроках беременности (первый триместр), лечите температуру ацетаминофеном. Лихорадка на ранних сроках беременности связана с дефектами нервной трубки у новорожденных, поэтому важно лечить лихорадку как можно раньше.
- Если можете, попросите супруга, друга или члена семьи помочь вам, чтобы вы могли получить необходимый отдых.
Во избежание распространения гриппа держитесь на расстоянии от других, пока вы больны. Имейте в виду, что люди с гриппом заразны за день до того, как у них появятся симптомы, и они остаются заразными примерно неделю.
Безопасно ли принимать противовирусные препараты, такие как Тамифлю, во время беременности?
Да. Осельтамивир (Тамифлю) и занамивир (Реленза) — пероральные противовирусные препараты, часто рекомендуемые беременным женщинам. Они считаются безопасными и эффективными во время беременности.
Они считаются безопасными и эффективными во время беременности.
Противовирусные препараты могут облегчить ваши симптомы, помочь вам быстрее почувствовать себя лучше и предотвратить серьезные осложнения гриппа, такие как пневмония. Они работают лучше всего, когда вы начинаете их принимать в течение двух дней после того, как заметили симптомы, но вы можете принимать их и после этого момента.
Иногда поставщик медицинских услуг прописывает противовирусные препараты, чтобы снизить вероятность вашего заболевания. Или ваш врач может решить, что противовирусные препараты не нужны, если у вас действительно не появятся симптомы.
Если прописаны противовирусные препараты, вы будете принимать их в течение пяти дней — и большую часть этого времени будете оставаться заразными. Прием препарата во время еды может помочь предотвратить тошноту и рвоту, наиболее распространенные побочные эффекты Тамифлю. (Конечно, тошнота и рвота также могут быть симптомами как гриппа, так и беременности. )
)
Примечание. Тамифлю — это не то же самое, что Терафлю. Тамифлю – это лекарство, отпускаемое по рецепту. Терафлю — это торговая марка безрецептурного лекарства, которое содержит обезболивающее и другие ингредиенты. Это может временно облегчить некоторые симптомы, но не остановит прогрессирование гриппа. Если вы беременны и планируете принимать Терафлю, сначала поговорите со своим врачом, особенно потому, что Терафлю содержит алкоголь.
Прививка от гриппа и беременность: безопасно ли это?
Да. Доказано, что прививка от гриппа безопасна и эффективна для женщин и их развивающихся детей на всех стадиях беременности, включая первый триместр. Он не заразит вас или вашего ребенка гриппом.
Безопасна не только вакцинация во время беременности; это настоятельно рекомендуется. Американский колледж акушеров и гинекологов называет прививку «неотъемлемым элементом добеременного, дородового и послеродового ухода». Это значительно снижает ваши шансы на развитие тяжелых симптомов гриппа и защищает вашего ребенка от вреда.
Независимо от того, беременны вы или нет, имейте в виду, что вам необходимо ежегодно делать новую прививку от гриппа, поскольку каждый год появляются разные штаммы этого заболевания. Лучше всего сделать прививку осенью, как только будет сделана прививка, желательно к концу октября. Для выработки иммунитета после вакцинации требуется несколько недель, поэтому вы будете защищены до того, как начнется сезон гриппа. Во время беременности важно делать все прививки, которые вам порекомендует ваш лечащий врач.
Какими еще способами можно снизить риск заражения гриппом во время беременности?
Хотя надежного способа предотвратить грипп во время беременности не существует, вы можете значительно снизить свои шансы, выполнив несколько важных шагов.
Каждую осень как можно скорее делайте прививку от гриппа. Даже если вы пропустите это осеннее окно, все равно стоит сделать прививку в марте, поскольку активность гриппа может продолжаться до мая. Бонус: вы также поможете защитить своего ребенка от гриппа в течение шести месяцев после рождения.
Чаще мойте руки . Всегда чистите их в следующее время:
- До, во время и после приготовления пищи
- До и после еды
- Всякий раз, когда вы ухаживаете за больным
- Когда вы лечите рану
- После чихания, кашля или сморкания
- После посещения туалета, смены подгузника или мытья ребенка, который пользовался туалетом
- После прикосновения к животным, корму для животных или их экскрементам
- После прикосновения к мусору
Используйте надлежащие методы мытья рук. Потратьте не менее 20 секунд на мытье с мылом и водой, и обязательно почистите тыльную сторону ладоней, между пальцами и под ногтями. Если мыло и вода недоступны, используйте одноразовые салфетки для рук или дезинфицирующие гели на спиртовой основе, которые содержат не менее 60 процентов спирта.
Не кашляйте и не чихайте в голые руки. Вместо этого прикройте рот рукой и кашляйте или чихайте в рукав.