УЗИ головного мозга ребенка — нейросонография
УЗИ головного мозга ребенка (нейросонография) – современный, надежный и безопасный способ получить данные о строении и функционировании мозга и других структур, расположенных в черепной коробке. Во время нейросонографии врач имеет возможность оценить состояние головного мозга и размеры его отдельных частей, выявить целый ряд врожденных дефектов развития.
Ультразвуковые волны способны проникать только через мягкие ткани, поэтому УЗИ головы имеет особенность: оно проводится лишь детям в возрасте до года, у которых не закрылись роднички. Чтобы обезопасить кроху от серьезных неприятностей в настоящем и будущем, сделайте УЗИ мозга ребенка как можно скорее.
Помните! После того, как закроются роднички, сделать нейросонографию будет уже невозможно!
Нейросонография или узи головного мозга позволяют исследовать структуру головного мозга, что позволяет диагностировать заболевания и своевременно увидеть особенности состояния головного мозга.
Показания для ультразвукового исследования головного мозга
Специалист может назначить узи головного мозга при наличии следующих показаний у новорожденных:
- родовая травма;
- рождение раньше срока;
- после родовспомогающих методик;
- при длительной гипоксии;
- если на узи во время беременности были обнаружены аномалии головного мозга;
- при подозрении на ДЦП.
В старшем возрасте поводом сделать узи головного мозга могут стать частые головные боли, нарушение слуха и зрения, частое головокружение, судороги, задержки в развитии.
Что нужно знать, чтобы правильно подготовиться к процедуре
- Если узи проводится у новорожденного, важно выбрать время, в которое малыш будет максимально спокойным.

- Процедуру лучше делать сытому и отдохнувшему ребенку.
- С детками постарше можно предварительно обсудить, что будут делать в медицинском кабинете.
- Специальной подготовки к узи головного мозга не требуется.
Запись на исследование в медицинский центр «Здоровье нации»
Сделать узи головного мозга на качественном оборудовании можно в медицинском центре «Здоровье нации».
Для записи на прием следует позвонить по телефону или заполнить форму заявки на сайте.
Нейросонография головного мозга у новорожденных – показания к проведению, нормы расшифровки
Нейросонография головного мозга у новорожденных
Нейросонография (УЗИ) головного мозга – это исследование проводится в раннем детском возрасте, когда у грудничка еще не закрылся родничок. Это один из самых безопасных методов исследования, но проводить его стоит только по назначению врача.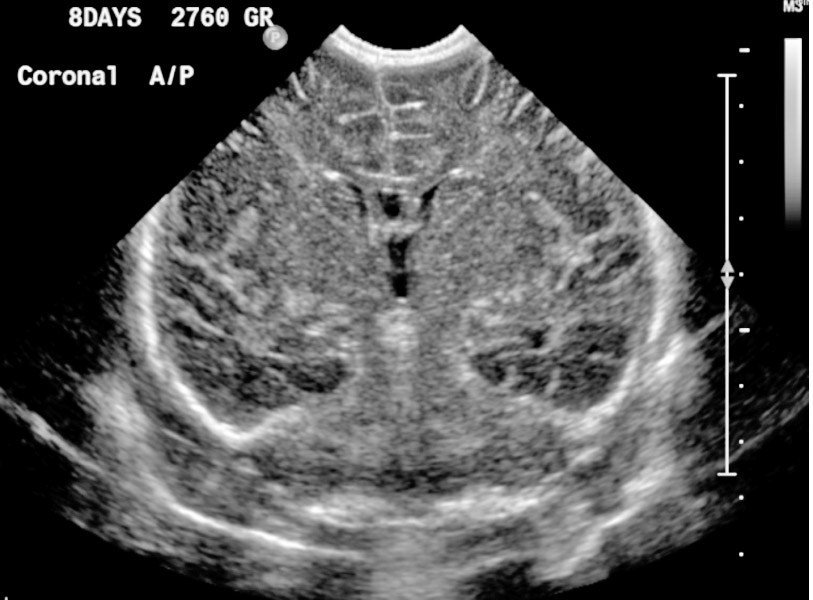 Дело в том, что нейросонография грудничка проводится путем воздействия ультразвуковыми волнами, которые излучают тепло, хотя на данный момент никаких негативных последствий процедуры выявлено не было.
Дело в том, что нейросонография грудничка проводится путем воздействия ультразвуковыми волнами, которые излучают тепло, хотя на данный момент никаких негативных последствий процедуры выявлено не было.
Рассматриваемое исследование проводится в течение 10 минут, оно абсолютно безболезненно, но способно сохранить не только здоровье малыша, но и его жизнь. Более полную информацию о самой процедуре и о том, где сделать нейросонографию ребенку, можно изучить на нашем сайте Добробут.ком.
Показания к проведению
Нейросонография головного мозга новорожденных может быть назначена при следующих патологических состояниях младенца:
- асфиксия новорожденных
- выявление патологии плода во время беременности
- родовые травмы новорожденных
- гипоксия плода
- резус-конфликт
- западение или выпячивание родничка у младенцев
- кесарево сечение
- рождение ребенка раньше срока
- подозрения на патологии хромосомного характера
- инфекционные болезни матери в период вынашивания малыша
- тяжелые роды
В возрасте 1 месяц нейросонография у детей проводится при:
- отставании развития психомоторики
- ишемии головного мозга
- нарушениях центральной нервной системы по причине перенесенного вирусного заболевания
- генетических аномалиях развития
- патологиях центральной нервной системы
- подозрении на ДЦП и/или косоглазие
- врожденном синдроме Аперта
- сепсисе
- подозрении на гидроцефалию, когда обхват головы не соответствует норме
- синдроме гиперактивности
- рахитичной форме головы и тела
- подозрении на опухоль или кисту.

Проведение процедуры и нормы результатов
Спеициальной подготовки к нейросонографии не требуется, единственное, на что нужно обратить внимание родителям, – ребенок не должен быть голодным и испытывать жажду. Если малыш заснул, то будить его не стоит, это даже приветствуется, так как будет легче обеспечить неподвижность головы.
Транскраниальная нейросонография считается достаточно сложным исследованием, поэтому проводить его и расшифровывать результаты должен специалист. Расшифровка данных рассматриваемого исследования – это описание определенных структур, их симметричности и эхогенности тканей. Врач обязан описать:
- визуализацию борозд и извилин (в норме они должны четко визуализироваться)
- однородность/неоднородность, асимметрию/симметрию желудочков
- состояние мозговых структур (симметричны/асимметричны)
- состояние мозжечкового намета
- отсутствие/наличие новообразований (киста, опухоль, аномалии, гематомы, жидкость)
- форму и расположение мозжечковых структур
- состояние мозгового серпа
- состояние сосудистых пучков
Четко определенная норма нейросонографии по месяцам помогает врачам своевременно выявлять патологии головного мозга и центральной нервной системы, что автоматически делает их лечение вполне реальным.
Что выявляется нейросонографией
Цена на нейросонографию младенца вполне адекватна, поэтому этот вид исследования доступен всем слоям населения. Такое исследование головного мозга позволяет выявить массу патологий, которые только при условии своевременного и грамотного лечения не представляют опасности для ребенка.
Нейросонография помогает диагностировать и классифицировать:
- Кисты субэпендимальные. Образования, которые содержат жидкость, образуются вследствие кровоизлияния и могут быть дородовыми или послеродовыми. Подобные кисты могут увеличиваться в размерах, поэтому требуют наблюдения и в некоторых случаях лечения.
- Гидроцефалия мозга. Патологическое поражение, которое характеризуется расширением желудочков головного мозга и скоплением в них жидкости. Гидроцефалия требует наблюдения и лечения.
- Гематомы мозговой ткани. Диагностируют они, как правило, у недоношенных детей. Если подобные кровоизлияния происходят у доношенного малыша, то это тревожный симптом, который требует дополнительного обследования и обязательного лечения.
- Гипертензионный синдром. Это очень тревожный признак, который расшифровывается как повышение внутричерепного давления. Он свидетельствует о смещении положения какого-то полушария, может встречаться и у доношенных, и у недоношенных младенцев.
Кроме этого, профильный центр нейросонографию использует для диагностики кист арахноидальных (паутинной оболочки), ишемических поражений и новообразований сосудистого сплетения.
Проведение рассматриваемого исследования может быть санкционировано врачом – педиатром роддома и неврологом в детской поликлинике в 1 месяц жизни малыша. Далее нейросонография проводится по показаниям в трехмесячном и шестимесячном возрасте.
Связанные услуги:
Нейросонография
Консультация педиатра
Нейросонография – ультразвуковое исследование мозга
Наблюдение за ребенком, особенно на первом году жизни — дело хлопотное.
Педиатр, невролог, окулист, ортопед – вот только минимальный перечень тех докторов, которые должны регулярно осматривать вашего ребенка.
Но даже самый хороший и высококлассный специалист не может обойтись без ультразвуковых исследований, которые оказывают неоценимую помощь в наблюдении за малышом. А иногда ультразвуковое исследование, в частности нейросонография (НСГ), является единственным методом, позволяющим своевременно выявить патологию, например пороки развития головного мозга. Ультразвуковые волны — это механические колебания высокой частоты. Пациент при ультразвуковом исследовании не получает никакой лучевой нагрузки. Единственное действие, оказываемое ультразвуком на ткани, — тепловое, причем совершенно незначительное. На практике не отмечалось ни одного осложнения или ухудшения состояния ребенка, связанного с НСГ. Самочувствие малыша, как во время, так и после исследования, не меняется. А дети, которым нейросонография проводится во время сна, даже не просыпаются.
Для чего необходимо это исследование?
Малыш проходит множество испытаний, как во время беременности, так и во время родов. Внешние факторы, не способные причинить вред взрослому человеку – банальные инфекции, лекарства, бытовые и профессиональные вредности могут стать катастрофой для зарождающейся жизни. И, естественно, головной мозг, как самая сложная и уязвимая структура человеческого организма, максимально подвержена этим воздействиям. В течение первого года жизни малыша врачи имеют возможность предотвратить последствия, которые могут возникнуть в связи теми или иными неполадками в головном мозге. Чем раньше будет начато лечение, тем больше вероятность, что ребенок вырастет здоровым.
И, естественно, головной мозг, как самая сложная и уязвимая структура человеческого организма, максимально подвержена этим воздействиям. В течение первого года жизни малыша врачи имеют возможность предотвратить последствия, которые могут возникнуть в связи теми или иными неполадками в головном мозге. Чем раньше будет начато лечение, тем больше вероятность, что ребенок вырастет здоровым.
Что выявляет нейросоногафия?
Прежде всего, на нейросонографии могут быть выявлены врожденные аномалии развития мозга, опухоли, а также поражение мозга в результате нарушения кровообращения как перед, так и в процессе родов (кровоизлияния, гидроцефалия).
Кому проводят нейросонографию?
Обязательно показано проведение нейросонографии всем недоношенным детям. Детям, которые после рождения требовали проведение интенсивной терапии или реанимации, с родовой травмой или после травматичных акушерских пособий, крупным новорожденным, и малышам с задержкой внутриутробного развития. Кроме того, исследование назначают детям с пороками и аномалиями других органов и систем. Но, вообще хотя бы один раз сделать нейросонграфию нужно каждому ребенку. Чтобы исключить изменения, которые могут проявить себя только после года, когда родничок уже закроется.
Кроме того, исследование назначают детям с пороками и аномалиями других органов и систем. Но, вообще хотя бы один раз сделать нейросонграфию нужно каждому ребенку. Чтобы исключить изменения, которые могут проявить себя только после года, когда родничок уже закроется.
Как часто проводят нейросонографию?
Если в родильном доме вашему малышу не провели такое исследование, то необходимо провести его в 1 месяц. При отсутствии патологии, повторные ультразвуковые исследования производятся только по назначению врача. При необходимости нейросонография дополняется допплерографическим исследованием, позволяющим оценить состояние мозгового кровотока. Данная методика должна проводится в состоянии сна или покоя; плач и беспокойство искажают данные.
Как проводят нейросонографию?
Словно предусмотрев изобретение нейросонографии, природа оставила на своде детского черепа 6 неокостеневших участков – родничков, которые, в отличие от костей не препятствуют прохождению ультразвука. В основном, исследование проводится через большой родничок — ромбовидный участок головы в теменной области, а также височную область. Закрывается большой родничок к концу первого года, а у некоторых детей и к 3 -4 месяцам. Вот почему так важно провести нейросонографию в раннем грудном возрасте. После закрытия родничка проведение нейросонографии становится невозможным. Перед нейросонографией кожу над родничком смазывают специальным звукопроводящим гелем: ведь между ней и датчиком не должно быть воздуха, прерывающего путь ультразвуковых волн. Учитывая возраст ребенка, мы стараемся сократить время исследования до 10 минут.Одно из главных преимуществ нейросонографии является отсутствие какой-либо специальной подготовки, проведение обследования, как во время сна, так и в период бодрствования, в присутствии родителей. Если ребенок не спит или беспокоится, можно предложить ему бутылочку с питьем или отвлечь пустышкой. Обязательно покажите результат нейросонографии Вашему педиатру и невропатологу.
В основном, исследование проводится через большой родничок — ромбовидный участок головы в теменной области, а также височную область. Закрывается большой родничок к концу первого года, а у некоторых детей и к 3 -4 месяцам. Вот почему так важно провести нейросонографию в раннем грудном возрасте. После закрытия родничка проведение нейросонографии становится невозможным. Перед нейросонографией кожу над родничком смазывают специальным звукопроводящим гелем: ведь между ней и датчиком не должно быть воздуха, прерывающего путь ультразвуковых волн. Учитывая возраст ребенка, мы стараемся сократить время исследования до 10 минут.Одно из главных преимуществ нейросонографии является отсутствие какой-либо специальной подготовки, проведение обследования, как во время сна, так и в период бодрствования, в присутствии родителей. Если ребенок не спит или беспокоится, можно предложить ему бутылочку с питьем или отвлечь пустышкой. Обязательно покажите результат нейросонографии Вашему педиатру и невропатологу. Не стоит забывать, что нейросонография — дополнительный метод, и результат не является диагнозом. В любом случае установить окончательный диагноз и назначить лечение может только детский невролог.
Не стоит забывать, что нейросонография — дополнительный метод, и результат не является диагнозом. В любом случае установить окончательный диагноз и назначить лечение может только детский невролог.
УЗИ головного мозга грудничка — Evaclinic IVF
УЗИ головного мозга (УЗИ ГМ) рекомендовано всем грудничкам до года. Оно легко переносится и может быть успешно проведено пока малыш спит. Это информативное исследование, которое не имеет противопоказаний. Безопасность воздействия ультразвука на организм новорожденного подтверждена многочисленными исследованиями. Нейросонография (НСГ) позволяет выявить дефекты развития и различные изменения в головном мозге.
Что можно увидеть во время УЗИ головного мозга?Врачи EVACLINIC в совершенстве владеют техникой проведения нейросонографии. Благодаря многолетнему опыту и регулярному прохождению актуальных образовательных программ, специалисты клиники, применяя данный метод, могут получить максимум диагностической пользы:
• выявление кровоизлияний различного рода в головной мозг
• поражения головного мозга в результате кислородного голодания
• пороки развития головного мозга
• инфекционные поражения головного мозга
• опухоли и кисты головного мозга
• расширение желудочков мозга, гидроцефалию
• воспалительные процессы мозга
• ишемию головного мозга
Как проходит исследование?
УЗИ проводится до того момента как на поверхности черепа остаются пространства между составляющими его плотными костями. Если состояние ребенка в норме, не наблюдается никаких тревожащих симптомов, НСГ назначают в плановом порядке – на 1 и 3 месяце жизни. Недоношенным деткам проводят скрининг сразу после рождения и еще несколько раз в течение первого месяца жизни.
Если состояние ребенка в норме, не наблюдается никаких тревожащих симптомов, НСГ назначают в плановом порядке – на 1 и 3 месяце жизни. Недоношенным деткам проводят скрининг сразу после рождения и еще несколько раз в течение первого месяца жизни.
Исследование включает в себя следующие этапы:
1. Ребенка укладывают животом вверх на кушетку, которую предварительно застилают чистой пеленкой.
2. Если ребенок тревожный, сопровождающего родственника просят отвлечь его внимание.
3. Врач работает с областью родничков: наносит специальный гель, повышающий проводимость ультразвуковых волн, и прикладывает датчик.
4. Доступ через большое затылочное отверстие позволяет получить информацию о задних (стволовых) структурах головного, переходящих в начальные отделы спинного мозга.
5. В среднем процедура занимает 5-10 минут: диагност изучает структуры, которые визуализируются на экране, и фиксирует данные в протоколе, который должен включать информацию о 16 стандартных мозговых срезах.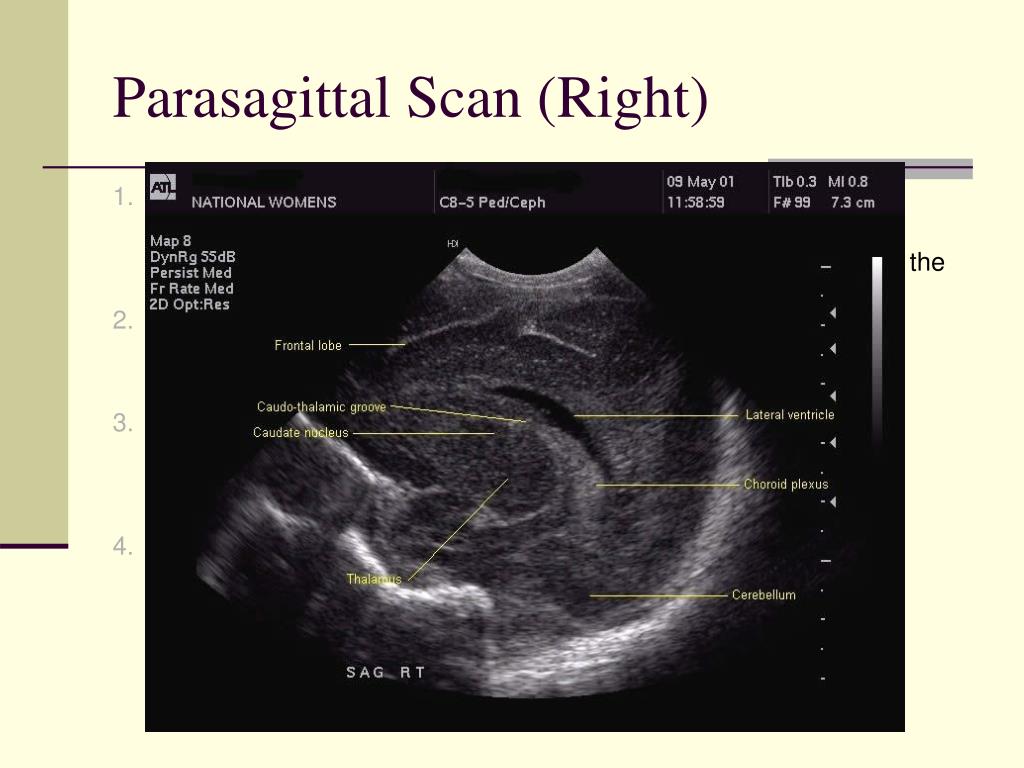
Специалист также может применить допплерографию, которая дает представление о кровообращении в интересующем участке и состоянии сосудов.
Нейросонография в EVACLINIC проводится с использованием ультразвуковых приборов экспертного класса. Врач функциональной диагностики подробно анализирует полученные данные и делает обширное заключение, с которым Вы можете посетить невролога для консультации и получения практических рекомендаций.Нейросонография (УЗИ) головного мозга у новорожденных в Калининграде
Сейчас детям с рождения назначается множество различных исследований и анализов, не исключением является и УЗИ-диагностика, куда входят такие исследования как – УЗИ тазобедренных суставов, внутренних органов и пр., все это нужно для ранней профилактики заболеваний у малыша.
УЗИ головного мозга – НЕЙРОСОНОГРАФИЯ – отлично выявляет врожденные пороки развития центральной нервной системы (ЦНС), изменения размеров и расположения желудочковой системы, других анатомических структур головного мозга. Врачи рекомендуют проходить данное обследование всем малышам, поскольку процедура абсолютно безболезненна и безвредна, и при этом позволяет выявить множество серьезных патологий и опасных нарушений на ранней стадии развития.
Врачи рекомендуют проходить данное обследование всем малышам, поскольку процедура абсолютно безболезненна и безвредна, и при этом позволяет выявить множество серьезных патологий и опасных нарушений на ранней стадии развития.
Когда нужно делать нейросонографию новорожденным?
Обычно УЗИ грудничкам назначают в возрасте 1,5 – 2 месяца, но также бывают случаи когда исследование могут назначить и сразу после рождения, буквально в первую неделю жизни. Ранняя диагностика дает возможность выявить большинство патологий на начальных стадиях когда они легче поддаются лечению.
Ультразвуковые волны не могут пройти сквозь твердые кости черепа взрослого человека, поэтому нейросонографию проводят только малышам не старше 1 года в период, пока не закрылись роднички – участки на голове малыша, которые не покрыты костной тканью. Роднички отлично пропускают ультразвук.
УЗИ головного мозга – как проходит процедура в медцентре «АпрельКа»?
Данный вид обследования пройдет для ребенка абсолютно безболезненно и безопасно.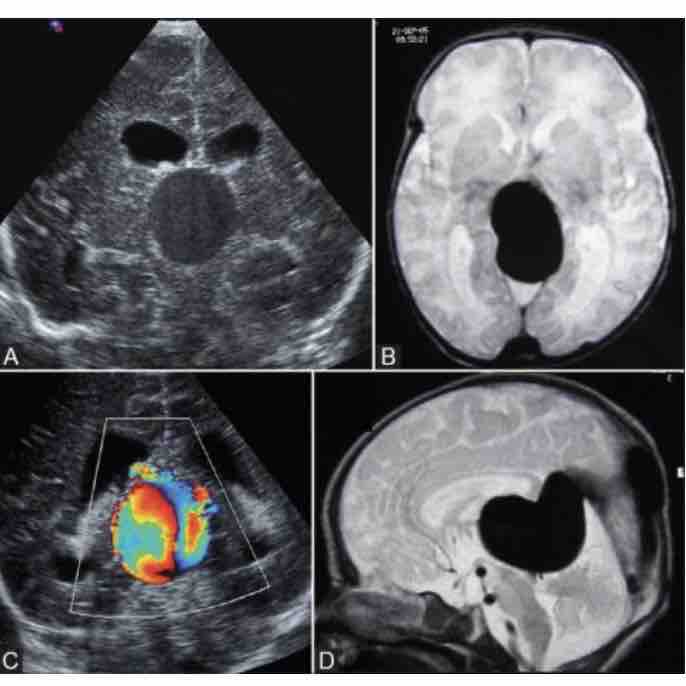 А также не потребует специальной подготовки и восстановительного периода. Нужно будет лишь покормить малыша перед визитом в клинику, чтобы он был более спокойным и умиротворенным. Кстати, нейросонографию можно проводить детям даже во время сна.
А также не потребует специальной подготовки и восстановительного периода. Нужно будет лишь покормить малыша перед визитом в клинику, чтобы он был более спокойным и умиротворенным. Кстати, нейросонографию можно проводить детям даже во время сна.
Как проходит само исследование? Нейросонографию проводят при частоте ультразвука 5-75 мГц. Исследование чаще проводится через передний большой родничок, который располагается между теменными костями и лобной костью. Реже используется большое затылочное отверстие. Область исследования смазывается гелем для лучшей проводимости, процедура проводится при помощи ультразвукового датчика и длится обычно не более 7-10 минут.
В норме на нейросонографии у детей в любом возрасте должна наблюдаться полная симметрия, без каких-либо включений, утолщений и признаков кровоизлияний, четкие контуры бороздок и извилин.
Преимущества нейросонографии?
Преимущества нейросонографии: неинвазивность, достоверность метода, высокая точность исследования, возможность многократных исследований.
Какие заболевания можно выявить в результате исследования головного мозга грудного ребенка?
УЗИ показывает текущее состояние структур головного мозга – его размеры, форму (контуры и очертания) – что дает основание для предположения (или наоборот отрицания) наличия каких-либо отклонений или нарушений в развитии центральной нервной системы малыша.
Нейросонография позволяет диагностировать на ранних этапах жизни ребенка такие состояния как:
- повышенное внутричерепное давление (ВЧД)
- Энцефалит
- Менингит
- Опухоли
- Кисты головного мозга
- Ишемическую болезнь
- ДЦП
- Внутричерепные травмы
Однако, для постановки точного диагноза специалистам потребуются дополнительные обследования, которые Вы также сможете произвести в детском медицинском центре «АпрельКа».
характеристика исследования и показания к нему
Нейросонография, также известная, как УЗИ головы ребенка предназначена для диагностики и выявления информации о головном мозге, о его работоспособности и особенностях отдельных долей. В педиатрии это исследование пользуется огромной популярностью для пациентов до года.
В педиатрии это исследование пользуется огромной популярностью для пациентов до года.
Нейросонография, также известная, как УЗИголовы ребенка предназначена для диагностики и выявления информации о головном мозге, о его работоспособности и особенностях отдельных долей. В педиатрии это исследование пользуется огромной популярностью для пациентов до года.
Зачем проводить УЗИ головы ребенка?
Данная процедура незаменима для общей диагностики мозга пациента, выявления несоответствий в размерах и функционировании на раннем этапе развития. После закрытия родничка проведение процедуры становится невозможным, ввиду утолщения черепной коробки. В случае необходимости нейросонографию можно провести непосредственно после родов.Врачи считают, что проведение УЗИ головного мозга является необходимым для ребенка, поскольку позволяет выявить аномалии. Однако, с диагностированием генетических аномалий данная процедура не справится. Существуют определенные предпосылки для проведения нейросонографии:
- рождение ребенка раньше срока;
- масса тела ребенка при рождении слишком низкая;
- существуют отклонения в конституции скелета лица;
- есть вероятность того, что плод был инфицирован;
- проблемы с дыхательной системой у плода или новорожденного;
- сложные роды;
- предполагаемая патология неврологического типа;
- несоответствие в развитии иных органов.
Данная диагностика считается несложной, поэтому в особых приготовлениях нет необходимости. Желательно произвести кормление младенца перед процедурой, чтобы ребенок был в состоянии спокойствия. Процесс нейросонографии не отличается от других УЗИ. Врач покрывает головку ребенка специальным гелем и осторожно проводит по ней датчиком. Данные, которые получает датчик, переносятся на монитор. Далее врач оценивает само изображение и определяет итоговые результаты.
Что можно определить с помощью УЗИ головы?
Целью процедуры является оценка трёх составляющих:
- определяются размеры желудочков мозга;
- врач оценивает изменения в сосудах и их сплетениях;
- проверяется ткань мозга на наличие каких-либо образований.
УЗИ головного мозга для детей, сделать нейросонографию в СПб
В рамках обязательного комплексного обследования новорожденных, всем младенцам до полутора месяцев проводят нейросонографию (НСГ) — скрининг мозга. Метод активно применяется в педиатрии с целью исключения патологий, а при выявлении отклонений — для назначения своевременного лечения. Наша клиника предлагает услуги по УЗИ головного мозга у грудничков в Санкт-Петербурге.
Как работает метод нейросонографии головного мозга?
Метод диагностики основан на использовании ультразвуковых волн, способных проницать мягкие ткани черепа. Делается УЗИ головного мозга детям до года, пока не затянулся родничок. Процедура безопасная, при этом позволяет получить четкое визуальное изображение мозга и объективные данные о его строении, структуре тканей, а также убедиться в нормальном функционировании органа и отсутствии отклонений.
Родителям важно не упустить время, поскольку нейросонография головного мозга у детей делается в возрасте до 12 месяцев. Плановое обследование новорожденным проводят в месяц-полтора.
Назначая УЗИ головного мозга месячному ребенку, важно исключить врожденные аномалии, которые могут в будущем повлиять на качество жизни малыша — этот возрастной период наиболее оптимальный, чтобы начать лечение и остановить развитие патологий. По истечении года из доступных методов для безопасного обследования функций мозга назначается уже УЗИ сосудов и шеи.
Как проходит процедура УЗИ головного мозга?
Плановая нейросонография головного мозга новорожденных занимает 10-15 минут. Маленького пациента кладут на кушетку, смазывают головку гелем и бережно проводят датчиком в области большого детского родничка, расположенного между темечком и лобными областями, либо ведут прибор по боковым родничкам у висков и затылка, в зоне углубленной полости.
По отзывам родителей, УЗИ мозга у новорожденных не вызывает тревоги и дискомфорта, процедура практически не ощутима. В подавляющем большинстве случаев проводится во время сна.
Что показывает исследование?Детская нейросонография является информативным диагностическим методом. Данный способ диагностики позволяет получить сведения:
- О размерах, контурах, формах, площади желудочков органа.
- О состоянии сосудов в коре головного мозга, их структуре, толщине стенок.
- О присутствующих аномалиях в виде аневризм, кист — полостей с жидкостью, а также гипоксии, ишемии мозга.
Исследование позволяет выявлять очаги кровоизлияний — на это указывают контуры желудочков. Расширенные размеры могут быть следствием развивающегося рахита, гидроцефалии — болезней, которые сказываются на умственном развитии. Нарушения в структуре стенок — аневризмы — грозят нарушением кровообращения. Кисты становятся причиной эпилепсии.
Показания к проведению УЗИ головного мозга младенцам
В обязательном порядке делают УЗИ головного мозга для детей: родившихся преждевременно, с симптомами неврологических патологий, с родовыми травмами, с неправильной формой головы. При подозрении, что ребенок внутриутробно инфицирован, испытал гипоксию при родах (недостаток кислорода), имеет симптомы менингита — следует незамедлительно проводить УЗИ головного мозга младенцу.
Показаниями к проведению процедуры, кроме планового осмотра, также считаются:
- Недостаточный вес (внутриутробная гипотрофия).
- Нарушенное дыхание.
- Судороги, нарушение психомоторики, повышенная плаксивость.
- Признаки синдрома Дауна
- Инфицирование герпесом и другими вирусными инфекциями.
Сделать УЗИ головного мозга у грудничка также необходимо в случае травм, западения родничка, обнаруженной асимметрии лица.
В чем польза?
Преимущество метода заключается в следующем:
- Ранняя диагностика позволяет выявить опасные дефекты развития и своевременно начать лечение.
- Метод безопасный для здоровья, безболезненный и доступный по цене.
- Максимально информативный — это реальная помощь врачам при постановке диагноза.
- Максимально быстрый и точный — УЗИ мозга ребенку проводят на современном оборудовании и получают данные в режиме реального времени.
Запишите ребенка на прием прямо сейчас
Ждем вас с малышом по адресу: пр. Ю. Гагарина, дом 1 — это недалеко от ст. метро Электросила и Парк Победы (Московский район Санкт-Петербурга). У нас работают профессиональные узисты и неврологи, которые окажут консультационную и практическую медицинскую помощь.
УЗИ черепа или головы
Ультразвуковая визуализация головы использует звуковые волны для получения изображений головного мозга и спинномозговой жидкости. Чаще всего его проводят младенцам, чей череп еще не полностью сформирован. Транскраниальная допплерография оценивает кровоток в основных артериях головного мозга. Ультразвук безопасен, неинвазивен и не использует ионизирующее излучение.
Эта процедура практически не требует специальной подготовки.Ваш врач проинструктирует вас, как подготовиться, в том числе следует ли взрослым, проходящим обследование, воздерживаться от использования продуктов на основе никотина, которые могут вызвать сужение кровеносных сосудов. Оставьте украшения дома и носите свободную удобную одежду. Вас могут попросить надеть платье.
Что такое краниальное УЗИ?
Головной и транскраниальный допплер — это два типа ультразвуковых исследований черепа, которые используются для оценки ткани головного мозга и притока крови к мозгу соответственно.
УЗИ головы
Ультразвуковое исследование головы позволяет получить изображения головного мозга и спинномозговой жидкости, которая течет и содержится в его желудочках, полостях, заполненных жидкостью, расположенных в глубокой части мозга. Поскольку ультразвуковые волны не проходят через кость легко, это обследование чаще всего проводится у младенцев, чей череп еще не полностью сформирован. Промежутки между костями черепа создают «окно», позволяющее ультразвуковому лучу беспрепятственно проходить в мозг и обратно.Ультразвуковой датчик и немного геля помещают на внешнюю сторону головы в одну из областей без кости.
Транскраниальный допплер
Транскраниальный допплер (ТКД) УЗИ оценивает как направление, так и скорость кровотока в основных церебральных артериях головного мозга. Этот тип ультразвукового исследования также используется во время хирургических процедур для контроля кровотока в головном мозге. TCD может использоваться отдельно или с другими диагностическими исследованиями, такими как магнитно-резонансная томография (MRI), магнитно-резонансная ангиография (MRA) и компьютерная томография (CT).
УЗИ безопасно и безболезненно. Он создает изображения внутренней части тела с помощью звуковых волн. Ультразвуковую визуализацию также называют ультразвуковым сканированием или сонографией. Он использует небольшой зонд, называемый датчиком, и гель, помещаемый непосредственно на кожу. Высокочастотные звуковые волны проходят от зонда через гель в тело. Зонд улавливает отражающиеся звуки. Компьютер использует эти звуковые волны для создания изображения. В ультразвуковых исследованиях не используется излучение (как в рентгеновских лучах).Поскольку изображения снимаются в режиме реального времени, они могут показать структуру и движение внутренних органов тела. Они также могут показать кровь, текущую по кровеносным сосудам.
Ультразвуковая визуализация — это неинвазивный медицинский тест, который помогает врачам диагностировать и лечить заболевания.
начало страницы
Каковы наиболее распространенные способы использования этой процедуры?
УЗИ головы — это рутинное обследование недоношенных младенцев. Процедура используется для скрининга состояний мозга, связанных с недоношенными, таких как кровотечение или повреждение ткани мозга, как описано ниже.В случае обнаружения будет выполнено повторное ультразвуковое исследование.
У младенцев УЗИ головы используется для:
- оценивают гидроцефалию или увеличение желудочков, состояние, которое может иметь ряд причин.
- обнаруживает кровотечение в ткани головного мозга или желудочках. Последнее состояние называется внутрижелудочковым кровоизлиянием (ВЖК).
- оценить, есть ли повреждение ткани головного мозга белого вещества, окружающее края желудочков, состояние, известное как перивентрикулярная лейкомаляция (ПВЛ).
- оценить врожденные аномалии.
- найдите место инфекции или опухоли.
У взрослых ультразвуковое исследование головы используется для обнаружения и оценки опухолевых масс во время операций на головном мозге, что способствует их безопасному удалению.
Транскраниальная допплерография используется для оценки риска инсульта у взрослых и детей с серповидно-клеточной анемией. Он также используется для измерения условий, влияющих на кровоток в головном мозге и внутри него, например:
- Стеноз: сужение сегмента сосуда, чаще всего из-за атеросклероза (затвердевания артерий).
- Вазоспазм: временное сужение сосуда, обычно реакция на присутствие крови в пространствах спинномозговой жидкости, окружающих мозг. Это состояние известно как субарахноидальное кровоизлияние (САК).
начало страницы
Как мне подготовиться?
Никакой специальной подготовки не требуется перед ультразвуковым исследованием головы или транскраниальным допплерометром. Однако пациенту следует носить удобную свободную одежду
.Взрослых могут попросить прекратить употребление продуктов на основе никотина за 30 минут до двух часов до транскраниального допплеровского ультразвукового исследования.Продукты с никотином могут вызывать сужение кровеносных сосудов и давать неточные результаты.
Ваш врач даст вам или вашему ребенку конкретные инструкции перед экзаменом.
начало страницы
Как выглядит оборудование?
Ультразвуковые сканерысостоят из компьютерной консоли, экрана видеодисплея и присоединенного датчика. Преобразователь — это небольшое портативное устройство, напоминающее микрофон. Некоторые экзамены могут использовать разные преобразователи (с разными возможностями) во время одного экзамена.Преобразователь излучает неслышимые высокочастотные звуковые волны в тело, а затем прислушивается к отраженному эхо. Принципы аналогичны гидролокаторам, используемым на лодках и подводных лодках.
Технолог наносит небольшое количество геля на исследуемый участок и помещает туда датчик. Гель позволяет звуковым волнам перемещаться вперед и назад между датчиком и исследуемой областью. Ультразвуковое изображение сразу же отображается на экране видеодисплея, который выглядит как монитор компьютера.Компьютер создает изображение на основе громкости (амплитуды), высоты тона (частоты) и времени, которое требуется для возврата ультразвукового сигнала к датчику. Также учитывается, через какой тип структуры тела и / или ткани распространяется звук.
начало страницы
Как работает процедура?
Ультразвуковая визуализация основана на тех же принципах, что и гидролокатор, используемый летучими мышами, кораблями и рыбаками. Когда звуковая волна ударяется об объект, она отражается или отражается эхом.Измеряя эти эхо-волны, можно определить, как далеко находится объект, а также его размер, форму и консистенцию. Это включает в себя то, является ли объект твердым или заполненным жидкостью.
В медицине ультразвук используется для обнаружения изменений внешнего вида органов, тканей и сосудов, а также для обнаружения аномальных образований, таких как опухоли.
При ультразвуковом исследовании датчик посылает звуковые волны и записывает отраженные волны. Когда датчик прижимается к коже, он посылает в тело небольшие импульсы неслышимых высокочастотных звуковых волн.Когда звуковые волны отражаются от внутренних органов, жидкостей и тканей, чувствительный приемник в преобразователе регистрирует крошечные изменения высоты звука и направления. Эти сигнатурные волны мгновенно измеряются и отображаются компьютером, который, в свою очередь, создает изображение в реальном времени на мониторе. Один или несколько кадров движущихся изображений обычно захватываются как неподвижные изображения. Также могут быть сохранены короткие видеоповторы изображений.
Ультразвук Допплера, специальный ультразвуковой метод, измеряет направление и скорость клеток крови при их движении по сосудам.Движение клеток крови вызывает изменение высоты звука отраженных звуковых волн (так называемый эффект Доплера). Компьютер собирает и обрабатывает звуки и создает графики или цветные изображения, которые представляют поток крови по кровеносным сосудам.
начало страницы
Как проходит процедура?
УЗИ головы
УЗИ головы проводится в отделении интенсивной терапии новорожденных (ОИТН) у постели ребенка. Младенец лежит лицом вверх.На датчик наносится прозрачный гель на водной основе, который помогает датчику надежно контактировать с телом и устраняет воздушные карманы, которые могут препятствовать прохождению звуковых волн в тело. Затем сонографист (техник ультразвуковой диагностики) или радиолог осторожно прижимает датчик к родничку (мягкому месту на голове ребенка, в котором нет кости, чтобы блокировать прохождение звуковых волн).
Если во время операции на головном мозге используется УЗИ головы, часть черепа удаляется, а обнаженный мозг исследуется на наличие мозговых масс с использованием датчика.
Транскраниальный допплер
Во время транскраниальной допплерографии пациента кладут на спину на стол для осмотра или сажают вертикально на кресло для осмотра. Прозрачный гель на водной основе наносится на заднюю часть шеи, сверху и сбоку от скулы, перед ухом или над веком, так как это участки кровеносных сосудов, кровоснабжающих мозг. Датчик осторожно нажимают на одну из этих областей, чтобы измерить направление и скорость текущей крови.
Пациенту необходимо оставаться неподвижным во время обследования, которое может занять до 35 минут. Однако, если пациенту необходимо изменить свое положение на столе для осмотра, обычно нет проблем, чтобы сделать паузу на это время. Если обследование проводится младенцу, медсестра или радиолог могут помочь удержать ребенка в неподвижном состоянии, чтобы обеспечить наилучшее качество изображения.
начало страницы
Что я испытаю во время и после процедуры?
Большинство ультразвуковых исследований безболезненно, быстро и легко переносятся.
Дискомфорт от давления может быть минимальным, поскольку датчик прижат к исследуемой области. Если гель не нагреть перед контактом с кожей, он может вызвать ощущение холода.
Если выполняется допплеровское ультразвуковое исследование, вы можете услышать звуки, похожие на пульс, которые меняются по высоте при мониторинге и измерении кровотока.
После завершения визуализации прозрачный ультразвуковой гель будет стерт с вашей кожи. Любые части, которые не были вытерты, быстро высохнут.Ультразвуковой гель обычно не окрашивает и не обесцвечивает одежду.
После ультразвукового исследования вы сможете немедленно вернуться к своей обычной деятельности.
начало страницы
Кто интерпретирует результаты и как их получить?
Радиолог, врач, обученный руководить и интерпретировать радиологические исследования, проанализирует изображения. Радиолог отправит подписанный отчет врачу, который запросил обследование. Затем ваш врач поделится с вами результатами.В некоторых случаях радиолог может обсудить с вами результаты после обследования.
Могут потребоваться дополнительные экзамены. Если да, ваш врач объяснит, почему. Иногда повторное обследование проводится, потому что потенциальное отклонение от нормы требует дальнейшей оценки с помощью дополнительных изображений или специальной техники визуализации. Также может быть проведено повторное обследование, чтобы увидеть, не произошло ли каких-либо изменений в патологии с течением времени. Последующие осмотры иногда являются лучшим способом увидеть, работает ли лечение, стабильно ли отклонение от нормы или изменилось.
начало страницы
Каковы преимущества по сравнению с рисками?
Преимущества
- В большинстве случаев ультразвуковое сканирование является неинвазивным (без игл и инъекций).
- Иногда ультразвуковое исследование может быть временно неудобным, но оно не должно быть болезненным.
- Ультразвук широко доступен, прост в использовании и менее дорог, чем большинство других методов визуализации.
- Ультразвуковая визуализация чрезвычайно безопасна и не требует излучения.
- Ультразвуковое сканирование дает четкое изображение мягких тканей, которые плохо видны на рентгеновских снимках.
Риски
начало страницы
Каковы ограничения краниального УЗИ?
Ультразвуковые исследования очень чувствительны к движению, и активный или плачущий ребенок замедлит процесс исследования.
У крупных пациентов сложнее получить изображение с помощью ультразвука, поскольку большее количество тканей ослабляет звуковые волны, поскольку они проникают глубже в тело.
Результаты экзамена могут быть изменены из-за:
- открытая рана или недавний хирургический разрез рядом с областью визуализации.
- изменения в структуре кровотока в результате сердечных заболеваний или нерегулярного сердечного ритма.
начало страницы
Какой тест, процедура или лечение лучше всего мне подходят?
начало страницы
Эта страница была проверена 9 марта 2018 г.
УЗИ и чего ожидать
Обзор
Что такое УЗИ?
Ультразвук (также называемый сонографией или ультрасонографией) — это неинвазивный диагностический визуализирующий тест.Он использует высокочастотные звуковые волны для создания изображений или видео в реальном времени внутренних органов или других тканей, таких как кровеносные сосуды. Ультразвуковой снимок называется сонограммой.
Ультразвук позволяет медицинским работникам «видеть» детали мягких тканей внутри тела без каких-либо разрезов.
Как работает УЗИ?
Ультразвук работает аналогично технологии сонара, которая использует звуковые волны для обнаружения объектов под поверхностью океана. Медицинские работники, которых называют диагностами-сонографами, обучены пользоваться ультразвуковым датчиком.Зонд — это устройство, излучающее звуковые волны.
Сонограф наносит специальный гель на исследуемую часть тела. Они проводят зонд над этой областью или внутри нее. Звуковые волны от зонда отражаются от внутренних тканей. Звуковые волны создают живую картинку и отображают ее на экране компьютера поблизости. Вы не слышите звуковые волны.
Почему медицинские работники проводят ультразвуковые исследования?
Медицинские работники обычно используют УЗИ для проверки здоровья и развития будущего ребенка во время беременности.Ультразвук также может помочь вашему врачу узнать больше о том, что вызывает широкий спектр симптомов (например, необъяснимую боль, опухоль или воспаление).
Ваш врач может порекомендовать ультразвуковое исследование для оценки:
Медицинские работники иногда используют ультразвук для точного выполнения определенных процедур. Например, ультразвук может определять размещение иглы при игольной биопсии.
Детали процедуры
Как мне подготовиться к УЗИ?
Определенные факторы (например, полный мочевой пузырь или желудок) могут сделать ультразвуковые изображения более или менее детализированными.Перед тестом ваш лечащий врач даст вам инструкции, которые помогут обеспечить четкость изображений.
Возможно, вам не нужно ничего делать для подготовки. Или ваш провайдер может попросить вас:
- Не ходите в туалет перед сканированием.
- Выпейте определенное количество воды прямо перед сканированием.
- Прекратите есть или пить за определенное количество часов до УЗИ.
Как проводится УЗИ?
Подготовка зависит от того, какую часть тела вы будете сканировать.Ваш поставщик медицинских услуг может попросить вас снять определенные предметы одежды или переодеться в больничную одежду. Для сканирования вы ляжете на бок или спину на удобный столик. Ультразвуковое исследование обычно занимает от 30 минут до часа.
Во время тестирования обученный специалист:
- Наносит гель: У вас будет небольшое количество водорастворимого геля на коже над исследуемой областью. Этот гель не повреждает вашу кожу и не оставляет пятен на одежде.
- Использует сканер: Техник перемещает ручной инструмент по гелю.Сканер может перемещаться по вашей коже или внутри вашего тела.
- Просит подождать: Поставщик может посоветовать вам задержать дыхание на несколько секунд. Сохранение неподвижности помогает создавать более четкие изображения.
- Очищает вашу кожу: Техник вытирает остатки геля с вашей кожи.
Когда делают УЗИ при беременности?
Медицинские работники часто используют акушерское УЗИ (также называемое пренатальным УЗИ) для наблюдения за матерью и ребенком во время беременности.Ваш врач может использовать абдоминальное или трансвагинальное УЗИ на ранних сроках беременности, чтобы определить:
- Срок сдачи.
- Состояние вашего ребенка, включая частоту сердечных сокращений.
- Как далеко у вас протекает беременность (гестационный возраст вашего ребенка).
- Наличие кратных (более одного ребенка).
- Большинство врачей рекомендуют ультразвуковое исследование на 20 неделе беременности. Этот тест отслеживает рост и развитие вашего будущего ребенка во время беременности. Это УЗИ также может показать биологический пол вашего ребенка.Сообщите своему специалисту, хотите ли вы знать пол.
Дополнительное ультразвуковое исследование (на ранних или поздних сроках беременности) может дать подробный обзор матки или яичников. Ваш поставщик медицинских услуг может заказать дополнительное сканирование, чтобы получить ответы на любые вопросы или проблемы, такие как возможность врожденных дефектов (врожденных аномалий).
Что такое 3D и 4D ультразвук?
Большинство ультразвуковых исследований создают плоские (или двухмерные) изображения. Некоторые поставщики медицинских услуг для беременных и плода предлагают ультразвуковое исследование 3D или 4D.И 3D, и 4D УЗИ обеспечивают более реалистичное изображение вашего ребенка в утробе матери. Ультразвук 4D обеспечивает живое движение. Он показывает движения вашего ребенка в реальном времени (например, при просмотре фильма).
Какие еще виды УЗИ?
Ультразвук Допплера использует звуковые волны для захвата кровотока внутри кровеносных сосудов. Обычное УЗИ не позволяет выявить эту деталь.
Тип используемого вами УЗИ зависит от деталей вашего случая. Часто это зависит от региона, который оценивает ваш провайдер:
- УЗИ брюшной полости: Ультразвуковой датчик (также называемый датчиком) перемещается по коже в области средней части (живота).
- Эндоскопический ультразвук : врач осторожно проводит гибкую трубку (называемую эндоскопом) по вашему горлу. На конце этой трубки находится ультразвуковой датчик. Зонд показывает внутреннюю и внешнюю часть органов пищеварения или брюшной полости, таких как печень. Во время этой процедуры ваш врач может также взять небольшой образец ткани для дальнейшего анализа в лаборатории.
- Чреспищеводная эхокардиограмма: Во время этой специализированной процедуры врач осторожно вводит эндоскопический зонд в горло.Зонд делает снимки сердца и близлежащих кровеносных сосудов.
- Трансректальное ультразвуковое исследование: Ваш врач вставляет датчик ультразвукового датчика в прямую кишку. Он оценивает прямую кишку или другие близлежащие ткани, такие как простата (у мужчин).
- Трансвагинальное УЗИ: Техник вводит датчик во влагалище. Он показывает репродуктивные ткани, такие как матка или яичники. Трансвагинальное УЗИ иногда называют УЗИ органов малого таза, потому что оно оценивает структуры внутри таза (тазовые кости).
- Ультразвук с повышенной контрастностью. В рамках этой процедуры ваш врач вводит контрастные вещества через катетер или внутривенно во время ультразвукового исследования. Эти агенты помогают получить более четкое изображение ваших органов (обычно используются для лечения почек, печени и мочевого пузыря).
Что мне следует ожидать после УЗИ?
После теста технолог обычно отправляет изображения радиологу (врачу, который специализируется на чтении медицинских изображений) для просмотра. В некоторых случаях провайдер может просматривать изображения на экране компьютера во время теста.
После того, как рентгенологи изучат ваши ультразвуковые снимки, они отправят вашему врачу письменный отчет. Ваш провайдер обсудит с вами результаты теста. Обычно вы получаете результаты в течение нескольких дней после теста.
Безопасны ли ультразвуковые исследования?
Да, на сегодняшний день исследования в значительной степени показали, что ультразвуковые технологии безопасны и не вызывают вредных побочных эффектов. Ультразвук не использует излучение, в отличие от некоторых других медицинских методов визуализации (например, рентгеновских лучей и компьютерной томографии).
Тем не менее, все ультразвуковые исследования должны выполняться профессионалом, прошедшим обучение безопасному использованию этой специализированной технологии.Безопаснее сдавать сканирование только в офисе вашего поставщика медицинских услуг, а не в розничных магазинах, таких как детский магазин.
Восстановление и Outlook
Немедленные результаты УЗИ?
Если ваш поставщик медицинских услуг находится рядом с вами во время ультразвукового исследования, вы можете сразу узнать свои результаты.В противном случае вы, вероятно, получите результаты в течение недели.
Что может обнаружить УЗИ?
Ультразвук может помочь поставщикам услуг диагностировать широкий спектр медицинских проблем, в том числе:
О чем я должен спросить своего поставщика медицинских услуг?
Если вам нужно пройти ультразвуковое исследование, вы можете спросить своего врача:
- Какой вид УЗИ мне нужен?
- Нужны ли мне другие тесты?
- Что мне делать, чтобы подготовиться к УЗИ?
- Когда мне ожидать результатов теста?
Записка из клиники Кливленда
Большинство экспертов считают УЗИ безопасным и точным методом визуализации.Обычно это практически не вызывает дискомфорта. Медицинские работники используют ультразвук для диагностики или предоставления информации по широкому кругу медицинских проблем. Он может выявлять повседневные заботы и более серьезные проблемы. Убедитесь, что вы прошли ультразвуковое исследование у хорошо обученного профессионала (сонографиста), который понимает, как безопасно использовать эту технологию.
Исследование головного мозга младенцев с гидроцефалией или без нее в нашей среде с использованием ультразвукового сканирования передней трансфонтанеллы
Niger J Surg.2013 январь-июнь; 19 (1): 7–12.
Tobechukwu T Marchie
Отделение радиологии, Учебная больница Бенинского университета, Бенин, Нигерия
Charles O Ayara
Кафедра радиологии, Учебная больница Бенинского университета, Бенин, Нигерия
Кафедра радиологии, Педагогический университет Бенина Больница, Бенин, Нигерия
Адрес для корреспонденции: Д-р Тобечукву Т. Марки, отделение радиологии, Учебная больница Бенинского университета, Бенин, Нигерия.Электронная почта: moc.liamg@0002eihcramtЭто статья в открытом доступе, распространяемая в соответствии с условиями Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, что разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии наличия оригинала. работа правильно процитирована.
Abstract
Цель:
Проспективное исследование, направленное на предложение легко и просто воспроизводимого участка желудочка, который будет базовой плоскостью измерения и определенным нормальным размером, коррелированным с размерами младенцев для сравнительной оценки младенцев с гидроцефалией и должно быть воспроизводимым в последующем. вверх.
Материалы и методы:
Проспективное исследование, проведенное в клинической больнице Бенинского университета, Нигерия. В этом исследовании участвовали 50 следующих друг за другом младенцев с диагнозом гидроцефалии при ультразвуковом сканировании (УЗИ) и контрольная группа из 50 нормальных по США с 1 -го января 2007 года по 30 -го июня 2008 года. Младенцы были сканированы через средний открытый передний родничок в сагиттальная и поперечная плоскости с небольшими углами для правильного контура желудочков и положения измерения, определенного в отверстии Монро боковых желудочков, и измеренного диаметра.Были измерены вес младенцев, длина темени до пятки и окружность головы, и рассчитан индекс массы тела (ИМТ), который коррелировал с измерением бокового желудочка. Анализ данных проводился с использованием пакета статистических данных для социальных наук (SPSS Inc, США), версия 11.0.
Результаты:
Статистических различий по полу и возрасту не было. У младенцев с гидроцефалией статистически высокие средние вес и рост и более низкий ИМТ по сравнению с контрольной группой ( P <0.001). Средняя окружность головы при гидроцефалии составила 45,6 (± 10,5 стандартное отклонение [SD]), тогда как в контрольной группе было 35,9 (± 2,7 SD) с P <0,001. Средний диаметр переднего рога левого и правого боковых желудочков на уровне отверстия Монро у субъектов с гидроцефалией составляет 18,4 мм ± 14,3 мм и 20,1 мм ± 16,8 мм со средним диаметром 14,1 мм и 15,2 мм соответственно, тогда как в контрольной группе составляет 2,5 мм ± 0,6 мм и 2,5 мм ± 0,7 мм со средним диаметром 2,5 мм и 2.4 мм соответственно.
Заключение:
Transfontanelle US оказался очень полезным при исследовании гидроцефалии у младенцев.
Ключевые слова: Передний родничок, головной мозг, гидроцефалия, УЗИ, желудочек
ВВЕДЕНИЕ
Гидроцефалию можно определить как чрезмерное накопление спинномозговой жидкости (CSF), приводящее к расширению спинномозгового отдела черепа, а также может быть приобретен по происхождению. Гидроцефалия может быть следствием нарушения нормального кровотока или неправильной абсорбции, а иногда и чрезмерного производства спинномозговой жидкости, вызванной папилломой сосудистого сплетения.[1] В большинстве случаев диагноз гидроцефалии у младенцев ставится клинически при аномальном увеличении окружности головы. Другие клинические признаки включают рвоту, сонливость, раздражительность, отклонение глаз вниз, «закат» и судороги. Позднее проявление и поздний клинический диагноз гидроцефалии могут сопровождаться плохим прогнозом, который может проявляться в виде умственной отсталости, церебрального паралича и даже смерти пациента. [2] Ранняя диагностика может быть сделана с помощью трансфонтанелльного ультразвукового сканирования (УЗИ), но недостатком в нашей среде является отсутствие сравнительной величины измерения нормального диапазона размеров желудочков.Поскольку мозг — очень тонкий орган, и гистологически он не обладает способностью к регенерации; Для ранней диагностики необходимо использовать неинвазивную и неионизирующую радиацию. В нашей среде УЗИ легко доступны, дешевы, просты в применении и проводятся в качестве прикроватной процедуры без риска ионизирующего излучения. [3] Передний родничок свода черепа служит акустическим окном для визуализации мозга младенца [1]. Также возможен ограниченный доступ через задний родничок и расширенные швы.Также прямая визуализация с помощью УЗИ может быть сделана через перепончатую височную кость черепа. [2]
Известно, что воздействие в США, вызывающее повышение температуры более чем на 4 градуса по Цельсию, физически вызывает повышенное нагревание ткани и может привести к кавитации тканевых клеток, когда зонд постоянно помещается в одно положение в течение более 5 минут. Однако долгосрочное наблюдение этого эффекта не установило какой-либо связи с какими-либо известными отклонениями в литературе на диагностических частотах, при которых УЗИ используется в медицине.[4]
Многие исследователи использовали различные частоты датчиков при сканировании передних трансфонтанелл головного мозга младенцев в диапазоне от 3,5 МГц до 10 МГц, в зависимости от требуемого уровня проникновения в ткани. Для диапазона поверхностных структур может потребоваться более 5 МГц. [2,4]
Доступны и другие радиологические методы, используемые для оценки мозга младенца, но они, как правило, имеют существенные недостатки у младенцев. Они включают простые рентгенограммы черепа, обычную томографию и изображения поперечного сечения, такие как компьютерная томография (КТ) и магнитно-резонансная томография (МРТ).Обычная рентгенография, обычная томография и КТ используют ионизирующее излучение. Простой рентгенологический диагноз устанавливается на основании данных о шовном диастазе, внутричерепной кальцификации и черепно-лицевой диспропорции. Эти данные не указывают на структурный дефект желудочка. Хотя и КТ, и МРТ дают очень хорошие двухмерные изображения и возможность трехмерных реконструкций с фокусировкой, это дорого и не всегда доступно в наших условиях. Кроме того, процедура немного обременительна и требует седации младенца для адекватного взаимодействия во время процедуры.Обычная томография в нашей практике практически устарела.
Цель этого исследования — показать сравнительные результаты УЗИ у младенцев младше 12 месяцев с гидроцефалией и нормальных младенцев в Учебной больнице Бенинского университета (UBTH), Бенин-Сити, Нигерия, с целью определения воспроизводимого нормального фокального латерального размера желудочков. выше которого диагноз гидроцефалии весьма вероятен. Это сделано для того, чтобы способствовать ранней диагностике и избежать сопутствующих осложнений.
МАТЕРИАЛЫ И МЕТОДЫ
Это исследование представляет собой проспективное исследование 50 младенцев с клиническим диагнозом гидроцефалии и контрольной группы из 50 клинически подтвержденных нормальных детей; всего 100 младенцев прошли ультразвуковое исследование передних трансфонтанелл в отделении радиологии UBTH, город Бенин, Нигерия, с 1 -й улицы января 2007 г. по 30 -е июня 2008 г.Информированное согласие было получено от родителей младенцев и этическое согласие в соответствии с рекомендациями центра. Перед трансфонтанеллярным сканированием каждого ребенка взвешивали в килограммах, измеряли длину темени и пятки в сантиметрах и рассчитывали индекс массы тела (ИМТ) в кг / м 2 . Также измерялась окружность головы ребенка (затылочно-лобная) в сантиметрах. Эти биологические данные, включая возраст в днях, пол и причины УЗИ и диагноза, были задокументированы и проанализированы.
Младенцы без открытого переднего родничка и старше 12 месяцев были исключены из исследования.Затем каждого из младенцев сканировали через открытый передний родничок в сагиттальном направлении, а также через поперечные или корональные плоскости с небольшими углами наклона, чтобы правильно очертить желудочки. Испытуемых помещали в наиболее удобное положение, в основном лежа на спине или на коленях матери. Используемое оборудование представляло собой ультразвуковой аппарат Sonoace 1500 (Medison Corporation, Южная Корея, 1998 г.) с криволинейным датчиком реального времени с частотой преобразователя 6,5 МГц.
УЗИ-углы сагиттальной передней трансфонтанеллы от средней линии составляют 15 градусов и 30 градусов латеральнее, в то время как углы коронального сканирования проходят сначала кпереди через лобные доли, затем вертикально через сильвиевые щели, в-третьих, минимально кзади по вертикали через желудочек 3 rd и в четвертых кзади через высокоэхогенные тенториум и мозжечок [Рисунки и].Измерения были задокументированы на среднем коронковом изображении, которое показало диаметр переднего рога боковых желудочков на уровне отверстия Монро как в группе гидроцефального, так и в нормальной контрольной группе [Рисунки и]. Анализ данных проводился с использованием статистического пакета для социальных наук (SPSS Inc, США), версия 11.0, а сравнение данных (статистический критерий значимости) проводилось с использованием критерия хи-квадрат (χ 2 ). Значимость была установлена на уровне P ≤ 0,05. Доверительный интервал был рассчитан на 95%.
Эскиз черепа младенца, показывающий участки четырех срезов коронарного сканирования. Обозначение 1 = 1 st коронковая плоскость проходит через передний родничок, чтобы показать лобные доли, разделенные в центре межполушарными трещинами и фалксом. 2 = 2 и корональная плоскость проходит сильвиевой щели позади меньших крыльев клиновидной кости, чтобы показать передние рога боковых желудочков, видимые как щелевидные пространства по обе стороны от соединения центральной средней линии. 3 rd через отверстие monro. 3 = 3 rd корональная плоскость, проходит через 3 rd желудочек.4 = 4 th корональная плоскость проходит через высокоэхогенный тенториум и мозжечок в форме перевернутой буквы V
Эскиз черепа младенца, показывающий участки трех стандартных сагиттальных срезов сканирования. Обозначение 1 = 1 -й сагиттальный разрез: по средней линии показаны детали борозды, эхогенный мозжечок сзади и 4 -й желудочек спереди. 2 и парасагиттальный разрез расположен под углом 15 градусов от средней линии. Показывает полную развертку бокового желудочка, содержащую эхогенное сосудистое сплетение, таламус и хвостатое ядро в пределах развертки.3 rd парасагиттальный разрез расположен под углом 30 градусов в сторону, чтобы показать желудочек через сильвиановую щель.
Сонограмма вертикального коронарного сечения через лобные рога при нормальном сканировании трансфонтанеллы на уровне отверстия Монро. FH = Фронтальный рог бокового желудочка, соединяющий 3 rd желудочек через отверстие Монро. HCN = голова хвостатого ядра; IHF = Межполушарные трещины
Сонограмма вертикального коронарного сечения у ребенка с не сообщающейся гидроцефалией с непроходимостью на уровне Акведука Сильвии.И боковые, и третьи желудочки заметно расширены. Обратите внимание на связь между желудочками через отверстие Monro
РЕЗУЛЬТАТЫ
В группе с гидроцефалией было равное количество мужчин и женщин; т. е. 25 (50%) соответственно, в то время как в контрольной группе мужчин было больше (34, 68%), чем женщин (16, 32%).
Возрастной диапазон в группе гидроцефалии составлял 0–240 дней со средним значением 59,3 дня (± 65,3 стандартного отклонения (SD)), тогда как в контрольной группе возрастной диапазон составлял 0–270 дней со средним значением 56.4 (± 64,0 стандартное отклонение). Возрастной диапазон с наибольшей представленностью составлял 0-60 дней в обеих группах, что составляло 33 (66,0%) и 38 (76%) детей с гидроцефалией и контрольную группу, соответственно [Рисунки и]. Среднее значение, стандартное отклонение и медиана веса, роста, ИМТ и окружности головы младенцев с гидроцефалией и контрольной группы показаны в таблицах и. Средняя окружность головы у младенцев с гидроцефалией составляла 45,6 см (± 10,5 SD), тогда как в контрольной группе — 35,9 см (± 2,7 SD).
Гистограмма, показывающая возрастное и половое распределение младенцев с гидроцефалией (исследуемая группа)
Гистограмма, показывающая возрастное и половое распределение здоровых младенцев (контрольная группа)
Таблица 1
Антропометрические измерения в исследуемых группах
Таблица 2
Сравнение антропометрических измерений у мужчин и женщин группы гидроцефалии
Средний диаметр переднего рога левого и правого боковых желудочков у младенцев с гидроцефалией составляет 18.4 мм ± 14,3 мм и 20,1 ± 16,8 мм со средним значением 14,1 мм и 15,2 мм соответственно []. Средний диаметр переднего рога левого и правого боковых желудочков в контрольной группе составляет 2,5 мм ± 0,6 мм и 2,5 мм ± 0,7 мм при медиане 2,5 мм и 2,4 мм соответственно. Клиническими показаниями для запроса трансфонтанелл УЗИ в исследуемой группе в порядке убывания были: расщелина позвоночника (26,0%), постменингит (20%), подозрение на гидроцефалию (20%) и врожденную гидроцефалию (16%). Как увеличение размера головы, так и задержка в развитии составляли 18% [].
Гистограмма, показывающая распределение показаний к ультразвуковому сканированию трансфонтанелл
Таблица 3
Сравнение диаметра переднего рога боковых желудочков, измеренного на уровне отверстия монро у детей с гидроцефалией и контрольной группы
Передняя трансфонтанелла УЗИ Оценка младенцев показала, что патофизиологические причины гидроцефалии делятся на коммуникативные и не коммуникативные типы. Сообщающаяся гидроцефалия составляла 56%, а не сообщающаяся гидроцефалия — 44% [].
Таблица 4
Распределение типов гидроцефалии и ассоциированных аномалий при трансфонтанеллярном сканировании
Причины гидроцефалии при переднем трансфонтанеллярном УЗИ делятся на две основные группы: врожденные (78%) и постменингиты или приобретенные (22). %) [].
Таблица 5
Причина гидроцефалии, диагностированная при ультразвуковом сканировании передней трансфонтанеллы
[] показывает значительную связь между окружностью головы и ИМТ у младенцев с гидроцефалией ( P <0.05), в то время как значимой связи между ИМТ и боковыми желудочками не было ( P > 0,05).
Таблица 6
Тест на значительную связь между ИМТ, окружностью головы, показаниями, левым боковым желудочком, правым боковым желудочком и результатами
ОБСУЖДЕНИЕ
УЗИ передней трансфонтанеллы является формой оценки внутричерепного мозга. [5,6] Практика в нашей больнице постепенно приобретает все большее значение, особенно при обследовании младенцев с подозрением на внутричерепные поражения.Обычно используется в диагностике гидроцефалии. Целью данного исследования, как обрисовано ранее, является определение диапазона сравнительного нормального диаметра желудочков, который будет исходным уровнем, определяющим непропорциональную дилатацию желудочков. Значение УЗИ как последующего исследования невозможно переоценить, поскольку не было обнаружено значительного отрицательного воздействия исследования на ткани мозга. [4] Это было причиной того, что это исследование было направлено на то, чтобы предложить легко и просто воспроизводимый участок желудочка, который будет основным стандартом измерения для сравнительной оценки и который также может быть воспроизведен при последующей оценке.Боковой диаметр желудочка на уровне отверстия Монро был взят, потому что его положение считается первым вероятным местом; дилатация желудочков возникает в случае обструкции дренажа и легко воспроизводима. Исследование показало, что средний диаметр переднего рога левого и правого боковых желудочков у детей с гидроцефалией составляет 18,4 мм ± 14,3 мм и 20,1 мм ± 16,8 мм со средним значением 14,1 мм и 15,2 мм соответственно, тогда как средний диаметр переднего рога левого и правого боковых желудочков в контрольной группе — 2.5 мм ± 0,6 мм и 2,5 мм ± 0,7 мм со средним значением 2,5 мм и 2,4 мм соответственно []. Сравнение среднего диаметра переднего рога левого и правого боковых желудочков у младенцев с гидроцефалией и контрольной группы показало статистически значимое различие с высокими значениями у пациентов с гидроцефалией. Однако не было значимой разницы между диаметрами левого и правого бокового желудочка в контрольной группе с P > 0,05. Следовательно, средний диаметр 2.5 мм ± 0,7 мм для правого и левого бокового желудочка вычитается как нормальная величина. Однако у младенцев с гидроцефалией они показали асимметричное увеличение переднего рога бокового желудочка в отверстии Монро с P > 0,05. Это связано с непропорциональным увеличением давления в пути цереброспинального дренажа при гидроцефалии по сравнению с нормальной контрольной группой, которая находится в равновесии.
Многие исследователи проделали некоторую работу по вопросу о пригодности внутричерепного исследования УЗИ.Graziani et al. [7] провели серийные ультразвуковые исследования размера желудочков головного мозга у 40 недоношенных новорожденных, 26 из которых, как полагали, подвергались риску внутричерепного кровоизлияния или гидроцефалии вследствие внутричерепного кровоизлияния или того и другого. Гидроцефалия была диагностирована при ультразвуковом исследовании у 12 детей из группы высокого риска, восьми из которых потребовалось хирургическое шунтирование из-за прогрессирующего увеличения желудочков. Они обнаружили, что серийные ультразвуковые измерения и изображения оказались клинически полезными при первоначальном обнаружении гидроцефалии и последующей оценке новорожденных.Babcock et al. , [8] сравнили внутричерепное УЗИ и патологические данные 25 вскрытых недоношенных детей и обнаружили хорошую корреляцию между результатами УЗИ и аутопсией. Nzeh et al. [3,9] в исследовании по оценке важности трансфонтанеллярной ультрасонографии головного мозга младенца, обнаружил, что 38 (38,8%) из 98 младенцев имели гидроцефалию по разным причинам, тогда как 26 (25,5%) имели врожденные аномалии. Adeloye и Khare [10] в ультразвуковом исследовании 80 малавийских детей в возрасте до 15 месяцев с клиническим подозрением на гидроцефалию обнаружили, что 68 (85%) случаев были постинфекционными, 14 (20.6%) были связаны с пояснично-крестцовым миеломенингоцеле, 13 (19,1%) были постгеморрагическими, а остальные, вероятно, врожденными или идиопатическими. Наше исследование было основано на структуре проводящих путей желудочков и обнаружило, что сообщающаяся гидроцефалия составляла 56%, а не сообщающаяся гидроцефалия — 44% []. Причины гидроцефалии, как показало УЗИ передней трансфонтанеллы, были разделены на две основные группы: врожденные (78%) и постменингит или приобретенный (22%) []. Это недалеко от того, что обнаружили предыдущие исследователи.Наиболее часто гидроцефалия в нашем исследовании встречается в неонатальном периоде (0-60 дней), и не было обнаружено никаких предубеждений по признаку пола. Это также может быть связано с направлением к специалистам и базой третичного госпиталя, участвовавшим в исследовании. Гидроцефалия — распространенное заболевание центральной нервной системы у детей с различной заболеваемостью в разных сообществах. [2,11] В нигерийских сообществах доступны исследования на базе больниц. [12,13] Предыдущее исследование, проведенное в нашем центре, показало наличие трансфонтанеллы. УЗИ — полезный метод диагностики поражений головного мозга младенцев, а гидроцефалия является наиболее частой причиной запроса.[13] Многие пациенты могли быть потеряны в сообществе из-за того, что они не были представлены в соответствующих больничных условиях. [13]
Мы также заметили, что рост и вес младенца с гидроцефалией выше по значению, чем нормальный младенец, а ИМТ младенцев с гидроцефалией ниже, чем у нормальной контрольной группы. Это связано с увеличением размера черепа из-за скопления жидкости. Это было клинически подтверждено обнаружением, что средняя окружность головы у младенцев с гидроцефалией составляла 45.6 см (± 10,5 стандартное отклонение), тогда как в контрольной группе было 35,9 см (± 2,7 стандартное отклонение) []. Была обнаружена значимая связь между окружностью головы и ИМТ у младенцев с гидроцефалией ( P <0,05) [].
ЗАКЛЮЧЕНИЕ
Это исследование обнаружило нормальный размер локального бокового желудочка на уровне отверстия Монро. Этот метод прост, легко воспроизводится и может использоваться в качестве исходного уровня для постановки диагноза гидроцефалии и последующего сравнения.Дальнейшее сравнение результатов исследования со многими другими предыдущими исследователями подтвердило универсальность УЗИ в диагностике внутричерепных поражений.
Сноски
Источник поддержки: Нет
Конфликт интересов: Не объявлен.
СПИСОК ЛИТЕРАТУРЫ
1. Свищук Л.Е. Визуализация новорожденного, младенца и маленького ребенка. 4-е изд. Балтимор: Уильям и Уилкинс; 1997. Головной мозг и мозговые оболочки; п. 922. [Google Scholar] 2. Дьюбери К. Ультразвук младенческого мозга.В: Саттон Д., редактор. Учебник радиологии и визуализации. 7-е изд. Токио: Черчилль Ливингстон; 2003. С. 1807–189. [Google Scholar] 3. Нзех Д.А., Пэм С.Д., Эринле С.А., Саиду С.А. Ультразвуковая диагностика гидроцефалии у младенцев в Нигерии. W Afr J Ультразвук. 2001; 2:15. [Google Scholar] 4. Косгроув Д.О., Мейре HB. Ультразвук: Общие принципы. В: Grainger RG, Allison DJ, редакторы. Диагностическая радиология. Учебник медицинской визуализации. 5-е изд. Филадельфия: Черчилль Ливингстон; 2008. с. 55. [Google Scholar] 5.Slovis TL, Kuhns LR. Сонография головного мозга через передний родничок в реальном времени. AJR Am J Roentgenol. 1981; 136: 277–86. [PubMed] [Google Scholar] 6. Saunders AJS. Ультразвуковое сканирование головного мозга младенца. Аспирантура. Доктор Афр. 1988; 10: 97. [Google Scholar] 7. Graziani L, Dave R, Desai H, Branca P, Waldroup L, Goldberg B. Ультразвуковые исследования недоношенных новорожденных с гидроцефалией. J Pediatr. 1980; 97: 624–30. [PubMed] [Google Scholar] 8. Бэбкок Д.С., Бове К.Е., Хан Б.К. Внутричерепное кровоизлияние у недоношенных детей: сонографическая и патологическая корреляция.AJNR Am J Neuroradiol. 1982; 3: 309–17. [PubMed] [Google Scholar] 9. Нзех Д.А., Эринле С.А., Саиду С.А., Пэм С.Д. Трансфонтанеллярное ультразвуковое исследование: бесценный инструмент для оценки состояния мозга младенца. Троп Докт. 2004; 34: 226–7. [PubMed] [Google Scholar] 10. Adeloye A, Khare R. Ультразвуковое исследование детей с подозрением на гидроцефалию в центральной больнице Королевы Елизаветы в Блантайре, Малави. East Afr Med J. 1997; 74: 267–70. [PubMed] [Google Scholar] 11. Нзех Д.А., Саиду С.А., Эринле С.А., Пэм С.Д. Сонографическая диагностика врожденных пороков развития головного мозга: опыт Илорина.Niger Postgrad Med J. 2006; 13: 57–60. [PubMed] [Google Scholar] 12. Binitie OP. Врожденные пороки развития центральной нервной системы в клинической больнице университета Джос, штат Джос-Плато, Нигерия. West Afr J Med. 1992; 11: 7–12. [PubMed] [Google Scholar] 13. Eze KC, Enukegwu SU. Трансфонтанеллярная ультрасонография головного мозга младенца: анализ результатов у 114 пациентов в Бенин-Сити, Нигерия. Нигер J Clin Pract. 2010. 13: 179–82. [PubMed] [Google Scholar]Если УЗИ обнаруживает аномалии у плода, добавьте МРТ
Поделиться
Статья
Вы можете поделиться этой статьей с указанием авторства 4.0 Международная лицензия.
Если УЗИ в середине беременности выявляет аномалии у плода, новое исследование предполагает, что дополнительное МРТ может предложить более точный диагноз, а также большую уверенность для родителей.
В исследовании, опубликованном в журнале The Lancet , участвовало 570 женщин, чье ультразвуковое исследование в середине беременности выявило потенциальную аномалию мозга у плода.В течение двух недель после первого сканирования им сделали дополнительное сканирование с помощью МРТ, что повысило точность диагноза, то есть почти все (93 процента) были правильными.
«Основываясь на наших выводах, мы предлагаем проводить МРТ при любой беременности, когда у плода может быть подозрение на аномалию головного мозга».
Эта дополнительная информация помогла врачам поставить родителям более точный диагноз и дать совет.
Для сравнения, одно только сканирование в середине беременности было правильным в двух третях случаев (68 процентов).Сканирование младенцев после рождения или путем вскрытия в случае выкидыша или прерывания беременности подтвердило точность сканирования.
Сканирование в середине беременности — это ультразвуковое сканирование, которое проводится между 18 и 21 неделей беременности для выявления серьезных физических аномалий, таких как расщелина позвоночника, заячья губа, а также сердечные и мозговые аномалии. Если проблема обнаружена, женщин направляют на дополнительные анализы и в некоторых случаях предлагают прерывание или консультирование.
Нарушения головного мозга встречаются у трех из 1000 беременностей и в некоторых случаях вызывают выкидыш или мертворождение.
«Это исследование является первым в своем роде, и оно показало, что добавление МРТ-сканирования при обнаружении проблемы предоставляет дополнительную информацию для поддержки родителей, принимающих решения о своей беременности», — говорит ведущий автор Пол Гриффитс, профессор факультета медицины Университета Шеффилда. инфекции, иммунитет и сердечно-сосудистые заболевания.
«Основываясь на наших выводах, мы предлагаем проводить МРТ при любой беременности, когда у плода может быть подозрение на аномалию головного мозга.”
Микроцефалия озадачила врачей задолго до заражения вирусом Зика
В ходе исследования врачей, анализирующих МРТ и УЗИ, просили оценить, насколько они уверены в своем диагнозе. В исследовании также анализировалось, как результат МРТ изменил прогноз и рекомендации врачей.
МРТ дала дополнительную информацию об аномалиях головного мозга в половине случаев (49 процентов, 387 из 783).
Например, в одном случае МРТ подтвердила ультразвуковой диагноз и выявила дополнительную аномалию.Эта информация позволила врачам дать родителям более определенную точку зрения, уменьшив вдвое (55 процентов) количество случаев в группе с «неизвестным» прогнозом и увеличив количество беременностей, прогнозируемых как «нормальные» (135 процентов), «благоприятные» (18). процентов) или «плохие» (56 процентов).
Врачи согласились, что дополнительная МРТ изменила прогноз беременности как минимум в пятой части случаев (157 из 783). В результате это изменило способ ведения беременности в каждом третьем случае (269 из 783), прерывание беременности предлагалось в дополнительных 11 процентах случаев (84 из 783) после МРТ, а родители обращались за консультацией в 15 процентах случаев ( 115 из 783).
Врачи, использующие МРТ, были более уверены в своем диагнозе — заявив, что у них «высокая уверенность» в 95 процентах случаев (544 из 570), по сравнению с 82 процентами (465 из 570 случаев) для врачей, использующих УЗИ. Кроме того, 95 процентов (257 из 270) матерей заявили, что им сделают МРТ, если будущая беременность покажет аномалии головного мозга, и около 80 процентов (227 из 277) заявили, что информация, полученная при сканировании, помогла им лучше понять состояние своего ребенка. условие.
Теперь будет проведен дальнейший анализ результатов испытания, включая анализ экономики здравоохранения, чтобы подтвердить, следует ли использовать дополнительное сканирование в плановом порядке.В рамках исследования два плода (из 570, менее одного процента) были правильно диагностированы на УЗИ и неправильно на МРТ.
Только пациенты, выявленные при ультразвуковом сканировании, прошли дополнительную МРТ, поэтому любые случаи, когда ультразвуковое исследование не выявило аномалий, не были включены в это исследование.
Работа финансировалась программой оценки технологий здравоохранения Национального института исследований в области здравоохранения. Исследование провели ученые из Университета Шеффилда, Университета Ньюкасла, Университета Бирмингема, Фонда Бирмингема женщин и Фонда Национальной службы здравоохранения Лидса.
Источник: Университет Шеффилда
Ультразвуковое сканирование — канал «Лучшее здоровье»
Ультразвуковое сканирование использует высокочастотные звуковые волны для получения изображения внутренних структур тела человека. Врачи обычно используют ультразвук для изучения развивающегося плода (будущего ребенка), органов брюшной полости и таза, мышц и сухожилий, а также сердца и кровеносных сосудов человека. Другие названия ультразвукового сканирования включают сонограмму или (при визуализации сердца) эхокардиограмму.
Ультразвуковой аппарат направляет высокочастотные звуковые волны на исследуемые внутренние структуры тела. Отраженные звуки или эхо записываются для создания изображения, которое можно увидеть на мониторе. Звуковые волны излучаются и принимаются маленьким переносным датчиком. Высокая частота звука означает, что человеческое ухо не может его слышать, поэтому его называют ультразвуком.
Ультразвуковое сканирование обычно неинвазивное (проводится вне тела). Однако некоторые сканирования выполняются с помощью специального зонда, который вводится во влагалище человека (для некоторых акушерских или тазовых обследований), прямой кишки (для некоторых обследований простаты) или пищевода (для некоторых обследований сердца).Иногда врачи используют ультразвуковое сканирование для контроля и управления инвазивными процедурами, такими как биопсия груди или щитовидной железы человека.
Различное использование ультразвукового сканирования
Врачи обычно используют ультразвук для таких процедур, как:
- сканирование брюшной полости — может использоваться для исследования боли в животе, тошноты, рвоты, аномальных звуков и уплотнений. Исследуемые структуры могут включать желчный пузырь, желчные протоки, печень, поджелудочную железу, селезенку, почки и крупные кровеносные сосуды.Структуры, содержащие воздух (например, желудок и кишечник), не могут быть легко исследованы с помощью ультразвука, потому что воздух препятствует передаче звуковых волн
- Сканирование таза — может быть выполнено, если женщина страдает тазовой болью или имеет ненормальные периоды, миомы , кисты или другие состояния, связанные с женской репродуктивной системой
- сканирование беременности — используется для проверки аномалий плода (например, расщелины позвоночника), проверки возраста и положения плода, а также наблюдения за его ростом и развитием.Ультразвуковое сканирование в настоящее время считается обычным делом для беременных женщин в Австралии. маммограмма) и сканирование глаза человека (для проверки его внутренних структур). Для определения скорости и направления кровотока в определенных областях тела, например в артериях шеи и венах ног, используется специальный тип ультразвукового сканирования, называемый ультразвуковым допплеровским сканированием.
Проблемы со здоровьем и ультразвуковое сканирование
Некоторые ультразвуковые исследования требуют предварительной подготовки, например:
- Вас могут попросить не есть в течение нескольких часов перед сканированием верхних отделов брюшной полости.
- При некоторых обследованиях органов малого таза перед сканированием необходимо полностью заполнить мочевой пузырь.
Вам нужно будет спросить своего врача или в ультразвуковом отделении, если вам нужно выполнить какую-либо специальную подготовку перед сканированием.
Ультразвуковая процедура
Если вам проводят УЗИ верхней части живота, вам необходимо лечь на диагностический стол или кровать.Ультразвуковой технолог, известный как специалист по сонографии, нанесет на вашу кожу немного геля, чтобы обеспечить лучший контакт между вашим телом и ультразвуковым датчиком. Затем они поместят ручной зонд на вашу кожу над исследуемой областью вашего тела, органа или ткани.
Двумерные (а иногда и трехмерные) изображения мгновенно отображаются на мониторе.
Для других типов УЗИ может потребоваться немного другая процедура. Например, женщина, проходящая обследование таза, может пройти трансвагинальное сканирование, которое включает введение специального ультразвукового зонда во влагалище, а не сканирование через переднюю часть таза.
Ультразвуковое сканирование обычно занимает от 20 до 40 минут, в зависимости от типа обследования. После процедуры сонографист даст вам бумажные полотенца (или что-то подобное), чтобы стереть гель. Затем вы можете одеться. Результаты ультразвукового сканирования обычно отправляются вашему врачу, поэтому вам нужно будет записаться на прием к нему, чтобы получить результаты.
Большинство ультразвуковых исследований неинвазивны, и процедура не включает использование ионизирующего излучения, такого как рентгеновские лучи.Ультразвуковое сканирование беременных женщин в настоящее время считается обычным делом в Австралии.
Забота о себе дома после ультразвукового сканирования
Само ультразвуковое сканирование не должно вызывать у вас сильной боли, если таковая имеется, и, как правило, неинвазивно, поэтому вам не нужно время на восстановление. Большинство людей могут заниматься своими обычными делами после завершения ультразвукового исследования.
Долгосрочная перспектива после ультразвукового сканирования
Лечение — если оно есть — зависит от причины вашего сканирования.Например, миомы, обнаруженные во время сканирования, могут быть удалены хирургическим путем (миомэктомия), уменьшены с помощью лекарств или просто под наблюдением. Другие состояния, обнаруженные при ультразвуковом сканировании, такие как образования в брюшной полости, могут потребовать дополнительных анализов или исследовательской операции.
Другие типы сканирования
К другим типам диагностических сканирующих устройств относятся:
- магнитно-резонансная томография (МРТ) — усовершенствованный процесс диагностической визуализации, который создает трехмерные изображения тела человека путем сочетания сильного магнитного поля и радиоволн. Волны
- компьютерная томография (компьютерная томография) — использует рентгеновские лучи и компьютерные технологии для создания изображения внутренних структур тела.
Где получить помощь
- Ваш терапевт (врач)
- Любое отделение ультразвуковой диагностики или медицинской визуализации
Сканирование в течение 20 недель — NHS
Это подробное ультразвуковое исследование, иногда называемое сканированием середины беременности или аномалиями, обычно проводится на сроке от 18 до 21 недели беременности.
Скрининговое сканирование в течение 20 недель предлагается всем, но вам не обязательно его проходить, если вы не хотите.
Сканирование проверяет физическое развитие вашего ребенка, но не может выявить все состояния.
20-недельное сканирование проводится так же, как и 12-недельное сканирование. Он создает двухмерное черно-белое изображение, на котором виден ребенок сбоку. Программа скрининга NHS не использует трехмерные или цветные изображения.
УЗИ при беременностиКредит:
Скан — это медицинское обследование. Вас попросят дать разрешение на его выполнение.
Убедитесь, что вы понимаете, что произойдет, и не стесняйтесь задавать любые вопросы.
Важный: Обновление коронавируса (COVID-19)
Если вы здоровы, очень важно, чтобы вы ходили на все приемы и осмотрели здоровье вас и вашего ребенка.
Если вы беременны, больницы и клиники позаботятся о том, чтобы вам было безопасно ходить на прием.
Если у вас появились симптомы COVID-19 или вы нездоровы из-за чего-то другого, кроме COVID-19, поговорите со своей акушеркой или родильным отделением.Они посоветуют, что делать.
Узнайте больше о беременности и COVID-19
Что ищет сканирование?
Скрининговое сканирование в течение 20 недель позволяет детально изучить кости, сердце, головной мозг, спинной мозг, лицо, почки и живот ребенка.
Позволяет специалисту по ультразвуковой диагностике выявлять 11 редких состояний. Сканирование ищет только эти условия и не может найти все, что может быть неправильным.
Вы можете найти дополнительную информацию о каждом из этих состояний, включая варианты лечения, в этих брошюрах от GOV.UK:
В большинстве случаев сканирование покажет, что ребенок развивается, как ожидалось, но иногда сонографист обнаруживает или подозревает что-то другое.
Если есть условие, найдет ли его сканирование?
Некоторые условия видны более отчетливо, чем другие. Например, у некоторых детей есть заболевание, называемое открытой расщелиной позвоночника, которое поражает спинной мозг.
Это обычно четко видно на сканировании и обнаруживается примерно у 9 из 10 детей с расщелиной позвоночника.
Некоторые другие состояния, например пороки сердца, увидеть труднее. Сканирование обнаруживает около половины (5 из 10) детей с пороками сердца.
Некоторые из состояний, которые можно увидеть на сканировании, например заячья губа, могут означать, что ребенку может потребоваться лечение или операция после рождения.
В небольшом количестве случаев обнаруживаются очень серьезные заболевания — например, мозг, почки, внутренние органы или кости ребенка могут развиться неправильно.
В очень серьезных и редких случаях, когда лечение невозможно, ребенок умирает вскоре после рождения или может умереть во время беременности.
Что происходит при 20-недельном сканировании?
Большинство сканирований выполняется специально обученным персоналом, называемым сонографистами. Сканирование проводится в тускло освещенной комнате, поэтому сонографист может получить хорошие изображения ребенка.
Вас попросят лечь на диван, опустить юбку или брюки до бедер и поднять верх до груди, чтобы живот был открыт.
Сонографист или его помощник обернут ткань вокруг вашей одежды, чтобы защитить ее от геля, который будет нанесен вам на живот.
Затем сонографист проводит по вашей коже портативный зонд, чтобы исследовать тело ребенка. Гель обеспечивает хороший контакт между датчиком и кожей. На экране УЗИ появится черно-белое изображение ребенка.
Проведение сканирования не повредит, но сонографисту может потребоваться небольшое давление, чтобы получить наилучшее изображение ребенка. Это может быть неудобно.
Сонографист должен держать экран в положении, обеспечивающем хороший обзор ребенка.Экран может быть обращен прямо к ним или под углом.
Иногда сонографисту, проводящему сканирование, необходимо вести себя тихо, пока он сосредоточится на осмотре вашего ребенка. Но они смогут поговорить с вами о фотографиях после завершения проверки.
Запись на скрининговое сканирование на 20 недель обычно занимает около 30 минут.
Иногда трудно получить хороший снимок, если ребенок лежит в неудобном положении или много двигается, или если ваш вес превышает средний, или если ткань вашего тела плотная.Это не значит, что есть о чем беспокоиться.
Возможно, вам понадобится полный мочевой пузырь, когда вы придете на прием. Врач или акушерка, наблюдающие за вами, сообщат вам об этом до вашего приезда. Если вы не уверены, вы можете связаться с ними и спросить.
Могу ли я узнать пол своего ребенка?Если вы хотите узнать пол вашего ребенка, вам следует спросить сонографиста в начале сканирования, чтобы он знал, что ему нужно проверить.
Некоторые больницы могут отказать вам в сообщении пола ребенка.Поговорите со своим сонографистом или акушеркой, чтобы узнать больше.
Может ли мой партнер или друг пойти со мной на сканирование?
Да. Скрининговое сканирование в течение 20 недель иногда может обнаружить, что у ребенка есть заболевание. Возможно, вы захотите, чтобы кто-нибудь пошел с вами на сеанс сканирования.
Большинство больниц не разрешают детям проходить сканирование, поскольку присмотр за детьми обычно недоступен. Перед приемом спросите об этом в своей больнице.
Может ли сканирование нанести вред мне или моему ребенку?
Нет известных рисков для ребенка или вас от прохождения УЗИ, но важно тщательно обдумать, делать ли это сканирование или нет.
Он может предоставить информацию, которая может означать, что вам нужно принять некоторые важные решения. Например, вам могут быть предложены дополнительные тесты, которые связаны с риском выкидыша, и вам нужно будет решить, проходить ли эти тесты или нет.
Мне нужно получить это сканирование?
Нет — иметь это или нет — решать вам. Некоторые люди хотят узнать, есть ли у их ребенка заболевание, а некоторые нет.
Если вы решите не проходить сканирование, лечение во время беременности продолжится в обычном режиме.
Когда я получу результаты сканирования?
Сонографист сможет сообщить вам результаты сканирования в то время.
Что делать, если сканирование что-то показывает?
Большинство сканирований показывают, что ребенок развивается, как ожидалось.
При обнаружении или подозрении на какое-либо заболевание сонографист может попросить другого сотрудника взглянуть на снимок и дать второе мнение.
Сканирование не может найти все условия, и всегда есть шанс, что ребенок может родиться с проблемой со здоровьем, которую сканирование не могло обнаружить.
Потребуются ли мне дополнительные тесты?
Если сканирование показывает, что может быть что-то, вам могут предложить еще один тест, чтобы выяснить наверняка.
Если вам предложат дальнейшие тесты, вам будет предоставлена дополнительная информация о тестах, чтобы вы могли решить, хотите ли вы их проходить.
Вы сможете обсудить это со своей акушеркой или консультантом. При необходимости вас направят к специалисту, возможно, в другую больницу.
Дополнительное сканирование мозга могло бы обеспечить большую уверенность в диагностике аномалий головного мозга плода — ScienceDaily
Дополнительное МРТ-сканирование во время беременности могло бы помочь более точно обнаружить аномалии плода и дать больше уверенности для родителей, чье 20-недельное ультразвуковое исследование показало потенциальную проблему, согласно к новым исследованиям ученых из Университета Шеффилда.
В исследовании приняли участие 570 женщин, у которых ультразвуковое исследование в середине беременности выявило потенциальную аномалию головного мозга у плода. В течение двух недель после первого сканирования им сделали дополнительное сканирование с помощью МРТ, что повысило точность диагноза, а это означает, что почти все (93%) были правильными.
Эта дополнительная информация помогла врачам поставить родителям более точный диагноз и дать совет.
Для сравнения, одно только сканирование в середине беременности было правильным в двух третях случаев (68 процентов).Точность сканирования была подтверждена сканированием младенцев после рождения или вскрытием выкидышей и прерываний беременности.
Сканирование в середине беременности — это ультразвуковое сканирование, которое проводится между 18 и 21 неделей беременности для выявления серьезных физических аномалий, таких как расщелина позвоночника, заячья губа, а также сердечные и мозговые аномалии. Если проблема обнаружена, женщин направляют на дополнительные анализы и в некоторых случаях предлагают прерывание или консультирование. Нарушения головного мозга возникают у трех из каждых 1000 беременностей и в некоторых случаях вызывают выкидыш или мертворождение.
Ведущий автор, профессор Пол Гриффитс из Департамента инфекций, иммунитета и сердечно-сосудистых заболеваний Университета Шеффилда сказал: «Это первое в своем роде исследование, которое показало, что добавление МРТ-сканирования при обнаружении проблемы обеспечивает дополнительную информацию родители принимают решение о своей беременности.
«Основываясь на наших выводах, мы предлагаем проводить МРТ при любой беременности, когда у плода может быть подозрение на аномалию головного мозга.«
В ходе исследования врачей, анализирующих МРТ и УЗИ, просили оценить, насколько они уверены в своем диагнозе. В исследовании также проанализировано, как результат МРТ изменил прогноз и рекомендации врачей.
МРТ дала дополнительную информацию об аномалиях головного мозга в половине случаев (49%, 387 из 783).
Например, в одном случае МРТ подтвердила ультразвуковой диагноз и выявила дополнительную аномалию. Эта информация позволила врачам дать родителям более определенную точку зрения, уменьшив вдвое (55 процентов) количество случаев в группе с «неизвестным» прогнозом и увеличив количество беременностей, которые, по прогнозам, будут «нормальными» (135 процентов), «благоприятными». (18%) или «плохо» (56%).
Врачи согласились, что дополнительная МРТ изменила прогноз беременности как минимум в пятой части случаев (20 процентов, 157 из 783). В результате это изменило способ ведения беременности в каждом третьем случае (34 процента, 269 из 783), прерывание беременности предлагалось в дополнительных 11 процентах случаев (84 из 783) после МРТ, и родители обращались за консультацией в На 15 процентов больше случаев (115 из 783).
Врачи, использующие МРТ, были более уверены в своем диагнозе, заявив, что они «имели высокий уровень достоверности» в 95% случаев (544 из 570) по сравнению с 82% (465 из 570 случаев) для врачей, использующих УЗИ.Кроме того, 95 процентов (257 из 270) матерей заявили, что им сделают МРТ, если будущая беременность покажет аномалии головного мозга, и около 80 процентов (227 из 277) заявили, что информация, полученная при сканировании, помогла им лучше понять состояние их ребенка.
Теперь будет проведен дальнейший анализ результатов испытания, включая анализ экономики здравоохранения, чтобы подтвердить, следует ли использовать дополнительное сканирование в плановом порядке. В рамках исследования два плода (из 570, менее одного процента) были правильно диагностированы на УЗИ и неправильно на МРТ.
Только пациенты, выявленные при ультразвуковом сканировании, прошли дополнительную МРТ, поэтому любые случаи, когда ультразвуковое исследование не выявило аномалий, не были включены в это исследование.
Профессор Род Скотт из Университета Вермонта в США так прокомментировал важность исследования: «Точная диагностика значительных аномалий головного мозга имеет важное терапевтическое значение. Следовательно, важно, чтобы инструменты, используемые для пренатальной диагностики, подвергались тщательной оценке… Это испытание решительно поддерживает точку зрения о том, что визуализация внутриутробного магнитного резонанса (iuMR) является отличным методом, и его следует как можно скорее внедрить в клиническую практику.«
История Источник:
Материалы предоставлены Шеффилд, Университет . Примечание. Содержимое можно редактировать по стилю и длине.
.