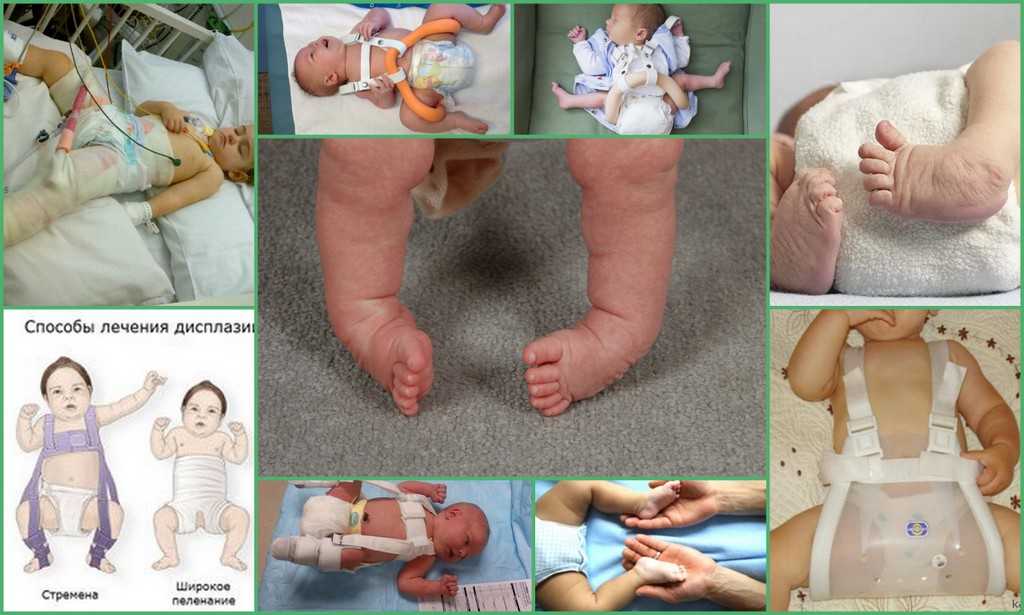
Дисплазия у ребенка: главное вовремя начать лечение
Молодые родители нередко встречаются с таким диагнозом у малыша, как дисплазия тазобедренного сустава. Это врожденная неполноценность сустава, которая обусловлена его недоразвитием и может привести к подвывиху или вывиху бедра.
О признаках дисплазии, методах лечения и основных ошибках родителей рассказывает травматолог-ортопед первой квалификационной категории Челябинской областной детской клинической больницы Александр Семенов.
— Александр Владимирович, почему возникает дисплазия?
— Одной из причин, приводящих к нарушению нормального развития сустава, является неправильное его развитие уже внутриутробно. Болезнь начинает развиваться на 5-6 неделе беременности.
Свое влияние оказывают генетический и гормональный факторы. Дисплазия тазобедренного сустава в 10 раз чаще встречается у детей, родители которых имели признаки врожденного вывиха бедра. Стоит отметить, что у девочек дисплазия тазобедренных суставов встречается в два раза чаще и протекает особенно тяжело.
— Может ли женщина узнать о заболевании во время беременности с помощью УЗИ и избежать его развития?
— Во время УЗИ, как правило, этот диагноз не выявляют. От женщины в данном случае ничего не зависит. Здесь главное своевременная диагностика у ребенка и правильное лечение.
— На что нужно в первую очередь обратить внимание родителям?
— На асимметрию складочек на ножках и ягодицах, во время проведения гимнастики — ограничение движения в суставе. Родители часто жалуются, что у ребенка одна нога короче другой, но чаще всего этот симптом интерпретируют неправильно. Такие факторы как тазовое предлежание плода, крупный плод, токсикоз беременности должны настораживать беременную женщину в плане возможной врожденной патологии суставов у ребенка. Риск в этих случаях возрастает десятикратно.
— Бывает бессимптомное течение дисплазии?
— Бывает. Иногда родители не могут самостоятельно заподозрить дисплазию, когда нет ограничения движения в тазобедренном суставе. В этом случае болезнь обнаруживает только врач. Поэтому в один месяц ребенка обязательно должен осмотреть ортопед.
В этом случае болезнь обнаруживает только врач. Поэтому в один месяц ребенка обязательно должен осмотреть ортопед.
— Но ортопеды есть не во всех районах Челябинской области. Как быть семьям из глубинки?
— В настоящее время в Челябинской области принимают около 18 ортопедов, из них два — в областной больнице, три — по области — в Копейске, Миассе и Златоусте, около 13 – в городе Челябинске. Ортопед обязательно должен осмотреть ребенка в декретированные сроки (1месяц, 6 месяцев, 12 месяцев), поэтому если врача нет в районе, нужно брать направление к нам в детскую областную поликлинику. Мы готовы принять всех детей из Челябинской области.
Кроме того, в некоторых роддомах региона новорожденному на 5-7 день проводится скрининговое УЗИ тазобедренных суставов, чтобы исключить дисплазию. Если заболевание выявили, то малыша выписывают уже с рекомендациями и направлением к ортопеду.
— Какие методы лечения дисплазии существуют?
— Основными принципами лечения являются раннее начало, применение ортопедических средств для длительного удержания ножек в положении отведения и сгибания, активные движения в тазобедренных сустава.
Основным в лечении является гимнастика, которую должны выполнять с детьми родители. Задача ЛФК — укрепление мышц тазобедренного сустава и организация двигательной активности ребенка, достаточной для полноценного физического развития. Обычно она включает в себя пять видов упражнений. Кроме того, в комплексном лечении должны быть массаж и физиолечение. В более тяжелых случаях (тяжелая дисплазия, подвывих, вывих бедра) мы применяем различные ортопедические пособия – стремена Павлика в более раннем возрасте, шины-распорки для детей постарше.
— Где ребенок проходит лечение?
— Мы отправляем пациентов лечиться по месту жительства. Основная ответственность в данном случае лежит на родителях, они должны ежедневно выполнять комплекс упражнений. А массаж и физиолечение можно получить в поликлиниках по месту жительства.
— Кто может делать массаж ребенку?
— Массаж можно делать только у специально обученного массажиста, с сертификатом и желательно со специализацией по детскому массажу.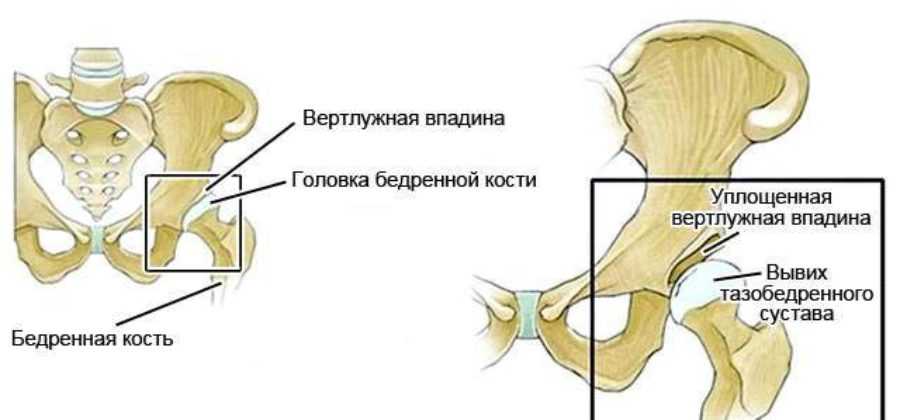
— Как влияет на лечение пеленание ребенка?
— Раньше применялось тугое пеленание, сейчас от этого уже отошли, потому что в этом случае сустав находится в не физиологичном положении. Сейчас специалисты рекомендуют либо широкое пеленание, либо свободное положение для ножек.
— Если ребенку назначены ортопедические изделия, то у него долгое время ограничены движения. Как это скажется впоследствии на его развитии?
— Никак. Дело в том, что особого ограничения движения не наблюдается. Если родители соблюдают ортопедический режим, то в 80% случаев стремена Павликамы отменяем уже через 3месяца. Даже если ребенок носит шину-распорку в течение шести месяцев, это оказывает только положительное влияние на формирование его суставов. В будущем на общее развитие ребенка это не повлияет.
— Можно ли полностью избавиться от дисплазии?
— Ведущую роль играет раннее распознавание этого порока и вовремя начатое лечение. При своевременном лечении и соблюдении родителями ортопедического режима около 70% детей выздоравливают полностью, но у 30% в старшем возрасте развивается нарушение походки.
При своевременном лечении и соблюдении родителями ортопедического режима около 70% детей выздоравливают полностью, но у 30% в старшем возрасте развивается нарушение походки.
Если говорить о врожденном вывихе бедра, то высока вероятность развития артроза тазобедренного сустава через несколько лет. Но все-таки у большинства детей болезнь проходит бесследно, если ее вовремя выявить и начать лечение.
— Сколько детей в Челябинской области страдают от дисплазии?
— К нам в областную поликлинику ежедневно с таким диагнозом обращается 4-5 человек со всей области. Врожденный вывих встречается один-два раза в месяц. Запущенных случаев, к счастью, не так много. В основном такое случается в отдаленных районах Челябинской области, где нет возможности своевременно показать ребенка ортопеду.
полное описание, симптомы и причины
Наиболее общей этиологией считается избыточная растяжимость капсулы сустава, что может привести к недостаточному удержанию головки бедра в пределах вертлужной впадины.
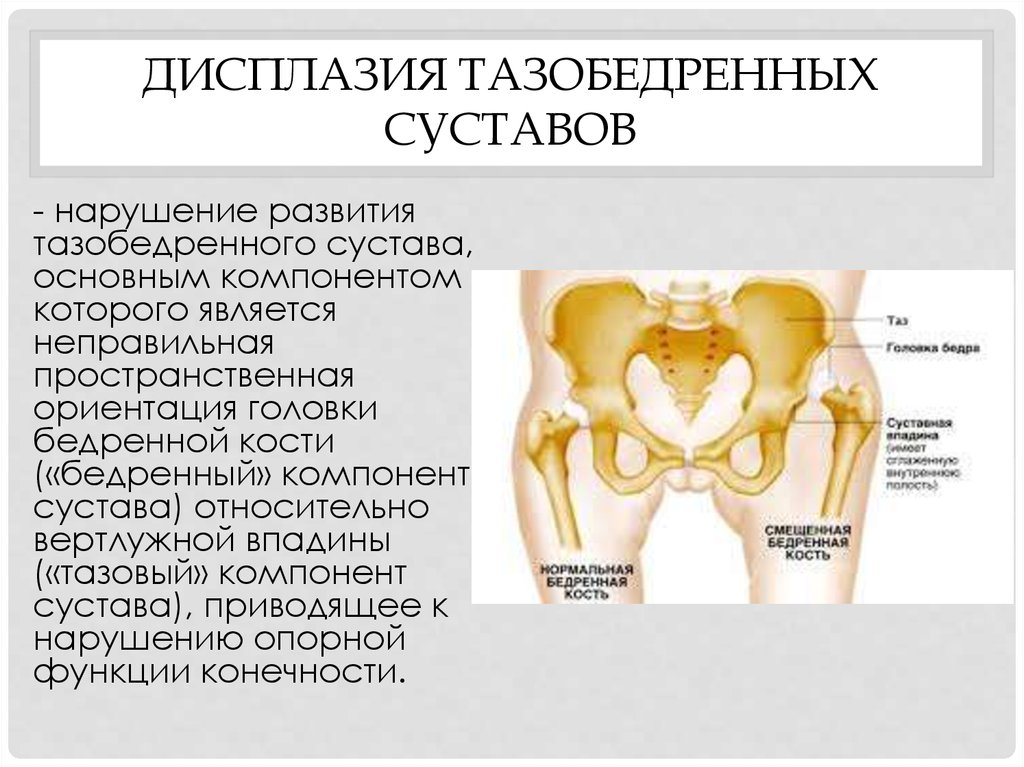
Дисплазия тазобедренных суставов – это ряд заболеваний, при которых нарушено соответствие между головкой бедра и ацетабулярной впадиной. Термин дисплазия – наиболее общий и охватывает понятия дисплазии – недоразвития тазобедренных суставов, сублюксацию (подвывих) и вывих сустава. Дисплазия тазобедренных суставов со временем прогрессирующее заболевание, ассоциированное с различными анатомическими изменениями, которые носят обратимый характер.
Анатомия тазобедренного сустава
Тазобедренный сустав состоит из двух компонентов — вертлужной (ацетабулярной) впадиной и головкой бедренной кости. Вдоль края впадины расположена суставная губа, которая создает большую площадь покрытия и дополнительную стабильность сустава. Тазобедренный сустав совершает движения во всех трех плоскостях – фронтальной, сагитальной, вертикальной и производит круговые движения.
На головке бедра расположены большой и малый вертел. К данным структурам крепится ряд мощных связок, которые создают дополнительную стабильность сустава.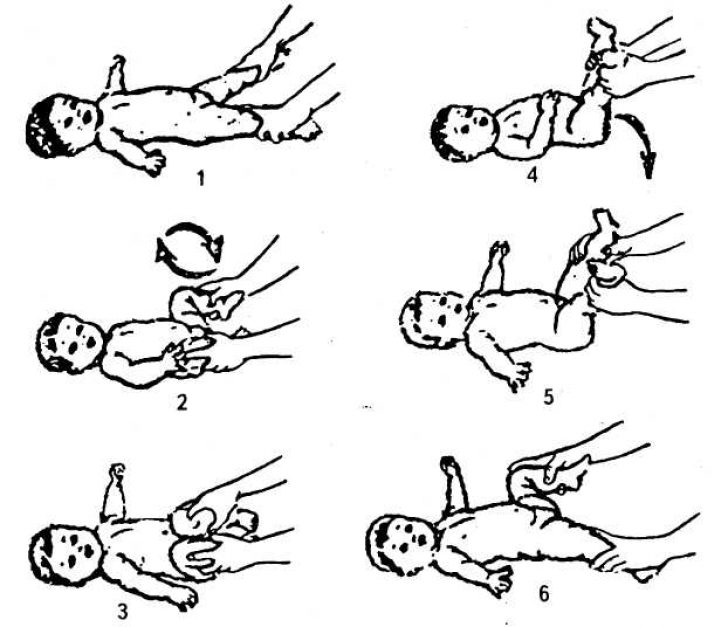 Большой вертел хорошо прощупывается у детей, служит ориентиром в проведении клинических тестов на стабильность тазобедренного сустава.
Большой вертел хорошо прощупывается у детей, служит ориентиром в проведении клинических тестов на стабильность тазобедренного сустава.
Некоторые особенности тазобедренного сустава новорожденных
Тазобедренные суставы формируются с 7-ой недели внутриутробного развития. Главной особенностью тазобедренного сустава у детей является неонатальная вертлужная впадина, которая полностью состоит из хряща, с тонким хрящевым краем, называемым губой. Этот гиалиновый хрящ образуется из трех костей таза. Наибольшую свою форму вертлужная впадина приобретает к 8 годам. Вертлужная впадина вместе с суставной губой покрывает 50% головки бедра, что способствует стабильности сустава. У новорожденных головка бедра, в основном, состоит из хряща. Центры окостенения бедра находятся по центру головки. Сроки возникновения центров оссификации могут варьироваться появляются к 2-10 месяцам.
Причины
К причинам формирования дисплазии тазобедренных суставов у детей относят ряд предрасполагающих факторов – связочная растяжимость (гипермобильность), внутриутробное позиция малыша, положение нижних конечностей после родов.
Избыточная связочная растяжимость – гипермобильность, чаще всего носит семейный характер. Существует параллельная взаимосвязь между врожденной гипермобильностью и дисплазией тазобедренных суставов. Ответ новорожденных на материнские расслабляющие гормоны могут объяснить высокую встречаемость дисплазии среди девочек. Гормоны, заставляющие связки быть растяжимыми необходимы для подготовки к расширению родовых путей матери во время родов. Этот эффект распространяется и на новорожденного ребенка. Чаще наблюдается у новорожденных девочек.
Внутриутробное положение оказывает воздействие на дальнейшее формирование тазобедренного сустава. Распространенность дисплазии суставов выше среди первенцев и при беременности, протекающей с маловодием. Данные факторы риска общие и для других врожденных состояний, таких как – кривошея, приведенная стопа, врожденные вывихи коленных суставов.
Постнатальная позиция — еще одна предпосылка в формировании дисплазии тазобедренных суставов.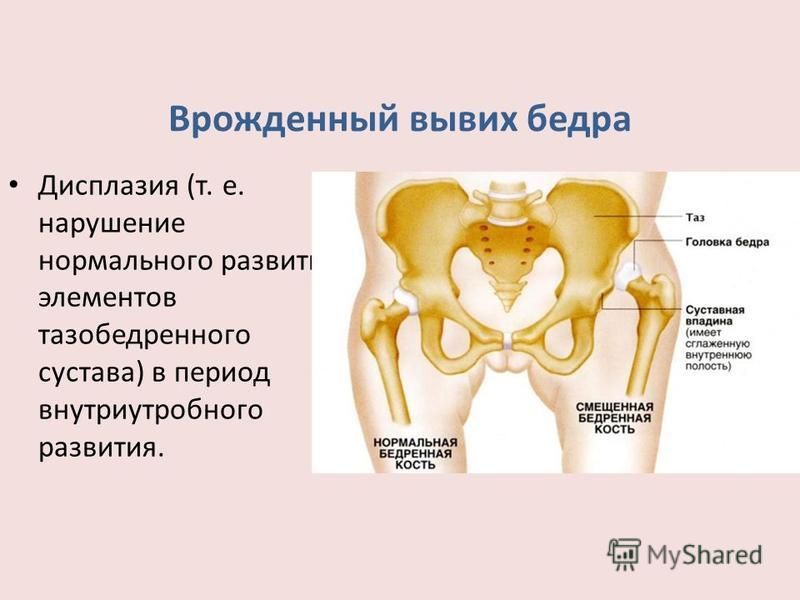 Среди новорожденных, которых пеленали в позиции с выпрямленными ногами чаще встречаются симптомы дисплазии суставов. Именно поэтому тугое пеленание не рекомендуется ортопедами.
Среди новорожденных, которых пеленали в позиции с выпрямленными ногами чаще встречаются симптомы дисплазии суставов. Именно поэтому тугое пеленание не рекомендуется ортопедами.
Патогенез
Нарушение анатомических структур при дисплазии тазобедренных суставов происходит ещё во внутриутробном периоде. При рождении тазобедренный сустав может спонтанно соскользнуть из вертлужной впадины. Это происходит в следствии того, что задне-верхний край ацетабулярной впадины деформирован – вместо острого края, который помогает сохранять головку бедра во впадине, край становится уплощенным, поэтому она может скользить. Скольжение изнутри-наружу вызывает вывих и щелчок.
Большая часть тазобедренных суставов, неустойчивых при рождении, могут самостоятельно вправиться и нормально развиваться. Но часть суставов с нарушенной анатомией не вправляются, остаются вне впадины. При возникновении вывиха тазобедренного сустава ацетабулярная впадина остается пустой.
Симптомы
Диагноз дисплазии суставов ставится на основании клинических данных, определенных при осмотре, данных УЗИ и рентгенологического исследования. Нестабильное бедро может спонтанно стабилизироваться, остаться диспластичным или изменить соотношение в суставе в период нескольких месяцев.
При осмотре специалистом должны быть оценены параметры сустава и определены движения в нем. Для успешного осмотра необходимы расслабленность и спокойствие малыша. С этой целью может понадобиться бутылочка или пустышка.
Тест Барлоу – провокационный тест. При выполнении теста врач пытается вывихнуть головку бедра из вертлужной впадины. Техника выполнения: бедра приведены, врач мягкими толчками вывихивает бедро кзади.
Тест Ортолани – обратный тест Барлоу. При выполнении теста врач производит попытку уменьшения дислокации головки бедра. Врач держит бедро ребенка между первым и вторым пальцами, остальными пальцами поднимает большой вертел и производит отведение бедренной ости. Тест считается положительным, если головка бедра вправляется в вертлужную впадину, при этом происходит характерный «щелчок», который можно почувствовать под руками, но не услышать. Для определения симптома эти действия необходимо повторить несколько раз. Данные тесты применяются в период новорожденности.
После того, как младенцу исполняется 3-4 месяца появляются другие симптомы дисплазии. Это важно для понимания прогрессирования патологии. Выделяют следующие признаки дисплазии суставов у ребенка – ограничение отведения в суставах, укорочение бедра, наружное расположение большого вертела, симптом поршня.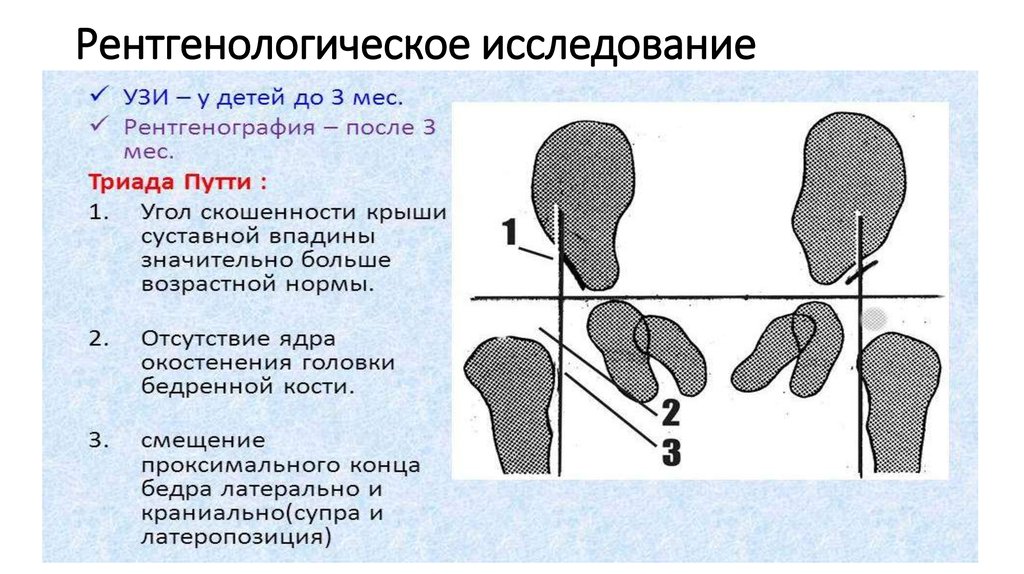
Тест Галеацци – тест укорочения бедра. Для оценки теста на укорочение бедра нужно согнуть бёдра под углом 90° и сравнить высоту выстояния коленных суставов. При односторонней дислокации сустава будет заметна асимметрия складок в отношении здоровой стороны.
При двусторонней дислокации тазобедренных суставов данные тесты не будут эффективны, так как асимметрии, ограничения движений при их выполнении не будет.
Тест, который позволяет определить двухстороннее поражение — тест Клисика. При выполнении теста врач кладет третий палец на область большого вертела и второй палец на переднюю верхнюю подвздошную ость. Воображаемая линия, проведенная между этими двумя точками должна пересекать пупок малыша. При дислокации тазобедренного сустава большой вертел занимает более близкое расположение, поэтому условно проведенная линия будет отклоняться вниз от пупка.
У детей, которые самостоятельно ходят, при одностороннем поражении бедра есть четкий клинический признак. При ходьбе поврежденная конечность будет короче, чем здоровая. Походка у ребенка будет нарушена – бедро на пораженной стороне будет приведено. Такая походка называется – походкой Тренделенбурга. Существует также тест Тренделенбурга – когда ребенок стоит на одной ноге (здоровой) – линия таза находится остается горизонтальной. При выполнении данного теста на пораженной стороне – линия таза будет сильно завалена вниз.
При ходьбе поврежденная конечность будет короче, чем здоровая. Походка у ребенка будет нарушена – бедро на пораженной стороне будет приведено. Такая походка называется – походкой Тренделенбурга. Существует также тест Тренделенбурга – когда ребенок стоит на одной ноге (здоровой) – линия таза находится остается горизонтальной. При выполнении данного теста на пораженной стороне – линия таза будет сильно завалена вниз.
Для детей с двухсторонним поражением суставов всегда сложнее установить диагноз, т.к. часто нет выраженной асимметрии, как при одностороннем поражении. При двухстороннем поражении у детей выделяют следующие клинические проявления — неустойчивая походка, сильно выраженный лордоз в поясничном отделе позвоночника, ограничение внутренней/наружной ротации бедер.
Любые клинические тесты методзависимые и для точной постановки диагноза необходимо выполнение инструментальных методов исследования. Важно комплексно учитывать всю информацию о ребенке – факторы риска, семейный анамнез, пол, положительные клинические тесты.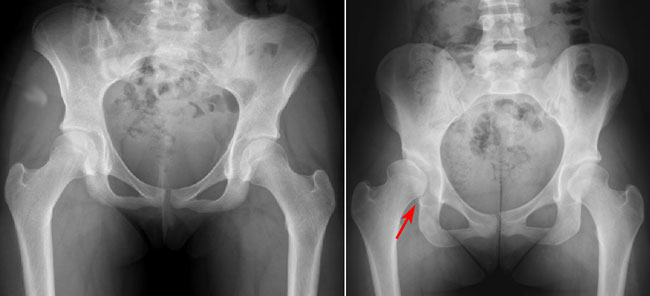
Возможные осложнения
В диспластичном суставе по истечении времени развиваются дегенеративные изменения, выраженный болевой синдром. Пораженный сустав может уйти в подвывих при прогрессирующих денегеративных заболеваниях, например, артрит. По различным оценкам от 20% до 50% первопричин развития дегенеративных остеоартритов тазобедренного сустава среди взрослых возникают в следствие дисплазии не леченной при рождении. Во взрослом возрасте измененный сустав потребует хирургического вмешательства и замены на эндопротез.
Методы диагностики
У части новорожденных клинически на осмотре характерные симптомы могут отсутствовать, но при выполнении дополнительных исследований возможно выявить признаки заболевания.
Тазобедренные суставы детей первых месяцев жизни очень сложно визуализировать при помощи рентгена, потому как они, в основном, образованы хрящевой тканью. Метод УЗИ позволяет визуализировать мягкие ткани тазобедренного сустава и определить положение бедра и ацетабулярной впадиной. Для этих целей существует специальный скрининг детей в возрасте 1 месяца, в который входит проведение ряда ультразвуковых обследований: головного мозга, сердца, тазобедренных суставов, органов брюшной полости, почек.
Метод УЗИ позволяет визуализировать мягкие ткани тазобедренного сустава и определить положение бедра и ацетабулярной впадиной. Для этих целей существует специальный скрининг детей в возрасте 1 месяца, в который входит проведение ряда ультразвуковых обследований: головного мозга, сердца, тазобедренных суставов, органов брюшной полости, почек.
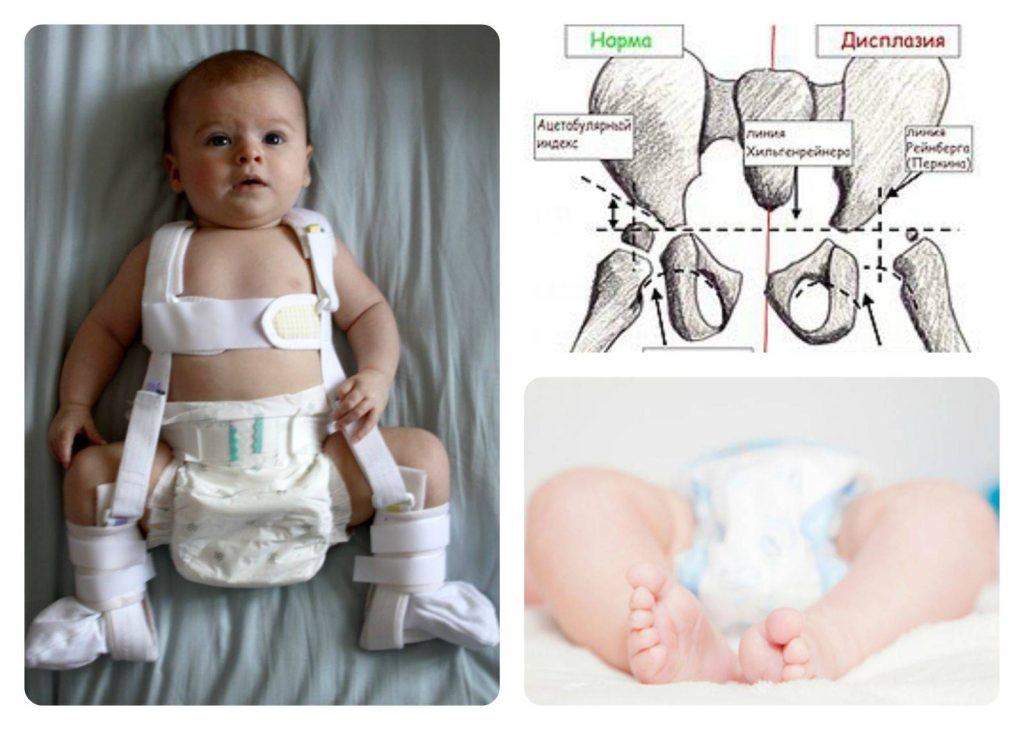
Для определения взаимоотношения суставе существует специальная методика и оценочная шкала, разработанная Р. Графом. По классификации Граф существует несколько типов тазобедренных суставов и соответствующих степеней дисплазии тазобедренных суставов у детей:
I – нормальные тазобедренные суставы;
II – незрелые тазобедренные суставы, либо незначительно отличающиеся от нормы
III – нарушение соотношений в суставе, подвывих;
IV – отсутствие головки бедра во впадине – вывих.
Данная классификация используется ортопедами для определения дальнейшей тактики наблюдения и лечения.
Наряду с проведением УЗИ, рентгенологическое обследования является способом визуализации тазобедренного сустава. Исходя из данных рентгеновского снимка можно оценить выраженную дислокацию бедра. Выполнение рентгенографии тазобедренного сустава целесообразно у детей не младше 3-х месяцев. Проведения рентгена раньше 3-х месячного возраста не считаются достоверными, т.к. большинство структур сустава являются хрящом. Поэтому методом выбора у детей до 3-х месяцев является УЗИ.
Термин дисплазия описывает рентгенологическую картину, при которой увеличивается скошенность вертлужной впадины и уменьшается ее вогнутость, но взаимоотношения между головкой бедра и ацетабулярной впадиной не нарушены.
Термин подвывих используется, когда взаимоотношения между составляющими тазобедренного сустава нарушены. Головка бедра не полностью покрыта вертлужной впадиной.
Термин вывих используется, когда головка бедра полностью отсутствует во впадине.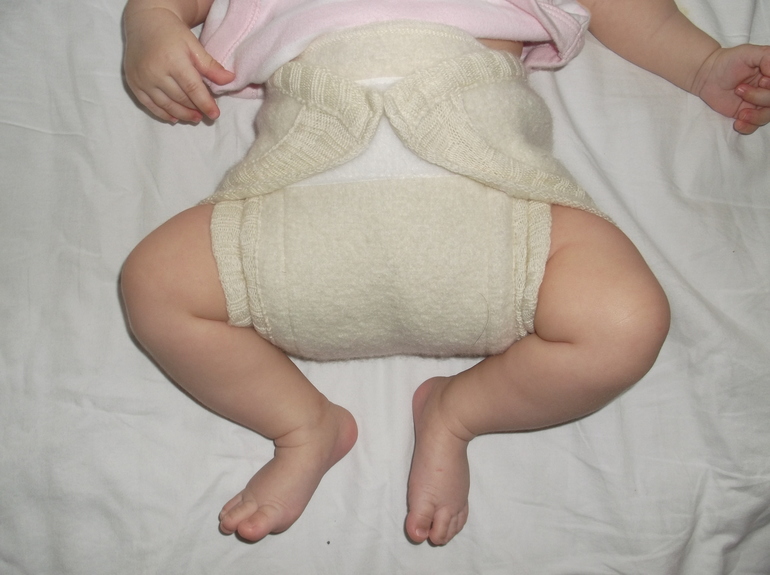
Ультразвуковое обследование суставов младенцев и рентгенография костей таза для детей старше 6-ти месяцев должны быть выполнены детям из групп риска по развитию заболевания – при ягодичном предлежании, девочкам, с семейным анамнезом дисплазии. Решение о проведении дообследования принимается лечащим врачом.
Методы лечения
Консервативный принцип лечения является приоритетным. К нехирургическим методам лечения относятся – отводящие шины, закрытое вправление бедра.
Главная идея в лечении дисплазии тазобедренных суставов – создание правильного положения. Для создания данного положения применяют специальные отводящие шины – подушка Фрейка, стремена Павлика, шина Виленского, Кошля, ортез Тюбингера. Каждый из этих ортезов имеет свои показания и оптимальный возраст применения. Стремена Павлика являются приоритетным методом лечения новорожденных и детей до полугода.
Данные шины необходимо носить малышам большую часть времени – около 22 часов в день. Снимать шины можно на гигиенические процедуры и переодевания.
Снимать шины можно на гигиенические процедуры и переодевания.
Контроль лечения проводится при помощи ультразвукового исследования через 3-4 недели ношения шин. С 3-4-х месячного возраста также возможен контроль лечения при помощи выполнения рентгенограмм костей таза.
Также для создания данного положения может быть использовано гипсование в определенном положении. Однако, применения данного метода сопряжено с большим риском развития ряда осложнений, таких как – асептическим некроз головки, атрофия и дистрофия мышечных волокон, повреждение суставных тканей в момент вправления. Поэтому гипсования, как метода лечения применяется крайне редко.
Закрытое вправление головки бедра – неинвазивный метод лечения, выполняется под общей анестезией. Как правило, данный метод применяется после неэффективного ношения отводящих шин. Сочетается с гипсованием тазобедренных суставов.
Любые другие варианты нехирургического лечения дисплазии тазобедренных суставов, кроме специальных ортезов – массажи, физиолечение, мануальные воздействия, остеопатические практики не являются доказанными и эффективными.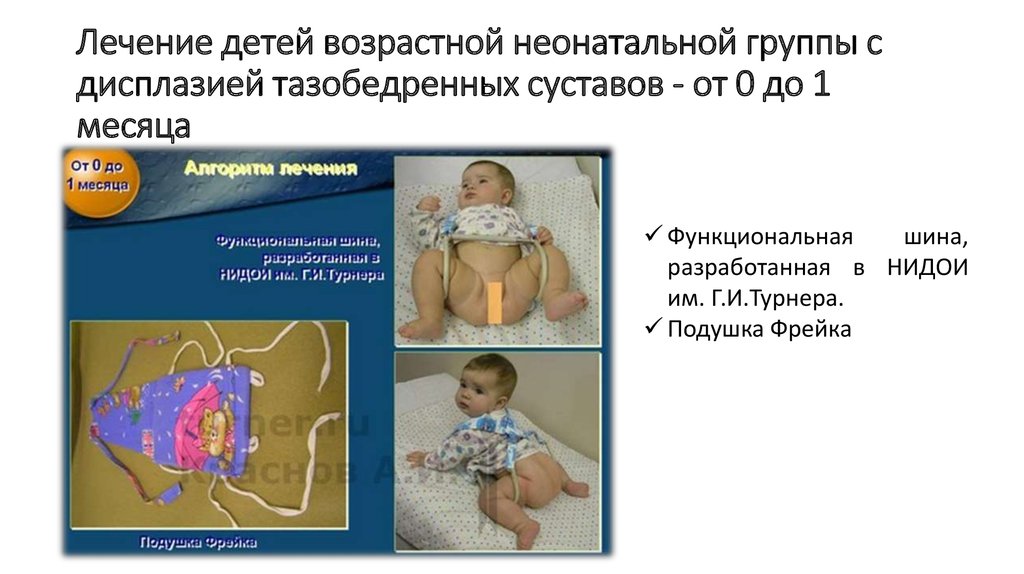 Применяя методы лечения без доказанной эффективности, вы теряете время. Поздно начатое лечение не всегда бывает успешным, и в некоторых случаях для лечения заболевания у детей прибегают к хирургическим операциям.
Применяя методы лечения без доказанной эффективности, вы теряете время. Поздно начатое лечение не всегда бывает успешным, и в некоторых случаях для лечения заболевания у детей прибегают к хирургическим операциям.
Хирургические методики применяются при неэффективности консервативного лечения в возрасте ребенка от 18 месяцев.
Прогноз
Прогноз заболевания обусловлен своевременной постановкой диагноза и стартом лечения, степени дисплазии, уровнем комплаентности врача и пациентов. При своевременной постановке диагноза – удаётся достичь успеха в эффективном разрешении дисплазии тазобедренных суставов.
Доверие между врачом и пациентом, соблюдение режима ношения отводящих шин родителями – дает хорошие результаты в лечении дисплазии тазобедренных суставов.
Профилактика
Ранняя диагностика – осмотр врача-ортопеда, выполнение скринингового УЗИ суставов позволяют вовремя обнаружить дисплазию и своевременно начать лечение.
Свободное пеленание нижних конечностей, использование слингов создают благоприятные условия, позволяющие хорошо формироваться тазобедренному суставу.
Выводы
Дисплазия тазобедренного сустава – группа заболеваний, включающая саму дисплазию (недоразвитие) сустава, сублюксацию (подвывих) и вывих бедра.
Своевременно выявленная и вылеченная проблемы тазобедренных суставов у детей – это отсутствие осложнений во взрослом возрасте. Большинство дисплазий успешно поддаются неивазивным методам лечения.
Главная идея консервативного лечения дисплазии тазобедренных суставов – создание правильного положения сустава. Любые другие методы – массажи, электрофорезы, мануальные воздействия неэффективны.
Источники
“Children’s Orthopaedics and Fracrures” Michael Benson, John Fixsen, Malcolm Macnicol,Klaus Parsch.
“Tachdjian’s Pediatric Orthopaedics” John Anthony Herring MD
Сонография тазобедренных суставов новорожденных.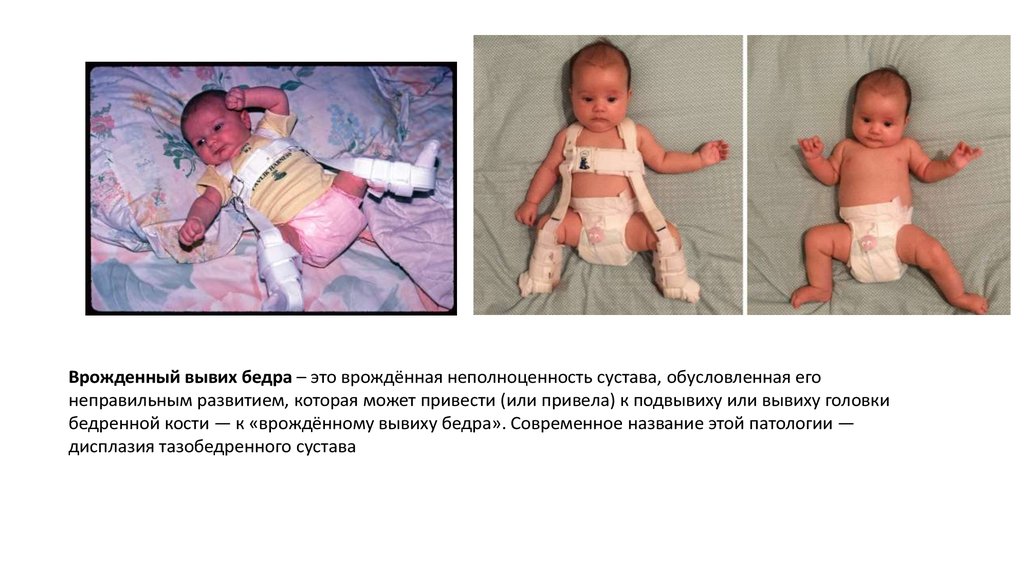 Диагностические и терапевтические аспекты. Руководство. Р.Графф.
Диагностические и терапевтические аспекты. Руководство. Р.Графф.
«Pediatric Orthopedics in Practice» Fritz Hefti
Дисплазия тазобедренного сустава | Бостонская детская больница
Слушать
Что такое дисплазия тазобедренного сустава?
Тазобедренный сустав представляет собой шаровидный сустав. В норме шар в верхней части бедренной кости входит в тазобедренную впадину. Дисплазия тазобедренного сустава возникает, когда тазобедренный сустав не развит должным образом, а суставная впадина (вертлужная впадина) слишком мелкая. Это позволяет шару (головке бедра) частично или полностью выскользнуть из сустава. Дисплазия тазобедренного сустава варьируется от легкой аномалии до полного вывиха бедра.
Тяжелые случаи дисплазии тазобедренных суставов обычно диагностируются во время планового обследования в течение первых нескольких месяцев жизни ребенка. В других случаях проблема может стать заметной только по мере того, как ребенок растет и становится более активным.
В других случаях проблема может стать заметной только по мере того, как ребенок растет и становится более активным.
Дисплазия тазобедренного сустава поддается лечению. Однако, если его не лечить, это может привести к необратимому повреждению, которое вызовет боль и потерю функции в более позднем возрасте. Это основная причина раннего артрита тазобедренного сустава в возрасте до 60 лет. Тяжесть состояния и позднее его выявление увеличивают риск артрита. Таким образом, мониторинг и раннее вмешательство важны для снижения риска боли и инвалидности у ребенка во взрослом возрасте.
Кто пострадал?
Дисплазия тазобедренного сустава может возникнуть у любого человека в любом возрасте. Хотя считается, что она развивается после рождения, у ребенка с легкой дисплазией симптомы могут отсутствовать в течение многих лет или даже десятилетий.
- Дисплазия тазобедренного сустава у младенцев известна как детская дисплазия тазобедренного сустава, связанная с развитием (DDH) .
- При диагностике у подростков и молодых людей ее иногда называют дисплазией вертлужной впадины .
Возраст, в котором дети старшего возраста и молодые люди с дисплазией тазобедренного сустава начинают замечать симптомы, зависит от тяжести состояния и уровня их активности. У спортсменов, которые сильно нагружают бедра, участвуя в танцах, хоккее, футболе или легкой атлетике, симптомы могут появиться раньше.
Познакомьтесь с Луизой
Недиагностированная дисплазия тазобедренного сустава вызывала такую сильную боль в колене, что у этой бывшей звезды легкой атлетики иногда были проблемы с ходьбой после соревнований. После хирургического вмешательства и получения степени в области медицины она вернулась к любимому спорту.
Прочитать ее историю
Девочки и женщины в два-четыре раза чаще, чем мальчики, страдают дисплазией тазобедренного сустава. Это также имеет тенденцию поражать первенцев и тех, у кого есть близкий член семьи с проблемами тазобедренного сустава. У некоторых людей с дисплазией тазобедренного сустава поражено только одно бедро, а у других — оба бедра.
У некоторых людей с дисплазией тазобедренного сустава поражено только одно бедро, а у других — оба бедра.
У мальчиков это состояние, как правило, сопровождается другими проблемами с тазобедренным суставом. К ним относятся ретроверсия вертлужной впадины (когда тазобедренный сустав вырастает слишком далеко за головку бедренной кости) или поражения САМ (дополнительный рост кости на поверхности кости, вызывающий дополнительное трение и повреждение сустава).
Дисплазию тазобедренного сустава иногда путают с ущемлением тазобедренного сустава, которое возникает, когда на вертлужной впадине или головке бедренной кости разрастается дополнительная кость. Неправильная форма создает трение внутри сустава и изнашивает хрящ. У некоторых пациентов есть оба состояния, оба из которых вызывают боль в бедре, и их легко спутать. Однако это разные проблемы, требующие разного лечения.
Изображение
Изображение
Вообще говоря, лечение дисплазии тазобедренного сустава как можно раньше может свести к минимуму повреждение суставов и снизить вероятность раннего развития артрита.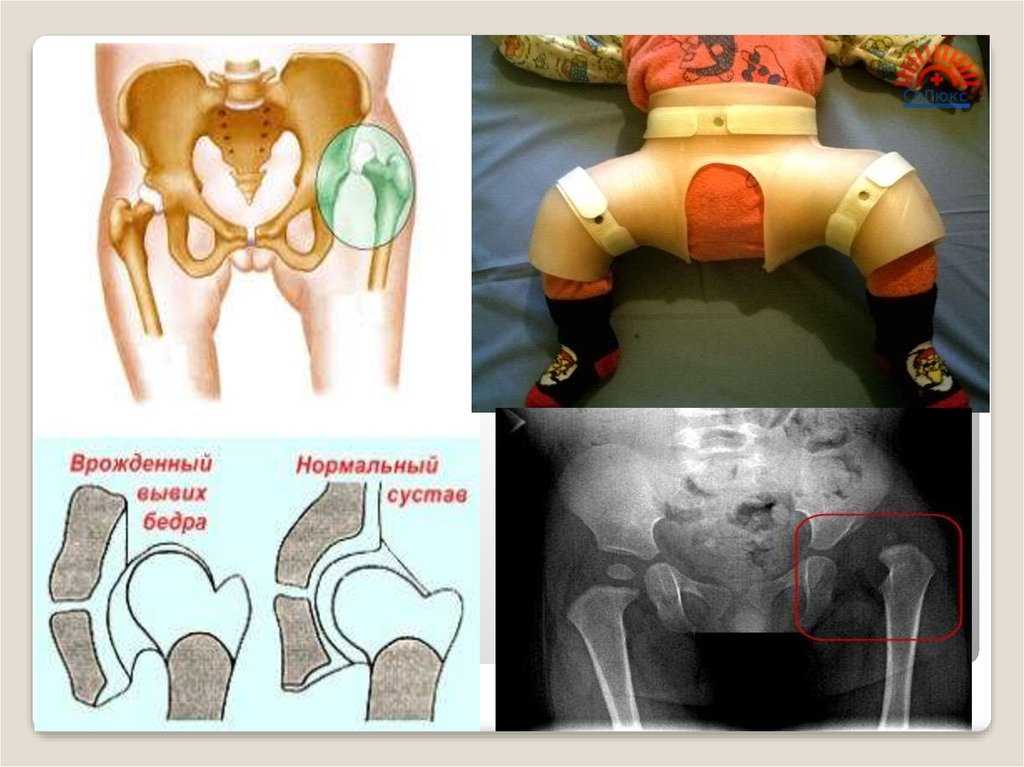
Как мы лечим дисплазию тазобедренного сустава
Программа сохранения тазобедренного сустава у детей и подростков в Бостонской детской больнице находится в авангарде исследований и инноваций. Мы объединяем специализированный опыт в нехирургическом и хирургическом лечении со структурированной физиотерапией, чтобы помочь детям, подросткам и молодым людям жить здоровой и активной жизнью.
Наша команда лечила тысячи детей с любой степенью сложности и степени тяжести деформации тазобедренного сустава. Наши специалисты по тазобедренному суставу первыми внедрили минимально инвазивные процедуры, а также открытые хирургические методы, чтобы помочь лечить пациентов всех возрастов. Ежегодно мы выполняем больше процедур периацетабулярной остеотомии (PAO), чем любая другая больница в стране, и помогли сотням спортсменов вернуться к любимым занятиям.
У нас есть опыт лечения вас или вашего ребенка. Наша цель та же, что и ваша: помочь вам выздороветь, чтобы вы могли вернуться к здоровому образу жизни и избавлению от боли.
Ресурсы для пациентов
Загрузите эти информационные бюллетени, чтобы узнать больше о дисплазии тазобедренного сустава и вариантах лечения.
- информационный бюллетень: врожденная дисплазия тазобедренного сустава (DDH)
- информационный бюллетень: Упряжь Павлика Информационный бюллетень
- : дисплазия тазобедренного сустава у подростков и молодых людей
Дисплазия тазобедренного сустава | Дисплазия тазобедренного сустава у подростков
Что такое дисплазия тазобедренного сустава у подростков?
Дисплазия тазобедренного сустава возникает, когда вертлужная впадина (вертлужная впадина) не развивается должным образом и слишком мелкая, чтобы полностью покрыть головку бедренной кости (головку бедренной кости). Многие подростки и молодые люди с этим заболеванием родились с дисплазией тазобедренного сустава (DDH). У других ранее здоровые бедра не развивались должным образом по мере роста их костей и тела.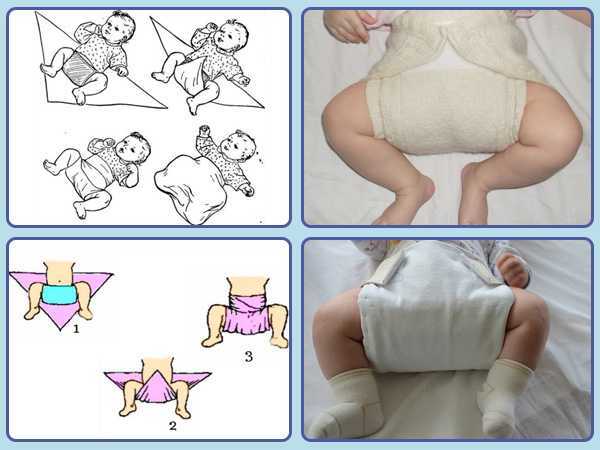
Познакомьтесь с Аланой и Николь
Спустя полтора года после операции на бедре Николь все еще сомневалась в своих физических возможностях. Все изменилось, когда она встретила Алану, еще одну танцовщицу, перенесшую такую же операцию. Эта случайная встреча стала поворотным моментом в исцелении обоих танцоров.
Прочитать их историю
Состояние варьируется от легкой аномалии тазобедренного сустава до полного вывиха бедра. По мере того, как дети становятся более активными и требуют большего от своих ног, плохо прилегающий тазобедренный сустав становится нестабильным. Нестабильность повреждает хрящ внутри сустава, что со временем становится все более болезненным.
Важно не игнорировать боль в бедре. Дисплазия тазобедренного сустава поддается лечению, но ранняя диагностика и лечение имеют решающее значение для предотвращения необратимых повреждений.
Каковы симптомы дисплазии тазобедренного сустава у подростков и молодых людей?
Подростки или молодые люди могут хромать или испытывать боль в передней части бедра или в паху. Для других первым признаком является боль в коленях. Вы можете услышать щелкающий звук в бедре. По мере того, как повреждение прогрессирует, вам может быть все более и более болезненно заниматься спортом и другими видами деятельности. Без лечения боль будет продолжать усиливаться.
Для других первым признаком является боль в коленях. Вы можете услышать щелкающий звук в бедре. По мере того, как повреждение прогрессирует, вам может быть все более и более болезненно заниматься спортом и другими видами деятельности. Без лечения боль будет продолжать усиливаться.
Что вызывает дисплазию тазобедренного сустава у подростков и молодых людей?
Некоторые подростки и молодые люди рождаются с легким DDH, который становится симптоматическим по мере взросления. Тем не менее, тазобедренный сустав продолжает развиваться в подростковом возрасте и иногда не развивается должным образом, даже если вы не родились с DDH. Врачи не уверены, почему это происходит, но они знают, что это состояние поражает девочек в два-четыре раза чаще, чем мальчиков. Люди, у которых есть близкие родственники с проблемами тазобедренного сустава, также подвержены более высокому риску.
Изображение
Изображение
Как диагностируется дисплазия тазобедренного сустава у подростков и молодых людей?
Врачи обычно используют различные тесты, чтобы определить, является ли дисплазия источником боли в бедре у подростков и молодых людей.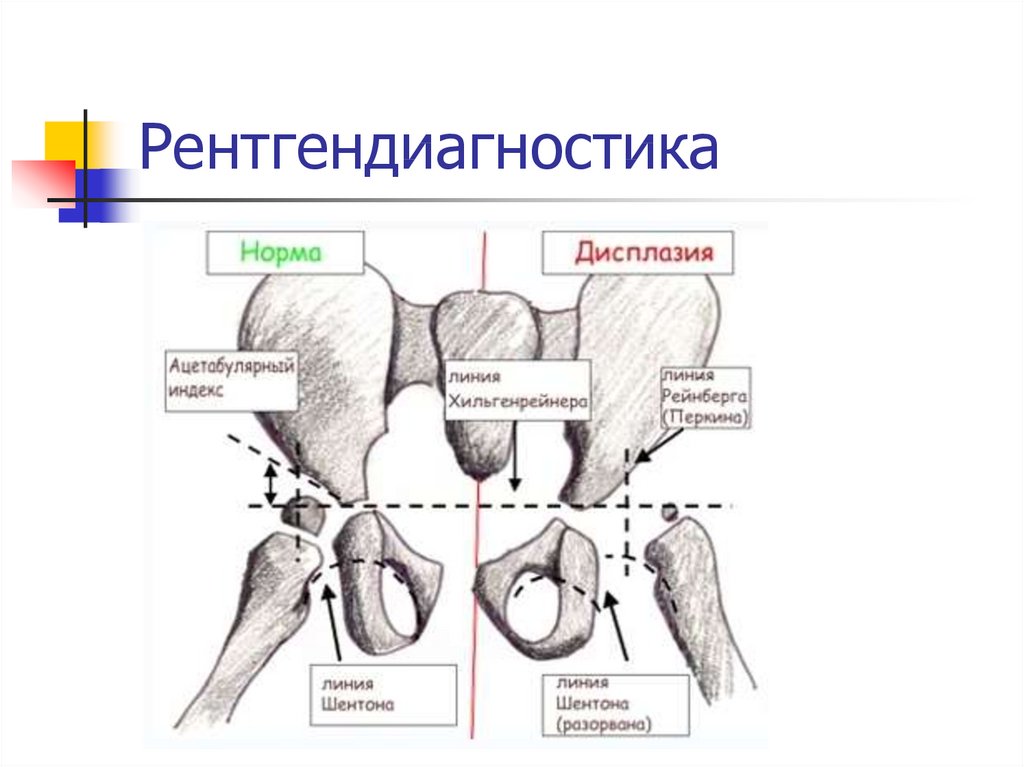
Первым шагом является тщательный сбор анамнеза пациента и медицинский осмотр. Врач проверит диапазон движений вашего бедра. Они могут заказать визуализирующие исследования, такие как рентген, МРТ или компьютерная томография, чтобы подтвердить диагноз. Диагностическая инъекция под ультразвуковым контролем может помочь врачу определить место боли в бедре с большей точностью.
Как лечить дисплазию тазобедренного сустава у подростков и молодых людей?
Целью лечения является восстановление нормальной функции тазобедренного сустава и устранение болей. Ваше лечение будет зависеть от тяжести вашего состояния.
Варианты нехирургического лечения подростков и молодых людей
Случаи дисплазии тазобедренного сустава легкой и средней степени тяжести часто лечат с помощью физиотерапии и нестероидных противовоспалительных препаратов (НПВП). Если вы продолжаете испытывать боль после этих процедур, ваш врач может предложить операцию.
Хирургические варианты для подростков и молодых людей
Периацетабулярная остеотомия (PAO) является основным методом хирургического лечения подростков и молодых людей с дисплазией тазобедренного сустава. ПАО может служить пожизненным лечением, если проводится до того, как в суставе возникнет серьезное повреждение.
ПАО может служить пожизненным лечением, если проводится до того, как в суставе возникнет серьезное повреждение.
Целями PAO являются:
- уменьшение или устранение боли
- максимизируйте функцию бедра
- позволяет вернуться к занятиям спортом или другой деятельностью
Дисплазия тазобедренного сустава | Дисплазия тазобедренного сустава у детей
Что такое дисплазия тазобедренного сустава у младенцев?
Дисплазия тазобедренного сустава у младенцев, также известная как дисплазия тазобедренного сустава, связанная с развитием (DDH) , возникает, когда тазобедренная впадина ребенка (вертлужная впадина) слишком мелкая, чтобы покрыть головку бедренной кости (головку бедренной кости) для правильного прилегания. DDH варьируется по степени тяжести. У некоторых детей наблюдается незначительная слабость в одном или обоих тазобедренных суставах.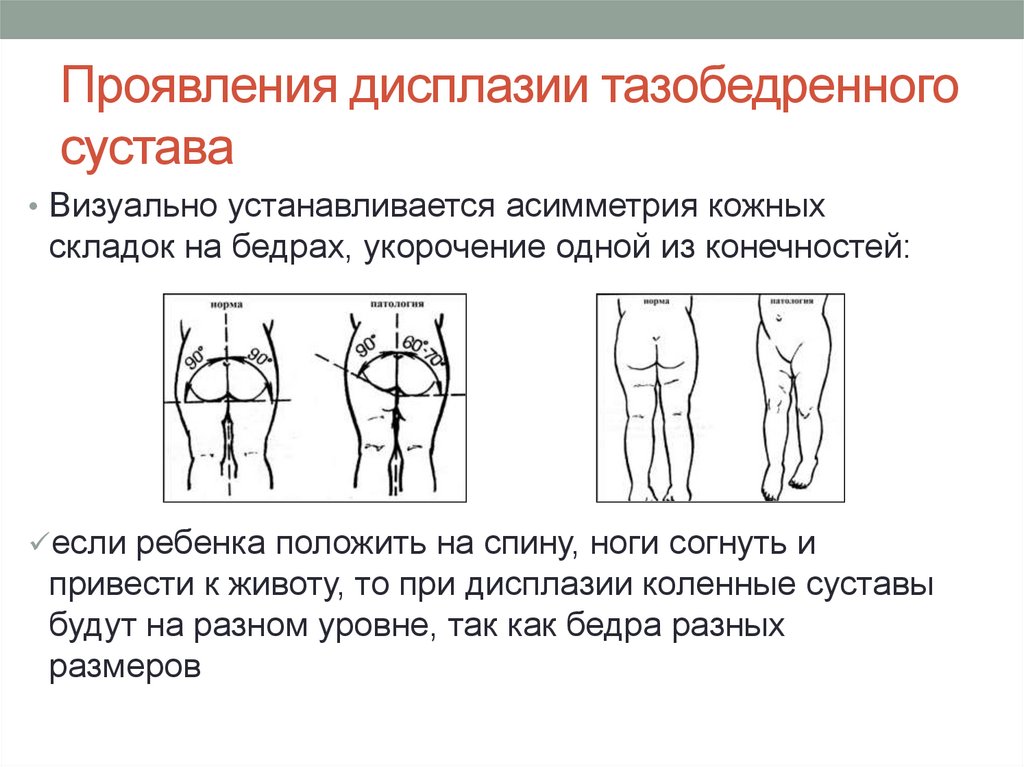 У других малышей шарик легко полностью выходит из гнезда.
У других малышей шарик легко полностью выходит из гнезда.
Изображение
Каковы симптомы дисплазии тазобедренного сустава у детей?
Многим детям с DDH диагностируют в течение первых нескольких месяцев жизни.
Общие симптомы DDH у младенцев могут включать:
- Нога на стороне пораженного бедра может казаться короче.
- Складки кожи бедра или ягодиц могут выглядеть неровными.
- Может быть ощущение хлопка при движении бедра.
Что вызывает дисплазию тазобедренного сустава у детей?
Точная причина неизвестна, но врачи считают, что несколько факторов повышают риск развития дисплазии тазобедренного сустава у ребенка:
- семейный анамнез DDH у родителя или другого близкого родственника Пол
- — девочки в два-четыре раза чаще страдают этим заболеванием
- первенцев, у которых плотнее прилегание к матке, чем у более поздних детей
- тазовое предлежание во время беременности
- тугое пеленание с вытянутыми ногами
Затвор : Младенцы, чьи ягодицы находятся ниже головы, когда их мать беременна ими, часто заканчивают тем, что одна или обе ноги вытянуты в частично прямом положении, а не согнуты в позе эмбриона.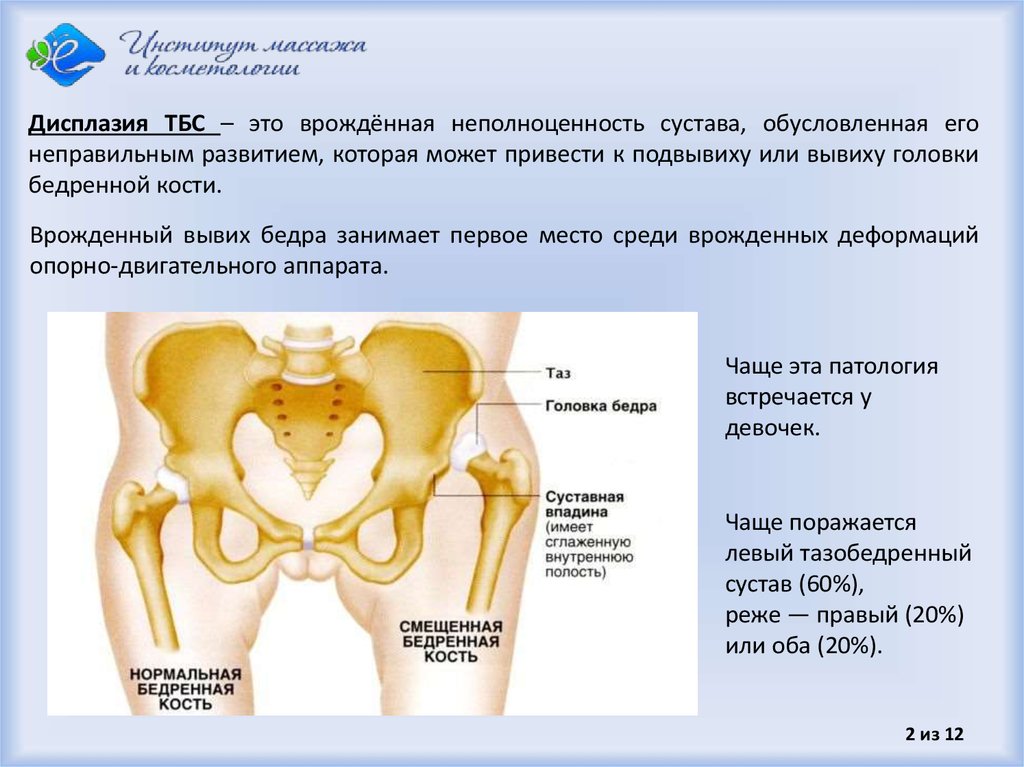 К сожалению, такое положение может помешать правильному развитию тазобедренного сустава развивающегося ребенка.
К сожалению, такое положение может помешать правильному развитию тазобедренного сустава развивающегося ребенка.
Тугое пеленание: Обертывание ног ребенка в прямом положении может помешать здоровому развитию сустава. Если вы пеленаете своего ребенка, вы можете плотно обхватить его руки и туловище, но не забудьте оставить место для его ног, чтобы они могли сгибаться и двигаться.
История Анжелы
Анжеле было 5 лет, когда родители привезли ее в Бостонскую детскую больницу, где у нее диагностировали дисплазию обоих тазобедренных суставов.
Как диагностируется дисплазия тазобедренного сустава?
Младенцы в США регулярно проходят скрининг на дисплазию тазобедренного сустава. Во время осмотра врач спросит об истории вашего ребенка, в том числе о его положении во время беременности. Они также спросят, есть ли какие-либо проблемы с тазобедренным суставом на стороне любого из родителей.
Врач проведет медицинский осмотр и назначит диагностические тесты, чтобы получить подробные изображения бедра вашего ребенка.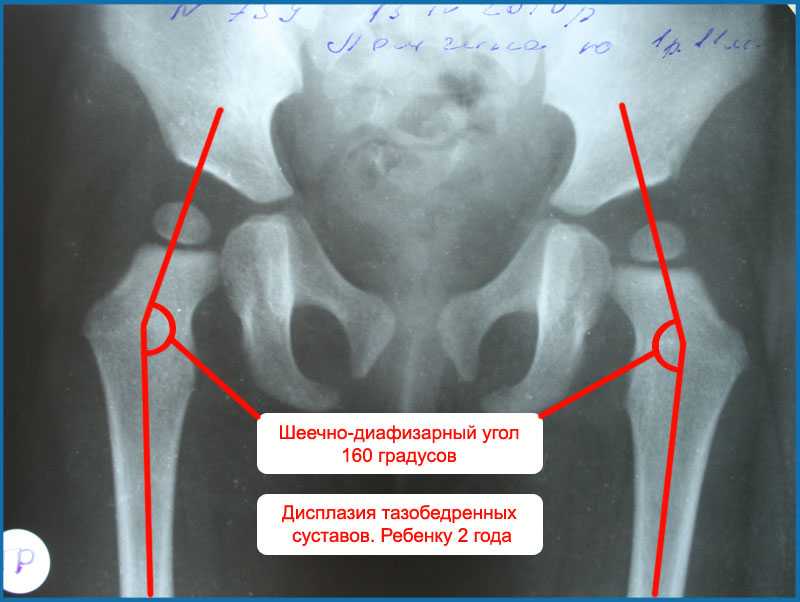 Типичные тесты могут включать:
Типичные тесты могут включать:
- УЗИ (сонограмма): УЗИ использует высокочастотные звуковые волны для создания изображений головки бедренной кости (шарик) и вертлужной впадины (гнездо). Это предпочтительный способ диагностики дисплазии тазобедренного сустава у детей в возрасте до 6 месяцев.
- Рентген: когда ребенку исполняется 6 месяцев и на головке бедренной кости начинает формироваться кость, рентген более надежен, чем УЗИ.
Как лечить дисплазию тазобедренного сустава?
Лечение вашего ребенка будет зависеть от тяжести его состояния. Целью лечения является восстановление нормальной функции тазобедренного сустава путем коррекции положения или строения сустава.
Варианты нехирургического лечения
Наблюдение
Если вашему ребенку 3 месяца или меньше и его бедро достаточно стабильно, врач может наблюдать за развитием вертлужной впадины и головки бедренной кости. Есть большая вероятность того, что сустав сформируется сам по себе, когда ваш ребенок вырастет.
Привязь Павлика
Если бедро вашего ребенка нестабильное или достаточно мелкое, врач может порекомендовать привязь Павлика. Привязь Pavlik используется для младенцев в возрасте до четырех месяцев, чтобы удерживать их бедра на месте, позволяя их ногам двигаться. Ребенок обычно носит привязь весь день и ночь, пока его бедро не стабилизируется, а УЗИ не покажет, что его бедро развивается нормально. Обычно это занимает от восьми до двенадцати недель. Врач вашего ребенка скажет вам, сколько часов в день ваш ребенок должен носить страховочную привязь. Обычно дети носят шлейку 24 часа в сутки.
Изображение
Пока ваш ребенок носит страховочную привязь, его врач будет часто осматривать бедро и использовать визуализирующие тесты для наблюдения за его развитием. После успешного лечения ваш ребенок должен будет продолжать регулярно посещать врача в течение следующих нескольких лет, чтобы следить за развитием и ростом своего тазобедренного сустава.
Как правило, детские бедра успешно лечатся привязью Павлика. Но у некоторых детей бедра по-прежнему частично или полностью вывихнуты. В этом случае врач вашего ребенка может порекомендовать другой тип корсета, который называется 9.0013 абдукционная скоба . Отводящий бандаж изготовлен из легкого материала, который поддерживает бедра и таз вашего ребенка. Если бедро вашего ребенка становится стабильным с помощью корсета для отведения, он будет носить бандаж в течение примерно восьми-двенадцати недель. Если отводящая скоба не стабилизирует бедро, вашему ребенку может потребоваться операция.
Изображение
Варианты хирургического лечения младенцев
Закрытое вправление
Если у вашего ребенка сохраняется частичный или полный вывих бедра, несмотря на использование привязи и корсета Павлика, ему может потребоваться хирургическое вмешательство. Под анестезией врач вводит очень тонкую иглу в бедро ребенка и вводит контрастное вещество, чтобы он мог четко видеть шар и лунку.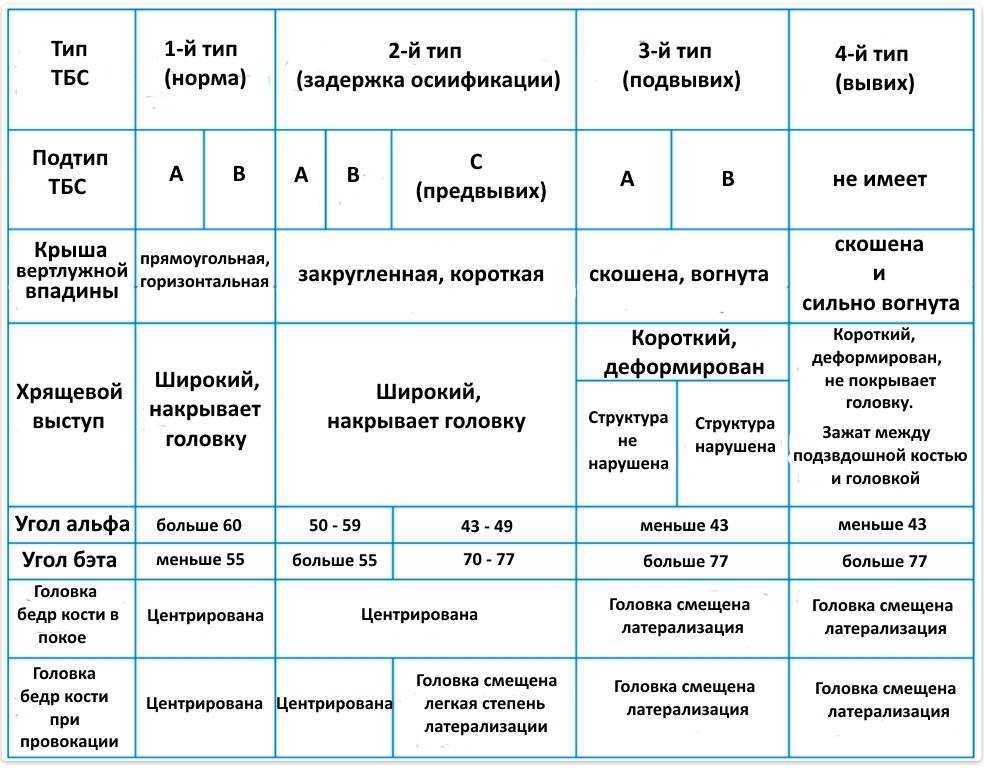 Этот тест называется артрограмма .
Этот тест называется артрограмма .
Процесс установки шара обратно в лунку после артрограммы известен как закрытая репозиция . После того, как бедро будет установлено на место, техники наложат на вашего ребенка колосовидную повязку . Этот гипс простирается чуть ниже подмышек до ног и удерживает бедро на месте. Различные гипсовые повязки покрывают разное количество ног ребенка в зависимости от состояния его бедер. Дети обычно носят гипсовую повязку от трех до шести месяцев. Гипс будет меняться время от времени по мере роста вашего ребенка.
Открытое вправление
Если закрытое вправление не помогает, врач вашего ребенка может порекомендовать открытое вправление . Для этого хирург делает надрез и перемещает бедро, чтобы оно могло нормально расти и функционировать. Особенности процедуры зависят от состояния вашего ребенка, но она может включать в себя изменение формы тазобедренного сустава, изменение направления головки бедренной кости или исправление вывиха. После операции вашему ребенку нужно будет носить гипсовую повязку, пока он заживает.
После операции вашему ребенку нужно будет носить гипсовую повязку, пока он заживает.
Последующее наблюдение
Любой младенец, лечившийся хирургическим путем по поводу дисплазии тазобедренного сустава, должен периодически находиться под наблюдением ортопеда, пока он не достигнет физической зрелости. При регулярных посещениях врач-ортопед будет следить за их бедром, чтобы убедиться, что оно нормально развивается по мере роста. Ранняя диагностика и лечение любой новой аномалии повысит вероятность того, что ваш ребенок вырастет активным и не будет болеть в бедре на протяжении всего детства, подросткового возраста и взрослой жизни.
Повлияет ли лечение на способность моего ребенка ходить?
В зависимости от возраста во время лечения ваш ребенок может начать ходить позже, чем другие дети. Однако после успешного лечения дети обычно начинают ходить так же хорошо, как и другие дети. Напротив, дети с нелеченой дисплазией тазобедренных суставов часто позже начинают ходить, и многие из них хромают.
Дисплазия тазобедренного сустава | Программы и услуги
Отделения
Центры
Программы
Дисплазия тазобедренного сустава | Свяжитесь с нами
Дисплазия тазобедренного сустава, связанная с развитием (для родителей)
Что такое дисплазия тазобедренного сустава, связанная с развитием?
Развивающаяся дисплазия тазобедренного сустава (DDH) — это проблема, связанная с тем, как формируется тазобедренный сустав ребенка. Иногда это состояние начинается до рождения ребенка, а иногда это происходит после рождения, когда ребенок растет. Это может повлиять на одно бедро или оба.
Большинство младенцев, пролеченных от DDH, становятся активными, здоровыми детьми и не имеют проблем с тазобедренными суставами.
Что происходит с тазобедренным суставом при дисплазии развития?
Тазобедренный сустав представляет собой шаровидный сустав. Верхняя часть бедренной кости (шаровидная часть бедра) находится внутри углубления, которое является частью тазовой кости. Шарик движется в разные стороны, но всегда остается внутри гнезда. Это позволяет нам двигать бедрами вперед, назад и из стороны в сторону. Он также поддерживает вес нашего тела при ходьбе и беге.
Верхняя часть бедренной кости (шаровидная часть бедра) находится внутри углубления, которое является частью тазовой кости. Шарик движется в разные стороны, но всегда остается внутри гнезда. Это позволяет нам двигать бедрами вперед, назад и из стороны в сторону. Он также поддерживает вес нашего тела при ходьбе и беге.
При DDH плохо формируется бедро. Шаровая часть шарнира может быть полностью или частично вне гнезда. Иногда шаровая часть может входить и выходить из гнезда. Часто гнездо неглубокое. Если это не исправить, тазобедренный сустав плохо срастется. Это может привести к боли при ходьбе и артриту тазобедренного сустава в молодом возрасте.
Каковы признаки и симптомы развивающейся дисплазии тазобедренного сустава?
Развивающаяся дисплазия тазобедренного сустава не вызывает боли у младенцев, поэтому ее трудно заметить. Врачи проверяют бедра всех новорожденных и младенцев во время осмотра ребенка на наличие признаков DDH.
Родители могут заметить:
- Бедра ребенка издают хлопки или щелчки, которые можно услышать или почувствовать.

- Ноги ребенка разной длины.
- Одно бедро или нога двигаются не так, как другая сторона.
- Кожные складки под ягодицами или на бедрах не сходятся.
- Ребенок прихрамывает, когда начинает ходить.
Младенцы с любым из этих признаков должны обратиться к врачу для проверки тазобедренного сустава. Раннее обнаружение и лечение DDH обычно означает, что у ребенка больше шансов на нормальное развитие бедер.
Что такое провисание тазобедренного сустава?
Многие дети рождаются с разболтанными бедрами при движении. Это называется неонатальная слабость тазобедренного сустава . Это происходит потому, что полосы ткани, соединяющие одну кость с другой, называемые связками, очень эластичны. Неонатальная слабость тазобедренного сустава обычно проходит сама по себе к 4-6-недельному возрасту и не считается истинной DDH.
Ребенку, у которого тазобедренные связки все еще ослаблены после 6 недель, может потребоваться лечение. Таким образом, последующее посещение врача для детей с вялостью тазобедренного сустава имеет важное значение.
Таким образом, последующее посещение врача для детей с вялостью тазобедренного сустава имеет важное значение.
У кого развивается дисплазия тазобедренного сустава?
У любого ребенка может быть DDH. Но вероятность родиться с ним выше у детей, которые:
- это девушки
- первенцы
- были дети с тазовым предлежанием (в матке ягодицами, а не головой вниз), особенно в третьем триместре беременности
- есть член семьи с заболеванием, например родитель или брат или сестра
В редких случаях ребенок не рождается с DDH, но развивается после рождения. Чтобы предотвратить DDH у младенцев, которые не родились с ним, не пеленайте бедра или ноги новорожденного туго вместе. Всегда следите за тем, чтобы у ног ребенка было достаточно места для маневра.
Как диагностируется дисплазия тазобедренного сустава, связанная с развитием?
Врачи обнаруживают большинство случаев DDH во время осмотра ребенка. Если у ребенка есть признаки DDH или у него более высокий риск, врач назначит анализы.
Два теста помогают врачам проверить наличие DDH:
- УЗИ использует звуковые волны для получения изображений тазобедренного сустава ребенка. Это лучше всего работает с детьми в возрасте до 6 месяцев. Это потому, что большая часть тазобедренного сустава ребенка все еще представляет собой мягкий хрящ, который не будет виден на рентгеновском снимке.
- Рентгеновский аппарат лучше всего работает у детей старше 4–6 месяцев. В этом возрасте их кости сформировались достаточно, чтобы увидеть их на рентгене.
Как лечится дисплазия тазобедренного сустава, связанная с развитием?
Детский хирург-ортопед (специалист по заболеваниям костей у детей) занимается лечением младенцев и детей с ДДГ. Цель ухода состоит в том, чтобы поместить подушечку бедра в суставную впадину и удерживать ее там, чтобы сустав мог нормально расти.
Хирург-ортопед подбирает лечение в зависимости от возраста ребенка. Варианты включают:
- распорка
- закрытая редукция и литье
- открытое вправление (хирургическое) и литье
Ортез или гипсовая повязка будут удерживать бедро на месте и будут с обеих сторон, даже если поражено только одно бедро.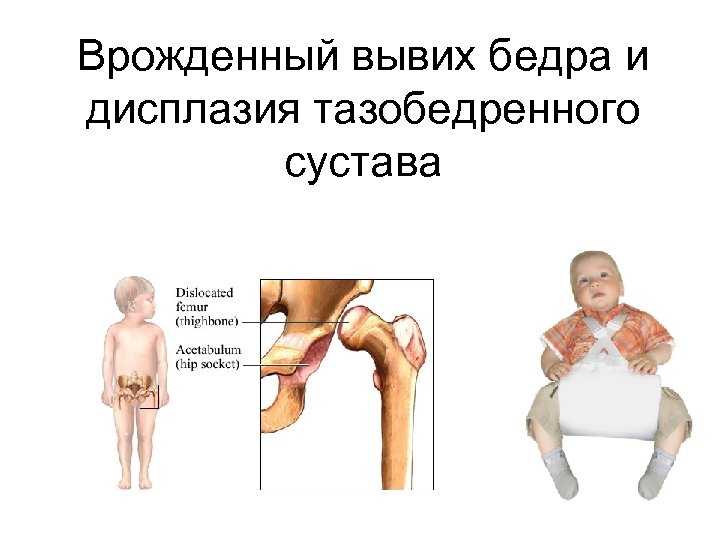
Фиксация
Для лечения детей младше 6 месяцев обычно используется корсет. Чаще всего используется подтяжка Павлика . Он имеет плечевой ремень, который крепится к стременам для ног. Он ставит ножки ребенка в положение, при котором подушечка тазобедренного сустава входит в гнездо.
Лечение привязью Павлика часто длится около 6–12 недель. Во время ношения привязи ребенок каждые 1–3 недели проходит осмотр с УЗИ тазобедренного сустава и осмотрами. Во время визита медицинская бригада может отрегулировать привязь, если это необходимо.
Привязь (подтяжка) обычно хорошо удерживает бедра в нужном положении. Большинству младенцев не потребуется другое лечение.
В редких случаях привязь не может удерживать подушечку бедра в гнезде. Затем врачи могут сделать либо:
- закрытую репозицию (ручное перемещение шарика обратно в гнездо) и наложение
- открытое вправление (хирургическое) и литье
Закрытое вправление и гипсование
Ребенку может понадобиться закрытое вправление , если:
- Привязь не удерживает подушечку бедра в гнезде.
- О ребенке начинают заботиться после 6 месяцев.
При закрытой репозиции ребенку вводят лекарство (общую анестезию), чтобы он спал во время процедуры и не чувствовал боли. Хирург:
- Вводит контрастное вещество в сустав, чтобы увидеть хрящевая часть шара.
- Перемещает бедренную кость ребенка так, чтобы подушечка сустава вернулась на место в суставной впадине.
- Надевает гипсовую повязку , чтобы удерживать бедро на месте. Ребенок носит гипс в течение 2–4 месяцев.
Иногда хирург-ортопед также расслабляет напряженные мышцы в паху во время закрытой репозиции.
Открытое вправление (хирургическое) и литье
Ребенку может потребоваться хирургическое вмешательство ( открытое вправление ), если:
- Закрытое вправление не помогло удержать тазобедренный сустав в гнезде.
- Ребенок старше 18 месяцев на момент начала лечения.
Во время открытой репозиции ребенок спит под наркозом.