ощущение жидкости, что делать и причины
Если вас не покидает ощущение что в ухе как будто вода необходимо обратить на данный симптом особое внимание, так как, вероятно, в ухе образуется воспаление. Само по себе ощущение переливании воды может пройти только в случае бытовых причин, но чаще всего чувство воды в ухе требует тщательного изучения и диагностирования со стороны врачей.
Для того чтобы назначить лечение, необходимо выяснить факторы возникновения ощущения воды в ухе, но если фактически ее нет важно осмотреть ухо на предмет закупорки или образования серных пробок.
Причины образования посторонних звуков
Люди часто жалуются на посторонние звуки в ушах. Обычно пациенты описывают данный симптом как звон, ощущение шороха или бульканья. Если данные признаки появляются периодически, но не вызывают болезненных ощущений или других симптомов, нельзя откладывать посещение к врачу-отоларингологу.
Многие пациенты игнорируют воспаление и со временем привыкают к посторонним звукам в ушах, тем самым не замечая образования первых признаков ушного воспаления.
Часто ухо закладывает как будто там вода при физиологических изменениях. Это связано со строением средней области уха, где расположились две основные мышцы.
Стремя, прикрепленное к молоточку с помощью натянутой ткани, присоединяется к барабанной перепонке. При приеме пищи, общении, пении или усилении голосовых связок, а также при сильных физических нагрузках и резких сокращениях мышц, происходит трение слуховых косточек. При этом в ухе образуется ощущение бульканья.
Часто в ухе хлюпает при глотании пищи или жидкости. Это происходит из-за сокращения мышц слуховой трубки и глотки. При спазмах или травмировании данной области, а также при поражении вирусами и другими болезнетворными бактериями, образуется чувство бульканья. В такой ситуации важно обратиться за консультацией врача, так как такой симптом проявляется периодически и сильно мешает пациенту.
Причины хлюпанья в ухе кроются скорее всего в проникновении вируса и дисфункции евстахиевой трубки.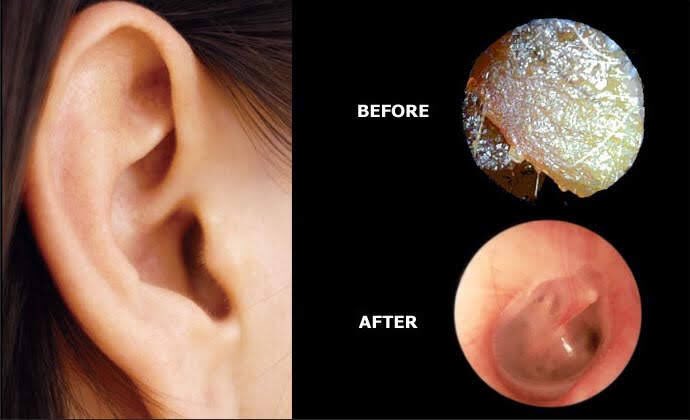
Многие пациенты обращают внимание на хлюпанье и отмечают, что болит ухо как будто в нем вода, при насморке и воспалении гриппом или простудой. При ОРВИ-воспалениях отдельно на ощущение воды в ухе обращать внимание не стоит. В это время важно пройти комплексное лечение и избавиться от причины воспаления. Посторонние звуки пройдут сразу после выздоровления.
Что может вызвать бульканье
Если посторонние звуки образуются периодически, а их интенсивность растет с каждым днем, а в ухе как будто вода, что делать в первую очередь?
Чаще всего ощущение влаги в ушах образуется сразу после гигиенических процедур в душевой, а также во время купания в бассейне или открытых водоемах.
Проверьте, не проникла ли вода во внешний ушной проход. При наличии влаги, устраните ее с подручными средствами: введите в ухо турунду или ушную палочку.
Марлевая ткань быстро пропитается посторонней влагой и неприятный симптом пройдет.
Сам по себе ушной проход оформлен так, что любая жидкость может покинуть ухо самостоятельно. Но при крайне опасных случаях, вода может застояться или даже проникнуть в среднее ухо.
В таком положении вещей необходимо проверить барабанную перепонку, так как жидкость может проникнуть только в случае ее перфорации, а затем срочно обратиться в любой медицинский центр для устранения влаги. В обратном случае, в ухе образуется отит или другое ушное воспаление.
Кроме того, вода может попасть при промывании носовой полости.
Изучите, не появились ли дополнительные симптомы. Если таковых не имеется, проведите небольшой тест. Для этого мягко оттяните мочку уха вниз, чтобы вся ушная раковина опустилась на несколько миллиметров. Затем опустите мочку и нажмите на козелок.
Что может спровоцировать появление бульканья
Если при этом вы почувствовали сильную боль, которая сопровождается тянущими ощущениями, необходимо обратиться к квалифицированному ушному врачу, так как в ухе с вероятностью в 100 процентов образуется воспаление.
Следующим этапом станет установление болезни, которыми могут быть следующие воспаления:
- травмирование черепа;
- нарушение целостности ушного органа;
- анатомическое строение уха;
- образование отита;
- нарушение работы слуховых косточек;
- серная пробка;
- обострение хронических заболеваний;
- образование опухоли или кисты;
- остеохондроз;
- тугоухость или неврит слухового нерва;
- нарушения работы сердечно-сосудистой системы;
- попадание чужих предметов в проход.
Кроме того, посторонние звуки, в том числе бульканье образуются из-за смены давления внутри уха и в окружающей среде.
Лечение при бульканье в ушах
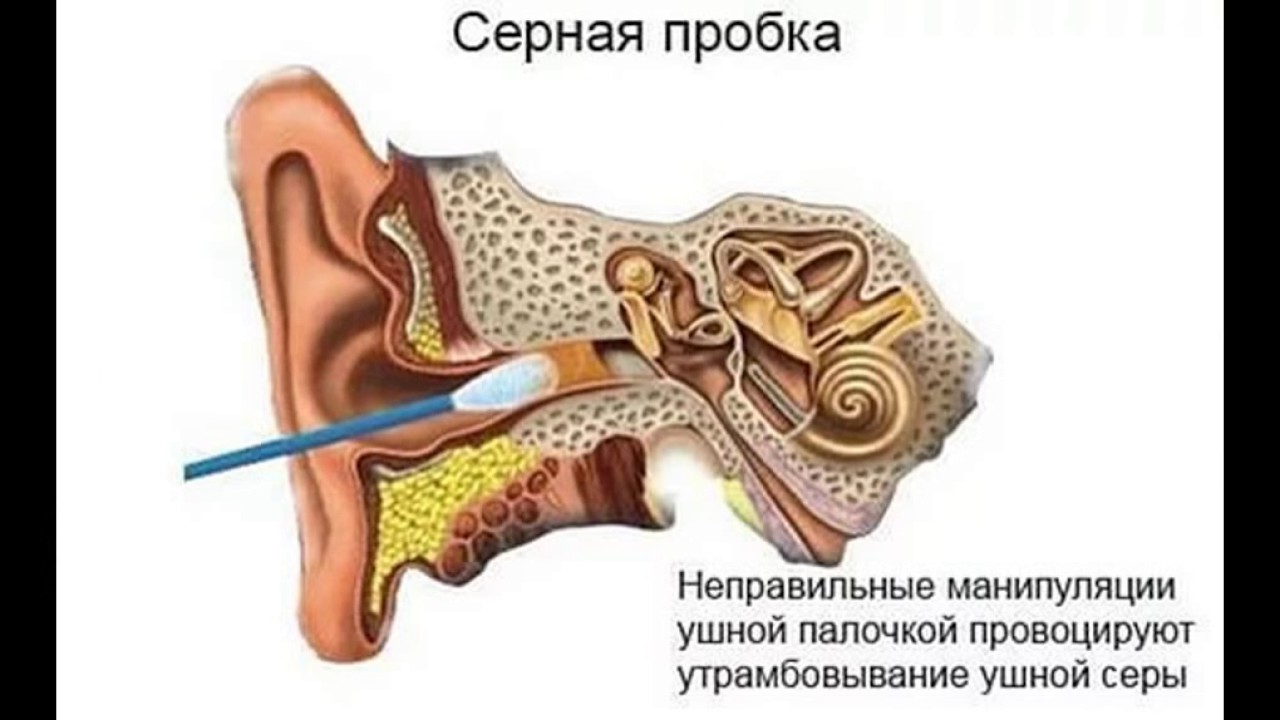
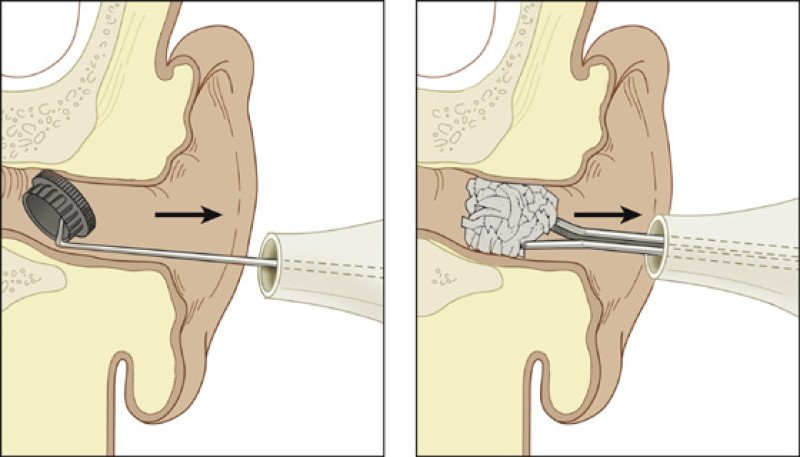
Перед тем как назначить лечение, необходимо выяснить, почему хлюпает в ушах. Только после этого можно начать медикаментозную терапию и применять другие методы лечения. Но чаще всего лечение таблетками и уколами не требуется, потому что факторы образования посторонних звуков кроются в серной пробке.
Серная пробка
Для того чтобы вывести ее в домашних условиях необходимо определить ее локализацию, консистенцию и цвет. При мягкой серной пробке специалисты рекомендуют применение специальных капель, которые за короткое время буквально растворяют серу.
К таким препаратам относятся А-церумен или Ремо-Вакс. Введите по три капли препарата при незначительной пробке, и до десяти капель при более серьезном образовании. После этого закройте уши турундой и полежите на одном боку в течение пятнадцати минут.
После пятнадцати минут ухо необходимо наклонить над раковиной. Лекарство самостоятельно покинет ухо вместе с излишками серы. После этого ухо рекомендуется промыть теплой водой и тщательно высушить.
Если пробка более серьезной структуры, необходимо провести промывание слухового прохода. Однако, предварительно в больное ухо необходимо ввести около десяти капель перекиси водорода. Медикамент размягчит пробку и позволить вытащить серные отложения без боли и труда.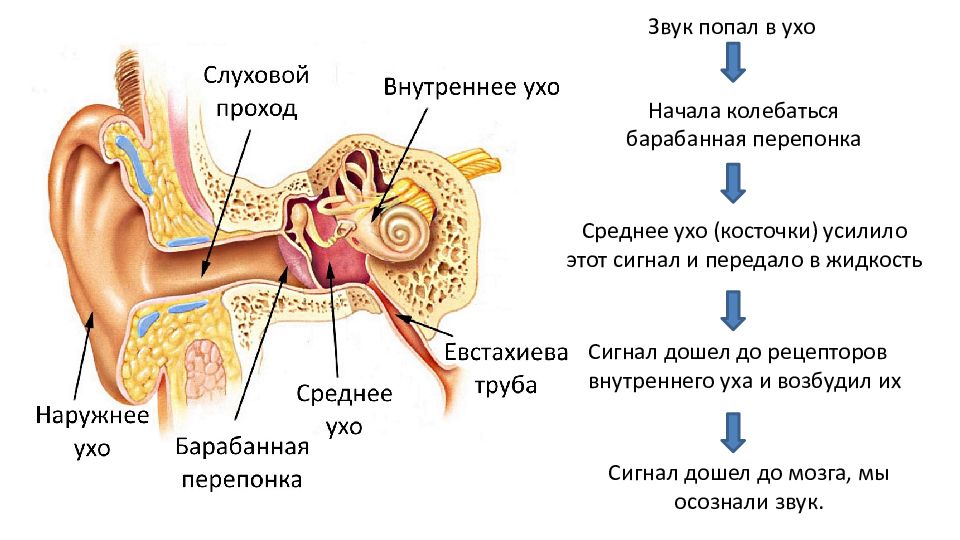 Перекись должна находится в ухе не менее пятнадцати минут, поэтому примите удобное положение лежа и не вставайте раньше положенного времени.
Перекись должна находится в ухе не менее пятнадцати минут, поэтому примите удобное положение лежа и не вставайте раньше положенного времени.
После этого перекись необходимо вывести, наклонив голову над раковиной и только после этого промыть ухо раствором фурацилина или соляной водой. Если вы до этого уши никогда не промывали, следует доверить данную процедуру профессионалам.
Попадание воды
Второй, но не менее распространенной причиной, становится попадание жидкости после купания в море или бассейне, а также после принятия водных процедур.
Если вы чувствуете, что в ухо попала жидкость, наклоните голову на одну сторону и попрыгайте.
Если данный метод оказался безрезультатным, введите в слуховой проход турунду, смоченную в масле.
Спустя десять минут марля впитает в себя всю влагу, а масло позволит ускорить процесс и увлажнить стенки.
Отит
Если бульканье и другие посторонние звуки образовались из-за воспаления в средней части уха, вероятно, у пациента диагностируют тубоотит. Помимо описанного симптома, пациента в это время мучают крайне неприятные болевые ощущения, головокружение и тошнота, потеря координации и другие сопутствующие факторы.
Помимо описанного симптома, пациента в это время мучают крайне неприятные болевые ощущения, головокружение и тошнота, потеря координации и другие сопутствующие факторы.
После осмотра уха, специалист назначит медикаментозное лечение, в которое входят следующие препараты:
- При острой фазе больному назначат антибактериальные лекарства, которые снизят отек и устранят причину появления отита. Лучшими медикаментами считаются –
- После устранения первых симптомов, врачи заменяют антибиотики на капли, в составе которых значатся антибактериальные компоненты. Они считаются более щадящими, несмотря на широкий спектр действия. Среди капель обычно выбирают «Кандибиотик», «Отофа», «Софрадекс», «Полидекса», «Гаразон» и другие.
- В последующем пациенту пропишут применение примочек и настоек, которые нормализуют общее состояние.
Будьте готовы к тому, что лечение отита занимает длительное время.
На протяжении всего курса больному необходимо больше пить и спать.
Если на протяжении лечения у пациента образуется гнойное выделение, необходимо провести парацентез барабанной перепонки.
Часто причиной бульканья становиться грибок. При таком воспалении необходимы противогрибковые капли, например, «Кандибиотик» и другие препараты, которые прописывает врач после осмотра проблемной зоны.
Заключение
Посторонние звуки приносят достаточно много неприятных ощущений. Чтобы избавиться от них, и при этом не спровоцировать более серьезное воспаление, необходимо обратиться к врачу.
Помните, что самостоятельное назначение диагноза и лечения могут оказаться ошибочными, что приведет к опасным последствиям. Поэтому при первых факторах бульканья или других звуков обратитесь к врачу.
Экссудативный отит симптомы и лечение в Москве Записаться на прием. Лечение дома и в клинике — Клиника СИНАЙ у метро Добрынинская, Серпуховская в Москве
Экссудативный отит представляет собой заболевание среднего уха, когда в полости за барабанной перепонкой происходит скопление серозно-слизистой жидкости.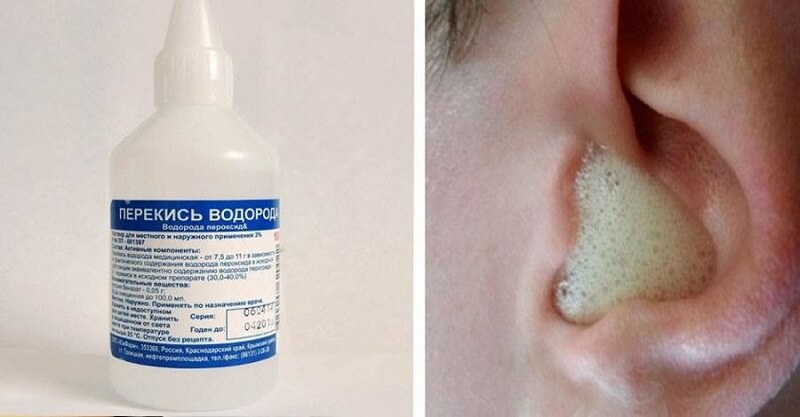
Экссудативный средний отит имеет отличительную особенность, заключающуюся в том, что в области среднего уха происходит накопление густого вязкого экссудата, но при этом нет острого воспалительного процесса. При таком нарушении боль отсутствует полностью или, что бывает реже, имеет слабую интенсивность. Также при этом нарушении сохраняется и целостность барабанной перепонки. Основная жалоба пациента, которая заставляет его обратиться за врачебной помощью, – это выраженное понижение слуха. На возраст от 3 до 7 лет приходится 60% больных, на возраст от 12 до 15 лет – 10% и 30% – на все остальные возрастные категории.
У взрослых заболевание чаще всего является профессиональным, или возникающим в качестве осложнения. Если своевременно не обратить внимания на болезнь, высок риск развития осложнений, в том числе гнойного отита среднего уха, который опасен в свою очередь последствиями, несущими угрозу для жизни. Из-за этого при малейшем подозрении на то, что в полости среднего уха начался патологический процесс, необходимо срочно посетить ЛОР-врача.
Если своевременно не обратить внимания на болезнь, высок риск развития осложнений, в том числе гнойного отита среднего уха, который опасен в свою очередь последствиями, несущими угрозу для жизни. Из-за этого при малейшем подозрении на то, что в полости среднего уха начался патологический процесс, необходимо срочно посетить ЛОР-врача.
Формы
Врачи разделяют экссудативный отит по тому, одно или два уха оно поражает, и по длительности течения. Первая классификация выделяет односторонний (левосторонний или правосторонний) отит и двухсторонний. Вторая разделяет болезнь на такие категории:
-
острый экссудативный отит – к острой форме относят болезнь, которая полностью вылечивается за период до трех недель;
-
подострый экссудативный отит – его длительность более трех недель, но не больше 8 недель;
-
хронический экссудативный средний отит – заболевание этой формы продолжается более 8 недель.

Определить то, какой отит имеет место в конкретном случае, может не только врач, но и сам больной, если он точно помнит, когда у него появились первые признаки патологии. В некоторых случаях симптомы экссудативного отита могут отсутствовать, и тогда она обнаруживается случайно в момент плановой диспансеризации или при обращении к специалисту по иному поводу. Как правило, это происходит, если болезнь находится в хронической форме.
Причины
В норме наличие небольшого количества экссудата в области среднего уха необходимо. Он удаляется оттуда естественным путем, выполняя очищающую функцию. Когда же отток его нарушается, начинает развиваться патология. Физическая причина развития болезни – это обструкция слуховой трубы, приводящая к катаральному евстахииту. При отеке тканей слуховая труба из-за своей узости полностью закрывается, и содержимое полости среднего уха перестает выделяться. Причины нарушения оттока серозной жидкости из уха разделяются на две категории: общие и местные. К общим провокаторам заболевания относятся:
Причины нарушения оттока серозной жидкости из уха разделяются на две категории: общие и местные. К общим провокаторам заболевания относятся:
-
выраженное понижение иммунитета на фоне различных хронических патологий;
-
частые аллергические реакции, при которых затрагивается слизистая носоглотки;
-
хронические заболевания носовой полости, имеющие инфекционную природу;
-
длительное проживание в регионе с неблагоприятной экологической обстановкой;
-
низкий уровень условий жизни.
Локальными причинами развития экссудативного отита являются факторы, которые вызывают непосредственно нарушение проходимости евстахиевой трубы. Ими являются:
-
механическая закупорка – чаще всего возникает у маленьких детей из-за попадания в слуховую трубу инородного тела.
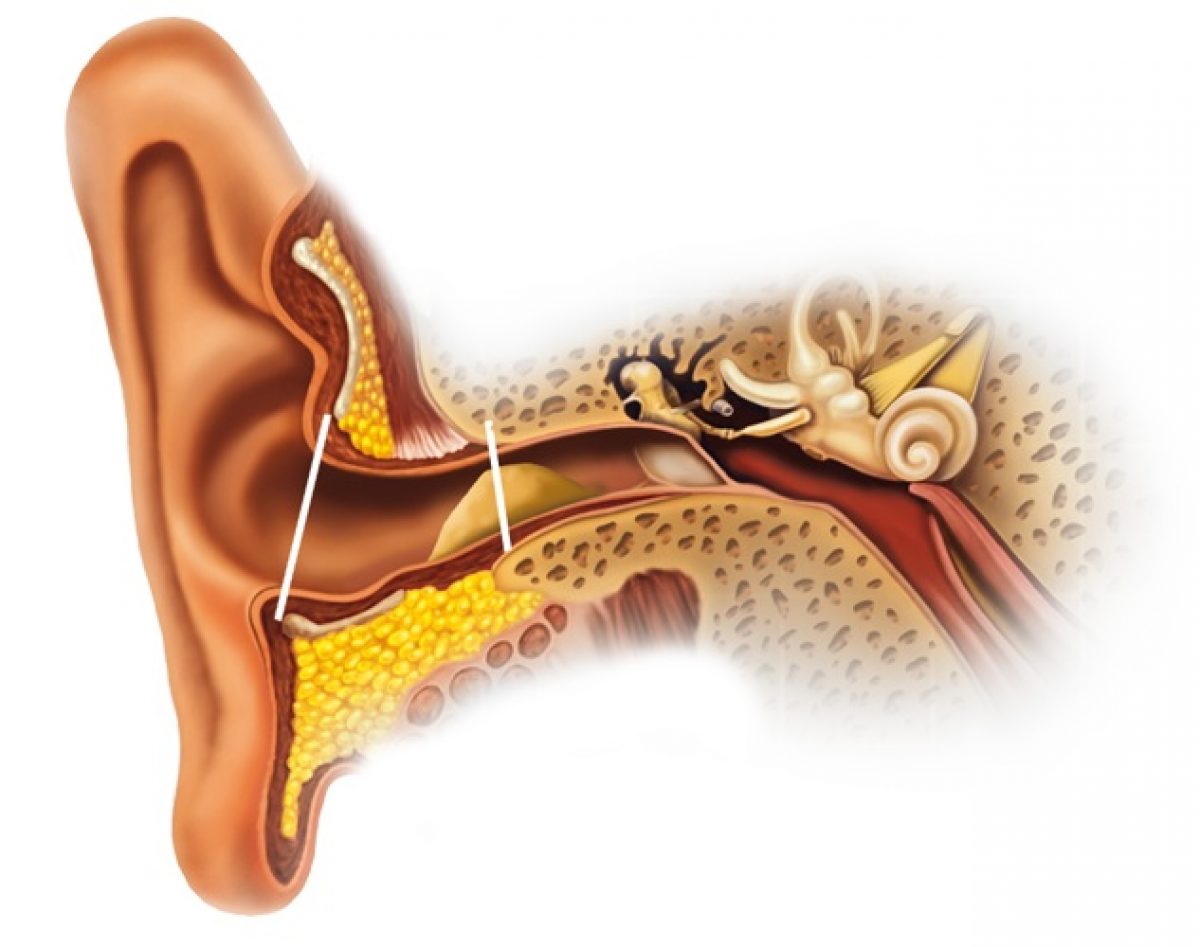 У взрослых такая причина болезни не обмечается;
У взрослых такая причина болезни не обмечается;
-
аномалии строения неба, носа или носоглотки – они имеют врожденную или приобретенную природу. Лечение при этом требуется хирургическое, так как иным образом дефект устранить нельзя. Врожденные аномалии приводят к появлению нарушения еще в грудном возрасте или в первые годы жизни;
-
травматическое повреждение среднего уха – к нему относится также и баротравма, которая может возникать у летчиков или аквалангистов;
-
разрастание глоточных миндалин и аденоиды – хроническое вялотекущее воспаление в них наиболее часто вызывает такое явление.
Определить причину появления патологии и какое лечение требуется в конкретном случае должен врач. Самолечение при экссудативном отите крайне не рекомендуется и является опасным, так как может вызвать глухоту и прочие осложнения. Как лечить экссудативный отит решает только специалист.
Прогноз
Когда заболевание лечат с первых же симптомов и не нарушают врачебных предписаний, прогноз для больного хороший и наступает полное выздоровление с восстановлением слуха. При запоздалой терапии экссудативного отита прогноз становится неблагоприятным, так как вероятность осложнений оказывается высокой, а восстановление слуха в полном объеме практически невозможно.
Диагностика
Диагностикой болезни занимается отоларинголог. В первую очередь при обращении пациента врач собирает анамнез заболевания и. выслушав все жалобы больного, проводит осмотр уха (отоскопию). Во время осмотра определяются изменения в структуре барабанной перепонки и ее деформации, а при истонченности мембраны – и объем накопившегося экссудата. Основными методами обследования, которые применяют при подозрении на экссудативный отит, являются:
-
аудиометрия – с ее помощью определяется уровень слуха больного, а также восприимчивость его к звукам различной частоты;
-
определение вентиляционных функций евстахиевой трубы;
-
определение подвижности барабанной перепонки, для чего используется проба Вальсальвы;
-
эндоскопическое исследование полости уха и евстахиевой трубы – может потребоваться такой же осмотр и полости носа;
-
рентген – назначается, если имеются подозрения на клеточные нарушения;
-
компьютерная томография – необходима в той ситуации, когда после всех обследований возникают сложности в точной постановке диагноза из-за получения несколько противоречивых данных.
В некоторых исключительных случаях больного могут направить на общий анализ крови и мочи, а также мазок из полости уха. Обычно поставить правильный диагноз врачу удается достаточно легко. Затруднения могут возникать только при появлении патологии у маленького ребенка, который не может объяснить, что с ними происходит. Поэтому у детей в возрасте до трех лет болезнь чаще всего переходит в хроническую форму, так как не происходит лечения, из-за того что нарушение остается незамеченным.
Профилактика
Для предупреждения развития болезни (в односторонней или двусторонней, острой или хронической формах) необходимо знать профилактические меры и соблюдать их. Они, конечно, не могут на 100% защитить больного от патологии, но в значительной степени снижает вероятность ее появления. Еще больший эффект в предупреждении экссудативного отита дает и правильный образ жизни. Основные профилактические действия против болезни следующие:
-
полноценное лечение воспалений глотки и носа;
-
профилактическое посещение отоларинголога после вирусных или бактериальных инфекций, так как болезнь может протекать бессимптомно;
-
соблюдение правил гигиены ушной полости;
-
лечение кариозных зубов;
-
ношение одежды по сезону, чтобы организм не перегревался и не переохлаждался, так как и то и другое приводит к понижению иммунитета;
-
устранение воздействия на организм аллергенов.
Соблюдение правил позволяет снизить риск развития любой формы отита.
Лечение медикаментами и домашними средствами
Простуда может вызывать боль в ушах из-за заложенности носа или осложнения инфекции. Безрецептурные и медицинские процедуры могут помочь облегчить боль в ушах.
Обычная простуда возникает, когда вирус поражает нос и горло. Это может вызвать различные симптомы, включая насморк, кашель и заложенность носа. У вас также могут быть легкие боли в теле или головная боль.
Иногда простуда также может вызывать боль в ухе или вокруг него. Обычно это похоже на тупую боль.
Боль в ухе может возникнуть во время или после простуды. В любом случае можно облегчить боль и почувствовать себя лучше.
Читайте дальше, чтобы узнать, почему во время простуды возникает боль в ушах, какие средства попробовать и когда обратиться к врачу.
При простуде боль в ухе может быть вызвана одной из следующих причин.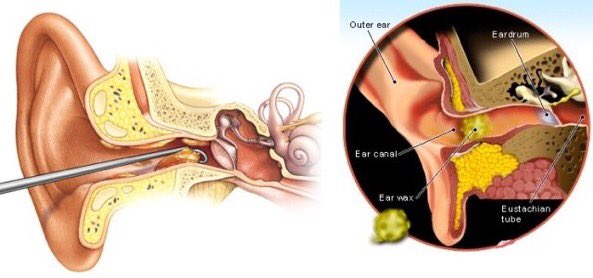
Заложенность носа
Евстахиева труба соединяет среднее ухо с верхней частью горла и задней частью носа. Обычно он предотвращает избыточное давление воздуха и накопление жидкости в ухе.
Однако при простуде слизь и выделения из носа могут скапливаться в евстахиевой трубе. Это может заблокировать трубку, вызывая боль в ушах и дискомфорт. Ваше ухо может также чувствовать себя «забитым» или наполненным.
Как правило, заложенность уха проходит по мере того, как проходит простуда. Но иногда это может привести к вторичной инфекции.
Инфекция среднего уха
Инфекция среднего уха, называемая инфекционным средним отитом, является частым осложнением простуды. Это происходит, когда вирусы из носа и горла попадают в ухо через евстахиеву трубу.
Вирусы вызывают накопление жидкости в среднем ухе. Бактерии могут размножаться в этой жидкости, вызывая инфекцию среднего уха.
Это может привести к боли в ухе, наряду с:
- отеком
- покраснением
- затруднением слуха
- зелеными или желтыми выделениями из носа
- лихорадкой
синусовой инфекцией
Невылеченная простуда может привести к инфекции носовых пазух, также называется инфекционным синуситом. Это вызывает воспаление в носовых пазухах, в том числе в области носа и лба.
Это вызывает воспаление в носовых пазухах, в том числе в области носа и лба.
Если у вас синусит, у вас может возникнуть давление в ушах. Это может вызвать боль в ухе.
Другие возможные симптомы включают:
- желтый или зеленый выделения из носа
- заложенность носа
- затрудненное дыхание через нос
- лицевая боль или давление
- головная боль
- зубная боль 9003 2
- кашель
- неприятный запах изо рта
- плохое обоняние
- усталость
- лихорадка
Большинство причин болей в ушах, вызванных простудой, исчезают сами по себе. Но вы можете использовать домашние средства, чтобы справиться с болью.
Горячий или холодный компресс
Чтобы уменьшить боль или отек, приложите к больному уху пакет со льдом или теплом.
Всегда заворачивайте упаковку в чистое полотенце. Это защитит вашу кожу от жары или льда.
Положение для сна
Если поражено только одно ухо, спите на боку с непораженным ухом.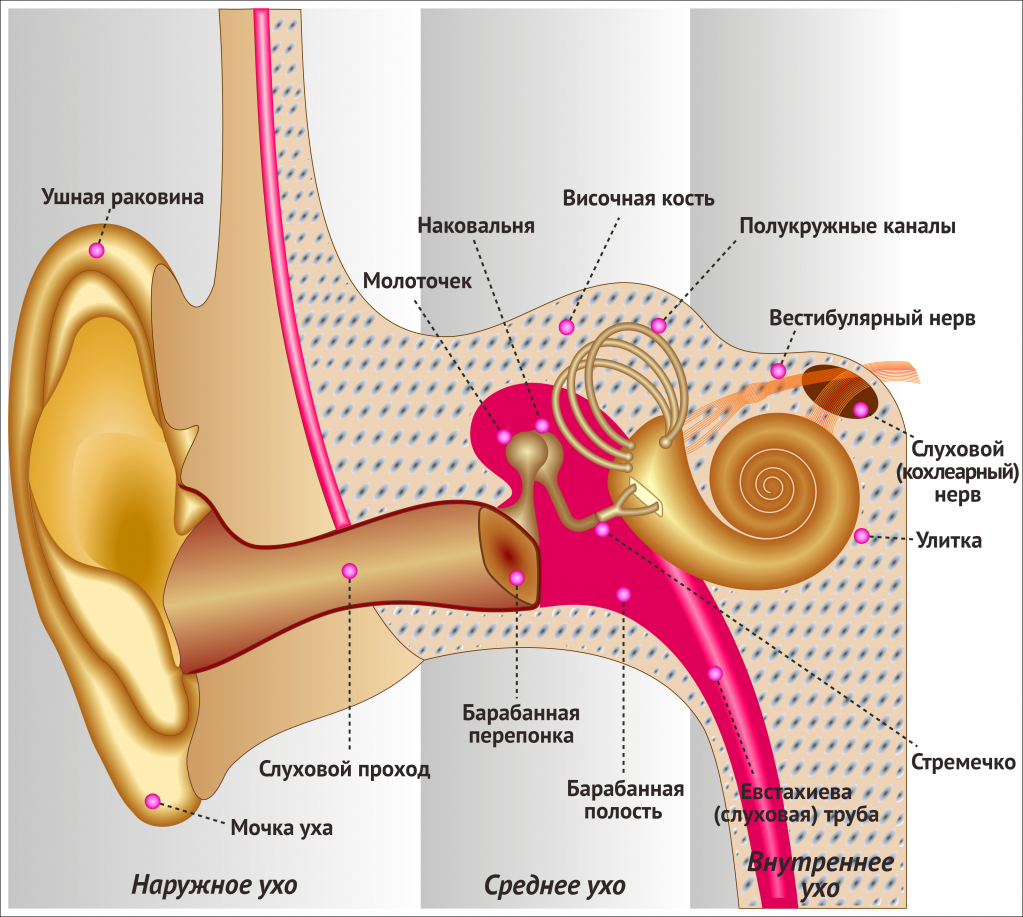 Например, если у вас болит правое ухо, спите на левом боку. Это уменьшит давление на правое ухо.
Например, если у вас болит правое ухо, спите на левом боку. Это уменьшит давление на правое ухо.
Вы также можете попробовать спать, положив голову на две или более подушек, что, как считается, снижает давление. Однако это может напрячь вашу шею, поэтому будьте осторожны.
Промывание носа
Если боль в ухе вызвана инфекцией носовых пазух, попробуйте промыть нос. Это поможет дренировать и очистить носовые пазухи.
Увлажнение
Пейте много жидкости, независимо от того, что вызывает боль в ухе. Поддержание водного баланса разжижает слизь и ускоряет выздоровление.
Отдых
Успокойся. Отдых поддержит способность вашего организма бороться с простудой или вторичной инфекцией.
Наряду с домашними средствами врач может предложить эти способы лечения боли в ушах.
Безрецептурные обезболивающие
Безрецептурные (OTC) обезболивающие могут помочь уменьшить боль и лихорадку.
При боли в ухе рекомендуется принимать ибупрофен или ацетаминофен. Для лечения боли в ухе у детей младше 6 месяцев проконсультируйтесь с врачом о типе лекарства и дозировке.
Для лечения боли в ухе у детей младше 6 месяцев проконсультируйтесь с врачом о типе лекарства и дозировке.
Всегда следуйте инструкциям на упаковке. Спросите врача о соответствующей дозе.
Противоотечные средства
Безрецептурные противоотечные средства могут помочь уменьшить отек носа и ушей. Противоотечные средства могут улучшить ваше самочувствие, но они не лечат причину инфекции уха или носовых пазух.
Деконгестанты доступны в нескольких формах, включая:
- капли в нос
- спреи для носа
- капсулы для приема внутрь или жидкость
Опять же, следуйте инструкциям на упаковке. Это особенно важно, если вы даете противоотечные средства ребенку.
Ушные капли
Вы также можете использовать безрецептурные ушные капли, которые предназначены для облегчения боли в ухе. Внимательно прочитайте инструкции.
Если у вас лопнула барабанная перепонка, ушные капли могут вызвать проблемы. Сначала поговорите с врачом.
Антибиотики
Обычно антибиотики не нужны для лечения ушных инфекций или синуситов. Но если у вас есть хронические или тяжелые симптомы и есть опасения, что это бактериальная инфекция, врач может назначить их.
При простуде прием лекарств от простуды может помочь справиться с симптомами. Тем не менее, они не обязательно устранят боль в ухе.
Кроме того, прием лекарств от простуды вместе с безрецептурными обезболивающими может принести больше вреда, чем пользы. Это потому, что они часто используют одни и те же ингредиенты.
Например, Nyquil содержит ацетаминофен, который является активным ингредиентом Tylenol. Если вы принимаете и Никвил, и Тайленол, вы можете потреблять слишком много ацетаминофена. Это небезопасно для вашей печени.
Точно так же лекарства, отпускаемые по рецепту, могут взаимодействовать с безрецептурными лекарствами. Если вы принимаете какие-либо лекарства, отпускаемые по рецепту, поговорите с врачом, прежде чем принимать безрецептурные лекарства от простуды или обезболивающие.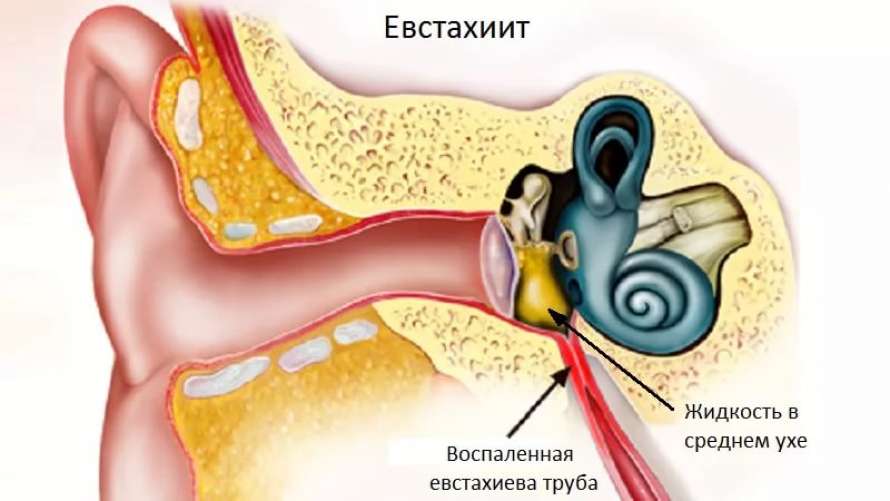
Также важно помнить:
- Лекарства от простуды для маленьких детей. Если вашему ребенку меньше 4 лет, не давайте ему эти лекарства, если этого не скажет врач.
- Аспирин. Не давайте аспирин детям и подросткам. Аспирин считается небезопасным для этой возрастной группы из-за риска развития синдрома Рея.
- Масла. Некоторые люди утверждают, что чеснок, масло чайного дерева или оливковое масло могут помочь вылечить ушную инфекцию. Но для поддержки этих средств недостаточно научных данных, поэтому будьте осторожны.
- Ватные палочки. Не кладите ватные палочки или другие предметы внутрь уха.
Боль в ушах, вызванная холодом, часто проходит сама по себе.
Но если вы заметили какие-либо из следующих симптомов, обратитесь к врачу:
- симптомы, которые сохраняются в течение нескольких дней
- ухудшение симптомов
- сильная боль в ухе
- лихорадка
- потеря слуха
- изменение в слух
- боль в ухе в обоих ушах
Эти симптомы могут указывать на более серьезное заболевание.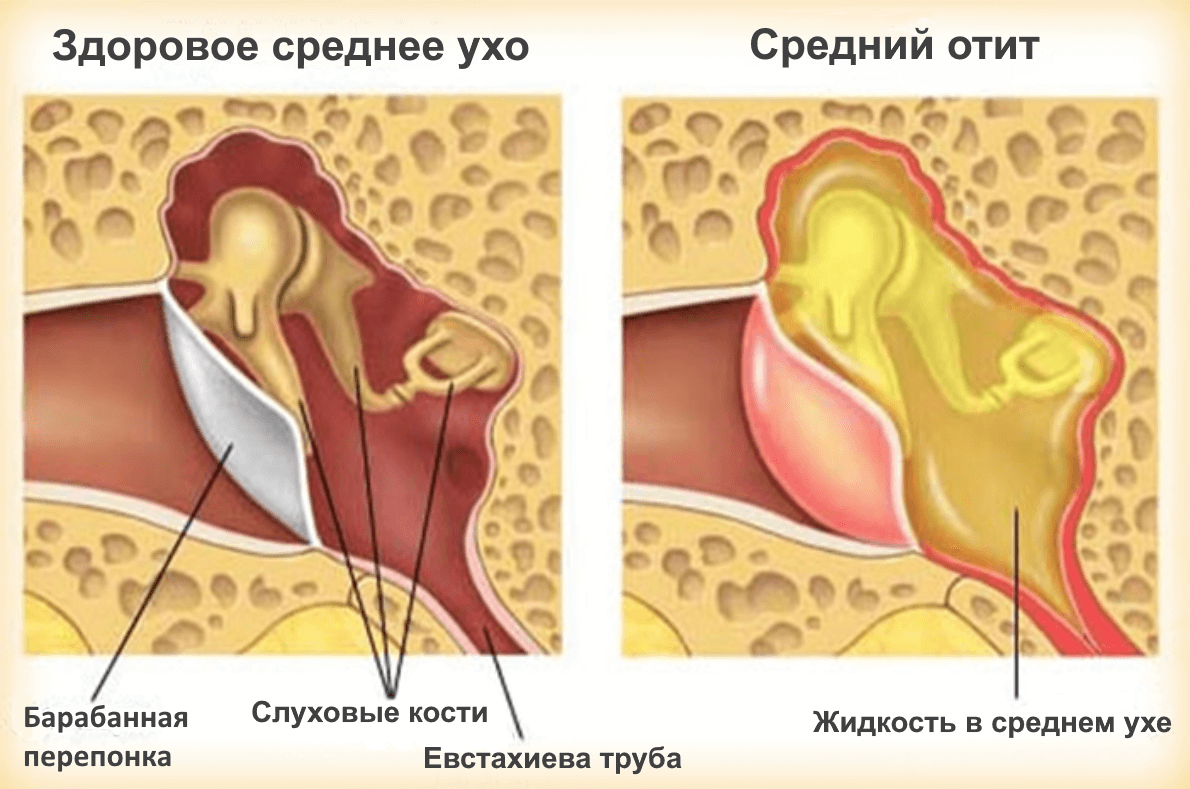
Ваш врач будет использовать несколько методов, чтобы определить, что вызывает боль в ухе. Сюда могут входить:
- История болезни. Ваш врач задаст вопросы о ваших симптомах и истории болей в ухе.
- Физикальное обследование. Они также осмотрят ваше ухо с помощью отоскопа. Здесь они проверят наличие отека, покраснения и гноя, а также заглянут внутрь вашего носа и горла.
Если у вас хроническая боль в ушах, ваш врач может направить вас на прием к оториноларингологу.
Обычно боль в ушах возникает во время или после простуды. Большинство случаев несерьезны и обычно проходят сами по себе. Отдых, безрецептурные обезболивающие и домашние средства, такие как пакеты со льдом, могут помочь вам почувствовать себя лучше.
Избегайте одновременного приема лекарств от простуды и обезболивающих, так как они могут взаимодействовать и вызывать проблемы.
Если у вас очень сильная боль в ухе или если она не проходит в течение длительного времени, обратитесь к врачу.
Причины, лечение, когда следует обращаться к врачу
От звона до урчания — существует множество странных звуков, которые иногда могут слышать только ваши уши.
Урчание на удивление распространено. Часто это происходит из-за защитного эффекта, который не дает звукам, происходящим внутри вашего тела, быть слишком громкими для ваших ушей. Однако есть некоторые заболевания (обычно поддающиеся лечению), которые также вызывают урчание.
Продолжайте читать, чтобы узнать больше о том, что может быть причиной урчания в ушах, и что с этим делать.
Урчание в ухе может быть похоже на журчание воды или ветер, дующий в ухо.
Защитный механизм для предотвращения повреждения уха
Урчание в ухе часто является защитным механизмом вашего тела. Иногда шум может быть слишком громким и может повредить слух.
Ухо снижает этот риск, сокращая мышцы внутреннего уха, которые уменьшают или приглушают звуки. Врачи называют эти мышцы «напрягателями барабанной перепонки».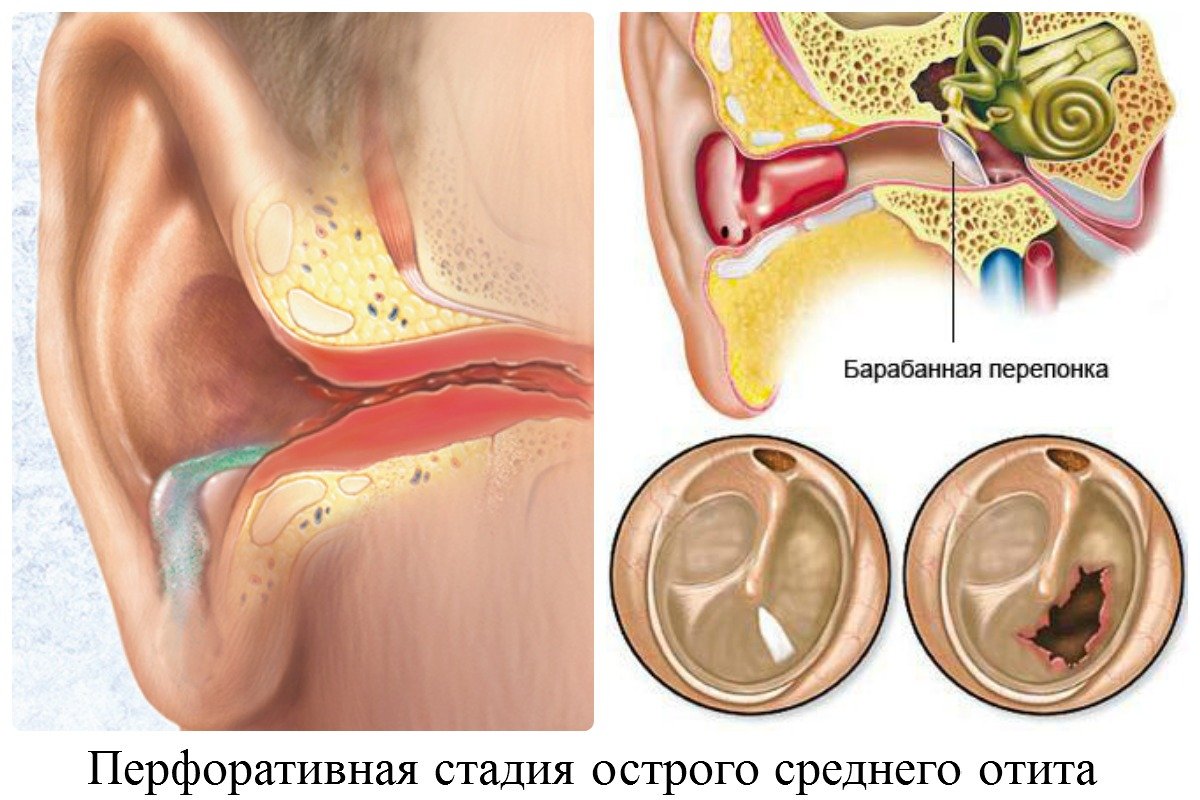
Эти мышцы работают, чтобы оттянуть молоточек (кость, частично отвечающая за слух) в ухе от барабанной перепонки. В результате барабанная перепонка не может вибрировать так сильно, как обычно. Это создает демпфирующий эффект в ухе, что может вызвать урчание.
Вы можете заметить это, когда вы:
- жуете
- кашляете
- зеваете
- кричите
.
Основные медицинские причины
Иногда существуют основные медицинские причины, которые могут вызвать ощущение урчания в ухе. К ним относятся:
- Ушная инфекция. Инфекция среднего уха или средний отит могут возникнуть, когда человек не может отводить жидкость из барабанной перепонки. Результатом может быть боль в ухе, лихорадка, ощущение заложенности в ухе и проблемы со слухом. Иногда эти проблемы со слухом могут вызывать урчание в ушах.
- Болезнь Меньера. Это заболевание внутреннего уха, которое обычно поражает одно ухо и вызывает такие симптомы, как головокружение, звон в ушах, потеря слуха и ощущение заложенности или заложенности уха, которые могут создавать звук типа урчания.

Оба эти состояния поддаются лечению.
Иногда грохочущий звук можно контролировать. Небольшая группа людей способна по желанию сокращать мышцы, напрягающие барабанную перепонку в ухе.
Некоторые люди могут сделать это, даже не подозревая об этом. Они могут обнаружить, что время от времени слышат рев или грохочущий шум, не подозревая, что создают этот эффект сами по себе.
Один из способов, по которому вы можете узнать, что делаете это, заключается в том, что вы ожидаете услышать урчание, когда выполняете определенное действие или когда думаете о своих ушах, и звук ударяет.
Способность произвольно сокращать мышцы, напрягающие барабанную перепонку, может иметь дополнительные преимущества в дополнение к защите уха от громких внутренних шумов. Способность напрягать мышцы также может маскировать низкочастотные звуки, чтобы человек мог слышать более высокие (и часто более трудные для восприятия) высокочастотные звуки более высокого тона.
По этой причине способность по желанию сокращать мышцы, напрягающие барабанную перепонку, обычно не вызывает беспокойства.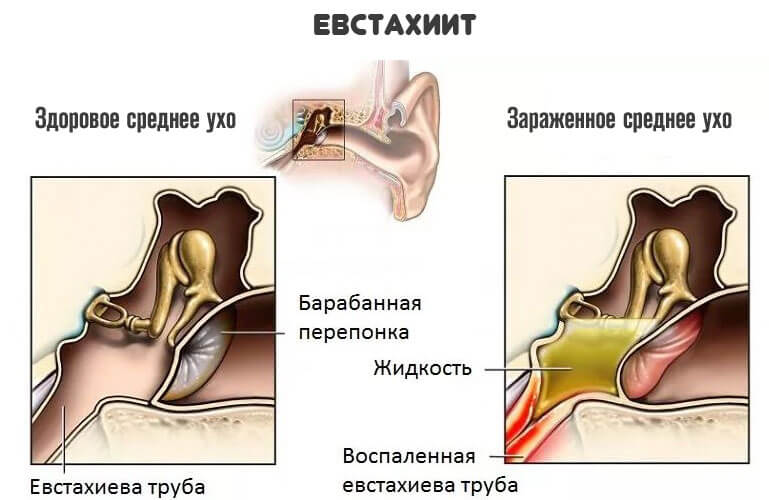 Опять же, большинство людей даже не осознают, что они это делают.
Опять же, большинство людей даже не осознают, что они это делают.
Звон в ушах — это состояние, при котором человек слышит звуки, даже если поблизости нет никаких идентифицируемых звуков. Иногда этот звук звенит в ушах. В других случаях этот звук может быть:
- щебетание
- шипение
- рев
- свист
Степень влияния шума в ушах на слух человека может варьироваться. Врачи знают, что некоторые люди испытывают шум в ушах из-за аномалий в кровеносных сосудах, в то время как другие испытывают проблемы с мышцами в ушах. К таким мышцам относятся мышцы, напрягающие барабанную перепонку.
Возможно, шум в ушах может быть шумом в ушах. Это может быть правдой, если кажется, что это не связано с такими действиями, как жевание или зевота.
Обращение к врачу или специалисту по слуху, называемому отоларингологом, может помочь. Они могут провести тестирование и порекомендовать лечение шума в ушах, которое может помочь избавиться от надоедливых звуков.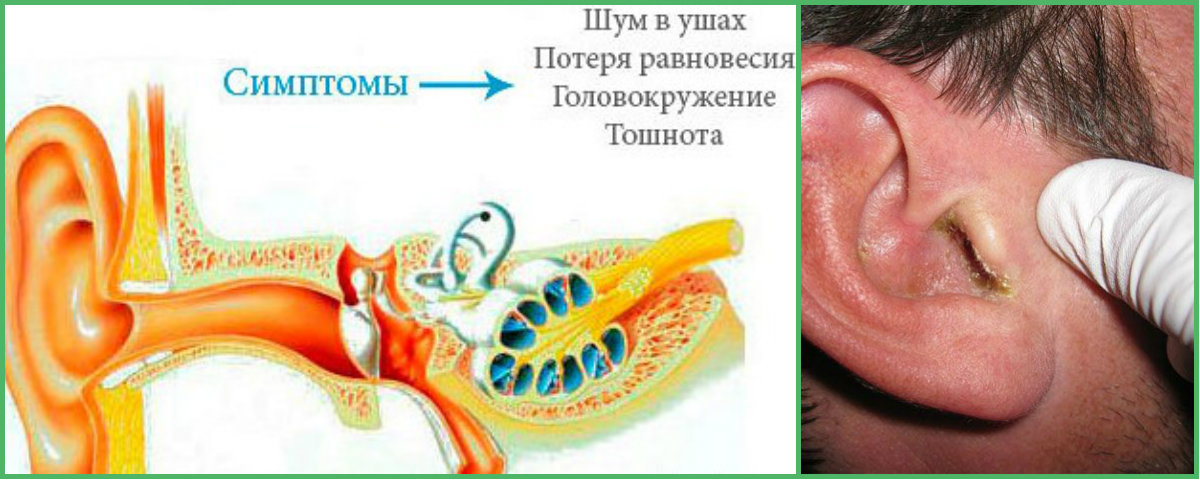
Синдром тонического напряжения барабанной перепонки (TTTS) — редкая форма шума в ушах. Это форма объективного шума в ушах, что означает, что и человек с этим заболеванием, и другие люди могут слышать звук. Люди с TTTS просто слышат звук по-другому.
TTTS также является формой пульсирующего шума в ушах, что означает, что это состояние связано с аномалиями кровотока. Этот тип шума в ушах может возникать у людей с высоким кровяным давлением, кальцинозом в кровеносных сосудах и другими заболеваниями.
Управление состоянием зависит от потенциальных основных причин. Аудиолог может выполнить определенные тесты или заказать визуализацию, чтобы увидеть, могут ли они выявить аномалии кровеносных сосудов, которые могут вызвать это состояние.
Некоторые врачи могут назначать лекарства, используемые для лечения мышечных спазмов, в том числе карбамазепин и даже инъекции ботокса, которые могут помочь снизить частоту возникновения TTTS.
Операции по исправлению гиперактивности мышцы, напрягающей барабанную перепонку, также доступны для пациентов с тяжелыми симптомами заболевания.