Фарингит при беременности – лечение и влияние на плод
С фарингитом при беременности сталкиваются достаточно часто, так как иммунитет у женщины вплоть до родов снижен естественным образом.
Такое ослабление защиты организма необходимо, чтобы плод не воспринимался как чужеродное тело, которое должно быть отторгнуто. Для ребёнка любое заболевание матери в период беременности представляет опасность.

Влияние фарингита на раннем сроке беременности в 1 триместре и далее
При вынашивании ребёнка организм пребывает в особом состоянии, когда все процессы в нём протекают с повышенной нагрузкой. Любые инфекции в этот момент представляют серьёзную опасность.
На 1 триместре беременности
В этот момент плод особенно подвержен воздействию токсинов, которые выделяются вирусами и бактериями в процессе их жизнедеятельности. Плацента, которая даёт будущему ребёнку достаточно хорошую защиту, создавая плацентарный барьер, появляется только к 12 неделям.
До этого на ранних сроках беременности эмбрион почти беззащитен. Также все процессы,идущие в организме, вызывают сверх перегрузки. В результате для их снижения иммунитет при фарингите резко повышается и провоцирует отторжение плода.
В течение 1 триместра при развитии фарингита, и не обязательно сильного, высок риск таких последствий, как замершая беременность или выкидыш.
Также нельзя исключать нарушений и в процессе закладки органов будущего ребёнка, из-за чего после рождения могут иметь место тяжёлые патологии и уродства.Влияние на плод фарингита вначале его развития самое сильное и опасное.

На 2 триместре вынашивания плода
Период относительно спокойный для женщины, так как все системы и органы уже полностью приспособились к новым процессам, а сформировавшаяся плацента создает дополнительный барьер для токсинов и возбудителей болезни.
Основную опасность для будущего ребёнка в этот момент представляет кислородное голодание.
При фарингите наблюдается отёчность горла, из-за чего объём кислорода, который поступает в организм, снижается. Ещё больше усугубляет состояние надрывный кашель, появляющийся из-за першения в горле.
В результате гипоксии у плода развивается медленное удушье, которое часто становится причиной позднего выкидыша или преждевременных родов.
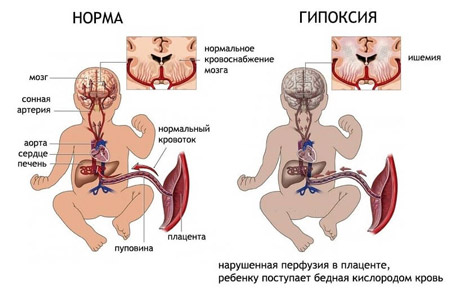
Когда женщина находится ближе к концу 6-го месяца беременности и у плода выявлено тяжёлое кислородное голодание, может быть поставлен вопрос о досрочном разрешении на роды, с дальнейшим пребыванием ребёнка в кувезе.
Если болезнь во время беременности не приводит к опасному недостатку кислорода в крови у матери и состояние ребёнка нормальное, то беременность сохраняется, а лечение заболевания проводится препаратами, разрешёнными в период вынашивания.

На 3 триместре беременности
На этом периоде беременности даже острый фарингит не представляет для будущего ребёнка серьёзной опасности. Все системы и органы уже сформированы, а плацентарный барьер очень сильный и предупреждает внутриутробное заражение.
Риск для ребёнка и женщины есть, только если организм роженицы очень слаб и не может сдерживать возбудителя заболевания. В таком состоянии угроза для плода в первую очередь возникает из-за рисков для жизни матери.
В подавляющем же большинстве случаев при возникновении воспаления горла на последних месяцах вынашивания ребёнка опасности для него нет.
Риск инфицирования младенца возникает только после рождения, когда мать, если фарингит у неё имеет бактериальную, грибковую или вирусную природу, может заразить его возбудителями патологии. При аллергическом фарингите это невозможно.

Противопоказания и последствия для ребёнка
Фарингит у беременных на поздних сроках и после родов приводит к таким ограничениям:
- грудное вскармливание возможно только после окончательного выздоровления женщины, так как иначе высок риск заражения ребёнка;
- ограничение контактов матери с ребёнком до полного выздоровления.
Воспалительное заболевание оказывает негативное влияние на плод, и после рождения ребёнку требуется особенно внимательный медицинский контроль.

Иммунитет новорожденного, мать которого переболела фарингитом, в особенности в острой форме, оказывается сниженным с первых дней жизни. В результате этого у малыша будет отмечаться склонность к бактериальным и вирусным инфекциям.
При этом развитие заболевания обычно бурное, а лечение его может затягиваться.
В период беременности противопоказано, если в этом нет крайней необходимости, принимать лекарственные препараты, проникающие через плацентарный барьер.
Они могут серьёзно нарушать развитие ребёнка (в особенности в первой половине беременности) и вызывать неправильное физическое развитие плода и неполноценное формирование центральной нервной системы.
Как и чем лечить острый и хронический фарингит при беременности
Лечение фарингита при беременности должно проводиться строго под контролем врача. Самолечение может нанести серьёзный вред плоду и привести к тяжёлым последствиям.
Ещё до посещения врача женщине следует отказаться от продуктов, которые вызывают раздражение горла и усугубляют ситуацию. К ним относятся:
- солёное;
- острое;
- горячее;
- холодное;
- продукты с грубой консистенцией.
Еда при болезни нужна мягкая, желательно жидкая.
Обильное питьё позволяет снизить концентрацию токсинов в организме и ускорить их выведение. Особенно полезно подогретое молоко с мёдом, которое смягчает ткани глотки и устраняет першение, вызывающее кашель.

Лечение фарингита при беременности проводится преимущественно с применением местных препаратов, которые намного меньше проникают в кровь. Острый фарингит при беременности лечат так:
- обработка горла антисептиками – назначаются хлоргексидин в форме спрея, ингалипт, мирамистин, каметон, гексаспрей, тантумверде, хлорофиллипт. Обработка проводится обычно через каждые 4 часа;
- леденцы с иммуномодулирующим действием – фарингосепт, лизобакт. Применение их возможно на любом сроке беременности. Обычно назначается рассасывать 2 таблетки 3 раза в день;
- полоскание горла раствором фурацилина или раствором морской соли – в первые дни болезнипроцедуру проводят до 10 раз;
- витаминный комплекс, содержащий витамины A и C;
- приём жаропонижающих препаратов на основе парацетамола, которые будут прописаны врачом. Чаще всего используется панадол;
- промывание носа спреями с морской водой, например, аквамарисом.
Также возможно принятие антигистаминных препаратов в жидкой форме, таких как фенистил и зиртек. Они позволяют снять отёк горла и устранить рвотные позывы.

Антибиотики допускаются только в крайнем случае, если к фарингиту присоединяются пневмония, заглоточный абсцесс или гнойный трахеит.
Хронический фарингит при беременности лечат иным образом. При этой терапии прописывают:
- полоскания 1% солевым раствором через каждые 3 часа;
- ультразвуковые ингаляции с минеральной водой;
- смазывания задней стенки глотки раствором витамина A в ореховом масле;
- рассасывание местных иммуностимулирующих препаратов;
- пероральный приём витамина A;
- прижигание жидким азотом больших гранул при гранулёзной форме заболевания.
Лечение фарингита у беременных может проводиться и с применением народных методов, но только по согласованию с лечащим врачом.
Использовать разрешается:
- ингаляции над картошкой;
- полоскания горла водным настоем прополиса;
- полоскания отварами ромашки, календулы или шалфея;
- полоскания горла картофельным соком;
- полоскания свекольным соком.
Чтобы вылечить фарингит и не навредить будущему ребёнку, необходимо проводить терапию, строго согласовав её с лечащим врачом.

Что делать кормящим мамам, можно ли кормить грудью
У кормящих женщин используются при фарингите препараты с меньшими ограничениями, чем при беременности.
Связано это с тем, что кормление до момента полного выздоровления полностью прекращается, и на организм ребёнка не оказывается воздействия лекарственными средствами, которые попадают в молоко. Всё лечение должно быть согласовано с врачом.
Когда можно возобновлять кормление после окончания курса терапии, скажет врач. На время лечения,когда болезнь вирусная, бактериальная или грибковая, мать должна прекратить общение с ребёнком, если это возможно.
Фарингит для беременной – это достаточно серьёзное испытание. Терапию его надо проводить сразу же после появления первых симптомов. Нельзя считать, что болезни горла не влияют на развитие плода и можно не заниматься их лечением.
Фарингит при беременности хронический — влияние на плод, лечение, как лечить беременным, последствия
Безусловно, беременность – это особо важный и ответственный период в жизни женщины. В это время необходимо оберегать организм от всевозможных заболеваний, чтобы исключить вероятность негативного воздействия на развивающийся плод. В случае если же предотвратить недуг не удалось, необходимо особо осторожно отнестись к лечению.
Одним из неприятных и нежелательных заболеваний в период беременности является фарингит, который характеризуется воспалением в глотке, а именно слизистой и лимфоидной ткани. Важно разобраться с природой недуга, определиться с его симптомами и характером, чтобы назначить лечение и исключить возможность возникновения осложнений.
Причины возникновения
Как и любого заболевания у фарингита есть первопричина, которая в своё время вызвала воспалительный процесс в глотке. Прежде чем назначать лечение, чтобы устранить возможность ухудшения ситуации и возможных осложнений, стоит определиться с природой заболевания. В условиях современного мира существует два основных вида фарингита: хронический и острый, которые различаются между собой характером возникновения.
Формы заболевания
Острый
Острый фарингит возникает в условиях, когда на слизистую оболочку глотки длительный период времени оказывают влияние агрессивные факторы, такие как воздух низкой температуры, химические раздражители, вирусы, грибки, микробы. Течение острой формы фарингита хоть и является неприятным и нежелательным для беременных, но довольно легко поддаётся лечению.
Хронический
Хронический фарингит намного опаснее острого, заметно сложнее поддаётся лечению и подразделяется на периоды ремиссии и обострения. Возникать может такая форма по нескольким причинам, главная из которых является следствием незаконченного лечения острого фарингита.
Также хроническая форма воспаления глотки может развиваться вследствие оказания на неё раздражающих факторов.
Виды фарингита
Разновидности
Важно различать виды фарингита, это поможет определить способ лечения, так как на данный момент существует более подробная классификация воспалительного процесса, и обусловлено это характером его происхождения. Существуют следующие виды фарингита:
- Вирусный фарингит или инфекционный, как правило, спровоцирован жизнедеятельностью микроорганизмов, таких как вирусы. Зачастую такое расстройство наблюдается в период осенних обострений таких распространённых заболеваний как ОРВИ и грипп. Заражение вирусным фарингитом происходит либо посредством воздуха через дыхательные пути, либо при контакте с уже инфицированным человеком. Этот вид наиболее часто встречаемый, его стоит различать с ангиной. В случае вирусной природы недуга необходимо сдать мазок, который определит возбудителя и поможет в назначении лечения.
- Грибковый фарингит в большинстве случаев спровоцирован попаданием в носоглотку вирусной или бактериальной инфекции, а развивается в условиях сниженного иммунитета при переохлаждении. Реже случается так, что в глотку попадает содержимое желудка, бывает это во время нарушения работы желудочно-кишечного тракта в виде гастрита и язвы. Выявление болезней ЖКТ иногда облегчается, если есть явные признаки грибкового фарингита.
- Аллергический фарингит. Во время беременности организм женщины особо подвержен воздействию всевозможных аллергенов, так как ослаблен. В условиях загрязнённого воздуха, особенно в промышленных городах, аллергический фарингит у беременных служит довольно распространённым явлением. Наличие в воздухе большого количества аллергенов вызывает воспаление в глотке. Также раздражителем и основной причиной этого вида фарингита могут являться химически агрессивные вещества и красители.
- Бактериальный фарингит спровоцирован активной жизнедеятельностью бактерий. Через дыхательные пути в организм беременной женщины попадают стрептококки или стафилококки, или пневмококки, чьё активное пробуждение наблюдается в весеннее время. В этот период организм человека ослаблен зимним суровым климатом и характеризуется слабым иммунитетом, у беременных и подавно. Часто женщины, находящиеся в приятном положении, заболевают после контакта с уже инфицированными детьми. Развитие бактериального фарингита может быть самостоятельным заболеванием, а может служить осложнением после перенесённой вирусной инфекции.
- Травматический фарингит является следствием механического повреждения тканей глотки и слизистых горла, а также после операции и попадании инородных предметов, от воздействия химических веществ, газов и твёрдой пищи. Курение, как активное, так и пассивное, также вызывает фарингит.
Классификация фарингитов
Вариативность симптомов
Если вовремя по характерным симптомам определить фарингит у беременной, то можно избежать неприятных последствий, как для самой мамы, так и для плода. И для острого, и для хронического течения данного заболевания характерны схожие проявления. К симптомам фарингита принято относить:
- неприятные ощущения в гортани, а именно першение, зуд, сухость.
- отклонение температуры тела от нормы вплоть до 38 градусов.
- воспаление лимфоузлов в области шеи.
- болезненная хрипота (чаще всего провоцируется в вечернее время суток).
- краснота и отекание задней стенки глотки.
- сухой кашель (чаще сопровождает хронический фарингит).
Симптомы фарингита
Важно понимать необходимость обращения в специализированные медицинские учреждения в случае, если один из вышеуказанных симптомов проявил себя. Для беременной женщины квалифицированная медицинская помощь является гарантией здорового развития плода.
Риск развития осложнений
Как и любое заболевание, фарингит представляет опасность для здоровья беременной женщины и уж тем более для будущего малыша. В ранний период беременности (первый триместр) фарингит может даже спровоцировать естественное прерывание беременности. Если же речь идёт о более позднем сроке, то среди возможных осложнений наиболее вероятными будут:
- Кислородное голодание будущего малыша (гипоксию).
- Роды раньше положенного срока.
- Отравление плода токсинами, продуцируемыми при заболевании.
Важно исключить возможность возникновения фарингита, тогда и негативного воздействия не будет. Но в случае, если первые симптомы дали знать о начинающемся фарингите, то следует безотлагательно приступить к лечению.
Методы лечения
Женщины склонны метаться из крайности в крайность при принятии решения, особенно если это касается лечения заболеваний. Беременные женщины подвержены утрированию ситуаций ещё в большей степени. Для грамотного и своевременного лечения фарингита в частности, необходимо обратиться к врачу, чтобы иметь представление о специфике процесса. Среди женщин есть те, кто придерживается медикаментозного способа, а есть любители народного способа лечения. Но и те, и другие должны предварительно пройти обследование с целью определения природы происхождения недуга.
Медикаментозный
В области фармацевтики на сегодняшний момент присутствует бесконечное множество вариаций лекарственных средств, позволяющих вылечить фарингит беременной женщине. Часто в инструкции по применению к лекарствам в разделе противопоказаний указывают беременность, поэтому список препаратов, подходящих в данном случае не так велик.
Лечение фарингита происходит, главным образом, посредством приёма противовоспалительных и антисептических средств. Они могут быть представлены в виде таблеток или спреев. В глотке препараты убивают инфекцию, устраняют сухость и воспаление. Самыми популярными лекарствами, разрешёнными при беременности являются Декатилен, Тантум Верде, Эфизол Ингалипт, Биопарокс. Важно понимать необходимость консультации у врача, потому что некоторые лекарства запрещены в один период беременности, но разрешены в другой.
Бактериальный фарингит лечить сложнее, и антибиотики станут неотьемлимой частью процесса. Доподлинно известно каждой женщине, что во время беременности приём антибиотиков крайне нежелателен, но современные препараты предполагают применение их во втором и третьем триместре. Важно, чтобы перед применением инструкция к средству была изучена должным образом.
Отличным терапевтическим эффектом обладают полоскания. Большое количество всевозможных средств, безопасных для беременных, облегчат симптомы фарингита. Помогут следующие препараты:
- отвары ромашки, шалфея, календулы;
- настойку прополиса;
- раствор хлорофиллипта;
- раствор фурацилин;
- слабый раствор марганцовки.
Для наиболее эффективного лечения фарингита следует соблюдать следующие правила:
- Процедуру следует проводить после приёма пищи через 30-40 минут.
- Раствор для полоскания необходимо сделать тёплым, горячий или холодный спровоцирует усугубление ситуации.
- Каждую новую процедуру необходимо проводить с новым раствором, приготовленный ранее не подойдет.
- Полоскать горло по времени необходимо не менее 10 минут.
- Периодичность процедур варьируется от 2 до 4 часов.
- После процедуры нельзя есть и пить.
Несложные правила позволят ускорить процесс выздоровления и снимут неприятные симптомы.
Народная медицина
В случае если выбор был сделан в пользу народных средств лечения фарингита, необходимо использовать только те лекарства, которые проверены и одобрены медиками. Информационные источники переполнены рецептами, но говорить об их эффективности сложно, да и проверять на себе каждый не стоит. В большинстве случаев использование средств народной медицины оказывает отличный терапевтический эффект без негативного воздействия на плод.
Наиболее часто применяют следующие средства:
- От сухости в горле и надтошном кашле делают картофельные ингаляции (дышат паром над только что отваренным картофелем)
- Утепляют область горла тёплыми вещами, либо ставят компрессы, желательно тёплые и сухие
- Горло при помощи люголя или йода смазывают изнутри.
- во втором триместре благоприятным будет растирание такими маслами, как эвкалипт, можжевельник, пихта, чайное дерево и др.
- Применяют сироп из чеснока и мёда, обычно натёртый чеснок нагревают в меду, после процеживают и принимают три раза в день по одной столовой ложке.
- Делают ингаляции эфирными маслами розмарина, лаванды, чайного дерева, эвкалипта.
Важно осознавать всю серьёзность фарингита у беременной женщины, чтобы исключить использование сомнительных рецептов народной медицины. Выбирать стоит проверенные рецепты, но предварительно проконсультировавшись с врачом.
Профилактика
Как известно, лучше предупредить заболевание, чем потом его лечить. Для беременных такое правило особенно актуально. Поэтому соблюдая определённые правила, можно устранить возможность фарингита:
- Беременной необходимо исключить воздействие на организм вредных газов, дыма от сигарет и испорченного промышленностью воздуха.
- Отличным подспорьем станет увлажнение воздуха в комнатах, чтобы слизистые не пересыхали.
- Ежедневное полоскание полости горла.
- Не контактировать с потенциальными источниками инфекции.
- Избегать холода, сквозняка, не пить воду низкой температуры.
Детские сиропы от кашля: какие давать и в каком возрасте
Насморк у кормящей мамы: что делать и как лечить узнайте тут.
Полоскания горла содой и другими народными средствами: //drlor.online/zabolevaniya/gortani-glotki-bronxov/angina/chem-luchshe-poloskat.html
Видео
Выводы
Фарингит является опасным заболеванием для беременных, он может негативным образом отразиться на состоянии матери и будущего ребёнка. Необходимо при первых симптомах заболевания обратиться к специалистам, чтобы выяснить природу недуга и определиться с методом лечения. Не стоит забывать и о мерах профилактики, чтобы избежать фарингита. Грамотные действия будущей мамы отразятся на здоровье малыша.
лечение, влияние на плод, последствия болезни в 1,2,3 триместре
Фарингит — это воспаление на задней стенке горла, сопровождающееся першением, насморком и, возможно, повышением температуры.
Вероятность подхватить вирус во время беременности возрастает в несколько раз. На фоне гормональной перестройки иммунная система женщины работает неполноценно. Иммунитет ослаблен и легко «встречается» с вирусами, поэтому за своим здоровьем нужно следить в разы сильнее, так как все болезни матери отражаются на здоровье будущего малыша.
Причины возникновения заболевания
- Вирусы
- Бактерии
- Аллергия
- Грибки
- Травмы
Чаще всего причиной заболевания являются вирусы, также фарингит у беременных возникает вследствие перенесенного ОРВИ. По статистике каждая беременная сталкивается с недугом хотя бы 1 раз за 9 месяцев.
Виды и симптомы болезни
По характеру заболевание может быть в одной из форме: острой или хронической.
 Острый фарингит при беременности начинается внезапно и имеет ярко выраженные симптомы:
Острый фарингит при беременности начинается внезапно и имеет ярко выраженные симптомы:
- першение и сухость в горле
- боль при глотании
- сухой кашель
- повышение температуры тела до 37.7-38 градусов
Хронический фарингит во время беременности протекает долго с периодическим обострением симптомов.
Симптомы хронической формы заболевания зависят от степени тяжести:
При начальной стадии, которая носит название катаральный фарингит, беременную беспокоит небольшое першение и сухость в горле, которые усиливаются после длительного разговора или после прогулки на морозе. Утром появляется мучительный сухой кашель, который может вызвать рвоту у беременной.
При средней степени (гранулезный фарингит) першение в горле более ощутимо, возникает ощущение кома. При осмотре горла терапевт видит красные бугорки на задней стенке глотки. Слизистая имеет блестящую поверхность и покрывается гнойной пленкой.
Последняя степень (атрофический фарингит) характеризуется значимой болью при глотании, а также появлением неприятного запаха изо рта. Задняя стенка горла покрывается плотными гнойными корочками, которые можно убрать только физическим путем.
Вне зависимости от степени тяжести и формы течения больных мучает сухой кашель.
Обострение заболевания выпадает на осенне-весенний период.
Что же все таки способствует развитию хронического фарингита при беременности?
- Частые простуды
- Заболевания зубов
- Снижение иммунитета
- Изжога
- Сахарный диабет
- Воспаление придаточных пазух носа
Предрасположенность к аллергии
Чаще всего фарингит при беременности вызывается аденовирусами, риновирусами, коронавирусами. В случае осложнений могут присоединяться бактериальные инфекции.
Чем опасен фарингит при беременности?
Любое заболевание беременной женщины оказывает влияние на плод и на протекание самой беременности.
Если фарингит никак не лечить, то воспаление может перейти на соседние ткани. Это грозит возникновением ларингита, трахеита и, что самое опасное, может привести к пневмонии.
Острый фарингит на ранних сроках беременности опасен тем, что может возникнуть внутриутробная гипоксия или синдром задержки плода. Заболевание может стать даже причиной выкидыша. На поздних сроках беременности фарингит может спровоцировать преждевременные роды. Поэтому при возникновении первых признаков болезни нужно сразу же обращаться к терапевту.
Как лечить заболевание?
- Придерживаться голосового покоя. Воздержаться от длительных бесед, криков, пения.
- Больше отдыхать, стараться придерживаться постельного режима
- Пить как можно больше теплой жидкости: молоко с медом, компот, чай с малиной. Большое количество жидкости «вымывает» патогенную микрофлору с поверхности глотки.
- Делать теплые ванны для ног с добавлением лекарственных трав
- Придерживаться диеты: пища должна быть мягкой, в виде каш, пюре, супов, без резко выраженного вкуса. Необходимо отказаться от острого, соленого и кислого.
- Избегать табачного дыма
- Часто проветривать помещение
- Увлажнять воздух с помощью увлажнителей или же закрывать батареи мокрыми полотенцами.
Ингаляции
 Ингаляции при фарингите— один из самых эффективных и безопасных методов лечения при беременности.
Ингаляции при фарингите— один из самых эффективных и безопасных методов лечения при беременности.
Для ингаляций можно использовать:
- минеральную воду, например Боржоми Ессентуки 4. В них содержится много солей, которые исцеляют дыхательные пути
- хлорофиллипт на спиртовой основе (необходимо развести в физрастворе в соотношении 1 мл лекарства на 10 мл физраствора)
- ротокан
- прополис
- фурацилин
Запрещено проводить ингаляции укропными, розмариновыми, шалфейными, кедровыми маслами, а также с мирамистином.
Важно! Ингаляции проводить с помощью небулайзера. От бабушкиных методов вдыхания пара над кастрюлей необходимо отказаться при беременности.
Медикаментозная терапия
Схема лекарственной терапии назначается строго врачам, обычно это следующее:
- рассасывание антисептических таблеток и леденцов, таких как Лизобакт, Септефрил, Гексализ (эффективны только на начальных стадиях заболевания)
- использование спреев для обработки задней стенки глотки, например Тантум Верде, Ингалипт, Гексаспрей
- полоскания отварами лекарственных трав, таких как Ромашка, Шалфей, Календула или готовыми настойками, которые нужно разводить с водой
- полоскания растворами (Фурацилин, хлоргексидин, хлорофиллипт)
- при повышении температуры — препараты на основе парацетамола или ибупрофена.
Обычно температура не превышает отметки 38, поэтому ее сбивать не нужно
Категорически запрещено выполнять полоскания раствором, в состав которого входят йод и сода. Такой состав спровоцирует сильное раздражение уже воспаленной слизистой.
Процедуру выполнять через каждые 3 часа ежедневно.
Полоскания
 Для полоскания горла можно использовать следующие растворы и отвары при беременности:
Для полоскания горла можно использовать следующие растворы и отвары при беременности:
- фурацилин
- хлорофиллипт на спиртовой основе
- настойка прополиса
- отвары на основе ромашки, шалфея, календулы
- слабый раствор марганцовки (бледно-розового цвета)
Хронический ларингит необходимо лечить с помощью полосканий морской водой или 1% раствором хлорида натрия.
Эти средства не только снимают воспаление, но и устраняют боль и устраняют очаги локализации инфекции.
Важно! Поромежутки между полосканиями и приемами пищи должны составлять не менее 40 минут. Раствор должен быть комнатной температуры
Методы профилактики
Осенью и зимой сложно «не подцепить» какой-либо вирус, однако стоит придерживаться некоторых правил чтобы снизить риск заражения и сохранить здоровье себе и своему малышу:
- избегать мест массового скопления людей
- регулярно проводить санацию ротовой полости
- гулять как можно больше на свежем воздухе
- отказаться от холодных напитков
- увлажнять воздух в доме, регулярно проветривать и делать влажную уборку
- перед выходом из дома капать солевой раствор в нос, тоже самое выполнять по возвращению домой
как лечить, влияние на плод
Фарингит – достаточно часто возникающее заболевание. Оно относится к острым инфекционным болезням и может доставлять значительный дискомфорт. Особенно опасен фарингит при беременности, так как болезнь может осложнить процесс вынашивания плода и нет возможности полноценно использовать все лекарственные средства для проведения терапии.
Болезнь может легко перетекать в хроническую форму и спровоцировать возникновение серьезных осложнений. Именно поэтому, вопрос, как лечить фарингит при беременности и какие могут быть последствия болезни, интересует многих женщин.
Особенности заболевания
 Фарингит как заболевание представляет значительный воспалительный процесс, протекающий в задней стенке глотки. По своему характеру он может быть острым и хроническим. Острая форма патологии возникает резко и продолжается на протяжении нескольких дней. Болезнь проявляется в виде недомогания, сухости и першения в горле, увеличения температуры. Провоцируют ее вирусы или бактерии, поэтому он зачастую возникает на фоне простудных заболеваний.
Фарингит как заболевание представляет значительный воспалительный процесс, протекающий в задней стенке глотки. По своему характеру он может быть острым и хроническим. Острая форма патологии возникает резко и продолжается на протяжении нескольких дней. Болезнь проявляется в виде недомогания, сухости и першения в горле, увеличения температуры. Провоцируют ее вирусы или бактерии, поэтому он зачастую возникает на фоне простудных заболеваний.
Во время беременности существенно повышается риск инфицирования, так как иммунная система достаточно ослаблена.
Хроническая форма протекает на протяжении длительного времени с периодическими обострениями.
Причины
Заболевание может быть провоцировано различными факторами, в частности такими как:
- не полностью пролеченные простудные заболевания;
- патологии ЛОР-органов;
- сильно холодное питье;
- холодный или загрязненный воздух;
- кариес;
- курение.
Возбудителями болезни могут быть риновирус, вирусы герпеса, гриппа, аденовирус и другие. Зачастую изначально идет вирусное инфицирование, а затем присоединяются различного рода грибки и бактерии, что провоцирует обострение.
Симптомы
Острый фарингит у беременных возникает в результате воздействия на слизистую глотки определенных неблагоприятных факторов. При хронической форме болезнь образуется при продолжительном раздражении слизистой глотки или при некорректном лечении строй формы.
Острая форма болезни характеризуется такими признаками как:
- першение и дискомфорт в горле;
- увеличение температуры;
- воспаление лимфоузлов на шее;
- отечность задней стенки глотки;
- хриплый голос.
В случае хронической формы вместе с этими признаками может появляться сухой сильный кашель. Кроме того, увеличение температуры не наблюдается.
Опасность при беременности
Это заболевание не считается очень опасной патологией, однако фарингит на ранних сроках беременности, особенно в 1 триместре может привести к осложнениям и даже спровоцировать замирание плода. В первый триместр нужно очень осторожно проводить лечение, так как именно в этот период формируются все органы и системы ребенка. Однако, если своевременно начать терапию и четко соблюдать все правила и рекомендации доктора, то этого можно избежать.
Фарингит может оказывать негативное влияние на плод и на более поздних стадиях беременности, так как может быть отек плаценты, что приводит к гипоксии ребенка. В результате этого, в будущем малыш может сильно отставать в весе и развитии.
В последние месяцы беременности фарингит может спровоцировать наступление преждевременных родов, именно поэтому он очень опасен. Во время вынашивания ребенка нужно соблюдать все предписания и рекомендации доктора, так как только он может оценить возможные риски для женщины и еще не родившегося ребенка.
Своевременное обращение к доктору и правильное лечение поможет избежать негативных последствий.
Диагностика
Диагноз ставится на основе опроса пациентки и проведении фарингоскопии. Дополнительно могут быть назначены бактериальный посев и клинические исследования крови.
Опрос помогает определить, что могло спровоцировать заболевание и установить его форму. При проведении осмотра оценивается общее состояние слизистой глотки и наличие гнойничков, так как это позволяет определить характер течения болезни.
Для более точного определения возбудителя проводится бактериальный посев содержимого носовых ходов и глотки.
Особенности лечения
Лечение фарингита при беременности обязательно должно быть комплексным и с применением наиболее щадящих и безопасных препаратов. Все лекарства должен назначать только лечащий доктор, с указанием дозировки и курса терапии, так как некоторые препараты и травы могут быть опасными для плода.
Во время проведения лечения нужно:
- обеспечить горлу покой;
- пить побольше теплой жидкости;
- делать согревающую повязку на горло;
- обеспечить правильный микроклимат в доме;
- придерживаться диеты.
Медикаментозное
Медикаментозное лечение фарингита у беременных подразумевает под собой прием антисептиков и противовоспалительных препаратов. Это могут быть различные таблетки для рассасывания, аэрозоли, которые помогают устранить инфекции в глотке и снять воспаление.
Если наблюдается острый фарингит при беременности, то могут быть назначены такие лекарства как:
- Декатилен;
- Ингалипт;
- Биопорокс;
- Эфизол и другие.
Однако, прежде чем приступить к лечению, нужно проконсультироваться с доктором, так как некоторые препараты противопоказаны в первом триместре. Если же при фарингите происходит присоединение бактериальной инфекции, то дополнительно назначаются антибиотики, хотя они крайне нежелательны при беременности.
Хронический фарингит при беременности полностью вылечить невозможно, однако, соблюдение специальной диеты, повышение иммунитета и ведение здорового образа жизни позволяют добиться продолжительной ремиссии.
Народные методики
Фарингит при беременности достаточно хорошо лечится и с помощью народных средств, однако, некоторые травы имеют противопоказания и могут повысить тонус матки, поэтому нужно предварительно проконсультироваться с доктором.
В качестве средств народной медицины очень хорошо подходят:
- ингаляции парами картофеля;
- теплые компрессы на горло;
- смазывание глотки Люголем или йодом;
- растирание эфирными маслами;
- чесночная настойка.
Очень хорошо помогает устранить воспаление и отечность слизистой глотки облепиха, но стоит помнить, что облепиховое масло при беременности может быть противопоказано, так как в некоторых случаях оно провоцирует аллергические реакции, если наблюдается непереносимость этого средства. Народные средства медицины достаточно хорошо подходят и для проведения лечения при грудном вскармливании. Однако, при кормлении не стоит применять средства, которые могут изменять вкус молока, так как ребенок может от него отказаться. Если наблюдается фарингит при гв, то желательно не использовать препараты для проведения лечения.
Чтобы минимизировать неприятные последствия фарингита, нужно как можно раньше приступить к проведению лечения заболевания, сразу после того, как возникли первые признаки.
лечение, влияние на плод, отзывы
Содержание статьи:
Лечение фарингита при беременности является одной из наиболее актуальных и важных задач как в акушерстве, так и в терапии и оториноларингологии, поскольку течение заболевания в этот период может ухудшаться и привести к прогрессированию воспаления. Это связано с физиологическими изменениями в организме беременной, в том числе с иммунной и гормональной перестройкой.
 Течение болезни при беременности может усугубляться из-за иммунной и гормональной перестройки
Течение болезни при беременности может усугубляться из-за иммунной и гормональной перестройкиФарингит – это воспаление слизистой оболочки глотки. По течению он может быть острым и хроническим.
В зависимости от этиологии, острый фарингит делится на:
- вирусный;
- бактериальный;
- грибковый;
- аллергический;
- травматический.
Виды хронического фарингита:
Причины и особенности развития фарингита во время беременности
Общая иммунная реактивность организма во время беременности снижена, что является уникальным механизмом защиты тканей плода от разрушения иммунной системой матери.
Поглощение кислорода прогрессивно усиливается, начиная со 2 триместра беременности: растущий плод оказывает давление на диафрагму, что приводит к затруднению дыхательных движений, особенно при физической нагрузке. А любое снижение функции легкого отражается на общем состоянии беременной. Это является одним из факторов риска развития генерализованного воспаления на фоне фарингита.
Положительные отзывы подтверждают облегчение болей в горле при рассасывании таблеток Лизобакт. Это антисептический препарат, который можно использовать с 1 триместра беременности.
Также к предпосылкам возникновения болезни относятся:
- хронические воспалительные заболевания или травмы носа и придаточных пазух;
- переохлаждение;
- местное снижение иммунитета;
- воздействие табачного дыма;
- болезни желудочно-кишечного тракта;
- наличие кариозных зубов;
- хронические заболевания органов дыхания;
- сахарный диабет;
- авитаминоз.
 Одна из возможных причин развития болезни – вирус герпеса
Одна из возможных причин развития болезни – вирус герпесаПричиной развития воспаления слизистой оболочки глотки могут быть:
- вирусы: аденовирус, риновирус, коронавирусы, вирусы гриппа и парагриппа, энтеровирус, герпетическая инфекция, цитомегаловирус и др.;
- бактерии: стафилококки, стрептококки, гемофильная палочка, микоплазмы, хламидии;
- грибы;
- аллергия;
- травмы.
Чаще всего острый фарингит развивается на фоне ОРВИ (острой респираторной вирусной инфекции). При этом основными звеньями патогенеза являются:
- адгезия (прилипание) и внедрение возбудителя в эпителиальные клетки верхних дыхательных путей, в частности в клетки слизистой оболочки глотки;
- формирование интоксикационного синдрома и токсико-аллергических реакций;
- развитие воспалительного процесса.
Часто в связи со снижением иммунитета беременной к вирусной инфекции присоединяются бактерии. Также бактерии могут первично приводить к воспалению слизистой оболочки глотки, проникая из окружающей среды или из хронического очага инфекции в организме. Реже причиной фарингита являются грибы.
Симптомы
Клинические проявления фарингита при беременности и влияние на плод могут существенно варьировать в зависимости от этиологического фактора, срока гестации, наличия сопутствующих заболеваний и общего состояния организма. В большинстве случаев течение и исход болезни благоприятный.
Клинический анализ крови может помочь при дифференциальной диагностике вирусной и бактериальной инфекции. Также очень важно следить за уровнем гемоглобина беременной.
Основными симптомами фарингита являются:
- сухость, першение, жжение, боль в горле;
- сухой кашель;
- изменение тембра голоса;
- затруднение носового дыхания;
- снижение обоняния.
При повышении температуры тела отмечается общая слабость, головная боль.
Читайте также:5 опасений будущих рожениц
8 напитков, полезных при простуде
Молочная сыворотка: 7 полезных свойств знакомого продукта
Диагностика
Обследование беременных с острым или хроническим фарингитом включает:
- тщательный сбор анамнеза;
- анализ жалоб и общий осмотр;
- выявление очаговой инфекции;
- выявление сопутствующих заболеваний;
- фарингоскопия;
- клинический и биохимический анализ крови;
- цитологическое и бактериологическое исследование отделяемого с задней стенки глотки.
 Перед назначением лечения необходимо пройти соответствующее обследование
Перед назначением лечения необходимо пройти соответствующее обследованиеПри фарингоскопии слизистая оболочка задней стенки глотки ярко гиперемирована, с выраженным сосудистым рисунком. Воспаленная лимфоидная ткань может выступать в виде красных зерен. Отмечается покраснение и припухлость мягкого неба, боковых валиков и язычка.
Клинический анализ крови может помочь при дифференциальной диагностике вирусной и бактериальной инфекции. Также очень важно следить за уровнем гемоглобина беременной.
Часто в связи со снижением иммунитета беременной к вирусной инфекции присоединяются бактерии.
Бактериологическое исследование позволяет определить возбудителя и при необходимости подобрать или скорректировать антибиотикотерапию.
Как лечить фарингит при беременности
Лечение фарингита у беременных зависит не только от формы болезни, но и от срока гестации. В первую очередь необходимо исключить факторы, приводящие к возникновению воспаления. Важная роль отводится лечению сопутствующих заболеваний.
Немедикаментозная терапия подразумевает:
- физический и психоэмоциональный покой;
- обильное питье;
- отказ от острой, кислой, жареной, горячей, холодной пищи.
 При фарингите рекомендуется использовать в помещении увлажнители и очистители воздуха
При фарингите рекомендуется использовать в помещении увлажнители и очистители воздухаРекомендовано дать горлу покой, воздержавшись от длительных и громких разговоров. В помещении нужно использовать очистители и увлажнители воздуха.
Чем лечить фарингит при беременности, должен решать специалист.
Терапию неосложненных форм патологии можно проводить в домашних условиях. Рекомендуется полоскание горла раствором бикарбоната натрия (пищевой соды), Фурацилином, Хлоргексидином или Мирамистином. Для беременных хорошо подходят капли, спреи для промывания носа и горла с морской солью.
Также слизистые оболочки можно обрабатывать раствором Колларгола или Протаргола, которые содержат ионы серебра и оказывают противомикробное действие. Очень важно, что к ним не развивается резистентность микроорганизмов.
При повышении температуры тела возможен прием Парацетамола.
 Лизобакт – местный препарат, который разрешен к применению в период беременности
Лизобакт – местный препарат, который разрешен к применению в период беременностиПоложительные отзывы подтверждают облегчение болей в горле при рассасывании таблеток Лизобакт. Это антисептический препарат, который можно использовать с 1 триместра беременности. Также по строгим показаниям может назначаться Гексализ, в том числе и в 3 триместре.
При бактериальном фарингите препаратами выбора антибактериальной терапии являются защищенные аминопенициллины, макролиды. Перед назначением антибиотика врач определяет и сравнивает риски и пользу. Выбор препарата зависит от предполагаемого возбудителя и срока беременности.
Показанием для госпитализации является тяжелая форма заболевания, которая может представлять угрозу для матери и ребенка.
 При фарингите рекомендуется правильно питаться, исключив из рациона раздражающую пищу и напитки
При фарингите рекомендуется правильно питаться, исключив из рациона раздражающую пищу и напиткиВажно следовать назначениям ЛОР-врача или терапевта и регулярно посещать акушера-гинеколога. Рекомендуется исключить из рациона раздражающую пищу и напитки, избегать воздействия табачного дыма и перенапряжения голосовых связок, следить за гигиеной полости рта.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
как и чем лечить острый и хронический, влияние лечения на плод
Все болезни, которые возникают при беременности, а особенно на ранних сроках, плохо влияют как на организм женщины, так и на сам плод. Конечно, существует масса вариантов для лечения, последствия тоже могут быть непредсказуемыми, поэтому нужно обратить на это внимание.
Острый фарингит может проявляться в вирусной, аллергической, грибковой, бактериальной, травматической форме. Также острая форма может перейти в хроническую. Симптомы, возникающие при фарингите, не зависят от формы болезни. Есть признаки, которые появляются всегда:
- сухость в гортани;
- першение;
- болевые ощущения в горле;
- голос становится сиплым;
- появляется сухой кашель.
Если хотя бы один из симптомов появился, то нужно браться за лечение. В любом случае, женщинам в положении лучше не экспериментировать, а обратиться к специалисту. Также ознакомтесь со списком лекарств от кашля при беременности.
Симптомы болезни и влияние на плод


Чем же опасен фарингит для беременных. Конечно, любая болезнь плохо сказывается на плоде.
- На ранних сроках фарингит последствия не долеченного фарингита могут привести к прерыванию беременности.
- На поздних сроках болезнь может дать осложнения вплоть до гипоксии плода, к преждевременным родам и вырабатываемые токсины влияют на здоровье малыша.
Признаки болезни при беременности:
- трудно глотать;
- жжение в горле;
- закладывает уши;
- лимфоузлы воспаляются;
- горло становится красным.
Температура при фарингите может и не подниматься, а оставаться в норме.
Что может привести к появлению болезни:
- Попадание вирусов и бактерий – одна из главных причин.
- Холодное питье, мороженое.
- Общее переохлаждение организма.
- Хронические болезни носоглотки.
- Курение.
- Осложнения после ОРВИ.
- Тонзиллит в хронической форме.
На видео рассказывается, как лечить фарингит при беременности:
Конечно, в обычной легкой форме фарингит не принесет таких плохих последствий, как его осложненная форма. Если повысится температура и появится интоксикация, то это приведет к необратимым последствиям. Беду лучше предотвратить, чем лечить острую форму.
Узнайте, как лечить аденоиды у ребенка народными средствами.
Здесь можно прочитать о лечении кашля у детей барсучьим жиром.
Описание и цена препарата Бромгексин от кашля: https://prolor.ru/g/lechenie/bromgeksin-ot-kakogo-kashlya.html.
В лечении любой болезни есть свои основы. Вот основные способы и методы борьбы с болезнью:
- Горло нужно полоскать фурацилином. 1 таблетку растворяют в 100 г воды.
- Постоянное теплое питье. Необходимо пить напитки со щелочной средой, например, молоко, минеральную воду без газов, морс.
- В пищу лучше не употреблять острое, соленое, копченое.
- Необходимо полоскать горло, можно применять различные отвары трав. Используют ромашку, шалфей, подорожник. А готовые сборы можно купить в аптеке. Если вы приобрели настойки, то их нужно разбавлять водой.
- Лекарственные леденцы. В аптеке имеется широчайший выбор таких препаратов. Они помогут как в лечение фарингита, так и просто снимут болевые ощущения. Но беременным стоит обратить внимание, что многие препараты им употреблять нельзя. Нужно внимательно изучить инструкцию.
- Температура при острой стадии может подняться, но выше 38 отметка обычно не идет. Лучше будет не сбивать температуру. Но если все же состояние ухудшается, то можно принять препараты, в основе которых лежит парацетамол. Но помните, что это только в крайних случаях.
Здесь можно подробнее прочитать о симптомах и лечении фарингита в домашних условиях.
Лечение острой формы
- Компрессы. Необходимо на горло накладывать компресс. Как его сделать? Нужно из марли сделать несколько слоев, пропитать их спиртовым раствором и положить на горло, а точнее на переднюю часть. Чтобы спирт быстро не испарился, нужно сверху компресса положить шерстяную ткань или бумагу, которая не промокает.


- Диета. Кроме того, что нужно убрать острое, соленое, перченое, нужно еще не употреблять твердую пищу, которая может повредить миндалины, и усугубить состояние.
- Ванны для ног. Нужно в таз налить воду примерно по щиколотку, и всыпать горчицу, добавить мяту или морскую соль. Ванны принимать до тех пор, пока вода не остынет. Процедура длится около 15 минут. Далее нужно надеть теплые носки и лечь в кровать.


- Ингаляции. Действенным, распространенным и простым способом при лечении острого фарингита горла является вдыхание влажных паров, которые насыщены маслами. К таковым можно отнести пары шалфея, эвкалипта, ментола, мяты. Такие процедуры помогают облегчать состояние слизистой оболочки. При остром фарингите ингаляции проводят 4 раза в день. Сеанс процедуры 7 минут.


- Препараты против вирусов, которые может назначить только врач, после того как выявит возбудителя заболевания.
Методы народной медицины
- Чеснок с медом. Необходимо очистить чеснок и натереть на мелкой терке. Нужно сделать полстакана кашицы и залить все медом в эмалированной посуде. Мед должен покрыть всю смесь. Поставив смесь на огонь, дождитесь, пока содержимое превратится в однородную массу. Обычно это занимает 15 минут. Остудите смесь, потом опять поставьте на огонь, постоянно перемешивайте сироп, не нужно допускать пригорания. Если сироп очень густой, то можно добавить туда воду. Теперь процедите его через марлю. Хранить его можно в холодильнике. Принимать нужно по 1 ст. л. через час. Обычно сироп пьют до полного выздоровления.


- Чеснок с уксусом.Одну головку чеснока нужно натереть и залить 1 л уксуса. Настаивать смесь нужно в прохладном темном месте 3 недели. 2 раза в неделю банку со смесью встряхивайте. После того, как она настоится, процедите смесь. Налив в стакан настойку, добавьте пол чайной ложки соли и перемешайте до полного растворения. Этим раствором нужно полоскать горло 3 раза в день.


- Листья ежевики. Самым безопасным методом является полоскание настоем листьев ежевики. Листья нужно залить 1 стаканом кипятка.


- Женьшень и шиповник. Шиповник, а точнее его плоды, нужно очистить от семян. Взять 5 ст. л. залить 800 мл холодной воды. Поставить настой на огонь и дождаться закипания. Ягоды нужно прокипятить 10 минут и перелить в термос для настойки еще на 6 часов. После этого отвар нужно процедить. Теперь возьмите корни женьшеня, измельчите их и залейте 200 мл воды и кипятите. Этот отвар нужно процедить и смешать с отваром плодов шиповника. Третью часть стакана нужно принимать 3 раза в день.
- Листья растений. Нужно взять 1 ст. л. листьев липы, цветков ромашки и чабреца. Добавить 2 ст. л. листьев эвкалипта. 1 ст. л. этого сбора трав нужно залить 200 мл кипящей воды. Эту смесь настаивайте в эмалированной кастрюле 30 минут. Процеженным раствором нужно полоскать горло 5 раз в день.
- Возьмите ромашку из аптеки, лекарственный донник и корень болотного аира. Все травы нужно взять по 1 ст. л. Добавьте 2 ст. л. корня алтея. Всю смесь измельчите, возьмите 2 ст. л. и залейте 250 мл горячей воды в эмалированную кастрюлю. 15 минут отвар продержите на водяной бане. После чего охладите смесь и процедите несколько раз. Полученный раствор налейте в стакан и доведите до объема 200 мл. Горло нужно полоскать теплым настоем.


Тут вы найдете дополнительную информацию о симптомах и лечении острого фарингита у взрослых.
Терапия при хроническом течении
Такая форма болезни протекает немного легче, чем острая форма. В горле на миндалинах нет отека. А если отек и есть, то он совсем незначительный. Какие меры нужно принимать:
- Полоскать горло. Раствор нужно приготовить из хлорида натрия или морской соли. Концентрация раствора 1 %. Полоскание нужно проводить каждые 3 часа.


- Ингаляции. Обычно в таких случаях проводят ультразвуковые ингаляции с применением минеральных вод типа «Боржоми».


- Нужно смазывать заднюю стенку горла. В качестве смеси для смазывания берут витамин А с облепиховым маслом или ореховое масло с ретинолом ацетата.
- Необходимо пить витамин А. 2 капли 2 раза в день помогут при хронической форме заболевания.
- Если врач увидел, что носовые пазухи воспалены, то может быть назначено промывание.


Чего не стоит делать при фарингите:
- Противопоказано полоскать горло содой, йодом, раствором спирта. Таблетки с ментолом тоже употреблять нельзя, они приводят к тому, что слизистая высыхает.
- Сосудосужающие капли могут вызывать привыкание. Злоупотреблять ими не нужно, они вызывают раздражение горла.
- Пить жидкость. Но стоит отметить, что избыток жидкости у беременных вызывает отеки.
Методы народной медицины
- Первый признак заболевания – это частые головные боли, першение в горле, недомогание. В тазик или миску нужно налить горячую воду и добавить 20-% раствор ромашки или хвои. В этой смеси нужно попарить ноги. Затем ноги вытирают жестким полотенцем и сразу надевают носки из шерсти. После этой процедуры нужно подышать над отваром из ромашки. Лучше эту процедуру проводить, накрывшись одеялом. После этого нужно лечь в постель и выпить чашку чая с калиной. Калину нужно хорошо размять и смешать с медом. Не лишним будет добавление липы или мяты.


- Натрите очень мелко морковь, возьмите 3 ч. л. и добавьте 1 ч. л. меда и золотой ус, примерно один сустав. Смесь нужно хорошо перемешать и взять в рот. Необходимо рассасывать лекарство, подталкивая вещество к задней стенке глотки. Делать это нужно 1 раз в день, а процедура рассасывания займет около 7 минут. Курс лечения длится около недели.


Особенности терапии в первом триместре
Все женщины знают, что любая болезнь, возникающая в 1м триместре беременности, может плохо сказаться на развитии плода. Именно в этот момент очень важно обеспечить плоду все комфортные условия, т. к. в это время происходит развитие всех важных и основополагающих органов. Поэтому если почувствовали недомогание, боль в горле, то нужно немедленно приступать к лечению. Лучше всего обратиться к врачу, он назначит лечение. Вы же должны обеспечить полный покой для горла, лучше вообще молчать. Необходимо пить теплые настои. Ни в коем случае пить холодное и горячее нельзя, это приведет к осложнениям. Как говорилось выше, то нужно полоскать горло отварами трав. Всем известно, что в этот период лучше не пить антибиотики. Но если форма болезни бактериальная, то нужно обратиться к доктору, он поможет подобрать правильные препараты и оценить безопасность их использования. Покой и отдых должны быть обеспечены в такой важный момент. Тут можно прочитать, какой назначают антибиотик при фарингите у взрослых.
Любые осложнения в здоровье беременной женщины нужно устранять. Конечно, лучше всего проводить профилактику, чтобы не допустить таких ситуаций. В этот период важно беречь не только себя, но и малыша. Возможно, вам также будет полезна информация о лечении гранулезного фарингита. По ссылке можно прочитать, что такое атрофический фарингит.
симптомы, влияние на плод, последствия и лечение
Врачи советуют беременным женщинам оберегать себя от любых заболеваний. Но как быть с простудами, аллергиями и вирусами, которые подстерегают на каждом шагу? Что же делать если обыкновенный кашель или вполне переносимая боль в горле обернулись фарингитом, грозящим нешуточными осложнениями при беременности?


Причины фарингита
Фарингит – воспаление глотки, в которой перекрещиваются дыхательные и пищеварительные пути. Болезненный процесс поражает слизистую оболочку и находящуюся под ней лимфоидную ткань. Воспаление является реакцией организма на агрессивный патоген и может проходить без ощутимого вреда для организма, но зачастую воспалительный процесс ведет к травмированию тканей глотки и образованию болезнетворных бактерий.


Фарингит может провоцироваться следующими факторами:
- вирусные и грибковые инфекции;
- переохлаждение;
- термические или химические ожоги.
Болезнь имеет две формы: острую, которая проявляется сразу же после заражения или травмирования, и хроническую. Причины хронического фарингита таковы:
- частые простуды и гриппы;
- болезни носоглотки, полости рта, пищеварительной и эндокринной системы;
- постоянное воздействие травмирующих факторов – токсинов, горячей или холодной пищи;
- нарушение слюноотделения, ведущее к сухости слизистой оболочки горла;
- сезонные или затяжные аллергии;
- профессиональная деятельность, связанная с напряжением горла – педагогика, пение, дикторская работа и т. п.


Гормональная перестройка во время беременности приводит к снижению иммунитета, организм становится уязвимым к инфекциям и аллергенам, передающимся воздушно-капельным и контактным путем. Заложенность носа, которая заставляет дышать ртом, частая рвота при токсикозе беременных, нарушения обмена веществ, высушивающие слизистую оболочку, создают дополнительные риски развития фарингита. Затяжные формы болезни возникают под влиянием нескольких факторов. Так, патология может провоцироваться недолеченным ОРВИ в случае дополнительного травмирования тканей сухим воздухом в помещении.
Симптомы заболевания
Фарингит в острой форме, как правило, затрагивает и близлежащие органы – болезненные симптомы могут распространиться на пазухи носа, гланды, среднее ухо, лимфоузлы. Очаг воспаления, находящийся в тканях глотки, вызывает следующие симптомы:
- першение в горле, сухой кашель;
- саднящая боль, усиливающаяся при кашле и глотании;
- отеки, затрудняющие глотание и речь;
- набухание лимфатических узлов;
- образование налета, сыпи и гнойных узелков;
- повышение температуры тела спустя 2-3 дня после появления дискомфорта в горле.


Хронический фарингит протекает со смазанной, ослабленной симптоматикой. Тревожным признаком считается не преходящее в течение 7-10 дней ощущение боли и першения в горле, которое становится особенно сильным в часы пробуждения от сна. Течение болезни в скрытом периоде не сопровождается высокой температурой, но могут наблюдаться слабость и быстрая утомляемость. Сопутствующими симптомами могут быть сухое покашливание, неприятный запах изо рта, ощущение инородного тела в глотке.
Какие могут быть последствия для беременной женщины и плода?
Интоксикация организма и высокая температура в острой стадии болезни могут негативно повлиять на здоровье плода. В 1 триместре фарингит может даже привести к выкидышу, особенно в случаях когда есть дополнительная угроза прерывания беременности. Во 2 и 3 триместрах токсичные вещества, образовавшиеся в результате воспалительного процесса, создают нагрузку на плаценту, в осложненных случаях они могут прорвать барьер и заразить плод.


При хронических формах фарингита происходит деформация ткани глотки, которая приводит к перебоям дыхания, кашлю, и как следствие, нарушению кислородного обмена и риску гипоксии плода. Очаг воспаления, если его не лечить, распространится на близлежащие органы и спровоцирует болезни дыхательных путей, пищевода, желудка, лимфоузлов.
Расширение инфекции приводит к иммунодефициту и необходимости применения сильнодействующих лекарств, которые также создают негативные последствия для развития плода. При малейшем подозрении на фарингит необходимо обратиться к терапевту для предварительного диагноза, лечить болезнь следует у отоларинголога.
Диагностика фарингита у беременной
Первичная стадия диагностики фарингита – дифференциация воспалительного процесса путем исключения других, схожих по симптоматике диагнозов. Проводится также выявление других очагов воспаления, которые могут быть как производными фарингита, так и причиной его возникновения. После изучения анамнеза и расспроса о симптомах проводится аппаратный осмотр. При подтверждении диагноза назначаются микробиологические анализы для выявления возбудителя.


Терапия осуществляется в двух направлениях:
- симптоматическом – снятие воспалительной или аллергической реакции, купирование боли, отеков, увлажнение слизистой оболочки, при необходимости – понижение температуры;
- этиотропном – устранение причины фарингита: лечение сопутствующих заболеваний и других очагов инфекций в ЖКТ, носоглотке, полости рта, устранение внешней причины (негативное воздействие окружающей среды, образа жизни).
Методы лечения
Фарингит при беременности лечится с помощью щадящих лекарственных препаратов. Необходимо беречь горло от твердой и раздражающей пищи, меньше разговаривать, поддерживать комфортную температуру и влажность воздуха в помещении, осуществлять регулярную санацию носоглотки и рта, стараться избегать повторного инфицирования и физических нагрузок. Другие специфические мероприятия, в том числе лечение отварами трав и другими народными средствами, нужно согласовывать с лечащим врачом.


Специфика лечения зависит от разновидности поражения тканей (катаральный, атрофический, гипертрофический фарингит и др.) и возбудителя инфекции: вирусного, грибкового, функционального или внешнего. Неадекватное применение терапевтических средств может привести к обратному эффекту.
При беременности особенно важно избегать чрезмерного употребления антисептических и противогрибковых препаратов, поэтому самолечение недопустимо. Фарингит важно долечить до конца, регулярно посещая специалиста, который будет рекомендовать различные процедуры в зависимости от стадии болезни.
В основном применяется местное воздействие на очаг воспаления: полоскания и ингаляции с солевыми растворами и фитопрепаратами – ромашкой, календулой. Используются также разрешенные беременным антибактериальные спреи и таблетки для рассасывания, осуществляется необходимая поддержка иммунной системы, может быть назначен постельный режим.
Фарингит сопровождается неприятными и нарастающими симптомами, что зачастую ведет к чрезмерному употреблению терапевтических средств, которые помогают справиться с болью и першением. Критически важно не превышать дозировок любых, в том числе натуральных, препаратов.

 Врач акушер-гинеколог, репродуктолог, консультант по грудному вскармливанию, окончила ЧГУ им. Ульянова со специализацией гинекология, маммология Подробнее »
Врач акушер-гинеколог, репродуктолог, консультант по грудному вскармливанию, окончила ЧГУ им. Ульянова со специализацией гинекология, маммология Подробнее »Поделитесь с друьями!
Воздействие на плод во время беременности
Эта статья резюмирует пренатальное развитие, роды и начало. Перед зачатием ребенка женщины принимают фолиевую кислоту, это может помочь предотвратить врожденные пороки, влияющие на психику и спинной мозг. Женщины, пытающиеся завести ребенка, также будут следить за тем, чтобы они правильно питались и употребляли меньше алкоголя.
Пренатальное развитие — это время от зачатия до родов, имеет три интервала в течение девятимесячного периода; начало жизни происходит, когда сперматозоид и яйцеклетка объединяются, это фактически зародышевый этап, который продолжается от 8 до 10 дней.Оплодотворенная яйцеклетка называется зиготой, зигота будет отделяться снова и снова, примерно через неделю она имплантируется в стенку матки, через четырнадцать дней это будет завершено и в настоящее время это эмбрион, эмбрион охраняется амниотический мешок, он состоит из двух мембран, покрывающих наружный слой — хорион, а внутренний уровень — амнион. Эмбриональный уровень длится до конца второго месяца, эмбрион начинает приобретать вид младенца с телом, ум, ноги и руки.Последний уровень — это уровень плода, у плода начнут развиваться ногти и веки, а также начнут двигаться движения, к седьмому месяцу плод может дышать и плакать; последние 8 недель — это время, когда плод расширяется и набирает вес. (Томас Кинан и Субхадра Эванс, 2010 г.)
Во время материнства за мамой будут наблюдать врач и акушерка, чтобы проверить группу крови, анемию, лабораторные анализы мочи, оценку уровня глюкозы и давление кровообращения. Ультразвук будет проводиться в 12 недель и 20 недель, это необходимо для проверки сердечного ритма и расширения тела ребенка.Шишка также будет регулярно оцениваться.
Первый период родов начинается с схваток, начинается с боли в спине, а затем постепенно становится лучше. Также в это время у матери будет «шоу», когда слизь выходит из шейки матки. Затем воды могут разрушиться, это амниотическое вещество, в котором увеличивается количество младенцев. На следующем уровне родов схватки продолжаются, они улучшаются и продолжаются дольше, поскольку это происходит, шейка матки смягчается и расширяется.После того, как шейка матки достаточно расширилась, обычно на 10 см, мать начнет тянуть вниз и толкать. Сначала будет голова; тазовое предлежание — это когда ступни идут впереди, после рождения головы ребенка поворачивают так, чтобы он мог снова выгнуть ее и позволить плечу, индивидуально, пройти, а затем все остальные тела легко проходят. Затем пуповина обрезается. Третий уровень родов наступает после родов и родов, плацента отделяется от стенок матки и также вытесняется последним сокращением; обычно матери делают инъекцию, которая помогает уменьшить матку, позволяя акушерке вытащить это.Акушерка удостоверится, что плацента и пуповина в целости и сохранности, и при этом существует риск заболевания. (Рейнольдс, 1987)
В то время как в утробе ребенок будет покрыт верниксом и лануго, верникс действует как увлажняющий крем для младенца, пока он находится в амниотическом мешке, а лануго — это тонкие нежные волоски, покрывающие младенца, он действует как якорь, удерживающий первородный. Обычно он спадает прямо перед рождением, однако у многих детей все еще есть лануго, когда они получают благословение. Акушерка проверит ребенка с помощью отчета APGAR через 1 минуту и 5 минут после начала, чтобы проверить активность, пульс, гримасу, внешний вид и дыхание.Ребенок получен по результатам: 7-10 малыш в хорошей форме; 4-6 ребенок может нуждаться в помощи; Требуется 3 или менее срочных спасательных шага. Послеродовой уход и внимание начинаются после родов и длится 6-8 недель, включая обеспечение того, чтобы мама хорошо питалась, достаточно отдыхала и заботилась о своем влагалище. Молодая мать претерпит физические и психологические изменения, и важно, чтобы она справлялась сама.
Есть много вещей, которые влияют на плод во время вынашивания ребенка, это может быть наследственное и хромосомное, такое как расщелина позвоночника и синдром Дауна. Симптомы Дауна вызваны наличием дополнительной хромосомы вместо 46, они могут иметь 47 хромосом.Это можно обнаружить на ранней стадии беременности с помощью ультрасканирования и теста, называемого амниоцентез, врач извлечет крошечное количество амниотического вещества и осмотрит его. (Reynolds, 1987) Инфекции, заразившиеся матерью, могут вызывать врожденные аномалии, такие как TORCH, в том числе токсоплазмоз, другие инфекции (сифилис, ветряная оспа, парвовирус B19), краснуха, цитомегаловирус (CMV) и герпес. Эти микробные инфекции вызывают легкую материнскую заболеваемость и вызывают серьезные последствия для плода, к сожалению, лечение не оказывает никакого влияния на исход плода.Вакцина MMR (против кори, паротита и краснухи) предназначена для всех детей в двух дозах, сначала в возрасте от 12 до 15 месяцев, а затем в возрасте от 4 до 6 лет, чтобы доказать краснуху.
Другими факторами являются тератогены, они классифицируются как физические инфекционные или химические вещества, плюс они могут вызывать проблемы у эмбриона или плода; это происходит из-за курения и употребления алкоголя и влияет на плод из-за низкого веса при родах или синдрома алкогольных напитков плода. (FAS) Наркотики, такие как кокаин, вредны для плода, дети, подвергшиеся воздействию кокаина, имеют тенденцию к преждевременному рождению или имеют низкую начальную массу тела, «кокаиновые открытые дети в 3 раза чаще имеют очень маленькую окружность головы или даже показывают некоторые признаки неврологических отклонений.»(Хелен Би и Дениз Бойд, 2004 г.) К сожалению, по-прежнему неясно, какие именно долгосрочные последствия употребления кокаина
.Влияние преэклампсии на мать, плод и ребенка
Первоначально опубликовано в виде обзорной статьи в Gynecology Forum Vol 4 Nº1, 1999.
Разрешение на переиздание.
Высокое кровяное давление осложняет почти 10 процентов всех беременностей, и заболеваемость выше, если женщины нерожавшие или вынашивают несколько плодов.
Преэклампсия — основная причина материнской смертности в развитых и развивающихся странах.Это также основная причина перинатальной заболеваемости и смертности, и она очень сильно связана с задержкой роста плода.
Материнское воздействие
Женщины, у которых во время беременности наблюдается или развивается высокое кровяное давление, подвергаются повышенному риску осложнений в дородовом, родовом и послеродовом периоде. Повышенный риск распространяется и на мать, и на плод. Беременных с гипертонией можно разделить на две группы: женщины с нормальным давлением, у которых развивается преэкламптический синдром, который характеризуется гипертонией, протеинурией и отеками; и женщины с хронической гипертензией, которые забеременели и имеют более высокий риск развития наложенной преэклампсии.Влияние преэклампсии влияет как на мать, так и на плод, но важно различать осложнения заболевания и осложнения, неизбежно связанные с лекарствами, используемыми для его лечения.
Преэклампсия — это наиболее серьезная форма осложнений беременности, связанных с гипертонией, но не в первую очередь гипертоническая болезнь; это расстройство, вызванное факторами, основанными на наличии плаценты. Преэклампсия инициируется аномальной плацентой и, следовательно, низкой перфундированием плаценты, выбросом цитокинов и других токсинов, а также сужением сосудов и активацией тромбоцитов; Итак, это синдром генерализованной эндотелиальной дисфункции, а осложнения связаны с сосудистой системой.По сути, это осложнения: 1-внутрисосудистая коагуляция, кровотечение и 2-органная недостаточность (печеночная и почечная) из-за плохой перфузии.
1- Существует прямая взаимосвязь между снижением уровня антитромбина III (ATIII) и тяжестью клинического состояния пациента, особенно после 30-32 недель гестации.
Объем крови, измеренный при измерении объемов красных кровяных телец и плазмы, уменьшается и изменяется при преэклампсии.
2- При гипертонической беременности все еще существуют разногласия по поводу уровней протеинурии, которые следует рассматривать как патологические.
Как мы уже наблюдали, преэклампсия оказывает значительное влияние на функцию почек (Таблица 1). Преэклампсия может осложняться судорогами: эклампсией. Наибольший компромисс возникает при развитии HELLP-синдрома (гемолиз, повышенное содержание ферментов печени и низкое количество тромбоцитов). HELLP-синдром, наряду с преэклампсией, является причиной большинства материнских смертей, связанных с гипертонией (Таблица 2).
Процесс полностью обращается вспять при рождении плода и плаценты, но задержка внутриутробного развития и преждевременные роды представляют серьезную угрозу для плода и могут потребовать ухода в специализированном центре.Лечение предшествующей гипертензии или гипертонии, вызванной беременностью, не предотвращает и не обращает вспять этот процесс, но оправдано для предотвращения сердечно-сосудистых осложнений у матери, особенно во время родов. Плод подвергается повышенному риску из-за задержки роста и гипоксии после повреждения плаценты.
У большинства пациенток с хронической артериальной гипертензией легкой степени наступает благополучный исход беременности. Большая часть перинатальной заболеваемости является вторичной по отношению к наложенной преэклампсии. Антигипертензивная терапия, по-видимому, не оказывает значительного влияния на исход беременности или частоту наложенной преэклампсии у пациентов с легкой хронической гипертензией.Риски для матери и плода значительно выше при тяжелой хронической гипертензии и у пациентов с поражением органов-мишеней. В идеале этих пациенток следует проконсультировать относительно их рисков до беременности
Воздействие на плод
Перинатальный исход в значительной степени зависит от гестационного возраста и тяжести гипертонии, что выражается в необходимости антигипертензивного лечения, независимо от основного синдрома. Тяжелая преэклампсия связана с травмой плода разной степени.
Основное влияние на плод оказывает недостаточное питание в результате маточно-плацентарной сосудистой недостаточности, что приводит к задержке роста.
Есть краткосрочные и долгосрочные эффекты. Непосредственным наблюдаемым эффектом является изменение роста плода, приводящее к большей его уязвимости. Здоровье плода, а также его вес сильно подорваны, что приводит к различным степеням заболеваемости плода, а повреждение плода может привести к его гибели.
Долгосрочные исследования показали, что у детей с задержкой внутриутробного развития вероятность развития гипертонии, ишемической болезни сердца и диабета во взрослой жизни выше.Появляется все больше свидетельств того, что модели раннего роста и другие факторы жизненного цикла играют важную роль в возникновении и развитии сердечно-сосудистых заболеваний (ССЗ), но понимание процессов, опосредующих эти эффекты, ограничено.
Необычные перинатальные осложнения, связанные с аноксией или выбросом катехоламинов у матери, плода или новорожденного, могут предрасполагать ребенка к развитию преждевременного коронарного атеросклероза в более позднем возрасте.
Многим плодам приходится адаптироваться к ограниченному количеству питательных веществ.При этом они навсегда изменяют свою структуру и метаболизм. Эти «запрограммированные» изменения могут быть причиной ряда заболеваний в более позднем возрасте, включая ишемическую болезнь сердца и связанные с ней расстройства: инсульт, диабет и гипертензию.
В настоящее время известно, что у младенцев, которые малы или непропорциональны при рождении или у которых изменен рост плаценты, во взрослой жизни повышается частота ишемической болезни сердца, гипертонии и инсулинозависимого диабета. Считается, что эти ассоциации являются результатом «программирования» плода, в соответствии с которым стимул или оскорбление в критический, чувствительный период ранней жизни оказывает постоянное воздействие на структуру, физиологию и метаболизм тела.Маленький размер при рождении и диспропорция в размере головы, длине и весе, по-видимому, являются суррогатными маркерами фактических влияний, которые программируют плод. Эти наблюдения побудили к переоценке материнской регуляции развития плода человека. Недавние исследования показывают, что плод может быть значительно более чувствительным к материнско-плацентарной поставке питательных веществ, чем предполагалось ранее. Сердечно-сосудистые заболевания у взрослых могут быть следствием адаптации плода, вызванной тем, что материнско-плацентарный запас питательных веществ не соответствует потребности плода в питательных веществах.
Было продемонстрировано, что задержка внутриутробного развития, определяемая как масса тела при рождении ниже 10-го процентиля, приводит к снижению количества нефронов. Было высказано предположение, что олигонефропатия увеличивает риск системной и гломерулярной гипертензии во взрослом возрасте, а также увеличивает риск проявления почечной недостаточности после воздействия потенциально вредных почечных стимулов.
Имеющиеся в настоящее время данные свидетельствуют о необходимости рассмотреть ключевые вопросы, связанные с возможными смешивающими факторами перинатального и раннего возраста, а также в более позднем возрасте в отношении риска сердечно-сосудистых заболеваний.Также необходимо тиражировать исследования и создавать новые, собирая когорты, в которых показатели пренатального и постнатального роста были ранее зарегистрированы для разных популяций, живущих в разных условиях.
Таблица Влияние гипертонии во время беременности на мочевую кислоту
<28 нед.
³ 28.
Мочевая кислота
мг%
x ± SD
Мочевая кислота
мг%
x ± SD
3.63 ± 0,93
4,52 ± 1,41
SD
4,44 ± 1,55
5,45 ± 1,70 *
SD
3,48 ± 1,10
4,21 ± 1,29
SD
4,01 ± 1,3000 *
SD
3,61 ± 1,19
4,33 ± 1,35
SD
Ссылки:
ССЫЛКИ
1. Черчилль D; Перри Эй Джей; Биверс Д.Г. Амбулаторное кровяное давление при беременности и развитии плода.Lancet 1997; 349: 7-10.
2. Voto LS, Margulies M. Hipertensi³n en el embarazo. Буэнос-Айрес, Эль-Атенео, 1997.
3. Visser W, Wallenburg HC. Материнский и перинатальный исход временного лечения у 254 последовательных пациентов с тяжелой преэклампсией, отдаленной от срока. Eur J Obstet Gynecol Reprod Biol 1995; 63: 147-54
4. Риаз М., Порат Р., Бродский Н.Л., Хёрт Х. Эффекты материнского лечения сульфатом магния на новорожденных: проспективное контролируемое исследование.J Perinatol 1998; 18: 449-54
5. Линдхаймер MD, Кац А.И.: Почки и гипертония при беременности. В Brenner BM, Rector FC ред. Почка. Филадельфия: WB Saunders, 1990.
6. Данлоп В., Дэвисон Дж. М.: Почечная гемодинамика и функция канальцев при беременности у человека. Клиника Бальера. Obstet. Gynaecol, 1987; 1: 769-87.
7. Бейлис К., Дэвисон Дж .: Мочевыделительная система. В Hytten F, Chamberlain G eds .: Клиническая физиология в акушерстве. Oxford, Blackwell, 1990.
8.Neerhof MG; Беременность у пациентки с хронической гипертонией. Clin Perinatol 1997; 24: 391-406
9. Piper JM; Langer O; Xenakis EM; McFarland M; Elliott BD; Беркус MD. Перинатальный исход у плодов с задержкой роста: отличаются ли беременности с гипертонией и нормальным давлением? Obstet Gynecol 1996; 88: 194-9
10. Баркер Д. Д. Программирование хронических заболеваний в утробе матери. Clin Sci 1998; 95: 115-28.
11. Лейстиков Е.А. Ишемическая болезнь сердца возникла в перинатальном периоде. Семин Тромб Хемост 1998; 24: 139-43
.Инфекций во время беременности: использование антибиотиков
Лекарства, используемые для борьбы с бактериальными инфекциями, называются антибиотиками. Те, которые используются для борьбы с грибковыми инфекциями, называются противогрибковыми , а те, которые борются с вирусами, — противовирусными препаратами . Все эти препараты можно объединить в группу противоинфекционных средств. Однако в этом обсуждении термин антибиотики будет использоваться в более общем смысле для обозначения всех трех.
Пенициллин (PenVK), тетрациклин (Sumycin) и сульфамидные препараты (триметоприм-сульфаметоксазол, Septra) являются одними из наиболее известных типов антибиотиков.Некоторые антибиотики (например, пенициллины) имеют узкий спектр действия, т. Е. Действуют на одну или несколько конкретных инфекций. Антибиотики широкого спектра действия (тетрациклины или ампициллины) атакуют ряд бактериальных заболеваний.
Знаете ли вы?
Некоторые виды бактерий от природы более устойчивы к антибиотикам, чем другие. Это верно, например, в отношении грамотрицательных бацилл, таких как Campylobacter, Salmonella, Shigella и Vibrio. В отличие от других типов бактерий, они имеют двойную мембрану, окружающую каждую клетку, что частично объясняет их повышенную стойкость к антибиотикам.
Хотя антибиотики являются полезными лекарствами, их следует принимать только при необходимости, потому что:
- антибиотики могут вызывать вредные побочные эффекты, начиная от расстройства желудка и заканчивая аллергическими реакциями, врожденными дефектами или даже смертью. Кроме того, борясь с бактериями, вызывающими инфекцию, антибиотики могут убить некоторые бактерии, приносящие пользу организму. Это может препятствовать способности организма предотвращать болезни и бороться с ними; и
- антибиотики могут со временем стать менее эффективными.Чрезмерное употребление антибиотиков может фактически усилить бактерии и сделать их устойчивыми к лечению. Сейчас это серьезная проблема во всем мире. Необдуманное, неправильное или ненужное использование антибиотиков с течением времени привело к развитию все более и более устойчивых бактерий, лечение которых становится все труднее и труднее.
Если врачи прописывают антибиотики, когда в них нет необходимости, пациенты могут подвергаться ненужному риску. Это особенно актуально во время беременности, так как подвергается воздействию и мать, и ее ребенок.Некоторые препараты могут быть совершенно безвредными для будущего ребенка, но известно, что другие вызывают серьезные пороки развития.
Поскольку только несколько контролируемых научных исследований касались вопроса о том, безопасны ли препараты во время беременности, врачи обычно полагаются на данные исследований на животных и коллективный практический опыт, чтобы решить, назначать ли антибиотики беременной женщине. В 1979 году Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) разработало систему классификации лекарств, в том числе противоинфекционных, с учетом их способности оказывать вредное воздействие на будущего ребенка:
Категория A
Контролируемые исследования на женщинах не подтвердили продемонстрировать риск для плода в первом триместре.Доказательств риска в более поздних триместрах нет. Возможность повреждения плода кажется маловероятной.
Категория B
Исследования репродукции животных не продемонстрировали риска для плода, но контролируемых исследований на беременных женщинах нет. Или исследования репродукции животных показали побочный эффект (кроме снижения фертильности), но который не был подтвержден в контролируемых исследованиях с участием женщин в первом триместре (и нет никаких доказательств риска в более поздних триместрах).
Категория C
Либо исследования на животных выявили неблагоприятное воздействие на плод (вызывающее аномалии или смерть), и нет контролируемых исследований на женщинах, либо исследования на женщинах и животных недоступны.Препараты этой категории следует назначать, только если потенциальная польза оправдывает потенциальный риск для плода.
Категория D
Имеются положительные доказательства риска для плода у человека, но польза от применения у беременных женщин может быть приемлемой, несмотря на риск, например, если лекарство необходимо в ситуации, угрожающей жизни или серьезной заболевание, при котором более безопасные препараты не могут быть использованы или неэффективны.
Категория X
Исследования на животных или людях продемонстрировали аномалии плода, есть доказательства риска для плода, основанные на опыте человека, или и то, и другое.Риск применения препарата беременным явно перевешивает любую возможную пользу. Препарат нельзя применять женщинам, которые беременны или могут забеременеть.
Вот несколько общих практических правил использования антибиотиков во время беременности:
- Поскольку большинство антибиотиков не изучались в контролируемых испытаниях, большинство из них «безопасны». антибиотики классифицируются как FDA Category B.
- В целом, нерожденным младенцам наиболее вероятно причинить вред, когда они еще не достигли зрелости — когда их органы и ткани только развиваются (первый триместр беременности).Единственным исключением из этого правила является использование сульфамидных антибиотиков, которые обычно используются при мочевых или других инфекциях в сочетании с другим антибиотиком, триметопримом, в препаратах Септра или Бактрим. Хотя септра не вызывает врожденных аномалий и безопасна для использования на ранних сроках беременности, она может вызвать желтуху у новорожденных. Обычно его не используют на более поздних сроках беременности.
- Важно помнить, что выбор антибиотика зависит от множества факторов, включая целевой организм, возможность развития резистентности и возможность неблагоприятного воздействия на беременность и лактацию.Очень немногие лекарства абсолютно противопоказаны в любой ситуации. Точно так же очень немногие лекарства подходят для всех. Ваш врач должен быть в состоянии объяснить свой выбор антибиотика, и он должен быть в состоянии помочь вам сбалансировать риски и преимущества его использования.
Что вам нужно знать
Тератогены — это лекарства, химические вещества или даже инфекции, которые могут вызвать аномальное развитие плода. Существуют миллиарды потенциальных тератогенов, но доказано, что только несколько агентов обладают тератогенным действием. Эти эффекты могут привести к рождению ребенка с врожденным дефектом. Примерно от 4 до 5 процентов врожденных дефектов вызвано воздействием тератогена.
Большинство агентов, с которыми люди вступают в контакт, не являются подтвержденными тератогенами. Поговорите со своим врачом, если вас беспокоит воздействие определенных лекарств, химических веществ или инфекции во время беременности.
Исследователи считают, что тератоген может повлиять на развивающийся плод примерно через 10–14 дней после зачатия.
Лучший способ снизить риск воздействия тератогенов во время беременности — избегать приема лекарств, когда это возможно, и избегать воздействия следующего:
Избегайте длительного пребывания в гидромассажных ваннах, парных или саунах.
Проконсультируйтесь со своим врачом, прежде чем начать принимать какие-либо безрецептурные добавки во время беременности. Продукты, которые утверждают, что они натуральные, не обязательно могут быть безопасными для использования во время беременности.
Если ваш врач назначает тест на возможное облучение во время беременности, он должен твердо полагать, что риск облучения меньше, чем риск нелеченного или недиагностированного состояния. В большинстве случаев нижнюю часть живота можно прикрыть защитным фартуком, чтобы предотвратить воздействие.
Не всегда удается избежать больных детей, и в большинстве случаев воздействие приводит лишь к незначительным заболеваниям. По возможности лучше избегать такого воздействия во время беременности.Каждый родитель знает, что легче всего заразиться в детском саду или школе, поэтому старайтесь как можно больше избегать этих мест.
Некоторые инфекции могут передаваться от ребенка к взрослому, включая ветряную оспу, краснуху и цитомегаловирус (ЦМВ). Взрослые люди невосприимчивы ко многим из этих заболеваний. Однако в некоторых случаях воздействие может привести к инфекции, которая может поразить ребенка, находящегося в утробе матери. Если вы подверглись воздействию известного вирусного или бактериального заболевания, немедленно позвоните своему врачу, чтобы он решил, нужен ли анализ крови.
Токсоплазмоз — это инфекция, которая может передаваться человеку от кошачьих фекалий. Если вы беременны и у вас есть кошка, вам следует максимально снизить риск контакта с туалетным лотком. Попросите кого-нибудь из членов вашей семьи очистить туалетный лоток. Если вам некому помочь с подстилкой, очищайте туалетный лоток каждый день, чтобы снизить риск заражения токсоплазмозом. Вам не нужно избавляться от кошки.
Вам также следует избегать известных тератогенов. К ним относятся
- ингибиторов ангиотензинпревращающего фермента (АПФ), таких как Zestril и Prinivil
- , спирт
- аминоптерин
- андрогены, такие как метилтестостерон (Android)
- бусульфан (майлеран)
- карбамазепин (тегретол)
- хлоробиол
- кокаин
- кумаринов
- варфарин (кумадин)
- циклофосфамид (цитоксан)
- даназол (данокрин)
- диэтилстильбэстрол (DES)
- этретинат (тегисон)
- изотретиноин (аккутитан)
- изотретиноин (аккитан 25)
- ртуть
- метимазол (тапазол)
- метотрексат (ревматрекс)
- пеницилламин (Depen, Cuprimine)
- фенитоин (дилантин)
- фенобарбитал (Solfoton)
- PT
- простагландиндиоурацил тетрациклин (Сумыцин)
- табак
- триметадион (тридион)
- вальпроевая кислота (депакен)
Некоторые из этих агентов легко избежать.Другие могут потребоваться по состоянию здоровья и неизбежны. Например, вам может потребоваться фенитоин для контроля приступов, если вы беременны и страдаете эпилепсией. Несмотря на риск тератогенных эффектов, вам может быть лучше принять фенитоин, чем рисковать возникновением неконтролируемых судорог во время беременности.
Если вам нужно лечение какими-либо лекарствами, которые являются известными тератогенами, и вы беременны, попросите своего врача направить вас к генетику. Генетики специализируются на воздействии тератогенов на плод и могут помочь вам оценить ваш реальный риск с учетом конкретного воздействия.Вы также можете пройти целевое ультразвуковое исследование, чтобы определить, был ли каким-либо образом затронут плод.
.
