Головная боль при беременности
Автори: А.Ю. Лиманская, Ю.В. Давыдова
19.01.2017 А.Ю. ЛиманскаяГоловная боль напряжения и мигрень являются самыми распространенными видами головной боли (30-78% и 15% соответственно). По данным ВОЗ, первичная головная боль находится в целом на 10-м месте среди всех состояний, приводящих к утрате работоспособности, а у женщин – на 5-м. У 16% пациентов эпизодическая головная боль напряжения переходит в хроническую форму. Экономический ущерб в странах Западной Европы и Северной Америки из-за потери трудоспособности, связанной с головной болью, исчисляется суммой в 17-20 млрд долларов в год. На сегодняшний день наблюдается тенденция к росту заболеваемости головной болью у лиц молодого возраста.
Ю.В. ДавыдоваМеждународное общество головной боли (International Headache Society) определяет мигрень как пульсирующую головную боль одностороннего характера, ассоциирующуся с тошнотой, чувствительностью к свету, звукам и поворотам головы.
В более широком смысле эту патологию можно рассматривать как наследственное заболевание, в котором физиологические изменения (как внешние, такие как изменение погодных условий, или внутренние, такие как изменения в структуре сна) часто вызывают стереотипные приступы с признаками мигрени, определенными выше. Мигрень выявляется в три раза чаще у женщин, чем у мужчин, при этом самые высокие показатели ее распространенности у женщин приходятся на активный фертильный возраст, достигая максимума (27%) в возрасте 41 года. На сегодняшний день нет доказательств, что мигрень сама по себе влияет на фертильность или течение беременности, но качество жизни у беременных с мигренью существенно ухудшается.
По данным некоторых исследователей, мигрень и головная боль напряжения у беременных являются факторами риска развития артериальной гипертензии и преждевременных родов (F. Facchinetti и соавт., 2009). Беременность может спровоцировать возникновение заболеваний, сопровождающихся головной болью (преэклампсия, тромбоз мозговых артерий, компрессия головного мозга в результате наличия опухолей). Актуальными сегодня является быстрая диагностика патологии и адекватный выбор лечебной и акушерской тактики лечения головной боли у беременных ввиду большой медицинской и социальной значимости проблемы.
Актуальными сегодня является быстрая диагностика патологии и адекватный выбор лечебной и акушерской тактики лечения головной боли у беременных ввиду большой медицинской и социальной значимости проблемы.
Антифосфолипидный синдром (АФС) определяется наличием антифосфолипидных антител (АФЛА), связанных с повышенным риском тромбоза или рецидивирующих спонтанных абортов. Наиболее серьезные осложнения могут быть при вторичном АФС на фоне воспалительных системных аутоиммунных заболеваний. В исследованиях, проводимых в неврологических клиниках, обнаружено, что именно мигрень, а не головная боль всех видов, в значительной степени связана с АФЛА у пациентов с системной аутоиммунной патологией. При этом, у пациенток с системной красной волчанкой (СКВ) головная боль в значительной степени связана с положительными титрами АФЛА. Также в этой группе значительно чаще отмечались церебральные ишемические поражения.
Во время беременности женщина может испытывать много проблем со здоровьем. Например, головная боль во время беременности возникает достаточно часто, в разное время суток и по разным причинам. Как ни странно, но участившаяся головная боль у женщины может быть признаком беременности, о которой она еще не знает.
Как ни странно, но участившаяся головная боль у женщины может быть признаком беременности, о которой она еще не знает.
Более 80% женщин рано или поздно жалуются на головную боль во время беременности. Если даже до беременности женщина была абсолютно здорова, то во время вынашивания ребенка у нее появляется головная боль. Иногда она становится настолько сильной, что ее сложно терпеть. Головная боль может возникнуть в любой момент во время беременности, но она, как правило, наиболее часто отмечается в течение I и III триместров.
Существуют факторы, способные провоцировать головную боль в период беременности.
1. Гормональные изменения: состояние нервной системы зависит от гормонального статуса женщины, то есть от количества и качества продуцируемых гормонов.
2. Гипотония во время беременности связана с преобладанием прогестерона над другими гормонами; вазодилатирующее действие прогестерона приводит к снижению артериального давления, гипоксии головного мозга и, как следствие, к головной боли.
3. Артериальная гипертензия и преэклампсия вызывают головную боль в результате генерализованного спазма сосудов и нарушения кровообращения в центральной нервной системе.
4. Пищевые факторы – холодная еда или употребление в пищу продуктов, содержащих тирамин и фениламин (азотистые соединения, способные влиять на состояние сосудов), могут вызывать приступы головной боли; беременным, имеющим склонность к проявлению мигренозной головной боли, следует проявить осторожность в потреблении следующих продуктов: шоколада, орехов, йогуртов, куриной печени, авокадо, цитрусовых, бананов, консервированных и маринованных продуктов, блюд японской кухни, чая, кофе, колы, сосисок, красного вина, сыра.
5. Голодная головная боль возникает в результате снижения уровня глюкозы в крови и нарушения поступления питательных веществ в головной мозг.
6. Избыточный вес.
7. Зрительное напряжение или длительное вынужденное нахождение в одном и том же неудобном положении.
8. Аллергические реакции.
9. Обезвоживание организма.
10. Обострение хронических заболеваний – позвоночника, особенно остеохондроза, в связи с увеличением нагрузки во время беременности, статические и динамические нагрузки нередко вызывают головную боль; нейроциркуляторная астения как причина вазоспазма и как следствие появления ощущения тяжести в голове, лабильности настроения и головной боли.
11. Возникновение инфекционных и иных заболеваний, таких как: менингит, энцефалит, синусит, пиелонефрит, гломерулонефрит и некоторая офтальмологическая патология; характерными проявлениями этой головной боли являются ее интенсивность и отсутствие эффекта от обезболивающих препаратов.
12. Стрессовый фактор. Лабильность нервной системы, спады и подъемы настроения, волнение, психоэмоциональное напряжение, депрессивное состояние – все это может стать причиной головной боли.
13. Изменение погодных условий. При беременности колебания атмосферного давления могут привести к появлению головной боли.
14. Физические раздражители – мерцающий свет, шум, резкие запахи.
15. Головная боль выходного дня.
16. Микроклимат в помещении: слишком сухой или теплый воздух, много табачного дыма.
Самой распространенной формой головной боли при беременности является мигрень, которая сопровождается нарушением зрения, желудочно-кишечными расстройствами, тошнотой, рвотой, фотореакцией, различными вестибулярными нарушениями.
В США 28 млн человек в возрасте от 12 лет страдают мигренью, из них 21 млн – женщины 25-55 лет. Примерно в 25% семей один из ее членов страдает мигренью.
Особенностью мигренозной боли, как известно, является сильная, пульсирующая боль, преимущественно гемикрания, часто с предшествующей аурой и выраженной фотореакцией.
Примечательно, что около 15% женщин, никогда раньше не испытывающих приступов мигрени, впервые сталкиваются с ней именно с наступлением беременности. С другой стороны, наблюдаются случаи, когда во время беременности у женщины полностью прекращаются приступы мигрени. В таком случае это связано с изменениями гормонального статуса и отсутствием овуляции и месячных.
Возникновение мигрени у женщин под влиянием гормональных изменений возможно на протяжении всего менструального цикла. Положительное влияние беременности на мигрень наблюдается у 55-90% женщин в период гестации, независимо от типа мигрени. Облегчение симптомов головной боли при беременности и их возможное ухудшение после родов, вероятно, связаны с равномерно высокими и стабильными уровнями эстрогенов во время беременности и быстрого их спада после родов.
Еще одна разновидность головной боли у беременных – это головная боль напряжения. Как правило, она отличается средней интенсивностью, в отличие от мигрени чаще охватывает всю голову.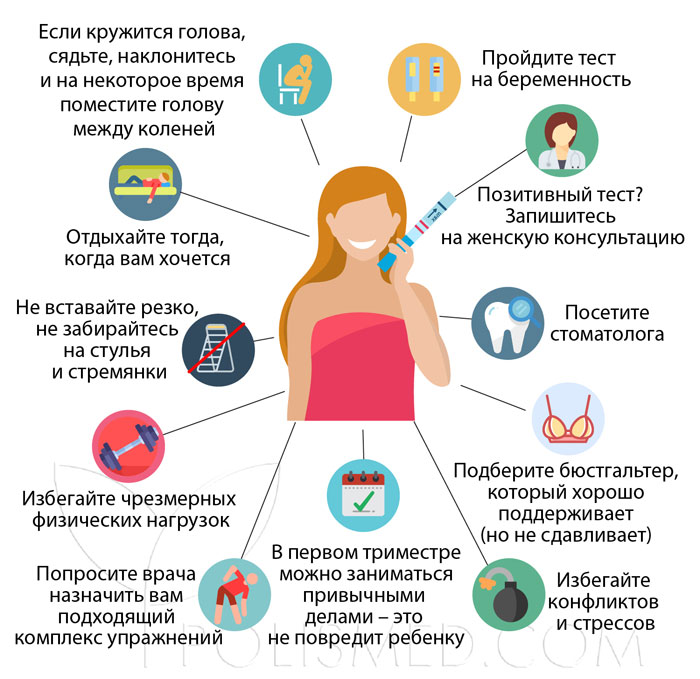 Боль напряжения сжимает голову, как обруч, или вызывает тянущие ощущения; возникает преимущественно в результате стресса или перенапряжения.
Боль напряжения сжимает голову, как обруч, или вызывает тянущие ощущения; возникает преимущественно в результате стресса или перенапряжения.
— Если у женщины до беременности наблюдаются частые головные боли – риск развития преэклампсии возрастает в 2,4 раза
— Если у женщины до беременности диагностируют мигрень – риск развития преэклампсии возрастает в 3,5 раза
— Если у беременных на ранних сроках наблюдаются приступы мигрени – риск развития преэклампсии возрастает в 4 раза
Лечение головной боли при беременности
Беременной необходима консультация врача в случаях, когда:
- головная боль стала почти постоянной, и за последнее время изменился ее характер;
- голова болит с утра и в течение всего дня;
- боль постоянно локализована в определенном участке головы;
- головная боль сопровождается другими симптомами – нарушением зрения, слуха, речи, двигательных функций, чувствительности и др.
 ;
; - боль сопровождает повышенное или пониженное артериальное давление.
Назначения врача зависят от основной причины головной боли. Иногда оказывают влияние сразу несколько факторов, поэтому поставить точный диагноз сложно. Если головная боль беспокоит регулярно, надо обратиться к неврологу для конкретного обследования.
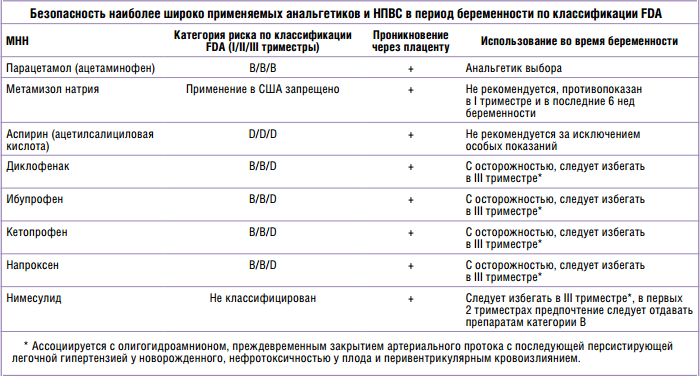
Первоочередная терапия при беременности – немедикаментозная (релаксация, сон, массаж). Для лечения острых приступов мигрени препаратом выбора считается парацетамол (1000 мг) предпочтительно в виде суппозиториев. В таблице приведены данные о возможности применения ряда препаратов для лечения головной боли при беременности.
Риски, связанные с использованием аспирина (ацетилсалициловой кислоты) и ибупрофена считаются относительно низкими, если препараты принимаются эпизодически и их прием исключен в последнем триместре.
Информация о безопасности лечения триптанами при беременности имеется только для нескольких препаратов этой группы (суматриптан, наратриптан и ризатриптан). По данным информационных баз, содержащих сведения об исходах беременности у женщин, получавших данные препараты, не выявлено фактов, свидетельствующих о серьезных рисках для матери и плода.
По данным информационных баз, содержащих сведения об исходах беременности у женщин, получавших данные препараты, не выявлено фактов, свидетельствующих о серьезных рисках для матери и плода.
При применении некоторых триптанов (суматриптан, золмитриптан, наратриптан) на сегодняшний день имеется вероятность небольшого увеличения частоты преждевременных родов, поэтому при тяжелой мигрени в исключительных случаях триптаны допустимы.Тем не менее данные об использовании триптанов продолжают накапливаться и еще нет достаточных доказательств безопасности использования триптанов во время беременности.
Дигидроэрготамин и эрготамина тартрат противопоказаны беременным женщинам.
Головную боль однозначно нельзя терпеть, ее надо грамотно диагностировать, дифференцировать и лечить.
Американская академия неврологии рекомендует выполнять сканирование головного мозга в следующих случаях (при беременности рекомендовано выполнение только магнитно-резонансной томографии)
– если при наличии головной боли возник неврологический дефицит или любые, даже кратковременные, изменения в неврологическом статусе;
– если головная боль имеет атипичные проявления и не укладывается в строгие рамки установления диагноза мигрени;
– если есть доказанный иммунодефицит;
– впервые возникшая внезапная сильная головная боль у женщин.
- Номер:
- Тематичний номер «Гінекологія, Акушерство, Репродуктологія» № 4 (24), грудень 2016 р.
Якщо під час стресу рука тягнеться за улюбленим снеком або іншим смаколиком, знайте – ви не самотні. Багато людей за допомогою їжі задовольняють емоційні потреби та знижують тривожність. Якщо «заїдання» стресу дає вам можливість почуватися краще – це називають емоційним харчуванням. Зазвичай воно не пов’язане із фізичним голодом, а лише допомагає приглушити дискомфортні почуття. Якщо ж упоратися зі стресом вдається лише за допомогою їжі, радимо звернутися до спеціаліста із психічного здоров’я. За відсутності такої можливості читайте матеріал від платформи доказової інформації про здоров’я під час війни «Бережи себе» про 10 корисних продуктів, які мають здатність позитивно впливати на вашу нервову систему.
…
За відсутності такої можливості читайте матеріал від платформи доказової інформації про здоров’я під час війни «Бережи себе» про 10 корисних продуктів, які мають здатність позитивно впливати на вашу нервову систему.
…
Сучасний розвиток медицини передбачає постійне удосконалення заходів щодо діагностики, лікування та профілактики хвороб з урахуванням вимог доказової медицини. Система стандартизації медичної допомоги орієнтована на розробку медико-технологічних документів, які допомагають лікарю ефективно діяти в конкретних клінічних ситуаціях, уникаючи неефективних та помилкових втручань. …
06. 05.2023
Акушерство/гінекологіяЛікування та профілактика гіпербілірубінемії у новонароджених: гайдлайн Американської академії педіатрії 2022 року
05.2023
Акушерство/гінекологіяЛікування та профілактика гіпербілірубінемії у новонароджених: гайдлайн Американської академії педіатрії 2022 рокуХоча ядерна жовтяниця зустрічається рідко, її вплив на дитину та родину може бути руйнівним. Клініцисти, які надають допомогу новонародженим, повинні розуміти важливість стратегії запобігання появі ядерної жовтяниці, викладеній у цій настанові. Впровадження систем для забезпечення послідовного застосування цих рекомендацій на терміні вагітності 35 тижнів і більше у відділеннях матері та дитини, лікарнях і клініках первинної медичної допомоги має вирішальне значення для успіху. …
06.05.2023 Акушерство/гінекологіяРецидивуючий вульвовагінальний кандидоз: сучасні аспекти терапії дисбіотичних змінНезважаючи на значні успіхи в діагностиці та лікуванні урогенітальних інфекцій, рецидивуючий вульвовагінальний кандидоз (рВВК), що визначається як чотири або більше епізодів вульвовагінального кандидозу протягом року, залишається актуальною медико-соціальною проблемою, посідаючи одне з перших місць у структурі акушерсько-гінекологічних захворювань. За сучасними даними, щорічно у світі на рВВК страждають близько 138 млн жінок,
і, за прогнозами експертів, цей показник буде тільки зростати й до 2030 р. може перевищити позначку в понад 160 млн. У статті розглянуто ключові фактори розвитку рВВК, зокрема роль у цьому процесі Candida, та можливі варіанти патогенетичної терапії дисбіотичних змін…
За сучасними даними, щорічно у світі на рВВК страждають близько 138 млн жінок,
і, за прогнозами експертів, цей показник буде тільки зростати й до 2030 р. може перевищити позначку в понад 160 млн. У статті розглянуто ключові фактори розвитку рВВК, зокрема роль у цьому процесі Candida, та можливі варіанти патогенетичної терапії дисбіотичних змін…
Головокружение при беременности — опасный симптом или норма, почему кружится голова на ранних сроках беременности
{{if type === ‘partner-stocks’}} {{/if}} {{/if}} {{each list}} ${this} {{if isGorzdrav}}Удалить
{{/if}} {{/each}} {{/if}} Поиск по лекарствам, болезням, веществу: Витамины, Бросить курить, Вольтарен, Нурофен, НьюрексанГлавная
Статьи
Головокружение при беременности — опасный симптом или норма
Головокружение (вертиго) — второй по частоте неврологический симптом после головной боли. От него страдает до 5% населения планеты. Во время беременности нежелательны любые отклонения, влияющие на физическое и эмоциональное состояние будущей мамы. Женщинам в положении тяжело и без ощущения шаткости пространства или появления симптомов близкой потери сознания. Поэтому головокружение при беременности отслеживается и блокируется при первой возможности. В этом случае важно помнить, что вертиго — это не болезнь, а симптом, спровоцированный физическим состоянием, особенностями строения тела или обострившимися патологиями. От провокатора расстройства зависит и способ борьбы с головокружениями.
От него страдает до 5% населения планеты. Во время беременности нежелательны любые отклонения, влияющие на физическое и эмоциональное состояние будущей мамы. Женщинам в положении тяжело и без ощущения шаткости пространства или появления симптомов близкой потери сознания. Поэтому головокружение при беременности отслеживается и блокируется при первой возможности. В этом случае важно помнить, что вертиго — это не болезнь, а симптом, спровоцированный физическим состоянием, особенностями строения тела или обострившимися патологиями. От провокатора расстройства зависит и способ борьбы с головокружениями.
Симптоматика расстройства — как проявляется вертиго у беременных
Женщины «в положении» жалуются на следующие признаки приступа вертиго:
- Пульсацию крови в височной области — это первый симптом, который предшествует приступу.
- Звон в ушах — он накладывается на пульсацию в височной области и говорит об усилении симптоматики. На этом этапе стоит насторожиться и найти спокойное место, где можно подождать, пока голова не перестанет кружиться.

- Потерю фокусировки — этот признак говорит о начале головокружения, причем большинство женщин жалуются на фоновое потемнение и плывущих перед глазами белых или черных «мошек».
- Чувство слабости, обильное потоотделение, тошноту, онемение пальцев на руках и ногах — эти признаки дефицита кислорода в крови не покидают беременную до конца приступа.
На аналогичную симптоматику жалуются и небеременные женщины, пережившие спонтанное головокружение. У беременных голова кружится намного чаще, причем буквально с первого триместра. И далеко не все женщины переживают это расстройство безболезненно. У некоторых пациенток головокружение доходит до рвоты и потери сознания. Ведь тяжесть приступа определяется причиной проблемы.
От чего может кружиться голова
По мнению ВОЗ головокружение и потеря устойчивости у женщин объясняется следующими причинами:
- Резким изменением положения головы или тела — ваш вестибулярный аппарат не успевает сориентироваться в пространстве, на фоне чего обостряются неврологические симптомы.
 По этой же причине у пациентки может болеть голова или шея.
По этой же причине у пациентки может болеть голова или шея. - Кислородным голоданием мозга — спертый воздух в комнате, большое количество людей по соседству, духота, все это заканчивается обмороком даже без беременности в анамнезе.
- Понижением артериального давления — на фоне гипотонии развивается кислородное голодание мозга, провоцирующее головокружение и обмороки. В этом случае голова будет болеть в зоне лба и висков.
- Гипервентиляцией легких — переизбыток кислорода и падение ниже нормы углекислого газа приводит к нарушениям в обмене веществ, вертиго и обмороку.
- Анемией и дефицитом глюкозы — падение уровня гемоглобина при беременности наблюдается у большинства пациенток, а дефицит железа снижает содержание кислорода в крови. На этом фоне начинает болеть голова, и случаются обмороки.
Вертиго — это один из симптомов, указывающих на вирусные заболевания, опухоли и аномалии головного мозга, болезни сердечно-сосудистой системы, остеохондроз, вегетососудистую дистонию. А еще это состояние может спровоцировать резкая смена погоды вследствие скачка атмосферного давления. Поэтому беременным и их родственникам не стоит впадать в панику при потере устойчивости.
А еще это состояние может спровоцировать резкая смена погоды вследствие скачка атмосферного давления. Поэтому беременным и их родственникам не стоит впадать в панику при потере устойчивости.
Большинство тяжелых заболеваний выявляют во время наблюдения за беременной. Поэтому у здоровой женщины, в зависимости от триместра, наиболее вероятной причиной вертиго является увеличенное кровоснабжение матки, давление плода на внутренние органы и прочие «профильные» проблемы.
Вертиго в первом триместре — причины и последствия
На первых неделях беременности происходит перестройка всех систем организма будущей мамы. У женщины меняется гормональный фон, подавляется иммунитет, усиливается кровоснабжение матки. Беременную будет тошнить от токсикоза весь первый триместр, кроме того, на ранних сроках она столкнется с сильными приступами вертиго. Причем во время стартового токсикоза голова кружится особенно сильно.
Кроме гормональной перестройки к причинам вертиго на ранних сроках относят неосторожное поведение пациентки. После подтверждения статуса будущей мамы женщины продолжают жить без учета особенностей своего состояния. Но природа расставляет приоритеты с первых дней вынашивания плода. Системы и внутренние органы все еще рассчитаны обслуживание одного человека. Поэтому даже при легком переутомлении или частых недосыпах вестибулярный аппарат ломается буквально на ходу. Тело наливается тяжестью, чувство равновесия пропадает в неизвестном направлении (вас будет укачивать, шатать и тошнить в любом транспорте), появляется сильная одышка.
После подтверждения статуса будущей мамы женщины продолжают жить без учета особенностей своего состояния. Но природа расставляет приоритеты с первых дней вынашивания плода. Системы и внутренние органы все еще рассчитаны обслуживание одного человека. Поэтому даже при легком переутомлении или частых недосыпах вестибулярный аппарат ломается буквально на ходу. Тело наливается тяжестью, чувство равновесия пропадает в неизвестном направлении (вас будет укачивать, шатать и тошнить в любом транспорте), появляется сильная одышка.
Как бороться с вертиго на ранних сроках? В этом случае необходимо пересмотреть свой режим. Откажитесь от ночных смен, тяжелой физической работы. И обязательно запишитесь на консультацию — акушеры объяснят вам еще раз, почему женщина в положении должна ложиться в постель не позднее 23:00 и спать не менее 9-10 часов в сутки.
Головокружение во время второго триместра — опасность или норма?
Гормональный шторм будет шатать организм в течение всего первого триместра, но к началу второй трети перестройка иммунной системы закончится. Плод закончит формировать органы, кровоток перестроится под нужды двух людей, и будущая мама обретет долгожданный покой. На этом сроке вертиго беспокоит пациенток не очень сильно. Но исключить эту проблему не может ни один врач. Ведь тело женщины реагирует на внешние раздражители в режиме замедления, а растущая матка поглощает до 60% кровотока.
Плод закончит формировать органы, кровоток перестроится под нужды двух людей, и будущая мама обретет долгожданный покой. На этом сроке вертиго беспокоит пациенток не очень сильно. Но исключить эту проблему не может ни один врач. Ведь тело женщины реагирует на внешние раздражители в режиме замедления, а растущая матка поглощает до 60% кровотока.
В итоге, провокаторами головокружений во втором триместре выступают:
- Долгая неподвижность, сменяемая резкой попыткой встать или сесть — после такой встряски голова кружится особенно сильно.
- Кислородное голодание, спровоцированное анемией, духотой или проблемами с сердцем — под грузом этих проблем пациентку начинает шатать даже в сидячем положении.
- Гипотония, спровоцированная погодой или состоянием здоровья — в этом случае наблюдается не только вертиго, но и обморок.
На этом сроке вертиго встречается редко, поэтому при частых головокружениях беременной стоит показаться врачу. Он должен разобраться, почему у вас кружится голова, чтобы устранить причины и последствия расстройства. Последние бывают крайне неприятными, вплоть до угрозы выкидыша и остановки плода из-за кислородного голодания.
Последние бывают крайне неприятными, вплоть до угрозы выкидыша и остановки плода из-за кислородного голодания.
Почему может кружиться голова на третьем триместре?
На поздних сроках вертиго — это нормальное, практически естественное явление. На третьем триместре женщина ощущает слабость и головокружение по понятной причине — готовая к родам матка потребляет большую часть кровотока, провоцируя кислородное голодание мозга. Из-за этого у пациентки наблюдается сильный приступ вертиго, но без тошноты и обмороков. Если вас начало тошнить в этот период — обратитесь к врачу немедленно.
Кроме того, к третьему триместру матка увеличивается настолько, что начинает придавливать полую вену, замедляя интенсивность кровотока. Поэтому на поздних сроках можно наблюдать относительно сильный, но полностью безопасный приступ головокружения, беспокоящего женщину даже в лежачем положении.
Самая главная опасность последнего триместра — это сильная тошнота, а с легким вертиго вам придется прожить до самых родов. Впрочем, истинную причину сильного или слабого приступа вертиго можно установить только путем лабораторной и аппаратной диагностики.
Впрочем, истинную причину сильного или слабого приступа вертиго можно установить только путем лабораторной и аппаратной диагностики.
Как установить причины головокружения у беременной
Вертиго на ранних и поздних сроках — это почти естественное состояние будущей матери. А некоторые роженицы жаловались на приступы с первой до последней недели. Но это не значит, что с пациентами, переживающими частые приступы вертиго, не нужно ничего делать — в этом случае необходимо как минимум наблюдение за состоянием здоровья женщины и плода.
Если приступы будут появляться слишком часто или беспокоят беременную постоянно, особенно во втором триместре, акушер выпишет направление к невропатологу и психоневрологу. Эти врачи должны решить, что делать с такой больной. Ведь постоянно беспокоящие приступы вертиго указывают на начало серьезных проблем с сердечно-сосудистой, иммунной и неврологической системой.
Чтобы подтвердить или опровергнуть опасения невропатологов и психоневрологов, пациентку отправляют на аппаратную и лабораторную диагностику. В этих обстоятельствах принято делать МРТ, рентгенографию шейных позвонков, анализ мочи и биохимию крови. По итогам этих анализов готовят заключение о состоянии беременной и назначают симптоматическую или глубокую терапию вертиго.
В этих обстоятельствах принято делать МРТ, рентгенографию шейных позвонков, анализ мочи и биохимию крови. По итогам этих анализов готовят заключение о состоянии беременной и назначают симптоматическую или глубокую терапию вертиго.
Лечение головокружений у беременных
Терапия серьезных патологий, симптомами которых являются слабость и головокружение требует значительных усилий и расходов. Схему лечения неврологических, сердечно-сосудистых и онкологических заболеваний назначают профильные врачи. К счастью, ежегодно среди беременных появляется совсем ничтожный процент таких пациентов.
Большинство женщин страдают вертиго по естественным причинам — из-за перестройки системы кровоснабжения матки и гормонального шторма. Вылечить эти проблемы могут только роды. Во время вынашивания плода врачи могут убрать симптомы вертиго, назначив страдающей о кружения головы пациентке следующие препараты:
- седативные лекарственные средства — они снимут стресс;
- противорвотные средства — они облегчают жизнь во время первого триместра;
- стимуляторы образования эритроцитов — этот препарат усиливает насыщение крови кислородом;
- витамин В12 и фолиевую кислоту — они увеличивают гемоглобин;
- кофеин — он повышает давление.
Дозировку и схему приема лекарств может назначить только лечащий врач. Обычно это делают акушеры-гинекологи, которые наблюдают беременных с первых недель и до родов.
Профилактика вертиго
Чтобы предупредить приступы головокружений или уменьшить их частоту, необходимо, во-первых, пересмотреть свой распорядок, выделив не менее 9-10 часов на ежедневный сон. Во-вторых, выделите хотя бы 1-2 часа на прогулки на свежем воздухе. В-третьих, вам придется освоить пару упражнений, позволяющих поддерживать здоровье позвоночника и шеи. В-четвертых, беременным следует избегать стрессов и правильно питаться. Ешьте до шести раз в день, небольшими порциями. В-пятых, будущей маме необходимо регулярно посещать своего гинеколога и делится с ним всеми проблемами со здоровьем. Врач подскажет стратегию поведения и пропишет необходимые лекарственные препараты.
Как бороться с головными болями во время беременности
Фото: iStockphoto
Многие женщины страдают головными болями во время беременности, и если вы уже склонны к головным болям, во время беременности они могут усилиться (извините!). Вот что вам нужно знать.
Вот что вам нужно знать.
Почему у меня болит голова? У женщин часто возникают головные боли во время беременности, и обычно они не вызывают беспокойства. «Некоторые женщины обнаруживают, что гормональных изменений во время беременности вызывают головные боли», — говорит Аманда Селк, акушер-гинеколог из больницы Женского колледжа в Торонто. По мере того, как ваша беременность прогрессирует, лишний вес вашего детского живота может привести к головным болям, связанным с плохой осанкой и напряжением.
Помимо причин, связанных с беременностью, многие регулярные причины головных болей все еще действуют во время беременности. Общие триггеры включают напряжение мышц головы, шеи и спины, заложенность носовых пазух, обезвоживание, голод и стресс.
Если вы испытываете головные боли и не можете определить причину, Хизер Мартин, акушерка из Эдмонтона, рекомендует обратиться к своему лечащему врачу, который может порекомендовать вам проверить зрение. «Некоторые женщины испытывают изменения в своем зрении во время беременности. Возможно, вам нужно изменить рецепт».
«Некоторые женщины испытывают изменения в своем зрении во время беременности. Возможно, вам нужно изменить рецепт».
Как облегчить головную боль во время беременности? Чтобы снять напряжение в плечах и шее, вы можете принять теплую ванну или попробовать массаж, иглоукалывание или услуги хиропрактики. Достаточное количество отдыха также является ключом к предотвращению головных болей и борьбе с ними. Избегайте обезвоживания, пейте много воды (стакан воды при появлении головной боли также может помочь облегчить боль) и регулярно питайтесь.
Тайленол уже давно считается самым безопасным безрецептурным лекарством для беременных женщин , хотя исследование 2016 года, опубликованное в Международном журнале эпидемиологии I , обнаружило связь между ацетаминофеном и аутизмом . Хотя подобные исследования, как правило, вызывают панику, это не означает, что вы не должны принимать Тайленол. «Это не предупреждение о том, что женщины должны полностью отказаться от ацетаминофена», — говорит Дэвид Олсон, профессор акушерства и гинекологии, педиатрии и физиологии в Университете Альберты. Как и все лекарства во время беременности, женщины должны принимать наименьшую возможную дозу в течение кратчайшего периода времени.
Как и все лекарства во время беременности, женщины должны принимать наименьшую возможную дозу в течение кратчайшего периода времени.
Селк отмечает, что низкие дозы кофеина могут облегчить головные боли и не вредны для беременных (до 300 мг в день считается безопасным), поэтому вы можете попробовать выпить чашку черного чая или небольшую чашку кофе.
Когда следует беспокоиться о головных болях во время беременности Хотя головные боли могут быть мучительными, они редко бывают опасными. Но некоторые могут сигнализировать о серьезной проблеме: «Острая головная боль может быть связана с преэклампсией», — говорит Мартин. «Если есть внезапное начало, и оно не проходит, и если есть нарушения зрения, такие как мигающие огни или искры, похожие на мигрень, вам нужна неотложная оценка». В этом случае сделайте все, что ваш лечащий врач попросит вас сделать в экстренной ситуации, например, вызовите его или отправляйтесь в больницу.
Селк также советует звонить своему врачу или акушерке, если головная боль не проходит после двух доз сильнодействующего тайленола, а также если у вас рвота, если она возникает после травмы, такой как удар головой, если у вас есть онемение или слабость любой части вашего тела с головной болью, если у вас есть изменения зрения или если у вас высокое кровяное давление.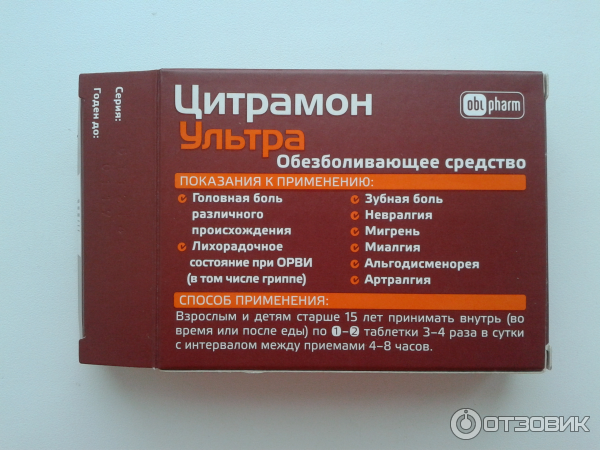
Нормально ли иметь головные боли, кровянистые выделения или судороги во время беременности? | Беременность, Беспокойство и дискомфорт, статьи и поддержка
Некоторые симптомы беременности вызывают больше беспокойства, чем другие. Вот краткое изложение того, какие неприятные симптомы на самом деле нормальны, а какие могут вызывать беспокойство.
В этой статье:
- Боль в животе или животе при беременности
- Кровотечение при беременности
- Головные боли во время беременности
- Дискомфорт в ногах при беременности
- Одышка и одышка при беременности
- Судороги и боли в ногах при беременности
- Дополнительная информация
Если есть что-то, на что вы можете рассчитывать во время беременности, так это то, что у вас появятся некоторые симптомы, которых вы не ожидали. В то время как тошнота, тяга и склонность плакать во время просмотра «Эммердейла» являются стандартными, некоторые симптомы вызывают тревогу. Вот на что вам следует обратить внимание.
Вот на что вам следует обратить внимание.
Нормально ли иметь боль в животе или животе во время беременности?
Боль в животе, ломота и спазмы являются обычным явлением для беременных женщин и, как правило, не о чем беспокоиться. Основной причиной боли в животе является растяжение связок при беременности.
Боль можно облегчить, если лечь на сторону, противоположную боли, принять теплую ванну, использовать грелку и двигаться медленнее (Aguilera, 2015).
Когда может беспокоить боль в животе?
Немедленно свяжитесь с акушеркой или врачом общей практики, если боль не проходит после нескольких минут отдыха или если у вас также есть:
- кровь в мочеиспускательном канале
- боль или жжение при мочеиспускании
- необычные выделения из влагалища
- кровотечение
- рвота
- лихорадка
- озноб.
(Килпатрик, 2018)
Болезненные спазмы желудка могут быть признаком выкидыша, если они сопровождаются кровотечением или внематочной беременностью. Они также могут быть чем-то, не связанным с беременностью.
Они также могут быть чем-то, не связанным с беременностью.
Нормально ли иметь кровотечение или кровянистые выделения во время беременности?
Во-первых, не паникуйте. Вагинальное кровотечение на ранних сроках беременности встречается часто и не всегда указывает на проблему. (RCOG, 2016; NHS, 2018a)
Кровотечения на ранних сроках беременности могут быть связаны с кровянистыми выделениями, изменениями шейки матки, выкидышем или внематочной беременностью. (NHS, 2018a) На более поздних сроках беременности вагинальное кровотечение может быть связано с изменениями шейки матки, вагинальными инфекциями, «шоу», отслойкой плаценты или низким расположением плаценты (placenta praevia) (NHS, 2018a).
Когда кровотечение может быть проблемой?
Хотя кровотечение является распространенным явлением, кровотечение и/или боль могут быть предупреждающим признаком выкидыша или других осложнений, поэтому важно, чтобы вы немедленно обратились к своему врачу общей практики или акушерке, в местную службу оценки беременности на ранних сроках, в NHS 111 или в отделении неотложной помощи.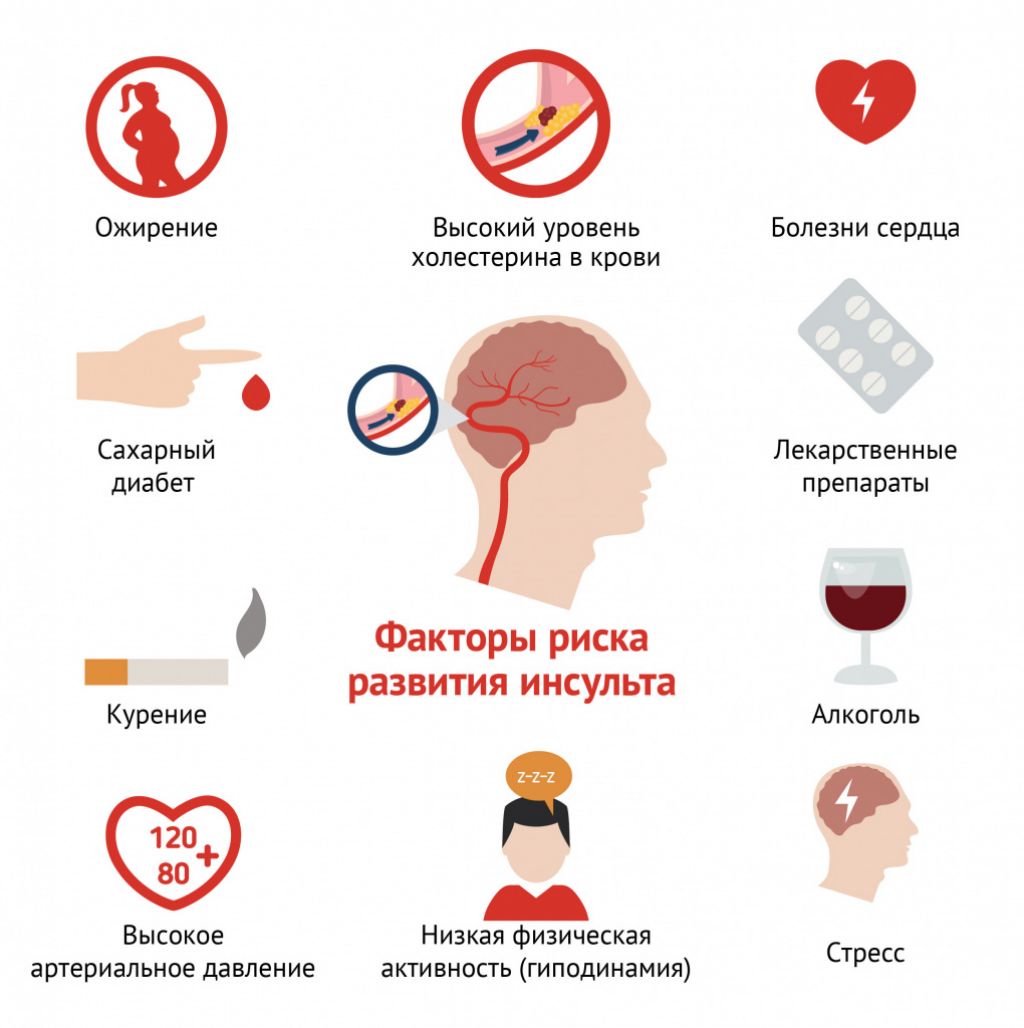 (RCOG, 2016; NHS, 2018a)
(RCOG, 2016; NHS, 2018a)
Важно выяснить причину кровотечения, поэтому врач или акушер спросят о других симптомах, таких как спазмы, боль и головокружение. Вам также может потребоваться пройти вагинальное или тазовое обследование, ультразвуковое сканирование или анализы крови, чтобы проверить уровень гормонов. (NHS, 2018a)
Нормально ли иметь головные боли во время беременности?
Головные боли часто возникают во время беременности, но обычно они уменьшаются или прекращаются во втором и третьем триместре. При необходимости вы можете принимать парацетамол, но посоветуйтесь с фармацевтом, акушеркой или врачом общей практики о том, сколько и как долго принимать парацетамол (NHS, 2018a).
Чтобы предотвратить новые головные боли:
- пейте много жидкости
- выспаться
- отдохнуть и расслабиться. (NHS, 2018a)
Хотя большинство головных болей при беременности невинны, они могут быть более серьезными или указывать на основное заболевание, такое как преэклампсия (RCOG, 2014).
Когда могут беспокоить головные боли?
Немедленно позвоните своей акушерке, врачу общей практики или в службу NHS 111, если у вас появятся какие-либо из следующих симптомов, поскольку они могут быть симптомами преэклампсии:
- очень сильная головная боль
- проблемы со зрением, такие как нечеткость или мигание в глазах
- сильная боль чуть ниже ребер
- рвота
- внезапный отек лица, рук или ног.
(NHS, 2018a)
Нормально ли иметь отеки во время беременности?
Постепенный отек ног, лодыжек, стоп и пальцев (отек) является нормальным явлением во время беременности и не опасен (хотя может доставлять дискомфорт). Отек обычно вызван тем, что в организме остается больше воды, чем обычно. Отек имеет тенденцию усиливаться во время беременности и в конце дня, когда в нижних частях тела скапливается вода.
Вот несколько советов, как избежать отека.
- Старайтесь не стоять в течение длительного времени.

- Выбирайте удобную обувь.
- Поднимите ноги.
- Пейте много воды.
- Делайте упражнения для ног. Сидя или стоя, наклонитесь, а затем направьте стопу вниз 30 раз и покрутите каждую ступню восемь раз в каждом направлении.
(NHS, 2018c)
Нормально ли иметь одышку во время беременности?
Одышка — распространенная проблема во время беременности, которая может начаться в первом или втором триместре. Вы, скорее всего, почувствуете одышку, если сильно набрали вес или ожидаете более одного ребенка. Одышка может продолжаться до тех пор, пока вы не будете почти готовы к родам. Это не повредит вашему ребенку, но может раздражать вас. Попробуйте эти советы, чтобы облегчить одышку:
- Держите в вертикальном положении.
- Выполняйте легкие упражнения, такие как ходьба или плавание.
Когда может беспокоить одышка или дыхание?
Если вы страдаете от усталости и сердцебиения, а также одышки, это может быть признаком низкого уровня железа в крови. Обязательно обсудите эти симптомы со своей акушеркой.
Обязательно обсудите эти симптомы со своей акушеркой.
Нормально ли иметь судороги ног во время беременности?
Вы поймете, что страдаете от судорог в ногах, если почувствуете внезапную острую боль, обычно в икроножных мышцах или ступнях. Это часто происходит ночью и на более поздних сроках беременности, но никто точно не знает, почему (NHS, 2017; NHS, 2018d).
Обычно судороги проходят сами по себе, но растяжка и массаж мышц могут помочь уменьшить боль (NHS, 2017). Вы также можете попробовать сильно подтянуть пальцы ног к лодыжке или сильно растереть мышцы (NHS, 2018d).
Регулярные легкие упражнения во время беременности, включающие движения лодыжек и ног, улучшат кровообращение и могут предотвратить судороги. См. упражнения для ног выше (в разделе, посвященном отекам) и повторите их на обеих ногах (NHS, 2018d).
Последняя проверка этой страницы в марте 2018 г.
Наша линия поддержки предлагает практическую и эмоциональную поддержку при кормлении вашего ребенка, а также общие вопросы для родителей, участников и волонтеров: 0300 330 0700.
Мы также предлагаем дородовые курсы, которые являются отличным способом узнать больше о родах, родах и жизнь с новорожденным.
Подружитесь с другими будущими родителями и новыми родителями в вашем районе для поддержки и дружбы, наблюдая за тем, какие мероприятия NCT происходят поблизости.
Рекомендации
Агилера Пенсильвания. (2015) Беременность, боль в круглой связке. Доступно на: www.emedicinehealth.com [По состоянию на 1 марта 2018 г.].
Килпатрик CC. (2018)Подход к острой боли в животе у беременных и родильниц. До настоящего времени. Доступно по адресу: https://www.uptodate.com/contents/approach-to-acute-abdominal-pain-in-p… [Проверено 1 марта 2018 г.].
RCOG (Королевский колледж акушеров и гинекологов). (2014) Информация для вас: преждевременные роды. Доступно по адресу: www.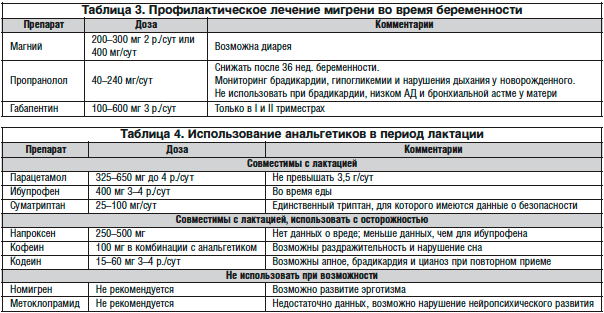 rcog.org.uk [По состоянию на 1 марта 2018 г.].
rcog.org.uk [По состоянию на 1 марта 2018 г.].
ГСЗ. (2017) Судороги ног. Доступно по адресу: https://www.nhs.uk/conditions/leg-cramps/ [По состоянию на 1 марта 2018 г.].
ГСЗ. (2018a) Вагинальное кровотечение при беременности. Доступно по адресу: https://www.nhs.uk/conditions/pregnancy-and-baby/vaginal-bleeding-pregnant/ [Проверено 1 марта 2018 г.].
ГСЗ. (2018b) Головные боли при беременности. Доступно по адресу: https://www.nhs.uk/conditions/pregnancy-and-baby/headaches-pregnant/ [Проверено 1 марта 2018 г.].
ГСЗ. (2018c) Опухание лодыжек, стоп и пальцев при беременности. Доступно по адресу: https://www.nhs.uk/conditions/pregnancy-and-baby/swollen-ankles-feet-pregnant/ [Проверено 1 марта 2018 г.].
ГСЗ. (2018d) Общие проблемы со здоровьем во время беременности. Доступно по адресу: https://www.nhs.uk/conditions/pregnancy-and-baby/common-pregnancy-problems/ [Проверено 1 марта 2018 г.].
RCOG. (2016) Кровотечение и/или боль на ранних сроках беременности. Доступно по адресу: https://www.rcog.org.uk/globalassets/documents/patients/patient-information-leaflets/pregnancy/pi-bleeding-and-or-pain-in-early-pregnancy.pdf [Проверено 1 марта 2018].
Доступно по адресу: https://www.rcog.org.uk/globalassets/documents/patients/patient-information-leaflets/pregnancy/pi-bleeding-and-or-pain-in-early-pregnancy.pdf [Проверено 1 марта 2018].
RCOG. (2014) Медицинские работники должны быть осведомлены о признаках, симптомах и надлежащем реагировании на более редкие причины головной боли. Доступно по адресу: https://www.rcog.org.uk/ [По состоянию на 1 марта 2018 г.].
Информация от NCT, которой можно доверять
Когда дело доходит до контента, наша цель проста: каждый родитель должен иметь доступ к информации, которой он может доверять.
Все наши статьи были тщательно изучены и основаны на последних данных из авторитетных и надежных источников. Мы создаем наши статьи с дородовыми учителями NCT, послеродовыми лидерами и консультантами по грудному вскармливанию, а также с учеными и представителями соответствующих организаций и благотворительных организаций.
Узнайте больше о нашем процессе редакционного рецензирования.
