Головная боль при грудном вскармливании: что можно?
Головная боль у кормящих мам – не редкость, она может быть постоянной или приступообразной, возникать однократно или систематически, самостоятельно или в сочетании с другими симптомами. Причину может определить врач на основании особенностей ее проявления и дополнительного обследования.
СодержаниеСвернуть
- Лечение головной боли напряжения в периоде лактации
- Лечение мигрени у женщины в периоде лактации
- Симптоматические головные боли у кормящих мам и их лечение
Как справиться с головной болью во время грудного вскармливания?
- Чаще всего у молодых мам диагностируют головную боль напряжения. Повышенная нагрузка, недостаток сна, заботы по уходу за малышом – все это отнимает массу сил и времени у матери и может спровоцировать недомогание.
- Приступы мигрени могут возникать впервые в периоде беременности и лактации как реакция на гормональную перестройку или как продолжение ранее существовавшего заболевания.
 Для лечения такой головной боли используются специфические препараты, назначать которые должен врач.
Для лечения такой головной боли используются специфические препараты, назначать которые должен врач. - Цервикогенная головная боль – спутник остеохондроза шейного отдела позвоночника. Основная причина – нарушение кровоснабжения головного мозга из-за сдавления позвоночной артерии в костном канале, образованном поперечными отростками шейных позвонков. Провоцирующим фактором в период лактации может быть неудобное положение матери во время кормления.
- Головная боль при повышении артериального давления возникает из-за спазма церебральных сосудов, устранить ее можно, снизив артериальное давление до нормального уровня.
- Головная боль при острых инфекционных заболеваниях: ОРЗ, ОРВИ, гайморите — симптом общей интоксикации организма, в этом случае требуется лечение основного заболевания.
Лечение головной боли напряжения в периоде лактации
Основная причина этого вида цефалгии – физическое и эмоциональное перенапряжение, а это для кормящей мамы не редкость. Переутомление провоцирует спазм мышц головы и шеи, при этом сдавливаются питающие их сосуды, от этого и возникает боль. В области лба и затылка возникает ощущение сдавливания, как будто на голову надели тесный обруч, болеть может и верхняя часть шеи. Перед тем как лечить головную боль таблетками, нужно попытаться снять ее немедикаментозными средствами:
Переутомление провоцирует спазм мышц головы и шеи, при этом сдавливаются питающие их сосуды, от этого и возникает боль. В области лба и затылка возникает ощущение сдавливания, как будто на голову надели тесный обруч, болеть может и верхняя часть шеи. Перед тем как лечить головную боль таблетками, нужно попытаться снять ее немедикаментозными средствами:
- Самомассаж головы и шеи поможет устранить мышечный спазм, а это ослабит боль или позволит полностью от нее избавиться;
Использование массажера для головы
- Непродолжительный сон или отдых в спокойной обстановке поможет нормализовать эмоциональное состояние и снять усталость, при этом мышцы расслабятся и боль отступит;
- Голод не только отрицательно влияет на лактацию, но может спровоцировать и головную боль, поэтому, если кормящая мама из-за забот о малыше забыла вовремя поесть, тарелка теплого супа может подействовать не хуже обезболивающей таблетки.
Если массаж, отдых и еда не помогают, придется принять лекарство. Единственный разрешенный для использования у кормящих матерей анальгетик – парацетамол. Он не так эффективен, как комбинированный средства от головной боли, но относительно безопасен для малыша, поэтому после его применения можно продолжить грудное вскармливание и сохранить лактацию. Чтобы в молоко попало как можно меньше лекарства, его лучше выпить сразу после кормления, концентрация препарата в крови будет нарастать постепенно и выделяться с молоком он начнет не сразу. После согласования с врачом возможен прием препаратов из группы нестероидных противовоспалительных: ибупрофена, напроксена, кетопрофена.
Единственный разрешенный для использования у кормящих матерей анальгетик – парацетамол. Он не так эффективен, как комбинированный средства от головной боли, но относительно безопасен для малыша, поэтому после его применения можно продолжить грудное вскармливание и сохранить лактацию. Чтобы в молоко попало как можно меньше лекарства, его лучше выпить сразу после кормления, концентрация препарата в крови будет нарастать постепенно и выделяться с молоком он начнет не сразу. После согласования с врачом возможен прием препаратов из группы нестероидных противовоспалительных: ибупрофена, напроксена, кетопрофена.
На время лечения некоторыми препаратами следует прекратить грудное вскармливание
Самостоятельно назначать обезболивающее при вскармливани грудью, можно только в том случае, если боль по характеристике напоминает цефалгию напряжения, возникла однократно и не возобновляется после окончания действия препарата. Если после приема таблетки головная боль не проходит или возвращается вновь по окончании срока ее действия, через 6-8 часов, женщине нужно обратиться к врачу. Первичная боль напряжения обычно хорошо снимается при однократном приеме анальгетика, поэтому при его неэффективности нужно исключить другие заболевания со сходной симптоматикой.
Первичная боль напряжения обычно хорошо снимается при однократном приеме анальгетика, поэтому при его неэффективности нужно исключить другие заболевания со сходной симптоматикой.
Нельзя лечить головную боль во время лактации с помощью комбинированных обезболивающих таблеток: Пенталгина, Седалгина — они содержат сразу несколько потенциально опасных для ребенка препаратов, которые в больших количествах проникают в грудное молоко матери:
- анальгин даже при однократном приеме может вызвать необратимые повреждения печени и системы кроветворения у ребенка;
- кофеин возбуждающе действует на нервную систему, малыш становится беспокойным, плохо спит, учащаются срыгивания;
- кодеин угнетает работу дыхательного центра у ребенка, кроме того, этот препарат задерживает молоко в альвеолах молочной железы и не дает ему поступать в протоки, что может привести к лактостазу у кормящей мамы;
- фенобарбитал, как и кодеин, угнетает работу центральной нервной системы и дыхательного центра.

Лечение мигрени у женщины в периоде лактации
Мигрень проявляется приступами очень сильной боли в одной половине головы, которая сопровождается тошнотой, рвотой, повышенной чувствительностью к звукам и свету. Причина боли – компенсаторное расширение кровеносных сосудов головного мозга после их кратковременного спазма в периоде мигренозной ауры. Боль во время приступа может быть настолько сильной, что терпеть ее невозможно. Кроме того, длительное расширение сосудов может привести к повреждению головного мозга и развитию серьезных осложнений, поэтому лечение с применением лекарственных препаратов в этом случае вполне оправдано.
По назначению врача-невропатолога можно применять таблетки Суматриптан (группа агонистов серотониновых рецепторов). Выпить таблетку нужно при первых признаках приближения мигрени, при неэффективности повторно препарат не применяется. Суматриптан выделяется с грудным молоком и может повлиять на состояние ребенка. Чтобы не навредить малышу и сохранить лактацию, в течение 24 часов после его приема кормящей маме приходится сцеживать и выливать грудное молоко. Через сутки можно вернуться к обычному режиму грудного вскармливания.
Суматриптан выделяется с грудным молоком и может повлиять на состояние ребенка. Чтобы не навредить малышу и сохранить лактацию, в течение 24 часов после его приема кормящей маме приходится сцеживать и выливать грудное молоко. Через сутки можно вернуться к обычному режиму грудного вскармливания.
Лекарства на основе эрготамина более эффективны при мигрени, так как они влияют непосредственно на сосудистую стенку, но для ребенка этот препарат может быть опасен. Если продолжать грудное вскармливание на фоне приема эрготамина, у ребенка появляется тошнота, рвота или судороги. Если Суматриптан не облегчает состояния, а приступы возникают часто, приходится отказываться от грудного вскармливания. Хорошее самочувствие матери не менее значимо для малыша, чем грудное молоко.
Симптоматические головные боли у кормящих мам и их лечение
Цервикогенная головная боль может возникнуть при неудобном положении головы во время кормления
Цервикогенная головная боль – проявление шейного остеохондроза, причина – сдавление кровеносного сосуда при изменении взаимного расположения шейных позвонков. Это односторонняя головная боль, по характеру напоминающая мигрень, но менее интенсивная. Снять болевой приступ можно приемом парацетамола, а избавиться от головной боли полностью поможет лечение остеохондроза, в том числе мануальная терапия. Важно обеспечить удобное положение шеи во время кормления и отдыха молодой мамы. Совместный сон с ребенком в этом случае не рекомендуют: опасаясь травмировать малыша, мама принимает вынужденное, не всегда удобное, положение тела, что провоцирует боль.
Это односторонняя головная боль, по характеру напоминающая мигрень, но менее интенсивная. Снять болевой приступ можно приемом парацетамола, а избавиться от головной боли полностью поможет лечение остеохондроза, в том числе мануальная терапия. Важно обеспечить удобное положение шеи во время кормления и отдыха молодой мамы. Совместный сон с ребенком в этом случае не рекомендуют: опасаясь травмировать малыша, мама принимает вынужденное, не всегда удобное, положение тела, что провоцирует боль.
Головная боль при повышении артериального давления – результат спазма сосудов головного мозга. При незначительном повышении нормализовать давление и избавиться от головной боли можно без применения лекарств, но если оно систематически поднимается выше 150/95, женщине нужно обратиться к врачу. Отказываться от приема медикаментов в этом случае не только нецелесообразно, но и опасно. Врач выяснит причину нарушения и назначит то или иное средство, которое можно принимать при грудном вскармливании.
Рекомендуем к прочтению: Головная боль во второй половине беременности – как преодолеть неприятный симптом?
Понравилась статья? Поделись с друзьями!
Оцените статью
Adblock
detector
причины, симптомы, признаки, диагностика, лечение, профилактика
Стадии
Причины
Симптомы
Диагностика
Лечение
Профилактика
Осложнения
Лактостаз – осложненное состояние у женщин во время кормления грудью. Связано с нарушениями культуры лактации и застоем молока в протоках молочных желез. Чаще всего поражает женщин в возрасте от 20 до 35 лет, но может встречаться и у рожениц после 40 лет.
Связано с нарушениями культуры лактации и застоем молока в протоках молочных желез. Чаще всего поражает женщин в возрасте от 20 до 35 лет, но может встречаться и у рожениц после 40 лет.
Признаки лактостаза при грудном вскармливании появляются в первую неделю начала кормления грудью. Состояние сопровождается набуханием и тяжестью молочных желез, повышенной чувствительностью и болезненными ощущениями во время лактации. Если лактостаз не лечить, он может перерасти в воспалительный процесс и привести к маститу.
Стадии
Различают две стадии развития застоя:
- Физиологическая, или первичная. Симптомы развиваются на 1–3-й день после родов, во время формирования системы лактации. В период беременности в организме женщины вырабатывается гормон прогестерон, блокирующий секрецию эстрогена и пролактина. В послеродовой период выработка пролактина резко повышается, что приводит к накоплению молока в молочных железах. Избыток эстрогена провоцирует отечность и покраснение груди.

- Патологическая, или вторичная. Характеризуется застоем молока при лактостазе в долях молочных желез. Другими проявлениями являются закупорка млечных протоков и затрудненная лактация. Особенность этой стадии заключается в наличии воспалительного процесса. Причем одни пациентки имеют ярко выраженную симптоматику, другие вообще ее не имеют. Но и в том, и другом случае состояние способствует развитию инфекции. Нередко вторичный тип является признаком начала развития мастита.
Причины и факторы риска
В течение 7-10 дней после рождения ребенка в организме женщины происходит выработка гормонов окситоцина и пролактина, необходимых для стимуляции лактации. Развитие лактостаза у кормящей матери провоцируют следующие факторы: нарушение культуры кормления, редкое прикладывание к груди или его отсутствие, наличие трещин и мелких ран вокруг сосков.
Специалисты выделяют множество причин лактостаза, которые условно можно разделить на две группы:
- Внутренние. К этой категории относится избыток выработки молока, связанный с налаживанием системы лактации или гормональными нарушениями. Кроме того, изменение физиологии железистой ткани и млечных протоков также провоцирует появление первых симптомов состояния.
- Внешние. Неправильное и редкое прикладывание ребенка к груди, ношение тесной одежды, неаккуратное и нерегулярное сцеживание молока приводят к развитию лактостаза.
К факторам риска, которые способствуют появлению состояния, относятся:
- узкие протоки молочных желез;
- ночной сон в положении на животе;
- переохлаждение организма и груди;
- плоские соски;
- стресс, послеродовая депрессия;
- неправильное питание;
-
низкая активность.

Симптомы
Симптомы лактостаза проявляются внезапно и очень остро. Иногда женщины могут с точностью до минуты сказать, когда появились первые признаки. К самым заметным проявлениям относятся уплотнение и болезненность молочных желез. Женщины часто упоминают распирающие ощущения и тяжесть в области груди.
Со временем появляется избыточный приток крови к млечным протокам, что провоцирует жар. Лактация становится болезненной и дискомфортной. Именно эти проявления чаще всего становятся причиной отказа от кормления.
Как правило, после опустошения молочных желез (кормления или сцеживания молока) симптоматика ослабевает. Однако область застоя продолжает увеличиваться, а болезненные ощущения со временем проявляются снова.
Другими явными признаками лактостаза являются:
- покраснение кожи вокруг сосков;
- горящая на ощупь грудь;
- боль при прикосновении;
- повышение температуры при лактостазе выше 38,5 градуса;
- боль в зоне молочных желез;
- слабость;
-
озноб, лихорадка.

Диагностика
При столкновении с лактостазом в родильном отделении консультацию для женщины проводит акушер. Если состояние появилось после приезда домой, рекомендуется записаться на прием к гинекологу. Для выявления лактостаза врач работает в группе с эндокринологом и маммологом.
Диагноз ставится на основании симптоматики, сбора анамнеза, физического осмотра молочных желез и лабораторной диагностики. К основным методам относят:
- УЗИ молочных желез;
- общий анализ крови + СОЭ;
- анализ на C-реактивный белок;
- анализ на пролактин.
Лечение
С появлением первых признаков женщина задумывается о том, что делать при лактостазе. При развитии первичной стадии врачи рекомендуют частое прикладывание малыша к груди, своевременное опорожнение протоков путем сцеживания. Но, как правило, это становится невозможным, потому что женщина испытывает болезненность и напряженность в груди.
Правильно подобранная тактика лечения лактостаза и комплексный подход не только устраняют симптоматику, но и профилактируют застой. Одним из вариантов лечения является сцеживание молока. Врачи рекомендуют придерживаться следующих принципов:
- если сцедить молоко вручную не получается, необходимо применять молокоотсос;
- прикладывать малыша к груди как можно чаще, минимум каждые 3 часа;
- сцеживание лучше всего начинать с груди, в которой боль ощущается сильнее;
- массаж при лактостазе перед кормлением и сцеживанием поможет высвобождению млечных протоков.
Температуру свыше 38 градусов рекомендуется сбивать препаратами, назначенными специалистом.
Медикаментозное лечение назначает только врач после выяснения причины лактостаза. Общие меры включают:
- прием лекарственных средств, снижающих выработку пролактина;
-
назначение антибактериальных средств при инфекции.
При обнаружении признаков лактостаза необходимо в срочном порядке обратиться к врачу. Если лактостаз не лечить, то состояние переходит в воспаление, которое называется лактационным маститом.
Для лечения инфекционного заболевания чаще всего используют хирургический подход, основной целью которого является удаление гнойного содержимого.
Профилактика
Тщательное сцеживание молока и опорожнение молочных протоков – это первая рекомендация для профилактики лактостаза.
К другим мерам предотвращения застоя относятся:
- Раннее и частое прикладывание ребенка к груди сразу после родов.
- Лактация по требованию, а не по часам.
- Кормление в разных положениях тела: лежа, сидя, на руках.
- Соблюдение режима отдыха, сон на боку, а не на животе.
-
Исключение поднятия тяжестей и длительных физических нагрузок.

- Сохранение спокойствия и избегание стрессовых ситуаций.
- Ношение поддерживающего, но не сдавливающего движения нательного белья. Лучше, если оно будет выполнено из натуральных тканей.
- Соблюдение водного баланса.
- Правильное питание с включением в рацион фруктов, зелени и овощей.
Осложнения
Неинфекционный мастит является самым частым вариантом осложнения застоя молока. Симптомы состояний похожи, но при инфекционном мастите наиболее выражены. При этом состояние и самочувствие женщины ухудшаются, температура повышается еще выше, болевой синдром усиливается.
Границу перехода лактостаза в серьезное заболевание сложно отследить. Базовым ориентиром является длительность сохранения признаков. При застое молока симптоматика сохраняется 3-5 дней, при мастите – неделю и дольше.
Своевременное обращение к врачу и лечение способны устранить дискомфортные ощущения и предотвратить более серьезные осложнения.
Автор статьи:
Ломакин Николай Николаевич
Онколог-маммолог
опыт работы 33 года
отзывы оставить отзыв
Клиника
м. Красные Ворота
м. Полянка
Отзывы
Услуги
- Название
- Прием, консультация врача-маммолога первичный2300
- Прием, консультация врача-маммолога повторный1900
Статьи о здоровье
Все статьиАллергологГастроэнтерологГематологГинекологДерматологИммунологИнфекционистКардиологКосметологЛОР врач (отоларинголог)МаммологНеврологНефрологОнкологОфтальмологПроктологПсихотерапевтПульмонологРевматологТравматолог-ортопедТрихологУрологФлебологХирургЭндокринологДругие специалисты
Специализация врачаАллергологАндрологАнестезиологВызов врача на домВызов педиатра на домГастроэнтерологГематологГинекологГрудное вскармливаниеДерматологДетский аллергологДетский гастроэнтерологДетский гинекологДетский дерматологДетский инфекционистДетский кардиологДетский ЛОРДетский мануальный терапевтДетский массажДетский неврологДетский нефрологДетский онкологДетский остеопатДетский офтальмологДетский психиатрДетский травматологДетский урологДетский хирургДетский эндокринологДиетологИммунологИнфекционистКабинет головной болиКардиологКосметологЛОР врач (отоларинголог)МаммологМануальный терапевтМассажНаркологНеврологНейрохирургНефрологОнкологОперационный блокОстеопатОтделение педиатрии м.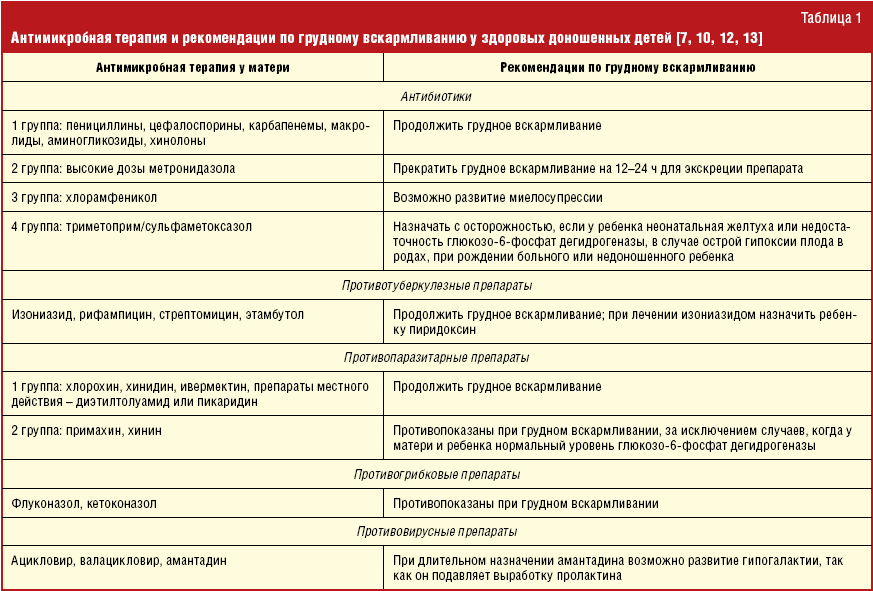 ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматолог-ортопедТрихологУрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматолог-ортопедТрихологУрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
Бажанова Юлия Александровна
хирург, маммолог, флеболог, проктолог
отзывы Записаться на прием
Клиника
м. Автозаводская
Захарченко Александр Владимирович
хирург, онколог-маммолог
отзывы Записаться на прием
Клиника
м. Сухаревская
Лебедев Семен Валерьевич
Онколог, маммолог
отзывы Записаться на прием
Клиника
м. Полянка
Полянка
Максимова Валентина Викторовна
Онколог-маммолог
отзывы Записаться на прием
Клиника
м. Сухаревская
Никулин Сергей Евгеньевич
онколог, маммолог
отзывы Записаться на прием
Клиника
м. Смоленская
Шадиева Марина Хасановна
маммолог, флеболог, хирург, врач УЗИ
отзывы Записаться на прием
Клиника
м. Таганская
Мигрень при грудном вскармливании: причины, методы лечения и др.
Мигрень затрагивает миллионы людей в Соединенных Штатах. Хотя состояние иногда может улучшиться во время беременности, оно может ухудшиться в послеродовой период, а иногда и во время грудного вскармливания.
По данным Американского фонда борьбы с мигренью, мигрень — это изнурительное состояние, от которого страдают около 39 миллионов человек в США. Хроническая мигрень, когда у человека более 15 дней мигрени каждый месяц, затрагивает до 1 из 20 человек.
Мигрень может быть средней или тяжелой степени. Больной мигренью может испытывать:
- пульсирующую или колющую боль с одной или обеих сторон головы
- головную боль, усиливающуюся при физической нагрузке или движении
- тошноту или рвоту
- чувствительность к свету и звуку
In В этой статье мы исследуем связь между головными болями при мигрени и грудным вскармливанием. Мы также рассмотрим лекарства от мигрени, которые безопасно принимать во время грудного вскармливания, и советы по профилактике мигрени.
Недостаточно четких данных, чтобы сказать, может ли грудное вскармливание улучшить или усугубить мигренозные головные боли.
Согласно статье 2013 года в журнале Headache: The Journal of Head and Face Pain , некоторые данные свидетельствуют о том, что мигрень может уменьшаться во время грудного вскармливания. Тем не менее, более 50% людей испытывают рецидивы мигрени через 1 месяц после родов.
Тем не менее, более 50% людей испытывают рецидивы мигрени через 1 месяц после родов.
Первичные головные боли, которые включают мигренозные головные боли, головные боли напряжения и кластерные головные боли, часто встречаются во время беременности и после родов.
Хотя мигрень может уменьшиться во втором и третьем триместрах беременности, у многих людей приступы мигрени часто возникают в первые дни и недели после рождения.
По данным Американского фонда борьбы с мигренью, среди женщин, у которых в прошлом были мигренозные головные боли:
- 1 из 4 будет страдать от мигрени в течение первых 2 недель после рождения
- почти 50% испытают приступ мигрени в первый месяц
Кроме того, у 5% женщин, никогда не страдавших мигренью, первая мигрень может возникнуть после родов. Это может быть связано с колебаниями уровня гормонов в первые дни после рождения.
Хотя Американский фонд мигрени не упоминает грудное вскармливание как фактор возникновения или усугубления мигрени, он отмечает множество факторов, способствующих мигрени, которые, вероятно, узнают новые родители, такие как:
- усталость и усталость
- пропуск приема пищи
- обезвоживание
Грудное вскармливание может быть утомительным в первые дни и недели, а ночные кормления могут вызвать нарушение сна. Многие люди могут забывать питаться и пить воду во время кормления своих детей. Все эти факторы окружающей среды, связанные с грудным вскармливанием, могут способствовать мигренозным головным болям.
Многие люди могут забывать питаться и пить воду во время кормления своих детей. Все эти факторы окружающей среды, связанные с грудным вскармливанием, могут способствовать мигренозным головным болям.
При грудном вскармливании можно безопасно принимать несколько лекарств от мигрени. К ним относятся:
- ацетаминофен (тайленол)
- нестероидные противовоспалительные средства, такие как ибупрофен (адвил), диклофенак или напроксен (алив)
- суматриптан (имитрекс)
поскольку антидепрессанты, бета-блокаторы и противосудорожные препараты безопасны для использования во время грудного вскармливания. Врач может дать совет о рисках и преимуществах этих лекарств во время грудного вскармливания.
Факторы, которые медицинский работник будет принимать во внимание при назначении лекарств, могут включать:
- пользу для младенца и кормящего грудью человека
- риск воздействия препарата на ребенка или выработку грудного молока
- когда следует принимать лекарство лекарства и как долго они должны их принимать
Люди, которые хотят принимать лекарства, отпускаемые по рецепту, которые в настоящее время не одобрены для беременных или кормящих грудью, должны поговорить с медицинским работником о доступных вариантах.
Лекарства, которые небезопасно принимать во время грудного вскармливания, могут включать:
Аспирин
Перед приемом аспирина при мигренозных головных болях во время грудного вскармливания следует проконсультироваться с врачом. Людям с определенными заболеваниями может быть разумно принимать аспирин в низких дозах, наблюдая за ребенком на предмет любых побочных эффектов. Однако аспирин может вызвать образование салициловой кислоты в грудном молоке. Это опасно для ребенка и может привести к метаболическому ацидозу с опасными для жизни последствиями.
Опиаты
Людям не следует принимать опиаты, такие как кодеин и трамадол, при мигренозной боли во время грудного вскармливания. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) предупреждает, что употребление опиатов во время грудного вскармливания приводит к чрезмерной сонливости и серьезным проблемам с дыханием у младенцев.
Другие причины послеродовых головных болей могут включать:
Роды
Головные боли могут быть обычным явлением в послеродовом периоде и иногда могут возникать как прямой результат факторов во время родов. Например, эпидуральные или спинальные процедуры для обезболивания в некоторых случаях могут вызывать головные боли через несколько часов или дней после рождения.
Например, эпидуральные или спинальные процедуры для обезболивания в некоторых случаях могут вызывать головные боли через несколько часов или дней после рождения.
Преэклампсия
Послеродовая преэклампсия также может вызывать головную боль в первые несколько недель после рождения. Человеку следует как можно скорее обратиться за неотложной медицинской помощью, если он испытывает такие симптомы, как:
- новая или необычная головная боль
- изменения или проблемы со зрением
- отек лица, рук и ног
- боль в животе
- тошнота и рвота
- снижение мочеиспускания
- резкое увеличение веса
Факторы окружающей среды
Первые дни и недели после родов могут быть стрессовыми. Недостаток сна, трудности с поддержанием адекватного питания и гидратации, а также беспокойство о своем новорожденном могут вызвать у людей головные боли напряжения. Попытка вести здоровый образ жизни и режим сна может помочь облегчить симптомы с течением времени.
Следующие советы по самопомощи могут помочь предотвратить или замедлить частоту мигренозных головных болей:
- ведение дневника головной боли для выявления триггеров, таких как нарушение сна, стресс, обезвоживание или пропуск приема пищи
- каждый день вовремя принимать лекарства, которые прописывает врач
- сокращать потребление кофеина
- стараться регулярно заниматься спортом и поддерживать умеренный вес
- использовать техники релаксации для расслабления следует сначала поговорить с врачом. Помимо того, что существует мало доказательств того, что растительные лекарственные средства могут помочь при мигрени, некоторые из них могут быть вредными для ребенка, если попадут в грудное молоко.
Человеку следует обратиться к врачу, если он испытывает:
- новую головную боль после родов
- ухудшение симптомов мигрени
- тяжелые симптомы мигрени
Человеку следует обратиться за неотложной помощью, если он испытывает:
9 и
9 необычно сильная головная боль
- трудности с речью
- проблемы со зрением
- неконтролируемая рвота
- паралич или слабость в руках или лице
- головная боль с лихорадкой, ригидность затылочных мышц, спутанность сознания, судороги, проблемы со зрением или сыпь
Хотя мигренозные головные боли могут усиливаться после родов, мало доказательств того, что причиной является грудное вскармливание. Однако факторы, связанные с грудным вскармливанием, в том числе нарушение сна и недостаточное увлажнение, могут способствовать этому.
Однако факторы, связанные с грудным вскармливанием, в том числе нарушение сна и недостаточное увлажнение, могут способствовать этому.
Родители, кормящие грудью, могут захотеть использовать безрецептурные лекарства для лечения симптомов мигрени или поговорить с врачом о лекарствах, отпускаемых по рецепту, которые безопасно принимать во время грудного вскармливания.
Мигрень при грудном вскармливании: причины, методы лечения и др.
Мигрень поражает миллионы людей в Соединенных Штатах. Хотя состояние иногда может улучшиться во время беременности, оно может ухудшиться в послеродовой период, а иногда и во время грудного вскармливания.
По данным Американского фонда борьбы с мигренью, мигрень — это изнурительное состояние, от которого страдают около 39 миллионов человек в США. Хроническая мигрень, когда у человека более 15 дней мигрени каждый месяц, затрагивает до 1 из 20 человек.
Мигрень может быть средней или тяжелой степени. Больной мигренью может испытывать:
- пульсирующую или колющую боль с одной или обеих сторон головы
- головную боль, усиливающуюся при физической нагрузке или движении
- тошноту или рвоту
- чувствительность к свету и звуку
In В этой статье мы исследуем связь между головными болями при мигрени и грудным вскармливанием. Мы также рассмотрим лекарства от мигрени, которые безопасно принимать во время грудного вскармливания, и советы по профилактике мигрени.
Мы также рассмотрим лекарства от мигрени, которые безопасно принимать во время грудного вскармливания, и советы по профилактике мигрени.
Недостаточно четких данных, чтобы сказать, может ли грудное вскармливание улучшить или усугубить мигренозные головные боли.
Согласно статье 2013 года в журнале Headache: The Journal of Head and Face Pain , некоторые данные свидетельствуют о том, что мигрень может уменьшаться во время грудного вскармливания. Тем не менее, более 50% людей испытывают рецидивы мигрени через 1 месяц после родов.
Первичные головные боли, которые включают мигренозные головные боли, головные боли напряжения и кластерные головные боли, часто встречаются во время беременности и после родов.
Хотя мигрень может уменьшиться во втором и третьем триместрах беременности, у многих людей приступы мигрени часто возникают в первые дни и недели после рождения.
По данным Американского фонда борьбы с мигренью, среди женщин, у которых в прошлом были мигренозные головные боли:
- 1 из 4 будет страдать от мигрени в течение первых 2 недель после рождения
- почти 50% испытают приступ мигрени в первый месяц
Кроме того, у 5% женщин, никогда не страдавших мигренью, первая мигрень может возникнуть после родов. Это может быть связано с колебаниями уровня гормонов в первые дни после рождения.
Это может быть связано с колебаниями уровня гормонов в первые дни после рождения.
Хотя Американский фонд мигрени не упоминает грудное вскармливание как фактор возникновения или усугубления мигрени, он отмечает множество факторов, способствующих мигрени, которые, вероятно, узнают новые родители, такие как:
- усталость и усталость
- пропуск приема пищи
- обезвоживание
Грудное вскармливание может быть утомительным в первые дни и недели, а ночные кормления могут вызвать нарушение сна. Многие люди могут забывать питаться и пить воду во время кормления своих детей. Все эти факторы окружающей среды, связанные с грудным вскармливанием, могут способствовать мигренозным головным болям.
При грудном вскармливании можно безопасно принимать несколько лекарств от мигрени. К ним относятся:
- ацетаминофен (тайленол)
- нестероидные противовоспалительные средства, такие как ибупрофен (адвил), диклофенак или напроксен (алив)
- суматриптан (имитрекс)
поскольку антидепрессанты, бета-блокаторы и противосудорожные препараты безопасны для использования во время грудного вскармливания.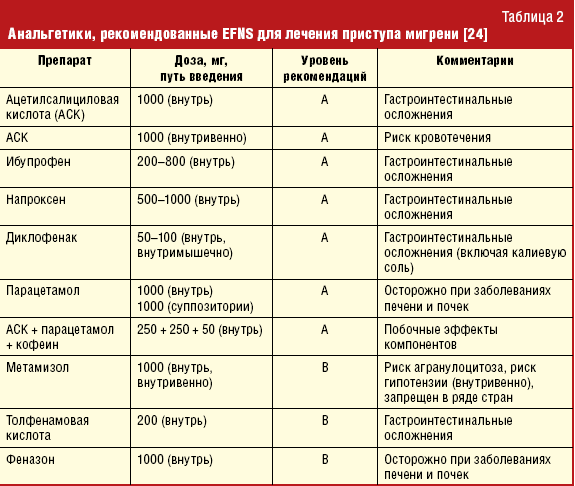 Врач может дать совет о рисках и преимуществах этих лекарств во время грудного вскармливания.
Врач может дать совет о рисках и преимуществах этих лекарств во время грудного вскармливания.
Факторы, которые медицинский работник будет принимать во внимание при назначении лекарств, могут включать:
- пользу для младенца и кормящего грудью человека
- риск воздействия препарата на ребенка или выработку грудного молока
- когда следует принимать лекарство лекарства и как долго они должны их принимать
Люди, которые хотят принимать лекарства, отпускаемые по рецепту, которые в настоящее время не одобрены для беременных или кормящих грудью, должны поговорить с медицинским работником о доступных вариантах.
Лекарства, которые небезопасно принимать во время грудного вскармливания, могут включать:
Аспирин
Перед приемом аспирина при мигренозных головных болях во время грудного вскармливания следует проконсультироваться с врачом. Людям с определенными заболеваниями может быть разумно принимать аспирин в низких дозах, наблюдая за ребенком на предмет любых побочных эффектов. Однако аспирин может вызвать образование салициловой кислоты в грудном молоке. Это опасно для ребенка и может привести к метаболическому ацидозу с опасными для жизни последствиями.
Однако аспирин может вызвать образование салициловой кислоты в грудном молоке. Это опасно для ребенка и может привести к метаболическому ацидозу с опасными для жизни последствиями.
Опиаты
Людям не следует принимать опиаты, такие как кодеин и трамадол, при мигренозной боли во время грудного вскармливания. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) предупреждает, что употребление опиатов во время грудного вскармливания приводит к чрезмерной сонливости и серьезным проблемам с дыханием у младенцев.
Другие причины послеродовых головных болей могут включать:
Роды
Головные боли могут быть обычным явлением в послеродовом периоде и иногда могут возникать как прямой результат факторов во время родов. Например, эпидуральные или спинальные процедуры для обезболивания в некоторых случаях могут вызывать головные боли через несколько часов или дней после рождения.
Преэклампсия
Послеродовая преэклампсия также может вызывать головную боль в первые несколько недель после рождения.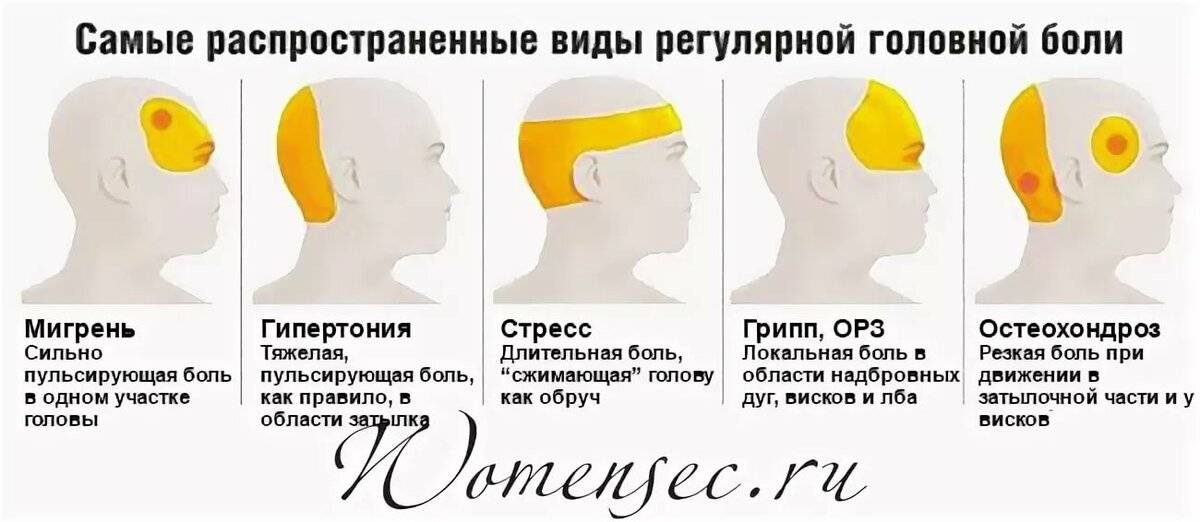 Человеку следует как можно скорее обратиться за неотложной медицинской помощью, если он испытывает такие симптомы, как:
Человеку следует как можно скорее обратиться за неотложной медицинской помощью, если он испытывает такие симптомы, как:
- новая или необычная головная боль
- изменения или проблемы со зрением
- отек лица, рук и ног
- боль в животе
- тошнота и рвота
- снижение мочеиспускания
- резкое увеличение веса
Факторы окружающей среды
Первые дни и недели после родов могут быть стрессовыми. Недостаток сна, трудности с поддержанием адекватного питания и гидратации, а также беспокойство о своем новорожденном могут вызвать у людей головные боли напряжения. Попытка вести здоровый образ жизни и режим сна может помочь облегчить симптомы с течением времени.
Следующие советы по самопомощи могут помочь предотвратить или замедлить частоту мигренозных головных болей:
- ведение дневника головной боли для выявления триггеров, таких как нарушение сна, стресс, обезвоживание или пропуск приема пищи
- каждый день вовремя принимать лекарства, которые прописывает врач
- сокращать потребление кофеина
- стараться регулярно заниматься спортом и поддерживать умеренный вес
- использовать техники релаксации для расслабления следует сначала поговорить с врачом.
 Помимо того, что существует мало доказательств того, что растительные лекарственные средства могут помочь при мигрени, некоторые из них могут быть вредными для ребенка, если попадут в грудное молоко.
Помимо того, что существует мало доказательств того, что растительные лекарственные средства могут помочь при мигрени, некоторые из них могут быть вредными для ребенка, если попадут в грудное молоко.Человеку следует обратиться к врачу, если он испытывает:
- новую головную боль после родов
- ухудшение симптомов мигрени
- тяжелые симптомы мигрени
Человеку следует обратиться за неотложной помощью, если он испытывает:
9 и
9 необычно сильная головная боль
- трудности с речью
- проблемы со зрением
- неконтролируемая рвота
- паралич или слабость в руках или лице
- головная боль с лихорадкой, ригидность затылочных мышц, спутанность сознания, судороги, проблемы со зрением или сыпь
Хотя мигренозные головные боли могут усиливаться после родов, мало доказательств того, что причиной является грудное вскармливание. Однако факторы, связанные с грудным вскармливанием, в том числе нарушение сна и недостаточное увлажнение, могут способствовать этому.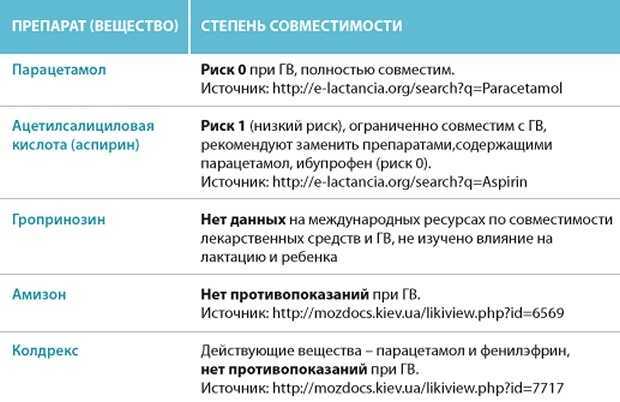

 Для лечения такой головной боли используются специфические препараты, назначать которые должен врач.
Для лечения такой головной боли используются специфические препараты, назначать которые должен врач.