Инвазивная вентиляция легких при БАС
Для некоторых людей с БАС использование НИВЛ невозможно. В таком случае необходимо рассмотреть вариант установки трахеостомы и использования ИВЛ.
Что такое ИВЛ?
Искусственная вентиляция легких (ИВЛ) — это метод поддержки дыхания человека с помощью аппарата ИВЛ. Такой метод используется при невозможности дышать самостоятельно, своего рода «протез» дыхательных путей, который будет выполнять функцию наружного легкого при любой слабости дыхательных мышц.
Важно понимать, что ИВЛ имеет ряд отличий от неинвазивной вентиляции легких (НИВЛ).
| Первое отличие — в пути доступа воздуха в легкие. НИВЛ проводится при помощи аппарата через естественные дыхательные пути: воздух поступает в легкие через специальную маску, тогда как для проведения ИВЛ требуется создание специального отверстия — трахеостомы — в ходе хирургической операции — трахеостомии. Через это отверстие в трахею будет введена специальная пластиковая трубка (канюля), к которой будут подключены шланги аппарата ИВЛ. |
Второе отличие — в возможностях. НИВЛ помогает уменьшить одышку днем и во сне, позволяя больному спокойно спать, меньше утомляться и лучше себя чувствовать на определенной стадии заболевания.
Полностью взять на себя функцию дыхания НИВЛ не может: в любом случае через некоторое время за счет прогрессирования болезни человек с БАС снова начнет испытывать прежние симптомы — одышку, слабость, утомляемость. ИВЛ может целиком заменить собой собственное дыхание болеющего вне зависимости от выраженности слабости дыхательных мышц и стадии заболевания.
Третье важное отличие
Показания для инвазивной вентиляции легких
Согласно мировой практике, инвазивную вентиляцию легких имеет смысл обсуждать только в тех ситуациях, когда:
- НИВЛ не переносится пациентом;
- НИВЛ неэффективна, например, в связи с выраженным слюнотечением;
- НИВЛ неэффективна из-за скопления большого количества мокроты, с которой не удается справиться ни лекарственными методами, ни при помощи механических откашливателей;
- развился эпизод острой дыхательной недостаточности (например, из-за пневмонии), человек был экстренно госпитализирован, и начата ИВЛ.
В целом инвазивная вентиляция легких является одним из возможных методов дыхательной поддержки, который в большинстве случаев используется после НИВЛ.
После начала использования инвазивной вентиляции легких, как правило, отлучить человека от аппарата ИВЛ уже не представляется возможным.
В любом случае специалисты разных профессий, работающие с людьми с БАС — неврологи, пульмонологи, реаниматологи, врачи паллиативной медицины —
На момент принятия решения больной БАС
и — обязательно — его семья должны быть хорошо информированы обо всех рисках, осложнениях и возможных последствиях данного действия.
Они должны понимать, на что соглашаются.
Плюсы ИВЛ
- Возможность продолжать жизнь — неоспоримый и основной плюс ИВЛ. Продолжительность жизни людей с БАС на ИВЛ увеличивается. По данным ряда исследований, средняя продолжительность жизни после трахеостомии варьируется от восьми месяцев до четырех лет, в то время как использование НИВЛ продлевает жизнь в среднем на несколько месяцев.
- При ИВЛ не нужно использовать маску, что может быть крайне важно для людей с клаустрофобией и позволяет избежать язв на переносице.
- Возможно, это единственное доступное решение для больных с выраженными расстройствами глотания и при непереносимости НИВЛ.
Минусы ИВЛ
- Трахеостомия — это в первую очередь хирургическая операция под общим наркозом, а значит, сопряжена со всеми интраоперационными рисками.
- Аппарат может выключиться, начать работать неправильно, может произойти отсоединение аппарата и закупорка дыхательного контура, может измениться положение и проходимость трахеостомы — все это требует постоянного наблюдения как со стороны людей, ухаживающих за больным, так и со стороны службы респираторной поддержки.
- При длительной вентиляции легких высок риск легочных инфекций. Кроме того, возможны такие тяжелые осложнения, как повреждения трахеи, кровотечения, формирование дополнительного отверстия между трахеей и пищеводом или образование зон воспаленной ткани.
В итоге, кто-то из близких должен превратиться в «медицинскую сестру» и обучиться всем процедурам, проводимым с аппаратом ИВЛ, чтобы ухаживать за больным, замечать все возможные неисправности аппарата и ухудшение состояния. В идеале навыки родственников по уходу и лечению должны быть протестированы еще в больнице, до перевода больного в домашние условия.
Поэтому, помимо самого больного БАС, согласие на ИВЛ также должны дать близкие люди, так как от качества их работы по уходу и их терпения будет зависеть качество жизни близкого человека. Уход за человеком на ИВЛ
Трахеостомия и ИВЛ — это действительно сложное и непростое решение, которое должно быть принято семейным советом в полном составе и, желательно, заранее, пока человек с БАС может и должен решать свою судьбу сам.
Выживаемость при трахеостомии
По данным ряда исследований медиана выживаемости после трахеостомии варьируется от восьми месяцев до четырех лет [Atsuta N. et al, Chiò A. et al, Oliveira AS et al., Vianello A. et al].
Ниже приведены результаты нескольких довольно крупных исследований:
- Средняя продолжительность жизни при БАС на ИВЛ составляет
49 месяцев, тогда как при НИВЛ — 18 месяцев при адаптации к НИВЛ и шесть месяцев при отсутствии таковой [Cazzolli P A. et al, число больных на трахеостоме n=50]. - Трахеостомия увеличивала среднюю продолжительность жизни на
16 месяцев при сравнении с нетрахеостомированными больными - Только 5% больных на ИВЛ живет дольше пяти лет [Votto J et al.].
- Лучшая выживаемость выявлена у людей моложе 60 лет (три года разницы при сравнении с нетрахеостомированными больными по данным исследования Spataro et al.)
- Лучшая выживаемость выявлена у людей с меньшим двигательным дефицитом, оцененным по ALSFRS [Le Coco D. et al.].
Выживаемость напрямую зависела от проведения адекватного энтерального питания, семейного положения больного и внимания специалистов [Sancho J. et al.].
В любом случае результаты однолетней выживаемости при трахеостомии при БАС составляют 79%.
Сравнение ИВЛ и НИВЛ
Подводя итог выше сказанному, ИВЛ при сравнении с НИВЛ:
- требует проведения операции по установке трахеостомы. Под общим наркозом при помощи хирургических приспособлений в трахее выполняется отверстие, через которое в дыхательные пути будет вставлена трубка и подключен аппарат ИВЛ;
- требует наличия высоко мотивированных и хорошо обученных родственников;
- требует постоянного участия высококлассных специалистов респираторной поддержки;
- не может быть прекращено по желанию человека с БАС.
Кроме того, проведение ИВЛ сопряжено с существенными финансовыми затратами в течение длительного времени. Помимо затрат, связанных с покупкой ИВЛ и проведением всех необходимых процедур, дома всегда в необходимом количестве должны быть дополнительные части — увлажнители, запасные трубки, мешок Амбу, отсосы, откашливатель и, желательно, источник автономного питания, так как не все люди согласны жить рядом с электрической розеткой.
Влияние на прогрессирование заболевания
Необходимо понимать, что после установки трахеостомы течение болезни не приостановится. Неудержимое прогрессирование симптомов БАС даже при использовании самой высокотехнологичной ИВЛ может привести к отрицанию всяких попыток продолжать жизнь. ИВЛ, как и НИВЛ, ни коим образом не останавливает прогрессирование заболевания, а значит, болезнь в конечном счете все равно подойдет к своему логическому концу, когда станут невозможным любые движения, кроме
Больной человек станет полностью зависимым от тех, кто за ним ухаживает, и целиком отрезанным от мира. Общение и взаимодействие с окружающими на определенной стадии болезни будет возможно лишь при помощи движений глаз и специального дорогостоящего оборудования (см. статью «Проблемы с речью при БАС»).
В таких условиях человек на ИВЛ при правильном медицинском наблюдении и уходе может находиться более 10−15 лет. В среднем же срок жизни на ИВЛ составляет несколько лет.
Если у вас есть вопросы или вам нужна поддержка, вы можете обратиться в Службу помощи людям с БАС.
Для жителей Москвы и Московской области:
тел.: +7 (968) 064-06-41, e-mail: [email protected].
Для жителей Санкт-Петербурга и Ленинградской области:
тел.: +7 (931) 971-56-21, e-mail: [email protected].
Для жителей других регионов:
тел.: +7 (968) 064-06-42, e-mail: [email protected].
als-info.ru
В чем разница между инвазивной и неинвазивной вентиляцией легких
Различия между ИВЛ и НИВЛ
Первое, и, пожалуй, главное, хирургическое вмешательство. Для проведения инвазивной вентиляции легких проводится операция, в результате которой создается отверстие и устанавливается трахеостома. Вмешательство проводится под общим наркозом. При этом для неинвазивной терапии достаточно специального аппарата и его правильных настроек.
Второе. Для ухода за больным и контролем вентиляции необходима постоянная помощь медицинских специалистов. При НИВЛ респираторную поддержку проводить просто, выставив подходящий для больного режим давления воздуха.
Третье. Инвазивная вентиляция легких не может быть прекращена по желанию пациента и даже рекомендации лечащего врача. Как правило, пациенты, перешедшие на инвазивную вентиляцию, не могут без нее полноценно жить.
Помимо вышеперечисленных особенностей, есть одно. Считается, что инвазивная вентиляция легких затратнее, чем покупка аппарата. Потому что помимо самого оборудования, необходимо регулярно покупать и иметь в запасе увлажнители, трубки, мешок Амбу и т.д.
Оборудование
Если купить аппарат BMC ReSmart BPAP G2 Y30T, то можно обеспечить близких эффективной респираторной поддержкой при сложных формах дыхательной недостаточности. Ключевая функция данной модели – режим Target Volume Ventilation (TVV). Он обеспечивает постоянный мониторинг целевого объема воздуха, что является решающим фактором при лечении гиперкапнии и гипоксии.
Купить оборудования от ведущих брендов кислородного и респираторного оборудования можно в интернет-магазине «Бравокислород». Доставка по всей России.
med-heal.ru
Неинвазивная вентиляция легких при БАС
При прогрессировании БАС наблюдается нарастающая слабость дыхательных мышц, которая проявляется в виде одышки и других симптомов. Один из методов помощи в такой ситуации — использование вспомогательных дыхательных аппаратов: неинвазивной (НИВЛ) и инвазивной (ИВЛ) вентиляции легких.
Самое важное — обсудить установку подобных устройств с профессионалами. Может случиться и так, что ни один из вариантов вам не подойдет. Однако необходимо получить максимум информации, чтобы принять правильное решение.
Следует также обсудить все возможные последствия использования подобных методов с вашей семьей и с теми, кто осуществляет уход за вами. Желательно до момента, когда у вас появятся проблемы с общением. Это может стать гарантией того, что ваши желания будут понятны и незапланированных ситуаций не произойдет.
Что такое неинвазивная вентиляция легких (НИВЛ)?
НИВЛ осуществляется через мобильный вентиляционный аппарат, который используется для поддержки дыхания и обычно работает от розетки или аккумулятора. При необходимости его можно переносить/перевозить, поместив под инвалидное кресло. В любых моделях от разных производителей принцип работы одинаков: воздух поступает внутрь аппарата, фильтруется и далее подается в легкие через специальную маску.
Чем поможет использование аппарата неинвазивной вентиляции легких?
НИВЛ не может вылечить БАС, заболевание все равно будет неуклонно прогрессировать, но использование аппарата может:
- увеличить продолжительность жизни в среднем на 6 месяцев;
- снять одышку, которая доставляет человеку с БАС большое беспокойство;
- улучшить сон и уменьшить утомляемость.
В первую очередь следует вместе с врачом и семьей определить цель использования аппарата НИВЛ. Будет ли это максимально долгое продление жизни или купирование симптомов одышки?
Дополнительную информацию можно найти в материале «Трудные решения при БАС»
От того, какой путь выбирает человек с БАС, напрямую зависит время начала неинвазивной искусственной вентиляции легких. Если больной БАС принимает решение, как можно дольше продлевать свою жизнь, то необходимо начинать НИВЛ как можно раньше, как только появились признаки дыхательной недостаточности, и использовать длительные режимы вентиляции.
В таком случае НИВЛ может увеличить продолжительность жизни, но, как правило, на последних стадиях возникает полная привязанность к аппарату и потребность в практически непрерывной вентиляции в течение суток.
Если задача НИВЛ просто купировать симптомы, то можно начинать вентиляцию только когда одышка, плохой сон, усталость начинают действительно беспокоить.
В таком случае возможно использовать аппарат в более мягких режимах: например, дышать через маску только ночью с целью купирования одышки и улучшения качества сна, а днем отдавать предпочтение медикаментозным способам коррекции симптомов одышки.
Безусловные плюсы НИВЛ
- Снижение выраженности дыхательных нарушений.
- Улучшение или нормализация сна, в результате чего мышцы больше отдыхают за ночь и могут работать лучше в течение дня; в результате уменьшается утомляемость, усиливается аппетит.
- Мобильность и возможность использовать аппарат не постоянно, а только тогда, когда это необходимо.
- Возможность контроля за работой НИВЛ и прекращения вентиляции по желанию человека с БАС (это постепенный процесс, и вам следует связаться с врачом по проблемам дыхания).
Минусы НИВЛ
У этого типа вентиляции есть один серьезный недостаток — зависимость от аппарата. С течением времени заболевание перейдет в такую фазу, когда аппарат будет необходим большую часть суток. Не надо путать этот эффект с зависимостью от курения или наркотиков: причина не в длительном использовании аппарата, а в том, что неуклонное прогрессирование заболевания приводит к увеличению слабости дыхательных мышц и, соответственно, к увеличению длительности НИВЛ и более жестким режимам вентиляции.
Узнайте подробнее в материале «Особенности использования неинвазивной вентиляции легких»
Когда нужно начинать НИВЛ?
На этот вопрос ответить достаточно сложно, и можно с уверенностью сказать, что мировое врачебное научное сообщество не пришло к единому мнению на этот счет. Очевидно, что абсолютным показанием к вентиляции является снижение содержания кислорода и повышение содержания углекислого газа крови в покое днем, что, как правило, сочетается с ощущением одышки, чувством нехватки воздуха и напряжением дыхательных мышц, мышц шеи и живота. Но таким образом выглядит уже достаточно выраженная дыхательная недостаточность, а начальные признаки появляются задолго до этого. В самочувствии человека с БАС следует обращать внимание на дневную сонливость, утренние головные боли, одышку в положении лежа на спине — это ранние проявления слабости дыхательных мышц.
Для определения уровня дыхательной недостаточности существует большое количество показателей, на которые можно ориентироваться при определении момента начала дыхательной поддержки. Это жизненная емкость легких (ЖЕЛ), сила дыхательной мускулатуры, ночная пульсоксиметрия и расширенные исследования сна (полиграфия и полисомнография), насыщение крови кислородом днем в покое и газовый состав артериальной крови, а также одышка в покое, особенно в положении лежа.
Для больных с БАС наибольшее значение для определения начала НИВЛ имеют два показателя:
- Снижение ЖЕЛ ниже 50% от должного, что предполагает наличие дыхательных расстройств во сне. При БАС обязательно нужно помнить о следующих особенностях: ЖЕЛ может быть ложно занижена в случае наличия слабости жевательных мышц, тогда как ночная пульсоксиметрия будет абсолютно нормальна. Напротив, в некоторых случаях ЖЕЛ может быть в норме в положении сидя и стоя, но в положении лежа на спине будут определяться крайне низкие значения.
- Снижение насыщения крови кислородом (гиповентяляция), выявленное при проведении ночной пульсоксиметрии. Интерпретация пульсоксиметрического исследования должна быть проведена опытным врачом с целью оценки имеющихся типов дыхательных расстройств и определения показаний к вентиляции.
Если при исследовании получена нормальная пульсоксиметрическая кривая, то показаний к проведению респираторной поддержки нет.
Далее требуется только наблюдение и регулярный контроль за показателями ЖЕЛ и ночной пульсоксиметрии с целью оценки дыхательного статуса. В случае наличия гиповентиляции во время сна человеку с БАС необходима дыхательная поддержка по крайней мере в ночной период. Ночная гиповентиляция является свидетельством того, что во время сна легкие уже не справляются со своей функцией и наблюдается настоящая дыхательная недостаточность.
РЕЗЮМЕ
Существует ряд показаний к использованию аппарата НИВЛ.
Снижение ЖЕЛ < 50% является ориентировочным показателем, который указывает на наличие проблемы с дыхательными мышцами.
Ночная пульсоксиметрия позволяет более точно выявить дыхательные расстройства и оценить их.
При желании человека с БАС получить максимальный эффект в увеличении продолжительности жизни возможно рассмотреть использование НИВЛ на более ранних стадиях заболевания.
Абсолютное показание к вентиляции — снижение содержания кислорода и повышение содержания углекислого газа в покое, особенно в сочетании с одышкой в покое.
Как лучше пользоваться аппаратом НИВЛ?
Режим использования НИВЛ напрямую связан с принятием решения о том, чего человек с БАС хочет добиться при помощи аппаратной поддержки.
Как правило, вначале рекомендуется пользоваться аппаратом ночью для лечения дыхательных расстройств во сне, причем на протяжении всего периода сна — от момента засыпания до пробуждения. Позже — при наличии тяжелой одышки — рекомендуется использовать аппарат днем, а затем и постоянно в течение суток, но данный подход можно заменить медикаментозной терапией одышки.
Какой специалист поможет настроить аппарат?
Настроить дыхательный аппарат непросто, и это должен делать специалист, имеющий опыт проведения вентиляции легких.
Жители Москвы и МО, а также Санкт-Петербурга могут обратиться в Службы помощи больным БАС, работающие в этих городах (контакты в конце статьи). Если такой возможности нет, то рекомендуется обратиться к анестезиологу-реаниматологу или к врачу другой специальности, который имеет опыт работы с приборами домашней вентиляции.
Не рекомендуется самостоятельно настраивать аппарат НИВЛ и/или пользоваться «универсальными параметрами» вентиляции. Это может привести к дыхательным осложнениям. Вам могут помочь врачи Службы или врачи имеющий опыт работы с данными приборами.
Легко ли использовать НИВЛ?
Аппарат НИВЛ можно использовать дома, уход за прибором довольно прост. Как только человек с БАС и его семья обучились им пользоваться, постоянное присутствие профессионалов необязательно.
Несмотря на то, что НИВЛ обычно используется для поддержки дыхания ночью, как уже сказано выше, мобильные аппараты НИВЛ можно использовать дома в любое время, а также на улице.
Аппарат НИВЛ необходимо дополнительно настраивать время от времени, чтобы режим его работы соответствовал вашему дыханию. Для этого требуется отрегулировать частоту подачи воздуха. Первое время больному бывает сложно приспособиться к режиму вентиляции или к маске. Как правило, многие люди с БАС довольно часто просят дополнительно «подстроить» аппарат. Это нормально и связано с адаптацией к аппарату и режиму вентиляции. У специалистов дыхательной поддержки всегда есть ряд приемов, использование которых может помочь.
Например, существует режим десенсибилизации. Вкратце можно описать это так: человек надевает маску, аппарат работает при очень низком давлении в течение короткого промежутка времени — от 15 до 30 минут — один или два раза в день. При этом человеку с БАС нужно сосредоточить свое внимание на чем-либо постороннем — телевизоре, музыке. Подобную процедуру можно проделывать столько раз в день, сколько необходимо, чтобы ношение маски постепенно стало комфортным.
Если шум от работы аппарата мешает спать ночью, то способы решения этой проблемы также могут посоветовать врачи, занимающиеся проблемами дыхания. Они могут найти решение, например, адаптировав аппарат таким образом, чтобы его можно было разместить на полу, где шум не будет вас сильно беспокоить. Это делается с учетом того, чтобы эффективность работы аппарата не снижалась.
В случае утечки воздуха через маску следует сообщить об этом врачу, который может выписать вам другую маску, лучше подходящую по размеру и форме. Желательно сразу же подобрать маску правильного размера, т.к. ее стоимость довольно высока. При утечке воздуха могут начаться проблемы с сухостью носа или ротовой полости, поэтому может потребоваться увлажнитель. Также глотание во время вентиляции может вызвать растяжение желудка, так что постарайтесь не сглатывать, когда маска на лице. Избегайте газированных напитков, особенно перед сном. Если после некоторого времени использования НИВЛ вы все еще испытываете дискомфорт, проконсультируйтесь с врачом, который помогал вам настраивать аппарат.
Узнайте подробнее о проблемах, которые могут быть связаны с НИВЛ в материале «Особенности использования неинвазивной вентиляции легких»
Как часто необходимо проводить повторные обследования и перенастраивать аппарат НИВЛ?
Сразу после начала вентиляции, когда человек уже может спать с аппаратом всю ночь, рекомендуется повторить ночную пульсоксиметрию с целью оценки эффективности подобранного режима вентиляции. В случае недостаточной эффективности параметров специалисты изменят режим вентиляции с последующим проведением пульсоксиметрии. После получения хорошего результата по ночной пульсоксиметрии, повторные исследования можно выполнять не чаще, чем раз в три месяца. Измерение ЖЕЛ также не является необходимым, за исключением специально оговоренных случаев.
Как уже сказано выше, чтобы привыкнуть к аппарату, потребуется неделя или больше. Вам стоит пообщаться с другими людьми, страдающими БАС и пользующимися НИВЛ, поинтересуйтесь их ощущениями. Они также помогут вам, поделившись своим опытом в борьбе с болезнью.
Очень важно время от времени проходить осмотр специалиста по НИВЛ для анализа эффективности вентиляции. Кратность осмотра зависит от вашего самочувствия, но в среднем составляет три месяца.
При использовании НИВЛ настройки, маски, фильтры и возможно другие части аппарата необходимо периодически менять. Современные аппараты оснащены датчиками, которые показывают, что требуется замена.
В каких случаях НИВЛ не подходит?
- Если неинвазивная вентиляция легких не переносится человеком ввиду каких-либо особенностей организма.
- Когда у человека ограничено движение в руках и некому ухаживать за ним постоянно, могут возникнуть проблемы с надеванием и сниманием маски.
- Если у человека наблюдаются выраженные бульбарные нарушения (не может глотать, что часто встречается среди больных БАС) и во рту скапливается большое количество слюны.
НИВЛ неэффективна из-за скопления большого количества мокроты, с которой не удается справиться ни лекарственными методами, ни при помощи механических откашливателей.
Тем не менее, при желании пациента опытные специалисты могут попробовать настроить НИВЛ даже в этих случаях.
Прекращение использования НИВЛ
Некоторые люди могут пожелать прекратить использование НИВЛ по тем или иным причинам. В таком случае врачи могут рекомендовать различные смягчающие способы компенсации дыхательной недостаточности. Если вы не можете использовать НИВЛ или решили вообще не применять этот метод, то прием определенных лекарств поможет ослабить симптомы одышки. Обратитесь по этому поводу к врачу.
Узнайте подробнее об методах устранения одышки в материале «Чувство нехватки воздуха при БАС»
Даже при использовании НИВЛ рано или поздно наступит момент, когда дыхательные мышцы больше не смогут работать достаточно, чтобы обеспечивать организм нужным количеством кислорода. Сигналом о неэффективности НИВЛ являются эпизоды потери сознания.
Не забывайте обсуждать все, что вас заботит со своими близкими, врачами, а также с теми, кто за вами ухаживает.
Если у вас есть вопросы или вам нужна поддержка, вы можете обратиться в Службу помощи людям с БАС.
Для жителей Москвы и Московской области:
тел.: +7 (968) 064-06-41, e-mail: [email protected].
Для жителей Санкт-Петербурга и Ленинградской области:
тел.: +7 (931) 971-56-21, e-mail: [email protected].
Для жителей других регионов:
тел.: +7 (968) 064-06-42, e-mail: [email protected].
als-info.ru
трахеостома боковой амиотрофический склероз спинальная амиотрофия откашливатель Comfort Cough цена
Инвазивная искусственная вентиляция лёгких проводится через трахеостому, введённую в дыхательные пути больного. К инвазивной ИВЛ прибегают в случае неэффективности масочной ИВЛ при острой дыхательной недостаточности пациентов с нейромышечными заболеваниями (боковой амиотрофический склероз, хроническая обструктивная болезнь лёгких, спинальная амиотрофия). К примеру, когда больной не может самостоятельно глотать накапливающуюся во рту слюну (бульбарные расстройства) или когда расстройства дыхания имеют угрожающий жизни характер.
Инвазивная искусственная вентиляция лёгких на дому — сложная клиническая и организационная задача. Основная проблема, с которой сталкиваются пациенты при переходе на инвазивную ИВЛ — выбор аппарата ИВЛ. Некоторые модели подходят лишь для кратковременного (4-5 часов в сутки) использования в идеальных условиях (отсутствие большого количества мокроты, равномерный ритм дыхания). Более дорогие модели для реанимационных отделений стационаров обеспечивают круглосуточную вентиляцию и лучше адаптированы к возможным осложнениям состояния пациента. Например, при очевидных достоинствах аппарата «Vivo 40» при неинвазивной вентиляции лёгких конструкция клапана выдоха в инвазивной комплектации аппарата имеет недостатки. Клапан выполнен из двух цилиндров, которые «ездят» друг в друге. Воздух проходит через мелкие дырочки между цилиндрами. Всё вроде бы хорошо, но если у пациента бульбарные расстройства, легко ли заблокировать эти дырочки мокротой? Легко!
Решить все задачи инвазивной ИВЛ способны лишь полноценные реанимационные аппараты, такие как «Vela» и «Puritan Bennett 560». При выборе аппарата следует также обратить внимание на ресурс турбины аппарата (45.000 часов у первого, и 15.000 часов у второго), а также на размеры и вес («Puritan Bennett 560» предпочтителен при проведении ИВЛ, когда пациент может передвигаться в инвалидном кресле). Возможно также использование аппарата «Ventilogic LS» в инвазивной комплектации в тех случаях, когда проведение ИВЛ не является круглосуточным.
Особое внимание при выборе аппарата ИВЛ следует обратить на возможность обогащения дыхательной смеси кислородом. В некоторых аппаратах есть только вход для кислорода под высоким давлением (магистральный кислород стационара), а к другим аппаратам подключается и бытовой кислородный концентратор. Подача кислорода в дыхательный контур позволяет решить вопрос обогащения воздуха, но имеет сложности при подборе эффективных настроек аппарата ИВЛ.
Помимо собственно аппаратуры для дыхания, нужны устройства для откашливания, отсасывания мокроты, иногда — кислородный концентратор. Крайне необходимый прибор — откашливатель. Прибор имитирует естественный кашлевой механизм, нарушенный у пациентов с нейромышечными заболеваниями такими, как: спинальная амиотрофия и боковой амиотрофический склероз. Для этого откашливатель присоединяют непосредственно к трахеостоме. Заметим, что использование откашливателя противопоказано пациентам с хронической обструктивной болезнью лёгких, поскольку имитация кашля может усилить у них закрытие бронхов на выдохе из-за присущей этому заболеванию слабости стенок бронхов.
При проведении инвазивной вентиляции лёгких на дому необходимы навыки санации трахеи, ухода за трахеостомической трубкой, часто — кормления через желудочный зонд или гастростому. Несмотря на то, что в настоящее время многие медицинские компании предлагают услуги сиделок и медицинских сестер, на самом деле этот персонал часто нуждается в дополнительном инструктаже. Родственники больных, находящихся на домашней инвазивной ИВЛ, сталкиваются с проблемой регулярного приобретения дыхательных фильтров, санационных катетеров, средств ухода. Перечень расходных материалов для ИВЛ, которые можно приобрести в «Клинике БС» приведён на странице сайта «Уход за больными».
Врачи «Клиники БС» имеют опыт проведения ИВЛ в условиях реанимационного отделения более 3.000 пациентов. Уникальным является опыт ведения в домашних условиях более двадцати пяти пациентов на инвазивной искусственной вентиляции лёгких.
Консультант по ИВЛ «Клиники БС» Сергей Васильевич Царенко является автором популярного руководства для врачей «Практический курс ИВЛ».
Путь домой
1. Перевод пациента, находящегося на инвазивной искусственной вентиляции лёгких из реанимации лечебного учреждения в домашние условия возможен только при согласии руководства лечебного учреждения. В одной из больниц России муж смог забрать жену из больницы домой только по решению суда, потратив на это 10 месяцев! Аналогичные случаи встречаются и в некоторых лечебных учреждениях Москвы.
2. Трахеостома и гастростома — инвазивные устройства! После их установки время «привыкания» к ним организма пациента составляет 5-7 дней. Если осложнений за это время не произошло, то можно обсуждать возможность переезда пациента домой.
3. Пациенту необходимо проводить искусственную вентиляцию лёгких на «домашнем» аппарате ИВЛ не менее 3-5 дней в условиях реанимационного отделения под постоянным контролем врачей. Особенности конструкции и настроек разных моделей аппаратов ИВЛ требуют индивидуального подбора параметров респираторной поддержки, обеспечивающих целевые показатели дыхания пациента. «Переход» пациента с одного аппарата ИВЛ на другой может иметь временные отрицательные последствия, которые проявятся, как правило, только через несколько дней респираторной поддержки.
4. Достаточный уровень кислородной поддержки пациента (если поддержка нужна) необходимо обеспечивать бытовым кислородным концентратором. Магистрального кислорода стационара с его достоинствами в домашних условиях нет! Зачастую, в реанимационном отделении «помогают» пациенту кислородом в терапевтических целях, поэтому последствия отмены кислородной поддержки в домашних условиях проявятся не сразу и могут привести к осложнениям. Бытовой концентратор обеспечивает обогащение воздуха кислородом до 30-35% и не более.
5. А что будет, если отключить пациента от аппарата ИВЛ и/или от кислородного концентратора? Ответ на этот вопрос необходимо получить в условиях реанимации под контролем состояния пациента врачом-реаниматологом. Если сатурация артериальной крови пациента снижается до критических значений за время, которое недостаточно для вызова и приезда врачей скорой медицинской помощи на дом к пациенту, риск летального случая при переводе пациента в домашние условия недопустимо высок.
6. Уход за пациентом на инвазивной искусственной вентиляции лёгких в домашних условиях требует определённого уровня знаний и навыков родственников и обслуживающего персонала. По многолетнему опыту специалистов «Клиники БС» квалификацию обслуживающего персонала необходимо проверить врачу-реаниматологу до переезда пациента в домашние условия.
7. «Переезжать» целесообразно во вторник или среду. Зачем сталкиваться с очевидными организационными проблемами при возможных осложнениях состояния пациента в выходные или праздничные дни?
8. Решение о приобретении аппарата ИВЛ и, если требуется, кислородного концентратора родственникам следует принимать после, как минимум, десяти дней нахождения пациента в домашних условиях без осложнений и в стабильном состоянии. На это время лучше арендовать оборудование.
Примером «долгой» дороги домой является клинический случай, когда пациентка с диагнозом боковой амиотрофический склероз успешно освоилась в домашних условиях только с третьей попытки. При удовлетворительном состоянии пациентки врачи реанимации не сочли необходимым проведение контрольного КТ лёгких при выписке, и тяжёлая форма пневмонии развилась уже в домашних условиях, что потребовало повторной госпитализации. Через две недели состояние пациентки стабилизировалось, и состоялся второй «переезд» в домашние условия. Однако ошибки родственников при вводе лекарственных препаратов через гастростому привели к необходимости повторной установки гастростомы в условиях стационара.
Пациентка надежно «обосновалась» дома только через шесть недель! Указанные сложности возможны только потому, что врачи стационара «сопротивлялись» рекомендациям реаниматологов «Клиники БС», имеющих большой опыт предотвращения таких неточностей лечебной тактики, а родственники пациентки пытались решать лечебные вопросы самостоятельно, не прибегая к «лишней» консультации специалистов.
clinicabs.ru
показания при БАС и болезни двигательного нейрона
Неинвазивная вентиляция легких (НПВЛ) является одним из методов лечения бокового амиотрофического синдрома (БАС) или болезни двигательного нейрона. Искусственная вентиляция легких позволяет поддерживать дыхание с помощью специального устройства. В сравнении с инвазивным методом неинвазивная вентиляция легких имеет ряд преимуществ.
Синдром БАС неизлечим, однако существует множество методов, направленных на улучшение состояния больного. В клинике неврологии Юсуповской больницы высококвалифицированные специалисты оказывают помощь пациентам с БАС. Врачами-неврологами используются новейшие разработки, которые успешно используются в мировой практике лечения болезни двигательного нейрона.
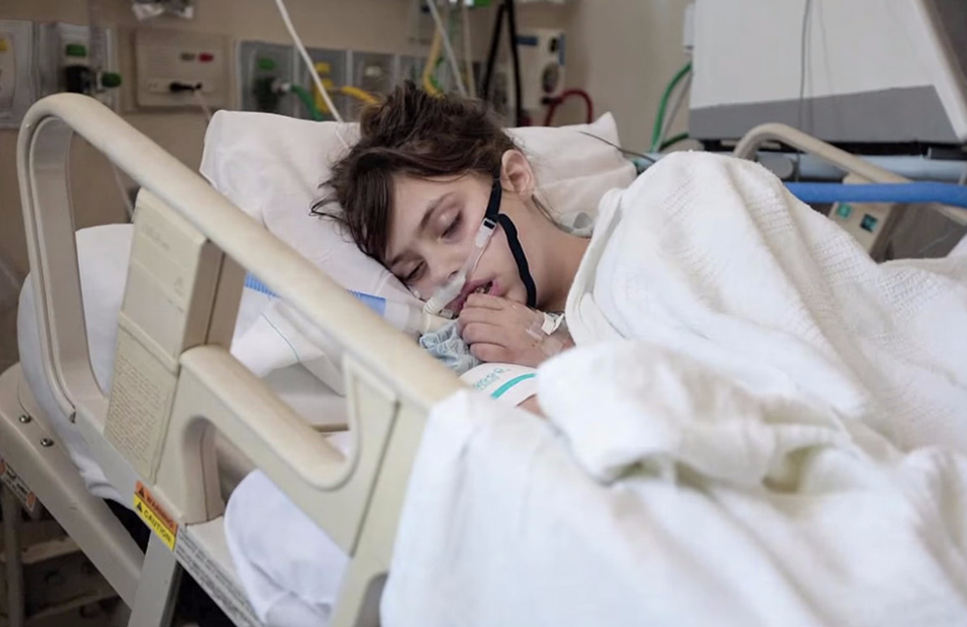
Инвазивная и неинвазивная вентиляция легких
Для поддержки дыхания пациентов с различными заболеваниями применяется вентиляция легких, которая может проводиться инвазивным и неинвазивным способом. Традиционная инвазивная вентиляция осуществляется с помощью трахеостомы, через которую в трахеи вводится пластиковая трубка для подключения шлангов аппарата.
Отличием неинвазивной вентиляции легких является использование специальной маски, обеспечивающей поступление воздуха в дыхательные пути. НПВЛ позволяет больному нормально питаться, разговаривать и выполнять другие физиологические функции. Кроме этого, при использовании данного метода отсутствуют риски, связанные с повреждением трахеи и поражением инфекцией дыхательных путей.
Неинвазивная искусственная вентиляция легких проводится с использованием мобильного вентиляционного аппарата. Принцип работы устройства заключается в поступлении воздуха, его последующей фильтрации и подаче через максу.
Неинвазивная вентиляция легких при БАС применяется для решения нескольких задач:
- снятие одышки, которая у больных с БАС является причиной тревоги и беспокойства;
- увеличение продолжительности жизни. У пациентов с болезнью двигательного нейрона при использовании НПВЛ продолжительность жизни в среднем на 4 года больше;
- улучшение сна и снятие утомляемости.
При появлении признаков дыхательной недостаточности важно сразу обратиться к специалисту. Врачи-неврологи Юсуповской больницы круглосуточно принимают пациентов, находящихся в тяжелом состоянии. В данном случае больному может потребоваться непрерывная НПВЛ. Для купирования неприятных симптомов БАС, вентиляция легких проводится только в те моменты, когда беспокоит одышка, усталость и нарушения сна.
НПВЛ: показания
Инвазивная и неинвазивная вентиляция легких имеет определенные показания. Показанием к НПВЛ является снижение в крови содержания кислорода в состоянии покоя. Данное состояние сопровождается у больных БАС слабостью мышц, одышкой, повышенной дневной сонливостью, головными болями утром.
Основными показаниями для применения неинвазивной вентиляции легких при болезни двигательного нейрона являются:
- нарастание работы дыхания;
- одышка;
- участие вспомогательной мускулатуры при дыхании;
- повышение частоты дыхательных движений до 25-30 в минуту.
НПВЛ противопоказана при БАС больным, находящимся в состоянии комы. Проведение неинвазивной вентиляции легких может быть осложнено скоплением в дыхательных путях мокроты. К числу основных противопоказаний для данной процедуры относятся: опухоли головы и шеи, высокая вероятность остановки дыхания и травмы головы.
При обращении пациентов в Юсуповскую больницу с признаками нарушения дыхательной функции проводится комплексная диагностика, позволяющая выявить причины патологии и определить состояние больного. При обследовании пациентов с БАС используется высокоточное оборудование.
Неинвазивная вентиляция легких на дому
Неинвазивный вентилятор является незаменимым прибором для пациентов с БАС, он формирует необходимый для нормальной жизнедеятельности объем воздуха и поддет его в специальную маску. Приборы для неинвазивной вентиляции легких имеют множество параметров, регулируемых в зависимости от целей использования и состояния пациенты.
Неинвазивная вентиляция легких на дому возможна за счет использования специальных аппаратов, важными критериями при выборе которых являются: безотказность аппарата, чувствительность к вдоху и выдоху, функционирование в объемном режиме.
Возможность проведения неинвазивной вентиляции легких в домашних условиях определяется лечащим врачом. Однако в Юсуповской больнице созданы комфортные условия для стационарного лечения пациентов с БАС. За лежачими больными ухаживают профессиональные медицинские сестры и сиделки, кроме этого, родственники пациента имеют возможность навещать его в удобное время.
Если Вам или близкому человеку необходима помощь врача-невролога в лечении БАС или болезни двигательного нейрона, обратитесь в Юсуповскую больницу.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Бадалян Л. О. Невропатология. — М.: Просвещение, 1982. — С.307—308.
- Боголюбов, Медицинская реабилитация (руководство, в 3 томах). // Москва — Пермь. — 1998.
- Попов С. Н. Физическая реабилитация. 2005. — С.608.
Наши специалисты

Врач-невролог, кандидат медицинских наук

врач-невролог, кандидат медицинских наук

Заведующий отделением восстановительной медицины — врач по лечебной физкультуре, врач-невролог, врач-рефлексотерапевт

Врач-физиотерапевт, кандидат медицинских наук

Инструктор-методист, кинезитерапевт Юсуповской больницы

Инструктор-методист по лечебной физкультуре
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
yusupovs.com
Помощь людям с болезнью двигательного нейрона и боковым амиотрофическим склерозом
Почему мне нельзя просто поставить трахеостому? Если я не могу двигаться, то по крайней мере буду смотреть, как растут мои дети…
Одно из основополагающих решений, которое вам обязательно нужно принять, связано с использованием аппарата неинвазивной или инвазивной вентиляции легких (НИВЛ и ИВЛ). Решить, хотите ли вы дышать аппаратом через маску или установить трахеостому, важно заранее, а не в острой ситуации. Необходимо заблаговременно обсудить со своими близкими, какой вариант развития событий предпочтителен именно для вас. Если у вас не будет четко сформулированного решения, велика вероятность того, что в экстренной ситуации ваши родственники, паникуя и не зная, как вам помочь, вызовут бригаду скорой помощи, которая заберет вас в больницу, и после наложения трахеостомы вы будете подключены к аппарату ИВЛ. Такое развитие событий может поставить и вас, и вашу семью в положение, которого вы, возможно, хотели бы избежать.
Неинвазивная вентиляция легких
На сегодняшний день неинвазивная вентиляция легких (НИВЛ) становится все более распространенной практикой в уходе за больными БАС, хотя в нашей стране до сих пор остается ряд проблем и вопросов, связанных с этим методом.
В ходе нарастания дыхательных расстройств неизбежно повышается содержание углекислого газа в крови. При помощи НИВЛ можно уменьшить его содержание и улучшить качество жизни: сон становится более полноценным, исчезают утренние головные боли, дневная сонливость.
Тем не менее нужно понимать, что НИВЛ не оказывает существенного влияния на продолжительность жизни, а некоторым людям с БАС этот вид дыхательной поддержки может просто не подойти. Кроме того, при использовании масочных аппаратов (особенно если человек не может пользоваться маской самостоятельно) люди становятся зависимыми как от аппарата, так и от своих близких (как и в случае с ИВЛ).
Инвазивная вентиляция легких
Некоторые люди с БАС прибегают к инвазивной вентиляции легких (ИВЛ). Выгода ИВЛ не столь очевидна, как зачастую кажется пациентам и врачам.
Перед принятием решения о проведении ИВЛ человек обязательно должен знать о вероятности стать полностью «запертым» в собственном теле без возможности совершить какое-либо движение и тем или иным способом сообщить о своих желаниях.
Кроме того, использование ИВЛ подразумевает более высокий уровень сестринского ухода: фактически на дому должен быть организован индивидуальный пост медсестры реанимационного отделения.
Необходимо быть готовым ко всем возможным осложнениям — как общим, так и в месте установки трахеостомы. Дополнительная сложность — высокая стоимость инвазивной вентиляции и ухода за человеком, подключенным к такому аппарату. Кроме того, в нашей стране невозможно отключить больного от аппарата ИВЛ, даже если сам пациент откажется жить дальше. Выгода ИВЛ не столь очевидна, как это может показаться сначала.
Вентиляция легких: о чем стоит задуматься?
| НИВЛ | ИВЛ |
| Преимущества | |
| 1. Дыхание через рот и нос обеспечивает адекватное поступление воздуха, поэтому дыхательные нарушения снижаются. 2. Доказано продлевает жизнь приблизительно на 6 месяцев. 3. Проще в использовании, чем ИВЛ. 4. Уход, связанный с маской и аппаратом, проще. 5. Аппараты НИВЛ дешевле, чем ИВЛ. 6. Снижается риск аспирации. 7. При адекватной профилактике снижается риск легочных инфекций. 8. При совмещении с медикаментозной терапией одышки и тщательном контроле возможно кратковременное использование аппарата только в ночные часы, и даже полный постепенный отказ от аппарата. 9. При использовании мундштука и аппарата в режиме контролируемого объема, подается большой объем воздуха на вдох, позволяющий эффективно кашлять. 10. Улучшение сна. 11. Мобильность и возможность использовать аппарат не постоянно, а только тогда, когда это необходимо. | 1. Значительно продлевает жизнь (на несколько лет) 2. Работает через трахеостому (трубка, установленная в трахею), тем самым освобождая лицо человека от маски, ремней. |
| Недостатки | |
| 1. Самый главный — растущая зависимость от аппарата по мере ухудшения функции дыхания. 2. Подходит не всем больным. Особенно малоэффективен при бульбарной форме БАС. 3. Перераздувание желудка из-за частичного попадания воздуха мимо дыхательных путей (аэрофагия). 4. При длительном использовании образуются пролежни в месте плотного прилегания маски к лицу (переносица, щеки). 5. При 24-часовой вентиляции нет возможности снять маску с лица, говорить и есть, что катастрофически ухудшает качество жизни. 6. Никак не влияет на течение заболевания. 7. Возможны проблемы из-за сбоев в подаче электричества. Не все аппараты имеют встроенную батарею. При 24-часовой вентиляции отключение электричества может иметь катастрофические последствия. 8. Заложенность носа. 9. Сильная сухость во рту даже при настроенном увлажнителе. 10. Не решает проблему повышенного слюнотечения. | 1. Повышает зависимость от ухаживающих людей. 2. Трахеостома воспринимается организмом как чужеродный объект, что приводит к увеличению секреции и риску возникновения инфекций. 3. Требуется постоянная санация трахеостомы — удаление мокроты. Это крайне неприятная процедура. 4. Трахеостомическое отверстие может кровоточить, воспаляться и покрываться грануляциями (участками соединительной ткани), которые нужно удалять. 5. Уход гораздо тяжелее. 6. Требуется регулярная смена трахеостомы (раз в месяц), контуров и других расходных материалов. 7. Аппараты ИВЛ очень дорогие. 8. Нет возможности говорить и глотать. 9. Никак не влияет на течение заболевания. Больной оказывается на вентиляции без возможности двигаться, выражать свои мысли. 10. В России нельзя отключить больного от аппарата ИВЛ при его желании. |
Подробнее об этих типах вентиляции, их плюсах и минусах в статьях «Неинвазивная вентиляция легких при БАС» и «Инвазивная вентиляция легких при БАС».
Лекарственное и нелекарственное снятие симптомов
Одним из самых частых и неприятных симптомов БАС является диспноэ: субъективное ощущение нехватки воздуха. Механизм его возникновения до конца неясен, но, скорее всего, он связан с объективной недостаточностью дыхания (усиленной работой дыхательных мышц и понижением концентрации кислорода в крови), а также ощущением тревоги, особенно если человек раньше уже испытывал диспноэ или его крайний вариант — удушье, и боится этого.
Устранить чувство нехватки воздуха, как и боль, можно с помощью лекарств. В западных странах для этого с успехом используют морфин или (в случае его отсутствия или неэффективности) лекарства из группы бензодиазепинов, среди которых лучше всего изучен у больных с БАС лоразепам.
Лоразепам действует на восприятие мозгом человека чувства диспноэ, а также снимает тревогу, которая усиливает одышку. Сама одышка, как проявление дыхательной недостаточности, при этом не проходит, но субъективное ощущение снимается. Чаще всего больные используют небольшие дозы лекарства во время еды, для прогулок, гигиенических процедур или если не хотят использовать аппарат НИВЛ.
Узнайте больше в материале «Медикаментозные способы купирования одышки»
К нелекарственным методам снятия диспноэ относится в первую очередь НИВЛ, которая у многих больных приводит к существенному улучшению самочувствия. Однако, поскольку диспноэ — это более сложный процесс, чем просто объективная дыхательная недостаточность, использование НИВЛ — и даже ИВЛ — не исключает появление данного неприятного симптома. Также важно помнить, что у людей с БАС, использующих НИВЛ длительно и в течение многих часов в день, вероятность ощущать выраженное диспноэ и удушье при усилении дыхательной недостаточности выше, чем у не использующих НИВЛ или использующих ее ограниченно. Вероятно, это связано с формированием толерантности (устойчивости, привыкания) к пониженной концентрации кислорода в крови у тех, кто не используют НИВЛ, поэтому при усилении дыхательной недостаточности они реагируют не на понижение кислорода, а на повышение углекислого газа в крови — постепенно спокойно засыпают. Поскольку БАС — это редкое заболевание, врачи могут не обнаружить связь ваших симптомов с ним.
Контроль диспноэ помогает избавиться от тревоги и страха задохнуться, благодаря чему уменьшается и реальный риск удушья. Помимо лекарств, существует множество простых методов снятия симптомов: использование веера, специальные техники дыхания, психологические техники. Также есть лекарства, которые угнетают кашель и уменьшают потребность в кашле, хотя и не влияют на накопление мокроты.
В Службе помощи людям с БАС проводят консультации специалисты по респираторной поддержке. Если вам нужна подобная помощь, позвоните нашим координаторам.
Для жителей Москвы и Московской области:
тел.: +7 (968) 064-06-41, e-mail: [email protected].
Для жителей Санкт-Петербурга и Ленинградской области:
тел.: +7 (931) 971-56-21, e-mail: [email protected].
Для жителей других регионов:
тел.: +7 (968) 064-06-42, e-mail: [email protected].
als-info.ru
Инвазивная вентиляция легких дома – это реально
 Menu
≡
╳
Menu
≡
╳- О нас
- Лаборатория сна
- Акции
- Отзывы
- События
- Сертификаты
- Партнёры
- Услуги
- Обследование на дому
- Диагностическая ночь
- Нарушение сна
- Лечение нарушений дыхания во сне
- Что чувствуют люди, страдающие апноэ сна?
- Что такое остановка дыхания или апноэ сна?
- Что такое апноэ?
- Памятка для пациента с апноэ сна
- Последствия апноэ сна
- Апноэ у беременных
- Ночное апноэ у детей
- Похудение
- Лечение храпа
- Что происходит с человеком во сне?
- Детский храп
- Как заподозрить болезнь?
- Причины храпа
- Как избавиться от храпа?
- Лечение бессонницы
- Советы от бессонницы
- Полная кардиологическая программа
- Лечение постоянным положительным давлением
- Холтеровский мониторинг АД и ЭКГ
- УЗИ сердца и брюшной полости
- Ударно волновая терапия в киеве
- Электрокардиограмма в Киеве
- СИПАП-терапия
- Лечение импотенции
- Лечение артериальной гипертонии
- Лечение спинальных мышечных атрофий (СМА)
- Лечение СМА 4-го типа
- Лечение болезни Кеннеди
- Мед. оборудование
- Аппараты для лечения храпа и ночного апноэ во сне
- Аппарат auto-CPAP Prisma 20A
- CPAP/APAP аппараты Prisma SOFT/SMART
- Терапия BILevel-S Prisma 25S
- Prisma CR — терапия для комплексных нарушений дыхания во сне
- PrismaLAB — точный аппарат для титрации
- Аппараты для инвазивной и неинвазивной вентиляции легких
- Терапия BILevel-ST Prisma 25ST
- Терапия BiLevel ST/ST-C Prisma 30ST/ST-C
- Аппарат неинвазивной вентиляции легких Prisma VENT 30/30-C
- Аппарат неинвазивной вентиляции легких Prisma VENT 40
- Аппарат неинвазивной вентиляции легких Prisma VENT 50
- Аппарат неинвазивной вентиляции легких VENTIlogic LS
- Аппарат неинвазивной вентиляции легких VENTIlogic plus
- Аппарат неинвазивной вентиляции легких VENTImotion 2
- Системы для диагностики нарушений дыхания во сне
- Маски для сипап-аппаратов и аппаратов неинвазивной вентиляции легких
- Кислородные концентраторы
- Интерьер для хорошего сна
- Пульсоксиметры
- Подушки
- СИПАП-аппараты
- Аппараты для лечения храпа и ночного апноэ во сне
- Пациенту
- Задать вопрос
- Истории успеха наших пациентов
- Покупка СИПАП в интернете
- Вопросы и ответы
- Популярные вопросы
- Интервью с пациентами
- Защита от вирусной пневмонии
- «Памятка пациенту»
- Осторожно авантюристы!
- Врачу
- НИВентиляция легких
- Отзывы об НИВентиляция легких
- Фото пациентов
- Аппараты для неинвазиной и инвазивной вентиляции легких
- Призма вент
- Вентиляция легких
- НИВЛ дома при нейромышечных заболеваниях
- Лечение промежуточной СМА
- Лечение болезни Верднига-Гоффмана
- Лечение болезни Кугельберга-Веландер (СМА 3 типа)
- Неинвазивная вентиляция легких при боковом амиотрофическом склерозе (БАС)
- НИВЛ при спинальных мышечных атрофиях 1,2,3 типа
- НИВЛ при миопатиях
- НИВЛ при миопатии центрального стержня
- НИВЛ при немалиновой миопатии
- НИВЛ при центронуклеарной миопатии
- НИВЛ при митохондриальной миопатии
- НИВЛ при врожденных мышечных дистрофиях
- НИВЛ при дистрофии Дюшенна-Беккера
- НИВЛ при миотонической дистрофии
- НИВЛ при врожденных периферических нейропатиях
- НИВЛ при миастениях
- НИВЛ при синдромах гиповентиляции
- НИВЛ при центральном синдроме гиповентиляции
- НИВЛ при синдроме ожирения-гиповентиляции
- НИВЛ при хронической обструктивной болезни легких
- НИВЛ при слабости дыхательных мышц
- НИВЛ при хронической дыхательной недостаточности
- Неинвазивная вентиляция легких при муковисцидозе
- НИВЛ при мукополисахарадозе
- Неинвазивная вентиляция легких
- НИВЛ при болезни накопления гликогена – 3 и 4 типа
- НИВЛ при гипотиреозе
- НИВЛ при болезни Помпе
- НИВЛ при рестриктивных заболеваниях грудной клетки
- НИВЛ при врожденном дефиците карнитина
- Искусственная вентиляция легких дома
- Инвазивная вентиляция легких дома это реально
- Лечение спинального травматизма
- Лечение миастений
- Лечение бокового амиотрофического склероза (БАС)
- Инвазивная вентиляция легких при БАС
- Инвазивная вентиляции легких при СМА
- Респираторная поддержка в домашних условиях
- Диагностика нарушений дыхания
- СМИ
- Лекции
- Видео и выступления на ТВ
- Статьи в СМИ
- Контакты
ukrtelemed.com
