что делать и как лечить
Все статьиРиносинусит — это воспаление слизистой оболочки носа и околоносовых пазух (синусов). Для быстрого снятия симптомов и эффективного лечения риносинусита рекомендуется использовать сосудосуживающее средство нового поколения Риномарис®.
Обонятельные рецепторы находятся в слизистой оболочке носа, а нервные окончания ведут непосредственно в мозг. Потому аносмия (или потеря обоняния) может возникнуть вследствие самых разных причин: недоразвитости обонятельных путей, новообразований в носу, черепно-мозговой травмы, а также в результате курения или возрастных изменений организма. Потеря обоняния может свидетельствовать и об очень тяжелых заболеваниях.
Если потеря обоняния возникла сама по себе и не сопровождается симптомами, характерными для ОРВИ, нужно обязательно провести серьезное обследование: посетить врача. Возможно, придется сделать компьютерную томографию мозга, а при обнаружении полипов, образований в полости носа или искривления носовой перегородки, скорее всего, помогут только оперативные методы лечения.
И все же наиболее частая причина потери способности различать запахи – воспаление слизистой оболочки носа и околоносовых пазух (хронический или аллергический ринит, хронический синусит). Обонятельные нервы оканчиваются в верхней части носовой полости, слизистой оболочке носовой раковины и носовой перегородке, а потому они крайне уязвимы для различных инфекций. Особенно часто ухудшение обоняния, связанное с вирусной инфекцией, наблюдается у детей и у людей старшего, но не пожилого возраста. Но по какой причине одни люди вместе с насморком теряют способность ощущать запахи, а другие нет, ученые пока не объяснили.
Лечение потери обоняния всегда индивидуально и зависит от заболевания, которое стало причиной появления этого неприятного симптома. Если аносмия возникла по причине вирусного, бактериального или аллергического ринита или синусита, врачи назначают комплексное лечение, в которое обязательно включаются препараты, помогающие снять отек и одновременно увлажнить слизистую оболочку. Одним из самых эффективных препаратов на сегодняшний день является спрей Риномарис ®, в состав которого входит ксилометазолин и морская вода. Ксилометазолин восстанавливает носовое дыхание и снимает отек слизистой, а морская вода способствует разжижению и выведению носовой слизи. Благодаря этому устраняются условия, благоприятные для размножения бактерий, и снижается вероятность развития осложнений ринита.
Одним из самых эффективных препаратов на сегодняшний день является спрей Риномарис ®, в состав которого входит ксилометазолин и морская вода. Ксилометазолин восстанавливает носовое дыхание и снимает отек слизистой, а морская вода способствует разжижению и выведению носовой слизи. Благодаря этому устраняются условия, благоприятные для размножения бактерий, и снижается вероятность развития осложнений ринита.
Многие из нас так или иначе сталкивались с полной или частичной утратой обоняния. Потеряв способность чувствовать и различать запахи, большинство людей отмечает, что качество их жизни значительно изменилось, и не только в социальном смысле.
Важно!
Нельзя оставлять потерю обоняния без лечения и выяснения причин, так как она в свою очередь может вызвать другие нежелательные отклонения. Ухудшение и полная потеря обоняния могут стать причиной, например, расстройства пищеварения или отравления – лишь потому, что человек не почувствовал окружающего его резкого или подозрительного запаха.
ОРЗ (ОРВИ):Причины ОРЗ,Симптомы ОРЗ,Лечение ОРЗ
При ОРЗ повреждаются внутренние органы – от бронховыводящих путей до носоглотки. Такие заболевания воздействуют на все возрастные категории, от младенцев до пожилых людей. Чаще всего всплеск инфекций фиксируется в весеннее время и на рубеже осеннее-зимнего периода. В это период чаще всего возникают волнообразные всплески, очень тяжело протекают заболевания у маленьких детей, младенцев и всех, у кого ослаблен иммунитет. Особенным проявлением такого заболевания является сочетание микробов с вирусами и простейшими, на их фоне затруднено диагностирование и лечение простуды.
- вирусы;
- микробы;
- смешанные формы (вирусно-микробные, вирусно-простейшие).
Причины ОРЗ
Причиной возникновения ОРЗ в настоящее время становятся заражение более чем 200 видами вирусов. Каждый из подвидов входит в группы:
- риновирусов;
- аденовирусов;
- коронавирусов;
- энтеровирусов;
- парвавирусов;
- вирусов гриппа;
- респираторно-сентициальных вирусов и прочих.

Кроме перечисленных возбудителей, могут способствовать заболеванию и пневмококки, срептококки, менингококки, гемофильная палочка и легионеллы.
Симптомы ОРЗ
Бактерия или вирус, проникая через верхние дыхательные пути, останавливается на слизистой оболочке и начинает ее повреждать. Сопровождается все это отеком и воспалением слизистой. Если же иммунитет человека снижен, патоген быстро опускается в дыхательный тракт, по пути повреждая оболочку носоглотки.
Обычно после перенесённого заболевания у человека должен сформироваться стойкий иммунитет, но из-за большого количества разновидностей и возбудителей заболевания можно болеть часто и в различной степени, поэтому и способы лечения ОРЗ тоже могут отличаться в зависимости от клинической картины заболевания.
Признаки ОРЗ
Течение болезни специалисты подразделяют на две группы:
Катаральные проявления:
- наличие выделений из носа;
- наличие сухого или влажного кашля, сопровождается болью в горле, першением и краснотой;
- появление конъюктивитных выделений;
- меняется тембр голоса – хрипота, сипы.

Общеинфекционные симптомы:
- лихорадка;
- слабость и недомогание всего организма, ломота в теле, мышцах и суставах;
- снижение аппетита или его полное отсутствие;
- увеличение печени, селезенки, лимфоузлов;
- бледность, тошнота и анемия.
Диагностика ОРЗ
Для полного и точного определения диагноза необходимо исследование крови в лабораториях. При наличии микробного инициатора заболевания будут повышены лейкоциты, при проявлении вирусного – лимфоциты. Чтобы определить разновидность бактерии или вируса ОРЗ следует сдать анализ на посев слизистых выделений из носа.
Для взрослых дополнительным исследованием будет проведение рентгенологического исследования грудной клетки и УЗИ органов, для уточнения размеров печени и селезёнки. Беременным такие исследования не назначаются.
Симптомы ОРЗ схожи между собой и наблюдаются они у людей разных возрастных категорий.
Лечение ОРЗ
Если вы хотите узнать, как быстро вылечить простуду, то необходимо придерживаться определенных правил и рекомендаций.
По общему правилу, лечение ОРЗ у детей и взрослых, протекает с соблюдением таких рекомендаций
- в организм должно поступать максимальное количество жидкости;
- соблюдение диеты. Пища должна быть не горячая, не грубая, желательно однородной консистенции;
- соблюдение строгого постельного режима.
Если же наблюдаются признаки ОРЗ вирусной природы, тогда необходимо лечение симптоматического плана.
Лекарства от симптомов простуды
Можно применять препараты для лечения горла, которые уменьшают воспалительный процес и снимают болевые ощущения. Также эффективны различные растворы для полоскания горла и спреи.
При заложенности носа применяются сосудосуживающие капли или спреи, а также чтобы убрать слизь и уменьшить отечность — средства для промывания носа.
Жаропонижающие при простуде
Особенно острым является вопрос, какие лекарства принимать при простуде, чтобы сбить высокую температуру. Наиболее широко используемыми являются:
- ацетилсалициловая кислота;
- мефенаминовая кислота;
- ибупрофен;
- парацетамол.

Ацетилсалициловая кислота — препарат с выраженным анальгезирующим и жаропонижающим действием. Его рекомендуется принимать 4-6 раз в день после приема пищи.
Мефенаминовая кислота — лекарство с жаропонижающим, обезболивающим и противовоспалительным действием. Его используют для снятия лихорадочного и болевого синдрома.
Ибупрофен эффективен при комплексном лечении инфекционных и воспалительных процессов. Он снижает температуру, устраняет головную боль и ломоту в суставах.
Парацетамол — эффективное и при этом безопасное средство для снижения температуры. Его можно принимать до 4 раз в сутки.
Порошки от простуды
Растворимые порошки от простуды принимаются внутрь, эффективно устраняют симптомы заболевания и являются достаточно безопасными. Они могут быть противопоказаны в связи с некоторыми серьезными патологиями внутренних органов или беременностью.
Фармацитрон — комбинированный препарат, активным компонентом которого является парацетамол. Он обладает жаропонижающим и обезболивающим эффектом. Также в его состав входит антигистаминный компонент, который нейтрализует аллергический ринит и другие проявления анафилактических реакций.
Данное средство от простуды не подходит лицам, страдающим алкоголизмом, почечной недостаточностью, глаукомой, беременным на первом и третьем триместрах, кормящим матерям, детям моложе 6 лет, а также лицам с индивидуальной непереносимостью компонентов препарата. Также необходимо учитывать взаимодействие фармацитрона с некоторыми другими лекарствами. Он может усиливать действие седативных препаратов и антидепрессантов.
Также фармацитрон рекомендуется не использовать в сочетании с лекарствами, которые содержат этанол. Употребление спиртного на фоне приема фармацитрона может спровоцировать интоксикацию. Также в числе возможных побочных действий этого лекарства — замедленные реакции и сниженная концентрация внимания.
Фервекс — эффективное средство от простуды на основе парацетамола, аскорбиновой кислоты и фенирамина. Он обладает выраженным анальгетическим действием и подходит не только для лечения простуды, но и при ожогах и травмах, то есть в ситуациях, когда необходимо снять болевой синдром.
Он обладает выраженным анальгетическим действием и подходит не только для лечения простуды, но и при ожогах и травмах, то есть в ситуациях, когда необходимо снять болевой синдром.
Наибольшую эффективность данный препарат проявляет при лечении острого и аллергического ринита, фарингита, воспалительных процессов носоглотки. В числе противопоказаний — глаукома, портальная гипертензия, алкоголизм, 1 и 3 триместр беременности. Классическая форма лекарства не рекомендуется детям до 15 лет, но есть и специальная детская форма.
Нимесил — средство от простуды с выраженным анальгетическим и жаропонижающим действием. Он не только убирает признаки респираторных заболеваний, но эффективен еще и при мигренях и посттравматических синдромах. В числе противопоказаний — беременность, кормление грудью, внутренние кровотечения, дисфункция печени, тяжелые патологии сердечно-сосудистой системы, сахарный диабет, нарушения функции желудочно-кишечного тракта.
Противовирусные лекарства от простуды
Не всегда легко определить, какой именно вирус спровоцировал простуду, поэтому медикаменты широкого спектра действия имеют преимущество перед препаратами, воздействующими на конкретную группу вирусов. Как правило, взрослым назначаются противовирусные препараты от простуды, имеющие синтетическое происхождение.
Как правило, взрослым назначаются противовирусные препараты от простуды, имеющие синтетическое происхождение.
Арбидол — медикаментозное средство с антиоксидантным эффектом, повышающее иммунитет и способствующее выработке организмом собственного интерферона. Цитовир-3 — лекарство с выраженным иммуностимулирующим действием. Он противопоказан лицам, страдающим вегето-сосудистой дистонией. Инозин пранобекс эффективен при риновирусах и аденовирусах, гриппе, парагриппе и вирусном бронхите. Амиксин — иммуностимулирующее и противовирусное средство, стимулирующее выработку интерферона. Эти таблетки от вируса простуды противопоказаны беременным и кормящим матерям.
Антибиотики при простуде
Антибиотики при простуде применяются только на 5-6 день, если нет положительной динамики или состояние больного резко ухудшается.
Самые эффективные антибиотики при простуде — это цефалоспорины, фторхинолоны, макролиды и пенициллины.
Цефалоспорины — это полусинтетические антибиотики широкого спектра действия, при простуде их назначают даже детям весом от 25 до 50 кг. К препаратам данной группы относятся апсетил, цефалексин и цепорин.
К препаратам данной группы относятся апсетил, цефалексин и цепорин.
Фторхинолоны также являются препаратами широкого спектра действия. Они быстро всасываются и оказывают бактерицидное действие. В эту группу входят левофлоксацин и моксифлоксацин. Можно принимать такой антибиотик при простуде взрослому, который не страдает эпилепсией, тяжелым церебральным атеросклерозом или аллергией на фторхинолоны. Детям, беременным и кормящим матерям препараты данной группы противопоказаны.
Макролиды обладают бактерицидным и бактериостатическим действием. Обычно эффект от приема препаратов данной группы отмечается на 3-й день. Они дают хороший результат при синусите, ангине, пневмонии, отите, бронхите, могут назначаться при беременности. К препаратам данной группы относятся эритромицин и азитромицин.
Пенициллины — антибиотики широкого спектра действия, обладают бактериостатическим и бактерицидным действием на стрептококки и стафилококки. Эти препараты наименее токсичны, поэтому в случаях, когда нужен хороший антибиотик при простуде у ребенка, чаще всего назначаются именно пенициллины (амоксициллин, амоксиклав, ампициллин).
Восстановление организма после приема антибиотиков
Вернуть организм в нормальное состояние помогут такие препараты, как «Хилак», «Лактобактерин», «Бифидумбактерин». Принимать их обычно рекомендуется не менее месяца. В первые две недели приема самочувствие может ухудшиться, но это свидетельствует об эффективности препарата: патогенные организмы гибнут и их токсины попадают в кровь.
После приема антибиотиков могут понадобиться и препараты, восстанавливающие печень — гепатопротекторы. Многие из этих препаратов содержат экстракт расторопши, защищающий клетки печени от токсических веществ. Также восстановлению печени способствуют корни одуванчика и лопуха, зверобой, цветы липы, листья брусники, плоды шиповника и черной смородины, перечная мята.
Необходимо продумать рацион, который будет максимально содействовать скорейшему выздоровлению. Упор нужно делать на молочнокислые продукты: их следует употреблять в больших количествах ежедневно. Полезны в этот период укроп, петрушка, свекла, морковь, курага, капуста, овсяная мука, пшеничные отруби. Что касается фруктов, то выраженным пробиотическим действием обладают бананы.
Что касается фруктов, то выраженным пробиотическим действием обладают бананы.
Только лечащий врач может решать, какие антибиотики пить при простуде и как восстанавливать организм в каждом конкретном случае. Пациенту нужно следовать врачебным рекомендациям, ни в коем случае не уменьшая и не увеличивая дозировку лекарств и придерживаясь здорового образа жизни. Если врач дал рекомендации по необходимым в данному случае медикаментам для успешного лечения ОРВИ, поиск препаратов по аптекам можно осуществить через интернет-сервис DOC.ua.
Лекарства от простуды для детей
При начальных признаках болезни родители пытаются решить, какие таблетки пить при простуде ребенку, чтобы он быстрее стал на ноги и при этом не пострадал от чрезмерно интенсивной лекарственной терапии. Врачи назначают эффективные и при этом безопасные медикаменты, прибегая к антибиотикам только в крайних случаях.
Детский анаферон выпускается в форме таблеток и подходят детям с 1 месяца. Это противовирусное и иммуномодулирующее средство, эффективное при ОРЗ, гриппе, заболеваниях верхних дыхательных путей. Таблетки имеют приятный сладковатый привкус, поэтому ребенок сможет легко рассосать таблетку. Для совсем маленьких детей 1 таблетку растворяют в 150 мл кипяченой воды, остывшей до комнатной температуры. Арбидол также может применяться у детей от 2 лет.
Таблетки имеют приятный сладковатый привкус, поэтому ребенок сможет легко рассосать таблетку. Для совсем маленьких детей 1 таблетку растворяют в 150 мл кипяченой воды, остывшей до комнатной температуры. Арбидол также может применяться у детей от 2 лет.
В число эффективных лекарств от простуды у ребенка, которые безопасны для детей входит виферон 150000 МЕ. Этот препарат выпускается в виде свечей. Является противовирусным и иммуномодулирующим средством, которое безопасно даже для недоношенных детей.
В этот период облегчат самочувствие такие средства, как панадол, детский парацетамол, колдрекс юниор (подходит для детей от 6 лет), свечи виферон (для новорожденных).
Специальные противовирусные лекарства тоже улучшат общее состояние, а также укрепят иммунитет. Это может быть ремантадин (для детей от 7 лет), арбидол (для детей от 2 лет), детский анаферон (от 1 месяца).
Справиться с насморком ребенку помогут капли тизин, називин либо галазолин (обязательно с детской концентрацией). Препарат ринофлуимуцил — очень эффективный, но детям моложе 3 лет его назначают с осторожностью. Родителям, которые решают, чем лечить насморк при простуде у ребенка в возрасте 2 года или моложе, лучше отказаться от сосудосуживающих капель.
Препарат ринофлуимуцил — очень эффективный, но детям моложе 3 лет его назначают с осторожностью. Родителям, которые решают, чем лечить насморк при простуде у ребенка в возрасте 2 года или моложе, лучше отказаться от сосудосуживающих капель.
От кашля подходят такие муколитические и отхаркивающие средства, как детский бромгексин, лазолван, стодаль. Чтобы снизить аллергические реакции детям дают антигистаминные средства (тавегил, фенистил, зодак).
Простуда у грудничка
В этот опасный период нужно оградить новорожденного от всех факторов риска. В первую очередь следует предпринять следующие шаги:
- отложить прогулки до того времени, когда смягчатся основные симптомы болезни;
- свести водные процедуры к минимуму;
- в детской комнате проводить влажную уборку ежедневно, а проветривание — дважды в день;
- поить новорожденного большим количеством теплой кипяченной воды.
Специалисты по-разному относятся к вопросу применения тепловых компрессов и растираний грудной клетки у новорожденных. Многие считают, что растирания с эвкалиптовыми бальзамами можно использовать с первых дней жизни. Другие утверждают, что данный метод лечения устарел. Рекомендуется использовать этот прием только при нормальной температуре и под контролем специалиста.
Многие считают, что растирания с эвкалиптовыми бальзамами можно использовать с первых дней жизни. Другие утверждают, что данный метод лечения устарел. Рекомендуется использовать этот прием только при нормальной температуре и под контролем специалиста.
Лечение простуды у грудничка
Жаропонижающее средство следует давать, если температура поднялась выше 38 градусов. Иногда при повышении температуры руки у ребенка становятся холодными, кожа бледнеет, наблюдается озноб. В таких случаях грудничка нужно согреть: холодные конечности растереть махровым полотенцем, надеть варежки и теплые носки, дать жаропонижающее средство и теплое питье. Лекарства с жаропонижающим эффектом для детей обычно выпускаются в форме сиропа или свечей. Препарат дается в дозировке, соответствующей возрасту ребенка.
Простуда у грудничка обычно сопровождается заложенностью носа, поэтому рекомендуется промывать носовые ходы солевым раствором дважды в день. Для этого нужно в носовой проход закапать раствор, подождать несколько минут, а потом отсосать жидкость спринцовкой. С разрешения врача после этой процедуры можно закапать нос сосудосуживающими каплями.
С разрешения врача после этой процедуры можно закапать нос сосудосуживающими каплями.
Противовирусные средства ускорят процесс выздоровления и обеспечат профилактику простудных заболеваний в будущем. При простуде у новорожденного их обычно назначают в форме свечей.
Если есть симптомы бактериальной инфекции, то врач может прописать антибактериальные средства. Также при осложнениях простуды возникает необходимость в препаратах, разжижающих мокроту. Лекарства в форме спреев при лечении простуды у грудничка противопоказаны, так как они содержат крупнодисперсные частицы, способные вызвать отек гортани.
Иногда матери, не доверяя традиционному медикаментозному лечению, отдают предпочтение различным травяным сборам, которые якобы совершенно безопасны. На самом деле это рискованный шаг, так как лекарственные травы могут вызвать у ребенка аллергическую реакцию.
При таком явлении, как простуда у грудничка, лечение должно быть эффективным и при этом щадящим. Чтобы не рисковать здоровьем и жизнью ребенка, лучше как можно быстрее обратиться за помощью к врачу.
Лечение простуды в домашних условиях
Чтобы приготовить большинство народных средств от простуды, не требуется специальных навыков. Многие из них не только полезны, но и достаточно приятны на вкус. В основном в рецептах используются следующие ингредиенты:
- мед;
- имбирь;
- малина;
- молоко;
- чеснок;
- лимон;
- лекарственные травы.
Народные средства от простуды
Мед от простуды
Мед является продуктом, способным воздействовать на многие заболевания. Он обладает противовоспалительным и тонизирующим действием, что особенно важно при простуде. Для лечения необходимо использовать натуральный домашний мед, так как в торговых точках часто предлагают продукты низкого качества.
При простудных заболеваниях незаменим чай с медом, однако для достижения должного эффекта его нужно правильно готовить. Под воздействием температуры выше 40°C активные вещества меда разлагаются и продукт теряет свои целебные свойства, то есть не стоит его сразу же класть в кипящую воду. Чтобы приготовить средство, которое действительно способно помочь, нужно дать чаю остыть, а потом добавить в него мед. Желательно использовать зеленый чай, поскольку он способствует очищению организма.
Чтобы приготовить средство, которое действительно способно помочь, нужно дать чаю остыть, а потом добавить в него мед. Желательно использовать зеленый чай, поскольку он способствует очищению организма.
Чеснок очень эффективен при профилактике и лечении простудных заболеваний, но из-за резкого запаха дети часто отказываются его употреблять. Однако ребенку избавиться от простуды в домашних условиях поможет такое средство, как чеснок с медом. Чтобы приготовить это лекарство, нужно натереть чеснок и смешать с натуральным медом (пропорция 1:1). Если принимать смесь 5 дней, то организм укрепится, а симптомы болезни уйдут.
Имбирь при простуде
Корень имбиря при простудном заболевании действует комплексно: снимает жар и воспаление, создает согревающий эффект, выступает в роли иммуностимулятора. Из него можно приготовить множество не только полезных, но и чрезвычайно вкусных средств от простуды.
Основные свойства этого продукта, делающие его незаменимым при простудных заболеваниях:
- антибактериальное;
- потогонное;
- отхаркивающее;
- тонизирующее.

Имбирный чай
Для приготовления имбирного напитка необходимо заварить черный либо зеленый чай, процедить и добавить натертый свежий корень имбиря. На 1 литр жидкости берется 2-3 ложки имбиря. Также в напиток добавляется немного гвоздики, кардамона и палочка корицы. Смесь ставится на слабый огонь и готовится 15 минут. Чтобы улучшить вкус напитка можно добавить свежевыжатый сок (апельсиновый, мандариновый либо грейпфрутовый).
Имбирный напиток
Необходимо очистить и нарезать корень имбиря длиной 5 см. Его кладут в заварочный чайник, заливают кипятком, добавляют корицу, анис, цедру лимона и листья мяты. Когда напиток настоится 10 минут и немного остынет, в него добавляют мед.
Малина при простуде
Одним из лучших натуральных жаропонижающих средств является малина. Эта ягода содержит ряд полезных веществ, в том числе салицилаты, за счет действия которых и снижается температура (в малине их в 2 раза больше, чем, к примеру, в вишне). Также она содержит дубильные вещества и антоцианы, воздействующие на микробы.
Малиновое варенье при простуде традиционно считается незаменимым лекарством, позволяющим выздороветь в кратчайшие сроки. Однако многие специалисты считают, что полезность данного средства преувеличена. Чай с малиновым вареньем действительно частично снимает симптомы простуды, но объясняется это потогонным эффектом теплого питья. Малина при простуде полезнее всего в свежем виде. Также хороший эффект дают сушенные и замороженные ягоды, из которых можно готовить разнообразные компоты и морсы.
Настой из сухой малины
Необходимо 100 г сухих ягод залить 600 мл кипятка и оставить настаиваться 30 минут. Процеженный настой принимается по 1 стакану за четверть часа до сна. Готовить это средство можно как с садовой, так и с лесной малиной.
Малиновый морс
Необходимо 100 г ягод отварить в 500 мл воды, а затем охладить. Для улучшения вкусовых качеств можно добавить в напиток варенье.
Молоко с чесноком при простуде
Многие народные средства от простуды готовятся на основе чеснока. Благодаря его высоким противовирусным и антисептическим свойствам его нередко называют природным антибиотиком. Его не всегда деликатное воздействие на желудочно-кишечный тракт можно смягчить при помощи молока.
Благодаря его высоким противовирусным и антисептическим свойствам его нередко называют природным антибиотиком. Его не всегда деликатное воздействие на желудочно-кишечный тракт можно смягчить при помощи молока.
Для приготовления эффективного средства от простуды нужно добавить в стакан теплого молока 10 капель свежего чесночного сока. Рекомендуется пить данный напиток перед сном в течение 5 дней.
Ингаляции с лекарственными растениями
При вдыхании пара слизистые покрываются мельчайшими каплями полезного вещества, которое быстро впитывается в кровь и быстро улучшает состояние больного.
Достаточно эффективными являются ингаляции с луковым соком. Их полезное воздействие объясняется содержанием в луке фитонцидов, обладающих противомикробным действием. Однако проводить такие ингаляции нужно осторожно, поскольку луковый сок, раздражая слизистую, может вызвать жжение в глазах и носу.
Лечение простуды народными средствами должно сопровождаться постельным режимом и полноценным сном. Обычно оно эффективно на начальной стадии заболевания. Если же простуда переносится на ногах, то может понадобиться серьезное комплексное лечение.
Обычно оно эффективно на начальной стадии заболевания. Если же простуда переносится на ногах, то может понадобиться серьезное комплексное лечение.
Как лечить простуду летом
В летние месяцы люди все время сталкиваются с разнообразными факторами риска, в числе которых — перепады температур, купание в холодной воде и ледяные напитки. Лечение простудного заболевания всегда требует покоя, обильного питья и полосканий горла. Решая, как лечить простуду летом, нужно помнить о главном правиле: ее не стоит переносить на ногах.
Зимой соблюдать постельный режим проще, поскольку холодная погода благоприятствует нахождению в теплой постели. Летом же бывает сложно лежать на кровати, кроме того, к летней простуде люди обычно относятся проще, полагая, что она может пройти сама собой. Однако нужно смириться с возможным дискомфортом и оставаться в постели. При этом кутаться в одеяло не рекомендуется, так как высок риск перегрева организма, а это явление такое же опасное, как переохлаждение.
Даже при легкой простуде не стоит лететь в самолете: при взлетах и посадках за счет перепада давления создаются комфортные условия для перехода инфекции из носоглотки в среднее ухо. В результате насморк может спровоцировать такое серьезное осложнение, как отит. Чтобы этого не случилось, достаточно взять с собой в дорогу проверенные сосудосуживающие капли, к примеру, санорин, нафтизин или галазолин. Их следует закапывать во время полета и в течение первых часов после посадки.
Что делать, если заложило уши при простуде
В данной ситуации самолечение опасно, поэтому нужно немедленно обратиться к отоларингологу. Именно он должен определять, чем лечить ухо при простуде в вашем случае. Если причина явления — серная пробка, то врач просто удаляет ее. Если речь идет об отите, то потребуется серьезное лечение, включающее, возможно, и прием антибиотиков.
Рассмотрим, что делать, если заложено ухо после простуды, но нет совершенно никакой возможности немедленно обратиться к врачу. Есть несколько методов, позволяющих временно улучшить ситуацию, но нельзя пользоваться ими слишком долго, оттягивая посещение больницы.
Чтобы избавиться от избытка слизи, нужно хорошенько высморкаться и при помощи шприца промыть нос солевым раствором. Можно надувать резиновый шар через соломинку или сжимать крылья носа, одновременно пытаясь выдуть воздух. Когда послышится негромкий хлопок, необходимо прекратить упражнение и несколько раз сглотнуть.
Нейтрализации заложенности уха при простуде под контролем врача может осуществляться при помощи разных методик. Наиболее распространенные из них – это применение сосудосуживающих капель и специальных ушных капель, а также компрессы на ушную зону.
Самый простой способ — закапывание таких назальных капель, как тизин, нафтизин или санорин. Активные компоненты этих лекарств уменьшат отечность, что даст положительный эффект на 5-6 часов.
Специальные ушные капли содержат компоненты очень сильного воздействия, так что применять их в начале заболевания во многих случаях не рекомендуется. Самые популярные из них — отиум, резорцин, альбуцид. Альтернативным способом симптоматического лечения являются водочные и солевые компрессы.
Самые популярные из них — отиум, резорцин, альбуцид. Альтернативным способом симптоматического лечения являются водочные и солевые компрессы.
Заложенность уха при простуде — не столько самостоятельная болезнь, сколько симптом. В процессе лечения необходимо воздействовать главным образом на причину патологии.
Потеря обоняния и вкуса при простуде
Потеря обоняния и вкуса при простуде является следствием длительного насморка. Это явление приносит немало неудобств, поскольку снижает способность людей наслаждаться пищей, напитками и различными приятными запахами. Также из-за такого нарушения человек может проигнорировать присутствие в окружающей среде вредных веществ, а это уже опасно для жизни.
Проверенные средства помогают достаточно быстро убрать отек носа и восстановить чувства. Используют массаж носа, промывания солевыми растворами и травяными отварами, дыхательную гимнастику, физиотерапевтическое лечение, ингаляции.
Из сосудосуживающих средств, которые эффективно воздействуют на насморк и способствуют скорейшему восстановлению обоняния, наиболее распространенными являются нафтизин, нафазолин, резерпин.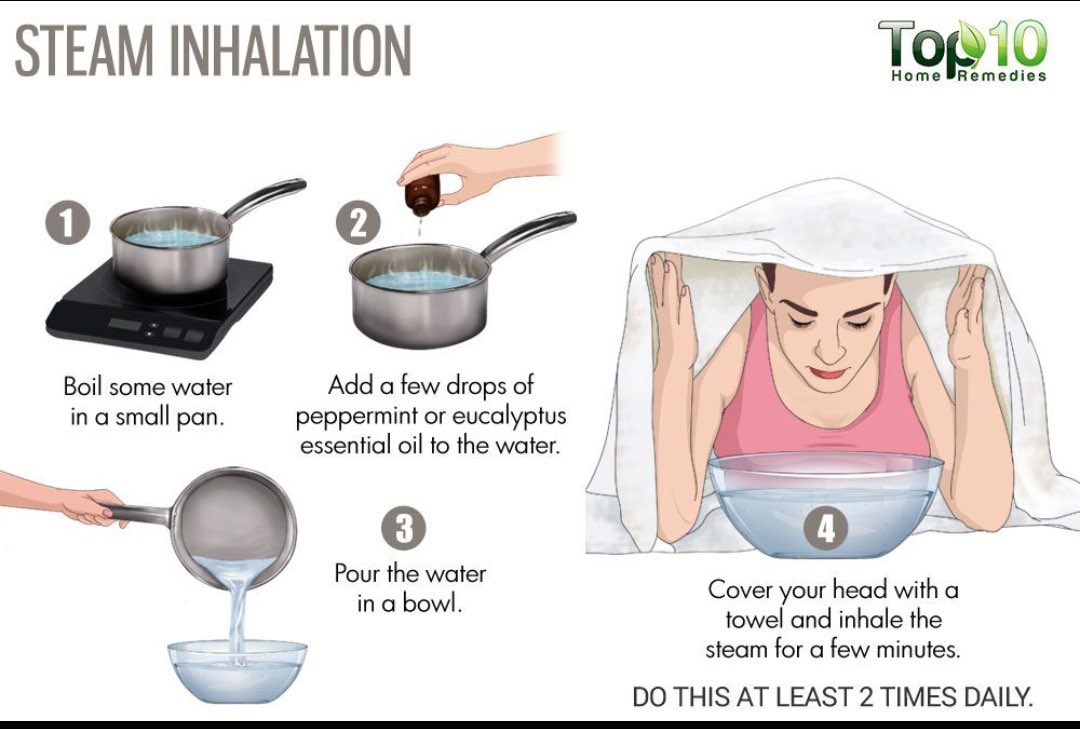 Злоупотреблять каплями не следует: передозировка может спровоцировать отек слизистой, который и является основной причиной ухудшения обоняния.
Злоупотреблять каплями не следует: передозировка может спровоцировать отек слизистой, который и является основной причиной ухудшения обоняния.
Как вернуть обоняние после простуды
Чтобы побыстрее восстановить обоняние после простуды, можно тренироваться. К примеру, взять лимон, сначала смотреть на него, затем нюхать, а затем попробовать. Также ноздри изнутри можно опрыскивать раствором морской соли. В целом, чтобы быстрее восстановить все системы организма после простуды, рекомендуется пропить курс витаминов, которые назначит лечащий врач.
Как восстановить голос после простуды
Обычно врачи, советуя, как восстановить голос при простуде, рекомендуют такие меры, как молчание, полоскания, обильное теплое питье и ингаляции. Молчать обычно нужно несколько дней, а горло при этом укутывается теплым шарфом. Этого времени обычно бывает достаточно, чтобы травмированная гортань восстановила свои функции.
Для полосканий рекомендуется использовать отвары ромашки и эвкалипта, также эффективен картофельный сок. В период восстановления горла нужно много пить (подходит несладкий чай из лечебных трав, молоко с добавлением натурального меда, вода без газа). Для ингаляций дома можно использовать высушенные травы и эфирные масла.
В период восстановления горла нужно много пить (подходит несладкий чай из лечебных трав, молоко с добавлением натурального меда, вода без газа). Для ингаляций дома можно использовать высушенные травы и эфирные масла.
Если пропал голос при простуде, то на время нужно отказаться от очень горячей, холодной и острой еды. Пища должна быть в меру теплой, чтобы не травмировать горло еще больше. В этот период очень важно не дышать холодным воздухом, то есть желательно не находиться в холодных помещениях. Также рекомендуется дышать исключительно носом.
Простуда при беременности
Частые простудные заболевания в период вынашивания плода объясняются тем, что в это время иммунная система женщин физиологически ослаблена.
Признаки простуды при беременности
Изначально заболевание проявляется в форме легкого недомогания, сопровождаемого чувством усталости и головными болями, но за сутки состояние обычно ухудшается. Появляются болевые ощущения в области горла, кашель, насморк, потеря аппетита.
Температура в большинстве случаев не поднимается выше 38 градусов и часто остается нормальной, кашель умеренный, сухой. Активная фаза болезни длится обычно 2-3 дня, потом симптомы регрессируют. Врач диагностирует простуду на основании жалоб и результатов осмотра, в ходе которого фиксирует постоянное выделение слизи из носа, налет на миндалинах и т. д.
Последствия простуды у беременных
Из-за данного заболевания у будущей матери могут возникнуть такие осложнения, как воспаления половой системы, потеря большого количества крови при родах, хронические инфекции. Простуда при беременности опасна и для плода, так как чревата следующими последствиями:
- пороки развития плода;
- гипоксия плода;
- внутриутробное инфицирование;
- фетоплацентарная недостаточность.
Самое тяжелое из вероятных последствий простудного заболевания — гибель плода. Следовательно, нельзя игнорировать начальные проявления простуды и пытаться перенести ее без лечения.
Простуда в первом триместре беременности
Простуда на ранних сроках беременности — результат гормональной перестройки в организме. Прогестерон, вырабатываемый желтым телом, обладает способностью задерживать жидкость, поэтому слизистая носа может отекать. Также этот гормон иногда вызывает повышение температуры (не более 37-37,5 градусов). Однако симптомы простуды могут говорить о том, что будущая мать действительно больна, а в начале беременности это опасно.
Простудные заболевания действительно максимально опасны до 10-й недели беременности. Обычно, если возникает простуда во время беременности, 1 триместр вызывает у будущих мам наибольшую тревогу.Простудные заболевания действительно максимально опасны до 10-й недели: в этот промежуток времени закладываются все важнейшие органы ребенка (мозг, вся нервная система, органы чувств, конечности). В 9-10 недель у эмбриона уже бьется сердце, хрящевые ткани начинают заменяться костными. Формируются кровеносная система, печень, половые органы. Вирусные и микробные инфекции в данный период могут спровоцировать опасные нарушения развития плода.
Вирусные и микробные инфекции в данный период могут спровоцировать опасные нарушения развития плода.
Простуда в первом триместре беременности чрезвычайно опасна тем, что будущая мама может еще не догадываться о ребенке и начинает заниматься самолечением, бесконтрольно принимая таблетки, которые ей помогали раньше. Однако большая часть широко применяемых медикаментов беременным противопоказана. Разрешено ограниченное число препаратов, но все их нужно принимать под контролем врача, тщательно соблюдая дозировку.
Простуда при беременности в 1 триместре нежелательна и из-за того, что по причине пониженного иммунитета слишком высок риск развития осложнений — отита, гайморита, бронхита, пневмонии. Лечение таких заболеваний требует применения сильнодействующих препаратов, которые могут негативно отразиться на беременности.
Простуда во втором триместре беременности
Второй триместр — это промежуток с 12 по 24 неделю после момента зачатия. Заболевания уже не так опасны, как в 1 триместре, поскольку плод защищен плацентой. Она является проводником кислорода и всех необходимых питательных веществ, выполняет функцию своеобразного барьера, ограждающего ребенка от внешних негативных воздействий. Простуда во время 2 триместра беременности может воздействовать именно на плаценту, и тогда возникает такая проблема, как фетоплацентарная недостаточность. При этом передача плоду кислорода и всех необходимых питательных веществ затрудняется. В результате ребенок рождается преждевременно, с весом ниже нормального. Также из-за простуды при беременности во 2 триместре может серьезно пострадать нервная система плода.
Она является проводником кислорода и всех необходимых питательных веществ, выполняет функцию своеобразного барьера, ограждающего ребенка от внешних негативных воздействий. Простуда во время 2 триместра беременности может воздействовать именно на плаценту, и тогда возникает такая проблема, как фетоплацентарная недостаточность. При этом передача плоду кислорода и всех необходимых питательных веществ затрудняется. В результате ребенок рождается преждевременно, с весом ниже нормального. Также из-за простуды при беременности во 2 триместре может серьезно пострадать нервная система плода.
Простудное заболевание на 14 неделе способно спровоцировать изменения в эндокринной системе. Заболевание на 16 или 17 неделе опасно тем, что ведет к неправильному формированию костной ткани. Для плода женского пола критическими являются 19 и 20 недели: в этот промежуток времени формируются яйцеклетки, а вмешательство вируса в данный процесс способно привести к бесплодию.
Простуда в третьем триместре беременности
Третий триместр — период с 24 недели от момента зачатия до родов. Плод окончательно сформирован, защищен плацентой, развивается и созревает. Однако простуда в третьем триместре беременности представляет определенную опасность и для ребенка, и для матери.
Плод окончательно сформирован, защищен плацентой, развивается и созревает. Однако простуда в третьем триместре беременности представляет определенную опасность и для ребенка, и для матери.
Любое заболевание способно подорвать иммунитет будущей матери и нарушить ход родового процесса.На третьем триместре даже здоровой женщине нелегко двигаться и дышать. Простуда может не дать осложнений, но кашель, чихание и затрудненность дыхания в этот период объективно переносятся тяжелее, чем обычно. Дело в том, что заложенность носа усиливает одышку, а во время кашля увеличивается внутрибрюшное давление.
На 33 неделе беременности плацента и неразвитая иммунная система не способны защитить ребенка от инфекций, и он становится крайне уязвим перед заболеваниями. На 34 неделе беременности простуда способна нарушить гормональный фон, что негативно отразится на выработке грудного молока: за этот процесс отвечают гормоны плаценты, а она при простудных заболеваниях испытывает колоссальную нагрузку. Простуда на 35 неделе беременности в отдельных случаях провоцирует преждевременные роды и осложняет их течение. Простуда на 36 неделе беременности, сопровождаемая высокой температурой, способна вызвать отслоение плаценты, а также преждевременное излитие околоплодных вод.
Женщина после перенесенной болезни еще не успеет восстановить иммунитет, по этой причине заболевших на поздних сроках обычно госпитализируют, а родившегося ребенка временно изолируют, чтобы предотвратить его заражение. В результате он не получает грудное вскармливание, что отражается негативно на его здоровье. Простуда при беременности в 3 триместре усложняет и сам родовой процесс: рожать при повышенной температуре тяжело и опасно.
Лечение простуды у беременных
Как лечить простуду при беременности в 1, 2 и 3 триместре? Нельзя злоупотреблять жаропонижающими, антибиотиками или гомеопатическими препаратами. Часто беременные уверены, что травы абсолютно безвредны, и принимают их, не советуясь с врачом. Между тем, многие лекарственные растения обладают опасными побочными эффектами и даже способны спровоцировать выкидыш, поэтому надо осторожно использовать их при лечении простуды во время 1, 2 и 3 триместра беременности. Любое средство традиционной или нетрадиционной медицины в этот период можно применять только с разрешения специалиста.
Исключительно в экстренных ситуациях разрешается принимать спиртовые настойки, антибиотики (в особенности левомицетин, стрептомицин и тетрациклин), многие жаропонижающие. Не рекомендуется использовать ацетилсалициловую кислоту, аскофен и цитрамон: такие препараты способствуют разжижению крови и могут провоцировать кровотечения.
Особенно опасен прием аспирина в 1 триместре, поскольку чреват возникновением у плода серьезных пороков. Возможные последствия приема индометацина — неонатальная гипертензия и смерть плода. Прием левомицетина накануне родов чреват сердечно-сосудистым коллапсом у новорожденных.
Для лечения насморка сосудосуживающие капли лучше не использовать, но в крайних случаях допускается закапывать 1-2 раза в сутки санорин, фармазолин, галазолин, нафтизин или називин. Такое лечение может длиться не более 3 дней. При начальных симптомах насморка лучше промыть нос физраствором либо солевым раствором воды.
Народные методы лечения простуды во время беременности
Простуда у беременных часто излечивается средствами народной медицины. К примеру, если резко поднялась температура и начался озноб, можно просто выпить много чая и укрыться одеялом. Когда озноб пройдет, следует обтереть тело уксусным раствором. Не надо торопиться кутаться в одеяло: организм должен отдать максимум тепла воздуху, пока жидкость испаряется с кожи.
При первых симптомах простуды можно пить теплое молоко, негазированную минеральную воду, отвар из шиповника. Чаи с мелиссой и мятой нужно употреблять осторожно, поскольку они могут снижать вязкость крови.
При сильном воспалении в верхних дыхательных путях помогают ингаляции с отварами из зверобоя или шалфея. Они смягчают воспалительный процесс, облегчают боль в горле и кашель. Также можно вдыхать пары отвара картошки, воды с содой, листьев эвкалипта или черной смородины. Ингаляции будут еще более эффективными, если добавлять в них масло тимьяна, иссопа или шиповника. Иногда эти масла вызывают у беременных аллергию, поэтому пользоваться ими нужно осторожно.
Чем лечить простуду при грудном вскармливании
При первых симптомах данного заболевания можно пить парацетамол. Он является эффективным и при этом безопасным жаропонижающим средством. Кроме того, он обладает анальгетическими свойствами, то есть может устранить мышечные и головные боли, которые характерны для простуды.
Прерывать кормление грудью при простуде не рекомендуется, поскольку этот шаг может ослабить детский организм. Легкую простуду у кормящей мамы устранят средства народной медицины и щадящие медикаменты.
Чем лечиться в случаях, когда простуда у кормящих мам сопровождается болевыми ощущениями в горле? В таких ситуациях помогают:
- йодинол;
- хлоргексидин;
- содовые и йодо-солевые полоскания;
- смазывание горла раствором Люголя.
Что можно кормящей маме при простуде пить от кашля? Подойдут такие отхаркивающие средства, как амброксол и лазолван. Также можно пить травяные сиропы, к примеру, Доктор Мом. Лечение простуды при грудном вскармливании рекомендуется проводить без препаратов, содержащих бромгексин.
Если заложен нос, то подойдут такие сосудосуживающие капли, как називин, фармазолин и тизин. Злоупотребление ими чревато осложнениями (к примеру, может развиться атрофический ринит). Не рекомендуется использовать их дольше недели. Слизистой носа при простуде нужно дополнительное увлажнение. Для этого можно использовать капли, в состав которых входит морская соль.
Перед приемом любого лекарства нужно изучить инструкцию. Даже препарат, считающийся безопасным, содержит химические вещества, избыток которых может нанести вред матери или ребенку. Принимая лекарства от простуды при грудном вскармливании, нельзя превышать дозировку, указанную в аннотации. Также необходимо следить за временем кормления, чтобы оно не совпало с периодом, когда концентрация активных веществ лекарства в материнском организме максимальна.
Профилактика простуды во время беременности
В хорошую погоду необходимо гулять на свежем воздухе. В дождливые дни лучше воздерживаться от прогулок, так как высок риск промочить ноги. Одеваться следует по погоде, не кутаясь лишний раз, чтобы не потеть.
Витаминные чаи очень полезны, но пить их в слишком больших количествах не стоит: гипервитаминоз столь же опасен, как недостаток витаминов. Необходимо регулярно проветривать жилье, а также делать влажную уборку.
Профилактика простуды у ребенка
Эффективным профилактическим средством является ароматерапия. Самые полезные натуральные эфирные масла — сосновое, апельсиновое, лимонное, мятное, лавандовое. Необходимо использовать только качественные масла без примесей, соблюдать инструкции и проветривать помещение после каждого сеанса.
Простуда у ребенка — болезнь, которую легче предупредить, чем лечить. Для профилактики этого заболевания важно обеспечивать детям полноценный сон и четкий распорядок дня. Когда приемы пищи, отдых, прогулки и учеба происходят примерно в одно и то же время, организм эффективнее реагирует на разнообразные перемены, то есть легче справляется с воздействием вирусов.
Профилактика простуды у новорожденного
Чтобы оградить грудничка от простудных заболеваний, необходимо ограничить контакты. Если мать простужена, то при общении с ребенком ей стоит надевать ватно-марлевую повязку.
Огромное значение имеет соблюдение основных правил гигиены. В доме, где живет новорожденный, влажную уборку следует проводить ежедневно. Также перед общением с грудничком в обязательном порядке следует мыть руки.
Особое значение для профилактики простудных и других заболеваний имеет грудное вскармливание. Вместе с материнским молоком ребенок получает необходимые антитела, которые надежно защитят его от болезней.
Коронавирус: потеря обоняния и вкуса отличается от обычной простуды и гриппа
Автор фото, Getty Images
Потеря обоняния, которая может сопровождать Covid-19, сильно отличается от того, что люди порой испытывают при обычной простуде или гриппе.
Об этом с уверенностью заявляют теперь европейские исследователи, изучившие опыт пациентов, переживших коронавирус, и опубликовавшие результаты своей работы в журнале Rhinology.
При Covid-19 потеря обоняния бывает мгновенной и практически полной. При этом таких симптомов, как забитый нос или сильный насморк, обычно не наблюдается: чаще всего больные коронавирусом могут свободно дышать (проблемы с легкими — это уже отдельная история).
К этому следует добавить и потерю вкуса. Причем потерю реальную: то есть у больных не просто изменяются вкусовые ощущения в связи с потерей обоняния, что было бы вполне объяснимо, а они напрочь его теряют, так, что не в состоянии отличить сладкое от горького.
Специалисты подозревают, что вирус непосредственно действует на нервные клетки, отвечающие за восприятие вкуса и запаха.
Простой анализ
Автор фото, Getty Images
Подпись к фото,Быстрый тест нетрудно провести в домашних условиях
В ходе исследования руководитель группы из Университета Восточной Англии, профессор Карл Филпот отобрал группу из 30 добровольцев: 10 были больны коронавирусом, еще 10 страдали от простуды и последняя десятка было совершенно здорова.
У пациентов с Covid-19 потеря обоняния наблюдалась особенно ярко. Они с трудом различали запахи и вовсе не могли отличить сладкое от горького.
«Похоже, и в самом деле имеются характерные признаки, отличающие коронавирус от других респираторных заболеваний, — полагает профессор Филпот. — А это очень важно, поскольку тестирование на обоняние и вкус помогли бы отличать пациентов с коронавиурсом от больных обычных гриппом или простудой».
По словам профессора, люди могли бы сами успешно проводить такие тесты в домашних условиях, используя подручные продукты вроде кофе, чеснока, лимонов и сахара.
При этом он подчеркивает, что при подозрении на коронавирус обычный тест, при котором берутся пробы из носа и горла, по-прежнему необходим.
Кстати, у большинства пацинтов, переболевших коронавирусом, обоняние и вкус возвращаются в норму через несколько недель.
Все дело в носу?
Чтобы понять биохимический механизм потери обоняния, профессор Эндрю Лэйн из Университета Джонса Хопкинса решил заглянуть поглубже в носы пациентов и сделал там одно важное открытие, результаты которого были опубликованы в издании European Respiratory Journal.
Автор фото, Getty Images
Подпись к фото,Тестирование на обоняние и вкус помогли бы отличать пациентов с коронавиурсом от больных обычных гриппом или простудой
Профессор Лэйн с коллегами обнаружил в зоне, отвечающей за обоняние, чрезвычайно высокую концентрацию фермента АПФ-2 (это ангиотензин-превращающий фермент 2, или цинксодержащий металлофермент). Этот фермент, по мнению ученых, служит своеобразными воротами, позволяющими коронавирусу проникать в клетки организма и вызывать заражение.
«Сейчас мы проводим дополнительные лабораторные эксперименты, чтобы выяснить, в самом ли деле вирус использует эти клетки для проникновения в человеческий организм и его заражения, — поясняет профессор Лэйн. — Если это и в самом деле так, мы могли бы справиться с этой инфекцией посредством антивирусной терапии, проводя лечение непосредственно через нос».
Отоларинголог объяснил, кто может лишиться обоняния после коронавируса
Для возвращения обоняния у переболевших коронавирусом отоларингологи порекомендовали регулярно промывать нос, принимать витамины и сосудосуживающие препараты. Разбираемся, какие еще существуют методы, помогающие возобновить деятельность рецепторов, и может ли человек, который переболел COVID-19, навсегда перестать чувствовать запахи.
Без всякого запаха
Фото: depositphotos/AndrewLozovyi
Врач-отоларинголог Абдулло Ходжаев рассказал, что для возвращения обоняния после коронавируса следует восстановить доступ воздуха к нервным окончаниям, находящимся в носу.
«Нужно использовать сосудосуживающие препараты, капли, регулярно орошать полость носа, можно самому приготовить раствор с морской солью. Обеспечить влажность воздуха в помещении», – рассказал он.
Кроме того, по мнению отоларинголога, для восстановления нужно принимать витамины группы В и поливитамины, важно правильно питаться, пить много воды.
Врач отметил необходимость употреблять витамины группы В и поливитамины для восстановления нервных клеток. Также следует правильно питаться, пить воду в достаточном количестве. Кроме того, важно исключить никотин и алкоголь, подчеркнул специалист.
Отоларинголог высшей квалификации Алексей Кошелев тоже порекомендовал обрабатывать нос солевыми растворами.
Алексей Кошелев
врач-отоларинголог высшей квалификации
Однако, по словам специалиста, есть противопоказания: сухость полости носа и кровотечения, если слизистая начинает трескаться. Вместе с тем Кошелев подчеркнул, что коронавирус может токсически действовать на сами рецепторы, вызвать их деградацию и деградацию нервной ткани.
Вернуть обоняние
Фото: depositphotos/AndrewLozovyi
Коронавирус влияет на ощущение запахов, поскольку он чаще всего попадает в организм через верхние дыхательные пути. Именно там и находятся обонятельные рецепторы, которые поражает инфекция. Об этом в интервью Москве 24 рассказал врач-отоларинголог Дмитрий Суббота.
«Некоторые вирусы, как ключ к замку, подходят к обонятельному рецептору. Но это было и до коронавируса: при ОРВИ пропадает обоняние, при гриппе и других инфекций. Просто при коронавирусе обоняние пропадает чаще, более агрессивный вирус», – объяснил специалист.
Из-за этого, по словам эксперта, обоняния может не быть несколько недель. «Тут только надеяться на особенности организма. В большинстве случаев оно возвращается самостоятельно в течение двух-трех недель, но может затянуться», – сказал он.
В свою очередь, врач-отоларинголог высшей категории, кандидат медицинских наук Владимир Зайцев рассказал Москве 24, что при поражении обонятельные рецепторы сковываются и это может в дальнейшем привести к полной потере обоняния.
«Чем больше происходит зажатость обонятельных рецепторов, чем в большем отеке они находятся, тем хуже… Это может стать уже хронической проблемой. Важно снять воспаление и отек слизистой полости носа. Как только воспаление уходит, отек уходит, человек начинает дышать, обонятельные луковицы восстанавливаются», – заявил специалист.
В особой группе риска по потере обоняния навсегда, по словам эксперта, находятся люди, у которых изначально есть предрасположенность к различным хроническим заболеваниям лор-органов.
Владимир Зайцев
врач-отоларинголог
Но специалист призвал не паниковать, а лечиться. В этом, по мнению Зайцева, помогут вышеперечисленные регулярные промывания солевым раствором, прием витаминов, а также препараты на масляной или водной основе, но ни в коем случае не на спиртовой.
Вместе с тем пациенты, уже переболевшие СOVID-19, могут обратиться в специализированные клиники, где им окажут профессиональную помощь, подчеркнул он.
«Проведут противовоспалительные процедуры: орошения лекарственными препаратами, промывание полости носа и пазух, если много слизи, гнойной жидкости, проводят физиопроцедуры. Все это снимает воспалительное явление», – объяснил отоларинголог.
При этом Зайцев подчеркнул, что выбор лечения для каждого случая свой.
Читайте также
что нужно знать о потере обоняния?
Как распознать признаки снижения обоняния и вернуть способность ощущать вкус и запах после коронавируса — читайте в специальной справке Sputnik.
Каждый хоть раз в жизни сталкивался с неприятным побочным эффектом простуды и насморка — потерей обоняния. Но интерес к распространенному симптому возрос лишь после того, как ученые выявили — потеря обоняния может быть обусловлена COVID-19. Так что же нужно знать о потере обоняния и его восстановлении — читайте в справке Sputnik.
Неспособность почувствовать запах утреннего кофе, аромат любимых духов или свежей выпечки может выбить из колеи любого человека, ведь в современном мире подобное происшествие уже причисляют к одному из симптомов коронавируса. К тому же запах — неотъемлемая часть человеческих воспоминаний и определяющее условие вкуса любого блюда.
Обоняние — это способность ощущать запахи, растворенные в воздухе. Важный орган чувств напрямую связан с миллионом нервных клеток, расположенных в глубине носовой полости и регулируется центральной нервной системой. Каждая из клеток имеет свойство отмирать и заменяться на новую на протяжении всей жизни человека.
Из-за чего может пропасть обоняние?
К главным причинам потери обоняния медики причисляют:
— травмы головы и верхней части носа,
— тяжелые инфекции дыхательных путей, полипы в носовых пазухах,
— влияние табачного дыма и тяжелых химикатов,
— гормональные сбои и заболевания зубов,
— злоупотребление лекарственными препаратами,
— болезни нервной системы и аллергии.
Потеря обоняния при коронавирусе
Потеря обоняния при COVID-19 существенно отличается от того, что вы испытываете при ОРВИ или гриппе. При коронавирусе потеря обоняния, как правило, мгновенная и полная. При этом такие симптомы, как насморк или забитость носа попросту отсутствуют. Все усугубляется потерей не только запахов, но и вкуса — зараженные не могут отличить сладкое от соленого, кислое от горького.
Что делать, если пропало обоняние и как вернуть вкус жизни?
При определенных заболеваниях — ОРВИ, инфекциях и аллергиях — обоняние восстанавливается сразу же после выздоровления.
Если причина кроется в полипах, вернуть способность чувствовать запахи поможет опытный хирург.
Если вы потеряли обоняние в момент заражения коронавирусом, стоит набраться терпения: организм некоторых пациентов способен регенерировать новые клетки нервной системы, отвечающей за запах и вкус, в течении нескольких месяцев.
Подробнее о методике возвращения обоняния и вкуса после COVID-19 рассказал доктор Комаровский.
Читайте также:
Как вернуть обоняние? — Вопросы на TJ
Проснулся, решил заварить кофе – думаю выветрился, как так, хороший кофе взял – а запах нулевой. Далее пошел в душ и не почувствовал запаха геля для душа, а потом понял, что все пропало, просто ноль.
Короче у меня паника, я хожу перенюхал уже все, включая парфюм и ментол – от последнего чувствую только холодок, а от еды ощущение кислого и соленого без всякой окраски.
Как восстановить обратно все это дело-то? К какому врачу идти?
54 217 просмотров
{ «author_name»: «плюшевый батон», «author_type»: «self», «tags»: [], «comments»: 118, «likes»: 6, «favorites»: 13, «is_advertisement»: false, «subsite_label»: «ask», «id»: 197856, «is_wide»: true, «is_ugc»: true, «date»: «Wed, 12 Aug 2020 19:30:05 +0300», «is_special»: false }
{«id»:226280,»url»:»https:\/\/tjournal.ru\/u\/226280-plyushevyy-baton»,»name»:»\u043f\u043b\u044e\u0448\u0435\u0432\u044b\u0439 \u0431\u0430\u0442\u043e\u043d»,»avatar»:»374176d3-24c7-e651-ae9b-8e1c7fa3a16f»,»karma»:10744,»description»:»»,»isMe»:false,»isPlus»:false,»isVerified»:false,»isSubscribed»:false,»isNotificationsEnabled»:false,»isShowMessengerButton»:false}
{«url»:»https:\/\/booster.osnova.io\/a\/relevant?site=tj»,»place»:»entry»,»site»:»tj»,»settings»:{«modes»:{«externalLink»:{«buttonLabels»:[«\u0423\u0437\u043d\u0430\u0442\u044c»,»\u0427\u0438\u0442\u0430\u0442\u044c»,»\u041d\u0430\u0447\u0430\u0442\u044c»,»\u0417\u0430\u043a\u0430\u0437\u0430\u0442\u044c»,»\u041a\u0443\u043f\u0438\u0442\u044c»,»\u041f\u043e\u043b\u0443\u0447\u0438\u0442\u044c»,»\u0421\u043a\u0430\u0447\u0430\u0442\u044c»,»\u041f\u0435\u0440\u0435\u0439\u0442\u0438″]}},»deviceList»:{«desktop»:»\u0414\u0435\u0441\u043a\u0442\u043e\u043f»,»smartphone»:»\u0421\u043c\u0430\u0440\u0442\u0444\u043e\u043d\u044b»,»tablet»:»\u041f\u043b\u0430\u043d\u0448\u0435\u0442\u044b»}},»isModerator»:false}
Еженедельная рассылка
Одно письмо с лучшим за неделю
Проверьте почту
Отправили письмо для подтверждения
Больное горло, насморк и потеря обоняния: как и чем себе помочь? | ЗДОРОВЬЕ
Все мы привыкли, что если дерёт горло – это ангина, насморк – простуда, но спектр заболеваний, при которых могут возникать эти симптомы, немаленький. Сейчас жители Алтайского края при первом же першении подозревают ковид и сразу пытаются себе помочь. Однако делать это нужно правильно. Подробнее о заболеваниях горла, носа и ушей рассказал барнаульский отоларинголог Николай Шилкин в прямом эфире с коллегой Татьяной Щегарцовой, которая просто взорвала сеть своими правдивыми постами о коронавирусе.
Больное горло – что это может быть?
По словам специалиста, не нужно торопиться ставить себе диагноз. Особенность заболеваний ЛОР-органов в том, что определить болезнь можно лишь во время очного осмотра. Но все же есть самые распространенные проблемы, из-за которых может болеть горло.
«Боль в горле при ОРВИ может указывать на вирусный фарингит. При нем воспаляется задняя стенка глотки, слизистая между миндалинами. При этом у человека могут быть сопутствующие простуде симптомы – заложенность носа, насморк. Также горло может болеть при тонзиллите, а он в остром проявлении и есть то, что мы называем ангиной. Но насморка, как правило, при ангине нет, есть ломота в теле и повышение температуры», — рассказал врач.Градус боли при ОРВИ и ангине тоже будет разный: в случае простуды – это, скорее, першение и дискомфорт, а при ангине – как будто режут ножом.
Для лечения недуга препараты выпишет медработник, но можно попробовать облегчить боль: рассасывающие леденцы, полоскание травяными настоями или отварами, соляным раствором. А вот антисептики вроде хлоргексидина Николай Шилкин не одобряет, так как они нарушают местную флору, убивая и здоровое, и патогенное.
Потеря обоняния
Многие переболевшие ковидом жаловались на полную или частичную потерю обоняния. Специалисты еще до конца не выясняли, как именно это происходит и можно ли помочь вернуть себе ароматы с помощью лекарств.
«Совсем недавно я смотрел пресс-конференцию, где коллега из Красноярска рассказал, что у них есть опыт лечения этой проблемы. Причем потеря обоняния может появиться не только при коронавирусе, но и при других вирусных инфекциях. Специалисты пробовали лечить больных с помощью витаминов группы «В», промывания носа, а также препарата, который улучшает и стимулирует проведение импульса в нервной системе. В итоге, лечение помогло вернуть обоняние в 80% при частичной потере, и в 70% при полной», — отметил барнаульский врач.То, насколько ощутимо у человека пропадут запахи, влияет количество вирусов, попавших на обонятельный эпителий.
«Если не полностью пропало обоняние, значит не весь эпителий поврежден, а если совсем «отрубило», то восстановление может занять даже несколько месяцев», — подчеркнул отоларинголог.
Также можно попробовать обонятельные тренировки: подносить к носу любимые духи, апельсин, кофе и представлять их запах.
Кстати, существует мнение, что аносмия (полная потеря обоняния) – хороший знак при коронавирусе. Это может значить, что вся вирусная нагрузка ложится на ЛОР-органы и не заденет легкие.
Синуситы и отиты
Заложенность носа и сопутствующая головная боль могут свидетельствовать о гайморите или синусите. Врач может определить это на основании снимка гайморовых пазух.
«Некоторые спешат назначить антибиотики, но это не обязательно. При синусите нужно убрать отек в носу с помощью сосудосуживающих препаратов (капли в нос, прим. ред.), высморкаться, как следует, чтобы все вышло», — пояснил врач.
Боль или заложенность в ушах – признак отита. Он тоже устраняется через лечение носа.
«Сзади носа есть слуховые трубы. Отит возникает, когда в них отек. Если мы восстановим нос, то восстановим и ухо», — добавил Николай Шилкин.
А вот при коронвирусе, как отметил специалист, уши не болят.
Утрата или изменение обоняния
Изменение обоняния может быть неприятным и повлиять на вкус вещей. Но обычно это не серьезно и может вылечиться через несколько недель или месяцев.
Причины потери или изменения обоняния
Изменения обоняния чаще всего вызываются:
Они могут вызывать:
- потерю обоняния (аносмию)
- обоняние, которого нет (фантасмия), например дым или подгоревшие тосты
- снижение обоняния (гипосмия)
- запах вещей, которые нужно изменить (паросмия)
Также часто с возрастом теряется обоняние.
Чистка носа может помочь
Промывание носа солевым раствором может помочь, если на ваше обоняние влияет инфекция или аллергия.
Раствор из соленой воды можно приготовить дома.
Как очистить нос раствором соленой воды- Прокипятите пол-литра воды и дайте ей остыть.
- Смешайте в воде чайную ложку соли и чайную ложку пищевой соды (бикарбонат соды).
- Вымойте руки.
- Встаньте над раковиной, сложите ладонь одной руки и налейте в нее небольшое количество раствора.
- Нюхайте немного раствора по одной ноздре за раз и дайте ему вытечь из носа. Во время нюхания можно зажать вторую ноздрю пальцем.
- Повторите эти шаги несколько раз, чтобы проверить, поможет ли это.
Вам не нужно использовать весь раствор, но делайте новую порцию каждый день — не используйте повторно остатки вчерашнего дня.
В некоторых аптеках продаются саше, которые можно использовать для приготовления раствора солевой воды, и устройства для полоскания носа.
Информация:Позвоните в аптеку или свяжитесь с ними через Интернет, прежде чем идти лично. Вы можете заказать доставку лекарств или попросить кого-нибудь их забрать.
Несрочный совет: обратитесь к терапевту, если ваше обоняние не вернется в норму в течение нескольких недель.
Они проверит любые очевидные причины, такие как синусит или полипы в носу.
Они могут направить вас к специалисту для обследования, если не уверены, в чем проблема.
Информация: ОбновлениеКоронавирус (COVID-19): как связаться с GP
По-прежнему важно получить помощь от терапевта, если она вам нужна. Чтобы связаться с вашим терапевтом:
- посетите их веб-сайт
- воспользуйтесь приложением NHS
- позвоните им
Узнайте об использовании NHS во время COVID-19
Лечение потери или изменения обоняния
Ваше обоняние может прийти в норму через несколько недель или месяцев.
Устранение причины может помочь. Например, стероидные спреи для носа или капли могут помочь, если у вас синусит или полипы в носу.
Некоторым людям также может помочь лечение, называемое обучением обонянию. Чтобы узнать больше о тренировке обоняния, см .:
Иногда изменения обоняния не поддаются лечению и могут быть постоянными.
Важный
Если вы потеряли обоняние, возможно, вы не сможете почувствовать запах утечки газа, пожара или испорченной еды.
Fifth Sense дает несколько советов по безопасности при аносмии.
Последняя проверка страницы: 11 декабря 2020 г.
Срок следующего рассмотрения: 11 декабря 2023 г.
Как справиться с потерей запаха и вкуса
Однажды утром в марте прошлого года, когда я разрезал ломтик лимона для чая, я обнаружил, что не могу уловить знакомый привкус цитрусовых. Как выяснилось, я не мог попробовать персиковое варенье на тосте. За одну ночь мои чувства запаха и вкуса, казалось, исчезли.За несколько дней до этого у меня были боли в теле и озноб, которые я приписал поздней зимней простуде — ничего, подумал я, обезболивающее и какое-то время простоя не смогло бы помочь. Но позже в тот же день я увидел в газете статью о потере запаха и вкуса у пациентов с COVID-19 и понял, что, скорее всего, заразился вирусом. Хотя мне посчастливилось в конечном итоге вылечиться от этого без поездки в больницу или, что еще хуже, спустя месяцы после отрицательного результата теста на COVID, мои чувства запаха и вкуса все еще полностью не восстановились.
В этом, я знаю, я не одинок. Согласно US News и World Report , 86% пациентов с COVID-19 от легкой до умеренной степени — всего более шести миллионов человек — сообщили о проблемах с их обонянием, в то время как у аналогичного процента были изменения во вкусовом восприятии. (Вкус и запах работают вместе, чтобы создать ощущение аромата.) Это в дополнение к 13,3 миллионам американцев, у которых диагностирована аносмия — медицинский термин для обозначения потери обоняния — связанной с другими респираторными вирусами, травмами головы и другими причинами.Для многих из нас улучшение было медленным.
Потеря запаха влияет на наше здоровье и качество жизни
Наши чувства — обоняние, зрение, слух, вкус и осязание — это мосты, которые соединяют нас с миром, в котором мы живем, с самой жизнью. Разбейте два из пяти мостов, и 40% наших сенсорных входов исчезнут. Чувства добавляют богатства и текстуры повседневной жизни; они неразрывно связаны с нашими эмоциями. Потеря обоняния или вкуса может показаться не такой серьезной, как одышка или изнуряющая усталость, которые испытывают многие другие люди после COVID, но последствия все же могут быть довольно деморализующими.Вы больше не можете почувствовать знакомый запах ваших близких или попробовать любимое блюдо. Писательница и поэтесса Дайан Акерман описывает эти особые вкусы и запахи как «пьянящую сочность жизни».
Потеря обоняния и вкуса также может повлиять на наше здоровье, вызывая плохой аппетит и нежелательную потерю веса. Пациенты с аносмией больше не могут получать удовольствие от еды, не могут есть достаточно или вообще пропускать приемы пищи. Он может даже представлять угрозу существованию, подвергая нас риску при обнаружении пожаров, утечек газа или испорченных продуктов.
Все эти воздействия помогают объяснить, почему недавние исследования связали пост-COVID аносмию с депрессией и тревогой. Пока неясно, связано ли это с потерей запаха или вкуса как таковой или с воздействием вируса на центральную нервную систему. Однако одно мы знаем наверняка: настроение и обоняние неразрывно связаны. Более 5000 участников группы Facebook для людей, страдающих аносмией после COVID, могут подтвердить это. Чувства, выраженные в их сообщениях, варьируются от простой тоски до полномасштабного горя.
Восстановление после утраты
Хорошая новость в том, что обонятельные нейроны способны к регенерации. Плохая новость заключается в том, что не все вернутся к тому уровню функционирования, который был до COVID. И, к сожалению, у некоторых из нас может вообще никогда не восстановиться обоняние или вкус. По мнению некоторых экспертов, у пациентов с поствирусной потерей обоняния примерно от 60% до 80% шанс восстановить часть своей обонятельной функции в течение года. Поскольку обоняние обычно ухудшается с возрастом, выздоровление может занять больше времени и быть менее полным для пожилых людей.
Наслаждайтесь тем, что вы
можете испытать , и занимайте умЧтобы пробудить обонятельные нервы, большинство специалистов рекомендуют тренировку обоняния, ежедневный распорядок нюхания эфирных масел, таких как лимон, эвкалипт, гвоздика, роза и другие. Если вы страдаете от потери обоняния, не расстраивайтесь, если некоторые из эссенций пахнут не так, как вы ожидали: искажения, связанные с потерей обоняния (тропосмия), не редкость.
Принцип внимательности играет здесь важную роль.Если вы совсем не чувствуете запаха эссенции, попробуйте запомнить запах; Другими словами, задействуйте свой ум в том, чтобы вызвать это ощущение. Если во время еды вы не можете ощутить весь спектр вкусов блюда, обратите внимание на основные — сладкий, горький, кислый, соленый или умами, — а также на текстуру пищи и ощущения на небе. Это поможет вам сосредоточиться на том, что вы все еще можете попробовать, , а не на том, что вы не можете. Например, когда я ем темный шоколад, я чувствую только горькое и сладкое; Что касается аромата какао-бобов, мне все еще приходится полагаться на свою память.
Старая поговорка «Что меня не убивает, делает меня сильнее» приобретает новый смысл в применении к потерям, связанным с COVID-19. Эти потери заставляют нас стать более внимательными и самосознательными и, в конечном итоге, более устойчивыми. Мы также должны научиться быть терпеливыми и ценить постепенный прогресс. На днях впервые за несколько месяцев я почувствовал запах цитрусовых в своем чае. Лимон никогда не пах так сладко.
Советы и стратегии выживания
В своей практике с пациентами с потерями после COVID и в моем собственном выздоровлении я нашел полезными следующие стратегии выживания.
- Признайте свои чувства по поводу потери.
- Проконсультируйтесь со специалистом по уху, носу и горлу для получения рекомендаций.
- Подумайте о том, чтобы приготовить более острую пищу.
- Сохраняйте надежду на выздоровление.
- Развивайте чувство благодарности: вы пережили потенциально смертельную болезнь.
- Для получения дополнительной помощи обратитесь к консультанту или присоединитесь к группе поддержки.
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента.Обратите внимание на дату последнего обзора или обновления всех статей. Никакого контента на этом сайте, независимо от даты, никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Комментарий к этой публикации закрыт.
Почему из-за COVID-19 теряется обоняние и как это вернуть
Потеря обоняния — это странная и отличительная черта COVID-19, настолько сильная, что она считается лучшим показателем того, был ли кто-то инфицирован, чем другие общие симптомы, такие как лихорадка или кашель.Исследования показывают, что до половины инфицированных людей временно теряют способность воспринимать запахи, хотя у пациентов с легкими и умеренными инфекциями этот показатель может достигать 67% — возможно, потому, что они, как правило, моложе и могут быть более чувствительными к изменению обоняния. восприятие.
Хорошая новость заключается в том, что различные исследования показали, что для людей, чье обонятельное восприятие было нарушено после вирусной инфекции, повторное кратковременное воздействие запахов может помочь им выздороветь.
Мы ощущаем запахи через группу нервных клеток, называемых «обонятельными сенсорными нейронами», которые расположены высоко в задней части носа в структуре, называемой обонятельной луковицей. Эти нейроны имеют крошечные волоскоподобные выступы, которые простираются до слизистой оболочки носа и реагируют на молекулы запаха, которые мы выдыхаем через нос.
В начале пандемии ученые опасались, что SARS-CoV-2 может вызвать потерю обоняния, заражая эти обонятельные нейроны, а затем пробиваясь в мозг, где может нанести длительный ущерб.Дальнейшие исследования показали, что в этих нейронах отсутствуют рецепторы ACE2, которые вирус использует для заражения клеток, но они обнаруживаются на опорных клетках слизистой оболочки носа, которые взаимодействуют с этими нейронами.
Акт поддержки
Работа этих поддерживающих клеток, называемых сустентакулярными клетками, заключается в поддержании баланса ионов соли в носовой слизи, на которые нейроны полагаются, чтобы посылать сигналы в мозг. Они также обеспечивают структурную и метаболическую поддержку обонятельных нейронов. Недавнее исследование на хомяках показало, что SARS-CoV-2 вторгся в эти поддерживающие клетки, а не в обонятельные нейроны, и что это вызвало массивную инфильтрацию иммунных клеток с последующим нарушением нормальной организации слизистой оболочки носа. включая потерю волосообразных выступов, которые нейроны используют для обнаружения молекул запаха.
Хорошая новость заключается в том, что они также обнаружили, что слизистая оболочка носа начала восстанавливаться примерно через 14 дней — хотя, поскольку трудно оценить, насколько вернулось обоняние хомяка, неясно, сколько времени им потребовалось, чтобы полностью восстановиться. устранить повреждение.
Длительный урон
Однако исследования на людях дают некоторые ответы. Одно недавнее исследование, в котором отслеживалось состояние здоровья 2428 человек, которые утверждали, что потеряли обоняние и / или вкус в результате COVID-19, показало, что 40% из них полностью восстановили обоняние через шесть месяцев, в то время как только 2% сообщили об отсутствии каких-либо улучшений.Отдельное исследование показало, что восстановление может происходить быстрее у многих людей: 71,8% сообщили о возвращении к «очень хорошему» или «хорошему» запаху через месяц, а 84,2% сообщили о возвращении к «очень хорошему» или « хороший вкус.
Потеря вкуса — еще один симптом COVID-19 — оценить сложнее, потому что большинство исследований полагается на то, что пациенты сообщают о своих симптомах самостоятельно, а некоторые из того, что они считают потерей вкуса, может быть результатом потери обоняния. На восприятие вкуса сильно влияет наше обоняние, поэтому, если зажать нос, легче проглотить невкусную пищу.Однако в предыдущем исследовании с участием 2428 человек только 3% из них сообщили, что они все еще не могут различать сладкий, кислый, соленый, горький и умами — вкусы, которые непосредственно ощущаются вкусовыми рецепторами на нашем языке — через шесть месяцев.
Во время выздоровления некоторые люди также сообщают об искажении обоняния или «паросмии». Например, многие люди, выздоравливающие после COVID-19, сообщают о неприятном, прогорклом запахе. Каким бы отвратительным это ни было, обычно это признак того, что нервные клетки восстанавливаются.
Обучение обонянию
Хорошая новость заключается в том, что различные исследования показали, что для людей, чье обонятельное восприятие было нарушено после вирусной инфекции, повторное кратковременное воздействие запахов может помочь им выздороветь. Благотворительные организации по борьбе с обонянием рекомендуют выбрать четыре аромата, которые вам нравятся или с которыми вы связаны, и активно нюхать их два раза в день, тратя около 20 секунд на каждый аромат. В идеале вы должны попробовать и выбрать ароматы, которые представляют четыре категории цветочных, фруктовых, пряных и смолистых — и вы можете использовать либо эфирные масла, либо фактическое вещество, из которого они получены.
Например, если вы выбрали лимон в качестве одного из своих ароматов, вы можете использовать тертую цедру лимона. Нюхая это вещество, сосредоточьтесь на лимоне и постарайтесь вспомнить, каково вам было с лимоном.
Это не немедленное решение, но со временем это должно помочь вам восстановить утраченное обоняние.
Я потерял обоняние: у меня COVID-19?
У меня COVID-19 или еще что-то? Этот вопрос, вероятно, приходил вам в голову раз или два, а может быть, даже 20.Симптомы COVID-19 могут быть настолько похожи на другие заболевания, что нет ничего необычного в том, чтобы изучить свои симптомы, чтобы узнать, нужно ли вам пройти тестирование.
Один из симптомов COVID-19, который часто ищут в Google: потеря запаха.
«На самом деле существует множество причин, помимо COVID-19, по которым кто-то может потерять обоняние», — говорит Бобби Таджудин, доктор медицины, директор по ринологии, хирургии носовых пазух и хирургии основания черепа в Медицинском центре Университета Раш. «Это может быть связано с воспалением носа или пазух или другими вирусными инфекциями, отличными от COVID-19.И это может даже произойти в результате некоторых нейродегенеративных заболеваний, таких как болезнь Альцгеймера или слабоумие, или дефицита витаминов. В редких случаях опухоли могут проявляться потерей запаха ».
Так как же узнать, что это COVID-19 или что-то еще, что мешает вам насладиться ароматным ароматом рождественской елки или ароматом свежеиспеченных праздничных угощений? А когда нужно обратиться к специалисту при потере запаха?
Таджудин говорит, что, хотя потеря обоняния из-за заложенности носа или обычных вирусных инфекций и потеря обоняния, связанная с COVID-19, могут ощущаться на поверхности одинаково, то, что происходит внутри и как проявляются симптомы, на самом деле сильно отличается.
Почему я теряю обоняние?
По словам Таджудина, потеря обоняния чаще всего вызывается воспалением носа и носовых пазух. Это воспаление может возникнуть из-за гайморита, полипов в носу и даже аллергии. Он может препятствовать проникновению молекул запаха в нос, а это значит, что вы физически не улавливаете запах.
Такие состояния также могут вызывать прогрессирующую потерю обоняния. Вы можете заметить постепенное снижение своих способностей к обонянию в течение нескольких лет из-за накопившегося воспаления в носу.
Этот тип потери запаха на самом деле легче всего лечить, объясняет Таджудин, потому что врачи могут лечить воспалительное состояние, позволяя вам восстановить обоняние.
Что, если вы потеряете обоняние в одночасье?
Таджудин говорит, что внезапная потеря обоняния может означать наличие вирусного заболевания.
«Обычно, когда люди простужаются, у них бывает заложенность носа и насморк, и они не могут дышать через нос», — говорит он.«На базовом уровне это обычно вызывает временное ослабление запаха. Однако после исчезновения заложенности у пациентов с потерей запаха, вызванной вирусами, запах не восстанавливается ».
В то время как большинство вирусов простуды вызывают заложенность носа, другие вирусы могут влиять на обонятельные сенсорные нейроны носа. Эти нейроны обнаруживают и отправляют информацию о запахе в центральную нервную систему. Когда вирус атакует эти нейроны, он может вызвать внезапную полную потерю обоняния — состояние, называемое аносмией.
Эта внезапная потеря запаха обычно происходит после сильной простуды, когда исчезнут другие симптомы простуды. Это может привести к потере запаха, которая длится от 6 месяцев до лет; в некоторых случаях он может быть даже постоянным. Кроме того, пациенты могут сообщать о «фантомных запахах», таких как запах дыма или бензина, когда они отсутствуют, или об изменении запаха.
Как узнать, связана ли потеря моего запаха с COVID-19?
На лице потеря обоняния, связанная с COVID-19, и потеря обоняния из-за других вирусных инфекций могут выглядеть одинаково, но по-разному.
Таджудин объясняет, что вместо того, чтобы атаковать обонятельные сенсорные нейроны, COVID-19 воздействует на поддерживающие нейроны клетки. Очевидно, вы этого не видите, поэтому верным признаком является потеря запаха.
При большинстве вирусных инфекций потеря обоняния происходит после того, как другие вирусные симптомы — заложенность носа и насморк — исчезнут. При COVID-19 потеря обоняния — один из первых признаков заражения.
«Потеря обоняния на самом деле является ранним признаком COVID-19 и обычно возникает у тех, у кого есть легкая форма вируса», — говорит Таджудин.«Пациенты с потерей обоняния обычно выздоравливают дома и не помещаются в больницу или на искусственную вентиляцию легких».
Если ваш первый симптом — потеря запаха, это хороший показатель для тестирования и карантина.
Еще одним важным отличием является продолжительность восстановления запаха. В случае других вирусов восстановление может занять месяцы, а иногда и годы. Восстановление запаха у пациента с COVID-19 обычно занимает около четырех недель. Таджудин предполагает, что это может быть связано с тем, что COVID-19 влияет на поддерживающие клетки, которые регенерируют быстрее, чем обонятельные сенсорные нейроны.
Следует ли мне обратиться к специалисту по поводу потери запаха?
Каждый раз, когда вы чувствуете потерю обоняния, постепенную или немедленную, рекомендуется обратиться к специалисту по уху, носу и горлу (ЛОР), чтобы обеспечить вам надлежащее лечение.
В прогрессирующих случаях, по словам Таджудин, важно как можно раньше обратиться к специалисту. Чем сильнее со временем ваш запах будет ослабевать, тем сложнее будет вылечить его.
Таджудин и команда Rush Smell Loss Program предлагают различные методы лечения для людей с прогрессирующей потерей обоняния, включая терапию, которая помогает людям переучить нюхательные нервы.
Для пациентов с COVID-19 Таджудин предлагает обратиться к специалисту, если симптомы потери запаха сохраняются дольше месяца.
«У большинства пациентов с COVID-19, страдающих потерей обоняния, обоняние восстанавливается в течение примерно четырех недель», — говорит Таджудин. «В ходе недавнего исследования мы обследовали около 1000 пациентов с COVID-19. Судя по их собственным сообщениям о симптомах, около 78% людей с полной потерей запаха полностью восстановили свой запах примерно через четыре недели ».
Хотя почти у 20% пациентов, изученных Таджудином и его командой, запах не восстановился через четыре недели, он предполагает, что это могло быть связано с целым рядом факторов, которые специалист мог бы определить и устранить.
«Если через месяц у вас все еще будут проблемы, вам обязательно нужно пройти обследование», — говорит он. «Мы видели, как у людей после COVID-19 развиваются такие заболевания, как инфекции носовых пазух, которые могут замедлять восстановление обоняния».
Хотя потеря обоняния может пугать, хорошая новость заключается в том, что вам помогут восстановить обоняние, если оно не вернется само по себе. Хотя это может занять некоторое время и, возможно, лечение, в большинстве случаев вы снова сможете насладиться своими любимыми ароматами.
Когда запах, вкус вернется? Ответы на 5 вопросов о COVID-19
Временная потеря обоняния, известная как аносмия, является часто сообщаемым индикатором COVID-19.
Потеря обоняния и вкуса может быть неприятной и эмоциональной, и поначалу может быть трудно приспособиться к, казалось бы, приглушенному миру. Тем не менее, исследования выглядят многообещающими для пациентов с COVID-19 с аносмией, хотя ученые говорят, что еще многое неизвестно.
Вот что мы знаем об аносмии, связанной с COVID-19:
Как это происходит?
Новый коронавирус, вероятно, изменяет обоняние у пациентов, не напрямую заражая нейроны, а влияя на функцию поддерживающих клеток, сказал Сандип Роберт Датта, доктор медицинских наук, доцент нейробиологии в Бостонской Гарвардской медицинской школе.Доктор Датта является соавтором исследования, опубликованного 31 июля в журнале Science Advances , и его результаты определяют типы обонятельных клеток в верхней части носовой полости как наиболее уязвимые для инфекции SARS-CoV-2.
Джастин Тернер, доктор медицинских наук, доцент кафедры отоларингологии, хирургии головы и шеи и медицинский директор Центра обоняния и вкуса Медицинского центра Университета Вандербильта в Нэшвилле, заявил 21 мая, что основная причина потери обоняния, по всей видимости, связана с воспалительной реакцией. внутри носа, что может привести к потере обонятельных нейронов.
Кто теряет запах?
Потеря обоняния может быть одним из первых или единственных признаков заболевания и может предшествовать таким симптомам, как кашель и лихорадка, сказал доктор Тернер, ссылаясь на весенние данные Центра обоняния и вкуса VUMC.
Исследование, опубликованное 5 января в журнале Journal of Internal Medicine , показало, что 86 процентов пациентов с легкими случаями COVID-19 испытали аносмию по сравнению с 4-7 процентами пациентов с умеренными и тяжелыми случаями. В ходе исследования были проанализированы данные 2581 пациента из Франции, Бельгии и Италии.
Вернется ли к пациентам с COVID-19 обоняние?
Согласно исследованию, опубликованному в журнале Journal of Internal Medicine, из 2581 пациента с COVID-19, у 95 процентов восстановилось обоняние в течение шести месяцев.
Для большинства пациентов инфекция COVID-19 вряд ли вызовет необратимое повреждение обонятельных нейронных цепей и приведет к стойкой аносмии, сказал доктор Датта, добавив: «Как только инфекция исчезнет, обонятельные нейроны, по-видимому, не будут нуждаться в замене или восстановлении. царапать.Но нам нужно больше данных и лучшее понимание основных механизмов, чтобы подтвердить этот вывод ».
Если да, когда к пациентам с COVID-19 вернется обоняние?
Среднее время обонятельной дисфункции, о которой сообщают пациенты, составило 21,6 дня, согласно исследованию, опубликованному в журнале Journal of Internal Medicine . Почти четверть из 2581 обследованных пациентов с COVID-19 не восстановили запах и вкус в течение 60 дней после заражения.
Есть ли долгосрочные физические или психологические риски?
«Если у вас есть утечка газа, вы не обязательно почувствуете ее запах», — сказала NBC News Нина Шапиро, доктор медицины, педиатрический хирург головы и шеи из Калифорнийского университета в Медицинской школе Лос-Анджелеса. «И если люди теряют аппетит из-за вкуса картона или даже гниющего мяса, у них может развиться дефицит витаминов. Более того, люди могут не знать, действительно ли еда испорчена или горит».
«Аносмия кажется любопытным явлением, но она может иметь разрушительные последствия для небольшой части людей, у которых она стойкая», — сказал доктор Датта. «Это может иметь серьезные психологические последствия и стать серьезной проблемой для общественного здравоохранения, если у нас растет население с постоянной потерей обоняния.»
Потеря обоняния: причины, симптомы и лечение
Потеря обоняния называется аносмией. У большинства людей обоняние начинает ухудшаться после 60 лет, а большинство пожилых людей почти полностью теряют обоняние. Специалисты по рту и носу сообщают, что обоняние достигает пика в возрасте от 30 до 60 лет. Кроме того, у женщин обоняние лучше, чем у мужчин.
Причины и проблемы
Потеря запаха вызвана несколькими различными факторами.Некоторые дети рождаются без обоняния. Это связано с неразвитой системой химического зондирования. Система химического зондирования не высвобождает молекулы, которые посылают сигналы в определенную часть мозга, где обнаруживаются запахи. Обонятельный нерв — это сложная небольшая нервная система, расположенная на участке ткани в верхней части носа. Эта нервная система напрямую связана с мозгом. Если участок нервов недоразвит или поврежден, человек может потерять обоняние.
Способы развития аносмии у людей включают:
- Травмы головы
- Тяжелые травмы верхней части носа
- Тяжелые инфекции верхних дыхательных путей
- Полипы в полостях пазух или носовых ходах
- Табачный дым
- Вдыхание определенных химических веществ, таких как пестициды или аммиак, в течение длительного времени (лет)
- Гормональный дисбаланс
- Определенные стоматологические проблемы
- Некоторые лекарства, отпускаемые по рецепту
- Некоторые запрещенные наркотики
- Лучевая терапия (выполняется на шее или голове)
- Простуда и аллергия
- Некоторые болезни центральной нервной системы (болезнь Альцгеймера)
Симптомы и признаки
Аносмия и вкус связаны.Многие люди, теряющие обоняние, или те, кто родился без обоняния, также теряют способность ощущать вкус. Ученые считают, что это связано с тем, что люди «пробуют» еду по запаху, текстуре и температуре. Кроме того, многие люди могут распознать свои продукты или напитки по запаху. Кофе — это напиток, которым наслаждаются не только по вкусу, но и по запаху.
Если у вас много симптомов и признаков, сопровождающих вашу аносмию, вам следует рассмотреть возможность обследования у специалиста по носу и рту.Симптомы, о которых следует беспокоиться, включают:
- Нечувствительность
- Невозможность вкуса
- Заложенный нос и заложенность носа
- Постоянное чихание, выделения из носа и слезящиеся глаза с зудом
- Похудание
- Головные боли
- Кровотечение из носа
Решения и опции
Врач соберет полную историю болезни и проведет тщательное медицинское обследование.
При определенных состояниях, таких как простуда, тяжелые инфекции верхних дыхательных путей и аллергия, вы должны восстановить обоняние после того, как болезнь пройдет.Если проблема вызвана аллергией, врач применяет для лечения вас лекарства или уколы, снижающие чувствительность к аллергии. Некоторые противоаллергические препараты успешно используются для лечения аносмии. Если причиной аносмии являются полипы, можно восстановить обоняние хирургическим путем. Иногда человек, потерявший обоняние, может восстановить его без объяснения причин.
Сводка
У некоторых людей организм способен регенерировать новые клетки центральной нервной системы, что приводит к обновлению запаха и вкуса.Это могло бы объяснить, почему люди, потерявшие обоняние, иногда без всяких объяснений восстанавливают его. Однако некоторые люди навсегда теряют обоняние. Если вы или кто-то, кого вы любите, не можете обонять, и вас беспокоят сопутствующие признаки и симптомы, запишитесь на прием сегодня. Позвольте нашему специалисту по носу и рту помочь вам найти решение ваших симптомов.
Дополнительное чтение:
http://www.entnet.org/HealthInformation/smellTaste.cfm
http: // www.emedicinehealth.com/script/main/art.asp?articlekey=13760
Почему это происходит и вернется ли?
COVID-19 обычно вызывает ряд симптомов, похожих на грипп, включая кашель и усталость, но также может вызывать потерю вкуса и запаха. Вкус и запах могут вернуться или стать лучше в течение 4 недель после того, как вирус очистит организм, но иногда для их улучшения могут потребоваться месяцы.
Потеря вкуса и запаха — частый ранний симптом COVID-19. Поэтому любой, кто замечает изменения в этих чувствах, должен начать самоизолироваться и пройти тест на COVID-19.
Изменения могут включать:
- менее чувствительный вкус и запах, чем обычно
- отсутствие обоняния или вкуса
- странный вкус продуктов
- необычный запах
Когда человек заражается SARS-CoV-2 и заболевает COVID -19, потеря вкуса и запаха могла быть их единственным симптомом.
В этой статье обсуждается потеря вкуса и запаха как симптом COVID-19, в том числе, как справиться и когда обращаться за медицинской помощью.
Метаанализ 2020 года показал, что 53% людей, заразившихся COVID-19, имели проблемы со вкусом и запахом.Потеря вкуса или запаха или снижение этих чувств может проявиться рано и может быть начальным симптомом COVID-19. Исследователи отмечают, что если бы об этом узнало больше людей, это могло бы способствовать более ранней диагностике и лечению.
Узнайте больше о ранних симптомах коронавируса здесь.
Согласно одному исследованию 2020 года, внезапная серьезная потеря вкуса и запаха при отсутствии аллергии или другого хронического заболевания носа может быть ранним симптомом COVID-19.
Однако, если кто-то испытывает неожиданное нарушение вкуса и запаха, даже если оно легкое, ему следует самоизолироваться и пройти тест на COVID-19.
Эта потеря вкуса и запаха может возникнуть у людей, у которых нет других симптомов COVID-19.
Чтобы проверить потерю вкуса в домашних условиях, человек должен попробовать продукты с сильными приправами и проверить, могут ли они обнаружить какие-либо различия между вкусами.
Человек может проверить свое обоняние, выбрав два предмета с сильным и контрастным ароматом, например, кофейные гранулы и апельсин, и понюхав их по отдельности, чтобы увидеть, могут ли они обнаружить какие-либо различия.
AbScent, благотворительная организация Соединенного Королевства для людей с проблемами запаха или вкуса, предоставляет полезный контрольный список, который можно использовать для оценки и отслеживания потери запаха в домашних условиях. Если кто-то хочет использовать контрольный список для отслеживания потери вкуса, они могут вместо этого применить вопросы по вкусу.
Врачи используют различные тесты для диагностики потери вкуса и запаха. Чтобы диагностировать потерю вкуса, они могут провести тест «отпил, сплюнул и прополоскал». Чтобы подтвердить потерю запаха, они могут использовать буклет с крошечными бусинками, которые издают разный запах, когда кто-то их царапает.
Однако из-за ограничений COVID-19 человек может не иметь возможности пройти один из этих тестов лично в приемной врача. Если человек недавно потерял обоняние или обоняние и хочет получить консультацию врача, ему следует позвонить своему врачу и поговорить с ним по телефону.
Внезапная потеря вкуса и запаха может быть ранним симптомом COVID-19, поэтому человеку, который испытывает это, следует начать самоизолироваться и пройти тест на COVID-19.
В большинстве случаев потеря запаха и вкуса из-за COVID-19 носит временный характер.
Исследователи, проводившие многоцентровое исследование, обнаружили, что через 2 месяца у 75–80% людей восстановились вкус и запах, а у 95% эти чувства вернулись к 6 месяцам. Они также отметили, что люди, потерявшие вкус и запах, также испытывали более легкие симптомы COVID-19.
В более редких случаях людям может потребоваться постоянное лечение и контроль их вкуса и запаха.
Вкус и запах — важная часть повседневной жизни.
Потеря вкуса и запаха часто очень тревожит, так как эти чувства имеют большое влияние на пищевые предпочтения.Когда человек больше не чувствует вкуса или запаха, он может испытывать изменения в массе тела из-за того, что он больше не ест ту же пищу, что и раньше.
Если человек потерял вкус и запах из-за COVID-19, он должен начать замечать значительные улучшения через 4 недели, хотя полное выздоровление может занять 6 месяцев и более. Сосредоточение внимания на симптомах как на временных — хорошая стратегия, когда вы чувствуете себя подавленным из-за того, что ничего не пробуете или не почувствуете запаха.
Когда человек больше не может чувствовать вкус или запах пищи должным образом, он может предпринять шаги, чтобы сделать прием пищи более захватывающим.К ним относятся:
- выбор блюд различных цветов и текстур
- использование ароматных трав и специй для более сильного вкуса
- добавление сыра, кусочков бекона, оливкового масла или жареных орехов
- отказ от блюд, в которых сочетаются многие ингредиенты, такие как запеканки, так как эти рецепты могут притупить вкус каждого отдельного продукта.
Некоторым людям может быть полезно тренировка обоняния, чтобы помочь обонянию быстрее вернуться. Тренировка включает в себя вдыхание четырех запахов в течение примерно 20 секунд каждый день.Сосредоточение внимания на каждом запахе может помочь выздоровлению. Человек может применять эту тренировку для определения вкуса, выбирая разные вкусы продуктов.
Людям, страдающим от потери вкуса и запаха, также может быть полезно присоединиться к онлайн-группам поддержки и форумам.
Остается неясным, почему COVID-19 может так сильно влиять на вкус и запах.
Одна из теорий состоит в том, что SARS-CoV-2, как и некоторые другие подобные вирусы, вызывает воспаление внутри носа, которое приводит к потере обонятельных или обонятельных нейронов.
Исследователи также отмечают, что экспрессия рецепторов клеток человека, с которыми связывается SARS-CoV-2, выше в носовой полости и клетках обонятельной ткани.
Потеря обоняния и вкуса может быть ранним симптомом COVID-19 и может быть единственным симптомом, который испытывает человек.
Другие симптомы, на которые следует обратить внимание, включают:
Людям с этими симптомами следует обращаться к своему лечащему врачу через Интернет или по телефону.
