Резус-конфликт. Что такое Резус-конфликт?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Резус-конфликт — иммунологическая несовместимость по резус-фактору крови резус-отрицательной матери и резус-положительного плода, характеризующаяся сенсибилизацией материнского организма. Причиной резус-конфликта является трансплацентарное проникновение эритроцитов плода, несущих положительный резус-фактор в кровоток резус-отрицательной матери. Резус-конфликт может вызывать внутриутробную гибель плода, невынашивание беременности, мертворождение и гемолитическую болезнь новорожденного.
- Причины резус-конфликта
- Механизм развития резус-конфликта
- Симптомы резус-конфликта
- Диагностика резус–конфликта
- Лечение резус-конфликта
- Профилактика резус-конфликта
- Цены на лечение
Общие сведения
Резус-конфликт может возникать у женщин с отрицательным резусом во время беременности или в процессе родов, если ребенок унаследовал положительный резус отца. Резус-фактор (Rh) крови человека — особый липопротеид (D-агглютиноген) в системе резус, находящийся на поверхности эритроцитов. Он присутствует в крови у 85% представителей человеческой популяции, являющихся резус-положительными Rh (+), а 15% не имеющих резус-фактора относятся к резус-отрицательной группе Rh (–).
Резус-фактор (Rh) крови человека — особый липопротеид (D-агглютиноген) в системе резус, находящийся на поверхности эритроцитов. Он присутствует в крови у 85% представителей человеческой популяции, являющихся резус-положительными Rh (+), а 15% не имеющих резус-фактора относятся к резус-отрицательной группе Rh (–).
Резус-конфликт
Причины резус-конфликта
Поступление в кровоток матери пуповинной крови ребенка часто происходит в процессе родов, делая материнский организм восприимчивым к Rh-антигену и создавая риск резус-конфликта в следующей беременности.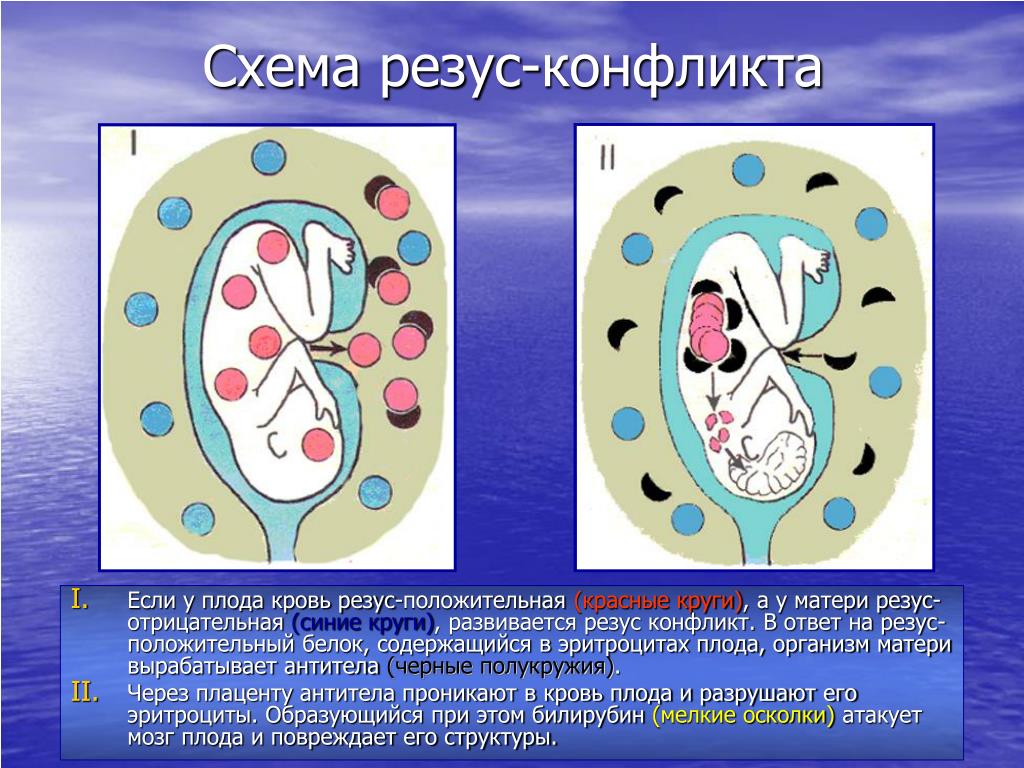
После проведения инвазивных процедур пренатальной диагностики (биопсии хориона, кордоцентеза или амниоцентеза) также возможна Rh-сенсибилизация материнского организма. У беременной с Rh (-), страдающей гестозом, диабетом, перенесшей грипп и ОРЗ, может наблюдаться нарушение целостности ворсин хориона и, как следствие, активация синтеза антирезусных антител. Причиной резус – конфликта может быть давняя внутриутробная сенсибилизация Rh(-) женщины, произошедшая при ее рождении от Rh(+) матери (2% случаев).
Механизм развития резус-конфликта
Резус-фактор наследуется как доминантный признак, поэтому у Rh (-) мамы при гомозиготности (DD) Rh (+) отца – ребенок всегда Rh (+), ввиду чего высок риск резус-конфликта.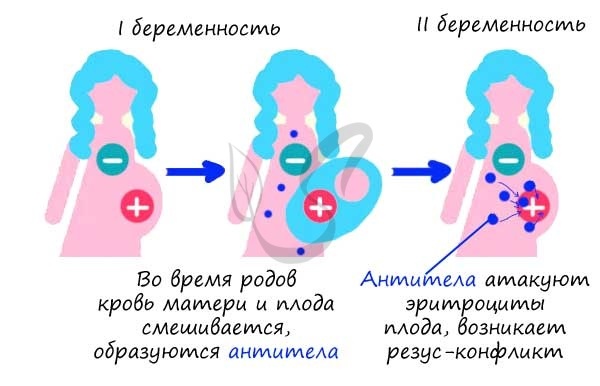 В случае гетерозиготности (Dd) отца возможности появления ребенка с положительным или отрицательным резусом одинаковы.
В случае гетерозиготности (Dd) отца возможности появления ребенка с положительным или отрицательным резусом одинаковы.
Формирование кроветворения плода начинается с 8-ой недели внутриутробного развития, на этом сроке эритроциты плода в небольшом количестве могут обнаруживаться в кровотоке матери. При этом Rh-антиген плода чужероден для иммунной системы Rh (–) матери и вызывает сенсибилизацию (изоиммунизацию) материнского организма с выработкой антирезусных антител и риском резус-конфликта.
Сенсибилизация Rh (–) женщины при первой беременности происходит в единичных случаях и шансы ее вынашивания при резус-конфликте достаточно высоки, так как образовавшиеся при этом антитела (Ig M) имеют небольшую концентрацию, плохо проникают через плаценту и не представляют серьезной опасности для плода.
Вероятность изоиммунизации в процессе родоразрешения больше, что может привести к резус-конфликту при последующих беременностях.
За счет малого размера IgG способны проникнуть в кровоток плода через гематоплацентарный барьер, вызвать внутрисосудистый гемолиз Rh (+) эритроцитов ребенка и угнетение процесса кроветворения. В результате резус-конфликта развивается тяжелое, опасное для жизни будущего ребенка состояние — гемолитическая болезнь плода, характеризующаяся анемией, гипоксией и ацидозом. Она сопровождается поражением и чрезмерным увеличением органов: печени, селезенки, головного мозга, сердца и почек; токсическим поражением ЦНС ребенка — «билирубиновой энцефалопатией». Без своевременно предпринятых мер профилактики резус-конфликт может привести к внутриутробной гибели плода, самопроизвольному выкидышу, мертворождению, или рождению ребенка с различными формами гемолитической болезни.
Симптомы резус-конфликта
Резус-конфликт не вызывает специфических клинических проявлений у беременной женщины, а обнаруживается по наличию в ее крови антител к Rh-фактору. Иногда резус-конфликт может сопровождаться сходными с гестозом функциональными расстройствами.
Резус-конфликт проявляется развитием гемолитической болезни плода, которая при раннем начале может приводить к его внутриутробной гибели с 20 по 30-ю неделю беременности, выкидышу, мертворождению, преждевременным родам, а также рождению доношенного ребенка с анемической, желтушной или отечной формой данного заболевания. Общими проявлениями резус-конфликта у плода являются: анемия, появление в крови незрелых эритроцитов (ретикулоцитоз, эритробластоз), гипоксическое поражение важных органов, гепато- и спеленомегалия.
 Крайне тяжело при резус-конфликте может протекать отечная форма гемолитической болезни плода — с увеличением размеров органов; резко выраженной анемией, гипоальбуминемией; появлением отеков, асцита; утолщением плаценты и увеличением объема околоплодных вод. При резус-конфликте может развиться водянка плода, отечный синдром новорожденного, увеличение массы ребенка почти в 2 раза, что может привести к летальному исходу.
Крайне тяжело при резус-конфликте может протекать отечная форма гемолитической болезни плода — с увеличением размеров органов; резко выраженной анемией, гипоальбуминемией; появлением отеков, асцита; утолщением плаценты и увеличением объема околоплодных вод. При резус-конфликте может развиться водянка плода, отечный синдром новорожденного, увеличение массы ребенка почти в 2 раза, что может привести к летальному исходу.Небольшая степень патологии наблюдается при анемичной форме гемолитической болезни; желтушная форма выражается желтушной окраской кожи, увеличением печени, селезенки, сердца и лимфоузлов, гипербилирубинемией. Билирубиновая интоксикация при резус-конфликте вызывает поражение ЦНС и проявляется вялостью ребенка, плохим аппетитом, частым срыгиванием, рвотой, сниженными рефлексами, судорогами, что впоследствии может привести к отставанию его психического и умственного развития, потере слуха.
Диагностика резус–конфликта
Диагностика резус-конфликта начинается с определения Rh-принадлежности женщины и ее мужа (желательно еще до наступления первой беременности или на самом раннем ее сроке).
Для прогноза резус-конфликта у Rh (-) женщин важными являются данные о проводимых в прошлом переливаниях крови без учета Rh-принадлежности, предыдущих беременностях и их исходах (наличие самопроизвольного выкидыша, медаборта, внутриутробной гибели плода, рождения ребенка с гемолитической болезнью), которые могут указывать на возможную изоиммунизацию.
Диагностика резус-конфликта включает определение титра и класса антирезусных антител в крови, которое проводится при первой беременности женщинам, несенсибилизированным по резусу — каждые 2 месяца; сенсибилизированным — до 32 недель гестации каждый месяц, с 32 -35 недели – каждые 2 недели, с 35 недель – еженедельно. Поскольку нет прямой зависимости степени поражения плода от величины титра антирезусных антител, то этот анализ не дает точного представления о состоянии плода при резус-конфликте.
Для контроля состояния плода проводится УЗ-исследование (4 раза в период с 20 по 36 неделю беременности и непосредственно перед родами), позволяющее наблюдать динамику его роста и развития.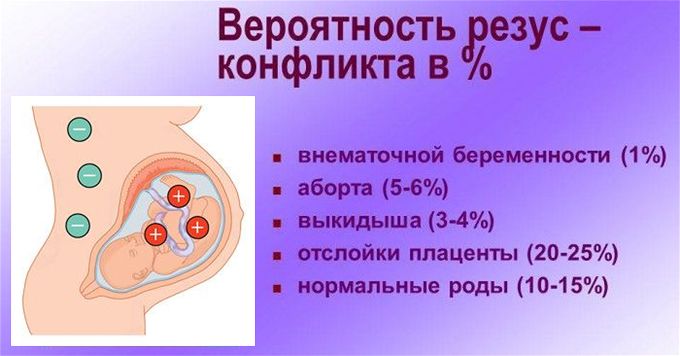 С целью прогноза резус-конфликта по УЗИ оценивают величину плаценты, размеры живота плода (в т. ч. печени и селезенки), выявляют наличие многоводия, асцита, расширение вен пуповины.
С целью прогноза резус-конфликта по УЗИ оценивают величину плаценты, размеры живота плода (в т. ч. печени и селезенки), выявляют наличие многоводия, асцита, расширение вен пуповины.
Проведение электрокардиографии (ЭКГ), фонокардиографии плода (ФКГ) и кардиотокографии (КТГ) позволяет гинекологу, осуществляющему ведение беременности, определить степень гипоксии плода при резус-конфликте. Важные данные дает пренатальная диагностика резус-конфликта методами амниоцентеза (исследование околоплодных вод) или кордоцентеза (исследование пуповинной крови) в динамике под контролем УЗИ. Амниоцентез проводят с 34 по 36-ю недели беременности: в околоплодных водах определяют титр антирезусных антител, пол будущего ребенка, оптическую плотность билирубина, степень зрелости легких плода.
Точно определить степень тяжести анемии при резус-конфликте позволяет кордоцентез, способствующий определению по пуповинной крови плода группу крови и Rh-фактор; уровни гемоглобина, билирубина, сывороточного белка; гематокрит, количество ретикулоцитов; антител, фиксированных на эритроцитах плода; газов крови.
Лечение резус-конфликта
Для ослабления резус-конфликта всем Rh (–) беременным на сроке 10-12, 22-24 и 32-34 недели гестации проводят курсы неспецифической десенсибилизирующей терапии, включающей витамины, метаболические средства, препараты кальция и железа, антигистаминные средства, кислородотерапию. На сроке гестации более 36 недель при наличии Rh-сенсибилизации матери и удовлетворительного состояния плода возможно самостоятельное родоразрешение.
Если при резус-конфликте отмечается тяжелое состояние плода — проводят плановое кесарево сечение на сроке 37 — 38 недель. Если такой возможности нет, плоду под контролем УЗИ выполняют внутриутробное переливание крови через пуповинную вену, что позволяет частично компенсировать явления анемии и гипоксии и продлить беременность.
При резус-конфликте возможно назначение беременной плазмафереза во второй половине гестации, чтобы снизить титр антител к Rh (+) эритроцитам плода в крови матери. При тяжелой степени гемолитического поражения плода сразу же после родов ребенку проводят процедуру заменного переливания одногруппной Rh-отрицательной крови или плазмы или эритроцитной массы I группы; начинают лечение гемолитической болезни новорожденного.
При тяжелой степени гемолитического поражения плода сразу же после родов ребенку проводят процедуру заменного переливания одногруппной Rh-отрицательной крови или плазмы или эритроцитной массы I группы; начинают лечение гемолитической болезни новорожденного.
В течение 2 недель после родов не разрешается грудное вскармливание ребенка с признаками гемолитической болезни, чтобы не ухудшить состояние младенца. Если при резус – конфликте у новорожденного нет симптомов этого заболевания, то после инъекции маме антирезусного иммуноглобулина кормление грудью проводят без ограничений.
Профилактика резус-конфликта
Чтобы избежать весьма тяжелых последствий для ребенка при Rh-несовместимой беременности первостепенной задачей в гинекологии является предупреждение развития Rh-иммунизации и резус-конфликта. Большое значение для профилактики резус – конфликта у Rh (-) женщины имеет учет резус совместимости с донором при переливании крови, обязательное сохранение первой беременности, отсутствие в анамнезе абортов.
Важную роль в предупреждении резус-конфликта играет планирование беременности, с обследованием женщины на группу крови, Rh- фактор, на наличие антирезусных антител в крови. Риск развития резус-конфликта и наличие антител к резусу в крови женщины не является противопоказанием к беременности и поводом для ее прерывания.
Специфической профилактикой резус-конфликта является внутримышечная инъекция антирезусного иммуноглобулина (RhoGAM) донорской крови, которая назначается женщинам с Rh (-), не сенсибилизированным к Rh-антигену. Препарат разрушает Rh (+) эритроциты, которые возможно попали в кровоток женщины, тем самым, предотвращает ее изоиммунизацию и снижает вероятность резус-конфликта. Для высокой эффективности профилактического действия RhoGAM необходимо строго соблюдать сроки введения препарата.
Введение антирезусного иммуноглобулина Rh (-) женщинам для профилактики резус-конфликта проводят не позднее 72 часов после трансфузии Rh (+) крови или тромбоцитарной массы; искусственного прерывания беременности; самопроизвольного выкидыша, операции, связанной с внематочной беременностью. Антирезусный иммуноглобулин назначают беременным, принадлежащим к категории риска резус-конфликта, на 28 неделе гестации (иногда, повторно на 34 неделе) для профилактики гемолитической болезни плода. Если у беременной с Rh (-) наблюдались кровотечения (при отслойке плаценты, травме живота), проводились инвазивные манипуляции с риском развития резус-конфликта, антирезусный иммуноглобулин вводят на 7 месяце гестации.
Антирезусный иммуноглобулин назначают беременным, принадлежащим к категории риска резус-конфликта, на 28 неделе гестации (иногда, повторно на 34 неделе) для профилактики гемолитической болезни плода. Если у беременной с Rh (-) наблюдались кровотечения (при отслойке плаценты, травме живота), проводились инвазивные манипуляции с риском развития резус-конфликта, антирезусный иммуноглобулин вводят на 7 месяце гестации.
В первые 48 – 72 ч после родов, в случае рождения Rh (+) ребенка и отсутствия антител к резусу в крови матери, инъекцию RhoGAM повторяют. Это позволяет избежать Rh-сенсибилизации и резус-конфликта в следующей беременности. Действие иммуноглобулина длится в течение нескольких недель и при каждой последующей беременности, если есть вероятность рождения Rh (+) ребенка и развития резус-конфликта препарат нужно вводить снова. Для Rh (-) женщин, уже сенсибилизированных к резус–антигену RhoGAM не эффективен.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении резуса-конфликта.
Источники
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Беременность и резус
- Консультативная помощь врача-специалиста.
- ПЦР-диагностика — определение резус-фактора плода в крови резус-отрицательной матери генетическим методом.
- Фенотипирование.
- Внутривенное введение иммуноглобулина методом дозированного титрования.
- Лимфоцитоиммунотерапия (ЛИТ).
- Введение резонатива.
Все родители мечтают о рождении здорового малыша. Многие риски, связанные со здоровьем малыша, сегодня являются управляемыми. Это значит, что некоторые, даже очень тяжелые и опасные заболевания предотвратимы, главное – не упустить время. Например, ситуация, связанная с развитием гемолитической болезни у плода и новорожденного. Многие слышали, что при наличии резус-отрицательной принадлежности крови у матери, возможно развитие иммунологического конфликта между матерью и плодом по системе резус, что является в дальнейшем причиной тяжелой гемолитической болезни, от которой малыш может страдать уже внутриутробно, но немногие могут в деталях объяснить, что же это такое, и как быть, если это напрямую касается Вас.
Это значит, что некоторые, даже очень тяжелые и опасные заболевания предотвратимы, главное – не упустить время. Например, ситуация, связанная с развитием гемолитической болезни у плода и новорожденного. Многие слышали, что при наличии резус-отрицательной принадлежности крови у матери, возможно развитие иммунологического конфликта между матерью и плодом по системе резус, что является в дальнейшем причиной тяжелой гемолитической болезни, от которой малыш может страдать уже внутриутробно, но немногие могут в деталях объяснить, что же это такое, и как быть, если это напрямую касается Вас.
Сначала разберемся, что же такое резус-фактор.
Резус-фактор – это особый комплекс белков (его называют также D-антигеном), который находится на поверхности эритроцитов. Его можно определить лабораторными методами (по анализу крови). Большинство людей в популяции имеет D-антиген. О таких людях говорят, что они резус-положительны. У меньшей части населения (около 15-18%) антигена D в клетках крови нет; таких людей называют резус-отрицательными.
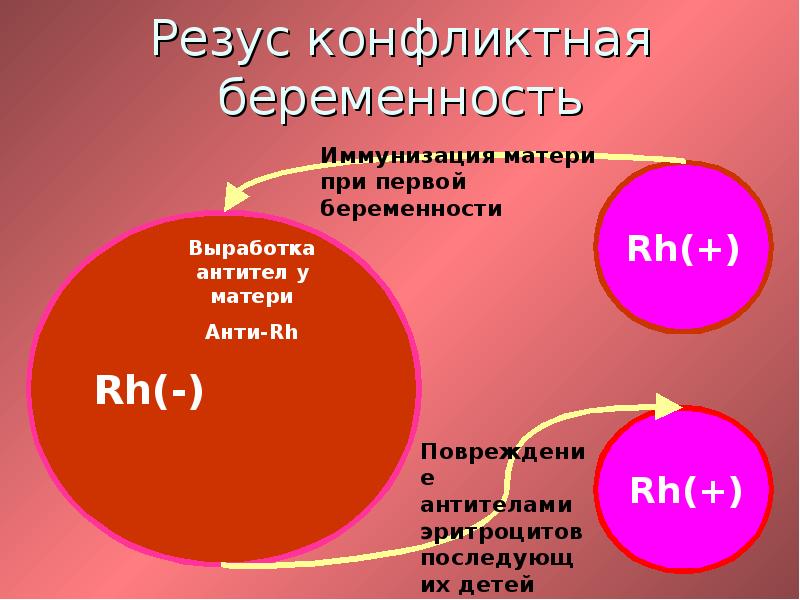
Резус-фактор передается по наследству, причем унаследовать его ребенок может как от матери, так и от отца. Если мать резус-отрицательна, а отец резус-положителен, существует высокая вероятность того, что ребенок унаследует положительный резус-фактор отца. Тогда окажется, что в крови у матери нет D-антигена, а у плода он есть. Иммунная система матери может воспринять проникающие в ее кровь эритроциты плода, как чужеродные, и начать бороться с ними, синтезируя антитела. Эти антитела имеют очень низкую молекулярную массу, способны проникать через плаценту в кровоток плода и разрушать эритроциты плода, вызывая гемолитическую болезнь у плода. Такое патологическое состояние, при котором происходит синтез антител называется резус-иммунизацией.
Чем же опасна резус-иммунизация?
Основная роль эритроцитов – перенос кислорода к органам и тканям организма. При массовом разрушении этих клеток органы плода начинают испытывать кислородное голодание. Но это еще не все. При распаде эритроцитов высвобождается особое вещество — билирубин, которое оказывает токсическое действие на сердце, печень, нервную систему плода. Билирубин окрашивает кожу ребенка в желтый цвет (”желтуха”). В тяжелых случаях билирубин, оказывая свое токсическое действие на клетки головного мозга, вызывает необратимые последствия вплоть до тяжелой инвалидизации и гибели малыша.
При распаде эритроцитов высвобождается особое вещество — билирубин, которое оказывает токсическое действие на сердце, печень, нервную систему плода. Билирубин окрашивает кожу ребенка в желтый цвет (”желтуха”). В тяжелых случаях билирубин, оказывая свое токсическое действие на клетки головного мозга, вызывает необратимые последствия вплоть до тяжелой инвалидизации и гибели малыша.
Уровень опасности возрастает с каждой последующей беременностью. Иммунная система матери обладает способностью «запоминать» чужеродные белки (резус-антиген плода) и при повторной беременности отвечает еще более быстрым и массивным выбросом антител, которые могут очень быстро проникнуть через плаценту в кровоток ребенка и привести к тяжелейшему внутриутробному страданию и даже к гибели малыша еще до рождения.
Поэтому факторами риска для резус-отрицательной женщины являются:
- Рождение Rh-положительного ребенка в прошлом (если после родов не был введен специальный препарат — анти-резус иммуноглобулин)
- Случаи внутриутробной гибели плода в прошлом
- Внематочная беременность
- Выкидыши и аборты
- Переливание Rh-несовместимой крови до беременности
Первая беременность у резус-отрицательной женщины, как правило, протекает без осложнений. Поэтому существует тенденция сохранять первую беременность, ни в коем случае не прерывая ее, если на это нет серьезных медицинских показаний.
Поэтому существует тенденция сохранять первую беременность, ни в коем случае не прерывая ее, если на это нет серьезных медицинских показаний.
Что же делать?
К счастью, следует отметить, что во всем мире заболеваемость новорожденных детей гемолитической болезнью плода вследствие резус-конфликта снижатется. И происходит это потому, что в практику широко внедрены методы резус-профилактики, которая проводится резус-отрицательным женщинам во время беременности и после рождения резус-положительного малыша. Да, как и в случае всех без исключения заболеваний, легче предотвратить проблему, чем лечить последствия уже развившегося тяжелого резус-конфликта.
На сегодняшний день единственным (и эффективным) профилактическим методом для предотвращения этой патологии остается введение специального препарата – анти-D-иммуноглобулина.
Профилактическая вакцинация проводится дважды – во время беременности (дородовая профилактика) и сразу после родов (послеродовая профилактика).
Остановимся на этом подробнее.
Этап дородовой профилактики направлен на защиту существующей беременности.
Если беременность развивается без осложнений («все идет по плану»), женщине проводится профилактическое введение анти-D-иммуноглобулина на 28-32 неделе беременности. Вводится специально установленная доза, которая обеспечивает защиту малыша до конца беременности. Это плановая дородовая профилактика.
В случае возникновения опасных ситуаций, которые многократно повышают риск развития резус-конфликта, проводится экстренная дородовая профилактика. К таким ситуациям относятся:
- Осложнения беременности: выкидыш; угроза выкидыша, сопровождающаяся кровянистыми выделениями
- Травмы живота во время беременности (например, после падения или в автомобильной аварии)
- Лечебные и диагностические вмешательства во время беременности: амниоцентез, хориальная биопсия, кордоцентез
В этих случаях для защиты плода может потребоваться дополнительное введение препарата.
Этап послеродовой профилактики направлен на защиту Вашей будущей беременности.
Если после родов выясняется, что ребенок резус-положителен, матери назначается еще одна инъекция анти-D-иммуноглобулина . Введение препарата необходимо произвести как можно быстрее, не позднее 72 часов после родов. Если вакцинация произведена позже, ее эффективность снижается и Вы не можете быть уверены в том, что сделали все, что было необходимо, для защиты Вашего следующего малыша.
Внимание! Такую же профилактику анти-D-иммуноглобулином женщины должны обязательно получить и в том случае, если:
— произошел выкидыш в сроке беременности 5-6 недель и более
— было произведено прерывание беременности в сроке беременности 5-6 недель и более
— была сделана операция по поводу внематочной беременности
В этом случае это тоже защита Вашей будущей беременности и Вашего будущего ребенка. Введение препарата также нужно произвести в первые 72 часа.
Защитное действие анти-D-иммуноглобулина продолжается лишь до 12 недель, поэтому при каждой последующей беременности необходимо повторное профилактическое введение.
Не стоит расстраиваться, если у Вас отрицательный резус-фактор. Выполняйте все предписания врача и у вас родится здоровый малыш!
Козлякова Ольга Владимировна,
Зав.отделением акушерской иммуногематологии ГЦТ
кандидат медицинских наук
Пренатальный тест: амниоцентез (для родителей)
en español: Пренатальное обследование: амниоцентез
Отзыв: Thinh Phu Nguyen, MD
Фетальная медицина в Nemours Children’s Health
Что такое амниоцентез?
При амниоцентезе врачи берут образец амниотической жидкости, окружающей ребенка, для выявления признаков таких проблем, как хромосомные нарушения, генетические проблемы и дефекты нервной трубки.
Зачем делают амниоцентез?
Врачи проверяют образцы амниотической жидкости, например клетки, выделяемые плодом, которые содержат генетическую информацию. Амниоцентез во втором триместре (am-nee-oh-sen-TEE-sis) чаще всего проводится для проверки:
- Синдрома Дауна и других хромосомных нарушений
- структурные дефекты, такие как расщепление позвоночника
- наследственные нарушения обмена веществ, такие как ФКУ (фенилкетонурия)
Врачи могут провести этот тест на более поздних сроках беременности (в третьем триместре), чтобы проверить наличие инфекции и резус-несовместимости. Он также может показать, достаточно ли сильны легкие ребенка, чтобы ребенок мог нормально дышать после рождения. Это может помочь врачам принять решение о стимуляции родов или попытке предотвратить ранние роды, в зависимости от ситуации. Например, если воды у матери отходят рано, медицинский работник может попытаться отсрочить роды, чтобы позволить легким созреть.
Нужно ли делать амниоцентез?
Ваш лечащий врач может порекомендовать этот тест, если вы:
- имели отклонения от нормы при скрининговом тесте на генетические или хромосомные нарушения или дефекты нервной трубки
- в возрасте 35 лет и старше
- имеют семейную историю генетических нарушений (или партнер, у которого они есть)
- имели предыдущего ребенка с врожденным дефектом или имели предыдущую беременность с хромосомной аномалией или дефектом нервной трубки
Амниоцентез может быть очень точным — почти 100% — но могут быть обнаружены только некоторые нарушения. Частота выкидыша с помощью этого теста составляет от 1 на 300 до 1 на 500. Он также несет низкий риск инфекции матки, которая также может вызвать выкидыш, подтекание амниотической жидкости и повреждение плода.
Поговорите со своим врачом, если вам рекомендуется этот тест, чтобы обсудить все за и против его прохождения.
Что происходит во время амниоцентеза?
Во время наблюдения с помощью УЗИ врач вводит иглу через брюшную стенку матери в матку, чтобы удалить около 1 унции амниотической жидкости.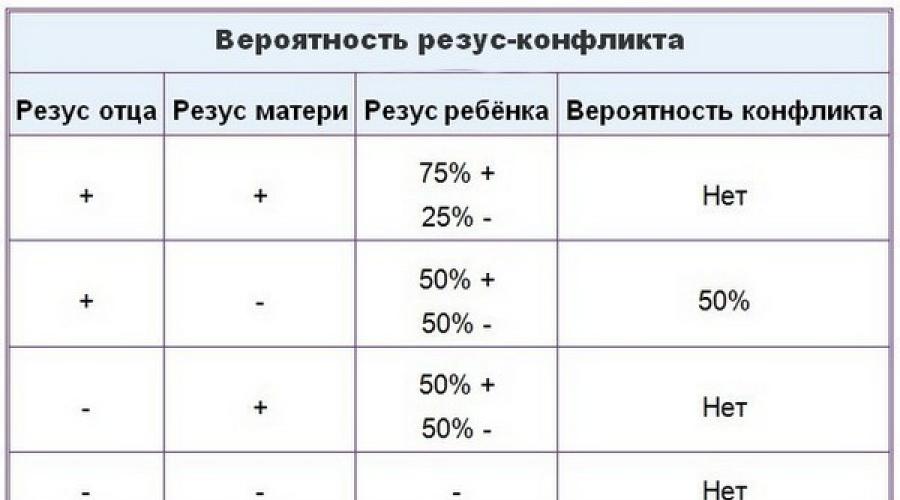 Некоторые женщины сообщают о спазмах, когда игла входит в матку, или о давлении, когда врач берет образец.
Некоторые женщины сообщают о спазмах, когда игла входит в матку, или о давлении, когда врач берет образец.
Врач может проверить сердцебиение плода после теста, чтобы убедиться, что оно нормальное. Большинство врачей рекомендуют отдых в течение нескольких часов после этого.
Клетки в образце жидкости выращивают в специальной культуре, а затем анализируют (конкретные тесты, проводимые с жидкостью, зависят от личного и семейного анамнеза).
Когда делается амниоцентез?
Амниоцентез обычно проводится между 15 и 20 неделями беременности, но при необходимости его можно провести и на более поздних сроках беременности.
Когда будут доступны результаты?
Сроки варьируются в зависимости от объекта тестирования, но обычно результаты доступны в течение 1–2 недель. Тесты на зрелость легких часто доступны в течение нескольких часов.
Отзыв: Тхинь Фу Нгуен, доктор медицины
Дата пересмотра: июль 2022 г.
Делиться:
/content/kidshealth/misc/medicalcodes/parents/articles/prenatal-amniocentesis
Резус-несовместимость: Медицинская энциклопедия MedlinePlus.

Во время беременности эритроциты нерожденного ребенка могут попасть в кровь матери через плаценту.
Если мать резус-отрицательна, ее иммунная система воспринимает резус-положительные клетки плода как чужеродное вещество. Организм матери вырабатывает антитела против клеток крови плода. Эти антитела могут вернуться через плаценту к развивающемуся ребенку. Они разрушают циркулирующие эритроциты ребенка.
При разрушении эритроцитов образуется билирубин. Это приводит к тому, что младенец становится желтым (желтушным). Уровень билирубина в крови младенца может колебаться от умеренного до опасно высокого.
Первенцы часто не болеют, если у матери в прошлом не было выкидышей или абортов. Это повысит чувствительность ее иммунной системы. Это связано с тем, что для выработки антител у матери требуется время. Все дети, которые у нее будут позже, также резус-положительные, могут быть затронуты.
Резус-несовместимость развивается только тогда, когда мать является резус-отрицательной, а ребенок резус-положительным.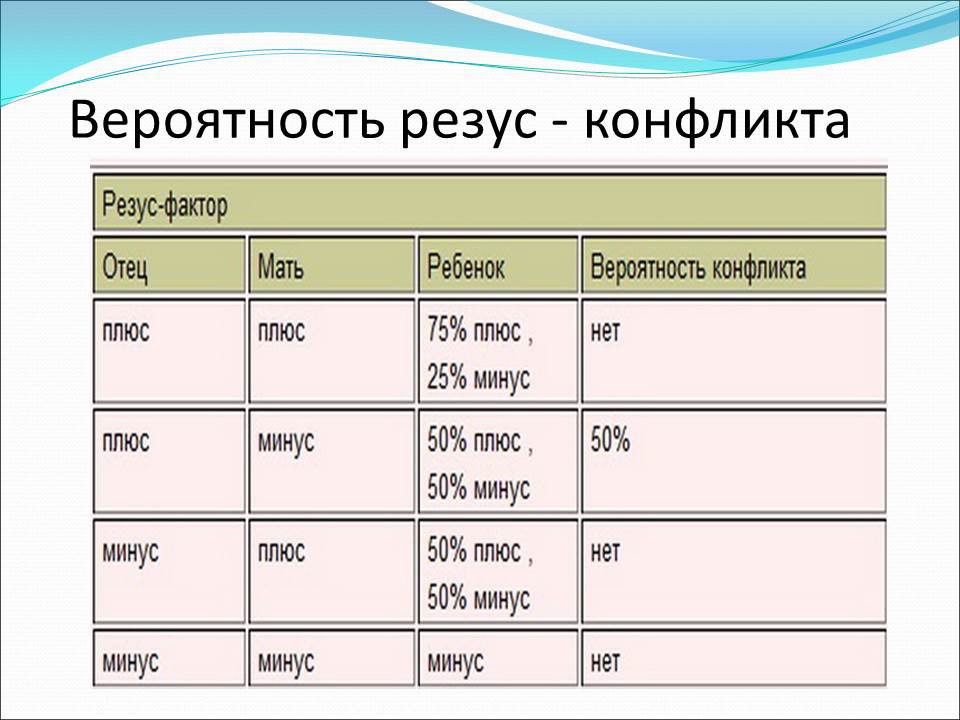 Эта проблема стала менее распространенной в местах, где предоставляется хороший дородовой уход. Это связано с тем, что обычно используются специальные иммунные глобулины, называемые RhoGAM.
Эта проблема стала менее распространенной в местах, где предоставляется хороший дородовой уход. Это связано с тем, что обычно используются специальные иммунные глобулины, называемые RhoGAM.
Резус-несовместимость может вызывать симптомы от очень легких до смертельных. В самой легкой форме резус-несовместимость вызывает разрушение эритроцитов. Других эффектов нет.
После рождения у ребенка могут быть:
- Пожелтение кожи и белков глаз (желтуха)
- Низкий мышечный тонус (гипотония) и вялость
Перед родами у матери может быть больше околоплодных вод нерожденный ребенок (многоводие).
Может быть:
- Положительный результат прямой пробы Кумбса
- Уровень билирубина в пуповинной крови ребенка выше нормы.
- Признаки разрушения эритроцитов в крови младенца
Резус-несовместимость можно предотвратить с помощью RhoGAM. Поэтому профилактика остается лучшим лечением. Лечение младенца, который уже поражен, зависит от тяжести состояния.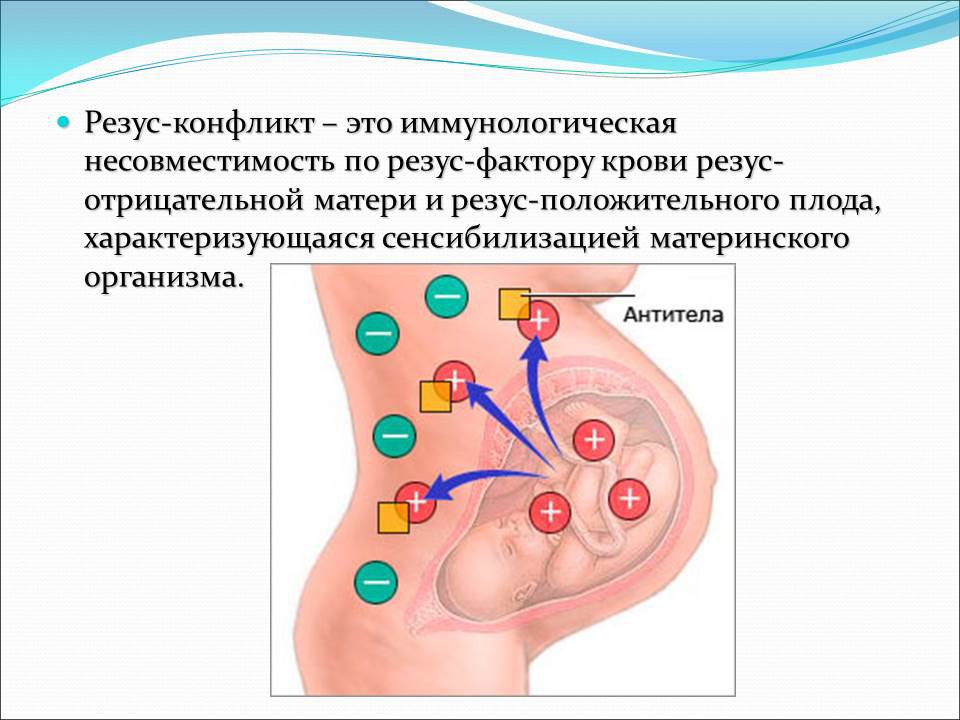
Новорожденных с легкой резус-несовместимостью можно лечить с помощью фототерапии с использованием билирубиновых ламп. Также можно использовать внутривенный иммуноглобулин. Для младенцев с тяжелым поражением может потребоваться обменное переливание крови. Это необходимо для снижения уровня билирубина в крови.
При резус-несовместимости легкой степени ожидается полное выздоровление.
осложнения могут включать в себя:
- повреждение головного мозга из -за высокого уровня билирубина (kernicterus)
- Наращивание жидкости и отеки у ребенка (Hiredps Fetalis)
- Проблемы с умственной функцией, движением, слухом, речью и отложением
Свяжитесь со своим поставщиком медицинских услуг, если вы думаете или знаете, что беременны, но еще не посещали поставщика.
Резус-несовместимость практически полностью предотвратима. Медицинские работники должны внимательно следить за резус-отрицательными матерями во время беременности.
Специальные иммунные глобулины, называемые RhoGAM, в настоящее время используются для предотвращения резус-несовместимости у матерей с отрицательным резус-фактором.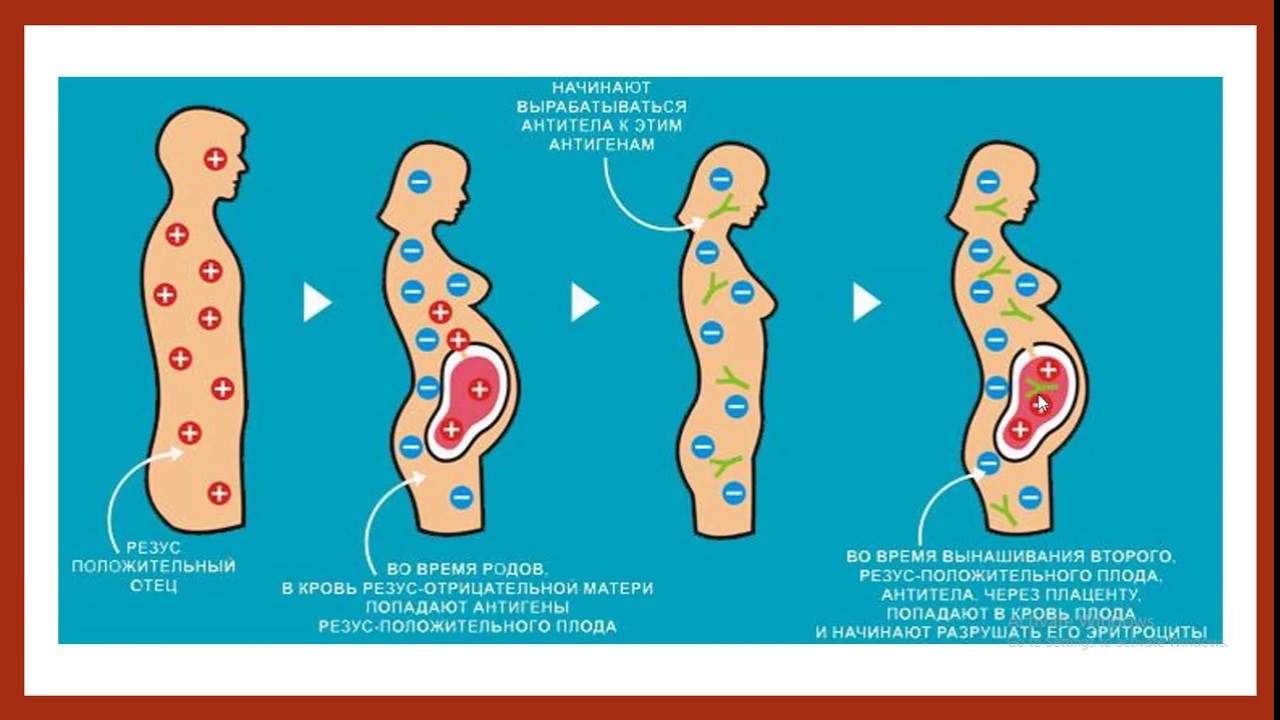
Если отец младенца является резус-положительным или его группа крови неизвестна, матери делают инъекцию RhoGAM во втором триместре. Если ребенок резус-положительный, мать получит вторую инъекцию в течение нескольких дней после родов.
Эти инъекции предотвращают выработку антител против резус-положительной крови. Однако женщины с резус-отрицательной группой крови должны получать инъекции:
- Во время каждой беременности
- После выкидыша или аборта
- После пренатальных тестов, таких как амниоцентез и биопсия ворсин хориона ; Эритробластоз плода
- Желтуха новорожденных – выделения
- Эритробластоз плода — микрофотография
- Ребенок с желтухой
- Антитела
- Обменное переливание — серия
- Резус-несовместимость — серия
Каплан М., Вонг Р.Дж., Бергис Дж.К., Сибли Э., Стивенсон Д.К. Желтуха новорожденных и заболевания печени. В: Мартин Р.Дж., Фанарофф А.А.