Кардиотокография (КТГ) плода во время беременности / Диагностика / Статьи о здоровье / Статьи и энциклопедия / madez.ru
Что такое КТГ?
КТГ (кардиотокография) представляет собой метод функциональной оценки состояния плода во время беременности и в родах на основании регистрации частоты его сердцебиений и их изменений в зависимости от сокращений матки, действия внешних раздражителей или активности самого плода. КТГ в настоящее время является неотъемлемой частью комплексной оценки состояния плода наряду с ультразвуковым исследованием и допплерометрией. Такое наблюдение за сердечной деятельностью плода значительно расширяет возможности диагностики, как во время беременности, так и в родах, и позволяет эффективно решать вопросы рациональной тактики их ведения.
КТГ является дополнительным инструментальным методом диагностики, а информация, получаемая в результате исследования, отражает только небольшую часть сложных изменений, происходящих в системе мать-плацента-плод. Полученную при исследовании с помощью КТГ информацию необходимо сопоставлять с клиническими данными и результатами других исследований, так как две похожие записи с почти одинаковыми диагностическими характеристиками могут иметь совершенно различное диагностическое значение для разных плодов.
Полученную при исследовании с помощью КТГ информацию необходимо сопоставлять с клиническими данными и результатами других исследований, так как две похожие записи с почти одинаковыми диагностическими характеристиками могут иметь совершенно различное диагностическое значение для разных плодов.
Для получения достоверной информации о состоянии плода на основании данных КТГ следует соблюдать ряд условий
Использовать КТГ можно не раньше, чем с 32 недель беременности. К этому времени формируется взаимосвязь между сердечной деятельностью и двигательной активностью плода, что отражает функциональные возможности нескольких его систем (центральной нервной, мышечной и сердечно-сосудистой). К 32-й неделе беременности происходит также становление цикла активность-покой плода. При этом средняя продолжительность активного состояния составляет 50-60 мин, а спокойного – 20-30 мин. Более раннее использование КТГ не обеспечивает достоверности диагностики, так как сопровождается получением большого количества ложных результатов.
Первостепенное значение в оценке состояния плода имеет период его активности. Важно, чтобы за время выполнения КТГ была зафиксирована хотя бы часть периода активности плода, сопровождаемого его движениями. С учетом спокойного состояния плода необходимая общая продолжительность записи должна составлять 40-60 мин, что сводит к минимуму возможную ошибку в оценке функционального состояния плода.
Запись осуществляют в положении беременной на спине, на левом боку или сидя в удобном положении.
При расшифровке записи КТГ определяют ряд показателей, имеющих нормальные и патологические признаки, которые позволяют оценить состояние реактивности сердечно-сосудистой системы плода.
Полученные результаты необходимо рассматривать только во взаимосвязи с клинической картиной, характером течения беременности и данными других методов исследования, включая УЗИ и допплерометрию.
Тем не менее, метод КТГ не имеет противопоказаний и является абсолютно безвредным.
Центр Женского Здоровья оснащен современной аппаратурой для проведения КТГ.
Процедура проводится по предварительной записи по телефону : 405-999
Перед применением необходимо проконсультироваться с врачом.
Ключевые слова диагностика, Кардиотокография, КТГКТГ — кардиотокография плода | Медицинский центр «Здоровая семья»
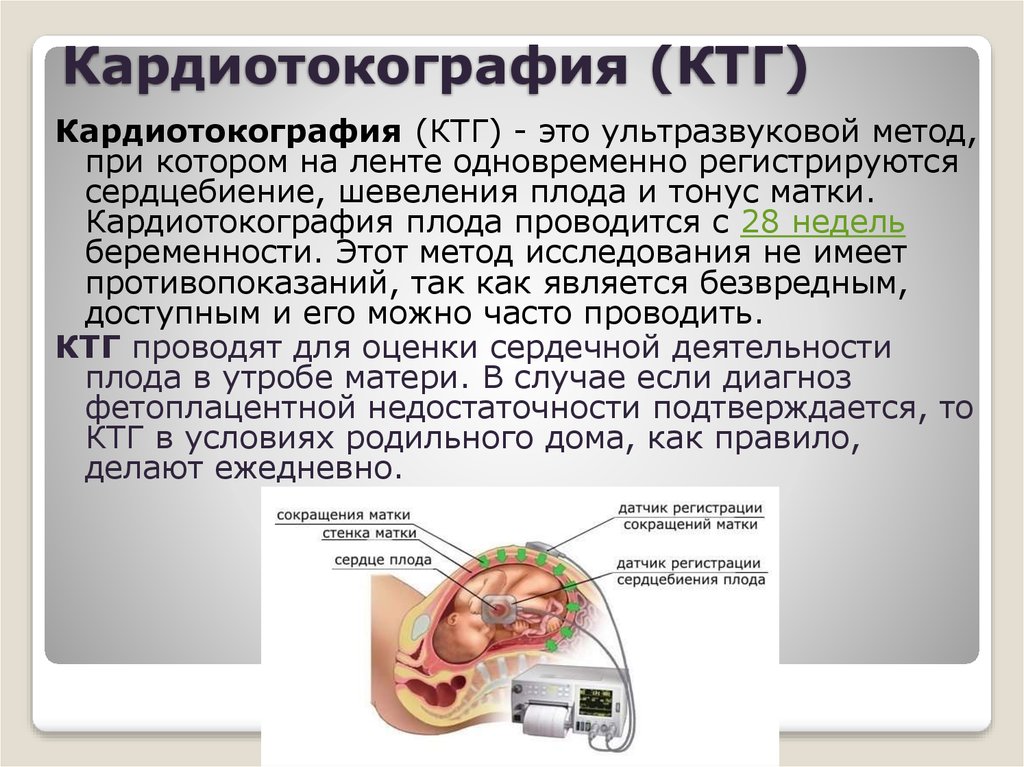
КТГ плода — запись сердцебиений плода с одновременной фиксацией шевелений и маточных сокращений. Исследование проводится с помощью специального аппарата кардиотокографа. Основная цель исследования оценка частоты сердцебиений плода, их изменений в зависимости от активности плода и маточных сокращений.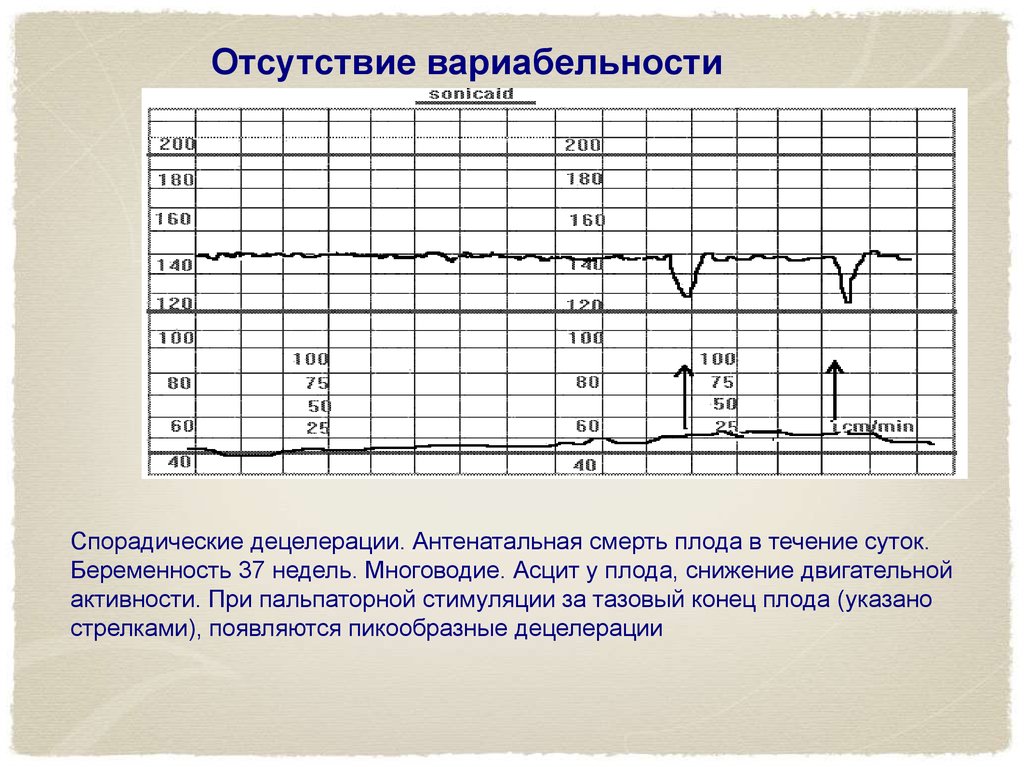 Запись осуществляется с помощью специальных датчиков, фонокардиографии и доплерометрии. У наиболее современных аппаратов, с помощью одного датчика.
Запись осуществляется с помощью специальных датчиков, фонокардиографии и доплерометрии. У наиболее современных аппаратов, с помощью одного датчика.
В медицинском центре «Здоровая Семья»
«УНИКОС» — это совместная разработка Научного Центра Акушерства, Гинекологии и Перинатологии Российской Академии медицинских наук и ООО “Универсальный космос”. В фетальном мониторе использованы последние достижения науки и техники. Уникальные медицинские алгоритмы, используемые в мониторе, позволяют избежать ошибок при диагностике.
Когда проводится КТГ
КТГ возможно записать с 24 недели беременности, но наибольшую значимость и достоверность КТГ имеет после 33 недели внутриутробного развития плода. Именно в этом сроке сердцебиения плода становятся стабильными и формируются кардиальные рефлексы. Для наблюдения за физиологической беременностью рекомендовано проводить КТГ 1 раз в 7-10 дней.
КТГ используется для наблюдения за состоянием плода и сокращениями матки в во время родов.
Как проводится и оценивается КТГ
Исследование может проводиться в положении беременной лежа на спине, боку или сидя. Датчик располагают на передней брюшной стенке женщины в точке наиболее четкого прослушивания сердцебиений плода. Данные с датчика передаются на монитор и преобразуются в график. Время проведения кардиотокографии может колебаться от 20 до 40-60 минут, ввиду необходимости оценить деятельность сердца в фазах покоя и активности плода.Запись распечатывается на бумаге, и врач делает оценку состояния плода в балах. Наиболее распространенная шкала оценки в баллах по W.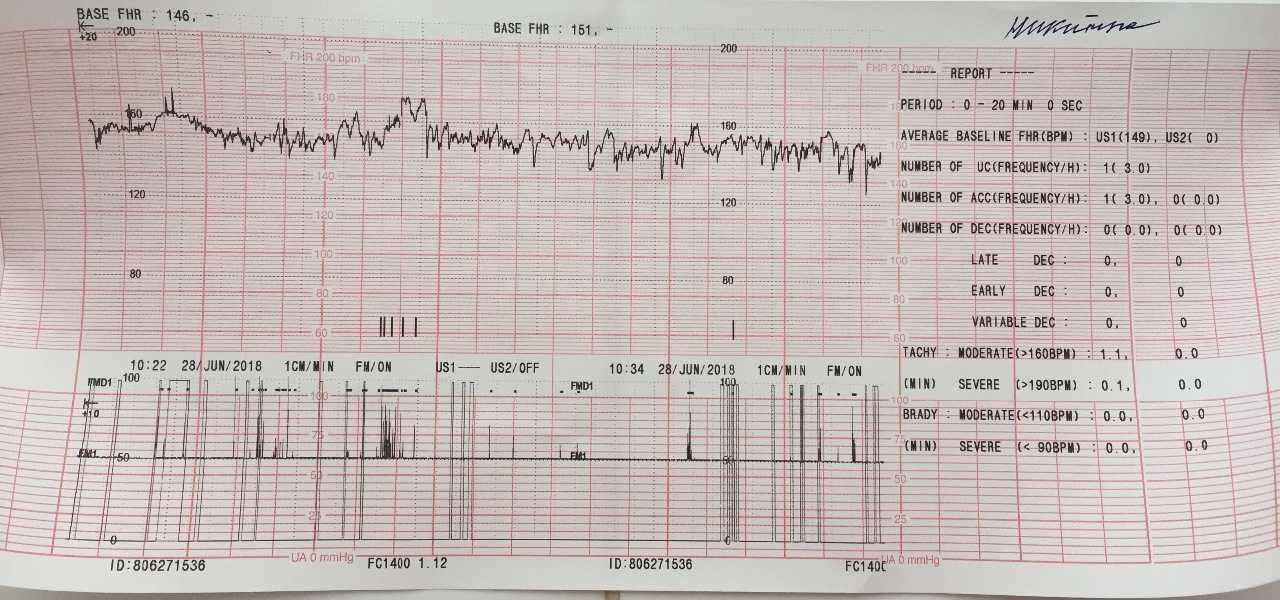
Фетальный монитор «УНИКОС» осуществляет оценку состояния плода во время беременности автоматически. И выдает заключение о состояние плода. Имеет более высокую информативность и достоверность по сравнению с традиционными методами КТГ.Полностью автоматическая обработка информации и получения данных обследования исключает вероятность субъективных ошибок. Монитор оценивает различные параметры сердечной деятельности и рассчитывает показателя состояния плода — ПСП. При нормальном состоянии плода ПСП 1 и менее.
Диагностическая ценность
Кардиотокография позволяет провести мониторинг состояния плода при беременности. Данный метод является одним из наиболее простых способов диагностики внутриутробной гипоксии плода и других отклонений в течение беременности. Дает возможность своевременно назначить терапию, принять решение о необходимости лечения в стационаре или досрочном род разрешении.
КТГ безопасно, не имеет противопоказаний и поэтому может проводиться с различной частотой.
Метки: кардиотокография плода, ктг
КТГ – тест для беременных. Когда делать КТГ? – Здоровое питание рядом со мной
В соответствии со своей миссией редакция журнала «МедТвоиЛоконы» прилагает все усилия для предоставления достоверного медицинского контента, подкрепленного новейшими научными знаниями. Дополнительный флажок «Проверено» указывает на то, что статья была просмотрена или написана непосредственно врачом. Эта двухэтапная проверка: медицинский журналист и врач позволяет нам предоставлять контент высочайшего качества в соответствии с современными медицинскими знаниями.
Нашу деятельность в этой области оценила, в том числе, Ассоциация журналистов за здоровье, которая присвоила редакции журнала «МедТвойЛоконы» почетное звание «Великий просветитель».
Проверенный контент
КТГ – это метод, созданный на основе сочетания кардиографии плода и токографии.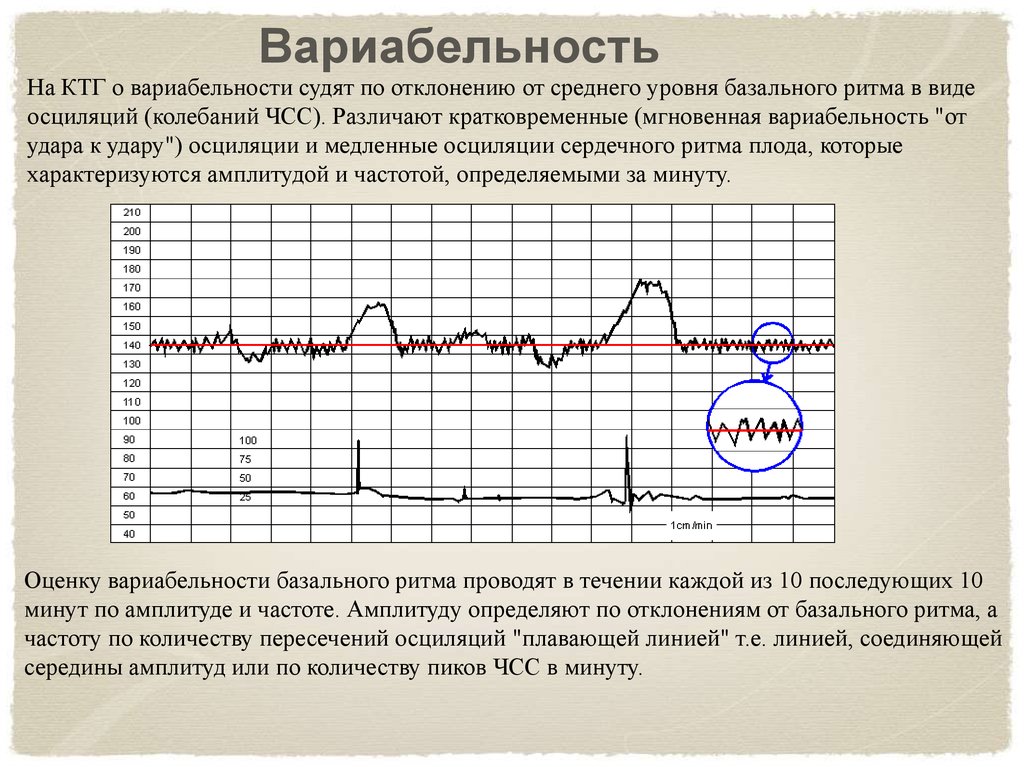 При кардиографии регистрируют частоту сердечных сокращений плода, а при токографии – сократительную активность мускулатуры матки. Сочетание этих двух методов позволяет полностью контролировать плод, особенно в период родов.
При кардиографии регистрируют частоту сердечных сокращений плода, а при токографии – сократительную активность мускулатуры матки. Сочетание этих двух методов позволяет полностью контролировать плод, особенно в период родов.
Аппарат КТГ — кардиотокограф имеет две головки, которые крепятся к животу беременной: для токографического измерения — в области дна матки, для кардиографического измерения сердца плода — в области наилучшей слышимости .
Частота сердечных сокращений плода колеблется от 120 до 160 ударов в минуту, что примерно в два раза превышает частоту сердечных сокращений взрослого человека. Превышение нормы более чем на 20 ударов в минуту вверх – тяжелая тахикардия и вниз – тяжелая брадикардия . Особенно последний случай должен вызывать опасения по поводу состояния плода.
Внезапная сильная брадикардия, т. е. замедление частоты сердечных сокращений плода, может возникнуть в результате острой гипоксии, напр. в результате сдавления нижней полой вены маткой в положении беременной на спине. Поэтому да важно, чтобы будущая мама спала на левом боку, а не на спине .
в результате сдавления нижней полой вены маткой в положении беременной на спине. Поэтому да важно, чтобы будущая мама спала на левом боку, а не на спине .
Другие причины острая брадикардия усиленное сокращение мышцы матки, преждевременная отслойка правильно сидящей плаценты, сдавление пуповины, ее петля вокруг части тела ребенка или защемление между стенкой матки и головкой плода во время доставки. Транзиторная брадикардия иногда возникает физиологически во втором периоде родов при рождении головки. Надавливание последних в родовых путях вызывает нервный рефлекс, в результате которого происходит замедление сердцебиения плода. Однако в случае острой брадикардии во время родов, не связанной с родами головкой, беременность следует немедленно прервать путем кесарева сечения.
Хроническая брадикардия чаще всего сопровождает пороки сердца плода. Его наличие при КТГ-исследовании является показанием к проведению углубленной кардиологической диагностики у плода.
Его наличие при КТГ-исследовании является показанием к проведению углубленной кардиологической диагностики у плода.
Наиболее частой причиной тахикардии являются инфекции, в том числе внутриводные инфекции, а также лихорадка матери, прием некоторых лекарственных препаратов и низкая зрелость плода.
При анализе записи КТГ следует также обратить внимание на осцилляции , т.е. незначительные колебания ЧСС плода, возникающие в течение короткого промежутка времени. Различают 4 типа колебаний: немые (0-5 уд/мин), узкие (5-10 уд/мин), волнообразные (правильные, 10-25 уд/мин) и скачкообразные (более 25 уд/мин). Следует помнить, что у плода также есть периоды сна и бодрствования, которые отражаются на КТГ-кривых. Во время сна колебания могут сужаться.
Больше всего акушеров беспокоят так называемые замедления – увольнения. Они заключаются в временном снижении частоты сердечных сокращений плода не менее чем на 15 уд/мин. по отношению к основной деятельности, продолжительностью не менее 10 секунд. Децелерации могут быть ранними – связанными с повышением внутричерепного давления у плода и (физиологической) стимуляцией блуждающего нерва, или поздними, вызванными гипоксией плода по разным причинам. Прогноз поздних децелераций зависит от того, что их вызвало и какие шаги были предприняты в родильном зале для завершения родов. Так называемые вариабельные децелерации, не связанные напрямую с гипоксией плода. С точки зрения прогноза они могут оказаться намного хуже, чем поздние децелерации.
по отношению к основной деятельности, продолжительностью не менее 10 секунд. Децелерации могут быть ранними – связанными с повышением внутричерепного давления у плода и (физиологической) стимуляцией блуждающего нерва, или поздними, вызванными гипоксией плода по разным причинам. Прогноз поздних децелераций зависит от того, что их вызвало и какие шаги были предприняты в родильном зале для завершения родов. Так называемые вариабельные децелерации, не связанные напрямую с гипоксией плода. С точки зрения прогноза они могут оказаться намного хуже, чем поздние децелерации.
Беременность и радиация | IAEA
Часто задаваемые вопросы
» Могу ли я проходить рентгенологическое исследование во время беременности?
» Сколько времени после лечения радиоактивным йодом следует ждать, прежде чем забеременеть?
» Может ли беременная пациентка получать лучевую терапию?
» Могу ли я пройти компьютерную томографию во время беременности?
» Важно ли мне знать, беременна ли я для прохождения компьютерной томографии?
» Могу ли я проходить рентгенологическое исследование во время беременности?
Да, если это оправдано с медицинской точки зрения и с некоторыми предосторожностями. Цель состоит в том, чтобы свести к минимуму облучение будущего ребенка. Нерожденный ребенок считается более чувствительным, чем взрослые или дети, к потенциальным неблагоприятным радиационным эффектам. Для многих обследований, таких как рентген головы (включая рентген зубов), грудной клетки и конечностей, где область таза не находится в прямом луче, доза для неродившегося ребенка может быть очень низкой. Врачи могут рассмотреть возможность отсрочки процедур, в результате которых область таза и нерожденный ребенок окажутся на прямом пути луча. Если процедура необходима для здоровья матери, врачи принимают специальные меры, чтобы максимально снизить дозу облучения будущего ребенка. Например, во время процедуры беременным пациенткам можно прикрыть область таза.
Цель состоит в том, чтобы свести к минимуму облучение будущего ребенка. Нерожденный ребенок считается более чувствительным, чем взрослые или дети, к потенциальным неблагоприятным радиационным эффектам. Для многих обследований, таких как рентген головы (включая рентген зубов), грудной клетки и конечностей, где область таза не находится в прямом луче, доза для неродившегося ребенка может быть очень низкой. Врачи могут рассмотреть возможность отсрочки процедур, в результате которых область таза и нерожденный ребенок окажутся на прямом пути луча. Если процедура необходима для здоровья матери, врачи принимают специальные меры, чтобы максимально снизить дозу облучения будущего ребенка. Например, во время процедуры беременным пациенткам можно прикрыть область таза.
» Сколько времени после лечения радиоактивным йодом следует ждать, прежде чем забеременеть?
Женщинам рекомендуется избегать беременности в течение как минимум 6 месяцев после лечения радиоактивным йодом.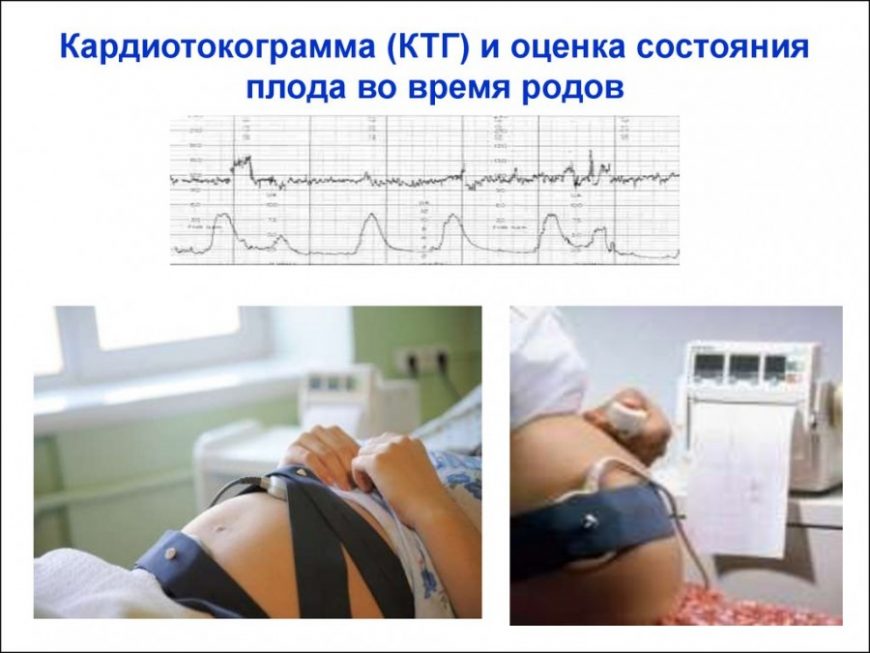
» Могу ли я кормить грудью после лечения радиоактивным йодом?
Грудное вскармливание должно быть прекращено до начала лечения радиоактивным йодом, так как существует риск повреждения щитовидной железы младенца, вызывая необратимый гипотиреоз и увеличивая риск рака щитовидной железы.
» Может ли беременная пациентка получать лучевую терапию?
Раковые заболевания, расположенные вне таза, можно лечить лучевой терапией только после обсуждения с онкологом-радиологом. Раки в области таза потребуют тщательного рассмотрения. Врачи обсудят со своими пациентами, следует ли продолжать лучевую терапию, отложить лечение до родов, прервать беременность или использовать альтернативное лечение.
» Могу ли я пройти компьютерную томографию во время беременности?
Да, если это оправдано с медицинской точки зрения и с некоторыми предосторожностями.
Цель состоит в том, чтобы свести к минимуму облучение будущего ребенка.