УЗИ подчелюстных лимфоузлов — сделать в Одессе
Заключить декларацию ОНЛАЙН
Когда необходимо УЗИ подчелюстных лимфоузлов?
Что может показать УЗИ подчелюстных лимфоузлов
Подготовка к УЗИ подчелюстных лимфоузлов
Преимущества проведения УЗИ подчелюстных лимфоузлов в клинике — “Амбулатория семейного доктора”
Врачи
Полякова Людмила Ивановна
Врач УЗИ
Паустовского, 11а
Бондаренко Елена Николаевна
Врач УЗИ | Семейный врач
Паустовского, 11а
Лалак Вера Михайловна
Врач УЗИ
Королева, 72а
Белик — Пигуль Екатерина Сергеевна
Врач УЗИ
Троицкая, 33а | Варненская, 1
Врач УЗИ
Троицкая, 33а
Цегалко Камила Насировна
Врач УЗИ
Паустовского, 11а
Смиренская Евгения Валерьевна
Врач УЗИ
Троицкая, 33а | Варненская, 1
Кошелева Татьяна Владимировна
Врач УЗИ
Марсельськая, 60
Врач УЗИ
Варненская, 1 | Троицкая, 33а
Процедуру можно провести в наших филиалах:
г. Одесса
Одесса
г.Одесса
г.Одесса
г.Одесса
г.Одесса
г.Одесса
Ответы на часто задаваемые вопросы
Как понять, что лимфатические узлы увеличены и нужно обратиться в клинику?
В зависимости от причины увеличения лимфатических узлов возникают следующие признаки и симптомы:
-
Насморк, боль в горле, лихорадка и другие признаки инфекции верхних дыхательных путей
-
Общее увеличение лимфатических узлов по всему телу. Когда это происходит, это может указывать на инфекцию, такую как ВИЧ или мононуклеоз, или нарушение иммунной системы, такое как волчанка или ревматоидный артрит
-
Высокая температура
-
Твердые, спаянные с окружающими тканямии быстрорастущие узлы, указывающие на возможный рак или лимфому
Какие методы используются врачами для исследования лимфатических узлов?
Зачастую применяется ультразвуковое исследование. Для постановки диагноза и оценки лимфоузлов, расположенных глубоко, доктор назначит компьютерную или магнитно-резонансную томографию.
Для постановки диагноза и оценки лимфоузлов, расположенных глубоко, доктор назначит компьютерную или магнитно-резонансную томографию.
У кого чаще всего встречаются увеличенные лимфоузлы?
Инфекционные заболевания часто встречаются у детей, поэтому наличие увеличенных лимфатических узлов может быть более распространенным у них.
Существуют ли ограничения для УЗИ лимфоузлов?
Для данной процедуры ограничений нет.
причины, симптоматика, диагностика и лечение
Лимфатические узлы представляют собой защитные фильтры, которые не пропускают патогенные микроорганизмы в кровоток, уничтожают их с помощью особых клеток – лимфоцитов. На серьезное заболевание, развивающееся в организме, указывает воспаление лимфатических узлов. При этом, оно может сигнализировать об инфекции или патологии внутренних органов.
Увеличение лимфатических узлов в области ушей, горла или носа – это серьезный повод обратиться к врачу-отоларингологу в Калининграде для диагностики, ведь в большинстве случаев этот неприятный симптом не что иное, как сигнал, указывающий на то, что в организме не все в порядке. Своевременное выявление причины воспаления исключит риск развития патологии. Также следует знать, что отсутствие лечения при этом влечет за собой лимфаденит – болезнь, поражающая лимфатические узлы, заканчивающаяся осложнениями.
Своевременное выявление причины воспаления исключит риск развития патологии. Также следует знать, что отсутствие лечения при этом влечет за собой лимфаденит – болезнь, поражающая лимфатические узлы, заканчивающаяся осложнениями.
В Калининграде вы можете посетить ЛОР-врача в нашей клинике, предварительно записавшись на прием.
Причины и симптоматика
Подчелюстные, подбородочные, шейные лимфоузлы, располагающиеся около ушей, горла и носа, являются важнейшей частью организма человека, принимая участие в формировании иммунитета. К увеличению лимфатических узлов приводит воспаление, вызванное патогенными бактериями, которые орудуют в организме во время болезни. Частыми причинами симптома являются:
- ОРВИ;
- тонзиллит и ангина;
- инфекционные заболевания;
- стоматологические патологии;
- новообразования злокачественного характера;
- болезни аутоиммунной системы;
- заболевания, связанные с нарушением обмена веществ.
Вирусы – частая причина воспаления шейных и подчелюстных лимфоузлов.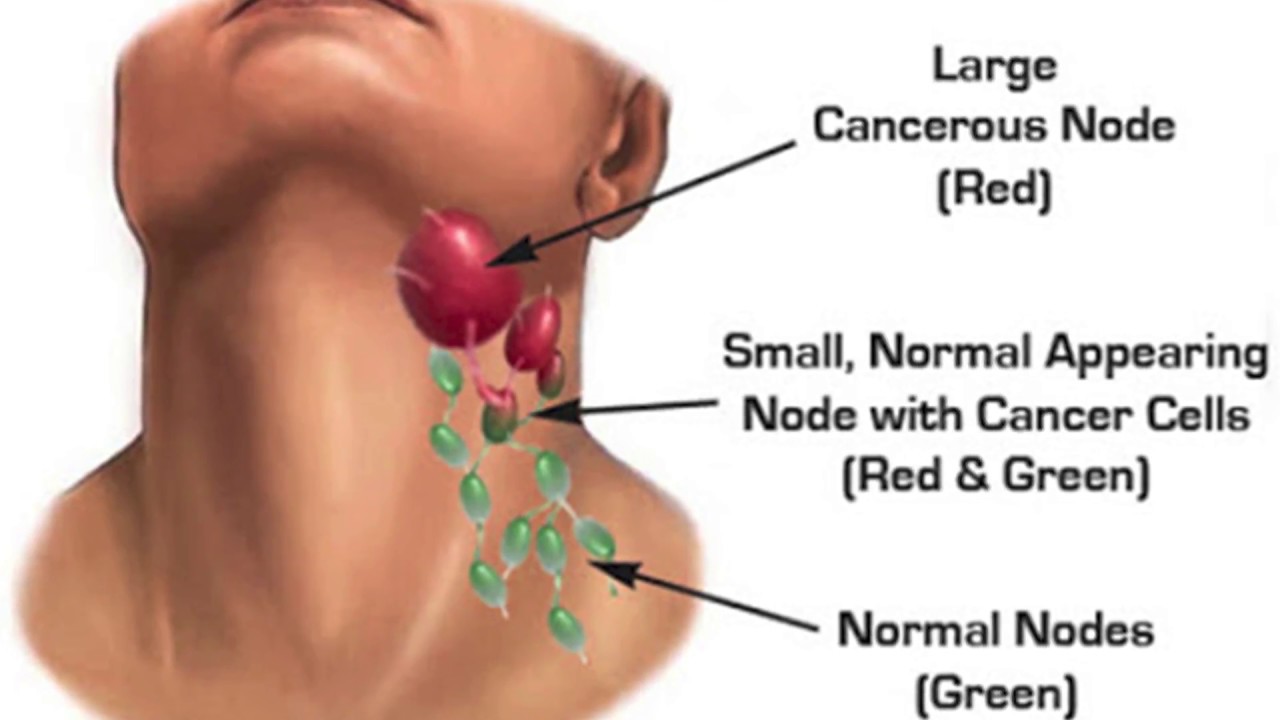
Ангина или тонзиллит, характеризующиеся поражением небных миндалин, также вызывают увеличение лимфоузлов под челюстью. Невозможность глотать из-за сильных болезненных ощущений в горле, высокая температура, головная боль, общая интоксикация организма сопровождают данный симптом. Состояние характерно как для заболевания в острой, так и в хронической форме.
Так как лимфатические узлы несут в себе барьерную функцию, то при инфекционных заболеваниях патогенные микроорганизмы из носа, горла или головы попадают непосредственно в них. Поэтому многие инфекции вызывают увеличение лимфоузлов:
- мононуклеоз;
- герпетический стоматит;
- цитомегалия;
- микоплазмоз;
- дифтерия;
- детские болезни – корь, оспа, краснуха;
- и другие.
Увеличение лимфатических узлов бывает вызвано патогеном Bartonella henselae при кошачьих царапинах. Также симптом проявляется при стоматологических болезнях.
Рак на поздних стадиях – частая причина увеличения лимфоузлов в самых разных местах.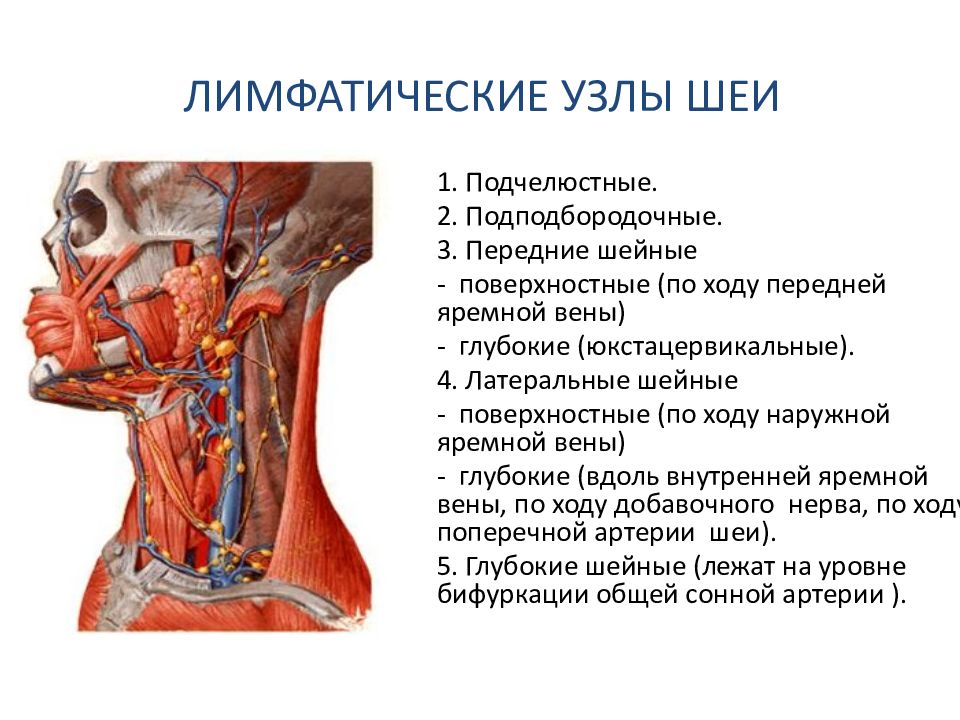 Подбородочные, подчелюстные и затылочные лимфатические узлы увеличиваются при злокачественной опухоли языка и губы. Околоушные, шейные уплотнения характерны для рака нижней челюсти.
Подбородочные, подчелюстные и затылочные лимфатические узлы увеличиваются при злокачественной опухоли языка и губы. Околоушные, шейные уплотнения характерны для рака нижней челюсти.
Лимфаденит
Без своевременного лечения и устранения причины воспалительного процесса в лимфатических узлах, симптом переходит в стадию болезни. Называется она лимфаденит. Может носить острый или хронический характер. Заболеванию присущи три стадии, где первая характеризуется незначительным уплотнением, вторая – более серьезными поражениями и увеличивающейся болезненностью. На третьей стадии болевые ощущения в области узла усиливаются, отек уплотняется, при ощупывании ощущается пульсация. Во время острого лимфаденита больной ощущает слабость, потерю аппетита, головную боль. Высокая температура тела сопровождает повышенную чувствительность и болезненность уплотнения.
Остро выраженные симптомы не характерны для хронической стадии заболевания. Лимфатические узлы в этом случае мало уплотнены, болезненность ощущается не сильно.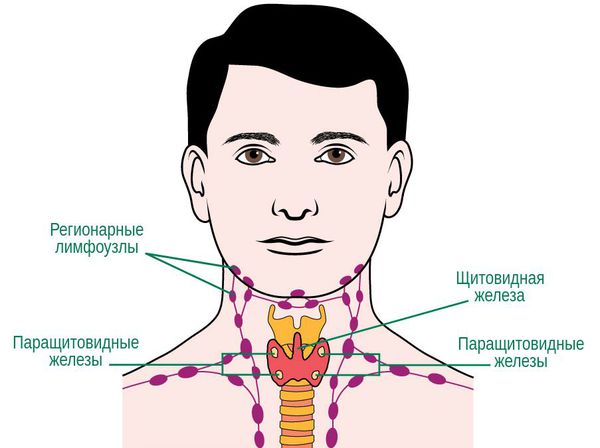 Однако защитную функцию они перестают выполнять. Нередки для хронического лимфаденита и осложнения. Аденофлегмона — гнойное воспаление вокруг пораженного узла. Симптомы становятся тяжелыми – сильная интоксикация организма, слабость, лихорадка, острая боль и отек. Такое состояние требует неотложной медицинской помощи.
Однако защитную функцию они перестают выполнять. Нередки для хронического лимфаденита и осложнения. Аденофлегмона — гнойное воспаление вокруг пораженного узла. Симптомы становятся тяжелыми – сильная интоксикация организма, слабость, лихорадка, острая боль и отек. Такое состояние требует неотложной медицинской помощи.
Также при хронической стадии лимфаденита может развиться абсцесс, характеризующийся нагноением не только пораженной области, но и рядом располагающихся тканей. Воспаление является тяжелым и при отсутствии медицинской помощи приводит к развитию сепсиса. При нем патогенные микроорганизмы проникают в кровь, поражая внутренние органы. Далее – невозможность полноценной жизнедеятельности и смерть. Следует иметь в виду, застой лимфы нередко провоцирует отеки и тромбофлебит.
Диагностика и лечение
Диагностика и выявление причины увеличения лимфатических узлов не представляет трудностей для опытного специалиста. Заключается она в:
- определении времени начала воспаления на основе жалоб пациента;
- визуальном осмотре и прощупывании пораженных мест;
- направлении пациента на сдачу анализов крови и мочи.

Если имеется подозрение на специфический лимфаденит, который возникает как симптом инфекционного заболевания, то проводятся медицинские мероприятия,направленные на выявление первопричины.
Если причиной увеличения лимфоузлов является патология, то все мероприятия направляются на ее устранение и лечение болезни. Одновременно могут быть назначены:
- противовирусные или противовоспалительные препараты;
- антигистаминные или антибактериальные средства;
- терапия, направленная на выведение токсичных веществ.
Нередко при острых и хронических лимфаденитах для лечения применяют физиотерапию, облучение ультрафиолетовыми волнами, лазерное воздействие.
В Калининграде вы можете попасть на прием к хорошему ЛОРу, обратившись в наш центр. В клинике «Эдкар» имеется все необходимое оборудование для постановки диагноза. Отоларингологи, опираясь на диагностические прогнозы, назначают пациентам эффективное лечение.
Анатомия, голова и шея, поднижнечелюстная железа – StatPearls
Jeewanjot S. Grewal; Зохаиб Джамал; Джесси Райан.
Grewal; Зохаиб Джамал; Джесси Райан.
Последнее обновление: 11 декабря 2022 г.
Введение
Поднижнечелюстная железа является второй по величине из трех основных слюнных желез, которые также включают околоушную и подъязычную железы. Поднижнечелюстные железы представляют собой парные большие слюнные железы, лежащие в поднижнечелюстном треугольнике. Железы имеют поверхностную и глубокую доли, разделенные челюстно-подъязычной мышцей [1].
Уортонов проток, первичный выводной проток поднижнечелюстной железы, впадает в полость рта в подъязычном карункуле. Подъязычное карункул представляет собой сосочек, расположенный медиально от подъязычной железы и латеральнее с каждой стороны от уздечки языка [1]. Поднижнечелюстная железа вырабатывает около 70% слюны в нестимулированном состоянии. Однако производство слюны околоушной железой преобладает после стимуляции слюнных желез [2].
Структура и функция
Поднижнечелюстная железа является второй по величине слюнной железой (больше только околоушная железа). Поднижнечелюстная железа находится в задней части поднижнечелюстного треугольника, который образован телом нижней челюсти сверху, передним брюшком двубрюшной мышцы медиально и задним брюшком двубрюшной мышцы снизу и латерально. Поднижнечелюстная железа окружена капсулой, которая является частью поверхностного слоя глубокой шейной фасции. Подобно околоушной железе, поднижнечелюстная железа подразделяется на поверхностную и глубокую доли, которые разделены челюстно-подъязычной мышцей. Поверхностная доля крупнее и лежит под глубокой шейной фасцией [3].
Поднижнечелюстная железа находится в задней части поднижнечелюстного треугольника, который образован телом нижней челюсти сверху, передним брюшком двубрюшной мышцы медиально и задним брюшком двубрюшной мышцы снизу и латерально. Поднижнечелюстная железа окружена капсулой, которая является частью поверхностного слоя глубокой шейной фасции. Подобно околоушной железе, поднижнечелюстная железа подразделяется на поверхностную и глубокую доли, которые разделены челюстно-подъязычной мышцей. Поверхностная доля крупнее и лежит под глубокой шейной фасцией [3].
Главным выводным протоком поднижнечелюстной железы является вартоновский проток. Длина этого канала составляет примерно 5 см, а диаметр — 1,5 мм. Уортонов проток начинается в воротах поднижнечелюстной железы и затем проходит вокруг задней части челюстно-подъязычной мышцы. Затем проток пересекает пути медиально с язычным нервом, направляясь вверх, в конечном итоге открываясь в полость рта в подъязычном карункуле. Подъязычная карункула расположена на дне полости рта по обе стороны от уздечки языка [2].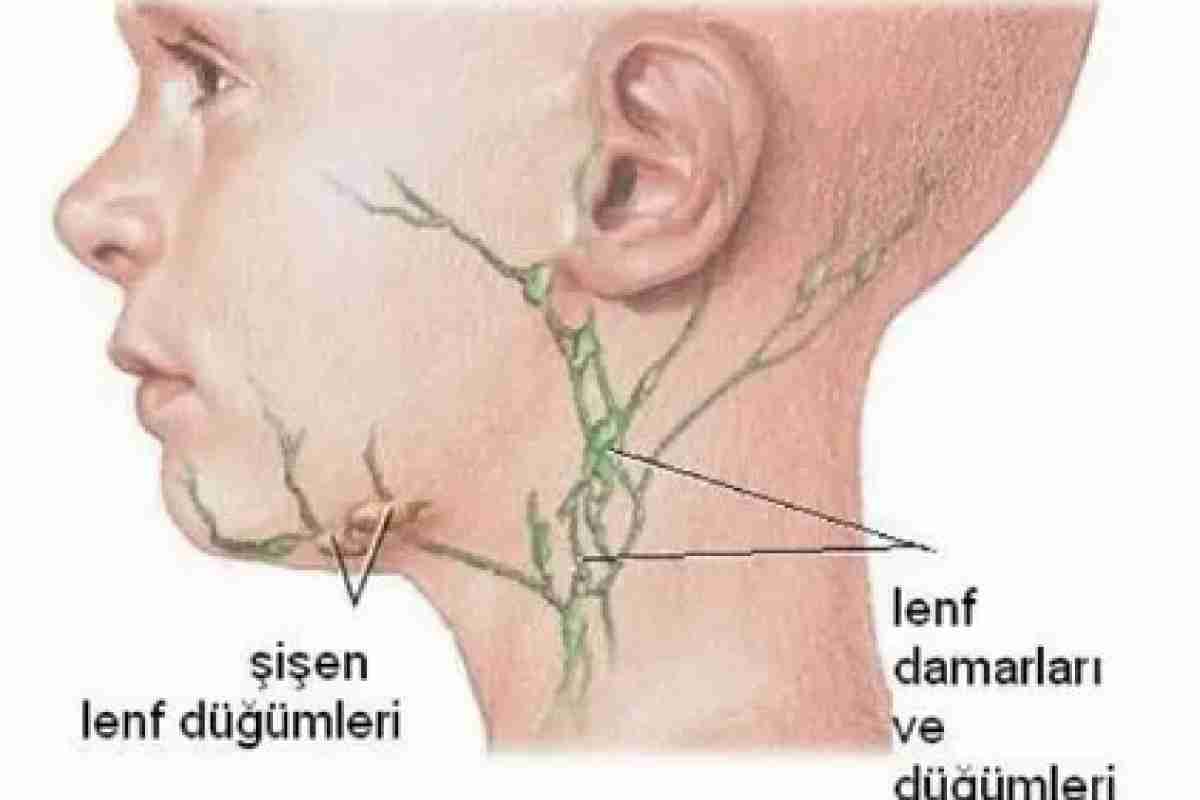
Как правило, выработка слюны смазывает ротовую полость, что позволяет глотать, инициировать пищеварение, регулировать рН и обеспечивать гигиену полости рта. Ткань поднижнечелюстной железы считается разветвленной трубчато-ацинарной железой, состоящей из муцинозных и серозных ацинусов. Когда ацинусы сгруппированы со своими протоками, они называются аденомерами. В поднижнечелюстной железе серозные аденомеры преобладают над слизистыми, хотя более активны слизистые клетки, которые продуцируют немного более густую жидкость. Поднижнечелюстная железа вырабатывает больше всего слюны (примерно 70%) в нестимулированном состоянии; однако во время стимуляции слюнных желез околоушная железа вырабатывает более 50% слюны [3].
Основным белком муцинозных ацинусов является муцин, функция которого заключается в смазывании и конкурентном подавлении прикрепления бактерий к эпителию слюнных протоков, что обеспечивает противомикробную защиту поднижнечелюстной железы. Основным белком серозных ацинусов является амилаза, которая помогает метаболизировать крахмалы в ротовой полости [2].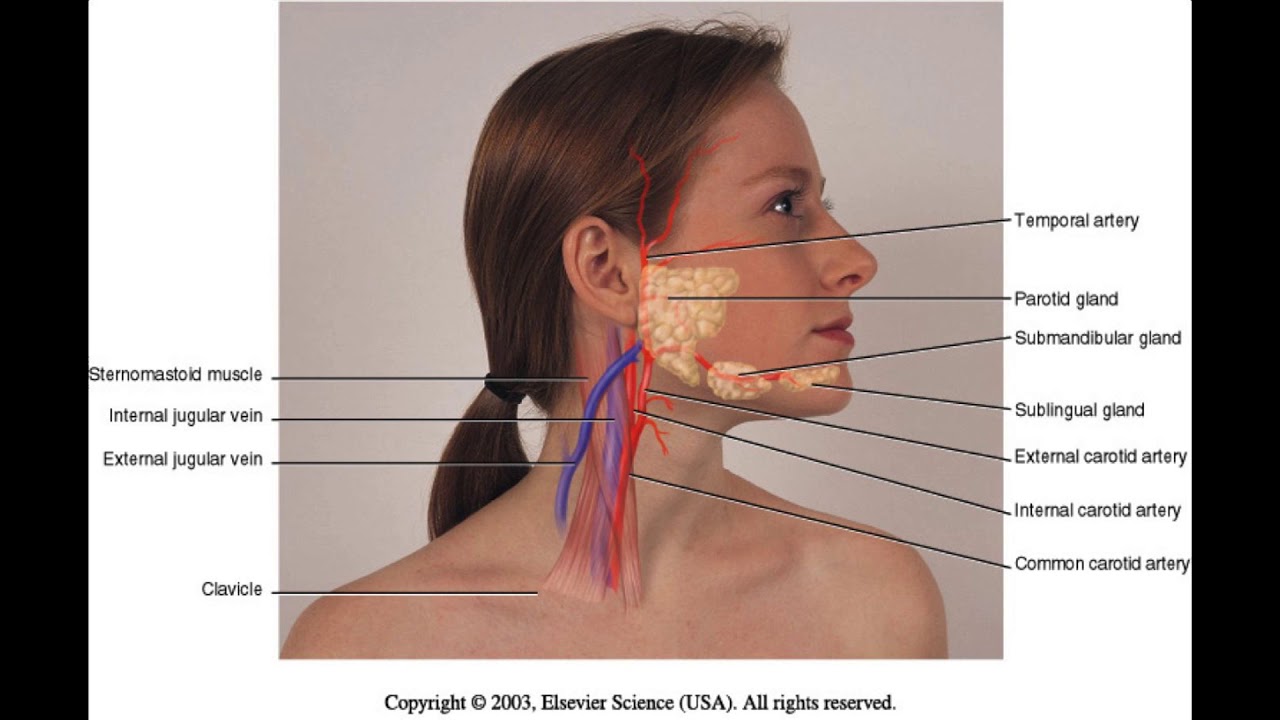
Состав слюны зависит от скорости потока слюны и может варьироваться в зависимости от скорости потока каждой железы и общего вклада. Слюна состоит из органических и неорганических компонентов. Неорганические компоненты включают электролиты, мочевину и аммиак. Органические компоненты слюны состоят из иммуноглобулинов, ферментов и белков [2].
Эмбриология
Поднижнечелюстная железа развивается после околоушной железы на шестой неделе внутриутробного развития. Железа берет начало из эпителиальных зачатков, окружающих подъязычные складки на дне рта. Эти эпителиальные зачатки развиваются в твердые тяжи, которые канализируются, образуя поднижнечелюстные протоки. Исчерченные и вставочные протоки развиваются к 16 неделе, а ацинарные клетки преобладают к 24 неделе [4].
Кровоснабжение и лимфатическая система
Кровоснабжение
Поднижнечелюстные железы получают первичное кровоснабжение из подбородочной и подъязычной артерий, которые являются ветвями лицевой артерии и язычной артерии, соответственно, обе из которых являются ветвями наружной сонной артерии.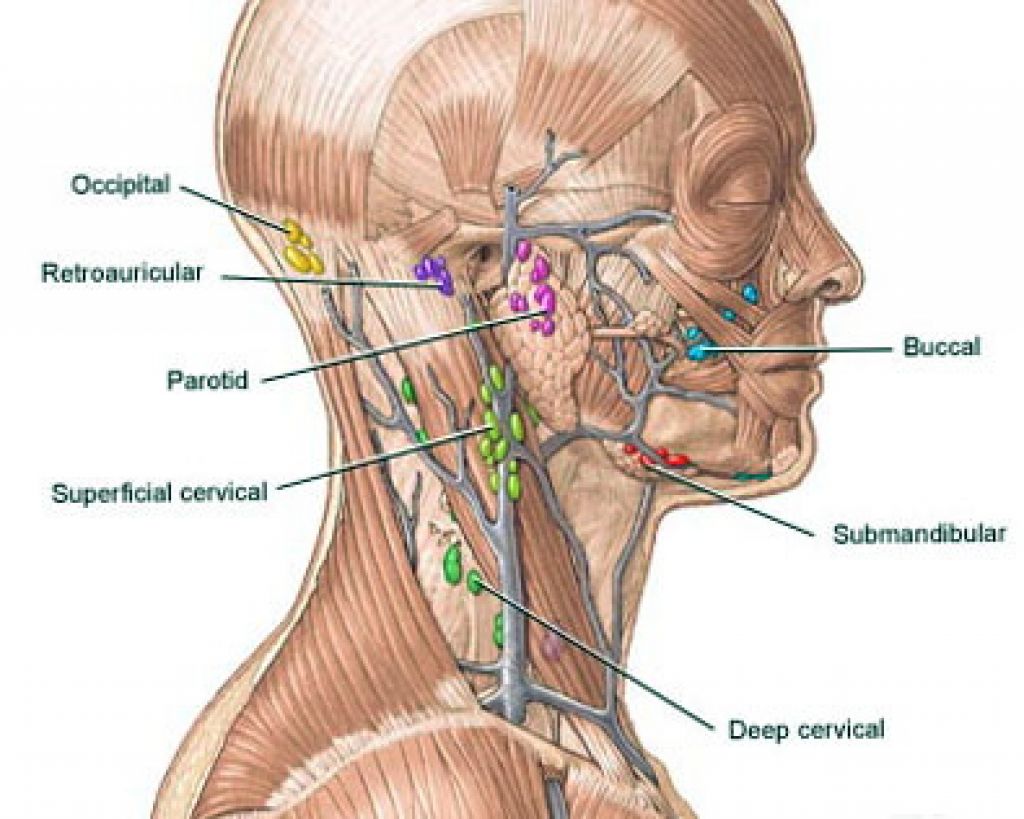 Лицевая артерия идет извилистым путем, который проходит через капсулу железы до пересечения с нижним краем нижней челюсти. Общая лицевая и подъязычная вены дренируют железу и впадают во внутреннюю яремную вену.
Лицевая артерия идет извилистым путем, который проходит через капсулу железы до пересечения с нижним краем нижней челюсти. Общая лицевая и подъязычная вены дренируют железу и впадают во внутреннюю яремную вену.
Лимфатические узлы, связанные с поднижнечелюстной железой, не находятся внутри капсулы железы, а расположены рядом в поднижнечелюстном треугольнике. Поднижнечелюстные лимфатические сосуды включают от 3 до 6 узлов под телом нижней челюсти. Узлы пальпируются на поверхностной поверхности поднижнечелюстной железы. Злокачественные опухоли могут дренироваться в эти регионарные лимфатические узлы, что требует более обширной диссекции шеи для полного лечения рака.
Нервы
Поднижнечелюстные железы получают свои парасимпатические импульсы через барабанную струну нерва, которая является ветвью лицевого нерва через поднижнечелюстной ганглий. Нерв выполняет секретомоторную функцию. Барабанная струна отходит от двигательной ветви лицевого нерва в полости среднего уха, которая затем выходит из среднего уха через каменисто-барабанную щель. Затем нерв барабанной струны проходит вместе с язычным нервом к синапсу в поднижнечелюстном узле. Барабанные струны несут преганглионарные волокна поднижнечелюстных ганглиев. Постганглионарные волокна достигают поднижнечелюстной железы и высвобождают ацетилхолин вместе с другими нейротрансмиттерами, такими как вещество P и нейропептид Y. Ацетилхолин, первичный нейротрансмиттер, и мускариновые рецепторы стимулируют функцию миоэпителиальных клеток и секрецию слюны [4].
Затем нерв барабанной струны проходит вместе с язычным нервом к синапсу в поднижнечелюстном узле. Барабанные струны несут преганглионарные волокна поднижнечелюстных ганглиев. Постганглионарные волокна достигают поднижнечелюстной железы и высвобождают ацетилхолин вместе с другими нейротрансмиттерами, такими как вещество P и нейропептид Y. Ацетилхолин, первичный нейротрансмиттер, и мускариновые рецепторы стимулируют функцию миоэпителиальных клеток и секрецию слюны [4].
Тела симпатических нервных клеток расположены в верхнем шейном ганглии и отходят от постганглионарных волокон, которые проходят с ветвями наружной сонной артерии для иннервации поднижнечелюстной железы. Симпатический вход также увеличивает секрецию слюны и может вызвать местное воспаление [4].
Хирургические соображения
Операция по иссечению поднижнечелюстной железы обычно включает электрокоагуляцию и диссекцию трансцервикальным, трансоральным или эндоскопическим доступом. Структурами, наиболее подверженными риску повреждения во время иссечения поднижнечелюстной железы, являются интракапсулярная лицевая артерия и вена, лежащая над маргинальной нижнечелюстной ветвью лицевого нерва, а также подъязычный и язычный нервы медиально [4].
Клиническое значение
Неоплазия
Неопластические заболевания могут поражать поднижнечелюстную железу, хотя они составляют менее 2 % всех случаев рака головы и шеи [5]. Около 50% опухолей поднижнечелюстной железы являются злокачественными. Аденоидно-кистозная и мукоэпидермоидная карциномы являются наиболее распространенными злокачественными новообразованиями подчелюстной железы. Могут возникать метастазы в крупные слюнные железы, что чаще связано с первичным раком головы и шеи. Большинство опухолей проявляются бессимптомной опухолью на дне ротовой полости или нижней челюсти и проявляются аналогично доброкачественным состояниям, что затрудняет диагностику. Оценка часто включает визуализацию поперечного сечения и тонкоигольную аспирационную биопсию под ультразвуковым контролем. Курс лечения может включать удаление поднижнечелюстной железы при доброкачественных опухолях и некоторых злокачественных новообразованиях низкой степени злокачественности. Селективная диссекция шеи и адъювантная лучевая терапия являются терапевтическими подходами при поздних стадиях опухоли или агрессивных патологиях.
Сиалолитиаз
Слюнные камни, закупоривающие выводной проток, являются распространенным заболеванием слюнных желез. Патофизиология слюнных камней связана с застоем слюны и общим воспалением выводного протока. Слюнные камни могут вызывать отек протока или железы, вызывая коликообразную боль в перипрандиальной области. Слюнные камни пальпируются вручную при попадании в проток. Ультразвук может помочь в диагностике наряду с дополнительной КТ, МР-сиалографией, если результаты исследования отрицательны, но клиническое подозрение должно оставаться высоким. Начальное лечение консервативное, включает пероральную гидратацию и сиалагоги. Хирургическое вмешательство рекомендуется только при неэффективности консервативного лечения и сохранении симптомов [2].
Около 80-90% слюнных камней находятся в Вартоновском протоке и, как считается, происходят из поднижнечелюстной железы. Основной этиологией этого наблюдения является застой слюны, который объясняется двумя факторами. Во-первых, вартоновский проток длиннее и имеет более вертикальный угол по сравнению с околоушным протоком, что приводит к повышенному слюноотделению. Во-вторых, ткань поднижнечелюстной железы, как обсуждалось выше, состоит из муцинозных и серозных ацинусов, которые производят более вязкую жидкость, усиливающую механический застой, вызванный Вартоновым протоком [2].
Основной этиологией этого наблюдения является застой слюны, который объясняется двумя факторами. Во-первых, вартоновский проток длиннее и имеет более вертикальный угол по сравнению с околоушным протоком, что приводит к повышенному слюноотделению. Во-вторых, ткань поднижнечелюстной железы, как обсуждалось выше, состоит из муцинозных и серозных ацинусов, которые производят более вязкую жидкость, усиливающую механический застой, вызванный Вартоновым протоком [2].
Сиаладенит
Сиаладенит – это воспаление слюнных желез, вызванное инфекцией и закупоркой их камнями или микроорганизмами, чаще всего стафилококковыми бактериями или вирусом эпидемического паротита. Если сиалоаденит возникает в поднижнечелюстной железе, высока вероятность того, что воспаление может быть вызвано слюнными камнями; это связано с частично вязким и серозным составом слюны поднижнечелюстной железы и, возможно, связано с застоем слюны, вызванным протоком Вартона, описанным выше. Из-за более высокой вероятности обструктивной патологии рентгенограмма и КТ могут иметь большее значение для выявления рентгеноконтрастного обструктивного камня. Также важно исключить стенокардию Людвига с помощью клинического осмотра и визуализации [2].
Также важно исключить стенокардию Людвига с помощью клинического осмотра и визуализации [2].
Воспаление может сопровождаться лихорадкой, болью и отеком железы. Если этиологией является бактериальная инфекция, то рекомендуются антибиотики. В противном случае рекомендуемыми подходами являются пероральная гидратация и сиалагоги. Если образование абсцесса осложняет инфекцию, может потребоваться хирургическое вмешательство [2].
Сиаладеноз
Сиалоаденоз — доброкачественное невоспалительное увеличение поднижнечелюстных желез. Это более распространенное проявление у пациентов с заболеваниями, связанными с недоеданием, такими как булимия или диабет. Пациенты с запущенным заболеванием печени из-за алкогольного и неалкогольного цирроза также особенно подвержены более высокому риску сиаладеноза. Считается, что патогенез, лежащий в основе сиалоаденоза, в первую очередь обусловлен вегетативной невропатией. Секреторные гранулы железы могут накапливаться в ацинарных клетках, что нарушает вегетативную иннервацию желез [6].
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Рот, диссекция; показаны слюнные железы правой стороны. Предоставлено Gray’s Anatomy Plates
Рисунок
Поднижнечелюстной треугольник. Изображение предоставлено S Bhimji MD
Ссылки
- 1.
Bialek EJ, Jakubowski W, Zajkowski P, Szopinski KT, Osmolski A. УЗИ больших слюнных желез: анатомия и пространственные отношения, патологические состояния и подводные камни . Рентгенография. 2006 г., май-июнь; 26(3):745-63. [В паблике: 16702452]
- 2.
Армстронг, Массачусетс, Туртурро, Массачусетс. Неотложные состояния слюнных желез. Emerg Med Clin North Am. 2013 май; 31(2):481-99. [PubMed: 23601484]
- 3.
Мёллер И., Джанта И., Бакхаус М., Орндорф С., Бонг Д.А., Мартиноли С., Филиппуччи Э.
 , Сконфиенца Л.М., Терслев Л., Дамьянов Н., Хаммер Х.Б., Судол-Шопинска И. , Грасси В., Балинт П., Брюн Г.А.О., Д’Агостино М.А., Холландер Д., Сиддл Х.Дж., Супп Г., Шмидт В.А., Яньокко А., Коски Дж., Кейн Д., Фодор Д., Брунс А., Мандл П., Кейли Г.С., Мику М. , Ho C, Vlad V, Chávez-López M, Filippou G, Cerón CE, Nestorova R, Quintero M, Wakefield R, Carmona L, Naredo E. Стандартизированные процедуры EULAR 2017 для ультразвуковой визуализации в ревматологии. Энн Реум Дис. 2017 дек;76(12):1974-1979. [PubMed: 28814430]
, Сконфиенца Л.М., Терслев Л., Дамьянов Н., Хаммер Х.Б., Судол-Шопинска И. , Грасси В., Балинт П., Брюн Г.А.О., Д’Агостино М.А., Холландер Д., Сиддл Х.Дж., Супп Г., Шмидт В.А., Яньокко А., Коски Дж., Кейн Д., Фодор Д., Брунс А., Мандл П., Кейли Г.С., Мику М. , Ho C, Vlad V, Chávez-López M, Filippou G, Cerón CE, Nestorova R, Quintero M, Wakefield R, Carmona L, Naredo E. Стандартизированные процедуры EULAR 2017 для ультразвуковой визуализации в ревматологии. Энн Реум Дис. 2017 дек;76(12):1974-1979. [PubMed: 28814430]- 4.
Холмберг К.В., Хоффман М.П. Анатомия, биогенез и регенерация слюнных желез. Моногр. Устные науки. 2014;24:1-13. [Бесплатная статья PMC: PMC4048853] [PubMed: 24862590]
- 5.
Rapidis AD, Stavrianos S, Lagogiannis G, Faratzis G. Опухоли поднижнечелюстной железы: клинико-патологический анализ 23 пациентов. J Oral Maxillofac Surg. 2004 г., октябрь; 62 (10): 1203-8. [PubMed: 15452806]
- 6.
Guggenheimer J, Close JM, Eghtesad B.
 Сиалоаденоз у пациентов с прогрессирующим заболеванием печени. Голова шеи патол. 2009 июнь; 3(2):100-5. [Бесплатная статья PMC: PMC2715456] [PubMed: 19644542]
Сиалоаденоз у пациентов с прогрессирующим заболеванием печени. Голова шеи патол. 2009 июнь; 3(2):100-5. [Бесплатная статья PMC: PMC2715456] [PubMed: 19644542]
Что такое подчелюстная лимфаденопатия?
Основы
Что такое подчелюстная лимфаденопатия?
Поднижнечелюстная лимфаденопатия относится к увеличенным лимфатическим узлам, расположенным под нижней челюстью (нижняя челюсть) .
Горячие, опухшие, болезненные, эластичные лимфатические узлы обычно указывают на инфекцию и сопровождаются другими симптомами. Инфекционные узлы часто опухшие, горячие, чувствительные и сопровождаются конституциональными симптомами (лихорадка, утомляемость, мышечные боли).
Вирус Эпштейна-Барр, цитомегаловирус, болезнь кошачьей царапины, туберкулез, заболевания, передающиеся половым путем, и бактериальные инфекции относятся к числу наиболее распространенных диагнозов, которые следует учитывать. Бактериальный эндокардит может вызывать лимфаденопатию и характеризуется лихорадкой, внутривенным введением наркотиков в анамнезе или известным заболеванием сердечных клапанов.
Бактериальный эндокардит может вызывать лимфаденопатию и характеризуется лихорадкой, внутривенным введением наркотиков в анамнезе или известным заболеванием сердечных клапанов.
Причины
Подчелюстная лимфаденопатия Причины
Неканцерогенные и неинфекционные заболевания, такие как лекарственная лимфаденопатия, коллагеновые сосудистые нарушения и саркоидоз, также могут вызывать генерализованную или локализованную лимфаденопатию.
Хотя почти любое лекарство может вызвать реакцию в лимфатических узлах, частой причиной является фенитоин натрия (дилантин). Периферическая лимфаденопатия часто встречается при бессимптомном саркоидозе, что часто становится очевидным при биопсии.
Фиксированные, твердые, односторонние (на одной стороне тела) узлы могут сигнализировать о раке.
Симптомы
Симптомы подчелюстной лимфаденопатии
Расположение увеличенных узлов является важным ключом к выяснению возможных причин и определению курса действий.
Пальпируемые (прощупываемые) узлы на боковой стороне шеи обычно доброкачественны и часто заразны, но курение или жевание табака в анамнезе может вызвать подозрение на рак.
Маленькие, «дробящие» узлы, названные так потому, что они ощущаются как свинцовые шарики (выстрел), являются обычным явлением и могут отслеживаться без оценки.
Аномальные узлы в надключичной (над ключицей) области указывают на рак и являются кандидатами на раннюю биопсию независимо от размера.
Тестирование и диагностика
Как диагностируется подчелюстная лимфаденопатия?
В общем, наличие или отсутствие других признаков и симптомов, изменения узлов с течением времени и характеристики самих узлов определяют, насколько настойчивым должен быть любой диагностический план.
Например, пациента с подвижным, стабильным, мягким узлом на шее, который в остальном здоров, можно наблюдать в течение нескольких месяцев. С другой стороны, твердые подмышечные (подмышки) или надключичные (над ключицей) узлы вызывают подозрение на рак и требуют агрессивной биопсии (процедура взятия образца ткани лимфатического узла).
