Лечение воспаления лимфоузлов | «Клинико-Диагностическое общество» (КДО)
В стандартной схеме лимфаденит является сопутствующим признаком заболевания. Это осложнение, возникающее при наличии патологий в организме человека. В основном сопровождает инфекционные болезни. Стоит понимать, что длительный период воспалительного процесса лимфоузлов может привести к серьезным последствиям. Так лимфаденит может перерасти в патологию, одновременно спровоцировав осложнения на других органах.
Причины воспаленияЛимфаденит делится на специфический и неспецифический тип. В первом случае к поражению лимфатической системы приводит проникновение в организм определенных бактерий, которые вызывают ряд сложнейших заболеваний: туберкулез, гонорея, сифилис, ВИЧ, чума и прочие.
Неспецифический вид воспаления проявляется при поражении гнойными возбудителями, а также производимыми ими токсинами. При этом развиваются такие болезни: кариес, псориаз, дерматит, ангина, паротит и ряд подобных патологий.
Существует еще понятие лимфаденопатия. Это воспаление лимфатической системы, которое возникает при злокачественных опухолях, аллергии, а также аутоиммунной патологии.
Увеличение подчелюстных лимфоузлов может наблюдаться при чрезмерных физических нагрузках. Это обусловлено повышенной нагрузкой на мышцы, а соответственно, большим количеством пропускаемой через узлы лимфы. При этом воспаление лимфатических узлов может наблюдаться как у женщин, так и у мужчин.
СимптомыОпределены общие симптомы лимфаденита, которые на начальных стадиях воспаления практически незаметны. По мере осложнения патологии симптоматика проявляется интенсивнее. К общим симптомам относят:
- увеличение лимфатических узлов;
- повышенная температура;
- головная боль;
- слабость;
- отсутствие аппетита.
При перетекании лимфаденита в хроническую форму признаки воспаления проявляются не так сильно. Узлы в этом случае увеличенные и более плотные, однако они не затрагивают находящиеся рядом ткани и не вызывают боли.
Узлы в этом случае увеличенные и более плотные, однако они не затрагивают находящиеся рядом ткани и не вызывают боли.
Хроническое воспаление может привести к тому, что лимфоидная ткань будет замещаться соединительной. Вследствие этого лимфатические узлы скукоживаются и перестают функционировать. Может проявиться некроз узла, что приведет к развитию осложнений.
Степень проявление признаков воспалительного процесса зависит от стадии болезни. При остром лимфадените можно выделить три фазы:
- Катаральная. В этом случае увеличение незначительное и отсутствуют болезненные ощущения.
- Серозная. Воспаление лимфатических узлов переходит на область вокруг лимфоузла и при этом ощущается боль. Возможно поражение сосудов.
- Гнойная. Кожа в области лимфоузла опухает, боль проявляется более выражено.
 Важно начать лечение на начальной стадии, чтобы потом не бороться с хроническим нарушением и с осложнениями.
Особенности специфического лимфаденита
Важно начать лечение на начальной стадии, чтобы потом не бороться с хроническим нарушением и с осложнениями.
Особенности специфического лимфаденитаГонорейное воспаление характеризуется резкими болями и увеличением паховых лимфатических узлов. Если лимфаденит вызван туберкулезом, то в результате поражения появляется лихорадочное состояние и интоксикация. Также воспаление смещается на окружающие узел ткани, а в некоторых случаях могут возникнуть некротические изменения лимфатической системы. Лимфаденит, сопровождающийся сифилисом, не вызывает нагноений. В этом случае воспалительный процесс односторонний. Узлы не спаиваются между собой и четко прощупываются при пальпации.
При обнаружении изменении в состоянии лимфатических узлов следует сразу обращаться к специалисту: терапевту, педиатру или хирургу. При выявлении патологий, спровоцировавших воспаление, потребуется осмотр компетентных специалистов: онколога, дерматовенеролога или инфекциониста.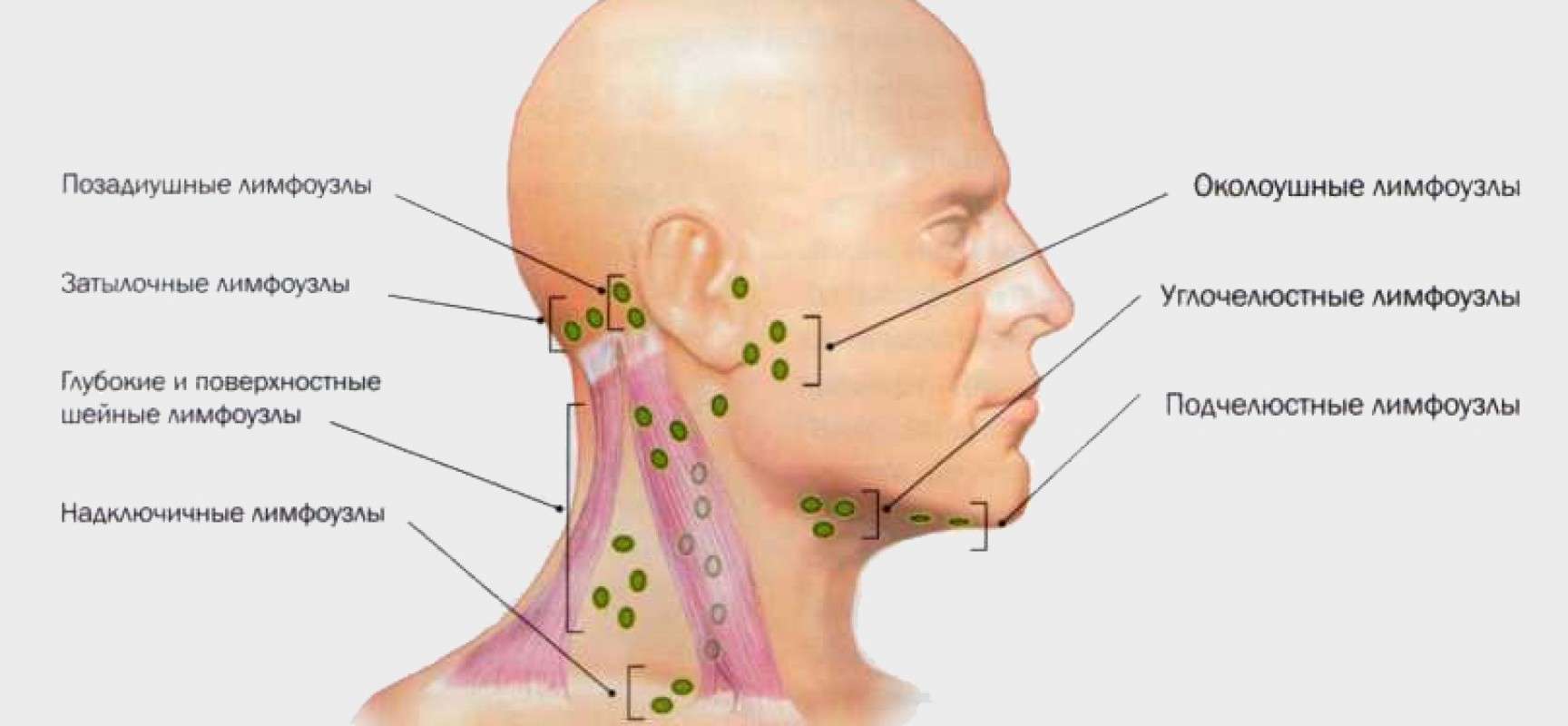
Диагностика патологий не вызывает трудностей. Заключение выдается на основании жалоб пациента на боль и появление общих симптомов лимфаденита. Также диагноз ставится после общего осмотра и пальпации тканей в области лимфоузлов. Для утверждения наличия воспаления пациенту предлагают сдать ряд анализов: общий анализ мочи и крови, а также биохимическое обследование венозной крови.
Если есть основания подозревать специфический тип лимфаденита, то следует провести дополнительные обследования: анализ крови на ВИЧ и сифилис, посев на наличие возбудителей и диаскинтест.
Также в число дополнительных исследований включены: рентген грудной клетки, УЗИ лимфоузлов, рентген сосудов лимфатических узлов с контрастированием, МРТ и лимфосцинтиграфия. Если заболевание находится в хронической стадии, то потребуется взятие пункции лимфоузла или изъятие образца на гистологический анализ.
Решение о применении каких-либо методов и назначении определенных препаратов, принимает лечащий врач. Здесь важно помнить, что после выявления очага воспаления требуется его снятие. Для этого назначают комплексную терапию:
Здесь важно помнить, что после выявления очага воспаления требуется его снятие. Для этого назначают комплексную терапию:
- прием антибактериальных препаратов — антибиотиков;
- для снятия отека — антигистаминные средства;
- противовоспалительные препараты, чтобы снизить температуру и улучшить общее состояние.
Одновременно с применением назначенных препаратов рекомендуется обильное питье. В большинстве случаев назначают капельницы, чтобы вывести из организма токсины. Наряду с использованием лекарственных препаратов назначается лечение физиопроцедурами: УВЧ, магнит, лазер и электрофорез.
Во время терапии пациенту необходимо полноценно питаться, чтобы в организм попадало достаточное количество белков, жиров и углеводов. Также рацион обогащается витаминным и минеральным комплексом.
При тяжелых формах воспаления, когда не помогает консервативное лечение, применяется хирургическое вмешательство.
Одним из осложнений является переход от острой формы воспаления к хронической. В этом случае патологические процессы протекают без ярко выраженных симптомов, но при незначительном ослаблении иммунитета лимфоузлы воспаляются с нагноениями.
Если воспаление длительное время не вылечивается, то возможно развитие гнойного поражения жировой клетчатки вокруг лимфатического узла. Состояние пациента ухудшается — появляется лихорадка, интоксикация, отек кожных покровов и сильная боль в области поражения. Также возможно развитие абсцесса и флегмона, при этом нагноения переходят на окружающие лимфоузлы ткани.
При тяжелом течении заболевания и невозможности организма с ним справиться вероятен риск развития сепсиса. В этом случае поражается кровеносная система, остальные органы, что может привести к летальному исходу.
Профилактика
В большинстве случаев причиной лимфаденита становятся неспецифические возбудители.
Для людей с имеющимися хроническими заболеваниями следует систематически обследоваться. Также рекомендовано проходить осмотр у врача-стоматолога минимум один раз в полгода, поскольку нарушения в ротовой полости неизбежно ведут к воспалениям лимфатических узлов.
Лимфоаденопатии у детей | Детский Клинико Диагностический центр в Домодедово
Главная
Статьи
Здоровье
07.10.2014
Большаков Игорь Викторович, хирург-ортопед
Хирургические аспекты лимфоаденопатии у детей
Лимфоаденопатия – это увеличение лимфоузлов, как единичных, так и нескольких групп при различных заболеваниях. Обычно родители приходят к детскому хирургу с жалобами, что у ребенка появились какие-то «шишечки» на затылке, в подчелюстной области, шейной, подмышечных, паховых и других областях. Эти образования периодически увеличиваются, что вызывает справедливое беспокойство у матери. При первом же осмотре доктором выясняется, что это лимфатические узлы различной локализации. Главной задачей педиатра и детского хирурга является разъяснение того, что у ребенка лимфоузлы являются органами иммунной системы, где наряду с другими органами (селезенка, тимус, небные миндалины) происходит выработка иммунных клеток – лимфоцитов. Предназначением последних является защита организма от возбудителей различных инфекций, аллергенов.
Обычно родители приходят к детскому хирургу с жалобами, что у ребенка появились какие-то «шишечки» на затылке, в подчелюстной области, шейной, подмышечных, паховых и других областях. Эти образования периодически увеличиваются, что вызывает справедливое беспокойство у матери. При первом же осмотре доктором выясняется, что это лимфатические узлы различной локализации. Главной задачей педиатра и детского хирурга является разъяснение того, что у ребенка лимфоузлы являются органами иммунной системы, где наряду с другими органами (селезенка, тимус, небные миндалины) происходит выработка иммунных клеток – лимфоцитов. Предназначением последних является защита организма от возбудителей различных инфекций, аллергенов.
При осмотре здоровых детей можно пальпировать отдельные группы лимфоузлов, которые обычно расположены в подчелюстных, шейных, подмышечных и паховых областях. Размеры их варьируют от 0,3 – 0,5 см в период новорожденности до 1,5 см в более старшем возрасте. В норме лимфоузлы мягко-эластической консистенции, подвижные, безболезненные.
Увеличение лимфоузлов происходит за счет активизации лимфоцитов в узле в ответ на внешний фактор, который приводит к лимфоаденопатии. Среди причин лимфоаденопатии можно выделить местную и распространенную инфекции, заболевания соединительной ткани и онкологический компонент. Обычно лимфоаденопатии наблюдаются на фоне стафилококковой и стрептококковой инфекции (бактериальный компонент) при таких заболеваниях как ангина, тонзиллит, риносинуит, отит. Встречается лимфоаденопатия туберкулезной этиологии. Увеличение лимфоузлов на фоне вирусной инфекции наблюдаются при ОРВИ, ветряной оспе, краснухе, болезни кошачей царапины, инфекционном мононуклеозе. При заболеваниях соединительной ткани (артриты, системная красная волчанка) нередки проявления реакции лимфоузлов. Онкологические заболевания (лимфогранулематоз, лимфома), которые у детей значительно реже, чем у взрослых, также вызывают лимфоаденопатию.
Для выявления причины лимфоаденопатии педиатром и хирургом необходим тщательный сбор анамнеза (выявление болезней ЛОР-органов, полости рта, кожи, контактов с больными, а также контактов с насекомыми, домашними животными).
Наряду с общим осмотром необходимо обратить внимание на состояние периферических лимфоузлов, их размеры, локализацию, консистенцию, подвижность, болезненность, цвет кожи над лимфоузлом, наличие флюктуации. Дополнительно пациентам с лимфоаденопатией рекомендуется проведение лабораторных методов исследования: развернутый общий анализ крови, общий анализ мочи, биохимический анализ крови, серологические тесты на ЦМВ, токсоплазмоз, ВИЧ. Проведение кожных проб на туберкулез, посева из носа и зева на флору и чувствительность к антибиотикам, рентгенография брюшной полости, УЗИ или КТ органов брюшной полости для выявления сплено-гепатомегалии, проведение пункции или биопсии лимфоузла.
Описанное выше обследование не является обязательным для всех детей с лимфоаденопатией. В 90 – 95% случаев последняя является следствием неспецифического процесса (на фоне банального бактериального или вирусного компонента). Грамотное лечение (устранение причины, вызывающей лимфоадленопатию) приводит к нормализации лимфатических узлов течение 1,5 – 2 месяцев.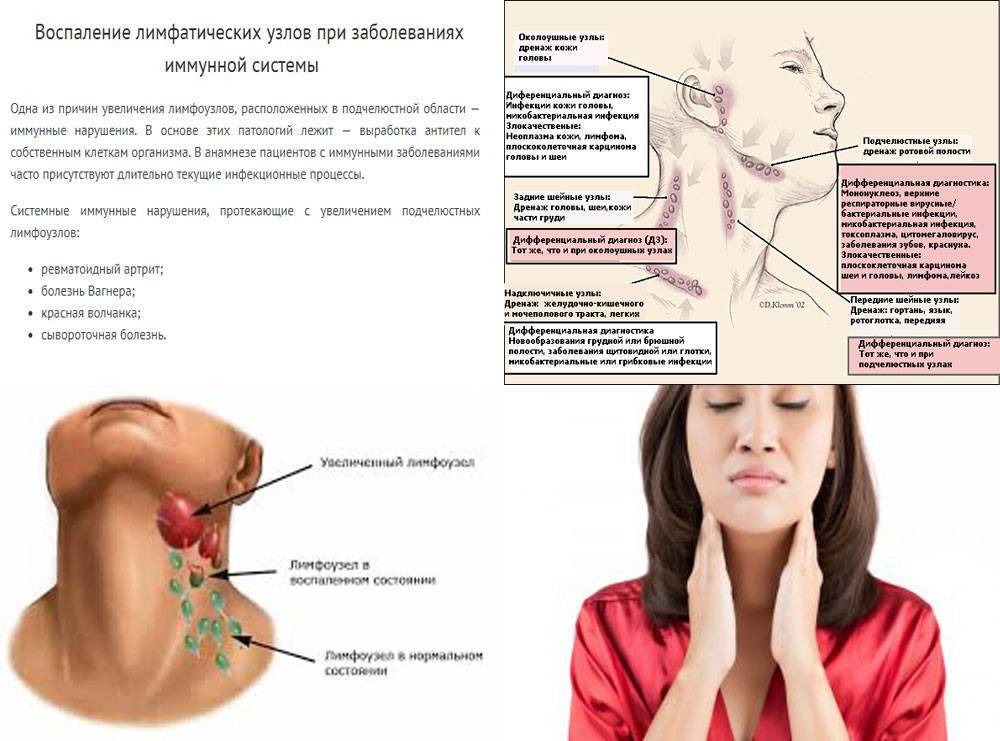 Длительное течение лимфоаденопатии, тем более после санации очагов инфекции является показанием к применению расширенного обследования.
Длительное течение лимфоаденопатии, тем более после санации очагов инфекции является показанием к применению расширенного обследования.
Детским хирургам приходится заниматься лимфоаденопатиями при наличии острого гнойного процесса, возникающего в одном или нескольких лимфатических узлах. Наличие проявлений интоксикации детского организма, местных признаков в виде боли, отека, гиперемии, флюктуации является показанием к оперативному вмешательству. Гнойный лимфоузел вскрывается и дренируется для санации с последующим назначением антибиотиков, десенсибилизирующих и иммуностимулирующих средств, что приводит к выздоровлению ребенка. При наличии хронического процесса и при подозрении на лимфопролиферативный процесс заинтересованный лимфоузел удаляется для проведения биопсии.
В итоге можно заключить, что в большинстве случаев лимфоаденопатии обусловлены неспецифическими (доброкачественными) процессами. Своевременное выявление причин лимфоаденопатии на всех уровнях диагностики поможет выявить группу риска больных детей, нуждающихся в помощи онколога.
Интервью с детским эндокринологом
Пеленки или подгузники — вот в чем вопрос
Возврат к списку
Увеличение лимфатических узлов: Медицинская энциклопедия MedlinePlus
URL этой страницы: //medlineplus.gov/ency/article/003097.htm Чтобы использовать функции обмена на этой странице, включите JavaScript.Лимфатические узлы присутствуют по всему телу. Они являются важной частью вашей иммунной системы. Лимфатические узлы помогают вашему телу распознавать и бороться с микробами, инфекциями и другими посторонними веществами.
Термин «опухшие железы» относится к увеличению одного или нескольких лимфатических узлов. Медицинское название опухших лимфатических узлов — лимфаденопатия.
У ребенка узел считается увеличенным, если его ширина превышает 1 сантиметр (0,4 дюйма).
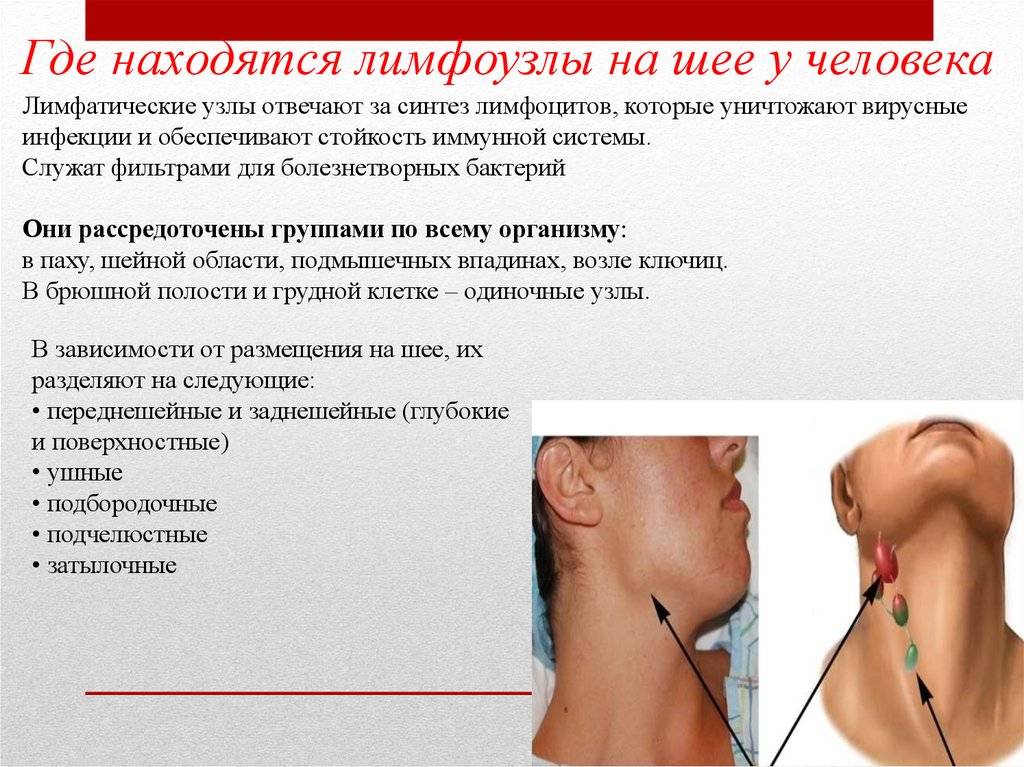
Посмотрите это видео о: Лимфатических узлахОбласти, где лимфатические узлы можно прощупать пальцами, включают:
- Пах
- Подмышки спереди шеи, с обеих сторон шеи и вниз с каждой стороны задней части шеи)
- Под челюстью и подбородком
- За ушами
- На затылке
Наиболее частой причиной увеличения лимфатических узлов являются инфекции. Инфекции, которые могут их вызвать, включают:
Инфекции, которые могут их вызвать, включают:
- Абсцесс или ретинированный зуб
- Ушная инфекция
- Простуда, грипп и другие инфекции
- Отек (воспаление) десен (гингивит)
- Мононуклеоз 9 0017 Язвы во рту
- Заболевания, передающиеся половым путем (ИППП)
- Тонзиллит
- Туберкулез
- Кожные инфекции
Иммунные или аутоиммунные заболевания, которые могут вызвать увеличение лимфатических узлов:
- ВИЧ
- Ревматоидный артрит (РА)
Рак, который может вызвать увеличение лимфатических узлов, включает:
- Лейкемия
- Болезнь Ходжкина
- Не- Лимфома Ходжкина
Многие другие виды рака также могут вызывать эту проблему.
Некоторые лекарства могут вызывать увеличение лимфатических узлов, в том числе:
- Противосудорожные препараты, такие как фенитоин
- Иммунизация против брюшного тифа
Какие лимфатические узлы опухают, зависит от причины и пораженных частей тела. Опухшие лимфатические узлы, которые появляются внезапно и болезненны, обычно вызваны травмой или инфекцией. Медленный, безболезненный отек может быть вызван раком или опухолью.
Опухшие лимфатические узлы, которые появляются внезапно и болезненны, обычно вызваны травмой или инфекцией. Медленный, безболезненный отек может быть вызван раком или опухолью.
Болезненные лимфатические узлы обычно являются признаком того, что ваш организм борется с инфекцией. Болезненность обычно проходит через пару дней без лечения. Лимфатический узел может не вернуться к своему нормальному размеру в течение нескольких недель.
Обратитесь к своему лечащему врачу, если:
- Ваши лимфатические узлы не уменьшаются в течение нескольких недель или продолжают увеличиваться.
- Они красные и нежные.
- На ощупь они твердые, неровные или зафиксированы на месте.
- У вас лихорадка, ночная потливость или необъяснимая потеря веса.
- Любой узел у ребенка больше 1 сантиметра (чуть меньше половины дюйма) в диаметре.
Ваш врач проведет медицинский осмотр и спросит о вашей истории болезни и симптомах. Примеры вопросов, которые могут быть заданы, включают:
- При появлении припухлости
- При внезапном появлении припухлости
- Болезненность каких-либо узлов при нажатии
Могут быть выполнены следующие исследования:
- Общий анализ крови с дифференциальным диагнозом
- Биопсия лимфатических узлов
- Рентген грудной клетки
- Сканирование печени и селезенки
Лечение зависит от причины опухания узлов.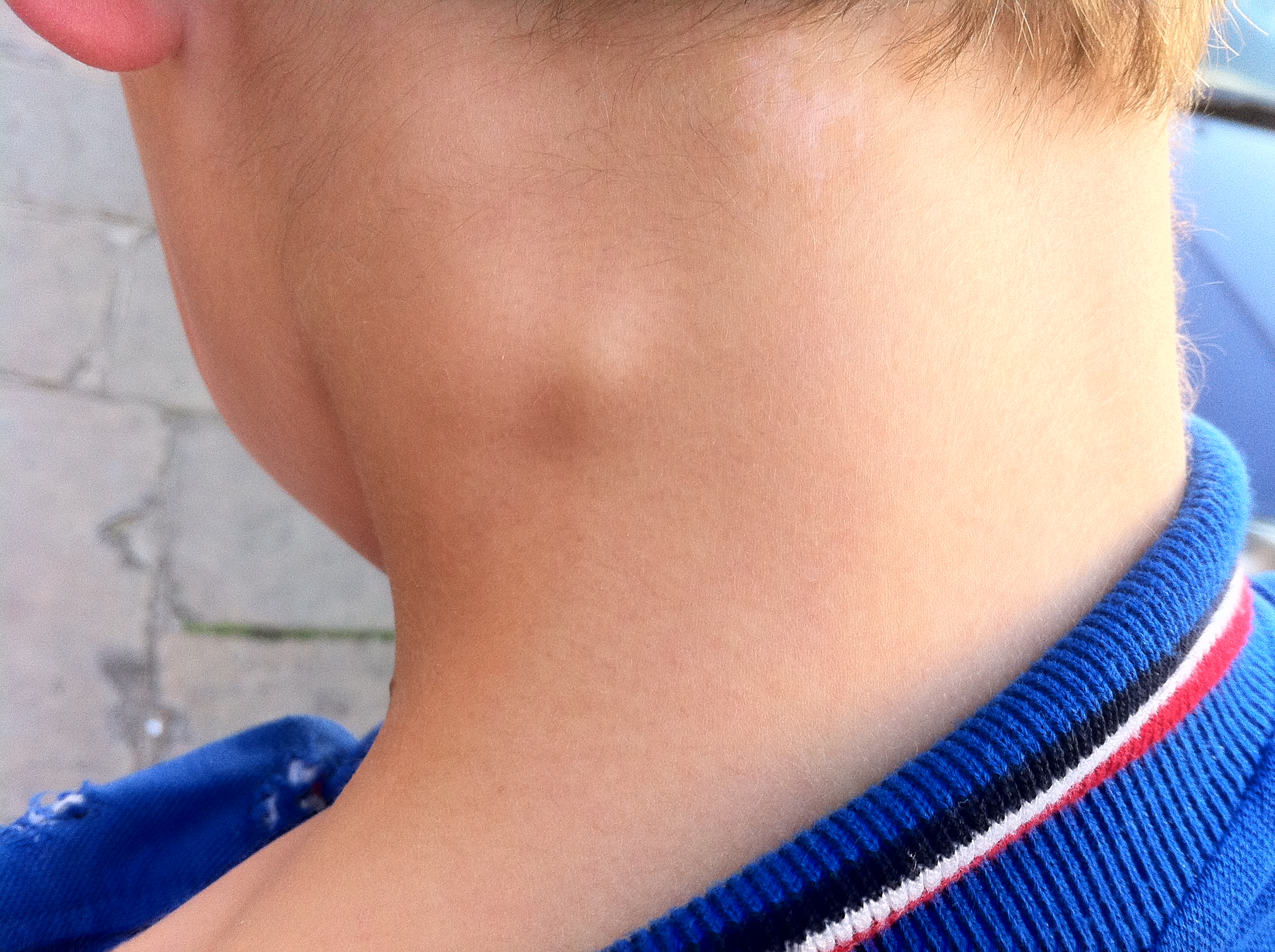
Увеличение желез; Железы — опухшие; Лимфатические узлы — опухшие; Лимфаденопатия
- Лимфатические узлы
- Лимфатическая система
- Инфекционный мононуклеоз
- Лимфоциркуляция
- Лимфатическая система
- Опухшие железы
Башня RL, Камитта BM. Лимфаденопатия. В: Kliegman RM, St. Geme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM, eds. Учебник Нельсона по педиатрии. 21-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 517.
Винтер Дж. Н. Подход к больному с лимфаденопатией и спленомегалией. В: Goldman L, Schafer AI, ред. Медицина Гольдмана-Сесиля. 26-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 159.
Обновлено: Линда Дж. Ворвик, доктор медицинских наук, доцент кафедры семейной медицины Медицинского факультета Вашингтонского университета, Сиэтл, Вашингтон. Также рассмотрены Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конауэй, редакционным директором, и A.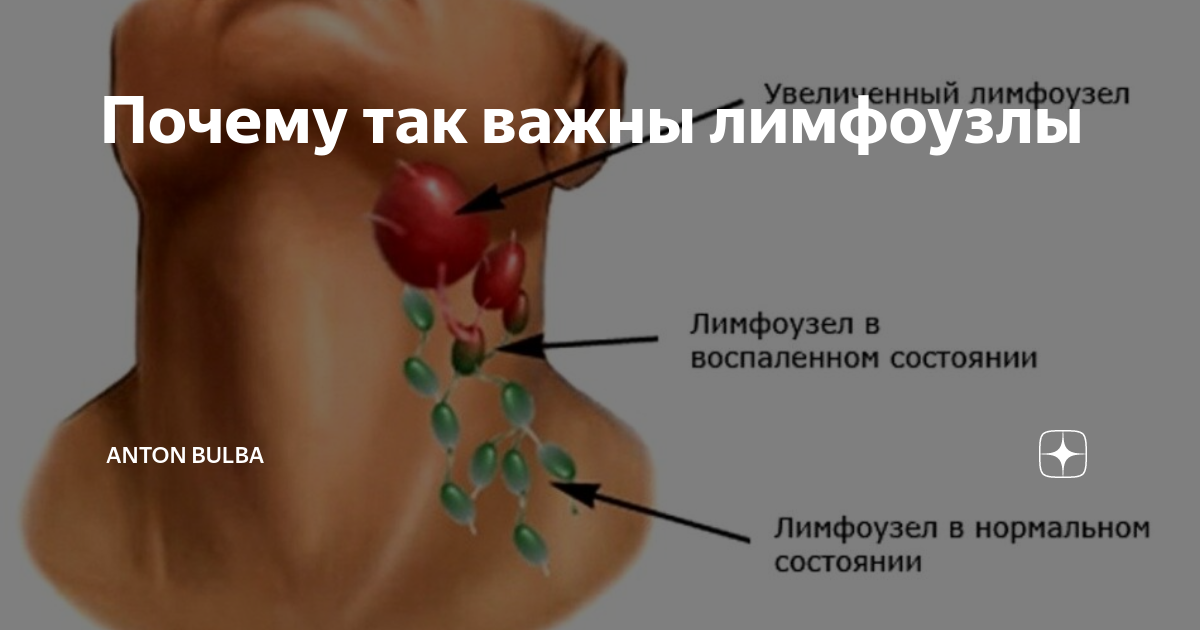 D.A.M. Редакционная коллегия.
D.A.M. Редакционная коллегия.
Расположение в теле, цель, общие проблемы
Написано авторами редакционных статей WebMD
В этой статье
- Как они работают?
- Опухшие лимфатические узлы
Лимфатические узлы — это первая линия защиты вашей иммунной системы, защищающая вас от таких вещей, как бактерии или вирусы, которые могут вызвать у вас заболевание.
У вас есть сотни маленьких, круглых или бобовидных желез по всему телу. Большинство из них рассеяны, но некоторые находятся группами в нескольких основных местах, таких как шея, подмышка, грудь, живот и пах. Вы можете ощущать некоторые скопления в этих областях как небольшие выпуклости, но обычно вы их не чувствуете и даже не знаете , что их три.
Лимфатические узлы являются частью вашей лимфатической системы. Вместе с селезенкой, миндалинами и аденоидами они помогают бороться с болезнями и инфекциями.
Ваши лимфатические узлы соединены друг с другом лимфатическими сосудами (трубками, которые проходят через ваше тело наподобие вен). Они несут лимфатическую жидкость — прозрачную водянистую жидкость, которая проходит через узлы.
Они несут лимфатическую жидкость — прозрачную водянистую жидкость, которая проходит через узлы.
По мере прохождения жидкости клетки, называемые лимфоцитами, помогают защитить вас от вредных микробов.
Существует два вида лимфоцитов — В-лимфоциты (или В-клетки) и Т-лимфоциты (или Т-клетки).
- В-клетки вырабатывают антитела, которые прикрепляются к микробам и сообщают вашей иммунной системе, что их нужно уничтожить.
- Т-клетки выполняют несколько задач. Одни уничтожают микробы, другие следят за иммунными клетками. Они сообщают вашему телу, когда нужно производить больше одних продуктов и меньше других. Т-клетки памяти — это Т-клетки, которые остаются бездействующими после инфекции и снова становятся активными, когда сталкиваются с той же инфекцией.
Лимфатическая жидкость также содержит белок, отходы, клеточный мусор (то, что остается после гибели клетки), бактерии, вирусы и лишний жир, которые фильтруются лимфатической системой, прежде чем снова попасть в кровоток.