причины и основные симптомы патологии, способы лечения медикаментами и народными средствами, влияние на лактацию
Возникновение молочницы при грудном вскармливании явление нередкое. Беременность и роды сопровождаются стрессами, снижением иммунитета и перестройкой гормонального фона мамы. Это создаёт благоприятные условия для развития или обострения болезни.
Чем лечить молочницу при грудном вскармливании? Какие крема можно использовать для молочной железы? Какое влияние оказывает болезнь на лактацию? Разберёмся во множестве препаратов против молочницы. Расскажем, чем можно лечить молочницу при лактации. Какие есть народные средства и какой диеты следует придерживаться. Какие есть 8 золотых правил, чтобы не повстречаться с молочницей.
Симптомы молочницы
Молочница — не что иное, как болезнь кандидоз, которая получила народное название. Это грибковая инфекция, вызванная дрожжеподобными грибами рода Candida. Но болезнь вызвана не самим появлением грибков Candida, т.
Признаки вагинальной молочницы
У женщин наиболее часто встречается вагинальная молочница. Для неё характерны следующие симптомы:
- Жжение и зуд влагалища и наружных половых органов.
- Выделения белого цвета, похожие на творог и имеющие кислый запах.
- Отмечается рост количества выделений поле полового акта, сна и контакта с водой.
- Покраснение, а иногда отёчность половых губ.
- Боль во время мочеиспускания.
Болезнь может развиваться не только на слизистых поверхностях. Молочница грудных желёз при грудном вскармливании не такая редкость.
Кандидоз может появиться на кожных покровах, таких как соски и ареола груди. Зачастую этим заболеванием страдают кормящие мамы. Грибок может развиться во время беременности или же после начала лактации.
- Опухание сосков.
- Шелушение и трещинки на ареоле.

- Появляется сыпь и белый налёт.
- Зуд и жжение.
- Касание сосков сопровождается болью.
- Неприятные ощущения или боль во время кормления ребёнка.
- Боль как бы отдаёт вовнутрь, в руку или спину.
- Уменьшение лактации.
Грудной малыш тоже подвержен опасности. Кормящая мама и новорождённый — это, можно сказать, одно целое. И молочница может передаваться от одного другому бесконечно. Наиболее часто подвергаются поражению язык, дёсны, нёбо, щёки.
Симптомы молочницы у грудничка
- Появление небольших пятен белого налёта, которые увеличиваются в размерах при отсутствии лечения.
- После удаления налёта можно увидеть под ним красную и воспалённую слизистую.
- Ребёнок теряет аппетит, много плачет, отказывается от груди.
- Малыш плохо спит.
Причины болезни
Причин возникновения молочницы более 30. В большинстве своём они касаются нарушения микрофлоры влагалища.
Влияние молочницы на лактацию
Отказываться от грудного вскармливания во время молочницы не стоит.
В свою очередь, ребёнок из-за молочницы во рту неэффективно сосёт грудь, что тоже провоцирует снижение выработки молока. Кроха может совсем отказываться от груди.
В случае развития молочницы у малыша потребуется одновременное лечение ребёнка и матери.
Как лечить молочницу при грудном вскармливании
Чтобы вылечить молочницу при грудном вскармливании потребуется несколько другой подход, нежели в случае с обычной женщиной. Неправильно подобранное лекарство может негативно сказаться на составе и количестве грудного молока. Это, в свою очередь, может повлиять на развитие малыша.
Назначением препаратов для лечения молочницы занимается только лечащий врач. Это особенно актуально для кормящих мам.
При грудном вскармливании врачи рекомендуют использовать мази и свечи. От таблеток придётся отказаться. Крем и мазь рекомендуется использовать, когда болезнь ещё в зародыше, на начальной её стадии. Мази замечательно подойдут для обработки сосков.
Мази замечательно подойдут для обработки сосков.
Разрешённые препараты при грудном вскармливании
Пимафуцин
Один из самых популярных препаратов, назначаемых при молочнице.
Противогрибковый антибиотик. Это одно из тех средств, которое разрешено при беременности и грудном вскармливании. Основным действующим веществом является натамицин.
Выпускается в виде крема, суппозиториев (свечей) и таблеток. Крем продаётся в пластиковых или алюминиевых тубах по 30 г. Свечи фасуют в коробочки по 3 или 6 штук.
Крем наносится на повреждённую кожу от одного до четырёх раз в сутки в зависимости от тяжести заболевания. Свечи применяют интравагинально ежедневно перед сном. Курс лечения длится от 3 до 9 дней, обычно достаточно 6 дней.
Как правило, для лечения используются свечи.
Примафунгин
Аналог Пимафуцина. Противогрибковый антибиотик. Действующее вещество – натамицин. Выпускается в виде суппозиториев (свечей) по 3 шт.
Свечи применяют интравагинально ежедневно перед сном. Курс лечения длится 6 дней.
Экофуцин
Аналог Пимафуцина и Примафунгина. Действующее вещество – натамицин. Выпускается в виде суппозиториев (свечей) по 3 или 6 шт. Способ применения аналогичен указанным препаратам.
Гексикон
Является антисептиком. Действующее вещество – хлоргексидин. Выпускается в виде вагинальных таблеток или суппозиториев (свечей). Свечи продают по 1 или 10 шт. Вагинальные таблетки – по 5 или 10 шт.
Надо отметить, что грибки Candida нечувствительны к хлоргексидину. То есть нельзя назначать Гексикон в качестве монотерапии против молочницы.
Свечи используют по 1–2 раза в сутки в течение 7–10 дней. Таблетки применяют интравагинально, предварительно смочив водой, 1–2 раза в сутки в течение 7–10 дней. Абсолютно безвреден при грудном вскармливании.
Условно разрешённые препараты
Залаин
Противогрибковый препарат. Действующее вещество – сертаконазол. Выпускается в виде крема или суппозиториев (свечей). Свечи продают по 1 шт. Крем — в тубах по 20 г.
Действующее вещество – сертаконазол. Выпускается в виде крема или суппозиториев (свечей). Свечи продают по 1 шт. Крем — в тубах по 20 г.
Крем наносят 2 раза в день, радиус нанесения нужно увеличить на 10 см здоровой кожи.
Суппозитории применяют только при лечении инфекций влагалища, вызванных грибами Candida. Свечу вводят единожды перед сном.
Достаточных исследований по применимости Залаина во время лактации не проводилось. Учитывая однократность применения свечей и отсутствие абсорбции препарата, применение Залаина при беременности и в период лактации возможно в том случае, если предполагаемая польза для матери превосходит возможный риск для плода или ребёнка.
Клотримазол
Выпускается в виде вагинальных таблеток или крема для наружного применения. Действующее вещество – клотримазол. Крем продаётся в алюминиевых тубах по 20 г. Вагинальные таблетки фасуют в коробочки по 6 штук.
Перед нанесением крема повреждённую кожу необходимо очистить и высушить. Наносится тонкий слой 2–3 в день. Лечение продолжают не менее 30 дней.
Наносится тонкий слой 2–3 в день. Лечение продолжают не менее 30 дней.
Вагинальные таблетки вводят ежедневно перед сном как можно глубже во влагалище. Курс лечения – 6 дней.
В результате клинических исследований не было установлено отрицательное влияние на здоровье мамы или ребёнка на грудном вскармливании. Тем не менее Клотримазол во время грудного вскармливания нужно применять с осторожностью. Необходим контроль лечащего врача.
Нанесение крема грудь противопоказано.
Тержинан
Комбинированный препарат, сочетающий в себе действие противогрибкового, противовоспалительного средства и антибиотика. Действующие вещества — тернидазол, неомицин, нистатин и преднизолон. Выпускается в виде вагинальных таблеток в упаковке по 6 или 10 шт.
Применяют интравагинально ежедневно перед сном. Перед использованием таблетку смочить в воде в течение 20–30 секунд. Курс лечения 10 дней.
Применение Тержинана в период лактации (грудного вскармливания) возможно только в случаях, когда ожидаемая польза лечения для матери превышает потенциальный риск для плода или младенца.
Сравнительная таблица средств от молочницы
Название/ Форма выпуска/ Курс лечения/ Применение при ГВ/ Цена,руб
| Пимафуцин | Крем, свечи, таблетки | 6 дней | Разрешен при грудном вскармливании | 400 |
| Примафунгин | Свечи | 6 дней | Разрешен при грудном вскармливании | 200 (400 руб на курс лечения) |
| Экофуцин | Свечи | 6 дней | Разрешен при грудном вскармливании | 400 |
| Гексикон | Таблетки вагинальные, свечи | 7-10 дней | Разрешен при грудном вскармливании | 200 |
| Залаин | Крем, свечи | Свечи – однократно | Условно разрешенный препарат. Под контролем врача. | 500 |
| Клотримазол | Крем, таблетки вагинальные | 6 дней | Условно разрешенный препарат. Под контролем врача. | 50 |
| Тержинан | Таблетки вагинальные | 10 дней | Условно разрешенный препарат. Под контролем врача. Под контролем врача. | 350 |
| Ломексин | Капсулы вагинальные | Однократно | При использовании очень вероятен зуд и жжение. При ГВ не применяется. | 400 |
| Флуконазол | Капсулы, порошок, раствор | Однократно | Не рекомендуется при грудном вскармливании | 50 |
Диета при молочнице
Чтобы избавиться от молочницы нужно снизить до минимума употребление продуктов, провоцирующих размножение грибков Candida:
Есть продукты, которые рекомендуется есть при заболевании молочницей:
- чеснок обязательно;
- натуральные йогурты обязательно;
- репчатый и зелёный лук;
- различные ягоды (брусника, черника, облепиха, клюква и др.) и несладкие соки из них;
- капуста: цветная, брокколи, брюссельская;
- морковь, лимон, слива;
- орехи;
- гречка;
- морепродукты;
- масло оливковое;
- пробиотики с лактобактериями;
- пить много воды, чая на травах.
Личная гигиена
Несоблюдение личной гигиены может спровоцировать кандидоз. Есть несколько правил, чтобы снизить эту вероятность.
- Не дотрагивайтесь до половых органов грязными руками, обязательно мойте их перед этим.
- Откажитесь от интимных ласк.
- Пользуйтесь гелями для интимной гигиены, например, Гинофитом и Лактацидом.
- Ежедневно меняйте нижнее бельё, лучше использовать х/б ткани.
- После стирки обязательно гладьте нижнее бельё с обеих сторон.
- Для вытирания половых органов пользуйтесь личным полотенцем.
Народные методы лечения
Действие немедикаментозных средств основано на создании щелочной среды во влагалище, которая препятствует распространению грибка. Применение народных методов возможно как совместно с лекарственными препаратами, так и отдельно.
Сода пищевая. Самое популярное средство. В литре тёплой и кипячёной воды растворяем 1–2 чайных ложки соды. Полученным раствором 4 раза в день протирать поражённые участки кожи. Спринцевание нужно делать утром и перед сном.
Спринцевание нужно делать утром и перед сном.
Кефир. Использовать нужно только свежий кефир. Он устраняет не только симптомы, но и причину болезни, т. е. восстанавливает нормальную микрофлору влагалища. Нужно взять тампон, смочить его в кефире и ввести во влагалище на 3 часа. После процедуры извлечь тампон и подмыться.
Тетраборат натрия 20% (бура с глицерином). Антисептическое средство. Перед использованием провести спринцевание настоем ромашки или тёплой кипячёной водой. Смочите тампон в борном растворе и поместите его во влагалище на 30 минут.
8 золотых правил, чтобы избежать молочницу при ГВ
- Есть побольше йогуртов, содержащих натуральные кисломолочные культуры.
- Увеличить количество продуктов противогрибкового действия: чеснока, брусники, прополиса, грейпфрутового сока.
- Исключить случайные половые связи.
- Привести в норму вес.
- Свести к минимуму сахар, выпечку, сыр с плесенью.
- Не использовать синтетику.
- Использовать смазки для полового акта только на водной основе.
- Исключить спринцевания без необходимости, чтобы не вымывать здоровую микрофлору влагалища.
Лечение молочницы при грудном вскармливании довольно трудоёмкий процесс, к которому нужно подходить ответственно. Ведь от правильно подобранного лечения зависит не только здоровье кормящей мамы, но и грудничка.
Наберитесь терпения, соблюдайте курс лечения, который вам назначил врач, следуйте рекомендациям, указанным в нашей статье, и победа над противной молочницей обязательно будет за вами.
Источник: https://KormiGrudyu.ru/molochnitsa-pri-grudnom-vskarmlivanii
Эти препараты можно использовать для лечения кандидоза при кормлении грудью
Грибок Кандида, возбудитель болезни, относится к дрожжевидным грибкам и обитает в микрофлоре влагалища, на слизистой полости рта и кишечника, и совершенно не опасен, если его показатель в норме.
Однако если под влиянием определенных факторов его количество начинает значительно увеличиваться, происходит стремительное развитие молочницы.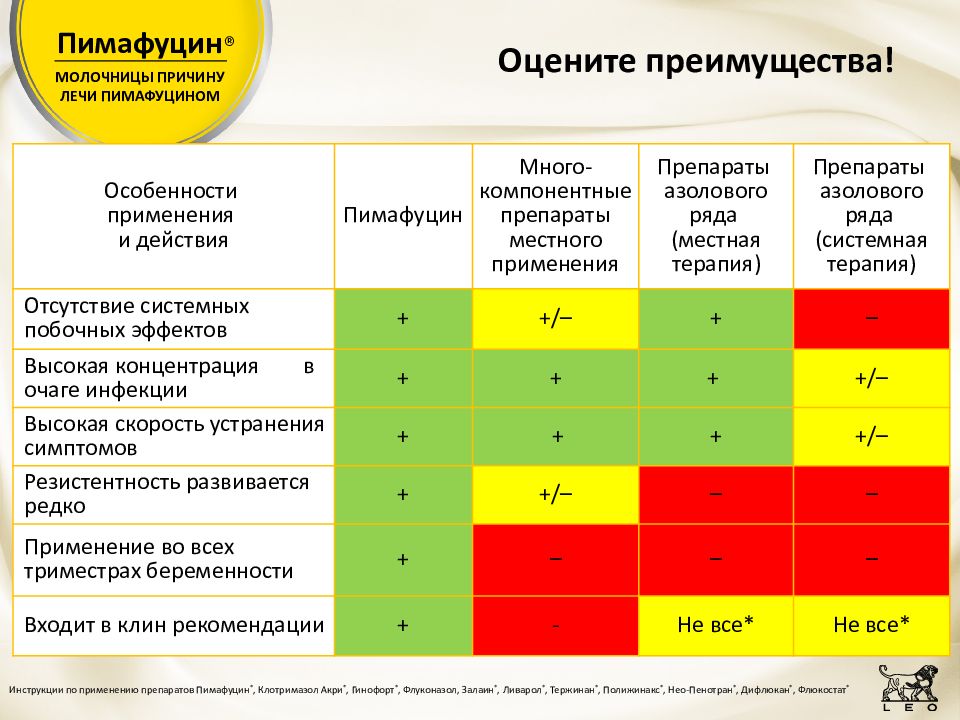 Каждая вторая женщина в мире страдает кандидозом. Особенно в список риска этого заболевания попадают женщины, кормящие грудью.
Каждая вторая женщина в мире страдает кандидозом. Особенно в список риска этого заболевания попадают женщины, кормящие грудью.
Если учесть, что многие препараты для лечения молочницы при грудном вскармливании нельзя принимать из-за возможного вреда для малыша, то молодая мамочка теряется и не знает, что именно ей делать.
Особенности и причины развития болезни при ГВ
Организм кормящей женщины очень уязвим под напором различных нехороших микробов и инфекций. Обнаружив у себя рецидив молочницы, не следует срочно бежать в ближайшую аптеку и покупать первое попавшего лекарство, надеясь на его лечебную силу.
Такое действие может стать причиной усугубления протекания недуга, что очень опасно для женщины и ее ребенка.
Когда женщина замешает у себя симптомы прогрессирующего кандидоза, который затрагивает не только половые органы, а и соски, у нее возникает естественный вопрос: чем и как лечить болезнь? Прежде чем ответить на этот вопрос, необходимо понять, что провоцирует активность грибка кандидоза.
От чего и почему прогрессирует болезнь при ГВ?
Проявление молочницы у кормящей женщины может быть вызвана следующими причинами:
- Уменьшение защитник свойств иммунитета.
- Сбой гормонального фона, что считается нередким явлением в период беременности и при ГВ.
- Присутствие инфекционных болезней половых органов, ротовой полости и кишечника.
- Употребление антибактериальных и гормональных медикаментов.
- Авитаминоз.
- Слишком быстрое восстановление половой жизни после родов, когда организм матери полностью не восстановлен.
- Произошло заражение кандидозом в момент занятия сексом. В этом случае, не обязательно мужчина болеет молочницей, просто он может быть носителем грибка Кандида.
- Несоблюдение элементарных правил личной гигиены.
Основные симптомы кандидоза при грудном кормлении
Белые творожистые выделения из вагины – первый симптом молочницы. Но в период ГВ, болезнь может также распространиться и на соски, они приобретают ярко-розовый цвет, с образованием болезненных трещин, в которых собирается беловатое вещество. Молочницу у кормящих мамочек сопутствуют и другие явные клинические симптомы:
- тянущие боли в нижней части живота;
- зуд и жжение в зоне гениталий, сосков;
- вялость;
- упадок сил;
- температура (при острой форме молочницы).
Вовремя начатое лечение молочницы, особенно при ГВ – залог здорового состояния ребенка, который первым попадает в зону риска заражения этой болезнью. Лечение болезни у маленьких детей – продолжительно многосложная и болезненная процедура.
Какие лекарства можно использовать при ГВ для лечения кандидоза
Медикаментозные препараты, которые назначаются при молочнице, разделяются на две группы:
- Для внутреннего употребления (капсулы, таблетки).
- Для местного использования (свечи, кремы, мази, влагалищные таблетки).
Многие медики оральные лекарства считают вредными при лактации, поэтому предпочтение следует отдавать препаратам местного назначения.
Антибиотик – действенный вариант лечения молочницы, который помогает за короткий срок избавиться от болезни, но при ГВ его следует избегать из-за предполагаемой опасности для ребенка.
Более мягкими считаются различные мази и кремы, изготовленные на основе антибиотиков.
Гексикон
Свечи с противовоспалительным и антисептическим действием. Абсолютно не проявляют каких-либо побочных явлений. Нормализуют микрофлору слизистой оболочки, уничтожают вредные бактерии и грибки. Используется непосредственно перед сном, так как свеча тает и превращается в гель, который распределяется по всей проблемной поверхности, тем самым проявляя свое медикаментозное воздействие. Основная особенность Гекскона – при контакте с водой и щелочью его лечебные свойства снижаются. Поэтому, при использовании препарата придерживайтесь гигиены только наружных половых органов.
Залаин
Основной компонент – сертаконазол, подавляет жизнеспособность дрожжевых грибков и вредных микроорганизмов. Устраняет все условия для развития кандидоза. Продолжительность лечебного курса – 14 дней, не должен пугать кормящих женщин. Он совершенно не оказывает вредного влияния на организм мамы и качество ее молока.
Кандид крем(мазь)
Противогрибковое средство с широким лечебным эффектом. Рекомендуется для лечения молочницы даже при грудном вскармливании. Отличается антибактериальными и противопротозойными качествами.
Клотримазол
Имеет обширный спектр своего влияния. Успешно используется для терапии молочницы, особенно в период лактации, так как его основное действие – местная терапия, которая не требует прерывания грудного кормления.
Лактагель
Популярный с результативным действием препарат. Восстанавливает природную здоровую среду во влагалище. Продуктивно устраняет все болезненные симптомы: зудящий дискомфорт, неприятный запах и другую симптоматику молочницы. Отлично зарекомендовал себя как профилактическое средство. Многие гинекологи советуют кормящим женщинам именно это лекарство, так как оно является одним из лучших препаратов при кандидозе.
Нистатиновая мазь
Имеет отличное медикаментозное влияние на грибок Кандида. Разрушительно действует на его структуру, что в дальнейшем приводит к его гибели. Очень часто назначают, как профилактическое средство при угрозе развития молочницы.
Разрушительно действует на его структуру, что в дальнейшем приводит к его гибели. Очень часто назначают, как профилактическое средство при угрозе развития молочницы.
Пимафуцин
Изготавливается на основе антибиотика активного действия, обладает моментальным лечебным эффектом. Уже после первого своего применения уменьшает зуд и жжение во влагалище.
Снимает красноту и припухлость на пораженных участках. Основные вещества препарата губительно воздействуют на все виды вредных микроорганизмов и грибка.
Кормящим женщинам лучше использовать данное средство в виде мази, что обезопасит ребенка от его медикаментозного влияния.
Тержинан
Располагает уникальными возможностями против грибка и бактерий. Фармакологическая форма – вагинальные суппозитории. Главный действующий компонент препарата – преднизолон, совершенно безвреден для малыша.
Флуконазол
Противогрибковое средство, рекомендуется при заболеваниях грибкового происхождения, в том числе и молочнице. Хотя в аннотации к нему и указано, что он противопоказан при ГВ, в международных медицинских справочниках отмечено, что лекарство совместимо с грудным кормлением.
Хотя в аннотации к нему и указано, что он противопоказан при ГВ, в международных медицинских справочниках отмечено, что лекарство совместимо с грудным кормлением.
Заключение
Любое лекарственное средство для лечения молочницы в период лактации, несмотря на свои щадящие свойства, обладает рядом противопоказаний. В случае проявления побочных симптомов, спровоцированных приемом лекарства, необходимо обратиться к гинекологу для получения грамотной консультации.
Женщина, кормящая ребенка грудью, заподозрив у себя молочницу, должна проконсультироваться с врачом для уточнения диагноза.
Лечение молочницы у женщин при ГВ нужно начинать с посещения врача, который выпишет направления на необходимые анализы, в их числе и посев на бактерии. Полученные результаты станут основным критерием для назначения препаратов.
Если кандидоз распространился и на соски, понадобиться обследование ребенка. После получения данных с анализов, педиатр назначит действенное лечение грудничку.
Источник: https://FemaleSafety.ru/molochnica/preparaty-dlya-lecheniya-kandidoza-pri-kormlenii-grudyu.html
Какими препаратами можно лечить молочницу при грудном вскармливании?
В гестационном и лактационном периодах организм женщины наиболее уязвим для патогенного действия болезнетворной микрофлоры ввиду снижения иммунного статуса.
Именно в это время немалое количество представительниц прекрасной половины человечества сталкивается с неприятным заболеванием, именуемым в быту «молочница».
Усугубляет ситуацию отсутствие возможности проведения полноценной терапии, включающей прием сильнодействующих лекарств, которые могут оказать негативное влияние на формирование и рост плода.
Лечение молочницы при лактации базируется на применении медикаментов и средств народной медицины, обладающих мягким действием и не имеющим в составе вредных компонентов. Как избавиться от молочницы во время лактации и не навредить малышу? Рассмотрим этот вопрос более подробно.
Характеристики и особенности заболевания
Кандидоз или молочница у кормящих женщин является скорее распространенным фактором, нежели редкостью.
И объяснить подобную тенденцию достаточно просто – нередко заболевание развивается на фоне ослабленного иммунитета и гормональных изменений, происходящих в женском организме в период гестации.
По причине того, что принимать лекарства, обладающие терапевтическим эффектом, не рекомендуется, молочница при лактации приобретает хроническую форму и вступает в острую фазу после родов.
Симптомы молочницы у кормящей мамы имеют несколько иной характер, нежели у беременной женщины. К числу классических признаков, выраженных в появлении зуда, жжения, неприятного запаха и творожистых выделений, присоединяются боли и дискомфорт в груди, застои молока, белесый налет и сильное жжение в области сосков, ухудшение общего самочувствия.
При кормлении грудью существует высокий риск инфицирования грибком младенца.
Симптомы болезни у ребенка проявляются несколько иным образом: наблюдается появление белесого налета на слизистых тканях ротовой полости, высыпания и покраснения в области паха и половых органов.
Кроме того, малыш испытывает болезненные ощущения при сосании, в связи с чем существует вероятность отказа ребенка от груди.
Важно! Для эффективного лечения молочницы при грудном вскармливании и предупреждения возможных осложнений является обязательным проведение терапии не только в отношении матери, но и ребенка.
Осложнения и риски
Избавиться от молочницы при лактации несколько сложнее, нежели после прекращения грудного вскармливания, что обусловлено запретом на прием эффективных лекарственных препаратов. Тем не менее пренебрегать лечением категорически не рекомендуется, ведь отсутствие принятых своевременно мер может обернуться серьезными последствиями, в числе которых:
- При появлении грибка в ротовой полости малыша существует риск поражения болезнетворной микрофлорой органов дыхания, пищевода, миндалин.
- С течением времени грибок захватывает все более обширные поверхности кожных покровов.
- Существует риск инфицирования внутренних половых органов, что может привести к развитию совокупных заболеваний воспалительного патогенеза.
- Высока вероятность появления болезненных трещин в области сосков.
Распространенным осложнением кандидоза во время лактации является также нарушение оттока грудного молока, что может привести к его застою и развитию воспалительных процессов. Важно своевременно начать адекватную терапию, которая поможет существенно снизить риск вероятных осложнений недуга.
Лечение
Процесс лечения при молочнице при грудном вскармливании существенно осложняется по причине того, что в этот период допустимо использовать ограниченное количество медикаментов.
Преимущественно практикуется использование средств для наружного применения, которые обладают антибактериальными свойствами и способствуют устранению основных симптомов, таких как жжение, зуд, нарушение целостности кожных покровов.
Кроме того, комплексная терапия включает меры, направленные на восстановление естественной микрофлоры половых органов и кожных покровов груди. Совокупное сочетание указанных методов помогает не только избавиться от имеющейся болезни, но также существенно снизить риск возможных рецидивов.
Крема, растворы, мази
Для устранения симптомов и внешних проявлений недуга рекомендуется использовать препараты от молочницы при грудном вскармливании для наружного применения. Регулярное их использование способствует угнетению болезнетворной микрофлоры, купированию воспалительных процессов, устранению жжения, дискомфорта и зуда. К числу разрешенных лекарств относятся:
- Нистатиновая мазь.
- Гексорал.
- Кандид.
Для стимуляции процессов заживления и восстановления естественной микрофлоры рекомендуется использовать средство Лактобактерин, представленное в виде порошка. Регулярное нанесение аппликаций с данным медикаментом при лечении молочницы в период лактации позволяет быстро восстановить поврежденную кожу груди и сосков.
Суппозитории
Самое популярное и часто применяемое средство от молочницы при гв – вагинальные антибактериальные суппозитории. Лечебные свойства этих лекарств заключаются в оказании местного антисептического действия.
Проникновение активных компонентов свечей в системный кровоток исключено, в связи с чем их смело можно использовать для устранения молочницы при кормлении новорожденных детей или грудничка.
В период лактации рекомендовано использовать следующие препараты:
- Клотримазол. Одно из наиболее эффективных лекарств при молочнице при грудном вскармливании, обладающее широким спектром действия. Способствует оказанию противогрибкового и заживляющего воздействия. Применять следует на протяжении пяти – семи дней. Схема и продолжительность лечебного курса разрабатывается в индивидуальном порядке.
- Тержинан. Эффективное комбинированное средство для лечения молочницы у кормящих мам. Оказывает антибактериальное, антисептическое, противогрибковое и противовоспалительное действие. Несмотря на мощные свойства, не нарушает естественную микрофлору внутренних органов.
- Гексикон. Эффективный препарат, способствующий оказанию местного антисептического и противогрибкового действия. В процессе лечения быстро устраняет симптомы молочницы при гв, выраженные в виде зуда и жжения, а также нормализует микрофлору.
- Пимафуцин. Относится к разряду антибиотических противомикробных средств. Применение с целью устранения признаков и симптомов молочницы при гв допускается ввиду оказания местного действия, а также исключения проникновения активных компонентов в состав грудного молока.
- Дифлюкан. Суппозитории на основе флуконазола для лечения молочницы во время лактации. Обладают высокоэффективным противомикробными и противовоспалительными свойствами. Рекомендуется применять только в соответствии со схемой, рекомендованной врачом, так как бесконтрольное лечение может привести к нарушению микрофлоры и развитию осложнений.
Для предупреждения осложнений рекомендуется использовать следующее средство от молочницы при грудном вскармливании – Бифидумбактерин. Оно способствует восстановлению микрофлоры и устранению беспокоящих симптомов. Для достижения лечебного эффекта применять суппозитории следует один раз в сутки. Проводить процедуру желательно перед сном.
Важно! Прежде чем лечить молочницу на гв, следует проконсультироваться с лечащим врачом. Использование препаратов, выбранных самостоятельно, может нанести вред организму как матери, так и ребенка.
Таблетки
Лечиться медикаментами для приема внутрь не рекомендуется, так как содержащиеся в них компоненты проникают в грудное молоко. Исключение составляют таблетки от молочницы при грудном вскармливании Тержинан, предназначенные для наружного применения и оказания местного действия.
При обширных поражениях организма и распространении грибка на внутренние органы эффективная терапия предусматривает использование антибиотиков. Однако в период приема средств данной категории следует прекратить естественное вскармливание.
Диета
Эффективное лечение молочницы у кормящей женщины включает обязательное соблюдение сбалансированной диеты. В это период рекомендуется ограничить в рационе количество блюд и продуктов, в состав которых входят пекарские дрожжи и сахар, в том числе, выпечку, сладкие блюда, кондитерские изделия, белый и черный хлеб.
Для восстановления микрофлоры после молочницы при кормлении грудью следует ежедневно употреблять свежие кисломолочные продукты, в том числе, кефир, ряженку, йогурт, твердые сорта сыра, творог. Для насыщения организма важными витаминами и микроэлементами рекомендуется включить в рацион свежие овощи, ягоды, фрукты, зелень.
Образ жизни
Помимо традиционных методов лечения кандидоза кормящим мамам рекомендуется внести в привычный образ жизни некоторые коррективы, которые помогут устранить проявления кандидоза и снизить вероятность развития заболевания в будущем. Помимо препаратов косвенно лечить молочницу при грудном вскармливании необходимо следующим образом:
- Для того чтобы максимально снизить вероятность инфицирования грудничка, следует тщательно мыть руки антибактериальными средствами после каждой процедуры использования лекарств и посещения туалета.
- Важно следить за тем, чтобы нижнее белье всегда было чистым. Для этого рекомендуется, например, использовать гигиенические ежедневные прокладки.
- Можно ли кормить грудью при молочнице? Безусловно. Но процесс кормления ребенка – грудничка при молочнице нередко осложняется тем, что при инфицировании слизистых оболочек ротовой полости малыш отказывается брать грудь. Для того чтобы избежать застоев и развития воспалительных процессов, рекомендуется сцеживать молоко и регулярно массировать грудь мягкими движениями.
- При распространении инфекции на кожу груди рекомендуется регулярно принимать воздушные ванны.
- Следует носить нижнее белье, изготовленное исключительно из натуральных материалов. Менять его следует не менее одного раза в сутки.
- Следует поддерживать кожу груди и наружных половых органов в чистоте. Для этого важно не только ежедневно совершать водные процедуры, но также принимать гигиенический душ после каждого похода в туалет.
Вылечить молочницу при грудном вскармливании можно только при условии соблюдения всех норм и правил личной гигиены. Игнорирование приведенных правил может привести к распространению грибка и усугублению воспалительных процессов.
Народные методы
Задумываясь о том, чем и как лечить при грудном вскармливании молочницу кормящей маме, необходимо также обратить внимание на советы и средства нетрадиционной медицины. Использование собственноручно приготовленных лекарств в комплексном сочетании с традиционными средствами поможет быстро устранить симптомы неприятного недуга и восстановить поврежденную микрофлору внутренних органов.
В числе эффективных и безопасных методик такого рода можно назвать:
- Травяной отвар. Молочница при грудном вскармливании провоцирует развитие воспалительных процессов, поражающих слизистые ткани внутренних и внешних половых органов. Для их устранения рекомендуется использовать отвары ромашки, календулы, зверобоя. Приготовить лечебное средство достаточно просто: необходимо заварить столовую ложку выбранного сырья половиной литра кипящей воды и выдержать в течение двух часов. Лечить молочницу во время грудного вскармливания рекомендуется путем обработки пораженных участков полученным настоем.
- Раствор пищевой соды. Угнетению патогенной микрофлоры и устранению симптомов недуга способствует также щелочной раствор, для приготовления которого достаточно растворить две столовых ложки обычной соды в литре теплой воды. Готовой жидкостью обрабатывать пораженные участки, а также использовать воду для проведения процедур спринцеваний.
Эффективное лечение молочницы у женщин при грудном вскармливании включает также употребление средств, способствующих повышению иммунных сил и общей резистентности организма.
Использовать для данной цели можно такие напитки, как зеленый чай, отвар боярышника, шиповника, домашний компот из черной смородины.
При условии отсутствия индивидуальной непереносимости употреблять их можно в любом количестве.
Профилактические меры
Для того чтобы в последующем не искать ответы на столь актуальный вопрос, как: чем лечить молочницу у кормящей матери, рекомендуется своевременно обратить внимание на принятые своевременно меры профилактики кандидоза. Для предупреждения неконтролируемого роста колоний патогенных микроорганизмов следует в первую очередь соблюдать основные правил личной гигиены.
Для повышения иммунных сил необходимо питаться полноценно и разнообразно, включая в привычный рацион достаточное количество продуктов, обогащенных важными витаминами и микроэлементами. Важно носить только качественное белье из натуральных материалов, подходящее по размеру.
И наконец, основным правилом является соблюдение рекомендаций, которые предпишет лечащий врач относительно того, как лечить молочницу при лактации.
Несоблюдение рекомендованных правил может привести к принятию заболеванием хронической формы и развитию осложнений.
В подобных ситуациях требуется применение сильнодействующих препаратов, прием которых необходимо осуществлять только на фоне прекращения гв и кормления ребенка искусственными смесями, что, как известно, не является предпочтительным.
Источник: https://venerbol.ru/molochnica/lechenie-pri-grudnom-vskarmlivanii-gv-preparaty-u-kormyashchey-mamy.html
Молочница у кормящих
Молочница у кормящих мам считается самым частым инфекционным процессом. Поражается чаще всего слизистая наружных половых органов.
Молочницу вызывают дрожжевые грибы рода Candida. Эти микроорганизмы встречаются практически у каждого здорового человека. Впервые они попадают на кожу и слизистые ребенка во время рождения. Проходя через родовые пути, малыш инфицируется микрофлорой матери, в том числе и грибками Candida. Далее человек спокойно живет с такой флорой, не имея никаких признаков заболевания. Грибы можно определить в ротовой полости, кишечнике, на коже и наружных половых органах.
При определенных условиях количество микроорганизмов резко возрастает. Тогда развивается заболевание молочница (кандидоз). Молочница у кормящих матерей связана с падением иммунитета, нарушением гормонального баланса, дисбактериозом влагалища и кишечника.
Молочница при кормлении грудью отчасти является следствием повышения пролактина и отсутствия овуляторных менструальных циклов. Хотя это состояние, безусловно, абсолютно физиологично для женского организма, тем не менее, оно способствует развитию кандидоза.
Снижение функциональной активности иммунной системы связано с предшествующей беременностью и родами. Женскому организму нужны витамины, микроэлементы и просто время для восстановления.
Из-за истощенности защитных сил молочница во время кормления проявляется у каждой третьей женщины.
Нужно ли лечить молочницу у кормящих мам?
Иногда у женщин не хватает на себя времени в послеродовый период и все время лактации. Однако не стоит пренебрегать лечением молочницы у кормящих. Дискомфорт при мочеиспускании, боль, жжение снижают эмоциональный фон женщины, способствуют отказу от сексуальных отношений, развитию депрессии.
Последствия молочницы во время кормления грудью лежат не только в области психологии и семейных отношений. Воспаленная слизистая становится особенно уязвима для других инфекций. Иногда развиваются неспецифические воспаления наружных половых органов и мочевых путей. Особенно опасно инфекционное поражение мочевого пузыря и почек.
Молочница при кормлении грудничка, потенциально опасна и для ребенка. Дисбактериоз у матери способствует развитию аналогичной патологии у малыша. Кандидоз у новорожденных и детей первого года жизни связывают с молочницей у кормящих мам.
Кандидоз ротовой полости у ребенка может привести к отказу от пищи. В тяжелых случаях молочницу у детей лечат в условиях стационара. Самолечение у женщин с молочницей во время кормления крайне опасно для младенца.
Многие лекарства способны через грудное молоко навредить здоровью малыша.
Жалобы женщин с молочницей во время кормления грудью
Чаще всего молочница при кормлении грудью возникает у тех, кто и раньше сталкивался с подобной проблемой. Проявления молочницы у кормящих матерей такие же, как и у остальных женщин.
Воспаление возникает на слизистой наружных половых органов. Многих беспокоят сильный постоянный зуд и жжение. Дискомфорт усиливается при мочеиспускании и во время полового акта.
Очень характерным проявлением кандидоза считаются обильные выделения из влагалища в виде белых творожистых хлопьев.
Все эти жалобы должны стать поводом обратиться за медицинской помощью. Иногда проявления молочницы у кормящих почти незаметны. В этом случае особенно важно пройти обследование у врача при малейшем дискомфорте. Посещая гинеколога в плановом порядке, сообщите обо всех своих жалобах.
Подтверждение диагноза молочницы при кормлении
Гинеколог в женской консультации или в любом другом медицинском центре, скорее всего, назначит дополнительное обследование при подозрении на молочницу у кормящих матерей.
Достаточным считается взятие мазка на анализ со слизистой влагалища. Полученный материал содержит различные микроорганизмы. Их помещают на специальные лабораторные чашки с питательной средой. Далее микроорганизмы выращивают в благоприятных условиях в течение суток. После этого лаборант оценивает полученные колонии бактерий и грибов.
Среди них могут находиться и колонии гриба Candida. Если таких колоний много, а нормальная флора влагалища практически отсутствует, то устанавливается диагноз молочницы у кормящей женщины. Далее определяется чувствительность микроорганизмов к различным противогрибковым препаратам.
Зная эффективные в данном случае лекарства, гинеколог сможет подобрать самую подходящую схему лечения.
Чем лечить молочницу при кормлении грудью?
Арсенал противогрибковых препаратов широк, но не все их можно кормящей матери. Некоторые медикаменты могут навредить ребенку. Особенно сильно влияют капсулы и таблетки для приема внутрь. Их действующие вещества сначала попадают в кровь матери, а потом в грудное молоко. Питаясь таким молоком, ребенок тоже получает некоторую дозу препарата.
Крема, свечи, спринцевания действуют в основном только местно. В кровь и грудное молоко они почти не проникают. Но и с местными средствами следует соблюдать осторожность во время лечения молочницы у кормящих.
Самостоятельно можно пройти курс лечения настоем лекарственных трав в виде спринцевания два раза в день. Наиболее хорошо помогают от молочницы при кормлении грудью ромашка, календула, кора дуба. Раствор соды (1 ложка на литр воды) поможет снять зуд и жжение. В случае если все это окажется неэффективным, обязательно обратитесь к врачу.
Самые популярные средства от молочницы во время лактации запрещены. Флюкостат, Дифлюкан, Микосист, Клотримазол придется исключить из схемы лечения. В виде таблеток считается безопасным только современный противогрибковый препарат Пимафуцин. Чаще всего гинекологи рекомендуют местное лечение свечами и влагалищными таблетками. Для лечения молочницы у кормящих используют Пимафуцин, Ливарол, Тержинан, Гексикон, Йодоксид и Бетадин. Эти медикаменты эффективны и безопасны при грудном вскармливании.
Как предотвратить молочницу у кормящих мам
В идеале, профилактика молочницы у кормящих мам начинается еще до зачатия. Женщина должна пройти обследование у гинеколога. При выявлении скрытой молочницы или дисбактериоза влагалища, планирующим беременность женщинам назначают курс противогрибковых препаратов. У этого контингента пациенток могут быть использованы и иммуномодуляторы, и препараты нормальной бактериальной флоры.
Правильное питание тоже способствует профилактике молочницы во время кормления грудью. Необходимо отказаться от переедания и избыточного потребления в пищу углеводов, особенно сахара.
Ешьте больше овощей, особенно богатых клетчаткой и микроэлементами. Полезными могут оказаться листья и ягоды брусники, чеснок, красный перец.
Для нормализации микрофлоры кишечника и влагалища ежедневно употребляйте в пищу кисломолочные продукты.
Правильно подобранные комплексные препараты витаминов и микроэлементов могут быть полезны для лечения и профилактики молочницы у кормящих матерей.
Источник: https://www.neboleem.net/stati-o-detjah/5645-molochnica-u-kormjashhih.php
Молочница на сосках: деликатно решаем «больную» тему
ᐈ Молочница груди ➞ Как проявляется кандидоз кожи сосков при ГВ • Маммологический центрСпециализированный Маммологический Центр
Запись на прием
Кандидоз кожи сосковГрудное вскармливание — важный для мамы и ребенка процесс, который иногда сопровождается трудностями. Одной из возможных проблем, причиняющих дискомфорт, является кандидоз сосков. В народе это заболевание называют молочницей груди.
Боль в груди при лактации: норма или симптомВы наверняка слышали жалобы других мам о боли и сильном дискомфорте во время грудного вскармливания. Такие истории могли рассказывать мама, тетя или бабушка, добавляя: «поначалу всегда так, нужно перетерпеть». Поэтому и думаете, что неприятные ощущения в молочной железе — это нормально и так должно быть.
Но все не так однозначно. Да, дискомфорт в отдельных случаях может появляться сразу после того, как вы начали кормить грудью. Это будет ответ на новые ощущения. Но также боль в груди свидетельствует о заболеваниях, которые нужно распознать и вылечить. В этом случае нужно ответить себе на такие вопросы:
- Какой именно характер боли?
- Резь чувствуется в одном соске или двух?
- Боль локализуется только в сосках или распространяется на всю грудь?
- Когда именно возникает дискомфорт — в начале или в конце кормления?
- Как выглядит грудь, есть ли покраснение или припухлость?
- Как долго длятся болезненные ощущения?
- Болят ли соски в перерывах между кормлениями?
- Когда начались болезненные ощущения — с первых дней кормления или позже?
Часто причиной боли в молочной железе является воспалительный процесс, вызванный грибком рода Candida. Это молочница грудей — довольно распространенное заболевание.
Фото 1. Любые болевые ощущения — повод для обращения к врачу.
Симптомы молочницы на соскахГрудь становится болезненной, а соски — чувствительными. Молочные железы пекут и чешутся.
Чувствуется дискомфорт, когда грудь соприкасается с бельем или одеждой.
Заметна сухость сосков, беспокоит зуд и жжение разной степени интенсивности, есть шелушение или пузырьки.
Во время кормления появляется боль глубоко внутри молочной железы, которая отдает в грудь, спину или плечо.
На околососковой поверхности появились трещины.
Боль возникает ближе к концу кормления и беспокоит между кормлениями.
Самостоятельно ставить себе диагноз не нужно. И «доктор Гугл» — не лучший помощник в лечении кормящей мамы. Аналогичные или схожие симптомы характерны при дерматите коже сосков, экземе и псориазе, повреждении эпидермиса груди при неправильном прикладывании или сцеживании.
Если у вас возникли жалобы — обратитесь к дерматологу или маммологу. Доктор учитывает симптомы и предрасполагающие факторы, ставит точный диагноз.
Записаться на обследованиеЗапись на визит в центр
Спасибо!
Мы получили заявку и свяжемся
с вами в течение 20 минут.
Лечение молочницы сосков в 7 шагов
- Обеспечьте доступ воздуха к пораженным соскам. Во время лечения не используйте прокладки для груди или, если нет такой возможности, меняйте их как можно чаще.
- Следите за личной гигиеной: тщательно мойте руки после смены подгузника и подмывания ребенка, после посещения туалета, перед каждым кормлением.
- Чтобы облегчить симптомы, обмывайте соски содовым раствором (1 ч. л. на стакан воды) после каждого кормления грудью.
- Тщательно стерилизуйте все, что соприкасается с молочной железой (накладки, молокоотсос) и меняйте бюстгальтер как можно чаще.
- Отдавайте предпочтение белью из натуральных материалов (хлопок, лен, шелк), поскольку синтетика вызывает дополнительное раздражение.
- Временно исключите из рациона сладости, хлебобулочные изделия, алкогольные и сладкие газированные напитки.
- Принимайте совместимые с грудным вскармливанием лекарства, которые вам назначит врач на приеме.
Фото 2. Ваш комфорт является ключевым фактором при грудном вскармливании
Правила кормления малыша при кандидозеПридерживайтесь основ личной гигиены, а также:
- Кормите малыша чаще, но короткими сеансами.
- Правильно прикладывайте ребенка к груди.
- Перед кормлением смачивайте сосок молоком.
- Если не можете терпеть боль, кормите малыша альтернативными методами (с чашки, ложки, бутылочки, шприца без иголки).
Посоветуйтесь с педиатром, если у ребенка тоже появилась молочница на сосках. Определить это можно по специфическому белому налету на слизистой в роте малыша.
Молочница сосков при грудном вскармливании — нередкое явление даже у некормящих молодых мам. Обращайтесь к врачам в Специализированный маммологический центр, чтобы получить едино верный диагноз и лечение, которое не навредит ни вам, ни малышу.
Молочница на груди
Грудное вскармливание – очень важный процесс, который иногда сопряжен с трудностям. Одной из возможных проблем является кандидоз сосков, способный причинить дискомфорт маме и малышу.
Причина кандидоза
Возбудителем молочницы является грибок Candida albicans. После того как, он проникает на поврежденную кожу сосков, начинается воспаление. Одной из наиболее частых причин развития кандидоза является реакция женского либо детского организма на прием антибиотиков. Такие препараты помимо патогенной микрофлоры уничтожают и полезные бактерии, в результате чего создаются благоприятные условия для активного размножения грибов. Часто молочница сосков протекает параллельно с кандидозом ротовой полости у младенцев.
Как лечить
Перед тем, как назначить кормящей матери медикаментозный курс терапии, врач может взять мазок для подтверждения инфекции. Если диагноз кандидоз будет подтвержден, то женщине назначат противогрибковое лечение. Параллельно медикаменты придется давать и ребенку, так как патогенные микроорганизмы стремительно размножаются, и молочница легко распространяется при прикосновениях.
Несмотря на то, что женщине необходимо применять лекарственные препараты, грудное вскармливание можно и нужно продолжать. Это связано с тем, что в легких случаях достаточно использования наружных лекарственных средств для очагов поражения, которое проводится после кормления. При запущенной форме кандидоза матери могут прописать медикаменты для системного приема (таблетки). В этом случае вопрос грудного вскармливания нужно обсуждать с врачом.
Чтобы во время лечения предотвратить распространение грибковой инфекции, необходимо придерживаться следующих правил:
1. Мама должна тщательным образом мыть руки после любого контакта с молочными железами, смены подгузников, нанесения на грудь лекарства.
2. Все члены семьи должны использовать личные полотенца.
3. Прокладки для груди необходимо менять как можно чаще.
4. Все игрушки, пустышки, соски, предметы, которые малыш может взять в рот, нужно стерилизовать либо тщательно промывать.
5. Постельное белье необходимо стирать при максимально высокой температуре, а после высушивания его следует проглаживать.
6. Если мать, имеющая молочницу сосков, сцеживает молоко, то его нельзя давать малышу до полного завершения курса терапии, так как существует риск повторного инфицирования. Низкая температура не способна уничтожить грибок, поэтому молоко не стоит замораживать.
Основные симптомы кандидоза
Заподозрить развитие молочницы можно по характерной симптоматике. Ощущается боль в сосках или в груди, которая длительное время не проходит после кормления. Визуально выявляется покраснение кожи в области сосков, сыпь и шелушение, беспокоит зуд.
У детей кандидоз проявляется в виде беловатого творожистого налета на слизистых ротовой полости, который не снимается салфеткой. На губах может появляться белая пленка, усиливается беспокойство во время грудного кормления. В некоторых случаях молочнице сопутствует пеленочный дерматит.
Если у женщины возникла боль в одной груди или соске, повысилась температура тела, появилось красное пятно на одной из молочных желез, незамедлительно нужно обратиться в больницу для обследования, так как данная симптоматика не характерна для кандидоза.
Клотримазол при гв (свечи, мазь): можно ли кормящей маме
Сегодня от молочницы страдает едва ли не каждая вторая женщина, поэтому появление заболевания при кормлении грудью – не удивление. Ведь защитные функции женского организма весьма ослаблены и поражению органов таким неприятным заболеванием мало что мешает. Лечить кандидоз стоит незамедлительно, иначе болезнь может перейти в хроническую стадию. Кормящая женщина, столкнувшаяся с проблемой молочницы, может использовать Клотримазол при грудном вскармливании. Главное учесть, насколько безопасен препарат и какие последствия от его применения могут быть у младенца.
Клотримазол при гв разрешен к использованию в борьбе с грибковыми заболеваниями. так как не проникает в грудное молоко и практически не имеет противопоказаний.Форма выпуска лекарства и показания для приема
Клотримазол обладает достаточно широкой областью применения и при гв назначается, как правило, для лечения грибковых заболеваний. Применяется средство наружно, его активные компоненты препятствуют распространению и способствуют уничтожению таких микроорганизмов, как:
- вредоносные грибы (дрожжеподобные) рода Кандида;
- лишай разноцветный;
- коринебактерии;
- актиномицеты;
- дерматофические грибы.
Средство останавливает действие провитамина D2 в клетках гриба и локализует его изнутри.
Выпускают Клотримазол в трех формах:
- В виде мази — лечат кожу, кости, половые органы и слизистую внутренних органов от микозов. Можно использовать для выведения лишая у кормящих, снятия воспалительного процесса наружных органов половой системы и в борьбе с ушным грибком (отомикоз). Такая форма препарата считается эффективной для избавления от патогенных болезнетворных микроорганизмов.
- В жидком виде, для распыления — область применения та же, слизистые оболочки, кости и молочница или кандидоз на коже. В такой форме средство помогает бороться со многими бактериями и патогенными грибками.
- Свечи для вагинального применения — применяют при лечении микозов любых очагов, происхождения и области поражения.
Сильнодействующие вещества в составе препарата воздействуют на патогенную микрофлору, препятствуют развитию микробов и уничтожают их. Наиболее характерной областью применения считаются гинекологические заболевания грибкового происхождения. Также средство используют в профилактических мерах после операций, чтобы не допустить инфекционного заражения.
Самостоятельно выбирать подходящий препарат не стоит, верную форму выпуска средства может установить только врач.
Противопоказания и возможные побочные реакции
К противопоказаниям к применению средства относятся:
- менструация, если применяют свечи;
- индивидуальная непереносимость к компонентам препарата.
К побочным явлениям, которые проявляются крайне редко, но все же могут проявиться, относят:
- жжение;
- зуд;
- отечность;
- образование волдырей.
Кроме этого может быть выявлено покраснение, шелушение или покалывание пораженного участка. Если какая-то реакция обнаружена у кормящей женщины, нужно проконсультироваться с врачом о смене лекарственного средства. Функциональная печеночная недостаточность также является диагнозом, при котором препарат стоит принимать с осторожностью.
Как использовать препарат при грудном вскармливании
В аннотации к препарату может быть указано, что средство запрещено при кормлении грудью, но на практике врачи назначают Клотримазол для лечения заболеваний грибкового происхождения, но не для грудных желез. В случаях поражения груди в период вскармливания малыша применять это средство не нужно. Но если применить другие лекарственные средства возможности нет, мазь можно наносить на область соска только после очередного кормления, а при следующем хорошо промыть молочные железы, чтобы частицы мази не проникли к грудничку.
Поскольку препарат применяют для местного использования, то в грудном молоке его быть не может. Активные вещества попадают в женский организм сквозь кожу, через слизистую влагалища, а также кишечник. Поэтому в кровь всасывается совсем минимальное количество.
В плазме крови при применении Клотримазола активное вещество было обнаружено в концентрации только 10 нг/мл .
Из-за этого препарат разрешают использовать при лактации, но только в том случае, если лекарство назначено врачом. Неверное лечение может никак не повлиять на процесс выздоровления, а кроме этого нанести вред как женщине, так и малышу.
Вагинальные таблетки Клотримазол часто назначаются гинекологами против молочницы при грудном вскармливании.В послеродовой период проявление молочницы не исключено, скорее наоборот, замечено почти у каждой женщины. Ее симптомы могут быть следующими:
- зуд на внешних половых органах;
- выделения белого цвета, по консистенции похожих на творог;
- неприятный запах, похожий на закисшее молоко;
- налет белого цвета на женских органах.
В зависимости от степени развития заболевания могут проявляться как все симптомы сразу, так и только некоторые из них. Для устранения подобных симптомов и лечения молочницы назначают Клотримазол-свечи при гв. Они предназначены для введения во влагалище и активной борьбы с инфекцией буквально с первых минут применения.
Такая форма позволяет увидеть первый эффект уже спустя один день, полный курс лечения составляет 10 дней. При вагинальных заболеваниях стоит использовать свечи дважды за день — утром и перед сном.
Разрешенные аналоги
В тех случаях, когда у кормящей мамы выявлена индивидуальная непереносимость компонентов препарата или развивается аллергия, Клотримазол при лактации можно заменить аналогичными средствами с противогрибковым действием. При вскармливании ребенка грудью разрешено использовать также Тержинан или Пимафуцин. Но выписывать эти препараты при гв может только врач, при полном понимании всей картины происходящего.
Можно попробовать устранить проблему при помощи народной медицины. В качестве основных или дополнительных источников лечения можно использовать отвар ромашки для подмываний, придерживаться диетического питания и соблюдать правила личной гигиены. Эти методы помогут женщине справиться с интимным заболеванием без риска для здоровья малыша.
Тержинан и Пимафуцин — самые распространенные аналоги Клотримазола, назначаемые кормящей маме.Клотримазол в виде свечей или мази довольно часто назначают для борьбы с грибками или бактериями при лактации. Разрешен этот препарат по той причине, что при его применении практически не бывает побочных явлений, препарат не проникает в грудное молоко, а значит безопасен для здоровья ребенка. В сложных ситуациях это делает его разрешенным для применения у новорожденных или недоношенных, но только в том случае, если у младенца не обнаружена отрицательная реакция на активные вещества лекарственного препарата.
Лечение молочницы народными средствами | glavrach.com
Молочница – это грибковое заболевание, спровоцированное грибами рода Кандида. Встречается достаточно часто у женщин разных возрастов, что обусловлено слабым иммунитетом и нарушением обменных процессов в организме.
Поражает женские половые органы и характеризуется жжение и зудом в области половых губ, а также белыми творожистыми выделениями из влагалища. Стоит уточнить, что зуд и выделения могут сигнализировать и о заражении гонореей — другой болезни, передающейся половым путём. Зачастую, такое состояние не угрожает здоровью женщины и не сказывается на репродуктивной функции, однако оно приносит сильный дискомфорт и в запущенной форме может спровоцировать вторичное инфицирование бактериями или вирусом. Это усугубит ситуацию, продлит время выздоровления и может привести к серьезным осложнениям.
Для лечения молочницы применяются традиционные методы (медикаментозные препараты илиспринцевание), а также средства народной медицины. Как быстро и эффективно избавиться от патологии в домашних условиях?
Причины и симптомы молочницы
Снижение иммунитета – это основная причина развития патологии. Произойти это может в результате переохлаждения организма, после перенесенной вирусной или бактериальной инфекции, а также при наличии аутоиммунных заболеваний.
В здоровом состоянии влагалищная микрофлора населена полезными лактобактериями, но здесь же присутствует небольшое количество патогенных микроорганизмов, в том числе, грибы Candida. При ухудшении иммунитета количество полезных бактерий снижается, что дает путь активному размножению грибка.
У женщин старше 50 лет причиной молочницы выступает снижение уровня эстрогена. Это обусловлено угасанием работы яичников и других органов репродуктивной системы.
Факторы, повышающие риск развития патологии:
- Хронический стресс или постоянное переутомление.
- Дефицит витаминов и полезных минералов в организме.
- Переохлаждение организма.
- Длительный прием антибиотиков, которые угнетают полезную микрофлору кишечника и влагалища.
- Наличие венерических заболеваний или инфекций.
- Сахарный диабет.
- Ношение тесного и неудобного белья из синтетических материалов.
- Чрезмерное употребление углеводов с высоким гликемическим индексом, что создает полезную среду для размножения патогенных микроорганизмов.
- Нарушение гормонального фона в период полового созревания, беременности или климакса, а также в результате заболеваний органов репродуктивной или эндокринной системы.
Клиническая картина проявляется достаточно ярко или отсутствует вовсе. Это зависит от общего состояния здоровья женщины и ее порога чувствительности.
Основные признаки молочницы:
- Ощущение зуда и жжения в области промежности.
- Выделения из влагалища, которые имеют белый цвет и творожистую структуру. При вторичном инфицировании появляется крайне неприятный запах.
- Жжение, боль и дискомфорт во время мочеиспускания.
- Неприятные ощущения во время полового акта.
Отсутствие своевременного лечения грозит перерождением болезни в хроническую форму, а такжеразвитием ряда осложнений. Наиболее распространенные: непроходимость маточных труб, бесплодие, внутриутробное заражение плода, сепсис и снижение общих защитных сил организма.
Как вылечить молочницу народными средствами
Вылечить молочницу в домашних условиях можно при помощи спринцевания, лечебных ванночек и тампонов. Все средства доступны каждой женщине и оказывают положительный эффект при правильном применении методик.
Эффективным методом борьбы с влагалищным кандидозом является спринцевание. Применять его можно в домашних условиях, используя травы или другие средства для приготовления раствора.
Правила проведения спринцевания:
- Приготовить раствор, который будет использоваться для введения во влагалища. Важно выбирать средства, которые уничтожают грибок и улучшают микрофлору. Жидкость должна быть комфортной температуры.
- Провести гигиеническую процедуру – подмывание.
- Ввести во влагалище раствор при помощи спринцовки или кружки Эсмарха.
- Вводить жидкость нужно постепенно. Если сделать это под напором – раствор может попасть в матку и спровоцировать развитие воспалительных процессов.
- Перед каждым применением спринцовку и наконечник необходимо стерилизовать 10-20 минут. Категорически запрещено использовать эти атрибуты другими людьми для проведения гигиенических процедур.
Эффективным средством для проведения процедуры является комбинация йода и сода. Создание щелочной среды во влагалище при помощи такого раствора пагубно влияет на грибы и приводит к их полному уничтожению. Проводить спринцевание следует на протяжении двух недель.
Можно использовать просто соду, разбавив 2 ст. л. средства в воде. Спринцевание таким раствором проводится дважды в сутки.
Справиться с молочницей поможет кефир с магнезией. Такая комбинация эффективно уничтожает грибковую инфекцию и улучшает самочувствие. Приобрести магнезию можно в аптеке.
Для приготовления раствора растворите ложку магнезии в 1 л кипяченой воды. Проведите спринцевание такой жидкостью, а затем вставьте во влагалище тампон, смоченный в кефире.
Проводить спринцевание можно при помощи лекарственных трав. Высокой эффективностью в этом вопросе отличается зверобой, ромашка, календула и шалфей. Для приготовления настоя столовую ложки травы залить литром кипятка, настоять несколько часов, а затем хорошо процедить.
Устранить симптомы болезни поможет раствор шалфея и листьев малины. Травы в одинаковых пропорциях заварить литром кипятка и спустя несколько минут процедить.
Для проведения ванночки необходимо в таз набрать теплую воду и добавить туда травяной настой или отвар. Опустить таз в емкость. Продолжительность процедуры составляет 10-15 минут. Курс лечения – до 7 дней.
После ванночек или спринцевания для усиления эффекта можно использовать лечебные тампоны. Для их изготовления потребуется бинт, вата и лекарственное средство. Скрутите вату в тугой жгут и оберните бинтом. Смочите тампон в отваре трав, кефире или меде и вставьте во влагалище. Проводить такую процедуру предпочтительнее на ночь. Утром извлечь тампон и провести гигиенические процедуры.
Снять симптомы кандидоза поможет отвар календулы. Чайную ложку цветов залить 250 мл кипятка ипроварить на водяной бане 20-30 минут. Остывший отвар используется для спринцевания или выпивается по ½ стакана в натощак.
Образ жизни при молочнице
Важной составляющей лечения молочницы является нормализация питания. Основу меню должны составлять свежие фрукты и овощи, кисломолочная продукция, нежирное мясо и рыба. Следует минимизировать употребление дрожжевой выпечки, сладостей, острых и соленых блюд, кофе и алкоголя.
Для более быстрого выздоровления следует заниматься спортом. Легкие физические упражнения помогут укрепить иммунитет и держать организм в тонусе.
Важно соблюдать правила личной гигиены, избегать переохлаждения и использовать удобное белье из натуральных материалов (хлопка). Не рекомендуется применять при молочнице средства интимной гигиены с ароматизаторами или красителями.
Молочница не представляет особой опасности для здоровья женщины, однако она значительно ухудшает качество жизни, доставляя дискомфорт и неудобства. Справиться с проблемой поможет корректировка образа жизни и применение средств народной медицины в комплексе с препаратами, назначенными врачом.
Разумное лечение молочницы и бактериального вагиноза во время беременности: что нужно знать
В связи с гормональными изменениями во время беременности естественная микрофлора ослаблена, а иммунная система женщины подвергается трансформации: подавление специфического ответа, снижение фагоцитарной активности лейкоцитов, угнетение синтеза интерферона и снова по кругу. Именно поэтому беременные женщины более других подвержены высокому риску развития бактериального вагиноза и вагинита.
Бактериальный вагиноз — инфекционный невоспалительный синдром полимикробной этиологии, обусловленный изменением биоценоза влагалища за счет значительного снижения количества или полного отсутствия лактобактерий при увеличении количества условно-патогенных микроорганизмов.
Если заподозрен бактериальный вагиноз, то необходимо немедленно обратиться к врачу-гинекологу для уточнения диагноза и назначения своевременного лечения. Самостоятельно проводить лечение в данном случае не рекомендуется, так как точный диагноз и возбудителей бактериального вагиноза устанавливает только врач-гинеколог.
Бактериальный вагиноз грозит внутриутробным инфицированием плода, может спровоцировать преждевременные роды и влечет за собой нарушения в развитии плода. При бактериальном вагинозе осложнения могут коснуться и женщину: повышается риск гнойных осложнений у рожениц, особенно после кесарева сечения.
Лечение назначает только врач-гинеколог. Одной из наиболее часто назначаемых комбинаций для местного лечения бактериального вагиноза является метронидазол 500 мг и миконазола нитрат 100 мг — это синергия широкого спектра действия метронидазола против наиболее частых возбудителей бактериального вагиноза и миконазола для профилактики кандидозной суперинфекции 1,2,3. Метронидазол 500 мг + миконазола нитрат 100 мг имеют широкую доказательную базу и положительный опыт применения у практикующих врачей-гинекологов.
Почему молочница не проходит после лечения, что делать — Причины возвращения молочницы снова
Обязательно ли лечить молочницу?
В большинстве случаев грамотное лечение молочницы, которая чаще всего вызывается условно-патогенными грибами Candida albicans, приводит к полному выздоровлению. Не смотря на то, что около половины женщин отмечают рецидивирующий характер кандидоза влагалища (молочницы), только 5-8% случаев заболевания переходят в хроническую форму.
Важно! Лечение молочницы должно проводиться в обязательном порядке. Без должной терапии воспаление может распространяться на другие органы, способствуя различным осложнениям.
Без лечения вагинальный кандидоз может осложняться эндометритом и сальпингоофоритом (воспалением слизистой оболочки матки, а также маточных труб и яичников соответственно), что, в свою очередь, может стать причиной бесплодия или эктопической беременности.
Наличие серьезных заболеваний, которые плохо поддаются лечению и серьезно нарушают работу иммунитета, также не является причиной опускать руки. Во-первых, при должном внимании часто удается достичь стойкой ремиссии. Во-вторых, бесконтрольное течение кандидоза в таких случаях может приводить к серьезным, угрожающим жизни осложнениям.
Основу лечения молочницы составляют противогрибковые препараты: флуконазол, клотримазол и другие средства из класса азолов. В зависимости от тяжести поражения и индивидуальных особенностей человека они могут назначаться в виде таблеток или капсул для перорального приема или мазей, кремов или вагинальных свечей для местной терапии. Дополнительно применяют антисептики для обработки зоны воспаления, пробиотики – для восстановления нормальной микрофлоры, при сопутствующем нарушении работы иммунной системы – иммуномодуляторы.
Нужно ли лечить партнера? Можно ли заниматься сексом во время лечения молочницы?
Молочница не относится к числу инфекций, передающихся половым путем. Однако грибы могут распространяться от человека к человеку при прямом контакте, в том числе – во время полового акта. Поэтому, при наличии симптомов кандидоза у полового партнера, он также должен пройти соответствующее обследование и лечение.
Интимная близость при активной молочнице должна быть ограничена и по ряду других причин. В первую очередь, механическое воздействие на ткани и контакт с барьерными контрацептивами замедляют процесс восстановления пораженных слизистых и способствуют дальнейшему сохранению воспалительного процесса. Это снижает эффективность местного лечения.
Также секс часто приводит к инфицированию партнера. В одном случае это может спровоцировать молочницу, в особенности если у партнера есть склонность к грибковым инфекциям или имеются нарушения работы иммунитета, обусловленные сахарным диабетом, ВИЧ или другими заболеваниями. В другом – партнер станет бессимптомным носителем грибка. Это значит, что повторные половые контакты с этим человеком в будущем могут стать причиной рецидива заболевания уже после прохождения курса терапии.
Сколько времени нужно на лечение молочницы?
Сроки лечения напрямую зависят от течения заболевания, наличия осложнений, сопутствующих патологий или состояний, а также формы выбранного лекарственного препарата. Большинство случаев острой молочницы требуют проведения местных процедур (спринцевания, нанесения мазей или введения вагинальных свечей) на протяжении 2-3 дней или же 1-2 кратного приема таблеток или капсул антимикотических лекарств. Как правило, ее симптомы проходят спустя этот же промежуток времени либо длятся несколько дольше.
Терапия рецидивирующего вагинального кандидоза более длительная и занимает от 1 до 2 недель использования вагинальных свечей или мазей. В качестве альтернативы назначается трехкратный прием пероральных средств с интервалом в 3 дня, что суммарно составляет 9 дней. Часто при этом рекомендовано дальнейшее поддерживающее лечение протяженностью до 6 месяцев.
Как долго проходит молочница при беременности?
Симптомы молочницы при беременности практически не отличаются от других этиологических форм заболевания, за исключением нескольких особенностей, например – склонности к рецидивам на фоне ослабления иммунитета.
Во время вынашивания ребенка рекомендуется избегать приема пероральных форм лекарств, поскольку они могут пагубно влиять на внутриутробное развитие плода и даже провоцировать самопроизвольные аборты на ранних сроках. Поэтому рекомендовано использование только вагинальных мазей или свечей, но более длительным курсом – 7-10 дней.
Почему кандидоз возвращается?
Можно выделить целый ряд факторов, которые способствуют повторным обострениям кандидоза. Среди них: неправильное или некачественное лечение, повторное инфицирование и невозможность устранить первопричину патологии.
Хронические или скрытые заболевания
Одним из важных провоцирующих факторов как первичного развития молочницы, так и ее последующих рецидивов являются нелеченные хронические заболевания или бессимптомные патологии. Чаще всего это аутоиммунные и эндокринные заболевания, ВИЧ-инфекция, злокачественные новообразования или прохождение противоопухолевой терапии: курс лучевой терапии, химиотерапии.
Большинство соматических и вялотекущих инфекционных заболеваний негативно сказывается на работе иммунной системы и сопротивляемости организма инфекционным агентам. Вследствие этого условно-патогенный грибок Candida, вызывающий молочницу, получает возможность активного роста и размножения.
В некоторых случаях, в особенности – на фоне иммунодефицитных состояний, молочница развивается сразу в нескольких местах. Помимо половых органов могут поражаться ротовая полость, зоны кожных складок и др. При местном лечении вагинального кандидоза эти участки остаются без должного внимания и становятся причиной повторных обострений, поскольку происходит постоянное реинфицирование.
Устойчивость грибка к медикаментам
Молочница может быть обусловлена не только классической Candida albicans, но и другими разновидностями дрожжевых грибов этого вида: C. glabrata, C. tropicalis, C. parapsilosis, C. crusei, C. lusitaniae. Эти грибы часто оказываются нечувствительными, резистентными к наиболее распространенным и широко используемым противогрибковым препаратам, что делает лечение неэффективным.
Недостатки лечения
Иногда стандартного лечения может быть недостаточно. Например, при беременности, когда применение пероральных средств ограничено, местная терапия не всегда способна полностью устранить грибковую инфекцию – она всего лишь угнетает ее активность. Поэтому после прекращения стандартного курса терапии через небольшой промежуток времени развивается рецидив молочницы.
Самолечение и нарушение рекомендаций
Повторные эпизоды молочницы могут означать, что инфекция не была полностью пролечена. Это может быть обусловлено несоблюдением рекомендаций лечащего врача, применением неправильных средств или употреблением несоответствующей дозы препарата вследствие самолечения. Также причиной рецидива может быть пренебрежение поддерживающим лечением после устранения острого грибкового воспаления.
Важно! Даже полноценное, правильное лечение не в состоянии предотвратить повторное инфицирование при контакте с грибами сразу после проведения терапии. Поэтому важно ограничить телесный контакт с другими больными людьми или потенциальными носителями. Не следует забывать, что заразиться кандидами можно во время секса, ребенок и мать могут передавать друг другу инфекцию при грудном вскармливании.
Нарушение правил личной гигиены
Несоблюдение правил личной гигиены провоцирует как первичные эпизоды вагинального кандидоза, так и его рецидивы. Регулярное посещение душа и использование средств для интимной гигиены, особенно в восстановительном периоде, играют одну из ключевых ролей.
Дрожжевые грибы, такие как Candida, быстрее развиваются в условиях высокой влажности. Поэтому ношение влажного нижнего белья (например – после посещения бассейна) способствует новым эпизодам молочницы. По этой же причине, с целью профилактики молочницы, рекомендуется избегать синтетической ткани, отдавая предпочтение хлопчатобумажным изделиям.
Неправильный диагноз
Симптомы вагинального кандидоза иногда бывают довольно нечеткими, из-за чего он может имитировать другие заболевания. Наиболее часто схожими клиническими признаками могут обладать:
- Бактериальный вагиноз,
- Герпес половых органов,
- Аэробный вагинит,
- Аллергические реакции,
- Поражения кожи: красный плоский лишай, склеродермия, экзема.
Неправильно установленный диагноз влечет за собой выбор неподходящей тактики лечения, которая никак не повлияет на течение заболевания. В некоторых случаях может наблюдаться кратковременное улучшение, но вскоре возникнет повторный эпизод болезни.
Кто склонен к хроническому кандидозу?
Склонность к хроническому кандидозу отмечается у людей, имеющих нарушения нормального состава микрофлоры организма и так называемые иммунодефицитные состояния. Помимо ранее упомянутых хронических заболеваний и ВИЧ-инфекции повышать риск развития молочницы может (рис. 1):
- Беременность.
- Хронический стресс и эмоциональное перенапряжение.
- Нерегулярное и/или несбалансированное питание, злоупотребление углеводной пищей и «сладким».
- Частый прием антибиотиков, глюкокортикостероидов.
- Активная гормональная контрацепция.
Также группой риска для молочницы являются дети грудного возраста. У них иммунная система еще недостаточно сформирована и адаптирована к взаимодействию со всеми условно-патогенными представителями микрофлоры человека. Из-за этого даже бессимптомное кандидозное носительство у матери может стать причиной молочницы у ребенка.
Рисунок 1. Факторы риска развития хронической молочницы. Источник: МедПорталЧто делать, если кандидоз не проходит?
Отсутствие эффектов от правильно проводимого лечения так же, как и частые рецидивы молочницы, – причина повторного обращения за медицинской помощью к специалисту, который сможет подобрать более эффективную схему лечения.
Важно не заниматься самостоятельной коррекцией ранее назначенной терапии, если она оказалось неэффективной. Использование аналогичного лекарства под другой торговой маркой или простое увеличение дозы может быть не только бесполезным с точки зрения лечения, но и опасным для здоровья. Только квалифицированный специалист может оценить взаимодействие нескольких разных медикаментов при их одновременном использовании.
Правильным решением будет повторная консультация и дальнейшее соблюдение всех правил профилактики молочницы. Врач подберет другую, альтернативную схему лечения, а также укажет на вероятные ошибки в поведении или недостатки в образе жизни, которые были не столь очевидны для пациента. Например, порекомендует коррекцию питания с ограничением углеводных продуктов и назначит дополнительные средства для восстановления нормальной микрофлоры.
Как определить победу над молочницей?
Полное излечение от молочницы подтверждается несколькими критериями. Первый – клинический. Это означает полное отсутствие каких-либо симптомов кандидоза и его рецидивов на протяжении длительного времени, как правило, не менее 6 месяцев.
Второй критерий – результаты микробиологического исследования влагалища, проводящиеся спустя 14 дней после окончания лечения. Этот анализ нацелен на изучение микробного состава слизистой органа. При эффективном лечении в анализе не будут выявлены кандиды или их соотношение с другими представителями нормальной микрофлоры будет находиться в пределах допустимой нормы.
Заключение
Смириться ли с молочницей при ее частых рецидивах? Ответ – нет. Даже при рецидивирующем, хроническом течении заболевания и наличии серьезных сопутствующих патологий, которые угнетают естественную защиту организма, можно достичь стойкой ремиссии и нормального качества жизни. Ключом к этому являются тщательное соблюдение всех рекомендаций лечащего специалиста и мер профилактики, а также полноценная терапия сопутствующих заболеваний и состояний.
Источники
- Урогенитальный кандидоз. Клинические рекомендации. Москва, 2016. — 22 с
- Байрамова Г.Р., Амирханян А.С., Чернова В.Ф. Вульвовагинальный кандидоз: патогенез, диагностика и тактика лечения //Доктор.Ру, 2018. — № 10 (154).— С. 32-36
- Евсеев А. А. Современные принципы диагностики и лечения вагинального кандидоза // Вестн. репр.. 2009. №2.
- Mayo Clinic Staff. (2015). Yeast infection (vaginal).
- Sherry L., Kean R., McKloud E., O’Donnell L. E., Metcalfe R., Jones B. L. et al. Biofilms formed by isolates from recurrent vulvovaginal candidiasis patients are heterogeneous and insensitive to fluconazole // Antimicrob. Agents. Chemother, 2017; 61(9).
Возможная новая стратегия борьбы с молочницей полости рта — MEDICA
Молочница полости рта — это грибковая инфекция полости рта и горла, поражающая миллионы людей во всем мире. Особенно восприимчивы младенцы, пожилые люди и люди с ослабленной иммунной системой.
«Долгосрочное видение заключается в разработке нового противогрибкового препарата, который использует другой подход к лечению молочницы полости рта», — сказала Даниэль Гарсин, доктор философии, соучредитель исследования и доцент микробиологии и молекулярной генетики в Медицинская школа Макговерна.
Гарсин и ее сотрудник Майкл Лоренц, доктор философии, протестировали эффективность антимикробного протеина (EntV) на мышиной модели молочницы полости рта. «У животных, которых лечили этим протеином, было гораздо меньше симптомов, чем у контрольных животных», — сказал Лоренц, профессор микробиологии и молекулярной генетики в Медицинской школе Макговерна.
Поскольку этот конкретный тип грибка — Candida albicans — может со временем развить устойчивость к лекарствам, всегда будет потребность в новых противогрибковых средствах, сказал Лоренц.
«Хотя молочница обычно не является серьезной проблемой для пациентов с нормальной иммунной системой, она может быть особенно серьезной и трудно поддающейся лечению у пациентов с ослабленным иммунитетом, которые подвергались воздействию нескольких противогрибковых препаратов и могут развить устойчивые штаммы дрожжей», — сказал Луис Остроски-Цайхнер. , Доктор медицинских наук, директор лаборатории микологических исследований, профессор инфекционных болезней и заместитель председателя медицинской школы Макговерна.
«Кроме того, разработка новых противогрибковых средств обнадеживает перед лицом появляющихся дрожжей с множественной лекарственной устойчивостью, таких как Candida auris», — сказал Остроски, медицинский директор эпидемиологии Memorial Hermann-Texas Medical Center.
Традиционные противогрибковые средства останавливают рост Candida albicans , но не убивают его, что приводит к повышению лекарственной устойчивости. Напротив, белок EntV, по-видимому, блокирует способность Candida вызывать заболевание, но не влияет на его рост. «Считается, что лечение, которое просто блокирует вирулентность, снижает стимул для развития микробов лекарственной устойчивости. Это одно из нескольких отличий нашей стратегии», — сказал Лоренц.
Аспирант докторантуры Кэрри Грэм, M.С., ведущий автор исследования, сказал, что EntV блокирует развитие биопленки, которая позволяет грибку расти в сложном сообществе на языке и стенках рта и повышает устойчивость к традиционным противогрибковым препаратам.
EntV — это белок, вырабатываемый Enterococcus faecalis , бактерией, обнаруженной в желудочно-кишечном тракте.
«В более раннем тесте, в котором мы объединили Candida albicans и Enterococcus faecalis , мы думали, что они сделают друг друга более опасными.Вместо этого они фактически уменьшили вирулентность другого «, — сказал Гарсин.
Лоренц сказал, что следующим шагом в исследовании будет изучение молекулярных механизмов, с помощью которых EntV инактивирует Candida. «Мы также проверяем, будет ли EntV работать против других типов грибковых инфекций», — сказал он.
MEDICA-tradefair.com; Источник: Научный центр здравоохранения Техасского университета в Хьюстоне (UTHealth).
Обзоры пользователей миконазола для местного применения при вагинальной дрожжевой инфекции на Drugs.com
Также известен как: Monistat, Monistat 3, Monistat 7, Митразол, Комбинированный набор Monistat 1, Алоэ Веста, Засорб-АФ, Baza Antifungal, Lotrimin AF Порошок для ног спортсмена, Lotrimin AF Jock Itch Powder Spray спрей, Дезодорант-спрей Lotrimin AF, Майкон 7, Desenex Jock Itch, Desenex Противогрибковый крем для ног, Микатин, Lotrimin AF Порошковая пудра для ног спортсмена, Monistat-Derm, Miranel AF, Азолен, Absorbine Противогрибковая пудра для ног, Critic-Aid Clear AF, Zeasorb-AF Jock Itch, NuZole, Дермагран АФ, Противогрибковое средство с оливамином, Soothe & Cool Inzo, Противогрибковое средство Breezee Mist, Грибок, Жидкий противогрибковый спрей Desenex, Desenex Prescription Strength, Набор грибков, Ony-Clear, Cruex Prescription Strength, Алоэ Веста 2 в 1 противогрибковое, М-Золе 3, Micro-Guard, Desenex AF, Secura Antifungal Extra Thick Противогрибковое средство повышенной плотности DermaFungal Zeasorb-AF Сушильный гель Вагистат-3 Жидкий спрей для ног Desenex Antifungal Atheletes Теттерин Lotrimin AF Спрей для ног спортсмена Тройная паста AF Микадерм … Показать все торговые марки
Миконазол для местного применения имеет средний рейтинг 2.9 из 10 из 3419 оценок для лечения вагинальной дрожжевой инфекции. 14% тех, кто рассматривал миконазол для местного применения, сообщили о положительном эффекте, а 73% сообщили о отрицательном эффекте.
Фильтр по условию Все состоянияБаланопоститКандидоз кожи (1) Интертриго-оральный молочницаTinea Corporis (2) Tinea Cruris (2) Tinea Pedis (1) Tinea VersicolorВагинальная дрожжевая инфекция (3703)
Миконазол, актуальный рейтинг, обзор
| 10 | 6% | |
|---|---|---|
| 9 | 3% | |
| 8 | 4% | |
| 7 | 3% | |
| 6 | 3% | |
| 5 | 5% | |
| 4 | 3% | |
| 3 | 5% | |
| 2 | 7% | |
| 1 | 61% |
Обзоры Миконазол актуальные
Сортировать по Недавние + ПолезныеСамые недавниеСамые полезныеНаивысший рейтингНизкий рейтингВремя приема лекарств
Эта информация НЕ предназначена для поддержки какого-либо конкретного лекарства.Хотя эти обзоры могут быть полезны, они не заменяют опыт, знания и суждения практикующих врачей.
Подробнее о вагинальной дрожжевой инфекции
Симптомы и лечение
Справочная информация клиники Мэйо
Раскрытая тайна: кислотный рефлюкс и полость рта
Я стоматолог на пенсии, увлекающийся профилактической стоматологией и профилактической медициной. Недавно я стал болезненно осознавать последствия кислотного рефлюкса и ГЭРБ (гастроэзофагеальной рефлюксной болезни) в полости рта.
В конце прошлого года у меня развилась тяжелая ГЭРБ. К сожалению, полное понимание трудностей, с которыми сталкиваются пациенты, лучше всего достигается благодаря непосредственному опыту. Я оглядываюсь на многих пациентов, с которыми работал на протяжении 23 лет моей стоматологической практики, и думаю, что хотел бы знать тогда то, что понимаю сейчас.
Я собрал эту статью, чтобы помочь стоматологам и их пациентам понять, как ГЭРБ создает множество стоматологических проблем, а также как лучше всего их решить. Я надеюсь, что вы потратите несколько минут, чтобы прочитать эту статью, потому что я считаю, что эта информация может помочь вам изменить жизнь пациентов, а также уменьшить разочарование при лечении пациентов, чье здоровье полости рта, кажется, ухудшается, несмотря на отличную стоматологическую помощь.
Кислотный рефлюкс или ГЭРБ поражает более 50% взрослых и 37% молодых людей. 1 Это происходит, когда содержимое желудка попадает в пищевод и полость рта в результате
недостаточного закрытия сфинктеров пищевода. Боль изжоги является симптомом только в 10% случаев, в то время как другие могут испытывать:
• Постназальное выделение
• Охриплость
• Боль в горле
• Очистка горла
• Хронический кашель
• Затруднение при глотании
• Удушье
• Хрипы и симптомы, похожие на астму
• Боль в груди
И многие другие симптомы….
Ночной рефлюкс очень распространен и чрезвычайно опасен, поскольку соляная кислота и ферменты желудка, особенно пепсин, остаются в контакте с пищеводом и ротовой полостью в течение нескольких часов. Многие люди испытывают тихий рефлюкс и не осознают, что некоторые из их симптомов являются результатом желудочного сока.
Врачи прописывают ингибиторы протонной помпы (ИПП), чтобы уменьшить количество кислоты, выделяемой в желудке, и устранить симптомы ГЭРБ. Хотя симптомы часто улучшаются, ИПП не могут остановить прогрессирование ГЭРБ.Датское исследование 10 000 пациентов показало, что прием ИПП может увеличить риск сердечных приступов и рака пищевода. 2 Другое исследование показало, что ИПП могут повышать риск деменции. 3 ИПП могут быть важны в течение короткого времени (в идеале от четырех до восьми недель), но не следует полагаться на долгосрочное лечение ГЭРБ.
Изменение диеты и образа жизни — лучший способ обратить вспять течение этого заболевания.
Оральные проявления
Когда я впервые испытал кислотный рефлюкс, я был шокирован тем, что я чувствовал.В первое утро я проснулся с полным ртом кислой кислоты. Потребовалось несколько дней исследований, пробования различных предложений и антацидов и посещения моего врача, чтобы начать решать проблему. К тому времени мои зубы были чрезвычайно чувствительны, десны и язык чувствовались болезненными, а горло постоянно болело.
Я начал думать о некоторых из моих пациентов, у которых была постоянная чувствительность, меловая эмаль и безудержный кариес, и я знал, что пропустил диагноз ГЭРБ. Мне также не хватало возможности помочь им сохранить зубы и вылечить болезнь.
Устные симптомы ГЭРБ могут включать любое из следующего:
• Кислый привкус
• Дисфагия
• Избыточное слюноотделение
• Боль при глотании
• Чувствительность зубов
• Общая боль и раздражение во рту
• Деминерализация эмали (сначала меловая)
• Чрезмерная эрозия эмали — может быть на небе поверхности зубов верхней челюсти первоначально
• Хронический кариес
«Очень важно раннее распознавание поверхностных изменений.Первоначальные признаки включают первые стадии эрозии с меловостью и потерей блеска ». 4
Стоматологи должны знать, что эти и многие другие симптомы могут быть индикаторами ГЭРБ и что пациенты не знают, что желудочная кислота способствует этим проблемам.
Лечение
Есть много способов, которыми стоматолог может помочь своему пациенту, страдающему ГЭРБ, защитить их рот и пищевод. Вот несколько предложений, которые могут сразу изменить
.
• Полностью исключите все газированные напитки (обычные и диетические). Поп-арт был закислен с 70-х годов, и это может быть причиной эпидемии ГЭРБ 5
• Прекратите есть всю ночь. Запрещается есть и пить (кроме небольших глотков воды) после 19:00 или за четыре часа до сна
• Ешьте три раза в день и два раза перекусывайте. Избегайте обработанных, жирных и кислых продуктов.
• Используйте клиновидную подушку для сна и / или поднимите изголовье кровати на шесть дюймов.
• Пейте щелочную воду.Эта вода нейтрализует пепсин, который является ферментом, который повреждает пищевод. 6
• Прогулка, особенно после еды
• Попросите натуропата или диетолога определить чувствительность и триггеры, чтобы установить диету, которая работает для человека. Проблемные продукты очень индивидуальны и должны определяться для оптимального здоровья
Рекомендации для пациентов с зубами и полостью рта
• Используйте зубную пасту из пищевой соды с фтором. Протрите зубы пальцем, а затем промывайте их водой несколько раз в день.Не чистите зубы, когда во рту кажется кислый, так как это способствует потере эмали
• Полощите рот жидкостью для полоскания рта с фтором или используйте фторидный гель ежедневно
• Избегайте употребления кислых и сладких продуктов — устраните триггеры и чувствительность, чтобы устранить ГЭРБ
• Регулярно стоматологические осмотры, рентген и чистка
• Подумайте о ночном доспехе для защиты зубов от бруксизма
Лучшее долгосрочное решение ГЭРБ — это сочетание диеты и изменения образа жизни.
Когда я обратился к своему врачу и гастроэнтерологу с тяжелыми симптомами ГЭРБ, мне прописали лекарства и отправили домой со страницей информации о правильном питании.Лекарства отчасти помогли, но мне нужна была поддержка, чтобы проверить и внести изменения в образ жизни, которые приведут меня к исцелению от болезни. Имея степень в области питания и большой опыт в изменении образа жизни, я начал читать и исследовать проблему ГЭРБ.
Три месяца спустя я смог отказаться от лечения ИПП и научился ежедневно контролировать свою кислотную проблему. Это было нелегко, но этот процесс помог мне значительно поправить здоровье.
Мы, как стоматологи, обязаны перед нашими пациентами заметить проблему и предоставить информацию и поддержку, которые им необходимы для улучшения их ГЭРБ.Стоматологи, вероятно, лучше всех могут помочь пациентам понять, почему у них возникают «проблемы с зубами», связанные с ГЭРБ. Как доверенные профессионалы, стоматологи могут порекомендовать врачей, диетологов и специалистов по образу жизни, чтобы вылечить у своих пациентов проблемы со здоровьем желудка, пищевода и полости рта, вызванные кислотным рефлюксом и ГЭРБ.
Ссылки:
1. Koufman, Jamie. Кислотная рефлюксная диета доктора Куфмана; Katalitix Media; США, 2015
2. Родригес, Хорхе Э., Кислотный рефлюксный раствор; Ten Speed Press, Беркли, 2013 г.,
3. Gomm W, von Holt K, Thomé F и др. Ассоциация ингибиторов протонной помпы с риском деменции: анализ данных фармакоэпидемиологических заявлений. JAMA Neurol. 2016; 73 (4): 410-416. DOI: 10.1001 / jamaneurol.2015.4791.
4. Hvid-Jensen, F., Pedersen, L., Funch-Jensen, P. и Drewes, AM (2014), Использование ингибиторов протонной помпы не может предотвратить дисплазию высокой степени и аденокарциному пищевода в пищеводе Барретта: a Всероссийское исследование 9883 пациентов. Пищевая фармакология и терапия, 39: 984–991.DOI: 10.1111 / apt.12693
5. Ранджиткар, С., Смейлс, Р. Дж. и Кайдонис, Дж. А. (2012), Устные проявления гастроэзофагеальной рефлюксной болезни. Журнал гастроэнтерологии и гепатологии, 27: 21–27. DOI: 10.1111 / j.1440-1746.2011. 06945.
, , 6. , Roesch-Ramos, Laura; Эрозия зубов, экстраэзофагеальное проявление гастроэзофагеальной рефлюксной болезни. Институт медико-биологических исследований, 2014 г. http://scielo.isciii.es/pdf/diges/v106n2/original3.pdf
7. Vincent W.Ван, доктор медицинских наук, и Мохаммад Вехби, доктор медицинских наук, «Понимание кислотного рефлюкса и его стоматологических проявлений»; www.dentistryiq.com.
Доктор Глория Албан окончила стоматологический факультет Университета Торонто в 1978 году. Она проработала в своей собственной стоматологической клинике в Торонто до 2001 года, когда вышла на пенсию по состоянию здоровья. В рамках своего исцеления в 2010 году она стала холистическим диетологом. В настоящее время доктор Албан работает в сотрудничестве с Spark Institute в Вогане, Онтарио — клиникой, посвященной профилактической медицине и естественному лечению расстройств пищеварения, расстройств пищевого поведения, тревожности и депрессии. .В свободное время она добровольно работает консультантом по проблемам горя и кризисов в Центре бедствия Торонто, а также занимается йогой, пешими прогулками и готовит для своей семьи.
СВЯЗАННАЯ СТАТЬЯ: Протезирование сильно изношенных зубов
Бактериальный вагиноз и секреты микробиома влагалища
«Все виды вещей — лубриканты, сперма, бактерии, фекалии — попадают во влагалище», — говорит Форни. «Но большинство женщин большую часть времени здоровы.Он и другие микробиологи хотели бы открыть ключи к этой устойчивости, которая, вероятно, зависит от взаимодействия между клетками стенки влагалища, живущими там микробами и иммунной системой женщины.
* * *
В 2006 году репродуктивный эпидемиолог Дженифер Олсворт решила определить, сколько женщин в США пострадали от BV. Анализируя данные национального обследования состояния здоровья и 3727 вагинальных мазков, проанализированных группой Hillier’s, Олсворт показал, что 29% всех U.Женщины S. в возрасте от 14 до 49 лет были положительными на БВ. В то время это было 19 миллионов женщин.
Когда Олсворт разбил данные по расам, только 23 процента белых женщин были положительными на БВ, по сравнению с почти одной третью американок мексиканского происхождения и более чем половиной афроамериканок.
Ее анализ также показал, что показатели БВ были выше у женщин, получивших образование в средней школе или до нее, а также у женщин, семейный доход которых был близок к федеральному уровню бедности или ниже него.Инфекция была гораздо более распространена у женщин, которые спринцевались в течение последних шести месяцев — и, что несколько удивительно, она присутствовала у 15 процентов женщин, которые сообщили, что никогда не занимались сексом.
Это показывает, что BV — это «естественный процесс» на определенном уровне, — говорит Олсворт, сейчас работающий в Медицинской школе Университета Миссури в Канзас-Сити. Тем не менее, она называет гораздо более высокие показатели БВ в определенных группах «довольно шокирующими». Чем объясняются эти различия? Она говорит, что мы еще не знаем, но подозревает, что это имеет прямое отношение к социальным сетям: «С какими микроорганизмами вы контактируете?»
До сих пор неясно, всегда ли незащищенный секс связан с риском БВ или он зависит от наличия партнера с определенным бактериальным профилем, — говорит Олсворт.Изменения во влагалищных бактериях, возникающие в результате секса, естественны, «но мы действительно не понимаем, как поддержать поврежденное влагалище и вернуть его в здоровое состояние», — говорит она. «Мы даже не знаем, что такое« здоровый »».
И, отмечает Олсворт, эта работа вызывает больше вопросов, чем дает ответов: у женщин без доминантной Lactobacillus она никогда не была или они как-то ее потеряли? Что такого особенного в некоторых бактериальных коктейльных вечеринках, которые создают преимущество для BV?
* * *
Еще одно огромное неравенство в отношении здоровья наблюдается по ту сторону Атлантики.В Африке чернокожие женщины, живущие в бедности, несут бремя как БВ, так и ВИЧ. Как и среди афроамериканских женщин в США, БВ является обычным явлением: по данным исследования 2014 года, около 38 процентов женщин в Кении, Руанде и Южной Африке имели его. Многие женщины в Африке практикуют традиционные промывание, дезодорирование и подтяжку влагалища, которые, как и спринцевание, повышают вероятность БВ.
BV подвергает женщин повышенному риску как заражения, так и передачи ВИЧ. Было подсчитано, что наличие полностью развернутого БВ или даже просто измененной популяции бактерий во влагалище (предшественник БВ) составляет 29 процентов новых случаев инфицирования ВИЧ среди женщин в Зимбабве и Уганде.В 2012 году Крейг Коэн, ныне профессор акушерства, гинекологии и репродуктивных наук в Калифорнийском университете в Сан-Франциско, возглавил команду, которая проследила за более чем 2200 африканскими парами и обнаружила, что наличие бактериальной вагины утроило шансы женщины на передачу ей ВИЧ. неинфицированный партнер-мужчина.
Полное руководство по язвам и язвам во рту
Что такое язвы во рту и язвы?
Язва во рту, также обычно называемая язвой (хотя на самом деле это нечто иное), представляет собой небольшое поражение во рту.
Это может произойти на губах, языке, деснах, щеках или на самом небе.
Язвы во рту невероятно распространены, и почти каждый имеет хотя бы одну в своей жизни.
20% людей в Великобритании сообщают о регулярных язвах во рту.
Регулярные язвы во рту, вероятно, вызваны основным заболеванием, которое называется афтозным стоматитом.
Язва сама по себе может быть очень болезненной при контакте и вызывать постоянное раздражение.
Если он опухший, это может помешать укусу и случайно укусить.
Язвы во рту, возникающие на щеке и деснах, обычно наиболее болезненны, так как они наиболее подвержены укусу.
Язвы во рту могут различаться по размеру от 1 мм до 1 см в диаметре.
Маленькая язва на губеВсе, что превышает 1 см в диаметре, может вызывать беспокойство.
Язвы во рту обычно имеют светло-желтоватый цвет в центре. Внешняя сторона язвы часто может быть ярко-красной (ярче, чем ткань, которая ее окружает).
Эта яркость является результатом воспаления, а также может опухоль.
Язвы во рту и язвы не заразны.
Итак, в чем разница между язвой во рту и язвой?
Разница между язвой во рту и язвой заключается в ее первопричине.
Все очень просто:
Язвы во рту возникают в результате травмы ротовой полости или вирусной инфекции (чаще всего орального герпеса).
Язвы, напротив, вызваны основным заболеванием, называемым Афтозный стоматит.
Если кто-то болеет чахоточным стоматитом , то он, вероятно, будет регулярно болеть язвой.
Считается, что до 20% людей в Великобритании испытывают это.
Язвы во рту и язвы практически неотличимы, и их можно лечить одинаково.
Что вызывает язвы во рту и язвы во рту?
Язвы во рту
В большинстве случаев язвы во рту вызваны травмой части рта .
Обычно они не указывают на какое-либо основное заболевание.
Эта травма может включать:
- Порезы и царапины во рту от зубов или оральных приспособлений (включая скобки, зубные протезы и спальные приспособления)
- Ожоги от чрезмерно горячей или кислой пищи
- Ожоги от желудочной кислоты при кислотном рефлюксе
- Травмы, связанные со шлифованием зубов.
- Разрывы в результате привычного жевания ручек или других предметов
Язва формируется, когда бактерии, часто из зубного налета, попадают в поврежденную область рта и вызывают заразиться.
Поскольку язвы во рту являются результатом инфекций в ротовой полости, они более вероятны, если чья-то иммунная система находится под угрозой.
Факторы, которые ставят под угрозу иммунную систему и связаны с повышенным риском язв во рту, включают:
- Плохое питание — в частности, недостаток железа, витамина B12 или витамина C
- Недостаток сна
- Стресс
- Аутоиммунные заболевания ( включая ВИЧ)
- Вирусные инфекции (в том числе оральный герпес — хотя это чаще связано с герпесом)
- Чрезмерное употребление алкоголя — алкоголь также может повредить ткани во рту при контакте
- Неустановленная пищевая непереносимость
- Курение — горячий дым может также повреждают ткани во рту при контакте.
Поскольку язвы часто возникают в результате инфекции, вызванной бактериями зубного налета, плохая гигиена полости рта также играет важную роль в развитии язв во рту.
Язвы язвы
Язвы язвы вызываются аутоиммунным заболеванием, называемым Афтозный стоматит .
Современные представления предполагают, что Афтозный стоматит делает больного более предрасположенным к язве, поскольку подавляет иммунную систему.
Поскольку внутренняя часть ротовой полости регулярно контактирует с инородными организмами (пищей, бактериями в воздухе и т. Д.), Она уязвима для инфекций.
Если чья-то иммунная система подавлена, вероятность заражения повышается.
Таким образом, воспаление и изъязвление во рту могут возникать регулярно.
К сожалению, Aphthous Stomatis невозможно вылечить.
Состояние не связано ни с какими симптомами, кроме регулярного развития язвы.
Состояние не представляет серьезного вреда для вашего здоровья в долгосрочной перспективе.
Поскольку язвы появляются в результате инфицирования поврежденных тканей во рту, вы можете снизить риск их заражения на , уменьшив вероятность повреждения тканей во рту , или на , приняв меры по уменьшению инфекции.
Вы можете снизить риск повреждения мягких тканей во рту:
- Избегайте слишком твердой, хрустящей или хрустящей пищи.
- Сокращение потребления слишком сладкой, кислой или острой пищи или напитков
- Употребление меньшего количества газированных напитков, так как они содержат углекислоту
- Не употребляйте слишком горячую пищу (по температуре)
- Употребляйте как можно меньше алкоголя
- Ношение ночного стула, если вы скрипите зубами
- Щетка с зубной щеткой с мягкой щетиной
Риск инфицирования мягких тканей во рту можно свести к минимуму:
- Поддерживая высокий уровень гигиены полости рта, насколько это возможно. возможно: чистить зубы (дважды) и пользоваться зубной нитью ежедневно, а также регулярно посещать стоматолога и гигиениста
- Соблюдайте здоровую диету, чтобы укрепить свою иммунную систему: в частности, убедитесь, что вы принимаете достаточно витамина С и витамина B12
- Избегайте курения, как сигареты дым сам по себе может заразить поврежденные ткани
- Прополощите любую больную часть ротовой полости корсодилом или раствором соленой воды
- Следите за тем, чтобы влага оставалась достаточно увлажненной. dy для эффективного выведения токсинов
Выполнение всех этих шагов должно уменьшить количество язв, которые вы получаете, даже если Афтозный стоматит делает вас предрасположенными к ним.
Как лечить язвы и язвы во рту?
Язвы должны исчезнуть сами по себе, пока ими не будут постоянно тереться или постоянно кусаться.
Однако боль и помехи при еде и разговоре, которые вызывают язвы во рту и язвы, могут означать, что вы хотите, чтобы они исчезли как можно скорее.
Вот как это делается:
1) Язвы исчезнут быстрее, если их не раздражать и не мешать .
Поэтому может быть хорошей идеей избегать жевания той стороны рта, где у вас есть язва (если возможно).
Точно так же вы должны попытаться противостоять желанию поиграть с язвой пальцами или языком.
2) Вы можете использовать безрецептурные обезболивающие, чтобы уменьшить боль при язве или язве.
Уменьшение боли должно также уменьшить ваше желание играть с язвой. Это должно способствовать дальнейшему заживлению.
В идеале вы хотите использовать обезболивающих, обладающих противовоспалительным действием .
Противовоспалительные средства борются с инфекцией, а также уменьшают боль, тем самым ускоряя заживление язвы или язвы.
Ибупрофен (Адвил или Нейрофен) и Аспирин являются двумя наиболее распространенными безрецептурными противовоспалительными обезболивающими.
Парацетамол не обладает противовоспалительным действием.
Противовоспалительные средства лучше всего подходят для уменьшения большинства болезненных проблем со здоровьем полости рта.3) Воспаление можно уменьшить, промыв язву теплой соленой водой.
Это потому, что соленая вода является мягким антисептиком. Он может убить вредные бактерии, вызывающие воспаление, не нанося никакого вреда самой инфицированной ткани.
Полоскание язвы таким способом два или три раза в день ускорит заживление и предотвратит ухудшение состояния.
Раствор соленой воды мягко дезинфицирует язву во рту.Раствор соленой воды может иметь неприятный вкус, но не должен вызывать жжение при контакте с вашей язвой.
Некоторые люди предполагают, что это будет иметь эффект «втирания соли в открытую рану», но это не так.
В Интернете и на форумах ходят разговоры о многих других домашних средствах , однако, научно доказано, что только эти три лечения работают .
Предполагаемые средства, такие как лакрица, лимонный сок и черный чай, не имеют научной поддержки.
Правильное лечение должно помочь заживлению язвы или язвы в два раза быстрее.
Стоит ли идти к стоматологу из-за язвы во рту?
Как правило, № .
В большинстве случаев стоматолог будет бесполезен при лечении язвы во рту или язвыОднако определенно есть случаи, когда язва во рту или язвенная болезнь требует посещения стоматолога.
1) Если язва больше 2 см в диаметре (от одного конца до другого), может потребоваться хирургическое удаление хирурга-стоматолога или дерматолога .
Эти Гигантские язвы , вероятно, будут невероятно болезненными и могут оставить после удаления шрам.
Регулярное появление этих язв может быть признаком более серьезного основного заболевания.
Гигантская язва на задней стенке рта2) Если у кого-то одновременно имеется более 3 язв, то стоит посетить терапевта или стоматолога, поскольку это может указывать на основное заболевание.
Такие состояния могут варьироваться от невыявленной пищевой аллергии до аутоиммунных заболеваний, таких как ВИЧ.
Поэтому важно обратиться за медицинской помощью, если это произойдет с вами.
3) Если язва или рана вызывают невыносимую боль, то это неотложная стоматологическая помощь.
Являются ли язвы во рту и язвы симптомом рака полости рта?
99,9% язв во рту доброкачественные и не являются признаком рака.
Однако, если у вас действительно рак полости рта, язвы во рту, которые не проходят, являются симптомом.
Раковые язвы во рту обычно появляются под языком.
Они также могут появляться в других частях рта, но реже.
Даже если у вас под языком есть стойкая язва, маловероятно, что она связана с раком.Однако у вас должны быть причины для беспокойства, если у вас есть такая язва в сочетании с факторами риска рака ротовой полости.
Это:
- Курение
- Чрезмерное употребление алкоголя (регулярно превышающее 21 ед. В неделю)
- Семейный анамнез рака полости рта
- Наличие в прошлом вируса папилломы человека (ВПЧ)
- Наличие в анамнезе плохая гигиена полости рта, особенно болезни десен
Если вы подозреваете, что у вас рак полости рта, немедленно обратитесь к стоматологу.
Что делать, если у ребенка язва во рту?
Язвы во рту очень распространены у детей.
Они особенно часто встречаются у младенцев от 0 до 3 лет.
Это потому, что внутренняя часть их рта особенно мягкая, и они исследуют мир, кладя в рот новые вещи.
Это может привести к повреждению тканей ротовой полости, которые могут инфицироваться и образовать язвы.
Язвы во рту могут вызвать у маленьких детей сильную раздражительность.
Это также может заставить их отказаться от еды, питья воды или чистки зубов из-за причиняемой им боли.
Язвы во рту могут вызывать сильную боль и раздражительность у маленьких детей.У маленьких детей вылечить язвы во рту бывает сложно, так как лечение требует дисциплины.
Чтобы свести к минимуму риск появления язв во рту у вашего маленького ребенка, вам следует:
- Наблюдать и контролировать, что они кладут в рот , особенно с высоким содержанием витамина C и витамина B12
- Отнесите их к стоматологу, если у них постоянно есть изъязвления во рту.
Ниже приведено полезное видео о том, как лечить язвы во рту у детей:
NORD (Национальная организация по редким заболеваниям)
Поскольку Candida Albicans, как предполагается, присутствует у здоровых людей, лечение требуется очень редко. . Американская академия аллергии и иммунологии заявила, что концепция аллергии на дрожжи или гиперчувствительности кандидоза является спекулятивной и бездоказательной. Здоровая пища и витамины не являются эффективным лечением.
Если пациент принимает антибиотик широкого спектра действия, полезно прекратить лечение, чтобы восстановить обычную бактериальную флору слизистых оболочек. По возможности также следует прекратить лечение кортикостероидами и иммунодепрессантами. Пациентам, которые особенно предрасположены к инфекциям кандидозом (например, диабетикам), следует особенно стараться избегать приема лекарств, способствующих росту грибка.
Лечение кандидоза кожи или влагалища местными аппликациями нистатина, клотримазола или миконазола во многих случаях может быть эффективным.Для одновременного лечения воспаления и зуда можно использовать одновременно противогрибковые и кортикостероидные кремы.
Для профилактики и лечения кандидоза полости рта необходима тщательная гигиена полости рта, особенно при использовании зубных протезов. Для лечения острого пульпарно-альвеолярного целлюлита (инфекция соединительной ткани, выстилающей корневой канал) может оказаться полезным удаление разложившихся и инородных тел со слизистых поверхностей, полоскание теплой соленой водой или раствором пищевой соды. Лекарства, вводимые через корневой канал, также доказали свою эффективность в некоторых случаях.
Вагинальный кандидоз — лечение выделений из влагалища и зуда при этом типе инфекции заключается в применении определенных противогрибковых препаратов. Правильные гигиенические привычки и контроль диабета, когда это применимо, могут помочь избежать повторных инфекций у женщин, которые особенно предрасположены к этой инфекции.
Чтобы предотвратить распространение инфекции Candida влагалища или полового члена, когда инфицирован один половой партнер, нистатин может быть прописан обоим партнерам.
При кандидозной сыпи от подгузников кожа должна быть сухой, часто меняя подгузники.Следует избегать использования вазелина и талька. В тяжелых случаях нельзя использовать пластиковые штаны и одноразовые пластиковые покрывала для подгузников. Некоторые кремы и мази могут быть прописаны врачом.
Для лечения хронического кожно-слизистого кандидоза полезны амфотерицин B, нистатин, клотримазол, миконизол или 5-фторцитозин. В лечении также используются противогрибковые и стимулирующие иммунную систему вещества (такие как молекула, которая может передавать иммунитет от сенсибилизированного к несенсибилизированному человеку), называемые фактором переноса, тимозином, трансплантацией эпителиальных клеток тимуса и левамизолом.(Для получения дополнительной информации об этих заболеваниях выберите «иммунодефицит» в качестве поискового запроса в базе данных редких заболеваний.)
Недавно появилось новое лекарство для лечения кандидоза, криптококкового менингита и других людей с ослабленной иммунной системой, таких как пациенты со СПИДом. одобрен FDA. Препарат дифлюкан (флуконазол) оказался эффективным против этих типов инфекций у людей с ослабленной иммунной системой.
Липидный комплекс амфотерицина B (Abelcet) получил статус орфанного препарата для лечения кандидоза.Необходимы дополнительные исследования для определения долгосрочной безопасности и эффективности этого препарата для лечения кандидоза. Для получения дополнительной информации обращайтесь:
The Liposome Company, Inc.
One Research Way
Princeton. N. 08540
Как лечить, причины, симптомы, риски и антибиотики
Мне 78 лет. Я много раз лечился антибиотиками от инфекций горла и уха с раннего детства до 20 лет. Аллергия на дрожжи была диагностирована в начале 30-х годов, так как на моем лице регулярно появлялись кисты.Так что я перестал пить пивные дрожжи, вино или пиво. Все было в порядке, пока у меня не развился цикл вагинальной молочницы — инфекции мочевыводящих путей (ИМП), когда я начал половую жизнь в конце 30-х годов после нескольких лет безбрачия. В конце концов, его успешно лечили двойными дозами нилстата и 1 макродантином при каждом половом акте. К середине 50-х у меня развился синдром хронической усталости, и нильстат-макродантин больше не работал. Флуконазол действовал, но после многих процедур появились новые вагинальные симптомы без выделений, но с зудом.Также кожные высыпания. В конечном итоге был поставлен диагноз Candida glabrata, результат подавления Candida albicans. Я лечилась 14 дней вагинальной борной кислотой, пессариями и натуропатическим кремом для менопаузы. Кожные высыпания чередовались с небольшим количеством мази Diprosone (у меня была аллергия на кремовую версию) и натуропатическими мазями из дегтя, и MooGoo, продукт, разработанный в Австралии для лечения болезненного вымени коровы, который теперь продается для кожи человека, помог. Также, наконец, я полностью изменил диету на диету против кандидоза. Прекращение половой жизни тоже помогло.Я постепенно снова добавлял молочные продукты и т. Д., Но оставил все пробиотики и другие натуропатические средства и не употреблял дрожжевые продукты. Нет молочницы 5 лет. Но недавние операции (сильно сломанная рука) в течение 15 месяцев, включая удаление абсцесса зуба и замену тазобедренного сустава, потребовали больших доз антибиотиков. Симптомы Candida контролировались с помощью диеты, пробиотиков, пребиотиков и т. Д. До недавней замены тазобедренного сустава. Теперь у меня сильный молочница во рту после 4 недель боли в горле, сильно влияющей на дыхательное горло. Четыре внутривенных капельки витамина С и цинка для поддержки иммунной системы работали в течение нескольких дней после каждой, но симптомы возобновились.К сожалению, на 4-й неделе мороженое было только настоящим облегчением, поскольку глотание становилось все более невозможным, и я использовал анестезирующие леденцы (включая Codral), которые не включали сахарозу и глюкозу в их списки ингредиентов. Мне пришлось покопаться на их веб-сайте, чтобы обнаружить, что они действительно есть. Но уже поздно; все, что сахар убил меня. Включая мои собственные злоключения с мгновенно успокаивающим мороженым.
