Ответы врачей на вопросы об ингаляторах / bwell-swiss.ru
Ответы врачей на часто задаваемые вопросы пациентов
Небулайзерная терапия1. Чем отличается «небулайзер» от «ингалятора»?
Небулайзер – это вид ингалятора, который производит аэрозоль с размером частиц менее 5 микрон для лечения всех отделов дыхательной системы. «Ингалятор» более широкое понятие. К ингаляторам относятся и паровые приборы, и небулайзеры. Сомневаетесь, что выбрать? Проверьте инструкцию и технические характеристики прибора.
2. Насколько эффективна ингаляционная терапия, чем она отличается от остальных методов лечения?
При ингаляционной терапии лекарство напрямую попадает в дыхательные пути, действует быстро и эффективно, происходит лучшая всасываемость препарата, отсутствуют или минимальны побочные действия. Ингаляции — самый современный и эффективный способ лечения кашля и других заболеваний нижних отделов дыхательной системы у детей и взрослых.
2. При каких болезнях рекомендована небулайзерная терапия?
Небулайзерная терапия применяется при лечении сухого кашля, ОРВИ, заложенности носа, обструктивном бронхите, бронхиальной астме, пневмонии и ложном крупе и других бронхо-легочных заболеваниях.
3. Какой эффект оказывает небулайзерная терапия?
Все зависит от того, какой препарат используется. Это может быть бронхорасширяющее, противоотечное, муколитическое, антисептическое действие — все зависит от назначения врача и решаемой проблемы.
4. Можно ли применять небулайзерную терапию для профилактики? Например, бронхита нет, есть сухой кашель.
Если есть кашель, то состояние болезни уже присутствует и нужен небулайзер. Если же признаки заболевания отсутствуют, то и ребенок совершенно здоров, и лишнее лечение ни к чему. Приобретите увлажнитель воздуха для создания благотворного климата в детской, это важно.
6. Подойдет ли небулайзерная терапия для лечения боли в горле, насморке?
Подойдет ли небулайзерная терапия для лечения боли в горле, насморке?
Насморк относится к заболеваниям верхних дыхательных путей, если используется небулайзер с физраствором и для ингаляции применяется маска, то разжижается мокрота в носоглотке, поэтому, да, помогает.
7. Почему именно детям показана небулайзерная терапия?
Дети часто отказываются пить лекарство, потому что оно невкусное. Кроме того, нередки аллергические реакции на прием суспензий и сиропов. Небулайзерная терапия широко применяется педиатрами для облегчения симптомов заболевания, так как этот метод позволяет доставить лекарство напрямую в больной орган, избежать побочного воздействия.
8. С какого возраста можно использовать небулайзер?
Небулайзерная терапия подходит для детей с рождения по назначению врача.
9.Ребенок боится ингалятора, что делать?
Приобретите модель, созданную специально для детей! Это может быть небулайзер-игрушка от швейцарского производителя B.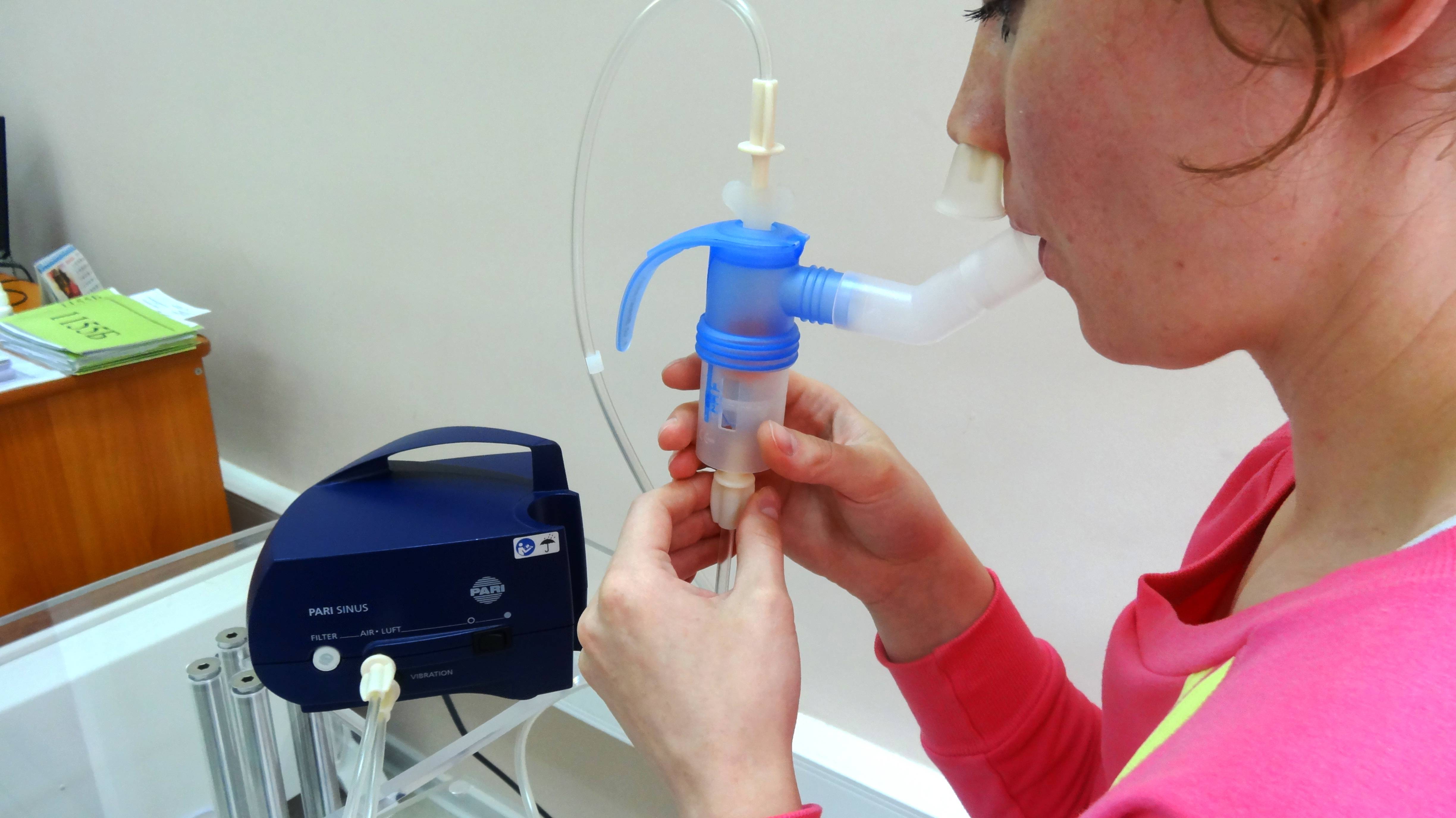
10.Есть ли противопоказания? Какие?
Небулайзерную терапию не рекомендуется проводить при повышенной температуре. Помните, небулайзерная терапия должна назначаться врачом.
11.Как быстро следует ожидать эффект от ингаляции, через какое время должно наступить выздоровление?
Эффект от ингаляции зависит от заболевания и назначенного препарата. Например, при использовании гормонального препарата эффект заметен сразу – симптомы заболевания «снимаются» как только ребенок начинает дышать в небулайзер.
Выздоровление при использовании небулайзера наступает в среднем 1.5-2 раза быстрее, чем без его использования.
12.Какие лекарства можно использовать для ингаляций с небулайзером?
Все лекарственные препараты, предназначенные для небулайзерной терапии.
13.Врач назначил ингаляции 3 раза в день по 10 минут, но ингалятор распыляет лекарство быстрее/медленнее, что делать?
Обратите внимание, что первичным при назначении является объем лекарственного препарата. Врач также может рекомендовать оптимальное время ингаляции – например, 5 или 10 минут. Но фактическая продолжительность ингаляции зависит от технических характеристик небулайзера (скорости распыления, остаточного объема лекарства) и вязкости лекарства. Это значит, что разные небулайзеры будут распылять один и тот же раствор за разное время. Учитывайте это при подготовке препарата: можно добавить большее количество физраствора, чтобы объем лекарства соответствовал оптимальному времени процедуры. В ассортименте B.Well есть небулайзеры MED-121 и MED-125, которые имеют регулируемую скорость распыления и позволяют выбрать оптимальный темп ингаляции.
При использовании небулайзера выздоровление наступает в 1,5-2 раза быстрее!
Помните, что отвары трав, масла и сиропы в ингалятор заливать нельзя! Для небулайзерной терапии подходят только специальные стерильные препараты, которые назначает врач.
Поделитесь статьёй с друзьями
Сколько дышать ингалятором взрослым и детям по времени и по дням курса лечения
Ингаляция – один из наиболее эффективных способ лечения заболеваний дыхательных путей.
В современной медицине для терапии дыхательной системы используется небулайзер – аппарат, преобразующий лекарство в аэрозольную форму, легко вдыхаемую пациентом. Благодаря компактности, доступности и цене аппарата, ингаляции можно делать дома.
Содержание статьи
Правила использования ингаляторов в домашних условиях
Соблюдая дозировку, предписанную врачом, приготовить необходимое количество смеси лекарственного вещества и физраствора. Удобно сядьте, плотно прижав маску к лицу. Во время процедуры рекомендуется глубоко и ровно дышать, помогая лекарству легче проникнуть в бронхи.
Удобно сядьте, плотно прижав маску к лицу. Во время процедуры рекомендуется глубоко и ровно дышать, помогая лекарству легче проникнуть в бронхи.
Справка:
- Процедура проводится не ранее чем через 1,5 часа после приёма пищи.
- Строго соблюдать дозировку лекарственного раствора или время процедуры.
- Приём питья и еды не раньше 30-60 минут после процедуры ингаляции.
- Нельзя делать ингаляции при температуре выше 37,5 градуса, гнойной ангине, сердечной недостаточности и при высоком артериальном давлении.
Также продолжительность процедуры может зависеть от модели небулайзера. Подробные сведения о возможностях аппарата можно узнать из характеристик и инструкций к устройству.
Сколько времени может дышать ингалятором взрослый
Средняя продолжительность процедуры для взрослых составляет 10 минут, в зависимости от количества лекарства. Поэтому, если при заливке раствора не удалось соблюсти дозу, прописанную врачом, рекомендуется при осуществлении процедуры следить за количеством лекарства по шкале на стаканчике аппарата.
В случае использования небулайзера несколькими членами семьи, необходимо делать перерыв в его работе на полчаса и дезинфицировать маску после каждого сеанса.
Сколько времени можно дышать ингалятором (небулайзером) ребёнку (при первой и последующих ингаляциях)
Проведение ингаляций ребёнку обусловлено темпераментом и состоянием больного. Однако, для минимальной пользы от процедуры она должна длиться не меньше 5–6 минут. В силу новизны и страха маленького пациента первый сеанс может составить не менее 3 минут. Так как во время ингаляции необходимо спокойно дышать, рекомендуется предварительно создать условия для более спокойного приёма лекарства (включить любимый мультфильм, музыку или почитать ему сказку).
Размеренный голос мамы и тактильное воздействие поможет оказать успокаивающее воздействие на малыша. Существуют модели небулайзеров, позволяющие делать ингаляции в лежачем положении.
После первого знакомства с новой аппаратурой дальнейшие процедуры длятся дольше. Время для маленьких детей составляет 5–7 минут, для детей старшего возраста 7–10 минут. Общая продолжительность каждого сеанса не может превышать 10 минут.
Важно! Остатки разведённого лекарства не хранят.
Частота проведения ингаляций в домашних условиях
Традиционно ингаляции делаются дважды в день. По назначению врача количество процедур может быть увеличено.
Курс лечения рекомендуется продолжать 5–10 дней. Длительность курса варьируется от применяемого лекарства.
Сколько раз в день можно дышать ингалятором
Как правило, ингаляция проводиться через 1-1,5 часа после трапезы. В случае применения 2 раз в день – после завтрака и после ужина. При назначении мирамистина или беродуала возможно использование ингалятора трижды за день. Осложнения и обострения некоторых заболеваний допускают проведение ингаляций до 4 раз в день. В таких случаях необходимо наблюдение и консультации врача.
В таких случаях необходимо наблюдение и консультации врача.
Сколько дней можно дышать ингалятором
Любой тип кашля лечится с использованием ингаляций. Срок лечения зависит от назначения врача или от его результатов: от 2–3 дней до 10–11 дней.
Внимание! Самолечение рекомендовано при длительном использовании устройства.
Важно! Данная статья не является руководством к действию, не является официальной информацией ВОЗ или докторов. Просим вас быть осторожными и за советами обращаться к своему доктору.
Подпишитесь на наши Социальные сети
Как сделать правильно ингаляцию с физраствором? Ингаляции физраствором ребенку
Человек может заболеть в любое время года. Причин этому много: слабый иммунитет, резкие перепады температуры, банальный сквозняк и многое другое. Современные родители не хотят лишний раз давать ребенку сильные лекарственные препараты, ведь любое средство имеет много побочных эффектов, а взрослые часто мучаются от аллергии на таблетки. И тем, и другим сможет помочь обычный физраствор. Он помогает устранить ринит, ларингит, фарингит, бронхит, воспаление легких и многие другие заболевания дыхательных путей.
И тем, и другим сможет помочь обычный физраствор. Он помогает устранить ринит, ларингит, фарингит, бронхит, воспаление легких и многие другие заболевания дыхательных путей.
Если вы не знали, то физраствор можно приготовить даже в домашних условиях. Для этого нужно взять 1 литр кипяченой воды и 10 грамм соли. Тщательно перемешать соль, и раствор готов. Хранить его нужно в холодильнике не больше суток. Иначе вместо лечебного действия он окажет противоположное. Перед использованием раствора его необходимо подогреть. Но следует быть аккуратным, ведь слизистая носоглотки очень нежная, ее легко можно обжечь.
Ингаляции физраствором при кашле
Почему же из всех лекарственных средств физраствор оказывается самым лучшим? Все очень просто. Маленькие дети не умеют глотать таблетки, к тому же у фармпрепаратов много побочных эффектов; капли практически сразу попадают в пищевод; мази задерживаются на слизистой оболочке, но практически не достигают дыхательных путей; действие аэрозолей кратковременно.
Какими же достоинствами обладает физраствор? Применение этого средства не вызывает аллергии и других побочных явлений, оказывает увлажняющее действие на слизистую носоглотки. Кроме того, соль является хорошим антисептиком. При попадании на слизистую она убивает болезнетворные бактерии. Также соль смягчает кашель и помогает вывести мокроту из легких.
Как делать ингаляцию с физраствором?
Для проведения лечебных процедур все-таки лучше брать физраствор в аптеке, потому что там он продается в стерильном виде.
Для устранения кашля необходимо налить физраствор в ингалятор и глубоко вдыхать его пары. При сильном кашле в лечебную жидкость можно добавлять лекарственные средства.
При сухом кашле назначаются препараты «Беродуал» или «Пульмикорт». При влажном лучше использовать средства «Лазолван», АЦЦ, «Флуимуцил». Также в физраствор можно добавлять антибиотики: «Биопарокс», «Флуимуцил» и т.д.
Нужно помнить о важности температурного режима. Для детей младше 3 лет физраствор должен быть не теплее 30 градусов, до 5 лет – 40 градусов. С 6 лет можно применять лечебную жидкость температурой в 52 градуса, а для взрослых – в 54 градуса.
Для детей младше 3 лет физраствор должен быть не теплее 30 градусов, до 5 лет – 40 градусов. С 6 лет можно применять лечебную жидкость температурой в 52 градуса, а для взрослых – в 54 градуса.
Детям до трех лет ингаляции можно делать один раз в сутки, от 3 лет и взрослым – трижды в день. Курс лечения будет зависеть от вида кашля и наличия осложнений, а также от возраста.
Что такое небулайзер?
Небулайзер – это специальный аппарат, в котором лекарственные жидкости превращаются в капли. Последние, попадая на слизистую носоглотки или легких, проникают внутрь и оказывают очень хороший терапевтический эффект.
Какие же отличия имеет эта ингаляция физраствором? Небулайзером смогут пользоваться как самые маленькие дети, так и пожилые люди. Все дело в том, что при использовании этого прибора не нужно делать сильный вдох или подстраиваться под его работу. Вдох делается тогда, когда вам это удобно. Лекарство никуда не испаряется, а находится в специальном резервуаре.
На мелкие частицы физраствор распадается при помощи специального компрессора, встроенного в прибор и работающего от сети.
Основные правила ингаляции небулайзером
Тщательно вымойте руки.
2. Соберите небулайзер.
3. Подготовьте лекарственное вещество и подогрейте его до необходимой температуры.
4. Влейте раствор в стаканчик небулайзера.
5. Плотно закройте устройство и присоедините к нему лицевую маску, мундштук или носовую канюлю.
6. Соедините небулайзер с компрессором.
7. Включите компрессор и начинайте вдыхать лекарственное средство.
8. После окончания процедуры выключите компрессор и отсоедините прибор.
9. Промойте все части небулайзера 15%-ным содовым раствором.
10. Прокипятите все в течение 10 минут.
11. Высушите составные части прибора и храните их в чистой салфетке.
Проведение процедуры при насморке
Ингаляцию с физраствором можно проводить даже новорожденным детям. Попадая на слизистую носа, лечебная жидкость смягчает ее и способствует выведению слизи. При насморке процедуру нужно проводить каждые 4 часа. Начинать лечение нужно при первых проявлениях недуга, если болезнь длится уже несколько дней, физраствор не поможет. Потребуется применение лекарственных препаратов.
Попадая на слизистую носа, лечебная жидкость смягчает ее и способствует выведению слизи. При насморке процедуру нужно проводить каждые 4 часа. Начинать лечение нужно при первых проявлениях недуга, если болезнь длится уже несколько дней, физраствор не поможет. Потребуется применение лекарственных препаратов.
В ингаляцию с физраствором можно добавлять различные эфирные масла, например, хвои, эвкалипта. Также используют сок алоэ или каланхоэ. Но применять все эти средства нужно с осторожностью. Очень часто они вызывают аллергию.
Правила проведения ингаляции при насморке
1. Температура раствора должна быть не ниже 37 градусов и не выше 45.
2. С осторожностью используйте эфирные масла.
3. При использовании эфирных масел нужно помнить, что для лечебного действия требуется всего несколько капель.
4. Лечение должно быть постоянным — ежедневно, каждые 4 часа, до исчезновения признаков заболевания.
Правила использования ингалятора
1. Перед процедурой вымойте руки.
Перед процедурой вымойте руки.
2. Запрещено проводить ингаляцию сразу после еды. Лучше подождать 1,5 часа и затем начинать лечение.
3. В период лечения необходимо отказаться от курения хотя бы за 1 час до проведения процедуры.
4. Во время проведения процедуры нельзя разговаривать.
5. На пациенте должна быть легкая одежда, не затрудняющая дыхание.
6. При заболевании верхних дыхательных путей (насморке) вдох и выдох нужно делать через нос.
7. При недугах нижних дыхательных путей (бронхите, воспалении легких) вдох и выдох делают через рот.
8. Если в раствор был добавлен гормональный препарат, после процедуры нужно ополоснуть рот. Детям можно просто дать попить воды. Если использовалась маска, то нужно умыть лицо и глаза.
9. После ингаляции необходимо 30-40 минут лежать. Нельзя курить, выходить на улицу, тем более в холодное время года.
При многих болезнях нам помогают ингаляции. Насморк или кашель можно отнести к категории легких недугов, если у вас есть ингалятор и физраствор. Ингаляции физраствором ребенку никогда не навредят. Очень часто у малышей возникает заложенность носа из-за сухого воздуха в квартире. В этом случае также можно использовать ингаляции. Вдыхать физраствор ребенку понравится, ведь он не имеет горького вкуса (как таблетки) или неприятного запаха (как мази).
Ингаляции физраствором ребенку никогда не навредят. Очень часто у малышей возникает заложенность носа из-за сухого воздуха в квартире. В этом случае также можно использовать ингаляции. Вдыхать физраствор ребенку понравится, ведь он не имеет горького вкуса (как таблетки) или неприятного запаха (как мази).
Лечение насморка или не очень сильного кашля можно начать и без назначений врача. Но добавлять лекарственные препараты в ингаляцию с физраствором нужно только после консультации с терапевтом.
Как правильно делать ингаляцию ребенку — советы практикующих врачей
Небулайзером можно лечить разнообразные заболевания дыхательных путей, даже шахтерам и химикам иногда прописывают ингаляции при помощи небулайзера. Когда речь заходит о ребенке и лечении карапуза, тут главное не перестараться. Всегда уточняйте у доктора, какое лекарство лучше подойдет для лечения бронхита, насморка или ОРЗ и потом прибегайте к помощи небулайзера. Ведь ингалятор не панацея — это прибор, при помощи которого лекарственное вещество попадает на необходимые участки — слизистую носа, гортань, бронхи, легкие, все воспаления в этих участках можно лечить при помощи ингалятора (небулайзера).
Допустим, Вы выбрали подходящий небулайзер (кстати, мы написали на эту тему интересную статью: “Как правильно выбрать небулайзер (ингалятор)? Какой лучше купить ингалятор?”) Вы уже знаете, что нельзя лечить крупнодисперсными небулайзерами нижние дыхательные пути (астму, бронхит), соответственно мелкодисперсными — верхние дыхательные пути (ринит), если Вам интересно более досконально узнать про небулайзеры, то советуем прочитать статью “Польза небулайзера (ингалятора) — небулайзер все за и против”. Естественно возникают вопросы: как правильно использовать ингалятор для ребенка? Запомните, небулайзер — это не панацея, это как шприц для лекарства, не стоит делать ингаляции, когда Вы не уверены в диагнозе и очень осторожно относитесь к подбору лекарств, всегда помните, что на кону здоровье ребенка. Как правильно сделать ингаляцию ребенку? — об этом Вы узнаете из этой статьи.
Небулайзер детский, как пользоваться
Давайте обратимся к профессионалам. При написании статьи нас консультировала доктор-пульмонолог Елизавета Павловна и на вопрос, что делает небулайзер детский, как пользоваться им дома, дала следующие рекомендации:
При написании статьи нас консультировала доктор-пульмонолог Елизавета Павловна и на вопрос, что делает небулайзер детский, как пользоваться им дома, дала следующие рекомендации:
“Перед процедурой не кормите ребенка, должно пройти 1,5 часа после еды. Одежда должна быть максимально удобной и комфортной. Для ингаляции нужно принять положение сидя, максимально расслабиться, дышать глубоко и спокойно. Во время процедуры пациент вдыхает ртом (для лечения астмы) и задерживает дыхание на пару секунд, выдыхает. Для детей дошкольного возраста процедура по времени не должна превышать 3-х минут. После ингаляции рекомендуется 30 минут отдыха и спокойствия: ребенок должен полежать и расслабиться.”
Хотим добавить — поговорите с крошкой, для него это такой же стресс, как и для Вас. Всё поменялось, теперь нужно привыкать к новым реалиям жизни, пусть и ненадолго, ведь терапия при помощи небулайзеров крайне эффективна.
Ответит на частые вопросы — ингалятор для детей, как пользоваться, — наш знакомый врач педиатр Анатолий Сергеевич.
“Ингалятор детский как пользоваться? Расскажу шаг за шагом, а вы записывайте” — смеется доктор, но мы реально записываем. — “В первую очередь аккуратно, при помощи шприца переливаем лекарство в специальный контейнер. Потом подсоединяем контейнер с лекарством к компрессору специальной трубкой. Одеваем на малыша маску для ингаляций, в комплекте должна быть детская. Нажимаем кнопку старт и начинаем процедуру. Вот и все дела. В зависимости от препарата процедура может занимать около 10-15 минут, на это время попробуйте чем то развлечь ребенка, почитать сказку, чтобы он сильно не заскучал. Это у взрослых 15 минут, как два раза моргнуть, а малыши очень быстро утомляются от монотонного сидения.”
А как правильно делать ингаляцию ребенку 1 год или даже младше? Помните, что детям до года не желательно проводить ингаляционную терапию без назначения доктора, если лечиться при помощи ингалятора, то только по предписанию врача.
Софья Алексеевна работает в детской поликлинике уже более 15 лет и видела как развивалась ингаляционная терапия за последние годы.
“Для совсем маленьких детей не требуется никаких особых правил ингаляции. Просто включите прибор и поднесите к личику спящего ребенка. Помните, если ротик закрыт — то Вы лечите верхние дыхательные пути, ротик открыт — лекарство будет попадать непосредственно в легкие и бронхи. Если у Вас стационарный небулайзер предложите ребенку поиграть с прибором, например налейте в него воды, пусть малыш сам включит и выключит прибор, наша задача, чтобы ребенок не боялся лечения. Если малыш капризничает или у него плохое настроение дождитесь, когда настроение выровняется. Тогда лечение будет связано с позитивными эмоциями, а небулайзер не будет ассоциироваться с пыткой или наказанием. Это основные моменты которые нужно учитывать проводя ингаляцию для грудничка.”
Памятка
Дорогие наши родители! Главное в лечении — это соблюдать бодрость духа и хорошее настроение. Все небулайзеры и ингаляторы созданы исключительно для нашего удобства и скорейшего выздоровления. Спектр болезней, которые лечат при помощи небулайзеров очень большой: ингаляторы приобретают, чтобы лечить астму, пневмонию, также Вы можете лечиться ими при сезонных заболеваниях, и использовать для оздоровительных и даже косметических процедур. Мы сделали для Вас подборку самых качественных небулайзеров по версии этого года, ознакомиться с ними Вы можете в статье “Самый лучший ингалятор небулайзер — отзывы врачей, рейтинг топ 10 небулайзеров (ингаляторов)”. Благо сейчас такое количество моделей, что можно выбрать подходящий прибор отдельно для ребенка или ту, которая вписывается в семейный бюджет и удовлетворит любые требования пользователя.
Спектр болезней, которые лечат при помощи небулайзеров очень большой: ингаляторы приобретают, чтобы лечить астму, пневмонию, также Вы можете лечиться ими при сезонных заболеваниях, и использовать для оздоровительных и даже косметических процедур. Мы сделали для Вас подборку самых качественных небулайзеров по версии этого года, ознакомиться с ними Вы можете в статье “Самый лучший ингалятор небулайзер — отзывы врачей, рейтинг топ 10 небулайзеров (ингаляторов)”. Благо сейчас такое количество моделей, что можно выбрать подходящий прибор отдельно для ребенка или ту, которая вписывается в семейный бюджет и удовлетворит любые требования пользователя.
Здоровья Вам и Вашему малышу!
(смотреть «Ингаляторы (небулайзеры)» в нашем магазине)
Ошибки при использовании небулайзера
Совсем недавно, обратившись к терапевту или лору, пациенты при болезнях органов дыхания стали получать от врачей рекомендации приобрести небулайзер – новый вид ингалятора, способного распылить лекарство на мельчайшие частички, покрывающие самые отдалённые участки дыхательных путей. Впечатления от использования этого устройства у пациентов разные. Кому-то небулайзер помог, а кому-то ещё больше усложнил ситуацию. Причиной этого являются ошибки, возникающие из-за неумения многих пользоваться этим ингалятором. Именно об этих ошибках мы и расскажем в нашей статье.
Впечатления от использования этого устройства у пациентов разные. Кому-то небулайзер помог, а кому-то ещё больше усложнил ситуацию. Причиной этого являются ошибки, возникающие из-за неумения многих пользоваться этим ингалятором. Именно об этих ошибках мы и расскажем в нашей статье.
Первая ошибка – использование небулайзера при малейших простудных заболеваниях. Это устройство эффективно, когда воспалена слизистая гортани либо нижние дыхательные пути, к примеру, когда у пациента наступил бронхит или стеноз гортани. От этих болезней вылечиться можно только при распылении лекарства на мелкие составляющие, поступающие во время ингаляции глубоко в органы дыхания и оседающие там в высокой концентрации. В этом случае слизистая носа и глотка получают лекарства в гораздо меньшем количестве, чем при распылении обычным спреем.
Чтобы лекарственные средства оседали в верхних дыхательных путях, частицы аэрозоля должны быть крупнее и, соответственно, тяжелее. Поэтому лечение фарингита или обычного насморка при помощи небулайзера требует от небулайзера некоторой дополнительной функциональности. Например, в небулайзерах Little Doctor поставляются распылители как для верхних дыхательных путей (фарингит, ларингит, ангина и т.п.), так и для нижних дыхательных путей (бронхит, астма и др.)
Например, в небулайзерах Little Doctor поставляются распылители как для верхних дыхательных путей (фарингит, ларингит, ангина и т.п.), так и для нижних дыхательных путей (бронхит, астма и др.)
Второй ошибкой является самостоятельный подбор лекарства. По мнению специалистов самостоятельный отбор отхаркивающего препарата может спровоцировать появление бронхообструкций, стать причиной увеличения количества мокроты. Только врачи способны определить тип кашля, его мокроту, вязкость, сужаемость просвета бронхов, появился ли бронхоспазм, отекла ли слизистая. И по результатам осмотра он уже сможет подобрать тип ингаляционной терапии. Конечно, существуют некоторые общие рекомендации при самых распространенных болезнях или при симптоматическом лечении. Об этих рекомендациях можно будет прочитать в нашей следующей статье.
Третьей и очень серьезной ошибкой является заливание в дозаторы масляных растворов. В результате этого осевшие на бронхах жиры нарушают газообмен, что приводит к самым непредсказуемым последствиям, может довести до отёка лёгких или даже до так называемой масляной пневмонии. Для использования масляных растворов существуют масляные ингаляторы, эффективность которых — тема для отдельной статьи. Что касается травяных настоек и отваров, то в данном случае некоторые врачи советуют их использовать в небулайзере, который после ингаляции необходимо тщательнейшим образом очистить. Чтобы не испортить прибор, такие лекарства перед использованием процеживают через сделанную из целлюлозы бумагу, которая помогает оставить все микрочастицы. Однако, лучше не рисковать прибором и покупать готовые лекарства в аптеке.
Для использования масляных растворов существуют масляные ингаляторы, эффективность которых — тема для отдельной статьи. Что касается травяных настоек и отваров, то в данном случае некоторые врачи советуют их использовать в небулайзере, который после ингаляции необходимо тщательнейшим образом очистить. Чтобы не испортить прибор, такие лекарства перед использованием процеживают через сделанную из целлюлозы бумагу, которая помогает оставить все микрочастицы. Однако, лучше не рисковать прибором и покупать готовые лекарства в аптеке.
Четвёртой ошибкой является неправильная время выполнения ингаляций. Частота ингаляций назначается врачом в зависимости от сложности заболевания, в среднем три раза за день. Ингаляцию, по мнению специалиста, следует делать после еды (через один час). В это время происходит увеличение внутрибрюшного давления и происходит давление органов живота на диафрагму, вследствие чего выполняется уменьшение дыхательного объёма. Ингаляции, назначенные для разжижения мокроты делаются за несколько (минимум за 4) часов до сна. За это время пациент успеет откашляться. В противном случае произойдёт застой мокрот, в результате чего утром появится продуктивный кашель. Ингаляции с использованием бронходилататоров делаются перед сном (за один час). За это время произойдёт стимулирование сердечно-сосудистой системы.
За это время пациент успеет откашляться. В противном случае произойдёт застой мокрот, в результате чего утром появится продуктивный кашель. Ингаляции с использованием бронходилататоров делаются перед сном (за один час). За это время произойдёт стимулирование сердечно-сосудистой системы.
Пятой ошибкой является отмена ингаляций при высоких температурах. В данном случае нельзя принимать паровые ингаляции, поскольку они увеличивают жар. Их также нельзя делать при наступлении бронхозпазма, обструктивного синдрома, отёке слизистой. Иначе это приведёт к ещё большему увеличению отёка, спазма, обструкции бронхов. Но ингаляции при помощи небулайзера при соответствующих показаниях делаются с наступлением лихорадки, поскольку лечение в данном случае выполняется с помощью мелкодисперсной смеси, у которой комнатная температура.
Шестой ошибкой является использование небулайзера после того, как ним подышал другой пациент. Многие семьи в целях экономии используют небулайзер «по кругу»: подышал идин из членов семьи, за ним другой и так далее. Так нельзя делать. Перед каждой ингаляцией составляющие небулайзера (мундштук, дозатор или маска) следует обработать антисептическим средством, прокипятить или хотя бы просто облить кипящей водой.
Так нельзя делать. Перед каждой ингаляцией составляющие небулайзера (мундштук, дозатор или маска) следует обработать антисептическим средством, прокипятить или хотя бы просто облить кипящей водой.
Выводы очевидны: перед использованием небулайзера проконсультируйтесь с врачом, именно он должен назначать лечение. Кроме того в компрессорных и и ультразвуковых небулайзерах нельзя использовать масляные растворы, это может привести к осложнениям. И последнее, но не менее важное: у каждого пользователя небулайзера должны быть свои личные принадлежности для ингаляций — маска, мундштук, канюли (насадки для ингаляций через нос). Запасные маски можно докупить отдельно. Таким образом Вы обезопасите себя и своих родных от ремиссии болезни.
Просмотреть ассортимент компрессорных небулайзеров можно в разделе:
Компрессорные небулайзеры
Небулайзеры с детскими масками:
Детсткие небулайзеры
Пользуйтесь небулайзером и будьте здоровы!
Поделиться этой статьей
Твитнуть Поделиться Поделиться Google+ Pinterest
Комментарии (0)
Пока нет комментариев
Как часто можно делать ингаляции?
Что собой представляет такая медицинская процедура, как ингаляция, знает каждый из нас. Многие наслышаны и об ее эффективности при лечении значительного количества недугов. Она часто применяется и хорошо переносится взрослыми и детьми. А многие, кто нуждается в силу определенных хронических заболеваний часто делать ингаляции, ингалятор имеют и дома.
Многие наслышаны и об ее эффективности при лечении значительного количества недугов. Она часто применяется и хорошо переносится взрослыми и детьми. А многие, кто нуждается в силу определенных хронических заболеваний часто делать ингаляции, ингалятор имеют и дома.
Впрочем, такие приборы желательны в каждой семье. Ведь сегодня мы все чаще подвергаемся различным недомоганиям простудного характера, а также поражениям дыхательных путей той или иной этиологии. И именно ингаляция является хорошим вспомогательным средством для ускорения выздоровления.
Но безопасна ли эта процедура? И как часто можно делать ингаляции? Давайте разберемся.
Лечим детей
Делать ингаляцию, особенно детям, показано при любом виде кашля. Что же касается того, как часто можно делать ингаляции ребенку, то надо знать, что периодичность процедуры и количество лекарственного средства обусловлены видом заболевания и его возрастом. У малыша это займет пару минут. Дошкольникам и младшим школьникам время понадобится больше – 2-4 минуты.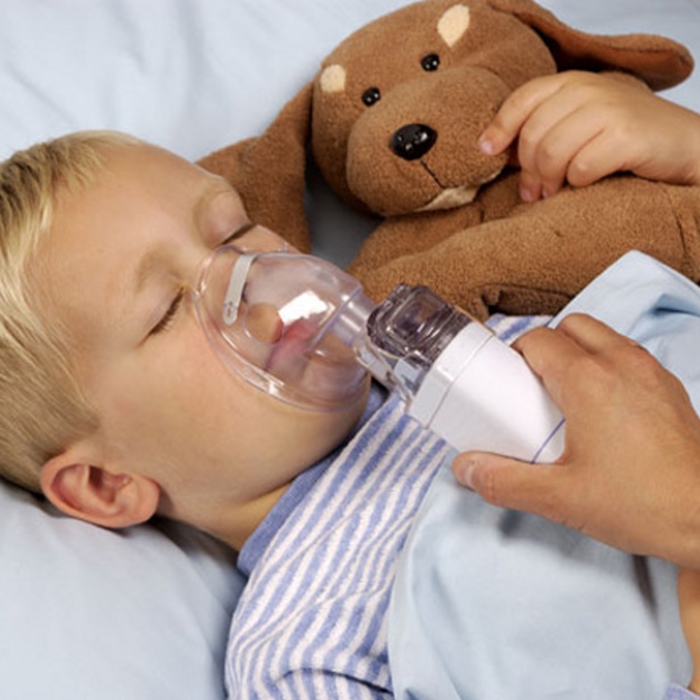 А более взрослым ребятам необходимо от 4 до 10 минут.
А более взрослым ребятам необходимо от 4 до 10 минут.
Важно! Что касается частоты процедуры, то ее обычно можно использовать два раза в день. Но есть многие препараты (мирамистин, туссамаг, хлорофиллипт, беродуал и др.), которые нужно вдыхать 3 раза в день.
При применении физраствора или Боржоми ингалируют 2-4 раза в день.
Длительность курса при этом предполагает 5-11 дней. Так, если лечитесь одним лазолваном либо с добавлением беродуала, то назначение будет на 5 дней, а сеансы с минералкой могут быть длительными. Длительность курса с АЦЦ-инъект предполагает не больше 10 дней.
Главное, надо знать, ингаляции, особенно паровые, нельзя делать детям при повышенной температуре. Вдвойне надо быть осторожными, если малютке еще не исполнился год. Ни в коем случае нельзя заниматься самолечением, без консультации с педиатром.
Чтобы не было вреда
Вполне понятно, хотя такое лечение и действенное, переусердствовать с ним не стоит. Поэтому желательно иметь представление о том, сколько раз в день можно делать ингаляцию.
Важно! Если ингаляцию предполагается проводить фитосредствами, не нужно забывать о пробе на аллергическую реакцию.
Частота сеансов обычно зависит от тяжести заболевания. Если это легкое протекание патологии, то достаточно будет и 2 раза в сутки. Более серьезные случаи предполагают использование ингалятора каждые 4-6 часов.
Паровая ингаляция предполагает лечебное влияние на органы дыхания. Именно вдохнув этот целебный воздух, можно быстро снять отек гортани. Такое дыхание очень полезное, но оно не может быть долгим, так как можно получить термический ожег. Процедура показана 2 раза в день.
Если предполагается преодоление приступов кашля, эффективным будет дышать с использованием эфирных масел (эвкалипта, облепихи, каланхоэ, хвойных растений) или физраствора. Конечно, хорошо, когда для этих целей будет использован ингалятор (конечно, в случае чего подойдут и примитивные приспособления). Протяженность ингалирования 15 минут, периодичность – 2 раза в день. Курс воздействия – 5-10 дней.
Протяженность ингалирования 15 минут, периодичность – 2 раза в день. Курс воздействия – 5-10 дней.
Надо не забывать, что препарат или раствор для ингаляции, а также то, сколько раз в день можно делать ее, следует всегда согласовывать с доктором. Пациент всегда может уверенно сказать: «Я грамотно лечусь», если будет строго выполнять его предписания.
Дышим через небулайзер
Производство небулайзеров еще более открыло двери ингаляционному способу поддерживающей терапии. Ведь теперь дыхательные процедуры возможны и для самого маленького ребенка. Естественно, что параллельно возник вопрос, как часто можно делать ингаляции небулайзером?
Важно! Каждое применение небулайзера предполагает тщательный уход за ним. А части, используемые для вдыхания лекарства, подлежат дезинфекции.
Следует сразу оговориться, ответ на него может дать только специалист. Сколько дней маленькому нужно делать ингаляции и длительность одного сеанса определяется, беря во внимание его возраст и какой тип ингаляции ему нужен. Для малышей это, как правило, 5 минут, для тех, кто старше 6 лет – 7-10. При более длительном введении лекарств небулайзером ребенку дети неохотно лечатся.
Для малышей это, как правило, 5 минут, для тех, кто старше 6 лет – 7-10. При более длительном введении лекарств небулайзером ребенку дети неохотно лечатся.
Но как трудно бы ни было, сделать ингаляцию маленькому егозе, нарушать прописанное время нельзя. Ведь, если это допустить, положительный эффект будет значительно снижен.
Что касается противопоказаний, процедуру нельзя проводить если:
- пациент имеет расположение к кровотечениям;
- у него гнойная ангина;
- проблемы из сердечно-сосудистой системой;
- имеются серьезные патологии органов дыхания, при которых такая процедура не показана.
Все это еще раз говорит об индивидуальности каждого случая. Поэтому консультаций врача обязательна.
Важно! Всегда обращайте внимание на срок годности препаратов, которые собираетесь вводить. Пользуйтесь только качественными.
Взрослые нормы
Эффективность терапии этим прибором во многом зависит от того как правильно будет использован небулайзер, сколько раз в день дышать взрослым для лечения требуется.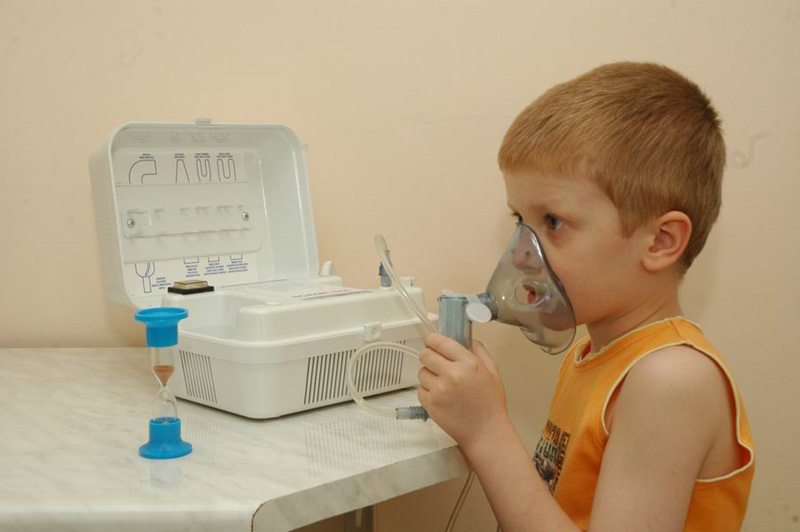 Если вы страдаете недомоганиями, которые связаны со сбоями скорости вдоха, пользоваться небулайзером – настоящее спасение.
Если вы страдаете недомоганиями, которые связаны со сбоями скорости вдоха, пользоваться небулайзером – настоящее спасение.
Как часто проводить такую терапию, ее взрослые нормы может определить только специалист, исходя из личных показаний пациента. Время первого сеанса обычно небольшое – 3-4 минуты. Потому что, если вы до этого не пользовались небулайзером, она может сопровождаться головокружением и тошнотой. Такие симптомы могут появиться через гипервентиляцию легких. Когда вы научитесь правильно делать вдохи и выдохи, все это пройдет.
Начиная со следующей процедуры, длительность ингаляции постепенно увеличивайте до 5, а затем до 10 минут. Дышите ровно, глубоко – и у вас все получиться. Бывает, что за сутки врач назначает до 6 ингаляций с интервалом в 1,5-3 часа.
Время лечит
Обычно пациентов интересует еще один вопрос: в какое время делать ингаляции небулайзером? Сразу подчеркнем, что злоупотреблять таким лечением не нужно. Делать ингаляции небулайзером для профилактики респираторных заболеваний каждый вечер не противопоказано. Вреда от этого не будет.
Важно! Сейчас уже предлагается много видов небулайзеров и выбирать их следует соответственно природе вашего заболевания. Только так можно рассчитывать на скорейшее выздоровление.
Если заболевание серьезное и протекает в тяжелой форме, используйте прибор 2 раза в день – утром и вечером на протяжении 10 дней. Точный курс лечения зависит от лекарства, которым пользуетесь. Многим помогает 1-2 процедуры в течение 5 дней, но бывает, что дышать аэрозолем приходиться и 4 раза в день большее количество дней.
Небулайзер, конечно, прибор хороший и полезный. Но при использовании его не следует нарушать предусмотренные правила и рекомендации врача. Тогда и лечение им принесет только пользу.
Продолжительность и частота ингаляций для детей
Одними из самых распространенных болезней в детском возрасте являются простудные заболевания, ОРВИ и другие поражения дыхательной системы. В их лечении нередко применяют ингаляции, используя для таких процедур паровые ингаляторы или разные типы небулайзеров.
В их лечении нередко применяют ингаляции, используя для таких процедур паровые ингаляторы или разные типы небулайзеров.
Применение небулайзера призвано быстро доставить лекарственные препараты в жидкой форме в легкие ребенка, благодаря чему выздоровление наступает быстрее.
Но, прежде чем сделать ингаляцию своему ребенку, каждый родитель должен узнать, зачем нужна такая процедура, в каком случае она может повредить малышу, а также как часто и как долго можно проводить ингаляции в детском возрасте.
Показания для процедуры
С помощью ингаляций можно устранить заложенность носа, сухой или влажный кашель, насморк, спазм бронхов, боли в горле. Такие процедуры устраняют воспаление, увлажняют слизистую оболочку и усиливают местный иммунитет. Их назначение оправдано при:
- ОРВИ;
- Остром бронхите;
- Острых ларингитах, трахеитах или гайморитах;
- Ожогах дыхательных путей;
- Обострении хронического тонзиллита, фарингита, ларингита, бронхита или синусита;
- Бронхиальной астме;
- Пневмонии в период выздоровления;
- Грибковых поражениях дыхательных путей;
- Туберкулезе;
- Муковисцидозе;
- Эмфиземе легких.

Есть ли противопоказания?
Ингаляции не рекомендуются:
- В раннем детском возрасте (для разных лекарственных препаратов и разных видов ингаляций есть свои возрастные ограничения).
- При бактериальной ангине или отите.
- При пневмонии (острой стадии).
- При лихорадке (процедуры допустимы лишь при температуре не выше +37°С).
- При склонности к кровотечениям из носа или выявлении крови в мокроте.
- В случае непереносимости препарата, который используют для процедуры.
- При тяжелом состоянии ребенка (дыхательной и сердечной недостаточности).
Сколько раз в день можно делать ингаляции?
Наиболее распространенная частота ингаляций – дважды в день. Многие препараты рекомендуется вводить с помощью ингаляций трижды в день, например, мирамистин, туссамаг, хлорофиллипт или беродуал. Если для процедуры используют физиологический раствор, делать такие ингаляции можно от 2 до 4 раз ежедневно.
Многие препараты рекомендуется вводить с помощью ингаляций трижды в день, например, мирамистин, туссамаг, хлорофиллипт или беродуал. Если для процедуры используют физиологический раствор, делать такие ингаляции можно от 2 до 4 раз ежедневно.
Длительность одной процедуры определяют с учетом возраста ребенка и типа ингаляции. Маленьким детям не советуют дышать паром или через небулайзер дольше пяти минут. Деткам постарше ингаляцию проводят в течение 7-10 минут. Долгие процедуры могут вызвать у ребенка нежелание продолжать такое лечение.
О том, с чем лучше делать ингаляции крохе и стоит ли делать ингаляции над тазиком, смотрите в передаче доктора Комаровского.
Сколько дней делать ингаляции: продолжительность курса
В зависимости от используемого для ингаляции препарата процедуры назначаются на срок от пяти до одиннадцати дней. К примеру, ингаляции с лазолваном либо с беродуалом рекомендуют делать не дольше 5 дней, а процедуры с минеральной водой можно проводить длительное время до устранения симптомов заболевания. Ингаляции с АЦЦ инъект назначают не дольше, чем на 10 дней.
К примеру, ингаляции с лазолваном либо с беродуалом рекомендуют делать не дольше 5 дней, а процедуры с минеральной водой можно проводить длительное время до устранения симптомов заболевания. Ингаляции с АЦЦ инъект назначают не дольше, чем на 10 дней.
Советы
- Используя для ингаляций любой тип небулайзера, следует помнить, что в такое устройство нельзя заливать масляный раствор (это грозит осложнением в виде пневмонии) или травяные отвары (это повышает риск засорения и поломки прибора).
- Процедуру проводят в основном стоя или в сидячем положении, хотя существуют модели небулайзеров, позволяющие делать ингаляции лежа.
- В зависимости от заболевания ребенок должен дышать через маску или через трубку. При болезнях носоглотки и горла вдыхать лекарство в виде аэрозоля нужно носом, а для устранения кашля вдох совершают ртом.
- Если ребенку назначены паровые ингаляции, следует обезопасить малыша от рисков ожогов горячим паром.
 С этой целью нужно проследить, чтобы температура воды была не выше +60°С.
С этой целью нужно проследить, чтобы температура воды была не выше +60°С. - Разводить лекарства стерильным физраствором следует непосредственно перед процедурой. Остатки разведенного препарата не хранят.
- После процедуры важно промыть лицо ребенка, а также проследить, чтобы малыш прополоскал рот. Если ребенок еще слишком мал для полосканий, ему дают попить чистой воды.
- Питье и еда разрешены лишь через 30-60 минут после процедуры. До ингаляции не следует принимать пищу в течение 1,5-2 часов.
Перед применением ингалятора советуем посмотреть видео Союза педиатров России.
Альбутерол (путь вдыхания) Использование по назначению
Использование по назначению
Информация о лекарствах предоставлена: IBM Micromedex
Используйте это лекарство только по указанию врача. Не используйте его больше и не используйте его чаще, чем прописал врач. Кроме того, не прекращайте использовать это лекарство или любое лекарство от астмы, не сказав своему врачу. Это может увеличить вероятность проблем с дыханием.
Раствор для ингаляций альбутерола (например, Accuneb®) следует использовать с струйным небулайзером, подключенным к воздушному компрессору с хорошим потоком воздуха.Ингаляционный раствор и небулайзер будут поставляться с инструкциями для пациента. Внимательно прочтите эти инструкции и следуйте им. Спросите своего врача, если у вас есть какие-либо вопросы.
Для использования ингаляционного раствора в небулайзере:
- Используйте один контейнер с раствором или смешайте точное количество раствора с помощью капельницы, предусмотренной для каждой дозы.
- Поместите ингаляционный раствор в резервуар для лекарств или небулайзерную камеру на машине.
- Подсоедините небулайзер к лицевой маске или мундштуку.
- Используйте маску для лица или мундштук, чтобы вдохнуть лекарство.

- Используйте небулайзер примерно от 5 до 15 минут или до тех пор, пока лекарство из небулайзера не исчезнет.
- Очищайте все части небулайзера после каждого использования.
Ингаляционный аэрозоль альбутерола (например, ProAir® HFA, Proventil® HFA) и ингаляционный порошок альбутерола (например, ProAir® Digihaler ™, ProAir® Respiclick®) используются со специальным ингалятором, который поставляется с инструкциями для пациента.Перед применением этого лекарства внимательно прочтите инструкции. Если вы или ваш ребенок не понимаете инструкции или не знаете, как пользоваться ингалятором, попросите врача показать вам, что делать. Кроме того, попросите своего врача регулярно проверять, как вы или ваш ребенок используете ингалятор, чтобы убедиться, что вы используете его правильно.
Для использования ингаляционного аэрозоля:
- Перед использованием ингалятор должен быть комнатной температуры.
- Плотно и полностью вставьте металлическую канистру в привод.
 Этот привод не следует использовать с другими вдыхаемыми лекарствами.
Этот привод не следует использовать с другими вдыхаемыми лекарствами. - Снимите колпачок и посмотрите на мундштук, чтобы убедиться, что он чистый.
- Направьте ингалятор подальше от лица. Хорошо встряхните ингалятор и испытайте его 3 раза в воздухе для ProAir® HFA или 4 раза для Proventil® HFA, прежде чем использовать его в первый раз или если ингалятор не использовался более 2 недель.
- Чтобы вдохнуть это лекарство, полностью выдохните, стараясь вывести из легких как можно больше воздуха.Поставьте мундштук прямо перед ртом, держа баллончик в вертикальном положении.
- Откройте рот и вдохните медленно и глубоко (как зевая), одновременно сильно надавив один раз на верхнюю часть канистры.
- Задержите дыхание примерно на 10 секунд, затем медленно выдохните.
- Если вы должны сделать более одной затяжки, подождите 1 минуту, прежде чем вдохнуть вторую затяжку. Повторите эти действия для второй затяжки, начиная со встряхивания ингалятора.
- Когда вы закончите принимать все дозы, прополощите рот водой и сплюните воду.
- Очищайте мундштук ингалятора не реже одного раза в неделю теплой проточной водой в течение 30 секунд и полностью высушите на воздухе.
- Если вам нужно использовать ингалятор до того, как он полностью высохнет, стряхните излишки воды, замените баллончик и распылите его 2 раза в воздухе от лица. Используйте свою обычную дозу.
- После использования ингалятора снова промойте мундштук и полностью высушите его.
- Если загубник заблокирован, его следует промыть.
- В ингаляторе Proventil® HFA есть окно, в котором отображается количество оставшихся доз. Это говорит вам, когда у вас заканчиваются лекарства. Счетчик станет красным, когда останется всего 20 доз, чтобы напомнить вам о необходимости пополнить рецепт.
Для использования порошка для ингаляций:
- Перед первым использованием извлеките ингалятор из пакета из фольги.

- Ингалятор обеспечивает около 200 ингаляций. Счетчик доз изменится на красный, когда останется «20» доз. Позвоните своему врачу или фармацевту, чтобы получить рецепт или лекарство.
- Перед использованием этого лекарства убедитесь, что крышка закрыта. Не открывайте крышку, если не собираетесь ею пользоваться.
- Держите ингалятор вертикально, полностью открывая крышку, пока не услышите щелчок. Теперь ваш ингалятор готов к использованию.
- Чтобы вдохнуть это лекарство, полностью выдохните, стараясь вывести из легких как можно больше воздуха.Полностью вставьте мундштук в рот и сомкните его губами.
- Вдохните через рот как можно глубже, пока не сделаете полный глубокий вдох.
- Не закрывайте вентиляционное отверстие над мундштуком губами или пальцами.
- Задержите дыхание примерно на 10 секунд или столько, сколько сможете.
- Выньте ингалятор изо рта и проверьте счетчик доз, чтобы убедиться, что вы получили лекарство.
- После использования ингалятора плотно закройте мундштук колпачком. Всегда закрывайте крышку после каждого использования.
- Если вы собираетесь использовать более одной затяжки, повторите эти шаги для второй затяжки, начиная с полного открытия крышки.
- Не используйте прокладку или объемную удерживающую камеру вместе с ProAir® Digihaler ™.
- Всегда держите ингалятор чистым и сухим. Не мойте и не опускайте какие-либо части ингалятора в воду.Замените ProAir® Digihaler ™, если он был промыт или помещен в воду.
- Если вам нужно очистить мундштук, осторожно протрите его сухой тканью или салфеткой.
Дозирование
Доза этого лекарства будет разной для разных пациентов. Следуйте указаниям врача или указаниям на этикетке. Следующая информация включает только средние дозы этого лекарства. Если ваша доза отличается, не меняйте ее, если это вам не скажет врач.
Количество лекарства, которое вы принимаете, зависит от его силы. Кроме того, количество доз, которые вы принимаете каждый день, время между приемами и продолжительность приема лекарства зависят от медицинской проблемы, для которой вы принимаете лекарство.
Кроме того, количество доз, которые вы принимаете каждый день, время между приемами и продолжительность приема лекарства зависят от медицинской проблемы, для которой вы принимаете лекарство.
- Для ингаляционной аэрозольной лекарственной формы (ингалятора):
- Для лечения или профилактики бронхоспазма:
- Взрослые и дети от 4 лет и старше? Две затяжки каждые 4-6 часов по мере необходимости.
- Дети младше 4 лет? Использование и доза должны определяться врачом вашего ребенка.
- Для профилактики бронхоспазма, вызванного физической нагрузкой:
- Взрослые и дети от 4 лет и старше? Две затяжки за 15–30 минут до тренировки.
- Дети младше 4 лет? Использование и доза должны определяться врачом вашего ребенка.
- Для лечения или профилактики бронхоспазма:
- Для ингаляций порошковая лекарственная форма (ингалятор):
- Для лечения или профилактики бронхоспазма:
- Взрослые и дети от 4 лет и старше? Две затяжки каждые 4-6 часов по мере необходимости.
- Дети младше 4 лет? Использование и доза должны определяться врачом вашего ребенка.
- Взрослые и дети от 4 лет и старше? Две затяжки каждые 4-6 часов по мере необходимости.
- Для профилактики бронхоспазма, вызванного физической нагрузкой:
- Взрослые и дети от 4 лет и старше? Две затяжки за 15–30 минут до тренировки.
- Дети младше 4 лет? Использование и доза должны определяться врачом вашего ребенка.
- Для лечения или профилактики бронхоспазма:
- Для ингаляционной лекарственной формы раствора (используется с небулайзером):
- Для профилактики бронхоспазма:
- Взрослые и дети старше 12 лет? 2.По 5 миллиграммов (мг) в небулайзере 3 или 4 раза в день по мере необходимости.
- Дети от 2 до 12 лет? 0,63 до 1,25 мг в небулайзере 3 или 4 раза в день по мере необходимости.
- Дети младше 2 лет? Использование и доза должны определяться врачом вашего ребенка.
- Для профилактики бронхоспазма:
Пропущенная доза
Если вы пропустите прием этого лекарства, примите его как можно скорее. Однако, если пришло время для следующей дозы, пропустите пропущенную дозу и вернитесь к своему обычному графику дозирования.Не принимайте двойные дозы.
Хранилище
Храните лекарство в пакете из фольги, пока вы не будете готовы его использовать. Хранить при комнатной температуре, вдали от источников тепла и прямого света. Не мерзни.
Храните закрытые флаконы этого лекарства при комнатной температуре, вдали от источников тепла и прямого света. Не мерзни. Необходимо сразу использовать открытый флакон с лекарством.
Храните лекарство в закрытом контейнере при комнатной температуре, вдали от источников тепла, влаги и прямого света. Беречь от замерзания.
Хранить в недоступном для детей месте.
Не храните устаревшие лекарства или лекарства, которые больше не нужны.
Спросите у лечащего врача, как следует утилизировать любое лекарство, которое вы не используете.
Хранить канистру при комнатной температуре, вдали от источников тепла и прямого света. Не мерзни. Не храните это лекарство в машине, где оно может подвергнуться воздействию сильной жары или холода. Не протыкайте канистру дырками и не бросайте ее в огонь, даже если канистра пуста.
Не мерзни. Не храните это лекарство в машине, где оно может подвергнуться воздействию сильной жары или холода. Не протыкайте канистру дырками и не бросайте ее в огонь, даже если канистра пуста.
Храните ингалятор Proventil® HFA мундштуком вниз.
Выбросьте ProAir® Digihaler ™ или ProAir® Respiclick® через 13 месяцев после открытия пакета из фольги, когда счетчик доз покажет «0», или по истечении срока годности, в зависимости от того, что наступит раньше.
Последнее обновление частей этого документа: 1 февраля 2021 г.
Авторские права © IBM Watson Health, 2021 г. Все права защищены. Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях.
.
Использование небулайзера для детей — что нужно знать
- Примечания по уходу
- Использование небулайзера для детей
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь судебный иск.
Несоблюдение может повлечь судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Что такое небулайзер?
Небулайзер — это устройство, превращающее жидкое лекарство в туман.Лекарство может быть антибиотиком или лекарством для легких вашего ребенка. Распылитель обычно подключается к аппарату, который пропускает воздух через распылитель. Воздух помогает превратить лекарство в туман. Когда ваш ребенок дышит, лекарство попадает в его легкие. Использование небулайзера называется лечением дыханием или небулайзером.
| |
Почему моему ребенку нужны дыхательные процедуры?
Дыхательные процедуры используются для лечения отека дыхательных путей вашего ребенка, одышки, кашля и хрипов.Это может быть вызвано любой из следующих причин:
- Хронические респираторные заболевания, такие как астма и муковисцидоз
- Инфекции легких, такие как пневмония
- Тяжелые аллергические реакции
Как мой ребенок может пройти курс лечения дыхательных путей?
Способ, которым ваш ребенок получает небулайзерное лекарство, зависит от его возраста и координации движений. Это также зависит от способности вашего ребенка понимать, как пользоваться устройством. Лечение дыхания можно проводить любым из следующих способов:
Это также зависит от способности вашего ребенка понимать, как пользоваться устройством. Лечение дыхания можно проводить любым из следующих способов:
- Маску можно использовать для детей любого возраста.Он должен полностью закрывать нос и рот вашего ребенка.
- Загубник может использоваться детьми старше 4 лет. Ваш ребенок засовывает мундштук между губами. Он вдыхает и выдыхает через рот.
- Назальная канюля может использоваться для младенцев и детей до 4 лет. Зубцы назальной канюли вставляются в нос ребенка. Сильный поток воздуха проталкивает лекарство через нос вашего ребенка в его легкие.
- Техника обдува может использоваться, если ваш маленький ребенок плачет или раздражается.Это позволяет проводить лечение, когда ваш ребенок отказывается сотрудничать. При продувке маска удерживается подальше от лица ребенка. Туман направляется ко рту и носу вашего ребенка.
Как подготовить небулайзер для лечения дыхательных путей моего ребенка?
- Вымойте руки.
 Используйте мыло и воду. Перед подготовкой небулайзера обязательно мойте руки или попросите ребенка вымыть руки.
Используйте мыло и воду. Перед подготовкой небулайзера обязательно мойте руки или попросите ребенка вымыть руки. - Подготовьте машинку для вашего ребенка. Установите машину на твердую поверхность. Убедитесь, что воздушный фильтр чистый. Если он грязный, промойте его холодной водой и дайте высохнуть на воздухе. Подключите машину.
- Приготовьте лекарство. Если лекарство вашего ребенка предварительно приготовлено, откройте его и поместите в контейнер для лекарств небулайзера. Если вам нужно смешать лекарства, поместите нужное количество в контейнер с помощью пипетки или шприца.
- При необходимости добавьте физиологический раствор. Возможно, вам понадобится добавить физиологический раствор (соленую воду) в контейнер с лекарствами вашего ребенка.Купите в аптеке стерильный физиологический раствор. Не используйте домашний физиологический раствор в небулайзере.
- Подсоедините контейнер. Подсоедините контейнер с лекарством к машине с помощью трубки.
 Присоедините маску или мундштук к верхней части емкости.
Присоедините маску или мундштук к верхней части емкости.
Как мне лечить моего ребенка дыхательными путями?
- Наденьте маску на лицо ребенка. Возможно, вам понадобится отвлечь младенца или ребенка младшего возраста во время лечения. Отвлечение внимания, например фильм или любимая игрушка, может помочь ему не снять маску.
- Попросите старшего ребенка положить мундштук в рот. Убедитесь, что загубник находится между зубами ребенка и его губы сомкнуты вокруг него. Ваш ребенок должен медленно вдыхать и выдыхать через рот, пока все лекарство не исчезнет.
- Включите машину. Держите контейнер с лекарством в вертикальном положении. Вся процедура обычно занимает от 8 до 10 минут. Это может занять больше времени. Лечение заканчивается, когда все лекарство ушло или туман больше не выходит.По окончании лечения аппарат также может издавать разбрызгиваемый звук.
Какие преимущества и недостатки небулайзера?
- Небулайзерами может пользоваться любой человек любого возраста.
 Вы можете смешать более 1 лекарства, и все они могут быть даны одновременно. Могут использоваться большие дозы лекарств. Лекарство доставляется при обычном дыхании. Для использования небулайзера не требуется специальных дыхательных техник.
Вы можете смешать более 1 лекарства, и все они могут быть даны одновременно. Могут использоваться большие дозы лекарств. Лекарство доставляется при обычном дыхании. Для использования небулайзера не требуется специальных дыхательных техник. - Аппарат шумный, и для его работы требуется источник электроэнергии.По сравнению с другими ингаляционными устройствами он больше, менее портативный и требует более длительного лечения.
Как очистить небулайзер моего ребенка?
- Очищайте после каждого использования. Вымойте контейнер и мундштук или маску горячей водой с мылом для посуды. Стряхните лишнюю воду и дайте деталям высохнуть на воздухе. Вы также можете прикрепить части распылителя к машине. Включите машину, чтобы быстро высушить небулайзер. Убедитесь, что все кусочки полностью высохли, прежде чем убирать их.
- Продезинфицировать через день после обработки. Смочите части небулайзера, кроме маски, в 1 части разбавленного белого уксуса и 3 частях горячей воды.
 Дайте им впитаться в течение 1 часа. Промойте детали, стряхните лишнюю воду и дайте им высохнуть на воздухе. Когда вы закончите чистку частей небулайзера, вы также можете прикрепить части небулайзера к машине. Включите машину, чтобы быстро высушить небулайзер. Убедитесь, что все кусочки полностью высохли, прежде чем убирать их.
Дайте им впитаться в течение 1 часа. Промойте детали, стряхните лишнюю воду и дайте им высохнуть на воздухе. Когда вы закончите чистку частей небулайзера, вы также можете прикрепить части небулайзера к машине. Включите машину, чтобы быстро высушить небулайзер. Убедитесь, что все кусочки полностью высохли, прежде чем убирать их.
Когда мне следует позвонить в службу 911?
- У вашего ребенка ухудшается дыхание после лечения.
- Ваш ребенок жалуется на стеснение в груди.
Когда мне следует немедленно обратиться за помощью к моему ребенку?
- У вашего ребенка после лечения появляется сыпь или крапивница.
Когда мне следует связаться с лечащим врачом моего ребенка?
- Симптомы вашего ребенка не исчезнут полностью после лечения.
- У вашего ребенка проблемы со вкусом или запахом.
- У вашего ребенка сухость или боль во рту или горле
- Ваш ребенок жалуется на головную боль.
- Ваш ребенок беспокойный или у него тремор.
- У вас есть вопросы или опасения по поводу состояния вашего ребенка или ухода за ним.
Соглашение об уходе
У вас есть право помочь спланировать уход за своим ребенком. Узнайте о состоянии здоровья вашего ребенка и о том, как его можно лечить. Обсудите варианты лечения с поставщиками медицинских услуг вашего ребенка, чтобы решить, какое лечение вы хотите для своего ребенка. Вышеуказанная информация носит исключительно учебный характер. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения.Поговорите со своим врачом, медсестрой или фармацевтом перед тем, как следовать любому лечебному режиму, чтобы узнать, безопасно ли оно для вас и эффективно. © Copyright IBM Corporation 2021 Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности
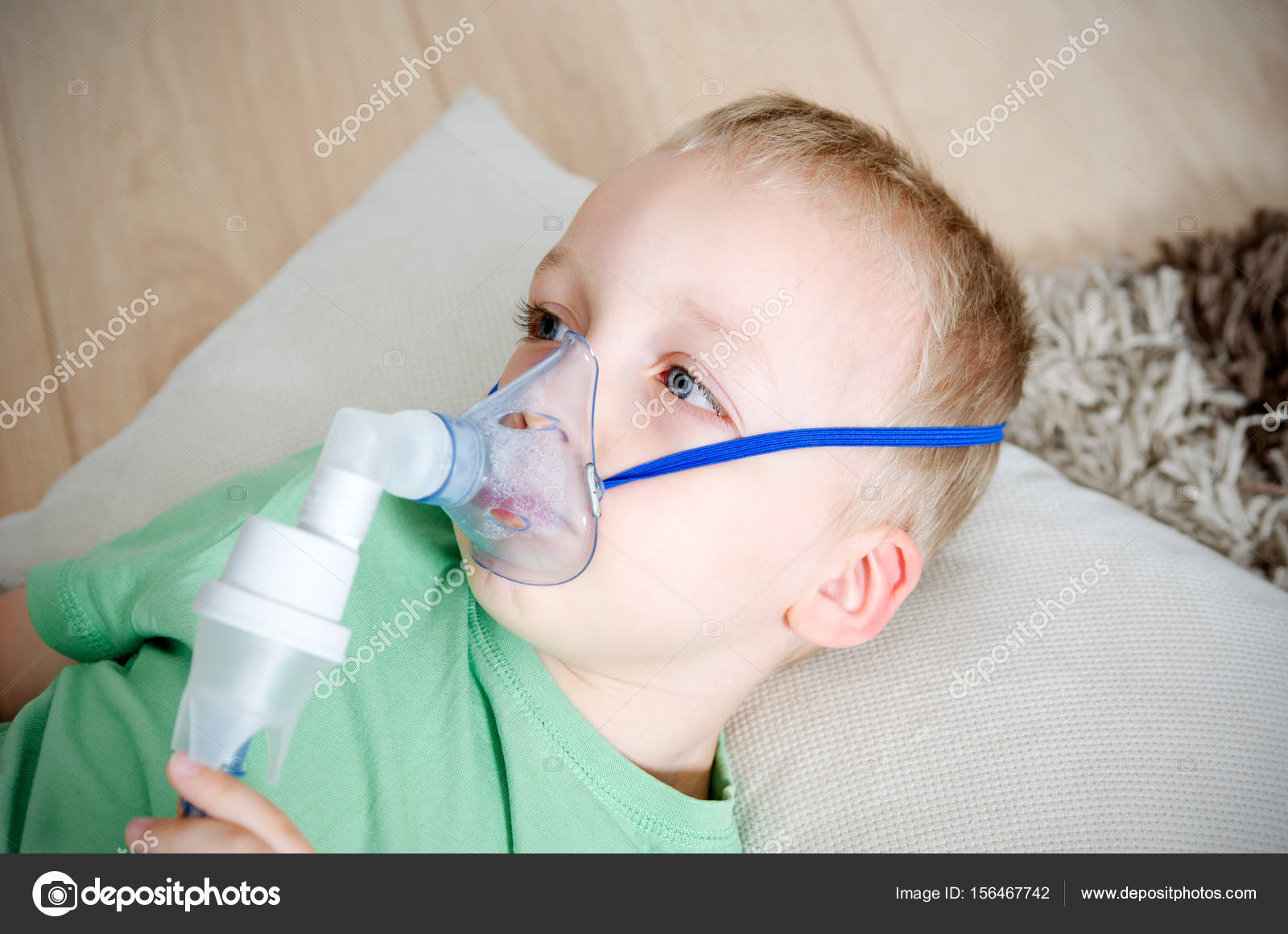
Распыление для младенцев и детей: типы, советы и побочные эффекты
Последнее обновление:
Возможно, вы видели детей или младенцев с пластиковыми масками вокруг лица во время осмотра в клинике или при посещении больницы. Это так называемые небулайзеры, которые помогают ребенку правильно дышать, и такое лечение называется небулайзером.
Что такое ингаляция?
Проще говоря, распыление — это вид лечения, которое помогает дышать.При этом лекарство, которое требуется ребенку, вводится непосредственно через небулайзер и ребенок вдыхает, так что оно легко достигает тела и быстро всасывается для немедленного эффекта.
Безопасно ли это для детей?
Распыление совершенно безопасно для большинства детей. Это лечение начинается только после того, как врач проверит вашего ребенка и убедится, что распыление — это путь вперед.
Что такое небулайзер?
Небулайзер — это устройство, которое выполняет процесс распыления.Лекарства, необходимые ребенку, вводятся ребенку с помощью аппарата, обычно через маску для распыления.
Как работает небулайзер?
При использовании небулайзера для детей лекарство добавляется в аппарат. Затем небулайзер использует лекарство и преобразует его в аэрозоль или форму, содержащую воздушные капли лекарства. Эта комбинация газа и жидкости достигается за счет использования кислорода, ультразвука или воздуха, сжатого машиной. Когда аэрозоль готов, его выпускают через маску для распыления, которую надевают на ребенка.
Типы лекарственных средств, используемых для распыления
Существует два типа лекарств, обычно используемых для распыления. Их,
1. Немедикаментозная жидкость
Если у ребенка сухой нос и его слизистая оболочка должна быть увлажнена, распыление можно проводить с помощью простого физиологического раствора вместо лекарств. Это мягко смачивает мембрану и уменьшает сухость.
2. Жидкое лекарство
Детям, страдающим ринитом, астмой или подобными заболеваниями, рекомендуется использовать небулайзеры, используя лечебные жидкости, содержащие химические вещества, необходимые для лечения болезни.В случаях тяжелой астмы кортикостероиды или комбинация бронходилататоров могут использоваться в лечебной жидкости и вводиться путем распыления.
Как часто можно делать ингаляцию своему ребенку?
Не существует общего ответа на вопрос, сколько раз нужно распылять ребенка. Иногда может хватить пары доз. Иногда может потребоваться более частое распыление, в зависимости от проблемы и ее серьезности. Врачи рекомендуют держать под рукой небулайзер, поскольку в таких случаях необходимо быстрое введение лекарства.Лучше проконсультироваться с лечащим врачом по поводу частоты приема лекарств.
Как небулизация может помочь вашему ребенку при простуде и кашле?
При обычном кашле и простуде нос обычно сохнет изнутри и становится очень заложенным. Это приводит к заложенности носа, и дети начинают дышать ртом.
Использование небулайзера с простым физиологическим раствором помогает увлажнить внутреннюю оболочку носа. Это разжижает слизь, застрявшую внутри, и расширяет носовой ход.Это самый быстрый способ избавиться от заложенного носа, и ребенок очень скоро сможет начать нормально дышать.
Стоит ли покупать небулайзер?
Серьезность проблемы вашего ребенка, частота его потребности в небулайзере, стоимость, комфорт и т. Д. Играют жизненно важную роль в принятии решения о необходимости использования небулайзера дома. под заботой и руководством персонала больницы. Когда болезнь требует не более нескольких раундов распыления, такой вариант является выгодным и экономичным.
Наличие собственного небулайзера гарантирует, что дети смогут пользоваться им в безопасных условиях окружающей среды. Кроме того, если требуется повторное введение лекарства, лучше всего использовать домашний небулайзер, который оказывается более доступным.
Какие бывают типы небулайзеров?
На рынке доступно несколько типов небулайзеров. В зависимости от состояния вашего ребенка врач может порекомендовать лучший небулайзер для детей.
1. Стационарные небулайзеры
- Обычно прочные, прочные и долговечные.
- Достаточно дешево с довольно длительной гарантией.
- Обычно предназначен для использования только внутри дома.
2. Мобильные небулайзеры
- Используется в портативном режиме.
- Работает от батарей или других источников.
- Можно носить с собой и использовать на улице.
- Маленький размер и легкий вес.
3. Ультразвуковые небулайзеры
- Использует колебания с высокой частотой для преобразования жидкого лекарства в аэрозоль.
- Не издавать ни звука.
- Маленький размер.
- Работает от батареи, но работает быстро.
4. Струйные небулайзеры
- Протолкните воздух через пластиковую маску, которая преобразует жидкое лекарство в форму воздуха.
- Работает от электричества, поэтому его нельзя носить с собой в поездках.
- Издает громкий звук, но довольно недорого.
5. Сетчатые небулайзеры
- Использует мембрану, которая вибрирует с частотой для преобразования жидкости в аэрозольный препарат.
- Маленький размер и самый быстрый дозатор лекарств.
- Работает от батареек, не издает звука.
- Намного дороже остальных.
- Следует осторожно обращаться и часто чистить.
Подготовка небулайзера к лечению дыхательных путей у ребенка
Прежде чем прикасаться к какой-либо части небулайзера, убедитесь, что ваши руки тщательно вымыты и вымыты. Это предотвратит попадание в небулайзер любых внешних организмов.
- Выберите удобное место со столом или твердой поверхностью.
- Не забудьте очистить воздушный фильтр небулайзера перед использованием. Если он грязный, промойте его холодной водой и дайте высохнуть.
- Включите машину в розетку. Принесите ампулу с лекарством и поместите ее в контейнер с лекарством небулайзера. Если ваш врач посоветовал вам смешать несколько лекарств вместе, используйте пипетку или шприц, чтобы отмерить нужное количество каждого лекарства, а затем смешайте их вместе.
- В некоторых случаях может потребоваться добавление солевой воды к лекарству для создания хорошего аэрозоля. Не создавайте дома соленую воду. Всегда покупайте стерильный физиологический раствор в аптеке и используйте его вместе с лекарством.
- Установите емкость и подсоедините ее к машине через трубку.
- Убедитесь, что маска для лица чистая, и подсоедините ее к верхней части небулайзера.
Советы по использованию небулайзера для вашего ребенка
- Установите фиксированный режим использования небулайзера, чтобы ребенок познакомился с ним.
- Превратите распыление в увлекательное занятие, превратив его в игру или рассказав ребенку историю во время процесса.
- Чтобы вашему ребенку было удобнее работать с машиной, вы можете наклеить на нее картинки из его любимых мультфильмов.
- При использовании на младенце, если он постоянно двигается, дайте ему поспать. Затем осторожно используйте небулайзер на ребенке, когда он находится в глубоком сне.
- Большинство детей боятся маски и думают, что не смогут в ней дышать.Покажи им примеры. Попробуйте надеть его сами и покажите ребенку, что вы легко можете дышать через него.
- Каждый раз, когда ваш ребенок успешно завершает цикл распыления, обнимайте его или дайте ему пять. Сделайте это своего рода миссией, где каждый раунд помогает победить вражеские микробы внутри тела.
Очистка небулайзера
Важно очищать небулайзер и лицевую маску после каждого цикла, даже если следующий цикл нужно сделать через несколько часов.
- Вымойте маску для лица и контейнер, используя несколько капель средства для мытья посуды и теплой воды.
- Стряхните воду и дайте ей высохнуть.
- Провести полную дезинфекцию небулайзера. За исключением маски, все остальные части небулайзера следует погрузить в горячую воду, содержащую несколько капель уксуса. Дайте деталям впитаться примерно 60 минут.
- Хорошо промойте их и дайте полностью высохнуть.
- Перед тем, как убрать небулайзер, убедитесь, что нигде не осталось капель воды.
Побочные эффекты ингаляции у детей
Некоторые обычные и нормальные побочные эффекты:
- Сухость в горле или странный привкус во рту
- Вкус лекарства может вызвать чувство тошноты или изжоги
- В случае сильных лекарств могут возникнуть определенные случаи, когда у ребенка кровотечение из носа, боль в животе или головокружение
Когда следует вызывать врача?
- Проблема с дыханием усиливается после распыления
- Стягивание груди или на теле сыпь и крапивница
- У вашего ребенка сильная головная боль или начинает дрожать
- Обработка вообще не оказывает видимого эффекта
Часто задаваемые вопросы
1.Ингаляция только для детей, страдающих астмой?
Нет, многие другие болезни тоже можно лечить с помощью небулайзера. Распыление может также проводиться с использованием простого физиологического раствора для детей, страдающих кашлем.
2. Могу ли я использовать небулайзер дома?
Небулайзерыможно легко использовать дома. Однако никакие лекарства, кроме стерильных физиологических растворов, не следует принимать без рекомендации врача.
3. Ингалятор и небулайзер — одно и то же?
Ингалятор не работает от электричества и обычно переносится в ручном режиме для введения лекарств от астмы.Небулайзеры используются для различных целей, включая астму.
4. Можно ли использовать небулайзер при респираторных заболеваниях?
Да, если ваш врач посоветовал лекарство, дозировку и частоту использования.
5. Потребуется ли моему ребенку глубоко дышать во время ингаляции?
Вовсе нет. Нормальное дыхание — это нормально.
6. Вызывает ли ингаляция зависимость?
Нет никакой зависимости, потому что единственная разница — это способ доставки лекарства.
7. Используются ли в небулайзере лекарственные средства в высоких дозах?
Напротив, дозировка меньше, чем в таблетках или сиропах.
8. Как выбрать небулайзер для дома?
Выберите небулайзер, который является экономичным, простым в очистке и обращении, от известного бренда и универсальным в использовании.
Обязательно проконсультируйтесь с педиатром, если у вашего ребенка есть респираторные жалобы, для правильного диагноза и лечения. Процесс распыления для младенцев поначалу может быть довольно пугающим, да и сами младенцы могут испугаться от него.Правильная среда и правильная поддержка могут помочь вашему ребенку привыкнуть к процессу распыления и быстро и легко избавиться от болезни.
Ссылки и ресурсы:
- Линия здоровья
- WebMD
Также читают:
Бронхит у детей
Синусит у детей
Как они работают и как использовать
Небулайзер может помочь в лечении некоторых респираторных заболеваний у младенцев и младенцев.
Небулайзер может помочь младенцам принимать лекарства при нормальном дыхании.
Из этой статьи вы узнаете, как работает небулайзер, как сохранить спокойствие ребенка, используя его, и как содержать его в чистоте.
Поделиться на Pinterest Небулайзеры могут помочь детям с респираторными заболеваниями, легочными инфекциями и тяжелыми аллергическими реакциями.Небулайзер — это система доставки лекарств для аэрозольных ингаляционных лекарств. Он нагревает жидкое лекарство, образуя тонкий туман. Затем ребенок может вдохнуть лекарство в легкие, облегчая дыхание.
Распылитель работает путем перекачивания сжатого воздуха через жидкость. Как только он образует мелкий туман, ребенок вдыхает его через мундштук или маску для лица.
Чтобы использовать небулайзер на ребенке:
- Тщательно вымойте руки и убедитесь, что они полностью высохли.
- Соберите небулайзер, трубку и маску, готовые к сборке.
- Наполните чашку с лекарством предписанной дозой лекарства, плотно закрыв чашку с лекарством.
- Подсоедините один конец трубки к небулайзеру, а другой конец — к чашке с лекарством.
- Наденьте маску на лицо ребенка так, чтобы ребенку было удобно.
- Подключите небулайзер к сети и включите его. Должен появиться туман.
- В некоторых старых небулайзерах доставка лекарства может занять до 25 минут.
- Если человеку необходимо прервать лечение, выключите распылитель, чтобы не тратить лекарства впустую.
- Выключите кофемашину, когда емкость для лекарства пуста.
- Разберите небулайзер и вымойте чашку с лекарством и маску в теплой мыльной воде, тщательно промойте и высушите на воздухе.После высыхания храните в чистом месте.
Некоторым младенцам трудно оставаться на месте, а некоторые могут даже отбить мундштук небулайзера. Некоторым людям может быть сложно убедиться в том, что небулайзер работает.
Следующие советы могут помочь:
- Младенцам больше нравится распорядок дня, поэтому включите лечение в этот распорядок дня.
- Ознакомьте младенца или младенца с небулайзером, дайте ему особое имя или сделайте процесс увлекательным, прочитав рассказ, спев или используя игрушки.
- Некоторые небулайзеры для младенцев имеют мордашки животных или другие подходящие для детей рисунки, которые могут помочь облегчить их страх.
- По возможности усадите ребенка на стульчик для кормления. Если это не вариант, положите их себе на колени для комфорта и устойчивости.
Небулайзеры — хороший вариант для детей с серьезными проблемами дыхания из-за кашля или простуды, но жизненно важно использовать только те лекарства, которые выписывает врач, и следовать их инструкциям.
При правильном использовании небулайзер может убрать заложенность носа у младенцев, чтобы помочь им лучше дышать.Любой, кто обеспокоен безопасным использованием, также может попросить врача продемонстрировать, как пользоваться устройством.
Врач может порекомендовать небулайзер для младенцев, если у них опухшие дыхательные пути, одышка или какие-либо проблемы с дыханием, которые могут быть вызваны:
У них могут быть такие симптомы, как
- свистящее дыхание
- кашель
- одышка дыхание
- учащенное дыхание
- боль в груди
- затрудненное дыхание
- медленное выздоровление от бронхита
Небулайзеры могут вводить ряд прописанных лекарств, например:
- Ингаляционные антибиотики : Антибиотики могут лечить некоторые бактериальные инфекции.
- Вдыхаемые бета-агонисты: К ним относятся альбутерол или левальбутерол. Они помогают расслабить дыхательные пути и облегчить дыхание.
- Ингаляционные кортикостероиды: Могут лечить воспаление, вызванное астмой.
- Дорназа альфа (пульмозим): Это лекарство помогает лечить муковисцидоз, разжижая густую слизь в дыхательных путях.
Всегда мойте небулайзер после каждого использования, но его также необходимо тщательно очищать один раз в неделю. Для этого:
- Замочите маску, верхнюю часть и чашку с лекарством в растворе уксуса и воды на 30 минут или в соответствии с инструкциями производителя.
- Дайте высохнуть в чистом прохладном месте.
- Протрите компрессор и трубки дезинфицирующей салфеткой. Не погружайте их в воду.
- Меняйте воздушный фильтр каждые 6 месяцев или в соответствии с инструкциями производителя.
Если человек следует указаниям врача и инструкциям по очистке, небулайзеры являются безопасным и эффективным способом доставки лекарств ребенку.
Обратитесь к врачу, если ребенку стало трудно дышать после использования небулайзера.
Также очень важно следить за ребенком, так как у него может быть неожиданная реакция после лечения, особенно если они используют его впервые.
Ребенку прописали альбутерол. Что я должен знать об этом? — Плато педиатрия
Альбутерол — это лекарство, которое используется в качестве бронходилататора — оно открывает узкие дыхательные пути, расслабляя мышцы, окружающие дыхательные пути. Альбутерол чаще всего используется при астме, но иногда его назначают и при других состояниях.
Как долго моему ребенку будет нужен альбутерол?
Как правило, вашему ребенку может потребоваться некоторое количество альбутерола, пока длится триггер хрипов. Для болезней, которые уже проходят (например, простуды), это может занять около недели. С другой стороны, если ваш ребенок часто подвергается воздействию вещей, вызывающих хрипы (например, сигаретный дым или перхоть животных), может показаться, что ему всегда нужен альбутерол. (В этом случае лучше всего избавиться от триггера аллергии!)
Как часто мне следует использовать альбутерол?
Как правило, доза альбутерола (либо 2 вдоха из ингалятора, либо одно дыхательное лечение) можно давать каждые четыре-шесть часов по мере необходимости.Давайте его при сухом, отрывистом кашле (особенно при ночном кашле), при хрипах, которые вы слышите, или если ваш ребенок тяжело дышит. В отличие от некоторых других лекарств, альбутерол можно время от времени использовать по мере необходимости. Его можно начинать, когда необходимо острое облегчение, постепенно уменьшать, когда состояние ребенка улучшается, и прекращать, когда ему становится лучше. Однако, если кажется, что вашему ребенку это нужно очень часто более одного-двух дней, кажется, что он не поправляется или у него частые приступы хрипов, ему или ей могут потребоваться другие лекарства, и его следует проверить снова. в офисе.
Помните, что альбутерол помогает только при одной причине кашля: затруднении дыхательных путей. Это не поможет при других видах кашля, таких как кашель из носовых дренажей от сильной простуды.
Какие побочные эффекты у альбутерола?
У большинства детей это хорошо, но наиболее частыми побочными эффектами являются учащенное сердцебиение, приливы крови и нервозность. У некоторых детей нервозность перерастает в гиперактивность! У большинства детей эти побочные эффекты проходят или, по крайней мере, вызывают меньше беспокойства примерно через 10-15 минут.Если у вашего ребенка возникают настолько сильные побочные эффекты, что вы не хотите давать ему или ей альбутерол, сообщите нам об этом.
Должен ли мой ребенок получать альбутерол через ингалятор или распылитель?
В целом ингаляторы (с прокладками и масками) работают лучше в большинстве ситуаций, чем небулайзеры. Они также более удобны, так как для введения нескольких затяжек из ингалятора требуется всего одна минута (в то время как процедура дыхания может занять 10-15 минут.) Иногда, однако, есть некоторые обстоятельства, при которых дыхательные процедуры могут работать лучше. Если вы не уверены, какой метод лучше всего подходит для вашего ребенка, или вам нужна демонстрация того, как правильно использовать одно или оба устройства, спросите нас.
Означает ли это, что у моего ребенка астма?
Не каждый хрипящий ребенок болен астмой.
Многие младенцы и дети дошкольного возраста хрипят из-за сильной простуды и других респираторных вирусов, но никогда больше не хрипят после достижения школьного возраста. У других детей, страдающих астмой, приступы хрипов появляются еще в младенчестве, и, хотя они улучшаются по мере взросления, у них продолжают время от времени обострения в более старшем возрасте.Из-за этого мы обычно не диагностируем астму только на основе одного или двух эпизодов свистящего дыхания у ребенка или малыша.
Дети с истинной астмой, как правило, имеют другие аллергические симптомы (например, экзема, пищевая аллергия и аллергический ринит), а члены их семьи страдают астмой. У них часто бывает постоянный кашель, даже если у них нет простуды или других болезней. Узнайте больше об астме здесь.
А как насчет жидкого альбутерола (внутрь)?
Альбутерол также выпускается в жидкой форме, которую можно принимать внутрь, и некоторые врачи до сих пор используют его для лечения хрипов у младенцев.Однако исследования показывают, что он не приносит такого облегчения, как ингаляционный альбутерол, поэтому большинство педиатров его больше не используют. Кроме того, пероральный жидкий альбутерол имеет более неприятные побочные эффекты, чем ингаляционный метод.
А как насчет Xopenex?
Xopenex — это торговая марка разновидности альбутерола, более концентрированная, чем обычный альбутерол. Есть несколько исследований, которые показывают, что его побочные эффекты могут быть немного менее неприятными, чем у обычного альбутерола. Тем не менее, он также примерно в десять раз дороже обычного альбутерола, который, похоже, так же хорошо помогает для облегчения симптомов почти у всех детей.
хрипы, кашель, приступ, профилактика, аллергены, лекарства
Введение
Когда у вашего ребенка приступ астмы, это может быть очень страшное время. Некоторые родители считают, что они недостаточно знают, как лечить астму или помочь своему ребенку во время приступа. В этой статье дается базовая информация об астме, о том, что это такое, как ее лечить и как вы, как родитель ребенка, страдающего астмой, можете лучше справляться с приступами по мере их возникновения. Существует глоссарий определенных терминов, чтобы вы и ваш ребенок могли понять значения некоторых слов, используемых для описания астмы.
Прочитав эту статью, вы узнаете, как предотвратить приступы астмы с помощью лекарств и пикового расходомера. Вам будет предоставлен список ранних предупреждающих знаков и способы остановить приступ, если он есть у вашего ребенка. Эта статья также дает вам информацию о том, как распознать серьезный приступ и как выделить наиболее распространенные триггеры приступа астмы. Вы даже узнаете, какую информацию предоставить своему врачу, чтобы он мог наилучшим образом помочь вашему ребенку.
В конце этой статьи перечислены некоторые группы поддержки, которые могут еще больше помочь вам в управлении астмой вашего ребенка.Ваш ребенок может казаться запаникованным во время приступа астмы. Чаще всего это родители паникуют, в то время как ребенок только пытается дышать и может быть немного смущен из-за такого внимания. В конечном итоге ваше терпение и способность сохранять спокойствие во время приступов ребенка больше всего помогут вашему ребенку.
Что такое астма?
Астма — заболевание легких. Это не то, что вы можете заразить от кого-то, но это наследственное заболевание, то есть оно передается через семьи.Астма поддается лечению, но неизлечима. У вашего ребенка будет астма всю жизнь, и временами она может улучшаться или ухудшаться, но если он будет делать все необходимое для ее контроля, симптомы его не будут беспокоить очень часто.
Когда у кого-то случается приступ астмы, вы часто видите красное лицо, задыхающееся лицо, которое выглядит так, будто не может отдышаться. То, что происходит в ее легких, не дает ей отдышаться. Во время приступа астмы дыхательные пути реагируют на что-то, чему они подвергаются, и сужают , не позволяя воздуху попасть в легкие.
Раздражитель (пыль, пыльца, что-то, на что у нее аллергия) заставил бронхи или дыхательные трубки, ведущие к легким, сжиматься, и они часто воспаляются или опухают. Дыхательный проход сужается, что не позволяет большому количеству воздуха попадать в легкие. В то же время слизистая начинает заполнять бронхи. Дыхание становится затруднительным, человек может хрипеть или задыхаться, пытаясь набрать достаточно воздуха. Только после того, как приступ астмы пройдет, человек снова сможет свободно дышать.
Некоторые общие симптомы приступа астмы:
- Затрудненное дыхание — тяжело дышит, тяжело дышит
- Свистящее дыхание — высокий звук, похожий на выпуск воздуха из воздушного шара
- Кашель — во время приступа кашля может выделяться немного слизи
Почему случается приступ астмы?
Есть много причин, провоцирующих приступ астмы. Вот список наиболее частых триггеров приступов астмы. Вы можете отметить любые триггеры, которые присутствуют в вашем доме или которым ваш ребенок часто подвергается.
- Загрязнение атмосферы
- аллергия
- аспирин (у некоторых детей)
- автоматический выхлоп
- определенные продукты, такие как яйца, шоколад, орехи, молочные продукты и морепродукты
- сигаретный / сигарный дым
- пылевые и пылевые клещи
- спреи бытовые
- форма
- Другие химические пары или запахи
- дымы краски
- духи
- шерсть и перхоть домашних животных
- пыльца
- быстрые перепады температуры
- тараканов
- дренаж носовой пазухи
- напряжение
- энергичные упражнения
Как я могу предотвратить приступы астмы у моего ребенка?
Часто невозможно предотвратить атаку.Но есть много вещей, которые вы как родитель можете сделать, чтобы избежать нападок.
Это включает в себя защиту вашего дома от раздражителей и триггеров и ограничение воздействия на ребенка внешних триггеров, таких как загрязнение и пыльца.
Контрольная среда
- Не допускайте попадания в дом пыли и шерсти домашних животных. Если у вас есть домашние животные, обязательно пылесосьте один раз в день. Обязательно часто вытирайте пыль и, по возможности, используйте ткань, а не тряпку для перьев и очень небольшое количество химических спреев.
- Следите за тем, чтобы в комнате вашего ребенка не было ткани, насколько это возможно.Используйте деревянную мебель и оконные шторы вместо штор. Установите осушитель воздуха в комнате или рядом с ней и часто стирайте все постельное белье, не реже одного раза в неделю, в очень горячей воде.
- Не позволяйте никому курить в вашем доме или рядом с вашим ребенком. Если кто-то в вашей семье курит, посоветуйте им бросить курить не только ради здоровья вашего ребенка, но и ради их собственного.
- Меняйте воздушные фильтры чаще, не реже двух раз в год, весной и осенью.
- Будьте осторожны, используя лак для волос, пудру, духи или макияж рядом с вашим ребенком.
Определение аллергенов
- Узнайте, какие продукты могут вызвать приступ астмы у вашего ребенка. Уберите эти продукты из его рациона.
- Во время сезона пыльцы обязательно держите окна плотно закрытыми. Ограничьте количество времени, которое ваш ребенок проводит на улице в это время года.
- Если аспирин вызывает приступ астмы у вашего ребенка, узнайте у врача, какие еще лекарства он может принимать при лихорадке или простуде.
Поддержка в триггерных ситуациях
- Поощряйте ребенка делать умеренные упражнения каждый день.Чем дольше он будет оставаться в форме, тем меньше вероятность того, что упражнения вызовут приступ.
- Если ваш ребенок будет переходить от одного температурного предела к другому, постарайтесь сделать это изменение легким, например, закутав его в пальто и шарф, прежде чем он выйдет из теплого дома на холодную улицу.
- Не оставляйте ребенка в помещении при высоком уровне загрязнения. Не позволяйте ему играть возле улиц или парковок, куда едет и едет много машин.
- Если стресс вызывает у ребенка приступы приступов, поощряйте открытое общение.Сохраняйте спокойствие вашего ребенка в кризисных ситуациях. Дайте ей понять, что она справится с любой ситуацией лучше всего, если будет хладнокровной, спокойной и собранной. Это может предотвратить будущие приступы астмы, если вас нет рядом, чтобы помочь ей.
- Иногда старший ребенок может игнорировать свою астму. Иногда он может «забыть» свой ингалятор или потерять его, если возьмет его с собой на прогулку. Он, вероятно, очень расстроен своей болезнью и желает, чтобы он жил жизнью, не осложненной хрипами и лекарствами. Лучший способ поддержать ребенка, если это произойдет, — дать ему понять, что вы понимаете, что он чувствует.Обязательно слушайте, и если он знает, что вы на его стороне, он тоже вас выслушает. Выслушав его, объясните, насколько важно следовать его плану лечения, чтобы он мог прожить день, не беспокоясь об астме. Если вы демонстрируете полезный, понимающий настрой, а не требовательный, он, вероятно, прислушается к вашему совету и останется здоровым, следуя указаниям врача.
Что такое измеритель пикового расхода?
Иногда ваш ребенок может думать, что у него все хорошо, когда приступ может быть не за горами.«Ну откуда мне знать?» вы спрашиваете себя. Теперь есть устройство, которое позволяет вам и вашему ребенку узнать, насколько хорошо он дышит. Пикфлоуметр выглядит как негабаритный ингалятор, но ваш ребенок дышит в него, а не через него. Когда ваш ребенок сильно дует в глюкометр так быстро, как только может, он измеряет, насколько быстро он может выдохнуть. Ваш ребенок должен использовать измеритель пикового потока два раза в день, один раз днем и один раз ночью. Наивысший балл следует записывать ежедневно на диаграмме, прилагаемой к пиковому расходомеру.Поделитесь этой информацией с врачом вашего ребенка и используйте ее как средство предотвращения приступов астмы до их возникновения.
Как использовать измеритель пикового расхода
- Убедитесь, что ваш ребенок стоит.
- Убедитесь, что стрелка индикатора установлена на ноль.
- Попросите ребенка сделать очень глубокий вдох, а затем, крепко зажав глюкометр между губами, резко и быстро выдохнуть.
- Запишите число, на котором остановилась стрелка индикатора.
- Попросите ребенка подуть еще два раза в счетчик.
- Запишите на диаграмме пикового расходомера наибольшее число, которое представляет собой «пиковый расход» вашего ребенка.
Диаграмма пикового расходомера
Диаграмма пикфлоуметра поможет вам предотвратить приступы у ребенка и выяснить, что вызывает приступы астмы у вашего ребенка. Это также полезная сводка о состоянии вашего ребенка во время визита к врачу.
Чтобы настроить диаграмму, попросите ребенка использовать измеритель пикового потока два раза в день в течение двух недель и записывать лучший результат для каждого использования.Возьмите наивысший балл за все две недели и используйте это число, чтобы обозначить пиковую скорость потока у вашего ребенка. С этим числом вы будете сравнивать все его будущие оценки и сможете определить зону, в которой находится ваш ребенок каждый день.
Пиковый расход попадает в одну из трех зон:
- зеленый (сейф)
- желтый (предупреждение)
- красный (опасность)
| Зеленая зона: | Эта зона соответствует 80% или более от максимальной пиковой скорости потока вашего ребенка.Если оценка вашего ребенка попадает в эту зону, это обычно означает, что его лекарства работают хорошо. Чтобы узнать, какой у вашего ребенка показатель 80%, умножьте показатель максимальной скорости потока на 0,8. |
| Желтая зона: | Эта зона представляет от 50% до 80% максимальной пиковой скорости потока вашего ребенка. Это зона предупреждения, и если оценка вашего ребенка попадает в эту зону, его астма не контролируется лекарствами, которые он принимает, и ему, возможно, потребуется принимать дополнительные лекарства или использовать бронходилататор.Пусть ваш ребенок снова воспользуется пиковым расходомером через 20 минут, и если результат не попадет в зеленую зону, вскоре может случиться приступ астмы. Возможно, вам придется подготовиться к тому, чтобы справиться с приступом, как посоветовал врач, или даже обратиться к врачу, если кажется, что приступ может быть серьезным. Чтобы узнать, какой у вашего ребенка показатель 50%, умножьте показатель максимальной скорости потока на 0,5. |
| Красная зона: | Эта зона представляет менее 50% максимальной пиковой скорости потока вашего ребенка. Эта зона означает опасность, и у вашего ребенка, вероятно, будет приступ астмы.Используйте лекарства, прописанные вашим врачом, чтобы остановить приступ, и если ваш ребенок не почувствует облегчения, как можно скорее обратитесь к врачу. |
Какие лекарства можно принимать моему ребенку для предотвращения приступов?
Есть несколько доступных лекарств, которые могут уберечь вашего ребенка от приступов астмы. Поскольку эти лекарства уменьшают воспаление в легких, их называют противовоспалительными . Эти лекарства также необходимо принимать регулярно, а не во время приступа.Во время настоящего приступа астмы эти лекарства не подействуют, потому что они слишком долго действуют. Вашему ребенку потребуются «спасательные лекарства» для непосредственного лечения приступов. Следующие лекарства помогают предотвратить приступы:
Кромолин
Врачи обычно назначают кромолин, или иногда называемый кромолин натрия, сначала в качестве профилактического лекарства для детей, страдающих астмой. Вашему ребенку нужно будет принимать его два или три раза в день, и он доступен в виде таблеток и ингалятора, чтобы ваш ребенок мог дышать непосредственно в легкие.Чтобы действительно увидеть результаты, нужно время, иногда даже шесть недель. Но это лекарство может предотвратить приступы и помогает многим людям жить без него.
Теофиллин
Этот препарат очень похож на кромолин, только его нельзя вдыхать, только в форме таблеток. Люди с астмой, принимающие теофиллин, обнаружили, что у них меньше приступов в ночное время. Однако у некоторых людей при приеме этого лекарства возникают серьезные побочные эффекты. Вы должны поговорить со своим врачом об этом лекарстве, прежде чем оно будет прописано вашему ребенку.
Стероиды
Возможно, вы слышали термин «стероиды», относящийся к лекарствам, принимаемым спортсменами, которые хотят нарастить мышцы или улучшить спортивные результаты. Они разные и не наращивают мышцы, но уменьшают отек легких. Ваш ребенок, вероятно, посоветует вам принимать эти стероиды, если кромолин или теофиллин не могут эффективно облегчить его симптомы. В отличие от кромолина и теофиллина, которые необходимо принимать каждый день для предотвращения приступов, стероиды обычно принимают только через день.Ваш ребенок может принимать стероиды в таблетках или в жидкой форме, или их можно вдыхать, как кромолин. Если ваш ребенок в настоящее время принимает стероиды, проконсультируйтесь с врачом, прежде чем прекращать прием этого лекарства.
Доступны и другие лекарства, которые могут помочь вашему ребенку предотвратить приступы. Антигистаминные препараты иногда помогают детям, у которых приступы астмы вызваны аллергией. Антибиотики также можно использовать, поскольку они могут уничтожить инфекции в организме вашего ребенка.Ваш врач посоветует вам, что, по его мнению, лучше всего подойдет для лечения астмы вашего ребенка. Он также сообщит вам, какие лекарства следует избегать совместного приема вашему ребенку. Некоторые комбинации лекарств могут быть вредными, и ваш врач знает, какие лекарства и в каких количествах следует принимать вашему ребенку, чтобы предотвратить приступы.
Всегда не забывайте читать этикетки на любых безрецептурных лекарствах, которые вы можете дать своему ребенку. Некоторые лекарства нельзя принимать людям, страдающим астмой, и на этикетке будет указано, безопасно ли это лекарство.Если у вас есть какие-либо вопросы о безопасности лекарств, отпускаемых без рецепта, не давайте их своему ребенку, пока не поговорите со своим врачом или фармацевтом.
Можно ли предсказать приступ астмы?
Пикфлоуметр — лучший инструмент для прогнозирования приступа у ребенка. Еще один способ следить за атаками — научиться распознавать ранние предупреждающие знаки. К ним относятся:
- Ваш ребенок жалуется на головную боль
- у вашего ребенка слезятся глаза или заложена голова
- ваш ребенок говорит вам, что его сердце бьется очень быстро
- вы замечаете, что ваш ребенок кашляет или чихает
- Ваш ребенок жалуется на зуд или першение в горле
- у вашего ребенка одышка и он говорит вам, что у него стеснение в груди
- ваш ребенок выглядит уставшим, злым, грустным или подавленным
Каждый ребенок индивидуален, и ваш тоже уникален.Если вы замечаете другие ранние предупреждающие признаки, которые, кажется, всегда или часто возникают до того, как у вашего ребенка случится приступ астмы, отметьте их и наблюдайте за ними. Когда появляются эти признаки, пора принять меры и предотвратить нападение до того, как оно произойдет. Попросите ребенка использовать измеритель пикового потока и приготовьте лекарства для экстренной помощи.
Еще один способ предсказать приступы у вашего ребенка — записать, когда они случаются, и в какой ситуации находился ваш ребенок, когда у него был приступ. Подобные ситуации, места или события могут вызвать у вашего ребенка астму, и, записав ее приступы, вы сможете узнать, в каких местах и ситуациях следует держать ребенка подальше.
Что мне делать, если у моего ребенка приступ астмы? Как мне к этому относиться?
Как только у вашего ребенка начнется полноценный приступ астмы, его профилактические лекарства перестанут работать. Необходимо использовать так называемое «спасательное средство , ». Эти лекарства действуют немедленно, расслабляя мышцы, сужающие легкие, и облегчая дыхание вашему ребенку.
Наиболее распространенные лекарства для экстренной помощи — это бронходилататоры, , и они выпускаются в виде ингаляторов.Ингалятор — это небольшое ручное устройство, которое ваш ребенок просто кладет между губами, сжимает и вдыхает выдаваемое лекарство. Поскольку им так легко пользоваться, ваш ребенок может захотеть пользоваться им часто, даже если в этом нет необходимости. Ваш врач сообщит вам, как часто ваш ребенок может использовать бронходилататор.
Попросите ребенка следовать этим инструкциям по использованию ингалятора:
- Встряхните ингалятор перед снятием колпачка, закрывающего мундштук.Ваш ребенок должен держать ингалятор таким образом, чтобы мундштук находился снизу, а флакон с лекарством — сверху.
- Ваш ребенок должен положить большой палец под мундштук, а указательный и средний пальцы — на бутылочку с лекарством.
- Попросите вашего ребенка сделать глубокий вдох, а затем выпустить его как можно дольше.
- Попросите ребенка зажать мундштук между губами и надавить на флакон с лекарством одним насосом.
- По мере распыления лекарства (называемого «затяжка ») попросите ребенка вдохнуть как можно больше лекарства, медленно и глубоко, чтобы оно хорошо попало в легкие.
- Попросите его задержать дыхание на несколько секунд, а затем медленно выдохнуть, чтобы лекарство равномерно распределилось в каждом легком.
- Попросите ребенка подождать не менее минуты, прежде чем снова использовать ингалятор. Возможно, ей захочется прополоскать рот, так как у лекарства горький вкус.
- Следите за тем, чтобы ингалятор у вашего ребенка был чистым, ополаскивая мундштук водой после каждого использования.
Бронходилататоры очень эффективны при остановке приступов и обычно действуют в течение двух-трех минут.Однако использовать их нужно с осторожностью. Если ваш ребенок принимает другие лекарства, сообщите своему врачу, чтобы он знал, какие лекарства он может прописать, а какие могут быть опасными при смешивании с текущими лекарствами вашего ребенка. Ваш врач сообщит вам, сколько затяжек должен делать ваш ребенок для каждой дозы.
Также посоветуйте своему ребенку сообщить вам, возникнут ли какие-либо из этих побочных эффектов после использования ингалятора:
- дрожь или дрожь
- напряжение или беспокойство
- учащенное сердцебиение
- тошнота или рвота
- боль в животе
Если что-либо из этого действительно произойдет, немедленно сообщите об этом своему врачу.
Иногда к ингаляторам прикрепляют прокладки и удерживающие камеры. Ваш ребенок может использовать их, чтобы улучшить работу своего ингалятора. Спейсер подключается к ингалятору и помогает ребенку вводить лекарство в легкие. Некоторые прокладки выглядят как пластиковые маски, которые можно надеть прямо на нос и рот ребенка. После того, как он распылит лекарство на прокладку, он может просто вдохнуть и выдохнуть, используя ту же технику, которая указана в числах 5 и 6 выше. Держатель позволяет вашему ребенку получать все лекарства из каждой дозы и позволяет вашему ребенку дышать дважды, а не только один раз, для каждой затяжки, поскольку дополнительное лекарство удерживается в камере.
Что такое небулайзер?
Небулайзер используется для лечения приступов астмы очень похоже на ингалятор, но это устройство, которое работает иначе, чем ингалятор вашего ребенка. Небулайзер распыляет лекарство в виде тумана в легкие вашего ребенка. В большинстве случаев небулайзеры используются, когда ваш ребенок слишком мал, чтобы правильно пользоваться ингалятором, или если у него достаточно серьезный приступ, и у него нет сил или энергии для использования ингалятора. Ваш ребенок просто помещает мундштук между губами и вдыхает туман, создаваемый машиной.Иногда небулайзер может поставляться с маской для лица, которая надевается на нос и рот вашего ребенка, и это лучше всего использовать для очень маленьких детей. Поощряйте ребенка дышать ртом, чтобы лекарство проникло глубоко в легкие. Процесс занимает около пятнадцати минут. Убедитесь, что вы следуете инструкциям производителя по использованию аппарата и советам врача по применению лекарства. Не позволяйте ребенку пить жидкое лекарство, которое попадает в небулайзер, так как оно предназначено только для вдыхания.
Что делать, если у моего ребенка приступ астмы тяжелый?
Вы можете попытаться предотвратить приступы астмы с помощью лекарств, и вы можете назначить спасательные лекарства во время настоящего приступа. Но иногда у вашего ребенка будет серьезный приступ, который может потребовать внимания врача.
Вот некоторые признаки, которые указывают на серьезное нападение вашего ребенка:
- Ваш ребенок не может легко говорить между вдохами
- Пульс вашего ребенка участился (более 100 ударов в минуту)
- Ваш ребенок стоит, наклонившись вперед, с изогнутыми плечами
- Ноздри вашего ребенка расширены
- Губы вашего ребенка становятся голубыми или серыми Губы вашего ребенка
- чрезмерно накачан, а межреберные промежутки вдавлены
- Когда ваш ребенок пользуется пиковым расходомером, показание составляет менее половины его пикового расхода.
Если у вашего ребенка действительно серьезный приступ, попробуйте назначить ему бронходилататор. Если приступ не проходит через пять минут, позвоните врачу или отвезите ребенка в больницу. Не забывайте сохранять спокойствие и больше не расстраивать ребенка. Всегда старайтесь, чтобы ваш ребенок был как можно более спокойным.
В больнице персонал, скорее всего, даст вашему ребенку лекарства с помощью небулайзера. Если это не поможет остановить атаку, они могут дать ему I.V., или внутривенные жидкости, вводимые непосредственно в вены крови. Они также могут начать лечение стероидами, чтобы уменьшить опухоль в легких. Возможно, вашему ребенку придется остаться в больнице на несколько дней. Обязательно увеличьте дозировку профилактических препаратов, чтобы легкие вашего ребенка могли быстро зажить.
Что делать, когда мой ребенок находится вдали от дома, на каникулах или в школе?
Когда вашего ребенка нет дома, у него всегда должен быть ингалятор. Обычно это все, что ему нужно, если он просто в школе или собирается на несколько часов к другу домой.Если он уезжает куда-то на ночь или в поездку, ему нужно иметь с собой большую часть своего оборудования. Ниже приведен хороший список вещей, которые ваш ребенок должен брать с собой в поездки:
| Лекарства текущих профилактических и «спасательных» лекарств дополнительных медикаментов на случай чрезвычайной ситуации аптечных бутылок для доливки при необходимости список всех действующих лекарств | Оборудование ингалятор с бронхолитическим средством небулайзер и лекарства пикфлоуметр с диаграммой предметов сна, обработанных от пылевых клещей, таких как наволочка или наматрасник |
У вашего ребенка также должен быть номер телефона врача, имена и номера телефонов всех специалистов по астме, к которым он обращается за лечением, и ее карточка медицинского страхования, если вы застрахованы.Эти предметы должны быть у вашего ребенка всегда.
Как я могу получить максимальную пользу от посещения врача моим ребенком?
Ваш врач — очень важная часть лечения вашего ребенка. Фактически, ваш врач спланирует с вами лечение, которое будет необходимо вашему ребенку ежедневно, во время приступов астмы и в случае серьезного приступа. Ваша роль в этом планировании — предоставить вашему врачу как можно больше информации, чтобы он мог решить, какой план лечения лучше всего подходит для вашего случая.
Во время визита к врачу вашего ребенка вы можете задать любые вопросы, которые у вас есть, и, поскольку они будут возникать за несколько недель до вашего визита, обязательно запишите их, чтобы вы не забыли ни один из них.
Обязательно возьмите с собой диаграмму пикового расходомера и покажите ее врачу. Расскажите ему о любых тяжелых приступах и о текущем графике приема лекарств у вашего ребенка. Также сообщите ему, есть ли у вашего ребенка аллергия, которая может усугубить астму. Врач может порекомендовать вашему ребенку пройти тест на аллергию.
Когда ваш врач даст вам план лечения для вашего ребенка, обязательно следуйте ему. Если вам может понадобиться делать записи во время посещения, возьмите с собой блокнот и карандаш.
Самое главное, никогда не пропускайте визит к врачу. От этого зависит здоровье вашего ребенка!
Если у вашего ребенка есть какие-либо из следующих симптомов, немедленно позвоните своему врачу:
- Ваш ребенок кашляет при дыхании
- Ваш ребенок все еще хрипит после использования ингалятора
- ваш ребенок откашливает много слизи или слизи зеленоватого цвета или с кровью
- у вашего ребенка проблемы со зрением или ясностью мышления
- Ваш ребенок очень слабый
- Ваш ребенок внезапно не может умеренно тренироваться
- У вашего ребенка учащенное сердцебиение или повышенная температура
- у вашего ребенка болит или стесняет грудь
- Показания пикового расходомера вашего ребенка находятся в красной зоне
Где я могу получить дополнительную информацию об астме?
Есть много групп поддержки для людей, страдающих астмой, или для ухода за больными астмой.Ниже приведен список групп и телефонных номеров, по которым вы можете позвонить для получения дополнительной информации.
Один из способов развлечься и узнать об астме для вашего ребенка — это посещение астматических лагерей. Вы можете узнать больше об этих лагерях, позвонив по одному из номеров, указанных выше.
Глоссарий статей по астме
Астма — произносится «аз-мух», это заболевание легких, при котором бронхи воспаляются и сужаются, не позволяя воздуху попадать в легкие.Астма — это наследственное заболевание, которое поддается лечению, но не поддается лечению.
Сжать — сделать плотно или тесно. Когда бронхи сужены, через них может проходить очень мало воздуха.
Бронхиальные трубки — дыхательные трубки, ведущие вниз по глотке в легкие. Воздух проходит через эти трубки в легкие, так что кислород может быть передан остальным частям тела. Во время приступа астмы эти трубки сужаются, и воздух не может легко проходить через них.
Триггер — вызвать или что-то, что вызывает реакцию, например приступ астмы. Например, пыль часто вызывает приступы астмы, потому что часто вызывает их.
Пылевые клещи — очень крошечные насекомые, обитающие в пыли. Они такие маленькие, что их можно вдохнуть прямо в легкие, и они часто вызывают приступы астмы. Один из способов избавиться от них — избавиться от пыли, в которой они живут.
Стресс — все, что вызывает напряжение и эмоциональное расстройство, например, очень утомительная работа или неподготовленность к встрече или крайнему сроку.Ваше тело реагирует на стресс так же, как если бы вас преследовало дикое животное. Выделяются определенные химические вещества, которые ускоряют некоторые функции организма, такие как сердцебиение и артериальное давление. У некоторых людей стресс может вызвать приступы астмы.
Аллергия — это реакции организма на все, к чему он может быть чувствителен, когда он подвергается воздействию. Определенные аллергии, например реакции на пищу или пыльцу, могут вызывать приступы астмы.Аллерген — это предмет, вызывающий аллергию.
Пиковый расходомер — прибор для измерения скорости выдоха воздуха из легких. Ежедневно используя пикфлоуметр и записывая результаты, больной астмой может предсказать и, возможно, предотвратить приступы.
Противовоспалительные — препараты, уменьшающие отек или воспаление в организме. Кромолин, теофиллин и стероиды — это типы противовоспалительных средств, используемых для предотвращения астмы.
Антигистаминные препараты — лекарства, которые предотвращают реакцию организма на определенные аллергены или сенную лихорадку, блокируя выработку гистаминов, которые вырабатываются организмом и заставляют наши глаза слезиться, а в носу постоянно чесаться, гореть и чихать. Некоторые антигистаминные препараты помогают предотвратить приступы астмы.
Антибиотики — препараты, подавляющие рост любых микроорганизмов в организме человека. При наличии инфекции принимают антибиотики, чтобы убить микробы, вызывающие инфекцию.Некоторые антибиотики могут помочь предотвратить приступы астмы.
«Спасательные лекарства» — лекарства, которые действуют сразу же, чтобы остановить приступ астмы, как только он начался. Большинство спасательных лекарств вдыхают или вдыхают непосредственно в легкие, и
начинают действовать всего за несколько минут.
Бронходилататоры — лекарство, которое поступает в ингалятор и вдыхается непосредственно в легкие для облегчения приступа астмы. Это наиболее распространенный вид спасательных средств.
Ингалятор — небольшое портативное устройство, в котором находится баллончик с лекарством (бронходилататором) и позволяет больному астмой выдыхать и вдыхать лекарство.
Puff — одна «помпа» бронходилататора из ингалятора. Врач вашего ребенка сообщит вам, сколько затяжек он должен делать для каждой дозы.
Спейсер — устройство, которое прикрепляется к ингалятору, чтобы облегчить детям вдыхание лекарства.
Камера хранения — устройство, которое присоединяется к ингалятору и удерживает любое дополнительное лекарство до тех пор, пока его нельзя вдохнуть в легкие.
Небулайзер — устройство, распыляющее тонкий туман лекарства в легкие астматика. Жидкое лекарство наливается в небулайзер и в течение десяти или пятнадцати минут выкачивается в легкие.
И.В. — аббревиатура от внутривенно , что означает «в вену».”I.V. дается, когда кто-то обезвожен и не может принимать жидкости через рот, или когда пациенту необходимо дать лекарство, но он не может быть принят перорально. I.V. обычно делают врачи или медсестры в больнице или отделении неотложной помощи.
План лечения — план, разработанный врачом вашего ребенка, который включает все лекарства и в каких дозах ваш ребенок должен принимать как для профилактики, так и для лечения приступов астмы. Врач вашего ребенка будет тесно сотрудничать с вами, предоставляя инструкции и информацию о лечении вашего ребенка.
Альбутерол: дозировка и побочные эффекты
Альбутерол — это тип адренергического бронходилататора, назначаемый людям с астмой, эмфиземой, бронхитом и другими заболеваниями легких, по данным клиники Майо. Он работает, расслабляя и открывая дыхательные пути к легким, чтобы облегчить дыхание, что может предотвратить и лечить так называемые бронхоспазмы — свистящее дыхание, кашель, одышку и сжатие груди.
Однако люди должны относиться к нему как к спасательному ингалятору, а не как к ежедневному лекарству, — сказал доктор.Лен Горовиц, специалист по легочным заболеваниям в больнице Ленокс Хилл в Нью-Йорке.
«Это то, к чему вы стремитесь, когда вам действительно что-то нужно», — сказал Хоровиц Live Science. «Это лекарство« Мне это нужно сейчас »».
Ингалятор и дозировка таблеток
Взрослые и дети старше 4 лет, нуждающиеся в альбутероле для профилактики или лечения бронхоспазмов, могут делать две затяжки каждые четыре-шесть часов, сказал Горовиц. Клиника Майо утверждает, что для предотвращения бронхоспазма, вызванного физической нагрузкой, взрослые и дети старше 4 лет могут сделать две затяжки ингалятором примерно за 15–30 минут до тренировки.
Но «если вы принимаете альбутерол более двух раз в неделю, значит, что-то не так с вашим режимом, и вам нужно проконсультироваться с врачом», — сказал он.
Альбутерол можно принимать в виде распыляемого раствора (жидкость, которая превратилась в вдыхаемый туман с помощью распылителя) или в виде аэрозоля, который можно вдыхать через рот через ингалятор.
Аэрозольный ингалятор альбутерол выпускается в канистрах, рассчитанных примерно на 200 ингаляций. После использования точного количества ингаляций важно выбросить баллончик, даже если он все еще содержит немного жидкости и продолжает распылять.После того, как указанное количество затяжек будет превышено, ингалятор может не подать нужное количество лекарства. Некоторые ингаляторы поставляются со счетчиком, который отслеживает количество использованных спреев. Когда число достигает 020, пора вызывать врача для пополнения запасов. Если счетчика нет, пациенты должны самостоятельно следить за ингаляциями.
Национальный институт здоровья (NIH) имеет пошаговые инструкции по использованию ингалятора и небулайзера.
Пациенты, принимающие альбутерол в виде таблеток, таблеток с пролонгированным высвобождением или жидкости, должны точно следовать инструкциям своего врача.Важно проглотить таблетку с расширенным высвобождением целиком, а не жевать, раздавливать или ломать ее. Часть таблетки с расширенным высвобождением может появиться в стуле пациентов при использовании лекарства. Это не проблема и не повод для беспокойства.
Побочные эффекты
Альбутерол может вызывать побочные эффекты. NIH считает следующие менее серьезными, хотя следует обратиться к врачу, если они не исчезнут:
- неконтролируемое сотрясение части тела
- нервозность
- головная боль
- тошнота
- рвота
- кашель
- Раздражение горла
- Боль в мышцах, костях или спине
Ниже перечислены более серьезные побочные эффекты, и в случае их возникновения следует немедленно обратиться к врачу:
- Быстрое, стучащее или нерегулярное сердцебиение
- Боль в груди
- сыпь
- крапивница
- зуд
- отек лица, горла, языка, губ, глаз, рук, стоп, лодыжек или голеней
- затрудненное дыхание
- затруднение глотания
- охриплость
Возможно передозировка альбутеролом.Симптомы передозировки:
- судороги
- боль в груди
- быстрое, нерегулярное или учащенное сердцебиение
- нервозность
- головная боль
- неконтролируемое дрожание части тела
- сухость во рту
- тошнота
- головокружение
- чрезмерная усталость
- недостаток энергии
- трудности с засыпанием или сном
Перед приемом альбутерола пациенты должны сообщить своему врачу, если они страдают от любого из следующих симптомов:
- болезнь сердца, застойная сердечная недостаточность, сердечный ритм расстройство или высокое кровяное давление
- эпилепсия или другое судорожное расстройство
- диабет
- гиперактивность щитовидной железы
Пациенты должны сообщить своему врачу, если они беременны или планируют беременность.Однако «наиболее вредным для эмбриона или плода является недостаток кислорода», и женщины должны принимать альбутерол, если он им нужен и если их врач одобряет, сказал Горовиц. От 4 до 12 процентов беременных женщин в США страдают астмой; и 3 процента беременных женщин принимают лекарства от астмы, в том числе бронходилататоры, такие как альбутерол, по данным CDC.
Исследование, опубликованное в выпуске журнала Pediatrics за январь 2012 года, показало, что использование лекарств от астмы во время беременности — альбутерол был наиболее распространенным лекарством, используемым в исследовании, — не увеличивает риск большинства изученных врожденных дефектов.Однако исследование показало, что лекарство может увеличить риск некоторых врожденных дефектов, таких как врожденные дефекты пищевода, заднего прохода и брюшной стенки.
FDA относит альбутерол к препарату категории C, что означает, что неизвестно, может ли он нанести вред плоду. Также неизвестно о его влиянии на грудное вскармливание, поэтому женщины должны проявлять осторожность, прежде чем принимать его, согласно клинике Майо.
Дополнительные ресурсы:
Эта статья предназначена только для информационных целей и не предназначена для предоставления медицинских консультаций.
