Дисплазия тазобедренного сустава – клиника «Семейный доктор».
«У Вашего ребенка дисплазия тазобедренного сустава» — очень часто эта фраза из уст доктора ортопеда вызывает у родителей малыша состояние, близкое к эмоциональному потрясению. Но так ли все мрачно и страшно, и что же это за патология?
Дисплазия – этот термин означает нарушение формирования какого-либо органа или системы организма. В этом материале мы будем говорить о дисплазии тазобедренного сустава.
Под дисплазией тазобедренного сустава понимают нарушение формирования тазобедренного сустава, захватывающее все составляющие сустав элементы: костно-хрящевую основу, связочно-капсульный аппарат и мышечный компонент. Это определение довольно обширно и включает в себя физиологическую незрелость тазобедренного сустава, предвывих, подвывих и вывих бедра.
Физиологическая незрелость заключается в незавершенном формировании компонентов сустава без нарушения конгруентности (правильного сопоставления) суставных поверхностей костей и, как правило, требует минимального лечения или только динамического наблюдения и именно этой форме патологии тазобедренного сустава в основном присваивается диагноз «дисплазия», хотя это не совсем правильно терминологически.
Предвывих бедра – это уже патология сустава, связанная с отсутствием стабильности головки бедренной кости в другом компоненте тазобедренного сустава – вертлужной впадине и уже требует пристального внимания. При отсутствии адекватного лечения предвывих бедра может привести к развитию деформации сустава (артрозу), что приводит к болевому синдрому и нарушению подвижности сустава, а так же может привести к вывиху бедра после начала ходьбы.
Вывих бедра – наиболее тяжелая форма патологии развития тазобедренного сустава, заключающаяся в практически полном несоответствии суставных поверхностей головки бедренной кости и вертлужной впадины. Такой порок развития сустава требует максимальных усилий по тщательной диагностике и активного и скорейшего лечения. Поздняя диагностика или неадекватное лечение приводит к грубым нарушениям подвижности тазобедренного сустава и, в конечном итоге, приводит к инвалидности.
Теперь нам понятно, почему дисплазии тазобедренного сустава уделяется так много внимания докторами педиатрами и ортопедами. Почему же наиболее подвержен этим напастям именно тазобедренный сустав?
Дело в том, что тазобедренный сустав в силу своих анатомо-физиологических особенностей является наиболее нагруженным суставом нашего организма и сбой в одном из составляющих его компонентов приводит к нарушению функции сустава и, в конечном итоге, к ухудшению качества жизни пациента. Именно поэтому диагноз дисплазии тазобедренного сустава так часто можно слышать из уст ортопеда, хотя нельзя не признать факт некоторой гипердиагностики данной патологии, но, учитывая тяжесть последствий при отсутствии лечения, это все же оправдано.
По статистике встречаемость дисплазии тазобедренного сустава составляет 4-6 случаев на 1000 новорожденных, у девочек встречается в 6-7 раз чаще. Одностороннее поражение преобладает над двусторонним (причем чаще поражается левый тазобедренный сустав). Отмечается наследование от матери к дочери. Факторов, приводящих к нарушению внутриутробного формирования сустава, отмечено достаточно много, среди них отмечены тазовое предлежание плода, узость матки, маловодие, токсические и биологические (в первую очередь вирусные заболевания матери в период беременности) факторы и многое другое.
Отмечается наследование от матери к дочери. Факторов, приводящих к нарушению внутриутробного формирования сустава, отмечено достаточно много, среди них отмечены тазовое предлежание плода, узость матки, маловодие, токсические и биологические (в первую очередь вирусные заболевания матери в период беременности) факторы и многое другое.
Когда же и какими методами можно и нужно диагностировать дисплазию тазобедренного сустава? Может ли мама сама заподозрить наличие дисплазии тазобедренного сустава у ребенка и, если да, то при помощи каких приемов? Ответ на этот вопрос зависит от тяжести поражения сустава. Попробуем ответить на этот вопрос, привязав сроки и методы диагностики к возрасту малыша.
При проведении ультразвуковой диагностики в период беременности удается диагностировать только грубые нарушения – подвывих и вывих бедра, то есть те изменения, при которых суставная поверхность головки бедра не соответствует поверхности вертлужной впадины таза ребенка.
В первые 7-10 дней жизни ребенка при осмотре можно выявить «симптом щелчка» или «симптом соскальзывания» — вывихивание и вправление бедра в суставе. Выявляются эти симптомы у ребенка следующим образом: в положении на спине сгибают ножки в коленных и тазобедренных суставах под углом 90 градусов. Большие пальцы рук располагаются на внутренней поверхности бедер ребенка, указательный и средний пальцы на наружной. При осторожном отведении и тяге бедер головка бедра вправляется в вертлужную впадину с характерным щелчком.
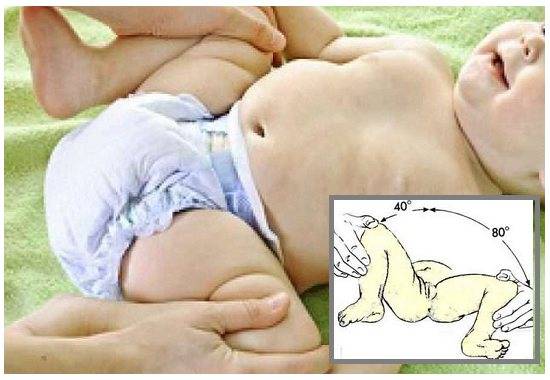
После 2-й – 3-й недели жизни ребенка на первый план в диагностике дисплазии тазобедренного сустава выходит ограничение отведения бедер. Для его выявления согнутые в коленных и тазобедренных суставах ножки ребенка в положении на спине разводят без насилия. В норме удается развести бедра до угла 85-90 градусов к поверхности. При повышенном мышечном тонусе и спазме мышц приводящих бедро отведение может быть ограничено до угла около 70 градусов, но такое ограничение отведения бедер может быть вызвано и нарушением формирования суставов.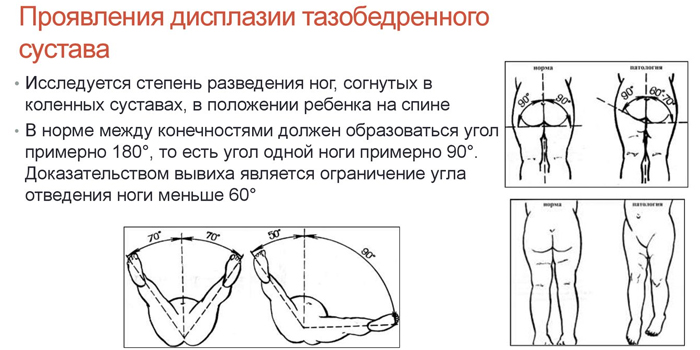
В пользу патологии тазобедренного сустава говорят так же такие симптомы, как укорочение одной конечности, разворот стопы на стороне поражения кнаружи от среднего положения (наружная ротация стопы).
Наиболее широко известный у родителей (так сказать «мамочкин симптом») – ассиметрия подъягодичных складок – не является абсолютным и может быть вызван множеством факторов, но нельзя умалять его значения в диагностике дисплазии тазобедренного сустава, так как это наиболее частый вопрос, с которым обращаются к врачу-ортопеду.
Для подтверждения диагноза дисплазии тазобедренного сустава и контроля динамики лечения в настоящее время широко используется ультразвуковая диагностика. К положительным сторонам этого метода обследования можно отнести безболезненность, неинвазивность, относительную безопасность и резко возросшую в последнее время доступность.
В случае, когда клиническая картина расходится с данными ультразвукового обследования или при поздней диагностике патологии тазобедренного сустава используется метод рентгенографии. При правильно выполненной рентгенограмме становится полностью ясной картина строения сустава и взаимоположение головки бедра в суставе. Но в силу достаточно большой лучевой нагрузки при проведении рентгенографии этот метод обследования используется по возможности реже.
У детей старше года основным симптомом является хромота на пораженную сторону при ходьбе или «утиная» походка при двустороннем процессе.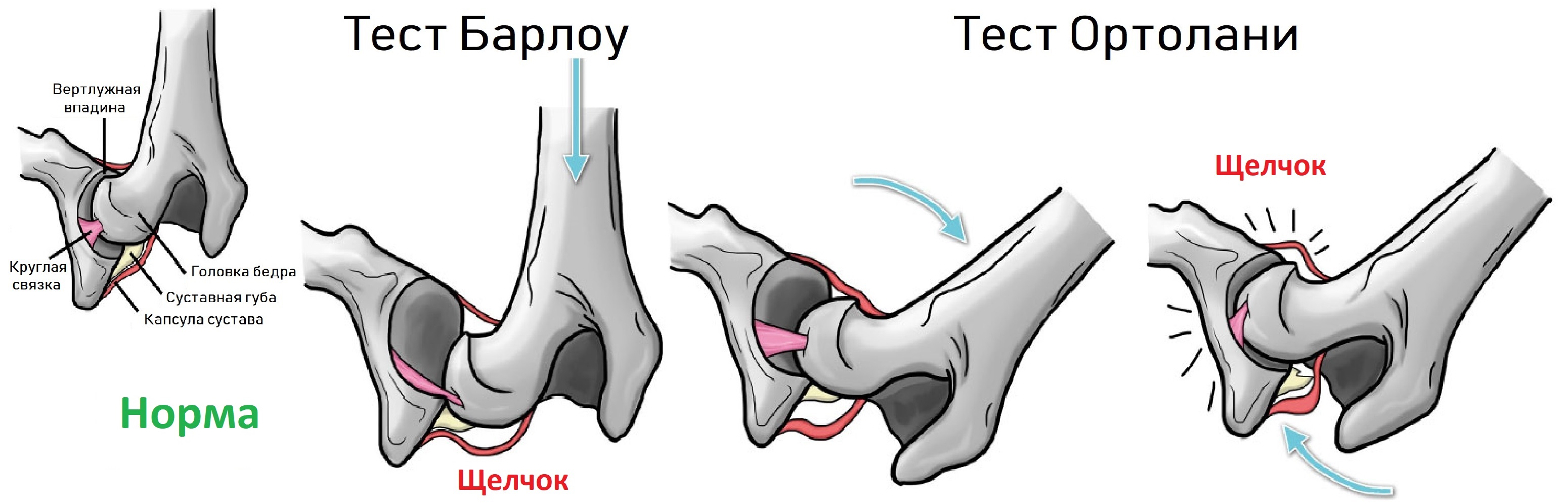
И так, ребенку поставлен диагноз дисплазии тазобедренного сустава, что же делать дальше и как помочь малышу?
Лечение дисплазии тазобедренного сустава необходимо начинать как можно раньше. Целью лечения являются центрирование головки бедра в суставе и создание условий для формирования всей вертлужной впадины. Раннее, максимально щадящее, но систематическое лечение позволяет полностью восстановить анатомию и функцию недоразвитого тазобедренного сустава.
Центрирование бедра в суставе на ранних сроках лечения достигается путем широкого пеленания – две пеленки помещают между разведенными бедрами ребенка и фиксируют третьей. При тяжелых степенях дисплазии тазобедренного сустава для центрирования головки бедра используют специальные шины-распорки (стремена Павлика, подушка Фрейка и т.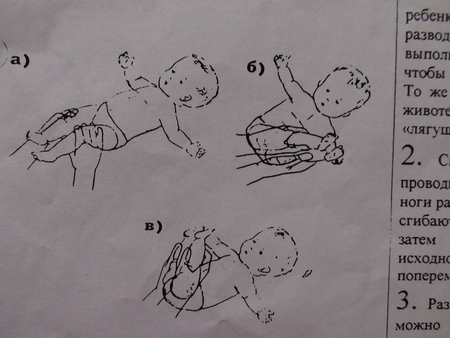 п.). При использовании данных шин у родителей могут возникнуть вопросы и трудности по уходу за малышом, вот некоторые советы, которые помогут Вам и Вашему малышу приспособиться в этот период:
п.). При использовании данных шин у родителей могут возникнуть вопросы и трудности по уходу за малышом, вот некоторые советы, которые помогут Вам и Вашему малышу приспособиться в этот период:
1. Под стременами или подушкой должен быть только детский подгузник (одноразовый или марлевый). Если Вы предпочитаете использовать марлевые подгузники, надевайте клеенчатые трусики, которые имеют застежки по сторонам.
2. Меняя подгузник, не поднимайте ребенка за ноги, а подкладывайте руку под ягодицы.
3. Распашонки можно менять, не снимая стремян: отстегните плечевые ремешки от грудного и снимите распашонку через голову.
Поверх шин можно одевать свободные штанишки, костюмы, платья.
4. В период ношения шин купание ребенка проводится реже, поэтому необходимо 2-3 раза в день осматривать кожу под ремешками, под коленями и вокруг шеи, чтобы убедиться в отсутствии признаков воспаления (покраснения) кожи. В этот период необходимо протирать кожу ребенка мягкой тряпочкой смоченной в теплой воде. При проведении водных процедур можно расстегнуть одну ножную часть стремени, но не снимать ее, а ножку держать в согнутом и отведенном положении.
При проведении водных процедур можно расстегнуть одну ножную часть стремени, но не снимать ее, а ножку держать в согнутом и отведенном положении.
5. Необходимо следить и за гигиеническим состоянием самой шины, она должна оставаться всегда сухой, избегайте попадания присыпок и лосьонов под пояса, это может вызвать воспалительные процессы на коже малыша.
6. При кормлении особенно внимательно нужно следить, чтобы бедра малыша не сводились вместе.
Ношение этих приспособлений (ортезов) носит длительный характер – от 3-х месяцев до года, и родителям ребенка, которому поставлен диагноз дисплазии тазобедренного сустава, крайне важно набраться терпения и не смалодушничать в период лечения и педантично выполнять назначения доктора.
После центрирования головки бедра приступают к массажу и лечебной гимнастике, направленной на создание правильного соотношения суставных поверхностей. Можем порекомендовать несколько легко выполнимых в домашних условиях упражнений.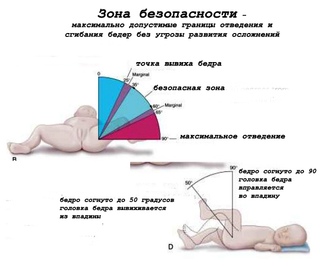
1. В положении ребенка лежа на спине, максимально сгибаем ноги ребенка в коленных и тазобедренных суставах, а затем полностью выпрямляем.
2. В прежнем исходном положении сгибаем ноги ребенка в коленных и тазобедренных суставах под прямым углом, умеренно разводим бедра и, давая умеренную нагрузку по оси бедер, выполняем вращательные движения бедрами.
3. В положении ребенка лежа на спине, разводим согнутые в коленных и тазобедренных суставах ноги ребенка максимально к поверхности стола.
Все упражнения выполняются 8-10 раз 3-4 раза в день.
Так же в этот период применяют физиотерапию (парафиновые аппликации, электрофорез с препаратами кальция и фосфора) для улучшения питания компонентов сустава и сложный ортопедический массаж.
В случаях запоздалой диагностики дисплазии тазобедренного сустава или при отсутствии адекватного лечения на ранних сроках лечение проводится путем длительного этапного гипсования, а так же выполняется оперативное лечение, но в этих случаях не существует стандартных схем лечения и тактика помощи пациенту разрабатывается индивидуально.
После лечения дисплазии тазобедренного сустава ребенок должен быть оставлен на диспансерном учете у ортопеда на длительное время – от 3-х — 5-ти лет до момента окончания роста. При необходимости выполняются контрольные рентгенограммы 1 раз в 2 года для контроля правильности развития сустава. Так же зачастую накладываются ограничения по нагрузке на сустав. Детям, получавшим лечение по поводу дисплазии тазобедренного сустава, желательно посещение специализированных ортопедических групп в детских дошкольных учреждениях.
При тяжелых степенях дисплазии тазобедренного сустава функциональные нарушения носят, как правило, пожизненный характер, даже при своевременно начатом и правильно проводившемся лечении.
Так что же необходимо делать родителям малыша для того, что бы во время распознать дисплазию тазобедренного сустава и, если этот диагноз был поставлен ребенку, не допустить тяжелых осложнений?
В первую очередь необходимо вовремя показать ребенка ортопеду. Рекомендованные сроки осмотра ортопедом — 1 месяц, 3 месяца, 6 месяцев и 1 год.
Рекомендованные сроки осмотра ортопедом — 1 месяц, 3 месяца, 6 месяцев и 1 год.
Если ортопед все же поставил диагноз дисплазии тазобедренного сустава, то эффективность лечения на 50 процентов зависит от правильного и своевременного выполнения родителями ребенка назначений доктора. Важно помнить, что чем раньше начато лечение, тем лучше его результаты и меньше вероятность тяжелых осложнений. При ранней диагностике дисплазии тазобедренного сустава и правильно и своевременно проведенном лечении положительный результат достигается в 96-98% случаев. Не стоит БОЯТЬСЯ этого диагноза, а необходимо лечить ребенка, он нуждается в вашей помощи и заботе!
Надеюсь, данный материал помог Вам разобраться в том, что же это за непонятный и пугающий многих диагноз – дисплазия тазобедренного сустава и Вам стало ясно, как бороться с этой патологией.
Рекомендуем вам обратиться за консультацией к ортопедам клиники «Семейный доктор» по телефону контакт-центра в Москве +7 (495) 775 75 66, либо через форму онлайн записи.
Дисплазия тазобедренных суставов у грудничков
ДТС – это часто встречающееся заболевание опорно-двигательного аппарата. Суть его состоит в неправильном взаиморасположении элементов тазобедренного сустава (суставная впадина, головка бедренной кости, суставная капсула, связочный аппарат), в зависимости от степени смещения головки бедренной кости в вертлужной впадине различают вывих, подвывих или предвывих бедра.
Тазобедренный сустав новорождённого даже в норме является незрелой биомеханической структурой: его суставная впадина уплощена, она расположена более вертикально, в сравнении с «взрослым суставом», связки сустава избыточно эластичные. Бедренная головка удерживается в суставной впадине за счёт напряжения суставной капсулы, собственной связки (круглой связки тазобедренного сустава). Смещению бедренной кости вверх препятствует хрящевая пластинка вертлужной впадины, которая называется «лимбус» (вертлужная губа — labrum — [лат.] губа, край). При дисплазии существенно изменяется форма, взаимоотношение и размеры всех структур тазобедренного сустава.
При дисплазии существенно изменяется форма, взаимоотношение и размеры всех структур тазобедренного сустава.
Развитие тазобедренного сустава происходит в процессе тесного взаимодействия головки бедра и вертлужной впадины. Распределение нагрузки на костные структуры определяет форму и головки бедра и вертлужной впадины, а также геометрию сустава в целом.
До первой половины прошлого столетия учитывали только тяжёлую форму дисплазии (врождённый вывих бедра). В те годы «лёгкие формы» дисплазии не выявляли и не лечили. С 70-х — 90 гг. применяют термин «дисплазия тазобедренного сустава», понимая под этим не только вывих, но и предвывих и подвывих тазобедренного сустава. Следует отметить, что отсутствие четких стандартов и опасение пропустить тяжёлую ортопедическую патологию является причиной гипердиагностики. Дилемма «незрелый тазобедренный сустав и предвывих» обычно решается в пользу дисплазии, что увеличивает цифры заболеваемости.
Группа риска по ДТБ являются:
– наличие дисплазии суставов у родителей (наследственный фактор)
– тазовое предлежание плода
– крупный плод
– патология беременности.
Можно выделить несколько клинических симптомов ДТС:
– асимметрия кожных складок
– ограничение отведения бедра
– укорочение бедра
– симптом щелчка (или соскальзывания)
Прежде всего обращают внимания на симметричность кожных складок бедра (но нужно иметь в виду то, что при двусторонней патологии этот признак может быть и не виден). Асимметрия кожных складок (диагностическое значение имеют: ягодичные, подколенные и паховые складки) более информативна у детей старше 2-3-х месячного возраста. Кожные складки при врождённом вывихе бедра располагаются на разных уровнях, отличаются глубиной и формой. На стороне подвывиха или вывиха они глубже и их больше.
Основной признак дисплазии тазобедренного сустава – это ограничение пассивного отведения бёдер: ребёнок лежит на спине, согните его ножки в тазобедренных и коленных суставах под прямым углом и мягко разведите его бёдра в стороны, пассивное отведение ограничено со стороны поражения сустава. Иногда, когда ребёнок не даёт отвести бёдра в положении на спине, легко определить ограничение движения в положении ребёнка на животе при сгибании ног, как при ползании.
Иногда, когда ребёнок не даёт отвести бёдра в положении на спине, легко определить ограничение движения в положении ребёнка на животе при сгибании ног, как при ползании.
Диагноз «дисплазия тазобедренного сустава» ставят прежде всего на основании клинических признаков, результатов ультразвукового исследования и рентгенодиагностики. Ультразвуковое и рентгенологическое исследование – информативные и чрезвычайно важные методы диагностики, но являются вторичными по отношению к клиническим методам.
Своевременно заподозрить или поставить диагноз должен врач-ортопед при осмотре новорождённых в родильном доме. Далее больные дети и дети группы риска наблюдаются ортопедом по месту жительства. Всем пациентам и деткам из группы риска назначается ортопедическое лечение, которое продолжается до уточнения окончательного диагноза.
Прохождение грамотно подобранного курса лечения в самом раннем возрасте стимулирует дальнейшее правильное развитие сустава – когда мышцы работают правильно, сустав находится в нужном положении. ЛФК при врожденном вывихе бедра с применением современных методик в комплексе с массажем и физиотерапией способны вернуть ножке полноценную подвижность, и проблемы уйдут раз и навсегда.
ЛФК при врожденном вывихе бедра с применением современных методик в комплексе с массажем и физиотерапией способны вернуть ножке полноценную подвижность, и проблемы уйдут раз и навсегда.
Гораздо легче проходит лечение дисплазии тазобедренного сустава у грудничков, поскольку у них еще идет процесс формирования суставов. С возрастом ткани в этой области становятся плотнее, жестче – и коррекция осложняется и затягивается. Кроме того, с течением времени организм приспосабливается к наличию такого дефекта, и возникает множество дополнительных нарушений в организме, которые тоже нужно корректировать отдельно.
Основными принципами лечения ДТС являются: раннее начало, применение ортопедических средств для длительного удержания ножек в положении отведения и сгибания (различные виды подушек, штанишек, стремян, шин, аппаратов и других приспособлений), лечебный массаж и гимнастика (активные движения в тазобедренных суставах в пределах дозволенного диапазона). Носить малыша следует, поддерживая его одной рукой за спинку, другой – под ягодицы. При этом ребенок должен своими широко расставленными ножками как бы обнимать туловище взрослого. Не стоит носить ребенка «верхом» на боку у взрослого, т.к. в таком положении туловище ребенка располагается асимметрично.
Носить малыша следует, поддерживая его одной рукой за спинку, другой – под ягодицы. При этом ребенок должен своими широко расставленными ножками как бы обнимать туловище взрослого. Не стоит носить ребенка «верхом» на боку у взрослого, т.к. в таком положении туловище ребенка располагается асимметрично.
Массаж и лечебная гимнастика проводятся на основе общеукрепляющего комплекса, соответствующего возрасту и развитию ребёнка, но только с разрешения врача-ортопеда. Особенности массажа – применяют более тщательный и дифференцированный массаж поясничной области, ягодиц, области тазобедренного сустава, массаж чередуется с упражнениями лечебной гимнастики. В положении ребёнка на спине проводится массаж передненаружных поверхностей ног (поглаживание и растирание) в сочетании с приёмами расслабления приводящих мышц бедра, сгибание ног ребёнка в коленных и тазобедренных суставах и мягкое пластичное разведение бёдер. Не следует допускать резких движений, чтобы не вызвать боли при рефлекторном сокращении приводящих мышц бедра и негативной реакции ребёнка на процедуру, поэтому для расслабления приводящих мышц бёдер делают точечный массаж (расслабляющий метод) с одновременным отведением ноги. Расслабление приводящих мышц бёдер ребёнка (перед их разведением) достигается также вибрационным массажем бёдер, покачиванием таза ребёнка, лежащего на опоре, на весу. Вращение бедра по его оси внутрь проводится также в положении ребёнка на спине: одной рукой зафиксируйте тазобедренный сустав, ладонью другой руки мягко обхватите ножку ниже колена ребёнка и, слегка надавливая на нее, постепенно производите вращение бедра по его оси вовнутрь. Этим упражнением достигается мягкое давление головки бедренной кости на суставную (вертлужную) впадину. В положении ребёнка на животе сделайте поглаживание и растирание задненаружных поверхностей ног, после чего поочерёдно отведите согнутые ноги малыша в стороны (как при ползании), фиксируя его таз, затем согните обе ножки, одновременно разводя колени в стороны.
Расслабление приводящих мышц бёдер ребёнка (перед их разведением) достигается также вибрационным массажем бёдер, покачиванием таза ребёнка, лежащего на опоре, на весу. Вращение бедра по его оси внутрь проводится также в положении ребёнка на спине: одной рукой зафиксируйте тазобедренный сустав, ладонью другой руки мягко обхватите ножку ниже колена ребёнка и, слегка надавливая на нее, постепенно производите вращение бедра по его оси вовнутрь. Этим упражнением достигается мягкое давление головки бедренной кости на суставную (вертлужную) впадину. В положении ребёнка на животе сделайте поглаживание и растирание задненаружных поверхностей ног, после чего поочерёдно отведите согнутые ноги малыша в стороны (как при ползании), фиксируя его таз, затем согните обе ножки, одновременно разводя колени в стороны.
Временно, до разрешения ортопеда, нельзя делать упражнения в рефлекторной ходьбе, «подтанцовывание», приседания. Переводить ребёнка в положение на корточках, стоя, невыполнение этого условия приводит к ещё большим деформациям тазобедренного сустава. Рефлекторная ходьба возможна во время купания, так как в воде тело ребёнка значительно легче и, следовательно, осевая нагрузка на тазобедренный сустав меньше. Для тренировки опорной функции стоп рекомендуются упражнения в положении ребёнка лёжа на животе и спине, на мяче, опору для стоп создают рукой или мячом. Очень полезно упражнение ладушки стопами, которое должно стать любимой игрой вашего малыша. Приёмы лечебной гимнастики следует повторять при каждом пеленании по 10-15 раз, при лечении ребёнка в ортопедических шинах массаж и упражнения проводятся в объёме, допускаемом укладкой.
Рефлекторная ходьба возможна во время купания, так как в воде тело ребёнка значительно легче и, следовательно, осевая нагрузка на тазобедренный сустав меньше. Для тренировки опорной функции стоп рекомендуются упражнения в положении ребёнка лёжа на животе и спине, на мяче, опору для стоп создают рукой или мячом. Очень полезно упражнение ладушки стопами, которое должно стать любимой игрой вашего малыша. Приёмы лечебной гимнастики следует повторять при каждом пеленании по 10-15 раз, при лечении ребёнка в ортопедических шинах массаж и упражнения проводятся в объёме, допускаемом укладкой.
Примерное занятие при дисплазии тазобедренного сустава с ребёнком в возрасте от двух недель до трёх месяцев:
Исходное положение: ребёнок лежит на спине:
- Общий поглаживающий массаж рук и ног.
- Поглаживание живота- исходное положение: Ребёнок лежит на животе.
- Выкладывание на живот с разведёнными ногами.
- Поглаживание спины.
- Массаж поясничной области.
- Массаж ягодичных мышц, области тазобедренных суставов.
- Массаж задненаружной поверхности ног.
- Отведение согнутых ног в стороны (как при ползании).
- парение – исходное положение: ребёнок лежит на спине.
- Массаж передненаружной поверхности ног.
- Разведение согнутых ног.
- Вращение бедра вовнутрь.
- Массаж стоп.
- Рефлекторные упражнения для стоп.
- Упражнения на мяче.
Все выше описанные манипуляции должен делать только человек с медицинским образованием, имеющий соответствующую специализацию. Только специалист знает особенности организма грудничка и умеет давать суставам и мышцам крохи именно ту нагрузку, которая требуется. Он хорошо понимает, какую мышцу нужно расслабить, а какую заставить работать, чтобы вывих не усугублялся в результате движения этих мышц в повседневной жизни.
Кроме того, большое значение имеет практический навык массажа в игровой форме – малыши легко переносят любые манипуляции с ножками и ручками только при условии, что им интересно, весело и приятно.
В нашем медицинском цетре все специалисты по массажу имеют большой опыт в лечении дисплазии тазобедренных суставов у грудничков. Они хорошо подготовлены к работе с маленькими пациентами, умеют развеселить и отвлечь. Поэтому Ваша кроха не только избавится от проблем со здоровьем, но и весело проведет время за игрой. Прогноз заболевания является относительно благоприятным при раннем диагностировании и своевременно начатом лечении.
Оценка и лечение потери диапазона движений в разгибании коленного сустава
Оценка и лечение потери диапазона движений в разгибании коленного сустава является важным компонентом реабилитации после любой операции на коленном суставе. Недавно мы обсуждали, как потеря диапазона движений при разгибании колена может быть одним из важнейших факторов, связанных с развитием остеоартрита после реконструкции передней крестообразной связки.
Целью этой статьи является обзор некоторых из многих методов оценки и лечения потери диапазона движений в коленном суставе, чтобы помочь максимизировать результаты после хирургического вмешательства или травмы колена и свести к минимуму долгосрочные осложнения.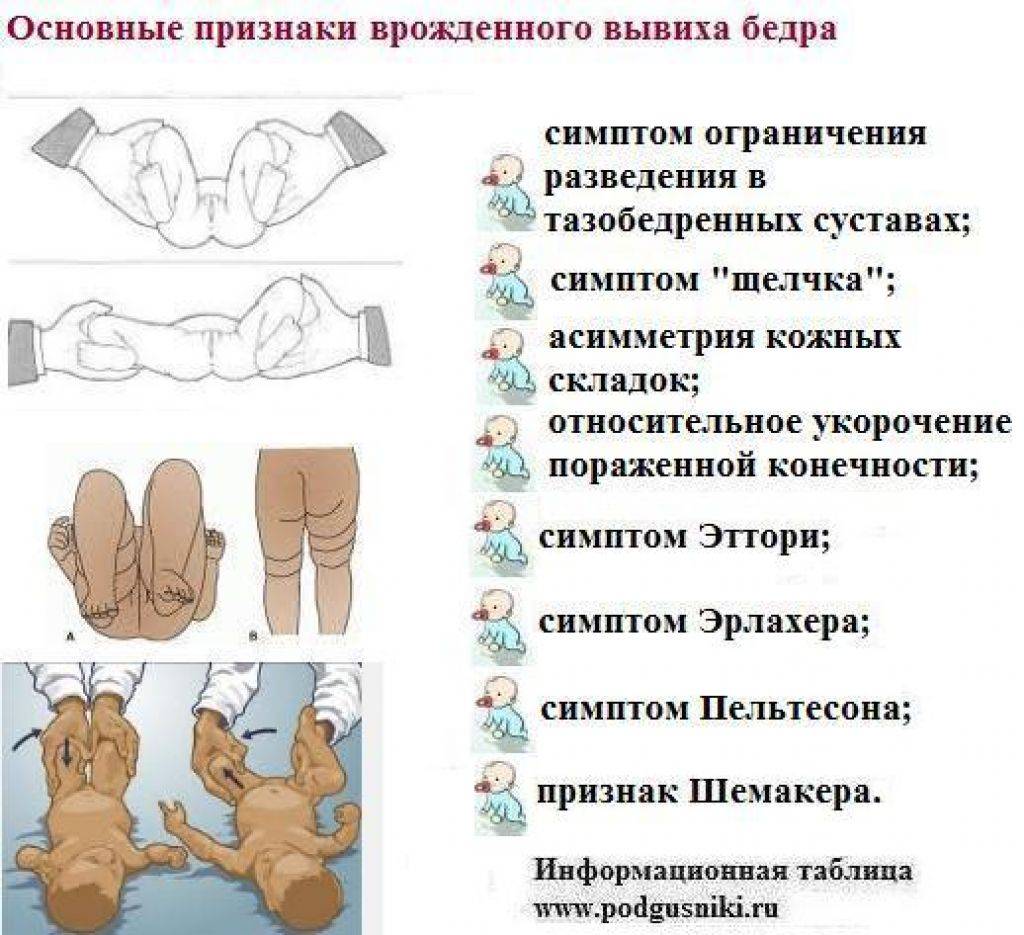
Оценка потери амплитуды движений в коленном суставе
Существует много способов лечения потери амплитуды движений в колене, однако правильная оценка амплитуды движений еще более важна. Определенная степень гиперэкстензии является нормальной, при этом в исследованиях указывается, что в среднем 5 степеней гиперэкстензии у мужчин и 6 степеней у женщин. Простое восстановление диапазона движения колена до произвольного 0 градусов невыгодно.
Наиболее важным фактором при оценке потери диапазона движений при разгибании колена является осмотр незадействованного колена. Как бы просто это ни звучало, это нельзя упускать из виду, поскольку вам необходимо установить базовый уровень того, что является «нормальным» для каждого пациента или клиента.
Первое, на что я смотрю, это просто схватиться одной рукой за первый палец ноги, чтобы поднять ногу со стола. Моя проксимальная рука может стабилизировать дистальный отдел бедра. Это быстрая и грязная оценка, но я всегда рекомендую количественно оценивать доступный диапазон движения.
Для точного измерения амплитуды разгибания коленного сустава вам потребуется использовать рулон полотенец разной высоты, чтобы убедиться в том, что колено полностью перерастянуто, прежде чем выполнять гониометрическое измерение.
Другие аспекты оценки, которые следует проводить при потере диапазона движений в коленном суставе, должны включать подвижность надколенника, тибиофеморальную артрокинематику и ограничения мягких тканей. Подвижность надколенника особенно важна после реконструкции ПКС с использованием аутотрансплантата из сухожилия надколенника. Любые ограничения подвижности надколенника могут иметь очевидную корреляцию с ограничением разгибания колена. Рубцевание сухожилия надколенника может ограничить превосходное скольжение надколенника и полное разгибание колена.
Эти оценки помогут определить наш подход к мануальной терапии для восстановления нормальной артрокинематики и диапазона движений колена.
Документирование диапазона движений колена
Я провел опрос среди большой группы студентов, посещавших мою клинику в прошлом, и обнаружил, что существует большая путаница в отношении того, как мы документируем гиперэкстензию колена.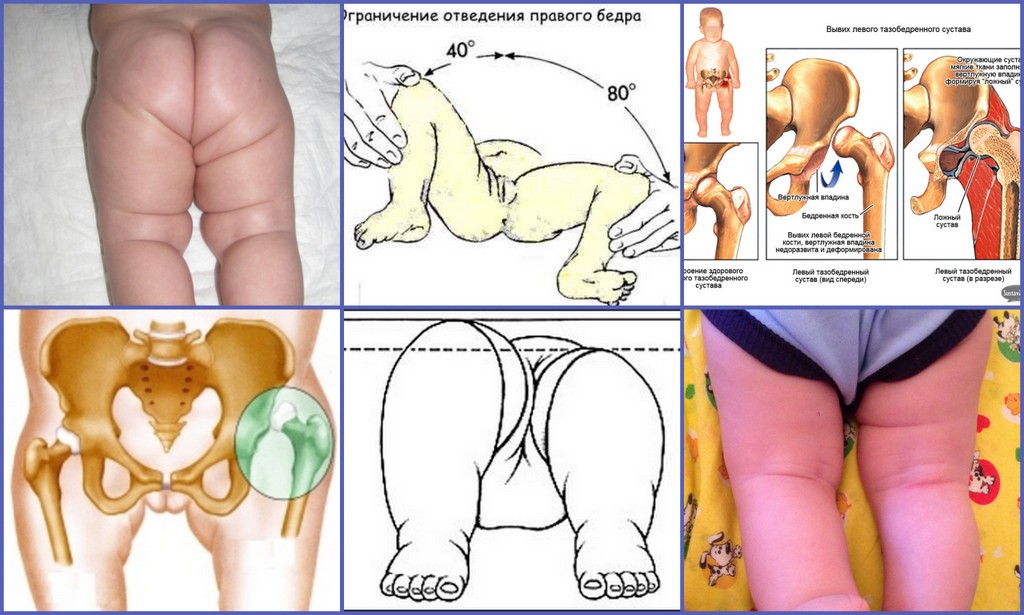 Есть + или – при определении числового значения?
Есть + или – при определении числового значения?
Допустим, у кого-то контрактура, и он сидит, согнувшись на 10 градусов, и не может выпрямить колено. Это будет +10 градусов сгибания, следовательно, должно быть -10 градусов разгибания. Они находятся на двух концах спектра.
Тем не менее, использование + или — может привести к путанице, поэтому я давно учил своих студентов, что мы должны документировать диапазон движения, используя метод A-B-C. Другие авторы, такие как доктор Шелбурн, также рекомендуют этот метод.
- Если у человека гиперэкстензия коленного сустава составляет 10 градусов, а сгибание — 130 градусов, это будет документировано как 10-0-130.
- Если у человека имеется 10-градусная контрактура и потеря полного разгибания колена при 130-градусном сгибании колена, это будет документировано как 0-10-130.
Использование метода A-B-C устраняет возможность путаницы при документировании.
Лечение потери диапазона движений в разгибании колена
Существует несколько способов улучшить диапазон движений в разгибании колена, однако, если человек борется с этим движением, я обнаружил, что самостоятельная растяжка, длительная растяжка с низкой нагрузкой (LLLD) , а по дальности движения устройства могут превосходить нас, проворачивающих на и без того расшатанном колене! Мягкая, частая и постепенная нагрузка на колено обычно более терпима для человека, особенно для тех, кто чувствует боль или насторожен в своих движениях.
Целью этой статьи является обсуждение некоторых конкретных независимых стратегий для увеличения диапазона движения разгибания колена. Другие квалифицированные методы лечения должны быть сосредоточены на подвижности надколенника, подвижности мягких тканей и других аспектах мануальной терапии коленного сустава по мере необходимости. Тем не менее, пациенты должны будут выполнять растяжки дома, чтобы гарантировать хорошие результаты.
Самостоятельная растяжка для разгибания колена Диапазон движений
Две из первых растяжек, которые я даю пациентам после операции, — это простые самостоятельные растяжки для разгибания колена. В базовой версии пациент просто выполняет растяжку для разгибания, толкая дистальную часть бедра. Во втором и немного более продвинутом варианте пациент нажимает на дистальную часть бедра, используя полотенце вокруг стопы, чтобы подтянуть и одновременно растянуть подколенные сухожилия.
Подобно тому, как мы оцениваем диапазон движения разгибания колена, вам нужно будет использовать какой-нибудь клин под пяткой, чтобы убедиться, что вы восстанавливаете полное движение.
Длительная растяжка с низкой нагрузкой для разгибания колена Диапазон движения
Для человека, которому трудно добиться разгибания колена, моей следующей линией защиты обычно является растяжка LLLD. Было опубликовано несколько исследовательских статей, показывающих преимущества растяжки LLLD в достижении увеличения диапазона движения.
Я предпочитаю выполнять LLLD-растяжку для разгибания колена в положении лежа на спине, а не висы на коленях лежа (перейдите по ссылке, чтобы узнать, почему). Это всегда было более удобной и, следовательно, более выгодной позицией для меня. Чтобы выполнить это упражнение, поместите рулон полотенца или подобный предмет под пятку, чтобы обеспечить полное разгибание колена, а затем перенесите удобный вес на дистальную часть бедра.
Целью этого упражнения является мягкость и удержание растяжки в течение нескольких минут. Обычно я использую вес от 6 до 12 фунтов и удерживаю позицию не менее 10 минут. Если человек борется с весом, то он слишком агрессивен.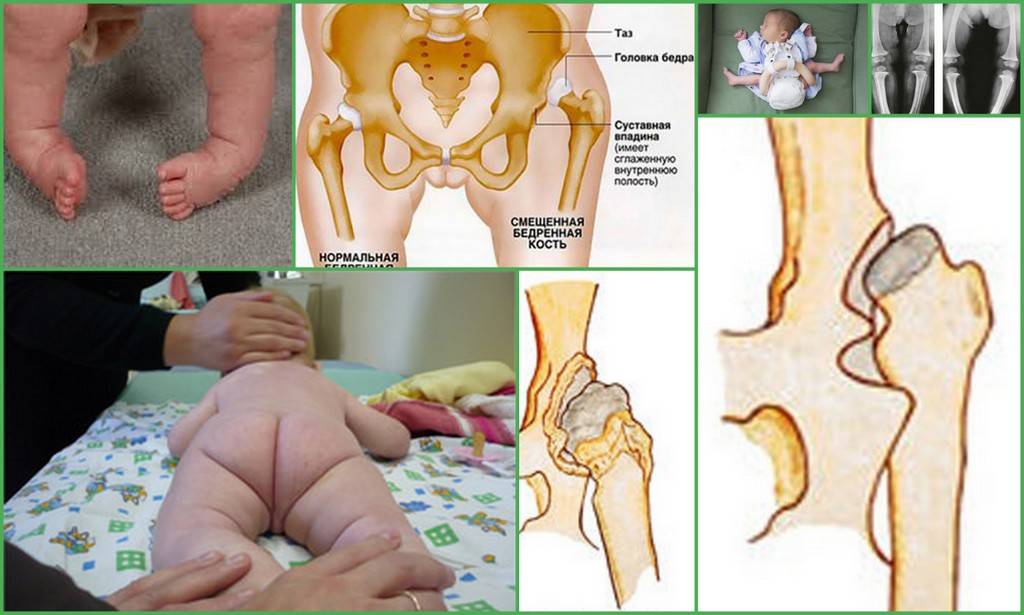 Уменьшите вес, и вы увидите лучшие результаты.
Уменьшите вес, и вы увидите лучшие результаты.
Не забывайте, что вы можете одновременно прикладывать влажное тепло к колену для еще большего эффекта.
Устройства для расширения диапазона движений коленного сустава
Я также быстро прописываю устройства для восстановления диапазона движений для людей, которые могут испытывать трудности с диапазоном движений или недостаточно двигают коленом в течение дня. В прошлом я пробовал динамическое шинирование, но обнаружил, что многие люди предпочитают контролировать и удерживать устойчивое растяжение, а не заставлять бандаж применять динамическое растяжение.
Я использовал два устройства, которые мне понравились, от Joint Active System (JAS) и End Range of Motion Improvement (ERMI).
Оба устройства позволяют пациенту самостоятельно выполнять переносимую растяжку LLLD в домашних условиях. Это полезно, так как частое движение в течение дня всегда полезно.
Лично я обычно использую эти устройства, когда я чувствую, что человек будет ограничивать себя и избегать движения. Я заранее дам им в руки устройство, чтобы они могли больше двигать коленом дома и чувствовали, что контролируют восстановление объема движений. Мы, вероятно, прибегаем к использованию этих устройств, когда уже слишком поздно и пациент уже слишком скован.
Я заранее дам им в руки устройство, чтобы они могли больше двигать коленом дома и чувствовали, что контролируют восстановление объема движений. Мы, вероятно, прибегаем к использованию этих устройств, когда уже слишком поздно и пациент уже слишком скован.
Это лишь некоторые из многих способов оценки и лечения потери диапазона движений при разгибании колена. Учитывая, насколько важно восстановить полное разгибание колена после операции на колене, правильная оценка ранних признаков потери подвижности и эффективное лечение колена, чтобы избежать долговременной потери подвижности, имеют решающее значение.
Узнайте, как именно мы оцениваем и лечим коленный сустав
В нашем онлайн-курсе по коленному суставу мы обсуждаем множество патологий коленного сустава, включая реконструкцию передней крестообразной связки. Мы намечаем прогрессивную программу, которая начинается до операции и продолжается до тех пор, пока спортсмен не будет готов вернуться к своему виду спорта. Если вы заинтересованы в изучении нашего полного подхода, наш курс может многое предложить. Вы узнаете, как именно мы оцениваем и лечим колено, и станете экспертом в области реабилитации коленного сустава.
Вы узнаете, как именно мы оцениваем и лечим колено, и станете экспертом в области реабилитации коленного сустава.
Разгибание ног VS Жим ногами
Перейти к содержимому Разгибание ног VS Жим ногами И разгибание ног, и жим ногами могут тренировать квадрицепсы и достигать…
Как разгибание ног, так и жим ногами могут тренировать квадрицепсы и переходить в положение разгибания колена и сгибания бедра. На этом сходство заканчивается. Помните об этих моментах при включении любого из них в свою программу.
Профиль сопротивления
Жим ногами
Само упражнение перегружено в вытянутом положении. Тем не менее, это перегружает квадрицепсы в среднем положении, потому что вы не достигаете полного сгибания колена. С другой стороны, ягодичные мышцы (и приводящие мышцы, в зависимости от того, как вы настраиваете и выполняете движение) перегружены в растянутом положении, что следует учитывать при планировании тренировок, которые мы коснемся через минуту.
Жим ногами нагружает только квадрицепсы за счет небольшого диапазона движений. В верхней точке практически нет напряжения, так как суставы расположены друг над другом, и вы не сможете полностью выпрямить квадрицепсы в жиме ногами, так как вы будете ограничены дорсифлексией (подвижность голеностопного сустава) и/или сгибанием бедра, прежде чем вы доберетесь до нее.
Разгибание ног
Профиль сопротивления сильно зависит от машины. В частности, форма кулачка. В идеале, если у нас есть разгибание ног, которое не позволяет нам регулировать профиль сопротивления, как в линейке Prime Fitness, мы хотели бы, чтобы это упражнение было наиболее сложным в верхней точке. Разгибание ног — это единственное упражнение, которое позволяет нам нагрузить все мышцы квадрицепсов в их укороченном положении.
Разгибание ног может нагрузить квадрицепсы за счет немного большего диапазона движения, чем жим ногами. Хотя здесь вы также можете не достичь полного сгибания колена, вы испытываете значительное сопротивление на большей части диапазона, особенно в короткой позиции, которой пренебрегают почти во всех других упражнениях на квадрицепсы.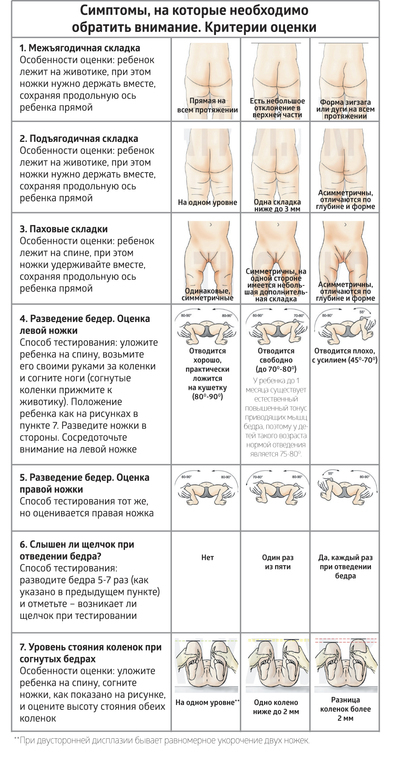
Стабильность и ROM
Жим ногами
Хотя оба упражнения технически очень стабильны, основное различие в стабильности при тренировке квадрицепсов заключается в коленях. В жиме ногами икры могут зацепляться и сокращаться относительно платформы стопы. Это позволяет икроножной мышце голени стабилизировать колено в согнутом положении.
Основной причиной травм при жиме ногами является несоблюдение активного диапазона движения при сгибании бедра. Вы должны оставаться в пределах своего AROM и не позволять нижней части спины округляться или тазу вращаться, чтобы избежать смещения напряжения на позвоночник, а не на квадрицепсы и ягодицы.
Разгибание ног
Основным преимуществом разгибания ног является то, что при правильном выполнении и настройке нет риска быть вытолкнутым за пределы активного диапазона. Гораздо безопаснее дойти до полного отказа (или даже больше) по сравнению с жимом ногами, потому что в случае неудачи вы просто не сможете поднять вес.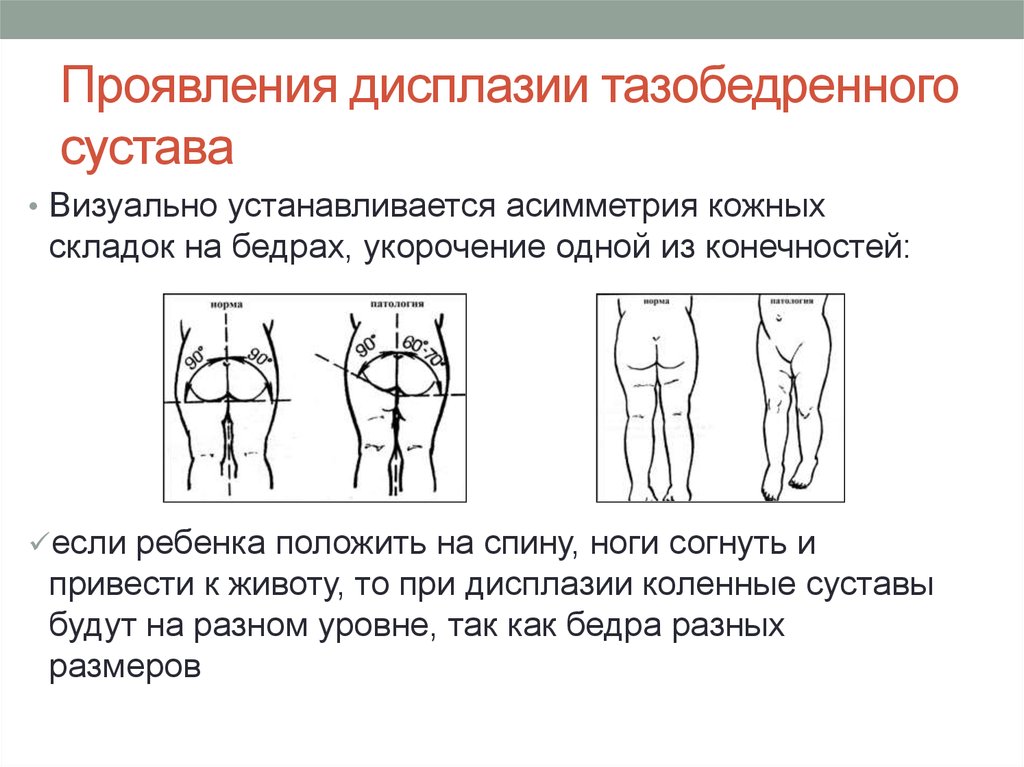 В жиме ногами вы рискуете застрять (без ассистента) или, возможно, быть вытолкнуты за пределы вашего AROM сгибания бедра в нижней части, что подвергает риску травмы нижнюю часть спины.
В жиме ногами вы рискуете застрять (без ассистента) или, возможно, быть вытолкнуты за пределы вашего AROM сгибания бедра в нижней части, что подвергает риску травмы нижнюю часть спины.
Одним из основных критических замечаний по поводу разгибания ног со стороны некоторых тренеров и физиотерапевтов является отсутствие стабильности коленного сустава в нижней точке движения. Это потому, что голени не на что упираться, чтобы создать напряжение и стабилизировать колено. Хотя это справедливое замечание, это не повод демонизировать или вообще избегать разгибания ног.
Как упоминалось выше, разгибание ног не должно быть перегружено в нижней точке (за несколькими редкими исключениями), поэтому, пока эксцентрик находится под контролем и вы не пытаетесь отскочить от нижней точки, риск незначителен. Особенно если учесть, что в любом случае вам не стоит стремиться к 1ПМ в разгибании ног. Чаще всего мы рассматриваем 6+ повторений в практических приложениях программирования.
Соображения по программированию
При рассмотрении выбора упражнений в программировании одними из основных факторов являются профиль сопротивления, синергия мышц и неврологическая потребность.
Жим ногами
При программировании жима ногами основное внимание уделяется тому, чтобы ягодичные мышцы получали столько же, а в большинстве случаев даже больше, объема работы, чем квадрицепсы.
Ягодичные мышцы также более подвержены механическим повреждениям, потому что они одновременно тренируются в удлиненном положении и перегружаются в нем. Это необходимо учитывать в общем объеме ягодичных мышц тренировки и программы в целом.
Жим ногами также может быть довольно сложным с неврологической точки зрения из-за нагрузок, которые люди могут использовать, и потому, что это составное движение.
Если вы выполняете «День ног», порядок упражнений становится еще более важным, если вы включаете жим ногами, поскольку он значительно нагружает ягодичные мышцы. RDL, шагающие выпады, приседания или любые другие упражнения, требующие ягодичных мышц в качестве главного двигателя или стабилизатора, вероятно, должны выполняться перед жимом ногами. Предостережение по этому поводу (помните, что всегда есть фактор «это зависит») может быть, если вы намеренно пытаетесь предварительно утомить ягодичные мышцы перед RDL или разгибанием бедра на 45°, чтобы больше сместить подколенные сухожилия в этих упражнениях.
Предостережение по этому поводу (помните, что всегда есть фактор «это зависит») может быть, если вы намеренно пытаетесь предварительно утомить ягодичные мышцы перед RDL или разгибанием бедра на 45°, чтобы больше сместить подколенные сухожилия в этих упражнениях.
Разгибание ног
При разгибании ног изолируется напряжение четырехглавых мышц. Поэтому его можно легко сочетать с более широким спектром других упражнений, если вы пытаетесь избежать дублирования синергии.
ROM и сопротивление будут основаны на укороченном положении, что снижает вероятность чрезмерного механического повреждения при выходе из строя. Это не значит, что этого не может быть, но по сравнению с упражнением, которое тренирует и перегружает удлиненное положение, оно будет намного меньше. Это также одна из причин, почему разгибание ног является фаворитом для метаболической работы над композицией тела. Меньше механических повреждений = быстрее восстановление = возможны более частые тренировки.
