Плоскоклеточный рак легкого: низкодифференцированный плоскоклеточный рак легкого, лечение плоскоклеточного рака легких
Плоскоклеточная форма рака легкого является самой распространенной. На ее долю приходится около 60% от всех злокачественных новообразований данного органа. Опухоль развивается в результате метаплазии (замещения) клеток мерцательного эпителия клетками плоского эпителия. Последние могут иметь различное строение, в зависимости от которого выделяют несколько разновидностей плоскоклеточного рака легкого.
Причины и группы риска
Основной причиной возникновения рака легкого является воздействие канцерогенных факторов на клетки плоского эпителия. Этими факторами могут выступать токсические химические вещества, которые содержатся в воздухе, ионизирующее излучение и др. Абсолютное большинство пациентов, у которых подтвердился диагноз плоскоклеточного рака, страдают от никотиновой зависимости. Вредные и канцерогенные вещества, содержащиеся в табачном дыме, оказывают выраженное негативное влияние на клетки бронхов и существенно увеличивают вероятность трансформации клеток.
Специалисты отмечают определенные группы людей, у которых риск обнаружить плоскоклеточный рак легкого будет выше. К ним относятся:
- Мужчины, чей возраст превышает 50 лет.
- Курильщики с большим стажем.
- Пациенты, у которых имеются хронические заболевания легкого.
- Лица с наследственной предрасположенностью.
- Работники, которые трудятся во вредных условиях.
Данные категории людей должны уделять максимум внимания своему здоровью и регулярно проходить профосмотр, который поможет выявить плоскоклеточный рак легкого на начальной стадии.
Классификация плоскоклеточного рака легких
В зависимости от клеточного строения, выделяют следующие виды заболевания:
- Железисто-плоскоклеточный рак. Является разновидностью плоскоклеточного рака, который имеет гистологические признаки аденокарциномы. Данная форма характеризуется быстрым течением, активным метастазированием и образованием больших опухолевых очагов.
- Ороговевающая форма рака легкого относится к высокодифференцированным опухолям.

- Неороговевающий рак легкого является умеренно дифференцированным. Он проявляется общими симптомами, часто сочетается со злокачественным поражением пищевода.
- Низкодифференцированный рак. По сравнению с другими видами плоскоклеточного рака, эту форму сложнее всего диагностировать и лечить. Кроме того, у пациентов часто выявляются метастазы в других органах — мозг, печень, почки даже при небольших размерах первичного очага.
С анатомической точки зрения выделяют центральную и периферическую формы плоскоклеточного рака. Возможно выявление атипичных вариантов, которые встречаются достаточно редко.
Запись на консультацию круглосуточно
+7 (495) 668-82-28
Стадии заболевания
В течении плоскоклеточного рака легкого выделяют 4 стадии, которые последовательно сменяют друг друга.
- Первая стадия характеризуется небольшими размерами опухоли (до 3 см), отсутствием метастазов.
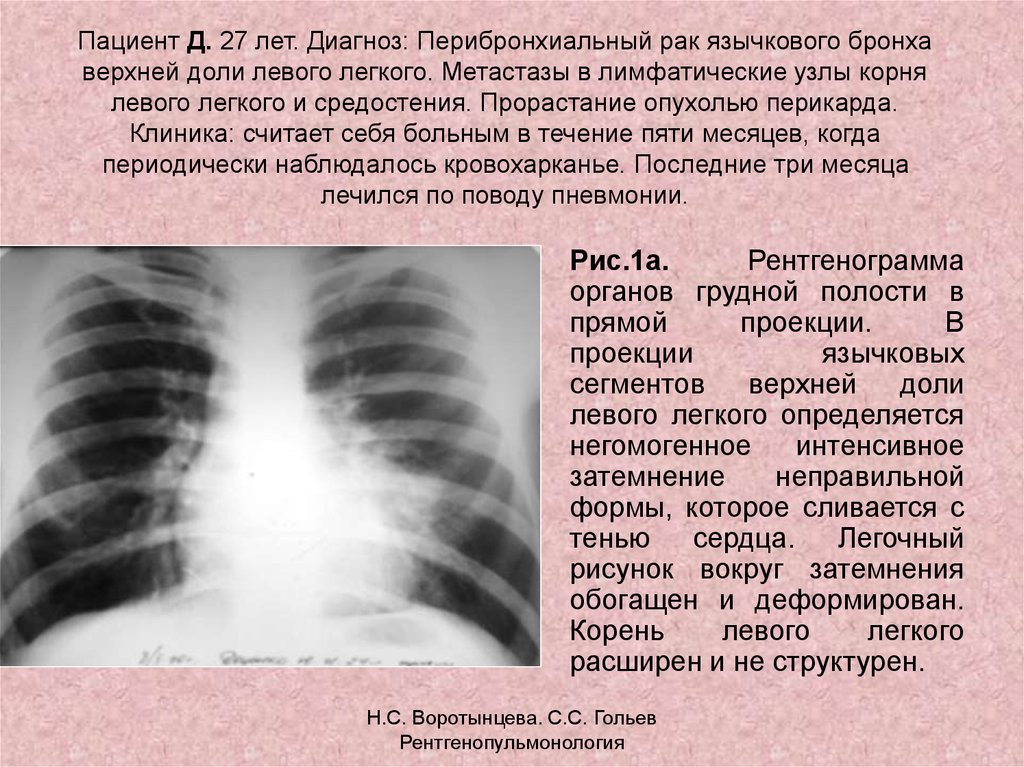
- На второй стадии рака легкого опухоль может достигать больших размеров (до 6 см) и давать метастазы в рядом расположенные лимфоузлы.
- На третьей стадии первичный очаг рака легкого достигает размеров до 8 см, отмечаются метастазы в отдаленные группы лимфоузлов.
- Четвертая стадия характеризуется активным распространением плоскоклеточного рака по всему организму, нарушаются функции многих органов и систем, состояние пациента становится крайне тяжелым.
Стадии заболевания сказываются не только на методах лечения, но и на прогнозе выживаемости. Чем раньше выявлена болезнь, тем больше шансов достигнуть длительной ремиссии.
Клинические проявления плоскоклеточного рака легкого
Гистологическое строение опухоли практически никак не влияет на проявления рака. Решающее значение имеет размер первичного очага, его локализация и стадия. При этом специфических симптомов, которые помогли бы отличить плоскоклеточный от других форм рака легкого не отмечается.
Начальные стадии заболевания часто протекают бессимптомно, поэтому выявить рак легкого удается случайно во время профилактической флюорографии. По мере роста опухоли, могут проявляться следующие симптомы:
- Длительный беспричинный кашель.
- Кровохарканье.
- Одышка.
- Боль в области груди.
При прогрессировании плоскоклеточного рака клиническая картина дополняется вторичными симптомами, которые зависят от локализации новообразования, наличия метастазов, реакции организма на опухоль. Частыми вторичными симптомами являются осиплость голоса, боли в шее, дисфагия, аритмия, снижение массы тела и др. Данные проявления позволяют врачу заподозрить рак легкого, но для того, чтобы поставить точный диагноз, потребуется пройти обследование и получить гистологическую верификацию.
Диагностика плоскоклеточного рака
Первичное обследование пациентов, у которых есть подозрение на плоскоклеточный рак легкого включает в себя сбор анамнеза, анализ симптомов и жалоб, общий осмотр пациента и рентгенологические методы диагностики.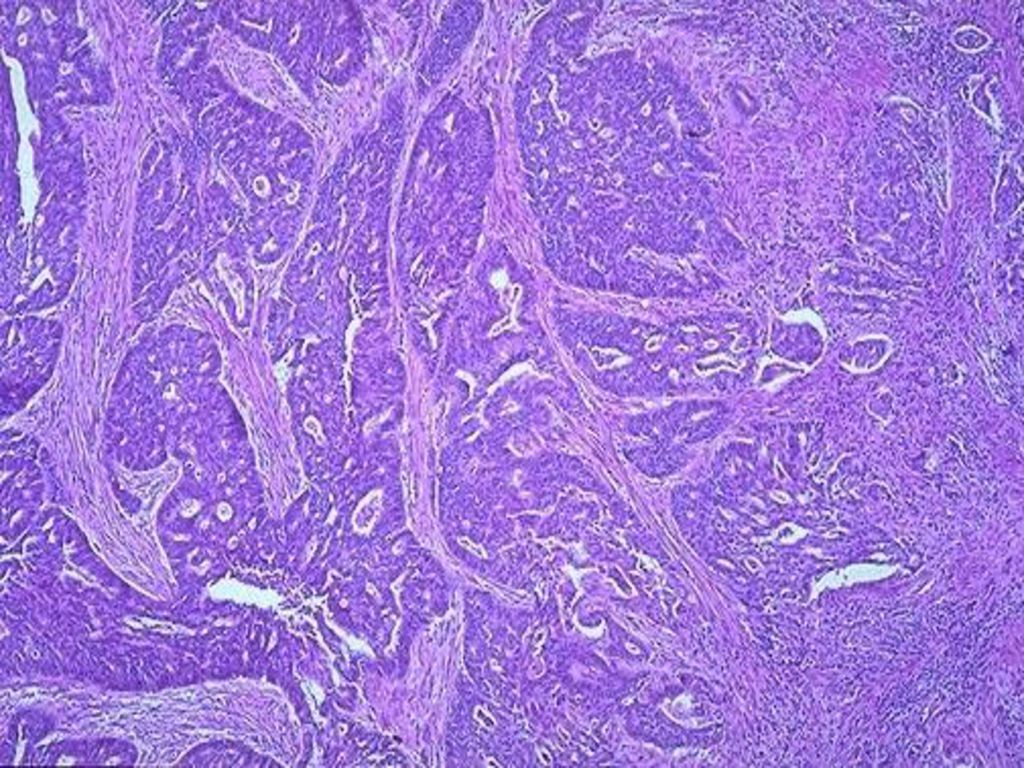 На снимках часто удается обнаружить первичный очаг рака легкого, определить его примерный размер и локализацию, оценить состояние регионарных лимфоузлов. Для получения более точных данных, а также с целью выявления метастазов плоскоклеточного рака в другие органы могут быть назначены:
На снимках часто удается обнаружить первичный очаг рака легкого, определить его примерный размер и локализацию, оценить состояние регионарных лимфоузлов. Для получения более точных данных, а также с целью выявления метастазов плоскоклеточного рака в другие органы могут быть назначены:
- Компьютерная томография.
- Магнитно-резонансная томография.
- Позитронно-эмиссионная томография.
Кроме того, в план комплексного обследования включаются лабораторные анализы (общий и биохимический анализ крови, онкомаркеры и др.), бронхоскопия, УЗИ внутренних органов, при наличии показаний, и другие методы.
Важное значение в выявлении рака имеет биопсия с последующим гистологическим исследованием. Образец ткани, которая содержит клетки рака легкого получают при помощи бронхоскопии, трансторакальной пункции или торакоскопии. Дополнительно врач может отбирать образцы мокроты или промывные воды бронхов для цитологического исследования. Гистологическое исследование позволяет определить точный вид рака, что определяет чувствительность опухоли к лечению.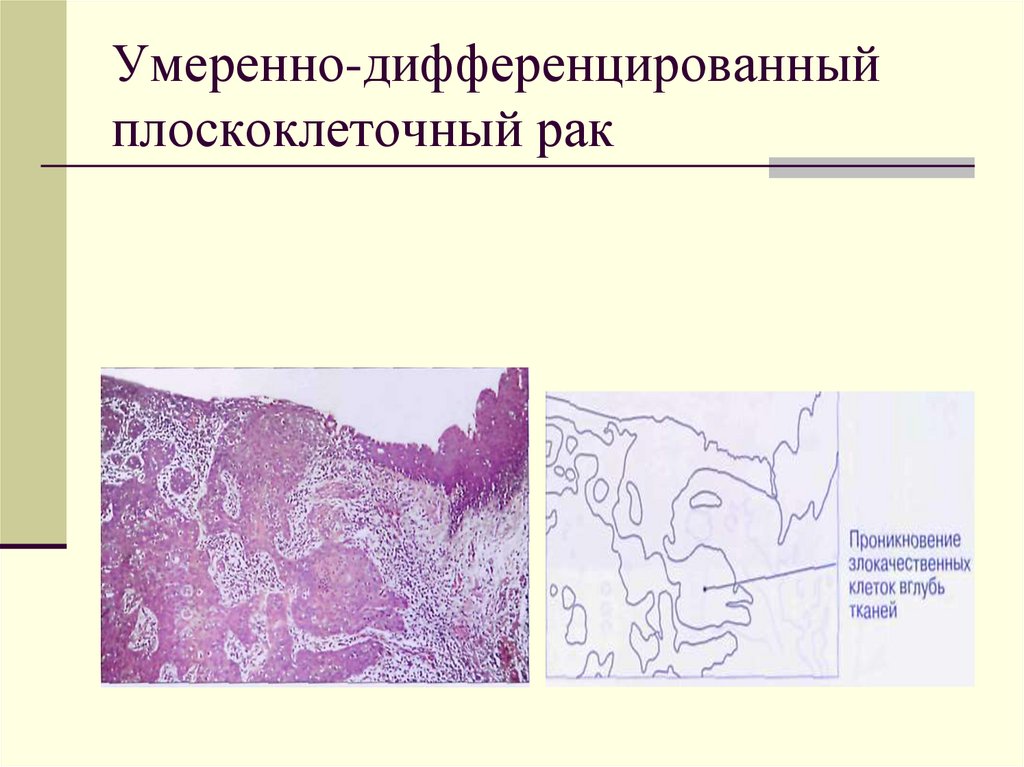
Методы диагностики применяются не только для выявления точного диагноза. Комплексное обследование может проводиться с целью отслеживания динамики, определения эффективности лечения и выявления осложнений.
Как лечат плоскоклеточный рак легкого
В настоящее время существует несколько видов лечения плоскоклеточного рака.
- Химиотерапия. Данный метод лечения рака является наиболее универсальным и распространенным. Его можно применять в комбинации с другими методиками — хирургическим лечением, лучевой терапией и т.д. В качестве самостоятельного метода лечения рака химиотерапия применяется редко. Выбор препарата и продолжительность курса зависят от стадии, чувствительности рака легкого к лечению и других факторов. Хорошо себя зарекомендовала полихимиотерапия, в ходе которой применяются комбинации из нескольких препаратов.
- Иммунотерапия. Данный метод лечения является одним из самых современных и продолжает активно развиваться. При иммунотерапии плоскоклеточного рака назначаются специфические препараты из группы моноклональных антител, ингибиторов контрольных точек и специальных вакцин.

- Радиотерапия (лучевая терапия). В основе метода лежит воздействие ионизирующего излучения на клетки рака легкого. Облучение опухоли может выполняться перед операцией, непосредственно во время или после ее завершения. В зависимости от локализации очага может назначаться фракционирование, эндобронхиальная и конформная лучевая терапия.
- Хирургическое лечение. Удаление новообразования оперативным путем является ведущим методом лечения при выявлении опухоли на ранней стадии. Объем операции может варьировать от лобэктомии (удаление одной доли легкого) до пневмонэктомии (удаление всего легкого целиком). Неплохих результатов лечения плоскоклеточного рака иногда удается достичь, если комбинировать хирургический метод с химиотерапией, лучевой терапией или иммунотерапией.
Вместе со специальными методами лечения назначается симптоматическая терапия. Она направлена на восстановление основных показателей организма и улучшение состояния пациента. С этой целью могут назначаться антибактериальные, противовоспалительные, обезболивающие и другие препараты, которые устраняют симптомы болезни.
Она направлена на восстановление основных показателей организма и улучшение состояния пациента. С этой целью могут назначаться антибактериальные, противовоспалительные, обезболивающие и другие препараты, которые устраняют симптомы болезни.
Прогноз и продолжительность жизни при плоскоклеточном раке легкого
Как и при любых других видах рака, решающее значение на продолжительность жизни оказывает стадия опухолевого процесса и чувствительность к лечению. Наиболее неблагоприятным в этих отношениях являются низкодифференцированные опухоли. Они плохо отвечают на лечение и склонны к быстрому прогрессированию. Средняя продолжительность жизни в таких случаях ограничивается 8 месяцами. Если опухоль была обнаружена на первой стадии и пациент хорошо ответил на лечение, то показатели пятилетней выживаемости могут достигать 80%. Если мелкоклеточный рак легких был диагностирован на второй стадии, то этот показатель уменьшается вдвое — до 40%. Пятилетняя выживаемость на 3 и 4 стадиях составляет около 20% и 8% соответственно.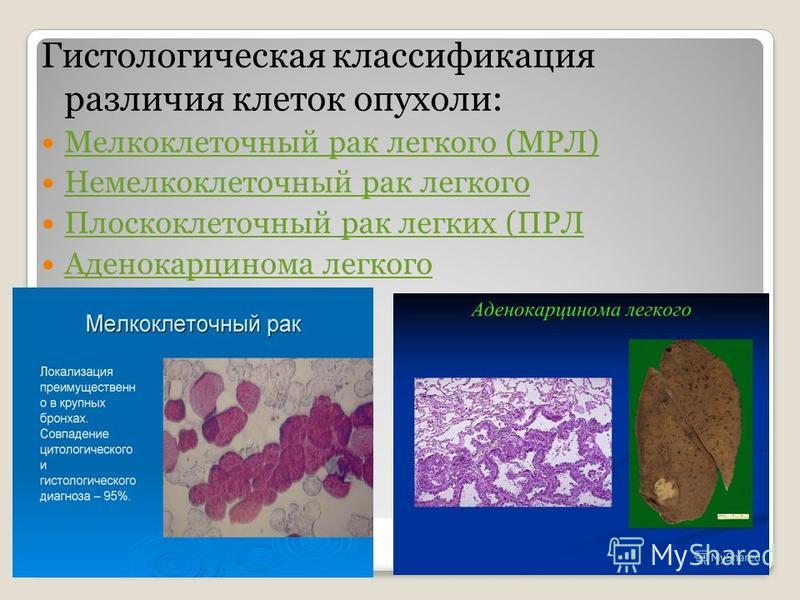
Запись на консультацию круглосуточно
+7 (495) 668-82-28
Плоскоклеточный рак легкого, прогнозы 3 и 4 стадии, центральный рак бронхов
Плоскоклеточный рак легких — одна из самых распространенных опухолей. До середины 80-х годов XX века он занимал первое место в структуре легочных новообразований, затем его «обогнала» аденокарцинома. Сейчас на долю таких новообразований приходится до 30% от всех диагностированных случаев патологии органов дыхания.
Причины развития заболевания
Плоскоклеточный рак легкого формируется из эпителиальной ткани, выстилающей наружные, внутренние поверхности внутренних органов и тела человека. Клетки эпителия различаются по форме, бывают плоскими, кубическими, цилиндрическими. Выделяются быстрым делением и отмиранием. Ускоренное обновление, связанное с выполнением эпителием защитных и иных функций, создает благоприятную почву для озлокачествления.
В эпителиальных тканях легких здорового человека плоские клетки отсутствуют, однако они появляются там в результате метаплазии реснитчатого эпителия, которым покрыта внутренняя поверхность органов дыхания. Такие колонии плоского эпителия как правило формируются в слизистой оболочке бронхов, а также их ответвлений, принимающих на себя основной удар неблагоприятного воздействия внешней среды. Соответственно, эпителиальные новообразования обычно развивается именно в этих частях дыхательной системы.
Прямые причины, дающие старт патологическим изменениям, неизвестны. Однако, достоверно установлены факторы, повышающие риск малигнизации тканей. Из всех видов рака именно плоскоклеточный больше всего зависит от курения. Чем больше и дольше табачный дым воздействует на легкие, тем выше вероятность формирования опухоли.
Внимание: для органов дыхания одинаково вредны сигареты, кальяны, сигары, трубки и прочие приспособления, а также пассивное курение.
В числе других факторов риска:
-
возраст старше 50 лет;
-
рубцовые изменения легочной ткани;
-
генетическая предрасположенность;
-
постоянное вдыхание асбеста, пыли, радона;
-
радиоактивное воздействие;
-
хронические болезни органов дыхания;
-
неблагоприятная экологическая обстановка;
-
эндокринные нарушения;
-
работа с химическими веществами;
-
вирусные поражения.
На вероятность появления плоскоклеточных новообразований оказывает влияние интенсивность и длительность негативного влияния на дыхательную систему. Скорость распространения опухоли зависит от ее гистологического типа.
Скорость распространения опухоли зависит от ее гистологического типа.
Классификация плоскоклеточных опухолей
В зависимости от типа злокачественных клеток плоскоклеточный рак легких делится на несколько форм:
-
ороговевающая — высокодифференцированная, чаще формируется в корне легкого, выделяется ранним метастазированием;
-
неороговевающая — умеренно дифференцированная, во многих случаях сочетается с раком пищевода;
-
железисто-плоскоклеточная — отличается образованием обширных опухолевых очагов, быстро растет, интенсивно метастазирует;
-
низкодифференцированная — выявляется сложнее других, трудно лечится, активно распространяется в печень, головной мозг, почки.
По локализации плоскоклеточный рак бывает центральным (развивается в тканях главных бронхов) и периферическим — первичная опухоль появляется в альвеолах, малых бронхах.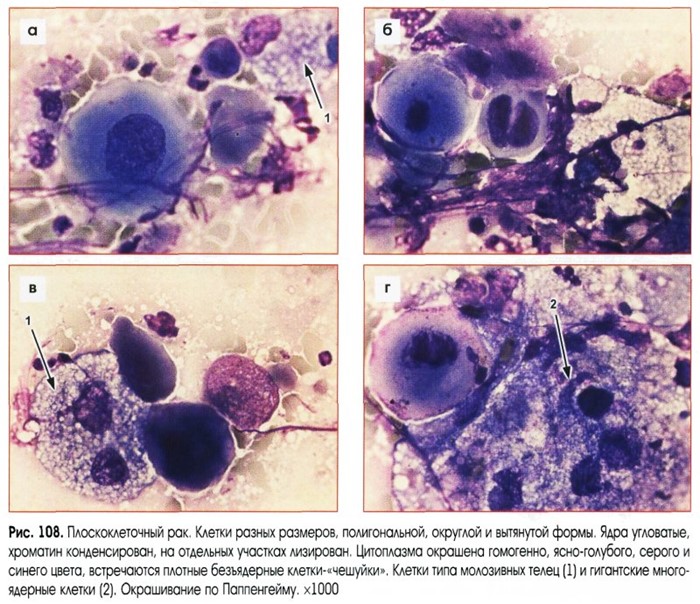 Для обоих форм характерен обширный некроз тканей с формированием полостей.
Для обоих форм характерен обширный некроз тканей с формированием полостей.
Симптомы
На начальных стадиях развития заболевание протекает бессимптомно или с незначительными проявлениями.
У пациента наблюдаются:
-
субфебрильная температура тела, не нормализующаяся после приема жаропонижающих;
-
ощущение усталости после незначительных нагрузок;
-
кожный зуд, высыпания, дерматиты;
-
мышечная слабость;
-
снижение веса;
-
головокружения;
-
отечность;
-
обмороки;
-
нарушение координации движений.
Внимание: проявление даже одного из перечисленных симптомов — повод обратиться к врачу, пройти обследование.
По мере роста опухоли у больного развиваются более специфичные признаки:
Когда метастазы плоскоклеточного рака легких распространяются на отдаленные внутренние органы клиническая картина заболевания дополняется симптомами нарушений в их работе:
-
желтушностью кожи;
-
увеличением лимфоузлов;
-
пищеварительными расстройствами;
-
болезненностью в костях, шее, позвоночнике;
-
неврологическими расстройствами;
-
тошнотой, рвотой;
-
дисфагией;
-
головными болями;
-
эпилепсией;
-
патологическими переломами;
-
аритмией;
-
истощением.

Выраженная боль в груди появляется, когда опухоль прорастает в окружающие ткани, так как в самих легких отсутствуют нервные окончания.
Подобная симптоматика позволяет заподозрить развитие рака, но точно поставить диагноз можно только по результатам обследования.
Диагностика
Чтобы выбрать эффективное лечение важно правильно определить тип опухоли, локализацию, количество метастазов. Для этого требуется комплексное обследование. Распространенными методиками диагностики бронхогенного рака легкого являются:
-
КТ;
-
бронхоскопия;
-
флюорография;
-
УЗИ;
-
общий, биохимический анализы крови;
-
рентгенография;
-
плевральная пункция;
-
изучение мокроты;
-
сцинтиграфия костей скелета;
-
ПЭТ;
-
исследование мочи;
-
диагностическая лапароскопия.
Злокачественность опухоли подтверждается биопсией, тип ее клеток устанавливается методом гистологического анализа.
Лечение
Схема терапии при плоскоклеточном раке легкого зависит от стадии развития заболевания, возраста, общего состояния здоровья пациента. Если есть возможность, больному обязательно проводят операцию по удалению опухоли, региональных лимфоузлов. Объем резекции зависит от размера новообразования, особенностей метастазирования, функциональности органов дыхания. Врач отсекает пораженную долю или ее часть со злокачественным очагом, с захватом окружающих здоровых тканей. Иногда требуется удаление легкого полностью.
Вмешательства в большинстве случаев проводят малоинвазивными эндоскопическими методами либо с помощью «кибер-ножа» (направленного пучка лазерных лучей). Традиционные операции открытым способом применяют редко из-за большого количества противопоказаний, постоперационных осложнений.
Хирургическое лечение плоскоклеточного рака дополняют курсами лучевой, химиотерапии, направленными на уничтожение злокачественных клеток. Их применяют как до операции, чтобы уменьшить объем опухоли, так и после — для предотвращения рецидива. В ситуациях, когда резекцию провести невозможно, эти методы становятся самостоятельными.
В последние годы все чаще в терапии плоскоклеточного рака легких используют новые способы воздействия:
-
таргетные средства — направленно уничтожают злокачественные ткани, вычисляя их по веществам-«маркерам»;
-
иммунопрепараты — блокируют синтез клетками опухоли специфических молекул, маскирующих измененные ткани, что мешает иммунной системе распознавать, уничтожать их.
Перечисленные методы комбинируют друг с другом или используют в монорежиме. На поздних стадиях рака применяют в качестве паллиативной помощи пациенту для снятия боли, уменьшения объема опухолевой ткани.
Прогноз
Результат лечения плоскоклеточных новообразований напрямую зависит от того, на каком этапе развития было диагностировано заболевание. По данным медицинской статистики, пятилетний прогноз выживаемости пациентов в зависимости от стадии онкопатологии следующий:
-
I — 68–92%;
-
II — 36–60%;
-
III — 13–36%;
-
IV — 1–10%.
Наиболее благоприятный прогноз имеет плоскоклеточный центральный рак орогевающего типа. Такие очаги еще называют «раковыми жемчужинами». Хотя подобные новообразования склонны к быстрому росту, раннему метастазированию, их клетки относятся к высокодифференцированным. При своевременном оказании квалифицированной помощи устойчивая ремиссия наступает у 70% пациентов. Самый плохой прогноз у низкодифференцированных опухолей, которые слабо отвечают на терапию, стремительно прогрессируют.
Плоскоклеточный рак легких — серьезное заболевание, но если не затягивать с обращением к врачу, можно добиться устойчивой многолетней ремиссии. Современные методы терапии позволяют значительно продлить жизнь человека даже с онкопатологиями, выявленными на поздних стадиях.
Компания «Пациент менеджмент» на протяжении многих лет занимается организацией индивидуального медицинского обслуживания высокого качества.
За годы работы мы накопили статистику по ведущим зарубежным клиникам и готовы рекомендовать пациентам для лечения железистого рака молочной железы только те медицинские центры, где действительно окажут наиболее эффективную помощь.
Низкодифференцированный мелкоклеточный рак легкого: что нужно знать
Мелкоклеточный рак легкого (МРЛ) вызывает мутацию и неконтролируемый рост клеток в легочной ткани. Когда эти клетки под микроскопом выглядят иначе, чем здоровые клетки, врачи называют это низкодифференцированным МРЛ. Слабо дифференцированные клетки могут распространяться быстрее, чем хорошо дифференцированные клетки.
Слабо дифференцированные клетки могут распространяться быстрее, чем хорошо дифференцированные клетки.
Дифференциация помогает врачам присвоить опухолям класс, что может дать им важную информацию о раке и способах его распространения.
В этой статье мы рассмотрим, чем низкодифференцированный МРЛ отличается от опухолей других степеней, как врачи диагностируют его и как диагноз может повлиять на прогноз и лечение.
Чтобы узнать больше научно обоснованной информации и ресурсов по раку, посетите наш специальный центр.
Патологи используют дифференцирование, чтобы описать, как раковые клетки выглядят под микроскопом.
Существует четыре типа или степени дифференциации:
- Хорошо дифференцированные: Здесь раковые клетки похожи на здоровые клетки легочной ткани и кажутся относительно организованными.
- Умеренно дифференцированный: Здесь раковые клетки имеют некоторое сходство со здоровыми клетками легочной ткани, но также имеют некоторые отличия.

- Низкодифференцированные: Эти раковые клетки внешне отличаются от здоровых клеток легочной ткани.
- Недифференцированные: Эти клетки сильно отличаются от здоровых клеток легочной ткани.
Патологи присваивают номер каждой степени. Числа варьируются от 1 (хорошо дифференцированный) до 4 (недифференцированный). Также может быть степень X, которую используют патологоанатомы, когда степень неизвестна.
Степени опухоли отличаются от стадии рака. Стадия рака определяет, насколько запущен рак, исходя из того, насколько далеко он распространился по всему телу. Для SCLC врачи часто используют двухэтапную систему: ограниченную стадию и обширную стадию.
SCLC ограниченной стадии присутствует на одной стороне грудной клетки и обычно вызывает рак одного легкого, а иногда и лимфатических узлов на той же стороне грудной клетки.
При распространенной стадии SCLC рак распространился на оба легких или другие части тела.
В отчете о патологии для людей с SCLC будут указаны степени опухоли и стадия рака. Врач сможет объяснить, что означают результаты и как они могут повлиять на решения и результаты лечения.
Американское онкологическое общество (ACS) предоставляет полезное руководство по пониманию содержания патологоанатомического заключения для людей с раком легких.
SCLC — тяжелое заболевание, которое трудно вылечить. По данным Национального института рака, современные методы лечения не излечивают рак легких у большинства людей.
Лечение может замедлить или предотвратить рост опухоли у людей с МРЛ, но рак, вероятно, вернется.
В среднем у людей с низкодифференцированным МРЛ исходы обычно хуже, чем у людей с более низкой степенью. Низкодифференцированный МРЛ может расти и распространяться быстрее, чем хорошо дифференцированный МРЛ, и требует интенсивного лечения.
Общий прогноз для SCLC зависит от нескольких факторов, помимо дифференциации. Возраст человека, состояние здоровья и стадия рака также играют роль.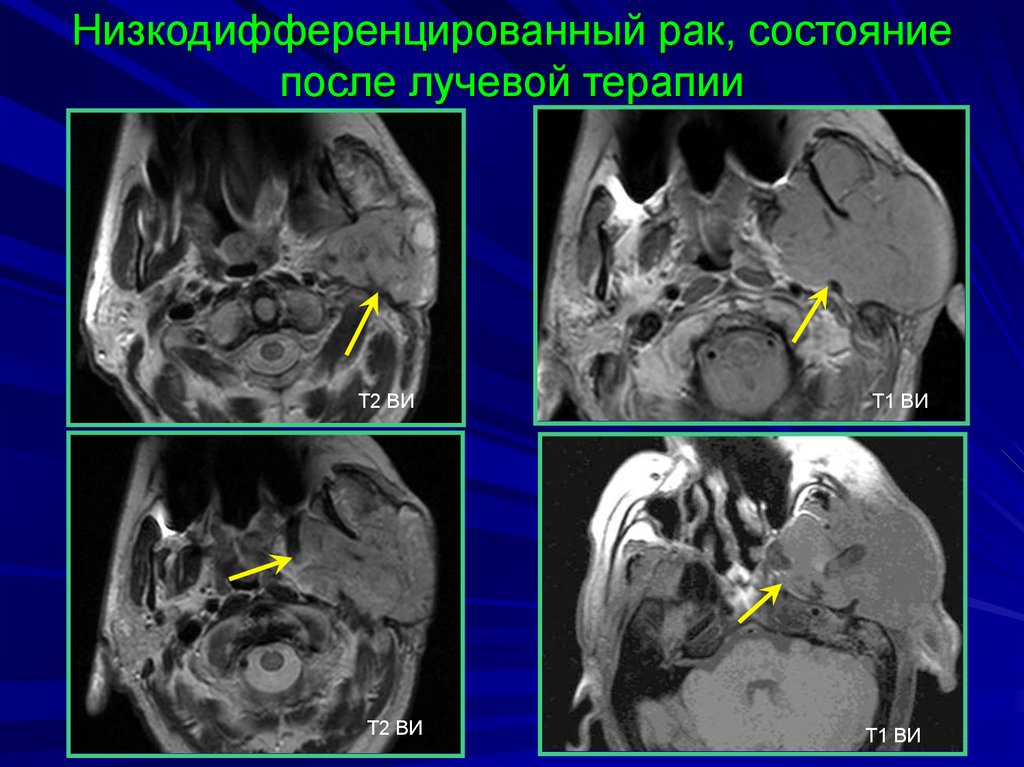
По оценкам ACS, примерно у 2 из 3 человек с МРЛ к моменту постановки диагноза врачи имеют обширную стадию рака. Обширную стадию SCLC труднее лечить, чем ограниченную стадию SCLC, поскольку он распространился на несколько частей тела.
Пятилетняя относительная выживаемость людей с МРЛ только в одной области грудной клетки составляет 27%. Это означает, что люди с локализованным МРЛ имеют 27-процентный шанс выжить в течение не менее 5 лет с момента постановки диагноза по сравнению с остальным населением.
Если рак распространился за пределы легкого на близлежащие ткани, этот показатель снижается до 16%. Если МРЛ достигает отдаленных органов и тканей, 5-летняя относительная выживаемость составляет 3%.
Чтобы диагностировать МРЛ, врач спросит о симптомах человека и любых факторах риска заболевания, таких как курение.
Они также спросят о семейном анамнезе и проведут медицинский осмотр. Если есть подозрение на рак легких, врач может назначить диагностические тесты.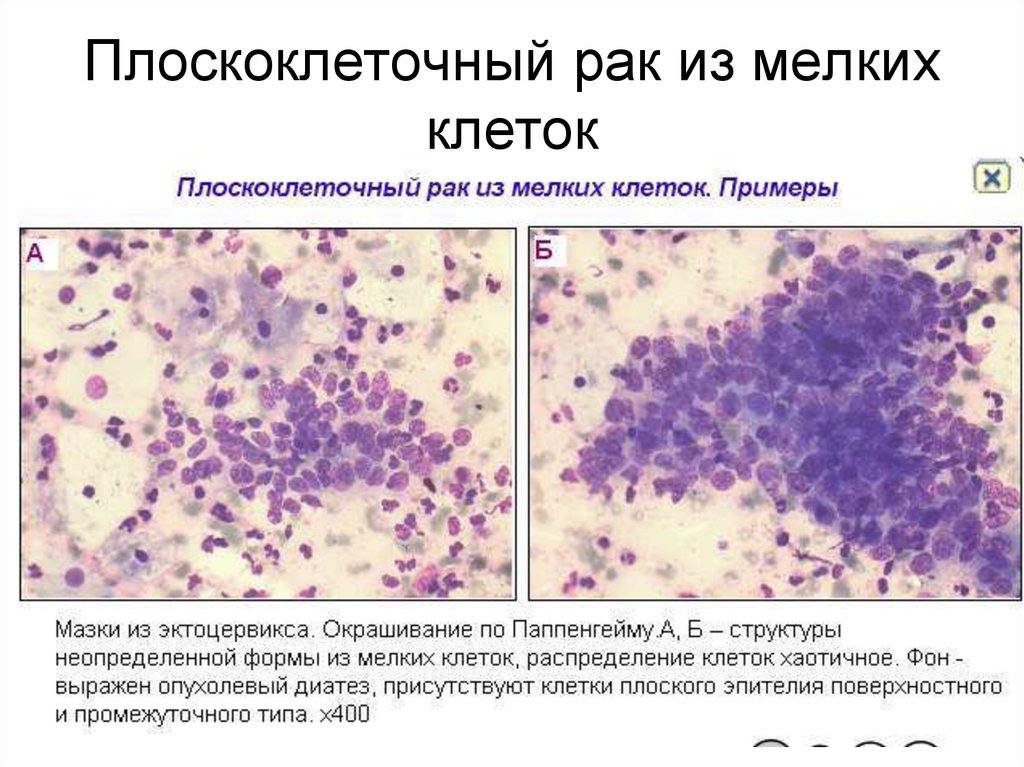
В зависимости от случая врачи могут использовать ряд тестов. К ним относятся:
- медицинские визуализирующие исследования, такие как рентген и компьютерная томография, позволяющие увидеть внутреннюю часть легких
- биопсия ткани, при которой врач берет небольшой образец клеток из легочной ткани для отправки в лабораторию
- цитологическое исследование мокроты
- бронхоскопия, при которой врач использует небольшую камеру, чтобы заглянуть внутрь дыхательных путей
- исследование функции легких
клетки легочной ткани из биопсии под микроскопом для определения степени опухоли.
Они также оценят стадию рака и другую важную информацию и составят из нее отчет. Врачи используют это для принятия решений о лечении.
У людей с МРЛ клетки в легочной ткани мутируют и бесконтрольно растут. Когда эти клетки под микроскопом выглядят иначе, чем здоровые клетки легочной ткани, врачи называют это низкодифференцированным МРЛ.
Патологи используют клеточную дифференциацию для присвоения опухолям степени, основанной на степени, в которой раковые клетки отличаются от здоровых клеток в одной и той же части тела.
Низкодифференцированный МРЛ может распространяться легче, чем опухоли МРЛ более низкой степени злокачественности. Это связано с тем, что плохо дифференцированные клетки могут расти быстрее. Однако каждый случай индивидуален, и дифференциация — не единственный фактор, определяющий прогноз.
Людям следует обращаться к врачу, например, к онкологу, если у них есть какие-либо вопросы о степени опухоли и о том, что они означают.
Понимание вашего отчета о патологии: рак легкого
Когда вам сделали биопсию легкого, взятые образцы были изучены под микроскопом врачом-специалистом с многолетней подготовкой, именуемым патологоанатом . Патологоанатом отправляет вашему врачу отчет, в котором ставится диагноз для каждого взятого образца. Информация в этом отчете будет использоваться для управления вашим обслуживанием. Следующие вопросы и ответы призваны помочь вам понять медицинский язык, который вы можете найти в отчете о патологии, который вы получили после биопсии легкого.
Следующие вопросы и ответы призваны помочь вам понять медицинский язык, который вы можете найти в отчете о патологии, который вы получили после биопсии легкого.
Информация, которая может содержаться в патологоанатомическом заключении, основанном на удалении (резекции) всего легкого или его части для лечения рака легкого, здесь не рассматривается.
Каково нормальное строение легкого?
Когда вы вдыхаете, воздух входит через рот или нос и попадает в легкие через трахею (дыхательное горло). Трахея делится на 2 трубки, называемые бронхами (единственный бронх), которые делятся на более мелкие ветви, называемые бронхиолами . В конце бронхиол находятся крошечные воздушные мешочки, известные как альвеолы или ацинусы .
В альвеолах проходит множество крошечных кровеносных сосудов. Они поглощают кислород из вдыхаемого воздуха в кровь и пропускают углекислый газ из организма в альвеолы. Это удаляется из тела, когда вы выдыхаете. Поглощение кислорода и избавление от углекислого газа являются основными функциями ваших легких.
Поглощение кислорода и избавление от углекислого газа являются основными функциями ваших легких.
Что такое карцинома?
Карцинома — это тип рака, который начинается в клетках, выстилающих органы. В легких карциномы могут начинаться в клетках, которые выстилают внутреннюю часть бронхов, бронхиол и альвеол. Карцинома является наиболее распространенным видом рака легких. На самом деле, когда кто-то говорит, что у него рак легких, он обычно имеет в виду, что у него карцинома.
Что означает инфильтрация или инвазия?
Карциномы могут начинаться в клетках, которые выстилают внутреннюю часть бронхов, бронхиол или альвеол. Если клетки карциномы находятся только в верхнем слое клеток, выстилающих эти структуры, это называется карцинома in situ (или карцинома in situ ). Это считается предраковым состоянием.
Когда клетки карциномы прорастают в более глубокие слои легкого, это называется инвазивной или инфильтрирующей карциномой . В этот момент раковые клетки могут распространиться (метастазировать) за пределы легких в лимфатические узлы и другие части тела. Инвазивные карциномы считаются истинным раком легкого, а не предраком.
В этот момент раковые клетки могут распространиться (метастазировать) за пределы легких в лимфатические узлы и другие части тела. Инвазивные карциномы считаются истинным раком легкого, а не предраком.
Что означает, если моя карцинома называется плоскоклеточной или плоскоклеточной?
Карциномы называются в зависимости от того, как клетки выглядят под микроскопом. Плоскоклеточная карцинома или плоскоклеточная карцинома — это название типа немелкоклеточного рака легкого, при котором клетки напоминают плоские клетки (называемые плоскоклеточными клетками ), которые выстилают дыхательные пути. Это распространенный тип рака легких в Соединенных Штатах.
Что означает, если моя карцинома называется аденокарциномой?
Карциномы называются в зависимости от того, как клетки выглядят под микроскопом. Аденокарцинома — это тип немелкоклеточного рака легкого, клетки которого напоминают клетки желез, например, железы, выделяющие слизь в легких. Это наиболее распространенный тип рака легких в Соединенных Штатах.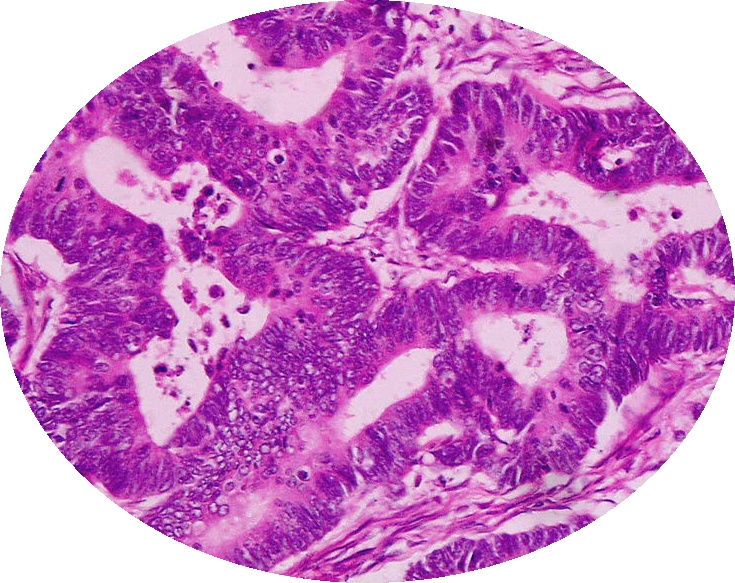
Что означает использование следующих терминов для описания аденокарциномы: папиллярная, микропапиллярная, ацинарная, муцинозная или солидная?
Эти термины описывают различные типы аденокарциномы легкого, которые основаны на том, как клетки выглядят и расположены под микроскопом (так называемые модели роста ). Некоторые опухоли выглядят в основном одинаково по всей опухоли, а некоторые могут выглядеть по-разному в разных областях опухоли. Некоторые модели роста имеют лучший прогноз (перспективы), чем другие. Поскольку некоторые опухоли могут иметь смешанный характер, патологоанатом не всегда может определить все типы, содержащиеся в опухоли, только на основании биопсии, взятой лишь из небольшой части опухоли. Чтобы узнать, какие типы содержит опухоль, необходимо удалить всю опухоль.
Что означает, если моя карцинома называется мелкоклеточной карциномой?
Мелкоклеточный рак (также известный как мелкоклеточный рак легкого) — это особый тип рака легкого, который имеет тенденцию к быстрому росту и распространению.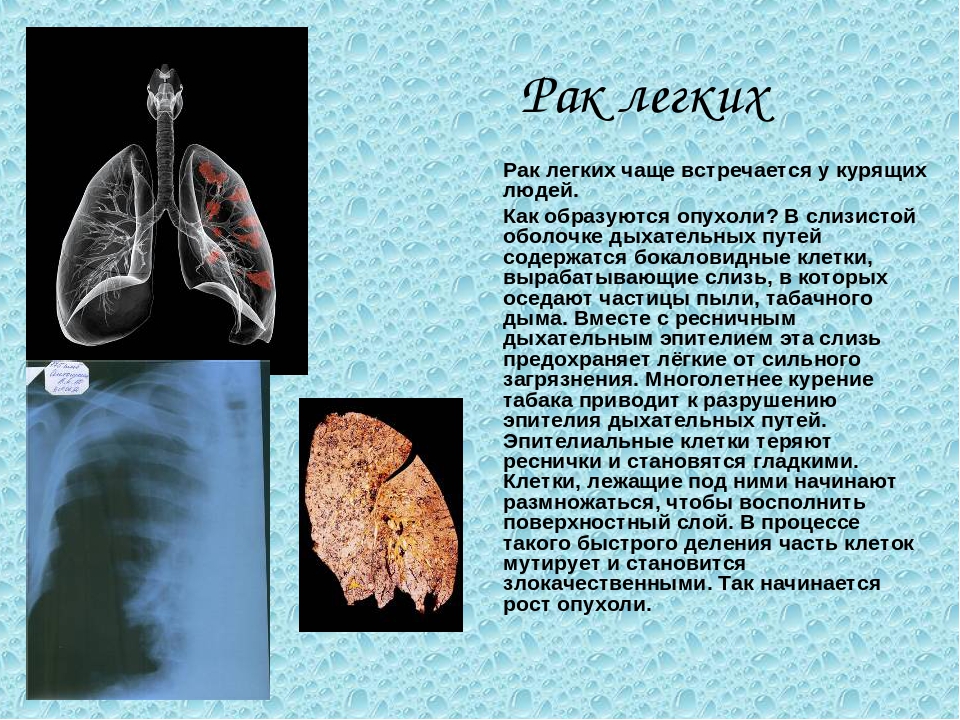 Поскольку на момент постановки диагноза он часто распространяется за пределы легких, его редко лечат хирургическим путем. Чаще всего лечат химиотерапией, которая может сочетаться с облучением. Используемая химиотерапия отличается от той, которая используется для других видов рака легких.
Поскольку на момент постановки диагноза он часто распространяется за пределы легких, его редко лечат хирургическим путем. Чаще всего лечат химиотерапией, которая может сочетаться с облучением. Используемая химиотерапия отличается от той, которая используется для других видов рака легких.
Что означает, если моя карцинома называется немелкоклеточной карциномой?
В некоторых случаях рак явно не выглядит под микроскопом как мелкоклеточный рак, но в то же время трудно сказать, является ли он плоскоклеточным раком или аденокарциномой. Это различие между плоскоклеточным раком и аденокарциномой может быть особенно трудным в небольших образцах биопсии. Термин немелкоклеточная карцинома часто используется для этих карцином до тех пор, пока они не могут быть более точно классифицированы с помощью специальных лабораторных тестов (таких как иммуногистохимия) или пока вся опухоль не будет удалена во время операции, а затем исследована.
Что означает, если моя карцинома хорошо дифференцирована, умеренно дифференцирована или плохо дифференцирована?
Эти термины назначаются патологоанатомом на основании того, как раковые клетки выглядят под микроскопом:
- Высокодифференцированные карциномы , как правило, очень похожи на тип клеток, из которых они произошли.

- Умеренно дифференцированные карциномы сохраняют лишь некоторые черты клеток, из которых они произошли.
- Низкодифференцированные карциномы сильно отличаются от клеток, из которых они возникли.
В отличие от карцином, которые начинаются в таких органах, как молочная железа, предстательная железа и почки, дифференциация (степень) карциномы легкого не помогает предсказать прогноз (перспективы) человека.
Что значит, если в моем заключении указано типичная карциноидная или атипичная карциноидная опухоль?
Карциноидные опухоли представляют собой особый тип опухолей. Они начинаются из клеток диффузной нейроэндокринной системы. Эта система состоит из клеток, которые в чем-то похожи на нервные клетки, а в чем-то на эндокринные клетки, вырабатывающие гормоны. Эти клетки не образуют настоящий орган, как надпочечники или щитовидная железа. Вместо этого они разбросаны по всему телу в таких органах, как легкие, желудок и кишечник.
Как и большинство клеток вашего тела, нейроэндокринные клетки легких иногда претерпевают определенные изменения, которые заставляют их чрезмерно расти и образовывать опухоли. Они известны как нейроэндокринные опухоли или нейроэндокринные опухоли . (Нейроэндокринные клетки в других частях тела также могут образовывать опухоли и рак.) Существует 4 типа нейроэндокринных опухолей легких:
- Типичная карциноидная опухоль
- Атипичная карциноидная опухоль
- Мелкоклеточная карцинома (мелкоклеточный рак легкого)
- Крупноклеточная нейроэндокринная карцинома
Типичные карциноидные опухоли легких, не связанные с курением. Они, как правило, медленно растут и лишь изредка распространяются за пределы легких.
Атипичные карциноидные опухоли растут немного быстрее и несколько чаще распространяются на другие органы. Под микроскопом видно, что в них больше клеток, находящихся в процессе деления, и они больше похожи на быстрорастущую опухоль. Они встречаются гораздо реже, чем типичные карциноиды. Некоторые из признаков атипичного карциноида, которые могут быть упомянуты в вашем отчете, включают: митотические фигуры или митозы (показатель того, насколько быстро растет опухоль) и некроз (когда участки опухоли мертвы).
Они встречаются гораздо реже, чем типичные карциноиды. Некоторые из признаков атипичного карциноида, которые могут быть упомянуты в вашем отчете, включают: митотические фигуры или митозы (показатель того, насколько быстро растет опухоль) и некроз (когда участки опухоли мертвы).
Некоторые карциноидные опухоли могут выделять гормоноподобные вещества в кровоток, что может вызывать симптомы. Карциноиды легких делают это гораздо реже, чем карциноидные опухоли, которые начинаются в кишечнике.
Что такое сосудистая, лимфатическая, ангиолимфатическая или лимфоваскулярная инвазия? Что, если в моем отчете упоминается D2-40 (подопланин) или CD34?
Опухоли могут прорастать в мелкие кровеносные и/или лимфатические сосуды. Когда это видно под микроскопом, это называется сосудистый 9.0094 , лимфатическая , ангиолимфатическая или лимфоваскулярная инвазия. Если рак присутствует в этих сосудах, это означает, что существует более высокая вероятность того, что рак распространился за пределы легкого, хотя это не всегда происходит.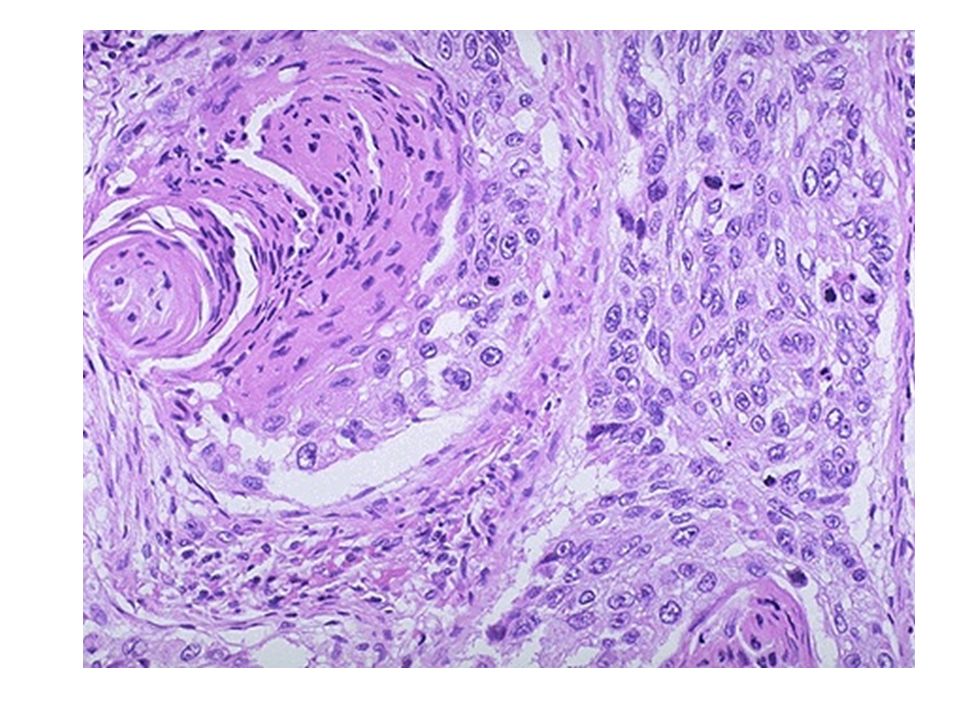
D2-40 и CD34 — это специальные тесты, которые патологоанатом может использовать для выявления сосудистой, лимфатической, лимфоваскулярной или ангиолимфатической инвазии. Эти тесты не нужны для каждого пациента. Как наличие этого признака может повлиять на ваше лечение, лучше всего обсудить с врачом.
Какое значение имеет указанный размер опухоли?
Если удаляется вся опухоль, патологоанатом измеряет ее размер, осматривая ее (так называемое макроскопическое исследование ), или, если опухоль очень мала, измеряет ее под микроскопом. Часто сообщается, насколько велика опухоль в той области, где она самая большая. Это называется наибольшим размером опухоли, например, «опухоль имела размеры 2 сантиметра (см) в наибольшем измерении». В целом, опухоли меньшего размера имеют лучший прогноз (прогноз).
При биопсии опухоли берется только часть опухоли, поэтому невозможно сообщить об измерениях ее общего размера.
Какое значение имеет стадия рака?
Стадия рака — это измерение степени роста рака, включая его распространение на другие части тела.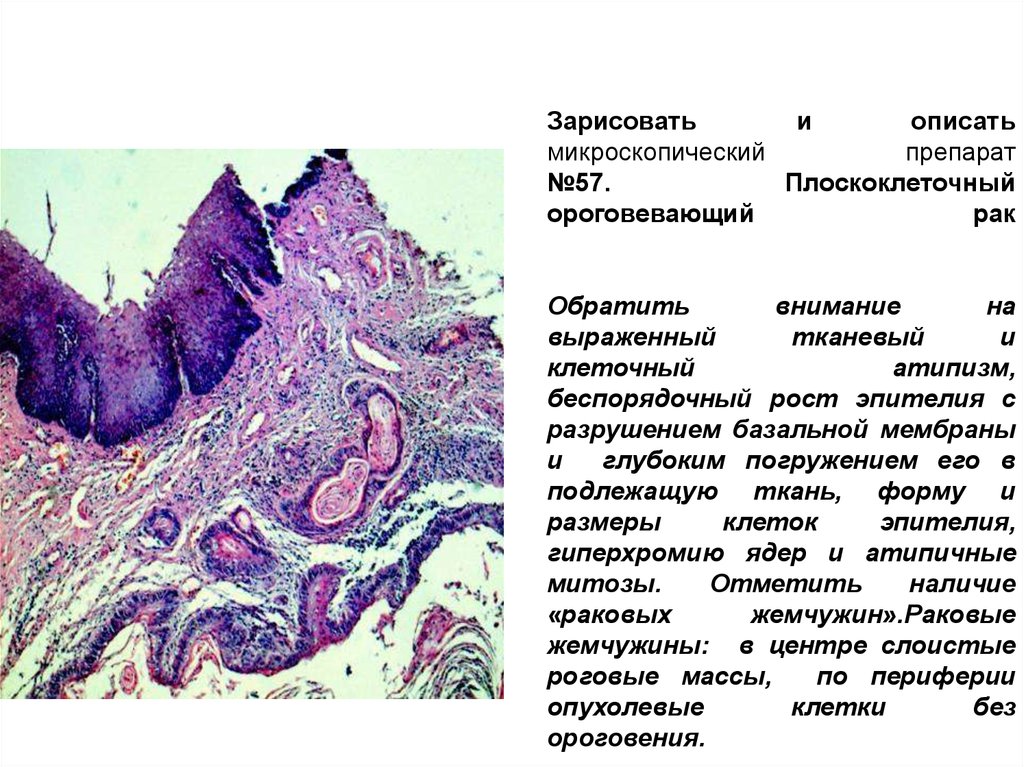 Чтобы узнать стадию рака легкого, вам нужна информация о размере опухоли в легком и о том, прорастает ли рак в какие-либо близлежащие органы или структуры. Вам также необходимо знать, распространился ли рак на близлежащие или отдаленные лимфатические узлы.
Чтобы узнать стадию рака легкого, вам нужна информация о размере опухоли в легком и о том, прорастает ли рак в какие-либо близлежащие органы или структуры. Вам также необходимо знать, распространился ли рак на близлежащие или отдаленные лимфатические узлы.
Каждая из этих частей информации представлена буквой:
- T обозначает основную (первичную) опухоль .
- N означает распространение на близлежащие лимфатические узлы .
- M предназначен для метастазирования (распространения) в отдаленные части тела.
После того, как определены категории T, N и M, они объединяются для создания общей стадии, которой присваивается номер от I до IV (а иногда за ней следует буква), где большее число означает большую протяженность или распространение болезни.
Информация о стадии обычно не может быть предоставлена для образца биопсии, потому что патологоанатом должен иметь всю опухоль и близлежащие лимфатические узлы для оценки.
Когда эта информация получена путем удаления опухоли и близлежащих лимфатических узлов в хирургии , строчная буква «p» ставится перед T и N. Таким образом, в вашем отчете о патологии после pT будут следовать цифры и буквы в зависимости от размера опухоли и некоторые другие сведения о ней. Чем больше число, тем более развит рак. pN, за которым следуют цифры и буквы, основан на степени распространения на близлежащие лимфатические узлы, которые могли быть удалены одновременно с опухолью легкого.
Патологоанатом не указывает категорию M, так как не может определить, есть ли распространение на отдаленные части тела только на основании операции по удалению опухоли легкого и близлежащих лимфатических узлов. Категория M часто основывается на результатах визуализирующих исследований, таких как компьютерная томография, магнитно-резонансная томография и сканирование костей, иногда вместе с биопсией области предполагаемого распространения рака.
Эта система стадирования используется для многих типов рака легких, таких как аденокарцинома, плоскоклеточный рак и крупноклеточный рак.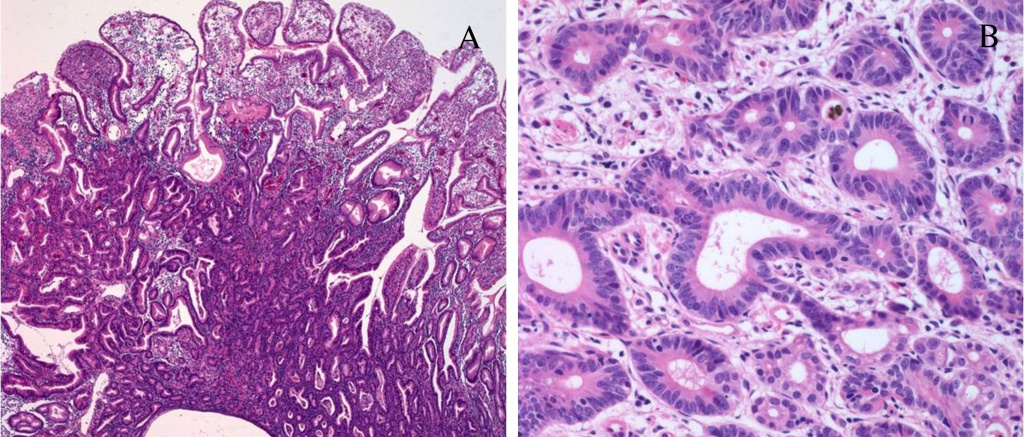 Эти типы рака легкого часто объединяют в группу немелкоклеточного рака легкого. Эта система стадирования также может быть использована для определения стадии карциноидных опухолей, но не часто используется для определения стадии мелкоклеточного рака легкого.
Эти типы рака легкого часто объединяют в группу немелкоклеточного рака легкого. Эта система стадирования также может быть использована для определения стадии карциноидных опухолей, но не часто используется для определения стадии мелкоклеточного рака легкого.
Обсудите с врачом, как стадия вашей опухоли повлияет на ваше лечение.
Что это значит, если помимо диагноза рака в моем отчете также говорится об атипичной аденоматозной гиперплазии, плоскоклеточной дисплазии или плоскоклеточном раке in situ (CIS)?
Все эти термины относятся к предраковым состояниям, которые можно обнаружить в легких. Иногда их обнаруживают рядом с инвазивным раком. Если они обнаруживаются при пункционной биопсии в дополнение к инвазивному раку, это не имеет большого значения. Если они обнаружены в образце после операции по удалению всей опухоли, они могут иметь важное значение, если они обнаружены на краю или рядом с ним (обсуждается ниже).
Что делать, если в моем отчете упоминаются поля?
Край — это край или граница образца, удаленного хирургом. Это место, где хирург разрезал легкое, чтобы удалить опухоль.
Это место, где хирург разрезал легкое, чтобы удалить опухоль.
Край может быть свободен от опухоли; то есть, опухоль может окружать ободок из незатронутых тканей, что указывает на то, что опухоль была полностью удалена. Это иногда называют отрицательным полем .
В качестве альтернативы опухоль может доходить до края образца (края), что означает, что опухоль удалена не полностью. Это иногда называют положительная маржа .
Состояние края является важным показателем вероятности рецидива (возвращения) опухоли и необходимости дальнейшего лечения. Поговорите со своим врачом о наилучшем подходе для вас, если рак (или предрак) обнаружен на полях.
Что значит, если в моем отчете упоминаются специальные тесты, такие как p63, p40, цитокератин 5/6 (CK5/6), TTF-1 и/или напсин А?
р63, р40, цитокератин 5/6, TTF-1 и напсин А — это специальные тесты, которые иногда используют патологоанатомы, чтобы отличить аденокарциному от плоскоклеточного рака.
Что это значит, если в моем отчете упоминаются специальные тесты, такие как CK7 (цитокератин 7), CK20, CDX2, общий белок жидкости пузырного протока (GCDFP), маммаглобин, рецептор эстрогена (ER) или рецептор прогестерона (PR), наряду с ТТФ-1?
Эти тесты иногда используются, чтобы помочь определить, начался ли рак в легком (первичный рак легкого) или он распространился туда откуда-то еще (метастаз). Не всем пациентам нужны эти тесты, поэтому, если в вашем отчете они не упоминаются, это не означает, что есть проблема или вопрос по поводу вашего диагноза.
Что значит, если в моем отчете упоминаются специальные тесты, такие как CD56, хромогранин или синаптофизин?
Эти тесты иногда используются, чтобы определить, является ли рак легкого мелкоклеточной карциномой (мелкоклеточным раком легкого). Они также могут быть полезны при диагностике типичного карциноида или атипичной карциноидной опухоли.
Что значит, если в моем отчете упоминаются специальные тесты, такие как D2-40 (подопланин), кальретинин, WT-1, BAP-1, CEA, цитокератин (CK) 5/6, HBME-1, Ber-EP4, TTF -1 и/или CD15 (LeuM1)?
Эти тесты иногда используются, чтобы помочь определить, является ли опухоль, которая включает поверхность легкого, мезотелиомой (см. ниже) или аденокарциномой легкого.
ниже) или аденокарциномой легкого.
Что делать, если в моем отчете упоминаются EGFR, K-RAS, ALK, BRAF, ROS1, RET, MET, HER2 или NTRK?
Могут быть проведены тесты для поиска конкретных изменений генов или белков в клетках немелкоклеточного рака легкого, которые могут повлиять на то, как лучше всего лечить рак. Эти тесты могут помочь определить, может ли вам помочь лечение препаратом таргетной терапии. Как результаты анализов могут повлиять на ваше лечение, лучше всего обсудить с врачом.
Что делать, если в моем отчете упоминается PD-L1?
Этот тест проводится для поиска белка PD-L1 в клетках немелкоклеточного рака легкого. Это может помочь определить, может ли вам помочь лечение иммунотерапевтическим препаратом. Как результаты анализов могут повлиять на ваше лечение, лучше всего обсудить с врачом.
Что означает, если мой рак называется злокачественной мезотелиомой?
Мезотелиомы технически не являются раком легких, поскольку они не развиваются из клеток легких. Они исходят из внешней оболочки легкого, называемой 9.0093 плевра . Эти виды рака не являются карциномами.
Они исходят из внешней оболочки легкого, называемой 9.0093 плевра . Эти виды рака не являются карциномами.
Мезотелиомы часто описываются на основе того, как они выглядят под микроскопом, с использованием таких терминов, как эпителиальные, веретенообразные, саркоматоидные или смешанные эпителиальные и веретенообразные клетки. Мезотелиомы могут быть связаны с воздействием асбеста.
Что это значит, если в моем отчете говорится, что в легких обнаружена метастатическая карцинома?
Рак, который начинается в других органах, часто распространяется (метастазирует) в легкие. Раки, которые распространяются на легкие, по-прежнему называются в честь того, откуда они начались — они не считаются раком легких. Например, если аденокарцинома толстой кишки (рак толстой кишки) распространяется на легкие, это все равно рак толстой кишки, а не рак легких. Это важно, потому что химиотерапия аденокарциномы легкого отличается от той, которая используется для аденокарциномы толстой кишки.
Что это значит, если в моем отчете также есть любой из следующих терминов: рубцевание, эмфизема, эмфизематозные изменения или воспаление?
Все эти термины обозначают нераковые изменения, которые патологоанатом может увидеть под микроскопом. Обычно они не имеют значения при биопсии или резекции, которые также содержат рак.
Что делать, если в моем отчете упоминается что-либо из следующего: гранулемы, метенамин серебра (GMS), кислотоустойчивые бациллы (КУБ) или периодическая кислота Шиффа (ПАШ)?
Гранулемы — это видимые под микроскопом структуры, которые часто, хотя и не всегда, вызваны определенными типами инфекций. Иногда микробы, вызывающие инфекцию, можно увидеть только с помощью специальных красителей (таких как GMS, красители для AFB и PAS), которые патологоанатом наносит на предметные стекла.
Большинство гранулем вызываются инфекциями, но они могут быть вызваны и другими причинами, такими как саркоидоз, аллергические реакции и вызванное пылью заболевание легких (пневмокониоз).
