Помощь при обструкции дыхательных путей – ЛОР-центр
Когда дыхательные пути перекрываются – это очень опасно. Узнайте, с чем связано это состояние, и как его лечат. Предлагаем помощь в лечении и профилактике обструкции дыхательных путей.
Навигация по странице: В медицине и ЛОР-практике обструкция – это опасное состояние, при котором возникает синдром острой непроходимости респираторного тракта. Обструкция требует неотложной медицинской помощи, поскольку представляет явную угрозу для жизни человека. Поэтому важно оперативно выявить это состояние, установить его причины и устранить их, чтобы человек снова мог дышать. Основные признаки обструкции дыхательных путей:Симптомы обструкции дыхательных путей
- ощущение нехватки воздуха;
- затрудненный вдох;
- одышка;
- охриплость или отсутствие голоса;
- судорожный кашель;
- цианоз кожных покровов.

Также при длительной обструкции человек теряет сознание, его пульс замедляется, пропадают рефлексы.
Виды и причины обструкции
Данное состояние классифицируют по локализации и степени тяжести.
Виды
По локализации бывает:
- обструкция верхних дыхательных путей (ОВДП) – связана с блокированием носовых ходов, глотки и гортани;
Также виды обструкции дыхательных путей различают по стадии:
- компенсация – начальный этап, когда организм пытается своими силами исправить ситуацию;
- субкомпенсация – клинические признаки обструкции становятся более выраженными;
- декомпенсация – более тяжелая стадия, когда начинаются изменения в работе организма;
- терминальная – запущенная стадия, угрожающая жизни человека, на которой начинаются необратимые изменения в работе организма.

Причины
Основные причины обструкции дыхательных путей:
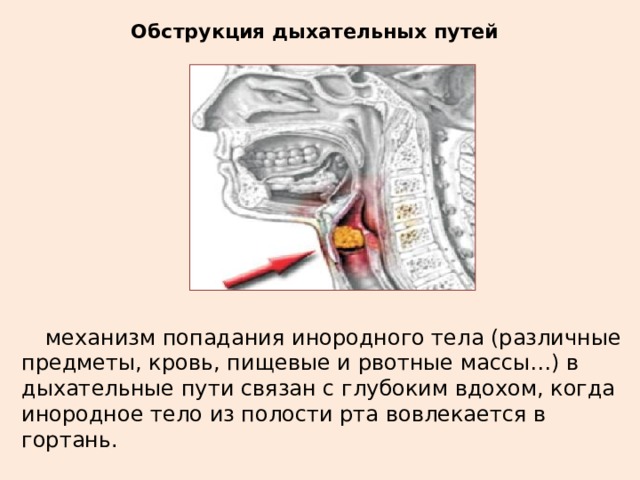
- попадание инородного тела, которое блокирует просвет;
- инфекционные воспалительные патологии – ларингит, дифтерия, трахеит, паратонзиллярный абсцесс и т д;
- механические повреждения и ожоги дыхательных органов;
- аллергические реакции – вызывают сильную отечность и перекрытие просвета;
- опухоли гортани и других дыхательных органов;
- неврологические расстройства.
Обструкция дыхательных путей у ребенка
Детские дыхательные ходы довольно узкие и еще не до конца сформированы, поэтому малейшее повреждение или воспаление может спровоцировать удушье. У младенцев обструкция часто встречается при попадании в дыхательные пути слизи, молока или мекония. Также это может быть связано с пролапсом голосовой связки, родовыми травмами и врожденными аномалиями. Обструкция дыхательных путей у детей постарше обычно возникает при вдыхании инородных тел или воспалительных процессах.
Обструкция дыхательных путей у детей постарше обычно возникает при вдыхании инородных тел или воспалительных процессах.
Лечение обструкции дыхательных путей в Беттертон
Это опасное состояние требует неотложной помощи, поэтому лучше сразу вызывать скорую помощь. Чтобы установить причину обструкции, врач осматривает дыхательные ходы с помощью специальных инструментов. Эта диагностика позволяет обнаружить отечность, воспаления, травмы, инородные тела, опухоли и т д. В дальнейшем лечение сводится к устранению причины проблемы.
В центре «Беттертон» успешно лечат патологии, которые могут привести к обструкции. В частности, назначают курс медикаментов и процедур при воспалительных болезнях. Это позволяет быстро устранить воспаление и избежать риска асфиксии. Если обнаружено инородное тело в дыхательных путях, наши доктора его аккуратно удаляют. При новообразованиях в индивидуальном порядке составляется схема диагностики и лечения.
Возможные осложнения
Обструкция опасна тем, что может привести к удушья и смерти. Также при длительной асфиксии у человека наступает острое кислородное голодание, и происходят необратимые нарушения в работе нервной и сердечно-сосудистой системы.
Также при длительной асфиксии у человека наступает острое кислородное голодание, и происходят необратимые нарушения в работе нервной и сердечно-сосудистой системы.
Профилактика
Понимая, что такое обструкция, лучше постараться ее избежать. Для этого врачи рекомендуют:
- вовремя лечить ЛОР-заболевания;
- при аллергии проходить иммунотерапию;
- следить за детьми, чтобы они не засовывали посторонние предметы в дыхательные пути;
- регулярно проходить осмотры у отоларинголога.
Остались вопросы? Запишитесь на консультацию в наш ЛОР-центр!
Записаться на прием к врачу:
Записаться на прием к врачу:
Об авторе статьи:
Кристина Альбертовна Оганян
Отоларинголог (ЛОР), Сурдолог
Доктор Оганян К.А. занимается диагностикой и коррекцией сенсоневральной тугоухости, возрастного снижения слуха, воспалительных, инфекционных и грибковых воспалительных процессов во внешнем и среднем ухе, околоносовых пазухах и носу, гортани и глотке.
Опыт работы:
7 лет
Последние публикации от автора
Услуги, которые предоставляет врач:
— Промывание лакун миндалин
— Удаление серных пробок
— Промывание околоносовых пазух по Проэтцу
— Диагностика слуха (аудиометрия)
— Диагностика состояния среднего уха (импедансометрия)
— Подбор и настройка слухового аппарата
Синдром CHAOS и другие обструкции дыхательных путей
Заболевания и виды лечения
Обратитесь к нам
Позвонить нам +34 93 600 97 83
Мы являемся специалистами в комплексном лечении обструкций дыхательных путей по средствам фетальной хирургии.
Описание патологии
Врожденная обструкция верхних дыхательных путей
Что такое врожденный синдром обструкции верхних дыхательных путей или CHAOS?
Синдром врожденной обструкции верхних дыхательных путей ( англ. «Congenital High Airway Obstruction Syndrome») — это редкая врожденная аномалия (присутствующая до рождения), при которой верхние дыхательные пути плода почти или полностью заблокированы. Он поражает менее 1 из 5000 беременностей.
Он поражает менее 1 из 5000 беременностей.
Обструкция может возникать в разных частях дыхательных путей, вызывая частичное развитие или отсутствие дыхательных путей. В зависимости от происхождения и места возникновения мы будем говорить о разных типах:
- Атрезия или стеноз гортани: частичное развитие гортани (трубки, которая находится в шее непосредственно перед трахеей, через которую мы дышим и которая содержит голосовые связки) с ее прерыванием или закупоркой. Это наиболее частая обструкция, приводящая к CHAOS.
- Атрезия или стеноз трахеи: частичное развитие трахеи (трубки, идущей от гортани к легким, через которую мы дышим) с ее прерыванием или закупоркой.
- Агенезия трахеи: полное отсутствие трахеи.
- Другие, не врожденные, причины, такие как наличие кисты или перепончатой мембраны, затрудняющей нормальное формирование трахеи или гортани.
Все предполагаемые случаи CHAOS должны быть тщательно оценены опытной мультидисциплинарной командой. Определение типа и местоположения обструкции будет определять прогноз и стратегию лечения. Несмотря на то, что CHAOS, если его не лечить, опасен для жизни, достижения в области пренатальной визуализации и лечения улучшили результаты.
Определение типа и местоположения обструкции будет определять прогноз и стратегию лечения. Несмотря на то, что CHAOS, если его не лечить, опасен для жизни, достижения в области пренатальной визуализации и лечения улучшили результаты.
Почему возникает синдром врожденной обструкции верхних дыхательных путей?
Основная причина CHAOS неизвестна, но примерно 50% случаев синдрома врожденной обструкции верхних дыхательных путей связаны с другими пороками развития, хромосомными аномалиями или генетическими синдромами (обычно синдромом Фрейзера), что дает очень плохой прогноз.
В другой половине случаев оно протекает как изолированное заболевание без других проблем, считается спорадическим и не увеличивает риск рецидива.
Какие проблемы представляет CHAOS?
В течение жизни внутри матки плод не использует легкие для дыхания, а кровь насыщается кислородом через плаценту. В случае CHAOS жидкость, которая обычно вырабатывается в легких и бронхиальном дереве и кперемещается внутрь и наружу вместе с движениями плода, задерживается в легких.
Это приводит к тому, что легкие плода раздуваются под давлением, что приводит к их чрезмерному увеличению в размерах и, как следствие, к сжатию сердца, препятствуя при этом его нормальному функционированию. Это может привести к тяжелой сердечной недостаточности с накоплением свободной жидкости в разных частях плода (водянка плода). Если проблема не исчезнет, обычно наступает смерть плода.
Синдром CHAOS
Диагностика
Как диагностируется CHAOS?
Диагноз ставится на УЗИ. Признаки сидрома CHAOS обычно проявляются рано, до 20-22 недель беременности:
- Легкие плода выглядят значительно увеличенными и блестящими (эхогенными) с обеих сторон.
- Дыхательные пути расширены, выделяются, и расширенное бронхиальное дерево, заполненное жидкостью, можно идентифицировать сонографически.
- Диафрагма (дыхательная мышца) теряет свою нормальную форму и вдавливается в брюшную полость.
- Сердце сжато и смещено к середине грудной клетки, окружено огромными легкими.
- На поздних стадиях, чаще всего уже на момент постановки диагноза, наблюдается накопление жидкости в брюшной полости плода (асцит) и, возможно, в других частях плода (водянка).
- Количество околоплодных вод может увеличиваться (многоводие) из-за сильного сжатия пищевода (трубки, по которой пища достигает желудка) и дополнительных трудностей при глотании. Многоводие может спровоцировать преждевременные роды и ухудшить прогноз ребенка.
Учитывая редкость этого состояния, вышеупомянутые результаты иногда могут быть ошибочно приняты за первичную массу легких. Имеет важное значение, чтобы диагноз (CHAOS) ставился опытной медицинской командой, хорошо знакомой с этим заболеванием и другими повреждениями легких плода, поскольку расширенная диагностика в сочетании с опытом может привести к лучшим долгосрочным результатам.
Какие обследования необходимы в моем случае, чтобы узнать прогноз?
После постановки диагноза необходима комплексная оценка опытной команды фетальной медицины, которая определит, является ли изолированным CHAOS или есть другие дополнительные проблемы. Для этого проводится ряд исследований и различных оценок:
- Ультразвук и эхокардиография для оценки размера легких и функции сердца.
- Амниоцентез и генетическое исследование, чтобы выяснить, связан ли CHAOS с другими генетическими аномалиями, и исключить, что это изолированный CHAOS .
- МРТ, чтобы помочь определить точное местоположение обструкции.
- Многопрофильная оценка, в которой участвуют специалисты по медицине плода, неонатологи и детские хирурги.
Лечение
Какие есть варианты лечения?
В некоторых случаях CHAOS может разрешиться самостоятельно. Это спонтанное разрешение обычно связано с немальформационными случаями, когда в трахее имеется мембрана или киста.
Но именно такие случаи с лучшим прогнозом наиболее драматичны, если ребенок рождается в срок и не может дышать. Обструкция гортани или трахеи выходит за пределы голосовых связок, поэтому ее нельзя диагностировать или лечить с помощью простой интубации, она требует срочной эндоскопической или хирургической трахеостомии (проделывания отверстия в передней части шеи и в трахее). Эта операция недоступна для большинства центров, где можно родить, и, если ребенок родился в одном из неспеціалізірованных центров, он может умереть или остаться с тяжелыми неврологическими последствиями из-за нехватки кислорода для мозга.
Это наблюдение формирует основу для рассмотрения проведения внутриутробной хирургии плода в отдельных случаях с изолированным CHAOS, без других дополнительных проблем и нормальной генетической оценкой, особенно при подозрении на наличие ларинготрахеальной кисты или мембраны.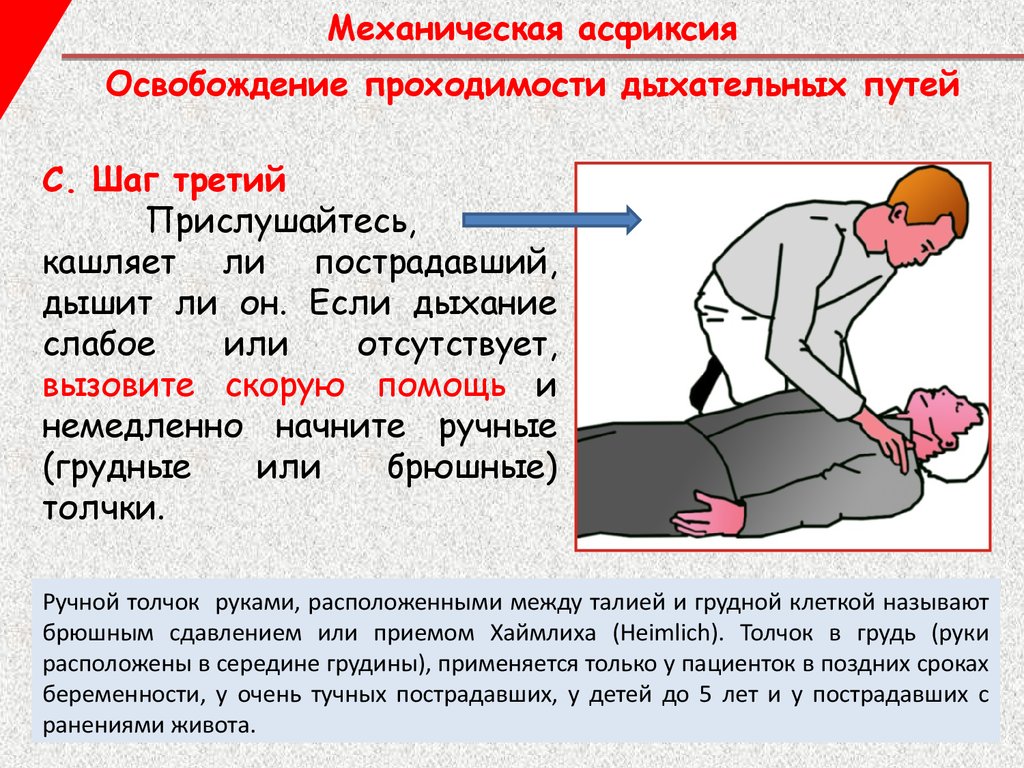 В этом случае процедура выполняется путем фетоскопии, так же, как и при врожденной диафрагмальной грыже или ВДГ, с доступом через рот плода и продвижением вперед, пока не станут видны голосовые связки.
В этом случае процедура выполняется путем фетоскопии, так же, как и при врожденной диафрагмальной грыже или ВДГ, с доступом через рот плода и продвижением вперед, пока не станут видны голосовые связки.
Во время фетоскопии может быть диагностирована тяжелая атрезия или порок развития гортани, который делает невозможным лечение и вынуждает отменить вмешательство. Однако, если подтверждается наличие мембраны или кисты, или в некоторых случаях, когда наблюдается нормальное формирование трахеи ниже порока гортани, обструкция может быть перфорирована. Этот прокол позволяет вывести жидкость из легких плода, ранее задержавшуюся под очень высоким давлением, что приводит к нормализации размера и внешнего вида легких плода, ранее расширенного трахеобронхиального дерева, положения диафрагмы и объема околоплодных вод, а также, со временем, приводит к разрешению водянки плода.
Такой подход к лечению CHAOS требует ранней диагностики, тщательной оценки и консультаций с многопрофильной командой с большим опытом лечения аномалий плода до, во время и после родов.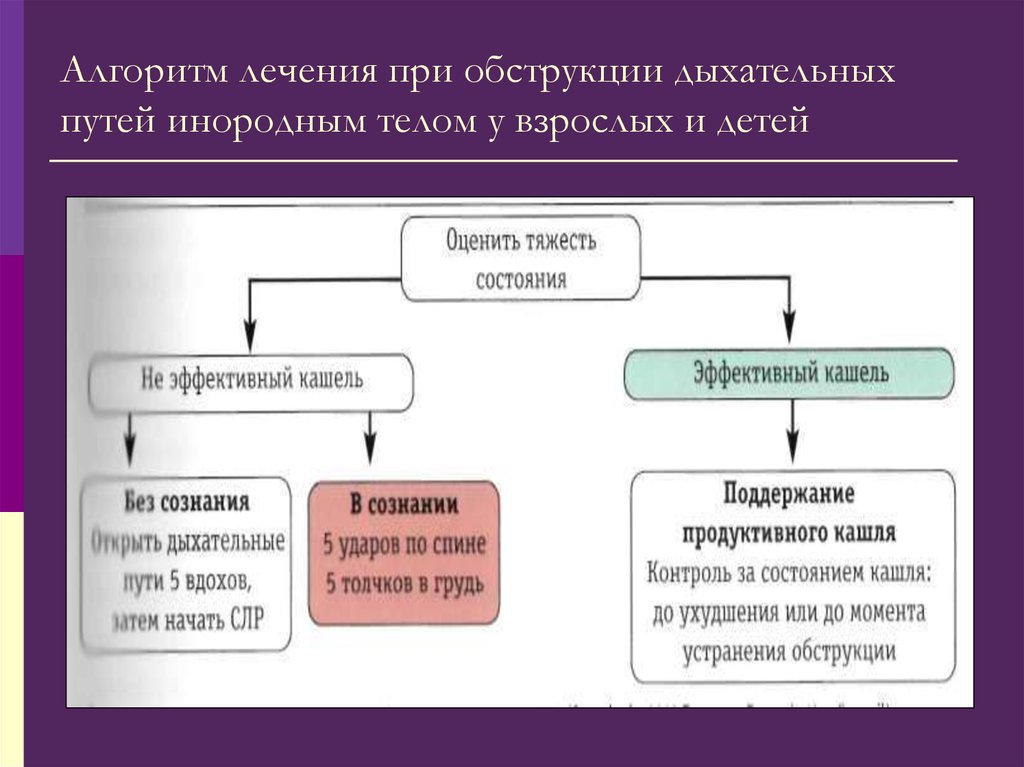
Контроль в случае операции на плод
Что мне следует знать об операции на плоде?
Госпитализация беременной женщины, как правило, продлится 1-2 дня, а затем потребуются еженедельные контрольные осмотры с посещением и УЗИ, а также поддержание относительного отдыха дома до конца беременности с небольшой физической активностью, особенно в первые 3-4 недели после вмешательства. Обычно беременность может продолжаться до родов в срок без необходимости стимуляции преждевременных родов.
Во время беременности вы получаете поддержку медсестер, специализирующихся в области медицины плода, не только на техническом уровне, но и эмоционально, на протяжении всего процесса. Кроме того, мы можем познакомить вас с другими семьями, которые прошли через такой же опыт. Этот опыт очень положительный и помогает очеловечить и понять проблему гораздо более интуитивно и без трудностей, которые иногда могут возникнуть при получении только технической информации от медицинского персонала.
Почему BCNatal?
Почему BCNatal — Сант Жоан де Деу?
Мы являемся пионерами в проведении этой операции на плоде. Наши специалисты впервые в мире успешно выполнили операцию на плоде при двустороннем CHAOS с водянкой из-за мембраны гортани, а также при одностороннем CHAOS с водянкой из-за атрезии главного бронха. После операции на плоде оба плода хорошо развились, вылечились от водянки, родились в срок и прошли правильное постнатальное развитие без необходимости в других методах лечения.
Впоследствии мы лечили другие подобные случаи, и такое хирургическое вмешательство также было успешно проведено ещё несколькими группами в мире. Это сложное и деликатное лечение, требующее очень высокой точности, но в опытных руках это очень неагрессивное лечение для беременной женщины и плода, и в случае успеха оно полностью изменяет прогноз, спасая жизнь плоду и помогает достичь нормального качества жизни в краткосрочной или среднесрочной перспективе.
Для родителей, которые хотят продолжить беременность и родить ребенка в госпитале Сант Жоан де Деу Барселона, мы предлагаем команду фетальной медицины с лучшими показателями выживаемости и качества жизни на сегодняшний день. Перед операцией мы детально оцениваем каждый случай, выполняя ультразвуковые и магнитно-резонансные исследования ультравысокого разрешения, которые мы анализируем в многопрофильных группах, в состав которых входят специалисты в каждой из областей, включая фетальную медицину, фетальную и детскую хирургию, оториноларингологи, неонатологи, рентгенологи и другие специалисты, которые могут быть необходимы.
Мы подробно обсудим случай с родителями и предложим оптимальные варианты для их малыша. Родители смогут подробно поговорить не только со специалистами по фетальной медицине и хирургии, но и с педиатрами, которые являются экспертами в области наблюдения и развития этих детей, чтобы подробно узнать об ожидаемом развитии в каждом случае и о лучших вариантах.
Высокая квалификация дородовой бригады дополняется педиатрическим центром третьего уровня, в котором работают команды, состоящие из большого количества специалистов, имеющих специальную подготовку в области интенсивной терапии новорожденных и обладающих лучшими и самыми современными технологиями. Детские хирурги, также входящие в состав дородовой бригады, будут продолжать заботиться о ребенке после его рождения и планировать возможные вмешательства, которые необходимы. Наиболее востребованными в этом случае являются отоларингологи и детские хирурги. Для наблюдения в течение первых дней после родов в госпитале ежедневно и в любое время суток работают высококвалифицированные медицинские работники и медсестры, которые заботятся об этих деликатных пациентах.
После выписки наша педиатрическая команда будет следить за ребенком в течение первых лет жизни и заботиться о нем, чтобы добиться оптимального развития и решения любой проблемы в этой фундаментальной части его жизни.
Что делает нас особенными?
- Мы являемся пионерами в лечении посредством фетальной хирургии синдрома CHAOS и бронхиальной атрезии, мы выполнили одни из первых в мире операций по поводу CHAOS. Это лечение было успешно воспроизведено лишь несколькими группами по всему миру.
- Мы являемся экспертами в хирургии, необходимой в таких случаях. Это сложное и деликатное лечение, которое требует очень высокой точности, но которое в опытных руках не агрессивно для беременной женщины и плода и может полностью изменить прогноз, сохранив жизнь.
- В дополнение к нашему обширному хирургическому опыту, будучи в то же время одним из самых больших центров исследований и разработок на международном уровне, мы постоянно совершенствуем материалы и методы, которые позволяют нам еще больше повышать точность и скорость операций.
- Мы являемся многопрофильной командой, что позволяет нам подходить к хирургии комплексно: от выбора наилучшей стратегии до индивидуального послеродового наблюдения.
Истории пациентов
Истории пациентов
«Мы отдали жизнь нашего сына в их руки, будучи абсолютно уверенными в их опыте работы и научных достижениях. Благодаря специалистам Госпиталя, который мы регулярно посещаем, мы можем сказать, что наш сын вылечился.”
Алехандра Васкес мать Даниэля
Медицинские специалисты
Медицинские специалисты
Carolina Esteve Matanza
Акушер
Cristina Salvador Alarcón
Гинеколог
Joan Sabrià Bach
Акушер
David Rodríguez Morante
Гинеколог
Jaume Ignasi Miñano Masip
Medicina maternofetal
Профиль специалиста
Maria Edda Marimon García
Акушер
Eduard González Bosquet
Акушер-гинеколог
Профиль специалиста
Santiago González Núñez
Гинеколог
Maria Isabel García-Penche Santillán
Акушер
Silvia Irene Ferrero Martínez
Акушер
Eduard Gratacós Solsona
Акушер-гинеколог
Профиль специалиста
Lola Gómez Roig
Акушер и гинеколог
Профиль специалиста
Martín Iriondo Sanz
Неонатолог
Профиль специалиста
Laura Guirado Machón
Акушер
Профиль специалиста
Beatriz Ruiz de Gauna Vives
Акушер
Профиль специалиста
José Maria Boguña Ponsa
Акушер
Профиль специалиста
Другие специалисты
All Specialists
Обструкция дыхательных путей — StatPearls — NCBI Bookshelf
Непрерывное обучение
Обструкция дыхательных путей, вызванная инородным телом, часто легко лечится, так как инородное тело можно удалить и восстановить проходимость дыхательных путей.
Цели:
Обзор патофизиологических основ обструкции дыхательных путей.
Опишите предполагаемый анамнез и физические данные пациента с обструкцией дыхательных путей.
Перечислите возможные варианты лечения обструкции дыхательных путей.
Рассмотрите потребность в подходе межпрофессиональной бригады к уходу за пациентом с обструкцией дыхательных путей.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Под обструкцией верхних дыхательных путей понимается анатомическое сужение или окклюзия, приводящая к снижению способности перемещать воздух (вентиляции). Обструкция верхних дыхательных путей может быть острой или хронической. Обструкция верхних дыхательных путей также может быть частичной или полной, при этом полная обструкция указывает на полную неспособность вводить или выводить воздух из легких. Часто частичные и полные острые причины обструкции дыхательных путей требуют экстренного вмешательства или могут привести к летальному исходу. Это связано с тем, что острая обструкция вызывает снижение способности вентиляции, что может привести к летальному исходу в течение нескольких минут. Хроническая обструкция дыхательных путей может привести к нарушению сердечно-сосудистой системы, что в конечном итоге также может привести к заболеваемости или смерти. Верхние дыхательные пути могут быть острой или хронической обструкцией носовой и ротоглоточной патологии. Анатомической областью, где сопротивление воздуху является самым высоким, является носовой клапан, и даже незначительное отклонение в этой области может привести к значительной обструкции верхних дыхательных путей.
Обструкция верхних дыхательных путей может быть острой или хронической. Обструкция верхних дыхательных путей также может быть частичной или полной, при этом полная обструкция указывает на полную неспособность вводить или выводить воздух из легких. Часто частичные и полные острые причины обструкции дыхательных путей требуют экстренного вмешательства или могут привести к летальному исходу. Это связано с тем, что острая обструкция вызывает снижение способности вентиляции, что может привести к летальному исходу в течение нескольких минут. Хроническая обструкция дыхательных путей может привести к нарушению сердечно-сосудистой системы, что в конечном итоге также может привести к заболеваемости или смерти. Верхние дыхательные пути могут быть острой или хронической обструкцией носовой и ротоглоточной патологии. Анатомической областью, где сопротивление воздуху является самым высоким, является носовой клапан, и даже незначительное отклонение в этой области может привести к значительной обструкции верхних дыхательных путей.
Этиология
Любая патология, нарушающая поток воздуха из носоглотки и ротоглотки в легкие, может вызвать обструкцию верхних дыхательных путей. Часто этиология, вызывающая обструкцию верхних дыхательных путей, связана с воспалением, инфекцией или травмой структур дыхательных путей. Анатомический вариант также может вызывать или способствовать обструкции. Причины обструкции дыхательных путей включают искривление носовой перегородки, проглатывание инородного тела, макроглоссию, паутину трахеи, атрезию трахеи, заглоточный абсцесс, перитонзиллярный абсцесс, ринит, полипы, увеличение миндалин, липому шеи, рак носоглотки/ротоглотки, отек вследствие эпиглоттита, тупой или пенетрирующий травма, анафилаксия, гипертрофия носовых раковин и химические или термические ожоги. Обструктивное апноэ сна — это заболевание, которое является разновидностью апноэ сна и считается хронической причиной обструкции дыхательных путей.[4]
Эпидемиология
Большинство детей, умирающих от травм, связанных с обструкцией дыхательных путей, обычно моложе четырех лет.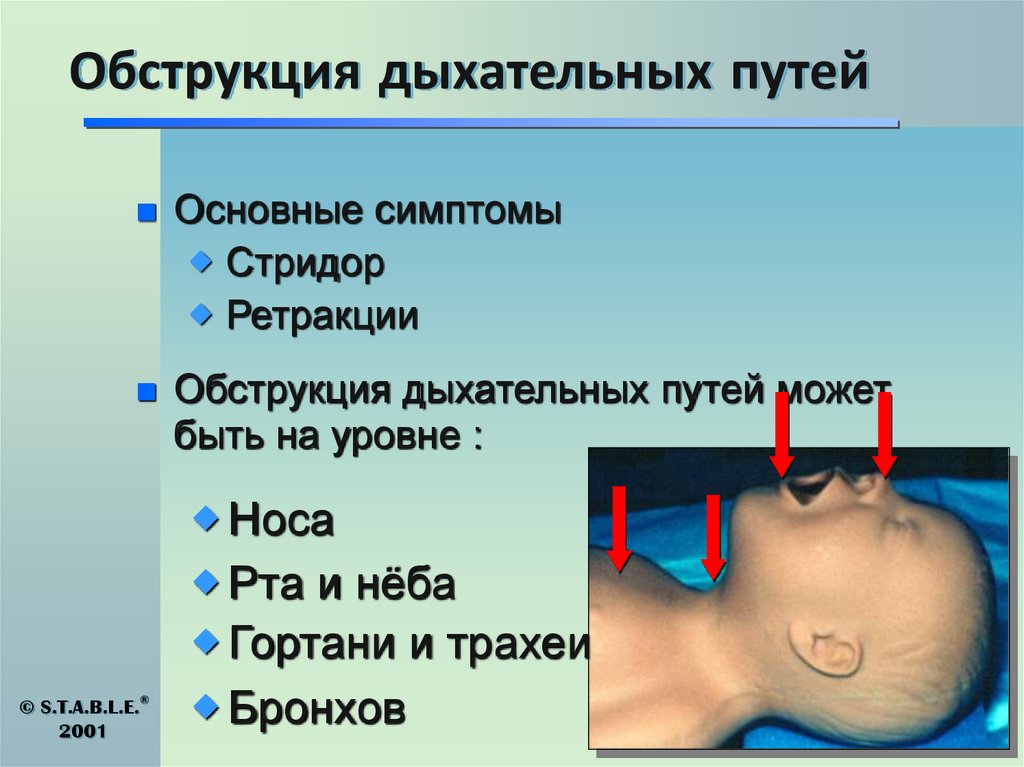 У взрослых обструкция дыхательных путей чаще встречается при воспалении, инфекции и травме. Обструкция дыхательных путей является частой причиной обращений в отделение неотложной помощи.[4]
У взрослых обструкция дыхательных путей чаще встречается при воспалении, инфекции и травме. Обструкция дыхательных путей является частой причиной обращений в отделение неотложной помощи.[4]
Анамнез и физикальное исследование
В случаях острой обструкции дыхательных путей история событий, приведших к обструкции, может иметь решающее значение для принятия решения о вмешательстве, необходимом для облегчения потенциально опасных для жизни симптомов. Часто из-за обструкции пациент может быть не в состоянии предоставить этот анамнез, и поставщикам медицинских услуг, возможно, придется полагаться на семью или прохожих для получения соответствующего анамнеза. Постановка диагноза обструкции дыхательных путей требует тщательного осмотра головы и шеи. Пациенты с острой непроходимостью, такой как проглатывание инородного тела, травма или анафилаксия, представляют острую проблему для медицинского работника, поскольку они часто требуют быстрой диагностики и вмешательства. У этих пациентов часто отмечают острый дистресс, изменение мышления и другие признаки неспособности перемещать воздух. Пациенты могут также иметь притупленное состояние или сердечно-легочную остановку. Физикальное обследование должно быть направлено на выявление устранимых источников обструкции, особенно у пациентов с острым дистрессом. Следует осмотреть носовые ходы, а также ротоглотку. Шею следует полностью обследовать на наличие патологии, которая может вызывать внешнее сдавление структур дыхательных путей. У пациентов с обструктивным апноэ сна может быть ожирение, широкая и короткая шея. Часто язык может быть большим, а нижняя челюсть может быть маленькой. Дополнениями к физикальному осмотру являются назальные зеркала с источником света, жесткая или гибкая эндоскопия и прямая ларингоскопия.
Пациенты могут также иметь притупленное состояние или сердечно-легочную остановку. Физикальное обследование должно быть направлено на выявление устранимых источников обструкции, особенно у пациентов с острым дистрессом. Следует осмотреть носовые ходы, а также ротоглотку. Шею следует полностью обследовать на наличие патологии, которая может вызывать внешнее сдавление структур дыхательных путей. У пациентов с обструктивным апноэ сна может быть ожирение, широкая и короткая шея. Часто язык может быть большим, а нижняя челюсть может быть маленькой. Дополнениями к физикальному осмотру являются назальные зеркала с источником света, жесткая или гибкая эндоскопия и прямая ларингоскопия.
Оценка
В случаях острой обструкции верхних дыхательных путей оценка должна быть быстрой, и поставщик должен быть готов приступить к вмешательству с ограниченной задержкой. Все необходимое оборудование для дыхательных путей должно быть доступно во время оценки на случай, если потребуется немедленное вмешательство.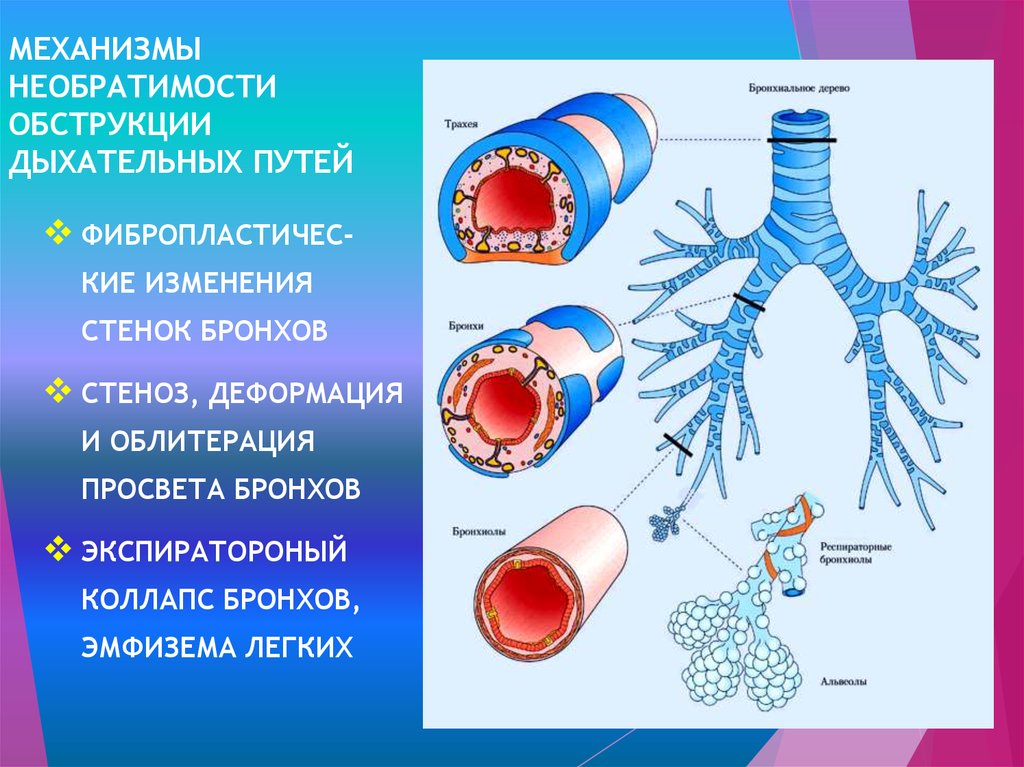 Область носоглотки можно оценить с помощью гибкого или жесткого эндоскопа. Прямая ларингоскопия — еще один инструмент, который также может быть полезен не только для диагностики, но и в случае вмешательства. Доступны методы визуализации, но следует проявлять крайнюю осторожность у пациентов с острой обструкцией или хронической обструкцией с острым дистрессом. Получение изображений не должно задерживать коррекцию обструкции у пациентов с острым дистрессом. В этих случаях визуализация может быть полезной для определения этиологии после устранения обструкции. Методы визуализации, которые используются для оценки обструкции дыхательных путей, включают боковую рентгенографию головы и шеи, компьютерную томографию и МРТ. Компьютерная томография дает изображения , которые могут оценить как костные структуры, так и мягкие ткани. Также можно оценить диаметр дыхательных путей. Новейшие компьютерные томографы работают быстро и могут создавать трехмерные изображения. Опять же, следует проявлять осторожность при принятии решения о том, стабилен ли пациент для такого диагностического тестирования.
Область носоглотки можно оценить с помощью гибкого или жесткого эндоскопа. Прямая ларингоскопия — еще один инструмент, который также может быть полезен не только для диагностики, но и в случае вмешательства. Доступны методы визуализации, но следует проявлять крайнюю осторожность у пациентов с острой обструкцией или хронической обструкцией с острым дистрессом. Получение изображений не должно задерживать коррекцию обструкции у пациентов с острым дистрессом. В этих случаях визуализация может быть полезной для определения этиологии после устранения обструкции. Методы визуализации, которые используются для оценки обструкции дыхательных путей, включают боковую рентгенографию головы и шеи, компьютерную томографию и МРТ. Компьютерная томография дает изображения , которые могут оценить как костные структуры, так и мягкие ткани. Также можно оценить диаметр дыхательных путей. Новейшие компьютерные томографы работают быстро и могут создавать трехмерные изображения. Опять же, следует проявлять осторожность при принятии решения о том, стабилен ли пациент для такого диагностического тестирования. МРТ также может быть очень полезна для определения этиологии обструкции дыхательных путей. МРТ особенно полезна при оценке объемных образований мягких тканей и окружающих структур. Помимо создания трехмерных изображений, МРТ не производит излучения, и не всегда используется краситель. Ограничениями МРТ являются доступность и стоимость.[5][6]
МРТ также может быть очень полезна для определения этиологии обструкции дыхательных путей. МРТ особенно полезна при оценке объемных образований мягких тканей и окружающих структур. Помимо создания трехмерных изображений, МРТ не производит излучения, и не всегда используется краситель. Ограничениями МРТ являются доступность и стоимость.[5][6]
Лечение / Управление
Непосредственной целью лечения пациентов с обструкцией дыхательных путей является устранение обструкции, чтобы можно было продолжать воздухообмен (оксигенацию и вентиляцию). При острой обструкции дыхательных путей это может иметь решающее значение, потому что, если ее не устранить, обструкция часто приводит к летальному исходу в течение нескольких минут. Коррекция обструкции дыхательных путей может быть достигнута за счет устранения основной патологии, но также может потребоваться вмешательство, уменьшающее обструкцию без коррекции основной патологии, особенно в неотложных случаях. При подготовке к лечению пациента с потенциальной острой обструкцией дыхательных путей все предполагаемое оборудование и персонал должны быть доступны как можно скорее. Сюда входят расходные материалы для назотрахеальной и эндотрахеальной интубации, а также хирургическое оборудование для дыхательных путей. Следует искать специалистов по обеспечению проходимости дыхательных путей, если они доступны. К ним могут относиться поставщики анестезиологических услуг, поставщики неотложной медицинской помощи, респираторные терапевты и работники интенсивной терапии. Хирургическая консультация для возможной хирургической проходимости дыхательных путей должна быть рассмотрена до того, как возникнет необходимость в хирургической проходимости дыхательных путей. Дополнительное оборудование, которое может быть полезным в трудной ситуации с дыхательными путями, такое как бронхоскоп, также должно быть получено как можно скорее. Дополнительный кислород должен быть обеспечен пациенту и должны быть предприняты попытки изменить положение пациента, такие как подъем подбородка и маневр выдвижения челюсти. Меры предосторожности в отношении шейного отдела позвоночника следует соблюдать у пациентов, предположительно перенесших травму, приведшую к нарушению проходимости дыхательных путей.
Сюда входят расходные материалы для назотрахеальной и эндотрахеальной интубации, а также хирургическое оборудование для дыхательных путей. Следует искать специалистов по обеспечению проходимости дыхательных путей, если они доступны. К ним могут относиться поставщики анестезиологических услуг, поставщики неотложной медицинской помощи, респираторные терапевты и работники интенсивной терапии. Хирургическая консультация для возможной хирургической проходимости дыхательных путей должна быть рассмотрена до того, как возникнет необходимость в хирургической проходимости дыхательных путей. Дополнительное оборудование, которое может быть полезным в трудной ситуации с дыхательными путями, такое как бронхоскоп, также должно быть получено как можно скорее. Дополнительный кислород должен быть обеспечен пациенту и должны быть предприняты попытки изменить положение пациента, такие как подъем подбородка и маневр выдвижения челюсти. Меры предосторожности в отношении шейного отдела позвоночника следует соблюдать у пациентов, предположительно перенесших травму, приведшую к нарушению проходимости дыхательных путей. Немедленное и окончательное устранение обструкции может включать удаление инородного тела, назотрахеальную интубацию, эндотрахеальную интубацию, трахеостомию или крикотиреоидотомию. Дополнительные процедуры, такие как струйная инсуффляция, могут дать временное облегчение. Следует также рассмотреть меры по устранению основной причины обструкции. В случаях инфекционной этиологии их следует лечить соответствующими антибиотиками и хирургическим дренированием по показаниям. В случае обструктивных образований их можно обработать после того, как дыхательные пути будут обеспечены, и следует получить надлежащую хирургическую консультацию. При более хронических причинах, таких как обструктивное апноэ во сне, следует проводить диагностические исследования, и пациентам может потребоваться вмешательство во время сна и, возможно, хирургическое вмешательство.[7][8]
Немедленное и окончательное устранение обструкции может включать удаление инородного тела, назотрахеальную интубацию, эндотрахеальную интубацию, трахеостомию или крикотиреоидотомию. Дополнительные процедуры, такие как струйная инсуффляция, могут дать временное облегчение. Следует также рассмотреть меры по устранению основной причины обструкции. В случаях инфекционной этиологии их следует лечить соответствующими антибиотиками и хирургическим дренированием по показаниям. В случае обструктивных образований их можно обработать после того, как дыхательные пути будут обеспечены, и следует получить надлежащую хирургическую консультацию. При более хронических причинах, таких как обструктивное апноэ во сне, следует проводить диагностические исследования, и пациентам может потребоваться вмешательство во время сна и, возможно, хирургическое вмешательство.[7][8]
Дифференциальный диагноз
Дифференциальный диагноз острой обструкции верхних дыхательных путей:
Аспирация
Инфекция
Кровоизлияние 9 0005
Ангионевротический отек
Ятрогенный (например, послеоперационный, инструментальный)
Тупая травма
Ингаляционная травма
Нервно-мышечное заболевание
Дифференциальный диагноз хронической обструкции дыхательных путей:
Инфекция
Постинтубационный
Амилоидоз
Саркоидоз
Опухоль
Коллагеновая сосудистая болезнь
Масса средостения
Опухоль пищевода
- 9 0004 Сердечно-сосудистые аномалии
Нервно-мышечные заболевания
Идиопатические
Увеличение миндалин у детей
Прогноз
Прогноз обструкции дыхательных путей зависит от этиологии состояния. Как правило, прогноз при воспалительных и инфекционных причинах более благоприятен, чем при злокачественных новообразованиях.
Как правило, прогноз при воспалительных и инфекционных причинах более благоприятен, чем при злокачественных новообразованиях.
Осложнения
Осложнения обструкции дыхательных путей:
Дыхательная недостаточность
Аритмии
Сердечные арест
Смерть
Улучшение результатов бригады здравоохранения
Обструкция дыхательных путей может возникнуть как в больнице, так и дома. Таким образом, все медицинские работники должны знать, как вести себя в этой опасной для жизни чрезвычайной ситуации. Поскольку смерть может наступить в течение нескольких минут, для спасения жизни пациента необходим подход межпрофессиональной бригады. Все медицинские работники, ухаживающие за пациентами, должны быть знакомы с признаками и симптомами дыхательной недостаточности. В большинстве больниц сейчас есть команда профессионалов, которые занимаются интубацией вне операционной. В большинстве случаев именно медсестра первой выявляет пациента с респираторным дистресс-синдромом и предупреждает остальных членов бригады.
Медсестра обычно является единственным человеком, который знает, где хранится оборудование для экстренной помощи, и должен иметь его под рукой. По прибытии бригады важно быстро открыть дыхательные пути, и это можно сделать путем удаления инородного тела, проведения ингаляционной индукции или трахеостомии в сознании.
И анестезиолог, и хирург должны быть уведомлены о наличии у пациента обструкции дыхательных путей. Медсестра-анестезиолог должна заниматься наблюдением за пациентом, пока клиницисты пытаются его интубировать. Если оротрахеальная интубация не удалась, требуется хирургическое вмешательство.
Выполнение экстренной трахеостомии в отделении неотложной помощи или у постели больного требует больших навыков и знаний анатомии шеи; ее не следует предпринимать тем, кто никогда не выполнял формальную трахеостомию в операционной. Независимо от того, как обеспечивается проходимость дыхательных путей, пациенту необходимо находиться под наблюдением в отделении интенсивной терапии в течение ночи.
Некоторым пациентам может потребоваться ПДКВ и кортикостероиды для уменьшения отека при травматической интубации. Во время госпитализации часто требуются визуализирующие исследования, анализ газов артериальной крови и клинический осмотр. [9][10]
Исходы
Исходы для пациентов с обструкцией дыхательных путей зависят от причины. Если причиной является удаленное инородное тело, результаты превосходны. Обструкция дыхательных путей, вызванная травмой, злокачественным новообразованием или инфекционным процессом, может привести к задержке выздоровления и гипоксическому поражению головного мозга. В некоторых случаях сообщалось о летальных исходах. Чем больше времени требуется для достижения проходимости дыхательных путей, тем выше риск того, что пациент может страдать от аноксического повреждения мозга или даже остановки сердца. [2][11][12]
[2][11][12]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Техника оказания первой помощи при очистке дыхательных путей. 1. Язык опустился назад к задней стенке глотки, блокируя дыхательные пути. 2. Вытягивая голову и подтягивая подбородок, язык приподнимается и очищает дыхательные пути. Предоставлено Wikimedia Commons (подробнее…)
Рисунок
Мягкое давление за челюстью поднимает нижнюю челюсть и поддерживает проходимость дыхательных путей. Зубной ряд некоторых клиентов позволяет оператору расположить нижние зубы над верхними и удерживать это положение одной рукой. Предоставлено Wikimedia Commons, Department of (more…)
Рисунок
Метод EC или EC по открытию дыхательных путей одним спасателем для облегчения искусственной вентиляции легких. Предоставлено Тэмми Дж. Тони-Батлер, AS, RN, CEN, TCRN, CPEN
Рисунок
Сагиттальный разрез носа, рта, глотки, гортани, гипертрофия аденоидов, патология, обструкция носовых дыхательных путей. Предоставлено Генри Греем (общественное достояние)
Предоставлено Генри Греем (общественное достояние)
Рисунок
Части бронхоскопии и бронхоскопия дыхательных путей. Предоставлено Mahmoud Naser
Рисунок
Анатомия дыхательных путей и легких. Предоставлено Public Domain
Рисунок
Рисунок 1: Художественное изображение дыхательных путей младенца. (а) На изображении a обратите внимание на большой затылок, который вызывает сгибание головы и впоследствии заставляет основание языка препятствовать проходу верхних дыхательных путей. Это препятствие было устранено (b) путем размещения (далее…)
Ссылки
- 1.
Агасафари П., Джордж У., Пидапарти Р. Обзор воспалительного механизма при заболеваниях дыхательных путей. Инфламм рез. 2019 Январь; 68 (1): 59-74. [PubMed: 30306206]
- 2.
Крамер Н., Джаббур Н., Таварез М.М., Тейлор Р.С. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 1 августа 2022 г. Аспирация инородного тела.
 [PubMed: 30285375]
[PubMed: 30285375]- 3.
Охеда Родригес Дж. А., Лэдд М., Брэндис Д. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 17 августа 2022 г. Маневр брюшной тяги. [В паблике: 30285362]
- 4.
Йылдырым Э. Принципы неотложной помощи при острой обструкции дыхательных путей. Клиника торакальной хирургии. 2018 авг; 28 (3): 415-428. [PubMed: 30054079]
- 5.
Доэрти С., Нил Р., Инглиш С., Кук Дж., Аткинсон Д., Бейтс Л., Мур Дж., Монкс С., Боулер М., Брюс И.А., Бейтман Н., Уятт М., Рассел J, Perkins R, McGrath BA., Педиатрическая рабочая группа Национального проекта безопасности трахеостомии. Мультидисциплинарные рекомендации по оказанию неотложной помощи при трахеостомии у детей. Анестезия. 2018 ноябрь;73(11):1400-1417. [В паблике: 30062783]
- 6.
Schauer SG, April MD, Cunningham CW, Long AN, Carter R. Догоспитальные наборы для крикотиротомии, используемые в бою. J Spec Oper Med.
 2017 Осень;17(3):18-20. [PubMed: 28910462]
2017 Осень;17(3):18-20. [PubMed: 28910462]- 7.
Clark DW, Del Signore AG, Raithatha R, Senior BA. Обструкция носовых дыхательных путей: распространенность и анатомические факторы. Ear Nose Throat J. 2018 Jun; 97 (6): 173-176. [PubMed: 30036414]
- 8.
Simonassi CF, Majori M, Covesnon MG, Brianti A, Lazzari Agli L, Meoni E, Ielpo A, Corbetta L. Компетентность в неотложной помощи при эндоскопии легких. Панминерва Мед. 2019Сен; 61 (3): 386-400. [PubMed: 30303356]
- 9.
Chiaravalli J, Lufesi N, Shawa E, Nkhoma V, Sigalet E, Dubrowski A. Лечение обструктивной трахеостомии в условиях ограниченных ресурсов. Куреус. 2017 13 мая; 9 (5): e1246. [Бесплатная статья PMC: PMC5469676] [PubMed: 28616369]
- 10.
McKinney OW, Heaton PA, Gamble J, Paul SP. Распознавание и лечение проглатывания и аспирации инородного тела. Стенд Нурс. 2017 01 февраля; 31 (23): 42-52. [В паблике: 28145196]
- 11.

Ковач Г., Сауэрс Н. Управление дыхательными путями при травмах. Emerg Med Clin North Am. 2018 фев; 36 (1): 61-84. [PubMed: 29132582]
- 12.
Colombo LT, Mulinari-Santos G, Souza FÁ. Обструкция верхних дыхательных путей при панфациальном переломе. J Craniofac Surg. 2018 ноябрь;29(8):e774. [PubMed: 30015738]
Закупорка верхних дыхательных путей: Медицинская энциклопедия MedlinePlus
Закупорка верхних дыхательных путей происходит, когда верхние дыхательные пути сужаются или блокируются, что затрудняет дыхание. Области верхних дыхательных путей, которые могут быть затронуты, включают трахею (трахею), голосовой аппарат (гортань) или горло (глотку).
Дыхательные пути могут стать суженными или заблокированными по многим причинам, включая:
- Аллергические реакции, при которых трахея или горло закрываются, включая аллергические реакции на укусы пчел, арахис и лесные орехи, антибиотики (такие как пенициллин), и лекарства от артериального давления (например, ингибиторы АПФ)
- Химические ожоги и реакции
- Эпиглоттит (инфекция структуры, отделяющей трахею от пищевода)
- Пожар или ожоги от вдыхания дыма
- Инородные тела, такие как арахис и другие вдыхаемые продукты, кусочки воздушного шара, пуговицы, монеты и мелкие игрушки
- Инфекции верхних дыхательных путей
- Травмы верхних дыхательных путей инфицированный материал вблизи миндалин)
- Отравление некоторыми веществами, такими как стрихнин
- Заглоточный абсцесс (скопление инфицированного материала в задней части дыхательных путей)
- Тяжелый приступ астмы
- Рак горла
- Трахеомаляция (слабость хрящей, поддерживающих трахею)
- Проблемы с голосовыми связками
- Обморок или потеря сознания
Люди с повышенным риском обструкции дыхательных путей включают тех, у кого есть:
- Неврологические проблемы, такие как например, затруднение глотания после инсульта или травмы головы
- Потеря зубов
- Определенные проблемы психического здоровья
Маленькие дети и пожилые люди также подвержены повышенному риску обструкции дыхательных путей.
Симптомы различаются в зависимости от причины. Но некоторые симптомы являются общими для всех типов закупорки дыхательных путей. К ним относятся:
- Возбуждение или беспокойство
- Синеватый цвет кожи (цианоз)
- Изменения сознания
- Удушье
- Спутанность сознания
- паника
- Потеря сознания (отсутствие реакции)
- Свистящее дыхание, карканье, свист или другие необычные дыхательные шумы, указывающие на затрудненное дыхание
Медицинский работник проведет медицинский осмотр и проверит дыхательные пути. Также провайдер спросит о возможной причине блокировки.
Анализы обычно не требуются, но могут включать:
- Бронхоскопию (трубка через рот в трахею и бронхи)
- Ларингоскопия (трубка через рот в заднюю часть глотки и гортань)
- Рентгенологическое исследование или КТ (компьютерная томография/улучшенная визуализация)
Лечение зависит от причины закупорки.
- Предметы, застрявшие в дыхательных путях, могут быть удалены с помощью специальных инструментов.
- Трубка может быть введена в дыхательные пути (эндотрахеальная трубка), чтобы облегчить дыхание.
- Иногда делают отверстие через шею в дыхательные пути (трахеостомия или крикотиреотомия).
Если непроходимость вызвана инородным телом, например вдыхаемым куском пищи, абдоминальные толчки, удары по спине или компрессии грудной клетки могут спасти жизнь человека.
Своевременное лечение часто бывает успешным. Но это состояние опасно и может привести к летальному исходу даже при лечении.
Если обструкция не устранена, она может вызвать:
повреждение головного мозга
остановку дыхания
смерть
900 27- Ешьте медленно и полностью пережевывайте пищу.
- Не пейте слишком много алкоголя до или во время еды.
- Держите мелкие предметы подальше от маленьких детей.
- Убедитесь, что зубные протезы подходят правильно.
- Анатомия горла
- Удушье
- Дыхательная система
Обструкция дыхательных путей часто является неотложной ситуацией. Позвоните по номеру 911 или по местному номеру службы экстренной помощи для получения медицинской помощи. Следуйте инструкциям о том, как помочь пострадавшему дышать, пока не прибудет помощь.
Следуйте инструкциям о том, как помочь пострадавшему дышать, пока не прибудет помощь.
Профилактика зависит от причины обструкции верхних дыхательных путей.
Следующие методы могут помочь предотвратить непроходимость:
Научитесь распознавать универсальный признак невозможности дышать из-за закупорки дыхательных путей: захват шеи одной или двумя руками. Также узнайте, как удалить инородное тело из дыхательных путей с помощью такого метода, как толчки в живот.
Непроходимость дыхательных путей — острая верхняя
Водитель БЭ, Рирдон РФ. Базовое управление дыхательными путями и принятие решений. В: Робертс Дж. Р., Кусталоу С. Б., Томсен Т. В., ред. Клинические процедуры Робертса и Хеджеса в неотложной медицине и неотложной помощи . 7-е изд. Филадельфия, Пенсильвания: Elsevier; 2019:глава 3.
Р., Кусталоу С. Б., Томсен Т. В., ред. Клинические процедуры Робертса и Хеджеса в неотложной медицине и неотложной помощи . 7-е изд. Филадельфия, Пенсильвания: Elsevier; 2019:глава 3.
Роуз Э. Респираторные неотложные состояния у детей: обструкция верхних дыхательных путей и инфекции. В: Walls RM, Hockberger RS, Gausche-Hill M, eds. Неотложная медицина Розена: концепции и клиническая практика . 9-е изд. Филадельфия, Пенсильвания: Elsevier; 2018: глава 167.
Томас С.Х., Гудлоу Дж.М. Инородные тела. В: Walls RM, Hockberger RS, Gausche-Hill M, eds. Неотложная медицина Розена: концепции и клиническая практика . 9-е изд. Филадельфия, Пенсильвания: Elsevier; 2018: глава 53.
Обновлено: Джейкобом Л. Хеллером, доктором медицины, MHA, неотложная медицина, почетный медицинский центр Вирджинии Мейсон, Сиэтл, Вашингтон. Также рассмотрены Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конауэй, редакционным директором, и A.

