Отёк Квинке
Отёк Квинке
Отёк Квинке (по имени описавшего его немецкого врача Н.I. Quincke, синонимы: ангионевротический отек, гигантская крапивница) – острое аллергическое заболевание характеризующееся возникновением массивного отека кожи, подкожной жировой клетчатки и слизистых оболочек. Чаще всего отек Квинке развивается на лице, шее и верхней части туловища, тыльной стороне кистей и стоп.
Кто болеет отеком Квинке?
Отеком Квинке может заболеть любой человек, однако наибольший риск развития этой болезни наблюдается у людей, страдающих аллергией различного типа. Молодые женщины и дети болеют отеком Квинке чаще мужчин и пожилых людей.
Каковы причины возникновения Отека Квинке?
Различают два типа отека Квинке: аллергический и псевдоаллергический.
Аллергический отек Квинке, как и другие аллергические заболевания, возникает в результате сильной аллергической реакции организма, которая развивается в ответ на проникновение в организм специфического аллергена.
Псевдоаллергический отек Квинке (т.е. не аллергический) развивается у людей с врожденной патологией системы комплемента. Система комплимента это группа белков крови, участвующих в развитии первичных иммунных и аллергических реакций. В крови человека эти белки находятся в неактивном состоянии и активируются только в момент и в месте проникновения в организм чужеродного антигена. У больных с псевдоаллергическим отеком Квинке система комплимента способна активироваться спонтанно или в ответ на тепловые или химические раздражения (тепло, холод), приводя к развитию массивной аллергической реакции.
Каковы симптомы отека Квинке?
Типичные симптомы отека Квинке это остро возникающий отек тканей лица, тыльной стороны ладоней, шеи, тыльной стороны стоп. В области отека кожа бледная. Отек Квинке, как правило, не сопровождается зудом. Развившийся отек бесследно исчезает в течение нескольких часов или дней. Наиболее опасной формой отека Квинке является отек глотки, гортани, трахеи который наблюдается у каждого четвертого больного с отеком Квинке. У таких больных внезапно появляется беспокойство, затруднение дыхания, возможна потеря сознания. Осмотр слизистой горла у таких больных выявляет отечность мягкого неба и небных дужек, сужение просвета зева. В случае распространения отека на гортань и трахею больной может погибнуть от удушья.
Развившийся отек бесследно исчезает в течение нескольких часов или дней. Наиболее опасной формой отека Квинке является отек глотки, гортани, трахеи который наблюдается у каждого четвертого больного с отеком Квинке. У таких больных внезапно появляется беспокойство, затруднение дыхания, возможна потеря сознания. Осмотр слизистой горла у таких больных выявляет отечность мягкого неба и небных дужек, сужение просвета зева. В случае распространения отека на гортань и трахею больной может погибнуть от удушья.
У детей отек Квинке проявляется более или менее ограниченными очагами отека кожи и слизистых оболочек.
Лечение отека Квинке
Лечение отека Квинке направлено на подавление аллергической реакции. Во всех случаях отека Квинке следует помнить об опасность поражения дыхательных путей и смерти больного от удушья. В случаях, когда у больного развиваются симптомы характерные для поражения глотки и гортани нужно немедленно вызвать скорую помощь. Больной с отеком гортани нуждается в срочной госпитализации в отделение интенсивной терапии или реанимации.
Неотложная помощь отека Квинке включает:
Внутримышечное или внутривенное введение димедрола, супрастина, кларитина или другого противогистаминного препарата. Если нет возможности ввести препарат внутримышечно нужно положить таблетку больному под язык.
Введение гормональных препаратов ( преднизодон, дексаметазон)
Профилактика отека Квинке
Профилактика отека Квинке заключается в соблюдении строгой диеты (исключение аллергенов), исключение аллергенов из окружения больного, профилактический прием антигистаминных препаратов во время цветения растений или контакта с другими аллергенами.
Отек Квинке — причины, симптомы, лечение
Отек Квинке — состояние, которое часто требует неотложной помощи, поэтому его симптомы, возможные причины, экстренные мероприятия и подходы к лечению лучше знать, чтобы не растеряться при случае.
Что такое отек Квинке?
В большинстве случаев заболевание имеет схожий с аллергическими реакциями механизм возникновения: аллерген-антитело.
Примерно каждый десятый в жизни хотя бы раз перенёс это состояние, но больше подвержены этому заболеванию женщины молодого и среднего возраста. Спровоцировать аллергический отёк может химический агент, лекарства, продукты питания, контакт с растениями, укус насекомого, псевдоаллергический — холод или жара, яркий свет, а также стресс.
Симптомы отека Квинке
Проявляется в увеличении отдельной части лица или тела, сглаживании контуров без особых изменений кожных покровов. Отёк плотный, не продавливается нажатием на него. Ощущается как «напряжение» в ткани, боль, зуд внутри. Отёк в области рта, шеи может распространиться вглубь на гортань и вызвать удушье, что происходит в каждом третьем случае.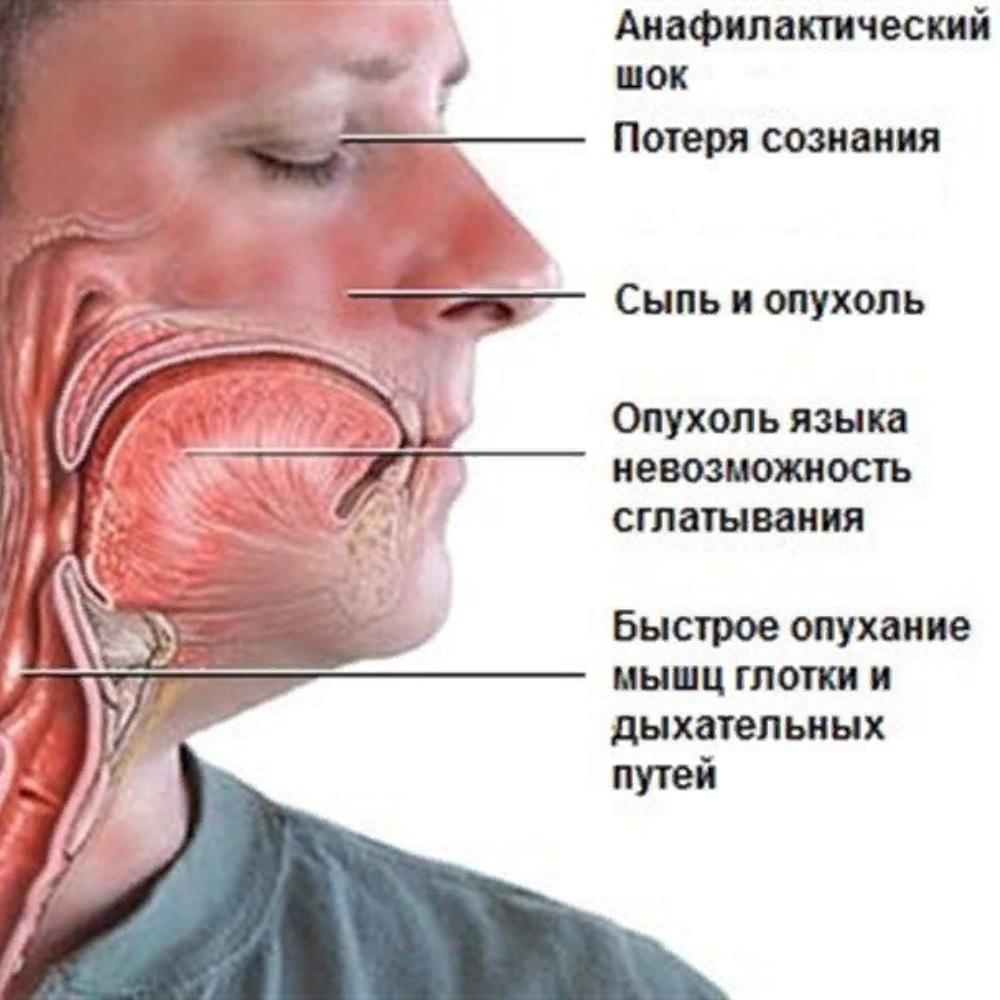 Наблюдается охриплость голоса, кашель, затрудненное дыхание вплоть до остановки. Это может стоить жизни при опоздании с помощью. В некоторых случаях приступ может пройти самостоятельно либо после применения безрецептурных противогистаминных средств (Супрастин, Тавегил, Лоратадин, Кларитин и т.п.).
Наблюдается охриплость голоса, кашель, затрудненное дыхание вплоть до остановки. Это может стоить жизни при опоздании с помощью. В некоторых случаях приступ может пройти самостоятельно либо после применения безрецептурных противогистаминных средств (Супрастин, Тавегил, Лоратадин, Кларитин и т.п.).
Что делать до приезда врача?
- Постараться успокоить больного,
- Удалить вызвавший приступ аллерген,
- Положить на место отёка холодный компресс,можно с крепким раствором соды или соли,
- Обеспечить доступ свежего воздуха,
- Дать антигистаминный препарат,
- Закапать в нос сосудосуживающее средство, Нафтизин, например.
Лечение отёка Квинке
Обычно показана госпитализация в ЛОР, аллергологическое или терапевтическое отделение. В угрожающей ситуации может быть проведены, реанимационные мероприятия. Антигистаминные средства назначают в виде инъекций, так как возможный отек внутренних органов уменьшит всасывание в желудочно-кишечном тракте.
Вводят препараты для суживания периферических сосудов (эфедрин, кофеин), аскорбиновую кислоту, витамины группы B, препараты кальция.
Перенёсшим отёк Квинке показана гипоаллергенная диета, исключающая шоколад, яйца, рыбу, цитрусовые, пшеницу, молоко и некоторые другие продукты. Восстановление длится в зависимости от тяжести перенесённого приступа до нескольких недель. Для профилактики необходимо выявить провоцирующий агент, постараться избегать его. Также иметь в аптечке антигистаминные средства, сорбенты.
Отек Квинке — сильное проявление аллергической реакции, которое требует незамедлительной помощи специалистов. При несвоевременном обращении может привести к летальному исходу, так как аллерген подобен яду для организма, который так сильно реагирует на определенные продукты питания, укус насекомого или медикамент.
Первая помощь при отеке Квинке: вызываем скорую и действуем | DOC.by
Люди, страдающие от аллергии, знают, что это всегда неприятно, но есть некоторые формы аллергических реакций, которые могут закончиться смертью. Одна из них – это отек Квинке. Doc.by составил важную памятку о том, как оказать первую помощь человеку, с которым случилась эта неприятная и смертельно опасная реакция.
Одна из них – это отек Квинке. Doc.by составил важную памятку о том, как оказать первую помощь человеку, с которым случилась эта неприятная и смертельно опасная реакция.
Отек Квинке возникает из-за чрезмерной реакции иммунной системы на какой либо раздражитель (аллерген). В результате в организме вырабатываются особые вещества, ответственные за реакции воспаления – гистамины и простогландины. Эти вещества влияют на проницаемость сосудов (прежде всего мелких капилляров) и лимфа из них начинает поступать в окружающие ткани. Именно так и возникает аллергический отек Квинке. Название этой реакции было дано в честь немецкого физиолога Генриха Квинке, который описал подобные отеки у своих пациентов еще в начале 19 века. Кстати он же и разработал первые эффективные методы лечения таких серьезных аллергических реакций.
Отек Квинке может поражать многие внутренние органы и ткани тела, но чаще всего он проявляется на лице и шее. Наибольшую опасность для жизни представляют отеки, которые затрагивают органы дыхания и оболочки мозга.
Отек Квинке встречается не слишком часто, это всего лишь 2% от общего числа аллергических реакций. Однако, согласно исследованиям, каждый 10-й человек хоть раз в своей жизни переносил отек Квинке, пусть и в легкой форме. Чаще ему подвергаются дети и молодые женщины, а также люди, страдающие другими аллергическими реакциями. Причинами может выступить абсолютно любое вещество, продукт питания, пыльца, летучие соединения, укусы насекомых и т.д.
Симптомы отека КвинкеК главным симптомам реакции относят:
- распухание и увеличение в размерах мягких тканей лица, головы и шеи;
- иногда отек переходит на руки (область пальцев), стопы и верхнюю часть груди;
- пониженное давление;
- тахикардия;
- повышенное потоотделение;
- спутанность сознания, нарушение координации;
- появление беспокойства, страха и тревоги;
- расстройство желудка;
Наиболее устрашающими симптомами, которые могут закончиться удушьем, являются: лающий кашель, першение в горле, затрудненное дыхание, проблемы с речью.
Если у человека наблюдаются описанные выше симптомы, следует незамедлительно вызвать скорую помощь или доставить пациента в больницу своими силами. В случае, когда это невозможно, придется оказывать неотложную помощь самостоятельно.
Пока едет скорая помощьВ первую очередь, больного следует успокоить. Постельный режим в такой ситуации не требуется, лучше если больной будет сидеть. Если вы точно знаете источник аллергии, необходимо принять все меры, чтобы он как можно скорее прекратил поступать в организм. Прекратить прием пищи, покинуть место, где аллергены находятся в воздухе, и т.д. Если реакция вызвана укусом насекомого, удалите его жало из раны и наложите жгут выше места укуса (это остановит распространение яда по организму). Помните, что жгут нужно снять не позднее чем через 30 минут после наложения. Если наложить жгут невозможно, приложите к месту укуса лед или холодный компресс.
Чтобы облегчить пострадавшему дыхание, освободите его от тесной одежды, откройте окно или дверь в помещении.
Если аллерген попал в желудок, дайте пациенту активированный уголь в дозировке 1 таблетка на 10 кг веса или другие сорбенты. Вызывать рвоту нельзя, поскольку при отеке гортани человек может захлебнуться рвотными массами.
Основным средством помощи при отеке Квинке служат антигистаминные препараты. Лучше выбирать препараты первого поколения, поскольку скорость их действия выше. Для ускорения всасывания можно не пить таблетку внутрь, а положить ее под язык. С целью вывода из организма лишней жидкости рекомендуется прием мочегонных препаратов. Также используются инъекции гормональных препаратов. Они «отключают» иммунные реакции организма на аллергены. При невозможности сделать укол, содержимое ампулы стоит вылить под язык. Важно: даже если после приема лекарств состояние больного улучшилось, это не является поводом для отмены визита в больницу или вызова скорой помощи. Пациент с отеком Квинке нуждается в дополнительном обследовании под контролем врачей.
Теги: Аллергия Отек Квинке Профилактика
Другие материалы:
Новое исследование: у тех, кто пропускает завтрак, нарушается метаболизм
Прекратите лезть в уши! Академия отоларингологии США выпустила обновленное руководство по гигиене ушей
Признаки самой аристократической болезни – подагры
Опубликовано на информационном портале о здоровье doc. by
by
Аллергия — это повышенная чувствительность иммунной системы к воздействию определенных веществ, которые принято называть аллергенами. Они могут проникать в организм разными путями — через дыхательные пути, через систему пищеварения, кожу или при введении препаратов в вену или мышцу. Склонность к аллергии передается по наследству, и от нее могут страдать дети даже раннего возраста, начиная с новорожденных. Аллергия может проявляться в разных формах, но особенно опасны острые и тяжелые аллергические реакции, требующие неотложной помощи: Анафилактический шок Острая общая аллергическая реакция с резким нарушением всех жизненно важных функций связана с большим выделением особых веществ — медиаторов аллергии (гистамин и его аналоги). При приеме или введении медикаментов, укусах жалящих насекомых, вдыхании аллергенов развивается почти мгновенная реакция организма с резким снижением давления крови, потерей сознания, тошнотой и рвотой, расстройствами дыхания и кожными высыпаниями. При введении медикаментов или укусах насекомых реакции развиваются настолько быстро, что ребенок может даже не успеть сообщить о том, что ему плохо При первых же признаках развития шока нужно немедленно вызвать скорую помощь и приступать к оказанию неотложной помощи. От скорости и правильности оказания этой помощи порой зависит жизнь и здоровье ребенка. Важно, чтобы ребенок как можно скорее оказался в условиях стационара. Что делать до приезда «Скорой»?
Отек Квинке Местный отек тканей, возникающий в области лица и век, ушей, кистей, половых органов и мягкого неба, шеи и гортани, пищеварительного тракта. Первая помощь при отеке Квинке: — немедленно вызвать «Скорую», успокоить ребенка, — до приезда врачей прекратить поступление аллергена, — не кормить и не поить ребенка, — дать активированный уголь, сделать клизму. -Госпитализация в стационар. Крапивница Это острая аллергическая реакция с обильной сыпью на коже в виде плотных красных пятен разного размера на любых поверхностях тела. Участки высыпаний имеют размеры 1-3 см, приподняты над поверхностью кожи, при надавливании на элементы образует белые точки. Длится сыпь до двух суток, исчезая бесследно, могут возникать поражения слизистых с отеком Квинке, затруднением дыхания, рвотой и поносом. Первая помощь при крапивнице -немедленно вызвать «Скорую», успокоить ребенка, — до приезда врачей прекратить поступление аллергена, — не кормить и не поить ребенка, — дать активированный уголь, сделать клизму |
Отек Квинке — первая помощь и лечение
Иногда аллергическая реакция может развиться так быстро и сильно, что будет реально угрожать жизни человека. Речь идет о явлениях, подобные отека Квинке. Это функция организма человека, которая начинается под действием различных биохимических и химических факторов, происходит аллергическая реакция. Проявляется отеком лица или его части.
Симптомы и природа заболевания
Отек Квинке приводит к таким проявлениям, как отек кожи или слизистых. В основном встречается у взрослых, однако это не означает, что детей не может постигнуть такая беда. Этот тип реакции на аллерген является мгновенным, а потому очень опасным. В 80% исследованных случаев отек Квинке развивается по причине аллергии на определенные лекарственные средства. Его могут вызвать антибиотики, витамины, особенно группы В, аспирин, йодированные препараты. Также до отека Квинке может привести аллергия на продукты, пищевые добавки. Бывает и такое, что данный вид аллергической реакции провоцирует укус насекомого (например, клеща, пчелы). Все реакции индивидуальны, и спрогнозировать их, к сожалению, почти невозможно.
Этот тип реакции на аллерген является мгновенным, а потому очень опасным. В 80% исследованных случаев отек Квинке развивается по причине аллергии на определенные лекарственные средства. Его могут вызвать антибиотики, витамины, особенно группы В, аспирин, йодированные препараты. Также до отека Квинке может привести аллергия на продукты, пищевые добавки. Бывает и такое, что данный вид аллергической реакции провоцирует укус насекомого (например, клеща, пчелы). Все реакции индивидуальны, и спрогнозировать их, к сожалению, почти невозможно.
Наиболее опасным является отек языка и гортани, ведь они значительно затрудняют дыхание и могут иметь реальную угрозу для жизни человека. Иногда отек Квинке может захватить оболочки мозга, провоцирует неврологические нарушения (например, приступы эпилепсии).
Обычно отек Квинке проходит через несколько часов, иногда — через несколько суток. Но нельзя исключать вероятность возникновения анафилактического шока на фоне отека Квинке.
Первая помощь при отеке Квинке
Поскольку вероятность возникновения отека Квинке практически невозможно предсказать, правила первой помощи при нем должны знать все. Вот главные из них.
Вот главные из них.
Следует срочно обратится за медицинской помощью, а так же необходимо исключить контакт больного с аллергеном — прекратить принимать лекарства, принимать пищу, вынуть насекомое или его жало и тому подобное.
- Стоит попробовать успокоить больного.
- Необходимо обеспечить доступ в помещение, в котором находится больной, свежего воздуха.
- Стоит облегчить дыхание человека всеми возможными способами: например, снять или расстегнуть одежду.
- В области возникновения отека нужно положить охлажденный компресс.
- Больному необходимо давать обильное питье, чтобы как можно быстрее вывести аллерген из организма.
- Необходимо дать больному сорбент, например, активированный уголь.
- Если есть под рукой антигистаминные препарат, необходимо его дать.
- В нос закапать сосудосуживающие капли, которые облегчат дыхание.
Но главное — дождаться квалифицированной медицинской помощи. Также следует внимательно наблюдать за динамикой состояния больного: он может как улучшаться, так и ухудшаться, его изменение предсказать нельзя.
Также следует внимательно наблюдать за динамикой состояния больного: он может как улучшаться, так и ухудшаться, его изменение предсказать нельзя.
Отек Квинке — это опасное для жизни аллергическая реакция организма человека на определенный раздражитель. Поскольку большинство случаев отека Квинке связанные с неконтролируемым употреблением лекарств, следует более ответственно и обдуманно относиться к данному вопросу.
Симптомы и лечение отека Квинке
Отек Квинке (ангионевротический отек, гигантская крапивница) – острая аллергическая реакция, которая характеризуется возникновением массивного отека кожи, подкожной жировой клетчатки и слизистых оболочек.
Причины появления отека Квинке
В качестве аллергена приводящего к появлению отека Квинке выступают пищевые продукты (молоко, орехи, шоколад, фрукты и др.), пыльца растений, а также лекарственные препараты, косметические средства, парфюмерия. Кроме того, причиной ангионевротического отека может стать воздействие различных физических факторов: холод, тепло, яркий солнечный свет, излучение и др. Помимо этого, отек Квинке может быть следствием паразитарной либо вирусной инфекции в организме пациента. Ангионевротический отек, как правило, сочетается с поллинозом, бронхиальной астмой, крапивницей.
Кроме того, причиной ангионевротического отека может стать воздействие различных физических факторов: холод, тепло, яркий солнечный свет, излучение и др. Помимо этого, отек Квинке может быть следствием паразитарной либо вирусной инфекции в организме пациента. Ангионевротический отек, как правило, сочетается с поллинозом, бронхиальной астмой, крапивницей.
Основные симптомы отека Квинке
Отек Квинке появляется очень быстро. Как правило, течение нескольких минут, реже часов, на разных участках лица, рук и слизистых формируется ярко выраженный отек. Наиболее часто ангионевротический отек располагается на губах, веках, языке, щеках, гортани. Отек гортани, миндалин, мягкого неба и языка может привести к появлению асфиксии – затруднение дыхания, гипоксия и т.д. Это состояние крайне опасно для жизни и требует экстренного медицинского вмешательства. Для ангионевротического отека внутренних органов характерны такие признаки, как рвота, усиленная перистальтика, боль в животе, тошнота и сильный понос. При отеке Квинке поражающем мозговые оболочки возникают неврологические нарушения: эпилептические припадки,
В целом для отека Квинке характерно:
- Отек — набухание слизистого эпителия, кожи и подкожной клетчатки
- Ощущение жжение и боли в месте отека
- Ощущение напряжения
- Бледность кожных покровов в области отека
- Ощущение беспокойства
Диагностика и лечение отека Квинке
Как правило, отек Квинке формируется на верхней части туловища: лице, шее, тыльной стороне кистей и стоп, и значительно реже на оболочках мозга, суставах, внутренних органах. Отек Квинке может случиться у любого человека, однако наибольший риск появления наблюдается у людей, уже страдающих аллергией.
Лечение отека Квинке, в первую очередь, направлено на подавление острой аллергической реакции. Неотложная помощь при отеке Квинке заключается в первую очередь в снятии острой реакции на аллерген. Очень важно сразу же при возникновении отека Квинке устранить взаимодействие с аллергеном, вызвавшим реакцию. После купирования острой реакции, можно переходить к устранению причин самого заболевания. Как правило, на это направлена последующая медикаментозная терапия. Конкретные препараты назначаются лечащим врачом и зависят от симптоматических проявлений ангионевротического отека.
После купирования острой реакции, можно переходить к устранению причин самого заболевания. Как правило, на это направлена последующая медикаментозная терапия. Конкретные препараты назначаются лечащим врачом и зависят от симптоматических проявлений ангионевротического отека.
Лечение отека Квинке в клинике Семейная
К какому специалисту следует обратиться, если у вас обнаружились симптомы отека Квинке?
Прием аллерголога в клинике «Семейная»
В нашей клинике прием ведут доктора высшей квалификационной категории с помощью самого современного оборудования. Наши специалисты обязательно учитывают все возможные факторы развития заболевания, включая наследственность, образ жизни и питания, наличие вредных привычек, что позволит выполнить точную диагностику и подобрать наиболее план лечения. Это гарантирует высокий уровень оказания медицинской помощи.
Профилактика отека Квинке
Профилактические мероприятия возможны только в той ситуации, когда установлена причина отека Квинке и по возможности избегать взаимодействие с аллергеном, провоцирующим возникновение аллергической реакции. Кроме того, таким больным нужно вылечить существующие очаги хронической инфекции, так как они способствуют общей аллергизации организма. Периодически назначаются курсы антигистаминных препаратов для профилактики отека Квинке, например, в период цветения растений при аллергии на пыльцу.
Кроме того, таким больным нужно вылечить существующие очаги хронической инфекции, так как они способствуют общей аллергизации организма. Периодически назначаются курсы антигистаминных препаратов для профилактики отека Квинке, например, в период цветения растений при аллергии на пыльцу.
Лечение аллергических заболеваний – одно из приоритетных направлений работы клиники «Семейная».
Запись на прием к врачу аллергологу
Обязательно пройдите консультацию квалифицированного специалиста в области аллергологии в клинике «Семейная».
Чтобы уточнить цены на прием врача аллерголога или другие вопросы пройдите по ссылке ниже
Отек КВИНКЕ — ангионевротические отеки | НАСЛЕДСТВЕННЫЙ ангионевротический ОТЕК
Отек Квинке или ангионевротический отек – заболевание аллергической этиологии, проявляющееся выраженным отеком слизистых оболочек и подкожно-жировой клетчатки. Чаще отек Квинке появляется в области лица и шеи, на руках, в редких случаях может быть отек внутренних органов.
Возникает отек Квинке чаще у лиц с аллергическими заболеваниями. Ангионевротический отек чаще появляется в детском возрасте, а также у женщин.
Причины:
Отек Квинке может быть аллергическим и псевдоаллергическим.
Аллергический отек Квинке появляется при контакте с аллергеном. Для развития аллергической реакции организм уже должен быть сенсибилизирован — встреча с аллергеном уже была, и в организме выработались антитела. При повторном попадании этого аллергена в месте контакта вызывается воспаление: появляется расширение мелких сосудов, повышается их проницаемость и вследствие этого возникает отек тканей.
Аллергеном могут быть:
Пищевые продукты (цитрусовые, шоколад, яйца, рыбные продукты, различные ягоды).
Лекарственные препараты. Наиболее часто бывает реакция на антибиотики, обезболивающие, вакцины. Реакция может быть вплоть до анафилактического шока, особенно если препарат вводится инъекционно. Редко вызывают анафилактический шок витамины, оральные контрацептивы.

Цветочная пыльца.
Укусы различных насекомых.
Шерсть и продукты жизнедеятельности животных.
Косметика.
Псевдоаллергический отек является наследственным заболеванием, у больных наблюдается патология системы комплемента. Данная система отвечает за запуск аллергической реакции. В норме реакция запускается только при попадании аллергена в организм. А при патологии системы комплемента активация воспаления происходит и от теплового или химического воздействия, в ответ на стресс.
Иногда выявить точную причину появления отека Квинке невозможно, тогда говорят об идиопатическом развитии отека.
К развитию отека Квинке могут предрасполагать следующие патологии:
гипотиреоз;
хронические заболевания желудочно-кишечного тракта;
аутоиммунные болезни;
гельминтозы.
Также данные заболевания способствуют развитию рецидивирующего течения.
Наследственный ангионевротический отек
Наследственный ангионевротический отек (НАО) – это врожденное хронически протекающее заболевание, которое является первичным иммунодефицитом, обычно наследуется по аутосомно-доминантному типу и проявляется возникновением повторяющихся отеков той или иной части тела. Отечность может возникать на любых участках кожных покровов или слизистых оболочек и органах пищеварения. При поражении дыхательной системы данное заболевание становится опасным для жизни больного. Примерно в 25 % случаев недуг провоцируется спонтанной мутацией.
Отечность может возникать на любых участках кожных покровов или слизистых оболочек и органах пищеварения. При поражении дыхательной системы данное заболевание становится опасным для жизни больного. Примерно в 25 % случаев недуг провоцируется спонтанной мутацией.
Причины: Исследователи-генетики смогли установить, что в 98 % случаев НАО развивается из-за изменений расположенного на 11-й хромосоме гена C1NH, который отвечает за кодирование ингибитора эстеразы С1. Его разнообразные мутации вызывают развитие неодинаковых форм заболевания, схожих по своим симптомам, но отличающихся по диагностическим критериям.
Механизм развития: При нарушениях в функционировании ингибиторов С1, С2 и С4 запускается иммунная реакция, которая сходна с патогенезом аллергической крапивницы. Из-за этого расширяются кровеносные сосуды, проницаемость их стенок повышается и компоненты плазмы «просачиваются» в межклеточное пространство тканей кожи, слизистых или органов.
Классификация: Специалисты выделяют 3 основных типа НАО. Их симптомы схожи и отличаются незначительно, а для дифференцирования форм применяются диагностические тесты. Такая тактика в обследовании больного крайне важна, так как план лечения составляется в зависимости от формы заболевания.
Их симптомы схожи и отличаются незначительно, а для дифференцирования форм применяются диагностические тесты. Такая тактика в обследовании больного крайне важна, так как план лечения составляется в зависимости от формы заболевания.
Симптомы: В подавляющем большинстве случаев сразу после рождения ребенка НАО никак не проявляется. Очень редко его первые признаки возникают после 1-2 лет, чаще дебют заболевания происходит в подростковом возрасте или после 20 лет. В более редких случаях недуг впервые проявляется в среднем или пожилом возрасте.
Обычно первому приступу отечности предшествует какой-то значительный фактор или событие:
гормональный всплеск при половом созревании;
эмоциональный стресс;
любые травмы;
перенесенная операция или стоматологическая манипуляция;
тяжелое заболевание;
прием некоторых лекарств.
После дебюта НАО последующие приступы могут возникать и под воздействием менее значимых предрасполагающих факторов. Рецидивы заболевания со временем возникают чаще.
Обычно НАО проявляется отечностью кожных покровов конечностей, лица, шеи или слизистых оболочек ротовой полости, гортани и глотки. У больного возникают жалобы на изменения голоса, затрудненность дыхания и глотания. В тяжелых случаях отечность дыхательных путей приводит к развитию асфиксии. В ряде случаев удушье вызывает наступление смерти.
Диагностика: Для диагностики наследственного ангионевротического отека выполняют:
осмотр и изучение жалоб пациента – во время обострения обнаруживаются отеки, больные могут предъявлять жалобы на боли в животе, тошноту, рвоту и нарушения пищеварения;
сбор семейного анамнеза – в большинстве случаев выявляются данные о наличии похожих симптомов у родственников нескольких поколений;
анализы крови на уровень ингибитора С1 и компонентов комплементов С1, С2 и С4;
молекулярно-генетические тесты – в гене C1NH выявляются мутации.
Лечение: Лечение НАО проводится во время обострения (для устранения симптомов) и во время ремиссий (для предотвращения приступов).
Начало специфического лечения наследственного ангионевротического отека должно начинаться как можно раньше. Желательно, чтобы необходимые препараты назначались уже во время первого приступа отечности.
При возникновении отека кожи или слизистых, болях в животе необходимо обратиться к аллергологу-иммунологу. Если отечность провоцирует затруднение дыхания, то больному следует вызвать бригаду скорой помощи.
Что такое отек Квинке?
Отек Квинке, также известный как ангионевротический увулярный отек, был назван в честь Генриха Квинке, профессора внутренней медицины второй половины 19-го, -го и -го веков.
Кредит: Николас Саевич / Shutterstock.com
В 1882 году Генрих Квинке описал несколько случаев острого локализованного отека кожи, которые он разделил на семейные и спорадические формы, а также предположил, что это явление произошло из-за нейрогенных факторов.
Сегодня известно, что это вызвано дефицитом вещества, называемого ингибитором C1-эстеразы, которое вызывает аллергическую реакцию, или высоким уровнем медиатора воспаления брадикинина. Когда один и тот же тип отека поражает только язычок, это называется отеком Квинке. Это состояние является редким типом ангионевротического отека верхних дыхательных путей.
Причины
Изолированный ангионевротический отек язычка может возникнуть по многим причинам. К ним относятся травмы, воздействие некоторых соединений при вдыхании, таких как марихуана, введение общей анестезии, побочные реакции на некоторые лекарства, такие как ингибиторы ангиотензинпревращающего фермента, определенные инфекции и, в некоторых случаях, наследственные состояния, такие как дефицит ингибитора C1-эстеразы .По этой причине он подразделяется на наследственный и ненаследственный.
Основной патофизиологический механизм — это реакция гиперчувствительности 1 типа или немедленная реакция. Реакции гиперчувствительности опосредованы высвобождением гистамина и других молекул, которые вызывают воспаление, с помощью IgE, антитела, вырабатываемого плазматическими клетками в ответ на аллерген. Результат — немедленный и глубокий отек.
Результат — немедленный и глубокий отек.
Клинические особенности
Пациент с отеком Квинке обычно испытывает чувство быстро прогрессирующей обструкции или инородного тела в горле.Если дыхательные пути заблокированы, наблюдается стридор и явный отек горла. Осмотр показывает опухший, но не покрасневший язычок.
Диагностика и управление
Отек Квинке сильно отличается от увулита, который является инфекционным заболеванием и часто вызывается воспалением близлежащего надгортанника или возникает вместе с ним. По этой причине при необходимости следует выполнять прямую визуализацию горла или визуализацию с помощью рентгена шеи, чтобы исключить увулит.
Лечение отека Квинке основано на необходимости сохранить проходимость дыхательных путей.В некоторых случаях язычок может настолько опухнуть, что затрудняет прохождение воздуха и вызывает затруднение и одышку.
Это требует немедленного вмешательства в дыхательные пути для снятия закупорки. Таким образом, для купирования воспаления обычно назначают внутривенное введение блокаторов гистаминовых рецепторов (как блокаторов h2, так и h3), а также кортикостероидов. Как правило, назначают стероиды с длительным действием и мощным противовоспалительным действием.
Таким образом, для купирования воспаления обычно назначают внутривенное введение блокаторов гистаминовых рецепторов (как блокаторов h2, так и h3), а также кортикостероидов. Как правило, назначают стероиды с длительным действием и мощным противовоспалительным действием.
Адреналин можно назначить в рефрактерных случаях, когда опухоль не спадает при приеме препаратов первого ряда, и пациент задыхается.Однако исключение составляет наследственный ангионевротический отек язычка, когда эффективны ингибиторы С1-эстеразы. Эта дифференциация проводится на основе клинических особенностей и конкретных лабораторных тестов и важна для лечения и прогноза.
Дополнительная литература
Обзор лечения ангионевротического отека, догоспитальной помощи и неотложной помощи
Автор
Томас Э. Грин, DO, MPH, MMM, CPE, FACEP, FACOEP Начальник аппарата, Система здравоохранения Центральной Айовы, штат Вирджиния; Доцент кафедры неотложной медицины Чикагского колледжа остеопатической медицины Университета Среднего Запада; Лечащий врач, Медицинский центр Broadlawns
Томас Э. Грин, DO, MPH, MMM, CPE, FACEP, FACOEP является членом следующих медицинских обществ: Американская ассоциация руководителей врачей, Американский колледж врачей скорой помощи, Американский колледж руководителей здравоохранения, Национальная ассоциация качества здравоохранения
Грин, DO, MPH, MMM, CPE, FACEP, FACOEP является членом следующих медицинских обществ: Американская ассоциация руководителей врачей, Американский колледж врачей скорой помощи, Американский колледж руководителей здравоохранения, Национальная ассоциация качества здравоохранения
Раскрытие информации: раскрывать нечего.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие: Получил зарплату от Medscape за работу. для: Medscape.
Мэтью М. Райс, доктор медицины, доктор медицинских наук, FACEP Старший вице-президент, главный врач отделения скорой помощи Северо-Западного отделения TeamHealth; Ассистент клинического профессора медицины Школы медицины Вашингтонского университета Ожидает утверждения
Мэтью М. Райс, доктор медицинских наук, FACEP является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американской медицинской ассоциации, Национальной ассоциации врачей скорой помощи, Общество академической неотложной медицины, Медицинская ассоциация штата Вашингтон
Райс, доктор медицинских наук, FACEP является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американской медицинской ассоциации, Национальной ассоциации врачей скорой помощи, Общество академической неотложной медицины, Медицинская ассоциация штата Вашингтон
Раскрытие информации: нечего раскрывать.
Главный редактор
Эрик Д. Шрага, MD Штатный врач, Отделение неотложной медицины, Mills-Peninsula Emergency Medical Associates
Раскрытие: Ничего не разглашать.
Дополнительные участники
Эдвард Бессман, доктор медицинских наук, магистр делового администрирования Председатель и клинический директор, Отделение неотложной медицины, Медицинский центр Джона Хопкинса Бэйвью; Доцент кафедры неотложной медицины, медицинский факультет Университета Джона Хопкинса
Эдвард Бессман, доктор медицины, магистр делового администрирования является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Общества академической неотложной медицины
Раскрытие информации: нечего раскрывать.
Благодарности
Недра Р. Доддс, доктор медицины Медицинский директор, Opulence Aesthetic Medicine
Раскрытие: Ничего не нужно раскрывать.
Allysia M Guy, MD Штатный врач, Отделение неотложной медицины, Медицинский центр Нижнего штата Нью-Йорка
Раскрытие: Ничего не нужно раскрывать.
Ричард Х. Синерт, DO Профессор неотложной медицины, клинический доцент медицины, директор по исследованиям Медицинского колледжа Государственного университета Нью-Йорка; Персонал-консультант, Отделение неотложной медицины, Больничный центр округа Кингс
Ричард Х. Синерт, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа врачей и Общества академической неотложной медицины
webmd.com»> Раскрытие: Ничего не нужно раскрывать.
Информация о первой помощи при крапивнице и ангионевротическом отеке
Позвоните в службу 911, если у человека:
Симптомы тяжелой аллергической реакции (анафилаксии), в том числе:
- Затрудненное дыхание или хрипы
- Стеснение в горле или ощущение, что дыхательные пути закрываются
- Охриплость или проблемы с речью
- Отек губ, языка или горла
- Тошнота, боль в животе или рвота
- Учащенное сердцебиение или пульс
- Тревога или головокружение
- Потеря сознания
- В прошлом были тяжелые реакции
Вопросы к врачу:
- Может ли реакция повториться?
- Каков мой риск анафилаксии, серьезной реакции, иногда опасной для жизни?
- На что именно у меня аллергия?
- Что мне делать, если я контактирую с ним?
- Должен ли я носить с собой набор для инъекций адреналина (Auvi-Q, Adrenaclick, EpiPen, Symjepi или обычную версию автоинжектора)?
Если возможно, используйте автоинжектор адреналина, если вы подозреваете тяжелую аллергическую реакцию или есть какие-либо симптомы тяжелой аллергической реакции. Использование ручки в качестве меры предосторожности безопасно и может спасти их жизнь.
Использование ручки в качестве меры предосторожности безопасно и может спасти их жизнь.
Позвоните 911, даже если вы сделали инъекцию адреналина, поскольку аллергическая реакция может все еще ухудшиться или симптомы могут вернуться.
См. Лечение тяжелой аллергической реакции.
1. Избегайте триггера
- Крапивница и ангионевротический отек, которые возникают внезапно, обычно вызваны аллергической реакцией на пищу, лекарство или укус или укус насекомого.
- Если вы знаете, что это за спусковой крючок, по возможности держите человека подальше от него.
2. Контроль зуда и отека
- Дайте взрослым антигистаминные препараты, отпускаемые без рецепта. Перед тем, как давать ребенку антигистаминные препараты, посоветуйтесь с врачом.
- Положите прохладный компресс на это место или попросите человека принять прохладный душ.
- Избегайте сильного мыла, моющих средств и других химикатов, которые могут усилить зуд.

3. Последующие действия
- Для того, чтобы триггерное вещество покинуло организм, может потребоваться несколько дней. Продолжайте лечение до тех пор, пока симптомы не исчезнут, как это подтвердит ваш врач.
- Если симптомы не исчезнут или вернутся, обратитесь к врачу, чтобы определить аллерген, вызвавший крапивницу.
Ангионевротический отек: история болезни
Впервые описанный Квинке в 1882 г. [12] и впоследствии названный в его честь, изолированный ненаследственный увулярный отек или «ангионевротический отек» является редким заболеванием, о котором сообщается как у взрослых, так и у детей [9 ]. Клинические проявления ангионевротической болезни, описанные Милтоном в 1876 году, и ее механизм — Генрихом Квинке в конце 1800-х годов, характер развития этого состояния, т.Т. е. острый локализованный отек кожи и слизистых оболочек, который впоследствии был расценен как ангионевроз. Это уникальная форма ангионевротического отека верхних дыхательных путей, при которой у пациента проявляются такие симптомы, как ощущение инородного тела в горле, кашель, рвота, изменение голоса или затрудненное дыхание в острой форме при отсутствии каких-либо других конституциональных симптомов, таких как лихорадка или сыпь. Таким образом, на ранних стадиях он может быть легко пропущен или опровергнут медицинскими работниками и может быстро ухудшиться.
Таким образом, на ранних стадиях он может быть легко пропущен или опровергнут медицинскими работниками и может быстро ухудшиться.
Зарегистрировано лишь несколько случаев ангионевротической болезни, поэтому точная эпидемиология этого состояния еще не известна. К основным этиологиям, изученным и описанным в литературе до сих пор, относятся пищевая аллергия, такая как инфекции орехов или креветок [1], механическое давление / региональная травма [2] или общая анестезия [9], травяные агенты [3], лекарства, такие как ингибиторы АПФ [4] ] или ARB [5]. Однако идиопатическая этиология редко сообщается [6].
Обычно это вызвано реакцией гиперчувствительности 1 типа [2].Считается, что патогенез воспалительного отека опосредуется системой комплемента, которая может происходить классическим путем, при котором C1 активируется комплексом антиген-антитело с образованием C1-эстеразы, которая связывает C4 и C2. Это активирует C3, за которым следует остальная последовательность, приводящая к лизису клеток. Наследственная форма ангионевротической болезни, вероятно, следует по этому пути из-за дефицита ингибитора С1-эстеразы, который является основным регулятором путей киннина и комплемента. Однако в альтернативном пути происходит прямая активация C3-эндотоксинов, полисахаридов, что в конечном итоге приводит к выработке анафилотоксинов, которые вызывают повышенную проницаемость сосудов за счет высвобождения гистамина в результате дегрануляции тучных клеток.Это может быть механизм в таких условиях, как лекарства, пищевые аллергены или анестетики, которые вызывают ангионевротический отек. Однако в нашем случае этиопатогенез кажется идиопатическим, поскольку точная причина этой реакции у нашего пациента не может быть конкретно связана с каким-либо идентифицируемым возбуждающим агентом. Пациент находился на длительном лечении тем же набором лекарств и через 3 месяца после окончательной операции. Следовательно, гиперчувствительность к лекарствам или анестетикам не рассматривалась здесь как причинный фактор.
Наследственная форма ангионевротической болезни, вероятно, следует по этому пути из-за дефицита ингибитора С1-эстеразы, который является основным регулятором путей киннина и комплемента. Однако в альтернативном пути происходит прямая активация C3-эндотоксинов, полисахаридов, что в конечном итоге приводит к выработке анафилотоксинов, которые вызывают повышенную проницаемость сосудов за счет высвобождения гистамина в результате дегрануляции тучных клеток.Это может быть механизм в таких условиях, как лекарства, пищевые аллергены или анестетики, которые вызывают ангионевротический отек. Однако в нашем случае этиопатогенез кажется идиопатическим, поскольку точная причина этой реакции у нашего пациента не может быть конкретно связана с каким-либо идентифицируемым возбуждающим агентом. Пациент находился на длительном лечении тем же набором лекарств и через 3 месяца после окончательной операции. Следовательно, гиперчувствительность к лекарствам или анестетикам не рассматривалась здесь как причинный фактор. Задержка медикаментозного ответа на его схему лечения все еще учитывалась, но после первоначального лечения у него не было никаких рецидивов в нашем долгосрочном наблюдении при приеме тех же препаратов. Поскольку уровни C1-эстеразы здесь не измерялись, возможность наследственной недостаточности C1-эстеразы все же рассматривалась. Отсутствие каких-либо рецидивов в нашем долгосрочном наблюдении за этим пациентом без выявленных прямых коррелирующих или провоцирующих агентов указывает на более вероятный случай идиопатической этиологии.
Задержка медикаментозного ответа на его схему лечения все еще учитывалась, но после первоначального лечения у него не было никаких рецидивов в нашем долгосрочном наблюдении при приеме тех же препаратов. Поскольку уровни C1-эстеразы здесь не измерялись, возможность наследственной недостаточности C1-эстеразы все же рассматривалась. Отсутствие каких-либо рецидивов в нашем долгосрочном наблюдении за этим пациентом без выявленных прямых коррелирующих или провоцирующих агентов указывает на более вероятный случай идиопатической этиологии.
Необходимо провести исследования для выявления аллергической природы заболевания, включая общий анализ крови, СОЭ, кожный укол и RAST.В повторяющихся случаях необходимо измерять уровни эстеразы C1 и триптазы тучных клеток. Хотя некоторые из тестов были выполнены в нашем случае, уровень ингибитора эстеразы C1, функциональная активность ингибитора C1, комплемент C3 и C4 и RAST не могли быть выполнены из-за отсутствия достаточных финансовых средств и уровней триптазы тучных клеток на 1-2 часа и 24 часа. Уровни h, которые необходимо измерить сразу же в начале для определения исходного уровня, в нашем случае не проводились, и не показалось поучительным проверять уровни через несколько часов после реакции, когда пациент обратился.Чтобы исключить эпиглоттит, следует рассмотреть возможность прямой визуализации или рентгенограммы шеи в боковом разрезе, а в случае сомнений в отношении инфекционной этиологии можно провести мазок из зева.
Уровни h, которые необходимо измерить сразу же в начале для определения исходного уровня, в нашем случае не проводились, и не показалось поучительным проверять уровни через несколько часов после реакции, когда пациент обратился.Чтобы исключить эпиглоттит, следует рассмотреть возможность прямой визуализации или рентгенограммы шеи в боковом разрезе, а в случае сомнений в отношении инфекционной этиологии можно провести мазок из зева.
Квинке не следует путать с аналогичным клиническим проявлением: изолированный увулит, при котором первичное лечение включает антибактериальную терапию из-за его инфекционной этиологии.
Осложнения и последствия этого состояния могут быть болезненными, в некоторых случаях даже летальными. Из-за большого количества отеков и внезапного обострения отек увулярного канала может вызвать обструкцию дыхательных путей.Наиболее опасным и потенциально фатальным проявлением ангионевротической болезни является отек ротоглотки, который может перерасти в летальную обструкцию дыхательных путей, возникающую в результате отека увулярного канала, перерасти в обструкцию голосовой щели и отек гортани. Это может вызвать нарушение проходимости дыхательных путей и опасную для жизни гипоксемию [4].
Это может вызвать нарушение проходимости дыхательных путей и опасную для жизни гипоксемию [4].
Рецидивирующий или рефрактерный отек Квинке также может вызывать храп или апноэ во сне из-за плохих условий дыхательных путей в долгосрочной перспективе, вызывая хроническое заболевание с потенциально летальным исходом.Это также может быть ранним признаком наследственной недостаточности эстеразы C1, которая, если ее не заметить, может вызвать дальнейший ангионевротический стридор и не поддается стандартному лечению.
Немедленное лечение отека увулярного канала зависит от степени нарушения проходимости дыхательных путей, и поддержание проходимости дыхательных путей остается наиболее преобладающей первичной стратегией. В экстренных случаях может потребоваться внутривенное введение блокаторов h2 и h3, кортикостероидов и даже адреналина. Реанимационный набор с бригадой анестезиологов всегда должен быть готов к работе, а оборудование для эндотрахеальной интубации и крикотиреоидотомии должно быть доступно. Убедившись, что проходимость дыхательных путей отсутствует, следует определить основную причину.
Убедившись, что проходимость дыхательных путей отсутствует, следует определить основную причину.
Пациентам с посттравматическим или ингаляционным увулитом необходимо вводить стероиды. Лекарства, используемые для уменьшения отека, включают адреналин [9], дифенгидрамин, циметидин и стероиды. Дексаметазон считается препаратом выбора, учитывая его сильные противовоспалительные свойства и длительный период полувыведения [13].
Пациенты с подозрением на неинфекционную причину, которые не реагируют на вышеуказанные препараты, могут иметь дефицит комплемента и должны также получать ингибитор плазминогена е-аминокапроновую кислоту [14, 15].Эту наследственную этиологию следует иметь в виду, особенно в рецидивирующих и рефрактерных случаях, и такие меры, как свежезамороженная плазма и бета-эпсилон-аминокапроновая кислота, были опробованы в таких условиях.
Симптомы обычно полностью исчезают в течение 24–48 часов; Однако необходимо тщательное наблюдение за пациентом на предмет признаков респираторной недостаточности или рецидива.
Рецидивирующие приступы отека увулярного канала связаны с наследственным ангионевротическим отеком, приобретенным дефицитом ингибитора С1-эстеразы или редко могут указывать на злокачественное новообразование парафарингеального пространства, как сообщает Wareing et al.[7]. Поскольку у этого пациента не было никаких рецидивов, не было необходимости в оценке уровня С1-эстеразы в сыворотке на этой стадии и, следовательно, не проводилось. Однако в связи с молодым возрастом пациенту объяснили его состояние и продолжили наблюдение.
Очень редко могут потребоваться инвазивные методы защиты дыхательных путей в виде декомпрессии иглой. Предлагаемое хирургическое лечение включает удаление увулотомии с помощью увулотомии или увулэктомии [16] путем разрыва или обрезки дистального конца язычка, что было предпринято Evans et al.в 1987 г. [10]. Но поскольку нет никаких дальнейших сообщений о том же самом, хирургическое лечение из-за его высокой заболеваемости играет минимальную или нулевую роль в протоколе лечения.
В нашем случае, поскольку этиология была идиопатической, основным методом лечения были дексаметазон и блокаторы гистамина h2, h3, которые значительно уменьшили симптомы. Общий прогноз ангионевротической болезни благоприятный, а частота рецидивов низкая.
Понимание и лечение ангионевротического отека в отделении неотложной помощи | 2016-11-30 | AHC Media
После завершения этого учебного мероприятия участники должны быть в состоянии распознать и продемонстрировать понимание ангионевротического отека, обсудить как дифференциальный диагноз, так и ряд осложнений, связанных с этим состоянием, и применить современные диагностические и терапевтические методы при оценке. и лечение ангионевротического отека в отделении неотложной помощи (ED).
Введение Ангионевротический отек — это отек глубоких кожных, подкожных и подслизистых тканей из-за повышенной проницаемости сосудов. Первое подробное описание отека Квинке было задокументировано в 1876 году доктором Джоном Лоусом Милтоном из Лондона, который первоначально назвал это состояние «гигантской крапивницей». В 1882 году Генрих Квинке дал другое описание ангионевротического отека, которому впоследствии было дано первоначальное название «ангионевротический отек». 1 В 1888 году Уильям Ослер идентифицировал наследственный ангионевротический отек (HAE) как отдельное заболевание после изучения семьи с приступами ангионевротического отека, охватывающего пять поколений, а в 1963 году Дональдсон и Эванс сообщили о причине HAE как снижение уровня ингибитора C1-эстеразы ( тип I). 1-4 Была обнаружена вторая форма HAE с нормальным уровнем ингибитора C1-эстеразы, но с аномальной функцией, что привело к открытию, что обе формы были связаны с мутацией в гене ингибитора C1 ( SERPING1 ) (тип II). Однако была обнаружена новая форма HAE с нормальным SERPING1 . 1
В 1882 году Генрих Квинке дал другое описание ангионевротического отека, которому впоследствии было дано первоначальное название «ангионевротический отек». 1 В 1888 году Уильям Ослер идентифицировал наследственный ангионевротический отек (HAE) как отдельное заболевание после изучения семьи с приступами ангионевротического отека, охватывающего пять поколений, а в 1963 году Дональдсон и Эванс сообщили о причине HAE как снижение уровня ингибитора C1-эстеразы ( тип I). 1-4 Была обнаружена вторая форма HAE с нормальным уровнем ингибитора C1-эстеразы, но с аномальной функцией, что привело к открытию, что обе формы были связаны с мутацией в гене ингибитора C1 ( SERPING1 ) (тип II). Однако была обнаружена новая форма HAE с нормальным SERPING1 . 1
Помимо наследственной недостаточности ингибитора С1, существуют также приобретенные типы. Считается, что они являются вторичными по отношению к аутоантителам, возникающим в результате существующих болезненных процессов, причем лимфопролиферативные расстройства являются наиболее распространенной этиологией. 1 Дополнительные формы включают ангионевротический отек, вызванный ингибитором ангионевротического отека (АПФ), и негистаминергический идиопатический ангионевротический отек. Объединяющая тема для этих вариантов вращается вокруг регуляции брадикинина. Другая форма ангионевротического отека является гистаминовым, что проявляется при острых аллергических реакциях и анафилаксии.
1 Дополнительные формы включают ангионевротический отек, вызванный ингибитором ангионевротического отека (АПФ), и негистаминергический идиопатический ангионевротический отек. Объединяющая тема для этих вариантов вращается вокруг регуляции брадикинина. Другая форма ангионевротического отека является гистаминовым, что проявляется при острых аллергических реакциях и анафилаксии.
Пептид брадикинин и амин гистамин являются мощными вазодилататорами, и их избыток может вызвать проницаемость сосудов. Такая проницаемость сосудов может привести к временному отеку в глубоких слоях дермы и подкожных слоях кожи, а также в подслизистом слое дыхательных путей и желудочно-кишечного тракта.Ангионевротический отек, также известный как ангионевротический отек и отек Квинке, описывает отек, который возникает в этих конкретных слоях ткани, вторичный по отношению к условиям избытка гистамина или брадикинина. 5
Обычно ангионевротический отек без ямок, может быть телесного цвета или эритематозным и часто возникает на участках с дряблой кожей (например, на лице, гениталиях). ( См. Рисунки 1 и 2. ) Отек может сопровождаться жаром и болью, но, как правило, это не зуд. 2 Подобный тип реакции наблюдается при крапивнице; однако крапивница — это отек из-за проницаемости сосудов, которая возникает в более поверхностных слоях кожи.Обычно это зуд. Врачам скорой помощи важно знать сходства и различия между крапивницей и ангионевротическим отеком. ( См. Таблицу 1. )
( См. Рисунки 1 и 2. ) Отек может сопровождаться жаром и болью, но, как правило, это не зуд. 2 Подобный тип реакции наблюдается при крапивнице; однако крапивница — это отек из-за проницаемости сосудов, которая возникает в более поверхностных слоях кожи.Обычно это зуд. Врачам скорой помощи важно знать сходства и различия между крапивницей и ангионевротическим отеком. ( См. Таблицу 1. )
Рис. 1. Крапивница конечностей
На этой фотографии пациента показаны локализованные эритематозные волдыри, типичные для крапивницы. Воспроизведено с разрешения The Urtikaria Network
© www.urtikaria.net.
Рисунок 2. Ангионевротический отек губ
Эта фотография пациента демонстрирует локализованный отек подслизистой оболочки, наблюдаемый при обострении отека Квинке.
Воспроизведено с разрешения The Urtikaria Network © www.urtikaria.net.
Расположение | Только скин | Кожа и слизистые оболочки, особенно веки и губы |
Продолжительность | Переходный (обычно длится | Переходный (обычно длится 24-48 часов) |
Физические знаки | Красные пятна и волдыри | Отек розового или телесного цвета |
Симптомы | Обычно ассоциируется с зудом Боль и нежность нечасто | Может вызывать зуд, а может и нет Может сопровождаться болью и нежностью |
Патология | Обширное расширение сосудов, небольшой отек и редкий периваскулярный инфильтрат, состоящий в основном из нейтрофилов, эозинофилов, моноцитов и Т-лимфоцитов в сосочковом слое дермы | Обширный отек, незначительное расширение сосудов и незначительный клеточный инфильтрат или его отсутствие, за исключением аллергического ангионевротического отека, когда эозинофилы могут быть обнаружены в ретикулярном дермальном, подкожном / подслизистом слоях |
Наследственный ангионевротический отек. HAE с дефицитом C1-INH является аутосомно-доминантным заболеванием с почти полной пенетрантностью и не имеет предрасположенности к полу или расе. Тип I составляет примерно 85% случаев, остальные относятся к типу II. Распространенность НАО составляет от 1: 30 000 до 1: 80 000 от общей популяции. 1 Около 20-25% случаев типа I вызваны спонтанной мутацией. 5 Напротив, HAE с нормальным C1-INH (ранее HAE типа III) также является аутосомно-доминантным, но с преобладанием у женщин.( См. Таблицу 2. ) Данные о населении в настоящее время не существуют из-за отсутствия четких диагностических критериев. У мужчин с этим заболеванием есть менее тяжелая версия. 1 Причина HAE с нормальным C1-INH неизвестна, но это может быть связано с ошибками в гене фактора XII. 5,6
HAE с дефицитом C1-INH является аутосомно-доминантным заболеванием с почти полной пенетрантностью и не имеет предрасположенности к полу или расе. Тип I составляет примерно 85% случаев, остальные относятся к типу II. Распространенность НАО составляет от 1: 30 000 до 1: 80 000 от общей популяции. 1 Около 20-25% случаев типа I вызваны спонтанной мутацией. 5 Напротив, HAE с нормальным C1-INH (ранее HAE типа III) также является аутосомно-доминантным, но с преобладанием у женщин.( См. Таблицу 2. ) Данные о населении в настоящее время не существуют из-за отсутствия четких диагностических критериев. У мужчин с этим заболеванием есть менее тяжелая версия. 1 Причина HAE с нормальным C1-INH неизвестна, но это может быть связано с ошибками в гене фактора XII. 5,6
Таблица 2. Типы ангионевротического отека
1,2Синдром | Патофизиология | Пострадавших | Распространенность | C4 Уровень | Антиген C1-INH | C1-INH Функция | C1q Уровень |
Тип I HAE | Мутация в гене SERPING1 , вызывающая дефицит ингибитора C1 | Все | ~ 1: 50 000 | Низкая | Низкая | Низкая | Обычный |
Тип II HAE | Мутация в гене SERPING1 , вызывающая функциональную недостаточность ингибитора C1 | Все | ~ 1: 250 000 | Низкая | Обычный | Низкая | Обычный |
HAE с нормальным C1-INH (ранее называлось HAE типа III) | Неизвестно | Все, но гораздо больше женщин | Неизвестно | Обычный | Обычный | Обычный | Обычный |
Приобретенный дефицит C1-INH | Чрезмерное потребление ингибитора C1, приводящее к дефициту | Пациенты пожилого возраста | ~ 1: 250 000 | Низкая | Низкая | Низкая | Низкая |
Индуцированный ингибитором АПФ | Ингибирование катаболизма брадикинина | Все, но увеличилось у афроамериканцев | ~ 1: 250 | Обычный | Обычный | Обычный | Обычный |
Аллергический | Сенсибилизация тучных клеток IgE | Все | Неизвестно | Неизвестно | Неизвестно | Неизвестно | Неизвестно |
Идиопатический | Сенсибилизация тучных клеток IgG, связанная с аутоиммунным заболеванием щитовидной железы | Все | Неизвестно | Неизвестно | Неизвестно | Неизвестно | Неизвестно |
Негистаминергические идиопатические | Неизвестно | Неизвестно | Неизвестно | Обычный | Обычный | Обычный | Обычный |
HAE типов I и II возникает из-за дефицита C1-INH 1 , вызванного мутациями в гене SERPING1 . C1-INH регулирует многие протеазы. Он участвует в ингибировании классического пути комплемента, кинина, плазмина и систем свертывания. 7 C1-INH делает это путем объединения с целевой протеазой с образованием композитной протеазы, которая выводится как единое целое. НАО типа I и II являются аутосомно-доминантными заболеваниями, в настоящее время сообщается о более чем 280 различных мутациях гена SERPING1 . Тип II почти исключительно вызван миссенс-мутациями, вызывающими выработку C1-INH, неспособного образовывать сложную протеазу. 1,7
C1-INH регулирует многие протеазы. Он участвует в ингибировании классического пути комплемента, кинина, плазмина и систем свертывания. 7 C1-INH делает это путем объединения с целевой протеазой с образованием композитной протеазы, которая выводится как единое целое. НАО типа I и II являются аутосомно-доминантными заболеваниями, в настоящее время сообщается о более чем 280 различных мутациях гена SERPING1 . Тип II почти исключительно вызван миссенс-мутациями, вызывающими выработку C1-INH, неспособного образовывать сложную протеазу. 1,7
Тип I может быть любым типом мутации, приводящей к недостатку C1-INH, что, в свою очередь, приводит к избытку брадикинина как причине отека, в то время как другой предполагаемой причиной отека является избыток кинина C2. 1,7 Уровни этих двух пептидов увеличиваются при отсутствии ингибирования. Эти пептиды действуют на посткапиллярную венулу, заставляя эндотелиальные клетки втягиваться, образуя пространство, через которое плазма может просачиваться и в конечном итоге накапливаться в виде отека. 7 Оба этих типа ангионевротического отека, по-видимому, активируют каскад комплемента без использования C1q (первый подкомпонент комплекса C1), о чем свидетельствуют лабораторные исследования, демонстрирующие нормальные уровни C1q и пониженные уровни C4.
7 Оба этих типа ангионевротического отека, по-видимому, активируют каскад комплемента без использования C1q (первый подкомпонент комплекса C1), о чем свидетельствуют лабораторные исследования, демонстрирующие нормальные уровни C1q и пониженные уровни C4.
Патофизиология HAE с нормальным C1-INH (ранее называвшаяся HAE типа III) изучена недостаточно. Однако примерно у 25% этих пациентов были обнаружены мутации фактора XII. Увеличение брадикинина не было доказано, но сообщения о случаях показали, что лечение, направленное на подавление выработки брадикинина, было наиболее успешным в уменьшении отека. 1
Приобретенный ангионевротический отек. Приобретенный ангионевротический отек (АА) также связан с дефицитом C1-INH; однако этот недостаток не является следствием какой-либо генетической мутации.АА наблюдается у пациентов среднего и старшего возраста с распространенностью от 1: 100 000 до 1: 500 000, хотя статистика населения может быть неточной из-за неправильной диагностики случаев. 1 Были описаны два типа приобретенного дефицита C1-INH, оба вызванные непропорциональным смешиванием и выведением C1-INH по сравнению с производимым количеством. Это часто является вторичным по отношению к основному заболеванию, вызывая постоянную активацию пути комплемента (тип I). 1 Наиболее распространенными заболеваниями являются лимфопролиферативные состояния.Однако пациенты с AA также могут продуцировать аутоантитела против C1-INH, которые вызывают его расщепление до неактивной формы без инактивации протеаз, с которыми они связываются (тип II). Поскольку нет прогностической разницы между приобретенным C1-INH с аутоантителами или без них, больше нет диагностического различия между этими двумя типами. Это снижение C1-INH неизменно приводит к повышению уровня брадикинина. Следует отметить, что AA отличается от наследственных типов тем, что он потребляет как C1q, так и C4 при активации каскада комплемента.
1 Были описаны два типа приобретенного дефицита C1-INH, оба вызванные непропорциональным смешиванием и выведением C1-INH по сравнению с производимым количеством. Это часто является вторичным по отношению к основному заболеванию, вызывая постоянную активацию пути комплемента (тип I). 1 Наиболее распространенными заболеваниями являются лимфопролиферативные состояния.Однако пациенты с AA также могут продуцировать аутоантитела против C1-INH, которые вызывают его расщепление до неактивной формы без инактивации протеаз, с которыми они связываются (тип II). Поскольку нет прогностической разницы между приобретенным C1-INH с аутоантителами или без них, больше нет диагностического различия между этими двумя типами. Это снижение C1-INH неизменно приводит к повышению уровня брадикинина. Следует отметить, что AA отличается от наследственных типов тем, что он потребляет как C1q, так и C4 при активации каскада комплемента.
Ингибитор АПФ и лекарственный ангионевротический отек.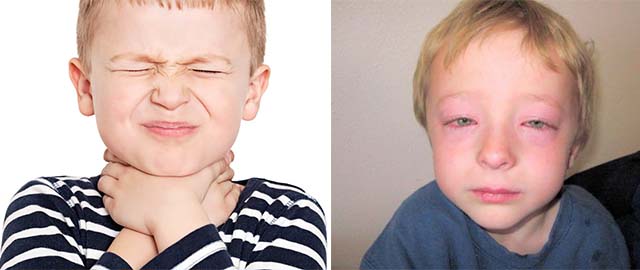 Ингибиторы АПФ — это обычно назначаемый класс гипотензивных средств. Ангионевротический отек, вызванный ингибиторами АПФ, встречается у 0,2–0,7% пациентов, принимающих эти лекарства, с гораздо более высоким риском для афроамериканцев. Фактически, это заболевание встречается у афроамериканцев в пять раз чаще, чем у белых. 2 Существует также повышенный риск для пациентов, принимающих иммуносупрессивную терапию, которые курили в анамнезе, старше или являются женщинами. 1,8-10 Одно многоцентровое исследование показало, что ангионевротический отек, вызванный ингибиторами АПФ, составляет около одной трети пациентов с ангионевротическим отеком, обращающихся в отделение неотложной помощи, но на их долю приходилось только 0,7 случая на 10 000 посещений отделения неотложной помощи. 11
Ингибиторы АПФ — это обычно назначаемый класс гипотензивных средств. Ангионевротический отек, вызванный ингибиторами АПФ, встречается у 0,2–0,7% пациентов, принимающих эти лекарства, с гораздо более высоким риском для афроамериканцев. Фактически, это заболевание встречается у афроамериканцев в пять раз чаще, чем у белых. 2 Существует также повышенный риск для пациентов, принимающих иммуносупрессивную терапию, которые курили в анамнезе, старше или являются женщинами. 1,8-10 Одно многоцентровое исследование показало, что ангионевротический отек, вызванный ингибиторами АПФ, составляет около одной трети пациентов с ангионевротическим отеком, обращающихся в отделение неотложной помощи, но на их долю приходилось только 0,7 случая на 10 000 посещений отделения неотложной помощи. 11
Ангиотензин-превращающий фермент расщепляет брадикинин и вещество P до неактивных белков. Логично, что препараты ингибиторов АПФ вызывают повышенный уровень брадикинина. Уровень предрасположенности пациентов к ангионевротическому отеку может зависеть от наличия других ферментов, расщепляющих брадикинин.Дипептидилпептидаза 4 (DPP-4) является одним из таких ферментов. Пациенты, принимающие как ингибиторы АПФ, так и ингибиторы ДПП-4, класс пероральных гипогликемических препаратов, включая ситаглиптин, используемый для лечения диабета, имеют более высокий риск развития ангионевротического отека. Иммунодепрессанты также могут вызывать снижение DPP-4, что может объяснить повышенный риск ангионевротического отека у этих пациентов. 1,8-10 Однако механизм ангионевротического отека при применении ингибиторов АПФ не считается иммунологическим, поскольку приступы могут произойти в течение нескольких минут или лет после первого приема этих лекарств. 12 Еще одно лекарство, которое влияет на этот же путь, — это тромболитическая альтеплаза, которая активирует кинин и, как было показано, вызывает оролингвальный ангионевротический отек после использования при лечении пациентов с острым инсультом.
Уровень предрасположенности пациентов к ангионевротическому отеку может зависеть от наличия других ферментов, расщепляющих брадикинин.Дипептидилпептидаза 4 (DPP-4) является одним из таких ферментов. Пациенты, принимающие как ингибиторы АПФ, так и ингибиторы ДПП-4, класс пероральных гипогликемических препаратов, включая ситаглиптин, используемый для лечения диабета, имеют более высокий риск развития ангионевротического отека. Иммунодепрессанты также могут вызывать снижение DPP-4, что может объяснить повышенный риск ангионевротического отека у этих пациентов. 1,8-10 Однако механизм ангионевротического отека при применении ингибиторов АПФ не считается иммунологическим, поскольку приступы могут произойти в течение нескольких минут или лет после первого приема этих лекарств. 12 Еще одно лекарство, которое влияет на этот же путь, — это тромболитическая альтеплаза, которая активирует кинин и, как было показано, вызывает оролингвальный ангионевротический отек после использования при лечении пациентов с острым инсультом. 13 Таким образом, следует соблюдать осторожность при совместном применении этих препаратов, так как вероятность ангионевротического отека значительно увеличивается.
13 Таким образом, следует соблюдать осторожность при совместном применении этих препаратов, так как вероятность ангионевротического отека значительно увеличивается.
Аллергический ангионевротический отек. Аллергический ангионевротический отек возникает из-за реакции гиперчувствительности немедленного типа I. Он может проявляться отдельно или с другими признаками и симптомами анафилаксии и является результатом опосредованного IgE высвобождения гистамина и других медиаторов из тучных клеток и базофилов. 5 Роль гистамина в организме в первую очередь иммунологическая, и из четырех известных рецепторов гистамина типы 1 и 2 активны, вызывая расширение сосудов, проницаемость сосудов и накопление жидкости в интерстиции, что в конечном итоге приводит к развитию отека Квинке. 4 Аллергический ангионевротический отек считается одной из наиболее часто встречающихся форм; Фактически, исследование 2007 года, проведенное в Университете Махидол в Таиланде, показало, что примерно 45,7% всех включенных в исследование пациентов страдали аллергическим ангионевротическим отеком, из них 41. 7% этих случаев вызваны продуктами питания и 39,6% — наркотиками. 14
7% этих случаев вызваны продуктами питания и 39,6% — наркотиками. 14
Идиопатические и другие типы ангионевротического отека. Идиопатический ангионевротический отек может возникнуть в любом возрасте, но чаще всего встречается в возрастной группе от 40 до 50 лет. Женщины страдают чаще, чем мужчины, хотя при отсутствии крапивницы это может быть чаще у мужчин. 2 Конкретная причина хронического идиопатического ангионевротического отека неизвестна, но эпизоды могут повторяться в течение пяти и более лет, а риск возникновения осложнений со стороны дыхательных путей крайне низок. 5
Негистаминэргический идиопатический ангионевротический отек используется для описания рецидивирующего ангионевротического отека у пациентов, которые не реагируют на высокие дозы антигистаминных препаратов, не имеют семейной истории ангионевротического отека и имеют повышенный уровень брадикинина. Причина этих повышенных уровней брадикинина в настоящее время не совсем понятна, и этот диагноз ставится только после того, как все другие исследования не смогли объяснить рецидивирующие симптомы у пациентов, перенесших три или более приступов в течение 6-12 месяцев. 1,15 Считается, что другие формы ангионевротического отека, связанные с вибрацией, экстремальными температурами или солнечным излучением (часто сопровождающиеся крапивницей), опосредованы гистамином через дегрануляцию тучных клеток, вторичную по отношению к этим физическим стимулам. В этих случаях антигистаминные препараты могут обеспечить эффективное лечение. 16-18
1,15 Считается, что другие формы ангионевротического отека, связанные с вибрацией, экстремальными температурами или солнечным излучением (часто сопровождающиеся крапивницей), опосредованы гистамином через дегрануляцию тучных клеток, вторичную по отношению к этим физическим стимулам. В этих случаях антигистаминные препараты могут обеспечить эффективное лечение. 16-18
Существует множество проявлений ангионевротического отека, в основном из-за сложности и диапазона причин болезненного процесса.Локализация и тяжесть ангионевротического отека зависят от его типа и степени поражения у каждого пациента. Таким образом, осложнения этого заболевания варьируются от просто дискомфортных, таких как отек конечностей, до опасных для жизни; ангионевротический отек может вызвать значительную заболеваемость и смертность.
Боль в животе относительно часто встречается при НАО. Одно исследование показало, что 153 пациента с НАО сообщили о 33 671 приступе боли в животе за свою жизнь. 19 Другое ретроспективное исследование пациентов с НАО показало, что 195 из 209 пациентов имели рецидивирующие боли в животе, всего 62 503 приступа брюшной полости. 20 Боль в животе, вторичная по отношению к отеку Квинке, может быть связана с тошнотой, рвотой, диареей, симптомами гипотонии и асцитом. Некоторые сопутствующие симптомы, которые встречаются реже, включают дизурию, геморрагическую диарею, тетанию и инвагинацию, кроме того, пациенты могут испытывать шок кровообращения из-за гиповолемии. 19 Абдоминальные симптомы в первую очередь возникают из-за висцерального дискомфорта, вторичного по отношению к отеку стенки кишечника. Таким образом, важно рассматривать ангионевротический отек как потенциальную причину острой боли в животе при ЭД.Знание того, что у пациента есть личный или семейный анамнез ангионевротического отека или риски для этого заболевания (например, использование ингибитора АПФ), может помочь предотвратить ненужное хирургическое вмешательство.
19 Другое ретроспективное исследование пациентов с НАО показало, что 195 из 209 пациентов имели рецидивирующие боли в животе, всего 62 503 приступа брюшной полости. 20 Боль в животе, вторичная по отношению к отеку Квинке, может быть связана с тошнотой, рвотой, диареей, симптомами гипотонии и асцитом. Некоторые сопутствующие симптомы, которые встречаются реже, включают дизурию, геморрагическую диарею, тетанию и инвагинацию, кроме того, пациенты могут испытывать шок кровообращения из-за гиповолемии. 19 Абдоминальные симптомы в первую очередь возникают из-за висцерального дискомфорта, вторичного по отношению к отеку стенки кишечника. Таким образом, важно рассматривать ангионевротический отек как потенциальную причину острой боли в животе при ЭД.Знание того, что у пациента есть личный или семейный анамнез ангионевротического отека или риски для этого заболевания (например, использование ингибитора АПФ), может помочь предотвратить ненужное хирургическое вмешательство.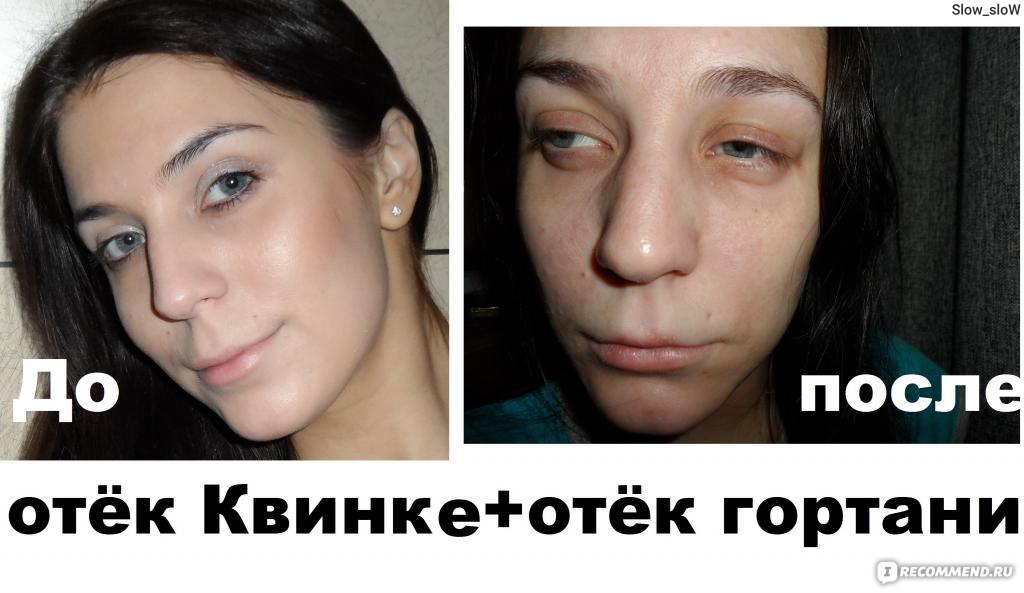 21
21
Наиболее опасным и непосредственным осложнением отека Квинке является нарушение дыхательных путей. Наиболее подвержены риску нарушения проходимости дыхательных путей пациенты с признаками отека лица, губ, гортани, язычка и языка. Отек в этих областях может перерасти в субъективную или объективную одышку, затруднение речи (т.е., горячий картофельный голос), стридор и возможная потеря дыхательных путей. Эти начальные признаки и симптомы нарушения дыхательных путей необходимо своевременно распознавать, чтобы способствовать быстрым и потенциально спасающим жизнь действиям.
Дифференциальная диагностикаСуществует множество болезненных процессов, которые можно принять за отек Квинке. В таблице 3 перечислены некоторые из них, включая как редкие, так и распространенные состояния.
Таблица 3. Дифференциальная диагностика отека Квинке: псевдоангионевротический отек
2,27-30Болезнь | Клинические признаки отличия от AE |
Целлюлит лица | Индуцированный, болезненный, часто связанный с лихорадкой, может сохраняться в течение дня |
Острый контакт: аллергический или фотодерматит | Связано с воздействием в анамнезе, зудом, везикуляцией, длится более 24-48 ч, гиперчувствительность IV типа |
Болезнь Крона рта и губ | Вызывает гранулематозный отек губ, осложненный лимфедемой У пациентов часто наблюдается утолщение слизистой оболочки щеки булыжником |
Синдром гипокомплементемического уртикарного васкулита (HUVS) | Лейкоцитокластический васкулит, тяжелый ангионевротический отек, отек гортани, связанный с хронической обструктивной болезнью легких, артритом, артралгией, гломерулонефритом и увеитом Наличие анти-C1q-антител |
Дерматомиозит, системная красная волчанка, полимиозит, синдром Шегрена | Присутствует гелиотропный (фиалковый) отек век (только дерматомиозит), скуловая сыпь, светочувствительность, язвы во рту и артралгии |
Гидростатический отек | Накопление отека мягких тканей в результате повышения гидростатического давления в капиллярах, вызванного различными причинами, включая сердечную недостаточность |
Туманная дискоидная волчанка | Красные отечные бляшки на освещенных светом участках лица; настойчивый; может вызвать рубцевание |
Синдром Ашера | Рецидивирующие эпизоды отека век, приводящие к блефарохалазу |
Синдром Мелкерссона-Розенталя | Постоянный гранулематозный отек губ; может быть связан с lingua plicata и / или параличом Белла |
Синдром верхней полой вены | Отек век и губ, связанный с венозным набуханием |
Синдром Глейха: эпизодический ангионевротический отек с эозинофилией | Присутствует при лихорадке, увеличении веса, эозинофилии, повышенном содержании основного основного белка в сыворотке |
Синдром Шницлера: макроглобулинемия, вторичная по отношению к моноклональным IgM | Крапивница и отек без зуда, лихорадка, боль в костях, повышенная скорость оседания эритроцитов |
Синдром Макла-Уэллса | Периодические приступы крапивницы, лихорадки и болей в конечностях, прогрессирующая глухота восприятия нерва, амилоидоз почек, аутосомно-доминантный признак |
Гранулематозный хейлит / хейлит Михера | Идиопатические эпизоды повторяющихся отеков, приводящие к необратимому увеличению губ |
Гипотиреоз | Отечность лица и губ; холодная, сухая кожа; сухие, жесткие, ломкие волосы; претибиальная микседема |
Трихинеллез | Периорбитальный отек, употребление в пищу сырого / недоваренного мяса в анамнезе, миалгии, боли в животе, диарея, рвота |
Филяриальные паразиты | Лимфангит, который выглядит как хроническая отечная опухоль нижних конечностей, локализованные области отека, в подкожных тканях которых живут взрослые черви, история посещения Центральной / Западной Африки |
Лимфедема лица | Классически ассоциируется с розацеа или, реже, с синдромом Мелкерссона-Розенталя |
Онкотический отек | Накопление отека мягких тканей из-за снижения осмотического давления коллоидов плазмы, вторичного по отношению к гипопротеинемии, часто связанного с заболеванием печени или почек |
Догоспитальное ведение отека Квинке должно быть сосредоточено на ABC (дыхательные пути, дыхание, кровообращение). В зависимости от этиологии и локализации у пациентов может развиться гемодинамический коллапс и нарушение проходимости дыхательных путей. Пациенты с гемодинамическими или респираторными изменениями потребуют немедленного кардиологического мониторинга, непрерывной пульсоксиметрии и капнографии, если они доступны, и должны получить две внутривенные инъекции большого диаметра, дополнительный кислород и распыленные бета2-агонисты, как указано (т. Е. Свидетельство бронхоспазма). Пациенты с известным или возможным аллергическим ангионевротическим отеком, связанным с анафилактическим шоком, должны получать немедленный внутримышечный (IM) адреналин, а также внутривенные (IV) жидкости и добавки с IV или IM антигистаминными препаратами и стероидами.Обеспечение проходимости дыхательных путей на догоспитальном этапе (включая интубацию или другие процедуры прохождения дыхательных путей, как указано и основано на обучении медицинских работников и местных протоколах) следует проводить, если пациент теряет дыхательные пути из-за отека Квинке.
В зависимости от этиологии и локализации у пациентов может развиться гемодинамический коллапс и нарушение проходимости дыхательных путей. Пациенты с гемодинамическими или респираторными изменениями потребуют немедленного кардиологического мониторинга, непрерывной пульсоксиметрии и капнографии, если они доступны, и должны получить две внутривенные инъекции большого диаметра, дополнительный кислород и распыленные бета2-агонисты, как указано (т. Е. Свидетельство бронхоспазма). Пациенты с известным или возможным аллергическим ангионевротическим отеком, связанным с анафилактическим шоком, должны получать немедленный внутримышечный (IM) адреналин, а также внутривенные (IV) жидкости и добавки с IV или IM антигистаминными препаратами и стероидами.Обеспечение проходимости дыхательных путей на догоспитальном этапе (включая интубацию или другие процедуры прохождения дыхательных путей, как указано и основано на обучении медицинских работников и местных протоколах) следует проводить, если пациент теряет дыхательные пути из-за отека Квинке.
Пациенты с ангионевротическим отеком должны быть быстро отсортированы с оценкой жизненно важных функций, а также проходимости дыхательных путей и стабильности гемодинамики. Немедленно обеспокоенные или нестабильные пациенты, включая пациентов с аномальными жизненно важными показателями или отеком головы и / или шеи, должны быть немедленно помещены в отделение неотложной помощи, особенно в палаты реанимации, как указано.Следует начать неотложный кардиологический мониторинг, непрерывную пульсоксиметрию, маневры на дыхательных путях и внутривенный доступ с соответствующей медикаментозной терапией. Пациенты, которые стабильны с нормальными жизненно важными показателями и без признаков или риска нарушения дыхательных путей или кровообращения, не нуждаются в немедленной подстилке ED, но их следует регулярно повторно оценивать, пока они не будут полностью обследованы.
История История ED имеет жизненно важное значение для определения причины и надлежащего ведения каждого проявления ангионевротического отека. Информация, включая время начала, продромальный период, прогрессирование, воздействие и связанные симптомы, будет иметь важное значение для выявления. Врачам скорой помощи следует узнать о пораженных участках отека, таких как губы или язык, а также о любых изменениях голоса или ощущении одышки или закрытия горла. Другой анамнез включает текущие лекарства, предыдущие эпизоды или семейный анамнез ангионевротического отека, недавние процедуры или травмы, а также общий медицинский анамнез пациента. 3
Информация, включая время начала, продромальный период, прогрессирование, воздействие и связанные симптомы, будет иметь важное значение для выявления. Врачам скорой помощи следует узнать о пораженных участках отека, таких как губы или язык, а также о любых изменениях голоса или ощущении одышки или закрытия горла. Другой анамнез включает текущие лекарства, предыдущие эпизоды или семейный анамнез ангионевротического отека, недавние процедуры или травмы, а также общий медицинский анамнез пациента. 3
Чаще всего поражаются области тела, включая лицо и конечности, а также желудочно-кишечный тракт (ЖКТ), как обсуждалось ранее, особенно если у пациента в анамнезе имеется наследственный ангионевротический отек.Крапивница и зуд могут сопровождать аллергический ангионевротический отек, но такие признаки и симптомы редко проявляются при других формах. Нарушение проходимости дыхательных путей является наиболее серьезным осложнением ангионевротического отека, и его оценка должна иметь первостепенное значение во время физического осмотра и оценки ЭД. Помимо визуального осмотра на предмет высыпаний и отеков, сотрудники службы неотложной помощи могут оценить признаки отека дыхательных путей путем прослушивания и аускультации на предмет характерных изменений, таких как охриплость, стридор, хрипы, а также ненормальные спровоцированные жужжание и звуки голоса. 3
Помимо визуального осмотра на предмет высыпаний и отеков, сотрудники службы неотложной помощи могут оценить признаки отека дыхательных путей путем прослушивания и аускультации на предмет характерных изменений, таких как охриплость, стридор, хрипы, а также ненормальные спровоцированные жужжание и звуки голоса. 3
Основное внимание при оценке ЭД и лечении отека Квинке уделяется определению наличия и степени поражения дыхательных путей, а также оценке причин, которым может помочь неотложная медицинская помощь, таких как аллергическая и наследственная этиология. При отсутствии лечения любой обструктивный ангионевротический отек верхних дыхательных путей приводит к смертности от 25 до 40%. 3 Аналогичным образом, оценки пожизненной смертности от наследственного ангионевротического отека достигают 30%, при этом обструкция дыхательных путей является основной причиной смерти. 22
Истинную этиологию любого проявления ангионевротического отека часто трудно установить в отделении неотложной помощи, и существует ограниченное количество тестов для экстренной диагностики, которые могут помочь в оценке таких пациентов. Таким образом, клиническая оценка врачом неотложной помощи состояния дыхательных путей и гемодинамической стабильности этих пациентов всегда должна иметь приоритет.
Таким образом, клиническая оценка врачом неотложной помощи состояния дыхательных путей и гемодинамической стабильности этих пациентов всегда должна иметь приоритет.
Оценка наличия или отсутствия отека дыхательных путей предпочтительно включает прямую визуализацию с помощью видеоларингоскопии в бодрствующем состоянии или фиброоптической назофарингоскопии, если это возможно.В 2010 году Saxena et al. Продемонстрировали, что о наличии и уровне отека дыхательных путей трудно судить, основываясь только на истории болезни и клинической картине пациента, и что надгортанный отек часто не коррелирует с отеком языка. 23 При наличии соответствующего оборудования и обучения врачи неотложной помощи могут использовать видео- и оптоволоконную технику для быстрой оценки отека гортани и надгортанника у бодрствующих и находящихся в вертикальном положении пациентов, не требуя дополнительных средств, кроме местного анестетика или геля (также могут вводить лидокаин через небулайзер) для улучшения переносимости пациентом. Однако, если такое оборудование недоступно и поставщик считает, что состояние пациента стабильно без риска острой декомпенсации, для оценки отека дыхательных путей можно использовать компьютерную томографию (КТ). Менее чувствительные или надежные методы оценки отека дыхательных путей включают простую рентгенографию, ультрасонографию гортани и непрямую ларингоскопию с использованием зеркала (могут быть полезны, но обычно не доступны в отделениях неотложной помощи). Если пациент очень стабилен и консультация доступна немедленно, можно рассмотреть возможность использования опыта консультантов, таких как отоларинголог и анестезиолог, для дальнейшей помощи в оценке отека дыхательных путей и для руководства лечением и диспансеризацией.
Однако, если такое оборудование недоступно и поставщик считает, что состояние пациента стабильно без риска острой декомпенсации, для оценки отека дыхательных путей можно использовать компьютерную томографию (КТ). Менее чувствительные или надежные методы оценки отека дыхательных путей включают простую рентгенографию, ультрасонографию гортани и непрямую ларингоскопию с использованием зеркала (могут быть полезны, но обычно не доступны в отделениях неотложной помощи). Если пациент очень стабилен и консультация доступна немедленно, можно рассмотреть возможность использования опыта консультантов, таких как отоларинголог и анестезиолог, для дальнейшей помощи в оценке отека дыхательных путей и для руководства лечением и диспансеризацией.
КТ и ультразвуковое исследование могут быть полезны при оценке отека стенки кишечника и асцита, который можно увидеть у 93% пациентов с наследственным ангионевротическим отеком. КТ с контрастированием — это метод выбора для диагностики кишечного ангионевротического отека. 24,25 Обычная рентгенография, КТ и УЗИ также могут быть полезны при оценке пациентов с острой гипоксией на наличие отека легких как осложнения НАО. 26
24,25 Обычная рентгенография, КТ и УЗИ также могут быть полезны при оценке пациентов с острой гипоксией на наличие отека легких как осложнения НАО. 26
Лабораторная оценка отека Квинке редко дает своевременную информацию в отделении неотложной помощи; однако важно упорядочить уровни C1-INH во время острого приступа у пациентов с подозреваемым, но не диагностированным HAE.Другое тестирование можно сделать во время поступления. Тестирование комплемента на HAE часто начинается с тестирования C4 в сыворотке. Если уровень C4 составляет менее 30% от нормы, впоследствии проверяется уровень и функция C1-INH. Низкий уровень и функция C1-INH указывают на HAE типа I, нормальный уровень C1-INH, но низкая функция указывает на HAE типа II, а нормальный уровень и функция C1-INH в условиях известной семейной истории ангионевротического отека определяет HAE с нормальным C1-INH. Однако скрининговые тесты C4 не продемонстрировали стабильно низкие уровни у пациентов с НАО, что поставило под сомнение надежность этого метода скрининга.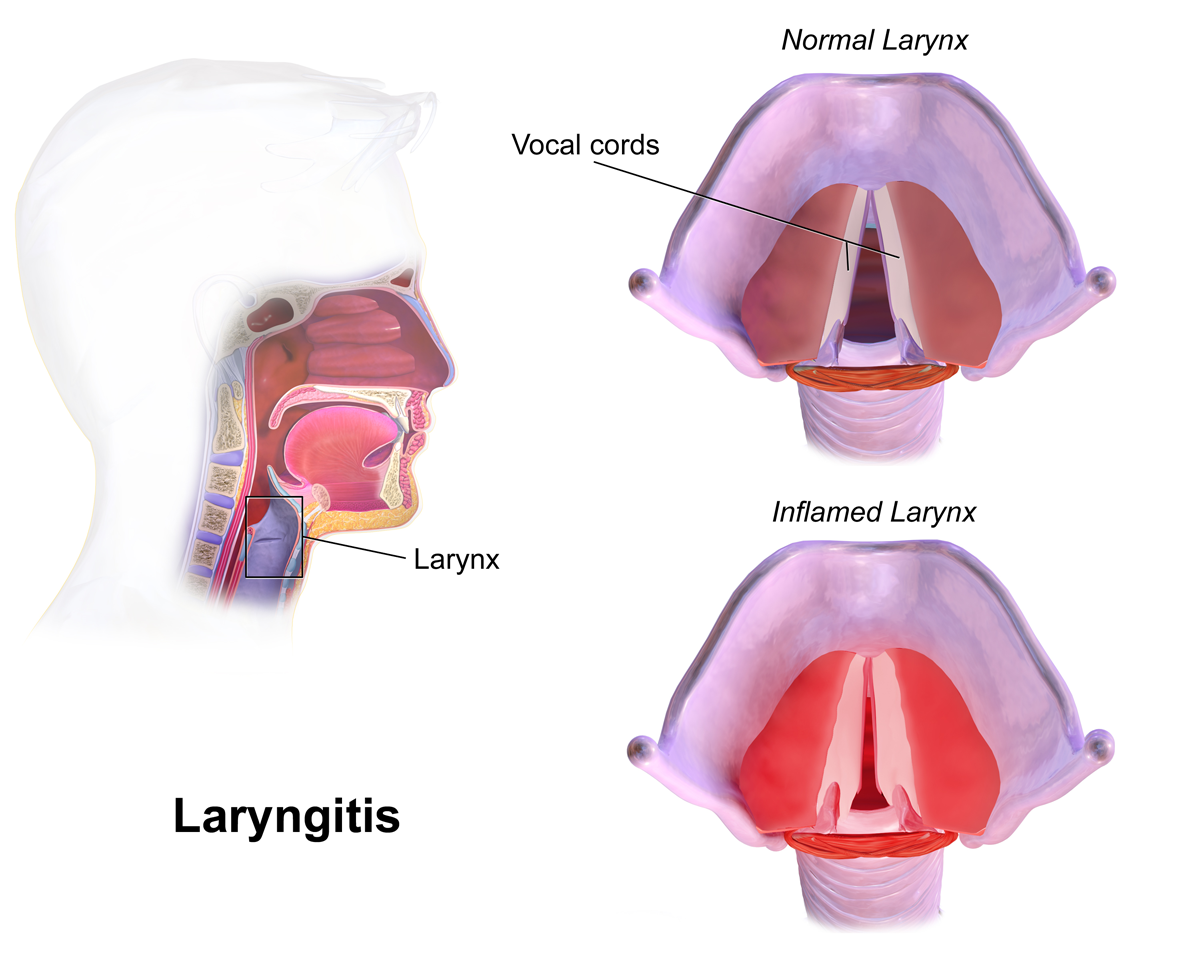 31
31
Дополнительное тестирование комплемента включает оценку уровней C1q для дифференциации наследственного (нормальный C1q) и приобретенного типа I (снижение C1q) ангионевротического отека. Наличие аутоантител к C1-INH необходимо при диагностике приобретенного ангионевротического отека II типа. Диагностика наследственных и приобретенных случаев ангионевротического отека требует высокого уровня подозрительности со стороны врача, а постановка диагнозов исторически откладывалась. В 1977 году средняя задержка в диагностике НАО составляла 22 года от появления симптомов до постановки диагноза, а более свежие данные за 2013 год показали, что задержка диагностики составила около 8 лет.5 лет. 32,33
В настоящее время не существует установленного теста для диагностики ангионевротического отека, индуцированного ингибиторами АПФ, который в настоящее время является клиническим диагнозом, несмотря на доказательства предрасположенности. Аллергический ангионевротический отек можно оценить с помощью измерения уровня триптазы в сыворотке крови, чувствительного маркера дегрануляции тучных клеток, который увеличивается во время обострений, а также более специфического тестирования IgE, как указано. 34
34
Первоначальная оценка ED пациентов с ангионевротическим отеком предоставит жизненно важную информацию о сердечно-легочной стабильности этого пациента.( См. Рисунки 3 и 4. ) Пациентам, у которых наблюдается какой-либо риск или нарушение дыхательных путей или гемодинамики, следует немедленно получить внутривенный доступ, дополнительный O 2 , непрерывную пульсоксиметрию, капнографию (при наличии) и кардиомонитор. По мере того, как медицинские работники проводят первичное обследование, необходимо должным образом исследовать дыхательные пути, чтобы убедиться в проходимости, и, в случае нарушения, следует быстро принять решение относительно того, когда и как следует защищать дыхательные пути. После этого момента принятия решения и последующего лечения определение типа ангионевротического отека будет определять лечение.( См. Таблицу 4. ) Если тип ангионевротического отека неизвестен и врач неотложной помощи считает, что у пациента может быть анафилактическая реакция, вводят адреналин 0,01 мг / кг в / м в концентрации 1 мг / мл (до 0,3 мг у детей и 0,5 мг. мг у взрослых). (Обратите внимание, что по состоянию на май 2016 года адреналин 1: 1000 обозначается как 1 мг / мл). Пероральные (пероральные), внутривенные или внутримышечные антагонисты h2 (например, дифенгидрамин 50 мг) и кортикостероиды перорально, внутривенно или внутримышечно (например, солюмедрол внутривенно от 1-2 мг / кг до 125 мг / доза) будут эффективно лечить аллергический ангионевротический отек. но также может использоваться для лечения людей с ангионевротическим отеком неизвестной этиологии.Может быть добавлен пероральный или внутривенный антагонист h3, такой как фамотидин, если потенциальные гистаминергические симптомы не уменьшаются только с помощью антагонистов h2. 36-38
мг у взрослых). (Обратите внимание, что по состоянию на май 2016 года адреналин 1: 1000 обозначается как 1 мг / мл). Пероральные (пероральные), внутривенные или внутримышечные антагонисты h2 (например, дифенгидрамин 50 мг) и кортикостероиды перорально, внутривенно или внутримышечно (например, солюмедрол внутривенно от 1-2 мг / кг до 125 мг / доза) будут эффективно лечить аллергический ангионевротический отек. но также может использоваться для лечения людей с ангионевротическим отеком неизвестной этиологии.Может быть добавлен пероральный или внутривенный антагонист h3, такой как фамотидин, если потенциальные гистаминергические симптомы не уменьшаются только с помощью антагонистов h2. 36-38
Рис. 3. Алгоритм ангионевротического отека дыхательных путей
Рисунок 4. Алгоритм лечения
35,37,49-51Таблица 4. Лечение острых приступов НАО и приобретенного ангионевротического отека
2,36,38,44-47Наркотик | Фирменное наименование | Механизм действия | Доза | Путь администрирования | Разрешено для самостоятельного управления? | Время облегчить симптомы | Побочные эффекты |
Произведенный из плазмы C1-INH | Беринерт | Замена C1-INH | 20 Ед / кг 500–1000 ЕД при менее тяжелых приступах | IV | Есть | 30 мин (высокая доза) | Анафилаксия, риск инфекций, передающихся через кровь |
Cinryze | Замена C1-INH | 1000 ЕД, 2-я доза через 1 час | IV | Есть | 4 часа | Анафилаксия, риск инфекций, передающихся через кровь. | |
rhC1-INH | Руконест, Рюцин | Замена C1-INH | 50 Ед / кг или 4200 U | IV | № | 90 мин. | Анафилаксия у пациентов с повышенной чувствительностью к кроликам |
Икатибант | Фиразыр | Антагонист рецепторов брадикинина В2 | 30 мг каждые 6 часов 90 мг макс / 24 часа | SC | Есть | 2 часа | Преходящая эритема, волдыри / боль в месте инъекции |
Экаллантид | Калбитор | Ингибитор калликреина | 30 мг каждые 1 час 60 мг макс / 24 часа | SC | № | 90 мин. | Анафилаксия, антитела к лекарствам |
FFP | Замена C1-INH | 1-3 U | IV | № | 45 мин. | Обострение ХСН, возможно усиление симптомов |
Пациенты, получающие терапию бета-блокаторами, могут не реагировать эффективно на адреналин внутримышечно, и им могут потребоваться дозы глюкагона для снижения активности их бета-блокаторов и обеспечения полного эффекта любого введенного адреналина (1-5 мг глюкагона внутривенно в течение пяти минут в течение взрослым, также можно давать в виде настоя). 39
Распыленный рацемический адреналин (0,5-0,75 мл 2,25% раствора, смешанного с 2-3 мл физиологического раствора) был предложен для временного уменьшения отека полости рта и гортани при подготовке к вмешательству на дыхательных путях. 40 Пациенты с гипотензией или гемодинамически нестабильными должны получать агрессивные внутривенные жидкости и прессоры.
Пациентам со значительным отеком полости рта и дыхательных путей может потребоваться эндотрахеальная интубация.( См. Рис. 5. ) Надгортанные устройства для спасения, такие как ларингеальные дыхательные пути (LMA) и трубки King Laryngeal Tubes, имеют ограниченное применение и повышенный риск неудач при остром ангионевротическом отеке из-за возможности поражения голосовых связок и надгортанника. Фиброоптическая назотрахеальная интубация в сознании — неизменно предпочтительный метод интубации пациентов с острым ангионевротическим отеком полости рта. 41 Техники интубации в состоянии бодрствования с использованием седативных средств и местных анестетиков предпочтительны, поскольку они позволяют пациентам как можно дольше защищать свои дыхательные пути, пока эндотрахеальная трубка вводится в трахею.Для сравнения, стандартная оротрахеальная интубация с быстрой последовательностью (RSI) с использованием индукционных и паралитических препаратов вызывает расслабление отечного надгортанника и других внутриротовых тканей, что может провисать и мешать ларингоскописту. Такое снижение видимости значительно снижает вероятность успешного прохождения эндотрахеальной трубки и может привести к катастрофическому сценарию «не может интубировать, не может вентилировать». У таких пациентов RSI следует применять с осторожностью.
Фиброоптическая назотрахеальная интубация в сознании — неизменно предпочтительный метод интубации пациентов с острым ангионевротическим отеком полости рта. 41 Техники интубации в состоянии бодрствования с использованием седативных средств и местных анестетиков предпочтительны, поскольку они позволяют пациентам как можно дольше защищать свои дыхательные пути, пока эндотрахеальная трубка вводится в трахею.Для сравнения, стандартная оротрахеальная интубация с быстрой последовательностью (RSI) с использованием индукционных и паралитических препаратов вызывает расслабление отечного надгортанника и других внутриротовых тканей, что может провисать и мешать ларингоскописту. Такое снижение видимости значительно снижает вероятность успешного прохождения эндотрахеальной трубки и может привести к катастрофическому сценарию «не может интубировать, не может вентилировать». У таких пациентов RSI следует применять с осторожностью.
Рис. 5. Интубированный пациент с ангионевротическим отеком полости рта
Фотография воспроизведена с разрешения West Indian Medical Journal .
Попытки волоконно-оптической интубации в бодрствующем состоянии могут быть выполнены либо в отделении неотложной помощи, либо в операционной, и, когда это возможно в экстренных случаях, включают анестезию и хирургический персонал. Врач должен быть готов к экстренной крикотиротомии. 35,41,42 Тележка для прохождения сложных дыхательных путей, если таковая имеется, должна находиться у постели больного, чтобы обеспечить различные варианты прохождения дыхательных путей. Видеоларингоскопы и оборудование для волоконно-оптической интубации, если таковые имеются, могут быть полезны. Недавнее исследование Chomansky et al. Показало сокращение времени до интубации при ангионевротическом отеке дыхательных путей с помощью видеоларингоскопа по сравнению с фиброоптической назотрахеальной интубацией и отсутствие статистической разницы в попытках первого прохождения, хотя это не было подтверждено в более крупном исследовании. 43
В 1999 году, чтобы помочь поставщикам медицинских услуг в принятии решений по поводу ангионевротического отека дыхательных путей, Ishoo et al опубликовали систему стадий, определяющую лечение и устранение отека Квинке, которая основывалась на местоположении отека дыхательных путей пациента. Пациенты, у которых наблюдались только изменения лица и губ, считались стадией I, и стадия повышалась по мере приближения отека к гортани, со стадией II для отека мягкого неба, стадией III для отека языка и стадией IV для отека гортани. Стадия III обычно (67%) и стадия IV всегда (100%) требовали госпитализации в ОИТ, а острое вмешательство на дыхательных путях потребовалось у 7% пациентов со стадией III и 24% пациентов со стадией IV. 48 Совсем недавно Чиу и др. Создали алгоритм интубации, основанный на системе оценки степени ангионевротического отека на момент обращения к пациенту. 35 Они использовали следующие три классификации: тип 1, ограниченный лицом и ротовой полостью, за исключением дна рта; тип 2, отек дна ротовой полости и / или ротоглотки; и тип 3, отек ротоглотки, который распространился на надгортанные / голосовые структуры. ( См. Рисунок 3. )
Пациенты, у которых наблюдались только изменения лица и губ, считались стадией I, и стадия повышалась по мере приближения отека к гортани, со стадией II для отека мягкого неба, стадией III для отека языка и стадией IV для отека гортани. Стадия III обычно (67%) и стадия IV всегда (100%) требовали госпитализации в ОИТ, а острое вмешательство на дыхательных путях потребовалось у 7% пациентов со стадией III и 24% пациентов со стадией IV. 48 Совсем недавно Чиу и др. Создали алгоритм интубации, основанный на системе оценки степени ангионевротического отека на момент обращения к пациенту. 35 Они использовали следующие три классификации: тип 1, ограниченный лицом и ротовой полостью, за исключением дна рта; тип 2, отек дна ротовой полости и / или ротоглотки; и тип 3, отек ротоглотки, который распространился на надгортанные / голосовые структуры. ( См. Рисунок 3. )
При лечении наследственного ангионевротического отека антигистаминные препараты и кортикостероиды не влияют на патологию заболевания, 2 , но они также вряд ли окажут негативное влияние на пациента. Таким образом, описанный выше эмпирический подход, если он начат в ED, не является ни вредным, ни необоснованным. В прошлом свежезамороженная плазма (СЗП) и концентрат С1-ингибитора были основой лечения НАО; однако теперь доступны более новые методы лечения. СЗП успешно лечит НАО, если в его состав входит C1-INH. Его дозируют от 1 до 3 единиц (ЕД), и он помогает облегчить симптомы в течение 45 минут. 45-47 Тем не менее, у некоторых пациентов после приема СЗП наблюдается рост отеков, поэтому он не рекомендуется при опасном для жизни отеке гортани. 3 Beinert — это концентрат C1-ингибитора, который вводится внутривенно в различных дозах, в зависимости от тяжести реакции, и эффективен для облегчения симптомов в течение 30 минут при максимальной дозе. Для опасных для жизни приступов, таких как отек гортани или тяжелый отек полости рта, требуется 20 Ед / кг внутривенно. Приступы, не угрожающие жизни, можно лечить с помощью 500 Ед или 1000 ЕД внутривенно. 37 Cinryze — еще один концентрат C1-INH, эффективный для облегчения симптомов в течение четырех часов.
Таким образом, описанный выше эмпирический подход, если он начат в ED, не является ни вредным, ни необоснованным. В прошлом свежезамороженная плазма (СЗП) и концентрат С1-ингибитора были основой лечения НАО; однако теперь доступны более новые методы лечения. СЗП успешно лечит НАО, если в его состав входит C1-INH. Его дозируют от 1 до 3 единиц (ЕД), и он помогает облегчить симптомы в течение 45 минут. 45-47 Тем не менее, у некоторых пациентов после приема СЗП наблюдается рост отеков, поэтому он не рекомендуется при опасном для жизни отеке гортани. 3 Beinert — это концентрат C1-ингибитора, который вводится внутривенно в различных дозах, в зависимости от тяжести реакции, и эффективен для облегчения симптомов в течение 30 минут при максимальной дозе. Для опасных для жизни приступов, таких как отек гортани или тяжелый отек полости рта, требуется 20 Ед / кг внутривенно. Приступы, не угрожающие жизни, можно лечить с помощью 500 Ед или 1000 ЕД внутривенно. 37 Cinryze — еще один концентрат C1-INH, эффективный для облегчения симптомов в течение четырех часов. Он вводится в дозе 1000 ЕД, при необходимости вторая доза вводится через час.Cinryze был связан с тромботическими событиями, но причинно-следственная связь или частота не были продемонстрированы. 52 Рекомбинантный человеческий C1-INH (rhC1INH) вводится в дозах 50 Ед / кг или 4200 Ед внутривенно и эффективен для облегчения симптомов в течение 90 минут. Экаллантид — это ингибитор калликреина, который вводится подкожно в дозе 30 мг, снимает симптомы в течение 90 минут и может быть повторен один раз. 36,38,44 Икатибант — антагонист рецептора брадикинина B2, который вводится подкожно в дозе 30 мг, снимает симптомы в течение двух часов и может повторяться до двух раз каждые шесть часов в течение 24 часов. 36,38,44 Самым захватывающим аспектом этих новых методов лечения является их возможность принимать дома, за исключением экалантида и rhC1INH.
Он вводится в дозе 1000 ЕД, при необходимости вторая доза вводится через час.Cinryze был связан с тромботическими событиями, но причинно-следственная связь или частота не были продемонстрированы. 52 Рекомбинантный человеческий C1-INH (rhC1INH) вводится в дозах 50 Ед / кг или 4200 Ед внутривенно и эффективен для облегчения симптомов в течение 90 минут. Экаллантид — это ингибитор калликреина, который вводится подкожно в дозе 30 мг, снимает симптомы в течение 90 минут и может быть повторен один раз. 36,38,44 Икатибант — антагонист рецептора брадикинина B2, который вводится подкожно в дозе 30 мг, снимает симптомы в течение двух часов и может повторяться до двух раз каждые шесть часов в течение 24 часов. 36,38,44 Самым захватывающим аспектом этих новых методов лечения является их возможность принимать дома, за исключением экалантида и rhC1INH.
Концентраты C1-INH, икатибант и экалантид дороги (5000–10 000 долларов за дозу). 53
В отличие от вышесказанного, исследования эффективного лечения ангионевротического отека, вызванного ингибиторами АПФ, на сегодняшний день в значительной степени бесплодны. Многочисленные исследования, оценивающие эффективность методов лечения других типов ангионевротического отека, не показали никакой пользы, и в настоящее время лучшим лечением ангионевротического отека, вызванного ингибиторами АПФ, по-прежнему является контроль проходимости дыхательных путей и поддерживающая терапия.Медицинские работники неотложной помощи часто назначают этим пациентам лекарства, в том числе антигистаминные препараты и кортикостероиды, эмпирически. В 2015 году Bas et al оценили использование икатибанта по сравнению со стандартной антигистаминной и стероидной терапией при ангионевротическом отеке, вызванном ингибиторами АПФ, и обнаружили, что у пациентов, получавших икатибант, симптомы исчезли на 70% быстрее, чем в контрольной группе (8,0 часов против 27,1 часа, P = 0,002). 54 Тем не менее, исследование Shire CAMEO, также проведенное в 2015 году, не обнаружило статистически значимой разницы во времени, когда у пациентов с ангионевротическим отеком, вызванным ингибитором АПФ, улучшение после приема икатибанта соответствовало критериям выписки по сравнению с плацебо ( P = 0.
Многочисленные исследования, оценивающие эффективность методов лечения других типов ангионевротического отека, не показали никакой пользы, и в настоящее время лучшим лечением ангионевротического отека, вызванного ингибиторами АПФ, по-прежнему является контроль проходимости дыхательных путей и поддерживающая терапия.Медицинские работники неотложной помощи часто назначают этим пациентам лекарства, в том числе антигистаминные препараты и кортикостероиды, эмпирически. В 2015 году Bas et al оценили использование икатибанта по сравнению со стандартной антигистаминной и стероидной терапией при ангионевротическом отеке, вызванном ингибиторами АПФ, и обнаружили, что у пациентов, получавших икатибант, симптомы исчезли на 70% быстрее, чем в контрольной группе (8,0 часов против 27,1 часа, P = 0,002). 54 Тем не менее, исследование Shire CAMEO, также проведенное в 2015 году, не обнаружило статистически значимой разницы во времени, когда у пациентов с ангионевротическим отеком, вызванным ингибитором АПФ, улучшение после приема икатибанта соответствовало критериям выписки по сравнению с плацебо ( P = 0. 63), а также отсутствие статистической разницы во времени до облегчения симптомов. 55 Аналогичным образом, исследование Lewis et al., Проведенное в 2014 году, показало, что экаллантид не улучшил ангионевротический отек, вызванный ингибиторами АПФ, по сравнению с плацебо. 56
63), а также отсутствие статистической разницы во времени до облегчения симптомов. 55 Аналогичным образом, исследование Lewis et al., Проведенное в 2014 году, показало, что экаллантид не улучшил ангионевротический отек, вызванный ингибиторами АПФ, по сравнению с плацебо. 56
Наиболее важное сообщение, которое медики экстренной помощи должны извлечь из приведенных выше результатов, заключается в том, что ангионевротический отек, вызванный ингибиторами АПФ, который, как считается, опосредован брадикинином, не должен реагировать на антигистаминные препараты и глюкокортикоиды. Кроме того, текущие данные также не показывают стойкой эффективности при использовании антагонистов рецепторов брадикинина или ингибиторов калликреина.Таким образом, во всех случаях ангионевротического отека, вызванного ингибиторами АПФ, управление проходимостью дыхательных путей и стабилизация должны иметь первостепенное значение, и пока нельзя полагаться на медикаментозное лечение.
Как рекомендовано Чиу в алгоритме на рисунке 3, расположение пациентов с неаллергическим ангионевротическим отеком будет зависеть от того, было ли поражено дыхательные пути и какой уровень неотложной помощи требовался. Интубированные пациенты должны быть помещены в отделение интенсивной терапии для дальнейшего обследования и лечения в соответствии с показаниями.Пациенты с отеком дыхательных путей, не требующие экстренной процедуры на дыхательных путях, могут быть помещены в пол или в реанимацию или даже выписаны домой, в зависимости от места и степени поражения.
Пациенты с аллергическим ангионевротическим отеком подвержены риску двухфазных анафилактических реакций, которые обычно возникают в течение 10 часов после первоначального лечения. Распределение пациентов с анафилаксией должно определяться тяжестью их симптомов и ответом на лечение в отделении неотложной помощи. Согласно обновленным параметрам практики 2015 года Объединенного совета по аллергии, астме и иммунологии, пациенты с не опасными для жизни симптомами могут наблюдаться в течение четырех-восьми часов, если первоначальное лечение является эффективным, и выписываться, если рецидивов нет. Пациенты с рецидивом, требующим второй дозы адреналина, пациенты с анамнезом проглоченного аллергена или пациенты с особенно тяжелыми или опасными проявлениями, такими как свидетельства значительного сердечно-сосудистого и респираторного поражения, требуют либо более длительного наблюдения в отделении неотложной помощи, либо госпитализации для наблюдения. 57
Пациенты с рецидивом, требующим второй дозы адреналина, пациенты с анамнезом проглоченного аллергена или пациенты с особенно тяжелыми или опасными проявлениями, такими как свидетельства значительного сердечно-сосудистого и респираторного поражения, требуют либо более длительного наблюдения в отделении неотложной помощи, либо госпитализации для наблюдения. 57
Во всех случаях отека Квинке после купирования или разрешения приступов отека Квинке следует изучить возможные причины. Пациентам следует прекратить прием лекарств, подозреваемых в провокации (таких как ингибиторы АПФ, новые рецепты антибиотиков и т. Д.).) немедленно, следует избегать подозрений на разжигание аллергенов и получать соответствующие предупреждения и меры предосторожности в отношении этих предполагаемых причин. Всем пациентам с новыми аллергическими реакциями рекомендуется направлять к аллергологу. Ингибиторы АПФ следует заменить антигипертензивными препаратами, не относящимися к классам ингибиторов АПФ, блокаторов рецепторов ангиотензина II или прямых ингибиторов ренина; Пациенты должны быть проинструктированы, чтобы они проконсультировались со своим лечащим врачом, чтобы пересмотреть любые изменения в лечении.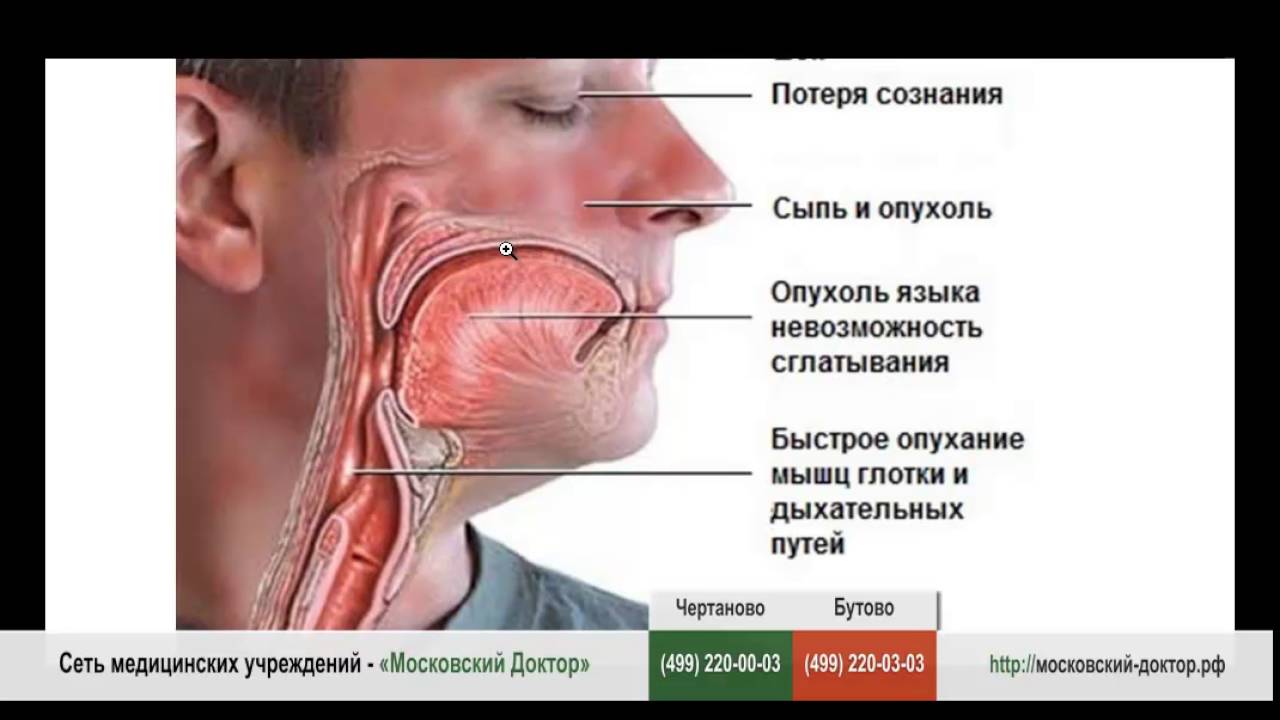 58-60
58-60
Пациентам, выписываемым после полного исчезновения аллергического ангионевротического отека и / или анафилактической реакции, следует назначить автоинъекционный адреналин и проинструктировать его лично; однако этим пациентам не нужно назначать антигистаминные препараты или кортикостероиды при выписке. 57 Хронические случаи аллергического ангионевротического отека можно лечить антагонистами h2-рецепторов, такими как цетиризин, или даже долгосрочными низкими дозами стероидов в рефрактерных случаях. 61
Несколько общепринятых методов лечения, такие как ослабленные андрогены, концентраты C1-INH и рекомбинантный C1-INH, в настоящее время используются для предотвращения приступов HAE. ( См. Таблицу 5. ) Андрогены в низких дозах включают даназол и станозолол, и их дозы составляют 50-300 мг / день и 2-4 мг / день соответственно. 2,38 Cynryze — единственный концентрат C1-INH, одобренный в настоящее время для профилактического использования в дозе 1000 ЕД каждые 3-4 дня. Также было показано, что rhC1-INH эффективен в профилактике при еженедельной дозировке 50 Ед / кг.Транексамовая кислота — еще одно профилактическое средство от НАО, которое назначают по 1 г два раза в день взрослым или 20 мг / кг у детей. Вышеупомянутые методы лечения также эффективны в предотвращении приступов приобретенного ангионевротического отека в сочетании с активным лечением основного заболевания.
Также было показано, что rhC1-INH эффективен в профилактике при еженедельной дозировке 50 Ед / кг.Транексамовая кислота — еще одно профилактическое средство от НАО, которое назначают по 1 г два раза в день взрослым или 20 мг / кг у детей. Вышеупомянутые методы лечения также эффективны в предотвращении приступов приобретенного ангионевротического отека в сочетании с активным лечением основного заболевания.
Таблица 5. Профилактика НАО и приобретенного ангионевротического отека
Наркотик | Фирменное наименование | Механизм действия | Доза | Путь администрирования | Побочные эффекты |
Произведенный из плазмы C1-INH | Cinryze | Замена C1-INH | 1000 ЕД каждые 3-4 дня | IV | Анафилаксия, риск инфекций, передающихся через кровь |
rhC1-INH | Руконест, Рюцин | Замена C1-INH | 50 Ед / кг / неделя | IV | Анафилаксия, риск инфекций, передающихся через кровь |
Андроген | Даназол | Неизвестно | 50-300 мг / сут | PO | Гепатотоксичность, опухоли печени, мужские вторичные половые признаки у женщин |
Станозолол | Неизвестно | 2-4 мг / сут | PO | Гепатотоксичность, опухоли печени, мужские вторичные половые признаки у женщин | |
Транексамовая кислота | Cyklokapron, Lysteda | Связывает сайты связывания плазминогена | Взрослые: 1 г два раза в день Педы: 20 мг / кг / день | PO | Анафилаксия, судороги, тромбоэмболия, отек головного мозга |
Было показано, что при лечении идиопатического ангионевротического отека очень эффективны низкие дозы антагонистов h3 в течение дня вместе с антагонистами h2 на ночь. Для пациентов, которые не реагируют на антигистаминную терапию, можно рассмотреть циклоспорин в дозировках 2,5-4 мг / кг / день в течение максимум трех месяцев, при этом в одном испытании 80% пациентов продемонстрировали близкое или полное выздоровление. 2,62 Тем, кто не ответил, дали еще один цикл циклоспорина или вместо этого начали метотрексат. Также могут быть назначены ВВИГ, плазмаферез и низкие дозы кортикостероидов.
Для пациентов, которые не реагируют на антигистаминную терапию, можно рассмотреть циклоспорин в дозировках 2,5-4 мг / кг / день в течение максимум трех месяцев, при этом в одном испытании 80% пациентов продемонстрировали близкое или полное выздоровление. 2,62 Тем, кто не ответил, дали еще один цикл циклоспорина или вместо этого начали метотрексат. Также могут быть назначены ВВИГ, плазмаферез и низкие дозы кортикостероидов.
Ангионевротический отек — сложное и потенциально смертельное заболевание, имеющее несколько причин, не все из которых хорошо изучены.В то время как для некоторых этиологий существуют медицинские методы лечения, все варианты могут проявляться опасным для жизни отеком дыхательных путей, который необходимо быстро устранить, если он будет обнаружен. Ангионевротический отек — это диагноз, который нельзя пропустить при попадании в отделение неотложной помощи. Подходите к каждому подозрительному случаю с подробным анамнезом, физическим осмотром и соответствующими клиническими подозрениями. Определите, есть ли у пациента крапивница, ангионевротический отек, анафилаксия или их комбинации. Помните, что ангионевротический отек, в отличие от крапивницы, возникает в подкожном и подслизистом слоях, длится от 24 до 48 часов, проявляет отек розового / телесного цвета, чаще сопровождается болью, чем зудом, и может осложняться болью в животе и нарушение дыхательных путей.Ознакомьтесь с дифференциальной диагностикой ангионевротического отека и используйте тщательный сбор анамнеза и физический осмотр при оценке псевдоангионевротического отека.
Определите, есть ли у пациента крапивница, ангионевротический отек, анафилаксия или их комбинации. Помните, что ангионевротический отек, в отличие от крапивницы, возникает в подкожном и подслизистом слоях, длится от 24 до 48 часов, проявляет отек розового / телесного цвета, чаще сопровождается болью, чем зудом, и может осложняться болью в животе и нарушение дыхательных путей.Ознакомьтесь с дифференциальной диагностикой ангионевротического отека и используйте тщательный сбор анамнеза и физический осмотр при оценке псевдоангионевротического отека.
Роль поставщиков услуг на догоспитальном этапе должна быть сосредоточена на оценке и стабилизации ABC при быстрой доставке этих пациентов в ближайшее отделение неотложной помощи. Если у пациентов наблюдаются какие-либо признаки гемодинамических или респираторных изменений, персонал догоспитального и реанимационного отделения должен немедленно получить доступ для внутривенного вливания (предпочтительно два больших диаметра), обеспечить дополнительный кислород и подключить пациента к непрерывной пульсоксиметрии и кардиомонитору. Во время первичного обследования медработники должны определить свой уровень комфорта при прохождении дыхательных путей пациента и необходимость вмешательства, используя алгоритм, изображенный на Рисунке 3. После того, как дыхательные пути будут признаны стабильными или будут защищены, поставщики медицинских услуг смогут перейти к первичному и вторичному обследованию. опросы, вмешиваясь, как указано. Знание типа ангионевротического отека поможет ускорить правильное лечение этих пациентов. Поставщики медицинских услуг должны быть осведомлены о наличии и доступности соответствующих фармакологических агентов и должны обеспечить наличие персонала, обученного надлежащему приготовлению и применению этих лекарств.Наконец, медицинские работники могут использовать алгоритм, изображенный на Рисунке 4, для обеспечения комфорта и понимания надлежащего расположения пациентов с ангионевротическим отеком, независимо от того, требуется ли им госпитализация или их можно безопасно выписать домой.
Во время первичного обследования медработники должны определить свой уровень комфорта при прохождении дыхательных путей пациента и необходимость вмешательства, используя алгоритм, изображенный на Рисунке 3. После того, как дыхательные пути будут признаны стабильными или будут защищены, поставщики медицинских услуг смогут перейти к первичному и вторичному обследованию. опросы, вмешиваясь, как указано. Знание типа ангионевротического отека поможет ускорить правильное лечение этих пациентов. Поставщики медицинских услуг должны быть осведомлены о наличии и доступности соответствующих фармакологических агентов и должны обеспечить наличие персонала, обученного надлежащему приготовлению и применению этих лекарств.Наконец, медицинские работники могут использовать алгоритм, изображенный на Рисунке 4, для обеспечения комфорта и понимания надлежащего расположения пациентов с ангионевротическим отеком, независимо от того, требуется ли им госпитализация или их можно безопасно выписать домой.
- Наследственный ангионевротический отек и брадикинин-опосредованный ангионевротический отек.
 В: Адкинсон Н.Ф. младший, Бохнер Б.С., Буркс А.В. и др. Аллергия Миддлтона: принципы и практика . Сондерс; 2014: 588-601.
В: Адкинсон Н.Ф. младший, Бохнер Б.С., Буркс А.В. и др. Аллергия Миддлтона: принципы и практика . Сондерс; 2014: 588-601. - Каплан А.П., Гривз М.В.Ангионевротический отек. J Am Acad Dermatol 2005; 53: 373–88. викторина 389-392.
- Токсикология / Инфекции и заболевания шеи и верхних дыхательных путей. В: Tintinalli JE, Stapczynski JS, Jo O. Tintinalli’s Emergency Medicine: A Complete Study Guide , 7-е изд. Нью-Йорк: Макгроу Хилл; 2011: 183-190, 1276, 1591.
- Заболевания иммунитета. В: Kumar V, Abbas AK, Aster JC. Роббинс и Котран Патологические основы болезни , 9-е изд. Эльзевир; 2015: 64, 245.
- Крапивница, ангионевротический отек и зуд.В: Хабиф Т.П. Клиническая дерматология: Цветное руководство по диагностике и терапии , 6-е изд. Сондерс; 2016: 178-217.
- Борк К., Вульф К., Хардт Дж. И др. Наследственный ангионевротический отек, вызванный миссенс-мутациями в гене фактора XII: клинические особенности, триггерные факторы и терапия.
 J Allergy Clin Immunol 2009; 124: 129.
J Allergy Clin Immunol 2009; 124: 129. - Дополнение. В: Male D, Brostoff J, Roth D, Roitt I. Immunology , 8-е изд. Сондерс; 2013: 71-84.
- Маккензи М., Вуд Л.А.Ангионевротический отек языка, связанный с эверолимусом. Acta Oncol 2010; 49: 107.
- Маэ Э, Морелон Э, Лечатон С. и др. Ангионевротический отек у реципиентов почечного трансплантата, получающих сиролимус. Дерматология 2007; 214: 205.
- Сендур О.Ф., Туран Ю., Беркит И.К., Тастабан Э. Ангио-отек у пациента, получавшего этанерцепт от ревматоидного артрита. Basic Clin Pharmacol Toxicol 2009; 104: 488.
- Банерджи А., Кларк С., Бланда М. и др. Многоцентровое исследование пациентов с ангионевротическим отеком, вызванным ингибиторами ангиотензинпревращающего фермента, поступивших в отделение неотложной помощи. Ann Allergy Asthma Immunol 2008; 100: 327.
- Agostoni A, Cicardi M, Cugno M и др. Ангионевротический отек, вызванный ингибиторами ангиотензинпревращающего фермента.
 Иммунофармакология 1999; 44: 21-25.
Иммунофармакология 1999; 44: 21-25. - Оттомейер С., Хеннеричи М.Г., Сабо К. Повышение осведомленности об оролингвальном ангионевротическом отеке как осложнении тромболизиса у пациентов с острым инсультом. Цереброваск Дис. 2009; 27: 307.
- Kulthanan K, Jiamton S, Boochangkool K, Jongjarearnprasert K. Ангионевротический отек: клинические и этиологические аспекты. Clin Dev Immunol 2007; 2007: 26438.
- Frigas E, Nzeako UC. Ангионевротический отек. Патогенез, дифференциальная диагностика и лечение. Clin Rev Allergy Immunol 2002; 23: 217-231.
- Bentley B 2nd. Холодовая крапивница и ангионевротический отек: диагностика и лечение. Am J Emerg Med 1993; 11: 43-46.
- Лоулор Ф, Блэк А.К., Бретнах А.С., Гривз М.В. Вибрационный ангионевротический отек: индукция поражения, клинические особенности, лабораторные и ультраструктурные данные и ответ на терапию. Br J Dermatol 1989; 120: 93-99.

- Роуз РФ, Бхушан М., Кинг С.М., Родос ЛЭ. Солнечный ангионевротический отек: необычное заболевание? Photodermatol Photoimmunol Photomed 2005; 21: 226-228.
- Bork K, Staubach P, Eckardt AJ, Hardt J. Симптомы, течение и осложнения абдоминальных атак при наследственном ангионевротическом отеке из-за дефицита ингибитора C1. Am J Gastroenterol 2006; 101: 619.
- Борк К., Мэн Дж., Штаубах П., Хардт Дж.Наследственный ангионевротический отек: новые данные о симптомах, пораженных органах и течении. Am J Med 2006; 119: 267.
- Блум А.С., Шранц С. Ингибитор ангиотензин-превращающего фермента, индуцированный ангионевротическим отеком тонкой кишки: имитация хирургической брюшной полости. J Emerg Med 2015; 48: e127.
- Agostoni A, Aygoren-Pursun E, Binkley KE и др. Наследственный и приобретенный ангионевротический отек: проблемы и прогресс: материалы третьего семинара по дефициту ингибитора С1-эстеразы и далее.
 J Allergy Clin Immunol 2004; 114 (3 приложения): S51-S131.
J Allergy Clin Immunol 2004; 114 (3 приложения): S51-S131. - Saxena S, Gierl B, Eibling DE. Отек надгортанника может не коррелировать с отеком языка при ангионевротическом отеке, вызванном ингибиторами ангиотензинпревращающего фермента. Ларингоскоп 2010; 120: 62-64.
- Борк К., Мэн Г., Штаубах П., Хардт Дж. Наследственный ангионевротический отек: новые данные о симптомах, пораженных органах и течении. Am J Med 2006; 119: 267-274.
- Scheirey CD, Scholz FJ, Shortsleeve MJ, Katz DS.Ангионевротический отек тонкой кишки, индуцированный ингибиторами ангиотензинпревращающего фермента: клинические и визуальные данные у 20 пациентов. AJR Am J Roentgenol 2011; 197: 393-398.
- да Коста Дж. Т., да Силва Дж. М., Кунья Л. и др. Наследственный ангионевротический отек с респираторным дистресс-синдромом у взрослых. Сундук 1994; 105: 1898-1899.
- Ван Деллен Р.Г., Мэддокс Д.Е., Датта Е.Дж. Маскарады ангионевротического отека и крапивницы.
 Ann Allergy Asthma Immunol 2002; 88: 10.
Ann Allergy Asthma Immunol 2002; 88: 10. - Gleich GJ, Schroeter AL, Marcoux JP, et al. Эпизодический ангионевротический отек, связанный с эозинофилией. N Engl J Med 1984; 310: 1621.
- Хара Л.Дж., Наварро С., Медина Г. и др. Синдром гипокомплементемического уртикарного васкулита. Curr Rheumatol Rep 2009; 11: 410.
- Чарльзуорт EN. Дифференциальный диагноз ангионевротического отека. Allergy Asthma Proc 2002; 23: 337.
- Tarzi MD, Hickey A, Forster T, et al. Оценка тестов, используемых для диагностики и мониторинга дефицита ингибитора С1: нормальный уровень С4 в сыворотке не исключает наследственный ангионевротический отек. Clin Exp Immunol 2007; 149: 513-516.
- Zuraw BL. Клиническая практика. Наследственный ангионевротический отек. N Engl J Med 2008; 359: 1027-1036.
- Заничелли А., Магерл М., Лонгхерст Н. и др. Наследственный ангионевротический отек с недостаточностью ингибитора С1: задержка диагностики в Европе.
 Allergy, Asthma Clin Immunol 2013; 9:29.
Allergy, Asthma Clin Immunol 2013; 9:29. - Темино В.М., Пиблс Р.С. мл. Спектр и лечение отека Квинке. Am J Med 2008; 121: 282-286.
- Чиу А.Г., Ньюкирк К.А., Дэвидсон Б.Дж. и др. Ангионевротический отек, вызванный ингибитором ангиотензинпревращающего фермента: многоцентровый обзор и алгоритм управления проходимостью дыхательных путей. Анн Отол Ринол Ларингол 2001; 110: 834.
- Чикарди М., Борк К., Кабальеро Т. и др. Доказательные рекомендации по терапевтическому лечению ангионевротического отека вследствие наследственной недостаточности ингибитора C1: консенсусный отчет Международной рабочей группы. Аллергия 2012; 67: 147.
- Американская академия неотложной медицины. Руководство по клинической практике: начальная оценка и ведение пациентов с острой крапивницей или ангионевротическим отеком. Доступно по адресу: http://www.aaem.org/em-resources/position-statements/2006/clinical-practice-guidelines.
 Проверено 27 ноября 2016 г.
Проверено 27 ноября 2016 г. - Борк К. Терапевтический подход к лечению наследственного и приобретенного ангионевротического отека, основанный на доказательствах. Curr Opin Allergy Clin Immunol 2014; 14: 354.
- Sampson HA, Munoz-Furlong A, Campbell RL, et al.Второй симпозиум по определению и лечению анафилаксии: итоговый отчет — второй сетевой симпозиум Национального института аллергии и инфекционных заболеваний / пищевой аллергии и анафилаксии. Ann Emerg Med 2006; 47: 373-380.
- Абдельмалак Б., Дойл Дж. Анестезия для отоларингологической хирургии , 1-е изд. Издательство Кембриджского университета; 2013: 102.
- Надель Э.С., Браун Д.Ф. Ангионевротический отек. J Emerg Med 1998; 16: 477-479.
- Бенцианов Б.Л., Пархискар А., Азер М., Хар-Эль Г.Роль фиброоптической назофарингоскопии в лечении острых дыхательных путей при ангионевротическом отеке. Ларингоскоп 2000; 110: 2016-2019.
- Wood A, Choromanski D, Orlewicz M.
 Интубация пациентов с ангионевротическим отеком: ретроспективное исследование различных методов за трехлетний период. Int J Crit Illn Inj Sci 2013; 3: 108-112.
Интубация пациентов с ангионевротическим отеком: ретроспективное исследование различных методов за трехлетний период. Int J Crit Illn Inj Sci 2013; 3: 108-112. - Борк К., Бернштейн Дж., Махниг Т., Крейг Т. Дж. Эффективность различных методов лечения острых приступов гортани наследственного ангионевротического отека, вызванного дефицитом ингибитора C1-эстеразы. J Emerg Med 2016; 50: 567.
- Хассен Г.В., Калантари Х., Паррага М. и др. Свежезамороженная плазма для лечения прогрессирующего и рефрактерного ангионевротического отека, вызванного ингибиторами ангионевротического отека. J Emerg Med 2013; 44: 764.
- Пекдемир М., Эрсель М., Аксай Э. и др. Эффективное лечение наследственного ангионевротического отека свежезамороженной плазмой в отделении неотложной помощи. J Emerg Med 2007; 33: 137.
- Хилл Б.Дж., Томас С.Х., МакКейб К.Свежезамороженная плазма при обострениях наследственного отека Квинке.
 Am J Emerg Med 2004; 22: 633.
Am J Emerg Med 2004; 22: 633. - Ishoo E, Shah UK, Grillone GA и др. Прогнозирование риска для дыхательных путей при ангионевротическом отеке: система стадий на основе презентации. Отоларингол Хирургия головы и шеи 1999; 121: 263-268.
- Боуэн Т., Чикарди М., Фаркас Х. и др. 2010 Международный консенсусный алгоритм диагностики, терапии и лечения наследственного ангионевротического отека. Allergy Asthma Clin Immunol 2010; 6:24.
- Бетчел С., Бадью Дж., Бинкли К. и др. Канадские рекомендации по наследственному ангионевротическому отеку. Allergy Asthma Clin Immunol 2014; 10:50.
- Дикевич М.С. Кашель и ангионевротический отек от ингибиторов ангиотензинпревращающего фермента: новое понимание механизмов и управления. Curr Opin Allergy Clin Immunol 2004; 4: 267.
- Ганди П.К., Джентри В.М., Ботторфф МБ. Тромботические события, связанные с продуктами с ингибиторами C1-эстеразы, у пациентов с наследственным ангионевротическим отеком: исследование из базы данных системы отчетности о нежелательных явлениях Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США.
 Фармакотерапия 2012; 32: 902.
Фармакотерапия 2012; 32: 902. - Cicardi M, Zuraw B. Наследственный ангионевротический отек: лечение острых приступов. В: UpToDate, Post TW (Ed), UpToDate, Waltham, MA. Проверено 22 ноября 2016 г.
- Баш М., Гри Дж., Стелтер К. и др. Рандомизированное исследование икатибанта при ангионевротическом отеке, вызванном ингибиторами АПФ. N Engl J Med 2015; 372: 418-425.
- Sinert, et al. Слепое плацебо-контролируемое исследование безопасности и эффективности икатибанта для лечения ангионевротического отека ингибитора ангиотензинпревращающего фермента.Исследование CAMEO, проведенное Shire Pharmaceuticals Limited, не опубликовано, прекращено в сентябре 2015 года.
- Льюис Л.М., Граффео С., Крозели П. и др. Экаллантид для неотложного лечения ангионевротического отека, вызванного ингибиторами ангиотензинпревращающего фермента: многоцентровое рандомизированное контролируемое исследование. Ann Emerg Med 2015; 65: 204-213.

- Либерман П., Никлас Р.А., Рэндольф С. и др. Анафилаксия — обновление параметров практики 2015. Ann Allergy Asthma Immunol 2015; 115: 341-384.
- Toh S, Reichman ME, Houstoun M, et al. Сравнительный риск ангионевротического отека, связанный с применением препаратов, нацеленных на ренин-ангиотензин-альдостероновую систему. Arch Intern Med 2012; 172: 1582-1589.
- Vasekar M, Craig TJ. Ангионевротический отек, вызванный ингибиторами АПФ. Curr Allergy Asthma Rep 2012; 12: 72.
- Берд Дж. Б., Адам А., Браун, штат Нью-Джерси. Ангионевротический отек, связанный с ингибиторами ангиотензинпревращающего фермента. Immunol Allergy Clin North Am 2006; 26: 725.
- Каплан А.П. Клиническая практика. Хроническая крапивница и ангионевротический отек. N Engl J Med 2002; 346: 175.
- Grattan CE, O’Donnell BF, Francis DM, et al. Рандомизированное двойное слепое исследование циклоспорина при хронической «идиопатической» крапивнице.
 Br J Dermatol 2000; 143: 365-372.
Br J Dermatol 2000; 143: 365-372.
Австралазийское общество клинической иммунологии и аллергии (ASCIA)
ASCIA PCC Ангионевротический отек 2019 135,59 KB
Ангионевротический отек — это состояние, при котором из мелких кровеносных сосудов жидкость проникает в ткани, вызывая отек.Известного лекарства не существует, однако отек можно предотвратить с помощью лекарств.
Колпачковые опухоли на поверхности кожи называются крапивницей. Ангионевротический отек вызывает более глубокий отек тканей. Очень редко аллергия является причиной изолированного отека Квинке (отек без каких-либо других симптомов).
Насколько распространен ангионевротический отек?
До 20% людей когда-нибудь заболевают крапивницей, и примерно у каждого третьего из них также возникает ангионевротический отек.Сам по себе ангионевротический отек (без крапивницы) встречается гораздо реже.
Существует три основных типа отека Квинке:
- Ангионевротический отек плюс крапивница (крапивница): крапивница зудит, а отек Квинке зуд, жар или болезненность.
- Сам по себе отек Квинке: зудящие, горячие и красные опухоли, часто большие и неприятные.
- Сам по себе отек Квинке: опухоль цвета кожи, без зуда или жжения, часто безреагирующая на антигистаминные препараты.
Ангионевротический отек у большинства людей со временем исчезает.Он может появиться снова после заражения, в состоянии стресса или без какой-либо конкретной причины, которую можно определить. Иногда это повторяющаяся проблема, которая повторяется на протяжении всей жизни. Ангионевротический отек редко бывает вызван серьезным заболеванием, не вызывает у вас заболевания и не вызывает повреждения таких органов, как почки, печень или легкие.
Где возникает ангионевротический отек?
Наиболее частыми участками тела являются лицо, губы, язык, горло и половые органы.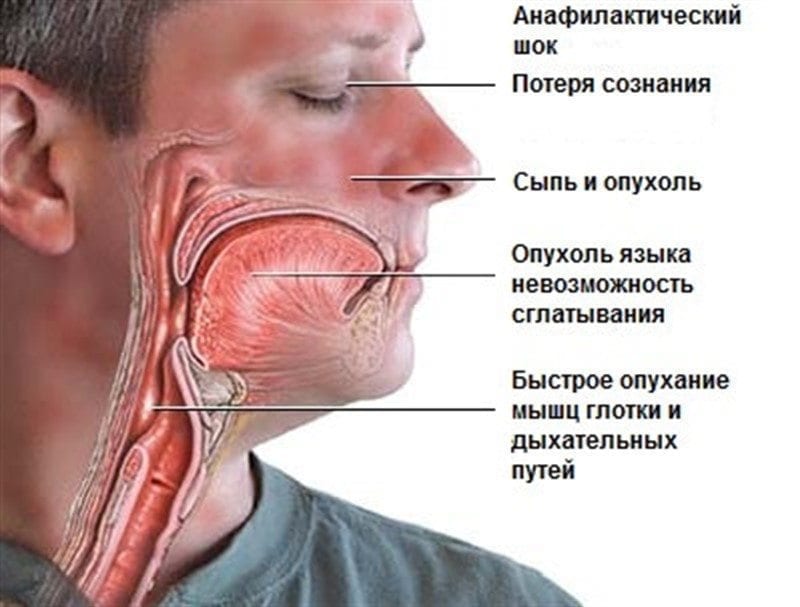 Отек в одной области обычно длится от одного до трех дней.Иногда отек внутренних органов, таких как пищевод (пищевод или глотка, ведущая к желудку), желудка или кишечника, может вызвать боли в груди или желудке.
Отек в одной области обычно длится от одного до трех дней.Иногда отек внутренних органов, таких как пищевод (пищевод или глотка, ведущая к желудку), желудка или кишечника, может вызвать боли в груди или желудке.
Хотя ангионевротический отек может проявляться зудом, покалыванием или жжением, часто нет никаких других симптомов, кроме дискомфорта от отека. Иногда отек может быть болезненным, особенно когда он возникает над суставами. Эти опухоли могут быть большими и продолжаться несколько дней. Если опухоль носит постоянный характер, а не приходит и уходит, следует рассмотреть другие возможные причины опухоли.
Опасен ли ангионевротический отек?
Ангионевротический отек не повреждает внутренние органы, такие как почки, печень или легкие. Единственная опасность заключается в сильном отеке горла или языка, так как это может вызвать затруднение дыхания. Сильный отек горла требует раннего приема лекарств, таких как адреналин от анафилаксии или икатибанта от наследственного ангионевротического отека (НАО), и доставки в больницу на машине скорой помощи.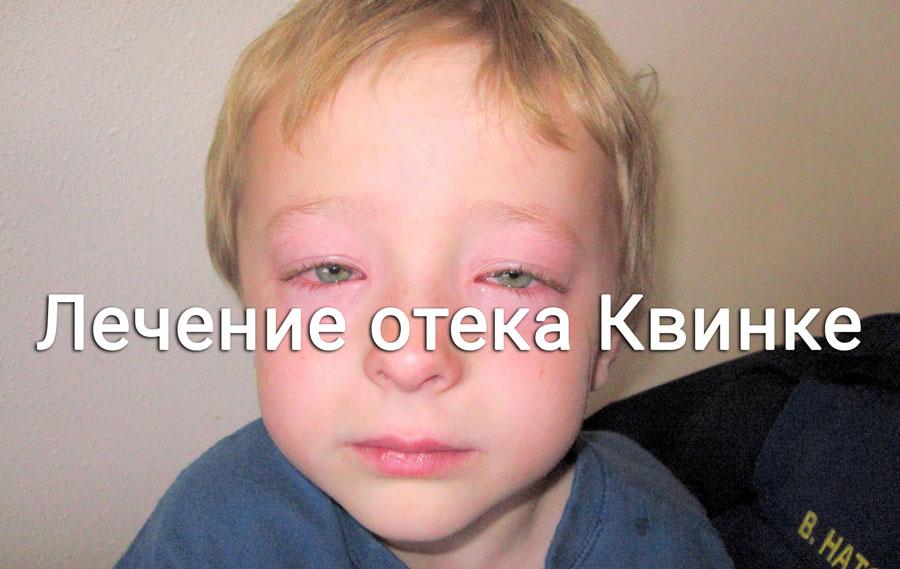
Отек на внешней стороне шеи вызывает дискомфорт, но не влияет на дыхание.Отеки, мешающие дыханию, встречаются редко даже у людей с рецидивирующим ангионевротическим отеком.
Людей с рецидивирующим ангионевротическим отеком врач должен направить к специалисту по клинической иммунологии / аллергии для исследования основной причины и оптимизации лечения.
Когда подозревать аллергическую причину
Аллергические причины изолированного ангионевротического отека редки, но следует подозревать кратковременные эпизоды отека, которые возникают в аналогичных ситуациях, например, после приема определенных продуктов питания или лекарств.Аллергия на продукты или лекарства обычно вызывает крапивницу (крапивницу) или зуд, а также ангионевротический отек.
Реакции пищевой аллергии иногда бывают тяжелыми, драматичными и часто связаны с такими симптомами, как затрудненное дыхание, падение артериального давления, расстройство желудка и зудящая крапивница, а также ангионевротический отек. Симптомы обычно возникают в течение одного-двух часов после употребления вредной пищи и исчезают в течение 12-24 часов. При таком типе реакции могут быть полезны тесты на аллергию, но важно отметить, что пищевая аллергия — очень редкая причина изолированного отека Квинке.
Симптомы обычно возникают в течение одного-двух часов после употребления вредной пищи и исчезают в течение 12-24 часов. При таком типе реакции могут быть полезны тесты на аллергию, но важно отметить, что пищевая аллергия — очень редкая причина изолированного отека Квинке.
Роль пищевой непереносимости (которая отличается от аллергии) остается спорным. Изменения в диете, такие как отказ от встречающихся в природе пищевых химикатов и пищевых добавок, иногда можно попробовать под наблюдением опытных практикующих врачей и аккредитованных диетологов.
Основные причины отека Квинке
Препараты-ингибиторы АПФ (ангиотензинпревращающего фермента)
Примерно у 1 из 200 человек, принимающих эти лекарства от сердца и артериального давления, развиваются отеки.Большинство отеков появляются в течение первых нескольких месяцев лечения. Однако иногда начало заболевания может быть отсрочено на месяцы или годы или проявляться только при увеличении дозы. Неясно, почему у некоторых людей появляются отеки, а у других нет, но простой переход на другой бренд или тип ингибитора АПФ, похоже, не помогает.
Отеки от этих лекарств не вызывают зуда или боли, обычно возникают вокруг лица, языка и горла и не сопровождаются крапивницей. Это не аллергические реакции, поэтому они не могут быть подтверждены никакими тестами на аллергию на коже или крови.Если симптомы исчезают после прекращения приема препарата, диагноз обычно считается подтвержденным. Отек может исчезнуть через несколько недель после прекращения приема лекарств.
Наследственный ангионевротический отек (НАО)
Это редкое заболевание, встречающееся примерно у 1 из 50 000 человек с низким уровнем (дефицитом) или пониженной эффективностью фермента, ингибирующего С1. Могут быть поражены лицо, язык, горло и кишечник, а приступы верхних дыхательных путей могут быть опасными для жизни. Отеки не вызывают зуда и боли, а цвет кожи зачастую нормальный.Внутренний отек является относительно распространенным явлением, что приводит к обращению в больницу с сильными болями в животе или груди без одновременного внешнего отека.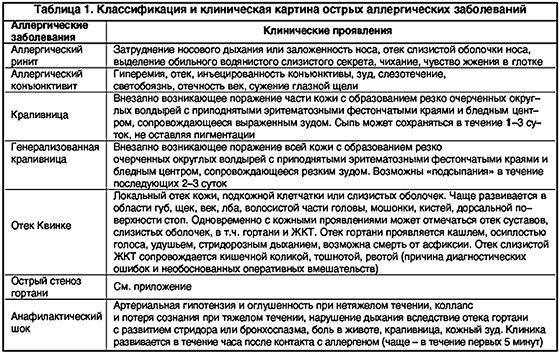 Важно отметить, что НАО не связано с крапивницей (крапивницей), но иногда может возникнуть красная круговая сыпь. Эпизоды могут быть вызваны эмоциональным стрессом, алкоголем, гормональными изменениями или травмой (например, стоматологической операцией). HAE можно обнаружить по анализу крови.
Важно отметить, что НАО не связано с крапивницей (крапивницей), но иногда может возникнуть красная круговая сыпь. Эпизоды могут быть вызваны эмоциональным стрессом, алкоголем, гормональными изменениями или травмой (например, стоматологической операцией). HAE можно обнаружить по анализу крови.
Хотя HAE часто передается в семье, генетические изменения, связанные с HAE, могут появиться в новом поколении, чего не было у родителей.НАО обычно проявляется в подростковом возрасте, а не в младенчестве, но проявление также может быть отсроченным.
Приобретенный дефицит С1-ингибитора
В еще более редких случаях низкие уровни ингибитора C1 возникают в связи с некоторыми случаями лимфомы, злокачественных новообразований и аутоиммунных заболеваний, таких как системная красная волчанка (СКВ). Набухания аналогичны описанным выше.
Инфекция
Вирусная инфекция обычно является наиболее частой причиной крапивницы (крапивницы) и отека Квинке у детей, особенно если они длятся более 24 часов.
Пищевая или лекарственная аллергия
Отеки из-за аллергических реакций на продукты или лекарства иногда бывают серьезными и драматичными, но обычно проходят в течение 24 часов.
Другие причины
Заболевания щитовидной железы и некоторые типы воспалительного артрита чаще встречаются у людей с крапивницей и ангионевротическим отеком. У некоторых людей, чьи опухоли сохраняются в течение многих лет без очевидной причины, причиной может быть аутоиммунный процесс. Это означает, что часть иммунной системы организма может атаковать кожу.В большинстве случаев единственная причина не обнаруживается. Аллергические заболевания почти никогда не являются причиной отеков, которые продолжаются несколько дней или рецидивируют в течение нескольких недель.
Отеки, которые могут выглядеть как отек Квинке
- Контактная аллергия от животных или растений обычно локализуется в месте прямого контакта. Он часто бывает зудящим, непродолжительным, не вызывает внутреннего отека и вызывает высыпания с волдырями, которые слезятся и шелушатся через несколько дней.
- Аллергия на животных может вызывать зудящую крапивницу и ангионевротический отек, но чаще всего возникает при тяжелой сенной лихорадке (аллергический ринит) и / или астме.
- Укусы насекомых пчел, ос и некоторых муравьев могут вызвать сильное местное и временное опухание.
- Палиндромный ревматоидный артрит — это редкая форма артрита, вызывающая отеки, которые длятся несколько дней подряд, в основном над суставами и поражающими конечности. Отеки обычно болезненные и горячие, а не зудящие. У некоторых людей с этим заболеванием в конечном итоге развивается ревматоидный артрит.
- Менее распространенные имитации ангионевротического отека включают следующие причины отека, которые имеют тенденцию сохраняться:
- Дерматомиозит (мышечная слабость, покраснение и отек лица).
- Закупорка верхней полой вены (основной вены в груди, которая может приводить к постоянному скоплению жидкости на шее, лице и руках).
- Сниженная активность щитовидной железы (которая может вызывать отечность лица и губ, известную как микседема).
- Розацеа на лице (вызывает неспецифическую отечность лица, покраснение, покраснение и прыщи).
- Орофациальный гранулематоз (фиксированный отек лица и губ, иногда связанный с воспалением кишечника).
- Подкожная эмфизема (утечка воздуха в мягкие ткани, часто возникающая после травмы или операции).
- Кластерная головная боль (сильная односторонняя головная боль, связанная с отечностью вокруг глаза с той же стороны).
Как долго длится ангионевротический отек?
Это зависит от причины. Если обнаружена излечимая причина или если причиной является прием ингибитора АПФ, эпизоды отека должны прекратиться. Если причина не найдена, опухоль может прекратиться через несколько недель или месяцев или может продолжаться годами, и невозможно предсказать, когда она исчезнет.
Аспирин, другие обезболивающие и отек Квинке
Если у вас аллергия на аспирин или аналогичные обезболивающие, их прием может вызвать отек. У каждого третьего человека с ангионевротическим отеком опухоль быстро ухудшится, если они будут принимать эти лекарства, даже если у них нет на них аллергии. Поэтому для обезболивания лучше принимать парацетамол. Если вы уже принимаете аспирин или аналогичные обезболивающие регулярно и без симптомов, то нет необходимости прекращать их прием.
Зачем делать тесты?
Основная причина тестирования — исключить основные заболевания, которые могут сначала проявиться как ангионевротический отек, а позже — как другие состояния. Эти состояния могут потребовать отдельного лечения или исследования. Вот почему медицинский осмотр и анализы крови проводятся у людей со значительным или рецидивирующим ангионевротическим отеком.
Лечение отека Квинке
- Пройдите тесты, чтобы подтвердить или исключить основную причину. Это важно, но в большинстве случаев результаты тестов нормальные.
- Симптомы могут исчезнуть со временем. У некоторых людей бывает только один эпизод, в то время как другие страдают от повторяющихся приступов, которые в конечном итоге прекращаются без видимой причины.
- Избегайте отягчающих факторов. Часто полезны неспецифические меры, такие как отказ от чрезмерного тепла, острой пищи или алкоголя. Поскольку аспирин может усугубить опухоль, его следует избегать, если он уже не принят без проблем. Ингибиторов АПФ (ангиотензинпревращающего фермента) обычно не рекомендуется применять людям с ангионевротическим отеком в анамнезе.Другая группа лекарств от сердца и артериального давления, называемых блокаторами рецепторов ангиотензина 2, обычно считается безопасной.
- Основой лечения являются антигистаминные препараты. Выработка гистамина в коже, по-видимому, у большинства людей вызывает отек. Антигистаминные препараты блокируют этот эффект. Поскольку для уменьшения симптомов им требуется один-два часа, часто лучше принимать их регулярно, а не по мере необходимости. Цель состоит в том, чтобы остановить приступы отека или сделать их менее частыми или менее серьезными.Людям с тяжелым ангионевротическим отеком часто лучше принимать их каждый день, останавливаясь раз в месяц или два, чтобы проверить, нужны ли они, и возобновлять их, если есть. Разные люди лучше всего реагируют на разные антигистаминные препараты. Антигистаминные препараты, не вызывающие сонливости, продаются без рецепта. К сожалению, они менее эффективны при ангионевротическом отеке, чем при крапивнице (крапивнице), и часто совершенно неэффективны при не вызывающем зуд ангионевротическом отеке, в котором гистамин, по-видимому, не играет значительной роли.
- Прочие лекарства. Поскольку вероятность побочных эффектов выше, другие препараты обычно назначают на тот случай, когда антигистаминные препараты не предотвращают ангионевротический отек, и их обычно назначают под наблюдением специалиста. Эти виды лекарств с большей вероятностью потребуются людям с частыми не вызывающими зуда опухолями и людям с дефицитом ингибитора С1 (наследственным или приобретенным). В последние годы для пациентов с НАО стало доступно несколько новых лекарств.К ним относятся концентрат С1-ингибитора и ингибитор рецептора брадикинина (Икатибант).
Лекарства при беременности и кормлении грудью
Лечение отека Квинке, как и других аллергических состояний, осложняется при беременности и кормлении грудью. Существует несколько исследований, посвященных применению лекарств во время беременности и кормления грудью. Согласно местным руководствам, большинство антигистаминных препаратов без снотворного действия относительно безопасны. Старые седативные антигистаминные препараты, вероятно, будут безопасными для периодического или краткосрочного использования. Нет никаких доказательств того, что прием антигистаминных препаратов уменьшит выработку молока, однако следует обратиться за медицинской помощью.
© ASCIA 2019
ASCIA — это ведущая профессиональная организация специалистов по клинической иммунологии / аллергии в Австралии и Новой Зеландии.
РесурсыASCIA основаны на опубликованной литературе и обзорах экспертов, однако они не предназначены для замены медицинских рекомендаций. На содержание ресурсов ASCIA никакие коммерческие организации не влияют.
Для получения дополнительной информации посетите www.allergy.org.au
Чтобы сделать пожертвование на исследования иммунологии / аллергии, перейдите на сайт www.allergyimmunology.org.au
Содержание обновлено апрель 2019 г.
Жизнь с ангионевротическим отеком — Новости ангионевротического отека
Ангионевротический отек — это хорошо поддающаяся лечению группа заболеваний иммунной системы, которые включают отек кожи, языка, горла или кишечника.
Набухание может быть хроническим — повторяющимся в течение длительного времени — как в случае идиопатического ангионевротического отека, наследственного ангионевротического отека и приобретенного ангионевротического отека.Или они могут быть острыми — внезапным, спорадическим явлением в ответ на конкретный триггер — например, при неаллергическом ангионевротическом отеке (НАЭ) и аллергическом ангионевротическом отеке.
Вздутие кишечника может вызвать сильную боль и тошноту, а опухоль в горле может заблокировать дыхательные пути и вызвать затруднение дыхания. Они могут быстро стать опасными для жизни и потребовать немедленной первой помощи. Однако опухоли в любой другой части тела не вредны. Во всех случаях эпизод отека пройдет сам по себе через два-три дня.
Жизнь со всеми формами состояния может быть очень простой с лечением. Все сводится к тому, чтобы избегать триггеров, принимать лекарства для предотвращения эпизодов, составлять медицинские планы и практиковать базовый уход за собой.
Как избежать триггеров
Неаллергический ангионевротический отек и аллергический ангионевротический отек являются реакциями на вещества.
Неаллергический ангионевротический отек — лекарственная реакция на блокаторы ренин-ангиотензин-альдостероновой системы (РАЭ) и ингибиторы ангиотензин-превращающего фермента (АПФ).Их обычно назначают для снижения артериального давления и улучшения здоровья сердечно-сосудистой системы.
Аллергический ангионевротический отек — это реакция на распространенные триггеры, такие как продукты (орехи, моллюски, молоко и яйца), а также на укусы или укусы насекомых. Вакцины, содержащие любое из этих веществ, также могут вызывать аллергический ангионевротический отек.
Лекарства, такие как пенициллин, нестероидные противовоспалительные препараты (НПВП) и сульфамидные препараты, также являются известными триггерами аллергического ангионевротического отека. Другие медицинские триггеры включают радиоконтрастные среды, такие как йод и барий, которые используются в визуализации на основе рентгеновских лучей, и латекс, компонент многих перчаток, катетеров, воздушных шаров и презервативов.
Избегание этих триггеров может предотвратить приступы отека. Это означает, что очень важно знать причину отека Квинке, чтобы этих триггеров можно было избежать.
Избегание триггеров также полезно при хронических формах заболевания, хотя их труднее избежать. Стресс, боль, травмы, инфекции и медицинские процедуры могут вызывать приступы отека, поэтому людям, страдающим хроническим ангионевротическим отеком, следует проявлять бдительность в это время.
Прием лекарств для предотвращения приступов
Посещение медицинского работника, обследование и, при необходимости, курс профилактических лекарств могут значительно облегчить жизнь с ангионевротическим отеком.
Аллергический ангионевротический отек и идиопатический ангионевротический отек можно лечить с помощью лекарств от аллергии, таких как антигистаминные препараты, кортикостероиды и адреналин (EpiPen).
Наследственный ангионевротический отек и аллергический ангионевротический отек можно предотвратить или даже полностью остановить с помощью препаратов, повышающих уровень С1-ингибитора, таких как Haegarda, Cinryze и Kalbitor. В некоторых случаях также может использоваться медицинский каннабис, известное противовоспалительное средство.
Аллергический ангионевротический отек может также включать другие лекарства, назначаемые для лечения вызывающих его иммунных нарушений, например, лечение лимфомы ритуксаном.
Прием любых лекарств, назначенных врачом от ангионевротического отека, на протяжении всего курса лечения может предотвратить болезненные и опасные для жизни ситуации.
Создание медицинского плана
Чем больше человек подготовится и планирует, что делать во время возможного приступа отека Квинке, тем легче будет получить медицинскую помощь.
Лекарства всегда должны быть под рукой и в необходимом количестве, особенно во время путешествий. Кроме того, необходимо иметь EpiPen, который находится поблизости и легко доступен для немедленного самолечения опасного для жизни приступа отека.
Фиразир может использоваться почти так же, как EpiPen, но предназначен для лечения неаллергического ангионевротического отека, идиопатического ангионевротического отека, аллергического ангионевротического отека и наследственного ангионевротического отека, которые не всегда поддаются лечению лекарствами от аллергии.
Должен быть разработан план обращения в медицинские службы в случае серьезного, опасного для жизни приступа. Пациентам рекомендуется искать больницы, договариваться с друзьями и семьей и в целом убедиться, что они и окружающие их люди знают, что делать в случае приступа отека Квинке.
Практика базового ухода за собой
Сам по себе ангионевротический отек, если он не возникает в горле или кишечнике, безвреден и проходит сам по себе. Поддержание хорошего физического здоровья поможет избежать потенциальных триггеров. В случае аллергического ангионевротического отека лечение вызывающих его иммунных нарушений помогает предотвратить приступы отека.
Очень важно заботиться о своем психическом здоровье. Эпизоды отека могут быть пугающими и травматичными, а размер и расположение даже безобидного ангионевротического отека могут смущать, расстраивать и непредсказуемо.Это может привести к тревоге и депрессии.
Однако важно помнить, что ангионевротический отек поддается лечению. Прогноз очень хороший, и при правильном медицинском уходе у человека могут отсутствовать симптомы — без приступов — в течение многих лет.
***
Новости ангионевротического отека — это исключительно новостной и информационный сайт об этом заболевании. Он не предоставляет медицинских консультаций, диагностики или лечения. Этот контент не предназначен для замены профессиональных медицинских рекомендаций, диагностики или лечения.Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно состояния здоровья. Никогда не игнорируйте профессиональные медицинские советы и не откладывайте их поиск из-за того, что вы прочитали на этом сайте.
.


 За счет сильного сдавления тканей отек может приводить к нарушению функций органов и удушью. Длится от пары часов до суток и постепенно исчезает, может давать лихорадку, поносы, боли в животе, при нарастании отека — потерю сознания.
За счет сильного сдавления тканей отек может приводить к нарушению функций органов и удушью. Длится от пары часов до суток и постепенно исчезает, может давать лихорадку, поносы, боли в животе, при нарастании отека — потерю сознания.

