АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ У ДЕТЕЙ | Цыгин А.Н.
По разным данным, артериальная гипертензия (АГ) регистрируется у 1-3% всех детей. В большинстве случаев АГ в детском возрасте является вторичной по отношению к заболеваниям почек, сердечно-сосудистым, реноваскулярным и эндокринным заболеваниям. Выявленные случаи АГ требуют развернутого исследования для установления причины повышения АД и выработки рациональной терапевтической тактики. Various data show that arterial hypertension (AH) is notified in 1-3% of all children. In childhood, AH is secondary to renal, cardiovascular, renovascular, and endocrine diseases in most cases. The AH cases detected require comprehensive studies to establish a cause of elevated blood pressure and to elaborate an appropriate treatment policy. А.Н. Цыгин, Научно-исследовательский институт педиатрии РАМН
A.N.Tsygin, Research Institute of Pediatrics, Russian Academy of Medical Sciences
Определение
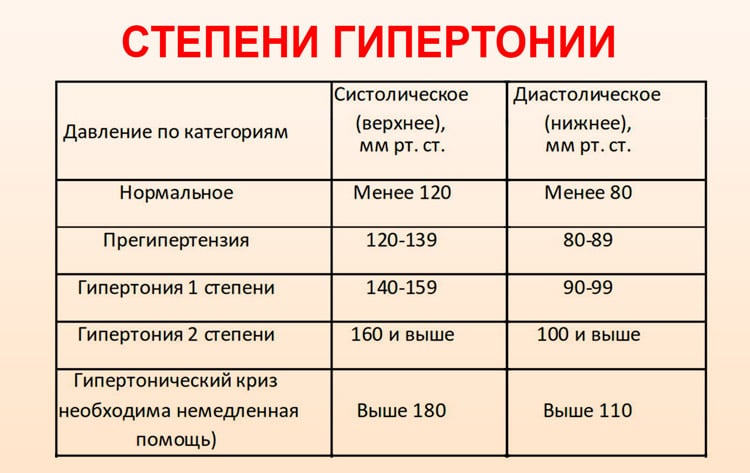
Под артериальной гипертензией (АГ) у детей понимают стойкое повышение артериального давления (АД) выше 95-го процентиля для конкретного возраста и пола ребенка.
Проще установить наличие АГ с помощью критериев, предложенных Второй рабочей группой по контролю АД у детей (Second Task Force in Blood Pressure Control in Children; 1987 табл. 1) [1].
|
Таблица 1. |
||
| Возраст | Систолическое АД, мм рт. ст. | |
| Умеренная гипертензия | Выраженная гипертензия | |
| 7 дней | > 96 | >106 |
| 8–30 дней | >104 | >110 |
| До 2 лет | >118 | |
| 3–5 лет | >116 | >124 |
| 6-9 лет | >122 | >130 |
| 10–12 лет | >126 | >134 |
| 13–15 лет | >136 | >144 |
| >142 | >150 | |
У части детей повышенное АД является следствием психоэмоционального стресса при посещении медицинского учреждения и носит транзиторный характер. В связи с этим рекомендуется как минимум троекратный амбулаторный контроль АД, причем измерять его следует в спокойной обстановке, придав ребенку комфортное сидячее или лежачее положение. По разным данным, АГ регистрируется у 1–3% всех детей.
В связи с этим рекомендуется как минимум троекратный амбулаторный контроль АД, причем измерять его следует в спокойной обстановке, придав ребенку комфортное сидячее или лежачее положение. По разным данным, АГ регистрируется у 1–3% всех детей.
Причины АГ у детей
В большинстве случаев АГ у детей является вторичной по отношению к болезням почек, сердечно-сосудистым, реноваскулярным, эндокринным заболеваниям. Однако у подростков в отсутствие признаков перечисленных заболеваний может быть установлен диагноз эссенциальной гипертензии, особенно если умеренное повышение АД сочетается с избыточной массой тела и/или семейной предрасположенностью к АГ. Более выраженная АГ, как правило, свидетельствует о причинной роли поражения почек.
Основные причины вторичной АГ в детском возрасте перечислены ниже [2].
Болезни почек
Реноваскулярные:
стеноз почечных артерий;
тромбоз почечных артерий;

Паренхиматозные:
острый гломерулонефрит;
хронический гломерулонефрит;
хронический пиелонефрит;
рефлюкс–нефропатия;
поликистоз почек;
гипоплазия почек;
гемолитико-уремический синдром;
опухоль Вильмса;
гидронефроз;
системная красная волчанка;
состояние после трансплантации
почки.
Кардиоваскулярные заболевания:
коарктация аорты;
Эндокринные заболевания:
феохромоцитома;
нейробластома;
гипертиреодизм;
врожденная гиперплазия надпочечников;
первичный гиперальдостеронизм;
синдром Кушинга (эндогенный или экзогенный).
Заболевания центральной нервной системы:
повышенное внутричерепное давление.

Использование лекарственных препаратов:
оральных контрацептивов.
Эссенциальная гипертензия
Структура причин АГ у детей имеет возрастные особенности (табл. 2), учет которых может способствовать определению адекватной диагностической и лечебной тактики. В период новорожденности повышение АД чаще всего является следствием врожденных аномалий либо тромбоза почечных сосудов, обусловленного осложнениями умбиликальной катетеризации [3].
|
Таблица 2. |
|
|
Возрастная группа |
Причины АГ |
| Новорожденные | Стеноз или тромбоз почечных артерий, врожденные структурные аномалии почек, коарктация аорты, бронхолегочная дисплазия |
| 0–6 лет | Структурные и воспалительные заболевания почек, коарктация аорты, стеноз почечных артерий, опухоль Вильмса |
| 6–10 лет | Структурные и воспалительные заболевания почек, стеноз почечных артерий, эссенциальная (первичная гипертензия), паренхиматозные болезни почек |
| Подростки | Паренхиматозные болезни почек, эссенциальная гипертензия |
В раннем и дошкольном возрасте АГ может быть проявлением воспалительных заболеваний почек (гломерулонефрита, рефлюкс-нефропатии) и опухоли Вильмса.
Эндокринные заболевания во всех возрастных группах достаточно редко являются причиной АГ.
Механизмы развития АГ
Уровень АД определяется двумя основными факторами: тонусом сосудов и объемом экстрацеллюлярной жидкости (ОЭЖ) [4]. На ранних стадиях повышения АД увеличение тонуса гладкой мускулатуры артериол может быть опосредовано активацией симпатикоадреналовой системы через стимуляцию постсинаптических a1-рецепторов и пресинаптических b-рецепторов циркулирующим адреналином с последующим высвобождением норадреналина. В дальнейшем в процесс вовлекаются циркулирующие (ангиотензин II, вазопрессин, эндогенный дигоксиноподобный фактор) и локальные (эндотелин) вазоконстрикторные гормоны, действию которых противостоят вазодепрессорные системы (простагландины, эндотелиальный релаксирующий фактор, система оксид азота – L-аргинин) [5].
|
Таблица 3. |
|||||
| Препарат | Доза | Кратность |
Эффект |
длительность | |
| начало | пик | ||||
| Диазоксид | 1–3 мг/кг | Каждые 15 мин | 1–5 мин | 1–5 мин | До 12 ч |
| Эналаприлат | 0,04–0,86 мг/кг | 1 раз в день | 15 мин | 1–4 ч | До 24 ч |
| Гидралазин | 0,15–0,2 мг/кг | Каждые 6 ч | 10–20 мин | 10–90 мин | 3–6 ч |
| Лабетолол | 0,5 мл/кг, до 5 мг/кг | Каждые 10 мин | 2–5 мин | 5–15 мин | 2–4 ч |
| Нитропруссид | 0,5–10 мкг/кг. мин мин |
Медленная инфузия | 30 с | Период инфузии | |
| Фентоламин | 0,05–0,1 мг/кг | 30 с | 2 мин | 15–30 мин | |
| Нифедипин | 0,25 мг/кг | Каждые 4–6 ч | 10–15 мин | 60–90 мин | 2–4 ч |
Ведущая роль в регуляции ОЭЖ принадлежит почкам. Задержку почками натрия и воды, приводящую к повышению АД, индуцируют следующие факторы.
• Уменьшение количества функционирующих нефронов: при паренхиматозных заболеваниях почек потеря почечной паренхимы приводит к уменьшению фильтрующей поверхности, компенсаторно возрастает перфузионное давление для поддержания достаточной экскреции натрия и воды.
• Почечные вазоконстрикторы (ангиотензин II, адреналин, норадреналин), способствующие также тубулярной реабсорбции натрия.
• Факторы, способствующие тубулярной реабсорбции натрия (альдостерон, дезоксикортикостерон).
• Активация симпатической иннервации почек, ведущая к почечной вазоконстрикции и повышению тубулярной реабсорбции натрия.
• Наличие градиента давления между центральными артериями и почечным перфузионным давлением при стенозе почечных артерий.
При АГ любого генеза может наблюдаться сочетание перечисленных факторов, не исключающее ведущей роли одного из них. При эссенциальной АГ центральная роль в патогенезе отводится повышению внутриклеточной концентрации свободного ионизированного кальция в гладкомышечных клетках артериол, приводящему к нарастанию их тонуса. При вазоренальной гипертензии на начальных стадиях причиной повышения АД является активация ренин-ангиотензин-альдостероновой системы. При длительном сохранении АГ начинают преобладать факторы повышения активности симпатической нервной системы, подавления активности вазодепрессорных почечных субстанций и нарушения ауторегуляции тонуса периферических сосудов. Гипертензия при почечных паренхиматозных заболеваниях в большой степени связана с нарушением экскреции натрия и воды.
Гипертензия при почечных паренхиматозных заболеваниях в большой степени связана с нарушением экскреции натрия и воды.
Подходы к диагностике АГ у детей
При выраженной АГ необходимо снизить АД до безопасного уровня до начала диагностических мероприятий.
Первичное обследование ребенка с АГ должно включать развернутый анализ крови, анализы мочи, исследование мочи на бактериурию, исследование сыворотки на мочевину, креатинин, электролиты, ультразвуковое исследование почек, регистрацию ЭКГ и рентгенографию грудной клетки. По возможности выполняются двухмерная эхокардиография, нефросцинтиграфия, экскреторная урография (при отсутствии выраженной почечной недостаточности), определение альдостерона и активности ренина плазмы. В большинстве случаев на основании полученных данных удается определить наиболее вероятную группу заболеваний, вызвавших повышение АД, а также получить информацию о давности АГ по степени гипертрофии миокарда левого желудочка.
|
Таблица 4. |
|
| Препараты | Суточная доза, мг/кг |
| b-Адреноблокаторы | |
| пропранолол | 1–12 |
| атенолол | 1–4 |
| метопролол | 1 |
| надолол | 1 |
| Вазодилататоры | |
| гидралазин | 1–8 |
| миноксидил | 0,1–2 |
| празозин | 0,05–0,4 |
| Ганглиоблокаторы | |
| метилдопа | 10 |
| гуанетидин | 0,2 |
| ИАКФ | |
| каптоприл | 0,3–5 |
| эналаприл | 0,1–0,5 |
| Блокаторы кальциевых каналов | |
| нифедипин | 0,25–2 |
| верапамил | до 80 мг/сут |
| Центральные a-адреномиметики | |
| клонидин |
0,02–0,05 |
| Диуретики | |
| гидрохлоротиазид | 1–4 |
| фуросемид | 0,5–15 |
Дальнейшая диагностическая тактика может носить более направленный характер: при наличии признаков инфекции мочевыводящих путей выясняется ее возможная связь с пузырномочеточниковым рефлюксом (ПМР) или обструкцией мочевыводящих путей. С этой целью проводятся рентгеноурологическое обследование, причем в первую очередь выполняют микционную цистоуретрографию, так как с ПМР связано до 40% случаев рецидивирующей инфекции мочевыводящих путей, а рефлюкс-нефропатия является, по данным крупных стационаров, причинным фактором в 50% случаев АГ в детском возрасте.
С этой целью проводятся рентгеноурологическое обследование, причем в первую очередь выполняют микционную цистоуретрографию, так как с ПМР связано до 40% случаев рецидивирующей инфекции мочевыводящих путей, а рефлюкс-нефропатия является, по данным крупных стационаров, причинным фактором в 50% случаев АГ в детском возрасте.
При подозрении на гломерулярные заболевания помимо проведения общепринятых клинических и биохимических тестов целесообразно исследование сыворотки на антистрептолизин-О (АСЛ-О) для исключения острого постстрептококкового гломерулонефрита и на маркеры системной красной волчанки. Определение антигена вируса гепатита В (НВV) проводится для исключения вторичного гломерулонефрита, чаще всего мембранозного типа, при HBV-инфекции. Большой информативностью обладает нефробиопсия, позволяющая не только определить тип гломерулярного поражения, но и оценить степень сохранности почечной паренхимы и интенсивность нефросклероза.
Диагностика реноваскулярных заболеваний как причины АГ основывается на допплеровском ультразвуковом исследовании, которое используется в качестве скрининг-метода, с последующим радиоизотопным и рентгенологическим исследованием. При обнаружении на урограммах асимметрии размеров почек (одна из них меньше контралатеральной более чем на 20%), а также в тех случаях, когда запаздывают контрастирование одной из почек и последующее выведение контрастного вещества, возникает подозрение на стеноз почечной артерии, наиболее частой причиной которого у детей является фибромускулярная гиперплазия. При изотопной ренографии в этих случаях отмечается более пологая кривая на стороне стеноза, при пробе с каптоприлом кривизна увеличивается. Диагноз окончательно подтверждается аортографией или селективной почечной артериографией. По возможности определяют активность ренина плазмы в крови, оттекающей по почечным венам.
При обнаружении на урограммах асимметрии размеров почек (одна из них меньше контралатеральной более чем на 20%), а также в тех случаях, когда запаздывают контрастирование одной из почек и последующее выведение контрастного вещества, возникает подозрение на стеноз почечной артерии, наиболее частой причиной которого у детей является фибромускулярная гиперплазия. При изотопной ренографии в этих случаях отмечается более пологая кривая на стороне стеноза, при пробе с каптоприлом кривизна увеличивается. Диагноз окончательно подтверждается аортографией или селективной почечной артериографией. По возможности определяют активность ренина плазмы в крови, оттекающей по почечным венам.
Патогномоничным признаком является ее повышение на стороне стеноза.
План обследования при артериальной гипертензии у детей
Первичное: развернутый анализ крови, мочевина и электролиты, креатинин, анализ и посев мочи; рентгенография грудной клетки, ЭКГ, УЗИ почек.
Желательные дополнения: активность ренина плазмы, альдостерон плазмы, двухмерная эхокардиография, нефросцинтиграфия 99Тс DMSA, экскреторная урография.
Дальнейшие исследования
Подозрение на рефлюкс или обструктивную нефропатию: обзорная рентгенография брюшной полости; микционная цистоуретрография; экскреторная урография или нефросцинтиграфия с 99Тс DMSA; активность ренина в почечных венах.
Подозрение на гломерулярные заболевания: аутоантитела, АНФ, антитела к ДНК; С3, С4 и уровень иммуноглобулинов; Титр АСЛ-О; поверхностный антиген HBV;нефробиопсия.
Подозрение на реноваскулярные заболевания: допплеровская эхография; аортография или селективная артериография; определение ренина в почечных венах; церебральная артериография (при наличии неврологических симптомов).
При отсутствии признаков перечисленных групп заболеваний возникает необходимость исключения эндокринных болезней, которые крайне редко являются причиной АГ. С этой целью рекомендуется определение суточной экскреции катехоламинов, электролитов, уровня альдостерона и активности ренина плазмы. Последняя не только имеет диагностическое значение, но и позволяет более дифференцированно подходить к назначению антигипертензивных препаратов. Так, при низкорениновой АГ более эффективны диуретики, а при высокорениновой – b-адреноблокаторы и ингибиторы ангиотензин-конвертирующего фермента (ИАКФ).
С этой целью рекомендуется определение суточной экскреции катехоламинов, электролитов, уровня альдостерона и активности ренина плазмы. Последняя не только имеет диагностическое значение, но и позволяет более дифференцированно подходить к назначению антигипертензивных препаратов. Так, при низкорениновой АГ более эффективны диуретики, а при высокорениновой – b-адреноблокаторы и ингибиторы ангиотензин-конвертирующего фермента (ИАКФ).
Лечение АГ у детей
При выборе антигипертензивной терапии следует учитывать, что симптомы АГ обратно коррелируют с давностью повышения АД и прямо коррелируют с его степенью при остро развившейся гипертензии. При этом внезапная нормализация АД при выраженной гипертензии сопряжена с риском развития церебральных и сердечно-сосудистых осложнений коллаптоидного характера. Безопасным считается первоначальное снижение АД на 30% от исходного. При избыточном снижении АД показано внутривенное введение изотонического раствора хлорида натрия, а в случае неэффективности этой меры – применение симпатомиметиков (мезатон).
Неотложную терапию АГ целесообразно начинать с парентерального введения препаратов [6] ввиду возможного нарушения их абсорбции в желудочно-кишечном тракте. При достижении адекватного контроля АД следует незамедлительно перейти на пероральную антигипертензивную терапию во избежание риска гипотензии и для облегчения дозирования препаратов. Для неотложной терапии возможно также сублингвальное назначение блокатора кальциевых каналов нифедипина (табл. 3).
Терапия умеренно выраженной АГ должна начинаться с немедикаментозных воздействий, основными из которых являются ограничение потребления поваренной соли, коррекция питания с целью снижения избыточной массы тела, лечебная физкультура под контролем специалиста и отказ от курения у подростков.
При выборе препаратов для пероральной антигипертензивной терапии [7] рекомендуется принимать во внимание этиологию гипертензии. Так, при гиперальдостеронизме весьма эффективен спиронолактон (верошпирон). При вазоренальной гипертензии наиболее эффективны ИАКФ, однако при их приеме может развиться преходящая острая почечная недостаточность в случаях двустороннего стеноза почечных артерий, крайней степени одностороннего стеноза либо стеноза артерии единственной почки или почечного трансплантата./102.jpg) При кризовом течении АГ, в основе которого лежит выброс катехоламинов, целесообразно использование a-адреноблокаторов (празозин). АГ при феохромоцитоме наиболее чувствительна к фентоламину. В случае почечной паренхиматозной гипертензии, сопровождающейся задержкой натрия и воды, препаратами выбора являются диуретики.
При кризовом течении АГ, в основе которого лежит выброс катехоламинов, целесообразно использование a-адреноблокаторов (празозин). АГ при феохромоцитоме наиболее чувствительна к фентоламину. В случае почечной паренхиматозной гипертензии, сопровождающейся задержкой натрия и воды, препаратами выбора являются диуретики.
Пероральную терапию (табл. 4) следует начинать с небольших доз во избежание избыточного снижения АД. Не рекомендуется одновременно использовать препараты с одинаковым механизмом действия, так как это может привести к усилению побочных реакций. Предпочтительна монотерапия. Если же при достижении терапевтической дозы одного препарата контролировать АД не удается, переходят к комбинированной терапии.
До последнего десятилетия антигипертензивные препараты назначали детям в такой последовательности: диуретик, b-адреноблокатор, периферический вазодилататор.
Лечение начинали с диуретика, обычно тиазидового ряда, за исключением случаев повышения уровня креатинина в сыворотке и когда используются петлевые диуретики (фуросемид). При отсутствии эффекта добавляли b-адреноблокатор (пропранолол). Если и это не приводило к адекватному контролю АД, дополнительно назначали периферический вазодилататор (гидрализин). В большинстве случаев такой подход дает удовлетворительные результаты, однако частота побочных явлений весьма высока.
При отсутствии эффекта добавляли b-адреноблокатор (пропранолол). Если и это не приводило к адекватному контролю АД, дополнительно назначали периферический вазодилататор (гидрализин). В большинстве случаев такой подход дает удовлетворительные результаты, однако частота побочных явлений весьма высока.
В настоящее время все более часто применяются блокаторы кальциевых каналов и ИАКФ, которые фактически стали препаратами выбора, поскольку позволяют улучшить качество жизни больных благодаря сравнительно низкой частоте побочных реакций и высокой эффективности. Нежелательно одновременное использование b-блокаторов и блокаторов кальциевых каналов, так как препараты обеих групп снижают сократимость миокарда, что может привести к застойной сердечной недостаточности.
Ганглиоблокаторы и центральный a-адреномиметик клофелин в детском возрасте применяются редко, что связано с относительно невысокой эффективностью и побочными явлениями (клофелин), наиболее серьезным из которых считается феномен «рикошетной» гипертензии на фоне резкой отмены.
Конечной целью лечения АГ у детей старшего возраста является стойкое снижение диастолического АД до уровня, не превышающего 80–90 мм рт. ст. Одним из основных критериев эффективности при этом служит регресс гипертрофии миокарда левого желудочка, чему в наибольшей степени способствуют b–адреноблокаторы и ИАКФ.
Последние обладают также антипротеинурическими свойствами, оказывая тем самым нефропротекторное действие при гломерулонефритах и диабетической нефропатии.
При ряде форм АГ эффективным оказывается хирургическое лечение. Так, при реноваскулярной гипертензии процедура реваскуляризации позволяет устранить почечную ишемию, лежащую в основе АГ. В случае невозможности реваскуляризации или при выраженном снижении функции почки, снабжающейся стенозированной артерией, проводится нефрэктомия. Хирургическое лечение применяется при коарктации аорты, опухоли Вильмса, ренинсекретирующих опухолях.
Безусловно, АГ является важной педиатрической проблемой.
Учитывая ее достаточную распространенность, следует подчеркнуть необходимость скрининга. У каждого подростка хотя бы один раз должен быть определен уровень АД даже в отсутствие признаков какого-либо заболевания. Выявленные случаи АГ требуют развернутого исследования для установления причины повышения АД и определения адекватной терапевтической тактики, направленной на предотвращение повреждения жизненно важных органов и систем.
Литература:
1. Report of the Second Task Force on Blood Pressure Control in Children. Pediatrics 1987;79:1–25.
2. Mendosa SA. Hypertension in infants and children. Nephron 1990;54:289–95.
3. Loggie JMH. Hypertension in children. Heart disease and stroke, 1994;3:147–54.
4. Ching GWK., Beevers DG. Hypertension. Postgrad Med. J. 1991;67:230–46.
5. Preston RA., Singer I, Epstein M. Renal parenchymal hypertension: Current concept of pathogenesis and managеment. Arch Intern Med. 1996;156:602–11.
Arch Intern Med. 1996;156:602–11.
6. Houston MC. Pathophysiology, clinical aspects and treatment of hypertensive crises. Progress in Cardiovasc. Dis. – 1989. –v. 32. – p. 99–148.
7. Dillon MJ. Drug treatment of hypertension. In: Holliday MA, Barratt TM, Vernier RL. (Eds.) Pediatric Nephrology. Williams and Wilkins, Baltimore (1987). – p. 758–765.
Лечение артериальной гипертензии у детей и подростков | Леонтьева
1. The fourth report on the diagnosis, evaluation, and treatment of high blood pressure in children and adolescents. Pediatrics 2004; 114 (2 suppl): 555–576.
2. Flynn J.T., Kaelber D.C., Baker-Smith C.M., Blowey D., Carroll A.E., Daniels S.R. et al. Clinical Practice Guideline for Screening and Management of High Blood Pressure in Children and Adolescents. Pediatrics 2017; 140(3): e20171904. DOI: 10.1542/peds.2017-1904
3. Lurbea E., Agabiti-Roseic E., Cruickshankd J.K., Dominiczake A., Erdinef S., Hirthg A. et al.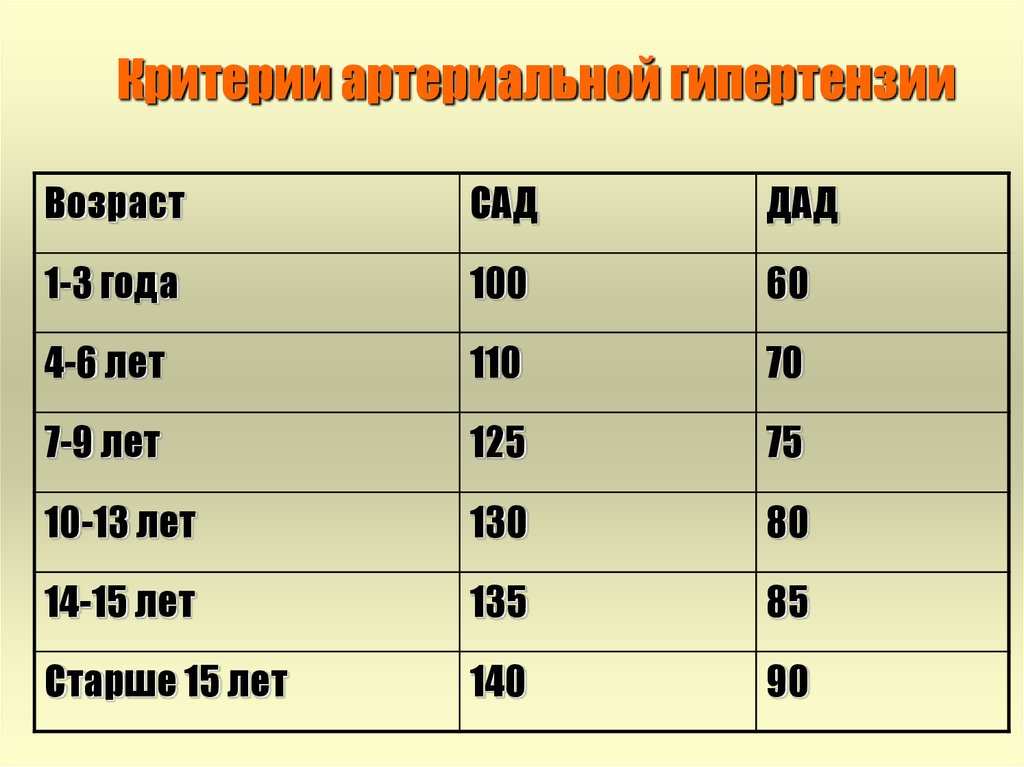 2016 European Society of Hypertension guidelines for the management of high blood pressure in children and adolescents. J Hypertens 2016; 34(10): 1887–1920. DOI: 10.1097/HJH.0000000000001039
2016 European Society of Hypertension guidelines for the management of high blood pressure in children and adolescents. J Hypertens 2016; 34(10): 1887–1920. DOI: 10.1097/HJH.0000000000001039
4. Диагностика, лечение и профилактика артериальной гипертензии у детей и подростков. Российские рекомендации (второй пересмотр). Кардиоваскулярная терапия и профилактика 2009; 8(4): приложение1: 1–32.
5. Williams B., Mancia G., Spiering W., Agabiti Rosei E., Azizi M., Burnier M. 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur Heart J 2018; 1–98. DOI: 10.1093/eurheartj/ehy339
6. Nerenberg K.A., Zarnke K.B., Leung A.A., Dasgupta K., Butalia S., McBrien K. Hypertension Canada’s 2018 Guidelines for Diagnosis, Risk Assessment, Prevention, and Treatment of Hypertension in Adults and Children. Can J Cardiol 2018; 34(5): 506–525. DOI: 10.1016/j.cjca.2018.02.022
7. Rapsomaniki E., Timmis A., George J., Pujades-Rodriguez M., Shah A.D., Denaxas S. Blood pressure and incidence of twelve cardiovascular diseases: lifetime risks, healthy life-years lost, and age-specific associations in 1. 25 million people. Lancet 2014; 383: 1899–1911. DOI: 10.1016/S0140-6736(14)60685-11
25 million people. Lancet 2014; 383: 1899–1911. DOI: 10.1016/S0140-6736(14)60685-11
8. Thomopoulos C., Parati G., Zanchetti A. Effects of blood pressure lowering on outcome incidence in hypertension. 1. Overview, meta-analyses, and metaregression analyses of randomized trials. J Hypertens 2014; 32: 2285–2295.
9. Theodore R.F., Broadbent J., Nagin D., Ambler A., Hogan S., Ramrakha S. et al. Childhood to early-midlife systolic blood pressure trajectories: early-life predictors, effect modifiers, and adult cardiovascular outcomes. Hypertension 2015; 66(6): 1108–1115. DOI: 10.1161/HYPERTENSIONAHA.115.05831
10. Torrance B., McGuire K.A., Lewanczuk R., McGavock J. Overweight, physical activity and high blood pressure in children: a review of the literature. Vasc Health Risk Manag 2007; 3(1): 139–149.
11. Farpour-Lambert N.J., Aggoun Y., Marchand L.M., Martin X.E., Herrmann F.R., Beghetti M. Physical activity reduces systemic blood pressure and improves early markers of atherosclerosis in pre-pubertal obese children. J Am Coll Cardiol 2009; 54(25): 2396–2406. DOI: 10.1016/j.jacc.2009.08.030
J Am Coll Cardiol 2009; 54(25): 2396–2406. DOI: 10.1016/j.jacc.2009.08.030
12. Kelley G.A., Kelley K.S., Tran Z.V. The effects of exercise on resting blood pressure in children and adolescents: a meta-analysis of randomized controlled trials. Prev Cardiol 2003; 6(1): 8–16.
13. Tompkins C.L., Moran K., Preedom S., Brock D.W. Physical activity-induced improvements in markers of insulin resistance in overweight and obese children and adolescents. Curr Diabetes Rev 2011; 7(3): 164–170.
14. Damasceno M.M., de Araújo M.F., deFreitas R.W., de Almeida P.C., Zanetti M.L. The association between blood pressure in adolescents and the consumption of fruits, vegetables and fruit juice – an exploratory study. J Clin Nurs 2011; 20(11–12): 1553–1560. DOI: 10.1111/j.1365-2702.2010.03608.x
15. Moore L.L., Bradlee M.L., Singer M.R., Qureshi M.M., Buendia J.R., Daniels S.R. Dietary approaches to stop hypertension (DASH) eating pattern and risk of elevated blood pressure in adolescent girls. Br J Nutr 2012; 108(9): 1678–1685. DOI: 10.1017/S000711451100715X
Br J Nutr 2012; 108(9): 1678–1685. DOI: 10.1017/S000711451100715X
16. Saneei P., Hashemipour M., Kelishadi R., Rajaei S., Esmaillzadeh A. Effects of recommendations to follow the dietary approaches to stop hypertension (DASH) diet v. usual dietary advice on childhood metabolic syndrome: a randomized cross-over clinical trial. Br J Nutr 2013; 110(12): 2250–2259. DOI: 10.1017/S0007114513001724
17. Yang Q., Zhang Z, Kuklina E.V., Fang J., Ayala C., Hong Y. et al. Sodium intake and blood pressure among US children and adolescents. Pediatrics 2012; 130(4): 611–619. DOI: 10.1542/peds.2011-3870
18. Resnicow K., McMaster F., Bocian A., Harris D., Zhou Y., Snetselaar L. et al. Motivational interviewing and dietary counseling for obesity in primary care: an RCT. Pediatrics 2015; 135(4): 649–657. DOI: 10.1542/peds.2014-1880
19. Broccoli S., Davoli A.M., Bonvicini L., Fabbri A., Ferrari E., Montagna G. et al. Motivational interviewing to treat overweight children: 24-month follow-up of a randomized controlled trial.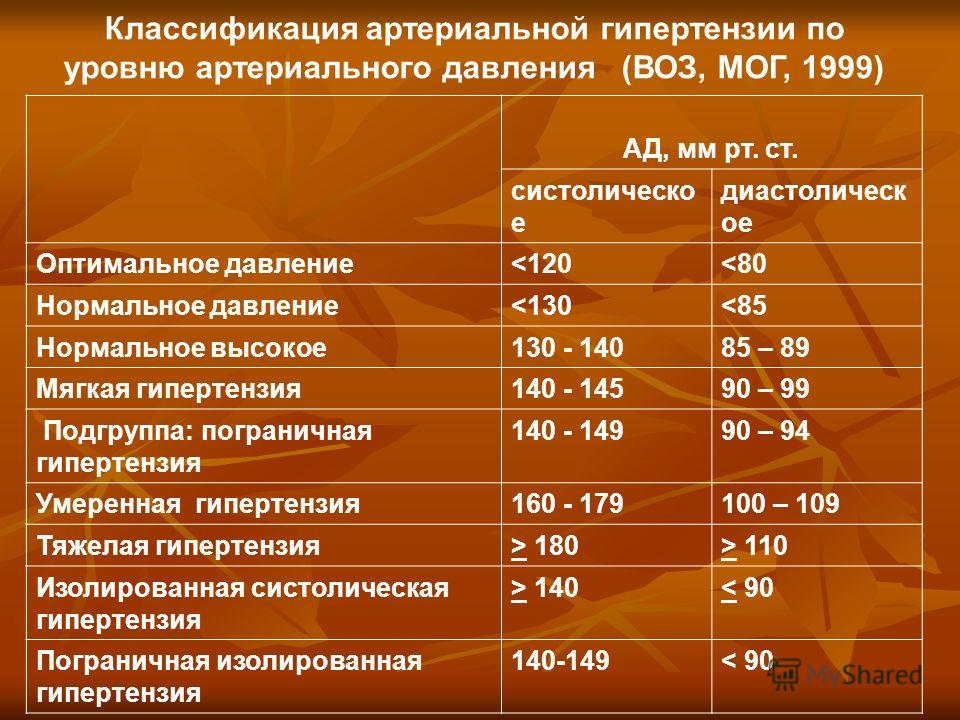 Pediatrics 2016; 137(1): e20151979. DOI: 10.1542/peds.2015-1979
Pediatrics 2016; 137(1): e20151979. DOI: 10.1542/peds.2015-1979
20. Chu P.Y., Campbell M.J., Miller S.G., Hill K.D. Anti-hypertensive drugs in children and adolescents. World J Cardiol 2014; 6: 234–244. DOI: 10.4330/wjc.v6.i5.234
21. Dionne J.M., Harris K.C., Benoit G., FeberJ., Poirier L., Cloutier L. et al. Hypertension Canada’s 2017 Guidelines for the Diagnosis, Assessment, Prevention, and Treatment of Pediatric Hypertension. Can J Cardiol 2017; 33(5): 557–688. DOI: 10.1016/j.cjca.2017.03.007
22. Croxtall J.D. Valsartan: in children and adolescents with hypertension. Paediatr Drugs 2012; 14(3): 201–207. DOI: 10.2165/11208990-000000000-00000
23. Wühl E., Trivelli A., Picca S., Litwin M., Peco-Antic A., Zurowska A. et al.; ESCAPE Trial Group. Strict blood-pressure control and progression of renal failure in children. N Engl J Med 2009; 361(17): 1639–1650. DOI: 10.1056/NEJ-Moa0902066
24. Wells T., Blumer J., Meyers K.E. Valsartan Pediatric Hypertension Study Group.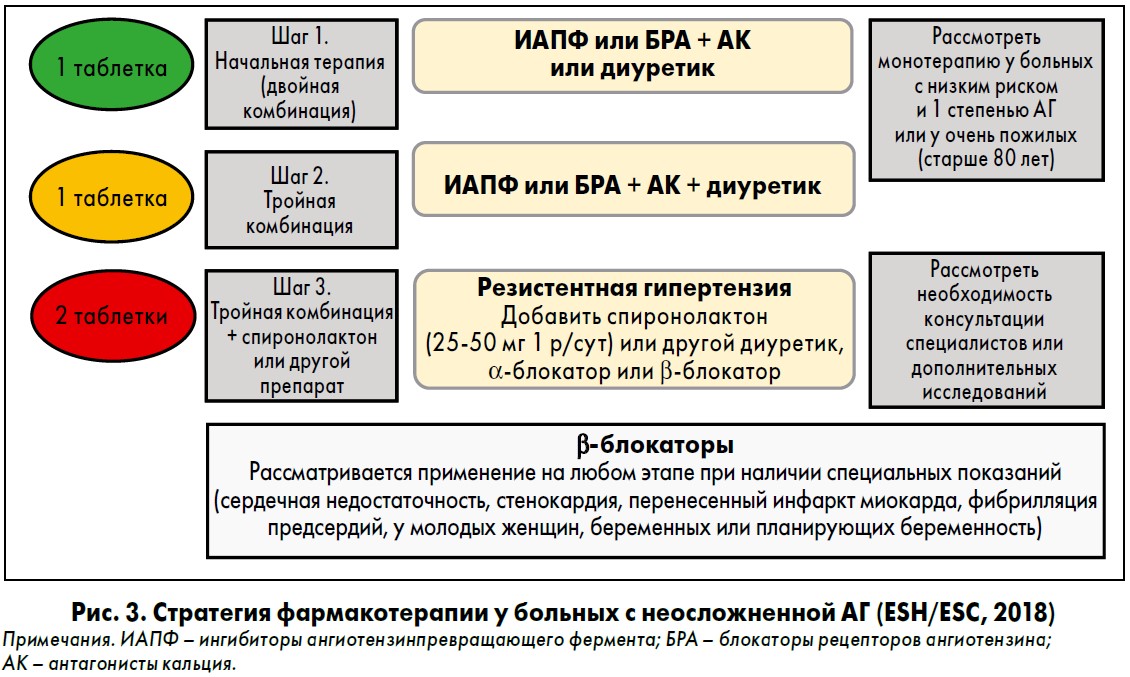 Effectiveness and safety of valsartan in children aged 6 to 16 years with hypertension. J Clin Hypertens (Greenwich) 2011; 13(5): 357–365. DOI: 10.1111/j.1751-7176.2011.00432
Effectiveness and safety of valsartan in children aged 6 to 16 years with hypertension. J Clin Hypertens (Greenwich) 2011; 13(5): 357–365. DOI: 10.1111/j.1751-7176.2011.00432
25. Flynn J.T., Newburger J.W., Daniels S.R., Sanders S.P., Portman R.J., Hogg R.J. et al.; PATH-1 Investigators. A randomized, placebo-controlled trial of amlodipine in children with hypertension. J Pediatr 2004; 145(3): 353–359.
26. Webb N.J., Shahinfar S., Wells T.G., Massaad R., Gleim G.W., Santoro E.P. et al. Losartan and enalapril are comparable in reducing proteinuria in children. Kidney Int 2012; 82(7): 819–826. DOI: 10.1038/ki.2012.210
27. Gartenmann A.C., Fossali E., von Vigier R.O., Simonetti G., Schmidtko J., Edefonti A. et al. Better renoprotective effect of angiotensin II antagonist compared to dihydropyridine calcium channel blocker in childhood. Kidney Int 2003; 64(4): 1450–1454.
28. Flynn J.T. Efficacy and safety of prolonged amlodipine treatment in hypertensive children. Pediatr Nephrol 2005; 20(5):631–635.
29. Soffer B., Zhang Z., Miller K. A double-blind, placebo-controlled, dose-response study of the effectiveness and safety of lisinopril for children with hypertension. Am J Hypertens 2003; 16: 795–800. DOI: 10.1016/S0895-7061(03)00900-2
30. Seeman T., Gilik J., Vondrak K., Simková E., Flögelová H., Hladíková M. et al. Regression of left-ventricular hypertrophyin children and adolescents with hypertension during Ramipril monotherapy. Am J Hypertens 2007; 20: 990–996.
31. Baker-Smith C.M., Benjamin D.K., Califf R.M. Cough in pediatric patients receiving angiotensin-converting enzyme inhibitor therapy or angiotensin receptor blocker therapy in randomized controlled trials. Clin Pharmacol Ther 2010; 87: 668–671. DOI: 10.1038/clpt.2009.231
32. Shahinfar S., Cano F., Soffer B.A., Ahmed T., Santoro E.P., Zhang Z. et al. A double-blind, dose-response study of losartan in hypertensive children. Am J Hypertens 2005; 18 (2, pt 1): 183–190.
33. Schaefer F., Coppo R., Bagga A. , Senguttuvan P., Schlosshauer R., Zhang Y. et al. Efficacy and safety of valsartan in hypertensive children 6 mon to 5 years of age. J Hypertens 2013; 31(5): 993–1000. DOI: 10.1097/HJH.0b013e32835f5721
, Senguttuvan P., Schlosshauer R., Zhang Y. et al. Efficacy and safety of valsartan in hypertensive children 6 mon to 5 years of age. J Hypertens 2013; 31(5): 993–1000. DOI: 10.1097/HJH.0b013e32835f5721
34. Schaefer F., Litwin M., Zachwieja J., Zurowska A., Turi S., Grosso A. et al. Efficacy and safety of valsartan compared to enalapril in hypertensive children: a 12-week, randomized, double-blind, parallel-group study. J Hypertens 2011; 29(12): 2484–2490. DOI: 10.1097/HJH.0b013e32834c625c
35. Trachtman H., Hainer J.W., Sugg J. Efficacy, safety, and pharmacokinetics of candesartan cilexetil in hypertensive children aged 6 to 17 years. J Clin Hypertens (Greenwich) 2008; 10: 743–750. DOI: 10.1111/j.1751-7176.2008.00022
36. Hazan L., Hernández Rodriguez O.A., Bhorat A.E., Miyazaki K., Tao B., Heyrman R. et al. Assessment of Efficacy an Olmesartan in Pediatric Hypertension Study Group. A double-blind, dose-response study of the efficacy and safety of olmesartan medoxomil in children and adolescents with hypertension. Hypertension 2010; 55(6): 1323–1330. DOI: 10.1161/HYPERTENSIONAHA.109.147702
Hypertension 2010; 55(6): 1323–1330. DOI: 10.1161/HYPERTENSIONAHA.109.147702
37. Simonett G.D., von Vigier R.O., Konrad M., Rizzi M., Fossali E., Bianchetti M.G. Candesartan cilexetil in children with hypertension or proteinuria: preliminary data. Pediatr Nephrol 2006; 21(10): 1480–1482.
38. Trachtman H., Frank R., Mahan J.D., Portman R., Restaino I., Matoo T.K. et al. Clinical trial of extended release felodipine in pediatric essential hypertension. Pediatr Nephrol 2003; 18: 548–553. DOI: 10.1007/s00467-003-1134-0
39. Sica D.A., Carter B., Cushman W., Hamm L. Thiazide and loop diuretics. J Clin Hypertens (Greenwich) 2011; 13: 639–643. DOI: 10.1111/j.1751-7176.2011.00512
40. Karnes J.H., Cooper-DeHoff R.M. Antihypertensive medications: benefits of blood pressure lowering and hazards of metabolic effects. Expert Rev Cardiovasc Ther 2009; 7: 689–702. DOI: 10.1586/erc.09.31
41. Li J.S., Flynn J.T., Portman R., Davis I., Ogawa M., Shi H. et al. The efficacy and safety of the novel aldosterone antagonist eplerenone in children with hypertension: a randomized, double-blind, dose-response study. J Pediatr 2010; 157(2): 282–287. DOI: 10.1016/j.jpeds.2010.02.042
J Pediatr 2010; 157(2): 282–287. DOI: 10.1016/j.jpeds.2010.02.042
42. Meyers R.S., Siu A. Pharmacotherapy review of chronic pediatric hypertension. Clin Ther 2011; 33: 1331–1356. DOI: 10.1016/j.clinthera.2011.09.003
43. Poirier L., Lacourcière Y. The evolving role of β-adrenergic receptor blockers in managing hypertension. Can J Cardiol 2012; 28: 334–340. DOI: 10.1016/j.cjca.2012.04.001
44. Batisky D.L., Sorof J.M., Sugg J., Llewellyn M., Klibaner M., Hainer J.W., et al. Efficacy and safety of extended release metoprolol succinate in hypertensive children 6 to 16 years of age: a clinical trial experience. J Pediatr 2007; 150(2): 134–139. DOI: 10.1016/j.jpeds.2006.09.034
45. Sorof J.M., Cargo P., Graepel J., Humphrey D., King E., Rolf C. et al. β-blocker/thiazide combination for treatment of hypertensive children: a randomized double-blind, placebo controlled trial. Pediatr Nephrol 2002; 17(5): 345–350. DOI: 10.1007/s00467-002-0851-0
46. Poirier L., Tobe S. W. Contemporary use of beta-blocker: clinical relevance of subclassification. Can J Cardiol 2014; 30: S9–15. DOI: 10.1016/j.cjca.2013.12.001
W. Contemporary use of beta-blocker: clinical relevance of subclassification. Can J Cardiol 2014; 30: S9–15. DOI: 10.1016/j.cjca.2013.12.001
47. Mancia G., Fagard R., Narkiewicz K., Redon J., Zanchetti A., Bohm M. et al. 2013 ESH/ESC guidelines for the management of arterial hypertension: the Task Force for the Management of Arterial Hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC). Eur Heart J 2013; 34: 2159–2219. DOI: 10.1093/eurheartj/eht151
48. Daugherty S.L., Powers J.D., Magid D.J., Tavel H.M., Masoudi F.A., Margolis K.L. Incidence and prognosis of resistant hypertension in hypertensive patients. Circulation 2012; 125: 1635–1642. DOI: 10.1161/CIRCULATIONAHA.111.068064
49. Narayan H., Webb D.J. New evidence supporting the use of mineralocorticoid receptor blockers in drug-resistant hypertension. Curr Hypertens Rep 2016; 18(5): 34. DOI: 10.1007/s11906-016-0643-8
50. Williams B., MacDonald T.M., Morant S. , Webb D., Sever P., McInnes G. et al. Spironolactone versus placebo, bisoprolol, and doxazosin to determine the optimal treatment or drugresistant hypertension(PATHWAY-2): a randomised, doubleblind, crossover trial. Lancet 2015; 386(10008): 2059–2068. DOI: 10.1016/S0140-6736(15)00257-3
, Webb D., Sever P., McInnes G. et al. Spironolactone versus placebo, bisoprolol, and doxazosin to determine the optimal treatment or drugresistant hypertension(PATHWAY-2): a randomised, doubleblind, crossover trial. Lancet 2015; 386(10008): 2059–2068. DOI: 10.1016/S0140-6736(15)00257-3
51. White W.B., Turner J.R., Sica D.A. Detection, evaluation, and treatment of severe and resistant hypertension: proceedings from an American Society of Hypertension Interactive forum held in Bethesda, MD, U.S.A., 2013. J Am Soc Hypertens 2014; 8(10): 743–757. DOI: 10.1016/j.jash.2014.06.005
52. Redwine K., Howard L., Simpson P., Li S.H., Yan K., James L. et al. Effect of placebo on ambulatory blood pressure monitoring in children. Pediatr Nephrol 2012; 27(10): 1937–1942. DOI: 10.1007/s00467-012-2191-z
53. Juhola J., Magnussen C.G., Berenson G.S., Venn A., Burns T.L., Sabin M.A. et al. Combined effects of child and adult elevated blood pressure on subclinical atherosclerosis: the International Childhood Cardiovascular Cohort Consortium. Circulation 2013; 128: 217–224. DOI: 10.1161/CIRCULATIONAHA.113.001614
Circulation 2013; 128: 217–224. DOI: 10.1161/CIRCULATIONAHA.113.001614
54. Urbina E.M., Williams R.V., Alpert B.S., Collins R.T., Daniels S.R., Hayman L. et al. Noninvasive assessment of subclinical atherosclerosis in children and adolescents: recommendations for standard assessment for clinical research: a scientific statement from the American Heart Association. Hypertension 2009; 54(5): 919–950. DOI: 10.1161/HYPERTENSIONAHA.109.192639
55. Martino F., Puddu P.E., Pannarale G., Colantoni C., Martino E., Zanoni C. et al. Hypertension in children and adolescents attending a lipid clinic. Eur J Pediatr 2013; 172(12): 1573–1579. DOI: 10.1007/s00431-013-2082-8
Детская гипертензия | Johns Hopkins Medicine
Что такое гипертония?
Гипертония — это устойчивое повышение артериального давления, что означает, что она диагностируется, когда артериальное давление выше нормы при повторных измерениях с течением времени. В детском и подростковом возрасте артериальное давление обычно увеличивается с возрастом и ростом. Таким образом, нормальное значение кровяного давления для вашего ребенка будет меняться каждый год, так же как будут меняться нормальные значения его роста и веса.
Таким образом, нормальное значение кровяного давления для вашего ребенка будет меняться каждый год, так же как будут меняться нормальные значения его роста и веса.
У ребенка или подростка диагностируют гипертонию, когда его среднее артериальное давление находится на уровне или выше 95-го процентиля для их возраста, пола и роста при многократном измерении в течение трех или более посещений.
Действительно ли дети болеют гипертонией?
Да, детская гипертония растет. За последние 30-40 лет детская гипертония в Соединенных Штатах увеличилась в четыре раза. В настоящее время до 4,5% — или 3,34 миллиона — детей в Соединенных Штатах имеют это заболевание. Недавняя статистика сердечных заболеваний и инсультов Американской кардиологической ассоциации предполагает, что число пораженных может быть выше, по оценкам, 15 процентов подростков имеют аномальное кровяное давление.
Хотя причина увеличения детской гипертензии не совсем ясна, многие считают, что это связано с эпидемией ожирения. С 1980 года распространенность ожирения среди детей и подростков почти утроилась. Тридцать два процента детей в Соединенных Штатах в настоящее время имеют избыточный вес или страдают ожирением. Кроме того, если рассматривать только эту группу детей из группы риска, расчетная доля детей, страдающих гипертонией, намного выше и составляет от 20 до 47 процентов.
С 1980 года распространенность ожирения среди детей и подростков почти утроилась. Тридцать два процента детей в Соединенных Штатах в настоящее время имеют избыточный вес или страдают ожирением. Кроме того, если рассматривать только эту группу детей из группы риска, расчетная доля детей, страдающих гипертонией, намного выше и составляет от 20 до 47 процентов.
Как узнать, гипертоник ли у моего ребенка?
Вашему ребенку следует измерять артериальное давление не реже одного раза в год, в идеале при каждом визите к врачу. Если артериальное давление вашего ребенка находится на уровне 90-го процентиля или выше, тестирование следует повторить три раза, в идеале с помощью ручной аускультации (с использованием стетоскопа и накачанной вручную манжеты для измерения артериального давления). Если среднее значение этих трех измерений находится на уровне или выше 95-го процентиля, ваш ребенок должен вернуться к своему лечащему врачу для повторных измерений, чтобы подтвердить высокое кровяное давление. Если среднее артериальное давление ниже 95-й процентиль, но больше или равен 90-му процентилю (или больше или равен 120/80), то у вашего ребенка предгипертензия и существует риск развития гипертонии. Он или она должны вернуться через шесть месяцев для повторного измерения артериального давления, чтобы выявить развитие гипертонии.
Если среднее артериальное давление ниже 95-й процентиль, но больше или равен 90-му процентилю (или больше или равен 120/80), то у вашего ребенка предгипертензия и существует риск развития гипертонии. Он или она должны вернуться через шесть месяцев для повторного измерения артериального давления, чтобы выявить развитие гипертонии.
Любой ребенок со средним артериальным давлением на уровне 95-го процентиля или выше по результатам нескольких измерений, полученных в течение нескольких посещений, имеет гипертонию.
Влияет ли избыточный вес на артериальное давление моего ребенка?
Да. Дети с избыточным весом или ожирением более склонны к гипертонии. Кроме того, избыточный вес иногда является единственной причиной гипертонии у ребенка или подростка. Люди с избыточным весом также чаще имеют другие факторы риска сердечных заболеваний, такие как высокий уровень холестерина, диабет и гипертрофия левого желудочка (аномальное утолщение сердца). Именно по этой причине ВСЕ дети с гипертонией должны развивать здоровое для сердца поведение.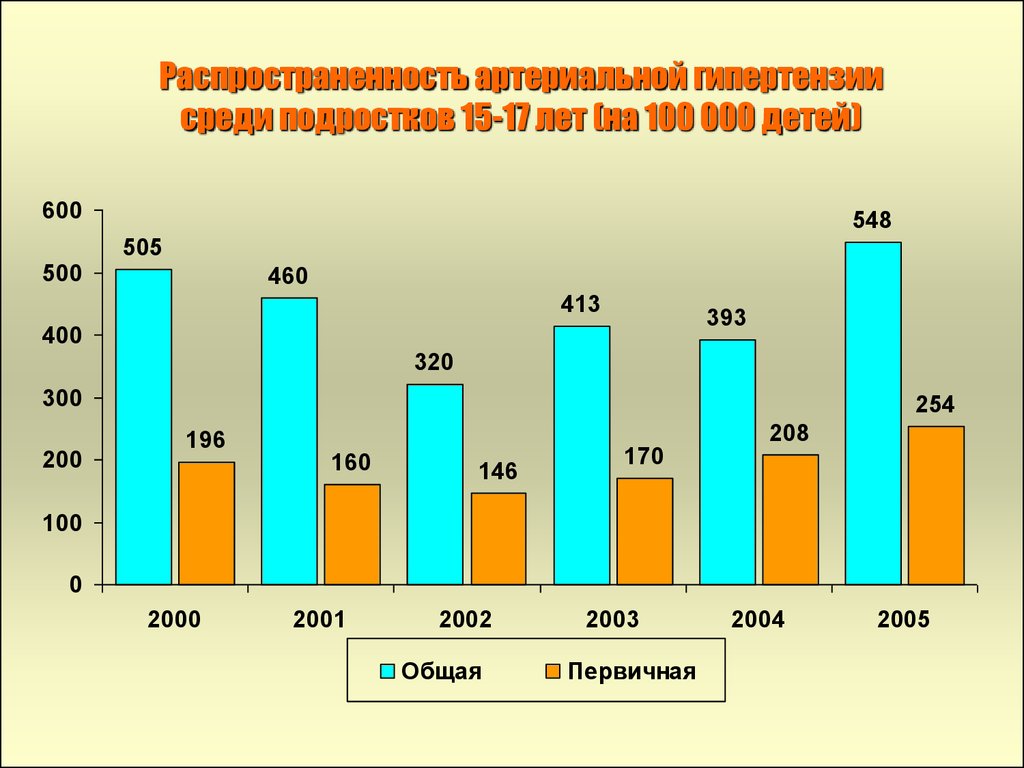
Почему детям с артериальной гипертензией необходимо наблюдаться у нефролога?
Гипертония у детей часто является симптомом другого состояния или болезни. Из-за этого все дети с гипертонией должны пройти обследование для поиска основной причины. Болезнь почек является основной причиной высокого кровяного давления и гипертонии у детей, поэтому нефрологи являются поставщиками услуг, которые оценивают и лечат это состояние у детей.
Детям, у которых диагностирована гипертензия, необходимо пройти анализы крови и мочи, визуализацию почек и мочевого пузыря, а также визуализацию сердца.
Как лечить гипертонию у детей?
Лечение артериальной гипертензии у детей должно быть направлено на устранение первопричины и обеспечение здорового образа жизни для сердца. Дети и их семьи должны вести образ жизни, который включает следующее:
- Потеря веса при избыточном весе
- Ежедневные аэробные упражнения:
- Стремитесь каждый день уделять 60 или более минут умеренной или высокой активности — выберите занятие, которое заставляет ваше сердце биться быстрее например, бег, футбол, теннис или прыжки в воду.

- Стремитесь каждый день уделять 60 или более минут умеренной или высокой активности — выберите занятие, которое заставляет ваше сердце биться быстрее например, бег, футбол, теннис или прыжки в воду.
- Минимальная малоподвижная активность:
- Ограничьте занятия, такие как компьютерные/видео/планшетные игры и просмотр телевизора, не более чем двумя часами в день.
- Регулярное ежедневное потребление свежих овощей, фруктов и нежирных молочных продуктов
- Подслащенные напитки с минимальным содержанием сахара или без них:
- Исключите напитки с пустыми калориями, такие как сок, газированные напитки и сладкий чай.
- Увеличить потребление воды.
- Избегание продуктов с высоким содержанием соли:
- Старайтесь употреблять не более 1500 мг натрия в день.
- Убери солонку со стола!
- Выбирайте продукты с низким содержанием холестерина:
- Ограничьте потребление холестерина до менее 300 мг в день.
- Бросьте курить.
Некоторым детям также потребуются лекарства для снижения артериального давления. Дети, которым требуются лекарства от артериального давления, — это дети с установленной вторичной причиной, дети с симптомами гипертонии, дети с диагнозом диабета или признаки повреждения органов в результате гипертонии (т. е. гипертрофия левого желудочка — аномальное утолщение сердца) и те, у кого гипертония сохраняется после шести месяцев изменения образа жизни.
е. гипертрофия левого желудочка — аномальное утолщение сердца) и те, у кого гипертония сохраняется после шести месяцев изменения образа жизни.
Что я могу сделать, чтобы предотвратить развитие гипертонии у моего ребенка?
Поскольку артериальная гипертензия у детей часто является вторичной по отношению к основному заболеванию или состоянию, ее часто можно предотвратить только в той мере, в какой можно предотвратить основное заболевание. Во многих других случаях артериальную гипертензию можно предотвратить, придерживаясь здорового образа жизни для сердца, который включает диету с низким содержанием жиров и натрия, богатую фруктами и овощами, регулярную физическую активность, отказ от курения и поддержание здоровой массы тела.
Легочная гипертензия у детей | Медицина Джона Хопкинса
Избранный эксперт:
Легочная гипертензия — это высокое кровяное давление в легких. Это редкое заболевание, но оно может поражать людей любого возраста, включая младенцев и детей.
Это редкое заболевание, но оно может поражать людей любого возраста, включая младенцев и детей.
Что тебе нужно знать
- Легочная гипертензия — это высокое кровяное давление в легких. Это редкое состояние, которое заставляет сердце работать усерднее, чтобы доставлять кровь в легкие.
- Недоношенные дети с бронхолегочной дисплазией (недоразвитыми легкими) подвержены риску развития легочной гипертензии.
- Лечение легочной гипертензии у детей может включать дополнительный кислород и лекарства.
Что такое легочная гипертензия у детей?
Большинству из нас знаком термин «гипертония» или высокое кровяное давление. Это происходит, когда кровь оказывает слишком большое давление на стенки кровеносных сосудов. Высокое кровяное давление в сосудах легких затрудняет перекачку крови правой частью сердца в легкие, где она получает кислород. «В конечном счете, высокое кровяное давление в легких может привести к ухудшению функции правых отделов сердца и правожелудочковой недостаточности», — объясняет Мелани Найс, доктор медицинских наук, детский кардиолог Детского центра Джона Хопкинса.
«В конечном счете, высокое кровяное давление в легких может привести к ухудшению функции правых отделов сердца и правожелудочковой недостаточности», — объясняет Мелани Найс, доктор медицинских наук, детский кардиолог Детского центра Джона Хопкинса.
Что вызывает легочную гипертензию у детей?
Легочная гипертензия у детей может развиться в результате врожденных пороков сердца, имеющихся при рождении. Он также может передаваться по наследству или передаваться по наследству.
Стойкая легочная гипертензия у новорожденных часто связана с хроническим заболеванием легких. Особенно высокому риску заболевания подвержены недоношенные дети с бронхолегочной дисплазией (недостаточно развитыми легкими и легочными кровеносными сосудами).
Другие состояния, повышающие риск легочной гипертензии у детей, включают:
- Кардиомиопатия, или слабая сердечная мышца
- Хронические тромбы
- Врожденная диафрагмальная грыжа или отверстие в диафрагме с последующей гипоплазией легких (аномально маленькие легкие)
- Муковисцидоз
- Синдром Дауна
- Вирусные болезни
Высокое кровяное давление в легких без какой-либо известной причины называется идиопатической легочной артериальной гипертензией.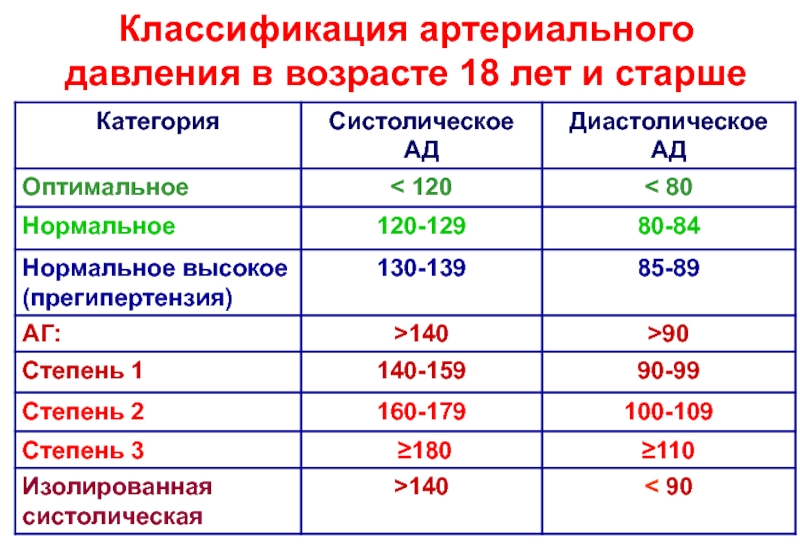 Первичная легочная гипертензия чаще поражает взрослых, чем детей или младенцев.
Первичная легочная гипертензия чаще поражает взрослых, чем детей или младенцев.
Каковы симптомы легочной гипертензии?
Некоторые из наиболее распространенных симптомов легочной гипертензии включают:
- Аномальное сердцебиение
- Обморок
- Бледность или посинение губ, рук или ног
- Плохой рост
- Одышка
- Усталость
Эти же симптомы могут указывать на ряд других состояний, поэтому важно поговорить с педиатром вашего ребенка, если вы заметите что-то необычное. Врач может провести тщательный медицинский осмотр и выполнить диагностическое тестирование, чтобы добраться до корня проблемы.
Как диагностируется легочная гипертензия у детей?
Если педиатр или детский кардиолог вашего ребенка подозревает легочную гипертензию, они могут провести следующие тесты:
- Эхокардиограмма: Эхокардиограмма — она же «эхо» — это ультразвуковое исследование сердца.
 Это неинвазивный тест, который оценивает работу сердца вашего ребенка. Эхо также может помочь врачу оценить легочное давление.
Это неинвазивный тест, который оценивает работу сердца вашего ребенка. Эхо также может помочь врачу оценить легочное давление. - Катетеризация сердца: Если аномальное эхо указывает на легочную гипертензию, катетеризация сердца может подтвердить диагноз. Врач, называемый интервенционным кардиологом, вводит катетер (тонкую гибкую трубку) в небольшой разрез в паху и вводит его в легочную артерию на правой стороне сердца. Этот тест помогает врачу вашего ребенка получить точное измерение легочного артериального давления.
- Легочное сосудорасширяющее тестирование: Во время катетеризации сердца или эхокардиографии мы можем назначить лечение, такое как дополнительный кислород или другие лекарства, чтобы расслабить кровеносные сосуды в легких. Эти тесты помогают нам оценить, как кровяное давление в легких реагирует на определенные лекарства.
Что такое лечение легочной гипертензии у детей?
«Раннее выявление легочной гипертензии очень важно», — настаивает Нис. «Чем раньше мы начнем лечение, тем лучше». Хотя постоянного лечения легочной гипертензии не существует, существует множество способов справиться с симптомами. У младенцев и детей младшего возраста с легочной гипертензией из-за бронхолегочной дисплазии легкие продолжают расти и заживать в детстве. Это также может помочь устранить легочную гипертензию.
«Чем раньше мы начнем лечение, тем лучше». Хотя постоянного лечения легочной гипертензии не существует, существует множество способов справиться с симптомами. У младенцев и детей младшего возраста с легочной гипертензией из-за бронхолегочной дисплазии легкие продолжают расти и заживать в детстве. Это также может помочь устранить легочную гипертензию.
Наиболее распространенные методы лечения легочной гипертензии включают:
- Оксид азота: Оксид азота является сосудорасширяющим средством, то есть расслабляет кровеносные сосуды. Мы можем рекомендовать вдыхание оксида азота детям с легочной гипертензией в отделении интенсивной терапии новорожденных (ОИТН). Он недоступен для использования в домашних условиях.
- Пероральные препараты: Легочные вазодилататоры (силденафил) или антагонисты эндотелиновых рецепторов (босентан) могут помочь снизить легочное кровяное давление и улучшить кровоток.
- Кислородная терапия: Дети могут получать дополнительный кислород в больнице или дома в качестве постоянного лечения.
 Эта терапия помогает насыщать кровь кислородом, снимает давление с легких и расслабляет кровеносные сосуды.
Эта терапия помогает насыщать кровь кислородом, снимает давление с легких и расслабляет кровеносные сосуды.
Центр педиатрии и врожденных пороков сердца Блэлока-Тауссига-Томаса
Наши педиатрические кардиологи в одном месте проводят самую передовую диагностику и лечение для вашего ребенка во взрослом возрасте.
Узнайте больше о Центре детской и врожденной кардиологии
Каковы перспективы для детей с легочной гипертензией?
Благодаря достижениям в области неонатологии (уход за новорожденными) и эхокардиографии легче диагностировать и лечить детей с легочной гипертензией в более раннем возрасте. Недоношенные дети часто перерастают легочную гипертензию, как только они начинают кормить и развиваться. После того, как они покидают отделение интенсивной терапии, многие дети хорошо переносят кислород, лекарства и обычное последующее наблюдение.
Однако, «если недоношенные дети вырастают из этого, они все еще могут подвергаться более высокому риску повторного развития заболевания во взрослом возрасте», — объясняет Найс.