Постуральный массаж
Постуральный1 массаж (дренаж) — несложный, но действенный способ лечения кашля. Наряду с ингаляцией и дыхательной гимнастикой он доступен каждому. Наибольший лечебный эффект дает сочетанное применение всех перечисленных дополнительных методов.
Постуральный дренаж — лечебная процедура, которая при помощи придания телу специальных дренажных положений повышает продуктивность кашля и облегчает отхождение мокроты из дыхательных путей.
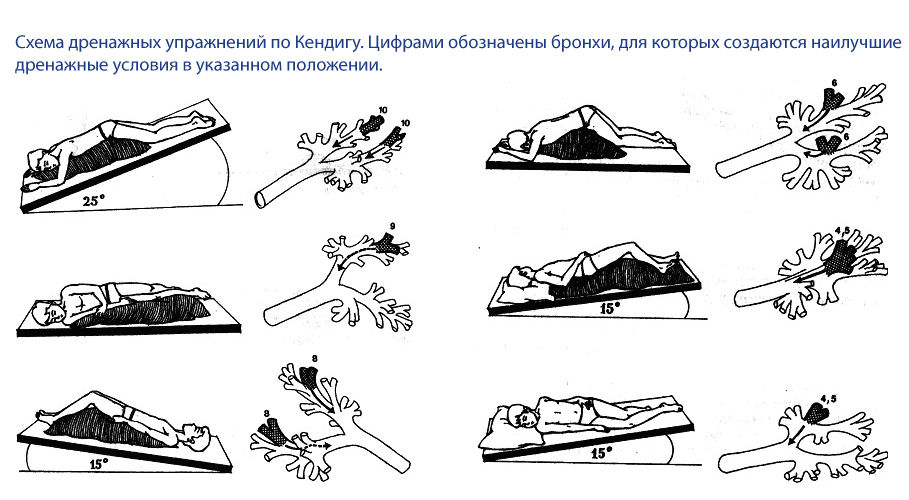
При проведении постурального массажа мокрота под воздействием силы тяжести стекает из мелких бронхов по направлению к главным бронхам и трахее. Область бифуркации (раздвоения) трахеи насыщена особо чувствительными кашлевыми рецепторами. И когда мокрота достигает этих участков, пациент откашливается, и мокрота удаляется.
Необходимым условием для полного отхождения мокроты является достаточное количество питья, обладающего ощелачивающим действием (минеральные воды, молоко, чай с лимоном или разведенный водой сок цитрусовых, клюквенный морс).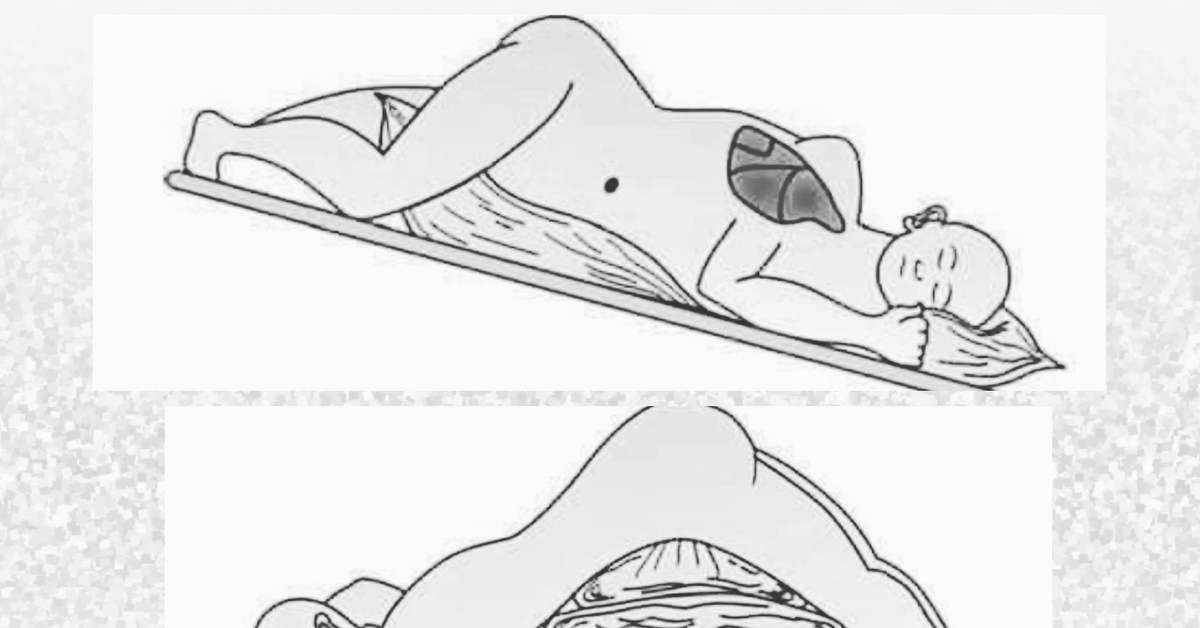
Техника постурального дренажа проста.
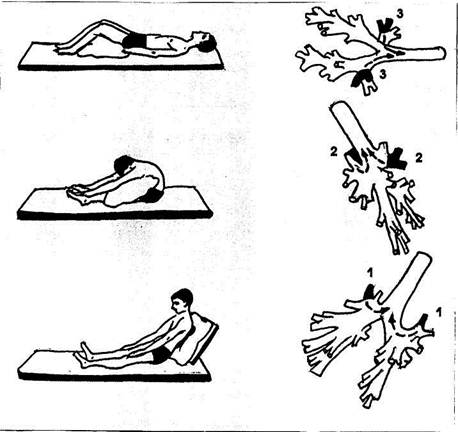
- Пациенту необходимо принять оптимальное дренажное положение для средних и нижних долей легких — лечь на живот, свесив голову и грудь, упереться локтями в пол. В таком положении, переворачиваясь с боку на бок, пациент откашливает мокроту в течение 10 минут.
- Для интенсификации процесса проводят вибрационный массаж. Для этого помощник складывает ладони в положение «лодочка» и производит ими постукивание по грудной клетке с частотой 40–60 раз в минуту в течение 1 минуты. Затем делают паузу. Рекомендуется выполнить 3–5 вибрационных циклов.
- Использование эмульсии «Эвкабал® бальзам С» для растирания грудной клетки перед массажем позволяет усилить его действие.
 Эвкалиптовое и хвойное эфирные масла, содержащиеся в ней, способствуют приливу крови и расширению мелких и средних бронхов. Дополнительный положительный эффект возникает от пассивной ингаляции эфирных масел эмульсии.
Эвкалиптовое и хвойное эфирные масла, содержащиеся в ней, способствуют приливу крови и расширению мелких и средних бронхов. Дополнительный положительный эффект возникает от пассивной ингаляции эфирных масел эмульсии.
Противопоказаниями к проведению постурального массажа являются:
- легочное кровотечение
- острый период инфаркта миокарда
- выраженная дыхательная и сердечная недостаточность
- тромбоэмболия легочной артерии
- гипертонический криз
1 от лат. postura — положение
Методика выполнения постурального дренажа — Студопедия
Министерство образования и науки Российской Федерации
Федеральное государственное автономное образовательное учреждение
Высшего образования
(структурное подразделение)
Медицинский колледж
«Крымский федеральный Университет им.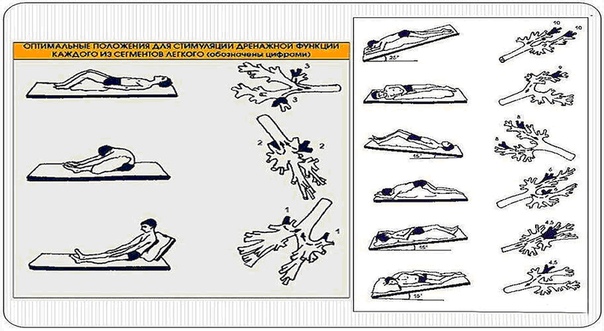 В.И. Вернадского»
В.И. Вернадского»
Реферативное сообщение
На тему :«Постуральный дренаж»
Выполнила:
Студентка 11/3 СД группы
Баранова А.Ю.
Проверила:
Знайченко Э.А.
г. Симферополь 2018г.
Постуральный дренаж — это медицинская процедура быстрого очищения воспаленных бронхов от избыточного количества мокроты, скопившейся в результате развившейся болезни легких. Данные лечебные манипуляции проводятся исключительно в условиях стационара пульмонологического отделения, а выполняют процедуру врач пульмонолог с участием вспомогательного медицинского персонала. Фактически это физиотерапевтическая процедура по воздействию на плевральное пространства путем использования специальных методик.
Механизм действия
Проведение постурального дренажа легких (часто его называют позиционным) предназначено для оттока мокроты из участков бронхов, которые расположены ниже уровня бифуркации трахеи. Это нижние доли легких, в которых наиболее часто наблюдаются застойные явления слизи и Перед началом проведения процедуры больного укладывают на бок с тем расчетом, чтобы пораженная доля легких была с противоположной стороны и не прикасалась к кровати. Это необходимо для того, чтобы вся жидкость с больных бронхов под влиянием силы тяжести перетекала в нижние сегменты легкого и подходила ближе к дыхательным каналам.
- Край кровати со стороны положения ног должен быть приподнят вверх на 15-20 см. Так вся жидкость с нижней труднодоступной части легких будет располагаться ближе к центральному отделу органа дыхания. Это позволит удалить слизь за одну процедуру и не потребуется повторное дренажирование грудной клетки больного.
- После начала сеанса дренажной очистки пациент поджимает ноги к груди и подает корпус немного вперед. Свободная рука должна быть сначала поднята вверх, а затем подана вперед, как при сильном выдохе.
- В таком положении необходимо провести от 10 до 30 минут.
 Необходимое количество времени определяет врач пульмонолог, который проводит лечебную процедуру. Ее длительность зависит от объема жидкости, скопившейся в легких и от того, насколько интенсивно выполняется ее отток после воздействия на грудную клетку.
Необходимое количество времени определяет врач пульмонолог, который проводит лечебную процедуру. Ее длительность зависит от объема жидкости, скопившейся в легких и от того, насколько интенсивно выполняется ее отток после воздействия на грудную клетку.
Конечный принцип завершения дренирования легких это интенсивное отхаркивание больным мокроты, все еще находясь в положении лежа. Для того, чтобы этот процесс был более эффективен, врач выполняет вибрирующий массаж спины и груди пациента и периодически постукивает по ним с помощью специальных ритмических движений.
В особо тяжелых случаях возможно выполнение постурального дренажа легких 3 раза в день.
Такая интенсивность пульмонологических манипуляций свойственна для больных с хроническими заболеваниями органов дыхания и сильно ослабленной иммунной системой.
Если больной не может находится в положении лежа по объективным причинам, либо в силу своих физиологических особенностей, то данная процедура выполняется в статическом расположении тела, но с выполнением комплекса процедур по стимуляции оттока мокроты.
Показания к дренажу
Данная процедура используется только в крайних случаях и не является рядовым методом лечения простых форм пневмонии, бронхита или плеврита. Постуральный дренаж показан к назначению пациентам, у которых были диагностированы следующие виды заболеваний:
· двухстороннее воспаление легких крупозного типа с явными признаками инфекционного поражения бронхов;
· продолжительный спазм бронхиального просвета по астматическому типу, вследствие которого в нижней части легких наблюдается недостаточный уровень вентилирования и начинается скопление жидкости;
· муковисцидоз в стадии обострения, когда самостоятельно организм не успевает выводить слизь за пределы грудной клетки;
· обширное воспаление плевральных листков, отделяющих внутреннюю часть грудной клетки от брюшной полости;
· развитие онкологического процесса в легких, переходящий на 4 стадию с метастазированием перерожденных клеток в окружные ткани (это термальный этап болезни, при котором дренажные манипуляции показаны к выполнению в 100% случаев).
Подготовка к процедуре
Перед началом процедуры больному необходимо провести разжижение мокроты с помощью введения специальных отхаркивающих препаратов. Как правило, используют муколитики и щелочное питье. Затем пациенту делают разогревающий массаж грудной клетки. Начинают с передней части груди, плавно переходят на ребра по бокам, а заканчивают на спине. Это необходимо для того, чтобы обеспечить максимальный приток крови к легким и усилить эффект дренажирования. Для детей и взрослых существуют разные подходы проведения подготовки к постуральному дренажу. Также большое значение имеет индивидуальная особенность организма больного и степень тяжести воспалительного процесса.
Методика выполнения постурального дренажа
Дренирование органов дыхательной системы проводится в трех вариантах. Оно возможно, когда больной лежит на боку, спине или животе. Положение больного во время массажных манипуляций играет большое значение в эффективности процедуры.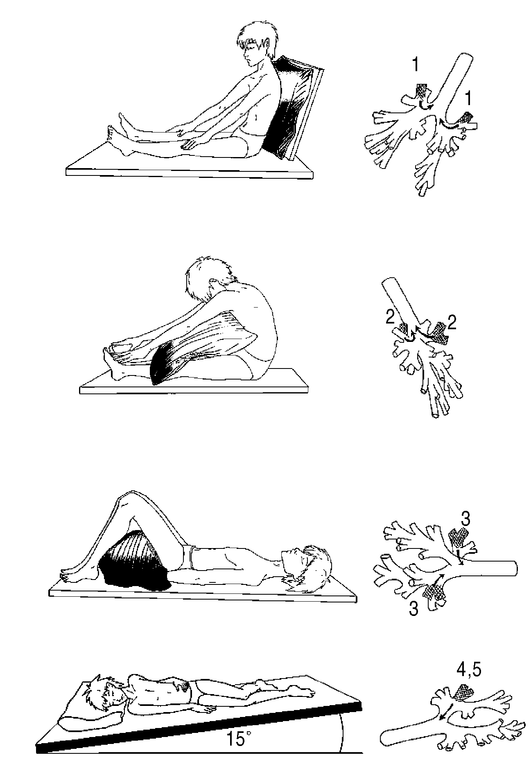 Фиксацию корпуса пациента выполняет врач исходя из того, в какой части легких скопилось наибольшее количество мокроты, которая не позволяет воздуху полноценно циркулировать по дыхательным каналам.
Фиксацию корпуса пациента выполняет врач исходя из того, в какой части легких скопилось наибольшее количество мокроты, которая не позволяет воздуху полноценно циркулировать по дыхательным каналам.
Метод дренирования бронхов выполняется с соблюдением следующих правил:
- Больной укладывается на кровать или кушетку с твердой поверхность.. Процедура не принесет абсолютно никакого терапевтического эффекта, если грудная клетка пациента будет проваливаться во внутрь на мягкой постели.
- Независимо от того, на спине, животе или боку лежит больной, голова его должна быть наклонена и смещена ближе к корпусу. Идеальным вариантом будет, если человек сможет касаться кончиком подбородка к грудной клетке.
- Врач смазывает руки кремом или массажным маслом и начинает манипуляции в виде обработки участков грудины, внутри которой сконцентрирована мокрота или жидкостное формирование. Техника лечебного дренирования состоит из хлопков по поверхности спины и грудины, массажа позвоночных отростков с обеих сторон, интенсивного воздействия на ребра, расположенные в нижней части грудной клетки.

В среднем метод выведения мокроты из легких путем использования техники постурального дренажа длится 15 минут. Это оптимальная продолжительность времени для данной процедуры. По ее завершению врач просит пациента набрать максимально полный объем воздуха в легкие и хорошо прокашляться. Если в процессе сеанса все упражнения и процедурные моменты были выполнены правильно, то у больного во время кашля начинает выделяться большое количество мокроты.
Лечебные процедуры рекомендуется проводить 5 дней без перерыва.
Наибольший терапевтический эффект достигается в процессе проведения дренажа утром и вечером.
Постуральный дренаж для детей до года, 3-4-6-8 лет. Алгоритм
Постуральный дренаж — это эффективный метод эвакуации слизистого содержимого из полости бронхов, пораженных инфекционным и воспалительным процессом. Процедура показана к проведению детям всех возрастных групп. Терапевтические свойства постурального массажа усиливаются в случае предварительного приема муколитических препаратов.
Преимуществом использования этого метода эвакуации слизи из бронхов является то, что его можно применять не только в стационаре лечебных учреждений, но и в домашних условиях. Для того чтобы самостоятельно выполнить постуральный массаж ребенку с бронхитом или пневмонией, достаточно соблюдать общепринятый алгоритм действий.
Суть постурального дренажа
Постуральный дренаж — это терапевтическая процедура, суть применения которой заключается в обеспечении щадящего удаления мокроты из просвета бронхов. По своей природе происхождения слизь, скапливающаяся в органах дыхательной системы, является результатом болезнетворной активности патогенных микроорганизмов.
Возбудители вирусных и бактериальных инфекций, которые провоцируют воспалительный процесс, раздражают слизистую оболочку бронхов, вызывают выделение специфического выпота. Для детей младше 12 мес. откашливание скопившейся мокроты является очень сложной задачей, так как они не обладают хорошо развитым кашлевым рефлексом.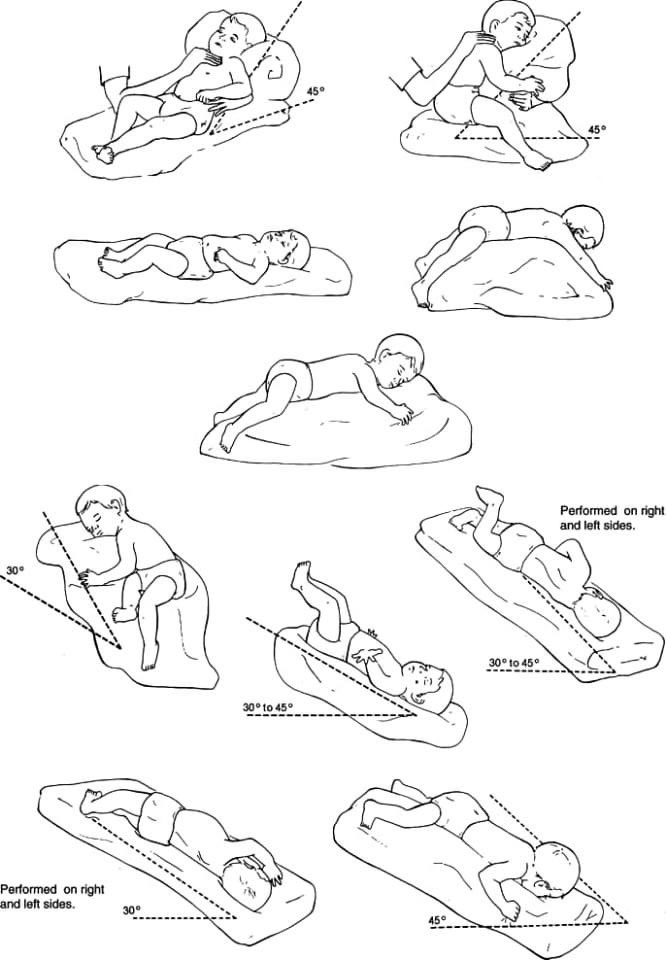 В данном случае применение постурального массажа позволяет ускорить процесс очищения легких от слизистого содержимого.
В данном случае применение постурального массажа позволяет ускорить процесс очищения легких от слизистого содержимого.
Ребенок возрастом от 3 до 8 лет способен самостоятельно откашлять мокроту, скопившуюся в бронхах. Данный вид эвакуации слизи возможен только в том случае, если содержимое просвета бронхиального дерева является достаточно жидким. В клинических случаях, когда воспалительный процесс в бронхах переходит в хроническую форму течения, мокрота приобретает вязкую и слишком густую консистенцию.
В данной ситуации полноценная эвакуация слизи из органов дыхания невозможна без использования муколитических препаратов и правильного выполнения приемов постурального дренирования. Под воздействием массажных движений достигается эффект вытекания слизи из более мелких в крупные и основные бронхи с дальнейшим ее поступлением в трахею.
Показания к постуральному дренажу для детей
Постуральный дренаж считается полностью безопасным и разрешен к применению в отношении детей грудного возраста.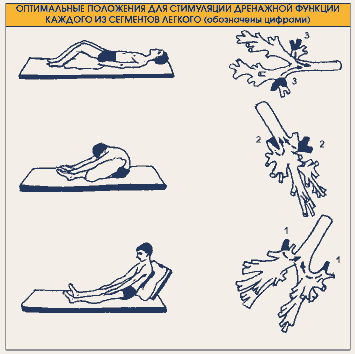
Данная терапевтическая процедура включается в курс комплексной терапии пациентов со следующими видами заболеваний:
- бронхит;
- пневмония;
- ОРВИ с распространением инфекционных возбудителей в просвет бронхиального дерева;
- бронхопневмония;
- застой патогенного экссудата в бронхах (например, если ребенок переболел бронхитом, пневмонией, а осложнением данных заболеваний является сохранение остаточного количества слишком густой и вязкой мокроты).
Постуральный дренаж для детей назначается врачом-педиатром или пульмонологом после комплексного обследования органов дыхательной системы ребенка. В обязательном порядке устанавливаются причинные факторы, которые спровоцировали скопление слизи в бронхах, а также препятствуют ее естественной эвакуации с помощью кашля.
Противопоказания
Постуральный массаж противопоказан к применению в отношении детей, у которых диагностированы следующие заболевания и патологические состояния организма:
- острая форма воспаления легких;
- тяжелые заболевания сердечно-сосудистой системы, которые вызывают нарушение общего кровообращения;
- дыхательная недостаточность;
- все виды судорог;
- лихорадочное состояние, сопровождающееся повышенной температурой тела;
- обострение хронического бронхита;
- асцит;
- наличие обоснованного подозрения на внутричерепное кровотечение;
- травмы грудной клетки и позвоночника;
- аневризма аорты;
- нарушения со стороны сердечного ритма;
- злокачественное новообразование в тканях легких;
- туберкулез.
При наличии вышеперечисленных патологий использование приемов постурального дренажа способно вызвать обострение болезненного состояния организма, спровоцировать ухудшение общего самочувствия.
Виды постурального дренажа
Постуральный дренаж для детей классифицируют на несколько основных видов. Это статическая и динамическая процедуры, которые подробно описаны в таблице ниже.
| Виды постурального дренажа | Описание терапевтической процедуры |
| Статический постуральный дренаж | Постуральный дренаж статического типа предусматривает минимальное количество действий со стороны пациента. Ребенок занимает исходную позицию в положении лежа на спине, животе или боку. На протяжении всего терапевтического процесса по стимулированию более активного оттока мокроты, больной не перемещается. Данный вид постурального массажа применяется для лечения детей с остаточными признаками бронхита, локальным скоплением небольшого количества слизи внутри просвета бронхов.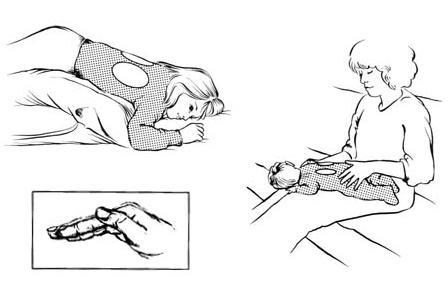 |
| Динамический постуральный дренаж | Постуральный дренаж динамического типа проводится с ритмическим изменением положения тела больного. По команде врача ребенок присаживается на стул, принимает положение лежа на боку, затем переворачивается на живот. Характер терапевтических действий, связанных с постоянным изменением позиции пациента, зависит от сложности заболевания бронхов и распространенности мокроты внутри органов дыхательной системы. Постуральный дренаж динамического типа предусматривает использование вспомогательных методик, направленных на более активный отток экссудативной слизи. Например, прием муколитических препаратов, применение паровых ингаляций с добавлением медикаментозных растворов. |
Лечащий врач-педиатр или пульмонолог самостоятельно определяет вид постурального дренирования, который необходимо использовать в процессе комплексного лечения ребенка с признаками хронического бронхита, осложнений пневмонии или застойных процессов в бронхах.
Цель и результаты процедуры
Постуральный дренаж для детей – это терапевтический массаж грудной клетки, который должен выполняться только после предварительного обследования ребенка. Целью данной процедуры является ускорение физиологического процесса по удалению посторонней мокроты из просвета бронхов.
Результатом успешно выполненного постурального массажа является очищение бронхиального дерева не только от слизистого содержимого, но и от болезнетворных микроорганизмов, которые провоцируют воспаление тканей, а также токсинов, выделяющихся во время их жизнедеятельности.
Подготовка к лечебным сеансам
Перед тем, как начинать проведение процедуры постурального дренажа, необходимо выполнить следующие действия:
- Возле постели ребенка расположить емкость, которая будет выполнять функцию плевательницы.
- Позаботиться о том, чтобы поверхность, на которой будет лежать пациент, была жесткой и ровной.
- Принести гипоаллергенный детский крем, который будет использоваться во время выполнения дренажного массажа грудной клетки.

- Подготовить чистое и сухое полотенце или пеленку.
Емкость, которая будет выполнять функцию плевательницы, должна пройти антисептическую обработку с помощью раствора Хлорамина Б концентрацией 5%. После выполнения дезинфицирующих манипуляций плевательница располагается в непосредственной близости к постели, чтобы во время кашля ребенок смог сплюнуть выделяемый экссудат.
Позиционный дренаж у маленьких пациентов до года
Постуральный дренаж для детей младше 12 месяцев проводится с особой осторожностью, чтобы минимизировать риск травмирования костей грудной клетки, ребер и позвоночника. Ребенку возрастом до 1 года данная процедура проводится натощак. В противном случае повышается вероятность возникновения рвоты. Оптимальное время выполнения постурального дренажа для грудничка — это первые 20 мин. после завершения дневного или ночного сна.
В данный период времени происходит улучшение местного кровообращения в легких и бронхиальном дереве, что повышает терапевтическую эффективность постурального массажа. Перед началом лечебной процедуры ребенку дают детский сироп с муколитическими свойствами, который назначается врачом-педиатром с учетом индивидуальных особенностей общего состояния здоровья пациента.
Перед началом лечебной процедуры ребенку дают детский сироп с муколитическими свойствами, который назначается врачом-педиатром с учетом индивидуальных особенностей общего состояния здоровья пациента.
Ребенка грудного возраста располагают в положении лежа на коленях так, чтобы его нижняя часть тела оставалась немного приподнятой по отношению к туловищу и голове. Это обеспечит естественный уклон для стекания мокроты из бронхов по направлению трахеи.
Затем массажист выполняет следующие действия:
- Обрабатывает руки заранее приготовленным детским кремом.
- Наносит часть крема на поверхность кожи ребенка, которая подлежит массажу.
- Специалист поглаживает спину новорожденного медленными движениями, которые могут быть линейными, либо же имеют спиралевидное направление.
- Сразу же после легкого поглаживания выполняются приемы дренажного массажа, направленные на создание эффекта вибрации. Для этого по грудной клетке, используя ребро ладони, проводят легкие постукивания.

Во время постурального дренирования органов дыхательной системы медицинский работник не прорабатывает участки грудной клетки, где располагается позвоночник и сердечная мышца. В процессе выполнения легких постукиваний необходимо следить за тем, чтобы массажные вибрации не затрагивали почки.
Продолжительность постурального дренажа, включая лечебный массаж, составляет не менее 20 мин. По завершению терапевтической процедуры ребенок должен находиться в горизонтальном положении. Для достижения положительного лечебного эффекта постуральный массаж должен выполняться от 2 до 3 раз в день с продолжительностью общего курса терапии 7 суток.
Алгоритм проведения постурального дренажа детям от года и старше
Для детей возрастом от 3 до 8 лет, которые могут выполнять все команды доктора, используют несколько техник постурального дренирования в зависимости от тяжести клинического случая.
Вариант №1
Одной из самых эффективных техник постурального дренажа является сочетание лечебного массажа с одновременным изменением положения больного ребенка.
Алгоритм проведения процедуры предусматривает выполнение действий:
- Уложить ребенка на спину.
- Выполнять массаж передней стенки грудной клетки, сопровождающийся легкими постукиваниями пальцами.
- Спустя 5 мин. терапии попросить ребенка медленно перевернуться на бок.
- Затем больной должен сделать 2-3 глубоких вдоха и выдохнуть воздух.
- При появлении влажного кашля ребенку необходимо дать возможность хорошо выкашляться, а выделяемая мокрота сплевывается в заранее подготовленную емкость.
- После этого пациент переворачивается с бока на живот.
- В течение первых 3 мин. выполняется неспешное поглаживание поверхности спины для улучшения местного кровообращения, а затем проводится массаж с легким простукиванием грудной клетки.
- По истечению 5 мин.
 ребенок снова делает глубокие вдохи, а после выдыхания воздуха должен возникать кашель с эвакуацией мокроты.
ребенок снова делает глубокие вдохи, а после выдыхания воздуха должен возникать кашель с эвакуацией мокроты.
Данная техника постурального дренирования может применяться от 3 до 6 раз в день в зависимости от общего состояния ребенка и динамики оттока слизистого экссудата.
Вариант №2
Этот способ удаления мокроты с помощью постурального дренажа используют в том случае, если слизистое содержимое бронхов слишком густое, а также не эвакуируется из положения лежа.
В данном случае потребуется соблюсти алгоритм действий:
- Ребенок должен занять коленно-локтевую позицию, наклонившись немного вперед.
- В данном положении больной находится не менее 1 мин.
- Затем ребенок ложится на живот.
- Выполняется массаж спины больного, проводится вибрационное постукивание по всей плоскости грудной клетки.
- После этого по команде медика ребенок снова занимает коленно-локтевую позицию, наклонив туловище вперед.
- В данном положении больной находится не менее 1 мин.
- Затем ребенок снова ложится на спину и получает вибрационный массаж грудной клетки.
Данная терапевтическая процедура проводится от 4 до 6 раз в день. Во время сеанса постурального дренажа с использованием этой техники ребенок должен выполнить не менее 6-8 наклонов. После завершения процедуры у больного начинается кашель, вместе с которым выходит скопившаяся мокрота.
Вариант №3
Данный метод выполнения постурального дренирования используется в отношении больных детей, в бронхах которых обнаружено большое скопление густой мокроты.
Техника проведения терапевтической процедуры выглядит следующим образом:
- Специалист, выполняющий дренажный массаж, объясняет ребенку, что после поступления команды ему необходимо переворачиваться с бока на бок, а затем свешивать голову и руки с постели так, словно он ищет тапки или носки.
- Затем ребенок занимает позу лежа на левом боку.
- Больной получает массаж грудного отдела спины с вибрационным постукиванием.
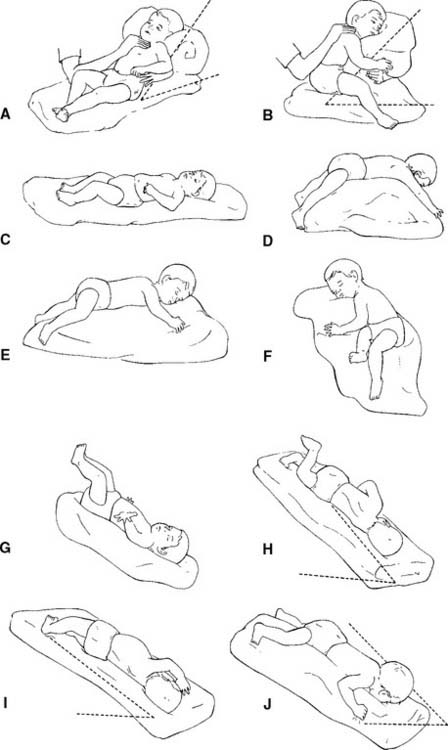
- По истечению 5 мин. ребенок переворачивается на правый бок.
- Специалист продолжает массаж грудной клетки пациента.
- Спустя 5 мин. ребенок должен свесить с кровати голову и руки, обеспечив максимальный наклон грудной клетки для быстрого оттока слизи.
- В данном положении больной находится 2-3 мин., а затем делает несколько глубоких вдохов.
После выполнения вышеперечисленных манипуляций у ребенка должен начаться влажный кашель с отходом мокроты. Данная процедура постурального дренирования проводится от 5 до 6 раз в день в зависимости от общей динамики к выздоровлению больного.
Вариант №4
Данная техника проведения постурального дренажа также известна под названием «Методика Квинке».
Чтобы применить этот способ принудительной эвакуации мокроты из бронхов, необходимо соблюдать следующий алгоритм действий:
- Ребенок ложится на кровать, располагаясь на животе.
- Сотрудники лечебного учреждения приподнимают ножной край кровати на высоту 20-30 см.

- В данном положении постель находится в течение 20 мин.
- По истечению указанного периода времени кровать возвращается в строго горизонтальное положение.
- На протяжении 10-15 мин. специалист выполняет массаж грудного отдела спины ребенка, проводит вибрационное простукивание пальцами рук.
- Затем ножной край кровати снова приподнимается на высоту 20-30 см, а спустя 20 мин. возвращается в исходное положение.
По завершению терапевтической процедуры необходимо помочь ребенку принять удобное положение. Первые 3-5 мин. после постурального дренажа может возникнуть сильный кашель с выделением большого количества слизистого экссудата. Это нормальная реакция дыхательной системы на предпринятые меры по принудительному оттоку мокроты. Необходимо положить плевательницу ближе к головному краю кровати, чтобы ребенку было легче избавляться от выделяющейся слизи.
Меры предосторожности и возможные последствия
Во время проведения постурального дренажа содержимого бронхов необходимо соблюдать следующие меры предосторожности:
- не делать резких движений;
- вибрационные простукивания должны быть ритмичными, но не сильными;
- не наносить удары в область позвоночника;
- контролировать общее состояние ребенка;
- не оказывать компрессионное давление на центральную часть передней стенки грудной клетки.
Нарушение вышеперечисленных рекомендаций может привести к травмам грудного отдела позвоночника, повреждению ребер и костной ткани грудины.
Постуральный дренаж — это терапевтическая процедура, которая показана к применению при хроническом бронхите, наличии осложнений, связанных с пневмонией. Данный метод лечения предусматривает выполнение вибрационного массажа грудной клетки для более быстрого оттока слишком густой и вязкой мокроты из полости бронхов.
Постуральный дренаж разрешен к проведению детям возрастом младше 12 мес. Груднички, нуждающиеся в принудительном выведении мокроты из бронхов, проходят терапевтическую процедуру, находясь в положении лежа на животе без изменения данной позиции. Дети старшего возраста получают постуральный дренаж динамичного типа с переворачиванием на левый и правый бок, поверхность живота и спины.
Видео о постуральном дренаже
Постуральный дренаж:
Семейная медицина > Индивидуальные программы реабилитации после Covid 19
Реабилитация после Covid 19
Для многих пациентов, переболевших коронавирусной инфекцией, возвращение к обычной жизни проходит непросто.
Многие, даже молодые пациенты, отмечают постоянную усталость, утомляемость, слабость и одышку.
В «Cемейной медицине» разработаны алгоритмы, по которым создается индивидуальная программа реабилитации после Covid 19 для каждого отдельного пациента с учетом его особенностей, тяжести перенесенного заболевания, осложнений и наличия хронических заболеваний.
В восстановительном периоде
используются методы лечения с применением лекарств
(витаминотерапия, антиоксиданты, сорбенты) и без применения лекарств: физиотерапия
(УВЧ-терапия, магнитотерапия, различные варианты лекарственного электрофореза,
импульсная электротерапия, массаж, иглорефлексотерапия.
Все перечисленное позволяет улучшить микроциркуляцию в поврежденных тканях, способствует ускорению рассасывания инфильтративных изменений и восстановлению работы дыхательной мускулатуры, оказывает мощное противовоспалительное действие, предотвращает возникновение спаечного процесса в легких и других органах.
Персональная программа реабилитации создается для каждого пациента индивидуально, при первом посещении, разрабатывается врачом-терапевтом совместно с врачом- физиотерапевтом, курс восстановительных процедур может иметь различную продолжительность.
Индивидуальные программы реабилитации после Covid 19
| Консультация терапевта первичная | 1 000 ₽ |
| Консультация физиотерапевта, КМН | Бесплатно |
| Консультация терапевта повторная | Бесплатно |
Процедуры (1 сеанс)
| Рефлексотерапия | 500 ₽ |
| Электрофорез лекарственный | 160 ₽ |
| Магнитотерапия | 160 ₽ |
| Массаж спина + руки | 850 ₽ |
| Массаж спина + грудь | 950 ₽ |
| Массаж шейно-воротниковой зоны + руки | 600 ₽ |
| Кинезиотейпирование (снятие мышечных спазмов 1 зона) | 500 ₽ |
| Динамическое тейпирование (лимфодренажная аппликация 1 зона) | 600 ₽ |
| Баночный массаж, спина | 500 ₽ |
| Постуральный массаж | 400 ₽ |
| Лимфодренажный массаж | 700 ₽ |
Наши специалисты:
Тамара Давидовна Бестаева — врач — терапевт, ревматолог
⠀Лариса Магометовна Басиева- врач- физиотерапевт, к.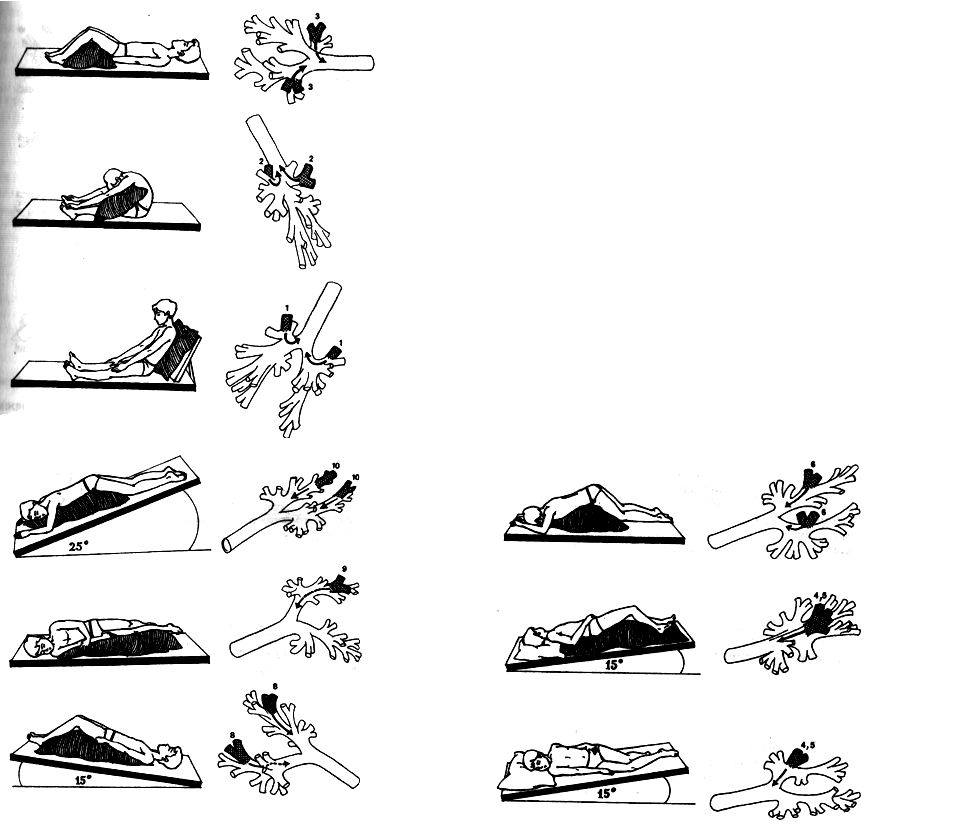 м.н.,
доцент кафедры медицинской реабилитации
м.н.,
доцент кафедры медицинской реабилитации
Залина Владимировна Гиоева, врач-рефлексотерапевт, невролог
⠀Олег Алиханович Губаев, массажист
Записаться на консультацию по вопросам реабилитации после COVID 19 можно по тел. 8(8672) 40-42-03.
Жалобы, клинические проявления после Covid 19
Физиотерапевтический комплекс
Ожидаемый результат после прохождения программы реабилитации
Жалобы, клинические проявления после Covid 19
Длительный кашель с трудно отделяемой мокротой
Физиотерапевтический комплекс
УВЧ-терапия. Лекарственный электрофорез натрия, магния, эуфиллина,
лидазы, иода, гепарина.
Постуральный дренаж. Различные методики дыхательной гимнастики.
Классический ручной массаж, точечный, вибрационный баночный массаж.
Ожидаемый результат после прохождения программы реабилитации
Процедура УВЧ вызывает расширение капилляров легких в 3-10 раз, увеличивает газообмен в легочной
ткани, усиливает кровообращение и лимфоотток.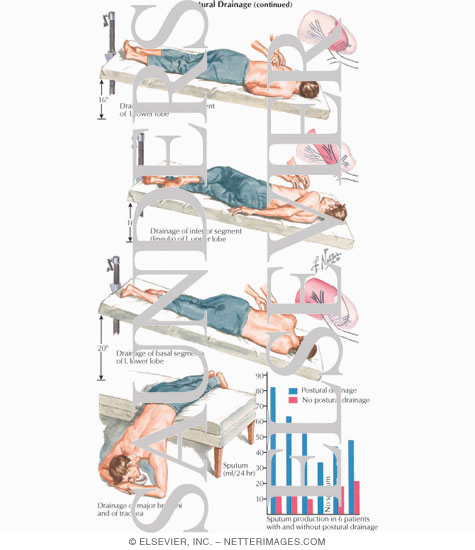 Происходит уменьшение эксудации, отечности,
уменьшение
роста бактерий,
улучшается общее состояние. Курс 5-8 процедур.
Происходит уменьшение эксудации, отечности,
уменьшение
роста бактерий,
улучшается общее состояние. Курс 5-8 процедур.
Рекомендуемые варианты лекарственного электрофореза (который вам выберет физиотерапевт) окажут
противовоспалительное и одновременно бронхолитическое действие Назначают курс из 10-15
ежедневных
процедур.
Жалобы, клинические проявления после Covid 19
Затруднение дыхания, одышка, чувство нехватки воздуха, особенно, у ослабленных пациентов с сопутствующими заболеваниями сердечно-сосудистой системы, пожилых людей.
Физиотерапевтический комплекс
ПеМП-низкочастотное переменное магнитное поле.
Электрофорез эуфиллина, никотиновой кислоты, атропина. кальция, магния, иода, гепарина,
димедрола
Для активации дренажной функции показано применение синусоидальных модулированных токов (СМТ или
амплипульстерапия).
Постуральный дренаж и дренажная гимнастика.
Классический ручной массаж, точечный, вибрационный баночный массаж.
Метод волевой ликвидации глубокого дыхания К. П. Бутейко (ВЛГД).
Парадоксальная дыхательная гимнастика А.Н. Стрельниковой.
П. Бутейко (ВЛГД).
Парадоксальная дыхательная гимнастика А.Н. Стрельниковой.
Ожидаемый результат после прохождения программы реабилитации
Под влиянием МП происходит активация противосвертывающей системы крови,
уменьшение внутрисосудистого
пристеночного тромбообразования, достигается хороший противовоспалительный эффект,
восстанавливается
иммунитет.
Активизируется дренажная функция бронхов. В сочетании с лекарственным электрофорезом на область
грудной клетки устраняет спазм и улучшает отхождения мокроты.
Жалобы, клинические проявления после Covid 19
Затруднение дыхания, одышка, чувство нехватки воздуха, повышение артериального давления
Физиотерапевтический комплекс
ПеМП-низкочастотное переменное магнитное поле.
Электрофорез никотиновой кислоты, эуфиллина, папаверина, дибазола, магния сульфат.
Различные методики дыхательной гимнастики.
Классический ручной массаж.
Ожидаемый результат после прохождения программы реабилитации
Под влиянием МП происходит активация противосвертывающей системы крови,
уменьшение внутрисосудистого
пристеночного тромбообразования, достигается хороший противовоспалительный эффект,
восстанавливается
иммунитет.
Электрофорез сосудорасширяющих препаратов позволяет снизить артериальное давление, улучшить
мозговое
кровообращение
Под влиянием массажа также активизируется дренажная функция бронхов, улучшается кровообращение,
оказывается седативный эффект. В сочетании с лекарственным электрофорезом на область грудной
клетки
устраняет спазм и улучшает отхождения мокроты.
Жалобы, клинические проявления после Covid 19
Затруднение дыхания, одышка, чувство нехватки воздуха, головные боли, головокружения, шум в голове.
Физиотерапевтический комплекс
ПеМП-низкочастотное переменное магнитное поле.
Электрофорез никотиновой кислоты по воротниковой методике, электрофорез но-шпы. Сочетанный
магний-бром электрофорез
Различные методики дыхательной гимнастики.
Классический ручной массаж.
Ожидаемый результат после прохождения программы реабилитации
Под влиянием МП происходит активация противосвертывающей системы крови,
уменьшение внутрисосудистого
пристеночного тромбообразования, достигается хороший противовоспалительный эффект,
восстанавливается
иммунитет.
Электрофорез никотиновой кислоты, но-шпы позволяет улучшить мозговое кровообращение. Введение со
второго электрода р-ра брома окажет седативный эффект.
Под влиянием массажа также активизируется дренажная функция бронхов, улучшается кровообращение
органов грудной клетки, мозговое кровообращение, оказывается седативный эффект.
Жалобы, клинические проявления после Covid 19
Затруднение дыхания, одышка, чувство нехватки воздуха, нарушение сна, раздражительность, возбуждение.
Физиотерапевтический комплекс
ПеМП-низкочастотное переменное магнитное поле.
Сочетанный магний-бром электрофорез, электрофорез трентала.
Классический ручной массаж.
Ожидаемый результат после прохождения программы реабилитации
Под влиянием МП происходит активация противосвертывающей системы крови,
уменьшение внутрисосудистого
пристеночного тромбообразования, достигается хороший противовоспалительный эффект,
восстанавливается
иммунитет.
Сочетанный магний-бром электрофорез, электрофорез трентала.
Электрофорез трентала будет способствовать улучшению церебральной микроциркуляции путём снижения
тромбогенного потенциала, повышению активности фибринолитической системы, устранению
реологических
расстройств.
Под влиянием массажа также активизируется дренажная функция бронхов, улучшается кровообращение
органов грудной клетки, мозговое кровообращение, оказывается седативный эффект.
Жалобы, клинические проявления после Covid 19
Затруднение дыхания, одышка, чувство нехватки воздуха, гипертоническая болезнь в сочетании с атеросклерозом мозговых сосудов
Физиотерапевтический комплекс
ПеМП-низкочастотное переменное магнитное поле.
Элетрофорез магния, иода по воротниковой методике, аминалон-электрофорез по эндоназальной
методике.
Ожидаемый результат после прохождения программы реабилитации
Под влиянием МП происходит активация противосвертывающей системы крови,
уменьшение внутрисосудистого
пристеночного тромбообразования, достигается хороший противовоспалительный эффект,
восстанввливается
иммунитет.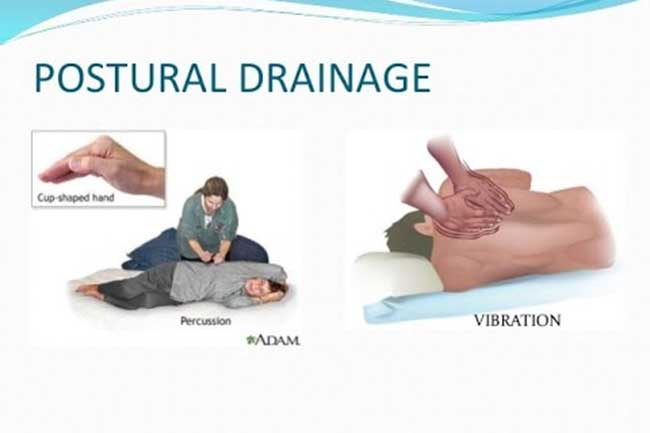
Элетрофорез магния, иода по воротниковой методике, аминолон-электрофорез по эндоназальной
методике
позволят добиться сосудорасширяющего, гипотензивного, седативного и нейротрофического эффекта
Под влиянием массажа также активизируется дренажная функция бронхов, улучшается кровообращение
органов грудной клетки, мозговое кровообращение, оказывается седативный эффект.
Жалобы, клинические проявления после Covid 19
Затруднение дыхания, одышка, чувство нехватки воздуха, нарушение свёртывающей системы крови, с тенденцией с гиперкоагуляцией
Физиотерапевтический комплекс
ПеМП-низкочастотное переменное магнитное поле.
Гепарин-электрофорез на воротниковую область.
Электрофорез трентала
Ожидаемый результат после прохождения программы реабилитации
Под влиянием МП происходит активация противосвертывающей системы крови,
уменьшение внутрисосудистого
пристеночного тромбообразования, достигается хороший противовоспалительный эффект,
восстанавливается
иммунитет.
Электрофорез гепарина позволит улучшить реологические свойства крови, предотвратить
тромбообразование. Электрофорез трентала будет способствовать улучшению церебральной
микроциркуляции
путём снижения тромбогенного потенциала, повышению активности фибринолитической системы,
устранению
реологических расстройств.
Постуральный дренаж: положение и массаж
Дренаж постуральный – методика физиотерапевтического воздействия на организм за счет изменения положения тела. Эта процедура крайне полезна для органов респираторной системы.
Механизм действия
Постуральный дренаж – это дренаж (выведение гноя) из дыхательной системы с помощью придания определенного положения тела пациента.
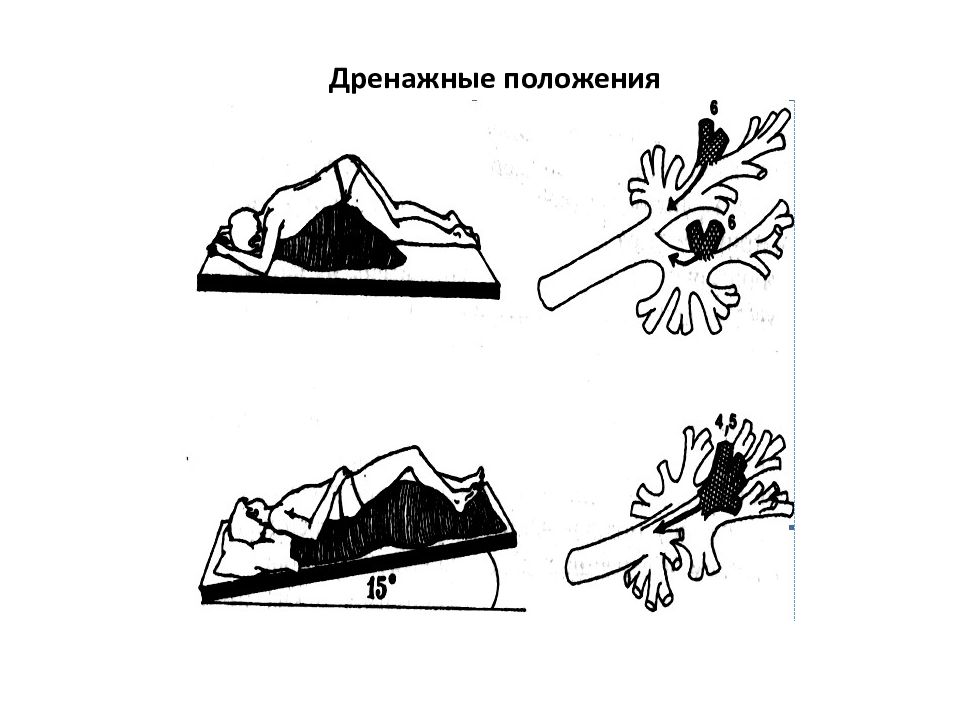
Основное действие такой процедуры, как постуральный массаж заключается в освобождении дыхательных путей от патологического экссудата. Чаще всего мокрота скапливается в самых нижних отделах легких, постуральный дренаж позволяет сместить ее оттуда.
Принцип дренажа заключается в следующем:
- Пациент укладывается на здоровый бок.
 При этом жидкость из больного легкого перетекает в нижние сегменты и ближе к корню – наиболее широкой части дыхательных путей.
При этом жидкость из больного легкого перетекает в нижние сегменты и ближе к корню – наиболее широкой части дыхательных путей. - Дренажное положение играет ключевую роль. Ножной конец кровати всегда поднимается, поэтому из нижних отделов экссудат оттекает ближе к трахее и главным бронхам.
- После процедуры важно принять правильное положение. Больной поджимает ноги к грудной клетке и наклоняется вперед, так скопившаяся жидкость у корней легких выходит наружу и вызывает кашлевой рефлекс.
Крайне важно после дренажа откашлять максимальное количество мокроты, иначе процедура будет проведена бесполезно. Чтобы вывести экссудат наружу врач проводит специальный вибрирующий массаж.
Наибольшую эффективность процедура имеет при одностороннем поражении легких. Двусторонние процессы в легких также можно лечить, но для этого нужно приложить большие усилия со стороны пациента и врача.
Показания для проведения
Постуральный дренаж имеет четкие показания и противопоказания, как и любая другая физиопроцедура. Важно соблюдать эти требования, выработанные годами клинического опыта врачей по всему миру.
Важно соблюдать эти требования, выработанные годами клинического опыта врачей по всему миру.
Показания для выполнения процедуры:
- Внебольничная, нозокомиальная, крупозная, аспирационная пневмония. Воспаление легких всегда сопровождается скоплением мокроты, которую необходимо вывести для скорейшего выздоровления.
- Бронхиальная астма. Воспалительный отек стенки бронха, спазм мускулатуры дыхательных путей способствует задержке отхождения мокроты из легких. При этом в большой степени нарушается процесс газообмена.
- Муковисцидоз. При этом заболевании экзокринные железы организма, в том числе легких, вырабатывают густой секрет. Он может приобретать гнойный характер и становится причиной бронхита и пневмонии.
- Экссудативный плеврит. При этом воспалительном заболевании оболочки органа участки легкого, прилежащие к плевре, содержат большое количество мокроты.
- Онкологические заболевания. Метастазы и периферический рак легких приводят к развитию пневмонита.
 Облегчить состояние пациента помогает позиционный дренаж.
Облегчить состояние пациента помогает позиционный дренаж.
Физиопроцедура не только уменьшает симптомы заболевания, но и способствует быстрому выздоровлению пациента.
Противопоказания
Применение такого способа лечения возможно только после исключения определенных противопоказаний. Ограничением для лечения могут стать следующие патологии:
- Период активного легочного кровотечения. Перед проведением процедуры следует минимум выполнить общий анализ крови. При обнаружении признаков анемии сначала нужной найти причину кровотечения.
- Острые заболевания сердечно-сосудистой системы, например, инфаркт миокарда.
- Инфаркт легкого при тромбоэмболии легочной артерии.
- Дыхательная и сердечно-сосудистая недостаточность выше первой степени.
- Кризовый характер гипертонической болезни и симптоматической артериальной гипертензии.
- Психическое состояние больного, которое не позволяет ему делать активные кашлевые движения по указанию специалиста.
Использование дренажа нужно воспринимать, как серьезный метод лечения. Этот способ терапии может и навредить пациенту при неправильном его применении.
Алгоритм подготовки
Прежде чем начинать дренирование легких, необходимо подготовить пациента к процедуре. Независимо от того, проводится осушение ребенку или взрослому, подготовительный период проходит по одной схеме:
- Врачи назначают обильное щелочное питье, которое разжижает легочный секрет.
- Перорально принимаются препараты из группы муколитиков. Они разжижают мокроту и вызывают кашлевой рефлекс. К таким лекарствам относится Амброксол и АЦЦ.
- Дренажное положение придается больному только после предварительного разогревающего массажа грудной клетки с передней, боковой и задней стороны.
- Согревание грудной клетки можно проводить и с помощью других физиопроцедур, если они не противопоказаны конкретному больному. Отхаркивание происходит легче при согретых легких и жидкой мокроте.
Если специалист не дал точных указаний по подготовке, эти моменты следует уточнить у него. В ряде случаев врачи не прибегают к тем или иным шагам из алгоритма из-за возможных противопоказаний.
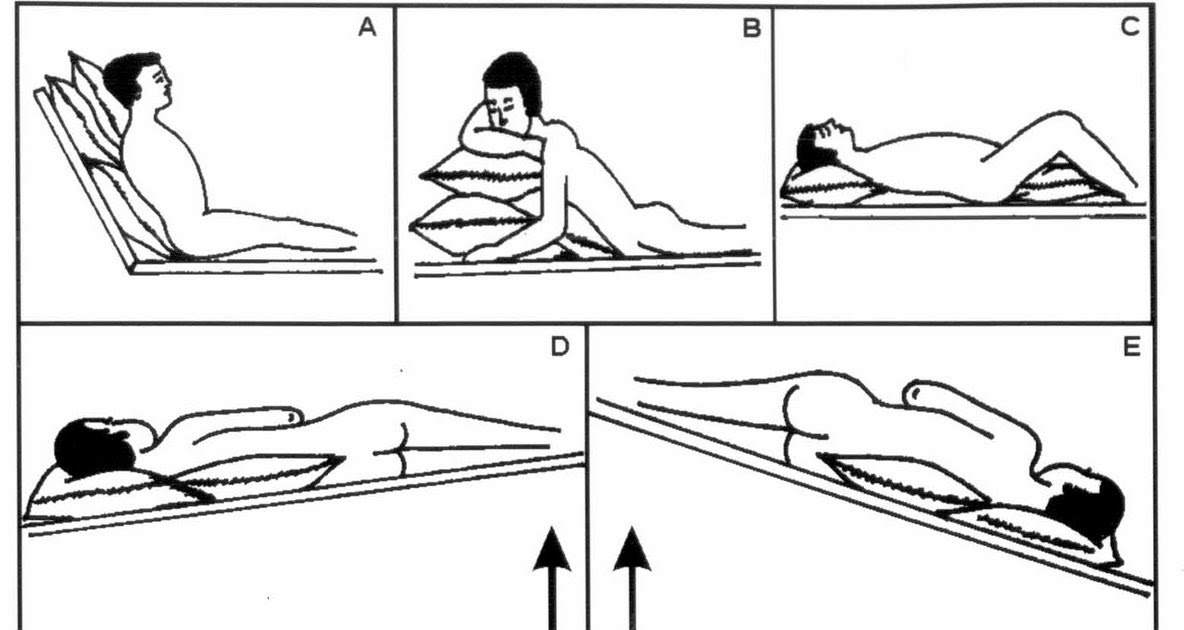
Проведение постурального дренажа
Положение пациента во время процедуры играет ключевую роль и само по себе является лечебным фактором. Поэтому вся техника манипуляции и строится на придании определенных дренажных положений:
- Пациент всегда укладывается только на твердую кушетку, поскольку грудная клетка не должна проваливаться в мягком материале.
- Врач придает грудной клетки больного положения на боку, затем на спине, при этом голова и ноги пациента могут быть задействованы для лучшего отхождения экссудата.
- Голова всегда должна быть наиболее близко к грудной клетке. Лучший эффект достигается, если пациент способен достать подбородком до грудины.

- Помимо пассивного оттока, за счет дренажного положения производятся активные движения врачом. Специалист обрабатывает грудную клетку маслом или кремом и производит вибрационный массаж.
- Движения массажа направляются от точки, где скапливается экссудат к корню легкого. Они могут доставлять пациенту некоторые неприятные ощущения за счет интенсивной вибрации.
- В ходе лечения больной должен ощущать довольно сильное тепло в области грудной клетки, все больше должно нарастать желание покашлять.
Спустя 15 минут массажа, врач просит больного глубоко вдохнуть и сильно покашлять в позе, описанной выше. Утром и вечером процедуры наиболее эффективны.
Техника дренажа детям
Острый бронхит, внебольничная пневмония и бронхиальная астма довольно часто возникают у детей. Помочь ребенку может и дренаж, поскольку он не имеет противопоказаний по возрасту.
Тело ребенка имеет довольно много отличий от взрослого организма, поэтому и процедура проводится с учетом некоторых аспектов:
- Под живот или поясницу ребенка подкладывается подушка или валик.
 Так создается дополнительный угол для оттока жидкости из нижних отделов респираторного тракта.
Так создается дополнительный угол для оттока жидкости из нижних отделов респираторного тракта. - У детей процедуры проводятся деликатно, согревающий эффект меньше, чем у взрослых. Постепенно манипуляции можно усиливать, чтобы пациент привык к особенным ощущениям и не испытывал негативных эмоций.
- Направляются вибрации от поясницы к лопаткам и задней поверхности шеи вдоль позвоночника малыша.
- Нельзя проводить одновременный массаж на обеих половинах грудной клетки ребенка, поскольку это достаточно сильное воздействие на его организм.
- Для облегчения скольжения нужно использовать только детский крем с гипоаллергенными свойствами. Ароматические масла противопоказаны.
Постуральный дренаж у детей может иметь даже больший эффект, чем у взрослых пациентов. В детском возрасте легче вызвать активный кровоток в пораженной области с помощью даже несильных вибрационных движений.
Вконтакте
Google+
Страница не найдена — Саянский медицинский колледж
Я, субъект персональных данных, в соответствии с Федеральным законом от 27 июля 2006 года № 152 «О персональных данных» предоставляю ОГБПОУ «Саянский медицинский колледж» (далее — Оператор), расположенному по адресу Иркутская обл.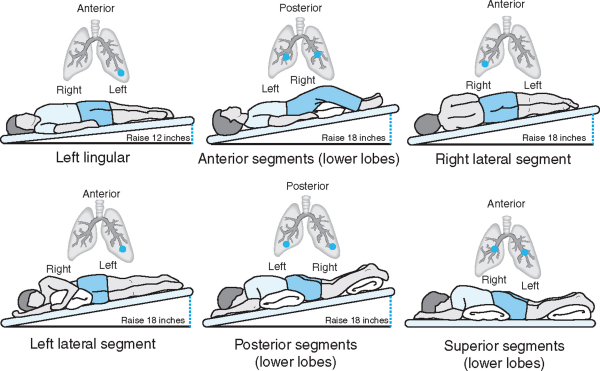 , г.Саянск, м/он Южный, 120, согласие на обработку персональных данных, указанных мной в форме веб-чата, обратной связи на сайте в сети «Интернет», владельцем которого является Оператор.
, г.Саянск, м/он Южный, 120, согласие на обработку персональных данных, указанных мной в форме веб-чата, обратной связи на сайте в сети «Интернет», владельцем которого является Оператор.
- Состав предоставляемых мной персональных данных является следующим: Имя, адрес электронной почты.
- Целями обработки моих персональных данных являются: обеспечение обмена короткими текстовыми сообщениями в режиме онлайн-диалога или обмена текстовыми сообщениями через электронную почту.
- Согласие предоставляется на совершение следующих действий (операций) с указанными в настоящем согласии персональными данными: сбор, систематизацию, накопление, хранение, уточнение (обновление, изменение), использование, передачу (предоставление, доступ), блокирование, удаление, уничтожение, осуществляемых как с использованием средств автоматизации (автоматизированная обработка), так и без использования таких средств (неавтоматизированная обработка).
- Я понимаю и соглашаюсь с тем, что предоставление Оператору какой-либо информации о себе, не являющейся контактной и не относящейся к целям настоящего согласия, а равно предоставление информации, относящейся к государственной, банковской и/или коммерческой тайне, информации о расовой и/или национальной принадлежности, политических взглядах, религиозных или философских убеждениях, состоянии здоровья, интимной жизни запрещено.

- В случае принятия мной решения о предоставлении Оператору какой-либо информации (каких-либо данных), я обязуюсь предоставлять исключительно достоверную и актуальную информацию и не вправе вводить Оператора в заблуждение в отношении своей личности, сообщать ложную или недостоверную информацию о себе.
- Я понимаю и соглашаюсь с тем, что Оператор не проверяет достоверность персональных данных, предоставляемых мной, и не имеет возможности оценивать мою дееспособность и исходит из того, что я предоставляю достоверные персональные данные и поддерживаю такие данные в актуальном состоянии.
- Согласие действует по достижении целей обработки или в случае утраты необходимости в достижении этих целей, если иное не предусмотрено федеральным законом.
- Согласие может быть отозвано мною в любое время на основании моего письменного заявления.
Дренажный, вибрационный массаж грудной клетки маленькому ребенку
Как правило, если у грудничков наблюдаются хронические или обостренные заболевания легочной системы и бронхиальных путей, им показан дренажный массаж грудной клетки.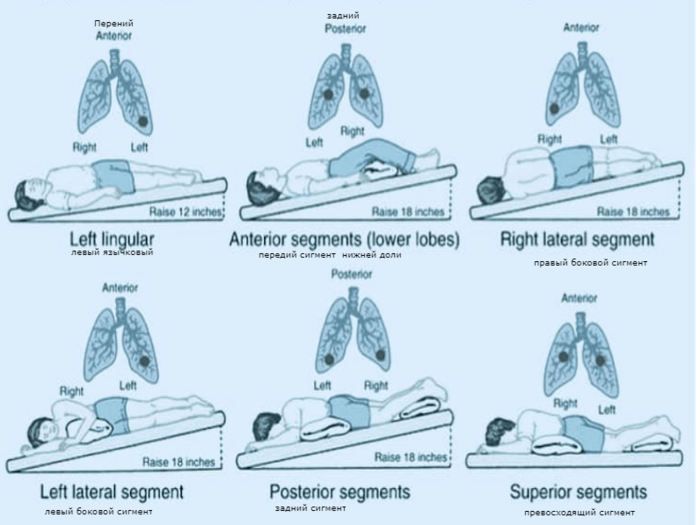 Он имеет свои особенности, но, тем не менее, не так сложен в исполнении, а потому достаточно часто преподается на курсах массажа для малышей молодым родителям.
Он имеет свои особенности, но, тем не менее, не так сложен в исполнении, а потому достаточно часто преподается на курсах массажа для малышей молодым родителям.
Стоит помнить, что, как и в случае с любым другим типом массажных процедур, для вибрационного массажа груди имеются определенные противопоказания. Так, например, категорически запрещается выполнение массажа грудной клетки при повышенной температуре у грудничка и при некоторых патологических процессах в легких в стадии обострения (наличие булл в легких или пневмония деструктивного типа).
Дренажный массаж грудной клетки: как подготовить и провести его?
В ходе подготовки к таким массажным процедурам стоит проветрить помещение, в котором они будут проводиться. Также в обязательном порядке нужно измерить температуру тела малыша. Если противопоказаний к проведению нет, значит можно непосредственным образом приступать к проведению сеанса дренажного массажа. Стоит помнить, что если вы даете ребенку отхаркивающие средства примерно за полчаса до проведения массажа, мокрота из легких будет отходить намного лучше.
Процедура массажа
Перед выполнением массажных процедур необходимо уложить малыша грудкой на специальный массажный валик либо подушечку так, чтобы его головка находилась ниже уровня туловища. Это позволит мокроте отходить из бронхов более интенсивно и свободно.
Далее нужно провести приемы поглаживания и растирания спинки при помощи пальцев. После таких процедур переходим к разминаниям, сводящимся примерно к 20 коротким пощипываниям, которые выполняются от центра спины к плечам.
Не следует забывать о том, что если вы проводите массаж спины, массирования позвоночного столба нужно избегать. Для этого нужно отступить от позвоночника по 2 сантиметра с каждой стороны. Область почек также стоит обходить при проведении массажа грудной клетки ребенку. После пощипываний проводятся поглаживающие движения (также примерно 20-25 раз) и далее ребром ладони необходимо несколько раз провести от позвоночника по области лопаток в сторону плеч.
Для получения должного дренирующего эффекта и хорошей вентиляции легких следует проводить массаж грудной клетки ребенку не менее двух раз в день по 30 минут на процедуру. Если речь идет о совсем маленьких грудничках, то им проводится массаж по 2 раза в день по 15 минут.
Вибрационная техника массажа грудной клетки
При острой и хронической форме бронхита вибрационные массажные процедуры проводятся при помощи подушечек пальцев по несколько минут с легкими постукиваниями по спинке. После каждой процедуры ребенок должен откашливаться. Вслед за дренажным спинным массажем можно переходить к проведению вибрационных массажных процедур.
Для этого ребенка укладывают на спину. Пальцы массажиста должны находиться по обе стороны от грудинной линии, а основания ладоней должны быть обращены в сторону ключиц. Начинается сеанс с поглаживаний в направлении ключичной области. За этим следуют небольшие надавливания на грудную клетку ребенка с последующими легкими поколачиваниями и переходом от области шеи к нижним ребрам.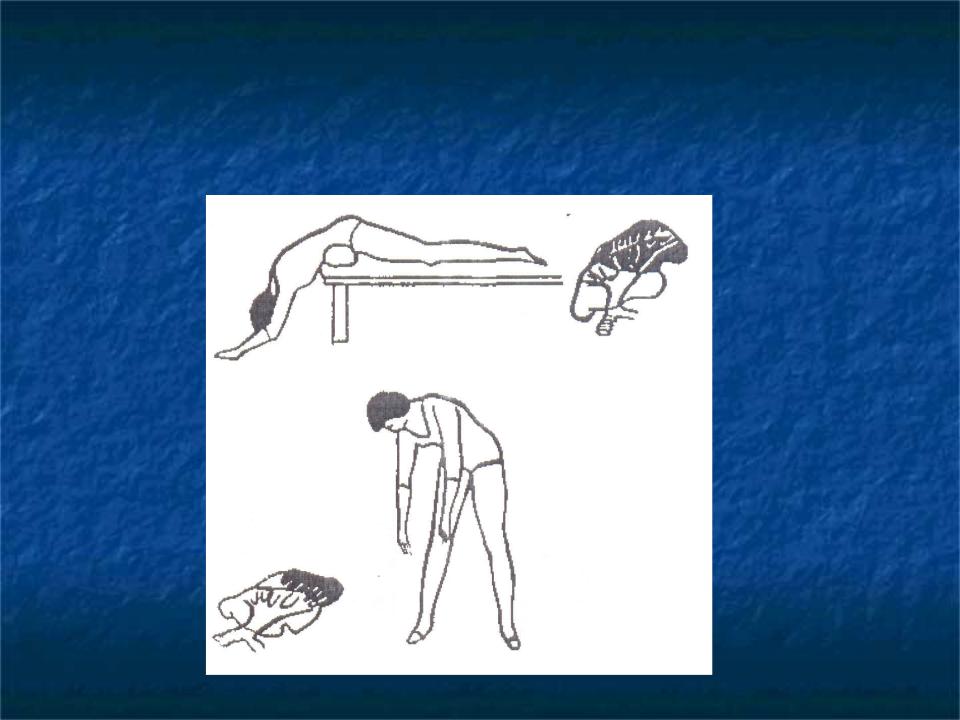 Важно после каждого движения делать поглаживания. Таким образом, вы сможете отслеживать реакцию ребенка на массажную процедуру в целом, контролировать процесс массажа чередованием более и менее интенсивных движений, а также расслабить малыша при излишней перенапряженности всего тела.
Важно после каждого движения делать поглаживания. Таким образом, вы сможете отслеживать реакцию ребенка на массажную процедуру в целом, контролировать процесс массажа чередованием более и менее интенсивных движений, а также расслабить малыша при излишней перенапряженности всего тела.
Основы постурального дренажа и перкуссии
PD&P легко сделать. Для ребенка с МВ PD&P может делать кто угодно, например родители, братья и сестры и даже друзья. Это также могут сделать физиотерапевты, респираторные терапевты или медсестры во время посещения медицинского центра или в больнице.
Люди с МВ иногда используют другие виды лечения, такие как ингаляционные бронходилататоры и антибиотики, чтобы поддерживать здоровье легких. Если назначено, бронходилататоры следует принимать перед PD&P, чтобы открыть дыхательные пути, а ингаляционные антибиотики следует принимать после PD&P, чтобы лекарство проникало глубоко в легкие и лучше боролось с инфекциями. Ваша медицинская бригада поможет вам разработать распорядок дня, который лучше всего подойдет вам или вашему ребенку
Ваша медицинская бригада поможет вам разработать распорядок дня, который лучше всего подойдет вам или вашему ребенку
Know Your Lungs
Более подробная информация о дыхательной системе и ее взаимосвязи с другими органами тела может помочь вам понять, почему PD&P методы лечения эффективны.
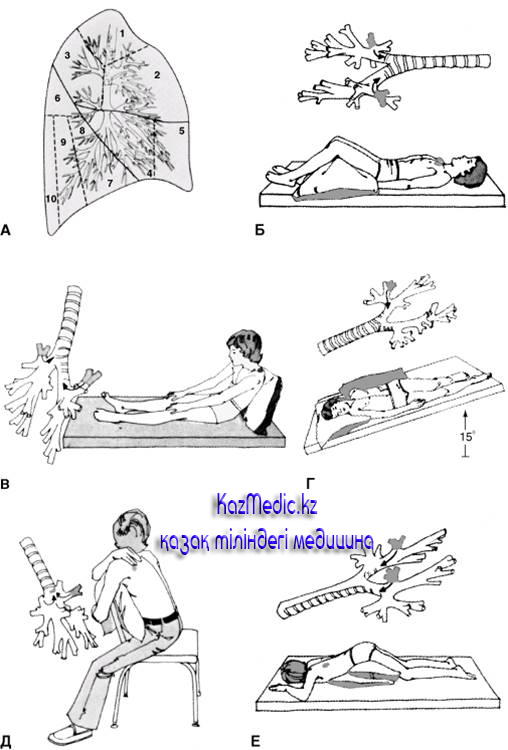
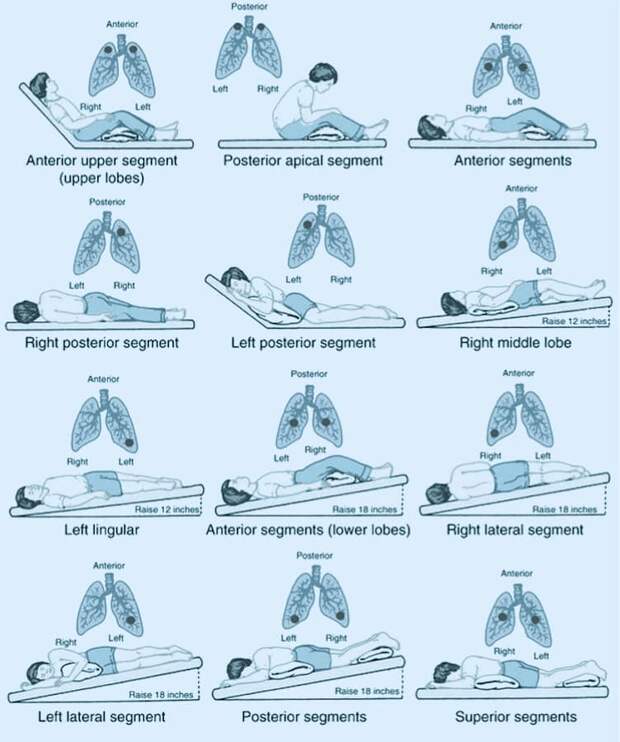
Цель PD&P — очистить каждую из пяти долей легких от слизи путем перемещения слизи в более крупные дыхательные пути, чтобы ее можно было кашлять. Правое легкое состоит из трех долей: верхней доли, средней доли и нижней доли.Левое легкое состоит всего из двух долей: верхней и нижней.
Доли делятся на более мелкие участки, называемые сегментами. Верхние доли слева и справа состоят из трех сегментов: верхнего (апикального), заднего (заднего) и переднего (переднего).
Сегменты долей состоят из сети дыхательных путей, воздушных мешков и кровеносных сосудов. Эти мешочки обеспечивают обмен кислорода и углекислого газа между кровью и воздухом. Во время PD&P осушаются именно эти сегменты.
Выполнение PD&P
PD&P включает комбинацию техник, включая несколько положений для дренирования легких, перкуссию, вибрацию, глубокое дыхание и кашель.
Когда человек с МВ находится в одном из положений, лицо, ухаживающее за ним, может хлопать его по грудной клетке. Обычно это длится от трех до пяти минут и иногда сопровождается вибрацией в той же области в течение примерно 15 секунд (или во время пяти выдохов). Затем человека побуждают кашлять или сильно фыркнуть, чтобы вывести слизь из легких.
Описание методов PD&P
Постуральный дренаж использует силу тяжести, чтобы помочь переместить слизь из легких в горло. Человек лежит или сидит в разных положениях, чтобы дренируемая часть легкого находилась как можно выше. Затем эту часть легкого дренируют перкуссией, вибрацией и силой тяжести. Ваша группа по уходу за CF может адаптировать эти должности к вашим потребностям или потребностям вашего ребенка.
Перкуссия или хлопанье опекуном по стенке грудной клетки по дренируемой части легкого помогает переместить слизь в более крупные дыхательные пути.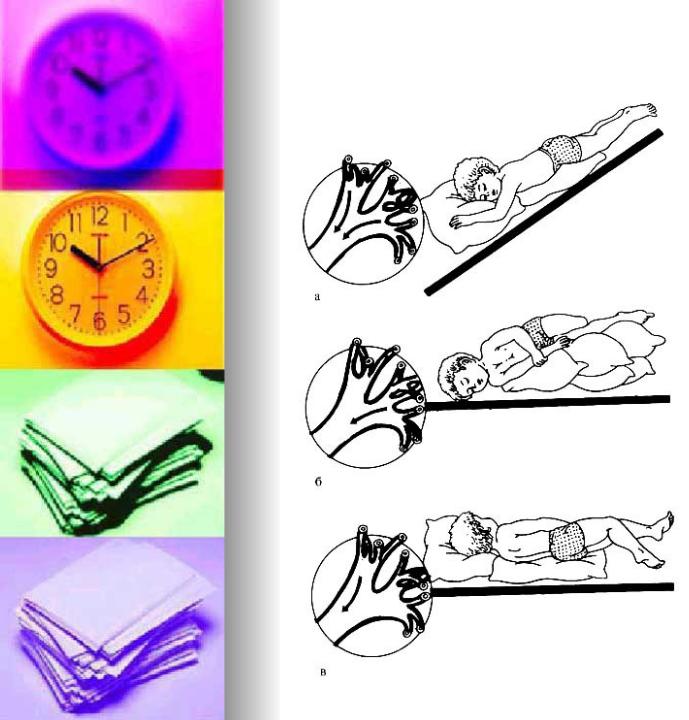 Рука сложена чашей, как если бы она держала воду, но ладонью вниз (как показано на рисунке ниже). Рука в форме чаши изгибается к грудной стенке и захватывает воздушную подушку, чтобы смягчить хлопки.
Рука сложена чашей, как если бы она держала воду, но ладонью вниз (как показано на рисунке ниже). Рука в форме чаши изгибается к грудной стенке и захватывает воздушную подушку, чтобы смягчить хлопки.
Перкуссия выполняется с силой и ровным ритмом. Каждая перкуссия также должна иметь глухой звук. Большая часть движений происходит в запястье с расслабленной рукой, что делает перкуссию менее утомительной. Если рука сложена правильно, перкуссия не должна вызывать боли или жжения.
Следует обращать особое внимание на то, чтобы не хлопать по позвоночнику, грудине, животу и нижним ребрам или спине, чтобы не повредить селезенку слева, печень справа и почки в нижней части спины.
Вместо традиционного метода удара ладонью в форме чашеобразной ладони можно использовать другие устройства. Спросите своего врача или терапевта, какой из них лучше всего подойдет вам.
Вибрация мягко вытряхивает слизь в более крупные дыхательные пути. Лицо, осуществляющее уход, плотно кладет руку на грудную стенку над той частью легкого, из которой осуществляется дренирование, и напрягает мышцы руки и плеча, создавая легкое дрожащее движение.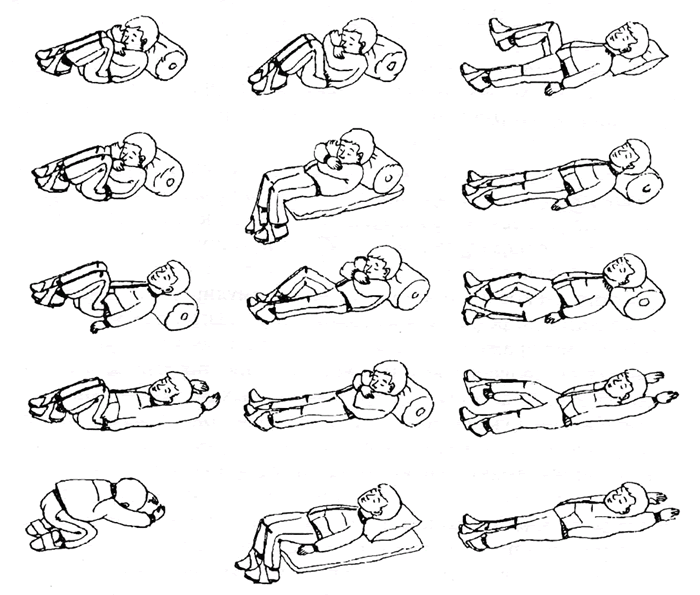 Затем опекун слегка надавливает на вибрируемую область.(Лицо, осуществляющее уход, также может положить одну руку на другую, а затем прижать друг к другу верхнюю и нижнюю руки, чтобы они начали вибрировать.)
Затем опекун слегка надавливает на вибрируемую область.(Лицо, осуществляющее уход, также может положить одну руку на другую, а затем прижать друг к другу верхнюю и нижнюю руки, чтобы они начали вибрировать.)
Вибрация выполняется плоской рукой, а не ладонью чашеобразной формы (см. Рисунок ниже). Выдох должен быть как можно более медленным и полным.
Глубокое дыхание перемещает разрыхленную слизь и может вызвать кашель. Дыхание диафрагмой, дыхание животом или дыхание нижней грудью. чтобы помочь человеку сделать более глубокий вдох и направить воздух в нижние легкие.Живот выдвигается наружу, когда человек вдыхает, и опускается, когда он или она выдыхает. Ваш респираторный или физиотерапевт из вашей бригады по уходу за CF может поможет вам узнать больше об этом типе дыхания.
Время проведения PD&P
Обычно каждый сеанс лечения может длиться от 20 до 40 минут. PD&P лучше всего проводить до еды или через полтора-два часа после еды, чтобы уменьшить вероятность рвоты.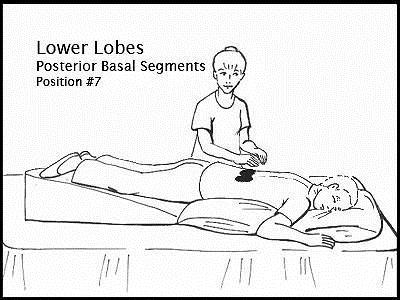 Обычно рекомендуется раннее утро и время отхода ко сну.Продолжительность PD&P и количество раз в день, которое она проводится, может потребоваться увеличить, если человек более загружен или заболевает. Ваш врач CF или терапевт поможет вам узнать, какие позиции, как часто и как долго следует выполнять PD&P.
Обычно рекомендуется раннее утро и время отхода ко сну.Продолжительность PD&P и количество раз в день, которое она проводится, может потребоваться увеличить, если человек более загружен или заболевает. Ваш врач CF или терапевт поможет вам узнать, какие позиции, как часто и как долго следует выполнять PD&P.
Улучшение PD&P для человека и опекуна
И человек с CF, и опекун должны чувствовать себя комфортно во время PD&P. Перед началом этого человека следует снять тесную одежду, украшения, пуговицы и молнии на шее, груди и Талия.Можно носить легкую мягкую одежду, например футболку. Не выполняйте PD&P на голой коже. Опекун должен снять кольца и другие громоздкие украшения, такие как часы или браслеты. Держите запас салфеток или место для откашливания слизи поблизости.
Выполнение PD&P удобно и осторожно
Лицо, осуществляющее уход, не должно наклоняться вперед при выполнении перкуссии, а должно оставаться в вертикальном положении, чтобы защитить свою спину. Стол, на котором лежит больной МВ, должен находиться на удобной высоте для лица, осуществляющего уход.
Стол, на котором лежит больной МВ, должен находиться на удобной высоте для лица, осуществляющего уход.
Оборудование для закупки
Может оказаться полезным такое оборудование, как дренажные столы, электрические и неэлектрические перкуссоры для ладоней и вибраторы. Их можно приобрести в магазинах медицинского оборудования. Дети старшего возраста и взрослые могут найти перкуссоры полезными при выполнении их собственных PD&P. Поговорите со своим врачом или терапевтом в вашем центре помощи CF об оборудовании для PD&P.
Многие семьи считают полезным использовать подушки, диванные подушки, пачки газет под подушками для поддержки, детские кроватки с регулируемой высотой / наклоном матраса, клинья из пенопласта или кресла-мешки при выполнении PD&P.Младенцы могут быть размещены с подушками или без них на коленях воспитателя.
Делаем PD&P более приятным
Чтобы повысить качество времени, которое вы проводите за PD&P, выполните одно из следующих действий:
- Запланируйте PD&P вокруг любимого телешоу.
- Слушайте любимые песни или записанные рассказы.
- Проводить время за игрой, разговором или пением до, во время и после PD&P.
- Для детей: поощряйте дыхательные или кашляющие игры во время PD&P, например, подувание вертушки или кашель при самом глубоком кашле.
- Попросите готовых и способных родственников, друзей, братьев и сестер сделать PD&P. Это может обеспечить желанный перерыв от повседневной рутины.
- Минимизируйте прерывания. Поиск способов, которые сделают PD&P более приятным, поможет вам поддерживать регулярный распорядок дня и получить максимальную пользу для здоровья.
Инструкции для PD&P
На следующих схемах описываются положения для PD&P. На схемах заштрихованные области показывают, где следует ударить по груди или хлопнуть в ладоши.
Для дополнительного комфорта можно использовать подушки. Если человек быстро устает, порядок положений можно варьировать, но следует постучать по всем областям груди или хлопать в ладоши.
Пожалуйста, не забывайте ударять и вибрировать только по ребрам. Избегайте сотрясений и вибраций в области позвоночника, грудины, живота и нижних ребер или спины, чтобы предотвратить травмы селезенки слева, печени справа и почек в нижней части спины. Не стучите и не трясите голую кожу.
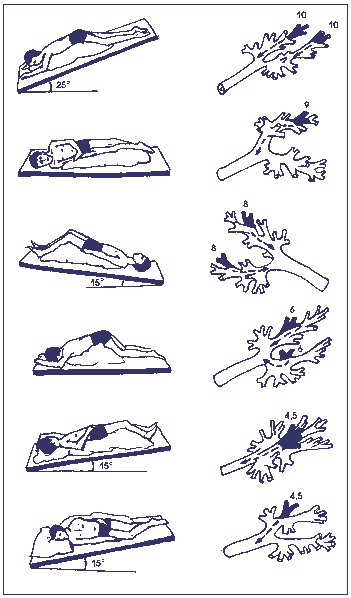
Самостоятельная перкуссия — верхние доли
Ваш ребенок должен сидеть прямо и тянуться поперек груди, чтобы хлопать передней частью груди по мышечной области между ключицей и верхней частью лопатки. Повторите на противоположном сайте. Ваш ребенок также может похлопать себя по верхней части спины, если сможет дотянуться до нее.
Передняя верхняя часть грудной клетки — верхние доли
Попросите ребенка сесть прямо. Хлопайте с обеих сторон верхней части груди по мышечной области между ключицей и верхней частью лопатки.
Верхняя часть спины — верхние доли
Попросите ребенка сесть и наклониться вперед на подушке над спинкой дивана или мягкого стула под углом 30 градусов.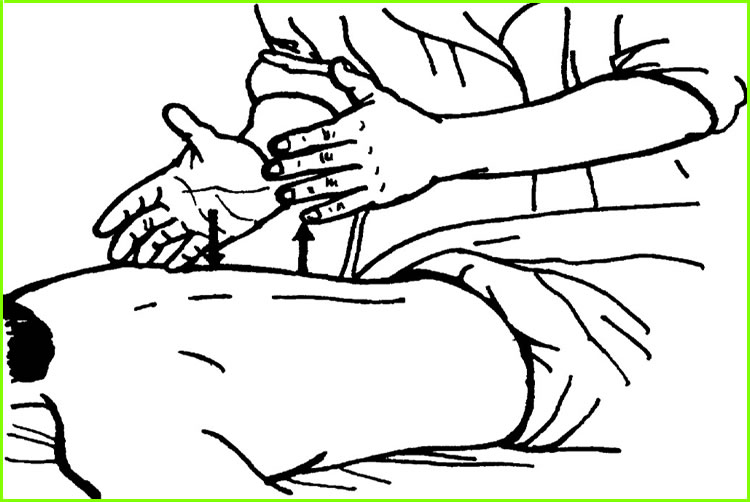 Встаньте или сядьте позади ребенка и хлопните его по обеим сторонам верхней части спины. Следите за тем, чтобы не хлопать ребенка по позвоночнику.
Встаньте или сядьте позади ребенка и хлопните его по обеим сторонам верхней части спины. Следите за тем, чтобы не хлопать ребенка по позвоночнику.
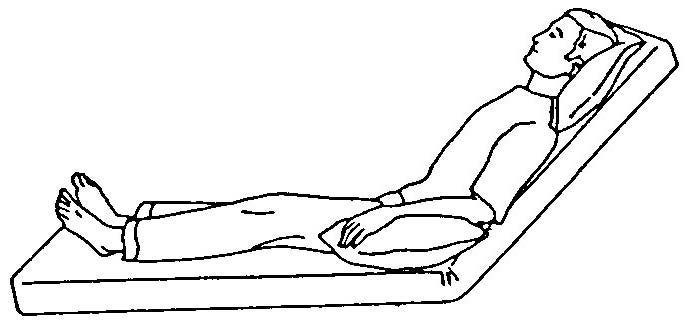
Передняя верхняя часть грудной клетки — верхние доли
Попросите ребенка лечь на спину, раскинув руки по бокам. Встаньте за голову вашего ребенка. Хлопайте ребенка грудью с обеих сторон между ключицей и соском.
Левая передняя грудь
Попросите ребенка лечь левой стороной вверх и поднять левую руку над головой. Хлопайте по нижним ребрам чуть ниже области сосков на передней стороне левой груди. Не хлопайте ребенка по животу.
Правая передняя грудь
Попросите ребенка лечь правой стороной вверх и поднять правую руку над головой. Хлопайте по нижней части груди чуть ниже области сосков на передней стороне правой груди. Не хлопайте ребенка по нижней части грудной клетки.
Нижняя часть спины — нижние доли
Попросите ребенка лечь на живот. Хлопайте с обеих сторон внизу его или ее груди чуть выше нижнего края грудной клетки. Не хлопайте в ладоши по нижней части грудной клетки или по позвоночнику.
Не хлопайте в ладоши по нижней части грудной клетки или по позвоночнику.
Левая нижняя часть спинки — нижняя доля
Попросите ребенка лечь левой стороной вверх и повернуться к вам на четверть оборота, чтобы вы могли дотянуться до спины ребенка. Хлопните в нижнюю левую часть его или ее груди чуть выше нижнего края грудной клетки.
Правая нижняя сторона спинки — нижняя доля
Попросите ребенка лечь правой стороной вверх и повернуться к вам на четверть оборота, чтобы вы могли дотянуться до спины ребенка. Хлопните в нижнюю правую часть его или ее груди чуть выше нижнего края грудной клетки.
* Дети показаны без рубашек, чтобы лучше продемонстрировать технику PD&P на иллюстрациях. Изображения взяты из программы семейного образования CF.
% PDF-1.4
%
231 0 объект
>
эндобдж
xref
231 125
0000000016 00000 н.
0000002852 00000 н. 0000003109 00000 н.
0000003140 00000 н.
0000003205 00000 н.
0000003978 00000 н.
0000004329 00000 н.
0000004396 00000 н.
0000004596 00000 н.
0000004741 00000 н.
0000004813 00000 н.
0000004926 00000 н.
0000004987 00000 н.
0000005080 00000 н.
0000005205 00000 н.
0000005371 00000 п.
0000005456 00000 п.
0000005631 00000 н.
0000005716 00000 н.
0000005876 00000 н.
0000005977 00000 н.
0000006096 00000 н.
0000006281 00000 п.
0000006420 00000 н.
0000006519 00000 н.
0000006653 00000 п.
0000006788 00000 н.
0000006958 00000 п.
0000007147 00000 н.
0000007267 00000 н.
0000007363 00000 н.
0000007460 00000 н.
0000007556 00000 н.
0000007651 00000 п.
0000007745 00000 н.
0000007841 00000 п.
0000007935 00000 п.
0000008030 00000 н.
0000008125 00000 н.
0000008221 00000 н.
0000008315 00000 н.
0000008410 00000 н.
0000008505 00000 н.
0000008599 00000 н.
0000008694 00000 п.
0000008789 00000 н.
0000008884 00000 н.
0000008980 00000 н.
0000009076 00000 н.
0000009172 00000 н.
0000003109 00000 н.
0000003140 00000 н.
0000003205 00000 н.
0000003978 00000 н.
0000004329 00000 н.
0000004396 00000 н.
0000004596 00000 н.
0000004741 00000 н.
0000004813 00000 н.
0000004926 00000 н.
0000004987 00000 н.
0000005080 00000 н.
0000005205 00000 н.
0000005371 00000 п.
0000005456 00000 п.
0000005631 00000 н.
0000005716 00000 н.
0000005876 00000 н.
0000005977 00000 н.
0000006096 00000 н.
0000006281 00000 п.
0000006420 00000 н.
0000006519 00000 н.
0000006653 00000 п.
0000006788 00000 н.
0000006958 00000 п.
0000007147 00000 н.
0000007267 00000 н.
0000007363 00000 н.
0000007460 00000 н.
0000007556 00000 н.
0000007651 00000 п.
0000007745 00000 н.
0000007841 00000 п.
0000007935 00000 п.
0000008030 00000 н.
0000008125 00000 н.
0000008221 00000 н.
0000008315 00000 н.
0000008410 00000 н.
0000008505 00000 н.
0000008599 00000 н.
0000008694 00000 п.
0000008789 00000 н.
0000008884 00000 н.
0000008980 00000 н.
0000009076 00000 н.
0000009172 00000 н. 0000009266 00000 н.
0000009361 00000 п.
0000009456 00000 н.
0000009551 00000 п.
0000009647 00000 н.
0000009741 00000 н.
0000009836 00000 н.
0000009930 00000 н.
0000010025 00000 п.
0000010118 00000 п.
0000010212 00000 п.
0000010308 00000 п.
0000010403 00000 п.
0000010499 00000 п.
0000010619 00000 п.
0000010715 00000 п.
0000011088 00000 п.
0000011165 00000 п.
0000011188 00000 п.
0000012340 00000 п.
0000012363 00000 п.
0000013560 00000 п.
0000013583 00000 п.
0000014668 00000 п.
0000014691 00000 п.
0000015805 00000 п.
0000016258 00000 п.
0000016580 00000 п.
0000017052 00000 п.
0000017588 00000 п.
0000018167 00000 п.
0000018596 00000 п.
0000018796 00000 п.
0000019396 00000 п.
0000019703 00000 п.
0000020015 00000 н.
0000020305 00000 п.
0000020328 00000 п.
0000021735 00000 п.
0000021758 00000 п.
0000023319 00000 п.
0000023678 00000 п.
0000023848 00000 п.
0000024244 00000 п.
0000024589 00000 п.
0000024863 00000 п.
0000024931 00000 п.
0000025227 00000 п.
0000009266 00000 н.
0000009361 00000 п.
0000009456 00000 н.
0000009551 00000 п.
0000009647 00000 н.
0000009741 00000 н.
0000009836 00000 н.
0000009930 00000 н.
0000010025 00000 п.
0000010118 00000 п.
0000010212 00000 п.
0000010308 00000 п.
0000010403 00000 п.
0000010499 00000 п.
0000010619 00000 п.
0000010715 00000 п.
0000011088 00000 п.
0000011165 00000 п.
0000011188 00000 п.
0000012340 00000 п.
0000012363 00000 п.
0000013560 00000 п.
0000013583 00000 п.
0000014668 00000 п.
0000014691 00000 п.
0000015805 00000 п.
0000016258 00000 п.
0000016580 00000 п.
0000017052 00000 п.
0000017588 00000 п.
0000018167 00000 п.
0000018596 00000 п.
0000018796 00000 п.
0000019396 00000 п.
0000019703 00000 п.
0000020015 00000 н.
0000020305 00000 п.
0000020328 00000 п.
0000021735 00000 п.
0000021758 00000 п.
0000023319 00000 п.
0000023678 00000 п.
0000023848 00000 п.
0000024244 00000 п.
0000024589 00000 п.
0000024863 00000 п.
0000024931 00000 п.
0000025227 00000 п. 0000025467 00000 п.
0000025490 00000 н.
0000027042 00000 п.
0000027065 00000 п.
0000028494 00000 п.
0000031752 00000 п.
0000032601 00000 п.
0000034369 00000 п.
0000035393 00000 п.
0000036841 00000 п.
0000039399 00000 п.
0000040939 00000 п.
0000044697 00000 п.
0000044791 00000 п.
0000061873 00000 п.
0000062052 00000 п.
0000062182 00000 п.
0000062361 00000 п.
0000062489 00000 п.
0000062982 00000 п.
0000063124 00000 п.
0000063596 00000 п.
0000063707 00000 п.
0000070764 00000 п.
0000070808 00000 п.
0000003246 00000 н.
0000003956 00000 н.
трейлер
]
>>
startxref
0
%% EOF
232 0 объект
>
эндобдж
233 0 объект
[
234 0 руб.
]
эндобдж
234 0 объект
>
>>
эндобдж
235 0 объект
>
эндобдж
354 0 объект
>
поток
HROA} [lEii-JQ4 & j @ Ccv & ȶ [UF + ‘Lxz0 zBHrp’_f / 3 @
0000025467 00000 п.
0000025490 00000 н.
0000027042 00000 п.
0000027065 00000 п.
0000028494 00000 п.
0000031752 00000 п.
0000032601 00000 п.
0000034369 00000 п.
0000035393 00000 п.
0000036841 00000 п.
0000039399 00000 п.
0000040939 00000 п.
0000044697 00000 п.
0000044791 00000 п.
0000061873 00000 п.
0000062052 00000 п.
0000062182 00000 п.
0000062361 00000 п.
0000062489 00000 п.
0000062982 00000 п.
0000063124 00000 п.
0000063596 00000 п.
0000063707 00000 п.
0000070764 00000 п.
0000070808 00000 п.
0000003246 00000 н.
0000003956 00000 н.
трейлер
]
>>
startxref
0
%% EOF
232 0 объект
>
эндобдж
233 0 объект
[
234 0 руб.
]
эндобдж
234 0 объект
>
>>
эндобдж
235 0 объект
>
эндобдж
354 0 объект
>
поток
HROA} [lEii-JQ4 & j @ Ccv & ȶ [UF + ‘Lxz0 zBHrp’_f / 3 @
Frontiers | Методы очистки дыхательных путей: правильный выбор для правильного пациента
Введение
Управление бронхиальным секретом — одна из основных проблем, возникающих при широком спектре заболеваний, начиная от респираторных заболеваний (например,g.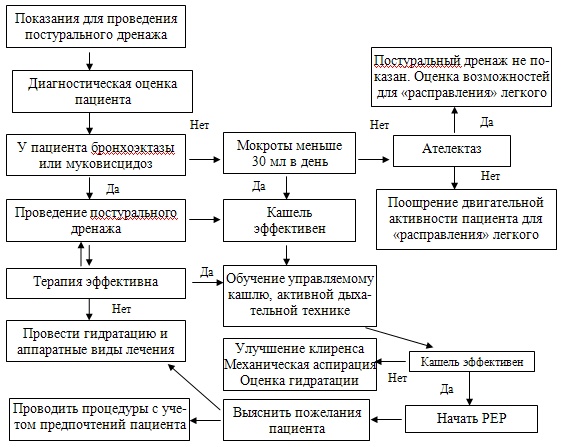 , ХОБЛ, бронхоэктазы, муковисцидоз) до нервно-мышечных расстройств (например, БАС) пациентам, перенесшим торакальные или абдоминальные операции. Термин «методы очистки дыхательных путей» (ACT) относится к множеству различных стратегий, используемых для устранения избыточной секреции. Их цель — уменьшить обструкцию дыхательных путей, вызванную выделениями, занимающими просвет дыхательных путей, и, таким образом, предотвратить инфекции дыхательных путей, повторно расширить спавшиеся области легкого, тем самым улучшив газообмен и уменьшив воспалительную реакцию (1–4).
, ХОБЛ, бронхоэктазы, муковисцидоз) до нервно-мышечных расстройств (например, БАС) пациентам, перенесшим торакальные или абдоминальные операции. Термин «методы очистки дыхательных путей» (ACT) относится к множеству различных стратегий, используемых для устранения избыточной секреции. Их цель — уменьшить обструкцию дыхательных путей, вызванную выделениями, занимающими просвет дыхательных путей, и, таким образом, предотвратить инфекции дыхательных путей, повторно расширить спавшиеся области легкого, тем самым улучшив газообмен и уменьшив воспалительную реакцию (1–4).
В научной литературе представлен широкий спектр методов лечения, методов и устройств для лечения обременения бронхов при респираторной физиотерапии; но из-за их большого разнообразия в повседневной клинической практике возникает вопрос: «Какой из этих методов лечения лучше использовать, чтобы получить лучший результат у моего пациента?». До сих пор для всех АКТ недостаточно данных, чтобы доказать их эффективность и действенность в различных клинических сценариях или подтвердить превосходство одного метода над другим (5–8). Однако это отсутствие доказательств не обязательно означает отсутствие эффективности. Очевидно, что необходимы дополнительные исследования для увеличения объема научных данных по этой теме (9).
Однако это отсутствие доказательств не обязательно означает отсутствие эффективности. Очевидно, что необходимы дополнительные исследования для увеличения объема научных данных по этой теме (9).
Если взглянуть на проблему с другой стороны, то есть с точки зрения пациента, редко используется только один единственный метод для данного патологического состояния. Кроме того, для многих пациентов и / или категорий пациентов целью может быть сочетание наилучшего воздействия на очистку дыхательных путей с минимально возможной частотой побочных эффектов и нежелательных явлений, таких как обострение основной патофизиологии (10).По словам Лапина (11), на общую эффективность любого метода влияют несколько факторов, тесно связанных с пациентом. Приверженность лечению имеет фундаментальное значение и во многом зависит от удовлетворенности, мотивации и предполагаемой эффективности пациента. Следовательно, важно всегда принимать во внимание предпочтения пациента и основывать свой выбор на том, какую технику использовать, не только на облегчении симптомов, но и на приспособляемости техники к образу жизни пациента.
Однако в основе этих многочисленных техник лежит ряд различных физиологических механизмов, используемых для «разблокирования» препятствия:
• Увеличение потока выдоха
• Колебание воздушного потока
• Увеличение объема легких.
Цель этого обзора — проиллюстрировать читателю различные доступные в настоящее время ACT (Таблица 1 и Рисунок 1). Хотя наша статья не является систематическим обзором или метаанализом, мы надеемся, что она поможет читателю лучше понять, как действовать при выборе АКТ для своих пациентов.
Таблица 1 . Различные АКП и их характеристики.
Рисунок 1 . Схематическое изображение предлагаемого алгоритма для различных АКТ.
Описание различных методов очистки дыхательных путей
Постуральный дренаж
Постуральный дренаж (ПД) был одним из первых применявшихся методов. Нельсон (12) был первым, кто описал использование точных поз, основанных на анатомии бронхиального дерева. Этот метод использует силу тяжести для облегчения скольжения слизи от периферии к центральным дыхательным путям, откуда ее можно удалить при кашле, форсированном выдохе (FET) или бронхиальной аспирации.
Этот метод использует силу тяжести для облегчения скольжения слизи от периферии к центральным дыхательным путям, откуда ее можно удалить при кашле, форсированном выдохе (FET) или бронхиальной аспирации.
В литературе есть противоречивые мнения об этой технике. Несколько исследований изучали PD с использованием радиоактивного аэрозоля для маркировки слизи и оценки ее выведения во время PD, но ни одно из них никогда не подтверждало предположение, что только сила тяжести может способствовать вытеснению слизи. В 2002 году в статье в Respiratory Care (Fink JB) говорилось, что гравитация не является физиологическим механизмом транспортировки слизи, но важна для функции легких, то есть влияет на вентиляцию, перфузию и лимфодренаж.Другие авторы, такие как Cecins (13) и Eaton (14), показали, что PD более эффективен, чем осцилляторное положительное давление на выдохе (OPEP) или методы активного цикла дыхания (ACBT), используемые отдельно, с точки зрения объема удаляемой секреции. Однако некоторые пациенты находят эту технику неудобной, поскольку она усиливает чувство одышки (15). Fink (16) заявил, что «… было показано, что PD оказывает незначительное влияние или не оказывает никакого эффекта при заболеваниях, связанных с низким содержанием секретов, поэтому признаки, указывающие на PD, в основном ограничиваются пациентами, у которых выработка секрета> 30 мл в день…Некоторые авторы, такие как Ботт (17), предполагают, что, если пациенты с тяжелым поражением находят БП полезным во время обострений, одновременное использование прерывистого дыхания с положительным давлением (IPPB) или неинвазивной вентиляции (NIV) может помочь преодолеть чувство повышенной одышки с дополнительные преимущества PEP-терапии для управления секрецией.
Fink (16) заявил, что «… было показано, что PD оказывает незначительное влияние или не оказывает никакого эффекта при заболеваниях, связанных с низким содержанием секретов, поэтому признаки, указывающие на PD, в основном ограничиваются пациентами, у которых выработка секрета> 30 мл в день…Некоторые авторы, такие как Ботт (17), предполагают, что, если пациенты с тяжелым поражением находят БП полезным во время обострений, одновременное использование прерывистого дыхания с положительным давлением (IPPB) или неинвазивной вентиляции (NIV) может помочь преодолеть чувство повышенной одышки с дополнительные преимущества PEP-терапии для управления секрецией.
Ручные методы
Это техники, при которых к груди пациента прикладываются определенные силы руками. Среди наиболее известных и наиболее часто используемых мы находим:
• Перкуссия (или хлопанье): ритмичная последовательность быстрых и легких ударов, выполняемых сложенными ладонями по грудной стенке пациента.Техника применяется к конкретному сегменту, который подлежит лечению, когда пациент дышит с заданным объемом (то есть как во время вдоха, так и во время выдоха). Сила удара должна основываться на отзывах пациента (она не должна создавать дискомфорта). Используемая частота должна быть от 4,6 до 8,5 Гц (18).
Сила удара должна основываться на отзывах пациента (она не должна создавать дискомфорта). Используемая частота должна быть от 4,6 до 8,5 Гц (18).
• Вибрация: выполнение тонких колебательных движений в течение всей фазы выдоха в сочетании со сжатием грудной стенки. Сила, которую использует терапевт, должна быть достаточной для сжатия грудной клетки и увеличения потока выдоха, но в то же время она не должна создавать дискомфорт для пациента.
Имеются некоторые данные о физиологическом влиянии этих мануальных методов на удаление секрета. Во время этих техник на грудную стенку оказывается периодическое положительное давление; это давление затем передается в дыхательные пути, вызывая колебания воздушного потока и увеличение потока выдоха (18), то есть два из трех вышеупомянутых физиологических механизмов, которые должны помочь очистить дыхательные пути. Однако на сегодняшний день нет убедительных доказательств, подтверждающих или отвергающих использование ручных методов по сравнению с другими вмешательствами (5, 19). Некоторые исследования показывают, что комбинация PD и перкуссии или вибрации одинаково полезна для других методов разблокировки в качестве стратегий очищения (6), улучшая производство мокроты при использовании в дополнение к методам форсированного выдоха (FET) и PD (20). Маккаррен и Элисон (18) провели сравнение устройств OPEP (Flutter и Acapella) и ручных методов и показали, что, хотя устройства OPEP производят более высокие частоты колебаний, чем вибрации и удары, вибрации вызывают более высокую скорость выдоха.Пока нет качественных исследований, дающих нам окончательный ответ об эффективности этих вмешательств, необходимо полагаться на предпочтения пациента. Таким образом, можно сказать, что мануальные техники полезны для пациентов, которые предпочитают эти методы или которые не могут участвовать в лечении (пациенты с нервно-мышечной слабостью, с когнитивными проблемами, без сознания, под сильным седативным действием, слишком молодые и т. техники, выполняемые оператором (физиотерапевтом или лицом, осуществляющим уход).
Некоторые исследования показывают, что комбинация PD и перкуссии или вибрации одинаково полезна для других методов разблокировки в качестве стратегий очищения (6), улучшая производство мокроты при использовании в дополнение к методам форсированного выдоха (FET) и PD (20). Маккаррен и Элисон (18) провели сравнение устройств OPEP (Flutter и Acapella) и ручных методов и показали, что, хотя устройства OPEP производят более высокие частоты колебаний, чем вибрации и удары, вибрации вызывают более высокую скорость выдоха.Пока нет качественных исследований, дающих нам окончательный ответ об эффективности этих вмешательств, необходимо полагаться на предпочтения пациента. Таким образом, можно сказать, что мануальные техники полезны для пациентов, которые предпочитают эти методы или которые не могут участвовать в лечении (пациенты с нервно-мышечной слабостью, с когнитивными проблемами, без сознания, под сильным седативным действием, слишком молодые и т. техники, выполняемые оператором (физиотерапевтом или лицом, осуществляющим уход).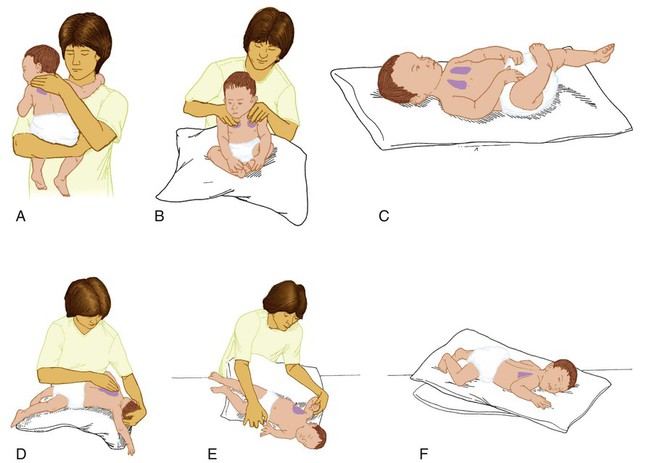 Однако важно подчеркнуть, что данные свидетельствуют о том, что приверженность пациента к лечению выше, если используются методы самостоятельного введения (17).
Однако важно подчеркнуть, что данные свидетельствуют о том, что приверженность пациента к лечению выше, если используются методы самостоятельного введения (17).
Респираторные методы
Активный цикл дыхательных методов
В 1979 году Прайор и др. (21) описали стратегию клиренса, характеризующуюся тем фактом, что она не требует использования специального оборудования, по этой причине ее предпочитают многие пациенты. Стратегия называется активным циклом дыхательных техник (ACBT) и состоит из трех различных дыхательных циклов, выполняемых последовательно: контроль дыхания, упражнения на расширение грудной клетки (TEE) и техника принудительного выдоха (FET).Контроль дыхания просто состоит из дыхания с заданным дыхательным объемом с использованием диафрагмальной модели дыхания с собственной частотой и дыхательным объемом пациента. Это позволяет избавиться от усталости, десатурации, признаков бронхоспазма и возможной одышки, которые могли возникнуть во время наиболее активных компонентов цикла (22). ЧВЭ состоит из трех или четырех дыхательных актов, характеризующихся медленным глубоким вдохом (объемы больше, чем дыхательный объем) через нос с паузой около 3 с в конце вдоха, за которым следует пассивный выдох.Этот глубокий вдох должен облегчить коллатеральную вентиляцию, а затем поток воздуха через внутрибронхиальные каналы Мартина, бронхоальвеолярные каналы Ламберта и межальвеолярные поры Кона (23). Таким образом, пациент сможет выводить воздух за выделениями, а затем расширять заблокированные участки. Наконец, пациент должен выполнить FET, который состоит из комбинации одного или двух форсированных выдохов, называемых «Huff», и дыхательного акта с дыхательным объемом.Это упражнение наиболее эффективно, когда длина хаффа и сила сокращения выдыхательных мышц определяют максимальный поток выдыхаемого воздуха, сводя к минимуму схлопывание дыхательных путей. Обычно ACBT эффективен при применении в вертикальном положении, но на самом деле его можно комбинировать с другими устройствами и / или в других положениях (13) или в сочетании с мануальными методами (перкуссия или вибрация). В систематическом обзоре Cochrane сравнивали клиническую эффективность ACBT с другими стратегиями клиренса и пришли к выводу, что недостаточно доказательств, позволяющих предположить, что ACBT превосходит любые другие методы.Можно считать его сопоставимым с другими методами с точки зрения предпочтений пациента, функции легких, массы мокроты, насыщения кислородом и количества обострений легких (24), а также сопоставимым с точки зрения функции легких, переносимости физической нагрузки и качества жизни в течение длительного периода времени. используйте (25).
Аутогенный дренаж
Другой стратегией очистки, не требующей специального устройства или оборудования, является аутогенный дренаж (AD). Разработанная в 60-х годах в Бельгии система AD включает три этапа: «Отклеить», «Собрать» и «Эвакуировать» (26).Каждая фаза состоит из серии дыхательных актов, в которых мобилизуется определенный объем легких (объем, мобилизованный в фазе «эвакуация», будет больше, чем объем в фазе «сбор», который, в свою очередь, будет больше, чем объем, мобилизованный в фазе «эвакуация»). «Отклеить» фазу). Обоснование этого метода заключается в том, что поперечные силы генерируются через поток выдыхаемого воздуха в различные объемы легких, что должно уменьшить адгезию слизи, отделять секреты от стенок бронхов и переносить их из периферических дыхательных путей в проксимальные ( 26).Важно подчеркнуть, что эта стратегия на техническом уровне очень сложна для выполнения и поэтому может быть трудной для некоторых пациентов. В нескольких исследованиях сравнивали методику AD с другими методами очистки. К ним относятся исследование, проведенное Прайором (25), которое продемонстрировало его клиническую эквивалентность с точки зрения всех измеренных результатов, включая качество жизни и функцию легких, с другими проанализированными методами (AD, ACBT, PEP, Flutter и RC-Cornet).
Механизмы PEP
В конце 1970-х годов широкое распространение получило использование положительного давления на выдохе (PEP) в качестве стратегии очистки дыхательных путей, введенное в Дании.Терапия ПКП заключается в выдохе против потока или сопротивления на пороге с целью создания положительного давления в дыхательных путях на протяжении фазы выдоха. Обоснование этой терапии заключается в том, что во время вдоха она способствует прохождению потока воздуха за пределы препятствия через боковые каналы, вызывая накопление большего объема воздуха за выделениями. Это должно создать градиент давления по обе стороны препятствия, который будет способствовать движению секрета в центростремительном направлении (27, 28).Кроме того, во время выдоха создаваемое положительное давление предотвращает преждевременное коллапс периферических дыхательных путей (29). В клинической практике чаще всего используется терапия низкого давления (также называемая «низкой ПКП»). Он заключается в поддержании относительно низкого давления на выдохе во рту, от 10 до 20 см вод. Ст. 2 О. Вдох требуется для немного большего объема воздуха, чем дыхательный объем, с паузой в конце вдоха (чтобы позволить физиологические механизмы потока Пенделлуфта, взаимозависимость и побочная вентиляция), а затем слегка активный выдох с сопротивлением.Вариант терапии ПКП, который гораздо реже используется в клинической практике, — это ПКП высокого давления («HiPEP») (30). Он используется особенно у пациентов с нестабильностью дыхательных путей во время форсированного выдоха. Давление составляет от 40 до 120 см вод. Ст. 2 O, что позволяет выполнить маневр форсированного выдоха (FET). Затем применение PEP во время FET заключается в том, чтобы избежать преждевременного коллапса дыхательных путей во время маневра, что позволяет пациенту выдыхать объем, превышающий его / ее обычную форсированную жизненную емкость легких (FVC).На рынке существует множество различных устройств, предназначенных для проведения ПКП. Некоторые сочетают ПКП с высокочастотными колебаниями воздушного потока, и в данном случае терапия определяется как осцилляторная ПКП (OPEP). Среди устройств OPEP мы упоминаем Flutter, Acapella, RC-Cornet, Lung Flute и PEP Bottle. Для всех этих устройств характерно дыхание с прерывистым сопротивлением выдоху, вызывающее колебания переменной частоты (в зависимости от устройства или использования), которые передаются в дыхательные пути во время цикла выдоха.Компонент PEP стимулирует поток воздуха за секретами, в то время как колебания вызывают колебания в стенках бронхов, чтобы переместить секреты в просвет, а повторяющиеся ускорения потока выдоха способствуют перемещению секрета из периферических дыхательных путей в центральные. единицы (31). Исследования, посвященные этой стратегии, очень противоречивы. В нескольких долгосрочных исследованиях, проведенных на пациентах с муковисцидозом, было обнаружено, что ПКП более эффективна в отношении PD и перкуссии (32), устройства OPEP Flutter (33) и высокочастотных колебаний грудной стенки (HFCWO) ( 34).Однако Кокрановский обзор (5) не показал значительных различий между ПКП и другими АКТ при индивидуальном лечении или при лечении продолжительностью <3 месяцев с точки зрения ОФВ1. Долгосрочное исследование не обнаружило существенной разницы в результатах между ACBT, AD, PEP, Flutter и RC-Cornet (25). В Кокрановском обзоре 2017 г., проведенном Lee et al. (35) было проанализировано девять исследований с участием 213 пациентов с бронхоэктазами. При сравнении терапии ПКП и других методов очистки (ACBT, ELTGOL, AD и PD) был сделан вывод об отсутствии значительных различий между ними с точки зрения качества жизни, связанного со здоровьем (HRQOL), одышки, отхаркивания слизи и др. объемы легких.
Механические устройства
Ассистент от кашля (или механический инсуффлятор / экссуфлятор)
Механический инсуффлятор / экссуфлятор (I / E) — это устройство, которое вызывает изменения воздушного потока внутри бронхиального дерева таким образом, чтобы уменьшить кашель (36, 37). Он используется в основном у пациентов с нервно-мышечными патологиями или недостаточностью дыхательной мускулатуры, у которых наблюдается гиподинамический или неэффективный кашель. Неэффективный кашель вызывает задержку секреции, хроническое воспаление и инфекции, повышенное сопротивление дыхательных путей, снижение эластичности легких и дыхательную недостаточность (38).Даже однократное лечение привело бы к краткосрочному уменьшению одышки, как было продемонстрировано у пациентов с мышечной дистрофией Дюшенна (39). Несколько исследований проанализировали пик кашля (PCEF) и продемонстрировали с использованием механического I / E увеличение PCEF и, следовательно, повышение эффективности кашля, особенно у пациентов с нервно-мышечными заболеваниями (40–42). Вианелло и др. (43) в 2005 г. продемонстрировали его эффективность в предотвращении интубации, а в 2009 г. Чатвин и Саймондс (44) заявили, что его использование сокращает время лечения пациентов с нервно-мышечными заболеваниями (44).Существуют точные рекомендации по использованию вспомогательного средства от кашля у пациентов с НПВ (45), хотя было обнаружено, что оно не очень эффективно у пациентов с ХОБЛ (46).
Перкуссионная внутрилегочная вентиляция
Ударная внутрилегочная вентиляция (IPV) — это устройство, разработанное в 1979 году компанией Forrest Bird. Он состоит из генератора потока высокого давления и клапана для остановки потока. Пока пациент дышит нормально, устройство подает пациенту высокочастотные мини-всплески воздуха (50–550 циклов в минуту), создавая таким образом внутреннюю вибрацию (или перкуссию) в легких.Вибрация должна способствовать зазору (47). Устройство IPV также может обеспечивать искусственную вентиляцию легких у пациентов с нервно-мышечными заболеваниями (48) и у пациентов с ХОБЛ (49). Однако в литературе существуют противоречивые мнения об ИПВ. Среди положительных отчетов было обнаружено, что ИПВ улучшает выведение секретов у пациентов с мышечной дистрофией Дюшенна по сравнению с традиционной физиотерапией (FET и ручной кашель) (50). А в 2006 году Clini et al. (51) показали, что комбинация традиционной физиотерапии с ИПВ по сравнению с одной традиционной физиотерапией улучшила соотношение PaO 2 / FiO 2 и максимальное давление выдоха (MEP) и снизила частоту пневмонии.Newhouse et al. (52) в 1998 году сравнили использование IPV, Flutter и PD с перкуссией и HFCWC у пациентов с муковисцидозом и обнаружили, что все они имеют одинаковую эффективность. Панерони и др. (53) в 2011 году сравнивали ИПВ с традиционной физиотерапией (комбинация FET, PD, перкуссии и вибрации) и не обнаружили никаких различий, за исключением более низкого уровня одышки у пациентов, получавших ИПВ. Систематический обзор, проведенный Reychler et al. (54) исследовали эффекты использования ИПВ у пациентов с ХОБЛ и кистозным фиброзом и пришли к выводу, что метод не поддерживается достаточно убедительными доказательствами, чтобы рекомендовать его ежедневное использование.Тем не менее, он может дать некоторую пользу при обострениях ХОБЛ, улучшая газообмен и, возможно, сокращая количество дней госпитализации.
Высокочастотные колебания грудной клетки (HFCWO)
Высокочастотное колебание грудной стенки (HFCWO) или высокочастотное сжатие грудной стенки (HFCWC) — это стратегия удаления секрета, основанная на использовании надувного жилета, подключенного к компрессору, который может определять быстрое надувание и сдувание жилета. Это создает колебания с частотой 5–25 Гц, которые передаются через грудную стенку на все бронхиальное дерево.Колебания должны увеличивать взаимодействие между воздушным потоком и слизью, увеличивая силу резания и, таким образом, уменьшая вязкоупругость выделений (55). Кроме того, согласно Chang et al. (56), колебания должны улучшать цилиарную активность. В литературе есть противоречивые исследования по этой стратегии. Первые проведенные исследования показали значительное увеличение отхождения мокроты по сравнению с исходным уровнем и контролем, но без разницы по сравнению с другими методами (DP, Percussion и PEP) (57).Allan et al. (58) в 2003 году сообщили, что потенциальные преимущества HFCWO могут быть получены при различных клинических состояниях (астма, ХОБЛ, нервно-мышечные заболевания, послеоперационные пациенты). Однако более поздние исследования показали, что эта стратегия устраняет меньшее количество секретов, чем другие методы разблокировки во время обострения инфекционного заболевания (59), и что она может даже увеличить частоту обострений по сравнению с терапией ПКП (34). Николини и др. (60) сравнили большое количество различных методов разблокировки, включая HFCWO, с контрольной группой, которая не получала никакого вмешательства.Все методы, включая HFCWO, дали лучшие результаты по всем исходам, чем контроль, но было невозможно подтвердить превосходство одного метода над другим.
Uniko — TPEP
®Uniko — TPEP ® — это устройство нового поколения для временного положительного давления на выдохе (TPEP). В начале фазы выдоха пациента это устройство подает импульсный поток (около 42 Гц), противоположный выдыхаемому воздуху, что приводит к очень низкому положительному давлению около 1 см вод. Ст. 2 O.Этот пульсирующий поток останавливается перед окончанием выдоха, так что завершение фазы выдоха происходит самопроизвольно, без какой-либо поддержки давлением. Подача потока настолько незначительна, что не создает чрезмерной нагрузки на пациента. Прерывание сопротивления в конце выдоха вызывает градиент давления, который может помочь снизить давление в дыхательных путях, таким образом улучшая эластичность стенок легких и, следовательно, вызывая уменьшение чрезмерного чрезмерного растяжения. Вибрация, создаваемая импульсным потоком, передается по дыхательным путям, где ее эффект заключается в отделении выделений от внутренних стенок легких.Форма мундштука такова, что пациент должен выполнять активный выдох без принудительного выдоха. Получающийся в результате «открытый глоттальный выдох», помимо продления фазы выдоха, вызывает ускорение потока выдоха. Это делает Uniko-TPEP ® очень полезным устройством для дренажа секрета и уменьшения захвата воздуха. Хотя устройство находится на рынке относительно короткое время, в литературе уже опубликовано несколько исследований. D’Abrosca et al.(61) сравнивали терапию ПКП с терапией TPEP (поставляемой с устройством Uniko). Физиологические параметры обеих групп улучшились одинаково значительно. Анализ подгрупп показал, что TPEP может принести больше пользы пациентам с эмфиземой или кислородной терапией, в то время как терапия PEP принесет больше пользы пациентам, находящимся на ИВЛ. Николини и др. (62) сравнили прерывистое дыхание с положительным давлением (IPPB) с TPEP и показали, что оба эти метода значительно улучшают одышку, качество жизни и функцию легких у пациентов с тяжелой ХОБЛ, хотя IPPB, по-видимому, более эффективен.Опять же, Николини и др. (63) сравнили TPEP с OPEP у пациентов с тяжелой ХОБЛ и обнаружили, что оба метода полезны для лечения ХОБЛ, но только TPEP уменьшает обострения. Другие исследования также показывают, что пациенты с тяжелой формой ХОБЛ, получавшие TPEP, имеют более низкую частоту обострений, поскольку TPEP улучшает параметры дыхательной функции, улучшая одышку (64). Рандомизированное многоцентровое исследование (65) пришло к выводу, что TPEP улучшает объем легких и ускоряет улучшение размеров бронхов у пациентов с заболеваниями легких и гиперсекрецией.
Вакуумная техника
Существует одно устройство, которое использует вакуумную технику для очистки дыхательных путей: Free Aspire ® . В устройстве используется технология ускорителя потока выдоха (EFA ® ), которая ускоряет поток выдоха, способствуя глубокому дренажу и удалению секрета у пациентов с неэффективным кашлем или без него, без давления в дыхательных путях. Секреции безопасно достигают верхних дыхательных путей, откуда пациент может изгнать или проглотить их физиологическим способом через механизм мукоцилиарной системы.
Ускорение выдыхаемого потока вызывается эффектом Вентури, и величина ускорения потока пропорциональна выдыхаемому потоку воздуха. Движение воздуха над слоем слизи создает режущее усилие на самой поверхности. Когда сила сдвига превышает поверхностное натяжение в слизистом слое, слизь начинает двигаться в направлении воздушного потока, и выделения «перетаскиваются» из периферических в центральные области. Bertelli et al. (66) описали клинический случай 3-летней девочки со спинальной мышечной атрофией 1 типа (СМА) и заявили, что у пациентов с неэффективным кашлем и, следовательно, с нарушенным удалением выделений Free Aspire является безопасным и эффективным аппарат для удаления бронхиального секрета.Garuti et al. (67) описали использование Free Aspire у восьми детей с детским церебральным параличом (заболевание, которое из-за деформации грудной клетки уменьшает кашель и, учитывая неспособность пациента сотрудничать, делает управление выделениями очень проблематичным). Они пришли к выводу, что Free Aspire безопасен и эффективен для снижения воздействия обострений дыхательных путей с точки зрения посещений педиатра, дней, проведенных в больнице, и дней антибактериальной терапии. Они также утверждали, что регулярное использование устройства сохраняет эти эффекты с течением времени.Наша группа недавно продемонстрировала краткосрочную эффективность Free Aspire у пациентов с трахеостомией; устройство уменьшало количество ежедневных и глубоких аспираций у пациентов с размерами бронхов с первого дня лечения (68). Точно так же Патрицио и др. (69), обнаружили значительное улучшение газов артериальной крови (ABG) до и после лечения и значительно большее улучшение при использовании Free Aspire, чем Bubble PEP, в PCEF, максимальном давлении на вдохе (MIP) и тесте 6-минутной ходьбы (6MWT ) после лечения у пациентов со стабильной тяжелой ХОБЛ.
Неинвазивная вентиляция
NIV можно использовать для увеличения объема легких (PIP), связанного с эффектом PEP во время фазы выдоха. Этот вариант используется для пациентов, которые не могут выполнять другие АКТ без посторонней помощи, особенно с тяжелой / терминальной стадией заболевания, слабостью инспираторных мышц, тяжелой гипоксией и одышкой. Это может быть полезным дополнением к другим АКТ, особенно когда у людей возникают трудности с отхаркиванием (70–74).
Литература предлагает несколько исследований, демонстрирующих эффективность этой техники; большинство исследований сосредоточено на пациентах с муковисцидозом и пациентах в острых условиях.
Его, безусловно, можно рассматривать как действенный инструмент для помощи традиционным методам.
Комбинированные АКПП
В последние несколько лет начали появляться новые устройства, сочетающие в себе различные методы. Их цель — улучшить выведение излишков секрета у пациентов, у которых обструкция дыхательных путей вызвана более чем одним механизмом. В качестве примера можно привести устройство, объединяющее вакуум с методами I / E. Он был разработан для усиления клиренса путем применения двух разных АКТ, действующих с разными механизмами; принцип аналогичен принципу комбинирования двух разных лекарств в ингаляционном устройстве для лечения астмы или ХОБЛ.Необходимы дальнейшие исследования (хотя провести их адекватно будет непросто), чтобы изучить влияние этих новых устройств на различные категории пациентов.
Пациенты с COVID
Процедуры очисткиследует проводить только в том случае, если они считаются строго необходимыми для клинического улучшения состояния пациента (75).
Оценка скопления слизи или затруднений с отхаркиванием должна рассматриваться у всех пациентов, сообщающих о ранее существовавшем гиперсекретивном состоянии, после экстубации или отлучения от механической вентиляции, у тех, кто сообщает о мокроте или липкой слизи и продуктивном кашле.Ранние отчеты показывают, что у пациентов с COVID-19 не наблюдается гиперсекреции слизи в дыхательных путях, однако пациенты с определенными сопутствующими заболеваниями (например, ХОБЛ, муковисцидоз, нервно-мышечное заболевание) могут действительно нуждаться в респираторной поддержке из-за задержки секреции дыхательных путей или неэффективного кашля. В случае клинических признаков наличия секрета в дыхательных путях (на слух, на ощупь или на рентгенограмме грудной клетки) для мобилизации или эвакуации могут применяться различные методы и устройства (76). У гиперсекретичных пациентов следует рассмотреть возможность использования устройства постоянного или временного положительного давления на выдохе с осцилляцией или без нее (PEP, TPEP, OPEP), отдельно или в сочетании со стратегиями расширения легких, для увеличения набора объема легких и лучшего контроля выдоха. потока и для облегчения мобилизации периферической и проксимальной слизи.Зависимые от потока системы положительного давления на выдохе (PEP) с низким сопротивлением, с антибактериальным фильтром на контуре выдоха, более переносимы и должны быть предпочтительнее, чем PEP с высоким сопротивлением и пороговым значением, в основном у более слабых пациентов или пациентов с симптомами
Поскольку кашель является одним из самых неприятных симптомов поражения легких COVID-19 и может вызывать одышку или боль в груди, следует предпочесть форсированный выдох (вздох), а не откашливание. Среди АКТ следует отдавать предпочтение тем, которые позволяют пациенту самостоятельно лечиться (77).
Выводы
На основе имеющихся в настоящее время АКТ, литературы и нашего опыта мы разработали алгоритм, который поможет в принятии решения о том, какую АКТ использовать для каждого пациента в нашей клинической практике.
Мы признаем, что это схематическое представление дерева решений для УВД несколько произвольно и во многих случаях отражает наше собственное клиническое суждение больше, чем данные из литературы, основанные на фактических данных. Тем не менее, мы предлагаем это как инструмент, чтобы помочь другим, столкнувшимся с клинической проблемой пациентов, которым требуется АКТ, и необходимостью решить, какой из них лучше.Мы надеемся, что это поможет им в принятии решений и приобретении клинического опыта. Наша цель, конечно же, — улучшить результаты для наших пациентов.
Авторские взносы
Составил проектС.Б. BB просмотрел его и внес важные изменения. Все авторы просмотрели литературу, прочитали рукопись и сделали комментарии.
Финансирование
Эта работа была поддержана программой финансирования Ricerca Corrente Министерства здравоохранения Италии.
Конфликт интересов
Авторы заявляют, что исследование проводилось при отсутствии каких-либо коммерческих или финансовых отношений, которые могут быть истолкованы как потенциальный конфликт интересов.
Список литературы
1. Fahy JV, Dickey BF. Функция и дисфункция слизи дыхательных путей. New Engl J Med. (2010) 363: 2233–47. DOI: 10.1056 / NEJMra0
CrossRef Полный текст | Google Scholar
3. Ваннер А., Салате М., О’Риордан Т.Г. Мукоцилиарный клиренс в дыхательных путях. Am J Respir Crit Care Med. (1996) 154: 1868–902. DOI: 10.1164 / ajrccm.154.6.8970383
CrossRef Полный текст | Google Scholar
4. Ники Л., Доннер С., Воутерс Э., Зуваллак Р., Амброзино Н., Бурбо Дж. И др.(2006) Заявление Американского торакального общества / Европейского респираторного общества о легочной реабилитации. AMJ Respir Crit Care Med . 173: 1390–413. DOI: 10.1164 / rccm.200508-1211ST
PubMed Аннотация | CrossRef Полный текст | Google Scholar
5. Элкинс М., Джонс А., Ван дер Сханс С.П. Физиотерапия с положительным давлением на выдохе для очистки дыхательных путей у людей с муковисцидозом. База данных Cochr Syst Rev. (2006) CD003147. DOI: 10.1002 / 14651858.CD003147.pub3
PubMed Аннотация | CrossRef Полный текст | Google Scholar
6.Main E, Prasad A, Schans C. Обычная физиотерапия грудной клетки по сравнению с другими методами очистки дыхательных путей при муковисцидозе. База данных Cochr Syst Rev. (2005) 1: CD002011. DOI: 10.1002 / 14651858.CD002011.pub2
PubMed Аннотация | CrossRef Полный текст | Google Scholar
8. Варнок Л., Гейтс А, Ван дер Сханс С.П. Сравнение физиотерапии грудной клетки с отсутствием физиотерапии грудной клетки при муковисцидозе. База данных Cochr Syst Rev. (2013). DOI: 10.1002 / 14651858.CD001401.pub2
CrossRef Полный текст | Google Scholar
9. Hess DR. Доказательства методов очистки секрета. Respir Care. (2001) 46: 1276–93.
Google Scholar
10. Хилл К., Патман С., Брукс Д. Влияние методов очистки дыхательных путей у пациентов, переживающих обострение хронической обструктивной болезни легких: систематический обзор. Chron Respir Dis. (2010) 7: 9–17. DOI: 10.1177 / 1479972309348659
PubMed Аннотация | CrossRef Полный текст | Google Scholar
11.Лапин CD. Физиология дыхательных путей, аутогенный дренаж и активный цикл дыхания. Респир Уход . (2002) 47: 778–85.
PubMed Аннотация | Google Scholar
14. Итон Т., Янг П., Цзэн И., Кольбе Дж. Рандомизированная оценка острой эффективности, приемлемости и переносимости трепетания и активного цикла дыхания с постуральным дренажом и без него при бронхоэктазах без кистозного фиброза. Chron Respir Dis. (2007) 4: 23–30. DOI: 10.1177 / 1479972306074481
PubMed Аннотация | CrossRef Полный текст | Google Scholar
15.Карри, округ Колумбия, Манро С., Гаскелл Д., Коул П.Дж. Практика, проблемы и соблюдение постурального дренажа: исследование хронических продуцентов мокроты. Br J Dis Chest. (1986) 80: 249–53. DOI: 10.1016 / 0007-0971 (86)
-4
PubMed Аннотация | CrossRef Полный текст | Google Scholar
16. Финк Дж.Б. Позиционирование по сравнению с постуральным дренажом. Respir Care. (2002) 47: 769–77.
Google Scholar
17. Ботт Дж., Блюменталь С., Бакстон М., Эллум С., Фальконер С., Гаррод Р. и др.Руководство по физиотерапевтическому ведению взрослого медицинского пациента со спонтанным дыханием. Thorax. (2009) 64 (Дополнение 1): i1–52. DOI: 10.1136 / thx.2008.110726
PubMed Аннотация | CrossRef Полный текст | Google Scholar
18. Маккаррен Б., Элисон Дж. А., Герберт Р. Д.. Вибрация и ее влияние на дыхательную систему. Aust J Physiother. (2006) 52: 39–43. DOI: 10.1016 / S0004-9514 (06) 70060-5
CrossRef Полный текст | Google Scholar
19.Ли А.Л., Бердж А., Голландия А.Е. Методы очистки дыхательных путей при бронхоэктазах. База данных Cochr Syst Rev. (2013) CD008351. DOI: 10.1002 / 14651858.CD008351.pub2
CrossRef Полный текст | Google Scholar
21. Прайор Дж. А., Уэббер Б. А., Ходсон М. Е., Баттен Дж. Оценка техники форсированного выдоха как дополнения к постуральному дренажу при лечении муковисцидоза. Br Med J. (1979) 2: 417–8. DOI: 10.1136 / bmj.2.6187.417
PubMed Аннотация | CrossRef Полный текст | Google Scholar
23.Менкес HA, Traystman RJ. Побочная вентиляция. Am Rev Respir Dis. (1977) 116: 287–309.
Google Scholar
24. Маккой Н.А., Салдана И.Дж., Оделола О.А., Робинсон К.А. Активный цикл дыхательной техники при муковисцидозе. База данных Cochr Syst Rev. (2012) (12). DOI: 10.1002 / 14651858.CD007862.pub3
CrossRef Полный текст | Google Scholar
25. Прайор Дж. А., Танненбаум Э., Скотт С. Ф., Берджесс Дж., Крамер Д., Джи К. и др. Помимо постурального дренажа и перкуссии: очищение дыхательных путей у людей с муковисцидозом. J Кистофиброз. (2010) 9: 187–92. DOI: 10.1016 / j.jcf.2010.01.004
PubMed Аннотация | CrossRef Полный текст | Google Scholar
26. Хейнинген В. Муковисцидоз: горизонты. Материалы 9-го Международного Конгресса, Брайтон, Англия, 9-15 июня 1984 г. Под редакцией Д. Лоусона. Чичестер: Джон Вили. 1984. 446 с. 15,00 долларов США. ISBN 0 471
2. Genet Res . (1984) 44: 359–60. DOI: 10.1017 / S0016672300026598CrossRef Полный текст | Google Scholar
27.Фальк М., Келструп М., Андерсен Дж. Б., Киношита Т., Фальк П., Стёвринг С. и др. Улучшение метода бутылки с кетчупом с положительным давлением на выдохе, PEP, при муковисцидозе. Eur J Respir Dis. (1984) 65: 423–32.
PubMed Аннотация | Google Scholar
28. Ван дер Сханс С.П., ван дер Марк Т.В., Де Фрис Дж., Пирс Д.А., Бикхейс Х., Данкерт-Роэлсе Дж. Э. и др. Эффект дыхания с положительным давлением выдоха у пациентов с муковисцидозом. Thorax. (1991) 46: 252–6.DOI: 10.1136 / thx.46.4.252
PubMed Аннотация | CrossRef Полный текст | Google Scholar
29. Дарби Дж. К., Отаке П. Дж., Грант Б. Дж., Черни Ф. Дж. Физиологические доказательства эффективности положительного давления на выдохе в качестве метода очистки дыхательных путей у пациентов с муковисцидозом. Phys Ther. (2004) 84: 524–37. DOI: 10.1093 / ptj / 84.6.524
PubMed Аннотация | CrossRef Полный текст | Google Scholar
30. Обервальднер Б., Эванс Дж. К., Зак М. С.. Принудительный выдох против переменного сопротивления: новый метод физиотерапии грудной клетки при муковисцидозе. Pediatr Pulmonol. (1986) 2: 358–67. DOI: 10.1002 / ppul.1950020608
PubMed Аннотация | CrossRef Полный текст | Google Scholar
31. App EM, Кизельманн Р., Рейнхардт Д., Линдеманн Х., Дасгупта Б., Кинг М. и др. Изменения реологии мокроты при муковисцидозе легких после двух различных видов физиотерапии: трепетание или аутогенный дренаж. Сундук. (1998) 114: 171–7. DOI: 10.1378 / сундук.114.1.171
PubMed Аннотация | CrossRef Полный текст | Google Scholar
32.McIlwaine PM, Wong LT, Peacock D, Davidson AGF, педиатрический федеральный округ. Долгосрочное сравнительное исследование обычного постурального дренажа и перкуссии в сравнении с физиотерапией положительным давлением на выдохе при лечении муковисцидоза. J Pediatr. (1997) 131: 570–4. DOI: 10.1016 / S0022-3476 (97) 70064-7
PubMed Аннотация | CrossRef Полный текст | Google Scholar
33. Макилвейн П.М., Вонг Л.Т., Пикок Д., Дэвидсон АГФ. Долгосрочное сравнительное испытание физиотерапии положительного давления на выдохе и осциллирующего положительного давления на выдохе (трепетание) при лечении муковисцидоза. J Pediatr. (2001) 138: 845–50. DOI: 10.1067 / mpd.2001.114017
PubMed Аннотация | CrossRef Полный текст | Google Scholar
34. McIlwaine MP, Alarie N, Davidson GF, Lands LC, Ratjen F, Milner R, et al. Долгосрочное многоцентровое рандомизированное контролируемое исследование высокочастотных колебаний грудной стенки в сравнении с маской положительного давления на выдохе при муковисцидозе. Thorax. (2013) 68: 746–51. DOI: 10.1136 / thoraxjnl-2012-202915
PubMed Аннотация | CrossRef Полный текст | Google Scholar
35.Ли А.Л., Бердж А.Т., Голландия А.Е. Сравнение терапии положительным давлением на выдохе с другими методами очистки дыхательных путей при бронхоэктазии. Cochr Libr. (2017) 9: CD011699. DOI: 10.1002 / 14651858.CD011699.pub2
PubMed Аннотация | CrossRef Полный текст | Google Scholar
36. Fauroux B, Guillemot N, Aubertin G, Nathan N, Labit A, Clément A, et al. Физиологические преимущества механической инсуффляции-эксуффляции у детей с нервно-мышечными заболеваниями. Сундук. (2008) 133: 161–8.DOI: 10.1378 / сундук.07-1615
PubMed Аннотация | CrossRef Полный текст | Google Scholar
37. Морроу Б., Замполи М., ван Асвеген Х., Арджент А. Механическая инсуффляция-эксуффляция для людей с нервно-мышечными расстройствами. База данных Cochr Syst Rev. (2013) CD010044. DOI: 10.1002 / 14651858.CD010044.pub2
PubMed Аннотация | CrossRef Полный текст | Google Scholar
38. Homnick DN. Механическая инсуффляция-экссуффляция для очистки дыхательных путей от слизи. Respir Care. (2007) 52: 1296–307.
PubMed Аннотация | Google Scholar
39. Чезарео А., Ломауро А., Санти М., Биффи Э., Д’Анджело М.Г., Аливерти А. Острые эффекты механической инсуффляции-экссуффляции на характер дыхания у стабильных субъектов с мышечной дистрофией Дюшенна. Респир Уход . (2018) 63: 955–65. DOI: 10.4187 / respcare.05895
PubMed Аннотация | CrossRef Полный текст | Google Scholar
41. Мустфа Н., Айелло М., Лайалл Р.А., Николету Д., Оливьери Д., Ли П.Н. и др.Увеличение кашля при боковом амиотрофическом склерозе. Неврология. (2003) 61: 1285–7. DOI: 10.1212 / 01.WNL.00000.56823.02
PubMed Аннотация | CrossRef Полный текст | Google Scholar
42. Санчо Дж., Сервера Е., Диас Дж., Марин Дж. Эффективность механической инсуффляции-эксуффляции у стабильных с медицинской точки зрения пациентов с боковым амиотрофическим склерозом. Сундук. (2004) 125: 1400–5. DOI: 10.1378 / сундук.125.4.1400
PubMed Аннотация | CrossRef Полный текст | Google Scholar
43.Вианелло А., Коррадо А., Аркаро Дж., Галлан Ф., Ори С., Минуццо М. и др. Механическая инсуффляция – экссуффляция улучшает исходы у пациентов с нервно-мышечными заболеваниями и инфекциями дыхательных путей. Am J Phys Med Rehabil. (2005) 84: 83–8. DOI: 10.1097 / 01.PHM.0000151941.97266.96
PubMed Аннотация | CrossRef Полный текст | Google Scholar
44. Чатвин М., Саймондс А.К. Добавление механической инсуффляции / экссуффляции сокращает сеансы очистки дыхательных путей у нервно-мышечных пациентов с инфекцией грудной клетки. Respir Care. (2009) 54: 1473–9.
PubMed Аннотация | Google Scholar
45. Чатвин М., Туссен М., Гонсалвес М.Р., Ширс Н., Меллис Ю., Гонсалес-Бермеджо Дж. И др. Методы очистки дыхательных путей при нервно-мышечных расстройствах: обзор современного состояния. Respir Med. (2018) 136: 98–110. DOI: 10.1016 / j.rmed.2018.01.012
PubMed Аннотация | CrossRef Полный текст | Google Scholar
46. Сивазоти П., Браун Л., Смит И. Е., Шнеерсон Дж. М.. Влияние ручного кашля и механической инсуффляции на течение кашля у здоровых субъектов, пациентов с хронической обструктивной болезнью легких (ХОБЛ) и пациентов со слабостью дыхательных мышц. Thorax. (2001) 56: 438–44. DOI: 10.1136 / торакс.56.6.438
PubMed Аннотация | CrossRef Полный текст | Google Scholar
47. Финк Дж.Б., Мальмайстер М.Дж. Высокочастотные колебания дыхательных путей и грудной клетки. Respir Care. (2002) 47: 797–807.
PubMed Аннотация | Google Scholar
48. Чатвин М., О’Дрисколл Д., Корфилд Д., Моррелл М., Саймондс А. Контролируемое испытание внутрилегочной перкуссии у взрослых и детей со стабильным тяжелым нервно-мышечным заболеванием. Am J Crit Care Med. (2004) 169: A438.
49. Nava S, Barbarito N, Piaggi G, De Mattia E, Cirio S. Физиологический ответ на внутрилегочную перкуссионную вентиляцию у стабильных пациентов с ХОБЛ. Respir Med. (2006) 100: 1526–33. DOI: 10.1016 / j.rmed.2006.01.010
PubMed Аннотация | CrossRef Полный текст | Google Scholar
50. Туссент М., Де Вин Х, Стинс М., Судон П. Влияние внутрилегочной перкуссионной вентиляции на клиренс слизи у пациентов с мышечной дистрофией Дюшенна: предварительный отчет. Respir Care. (2003) 48: 940–7.
PubMed Аннотация | Google Scholar
51. Clini EM, Degli Antoni F, Vitacca M, Crisafulli E, Paneroni M, Chezzi-Silva S, et al. Внутрилегочная перкуссивная вентиляция у трахеостомированных пациентов: рандомизированное контролируемое исследование. Intens Care Med. (2006) 32: 1994–2001. DOI: 10.1007 / s00134-006-0427-8
PubMed Аннотация | CrossRef Полный текст | Google Scholar
52. Ньюхаус, Пенсильвания, Уайт Ф, Маркс Дж. Х., Хомник Д. Н..Внутрилегочный перкуссионный вентилятор и устройство трепетания по сравнению со стандартной физиотерапией грудной клетки у пациентов с муковисцидозом. Clin Pediatr. (1998) 37: 427–32. DOI: 10.1177 / 0009
CrossRef Полный текст | Google Scholar
53. Панерони М., Клини Е., Симонелли С., Бьянки Л., Дегли Антони Ф, Витакка М. Безопасность и эффективность кратковременной внутрилегочной перкуссионной вентиляции у пациентов с бронхоэктазами. Respir Care. (2011) 56: 984–8.DOI: 10.4187 / respcare.01098
PubMed Аннотация | CrossRef Полный текст | Google Scholar
54. Reychler G, Debier E, Contal O, Audag N. Внутрилегочная перкуссионная вентиляция как метод очистки дыхательных путей у пациентов с хроническими обструктивными заболеваниями дыхательных путей. Респир Уход . (2018) 63: 620–31. DOI: 10.4187 / respcare.05876
PubMed Аннотация | CrossRef Полный текст | Google Scholar
55. Кинг М., Филлипс Д.М., Гросс Д., Вартиан V, Чанг Г.К., Зидулка А.Улучшенное очищение трахеи от слизи за счет высокочастотного сжатия грудной клетки. Am Rev Respir Dis. (1983) 128: 511–5. DOI: 10.1164 / arrd.1983.128.3.511
PubMed Аннотация | CrossRef Полный текст | Google Scholar
57. Braggion C, Cappelletti LM, Cornacchia M, Zanolla L, Mastella G. Краткосрочные эффекты трех режимов физиотерапии грудной клетки у пациентов, госпитализированных с легочными обострениями муковисцидоза: перекрестное рандомизированное исследование. Pediatr Pulmonol. (1995) 19: 16–22. DOI: 10.1002 / ppul.19501
PubMed Аннотация | CrossRef Полный текст | Google Scholar
58. Аллан Дж. С., Гаррити Дж. М., Донахью Д. М.. Применение высокочастотной колебательной терапии грудной клетки в послеоперационном ведении торакальных хирургических пациентов. Сундук. (2003) 124: 235. DOI: 10.1378 / Chess.124.4_MeetingAbstracts.235S-b
CrossRef Полный текст | Google Scholar
59. Осман Л.П., Раутон М., Ходсон М.Э., Прайор Дж.А. Краткосрочное сравнительное исследование высокочастотных колебаний грудной стенки и европейских методов очистки дыхательных путей у пациентов с муковисцидозом. Thorax. (2010) 65: 196–200. DOI: 10.1136 / thx.2008.111492
PubMed Аннотация | CrossRef Полный текст | Google Scholar
60. Николини А., Кардини Ф, Ландуччи Н., Ланата С., Феррари-Браво М., Барласкини С. Эффективность лечения высокочастотных колебаний грудной клетки у пациентов с бронхоэктазами. BMC Pulmon Med. (2013) 13:21. DOI: 10.1186 / 1471-2466-13-21
PubMed Аннотация | CrossRef Полный текст | Google Scholar
61. Д’Аброска Ф., Гарабелли Б., Савио Дж., Барисон А., Аппендини Л., Оливейра Л. В. и др.Сравнение методов очистки дыхательных путей при хронической обструктивной болезни легких и бронхоэктазах: положительное давление на выдохе или временное положительное давление на выдохе? Ретроспективное исследование. Braz J Phys Ther. (2017) 21: 15–23. DOI: 10.1016 / j.bjpt.2016.12.001
PubMed Аннотация | CrossRef Полный текст | Google Scholar
62. Николини А., Моллар Е., Греки Б., Ландуччи Н. Сравнение прерывистого дыхания с положительным давлением и временного положительного давления на выдохе у пациентов с тяжелой хронической обструктивной болезнью легких. Arch Bronconeumol. (2014) 50: 18–24. DOI: 10.1016 / j.arbr.2013.12.008
PubMed Аннотация | CrossRef Полный текст | Google Scholar
63. Николини А., Маскарди В., Греки Б., Феррари-Браво М., Банфи П., Барласкини С. Сравнение эффективности временного положительного давления на выдохе по сравнению с колебательным положительным давлением на выдохе у пациентов с тяжелой формой ХОБЛ. Clin Respir J. (2018) 12: 1274–82. DOI: 10.1111 / crj.12661
PubMed Аннотация | CrossRef Полный текст | Google Scholar
64.Mascardi V, Grecchi B, Barlascini C, Banfi P, Nicolini A. Эффективность временного положительного давления на выдохе (T-PEP) дома и в больнице у пациентов с тяжелой хронической обструктивной болезнью легких. J Thorac Dis. (2016) 8: 2895. DOI: 10.21037 / jtd.2016.10.69
PubMed Аннотация | CrossRef Полный текст | Google Scholar
65. Вентурелли Э., Кризафулли Э., ДеБиасе А, Риги Д., Берриги Д., Кавиккиоли П.П. и др. Эффективность временного положительного давления на выдохе (TPEP) у пациентов с заболеваниями легких и хронической гиперсекрецией слизи.Проект UNIKO®: многоцентровое рандомизированное контролируемое исследование. Clin Rehabil. (2013) 27: 336–46. DOI: 10.1177 / 026
12458940PubMed Аннотация | CrossRef Полный текст | Google Scholar
66. Бертелли Л., Ди Нардо Г., Каззато С., Риччи Дж., Пессион А. Free-Aspire: новое устройство для управления очисткой дыхательных путей у пациента с неэффективным кашлем. Педиатр. (2017) 9: 7270. DOI: 10.4081 / pr.2017.7270
PubMed Аннотация | CrossRef Полный текст
67.Гарути Дж., Верукки Э., Фанелли И., Джованнини М., Винк Дж. К., Лусуарди М. Управление бронхиальным секретом с помощью Free Aspire у детей с церебральным параличом: влияние на клинические результаты и ресурсы здравоохранения. Ital J Pediatr. (2016) 42: 7. DOI: 10.1186 / s13052-016-0216-0
PubMed Аннотация | CrossRef Полный текст | Google Scholar
68. Белли С., Каттанео Д., Д’Аброска Ф., Принц I, Савио Г., Бальби Б. Пилотное исследование неинвазивного лечения трахеобронхиального секрета у трахеостомированных пациентов. Clin Respir J. (2019) 13: 637–42. DOI: 10.1111 / crj.13074
PubMed Аннотация | CrossRef Полный текст | Google Scholar
69. Патрицио Дж., Д’Андриа М., Д’Аброска Ф., Кабиалья А., Танци Ф., Гарути Дж. И др. Очистка дыхательных путей с помощью ускорителя выдоха: эффективность устройства «free aspire» у пациентов с тяжелой формой ХОБЛ. Терк Торак Дж. (2019) 20: 209. DOI: 10.5152 / TurkThoracJ.2018.18053
PubMed Аннотация | CrossRef Полный текст | Google Scholar
70.Fauroux B, Boulé M, Lofaso F, Zérah F, Clément A, Harf A и др. Физиотерапия грудной клетки при муковисцидозе: улучшенная переносимость с вентиляцией с поддержкой давления через нос. Педиатрия. (1999) 103: e32. DOI: 10.1542 / peds.103.3.e32
CrossRef Полный текст | Google Scholar
71. Flight WG, Shaw J, Johnson S, Webb AK, Jones AM, Bentley AM и др. Длительная неинвазивная вентиляция при муковисцидозе — опыт более двух десятилетий. J Кистофиброз. (2012) 11: 187–92.DOI: 10.1016 / j.jcf.2011.11.006
PubMed Аннотация | CrossRef Полный текст | Google Scholar
72. Холланд А.Е., Денехи Л., Нтуменопулос Г., Нотон М.Т., Уилсон Дж. У. Неинвазивная вентиляция легких помогает при физиотерапии грудной клетки у взрослых с обострениями муковисцидоза. Thorax. (2003) 58: 880–4. DOI: 10.1136 / торакс.58.10.880
PubMed Аннотация | CrossRef Полный текст | Google Scholar
73. Моран Ф., Брэдли Дж. М., Пайпер А. Дж.. Неинвазивная вентиляция при муковисцидозе. База данных Cochr Syst Rev. (2009) CD002769. DOI: 10.1002 / 14651858.CD002769.pub3
CrossRef Полный текст
74. Янг А.С., Уилсон Дж. У., Котсимбос Т.К., Нотон МТ. Рандомизированное плацебо-контролируемое исследование неинвазивной вентиляции при гиперкапнии при муковисцидозе. Thorax. (2008) 63: 72–7. DOI: 10.1136 / thx.2007.082602
PubMed Аннотация | CrossRef Полный текст | Google Scholar
75. Лазцери М., Ланза А., Беллини Р., Беллофиоре А., Чеккетто С., Коломбо А. и др.Респираторная физиотерапия у пациентов с инфекцией COVID-19 в острых условиях: меморандум Итальянской ассоциации респираторных физиотерапевтов (ARIR). Арочный сундук Мональди Dis. (2020) 90. doi: 10.4081 / monaldi.2020.1285
PubMed Аннотация | CrossRef Полный текст | Google Scholar
76. Фельтен-Баренц К.М., ван Орсоу Р., Клоостер Э., Кендерс Н., Дрихуис Ф., Хулзебос Э. Х. и др. Рекомендации для госпитальных физиотерапевтов, ведущих лечение пациентов с COVID-19. Phys Ther. (2020) 100: 1444–57. DOI: 10.1093 / ptj / pzaa114
PubMed Аннотация | CrossRef Полный текст | Google Scholar
77. Vitacca M, Lazzeri M, Guffanti E, Frigerio P, D’Abrosca F, Gianola S, et al. Предложения Италии по легочной реабилитации пациентов с COVID-19, выздоравливающих после острой дыхательной недостаточности: результаты процесса Дельфи. Арочный сундук Мональди Dis . (2020) 90. doi: 10.4081 / monaldi.2020.1444
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Подходы, поддерживающее лечение, антибактериальная терапия
Рид Л.М.Уменьшение подразделения бронхов при бронхоэктазии. Грудь . 1950 Сентябрь 5 (3): 233-47. [Медлайн]. [Полный текст].
Tiddens HA. Компьютерная томография грудной клетки должна рассматриваться как рутинное исследование муковисцидоза. Педиатр Респир Ред. . 2006 Сентябрь 7 (3): 202-8. [Медлайн].
Young K, Aspestrand F, Kolbenstvedt A. КТ высокого разрешения и бронхография в оценке бронхоэктазов. Acta Radiol .1991, ноябрь 32 (6): 439-41. [Медлайн].
Смит И. Е., Цветочный компакт-диск. Обзорная статья: визуализация при бронхоэктазах. Br J Радиол . 1996 июл.69 (823): 589-93. [Медлайн].
Чалмерс Дж. Д., МакХью Б. Дж., Дочерти С., Гован Дж. Р., Хилл АТ. Дефицит витамина D связан с хронической бактериальной колонизацией и серьезностью бронхоэктазов. Грудь . 2013 Январь 68 (1): 39-47. [Медлайн]. [Полный текст].
Дэвис Г., Уилсон Р.Профилактическое антибактериальное лечение бронхоэктазов азитромицином. Грудь . 2004 июн. 59 (6): 540-1. [Медлайн]. [Полный текст].
Tagaya E, Tamaoki J, Kondo M, Nagai A. Влияние короткого курса терапии кларитромицином на выработку мокроты у пациентов с хронической гиперсекрецией дыхательных путей. Сундук . 2002 июл.122 (1): 213-8. [Медлайн].
Yalçin E, Kiper N, Ozcelik U, Dogru D, Firat P, Sahin A. Влияние кларитромицина на воспалительные параметры и клинические состояния у детей с бронхоэктазами. Дж Клин Фарм Тер . 2006 г., 31 (1): 49-55. [Медлайн].
Люс Дж. М.. Бронхоэктазия. Мюррей Дж. Ф., Надель Дж. А., ред. Учебник респираторной медицины . 2-е изд. Филадельфия, Пенсильвания: WB Saunders and Co; 1994. 1398-1417.
IP MS, Лам В.К. Бронхоэктазы и родственные заболевания. Респирология . 1996 июн 1 (2): 107-14. [Медлайн].
Kolbe J, Wells AU. Бронхоэктатическая болезнь: запущенная причина респираторной заболеваемости и смертности. Респирология . 1996 декабрь 1 (4): 221-5. [Медлайн].
Моррисси Д. Патогенез бронхоэктазов. Clin Chest Med . 2007. 28: 289-296.
Коул П.Дж. Новый взгляд на патогенез и лечение стойкого бронхиального сепсиса: гипотеза «вязкого круга» и ее логические терапевтические коннотации. Дэвис Р.Дж. Стратегии ведения хронического бактериального сепсиса . Оксфорд: Фонд медицинских публикаций; 1984 г.1-20.
Пастер М., Хеллиуэлл С., Хоутон С. и др. Исследование причинных факторов у пациентов с бронхоэктазами. Am J Respir Crit Care Med . 2000. 162: 1277-1284.
Синглтон Р., Моррис А., Реддинг Г. и др. Бронхоэктатическая болезнь у детей коренного населения Аляски: причины и клиническое течение. Пульмонол Педиатр . 2000 марта, 29 (3): 182-7. [Медлайн].
Чанг А., Гримвуд К., Малхолланд Е. и др.Бронхоэктазия у детей коренных народов в отдаленных австралийских общинах. Med J Aust . 2002. 117: 200-204.
Баркер AF. Бронхоэктазия. N Engl J Med . 2002 г. 2 мая. 346 (18): 1383-93. [Медлайн].
Холмс А.Х., Тротман-Дикенсон Б., Эдвардс А., Пето Т., Луцци, Джорджия. Бронхоэктазы при ВИЧ-инфекции. Q J Med . 1992 ноябрь-декабрь. 85 (307-308): 875-82. [Медлайн].
Райх Дж. М., Джонсон RE.Комплексное заболевание легких, вызванное Mycobacterium avium, проявляющееся в виде изолированной язычковой или средней доли. Синдром леди Уиндермир. Сундук . 1992 июн. 101 (6): 1605-9. [Медлайн].
Koh WJ, Kwon OJ. Бронхоэктазы и нетуберкулезная микобактериальная легочная инфекция. Грудь . 2006 май. 61 (5): 458; Ответ автора 458. [Medline]. [Полный текст].
Wickremasinghe M, Ozerovitch LJ, Davies G, et al. Нетуберкулезные микобактерии у больных бронхоэктазами. Грудь . 2005 Декабрь 60 (12): 1045-51. [Медлайн]. [Полный текст].
Angrill J, Augusti C., de Celis R, et al. Бактериальная колонизация у пациентов с бронхоэктазами: микробиологическая картина и факторы риска. Грудь . 2002. 57: 15-19.
King PT, Holdsworth SR, Freezer NJ, Villanueva E, Holmes PW. Контрольное микробиологическое исследование бронхоэктазов у взрослых. Респир Мед . 2007 августа 101 (8): 1633-8. [Медлайн].
Дэвис Дж., Уэллс А.Ю., Доффман С., Ватанабе С., Уилсон Р.Влияние синегнойной палочки на функцию легких у пациентов с бронхоэктазами. Eur Respir J . 2006 28 ноября (5): 974-9. [Медлайн].
Цанг К.В., Лам С.К., Лам В.К. и др. Высокая распространенность Helicobacter pylori при активной бронхоэктазии. Am J Respir Crit Care Med . 1998 Октябрь 158 (4): 1047-51. [Медлайн].
Цанг К.В., Лам В.К., Квок Э. и др. Helicobacter pylori и симптомы со стороны верхних отделов желудочно-кишечного тракта при бронхоэктазиях. Eur Respir J . 1999 г., 14 (6): 1345-50. [Медлайн].
De Groote M, Huitt G, Fulton K, et al. Ретроспективный анализ риска аспирации и генетической предрасположенности у пациентов с бронхоэктазами с нетуберкулезной микобактериальной инфекцией и без нее. Am J Respir Crit Care Med . 2003. 163: A763.
Национальные институты здравоохранения. Генетическое тестирование на муковисцидоз. Заявление конференции по развитию консенсуса Национального института здравоохранения о генетическом тестировании на муковисцидоз. Arch Intern Med . 1999, 26 июля, 159 (14): 1529-39. [Медлайн].
Янкаскас Дж. Р., Маршалл BC, Суфиан Б., Саймон Р., Родман Д. Уход за взрослыми при муковисцидозе: консенсусный отчет конференции. Сундук . 2004 г., 125 января (1 доп.): 1С-39С. [Медлайн].
Керем Э, Кори М., Керем Б.С. и др. Связь между генотипом и фенотипом при муковисцидозе — анализ наиболее частой мутации (дельта F508). N Engl J Med . 1990 29 ноя.323 (22): 1517-22. [Медлайн].
Громан Дж.Д., Мейер М.Э., Уилмотт Р.В., Цейтлин П.Л., Cutting GR. Вариант фенотипа муковисцидоза при отсутствии мутаций CFTR. N Engl J Med . 2002 8 августа. 347 (6): 401-7. [Медлайн].
Drumm ML, Konstan MW, Schluchter MD, et al. Генетические модификаторы заболеваний легких при муковисцидозе. N Engl J Med . 2005 Октябрь 6. 353 (14): 1443-53. [Медлайн].
Li Z, Kosorok MR, Farrell PM, et al.Продольное развитие мукоидной инфекции Pseudomonas aeruginosa и прогрессирование заболевания легких у детей с муковисцидозом. ЯМА . 2005 2 февраля. 293 (5): 581-8. [Медлайн].
Handelsman DJ, Конвей AJ, Бойлан LM, Turtle JR. Синдром Юнга. Обструктивная азооспермия и хронические синопульмональные инфекции. N Engl J Med . 1984, 5 января. 310 (1): 3-9. [Медлайн].
Стерджесс Дж. М., Томпсон М. В., Чегледи-Надь Э, Тернер Дж.Генетические аспекты синдрома неподвижных ресничек. Am J Med Genet . 1986 25 сентября (1): 149-60. [Медлайн].
Noone PG, Leigh MW, Sannuti A, et al. Первичная цилиарная дискинезия: диагностические и фенотипические особенности. Am J Respir Crit Care Med . 2004 15 февраля. 169 (4): 459-67. [Медлайн].
Lillington GA. Дискинетические реснички и синдром Картагенера. Бронхоэктазия с завихрением. Clin Rev Allergy Immunol . 2001 Август.21 (1): 65-9. [Медлайн].
Моррисси Б., Луи С. Аллергический бронхолегочный аспергиллез: развивающаяся проблема при астме. Гершвин М., Альбертсон Т., ред. Бронхиальная астма: Руководство по практическому пониманию и лечению . 5-е изд. Тотова, Нью-Джерси: Humana Press; 2006. 279-309.
Vendrell M, de Gracia J, Rodrigo MJ и др. Дефицит продукции антител с нормальным уровнем IgG при бронхоэктазах неустановленной этиологии. Сундук .2005, январь 127 (1): 197-204. [Медлайн].
Де Грасиа Дж., Родриго М.Дж., Морелл Ф. и др. Недостатки подкласса IgG, связанные с бронхоэктазами. Am J Respir Crit Care Med . 1996 Февраль 153 (2): 650-5. [Медлайн].
Thickett KM, Kumararatne DS, Banerjee AK, Dudley R, Stableforth DE. Общий вариабельный иммунный дефицит: респираторные проявления, легочная функция и результаты компьютерной томографии с высоким разрешением. QJM . 2002 окт.95 (10): 655-62. [Медлайн].
Notarangelo LD, Plebani A, Mazzolari E, Soresina A, Bondioni MP. Генетические причины бронхоэктазов: первичный иммунодефицит и легкие. Дыхание . 2007. 74 (3): 264-75. [Медлайн].
Stover DE, White DA, Romano PA, Gellene RA, Robeson WA. Спектр заболеваний легких, связанных с синдромом приобретенного иммунодефицита. Am J Med . 1985 марта 78 (3): 429-37. [Медлайн].
МакГиннесс Г., Найдич Д.П., Гарай С., Лейтман Б.С., МакКоли Д.И.СПИД-ассоциированные бронхоэктазы: особенности компьютерной томографии. J Comput Assist Tomogr . 1993 март-апрель. 17 (2): 260-6. [Медлайн].
Джонс В.Ф., Ид Н.С., Франко С.М., Бадгетт Дж. Т., Бучино Дж. Дж. Семейные врожденные бронхоэктазы: синдром Вильямса-Кэмпбелла. Пульмонол Педиатр . 1993 16 октября (4): 263-7. [Медлайн].
Woodring JH, Howard RS 2nd, Rehm SR. Врожденная трахеобронхомегалия (синдром Мунье-Куна): сообщение о 10 случаях и обзор литературы. J Визуализация грудной клетки . 1991 г., 6 (2): 1-10. [Медлайн].
Cordasco EM Jr, Beder S, Coltro A, Bavbek S, Gurses H, Mehta AC. Клинические особенности синдрома желтого ногтя. Клив Клин Дж. Мед . 1990 июль-авг. 57 (5): 472-6. [Медлайн].
Шин МС, Хо КДж. Бронхоэктазы у пациентов с дефицитом альфа-1-антитрипсина. Редкое явление ?. Сундук . 1993 ноябрь 104 (5): 1384-6. [Медлайн].
Чан Э, Фельдман Н, Чмура К.Предрасполагают ли мутации гена альфа-1-антитрипсина к нетуберкулезной микобактериальной инфекции? Am J Respir Crit Care Med . 2004. 169: A132.
Парр Д.Г., Гость П.Г., Рейнольдс Дж. Х., Доусон Л. Дж., Стокли Р. А.. Распространенность и влияние бронхоэктазов при дефиците альфа1-антитрипсина. Am J Respir Crit Care Med . 2007 15 декабря. 176 (12): 1215-21. [Медлайн].
Cuvelier A, Muir JF, Hellot MF, Benhamou D, Martin JP, Benichou J.Распределение аллелей альфа (1) -антитрипсина у пациентов с бронхоэктазами. Сундук . 2000 Февраль 117 (2): 415-9. [Медлайн].
Унитаз Walker. Легочные инфекции и ревматоидный артрит. Q J Med . 1967, апрель, 36 (142): 239-51. [Медлайн].
Перес Т., Реми-Жардин М., Кортет Б. Участие дыхательных путей при ревматоидном артрите: клинические, функциональные и результаты КТВР. Am J Respir Crit Care Med . 1998 Май. 157 (5 Pt 1): 1658-65.[Медлайн].
McMahon MJ, Swinson DR, Shettar S, Wolstenholme R, Chattopadhyay C, Smith P. Бронхоэктазия и ревматоидный артрит: клиническое исследование. Энн Рум Дис . 1993, ноябрь 52 (11): 776-9. [Медлайн].
Swinson DR, Symmons D, Suresh U, Jones M, Booth J. Снижение выживаемости у пациентов с сопутствующим ревматоидным артритом и бронхоэктазами. Br J Ревматол . 1997 июн., 36 (6): 689-91. [Медлайн].
Робинсон Д.А., Мейер С.Ф.Первичный синдром Шегрена, связанный с рецидивирующими синопульмональными инфекциями и бронхоэктазами. J Allergy Clin Immunol . 1994, август 94 (2, часть 1): 263-4. [Медлайн].
Casserly IP, Fenlon HM, Breatnach E, Sant SM. Результаты компьютерной томографии высокого разрешения при идиопатическом анкилозирующем спондилите легких — корреляция с клиническими данными, результатами исследования функции легких и простой рентгенографией. Br J Ревматол . 1997 июн. 36 (6): 677-82. [Медлайн].
Fenlon HM, Doran M, Sant SM, Breatnach E.КТ грудной клетки высокого разрешения при системной красной волчанке. AJR Am J Roentgenol . 1996 Февраль 166 (2): 301-7. [Медлайн].
Tillie-Leblond I, Wallaert B, Leblond D, et al. Поражение дыхательных путей при рецидивирующем полихондрите. Клинические, функциональные, эндоскопические и рентгенологические исследования. Медицина (Балтимор) . 1998 Май. 77 (3): 168-76. [Медлайн].
Камю П., Колби ТВ. Легкое при воспалительном заболевании кишечника. Eur Respir J .2000 15 января (1): 5-10. [Медлайн].
Rockoff SD, Рохатги ПК. Необычные проявления грудного саркоидоза. AJR Am J Roentgenol . 1985 Mar.144 (3): 513-28. [Медлайн].
Вуд Дж. Р., Беллами Д., Чайлд АХ, Цитрон КМ. Заболевания легких у пациентов с синдромом Марфана. Грудь . 1984 Октябрь 39 (10): 780-4. [Медлайн]. [Полный текст].
Driscoll JA, Bhalla S, Liapis H, Ibricevic A, Brody SL.Аутосомно-доминантная поликистозная болезнь почек связана с повышенной распространенностью рентгенологических бронхоэктазов. Сундук . 2008 май. 133 (5): 1181-8. [Медлайн].
Джавидан-Неджад C, Бхалла С. Бронхоэктазия. Радиол Клин Норт Ам . 2009 Март 47 (2): 289-306. [Медлайн].
Кеннеди Т.П., Вебер Диджей. Нетуберкулезные микобактерии. Недооцененная причина гериатрической болезни легких. Am J Respir Crit Care Med .1994 июн. 149 (6): 1654-8. [Медлайн].
Николаизик WH, Warner JO. Этиология хронической гнойной болезни легких. Арка Дис Детский . 1994 Февраль 70 (2): 141-2. [Медлайн]. [Полный текст].
Wallace RJ Jr. Mycobacterium avium комплексное заболевание легких и женщины. Теперь болезнь равных возможностей. Сундук . 1994, январь, 105 (1): 6-7. [Медлайн].
Iseman MD, Buschman DL, Ackerson LM. Экскаваторная грудная клетка и сколиоз.Грудные аномалии, связанные с заболеванием легких, вызванным комплексом Mycobacterium avium. Am Rev Respir Dis . 1991 Октябрь 144 (4): 914-6. [Медлайн].
Никотра М.Б., Ривера М., Дейл А.М., Шеперд Р., Картер Р. Клиническая, патофизиологическая и микробиологическая характеристика бронхоэктазов в стареющей когорте. Сундук . 1995 Октябрь 108 (4): 955-61. [Медлайн].
Зейтц А.Е., Оливье К.Н., Штайнер С.А. и др. Тенденции и бремя госпитализаций, связанных с бронхоэктазами, в США, 1993-2006 гг. Сундук . 2010 Октябрь 138 (4): 944-9. [Медлайн]. [Полный текст].
Моррисси BM, Харпер RW. Бронхоэктазия: половые и гендерные аспекты. Clin Chest Med . 2004 июн.25 (2): 361-72. [Медлайн].
Перри К., Кинг Д. Бронхоэктазия, исследование прогноза, основанное на наблюдении за 400 пациентами. Am Rev Tuber . 1941. 40:53.
Эллис Д.А., Торнли П.Е., Уайтман А.Дж., Уокер М., Чалмерс Дж., Крофтон Дж. У.Современные взгляды на бронхоэктазы: клинические и социальные исследования и обзор факторов, влияющих на прогноз. Грудь . 1981, сентябрь, 36 (9): 659-64. [Медлайн]. [Полный текст].
Keistinen T, Saynajakangas O, Tuuponen T, Kivela SL. Бронхоэктатическая болезнь: орфанное заболевание с малоизученным прогнозом. Eur Respir J . 1997 г., 10 (12): 2784-7. [Медлайн].
Saynajakangas O, Keistinen T, Tuuponen T, Kivela SL. Бронхоэктазы в Финляндии: тенденции в стационарном лечении. Респир Мед . 1997 августа 91 (7): 395-8. [Медлайн].
Dupont M, Gacouin A, Lena H, et al. Выживаемость пациентов с бронхоэктазами после первого пребывания в ОИТ по поводу дыхательной недостаточности. Сундук . 2004 Май. 125 (5): 1815-20. [Медлайн].
Онен З.П., Гулбай Б.Е., Сен Э. и др. Анализ факторов, связанных со смертностью пациентов с бронхоэктазами. Респир Мед . 2007 июл.101 (7): 1390-7. [Медлайн].
Янечко Л.Дети с хроническим влажным кашлем, несмотря на прием антибиотиков, могут иметь бронхоэктазию. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/822067. Доступ: 24 марта 2014 г.
Гоял В., Гримвуд К., Марчант Дж., Мастерс И.Б., Чанг А.Б. Предсказывает ли неудачный хронический влажный кашель на антибиотики бронхоэктаз? Арка Дис Детский . 2014 12 февраля [Medline].
Розен М.Дж. Хронический кашель из-за бронхоэктазии: клинические рекомендации ACCP, основанные на фактических данных. Сундук . 2006, январь 129 (1 приложение): 122S-131S. [Медлайн].
King PT, Holdsworth SR, Freezer NJ, Villanueva E, Holmes PW. Характеристика начала и клинических проявлений бронхоэктазов у взрослых. Респир Мед . 2006 декабрь 100 (12): 2183-9. [Медлайн].
Flume PA, Yankaskas JR, Ebeling M, Hulsey T, Clark LL. Массивное кровохарканье при муковисцидозе. Сундук . 2005 августа 128 (2): 729-38. [Медлайн].
Prys-Picard CO, Niven R. Недержание мочи у пациентов с бронхоэктазами. Eur Respir J . 2006 г., 27 (4): 866-7. [Медлайн].
Hansell DM. Бронхоэктазия. Радиол Клин Норт Ам . 1998, январь, 36 (1): 107-28. [Медлайн].
Mannino DM, Davis KJ. Снижение функции легких и исходы у пожилого населения. Грудь . 2006 июн. 61 (6): 472-7. [Медлайн]. [Полный текст].
Martinez-Garcia MA, Soler-Cataluna JJ, Perpina-Tordera M, Roman-Sanchez P, Soriano J.Факторы, связанные со снижением функции легких у взрослых пациентов со стабильными бронхоэктазами без кистозного фиброза. Сундук . 2007 ноябрь 132 (5): 1565-72. [Медлайн].
Чанг С., Синглтон Р., Моррис П. и др. Пневмококковые вакцины для детей и взрослых с бронхоэктазами. Кокрановская база данных систематических обзоров . 2008. 3:
Chang CC, Morris PS, Chang AB. Вакцина против гриппа для детей и взрослых с бронхоэктазами. Кокрановская база данных Syst Rev . 18 июля 2007 г. CD006218. [Медлайн].
Эванс Д. Д., Бара А. И., Гринстоун М. Длительные антибиотики при гнойных бронхоэктазах. Кокрановская база данных Syst Rev . 2003. (4): CD001392. [Медлайн].
Evans DJ, Greenstone M. Долгосрочные антибиотики в лечении бронхоэктазов, не связанных с МВ — улучшают ли они исход ?. Респир Мед . 2003 июл.97 (7): 851-8. [Медлайн].
Рубин БК.Аэрозольные антибиотики для лечения бронхоэктазов без кистозного фиброза. J Aerosol Med Pulm Drug Deliv . 2008 21 марта (1): 71-6. [Медлайн].
Баркер А.Ф., Коуч Л., Фил С.Б. и др. Раствор тобрамицина для ингаляций снижает плотность мокроты синегнойной палочки при бронхоэктазах. Am J Respir Crit Care Med . 2000 августа 162 (2, часть 1): 481-5. [Медлайн].
Билтон Д., Хениг Н., Моррисси Б., Готфрид М. Добавление ингаляционного тобрамицина к ципрофлоксацину при острых обострениях инфекции Pseudomonas aeruginosa при бронхоэктазах у взрослых. Сундук . 2006 ноябрь 130 (5): 1503-10. [Медлайн].
Haciibrahimoglu G, Fazlioglu M, Olcmen A, Gurses A, Bedirhan MA. Хирургическое лечение бронхоэктазов у детей, вызванных инфекционным заболеванием. J Thorac Cardiovasc Surg . 2004 Май. 127 (5): 1361-5. [Медлайн].
Drobnic ME, Sune P, Montoro JB, Ferrer A, Orriols R. Ингаляционный тобрамицин у пациентов с бронхоэктазами и хронической бронхиальной инфекцией, вызванной Pseudomonas aeruginosa, у пациентов с некистозным фиброзом. Энн Фармакотер . 2005 Январь 39 (1): 39-44. [Медлайн].
Scheinberg P, Shore E. Пилотное исследование безопасности и эффективности ингаляционного раствора тобрамицина у пациентов с тяжелыми бронхоэктазами. Сундук . 2005 апр. 127 (4): 1420-6. [Медлайн].
Lin H, Cheng H, Wang C и др. Вдыхаемый гентамицин снижает активность нейтрофилов дыхательных путей и секрецию слизи при бронхоэктазах. Am J Respir Crit Care Med .1999. 155: 2024-2029.
Steinfort DP, Steinfort C. Влияние длительного распыления колистина на функцию легких и качество жизни пациентов с хроническим бронхиальным сепсисом. Медицинский работник J . 2007 июл. 37 (7): 495-8. [Медлайн].
MP Мюррей, Гован Дж. Р., Доэрти С. Дж. И др. Рандомизированное контролируемое исследование распыленного гентамицина при бронхоэктазиях без кистозного фиброза. Am J Respir Crit Care Med . 2011 15 февраля. 183 (4): 491-9.[Медлайн].
Паттерсон Дж. Э., Хьюитт О., Кент Л., Брэдбери И., Элборн Дж. С., Брэдли Дж. М.. Acapella в сравнении с «обычным очищением дыхательных путей» во время обострения бронхоэктазов: рандомизированное перекрестное исследование. Хрон Респир Дис . 2007. 4 (2): 67-74. [Медлайн].
Итон Т., Янг П., Цзэн И., Кольбе Дж. Рандомизированная оценка острой эффективности, приемлемости и переносимости трепетания и активного цикла дыхания с постуральным дренажом и без него при бронхоэктазах без кистозного фиброза. Хрон Респир Дис . 2007. 4 (1): 23-30. [Медлайн].
Лангендерфер Б. Альтернативы перкуссии и постурального дренажа. Обзор методов очистки от слизи: перкуссионный и постуральный дренаж, аутогенный дренаж, положительное давление на выдохе, трепетный клапан, внутрилегочная перкуссионная вентиляция и высокочастотное сжатие грудной клетки с помощью ThAIRapy Vest. J Cardiopulm Rehabil . 1998 июл-авг. 18 (4): 283-9. [Медлайн].
Mutalithas K, Watkin G, Willig B, Wardlaw A, Pavord ID, Birring SS.Улучшение состояния здоровья после физиотерапии бронхолегочной гигиены у пациентов с бронхоэктазами. Респир Мед . 2008 августа 102 (8): 1140-4. [Медлайн].
Дональдсон С.Х., Беннетт В.Д., Земан К.Л., Ноулз М.Р., Тарран Р., Бушер Р.С. Очистка слизи и функция легких при муковисцидозе с применением гипертонического раствора. N Engl J Med . 2006 19 января. 354 (3): 241-50. [Медлайн].
Элкинс М.Р., Робинсон М., Роуз Б.Р. и др.Контролируемое испытание длительного применения ингаляционного гипертонического раствора у пациентов с муковисцидозом. N Engl J Med . 2006 19 января. 354 (3): 229-40. [Медлайн].
Флореску Д.Ф., Мерфи П.Дж., Калил А.С. Эффекты длительного применения азитромицина у пациентов с муковисцидозом: метаанализ. Пульм Фармакол Тер . 2009 22 декабря (6): 467-72. [Медлайн].
Fuchs HJ, Borowitz DS, Christiansen DH и др. Эффект аэрозольной рекомбинантной ДНКазы человека на обострения респираторных симптомов и на функцию легких у пациентов с муковисцидозом.Группа по изучению пульмозима. N Engl J Med . 1994 8 сентября. 331 (10): 637-42. [Медлайн].
Пауль К., Ритчел Э., Баллманн М. и др. Влияние лечения дорназой альфа на воспаление дыхательных путей у пациентов с муковисцидозом. Am J Respir Crit Care Med . 2004 15 марта. 169 (6): 719-25. [Медлайн].
О’Доннелл А.Е., Баркер А.Ф., Иловайт Дж.С., Фик РБ. Лечение идиопатических бронхоэктазов с помощью аэрозольной рекомбинантной человеческой ДНКазы I.Исследовательская группа rhDNase. Сундук . 1998 Май. 113 (5): 1329-34. [Медлайн].
Franco F, Sheikh A, Greenstone M. Агонисты бета-2 короткого действия для лечения бронхоэктазов. Кокрановская база данных Syst Rev . 2003. CD003572. [Медлайн].
Шейх А., Нолан Д., Гринстоун М. Бета-2-агонисты длительного действия для лечения бронхоэктазов. Кокрановская база данных Syst Rev . 2001. CD002155. [Медлайн].
Лассерсон Т., Холт К., Эванс Д., Гринстоун М.Антихолинергическая терапия бронхоэктазов. Кокрановская база данных Syst Rev . 2001. CD002163. [Медлайн].
Кольбе Дж., Уэллс А, Рам ФС. Ингаляционные стероиды при бронхоэктазиях. Кокрановская база данных Syst Rev . 2000. CD000996. [Медлайн].
Lasserson T, Holt K, Greenstone M. Пероральные стероиды для лечения бронхоэктазов (стабильные и острые обострения). Кокрановская база данных Syst Rev . 2001. CD002162. [Медлайн].
Corless JA, Warburton CJ.Антагонисты лейкотриеновых рецепторов при бронхоэктазиях без кистозного фиброза. Кокрановская база данных Syst Rev . 2000. (4): CD002174. [Медлайн].
Капур Н., Петски Х.Л., Белл С., Колбе Дж., Чанг AB. Ингаляционные кортикостероиды при бронхоэктазиях. Кокрановская база данных Syst Rev . 2018 16 мая. 5: CD000996. [Медлайн].
Цанг К.В., Тан К.С., Хо П.Л. и др. Ингаляционный флутиказон при бронхоэктазах: 12-месячное исследование. Грудь . 2005 Март.60 (3): 239-43. [Медлайн]. [Полный текст].
Martinez-Garcia MA, Perpina-Tordera M, Roman-Sanchez P, Soler-Cataluna JJ. Ингаляционные стероиды улучшают качество жизни пациентов со стабильными бронхоэктазами. Респир Мед . 2006 Сентябрь 100 (9): 1623-32. [Медлайн].
Anwar GA, Bourke SC, Afolabi G, Middleton P, Ward C, Rutherford RM. Эффекты длительного приема низких доз азитромицина у пациентов с бронхоэктазами без МВ. Респир Мед .2008 октябрь 102 (10): 1494-6. [Медлайн].
Вонг С., Джаярам Л., Каралус Н., Итон Т., Тонг С., Хоккей Н. и др. Азитромицин для профилактики обострений бронхоэктатической болезни без кистозного фиброза (EMBRACE): рандомизированное двойное слепое плацебо-контролируемое исследование. Ланцет . 2012 18 августа. 380 (9842): 660-7. [Медлайн].
Капур Н., Белл С., Колбе Дж., Чанг А.Б. Ингаляционные стероиды при бронхоэктазиях. Кокрановская база данных Syst Rev . 2009 21 января.CD000996. [Медлайн].
Corless JA, Warburton CJ. Хирургия против безоперационного лечения бронхоэктазов. Кокрановская база данных Syst Rev . 2000. (4): CD002180. [Медлайн].
Balkanli K, Genc O, Dakak M, et al. Хирургическое лечение бронхоэктазов: анализ и ближайшие результаты у 238 пациентов. евро J Cardiothorac Surg . 2003 24 ноября (5): 699-702. [Медлайн].
Agasthian T, Deschamps C, Trastek VF, Allen MS, Pairolero PC.Хирургическое лечение бронхоэктазов. Энн Торак Хирург . 1996 окт.62 (4): 976-8; обсуждение 979-80. [Медлайн].
[Рекомендации] Polverino E, Goeminne PC, McDonnell MJ, et al. Рекомендации Европейского респираторного общества по лечению бронхоэктазов у взрослых. Eur Respir J . 2017 Сентябрь 50 (3): [Medline]. [Полный текст].
Респираторная физиотерапия в отделении интенсивной терапии | BJA Education
Последствия критического заболевания и ИВЛ приводят к многочисленным неблагоприятным респираторным, скелетно-мышечным и неврологическим осложнениям.
Физиотерапевты обладают множеством навыков, которые они могут использовать для эффективного облегчения удаления секрета и улучшения вентиляции.
Физиотерапевтическое вмешательство в условиях интенсивной терапии безопасно и эффективно, если оно следует за тщательной мультисистемной оценкой.
Физиотерапевты являются неотъемлемой частью мультидисциплинарной команды отделения интенсивной терапии и обладают опытом мультисистемной оценки и лечения как интубированных, так и спонтанно дышащих пациентов.Помимо респираторного лечения, другие ключевые роли включают лечение неврологических и скелетно-мышечных осложнений в отделениях интенсивной терапии. Исторически основным направлением физиотерапии в отделениях интенсивной терапии было лечение респираторных осложнений; однако в настоящее время есть свидетельства того, что выжившие в отделениях интенсивной терапии имеют давнюю слабость и ограничения функциональных возможностей, что привело к включению реабилитации с помощью физических упражнений в стандартную практику. 1
Респираторные патологии являются одной из наиболее частых причин госпитализации в реанимацию.У некоторых пациентов также развивается дыхательная недостаточность во время госпитализации; это может быть вторичным по отношению к послеоперационной дыхательной недостаточности, развитию пневмонии, в частности, вентилятор-ассоциированной пневмонии (ВАП) или после неудачной экстубации.
Хотя точная роль физиотерапевта варьируется в разных отделениях интенсивной терапии в Великобритании, а также во всем мире, вероятно, будут использоваться многие из описанных ниже методов. Отсутствуют рандомизированные контролируемые испытания, подтверждающие роль физиотерапевта, но существует долгая история физиотерапевтов, играющих ключевую роль в группах интенсивной терапии.Цель этой статьи — дать обзор этих методов.
Влияние критического состояния и интубации на дыхательную систему
Если кашель ослаблен или подавлен, а функция мукоцилиарного эскалатора снижена при интубации, секвестрация секрета является потенциальной средой для роста бактерий, приводящей к пневмонии. Такие препараты, как опиоиды, обладают противокашлевым действием, а использование нервно-мышечных блокаторов устраняет кашлевой рефлекс. Кроме того, наличие трахеальной трубки нарушает кашлевой рефлекс, и его присутствие может привести к бактериальной транслокации из ротоглотки.Этот нарушенный механизм очистки потенциально может привести к ухудшению функции легких и ВАП.
В положении лежа на спине закрывающая способность может нарушать функциональную остаточную емкость, приводя к закрытию дыхательных путей в зависимых областях легких и последующему ателектазу. Сопротивление дыхательных путей увеличивается, в основном в результате сжатия брюшной полости и грудной стенки, и, кроме того, увеличивается объем легочной крови, что приводит к снижению податливости легких, несоответствию вентиляции / перфузии и увеличению работы дыхания.
Дыхательная нагрузка увеличивается, а функция респираторного насоса может снижаться. Неподвижность и критическое заболевание приводят к общим проявлениям слабости скелетных мышц, атрофии неиспользования и ухудшению состояния пациентов в отделении интенсивной терапии. Лекарства, такие как стероиды и нейромышечные блокаторы, усугубляют это серьезное заболевание — нейромиопатию, а биохимические нарушения и недоедание еще больше усугубляют эту проблему. Эта дисфункция дыхательной мышцы связана с длительной вентиляцией и задержкой отлучения от груди.
В таблице 1 определены цели физиотерапии в рамках интенсивной терапии. Цели ориентированы на минимизацию неблагоприятных последствий критического заболевания и интубации на дыхательную систему.
Таблица 1Цели физиотерапии в рамках интенсивной терапии
| Уменьшение задержки секреции, ателектаза и пневмонии |
| Поддержание или увеличение объема легких |
| Улучшение региональной / глобальной вентиляции и комплаентности, улучшение несоответствия вентиляции / перфузии, уменьшение Сопротивление дыхательных путей и работа дыхания |
| Оптимизация оксигенации и вентиляции |
| Улучшение силы дыхательных и периферических мышц |
| Уменьшение зависимости пациента от аппарата ИВЛ и улучшение остаточной функции |
| Уменьшение 1492 |
| Снижение задержки секреции, ателектазов и пневмонии |
| Поддержание или увеличение объема легких | Улучшить региональную / общую вентиляцию и комплаентность, улучшить несоответствие вентиляции / перфузии, снизить сопротивление дыхательных путей и работу дыхания |
| Оптимизировать оксигенацию и вентиляцию |
| Улучшить силу дыхательных и периферических мышц |
| Уменьшить зависимость пациента от вентилятор и улучшить остаточную функцию |
| Свести к минимуму послеоперационные осложнения |
| Снизить заболеваемость и смертность пациентов и предотвратить увеличение продолжительности пребывания в отделении интенсивной терапии и госпитализации |
Цели физиотерапии в отделениях интенсивной терапии
| задержка, ателектаз и пневмония |
| Поддержание или увеличение объема легких |
| Улучшение региональной / общей вентиляции и комплаентности, улучшение несоответствия вентиляции / перфузии, снижение сопротивления дыхательных путей и работа дыхания | 9149 5
| Оптимизация оксигенации и вентиляции |
| Повышение силы дыхательных и периферических мышц |
| Уменьшение зависимости пациента от аппарата ИВЛ и улучшение остаточной функции |
| Минимизация послеоперационных осложнений |
| продолжительность пребывания в отделении интенсивной терапии и в больнице |
| Уменьшение задержки секреции, ателектаза и пневмонии |
| Поддержание или увеличение объема легких |
| Улучшение региональной / глобальной вентиляции и комплаентности, улучшение несоответствия вентиляции / перфузии, уменьшение сопротивление дыхательных путей и работа дыхания |
| Оптимизация оксигенации и вентиляции |
| Повышение силы дыхательных и периферических мышц |
| Уменьшение зависимости пациента от аппарата ИВЛ и улучшение остаточной активности al function |
| Минимизация послеоперационных осложнений |
| Снижение заболеваемости и смертности пациентов и предотвращение увеличения продолжительности пребывания в отделении интенсивной терапии и госпитализации |
В распоряжении физиотерапевта есть ряд методик (см. сводку в таблице 2).
Таблица 2Сводка физиотерапевтических вмешательств
| Мануальные методы . | Увеличить объем вдоха . | Увеличение потока / объема выдоха . | ||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Перкуссия | Гиперинфляция с ручным управлением / вентилятором | Механический ввод / отсос | ||||||||||||||
| Вибрация | Дыхание с прерывистым положительным давлением | Положение при помощи кашля | 141495||||||||||||||
| Стимулирующая спирометрия | ||||||||||||||||
| Мобилизация | ||||||||||||||||
| Позиционирование | . | Увеличить объем вдоха . | Увеличение потока / объема выдоха . | |||||||||||||
| Перкуссия | Гиперинфляция с ручным управлением / вентилятором | Механический ввод / отсос | ||||||||||||||
| Вибрация | Дыхание с прерывистым положительным давлением | Положение при помощи кашля | 141495||||||||||||||
| Стимулирующая спирометрия | ||||||||||||||||
| Мобилизация | ||||||||||||||||
| Позиционирование | ||||||||||||||||
| 92 |
| Ручные методы . | Увеличить объем вдоха . | Увеличение потока / объема выдоха . | ||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Перкуссия | Гиперинфляция с ручным управлением / вентилятором | Механический ввод / отсос | ||||||||||||||
| Вибрация | Дыхание с прерывистым положительным давлением | Положение при помощи кашля | 141495||||||||||||||
| Стимулирующая спирометрия | ||||||||||||||||
| Мобилизация | ||||||||||||||||
| Позиционирование | . | Увеличить объем вдоха . | Увеличение потока / объема выдоха . | |||||||||||||
| Перкуссия | Гиперинфляция с ручным управлением / вентилятором | Механический ввод / отсос | ||||||||||||||
| Вибрация | Дыхание с прерывистым положительным давлением | Положение при помощи кашля | 141495||||||||||||||
| Стимулирующая спирометрия | ||||||||||||||||
| Мобилизация | ||||||||||||||||
| Позиционирование | 92 | 92 | Гиперинфляция легких обычно используется для улучшения удаления секрета и задействования областей легочного коллапса, что приводит к улучшению эластичности легких и газообмена.Из-за размера дыхательных объемов, доставляемых пациенту, существует вероятность нарушения сердечно-сосудистой стабильности. Повышение внутригрудного давления и последующее снижение венозного возврата может привести к снижению артериального давления. Увеличение дыхательного объема также может привести к волютравме, потенциально опасной для любого недавнего хирургического анастомоза легкого. Гиперинфляция легких может быть выполнена с использованием 100% кислорода, только воздуха или воздуха с вовлечением кислорода.Только воздух или воздух с увлеченным кислородом можно использовать для пациентов, которым требуется гипоксическое влечение, и для тех, кто находится в режиме вентиляции с самовентиляцией. Широко признано, что при анестезии и вентиляции легких на 100% кислороде возникает ателектаз легких. Это правильно; однако, если гиперинфляция выполняется до давления в дыхательных путях 40 см вод. ст. 2 O и давление поддерживается в течение нескольких секунд, любой возникший ателектаз повторно расширяется. Следовательно, проведение гиперинфляции с использованием 100% кислорода не должно приводить к ателектазу.Клиницист также должен помнить о продолжительности удержания из-за потенциального негативного воздействия на венозный возврат. В клинической практике гиперинфляция проводится не всем пациентам; пациенты тщательно отбираются после тщательной оценки и оценки соответствия (см. Таблицу 3, где указаны факторы, которые могут указывать на осторожность в процессе оценки перед гиперинфляцией). После оценки необходимо сделать вывод, что польза от гиперинфляции для пациента перевешивает любые потенциальные риски.Кроме того, могут быть внесены любые изменения в технику лечения (например, использование клапана PEEP для пациентов, которым требуется высокая вентиляция). Таблица 3Факторы, которые могут указывать на осторожность во время оценки перед выполнением гиперинфляции
Факторы, которые могут указывать на осторожность во время оценки перед выполнением гиперинфляции
Гиперинфляция может выполняться вручную или с помощью аппарата ИВЛ. Ручная гиперинфляцияРучная гиперинфляция (MHI) включает в себя создание дыхательных объемов, превышающих исходный уровень, до пикового давления 40 см H 2 O. Техника: выполнение медленного вдоха, задержка вдоха на 2–3 секунды и быстрое непрерывное поток выдоха, имитирующий форсированный выдох. Доступны пакеты MHI, в контуре которых есть клапаны PEEP, чтобы пациенты поддерживали PEEP и уменьшали декомпрессию и ателектотравму.Это особенно полезно для пациентов с зависимостью от ПДКВ. Если есть опасения относительно риска баротравмы, в контур MHI можно включить манометр, и количество вдохов MHI может быть ограничено заданным давлением. Основное преимущество использования MHI перед гиперинфляцией аппарата ИВЛ (VHI) заключается в том, что физиотерапевт может получить проприоцептивную обратную связь от мешка, что может позволить провести оценку эластичности легких. Вентилятор гиперинфляцииКак следует из названия, эти гиперинфляционные вдохи выполняются, пока пациент остается на аппарате ИВЛ. Методика: у спонтанно дышащих пациентов ДМС достигается путем постепенного увеличения поддержки давлением. Когда пациент находится в контролируемых режимах, это достигается путем изменения пределов давления или объема для достижения заданного целевого объема или давления. Один из рекомендуемых методов ДМС заключается в следующем: скорость вентилятора снижена до 6 мин. –1 , а поток вдоха уменьшен до 20 литров мин. –1 . Дыхательный объем пациента увеличивается на 100 мл до достижения пикового давления 40 см H 2 O.Выполняется шесть вдохов, затем вентиляция возвращается к исходным параметрам, и пациенту дают отдохнуть в течение 30 секунд и при необходимости повторить. Основным преимуществом выполнения ДМС перед ОМС является поддержание ПДКВ (поскольку пациент не отключен от аппарата ИВЛ) и воспроизводимость техники. В настоящее время считается, что использование высокого ПДКВ является частью оптимальной вентиляционной стратегии при остром повреждении легких, и поддержание ПДКВ полезно для тех пациентов, которые подвержены потенциальному риску повреждения легких, связанного с вентилятором.Таким образом, использование ДМС в отличие от ОМС может привести к меньшему сокращению набора персонала и ателектотравм. Хотя использование ДМС может показаться более выгодным по сравнению с ОМС, эта методика не является обычным явлением среди физиотерапевтов в Великобритании. Однако приемы приема на работу, принципиально похожие на ДМС, чаще используются медицинским персоналом. Выбор позицииПозиционирование и мобилизация тела — эффективные варианты лечения, которые могут оптимизировать оксигенацию за счет улучшения вентиляции и несоответствия V / Q с использованием зависимости от силы тяжести для увеличения рекрутирования альвеол и перфузии легких. 2 Для пациентов с односторонним заболеванием легких размещение пораженного легкого наверху приводит к увеличению объема этого легкого, что приводит к усилению рекрутирования и облегчению дренажа из сегментов легкого, что может улучшить согласование V / Q . Есть некоторые свидетельства того, что регулярный поворот из стороны в сторону может снизить частоту ВАП, если достигается боковой поворот> 40 o . 3 Непрерывная боковая ротационная терапия включает использование специализированных кроватей, которые вращаются вдоль продольной оси с заданной скоростью и степенью вращения.Цель состоит в том, чтобы уменьшить ателектаз и улучшить дренаж секрета, хотя эта терапия не является обычным явлением в Великобритании, в основном из-за отсутствия доказательств экономической эффективности. Изменение положения пациентов приводит к изменению их соотношений V / Q . Было обнаружено, что при сравнении значений лежа на спине и стоя, смещение грудной клетки увеличивалось на 63,8%, когда пациент стоял. 4 Такие изменения положения приводят к увеличению минутной вентиляции, частоты дыхания, дыхательного объема и скорости вдоха.Неблагоприятные эффекты при размещении пациентов с опущенной головой включают аритмию и повышенное внутричерепное давление. Наиболее частая аритмия — брадикардия; это, вероятно, будет вторичным по отношению к стимуляции синоаортальных барорецепторов, что приведет к рефлекторной отмене симпатической нервной системы или усилению парасимпатической нервной системы в сердце. 5 Лучше всего подходить к позиционированию избирательно, исходя из индивидуальных потребностей и реакции на процесс, а не рутинно. Удары и колебанияПричины, по которым пациенты не могут самостоятельно избавиться от секрета, могут быть ответственны за разные механизмы; поэтому важно, чтобы физиотерапевт правильно определил проблему и выбрал правильное вмешательство для облегчения удаления мокроты. Перкуссия выполняется сложенными ладонями, чтобы хлопать по пораженной части легкого, и может быть добавлена к постуральному дренажу. Теория состоит в том, что перкуссия вызывает переходные процессы в дыхательных путях под перкуссионным сегментом. Вибрация может выполняться вручную или с помощью механических устройств для сжатия грудной стенки во время фазы выдоха. МакКаррен и его коллеги 6 обнаружили, что вибрация увеличивает пиковую скорость выдоха более чем на 50% по сравнению с расслабленным выдохом. ВсасывающийПрименение вышеупомянутых методов позволяет мобилизовать секреты в более периферических дыхательных путях централизованно, чтобы их можно было удалить путем отсасывания. Выделения из более периферических дыхательных путей не следует удалять путем отсасывания из дыхательных путей. Рекомендуемое давление всасывания составляет 11–16 кПа (его можно увеличить до 20 кПа, если секрет очень густой). Диаметр катетера не должен превышать половины внутреннего диаметра трахеальной трубки (ТТ) или трахеостомы.В качестве альтернативы, для определения правильного размера катетера можно использовать следующий расчет: (TT-2) × 2. Продолжительность всасывания не должна превышать 15 с. Правильный размер, время и давление всасывания важны для снижения риска травм, ателектазов и гипоксии. Большинство противопоказаний к отсасыванию связаны с риском у пациента развития побочных реакций или ухудшения клинического состояния в результате процедуры. При показаниях нет абсолютных противопоказаний.В таблице 4 указаны возможные неблагоприятные эффекты всасывания. Эти побочные эффекты необходимо принимать во внимание перед каждым отсосом и предпринимать попытки минимизировать вероятность возникновения побочных эффектов. Таблица 4Возможные побочные эффекты аспирации
Потенциальные ведущие побочные эффекты аспирации
Закрытопротив открытое отсасываниеОтсасывание может выполняться как открытым, так и закрытым способом.Контур не разрывается при закрытом отсасывании, и во время процесса отсасывания нарушения сводятся к минимуму, что особенно важно, если у пациента высокие потребности в кислороде или вентиляции. Также меньше шансов на перекрестное заражение, особенно если секреты содержат кровь. Закапывание физиологического раствораС TTs in situ , 0,9% раствор натрия хлорида можно закапывать непосредственно в трахею пациента. При необходимости рекомендуется использовать от 2 до 5 мл предварительного отсасывания.Считается, что закапывание действует за счет разжижения имеющихся выделений и увеличения силы спонтанного кашля у взрослых. Недостаточно доказательств, подтверждающих использование инстилляции хлорида натрия, и ее не следует регулярно выполнять при выполнении аспирации трахеи. Влияние физических упражнений и подвижностиМобилизация относится к любой деятельности, выполняемой в достаточной степени для оказания физиологического воздействия на организм, которое улучшает вентиляцию, перфузию, кровообращение и метаболизм мышц.Это может быть любое из следующего: пассивные и активные повороты и движения в постели, активные и вспомогательные упражнения, циклы педалирования в постели, наклонный стол, сидение на краю кровати, стояние (с помощью физиотерапевта и или без помощи приспособлений для стояния или ходьбы), переходы с кровати на стул, упражнения на стуле и ходьба. Обоснованием мобилизации является оптимизация транспорта кислорода путем улучшения альвеолярной вентиляции и согласования V / Q , а также представляет собой гравитационный стимул для поддержания или восстановления нормального распределения жидкости в организме. 7 Улучшение вентиляции, связанное с ранней мобилизациейПостельный режим и отключение кондиционера — основные проблемы, связанные с длительной механической вентиляцией легких. Мартин и его коллеги 8 изучили влияние реабилитации всего тела у пациентов с хронической (более 14 дней) ИВЛ и обнаружили положительную корреляцию между двигательной силой верхних конечностей во время поступления в программу реабилитации и временем, которое потребовалось для отлучения от нее. вентилятор.Кроме того, они показали улучшение силы мышц верхних конечностей, связанное с программой реабилитации. Ранняя мобилизация приводит к увеличению силы периферических и дыхательных мышц. Также было обнаружено, что это приводит к увеличению времени без вентиляции по сравнению с теми, кто не был мобилизован раньше. 9 Зафиропулос и его коллеги 4 показали, что ранняя реабилитация может привести к увеличению минутной вентиляции, дыхательного объема и частоты дыхания по сравнению с исходными показателями.Неясно, были ли эти физиологические изменения клинически значимыми, хотя кажется правдоподобным, что увеличение дыхательного объема и минутной вентиляции в сочетании с изменением положения будет иметь положительный эффект на эластичность легких, рекрутмент областей коллапса / консолидации и очищение от мокроты. Заявление Европейского общества интенсивной медицины о физиотерапии для взрослых пациентов с критическими заболеваниями (2008) 2 предполагает, что:
Неинтубированные пациентыПациентам, у которых нет искусственного дыхательного пути in situ , могут быть полезны перкуссия, вибрация, отсасывание, позиционирование и мобилизация. Дополнительные методы лечения, которые могут быть предоставлены, описаны ниже. Упражнения глубокого дыханияУпражнения на глубокое дыхание можно использовать в сочетании с другими процедурами или как самостоятельное лечение. Пациентов учат делать глубокий вдох, используя диафрагму, а не вспомогательные дыхательные мышцы. Диафрагма заставляет брюшную полость расширяться, а отрицательное давление, создаваемое в грудной клетке, заставляет воздух попадать в легкие. Польза для пациента заключается в устранении ателектаза, повышении оксигенации, рекрутировании альвеол, увеличении функциональной остаточной емкости и дыхательных объемов и, возможно, удалении секреции. Поощрительная спирометрияВ стимулирующей спирометрии используется устройство для уменьшения или предотвращения ателектаза и улучшения очистки дыхательных путей после операции (рис. 1). Маневр имитирует вздох или зевок с целью увеличения объема легких и восстановления ателектатических или спавшихся участков легкого. Пациент держит устройство и после нормального выдоха медленно и глубоко вдыхает как можно дольше (максимальное распределение вентиляции), а затем задерживает дыхание на 5–10 с.После этого следует нормальный срок годности. Устройство дает обратную связь по показаниям манометра. Одним из основных ограничений является сотрудничество и методика пациента, при этом необходимо эффективное обучение пациентов. Рис. 1 Устройство стимулирующей спирометрии. Рис. 1 Устройство стимулирующей спирометрии. Дыхание с прерывистым положительным давлениемПри прерывистом дыхании с положительным давлением (IPPB) (обычно называемом «птица») используется вентилятор с ограниченным давлением, который подает пациенту положительное давление на вдохе через маску или мундштук.IPPB может использоваться для пациентов со спонтанным дыханием и пациентов со спонтанным дыханием с трахеостомией. Техника используется как периодическая или краткосрочная, обычно в течение ~ 15 минут и может повторяться несколько раз в течение дня. Цель состоит в том, чтобы увеличить расширение легких, задействовать спавшиеся альвеолы, улучшить оксигенацию и вентиляцию, а также уменьшить работу дыхания. Его также можно использовать для тренировки инспираторных мышц. Кроме того, IPPB имеет возможность доставлять аэрозольные лекарства.Единственное абсолютное противопоказание — наличие не дренированного пневмоторакса. Как и в случае других форм лечения положительным давлением, следует соблюдать особую осторожность при лечении пациентов с серьезной гемодинамической нестабильностью, активным легочным кровотечением неизвестного происхождения, недавними операциями на лице, полости рта или черепа. Возможные побочные эффекты — снижение сердечного выброса из-за изменений внутригрудного давления, баротравмы и волютравмы. Механическая инсуффляция – экссуффляцияВ этом устройстве используется положительное давление для максимального раздувания легких, за которым следует быстрое переключение на отрицательное давление.Это изменение вызывает высокую скорость выдоха, имитирующую сильный кашель. Этот метод используется физиотерапевтами для пациентов с ослабленным кашлем и когда пациент не может эффективно вывести секреты. Его также можно использовать для поддержания эластичности легких, длины дыхательных мышц и подвижности грудной клетки. Психотерапевт может дополнительно облегчить очистку от мокроты с помощью аппарата в сочетании с другими мануальными методами, такими как помощь при кашле или торакоабдоминальный толчок.Противопоказаниями к применению являются недренированный пневмоторакс, серьезная сердечно-сосудистая нестабильность и сегменты цепа. Относительными противопоказаниями являются эмфизематозные буллы (в этом случае вы можете рассмотреть возможность использования только экссуффляции или более низкого давления инсуффляции по сравнению с экссуффляцией), а также у пациентов с травмой головы, где необходимо учитывать потенциальное влияние на внутричерепное давление и давление церебральной перфузии. В настоящее время существует два устройства, которые работают так, как описано выше: средство от кашля производства Philips Respironics ™ и Nippy Clearway ™. Оро-назальное отсасываниеНазофарингеальные дыхательные пути показаны, когда пациенту требуется повторное отсасывание для облегчения выведения секрета и уменьшения травмы слизистой оболочки носоглотки при повторном прохождении отсасывающего катетера. Стандартные противопоказания для прохождения дыхательных путей включают тяжелую коагулопатию и перелом основания черепа. Ротовые и глоточные дыхательные пути иногда используются для прохождения отсасывающих катетеров, когда есть противопоказания для носовых дыхательных путей и пациент имеет достаточно низкий уровень сознания, чтобы переносить прохождение через ротовые дыхательные пути.При сохранении рефлексов верхних дыхательных путей могут возникнуть рвота и ларингоспазм. Неинвазивная вентиляцияФизиотерапевты часто участвуют в оценке пациентов на предмет неинвазивной вентиляции (НИВ), в назначении пациентов на НИВЛ и в лечении пациентов как в рамках интенсивной терапии, так и вне ее. Увеличивается участие физиотерапевтов в неинвазивной вентиляции, поскольку цели респираторной физиотерапии и неинвазивной вентиляции часто совпадают. Двухуровневое положительное давление в дыхательных путях (BiPAP) используется преимущественно для пациентов с обострениями хронической обструктивной болезни легких (ХОБЛ). Однако все чаще его используют пациенты с риском постэкстубационной респираторной недостаточности, а также в рамках стратегии отлучения пациентов с гиперкапнической дыхательной недостаточностью. Постоянное положительное давление в дыхательных путях (CPAP), BiPAP или оба используются для пациентов с острым кардиогенным отеком легких, а также могут использоваться для отдельных пациентов с острой гипоксемической дыхательной недостаточностью другой этиологии. НИВЛ может привести к снижению работы дыхания и увеличению динамической податливости легких, дыхательного объема и способности вдоха с последующим улучшением газов крови. Сердечный выброс обычно снижается у «нормальных» пациентов и пациентов с ХОБЛ, тогда как у некоторых пациентов с застойной сердечной недостаточностью может наблюдаться его увеличение. Физиотерапия может проводиться с пациентами, получающими НИВЛ, и действительно может быть предпочтительнее из-за потенциального расширения сотрудничества с пациентами и улучшения механики легких, способствующей отхождению мокроты. Безопасность респираторной физиотерапииБыло показано, что такие методы, как положение (лежа на спине на бок) и отсасывание могут увеличить потребление кислорода (VO 2 ) на ~ 40–50%. Эти эффекты, однако, непродолжительны: восстановление до исходного значения VO 2 происходит в пределах 7 минут. 10 Крупное австралийское многоцентровое обсервационное исследование физиотерапевтических вмешательств 11 сообщило о частоте нежелательных явлений, равной 0.2% (27 из 12 281 физиотерапевтических вмешательств). Наиболее частыми нежелательными явлениями были изменения среднего артериального давления (как повышение, так и понижение), снижение сатурации кислорода и аритмии, главным образом брадикардии. Пациенты с большей вероятностью страдали от нежелательных явлений, если они уже были нестабильны (на вазопрессорах или инотропной поддержке), и 96% пациентов, у которых были нежелательные явления, имели ранее существовавшие сопутствующие сердечные заболевания, и у большого процента пациентов (78%) до вмешательства демонстрировались аномальные жизненно важные признаки. Имеющиеся данные свидетельствуют о том, что до тех пор, пока перед началом физиотерапевтического вмешательства проводится подробная мультисистемная оценка каждого пациента, во время которой оцениваются преимущества и побочные эффекты, а также оценивается стабильность пациента, проводимое лечение является одновременно безопасно и эффективно. СводкаИнтенсивная терапия — это динамичная среда, в которой физиотерапевты являются неотъемлемой частью многопрофильной команды, предоставляющей различные виды лечения, от острых респираторных вмешательств до реабилитации.Конечная цель интенсивной терапии — это качественное долгосрочное лечение, а не краткосрочное выживание, физиотерапевты играют ценную роль в достижении этой цели. Декларация интересовНе объявлено. Список литературы1,,.Физиотерапия в отделениях интенсивной терапии в Австралии ,Caridopulm Phys Ther J ,2012 , vol.23 (стр.19 —25 ) 2« и др.Физиотерапия для взрослых пациентов с критическими заболеваниями: рекомендации Целевой группы Европейского респираторного общества и Европейского общества интенсивной медицины по физиотерапии для пациентов в критическом состоянии ,Intensive Care Med ,2008 , vol.34 (стр.1188 —99 ) 3,.Есть ли доказательства в пользу использования бокового позиционирования в интенсивной терапии? Систематический обзор ,Anaesth Intensive Care ,2007 , vol.35 (стр.239 —55 ) 4,,.Физиологические реакции на раннюю мобилизацию интубированного и вентилируемого пациента абдоминальной хирургии ,Aust J Physiother ,2004 , vol.50 (стр.95 —100 ) 5,,,,.Сердечно-сосудистые реакции на кратковременное положение головы вниз у здоровых молодых и пожилых людей ,Physiother Res Int ,2005 , vol.10 (стр.32 —47 ) 6,,.Ручная вибрация увеличивает скорость выдоха за счет увеличения внутриплеврального давления у здоровых взрослых: экспериментальное исследование ,Aust J Physiother ,2006 , vol.52 (стр.267 —71 ) 7,,.Безопасность мобилизации и ее влияние на гемодинамику и респираторный статус пациентов интенсивной терапии ,Physiother Theor Pract ,2004 , vol.20 (стр.175 —85 ) 8,,,,.Влияние реабилитации всего тела на пациентов, получающих хроническую искусственную вентиляцию легких ,Crit Care Med ,2005 , vol.33 (стр.2259 —65 ) 9,,,.Влияние физических тренировок на функциональное состояние пациентов с длительной ИВЛ ,Phys Ther ,2006 , vol.86 (стр.1271 —81 ) 10,.Влияние физиотерапевтического лечения на потребление кислорода и гемодинамику у пациентов в критическом состоянии ,Aust J Physiother ,2003 , vol.49 (стр.99 —105 ) 11,,,,,.Физиотерапия в интенсивной терапии безопасна: обсервационное исследование ,Aust J Physiother ,2007 , vol.53 (стр.279 —83 )© Автор [2014]. Опубликовано Oxford University Press от имени Британского журнала анестезии. Все права защищены. Для получения разрешений обращайтесь по электронной почте: [email protected] .Физиотерапия грудной клетки и трахеобронхиальное отсасывание в отделении интенсивной терапии1. Ноулз М.Р. и Буше Р.С. (2002). Удаление слизи как основной врожденный защитный механизм дыхательных путей млекопитающих. Журнал клинических исследований , 109 , 571–7. Найдите этот ресурс: 2. Мацуи Х., Рэнделл С.Х., Перетти С.В. и др. (1998). Координированный клиренс перицилиарной жидкости и слизи с поверхностей дыхательных путей. Journal of Clinical Investigations , 102 (6), 1125–31. Найдите этот ресурс: 3. Kim CS, Rodriguez CR, Eldridge MA, et al. (1986). Критерии переноса слизи в дыхательных путях по механизму двухфазного газожидкостного потока. Журнал прикладной физиологии , 60 , 901–7.Найдите этот ресурс: 4. Ким С.С., Грин М.А., Шанкаран С. и др. (1986). Транспорт слизи в дыхательных путях с помощью механизма двухфазного газожидкостного потока: модель непрерывного потока. Журнал прикладной физиологии , 60 , 908–17. Найдите этот ресурс: 5. Ким С.С., Иглесиас А.Дж., Сакнер М.А. (1987). Удаление слизи с помощью механизма двухфазного газожидкостного потока: модель асимметричного периодического потока. Журнал прикладной физиологии , 62 , 959–71. Найдите этот ресурс: 6.Бенджамин Р., Чепмен Дж., Ким С. и др. (1989). Удаление бронхиального секрета с помощью двухфазного газожидкостного транспорта Chest , 95 , 658–63. Найдите этот ресурс: 7. Li Bassi G, Zanella A, Cressoni M, et al. (2008). После интубации трахеи поток слизи реверсируется в полулежа: возможная роль в патогенезе вентилятор-ассоциированной пневмонии. Critical Care Medicine , 36 , 518–25. Найдите этот ресурс: 8. Конрад Ф., Шрайбер Т., Брехт-Краус Д. и др.(1994). Мукоцилиарный транспорт у пациентов интенсивной терапии. Chest , 105 , 237–41. Найдите этот ресурс: 9. Gosselink R, Bott J, Johnson M, et al. (2008). Физиотерапия для взрослых пациентов с критическими заболеваниями: рекомендации Целевой группы Европейского респираторного общества и Европейского общества интенсивной терапии по физиотерапии для тяжелобольных пациентов. Intensive Care Medicine , 34 , 1188–99. Найдите этот ресурс: 10. Branson RD (2007).Управление секрецией у пациента на ИВЛ. Респираторная помощь , 52 , 1328–42; обсуждение 1342–7. Найдите этот ресурс: (стр. 564) 11. Стиллер К. (2013). Физиотерапия в интенсивной терапии: обновленный систематический обзор. Chest , 144 , 825–47. Найдите этот ресурс: 12. Convertino VA, Bloomfield SA, and Greenleaf JE. (1997). Обзор вопросов: физиологические эффекты постельного режима и ограничения физической активности. Медицина и наука в спорте и физических упражнениях , 29 , 187–90. Найдите этот ресурс: 13. Хэммон В.Е., Коннорс А.Ф. и Маккаффри Д.Р. (1992). Сердечные аритмии при постуральном дренаже и перкуссии грудной клетки у тяжелобольных. Chest , 102 , 1836–41. Найдите этот ресурс: 14. Ciesla ND. (1996). Физиотерапия грудной клетки для пациентов в отделении интенсивной терапии. Физическая терапия , 76 , 609–25. Найдите этот ресурс: 15.Чатберн Р.Л. (2007). Очистка дыхательных путей с помощью высокочастотной помощи. Респираторная помощь , 52 , 1224–35; обсуждение 1235–7. Найдите этот ресурс: 16. Ямагути В.П., Сакамото Е.Т., Панаццоло Д. и др. (2010). Подвижность диафрагмы у здоровых субъектов во время стимулирующей спирометрии с использованием устройства, ориентированного на поток, и устройства, ориентированного на объем. Jornal Brasileiro de Pneumologia , 36 , 738–45. Найдите этот ресурс: 17. Hodgson C, Ntoumenopoulos G, Dawson H, et al.(2007). Контур Mapleson C удаляет больше секреции, чем контур Лаэрдала, во время ручной гиперинфляции у пациентов с механической вентиляцией легких: рандомизированное перекрестное исследование. Австралийский журнал физиотерапии , 53 , 33–8. Найдите этот ресурс: 18. Американская ассоциация респираторной помощи. (2010). Руководство по клинической практике. Эндотрахеальное отсасывание пациентов на ИВЛ с использованием искусственных дыхательных путей 2010. Respiratory Care , 55 , 758–64.Найдите этот ресурс: 19. Шах С., Фунг К., Брим С. и др. (2005). Оценка in vitro эффективности эндотрахеальных аспирационных катетеров. Chest , 128 , 3699–704. Найдите этот ресурс: 20. Cereda M, Villa F, Colombo E, et al. (2001). Закрытая система эндотрахеального отсасывания поддерживает объем легких во время искусственной вентиляции легких с контролируемым объемом. Intensive Care Medicine , 27 , 648–54. Найдите этот ресурс: Причины хронического продуктивного кашля: подход к лечениюОсновные моменты
РефератХронический «продуктивный» или «влажный» кашель — частая жалоба пациентов, посещающих клинику респираторных заболеваний для взрослых.Большинство обзоров и руководств предполагают, что причины продуктивного кашля те же, что и у непродуктивного кашля, и поэтому следует придерживаться того же метода диагностики. Мы предлагаем другой диагностический подход к пациентам с продуктивным кашлем, акцентируя внимание на состояниях, которые являются наиболее вероятными причинами этой проблемы. Этот обзор предназначен для краткого обзора эпидемиологии, клинических особенностей, патофизиологии и лечения ряда состояний, которые часто связаны с хроническим продуктивным кашлем, чтобы помочь принять решение при встрече с пациентом с этим часто тревожным симптомом. |
