Межреберная невралгия при беременности – справочник Омега-Киев
Невралгия опасна не только для женщины, но и для будущего малыша. Межреберная невралгия при беременности достаточно неприятное явление, потому что патология всегда сопровождается серьезным болевым синдромом. Неприятные симптомы могут прослеживаться не только в области ребер, но и на других частях тела.
Межреберная невралгия во время вынашивания малыша возникает в результате того, что расширяющаяся и увеличивающаяся матка начинает давить на нерв между ребрами. Болевой синдром может быть сильным настолько, что иногда женщина даже не в состоянии пошевелиться. Причиной невралгии также может стать переохлаждение, простудное заболевание, прием медикаментов. Важно при обнаружении негативных симптомов сразу посетить врача. Доктор после осмотра назначит лечение. Если лечение не проводить то могут возникнуть осложнения, которые обернутся проблемами для женщины и малыша.
Симптоматика межреберной невралгии при беременности
Межреберная невралгия во время беременности проявляется неприятными симптомами. К основным симптомам можно отнести:
К основным симптомам можно отнести:
- Высокая потливость.
- Судорога в мышцах.
- Постоянные и периодические боли в грудной клетка. Часто боль путают с болью в сердце.
- При длительном нахождении в одно положении болевой синдром отдает в лопатку или поясничный отдел.
- Бледные кожные покровы или покраснение.
- Потеря чувствительности на отдельных участках кожных покровов.
Диагностируется заболевание при помощи ультразвукового исследования, ЭКГ. Также назначается сдача общего анализа крови, исследование МРТ, КТ. Только после диагностики может быть поставлен правильный диагноз и назначено эффективное лечение. Самостоятельно применять любые методы терапии запрещено, так как это может принести вред не только будущей маме, но и малышу.
Как лечить межреберную невралгию у беременных?
Лечение межреберной невралгии у беременных — обязательный процесс. Важно обратиться к доктору и не паниковать, специалист поможет.
Если выявлена межреберная невралгия при беременности, лечение может быть следующим:
- Обезболивание.
 Боль устраняется при помощи гелей, мазей, кремов, основа которых пчелиный яд. Если у женщины нет аллергии, то эти средства прекрасно снимут боль, релаксируют, согреют мышцы. Мази наносятся на активные точки. Яд пчелы стимулирует нервные окончания.
Боль устраняется при помощи гелей, мазей, кремов, основа которых пчелиный яд. Если у женщины нет аллергии, то эти средства прекрасно снимут боль, релаксируют, согреют мышцы. Мази наносятся на активные точки. Яд пчелы стимулирует нервные окончания. - Прием витаминов. Обязательно необходимо принимать витамины группы В. При дефиците витаминов В1, В12 и В6 болезнь прогрессирует.
- Анестетики следует принимать только по назначению врача, так как их прием в период беременности не желателен. Устранить спазм поможет новокаиновая блокада или мышечные релаксанты.
- В острый период важно соблюдать постельный режим. Спать на жесткой постели. Помимо этого доктор может рекомендовать физиопроцедуры.
Дополнительно может быть назначено иглоукалывание, мануальная терапия, точечный массаж. Часто доктор может назначить некоторые методы нетрадиционной медицины. Однако следует помнить, что народные рецепты могут и отрицательно сказаться на здоровье. Тем не менее, большую пользу принесут теплые ванны, с добавлением морской соли и шалфея, натирание груди пихтовым маслом, растирание грудной клетки настойкой на почках березы.
Беременность и коронавирус | Свежая и проверенная информация
В Госпитале Сант Жоан де Деу Барселона работает многопрофильная команда, состоящая из акушеров-гинекологов, педиатров, анестезиологов, акушерок и медсестер, которые ежедневно обновляют официальные рекомендации по текущей вспышке коронавируса SARS-CoV-2. Протокол действий и схема были созданы для защиты здоровья беременных женщин, а также наших специалистов.
Мы можем обеспечить правильный уход и безопасность беременных женщин с последующим наблюдением в нашем госпитале, как здоровых, так и тех, у кого появляются симптомы в течение следующих нескольких дней или, если беременная женщина была инфицирована и заболела 
Если я беременна, я больше подвержена риску, чем население в целом?
Данные, опубликованные до декабря 2021 года, показывают, что беременность является фактором риска и может привести к осложнениям для матери, вызванным инфекцией COVID-19, по сравнению с небеременными женщинами в тех же условиях. Тем не менее, абсолютный риск невелик. Такие последствия, как рост количества абортов, акушерские осложнения или пороки развития плода из-за коронавируса не были зарегистрированы.
Что произойдёт, если я заражусь коронавирусом COVID-19 в период беременности?
Каждый день у нас появляется все больше информации о влиянии COVID-19 на беременных женщин, информация обновляется. Пока что данные свидетельствуют, что нет повышенного риска аборта у беременных с COVID-19. Научные исследования, доступные на сегодняшний день, сообщили о некоторых случаях возможной внутриутробной или перинатальной передачи, но это очень редко, и не похоже, что инфекция COVID-19 может вызвать пороки развития плода. Немногочисленные известные случаи у младенцев, заразившихся коронавирусной инфекцией в первые дни, протекают в легкой форме. У нас нет серьезных случаев.
Немногочисленные известные случаи у младенцев, заразившихся коронавирусной инфекцией в первые дни, протекают в легкой форме. У нас нет серьезных случаев.
Что касается осложнений у матери, большинство осложненных пневмоний произошло у невакцинированных беременных женщин, которые находились в третьем триместре беременности или в послеродовом периоде, то есть через несколько недель после родов. Инфекция COVID-19 в первом и втором триместрах беременности связана с небольшим количеством осложнений. Однако из-за осложнений у матери (особенно в третьем триместре беременности) увеличилась частота рождения недоношенных детей.
В Госпитале Сант Жоан де Деу Барселона мы рекомендуем начинать лечение гепарином, чтобы избежать образования тромба, продолжительность лечения будет варьироваться. в зависимости от тяжести коронавирусной инфекции и срока беременности.
Рекомендуется ли вакцина от коронавируса во время беременности?
Опубликованные к настоящему времени исследования вакцинации беременных женщин показали, что прививки безопасны как для матери, так и для плода. По этой причине вакцину следует предлагать беременным женщинам так же, как и остальному населению, поскольку ее преимущества перевешивают риск заражения инфекцией COVID-19. Также рекомендуется предлагать вакцинацию беременным с заболеваниями, связанными с повышенным риском осложнений.
По этой причине вакцину следует предлагать беременным женщинам так же, как и остальному населению, поскольку ее преимущества перевешивают риск заражения инфекцией COVID-19. Также рекомендуется предлагать вакцинацию беременным с заболеваниями, связанными с повышенным риском осложнений.
Особенно важно предлагать вакцину от коронавируса беременным женщинам с такими патологиями как прегестационный диабет, болезни сердца, ожирение, заболевание почек, тяжелые респираторные заболевания, такие как астма или муковисцидоз, высокое кровяное давление, иммуносупрессия и т.д., а также беременным женщинам с высоким риском заражения коронавирусом.
Текущая рекомендация заключается в том, чтобы мРНК-вакцина (в применении которой уже накоплен достаточный опыт) предлагалась всем беременным женщинам в соответствии с установленными планами вакцинации. Идеальным временем введения прививки является второй триместр беременности, но при высоком эпидемиологическом риске, наличии других сопутствующих заболеваний или факторов риска возможно также назначение вакцины и в первом триместре.
Что касается вакцинации против COVID-19 во время лактации, то компоненты вакцины не были выявлены в молоке, но были обнаружены антитела, и научные общества пропагандируют вакцинацию против COVID-19 во время лактации из-за вероятного дополнительного преимущества передачи антител против коронавируса младенцу.
Как и остальной части населения, беременным женщинам рекомендуется вводить бустерную дозу прививки через 6 месяцев после введения мРНК-вакцины (Pfizer или Moderna) или через 3 месяца в случае первоначальной вакцинации Jansen или Astrazeneca.
Как теперь будет проходить мой контроль беременности?
Госпиталь Сант Жоан де Деу работает с обновленными и постоянно пересматриваемыми протоколами, чтобы гарантировать для обеспечения максимальной безопасности неинфицированных беременных пациенток, а также пациенток, зараженных коронавирусом. Вот почему важно доверять медицинскому персоналу, следовать их рекомендациям и посещать назначенные консультации по наблюдению за беременностью, чтобы обеспечить благополучие как вам, так и вашему ребенку. Если визит может быть проведен дистанционно (например, чтобы предоставить результаты анализов) или его можно отложить на несколько дней, сотрудники центра свяжутся с вами, чтобы дать вам новые инструкции.Беременным женщинам, инфицированным COVID-19, которым ещё рано рожать и у которых легкие симптомы инфекции, рекомендуется использовать меры защиты и соблюдать действующие правила по поводу домашней изоляции. Пациентка будет проинформирована индивидуально нашими специалистами. Акушерский контроль, если это возможно и в зависимости от каждого случая, будет отложен на 7 дней, чтобы максимально избежать контакта с другими беременными женщинами или уязвимыми пациентами. В случае невозможности отложить акушерский контроль, он будет проведен в амбулаторных консультациях поздним утром.
Если визит может быть проведен дистанционно (например, чтобы предоставить результаты анализов) или его можно отложить на несколько дней, сотрудники центра свяжутся с вами, чтобы дать вам новые инструкции.Беременным женщинам, инфицированным COVID-19, которым ещё рано рожать и у которых легкие симптомы инфекции, рекомендуется использовать меры защиты и соблюдать действующие правила по поводу домашней изоляции. Пациентка будет проинформирована индивидуально нашими специалистами. Акушерский контроль, если это возможно и в зависимости от каждого случая, будет отложен на 7 дней, чтобы максимально избежать контакта с другими беременными женщинами или уязвимыми пациентами. В случае невозможности отложить акушерский контроль, он будет проведен в амбулаторных консультациях поздним утром.
Нужно ли обращаться в Отделение неотложной помощи, если если у меня есть симптомы, совместимые с инфекцией COVID-19?
Беременные женщины считаются уязвимой группой населения для инфекции COVID-19, и по этой причине, если у вас повышенная температура, кашель, общее недомогание или диарея, вам следует обратиться в свой центр первичной медико-санитарной помощи или госпиталь, чтобы подтвердить инфекцию, выполнив ПЦР или тест на антиген в зависимости от количества дней, когда появились первые симптомы. Имейте в виду, что в легких случаях, не требующих госпитализации, рекомендуются меры защиты (маска, частая гигиена рук) и избегание контактов с уязвимыми людьми.
Имейте в виду, что в легких случаях, не требующих госпитализации, рекомендуются меры защиты (маска, частая гигиена рук) и избегание контактов с уязвимыми людьми.
Если у вас температура выше 38ºC, которая не спадает при приеме парацетамола, или вы чувствуете одышку, вам следует обратиться в отделение неотложной помощи для завершения исследования и исключения осложнений. Если осложнения, связанные с COVID-19, подтвердятся, вы должны быть госпитализированы в изолированное отделение.
Что мне делать, если мне сказали идти в Отделение неотложной помощи?
Если вам нужно ехать в больницу, вы должны надеть маску, как и остальные люди, и проводить частую гигиену рук. Медицинский персонал может попросить вас подождать в определенном месте, чтобы избежать контакта с уязвимыми пациентами.
Могу ли я передать коронавирус своему ребенку?
Сообщалось о некоторых случаях внутриутробной или перинатальной передачи инфекции COVID-19, но это происходит очень редко и, похоже, коронавирус не связан с пороками развития ребенка при рождении. В редких случаях было описано инфицирование ребенка коронавирусом в течение нескольких дней после его рождения, которое в большинстве случаев сопровождалось легкими симптомами. В настоящее время ведутся исследования, поэтому беременные женщины должны продолжать принимать надлежащие меры предосторожности, чтобы защитить себя от воздействия коронавируса и обращаться за медицинской помощью, если у них появится температура, кашель, одышка или общее недомогание.
В редких случаях было описано инфицирование ребенка коронавирусом в течение нескольких дней после его рождения, которое в большинстве случаев сопровождалось легкими симптомами. В настоящее время ведутся исследования, поэтому беременные женщины должны продолжать принимать надлежащие меры предосторожности, чтобы защитить себя от воздействия коронавируса и обращаться за медицинской помощью, если у них появится температура, кашель, одышка или общее недомогание.
Как будут проходить мои роды, если я заразилась?
Госпиталь Сант Жоан де Деу и другие медицинские центры в Испании продолжают обслуживать всех здоровых беременных женщин, сохраняя при этом максимальную безопасность. Кроме того, они обслуживают всех
Для оказания помощи всем беременным женщинам, у которых уже подошел срок родов, были созданы специальные протоколы, которые постоянно обновляются, чтобы адаптировать их к последним рекомендациям. Инфекция COVID-19 не является показанием для немедленного прерывания беременности, если у матери нет других осложнений. Время и способ родовспоможения будет определяться в индивидуальном порядке, в соответствии с состоянием матери,
Инфекция COVID-19 не является показанием для немедленного прерывания беременности, если у матери нет других осложнений. Время и способ родовспоможения будет определяться в индивидуальном порядке, в соответствии с состоянием матери,
Что будет после родов с моим ребенком, если я заразилась коронавирусом COVID-19?
Если с малышом все в порядке и у него нет симптомов, он может находиться в одной палате с матерью, соблюдая необходимые меры предосторожности.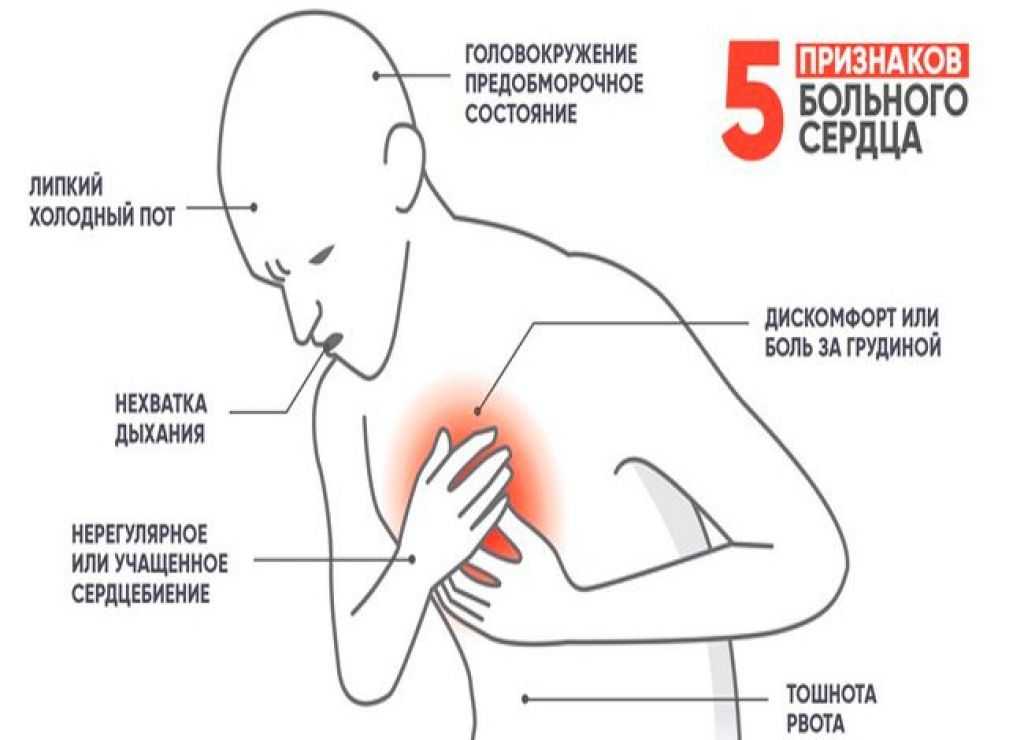
Смогу ли я кормить грудью, если я заражена коронавирусом?
Специалисты настаивают, что грудное вскармливание дает много преимуществ, в том числе и в борьбе против этого коронавируса SARS-CoV-2, например, передача антител от матери к ребенку. По этой причине и с учетом имеющихся данных, Испанское общество неонатологии и Всемирная организация здравоохранения рекомендуют поддерживать грудное вскармливание с рождения, когда это позволяют клинические состояния ребенка и матери, всегда принимая строгие меры защиты (гигиена рук и маска).
Однако в последние дни эти рекомендации менялись и могут измениться, поэтому мы просим вас довериться медицинскому персоналу, который во время родов и в послеродовом периоде сможет сообщить вам о рекомендациях по поводу грудного вскармливания.
По этой причине и с учетом имеющихся данных, Испанское общество неонатологии и Всемирная организация здравоохранения рекомендуют поддерживать грудное вскармливание с рождения, когда это позволяют клинические состояния ребенка и матери, всегда принимая строгие меры защиты (гигиена рук и маска).
Однако в последние дни эти рекомендации менялись и могут измениться, поэтому мы просим вас довериться медицинскому персоналу, который во время родов и в послеродовом периоде сможет сообщить вам о рекомендациях по поводу грудного вскармливания.
Что касается вакцинации от коронавируса в период кормления грудью, то результаты исследований подтвердили, что компоненты вакцины от коронавируса не были обнаружены в молоке, но были обнаружены антитела, поэтому научные общества рекомендуют вакцинацию в период лактации из-за дополнительного преимущества передачи антител младенцу.
Что делать, если мне показана домашняя изоляция?
Необходимо будет предпринять ряд мер, чтобы не заразиться самой или не заразить свою семью, поэтому инфицированный человек:Должен быть вдали от остальных людей в доме: в отдельной комнате и использовать ванную, отличную от остальной семьи, если это возможно. Носить маску: использовать маску, когда вы находитесь в той же комнате, что и остальные люди.Быть внимательным с жидкостями тела:
Носить маску: использовать маску, когда вы находитесь в той же комнате, что и остальные люди.Быть внимательным с жидкостями тела:
Что такое коронавирус SARS-CoV-2?
Болезнь COVID-19 вызвана коронавирусом SARS-Cov-2. Болезнь в основном поражает людей в возрасте от 30 до 79 лет, и очень редко встречается у детей в возрасте до 20 лет. У беременных женщин, инфицированных COVID-19, как и у других людей, может быть жар, кашель и одышка.
Дыхательные проблемы появляются, когда инфекция поражает легкие и вызывает пневмонию.
¿Как предотвратить распространение вируса SARS-CoV-2?
Ниже приводим рекомендуемые меры по снижению вероятности заражения коронавирусом.Часто мойте руки с мылом, водой или спиртосодержащими растворами. Особенно важно это делать после посещения общественных мест и при контакте с другими людьми или поверхностями.
Хронология развития коронавируса SARS-CoV-2
В декабре 2019 г. Муниципальная комиссия здравоохранения и санитарии г. Ухань (провинция Хубэй, Китай) сообщила о группе случаев пневмонии, вызванной неизвестным вирусом.
Муниципальная комиссия здравоохранения и санитарии г. Ухань (провинция Хубэй, Китай) сообщила о группе случаев пневмонии, вызванной неизвестным вирусом.
В течение 2020 и 2021 годов появились разные варианты SARS-CoV2 с разной способностью к скорости заражения, передачи и вызыванию тяжелого течения заболевания. В июле и августе 2021 года среди беременных женщин наблюдался рост числа случаев инфицирования коронавирусом и серьезных заболеваний, вызванных COVID-19. В настоящее время, благодаря высокому уровню вакцинации в Испании, а также у беременных женщин наблюдается более низкий уровень осложнений. Однако, это не исключает того, что меры защиты и социального дистанцирования для беременных должны и соблюдаться и в дальнейшем.
В июле и августе 2021 года среди беременных женщин наблюдался рост числа случаев инфицирования коронавирусом и серьезных заболеваний, вызванных COVID-19. В настоящее время, благодаря высокому уровню вакцинации в Испании, а также у беременных женщин наблюдается более низкий уровень осложнений. Однако, это не исключает того, что меры защиты и социального дистанцирования для беременных должны и соблюдаться и в дальнейшем.
Причины и когда обращаться за помощью
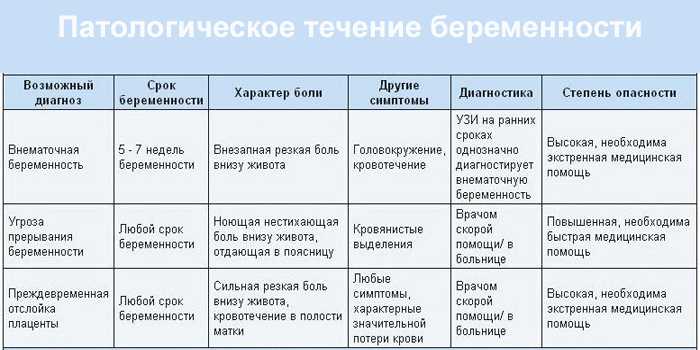
Беременность может вызывать дискомфорт и боль во многих частях тела. Когда эти ощущения возникают в груди, причиной часто является давление растущего плода, кислотный рефлюкс или другие относительно безобидные проблемы.
В редких случаях эта боль в груди может быть вызвана сердечно-сосудистыми заболеваниями или осложнениями беременности.
Продолжайте читать, чтобы узнать больше о причинах боли в груди во время беременности и о том, когда следует обратиться к врачу.
Многие люди испытывают боль или дискомфорт во время беременности, и некоторые из этих ощущений могут отражать симптомы сердечных заболеваний. К этим проблемам относятся:
- боль в груди
- учащенное сердцебиение
- одышка
- обморок
- усталость
- затрудненное дыхание во время сна .
Ниже описаны некоторые относительно безобидные проблемы, которые могут вызывать боль в груди во время беременности.
Изжога
Когда человек ест, клапан между пищеводом и желудком открывается, пропуская пищу в желудок. Этот клапан называется пищеводным сфинктером.
Когда человек не ест, сфинктер пищевода обычно закрывается, чтобы предотвратить попадание частично переваренной пищи и желудочного сока обратно в пищевод. Если это происходит, проблема называется кислотным рефлюксом.
Во время беременности повышение уровня гормона прогестерона вызывает расслабление пищеводного сфинктера, увеличивая риск кислотного рефлюкса.

Кислотный рефлюкс может вызывать изжогу, ощущение жжения в горле или во рту, которое обычно возникает после еды, особенно когда человек лежит после еды.
Следующие стратегии могут помочь предотвратить изжогу:
- избегать острой или жирной пищи
- есть небольшими порциями
- дольше оставаться в вертикальном положении после еды
Врач или фармацевт может порекомендовать принимать антациды при постоянной изжоге во время беременности. Этот тип лекарств нейтрализует желудочную кислоту, облегчая боль.
Растущая матка и плод
По мере роста плода и матки увеличивается давление на окружающие органы, включая легкие и желудок.
Это давление может вызвать дискомфорт и боль в груди, как правило, во втором и третьем триместрах. Повышение давления в грудной полости также может вызывать:
- человек быстрее чувствует насыщение во время еды
- учащается сердцебиение
- кислотный рефлюкс
- одышка
Беременная женщина, у которой наблюдаются вышеперечисленные симптомы, должна обратиться к врачу, чтобы установить причину.

Причиной боли в груди во время беременности может быть серьезная проблема со здоровьем, например, преэклампсия, сердечный приступ или другое заболевание сердца.
Преэклампсия
Боль в груди и плечах во время беременности может указывать на серьезное осложнение, называемое преэклампсией. Иногда это может быть фатальным для матери и плода.
Общие признаки и симптомы преэклампсии включают:
- высокое кровяное давление
- постоянная головная боль
- изжога, которая не проходит при изменении образа жизни или приеме антацидов
- боль в верхней части живота, справа или под ребрами
- отек рук и лица
- внезапное увеличение веса
- нарушения зрения
- белок в моче
Преэклампсия обычно проходит после рождения ребенка. Однако у некоторых людей преэклампсия продолжается после беременности или начинается после родов.
Люди с преэклампсией могут также испытывать сопутствующие осложнения, такие как эклампсия или синдром, который включает разрыв эритроцитов, низкий уровень тромбоцитов и повышенный уровень ферментов печени — обычно называемый HELLP-синдромом.

Беременная женщина может не знать, что у нее преэклампсия или связанные с ней осложнения. Регулярные медицинские осмотры и тесты помогают врачам выявить эти проблемы.
Заболевание сердца или сердечный приступ
Относительно редкой причиной болей в груди во время беременности является сердечный приступ.
Во время беременности объем крови в организме увеличивается, чтобы вместить растущий плод. Чтобы эффективно перекачивать дополнительную кровь, частота сердечных сокращений увеличивается, и это дополнительное напряжение приводит к более высокому риску сердечного приступа.
В исследовании, проведенном в 2018 году, изучалась частота сердечных приступов среди беременных женщин в Соединенных Штатах, которые оставались в больнице из-за осложнений во время беременности или периода адаптации после нее. Сердечные приступы случались у 8,1 из каждых 100 000 этих людей.
Люди с болезнью сердца или другими ранее существовавшими сердечными заболеваниями имеют повышенный риск сердечного приступа во время беременности.
Следующие симптомы могут указывать на болезнь сердца:
- боль в груди
- Аст в сердцебиении
- А хронический кашель
- Трудности экстремального дыхания
- Extreme Davite
- Extreme Extreme Oplening или увеличение веса
- Fainting 3
- Extreme Oplening или увеличение веса. при возникновении любого из вышеперечисленных симптомов следует немедленно обратиться к врачу.
Легочная эмболия
Другой редкой причиной болей в груди во время беременности является легочная эмболия (ТЭЛА).
Во время беременности естественные изменения в организме приводят к более частому образованию тромбов. На самом деле у беременных в 5 раз больше шансов на образование тромбов, чем у небеременных.
ТЭЛА представляет собой тромб, закупоривающий легочную артерию. Это состояние может привести к летальному исходу, если его не лечить немедленно.
ПЭ встречаются редко, но они по-прежнему являются основной причиной материнской смертности в Соединенных Штатах.
 На самом деле, около 10 процентов материнских смертей в США связаны с ПЭ. Четверть смертей, связанных с ТЭЛА, происходит во время беременности; две трети происходят после родов.
На самом деле, около 10 процентов материнских смертей в США связаны с ПЭ. Четверть смертей, связанных с ТЭЛА, происходит во время беременности; две трети происходят после родов.Люди, у которых в анамнезе были тромбы, варикозное расширение вен или тромбоз глубоких вен, более склонны к развитию ТЭЛА во время или после беременности. Люди с избыточным весом или ожирением тоже. ИМТ более 30 подвергает человека более высокому риску, и чем выше ИМТ, тем выше риск.
У беременных, перенесших кесарево сечение, повышен риск образования тромбов. Неподвижность после родов также может увеличить шансы.
Следующие симптомы могут указывать на ТЭЛА:
- головокружение или предобморочное состояние
- отек одной ноги
- одышка
- боль в груди
- учащенное сердцебиение
Беременная женщина, испытывающая эти симптомы, должна немедленно обратиться к врачу.
Кроме того, беременным следует обсудить профилактические меры, особенно если у них есть один или несколько факторов риска ТЭЛА.
 Регулярные осмотры также могут помочь обнаружить возможные тромбы.
Регулярные осмотры также могут помочь обнаружить возможные тромбы.Во многих случаях боль в груди и дискомфорт возникают в результате относительно безобидных проблем. Тем не менее, беременная женщина должна обратиться к врачу, если у нее есть какие-либо опасения по поводу своего здоровья или здоровья плода.
Важно посещать каждый прием у врача или акушерки и проходить все рекомендуемые анализы. Они могут указать, развились ли какие-либо осложнения, и убедиться, что мать и ребенок здоровы.
Беременные, у которых во время или после беременности возникают какие-либо симптомы болезни сердца или преэклампсии, должны получить немедленную медицинскую помощь.
Крайне важно, чтобы беременные знали о симптомах сердечного приступа. К ним относятся:
- боль или дискомфорт в груди
- боль, ощущение давления или сдавливания в центре грудной клетки, которое длится более нескольких минут или проходит и возвращается снова
- одышка, которая может сопровождаться дискомфортом в груди
- холодный пот
- головокружение
- тошнота
- дискомфорт или боль в челюсти, шее, желудке, спине или в одной или обеих руках
сердечный приступ должен позвонить 911 немедленно или иным образом обратиться за неотложной медицинской помощью.

Боль в груди может быть безобидным признаком беременности. Причиной часто является изжога или давление, поскольку растущая матка давит на органы в грудной полости.
Однако боль в груди во время беременности может указывать на более серьезное состояние, такое как сердечный приступ или преэклампсия. Они требуют немедленной медицинской помощи.
Беременность может быть физически тяжелым периодом. Любой, кто беспокоится о своем здоровье или здоровье ребенка, должен обратиться к врачу.
Почему у вас может быть боль в груди во время беременности
Несмотря на боли в ногах и в спине, подавляющее большинство беременных женщин проживут свой день, признавая, что дискомфорт — это нормально, когда вы носите в себе человека . Но когда появляется боль в груди, это все же может нервировать. Поэтому мы обратились к экспертам, чтобы выяснить, что вызывает это и является ли это чем-то опасным. (Осторожно, спойлер: в подавляющем большинстве случаев это нормально, хотя в редких случаях это может быть проблемой.
 ) Вот что вам нужно знать о боли в груди во время беременности.
) Вот что вам нужно знать о боли в груди во время беременности.В этой статье:
Является ли боль в груди признаком беременности
Причины боли в груди во время беременности (и как ее лечить)
Когда обращаться за помощьюЯвляется ли боль в груди признаком беременности?
Хотите верьте, хотите нет, но да — боль в груди во время беременности характерна для большинства женщин, хотя обычно она «периодическая и умеренная», — объясняет Шерри А. Росс, доктор медицинских наук, акушер-гинеколог в медицинском центре Providence Saint John’s в Санта-Монике. Калифорния. На самом деле, говорит она, «беременность является наиболее распространенной причиной неспецифической боли в груди, особенно во втором и третьем триместре».
Это потому, что ваше тело меняется, и ваши гормоны меняются, и вы почувствуете это в областях своего тела, которых не ожидаете, говорит Росс, который также является автором She-ology и She-ology. , Ше-Кель .
 Так что в некотором смысле вы можете считать боль в груди признаком беременности. Обратите внимание, однако, что сильная боль в груди во время беременности является не нормальной и требует немедленной медицинской помощи (см. ниже).
Так что в некотором смысле вы можете считать боль в груди признаком беременности. Обратите внимание, однако, что сильная боль в груди во время беременности является не нормальной и требует немедленной медицинской помощи (см. ниже).Причины боли в груди во время беременности (и способы ее лечения)
Причина боли в груди во время беременности зависит от того, когда она возникает.
Боль в груди на ранних сроках беременности часто связана с изжогой. Это потому, что желудку труднее опорожнять свое содержимое в кишечнике, оставляя кислоту в желудке на более длительные периоды времени. Для лечения изжоги Росс рекомендует принимать антациды, такие как Tums, и избегать виновников изжоги, таких как острая пища и цитрусовые.
Боль в груди на средних или поздних сроках беременности обычно возникает из-за изменений, связанных с беременностью. «Растущий ребенок заставляет матку оказывать дополнительное давление на кишечник, легкие и желудок, которые затем проталкиваются вверх и в грудную полость», — говорит Росс.
 Боль в области печени и желудка также может иррадиировать в грудную клетку, вызывая прерывистую боль. Эта боль обычно сопровождается снижением аппетита (из-за давления на желудок) и одышкой (из-за давления на легкие).
Боль в области печени и желудка также может иррадиировать в грудную клетку, вызывая прерывистую боль. Эта боль обычно сопровождается снижением аппетита (из-за давления на желудок) и одышкой (из-за давления на легкие).Кроме того, боль в груди во время беременности может возникать, когда мышцы между ребрами растягиваются и расширяются, чтобы приспособиться к растущей матке и грудной полости. Этот тип боли может ощущаться более мышечным и распространяться по всей области грудной клетки.
Независимо от того, вызван ли ваш дискомфорт растущим ребенком или расширением мышц, в каждом из этих случаев боль в груди утихнет сама по себе по мере роста матки и изменения положения ребенка. В то же время грелка и снижение физической активности могут облегчить боль.
Вы также можете чувствовать дискомфорт в груди во время беременности, когда лежите на спине. В этом случае вы можете испытывать одышку, потливость и головокружение. Причина? Ваша матка сдавливает полую вену и аорту, говорит Дж.
 Томас Руиз, доктор медицинских наук, ведущий акушер-гинеколог медицинского центра MemorialCare Orange Coast в Фаунтин-Вэлли, Калифорния. Для облегчения спите на левом боку.
Томас Руиз, доктор медицинских наук, ведущий акушер-гинеколог медицинского центра MemorialCare Orange Coast в Фаунтин-Вэлли, Калифорния. Для облегчения спите на левом боку.Гораздо реже боль в груди во время беременности может быть связана с определенными проблемами со здоровьем, такими как высокое кровяное давление (иначе известное как гестационная гипертензия), преэклампсия) или возможный сердечный приступ. В этом случае ваш врач будет внимательно следить за вашим артериальным давлением, анализом крови и самочувствием плода. Они могут предложить постельный режим и (если это проблемы с сердцем) контролировать ваше сердце. В тяжелых случаях врач может порекомендовать досрочное родоразрешение.
Когда обращаться за помощью
Вполне понятно, что боль в груди во время беременности или даже проблемы с дыханием сразу же вызывают тревогу. Но правда в том, что это не всегда так: до 70 процентов беременных женщин испытывают трудности с дыханием просто из-за физических изменений, которые они испытывают по мере роста ребенка.
 «Это затрудняет диагностику неотложных состояний, таких как легочная эмболия или сердечный приступ», — говорит Руис.
«Это затрудняет диагностику неотложных состояний, таких как легочная эмболия или сердечный приступ», — говорит Руис.Доверься своему чутью. В большинстве случаев боль в груди во время беременности носит доброкачественный характер, но если что-то не так, позвоните своему врачу, особенно если вы испытываете боль без предупреждения или если она сильная. Внезапная острая боль в груди при дыхании, сопровождающаяся одышкой и тошнотой, может быть признаком тромба в легком. Боль в груди, отдающая в левую руку или челюсть, потливость, головокружение, изменения зрения и/или тошнота могут быть признаком сердечного приступа. Немедленно к врачу.
Обновлено в марте 2020 г.
Биографии экспертов:
Шерри А. Росс, MD, акушер-гинеколог и эксперт по женскому здоровью в Медицинском центре Провиденс Сент-Джонс в Санта-Монике, Калифорния, и автор10 902 она-ология и она-ология, ше-квел: продолжим разговор .
Г.

