Приоритетная проблема пациента с хроническим бронхитом
Бронхиты
бывают острые и хронические, абструктивные
(с нарушением проходимости бронхов) и
неабструктивные.
Острый бронхит
– острое диффузное воспаление слизистой
оболочки бронхов.
Этиология:
инфекционные
факторы (бактерии, вирусы, микоплазмы)физические
факторы (воздействие очень высокой/низкой
температуры)химические
факторы (кислоты, щелочи, газы, пыль)аллергические
факторы (домашняя пыль, пыльца растений)
Предрасполагающие
факторы:
переохлаждение
(рефлекторная зависимость сосудов
нижних конечностей и сосудов ЛОР-органов)курение
(снижается количество бакаловидных
клеток, атрофия слизистой, снижения
ворсинок)хронические
заболевания ЛОР-органов (синуситы,
риниты, тонзиллиты, ларингиты, фарингиты)
Клиника.
Начало острое,
часто на фоне ОРВИ, симптомы интоксикации
выражены умеренно (слабость, температура
субфебрильная, реже фебрильная 38-39).
Кашель сначала сухой, может быть
надсадный, мучительный, через несколько
дней становится влажным. Мокрота сначала
слизистая, вязкая к 5-6 дню – менее вязкая,
может стать слизисто-гнойной. Боли в
грудной клетке нет. Может появиться при
длительном сильном кашле, из-за
перенапряжения межреберных и брюшных
мышц. Одышки нет, появляется только при
обструктивном бронхите (экспираторного
характера). При перкуссии ясный легочный
звук, при аускультации – жесткое дыхание,
сухие, а затем влажные хрипы.
Диагностика.
общий
анализ крови (незначительный лейкоцитоз
и ускоренная СОЭ)рентгенограмма
грудной клетки (изменений нет, усиление
легочного рисунка в области корня
легкого)общий
анализ мокроты (много лейкоцитов и
макрофагов)
Осложнения:
очаговая
пневмонияпереход
в хроническую форму
Лечение.
Постельный
режим при высокой температуре, марлевая
повязка при вирусной инфекции, частое
проветривание помещения, соблюдение
санитарно-гигиенических правил при
гнойной мокроте.
Диета
№13, обильное витаминизированное и
щелочное питье (лучшее отхождение
мокроты). Противопоказания к питью:
отеки, гипертоническая болезнь. Щелочное
питье: минералка без газов, молоко
(выяснить переносимость).
Щелочные
и противовоспалительные ингаляции
(ромашка, зверобой, эвкалипт, пихта, лук,
чеснок). Цель: отхождение мокроты,
противовоспалительная. Щелочные
ингаляции: сода 2ч.л. на 0,5.
Горчичники,
согревающий компресс на грудную клетку,
горячие ножные ванны (при температуре
не выше 37,3).
Противовирусные
препараты (в первые 3дня болезни при
вирусном бронхите): интерферон в нос
(«Гриппферон»), оксолиновая мазь, арбидол,
ремантадин, тамифлю, анаферон, афлубин.
Делятся на 2группы: гомеопатические
(лечение микродозами разными химическими
элементами): афлубин, анаферон.
Негомеопатические: интерферон, гриппферон.
Иммуномодуляторы:
бронхомунал, рибомумил, иммунал (трава
эхиноцеи), ИРС-19 (спрей в нос/горло).
Жаропонижающие:
анальгин, аспирин, парацетамол (Эффералган,
Панадол, «Колдрекс», «Фервекс», «Терафлю»,
колдак), ибупрофен («Нурофен) – НПВС –
нестероидные противовоспалительные
средства. Побочные эффекты: угнетают
кроветворение, гепототоксическое
действие. Аспирин не применять при
температуре выше 39гр.!!! (синдром Рейно
– сильное токсическое действие на
печень). Снижаем температуру с 38,5.
Противокашлевые
препараты (только при сухом кашле):
либексин, кодтерпин (центр. действия),
тусупрекс, глаувент.
Муколитики
(разжижают мокроту): бромгексин
(бисольфон), АЦЦ/флуимуцил/мукосольвин,
амброксол (амбробене, лазольван).
Отхаркивающие:
мукалтин, травесил, бронхикум, линкас,
трава подорожника, мать-и-мачехи, корень
солодки, алтея, термопсиса.
Бронхолитики
(расширяют бронхи, при меняются при
обструктивном бронхите): эуфиллин,
сальбутамол, беротек, атровент.
Антибиотики
(при гнойном бронхите и у ослабленных
больных): амоксиклав, амоксициллин,
ампициллин, ампиокс; эритромицин, рулид,
сумамед; цефалоспорины – цефалексин,
клафоран, цефазолин.
Витаминотерапия:
полимитамины, витамин С
Антигистаминные:
кларитин, эриус, кестин.
Дыхательная
гимнастика, массаж грудной клетки, ЛФК,
физиотерапия.
Хронический
бронхит – хроническое диффузное
воспаление слизистой оболочки,
подслизистой и мышечного слоя бронхиального
дерева, характеризующееся длительным
течением с периодическими обострениями.
Чаще всего является следствием острого
бронхита, лечение которого было проведено
несвоевременно или не было доведено до
конца. Значительно чаще встречается у
курильщиков. Относится к группе
хронических неспецифических заболеваний
легких и имеет непосредственное отношение
к развитию бронхиальной астмы, эмфиземы,
рака легких.
Этиология.
Развивается
при длительном раздражении слизистой
оболочки бронхов различными химическими
веществами и патогенными бактериями,
вирусами, микоплазмами, грибами.
Застойные
явления в легких при сердечной и почечной
недостаточности.
Нарушения
носового дыхания: риниты, тонзиллиты,
синуситы, фарингиты.
Частые
переохлаждения, алкоголизм (вдыхание
спиртовых паров; регургитация – обратный
ток жидкости из желудка в пищевод;
снижение общего иммунитета), курение.
Профессиональные
вредности.
Клиника.
Кашель с
отделением слизистой/слизисто-гнойной
мокроты, одышка. Кашель усиливается по
утрам. Мокрота больше отделяется по
утрам «полным ртом». Различают простой,
гнойный и обструктивный хронический
бронхит.
При хроническом
обструктивном бронхите наблюдается
затяжной коклюшевидный кашель,
экспираторная одышка, зависимость от
метеорологических условий, времени
суток. При развитии эмфиземы: коробочный
перкуторный звук, грудная клетка
бочкообразной формы, уменьшение
подвижности нижних краев легких. При
аускультации на отдельных участках
дыхание может быть
жестким, с
небольшим количеством хрипов. В период
обострения выслушиваются сухие или
влажные хрипы. В анализе крови нейтрофильный
лейкоцитоз, увеличение СОЭ. На
рентгенограмме – расширение корней
легкого, деформация легочного рисунка.
При бронхоскопии – воспаление слизистой
бронхов.
Осложнения
хронического бронхита:
очаговая
пневмониябронхоэктазы
эмфизема
бронхиальная
астмадыхательная
недостаточностьрак
легкого
Лечение.
антибиотики:
полусинтетические:
оксациллин, ампиокс, диклоксациллинцефалоспорины:
клафоран, кефзолтетрациклины
эритромицин,
левомицетин
внутритрахеальные
вливания фурацилина, фурагинасульфаниламидные
препараты: сульфадиметоксин, бисептолнестероидные
противовоспалительные средства:
индометацин, отрофениммуномодулирующие
препараты: декарис, Т-активин, метилурацилмукалтин,
АЦЦ, амброксолпостуральный
дренаж
КРАТКИЙ
ПЛАН СЕСТРИНСКИХ ВМЕШАТЕЛЬСТВ (УХОДА)
В СТАЦИОНАРЕ
обеспечить
соблюдение постельного режимаследить
за соблюдение диеты № …, объяснить
суть диетыизмерять
температуру, ад, пульс, чдд, следить за
цветом кожных покровов, диурезом, водным
балансом, массой телаобеспечить
плевательницей, судномуход по
выявленным проблемам/приобретеннойпроветривание
палаты, регулярная уборкаследить
за соблюдением личной гигиены, помощь
в соблюдении личной гигиеныбеседы
с пациентом/родственниками о сути
заболевания, факторов риска, назначенном
обследовании, необходимости соблюдения
назначений врачаподготовка
к исследованиямобеспечить
прием лекарств, выполнять назначения
врача, уметь оказать помощь при неотложных
состояниях
Задача.
В отделение
поступил пациент с острым гнойным
бронхитом. Жалуется на повышение
температуры до 38,8, кашель с трудно
отделяемой гнойной мокротой. Болен
8день, заболел остро после переохлаждения,
к врачу не обращался. В последние 2дня
состояние ухудшилось. В легких жесткое
дыхание, сухие рассеянные хрипы. Врач
назначил обследования: общий анализ
крови, рентгенограмма грудной клетки.
Выявить
нарушенные потребности и проблемы
пациента.
Составить
план сестринских вмешательств.
Нарушены
потребности дышать, есть, отдыхать,
работать, общаться, двигаться, поддерживать
температуру тела, соблюдать личную
гигиену, соблюдать свою безопасность
и безопасность окружающих людей.
Проблемы
(настоящие, потенциальные). Настоящие
проблемы: лихорадка, кашель с трудно
отделяемой гнойной мокротой. Приоритетная
проблема (из настоящих): лихорадка.
Потенциальные проблемы: переход в
хроническую форму, очаговая пневмония;
коллапс, бред, галлюцинации, судороги.
Постельный
режим; диета №13, дробное щадящее питание,
обильное витаминизированное, щелочное
питье; измерять температуру, ад, пульс,
чдд, следить за цветом кожных покровов,
количество и характер мокроты; обеспечить
плевательницей, судном; уход при лихорадке
и влажном кашле; проветривание палаты,
уборка; помощь в соблюдении личной
гигиены; беседа о сути заболевания,
факторах риска, о назначенном обследовании,
лечении, обучить правилам пользованиям
плевательницей, кашлевой дисциплины;
подготовить к рентгенограмме, сдаче
крови; обеспечить прием лекарственных
препаратов.
В поликлинику
обратился пациент с обострением
хронического бронхита, 64года. Жалуется
на кашель с отделением мокроты с
неприятным запахом, от которого
избавляется с помощью мятной жевательной
резинки. Из-за кашля плохо спит, поэтому
на ночь самостоятельно решил принимать
либексин. Для лучшего отхождения мокроты
утром натощак выкуривают сигарету.
Температура 36,8, чдд 20 в минуту, пульс
76, ад 130/80.
Выявить
нарушенные потребности и проблемы
пациента.
План сестринских
вмешательств.
circas.ru
Этапы сестринского процесса при бронхите
1 этап. Сбор информации.
ФИО: Сейхутдинов Марат Вайшарович
Возраст: 7 лет
Место жительства: г.Нижний Новгород
Диагноз при поступлении: Бронхит
Клинический диагноз: Бронхит
Жалобы: насморк, сильный кашель, повышение температуры
Состояние больного: общее состояние средней тяжести, сознание ясное, поведение в норме
Телосложение правильное, патологических элементов на коже нет
Рост – 120 см, масса 29кг
Волосы на голове нормальные
Глубокая пальпация живота возможна.
Температура – 36, 8˚С; АД: правая рука – 110/65мм.рт.ст, левая рука – 115/70мм.рт.мт, пульс- 87уд/мин.
2 этап. Определение проблем пациента.
1. Боль в области груди
2. Отказ от пищи
3. Беспокойство
Настоящие проблемы: Боли в области легких, возникающие после кашля, плохой сон.
Потенциальные проблемы: риск развития осложнений (хронический бронхит, воспаление легких).
Приоритетная проблема: кашель с мокротой.
3 этап. Планирование сестринского вмешательства.
Цели:
Краткосрочные: не допустить развития выраженной клинической картины заболевания, развития осложнений.
Долгосрочная: устранить симптомы заболевания к моменту выписки.
| Цели сестринских вмешательств | План сестринских вмешательств |
| Устранить кашель | 1. Ребенок должен соблюдать постельный режим 2. Следить за количеством и характером мокроты, обеспечить плевательницей 3. По назначению врача дать отхаркивающее средство |
| Устранить высокую температуру | 1. По назначению врача жаропонижающие таблетки или инъекции |
| Обеспечить полноценный сон | 1. Обеспечить лечебно-охранительный режим 2. Правильная организация труда и отдыха 3. Необходимо оберегать от психологических нагрузок 4. продолжительность сна должна быть не менее 8 часов |
Планирование сестринских вмешательств. Реализация.
4 этап. Сестринское вмешательство.
Информировала ребенка и родителей о факте риска развития заболевания, клинических проявлениях, принципах лечения, возможных осложнениях.
При обострении бронхита содействовала в госпитализации ребенка в пульмонологическое отделение. Поддерживала у ребенка положительные эмоции во время его пребывания в стационаре, создавала атмосферу психического комфорта. Вовлекала ребенка в планирование и реализацию сестринского процесса.
Осуществляла мониторинг жизненно важных функций (Ps, АД, характер мокроты, длительность болевого синдрома).
Включила в режим дня занятия ЛФК: в начале заболевания проводили их в медленном темпе при малой нагрузке 12-15 минут, использовала только простые упражнения для малых и средних групп мышц, с небольшим количеством повторов, затем подключили упражнения для крупных мышц из облегчающих исходных положений. При улучшении состояния и переводе его на общий режим увеличила продолжительность занятий до 20 минут, проводили их в форме утренней гимнастики.
Обучила родителей правильно оценивать состояние ребенка, вносить изменения в план уходов в зависимости от его физического и психологического состояния.
Вовлекала всех членов семьи в поддержании ЗОЖ.
Убедила родителей продолжить динамическое наблюдение за ребенком врачом – педиатром.
5 этап. Оценка результатов.
Цель: Оценка достижения цели и ожидаемых результатов.
Отражает реакцию пациента на сестринское вмешательство и оценку достижения цели – цель достигнута.
| Проблемы пациента | Цели | Планирование и сестр. вмешательство | Полученный результат | ||
| Краткосрочные | Долгосрочные | Независимые | Зависимые | ||
| Высокая температура тела, озноб | Избавить пациента от температуры и озноба | Нормализовать температуру тела | Обеспечить соблюдение больным предписанного режима | По назначению врача жаропонижающие таблетки или инъекции | Пациента больше не мучает высокая температура и озноб |
| Плохой сон | Избавиться от бессонницы | Нормализовать сон | Проветривать палату перед сном, создавать спокойную обстановку | При необходимости по назначению врача дать успокоительные или снотворные ЛП | У пациента нормализовался сон |
| Кашель с мокротой | Избавить от кашля | Нормализовать дыхание | Следить за качеством и характером мокроты, дать плевательницу | По назначению врача дать отхаркивающее ср-во | Пациента кашель не беспокоит |
| Одышка | Избавить от кашля | Нормализовать дыхание | Проводить дыхательную гимнастику, следить за характером дыхания, Ps и АД | При необходимости ЛП | Пациента одышка не беспокоит |
Распространенность бронхитов у детей 100-200 заболеваний на 1000 детей в год. На первом году жизни заболеваемость составляет 75%, а у детей до 3-х лет – 200 на 1000 детей.
Патогенному воздействию предрасполагающих факторов способствует наследственная несостоятельность защитных барьеров дыхательной системы, прежде всего мукоцеллюлярного транспорта и гуморальных факторов, местной защиты, причем повреждение мукоцеллютарного транспорта по мере развития острого бронхита усугубляется. Усиливается продукция слизи железами и бокаловидными клетками бронхов, что ведет к слущиванию реснитчатого призматического эпителия, оголению слизистой оболочки бронхов, проникновении. инфекта в стенку бронха и дальнейшему его распространению.
Профилактическими считаются меры, препятствующие переходу острых заболеваний легких в затяжные, рецидивирующие и хронические.
Улучшение экологической ситуации, профилактика курения способны снизить заболеваемость первичным хроническим бронхитом, а своевременная диагностика и удаление инородных тел бронхов, профилактика их аспирации, а также раннее распознавание и лечение ателектазов различного происхождения способны предотвратить развитие хронической пневмонии. Важной является своевременная вакцинация против гриппа и пневмококка, позволяющая снизить частоту осложнений.
Читайте также:
Рекомендуемые страницы:
Поиск по сайту
poisk-ru.ru
Сестринский процесс при хронический обструктивной болезни легких (хобл)
ХОБЛ – группа заболеваний, отличительным признаком которых является необратимая бронхиальная обструкция (нарушение проходимости). К ХОБЛ относятся:
хронический обструктивный бронхит
эмфизема легких
Причины и предрасполагающие факторы:
курение
профессиональные вредности (повышенный уровень пыли и газов)
загрязнение атмосферы
недоношенность/низкий вес при рождении
генетическая предрасположенность
ХОБЛ бывает по течению двух типов:
бронхитический (преобладают симптомы хронического обструктивного бронхита)
эмфизематозный (преобладают симптомы эмфиземы легких)
ХРОНИЧЕСКИЙ ОБСТРУКТИВНЫЙ БРОНХИТ-
— хроническое диффузное неаллергическое воспаление бронхов, приводящее к обструкции.
Клиника.
Постоянный кашель со слизистой/ слизисто-гнойной мокротой сначала по утрам, затем в течение дня.
Выраженная экспираторная одышка сначала при нагрузке, затем в покое.
При осмотре диффузный цианоз, отечность лица, набухание шейных вен («синие отечники»).
Бочкообразная грудная клетка, втяжение межреберных промежутков, увеличенная масса тела (иногда масса тела снижается из-за дефицита белка).
При перкуссии коробочный звук.
При аускультации ослабленное/жесткое дыхание, сухие рассеянные и влажные хрипы.
При развитии гиперкапнии (повышение содержания углекислого газа в крови) появляется бессонница, головная боль, потливость, снижение аппетита, мышечные подергивания
ЭМФИЗЕМА ЛЕГКИХ –
— патологический процесс, характеризующийся расширением альвеол, снижением их эластичности, частичным разрушением альвеол, повышением воздушности легких.
Эмфизема бывает первичная (наследственная, у курящих, из-за профессиональных вредностей, в старости) и вторичная (на фоне бронхитов, бронхиальной астмы, бронхоэктатической болезни).
Клиника.
Постоянная экспираторная одышка сначала при значительной физической нагрузке, затем и в покое. Выдох, удлиненный через сомкнутые губы, щеки раздуваются (напоминает пыхтение).
Кашель мучительный малопродуктивный.
При осмотре кожные покровы цианотичные с розовым оттенком («розовые пыхтельщики»).
Масса тела значительно снижена из-за больших энергетических затрат на работу дыхательных мышц.
Бочкообразная грудная клетка/эмфизематозная. Выраженное участие вспомогательной мускулатуры при дыхании.
При перкуссии коробочный звук, при аускультации – жесткое дыхание, хрипы (при наличии бронхита).
Осложнения ХОБЛ:
дыхательная недостаточность
хроническое легочное сердце → хроническая сердечная недостаточность (гипертрофия и перегрузка правых отделов сердца, застой в большом круге кровообращения, отеки на ногах и в полостях)
пневмосклероз (разрастание соединительной ткани в легких)
спонтанный пневмоторакс (попадание воздуха в плевральную полость при прорывании плевры)
Лечение.
Исключение профессиональных вредностей и курения. Индекс курильщика =(кол-во сигарет в день * стаж курения)/20. Если больше 10, то ХОБЛ 99% есть.
Бронхолитики (ингаляционно, per os, в/в)
Муколитики и отхаркивающие
«Эреспал» — препарат с противоспалительной и бронхолитической активностью.
Кортикостероиды в ингаляциях (при тяжелом течении)
Антибиотики при выраженной интоксикации и гнойной мокроте.
Заболевания сердечно сосудистой системы.
Сестринское обследование пациентов с заболеваниями сердечно — сосудистой системы.
Субъективное обследование:
Жалобы пациента:
Боль в области сердца: 1. Коронарогенная боль (патология коронарных сосудов) – локализуется за грудиной или слева от грудины, иррадиирует в левое плече, лопатку, левую половину шеи и нижней челюсти. По характеру чаще сжимающая или давящая, реже жгучая. Длиться от одной до 20 минут, в среднем 2-5 минут. Возникает при физической или нервной нагрузке, купируется сублингвальным приемом нитроглицерина через 1-3 минуты. Часто боль сопровождается беспокойством, чувством страха, потливостью. 2. Некоронарогенная боль — возникает при поражении миокарда, перикарда, межреберных мышц и нервов, длиться от нескольких часов до нескольких дней, может возникать периодически на несколько минут. По характеру – ноющая, колющая, давящая. Возникает при переутомлении, эмоциональной нагрузке, не купируется нитроглицерином.
Сердцебиение – ощущение усиленных и учащенных толчков в области сердца. В норме бывает при беге и при волнении. При патологии возникает при аритмиях (перебои в работе сердца).
Одышка — возникает при застое в малом круге кровообращения. По характеру инспираторная (затруднен вдох) или смешанная. Вначале возникает при физической нагрузке, затем и в покое. Усиливается в положении лежа, поэтому пациенты занимают вынужденное полусидячее или сидячее положение (ортопноэ).
Удушье — возникаем при приступе сердечной астмы при застое в малом круге кровообращения. По характеру – инспираторная.
Кашель — появляется при застое в малом круге кровообращения. Может быть сухой или влажный с серозной мокротой. Усиливается при физической нагрузке. Может быть кровохарканье.
Отеки – скопление жидкости в подкожно – жировой клетчатки, в органах и в полостях. Асцит — в брюшной полости. Гидроторакс – в плевральной полости. Гидроперикард – в области перикарда, в области околосердечной сумки. Анасарка – распространенные отеки в полостях и в подкожно-жировой клетчатке. Пастозность – незначительные отеки. Отеки возникают из-за снижения сократимости миокарда и застоя крови в малом и большом кругах кровообращения.
Олигурия – уменьшение суточного диуреза. Возникает при застое в большом кругу кровообращения.
Головная боль – связана с артериальной гипертензией или гипотензией.
Лихорадка – возникает при воспалительных заболеваниях сердца и при инфаркте миокарда.
Анамнез болезни: собирается по общим правилам. Обратить внимание на связь симптомов с нервной или психической нагрузкой, приемом алкоголя или соленой пищи, на связь с перенесенной стрептококковой инфекцией.
Анамнез жизни: собирается по общим правилам, обратить внимание на наличие в анамнезе ожирения, сахарного диабета, регулярных стрессов, на характер питания и образ жизни.
Объективное обследование:
Осмотр:
Положение в постели (ортопноэ, мечется в постели из-за сильной боли)
Цвет кожных покровов
Осмотр лица и шеи (набухание вен шеи при правожелудочковой недостаточности, пульсация сонных артерий «пляска каротид», синхронные с пульсом покачивание головы при недостаточности аортального клапана)
Осмотр туловища и конечностей (сердечный горб при пороках сердца, увеличение живота из-за асцита, пальцы в виде барабанных палочек и ногти в виде часовых стекол при врожденных пороках сердца и хронической сердечной недостаточности, отеки на ногах и пояснице, расширенные вены на голени и бедре пни варикозной болезни).
Пальпация:
Определение верхушечного толчка сердца, в норме он в 5-ом межреберье, слева, на 1-1,5 см кнутри от среднеключичной линии.
Определение дрожания грудной клетки в области сердца – «кошачье мурлыканье», бывает при митральном стенозе.
Пальпация отеков
Пальпация пульса (дефицит пульса – сердце сокращается чаще, чем частота сердца)
Перкуссии: над сердцем притупленный звук. Определяют правую верхнюю и левую границу сердца ( в норме – правая граница на 1-2 см кнаружи от правого края грудины, верхняя граница — по левой окологрудинной линии на уровне 3 ребра, левая граница – в 5 межреберье слева на 1 -1,5 см кнутри от среднеключичной линии). Размеры сердца увеличиваются при гипертрофии отделов сердца.
Аускультация: проводиться в определенной последовательности:
Митральный клапан ( у верхушки сердца)
Аортальный клапан ( второе межреберье справа у грудины)
Клапан легочной артерии (межреберье слева у грудины)
Трехстворчатый клапан (нижняя треть грудины у основания мечевидного отростка)
Точка Боткина (место прикрепления 3,4 ребра к грудине)
В норме выслушивается два тона сердца: 1 тон – систолический (возникает в результате захлопывания створок предсердно желудочковых клапанов и напряжение миокарда), 2 тон – диастолический (возникает из-за захлопывания клапанов аорты и легочного ствола. Так же можно выслушать шумы сердца, которые бывают: 1. Функциональные (возникают при нормальном состоянии клапанов и миокарда, могут быть при анемии и при ускоренном росте у детей и подростков) 2. Органические шумы (возникают при поражении клапанов сердца или перегородок сердца) 3. Миокардитические шумы ( возникают при поражении миокарда).
Сестринский процесс при аортальных пороках сердца.
Недостаточность аортального клапана:
Патогенез: клапан аорты деформируется, его створки укорачиваются и не полностью прикрывают отверстие аорты. В результате часть крови из аорты возвращается в левый желудочек, но в него поступает и новая порция крови из левого предсердия. В результате левый желудочек расширяется (дилятируется) и гипертрофируется. В аорте отмечается сильное колебание артериального давления.
Клиника: сначала жалоб нет. Затем появляется слабость, головокружение, бледность, пульсация сонных артерий в такт пульса («пляска каротид»). Отмечается ритмичное покачивание головы в так пульса («симптом Мюссе»). Часто возникают боли в сердце, головная боль, систолическое давление резко повышается, а диастолическое снижается (АД= 220/40)
При пальпации: усиление и смещение верхушечного толчка влево.
При перкуссии: расширение границы сердца влево.
При аускультации: диастолический шум
На рентгенограмме: выраженная гипертрофия левого желудочка, сердце в виде башмака.
При длительном течении порока и снижении сократимости сердца возникают симптомы застоя в малом, а затем в большом ругах кровообращения.
Аортальный стеноз
Патогенез: через узкое аортальное отверстие кровь с трудом изгоняется из левого желудочка в аорту, часть крови остается в левом желудочке + в него поступает новая порция из левого предсердия. Левый желудочек гипертрофируется, ткани организма и в первую очередь головной мозг испытывают гипоксию.
Клиника: сначала жалоб нет (фаза компенсации). Затем появляется бледность, головная боль, головокружение, повторные обмороки, часто возникают боли в сердце, особенно после физической и эмоциональной нагрузки ( в миокарде возникает ишемия, вызывающая боль). АД снижено, особенно систолическое (110/90) низкое пульсовое давление.
При пальпации: верхушечный толчок смещен влево
При перкуссии: расширение границ сердца влево
При аускультации: систолический шум, потому что кровь проходит в узкое отверстие.
На рентгенограмме: гипертрофия левого желудочка, сердце в виде башмака.
При длительном течении появляются симптомы застоя в малом круге кровообращения и в большом.
Осложнение, диагностика, лечение: см. митральные пороки.
studfile.net
Тест на тему: Тестовые задания СД в терапии
Приложение № 1
Тестовые задания для контроля усвоения материала учебной дисциплины СД в терапии
Раздел 1. МЕТОДЫ ОБСЛЕДОВАНИЯ ПАЦИЕНТОВ
1. Тип телосложения человека можно определить методом:
а) опроса
б) осмотра
в) пальпации
г) перкуссии
2. Цианоз кожных покровов — это:
а) желтушное окрашивание
б) синюшное окрашивание
в) бледность кожи
г) покраснение кожи
3. Эритема-это:
а) покраснение
б) бледность
в) иктеричность
г) синюшность
4. К патологическим типам грудной клетки относится:
а) нормостеническая
б) астеническая
в) гиперстеническая
г) эмфизематозная
5. Для выявления патологических изменений в легочной ткани применяют:
а) топографическую перкуссию
б) сравнительную перкуссию
в) поверхностную пальпацию
г) глубокую пальпацию
6. При аускультации легких у здорового человека выслушивается:
а) везикулярное дыхание
б) жесткое дыхание
в) крепитания
г) сухие хрипы
7. Число сердечных сокращений в норме:
а) 16-20 в мин
б) 20-40 в мин
в) 60-80 в мин
г) 80-100в мин
8. В норме при аускультации сердца выслушивается:
а) шум трения перикарда
б) систолический и диастолический шумы
в) систолический и диастолический тоны
г) тон открытия митрального клапана
9. Норма АД у взрослого человека:
а) 80/40 мм рт.ст.
б) 100/50 мм рт.ст.
в) 120/80 мм рт.ст.
г) 140/95 мм рт.ст.
10. С помощью поверхностной пальпации живота можно оцепить:
а) напряжение мышц передней брюшной стенки
б) размеры селезенки
в) локализацию желчного пузыря
г) нижний край печени
11. При исследовании органов мочевыделительной системы необходимо определить:
а) симптом Воскресенского
б) симптом Ортнера
в) симптом Пастернацкого
г) Френикус-симптом
12. К общеклиническому минимуму исследований относится;
а) общий анализ крови
б) общий анализ мочи
в) кал на я/г
г) всё перечисленное
13. На общий анализ кровь берут:
а) из четвертого пальца левой руки
б) из вены
в) из 3-го пальца правой руки
г) произвольно
14. Кровь для определения гликемического профиля берут:
а) из вены натощак
б) из вены трехкратно в течение дня
в) из пальца натощак
г) из пальца не менее 3-х раз в течение дня
15. Нормальный уровень сахара крови:
а) 2,2-3,2 моль/л
б) 3,3-5,5 моль/л
в) 5,7-7,7 моль/л
г) 7,7-9,9 моль/л
16. Водный баланс — это:
а) суточное количество мочи
б) соотношение дневного и ночного диуреза
в) суточный диурез в течение 3-х дней
г) соотношение выделенной и выпитой жидкости
17. Установите соответствие:
Вид анализа | Правила взятия биологического материала |
1. Общий анализ мочи 2. Моча по Нечипоренко 3. Проба по Зимницкому | A) через каждые 3 часа в течение суток в чистые сухие банки Б) утром после туалета половых органов первые капли в унитаз, остальное — в чистую сухую посуду B) после туалета половых органов 10-15 мл мочи вчистую сухую посуду(среднюю порциюмочи) |
18. Установите соответствие:
Вид анализа | Правила взятия биологического материала |
1. Моча на альфа-амилазу 2. Моча на сахар 3. Моча на посев | A) собрать мочу за сутки, тщательноперемешать, отлить 100 – 200 мл в чистуюсухую посуду, на направлении обязательно указать суточный диурез Б) после тщательного подмывания собрать из средней порции несколько миллилитров мочи в стерильную посуду B)в чистую сухую посуду собратьнесколько миллилитров мочи инемедленно доставить в лабораторию |
19. Установите соответствие:
Показатель общего анализа крови | Количество |
1. Эритроциты 2. Гемоглобин 3. Тромбоциты | А) 4,0 — 9,2 х 109/л Б) 120 — 160 г/л В) 4,0 – 4,5 х 1012/л Лейкоциты Г) 180 – 320 х 109 |
20. Установите соответствие:
Симптомы | Клинические проявления |
1. Никтурия 2. Поллакиурия 3. Анурия 4. Ишурия | А) частое мочеиспускание Б) отсутствие мочи В)задержка мочи (не возможность самостоятельно помочиться) Г) повышение мочеотделения в ночное время |
21. Перед взятием кала на скрытую кровь медицинская сестра рекомендует пациенту:
а) соблюдать 3 дня диету №4
б) исключить из питания молочные продукты
в) исключить из питания в течение 3-х дней мясо, рыбу, гречку, яйца, овощи
г) придерживаться диеты № 15
22. Кал на копрологическое исследование
а) в клиническую лабораторию
б) в биохимическую лабораторию
в) в бактериологическую лабораторию
г) в иммунологическую лабораторию
23. Для взятия кала на бак. исследование медсестра приготовит:
а) чистую сухую банку
б) чистую сухую пробирку
в) стерильную сухую пробирку
г) стерильную пробирку с консервантом
24. Для стернальной пункции медсестра приготовит:
а) шприц Жане
б) иглу Кассирского
в) иглу Дюфо
г) иглу длиной 10-15 см
25. Для плевральной пункции медсестра приготовит:
а) шприц Жане
б) иглу Кассирского
в) иглу Дюфо
г) иглу длиной 10-15 см
26. Установите соответствие:
Исследование | Необходимое оборудование |
1. Желудочное зондирование 2. Дуодеальное зондирование | А) тонкий зонт с оливой Б) гистамин В) 33% сульфат магнезии Г) тонкий зонт без оливы Д) 9 флаконов Е) три пробирки |
27. Установите соответствие:
Методы исследования | Вид исследований |
1. Рентгенологическое 2. Эндоскопическое | А) холецистография Б) ирригоскопия В) флюорография Г) колоноскопия Е) эзофагогастродуоденоскопия |
28. Перед проведением УЗИ органов брюшной полости медсестра рекомендует пациенту:
а) в течение 3-х дней принимать активированный уголь
б) в течение 3-х дней принимать фестал
в) исключить из рациона газообразующие продукты
г) все перечисленное верно
29. Основная цель подготовки пациента к УЗИ органов брюшной полости и малого таза:
а) очистить желудок
б) очистить толстый кишечник от каловых масс
в) исключить метеоризм
г) предварительно поставить пробу на индивидуальную чувствительность к йодсодержащим препаратам
Раздел 1. Методы обследования пациентов
Эталоны ответов
1 – б 2 – б 3 – а 4 – г 5 – б 6 – а 7 – в 8 — в 9 – в 10 – а 11 – в 12 – г 13 – а 14 – г 15 — б | 16 – г 17 – 1б, 2в, 3а 18 – 1в, 2а, 3б 19 – 1в, 2б, 3г, 4а 20 – 1г, 2а, 3б, 4в 21 – в 22 – а 23 – г 24 – б 25 – г 26 – 1бгд, 2аве 27 – 1абв, 2где 28 – г 29 — в |
Раздел II.
«БОЛЕЗНИ ОРГАНОВ ДЫХАНИЯ»
1. Основная причина развития острого бронхита
а) алкоголизм
б) курение
в) ОРВИ
г) переохлаждение
2. Приоритетная проблема пациента с острым бронхитом
а) головная боль
б) слабость
в) недомогание
г) кашель с мокротой
3. Основная причина развития хронического бронхита
а) курение
б) ОРВИ
в) переохлаждение
г) гиповитаминоз
4. Приоритетная проблема пациента при обструктивном бронхите
а) головная боль
б) недомогание
в) повышение температуры
г) одышка
5. При остром бронхите отмечается кашель с мокротой
а) слизистой
б) стекловидной
в) «ржавой»
г) розовой пенистой
6. Потенциальная проблема больного с хроническим бронхитом
а) лихорадка
б) кашель
в) слабость
г) дыхательная недостаточность
7. Хронический бронхит — это:
а) очаговое воспаление бронхов
б) очаговое воспаление альвеол
в) диффузное воспаление бронхов
г) дистрофические изменения бронхо
nsportal.ru
Тема 1.1. Сестринский уход при бронхитах и пневмонии. Сестринский уход при бронхитах
Комплект оценочных материалов для текущего контроля.
ПМ.02 Участие в лечебно-диагностическом и реабилитационном процессах
МДК 02.01. Сестринский уход при различных заболеваниях и состояниях.
Раздел 1. Сестринский уход в терапии.
Тема 1.1. Сестринский уход при бронхитах и пневмонии.
Сестринский уход при бронхитах
Задачи.
Задача 1.
В поликлинику на прием обратился пациент 60 лет по поводу обострения хронического бронхита. От госпитализации пациент категорически отказался, сказал, что ему там не помогут и он будет умирать дома.
При посещении на дому медицинская сестра выявила жалобы на кашель с отделением слизисто-гнойной мокроты, снижение аппетита, похудание, повышение температуры тела до 37,8 град.
Объективно: состояние средней тяжести, кожные покровы бледные, акроцианоз, пациент пониженного питания, чдд 24 в минуту, пульс 84 в минуту удовлетворительных качеств, АД 140/90 мм рт.ст.
Ответ 2.
У пациента нарушено удовлетворение потребностей: дышать, быть здоровым, поддерживать нормальную температуру тела, работать, выделять, в безопасности.
Проблемы пациента:
Настоящие: дискомфорт связанный с кашлем с отделением слизисто-гнойной мокроты, снижением аппетита, похуданием, неверие в благополучный исход заболевания, тревогой о своем состоянии.
Потенциальные: высокий риск развития эмфиземы легких, дыхательной недостаточности (осложнений)
Приоритетная проблема: дискомфорт связанный с кашлем с отделением слизисто-гнойной мокроты.
Краткосрочная цель: пациент отметит улучшение отхождения мокроты к концу недели
Долгосрочная: пациент продемонстрирует знания о дисциплине кашля и способах профилактики застоя мокроты.
для раннего выявления развития осложненийОценка эффективности: пациент отметил улучшение отхождения мокроты к концу недели и демонстрирует знания о методах профилактики застоя мокроты. Цель достигнута.
Задача 2.
В терапевтическое отделение областной больницы поступил пациент Н., 35 лет с диагнозом: “ острая долевая пневмония с локализацией в нижней доле левого легкого.”
При сестринском обследовании медицинская сестра выявила жалобы на колющую боль в левой половине грудной клетки, кашель с отделением слизистой мокроты, одышку, повышение температуры тела до 39 град.
Заболел остро, 2 дня назад.
Объективно: состояние средней тяжести, сознание ясное, отмечается гиперемия кожных покровов. На губах герпес. Грудная клетка слева отстает в акте дыхания. Температура 39,5 град, чдд 26 в минуту, пульс 100 в минуту, ритмичный, малого наполнения, АД 110/60 мм рт.ст.
Больной эйфоричен, считает, что у него нет ничего серьезного, требует выписать его домой.
Ответ1.
У пациента нарушено удовлетворение потребностей: дышать, быть здоровым, поддерживать нормальную температуру тела, работать, избегать опасности.
Проблемы пациента
Настоящие: дискомфорт связанный с кашлем с отделением мокроты, лихорадкой 2 период, одышкой, болью в грудной клетке, дефицит знаний о заболевании.
Потенциальная: риск развития осложнений
Приоритетные проблемы: дискомфорт связанный с лихорадкой.
Краткосрочная цель: уменьшить лихорадку к концу недели до субфебрильных цифр.
Долгосрочная цель: исчезновение лихорадки к моменту выписки
Для снижения температуры3. Обеспечить пациента прохладным обильным витаминизированным питьем: соки, морсы, настои из трав
Для снижения температуры за счет охлаждения организма и для уменьшения интоксикации
4. Смазывать губы вазелиновым маслом или глицерином 2 раза в день
Для предупреждения образования трещин на губах
5. М/с обеспечит кормление пациента 6-7 раз в сутки небольшими порциями жидкой или полужидкой пищей
Для повышения защитных сил организма
6. М/с обеспечит регулярное проветривание палаты
Для обогащения воздуха кислородом
7. М/с будет проводить тщательный уход за кожей, слизистыми
Для профилактики инфекционных осложнений
8. М/с обеспечит введение жаропонижающих средств по назначению врача
Для снижения температуры тела
9. М/с обеспечит регулярную влажную уборку палаты с растворами антисептиков
Для обеспечения инфекционной безопасности пациента
10. М/с будет контролировать состояние пациента : цвет кожных покровов, Рs, АД, ЧДД
Для ранней диагностики развития осложнений.
Оценка: пациент отметил снижение температуры до субфебрильных цифр через 6 дней и исчезновение ее через 2 недели. Цель достигнута.
Тестированный контроль.
1. Основная причина развития бронхитов
а) алкоголизм
б) курение
в) бактериальная и вирусная инфекция
г) переохлаждение
2. Основной симптом бронхита
а) головная боль
б) слабость
в) лёгочное кровотечение
г) кашель с мокротой
3. Основной фактор риска хронического бронхита
а) курение
б) бактериальная и вирусная инфекция
в) переохлаждение
г) гиповитаминоз
4. Характер мокроты при остром бронхите
а) слизистая
б) стекловидная
в) «ржавая»
г) розовая пенистая
6. Осложнение хронического бронхита
а) лёгочное кровотечение
б) острая сосудистая недостаточность
в) острая сердечная недостаточность
г) хроническая дыхательная недостаточность
7. При кашле с отделением гнойной мокроты противопоказан
а) бромгексин
б) либексин
в) мукалтин
г) грудной сбор
8. Для разжижения густой вязкой мокроты используется
а) АЦЦ
б) кодеин
в) сальбутамол
г) теофиллин
9. При лечении гнойного бронхита используются
а) амоксициллин, бромгексин
б) бекотид, интал
в) кодеин, либексин
г) кофеин, кордиамин
10.При хроническом бронхите отмечается кашель с мокротой
а)2 мес. не менее 2-х лет
б)3 мес. не менее 2-х лет
в)3 мес. не менее 3-х лет
г)4 мес. не менее 3-х лет
11.Выделите приоритетную проблему
а) кашель
б) отеки
в) потеря аппетита
г) слабость
12.Частота дыхательных движений в норме
а) 16-20
б) 25-30
в) 10-15
г) 60-80
13.Сухие хрипы образуются при
а) расклеивании альвеол
б) склеивании альвеол
в) сужении бронхов
г) трении листков плевры
14.Сестринский диагноз — это
а) определение главного клинического синдрома
б) выявление конкретной болезни у конкретного человека или у членов семьи
в) проблема здоровья поддающаяся сестринскому вмешательству
г) определение прогноза развития заболевания
15.О2
а) углекислый газ
б) кислород
в) азот
г) кислота
Ответы: Сестринский уход при бронхитах
Тестированный контроль.
1. Основная причина развития бронхитов
а) алкоголизм
б) курение
в) бактериальная и вирусная инфекция
г) переохлаждение
2. Основной симптом бронхита
а) головная боль
б) слабость
в) лёгочное кровотечение
г) кашель с мокротой
3. Основной фактор риска хронического бронхита
а) курение
б) бактериальная и вирусная инфекция
в) переохлаждение
г) гиповитаминоз
4. Характер мокроты при остром бронхите
а) слизистая
б) стекловидная
в) «ржавая»
г) розовая пенистая
6. Осложнение хронического бронхита
а) лёгочное кровотечение
б) острая сосудистая недостаточность
в) острая сердечная недостаточность
г) хроническая дыхательная недостаточность
7. При кашле с отделением гнойной мокроты противопоказан
а) бромгексин
б) либексин
в) мукалтин
г) грудной сбор
8. Для разжижения густой вязкой мокроты используется
а) АЦЦ
б) кодеин
в) сальбутамол
г) теофиллин
9. При лечении гнойного бронхита используются
а) амоксициллин, бромгексин
б) бекотид, интал
в) кодеин, либексин
г) кофеин, кордиамин
10.При хроническом бронхите отмечается кашель с мокротой
а)2 мес. не менее 2-х лет
б)3 мес. не менее 2-х лет
в)3 мес. не менее 3-х лет
г)4 мес. не менее 3-х лет
11.Выделите приоритетную проблему
а) кашель
б) отеки
в) потеря аппетита
г) слабость
12.Частота дыхательных движений в норме
а) 16-20
б) 25-30
в) 10-15
г) 60-80
13.Сухие хрипы образуются при
а) расклеивании альвеол
б) склеивании альвеол
в) сужении бронхов
г) трении листков плевры
14.Сестринский диагноз — это
а) определение главного клинического синдрома
б) выявление конкретной болезни у конкретного человека или у членов семьи
в) проблема здоровья поддающаяся сестринскому вмешательству
г) определение прогноза развития заболевания
15.О2
а) углекислый газ
б) кислород
в) азот
г) кислота
Сестринский уход при пневмониях
Тестированный контроль.
1.Основной возбудитель крупозной пневмонии
1)гонококк
2)пневмококк
3)стрептококк
4)стафилококк
2. Крепитация выслушивается при
1)бронхите
2)бронхиальной астме
3)крупозной пневмонии
4)сухом плеврите
3.Притупление перкуторного звука и усиление голосового дрожания наблюдается при
1)остром бронхите
2)бронхиальной астме
3)крупозной пневмонии
4)экссудативном плеврите
4.«Ржавый» характер мокроты наблюдается при
1)остром бронхите
2)крупозной пневмонии
3)бронхиальной астме
4)экссудативном плеврите
5.Наиболее информативный метод диагностики пневмонии
1)анализ мокроты
2)анализ крови
3)рентгенография грудной клетки
4)плевральная пункция
6.Этиотропная терапия пневмококковой пневмонии
1)гемодез
2)пенициллин
3)бромгексин
4)эуфиллин
7.Осложнение очаговой пневмонии
1)абсцесс легкого
2)бронхит
3)туберкулез
4)рак легкого
8.Мокроту для бактериологического исследования собирают в
1)сухую пробирку
2)сухую банку
3)стерильную пробирку
4)стерильную банку
9.Осложнение крупозной пневмонии
1)бронхиальная астма
2)бронхит
3)плеврит
4)рак легкого
10.При лечении пневмонии применяют
1)антибиотики, отхаркивающие
2)антибиотики, диуретики
3)бронхолитики, глюкокортикостероиды
4)бронхолитики, диуретики
Ответы: Сестринский уход при пневмониях
Тестированный контроль.
1.Основной возбудитель крупозной пневмонии
1)гонококк
2)пневмококк
3)стрептококк
4)стафилококк
2. Крепитация выслушивается при
1)бронхите
2)бронхиальной астме
3)крупозной пневмонии
4)сухом плеврите
3.Притупление перкуторного звука и усиление голосового дрожания наблюдается при
1)остром бронхите
2)бронхиальной астме
3)крупозной пневмонии
4)экссудативном плеврите
4.«Ржавый» характер мокроты наблюдается при
1)остром бронхите
2)крупозной пневмонии
3)бронхиальной астме
4)экссудативном плеврите
5.Наиболее информативный метод диагностики пневмонии
1)анализ мокроты
2)анализ крови
3)рентгенография грудной клетки
4)плевральная пункция
6.Этиотропная терапия пневмококковой пневмонии
1)гемодез
2)пенициллин
3)бромгексин
4)эуфиллин
7.Осложнение очаговой пневмонии
1)абсцесс легкого
2)бронхит
3)туберкулез
4)рак легкого
8.Мокроту для бактериологического исследования собирают в
1)сухую пробирку
2)сухую банку
3)стерильную пробирку
4)стерильную банку
9.Осложнение крупозной пневмонии
1)бронхиальная астма
2)бронхит
3)плеврит
4)рак легкого
10.При лечении пневмонии применяют
1)антибиотики, отхаркивающие
2)антибиотики, диуретики
3)бронхолитики, глюкокортикостероиды
4)бронхолитики, диуретики
Манипуляция.
Выполнение внутримышечной инъекции.
infourok.ru
Сестринский уход при бронхитах: этапы и особенности
Многие заболевания дыхательной системы требуют, чтобы за пациентами проводился качественный уход. Сестринский процесс необходим для скорейшего возвращения человека к нормальной жизни и оказания грамотной медицинской помощи. Благодаря сестринскому уходу при бронхитах больные скорее выздоравливают и реже возникают осложнения. Человек с медицинским образованием сможет вовремя заметить ухудшения и позвать врача для оказания помощи и коррекции лечения.
Основные цели сестринского ухода
Сестринский уход основан на следующих целях:
- определить потребности конкретного больного;
- вести данные с описанием лечебного процесса;
- обозначить проблемы и расставить приоритеты;
- составить схему действия на случай, если пациенту потребуется помощь;
- обслуживать больного человека;
- анализировать качество и эффективность оказываемой помощи.
Ставя перед собой все эти цели, сестра сможет оказать продуктивную помощь человеку, страдающему бронхитом.
Основные этапы сестринского ухода за больными людьми
Сестринский процесс при бронхите очень важен для нормального восстановления больного. Когда пациент находится под постоянным медицинским контролем, риск, что разовьются опасные осложнения, сводится к минимуму.
Сестринский уход состоит из пяти этапов. Каждый из них важен и может повлиять на дальнейшее здоровье человека и скорость его восстановления после бронхита.
Первый этап
Медицинская сестра должна получить полную информацию о состоянии пациента. От достоверности данных зависит правильность постановки диагноза.
Важно опросить больного, узнав, с какими симптомами он столкнулся, и какие патологии были выявлены ранее. Наиболее объективную оценку состоянию можно дать только после проведения обследования и осмотра пациента.
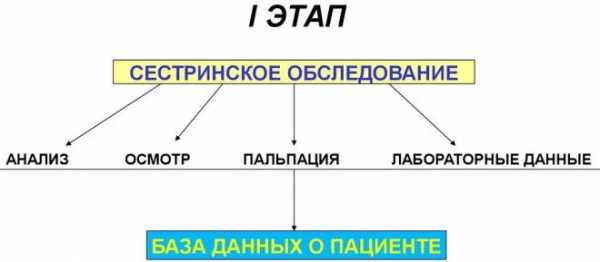
Второй этап
Цель второго этапа сестринского наблюдения за больными людьми – диагностика. Важно правильно подобрать методы обследования пациента и нужные анализы.
Необходимость сестринского обследования есть по следующим причинам:
- можно детально проанализировать полученные результаты;
- четко определить существующие проблемы;
- составить план для восстановления больного.
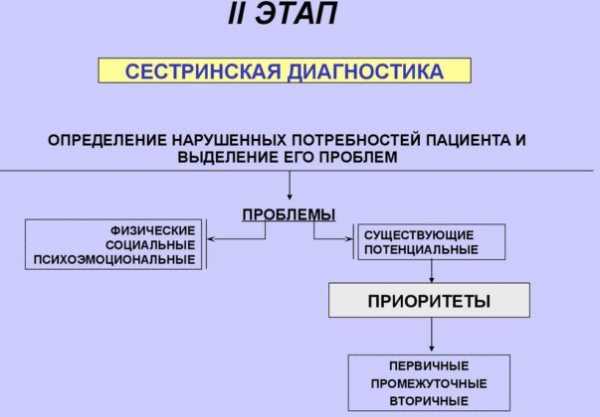
Чаще всего назначается общий анализ крови и мочи, биохимия, флюорография или рентген. В зависимости от того, какие еще есть жалобы у больного, могут быть назначены дополнительные обследования.
Третий этап
Следующий этап включает составление сестрой плана вмешательств. Медицинский персонал должен учитывать потребности и особенности конкретного пациента. Важно ставить цели и четко обозначать сроки их достижения.
Отсутствие грамотных своевременных мер по уходу может привести к развитию осложнений бронхитов.

Четвертый этап
Этот этап – время сестринских вмешательств. Все участники ухода должны строго придерживаться ранее составленного плана и действовать сообща.
Помощь больным с острым или хроническим бронхитом бывает трех видов:
- консультативная;
- частичная;
- полностью компенсирующая.

Следуя всем пунктам, можно ускорить выздоровление.
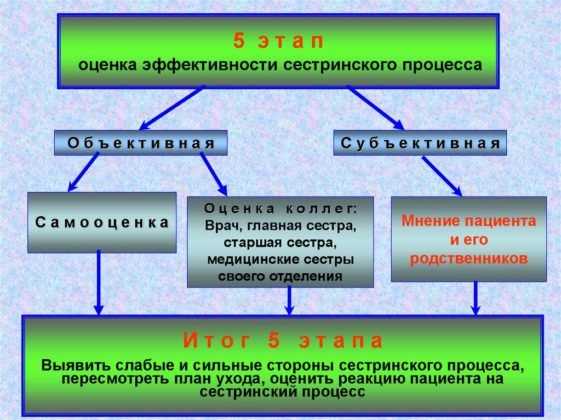
Пятый этап
На этом этапе подводятся итоги проведенной сестринской помощи. Медперсонал должен сравнить, какие цели были поставлены и в какой мере они достигнуты. В историях болезни следует произвести необходимые записи, свидетельствующие об эффективности оказанного ухода.
Грамотный уход за взрослыми
Бронхит – это воспалительное заболевание бронхиального дерева. С помощью этого органа вдыхаемый воздух достигает легких и очищает кровь от углекислого газа. Патология может протекать в острой и хронической форме. При развитии обструкции появляются спазмы в бронхах и самочувствие пациентов резко ухудшается. Мокрота не может свободно выходить наружу и дыхание нарушается.
Сестринский процесс при бронхите может быть различным, и оказание ухода зависит от состояния больного и формы течения заболевания. Рассмотрим, какие сферы входят в обязанности медсестры.
Питьевой режим. При бронхитах больные люди должны быть обеспечены обильным питьем. Это способствует разжижению мокроты и быстрому выздоровлению. Во время болезни важно пить не менее 3-3,5 л воды в сутки. Можно готовить щелочные растворы и давать больному морсы и натуральные соки.

Диета. Во время лечения бронхита больной должен сбалансировано питаться. Рацион должен быть обогащен витаминами и протеинами. Голодание допускается только при наличии симптомов интоксикации и повышенной температуры.

Ингаляции. Мероприятие позволяет уменьшить воспалительный процесс, снизить отечность и ускорить выведение мокроты из бронхов. Используют минеральную воду, физраствор, специальные растворы.

Образ жизни и условия. Важно донести до пациента, болеющего бронхитом опасность курения, долгого нахождения в условиях повышенной запыленности. Сестринский уход включает в себя каждодневное проветривание палаты, исключение любых раздражающих запахов.

Медицинские сестры должны проводить дренажный массаж, следить, чтобы пациент менял положение в постели, проводил дыхательную гимнастику, надувал шары. Именно сестра может заметить, что мокрота изменила цвет и требуются дополнительные обследования.
Особенности тщательного ухода за пожилыми людьми
 Пожилые люди нуждаются в еще большем внимании и чуткости со стороны медицинского персонала. При заболеваниях дыхательных путей возбудителем болезни в таком возрасте чаще всего оказываются вирусы. На тяжесть болезни может повлиять жизненные привычки пациента, состояние иммунной системы и состояние сердечно-сосудистой системы.
Пожилые люди нуждаются в еще большем внимании и чуткости со стороны медицинского персонала. При заболеваниях дыхательных путей возбудителем болезни в таком возрасте чаще всего оказываются вирусы. На тяжесть болезни может повлиять жизненные привычки пациента, состояние иммунной системы и состояние сердечно-сосудистой системы.
При уходе за пожилыми людьми важно помнить, что без качественного лечения бронхит быстро осложняется воспалением легких. Болезнь начинается с признаков обычного респираторного заболевания, и только ко второму дню развивается кашель. Вначале он сухой, а больным кажется, что они вдыхают горячий воздух. Через несколько суток кашель переходит в продуктивный.
Если в мокроте содержатся примеси гноя или повышается температура, вероятно, к вирусной инфекции присоединилась бактериальная. В таком случае требуется коррекция выбранного лечения.
Ухаживая за пожилыми пациентами, медицинские сестры будут обращать особенное внимание на появление таких явлений:
- резкая слабость;
- тахикардия;
- озноб;
- боли в груди.
План сестринских вмешательств включает в себя наблюдение за больным человеком, подготовку его к проведению лабораторных исследований. При необходимости могут быть внесены корректировки в применяемые медикаменты.
Медицинская сестра будет тщательно соблюдать все рекомендации врача и внимательно заботиться о нуждах пожилого пациента. В ее обязанности входит:
- проводить влажную уборку в палате;
- следить за жизненными показателями;
- наблюдать за частотой и глубиной дыхания;
- помогать при кормлении;
- обеспечивать плевательницей и судном;
- следить за цветом кожи.

При уходе за пожилыми пациентами медицинская сестра должна следить за тем, какие препараты принимает больной, и помогать ему при возникновении неотложных состояний.
Правила качественного ухода за детьми
При уходе за детьми медицинская сестра должна учитывать определенные особенности. Важно создать все условия для быстрого выздоровления малыша.
При уходе за детьми, страдающими бронхитом, сестры должны:
Сестринский уход за детьми
- объяснять ребенку суть проводимых процедур, а иногда и уговаривать согласиться на них;
- настраивать малыша на скорое выздоровление;
- помогать родителям понять, как правильно ухаживать за ребенком после возвращения домой;
- тщательно и регулярно проветривать помещения, где находятся дети.
Медицинская сестра должна следить, чтобы рацион был сбалансированным, содержал достаточно питательных веществ и витаминов. Она должна быть полностью уверена, что ребенок принимает все назначенные врачом препараты.
У большинства маленьких пациентов бронхит сопровождается насморком и обильным выделением слизи из носа. В обязанности медицинской сестры входит закапывать нос каплями, а также очищать ходы с помощью аспиратора.
При появлении кашля назначают препараты, разжижающие мокроту, а затем – отхаркивающие средства. Антибиотики прописываются только при наличии бактериальных инфекций. Сестра должна следить, чтобы данный медикамент принимался строго по часам в назначенное время.
О чем нужно помнить
Для защиты микрофлоры кишечника от губительного воздействия антибактериальных средств, следует давать ребенку средства, восстанавливающие нормальную микрофлору. Их не следует пить одновременно с антибиотиками.
При лечении детей самолечение строго противопоказано. Без помощи врача невозможно правильно дифференцировать патологию и поставить диагноз. Неправильное лечение или его отсутствие может привести к развитию обструкции и хронической форме бронхита.
Сестринское наблюдение играет важную роль в процессе выздоровления и восстановления после бронхита. Получить такую помощь можно, лишь своевременно обратившись к врачу.
Видео по теме: Массаж при бронхите
tvoypulmonolog.ru
Сестринская помощь при бронхитах.
Бронхит — воспаление бронхов.
Классификация:
— острый
— хронический: с опструкцией и неопструктивный.
Острый бронхит.
Это диффузное, т.е. поражение двустороннее, воспаление только слизистой оболочки бронхов, остро возникающий часто после воспаления трахеи и ВДП.
Причины:
— инфекционной природы заболевания (вирусное, бактериальное поражение)
— ослабление защитных сил организма иммунной системы в результате переохлаждения, перенесенные в ближайшее время простудные заболевания, нарушение образа жизни (при этом активизируется инфекция, которую каждый человек имеет в дыхательных путях)
— последствие вдыхания паров химических веществ, а так же особенно кислот и щелочей
— курящие люди и часто употребляющие алкоголь
Клиническая картина:
Начинается заболевание остро с симптомов ОРЗ или ОРВИ. Появляются боли в зеве, может быть насморк. Первое время — сухой кашель, который через 2-3 дня переходит в кашель с выделением мокроты. Температура повышается (при чем в первые дни — невысокая, а при переходе воспаления на слизистую бронхов — до 38). Кроме этого через 3-4 дня больных беспокоят симптомы интоксикации — слабость, боли в мышцах, плохой аппетит.
Объективные отклонения:
— сухие грубые хрипы с обоих сторон, которые после покашливания меняют свое местоположение
Осложнения:
— риск развития воспаления легких
— риск появления бронхо-спастического синдрома (нарушение проходимости) — чаще на фоне аллергии
Дополнительные исследования:
— общий анализ крови
— анализ мокроты
— рентгенологическое исследование (редко, т.к. изменений не выявляет)
Принципы лечения:
У пациента может быть ограничение самоухода, неэффективное откашливание, повышение температуры, психологические проблемы.
Независимые с/в:
— удобное положение в постели
— регулярная смена белья
— обучение эффективному откашливанию
— кроме лекарств, обильное теплое питье (теплое молоко с содой или капелькой йода)
— применение трав, обладающих отхаркивающим действием (мать-и-мачеха, чебрец, корень алтея, корень аира, трава термопсиса, корень солодки)
— соблюдение теплового лечения
Зависимые с/в:
— а/б (парентерально)
— средства, разжижающие мокроту (АЦЦ, Амбробене, Бромгексин)
— после снижения температуры — физиопроцедуры (УВЧ, электрофорес)
— применение ЛФК
Заболевание должно заканчиваться полным выздоровлением. Больных берут на учет на 6 месяцев.
Первичная профилактика:
— закаливание
— прекращение вредных привычек
— профилактика ОРЗ
— лечение ОРЗ дома
Хронический бронхит (ХБ).
Длительно протекающее дифузное воспаление всех слоев стенки бронха. При этом слизистая оболочка, имеющая слизистые клетки и реснитчатый эпителий, атрофируются. В дальнейшем воспаление может переходить на перебронхиальную ткань.
Причины:
— действие полютантов (в-ва, повреждающие слизистую)
а) табачный дым
б) пыль домашняя и на производстве
в) химические вещества, которые образуются при использование аэрозолей
— инфекция (чаще, активизирующая) — вторичное повреждение
— климатические условия
Клиническая картина:
Болезнь начинается чаще сразу, как хроническая постепенно. Основной симптом — кашель с выделением макроты. Диагноз — если кашель 3 месяца подряд в течение 2 лет. Субфебрильная температура, возникающая по вечерам. Симптом одышки при физической нагрузке.
При опструктивном бронхите могут быть приступы удушья. Различают 3 степени:
1) в период ремиссии приступы редкие
2) приступы возникают почти каждый день
3) приступы бывают несколько раз в день
Осложнения:
— заболевание приводит к развитию в легочной паренхиме пневмо-склероза (образование соединительной ткани в паренхиме легкого), а так же эмфиземы легкого (снижение эластичности альвеол в результате хронического нарушения проходимости бронхов из-за воспаления) -> все это приводит к развитию хронической дыхательной недостаточности, при которой больной с трудом передвигается, задыхается при небольшой физической нагрузке -> в тяжелых случаях это приводит к развитию легочного сердца (поражение мышцы правого желудочка, которое является конечной частью большого круга кровообращения -> возникает застой)
— развитие бронхиальной астмы
— развитие бронхо-эктотической болезни
— рак легкого
Объективные отклонения:
Зависят от стадии болезни и развития осложнений. В начале болезни — только наличие сухих хрипов над всеми бронхами. В дальнейшем появляются симптомы дыхательной недостаточности и легочного сердца. Кожные покровы — цианотичны (разлитой характер). ЧДД — больше нормы. При простукивании над легкими — коробочный перкуторный звук.
При выслушивании — ослабленное везикулярное дыхание и рассеянные сухие хрипы.
Дополнительные обследования:
— общий анализ крови
— анализ макроты
— рентген (повышенная прозрачность легочной паренхимы и перебронхиальные участки воспаления)
— исследование функций внешнего дыхания (спирометрия, спирография), при котором определяют:
а) скорость форсированного выдоха
б) форсированная жизненная емкость легких
— газовый состав крови
Дыхательная недостаточность и легочное сердце при бронхите возникает через много лет в отличие от ХОБЛ.
Принципы лечения.
Независимые с/в:
— беседа о прекращении действия полютантов
— при обострении болезни режим — постельный с приподнятым изголовьем
— смена белья
— для эффективного откашливания — травы, лекарства
— обильное теплое питье
— для уменьшения интоксикации диета должна содержать достаточное количество белков и витаминов
— контролировать ЛФК
Зависимые с/в:
— а/б
— средства, разжижающие мокроту
— физиотерапия
— обеспечение больного посудой для сбора мокроты
— обучение гигиене кашля
— после кашля — полоскать ротовую полость
— баночку обрабатывать не реже 2 р/сут (заливают дезинфицирующим средством на 1,5 часа, затем промывают, высушивают и дают пациенту)
Хроническая опструктивная болезнь легких (ХОБЛ).
Постоянно-существующая (необратимая) опструкция мелких бронхов, возникающая в результате нейтрофильного воспаления бронхов, а так же паренхимы легких рядом с бронхами и сосудов.
Такое воспаление характеризуется выделением БАВ (медиаторов), которыми являются лейкотриен, интерлейкин и фактор некроза опухоли. Эти факторы способны повреждать стенки бронхов и легочной паренхимы.
Причины:
— заболевание относится к наследственно-детерменированным (возникает у лиц с врожденным дефицитом альфа-антитрипсина)
— курение
— связана с содержанием в атмосфере неблагоприятных газов, запах отопительных приборов, а так же бытовая химия
— профессиональные факторы (работа в шахтах, сталеварение, обработка леса и бумаги, строительно-цементные работы, некоторые виды сельхоз-работ)
Для выявления причины — индекс курящего человека — количество сигарет на возрат.
Клиническая картина:
Основными синдромами ХОБЛ являются:
— муко-целюлярная недостаточность (постоянный кашель)
— синдром бронхиальной опструкции
— синдром хронической дыхательной недостаточности
— синдром хронической интоксикации (слабость, снижение трудоспособности)
Объективные отклонения:
— симптомы дыхательной недостаточности
— разлитой цианоз
— грудная клетка расширена
— ЧДД больше нормы
— при перкуссии коробочный перкуторный звук и участки притупления
— при развитии легочного серда появляется теплый акроцианоз -> увеличенная печень -> отеки на ногах
— кахексия
Дополнительные методы обследования:
— спирометрия, спирография
— исследование внешнего дыхания
— вводят перпараты расширяющие бронхи
Принципы лечения.
Независимые с/в:
— беседа о прекращении факторов риска
— в помещении — меньше пылесборников
— регулярная влажная уборка
— помещение — хорошо проветриваемое
— постель с возвышенным изголовьем
— физическая нагрузка — уменьшается
— регулярно — ЛФК
— в лечении применяют препараты, которые расширяют просвет бронхов:
а) симпатомиметики (Сальбутамол) — но обладают побочным действием (ССС), а так же возможна дрожь кистей рук, внутреннее дрожание
б) холинолитики (Спирива)
в) препараты комбинированного действия (Беродуал)
г) гормональные препараты
— применение вышеперечисленных препаратов в виде ингаляций
— применение средств — регулярно, особенно перед какой-то нагрузкой
— применение таблеток
а) теофиллины пролонгированного действия (Теопек, Слоуфиллин, Дурофиллин, Эуфилонг) — имеют побочное действие (на ССС — тахикардия, аритмия, снижение АД)
— если лечение не помогает — операция
Сестринская помощь при бронхиальной астме.
Хроническое заболевание, которое проявляется периодическими приступами удушья, затрудненным выдохом, который развивается в результате:
а) спазма мелких бронхов
б) повышенная продукция слизи
в) повышенная вязкость этой слизи
Бронхоспазм и все эти явления носит обратимый характер.
Причины заболеваний:
— в 80% случаев причина — аллергический фактор — патологическое состояние при котором наступает избирательная повышенная чувствительность организма; аллергенами бывают вещества неинфекционной природы, бытовые аллергены, домашние животные, корм для рыбок; аллергены растительного происхождения: пыльца трав, скошенное сено; пищевая аллергия — клубника, шоколад, цитрусовые; лекарственные вещества — а/б, среди них пенициллин; витамины группы В; химические средства (инфекционно-независимая астма)
— аллергены могут быть инфекционные (бактерии, грибы, вирусы…)
— астма физического напряжения (у спортсменов)
— холодовая бронхиальная астма
— неврогенная астма (у пожилых — в период климакса)
— аспириновая астма (при применении противовоспалительных лекарств)
Способствующие факторы:
— наследственность
— положительный аллергологический анамнез
— патология ВДП, особенно нарушение носового дыхания
— хронический бронхит
Клинические проявления:
В развитии приступа — 3 периода:
— предвестник — симптомы першения в носу, чихание, сухой мучительный кашель, стеснение в груди
— разгар приступа — внезапно появляется затруднение выдоха, больной не может лежать, стремится найти упор руками, дыхание при выдохе со свистом (выдавливание воздуха), грудная клетка — бочкообразна, кожные покровы — цианотичны (разлитой характер), коробочный перкуторный звук, при выслушивании на фоне ослабленного везикулярного дыхания — сухие свистящие хрипы, пульс учащен, ЧДД больше нормы
— период обратного развития — основной симптом — появление сгустка мокроты (отхождение), дыхание становится легче, период может протекать до нескольких часов
В межприступный период при легком течении больные могут чувствовать себя вполне удовлетворительно. Если приступы ежедневные и по несколько раз, то у больных развиваются симптомы дыхательной недостаточности (эмфизема легких) и они чувствуют одышку при физической нагрузке.
Принципы диагностики:
— общий анализ крови (выявление признаков аллергии — повышенное соержание эозинофиллов)
— анализ макроты (эозинофиллы; продукты распада эозинофиллов — кристаллы Шарко-Лейдена; повышенное содержания продуктов распада лейкоцитов — спираль Куршмана)
— рентген (повышенная прозрачность легочной паренхимы)
— спирометрия, спирография
Больных в школе астмы обучают самим проводить определение функций внешнего дыхания (пикфлоуметрия). Больной должен делать это ежедневно в одно и то же время утром и вечером. Затем от вечернего показания отнимается утреннее и умножается на 100. Суточный разброс более, чем на 20% — неблагоприятный признак. 30-40% — тем более. Все эти показатели больной фиксирует в дневнике и оценивает свое состояние.
12.09.16
Принцип лечения бронхиальной астмы.
Лечение зависит от степени тяжести заболевания и от периода болезни в момент приступа и в межприступный период. По степени тяжести болезнь делится:
1) Легкая степень — редкие приступы. Интерметирующее течение — 1 раз в 2-3 дня; персистирующее течение — каждый день, но легко снимается.
2) Течение средней тяжести — ежедневные приступы, более продолжительны (5-6 часов), ежедневное применение бронхолитиков. Средние колебания пиковой скорости выдоха более 30%.
3) Тяжелая степень — ежедневно, часто ночью, продолжается до суток, часто имеет осложнения, суточное колебание пиковой скорости выдоха — 30-40%.
Оказание помощи при приступе.
Очень важно заподозрить начинающийся приступ в ранний период.
Независимые с/в:
1) прекратить движение больного
2) обеспечить положение ортопноэ
3) поставить опору, чтобы больной мог опереться руками
4) обеспечить доступ свежего воздуха
5) расстегнуть стесняющую одежду
6) спросить пациента не принимал ли он препараты через ингалятор (сколько раз вдыхал)
7) психологическая поддержка (убедить дышать глубже и реже)
8) если больной не применял ингалятор, напомнить ему алгоритм применения лекарств через ингалятор
9) через третье лицо вызвать врача
Нельзя самостоятельно:
— применять кислород
— применять средства, успокаивающие кашель
— вводить лекартсва через ингалятор, если больной это уже сделал
Лекартсва для ингалятора назначает врач, они часто содежат либо 1 препарат, либо комбинацию препаратов.
После прихода врача больному вводят в/в капельно раствор Эуфиллина (медленно).
В легких случаях вводят п/к Мезатон, Платифилин, Атропин.
Если приступ не проходит, больного госпитализируют в палату интенсивной терапии, интубируют, подключают аппарат искусственного дыхания.
В тяжелых случаях — через бронхоскоп пациенту промывают бронхи.
Для профилактики приступов:
— кортикостероиды и бронхолитики в виде ингаляций
— бронхолитики в таблетках (Эуфиллин прологированного действия)
— антилейкотриэновые препараты (Зимутон, Сингулар)
— консультация больных в аллергологическом центре (устанавливают аллергены) — назначают гипоаллергенную диету, среду (для уборки рекомендуют средства, способствующие уменьшению образования пыли — в аптеке)
— проводится специальная иммунотерапия (гемосорбция, плазмоферез, лимфоцитоферез)
— системные стероиды (в тяжелых случаях) — побочный эффект от применения гормонов в таблетках:
— синдром Ушинга — лунообразное лицо;
— увелечение жира — живот, шея, грудь;
— психозы;
— атрофия мышц;
— стрии;
— гиперсекреция желудочная с развитием язв;
— стероидный диабет;
— артериальная гипретензия
Правила приема:
— строго после еды
— препарат нельзя резко отменить
— препараты Интал, Тайлет.
Осложнения бронхиальной астмы:
Астматический статус — тяжелый затянувшийся приступ, характеризующийся выраженной дыхательной недостаточностью, нарушением физико-химического равновесия крови, резистентность (нечувствительный к обычной терапии).
Причины:
— контакт с аллергеном
— прекращение приема гормонов коры надпочечников
— передозировка препаратов, которые применяют через ингалятор
Две формы астматического статуса:
1) Анафилактическая (аллергия) — при контакте с аллергеном, бурная, сразу принимает тяжелое течение
2) Метаболическая — развивается постепенно, иногда в течение нескольких дней. Три стадии:
— затянувшегося приступа удушья — в сознании, но приступ не проходит, появляется цианоз, нарушение дыхания
— «немого» легкого — при выслушивании над легким нет хрипов, вырашенная одышка, больной ведет себя неадекватно
— гипоксимической/гиперкомнической комы
Лечение астматического статуса:
Проводится в палате интенсивной терапии. Три компонента:
— кислородный
— инузионный
— медикаментозный
Начинают с введения Эуфиллина. При неэффективности — в/в струйно вводят гормоны коры надопочечников. Успокаивающие — противопоказаны. Больному подключают аппарат искусственного дыхания, промывают бронхи. Кислородная терапия — после небольшого улучшения (действие на гипоксемию), через аппарат Боброва.
Инфузионная терапия — разжижение мокроты, нормализация щелочного равновесия, 3-3,5 литра 5% глюкозы с добавлением Гепарина первые 3 дня.
Профилактика:
1) Первичная — уменьшение содержания пыли, исключение вредных привычек и выявление аллергенов.
2) Вторичная — лечение в межприступный период.
infopedia.su
