ПСВ — это при бронхиальной астме один из главных методов контроля за заболеванием, расшифровывается как «пиковая скорость выдоха» и измеряется пикфлоуметром. Это очень важный показатель, необходимый для полноценного мониторинга. Для получения картины заболевания в целом надо регулярно делать 2 основных исследования.
ВАЖНО ЗНАТЬ! Гадалка баба Нина: «Денег всегда будет в избытке, если под подушку положить…» Читать подробнее >>

Главные обследования в диагностике и лечении бронхиальной астмы
Спирометрия используется для взрослых и детей старше 5 лет и определяет ОФВ1 (объем форсированного выдоха за первую секунду) и ФЖЕЛ (форсированную жизненную емкость легких). Обычно проводится с применением бронхолитика быстрого действия. При проведении процедуры сначала измеряется ОФВ1 и ФЖЕЛ без применения лекарства, затем пациент вдыхает бронхолитик (например, Сальбутамол или Беротек) и примерно через 20-25 мин проводится повторная процедура спирометрии, которая позволяет узнать, насколько улучшились показатели ОФВ1 и ФЖЕЛ.
Эти показатели зависят от многих факторов, в том числе от возраста, пола и веса пациента, и могут разниться. По результатам спирометрии оценивают соотношение двух показателей (это называется индекс Тиффно — ИТ). В норме у взрослого человека ИТ должен превышать 0,80, а у детей — 0,90. Если есть понижение этого показателя, то можно говорить об обструкции, характерной для бронхитов или бронхиальной астмы.
Спирометрия проводится исключительно в больнице специалистом, перед началом врач подробно инструктирует пациента о том, как и когда надо дышать и выдыхать. Нос во время процедуры зажимается специальным зажимом, что может вызвать определенный дискомфорт у ребенка, потому перед тем, как вести его на спирометрию, родителям следует рассказать ребенку о том, что будет происходить в кабинете у врача, чтобы он не испугался, в противном случае процедура не сможет быть проведена. По окончании пациенту на руки выдается заключение с графиками.
Пикфлоуметрия — еще один метод обследования и контроля за течением бронхиальной астмы. В отличие от спирометрии, она может проводиться как в кабинете доктора, так и дома самостоятельно. Всем больным бронхиальной астмой врачи настоятельно рекомендуют приобрести пикфлоуметр и вести дневник пикфлоуметрии, чтобы регулярно замерять ПСВ.
ПСВ при бронхиальной астме необходимо знать для того, чтобы оценивать состояние больного и эффективность проводимой терапии.
Пикфлоуметр и правила его применения
Пикфлоуметр — небольшой портативный и относительно недорогой прибор, который можно приобрести в аптеке. У каждого больного бронхиальной астмой должен быть персональный прибор. Его необходимо содержать в чистоте и нежелательно давать в пользование другим людям.
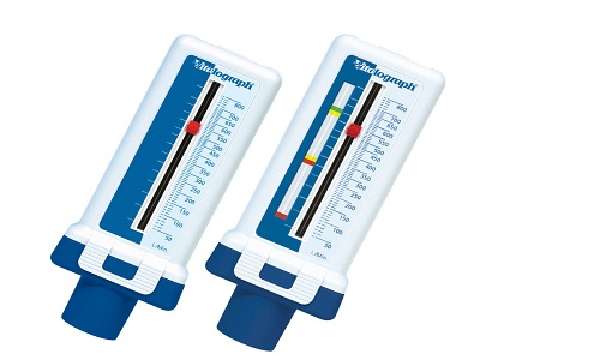
Для того чтобы замерить ПСВ, следует полностью выдохнуть, затем сделать глубокий вдох и, плотно обхватив губами мундштук, резко выдохнуть в пикфлоуметр. При этом прибор держать надо ровно горизонтально, пальцами не перекрывая шкалы. После каждого замера указатель ставить на начальную отметку. Процедуру по возможности проводят стоя. Замеры следует делать утром и вечером до приема противоастматических препаратов, выдыхать — 3 раза, записывать наилучший результат в график пикфлоуметрии, который можно взять у врача или сделать самостоятельно, нарисовав систему координат на миллиметровой бумаге. Так можно будет отследить снижение ПСВ, что будет говорить о недейственной терапии.
При сильном понижении результата выдоха следует немедленно обратиться к врачу для лечения. На каждый прием пульмонолога больной должен приносить график пикфлоуметрии, чтобы специалист мог оценить ПСВ и понять, помогают или нет пациенту подобранные лекарственные препараты.
При правильном контроле за бронхиальной астмой график ПСВ близок к прямой линии, а вот если он резко скачет то вверх, то вниз, это уже может говорить о том, что терапия не помогает, контроль следует улучшить путем подбора других медикаментозных средств или увеличения дозы.
Нормы ПСВ и зоны пикфлоуметрии
Для каждого пациента существует своя индивидуальная норма ПСВ, которую можно узнать у лечащего пульмонолога или рассчитать самостоятельно.

Для удобства врачей и пациентов была разработана систем трех цветовых зон результатов пикфлоуметрии.
Зеленая зона: лучший показатель ПСВ вне обострений следует умножить на 0,8 — это будет тем минимумом, являющимся нижней границей зеленой зоны. Если все значения выше этой цифры находятся в зеленой зоне, это значит, что терапия проходит успешно и поводов для беспокойства нет.
Желтая зона: здесь лучший показатель умножается на коэффициент 0,6, таким образом определяется нижняя граница желтой зоны. Если результаты пикфлоуметрии находятся в этой зоне, уже стоит прислушаться к организму: может появляться небольшая одышкаа, нарушения сна, затруднения в элементарных физических упражнениях. В этом случае необходимо обратиться к врачу, чтобы он либо назначил дополнительные медицинские препараты, либо увеличил дозу уже используемых. Не стоит игнорировать желтую зону — это может привести к развитию приступа и резкому и сильному обострению заболевания.
Красная зона — это все показатели, находящиеся после нижней границы желтой зоны. Это та зона, при которой появляется одышкаа и сильный кашель в состоянии покоя, становится очень трудно дышать, в груди появляется свист и сипы. Здесь, во-первых, необходим прием экстренных препаратов для быстрого купирования приступа, а во-вторых — срочное обращение к врачу для пересмотра лечебной терапии. Понижение показателей до этой зоны игнорировать ни в коем случае нельзя — это большая угроза для жизни.
Бронхиальная астма — заболевание, безусловно, тяжелое и неприятное, однако при правильном подходе к ее лечению как врача, так и самого пациента, она может протекать практически бессимптомно, не мешая человеку вести нормальную полноценную жизнь.
Роль пикфлоуметрии и самоконтроля при лечении этого заболевания очень важна, ведь таким образом человек может самостоятельно оценивать свое состояние и вовремя обращаться за врачебной помощью.


Бронхиальная астма – распространенное заболевание органов дыхательной системы хронического течения, требующее постоянного врачебного контроля. Только так можно отследить динамику болезни, предупредить осложнения и вовремя оказать помощь больным в случае приступа.
Но в повседневной жизни занятому на работе и в семье человеку не всегда удается регулярно посещать врача. С помощью пикфлоуметрии при бронхиальной астме пациент может самостоятельно мониторить свое состояние и при необходимости сразу же откорректировать дозу принимаемых лекарственных препаратов, предупредив обострение.
Что такое пикфлоуметрия
Пикфлоуметрия – популярный и доступный диагностический метод, позволяющий быстро определить при бронхиальной астме ПСВ — пиковую скорость выдоха. По этому показателю оценивают, насколько хорошо функционируют органы дыхания, есть ли спазм дыхательных путей.
Кроме того, эту методику используют для контроля эффективности назначенного лечения. Чтобы провести процедуру и сделать необходимые замеры, потребуется специальный прибор – пикфлоуметр. Для наглядности пикфлоуметрию можно сравнить с измерением артериального давления при гипертонии или же замером содержания глюкозы в крови при сахарном диабете.
Устройство и виды пикфлоуметров

Разобраться в устройстве и принципе действия прибора для измерения скорости дыхания совсем несложно, никаких особых навыков для этого не требуется.
Чаще всего пикфлоуметр представляет собой пластиковую трубку со шкалой, в которую пациент должен резко выдыхать. На шкале разными цветами выделено три зоны:
- зеленая;
- желтая;
- красная.
Однако существуют и электронные модели, где показатели выводятся на экран в цифровом виде. Отличаются они также производителем, стоимостью и дизайном исполнения. Но при этом колебания значений у разных приборов могут достигать 15%. По этой причине рекомендуется приобрести индивидуальный пикфлоуметр и применять только его.
Основной критерий, по которому различаются пикфлоуметры, – это возрастная категория. Для детей, так как они ниже ростом и имеют меньший вес, выпускаются приборы другого вида, чем для взрослых. Есть также универсальные устройства со сменными мундштуками, которые подходят и взрослым, и детям.
Не составит никакого труда сориентироваться в показаниях шкалы и самостоятельно определить, насколько стабильно состояние астматика. Особенно важно это, если бронхиальной астмой страдает ребенок, и регулярные замеры ПСВ нужно проводить ему.
Роль пикфлоуметрии в диагностике и лечении бронхиальной астмы

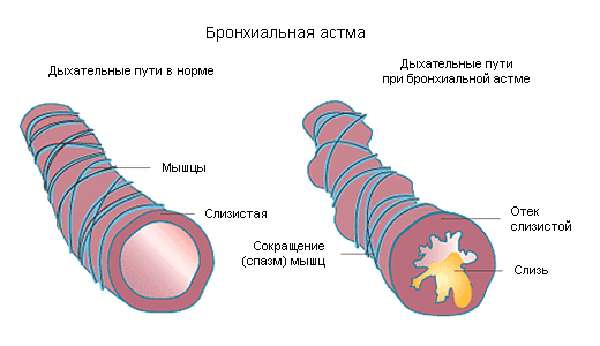
Для бронхиальной астмы характерны спазмы бронхов и бронхиол, что затрудняет доступ воздуха в легкие и нарушает нормальную оксигенацию организма пациента. В результате развивается дыхательная недостаточность, что приводит к резкому ухудшению самочувствия больного.
Пиковая скорость выдоха, или ПСВ, – это показатель, который изменяется в зависимости ширины просвета в бронхах. Чем он больше, тем легче воздуху проходить по дыхательным путям и достигать легких, а значит, тем стабильнее состояние пациента. Потому процедура пикфлоуметрии при БА имеет огромное значение.
Основные цели пикфлоуметрии:
- Диагностика стадии заболевания и контроль эффективности проводимого лечения.
- Оценка гиперреактивности бронхов, нарастания воспалительного процесса, что позволяет установить степень нарушения их работы.
- Определение предрасположенности пациента к развитию бронхиальной астмы.
- Выявление причин заболевания. Пикфлоуметрию сначала проводят в условиях стационара или дома у больного, а затем на рабочем месте. Если на рабочем месте выявлено снижение ПСВ и сужение бронхов, значит, человек страдает профессиональной астмой (развитие болезни часто провоцирует вдыхание запыленного или загрязненного вредными веществами воздуха на протяжении длительного времени).
- Выяснение факторов, ставших толчком к развитию болезни и способных вызвать приступ бронхоспазма. С помощью пикфлоуметрии можно установить реакцию бронхов пациента на различные раздражители – пыльцу растений, бытовую пыль, химикаты и пр.
- Составление оптимальной схемы терапии. Посредством замера ПСВ выясняется, на какие медикаменты пациент реагирует лучше всего.
- Выявление особенностей динамики заболевания в разное время суток, в разных климатических условиях.
Благодаря пикфлоуметрии можно не только диагностировать бронхиальную астму и оценить ее степень тяжести, но и предотвратить развитие бронхоспазма, а также узнать, какими именно препаратами предпочтительней его лечить.
Показания для исследования

Основными показаниями к проведению пикфлоуметрии при подозрении на бронхиальную астму или уже поставленном диагнозе являются:
- Дифдиагностика патологий дыхательных путей, сопровождающихся спазмом бронхов.
- Мониторинг состояния при обострении бронхиальной астмы.
Правила проведения пикфлоуметрии

Существуют определенные правила проведения пикфлоуметрии при бронхиальной астме. Рекомендуется ознакомиться с ними и строго соблюдать, чтобы получить достоверный результат.
Врачи обычно дают пациентам памятку на консультации, чтобы они могли правильно проводить определение пиковой скорости выдоха в домашних условиях самостоятельно, без помощи медицинского работника.
Основные нюансы корректного проведения процедуры следующие:
- Для домашнего использования необходимо приобрести индивидуальный пикфлоуметр. Передавать его другим пациентам или брать у других категорически не рекомендуется.
- В сутки проводят не менее двух процедур, желательно утром, после пробуждения, и вечером, перед сном.
- Можно делать пикфлоуметрию и чаще, это совершенно безвредная и безболезненная процедура.
- Процедура заключается в резком трехкратном выдохе в трубку прибора. При этом выдыхать нужно на самом деле резко, между выдохами следует делать паузы продолжительностью в две-три минуты.
Если показания прибора резко изменяются и указывают на выраженные нарушения функционирования органов дыхательной системы, следует как можно быстрее обратиться к врачу за дополнительной консультацией. Скорее всего, требуется откорректировать схему приема медикаментозных препаратов.
Запомнить! Замер скорости выдоха не является принудительной процедурой, и только от пациента зависит, будет он выполнять ее регулярно или нет. Но следует понимать, что при таком непредсказуемом заболевании, как бронхиальная астма, пикфлоуметрия и ее результаты – единственная возможность самостоятельно выявить ухудшение состояния и вовремя внести корректировки в проводимую терапию.
Основные этапы проведения процедуры:
- Вынуть прибор из упаковки, продезинфицировать трубку или просто протереть, если прибор индивидуальный.
- Удобно сесть или встать, держать устройство параллельно полу и следить, чтобы ползунок оставался вначале шкалы совершенно неподвижным.
- Обхватить трубку губами и сделать резкий выдох. Язык не должен перекрывать вход в трубку. За одну процедуру делается три выдоха с небольшими интервалами.
- Очистить прибор с помощью воды и моющего средства для посуды, просушить.
- Внести полученные результаты в специальный дневник, он должен быть у каждого пациента.
- Сравнить новые результаты с предыдущими и при необходимости обратиться к доктору.
Проводят процедуру, как и было сказано выше, дважды в день. Никакой подготовки к ее выполнению не требуется. Достаточно просто несколько минут спокойно посидеть, расслабиться и успокоиться.
Исследование в детском возрасте

При бронхиальной астме у детей проводить измерения ПСВ должны родители или другие взрослые, ухаживающие за больным ребенком. Ребенок на момент проведения процедуры не должен быть голодным или сонным.
Дуть в трубку малышу предлагается так, как если бы он задувал свечи на торте. Перед замером пиковой скорости выдоха рекомендуется снять с ребенка тесную одежду и уговорить его спокойно посидеть полчаса.
Нормы ПСВ, зонирование и показатели

Показатели пикфлоуметрии при бронхиальной астме у каждого пациента различны, так как у всех людей разная дыхательная активность. Норма у пациентов сильно отличается в зависимости от возраста, роста, пола и других индивидуальных особенностей.
Есть общепринятые стандарты, но это лишь ориентировочные показатели.
Чтобы определить, какова же норма ПСВ у конкретного пациента, его нужно обследовать на протяжении 21 дня в период ремиссии, когда его состояние стабильно и значительных нарушений дыхательных функций не отмечается. Затем составляется трехцветный график, который будет отображать минимальные и максимальные показатели. Именно по этому графику в дальнейшем пациент будет ориентироваться, все ли в порядке или нужно обратиться к врачу:
- Зеленая зона – оптимальные показатели для пациента, это означает, что он чувствует себя хорошо.
- Желтая зона – означает незначительное ухудшение состояние больного, при котором необходимо откорректировать дозировку принимаемых препаратов.
- Ползунок в красной зоне – состояние критическое, больному нужна срочная госпитализация.
Установленные общие нормальные показатели, по которым проводится расшифровка результатов измерений по пикфлоуметру, следующие:
- ПСВ выше 90% от нормы, высчитанной для пациента индивидуально, – состояние стабильное, не требующее корректировки лечения и консультации врача.
- ПСВ колеблется от 80% до 89% — изменять схему лечения пока нет необходимости, но пациент должен тщательно следить за своим состоянием.
- Показатель ПСВ колеблется от 50% до 79% от нормы – необходимо срочно откорректировать проводимую терапию.
- ПСВ ниже 50% от установленной нормы – больного нужно срочно госпитализировать, его состояние критическое.
Как рассчитывать суточный разброс значений ПСВ

Чтобы установить для зеленой зоны максимальное значение ПСВ при бронхиальной астме за время трехнедельного обследования пациента, наибольший показатель умножают на 0,8.
Чтобы получить цифровой эквивалент значения пиковой скорости для желтой зоны, означающей умеренное ухудшение состояния, наибольший результат умножают на 0,5. Все, что будет находиться ниже результатов желтой зоны, относится к красной, то есть к критической.
Для удобства можно скачать в интернете таблицы средних норм для мужчин, женщин и детей, распечатать их и сделать памятку. У женщин и детей цифры будут ниже, чем у мужчин, что вполне естественно, так как дыхательная активность у них от природы тоже ниже.
Дневник пикфлоуметрии

Обычно при покупке пикфлоуметра пациент сразу получает дневник, куда он будет вносить все данные ПСВ после утренних и вечерних замеров. В дневнике предусмотрен график пикфлоуметрии, рассчитанный на 4 недели.
В норме цифровые показатели должны быть примерно одинаковыми, а если соединить точки, которыми в графике отмечаются показатели ПСВ, то должна получиться почти ровная линия. У больного астмой график имеет вид кривой с зубцами разного размера.
В заключение
Пикфлоуметрия – современный и доступный для каждого пациента способ самостоятельно контролировать свое состояние в домашних условиях.
С помощью этой процедуры можно минимизировать риск обострений, а также отследить динамику болезни и оценить эффективность проводимой терапии. Главное – правильно пользоваться прибором, делать все расчеты корректно и не забывать вносить их в дневник.
что это такое, нормы, оценка результатов
ПСВ – это при бронхиальной астме один из главных методов контроля за заболеванием, расшифровывается как «пиковая скорость выдоха» и измеряется пикфлоуметром. Это очень важный показатель, необходимый для полноценного мониторинга. Для получения картины заболевания в целом надо регулярно делать 2 основных исследования.


Главные обследования в диагностике и лечении бронхиальной астмы
Спирометрия используется для взрослых и детей старше 5 лет и определяет ОФВ1 (объем форсированного выдоха за первую секунду) и ФЖЕЛ (форсированную жизненную емкость легких). Обычно проводится с применением бронхолитика быстрого действия. При проведении процедуры сначала измеряется ОФВ1 и ФЖЕЛ без применения лекарства, затем пациент вдыхает бронхолитик (например, Сальбутамол или Беротек) и примерно через 20-25 мин проводится повторная процедура спирометрии, которая позволяет узнать, насколько улучшились показатели ОФВ1 и ФЖЕЛ.
Эти показатели зависят от многих факторов, в том числе от возраста, пола и веса пациента, и могут разниться. По результатам спирометрии оценивают соотношение двух показателей (это называется индекс Тиффно – ИТ). В норме у взрослого человека ИТ должен превышать 0,80, а у детей – 0,90. Если есть понижение этого показателя, то можно говорить об обструкции, характерной для бронхитов или бронхиальной астмы.


Спирометрия проводится исключительно в больнице специалистом, перед началом врач подробно инструктирует пациента о том, как и когда надо дышать и выдыхать. Нос во время процедуры зажимается специальным зажимом, что может вызвать определенный дискомфорт у ребенка, потому перед тем, как вести его на спирометрию, родителям следует рассказать ребенку о том, что будет происходить в кабинете у врача, чтобы он не испугался, в противном случае процедура не сможет быть проведена. По окончании пациенту на руки выдается заключение с графиками.
Пикфлоуметрия – еще один метод обследования и контроля за течением бронхиальной астмы. В отличие от спирометрии, она может проводиться как в кабинете доктора, так и дома самостоятельно. Всем больным бронхиальной астмой врачи настоятельно рекомендуют приобрести пикфлоуметр и вести дневник пикфлоуметрии, чтобы регулярно замерять ПСВ.
ПСВ при бронхиальной астме необходимо знать для того, чтобы оценивать состояние больного и эффективность проводимой терапии.
Пикфлоуметр и правила его применения
Пикфлоуметр – небольшой портативный и относительно недорогой прибор, который можно приобрести в аптеке. У каждого больного бронхиальной астмой должен быть персональный прибор. Его необходимо содержать в чистоте и нежелательно давать в пользование другим людям.


Для того чтобы замерить ПСВ, следует полностью выдохнуть, затем сделать глубокий вдох и, плотно обхватив губами мундштук, резко выдохнуть в пикфлоуметр. При этом прибор держать надо ровно горизонтально, пальцами не перекрывая шкалы. После каждого замера указатель ставить на начальную отметку. Процедуру по возможности проводят стоя. Замеры следует делать утром и вечером до приема противоастматических препаратов, выдыхать – 3 раза, записывать наилучший результат в график пикфлоуметрии, который можно взять у врача или сделать самостоятельно, нарисовав систему координат на миллиметровой бумаге. Так можно будет отследить снижение ПСВ, что будет говорить о недейственной терапии.
При сильном понижении результата выдоха следует немедленно обратиться к врачу для лечения. На каждый прием пульмонолога больной должен приносить график пикфлоуметрии, чтобы специалист мог оценить ПСВ и понять, помогают или нет пациенту подобранные лекарственные препараты.
При правильном контроле за бронхиальной астмой график ПСВ близок к прямой линии, а вот если он резко скачет то вверх, то вниз, это уже может говорить о том, что терапия не помогает, контроль следует улучшить путем подбора других медикаментозных средств или увеличения дозы.
Нормы ПСВ и зоны пикфлоуметрии
Для каждого пациента существует своя индивидуальная норма ПСВ, которую можно узнать у лечащего пульмонолога или рассчитать самостоятельно.


Для удобства врачей и пациентов была разработана систем трех цветовых зон результатов пикфлоуметрии.
Зеленая зона: лучший показатель ПСВ вне обострений следует умножить на 0,8 – это будет тем минимумом, являющимся нижней границей зеленой зоны. Если все значения выше этой цифры находятся в зеленой зоне, это значит, что терапия проходит успешно и поводов для беспокойства нет.
Желтая зона: здесь лучший показатель умножается на коэффициент 0,6, таким образом определяется нижняя граница желтой зоны. Если результаты пикфлоуметрии находятся в этой зоне, уже стоит прислушаться к организму: может появляться небольшая одышкаа, нарушения сна, затруднения в элементарных физических упражнениях. В этом случае необходимо обратиться к врачу, чтобы он либо назначил дополнительные медицинские препараты, либо увеличил дозу уже используемых. Не стоит игнорировать желтую зону – это может привести к развитию приступа и резкому и сильному обострению заболевания.
Красная зона – это все показатели, находящиеся после нижней границы желтой зоны. Это та зона, при которой появляется одышкаа и сильный кашель в состоянии покоя, становится очень трудно дышать, в груди появляется свист и сипы. Здесь, во-первых, необходим прием экстренных препаратов для быстрого купирования приступа, а во-вторых – срочное обращение к врачу для пересмотра лечебной терапии. Понижение показателей до этой зоны игнорировать ни в коем случае нельзя – это большая угроза для жизни.
Бронхиальная астма – заболевание, безусловно, тяжелое и неприятное, однако при правильном подходе к ее лечению как врача, так и самого пациента, она может протекать практически бессимптомно, не мешая человеку вести нормальную полноценную жизнь.
Роль пикфлоуметрии и самоконтроля при лечении этого заболевания очень важна, ведь таким образом человек может самостоятельно оценивать свое состояние и вовремя обращаться за врачебной помощью.
Что такое псв бронх астма

Бронхиальная астма – распространенное заболевание органов дыхательной системы хронического течения, требующее постоянного врачебного контроля. Только так можно отследить динамику болезни, предупредить осложнения и вовремя оказать помощь больным в случае приступа.
Но в повседневной жизни занятому на работе и в семье человеку не всегда удается регулярно посещать врача. С помощью пикфлоуметрии при бронхиальной астме пациент может самостоятельно мониторить свое состояние и при необходимости сразу же откорректировать дозу принимаемых лекарственных препаратов, предупредив обострение.
Что такое пикфлоуметрия
Пикфлоуметрия – популярный и доступный диагностический метод, позволяющий быстро определить при бронхиальной астме ПСВ — пиковую скорость выдоха. По этому показателю оценивают, насколько хорошо функционируют органы дыхания, есть ли спазм дыхательных путей.
Кроме того, эту методику используют для контроля эффективности назначенного лечения. Чтобы провести процедуру и сделать необходимые замеры, потребуется специальный прибор – пикфлоуметр. Для наглядности пикфлоуметрию можно сравнить с измерением артериального давления при гипертонии или же замером содержания глюкозы в крови при сахарном диабете.
Устройство и виды пикфлоуметров

Разобраться в устройстве и принципе действия прибора для измерения скорости дыхания совсем несложно, никаких особых навыков для этого не требуется.
Чаще всего пикфлоуметр представляет собой пластиковую трубку со шкалой, в которую пациент должен резко выдыхать. На шкале разными цветами выделено три зоны:
- зеленая;
- желтая;
- красная.
Однако существуют и электронные модели, где показатели выводятся на экран в цифровом виде. Отличаются они также производителем, стоимостью и дизайном исполнения. Но при этом колебания значений у разных приборов могут достигать 15%. По этой причине рекомендуется приобрести индивидуальный пикфлоуметр и применять только его.
Основной критерий, по которому различаются пикфлоуметры, – это возрастная категория. Для детей, так как они ниже ростом и имеют меньший вес, выпускаются приборы другого вида, чем для взрослых. Есть также универсальные устройства со сменными мундштуками, которые подходят и взрослым, и детям.
Не составит никакого труда сориентироваться в показаниях шкалы и самостоятельно определить, насколько стабильно состояние астматика. Особенно важно это, если бронхиальной астмой страдает ребенок, и регулярные замеры ПСВ нужно проводить ему.
Роль пикфлоуметрии в диагностике и лечении бронхиальной астмы

Для бронхиальной астмы характерны спазмы бронхов и бронхиол, что затрудняет доступ воздуха в легкие и нарушает нормальную оксигенацию организма пациента. В результате развивается дыхательная недостаточность, что приводит к резкому ухудшению самочувствия больного.
Пиковая скорость выдоха, или ПСВ, – это показатель, который изменяется в зависимости ширины просвета в бронхах. Чем он больше, тем легче воздуху проходить по дыхательным путям и достигать легких, а значит, тем стабильнее состояние пациента. Потому процедура пикфлоуметрии при БА имеет огромное значение.
Основные цели пикфлоуметрии:
- Диагностика стадии заболевания и контроль эффективности проводимого лечения.
- Оценка гиперреактивности бронхов, нарастания воспалительного процесса, что позволяет установить степень нарушения их работы.
- Определение предрасположенности пациента к развитию бронхиальной астмы.
- Выявление причин заболевания. Пикфлоуметрию сначала проводят в условиях стационара или дома у больного, а затем на рабочем месте. Если на рабочем месте выявлено снижение ПСВ и сужение бронхов, значит, человек страдает профессиональной астмой (развитие болезни часто провоцирует вдыхание запыленного или загрязненного вредными веществами воздуха на протяжении длительного времени).
- Выяснение факторов, ставших толчком к развитию болезни и способных вызвать приступ бронхоспазма. С помощью пикфлоуметрии можно установить реакцию бронхов пациента на различные раздражители – пыльцу растений, бытовую пыль, химикаты и пр.
- Составление оптимальной схемы терапии. Посредством замера ПСВ выясняется, на какие медикаменты пациент реагирует лучше всего.
- Выявление особенностей динамики заболевания в разное время суток, в разных климатических условиях.
Благодаря пикфлоуметрии можно не только диагностировать бронхиальную астму и оценить ее степень тяжести, но и предотвратить развитие бронхоспазма, а также узнать, какими именно препаратами предпочтительней его лечить.
Показания для исследования

Основными показаниями к проведению пикфлоуметрии при подозрении на бронхиальную астму или уже поставленном диагнозе являются:
- Дифдиагностика патологий дыхательных путей, сопровождающихся спазмом бронхов.
- Мониторинг состояния при обострении бронхиальной астмы.
Правила проведения пикфлоуметрии

Существуют определенные правила проведения пикфлоуметрии при бронхиальной астме. Рекомендуется ознакомиться с ними и строго соблюдать, чтобы получить достоверный результат.
Врачи обычно дают пациентам памятку на консультации, чтобы они могли правильно проводить определение пиковой скорости выдоха в домашних условиях самостоятельно, без помощи медицинского работника.
Основные нюансы корректного проведения процедуры следующие:
- Для домашнего использования необходимо приобрести индивидуальный пикфлоуметр. Передавать его другим пациентам или брать у других категорически не рекомендуется.
- В сутки проводят не менее двух процедур, желательно утром, после пробуждения, и вечером, перед сном.
- Можно делать пикфлоуметрию и чаще, это совершенно безвредная и безболезненная процедура.
- Процедура заключается в резком трехкратном выдохе в трубку прибора. При этом выдыхать нужно на самом деле резко, между выдохами следует делать паузы продолжительностью в две-три минуты.
Если показания прибора резко изменяются и указывают на выраженные нарушения функционирования органов дыхательной системы, следует как можно быстрее обратиться к врачу за дополнительной консультацией. Скорее всего, требуется откорректировать схему приема медикаментозных препаратов.
Запомнить! Замер скорости выдоха не является принудительной процедурой, и только от пациента зависит, будет он выполнять ее регулярно или нет. Но следует понимать, что при таком непредсказуемом заболевании, как бронхиальная астма, пикфлоуметрия и ее результаты – единственная возможность самостоятельно выявить ухудшение состояния и вовремя внести корректировки в проводимую терапию.
Основные этапы проведения процедуры:
- Вынуть прибор из упаковки, продезинфицировать трубку или просто протереть, если прибор индивидуальный.
- Удобно сесть или встать, держать устройство параллельно полу и следить, чтобы ползунок оставался вначале шкалы совершенно неподвижным.
- Обхватить трубку губами и сделать резкий выдох. Язык не должен перекрывать вход в трубку. За одну процедуру делается три выдоха с небольшими интервалами.
- Очистить прибор с помощью воды и моющего средства для посуды, просушить.
- Внести полученные результаты в специальный дневник, он должен быть у каждого пациента.
- Сравнить новые результаты с предыдущими и при необходимости обратиться к доктору.
Проводят процедуру, как и было сказано выше, дважды в день. Никакой подготовки к ее выполнению не требуется. Достаточно просто несколько минут спокойно посидеть, расслабиться и успокоиться.
Исследование в детском возрасте

При бронхиальной астме у детей проводить измерения ПСВ должны родители или другие взрослые, ухаживающие за больным ребенком. Ребенок на момент проведения процедуры не должен быть голодным или сонным.
Дуть в трубку малышу предлагается так, как если бы он задувал свечи на торте. Перед замером пиковой скорости выдоха рекомендуется снять с ребенка тесную одежду и уговорить его спокойно посидеть полчаса.
Нормы ПСВ, зонирование и показатели

Показатели пикфлоуметрии при бронхиальной астме у каждого пациента различны, так как у всех людей разная дыхательная активность. Норма у пациентов сильно отличается в зависимости от возраста, роста, пола и других индивидуальных особенностей.
Есть общепринятые стандарты, но это лишь ориентировочные показатели.
Чтобы определить, какова же норма ПСВ у конкретного пациента, его нужно обследовать на протяжении 21 дня в период ремиссии, когда его состояние стабильно и значительных нарушений дыхательных функций не отмечается. Затем составляется трехцветный график, который будет отображать минимальные и максимальные показатели. Именно по этому графику в дальнейшем пациент будет ориентироваться, все ли в порядке или нужно обратиться к врачу:
- Зеленая зона – оптимальные показатели для пациента, это означает, что он чувствует себя хорошо.
- Желтая зона – означает незначительное ухудшение состояние больного, при котором необходимо откорректировать дозировку принимаемых препаратов.
- Ползунок в красной зоне – состояние критическое, больному нужна срочная госпитализация.
Установленные общие нормальные показатели, по которым проводится расшифровка результатов измерений по пикфлоуметру, следующие:
- ПСВ выше 90% от нормы, высчитанной для пациента индивидуально, – состояние стабильное, не требующее корректировки лечения и консультации врача.
- ПСВ колеблется от 80% до 89% — изменять схему лечения пока нет необходимости, но пациент должен тщательно следить за своим состоянием.
- Показатель ПСВ колеблется от 50% до 79% от нормы – необходимо срочно откорректировать проводимую терапию.
- ПСВ ниже 50% от установленной нормы – больного нужно срочно госпитализировать, его состояние критическое.
Как рассчитывать суточный разброс значений ПСВ

Чтобы установить для зеленой зоны максимальное значение ПСВ при бронхиальной астме за время трехнедельного обследования пациента, наибольший показатель умножают на 0,8.
Чтобы получить цифровой эквивалент значения пиковой скорости для желтой зоны, означающей умеренное ухудшение состояния, наибольший результат умножают на 0,5. Все, что будет находиться ниже результатов желтой зоны, относится к красной, то есть к критической.
Для удобства можно скачать в интернете таблицы средних норм для мужчин, женщин и детей, распечатать их и сделать памятку. У женщин и детей цифры будут ниже, чем у мужчин, что вполне естественно, так как дыхательная активность у них от природы тоже ниже.
Дневник пикфлоуметрии

Обычно при покупке пикфлоуметра пациент сразу получает дневник, куда он будет вносить все данные ПСВ после утренних и вечерних замеров. В дневнике предусмотрен график пикфлоуметрии, рассчитанный на 4 недели.
В норме цифровые показатели должны быть примерно одинаковыми, а если соединить точки, которыми в графике отмечаются показатели ПСВ, то должна получиться почти ровная линия. У больного астмой график имеет вид кривой с зубцами разного размера.
В заключение
Пикфлоуметрия – современный и доступный для каждого пациента способ самостоятельно контролировать свое состояние в домашних условиях.
С помощью этой процедуры можно минимизировать риск обострений, а также отследить динамику болезни и оценить эффективность проводимой терапии. Главное – правильно пользоваться прибором, делать все расчеты корректно и не забывать вносить их в дневник.
Псв при бронх астме

Бронхиальная астма – распространенное заболевание органов дыхательной системы хронического течения, требующее постоянного врачебного контроля. Только так можно отследить динамику болезни, предупредить осложнения и вовремя оказать помощь больным в случае приступа.
Но в повседневной жизни занятому на работе и в семье человеку не всегда удается регулярно посещать врача. С помощью пикфлоуметрии при бронхиальной астме пациент может самостоятельно мониторить свое состояние и при необходимости сразу же откорректировать дозу принимаемых лекарственных препаратов, предупредив обострение.
Что такое пикфлоуметрия
Пикфлоуметрия – популярный и доступный диагностический метод, позволяющий быстро определить при бронхиальной астме ПСВ — пиковую скорость выдоха. По этому показателю оценивают, насколько хорошо функционируют органы дыхания, есть ли спазм дыхательных путей.
Кроме того, эту методику используют для контроля эффективности назначенного лечения. Чтобы провести процедуру и сделать необходимые замеры, потребуется специальный прибор – пикфлоуметр. Для наглядности пикфлоуметрию можно сравнить с измерением артериального давления при гипертонии или же замером содержания глюкозы в крови при сахарном диабете.
Устройство и виды пикфлоуметров

Разобраться в устройстве и принципе действия прибора для измерения скорости дыхания совсем несложно, никаких особых навыков для этого не требуется.
Чаще всего пикфлоуметр представляет собой пластиковую трубку со шкалой, в которую пациент должен резко выдыхать. На шкале разными цветами выделено три зоны:
- зеленая;
- желтая;
- красная.
Однако существуют и электронные модели, где показатели выводятся на экран в цифровом виде. Отличаются они также производителем, стоимостью и дизайном исполнения. Но при этом колебания значений у разных приборов могут достигать 15%. По этой причине рекомендуется приобрести индивидуальный пикфлоуметр и применять только его.
Основной критерий, по которому различаются пикфлоуметры, – это возрастная категория. Для детей, так как они ниже ростом и имеют меньший вес, выпускаются приборы другого вида, чем для взрослых. Есть также универсальные устройства со сменными мундштуками, которые подходят и взрослым, и детям.
Не составит никакого труда сориентироваться в показаниях шкалы и самостоятельно определить, насколько стабильно состояние астматика. Особенно важно это, если бронхиальной астмой страдает ребенок, и регулярные замеры ПСВ нужно проводить ему.
Роль пикфлоуметрии в диагностике и лечении бронхиальной астмы

Для бронхиальной астмы характерны спазмы бронхов и бронхиол, что затрудняет доступ воздуха в легкие и нарушает нормальную оксигенацию организма пациента. В результате развивается дыхательная недостаточность, что приводит к резкому ухудшению самочувствия больного.
Пиковая скорость выдоха, или ПСВ, – это показатель, который изменяется в зависимости ширины просвета в бронхах. Чем он больше, тем легче воздуху проходить по дыхательным путям и достигать легких, а значит, тем стабильнее состояние пациента. Потому процедура пикфлоуметрии при БА имеет огромное значение.
Основные цели пикфлоуметрии:
- Диагностика стадии заболевания и контроль эффективности проводимого лечения.
- Оценка гиперреактивности бронхов, нарастания воспалительного процесса, что позволяет установить степень нарушения их работы.
- Определение предрасположенности пациента к развитию бронхиальной астмы.
- Выявление причин заболевания. Пикфлоуметрию сначала проводят в условиях стационара или дома у больного, а затем на рабочем месте. Если на рабочем месте выявлено снижение ПСВ и сужение бронхов, значит, человек страдает профессиональной астмой (развитие болезни часто провоцирует вдыхание запыленного или загрязненного вредными веществами воздуха на протяжении длительного времени).
- Выяснение факторов, ставших толчком к развитию болезни и способных вызвать приступ бронхоспазма. С помощью пикфлоуметрии можно установить реакцию бронхов пациента на различные раздражители – пыльцу растений, бытовую пыль, химикаты и пр.
- Составление оптимальной схемы терапии. Посредством замера ПСВ выясняется, на какие медикаменты пациент реагирует лучше всего.
- Выявление особенностей динамики заболевания в разное время суток, в разных климатических условиях.
Благодаря пикфлоуметрии можно не только диагностировать бронхиальную астму и оценить ее степень тяжести, но и предотвратить развитие бронхоспазма, а также узнать, какими именно препаратами предпочтительней его лечить.
Показания для исследования

Основными показаниями к проведению пикфлоуметрии при подозрении на бронхиальную астму или уже поставленном диагнозе являются:
- Дифдиагностика патологий дыхательных путей, сопровождающихся спазмом бронхов.
- Мониторинг состояния при обострении бронхиальной астмы.
Правила проведения пикфлоуметрии

Существуют определенные правила проведения пикфлоуметрии при бронхиальной астме. Рекомендуется ознакомиться с ними и строго соблюдать, чтобы получить достоверный результат.
Врачи обычно дают пациентам памятку на консультации, чтобы они могли правильно проводить определение пиковой скорости выдоха в домашних условиях самостоятельно, без помощи медицинского работника.
Основные нюансы корректного проведения процедуры следующие:
- Для домашнего использования необходимо приобрести индивидуальный пикфлоуметр. Передавать его другим пациентам или брать у других категорически не рекомендуется.
- В сутки проводят не менее двух процедур, желательно утром, после пробуждения, и вечером, перед сном.
- Можно делать пикфлоуметрию и чаще, это совершенно безвредная и безболезненная процедура.
- Процедура заключается в резком трехкратном выдохе в трубку прибора. При этом выдыхать нужно на самом деле резко, между выдохами следует делать паузы продолжительностью в две-три минуты.
Если показания прибора резко изменяются и указывают на выраженные нарушения функционирования органов дыхательной системы, следует как можно быстрее обратиться к врачу за дополнительной консультацией. Скорее всего, требуется откорректировать схему приема медикаментозных препаратов.
Запомнить! Замер скорости выдоха не является принудительной процедурой, и только от пациента зависит, будет он выполнять ее регулярно или нет. Но следует понимать, что при таком непредсказуемом заболевании, как бронхиальная астма, пикфлоуметрия и ее результаты – единственная возможность самостоятельно выявить ухудшение состояния и вовремя внести корректировки в проводимую терапию.
Основные этапы проведения процедуры:
- Вынуть прибор из упаковки, продезинфицировать трубку или просто протереть, если прибор индивидуальный.
- Удобно сесть или встать, держать устройство параллельно полу и следить, чтобы ползунок оставался вначале шкалы совершенно неподвижным.
- Обхватить трубку губами и сделать резкий выдох. Язык не должен перекрывать вход в трубку. За одну процедуру делается три выдоха с небольшими интервалами.
- Очистить прибор с помощью воды и моющего средства для посуды, просушить.
- Внести полученные результаты в специальный дневник, он должен быть у каждого пациента.
- Сравнить новые результаты с предыдущими и при необходимости обратиться к доктору.
Проводят процедуру, как и было сказано выше, дважды в день. Никакой подготовки к ее выполнению не требуется. Достаточно просто несколько минут спокойно посидеть, расслабиться и успокоиться.
Исследование в детском возрасте

При бронхиальной астме у детей проводить измерения ПСВ должны родители или другие взрослые, ухаживающие за больным ребенком. Ребенок на момент проведения процедуры не должен быть голодным или сонным.
Дуть в трубку малышу предлагается так, как если бы он задувал свечи на торте. Перед замером пиковой скорости выдоха рекомендуется снять с ребенка тесную одежду и уговорить его спокойно посидеть полчаса.
Нормы ПСВ, зонирование и показатели

Показатели пикфлоуметрии при бронхиальной астме у каждого пациента различны, так как у всех людей разная дыхательная активность. Норма у пациентов сильно отличается в зависимости от возраста, роста, пола и других индивидуальных особенностей.
Есть общепринятые стандарты, но это лишь ориентировочные показатели.
Чтобы определить, какова же норма ПСВ у конкретного пациента, его нужно обследовать на протяжении 21 дня в период ремиссии, когда его состояние стабильно и значительных нарушений дыхательных функций не отмечается. Затем составляется трехцветный график, который будет отображать минимальные и максимальные показатели. Именно по этому графику в дальнейшем пациент будет ориентироваться, все ли в порядке или нужно обратиться к врачу:
- Зеленая зона – оптимальные показатели для пациента, это означает, что он чувствует себя хорошо.
- Желтая зона – означает незначительное ухудшение состояние больного, при котором необходимо откорректировать дозировку принимаемых препаратов.
- Ползунок в красной зоне – состояние критическое, больному нужна срочная госпитализация.
Установленные общие нормальные показатели, по которым проводится расшифровка результатов измерений по пикфлоуметру, следующие:
- ПСВ выше 90% от нормы, высчитанной для пациента индивидуально, – состояние стабильное, не требующее корректировки лечения и консультации врача.
- ПСВ колеблется от 80% до 89% — изменять схему лечения пока нет необходимости, но пациент должен тщательно следить за своим состоянием.
- Показатель ПСВ колеблется от 50% до 79% от нормы – необходимо срочно откорректировать проводимую терапию.
- ПСВ ниже 50% от установленной нормы – больного нужно срочно госпитализировать, его состояние критическое.
Как рассчитывать суточный разброс значений ПСВ

Чтобы установить для зеленой зоны максимальное значение ПСВ при бронхиальной астме за время трехнедельного обследования пациента, наибольший показатель умножают на 0,8.
Чтобы получить цифровой эквивалент значения пиковой скорости для желтой зоны, означающей умеренное ухудшение состояния, наибольший результат умножают на 0,5. Все, что будет находиться ниже результатов желтой зоны, относится к красной, то есть к критической.
Для удобства можно скачать в интернете таблицы средних норм для мужчин, женщин и детей, распечатать их и сделать памятку. У женщин и детей цифры будут ниже, чем у мужчин, что вполне естественно, так как дыхательная активность у них от природы тоже ниже.
Дневник пикфлоуметрии

Обычно при покупке пикфлоуметра пациент сразу получает дневник, куда он будет вносить все данные ПСВ после утренних и вечерних замеров. В дневнике предусмотрен график пикфлоуметрии, рассчитанный на 4 недели.
В норме цифровые показатели должны быть примерно одинаковыми, а если соединить точки, которыми в графике отмечаются показатели ПСВ, то должна получиться почти ровная линия. У больного астмой график имеет вид кривой с зубцами разного размера.
В заключение
Пикфлоуметрия – современный и доступный для каждого пациента способ самостоятельно контролировать свое состояние в домашних условиях.
С помощью этой процедуры можно минимизировать риск обострений, а также отследить динамику болезни и оценить эффективность проводимой терапии. Главное – правильно пользоваться прибором, делать все расчеты корректно и не забывать вносить их в дневник.
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения альтернативного диагноза |
| ХОБЛ, Asthma-COPD overlap | Сходность симптоматики, частые обострения, неполный эффект от терапии, возраст пациента старше 40 лет, курение в анамнезе, признаки бронхита и гиперинфляции на рентгенограмме и КТ | Спирометрия с пробой с бронхолитиком, мониторинг пикфлоуметрии, анализ мокроты, специфическая аллергодиагностика in vitro / in vivo | Начало заболевания ранее 20 лет, отсутствие анамнеза длительного курения или воздействия патогенных частиц. Симптомы ухудшаются ночью или утром, связаны с контактом с аллергенами или неспецифическими раздражителями Симптомы варьируют в течение суток или недель Семейный или личный отягощенный аллергоанамнез. Установленный ранее диагноз Астмы. ФВД может быть нормальной в межприступном периоде или сильно варьировать с течением времени Наличие сенсибилизации к различным аллергенам, влияние которых анамнестически связано с астмой. Эозинофилия мокроты. |
| Поражения ВДП (синдром хронического кашля при поражении ВДП, дисфункция голосовых связок, инородные тела, полипоз и т.п.) | Инспираторная одышка или чувство нехватки воздуха, превалирование кашля над обструктивными изменениями, характерный анамнез | Риноскопия, ларингоскопия, бронхоскопия, рентген и/или КТ придаточных пазух носа, грудной клетки, консультация ЛОР-врача | Отсутствие поражения ВДП характерное для данных заболеваний, заключение ЛОР-врача, исключающее данные патологии. |
| Гастроэзофагеальный рефлюкс | Наличие гастроэзофагеальной симптоматики, анамнеза язвенной болезни желудка, эрозивного гастрита и т.п. Отсутствие эффекта от бронхолитической терапии. | ФГДС, суточное мониторирование рН | Нормальные или почти нормальные показатели ФГДС, отрицательные пробы на НР. Отсутствие эффекта от антирефлюксной терапии. |
| Аллергический бронхолегочный аспергиллез | Частые обострения, недостаточный эффект от терапии, присоединение кровохарканья | Аллергодиагностика in vitro, анализ мокроты, бронхоскопия с анализом смывов, рентгенография легких | Отсутствие высоких титров общего IgE и специфических IgE и IgE к Aspergillus spp. Отсутствие признаков грибковой контаминации в мокроте и смывах. Отсутствие эффекта от противогрибковой терапии. |
| Бронхоэктазы | Частые обострения, большое количество мокроты, особенно слизисто-гнойной, прогрессирующее течение, недостаточный эффект от терапии | Рентенография и КТ легких, бронхоскопия, анализы мокроты | Отсутствие характерных признаков б |
На современном этапе не представляется возможным полностью «излечить болезнь», поэтому основной целью лечения астмы является достижение и поддержание оптимального ее контроля.

Содержание:
Бронхиальная астма является хроническим воспалительным заболеванием дыхательных путей с прогрессирующим течением. В связи с этим, у большинства пациентов симптомы астмы наблюдаются на протяжении всей жизни.
На современном этапе не представляется возможным полностью «излечить болезнь», поэтому основной целью лечения астмы является достижение и поддержание оптимального ее контроля. Понятие «контроль астмы» включает в себя не только отсутствие клинических проявлений болезни, потребности в «спасательной» терапии, снижения функции легких, но также и предотвращение отдаленных рисков, таких как обострение болезни и побочные эффекты приема лекарственных препаратов.
Успешное лечение и контроль бронхиальной астмы не возможно без установления партнерских, доверительных отношений между врачом и пациентом. Основная задача врача – это, прежде всего, правильное определение степени тяжести заболевания и выбор соответствующей базисной противовоспалительной терапии. Тем не менее, значительная часть работы лежит именно на больном, и от его стараний во многом зависит дальнейший прогноз и течение заболевания.
Степени тяжести астмы
Бронхиальную астму классифицируют по разным критериям, но с практической точки зрения наиболее целесообразна классификация болезни по форме и по степени тяжести. Именно такой подход обеспечивает оптимальный подбор лечебных мероприятий и план ведения больного.
По форме бронхиальную астму разделяют на: аллергическую (атопическую), неаллергическую и смешанную.
Степень тяжести астмы до начала лечения определяется на основании оценки клинической картины и показателей функции внешнего дыхания по следующим показателям:
- Число ночных эпизодов за неделю. Эпизоды — это приступы, сопровождающееся свистящими хрипами, кашлем, затруднением дыхания
- количество дневных эпизодов в день и за неделю
- выраженность нарушений ночного сна и дневной активности
- значения пиковой скорости выдоха (ПСВ), объема форсированного выдоха в первую секунду (ОФВ1) и их сравнение с нормальными или лучшими персональными показателями, колебания ПСВ и ОФВ1 за сутки. Для измерения ПСВ используется метод пикфлуометрия, ОФВ1 — спирометрия.
Классификация бронхиальной астмы по тяжести:
- Интермитирующая астма: Обострения короткие; дневные симптомы появляются реже 1 раза в неделю; ночные симптомы не более 2 раз в месяц; ОФВ1 или ПСВ≥80% от должного, суточные колебания ПСВ менее 20%.
- Персистирующая легкая астма: Обострения нарушают физическую активность и сон; симптомы чаще 1 раза в неделю, но реже 1 раза в день; ночные симптомы чаще 2 раз в месяц; ОФВ1 или ПСВ≥ 80% от должного, суточные колебания ПСВ 20%-30%.
- Персистирующая средней тяжести астма: ежедневные симптомы; обострения нарушают физическую активность и сон; ночные симптомы чаще 1 раза в неделю; ОФВ1 или ПСВ – 60-80% от должной, разброс показателей ПСВ >30%.
- Персистирующая тяжелая астма: симптомы постоянные, ограничена физическая активность; ночные симптомы частые; ОФВ1 или ПСВ 30%.
В дальнейшем на фоне проводимого лечения, степень тяжести уточняется с учетом ответа на проводимую базисную терапию.
Следует помнить, что степень тяжести — это не постоянная характеристика и может существенно меняться с течением времени.
Уровни контроля бронхиальной астмы
Классификация астмы по уровню контроля имеет не менее важное значение, чем по степени тяжести. Полный контроль бронхиальной астмы любой степени тяжести предполагает полноценную жизнь без ограничений в повседневной деятельности, учебе, спорте. Неконтролируемая астма приводит к раннему развитию осложнений, значительно ухудшающих качество жизни, тяжелым приступам с высокой вероятностью летального исхода./
Критерии контроля бронхиальной астмы
Для оценки уровня контроля астмы используют следующие показатели (за период 4 недели):
- дневные симптомы, повторяющиеся чаще 2-х раз в неделю
- ночные пробуждения, вызванные эпизодами астмы
- любое ограничение активности из-за астмы
- потребность в дополнительной симптоматической (не базисной) терапии чаще 2-х раз в неделю.
Таким образом, выделяют следующие уровни контроля астмы:
- контролируемая — не наблюдается ничего из перечисленного
- частично контролируемая — соответствует 1-2 указанным критериям
- неконтролируемая астма — соответствует 3-4 критериям.
При недостаточно контролируемой астме объем базисной терапии увеличивают, а при хорошем контроле над бронхиальной астмой, наоборот — снижают. Таким образом, достижение стойкой ремиссии не только не предотвращает осложнения, но и снижает вероятность негативных последствий лечения.
Основными причинами отсутствия контроля астмы являются:
- неадекватная базисная терапия (отсутствие или недостаточный объем терапии,
- неправильная техника ингаляций,
- несоблюдение режима терапии,
- сложившиеся стереотипы назначения малоэффективных препаратов а также необоснованное использование лекарств с недоказанной клинической эффективностью (кетотифен, бромгексин, аминофиллин, теофедрин и др)
- наличие сопутствующей патологии (заболевания сердечно-сосудистой системы, ЖКТ, эндокринная патология, аллергопатология и др.)
Важную роль в достижении контроля бронхиальной астмы играет приверженность терапии, т.е. четкое выполнение рекомендаций врача, включая прием препаратов, соблюдение диеты и изменение образа жизни. Зачастую пациенты нестрого выполняют врачебные предписания, вследствие сложившихся у них стереотипов лечения, высокой стоимости препаратов, недостаточной информированности о заболевании и способах лечения.
Для обеспечения хорошего контроля астмы, важное значение имеет наличие адекватной экологической обстановки, проведение элиминационных мероприятий, выявление и лечение сопутствующих заболеваний. На сегодняшний день достижение контроля астмы возможно у большинства пациентов при условии правильной оценки тяжести, назначения адекватной противоастматической длительной базисной терапии, соблюдения режима лечения и правильной техники ингаляции.
Для оценки степени контроля у пациентов старше 12 лет, разработан тест по контролю над бронхиальной астмой, состоящий из 5 вопросов и 5 вариантов ответов на каждый из них. Каждому ответу соответствует определенное количество баллов. Если итоговая сумма составляет 25 баллов, то контроль — хороший, 20-24 балла — недостаточный, менее 20 баллов — неудовлетворительный. В такой ситуации обязательно требуется помощь врача. Тестирование можно пройти прямо сейчас, на нашем сайте.
Тяжелая и неконтролируемая астма
При определении понятия «тяжелая бронхиальная астма» необходимо отличать ее от неконтролируемой. Прежде, чем будет рассмотрен диагноз тяжелой астмы, необходимо исключить наиболее часто встречающиеся проблемы:
- Плохая техника ингаляции (до 80% больных)
- Низкая приверженность лечению (до 50% больных)
- Заболевания со сходной симптоматикой – другие болезни органов дыхания (опухоли, ХОБЛ, синдром ночного апноэ, трахеобронхиальная дискинезия, ОРВИ)
- Сопутствующие заболевания и состояния: сердечно-сосудистые заболевания (сердечная астма, ТЭЛА), гастро-эзофагальная рефлюксная болезнь, некоторые неврологические расстройства, частое и бесконтрольное применение короткодействующих β2-агонистов.
Убедившись, что степень бронхиальной астмой соответствует тяжелой, врач, как правило, увеличивает объем терапии, что чаще приводит к уменьшению симптомов и улучшению состояния пациента. Тем не менее, эффективность оценивается через 2–3 месяца терапии. При отсутствии положительного результата, лечение может быть сокращено врачом до прежнего уровня и рассмотрены альтернативные варианты лечения.
В некоторых ситуациях (во время вирусных инфекций или сезонного воздействия аллергенов) может потребоваться краткосрочное увеличение объема терапии (на 1–2 недели) за счет увеличения дозы ингаляционных кортикостероидов. Это может быть проведено врачом либо пациентом самостоятельно после предварительной консультации.
Хотя большинство пациентов могут достигнуть цели лечения и хорошо контролировать БА, некоторые пациенты не достигают контроля, несмотря на оптимально подобранную терапию. Термин «трудная в лечении» бронхиальная астма подразумевает под собой наличие различных сопутствующих заболеваний, продолжение контакта с аллергенами, низкую приверженность лечению, неадекватную ингаляционную технику.
План само выведения при бронхиальной астме
Тактика само выведения начинающихся обострений астмы подразумевает следующее:
- постоянное наблюдение за симптомами, ведение дневника
- регулярное измерение пиковой скорости выдоха (ПСВ)
- наличие индивидуального плана действий
- регулярный контакт пациента со специалистом для обсуждения вопросов лечения.
Пациенты с БА должны регулярно наблюдаться для контроля симптомов, факторов риска и возникновения обострений, а также фиксировать любые нежелательные реакции на лечение. Частота визитов к врачу зависит от исходной тяжести астмы, и составляет обычно один раз в 1-3 месяца после первого визита, в последующем каждые 3-12 месяцев. После купирования обострения болезни (в том числе после выписки из стационара) контрольный осмотр должен быть проведен в течение первой недели.
Врач совместно с пациентом составляет и обсуждает письменный индивидуальный план действий по изменению объема терапии с последующим четким выполнением инструкции со стороны пациента. Лечение назначается только врачом с учетом конкретной ситуации и сопутствующих заболеваний. Самостоятельно изменять терапию нельзя. Некоторые пациенты часто прибегают к снижению дозы стероидных препаратов из-за боязни побочных эффектов, а также предпочитают использовать лекарства при необходимости вместо того, чтобы применять поддерживающую терапию для профилактики обострений. Также распространенной ошибкой является частое использование препаратов быстрого действия (вентолин, сальбутамол, беротек и др.), которые в течение 50 лет были первой линией лечения бронхиальной астмы, а в настоящее время они вообще не рекомендованы к применению. Использование пролонгированных форм ГКС в виде внутримышечных инъекций (дипроспан) для лечения астмы также не рекомендуется в связи с развитием привыкания (тахифилаксии) и другими серьезными побочными эффектами.
Сроки уменьшения объема контролирующей терапии всегда индивидуальны и определяются только врачом. Переход на меньший объем терапии (ступень вниз) возможен при полном контроле астмы в течение 3-х и более месяцев.
Объем контролирующей терапии астмы не уменьшается в следующих ситуациях:
- наличие у пациента факторов риска обострений (курение, контакт с аллергенами и др.)
- наличие признаков респираторной инфекции
- планирование поездок/путешествий
- беременность
На течение астмы и ее контроль может существенно влиять правильность использования ингалятора. В идеале, ингаляторы назначаются только после того, как пациент прошел обучение по использованию устройства и показал удовлетворительную технику ингаляции. Выбор ингаляционного устройства для лечения стабильной астмы должен основываться на предпочтении пациента и оценке правильности использования ингалятора.
Постоянный контроль за функцией легких в домашних условиях с помощью пикфлуометра позволяет контролировать течение бронхиальной астмы и своевременно проводить коррекцию терапии. Для того чтобы помочь пациенту ориентироваться в оценке своего состояния, была разработана методика с использованием принципа «светофора». В соответствии с нею, врач на графике пациента обозначает зеленым цветом границы нормальных значений (более 80% от должных), желтым цветом – ПСВ в пределах 60-80% от должных значений и красным цветом – менее 60%. Переход в «желтую зону» указывает на начинающееся обострение и необходимость приема препаратов в соответствии с индивидуальным планом. «Красная зона» — сигнал тревоги, являющийся показанием к приему препаратов экстренной помощи и незамедлительному обращению к врачу.
Ведение дневника самоконтроля – еще одно необходимое условие успешности лечения. Пациент регулярно освещает в дневнике следующие аспекты:
- число, характер и выраженность дневных симптомов (кашель, хрипы, одышка и др.) Необходимо зафиксировать факты ограничений в работе, учебе, занятиях спортом из-за астмы и отразить при выявлении их взаимосвязи с началом приступа
- количество, характер и время возникновения ночных эпизодов и указать какие меры помогли добиться облегчения состояния
- суточная потребность в «скоропомощных» препаратах
- ежедневные и суточные результаты пикфлуометрии
- сведения о побочных эффектах приема лекарственных препаратов.
Хочется еще раз подчеркнуть, что для достижения оптимального контроля астмы и формирования высокого качества жизни пациентов, необходимо тесное сотрудничество врача и пациента. Никакие самые современные методы лечения не окажут должного эффекта, если пациент не будет четко следовать рекомендациям врача. Недостаточная осведомленность пациентов об этиологических факторах, лежащих в основе развития и обострений астмы, а также о существующих современных методах лечения, приводит к тому, что многие пациенты игнорируют назначения врачей, самостоятельно прекращают лечение или прибегают к услугам парамедиков. Для получения дополнительного образования существуют Астма-школы, специализированные Интернет-сайты, где можно получить максимальные знания об астме и путях ее преодоления.
Бронхиальная астма — это хроническое воспалительное заболевание дыхательных путей, в котором играют роль многие клетки и клеточные элементы. Хроническое воспаление вызывает сопутствующее увеличение гиперреактивности дыхательных путей, что приводит к повторным эпизодам хрипов, одышки, стеснения в груди и кашля, особенно ночью или рано утром. Эти эпизоды обычно связаны с общей, но изменяющейся тяжестью обструкции бронхов, обратимой спонтанно или под влиянием лечения.
МКБ-10:
Эпидемиология бронхиальной астмы у беременных
Заболеваемость бронхиальной астмой значительно возросла за последние три десятилетия, и, по мнению экспертов ВОЗ, она считается одной из самых распространенных хронических болезней человека. У 8-10% взрослого населения выявляется бронхиальная астма, а у детей, в зависимости от региона, от 5 до 15%. В то же время число больных детей растет с каждым годом. В нашей стране этим заболеванием страдают более 8 миллионов человек.
Женщины страдают бронхиальной астмой в 2 раза чаще, чем мужчины. Заболевание проявляется, как правило, в молодом возрасте, что, безусловно, приводит к увеличению числа пациентов с БА в детородном возрасте.
Распространенность бронхиальной астмы у беременных
Распространенность бронхиальной астмы у беременных варьируется от 1 до 8%. Доказано, что бронхиальная астма приводит к осложненному течению беременности. Наиболее частыми осложнениями являются гестозы (46.8%), угроза прерывания беременности (27,7%), фетоплацентарная недостаточность (53,2%). Среди новорожденных задержка внутриутробного развития выявлена у 28,9%, мозговое кровообращение гипоксического генеза — у 25,1%, внутриутробная инфекция — у 28%.
Симптомы бронхиальной астмы у беременных
Клинический диагноз «Бронхиальная астма» устанавливается при наличии следующих симптомов: эпизодическая одышка, хрипы, чувство стеснения в груди. Наличие в семейном анамнезе бронхиальной астмы и атопических заболеваний также помогает диагностировать бронхиальную астму.
Поскольку симптомы бронхиальной астмы достаточно разнообразны, результаты физического обследования иногда могут не выявить патологию. Обычно при аускультации слышны сухие хрипы. Несмотря на то, что свистящие сухие хрипы считаются наиболее частыми симптомами бронхиальной астмы, они могут отсутствовать при тяжелом обострении («немое легкое»). В этом состоянии у пациентов выявляются другие признаки, отражающие степень тяжести обострения: тахикардия, цианоз, вовлечение дополнительных мышц в акт дыхания, вовлечение межреберных промежутков, сонливость, затруднение речи.
Бронхиальная астма у беременных — симптомы
Диагностика бронхиальной астмы у беременных
Оценка функции легких, особенно обратимости его нарушений, обеспечивает наиболее точную оценку обструкции дыхательных путей. Измерение изменчивости показателей скорости позволяет косвенно оценить гиперреактивность дыхательных путей.
Наиболее важным значением для оценки степени обструкции бронхов является: объем сформированного выдоха за 1 с (ОФВ1) и связанная с ним форсированная жизненная емкость легких (FVC), а также PSV.Измерение FEV1 и FVC выполняется с помощью спирометра (спирометрия). Надлежащие значения показателей определяются по результатам популяционных исследований с учетом возраста, пола и роста пациента. Принимая во внимание тот факт, что ряд заболеваний, помимо того, что они вызывают бронхиальную обструкцию, могут приводить к снижению ОФВ1, полезно применять соотношение ОФВ1 к ФВК. При нормальной функции легких это> 80%. Более низкие значения предполагают бронхиальную обструкцию. Увеличение ОФВ1 более чем на 12% указывает на преобладание функционального компонента обструкции и подтверждает диагноз бронхиальной астмы.Измерение PEF с помощью пикового измерителя (амплитудное измерение) позволяет проводить домашний мониторинг и объективную оценку степени дисфункции функции легких. В то же время тяжесть бронхиальной астмы отражает не только средний уровень бронхиальной обструкции, но и колебания ПСВ в течение 24 часов. ПСВ следует измерять утром, когда показатель находится на самом низком уровне, и вечером, когда ПСВ обычно является самым высоким. Суточный разброс показателей ПСВ более чем на 20% следует рассматривать как диагностический признак бронхиальной астмы, причем величина отклонения прямо пропорциональна тяжести заболевания.
Лечение бронхиальной астмы при беременности
Основные задачи лечения бронхиальной астмы у беременных включают нормализацию ФВД, профилактику обострений бронхиальной астмы, устранение побочных эффектов антиастматиков, купирование приступов астмы, что считается гарантией правильного неосложненного течения беременности и рождение здорового ребенка.
Терапия бронхиальной астмы у беременных проводится по тем же правилам, что и у небеременных.Основными принципами являются увеличение или уменьшение интенсивности терапии по мере изменения степени тяжести заболевания, с учетом особенностей течения беременности, обязательного мониторинга течения заболевания и эффективности назначенного лечения с помощью пиковой флоуметрии, предпочтительнее использование ингаляционного пути для введения лекарств.
Бронхиальная астма у беременных — Лечение
Профилактика бронхиальной астмы при беременности
Бронхиальная астма — наиболее распространенное серьезное заболевание, осложняющее течение беременности.Астма может впервые появиться или быть диагностирована во время беременности, а тяжесть течения может меняться с течением беременности. Примерно 1/3 женщин сообщают об улучшении, 1/3 — не замечают изменений в течении болезни во время беременности, 1/3 — указывают на ухудшение состояния. Более половины беременных женщин испытывают обострение заболевания во время беременности. В этом случае чаще всего обострения возникают во втором триместре беременности. При последующей беременности 2/3 женщин испытывают те же изменения в течении болезни, что и при первой беременности.
Причины осложненного течения беременности и перинатальной патологии
Развитие осложнений беременности и перинатальной патологии связано с тяжестью бронхиальной астмы, наличием обострений бронхиальной астмы во время беременности и качеством терапии. Количество осложнений беременности увеличивается пропорционально тяжести заболевания. При тяжелой бронхиальной астме перинатальные осложнения регистрируются в 2 раза чаще, чем при легкой бронхиальной астме.Важно отметить, что у женщин с обострением астмы во время беременности перинатальная патология встречается в 3 раза чаще, чем у пациентов со стабильным течением заболевания.
Бронхиальная астма у беременных — Профилактика
 [1], [2], [3], [4], [5], [6], [7], [8], [9]
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Симптомы бронхиальной астмы у детей
Классификация бронхиальной астмы
Классификация бронхиальной астмы:
- по этиологии;
- по серьезности и уровню контроля;
- за период заболевания.
 [19], [20], [21], [22], [23], [24], [25],
[19], [20], [21], [22], [23], [24], [25],
Классификация бронхиальной астмы по этиологии
Различают аллергические и неаллергические формы заболевания. У детей в 90-95% случаев возникает аллергическая / атопическая бронхиальная астма.Неаллергические формы астмы называются неаллергическими. Поиск конкретных причинных факторов окружающей среды важен для назначения мероприятий по устранению, а в определенных ситуациях (с явным доказательством связи между воздействием аллергена, симптомами заболевания и IgE-зависимым механизмом) — аллерген-специфической иммунотерапией.
 [26], [27], [28], [29], [30], [31]
[26], [27], [28], [29], [30], [31]
Симптомы бронхиальной астмы в зависимости от тяжести
Классификация тяжести бронхиальной астмы, представленная в GINA (2006), в основном сфокусированная на клинических и функциональных параметрах заболевания, должна учитывать количество дневных и ночных симптомов в день / неделю, частоту короткого действия бета2-адренергические реакции, пиковая частота выдоха (PSV) или принудительное выдыхание объема в первую секунду (FEV1) и суточные колебания PSV (изменчивость)].Однако возможно изменение тяжести бронхиальной астмы. Помимо клинических и функциональных нарушений, характерных для данной патологии, при классификации астмы учитывается объем текущего лечения. Степень контроля заболевания, а также его период.
Легкая бронхиальная астма
Частота атак не более 1 раза в месяц. Приступы эпизодические, легкие быстро исчезают. Ночные судороги присутствуют или редки. Никаких изменений во сне, переносимость физических нагрузок.Ребенок активен. Объем форсированного выдоха и пиковая скорость выдоха составляют 80% от правильного значения и более. Суточные колебания обструкции бронхов не более 20%.
В период ремиссии симптомов нет, нормальный ФВД. Продолжительность периода ремиссии составляет 3 месяца и более. Физическое развитие детей не нарушено. Приступ устраняется самопроизвольно или один раз путем приема бронходилататоров при вдыхании или проглатывании.
Бронхиальная астма средней тяжести
атакует 3-4 раза в месяц.Они протекают с явными нарушениями ФВД. Ночные приступы 2-3 раза в неделю. Толерантность к упражнениям снижается. Объем форсированного выдоха и пиковая скорость выдоха составляют 60-80% от правильного значения. Суточные колебания обструкции бронхов 20-30%. Неполная клинико-функциональная ремиссия. Продолжительность периодов ремиссии составляет менее 3 месяцев. Физическое развитие детей не нарушено. Приступы купируются бронходилататорами (при ингаляциях и парентерально), по показаниям глюкокортикостероиды вводятся парентерально.
Тяжелая бронхиальная астма
Атакует несколько раз в неделю или ежедневно. Приступы тяжелые, возможны астматические состояния. Ночные атаки почти ежедневно. Значительно снижена переносимость физических нагрузок. Объем форсированного выдоха и максимальная скорость выдоха составляют менее 60%. Суточные колебания обструкции бронхов более 30%. Неполная клиническая и функциональная ремиссия (дыхательная недостаточность различной степени тяжести). Продолжительность ремиссии 1-2 месяца.Возможно отсталость и дисгармония физического развития.
Приступы купируются введением парентеральных бронхоспазмолитиков в сочетании с глюкокортикостероидами в стационаре, часто в отделении интенсивной терапии.
Оценка спектра сенсибилизации и уровня дефекта рецепторного аппарата гладких мышц бронхов проводится только в период ремиссии.
В период ремиссии проводятся тесты на скарификацию, чтобы определить спектр сенсибилизации к пыль, пыльцу и эпидермальные антигены или пробные зонды с предполагаемыми аллергенами.Наблюдение и лечение пациента во время обострения и ремиссии осуществляется участковым педиатром и врачом легочной медицины. Для выяснения причинно-значимого антигена установка кожных проб проводится участковым врачом-аллергологом. Врач-аллерголог решает необходимость специфической иммунотерапии и проводит ее. Врач-пульмонолог и функциональная диагностика учит больных детей и их родителей проводить пиковую флоуметрию и фиксацию результатов. Исследования в дневнике самонаблюдения.
Классификация на период заболевания предусматривает два периода — обострение и ремиссия.
Классификация бронхиальной астмы в зависимости от периода заболевания
Обострение бронхиальной астмы — эпизоды усиления одышки, кашля, хрипов, заложенности в груди или любой комбинации этих клинических проявлений. Следует отметить, что наличие симптомов у больных астмой в соответствии с критериями является проявлением заболевания, а не обострением.Так, например, если у пациента наблюдаются ежедневные симптомы, два ночных симптома в неделю и ОФВ1 = 80%, врач заявляет, что у пациента средняя степень тяжести астмы, поскольку все вышеперечисленное служит критерием для этой формы заболевания ( а не обострение). В случае, когда пациент добавляет дополнительную (сверх существующей) потребность в бронходилататорах короткого действия к существующим симптомам, число дневных и ночных симптомов увеличивается, возникает выраженная одышка, устанавливается обострение астмы, которое также следует классифицировать в соответствии с строгость.
Контроль бронхиальной астмы — устранение проявлений заболевания на фоне современного базового противовоспалительного лечения астмы. Тотальный контроль (контролируемая астма) в настоящее время определяется экспертами GINA как основная цель лечения астмы.
Ремиссия бронхиальной астмы — полное отсутствие симптомов заболевания на фоне отмены основного противовоспалительного лечения. Так, например, назначение соответствующей степени тяжести астмы в фармакотерапевтическом режиме на некоторое время приводит к уменьшению (возможно, к полному исчезновению) клинических проявлений заболевания и восстановлению функциональных показателей легких.Такое состояние должно восприниматься как контроль над заболеванием. В случае, если функция легких остается неизменной, а симптомы бронхиальной астмы отсутствуют и после прекращения лечения устанавливается ремиссия. Следует отметить, что у детей в период полового созревания иногда возникает спонтанная ремиссия заболевания.
 [32], [33], [34]
[32], [33], [34]
Бронхиальная астма у беременных — Лечение
Лечение бронхиальной астмы у женщин во время беременности
К основным задачам лечения бронхиальной астмы у беременных относятся нормализация ФВД, профилактика обострений бронхиальной астмы, устранение побочных эффектов противоастматических средств, купирование приступов астмы, что считается гарантией правильного неосложненного течения беременности и рождение здорового ребенка.
Лечение астмы у беременных проводится по тем же правилам, что и у небеременных женщин.Основными принципами являются увеличение или уменьшение интенсивности терапии по мере изменения степени тяжести заболевания, с учетом особенностей течения беременности, обязательного мониторинга течения заболевания и эффективности назначенного лечения с помощью пиковой флоуметрии, предпочтительнее использование ингаляционного пути для введения лекарств.
Препараты для лечения бронхиальной астмы делятся на:
- основной — контроль течения заболевания (системные и ингаляционные глюкокортикоиды, хромоны, метилксантины длительного действия, β2-агонисты длительного действия, антилейкотриеновые препараты), они принимаются ежедневно, в течение длительного времени;
- симптоматические или препараты первой помощи (быстродействующие ингаляционные β2-агонисты, антихолинергические препараты, метилксантины, системные глюкокортикоиды) — быстро устраняют бронхоспазм и сопутствующие симптомы: одышка, стеснение в груди, кашель.
Лечение выбирается исходя из тяжести течения бронхиальной астмы, наличия антиастматических средств и индивидуальных условий жизни пациента.
Среди β2-адреномиметиков во время беременности можно использовать сальбутамол, тербуталин, фенотерол. Холинолитики, применяемые при лечении бронхиальной астмы у беременных, включают ипратропия бромид в форме ингалятора или комбинированный препарат «Ипратропия бромид + фенотерол». Препараты этих групп (как бета2-миметики, так и антихолинергики) часто используются в акушерской практике для лечения угрозы прерывания беременности.Метилксантины, которые включают аминофиллин, эуфиллин, также используются в акушерской практике при лечении беременных женщин, особенно при лечении гестоза. Кромоны — хромоглициновая кислота, используемая при лечении бронхиальной астмы как основной противовоспалительный препарат при свете бронхиальной астмы, из-за их низкой эффективности, с одной стороны, и необходимости получения быстрого терапевтического эффекта — с другой (с учетом наличия беременности и риска развития или роста явлений фетоплацентарной недостаточности в условиях нестабильного течения заболевания) имеют ограниченное применение при беременности.Они могут использоваться у пациентов, которые использовали эти препараты с достаточным эффектом до беременности, при условии, что во время беременности стабильное течение заболевания сохраняется. При необходимости назначения базовой противовоспалительной терапии во время беременности следует отдавать предпочтение ингаляционным глюкокортикоидам (будесонид).
- При перемежающейся бронхиальной астме большинству пациентов не рекомендуется ежедневное использование лекарств. Лечение обострений зависит от степени тяжести. При необходимости для устранения симптомов бронхиальной астмы назначают ингаляционный бета2-агонист быстрого действия.Если тяжелые обострения наблюдаются с перемежающейся бронхиальной астмой, то таких пациентов следует лечить как пациентов с персистирующей астмой средней степени тяжести.
- Пациенты с легкой персистирующей бронхиальной астмой нуждаются в ежедневном применении лекарств для поддержания контроля над заболеванием. Предпочтительно лечение ингаляционными глюкокортикоидами (будесонид 200-400 мкг / день или
- ). В случае персистирующей астмы средней степени тяжести, комбинации ингаляционных глюкокортикоидов (будесонид 400-800 мкг / день или 500-1000 мкг / день беклометазон или эквивалентный) и Ингаляционные бета2-агонисты пролонгированного действия назначаются 2 раза в день.Альтернативой бета2-агонисту в этой комбинированной терапии является метилксантин длительного действия.
- Терапия тяжелой персистирующей бронхиальной астмы включает вдыхание глюкокортикоидов в больших дозах (будесонид> 800 мкг / день или> 1000 мкг / день беклометазон или эквивалент) в сочетании с ингаляцией (2-агонисты длительного действия 2 раза в день.) Альтернатива Ингаляционные β2-агонисты пролонгированного действия представляют собой оральный β2-агонист или метилксантин пролонгированного действия. Можно вводить глюкокортикоиды внутрь.
- После достижения контроля над бронхиальной астмой и поддержания ее в течение не менее 3 месяцев проводится постепенное уменьшение количества поддерживающей терапии, а затем определяется минимальная концентрация, необходимая для контроля заболевания.
Наряду с непосредственным воздействием астмы это лечение оказывает влияние на течение беременности и развитие плода. Прежде всего это спазмолитический и антиагрегационный эффект, получаемый с применением метилксантинов, токолитический эффект (снижение тонуса, расслабление матки) с использованием β2-агонистов, иммуносупрессивный и противовоспалительный эффекты при лечении глюкокортикоидами.
При проведении бронходилататорной терапии пациенты с угрозой прерывания беременности должны отдавать предпочтение таблетированным β2-миметикам, которые наряду с бронхолитическим средством также будут оказывать токолитический эффект. При наличии гестоза в качестве бронходилататора целесообразно использовать метилксантины — эуфиллин. Если необходимо системное гормональное применение, следует отдать предпочтение преднизолону или метилпреднизолону.
При назначении фармакотерапии беременным с бронхиальной астмой следует учитывать, что для большинства противоастматических препаратов не было неблагоприятного влияния на течение беременности.В то же время лекарств с доказанной безопасностью у беременных женщин в настоящее время не существует, поскольку контролируемых клинических испытаний для беременных женщин нет. Основной целью лечения является подбор минимально необходимой дозировки лекарств для восстановления и поддержания оптимальной и стабильной проходимости бронхов. Следует помнить, что вред от нестабильного течения заболевания и развивающейся одновременно дыхательной недостаточности для матери и плода несоизмеримо выше, чем возможные побочные эффекты лекарств.Быстрое облегчение обострения бронхиальной астмы даже при использовании системных глюкокортикоидов предпочтительнее длительного неконтролируемого или плохо контролируемого течения заболевания. Отказ от активного лечения неизменно увеличивает риск осложнений как для матери, так и для плода.
Во время родов лечение бронхиальной астмы не следует прекращать. Терапия ингаляционными препаратами должна быть продолжена. Для женщин, которые получали таблетированные гормоны во время беременности, преднизолон вводится парентерально.
Поскольку использование β-миметиков при родах связано с риском ослабления родов, следует рекомендовать применение бронходилататора в течение эпидуральной грудной анестезии. Для этого проводят пункцию и катетеризацию эпидурального пространства в грудном отделе на уровне ThVII-ThVIII с введением 8-10 мл 0,125% раствора бупивакаина. Эпидуральная анестезия позволяет добиться выраженного бронходилататорного эффекта, создать своеобразную гемодинамическую защиту.Ухудшения фетоплацентарного кровотока на фоне введения местного анестетика не наблюдается. В то же время создаются условия для самопроизвольных родов без исключения, на втором этапе родов, даже при тяжелом течении заболевания, инвалидности у пациентов.
Обострение бронхиальной астмы во время беременности является неотложным состоянием, которое угрожает не только жизни беременной женщины, но и развитию внутриутробной гипоксии плода вплоть до его смерти.В связи с этим лечение таких пациентов следует проводить в стационаре с обязательным контролем состояния функции фетоплацентарного комплекса. Основой лечения обострений является введение β2-агонистов (сальбутамол) или их комбинации с антихолинергическим препаратом (ипратропий бромид + фенотерол) через небулайзер. Ингаляционная инъекция глюкокортикостероидов (будесонид — 1000 мкг) через небулайзер является эффективным компонентом комбинированной терапии. Системные глюкокортикостероиды следует включать в лечение, если после первого введения небулайзера β2-агонистов не наблюдается устойчивого улучшения или развивается обострение с пероральными глюкокортикостероидами.В связи с особенностями, возникающими в пищеварительной системе во время беременности (более длительное опорожнение желудка), парентеральное введение глюкокортикостероидов является предпочтительным по сравнению с приемом лекарств per os.
Бронхиальная астма не является показанием к аборту. В случае нестабильного течения заболевания, тяжелого обострения, прерывание беременности связано с высоким риском для жизни пациента, а после облегчения обострения и стабилизации состояния больного возникает вопрос о необходимости прерывания беременности. вообще пропадает.
Доставка беременных с бронхиальной астмой
Роды для беременных с легким течением заболевания с адекватной анестезией и корректирующей медикаментозной терапией не представляют никаких трудностей и не ухудшают состояние больных.
У большинства пациентов роды заканчиваются спонтанно (83%). Среди осложнений родов, наиболее частых родов (24%), внутриутробный отток околоплодных вод (13%) является наиболее распространенным. В первый период труда — аномалии труда (9%).Течение второго и третьего периодов родов определяется наличием дополнительной экстрагенитальной, акушерской патологии и особенностями акушерско-гинекологического анамнеза. В связи с имеющимися данными о возможном бронхоспастическом эффекте метилэргометрина, при профилактике кровотечений на втором этапе родов предпочтение следует отдавать внутривенному введению окситоцина. Роды, как правило, не ухудшают состояние больных. При адекватном лечении основного заболевания, тщательном ведении родов, тщательном наблюдении, анестезии и профилактике гнойно-воспалительных заболеваний осложнений в послеродовом периоде таких пациентов не наблюдается.
Однако при тяжелом течении заболевания, инвалидности, высоком риске развития или наличии дыхательной недостаточности роды становятся серьезной проблемой.
У беременных с тяжелой бронхиальной астмой или неконтролируемым течением бронхиальной астмы средней степени тяжести, астматическим статусом во время этой беременности, обострением заболевания в конце третьего триместра родов является серьезной проблемой из-за существенных нарушений функции внешнего дыхание и гемодинамика, высокий риск внутриутробных страданий плода.Этот контингент пациентов находится под угрозой развития обострения заболевания, острой дыхательной и сердечной недостаточности во время родов.
Учитывая высокую степень инфекционного риска, а также риск осложнений, связанных с операционной травмой при тяжелом заболевании с признаками дыхательной недостаточности, методом выбора является плановая доставка через естественный родовой канал.
При доставке через естественный родовой канал до индукции, пункция и катетеризация эпидурального пространства в грудном отделе на уровне ThVIII-ThIX осуществляется с введением 0.125% раствор маркаина, который обеспечивает выраженный бронхолитический эффект. Затем индукцию проводят методом амниотомии. Поведение роженицы в этот период активно.
С началом регулярных родов анестезия начинается с эпидуральной анестезии на уровне L1-L2.
Введение анестетика пролонгированного действия в низкой концентрации не ограничивает подвижность женщины, не ослабляет попыток на втором этапе родов, оказывает выраженный бронходилататорный эффект (увеличение форсированной жизненной емкости легких — FVC, FEV1, PIC) и допускает своего рода гемодинамическую защиту.Наблюдается усиление ударной эмиссии левого и правого желудочков. Существуют изменения в кровотоке плода — снижение сопротивления кровотоку в сосудах пуповины и аорте плода.
На этом фоне спонтанные роды без исключения возможны у пациентов с обструктивными расстройствами. Для сокращения второго периода родов проводится эпизиотомия. Если нет достаточного опыта или технических возможностей для проведения эпидуральной анестезии на грудном уровне, следует выполнить кесарево сечение.В связи с тем, что эндотрахеальная анестезия представляет наибольший риск, методом выбора анестезии для кесарева сечения является эпидуральная анестезия.
Показаниями к хирургическому родоразрешению у беременных с бронхиальной астмой являются:
- наличие признаков сердечно-легочной недостаточности после купирования длительного тяжелого обострения или астматического статуса;
- наличие спонтанного пневмоторакса в анамнезе;
- также кесарево сечение может быть выполнено по акушерским показаниям (например, наличие несогласованного рубца на матке после предыдущего кесарева сечения, узкого таза и т. Д.).).
 [1], [2], [3], [4], [5], [6], [7], [8]
[1], [2], [3], [4], [5], [6], [7], [8]
Когда вы дышите, воздух проходит через горло и трахею, которая также называется дыхательной трубкой. Затем он попадает в бронхи и выходит из них. Эти трубки проходят в ваши легкие и разветвляются в меньшие воздушные каналы.
Обычно мышцы, окружающие ваши бронхи, тонкие и гладкие, и они позволяют воздуху легко течь. Если у вас проблемы с дыханием, такие как астма, эти мышцы могут сокращаться и сужать дыхательные пути.Когда это происходит, это называется бронхиальным спазмом или бронхоспазмом. Во время спазма бронхов дыхание становится более трудным. Вы можете задыхаться, пытаясь отдышаться.
Во многих случаях спазмы бронхов поддаются лечению или предотвращению.
Бронхиальные судороги обычно появляются быстро. Они могут вызвать чувство стеснения в груди, которое затрудняет дыхание. Одышка является одним из наиболее распространенных симптомов бронхиального спазма. Вы также можете много кашлять, когда ваши бронхи сужены.Этот хрип и кашель могут затруднить ежедневные занятия и выспаться.
В зависимости от причины ваших спазмов бронхов, ваши бронхиальные железы также могут выделять больше слизи. Это может способствовать вашему кашлю и сделать ваши дыхательные пути еще более узкими.
Бронхиальные спазмы возникают, когда ваши бронхи воспаляются. Это воспаление может быть вызвано астмой, бронхитом, эмфиземой или другими серьезными респираторными проблемами.
Астма
Астма — это воспалительное заболевание, которое может поражать ваши легкие.Приступы астмы возникают, когда слизистая оболочка ваших бронхиол набухает, а мышцы вокруг них напрягаются.
Аллергическая астма является одной из наиболее распространенных форм астмы. Если у вас аллергия, вызванная аллергией, ваши бронхи сжимаются, когда вы вдыхаете вещества, которые вызывают аллергическую реакцию. Эти вещества известны как аллергены. Общие аллергены включают пыльцу растений, перхоть домашних животных и пыль.
Неаллергическая астма может быть вызвана такими раздражителями, как загрязнение воздуха, сигаретный или дровяной дым, пары бытовых чистящих средств или очень холодный воздух.Физические упражнения могут также вызвать приступ астмы у некоторых людей.
Бронхит, ХОБЛ и эмфизема
Бронхит является еще одной распространенной причиной спазмов бронхов. Острый бронхит может развиться как осложнение респираторной инфекции или простуды. Это временное состояние, которое обычно можно лечить с помощью лекарств.
Хронический бронхит — это долговременная проблема. Это одно из состояний, которые составляют хроническую обструктивную болезнь легких (ХОБЛ). ХОБЛ — это группа прогрессирующих заболеваний легких, которые затрудняют дыхание.
Эмфизема — еще одно заболевание, которое подпадает под действие ХОБЛ. В этом состоянии крошечные воздушные мешочки в ваших легких повреждаются или разрушаются. Это ухудшает их способность наполняться воздухом и правильно спускаться.
У вас повышенный риск развития астмы, частой причины бронхиальных спазмов, если у вас есть другое аллергическое состояние. Например, если у вас пищевая аллергия или экзема, у вас больше шансов заболеть астмой. Вы также чаще испытываете это, если у вас есть близкий родственник с астмой или другими аллергическими состояниями.
У заядлых курильщиков повышенный риск развития астмы и большинства других проблем с легкими, включая острый бронхит, хронический бронхит и эмфизему. Вдыхание пассивного курения также увеличивает риск возникновения этих заболеваний. Частое воздействие загрязнения воздуха или химических веществ в вашем доме или на работе также может увеличить ваши шансы на их развитие.
У пожилых людей, детей младшего возраста и тех, у кого нарушена иммунная система, больше шансов на развитие респираторных инфекций.Эти инфекции могут привести к острому бронхиту и спазмам бронхов.
Если вы испытываете спазмы бронхов, ваш врач, вероятно, спросит вас о ваших текущих симптомах и истории болезни. Они будут слушать вашу грудь с помощью стетоскопа на предмет признаков хрипов или других симптомов. Они могут также провести другие тесты, чтобы узнать, что вызывает ваши бронхиальные спазмы.
Например, ваш врач может заказать рентген грудной клетки или другие анализы изображений. Это может помочь им оценить ваше здоровье легких и проверить наличие признаков инфекции или структурных отклонений.
Они могут провести тест спирометрии. Это измеряет, сколько воздуха вы можете вдохнуть и выдохнуть. Он также измеряет, насколько быстро вы можете опорожнить свои легкие. Все эти действия могут быть строго ограничены, если ваши бронхи воспалены и сужены.
Если они подозревают, что у вас аллергическая астма, ваш врач может направить вас к аллергологу для тестирования на аллергию. Это может помочь им определить любые аллергены, которые могут вызвать ваши симптомы.
Если они подозревают, что у вас острый бронхит, ваш врач может собрать образец вашей слизи для отправки в лабораторию для тестирования.Это может помочь им узнать, вызваны ли ваши симптомы бактериальной, вирусной или грибковой инфекцией.
Рекомендованный вашим врачом план лечения может варьироваться в зависимости от причины ваших бронхиальных спазмов. Скорее всего, они назначат ингалятор для облегчения симптомов. Они также могут назначать другие процедуры или изменения образа жизни.
Если у вас астма, ваш врач, скорее всего, назначит один или несколько бронходилататоров, чтобы помочь открыть ваши суженные дыхательные пути. Существует два основных типа бронходилататоров, каждый из которых поставляется с использованием ручных ингаляторов.Вы можете использовать ингалятор длительного действия, чтобы предотвратить развитие симптомов. Вы также можете использовать быстродействующую версию, которую иногда называют «спасательным ингалятором». Быстродействующая версия может помочь облегчить симптомы, которые внезапно появляются во время приступа астмы.
Если у вас острый бронхит, ваш врач может назначить ингаляционные стероиды. Они могут обеспечить быстрое облегчение при спазмах бронхов. Однако их следует использовать только на краткосрочной основе. Длительное использование ингаляционных стероидов может вызвать побочные эффекты, такие как ослабление костей и высокое кровяное давление.
Ваш врач также может назначить другие лекарства для лечения инфекции, вызывающей ваш острый бронхит. Например, бактериальная инфекция потребует лечения антибиотиками.
Если у вас хронический бронхит или эмфизема, ваш врач, скорее всего, назначит ингаляторы и антибиотики. Они могут также рекомендовать кислородную терапию, если ваши симптомы очень серьезны. В тяжелых случаях ХОБЛ, вы можете иметь право на пересадку легких.
Ваш врач также может посоветовать вам изменить свой образ жизни, чтобы избежать триггеров, которые усугубляют спазмы бронхов.Например, они могут посоветовать вам оставаться в помещении в дни, когда качество воздуха на улице плохое или аллергены растительной пыльцы находятся в сезон.
Бронхиальные спазмы ограничивают вашу способность к упражнениям. Со временем это может иметь далеко идущие последствия для вашей физической формы и общего состояния здоровья, что зависит от вашей способности быть физически активным.
Серьезные спазмы бронхов также могут ограничивать количество вдыхаемого кислорода. Ваши жизненно важные органы зависят от адекватного снабжения кислородом для правильной работы.Если вы не можете принять достаточное количество кислорода, ваши органы и другие ткани могут пострадать.
Если у вас усиливаются спазмы бронхов, это может быть признаком того, что основная причина тоже ухудшается или больше не отвечает на лечение. Например, это может быть признаком того, что ваша астма плохо контролируется.
Если ваши бронхиальные спазмы хорошо контролируются с помощью лекарств или других методов лечения, основное заболевание, которое их вызывает, может незначительно повлиять на качество вашей жизни.
Если ваши бронхоспазмы вызывают респираторная инфекция, вам нужно будет быстрее дышать, если вы лечите основную инфекцию.
Если у вас хронический бронхит, эмфизема или другое хроническое респираторное заболевание, вам придется принимать постоянные меры для его лечения. Но если вы вместе со своим врачом разработаете эффективный план лечения и последуете их советам, вы сможете ограничить свои бронхиальные спазмы и поддерживать хорошее качество жизни.
