в чём причина и как помочь в излечении?
Вирусные и инфекционные заболевания, которые непосредственно связаны с органами гортани, имеют различные проявления. Чаще всего это пузырьки или пупырышки. Обычно такая симптоматика позволяет установить диагноз без лабораторных исследований.
Почему возникают пузырьки на миндалинах?
Основываясь на форму, а также содержимое пузырчатых образований слизистой оболочки миндалин и горла можно судить о том, какими микроорганизмами вызван недуг.
В независимости от того, какого рода образования покрывают поверхность гланд, главная причина, по которой они возникают – это обширный воспалительный процесс. Попадая через слизистую в мягкие ткани миндалин, они становятся рыхлыми и более уязвимыми.
Запоздалое лечение приводит к тому, что воспаление способно увеличить свои площади не только поверхностно, но и глубоко проникая вовнутрь гланд. Это может выглядеть как прыщик на миндалине, наполненный как гноем, так прозрачной жидкостью.
Попадая глубоко в миндалины, инфекция подвергается воздействию иммунной системы, со стороны которой в кровь вырабатывается большое количество клеток, способных бороться с инородными микроорганизмами.
В связи с этим, в тех местах, где инфекции наибольшее количество, образуется папула – резервуар, где сконцентрирован гной, образовавшийся в результате острой реакции организм на инфекцию.
Как обнаружить новообразования на гландах?
Обычно появление в организме инфекции на ранних этапах не проявляется вовсе, а когда инкубационный период проходит, у пациента отмечаются такие симптомы, при которых возможны образования пузырьков, как:
- Головная боль.
- Увеличение шейных лимфоузлов.
- Резкая боль в горле, особенно при употреблении пищи.
- Сухой кашель.
- Повышение температуры тела.
- Горячка.
- Затруднённое дыхание.
Выявив такой симптом, врач обычно проводит осмотр горла и ротовой полости.
При наличии пузырьков на миндалинах обязательно назначаются антибиотики, а также антибактериальные препараты, облегчающие выход гнойных выделений наружу и беспрепятственный их отход наружу.
Бить тревогу нужно в том случае, когда пузырьки имеют гнойный характер, а их количество достаточно велико.
О каких заболеваниях свидетельствует появление пузырьков на гландах?
Вирус, проникший в организм и вызывающий образование пузырчатых новообразований, может вызывать такие болезни, как:
- Лакунарный тонзиллит гнойного характера.
- Хронический фолликулярный тонзиллит.
- Катаральная ангина.
- Ларингит.
- Фарингит.
- Герпесная ангина.
Помимо этого, на гландах могут возникать пузырьки в результате стоматита, способного распространятся на всю слизистую полости рта.
 Зачастую они полностью прозрачные, содержат в своём составе жидкость.
Зачастую они полностью прозрачные, содержат в своём составе жидкость.Чего нельзя делать при обнаружении таких образований на гландах
Наблюдая болевые ощущения в горле при глотании, стоит обязательно проконсультироваться с врачом. Если же в кратчайшие сроки сделать это не предоставляется возможным, стоит знать, чего категорически делать не рекомендуется. Итак, обнаружив пузырьки на гландах, нельзя:
- Воздействовать на новообразования механически, пытаясь очистить поверхность слизистой, используя различные подручные средства. Это может повредить тонкий защитный слой гланд, усугубив течение болезни и распространив инфекцию на большие территории.
- Использовать лекарственные средства без рекомендаций и назначений квалифицированного специалиста. Опасность самолечения обуславливается тем фактом, что невозможно самостоятельно правильно поставить диагноз и подобрать тот медикаментозный препарат, который будет наиболее эффективным. Помимо этого, вероятны ситуации обратного результата, при котором ожидаемое облегчение сменяется более усугублённой формой недуга и значительным ухудшением общего состояния больного.

- Прогревания не всегда используются при лечении инфекционных поражений горла. Излишнее тепло способно создавать наиболее оптимальные условия для жизни и размножения, увеличивая численность пузырьков во много раз.
- Применять полоскания и искусственные орошения горла препаратами, эффективность которых не доказана. В таких случаях возможны частые аллергические реакции, которые негативно сказываются на и без того ослабленном организме больного.
- Не использовать препараты, в основе которых имеется йод и его производные. Йод провоцирует ожоги слизистой, давая противоположный эффект, вызывая отёк миндалин. Помимо отёков наблюдается появление трофических язв, способных кровоточить.
Последствия отсутствия своевременного лечения могут быть самыми плачевными. Вовремя не устранив воспалительный процесс в горле можно достичь перехода его в хроническое состояние. При этом полноценно излечиться уже невозможно.
Единственный путь к здоровью – это ответственный подход к лечению любого недуга, включая заболевания миндалин и органов верхних дыхательных путей.:max_bytes(150000):strip_icc()/GettyImages-165564610-56b230ef5f9b58def9c84359.jpg)
Принцип устранения пузырьков на миндалинах
В зависимости от того, какими микроорганизмами спровоцирован воспалительный процесс, врач подбирает лечение, которое включает такие положения, как:
- Антибиотики и антибактериальные препараты, способные подавлять размножение и деятельность микробов, уничтожая их.
- Имуностимуляторы – помогают увеличить защитные функции организма, помогая ему побороть инфекцию естественным путём.
- Полоскания отварами лекарственных трав и сборов, уменьшающих отёчность миндалин.
- Орошение – используется только при лечении острых форм ангины, когда микроорганизмов огромное количество, а уничтожать их требуется не только изнутри, но и местно.
Стоит также отметить, что самолечением в большинстве случаев невозможно полностью устранить недуг, поскольку невозможно неопытному человеку правильно определить вид заболевания, а также подобрать комплексное лечение.
Полное выздоровление, если оно комплексное, и поставлено верно, наступает через 10 дней, а первые признаки улучшений наблюдаются уже на второй день лечения.
Опасность появления таких пузырьков очевидна, поэтому при возникновении первых симптомов воспалительного процесса горла, рекомендуется обратиться за помощью в поликлинику, где правильно будет установлен диагноз и подобрано индивидуальное лечение.
Причины появления волдырей в горле и пузырей
Слизистая оболочка ротовой полости и горла при условии нормального их состояния обычно имеет исключительно гладкую поверхность и один цвет. Однако масса разных болезней, которые могут поражать как весь организм, в целом, таки отдельно одно горло могут становиться причиной образования на стенках горла и ротовой полости специфических волдырей, прыщей и гнойников.
Сегодня мы и рассмотри почему образовываются такие волдыри и что с ними делать. Отдельное внимание уделим задней стенке горла.
Причины патологии
Причиной появления подобных вредных высыпаний в большинстве случаев являются инфекции, которые свойственны таким заболеваниям:
- Фолликулярная ангина.
- Хроническое воспаление глотки.
- Наличие невылеченных абсцессов.
- Вирусные инфекции.
- Стоматит на основе герпеса.
Подобные болезни свойственны чаще всего детям или взрослым с иммунитетом в плачевном состоянии. У детей пузыри в горле могут образовываться также и при ветряной оспе, а ведь заразиться ей не составляется труда, так как она быстро разносить воздушно-капельным путем.
Ангина фолликул
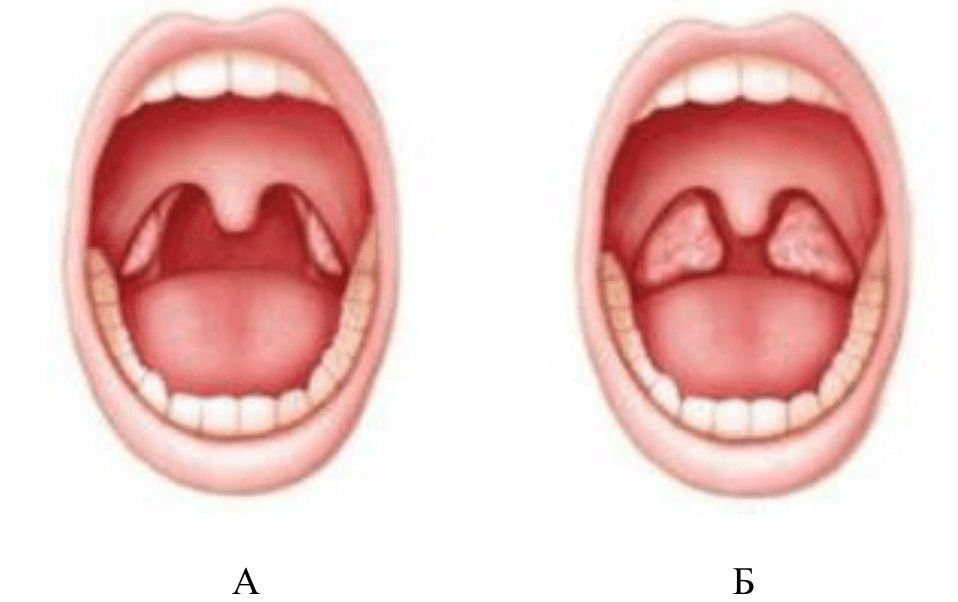
Такая ангина является наиболее опасной из всех возможных, так как сопровождается воспалением глоточных миндалин на задней стенке глотки. Во время этой болезни фолликулы, которые являются небольшими лимфатическими узлами, видны именно как пузырьки, они очень на это похожи. Чтобы их увидеть достаточно широко открыть рот и посмотреть в зеркало – пупырышки на миндалинах сразу покажутся.
Сами же фолликулы являются достаточно плотным сгустком лимфатической ткани, которая по совместительству является еще и основной составляющей самих миндалин. Если во время заболевания в воспалительный процесс войдут и другие миндалины, то волдыри образуются и на них тоже. Чаще всего подобная ангина начинается достаточно остро: сразу же появляется мигрень, лихорадка и первые признаки сильнейшей интоксикации.
Больше всего, естественно, человек жалуется на сильнейшую болезненность горла, так как она мешает даже просто покушать. При осмотре врач сразу же заметить покрасневшую и увеличенную в размерах слизистую оболочку стенок горла и белый налет на миндалинах.
Герпангина
Основное проявления этого вида ангины заключается в том, что на небных дугах, всем небе и задней стенке нашего горла сразу же образовываются прыщи, причем в очень большом количестве, даже больше, чем при фолликулярной ангине. Они называются везикулами – это своеобразные образования с полностью прозрачным содержим, которые по мере лечения потихоньку исчезают.
Причиной герпетической ангина, как может показаться, является не герпес, а стафилококк или стрептококк. Дополнительную опасность это болезни создает еще, и ее чрезвычайная заразность почти всеми возможными путями передачи.
Симптоматика здесь также достаточно обширная:
- Лихорадка с температурой под 40 градусов.
- Затруднение глотания и просто сильная боль в горле.
- Боль в животе, интоксикация.
- Гайморит.
- Волдыри по всей полости рта и горла.
Чаще всего прыщики выглядят очень маленькими. Содержимое всегда прозрачно, а в вот вокруг него все красное, если попытаться выдавить содержимое, то прыщик ненадолго исчезнет, а потом снова вернется.
Фарингит или абсцесс
Своеобразные заболевания горла и ближайших отделов шеи также могут провоцировать волдыри быстро появиться на стенках горла.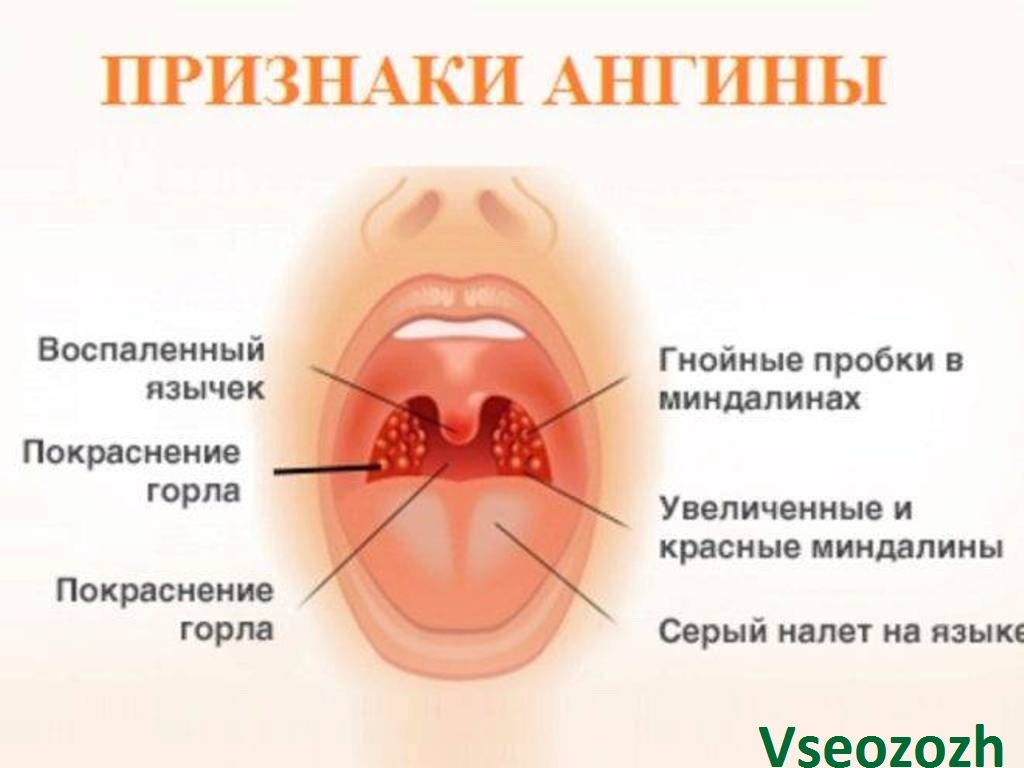 Одним из таких острых вирусных заболеваний является фарингит. При нем пузырьки в горле сохраняются вплоть до полного выздоровления, а у некоторых людей даже и после исцеления, такое может продолжаться от нескольких дней, до нескольких недель или месяца.
Одним из таких острых вирусных заболеваний является фарингит. При нем пузырьки в горле сохраняются вплоть до полного выздоровления, а у некоторых людей даже и после исцеления, такое может продолжаться от нескольких дней, до нескольких недель или месяца.
Все здесь зависит от состояния организма и его готовности к лечению. А вот если произошло так, что сначала появились волдыри, а потом уже начал донимать весь комплекс симптомов (боль, кашель, мигрени, температура и прочее), то в таком случае придется обращаться к врачу чтобы провести дифференцированную диагностику причины.
Абсцесс же имеет немного иную природу, по своей сути это полностью гнойное воспаление. Образоваться такое может в любом месте человеческого организма, но сегодня интересует нас только тот, что связан с горлом, небом или ротовой полости. Чаще всего подобные гнойники образовываются после ангины или любой другой травмы слизистой горла. Среди инфекционных возбудителей проблемы выделяют кишечную палочку, стрептококк, стафилококк или протей.![]() Если во время начала болезни у вас еще будет наблюдаться авитаминоз, общее ослабление иммунитета или появления очага другой болезни, то вероятность образования гнойника и пузырей еще больше велика.
Если во время начала болезни у вас еще будет наблюдаться авитаминоз, общее ослабление иммунитета или появления очага другой болезни, то вероятность образования гнойника и пузырей еще больше велика.
При этом проявляется такая клиническая картина: лихорадка, интоксикация, боль в области накопления гноя, проблемы с глотанием по мере увеличения в размерах, ужасным запахом изо рта. С внешней стороны, на шее, кожа краснеет, а сама шея становится горячей на ощупь и отекает. Внутри же хорошо видно красноваты отечны бугорок, который выделяется из всей окружающей его ткани.
Герпетический стоматит
Стоматитом у врачей принято называть острую патологию, которая затрагивает слизистую оболочку десен, рта, губ, небных дужек или любой полости во рту и горле. При нем появляются образования неправильной формы, что напоминают волдыри, но на самом деле являются язвами.
Язвы эти достаточно болезненны и проявляются обычно очень большим количеством. У слабых людей стоматит протекает в виде общего недомогания на фоне язв во рту, а выглядят они как белесые пузырьки.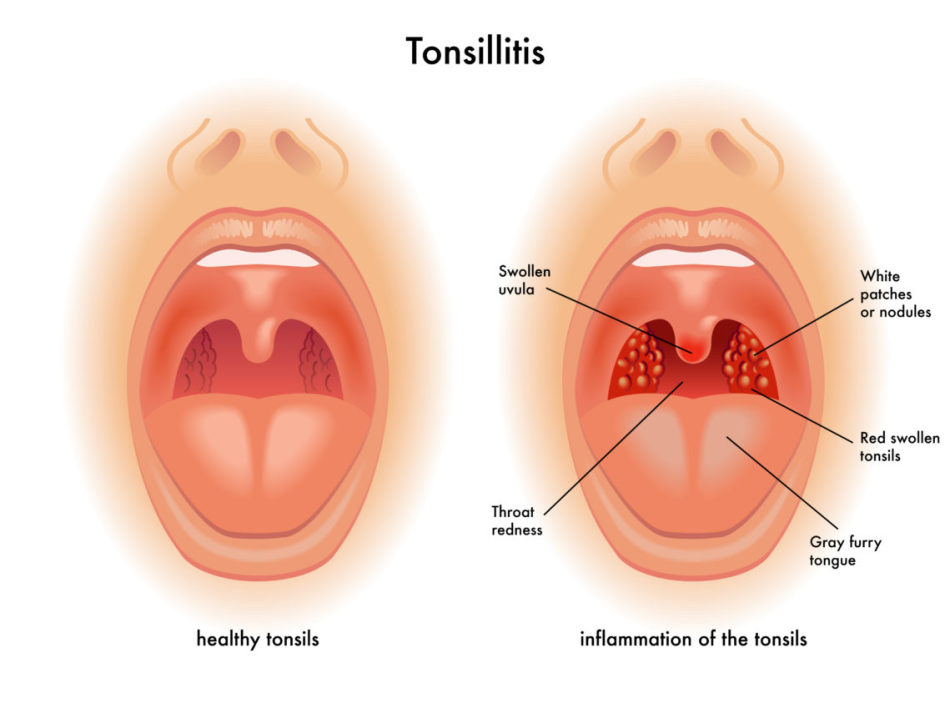 Причиной такого стоматита является вирус герпеса, что очень хорошо развивается в человеческом организме.
Причиной такого стоматита является вирус герпеса, что очень хорошо развивается в человеческом организме.
Именно язвы являются наиболее отчетливым признаком именно этой болячки, по ним она очень быстро диагностируется, не проявляется при этом никаких проблем. Стоит также знать, что пузырьки появляются только при тяжелой форме болезни, поэтому лечение здесь нужно начинать сразу же. При стоматите волдыри всегда наполнены белой или полностью прозрачной жидкостью.
Пузырьки во рту, причины появления и лечение
16.11.2016
Периодически каждый из нас сталкивается с неприятными ощущениями в полости рта.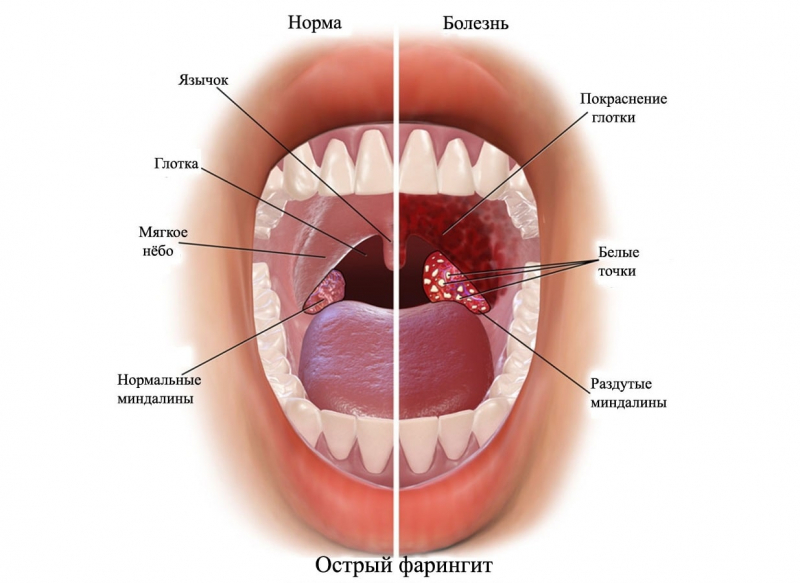 Счастливцев, кто не испытывал дискомфорта, мало. Кто-то испытывает боль при пережевывании пищи. Кому-то больно от попадания в рот кислых продуктов. У кого-то чувствительность к сладкому.
Счастливцев, кто не испытывал дискомфорта, мало. Кто-то испытывает боль при пережевывании пищи. Кому-то больно от попадания в рот кислых продуктов. У кого-то чувствительность к сладкому.
К сожалению, мы сами часто являемся причиной появления проблем с собственным здоровьем. В нашей сегодняшней статье мы хотим рассказать о такой проблеме, как появление мелких пузырьков в полости рта, которые причиняют дискомфорт и мешают сохранять качество жизни.
Пузырьки во рту и их причины
Маленькие пузырьки во рту имеют круглую или овальную форму. Они, как правило, безвредны, но иногда вызывают дискомфорт. В большинстве случаев их можно вылечить домашними средствами.
Причины образования пузырей
- Использование жестких щеток при чистке зубов.
- Отказ от курения. В этом случае волдыри носят временный характер, поэтому пугаться их не стоит. Польза от прекращения курения значительно перевешивает это неудобство.
- Постоянное употребление таких продуктов, как сыр, миндаль, клубника, шоколад и помидоры.
- Дефицит витамина В12.
- Недостаток железа.
- Сбой в иммунной системе.
- Болезнь Крона (воспалительный процесс в желудке и кишечнике может привести к появлению пузырей во рту).
- Непереносимость глютена.
- Прием лекарственных препаратов против стенокардии, аритмии и высокого давления. Иногда появление волдырей вызывает простой аспирин или ибупрофен.
Это наиболее распространенные причины возникновения пузырьков во рту. Они могут появиться при синдроме раздраженного кишечника и кожных заболеваниях, таких как плоский лишай. У некоторых людей пузыри возникают при сильной тревоге и проходят, как только исчезает источник беспокойства.
Пузырьки во рту: лечение
Для того чтобы избавиться от волдырей как можно скорее, используют следующие средства:
- Жидкость для полоскания рта, в состав которой входит хлоргексидин глюконат. Ее применяют 2 раза в день для уничтожения бактерий, вирусов и грибов.
- Кортикостероиды. Они уменьшают воспаление и ускоряют процесс заживления. Гидрокортизон можно использовать до четырех раз в день, но детям до 14 лет такой вид лечения противопоказан.
- Бензидамин (оралсепт, тантум). Этот препарат выпускают в виде спрея или жидкости для полоскания рта. Он облегчает боль, но не может предотвратить появление новых волдырей. При первом использовании жидкость для полоскания с бензидамина гидрохлоридом может вызвать онемение или чувство жжения. Ее нельзя применять более 7 дней подряд.
Без тщательной гигиены полости рта от пузырей трудно избавиться. Необходимо купить мягкую зубную щетку, а в случае появления хотя бы одного пузырька отказаться от твердой пищи. Кроме того, стоит посетить стоматолога. Наши врачи проверят, нет ли на зубах сколов, которые могут травмировать слизистую оболочку.
Поделиться информацией с друзьями:
Что делать, если в горле вскочили пузырьки
Почему появляются волдыри в горле на задней стенке
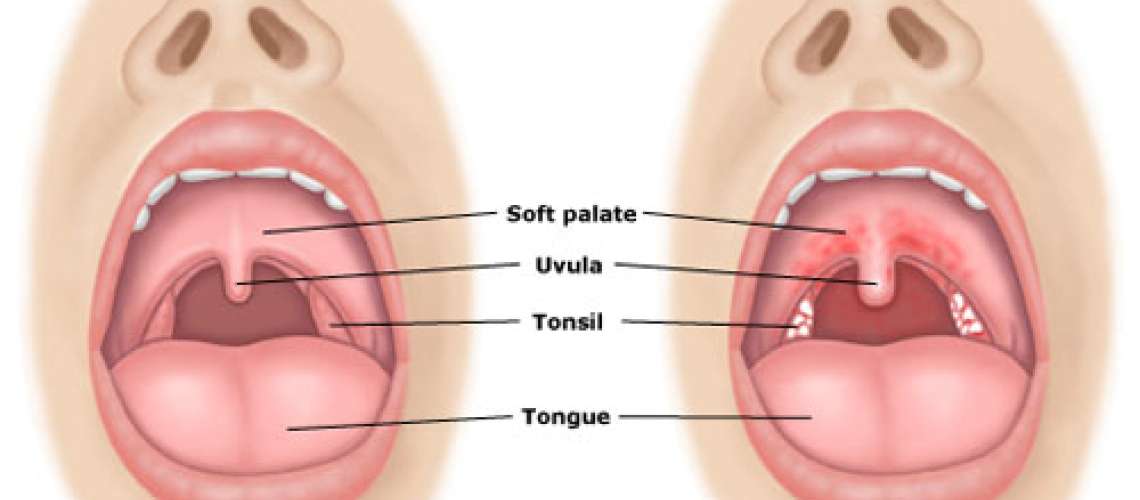
У здорового человека в горле и ротовой полости слизистая оболочка гладкая, и имеет один цвет. Но вследствие некоторых заболеваний могут образовываться прыщи или волдыри в горле и ротовой полости.
Патологические изменения в большей степени поражают заднюю стенку гортани, и они хорошо видны при осмотре ротовой полости. Чтобы избавиться от волдырей, необходимо обратиться к ЛОР-врачу, и пройти обследование, по результатам которого будет установлен точный диагноз.
Почему появляются волдыри?
Главная причина образования волдырей кроется в инфекции, которая при попадании в организм провоцирует развитие заболевания. Поскольку слизистая оболочка обладает высокой чувствительностью и травматичностью, именно на ней в первую очередь проявляются признаки недуга.
К перечню заболеваний, при которых появляются волдыри в горле на задней стенке, гландах и даже ротовой полости, относятся:
- фолликулярная ангина;
- герпетическая ангина;
- тонзиллит;
- фарингит;
- абсцесс;
- герпетический стоматит.
Как правило, данные заболевания возникают у людей со слабой иммунной системой. Попадая в организм, инфекция в первую очередь поражает гланды, которые сразу же активизируют защитные функции, чтобы предотвратить развитие заболевания. Если же иммунитет ослаблен, инфекция начинает активно размножаться в организме.
Разновидности волдырей
Гортанные волдыри, в зависимости от заболевания, могут иметь различные цвета, характеристики и место локализации.
- Фолликулярная ангина – наиболее опасный вид недуга, т.к. он провоцирует воспаление гланд и задней стенки горла. На миндалинах образуются лимфатические узлы, которые называют фолликулами. По виду они напоминают пузырьки или волдыри, заполненные гноем. Заболевание развивается довольно быстро, поэтому сразу возникают острые симптомы в виде лихорадки, мигрени и боли в горле.
- Герпетическая или визекулярная ангина – развивается при попадании в организм палочки стрептококка или стафилококка, вследствие чего образуются прозрачные волдыри в горле, на нёбе и нёбных дугах. В перечень симптомов заболевания входит гайморит, лихорадка, болевые ощущения в животе, сильные боли в горле и затруднённое глотание.
- Абсцесс – гнойное воспаление, возбудителем которого является протей, стафилококк, стрептококк и кишечная палочка. Также причиной недуга может стать повреждение слизистой. Как правило, образуются белые волдыри в горле, ротовой полости и на нёбе. Абсцесс сопровождается интоксикацией, лихорадкой, сильными болями, гнилостным запахом дыхания. Кроме того, у пациента наблюдается авитаминоз, ослабление иммунитета, покраснение внешних кожных покровов и отёк шеи.
- Фарингит – своеобразное вирусное заболевание, при развитии которого в гортани быстро образуются волдыри. При ослабленном иммунитете на стенке горла волдыри сохраняются даже после выздоровления, а затем постепенно исчезают. Во время фарингита пациента тревожит кашель, высокая температура, боли в горле, мигрень.
- Тонзиллит – хроническая форма воспаления гланд, при которой образуются белые и жёлтые волдыри в горле. Периодически из них выходит гной, который нужно удалять – это можно делать самостоятельно. При тонзиллите не ощущаются боли, но он сопровождается неприятным запахом изо рта.
- Стоматит герпетический – острая патология, способная затрагивать любые участки слизистой в горле и полости рта. Появляющиеся высыпания имеют вид волдырей, и в отличие от здоровых тканей, окрашены в красный цвет. Внутри скапливается прозрачная или белая жидкость. Причина, по которой образуются красные волдыри в горле – вирус герпеса. Герпетический стоматит сопровождается болезненностью поражённых участков, и общим недомоганием организма.
Как проходит лечение?
Поскольку волдыри на слизистой являются лишь симптомом одного из вышеперечисленных заболеваний, избавиться от них можно только после устранения причинной инфекции.
В противном случае инфекция продолжит размножаться в организме, и приведёт к серьёзным осложнениям.
После установления диагноза, ЛОР-врач назначит комплексное лечение, которое состоит из следующих пунктов:
- Антибиотики. Препараты эффективно борются с инфекциями, и угнетают воспалительный процесс, способствуя тем самым скорейшему выздоровлению.
- Пребиотики. Во время приёма антибиотиков в кишечнике нарушается микрофлора, что обычно сопровождается диареей. Избежать таких последствий помогут пребиотики, которые будут обеспечивать нормальную работу ЖКТ путём искусственного поддержания необходимого количества полезных микроорганизмов.
- Антигистамин. Данные препараты способствуют уменьшению воспаления и отёка горла.
- Полоскание. Несмотря на свою простоту, метод довольно эффективный, но прежде чем к нему прибегнуть, нужно проконсультироваться с лечащим врачом, который назначит наиболее подходящий раствор для полоскания, исходя из клинической картины. Как правило, используют настойку календулы или ромашки, а также раствор йода либо хлорофиллипта.
- Иммуномодуляторы. Инфекции, из-за которой появляются волдыри в горле ребёнка или взрослого, обычно поражает организм с ослабленным иммунитетом, поэтому назначается приём препаратов, способствующих активизаций защитных функций.
- Противосимптомная терапия. Поскольку недуги, провоцирующие образование волдырей во рту и гортани, сопровождаются кашлем, высокой температурой, насморком и прочими неприятными симптомами, которые доставляют дискомфорт, врачи прописывают препараты для их устранения.
Также важно правильно питаться – пища должна быть не острой, мягкой, тёплой и умеренно солёной.
Ещё одним обязательным пунктом лечения является употребление большого объёма тёплой жидкости, которая будет способствовать очищению организма путём выведения токсинов.
К категорическим запретам относятся сигареты и алкоголь, т.к. они раздражают слизистую оболочку и «засоряют» организм, что препятствует нормальному выздоровлению.
Источник: http://med-gorlo.ru/bolezni/voldyri-v-gorle-na-zadnej-stenke.html
В горле волдыри: причины образования и лечение
В норме ротоглоточная система имеет ровную поверхность с розоватым оттенком. Но после простудных болезней человек нередко замечает в горле волдыри. Явление это довольно неприятное и приносит много дискомфорта своему обладателю. По каким причинам возникает такое явление и как его приостановить?
Причины проявления волдырей в горле
Нередко пациенты при проявлении признаков простуды замечают волдыри на задней стенки горла. Из этого вытекает вопрос, почему происходит такое явление? Принято выделять несколько веских причин в виде:
- появления ангины фолликулярного характера;
- воспалительных процессов в глотке хронического характера;
- наличия недолеченных абсцессов;
- инфекций вирусного характера;
- стоматита на основе герпесной инфекции.
Такие заболевания чаще всего встречаются у ребёнка или взрослого, у которых сильно ослаблена иммунная функция. Пузырьки в горле у ребенка могут проявляться вследствие ветряной оспы.
Также стоит отметить, что пациенту необходимо различать появление пузырьков и волдырей. Последние из них зачастую характеризуют болезни с токсическо-аллергической интоксикацией.
То есть они вызываны реакцией на медикаменты или другими факторами. Отличаются волдыри быстрым вскрытием, сильной болезненностью, возникновением язвочек и кровоточащих эрозий.
Также сыпь может возникать на кожном покрове.
Если пузыри имеют красноватый цвет и поражают область миндалин и глотки, то скорее всего речь идет о герпетической ангине. Этот процесс в медицине также называют герпангиной или пузырьково-язвенным заболеванием. Возникает вследствие проникания в дыхательные пути вируса Коксаки.
Ангина фолликулярного типа
Если у пациента появились белые волдыри в горле, то это свидетельствует о возникновении фолликулярной ангины. Эта болезнь относится к осложненным формам ангины и характеризуется поражением миндалин.
Тонзиллит проявляется по разнообразным причинам. Это может быть обычное переохлаждение, частые простудные болезни, присоединение бактериальной инфекции.
Фолликулы являются плотными сгустками лимфатической ткани, которая воспаляется и становится похожа на беловатые бугорки. Размер их не превышает больше двух миллиметров, а внутри располагается гнойное содержимое.
К основным симптомам фолликулярной ангины принято относить:
- поднятие температурных показателей до 39-40 градусов;
- сильное болевое чувство в горле;
- тошнотность и рвоту;
- увеличение миндалин и лимфатических узлов;
- покраснение и отечность слизистой оболочке;
- ослабленность и общее недомогание.
При этом при ангине не всегда возникает насморк и кашель. В первые дни заболевание может напоминать кишечное поражение, но если открыть рот, то можно разглядеть пузырьки.
Герпангина в горле
Этот тип болезни является очень заразным, так как возникает вследствие попадания в организм вируса Коксаки. Основным симптомом являются волдыри в горле на задней стенке с прозрачным содержимым. Их называют везикулами.
К другим признакам можно отнести:
- поднятие температурных показателей;
- болезненное чувство при глотании;
- тошнотность и рвоту;
- болезненные ощущения в животе;
- возникновение гайморита или насморка;
Заболевание довольно серьезное и чаще встречается у детей в возрасте до десяти лет. Поэтому при возникновении первых признаков требуется срочное лечение.
Проявление фарингита
Фарингит выступает в качестве осложнения после перенесенного заболевания. При данной болезни пупырышки имеют небольшой размер и слегка красноватые. Располагаются на горле и глотке.
Симптоматика проявляется не всегда, так как фарингит у большей части пациентов имеет хроническую форму. Могут возникать болезненные ощущения в горле во время глотания и разговора, першение, незначительное повышение температурных показателей.
На стенке горла волдыри не исчезнут до тех пор, пока человек не устранит причину развития. Лечебные мероприятия основываются на частом полоскании горла, орошении ротовой полости и рассасывании таблеток.
Развитие абсцесса
Если у пациента располагаются красные волдыри в горле, то возможно наблюдается абсцесс. Этот вид заболевания является очень серьезным и характеризуется внезапным гнойным воспалительным процессом. Развивается после перенесенного тонзиллита или травмирования слизистой оболочки.
Сначала появляются мелкие пузырьки, но с каждым разом они увеличиваются в размерах. В них скапливается гнойное содержимое. В домашних условиях их удалять категорически запрещается.
К основным симптомам принято относить:
- развитие лихорадочного состояния;
- тошнотность;
- болезненные ощущения вокруг гнойничкового образования;
- затруднения во время глотания;
- неприятный запах из ротовой полости;
- покраснение шеи с наружней стороны. При этом она горячая и отекшая;
- перекрытие гортани большим волдырем.
Удаление абсцесса проводится хирургическим путем. После этого проводится антибактериальная терапия.
Стоматит герпетического типа
Стоматитом принято называть острый патологический процесс, который затрагивает слизистую оболочку ротовой полости, десен, губ. В некоторых ситуациях пупырышки появляются на язычке. Во время болезни возникают образования неправильного очертания. На вид напоминают волдыри, но на самом деле это язвочки.
При прожевывании пищи, разговоре, глотании они вызывают сильные болезненные ощущения. Вследствие этого больной полностью отказывается от еды.
Поверх они могут покрываться беловатым налетом. Причинами стоматита является проникание вируса герпеса.
К дополнительным симптомам можно отнести:
- незначительное повышение температуры тела;
- отказ от еды;
- ослабленность и общее недомогание.
Лечение необходимо начинать незамедлительно, так как волдыри быстро поражают всю ротовую полость, доставляя сильный дискомфорт.
Ветряная оспа у детей
Данное заболевание считается очень заразным. Чаще всего им страдают дети в возрасте от двух до семи лет, когда они посещают дошкольное учреждение. В нынешнее время этот недуг избежать можно, поставив прививку. Но переносится ветрянка в большинстве случаев легко.
Красные волдыри могут появляться не только на кожном покрове, но и области горла, гортани и языка. Также к осноовым симптомам можно отнести:
- поднятие температурных показателей до 38-39 градусов;
- зуд и жжение кожного покрова;
- незначительное покраснение и отечность;
- болезненное чувство в горле при глотании, разговоре;
- отказ от еды;
- нарушение стула, боль в животе, понос.
В большинстве случаев лечебные мероприятия проводятся в домашних условиях. Достаточно обрабатывать пузырьки зеленкой или перекисью водорода. Они оказывают подсушивающее действие.
Лечение волдырей в горле
Лечение напрямую зависит от формы и вида образований.
При белых пузырьках пациенту назначается такая схема лечения:
- прием антибиотиков;
- применение пребиотиков и пробиотиков;
- употребление противовирусных медикаментов. Выписываются в том случае, если заболевание вызвано вирусом;
- прием антигистаминных средств. Позволяют снять отечность и уменьшить воспалительный процесс;
- применение жаропонижающих средств при температуре выше 38 градусов;
- использование противовоспалительных и обезболивающих средств.
Если пузырьки начинают лопаться, а на их месте возникают язвочки, то доктор должен выписать антисептические препараты. Они позволят защитить ранку от поражений и быстрее зажить.
При красных пузырьках пациенту назначается такая схема лечения:
- применение противовирусных медикаментов;
- использование мазей с противовирусным характером;
- прием иммуностимулирующих средств;
- использование обезболивающих гелей.
Во время лечения стоматита необходимо соблюдать строгие гигиенические правила. При этом стоит избегать лишнего травмирования слизистой оболочки в ротовой полости.
Категорически запрещается при появлении волдырей и пузырьков:
- проводить согревающие процедуры. Никаких компрессов, ингаляций и горячих ванн. Это может привести к еще большему распространению инфекции;
- удалять самостоятельно волдыри. Это приведет не только к травмированию, но и дополнительному инфицированию;
- обрабатывать спиртом пузырьки. Такие растворы ведут к ожогу слизистой.
Во время лечебного процесса нужно соблюдать несколько правил. Они являются общими и не зависят от формы болезни.
- Соблюдать строгий постельный режим. На время болезни стоит взять больничный и отлежаться в течение трех дней.
- Пить много жидкости. Это позволит вывести из организма все вредные вещества, токсины и продукты жизнедеятельности вирусов и бактерий. При заболевании ротовой полости и горла можно употреблять морсы, компоты, чаи и отвары из трав. Но питье должно быть только теплым.
- Полоскать горло. Этот способ лечения является самым основным при появлении волдырей. Лучше всего использовать растворы из соды, соли, ромашки, календулы, фурацилина. Проводить процедуры необходимо через каждый час. Когда симптоматика пойдет на спад, количество полосканий можно сократить.
После лечения проводится иммуноукрепляющая терапия при помощи витаминных комплексов.
Рисковать собственным здоровьем не стоит. При появлении красноватых или беловатых волдырей необходимо в срочном порядке обратиться за помощью к доктору.
Советы и рекомендации
Источник: http://przab.ru/simptomy/gorlo/voldyri.html
Волдыри в горле. Болезни, провоцирующие появление высыпаний
В определенных неблагоприятных условиях слизистая оболочка рта может воспалиться, вследствие чего появляются волдыри в горле. При этом меняется цвет тонкого кожного покрова, и человек начинает испытывать серьезный дискомфорт. Такие образования могут появляться, как отдельная патология, и как последствие развития в организме других заболеваний.
В любом случае нужно своевременно начинать лечение, так как речь идет о дыхательном пути. Если волдыри слишком увеличиваются в размерах, воздух не проникает в легкие в нужном количестве. Это, само собой, грозит летальным исходом. Современные методы лечения позволяют быстро облегчить симптомы любой болезни и остановить развитие прыщей в горле или болячек на языке.
Но учтите, что никакие методы нельзя применять самостоятельно, даже если волдыри слишком быстро увеличиваются. Кожный покров в этом месте слишком чувствителен, к тому же любые средства лечения проникают внутрь организма. Поэтому все процедуры проводятся строго по разрешению врача, а желательно – под его контролем.
Особенное внимание необходимо уделить образованиям на задней стенке горла, так как появляются они при определенных условиях. Соответственно, чтобы избавиться от волдырей в таком случае применяются индивидуальные методы лечения. Но для начала необходимо точно диагностировать болезнь и разобраться, что конкретно стало причиной появления пузырей в горле или ротовой полости.
Какие болезни могут спровоцировать появление волдырей в горле и во рту
Сразу стоит заметить, что высыпания здесь появляются только вследствие развития инфекционной патологии. В их количество входят:
- Стоматит, как осложненная стадия развития герпеса.
- Ангина, повредившая фолликулы и сальные железы в горле.
- Хроническое заболевание глотки, провоцирующее воспаление кожного покрова.
- Вирусные патологии, которые долгое время не подвергались лечению.
- Абсцессы, лечение которых не было проведено до конца.
- Ветряная оспа.
Важно, что дети подвержены таким заболеваниям намного чаще, чем взрослые люди. Причина заключается в том, что детский организм намного слабее. Пузырьки в горле появляются из-за плохой работы иммунной системы. Организм просто не в состоянии бороться с инфекциями, провоцирующими развитие таких новообразований.
Любые образования в ротовой полости и горле способствуют тому, что прием пищи становиться слишком болезненным или вовсе невозможным. Человек постоянно испытывает сильный дискомфорт.
Это еще раз подтверждает, что бороться с патологией нужно незамедлительно. Помните, что образования могут увеличиваться в размерах довольно быстро. К тому же, в зависимости от конкретной патологии, еще быстрее увеличивается их количество.
В течение нескольких часов пузыри могут покрыть все горло.
Отчего появляются волдыри на задней стенке горла
Существует отдельный список патологий, провоцирующих появление образований в этой части носоглотки. К ним необходимо отнестись максимально серьезно, так как лечение может быть затруднительным. Разберем каждую патологию отдельно.
Герпангина – одна из разновидностей ангины
Прыщи на небе и задней стенке горла – первый симптом данного заболевания. Волдыри в течение всего нескольких часов полностью усыпают горло, что вызывает колоссальный дискомфорт. Такие прыщи называются везикулами. Они имеют небольшие размеры и содержат в себе прозрачную жидкость.
Правильные методы лечения помогут избавиться от таких волдырей довольно быстро. Существует большой ряд препаратов, снимающих симптомы. Конкретные лекарства подбираются индивидуально, поэтому обратитесь к врачу, чтобы получить точные список препаратов, устраняющих пупырышки в горле.
Одна из основных причин герпангины – попадание стафилококка в организм. Поэтому необходимо максимально тщательно следить за гигиеной ротовой полости. Обязательно используйте зубную пасту высокого качества и меняйте зубную щетку раз в три месяца.
Обратите внимание, что патология имеет ряд других симптомов, которые доставляют определенный дискомфорт и опасность здоровью человека. Например:
- Гайморит. Осложнение проходит вместе с самой герпанической ангиной, в отличие от хронического вида.
- Температура тела до 40 градусов и лихорадка.
- Постоянные болевые ощущения.
- Кроме прыщей в горле, появляются образования в области рта.
Часто фиксируются случаи, когда герпангина вызывает болевые ощущение в животе. Рекомендуется придерживаться строгой диеты во время лечения. В частности запрещается употреблять твердую пищу, так как пузыри легко поддаются механическим повреждениям.
Образования имеют маленькие размеры, но поражают кожный покров вокруг себя. Так, болят не только прыщики, но и все горло.
Фарингит – заболевание горла и шеи
В отличие от ангины, эта патология имеет симптомы, тесно связанные именно с дыхательными путями. Например, замечается сильный кашель и одышка у пациента. Иногда развитие болезни сопровождается сильными головными болями и повышением температуры тела. В этом случае показатель не превышает 38 градусов.
Волдыри в горле появляются практически сразу после заражения. В отличие от ангины, образования не проходят в процессе лечения, а исчезают только после полного выздоровления. Фарингит чаще всего поражает именно заднюю стенку горла. Волдыри вызывают боль, как в самом горле, так и в ротовой полости.
Абсцесс – причина образования гнойных прыщей в горле
Это патология, которая чаще всего поражает горло после лечения ангины или вследствие травмы слизистой оболочки. По своей природе абсцесс представляет собой гнойное воспаление, которое имеет довольно неприятные симптомы. Одна из основных причин образования абсцесса – ослабленный иммунитет. Как правило, это наблюдается именно после борьбы организма с другими патологиями.
Волдырь в данном случае может поражать близлежащие ткани, поэтому нужно сразу же обследоваться у врача. Вам будут назначены медикаментозные препараты и диета, которой нужно придерживаться до полного выздоровления. Как правило, лечение занимает не больше двух недель.
Стоматит – причина образования язв на задней стенке горла
Если белый прыщ в горле постоянно болит даже без физического контакта, скорее всего, вы имеете дело со стоматитом. Проблема в том, что волдыри при стоматите появляются, только если болезнь имеет тяжелую форму. Образования наполнены белой жидкостью и могут иметь довольно большие размеры. Лечение индивидуально, в зависимости от особенностей вашего организма.
Чтобы предотвратить появление и развитие болезней в горле, используйте профилактические методы. Одно из самых эффективных – полоскание. Подробности смотрите в этом видео:
Учитывая локализацию волдырей в горле, стоит взять во внимание факт, что образования могут не только вызывать дискомфорт, но и серьезно вредить вашему здоровью. Поэтому лечение ни в коем случае нельзя откладывать на потом. Сразу же обращайтесь к врачу и проходите курс лечения. То же касается, если стали появляться прыщи на языке.
Источник: http://pryshhikov.ru/dermatologiy/vidy/pryshhi-v-gorle.html
Волдыри в горле: пузырьки на задней стенке у взрослого
Основным поводом является снижение иммунитета, которое приводит к притуплению защитных функций организма.
Дело в том, что вместе с воздухом в носоглотку попадают различные вирусы и бактерии, способные поражать слизистую ротовой полости и вызывать воспаление.
К сожалению, причиной могут быть как инфекционные заболевания, так и обострения хронических недугов человека. Наиболее частыми провоцирующими факторами являются:
- Фолликулярная ангина. Поводом для воспаления фолликулов и увеличения их в размерах является бактериальная инфекция. Как правило, заболевание развивается быстро и протекает остро. Если широко открыть рот, то можно увидеть белые пузырьки на миндалинах, наполненные жидкостью. Распознать недуг можно по ярко проявляющейся симптоматике. Из-за образования прыщиков, появляется чувство, как будто что-то мешает в горле, человек не может нормально глотать. А также присутствует головная боль, чувство усталости и разбитости, повышается температура.
- Герпангина. Провоцируют заболевание стафилококковые и стрептококковые бактерии, способствующие образованию волдырей не только на задней стенке глотки, но и по всей полости рта. Образовавшиеся везикулы, заполненные прозрачной жидкостью, могут исчезать на время и появляться снова. К симптомам герпангины относят: сильную боль в области гортани, повышение температуры, мигрень, лихорадку, отсутствие аппетита и подавленность.
- Повреждения слизистой носоглотки. Причиной повреждений могут стать плохо пережеванная пища или косточка от рыбы, из-за которых образовываются микротравмы. Даже в незначительную царапину может легко попасть инфекция и спровоцировать воспалительный процесс. Часто бывает такое, что воспаляется только одна гланда, в этом случае боль будет присутствовать только с одной стороны. Но если не уделить особого внимания терапии, то инфекция будет развиваться и вскоре распространится на здоровые участки.
- Герпетический стоматит. Провоцирует заболевание вирус герпеса, находящийся в организме человека годами и проявиться при ослаблении иммунной системы. Он характеризуется появлением волдырей не только на стенках гортани, но и на деснах и губах. Прозрачные пузырьки при отсутствии лечения начинают лопаться и превращаться в язвочки, доставляющие сильные болевые ощущения.
- Фарингит. Патология, при которой на стенках глотки появляются мелкие прыщи. Особенность болезни заключается в том, что даже после излечения они не исчезают, а остаются на протяжении некоторого времени. Длительность полного исчезновения зависит от особенностей организма и его способности восстанавливаться после атаки вредных микроорганизмов. Как правило, по форме течения различают острый и хронический фарингит. Важно знать, что при несвоевременном лечении острая стадия довольно быстро перетекает в хроническую, а это чревато длительным восстановлением нормального состояния слизистой носоглотки.
- Аллергическая реакция. Она возникает при контакте с аллергеном, который провоцирует не только покраснение тканей, но и их воспаление. Для устранения подобной реакции необходимо просто прекратить контакт с возбудителем и симптомы исчезнут самостоятельно.
- Ветряная оспа. Чаще всего проявляется у детей, может затрагивать не только гортань, но и другие участки тела.
Важно знать, что без причин волдыри не образовываются, поэтому при их обнаружении нужно незамедлительно обращаться за помощью к квалифицированному доктору.
Методы лечения
Медики утверждают, что основным источником пузырьков на слизистой гортани являются инфекции, поэтому терапия требует особого подхода. Первое, что необходимо сделать — это посетить доктора. Важно обнаружить основную причину, вызвавшую воспаление, и подобрать индивидуальное лечение.
Если первопричиной стала бактериальная инфекция, то врач пропишет антибиотики и антибактериальные препараты. Если воспалительный процесс болезненный, то дополнительно применяются обезболивающие медикаменты. А при образовании язвочек необходимо использовать специальные антисептические средства для защиты ран от инфекций.
Для ускорения процесса выздоровления необходимо выполнять следующие правила:
- уделять особое внимание питьевому режиму;
- употреблять больше витаминов;
- делать ингаляции из травяных настоев;
- принимать мягкую пищу, которая не будет раздражать воспаленную слизистую оболочку;
- регулярно полоскать горло.
Важно помнить, что только комплексный подход поможет быстро и эффективно справиться с воспалениями ротовой полости. Стоит учитывать, что при первых признаках выздоровления прекращать лечение недопустимо, так как не вылеченный полностью недуг вернется в ближайшее время с новой силой. Кроме того, игнорировать пузырьки в горле опасно, потому что они могут спровоцировать осложнения.
Каких действий стоит избегать?
Кроме всего прочего, человеку, которого беспокоят пузырьки в области гортани, важно знать, что делать нельзя, дабы не усугубить ситуацию. Медики утверждают, что ни в коем случае не рекомендуется прогревать горло.
Дело в том, что в теплой среде бактерии размножаются быстрее, поэтому процесс утепления может привести к усилению нагноения. А также не стоит пытаться выдавить гнойник, потому как это чревато образованием ранки.
Кроме того, попадание гнойного содержимого на здоровые участки приводит к образованию на них новых прыщей, таким образом, область поражения постоянно увеличивается.
Как обезопасить полость рта от инфекций?
Предупредить заболевание намного проще, чем лечить, поэтому важно научиться поддерживать здоровье правильно. Чтобы обезопасить слизистую гортани, необходимо выполнять следующие меры профилактики:
- уделять особое внимание гигиене полости рта;
- закаляться;
- обогатить рацион витаминами;
- регулярно гулять на свежем воздухе;
- следить за гигиеной рук, особенно перед приемом пищи;
- в холодное время года защищать горло от переохлаждений.
Профилактика является первостепенным мероприятием, она способна не только снижать вероятность повторных рецидивов, но и предотвращать развитие недуга вовсе.
Нужно уделять особое внимание здоровью и своевременно реагировать на любые изменения в организме. Все дело в том, что появление волдырей в горле может сигнализировать о наличии каких-либо заболеваний, поэтому не стоит экспериментировать.
Источник: http://GorloUhoNos.ru/gorlo/bolezni/voldyri-v-gorle.html
Причины пузырьков на глотке, что провоцирует?
Слизистая оболочка горла при нормальных условиях имеет однородный светло-розовый цвет и гладкую поверхность.
При возникновении тех или иных патологий, на стенках глотки и ротовой полости могут образоваться различные аномальные явления, например, пузырьки, красные пятна, пупырышки, гнойнички и даже язвы.
Для того, чтобы правильно их вылечить, следует изначально узнать причину их появления, в противном случае терапия не даст должного результата.
Причины патологических высыпаний ↑
Пузырьки в области глотки и гортани могут образоваться в результате следующих заболеваний:
- фолликулярная ангина, самая распространённая причина пузырьков и красных пятен в горле;
- хронические воспалительные процессы в гортани;
- абсцессы горла;
- стоматит на основе герпеса;
- вирусные инфекции, в том числе ветряная оспа.
Как правило, от возникновения пупырышков чаще страдают дети, так как их иммунная система слабее, а мягкие ткани глотки более рыхлые и податливые для возникновения того или иного вируса.
Фолликулярная ангина ↑
Чаще всего пупырышки диагностируются при фолликулярной ангине, она является наиболее опасной среди всех видов. Патология сопровождается воспалением задней стенки глотки и миндалин с появлением на них небольших пузырьков. Последние, это фолликулы, другими словами небольшие лимфатические узлы.
- Признаками этого вида ангины будут:Фолликулярная ангинасильная боль в горле, трудности при глотании слюны, воды либо пищи;
- лихорадка с высокой температурой;
- красные пятна и пупырышки в горле;
- головная боль по типу мигрени;
- боль в суставах, мышцах, ломота в теле.
Все симптомы проявляются остро и в первые же часы болезни. Особенно тяжело ангина протекает у детей, нередки случаи возникновения асфиксии на фоне отёчности глотки, поэтому при подозрении на заболевания следует незамедлительно вызвать скорую помощь.
Применение противовирусных или антибактериальных препаратов зависит от возбудителя инфекции.
Если патология вызвана бактериями главным препаратом в лечении выступает антибиотик, соответственно в случае с вирусом — заболевание лечится при помощи противовирусных средств.
Помимо этого необходима симтоматическая терапия с применением жаропонижающих и болеутоляющих средств. Рекомендован постельный режим с изоляцией от здоровых людей, обильное тёплое питьё, орошение и полоскание горла.
Герпетическая ангина ↑
Также начинается остро, возникает преимущественно у взрослых. Главными проявлениями этого заболевания становится:
Герпетическая ангина
- высокая температура 40-41 градус;
- дисфагия и удушье;
- появление мелких, белых пузырьков на миндалинах, которые с прогрессом болезни изъявляются и нагнаиваются;
- боли и трудности при глотании.
Как правило, общая симптоматика сохраняется на протяжении 6 дней, после чего идёт на спад, пузырьки могут наблюдаться чуть дольше. Выздоровление при правильном лечении наступает без осложнений.
Как и при фолликулярной форме, для терапии должен быть определён возбудитель инфекции, после чего назначается план мероприятий для выздоровления больного.
Изоляция пациента обязательна, так как инфекция передаётся воздушно-капельным путём.
Фарингит ↑
Еще одна патология, при которой появляются пузырьки на стенках глотки. Зачастую при фарингите даже после излечения от болезни, пузырьки на задней стенке остаются еще на протяжении нескольких дней и даже месяца. Различают по форме течения два вида фарингита острый и хронический. Острый фарингит без должного лечения быстро переходит в хроническую форму. К главным симптомам относят:
- сухость в горле;
- першение;
- боль при глотании;
- появление пупырышек и красных пятен в горле;
- повышенная температура;Фарингит
- слабость и недомогание.
Лечение заболевания заключается в применении противовоспалительных, болеутоляющих, антисептических средств. Благоприятно влияет полоскание горла настоями ромашки, шалфея, календулы.
Пульверизация глотки антисептическими растворами, например препаратами стопангин, орасепт, прополисом и др. Также широко применяются местные антисептики в виде пастилок, стрепсилс, септолете, фарингосепт.
Леденцы для рассасывания имеют низкую активность, их применяют как дополнение к основной терапии и при лёгких формах патологии.
Абсцесс ↑
Как правило, абсцесс образовывается на фоне перенесённой ангины или фарингита, но бывают случаи, когда патология возникает в результате банального переохлаждения либо инфекции. Основные признаки абсцесса:
- высокая температура;
- боль в горле;
- сложность при глотании, иногда затруднённое дыхание, стридор;
- мышечная и головная боль.
Абсцесс горла
Симптомы протекают остро, визуально в глотке образовывается отёк со скоплением гнойного содержимого. Поверхность абсцесса покрыта красными пятнами и зачастую белым налётом на них, структура рыхлая, при надавливании выделяется гнойное содержимое с неприятным запахом.
Лечение абсцесса происходит в условиях стационара, хирургическим путём. Происходит вскрытие абсцесса и высвобождения из него гнойного содержимого. Процедура проводится под местным обезболивающим.
После процедуры назначается антибактериальная терапия, антигистаминные средства, а также дезинтоксикационные средства. Помимо этого требуется систематическое полоскание горла антисептическими растворами, физиопроцедуры (УФО), обильное тёплое питьё.
Прогноз благоприятный, выздоровление наступает спустя две недели.
Герпетический стоматит ↑
Довольно распространённое заболевание, проявляющееся в виде болезненных язвенных высыпаний в полости рта. При этом слизистая гиперемирована, красного цвета, островки мелких пузырьков поражают частично либо всю полость рта.
На фоне этих высыпаний повышается температура, ухудшается общее состояние больного, появляется болезненность в региональных лимфатических узлах, пропадает аппетит, возникает ломота в теле.
У взрослых заболевание протекает в более острой форме, нежели, у детей.
Лечение основывается на применении таких препаратов как:
- ацикловир;
- интерферон в растворе;
- лейкинферон;
- имудон;
- супрастин или диазолин.
Герпесный стоматит
Метсно применяются мази на основе интерферона. Для полоскания полости рта используют раствор фурацилина, хлорамина или хлоргексидина. Обезболивающие препараты на основе ледокаина.
Вирус герпеса, который непосредственно вызывает эту форму стоматита при попадании в организм, сохраняется на протяжении всей жизни. При ослаблении иммунной системы он проявляется высыпаниями.
Поэтому в целях профилактики рекомендовано поддерживать иммунные функции организма, не переохлаждаться, остерегаться травм полости рта.
Каждое из описанных заболеваний имеет в своём анамнезе различные формы высыпаний в виде пузырьков, красные, белые, прозрачные, с налётом или без него, фото некоторых из них прилагаем. В некоторых случаях признаки патологий могут быть схожими, но при этом лечение принципиально разное.
Для правильно составленного плана мероприятий направленных на скорейшее выздоровление следует точно установить диагноз, а в этих целях необходима только помощь специалиста.
При возникновении тех или иных патологических изменений незамедлительно обращайтесь за медицинской помощью, не прибегая к самолечению.
Источник: https://schitogood.ru/gortan/bolezni-vyzyvayushhie-vysypaniya-v-gorle.html
В горле белые прыщики и волдыри на задней стенке
Нормальная слизистая оболочка полости рта, зева и глотки ровная, имеет почти однородный розовый цвет. Но при различных заболеваниях, как системных, поражающих не только горло, так и местных, локализованных в ротовой полости и в горле, на слизистой могут быть прыщики, пузырьки, волдыри и даже гнойники.
Сейчас мы рассмотрим, какие болезни становятся причиной того, что появляются прыщи и волдыри в горле, как распознать эти патологии и лечить их правильно.
Причины возникновения пузырьков и прыщиков
Чаще всего появление элементов высыпаний, которые внешне напоминают белые прыщи, гнойники, волдыри или пузырьки с прозрачным содержимым, обусловлено следующими заболеваниями:
- Ангиной, а конкретно ее фолликулярной формой;
- Наличием хронического воспаления глотки;
- Афтозным и герпетическим стоматитом;
- Абсцессом в глотке;
- Некоторыми вирусными и бактериальными инфекциями у детей.
У ребенка волдыри, гнойники, прыщи во рту и в глотке могут проявлять себя во время ОРВИ, бактериальных инфекций, а также вирусных инфекций, передающихся воздушно-капельным путем. Например, сыпь при ветряной оспе покрывает не только кожу ребенка, но и слизистые оболочки.
Фолликулярная ангина
Одно из острых бактериальных воспалений глоточных миндалин носит название фолликулярной ангины. При этом фолликулы, которые являются ничем иным как лимфатическими узелками, видны при осмотре горла как «пупырышки», бугорки, реже — прыщики, или гнойники на миндалинах.
Фолликулы — скопление лимфатической ткани, из которой состоит сама миндалина. В воспалительный процесс могут вовлекаться другие миндалины, при этом прыщи и гнойники белого цвета размером с булавочную головку будут локализоваться на задней стенке глотки.
Болезнь начинается остро с головной боли, общей интоксикации, высокой температуры. Больной человек жалуется на горло — резкую боль в нем, усиливающуюся при глотании. При осмотре можно увидеть гиперемированную слизистую, увеличенные воспаленные миндалины, пузырьки на горле и миндалинах, белые прыщи, гнойники.
Герпетическая ангина
Из-за герпетической ангины, которую еще называют герпангиной или энтеровирусным везикулярным фарингитом, на небных дужках, мягком нёбе, задней стенке глотки появляются множественные прыщики.
Это везикулы — пузырьки с прозрачным содержимым, которые позже изъязвляются. Герпангину вызывают энтеровирусы, в то время как причиной других форм ангины являются бактерии (стафилококк и стрептококк).
Энтеровирусный фарингит — острое заболевание с высокой степенью заразности и воздушно-капельным основным путем передачи. Главными симптомами болезни будут:
- Острое начало с высокой температурой;
- Горло болит, глотание сильно затруднено;
- Иногда — боль в животе, тошнота, рвота;
- Заложенность носа;
- Волдыри на слизистой зева и глотки.
Прыщи или волдыри обычно мелкие, с прозрачным содержимым и красным основанием. Заболевание более характерно для ребенка, но может проявится и у взрослого.
После простудного заболевание или ОРВИ с фарингитом в горле можно увидеть образования, похожие на прыщи или пупырышки.
Эти пупырышки или прыщи сохраняются увеличенными от нескольких дней, до нескольких недель после выздоровления. Однако если человек наблюдает похожие на прыщики образования длительное время, а дополнительно его беспокоят периодическое першение, кашель, частые простуды, следует проконсультироваться у врача, поскольку это может быть проявлением хронического гранулезного фарингита.
Абсцессом называют ограниченное гнойное воспаление. По сути это гнойник, который может образоваться в любом органе человека. С горлом связан гнойник, возникающий в области миндалин, небных дужек, глотки. Образуется гнойник после ангины, травмы слизистой глотки, гнойного отита. Среди возбудителей, способных вызвать гнойник:
- Стрептококк,
- Стафилококк,
- Кишечная палочка,
- Протей,
- Клебсиелла.
Гиповитаминозы, падение защитных сил организма, переохлаждение и наличие очага бактериальной инфекции в организме значительно увеличивают шанс того, что в горле образуется гнойник.
Гнойник в зеве или глотке проявляет себя высокой температурой, интоксикацией, болью в месте его локализации, затруднением глотания по мере роста абсцесса, слюнотечением, неприятным запахом изо рта. Кожа на шее на стороне поражения может быть покрасневшей, отечной, горячей на ощупь. При осмотре глотки на том месте, где образовался гнойник, виден красный отечный бугорок.
Афтой называют поражение слизистой десен, щек, губ, реже мягкого неба, небных дужек в виде эрозий и язв неправильной формы белого или желтовато-серого цвета.
Афты довольно болезненны, они могут быть единичными или множественными, являются проявлением стоматита.
Внешне афты напоминают плоские волдыри или пузырьки. У ребенка афтозный стоматит может протекать с симптомами общего недомогания, подъемом температуры.
Вирус герпеса у ребенка в возрасте 1-3 лет становится причиной специфического стоматита. Главный признак болезни это маленькие пузырьки или волдыри на слизистой рта. Пузырьки на горле появляются при тяжелой форме этого недуга.
Волдыри при этой форме стоматита всегда наполнены прозрачной жидкостью.
Правила лечения заболеваний
Прыщи при фолликулярной ангине исчезают после курса антибиотикотерапии. Хронический гранулезный фарингит требует комплексного подхода в лечении: повышения иммунных сил организма, назначения по необходимости антибиотиков, местного лечения. Помощь при герпангине чаще всего симптоматическая, заболевание проходит и без специфической терапии.
Гнойник или абсцесс требует удаления гнойного содержимого, применения антибактериальных препаратов, проведения дезинтоксикационной терапии. Для лечения острого герпетического стоматита назначают прием противовирусных препаратов (Ацикловир), и повышающих иммунитет средств.
Помощь при афтозном стоматите только симптоматическая — нужно полоскать рот и горло, применять местные обезболивающие средства.
Источник: http://VasheGorlo.ru/lechenie/o-chem-govorit-nalichie-belyx-pryshhikov-i-voldyrej-vo-rtu-i-v-glotke.html
Откуда в шампанском пузырьки и влияет ли их размер на качество напитка?
- Вероник Гринвуд
- BBC Future
Автор фото, Getty Images
Как появляются пузырьки в шампанском, почему от них не разрывает бутылку и важен ли их размер? Обозреватель BBC Future погрузилась в сложный процесс создания непременного атрибута новогодних праздников.
Сияющие пузырьки в бокале шампанского сопровождают все важные события в жизни, от свадебного пира до новогодних праздников.
Впрочем, процесс их создания не совсем очевиден. Интересная химическая реакция не позволяет газу выходить из бутылки даже когда виноделы частично открывают их в процессе производства.
Если бы вы услышали, что виноделы Шампани говорят о добавлении сахара и дрожжей к вину, вы, несомненно, удивились бы.
Для непосвященных это похоже на приготовление рождественского глинтвейна из дешевого вина: побольше сахара, немного воды, специй, хорошо вскипятить, ну еще и вишневого ликера можно добавить.
Впрочем, аккуратное добавление сахара и дрожжей к белому вину — ключевая часть изготовления любого шампанского.
Переваривая сахар, микроорганизмы высвобождают углекислый газ, который растворяется в вине. Они и являются источником характерных пузырьков в игристом вине.
«От количества сахара зависит количество и размер пузырьков», — объясняет Жерар Лиже-Бёлер, физик из Реймского университета, изучающий пузырьки в игристых винах.
Чем больше сахара, тем больше пузырей и тем большего они размера.
В строгом смысле пузырьки появляются только когда открывают бутылку.
В этот момент давление уменьшается, позволяя молекулам газа высвободиться из раствора. А еще больше пузырьков образуется, когда напиток соединяется с пылинками и неоднородной структурой бокала.
Автор фото, Getty Images
Підпис до фото,Ряд сложных химических реакций между дрожжами и сахаром образует водоворот пузырей
Чтобы извлечь дрожжевой осадок, который остается в вине, производители переворачивают бутылки с шампанским и сохраняют их под наклоном на специальных полках.
Время от времени они слегка вращают бутылки, пока осадок в виде порошка не собирается в горле бутылки (традиционные деревянные стойки теперь заменяют устройство с автоматическим вращением Pupi-Matic).
Что происходит дальше, это блестящий образец прикладной химии, который изобрели в 1884 году.
Бутылочные горлышки погружают в ледяную соленую ванну. Вода в ней не замерзает из-за соли, но она сгущает дрожжевой осадок в бутылке.
Когда бутылку открывают, газ вытесняет из нее ледяной дрожжевой брусок.
Именно в этот момент добавляют еще немного сахара и шампанского, чтобы заполнить бутылку и придать вину определенный аромат.
Этап доливки завершается быстрым установлением пробки в горлышко бутылки.
Весь углекислый газ уже есть в шампанском, доливка только придает ему аромат, объясняет Лиже-Бёлер.
Автор фото, Getty Images
Підпис до фото,Каждая бутылка шампанского содержит до пяти литров углекислого газа
Вас может удивить, что среди химических реакций, которые происходят на следующем этапе, есть и реакция Маяра, та самая, благодаря которой на хлебном тосте и жареном мясе появляется румяная корочка.
«В шампанском реакция Маяра, которая медленно происходит во время долгой выдержки, придает вину привкус сдобы», — пишет Питер Лим, автор авторитетного исследования «Шампанское» 2017 года.
Реакция между белками и сахарами создает невероятно сложные ароматы.
Как утверждает Питер Лим, как минимум год выдержки после удаления осадка придает шампанскому замечательный вкус. Хотя большинство производителей выпускают вино в продажу раньше.
Лиже-Бёлер пока исследует, как долго можно выдерживать шампанское, не рискуя потерять пузырьки.
Лучшие шампанские вина можно выдерживать несколько десятилетий, но пробка в действительности не является достаточно герметичной, и поэтому газ может постепенно выходить.
«Мы разрабатываем математические модели пробок и изучаем динамическую среду внутри бутылки», — объясняет специалист.
Чтобы во время открывания шампанское не оказалось на вашем праздничном одежде, слегка вращайте бутылку, придерживая пробку, пока она сама не выйдет.
Одна бутылка шампанского содержит пять литров углекислого газа, отмечает Лиже-Бёлер.
Когда же шипучий напиток польется бурным потоком в бокалы, подумайте, какой тонкий процесс взаимодействия биологии и химии лежит за созданием этих пузырьков.
Прочитать оригинал этой статьи на английском языке вы можете на сайте BBC Future.
Хотите поделиться с нами своими жизненными историями? Напишите о себе на адрес [email protected], и наши журналисты с вами свяжутся.
Следите за нашими новостями в Telegram
Как выполняют операцию по удалению буллы в носу?
Аномалии строения костей внутреннего носа – достаточно часто встречающаяся ЛОР-патология. В некоторых случаях она не доставляет какого-либо дискомфорта и считается индивидуальной особенностью. Иногда же изменение строения, формы или положения костей становится причиной нарушения проходимости носовых ходов и предрасполагает к развитию риносинуситов, полипоза и других заболеваний.
Вариантов аномалий достаточно много. И одной из них является булла носовой раковины («Concha bullosa»), обусловленная дистопией ячеек решетчатой кости. Единственный действительно результативный вариант лечения такой патологии – резекция. Эта операция позволяет быстро восстановить проходимость носового хода и устранить причину хронического воспаления слизистой носа.
Буллы в носу: что это такое
Про буллу носа говорят при наличии у человека пневматизированной средней или (реже) верхней носовой раковины. При этом на ее переднем конце образуется пузырек, относящийся к системе воздухоносных ячеек решетчатой кости. Стенки такой буллы носа имеют костный остов, выстланный слизистой оболочкой. Внутри пузырька нередко скапливается продуцируемый железистыми клетками секрет, который может нагнаиваться. Не исключены и другие патологические изменения слизистой оболочки буллезного ядра.
Булла носа может быть врожденной анатомической особенностью, в этом случае возможно наличие и других аномалий строения лицевого скелета. Иногда образование и рост пузырька на носовой раковине вызваны хроническим этмоидитом – длительно существующим воспалением слизистой оболочки решетчатой кости. Такой процесс приводит к увеличению объема ее ячеек и может осложняться буллезной трансформацией верхней или средней раковины.
Чем опасны буллы
Небольшие буллы носа могут стать случайной диагностической находкой при обследовании пациента по поводу какого-либо ЛОР-заболевания, если они ранее не приводили к функциональным нарушениям и не воспалялись.
Образования значительных размеров могут вдавливаться в латеральную стенку внутреннего носа и оттеснять вбок носовую перегородку. Это приводит к нарушению нормальной циркуляции вдыхаемого воздуха, затруднению оттока и аэрации придаточных околоносовых пазух и тем самым способствует развитию в них воспаления. Поэтому удаление буллы носа больших размеров является профилактикой хронических риносинуситов.
Воспаление слизистой оболочки и нагноение содержимого буллы является фактором риска развития этмоидита. Поражение решетчатого лабиринта чревато вовлечением в патологический процесс периорбитальной клетчатки и оболочек мозга, генерализацией инфекции и тромбофлебитом вен головы.
Когда проводят операцию по удалению буллы в носу?
Буллы носа не способны самопроизвольно уменьшаться в размерах. Единственный способ устранить имеющееся нарушение дыхания – это удаление пузырька вместе с частью измененной раковины. Показаниями для резекции буллы являются:
- стойкое нарушение дыхания, обусловленное значительным сужением и деформацией ходов полости носа;
- не поддающиеся консервативной терапии хронические синуситы, если нарушение функционирования соустьев придаточных пазух связано с буллезной трансформацией раковины;
- гнойное воспаление буллы носа;
- все формы хронического ринита, обусловленного постоянным раздражением слизистой оболочки носовой полости буллезными стенками.
Удаление буллы в носу проводится лишь при наличии показаний. Во всех остальных случаях врач выбирает выжидательную тактику, оценивая в динамике размер и состояние буллезной раковины.
Как проводят удаление буллы носа?
В классическом варианте операции по резекции буллы проводится механическое разрушение стенок пузырька и иссечение измененной носовой раковины с помощью хирургических инструментов. При этом используется трансназальный доступ и требуется общая анестезия.
После нанесения дугообразного или контурного разреза по краю измененной раковины и отслаивания слизистой оболочки вместе с надкостницей производится резекция буллы. Рану прикрывают лоскутом слизистой оболочки, аккуратно удаляя избыток тканей. Обязательно осуществляют плотную тампонаду. Это необходимо не только для профилактики послеоперационных кровотечений, но и для улучшения приживаемости слизистой оболочки. Буллы носа относительно небольших размеров удаляются полностью, а очень объемные образования резецируют частично. Во время операции стараются избегать повреждения слизистой оболочки верхней части носовой полости, что необходимо для сохранения обонятельной функции.
Такая классическая подслизистая резекция буллезной носовой раковины достаточно травматична и восстановительный период после нее может занимать несколько недель.
Удаление буллы в Клинике доктора Коренченко
В клинике доктора Коренченко предпочтение отдается современному малоинвазивному методу удаления буллы. При этом манипуляция по удалению буллы в носу проводится в амбулаторных условиях, под местной анестезией и под контролем эндоскопа. Врач имеет возможность точно контролировать глубину и размер производимых с использованием хирургического лазера разрезов.
Грамотно проведенная операция не приводит к образованию синехий и позволяет максимально восстановить носовое дыхание, а использование высокотехнологичного оборудования позволяет значительно сократить восстановительный период и улучшить качество жизни пациента.
Опытные, сертифицированные и высококвалифицированные специалисты владеют всеми необходимыми навыками и осуществляют манипуляции максимально щадящим способом. Специалисты Клиники доктора Коренченко ведут прием по предварительной записи, которуя можно осуществить с помощью формы обратной связи или по указанным на сайте телефонам.
Прыщи в горле – белые пупырышки на задней стенке
Прыщи в горле образуются обычно при вирусной, бактериальной или грибковой инфекции. Для каждого заболевания характерна различная форма, цвет и месторасположение высыпаний на слизистых оболочках.
По виду прыщиков врачи определяют детскую инфекцию, стоматит или молочницу. На этапе диагностики могут выявиться опасные специфические заболевания.
Причины
Причины прыщей в горле связаны с заболеваниями различных областей медицины. Чаще всего пупырышками на горле проявляются инфекции ЛОР органов. При каждой патологии высыпания отличаются цветом, формой, местом расположения и сопутствующими общими признаками.
Прыщи в горле говорят о том, что это может быть воспаление слизистых оболочек рта. Этой проблемой занимаются стоматологи.
Всевозможные пятна и язвочки глотки появляются при детских инфекциях. По виду высыпаний врачи определяют корь, дифтерию, скарлатину.
Виды высыпаний
Прыщики в горле у взрослого человека отличаются по цвету и форме. При скарлатине появляются красные точечные высыпания. Белые творожистые образования на языке сигнализируют о молочнице.
Серый налёт на миндалинах говорит о дифтерии. Белый прыщик означает гнойное воспаление. Стоматит отличается появлением красных точек.
Некоторые высыпания сопровождаются першением, сухостью горла, осиплостью голоса. При других прыщах повышается температура, появляется головная боль.
Места локализации прыщей в горле
Пупырышки в горле при инфекционных болезнях располагаются чаще на задней стенке. Излюбленное место локализации грибков – на языке и его корне. Белые прыщики у ребёнка в горле хорошо видны на миндалинах.
Распространённая гиперемия слизистых мягкого неба и язычка отмечается при воспалении носоглотки. Стоматит поражает дёсны.
Сыпь при детских инфекциях располагается также на внутренних стенках щёки миндалинах. Заболевания ЛОР органов сопровождаются прыщами в горле на задней стенке.
Фарингит
Фарингит часто развивается при гриппе, ОРВИ, аденовирусной инфекции. Острое течение сопровождается насморком, кашлем, болью при глотании.
Возбудителем нередко являются также бактерия – стрептококк или стафилококк.При этом воспаляются внутренние стенки глотки. При хроническом фарингите у взрослых различают 2 формы:
- Гипертрофия поверхностного слоя гортани проявляется постоянным накоплением слизи, которое вызывает кашель.
- При атрофическом фарингите стенки глотки сухие, как бы покрытые лаком. На внутренней стенке образуются корки, создающие чувство инородного тела и дискомфорт в горле.
В детском возрасте фарингит проявляется прыщиками на задней стенке горла в виде красных точек и пузырьков на фоне красной, отёчной слизистой оболочки.
Боли в глотке иногда отдают в уши.
Кстати! Фарингитом болеют чаще малыши, которые проводят основное время в помещении с излишне тёплым, сухим воздухом.
Хроническая форма заболевания часто возникает при синусите, тонзиллите. Поэтому в период лечения, прежде всего, устраняют эти постоянные очаги инфекции. Уделяют внимание санации околоносовых пазух.
Выбором лечения бактериального фарингита являются антибиотики. В комплексной терапии применяется полоскание горла солевыми и содовыми растворами. Рекомендуется орошение Ингалиптом, смазывание масляно-спиртовой настойкой прополиса.
При вирусном фарингите ограничиваются полосканием горла лекарственными травами, содовым раствором. Применяются жаропонижающие и обезболивающие средства. Прогулки на свежем воздухе в безветренную погоду необходимы для дыхательных путей.
Ангина
Высыпания во рту появляются при различных видах острого тонзиллита после контакта с больным человеком. Герпетической ангиной обычно заражаются дети от 2 до 5 лет. Иногда болезнь возникает у грудных малышей.
Вирус герпеса, проникая через дыхательные пути, вызывает появление прыщиков в горле у ребёнка. Вначале заболевания папулы сухие. Постепенно наполняясь жидкостью, они принимают вид пузырьков.
Они распространяются на миндалины, мягкое небо, сопровождаясь болями при глотании, увеличением шейных лимфоузлов. Высыпания держатся в горле до 7 дней и могут появиться на теле.
Специфическое лечение не требуется. Используются препараты местного действия для орошения полости рта – спрей Ингаллипт, Гексорал. Применяются антигистаминные препараты Кларитин, Эриус, Перитол.
Кстати! Супрастин не рекомендуется принимать, так как высушивает слизистые оболочки дыхательных путей.
Назначается обильное питьё. Из рациона исключается солёная, острая пища. Показана полужидкая диета в тёплом виде.
Бактериальный тонзиллит вызван пневмококком, стрептококком, реже стафилококком.Прыщ в горле в виде белой точки говорит о гнойном процессе.
При фолликулярной ангине на миндалинах образуется много таких очагов размером с булавочную головку. Эти высыпания при неправильном лечении сливаются, образуя абсцесс.
Признаки гнойной ангины:
- белые прыщики в горле на гландах;
- гланды отекают, гипертрофируются до такой степени, что мешают доступу воздуха;
- повышенная температура 38–39.0 °C;
- резкая слабость;
- беловатый налёт на языке;
- першение гортани;
- боли в глотке усиливаются даже при глотании слюны.
Болеют ангиной в основном дети дошкольного возраста и взрослые 35–40 лет. Инфекция осложняется ревматизмом, пиелонефритом. Может перейти на бронхи и лёгкие.
Терапия бактериальной формы ангины не обходится без применения антибиотиков широкого спектра действия, если присоединилась бактериальная инфекция – Амоксиклав Солютаб, Флемоксин Солютаб, Сумамед (Азитромицин). Назначают противовирусные таблетки — Ацикловир, Тилорон. Также рекомендуется орошать глотку Интерфероном, делать дезинфицирующие полоскания.
Курс лечения продолжается не меньше 10 дней.Его нельзя прекращать при первых симптомах улучшения. Это приводит к устойчивости бактерий к антибиотикам.
При повышении температуры применяются жаропонижающие средства – Ибупрофен, Парацетамол. Для детей эти средства выпускаются в виде сиропа и свечей.
В комплексном лечении обязательно применяется полоскание горла содовым и солёным раствором. Частое промывание удаляет бактерии с поверхности миндалин вместе с налётом и гнойными пробками.
Благодаря процедуре спреи для горла Орасепт, Ингаллипт, Гексорал, Стопангин эффективно подавляют инфекцию.
Аллергия
По симптоматике аллергия схожа с простудными заболеваниями. Возникает она не только весной и осенью, а в любое время года. В дыхательных путях развивается воспаление в ответ на попадание аллергена – пыльцы растений, шерсти животных.
Симптомы аллергии отличаются в зависимости от зоны поражения:
- При фарингите наблюдается покраснение неба и язычка. Выраженный отёк тканей создаёт ощущение комка в горле;
- Признаки трахеита и ларингита схожи – кашель, першение глотки, осиплость голоса. Типично появление крапивницы по всему телу.
Отмечается жжение в глазах, насморк. Главная опасность аллергического воспаления дыхательных путей – одышка, спазм гортани вплоть до приступа удушья при отёке Квинке.
Без лечения заболевание осложняется бронхиальной астмой или принимает хроническую форму. Комплекс мероприятий направлен на коррекцию иммунитета, улучшение дыхания, предупреждение рецидива заболевания.
Используются антигистаминные препараты Кларитин, Тавегил, Эриус. При необходимости врачи назначают глюкокортикоиды.
Применяются специальные средства, стимулирующие иммунную систему. Рекомендуются также растительные препараты, облегчающие дыхание.
Скарлатина
Возбудитель этого инфекционного заболевания – гемолитический стрептококк, вызывающий воспаление слизистых рта. Заражение происходит через 2–3 дня после контакта с больным ангиной, фарингитом или носителем бактерии.
Первые признаки скарлатины – повышенная температура, боль в горле. На следующий день появляется сыпь на щеках, сгибах рук и ног, боковых сторонах туловища. Особенность поражения кожи – белый носогубный треугольник, не тронутый сыпью.
Характерный признак инфекции – возникновение на задней стенке горла прыщей в виде красной мелкоточечной сыпи.
Обратите внимание! На второй или четвёртый день болезни язык пациента становится «малиновым». Сосочки его увеличиваются, окрашиваются ярко-красным цветом, придавая языку зернистость. Миндалины воспалены, покрыты гнойным налётом, болезненны при глотании.
Основное лечение скарлатины составляют антибиотики – Амоксиклав, Феноксиметилпенициллин, Ампициллин на 7–10 дней. Обычно инфекция протекает легко. Но быстрое улучшение не повод для отмены препарата.
Стрептококк уничтожается в организме только при полном курсе лечения. Иначе пациент будет его носителем, представляя опасность для семьи. Дополнительно назначаются витамины группы B, аскорбиновая кислота.
Кандидоз
Наиболее распространённая причина кандидоза – сниженный иммунитет. Поэтому молочница нередко возникает во рту у грудных детей. Для молочницы характерны прыщи в горле, покрытые белым творожистым налётом. Пятна локализуются на языке, позади дужек, миндалинах и мягком небе.
Важный симптом! После снятия верхнего слоя видны мелкие эрозии, из которых выделяется капельки крови. Высыпания доставляют пациентам дискомфорт.
Признаки молочницы:
- боль и сухость в горле;
- зуд и жжение;
- гипертрофия миндалин;
- покраснение зева;
- повышенная температура наблюдается в основном у детей;
- снижение аппетита.
Нелеченая молочница осложняется. Во рту появляются язвочки, которые нагнаиваются. Инфекция распространяется на гортань. Дрожжеподобные грибки Кандида способны проникнуть в пищеварительную систему.
С током крови могут распространиться по всему организму, доведя человека до сепсиса с летальным исходом.
При лечении назначают системные противогрибковые препараты – Флюконазол, Микостатин, Фуцис, Итраконазол. Лекарства назначаются курсами. Врач подбирает средства на основании результатов мазка, учитывая тяжесть инфекции.
Назначаются полоскания горла борной кислотой, настоем дуба. Применяется смазывание ротовой полости раствором Люголя, Фукорцина, облепиховым маслом и противогрибковыми кремами. В комплексном лечении используются ультрафиолетовые и лазерные лучи.
Стоматит
Возбудитель стоматита – вирус герпеса, которым нередко заражаются дети до 3 лет. Воспаление слизистой протекает с болью в горле во время еды. Признаки стоматита;
- гиперемия стенок глотки;
- отличающиеся по окраске и форме пятна, покрытые желтоватым налётом;
- на внутренних стенках щёк, дёснах и задней стенки гортани появляются язвочки, окружённые ореолом;
- образование «заед» – трещинок в углах рта.
Для лечения стоматита используют противовирусные препараты. В качестве иммуностимуляторов применяются как специальные средства, так и растительные препараты – китайский лимонник, Эхинацея.
Облегчают боль горла Себидин, Септолете, Фарингосепт. При кандидозе рта широко используется эффективный раствор Кандид.
Лечение
Помимо специальной терапии, назначенной врачом при каждом заболевании, применяются народные методы лечения.
Для полоскания рта при кандидозе рекомендованы средства:
- сок алоэ или родственного ему каланхоэ, разведённый водой;
- содовый или солевой раствор в пропорции 1 ч. л. на 200 мл кипячёной воды;
- настой смеси высушенных трав – ромашки, мяты и эвкалипта. Для приготовления раствора на водяной бане берётся 1 ст. л. сухого сбора на стакан кипячёной воды, настаивается 15 минут;
- после полоскания врачи советуют рассасывать во рту ложку мёда.
Для укрепления местного иммунитета слизистой рта полезны травяные чаи с лимоном, мёдом, липой, малиной. Полезно принимать напиток из плодов шиповника.
При ангине снимает боль в горле свекольный сок. Помогает прополис, который обычно разжевывают несколько раз в день. Широко применяются полоскания горла настоями ромашки, эвкалипта, шалфея.
Диагностика
Заподозрить инфекцию врач способен по характерным признакам заболеваний. Помимо осмотра горла зеркалами, ЛОР-врачу необходим общий анализ крови, чтобы выяснить наличие воспаления или аллергии.
Во время диагностики ангины иногда берут смыв или мазок из носоглотки, чтобы определить вирус.
Главный способ обнаружения грибковой инфекции – бактериологический анализ мазка из носоглотки или соскоб из налёта. После исследования материала под микроскопом выявляют обычно грибки Кандида Альбиканс.
При установлении стоматита обычно достаточно обычного осмотра полости рта. В сомнительных случаях берётся мазок из ротоглотки и высевается на питательную среду.
Прыщи в горле с налётом после обследования иногда оказываются сифилисом, инфекционным мононуклеозом, гонореей или дифтерией. Поэтому при возникновении любых высыпаний во рту лучше всего обращаться к врачу. Домашние способы лечения применяют после установления диагноза.
10 признаков кислотного рефлюкса
Десятилетие3dGetty Images
Вот оно снова: это болезненное, огненное ощущение поднимается к вам в грудь и горло. Ваш разум перескакивает на жирный кусок пиццы, о котором вы сразу же сожалеете, — и вы знаете, что кислотный рефлюкс, который он вызвал, приближается к , чтобы сжечь .
Кислотный рефлюкс — состояние, при котором желудочные кислоты проникают в пищевод и горло — чрезвычайно распространенное явление.Если вы время от времени испытываете кислотный рефлюкс, он известен как гастроэзофагеальный рефлюкс (ГЭР). Но если вы имеете дело с ним на хронической основе (два дня или более в неделю), то это когда он диагностируется как гастроэзофагеальная рефлюксная болезнь (ГЭРБ), согласно Национальной медицинской библиотеке США.
Эти мощные желудочные кислоты очень необходимы, поскольку они помогают расщеплять пищу, которую вы едите, запуская процесс пищеварения. Проблема возникает, когда эти кислоты не остаются там, где должны, что чаще всего бывает у больных рефлюксом после обильной еды и перед сном.Вероятный виновник? Слабый или расслабленный нижний пищеводный сфинктер, когда крошечный клапан в основании пищевода открывается, когда это не нужно, позволяя желудочной кислоте хлынуть вверх, согласно Национальным институтам здравоохранения (NIH).
Согласно Американской гастроэнтерологической ассоциации (AGA), риск кислотного рефлюкса может быть повышен множеством факторов, включая ожирение, беременность, курение, алкоголь, возраст, прием некоторых лекарств или грыжу пищеводного отверстия диафрагмы. Но большинство людей считает, что определенные продукты могут стать мощным триггером рефлюкса.Подумайте: жареная и жирная пища, шоколад, томатный соус, алкоголь, кофе, газированные напитки и уксус.
Кислотный рефлюкс не всегда имеет заметные симптомы, но почти каждый из нас время от времени испытывает его в виде изжоги. Но рефлюкс может вызывать и менее очевидные симптомы, — говорит Джозеф Мюррей, доктор медицины, гастроэнтеролог, изучающий расстройства пищевода в клинике Майо. Состояние может быть сложным, и это не всегда является ответом на проблемы со здоровьем или странное ощущение в горле.«Я также вижу, что рефлюкс обвиняют в симптомах, которые не имеют к нему никакого отношения», — говорит доктор Мюррей.
Не знаете, с чем имеете дело? Впереди самые распространенные (и необычные) признаки кислотного рефлюкса, выходящие далеко за рамки приступов изжоги.
Реклама — продолжить чтение ниже
Боль в груди, особенно после еды
Да, это клише, что люди принимают изжогу за сердечный приступ, но в этом есть доля правды.«Нередко можно увидеть в отделении неотложной помощи человека с ужасной болью в груди, думая, что это сердечный приступ, хотя на самом деле это рефлюкс», — говорит доктор Мюррей.
Происходит и обратное — иногда с трагическими последствиями. «У кого-то сердечный приступ, но они не обращаются в скорую помощь, потому что считают, что это несварение желудка», — говорит он.
Типичные симптомы сердечного приступа включают стеснение или давление в груди, руках или шее, чего не бывает при рефлюксе или ГЭРБ, согласно Mayo Clinic. В случае сомнений обратитесь в отделение неотложной помощи.
Много слюны
Если ваш рот полон слюной после еды или перекуса, это часто является хорошим индикатором кислотного рефлюкса, говорит доктор Мюррей. По некоторым из тех же причин, по которым ваш рот начинает слезиться перед рвотой, ваши слюнные железы начинают работать на полную мощность, когда обнаруживают раздражитель в вашем горле. Они готовятся смыть все, что там внизу — или вот-вот выйдет.
Проблемы с дыханием или хрипы
Если у вас проблемы с дыханием, особенно если вы чувствуете себя хуже ночью, когда вы лежите в постели, причиной может быть рефлюкс.
«Когда вы ложитесь, попадание кислоты в пищевод может вызвать рефлекс, вызывающий хрипы», — объясняет Мюррей. «Кислота также может попадать в дыхательные пути и вызывать прямое раздражение, поэтому вы можете просыпаться от удушья и кашля».
Срыгивание
Еще один признак рефлюкса, согласно AGA, — это ощущение, что еда возвращается обратно после того, как вы поели. Это не то же самое, что рвота — это больше похоже на то странное ощущение, что что-то ползет по горлу к задней части рта.
Горький вкус
Согласно исследованию клиники Майо, опубликованному в American Journal of Medicine , желудочные соки или жидкости, которые пробиваются в пищевод, также могут вызывать кислый или кислый привкус в задней части горла. Если кажется, что еда вызывает горечь во рту, причиной может быть кислотный рефлюкс.
Ощущение комка в горле
AGA объясняет, что постоянное ощущение комка в горле (известное как ощущение шара) на самом деле может быть признаком хронического рефлюкса, особенно в сочетании с другими симптомами из этого списка.Однако, по словам доктора Мюррея, не всегда является признаком рефлюкса, и причиной этого ощущения комка или постоянного прочищения горла могут быть «пыль или раздражители».
Частая отрыжка
Как и срыгивание, частая отрыжка является признаком того, что пища может вернуться обратно в пищевод, согласно AGA. По данным Mayo Clinic, хроническая отрыжка также может быть вызвана учащенным глотанием, связанным с ГЭРБ.
Затрудненное или болезненное глотание
«Рефлюкс может вызвать сужение горла из-за повреждений и рубцов, поэтому пища на самом деле задерживается на пути вниз», — сказал доктор.- говорит Мюррей. Это может казаться, что ваша еда выросла когтями и царапает вам горло, когда она направляется к вашему желудку, поэтому глотание кажется гораздо более болезненным или трудным, чем должно быть.
Тошнота
Согласно NIH, рефлюкс может вызвать тошноту, поскольку это заболевание коренится в вашей пищеварительной системе. Хроническая тошнота не обязательно связана с кислотным рефлюксом, но это один из наиболее распространенных признаков.
Боль в горле и кашель
Боль в горле, кашель и охриплость могут быть вызваны состоянием, называемым ларингофарингеальным рефлюксом, которое возникает, когда желудочная кислота достигает горла.Доктор Мюррей рекомендует соблюдать осторожность, прежде чем автоматически считать, что проблемы с горлом являются результатом рефлюкса: «Слишком часто врач видит красное горло и начинает лечить его сильнодействующими кислотоблокирующими препаратами», — говорит он. Если вы попробуете эти препараты в течение двух недель и не заметите улучшения, «может происходить что-то еще», например, аллергия или инфекция носовых пазух.
Когда обращаться к врачу по поводу кислотного рефлюкса
Хотя кислотный рефлюкс не опасен для жизни, некоторые симптомы могут указывать на то, что заболевание перешло в хроническую форму, а это означает, что риск осложнений может возрасти.Когда желудочные кислоты выходят из живота, они не просто раздражают горло. Они также могут проникнуть в ваши легкие. Если это произойдет, у вас может закончиться «тяжелый случай пневмонии», — объясняет доктор Мюррей. Более того, люди с ГЭРБ также имеют несколько более высокий риск рака пищевода.
Поговорите со своим врачом, если вы испытываете потерю аппетита, постоянную рвоту, проблемы с глотанием, необъяснимую потерю веса, рвоту, похожую на кофейную гущу, или кровавый или черный стул, согласно NIH.(Последние два симптома являются признаками кровотечения в пищеварительном тракте.)
Боль в груди может сигнализировать о сердечной недостаточности, а это означает, что вам также следует немедленно обратиться за медицинской помощью, если вы подозреваете, что у вас может быть сердечный приступ, особенно если боль возникает с физическая активность, согласно AGA.
Кислотный рефлюкс также может иметь большое влияние на качество вашей жизни, даже без потенциально опасных осложнений. Отказ от продуктов-триггеров и прием безрецептурных антацидов может быть достаточно, чтобы успокоить непослушный желудочный сок, но вы всегда можете поговорить со своим врачом, чтобы найти лучший план лечения для вас.
Если ваши симптомы не улучшатся с изменением образа жизни или после того, как вы попробуете лекарства, отпускаемые без рецепта, ваш врач сможет помочь вам с дальнейшими шагами, включая варианты дозировки по рецепту, такие как ингибиторы протонной помпы.
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
Реклама — продолжить чтение ниже
Причины и лечение ларингофарингеального рефлюкса (LPR) | ГЭРБ | Гастроэзофагеальный рефлюкс
Причины и лечение ларингофарингеального рефлюкса
Сцена повторяется в моем офисе ежедневно: я только что сообщил пациенту, что считаю, что рефлюкс является причиной его давних неприятных симптомов в горле.
«Рефлюкс?» — спрашивает он. «Разве это не из-за желудочного сока? Но у меня никогда не бывает изжоги или несварения желудка! Я никогда не ощущаю кислотности в горле! Мой желудочно-кишечный врач даже сделал эндоскопию и сказал, что мой пищевод в норме. Как это могло быть от рефлюкса? »
Ваш пищевод может справиться с рефлюксом; Ваша гортань не может
Разница между LPR и GERD
Вот итог: ВСЕ мы отливаем, по крайней мере, немного. Сфинктер, отделяющий пищевод от желудка, не такой уж и плотный.Если бы это было так, было бы невозможно извергнуть излишки воздуха из желудка или вызвать рвоту, когда мы больны. Подумайте обо всех срыгиваниях, которые мы делаем в младенчестве. Дело в том, что рефлюкс, выход содержимого желудка в пищевод (а иногда и выше), является достаточно распространенным явлением, поэтому пищевод специально оснащен защитными механизмами, чтобы защитить себя от повреждения желудочной кислотой. Пищевод выделяет специальную слизь, покрывающую его слизистую оболочку, в дополнение к бикарбонату для нейтрализации постороннего воздействия кислоты.Таким образом, пищевод, навсегда связанный с дырявым желудком, может без проблем справиться с небольшим кислотным рефлюксом. Гортань, тонкий орган в верхней части дыхательного горла, не может справиться с кислотным рефлюксом. И в этом очевидный парадокс.
Предположим, ваш нижний сфинктер пищевода (НПС), мышца, которая удерживает желудок закрытым вверху, пока он сбивает всю пищу, которую вы едите, действительно расслаблен. Кроме того, возможно, вы съели большой плотный обед, от которого у вас растягивается желудок и требуется много времени на его переваривание.Добавьте туда послеобеденный кофе, чтобы повысить кислотность. Теперь лягте так, чтобы силы живота давили на живот. У вас может появиться изжога или кислотное расстройство желудка. Постоянное бульканье кислого содержимого желудка в нижнюю часть пищевода — это то, что дает нам классический симптом изжоги, и это происходит, когда защитные механизмы пищевода просто подавлены, будь то наша анатомия, наш выбор пищи, наше пищевое поведение или что-то еще. обычно их комбинация. Пищевод раздражается, и мы чувствуем это и узнаем изжогу.Это классический ГЭРБ или гастроэзофагеальный рефлюкс.
Давайте вернемся к вашему выбору пищи и поведению, упомянутым выше, но на этот раз ваше тело по какой-либо причине не позволяет кислоте выходить в нижнюю часть пищевода с постоянным бульканьем. Возможно, ваш сфинктер допускает утечку содержимого желудка лишь очень редко, но крошечная кислотная струйка имеет тенденцию проникать довольно высоко по пищеводу (помните, что пищевод — это не открытая труба, а больше похожа на сплющенный носок), выливаясь из верхней части пищевода и в горло.Это может быть не более одной капли воздействия кислоты за раз, гораздо меньше, чем можно было бы осознавать. Пищевод может справиться с таким нечастым воздействием кислоты без развития каких-либо симптомов. Плохая гортань и горло, однако, лишенные какой-либо из вышеупомянутых защит, легко разрушаются даже нечастым воздействием кислоты (один из моих наставников часто спрашивал: как бы почувствовал себя ваш глаз, если бы вы поместили в него каплю желудочной кислоты один раз в день?). Результат: болезненное, раздраженное горло; толстая, раздражающая слизистая горла; постоянный кашель или прочистка горла; охриплость; ощущение уплотнения, отека или комка в горле; затруднение глотания, особенно собственной слюны.И никакой изжоги. Звучит знакомо?
Мы называем это ларингофарингеальным рефлюксом или LPR. Мы также называем это тихим рефлюксом, имея в виду отсутствие классических симптомов, таких как изжога. Но ведь это не так уж и тихо, если тебе неприятно горло, не так ли? Конечно, также возможны оба типа рефлюкса, если ваше тело допускает оба типа рефлюкса.
50% людей с LPR также имеют ГЭРБ
Но это также означает, что 50% — нет. Интересно, что исследования показывают, что люди с тихим рефлюксом (LPR без ГЭРБ), как правило, часто имеют рефлюкс в вертикальном положении и в течение дня, в отличие от людей, страдающих ГЭРБ, которые склонны чаще рефлюксировать в лежачем положении.
Симптомы ларингофарингеального рефлюкса (LPR)
LPR диагностируется после того, как при офисной эндоскопии выявляются признаки кислотного раздражения гортани. Эти признаки — покраснение и припухлость части гортани, ближайшей к пищеводу. Люди с симптомами раздражения (боль в горле, кашель и откашливание), как правило, имеют покраснение, а люди с обструктивными симптомами (комок в горле, уплотнение и проблемы с глотанием) склонны к отеку. Возможны все эти симптомы или только их комбинации.Вы не поверите, но с этим классическим ГЭРБ труднее лечить LPR. Это опять же связано с естественной защитой организма. Если вы значительно уменьшите количество кислоты, которой пищевод подвергается в течение дня, человек с ГЭРБ поправится. Но не так с LPR; помните, гортань сверхчувствительна к кислоте, и цель лечения — полная, 100% защита. «Значительного сокращения» может быть недостаточно для заживления воспаленной гортани. Таким образом, начальное лечение людей с симптомами LPR, как правило, включает более высокие дозы лекарств, а также должно включать изменения в диете и поведении, чтобы снизить частоту рефлюкса и кислотности желудка.Подход BergerHenry ENT к лечению заключается в проведении (надеюсь) короткого периода высокоинтенсивной терапии с последующим сокращением приема антикислотных препаратов после исчезновения симптомов. Таким образом, пациент быстрее чувствует себя лучше, а общее количество лекарств может быть сведено к минимуму. В конце концов, каждому человеку требуется разное количество лекарств и изменение поведения для достижения и поддержания бессимптомного состояния. Требуется определенная настройка; некоторые перестают принимать лекарства и поддерживают себя, меняя диету и время от времени принимая лекарства, отпускаемые без рецепта.Некоторым требуются небольшие поддерживающие дозы, но они все же выпивают одну чашку кофе в день. Тем не менее, некоторым из них требуется длительная медикаментозная терапия, несмотря на их энергичное соблюдение рекомендованной диеты и изменение поведения.
Обработка LPR ингибиторами протонной помпы (PPI)
Основу LPR-терапии составляют антацидные препараты, известные как ингибиторы протонной помпы (ИПП). ИПП напрямую подавляют ферменты желудочной кислоты (также известные как ионы водорода или протоны). Этот класс лекарств включает в себя общий омепразол (торговая марка Prilosec) и все его родственники: Nexium, Prevacid, Protonix, Aciphex, Dexilant и Zegerid.Все названия дженериков / лекарств имеют в конце названия «-празол». Многие из них сейчас продаются без рецепта. Все они воздействуют на один и тот же фермент в желудке, и хотя некоторые из них считаются «более сильными», чем другие, и могут иметь разные побочные эффекты, мы используем их более или менее взаимозаменяемо. Что вы должны знать о них, так это то, что, несмотря на то, что они являются довольно хорошими ингибиторами секреции кислоты, организм пытается их обойти, увеличивая количество химических посредников, которые стимулируют секрецию кислоты, а также производя больше ферментов.Это означает, что этот класс лекарств НЕ ПОДХОДИТ для использования «по мере необходимости» или на непостоянной основе. Их необходимо принимать каждый день или, для LPR, часто два раза в день, чтобы достичь желаемого эффекта. Пропущенный день или два может привести к увеличению производства кислоты выше нормы.
Сочетание PPI с h3-блокаторами
Мы часто сочетаем ИПП с дополнительным лекарством, называемым блокатором h3. Эти лекарства включают ранитидин (Зантак), фамотидин (Пепцид) и циметидин (Тагамет).Обратите внимание на окончание «-идин». [Проницательные аллергики заметят, что эти названия лекарств похожи на лекарства, которые мы используем от аллергии: лоратидин (Кларитин) и …… (Аллегра)]. Эти препараты являются антигистаминными, но они блокируют рецептор h3, который участвует в пищеварении, а не рецептор h2, который участвует в аллергической реакции. Мы соединяем их с ИПП, чтобы добиться более полного снижения кислотности. Они также производят более качественные лекарства «по мере необходимости», чем ИПП, потому что, похоже, не происходит такого же восстановления кислоты, связанного с их использованием.Они также являются хорошими препаратами переходного периода, когда мы отнимаем пациентов от ИПП. Изменения в диете и поведении призваны сделать две вещи: 1) снизить кислотность в желудке и 2) уменьшить количество случаев рефлюкса, которые у вас случаются в течение дня. Отказ от кислой пищи или напитков (кофе, газированные напитки, продукты из помидоров и цитрусовых) позволяет достичь первой цели. Диета с низким содержанием жиров и более частым приемом пищи небольшими порциями помогает уменьшить тихий рефлюкс в целом. Также полезно не есть перед сном и не заниматься физическими упражнениями, избегать алкоголя и кофеина (которые ослабляют сфинктер) и не носить ограничивающую одежду.
Если через месяц или два у вас нет реакции на лекарства и изменения поведения, то верно одно из двух: либо нам нужна более длительная и / или более сильная терапия, либо у нас нет правильного диагноза. Необходима повторная оценка, возможно, с более глубоким тестированием. Это, в зависимости от симптомов, может включать глотание бария, компьютерную томографию, оценку голоса (включая видеостробоскопию) или даже эндоскопию под наркозом. Иногда мы сочетаем дальнейшее обследование с более интенсивной терапией.Наша цель — всегда работать с вами, чтобы помочь вам.
Дисфагия — Гастроклиника
Дисфагия пищевода
Это относится к ощущению прилипания или застревания пищи в основании горла. Некоторые причины дисфагии пищевода включают:
- Ахаласия. Когда нижняя мышца пищевода (сфинктер) не расслабляется должным образом, чтобы пища попала в желудок. Это может привести к тому, что пища снова попадет в горло. Мышцы пищевода могут быть слабыми и со временем ухудшаться.
- Диффузный спазм. Этот спазм влияет на непроизвольные мышцы стенок нижнего отдела пищевода. Спазм вызывает множественные, плохо скоординированные сокращения пищевода под высоким давлением после глотания.
- Стриктура пищевода. Стриктура (суженная часть пищевода) может захватывать большие куски пищи. Рубцовая ткань, часто вызванная ГЭРБ, гастроэзофагеальной рефлюксной болезнью, может вызвать сужение.
- Инородные тела. Когда пища или другие предметы блокируют пищевод.Зубные протезы или слишком большие куски пищи застревают в горле.
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ). Повреждение тканей пищевода желудочной кислотой, попадающей в горло (пищевод), вызывая спазмы или рубцы (опухоли) сужающейся части пищевода.
- Эозинофильный эзофагит. Состояние, которое может быть связано с пищевой аллергией.
- Склеродермия. Рубцоподобная ткань, вызывая жесткость и затвердевание тканей, может ослабить нижний сфинктер пищевода, позволяя кислоте возвращаться в горло, вызывая изжогу.
- Лучевая терапия. Это лечение рака может привести к воспалению и рубцеванию пищевода.
анализы и диагностика дисфагии
- Рентгеновский снимок с контрастом. Вы пьете раствор с красителем, чтобы улучшить визуализацию.
- Динамическое исследование глотания. Вы глотаете покрытые барием продукты разной консистенции и наблюдаете за проблемами координации мышц во рту и горле, а также за тем, попадает ли пища в дыхательную ванну.
- Волоконно-оптическое глотание (ПЛАТА).Эндоскоп с камерой для осмотра горла во время глотания.
- Мышечный тест пищевода (манометрия). Небольшая трубка вводится в нос и вниз по пищеводу и к регистратору давления для измерения сокращений мышц пищевода при глотании.
- Сканы изображений.
- CT — сочетает в себе рентгеновский снимок и компьютерную обработку для создания изображений поперечного сечения мягких тканей.
- MRI — использует магнитное поле и радиоволны для создания детальных изображений органов и тканей.
- ET использует радиоактивный препарат, чтобы показать, как работают ваши ткани и органы.
ротоглоточная дисфагия
Глоточная дисфагия — это ослабление мышц горла.
Причины орофарингеальной дисфагии могут включать:
- Неврологические расстройства. Рассеянный склероз, мышечная дистрофия и болезнь Паркинсона могут вызывать дисфагию.
- Неврологическое повреждение. Повреждение в результате инсульта или травмы головного или спинного мозга может повлиять на вашу способность глотать.
- Дивертикулы глотки. Небольшой мешочек, который образует и собирает частицы пищи в горле, часто чуть выше пищевода, что приводит к затруднению глотания, бульканьям, неприятному запаху изо рта и частому откашливанию или кашлю в горле.
- Рак. Радиация может вызвать затруднения при глотании.
Лечение дисфагии пищевода
- Расширение пищевода. Ваш гастроэнтеролог может использовать эндоскоп со специальным баллоном, прикрепленным к нему, чтобы аккуратно растянуть и расширить пищевод, или пропустить гибкую трубку, чтобы растянуть пищевод (расширение).
- Хирургия.
- Лекарства
ротоглоточная дисфагия
- Упражнения. Определенные упражнения помогают координировать глотательные мышцы или повторно стимулировать нервы, которые запускают глотательный рефлекс.
- Обучение технике глотания. Научитесь класть еду в рот или располагать тело и голову, чтобы облегчить глотание.
Дисфагия тяжелая
Ваш врач может порекомендовать специальную жидкую диету для поддержания здорового веса и предотвращения обезвоживания.В более тяжелых случаях дисфагии вам может потребоваться зонд для кормления, чтобы обойти часть вашего глотательного механизма, которая не работает должным образом.
профилактика дисфагии
Как и мама тебе сказала. «Откусывайте поменьше, медленно пережевывайте пищу, хорошо пережевывайте пищу и закрывайте рот, когда пережевываете». Моя мама сказала мне посчитать, сколько раз я пережевывала. Вы помните, что вам сказали?
«Доктор, у меня ком в горле»
«Доктор, у меня ком в горле.Я не могу проглотить это и не могу откашляться ».
Это вопрос, который я часто получаю как отоларинголог, и на него есть ответ: глобус.
Глобус — что это?
Ощущение шара — это стойкое ощущение, что у вас в горле застряло инородное тело (например, таблетка), хотя на самом деле это не так. Ощущение шара возникает примерно на уровне кадыка (гортани). Обычно он поражает взрослых в возрасте от 35 лет и старше.
Симптомы глобуса включают:
- Слабая охриплость
- Немного измененная речь
- Тяжелый кашель, который не проходит
- Восприятие нарушения глотания
- Ощущение, что вам нужно пить больше жидкости, чем обычно
Глобус — очень частая жалоба, которую мы видим в ЛОР-клинике.Мы наблюдаем сотни пациентов в год с этой проблемой. Люди сообщают, что у них в горле возникает ощущение лоскута кожи. Они настаивают на том, что там что-то есть, даже когда на это смотрят непосредственно с помощью эндоскопа. Они не могут проглотить его, и они не могут прочистить горло, чтобы заставить его подняться.
Я впервые узнал о глобусе в медицинской школе как о чем-то, называемом globus hystericus , , которое связывало его с тревогой. Люди беспокоились, что что-то застряло у них в горле.
Часто к этому приходит фобия рака. У них есть друг или родственник, умерший от рака горла. Они думают, что, возможно, из-за того, что они курили несколько лет назад, у них может быть рак горла. Если никто не смотрит им в глотку, страх преувеличивается, поэтому его называют globus hystericus.
Что вызывает ощущение глобуса?
Большинство случаев глобуса вызвано кислотным рефлюксом . Желудочная кислота попадает в горло и раздражает слизистую оболочку горла, вызывая небольшой отек.Ваша слизистая оболочка горла защищает себя от травм, как кислота, путем выделения слизи. Слизь — это защитный барьер. Поэтому, если кислота часто ненормальным образом поднимается до уровня вашего горла, она может вызвать травму и спровоцировать воспаление в слизистой оболочке горла. В ответ на это ваше горло начнет выделять слизь и мокроту. Вероятно, это то, что вы чувствуете, и вызывает у вас ощущение шара.
Другой причиной появления глобуса может быть постназальный дренаж и чрезмерное выделение слизи из-за аллергии.В этом случае ощущение возникает из-за липкой мокроты и слизи, висящей в горле. Возможно, вы не сможете очистить его так, как хотите. Если вы не можете заставить его забиться в горло, это может вас раздражать.
Как лечить глобус
Если вы испытываете ощущение шара (вы моложе 50 лет, много не пьете и не курите), следуйте этому плану действий:
- Принимайте 14 дней Prilosec (редуктор желудочного сока)
- Тщательно отслеживать симптомы глобуса
- Если ощущение глобуса ослабевает или проходит, вероятно, у вас кислотно-рефлюксная болезнь
- Если симптомы не улучшаются, обратитесь к терапевту.Он или она может направить вас к отоларингологу или гастроэнтерологу.
Какова роль отоларинголога в отношении глобуса?
Пациентов часто направляют к отоларингологам (врачам, занимающимся лечением ушей, носом и горлом), потому что врачи первичного звена часто не имеют инструментов, необходимых для проведения тщательного обследования горла.
В нашей клинике мы используем мягкий волоконно-оптический ларингоскоп, который проводят через нос. Чтобы обезболить нос, мы используем местный анестетик.Многие пациенты приходят и боятся, что будет больно, но это не так.
Ларингоскоп поворачивается на 90 градусов к задней части носа и входит в горло. Это дает нам панорамный вид на всю анатомию ваших голосовых связок и входа в пищевод.
Мы можем исследовать все эти слизистые оболочки и ту часть глотки и либо идентифицировать аномалию, либо феномен globus hystericus, в большинстве случаев мы не находим ничего похожего на рак или что-нибудь серьезное, что у вас было беспокоит.
При тщательном обследовании горла вы обретете душевное спокойствие, зная, что нет мокроты, инородного тела, застрявшей таблетки, рыбьей кости и рака.
Найдите отоларинголога в Baylor Scott & White Health.
Автором этого блога является Дэвид Рэндалл Пинкстон, доктор медицины, отоларинголог из медицинского персонала клиники Baylor Scott & White Clinic — Temple.
Ощущение комка в горле (Globus Pharyngeus)
Что такое Globus Pharyngeus?
Globus Pharyngeus относится к ощущению комка в горле. Некоторые люди описывают это как «стеснение» в горле, которое обычно ощущается при глотании слюны . Обычно это не связано с болью в горле. Они не испытывают никаких трудностей при глотании пищи, на самом деле некоторые люди считают, что симптомы глобуса улучшаются во время еды и питья. Ощущение этого шара обычно ощущается в передней части шеи и может двигаться вверх, вниз или в сторону.
Насколько распространен Globus Pharyngeus?Это обычное заболевание, на которое приходится примерно 4% новых обращений в клиники уха, носа и горла (ЛОР). О нем сообщают до 46% практически здоровых людей, причем пик заболеваемости приходится на средний возраст. Это состояние одинаково распространено у мужчин и женщин, хотя последние чаще обращаются за медицинской помощью по поводу этого симптома.
Какие симптомы связаны с Globus Pharyngeus?- Ощущение комка в горле
- Очистка горла
- Человек испытывает изжогу, как симптомы
- Посттекло из носа — ощущение стекающей по горлу слизи
- Кислотный рефлюкс — Имеется достаточно доказательств, чтобы предположить, что у многих пациентов с глобусом есть сопутствующий кислотный рефлюкс и что существует истинная связь между кислотным рефлюксом и глобусом.
- Отток кислоты из желудка вызывает раздражение горла, которое ощущается как «комок». Кислота также вызывает повышение тонуса верхнего сфинктера пищевода (UES), что приводит к ненормальным ощущениям в горле ( спазм крико-глотки, ).
- Посттекло из носа — (слизь течет из носа в заднюю часть глотки)
- Стресс и усталость
- Голосовое напряжение
- Курение вызывает симптомы глобуса
Не существует единого мнения относительно того, как лучше всего диагностировать и лечить globus pharyngeus.Исследование ЛОР-специалистов из Великобритании (Webb et al, 2000) показало, что 14% не проводили тестов на глобусных пациентах, а просто прописывали антацидные препараты при наличии клинических показаний. Остальные 86% исследовали симптомы глобуса различными способами, включая жесткую эндоскопию (61%), проглатывание бария (56%) или комбинацию этих методов (17,5%).
Носовая эндоскопия — Обычно это делается в клинике, пропуская через нос гибкую оптоволоконную камеру для просмотра носа, горла и голосового аппарата.
Barium Swallow — Это делается в радиологическом отделении. Вас просят выпить препарат, содержащий сульфат бария, который обнаруживается на рентгеновских снимках. Рентгеновские лучи отслеживают его путь через верхнюю часть пищеварительной системы и используются для выявления аномалий в пищеводе и желудке.
Рентгеновский снимок шейного отдела позвоночника — Это простой рентгеновский снимок шеи для выявления любого артрита шейного отдела позвоночника (остеофитов). Остеофиты иногда могут вызывать симптомы глобусов
Жесткая эндоскопия — включает осмотр горла, голосового аппарата и пищевода под общим наркозом.
Чем можно помочь?Учитывая доброкачественный характер заболевания, пациенты с типичным глобусом не нуждаются в дальнейшем исследовании; скорее, надежным вариантом лечения представляется трехмесячный курс лечения высокими дозами антирефлюксных препаратов
Лекарства от кислотного рефлюкса — Омепразол, лансопразол, ранитидин, гевискон продвижение
Изменения образа жизни для уменьшения кислотного рефлюкса — минимизировать потребление кофеина, спиртных напитков, фруктовых соков и острой пищи, бросить курить, избегать газированных напитков, оставить не менее 3 часов между ужином и сном и т. Д.
Речевая и языковая терапия / техники релаксации включают:
- Обильное питье
- Избегайте откашливания горла, так как это может усугубить симптомы глобуса.Если вам хочется прочистить горло, выпейте немного теплой воды ( Это помогает облегчить крикофарингеальный спазм ).
- Могут помочь расслабляющие упражнения, такие как йога.
- Вы можете обнаружить, что симптомы глобуса иногда связаны с моментами стресса. Посмотрите на симптомы и посмотрите, когда они станут хуже, и, возможно, вы сможете с этим справиться.
- Консультация логопеда и лингвиста часто бывает полезна, особенно детям с привычкой откашливаться.
Симптом Глобуса вызывает сильное беспокойство у курящих или сильно пьющих пациентов. Однако пациенты с «тревожными признаками», такими как дисфагия (затруднение глотания), одинофагия (болезненное глотание), боль в горле, потеря веса и охриплость голоса, должны пройти более тщательное обследование.
Чтобы получить дополнительную информацию о г-на Модаиле, его клинических интересах или записаться на прием, нажмите здесь.
Список литературы
Молой П.Дж., Чартер Р. Симптом глобуса. Заболеваемость, терапевтическая реакция, возрастные и половые отношения. Арка Отоларингол. 1982; 108: 740–744. [PubMed]
Drossman DA, Li Z, Andruzzi E, Temple RD, Talley NJ, Thompson WG, Whitehead WE, Janssens J, Funch-Jensen P, Corazziari E. Обзор функциональных желудочно-кишечных расстройств в США. Распространенность, социодемография и влияние на здоровье.Dig Dis Sci. 1993; 38: 1569–1580. [PubMed]
Партия AJ. Globus pharyngeus (Часть I) J Laryngol Otol. 1988. 102: 152–158. [PubMed]
Смит С.Ф., ван Леувен Дж. А., Матус-Флиген Л. М., Девризе П. П., Семин А., Тан Дж., Шувенбург П. Ф. Гастрофарингеальный и гастроэзофагеальный рефлюкс при шаре и охриплости. Arch Otolaryngol Head Neck Surg. 2000; 126: 827–830. [PubMed]
Синн Д.Х., Ким Дж. Х., Ким С., Сон Х. Дж., Ким Дж. Дж., Ри Дж. К., Ри ПЛ. Частота ответа и предикторы ответа в краткосрочном эмпирическом исследовании высоких доз рабепразола у пациентов с глобусом.Алимент Pharmacol Ther. 2008. 27: 1275–1281. [PubMed]
Токашики Р., Ямагути Х., Накамура К., Судзуки М. Ощущение глобуса, вызванное гастроэзофагеальной рефлюксной болезнью. Auris Nasus Larynx. 2002; 29: 347–351. [PubMed]
Уэбб С.Дж., Макура З.Г., Фентон Дж.Э., Джексон С.Р., Маккормик М.С., Джонс А.С. Globus pharyngeus: почтовый анкетный опрос британских консультантов ЛОР. Clin Otolaryngol Allied Sci. 2000; 25: 566–569.
Заявление об ограничении ответственности: эта информация предназначена исключительно для общего ознакомления читателя и не заменяет медицинскую помощь, оказываемую лицензированным и квалифицированным специалистом в области здравоохранения.Пожалуйста, проконсультируйтесь с вашим терапевтом / врачом для официального диагноза.
Дата: 05.10.2017
Как мы вам поможем — горло и рот
Слизистая горла / щекотание / ощущение комков
, Джоэл Портной, доктор медицины
Независимо от того, называют ли пациенты это постназальным выделением, мокротой, слизью или комком, ощущение «чего-то в горле» является одной из наиболее частых жалоб на горло, наблюдаемых в ЛОР-кабинете.
Слизь важна для защиты тканей тела и обеспечивает безопасное и комфортное дыхание. Он обеспечивает смазку дыхательных путей и отфильтровывает загрязнения и раздражители, которые могут вызвать инфекцию или травму. Наше тело ежедневно вырабатывает от 1 до 1½ литра слизи, которая вырабатывается тканями, простирающимися от носа до легких. Большая часть этой слизи попадает в заднюю часть носа и попадает в горло, что большинство людей называют постназальным выделением жидкости. Некоторые пациенты становятся более чувствительными к слизи, которая безвредно капает из носа, через горло и в желудок.
Слизь имеет водянистый (серозный) и липкий (муцинозный) компоненты. Толщина слизи зависит от общего состояния здоровья и гидратации (количества воды в организме). Определенные состояния, такие как аллергия, обезвоживание, раздражение (курение, сухая среда) и инфекции, могут привести к сгущению слизи или увеличению выработки, что делает ее менее управляемой.
Слизь в горле также необходима для правильного воспроизведения голоса и глотания. Ощущение слишком большого количества слизи в горле может быть связано с чрезмерным выделением слизи, чрезмерно густой слизью или локальным отеком в горле.
Щекотание в горле, особенно при разговоре, обычно является результатом неправильного использования голоса, оскорбительного поведения в горле (например, прочистка горла) или внешних факторов. Ощущение комка в горле, известное как глобус, может быть результатом местного или внешнего повреждения тканей или отека. Примеры способствующих факторов включают кислотный (или некислотный) рефлюкс, который обжигает ткани горла, травмы (например, глотание чего-то «неправильного», травма шеи) и, реже, образования в горле или шее (т.е.е. гортань / голосовой ящик, глотка или щитовидная железа. Ваш ЛОР может помочь дифференцировать, диагностировать и лечить эти состояния — если они есть.
Гм! И вообще, что такое «лягушка в горле»?
Когда разыгрывается осенняя аллергия или школьники впервые заболевают сезонными простудными заболеваниями, нередко можно услышать хриплый или хриплый голос, который называют «лягушкой в горле».
Когда д-р Рамон Франко, директор отделения ларингологии Массачусетской глазной и ушной больницы в Бостоне, слышит эту жалобу, он говорит, что это может означать одно из двух.Это может означать временную охриплость, когда пациенты пытаются говорить, или люди могут почувствовать комок в горле — как будто они проглотили лягушку.
Три основных причины охриплости типа «лягушка в горле» — это вирусная инфекция, аллергия или рефлюкс, — объясняет Франко. Все, что мешает открытию и закрытию голосовых связок (то, что мы обычно называем голосовыми связками), может сделать ваш голос более глубоким и грубым.
У людей, страдающих сезонной аллергией, слизь из носовых пазух может проникать в горло и действовать как клин, нарушая регулярное открытие и закрытие голосовых складок.Это изменит звучание вашего обычного голоса, так что он будет казаться хриплым и натянутым. Иногда простая очистка горла от слизи помогает вернуться к обычному голосу.
Во время вирусного заболевания слизь также может закупорить внутреннюю работу голосового аппарата, из-за чего вы будете казаться хриплым.
Если это не сезонная аллергия и у вас нет простуды, боли в горле или гриппа, по словам Франко, вероятной причиной является «тихий рефлюкс», известный как ларингофарингеальный рефлюкс (LPR). Кислота из желудка может подняться и попасть в нижнюю часть горла, раздражая нежную голосовую связку.Когда это происходит менее 50 раз в день, это нормально. Когда рефлюкс LPR возникает чаще, спровоцированный такими распространенными триггерами, как острая пища, алкоголь, кофеин, газированные напитки и курение, со временем он может раздражать горло.
Чтобы защитить себя от кислотной обратной промывки, горло покрывается слизью. Но если для защиты от рефлюкса накапливается слишком много слизи, это может вызвать чрезмерное откашливание в горле, постоянный кашель или «лягушку в горле».
Лягушачье горло часто вызывает временное раздражение, которое проходит после того, как вирусное заболевание протекает или симптомы аллергии уменьшаются.Если это от тихого рефлюкса, начните с отказа от диетических привычек или привычек образа жизни, которые вызывают попадание кислоты в горло.
Франко говорит, что причиной «лягушки», которая ощущает комок в горле или что-то внутри, когда вы глотаете, что врачи называют ощущением шара, вероятно, является причиной воспаления. Это может быть вызвано простудой, рефлюксом, вирусной инфекцией, аллергией или увеличенными миндалинами.
Но если вы постоянно хрипите и ваш голос звучит ненормально в течение более двух недель, запишитесь на прием к врачу.Это может быть что угодно, от инфекции или полипов до проблем со щитовидной железой или рака.