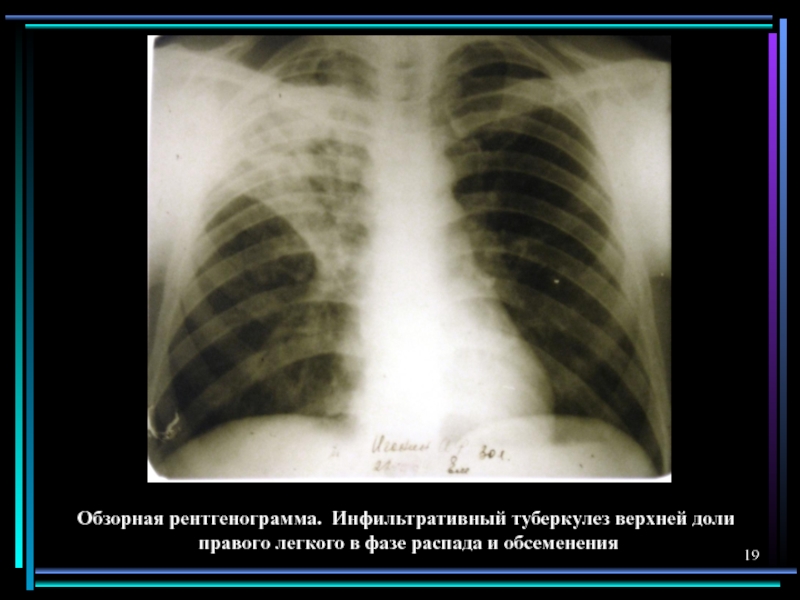
симптомы и первые признаки, лечение
Симптомы
Туберкулезу свойственно большое разнообразие клинических симптомов. Иногда прямую зависимость между клиническими симптомами и рентгенологической картиной заболевания найти сложно1. Все пациенты со следующими симптомами, продолжающимися дольше 2 недель, должны быть обследованы на туберкулез:
- лихорадка,
- потливость,
- потеря массы тела,
- потеря аппетита,
- быстрая утомляемость.
Более специфическими симптомами туберкулеза органов дыхания являются:
- кровохарканье,
- боль в груди,
- одышка.
Рост/стадии туберкулеза может быть как легочным, так и внелегочным. Различают следующие типы туберкулеза легких:
•Первичный туберкулезный комплекс, который включает очаг пневмонии, вызванной микобактерией туберкулеза, а также воспаление лимфатических сосудов и увеличение лимфатических узлов в средостении
•Туберкулез внутригрудных лимфатических узлов (лимфатических узлов корня легкого)
•Диссеминированный туберкулез легких, при котором в обоих легких образуются множественные очаги различной величины
•Милиарный туберкулез распространяется на несколько органов и систем, включая легкие
•Очаговый туберкулез легких
•Инфильтративный туберкулез легких – это заболевание, при котором в тканях организма скапливаются лейкоциты или опухолевые клетки с примесью крови и лимфы
•Казеозная пневмония легких характеризуется очагами казеозного (творожистого) распада тканей легкого
•Кавернозный туберкулез легких характеризуется образованием каверн – полостей в легких с полным распадом тканей
•Фиброзно-кавернозный туберкулез легких, при котором формируются каверны, окруженные фиброзной тканью
•Цирротический туберкулез легких является одной из финальных стадий туберкулеза, при которой объем фиброзной ткани в легких значителен
•Туберкулезный плеврит (воспаление плевры)
•Туберкулез бронхов, трахеи, верхних дыхательных путей
•Туберкулез органов дыхания, комбинированный с профессиональными пылевыми заболеваниями легких (кониотуберкулез)
Диагностика заболевания
Так как сегодня микобактерия туберкулеза с множественной лекарственной устойчивостью получила значительное распространение, критически важно вовремя диагностировать заболевание и своевременно начать лечение. Наиболее точными методами диагностики туберкулеза в биоматериале являются микробиологическая диагностика (на жидких средах с флуоресцентным определением роста бактерий) и выявления генома возбудителя с помощью молекулярно-генетических методов (ПЦР в реальном времени)2.
Наиболее точными методами диагностики туберкулеза в биоматериале являются микробиологическая диагностика (на жидких средах с флуоресцентным определением роста бактерий) и выявления генома возбудителя с помощью молекулярно-генетических методов (ПЦР в реальном времени)2.
Чаще всего для подтверждения диагноза исследуют мокроту пациента. При невозможности собрать мокроту, исследуют другие виды диагностических материалов, например промывные воды бронхов или аспирационный материал.
В диагностике туберкулеза используют следующие способы лучевой диагностики:
•Рентгенография грудной клетки
•Спиральная компьютерная томография
•Обзорная цифровая флюорография
Иногда описанных способов недостаточно для установления окончательного диагноза, и в этом случае может потребоваться диагностическая операция.
Методы лечения
Несмотря на то, что показанием к хирургическому лечению чаще всего являются осложнения туберкулеза, все же ряд публикаций позволяют выделить абсолютные показания к хирургическому лечению туберкулеза легких:
•Экстренные – когда осложнения от болезни угрожают жизни пациента
•Неотложные – быстрое прогрессирование болезни, несмотря на адекватную терапию, или интенсивное кровохарканье
•Плановые – при неудачной терапии антибиотиками или продолжительном выделении бактерий, а также при осложнениях, не угрожающих жизни
Хирургический метод лечения туберкулеза легких
В настоящий момент, хирургическое лечение туберкулеза без полости распада не является рекомендованным методом лечения и может рассматриваться только как один из вариантов.
При туберкулезе применяют следующие виды оперативных вмешательств:
- Атипичная резекция участка легкого при туберкулемах размером менее 2.0 см при отсутствии очагового поражения в окружающем сегменте.
- Анатомическая сегментэктомия при туберкулемах размером более 2.0 см или с очаговым поражением в пределах одного сегмента.
-
Анатомическая би-(три-) сегменэктомия: Показания: туберкулеза в пределах более одного сегмента, при отсутствии очагового поражения за пределами удаляемых сегментов.

Сегодня стандартным выбором при резекции легкого у больных туберкулезом является торакотомия. Для проведения подобных операций робот-ассистированная хирургия используется сравнительно недавно, но уже зарекомендовала себя как эффективный и относительно безопасный способ хирургического вмешательства.
Принцип работы робота да Винчи
Работа хирургического робота da Vinci полностью контролируется опытным хирургом через небольшие разрезы размером не более 2 см. Видеокамера эндоскопа, введенная через одно из отверстий, транслирует врачу детальное трехмерное изображение органа. В результате, врач может тщательно спланировать операцию. Хирург управляет инструментами, которые имеют 7 степеней свободы движения, благодаря технологии «EndoWrist» и контролирует их движения внутри тела пациента с помощью специальных джойстиков. Проведение операции с использованием робота da Vinci требует высокой квалификации хирурга и специальных навыков.
Почему робот да Винчи
Преимущества робот-ассистированной хирургии включает улучшенную трехмерную визуализацию органов в пределах операционного поля, подавление даже минимального тремора рук хирурга, что особенно важно в случае срастания ткани легкого с плеврой, кальцинированных лимфатических узлов и фиброзных изменений в корне легкого, точность выполнения хирургического вмешательства и меньшая операционная травма.
Роботизированнная система позволяет преодолеть эти трудности и безопасно выполнять анатомические резекции легких с доказанной клинической эффективностью5. Операцию можно проводить в любом клиническом случае, кроме случая срастания под диафрагмой, так как эта анатомическая область не всегда доступна для роботизированной руки4.
Как и в отношении любой операции, никто не может гарантировать наличие перечисленных преимуществ в каждом случае, поскольку каждый случай уникален. Пациенты должны обсуждать соответствующие хирургические риски со своими врачами.
Подробнее о хирургических рисках
1. Национальные клинические рекомендации. Торакальная хирургия (под ред. П.К. Яблонского, 2014)
2. Фтизиатрия. Национальные клинические рекомендации (под ред. П.К. Яблонского, 2015)
3. Приказ Минздрава РФ от 21.03.2003 n 109 «О совершенствовании противотуберкулезных мероприятий в Российской Федерации»
4. Yablonskii, P., Kudriashov, G., Vasilev, I.
Инфильтративный туберкулез легких — причины, симптомы, диагностика и лечение
Инфильтративный туберкулез легких – вторичная туберкулезная инфекция, характеризующаяся распространенным поражением легких с экссудативным типом воспалительной реакции и формированием очагов казеозного распада. В клинической картине преобладает интоксикационный синдром, гипертермия, продуктивный кашель, боли в боку, кровохарканье. В диагностике инфильтративного туберкулеза легких информативны данные физикального, рентгенологического, лабораторного обследования, результаты туберкулиновых проб. Лечение стационарное, с проведением специфической химиотерапии противотуберкулезными препаратами.
Лечение стационарное, с проведением специфической химиотерапии противотуберкулезными препаратами.
Общие сведения
Инфильтративный туберкулез легких – клинико-морфологическая форма туберкулеза органов дыхания, протекающая с образованием экссудативно-пневмонических очагов в легких с казеозным распадом в центре. Среди всех форм туберкулеза легких инфильтративная форма встречается наиболее часто — в 60-70% случаев. В этой связи организованное выявление более ранних форм туберкулеза является приоритетной задачей пульмонологии и фтизиатрии. Инфильтративный туберкулез легких относится к числу социально-опасных заболеваний. Болеют в основном взрослые (чаще — лица молодого возраста), имеющие неблагоприятные бытовые условия и низкие гигиенические навыки, страдающие вредными привычками. В структуре смертности от туберкулезной инфекции инфильтративная форма занимает около 1%.
Инфильтративный туберкулез легких
Причины
В основе возникновения инфильтративного туберкулеза легких лежит один из двух механизмов: эндогенная реактивация либо экзогенная суперинфекция. Реактивация характеризуется прогрессированием старых или свежих очагов туберкулеза, появлением вокруг них зоны инфильтрации и развитием экссудативной тканевой реакции. Экзогенная суперинфекция, как причина инфильтративного туберкулеза легких, связана с наличием участков гиперсенсибилизации в легких (т. е. зон, ранее контактировавших с туберкулезной инфекцией). При повторном массивном попадании микобактерий туберкулеза в этих очагах развивается гиперергическая реакция, сопровождающаяся инфильтративным воспалением. В обоих случаях обязательным условием заболеваемости выступает наличие специфического противотуберкулезного (вторичного) иммунитете на момент заражения.
Реактивация характеризуется прогрессированием старых или свежих очагов туберкулеза, появлением вокруг них зоны инфильтрации и развитием экссудативной тканевой реакции. Экзогенная суперинфекция, как причина инфильтративного туберкулеза легких, связана с наличием участков гиперсенсибилизации в легких (т. е. зон, ранее контактировавших с туберкулезной инфекцией). При повторном массивном попадании микобактерий туберкулеза в этих очагах развивается гиперергическая реакция, сопровождающаяся инфильтративным воспалением. В обоих случаях обязательным условием заболеваемости выступает наличие специфического противотуберкулезного (вторичного) иммунитете на момент заражения.
Категорию повышенного риска по развитию инфильтративного туберкулеза легких составляют лица, перенесшие контакт с бацилловыделителем, нервно-психическую травму; страдающие алкоголизмом, никотиновой зависимостью, ВИЧ-инфекцией, наркоманией; ведущие асоциальный образ жизни; имеющие хронические заболевания (сахарный диабет, ХНЗЛ и др. ) и профессиональные заболевания; подвергающиеся гиперинсоляции и т. д.
) и профессиональные заболевания; подвергающиеся гиперинсоляции и т. д.
Первоначально в легочной ткани образуется инфильтрат диаметром около 3 см, границы которого имеют тенденцию к расширению вплоть до поражения нескольких сегментов или целой доли легкого. Инфильтрат представляет очаг полиморфной экссудации, состоящей из фибрина, мононуклеаров, макрофагов, полиморфноядерных лейкоцитов, альвеолярного эпителия. При слиянии и расширении инфильтратов возникает специфическая долевая пневмония или бронхопневмония.
На следующем этапе участки инфильтрации подвергаются казеозному расплавлению. Лечение инфильтративного туберкулеза легких может способствовать полному рассасыванию инфильтрата, рубцеванию участков, инкапсуляции зоны инфильтрата с образованием туберкуломы легкого. В случае дальнейшего прогрессирования инфильтративного туберкулеза возможны два варианта развития: переход в казеозную пневмонию (устар. – «скоротечная чахотка») либо распад легочной ткани с формированием каверн (кавернозный туберкулез).
Классификация
В современной фтизиатрии принято выделять пять клинико-рентгенологических вариантов инфильтративного туберкулеза легких:
- Облаковидный инфильтрат – рентгенологически определяется в виде слабоинтенсивной гомогенной тени, имеющей расплывчатые контуры. Имеет склонность к быстрому распаду и формированию свежих каверн.
- Круглый инфильтрат – на рентгенограммах имеет вид округлого гомогенного фокуса (иногда с участком распада в виде просветления) с четко очерченными границами; чаще локализуется в подключичной области.
- Дольковый (лобулярный) инфильтрат – при рентгеновском исследовании выявляется негомогенное затемнение неправильной формы, образованное слиянием нескольких очагов, часто с распадом в центре.
- Краевой инфильтрат (перисциссурит) – обширная облаковидная инфильтрация, снизу ограниченная междолевой бороздой. Имеет треугольную форму с углом, обращенным в сторону корня легкого, а основанием – кнаружи.
 Нередко возникает поражение междолевой плевры, иногда с развитием туберкулезного плеврита.
Нередко возникает поражение междолевой плевры, иногда с развитием туберкулезного плеврита. - Лобит – обширный инфильтрат в легком, занимающий целую долю. Рентгенологически характеризуется негомогенным фокусом с наличием в нем полостей распада.
По размеру различают малые (1-2 см), средние (2-4 см), крупные (4-6 см) и распространенные (более 6 см) инфильтраты. Отдельно выделяют казеозную пневмонию, характеризующуюся инфильтративной реакцией с преобладанием некротических процессов. Казеозно-пневмонические очаги поражают долю или все легкое. Казеозная пневмония чаще развивается на фоне сахарного диабета, беременности, легочных кровотечений, сопровождающихся аспирацией крови, обсемененной микобактериями.
Симптомы инфильтративного туберкулеза легких
Вариант клинического течения зависит от типа инфильтрата. Острое начало характерно для лобита, перисциссурита, некоторых случаев облаковидного инфильтрата. Бессимптомное и малосимптомное течение наблюдается при наличии круглого, лобулярного и облаковидного инфильтратов. В целом же острая манифестация отмечается 15-20% пациентов, постепенная — у 52-60%, бессимптомная – в 25% случаев.
Бессимптомное и малосимптомное течение наблюдается при наличии круглого, лобулярного и облаковидного инфильтратов. В целом же острая манифестация отмечается 15-20% пациентов, постепенная — у 52-60%, бессимптомная – в 25% случаев.
В большинстве наблюдений первым неспецифическим симптомом инфильтративного туберкулез легких служит подъем температуры тела до 38-38,5°С, которая держится 2-3 недели. Гипертермия сопровождается потливостью, болезненностью мышц, разбитостью, кашлем с выделением мокроты. В целом клиника напоминает грипп, бронхит или острую пневмонию. Иногда заболевание манифестирует с кровохарканья или легочного кровотечения. Среди наиболее распространенных жалоб следует отметить боли в груди на стороне поражения, снижение аппетита, нарушение сна, общую слабость, сердцебиение. Бессимптомные и малосимптомные формы инфильтративного туберкулеза легких, как правило, выявляют во время диспансеризации или профилактического медосмотра по результатам флюорографии.
Осложнения
В числе осложнений инфильтративного туберкулеза легких можно встретить казеозную пневмонию, ателектаз легкого, пневмоторакс, плеврит, легочное кровотечение, туберкулезный менингит, реактивный миокардит, сердечную недостаточность. Начало казеозной пневмонии всегда острое: лихорадка достигает 40-41°С, типичны перепады между дневной и вечерней температурой, резко выражена туберкулезная интоксикация. Больных беспокоит одышка, кашель с гнойной мокротой, боли в грудной клетке, прогрессирующее похудание.
Начало казеозной пневмонии всегда острое: лихорадка достигает 40-41°С, типичны перепады между дневной и вечерней температурой, резко выражена туберкулезная интоксикация. Больных беспокоит одышка, кашель с гнойной мокротой, боли в грудной клетке, прогрессирующее похудание.
Диагностика
Поскольку клинические признаки инфильтративного туберкулеза легких малоспецифичны или отсутствуют совсем, основное значение в диагностике имеют объективные, инструментальные и лабораторные данные. Аускультативная картина характеризуется наличием звучных хрипов; перкуссия обнаруживает притупление звука над областью инфильтрата. Особенно эти изменения выражены при лобите и наличии распада инфильтрата с формированием каверны. Воспалительные изменения крови (сдвиги в лейкоформуле, ускорение СОЭ) незначительны.
Туберкулиновая проба у больных чаще положительная. Рентгенография легких позволяет не только обнаружить инфильтративные изменения, но и оценить характер тени, проследить динамику лечения. Выявить МБТ можно как с помощью микроскопического исследования, так и методом бактериологического посева мокроты или смывных вод бронхов, полученных при проведении бронхоскопии. Подтвердить наличие тубинфекции в организме позволяют новые, высоко достоверные исследования крови: T-SPOT.TB и квантиферон-тест.
Выявить МБТ можно как с помощью микроскопического исследования, так и методом бактериологического посева мокроты или смывных вод бронхов, полученных при проведении бронхоскопии. Подтвердить наличие тубинфекции в организме позволяют новые, высоко достоверные исследования крови: T-SPOT.TB и квантиферон-тест.
КТ органов грудной клетки. Инфильтрация верхней доли правого легкого у пациента с верифицированным туберкулезом
Дифференцировать инфильтративный туберкулез легких приходится с очаговым туберкулезом, ОРВИ, неспецифической пневмонией, раком легкого, актиномикозом, эхинококкозом и кистами легкого, лимфогранулематозом.
Лечение инфильтративного туберкулеза легких
Пациенты с инфильтративным туберкулезом легких немедленно госпитализируются в противотуберкулезное учреждение, где находятся под наблюдением фтизиатра. Больным назначается патогенетическая терапия специфическими химиопрепаратами (изониазид, пиразинамид, рифампицин, этамбутол). Лечение продолжается в течение нескольких месяцев; критерий прекращения терапии — полное рассасывание инфильтративных изменений по рентгенологическим данным; в дальнейшем в амбулаторных условиях проводятся противорецидивные курсы противотуберкулезной терапии.
Лечение продолжается в течение нескольких месяцев; критерий прекращения терапии — полное рассасывание инфильтративных изменений по рентгенологическим данным; в дальнейшем в амбулаторных условиях проводятся противорецидивные курсы противотуберкулезной терапии.
Одновременно назначаются иммуномодуляторы, антиоксиданты, кортикостероиды. В условиях рационального лечения клиническая симптоматика исчезает в среднем через 3-4 недели; бактериовыделение прекращается в сроки от 1 до 4-х месяцев; уменьшение и рассасывание инфильтрации, закрытие полостей происходит к 3-4 месяцу. При инфильтративном туберкулезе легких в фазе распада может ставиться вопрос о хирургическом лечении – оперативной коллапсотерапии.
Прогноз
Вариантом прогноза инфильтративного туберкулеза может быть благоприятный исход — рассасывание инфильтрата с остаточными фиброзноочаговыми изменениями легких; реже – полное рассасывание инфильтративного очага. К неблагоприятным исходам причисляют формирование туберкуломы легкого, переход в казеозную пневмонию или фиброзно-кавернозный туберкулез, смерть от нарастающей туберкулезной интоксикации или других осложнений. В современных условиях, при проведении противотуберкулезной терапии, неблагополучные исходы встречаются редко.
В современных условиях, при проведении противотуберкулезной терапии, неблагополучные исходы встречаются редко.
Профилактика инфильтративного туберкулеза легких не отличается от мер предупреждения заболеваемости другими формами туберкулезной инфекции. Поскольку больные с инфильтративной формой являются бацилловыделителями, необходимо как можно более раннее их выявление, изоляция и лечение.
TB Online — Легочный ТБ
Легочный туберкулез определяется как активная инфекция легких ( pulmo = легкие). Это самая серьезная туберкулезная инфекция, поскольку инфекция легких очень заразна из-за воздушно-капельного пути передачи. Это может быть опасно для жизни больного: при отсутствии лечения умирает более 50% больных туберкулезом легких. Во всем мире 87% всех случаев туберкулеза, зарегистрированных в 2004 г., были либо только туберкулезом легких, либо включали туберкулез легких.
Рентген, показывающий легочную туберкулезную инфекцию
Большинство случаев легочного ТБ являются постпервичными ТБ инфекциями. Это означает, что после того, как первоначальная первичная инфекция излечена, гранулема (масса иммунных клеток, окружающих туберкулезную инфекцию, препятствующая дальнейшему повреждению), образовавшаяся во время этого процесса, все еще содержит бактерии туберкулеза, которые могут выживать в течение многих лет (см. Туберкулез поражает организм).
Это означает, что после того, как первоначальная первичная инфекция излечена, гранулема (масса иммунных клеток, окружающих туберкулезную инфекцию, препятствующая дальнейшему повреждению), образовавшаяся во время этого процесса, все еще содержит бактерии туберкулеза, которые могут выживать в течение многих лет (см. Туберкулез поражает организм).
Если иммунная система человека с туберкулезной гранулемой ухудшается, эти бактерии могут реактивироваться, и туберкулез может снова вспыхнуть. Как только бациллы туберкулеза реактивируются, они быстро разрушают легочную ткань вокруг гранулемы. Это вызывает серьезное повреждение ткани, которая разрушается. Легочная ткань обычно очень тонкая и почти губчатая, потому что она наполнена воздухом в альвеолах, где происходит обмен кислорода из воздуха в кровь. Легочная ткань, пораженная бациллами туберкулеза, сначала становится твердой, что делает кислородный обмен невозможным. Это называется фиброзом.
На втором этапе клетки, составляющие легочную ткань, погибают. Это называется некрозом. Мертвая или некротизированная ткань имеет тенденцию к разрыву и разрушению. В легких это называется «кавитацией» от латинского слова «пещера». Считается, что бациллы туберкулеза разрушают легочную ткань в виде пещеры, где все больше и больше их располагаются в середине и медленно разрушают ткани по краям. Эти кавитации можно увидеть на рентгеновских снимках для диагностики туберкулеза легких (см. рисунок). Кавитация содержит мокроту с примерно 1 миллионом бацилл туберкулеза на миллилитр. Опасность кавитаций, помимо разрушения здоровой легочной ткани, заключается в том, что они, при прогрессирующем разрушении, в конечном итоге достигают части дыхательных путей. Если это происходит, бациллы туберкулеза разрушают стенку дыхательных путей и, таким образом, выходят наружу. Через дыхательные пути они могут попасть в трахею, через рот и нос кашляющего человека и передаться другим людям воздушно-капельным путем (см. Как распространяется туберкулез).
Это называется некрозом. Мертвая или некротизированная ткань имеет тенденцию к разрыву и разрушению. В легких это называется «кавитацией» от латинского слова «пещера». Считается, что бациллы туберкулеза разрушают легочную ткань в виде пещеры, где все больше и больше их располагаются в середине и медленно разрушают ткани по краям. Эти кавитации можно увидеть на рентгеновских снимках для диагностики туберкулеза легких (см. рисунок). Кавитация содержит мокроту с примерно 1 миллионом бацилл туберкулеза на миллилитр. Опасность кавитаций, помимо разрушения здоровой легочной ткани, заключается в том, что они, при прогрессирующем разрушении, в конечном итоге достигают части дыхательных путей. Если это происходит, бациллы туберкулеза разрушают стенку дыхательных путей и, таким образом, выходят наружу. Через дыхательные пути они могут попасть в трахею, через рот и нос кашляющего человека и передаться другим людям воздушно-капельным путем (см. Как распространяется туберкулез).
Больные туберкулезом легких сильно кашляют, так как разрушение тканей в легких и дыхательных путях приводит к воспалению.
Из первой кавитации в легочной ткани бациллы туберкулеза могут распространяться через разрушенную ткань. Если они достигли дыхательных путей, они будут распространяться на другие части легких, путешествуя вверх и вниз по дыхательным путям и находя новые места для оседания и образования новых полостей. Это называется бронхогенным распространением ( бронх = дыхательные пути, — генетическое = исходящее). Если они получают доступ к кровеносному сосуду (кровеносные сосуды распространяются по всей легочной ткани, чтобы обеспечить кислород и другие питательные вещества, транспортируемые кровью), они могут перемещаться по кровотоку и распространяться по легким и другим частям тела. . Результат такого распространения называется «диссеминированный ТБ» или «милиарный ТБ», и обычно это происходит, когда иммунная система организма не в состоянии сдержать инфекцию, например, когда она ослаблена ВИЧ.
Если они достигли дыхательных путей, они будут распространяться на другие части легких, путешествуя вверх и вниз по дыхательным путям и находя новые места для оседания и образования новых полостей. Это называется бронхогенным распространением ( бронх = дыхательные пути, — генетическое = исходящее). Если они получают доступ к кровеносному сосуду (кровеносные сосуды распространяются по всей легочной ткани, чтобы обеспечить кислород и другие питательные вещества, транспортируемые кровью), они могут перемещаться по кровотоку и распространяться по легким и другим частям тела. . Результат такого распространения называется «диссеминированный ТБ» или «милиарный ТБ», и обычно это происходит, когда иммунная система организма не в состоянии сдержать инфекцию, например, когда она ослаблена ВИЧ.
Чтобы подписаться на еженедельную рассылку новых сообщений, введите свой адрес электронной почты здесь:
Артикул
К Алекс Мюллер
Опубликовано: 31 марта 2016 г. , 14:59.
, 14:59.
Последнее обновление: 31 марта 2016 г., 16:15.
Метки: Никто
Туберкулез легких: симптомы, причины и лечение
Туберкулез — это бактериальная инфекция, которая может передаваться воздушно-капельным путем. Когда он поражает легкие, это называется туберкулезом легких. Это может вызвать боль в груди, сильный кашель и ряд других симптомов.
Бактерии туберкулеза (ТБ) в основном размножаются в легких, но могут инфицировать и другие части тела. Милиарный туберкулез — это запущенная форма заболевания, которая развивается, когда бактерии распространяются через кровоток и поражают органы за пределами легких.
В этой статье мы рассмотрим симптомы, причины и лечение туберкулеза легких. Мы также описываем перспективы и когда обратиться к врачу.
Поделиться на PinterestСимптомы туберкулеза включают сильный кашель, боль в груди и одышку. Симптомы туберкулеза могут развиваться медленно и могут различаться. К основным симптомам туберкулеза легких относятся:
К основным симптомам туберкулеза легких относятся:
- сильный кашель, который длится не менее 3 недель
- боль в груди
- кашель с кровью или мокротой из легких
- одышка
Более общие симптомы туберкулеза могут включать:
- 9 0048 потеря веса
- потеря веса аппетита
- тошнота и рвота
- упадок сил или утомляемость
- лихорадка и озноб
- ночная потливость
Люди с латентным туберкулезом не имеют симптомов и не чувствуют себя плохо.
Туберкулез — это инфекция, вызываемая бактериями под названием Mycobacterium tuberculosis ( M. tuberculosis ).
Около трети населения мира инфицировано этим типом бактерий. Однако только у 10–20 процентов людей с этой инфекцией развивается «активный туберкулез».
Человек, являющийся носителем бактерий, но не проявляющий симптомов, имеет «латентный туберкулез». Это не заразно, но со временем может перерасти в активную форму туберкулеза, особенно если иммунная система человека ослабевает из-за такого заболевания, как ВИЧ.
Туберкулез может стать активным, когда иммунная система не в состоянии предотвратить размножение бактерий. Однако у многих людей с латентным туберкулезом никогда не развивается активная форма заболевания. Врач может использовать анализ кожи или крови, чтобы проверить наличие M. tuberculosis .
Люди с активным туберкулезом легких выдыхают бактерии в виде мельчайших капелек воды при кашле, чихании или разговоре. Эти капли распространяются по воздуху, и человек может их вдохнуть.
Однако, чтобы заразиться инфекцией, человеку обычно необходимо находиться в длительном тесном контакте с больным активной формой туберкулеза. Туберкулезная инфекция в любой части тела, кроме легких, обычно не заразна.
Доступна противотуберкулезная вакцина под названием бацилла Кальметта-Герена (БЦЖ), но она не используется широко в Соединенных Штатах, где заболеваемость туберкулезом низкая. Однако врачи могут порекомендовать вакцину детям или медицинским работникам с высоким риском заражения туберкулезом.
Поделиться на PinterestВрачи могут порекомендовать курс антибиотиков в течение нескольких месяцев для лечения туберкулеза.
Лечение зависит от того, болен ли человек активным или латентным туберкулезом.
Людям с латентным туберкулезом врач порекомендует профилактическую терапию, которая обычно включает прием антибиотика под названием изониазид ежедневно в течение 6–9месяцы.
Людям с активным туберкулезом обычно необходимо принимать комбинацию антибиотиков в течение 6–12 месяцев. Варианты лечения первой линии включают изониазид, рифампицин, этамбутол и пиразинамид.
В то время как некоторым людям с активным туберкулезом требуется непродолжительное пребывание в больнице, многие могут лечиться дома.
Большинство людей начинают чувствовать себя лучше и больше не могут передавать инфекцию через несколько недель лечения.
Тем не менее, необходимо пройти полный курс лечения точно в соответствии с указаниями врача, чтобы не допустить рецидива заболевания и предотвратить развитие устойчивости бактерий к лекарствам.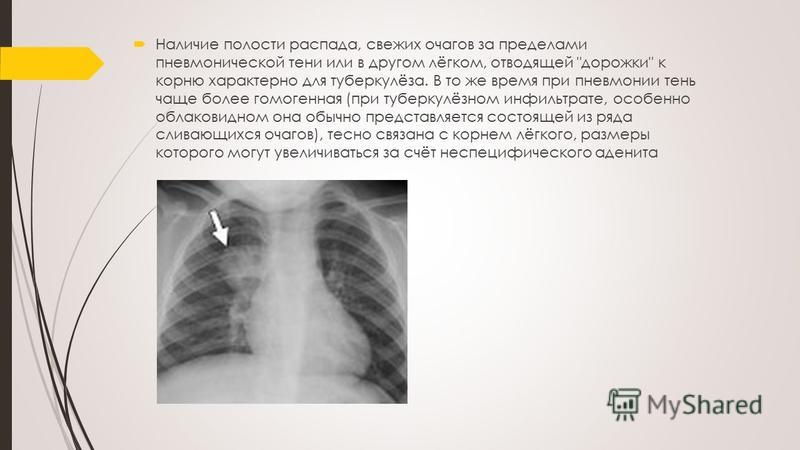 Лекарственно-устойчивый ТБ гораздо труднее поддается лечению и может быть очень опасным, если человек передает его другим людям.
Лекарственно-устойчивый ТБ гораздо труднее поддается лечению и может быть очень опасным, если человек передает его другим людям.
Туберкулез излечим, но может быть опасен для жизни, если человек не получает надлежащего лечения. Кроме того, латентный ТБ может прогрессировать в активный ТБ, если человек не получает профилактического лечения.
Врач может определить, заражен ли человек бактериями туберкулеза, с помощью анализа кожи или крови.
При кожной пробе медицинский работник вводит небольшое количество жидкости, называемой туберкулином, в предплечье пациента. Тест считается положительным, если в течение 48–72 часов после инъекции на коже появляется шишка или отек.
Анализ крови включает взятие небольшого образца крови и анализ его на реакцию иммунной системы на бактерии туберкулеза.
Если у человека положительный результат на бактерии, врач может также назначить рентген грудной клетки или анализ мокроты, чтобы определить, не прогрессировала ли инфекция до активного заболевания.
Любой человек с симптомами туберкулеза должен обратиться к врачу для прохождения обследования. Кроме того, любой, кто считает, что он мог быть в тесном контакте с человеком, у которого активная форма туберкулеза, должен обратиться за медицинской помощью.
Поделиться на PinterestЗа последние 30 лет число случаев заболевания туберкулезом в США неуклонно снижалось.
По данным Центров по контролю и профилактике заболеваний (CDC), ТБ является одним из самых смертоносных заболеваний в мире: в 2017 г. во всем мире произошло около 1,3 миллиона связанных с ним смертей. ТБ также является основной причиной смерти среди людей, инфицированных ВИЧ.
Однако CDC сообщает, что заболеваемость туберкулезом в США неуклонно снижается с 1993 года. Заболеваемость туберкулезом в 2018 году составила 2,8 случая на 100 000 человек, что является самым низким показателем, когда-либо зарегистрированным в стране.
В 2016 г. врачи приписали туберкулезу 528 смертей в США, что больше, чем в 2015 г.