что такое, симптомы, причины, лечение
Рецидивирующий бронхит – воспалительное заболевание бронхов, возникающее более трех раз в течение 1 года. Чаще встречается у детей дошкольного и школьного возраста, практически не возникает у взрослых пациентов. Дети, страдающие этой формой бронхита, обычно подвергаются переходу болезни в хроническую стадию уже к среднему школьному возрасту. Сам по себе рецидивирующий бронхит не приводит к формированию органических необратимых изменений.
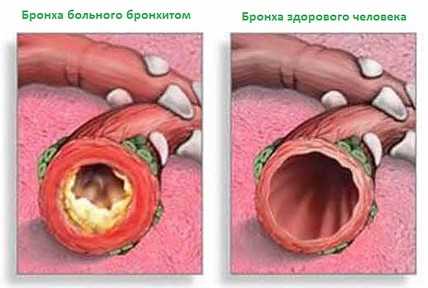
Что такое рецидивирующий бронхит
Как было сказано выше, рецидивирующий бронхит – повторно возникающее воспаление ткани бронхов и бронхиол, проявляющееся не менее 3-4 раз в течение 1 года. Длительность подобных обострений в среднем составляет около 2-3 недель, после чего воспалительные явления полностью проходят. Необратимых изменений в структуре дыхательных путей не развивается. Треть дебютов болезни происходит в возрасте от 1 до 2 лет, однако пик детской заболеваемости отмечается в возрастной категории 4-6 лет. Далее процент больных детей неуклонно снижается.
Рецидивы бронхита обычно происходят весной и осенью, при нестабильной погоде. В летнее время патология отмечается у склонных к инфекционным заболеваниям детей, имеющих сниженный уровень иммунной защиты. Обострение может протекать с развитием бронхоспазма или без него. Возникающий в первом случае бронхообструктивный синдром носит постоянный, а не приступообразный, как при бронхиальной астме, характер. Осложнением рецидивирующего бронхита является его переход к хронической форме, острая пневмония с нисходящим механизмом инфицирования.
Причины развития
Основной причиной обострений, имеющей место в 70% случаев, является перенесенная вирусная инфекция дыхательных путей. Микроповреждения слизистой оболочки бронхов, нанесенные вирусом, приводят к развитию диффузного воспаления, неспецифической гиперреактивности бронхов. На фоне этого обострения могут возникать под действием резких раздражающих запахов, холодного уличного воздуха, физической нагрузки.
Вероятность развития рецидивирующего бронхита возрастает при наличии провоцирующих факторов, к которым относится:
- незрелость ткани бронхов;
- незрелость иммунной системы;
- хронические воспаления лимфоидной ткани;
- сенсибилизация организма;
- нарушение проходимости дыхательных путей, в том числе связанное с врожденной патологией развития;
- иммунодефицитные состояния.
Интересно, что рецидивирующий бронхит может носить и аллергический характер. В таком случае провоцирующим фактором является не действие физических факторов, а контакт с аллергеном.
Симптомы рецидивирующего бронхита
В период клинической ремиссии признаки заболевания полностью отсутствуют. Ребенок здоров. Обострение начинается с классических симптомов ОРЗ. Отмечается субфебрильная температура тела, заложенность носа, выраженная умеренно, боль в горле, абдоминальная боль. К 3-5 дню болезни развивается сухой кашель, который носит навязчивый, изнуряющий характер или протекает приступообразно. Провоцировать приступы может физическая нагрузка, крик, повышенная дыхательная активность, стрессовые состояния.
К третьему дню кашель становится влажным, после чего состояние больного заметно улучшается. Отмечается выделение слизистой или слизисто-гнойной (при наличии бактериальной инфекции) мокроты. Кашель как доминирующий симптом сохраняется. При аускультации врач обнаруживает влажные хрипы, характер которых изменяется после активного откашливания. Обострения в целом протекают легче, чем первичные бронхиты.
На заметку: возможно латентное течение болезни, при котором единственным симптомом является периодическое покашливание ребенка, чаще возникающее после физических упражнений или активных подвижных игр.
Диагностика
При рентгенографии легких патологии не выявляется, однако в клиническом анализе крови видны неспецифические признаки воспаления (увеличение СОЭ, сдвиг лейкоцитарной формулы влево, лейкоцитоз). При наличии гнойной мокроты может быть проведен ее микробиологический анализ, что необходимо для определения этиологического фактора и его чувствительности к антибиотикам. Наличие обструктивного синдрома является показанием для бронхоскопии и дифференциации заболевания с хроническим бронхитом.
Лечение
Лечение рецидивирующего бронхита производится амбулаторно. Госпитализация требуется только при тяжелых обострениях, сопровождающихся бактериальной инфекцией. Длительность курса составляет 1-2 недели. В первые дни болезни пациентам младшего детского возраста рекомендован постельный режим. Схемы терапии различаются в зависимости от стадии патологического процесса:
Лечение в периоды обострений
Лечение в период обострений не отличается от такового при первичных острых бронхитах. Приоритетной задачей является борьба с кашлем. Для этого ребенку назначают препараты-муколитики, разжижающие мокроту и облегчающие ее отведение (Ацетилцистеин, Бромгексин). Противокашлевые средства практически не применяются, так как велик риск обструкции бронхов после начала отделения мокроты.
Помимо приема муколитиков, ребенку рекомендуется употреблять большое количество жидкости. Лучше, если это будут витаминизированные напитки, натуральные соки, домашние компоты и морсы, щелочные минеральные воды. Усиленное питье стимулирует мочевыделение, которое является одним из механизмов детоксикации внутренних сред.
При развитии бронхоспазма и связанного с этим бронхообструктивного синдрома маленький пациент получает бронхолитики в форме ингаляций. К числу подобных препаратов относится Сальбутамол, Ипратропия бромид. Средства выпускаются в специальных дозирующих баллончиках и не требуют наличия небулайзера.
Этиотропная терапия (противовирусные, антибиотики) назначаются только при выявлении возбудителя. Признаком вирусной инфекции является выраженное начало обострения, фебрильная температура тела, выраженная симптоматика. Бактериальное заражение проявляется наличием гнойной мокроты.
На заметку: при вирусном бронхите, а также бронхитах без присоединения бактериальной инфекции проведение антибиотикотерапии нецелесообразно (уровень доказательности «А», сила рекомендации – 1; МЗ РФ и Союз педиатров России).
Лечение во время ремиссии

Рекомендовано соблюдение некоторых профилактических мер:
- закаливание с соблюдением правильной техники;
- ежедневные прогулки на свежем воздухе;
- сбалансированное полноценное питание;
- дневной сон для детей и достаточная продолжительность ночного сна для всех категорий больных;
- отказ от курения;
- отказ от посещения мест с загазованным воздухом;
- регулярные осмотры терапевта или врача общей практики.
Народные средства в лечении рецидивирующего бронхита
Рецепты народной медицины прекрасно подходят для лечения неосложненных обострений бронхита. Для этого можно использовать следующие рецепты:
- Лимон, мед и глицерин: средний лимон моют, прокалывают ножом в 3-4 местах и кипятят в течение 5 минут. После этого фрукт выжимают в стакан. Туда же следует добавить 25 мл глицерина и чайную ложку меда. Состав перемешивают и настаивают в прохладном месте 2-3 часа. Принимать лекарство необходимо за полчаса до еды по 1 столовой ложке 3 раза в день. Курс – до полного исчезновения симптомов болезни.
- Луковый мед: 250 граммов сахара погружают в 1 литр воды. Туда же помещают 2 очищенных луковицы и кипятят до момента, когда объем смеси уменьшится вполовину. Далее лекарство остужают, лук извлекают и выбрасывают. Принимать состав нужно по ¼ стакана 3 раза в сутки. Курс – до выздоровления.
- Соляная лампа: изделие можно приобрести в магазине или сделать самостоятельно. Для этого необходимо изготовить каркас лампы из гибких древесных веток, после чего опустить его в крутой раствор поваренной соли на несколько дней. Каркас обрастет соляными отложениями. В центр полученной конструкции следует поместить небольшую лампу накаливания и подвести к ней электропроводку. Лампу следует включать на ночь, чтобы она наполняла воздух отрицательно заряженными ионами натрия, обладающими в том числе и бактерицидным действием.
Применять народные рецепты следует с осторожностью, так как их эффективность и безопасность не была доказана учеными. Перед началом подобной терапии следует проконсультироваться с лечащим врачом.
Прогноз
Прогноз при рецидивирующих бронхитах благоприятный. Дети, получающие лечение, полностью излечиваются к 5-6 годам. При отсутствии необходимой терапии болезнь может принять хроническую форму, при которой развитие дыхательной недостаточности становится лишь вопросом времени. Чтобы избежать этого, следует тщательно следить за состоянием своей дыхательной системы и дыхательной системы своего ребенка. Если бронхит возникает 3 и более раз в течение года, следует обратить внимание участкового врача на этот факт. Своевременное начало лечения значительно сокращает сроки реконвалесценции и практически нивелирует риск хронизации воспалительного процесса.
ingalin.ru
Обструктивный бронхит — причины, симптомы, диагностика и лечение
Обструктивный бронхит – диффузное воспаление бронхов мелкого и среднего калибра, протекающее с резким бронхиальным спазмом и прогрессирующим нарушением легочной вентиляции. Обструктивный бронхит проявляется кашлем с мокротой, экспираторной одышкой, свистящим дыханием, дыхательной недостаточностью. Диагностика обструктивного бронхита основана на аускультативных, рентгенологических данных, результатах исследования функции внешнего дыхания. Терапия обструктивного бронхита включает назначение спазмолитиков, бронходилататоров, муколитиков, антибиотиков, ингаляционных кортикостероидных препаратов, дыхательной гимнастики, массажа.
Общие сведения
Бронхиты (простые острые, рецидивирующие, хронические, обструктивные) составляют большую группу воспалительных заболеваний бронхов, различную по этиологии, механизмам возникновения и клиническому течению. К обструктивным бронхитам в пульмонологии относят случаи острого и хронического воспаления бронхов, протекающие с синдромом бронхиальной обструкции, возникающей на фоне отека слизистой, гиперсекреции слизи и бронхоспазма. Острые обструктивные бронхиты чаще развиваются у детей раннего возраста, хронические обструктивные бронхиты – у взрослых.
Хронический обструктивный бронхит, наряду с другими заболеваниями, протекающими с прогрессирующей обструкцией дыхательных путей (эмфиземой легких, бронхиальной астмой), принято относить к хронической обструктивной болезни легких (ХОБЛ). В Великобритании и США в группу ХОБЛ также включены муковисцидоз, облитерирующий бронхиолит и бронхоэктатическая болезнь.
Обструктивный бронхит
Причины
Острый обструктивный бронхит этиологически связан с респираторно-синцитиальными вирусами, вирусами гриппа, вирусом парагриппа 3-го типа, аденовирусами и риновирусами, вирусно-бактериальными ассоциациями. При исследовании смыва с бронхов у пациентов с рецидивирующими обструктивными бронхитами часто выделяют ДНК персистирующих инфекционных возбудителей — герпесвируса, микоплазмы, хламидий. Острый обструктивный бронхит преимущественно встречается у детей раннего возраста. Развитию острого обструктивного бронхита наиболее подвержены дети, часто страдающие ОРВИ, имеющие ослабленный иммунитет и повышенный аллергический фон, генетическую предрасположенность.
Главными факторами, способствующими развитию хронического обструктивного бронхита, служат курение (пассивное и активное), профессиональные риски (контакт с кремнием, кадмием), загрязненность атмосферного воздуха (главным образом, двуокисью серы), дефицит антипротеаз (альфа1-антитрипсина) и др. В группу риска по развитию хронического обструктивного бронхита входят шахтеры, рабочие строительных специальностей, металлургической и сельскохозяйственной промышленности, железнодорожники, сотрудники офисов, связанные с печатью на лазерных принтерах и др. Хроническим обструктивным бронхитом чаще заболевают мужчины.
Патогенез
Суммация генетической предрасположенности и факторов окружающей среды приводит к развитию воспалительного процесса, в который вовлекаются бронхи мелкого и среднего калибра и перибронхиальная ткань. Это вызывает нарушение движения ресничек мерцательного эпителия, а затем и его метаплазию, утрату клеток реснитчатого типа и увеличение количества бокаловидных клеток. Вслед за морфологической трансформацией слизистой происходит изменение состава бронхиального секрета с развитием мукостаза и блокады мелких бронхов, что приводит к нарушению вентиляционно-перфузионного равновесия.
В секрете бронхов уменьшается содержание неспецифических факторов местного иммунитета, обеспечивающих противовирусную и противомикробную защиту: лактоферина, интерферона и лизоцима. Густой и вязкий бронхиальный секрет со сниженными бактерицидными свойствами является хорошей питательной средой для различных патогенов (вирусов, бактерий, грибков). В патогенезе бронхиальной обструкции существенная роль принадлежит активации холинергических факторов вегетативной нервной системы, вызывающих развитие бронхоспастических реакций.
Комплекс этих механизмов приводит к отеку слизистой бронхов, гиперсекреции слизи и спазму гладкой мускулатуры, т. е. развитию обструктивного бронхита. В случае необратимости компонента бронхиальной обструкции следует думать о ХОБЛ — присоединении эмфиземы и перибронхиального фиброза.
Симптомы острого обструктивного бронхита
Как правило, острый обструктивный бронхит развивается у детей первых 3-х лет жизни. Заболевание имеет острое начало и протекает с симптомами инфекционного токсикоза и бронхиальной обструкции.
Инфекционно-токсические проявления характеризуются субфебрильной температурой тела, головной болью, диспепсическими расстройствами, слабостью. Ведущими в клинике обструктивного бронхита являются респираторные нарушения. Детей беспокоит сухой или влажный навязчивый кашель, не приносящий облегчения и усиливающийся в ночное время, одышка. Обращает внимание раздувание крыльев носа на вдохе, участие в акте дыхания вспомогательной мускулатуры (мышц шеи, плечевого пояса, брюшного пресса), втяжение уступчивых участков грудной клетки при дыхании (межреберных промежутков, яремной ямки, над- и подключичной области). Для обструктивного бронхита типичен удлиненный свистящий выдох и сухие («музыкальные») хрипы, слышимые на расстоянии.
Продолжительность острого обструктивного бронхита – от 7-10 дней до 2-3 недель. В случае повторения эпизодов острого обструктивного бронхита три и более раз в год, говорят о рецидивирующем обструктивном бронхите; при сохранении симптомов на протяжении двух лет устанавливается диагноз хронического обструктивного бронхита.
Симптомы хронического обструктивного бронхита
Основу клинической картины хронического обструктивного бронхита составляют кашель и одышка. При кашле обычно отделяется незначительное количество слизистой мокроты; в периоды обострения количество мокроты увеличивается, а ее характер становится слизисто-гнойным или гнойным. Кашель носит постоянный характер и сопровождается свистящим дыханием. На фоне артериальной гипертензии могут отмечаться эпизоды кровохарканья.
Экспираторная одышка при хроническом обструктивном бронхите обычно присоединяется позже, однако в некоторых случаях заболевание может дебютировать сразу с одышки. Выраженность одышки варьирует в широких пределах: от ощущений нехватки воздуха при нагрузке до выраженной дыхательной недостаточности. Степень одышки зависит от тяжести обструктивного бронхита, наличия обострения, сопутствующей патологии.
Обострение хронического обструктивного бронхита может провоцироваться респираторной инфекцией, экзогенными повреждающими факторами, физической нагрузкой, спонтанным пневмотораксом, аритмией, применением некоторых медикаментов, декомпенсацией сахарного диабета и др. факторами. При этом нарастают признаки дыхательной недостаточности, появляется субфебрилитет, потливость, утомляемость, миалгии.
Объективный статус при хроническом обструктивном бронхите характеризуется удлиненным выдохом, участием дополнительных мышц в дыхании, дистанционными свистящими хрипами, набуханием вен шеи, изменением формы ногтей («часовые стеклышки»). При нарастании гипоксии появляется цианоз.
Тяжесть течения хронического обструктивного бронхита, согласно методическим рекомендациям российского общества пульмонологов, оценивается по показателю ОФВ1 (объему форсированного выдоха в 1 сек.).
- I стадия хронического обструктивного бронхита характеризуется значением ОФВ1, превышающим 50% от нормативной величины. В этой стадии заболевание незначительно влияет на качество жизни. Пациенты не нуждаются в постоянном диспансерном контроле пульмонолога.
- II стадия хронического обструктивного бронхита диагностируется при снижении ОФВ1 до 35-49% от нормативной величины. В этом случае заболевание существенно влияет на качество жизни; пациентам требуется систематическое наблюдение у пульмонолога.
- III стадия хронического обструктивного бронхита соответствует показателю ОФВ1 менее 34% от должного значения. При этом отмечается резкое снижение толерантности к нагрузкам, требуется стационарное и амбулаторное лечение в условиях пульмонологических отделений и кабинетов.
Осложнениями хронического обструктивного бронхита являются эмфизема легких, легочное сердце, амилоидоз, дыхательная недостаточность. Для постановки диагноза хронического обструктивного бронхита должны быть исключены другие причины одышки и кашля, прежде всего туберкулез и рак легкого.
Диагностика
В программу обследования лиц с обструктивным бронхитом входят физикальные, лабораторные, рентгенологические, функциональные, эндоскопичесике исследования. Характер физикальных данных зависит от формы и стадии обструктивного бронхита. По мере прогрессирования заболевания ослабевает голосовое дрожание, появляется коробочный перкуторный звук над легкими, уменьшается подвижность легочных краев; аускультативно выявляется жесткое дыхание, свистящие хрипы при форсированном выдохе, при обострении – влажные хрипы. Тональность или количество хрипов изменяются после откашливания.
Рентгенография легких позволяет исключить локальные и диссеминированные поражения легких, обнаружить сопутствующие заболевания. Обычно через 2-3 года течения обструктивного бронхита выявляется усиление бронхиального рисунка, деформация корней легких, эмфизема легких. Лечебно-диагностическая бронхоскопия при обструктивном бронхите позволяет осмотреть слизистую бронхов, осуществить забор мокроты и бронхоальвеолярный лаваж. С целью исключения бронхоэктазов может потребоваться выполнение бронхографии.
Необходимым критерием диагностики обструктивного бронхита является исследование функции внешнего дыхания. Наибольшее значение имеют данные спирометрии (в т. ч. с ингаляционными пробами), пикфлоуметрии, пневмотахометрии. На основании полученных данных определяются наличие, степень и обратимость бронхиальной обструкции, нарушения легочной вентиляции, стадия хронического обструктивного бронхита.
В комплексе лабораторной диагностики исследуются общие анализы крови и мочи, биохимические показатели крови (общий белок и белковые фракции, фибриноген, сиаловые кислоты, билирубин, аминотрансферазы, глюкоза, креатинин и др.). В иммунологических пробах определяется субпопуляционная функциональная способность Т-лимфоцитов, иммуноглобулины, ЦИК. Определение КОС и газового состава крови позволяет объективно оценить степень дыхательной недостаточности при обструктивном бронхите.
Проводится микроскопическое и бактериологическое исследование мокроты и лаважной жидкости, а с целью исключения туберкулеза легких – анализ мокроты методом ПЦР и на КУБ. Обострение хронического обструктивного бронхита следует дифференцировать от бронхоэктатической болезни, бронхиальной астмы, пневмонии, туберкулеза и рака легких, ТЭЛА.
Лечение обструктивного бронхита
При остром обструктивном бронхите назначается покой, обильное питье, увлажнение воздуха, щелочные и лекарственные ингаляции. Назначается этиотропная противовирусная терапия (интерферон, рибавирин и др.). При выраженной бронхообструкции применяются спазмолитические (папаверин, дротаверин) и муколитические (ацетилцистеин, амброксол) средства, бронхолитические ингаляторы (сальбутамол, орципреналин, фенотерола гидробромид). Для облегчения отхождения мокроты проводится перкуторный массаж грудной клетки, вибрационный массаж, массаж мышц спины, дыхательная гимнастика. Антибактериальная терапия назначается только при присоединении вторичной микробной инфекции.
Целью лечения хронического обструктивного бронхита служит замедление прогрессирования заболевания, уменьшение частоты и длительности обострений, улучшение качества жизни. Основу фармакотерапии хронического обструктивного бронхита составляет базисная и симптоматическая терапия. Обязательным требованием является прекращение курения.
Базисная терапия включает применение бронхорасширяющих препаратов: холинолитиков (ипратропия бромид), b2-агонистов (фенотерол, сальбутамол), ксантинов (теофиллин). При отсутствии эффекта от лечения хронического обструктивного бронхита используются кортикостероидные препараты. Для улучшения бронхиальной проходимости применяются муколитические препараты (амброксол, ацетилцистеин, бромгексин). Препараты могут вводиться внутрь, в виде аэрозольных ингаляций, небулайзерной терапии или парентерально.
При наслоении бактериального компонента в периоды обострения хронического обструктивного бронхита назначаются макролиды, фторхинолоны, тетрациклины, b-лактамы, цефалоспорины курсом 7-14 дней. При гиперкапнии и гипоксемии обязательным компонентом лечения обструктивного бронхита является кислородотерапия.
Прогноз и профилактика обструктивного бронхита
Острый обструктивный бронхит хорошо поддаются лечению. У детей с аллергической предрасположенностью обструктивный бронхит может рецидивировать, приводя к развитию астматического бронхита или бронхиальной астмы. Переход обструктивного бронхита в хроническую форму прогностически менее благоприятен.
Адекватная терапия помогает задержать прогрессирование обструктивного синдрома и дыхательной недостаточности. Неблагоприятными факторами, отягощающими прогноз, служат пожилой возраст больных, сопутствующая патология, частые обострения, продолжение курения, плохой ответ на терапию, формирование легочного сердца.
Меры первичной профилактики обструктивного бронхита заключаются в ведении здорового образа жизни, повышении общей сопротивляемости к инфекциям, улучшении условий труда и окружающей среды. Принципы вторичной профилактики обструктивного бронхита предполагают предотвращение и адекватное лечение обострений, позволяющее замедлить прогрессирование заболевания.
www.krasotaimedicina.ru
Обструктивный бронхит – симптомы, лечение
Содержание статьи:
Обструктивный бронхит — диффузное воспаление слизистой оболочки бронхов различной этиологии, которое сопровождается нарушением проходимости дыхательных путей вследствие бронхоспазмов, т. е. сужения просвета бронхиол и образованием большого количества плохо отделяемого экссудата.
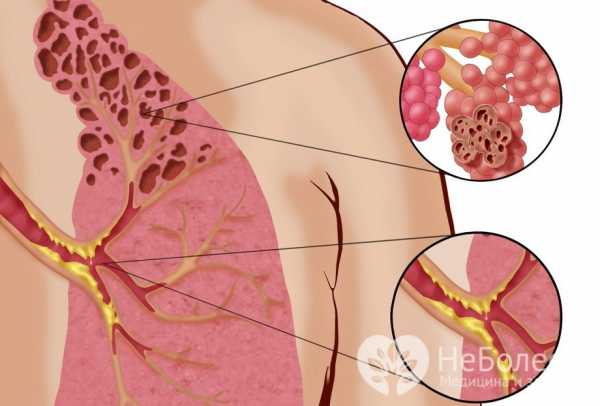 При обструктивном бронхите образуется большое количество плохо отделяемой слизи
При обструктивном бронхите образуется большое количество плохо отделяемой слизиГиперемия внутренних покровов бронхолегочного тракта затрудняет движения ресничек мерцательного эпителия, вызывая метаплазию реснитчатых клеток. Погибшие эпителиоциты замещаются бокаловидными клетками, вырабатывающими слизь, в результате чего резко увеличивается количество мокроты, отхождение которой затруднено бронхоспастическими реакциями со стороны вегетативной нервной системы.
Одновременно изменяется состав бронхиальной слизи: увеличение вязкости секрета сопровождается снижением концентрации неспецифических иммунных факторов – интерферона, лизоцима и лактоферина. Таким образом, продукты воспалительных реакций становятся питательной средой для представителей патогенной и условно-патогенной микрофлоры. Прогрессирующий воспалительный процесс влечет за собой стойкое нарушение вентиляции легких и развитие дыхательной недостаточности.
Причины и факторы риска
Обструктивный бронхит может иметь как инфекционное, так и неинфекционное происхождение. Чаще всего возбудителями заболевания чаще оказываются вирусы – риновирус и аденовирус, а также вирусы герпеса, гриппа и парагриппа III типа. На фоне сильного угнетения иммунной системы к вирусной инфекции может добавиться бактериальный компонент. Довольно часто обструктивный бронхит развивается на фоне хронического очага инфекции в носоглотке.
Неинфекционный обструктивный бронхит возникает в результате постоянного раздражения слизистых оболочек дыхательных путей. Раздражающий эффект могут оказывать аллергены – пыльца растений, частицы эпителия животных, домашняя пыль, постельные клещи и прочее. В роли механических раздражителей обычно выступают новообразования в трахее и бронхах. Также возникновению заболевания способствуют травматические повреждения и ожоги слизистых оболочек дыхательных веществ, а также повреждающее действие токсичных веществ, таких как аммиак, озон, хлор, кислотные пары, сернистый газ, взвешенные мелкодисперсные частицы меди, кадмия, кремния и т. д.
Частое вдыхание отравляющих веществ и мелкодисперсных частиц пыли в условиях вредного производства считается одним из главных предрасполагающих факторов развития хронического обструктивного бронхита у представителей ряда профессий. В группу риска попадают шахтеры, металлурги, типографские рабочие, железнодорожники, строители, штукатуры, работники предприятий химической промышленности и сельского хозяйства, а также жители экологически неблагополучных регионов.
 Работа на вредном производстве – один из главных предрасполагающих факторов к развитию обструктивного бронхита
Работа на вредном производстве – один из главных предрасполагающих факторов к развитию обструктивного бронхитаКурение и злоупотребление алкоголем также способствуют развитию бронхиальной обструкции. В пульмонологии существует понятие «бронхит курильщика», применяемое в отношении пациентов со стажем курения более 10 лет, жалующихся на одышку и сильный надсадный кашель по утрам. Вероятность возникновения данного заболевания при активном и пассивном курении примерно одинакова.
Большое значение для профилактики обструктивных заболеваний дыхательной системы имеют бытовые условия, экологическая обстановка в регионе и организация охраны труда на предприятиях.
Неадекватный подход к лечению острого обструктивного бронхита создает предпосылки для перехода заболевания в хроническую форму. Обострения хронического бронхита провоцируются рядом внешних и внутренних факторов:
- вирусные, бактериальные и грибковые инфекции;
- воздействие аллергенов, пыли и ядохимикатов;
- тяжелые физические нагрузки;
- аритмия;
- неконтролируемый сахарный диабет;
- длительный прием некоторых лекарств.
Наконец, заметную роль в патогенезе острого и хронического обструктивного бронхита играет наследственная предрасположенность – врожденная гиперреактивность слизистых оболочек и генетически обусловленная ферментная недостаточность, в частности дефицит некоторых антипротеаз.
Формы
Исходя из обратимости бронхиальной обструкции, в пульмонологической практике принято различать острую и хроническую формы обструктивного бронхита. У детей младшего возраста чаще отмечается острый обструктивный бронхит; хроническая форма более характерна для взрослых пациентов. При хронической бронхиальной обструкции отмечаются необратимые изменения в бронхолегочной ткани вплоть до нарушения вентиляционно-перфузионного баланса и развития хронической обструктивной болезни легких (ХОБЛ).
Стадии
Начальная стадия острого обструктивного бронхита проявляется катаральным воспалением верхних дыхательных путей. Далее клиническая картина заболевания разворачивается по мере распространения воспалительного процесса на перибронхиальную ткань, бронхиолы и бронхи мелкого и среднего калибра. Болезнь длится от 7–10 дней до 2–3 недель.
В зависимости от эффективности терапевтических мероприятий возможны два варианта развития событий – купирование воспалительного процесса или переход заболевания в хроническую форму. В случае повторения трех и более эпизодов в год ставится диагноз рецидивирующего обструктивного бронхита; хроническая форма диагностируется при сохранении симптоматики на протяжении двух лет.
Прогрессирующее развитие хронического обструктивного бронхита характеризуется постепенным снижением объема форсированного вдоха в одну секунду (ОВФ-1), выраженного в процентах от нормативной величины.
- I стадия: ОВФ-1 от 50% и выше. Заболевание не вызывает существенного ухудшения качества жизни.
- II стадия: ОВФ-1 снижается до 35–49%, появляются признаки дыхательной недостаточности. Показано систематическое наблюдение пульмонолога.
- III стадия: ОВФ-1 составляет менее 34%. Патологические изменения бронхолегочной ткани принимают необратимый характер, наступает выраженная декомпенсация дыхательной недостаточности. Улучшению качества жизни способствует поддерживающее лечение в условиях амбулатории и дневного стационара. В период обострений может потребоваться госпитализация. При появлении признаков перибронхиального фиброза и эмфиземы можно предположить переход хронического обструктивного бронхита в ХОБЛ.
Симптомы обструктивного бронхита
Острая и хроническая формы бронхиальной обструкции проявляются неодинаково. Начальные симптомы острого обструктивного бронхита совпадают с проявлениями катара верхних дыхательных путей:
- сухой надсадный кашель, усиливающийся ночью;
- затрудненное отделение мокроты;
- чувство стесненности в груди;
- тяжелое дыхание с присвистом;
- субфебрильная температура;
- потливость.
 При остом обструктивном бронхите больного беспокоит сухой надсадный кашель, особенно в ночное время
При остом обструктивном бронхите больного беспокоит сухой надсадный кашель, особенно в ночное времяВ некоторых случаях симптомы обструктивного бронхита напоминают ОРВИ. Помимо кашля, наблюдаются головные боли, диспепсические расстройства, миалгия и артралгия, общее угнетение, апатия и быстрая утомляемость.
При хронической бронхиальной обструкции кашель не прекращается даже во время ремиссии. После продолжительных приступов, сопровождающихся обильным потоотделением и ощущением удушья, отделяется небольшое количество слизи. При протекании заболевания на фоне стойкой артериальной гипертензии в мокроте могут появиться прожилки крови.
Во время обострений кашель усиливается, в мокроте обнаруживаются гнойный экссудат. Одновременно наблюдается одышка, которая поначалу проявляется при физических и эмоциональных нагрузках, а в тяжелых и запущенных случаях – и в состоянии покоя.
В группу риска развития обструктивногобронхита попадают шахтеры, металлурги, типографские рабочие, железнодорожники, строители, штукатуры, работники предприятий химической промышленности и сельского хозяйства, а также жители экологически неблагополучных регионов.
При прогрессирующем обструктивном бронхите удлиняется период вдоха, из-за чего дыхание сопровождается хрипами и свистом на выдохе. В расширении грудной клетки принимает участие не только дыхательная мускулатура, но и мышцы спины, шеи, плеч и пресса; хорошо заметно набухание вен на шее, раздувание крыльев носа в момент вдоха и западание уступчивых участков грудной клетки – яремной ямки, межреберных промежутков, надключичной и подключичной области.
 Для хронического обструктивного бронхита характерны приступы удушья, свист и хрипы при дыхании
Для хронического обструктивного бронхита характерны приступы удушья, свист и хрипы при дыханииПо мере исчерпания компенсаторных ресурсов организма появляются признаки дыхательной и сердечной недостаточности – синюшность ногтей и кожи в области носогубного треугольника, на кончике носа и на ушных мочках. У некоторых пациентов отекают нижние конечности, повышается частота сердечных сокращений и артериальное давление, а ногтевые пластины приобретают специфическую форму «часовых стеклышек». Больных тревожит упадок сил, повышенная утомляемость и снижение работоспособности; часто присутствуют признаки интоксикации.
Особенности протекания заболевания у детей
У детей дошкольного и младшего школьного возраста преобладает острая форма обструктивного бронхита, которая легко излечивается при адекватной и своевременно начатой терапии. Особого внимания требует лечение обструктивного бронхита у детей, склонных к простудам и аллергическим реакциям, поскольку есть вероятность развития аллергического бронхита и бронхиальной астмы на фоне частых рецидивов.
Читайте также:5 мифов о бронхите
8 факторов, вредящих здоровью легких
10 стройматериалов, опасных для здоровья
Диагностика
Диагноз острого обструктивного бронхита обычно ставится на основании выраженной клинической картины и результатов физикального осмотра. При аускультации прослушиваются влажные хрипы в легких, частота и тональность которых изменяются при откашливании. Для точной оценки степени поражения бронхов, выявления сопутствующих заболеваний и исключения локальных и диссеминированных поражений легких при туберкулезе, пневмонии и онкопатологии может потребоваться рентгенография легких.
При хроническом обструктивном бронхите появляется жесткое дыхание, сопровождаемое свистящим шумом при форсированном выдохе, уменьшается подвижность легочных краев, а при перкуссии над легкими отмечается коробочный звук. Характерный признак развившейся сердечной недостаточности легочного генеза – выраженный акцент второго тона легочной артерии при аускультации. Однако при подозрении на хронический обструктивный бронхит физикальных методов недостаточно. Дополнительно назначаются эндоскопические и функциональные исследования, позволяющие судить о глубине и степени обратимости патологических процессов:
- спирометрия – измерение объемных показателей дыхания с ингаляционными пробами;
- пневмотахометрия – определение объема и скорости воздушных потоков при спокойном и форсированном дыхании;
- пикфлоуметрия – определение пиковой скорости форсированного выдоха;
- бронхоскопия с забором биоптата;
- бронхография.
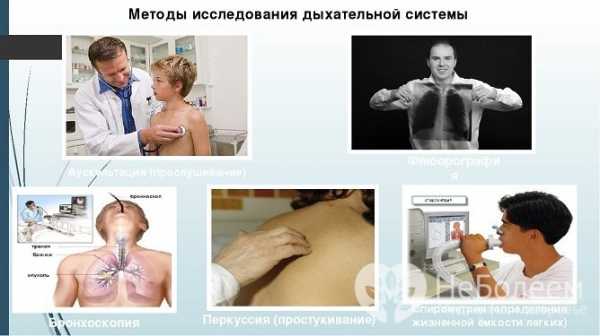 Методы обследований для диагностики обструктивного бронхита
Методы обследований для диагностики обструктивного бронхитаПакет лабораторных исследований включает:
В сомнительных случаях обострения хронического обструктивного бронхита следует дифференцировать от пневмонии, туберкулеза, бронхиальной астмы, бронхоэкталической болезни, ТЭЛА и рака легкого.
Лечение обструктивного бронхита
В основе лечения острого обструктивного бронхита лежит комплексная терапевтическая схема с применением широкого спектра лекарственных препаратов, подбираемых в индивидуальном порядке. Острая форма заболевания обычно провоцируется вирусной инфекцией. По этой причине антибиотики назначают только при бактериальных осложнениях, необходимость их применения определяется лечащим врачом. Если заболевание спровоцировано аллергической реакцией, применяют антигистаминные средства.
Симптоматическое лечение обструктивного бронхита предполагает устранение бронхоспазма и облегчение отхода мокроты. Для устранения бронхоспазма назначают антихолинэргические средства, бета-блокаторы и теофиллины, применяемые парентерально, в ингаляционной форме или с помощью небулайзера. Параллельный прием муколитиков способствует разжижению экссудата и быстрой эвакуации мокроты. При сильной одышке используют ингаляционные бронхолитики.
Для расслабления грудных мышц и скорейшего восстановления дыхательной функции рекомендуется перкуторный массаж, а также дыхательная гимнастика по Бутейко или Стрельниковой. Стойкий терапевтический эффект дают занятия на дыхательном тренажере Фролова.
 При обструктивном бронхите полезна дыхательная гимнастика по Бутейко или Стрельниковой
При обструктивном бронхите полезна дыхательная гимнастика по Бутейко или СтрельниковойВ целях предупреждения интоксикации и обезвоживания больному необходимо обильное теплое питье – щелочная минеральная вода, отвар сухофруктов, фруктовые соки, ягодные морсы, чай слабой заварки.
При хронической форме заболевания преобладает симптоматическое лечение. К этиотропной терапии прибегают только в период обострений. В отсутствие положительного эффекта могут назначаться кортикостероиды. Предполагается активное участие пациента в терапевтическом процессе: требуется пересмотреть образ жизни, рацион и режим питания, распорядок дня, отказаться от вредных привычек.
В самых тяжелых случаях лечение острого и хронического обструктивного бронхита проводится в стационаре. Показания к госпитализации:
- некупируемые бактериальные осложнения;
- быстро нарастающая интоксикация;
- лихорадочные состояния;
- спутанное сознание;
- острая дыхательная и сердечная недостаточность;
- изнуряющий кашель, сопровождаемый рвотой;
- присоединение пневмонии.
В пульмонологии существует понятие «бронхит курильщика», применяемое в отношении пациентов со стажем курения более 10 лет, жалующихся на одышку и сильный надсадный кашель по утрам.
Возможные осложнения и последствия
В отсутствие квалифицированной медицинской помощи при остром обструктивном бронхите высока вероятность присоединения астматического и бактериального компонента. У детей, склонных к аллергии, чаще встречаются такие осложнения, как астматический бронхит и бронхиальная астма; для взрослых типично развитие бактериальной пневмонии и переход бронхиальной обструкции в хроническую форму.
 У детей нередким осложнением обструктивного бронхита становится бронхиальная астма
У детей нередким осложнением обструктивного бронхита становится бронхиальная астмаНаиболее вероятные осложнения хронического обструктивного бронхита – эмфизема, хроническая обструктивная болезнь легких (ХОБЛ) и сердечная недостаточность легочного генеза – т. н. «легочное сердце». Острые инфекционные процессы, тромбоэмболия легочной артерии или спонтанный пневмоторакс могут вызвать острую дыхательную недостаточность, требующую немедленной госпитализации больного. У некоторых пациентов частые приступы удушья провоцируют панические атаки.
Прогноз
При своевременном проведении адекватной терапии прогноз острой бронхиальной обструкции благоприятный, заболевание хорошо поддается лечению. При хроническом обструктивном бронхите прогноз более осторожный, однако правильно подобранная схема терапии в состоянии замедлить прогрессирование патологии и предотвратить возникновение осложнений. При большом количестве сопутствующих заболеваний и в пожилом возрасте эффективность лечения снижается.
Профилактика
Первичная профилактика обструктивного бронхита сводится к здоровому образу жизни. Желательно отказаться от курения и употребления алкоголя, рационально питаться, уделять время закаливанию и регулярным прогулкам на свежем воздухе. Необходимо своевременно и адекватно лечить острые респираторные инфекции, а при дыхательных расстройствах аллергического характера пройти курс десенсибилизирующей терапии.
Большое значение для профилактики обструктивных заболеваний дыхательной системы имеют бытовые условия, экологическая обстановка в регионе и организация охраны труда на предприятиях. Необходимо каждый день проветривать помещения и проводить влажную уборку не реже двух-трех раз в неделю. При сильной загрязненности атмосферы можно использовать увлажнители воздуха. Для предупреждения обострений хронического обструктивного бронхита, вызванного раздражающим действием ядохимикатов, может потребоваться смена место жительства или профессии.
Видео с YouTube по теме статьи:
www.neboleem.net
Рецидивирующий бронхит
Рецидивирующий обструктивный бронхит
Рецидивирующий обструктивный бронхит – это повторные обострения бронхообструкции, которые возникают несколько раз за один сезон, как правило, на фоне имеющейся инфекции. Проще говоря, вылеченный острый обструктивный бронхит, может вновь обостриться после того, как человек заболевает обычной простудой. Подобные вспышки обострения, возникающие несколько раз за короткий период времени, принято называть рецидивами.
Код по МКБ-10 J44 Другая хроническая обструктивная легочная болезнь J44.0 Хроническая обструктивная легочная болезнь с острой респираторной инфекцией нижних дыхательных путей J44.1 Хроническая обструктивная легочная болезнь с обострением неуточненная J44.8 Другая уточненная хроническая обструктивная легочная болезнь J44.9 Хроническая обструктивная легочная болезнь неуточненная J41 Простой и слизисто-гнойный хронический бронхитЧто вызывает рецидивирующий обструктивный бронхит?
Провокаторами рецидивов обструктивного бронхита служат острые респираторно-вирусные инфекции. Чаще всего подобное заболевание свойственно детям, причем раннего возраста. В медицинской сфере рецидивирующий обструктивный бронхит называют предвестником бронхиальной астмы.
Объясняется это тем, что дети, подверженные частым обструкциям бронхиального дерева наиболее предрасположены к развитию в дальнейшем приступов бронхиальной астмы.
Как протекает рецидивирующий обструктивный бронхит?
Как уже было сказано выше, рецидивами называются повторные вспышки недавно перенесенного заболевания. В случае с обструктивным бронхитом рецидивы могут наблюдаться в течение первых двух лет. Толчком для рецидива служит инфекционное поражение организма, оно же ОРВИ.
На фоне основных симптомов ОРВИ: незначительная или субфебрильная температура тела, покраснение горла, увеличение миндалин, выделения из носа, покашливание переходящее в сильный сухой кашель. Общая слабость организма, отсутствие аппетита. В течение нескольких дней признаки ОРВИ уменьшаются, а кашель приобретает характер влажного, усиливается отхождение слизистой или слизисто-гнойной мокроты.
В легких слышны грубые хрипы, единичные, сухие или влажные, мелко или крупно пузырчатые, с меняющимся количественным и качественным показателем до и после откашливания.
Для рецидивирующих состояний важно наблюдение в периоды ремиссии, восстановления организма после перенесенного заболевания. Стоит отметить, что после стихания острой фазы рецидивирующего обструктивного бронхита в период ремиссии наблюдается, так называемая «повышенная готовность к кашлю». Примером может служить ситуация, при которой глоток свежего морозного воздуха или другого провоцирующего фактора, вызывает сильный приступ кашля.
Как распознать рецидивирующий обструктивный бронхит?
Наиболее информативными методами считаются рентгенографический снимок грудной клетки, при котором можно четко увидеть сильно увеличенный легочный рисунок. Четкость легочного рисунка более выражена в период обострения, но и в состоянии ремиссии его увеличение значительно отличается от показателей нормы.
В острый период хорошо информативна бронхоскопия. С ее помощью можно своевременно выявить распространение катарального или катарально-гнойного эндобронхита.
Показательна и бронхография при которой в бронхи вводят контрастное вещество и по ее продвижению наблюдают за проходимостью бронхиального дерева. Рецидивирующий обструктивный бронхит дает картину очень медленн
neb0ley.ru
О профилактике рецидивов обструктивного бронхита у детей раннего возра
Респираторная патология с рецидивирующим течением у детей раннего возраста приобретает в нашей стране все большую актуальность. Предупреждение формирования рецидивирующего обструктивного бронхита является непростой задачей для каждого педиатра. Согласно современной классификации диагноз рецидивирующего обструктивного бронхита возможен при наличии эпизодов бронхообструкции не менее чем три раза в год. Нужно ли педиатру выбирать выжидательную тактику до развития третьего эпизода? Или следует вовремя оценить риск развития рецидивирующего обструктивного бронхита и проводить активную его профилактику?
А.С. Сенаторова, д.м.н., профессор
тематический номер: ПЕДИАТРИЯ, АКУШЕРСТВО, ГИНЕКОЛОГИЯ
На эти вопросы в рамках Украинской научно-практической конференции «Современная педиатрия. Проблемы и перспективы» (18-19 января, г. Харьков), посвященной 115-летию кафедры педиатрии Харьковского государственного медицинского университета, ответила заведующая кафедрой госпитальной педиатрии Харьковского государственного медицинского университета, доктор медицинских наук, профессор Анна Сергеевна Сенаторова.
– В последние годы у детей раннего возраста существенно выросла заболеваемость острым обструктивным бронхитом с затяжным течением. По нашим данным (Харьковская областная детская больница), у 57 детей в возрасте от 1 месяца до 3 лет, поступивших в клинику в течение 2005 года, острый обструктивный бронхит длился более 4 недель. Проблема усугубляется тем, что у этой категории детей отмечается высокая частота повторного случая бронхообструкции спустя несколько недель после выписки из стационара, что в последующем приводит к формированию рецидивирующего обструктивного бронхита или бронхиальной астмы. Так, в 2005 году 168 пациентов поступили в нашу клинику по поводу повторно развившегося бронхообструктивного синдрома, из них 126 нуждались в интенсивной терапии.
Каковы же основные факторы формирования рецидивирующего обструктивного бронхита у детей? Наиболее значимыми из них являются персистенция возбудителя, иммунная дисфункция и наличие препятствий эффективному бронхиальному лаважу.
Известно, что персистенция вируса и/или внутриклеточного возбудителя на фоне повышенной чувствительности бронхиального дерева к инфекции вызывает хроническое воспаление. Любое реинфицирование вирусной или бактериальной этиологии способствует развитию острого воспалительного процесса на фоне хронического. В таком случае классическая схема воспаления нарушается: фагоциты, которые содержат персистирующий инфекционный агент, неспособны справиться с вновь поступившими антигенами; возникает дефектная презентация или дефектное Т-клеточное распознавание, что в конце концов приводит к длительному и рецидивирующему течению заболевания.
Каждый внутриклеточный инфекционный агент обладает особыми свойствами, позволяющими избегать уничтожения эффекторными системами и персистировать в макроорганизме. Классическим примером ускользания вируса от иммунного ответа является инфицирование тканей, труднодоступных Т-лимфоцитам (макрофаги, слюнные железы, нейроны головного мозга).
Известен еще один способ для вирусов избежать иммунного ответа – блокировать синтез собственных антигенов на поверхности клетки. По приблизительным подсчетам, для индукции Т-ответа необходимо не менее 200 HLA-пептидов. В противном случае клетка «невидима» для Т-лимфоцитов. Способность к сокращению молекул HLA выявлена у аденовирусов и цитомегаловирусов.
Следующий механизм уклонения от антител и Т-лимфоцитов заключается в создании так называемых «ускользающих» мутантов. Эти мутантные антагонисты, сохраняя способность связывать клеточные рецепторы, вместо активации вызывают анергию Т-киллеров и блокируют синтез медиаторов Т-рецепторов.
Вирусы также могут избегать иммунного ответа путем создания дефектных вирусных частиц, которые могут сосуществовать наряду с полноценными вирионами и при определенном соотношении вызывать подострые формы инфекционного процесса, которые характеризуются вялым и рецидивирующим течением.
Кроме того, существует гипотеза о «альтруистическом самоуничтожении» клеток – когда клетки на вирусную инфекцию реагируют активацией апоптоза с целью предупреждения репликации вируса. Некоторые вирусы блокируют апоптоз, создавая себе оптимальные условия для собственной репродукции.
Хламидии также имеют множество способов ускользать от влияния иммунной системы. Репликативный цикл хламидий может быть искусственно удлинен или даже прекращен, если клетки оказываются в неблагоприятных условиях. В таких случаях возбудитель не погибает, а сохраняет способность к вегетации после устранения негативных факторов. Хламидии также способны длительно сохраняться в клетках лимфоидной ткани. Благодаря низкой метаболической активности они не распознаются как антиген, поэтому эффекторные клетки не уничтожают их.
Что касается микоплазмы, то этот возбудитель вызывает гиперстимуляцию Т- и В-лимфоцитов, способствуя иммунному дисбалансу и недостаточной элиминации патогена. Нельзя полностью исключить влияние бактериальной флоры в рецидивирующем течении обструктивного бронхита. При наслоении на вирусную инфекцию бактериальной микроорганизмы способствуют более сильному повреждению реснитчатого эпителия и ухудшению дренажной функции бронхов.
Важную роль в рецидивировании обструктивного бронхита играют наследственность и конституциональная предрасположенность, которые способствуют возникновению заболевания при вмешательстве этиологических факторов на фоне измененной иммунной реактивности. Особое значение имеет генетически детерминированная низкая продукция иммуноглобулина А.
Иммунная дисфункция и, как следствие, персистенция возбудителей может иметь не только врожденный, но и приобретенный характер. Причиной иммунологической недостаточности могут быть поражения центральной нервной системы различного генеза. К развитию рецидивирующего обструктивного бронхита склонны дети с нарушением вентиляционной функции верхних дыхательных путей: нарушение носового дыхания в результате инфекционного или аллергического воспаления, аденоидных вегетаций.
Основой иммунной недостаточности и вирусной персистенции могут быть нарушения общих обменных процессов, метаболические нарушения на фоне недостаточного или несбалансированного питания, а также влияния разных токсических веществ. Известно, что чаще болеют дети из экологически неблагоприятных регионов. В настоящее время активно обсуждается вопрос о роли частых ОРВИ в рецидивировании обструктивного бронхита (более 4-6 раз в год).
Важную роль в формировании рецидивирующего обструктивного бронхита играет неоправданно массивная и нерациональная антибиотикотерапия, которая угнетает и без того супрессированное инфекционными патогенами клеточное звено иммунитета. Такие необоснованные ятрогенные вмешательства приводят к снижению функции паренхиматозных органов, агранулоцитозу, угнетению синтеза веществ, способствующих дезактивации вирусных протеаз.
Не менее важным механизмом рецидивирования является наличие препятствий эффективному дренажу. Воспалительные изменения трахеобронхиального секрета имеют преимущественно защитно-приспособительный характер, действие которого направлено на уменьшение интенсивности поражения, быструю ликвидацию патогена и поврежденных им тканей. Сам воспалительный процесс имеет защитный характер, но приобретает патологические черты, если степень защиты превышена или извращена. Внедрение инфекционного агента вызывает воспаление слизистой оболочки бронхов с гиперпродукцией вязкого секрета, что снижает санирующую и эвакуационную функцию реснитчатого эпителия.
Целью нашего исследования, проведенного на базе Харьковской областной больницы, было изучение патогенетических механизмов развития острого обструктивного бронхита и разработка на основе этих данных схемы профилактики его рецидивов. В исследование были включены 105 детей в возрасте от 1-го месяца до 3 лет, которые были разделены на две группы: основную, включавшую 57 пациентов с повторным развитием острого обструктивного бронхита, и группу сравнения – 48 детей с впервые зарегистрированным случаем заболевания.
Методы исследования включали изучение клинико-анамнестических данных, биохимическое, иммунологическое и серологическое исследование крови, рентгенографию органов грудной клетки, пневмотахометрию, бактериологическое исследование мокроты, смывов из носоглотки, исследование крови методом ПЦР на ДНК основных респираторных патогенов. Всем пациентам проводилось бронхоскопическое обследование с визуальной оценкой слизистой оболочки бронхов и исследованием бронхоальвеолярного лаважа (физико-химический, цитологический и иммунологический анализ). Иммунологическая оценка бронхоальвеолярного лаважа проводилась на основании подсчета фагоцитарного индекса, фагоцитарного числа, проведения НСТ-теста с альвеолярными макрофагами и нейтрофилами.
Наиболее типичными жалобами пациентов с повторно развившимся острым обструктивным бронхитом были малопродуктивный длительный кашель на фоне мукоактивной терапии (80,8%), затяжное течение ринита (67,0%), длительная субфебрильная лихорадка на протяжении нескольких недель до госпитализации (30,8%), слабость (75,5%), ухудшение аппетита (57,4%).
В анамнезе у таких детей были выявлены следующие факторы риска: наследственная склонность к аллергическим реакциям (75,5%), раннее искусственное вскармливание (55,3%), перенесенные на первом году жизни ОРВИ (67,0%), острый бронхит (32,9%), анемия (41,4%), рахит (44,6%).
Среди особенностей клинической картины у детей с повторно развившимся острым обструктивным бронхитом следует выделить наличие атопического дерматита (59,5%), фенотипические признаки дисплазии соединительной ткани (65,9%), длительно сохраняющиеся среднепузырчатые хрипы в легких (61,7%), ослабление дыхания в нижнебазальных отделах (77,6%).
У основной группы были отмечены также особенности лабораторных показателей: длительно сохраняющаяся ускоренная СОЭ (58,5%), тенденция к низкому уровню содержания CD4, дисиммуноглобулинемии, снижение индексов поглощения и бактерицидной способности нейтрофилов крови.
У 55,2% пациентов основной группы при проведении бронхоскопии выявлена мозаичность сосудистого рисунка эпителия бронхов, что свидетельствовало в пользу неравномерной васкуляризации очага воспаления, а у 12% детей имели место признаки субатрофии слизистой оболочки бронхов. У детей основной группы чаще выявлялось умеренное расширение долевых и сегментарных бронхов, сужение просвета крупных бронхов, аномалии «разветвления» бронхов, повышенная двигательная активность сегментарных бронхов.
Частой причиной повторного развития бронхообструктивного бронхита являются вирусно-вирусные, вирусно-бактериальные, вирусно-микоплазменные, вирусно-хламидийные и другие виды ассоциации возбудителей. Спектр микроорганизмов, выявленных у детей с рецидивом бронхообструктивного синдрома, выглядел следующим образом:
- аденовирусы – 29,3%;
- респираторно-синцитиальный вирус – 23,4%;
- цитомегаловирус, энтеровирус, герпес-вирус – 52,6%;
- Сhlamydia pneumoniae – 21,1%;
- Мycoplasma рneumoniae – 9,6%;
- Рseudomonas aeruginosa – 15,5%;
- Streptococcus pneumoniae – 12%.
Цитологический анализ у детей с повторно развившимся отрым обструктивным бронхитом показал, что в бронхоальвеолярном лаваже выявлено большое количество разрушенных, структурно перестроенных клеточных элементов и изменение строения эпителиальных клеток. Абсолютное число макрофагов лаважа не изменялось, а иногда и повышалось, что свидетельствовало о достаточном их притоке к очагу воспаления. Достоверно чаще дисплазия эпителия проявлялась наличием крупных, гиперхромных и деформированных ядер в клетках, а также увеличенным ядерно-цитоплазматическим коэффициентом.
При изучении реактивности нейтрофилов и альвеолярных макрофагов бронхоальвеолярного лаважа у детей основной группы была выявлена высокая бактерицидная способность нейтрофилов и низкий коэффициент стимуляции, что свидетельствовало об истощении их резервных возможностей. Для макрофагов бронхоальвеолярного лаважа характерной была удовлетворительная способность к захвату чужеродного агента и резкое снижение НСТ-теста, что свидетельствовало о глубоких метаболических сдвигах в клетке.
Проанализировав полученные результаты, мы смогли сделать следующие выводы:
- у детей с повторными случаями развития острого обструктивного бронхита наиболее снижена бактерицидная способность альвеолярных макрофагов на фоне их морфологической перестройки и дисплазии эпителия бронхов, т. е. уже на ранних этапах происходят не только функциональные, но и метаболические нарушения, приводящие к морфологической перестройке иммунных и эпителиальных клеток;
- с целью профилактики рецидивов заболевания рекомендовано в базисную терапию включать мембраностабилизирующие и метаболические препараты, а также терапию, направленную на повышение местного иммунитета.
Таким образом, схема лечения острого обструктивного бронхита с учетом основных патогенетических механизмов рецидивирования должна включать соблюдение режима и диеты, антибиотикотерапию, применение препаратов, улучшающих дренажную функцию бронхов, противовоспалительные и метаболические средства, санацию хронических очагов инфекции и местную иммуномодулирующую терапию.
Препаратами первого выбора для антибиотикотерапии острого обструктивного бронхита должны быть цефалоспорины и макролиды. В нашей клинике таким пациентам мы назначаем препарат группы макролидов Ровамицин (спирамицин). Этот препарат проникает и накапливается в фагоцитах, что обеспечивает его эффективность в лечении инфекций, вызванных внутриклеточными возбудителями (Сhlamydia pneumonia, Мycoplasma рneumoniae). Ровамицин назначается в дозе 150 000 МЕ на 1 кг массы тела в сутки в 2-3 приема.
Следует помнить о том, что Ровамицин in vivo демонстрирует высокую эффективность против патогенных микроорганизмов, проявляющих умеренную или низкую чувствительность к данному антибиотику in vitro (так называемый парадокс спирамицина). Кроме того, спирамицин обладает выраженным постантибиотическим эффектом. Так, постантибиотический эффект Ровамицина в отношении пневмококка самый длительный среди макролидов и составляет около 4 часов. В отличие от 14- и 15-членных макролидов к спирамицину не вырабатывается резистентность по MLS-типу, поскольку они не индуцируют выработку метилаз. Все эти фармакокинетические и фармакодинамические особенности Ровамицина обеспечивают его высокую эффективность при лечении острого и рецидивирующего обструктивного бронхита у детей.
Подготовила Наталья Мищенко
Читайте также
www.health-ua.org
Рецидивирующий бронхит: причины, симптомы и лечение
Рецидивирующий бронхит (по МКБ-10 код — J 20) – повторно развивающееся затяжное воспаление слизистого покрова бронхов, которое повторяется до 3 и более раз в течение года, однако не приводит к необратимым нарушениям функциональных свойств дыхательной системы. Недуг в большинстве случаев сопровождается субфебрилитетом, грубым влажным кашлем, иногда — свистящим дыханием и бронхоспазмом. Диагноз ставится по данным бронхографии, рентгенографии легких, ФВД, аллергопроб, бактериального посева мокроты. При рецидивах бронхита применяется медикаментозное лечение (бронхолитики, муколитики, антигистаминные препараты) и реабилитационные мероприятия (вибрационный массаж, дыхательная гимнастика, физиолечение). В случае необходимости назначаются противовирусные и антибактериальные препараты.

Общие характеристики патологии
Рецидивирующий бронхит — эпизоды бронхита, неоднократно повторяющиеся (до 3-4 раз) на протяжении года с длительностью течения до 2-3 недель. Протекают они чаще всего с явлениями бронхоспазма, однако затруднением дыхания болезнь может не сопровождаться. Кроме того, возникают обратимые изменения в бронхолегочной системе. Бронхит рецидивирующего характера больше свойственен детям, чем взрослым пациентам. Этим заболеванием наиболее часто страдают дети дошкольного возраста. К зрелости у таких пациентов уже образуется хронический бронхит, протекающий со стойкими повреждениями структур бронхиальных стенок и периодическими обострениями.
В каком возрасте возникает?
Рецидивирующий бронхит возникает обычно на втором году жизни, и на долю этого клинического проявления приходится до 1/3 всех респираторных патологий раннего возраста. Наибольшая заболеваемость отмечается среди детей в возрасте 4-6 лет, затем постепенно уменьшается в пред- и пубертатный период.
Симптомы обструкции
Данное заболевание в основном не вызывает симптомов обструкции. Бывает рецидивирующий бронхит с обструктивным синдромом, не опосредованный аллергенами. Рецидивы заболевания чаще случаются в холодные периоды, при втором варианте – в любое время года.
Рецидивирующий бронхит не обладает склонностью к прогрессированию и возникновению явлений склероза в легких и бронхах, однако этот патологический процесс формирует благоприятные условия для развития бронхита хронической формы, острой пневмонии и бронхиальной астмы.

Причины
Очевидна связь данного заболевания с ОРЗ вирусной, хламидийной, микоплазменной, реже бактериальной природы происхождения (коклюш, туберкулез). Эпизоды бронхита часто повторяются на фоне острых вирусных инфекций (риновирус, парагрипп, РСВ, корь) и пневмонии. Предрасположенность отмечается у часто болеющих детей. Причины рецидивирующего обструктивного бронхита важно обязательно выяснить.
Повреждение слизистого покрова трахеобронхиального древа вирусами приводит к диффузному воспалительному процессу, снижению функциональности мерцательного эпителия, нейрорегуляторными нарушениями, недостаточностью мукоцилиарного клиренса, развитию неспецифической реактивности бронхов. Они начинают патологически реагировать на вполне привычные раздражители (холодный воздух, резкий запах, физическую нагрузку).
Предрасполагающие факторы
Существенное значение в формировании рецидивирующего бронхита имеют предрасполагающие факторы. Это, в первую очередь, особенности организма ребенка — незрелость структур бронхов и иммунитета, частые хронические патологии лимфоидной ткани, аллергическая настроенность, наличие иммунодефицитных состояний пороков респираторного тракта (вторичных и врожденных). К развитию гиперреактивности бронхов приводят алкогольная фетопатия, аспирационный синдром, курение матери при беременности и во время кормления грудью, проведение ИВЛ. Муковисцидоз и инородные тела в дыхательных путях также сопровождаются признаками рецидивирующего бронхита. Повторения бронхита могут возникать под воздействием негативных климатических условий (температурные перепады, повышенная влажность), бытового и промышленного загрязнения воздуха.
У 70-80% пациентов детского возраста наблюдается обструктивная форма, которая протекает при отсутствии прочих бронхолегочных заболеваний. Вследствие наблюдающейся при этом заболевании узости просвета дыхательных каналов у детей бронхиальная обструкция обусловлена воспалительными изменениями слизистого покрова на фоне частых ОРВИ. Наличие у больного аллергии (положительных кожных проб, кожных высыпаний) и дисплазии соединительных тканей позволяет отнести таких пациентов к группе риска по обструктивному бронхиту. РСВ-инфекция может нарушать образование нормальной иммунной реакции и формировать атопический иммунный ответ и сенсибилизацию к аллергенам воздуха. При рецидивирующем бронхите с обструкцией без аллергических признаков и низком уровне Ig Е основная масса эпизодов обструкции проходят в возрасте 3-4 лет.
Симптомы
При рецидивирующем бронхите возникают ежегодные периодические обострения, продолжающиеся обычно по 2-4 недели. Симптомы рецидивов, как правило, протекают значительно легче, чем первоначально острое воспаление, и начинаются с клинических признаков ОРВИ. При этом отмечается незначительный подъем температуры и некоторые катаральные явления: ринит, заложенность носа, боль в горле, головная боль. Постепенно, на протяжении 3-6 дней, возникает кашель: сначала болезненный и сухой, в последующем влажный и грубый, реже приступообразный. При этом выделяется вязкая слизисто-гнойная мокрота. На протяжении всего дня у пациента наблюдается кашель, который постепенно доминирует в клинической картине патологии. Возможно возникновение кашля при физической нагрузке.

Характер дыхания
При рецидиве обструктивного бронхита дыхание больного приобретает свистящий характер с выраженными хрипами, а кашель имеет навязчивый характер. При вялотекущем рецидивирующем бронхите обострение может протекать довольно длительно (до 3 месяцев) со скудным выделением мокроты и нормальной температурой. В период ремиссии пациент вполне здоров.
Диагностика
При постановке диагноза «Рецидивирующий бронхит» (по МКБ-10 код — J 20) уточняется анамнез, выполняется рентгенография, бронхография, ФВД, общий анализ крови, кожные аллергопробы, посев мокроты на бактериальную флору. Для обострения данной патологии характерны жесткое дыхание, влажные и сухие разнокалиберные хрипы, имеющие непостоянный характер и локализацию. Паравертебрально можно определить укорочение перкуторного тона с двух сторон, удлинение выдоха. Во время ремиссии наблюдается повышенная кашлевая готовность при незначительном переохлаждении, переутомлении и физической нагрузке.
Рентгенография легких при бронхите рецидивирующего типа демонстрирует длительное стабильное усиление легочного рисунка в прикорневых областях, его сохранение в период ремиссии и постепенный возврат к норме.

Бронхоскопия позволяет оценить изменения бронхиального древа и наличие секрета. При рецидиве бронхита на стенках бронхов образуется незначительные фибринозные отложения либо вытянутые нити и отдельные комочки слизистой мокроты. Видны также диффузные изменения контура бронхиальных просветов, наиболее выраженные в верхних зонах главных бронхов. При ФВД могут определяться нечеткие обструктивные нарушения обратимого характера, скрытый бронхоспазм, слабая гиперреактивность бронхов.
Что покажет анализ крови?
В составе периферической крови может быть обнаружено незначительное повышение количества лейкоцитов, увеличение СОЭ, при аллергической природе происхождения рецидвирующего бронхита – эозинофилия. С целью оценки чувствительности к инфекционным возбудителям проводятся кожные пробы с бактериальными (стрептококковыми и стафилококковыми) аллергенами. Кроме того, показано направление пациента на консультацию к аллергологу и пульмонологу. Рецидивирующий острый бронхит рекомендуется дифференцировать от бронхиальной астмы, пневмонии, муковисцидоза, туберкулеза, облитерирующего бронхиолита, наличия в бронхах инородного тела.
Лечение и клинические рекомендации при данной патологии
Лечение рецидивирующего бронхита осуществляется в амбулаторных условиях с назначением обильного питьевого режима, покоя, витаминизированного рациона питания. При симптомах ОРВИ пациентам назначаются противовирусные медикаменты («Умифеновир», «Ремантадин»), в случае хламидийного или микоплазменного генеза данной формы бронхита проводится антибиотикотерапия (макролиды) в комбинации с иммуномодуляторами («Тилорон», настойка эхинацеи), а также некоторыми противовоспалительными медикаментами («Фенспирид»).
Что еще применяется в лечении рецидивирующего бронхита у детей и взрослых?

Проведение ингаляций
При сильном продуктивном кашле рекомендовано проведение ингаляций со щелочными растворами и муколитическими препаратами («Амброксол», «Карбоцистеин»), УВЧ, вибрационный массаж, лечебная дыхательная гимнастика, постуральный дренаж. В период обострения заболевания при наличии явлений бронхообструкции рекомендуется применение ингаляционных бронхолитиков («Фенотерол», «Сальбутамол»), в тяжелых случаях назначают глюкокортикоиды («Преднизолон», «Дексаметазон») системно или аэрозольно. У детей с аллергическими симптомами в анамнезе применяются антигистаминные препараты. Рекомендуется также проведение ингаляций при помощи небулайзера. Лечение рецидивирующего обструктивного бронхита у детей должно быть комплексным и своевременным.

Профилактика и прогноз
Людям с таким бронхитом желательно проводить диспансерное наблюдение до абсолютного прекращения рецидивов в течение 2 лет, показано также санаторно-курортное лечение. При рецидивирующей форме бронхита прогноз относительно благоприятный, поскольку данная патология в большинстве случаев обратима. Риск превращения ее в бронхиальную астму либо в астматическую форму определяется возникновением бронхоспазма и возрастом пациента. Подобным осложнениям чаще подвержены дети. Предупреждение рецидивов охватывает профилактику вирусных заболеваний, раннее начало противовирусной терапии, элиминацию аллергических причин, физическую активность и закаливание, а также своевременную вакцинацию против кори, гриппа и пневмококковой инфекции.
Детям со склонностью к воспалениям бронхов рекомендуется избегать переохлаждений, пребывания в коллективах во время сезонных обострений респираторных заболеваний. Кроме этого, обязательной профилактикой врачи считают нормализацию образа жизни, повышение качества питания, умеренные физические нагрузки, профилактический прием противовирусных лекарств. При возникновении первых признаков заболевания или подозрении на них рекомендуется срочное обращение за медицинской помощью. Мы рассмотрели клинические рекомендации при рецидивирующем бронхите у детей и взрослых.
fb.ru
ОБСТРУКТИВНЫЙ ХРОНИЧЕСКИЙ БРОНХИТ [осложнения, как вылечить]
Стремительно наступающим заболеванием XXI века становится [обструктивный бронхит], лечение которого до сих пор является крайне сложным.
И дело даже не в том, что у современного человечества не хватает эффективных лекарств. Гораздо большую роль здесь играет человеческий фактор.
Мало кто обращается к специалистам при первых симптомах заболевания. Многие считают, что кашель – это нормальное состояние.
И обращаются к врачу только с появлением одышки и удушья. Это крайне осложняет лечение обструктивного бронхита (далее ОБ).
[Обструктивный бронхит] – заболевание, при котором помимо воспаления в бронхах, нарушается их проходимость. Вследствие того, что бронхиальный просвет сужается, мокрота и слизь не может выходить из легких.
Возникают бронхоспазмы, сопровождающиеся одышкой и чувством удушья. Обструкция так сильно встраивается в структуру легких, что избавиться от нее становится крайне трудно.
И в последующем, при любых заболеваниях, она может возвращаться. [Обструктивный бронхит может быть двух видов: острый и хронический]. Острый ОБ возникает вследствие длительного раздражения легких, при инфекционных заболеваниях. Например, ОРВИ, ОРЗ или грипп.
Острый ОБ возникает вследствие длительного раздражения легких, при инфекционных заболеваниях. Например, ОРВИ, ОРЗ или грипп.
Лечить его сложно, но добиться выздоровления, все-таки, возможно. Хронический обструктивный бронхит остается со своим владельцем на всю жизнь. В этом случае возможно лишь увеличить период ремиссии.
Содержимое статьи
Симптомы заболевания
Для того, чтобы заподозрить у себя обструктивный бронхит, достаточно знать основной набор его симптомов. К ним относят:
Кашель
Этот симптом характерен для всех видов бронхита. Поэтому и ОБ не является исключением. Кашель влажный, с выделением мокроты. Самые обильные приступы случаются по утрам.
Однако и в другое время дня, кашель не дает покоя своему владельцу. Он характерен как для острой формы обструктивного бронхита, так и для хронической.
Одышка
Острый обструктивный бронхит, выдает ее довольно рано. Однако при хроническом обструктивном бронхите одышка может появиться через 7 – 10 лет после кашля.
Сначала одышка возникает после обильных физических нагрузок. По прошествии времени, начинает беспокоить больного даже в состоянии покоя.
Если не предпринять меры по ее устранению, то одышка может перерасти в приступы удушья. Также возможно наличие давящей боли в грудной клетке при кашле или ходьбе. Такой симптом известен, как плеврит.
Поднятие температуры
Острый обструктивный бронхит характеризует [повышение температуры] до 37,5 °C. Сильного повышения, при любом обструктивном бронхите не наблюдается.
Иммунитет снижен и организм слабо борется с заболеванием. Однако, при хронической форме обструктивного бронхита температура может не повышаться вовсе или достигать порога в 37,2 °C максимум.Так как организм ослаблен настолько, что перестает классифицировать заболевание, как опасное воспаление.
Повышенная утомляемость организма
Человек постоянно чувствует слабость, даже при отсутствии физических нагрузок. Симптом появляется в первые дни заболевания.
Все симптомы видимы нашему глазу и без специального оборудования. Важно обращать внимание на состояние своего организма и у Вас есть шанс избежать тяжелого заболевания.
По каким причинам развивается болезнь
Причин, из-за которых развивается обструктивный бронхит большое множество. Например:
- недолеченые инфекционные заболевания;
- наследственная предрасположенность;
- повышенная чувствительность верхних дыхательных путей;
- опухоли;
- курение;
- неблагоприятная экологическая обстановка в районе проживания;
- склонность к аллергии;
- работа с вредными веществами;
- детский и старческий возраст.
Все это сказывается на здоровье легких и может привести к развитию бронхообструкции.
Осложнения при обструктивном бронхите
[Сухой плеврит] – серьезное осложнение, присущее обструктивному бронхиту. Его появление сопровождается колющей болью в грудной клетке, появляющейся при кашле, ходьбе или даже дыхании.
Плеврит застигает больного в любом положении тела. Порой, чтобы облегчить боль, необходимо лечь на больной бок.
В таком положении подвижность грудной клетки ограничена и плеврит не приносит сильные болевые ощущения при дыхании. Дышит больной поверхностно.
Плеврит, поражая часть грудной клетки, ограничивает ее движение. Поэтому при дыхании пораженный участок может отставать.
[Сухой плеврит] сопровождается ярко выраженным шумом трения плевры, который можно выявить при прослушивании фонендоскопом. Температура тела больного заметно повышается.
[Плеврит] – становиться причиной ночного потоотделения неясного характера, общей слабости и озноба.
После того, как начали лечить сухой плеврит, он отступает после 2 – 3 недель.
Однако, его обнаружение становиться проблемой. Так как плеврит может быть не заметен на фоне основного заболевания.
В нашем случае, таким является обструктивный бронхит.
Терапевтические мероприятия
Положительный эффект от лечения обструктивного бронхита любого типа достигается не только при помощи врача, но и с активным участием самого пациента.
Первое, что необходимо предпринять – это удалить из своего окружения провоцирующий фактор. Отказаться от курения, если эта пагубная привычка у вас есть.
Никотин раздражает слизистую легких и скорого выздоровления, при любом лечении, добиться будет сложно. Также необходимо поддерживать принципы здорового образа жизни и питания. Это поспобоствует продуктивности лечения. Если есть возможность, необходимо переехать за город или в район с менее усугубленной экологической обстановкой, хотя бы на период лечения.
Это поспобоствует продуктивности лечения. Если есть возможность, необходимо переехать за город или в район с менее усугубленной экологической обстановкой, хотя бы на период лечения.
Препараты, направленные на расширение бронхов
Так как основной патологией, при обструктивном бронхите является сужение бронхиального просвета, то эти препараты значительно улучшат состояние больного.
К ним относят Атровент. Он выпускается в форме аэрозоля. Применяется 3 – 4 раза в день по 2 – 3 ингаляции. Эффект длиться от четырех до восьми часов.
Сальбутамол. Применяют 3 – 4 раза в сутки, при условии, что симптомы являются ярко выраженными. В противном случае можно применять препарат только перед физическими нагрузками.
Теопэк. Назначается только для больных, пребывающих на стационарном лечении. Вводиться 1 – 2 раза в день. Но только при условии, что у пациента нет сердечной недостаточности.
Препарат очень сильно влияет на сердечно-сосудистую систему. Поэтому лечить с его помощью необходимо только в крайне тяжелых случаях и с осторожностью.
Препараты, способствующие разжижению и выведению мокроты
Амброксол и Лазолван – самые популярные средства в этой категории. Оказывают видимый муколотический эффект. Применяются перорально.

Антибиотики
Вопреки мнению большинства, терапия антибактериальными средствами при обструктивном бронхите не обязательна. Она назначается только в том случае, если существует бактериальное заражение.
Препараты назначают курсом в 7 – 14 дней, в зависимости от тяжести поражения и бактерий. В противном случае, терапия антибиотиками не требуется.
А если имеет место быть хронический обструктивный бронхит, лечение антибактериальными средствами не назначают ни в коем случае.
Препараты кортикостероидного типа
Назначают в случаях сильного удушья. Если у пациента наблюдается сильная дыхательная недостаточность, то допустимо применение таких препаратов.
Наиболее безопасным будет применение кортикостероидов в виде ингаляций. У них меньше негативных побочных эффектов.
ЛФК, массаж, дыхательная гимнастика
Все эти методы применяются для ускорения положительного эффекта от лечения. Не стоит пренебрегать методами физиотерапии. Они не только положительно сказываются на течении заболевания, но и улучшают общее самочувствие больного. Помогают вылечить заболевание в несколько раз быстрее.
Не исключается возможность лечить обструктивный бронхит гомеопатией. Однако, такая терапия должна проходить под строгим контролем специалиста.
Гомеопатическими препаратами, применяемыми при лечении обструктивного бронхита, могут быть Аконитум, Аммониум бронатум, Сульфур и другие.
Лечить обструктивный бронхит гомеопатией крайне сложно. Точную дозировку препарата сможет рассчитать только специалист. Поэтому не стоит прибегать к такому методу лечения самостоятельно и бесконтрольно.
Применение ингаляций
Введение лекарств с помощью ингаляций значительно увеличивает шансы на скорейшее выздоровления.
При помощи [небулайзера] лекарство имеет возможность попадать сразу к месту очага.
И, несмотря на то, что многие до сих пор игнорируют этот метод, он обладает целым рядом преимуществ.
- Лекарство подается в виде аэрозоля, а это значительно увеличивает его шансы попасть на нужный участок в бронхах.
- Препарат попадает сразу к месту очага заболевания, минуя прохождение кишечно-желудочного тракта. При этом не оказывает негативное влияние на органы пищеварения.
- Может применяться в концентрированном виде, так как не задевает другие органы человека. Поэтому, с помощью ингаляций, можно купировать приступы удушья. А также вылечить заболевание гораздо быстрее.
- Удобен и безопасен в использовании, поэтому его можно применять в детском и старческом возрасте.
Помимо специальных лекарственных препаратов, в качестве ингаляций можно использовать отвар трав или раствор минеральной воды и соли. Такие методы улучшают самочувствие больного и укрепляют организм.
Важно помнить, что положительный эффект от лечения обструктивного бронхита достигается путем взаимодействия врача и пациента. Ваш лечащий врач, лишь одно звено из цепочки.Поэтому для того, чтобы полностью вылечить заболевание, необходимо приложить немало усилий со своей стороны.
bronkhi.ru
