49. Техника плевральной пункции.
Оснащение: одноразовый шприц, раствор местного анестетика (новокаин 0,25%), многоразовый шприц с иглой длиной 8-10 см, соединённой с канюлей шприца резиновой трубкой, зажим.
Техника выполнения. Плевральная пункция проводится в нескольких типичных точках в зависимости от поставленных целей. Для эвакуации воздуха пункция производится во II межреберье по среднеключичной линии. Больной при этом находится в положении сидя или лёжа. Для эвакуации жидкости пункция производится в VII-VIII межреберье по задней подмышечной линии. Больной при этом либо сидит несколько наклонившись вперёд с опорой на спинку стоящего впереди стула, либо сидит с заведённой за голову рукой на стороне пункции.
После обработки операционного поля раствором антисептика производится инфильтрационная анестезия места пункции (инфильтрируется не только кожа, но и глубжележащие ткани, вплоть до париетального листка плевры). После этого пункционная игла вводится по верхнему краю нижележащего ребра до появления чувства провала иглы. При наличии в плевральной полости жидкости она появляется в шприце при потягивании поршня. Появление в шприце пузырьков воздуха свидетельствует о повреждении лёгкого (если пневмоторакса не было изначально). После выведения поршня шприца до конца резиновая трубка, соединяющая иглу с канюлей, пережимается зажимом, шприц опорожняется, затем вновь соединяется с резиновой трубкой. Зажим снимают и повторяют описанную процедуру снова.
Рис. 74. Схема определения точки для выполнения плевральной пункции.
50. Техника активной аспирации из плевральной полости с использованием трёхбаночной системы.
Оснащение:
3 стеклянные банки с герметично
прилегающими пробками, набор металлических
(или стеклянных) и резиновых трубок,
электроотсос, зажим.
Техника выполнения. Перед использованием необходимо правильно собрать трёхбаночную систему. Первая банка – собирательная – соединяется с дренажом из плевральной полости и второй банкой. Через её пробку проходит две короткие металлические трубки. Именно в эту банку поступает удаляемое из плевральной полости содержимое. Вторая банка – запирательная – заполняется небольшим количеством воды, в которую погружается проходящая через пробку длинная металлическая трубка (она соединена с первой банкой). Также через пробку проходит короткая трубка для соединения с третьей банкой. Вторая банка работает в качестве затвора, обеспечивающего односторонний ток воздуха в системе. Третья банка – контрольная – заполняется водой так, чтобы высота столба жидкости в ней составила 20 см. В воду опускается длинная трубка, сообщающаяся с атмосферой. Также через пробку проходит две короткие трубки: одна для связи со второй банкой, другая для связи с электроотсосом. Задача третьей банки – не допустить создания в системе разрежения свыше -20 см водяного столба.
После того как трёхбаночная система была собрана, она герметично соединяется с дренажом, стоящим в плевральной полости, и электроотсосом. С дренажа снимается зажим, включается электроотсос.
Рис. 75. Трёхбаночная система. Цифрами на рисунке обозначены:
1 — банка для контроля отcoca;
2 — банка, служащая гидравлическим затвором;
3 — банка для сбора экссудата.
Пункция плевральной полости под УЗ
Пункция плевральной полости под УЗ-контролем
Плевральная пункция (плевроцентез, торакоцентез) — прокол грудной стенки с целью диагностики (диагностическая пункция) и (или) лечения (лечебная пункция). Диагностические задачи часто сочетаются с лечебными.
 Основными признаками данной патологии является появление одышки (чувство нехватки воздуха) и появление тянущих болей со стороны поражения. Данный синдром возникает при таких заболеваниях как пневмония, плеврит, эмпиема плевры; Кроме того, подобная картина может быть при кровотечении в плевральную полость (гемоторакс), при опухолевом поражении органов грудной клетки.
Основными признаками данной патологии является появление одышки (чувство нехватки воздуха) и появление тянущих болей со стороны поражения. Данный синдром возникает при таких заболеваниях как пневмония, плеврит, эмпиема плевры; Кроме того, подобная картина может быть при кровотечении в плевральную полость (гемоторакс), при опухолевом поражении органов грудной клетки.Диагноз устанавливается на основании жалоб, осмотра пациента, аускультации и перкуссии грудной клетки.
Аускультация
Перкуссия
Обязательным является подтверждение диагноза с помощью рентгенографии (флюорографии) и УЗИ органов грудной клетки.
Рентгенография УЗИ
Плевральная пункция позволяет установить наличие в плевральной полости экссудата, транссудата, крови, воздуха, получить ее содержимое для бактериологического, цитологического и физико-химического исследований. С помощью плевральной пункции эвакуируют патологическое содержимое из плевральной полости, осуществляют промывание и вводят в нее различные лекарственные средства (антисептики, антибиотики, протеолитические ферменты, фибринолитические, гормональные и противоопухолевые средства).
Обычно пункцию осуществляют в положении пациента сидя. Для процедуры используются специальные одноразовые герметичные наборы. Плевральную пункцию проводят с соблюдением правил асептики, как правило, под местной анестезией 0,5% раствором новокаина (10—15 мл). По мере удаления плеврального содержимого иногда несколько изменяют направление иглы. Пробы жидкости для лабораторного исследования собирают в стерильные пробирки.
В нашей клинике данная процедура выполняется под ультразвуковой навигацией, то есть мы во время пункции при помощи УЗИ постоянно контролируем положение иглы в плевральной полости, что сводит к абсолютному минимуму возможность повреждения органов плевральной полости и развития осложнений.
Плевральная пункция — это не больно и не страшно. Продолжительность процедуры составляет около 15-20 минут. В некоторых случаях возможно выполнение плевральной пункции амбулаторно с последующим наблюдением в течение 1,5-2 часов в условиях дневного стационара, то есть не обязательно потребуется госпитализация в больницу.
Продолжительность процедуры составляет около 15-20 минут. В некоторых случаях возможно выполнение плевральной пункции амбулаторно с последующим наблюдением в течение 1,5-2 часов в условиях дневного стационара, то есть не обязательно потребуется госпитализация в больницу.
90. Техника выполнения плевральной пункции.
Удаление жидкости из плевральной полости с диагностической и/или лечебной целью, Удаление воздуха при пневмотораксе, Введение газа для сдавления лёгкого (искусственный пневмоторакс), Введение ЛС.
Оснащение:
Длинные иглы (8–10 см) диаметром более 1 мм с острым срезом и канюли к ним, шприцы ёмкостью 5 и 20 мл, короткие тонкие иглы для проведения местной анестезии; эластические резиновые трубки, соединяющиеся с канюлей, кровоостанавливающие зажимы (2 шт), отсасывающий аппарат, раствор йода и спирта.
Техника:
Пункцию проводят в специальном помещении (в манипуляционной, перевязочной, процедурной). За 20–30 мин до выполнения манипуляции подкожно вводят 1 мл 2% раствора промедола. Предварительно перкуторно и рентгенологически определяют верхнюю границу выпота.
1. Положение больного — сидя на стуле, лицом к спинке стула. Если позволяет состояние больного, необходим наклон грудной клетки в «здоровую» сторону. Руку на стороне пункции пациент должен положить на голову или на противоположное плечо.
2. Если это невозможно, то пункцию производят в положении лежа на здоровом боку с отведенной за голову рукой.
3. Предоперационная подготовка кожи включает в себя обработку кожи йодом и спиртом на площади 20 х 20 см.
4. Место
пункции — VII или VIII межреберье
по задней подмышечной линии. Пункцию
проводят по верхнему краю нижележащего
ребра.
5. В межреберье, выбранном для пункции, пальцами левой руки определяют верхний край нижележащего ребра и точно над ребром выполняют местную анестезию кожи (образование «лимонной корочки»), подкожной клетчатки и надкостницы.
6. Пункционную иглу с надетой на неё резиновой трубкой с металлической канюлей для шприца заполняют раствором новокаина и пережимают кровоостанавливающим зажимом. Иглу располагают перпендикулярно к поверхности грудной клетки. Перед проколом левой рукой немного смещают кожу над местом пункции для образования «косого» канала. Иглу вводят в плевральную полость прокалывая кожу, подкожную клетчатку, межрёберные мышцы и плевру. Момент попадания иглы в плевральную полость определяется по возникновению чувства «провала». Нельзя допускать глубокого проникновения и боковых движений иглы во избежание повреждений плевры, легкого и диафрагмы.
6. После прокола с резиновой трубкой через канюлю соединяют шприц ёмкостью 20 мл и снимают зажим. Шприцем отсасывают содержимое плевральной полости и вновь пережимают трубку зажимом (для предупреждения попадания воздуха в плевральную полость). Содержимое шприца выливают в стерильную пробирку или флакон и направляют в лабораторию для исследования.
7. Резиновую трубку присоединяют к отсасывающему аппарату и, сняв зажим, начинают эвакуировать содержимое плевральной полости. При этом нельзя допускать стремительной эвакуации для предупреждения быстрого смещения средостения и развития осложнений (тахикардия, коллапс). Для предупреждения этих явлений периодически перекрывают трубку зажимом. Одномоментно рекомендуют удалять до 1,5 л жидкости.
8. После извлечения жидкости в плевральную полость можно ввести необходимое ЛС. Его вводят путём прокола резиновой трубки вблизи канюли, предварительно пережав её зажимом.
9. В
конце манипуляции быстрым движением
извлекают пункционную иглу. Место
прокола обрабатывают йодом и заклеивают
стерильным лейкопластырем.
10. Больного в палату доставляют на каталке.
Возможные осложнения:
Прокол паренхимы лёгкого, Повреждение межрёберного сосудисто-нервного пучка, Попадание иглы в брюшную полость, Ранение внутрибрюшных органов.
91. Техника иммобилизации при переломе позвоночника и костей таза.
При компрессионном переломе позвонков необходимо уложить пострадавшего на жесткие носилки (щит) для дальнейшей транспортировки:
1. Осторожно уложить пострадавшего на щит (доска, дверь, лист фанеры) или на обычные носилки с матерчатым полотнищем, уложив на них три-четыре связанные между собой лестничные шины.
2. Щит или шины покрыть сложенным вдвое одеялом.
3. Пострадавшего положить на спину, при этом носилки поставить параллельно ему, с противоположной стороны 3-4 человека опускаются на одно колено и подводят под пострадавшего руки: под голову и лопатки, под поясницу и таз, под бедра и голень.
4. Затем все одновременно поднимают пострадавшего, кто-нибудь подводит под него щит или жесткие носилки.
5. Под поясничный изгиб позвоночника желательно положить небольшой валик.
6. Если нет возможности создать непрогибающуюся плоскость, то пострадавшего уложить на живот на мягкие носилки, при этом под таз и грудь подложить валики.
Пострадавшего с переломами костей таза для транспортировки укладывают на:
1. Вакуумные носилки:
— носилки раскрыть, осторожно переложить на них пострадавшего, закрепить держатели;
— под резиновый мешок до откачивания из него воздуха подложить в поперечном направлении на уровне коленных суставов валик;
— носилки зашнуровать, немного приподнять туловище и откачать воздух из резинотканевого мешка;
— после придания носилкам необходимой жесткости валик убрать и прекратить поддерживать туловище;
— уложить на щит.
2. При отсутствии вакуумных носилок уложить на щит, как и при переломах позвоночника:
— обе ноги связать между собой, предварительно уложив широкую ватно-марлевую прокладку между коленными суставами, а под ними поместить высокий валик;
—
под голову подложить валик в виде
подушки.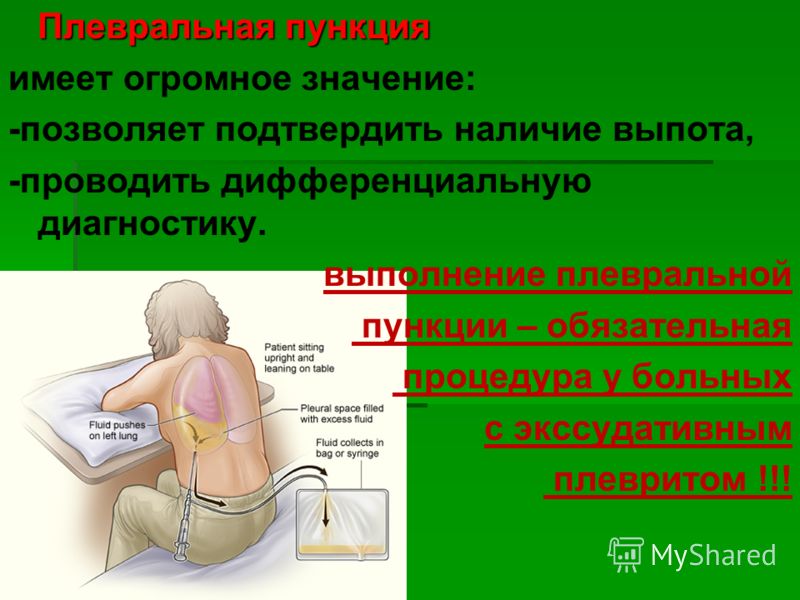
3. Мягкие носилки:
— уложить на спину на мягкие носилки в положении «лягушки»: нижние конечности согнуть в тазобедренных и коленных суставах под углом 45° и развести колени в стороны,
— под колени подложить валик из подушки, одежды, одеяло и т.д.,
— привязать подколенный валик к носилкам, т.к. он легко смещается во время транспортировки.
4. При транспортировке пострадавшего на значительное расстояние использовать шину Дерябина:
— изготовить ее из трех лестничных шин, связанных между собой,
— концы шин, которые на 5-6 см длиннее стоп больного, изогнуть под прямым углом,
— на уровне подколенных ямок шины изогнуть в противоположном направлении под углом 90°,
— если проксимальные отделы шин длиннее бедер больного, их еще раз согнуть параллельно носилкам,
— в целях предупреждения разгибания шин проксимальные и дистальные отделы связать бинтом или тесьмой.
Страница не найдена |
Страница не найдена |404. Страница не найдена
Архив за месяц
ПнВтСрЧтПтСбВс
19202122232425
2627282930
12
12
1
3031
12
15161718192021
25262728293031
123
45678910
12
17181920212223
31
2728293031
1
1234
567891011
12
891011121314
11121314151617
28293031
1234
12
12345
6789101112
567891011
12131415161718
19202122232425
3456789
17181920212223
24252627282930
12345
13141516171819
20212223242526
2728293031
15161718192021
22232425262728
2930
Архивы
Май
Июн
Июл
Авг
Сен
Окт
Ноя
Дек
Метки
Настройки
для слабовидящих
оптимизация симуляционного обучения студентов – тема научной статьи по наукам об образовании читайте бесплатно текст научно-исследовательской работы в электронной библиотеке КиберЛенинка
УДК 378.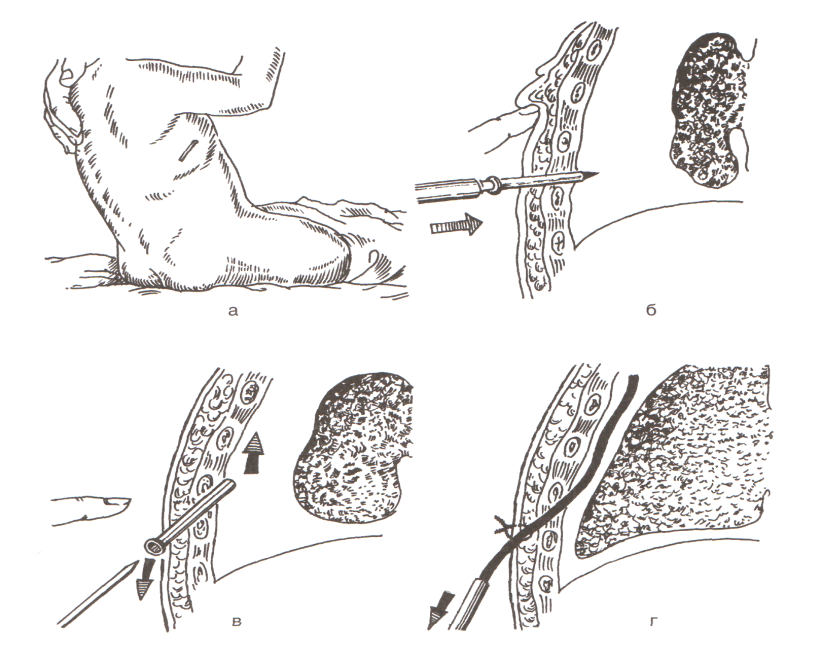 162.3 С.В. Аникин, В.В. Яновой
162.3 С.В. Аникин, В.В. Яновой
ФГБОУ ВО Амурская ГМА Минздрава России, Благовещенск, Россия
ПЛЕВРАЛЬНАЯ ПУНКЦИЯ: ОПТИМИЗАЦИЯ СИМУЛЯЦИОННОГО ОБУЧЕНИЯ СТУДЕНТОВ ФГБОУ ВО
АМУРСКАЯ ГМА МИНЗДРАВА РОССИИ
Резюме В статье оценивается эффективность применения разработанного учебного видеопособия «Методика выполнения плевральной пункции» в обучении студентов. Показано, что применение данного пособия в системе дистанционного образования в качестве средства самоподготовки позволяет оптимизировать обучение студентов медицинских вузов.
Ключевые слова: плевральная пункция, видео-пособие, дистанционное образование, симуляционное обучение.
PLEURAL PUNCTURE: OPTIMIZATION OF THE SIMULATION TRAINING FOR THE AMUR STATE MEDICAL ACADEMY STUDENTS
S.V. Anikin, V.V. Yanovoy FSBEI HE Amur SMA HM, Blagoveshchensk, Russia
Abstract Article shows effectiveness of the proposed video-manual «Pleural puncture methodics» for medical students training. It was proven that this video-manual optimizes simulation training as a tool for self-training in a system of remote medical education.
Key words: pleural puncture, video-manual, remote education, simulation training.
Актуальность: симуляционное обучение в медицине позволяет проводить подготовку студентов медицинских вузов к клинической практике безопасно для пациентов и наиболее эффективно. Пионерами симуляционного обучения в России и за рубежом доказано, что такой видобразовательной деятельности позволяет обучающимся достигать более высокого уровня клиническои компетентности.
Одним из наиболее дискутабельных моментов в применении симуляционного обучения в медицине является контроль и повышение качества усвоения материала. Медицинское образование на современном этапе должно включать в себя перечень новых информационных технологий — дистанционное и симуляционное обучение. Симуляционное обучение дополняет подготовку к реальной практике и обеспечивает безопасную для пациентов возможность обучения молодых врачей, а клиническое моделирование повышает эффективность и качество оказания медицинской помощи. Основной целью применения симуляторов в медицине является имитация человека, клинических ситуаций, в которых предоставляется медицинская помощь, с возможностью многократной отработки навыков и последующим анализом достигнутых результатов. Разбор выполнения упражнений, особенно при использовании записывающей аппаратуры, позволяет студенту самому оценивать качество выполнения процедуры и соответствие стандарту манипуляции.
Цель исследования — оптимизировать обучение студентов 5 курса ФГБОУ ВО Амурская ГМА Минздрава России (Амурская ГМА) при использовании разработанного учебного видеопособия «Методика выполнения плевральной пункции» в системе дистанционного образования.
Материалы и методы: на базе симуляционно-аттестационного центра (САЦ) Амурской ГМА мы использовали тренажер Pneumothorax Trainer и набор для пункции плевральной полости. При участии студентов 5 курса было создано видео-пособие «Методика выполнения плевральной пункции» продолжительностью 8 минут, в котором отражена методология проведения плевральной пункции на основе современных рекомендаций.
Исполнение исследования. Учебные группы общей численностью 44 человека были разделены на 2 группы- основная и контрольная, по 22 студента в каждой. Каждая группа в качестве самоподготовки применяла одинаковый набор рекомендуемых учебных пособий. В контрольной группе преподаватель демонстрировал алгоритм проведения плевральной пункции с подробными объяснениями и комментариями (брифинг), после чего производилось повторение данной манипуляции (дебрифинг). В основной группе студентам было предложено предварительно ознакомиться с разработанным учебным видео-пособием через систему Moodle с обязательным контролем просмотра. Далее проводился компаративный анализ групп по правильности и точности выполнения данного алгоритма.
В контрольной группе преподаватель демонстрировал алгоритм проведения плевральной пункции с подробными объяснениями и комментариями (брифинг), после чего производилось повторение данной манипуляции (дебрифинг). В основной группе студентам было предложено предварительно ознакомиться с разработанным учебным видео-пособием через систему Moodle с обязательным контролем просмотра. Далее проводился компаративный анализ групп по правильности и точности выполнения данного алгоритма.
Результаты и их обсуждение: одной из особенностей современного образования, в том числе в медицине, является доступность большого количества учебных материалов, в которых зачастую отражается противоречивая информация. Что касается выполнения плевральной пункции, в учебных пособиях, в том числе в имеющихся в интернете видеоматериалах, предлагаются различные варианты проведения плевральной пункции, что не позволяет унифицированно оценить методику проведения манипуляции студентами в ходе симуляционного обучения. Кроме того, ряд общедоступных в интернете видеоматериалов имеет множество ошибок, которые в силу отсутствия опыта у студентов могут восприниматься ими как истина и, в свою очередь, приводить к неправильным действиям на занятиях, а в последующем и в практической работе. Применение учебного видео-по-
собия, разработанного сотрудниками Амурской ГМА, имеющими опыт в соответствующей отрасли медицины, позволяет преДоставить адекватную информацию, соответствующую современным стандартам оказания помощи, и провести унифицированную оценку подготовки студентов.
В ходе проведения исследования установлено, что студенты основной группы совершили не более двух ошибок (несущественных) и 100% студентов получили зачет. Студенты контрольной группы допустили от двух до восьми ошибок, в том числе существенных (возможность нанесения вреда здоровью — повреждение сосудисто-нервного пучка, нарастание пневмоторакса при неправильном соединении пункционной системы, неправильное обезболивание и т.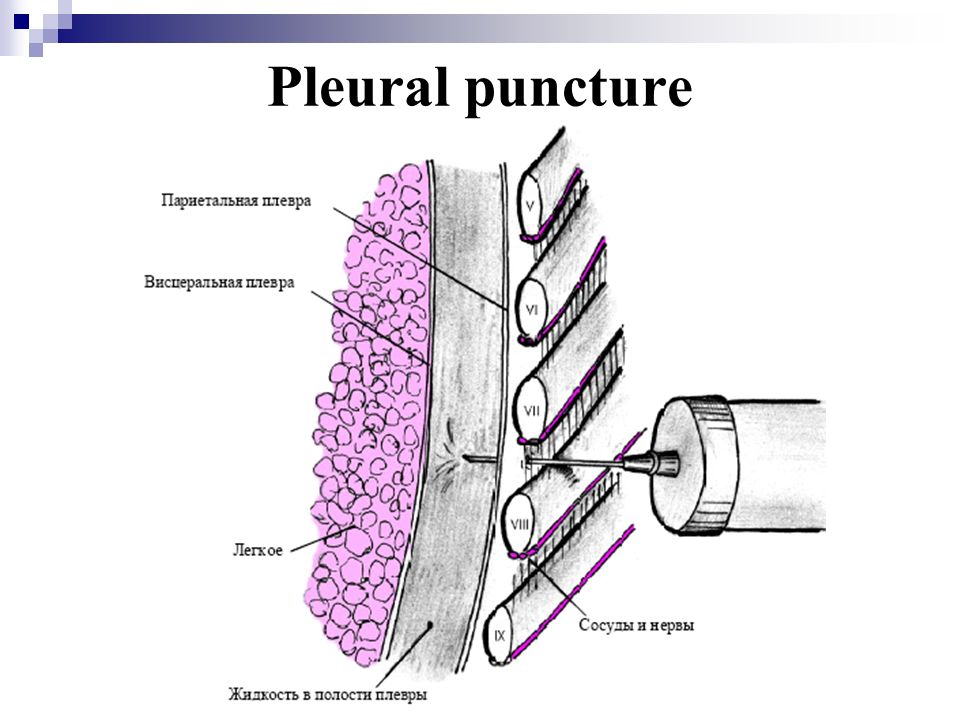 п.) и только 31,8% (7 студентов) получили зачет. Причинами совершения ошибок студенты считали неправильный выбор учебного пособия (только текстовая информация, которую «сложно перевести в мануальные действия») и сложность выполнения плевральной пункции сразу после демонстрации ее преподавателем («когда демонстрируется, кажется легко, а когда сам пытаешься ее сделать, делаешь ошибки»).
п.) и только 31,8% (7 студентов) получили зачет. Причинами совершения ошибок студенты считали неправильный выбор учебного пособия (только текстовая информация, которую «сложно перевести в мануальные действия») и сложность выполнения плевральной пункции сразу после демонстрации ее преподавателем («когда демонстрируется, кажется легко, а когда сам пытаешься ее сделать, делаешь ошибки»).
Заключение: применение учебного видео-пособия «Методика выполнения плевральной пункции», разработанного сотрудниками кафедры госпитальной хирургии Амурской ГМА в качестве средства самоподготовки в системе дистанционного обучения Moodle, позволяет эффективно освоить методику манипуляции и отработать ее выполнение в ходе симуляционного занятия.
Литература
1. Концепция Федеральной целевой программы развития образования на 2010-2016 годы: распоряжение Правительства Российской Федерации от 29 декабря 2014 года №2765-р [Электронный ресурс]. URL: http:// government.ru/media/files/mlorxfXbbCk.pdf.
2. Бисенков Л.Н. Торакальная хирургия. Руководство для врачей. СПб.: ЭЛБИ-СПб.
3. Нестеренко Ю.А., Ступин В.А.: Пневмоторакс. 2009. С. 78-95
4. Свистунов А.А. Симуляционное обучение в медицине / Под редакцией профессора Свистунова А.А. Составитель Горшков М.Д. Москва: издательство Первого МГМУ им. И.М. Сеченова, 2013. 288 с.
УДК: 616.21-071:681.142 А.А. Блоцкий, В.В. Антипенко
ФГБОУ ВО Амурская ГМА Минздрава России, Благовещенск, Россия
МЕТОДЫ ПОДГОТОВКИ КВАЛИФИЦИРОВАННЫХ СПЕЦИАЛИСТОВ В
МЕДИЦИНСКОМ ВУЗЕ
Резюме Современные условия реформирования высшего медицинского образования диктуют необходимость активного внедрения инновационных методов обучения и формирования мотивационного стимула у обучающегося с целью повышения качества образовательного процесса с формированием в последующем высококвалифицированного специалиста.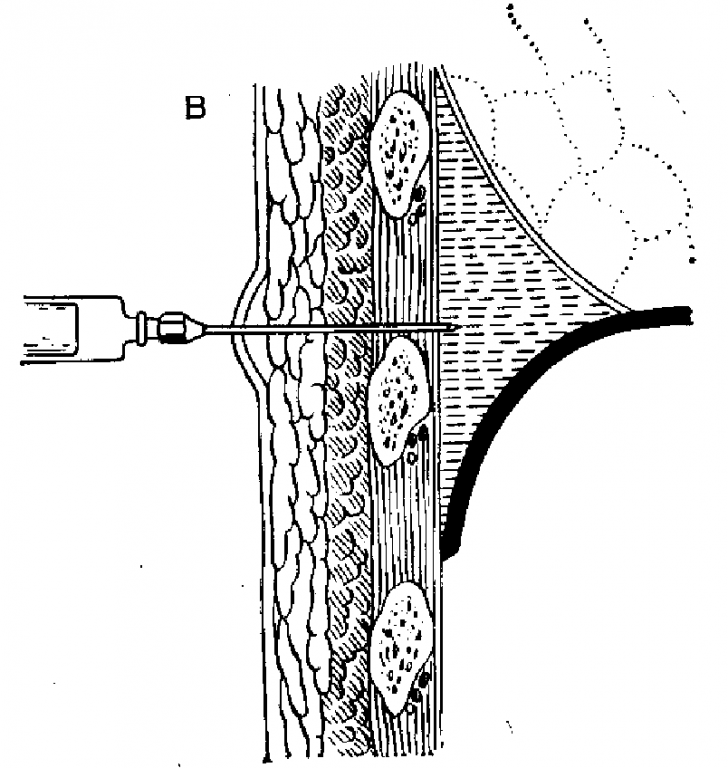 Одним из методов, повышающих качество образовательного процесса и результативность обучения с формированием знаний и умений, являются технологии модерации.
Одним из методов, повышающих качество образовательного процесса и результативность обучения с формированием знаний и умений, являются технологии модерации.
Ключевые слова: высшее медицинское образование, модерация, инновационные методы обучения.
METHODS OF QUALIFIED SPECIALISTS TRAINING AT THE HIGHER
MEDICAL SCHOOL
A.A. Blotskiy, V.V. Anipenko
FSBEI HE Amur SMA HM, Blagoveshchensk, Russia
Abstract Modern conditions for reforming the higher medical education dictate the need for active introduction of innovative teaching methods and the formation of a motivational incentive for a student in order to improve the quality of the educational process, with the subsequent formation of a highly qualified specialist. One of the methods that improve the quality of the educational process and the effectiveness of teaching with the formation of knowledge and skills are moderation technologies. Key words: higher medical education, innovative methods of teaching, moderation.
В условиях реформирования высшего медицинского образования существует необходимость активного внедрения инновационных методов обучения и формирования мотивационного стимула с целью повышения качества образовательного процесса и формирования в последующем высококвалифицированного специалиста. Одним из методов, повышающих качество образовательного процесса и результативность обучения с формированием знаний и умений, являются технологии модерации. Их эффективность определяется методами и формами обучения, направленными на активизацию у обучающихся аналитической деятельности, развитие у них исследовательских и практических навыков, способностей работы в команде.
Согласно методам модерации преподаватель и обучающиеся являются равноправными участ-
набор для пункции в плевральной плоскости, техника выполнения и подготовка
Плевральная пункция — это хирургический прокол и дренаж грудной впадины, проводится при диагностики воспалительных и опухолевых заболеваний легкого или плевры, может использоваться в качестве терапевтической меры, чтобы удалить накопления жидкости из грудной впадины.
В медицинской терминологии называется плевроцентез.
Процедура проводится в положении сидя, главная опора руками приходится на стол перед пациентом. Если человек неспособен так сесть, то просто переворачивается в горизонтальном положении на незатронутую болезней сторону тела.
Кожа на месте вставки плевральной иглы обрабатывается антисептиком, далее вводится анестезирующее средство. Данная обработка приходится на область седьмого межреберного пространства, чуть ниже крайнего угла лопатки.
После того, как процедура закончена, рана обычно запечатывается с коллодием и покрывается стерильной повязкой. После этого рентген грудной клетки должен быть сделан, чтобы диагностировать любой пневмоторакс. Место плевральной пункции часто проверяется на признаки утечки жидкости из отверстия.
Внимание
Общий объем и характер полученной жидкости отмечают на диаграмме пациента. Образцы жидкости отправляют в лабораторию для оценки по требованию.
Сразу же после плевроцентеза пациент перемещается на незатронутую сторону, чтобы оставить место для вставки катетера, чтобы в последующем запечатать его.
Пациент наблюдается на предмет появления таких симптомов, как:
- головокружение;
- изменение цвета кожи;
- изменения дыхательного и сердечного ритма;
- чрезмерного кашля с шумами;
- слюны с кровью;
- стеснения и сдавливания в груди.

Возможные последствия процедуры включают пневмоторакс, подкожная эмфизема (накопление воздуха в тканях кожи), и бактериальная инфекция. Средостеночное изменение после удаления больших количеств жидкости от грудной впадины может поспособствовать сердечному приступу и отеку легких.
Пункция плевральной полости: набор инструментов для выполнения
Пункция плевральной полости — это процедура для удаления жидкости из плеврального пространства между легкими и стенкой грудной клетки.
Набор для плевральной пункции состоит из следующих элементов:
- Процедура проводится с помощью иглы или пластмассового катетера, который вставляется через стенку грудной клетки.
- Ультразвук для того, чтобы наблюдать за размещением иглы.
- Плевральная жидкость отправляется для диагностики в лабораторию, для определения причины увеличения ее в плевральном пространстве.
Обычно только небольшое количество плевральной жидкости присутствует в плевральном пространстве. Накопление избыточной плевральной жидкости (плевральный выпот) может быть вызвано многими условиями, такими как инфекция, воспаление, сердечная недостаточность или рак легкого. Если большое количество жидкости присутствует в плевральной полости, то дыхание затрудняется.
Жидкость в плевральном пространстве может быть найдена во время медицинского осмотра и обычно подтверждается рентгеном грудной клетки.
Плевральная пункция: техника проведения и подготовка
Подготовка к плевральной пункции заключается, в первую очередь, в выполнении лечащим врачом следующих медицинских процедур:
- Найти причину избыточной плевральной жидкости(плеврального выпота).
- Уменьшить одышку и боль, вызванную плевральным выпотом.
Подготовка к плевральной пункции у пациента состоит в следующих моментах:
- Вас попросят подписать письменное согласие, в котором говорится, что вы понимаете все риски и принимаете всю ответственность за данную процедуру.

- Проговорите с лечащим врачом все моменты, касающиеся потребности в плевральной пункции, риски от процедуры, как она будет проведена и какие ждать результаты.Чтобы вам была понятно важность данной процедуры, необходимо заполнить медицинскую форму.
Пациент перед выполнением плевральной пункции должен сообщить о следующих моментах:
- Какие лекарства принимаются на данный момент.
- Есть ли аллергия на любые лекарства, включая анестезирующие средства.
- Есть ли какие-либо проблемы с кровью.
- При густоте крови какие средства используются? Отмечены аспирин, клопидогрел или варфарин.
- Беременны ли вы или планируете.
Некоторые условия могут значительно затруднить выполнение плевральной пункции.
Пациенту следует сообщить доктору следующие моменты:
- Перенесена операция на легкое. Вмешательство от данной процедуры может помешать выполнению пункции.
- Долгосрочное (хроническое), необратимое заболевание легких, такое как эмфизема.
Рентген грудной клетки обычно делается перед процедурой. Так же могут быть проведены определенные анализы крови, такие как полный анализ крови и определение сгустков в крови.
Описание техники проведения плевральной пункции
Данная процедура может быть проведена:
- в кабинете лечащего врача или пульмонолога;
- в отделе рентгенологии больницы;
- в отделении неотложной помощи;
- на вашем койко-месте в больнице.
При плевральной пункции врачу должен помогать ассистент — медсестра или медбрат.
- Пациент должен снять большую часть верхней одежды (можно оставить нижнее белье, если оно не мешает технике проведения плевральной пункции).
- Выдается ткань или плотная бумага для использования во время процедуры.
- Пациента усаживают в таком положении, чтобы он наклонялся вперед.
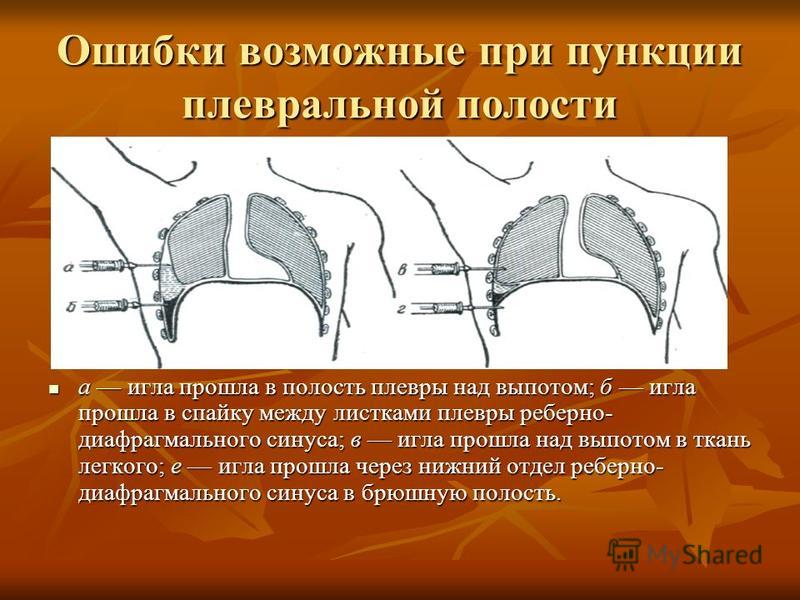
- Если плевральную пункцию проводят в рентгенологии, то могут использовать рентген или ультразвук, чтобы подтвердить локализацию жидкости в грудной клетке и следить за расположение иглы.
- Место иглы между ребрами обрабатывается антисептическим раствором. Местный анестетик необходим для того, чтобы пациент не чувствовал боли, когда игла будет проводить забор жидкости из плеврального выпота.
- Как только область обезболена, врач начинает плавный ввод иглы в область, откуда нужно собрать жидкость. При этом вы можете чувствовать легкую боль или давление, так как игла входит в плевральное пространство.
- Шприц или маленькая трубка, приложенная к вакуумной бутылке, используются для удаления плевральной жидкости.
- Как только жидкость удалена, игла или маленькая трубка удалены, на область с плевральной пункции.
Вся процедура выполнения плевральной пункции занимает приблизительно 10 — 15 минут.
Рентген может быть сделан прямо после процедуры, чтобы удостовериться, что никакие осложнения не проявились. Если плевральная жидкость удалена не полностью, либо через некоторое время произошло ее повторное накопление, то также проводят плевральную пункцию.
Осложнения при выполнении плевральной пункции
- Когда вы получите обезболивание в области ввода иглы, то почувствуете острое жжение, которое длится несколько секунд.
- Когда игла вставлена в стенку грудной клетки, вы можете снова чувствовать острую боль в течение нескольких секунд.
- Когда плевральная жидкость удалена, вы можете испытать чувство «натяжения» или давления в груди.
Внимание
При появлении слабости, одышки или бесконтрольного кашля нужно сообщить сражу же врачу или медсестре для принятия мер.
Если во время плевральной пункции удаляется большое количество жидкости, то после нее дыхание сразу же улучшается и становится более легким.
Плевральная пункция является в большинстве случаев безопасной процедурой. Рентген грудной клетки может быть сделан после процедуры, чтобы удостовериться в отсутствии осложнений.
Осложнения плевральной пункции могут включать:
- Частичный распад легкого (пневмоторакс). Это может произойти, если игла, используемая для плевральной жидкости, прокалывает легкое, позволяя воздуху попасть в плевральное пространство.
- Отек легких, который может появиться, если большое количество жидкости удалено.
- Инфекция и кровотечение.
- Повреждение печени или селезенки, в редких случаях.
Результаты от проведения плевральной пункции доступны за 1-2 рабочих дня. Если жидкость проверяется на инфекцию, такую как туберкулез, результаты могут быть доступными только в течение нескольких недель.
Выделяют два состояния в плевральной области:
- Нормальное состояние(небольшое количество прозрачной, бесцветной или бледно-желтой плевральной жидкости, обычно меньше чем 20 мл (0.7 фут-ламберта).
- Аномальное состояние(никакая инфекция, воспаление или рак не найдены. Присутствует большое количество плевральной жидкости).
При аномальном случае жидкость может быть маркирована или как транссудат, или как выпот.
Различие между этими двумя типами жидкости заключается в отношении ее к сумме белка и других веществ, найденных в жидкости.
- В транссудате низкое количество лейкоцита (WBC), низкая молочнокислая дегидрогеназа (LDH) уровня фермента и низкий уровень белка. Данное плевральное скопление жидкости может быть вызвано циррозом печени, сердечной недостаточностью или нефротическим синдромом.
- Выпот может быть вызван болезнями, такими как инфекция (пневмония), повреждение груди, рак, панкреатит, аутоиммунная болезнь или легочная эмболия.
- Если инфекция является причиной плеврита, то у выпота будут высокое количество WBC, высокий уровень фермента LDH, высокий уровень белка, а также будут присутствовать бактерии или другие инфекционные организмы.

- Если рак является первопричиной, то у выпота будет высокое количество WBC (часто лимфоциты), высокий уровень фермента LDH и высокий уровень белка. Аномальные клетки могут также присутствовать.
- Если легочная эмболия является причиной скопления жидкости, то у выпота будут низкое количество WBC и большие количества эритроцитов.
Противопоказания к выполнению процедуры плевральной пункции:
- Использование антибиотиков.
- Психическая и психомоторная нестабильность.
Плевральная пункция не может быть выполнена при следующих условиях:
- При невозможности остановить кровь.
- При сердечной недостаточности или расширении правой стороны сердца (легочное сердце).
Плевральная биопсия может быть сделана в то же время, что и плевроцентез, чтобы собрать образец ткани от внутренней стороны стенки грудной клетки.
Плевральная пункция может быть проведена перед такой процедурой, как плевродез. Во время плевродеза химическое вещество или лекарства (тальк или доксициклин) помещены в плевральное пространство, которое должно спровоцировать реакцию по поверхности легкого и в плевральном пространстве. Это, в свою очередь, заставляет слой плевры, приложенной к легкому, придерживаться слоя плевры на внутренней части стенки грудной клетки.
Плевродез также устраняет пространство между плеврой и предотвращает или уменьшает скопление большего количества плевральной жидкости. Плевродез может быть сделан, когда жидкость собирается в груди больше, чем один раз,а причина образования жидкого выпота так и не установлена.
что это, показания и противопоказания, подготовка
15 марта 2019
Пункция подразумевает под собой прокол какого-либо органа, или полости — например, патологических полостей (абсцесс, киста, гематома), костей, плевральной полости, спинномозгового канала, мочевого пузыря, брюшной полости и др.
В хирургии достаточно часто применяют пункцию плевральной полости (плевральную пункцию), или плевроцентез — как с диагностической, так и с лечебной целью. Метод проведения диагностической и лечебной плевральной пункции одинаковый, но показания различны. Каждый врач, даже не хирургической специальности, должен знать, как проводить плевроцентез. Так она может понадобиться в случае экстренной медицинской помощи при пневмо-, или гидротораксе.
Далее в статье расскажем более детально про пункцию плевральной полости, ознакомимся с показаниями и противопоказаниями к данной манипуляции, особенностях предварительной подготовки к процедуре и этапах ее проведения.
Что такое плевральная пункция. Показания и противопоказания к ее проведению
Плевральная пункция, или плевроцентез — это малоинвазивная диагностическая и лечебная манипуляция, которая заключается в проколе специальной полой иглой плевры с целью доступа к плевральной полости и ее содержимому.
Когда может понадобиться плевральная пункция? Показания к данной процедуры можно поделить на диагностические и терапевтические. Итак, диагностические показания к плевроцентезу включают следующее:
- Наличие в плевральной полости жидкости неизвестной этиологии. Это может быть транссудат, экссудат, гнойное содержимое, кровь, лимфа
- Наличие в плевральной полости воздуха
- Наличие у пациента таких симптомов, как боль при кашле или глубоком вдохе, одышка, асимметрия грудной клетки в случае исключения таких заболеваний, как сердечная недостаточность, цирроз печени и др.
К плевроцентезу (плевральная пункция) показания могут быть и терапевтическими, а именно:
- Пневмоторакс
- Гидроторакс
- Пневмогидроторакс
- Эмпиема плевры
- Хилоторакс
Существуют ли к процедуре плевральная пункция противопоказания? Как и в случае любой лечебной, или диагностической манипуляции, плевроцентез имеет свои противопоказания. Абсолютных противопоказаний к плевральной пункции нет, но в ряде случаев от нее следует воздержаться.
Абсолютных противопоказаний к плевральной пункции нет, но в ряде случаев от нее следует воздержаться.
Итак, для проведения диагностическо-лечебной процедуры плевральная пункция противопоказания включают следующее:
- Наличие неконтролируемого, безостановочного кашля
- Анатомические особенности грудной клетки, которые не позволяют провести плевроцентез качественно
- Сопутствующие серьезные заболевания легких
- Нарушение свертываемости крови
- Инфицирование кожи в месте манипуляции
- Незначительное количество жидкости в плевральной полости
Как подготовится к плевральной пункции
Нужна ли к процедуре плевральная пункция подготовка пациента и в чем она заключается? Обычно какая-либо специальная подготовка пациента к плевральной пункции не требуется.
Предварительно перед процедурой рекомендуется сдать анализы крови, в частности, оценить показатели свертываемости крови, провести ЭКГ и УЗИ плевральной полости, или рентгенографию.
Последнее лучше всего делать непосредственно в день проведения пункции.
Максимально безопасно и качественно пункция может быть проведена только при условии полного спокойствия пациента. Поэтому, если пациент страдает сильным, изнуряющим кашлем, перед плевроцентезом (плевральная пункция) подготовка должна включать прием противокашлевых средств.
Кроме этого, непосредственная подготовка пациента к плевральной пункции включает:
- В день процедуры пациенту следует воздержаться от приема пищи и жидкости
- Пациенту следует обеспечить максимально удобное положение — обычно сидя, несколько наклонившись вперед, опершись руками на стол, или спинку стула
Как проводится плевральная пункция
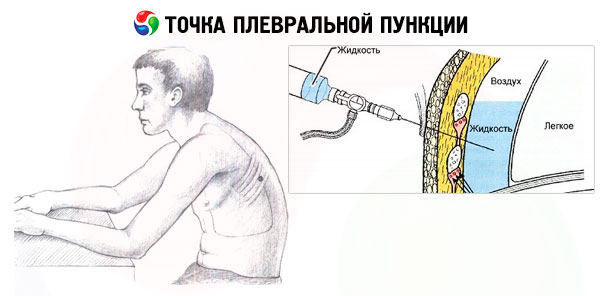
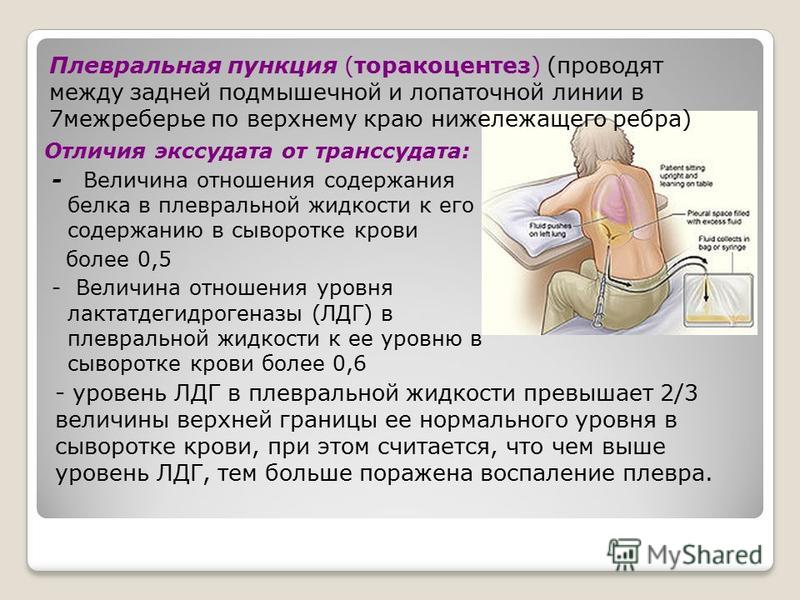
Проведение плевральной пункции не являет собой ничего сложного. Главное — правильно определить место прокола. Пунктирование плевральной полости при пневмотораксе проводиться во ІІ межреберье по среднеключичной линии, если пациент сидит, и в V-VI межреберье в положении стоя. При гидротораксе плевральную пункцию проводят в VII-IX межреберье по лопаточной, или задней подмышечной линии. Определяется место пункции перкуторно, поможет также рентгенография, УЗИ.
Главное — правильно определить место прокола. Пунктирование плевральной полости при пневмотораксе проводиться во ІІ межреберье по среднеключичной линии, если пациент сидит, и в V-VI межреберье в положении стоя. При гидротораксе плевральную пункцию проводят в VII-IX межреберье по лопаточной, или задней подмышечной линии. Определяется место пункции перкуторно, поможет также рентгенография, УЗИ.
Проведение плевральной пункции включает следующие этапы:
- Антисептическая обработка места пункции
- Анестезия
- Пункционной иглой проводится прокол по верхнему краю ребра
- Проведение иглы внутрь до появления чувства провала, которое свидетельствует о вхождении в плевральную полость
- Эвакуация жидкости. Не рекомендуется эвакуировать однократно более, чем 1000 мл жидкости
- Извлечение иглы и заклеивание прокола лейкопластырем
- Проведение контрольной рентгенографии.
Торакоцентез — Руководство — IMRESPDX
При входе в плевральную полость возникает некоторое сопротивление, после чего следует аспирация плевральной жидкости в шприц. Введите оставшийся лидокаин в плевральную полость, обратите внимание на глубину введения иглы и извлеките иглу под отрицательным давлением.
С помощью скальпеля надрежьте кожу в месте введения иглы, сделав разрез 2-3 мм.
Используя идентичную технику, вставьте катетер 8 Fr и продвиньте его над иглой перпендикулярно к коже и к верхнему краю ребра, затем проведите иглой над межреберным промежутком.Затем под отрицательным давлением введите иглу в плевральную полость, учитывая глубину плевральной полости, определяемую анестезирующей иглой. После того, как плевральная жидкость вернется в шприц, продвиньте иглу / катетер и еще на 3-4 мм, чтобы убедиться, что кончик катетера находится внутри плевры.
Удерживая узел иглы в стабильном состоянии, продвиньте катетер над иглой в плевральную полость.
Извлеките иглу, оставив катетер на месте.Когда игла вынимается из втулки катетера, втулка автоматически блокируется. После того, как игла удалена, ступица не может быть разблокирована, и игла не может быть повторно вставлена. Это сделано для предотвращения случайного попадания воздуха в плевральную полость.
Установите Y-трубки к трехходовым запорным краном в сборе на втулки катетера. Короткое плечо Y идет к шприцу на 60 мл, длинное плечо — к мешку для сбора, а горлышко — к втулке катетера.
Откройте запорный кран, переместив клапан в открытое положение, и с помощью шприца на 60 мл откачайте 60 мл жидкости.Удалите шприц и отложите в сторону, чтобы засеять пробирки с культурой.
Присоедините запасной шприц на 60 мл и выполните аспирацию, чтобы заполнить мешок для сбора. Узел трубок содержит одностороннюю клапанную систему, которая позволяет оператору всасывать жидкость в шприц, а затем опорожнять шприц непосредственно в сборный мешок без изменения конфигурации трубки.
Удалите жидкость, попеременно вытягивая и толкая поршень шприца до тех пор, пока не перестанет быть удалена дополнительная жидкость или не будет удалено всего не более 1500 мл жидкости.Рекомендуется ограничить удаление жидкости до 1500 мл, чтобы теоретически снизить риск повторного расширения отека легких. Сообщите пациенту, что он может испытывать некоторый дискомфорт в груди и кашель, поскольку ателектатическое легкое повторно расширяется за счет удаления жидкости.
По окончании удаления жидкости закройте запорный кран пациента и попросите пациента гудеть, чтобы создать положительное внутригрудное давление. Пока пациент мычит, удалите катетер одним плавным движением и закройте место входа стерильной повязкой.
Прикроватные пробирки для культивирования инокулята и пробирки с ЭДТА, промаркируйте все образцы и поместите в пакеты для образцов для транспортировки в лабораторию.
Рекомендации после процедуры
Рентгенограммы после процедуры исторически были получены для исключения значительного пневмоторакса, однако исследования показали, что в этом нет необходимости у пациентов с низким риском спаек, требуется только один проход иглы, и не иметь новых симптомов во время или после процедуры.
Интерпретация результатов
Анализ плевральной жидкости
Диагностический торакоцентез полезен для определения причины плеврального выпота и проведения терапевтических вмешательств. Визуальный осмотр жидкости — это первый шаг в анализе, который может помочь определить разницу и потребность в передовых методах лечения. Кровянистая жидкость предполагает травму, злокачественное новообразование, инфаркт легких или пневмонию. Белая или молочная жидкость предполагает наличие липидов. Грубая гнойная жидкость указывает на эмпиему.
Исследования плевральной жидкости всегда должны включать лактатдегидрогеназу (ЛДГ), общий белок, количество клеток с дифференциалом, посев с окраской по Граму, глюкозу и тестирование pH. Также должны быть получены одновременные уровни ЛДГ и белка в сыворотке. Первый шаг в анализе жидкости — определить, является ли жидкость экссудатом (богатым белком) или транссудатом. Это достигается с помощью критериев Лайта. Наличие любого из следующих признаков предполагает, что выпот имеет экссудативный характер:
1.) Отношение плевральной жидкости к белку сыворотки> 0,5
2.) Плевральная жидкость ЛДГ> двух третей верхнего предела сывороточного референсного диапазона
3.) Отношение плевральной жидкости к сыворотке ЛДГ> 0,6
Транссудативные выпоты вызваны повышенное капиллярное гидростатическое давление, что чаще всего наблюдается при застойной сердечной недостаточности и циррозе печени. В целом, транссудативный выпот обычно не требует дальнейшего анализа жидкости, и терапия направлена на устранение основной причины выпота.
Для всех экссудативных выпотов должны проводиться дополнительные исследования плевральной жидкости, включая подсчет клеток с дифференциалом, глюкозой, pH и цитологией. Следует рассмотреть возможность проверки уровня триглицеридов в плевральной жидкости, если есть опасения по поводу хилезного выпота. Дифференциация экссудатов широкая и включает травмы, злокачественные новообразования, пневмонию, инфаркт легкого, соединительнотканные / аутоиммунные заболевания, туберкулезный плеврит, разрыв пищевода и панкреатит.
При соблюдении определенных условий может потребоваться дренирование экссудативного выпота.Как правило, сильно гнойная жидкость при плевроцентезе, pH <7,2 или глюкоза <60 мг / дл является показанием для дренирования выпота. Американский колледж грудных врачей опубликовал руководство по оценке и лечению парапневмонического выпота в 2000 году, в котором подчеркивалось, что предполагаемый риск неблагоприятного исхода должен быть основой для определения необходимости дренирования парапневмонического выпота. Согласно рекомендациям ACCP, парапневмонические выпоты категорий 3 и 4 должны подвергаться дренированию, в то время как выпоты категорий 1 и 2 имеют меньший риск неблагоприятного исхода и не обязательно требуют дренирования.
% PDF-1.4 % 211 0 объект > эндобдж xref 211 607 0000000016 00000 н. 0000013470 00000 п. 0000013617 00000 п. 0000016461 00000 п. 0000016496 00000 п. 0000016649 00000 п. 0000016803 00000 п. 0000017064 00000 п. 0000017571 00000 п. 0000017824 00000 п. 0000018174 00000 п. 0000018797 00000 п. 0000018824 00000 п. 0000019071 00000 п. 0000019419 00000 п. 0000019675 00000 п. 0000019986 00000 п. 0000020013 00000 н. 0000020470 00000 п. 0000020582 00000 п. 0000020696 00000 п. 0000020747 00000 п. 0000021174 00000 п. 0000021483 00000 п. 0000021725 00000 п. 0000022224 00000 п. 0000022486 00000 п. 0000022622 00000 н. 0000022762 00000 п. 0000022893 00000 п. 0000077684 00000 п. 0000148685 00000 н. 0000208839 00000 н. 0000267149 00000 н. 0000324909 00000 н. 0000391022 00000 н. 0000455579 00000 п. 0000521023 00000 н. 0000521092 00000 н. 0000521170 00000 н. 0000531458 00000 н. 0000539172 00000 н. 0000547005 00000 н. 0000559578 00000 н. 0000560102 00000 п. 0000560363 00000 п. 0000572247 00000 н. 0000572358 00000 н. 0000572428 00000 н. 0000572611 00000 н. 0000572858 00000 н. 0000575674 00000 н. 0000575760 00000 н. 0000575830 00000 н. 0000576207 00000 н. 0000576277 00000 н. 0000576370 00000 н. 0000583206 00000 н. 0000583473 00000 н. 0000583729 00000 н. 0000583756 00000 н. 0000584124 00000 н. 0000585363 00000 н. 0000585654 00000 н. 0000586013 00000 н. 0000595137 00000 н. 0000595176 00000 п. 0000632938 00000 п. 0000632977 00000 н. 0000633083 00000 н. 0000633185 00000 п. 0000633301 00000 п. 0000633450 00000 н. 0000633757 00000 н. 0000633854 00000 п. 0000634003 00000 н. 0000634306 00000 п. 0000634403 00000 п. 0000634552 00000 п. 0000634812 00000 п. 0000634909 00000 н. 0000635058 00000 н. 0000635526 00000 н. 0000635993 00000 п. 0000636109 00000 п. 0000636258 00000 н. 0000636518 00000 н. 0000636615 00000 н. 0000636764 00000 н. 0000637024 00000 н. 0000637121 00000 п. 0000637270 00000 п. 0000637735 00000 н. 0000638202 00000 н. 0000638318 00000 п. 0000638467 00000 п. 0000638727 00000 н. 0000638824 00000 н. 0000638973 00000 п. 0000639233 00000 н. 0000639330 00000 н. 0000639479 00000 н. 0000639947 00000 н. 0000640414 00000 н. 0000640530 00000 н. 0000640679 00000 н. 0000640939 00000 п. 0000641036 00000 н. 0000641185 00000 н. 0000641445 00000 н. 0000641542 00000 н. 0000641691 00000 н. 0000641994 00000 н. 0000642091 00000 н. 0000642240 00000 н. 0000642706 00000 н. 0000643173 00000 п. 0000643289 00000 н. 0000643438 00000 н. 0000643698 00000 н. 0000643795 00000 н. 0000643944 00000 н. 0000644204 00000 н. 0000644301 00000 н. 0000644450 00000 н. 0000644915 00000 н. 0000645382 00000 п. 0000645498 00000 п. 0000645647 00000 н. 0000645907 00000 н. 0000646004 00000 н. 0000646153 00000 н. 0000646413 00000 н. 0000646510 00000 н. 0000646659 00000 н. 0000647124 00000 н. 0000647591 00000 н. 0000647707 00000 н. 0000647856 00000 н. 0000648116 00000 н. 0000648213 00000 н. 0000648362 00000 н. 0000648622 00000 н. 0000648719 00000 н. 0000648868 00000 н. 0000649334 00000 н. 0000649801 00000 н. 0000649917 00000 н. 0000650066 00000 н. 0000650367 00000 н. 0000650464 00000 н. 0000650613 00000 н. 0000650873 00000 н. 0000650970 00000 н. 0000651119 00000 н. 0000651379 00000 п. 0000651476 00000 н. 0000651625 00000 н. 0000652091 00000 н. 0000652558 00000 н. 0000652674 00000 н. 0000652823 00000 н. 0000653083 00000 н. 0000653180 00000 н. 0000653329 00000 н. 0000653589 00000 н. 0000653686 00000 н. 0000653835 00000 н. 0000654301 00000 н. 0000654768 00000 н. 0000654884 00000 н. 0000655033 00000 н. 0000655293 00000 н. 0000655390 00000 н. 0000655539 00000 н. 0000655799 00000 н. 0000655896 00000 н. 0000656045 00000 н. 0000656511 00000 н. 0000656978 00000 н. 0000657094 00000 н. 0000657243 00000 н. 0000657503 00000 н. 0000657600 00000 н. 0000657749 00000 н. 0000658049 00000 н. 0000658146 00000 н. 0000658295 00000 н. 0000658555 00000 н. 0000658652 00000 н. 0000658801 00000 н. 0000659267 00000 н. 0000659734 00000 н. 0000659850 00000 н. 0000659999 00000 н. 0000660259 00000 н. 0000660356 00000 н. 0000660505 00000 н. 0000660765 00000 н. 0000660862 00000 н. 0000661011 00000 н. 0000661479 00000 н. 0000661946 00000 н. 0000662062 00000 н. 0000662211 00000 н. 0000662471 00000 н. 0000662568 00000 н. 0000662717 00000 н. 0000662977 00000 н. 0000663074 00000 н. 0000663223 00000 н. 0000663691 00000 н. 0000664158 00000 п. 0000664274 00000 н. 0000664423 00000 п. 0000664683 00000 п. 0000664780 00000 н. 0000664929 00000 н. 0000665189 00000 п. 0000665286 00000 п. 0000665435 00000 п. 0000665733 00000 н. 0000665830 00000 н. 0000665979 00000 н. 0000666444 00000 н. 0000666911 00000 н. 0000667027 00000 н. 0000667176 00000 н. 0000667436 00000 н. 0000667533 00000 н. 0000667682 00000 н. 0000667942 00000 п. 0000668039 00000 н. 0000668188 00000 н. 0000668655 00000 н. 0000669122 00000 н. 0000669238 00000 п. 0000669387 00000 н. 0000669852 00000 н. 0000670319 00000 п. 0000670435 00000 п. 0000670584 00000 п. 0000670844 00000 н. 0000670941 00000 п. 0000671090 00000 н. 0000671350 00000 н. 0000671447 00000 н. 0000671596 00000 н. 0000671864 00000 н. 0000671961 00000 н. 0000672110 00000 н. 0000672376 00000 н. 0000672473 00000 н. 0000672622 00000 н. 0000672885 00000 н. 0000672982 00000 н. 0000673131 00000 н. 0000673428 00000 н. 0000673525 00000 н. 0000673674 00000 н. 0000673934 00000 н. 0000674031 00000 н. 0000674180 00000 н. 0000674438 00000 н. 0000674535 00000 н. 0000674684 00000 н. 0000674939 00000 н. 0000675036 00000 н. 0000675185 00000 н. 0000675437 00000 н. 0000675534 00000 н. 0000675683 00000 н. 0000675935 00000 н. 0000676032 00000 н. 0000676181 00000 п. 0000676433 00000 н. 0000676530 00000 н. 0000676679 00000 н. 0000676942 00000 н. 0000677039 00000 н. 0000677188 00000 н. 0000677452 00000 н. 0000677549 00000 н. 0000677698 00000 н. 0000677958 00000 н. 0000678055 00000 н. 0000678204 00000 н. 0000678323 00000 н. 0000678443 00000 н. 0000678559 00000 н. 0000678708 00000 н. 0000679004 00000 н. 0000679101 00000 п. 0000679250 00000 н. 0000679370 00000 н. 0000679491 00000 н. 0000679607 00000 н. 0000679756 00000 н. 0000679876 00000 н. 0000679997 00000 н. 0000680113 00000 п. 0000680262 00000 н. 0000680381 00000 п. 0000680501 00000 н. 0000680617 00000 н. 0000680766 00000 н. 0000681135 00000 н. 0000681232 00000 н. 0000681389 00000 н. 0000681771 00000 н. 0000682161 00000 п. 0000682282 00000 н. 0000682431 00000 н. 0000682677 00000 н. 0000683005 00000 п. 0000683335 00000 н. 0000683476 00000 н. 0000683625 00000 н. 0000684013 00000 н. 0000684110 00000 н. 0000684267 00000 н. 0000684557 00000 н. 0000684846 00000 н. 0000684967 00000 н. 0000685116 00000 н. 0000685412 00000 н. 0000685509 00000 н. 0000685658 00000 н. 0000685952 00000 н. 0000686049 00000 н. 0000686198 00000 п. 0000686490 00000 н. 0000686587 00000 н. 0000686736 00000 н. 0000687041 00000 н. 0000687138 00000 н. 0000687287 00000 н. 0000687578 00000 н. 0000687675 00000 н. 0000687824 00000 н. 0000688113 00000 п. 0000688210 00000 н. 0000688359 00000 н. 0000688646 00000 н. 0000688743 00000 н. 0000688892 00000 н. 0000689175 00000 н. 0000689272 00000 н. 0000689421 00000 н. 0000689703 00000 н. 0000689800 00000 н. 0000689949 00000 н. 00006 00000 н. 00006
00000 н. 00006
00000 н. 0000690754 00000 н. 0000690851 00000 п. 0000691000 00000 н. 0000691275 00000 н. 0000691372 00000 н. 0000691521 00000 н. 0000691794 00000 н. 0000691891 00000 н. 0000692040 00000 н. 0000692310 00000 п. 0000692407 00000 н. 0000692556 00000 н. 0000692860 00000 н. 0000692957 00000 н. 0000693106 00000 п. 0000693374 00000 н. 0000693471 00000 п. 0000693620 00000 н. 0000693885 00000 н. 0000693982 00000 н. 0000694131 00000 п. 0000694394 00000 п. 0000694491 00000 н. 0000694640 00000 н. 0000694900 00000 н. 0000694997 00000 н. 0000695146 00000 п. 0000695406 00000 п. 0000695503 00000 п. 0000695652 00000 п. 0000695912 00000 н. 0000696009 00000 п. 0000696158 00000 п. 0000696418 00000 н. 0000696515 00000 н. 0000696664 00000 н. 0000696924 00000 н. 0000697021 00000 п. 0000697170 00000 н. 0000697430 00000 н. 0000697527 00000 н. 0000697676 00000 н. 0000697936 00000 п. 0000698033 00000 н. 0000698182 00000 н. 0000698488 00000 н. 0000698585 00000 н. 0000698734 00000 п. 0000698994 00000 н. 0000699091 00000 н. 0000699240 00000 н. 0000699500 00000 н. 0000699597 00000 н. 0000699746 00000 н. 0000700006 00000 п. 0000700103 00000 н. 0000700252 00000 н. 0000700512 00000 н. 0000700609 00000 н. 0000700758 00000 н. 0000701018 00000 п. 0000701115 00000 н. 0000701264 00000 н. 0000701524 00000 н. 0000701621 00000 н. 0000701770 00000 н. 0000702030 00000 н. 0000702127 00000 н. 0000702276 00000 н. 0000702536 00000 н. 0000702633 00000 н. 0000702782 00000 н. 0000703042 00000 н. 0000703139 00000 н. 0000703288 00000 н. 0000703548 00000 н. 0000703645 00000 н. 0000703794 00000 н. 0000704076 00000 н. 0000704173 00000 н. 0000704322 00000 н. 0000704582 00000 н. 0000704679 00000 н. 0000704828 00000 н. 0000705088 00000 н. 0000705185 00000 н. 0000705334 00000 н. 0000705594 00000 н. 0000705691 00000 п. 0000705840 00000 н. 0000706100 00000 н. 0000706197 00000 н. 0000706346 00000 п. 0000706606 00000 н. 0000706703 00000 н. 0000706852 00000 н. 0000707112 00000 н. 0000707209 00000 н. 0000707358 00000 н. 0000707618 00000 п. 0000707715 00000 н. 0000707864 00000 н. 0000708124 00000 н. 0000708221 00000 п. 0000708370 00000 н. 0000708630 00000 н. 0000708727 00000 н. 0000708876 00000 н. 0000709136 00000 п. 0000709233 00000 п. 0000709382 00000 п. 0000709637 00000 н. 0000709734 00000 н. 0000709883 00000 н. 0000710143 00000 н. 0000710240 00000 н. 0000710389 00000 н. 0000710649 00000 н. 0000710746 00000 н. 0000710895 00000 н. 0000711155 00000 н. 0000711252 00000 п. 0000711401 00000 н. 0000711661 00000 н. 0000711758 00000 н. 0000711907 00000 н. 0000712167 00000 н. 0000712264 00000 н. 0000712413 00000 н. 0000712673 00000 н. 0000712770 00000 н. 0000712919 00000 н. 0000713179 00000 н. 0000713276 00000 н. 0000713425 00000 н. 0000713685 00000 н. 0000713782 00000 н. 0000713931 00000 н. 0000714191 00000 н. 0000714288 00000 н. 0000714437 00000 н. 0000714697 00000 н. 0000714794 00000 н. 0000714943 00000 н. 0000715213 00000 н. 0000715310 00000 н. 0000715459 00000 н. 0000715719 00000 н. 0000715816 00000 н. 0000715965 00000 н. 0000716225 00000 н. 0000716322 00000 н. 0000716471 00000 н. 0000716731 00000 н. 0000716828 00000 н. 0000716977 00000 н. 0000717237 00000 н. 0000717334 00000 н. 0000717483 00000 н. 0000717743 00000 н. 0000717840 00000 н. 0000717989 00000 н. 0000718249 00000 н. 0000718346 00000 п. 0000718495 00000 н. 0000718755 00000 н. 0000718852 00000 н. 0000719001 00000 н. 0000719261 00000 н. 0000719358 00000 п. 0000719507 00000 н. 0000719767 00000 н. 0000719864 00000 н. 0000720013 00000 н. 0000720273 00000 н. 0000720370 00000 н. 0000720519 00000 н. 0000720894 00000 н. 0000721140 00000 н. 0000721261 00000 н. 0000721410 00000 н. 0000721670 00000 н. 0000721767 00000 н. 0000721916 00000 н. 0000722176 00000 н. 0000722273 00000 н. 0000722422 00000 н. 0000722682 00000 н. 0000722779 00000 н. 0000722928 00000 н. 0000723394 00000 н. 0000723861 00000 п. 0000723977 00000 н. 0000724126 00000 н. 0000724386 00000 н. 0000724483 00000 н. 0000724632 00000 н. 0000724892 00000 н. 0000724989 00000 н. 0000725138 00000 н. 0000725606 00000 н. 0000726073 00000 н. 0000726189 00000 н. 0000726338 00000 н. 0000726598 00000 н. 0000726695 00000 н. 0000726844 00000 н. 0000727104 00000 н. 0000727201 00000 н. 0000727350 00000 н. 0000727818 00000 н. 0000728285 00000 н. 0000728401 00000 н. 0000728550 00000 н. 0000728855 00000 н. 0000728952 00000 н. 0000729101 00000 п. 0000729361 00000 н. 0000729458 00000 н. 0000729607 00000 н. 0000729867 00000 н. 0000729964 00000 н. 0000730113 00000 п. 0000730582 00000 н. 0000731049 00000 н. 0000731165 00000 н. 0000731314 00000 н. 0000731574 00000 н. 0000731671 00000 н. 0000731820 00000 н. 0000732080 00000 н. 0000732177 00000 н. 0000732326 00000 н. 0000732792 00000 н. 0000733259 00000 н. 0000733375 00000 н. 0000733524 00000 н. 0000733784 00000 п. 0000733881 00000 н. 0000734030 00000 н. 0000734290 00000 н. 0000734387 00000 п. 0000734536 00000 н. 0000735001 00000 н. 0000735468 00000 н. 0000735584 00000 н. 0000735733 00000 н. 0000735993 00000 н. 0000736090 00000 н. 0000736239 00000 н. 0000013291 00000 п. n ݴ QPP BU) $ M ٳ ۶ K} 9sПлевральная аспирация — InsideRadiology
Авторы: Dr Angus Chew *Dr Stuart Lyon *
Что такое плевральная аспирация?
Плевральная аспирация — это процедура, при которой в пространство между легким и грудной стенкой вводится небольшая игла или трубка для удаления жидкости, скопившейся вокруг легкого.Это пространство называется плевральным пространством.
Плевральная аспирация обычно выполняется для определения причины скопления жидкости вокруг легкого (диагностическая процедура) или для улучшения симптомов (терапевтическая процедура), поскольку жидкость вокруг легкого может вызывать такие симптомы, как кашель, одышка или боль в груди.
Как подготовиться к плевральной аспирации?
Не есть и не пить за 4 часа до процедуры. Это обычная мера предосторожности при выполнении многих медицинских процедур.Если вы страдаете диабетом, вам следует посоветоваться с врачом перед голоданием.
Возможно, вам придется прекратить прием лекарств, разжижающих кровь, так как это может излишне увеличить риск кровотечения. Примеры включают варфарин (часто продаваемый как кумадин или янтовен), клопидогрель (часто продаваемый как PIavix), асантин, гепарин и эноксапарин натрия (часто продаваемый как клексан). Если вы принимаете какие-либо из этих лекарств или у вас есть какие-либо сомнения относительно того, прекратить их прием или нет, пожалуйста, обсудите это со своим врачом-радиологом перед процедурой.
При посещении процедуры возьмите с собой все ваши обычные лекарства (или полный список).
Возьмите с собой, если возможно, соответствующие фильмы или компакт-диски, содержащие ваши предыдущие изображения. Это включает в себя рентген, ультразвук, компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ). Часто (но не обязательно) людям, нуждающимся в аспирации плевры, делали рентген грудной клетки, УЗИ грудной клетки или компьютерную томографию грудной клетки.
Договоритесь с родственником или другом о том, чтобы отвезти вас домой после процедуры.
Что происходит во время плевральной аспирации?
Плевральная аспирация выполняется, когда вы сидите прямо на краю кровати и наклоняетесь вперед. Обычно вам предоставляется место для отдыха рук, чтобы вы могли удобно наклоняться.
Кожа груди промывается антисептиком и используется очень тонкая игла для введения местного анестетика. Местный анестетик укусит в течение нескольких секунд, прежде чем онемеет область.
На коже делается небольшой разрез, и в пространство между легким и грудной стенкой вводится игла или тонкая пластиковая трубка для удаления жидкости.Врач может использовать ультразвук, чтобы увидеть внутреннюю часть груди на экране, так как это поможет определить, где находится самая большая область жидкости.
Чаще всего эта область находится в задней части груди или сбоку. Это причина, по которой врач стоит за вами при выполнении плевральной аспирации. Врач, проводящий процедуру, может попросить вас задержать дыхание.
В зависимости от количества удаленной жидкости трубку можно оставить на месте, пока жидкость будет стекать.
После процедуры небольшое отверстие в коже закрывается повязкой.
Рентген грудной клетки обычно выполняется через 2–4 часа после процедуры для оценки возможных осложнений. Осложнения возникают редко и описаны в разделе «Каковы риски плевральной аспирации?».
Есть ли последствия плевральной аспирации?
Область, в которую была введена игла или трубка, может ощущаться немного болезненной в течение нескольких дней и может быть синяк.Если область болезненна, могут помочь простые болеутоляющие, такие как парацетамол (например, Панадол).
Обычно кожа заживает в течение нескольких дней, и у вас может быть крошечный шрам (обычно менее 5 мм) на месте введения иглы или трубки.
Сколько времени длится плевральная аспирация?
Время, необходимое для плевральной аспирации, зависит от того, сколько жидкости необходимо удалить. Это может занять меньше часа или несколько часов. Рентген грудной клетки обычно проводится через 2–4 часа после процедуры, и вам потребуется медицинское наблюдение, пока это не произойдет.Этот рентгеновский снимок проводится для проверки того, что называется пневмотораксом. Пневмоторакс — это утечка воздуха в пространство вокруг легкого (подробнее см. В следующем разделе).
Каковы риски плевральной аспирации?
Вам следует знать о некоторых рисках плевральной аспирации. Большинство более серьезных из них (пневмоторакс, сильное кровотечение из большой артерии или вены в груди или скопление жидкости в легких) возникают во время или очень скоро после процедуры.Это означает, что они будут распознаваться, пока вы будете находиться под наблюдением в больнице или в центре визуализации.
Непосредственные риски процедуры включают:
- Воздух вокруг легкого (пневмоторакс) и коллапс легкого: при выполнении процедуры воздух может попасть в пространство вокруг легкого через дренажную трубку. Воздух также может просачиваться из самой легочной ткани. Это называется пневмотораксом и может возникать до 30% случаев. Если это небольшая утечка, лечение не требуется.Если он больше, вам может понадобиться плевральная дренажная трубка и остаться в больнице.
- Накопление жидкости в легких: жидкость может скапливаться в легких и вызывать у вас одышку, особенно если удалено большое количество жидкости и легкое очень быстро снова расширяется. Это редкая проблема, но, возможно, вам придется остаться в больнице, чтобы вылечить ее.
- Травма печени, селезенки или сердца: существует небольшой риск повреждения печени, селезенки или сердца. Это очень редкое осложнение, особенно если для облегчения процедуры используется ультразвук, но это потенциально серьезное осложнение.
После того, как вам разрешат уйти, немедленно обратитесь за медицинской помощью, если вы заметили что-либо из следующего, поскольку они могут указывать на серьезное осложнение, требующее немедленного лечения:
- Обильное кровотечение из небольшого пореза на коже.
- Усиливающаяся одышка. Это может включать утечку воздуха вокруг легкого, что требует лечения в больнице.
- Новая или усиливающаяся боль при глубоком дыхании.
- Кровяной кашель.
- Инфекция: существует небольшой риск заражения. Если инфекция действительно возникает, она обычно очень незначительна, и ее можно лечить антибиотиками.
Каковы преимущества плевральной аспирации?
Образец удаленной жидкости можно отправить патологу (врачу-специалисту, обученному анализу жидкости), чтобы определить, почему она скопилась.
Плевральная аспирация может помочь вам чувствовать себя более комфортно, поскольку жидкость вокруг легкого может вызывать такие симптомы, как одышка, кашель или боль в груди.
Кто выполняет плевральную аспирацию?
Плевральную аспирацию проводят разные врачи. Обычно его проводят радиологи (врачи-специалисты), особенно при использовании ультразвукового контроля, хирурги, терапевты и терапевты.
Где делают плевральную аспирацию?
Плевральная аспирация обычно выполняется в больнице или большом медицинском центре, так как вам потребуется наблюдение на протяжении всей процедуры в условиях, когда медицинский персонал будет доступен для лечения в маловероятном случае осложнения.
Когда я могу ожидать результатов плевральной аспирации?
Если вам удаляют жидкость для облегчения одышки, вы можете ожидать значительного облегчения через несколько часов после процедуры.
Если жидкость отправляется патологу для дальнейшего анализа, время, необходимое вашему врачу для получения письменного заключения, будет зависеть от:
- срочность, с которой нужен результат
- , как отчет передается из практики или больницы вашему врачу (т.е. телефон, электронная почта, факс или почта)
Пожалуйста, не стесняйтесь спрашивать персонал, где вы будете проходить процедуру, когда ваш врач, скорее всего, получит письменный отчет.
Важно, чтобы вы обсудили результаты с врачом, который вас направил, лично или по телефону, чтобы он объяснил, что они значат для вас.
Дополнительная информация о плевральной аспирации:
Иногда результаты плевральной аспирации неубедительны. В этом случае может потребоваться повторная аспирация или могут потребоваться альтернативные тесты.
* У автора нет конфликта интересов по данной теме.Последнее изменение страницы: 26.07.2017.
| Определение (NCI_NCI-GLOSS) | Удаление жидкости из плевральной полости через иглу, вставленную между ребрами. |
| Концепции | Лечебная или профилактическая процедура ( T061 ) , Процедура диагностики ( T060 ) |
| ICD9 | 34.91 |
| SnomedCT | 177818008, 150556002, 91602002 |
| HL7 | THORA |
| итальянский | Aspirazione della cavità pleurica, Toracentesi |
| Голландский | плевроцентез, торакоцентез, pleuraholte aspiratie, aspiratie pleuraholte |
| Французский | Pleuracentèse, Thoracentèse, Ponction de la cavité pleurale, Ponction pleurale |
| немецкий | Pleurazentese, Pleurahoehlenaspiration, Thorakozentese, Aspiration der Pleurahoehle |
| Португальский | Toracocentese, Pleurocentese, Aspiração da cavidade плевральные |
| Испанский | Плеврацентез, торакоцентез, плевроцентез, punción del espacio pleural para aspiración, торакоцентез (procedureimiento), торакоцентез, аспирация плевры |
| Японский | 胸腔 穿刺, 胸腔 吸引, 胸膜 穿刺, キ ョ ウ シ, キ ョ ウ ク シ, キ ョ ウ ク ウ キ ュ ン, キ ョ コ ク ウ ン |
| Чешский | Punkce hrudníku, Punkce pleurálního výpotku, Aspirace z pleurální dutiny |
| Английский | Аспирация плевральной полости, аспирация плевральной полости, плевроцентез, плевральная аспирация, плевроцентез, плевральная пункция, торакоцентез, торакоцентез, грудная аспирация, процедура торакоцентез, парацентез грудной клетки, плевральная аспирация (процедура), плевроцентез, торакоцентез, грудная аспирация, плевральная аспирация , Грудной парацентез, Торакоцентез, Торакоцентез, Торакоцентез (процедура), Пункция плевральной полости для аспирации, Грудная аспирация, Плевральная полость, плевральная пункция, Пункция плевральной полости для аспирации, Торакальный парацентез |
| Венгерский | Плеврацентез, Pleuralis üregi aspiratio, Pleuralis üreg aspiratio, Thoracentesis |
Пункция плевры под ультразвуковым контролем в положении лежа на спине или лежа на боку — технико-экономическое обоснование | Междисциплинарная респираторная медицина
С февраля 2010 г. по январь 2011 г. все пациенты были направлены на торакоцентез в отделение неотложной помощи больницы общего профиля Валле-дель-Серкио, Лукка, и в отделение легочной медицины «А.Университетская больница Джемелли, Рим, Италия, были включены в исследование. Исследование было одобрено Внутренним наблюдательным советом (Этический комитет Католического университета Святого Сердца, Рим, номер одобрения: A.1278 / C.E. / 2010), и каждый пациент дал письменное информированное согласие.
Все пациенты прошли эхографическое сканирование легких для постановки диагноза на основании клинических данных, характеристик выпота и количественной оценки. Показанием к плевроцентезу было диагностическое, терапевтическое или и то, и другое, в то время как катетер «косичка» был установлен в присутствии тельцеобразной, септической, неопластической или гематической плевральной жидкости и в любом случае большого (по оценкам, более 1500 мл) или рецидивирующего выпота.
Соответствующие лаборатории были выполнены (отношение МНО, количество тромбоцитов) и в конечном итоге скорректированы (тромбоциты> 50000 / мкл, МНО <1,5).
В периферическую вену канюлировали медленную инфузию физиологического раствора, контролировали частоту сердечных сокращений, артериальное давление и пульсоксиметрию.
Процедуры выполнял один из трех врачей (два пульмонолога и один специалист по неотложной медицине) с опытом работы не менее одного года в клинической ультразвуковой диагностике и не менее двух месяцев в области интервенционной сонографии грудной клетки.
Для всех процедур использовались аппараты Toshiba Aplio XV (Toshiba Medical Systems S.r.l., Рим, Италия) или MyLab ™ 50 Gold Cardiovascular (EsaoteS.p.a., Рим, Италия) с датчиками 3,5–5 и 7,5–10 МГц.
Выпуклый зонд 3,5–5 МГц использовался для определения места сбора жидкости, когда пациент сидел или лежал на спине, а пораженная сторона находилась сверху. Множественные сканы были получены как в сагиттальной, так и в межреберной плоскости. Согласно современной литературе, для положительной идентификации плевральной жидкости требовалось продемонстрировать ретропариетальное и наддиафрагмальное жидкостное пространство с ателектатическим или сдавленным легким [8].Реберно-диафрагмальный синус был идентифицирован в его латеральном или заднебоковом положении (рис. 1).
Рисунок 1Пациент лежит в горизонтальном положении лежа на боку так, чтобы дренируемая сторона находилась сверху. Оператор определяет местонахождение реберно-диафрагмального синуса в базальной, заднебоковой области грудной клетки с помощью зонда Convex.
Плевральный выпот оценивался полуколичественно по четырем степеням:
- а)
Минимальный: плевральный выпот, ограниченный плоскостью сканирования реберно-диафрагмального синуса;
- б)
Маленький: выпот за пределы реберно-диафрагмального синуса, но в одной продольной плоскости сканирования при использовании выпуклого зонда, установленного на глубину 8 см;
- в)
Среда: выпот, требующий двух непрерывных продольных сканирований;
- г)
Большой или массивный: излияние после двух продольных сканирований на глубине 8 см.
При предварительном сканировании излияния классифицированы как:
- а)
Transonic: без внутреннего эха;
- б)
Комплекс: корпускуляция с эхосигналами во взвешенном состоянии;
- в)
Фибринозный: когда в жидкости присутствовали линейные ответвления;
- г)
Ареол: аспект жидкости в паутине.
Эхографическое описание сравнивалось с экссудативным или транссудативным характером жидкости, что последовательно определялось с использованием критериев Света [9].
Не существовало формального нижнего предела размера выпота, ниже которого не пытались выполнить плевроцентез, но, как правило, требовалось расстояние от висцерального до теменного не менее 10 мм в реберно-диафрагмальном синусе.
Пациентов помещали в положение лежа на спине или на противоположных боковых сторонах, голова и грудь были подняты на 30-45 ° (рис. 2).Выявлена плевральная жидкость над диафрагмой. Кожный участок очищали повидон-йодом. Кожная, подкожная, мышечная, периостальная и париетальная плевральная анестезия проводилась под постоянным ультразвуковым зрением с использованием 1% лидокаина без адреналина с использованием спинномозговой иглы 25 калибра. Линейный зонд 7,5–10 МГц использовался для анестезии и для всех интервенционных процедур под контролем УЗИ в реальном времени.
Рисунок 2Позиции пациентов, описанные в тексте: A ) лежа на спине с поднятой головой и грудью на 30-45 °; B ) лежа на боку с поднятой головой и грудной клеткой на 30-45 °.Черные стрелки указывают место проведения плевральных процедур.
Межреберные снимки были получены над заднебоковым реберно-диафрагмальным синусом непосредственно над диафрагмой с зондом, проведенным продольно между средней и задней подмышечными линиями. На эхографическом изображении синус был воспроизведен в виде трансзвукового треугольника, ограниченного диафрагмой и грудной стенкой. Место прокола было идентифицировано на вершине этого треугольника, и был использован подход в плоскости. Иглу держали под постоянным зрением, и при входе в плевральную полость следили за безопасной осью проникновения и путем, почти параллельным грудной стенке (рис. 3).
Рисунок 3Торакоцентез: оператор размещает линейный датчик поперечно. Небольшой плевральный выпот в реберно-диафрагмальном синусе выглядит как трансзвуковой треугольник, ограниченный латерально диафрагмой и грудной стенкой. Место прокола обозначается как вершина этого треугольника. Подход в плоскости позволяет следить за иглой Вереса на протяжении всей процедуры.
Для плевроцентеза игла Вереса 15 калибра с наружным диаметром 1,8 мм (Toraset, Bioservice S.p.a., Poggio Rusco MN, Италия). Эта игла с тройной заточкой обеспечивает легкое проникновение при пересечении грудной стенки, в то время как при попадании в плевральную полость вводится гладкая канюля, предотвращающая травматические поражения паренхимы (рис. 4). В комплект иглы Вереса входили: трехходовой кран, большой шприц (60 мл) и мешок (2000 мл). Эта система позволяет отводить жидкость без отсоединения шприца.
Рисунок 4Игла Вереса 15 калибра: деталь наконечника.
Катетеры Pigtail были введены с использованием техники Сельдингера. Местная анестезия и пункция иглой (игла 18G) проводились под постоянным эхографическим мониторингом, как описано выше, через латеральный реберно-диафрагмальный синус (рис. 5).
Рисунок 5Дренаж катетера: катетер «косичка» вводится в очень низком латеральном положении (между средней и задней подмышечными линиями). Таким образом, пациент, лежащий в положении лежа на спине, не сдавливает его, и он может легко дренировать плевральный выпот.
Через иглу в плевральную полость был введен проводник с точкой J размером 0,038 дюйма, затем два последовательных расширителя (8 и 12 Fr) и, наконец, косичка (Jinro 10,3 F, Boston Scientific).
Отток жидкости был приостановлен, когда возникло одно или несколько из следующих условий: 1) удалено более 2 л жидкости, 2) возникновение боли в груди, 3) начало кашля, 4) вазовагальное событие, 5) появление одышки, 6 ) кровотечение. Каждое из этих событий считалось процессуальным осложнением, если они требовали приостановления процедуры.Вместо этого мы рассматривали по отдельности, а не как осложнения, местную боль и кашель, если они носят временный характер и быстро исчезают при замедлении аспирации жидкости.
Боль определялась как более чем незначительный дискомфорт после сонографической анестезии. Кашель считался чрезмерным, когда было так важно помешать выполнению линейной процедуры. Вазовагальное событие определялось как ощущение легкого головокружения, потоотделения, гипотонии или внезапной преходящей потери сознания с последующим выздоровлением.Одышка характеризовалась неприятным ощущением одышки с тахипноэ или десатурацией кислорода или без них.
Мы произвольно считали, что побочные эффекты постпроцедурных осложнений произошли в течение 24 часов после завершения процедуры. Они включали: пневмоторакс (PNX), гемоторакс, повторный отек легких, вазовагальный эпизод и боль в груди с поздним началом.
PNX считался осложнением плевроцентеза и определялся как новый воздух, обнаруженный в передней плевральной полости на постпроцедурной сонографии грудной клетки в положении лежа на спине [10].В случае катетерного дренажа PNX считался осложнением только в том случае, если эхографически он присутствовал после полной аспирации жидкости, если он прогрессировал и проявлялся симптомами, и если он был спровоцирован контрольным контактом иглы с паренхимой легкого, поскольку метод Сельдингера часто допускает умеренное количество транспариетального воздуха. для входа в плевральную полость. Сонографические признаки PNX были описаны в предыдущей работе [11] и могут быть найдены в литературе [12, 13]. Согласно литературным данным, постпроцедурные рентгенограммы грудной клетки не использовались [14, 15], и поскольку в нашей и других группах опыт сонографии грудной клетки более чувствителен, чем рентгенография грудной клетки при обнаружении небольших пневмотораксов [11].
Компьютерная томография грудной клетки выполнялась в соответствии с клиническими показаниями (например, диагностическое обследование, ультразвуковое исследование PNX или гемоторакса).
Проанализировано время получения плевральной полости и время проведения процедуры. Это время рассчитывалось от прокола анестетика до первого появления жидкости в шприце. Зарегистрированы все неудачные дренажи.
Статистический анализ был выполнен с использованием программного обеспечения SPSS v.13.0 для Windows (Чикаго, Иллинойс, США).Результаты были выражены как среднее ± стандартное отклонение и категориальные данные. Различия между группами рассчитывались с использованием независимого теста t , непараметрического теста Манна-Уитни и Вилкоксона, где это необходимо. Значение p менее 0,05 считалось значимым.
Торакоцентез для лечения плеврального выпота
Торакоцентез использует визуализацию и иглу для диагностики и лечения плеврального выпота — состояния, при котором пространство между легкими и внутренней стороной грудной стенки содержит избыток жидкости.Он выполняется, чтобы помочь определить причину избытка жидкости и облегчить одышку или боль путем удаления жидкости и снятия давления на легкие.
Ваш врач проинструктирует вас, как подготовиться, включая любые изменения в вашем графике приема лекарств. Сообщите своему врачу, если есть вероятность, что вы беременны, и обсудите любые недавние заболевания, состояния здоровья, аллергии и лекарства, которые вы принимаете, включая травяные добавки и аспирин. Вам могут посоветовать прекратить прием аспирина, нестероидных противовоспалительных препаратов (НПВП) или антикоагулянтов за несколько дней до процедуры.Оставьте украшения дома и носите свободную удобную одежду. Вас могут попросить надеть платье.
Что такое торакоцентез?
Торакоцентез — это малоинвазивная процедура, используемая для диагностики и лечения плеврального выпота, состояния, при котором имеется избыток жидкости в плевральной полости, также называемой плевральной полостью. Это пространство существует между внешней стороной легких и внутренней стороной грудной клетки.
вверх страницы
Каковы наиболее распространенные способы использования этой процедуры?
Торакоцентез проводят по:
- снять давление на легкие
- лечит такие симптомы, как одышка и боль
- определить причину избытка жидкости в плевральной полости.
вверх страницы
Как мне подготовиться?
Перед процедурой у вас может быть проведен анализ крови, чтобы определить, насколько хорошо работают ваши почки и нормально ли свертывается ваша кровь.
Сообщите врачу обо всех принимаемых вами лекарствах, включая травяные добавки. Перечислите любые аллергии, особенно на местный анестетик, общую анестезию или контрастные вещества. Ваш врач может посоветовать вам прекратить прием аспирина, нестероидных противовоспалительных препаратов (НПВП) или антикоагулянтов перед процедурой.
Сообщите своему врачу о недавних заболеваниях или других заболеваниях.
Вы должны сообщить своему врачу, если у вас есть:
- проблемы с кровотечением или принимайте препараты для разжижения крови, такие как аспирин, Lovenox®, Arixtra®, Fragmin®, Innohep®, Coumadin®, Pradaxa®, Xarelto® или Eliquis®
- перенес операцию на легких
- заболевание легких, такое как эмфизема.
Женщинам следует всегда сообщать своему врачу и рентгенологу, если есть вероятность, что они беременны.Многие визуализационные тесты не проводятся во время беременности, чтобы не подвергать плод воздействию радиации. Если рентгеновский снимок необходим, будут приняты меры, чтобы свести к минимуму радиационное воздействие на ребенка. См. Страницу «Безопасность» для получения дополнительной информации о беременности и рентгеновских лучах.
Вы получите конкретные инструкции о том, как подготовиться, включая любые изменения, которые необходимо внести в ваш регулярный график приема лекарств.
Вас могут попросить снять часть или всю одежду и надеть халат во время экзамена.Вас также могут попросить снять украшения, очки и любые металлические предметы или одежду, которые могут мешать получению рентгеновских изображений.
Если требуется седация, вас должен будет сопровождать родственник или друг, которые после этого отвезут вас домой.
вверх страницы
Как выглядит оборудование?
В этой процедуре можно использовать ультразвуковое, компьютерное или рентгеновское оборудование для ввода иглы в жидкость в плевральном пространстве. Торакоцентез обычно выполняется под контролем УЗИ.Иногда будет использоваться CT-наведение.
Ультразвуковые сканерысостоят из компьютерной консоли, экрана видеодисплея и присоединенного датчика. Преобразователь — это небольшое портативное устройство, напоминающее микрофон. Некоторые экзамены могут использовать разные преобразователи (с разными возможностями) во время одного экзамена. Преобразователь излучает неслышимые высокочастотные звуковые волны в тело, а затем прислушивается к отраженному эхо. Принципы аналогичны гидролокаторам, используемым на лодках и подводных лодках.
Технолог наносит небольшое количество геля на исследуемый участок и помещает туда датчик. Гель позволяет звуковым волнам перемещаться вперед и назад между датчиком и исследуемой областью. Ультразвуковое изображение сразу же отображается на экране видеодисплея, который выглядит как монитор компьютера. Компьютер создает изображение на основе громкости (амплитуды), высоты тона (частоты) и времени, которое требуется для возврата ультразвукового сигнала к датчику. Также учитывается, через какой тип структуры тела и / или ткани распространяется звук.
КТ-сканер обычно представляет собой большой аппарат в форме пончика с коротким туннелем в центре. Вы будете лежать на узком столе для осмотра, который скользит в этот короткий туннель и выходит из него. Вращаясь вокруг вас, рентгеновская трубка и электронные детекторы рентгеновского излучения расположены друг напротив друга в виде кольца, называемого гентри. Компьютерная рабочая станция, обрабатывающая визуализационную информацию, расположена в отдельной диспетчерской. Здесь технолог управляет сканером и наблюдает за вашим исследованием в прямом визуальном контакте.Технолог сможет слышать вас и разговаривать с вами с помощью динамика и микрофона.
Игла для плевроцентеза обычно имеет длину несколько дюймов, а диаметр ствола примерно такой же, как ширина большой канцелярской скрепки. Игла полая, поэтому через нее можно всасывать (всасывать) жидкость. В некоторых случаях над иглой продвигается небольшая трубка, и жидкость удаляется через трубку после удаления иглы.
вверх страницы
Как проходит процедура?
Рентген грудной клетки может быть выполнен перед торакоцентезом.
Эта процедура часто проводится в амбулаторных условиях. Однако некоторым пациентам может потребоваться госпитализация после процедуры. Спросите своего врача, нужно ли вам быть госпитализированным.
Вы будете расположены на краю стула или кровати, положив голову и руки на стол для осмотра.
Область вашего тела, в которую будет вводиться игла, будет стерилизована и покрыта хирургической простыней.
Ваш врач обезболит пораженную область с помощью местного анестетика.Это может ненадолго обжечься или пощекотать кожу, прежде чем область онемеет.
Игла вводится через кожу между двумя ребрами на спине. Когда игла достигает плеврального пространства между грудной стенкой и легким, плевральная жидкость удаляется с помощью шприца или сосуда.
Торакоцентез обычно выполняется в течение 15 минут.
В конце процедуры игла будет удалена, и будет применено давление, чтобы остановить кровотечение. Затем отверстие в коже закрывается повязкой.Швы не нужны.
Рентген грудной клетки может быть выполнен после плевроцентеза для выявления каких-либо осложнений.
вверх страницы
Что я испытаю во время и после процедуры?
Вы почувствуете легкое ущемление, когда игла вводится в вашу вену для внутривенного введения и когда вводится местный анестетик. Чаще всего ощущения возникают в месте разреза кожи. Это обезболивается с помощью местного анестетика. Вы можете почувствовать давление, когда катетер введен в вену или артерию.Однако серьезного дискомфорта вы не ощутите.
Вас попросят оставаться неподвижным во время процедуры, не кашлять и не дышать глубоко, чтобы не повредить легкое.
Вы можете почувствовать давление, когда игла вводится в плевральную полость.
При удалении плевральной жидкости вы можете почувствовать тянущее ощущение или давление в груди. Часто возникает позыв к кашлю, когда жидкость удаляется и легкие снова расширяются. Сообщите своему врачу или медсестре, если вы почувствуете слабость, одышку или боль в груди.
вверх страницы
Кто интерпретирует результаты и как их получить?
Интервенционный радиолог или лечащий вас врач определит результаты процедуры и отправит отчет вашему лечащему врачу, который поделится с вами результатами.
Ваш интервенционный радиолог может порекомендовать вам повторный визит.
Это посещение может включать медицинский осмотр, визуализацию и анализы крови. Во время контрольного визита расскажите своему врачу о любых побочных эффектах или изменениях, которые вы заметили.
вверх страницы
Каковы преимущества по сравнению с рисками?
Преимущества
- Торакоцентез в целом безопасная процедура.
- Хирургический разрез не требуется.
Риски
- Любая процедура, при которой проникают кожные покровы, сопряжена с риском инфицирования. Вероятность заражения, требующего лечения антибиотиками, составляет менее одного случая на 1000.
Осложнения могут включать:
- пневмоторакс или частичный коллапс легкого, вызванный попаданием воздуха в плевральную полость через иглу или, в редких случаях, проколом легкого иглой, позволяющей воздуху проникать в плевральную полость.
- отек легких, который может возникнуть при слишком быстром удалении большого количества жидкости.
- инфекция и кровотечение.
- затрудненное дыхание.
вверх страницы
Каковы ограничения торакоцентеза?
Торакоцентез нельзя проводить пациентам с некорректируемым нарушением свертываемости крови.
На точность плевроцентеза могут влиять:
вверх страницы
Дополнительная информация и ресурсы
Эта страница была просмотрена 30 апреля 2018 г.
Торакоцентез — обзор | Темы ScienceDirect
Торакоцентез
Торакоцентез, впервые описанный в 1852 году, представляет собой процедуру, используемую для удаления жидкости или воздуха из плевральной полости.У педиатрических пациентов торакоцентез чаще всего показан в качестве диагностической процедуры. Плевральный выпот у детей чаще всего является результатом инфекционного процесса (от 50% до 70% парапневмонических выпотов), реже — застойная сердечная недостаточность (от 5% до 15%) и злокачественные новообразования. 1 Многие другие состояния могут, в редких случаях, вызывать плевральный выпот у детей (вставка 15-2).
Показания
Торакоцентез можно использовать для диагностики причины плеврального выпота.Его также можно использовать в терапевтических целях для облегчения респираторного расстройства, вызванного большим скоплением жидкости или воздуха. Если требуется продолжающаяся эвакуация, следует рассмотреть возможность проведения торакостомии через зонд (см. Ниже). Ультразвук — это полезный метод для выявления скоплений жидкости при полном помутнении гемиторакса на рентгенограмме грудной клетки и для определения консистенции жидкости (сложные по сравнению с простыми излияниями). 2 Ультразвук также может помочь определить оптимальные места для успешной аспирации. 137
Противопоказания
Торакоцентез не имеет абсолютных противопоказаний. Небольшие скопления жидкости затрудняют эту процедуру и могут увеличить риск пневмоторакса. Вентиляция с положительным давлением также может увеличить риск пневмоторакса. Неисправленная коагулопатия и тромбоцитопения предрасполагают к кровотечению; тем не менее, плевроцентез обычно можно выполнить в этой обстановке, используя небольшую иглу и осторожную технику. Несговорчивый пациент может привести к повреждению нижележащих сосудистых структур и паренхимы легких.Этого можно избежать, щедро применяя седативные средства и обезболивающие у педиатрических пациентов.
Preparation
Седация и обезболивание часто требуются для безопасного выполнения торакоцентеза у педиатрических пациентов. В этой ситуации следует использовать надлежащие методы мониторинга и введение лекарств, что обсуждается в главе 77. Местные анестетики могут уменьшить дискомфорт, связанный с инфильтрацией местных анестетиков. 138 Эти средства следует поместить в предполагаемое место прокола примерно за 15–30 минут до процедуры (в зависимости от используемого средства) и накрыть окклюзионной повязкой.
Процедура
В рамке 15-3 перечислены материалы и оборудование, необходимые для плевроцентеза.
Методика
Если плевроцентез выполняется для эвакуации пневмоторакса, пациента следует поместить в положение лежа на спине. Аспирация выполняется во втором или третьем межреберье по среднеключичной линии. Для удаления плевральной жидкости пациент, по возможности, должен находиться в вертикальном сидячем положении. Ассистент может удерживать младенцев и детей раннего возраста в отрыгивающей позе.Нормальным местом для аспирации жидкости является седьмое межреберье по задней подмышечной линии (около кончика лопатки).
Следует снять ранее наложенную окклюзионную повязку, обработать место обработки хлоргексидином и накрыть стерильными полотенцами. Затем место проникновения через кожу обильно инфильтрируют местным анестетиком с помощью иглы 27-30 калибра. Затем игла продвигается перпендикулярно коже для инфильтрации подлежащих подкожных тканей, верхней части ребра и надкостницы.Для этого может потребоваться более длинная игла калибра 22-25. Затем игла продвигается через верхнюю границу ребра, выполняя осторожную аспирацию до тех пор, пока не будет достигнута плевральная полость. Следует отметить глубину иглы, на которой происходит аспирация жидкости. Затем для аспирации жидкости шприцем используется катетер с надетой на иглу достаточной длины. При подозрении на инфекцию может потребоваться катетер большего размера (от 16 до 18 размера).
Аспирация продолжается до тех пор, пока не будет получено достаточное количество жидкости для диагностических исследований.Для облегчения этого процесса на катетер может быть помещен трехходовой кран с присоединенной трубкой. Если жидкость удаляется для облегчения респираторного дистресса, аспирация продолжается до тех пор, пока поток жидкости не прекратится. Катетер впоследствии удаляется, и на место входа накладывается стерильная повязка.
Осложнения
Наиболее частым осложнением плевроцентеза является пневмоторакс. 137 Мы рекомендуем всем пациентам, перенесшим плевроцентез, сделать контрольную рентгенограмму грудной клетки для оценки этого возможного осложнения.Гемоторакс может возникать у пациентов с аномальными исследованиями коагуляции и тромбоцитопенией. Число тромбоцитов более 50 000 и нормальные исследования коагуляции являются идеальными, но эту процедуру можно безопасно выполнять с осторожной техникой и избеганием сосудисто-нервного пучка, обнаруженного на нижней границе ребра. В более неотложных случаях во время процедуры могут вводиться тромбоциты и факторы свертывания крови. Инфекций мягких тканей можно избежать с помощью надлежащей стерильной техники. Сообщалось о реэкспансионном отеке легких у взрослых пациентов с удалением больших объемов жидкости и обычно происходит в первый час после плевроцентеза. 139,140 Об этом осложнении у детей не сообщалось.
Интерпретация
Анализ плевральной жидкости делится на две основные категории: экссудаты и транссудаты.
