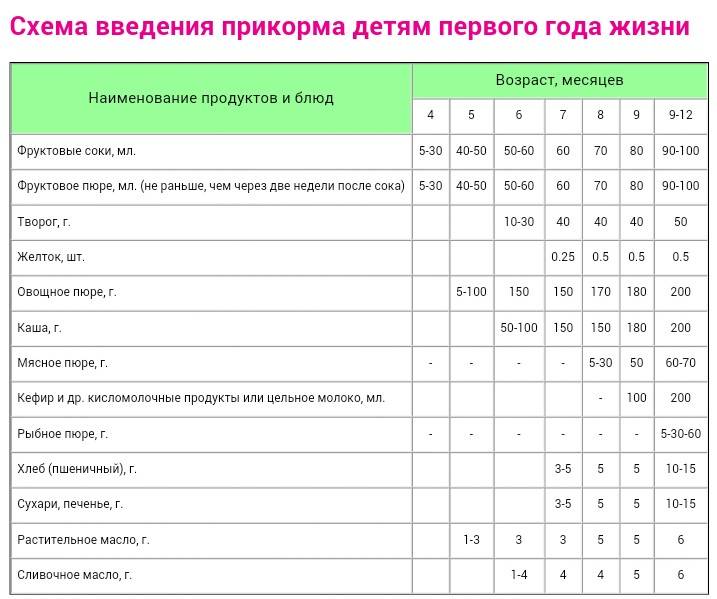
Как кормить ребенка, когда у него температура
— Олеся Владимировна, как понять, нормальная температура у малыша или повышенная? Какие отклонения допустимы?
— У новорожденного большинство физиологических процессов еще не отлажены, а органы незрелы. Поэтому температура тела малыша склонна к колебаниям: он быстро переохлаждается, но также быстро и перегревается. На температуру влияют одежда ребенка, погода, отопление в доме и прочее. Также важно помнить о том, что во время кормления, плача, игр, любой активности температура тела младенца несколько выше, чем во время сна и отдыха.
Как правило, нормальной температурой тела новорожденного могут считаться показатели 36,3—37,2 °С. Патологическим повышением считается переход столбика термометра за отметку 37,5 °С.
— Из-за чего у маленького ребенка может повышаться температура?
— Причин большое количество — это самые разнообразные инфекции, ОРВИ, прорезывание зубов, реакция на прививку, розеола.
— Нужно ли сбивать температуру у ребенка?
— Мамы боятся повышения температуры, но на самом деле все не так однозначно. Изначально температура задумывалась природой в качестве помощника и защитника. Так, например, патологические микроорганизмы, вызывающие самые разные инфекции, при высокой температуре перестают размножаться и погибают. Так что организм «вызывает жар», чтобы избавиться от бактерий и вирусов и остановить развитие инфекционных процессов. Также при повышении температуры выше 37 °С активируются аутогенные защитные клетки, которые распознают и обезвреживают возбудителей болезней.
В общем, температура помогает, но это вовсе не значит, что ее не нужно сбивать. Важно просто делать это правильно.
— В каких случаях следует обязательно сбивать температуру?
— Как правило, педиатры советуют сбивать жар, если столбик термометра достиг 38 градусов и ползет выше. Изначально хорошо бы сделать упор на методы физического охлаждения: раздевания, обтирания. Если это не помогает, нужно подключать медикаменты.
Изначально хорошо бы сделать упор на методы физического охлаждения: раздевания, обтирания. Если это не помогает, нужно подключать медикаменты.
У этого простого правила есть исключения — температурные судороги в анамнезе ребенка. Таким малышам температуру сбивают даже при небольшом повышении.
— Какой режим кормления надо выбирать при температуре у грудничка?
— Никаких строгих режимов — кормите только по требованию и по желанию малыша. И будьте готовы к тому, что аппетит ребенка будет снижен.
— Нужно ли заставлять ребенка есть, если из-за высокой температуры у него нет аппетита?
— Мне часто задают этот вопрос, и я всегда предлагаю вспомнить свое состояние во время жара. Хочется ли есть? Мне — нет! Думаю, как и каждому из нас. Вот и малышам не хочется. Поэтому заставлять их, конечно, не стоит.
— Чем кормить грудничка при высокой температуре?
— Рацион питания ребенка почти не меняется. Если он находится на грудном вскармливании, то ест мамино молоко. Если он искусственник, то смесь. Довольно часто малыши отказываются от прикорма в период повышения температуры — это нестрашно, молока или смеси вполне достаточно.
Если он находится на грудном вскармливании, то ест мамино молоко. Если он искусственник, то смесь. Довольно часто малыши отказываются от прикорма в период повышения температуры — это нестрашно, молока или смеси вполне достаточно.
— Нужно ли обильно поить ребенка, если у него поднялась высокая температура?
— Мы только что обсудили, что насильно кормить ребенка при отсутствии аппетита не стоит. А вот поить его очень и очень важно!
Во время температуры теплообмен малыша меняется, и он начинает терять большое количество жидкости. Плюс понос или рвота при некоторых инфекциях. Все это может быстро привести к обезвоживанию. А это крайне опасно!
Обильное питье чистой воды важно не только для профилактики обезвоживания. Оно также способствует выведению токсинов из организма малыша.
— Что делать, если у ребенка началась рвота и он полностью отказывается от еды?
— В такой ситуации нельзя действовать насильно.
Ситуация с повышением температуры неоднозначна, поэтому рекомендуем всегда вызывать педиатра для консультации. Доктор осмотрит ребенка, поставит диагноз и назначит лечение, в том числе и жаропонижающие средства. Задача мамы во время повышения температуры — успокоить малыша и предупредить обезвоживание. И не заставлять его есть, а просто предлагать грудное молоко и смесь почаще, маленькими порциями.
Будьте здоровы!
* Грудное молоко является лучшим питанием для младенцев. ВОЗ рекомендует исключительно грудное вскармливание в течение первых 6 месяцев жизни ребенка и продолжение грудного вскармливания после введения прикорма до возраста 2 лет. Перед вводом новых продуктов в рацион малыша необходимо проконсультироваться со специалистом. Материал носит информационный характер и не может заменить консультацию специалиста здравоохранения. Для питания детей с рождения. Товар сертифицирован.
Температура при грудном вскармливании у мамы: норма, повышение, как сбить
24 октября 2016 г.Мы хорошо себя чувствуем, когда правильно работает сердце, поддерживается нормальное кровообращение и сохраняется оптимальная температура всех сред, окружающих органы.
Мы хорошо себя чувствуем, когда правильно работает сердце, поддерживается нормальное кровообращение и сохраняется оптимальная температура всех сред, окружающих органы. Обычно оптимальной считается температура от 36,5°С до 36,9°С. Однако у кормящих женщин все несколько иначе. Каковы значения нормальной температуры для кормящей, как поддерживать температуру тела в пределах нормы – все это рассмотрим в нашей статье.
Какая температура у кормящей мамы считается нормальной?
Женщина, контролирующая температуру тела в период беременности, может заметить, что после родов, она меняется: градусник начинает показывать на 1– 1,5°С выше. Это физиологично и связано приходом молока, поэтому мамочке не стоит пугаться и принимать меры. Скачки температуры тела происходят даже в процессе кормления: обычно до кормления значения на термометре выше, чем после кормления или сцеживания.
Скачки температуры тела происходят даже в процессе кормления: обычно до кормления значения на термометре выше, чем после кормления или сцеживания.
Грудное молоко – это вещество с пирогенными (повышающими температуру) свойствами. Чем больше его накапливается в грудных протоках, тем выше будет температура. А при повреждении или инфицировании грудных протоков, температура поднимается до 39°С .
Чтобы узнать точную температуру у кормящей женщины, измерение нужно делать не раньше, чем через пол часа после кормления. Нормой является показатель 37–37,1 градуса. Во время кормления значение нормы возрастает до 37.4°С.
В первый месяц после родов у женщин болят молочные железы, и иногда боль сопровождается субфебрильной температурой. Если при этом нет уплотнений, не стоит волноваться — в этот период грудные каналы расширяются, что служит причиной боли.
О чем говорит повышенная температура в период лактации?
Повышенная температура в период кормления может иметь характер:
- Физиологичный.

- Патологический.
Физиологичный процесс связан с выработкой грудными железами молока.
Патологической медики считают температуру выше 37.6°С, которая держится длительно и сопровождается другими симптомами недомогания.
Самый частый признак лихорадки сразу после рождения малыша – это осложнения в родах:
- расхождение швов после кесарева сечения или эпизиотомии;
- эндометрит;
- послеродовой тромбофлебит;
- застой молока (лактостаз) в грудных железах.
Послеродовый период считается критичным, ведь женщина проходит тяжелый путь, который чреват массой осложнений. Открытые родовые пути, разрывы, гормональная встряска — вот перечень далеко не всех опасных состояний. Любое из них дает инфекции возможность легко проникнуть в организм роженицы, поэтому температура у кормящей женщины один из важных маркеров ее состояния здоровья.
Роды нередко начинают череду различных воспалений: эндометрит, мастит. К этому списку можно отнести и
К этому списку можно отнести и
Через некоторое время после родов причиной лихорадки могут стать:
- мастит;
- пиелонефрит;
- простудные заболевания. Узнай, что делать кормящей маме при простуде.
Лихорадка часто сопутствует кашлю, насморку и болью в горле. Простуда — самая частая причина высокой температуры. За ней следует – застой молока в груди (лактостаз). Лактостаз отличается от мастита отсутствием отека и гиперемии молочной железы. После восстановления оттока, лихорадка и боль исчезают без лечения. Лактостаз -явление частое и без лечения может привести к более грозному осложнению – маститу. Температура в этом случае повышается сильно (до 38°С и выше) и облегчения от сцеживания молока не наступает.
Основной симптом мастита – наличие болезненного уплотнения в груди и покраснение кожи над ним, которое сопровождается повышением температуры до 38 °C. Если сделать анализ крови, то будет повышено СОЭ, увеличены лейкоциты. Отмечается выраженная интоксикация с недомоганием и головной болью. Без лечения развивается гнойный мастит.
Температура во время грудного вскармливания: сбивать или нет?
При повышении температуры, кормящую женщину могут беспокоить следующие вопросы:
- Можно ли продолжать ли кормление;
- Ухудшается ли качество молока;
- Несут ли опасность возбудители, которые попадают в молоко.
Раньше лихорадка на фоне ОРВИ служила поводом для прекращения лактации. Сейчас доказано, что прекращать кормление нет необходимости, ведь с молоком малыш получает антитела, защищающие ребенка. Тем не менее, маме необходимо соблюдать ряд мер предосторожности:
- надевать маску;
- мыть руки;
- проветривать комнату;
- смазывать ребенку нос любой безопасной мазью с целью механической задержки вирусов.
Сбивать температуру при ОРВИ следует в том случае, если она выше 39 °C – это затрудняет кормление.
Следует знать, что повышенная температура не влияет на качество молока.
При гнойных процессах в кровь попадают различные болезнетворные бактерии. В этом случае лактацию надо прекратить, несмотря на цифры температуры. Также без курса антибиотиков не обойтись. Их прием ограничивает лактацию.
При лактостазе кормление не прекращают. Наоборот, оно поможет с ним справиться: прикладывая ребенка к больной груди, мы улучшаем отток молока. В результате температура снизится сама без использования препаратов.
Как сбить температуру кормящей маме?
Принимая решение о снижении температуры, нужно учитывать следующие факторы:
- Уровень температуры и состояние;
- Заболевание, при котором появилась лихорадка.
Снижение температуры не является лечением, так как мы боремся лишь с симптомом. Снижение температуры с помощью лекарственных средств вовсе не означает выздоровление, именно поэтому гораздо важнее знать причину лихорадки.
Если причина лихорадки ОРВИ с температурой выше 39 °C, температуру рекомендуют постепенно снижать. При неясном генезе это делать опасно, нужно обратиться к врачу, сдать анализы. При правильно назначенном лечении температура снизится сама.
Начинать сбивать температуру можно с обильного питья натуральных теплых соков из малины, калины, меда и лимона. Также помогут обтирания уксусным раствором или прохладные компрессы на лоб.
Из препаратов кормящим мамам разрешены два нестероидных противовоспалительных средства – Ибупрофен и Парацетамол. Читайте подробнее о Парацетомоле при грудном вскармливании от температуры.
Привычные многим Панадол, Тайленол – это тоже Парацетамол. При их приеме важно не превышать разовые и суточные дозы, так как это может негативно сказаться на кроветворении и работе печени.
Ибупрофен является действующим веществом более привычных для нас средств Нурофен, Адвил, Бруфен.
Крайне важно соблюдать дозировки. Доза Парацетамола не должна превышать 2 грамма (по 0,5 г 4 раза в день). Курс короткий– 2-3 дня. Если лихорадка сохраняется, то причина температуры не простуда. В этом случае нужна консультация врача.
Курс короткий– 2-3 дня. Если лихорадка сохраняется, то причина температуры не простуда. В этом случае нужна консультация врача.
Любовь Маслихова, врач-терапевт, специально для Mirmam.pro
Полезное видео:
Поделиться с подругами:
Твитнуть
Мастит — NHS
Мастит — это когда ваша грудь становится опухшей, горячей и болезненной.
Чаще всего им болеют кормящие женщины, но могут заболеть и женщины, не кормящие грудью, и мужчины.
Проверьте, нет ли у вас мастита
Мастит обычно поражает только 1 грудь, и симптомы часто проявляются быстро. К ним относятся:
- опухшая область на груди, которая может быть горячей и болезненной при прикосновении – эта область может стать красной, но это может быть труднее увидеть, если у вас более темная кожа
- клиновидное уплотнение в груди или твердый участок на груди
- жгучая боль в груди, которая может быть постоянной или только во время грудного вскармливания
- выделения из сосков, которые могут быть белыми или содержать прожилки крови
Вы могут также появиться гриппоподобные симптомы, такие как боли, высокая температура, озноб и усталость.
вещей, которые вы можете сделать
Делать
смочите ткань теплой водой и приложите ее к груди, чтобы уменьшить боль – также может помочь теплый душ или ванна
отдыхать и пить много жидкости
принять парацетамол или ибупрофен, чтобы уменьшить боль или лихорадку
если вы кормите грудью, продолжайте кормить грудью
начинать кормить с больной грудью
сцеживать молоко из груди между кормлениями
помассируйте грудь, чтобы устранить любые закупорки – поглаживайте от комковатой или воспаленной области к соску, чтобы помочь притоку молока
Несрочный совет: обратитесь к врачу общей практики, если:
- вам не становится лучше в течение 24 часов, несмотря на то, что вы продолжаете кормить грудью
- у вас мастит, но вы не кормите грудью
- ваши симптомы не улучшаются через 48 часов после приема антибиотиков
Лечение мастита от врача общей практики
Врач общей практики обычно назначает антибиотики.
Если вы кормите грудью, очень небольшое количество антибиотика может попасть в грудное молоко. Для вашего ребенка нет никакого риска, но это может сделать его раздражительным и беспокойным.
Что делать, если мастит вернулся
Если вы кормите грудью и продолжаете болеть маститом, это может быть связано с проблемами с позиционированием и креплением.
Если у вас возникли проблемы с грудным вскармливанием, важно как можно скорее обратиться за помощью к акушерке, патронажной сестре или специалисту по грудному вскармливанию.
Информация:
Вы также можете позвонить в Национальную горячую линию по вопросам грудного вскармливания по телефону 0300 100 0212 (ежедневно с 9:30 до 21:30)
.Причины мастита
Мастит часто встречается у кормящих женщин, так как может быть вызван накоплением молока.
Женщины, не кормящие грудью, также могут заболеть маститом, как и мужчины. Это может произойти из-за:
- курения – токсины, содержащиеся в табаке, могут повредить ткань молочной железы к состоянию здоровья, такому как диабет
- бритье или выщипывание волос вокруг сосков
Последняя проверка страницы: 29 октября 2019 г.
Дата следующего рассмотрения: 29 октября 2022 г.
Часто задаваемые вопросы
Многие лекарства безопасны при грудном вскармливании, и существуют отличные ресурсы, основанные на текущих исследованиях. В редких случаях грудное вскармливание следует прекратить. Прекращение грудного вскармливания может нанести потенциальный вред матери и ребенку; поэтому следует тщательно обдумать, прежде чем давать рекомендацию о прекращении грудного вскармливания.
 Клиницисты должны учитывать несколько факторов: пользу, которую лекарство принесет матери, риск лекарства для ребенка и риск лекарства для материнского молока. Наиболее точные источники информации в помощь клиницистам о лекарствах для кормящих матерей расположены ниже. В этих справочных материалах рассматриваются характеристики младенцев и характеристики лекарств, которые предсказывают попадание в молоко (молекулярная масса, pKa, связывание с белками, растворимость в липидах и т. д.), биодоступность, а также характеристики младенцев.
Клиницисты должны учитывать несколько факторов: пользу, которую лекарство принесет матери, риск лекарства для ребенка и риск лекарства для материнского молока. Наиболее точные источники информации в помощь клиницистам о лекарствах для кормящих матерей расположены ниже. В этих справочных материалах рассматриваются характеристики младенцев и характеристики лекарств, которые предсказывают попадание в молоко (молекулярная масса, pKa, связывание с белками, растворимость в липидах и т. д.), биодоступность, а также характеристики младенцев.- База данных лекарственных средств и лактации Национальной медицинской библиотеки, LactMed, представляет собой доступную для поиска базу данных лекарств и других химических веществ, воздействию которых могут подвергаться кормящие матери. Обновляется ежемесячно
- Справочник доктора Томаса Хейла «Лекарства и материнское молоко», публикуемый раз в два года
- Центр риска младенцев при Техасском техническом университете Горячая линия
- Информационные бюллетени MothertoBaby.
 org содержат быструю и удобную информацию о более чем 250 воздействиях (лекарства, косметика, инфекции и т. д.) и о том, как они могут повлиять на грудное вскармливание
org содержат быструю и удобную информацию о более чем 250 воздействиях (лекарства, косметика, инфекции и т. д.) и о том, как они могут повлиять на грудное вскармливание - Клинический отчет: перенос лекарств и терапевтических средств в грудное молоко: обновленная информация по избранным темам.
- Медицинская школа Университета Рочестера Горячая линия по грудному вскармливанию для медицинских работников
Может быть много причин, по которым у кормящей мамы мало молока. Трудности с захватом и переносом молока являются наиболее частыми причинами недостаточного количества молока в первые дни грудного вскармливания; однако причины могут различаться в зависимости от того, когда была обнаружена проблема, и включают проблемы с:
- Защелка
- Чрезмерная кровопотеря
- Гормональные проблемы
- Лекарства
- Предшествующая операция на груди
- Недостаток железистой ткани молочной железы
Лучший способ избежать проблем с выработкой молока – начать правильное грудное вскармливание сразу после рождения.
 Раннее начало грудного вскармливания после рождения, частое кормление грудью (т.е. 8-12 раз в сутки) и эффективное удаление грудного молока помогают установить грудное вскармливание. Медицинские работники, имеющие опыт поддержки грудного вскармливания, должны оценить методы захвата и позиционирования у пар, кормящих грудью. Оценка грудного вскармливания должна проводиться до выписки из родильного дома и повторно в первые 2-3 дня после выписки. Помимо проверки правильности захвата и положения, врач должен тщательно собрать анамнез, в том числе предыдущую историю грудного вскармливания матери, и провести осмотр груди, чтобы убедиться в отсутствии других действующих факторов.
Раннее начало грудного вскармливания после рождения, частое кормление грудью (т.е. 8-12 раз в сутки) и эффективное удаление грудного молока помогают установить грудное вскармливание. Медицинские работники, имеющие опыт поддержки грудного вскармливания, должны оценить методы захвата и позиционирования у пар, кормящих грудью. Оценка грудного вскармливания должна проводиться до выписки из родильного дома и повторно в первые 2-3 дня после выписки. Помимо проверки правильности захвата и положения, врач должен тщательно собрать анамнез, в том числе предыдущую историю грудного вскармливания матери, и провести осмотр груди, чтобы убедиться в отсутствии других действующих факторов.После тщательной оценки, если кажется, что проблема не в захвате груди и переносе молока, кормящий родитель может сцедить молоко вручную или с помощью молокоотсоса для увеличения количества молока. Чтобы увеличить предложение, кормящий родитель может кормить грудью как в дневное, так и в ночное время и избегать использования докорма смесью, если это не показано клинически.

Существует множество отличных ресурсов, с которыми можно связаться с вашими кормящими грудью пациентами:
- Firstdroplets.com
Бесплатные короткие информативные видеоролики на английском и испанском языках. - KellyMom.com
Веб-сайт, посвященный грудному вскармливанию, беременности и воспитанию детей - #EncuentroDeMiVida (Я нахожу свою жизнь)
Веб-сайт для испаноязычных семей - Приложение MommyMeds
Бесплатный веб-сайт для пациентов Texas Tech - HealthyChildren.org
Обширная библиотека статей о грудном вскармливании от экспертов AAP, призванных помочь семьям получить больше информации и найти ответы на распространенные вопросы о грудном вскармливании - Новое руководство для мам по грудному вскармливанию
Книга по грудному вскармливанию для мам, доступна для покупки - GlobalHealthMedia.org
Бесплатные образовательные видеоролики специально для улучшения медицинского обслуживания в районах с ограниченными ресурсами.
- Firstdroplets.com
Инструкции по хранению молока могут сбивать с толку. Многие распространенные рекомендации не основаны на фактических данных или не имеют практического применения, различаются для доношенных и недоношенных детей и могут привести к тому, что семьи будут тратить драгоценное молоко впустую.
- Контейнеры. Матери должны стремиться к чистоте, но понимать, что молоко — это биологическое вещество, полное пробиотиков и комменсальных бактерий. Рекомендуется мытье рук, использование чистых или новых контейнеров, сведение к минимуму перекачки молока (при котором тратятся жиры и калории) и сцеживание непосредственно в контейнеры для хранения. Пластиковые или стеклянные контейнеры в порядке, нет никаких доказательств того, что один лучше другого.
- Холодильная камера. Биология молока позволяет ему сохранять свою питательную ценность и препятствовать росту бактерий при хранении при комнатной температуре или в холодильнике.
 Сырое молоко, вероятно, имеет лучшую биологию, чем замороженное с неповрежденными молочными жировыми шариками и материнскими клетками. После 4 часов хранения при комнатной температуре или 4 дней в холодильнике лучше всего заморозить молоко для длительного хранения. Молоко обычно считается безопасным для кормления при хранении в морозильной камере до 12 месяцев. Чем ниже температура морозильной камеры, тем лучше, и чем меньше воздействие высоких температур, тем лучше. Морозильная камера лучше, чем дверь стандартной морозильной камеры.
Сырое молоко, вероятно, имеет лучшую биологию, чем замороженное с неповрежденными молочными жировыми шариками и материнскими клетками. После 4 часов хранения при комнатной температуре или 4 дней в холодильнике лучше всего заморозить молоко для длительного хранения. Молоко обычно считается безопасным для кормления при хранении в морозильной камере до 12 месяцев. Чем ниже температура морозильной камеры, тем лучше, и чем меньше воздействие высоких температур, тем лучше. Морозильная камера лучше, чем дверь стандартной морозильной камеры. - Накопление свободных жирных кислот. Грудное молоко содержит липазы, которые продолжают расщеплять триглицериды даже в замороженном молоке. Эти свободные жирные кислоты (СЖК) могут придавать молоку неприятный вкус, но не вызывают расстройства желудочно-кишечного тракта, дополнительных бактерий или изменения питания. Некоторые младенцы, однако, отвергают вкус молока, другим, кажется, все равно. Хранение молока более холодным может помочь замедлить процесс, и матери могут подумать о мини-пастеризации или ошпаривании после сцеживания, но до замораживания сцеженного молока.
 Липаза очень чувствительна к теплу и будет устранена, что предотвратит накопление свободных жирных кислот и разочарование от потери молока только из-за вкуса. Хотя нагревание может изменить некоторые биологические свойства молока, это лучше, чем отказ ребенка от необработанного молока. Для получения дополнительной информации см. статью «Здоровые дети» «Советы по замораживанию и охлаждению грудного молока», CDC «Правильное хранение и подготовка грудного молока» и Клинический протокол AMB «Информация о хранении грудного молока для домашнего использования для доношенных младенцев».
Липаза очень чувствительна к теплу и будет устранена, что предотвратит накопление свободных жирных кислот и разочарование от потери молока только из-за вкуса. Хотя нагревание может изменить некоторые биологические свойства молока, это лучше, чем отказ ребенка от необработанного молока. Для получения дополнительной информации см. статью «Здоровые дети» «Советы по замораживанию и охлаждению грудного молока», CDC «Правильное хранение и подготовка грудного молока» и Клинический протокол AMB «Информация о хранении грудного молока для домашнего использования для доношенных младенцев».
Грудное вскармливание может быть сложным, особенно для матерей с симптоматической инфекцией COVID-19. Грудное молоко с его факторами, уменьшающими инфекции и воспаление, особенно важно для предотвращения и уменьшения инфекций у младенцев.
- Матерям, даже тем, у кого положительный результат на COVID-19, можно помочь начать грудное вскармливание, организовав немедленный контакт кожа к коже с последующим непосредственным грудным вскармливанием и размещением в одной комнате.
 Следует соблюдать такие меры предосторожности, как ношение маски и соблюдение строгой гигиены рук.
Следует соблюдать такие меры предосторожности, как ношение маски и соблюдение строгой гигиены рук. - Матерям или их новорожденным, которые слишком больны, чтобы кормить грудью или жить в комнате, следует поощрять сцеживание молока для обеспечения своих детей.
- Нет причин досрочно выписывать диаду из родильного дома. Перед выпиской из больницы следует оценить грудное вскармливание и дать направление на поддержку сообщества.
- После выписки из больницы компетентный врач должен провести повторную оценку грудного вскармливания, который может контролировать гипербилирубинемию, адекватное выделение молока, увеличение веса и любые материнские проблемы.
- Следует поощрять поддержку сообщества с направлением в группы поддержки.
- Хотя исследований, подтверждающих безопасность вакцинации кормящих или кормящих грудью лиц против COVID-19, не проводилось, существует низкая вероятность побочных эффектов. Кроме того, есть основания подозревать, что антитела, вырабатываемые вакциной против COVID-19, перейдут к ребенку с грудным молоком.
 Таким образом, не следует отговаривать кормящих грудью и кормящих грудью лиц от получения вакцины, а после вакцинации нет причин прекращать или воздерживаться от грудного вскармливания.
Таким образом, не следует отговаривать кормящих грудью и кормящих грудью лиц от получения вакцины, а после вакцинации нет причин прекращать или воздерживаться от грудного вскармливания.
- Матерям, даже тем, у кого положительный результат на COVID-19, можно помочь начать грудное вскармливание, организовав немедленный контакт кожа к коже с последующим непосредственным грудным вскармливанием и размещением в одной комнате.
Возвращение к работе — это стресс для всех матерей, и педиатр может оказать им эмоциональную и практическую поддержку. Следующие советы были адаптированы из Телефонная сортировка грудного вскармливания и советы (4 th Edition):
- Расширение возможностей и поощрение встречи с супервайзером: Это хорошее время, чтобы дать возможность кормящей маме выступать за сцеживание молока со своим куратором. Федеральное законодательство требует, чтобы работодатели имели отдельную кабинку или офис (не туалетную кабинку) и предусматривали разумные перерывы для сцеживания молока. Работа на дому или неполный рабочий день также может быть вариантом.
- Помогите с получить хороший молокоотсос и многоразовые пакеты для хранения: Лучше всего использовать двусторонние электрические молокоотсосы, которые предоставляются страховой компанией или программой WIC.

- Установка системы грудного вскармливания перед началом рабочего дня: Заблаговременная установка системы сцеживания экономит время, которое можно использовать для сцеживания.
- Обзор хорошее мытье рук и очистка деталей: Мойте руки перед сцеживанием, детали следует мыть после сцеживания, а детали нельзя класть непосредственно в раковину.
- Персональный холодильник — лучший выбор для хранения грудного молока: Молоко безопаснее хранить в холодильнике, чем в общественном холодильнике. Грудное молоко хранится 8 часов в холодильнике с пакетом со льдом.
- Используйте правило 4-х: Общие рекомендации по хранению молока: 4 часа при комнатной температуре, 4 дня в холодильнике и 6 месяцев или дольше в морозильной камере. Размороженное замороженное молоко следует использовать в течение 24 часов.
- Ешьте свежим: Свежее или охлажденное грудное молоко лучше, чем замороженное (чтобы сохранить иммунные свойства).
 При замораживании молока это следует делать как можно скорее после сцеживания. Молоко следует размораживать в горячей воде и ни в коем случае не нагревать в микроволновой печи.
При замораживании молока это следует делать как можно скорее после сцеживания. Молоко следует размораживать в горячей воде и ни в коем случае не нагревать в микроволновой печи. - Сцеживание утром лучше всего подходит для накопления: Сцеживание первым делом рано утром (после первого кормления; подождите 1 час), чтобы иметь дополнительный запас.
- Практика 15 на 4: При сцеживании молока на работе в среднем 15 минут за каждые 4 часа, когда кормящая мать не находится с ребенком.
Когда дети не набирают вес должным образом или теряют слишком много веса в первые несколько дней (то есть либо не соответствуют типичной кривой веса, либо составляют >75% или 95% на кривой NEWT, которую можно найти на сайте www.newbornweight.org),
- Первый вопрос, который необходимо задать, заключается в том, является ли потеря веса проблемой недостаточной выработки молока или неэффективной передачи молока.

- Если выработка молока кажется адекватной, следует обследовать младенца, оценить захват груди и удобство матери, оценить контур соска и попытаться кормить грудью, чтобы оценить способность ребенка, чтобы захватить и передать молоко в грудь.
- Если кормящий родитель испытывает боль или сжатие сосков при захвате груди, вполне вероятно, что младенец не будет эффективно переносить молоко. Сжатие соска может препятствовать току молочных протоков. Родителю, кормящему грудью, может потребоваться помощь в достижении асимметричного захвата груди, когда нижняя губа младенца находится далеко от соска (на ареолярной границе), а их сосок находится рядом с носом младенца и направлен вверх к нёбу младенца. Это поможет обеспечить как комфорт, так и эффективную передачу молока. Часто бывает полезно, чтобы кормящий родитель сцеживал молоко вручную до того, как ребенок взял его в грудь, и/или выполнял компрессию груди, когда ребенок находится у груди, чтобы максимизировать передачу молока.

- Если захват и сосание удобны и эффективны и нет признаков передачи молока (т. е. нет слышимых глотаний или отсутствие ощущения успокоения или комфорта после попытки кормления), производство может быть недостаточным. Первым шагом может быть указание кормящему родителю начать ручное сцеживание или сцеживание молока, чтобы усилить сигнал своему телу (поскольку неэффективный захват груди мог быть ограничивающим сигналом). Сцеженное молоко увеличит их запас, а кормление ребенка сцеженным грудным молоком увеличит его потребление. Докорм донорским молоком или смесью может быть рассмотрен, если выработка меньше потребности ребенка в потреблении. Людям, кормящим грудью, следует сцеживать молоко каждый раз, когда младенец получает докорм для поддержания передачи сигналов и выработки (не менее 8 раз в течение 24 часов, если ребенок не сосет грудь). Предлагаемые нормы потребления для здоровых доношенных детей приведены ниже.
Среднее зарегистрированное потребление грудного молока здоровыми доношенными детьми
Возраст (часы): потребление (мл/кормление)
≤24 часов: 2–10 мл
24–48 часов: 5–15 мл
2 часы: 15–30 мл72–96 часов: 30–60 мл
Адаптировано из клинического протокола ABM №3: дополнительное питание у здорового доношенного новорожденного, находящегося на грудном вскармливании.

- Первый вопрос, который необходимо задать, заключается в том, является ли потеря веса проблемой недостаточной выработки молока или неэффективной передачи молока.
