Сомнительная дружба (сигарета и туберкулез)
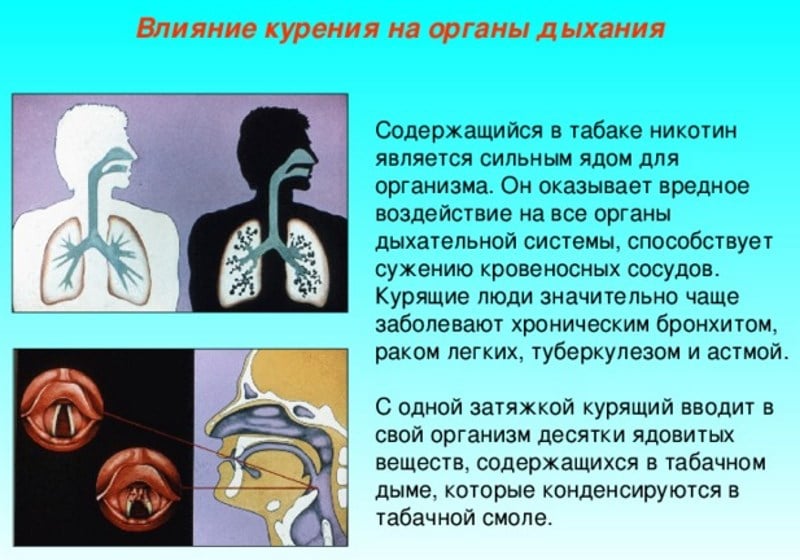
О вреде курения известно всем и каждому с детских лет. Любой курильщик может прочесть об опасности его здоровью на пачке сигарет. Сигаретный дым при непосредственном контакте с легкими весьма увеличивает риск таких болезней как рак, эмфизема, пневмония, хронический бронхит, другие заболевания. У заядлых курильщиков отмечается периодическое ухудшение зрения, пожелтение ногтей и зубов, увеличение количества морщин, появляется синдром «Лицо курильщика». У курящих мужчин увеличивается риск импотенции. У курящих женщин курение ведет к осложнениям при беременности: недоношенность плода или снижение способности к деторождению. Для женщины в более раннем возрасте наступает климакс. И все-таки, многие курильщики не бросают вредную привычку, надеясь, что все проблемы обойдут их стороной.
Тревожная статистика. Выкуривая одну сигарету, человек теряет 15 минут своей жизни. В зависимости от стажа курильщика и интенсивности курения жизнь курящего уменьшается на 2-10 лет.
Курение является фактором риска заражения туберкулезом и в значительной степени способствует развитию и течению туберкулеза легких у уже заболевших им людей. Курение увеличивает риск инфицирования микобактериями туберкулеза, усиливает вероятность перехода стадии инфицирования в заболевание и значительно увеличивает смертность среди больных туберкулезом легких. Курильщики в 4 раза чаще умирают от туберкулеза легких, чем некурящие. Инфицирование микобактериями туберкулеза происходит по-разному, но чаще всего попадая в дыхательные органы воздушно-капельным путем и с пылью. Бывает заражение через слизистые оболочки, через поврежденную кожу (раны, порезы и т.д.), а также инфекция может проникать с пищей. Попадая в здоровый организм, микобактерии туберкулеза в большинстве случаев погибают. Если и возникают при этом небольшие туберкулезные изменения, то они излечиваются здоровым организмом. Но в организме с ослабленной иммунной системой туберкулезная инфекция может вызвать заболевание туберкулезом. Вероятность заболевания туберкулезом в большой степени зависит от того курит человек или нет, а также от стажа курения и от количества выкуриваемых в день сигарет. Риску заболевания туберкулезом легких в меньшей степени, чем курильщики, но все-таки подвержены люди ранее курившие, которые бросили курить. Курение угнетает общий иммунитет организма, а также клеточный иммунитет и другие защитные механизмы дыхательных органов.
Курильщики в 4 раза чаще умирают от туберкулеза легких, чем некурящие. Инфицирование микобактериями туберкулеза происходит по-разному, но чаще всего попадая в дыхательные органы воздушно-капельным путем и с пылью. Бывает заражение через слизистые оболочки, через поврежденную кожу (раны, порезы и т.д.), а также инфекция может проникать с пищей. Попадая в здоровый организм, микобактерии туберкулеза в большинстве случаев погибают. Если и возникают при этом небольшие туберкулезные изменения, то они излечиваются здоровым организмом. Но в организме с ослабленной иммунной системой туберкулезная инфекция может вызвать заболевание туберкулезом. Вероятность заболевания туберкулезом в большой степени зависит от того курит человек или нет, а также от стажа курения и от количества выкуриваемых в день сигарет. Риску заболевания туберкулезом легких в меньшей степени, чем курильщики, но все-таки подвержены люди ранее курившие, которые бросили курить. Курение угнетает общий иммунитет организма, а также клеточный иммунитет и другие защитные механизмы дыхательных органов.
Бросайте курить! Не подвергайте себя риску заболеть туберкулезом легких, а кто заболел — лечитесь.
Врач-терапет Евменова Елена Петровна
Табакокурение и активный туберкулез: влияние и лечение | Антонов Н.С., Сахарова Г.М.
Табакокурение оказывает существенное влияние на развитие и течение туберкулеза. Хотя не существует прямых доказательств того, что курение табака вызывает развитие туберкулеза, выявлено существенное улучшение текущего состояния, течения заболевания и выздоровления при отказе больных туберкулезом от табака. Однако до настоящего времени данному вопросу уделяется недостаточное внимание, и требуются более широкое внедрение методологии оказания помощи в отказе от табака в программы лечения туберкулеза, а также обучение врачей-фтизиатров соответствующим методам работы. Врачи-фтизиатры должны активно выявлять курящих пациентов, уметь мотивировать их к отказу от табака, оказывать помощь и поддержку в нужном для данного пациента объеме. Для этого врачи должны хорошо знать механизмы взаимосвязи табакокурения и туберкулеза, последствия потребления табака для больных туберкулезом, методы лечения табачной зависимости.
Однако до настоящего времени данному вопросу уделяется недостаточное внимание, и требуются более широкое внедрение методологии оказания помощи в отказе от табака в программы лечения туберкулеза, а также обучение врачей-фтизиатров соответствующим методам работы. Врачи-фтизиатры должны активно выявлять курящих пациентов, уметь мотивировать их к отказу от табака, оказывать помощь и поддержку в нужном для данного пациента объеме. Для этого врачи должны хорошо знать механизмы взаимосвязи табакокурения и туберкулеза, последствия потребления табака для больных туберкулезом, методы лечения табачной зависимости.
Введение
Первые данные о взаимосвязи табакокурения и туберкулеза были опубликованы в 1918 г. С тех пор появилось много новых доказательств влияния табакокурения на течение и исход туберкулеза. Взаимосвязь смертности и табакокурения была выявлена в результате многолетних наблюдений английских врачей Р. Долла, Р. Пето и Б. Хилла [1]. Данное эпидемиологическое сравнительное исследование смертности от туберкулеза среди мужчин и женщин в Англии [2] показало, что в период с 1871 по 1880 г.
Впервые взаимосвязь воздействия табачного дыма инфицирования детей и подростков изучалась в исследовании, проведенном в США в 1967 г. У 7787 школьников была исследована туберкулиновая чувствительность в зависимости от различных социальных факторов. Было показано, что у школьников, у которых оба родителя курили дома, туберкулиновая чувствительность выявлялась в 2 раза чаще, чем у школьников, у которых родители не курили или курил только один из родителей.
Ряд отдельных исследований показал взаимосвязь между активным курением и инфицированием, которое определялось по результатам туберкулинового теста. Была также выявлена статистически значимая зависимость между интенсивностью курения (отдельно по продолжительности и количеству выкуриваемых сигарет и их комбинации) и частотой инфицирования. Одинаковые результаты были получены в различных регионах: США, Великобритании, Южной Африке, Вьетнаме и др. [4, 5]. Однако до сих пор отсутствуют когортные и контролируемые исследования, изучающие взаимосвязь между табакокурением и туберкулиновым тестом.
В развитии туберкулеза можно выделить 2 переходные фазы: переход от экспозиции к инфицированию и от инфицирования к болезни.

Взаимосвязь активного и пассивного курения с развитием туберкулеза постоянно доказывается новыми исследованиями. В когортном исследовании в Гонконге (КНР), в которое было включено 42 655 взрослых, установлена взаимосвязь между активным курением и увеличением риска развития туберкулеза легких [7, 8]. В когорте активных курильщиков число ежедневно выкуриваемых сигарет статистически значимо коррелировало с развитием туберкулеза.
Взаимосвязь между пассивным курением и развитием туберкулеза исследовалась в Таиланде среди BCG-вакцинированных детей [9]. Анализировались 2 когорты: 130 детей, больных туберкулезом, и 130 детей, наблюдающихся в ортопедическом отделении. Была выявлена статистически значимая взаимосвязь между пассивным курением и развитием туберкулеза у детей, у которых в анамнезе был контакт с людьми, страдающими данной болезнью.
Взаимосвязь между пассивным курением и туберкулезом также установлена в исследованиях, проведенных в Эстонии [10].
Взаимосвязь между продолжительностью курения и развитием туберкулеза выявлена в контролируемых исследованиях, проведенных в Индии, США и Великобритании [11, 12]. Было показано, что у лиц, которые курили в течение 20 лет и более, вероятность развития туберкулеза увеличивалась в 2,3–2,6 раза по сравнению с некурящими.
Распространенность туберкулеза в Российской Федерации
Заболеваемость туберкулезом населения Российской Федерации в последние годы неуклонно снижается (табл. 1) [13]. По данным Минздрава России, в 2011 г. зарегистрировано больных с диагнозом «активный туберкулез», установленным впервые в жизни, 104,3 тыс. человек, или 73,0 на 100 тыс. человек населения.
Однако в 2010 г. было выявлено повышение заболеваемости активным туберкулезом в детской возрастной группе в возрасте до 14 лет (табл. 2) [13]. Учитывая высокий уровень пассивного курения в Российской Федерации и его влияние на развитие туберкулеза у детей, доказанное в многочисленных исследованиях, можно предположить, что этот фактор продолжает вносить свой вклад в поддержание заболеваемости туберкулезом среди детей на высоком уровне.
2) [13]. Учитывая высокий уровень пассивного курения в Российской Федерации и его влияние на развитие туберкулеза у детей, доказанное в многочисленных исследованиях, можно предположить, что этот фактор продолжает вносить свой вклад в поддержание заболеваемости туберкулезом среди детей на высоком уровне.
Интенсивность курения больных туберкулезом очень высока. В исследовании, проведенном в Российской Федерации, было выявлено, что у 50% больных стаж курения превышал 20 лет и 57% больных выкуривали более 20 сигарет в день. В среднем мужчины, больные туберкулезом, выкуривали 26,5 сигареты в день, а больные пневмонией – 20,4 сигареты в день [14].
Влияние табакокурения на клиническое течение туберкулеза
Табакокурение оказывает значительное влияние на клинические проявления туберкулеза. В исследовании, проведенном в Гонконге [7, 8], было продемонстрировано, что курящие пациенты, страдающие туберкулезом, чаще имеют кашель, одышку, на рентгенограммах обнаруживаются изменения в верхней части легких, каверны и мокрота. Исследование, проведенное в Испании, показало, что среди больных туберкулезом курящие пациенты чаще страдают легочным туберкулезом, имеют каверны и чаще имеют положительный результат анализа мазка мокроты [15].
Исследование, проведенное в Испании, показало, что среди больных туберкулезом курящие пациенты чаще страдают легочным туберкулезом, имеют каверны и чаще имеют положительный результат анализа мазка мокроты [15].
Исследования, проведенные в Российской Федерации, выявили связь между курением и течением туберкулеза легких (табл. 3). У курящих больных распространенность туберкулезного процесса в 1,5 раза выше, чем у некурящих больных, в 2,7 раза чаще отмечается диссеминация туберкулеза легких и в 1,5 раза чаще – деструкция легочной ткани. Показано, что хроническая табачная интоксикация замедляет обратную динамику бактериальной патологии легких. Инфильтративный туберкулез легких у курящих больных характеризуется снижением показателей прекращения бактериовыделения (88,6%), закрытия деструктивных изменений (76,6%) и более выраженными остаточными изменениями (56,8%), в то время как у некурящих больных данные состояния выявлялись в 95,3, 90,2 и 42,6% случаев соответственно [16, 17].
Влияние табакокурения на бактериологический статус и развитие резистентности к лекарственной терапии
Табакокурение может оказывать влияние на скорость исчезновения туберкулезных палочек из мокроты в процессе лечения. Клиническое исследование иммунотерапии Mycobacterium (М.) показало, что при лечении туберкулеза легких время исчезновения туберкулезных палочек у курящих пациентов значительно больше, чем у некурящих [15]. Контролируемые исследования развития резистентности к лекарственной терапии при действии различных факторов риска выявили, что курение и курение + алкоголизм статистически значимо связаны с развитием лекарственно-устойчивого туберкулеза [17]. Проведенные в России исследования распространенности и факторов риска лекарственно-устойчивого туберкулеза выявили, что курение статистически значимо связано с развитием устойчивости к изониазиду [18].
По данным А.С. Шпрыкова и соавт., продукты табачного дыма в условиях эксперимента и клиники вызывают увеличение жизнеспособности M. tuberculosis [19]. Кроме того, конденсат табачного дыма в 4-м разведении (0,01 мг/мл) изменял фенотип и ускорял рост Streptococcus pneumoniae, Haemophilus inflluenzae, Klebsiella pneumonia, Pseudomonas aeruginosa. Авторы показали, что большей активности туберкулезного процесса соответствовала большая частота лекарственной резистентности M. tuberculosis. Лекарственная устойчивость формировалась у 57,1% экспериментальных субкультур M. tuberculosis, в т. ч. у 14,3% – множественная лекарственная устойчивость. В клинических условиях среди курящих больных туберкулезом авторы выделили резистентные штаммы возбудителя в 41,2% случаев, среди много курящих – в 58,3%, а среди некурящих больных – только в 27,9% случаев.
tuberculosis [19]. Кроме того, конденсат табачного дыма в 4-м разведении (0,01 мг/мл) изменял фенотип и ускорял рост Streptococcus pneumoniae, Haemophilus inflluenzae, Klebsiella pneumonia, Pseudomonas aeruginosa. Авторы показали, что большей активности туберкулезного процесса соответствовала большая частота лекарственной резистентности M. tuberculosis. Лекарственная устойчивость формировалась у 57,1% экспериментальных субкультур M. tuberculosis, в т. ч. у 14,3% – множественная лекарственная устойчивость. В клинических условиях среди курящих больных туберкулезом авторы выделили резистентные штаммы возбудителя в 41,2% случаев, среди много курящих – в 58,3%, а среди некурящих больных – только в 27,9% случаев.
Влияние табакокурения на лечение заболевания
Ряд исследований показал, что табакокурение статистически значимо влияет на эффективность лечения туберкулеза и смертность. В исследованиях, проведенных в Индии, была выявлена статистически значимая взаимосвязь между табакокурением и неудачей в лечении по сравнению с успехом в лечении у некурящих пациентов [20].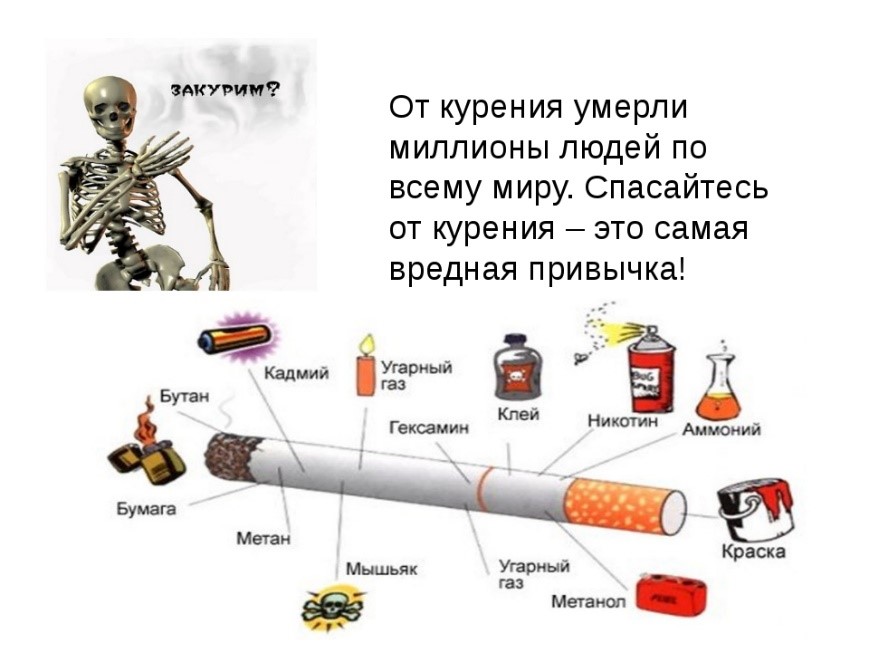 Среди пациентов, страдающих лекарственно-резистентным туберкулезом, статистически значимо имеют большую вероятность неуспеха лечения курящие больные. В 3-х когортных исследованиях, проведенных в Гонконге, было показано, что у курящих пациентов, страдающих туберкулезом, риск смерти от других сопутствующих заболеваний статистически значимо выше, чем у некурящих или бросивших курить [7].
Среди пациентов, страдающих лекарственно-резистентным туберкулезом, статистически значимо имеют большую вероятность неуспеха лечения курящие больные. В 3-х когортных исследованиях, проведенных в Гонконге, было показано, что у курящих пациентов, страдающих туберкулезом, риск смерти от других сопутствующих заболеваний статистически значимо выше, чем у некурящих или бросивших курить [7].
В исследованиях А.С. Шпрыкова и соавт. было выявлено более значимое влияние табачной интоксикации на фармакокинетику и снижение концентрации в крови левофлоксацина (на 30–40%), цефотаксима (на 55–71%) и кларитромицина (на 17–55%), чем у некурящих больных [19, 20]. Авторы делают вывод о влиянии хронической табачной интоксикации на течение и эффективность лечения инфильтративного туберкулеза легких.
Влияние табакокурения на рецидив и смертность от туберкулеза
У курящих больных туберкулезом чаще наблюдаются рецидивы заболевания. Частота рецидивов в группе вылеченных курящих пациентов с туберкулезом в течение 18 мес. после завершения лечения составила 12% [20]. Логический регрессионный анализ выявил, что уровень рецидива был взаимосвязан с нерегулярностью лечения, лекарственной резистентностью и курением.
после завершения лечения составила 12% [20]. Логический регрессионный анализ выявил, что уровень рецидива был взаимосвязан с нерегулярностью лечения, лекарственной резистентностью и курением.
В результате длительного исследования влияния табакокурения на развитие заболеваний, проведенного среди врачей Великобритании, выявлено, что относительный риск смерти от туберкулеза составляет 2,8 для курящих людей по сравнению с некурящими [1]. Более поздние исследования, проведенные в Индии, Китае, Гонконге и Южной Африке, также выявили повышенный риск смерти от туберкулеза у курящих по сравнению с некурящими пациентами [5, 8, 21]. Если настоящий уровень распространенности табакокурения в мире сохранится, то в течение следующих 40 лет по причине табакокурения умрет 40 млн больных туберкулезом [22].
Стандартный подход к оказанию помощи в отказе от табака
Такой подход в первую очередь включает воздействие, направленное на формирование у пациента здорового образа жизни. Воздействие включает в себя беседы, повышающие мотивацию пациента к отказу от табака, основными целями которого являются улучшение здоровья и успешное излечение от заболевания. Беседы необходимо периодически повторять и встраивать их в программу лечения туберкулеза.
Воздействие включает в себя беседы, повышающие мотивацию пациента к отказу от табака, основными целями которого являются улучшение здоровья и успешное излечение от заболевания. Беседы необходимо периодически повторять и встраивать их в программу лечения туберкулеза.
Решение курящего человека бросить курить называется готовностью. Однако в этом состоянии человек может находиться довольно долго, пока не будет предпринято каких-либо активных действий. В процессе бесед медицинские работники могут не только повысить мотивацию к отказу от табака, но и помочь курящему человеку начать активные действия. Наиболее эффективно данная помощь будет оказываться, если она включена в ежедневную работу врача с пациентами. Очень важно мотивировать пациента к отказу от табака, а также оказать ему помощь в преодолении симптомов отмены и поддержке оставаться некурящим.
Наиболее часто используются короткие беседы, включающие обязательный опрос пациента и конкретный совет бросить курить. Основная цель опроса – стимулировать пациента к принятию решения бросить курить. Вся информация о беседе должна фиксироваться в истории болезни пациента, и, в зависимости от его мотивации, назначается дата отказа от табака и планируется поддерживающее лечение. Если пациент не готов бросить курить, беседа должна заканчиваться информированием пациента о вреде продолжения курения для его здоровья и ухудшении течения туберкулеза, а также об увеличении риска заражения туберкулезом близких людей в результате того, что они будут пассивными курильщиками.
Основная цель опроса – стимулировать пациента к принятию решения бросить курить. Вся информация о беседе должна фиксироваться в истории болезни пациента, и, в зависимости от его мотивации, назначается дата отказа от табака и планируется поддерживающее лечение. Если пациент не готов бросить курить, беседа должна заканчиваться информированием пациента о вреде продолжения курения для его здоровья и ухудшении течения туберкулеза, а также об увеличении риска заражения туберкулезом близких людей в результате того, что они будут пассивными курильщиками.
Если пациент готов бросить курить, то врач должен помочь пациенту определить ситуации, провоцирующие курение, и то, как им противостоять. Необходимо назначить адекватную дозу фармакологических препаратов для лечения никотиновой зависимости и определить режим их приема.
Если пациент не готов к отказу от табака, то необходимо обсудить все сомнения и барьеры, которые препятствуют принятию такого решения, а также вред продолжения курения для пациента и его близкого окружения. Мотивационные беседы необходимо повторять каждый раз, когда пациент посещает медицинское учреждение.
Мотивационные беседы необходимо повторять каждый раз, когда пациент посещает медицинское учреждение.
Для снижения проявления симптомов отмены при высокой степени никотиновой зависимости рекомендуется использование фармакологической терапии. Одними из эффективных препаратов являются никотинсодержащие препараты, которые обеспечивают доставку небольших доз никотина к никотиновым рецепторам, что позволяет снимать симптомы отмены и облегчать период абстиненции. Использование никотинсодержащих препаратов позволяет почти в 2 раза увеличить эффективность отказа от табака.
Цель никотинзаместительной терапии – исключение или максимальное снижение проявлений симптомов отмены. Указанная терапия в течение 3 мес. предполагает доставку в организм никотина с постоянно снижаемой дозировкой, но при этом его доза в артериальной крови почти в 2 раза ниже, чем при курении и, кроме того, пациент перестает получать токсические, канцерогенные вещества табачного дыма. Прием никотинсодержащих препаратов начинается со дня отказа от курения. С этого дня пациент не должен делать ни одной затяжки. Если произойдет рецидив курения, то начатый курс лечения заканчивается, анализируются допущенные ошибки и планируется новый курс.
С этого дня пациент не должен делать ни одной затяжки. Если произойдет рецидив курения, то начатый курс лечения заканчивается, анализируются допущенные ошибки и планируется новый курс.
В настоящее время в России зарегистрированы и доступны практически все формы никотинсодержащих препаратов: пластырь, жевательная резинка, ингалятор под общим названием Никоретте® («Джонсон & Джонсон»).
Никотинсодержащая жевательная резинка выпускается в 2-х дозах – 2 и 4 мг, со вкусом мяты и свежих фруктов. Важна правильная техника приема жевательной резинки – медленное периодическое жевание в течение 30 мин.
Никотинсодержащий пластырь выпускается в дозе 25, 15 и 10 мг и используется в течение 16 ч. Пластырь наклеивается сразу же после пробуждения и отклеивается перед сном, т. к. обычно ночью пациенты не курят и поступление никотина в ночное время может нарушать сон пациента. Пластырь рекомендуется накладывать на неповрежденный, чистый и сухой участок кожи.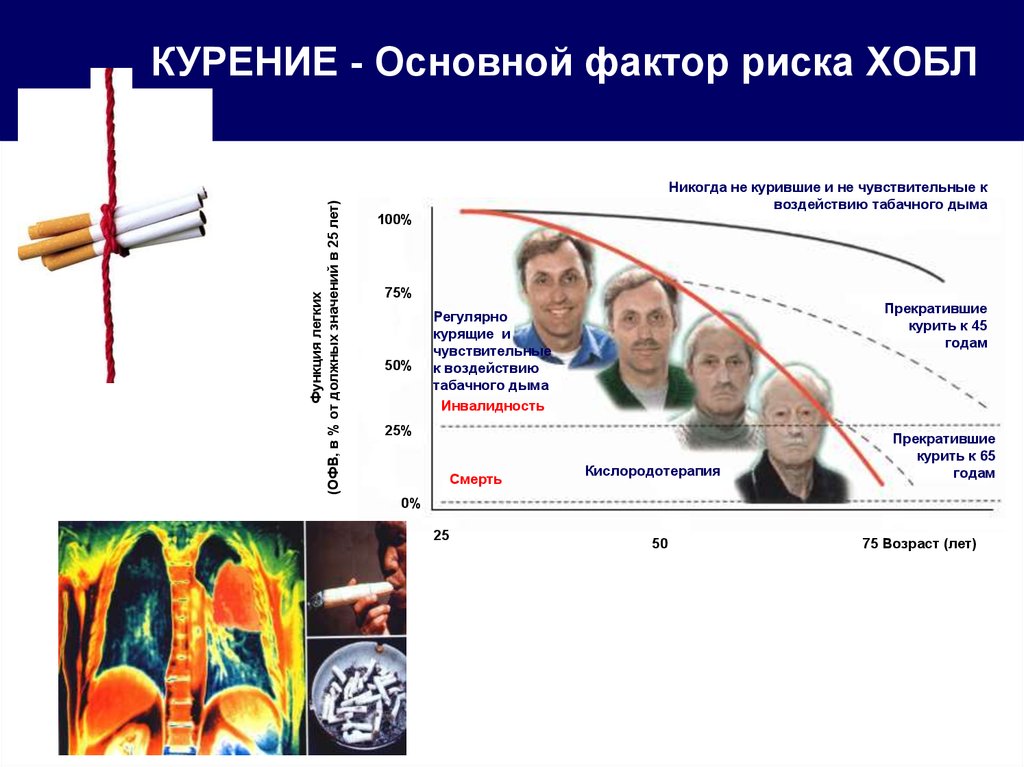
Никотинсодержащий ингалятор имеет картриджи в дозе 10 мг. Картридж используется несколько раз и заправляется в ингалятор максимально на сутки. Никотин из ингалятора извлекается в ротовую полость с помощью сосательных движений. Для поступления однократной дозы никотина, как правило, достаточно 2–3 сосательных движений.
Дозировки и способ применения разных форм никотинсодержащих препаратов представлены в таблице 4. Длительность лечения при необходимости может быть увеличена до 6 мес.
Заключение
Результаты исследований, проведенных как в Российской Федерации, так и за рубежом, в достаточной мере доказывают наличие связи между табакокурением и активным туберкулезом. В связи с этим больные туберкулезом нуждаются в консультировании и оказании помощи при отказе от табака. Медицинские работники, работающие с больными туберкулезом, могут организовать такую помощь без излишней сложности и финансовых затрат. Помощь может оказываться в рамках повседневной работы и как одна из необходимых стандартных процедур по лечению туберкулеза.
Литература
Курение и туберкулез: опасное сочетание
Курение и туберкулез: опасное сочетание- Все темы» 5
- J
- K
- L
- M
- N
- O
- P
- Q
- R
- S
- T
- U
- V
- Вт
- X
- Y
- Z
- Ресурсы »
- Бюллетени
- Тематические истории
- Мультимедиа
- Публикации
- Вопросы и Ответы
- Инструменты и наборы инструментов
- Популярный »
- Пандемия коронавирусной болезни (COVID-19)
- Украина ЧП
- Питание
- Окружающая среда и здоровье
Mpox (оспа обезьян) »
- Наша работа »
- Публикации
- Инструменты и наборы инструментов
- Кампании
- Деятельность
- Политики
- Европейская программа работы
- Одно здоровье
- Цели устойчивого развития
- Флагманские инициативы »
- Панъевропейская коалиция по охране психического здоровья
- Расширение возможностей с помощью цифрового здравоохранения
- Европейская программа иммунизации до 2030 г.

- Более здоровое поведение: учет поведенческих и культурных особенностей
- Основные приоритеты »
- Движение к ВОУЗ
- Защита от чрезвычайных ситуаций в области здравоохранения
- Укрепление здоровья и благополучия
- отдел новостей
- Новости
- Пресс-релизы
- Заявления
- Тематические истории
- Мультимедиа
- Фото истории
- Бюллетени
- Контакты СМИ
События - Данные ЕРБ ВОЗ »
- Обзор
- Европейский портал медицинской информации
- Европейский отчет о состоянии здоровья
- Основные показатели здоровья
- Централизованная информационная система по инфекционным заболеваниям (ЦИСИД)
- Информационная панель неинфекционных заболеваний (НИЗ)
- Основные моменты »
- Новости
- События
- Публикации
- О нас »
- Команды »
- Данные и цифровое здоровье
- Политика и управление f.
 Здоровье на жизненном пути
Здоровье на жизненном пути - Группы и сети »
- EVIPNet
- Сеть фактических данных о здоровье (HEN)
- Сосредоточиться на »
- Землетрясения в Турции и Сирии
- оспа
- Украина ЧП
- Пандемия коронавирусной болезни (COVID-19)
- Наша работа в чрезвычайных ситуациях »
- О чрезвычайных ситуациях в области здравоохранения
- Информационный бюллетень о чрезвычайных ситуациях в области здравоохранения
- Чрезвычайные ситуации в области здравоохранения в Регионе »
- Список чрезвычайных ситуаций в области здравоохранения
- Дом/
- Новости/
- шт/
- Курение и туберкулез: опасное сочетание
Доклад о состоянии здравоохранения в Европе, 2021 г. »
Землетрясения в Турции и Сирии »
Курение увеличивает риск заражения туберкулезом (ТБ), увеличивает риск рецидива туберкулеза и ухудшает реакцию на лечение заболевания. Несмотря на данные, свидетельствующие об этих вредных связях между табаком и туберкулезом, многие украинские пациенты продолжают курить. Но для Владислава Кириченко, бывшего менеджера по продажам, рецидив туберкулеза окончательно убедил его отказаться от сигарет.
Несмотря на данные, свидетельствующие об этих вредных связях между табаком и туберкулезом, многие украинские пациенты продолжают курить. Но для Владислава Кириченко, бывшего менеджера по продажам, рецидив туберкулеза окончательно убедил его отказаться от сигарет.
Владислав, 36 лет, сидит на краю железной больничной койки в палате, которую он делит с 5 другими больными туберкулезом. Его рот и нос закрыты бумажной маской, чтобы предотвратить распространение болезни среди посетителей и персонала больницы.
Владислав заболел туберкулезом в 2011 году, уволился с работы и был госпитализирован. Врачи предупреждали его о вреде курения как в больнице, так и в санатории, где он находился в течение месяца в начале болезни, но только когда у него случился рецидив, ему удалось отказаться от сигарет. «На этот раз я определенно остановился. Я и раньше безуспешно пытался, но как только узнал, что снова заболел, бросил».
Однако не все пациенты осознают вредную связь между курением и туберкулезом, говорит профессор Раду Проценко из Киевского городского противотуберкулезного диспансера №1, где лечится Владислав: «Третья часть моих пациентов курит. Если хочешь вылечиться, брось курить, говорю я им, но не все слушают».
Если хочешь вылечиться, брось курить, говорю я им, но не все слушают».
Владислав Кириченко — один из больных туберкулезом, которому профессору Проценко больше не нужно читать лекции о курении. Качая головой и тихо смеясь, он говорит: «Теперь я чувствую разницу. Раньше у меня начиналась одышка, когда я поднимался на 3 лестничных пролета, но не сейчас. Я чувствую себя намного лучше с тех пор, как бросил курить».
Новые данные подтверждают вредные связи
Связи между курением и туберкулезом подозревались давно, но новые исследования в сочетании с обзорами более старых исследований предоставили окончательные доказательства связи. Курение, как известно, не только влияет на риск заражения туберкулезом, развития активной формы заболевания и, в конечном счете, смерти от него, но и отрицательно влияет на реакцию на лечение и увеличивает риск рецидива.
Кроме того, недавние исследования показали, что пассивное курение увеличивает риск заражения этим заболеванием, особенно у детей.
Туберкулез в Украине
Украина впервые признала, что столкнулась с эпидемией туберкулеза, в 1995 году. Спустя более 20 лет туберкулез продолжает представлять серьезную проблему для общественного здравоохранения. Украина занимает пятое место в мире по распространенности туберкулеза с множественной лекарственной устойчивостью (МЛУ-ТБ), и страна сообщает об относительно высокой смертности от нелеченного или неправильно леченного туберкулеза. Показатели коинфекции ТБ/ВИЧ также растут.
Украина обновляет свою национальную политику и руководства в соответствии с последними рекомендациями ВОЗ и применяет их в повседневной практике. Страна также движется к оказанию помощи, ориентированной на нужды людей, с правильным балансом между госпитализацией и амбулаторным лечением, выводя диагностику и лечение на уровень первичной медико-санитарной помощи – как можно ближе к пациентам и сообществам.
Борьба против табака в Украине
Украина ратифицировала Рамочную конвенцию ВОЗ по борьбе против табака (РКБТ ВОЗ) в 2006 году, и с тех пор борьба против табака в стране была усилена. Результаты Глобального исследования употребления табака среди взрослых (GATS), опубликованного в 2017 году, свидетельствуют о значительном снижении распространенности курения в стране за последние 7 лет.
Результаты Глобального исследования употребления табака среди взрослых (GATS), опубликованного в 2017 году, свидетельствуют о значительном снижении распространенности курения в стране за последние 7 лет.
В 2017 году Верховная Рада Украины приняла политику повышения налогов на табачные изделия на ближайшие 7 лет, до 2024 года. Согласно национальному плану, в 2018 году удельный налог на табачные изделия и минимальный акцизный налог на 1000 сигарет увеличатся на 290,7%.
В прошлом году ВОЗ и партнеры запустили профессиональную службу отказа от курения для поддержки украинцев, страдающих табачной зависимостью. После более чем 6 месяцев тестирования сайт и телефонная линия будут переданы Центру общественного здоровья МЗ Украины.
Влияние курения на результаты лечения туберкулеза: метаанализ
1. Всемирная организация здравоохранения. Информационный бюллетень по туберкулезу. Женева, Швейцария: ВОЗ, 2018 г.
http://www.who.int/en/news-room/fact-sheets/detail/tuberculosis. Доступ
ноябрь 2019 г.. [Google Scholar]
Доступ
ноябрь 2019 г.. [Google Scholar]
2. Амере Г.А., Наяк П., Салиндри А.Д., Венкат Нараян К.М., Маги М.Дж. Вклад курения в заболеваемость и смертность от туберкулеза в странах с высоким бременем туберкулеза. Am J Эпидемиол2018. 187 (9): 1846–1855. [Бесплатная статья PMC] [PubMed] [Google Scholar]
3. Всемирная организация здравоохранения. Информационный бюллетень о табаке. Женева, Швейцария: ВОЗ, 2018 г. http://www.who.int/mediacentrelfactsheetslfs339/en/. Доступ Ноябрь 2019 г. [Google Scholar]
4. Министерство здравоохранения и социальных служб США. Последствия курения для здоровья — 50 лет прогресса: отчет главного хирурга. Атланта, Джорджия: США. Министерство здравоохранения и социальных служб, Центры по контролю и профилактике заболеваний, Национальный центр по профилактике хронических заболеваний и укреплению здоровья, Управление по вопросам курения и здоровья, 2014 г. [Google Scholar]
5. Берг Р.Д., Левитт С., О’Салливан М.П. и др.
Лизосомальные заболевания повышают восприимчивость к туберкулезу, нарушая миграцию макрофагов. Клетка
2016; 165(1): 139–152. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Клетка
2016; 165(1): 139–152. [Бесплатная статья PMC] [PubMed] [Google Scholar]
6. Slama K, Chiang CY, Enarson DA, et al. Табак и туберкулез: качественный систематический обзор и метаанализ. Int J Tuberc Lung Dis 2007 г.; 11 (10): 1049–1061. [PubMed] [Google Scholar]
7. Всемирная организация здравоохранения. Мировая статистика здравоохранения, 2016 г.: мониторинг здоровья для ЦУР, Цели в области устойчивого развития. Женева, Швейцария: ВОЗ, 2016 г. [Google Scholar]
8. Рахман М., Сакамото Дж., Фукуи Т. Курение биди и рак полости рта: метаанализ. Int J Рак 2003 г.; 106(4): 600–604. [PubMed] [Google Scholar]
9. Соллиман М.А., Хассали М.А., Аль-Хаддад М.С. и соавт. Результаты лечения новых больных туберкулезом легких с положительным мазком на северо-востоке Ливии. Лат Ам Джей Фарм 2012 г.; 31(4): 567–573. [Google Scholar]
10. Райли Р.Д., Хиггинс Дж.П., Дикс Дж.Дж. Интерпретация метаанализов случайных эффектов. БМЖ 2011 г.; 342: д549. [PubMed] [Академия Google]
11. Стерн Дж.А., Брэдберн М.Дж., Эггер М. Метаанализ в Stata В: Эггер М., Смит Г.Д., Альтман Д.Г., ред. Систематические обзоры в области здравоохранения: метаанализ в контексте. Лондон, Великобритания: BMJ Publishing Group, 2001: стр. 347–369. [Google Scholar]
Стерн Дж.А., Брэдберн М.Дж., Эггер М. Метаанализ в Stata В: Эггер М., Смит Г.Д., Альтман Д.Г., ред. Систематические обзоры в области здравоохранения: метаанализ в контексте. Лондон, Великобритания: BMJ Publishing Group, 2001: стр. 347–369. [Google Scholar]
12. Gegia M, Magee MJ, Kempker RR, et al. Табакокурение и результаты лечения туберкулеза: проспективное когортное исследование в Грузии. Бык Всемирный орган здравоохранения 2015 г.; 93(6): 390–399. [Бесплатная статья PMC] [PubMed] [Google Scholar]
13. Долма К.Г., Адхикари Л., Мохапатра П.К., Маханта Дж. Детерминанты для групп повторного лечения больных туберкулезом легких, прошедших лечение в рамках программы DOTS в Сиккиме, Индия. Индиан Джей Туберк 2011 г.; 58(4): 178–188. [PubMed] [Академия Google]
14. Лученко И., Риекстина В., Перевосчиков Ю. и др.
Результаты лечения больных лекарственно-чувствительным туберкулезом в Латвии, 2006–2010 гг. Действия общественного здравоохранения
2014; 4 (Приложение 2): S54–S58.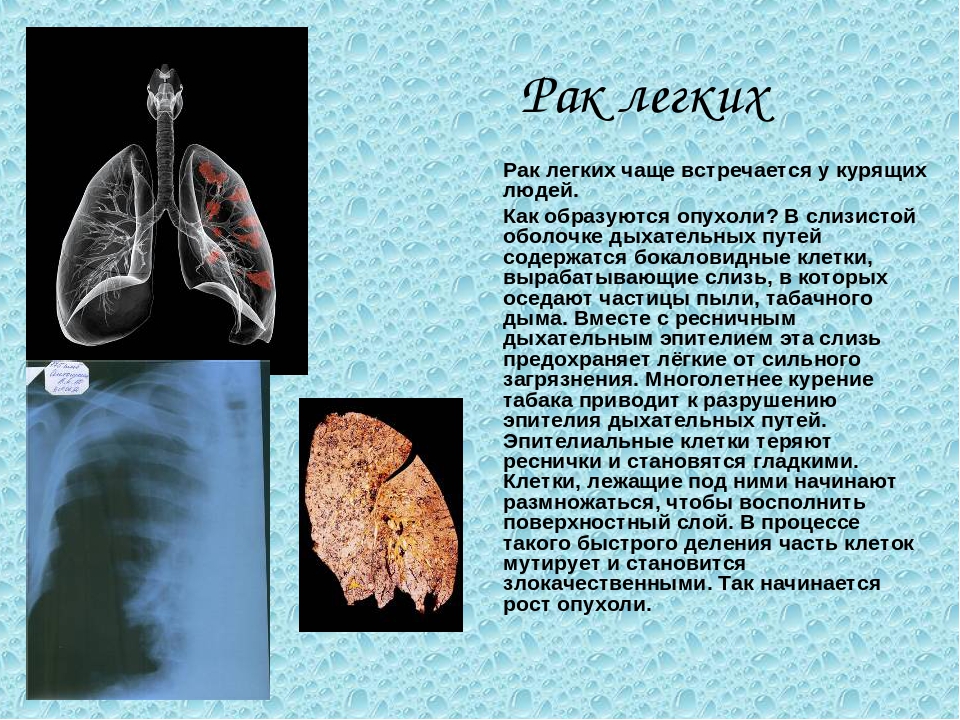 [Бесплатная статья PMC] [PubMed] [Google Scholar]
[Бесплатная статья PMC] [PubMed] [Google Scholar]
15. Мниси Т., Тернбо Дж. Говендер И. Факторы, связанные с исходами туберкулеза легких среди заключенных в тюрьме Почефструм в Северо-Западной провинции. S г-н J заразить Dis 2015 г.; 28(2): 96–101. [Google Scholar]
16. Салами А.К., Олубойо П.О. Исход лечения туберкулеза легких: девятилетний обзор Ilorin. Западная Африка J Med 2003 г.; 22(2): 114–119. [PubMed] [Google Scholar]
17. Liew SM, Khoo EM, HoB K, et al. Туберкулез в Малайзии: предикторы результатов лечения в национальном реестре. Int J Tuberc Lung Dis 2015 г.; 19(7): 764–771. [PubMed] [Google Scholar]
18. Przybylski G, Dabrowska A, Trzcinska H. Алкоголизм и другие содово-демографические факторы риска неблагоприятных реакций на лекарства от туберкулеза и неудачного лечения туберкулеза – данные десятилетнего наблюдения в Региональном центре Пульмонология, Быдгощ, Польша. Med Sci Manit 2014; 20:444–453. [Бесплатная статья PMC] [PubMed] [Google Scholar]
19. Pefura-Yone EW, Kengne AP, Kuaban C. Неконверсия культуры мокроты среди пациентов с легочным туберкулезом с положительным мазком в Камеруне: проспективное когортное исследование. BMC заражает дис
2014; 14: 138. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Pefura-Yone EW, Kengne AP, Kuaban C. Неконверсия культуры мокроты среди пациентов с легочным туберкулезом с положительным мазком в Камеруне: проспективное когортное исследование. BMC заражает дис
2014; 14: 138. [Бесплатная статья PMC] [PubMed] [Google Scholar]
20. Feng JY, Huang SF, Ting WY, et al. Гендерные различия в результатах лечения больных туберкулезом на Тайване: проспективное обсервационное исследование. Клин Микробное заражение 2012 г.; 18(9): E331–E337. [PubMed] [Академия Google]
21. Maciel EL, Brioschi AP, Peres RL, et al. Курение и 2-месячная конверсия посева во время противотуберкулезного лечения. Int J Tuberc Lung Dis 2013; 17(2): 225–228. [Бесплатная статья PMC] [PubMed] [Google Scholar]
22. Nijenbandring de Boer R, Oliveira e Souza Filho JB, Cobelens F, et al. Отсроченная конверсия культуры из-за курения сигарет у больных активным туберкулезом легких. Туберкулез (Эдинб) 2014; 94(1): 87–91. [PubMed] [Google Scholar]
23. Абал А.Т., Джаякришнан Б.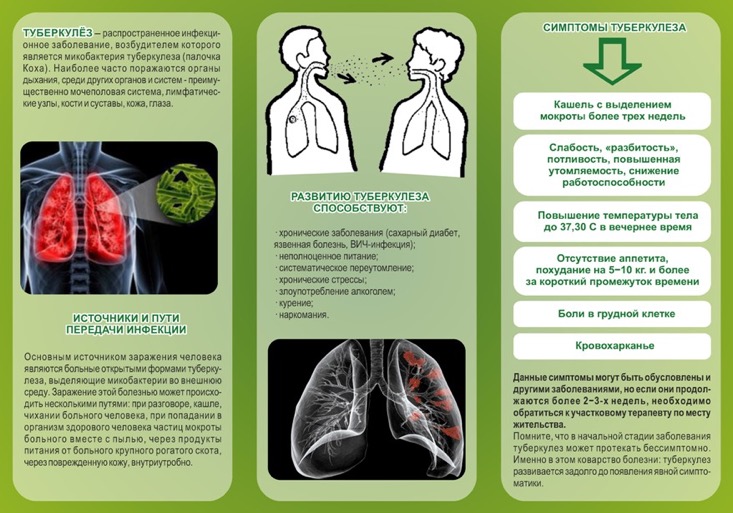 , Парвер С., Эль-Шами А., Абахусейн Э., Шарма П.Н. Влияние курения сигарет на конверсию мазка мокроты у взрослых с активным туберкулезом легких. Респир Мед
2005 г.; 99(4): 415–420. [PubMed] [Google Scholar]
, Парвер С., Эль-Шами А., Абахусейн Э., Шарма П.Н. Влияние курения сигарет на конверсию мазка мокроты у взрослых с активным туберкулезом легких. Респир Мед
2005 г.; 99(4): 415–420. [PubMed] [Google Scholar]
24. Rathee D, Arora P, Meena M, et al. Сравнительное изучение клинико-бактерио-рентгенологического профиля и результатов лечения курящих и некурящих больных туберкулезом легких. Легкие Индия 2016; 33(5): 507–511. [Бесплатная статья PMC] [PubMed] [Google Scholar]
25. Pinidiyapathirage J, Senaratne W, Wickremasinghe R. Распространенность и предикторы отказа от лечения туберкулеза в Шри-Ланке. Общественное здравоохранение J Trap Med в Юго-Восточной Азии 2008 г.; 39(6): 1076–1082. [PubMed] [Google Scholar]
26. Ахмад С.Р., Велхал Г.Д. Исследование прерывания лечения новых случаев ТБ с положительным результатом мазка мокроты в рамках стратегии ДОТС. Lnt J Med Sci Общественное здравоохранение 2014; 3(8): 977–981. [Google Scholar]
27. Tachfouti N, Slama K, Berraho M, et al. Детерминанты отказа от лечения туберкулеза в Марокко: результаты национального когортного исследования. Пан Афр Мед Дж
2013; 14: 121. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Детерминанты отказа от лечения туберкулеза в Марокко: результаты национального когортного исследования. Пан Афр Мед Дж
2013; 14: 121. [Бесплатная статья PMC] [PubMed] [Google Scholar]
28. Slama K, Tachfouti N, Obtel M, Nejjari C. Факторы, связанные с отказом от лечения больных туберкулезом в Фесе, Марокко. Ист Медитерр Хелс Дж 2013; 19(8): 687–693. [PubMed] [Google Scholar]
29. Рой Н., Басу М., Дас С., Мандай А., Датт Д., Дасгупта С. Факторы риска, связанные с дефолтом среди больных туберкулезом в округе Дарджилинг, Западная Бенгалия, Индия. J Family Med Prim Care 2015 г.; 4(3): 388–394. [Бесплатная статья PMC] [PubMed] [Google Scholar]
30. Santha T, Garg R, Frieden TR, et al. Факторы риска, связанные с отказом, отказом и смертью больных туберкулезом, получавших лечение по программе DOTS в округе Тируваллур, Южная Индия, 2000 г. Int J Tuberc Lung Dis 2002 г.; 6(9): 780–788. [PubMed] [Google Scholar]
31. Chang KC, Leung CC, Tam CM. Факторы риска отказа от противотуберкулезного лечения под непосредственным наблюдением в Гонконге. Lnt J Tuberc Lung Dis
2004 г.; 8 (12): 1492–1498. [PubMed] [Google Scholar]
Lnt J Tuberc Lung Dis
2004 г.; 8 (12): 1492–1498. [PubMed] [Google Scholar]
32. Атиф М., Сулейман С.А., Шафи А.А., Бабар З.У. Продолжительность лечения туберкулеза легких: чего-то не хватает в международных руководствах по лечению туберкулеза? Здравоохранение 2015 г.; 129(6): 777–782. [PubMed] [Академия Google]
33. Рассел Д.Г., Барри К.Э. 3-й, Флинн Дж.Л. Туберкулез: то, чего мы не знаем, может и причиняет нам вред. Наука 2010 г.; 328 (5980): 852–856. [Бесплатная статья PMC] [PubMed] [Google Scholar]
34. Aryanpur M, Mortaz E, Masjedi MR, et al. Сниженная фагоцитарная способность моноцитов/макрофагов крови у больных туберкулезом дополнительно снижается при курении. Иран J Аллергия Астма Immunol2016; 15(3): 174–182. [PubMed] [Google Scholar]
35. Национальный центр профилактики хронических заболеваний и укрепления здоровья. Управление по вопросам курения и здоровья. Влияние курения сигарет на здоровье. Атланта, Джорджия, США: Центры по контролю и профилактике заболеваний, 2018 г.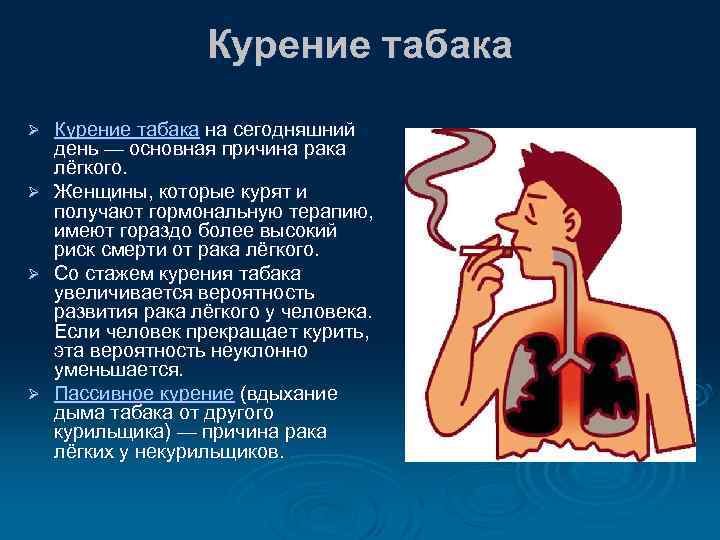 https://www.cdc.gov/tobacco/data_statistics/fact_sheets/health_effects/effects_cig_smoking/index.htm. Доступ
ноябрь 2019 г.. [Google Scholar]
https://www.cdc.gov/tobacco/data_statistics/fact_sheets/health_effects/effects_cig_smoking/index.htm. Доступ
ноябрь 2019 г.. [Google Scholar]
36. Volkmann T, Moonan PK, Miramontes R, Oeltmann JE. Чрезмерное употребление алкоголя и смертность среди больных туберкулезом в США, 1997–2012 гг. J Tuberc Res 2016; 4(1): 18–22. [Бесплатная статья PMC] [PubMed] [Google Scholar]
37. El Sony A, Slama K, Salieh M, et al. Осуществимость краткого совета по прекращению употребления табака для больных туберкулезом: исследование в Судане. Int J Tuberc Lung Dis 2007 г.; 11(2): 150–155. [PubMed] [Google Scholar]
38. Всемирная организация здравоохранения. Разработка и совершенствование национальных бесплатных телефонных служб помощи при отказе от табака. Женева, Швейцария: ВОЗ, 2011 г. [Google Scholar]
39. Всемирная организация здравоохранения. Справочник по использованию цифровых технологий для поддержки приверженности лечению туберкулеза. Женева, Швейцария: ВОЗ, 2018 г.
