Туберкулез и рак легких, как отличить туберкулез от рака лешкого
Дифференциальная диагностика туберкулеза и рака легкого — одна из самых сложных задач в медицине. При всей схожести проявлений, эти болезни совершенно разные, поддаются различным методам лечения. Избежать роковой ошибки в диагнозе помогает своевременное обращение за квалифицированной помощью в клинику, оснащенную современным оборудованием.
В чем сходство легочных патологий
Отличить туберкулез от рака легкого бывает сложно даже опытному врачу из-за схожести клинической картины двух заболеваний.
Среди симптомов обеих патологий:
- кашель разной интенсивности;
- отсутствие аппетита;
- одышка;
- быстрая утомляемость;
- увеличение лимфоузлов;
- тошнота;
- бледность, синюшность кожных покровов;
- резкая потеря веса;
- кровохарканье;
- депрессивное состояние;

Общими для туберкулеза и рака легкого являются факторы риска, провоцирующие развитие патологии. В их числе:
- работа на вредном производстве;
- многолетнее интенсивное курение;
- иммунодефицитные состояния;
- проживание в регионе с плохой экологией;
- хронические болезни дыхательных путей.
Несмотря на схожесть, два эти заболевания требуют разного подхода к лечению, успешно поддаются терапии только на ранних стадиях развития. Поэтому важно быстро дифференцировать патологии друг от друга.
Основные различия заболеваний
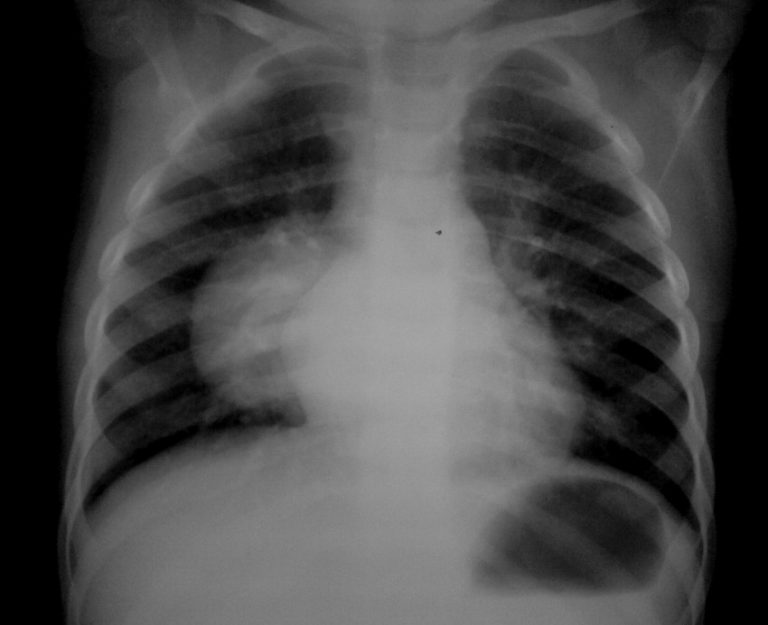
Туберкулез и рак легкого различаются прежде всего этиологией. Первая болезнь инфекционная. Ее возбудителем является палочка Коха. Заболевание в открытой форме легко передается воздушно-капельным путем от больного человека к здоровому. Бессимптомный период длится до года в зависимости от функциональности иммунной системы.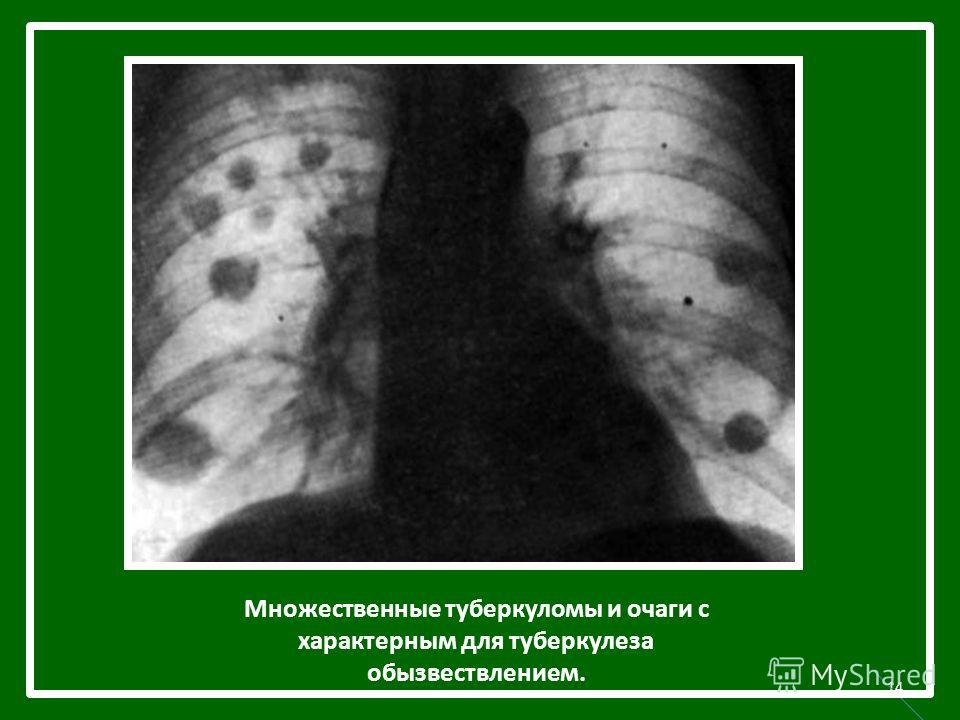
Рак легкого не заразен, развивается в результате мутации здоровых клеток организма. В какой-то момент нарушаются процессы самоуничтожения отработавших свой ресурс структур. Злокачественные клетки начинают бесконтрольно делиться, образуют опухоль, которая непрерывно растет. По мере развития болезни измененные клетки разносятся по всему организму с током крови, лимфы либо прорастая в окружающие ткани. Формируются метастатические злокачественные очаги. Точные причины начала мутации на данный момент не изучены.
Поскольку разные по происхождению патологии проявляют себя схожим образом, поставить точный диагноз можно только с помощью полного обследования пациента.
Дифференциальная диагностика
Больного с подозрением на рак легкого или туберкулез в первую очередь направляют на рентгенографию.
Туберкулема представляет собой одиночное образование с четкими краями, локализованное в границах плевры. Для болезни характерно увеличение прикорневых лимфоузлов.
Результаты анализа крови при двух этих патологиях тоже имеют отличия. В случае туберкулеза наблюдается повышенное содержание лимфоцитов, при раке легкого — лейкоцитов. Также для развития злокачественной опухоли характерно изменение белкового состава крови.
Для уточнения диагноза врачи делают туберкулиновую пробу — впрыскивают под кожу больному туберкулин. В результате у пациента с инфекционным поражением снижается уровень альбуминов, повышается содержание глобулиновых соединений. У онкобольных результат анализа остается неизменным.
У онкобольных результат анализа остается неизменным.
Для уточнения характера опухоли больному проводят:
- КТ;
- бронхоскопию;
- МРТ;
- анализ мокроты.
Окончательно диагноз «рак легкого» ставят после проведения биопсии, гистологического исследования отобранного биоматериала. Оно позволяет подтвердить (или опровергнуть) злокачественный характер новообразования, определить его тип.
Может ли туберкулез спровоцировать развитие рака легкого
Еще несколько десятилетий назад эти две патологии считались антагонистами. То есть, врачи полагали, что инфекционный процесс исключает формирование ракового очага. Сегодня это утверждение опровергнуто, существует устойчивое выражение, что туберкулез готовит ложе для рака.
Инфекция нарушает морфологическую структуру выстилающего бронхи слоя. Цилиндрические клетки эпителия дыхательных органов становятся плоскими, ухудшается бронхиальный дренаж, снижается уровень естественной защиты легких от воздействия канцерогенов, поступающих из внешней среды.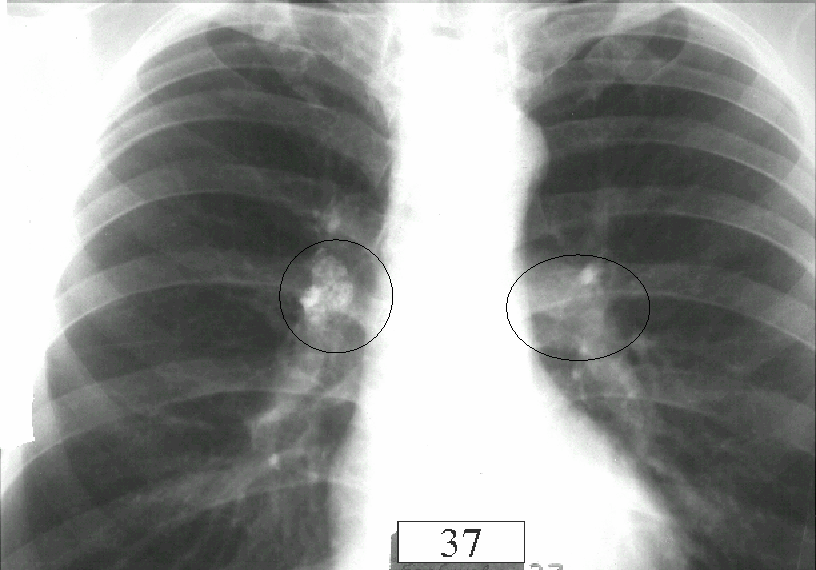
По данным исследований, рак легких у пациентов с инфекцией в анамнезе диагностируется в 10-13 раз чаще, чем у людей, не болевших инфекционной патологией. Играет роль и возрастной фактор, наибольшему риску подвергаются больные старше 40 лет.
Внимание: злокачественная опухоль сама по себе не может спровоцировать развитие туберкулеза.
В единичных случаях на фоне сниженного из-за болезни и агрессивного лечения иммунитета происходит присоединение вторичного очага инфекционной природы.
При сочетанных патологиях, рак существенно утяжеляет течение туберкулеза. Палочка Коха на развитие опухоли существенного влияния не оказывает, но значительно снижает шансы на выздоровление человека, достижение устойчивой ремиссии.
Особенности лечения
Схожие легочные патологии требуют применения совершенно разных терапевтических схем.
При раке дыхательных путей основным методом лечения является операция по удалению злокачественной опухоли с захватом окружающих тканей. Иногда требуется отсечение пораженного органа полностью. Хирургическое вмешательство совмещают с лучевой или химиотерапией. Фармацевтические препараты в данном случае убивают измененные клетки, останавливая их деление.
Внимание: лекарства не являются взаимозаменяемыми. Так, туберкуло-статические средства бесполезны при онкопатологии и наоборот.
Когда у пациента выявлены оба заболевания, перед операцией ему проводят консервативное лечение туберкулеза. В процессе вмешательства удаляют не только злокачественные, но и туберкулезные очаги. Всем пациентам с легочными патологиями дополнительно показана симптоматическая терапия, коррекция питания, дыхательная гимнастика.
За годы работы мы накопили статистику по ведущим зарубежным клиникам и готовы рекомендовать пациентам для лечения железистого рака молочной железы только те медицинские центры, где действительно окажут наиболее эффективную помощь.
Опасная палочка Коха
17.02.2017
На протяжении многих столетий человечество ведет неравный бой с опасным заболеванием — туберкулезом. Буквально 100 лет назад еще не существовало даже лекарств против этой инфекции.
 Буквально 100 лет назад еще не существовало даже лекарств против этой инфекции. В современном мире туберкулез перестал быть неизлечимым, количество заболевших неуклонно растет, а борьба с социально значимой инфекцией является одной из приоритетных задач отечественного здравоохранения.
Буквально 100 лет назад еще не существовало даже лекарств против этой инфекции. В современном мире туберкулез перестал быть неизлечимым, количество заболевших неуклонно растет, а борьба с социально значимой инфекцией является одной из приоритетных задач отечественного здравоохранения.
— Надежда Федоровна, какие категории людей больше подвержены заболеванию туберкулезом?
— Чаще всего болеют те люди, которые не проходят флюорографическое обследование в течение двух и более лет. Много случаев заражения выявляется у трудовых мигрантов. Возраст пациентов не имеет каких-то рамок, но чаще болеет взрослое население. В последнее время резко увеличилось количество пожилых людей, у которых обнаруживается туберкулез. Основная причина такого феномена — реактивация старых очагов инфекции и повторное заражение. При этом клинические проявления болезни атипичны, так как у таких пациентов множество сопутствующих заболеваний. Поэтому много случаев туберкулеза обнаруживается в домах престарелых.
Основная причина такого феномена — реактивация старых очагов инфекции и повторное заражение. При этом клинические проявления болезни атипичны, так как у таких пациентов множество сопутствующих заболеваний. Поэтому много случаев туберкулеза обнаруживается в домах престарелых.
— По каким жалобам пациента можно заподозрить наличие у него туберкулеза?
— Предположить туберкулез можно в том случае, если у человека более трех недель наблюдаются немотивированная слабость, потливость, утомляемость, снижение работоспособности, потеря аппетита. Также может держаться субфебрильная температура — 37-37,5 градусов. А вот кашель появляется гораздо позднее. Особенность современного протекания туберкулеза в том, что даже на рентгеновском снимке картина заболевания нечеткая, и ее легко спутать с воспалением легких. Из-за этого 50% больных, которые страдают пневмонией, попадают на лечение в туберкулезный диспансер, а 50% туберкулезных больных — в общие лечебные учреждения.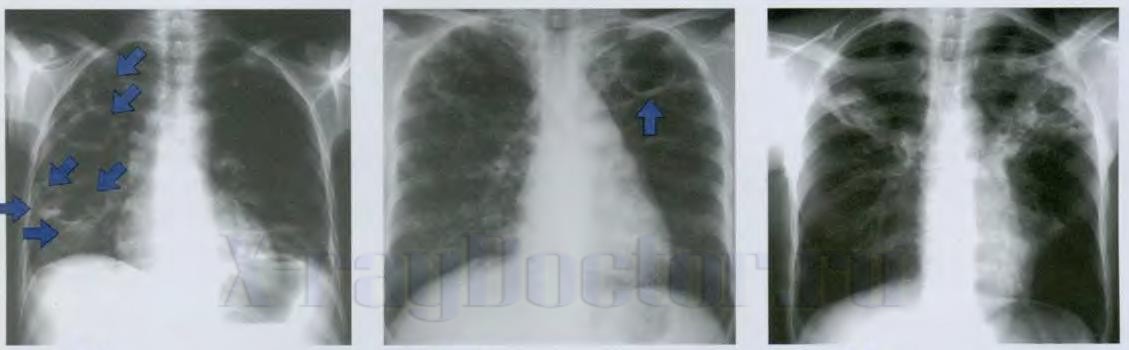
— Какие еще особенности имеет туберкулез в современном мире?
— Сейчас все чаще встречается лекарственно-устойчивая форма туберкулеза. Такое заболевание не менее зловеще, чем рак или ВИЧ-инфекция. Его распространению способствуют плохо леченные или недолеченные больные. Особенно часто такая форма заболевания встречается в колониях и тюрьмах. К тому же сама бактерия Коха постоянно мутирует. В настоящее время известно несколько видов возбудителя легочного туберкулеза.
— Надежда Федоровна, сколько человек в год проходит флюорографическое обследование и как много среди них случаев впервые выявленного туберкулеза?
— У нас в поликлинике с 2007 года установлен новый малодозовый флюорограф, который не дает практически никакого облучения. Современное оборудование позволяет проводить более тщательную диагностику и дает возможность массового обследования пациентов. В 2010 году флюорографию сделали около 25 тысяч человек, в 2011 году — примерно 26 тысяч, и в 2012 году — также 26 тысяч.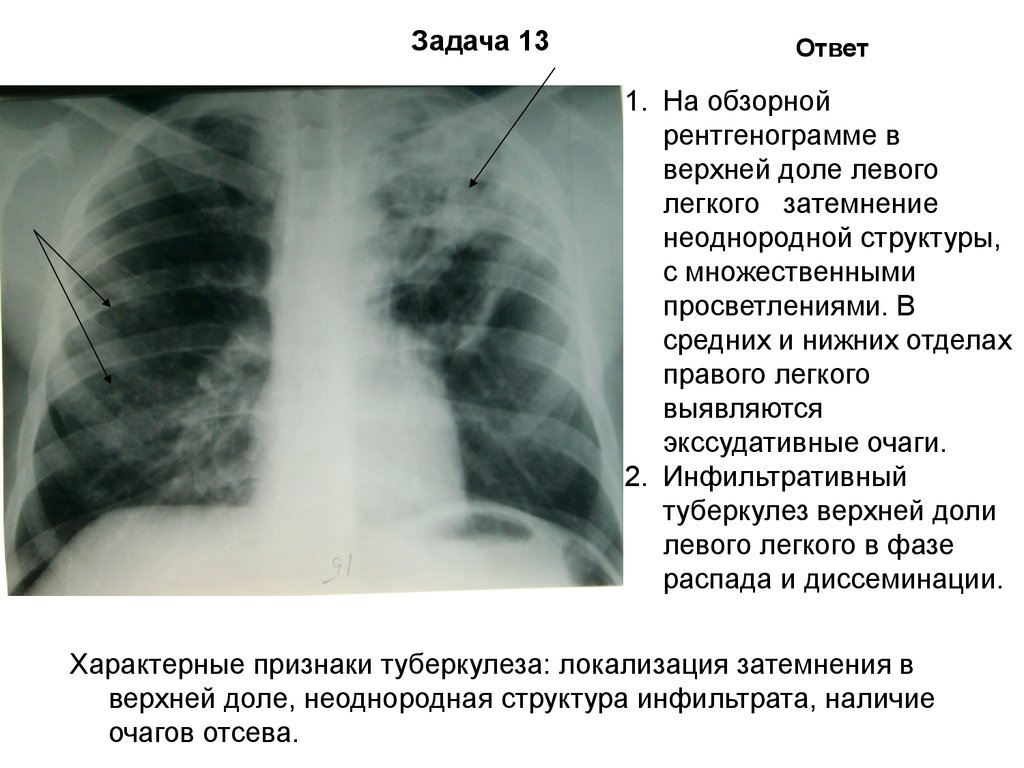 И стоит отметить, что заболеваемость туберкулезом год от года растет, так же как и во всей стране. В 2010 году выявлено 10 человек с активным туберкулезом, в 2011 — 15, в 2012 году — 23. В 2013 году пока еще не было выявлено случаев туберкулеза.
И стоит отметить, что заболеваемость туберкулезом год от года растет, так же как и во всей стране. В 2010 году выявлено 10 человек с активным туберкулезом, в 2011 — 15, в 2012 году — 23. В 2013 году пока еще не было выявлено случаев туберкулеза.
— Какие действия предпринимает врач поликлиники при подозрении на туберкулез?
— Необходимо провести полное обследование пациента в условиях поликлиники: взять анализы мочи, крови, мокроты, мазков. Стоить отметить, что анализ мокроты и взятие мазков нужно проводить многократно. Также рекомендуется сделать рентгенологические снимки в двух и более проекциях. И, соответственно, направить в тубдиспансер.
— В чем заключается особенность лечения больных туберкулезом?
— Всемирная организация здравоохранения разработала действенную программу, которая гарантирует исцеление 85% туберкулезных больных. Но никакое лечение не поможет, если сам человек безразличен к своему здоровью. Лечение проводится строго в стационаре под наблюдением врача непрерывно в течение 6-8 месяцев.
Лечение проводится строго в стационаре под наблюдением врача непрерывно в течение 6-8 месяцев.
При отсутствии терапии смертность от активной формы туберкулеза доходит до 50%. Очень часто туберкулез переходит в хроническую форму.
— Какие же меры профилактики предусматривают снижение распространения столь опасной инфекции?
— Защита населения от туберкулеза является одним из приоритетных направлений отечественного здравоохранения. Чтобы уменьшить вероятность заражения, необходимо соблюдать простые правила гигиены, содержать дом в чистоте, исключить вредные привычки, правильно питаться, вести активный образ жизни. И конечно же, важно не менее раза в год проходить флюорографическое обследование. Также необходимо своевременно выявлять новые и повторные случаи заболевания, изолировать инфицированных больных и проводить тщательное лечение туберкулеза. Это эффективный и пока единственный способ предупреждения распространения заболевания.
Фоторепортаж: Образы туберкулеза
Туберкулез (ТБ) остается одним из самых серьезных инфекционных заболеваний в мире. Ежегодно им заражаются более 8 миллионов человек. Подавляющее большинство инфекций — 95% — происходит в развивающихся странах, где на это заболевание приходится 25% предотвратимых смертей среди взрослых. Заболеваемость этим заболеванием увеличивается в странах Африки к югу от Сахары и странах бывшего Советского Союза. Виной тому бедность, пренебрежение программами борьбы с туберкулезом, изменения в демографии населения (миграция, старение) и воздействие ВИЧ-инфекции. 1
Особенно трудно поставить диагноз туберкулеза у детей. Клинические признаки обычно неспецифичны, и микобактерии трудно получить. (У детей 95% случаев легочного ТБ имеют отрицательный мазок на кислотоустойчивые бациллы.) Кроме того, риск прогрессирования и диссеминации заболевания у детей намного выше, чем у взрослых. Риск развития туберкулеза у инфицированного взрослого составляет от 5% до 10% в течение всей жизни. У детей риск активного заболевания после инфицирования составляет 43% на первом году жизни; этот риск снижается до 24% у детей в возрасте от 1 до 5 лет и до 15% у детей в возрасте от 11 до 15 лет. Коинфекция ВИЧ или другими вирусами (особенно корью), недоедание и другие хронические заболевания резко повышают риск прогрессирования латентной инфекции в активную форму заболевания. 2
У детей риск активного заболевания после инфицирования составляет 43% на первом году жизни; этот риск снижается до 24% у детей в возрасте от 1 до 5 лет и до 15% у детей в возрасте от 11 до 15 лет. Коинфекция ВИЧ или другими вирусами (особенно корью), недоедание и другие хронические заболевания резко повышают риск прогрессирования латентной инфекции в активную форму заболевания. 2
Первичный и легочный туберкулез
Большинство детей заражаются воздушно-капельным путем от взрослых. Размножение микобактерий происходит в альвеолярных макрофагах, окруженных локальным очагом воспаления (первичный очаг). Отсюда бактерии распространяются локально в регионарные лимфатические узлы (первичный комплекс) или путем ранней гематогенной диссеминации в другие органы. Клеточный иммунитет развивается в течение 2-12 недель; это приводит к типичным реакциям гиперчувствительности реактивной туберкулиновой кожной пробы (9).0011 Рисунок 1 ), фликтенулезный конъюнктивит ( Рисунок 2 ), узловатая эритема ( Рисунок 3 ) и серозные выпоты в брюшине, плевре или суставах (болезнь Понсе).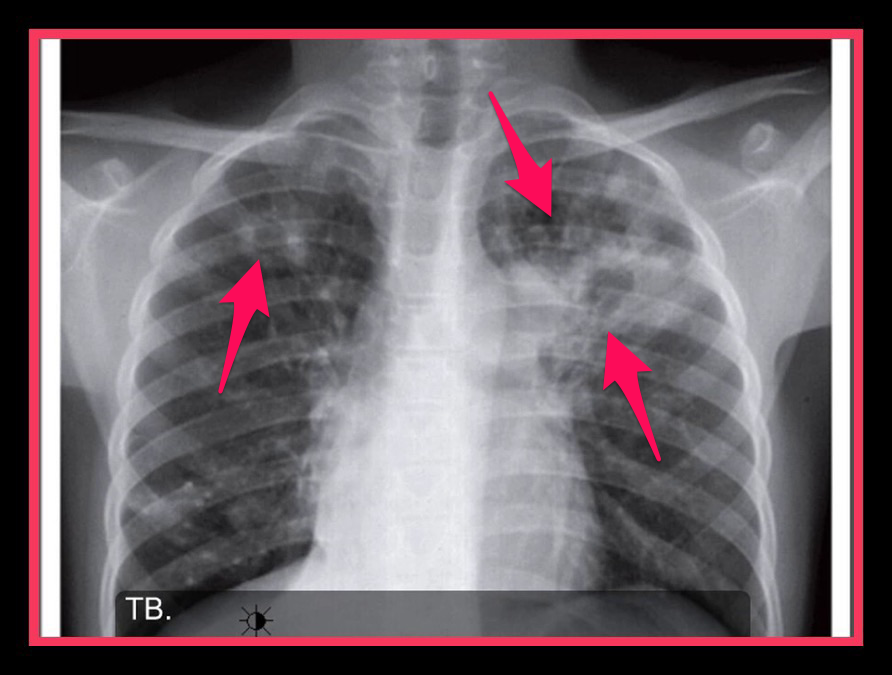
Прогрессирование от первичного комплекса к первичному ТБ часто встречается у детей. Лимфатическое распространение на прикорневые, перибронхиальные или субкаринальные медиастинальные узлы вызывает эндобронхиальное заболевание или локальную обструктивную гиперинфляцию и/или коллапс-консолидацию ( Рисунок 4 и 5 ). Возможные исходы включают разрешение локального воспаления, остаточную кальцификацию сегментарных поражений, рубцевание и сокращение долей, обычно связанное с бронхоэктазами обструктивных бронхиол, или прогрессирующее воспаление с центральным казеозным некрозом. Субплевральные первичные очаги или лимфатические узлы часто выделяют бациллы в плевральную полость; по этой причине у лиц с первичным туберкулезом легких обычно наблюдается экссудативный плевральный выпот (, рис. 6, ).
Прогрессирующий туберкулез легких развивается, если первичный комплекс не заживает или не кальцифицируется. Комплекс увеличивается и образует большой казеозный некротический очаг, который может впадать в бронх, оставляя после себя полость (, рис. 7, ). Субкаринальные узлы могут дренироваться в околосердечную сумку, вызывая туберкулезный перикардит. Серофибринозный экссудат в конечном итоге приводит к фиброзу перикарда и констриктивному перикардиту с застоем верхней и нижней полых вен, гепатомегалией и асцитом (9).0011 Рисунок 8 ). 3
Комплекс увеличивается и образует большой казеозный некротический очаг, который может впадать в бронх, оставляя после себя полость (, рис. 7, ). Субкаринальные узлы могут дренироваться в околосердечную сумку, вызывая туберкулезный перикардит. Серофибринозный экссудат в конечном итоге приводит к фиброзу перикарда и констриктивному перикардиту с застоем верхней и нижней полых вен, гепатомегалией и асцитом (9).0011 Рисунок 8 ). 3
(Продолжение на следующей странице)
Туберкулез внелегочный
Туберкулез ранний инубационный период у детей. Он может оставаться скрытым и проявляться месяцами позже как внелегочный туберкулез. Он также может клинически проявляться как распространенный милиарный ТБ, обычно у младенцев в течение первых нескольких недель после заражения. Милиарный туберкулез также может быть следствием туберкулезного очага (обычно лимфатического узла), дренирующегося в кровеносный сосуд. У больных милиарным туберкулезом можно обнаружить многочисленные поражения в легких, печени, селезенке, коже, костном мозге, миокарде и головном мозге (9).0011 Рисунок 9 ). 4
У больных милиарным туберкулезом можно обнаружить многочисленные поражения в легких, печени, селезенке, коже, костном мозге, миокарде и головном мозге (9).0011 Рисунок 9 ). 4
Туберкулезный менингит возникает в результате лимфогематогенного или милиарного распространения болезни: встречается примерно у 2% инфицированных детей. Основание головного мозга чаще всего поражается густым экссудатом, который имеет тенденцию препятствовать оттоку спинномозговой жидкости (ЦСЖ). Расширение базилярных сосудов, инфаркты вследствие васкулита и гидроцефалия являются рентгенологическими признаками заболевания (, рис. 10, ). Дефицит очагового нерва обычно затрагивает третий и шестой черепные нервы и перекрест зрительных нервов.
Клинически 1 стадия заболевания проявляется скрытым началом менингита без очагового неврологического дефицита. Стадия 2 заболевания (с неврологическим дефицитом) сопряжена с повышенным риском долговременной заболеваемости. Заболевание 3 стадии с неврологическим дефицитом и измененным психическим статусом характеризуется тяжелой длительной заболеваемостью и смертностью.
Заболевание 3 стадии с неврологическим дефицитом и измененным психическим статусом характеризуется тяжелой длительной заболеваемостью и смертностью.
Плеоцитоз спинномозговой жидкости, изначально полиморфноядерный, становится преимущественно лимфоцитарным. Содержание белка в спинномозговой жидкости повышено, уровень глюкозы низкий или ниже нормы. Часто встречается синдром неадекватной секреции антидиуретического гормона с низким уровнем натрия в сыворотке. Туберкулиновая кожная проба дает реактивный результат только у половины больных туберкулезным менингитом, что свидетельствует либо о генерализованной инфекции, либо о сниженном иммунном ответе. 5
Туберкулемы, с другой стороны, обычно связаны с сильным ответом туберкулиновой кожной пробы. Клинически они представляют собой локальные массовые поражения с фокальными неврологическими нарушениями, представляющими очаг заболевания (, рис. 11, ). Они также могут развиваться во время лечения милиарного ТБ или туберкулезного менингита по мере восстановления иммунной системы.
Туберкулезный остеомиелит развивается у 1-5% инфицированных детей. Обычно возникает в результате эндартериита в метафизах растущих несущих костей после гематогенного распространения микобактерий. Наиболее часто поражаются тела позвонков грудного отдела позвоночника (40%), где к гематогенному источнику инфекции добавляется смежное распространение из парааортальных лимфатических узлов. Заболевание обычно поражает передне-нижнюю часть тела позвонка и распространяется на передне-верхнюю часть соседнего позвонка вдоль передней позвоночной связки. Это приводит к клиновидной деформации, или горбинке (болезнь Потта). Паравертебральные холодные абсцессы и неврологический дефицит вследствие компрессии спинного мозга можно ожидать у 10-30% пациентов. Развитие компрессии нерва или спинного мозга требует тщательной хирургической стабилизации пораженного позвоночника (9).0011 Фигуры 12 и 13 ). 6
Регионарные лимфатические узлы практически всегда поражаются первичным туберкулезом, и их расположение может указывать на порт проникновения инфекции. Они также могут быть проявлением лимфогематогенной диссеминации, проявляющейся генерализованным увеличением лимфатических узлов, сопровождающимся лихорадкой, недомоганием, потерей веса и реактивной туберкулиновой кожной пробой. Локализованная надключичная лимфаденопатия возникает как следствие смежного распространения из лежащего в основе легочного очага.
Они также могут быть проявлением лимфогематогенной диссеминации, проявляющейся генерализованным увеличением лимфатических узлов, сопровождающимся лихорадкой, недомоганием, потерей веса и реактивной туберкулиновой кожной пробой. Локализованная надключичная лимфаденопатия возникает как следствие смежного распространения из лежащего в основе легочного очага.
Распространены выделения из кожи и образование свищей (скрофулодермия) ( Рисунок 14 ). Лимфогематогенное распространение на кожу приводит к папулонекротическим туберкулидам (множество мелких милиарных бугорков) ( Рисунок 15 ) или бородавчатому туберкулезу кожи (крупные сливные туберкулиды). Вульгарная волчанка — это хроническая индолентная форма туберкулёза, обычно обнаруживаемая на лице (, рис. 16, ). 2
(продолжение на следующей странице)
Диагноз
По данным Всемирной организации здравоохранения, для постановки диагноза «подтвержденный туберкулез» требуется идентификация Mycobacterium tuberculosis с помощью микроскопии или посева образцов тканей или выделений с помощью полимеразной цепи или без нее. усиление реакции. 7 Это возможно при прогрессирующем легочном или внелегочном заболевании, но практически невозможно у большинства детей с ограниченной инфекцией.
усиление реакции. 7 Это возможно при прогрессирующем легочном или внелегочном заболевании, но практически невозможно у большинства детей с ограниченной инфекцией.
Руководство ВОЗ предлагает диагноз «подозрение на туберкулез» у:
• Больной ребенок с подтвержденным взрослым источником заболевания.
• Ребенок, у которого не восстановилось прежнее состояние здоровья после приступа кори или коклюша.
• Ребенок, который не выздоравливает от респираторной инфекции, несмотря на антибактериальную химиотерапию.
•Ребенок с безболезненной поверхностной лимфаденопатией.
Диагнозом «вероятность туберкулеза» считают:
• У ребенка с подозрением на заболевание, у которого также имеется реактивная туберкулиновая кожная проба, превышающая 10 мм.
• У ребенка с подозрительной рентгенограммой грудной клетки.
• Когда результаты гистологического исследования образца биопсии наводят на размышления.
•При положительном ответе на противотуберкулезную терапию. 7,8
7,8
Результаты кожных туберкулиновых проб имеют хорошую положительную прогностическую ценность в сообществах с высокой распространенностью, но очень низкую прогностическую ценность в условиях низкого риска. Поэтому Американская академия педиатрии рекомендует проводить скрининговые кожные тесты только для детей с установленными контактами с источниками заболевания, детей, члены семьи которых имеют реактивные кожные тесты, а также детей, родившихся или путешествующих в течение длительного времени в странах с высокой распространенностью заболевания. Дети с клиническими или рентгенологическими признаками, указывающими на ТБ, также должны быть обследованы вместе с ВИЧ-инфицированными детьми, бездомными или заключенными подростками, а также детьми, которые постоянно контактируют с группами высокого риска (9).0011 Таблица 1 ). 8–10
Лечение
У детей с туберкулезом основным средством терапии является изониазид (INH). Препарат легко всасывается при пероральном приеме, легко диффундирует во все ткани и имеет относительно благоприятный профиль токсичности. Побочные эффекты включают периферический неврит (от пиридоксина (ингибирование) и гепатит.
Препарат легко всасывается при пероральном приеме, легко диффундирует во все ткани и имеет относительно благоприятный профиль токсичности. Побочные эффекты включают периферический неврит (от пиридоксина (ингибирование) и гепатит.
Рифампицин обладает таким же бактерицидным действием в отношении M. tuberculosis , как и изониазид . Лекарство также легко всасывается и распределяется во всех тканях. Терапия изониазидом Пациентам необходимо сообщить, что рифампин делает пероральные контрацептивы неэффективными и что выделения организма становятся оранжевыми (влияя на контактные линзы) во время лечения этим препаратом.
Пиразинамид легко достигает терапевтических уровней в спинномозговой жидкости и макрофагах; максимальный эффект наступает в течение первых 2 мес терапии. Гепатотоксичность может наблюдаться при более высоких дозах вместе с кожной гиперчувствительностью, артралгией и подагрой.
Этамбутол — это бактериостатический препарат, чаще используемый у взрослых. Потенциально необратимый неврит зрительного нерва ограничивает использование этого препарата случаями туберкулеза с множественной лекарственной устойчивостью у детей. Этионамид лучше переносится детьми. Он легко диффундирует в спинномозговую жидкость и может назначаться в качестве дополнительного препарата при туберкулезном менингите или как часть комбинированного лечения при лекарственно-устойчивых случаях.
Потенциально необратимый неврит зрительного нерва ограничивает использование этого препарата случаями туберкулеза с множественной лекарственной устойчивостью у детей. Этионамид лучше переносится детьми. Он легко диффундирует в спинномозговую жидкость и может назначаться в качестве дополнительного препарата при туберкулезном менингите или как часть комбинированного лечения при лекарственно-устойчивых случаях.
Стрептомицин и другие аминогликозидные антибиотики также эффективны в составе комбинированной схемы на начальных этапах лечения лекарственно-устойчивого ТБ. Необходимость ежедневных внутримышечных инъекций в течение 4–8 недель ограничивает их применение у детей. 8,9
Рекомендуемые схемы лечения детей с латентным или подозреваемым/подтвержденным ТБ приведены в Таблице 2. является причиной значительной заболеваемости и смертности. Бактериологическая диагностика затруднена у детей, у которых особенно высок риск прогрессирования заболевания. Те, кто входит в группы высокого риска, должны быть выявлены и протестированы с помощью туберкулиновых кожных проб. Терапия длительна и требует схемы из 3 и более одновременно вводимых препаратов.
Терапия длительна и требует схемы из 3 и более одновременно вводимых препаратов.
Приверженность программам борьбы с ТБ, борьба с бедностью и недоеданием, а также снижение распространенности ВИЧ будут необходимы для того, чтобы оказать значимое воздействие на болезнь.
Туберкулез легких — симптомы, диагностика и лечение
Войдите в систему или подпишитесь, чтобы получить доступ ко всем материалам BMJ Best Practice
Последнее рассмотрение: 7 марта 2023 г.
Последнее обновление: 30 ноября 2022 г. вызывается Mycobacterium tuberculosis .
Ключевые факторы риска включают контакт с инфекцией, рождение в эндемичной стране и ВИЧ-инфекцию.
Симптомы могут включать кашель, лихорадку и потерю веса.
При подозрении на туберкулез легких пациента следует изолировать, сделать рентген грудной клетки и собрать три образца мокроты для мазка и посева на кислотоустойчивые бациллы; Тест на амплификацию нуклеиновых кислот следует проводить как минимум на одном респираторном образце.