Диатез, красные щеки — атопический дерматит?
Когда на прием приходят дети, с красными щеками, красными пятнами с шелушением на руках и ногах, проявлениями атопического дерматита, то, родители, часто не знают от чего у их ребенка подобные проблемы.
Чаще всего мамы в таких случаях связывают проявления дерматита с «московской водой», которая им «не подходит».
Однако, надо признать, что наиболее часто у детей грудного возраста проявляется пищевая аллергия и, в подавляющем большинстве случаев, виновником является коровье молоко, а вернее, белки (протеины) коровьего молока.
Если ребенок получает искусственное питание, то основу таких смесей составляют белки коровьего молока (сывороточные и казеиновые фракции протеинов). Таким образом, получая молочную смесь, ребенок в большом объеме получает соответствующий аллерген.
Если ребенок находится на грудном вскармливании, то белки коровьего молока попадают в организм ребенку через грудное молоко.
В проведенных исследованиях показано, что у 95% женщин в грудном молоке обнаруживается бета-лактоглобулин – один из самых аллергенных белков коровьего молока.
Однако, нужно подчеркнуть, что дети, находящиеся на грудном (естественном) вскармливании страдают пищевой аллергией значительно реже, что связано, в том числе, с меньшим содержанием таких компонентов в грудном молоке.
Основой терапии проявлений пищевой аллергии, непереносимости белков коровьего молока, является подбор правильного питания.
Когда ребенок находится на грудном вскармливании и отмечаются симптомы непереносимости белков коровьего молока, то маме часто рекомендуется придерживаться строгой безмолочной диеты, когда исключаются из рациона все молочные продукты, включая сыр, кефир, творог и прочее, а не только цельное молоко, как порой думают. Так как подобные диетические рекомендации выдержать довольно сложно, особенно нам, жителям средней полосы, где широко распространена культура молочного питания, очень важно, чтобы эти предписания имели под собой реальные основания.
Однако, нельзя не признать, что отмечается улучшение состояния кожи ребенка, работа его пищеварительного тракта при правильной коррекции питания. Отсюда появился даже такой термин, как «диетодиагностика», т.е., когда после исключения тех или иных продуктов, мы видим положительный результат, что подтверждает диагноз, и «диетотерапия», когда продолжая соблюдать рекомендации по подходящему питанию, удается добиться хорошего терапевтического эффекта.
Отсюда появился даже такой термин, как «диетодиагностика», т.е., когда после исключения тех или иных продуктов, мы видим положительный результат, что подтверждает диагноз, и «диетотерапия», когда продолжая соблюдать рекомендации по подходящему питанию, удается добиться хорошего терапевтического эффекта.
Один из часто возникающих вопросов у родителей: «Можно ли перевести ребенка при непереносимости белков коровьего молока на питание козьим молоком?»
Ответ не вполне утешительный. У подавляющего большинства детей, при попытке заменить смесь на основе коровьего молока на «козью» смесь, не получается добиться ремиссии и утихания симптомов заболевания.
Для рационального питания детей, находящихся на искусственном вскармливании, при проявлениях аллергии к белкам коровьего молока, применяют лечебное специализированное питание на основе гидролизированных (расщепленных) компонентов. В таких смесях белок разделен на более мелкие составляющие, вплоть до самых маленьких частиц – аминокислот.
Другим важным аспектом терапии атопического дерматита, является наружная терапия. И начинать необходимо в таком случае с базисного, длительного увлажнения кожи специализированными средствами — эмолентами.
Терапия атопического дерматита проводится ступенчато, т.е. согласно тяжести болезни подбирается «тяжесть» лекарственного воздействия. Иными словами, двигаемся от простого к сложному, от увлажняющих средств для кожи к препаратам, содержащим противовоспалительные средства, гормоны, при необходимости антибиотики и др.
К большому счастью, обычно к возрасту 2-3-х лет аллергия к белкам коровьего молока отходит на второй план, а в 80% случаев у детей к 5 года формируется толерантность (невосприимчивость) к данному продукту.
Однако, чем спокойнее пройдет период раннего возраста у ребенка, тем выше шансы не перейти на новую ступень аллергических процессов, сохранить здоровье на долгие годы.
Поэтому очень важно, при подозрении на аллергопатологию искать правильную причину такого состояния, и придерживаться здорового образа жизни, принципов рационального питания.
Педиатр, аллерголог-иммунолог, главный врач клиники «Sanare» Маринина Юлия Михайловна
Красные щеки у ребенка — аллергия или здоровый румянец?
Розовые щечки у ребенка стали неотъемлемым «атрибутом» укоренившегося веками образа малыша-крепыша. И в самом деле: волнения и переживания по поводу красных щек у малютки в старые времена могли быть непонятыми общественностью. А ведь и болезней различных столько не было, как сейчас, и стрессов всяческих нервных, и экология другая была… Но мы не о том. Дорогие мамы и папы, если у ребенка неестественно краснеют щеки, то очень вероятно, что его к здоровью следует присмотреться повнимательнее.
Покраснение щек у ребенка — признак аллергии
Это самое первое и очевидное, о чем подумают родители и врачи, если у ребенка покраснели щеки.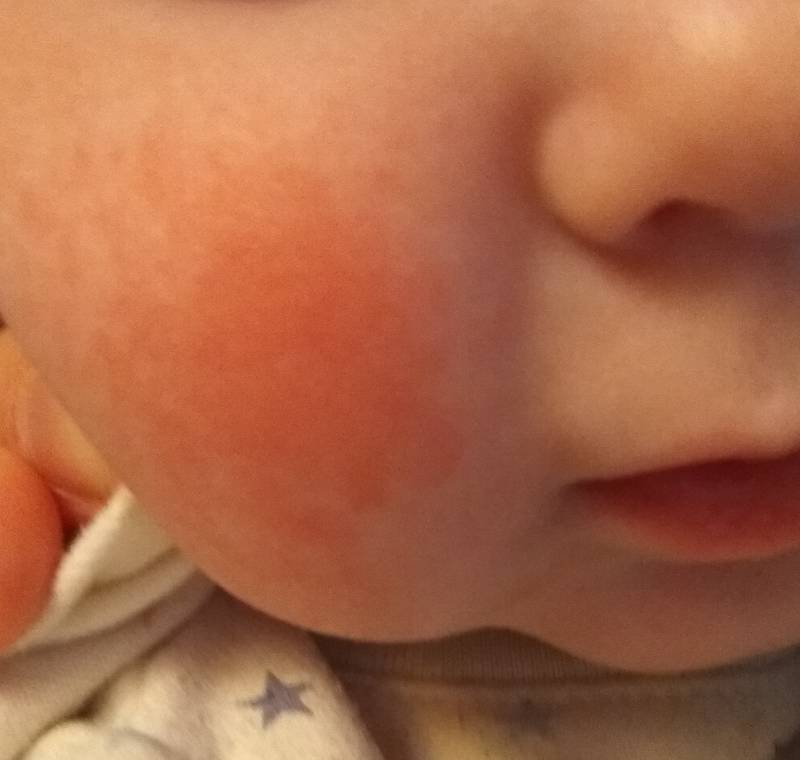 Кормящая мама должна самым тщательным образом проанализировать свой рацион, новые детские смеси и новые продукты в прикорме — на время быть убранными из детского меню, а дети постарше должны признаться в своих гастрономических грехах: кто сколько конфет или апельсинов съел накануне.
Кормящая мама должна самым тщательным образом проанализировать свой рацион, новые детские смеси и новые продукты в прикорме — на время быть убранными из детского меню, а дети постарше должны признаться в своих гастрономических грехах: кто сколько конфет или апельсинов съел накануне.
Вот только самые распространенные виды аллергий у детей, которые могут проявляться покраснением щек:
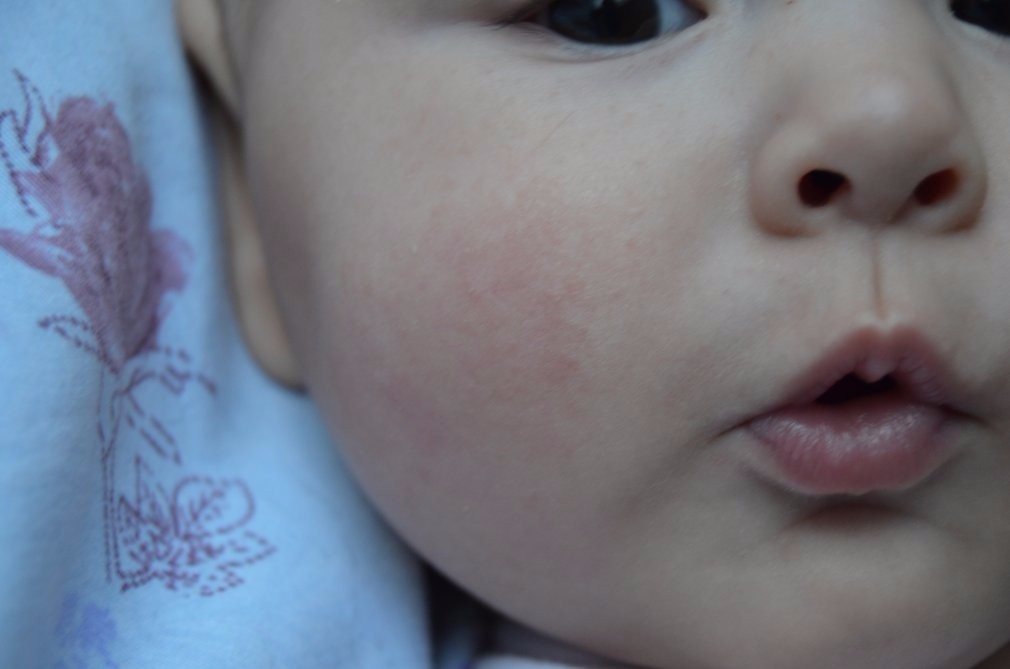
экссудативно-катаральный диатез — заболевание, самым ярким признаком которого является сухость и покраснение области щек.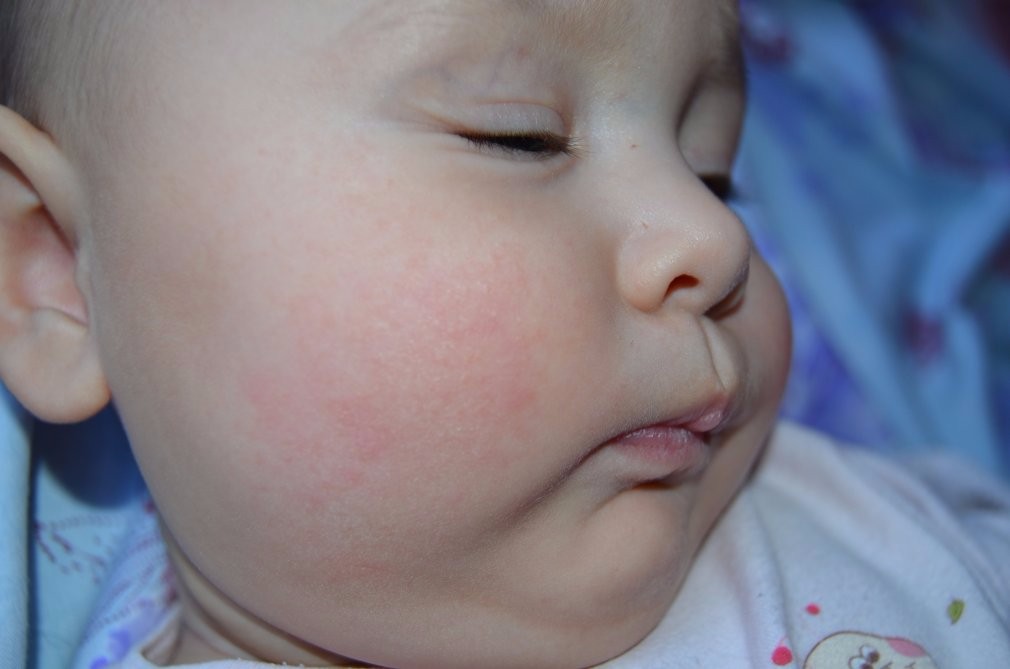 Вначале щеки ярко краснеют, что сменяется их сухостью и появлением тонкой корочки — возникает сильный зуд. Обычно покраснению щек при диатезе предшествует появление опрелостей на ягодицах и в промежности и молочной корки серо-желтого цвета на волосистой части головы ребенка. Чаще всего экссудативный диатез развивается в 1,5-2 месячном возрасте, является проявлением одного из вида аллергии (преимущественно — пищевой) и при отсутствии должного лечения быстро переходит в атопический дерматит. Такие дети склонны к простудным заболеваниям, и хотя проявления диатеза с возрастом ослабевают и могут вовсе исчезать, его появление в младенчестве определяет генетическую предрасположенность ребенка к аллергиям на всю жизнь;
Вначале щеки ярко краснеют, что сменяется их сухостью и появлением тонкой корочки — возникает сильный зуд. Обычно покраснению щек при диатезе предшествует появление опрелостей на ягодицах и в промежности и молочной корки серо-желтого цвета на волосистой части головы ребенка. Чаще всего экссудативный диатез развивается в 1,5-2 месячном возрасте, является проявлением одного из вида аллергии (преимущественно — пищевой) и при отсутствии должного лечения быстро переходит в атопический дерматит. Такие дети склонны к простудным заболеваниям, и хотя проявления диатеза с возрастом ослабевают и могут вовсе исчезать, его появление в младенчестве определяет генетическую предрасположенность ребенка к аллергиям на всю жизнь;
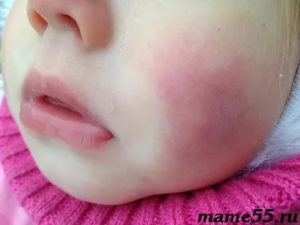
медикаментозная аллергия — является иммунной реакцией организма на продукты, образующиеся в процессе химических изменений препаратов, которые происходят после введения их в организм. У детей часто встречаются аллергические реакции на синтетические витамины (витамин Д, препараты железа и прочие), антибиотики (в особенности пенициллинового ряда). Особую группу составляют аллергические реакции на вводимую вакцину, что в последнее время встречается все чаще. Самыми опасными в этом плане являются АКДС, прививка от вирусов гриппа, коревая вакцина, повторное введение противостолбнячной и противодифтерийной сывороток;
контактный дерматит — проявляется кожной реакцией в том месте, на которое непосредственно воздействовал аллерген, то есть вследствие контакта с каким-нибудь веществом.
 Это может быть крем или другое косметическое средство, лекарственные мази, одежда (например, новая детская шапочка) и элементы декора на ней (особенно часто — металлические), стиральный порошок и пр.;
Это может быть крем или другое косметическое средство, лекарственные мази, одежда (например, новая детская шапочка) и элементы декора на ней (особенно часто — металлические), стиральный порошок и пр.;Тема аллергии у детей необъятная. Об ее видах, проявлениях, причинах, последствиях, способах лечения можно говорить бесконечно, освещая противоположные одна другой врачебные точки зрения.
Но вы должны знать, что если у ребенка покраснели щеки, то очень вероятно, речь идет именно об аллергической реакции.
Что нужно делать в таком случае? Постарайтесь определить аллерген и исключить его из детской среды обитания. Запомните (а лучше запишите) все подробности проявления аллергии на это вещество: во-первых, данная информация понадобится врачу, если Вы решите обратиться к нему за помощью; во-вторых, в дальнейшем Вы сможете распознать аллергию на самой начальной стадии ее проявления по уже знакомым признакам; в-третьих, в процессе лечения Вы сможете отслеживать его эффективность (анализировать, есть ли тенденции к улучшению).
Запомните (а лучше запишите) все подробности проявления аллергии на это вещество: во-первых, данная информация понадобится врачу, если Вы решите обратиться к нему за помощью; во-вторых, в дальнейшем Вы сможете распознать аллергию на самой начальной стадии ее проявления по уже знакомым признакам; в-третьих, в процессе лечения Вы сможете отслеживать его эффективность (анализировать, есть ли тенденции к улучшению).
Кстати, о лечении. Не спешите применять противоаллергические препараты, гормональные мази и т.п. Все это огромный фармакологический бизнес, в котором очень непросто разобраться. Изучите всю доступную Вам информацию, прежде чем начинать лечение аллергии у ребенка: в подавляющем большинстве случаев оно больше похоже на эксперимент, чем медицинскую помощь. Очень часто вследствие подбора и применения многочисленных препаратов детям становится только хуже, и чем дальше, тем глубже пускает корни болезнь.
Вместо этого попытайтесь обеспечить ребенку или себе, если Вы кормите грудью, максимально качественный здоровый рацион, исключив или сведя к минимуму мучные и сладкие изделия — они не только вредны, но еще и усиливают аллергические проявления. Проанализируйте, какую воду Вы даете ребенку (почти все способы очистки воды имеют много недостатков). Смените всю бытовую химию на органическую безопасную, не содержащую фосфатов и прочих вредных веществ. Уберите из дома все пылесборники и постарайтесь обеспечить максимально чистый воздух в квартире, поддерживайте оптимальный микроклимат в помещениях. Покупайте белье и одежду только из натуральных тканей, лучше — с меньшим количеством красителей, то есть белые.
Проанализируйте, какую воду Вы даете ребенку (почти все способы очистки воды имеют много недостатков). Смените всю бытовую химию на органическую безопасную, не содержащую фосфатов и прочих вредных веществ. Уберите из дома все пылесборники и постарайтесь обеспечить максимально чистый воздух в квартире, поддерживайте оптимальный микроклимат в помещениях. Покупайте белье и одежду только из натуральных тканей, лучше — с меньшим количеством красителей, то есть белые.
Облегчить зуд и неприятные ощущения помогут примочки из чайной заварки и травяных настоев (ромашки, череды, одуванчика, лопуха, подорожника), а также увлажняющие и успокаивающие косметические средства, но к их выбору нужно отнестись очень осторожно и всегда перед применением проводить тест на переносимость.
Очень эффективен при диатезах и аллергиях у детей — Энтеросгель и прочие энтеросорбенты (они ускоряют очистку организм от токсинов).
И еще один искренний совет кормящим матерям: ни за что, ни под каким предлогом не прекращайте грудного вскармливания! Даже если ребенка «сыпет» буквально на все, отлучение от груди никак не поможет ему, а только очень сильно навредит.
Красные щеки у детей с врожденной ферментативной недостаточностью
У детей первого года жизни очень часто встречается врожденная ферментативная недостаточность. Она проявляется и в старшем возрасте, но обычно с течением времени проходит.
Заподозрить данное нарушение мама должна, если ребенок, как ей и врачам кажется, не добирает в весе, но при этом прекрасно себя чувствует. Бывает, что при попытке дать ему большую порцию или съесть больше (маленькие детки могут есть, сколько дают, а не в скольком нуждается их организм) на щеках появляется краснота. Причина такой реакции — незрелость ферментативной системы крохи. Проще говоря, он съедает больше, чем способен переварить его организм или чем хватает ферментов на переработку поступившей пищи. В результате остатка не переработанного белка развивается своеобразная аллергия — краснеют щеки у ребенка.
Врачи могут посоветовать Вам начать вводить недостающие ферменты в виде лекарственных средств. Опасайтесь такого лечения, иначе навредите малышу: сработает принцип обратной связи, когда собственных ферментов начинает вырабатываться организмом тем меньше, чем больше их аналогов поступает извне.
В данной ситуации можно пожелать лишь терпения: по мере взросления ребенка ферментативная недостаточность исчезнет. А пока старайтесь не перегружать его организм едой, несмотря на низкий вес или маленькие порции съедаемого.
Покраснели щеки у ребенка? Возможен вирус или инфекция
Возможно, для Вас это будет неожиданностью, но многие виды вирусов также могут проявляться покраснением щек у детей на фоне других, более характерных для того или другого вида вирусов симптомов.
Если ребенок простудился или недавно перенес ОРВИ, если вы замечаете у него признаки гриппа, и на этом фоне покраснели щеки у ребенка, то следует провериться у педиатра.
Красные пятна на лице могут быть проявлением детской розеолы: резко повышается температура, затем возникает понос с примесями слизи, а позже появляется красная сыпь у ребенка, распространяющаяся по телу сверху вниз.
Не все (даже педиатры) знают также, что существует некий парвовирус В12, вызываемый инфекционную эритему, именуемую еще как «следы от пощечин» (американцы называют его «slapped cheek syndrome» или пятая болезнь).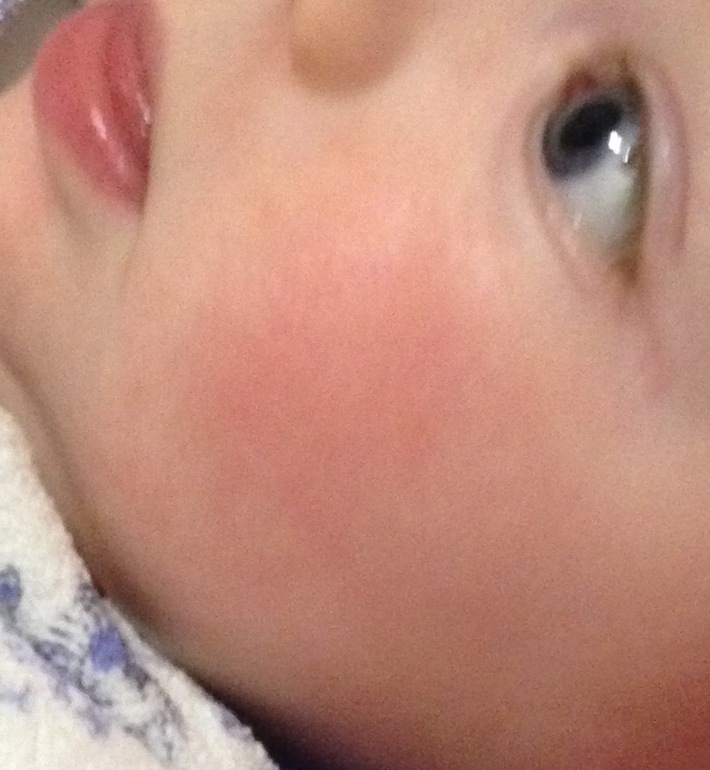 Поэтому, возможно, стоит провериться и на наличие этого вируса, если наблюдаются другие признаки инфекционной эритемы: головная боль, тошнота, понос, лихорадка, насморк, слабость и недомогание. Щеки краснею только на 3-5 день с начала болезни, когда ребенок становится уже незаразным, причем одновременно также бледнеет кожа вокруг рта. Через несколько дней сыпь распространяется на тело и конечности. Примечательно, что покраснение щек при эритеме присуще только детской возрастной категории — у взрослых этого симптома не наблюдается. Инфекционная эритема чаще всего развивается среди детей 4-10 лет.
Поэтому, возможно, стоит провериться и на наличие этого вируса, если наблюдаются другие признаки инфекционной эритемы: головная боль, тошнота, понос, лихорадка, насморк, слабость и недомогание. Щеки краснею только на 3-5 день с начала болезни, когда ребенок становится уже незаразным, причем одновременно также бледнеет кожа вокруг рта. Через несколько дней сыпь распространяется на тело и конечности. Примечательно, что покраснение щек при эритеме присуще только детской возрастной категории — у взрослых этого симптома не наблюдается. Инфекционная эритема чаще всего развивается среди детей 4-10 лет.
Если красная сыпь на щеках в виде бабочки начала распространяться с кончика носа, а затем пошла по всему телу, то, вероятно, развивается системна красная волчанка, другими признаками которой являются лихорадка, нарушение работы селезенки, почек, сердца, воспаления суставов.
Другие причины покраснения щек у ребенка
В действительности причин покраснения щек у детей может быть очень много: не подошла молочная смесь, появилось раздражение от слюны/остатков пищи, поднялась температура тела вследствие какого-то заболевания, ему банально жарко (перегрев вообще часто случается у малышей, ведь у них процессы теплообмена происходят по-другому, чем у взрослых).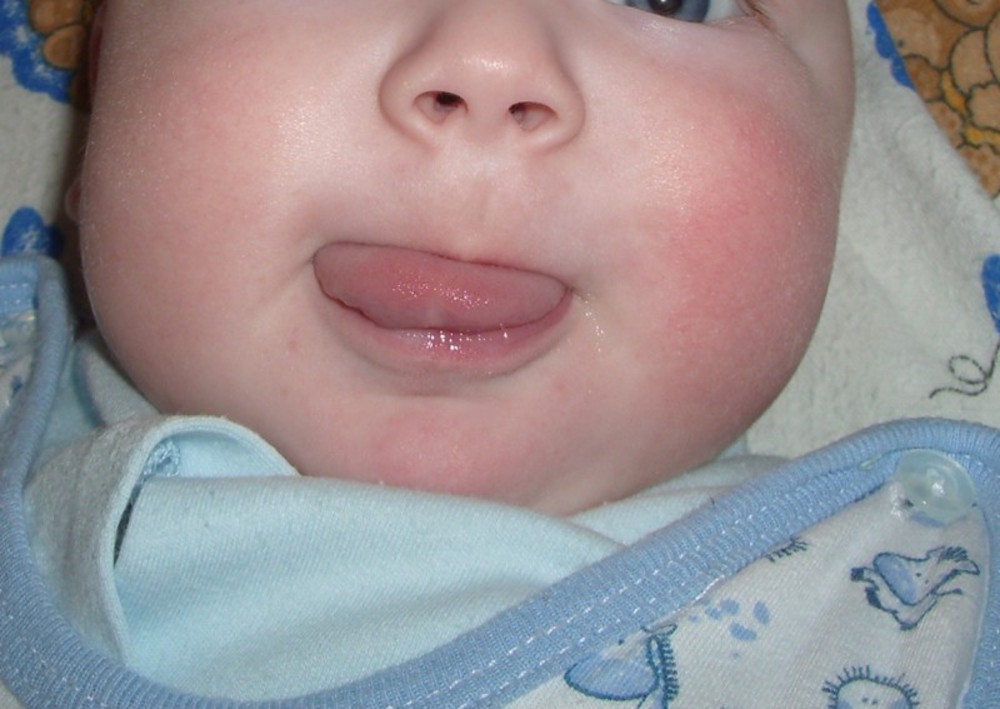
Очень часто в детском возрасте развивается ацетономический синдром: у ребенка начинает пахнуть ацетоном изо рта и от мочевыделений, его тошнит или рвет, он становится вялым, и среди прочего также могут краснеть щеки.
Если у ребенка краснеют щеки только в ночное время (то есть во время сна), а наутро после пробуждения опять бледнеют, не исключены сердечные патологии — сделайте эхокардиоскопию сердца.
Также красными щеками может откликаться нарушение в работе печени малыша, что подтвердит УЗИ.
Вирусный гепатит, кольцевидная эритема, менингококковый менингит, бактериальный сепсис, синдром Стивенса-Джонсона — красные пятна на щеках могут сопровождать множество болезненных состояний. Но все же в абсолютном большинстве случаев красные щеки у ребенка указывают на развитие диатеза, аллергии или на перегрев.
Розовые щеки у ребенка — признак хорошего самочувствия
Ну, и давайте не будем забывать о том, что здоровый румянец — это все же норма. Современные дети настолько бледно-зеленые, «химические», как любят поговаривать наши бабушки, компьютеризированные (в плане проведения досуга), что иногда появление румянца может смутить родителя.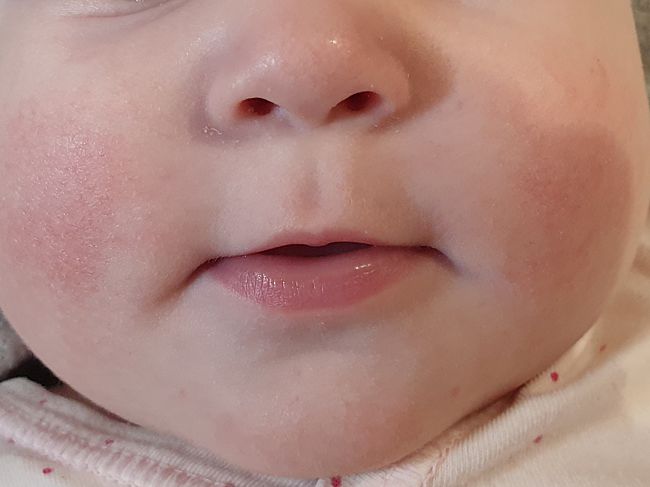 Между тем, набегавшись, нарезвившись, активно погулявши или даже посмеявшись от души, ребенок имеет полное право покраснеть. Если красные пятна на щеках появляются в подобных ситуациях, и при этом ребенок чувствует себя совершенно нормально, то, скорее, следует радоваться, нежели переживать.
Между тем, набегавшись, нарезвившись, активно погулявши или даже посмеявшись от души, ребенок имеет полное право покраснеть. Если красные пятна на щеках появляются в подобных ситуациях, и при этом ребенок чувствует себя совершенно нормально, то, скорее, следует радоваться, нежели переживать.
Искать причину красных пятен нужно только, если они выглядят «некрасиво» (видны потрескавшиеся капилляры, появляется сухость и шелушение, покраснение пестрое, пятнистое, а не однородное), а также, если они сопровождаются любым недомоганием.
Не надоедаем! Только самое важное — подписывайся на наш Telegram-канал
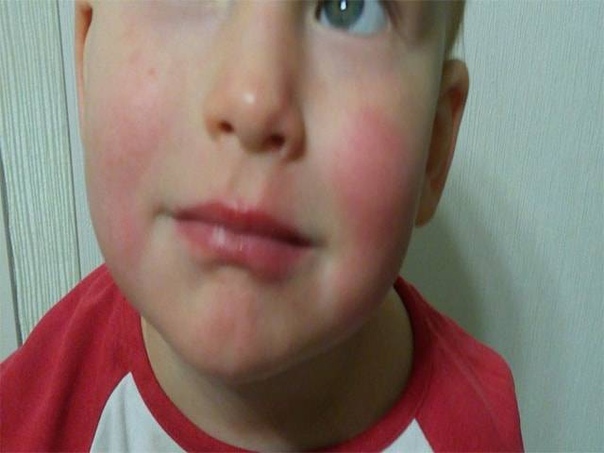
У ребёнка красные щёки?
Румяные детские щёки – это признак крепкого здоровья и хорошего кровообращения. Так считали во времена молодости наших бабушек. И поэтому в то время с многочисленных плакатов и вывесок на людей смотрели милые краснощёкие малыши.
Но современная педиатрия шагнула вперёд и доказала, что красные щёки у детей – это не всегда норма.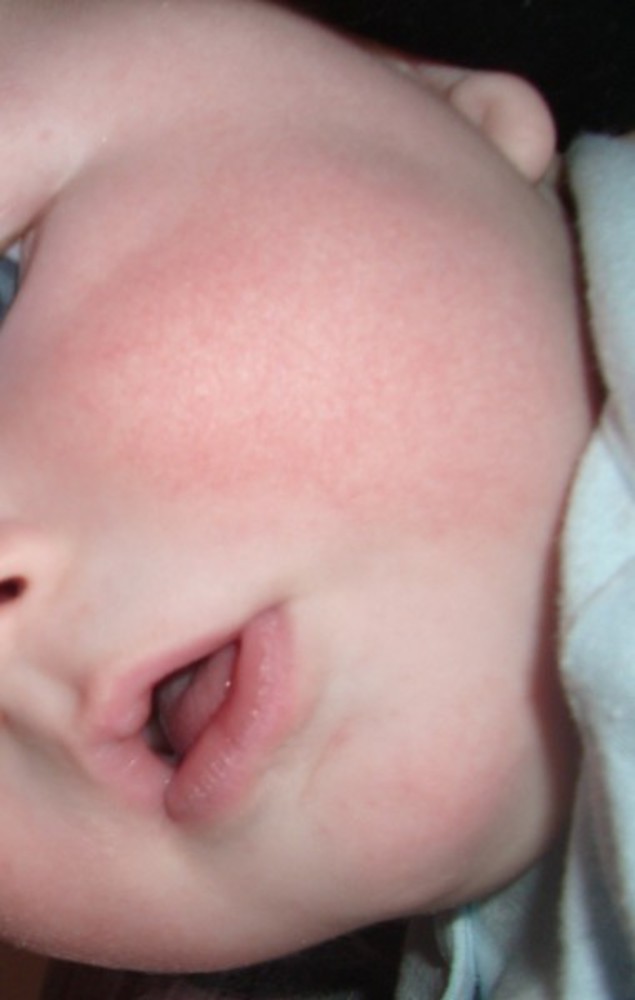 Если ребёнок пришёл с мороза или набегался, напрыгался, ему стало жарко и у него появился здоровый румянец – это одно. А вот если этот румянец появился на пустом месте без объективных причина для «здорового детского румянца» и выглядит не очень-то и здоровым – то здесь можно говорить о диатезе.
Если ребёнок пришёл с мороза или набегался, напрыгался, ему стало жарко и у него появился здоровый румянец – это одно. А вот если этот румянец появился на пустом месте без объективных причина для «здорового детского румянца» и выглядит не очень-то и здоровым – то здесь можно говорить о диатезе.
Что делать, если у ребёнка покраснели щёки?
Что такое диатез и как выглядит диатез у детей, знают, к сожалению, не все мамочки и, увидев, что у ребёнка красные щёки, тут же начинают паниковать и искать лекарства от этого недуга. Чтобы не допустить ошибок в случае, если у ребёнка покраснели щёки, необходимо для начала понять, что же это за напасть такая.
Сразу хотим сказать, диатез – это не болезнь. В переводе с греческого «diathesis» означает склонность или предрасположенность к чему-либо. Следовательно, диатез – это не болезнь, а показатель предрасположенности ребёнка к некоторым заболеваниям. Поэтому на вопрос, как вылечить покраснения при диатезе у ребёнка, ответа нет. Диатез вылечить нельзя! По нему можно установить диагноз и вылечить ту болезнь, на которую он указывает.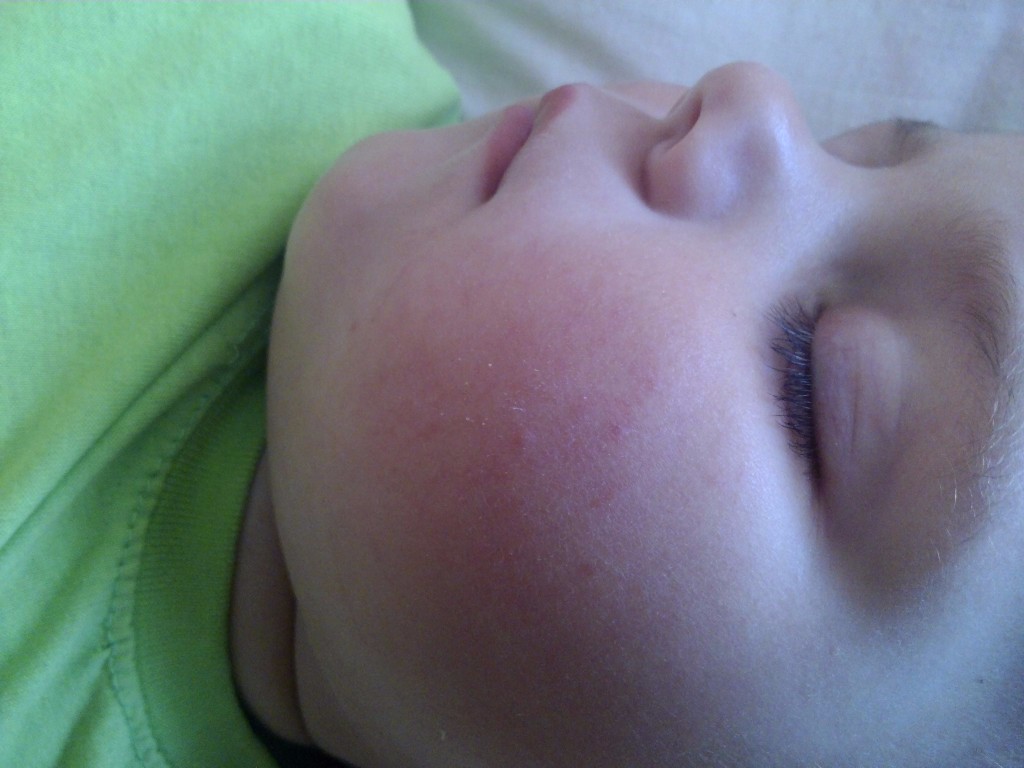
Причины покраснения щёк у ребёнка
Выделяют три основных причины, или типа диатеза:
- Нервно-артритический.
- Лимфатико-гипопластический.
- Экссудативно-катаральный (аллергический).
Чаще всего в природе встречается последний тип, а именно аллергический диатез. Про него мы и поговорим. Обычно возникает такой диатез у детей до года и узнать его можно по следующим симптомам.
Симптомы диатеза
- Покраснения на щеках. Диатез на лице ребёнка проявляется в виде образования красных пятен, которые затем начинают шелушиться и чесаться.
- Сыпь на теле. Помимо щёк, покраснения могут проявляться на разных частях тела: на сгибах конечностей, ягодицах, животе и т.д.
- Зуд. Образовавшиеся бляшки доставляют ребёнку массу неудобству. Они постоянно зудят. Малыш начинает чесаться и капризничать.
- Сухость кожи и трещинки.
- Язвочки.
Мы разобрались с тем, как выглядит диатез у ребёнка.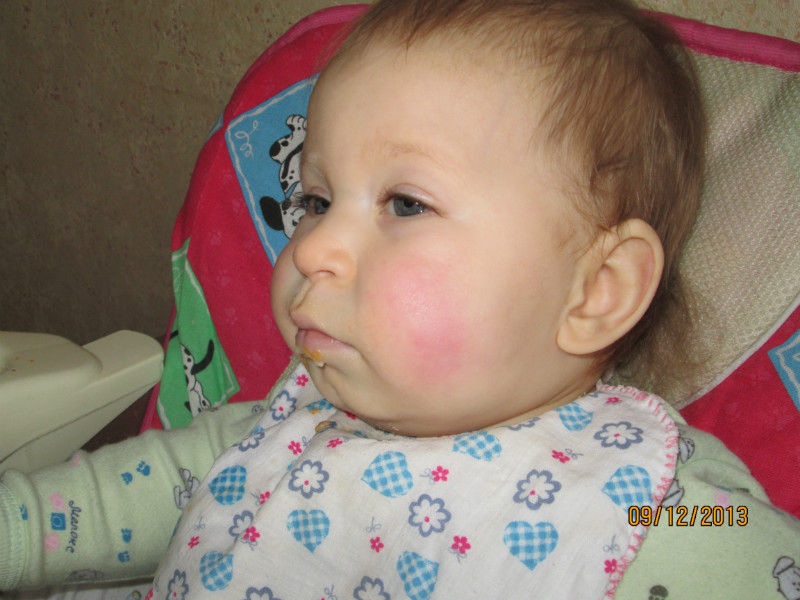
Причины возникновения диатеза
- Неправильное питание. Употребление ребёнком или кормящей мамой в пищу продуктов, являющихся аллергенами может вызвать покраснение щёк у малыша.
- Попадания на кожу аллергена. Это может быть порошок для стирки белья, крем, шампунь, мыло и т.д.
- Попадание аллергена в дыхательные пути. Это также может быть реакция на бытовую химию, парфюмерию мамы и многое другое.
Профилактика диатеза в детском возрасте
Основываясь на вышеперечисленных причинах, можно предпринять ряд мер, предупреждающих появление диатеза у детей до года и старше.
Итак, профилактика диатеза в детском возрасте заключается в том, чтобы по мере возможности соблюдать следующие правила:
Питаться правильно
- Вводить новые продукты в рацион ребёнка очень аккуратно, т.е. постепенно и в соответствии с возрастом.
- Кормящая мама должна соблюдать диету, особенно это важно в первые месяцы жизни ребёнка.
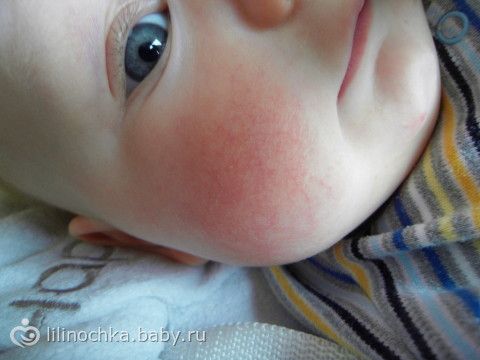 Новые продукты так же вводятся постепенно.
Новые продукты так же вводятся постепенно. - Если у кого-то из родителей есть или была аллергия на определенный продукт питания, то высока вероятность, что ребёнок унаследовал её. Поэтому высокоаллергенные продукты вводятся в более взрослом возрасте.
Правильный выбор бытовой химии
- Порошок для стирки детского белья должен быть именно детским, т.е. гипоаллергенным.
- Мыло, шампунь, пена для ванн, крем тоже приобретайте детские, не экспериментируйте с производителями. Лучше выбрать одну зарекомендовавшую себя фирму и пользоваться её продукцией.
- По максимуму исключить дополнительные аллергены. Маме стоит воздержаться от использования духов, лаков для волос и т.п. Ни в коем случае не распылять их рядом с ребёнком.
Подведем итог. Если вы заметили симптомы диатеза у ребёнка на лице или других частях тела, не задавайтесь вопросом, как вылечить ребёнка. Болезни под названием «Диатез» не существует и в лечении она не нуждается.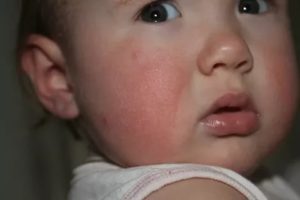 Но появление красноты на лице и теле ребёнка говорит о наличии у него другой скрытой болезни. А лечить болезни должны врачи! При возникновении у ребёнка диатеза, нужно, во-первых, определить причины, почему у ребёнка красные щёки или высыпания на теле и принять профилактические меры, а, во-вторых, обратиться к педиатру.
Но появление красноты на лице и теле ребёнка говорит о наличии у него другой скрытой болезни. А лечить болезни должны врачи! При возникновении у ребёнка диатеза, нужно, во-первых, определить причины, почему у ребёнка красные щёки или высыпания на теле и принять профилактические меры, а, во-вторых, обратиться к педиатру.
Почему у крохи покраснели щеки? — Архив Тульских новостей
У малыша сыпь, кожный зуд или покраснения? Возможно, это диатез. Опасна ли для ребенка эта болезнь, и что делать родителям?
ЧТО ТАКОЕ ДИАТЕЗ
— То, что раньше называли диатезом, сейчас называется «атопический дерматит», — говорит педиатр Сергей СОСОНКИН. — В обиходе же любой детский дерматит проходит под названием «диатез».
Для лечения необходимо точно поставить диагноз, иначе лечение будет неэффективно.
Основные лекарства, позволяющие эффективно лечить атопический дерматит, — это местные противовоспалительные средства, как гормональные, так и негормональные препараты с высокой степенью безопасности, которые могут применяться с раннего возраста (при необходимости с нескольких месяцев).
Некоторые мамы считают, что диатез у малышей появляется из-за дисбактериоза или патологии внутренних органов. Но это спорный вопрос. Поэтому упорное лечение этих заболеваний с целью избавиться от «диатеза» нерационально.
Что касается диеты, то ограничения в еде нужны единицам, и то в случае упорного течения дерматита. Нужно иметь в виду лишь рациональное питание:
— грудное вскармливание не менее чем до 6 месяцев,
— введение прикормов не ранее 4-6 месяцев,
— для искусственного вскармливания детей с дерматитами есть специальные смеси.
Помните, что неполноценное питание ребенка раннего возраста всегда приносит больше вреда, чем пользы.
Правильно подобрать питание, подходящее именно вашему ребенку, а также назначить рациональное лечение может только врач.
ОТЧЕГО БЫВАЕТ ДЕРМАТИТ?
У каждого третьего ребенка есть пищевая аллергия, которая выражается в:
— шелушащихся пятнышках над бровями,
— «молочной» корочке на голове,
— склонности к раздражению кожи и опрелостям,
— сыпи на щечках, попе, на сгибах ручек и ножек, на шейке, за ушками, вокруг губ и глаз.
Вещества, вызывающие аллергию, называются аллергенами. Пищевые аллергены могут изменять свои свойства в процессе кулинарной обработки. Например, некоторые детки плохо переносят свежие бананы, а в запеченном виде — хорошо.
Пищевая аллергия может проявиться у ребенка, которого кормят грудью, на продукты, съеденные мамой.
На возможность проявления пищевой аллергии у ребенка влияет наследственность, гипоксия плода (кислородная недостаточность) во время беременности и родов, перенесенные крохой инфекции, курение мамы во время беременности. Аллергии способствуют плохая экологическая обстановка и стресс.
Дети, чьи мамы в период беременности употребляли высокоаллергенные продукты, рискуют стать аллергиками.
Атопический дерматит специалисты называют хроническим заболеванием. Но с возрастом эта болезнь может пройти: по мере того, как ребенок растет, совершенствуются функции его печени и кишечника, иммунная система.
ЕСЛИ МАЛЫШ БОЛЕН
У ребенка появились симптомы аллергии — обязательно покажите его врачу: педиатру, детскому аллергологу или диетологу.
Установить, что вызвало дерматит, поможет анализ крови, метод кожных проб (на кожу наносятся так называемые эталонные аллергены, а через некоторое время специалисты оценивают результат).
Выявить аллерген поможет «пищевой дневник», в который мама должна заносить все, что ест малыш (состав блюд, вариант кулинарной обработки, время кормления, появления нежелательных реакций). Этот дневник поможет врачу назначить верное лечение.
Раньше считалось, что «диатезных» детей не следует купать. Сейчас это признано заблуждением. Любая кожа требует ухода!
После теплой ванны не растирайте ребенка, а промокайте. Используйте ПРАВИЛО ТРЕХ МИНУТ: в течение 3 мин. после ванны нанесите на его кожу те лечебные средства, которые назначил специалист.
НАРОДНОЕ СРЕДСТВО
Вымытые и сваренные вкрутую яйца очистить. С полученной скорлупки снять пленки. Саму скорлупу перемолоть в кофемолке или мелко растолочь в ступке. Полученную смесь, погашенную несколькими каплями лимонного сока, один раз в день дают ребенку (и будущей маме).
САМЫЕ АЛЛЕРГЕННЫЕ ПРОДУКТЫ:
— мед,
— орехи,
— клубника,
— цитрусовые,
— фрукты ярко-красного, желтого или оранжевого цветов,
— какао,
— рыба,
— коровье молоко,
— яйца.
Пищевая аллергия — не приговор, она переходит во взрослую жизнь всего у 1-2% малышей.
Юлия КОРОЛЕВА.
АТОПИЧЕСКИЙ ДЕРМАТИТ – Allergialiit
Др. Ама Лехтметс
КЛИНИЧЕСКАЯ КАРТИНА
Болезнь чаще всего начинается в первые 6 месяцев жизни после введения прикорма или перехода с груд-ного вскармливания на дополнительное или искусственное питание, но также может начаться в более позднем возрасте. В младенческом возрасте процесс носит острый характер.
НА КОЖЕ ПОЯВЛЯЕТСЯ СИЛЬНОЕ ПОКРАСНЕНИЕ, МОКНУТИЕ,КОРОЧКИ. СЫПЬ РАСПРОСТРА-НЯЕТСЯ НА ЩЕКАХ, НА РАЗГИБАТЕЛЬНЫХ И СГИБАТЕЛЬНЫХ ПОВЕРХНОСТЯХ КОНЕЧНОСТЕЙ И МОЖЕТ ОХВАТИТЬ ВСЁ ТЕЛО. У ДЕТЕЙ ПОСТАРШЕ КЛИНИЧЕСКАЯ КАРТИНА МЕНЕЕ ОСТРАЯ.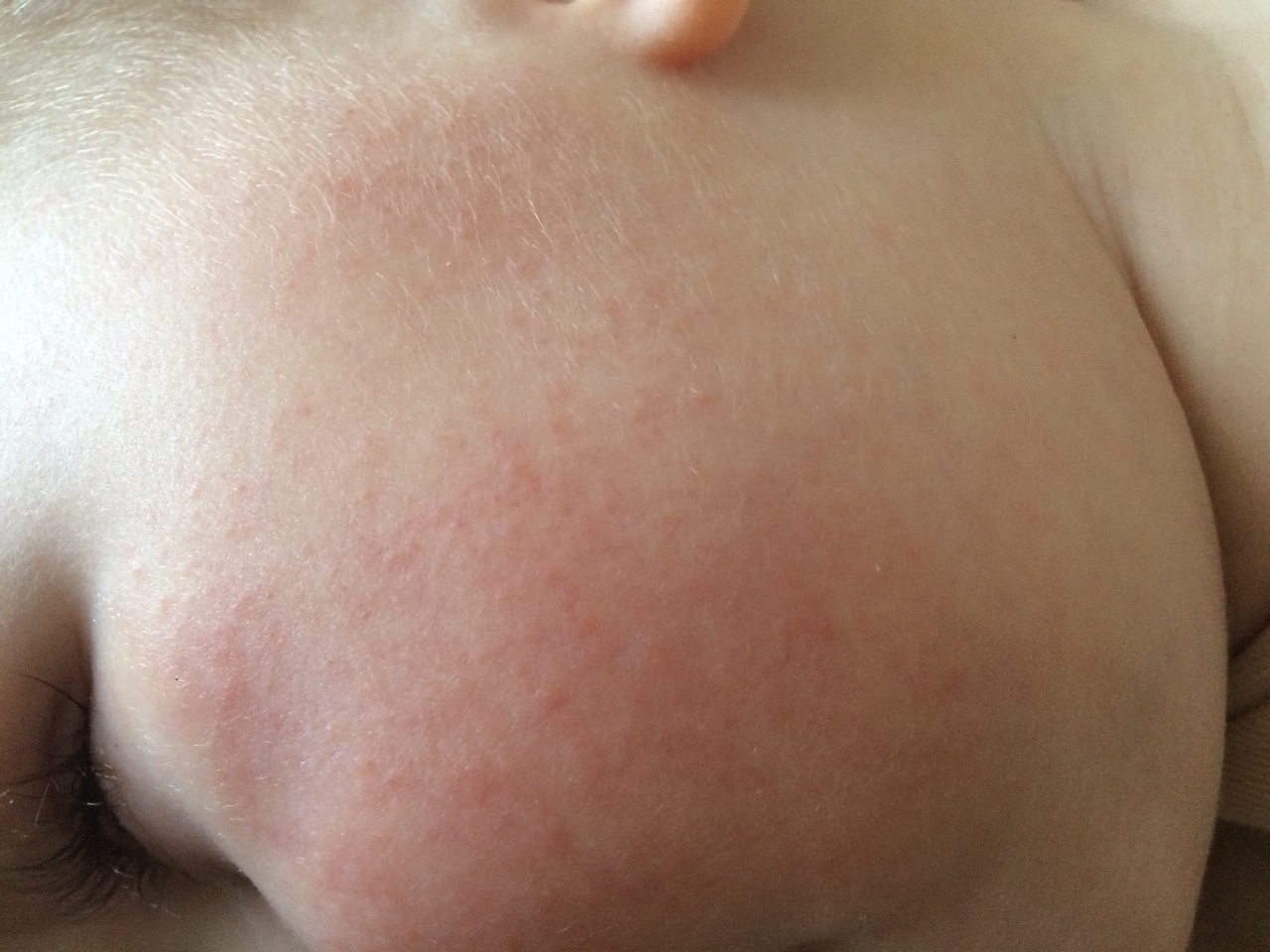 КОЖА СУХАЯ, СЫПЬ ЛОКАЛИЗУЕТСЯ, ПРЕЖДЕ ВСЕГО, В ЛОКТЕВЫХ И ПОДКОЛЕННЫХ СГИБАХ, ВОКРУГ ГЛАЗ И РТА, И НА ШЕЕ. НА ЭТИХ УЧАСТКАХ КОЖА УТОЛЩЕНА, ИМЕЮТСЯ ПОКРАСНЕНИЯ, КОЖНЫЙ РИСУНОК УСИЛЕН. ИЗ-ЗА ПОСТОЯННОГО ЗУДА НА КОЖЕ ВИДНЫ СЛЕДЫ ОТ РАСЁЧСОВ.
КОЖА СУХАЯ, СЫПЬ ЛОКАЛИЗУЕТСЯ, ПРЕЖДЕ ВСЕГО, В ЛОКТЕВЫХ И ПОДКОЛЕННЫХ СГИБАХ, ВОКРУГ ГЛАЗ И РТА, И НА ШЕЕ. НА ЭТИХ УЧАСТКАХ КОЖА УТОЛЩЕНА, ИМЕЮТСЯ ПОКРАСНЕНИЯ, КОЖНЫЙ РИСУНОК УСИЛЕН. ИЗ-ЗА ПОСТОЯННОГО ЗУДА НА КОЖЕ ВИДНЫ СЛЕДЫ ОТ РАСЁЧСОВ.
ТЕЧЕНИЕ БОЛЕЗНИ
ХАРАКТЕРНО ЧЕРЕДОВАНИЕ РЕМИССИЙ И ОБОСТРЕНИЙ ОБЫЧНО ОСЕНЬЮ И УЛУЧШЕНИЙ ЛЕТОМ. БОЛЬШИНСТВО ДЕТЕЙ ВЫЗДОРАВЛИВАЮТ КО 2-3 ГОДУ ЖИЗНИ.
После исчезновения кожного воспаления остаётся сухость кожи и повышенная чувствительность кожи к внешним раздра-жителям. У пациентов, страдающих этим заболеванием, имеется предрасположенность к другим атопическим заболеваниям.
К 3-4 ЛЕТНЕМУ ВОЗРАСТУ КОЖНОЕ ВОСПАЛЕНИЕ СМЕНЯЕТСЯ АСТМОЙ (или к кожному воспалению добавляется астма).
ПЕРЕХОД В АЛЛЕРГИЧЕСКИЙ РИНИТ ИЛИ ВОЗНИКНОВЕНИЕ АЛЛЕРГИЧЕСКОГО РИНИТА ХАРАК-ТЕРНО В ПУБЕРТАТНОМ ПЕРИОДЕ. У КАЖДОГО ДЕСЯТОГО ПАЦИЕНТА АТОПИЧЕСКИЙ ДЕРМАТИТ ОСТАЁТСЯ ПРОБЛЕМОЙ ВО ВЗРОСЛОМ ВОЗРАСТЕ.
АТОПИЯ – ЭТО ОСОБЕННОСТЬ НОЖИ, С КОТОРОЙ НАДО НАУЧИТЬСЯ ЖИТЬ.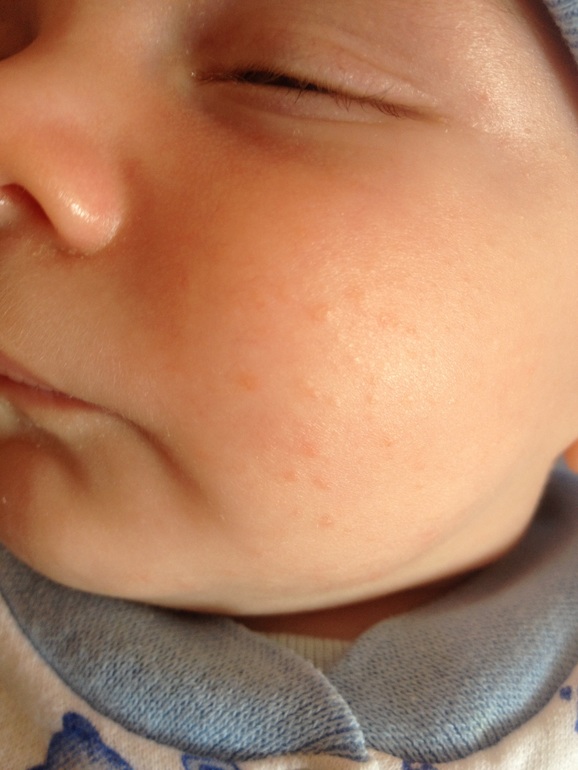
За кожей надо ухаживать таким образом, чтобы было как можно меньше соприкосновений с факторами, провоцирующими воспаление, и чтобы воздействия, которых не удаётся избежать, были бы по возмож-ности слабыми.Это подразумевает понимание факторов, вызывающих обострение, знание сопутствующих проблем.
ФАКТОРЫ, ВЫЗЫВАЮЩИЕ ОБОСТРЕНИЕ
Сыпь при атопическом дерматите появляется под действием определённых факторов или аллергенов. У младенцев и маленьких детей это в основном ПИЩЕВЫЕ АЛЛЕРГЕНЫ. ЧАЩЕ ВСЕГО ПИЩЕВЫМИ АЛЛЕРГЕНАМИ ЯВЛЯЮТСЯ КОРОВЬЕ МОЛОКО, ЯЙЦА, СОЯ, ПОМИДОРЫ, ГОРОХ, БОБЫ, ОРЕХИ, МИНДАЛЬ, КЛУБНИКА , ЗЕМЛЯНИКА, ЦИТРУСОВЫЕ, КИВИ, МЁД, ШОКОЛАД, КАКАО, СЛАДОСТИ.
Чем старше становится ребёнок, тем больше влияют на ход болезни другие факторы: БЫТОВЫЕ АЛЛЕР-ГЕНЫ (Напр. клещ домашней пыли), лекарства, моющие средства, косметика, шерстяная м синтетическая одежда и т.д. Обострение могут также вызывать холодная погода, чрезмерная жара и потоотделение, нерв-ное напряжение, механическое раздражение кожи (расчёсывание), ножные инфекции и хронические воспалительные процессы в организме.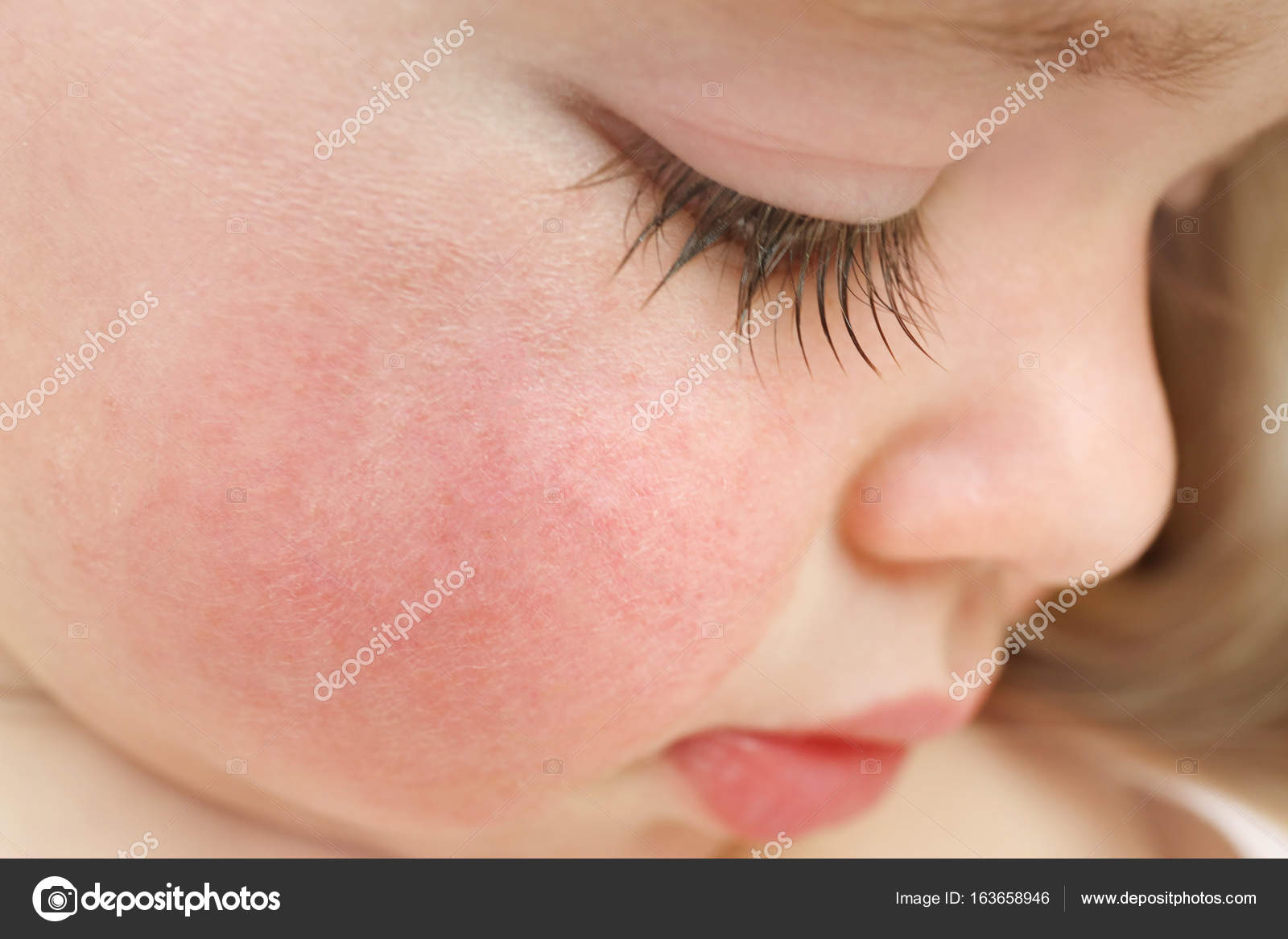
СОПУТСТВУЮЩИЕ ПРОБЛЕМЫ/ЖАЛОБЫ
ЗУД – ЭТО САМЫЙ ХАРАКТЕРНЫЙ СИМПТОМ БОЛЕЗНИ.
Кожный зуд вызывает расчёсы, которые ведут к раздражению кожи, что в свою очередь усиливает зуд и усугубляет болезнь. Сухость кожи характерна при хроническом заболевании и на стадии выздоровления. Сухой коже свойственно высокая возбудимость. Защитная функция такой кожи ослаблена, поэтому попав-шие на кожу раздражители и аллергены начинают быстрее действовать. Сухая ножа даже сама по себе мо-жет чесаться, что приводит к замкнутому кругу:
Расчёсыванию и как следствие воспаление ножи и большую восприимчивость к инфекциям.
В СВЯЗИ С ЭТИМ АТОПЧЕСКИЙ ДЕРМАТИТ ЧАСТО ОСЛОЖНЯЕТСЯ БАКТЕРИАЛЬНОЙ, ВИРУСНОЙ ИЛИ ГРИБКОВОЙ ИНФЕКЦИЕЙ.
Этому способствуют слабость иммунной системы, повреждения кожи (расчёсы) и некоторые лекарствен-ные препараты.
ОБСЛЕДОВАНИЕ
ИССЛЕДОВАНИЯ НАЗНАЧАЮТСЯ ВРАЧОМ ДЛЯ КАЖДОГО ПАЦИЕНТА ИНДИВИДУАЛЬНО. Важно рассматривать особенности течения забо-левания.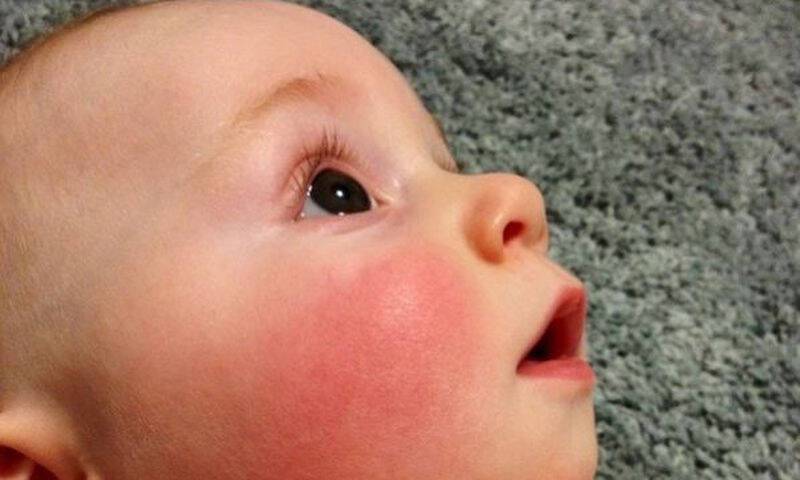 Из вспомогательных исследований проводят кожные тесты и определяются в крови СПЕЦИФИЧЕСКИЕ АНТИТЕЛА К АЛЛЕРГЕНАМ. Антитела в крови не всегда надо измерять. Так как механизмов у этого заболевания несколько и часть из них ещё неизвестна, ни одно исследование не покажет точную причину заболевания.
Из вспомогательных исследований проводят кожные тесты и определяются в крови СПЕЦИФИЧЕСКИЕ АНТИТЕЛА К АЛЛЕРГЕНАМ. Антитела в крови не всегда надо измерять. Так как механизмов у этого заболевания несколько и часть из них ещё неизвестна, ни одно исследование не покажет точную причину заболевания.
ПРИ ПИЩЕВОЙ АЛЛЕРГИИ САМЫМ ТОЧНЫМ МЕТОДОМ ЯВЛЯЕТСЯ ВРЕМЕННОЕ ИСКЛЮЧЕНИЕ ПОДОЗРЕВАЕМОГО АЛЛЕРГЕНА И ВКЛЮЧЕНИЕ ЕГО В ПИТАНИЕ ВНОВЬ.ПРИ ЭТИХ НАБЛЮДЕ-НИЯХ ПОМОГАЕТ ДНЕВНИК ПИТАНИЯ.
УХОД ЗА КОЖЕЙ ИМЕЕТ ОСОБОЕ ЗНАЧЕНИЕ.
Забота о чистоте кожи и смазывание увлажняющим кремом должны стать привычкой. Крем надо исполь-зовать после всех водных процедур на слегка влажную кожу, и при необходимости чаще. Средства для ухо-да за очень чувствительной ножей продаются в аптеках. КРЕМ ТРЕБУЕТСЯ ПОДБИРАТЬ ИНДИВИДУ-АЛЬНО. Водные процедуры не стоит принимать слишком часто. Вместо мыла желательно использовать специальные моющие средства, которые содержат смягчающие и сохраняющие кожную влагу вещества и поэтому меньше сушат кожу.
По мере необходимости можно использовать слабые гормональные крема 2 раза в день в течение недели. При использо-вании более сильных гормональных кремов следует неукоснительно следовать инструкциям врача.
ЗАДАЧА ПАЦИЕНТА
АЛЛЕРГИК ДОЛЖЕН ВЕСТИ ОСОБЫЙ ОБРАЗ ЖИЗНИ. ЕГО ЦЕЛЬЮ ЯВЛЯЕТСЯ: ИЗБЕГАНИЕ КОН-ТАКТА С АЛЛЕРГЕНАМИ В ОКРУЖАЮЩЕЙ СРЕДЕ И ЕДЕ, ХОРОШИЙ УХОД ЗА КОЖЕЙ – ПРАВИЛЬНО ВЫБРАННЫЕ СРЕДСТВА ДЛЯ МЫТЬЯ КОЖИ, КРЕМА, СООТВЕТСТВУЮЩАЯ ОДЕЖДА.
ВРАЧЕБНАЯ ПОМОЩ
Применение лекарственных препаратов может снять симптомы болезни:
СУХОСТЬ КОЖИ – увлажняющие и смягчающие крема, мази;
ВОСПАЛЕНИЕ КОЖИ – гормональные и противовоспалительные мази и крема; ультрафиолет;
ЗУД КОЖИ – противовоспалительное лечение антигистаминные препараты;
ИНФЕКЦИОННО-ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ-антибиотики, противо-грибковые и противо-вирусные препараты;
ПСИХОСОМАТИЧЕСКИЕ ПРОЯВЛЕНИЯ – психотерапия, успокаивающие средства.
ИЗ-ЗА СЛОЖНОГО ПАТОГЕНЕЗА ЗАБОЛЕВАНИЯ ОТСУТСТВУЮТ ПРЕПАРАТЫ, КОТОРЫЕ ПОЛНОС-ТЬЮ ИЗБАВИЛИ БЫ ОТ БОЛЕЗНИ. ЛЕЧЕНИЕМ МОЖНО В ЗНАЧИТЕЛЬНОЙ СТЕПЕНИ ОБЛЕГЧИТЬ СИМПТОМЫ. ДЛЯ ЭТОГО НЕОБХОДИМА ХОРОШАЯ СОВМЕСТНАЯ РАБОТА ВРАЧА И ПАЦИЕНТА, ЗНАНИЕ И ПОНИМАНИЕ СВОЕЙ БОЛЕЗНИ, ПРАВИЛЬНЫЙ СТИЛЬ ЖИЗНИ, А ТАКЖЕ ОЧЕНЬ ХОРОШИЙ УХОД ЗА КОЖЕЙ.
ЛЕЧЕНИЕМ МОЖНО В ЗНАЧИТЕЛЬНОЙ СТЕПЕНИ ОБЛЕГЧИТЬ СИМПТОМЫ. ДЛЯ ЭТОГО НЕОБХОДИМА ХОРОШАЯ СОВМЕСТНАЯ РАБОТА ВРАЧА И ПАЦИЕНТА, ЗНАНИЕ И ПОНИМАНИЕ СВОЕЙ БОЛЕЗНИ, ПРАВИЛЬНЫЙ СТИЛЬ ЖИЗНИ, А ТАКЖЕ ОЧЕНЬ ХОРОШИЙ УХОД ЗА КОЖЕЙ.
Гигиена и уход за кожей у детей первого года жизни в вопросах и ответах
1. Что происходит с кожей ребенка после его рождения?
Первые дни после рождения дети не похожи на розовых младенцев с иллюстраций журналов. Кожа долго может выглядеть не очень красиво, не волнуйтесь, в большинстве случаев изменения на коже не являются заболеваниями, их считают физиологическими, то есть лечения они не требуют, и с ростом ребенка все проходит. Какие ситуации могут возникнуть:
- Физиологическая желтуха новорожденных (желтушное окрашивание кожи на 2 – 3 день жизни исчезает к 7 – 10 дню жизни).
- Расширенные капилляры кожи, исчезают к 1 – 1,5 годам жизни.

- Физиологический катар кожи – покраснение кожи после удаления смазки. На 3 – 5 день шелушение, которое продолжается от 2-х недель до 1 – 2 месяцев.
- Милиа (сальные кисты) — беловато-желтоватые узелки размером 1-2 мм, возвышающиеся над уровнем кожи и появляющиеся в основном на крыльях носа, на лбу. Встречаются примерно у 40% новорожденных. Это сальные железы с обильным секретом и закупоренными выводными протоками. При признаках легкого воспаления (покраснении) узелки можно обрабатывать 0,5% раствором перманганата калия. Полностью исчезают к первому году жизни.
- Гнейс (молочная корочка) – белые или светло желтые чешуйки на волосистой коже головы. Имеют аллергическую природу, поэтому при их появлении следует проанализировать диету кормящей мамы и посоветоваться с педиатром. Для удаления, перед купанием можно смазывать корочки стерилизованным растительным маслом, а затем осторожно удалить размягченные корочки ватным тампоном или специальной щеточкой.

2. Как следить за состоянием кожи ребенка?
Все кожные складки расправляются рукой (большим и указательным пальцами) и осматриваются с целью выявления остатков присыпки, масла, либо покраснения кожи и т.д. Начинать надо с шеи, затем ладони, причем каждый палец осматривается отдельно, локтевые сгибы и подмышечные впадины, затем ноги, межпальцевые промежутки, подколенные и бедренные складки. Особое внимание следует уделить половым органам, там часто бывает раздражение.
3. Какие средства обычно используют для ухода, есть ли особенности?
Это специальные детские косметические средства: присыпка, масло, крем. Крем, как наиболее жирный используется при выраженной сухости кожи, но не в складки, т.к. может вызвать опрелости. Если выраженной сухости кожи нет, достаточно использовать масло, им же можно обработать складки. Если кожные складки глубокие, лучше применять присыпку.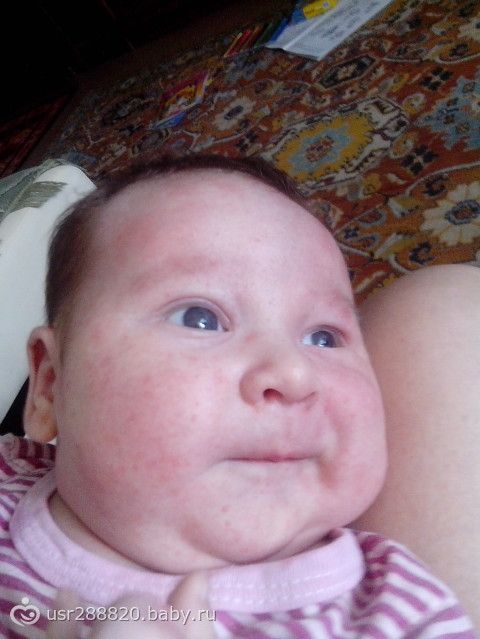 Не допускается одновременное использование масла (крема) и присыпки, т.к., образующиеся при этом комочки скапливаются в складках кожи и вызывают ее покраснение и раздражение. Не нужно полностью намазывать ребенка маслом или кремом, это угнетает дыхательную функцию кожи. Достаточно обработать проблемные места.
Не допускается одновременное использование масла (крема) и присыпки, т.к., образующиеся при этом комочки скапливаются в складках кожи и вызывают ее покраснение и раздражение. Не нужно полностью намазывать ребенка маслом или кремом, это угнетает дыхательную функцию кожи. Достаточно обработать проблемные места.
4. Какие моющие средства лучше использовать и как купать ребенка?
Обычное детское мыло, используемое в мягкой воде, может значительно пересушивать кожу, поэтому лучше применять очищающие средства лечебной косметики. Первые 6 месяцев жизни необходимо купать ежедневно, лучше вечером, перед последним кормлением. Температура воды – 37 градусов, в периоде новорожденности вода должна быть кипяченой, у детей старшего возраста – подогретая холодная, и купать их можно через день. По возможности лучше не пользоваться горячей водопроводной водой, особенно при проблемах с кожей, она обладает раздражающим действием за счет различных добавок.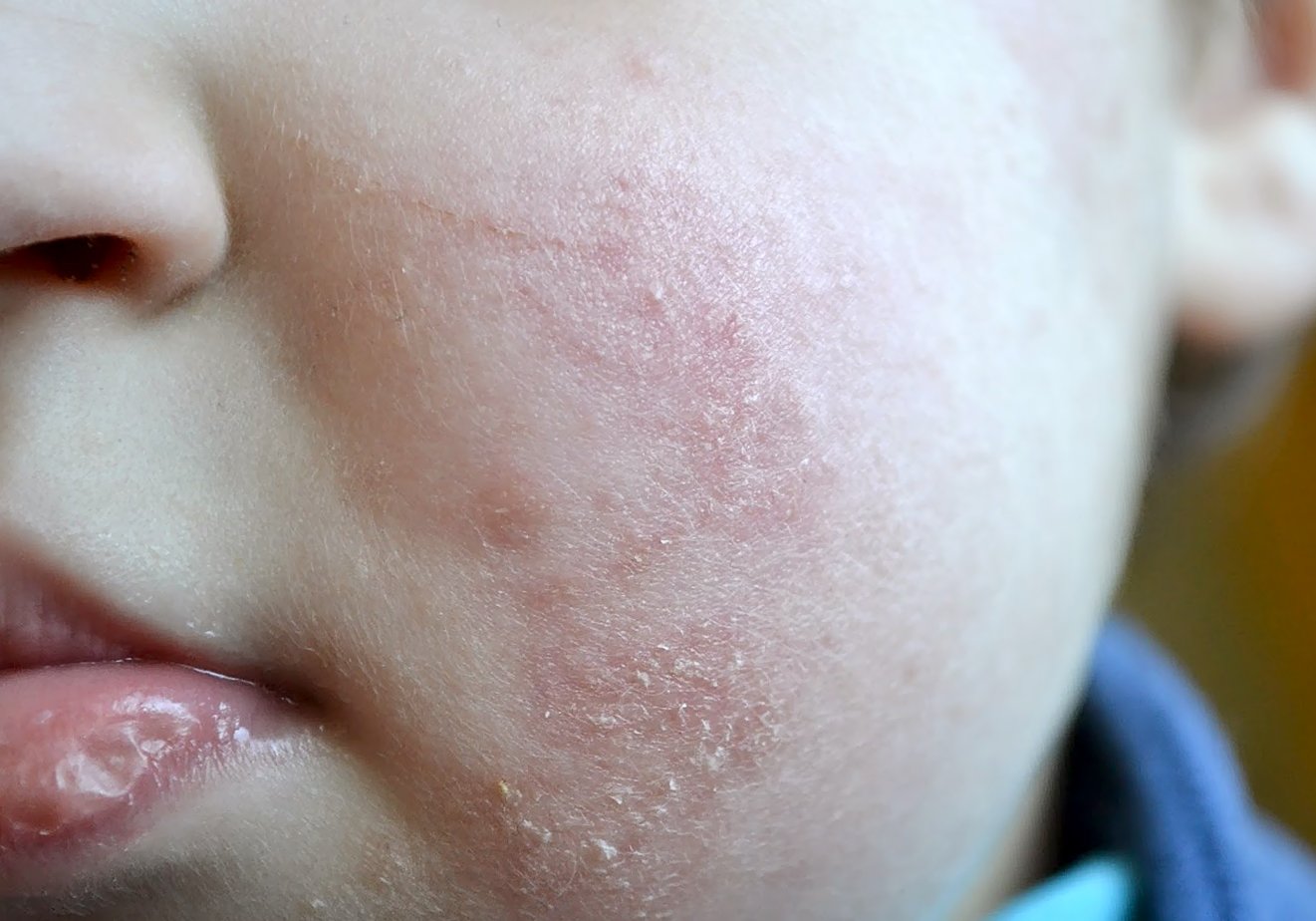 Мочалками лучше не пользоваться, а с мылом достаточно мыть 1 раз в неделю.
Мочалками лучше не пользоваться, а с мылом достаточно мыть 1 раз в неделю.
5. Какие травы лучше использовать?
Золотое правило — не смешивать травы, таким образом, в случае появления проблемы всегда можно определить «виновника». В нашем регионе лучше использовать календулу (дезинфицирующая, зудоуспокаивающая), шалфей (противовоспалительный), фиалка (дезинфицирующая), кора калины (дезинфицирующая, противовоспалительная). Широко используемые ранее череда, ромашка, чистотел в мягкой воде нашего города усугубляют сухость кожи и лучше их не применять вообще.
Для приготовления отвара для купания 100 г травы кипятят на слабом огне 5-10 мин. и разводят в 10 л воды. Трава должна находиться в марлевом мешочке. Купание длится около 10 мин., через день, на курс 10-15 процедур.
6. Как правильно подмывать и ухаживать за кожей под подгузником?
Подгузник следует менять не реже, чем каждые 3-4 часа, ночью, если малыш спит спокойно, этот период может быть увеличен. При грудном вскармливании стул может быть довольно часто, и конечно, каждый раз при этом необходимо подмывать ребенка и менять подгузник.
При грудном вскармливании стул может быть довольно часто, и конечно, каждый раз при этом необходимо подмывать ребенка и менять подгузник.
В любом возрасте обязательно устраивать при переодевании «воздушные ванны», чтобы ребенок побыл без подгузника некоторое время, от 15 минут и чем больше, тем лучше. Это не только полезно для кожи, но и является отличной закаливающей процедурой.
Подмывать малыша можно под краном, не забывая, что девочек подмывают спереди назад. Для очищения кожи лучше пользоваться, жидкими детскими средствами для очищения, которые имеют нейтральный рН, и не пересушивает кожу. Влажные салфетки лучше не использовать постоянно, оставив их для ситуаций, когда малыша нужно переодеть вне дома.
Под подгузник можно нанести защитный детский крем с цинком, который создаст тонкий воздухопроницаемый барьер, предотвращая покраснение и раздражение. Защитный детский крем может оказывать еще и антибактериальное действие.
7. Какие проблемы чаще возникают с кожей у грудных детей?
Если на спине, на затылке появляется розовая мелкая сыпь, скорее всего, это потница, вызванная перегревом. Для предупреждения потницы ребенка нужно одевать по сезону, не кутать, следить за температурой в комнате, где спит ребенок.
Опрелости – проявляются ярким покраснением кожи ягодиц, паховых складок. Для профилактики возникновения опрелостей необходимо правильно и регулярно очищать кожу малыша, тщательно просушивать и проветривать кожу и складки во время воздушных ванн, наносить увлажняющие средства, содержащие подсушивающие вещества (окись цинка, тальк). Пользоваться подгузниками в этом случае нужно с осторожностью и непродолжительное время, максимально увеличить воздушные ванны.
Часто опрелость у новорожденных возникает в результате грибкового поражения кожи, слизистых оболочек (молочница).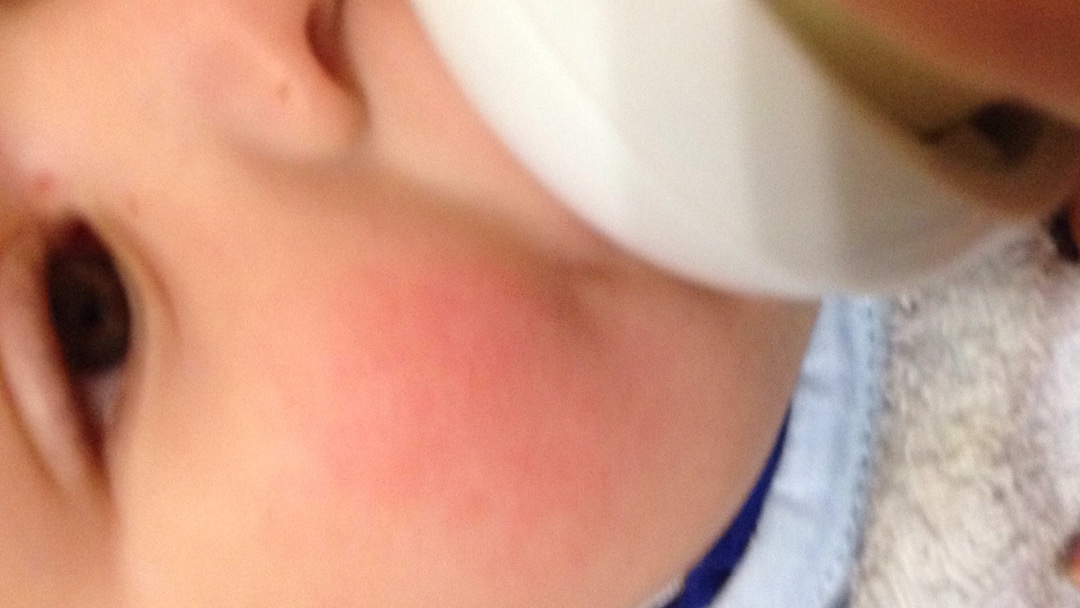 В этом случае необходима консультация дерматолога и специальное лечение.
В этом случае необходима консультация дерматолога и специальное лечение.
Пиодермия проявляется мелкими поверхностными гнойничковыми высыпаниями. Часто встречается у детей раннего возраста и вызывается стафилококками и стрептококками, относится к инфекционным заболеваниям кожи. При появлении у ребенка гнойничковых высыпаний необходимо обратиться к дерматологу.
Аллергический дерматит – общее название покраснений, пятен, шелушений и высыпаний на коже аллергического характера. Аллергический дерматит не является болезнью кожи, это проявление аллергической реакции, когда из-за незрелости иммунной и пищеварительной системы некоторые попадающие в организм вещества не усваиваются и провоцируют появление раздражений. Может быть пищевым или контактным. При появлении аллергического дерматита нужна консультация врача-педиатра, который поможет подобрать диету и посоветовать, как облегчить симптомы.
Профилактика включает длительное грудное вскармливание, правильное введение прикорма, гипоаллергенный быт.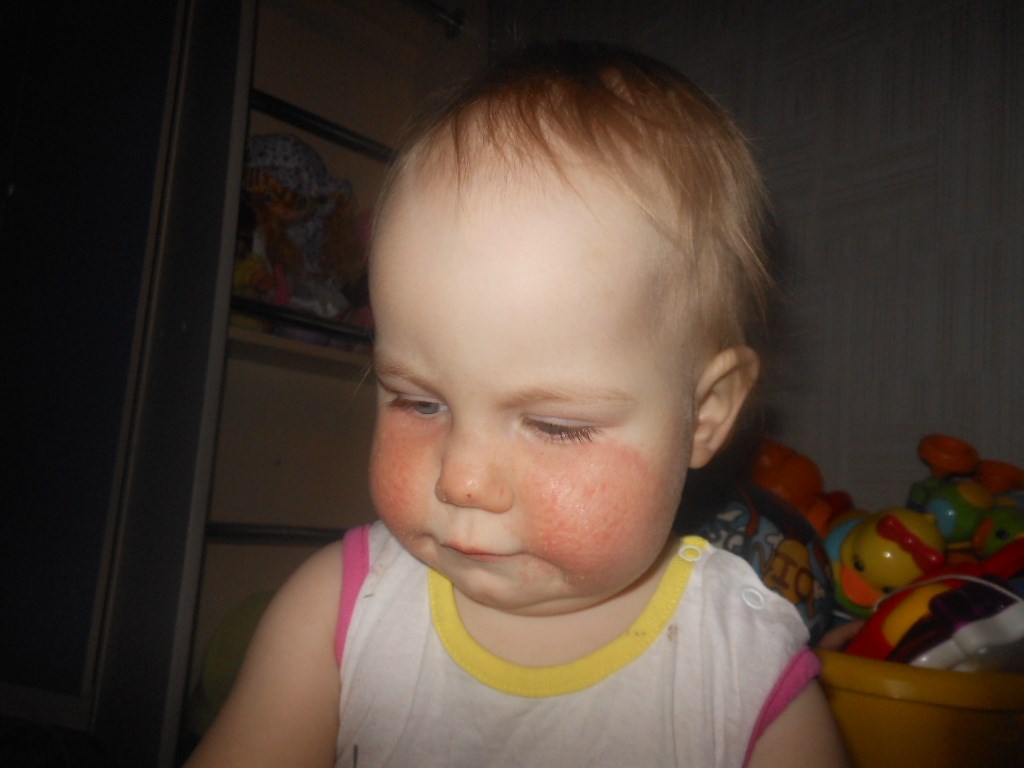 Если у родителей имеется аллергия на что-либо, или у них самих в детстве были проблемы с кожей, а в настоящий момент кожа сухая, или есть кожные заболевания, то необходимо более внимательно относиться к профилактике, т.к. негативные тенденции часто наследуются.
Если у родителей имеется аллергия на что-либо, или у них самих в детстве были проблемы с кожей, а в настоящий момент кожа сухая, или есть кожные заболевания, то необходимо более внимательно относиться к профилактике, т.к. негативные тенденции часто наследуются.
8. Что делать, если проблемы на коже все-таки появились и имеют тенденцию к сохранению?
Если изменения на коже принимают стойкий характер, появляется зуд, беспокойство ребенка, обязательно посещение дерматолога, особенно в следующих случаях:
- Поражение 20 % поверхности кожи, или 10 %, включая веки, кисти, складки кожи.
- Выраженное шелушение и покраснение кожи.
- Присоединение инфекционных осложнений на коже.
- В диагностически неясных случаях.
Аллергия у детей — виды, симптомы, что делать, чем лечить
Причины
Наука и медицина пока еще не сделали точных выводов о том, почему аллергия может развиться именно у детей. Однако есть определенные факторы, которые способствуют развитию аллергических реакций у малыша. Так, например, если мама во время беременности злоупотребляла продуктами, имеющими славу аллергенов — например, орехами, цитрусовыми, мёдом, копченостями, то вполне возможно, что у новорожденного будут признаки аллергии. Если мама отказалась от грудного вскармливания или его продолжительность была крайне недолгой – аллергия может проявится во всей красе. Ведь аллергия — это иммунный ответ организма, и, если ребёнок не получает необходимых антител от мамы, то риск развития болезни повышается. Также её могут спровоцировать самые разнообразные пищевые привычки ребенка — сладости, шоколад, фрукты, особенно мандарины и апельсины. Содержащиеся в этих продуктах аллергены могут спровоцировать у ребёнка сенсибилизацию — развитие повышенной чувствительности к подобным веществам. В результате иммунного ответа организм бурно реагирует на аллерген, и при последующем его употреблении развивается аллергическая реакция.
Однако есть определенные факторы, которые способствуют развитию аллергических реакций у малыша. Так, например, если мама во время беременности злоупотребляла продуктами, имеющими славу аллергенов — например, орехами, цитрусовыми, мёдом, копченостями, то вполне возможно, что у новорожденного будут признаки аллергии. Если мама отказалась от грудного вскармливания или его продолжительность была крайне недолгой – аллергия может проявится во всей красе. Ведь аллергия — это иммунный ответ организма, и, если ребёнок не получает необходимых антител от мамы, то риск развития болезни повышается. Также её могут спровоцировать самые разнообразные пищевые привычки ребенка — сладости, шоколад, фрукты, особенно мандарины и апельсины. Содержащиеся в этих продуктах аллергены могут спровоцировать у ребёнка сенсибилизацию — развитие повышенной чувствительности к подобным веществам. В результате иммунного ответа организм бурно реагирует на аллерген, и при последующем его употреблении развивается аллергическая реакция. Среди других многочисленных причин, которые могут спровоцировать развитие аллергий можно выделить частые инфекционные заболевания, постоянный контакт с аллергенами – пылью, кожей животных, средствами бытовой химии, в том числе по уходу за детской кожей.1,2,4
Среди других многочисленных причин, которые могут спровоцировать развитие аллергий можно выделить частые инфекционные заболевания, постоянный контакт с аллергенами – пылью, кожей животных, средствами бытовой химии, в том числе по уходу за детской кожей.1,2,4
А вот частое мнение, что аллергия передается по наследству, на практике подтверждается не так часто. Даже если оба родителя страдают аллергическими заболеваниями, то у потомства риск развития заболевания составляет примерно 60%.4
Виды
-
Аллергический дерматит
Кожные проявления,
которой чаще поражаются открытые
части тел, которые соприкасаются
со средствами для ухода или
подгузниками. -
Аллергический конъюнктивит
Развивается при сенсибилизации
на цветение растений, продукты
жизнедеятельности домашних
питомцев, вследствие пищевой
аллергии. -
Аллергическая энтеропатия
Лекарственная или пищевая
непереносимость с симптомами
в виде болей в животе,
продолжительных и выраженных
приступов колик.
-
Поллиноз, сенная лихорадка
Ежегодное обострение аллергии,
связанное с цветением или
созреванием растений. -
Аллергия на ультрафиолет
Проявляется в виде крапивницы,
зуда и боли.
-
Крапивница или уртикарная сыпь
Название точно отображает
характер реакции: она похожа
на ожоги от крапивы
или множественные укусы
насекомых. -
Аллергический ринит
Реакция на пищевые и бытовые
аллергены, но основной провокатор
сезонного ринита — цветение
и пыление деревьев и растений. -
Лекарственная аллергия
Развивается в ответ на введение
в организм медикаментов. -
Холодовая аллергия
Аллергическая реакция на низкую
температуру воздуха,
проявляющаяся в виде
затрудненного дыхания, отека
слизистой носа и глаз,
покраснением кожи.
-
Отек Квинке
Острая аллергическая реакция,
которая требует экстренной
медицинской помощи. Отмечается
при пищевой, лекарственной
аллергии, при укусах насекомых
или после контакта с
животным.1,2,3,4
Симптомы и признаки
Диагностика и назначении лечения детской аллергии часто представляет из себя настоящий квест для специалистов, потому что проявления аллергических заболеваний у детей многообразны, к тому же они нередко «прячутся» под другие заболевания или протекают одновременно с ними. Так, например, затруднительна диагностика аллергической энтеропатии, поскольку она легко маскируется под проявление других заболеваний, например, колик или диспепсию. Однако есть наиболее частые проявления заболевания, позволяющие более точно определить их причину.
Так, например, симптомы ринита (заложенность носа, чихание, насморк) указывают на респираторную (дыхательную) аллергию в ответ на попадание аллергена в слизистую дыхательных путей .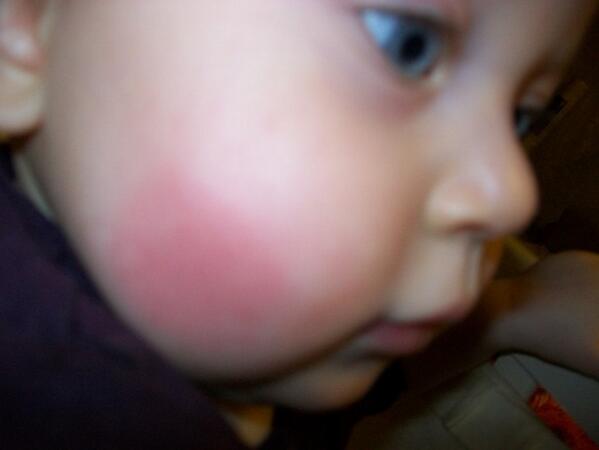 В более тяжелых случаях дыхательная аллергия сопровождается сухим навязчивым кашлем, одышкой, хрипами. А своеобразной «вершиной» становится бронхиальная астма.1,3,4
В более тяжелых случаях дыхательная аллергия сопровождается сухим навязчивым кашлем, одышкой, хрипами. А своеобразной «вершиной» становится бронхиальная астма.1,3,4
Кожные высыпания на щеках, сгибах локтей и колен, за ушами, вокруг глаз и крыльев носа, на ягодицах сигнализируют о аллергическом дерматите, которые у детей часто провоцируется пищевой, холодовой и лекарственной аллергиями.1,4
Если же у ребенка покраснели веки, обильно льются слезы (при этом он в обычном настроении), слизь в уголках глаз, чешутся глазки – это все может быть следствием аллергического конъюнктивита.
Но самые опасные симптомы у анафилактического шока, аллергической реакции немедленного типа, требующей срочной медицинской помощи. К ним относятся бледность, липкий холодный пот, одышка, судороги или подергивание отдельных частей тела, непроизвольное мочеиспускание и дефекация, потеря сознания, редкое дыхание а также снижение частоты сердечных сокращений.1,4
Методы диагностики
При подозрении на аллергию нужно обратиться к педиатру, который после проведения первичного обследования, направит ребенка к аллергологу.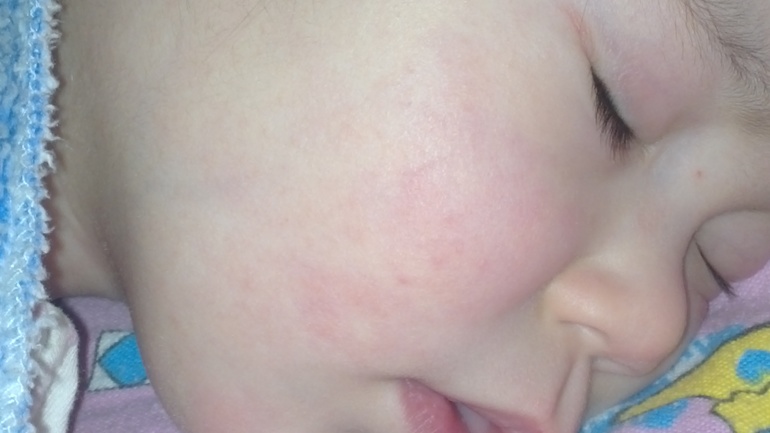 И уже там врач назначит все необходимые процедуры, которые помогут точно понять что за аллергическая реакция и на что у ребенка. Это и кожные пробы и анализ крови на общий и специфический IgE. А также провокационные пробы с нанесением препарата с аллергеном на слизистую глаза, носа, в дыхательные пути, внутрь. Естественно, что это исследование проводится только под наблюдением врача.1,4
И уже там врач назначит все необходимые процедуры, которые помогут точно понять что за аллергическая реакция и на что у ребенка. Это и кожные пробы и анализ крови на общий и специфический IgE. А также провокационные пробы с нанесением препарата с аллергеном на слизистую глаза, носа, в дыхательные пути, внутрь. Естественно, что это исследование проводится только под наблюдением врача.1,4
Розовые щеки у ребенка: причины и лечение
Красные щеки у ребенка могут вызывать несколько состояний.
Важно отметить, что перечисленные ниже состояния могут вызвать румянец на щеках у младенцев любого тона или цвета кожи, но появление румяных щек труднее обнаружить у младенцев с более темной кожей.
Любой, кто не уверен в том, что щеки его ребенка покраснели из-за состояния, требующего медицинской помощи, должен проконсультироваться с педиатром.
Возможные причины розового цвета щек:
Болезнь Пятой
Легкий вирус, известный как парвовирус B19, вызывает инфекцию, называемую болезнью Пятой.
Некоторые люди называют это состояние «синдромом пощечины», потому что оно вызывает очень красные щеки.
У некоторых младенцев позже появляется сыпь на груди или шее. Другие симптомы включают симптомы простуды, такие как насморк или жар, которые часто появляются через несколько дней после высыпания.
Пятая болезнь обычно проходит сама по себе, в то время как у детей она вызывает легкие симптомы.
У некоторых взрослых и очень больных заболевание может вызывать более серьезные симптомы, такие как боль в суставах, которая длится несколько недель.
Узнайте больше о болезни Пятой болезни здесь.
Прорезывание зубов
Прорезывание зубов иногда вызывает появление красной сыпи на щеках и подбородке. Это происходит, когда у ребенка текут слюни, и они высыхают на коже, вызывая покраснение, раздражение и потрескивание.
Сыпь обычно безвредна, но тяжелая сыпь может расколоться и кровоточить, увеличивая риск заражения.
Родители могут снизить риск прорезывания зубов, удалив слюнки со щек и лица ребенка и нанеся мягкий увлажняющий крем.
Узнайте, как распознать прорезывание зубов здесь.
Потрескавшаяся кожа
Сухая, раздраженная от сухого воздуха или сильного холода кожа может выглядеть потрескавшейся и красной. Потрескавшаяся кожа похожа на сыпь при прорезывании зубов.
Участки кожи, контактирующие с холодным воздухом, например щеки и губы, более уязвимы для растрескивания. Младенцы с экземой или сухой кожей также более склонны к этому.
Потрескавшаяся кожа может вызывать зуд и боль, но это не опасно. Может помочь частое нанесение увлажняющего крема на пораженные участки.
Экзема
Экзема вызывает появление сухих чешуйчатых пятен на коже, но это не просто сухость кожи. Заболевание представляет собой сложное заболевание, вызывающее воспаление кожи.
Воспаление кожи иногда возникает в результате воздействия определенных факторов, таких как раздражающее мыло или пища.
Экзема на щеках может быть похожа на красные или чешуйчатые пятна. У младенцев также может развиться экзема на других участках тела.
Тяжелая экзема может выглядеть очень сухой, может даже открыться трещина и кровоточить.Состояние также увеличивает риск заражения кожными инфекциями.
Узнайте о лучших кремах от экземы для детей здесь.
Кожная инфекция
Когда бактерии или другие опасные патогены проникают в кожу и размножаются, это может вызвать инфекцию. Обычно это происходит, когда у ребенка порез, например, от царапины, травмы или сухой кожи, которая трескается.
Иногда кожная инфекция может появиться без четкого объяснения.
Один из видов кожной инфекции, целлюлит, поражает более глубокие слои кожи.Это может вызвать яркое покраснение и отек. Иногда по мере распространения сыпи появляются красные полосы.
Можно заразиться инфекцией обеих щек, но инфекция более вероятна, если одна щека красная.
Если у ребенка не экзема, не сильно сухая кожа или кожная инфекция, красные щеки обычно проходят сами по себе, с лечением или без него.
Сухая кожа и экзема могут потребовать постоянного лечения.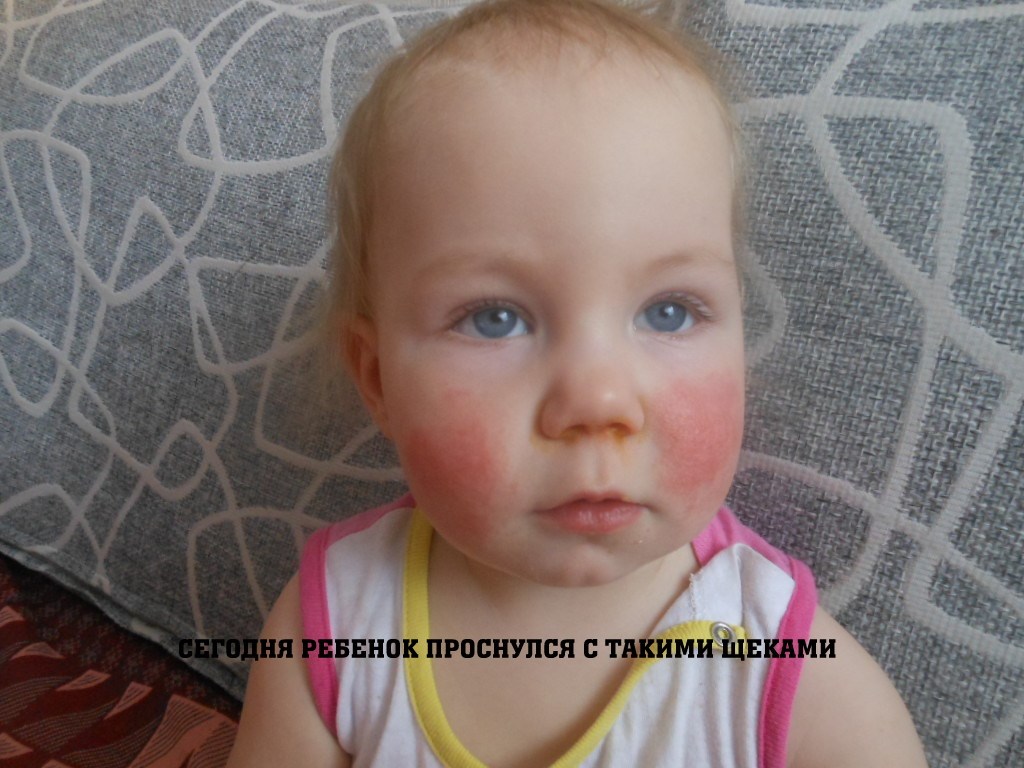 Хотя эти условия могут вызывать ощущение сухости или зуда кожи, они не опасны.
Хотя эти условия могут вызывать ощущение сухости или зуда кожи, они не опасны.
Эти состояния могут сделать кожу более уязвимой для инфекций, поэтому очень важно отслеживать признаки, которые могут указывать на ухудшение состояния сыпи или инфекции.
Кожная инфекция может распространяться без лечения, но большинство инфекций проходит в течение нескольких дней с помощью антибиотиков.
Когда «потрескавшиеся щеки» у вашего ребенка могут быть распространенной детской инфекцией — Основные сведения о здоровье от клиники Кливленда
На лице вашего ребенка появилась сыпь. Конечно, вы обеспокоены.Вы задаетесь вопросом, не больно ли. Будет ли оно распространяться? Что это значит?
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Пятая болезнь, или инфекционная эритема, представляет собой вирусную инфекцию, которая может вызывать сыпь на лице и теле. Иногда его еще называют синдромом пощечины. Он также может поражать другие части тела, включая предплечья, туловище и ноги, проявляясь в виде более распространенной красной кружевной сыпи.
Иногда его еще называют синдромом пощечины. Он также может поражать другие части тела, включая предплечья, туловище и ноги, проявляясь в виде более распространенной красной кружевной сыпи.
Педиатр Кимберли Чербок, доктор медицины, говорит, что младенцы и дети младшего возраста часто приносят домой эту инфекцию из детского сада или дошкольного учреждения, и обычно это не повод для беспокойства. Здесь она объясняет, что вам нужно знать о пятой болезни:
В: Как я могу определить, есть ли у моего ребенка пятая болезнь?
A: Обращайте внимание на легкие боли, усталость, симптомы простуды и иногда субфебрильную температуру, которые проходят за несколько дней до появления сыпи.Сыпь может чесаться, но большинство детей с пятой болезнью не испытывают такого дискомфорта, как их родители могут предположить по внешнему виду!
Родители часто принимают пятую болезнь за потрескавшиеся щеки или другой распространенный вирусный / бактериальный возбудитель высыпаний: корь, скарлатину, краснуху, болезнь Дюка (которая теперь считается одной и той же скарлатиной) или розеолу.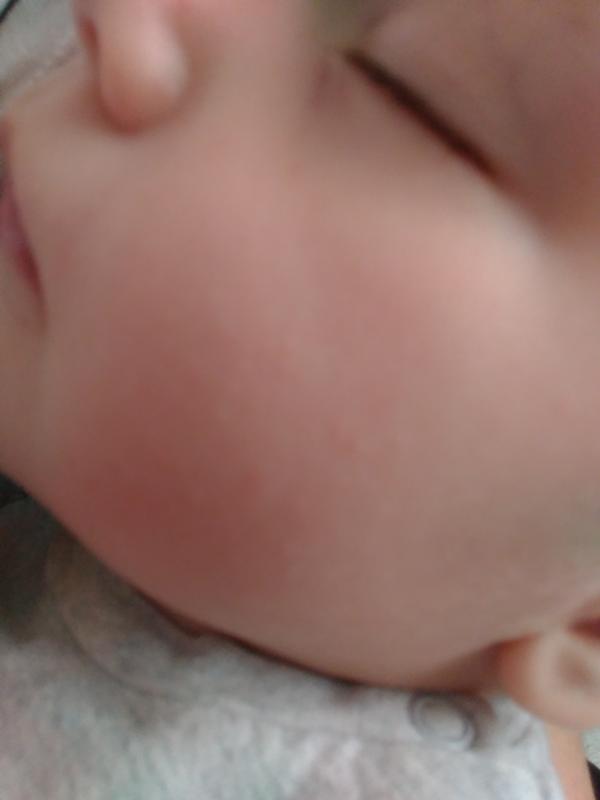 (Забавный факт: пятая болезнь была названа так, потому что это была пятая из шести выявленных инфекций, вызывающих сыпь.)
(Забавный факт: пятая болезнь была названа так, потому что это была пятая из шести выявленных инфекций, вызывающих сыпь.)
Сыпь, связанную с экземой, ядовитым плющом и болезнью рук-ящура, также можно спутать с пятой болезнью.
Педиатр вашего ребенка обычно может диагностировать пятое заболевание, просто взглянув на сыпь.
В: Как дети заражаются пятой болезнью?
A: Вирус под названием парвовирус B19 вызывает пятое заболевание. Он распространяется через слюну и слизь, когда малыши кашляют, чихают, делят стаканчики для питья, кладут игрушки в рот или прикасаются к рукам и лицам друг друга.
В: Когда мой ребенок заразен?A: Как только появляется сыпь, он или она обычно больше не заразны.(Конечно, из-за этого становится все труднее управлять распространением болезни Пятой в школе или другом коллективе.)
У детей со здоровой иммунной системой вирус обычно уходит сам по себе в течение двух недель.
В: Как вы успокаиваете эти щеки?
A: Попробуйте использовать антигистаминные препараты для перорального применения или местного действия, чтобы облегчить зуд и не дать высыпанию стать более злым из-за царапин вашего ребенка. Если у него или у нее температура или болезненные ощущения, включая головную боль, парацетамол или ибупрофен помогут им почувствовать себя лучше.
В: Есть ли способ защитить моего ребенка от пятой болезни?A: В отличие от кори и краснухи, вакцинации от пятой болезни пока нет. Если оставить ребенка дома во время известной вспышки болезни в детском саду или школе, это может помешать вашему ребенку заразиться, но предотвратить это в противном случае сложно. Многие дети подвержены Пятой болезни и другим инфекциям и вырабатывают иммунитет, даже не имея симптомов самой болезни.
Q: Кому следует быть особенно осторожным с кем-то с Пятая болезнь?
A: В то время как большинство людей испытывают только легкие симптомы, детям или взрослым с ослабленной иммунной системой или заболеваниями крови, а также беременным женщинам следует проявлять особую осторожность, чтобы не находиться рядом с больным пятой болезнью.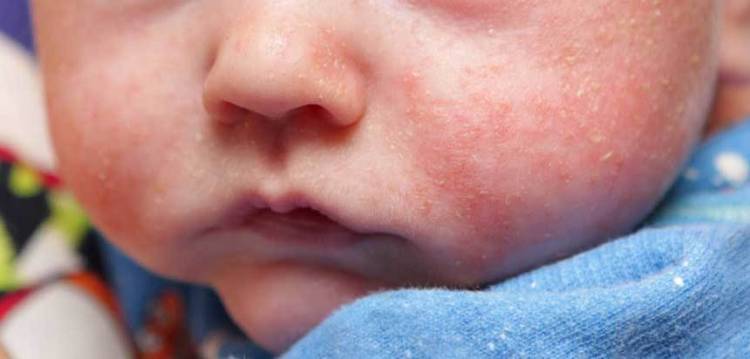 И им следует обратиться к врачу, если они считают, что подверглись заражению.
И им следует обратиться к врачу, если они считают, что подверглись заражению.
Дети старшего возраста и взрослые с Пятым при заболевании суставы могут быть жестче, чем у детей младшего возраста, но это уходит в течение нескольких недель.
Сыпь при прорезывании зубов: как помочь вашему ребенку
Во время прорезывания зубов у ребенка могут покраснеть щеки и подбородок. Здесь мы объясняем, на что обращать внимание, что безвредно, а когда беспокоиться.
Сыпь, связанная с прорезыванием зубов — вся эта избыточная слюна раздражает их кожу (Lyttle et al, 2015).И хотя это само по себе может вызвать у ребенка легкий дискомфорт, беспокоиться не о чем.
Тем не менее, вопреки распространенному мнению, не было доказано, что прорезывание зубов вызывает покраснение и лихорадку на щеках у младенцев (Markman, 2009). Это может удивить некоторых из вас.
Дело в том, что в этом возрасте они более восприимчивы к целому ряду заболеваний и инфекций (Lyttle et al, 2015).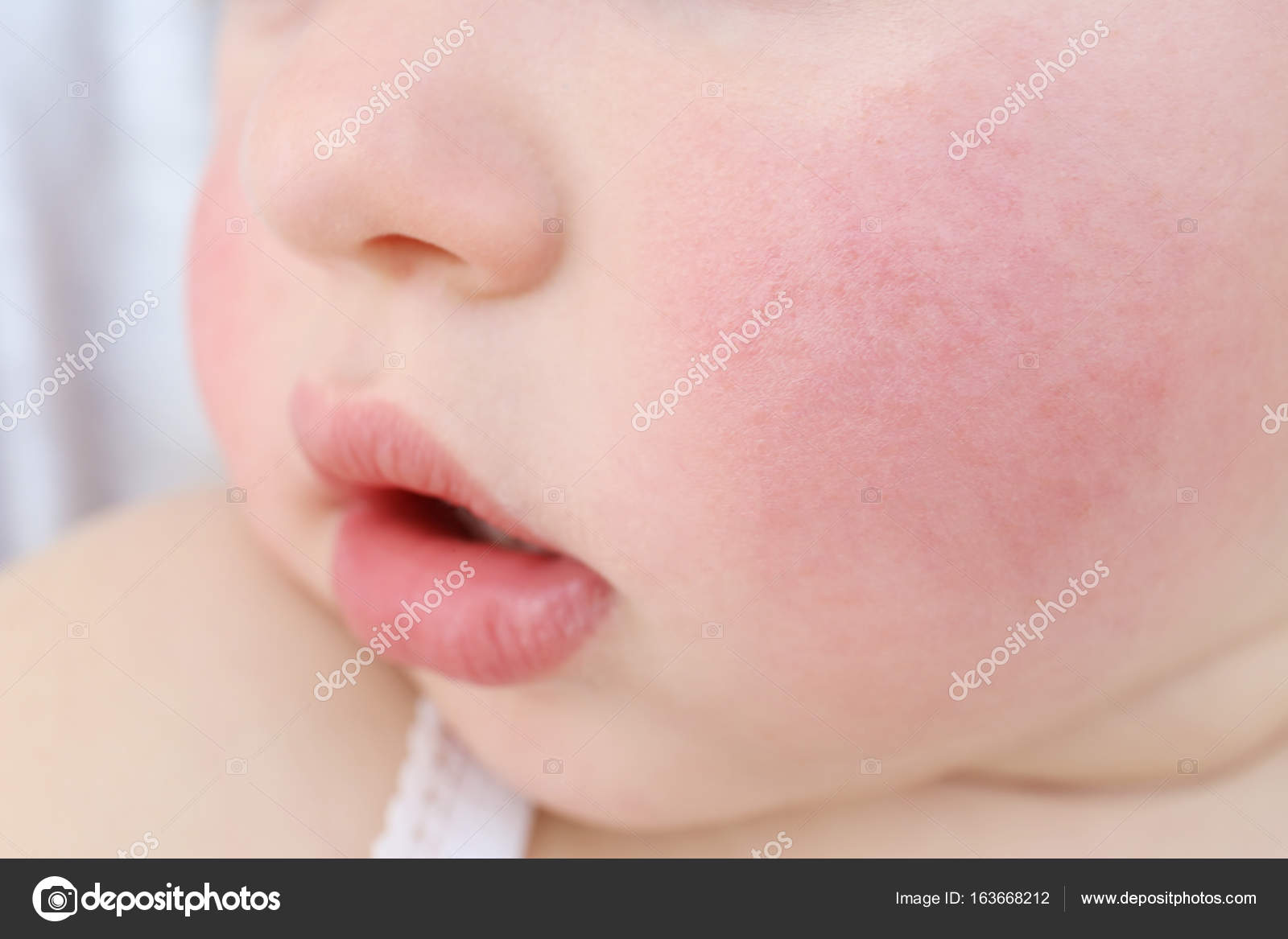 Поэтому особенно важно обратиться к врачу, особенно если у него тоже повышенная температура (Маркман, 2009; NICE, 2014; Lyttle et al, 2015).
Поэтому особенно важно обратиться к врачу, особенно если у него тоже повышенная температура (Маркман, 2009; NICE, 2014; Lyttle et al, 2015).
Так что все это значит?
1. Вы можете успокоить настоящую сыпь при прорезывании зубов
Это потому, что у вашего ребенка появляются высыпания при прорезывании зубов (Lyttle et al, 2015). И это можно легко стереть. По загруженности ковша иногда кажется.
Попробуйте осторожно протереть им лицо и подбородок, чтобы предотвратить появление сыпи и даже трещин на краях рта (Lyttle et al, 2015). Будьте осторожны, чтобы не вытереть и не потереть лицо ребенка, как бы это ни было соблазнительно, потому что это может сделать эту область еще более болезненной (Family Lives, 2018).
«Наденьте на них нагрудник, чтобы слюнявить, он также может использоваться как удобная тряпка для вытирания лица вашего ребенка».
Вы также можете натереть участок вазелином перед тем, как выйти на улицу, чтобы защитить его от непогоды, и перед сном (Family Lives, 2018).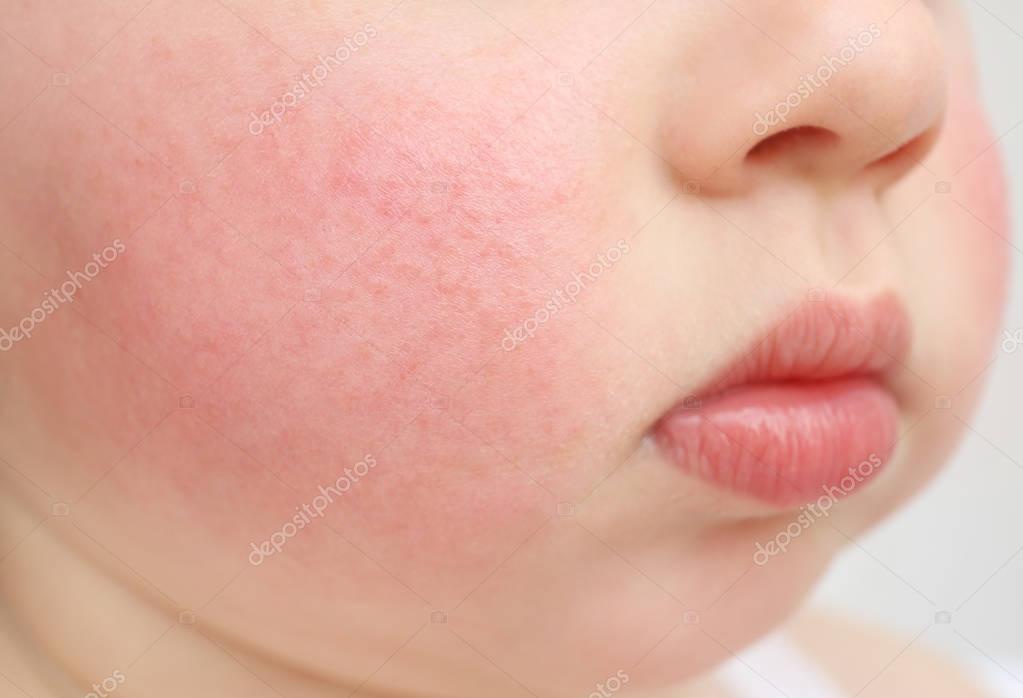
Знаете ли вы? Вся эта капля, льющаяся из их рта во время прорезывания зубов, обладает антибактериальными свойствами, когда смешивается с грудным молоком? Это укрепляет иммунную систему вашего ребенка (Al-Shehri, 2015). Умно, а? Прочтите нашу статью о том, как кормить грудью детей, у которых есть зубы.
2. Если это не раздраженная кожа, важно выяснить причину покраснения щек.
Это потому, что здесь может быть более серьезная болезнь. Вряд ли это будет просто высыпание при прорезывании зубов.
Одно исследование внимательно отслеживало температуру младенцев в дни до, во время и после того, как у них появился зуб. Повышения температуры у них не обнаружено, что показывает, что прорезывание зубов не обязательно вызывает лихорадку (Wake et al, 2000). Другие источники говорят, что прорезывание зубов может происходить только при очень небольшом повышении температуры (ниже 38 ° C), но ваш ребенок не должен чувствовать себя плохо из-за этого (NICE, 2014; Harding et al, 2016).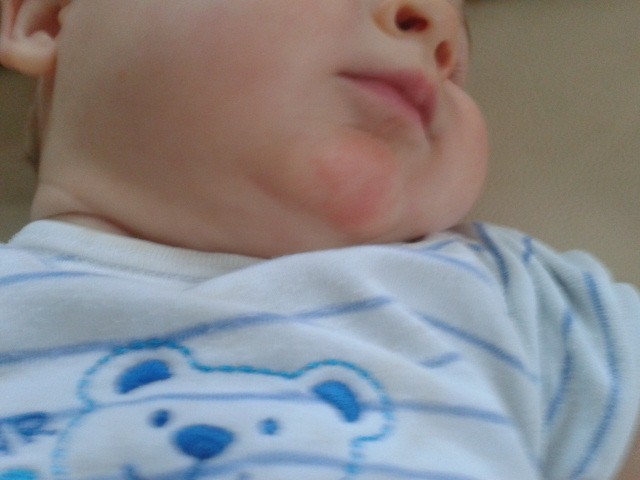
Итак, если щеки вашего ребенка покраснели и у него поднялась температура (более 38 ° C), обратитесь к терапевту, чтобы исключить более серьезную причину, а не предполагать, что она вызвана надоедливым появлением зуба (Wake, 2002; Sarrell et al. al, 2005; Tighe and Roe, 2007; Ramos-Jorge et al, 2011; NICE, 2014; Eisenstadt et al, 2017). Ознакомьтесь с нашей статьей о том, что делать, если у вашего ребенка температура.
Другие распространенные заболевания, которые следует исключить, если у вашего прорезывающегося ребенка лихорадка, включают: круп; инфекция дыхательных путей или мочевыводящих путей; менингит; оральный герпес; запор; или гастроэнтерит (Community Practitioner, 2011; NICE, 2014).
Джеймс думал, что у его сына Алфи, 14 месяцев, прорезываются зубы, но …
«Мы думали, что у него очень сильно прорезываются зубы, и у него была легкая простуда, но не более того — его коренные зубы прорезались. В то время мы были в отпуске и пытались сделать его счастливым, но он становился все хуже и хуже.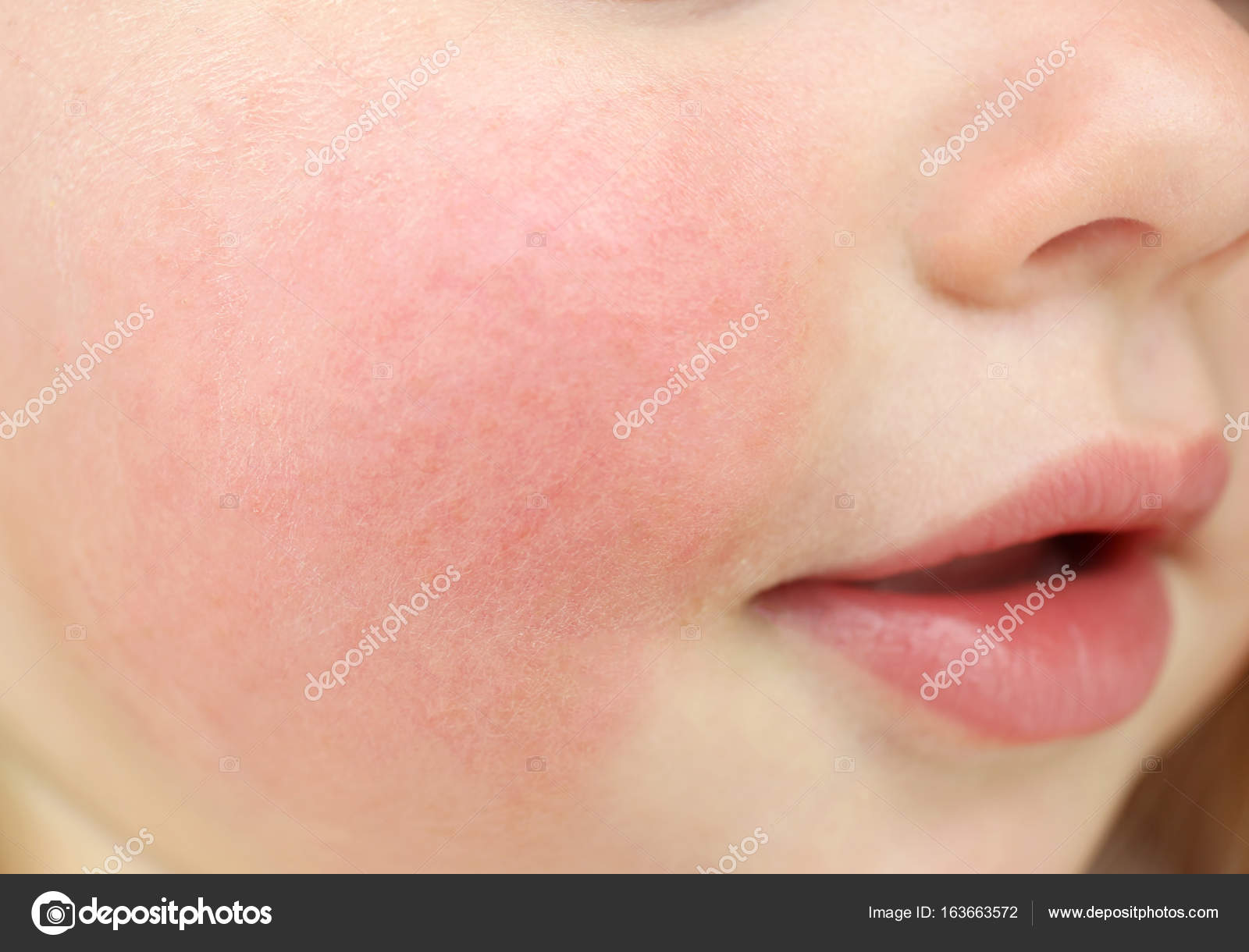 В итоге мы пошли к врачу, и они отправили нас в больницу, где мы переночевали.
В итоге мы пошли к врачу, и они отправили нас в больницу, где мы переночевали.
«После расследования у него была диагностирована редкая инфекция. Мы так рады, что пошли к врачу — это правда, что они говорят о своем собственном ребенке.Никогда не стесняйтесь обращаться к врачам. К счастью, сейчас он очень здоровый и счастливый мальчик.
Я знаю, что это был случай неудачи, но даже если у вашего ребенка развилось что-то более распространенное, например ушная инфекция, это все равно очень болезненно для него, и на всякий случай его нужно осмотреть ».
Узнайте больше о том, как бороться с прорезыванием зубов
Прорезывание зубов может быть неприятным и запутанным временем для вас и вашего ребенка. Нет ничего хуже, чем видеть своего малыша несчастным и страдающим от боли.Чтобы узнать, как успокоить воспаленные десны и быстро вернуться к прежнему состоянию, прочитайте эту статью.
Последнее обновление этой страницы: сентябрь 2018 г.
Дополнительная информация
Наша линия поддержки предлагает практическую и эмоциональную поддержку при кормлении вашего ребенка, а также общие вопросы для родителей, членов и волонтеров: 0300 330 0700.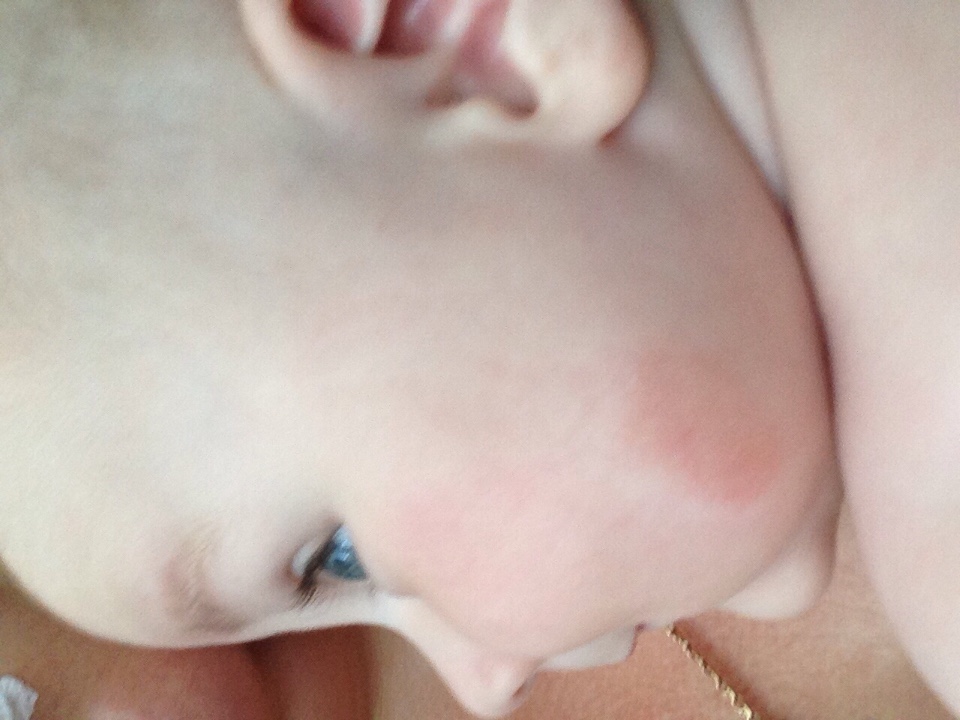
Возможно, вам будет полезно посещение одной из групп NCT Early Days, так как они дадут вам возможность изучить различные подходы к важным вопросам воспитания вместе с квалифицированным руководителем группы и другими молодыми родителями в вашем районе.
Узнайте больше о лихорадке у детей от NHS.
Для получения дополнительной информации о том, какие еще заболевания могут вызывать у них лихорадку, эта статья от NICE очень полезна.
NCT в партнерстве с Британским Красным Крестом предлагает курсы по оказанию первой помощи младенцам.
Al-Shehri SS, Knox CL, Liley HG, Cowley DM, Wright JR, Henman, MG (2015) Взаимодействия грудного молока и слюны повышают врожденный иммунитет за счет регулирования микробиома полости рта в раннем младенчестве.PLoS ONE 10 (9): e0135047. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4556682/ [по состоянию на 17 сентября 2018 г.].
Eisenstadt M, Malkiel S, Pollak U (2017) Все в порядке, ма (у меня только прорезываются зубы . ..) развеять миф по зубам. Acad J Ped Neonatol. 3 (4): 555618. Доступно по адресу: https://juniperpublishers.com/ajpn/pdf/AJPN.MS.ID.555618.pdf [по состоянию на 17 сентября 2018 г.].
..) развеять миф по зубам. Acad J Ped Neonatol. 3 (4): 555618. Доступно по адресу: https://juniperpublishers.com/ajpn/pdf/AJPN.MS.ID.555618.pdf [по состоянию на 17 сентября 2018 г.].
Семейные жизни (2018) Прорезывание зубов. Доступно по адресу: https://www.familylives.org.uk/advice/pregnancy-and-baby/health-and-dev… [по состоянию на 1 апреля 2018 г.].
Harding M (2016) Прорезывание зубов. Пациент. Доступно по адресу: https://patient.info/health/teething#nav-2 [по состоянию на 28 сентября 2018 г.].
Lyttle C, Stoops F, Welbury R, Wilson N (2015) Прорезывание зубов и прорезывание зубов у детей. Фармацевтический журнал. 295: 7883. Доступно по адресу: DOI: 10.1211 / PJ.2015.20069598 [доступ 17 сентября 2018 г.].
Маркман Л (2009). Прорезывание зубов. Педиатрия в обзоре. 30 (8): e59-64. Доступно по адресу http://pedsinreview.aappublications.org/content/30/8/e59 [по состоянию на 17 сентября 2018 г.].
NICE (2014). Обзоры клинических знаний. Прорезывание зубов.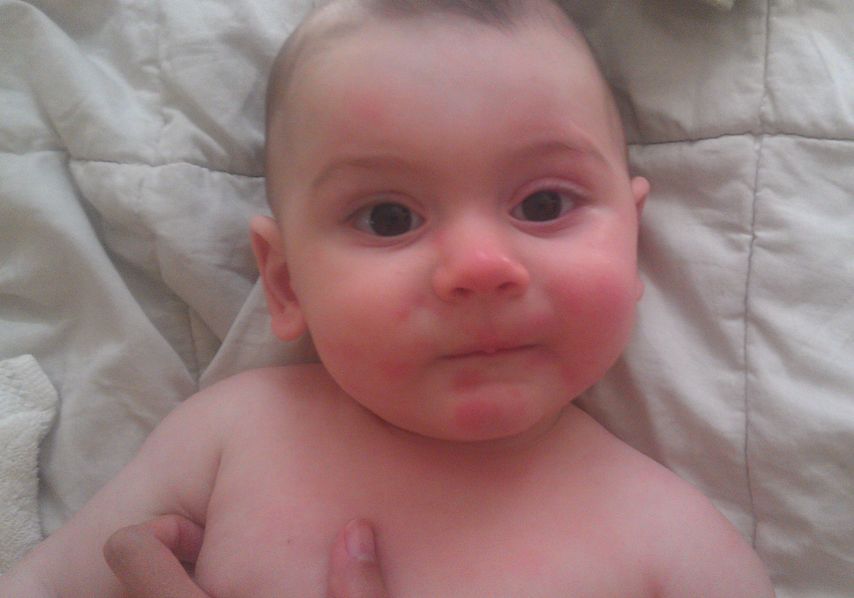 Доступно по адресу: https://cks.nice.org.uk/teething#!scenario [по состоянию на 28 сентября 2018 г.].
Доступно по адресу: https://cks.nice.org.uk/teething#!scenario [по состоянию на 28 сентября 2018 г.].
Ramos-Jorge J, Pordeus IA, Ramos-Jorge ML, Paiva SM (2011) Проспективное продольное исследование признаков и симптомов, связанных с прорезыванием молочных зубов. Педиатрия. 128 (3): 471-476.
Sarrell EM, Horev Z, Cohen Z, Cohen HA (2005) Убеждения родителей и медицинского персонала о прорезывании зубов у младенцев. Консультации по обучению пациентов. 57 (1): 122-125.
Tighe M, Roe MFE (2007) Нужны ли ребенку, у которого прорезываются зубы, серьезные заболевания, за исключением? Арочная болезнь детства. 92 (3): 266-268.
Wake M, Hesketh K, Lucas J (2000) Прорезывание зубов и прорезывание зубов у младенцев: когортное исследование. Педиатрия. 106 (6): 1374-1379. Доступно по адресу: http://pediatrics.aappublications.org/content/106/6/1374?ijkey=bb123f57… 17 сентября 2018 г.].
Wake M (2002) Симптомы прорезывания зубов: перекрестное исследование пяти групп специалистов по детскому здоровью.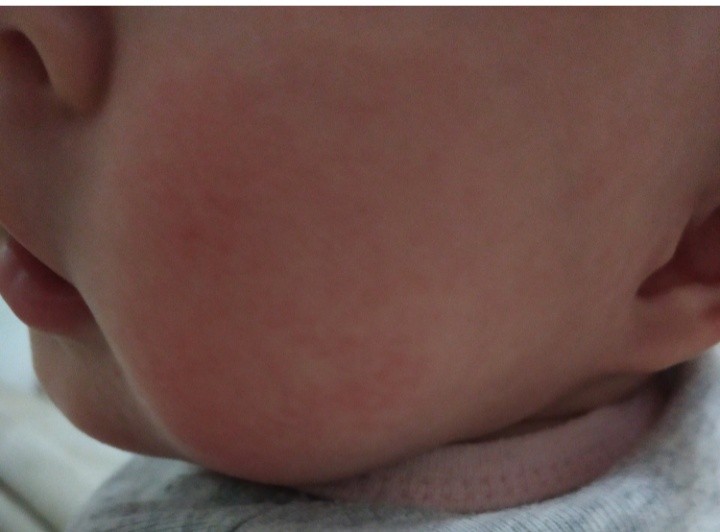 BMJ. 325: 814.Доступно по адресу: https://doi.org/10.1136/bmj.325.7368.814 [доступ 17 сентября 2018 г.].
BMJ. 325: 814.Доступно по адресу: https://doi.org/10.1136/bmj.325.7368.814 [доступ 17 сентября 2018 г.].
пятая болезнь | Johns Hopkins Medicine
Какое пятое заболевание у детей?
Пятое заболевание — вирусное заболевание, вызывающее сыпь (экзантема). Пятое заболевание также называется инфекционной эритемой. И это известно как болезнь «пощечины». Это связано с тем, что из-за сыпи щеки ребенка могут сильно покраснеть. Пятое заболевание передается от одного ребенка к другому при прямом контакте с жидкостью из носа и горла.Он также может передаваться через контакт с инфицированной кровью. Это несколько заразно.
Что вызывает пятое заболевание у ребенка?
Пятое заболевание вызывается парвовирусом человека B19. Чаще всего встречается зимой и весной.
Какие дети подвержены риску пятой болезни?
Наиболее часто встречается у детей младшего школьного возраста. Дети часто получают его в школе или других местах, где собираются дети. Взрослые тоже могут заболеть пятой болезнью, но большинство инфекций приходится на детей.
Взрослые тоже могут заболеть пятой болезнью, но большинство инфекций приходится на детей.
Какие симптомы пятой болезни у ребенка?
Симптомы обычно проявляются через 4–14 дней после контакта ребенка с этим заболеванием. Примерно у 4 из 5 инфицированных детей симптомы очень легкие в течение недели до появления сыпи. Примерно у каждого пятого не будет никаких симптомов до появления сыпи. Дети наиболее заразны до появления сыпи, прежде чем они узнают, что у них болезнь.
Ранние симптомы обычно очень легкие. Сюда могут входить:
- Низкая температура
- Головная боль
- Насморк
- Боль в горле
- Зуд
- Тошнота или рвота
- Диарея
Сыпь обычно является основным симптомом пятой болезни.Сыпь:
- Начинается на щеках и ярко-красный
- Распространяется на туловище, руки и ноги и сохраняется от 2 до 4 дней. Часто имеет «кружевной» вид.
- Может вернуться, когда ребенок подвергнется воздействию солнечного света, тепла или холода или поранил кожу.
 Это может продолжаться несколько дней.
Это может продолжаться несколько дней.
Симптомы пятой болезни могут быть такими же, как и при других состояниях здоровья. Убедитесь, что ваш ребенок видит своего врача для диагностики.
Как диагностируют пятое заболевание у ребенка?
Медицинский работник спросит о симптомах и истории здоровья вашего ребенка.Он или она проведет медицинский осмотр вашего ребенка. Медицинский осмотр будет включать осмотр сыпи. Сыпь характерна только для пятой болезни, и ее может быть достаточно для диагностики вашего ребенка. В некоторых случаях у вашего ребенка также могут быть анализы крови.
Как лечат пятое заболевание у ребенка?
Лечение будет зависеть от симптомов, возраста и общего состояния вашего ребенка. Это также будет зависеть от тяжести состояния. Поскольку это вызвано вирусом, антибиотики не помогут вашему ребенку.
Цель лечения — облегчить симптомы.Лечение может включать:
- Убедитесь, что ваш ребенок пьет много жидкости
- Применение ацетаминофена или ибупрофена при лихорадке и дискомфорте
- Назначение антигистаминного лекарства от зуда
Обсудите с лечащим врачом вашего ребенка риски, преимущества и возможные побочные эффекты всех лекарств. Не давайте ибупрофен детям младше 6 месяцев, если только ваш лечащий врач не скажет вам об этом. Не давайте аспирин детям.Аспирин может вызвать серьезное заболевание, называемое синдромом Рея.
Не давайте ибупрофен детям младше 6 месяцев, если только ваш лечащий врач не скажет вам об этом. Не давайте аспирин детям.Аспирин может вызвать серьезное заболевание, называемое синдромом Рея.
Какие возможные осложнения пятой болезни у ребенка?
Пятая болезнь обычно протекает в легкой форме. В некоторых случаях это может вызвать острую тяжелую анемию у ребенка с серповидно-клеточной анемией или слабой иммунной системой. У беременной женщины с пятым заболеванием существует небольшой риск гибели ребенка в утробе матери.
Как я могу предотвратить пятую болезнь у моего ребенка?
К лучшим способам предотвращения распространения пятой болезни относятся:
- Хорошее мытье рук теплой водой с мылом
- Прикрытие рта и носа при кашле или чихании
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Позвоните поставщику медицинских услуг, если у вашего ребенка:
- Симптомы, которые не проходят или ухудшаются
- Новые симптомы
Основные сведения о пятом заболевании у детей
- Пятое заболевание — вирусное заболевание, при котором на щеках появляется ярко-красная сыпь.
 Затем сыпь может распространиться на тело, руки и ноги. Сыпь держится от 2 до 4 дней.
Затем сыпь может распространиться на тело, руки и ноги. Сыпь держится от 2 до 4 дней. - Другие симптомы могут включать насморк, боль в горле и низкую температуру.
- Пятая болезнь передается от одного ребенка к другому при прямом контакте с жидкостью из носа и горла. Он также может передаваться через контакт с инфицированной кровью.
- Лечение может включать лекарства для снижения температуры и дискомфорта.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
- Знайте причину визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые ваш врач дает вашему ребенку.
- Узнайте, почему прописано новое лекарство или лечение и как они помогут вашему ребенку.
 Также знайте, каковы побочные эффекты.
Также знайте, каковы побочные эффекты. - Спросите, можно ли вылечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не принимает лекарство, не проходит обследование или процедуру.
- Если вашему ребенку назначен повторный прием, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться с лечащим врачом вашего ребенка в нерабочее время. Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Как предотвратить и лечить
Мы включаем продукты, которые, по нашему мнению, полезны для наших читателей.Если вы покупаете по ссылкам на этой странице, мы можем заработать небольшую комиссию. Вот наш процесс.
Слюнотечение может быть обычным побочным эффектом прорезывания зубов, но многие дети пускают слюни даже тогда, когда у них не появляются новые зубы.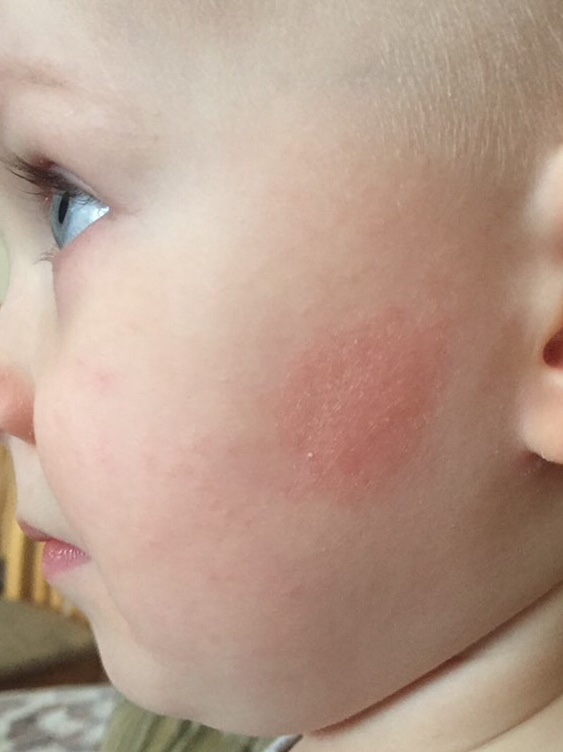
Постоянное присутствие слюны на подбородке, шее и даже груди вашего ребенка может превратиться в красное раздражение, известное как слюнотечение. Вот что вам нужно знать, чтобы лечить существующие высыпания слюнотечения и предотвращать образование новых.
Сыпь со слюной может появиться вокруг рта и щек, в складках шеи ребенка и на груди ребенка в результате слишком большого количества слюны, вызывающей влажную кожу.
Сыпь, вызванная слюной, обычно представляет собой плоские или слегка приподнятые пятна с небольшими красными бугорками. Они также могут иметь потрескавшийся вид. Наиболее вероятной причиной является слюнотечение, но у вашего ребенка может появиться слюнотечение, если он использует пустышку, которая сохраняет кожу вокруг рта влажной, или если на его лице слишком долго остается размазанная еда.
Может быть трудно удержать ребенка от слюнотечения.
По данным детской больницы UCSF Benioff, слюнные железы ребенка начинают работать в возрасте от 2 до 3 месяцев.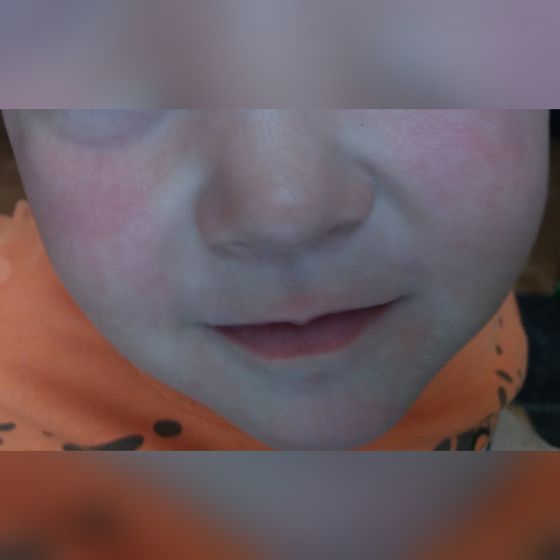 Это может привести к слюнотечению, даже если у вашего ребенка еще нет зубов.
Это может привести к слюнотечению, даже если у вашего ребенка еще нет зубов.
Чтобы предотвратить появление слюнной сыпи, всегда держите под рукой мягкую ткань для отрыжки, чтобы можно было аккуратно стереть слюни. Кожа ребенка должна быть чистой и сухой — самое эффективное средство от слюнотечения. Часто вытирайте лицо ребенка и складки его шеи, особенно после кормления. Слегка надавите на кожу влажными движениями, чтобы не раздражать кожу ребенка.
Если у вашего ребенка слюнки текут достаточно, чтобы намочить рубашку, попробуйте использовать нагрудник.Это предотвратит трение влажного материала о кожу вашего ребенка, что может привести к неприятному натиранию и появлению слюнной сыпи.
Меняйте нагрудники, как только они намокнут от слюны, чтобы кожа вашего ребенка оставалась чистой и сухой.
Есть способы сделать так, чтобы у вашего ребенка появилась слюнная сыпь.
Дважды в день аккуратно промойте пораженные участки теплой водой, затем высушите. Не трите, поскольку это может вызвать раздражение и без того чувствительную кожу.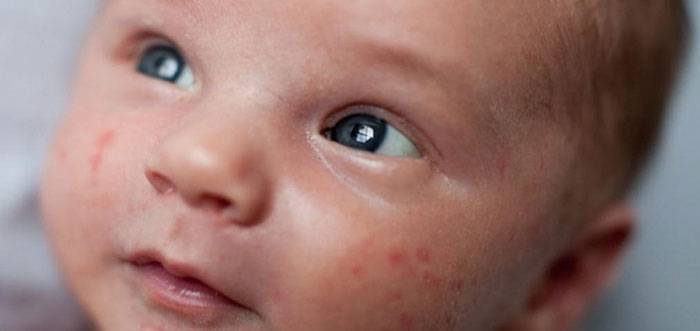 Убедитесь, что кожа вашего ребенка полностью высохла.
Убедитесь, что кожа вашего ребенка полностью высохла.
Нанесите тонкий слой лечебной мази, такой как Аквафор или вазелин, который будет служить барьером между кожей вашего ребенка и слюной. Эти мази успокаивают раздраженную кожу вашего ребенка.
Во время купания обязательно используйте мягкое детское белье без запаха. При необходимости нанесите мягкий лосьон без запаха на сухую кожу ребенка, но избегайте лосьона при слюнотечении. Кожу нужно держать сухой и обрабатывать лечебной мазью. Вы можете рассмотреть возможность применения крема с гидрокортизоном без рецепта, но спросите своего врача, как часто и как долго его следует использовать.
Пока у вашего ребенка сыпь, вызывающая слюнотечение, рекомендуется уменьшить количество потенциальных раздражителей в окружающей среде. Не усугубляйте сыпь у ребенка, переходя на стиральный порошок без отдушек для детской одежды, простыней, нагрудников и тряпок для отрыжки. Попробуйте стирать одежду с тем же моющим средством. Также избегайте парфюмерии и ароматизированных лосьонов. Они также могут усугубить сыпь у вашего ребенка.
Они также могут усугубить сыпь у вашего ребенка.
Если вы подозреваете, что прорезывание зубов вызывает у ребенка чрезмерное слюноотделение, предложите ребенку что-нибудь холодное (но не замороженное) для резинки.Попробуйте использовать зубное кольцо или холодную мочалку. Прохлада слегка обезболит больные десны вашего ребенка и любую сыпь вокруг рта. После этого не забудьте осторожно промокнуть рот ребенка.
В большинстве случаев слюнотечение — это незначительное раздражение, которое исчезнет при регулярном лечении в домашних условиях. Есть несколько случаев, когда лучше проконсультироваться с педиатром:
- , если сыпь потрескавшаяся, мокнущая или причиняющая боль вашему ребенку
- , если сыпь не улучшается после примерно недели домашнего лечения
Ваш врач может назначить кремы, которые помогут быстрее заживить сыпь, вызванную слюной, и уменьшить дискомфорт вашего ребенка.
Пятое заболевание у младенцев и детей: симптомы и лечение
Случаи насморка и боли в горле — обычное дело для детей, но, хотя эти легкие симптомы могут и не вызывать тревогу, они действительно могут быть ранними признаками вирусной инфекции, известной как пятая болезнь.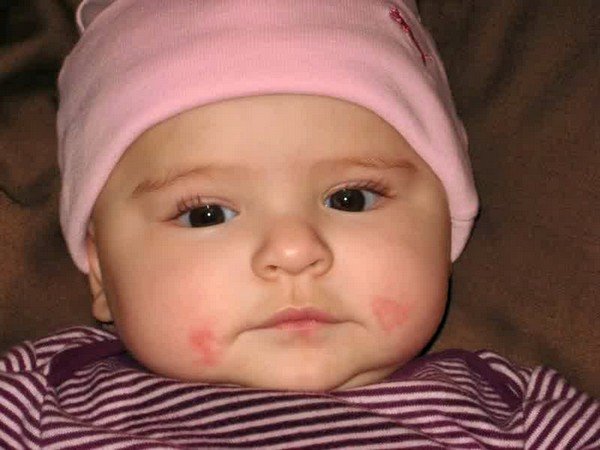 В просторечии называемый «пощечиной» (названный в честь сопровождающей его сыпи на лице), вирус обычно не вызывает беспокойства — у здоровых детей он редко приводит к серьезным симптомам или проблемам. Но для беременных и других уязвимых пациентов все может быть иначе.Читайте дальше, чтобы узнать, что вызывает пятое заболевание, как его распознать и как эффективно лечить.
В просторечии называемый «пощечиной» (названный в честь сопровождающей его сыпи на лице), вирус обычно не вызывает беспокойства — у здоровых детей он редко приводит к серьезным симптомам или проблемам. Но для беременных и других уязвимых пациентов все может быть иначе.Читайте дальше, чтобы узнать, что вызывает пятое заболевание, как его распознать и как эффективно лечить.
Пятое заболевание — это инфекционная инфекция от легкой до умеренной, вызываемая вирусом, называемым парвовирусом B19. Хотите знать, как он получил свое уникальное имя? «В 1900-х годах врачи определяли высыпания по номерам», — объясняет Деннис Л. Мюррей, доктор медицины, FAAP, FIDSA, педиатрический специалист по инфекционным заболеваниям из Джорджии. «Первой болезнью была корь, а пятая болезнь — единственная, числовое название которой сохранилось.”
У младенцев и детей ясельного возраста с пятой болезнью появляются симптомы простуды или гриппа, а также сыпь на щеках, руках и ногах. Это наиболее распространено среди детей школьного возраста, особенно зимой и весной. «Этот конкретный вирус очень распространен во всем мире. Это здесь. От этого никуда не деться », — говорит Чади Эль Салиби, доктор медицинских наук, специалист по детским инфекционным заболеваниям в больнице MassGeneral для детей в Бостоне. «Среди детей школьного возраста от 25 до 50 процентов столкнутся с вирусом.К тому времени, когда кто-то достигает зрелого возраста, до 80 процентов взрослых подвержены пятой болезни ».
«Этот конкретный вирус очень распространен во всем мире. Это здесь. От этого никуда не деться », — говорит Чади Эль Салиби, доктор медицинских наук, специалист по детским инфекционным заболеваниям в больнице MassGeneral для детей в Бостоне. «Среди детей школьного возраста от 25 до 50 процентов столкнутся с вирусом.К тому времени, когда кто-то достигает зрелого возраста, до 80 процентов взрослых подвержены пятой болезни ».
Инфекция почти никогда не вызывает серьезных проблем у здоровых детей, но может быть опасной для беременных женщин и тех, у кого уже есть проблемы со здоровьем, включая ВИЧ, гемолитическую анемию и серповидно-клеточную анемию.
Видео по теме
Могут ли дети заболеть пятой болезнью?
Пятое заболевание у младенцев встречается относительно редко, но иногда возникает.«Думайте об этом как о кривой», — говорит Эль Салиби. «По мере того, как вы становитесь старше, вы начинаете подвергаться воздействию вирусов, и чем старше вы становитесь, тем выше вероятность того, что вы видели вирус раньше». В большинстве случаев младенцы подхватывают болезнь от старшего брата или сестры, заразившегося вирусом в детском саду или школе.
В большинстве случаев младенцы подхватывают болезнь от старшего брата или сестры, заразившегося вирусом в детском саду или школе.
Что вызывает пятое заболевание?
Пятая болезнь — заразная инфекция — может передаваться одним из трех способов:
1. Взаимодействуя с инфицированным. «Самый распространенный путь — респираторная передача», — говорит Эль Салиби. «Это означает, что кто-то болен вирусом, и при кашле или при личном контакте вирус может передаваться другому человеку, обычно респираторным путем».
2. Прикосновением к загрязненной поверхности. Пятая болезнь также может передаваться, если кто-то кашляет или чихает на поверхность, к которой затем прикасается другой человек, и вирус проникает в его дыхательную систему.«Вирус довольно стабилен в окружающей среде, поэтому он не умирает быстро на таких поверхностях, как ручки, дверные ручки и кухонная утварь», — говорит Эль Салиби.
3. Передавая вирус ребенку во время беременности. Это так называемая вертикальная передача, когда беременная мама заражается пятой болезнью и передает вирус своему плоду. По словам Эль Салиби, по крайней мере 50 процентов будущих мам уже были инфицированы до беременности и, следовательно, имеют антитела, предотвращающие пятое заболевание.Но если вирус передается ребенку в течение первой половины беременности, это потенциально может привести к выкидышу, но это случается редко, только менее чем у 5 процентов женщин.
Это так называемая вертикальная передача, когда беременная мама заражается пятой болезнью и передает вирус своему плоду. По словам Эль Салиби, по крайней мере 50 процентов будущих мам уже были инфицированы до беременности и, следовательно, имеют антитела, предотвращающие пятое заболевание.Но если вирус передается ребенку в течение первой половины беременности, это потенциально может привести к выкидышу, но это случается редко, только менее чем у 5 процентов женщин.
Пятая болезнь не часто считается опасной, но случается трагедия. Мэри К. из Вест-Ориндж, штат Нью-Джерси, перенесла выкидыш на 15 неделе беременности после заражения пятой болезнью от своего 3-летнего сына, который заразился ею в своем дошкольном учреждении. «Осведомленность о пятой болезни низкая, и мы считаем, что смерть нашей дочери потенциально можно было предотвратить», — говорит она.«Пятая болезнь распространялась по школе, но мы не получали уведомления об этой очень заразной болезни. Раньше мы ничего не знали о пятом заболевании, но оно затрагивает около 5 процентов беременностей. Одна смерть — это слишком много ». Теперь Мэри призывает школу ее сына принять политику в области здравоохранения и проводить обучение учителей по вопросам здоровья, чтобы этого не случилось с другими семьями.
Одна смерть — это слишком много ». Теперь Мэри призывает школу ее сына принять политику в области здравоохранения и проводить обучение учителей по вопросам здоровья, чтобы этого не случилось с другими семьями.
«По сути, пятая болезнь — это очень легкая вирусная инфекция, которая начинается с простуды», — говорит Мюррей.Симптомы пятого заболевания обычно проявляются через 4–14 дней после проникновения вируса в организм и затем прогрессируют. Общие симптомы болезни включают:
- Усталость
- Боль в горле
- Насморк
- Головная боль
- Лихорадка
- Сыпь «пощечину»
- Сыпь на теле
- Зуд
- Расстройство желудка
- Тошнота
- Рвота
- Диарея
- Опухание и скованность суставов (чаще встречается у взрослых)
Ранние пятые симптомы болезни могут включать усталость, насморк, боль в горле, головную боль, жар и мышечную боль.При таких легких симптомах может быть трудно узнать, есть ли у вашего ребенка вирус — на самом деле, у 20 процентов детей вообще не будет никаких симптомов до появления явной сыпи. «Я видел, как дети с пятой болезнью бегают нормально, — говорит Мюррей. К сожалению, это также время, когда они наиболее заразительны.
«Я видел, как дети с пятой болезнью бегают нормально, — говорит Мюррей. К сожалению, это также время, когда они наиболее заразительны.
Примерно через семь-десять дней на лице ребенка может появиться красная сыпь, как если бы его ударили (отсюда и прозвище пятой болезни — «пощечина»). Через несколько дней у ребенка может появиться вторая зудящая сыпь на груди, спине, ягодицах, руках или ногах.«Это похоже на кружевной узор, и на плечах он может быть немного темнее красного, — говорит Мюррей. «Когда эта сыпь проходит, болезнь проходит», — говорит Мюррей.
Хотя анализ крови может подтвердить, есть ли у пациента пятое заболевание, в большинстве случаев врач может поставить диагноз без такового на основании характерных симптомов пятого заболевания.
Как долго длится пятое заболевание?
По словам Мюррея, в типичных случаях пятое заболевание у здоровых пациентов может длиться от четырех дней до пары недель.Классическая сыпь «пощечина» может оставаться в течение нескольких дней, после чего на теле появляется сыпь различной интенсивности. Обычно он проходит в течение 10 дней, но может ненадолго появиться снова в течение следующих нескольких недель, особенно когда ваш ребенок принимает ванну, бегает или выходит на солнце.
Обычно он проходит в течение 10 дней, но может ненадолго появиться снова в течение следующих нескольких недель, особенно когда ваш ребенок принимает ванну, бегает или выходит на солнце.
Хорошие новости? Пациенты не заразны все время, пока болеют. Дети могут передать пятое заболевание другим до появления сыпи, но как только у вашего ребенка появляется сыпь, они перестают быть заразными, хотя температура может все еще быть довольно высокой (до 104 градусов по Фаренгейту) в течение нескольких дней после этого.
Поскольку вирусная инфекция в конечном итоге проходит сама по себе, стандартное лечение пятого заболевания направлено на ослабление любых неприятных симптомов. Если у вашего ребенка жар, вы можете дать ему ацетаминофен (детский тайленол). «Чтобы избежать обезвоживания, убедитесь, что ваш ребенок получает много жидкости», — говорит Мюррей. «Обратитесь к врачу, если температура не проходит».
Пятый план лечения заболевания отличается для случаев высокого риска. Младенцы в возрасте от одного до двух месяцев с высокой температурой должны быть доставлены в больницу для лечения.Будущим мамам, особенно в первые 21 неделю беременности, следует немедленно пройти обследование, если они подозревают, что у них есть вирус, и сразу же обсудить лечение пятого заболевания со своим врачом, поскольку в редких случаях болезнь может привести к анемии плода. или даже выкидыш. Пятое заболевание также может быть опасным для людей с иммунодефицитом, таких как ВИЧ или онкологические пациенты, и их врачи могут определить лучший курс лечения.
«К сожалению, не существует вакцины, которая могла бы предотвратить пятую болезнь», — говорит Эль Салиби.Но есть еще несколько вещей, которые можно сделать, чтобы снизить вероятность заражения. «Вы можете помочь предотвратить это, избегая больных детей, особенно детей в начальной школе, которые являются наиболее симптоматичными для этой инфекции», — говорит он.
Помимо избегания тесного контакта с больными, ключом к пятой профилактике болезней является соблюдение правил гигиены: регулярно мойте руки, прикрывайте рот рукавом или локтем, когда кашляете или чихаете, и не касайтесь глаз, рот или нос.
Деннис Л. Мюррей, MD, FAAP, FIDSA, педиатрический специалист по инфекционным заболеваниям из Огасты, Джорджия. Он получил медицинскую степень в Медицинской школе Мичиганского университета и практиковал более 20 лет.
Чади Эль Салиби, доктор медицины, педиатр-инфекционист в Детской больнице Mass General в Бостоне и доцент педиатрии в Гарвардской медицинской школе.
Обратите внимание: Bump, а также материалы и информация, которые он содержит, не предназначены и не являются медицинскими или другими рекомендациями или диагнозом для здоровья и не должны использоваться как таковые.Вы всегда должны проконсультироваться с квалифицированным врачом или медицинским работником о ваших конкретных обстоятельствах.
Plus, еще из The Bump:
Что делать, если ребенок простудился
Как обнаружить и лечить боль в горле у младенцев и детей ясельного возраста
Ваш окончательный путеводитель по детской сыпи
Пятая болезнь (парвовирус B19) — HealthyChildren.
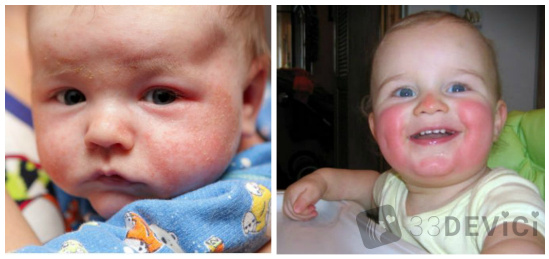 org
orgАвтор: С. Элизабет Уильямс, доктор медицины, магистр здравоохранения, FAAP
Если у вашего ребенка ярко-красные щеки, но он не играл на улице в холодную погоду, это может быть пятая болезнь.Это распространенное детское заболевание получило свое название потому, что оно было пятым заболеванием в историческом списке из шести распространенных болезней. кожные высыпания у детей. Это вызвано вирусом под названием парвовирус B19, который также известен как Инфекционная эритема .
Заболевание обычно несерьезное. Симптомы пятой болезни могут включать легкую сыпь, лихорадка, насморк, мышечные боли и головная боль. Вспышки у детей школьного возраста нередки в конце зимы — начале весны.
Как мне узнать, болен ли мой ребенок пятой болезнью?
Пятая болезнь начинается так же, как и многие другие вирусные инфекции, поэтому бывает трудно точно определить, есть ли она у вашего ребенка.Ваш врач осмотрит сыпь и может сделать анализы крови, чтобы проверить наличие антител к вирусу.
Сыпь — лучший ключ к разгадке. Ярко-красная сыпь, которая появляется первой, известна как сыпь «пощечину». Иногда через несколько дней появляется еще одна сыпь, которая выглядит кружевной. Вторая сыпь часто начинается на туловище и распространяется на руки, ноги и даже подошвы стоп. Может быть зуд, но обычно проходит примерно через неделю. Даже после того, как ребенку станет лучше, сыпь может появиться снова через несколько недель или месяцев, когда вашему ребенку станет жарко (во время упражнений, купания и т. д.).
Как распространяется пятая болезнь?
Пятая болезнь передается от человека к человеку воздушно-капельным путем. Симптомы обычно проявляются через 4–14 дней после контакта с вирусом, а сыпь на щеке появляется примерно через 4–21 день после заражения ребенка.
Ребенок наиболее заразен до появления сыпи и не заразен после появления сыпи. Если человек заболевает пятой болезнью, он обычно не может заболеть снова.
Хорошо
гигиена рук — лучший способ предотвратить распространение пятой болезни в
школа, детский сад и дома.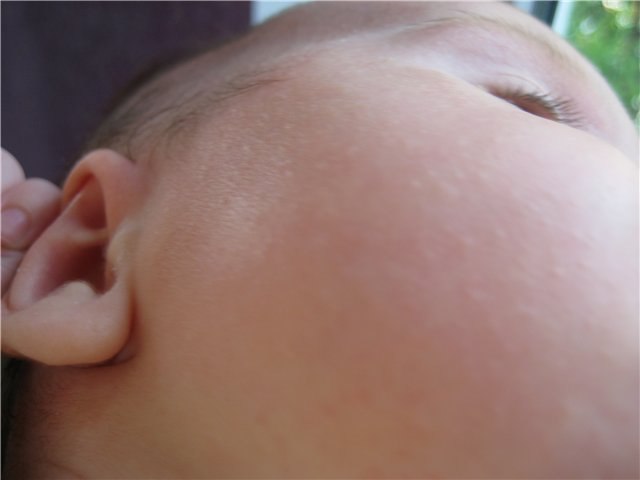 Напомните детям выбрасывать использованные салфетки и убедитесь, что поверхности и предметы, к которым дети прикасаются, регулярно чистятся и дезинфицируются.
Напомните детям выбрасывать использованные салфетки и убедитесь, что поверхности и предметы, к которым дети прикасаются, регулярно чистятся и дезинфицируются.
Когда мой ребенок сможет вернуться в школу или детский сад?
Когда вы видите сыпь, ваш ребенок больше не заразен. Пятое заболевание часто протекает в легкой форме и проходит после отдыха и восстановления в домашних условиях. Ваш врач может порекомендовать ацетаминофен при лихорадке, болях или болях.
Вызывает ли вирус когда-нибудь серьезные проблемы?
Да. Вирус может повлиять на то, как организм вырабатывает красные кровяные тельца — клетки, переносящие кислород по телу.Это подвергает детей с заболеваниями крови или слабой иммунной системы серьезному риску заражения вирусом.
Вирус также может вызывать снижение количества эритроцитов настолько низко, что необходимо переливание крови. Дети с
рак, такой как лейкемия, ВИЧ-инфекция и некоторые виды анемии (низкое количество эритроцитов), например, от
серповидноклеточная анемия, часто приходится обращаться в больницу, если они подхватывают пятую болезнь. Если у вашего ребенка есть какое-либо из этих состояний, проконсультируйтесь с врачом при первых признаках сыпи.
Если у вашего ребенка есть какое-либо из этих состояний, проконсультируйтесь с врачом при первых признаках сыпи.
Что делать, если я забеременею пятой болезнью?
Чаще всего пятая болезнь не вызывает проблем у беременных женщин и их младенцев. В редких случаях могут возникнуть серьезные проблемы, если вирус передается и затрудняет выработку красных кровяных телец у плода. Это может привести к тяжелой анемии, вызывающей hydrops fetalis , скопление жидкости, которое может привести к сердечной недостаточности или смерти.
Беременным женщинам с пятым заболеванием может потребоваться следующее тесты:
Ультразвук, чтобы узнать, есть ли у ребенка проблемы.
Амниоцентез — процедура забора околоплодных вод из матки.
Кордоцентез — процедура для проверки пуповинной крови и выяснения степени тяжести анемии у вашего ребенка. Обычно анемия не тяжелая.
Если у вас или вашего ребенка диагностировано пятое заболевание, вы должны сообщить об этом беременным женщинам, которые могли подвергнуться заражению.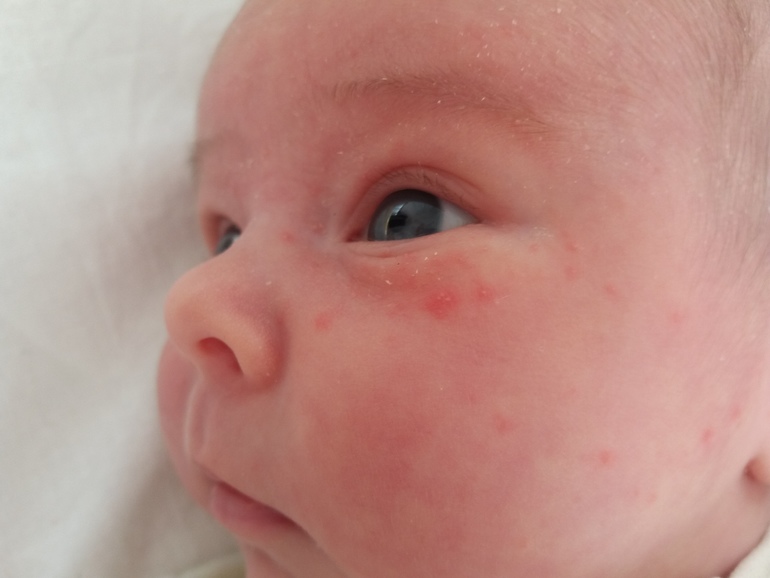
Можно ли спутать пятую болезнь с другой сыпью?
Есть много других заболеваний, связанных с кожной сыпью, но не все они выглядят одинаково.Некоторые — как корь, краснуха (немецкая корь) и ветряная оспа (ветряная оспа) — это легко предотвратить, если вашему ребенку сделаны прививки.
Вирусы также являются причиной распространенных кожных высыпаний у детей, таких как болезнь рук, ног и рта, розеола и даже герпес.
Когда мне следует позвонить детскому врачу?
Если вы считаете, что у вашего ребенка пятое заболевание, можно звоните своему педиатру с вопросами. Немедленно звоните, если симптомы у вашего ребенка ухудшаются, а не улучшаются, вы заметили отек суставов, у вашего ребенка хроническая анемия или ваш ребенок выглядит очень бледным.
Дополнительная информация
О докторе Уильямсе
С. Элизабет Уильямс, доктор медицины, магистр здравоохранения, FAAP, сертифицированный педиатр, является доцентом кафедры общей педиатрии в Детской больнице Монро Каррелл-младший в Нэшвилле, штат Теннеси.
