1,5 месяца не улыбаемся и синеет носогубный треугольник при плаче [Архив]
Просмотр полной версии : 1,5 месяца не улыбаемся и синеет носогубный треугольник при плаче
девочки всем привет, я вроде сама себя считаю опытной мамой, но тут начала волноваться. сыну 1,5 месяца он не улыбается мне совсем, и ещё я заметила недавно синеет носогубный треугольник при плаче. Была сегодня у JP на 6-ти недельном осмотре он сказал, что так может быть, мол ребенок в весе прибавляет никаких видимых проблем он не увидел, но на всякий случай сказал зайдите ко мне через месяц. Также я его спросила про непонятные спазмы у ребенка в течении дня ( выглядит так, как будто кто-то ему по животу бьет, а он не плачет, только сильно кряхтит так и сгибается пополам, и ещё глаза начинают в разные стороны бегать, зрелище ужасное). На мое предположение а не колики ли это, он с радостью согласился, да наверное они:((())))Извиняюсь что так пространно написала, но что-то стала волноваться.
Проблемы:
1,5 мес не улыбаемся
синеет носогубный треугольник при плаче
Что бы это могло быть и стоит ли мне волноваться?
Всем заранее спасибо
могут быть и колики. посинение н-г-т бывает и у здоровых детей.
но, честно говоря, я б взяла направление для начала к педиатру (а еще лучше к неонатологу).
galyaka,
Я не специалист, может кто то из докторов ответит, но у меня есть подруга которую вот так с ее дочкой каждый раз просили зайти через месяц, потому , что каждый ребенок развивается индивидуально. В 5 месяцев только направили к педиатру, appointment через 2 месяца, затем к невропатологу вообщем диагноз ДЦП только после года поставили. Много времени потеряно. Если вы действительно обеспокоены, настаивайте что бы направили на консультацию к специалисту, самим же спокойней будет.
Лана
17.06.2009, 20:50
Проблемы:
1,5 мес не улыбаемся
синеет носогубный треугольник при плаче
и спазмы в течении дня, ночью спит пока нормально
Что бы это могло быть и стоит ли мне волноваться?
Всем заранее спасибо
Не переживайте! Всё у вашего ребёнка впорядке. Голубой носогубный треугольник — это газики. Нас об этом ещё в больнице сразу после родов предупредили. Почаще выкладывайте на животик, делайте велосидет ножками и прочее, чтобы они вышли.
Голубой носогубный треугольник — это газики. Нас об этом ещё в больнице сразу после родов предупредили. Почаще выкладывайте на животик, делайте велосидет ножками и прочее, чтобы они вышли.
А то, что ещё не улыбнулся, так это у всех индивидуально. Ну чуть позже он начнёт вам улыбаться, зато эти улыбочки будут ещё долгожданней и любимей. :hb15:
galyaka,
Я не специалист, может кто то из докторов ответит, но у меня есть подруга которую вот так с ее дочкой каждый раз просили зайти через месяц, потому , что каждый ребенок развивается индивидуально. В 5 месяцев только направили к педиатру, appointment через 2 месяца, затем к невропатологу вообщем диагноз ДЦП только после года поставили. Много времени потеряно. Если вы действительно обеспокоены, настаивайте что бы направили на консультацию к специалисту, самим же спокойней будет.
Лана
17.06.2009, 21:02
Девочки, ну где вы проблему увидели?!Мой совет, почаще улыбайтесь ребёнку сами, дети копитуют мимику.
От газиков мы постояннои используем Infacol.
[QUOTE=Лана]Девочки, ну где вы проблему увидели?!
Мой совет, почаще улыбайтесь ребёнку сами, дети копитуют мимику.
хороший совет, кстати.
От газиков мы постояннои используем Infacol.
молодцы.
Присоединяюсь! Нужна консультация невропотолога, но здесь все равно с педиатра начинают. Никакого месяца идите сейчас к GP за направлением. Дай бог через месяц к педиатру попасть
вообще-то я тоже сразу про невропатолога подумала, но в принципе опытный педиатр и сам определит есть повод волноваться или нет.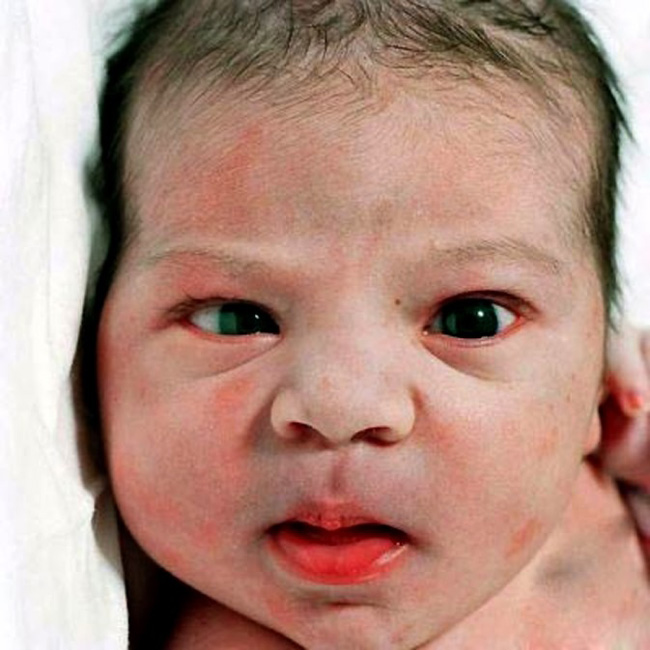
Девочки, ну где вы проблему увидели?!
Лучше увидеть проблему там где ее нет, чем не увидеть там где она есть.
Smirnova
17.06.2009, 21:56
У любой матери очень развита интуиция по отношению к своему ребенку: тепло ему, холодно, плачет он от боли или от скуки и т.д. Довертесь Вашей интуиции, автор. Если Вам Ваши переживания покоя не дают, что Вы о них здесь пишите, то значит дело серьезное. Ребенка в охапку и ко врачу!
Птица Феникс
17.06.2009, 22:26
Не переживайте! Всё у вашего ребёнка впорядке. Голубой носогубный треугольник — это газики. Нас об этом ещё в больнице сразу после родов предупредили. Почаще выкладывайте на животик, делайте велосидет ножками и прочее, чтобы они вышли.
А то, что ещё не улыбнулся, так это у всех индивидуально. Ну чуть позже он начнёт вам улыбаться, зато эти улыбочки будут ещё долгожданней и любимей. :hb15:
Полностью согласна с Ланой. Голубой носогубный треугольный-это газики. Он у Вас случайно не искуственник?- у искусственников очень часто такие проблемы Улыбаться дети в основном начинают в 2 месяца.
Мне, например, казалось, что сын удыбается чуть ли не с первой недели. а вот в 2 месяца как улыбнулся мне своей беззубой улыбкой, вот тогда я поняла, что вот она настоящая улыбка 😆
девочки всем привет, я вроде сама себя считаю опытной мамой, но тут начала волноваться. сыну 1,5 месяца он не улыбается мне совсем, и ещё я заметила недавно синеет носогубный треугольник при плаче. Была сегодня у JP на 6-ти недельном осмотре он сказал, что так может быть, мол ребенок в весе прибавляет никаких видимых проблем он не увидел, но на всякий случай сказал зайдите ко мне через месяц. Также я его спросила про непонятные спазмы у ребенка в течении дня ( выглядит так, как будто кто-то ему по животу бьет, а он не плачет, только сильно кряхтит так и сгибается пополам, и ещё глаза начинают в разные стороны бегать, зрелище ужасное). На мое предположение а не колики ли это, он с радостью согласился, да наверное они:((())))Извиняюсь что так пространно написала, но что-то стала волноваться.
Также я его спросила про непонятные спазмы у ребенка в течении дня ( выглядит так, как будто кто-то ему по животу бьет, а он не плачет, только сильно кряхтит так и сгибается пополам, и ещё глаза начинают в разные стороны бегать, зрелище ужасное). На мое предположение а не колики ли это, он с радостью согласился, да наверное они:((())))Извиняюсь что так пространно написала, но что-то стала волноваться.
1,5 мес не улыбаемся
синеет носогубный треугольник при плаче
и спазмы в течении дня, ночью спит пока нормально
Что бы это могло быть и стоит ли мне волноваться?
Всем заранее спасибо
Вот что еще в голову пришло: Если у вас в хэлс центре хорошая мидвайф (вы во время беременности наблюдались и знаете что она толковая), то всяко она о младенцах больше знает, чем GP. Попробуйте попасть к ней или позвоните — получится быстрее, чем с направлениями. У нас она всегда помогает если какие-то вопросы, даже несмотря на то что это уже не ее работа.
Лана
17.06.2009, 23:10
Мне, например, казалось, что сын удыбается чуть ли не с первой недели. а вот в 2 месяца как улыбнулся мне своей беззубой улыбкой, вот тогда я поняла, что вот она настоящая улыбка 😆
Не переживайте :hb15:
+1 :hb15: к тому же ребёнок может просто быть не улыбчивым, характер такой.
котенька

Проблемы:
1,5 мес не улыбаемся
синеет носогубный треугольник при плаче
и спазмы в течении дня, ночью спит пока нормально
Что бы это могло быть и стоит ли мне волноваться?
Всем заранее спасибо
Уважаемая galyaka,
То что Вы описываете — обычные колики. У всех малышей начинаются по-разному (т.е. в разном возрасте — у кого то с рождения, у кого-то в полтора месяца, слышала что бывает даже с трёх).
Симптом коликов именно первое что Вы описали: «синеет носогубный треугольник при плаче», малыш при этом как-бы ещё вытягивает губки (складывает их в «трубочку» как при удивлении:-) и пытается подтянуть под себя ножки, а потом раздирается в плаче.
Рекомендации в этом случае (плюс к тем что Вам уже посоветовали): подержать ребёночка «столбиком», в вашем возрасте можно и «посадить» удерживая под мышки. Ребенок должен сделать отрыжку (a good burp). Некоторые детки отрыгивают (выпускают воздух) если их положить себе на плечо (опять-же столбиком). Если не отрыгнёт, не отчаивайтесь. Попробуйте погладить животик (по часовой стрелке вокруг пупка), попробуйте также разные средства от коликов. Правда нам, признаюсь сразу, в 2005 году никакие средства не помогли (все известные тогда перепробовали в том числе и Infacol). В этом году с ребеночком помогло очень новейшее средство от коликов которое открыли и запантетовали в Ирландии. http://www.colief.com/
Оказывается что колики во многих случаях виною лактозной недостаточности.
 Почитайте поподробнее об этом на сайте.
Почитайте поподробнее об этом на сайте. Всего Вам наилучшего и удачи в прохождении коликов!
:hb15:
Девочки спасибо всем большое за советы, я наверное к мидвайф загляну, она мне кажется действительно толковее чем наш JP, может конечно я и сама проблему надумываю, но все мои подруги наперебой рассказывают что у них дети чуть ли не с 2-недельного возраста улыбаются и первый вопрос у JP сегодня был ребенок улыбается, вот на меня паника напала:)))) мы на ГВ, возможно колики, но меня смущает то, что они только днем:)))) опять же радоваться надо, а у меня подозрение, что это что-то другое. Вообщем сегодня начали пробовать Инфакол, посмотрим что дальше
Shapoklyak
18.06.2009, 00:07
Может я очень нервная мама, но я бы не стала ждать месяц и психовать.Куда проще заставить ГП сделать апп. у педиатра сейчас, убедиться что это колики и спокойно ждать пока человек захочет вам улыбнуться.
А если вдруг это не колики, то чем раньше вас увидит педиатр, тем лучше.
Когда у младшей через 4 недели после родов не прошла желтушка, наша МВ искренне верила что выкладывание ребенка на солнце через оконное стекло поможет решению проблемы и вполне можно подождать еще месяц-два. Мне хватило ночи что бы прочитать все о непроходимости желчных путей, еще одной ночи что бы понять, что месяц в таком дурдоме я не протяну и через 2 дня мы сделали «динамический анализ крови на биллирубин». Когда я пришла к ГП и сказала что именно это словосочетание нам нужно, она даже не спорила и тут же отправила нас к педиатру.
Еще через 2 дня мы знали что патологии нет и остаток месяца спокойно спали, кушали и ждали пока «само рассосется».
ПС поставить диагноз «колики», как и любой другой диагноз, может педиатр. только у него для этого есть квалификация. диагнозы всяких МБ, как впрочем и ХВ и советчиков в интернете — безответственная фигня.
Девочки спасибо всем большое за советы, я наверное к мидвайф загляну, она мне кажется действительно толковее чем наш JP, может конечно я и сама проблему надумываю, но все мои подруги наперебой рассказывают что у них дети чуть ли не с 2-недельного возраста улыбаются и первый вопрос у JP сегодня был ребенок улыбается, вот на меня паника напала:)))) мы на ГВ, возможно колики, но меня смущает то, что они только днем:)))) опять же радоваться надо, а у меня подозрение, что это что-то другое.
 Вообщем сегодня начали пробовать Инфакол, посмотрим что дальше
Вообщем сегодня начали пробовать Инфакол, посмотрим что дальшеАга, вы побольше подруг слушайте :).
Хотя я тоже по поводу улыбок волновалась. Эдик стал улыбаться недель в 6-7 и то слабо. Всему свое время.
Про колики и вспоминать не хочу — у нас были ночью — по 2-3 часа носила на руках :strah: Их нужно перерасти.
котенька
18.06.2009, 00:15
глаза начинают в разные стороны бегать, зрелище ужасное).Вы имели в виду что глаза на Вас не фокусируются и как-бы кажется что у малыша косоглазие?
У новорожденных первые недели и даже месяцы кажется порой что есть косоглазие, а на самом деле это просто так кажется.
У нас тоже такая-же мучительная картина стоит когда у нашего колики, и потом после того как отрыгнёт то обязательно улыбнётся беззубой улыбкой:-) Первый ребенок откидывал голову и расплывался в улыбке после грудного кормления, а вот второй не улыбается при кормлениях (но может это потому что у него колики гораздо сильнее чем у старшего).
Вообще-то насчёт улыбки, а Вы со своим разговариваете подолгу, гулите с ним ласковым голосом (на близком расстоянии)? Он должен за Вами уже давно следить и поворачивать голову в Вашу сторону при Вашем появлении в его поле зрения. У нас влюбился например в одну яркую мягкую игрушку и расплывается в огромной улыбке при каждом её появлении вблизи его поля зрения.
Sententia
18.06.2009, 00:16
девочки всем привет, я вроде сама себя считаю опытной мамой, но тут начала волноваться. сыну 1,5 месяца он не улыбается мне совсем, и ещё я заметила недавно синеет носогубный треугольник при плаче. Была сегодня у JP на 6-ти недельном осмотре он сказал, что так может быть, мол ребенок в весе прибавляет никаких видимых проблем он не увидел, но на всякий случай сказал зайдите ко мне через месяц. Также я его спросила про непонятные спазмы у ребенка в течении дня ( выглядит так, как будто кто-то ему по животу бьет, а он не плачет, только сильно кряхтит так и сгибается пополам, и ещё глаза начинают в разные стороны бегать, зрелище ужасное). На мое предположение а не колики ли это, он с радостью согласился, да наверное они:((())))Извиняюсь что так пространно написала, но что-то стала волноваться.
На мое предположение а не колики ли это, он с радостью согласился, да наверное они:((())))Извиняюсь что так пространно написала, но что-то стала волноваться.Проблемы:
1,5 мес не улыбаемся
синеет носогубный треугольник при плаче
и спазмы в течении дня, ночью спит пока нормально
Что бы это могло быть и стоит ли мне волноваться?
Всем заранее спасибо
Ответ от мамы, воспитанной двумя детьми в России 🙂
Синий носогубный треугольник при напряжении (в Вашем случае-плач) свидетельствует о незрелости нервной системы, что не является патологией и проходит с возрастом. Другими признаками незрелости могут быть тремор ручек и подбородка, «мраморная» кожа и закатывание глаз.
Вообще, по опыту осмотра новорожденных невропатологом, обычно спрашивают, как ребенок сосет, прибавляет ли. Измеряет окружность головы и смотрят ее соотношение к грудной клетке-эти таблицы можно найти в Интернете. Проверяют основные врожденные рефлексы. Можно проверить самостоятельно. Вот тут хорошо описано.
http://www.9months.ru/press/5/25/
:hb15:
котенька
18.06.2009, 00:21
Ответ от мамы, воспитанной двумя детьми в России 🙂Синий носогубный треугольник при напряжении (в Вашем случае-плач) свидетельствует о незрелости нервной системы, что не является патологией и проходит с возрастом. Другими признаками незрелости могут быть тремор ручек и подбородка, «мраморная» кожа и закатывание глаз.
Вообще, по опыту осмотра новорожденных невропатологом, обычно спрашивают, как ребенок сосет, прибавляет ли. Измеряет окружность головы и смотрят ее соотношение к грудной клетке-эти таблицы можно найти в Интернете. Проверяют основные врожденные рефлексы. Можно проверить самостоятельно. Вот тут хорошо описано.
http://www.9months.ru/press/5/25/
:hb15:
Sententia, не могли бы Вы найти и ссылку мне дать на эти таблицы соотношения окружности головы и грудной клетки, а то я уже давно ищу именно это и не могу найти.
 .. Дело в том что мы (все в семье в нескольких поколениях) имели большой вес при рождении, большую окружность головы и рост выше среднего, а следовательно и вес у нас выше чем у любого среднестатистического младенца. Кстати, мы все очень широкие в грудной клетке. :shy67:
.. Дело в том что мы (все в семье в нескольких поколениях) имели большой вес при рождении, большую окружность головы и рост выше среднего, а следовательно и вес у нас выше чем у любого среднестатистического младенца. Кстати, мы все очень широкие в грудной клетке. :shy67:P.S. Насчёт развития отличная статья по Вашей ссылке!!! Спасибо! :hb15:
http://www.who.int/childgrowth/standards/en/ Вот все стандарты, по ВОЗу. Вес, рост, окружности и тд. Для мальчиков и девочек отдельно, и по возрасту.
Sententia
18.06.2009, 11:17
Sententia, не могли бы Вы найти и ссылку мне дать на эти таблицы соотношения окружности головы и грудной клетки, а то я уже давно ищу именно это и не могу найти… Дело в том что мы (все в семье в нескольких поколениях) имели большой вес при рождении, большую окружность головы и рост выше среднего, а следовательно и вес у нас выше чем у любого среднестатистического младенца. Кстати, мы все очень широкие в грудной клетке. :shy67:P.S. Насчёт развития отличная статья по Вашей ссылке!!! Спасибо! :hb15:
Раз наследственно обусловлено, то таблицы смотреть только любопытсва ради, тем более все пропорционально и гармонично :).
Журнал «9 месяцев» -любимый в детской тематике. Раньше был открыт доступ ко всему архиву, теперь как-то выборочно. Но т.к. основные темы повторяются из года в год, всегда можно найти то, что интересует. И поиск удобный. Написано все доходчиво, но не на примитивном уровне. По раннему развитию много статей, по гимнастике, массажу. Вообщем, если интересно, копайте, много чего найдете http://www.9months.ru/biblio/9months :hb15:
А про размеры уже выше дали ссылку
котенька
18.06.2009, 17:14
http://www.who.int/childgrowth/standards/en/ Вот все стандарты, по ВОЗу. Вес, рост, окружности и тд. Для мальчиков и девочек отдельно, и по возрасту.Спасибо, но эти «стандарты» в каждой красной книжке сейчас имеются.
Мне нужны старые charts (желательно те что были раньше в совке) где сверяли оружность грудной клетки и головы с весом и ростом.
Marina Nikiforova
22.12.2010, 02:12
……………………….
Barboska
22.12.2010, 09:08
Ребенок может же до 3 мес. не улыбаться…
Может я очень нервная мама, но я бы не стала ждать месяц и психовать.
Куда проще заставить ГП сделать апп. у педиатра сейчас, убедиться что это колики и спокойно ждать пока человек захочет вам улыбнуться.
А если вдруг это не колики, то чем раньше вас увидит педиатр, тем лучше.
Когда у младшей через 4 недели после родов не прошла желтушка, наша МВ искренне верила что выкладывание ребенка на солнце через оконное стекло поможет решению проблемы и вполне можно подождать еще месяц-два. Мне хватило ночи что бы прочитать все о непроходимости желчных путей, еще одной ночи что бы понять, что месяц в таком дурдоме я не протяну и через 2 дня мы сделали «динамический анализ крови на биллирубин». Когда я пришла к ГП и сказала что именно это словосочетание нам нужно, она даже не спорила и тут же отправила нас к педиатру.
Еще через 2 дня мы знали что патологии нет и остаток месяца спокойно спали, кушали и ждали пока «само рассосется».
ПС поставить диагноз «колики», как и любой другой диагноз, может педиатр. только у него для этого есть квалификация. диагнозы всяких МБ, как впрочем и ХВ и советчиков в интернете — безответственная фигня.
Я согласна. Посинение НТ может быть как при некоторой незрелости нервной системы, что естесственно, скорректируется со временем. НО….
Автор, ребенок-то доношеный? Роды как прошли? Была ли гипоксия в родах, закричал как, как в весе прибавил за эти 1.5 месяца?
То есть вы поняли, что нужно ответить на миллион вопросов, чтобы понять что там.
Далее этот симптом может быть признаком порока сердца, начиная от самого легкого и заканчивая сложным. Но при пороках сердца будут и другие симптомы, которые я тут перечислять не буду.
В общем, чтобы исключить самую серьезную патологию в России бы сделали УЗИ сердца и кардиограмму. Но опять же, если бы врач своими глазами увидел это посинение и самого ребенка.
Но опять же, если бы врач своими глазами увидел это посинение и самого ребенка.
Паниковать не надо. Наблюдайте за ребенком. Если что-то еще вызывает беспокойство кроме этого треугольника, но настаивайте на обследовании.
Очень похоже на колики. У нас они проходили ярковыраженно :strah: с криками на всю ночь, никакие капельки не помогали, длились около месяца. Насчет посинения нсг не помню, может и было :girl2: Насчет улыбки тоже не подскажу, но знаю девочку, которая в детстве не улыбалась и не плакала, без эмоций — для меня это загадка.
Но я бы все равно прошла обследование для своего спокойствия :shy67:
casablanca
23.12.2010, 00:40
Автор, ребенок-то доношеный? Роды как прошли?
То есть вы поняли, что нужно ответить на миллион вопросов, чтобы понять что там.
Треду 1.5 года, ребёнку ещё больше. 😉
Треду 1.5 года, ребёнку ещё больше.
😆 😆 😆
Точно.
Powered by vBulletin™ Version 4.2.2 Copyright © 2021 vBulletin Solutions, Inc. All rights reserved. Перевод: zCarot
Когда стоит обратиться к детскому кардиологу
Сердечно-сосудистые заболевания у детей в настоящее время занимают 12 место по степени распространенности. И чем раньше проводится диагностика, чем раньше установлен правильный диагноз, тем больше шансов на улучшение качества и продолжительности жизни пациента. О том, когда ребёнка нужно показать специалисту, рассказала врач-кардиолог КЛИНИКИ СИТИЛАБ Ольга Викрист.
Начиная с маленького возраста важно не пропустить врождённые пороки сердца, а также заболевания проводящей системы сердца и каналопатии, заболевания сердечной мышцы. Все эти факторы могут привести к нарушениям ритма сердца и риску внезапной сердечной смерти. Так что цена бездействия может оказаться слишком высокой.
Именно поэтому детям первого месяца жизни проводят эхокардиографический скрининг, а в год ЭКГ-скрининг. Однако заболевания сердечно-сосудистой системы могут проявляться после того, как плановые обследования проведены.
На что же нужно обратить внимание, чтобы не пропустить заболевание сердца у ребёнка?
- на общее состояние: активность, цвет кожных покровов
- как ребёнок ест, прибавляет в весе
- устаёт ли после активных игр, нет ли у него одышки
- не синеет ли кожа или носогубный треугольник, пальчики.
Другие симптомы, которые требуют консультации детского кардиолога:
- головокружения и потери сознания
- одышка (учащённое дыхание с втяжением межрёберных промежутков или раздуванием крыльев носа)
- боли в области сердца или в животе при физической нагрузке
- частые бронхо-легочные заболевания
- повышенная потливость, передышки при кормлении и при активных играх и т.д.
Обязательно следует обратиться, если в семье ребёнка были случаи внезапных смертей до 50 лет, нарушения ритма и врожденные пороки. А также после некоторых интеркуррентных заболеваний проводится профилактическое проведение обследований для исключения осложнений: после ангины, скарлатины, ветряной оспы, бронхитов и пневмоний.
Будьте внимательны к своему малышу! Записаться на приём к детскому кардиологу, чтобы получить консультацию и пройти необходимые исследования, вы всегда можете по телефону 211-00-81.
Синий треугольник вокруг рта у ребенка
Автор Редакция KrohaPuzz На чтение 6 мин. Просмотров 2k. Обновлено
Первые дни жизни малыша родители беспокоятся по каждому поводу, кроха пугает беззащитностью и ответственностью. Одной из причин для переживания является посинение носогубного треугольника у грудничка – в медицине обозначается термином цианоз.
Причины и виды посинения
Такое посинение может возникать как у здоровых, так и больных детей.
Рассмотрим первый случай, который не опасен и не требует медикаментозного лечения. У здорового малыша посинение носогубного треугольника возможно:
- во время плача;
- после купания;
- после прогулки;
- из-за тонкой кожи.
Во время плача ребенка – кровь не насыщается кислородом. Поэтому носогубный треугольник, в котором переплетение вен – синеет.
При купании температура воды должна быть комфортной для ребенка, около 37 С°. Если после водных процедур происходит посинение малыша – значит ему холодно, кровоснабжение замедлено, поэтому возникает цианоз.
Во время длительной прогулки так же возможно переохлаждение малыша, о чем свидетельствует реакция носогубного треугольника. Многослойная хлопковая одежда ребенка позволяет ему не перегреться и не замерзнуть.
Если у малыша тонкая кожа: вены хорошо видно на животе, то и треугольник будет синим. При этом малыш должен быть спокойным и довольным.
Существуют следующие причины цианоза, на которые родители не могут повлиять самостоятельно; требуют медицинского вмешательства:
- порок сердца;
- неразвитость легочной системы;
- неразвитость нервной системы;
- вирусная или бактериальная инфекция.
Как определить: стоит беспокоиться или нет? Нужно внимательно следить за самочувствием ребенка, состоянием его кожных покровов, дыханием. Признаками необходимости лечения цианоза являются:
- постоянно синий треугольник;
- кашель, одышка;
- слабость и вялость ребенка;
- недоношенность.

Виды цианоза:
- центральный – возникает при легочной недостаточности или смешивании артериальной и венозной крови, такое возможно из-за наличия овального окошка в сердце ребенка;
- перифирический – следствие замедленного кровотока из-за переохлаждения или патологии сердца.
Если у ребенка синеет носогубный треугольник, нужно обязательно сказать об этом врачу, даже если в остальном он доволен и спокоен. Педиатр и невропатолог профессиональным взглядом определят здоров ребенок или нет, назначат дополнительные исследования УЗИ и ЭКГ.
Возможные последствия
Так ли опасен цианоз, стоит ли паниковать? При цианозе возможны следующие последствия:
- развитие гипоксии;
- вторичный эритроцитоз – загустение крови;
- повышение уровня гемоглобина;
- кислородное голодание;
- головная боль.
Все эти неприятные последствия устраняются длительными прогулками на свежем воздухе. Речь идет об обычном посинении без приступов одышки.
Это не касается цианоза из-за серьезных патологий, когда ребенку катастрофически не хватает кислорода. В таких случаях состояние ребенка говорит само за себя, нужно вызывать скорую.
Предупреждение цианоза
Можно ли предупредить цианоз? Лучше всего задуматься об этом, еще когда ребенок в утробе матери. Беременная должна хорошо питаться, достаточно много двигаться и не употреблять вредные продукты. К сожалению даже соблюдение всех этих пунктов не может гарантировать рождение абсолютно здорового малыша. Если ребенок родился с патологиями – не страшно, современная медицина сильна. От мамы нужна только любовь и уход.
Предупреждение цианоза новорожденного заключается в:
- сбалансированном питании матери грудничка;
- соблюдении режима сна и бодрствования;
- длительных прогулках;
- ежедневном оздоровительном массаже и гимнастике;
- соблюдении температурного режима.
И главный пункт, который нельзя не упомянуть – в спокойствии матери. Довольная и отдохнувшая мать всегда знает, что хочет ребенок. Ее разум чист и активен.
Многие молодые мамы пренебрегают этим важным пунктом: утомленные и замученные они не могут заряжать ребенка своей радостью и любовью, не понимают его потребностей.
Лечение
Лечение самого цианоза не происходит, только профилактика и борьба с симптомами.
Лечатся болезни-причины:
- воспалительные заболевания – медикаментами;
- патологии легких и сердца – хирургическим путем;
- недоношенность – медикаментами и хорошим уходом.
Всем новорожденным назначают УЗИ органов, благодаря которому выявляются патологии на ранних стадиях. Одна из них – открытое овальное окно в сердце, наблюдается у большинства младенцев. Из-за него происходит смешивание крови и возникает синюшность. До года ребенка не оперируют, окно обычно зарастает само. Родителям рекомендуют соблюдать режим предупреждения цианоза.
Новорожденный, больной или здоровый, требует особого внимания и заботы. В первый год жизни ребенка происходит закладывание и формирование личности: он очень быстро растет, требует занятий для полноценного развития. Болезни и патологии в этом возрасте лечатся практически без последствий, можно даже забыть, что такое было.
Реальные истории
Мама Марина, г. Чебоксары: «Всю беременность я соблюдала режим и все рекомендации, но почему-то организм был против беременности и меня все время клали на сохранение. Ребенок родился в срок, но маленький, как недоношенный. Была куча патологий и болезней: воспаление легких, открытое овальное окно, недоразвитость одного полушария мозга. С таким букетом нас положили в отделение патологии новорожденных. Ребенок был бледный, носогубка синяя. Для поддержания температуры научили подкладывать под ноги бутылку горячей воды, завернутую в пеленку. В помещении было тепло, но больному ребенку тяжело поддерживать свою температуру, уходит много сил, кровообращение замедляется. И конечно же нас вылечили, хоть и лежали мы там целый месяц. Сейчас мальчик большой, первоклашка, учится хорошо. И не скажешь, что такое испытание было. Спасибо современной медицине.»
И конечно же нас вылечили, хоть и лежали мы там целый месяц. Сейчас мальчик большой, первоклашка, учится хорошо. И не скажешь, что такое испытание было. Спасибо современной медицине.»
Мама Света, г. Орел: « У нас было, что носогубный треугольник синел после прогулки. Хотя прогулки наоборот должны помогать при цианозе. Посоветовалась с врачом, она сказала, что ребенок абсолютно здоров, и скорее всего он мерзнет. Посоветовала одеваться многослойно, чтобы тепло не уходило. Тогда я добавила еще один слой распашонки и ползунков. И проблемы не стало. Хорошо, что простудиться не успели.»
Если синеет носогубный треугольник у грудничка не стоит паниковать, тем более, когда ребенок спокоен. Сначала нужно попытаться найти причину: может ему холодно или он плакал и только успокоился. В таком случае это нормально. Так же считается допустимой синева носогубки новорожденного до трех дней, его легкие еще не настроились на полноценную работу. Но в случае если ребенок часто дышит, хрипит, он вялый и плохо кушает следует вызвать врача или скорую помощь. Лучше скорую, в больнице сразу сделают все необходимые исследования и можно быть спокойным за здоровье крохи.
Уже слышали о самой маленькой девочке из Англии, рост которой не превысит всего 90 см?
Новорожденный ребенок – самые частые вопросы
НеонатологияИлья Акинфиев:
Передача «Профилактика заболеваний». С вами ее ведущие: я, Илья Акинфиев.
Денис Хохлов:
И я, Денис Хохлов. Сегодня мы хотим поговорить о новорожденных детишках. Во всех их проблемах нам поможет разобраться наш гость Попова Светлана Сергеевна, доктор-неонаталог.
Светлана, расскажите, что это за профессия такая – неонатолог? Чем она отличается от обычного педиатра? Какая-то есть разница?
Светлана Попова:
Да, разница очень большая, Денис. Врач-неонатолог занимается детками, которые только что родились, от 0 и до того момента, пока он не стабилизируется. Врач-неонатолог может наблюдать ребенка до 6 месяцев, если он родился глубоко недоношенным. Например, срок гестации менее, чем 30 недель. Мы выхаживаем детей. Чаще всего, просто так детки раньше срока не рождаются – значит, была какая-то проблема у мамы. Либо это преэклампсия – тяжелые роды, либо инфекция. Чаще всего совсем маленькие детки, рожденные раньше 30 недель, попадают в отделение реанимации. Они находятся под тщательным наблюдением врачей неонатологов-реаниматологов, могут находится на ЭВЛ, на СИПАП. Чтобы понимали, СИПАП – это тоже вспомогательная аппаратура, которая помогает ребенку дышать, но через нос – не интубирует детей. В носик вставляют трубочку, грубо говоря, туда подается кислород необходимой концентрации, чтобы ребенок держал сатурацию. Сатурация – это насыщение кислородом крови. Все показания выводятся на монитор.
Врач-неонатолог занимается детками, которые только что родились, от 0 и до того момента, пока он не стабилизируется. Врач-неонатолог может наблюдать ребенка до 6 месяцев, если он родился глубоко недоношенным. Например, срок гестации менее, чем 30 недель. Мы выхаживаем детей. Чаще всего, просто так детки раньше срока не рождаются – значит, была какая-то проблема у мамы. Либо это преэклампсия – тяжелые роды, либо инфекция. Чаще всего совсем маленькие детки, рожденные раньше 30 недель, попадают в отделение реанимации. Они находятся под тщательным наблюдением врачей неонатологов-реаниматологов, могут находится на ЭВЛ, на СИПАП. Чтобы понимали, СИПАП – это тоже вспомогательная аппаратура, которая помогает ребенку дышать, но через нос – не интубирует детей. В носик вставляют трубочку, грубо говоря, туда подается кислород необходимой концентрации, чтобы ребенок держал сатурацию. Сатурация – это насыщение кислородом крови. Все показания выводятся на монитор.
Илья Акинфиев:
Выдох, получается, ребеночек сам делает?
Светлана Попова:
Здесь очень много нюансов. Это врачи-реаниматологи подробнее расскажут. Да, есть возможность, чтобы ребенок сам вдыхал и выдыхал, и есть, когда ему помогает аппаратура. Как только ребенок стабилизируется, ему не требуется больше наблюдение реанимации, он на самостоятельном дыхании. Иногда, может быть, требовался просто дополнительный кислород в виде маски или кислородной палатки – ребеночка в таком случае отдают нам, врачам-неонатологам.
Денис Хохлов:
Они такие маленькие, лежат там в этих своих кювезах, домиках, «космических аппаратах».
Светлана Попова:
Этот «космический аппарат» содержит определенную температуру, 33-34℃, чтобы было тепло. Поскольку терморегуляция таких деток нарушена, они мерзнут. Когда ребенок меньше килограмма, стараются как можно реже открывать кювез, только в случае необходимости, чтобы провести медицинские манипуляции. Когда ребенок более килограмма, уже стараются, чтобы приходила мама. Мама приходит и до того момента, естественно, пока ребенок находится в кювезе и лишний раз его нельзя открывать. Ребенок все чувствует. Он чувствует, что мама рядом. Он 9 месяцев, в данном случае 6-7 месяцев, находился в утробе мамы.
Когда ребенок более килограмма, уже стараются, чтобы приходила мама. Мама приходит и до того момента, естественно, пока ребенок находится в кювезе и лишний раз его нельзя открывать. Ребенок все чувствует. Он чувствует, что мама рядом. Он 9 месяцев, в данном случае 6-7 месяцев, находился в утробе мамы.
Денис Хохлов:
Какие самые ранние сроки выхаживаются?
Светлана Попова:
У нас сейчас по закону рождённые дети – 24 недели и более 500 г. Но я знаю случаи, когда выхаживали детей весом 480 г. Меньше, чем на ладошке.
Далее, если ребенок стабилен и находится на дыхании дополнительным кислородом, кислород через маску вводится в кювез, его отдают нам, врачам-неонатологам. Чаще всего все врачи-неонатологи имеют второй сертификат – сертификат реаниматолога. Как вы понимаете, все дети очень пограничны, в любой момент нужно вовремя среагировать, чтобы оказать ребёнку необходимую помощь.
Мама приходит, открывает кювез. Если ребенок в состоянии хоть на какое-то время держать самостоятельно тепло, его выкладывают на грудь маме, чтобы он чувствовал тепло мамы. Я не дорассказала. Все время, пока он находится в животе у мамы, ребенок чувствует, ее голос слышит, чувствует ее настроение. Всем мамам деток, которые родились раньше срока, нельзя расстраиваться, нельзя плакать, они должны быть настроены на позитив.
Денис Хохлов:
Вы рассказываете всё это мамочкам?
Светлана Попова:
Да. Мы говорим мамам: «Вместе с вами». Каждый врач-неонатолог, особенно это хорошо у нас в Москве практикуется, на всех консилиумах, симпозиумах, что мы с мамами заодно, что наша общая задача – здоровье ее ребенка. Мы должны все вместе бороться. Настрой мамы на то, что все будет хорошо, ее уверенность передается малышу, и малышу становится гораздо спокойнее. Они гораздо быстрее набирают вес, идут на поправку.
К сожалению, бывает, что детки рождаются с внутриутробной инфекцией. В этом никто не виноват. Насколько бы тщательно за собой не следила мама – никто не застрахован от той же простуды, ОРВИ или обострения хронической болезни, как тонзиллит, пиелонефрит. Малыш получает эту инфекцию. Тут, опять же, вступаем в роль мы. Тут даже не зависит, доношенный или недоношенный ребенок. Каждый ребенок может родиться с внутриутробной инфекцией. Начинается антибактериальная терапия. Я хочу сказать всем мамам. Обычно всех очень сильно пугает слово «антибиотики». Но, поверьте, антибиотики просто так не используют. Есть несколько схем, с которых мы начинаем стартовую антибактериальную терапию. В момент, когда мы начали, все берут посевы, что именно высеется. Если первая схема антибиотиков не срабатывает (но чаще, кстати, все получается), то у нас уже готов посев на чувствительность. Соответственно, мы уже подбираем нужный антибиотик.
Мы с мамами заодно, наша общая задача – здоровье ее ребенка.
Денис Хохлов:
Это, в любом случае, работа профессионалов, которые отвечают за свои назначения.
Светлана Попова:
Да. Я еще хочу добавить к самолечению, что некоторые мамы, папы любят сами себе назначать антибиотики. Пропивают их не тем курсом, не теми дозами, и у них вырабатывают резистентность. Соответственно, та же резистентность получается и у малыша к антибиотикам. Есть, все-таки, здравый смысл, хотя многие возмущаются, что антибиотики перестали продавать без рецепта. Но он необходим. Потому что самолечение приводит к очень плохим последствиям.
Денис Хохлов:
Да, сейчас требуют рецепт. За границей купить просто так антибиотик нельзя, нужен рецепт. У нас это, к счастью, действительно, тоже практикуется. Дело в том, что сейчас очень много устойчивых микроорганизмов к бактериальным инфекциям.
Светлана Попова:
Да, мы – врачи, мы для учимся бесконечное количество лет, чтобы приблизительно знать, на какую флору что действует.
Денис Хохлов:
Многие на банальные ОРВИ начинают принимать антибиотики, которые на вирус не действуют.
Светлана Попова:
Пропьют его три дня – температура упала.
Денис Хохлов:
Тренируют свою флору для того, чтобы она стала более злая и устойчивая.
Светлана Попова:
Да, и потом все это отражается на наших маленьких пациентах.
Очень часто задают вопрос: что такое «осьминожки»? Зачем они нужны? Дело в том, что в утробе мамы малыш держится за пуповину. Эти осьминожки дают ощущение, он за них хватается – и у него складывается впечатление, что он держится за пуповину. Он успокаивается. Есть большой смысл, если перед этим еще осьминожку подержала мама и она пахнет еще мамой. Это уникальная методика, которую разработали и активно используют в московских клиниках – осьминожки.
Также существуют гнезда. В кювезе находится гнездо. Оно либо специально шьется из плотной фланелевой ткани, либо медсестры его делают из пеленок, чтобы ребенок был со всех сторон прижат, как будто он находится в животе у мамы, чтобы он еще луче держал тепло. Затем, когда мы уже убедимся полностью, что он держит сатурацию, набирает вес, со всеми инфекциями мы справились.
Денис Хохлов:
Где вы работаете? Вы хотели рассказать про свою работу, кстати.
Светлана Попова:
Я работаю в Детской инфекционной клинической больнице № 6. В 2016 году на базе нашей больницы открылся Центр внутриутробных и постнатальных инфекций новорожденных. Наши специалисты, все врачи имеют два сертификата. Первый – это неонатология. Чаще всего это законченная ординатура или интернатура. Также сертификат реаниматолога. Наше Центр рассчитан на 165 коек, каждое отделение имеет свой профиль. Одно отделение берет совсем маленьких недоношенных деток. Заведующей является Брагина Елена Михайловна, она их виртуозно выхаживает. Она берет деток от 1,5 килограмм и меньше. Как только они начинают самостоятельно дышать, она их берет под свое крыло. Мы берем чуть побольше. Мое отделение, в котором я работаю, мы берем деток ближе к 2 килограммам, все дети, которые поступают с внутриутробной инфекцией или постнатальной инфекцией. То есть инфекция может реализоваться не сразу, а может дать о себе знать через 3, через 7 дней. Главное – найти источник инфекции, очаг инфекции. В нашем центре это очень хорошо поставлено. При необходимости, если мы видим что-то подозрительное, хотя легких чисто, моча чистая, мы пунктируем ребенка. Я могу сказать, что достаточно часто встречаются неонатальные менингиты. Сейчас слово «менингит» не должно пугать родителей, потому что мы тут же назначаем дозу антибиотиков в менингеальных дозах. Я скажу, что через 3 дня, или курс, через 10 дней, в принципе, ребенок уже здоров. Далее мы его наблюдаем, как он будет себя вести.
Денис Хохлов:
Хочется поговорить о роли отца. Про маму мы поняли: мама должна быть рядом. А папа?
Светлана Попова:
Папа тоже должен быть рядом. С первых дней жизни ребенок должен понимать, что есть второй человек в его жизни – папа, его всегда пропускают. Мама – это совместное пребывание, естественно, а папу всегда пропускают в палаты. Он должен обнять малыша. Малыши очень-очень понимают слова. Они понимают чувства, но не только чувства от мам. Папины руки – это чувство защищенности, оно передается. Первые контакты с отцами очень важны, чтобы в дальнейшем складывались хорошие и близкие отношения у ребенка с папой, именно с этого все и закладывается.
Денис Хохлов:
Папе тоже нужно познакомиться с ребенком. Как отец двоих детей я понимаю это. Папа тоже нуждается в том, чтобы, действительно, почувствовать своего ребенка, ощутить чувство.
Светлана Попова:
Когда дети становятся чуть старше, выписываются из стационара, они больше любят отцов. Почему? Мама – она вся тревожная, вся волнительная. А папы обнимут крепко, вверх подкинут, поймают, перевернут. Физический контакт для детей очень важен, как и для отцов, в будущем. Если папа подбросил ребёнка и поймал, крепко обнял, и при этом ничего не сделал, вызывает большое доверие к себе. Бывают случаи, когда, действительно, впоследствии дети больше привязаны к папам. С 3-4 лет обычно уже мама не очень нужна, нужен папа: «Я хочу с папой», «Я поеду с папой». Все закладывается именно в этот период – период новорожденности, так что папа также должен приходить.
Есть партнерские роды. Каждый раз акушеры-гинекологи, которые приняли младенца, предлагают папе положить ребенка к себе на грудь. Папы пугаются, им страшно, хотя ничего в этом страшного нет. Это так же важно, контакт такой же: кожа.
Всё закладывается именно в период новорожденности, поэтому папа тоже должен быть рядом.
Денис Хохлов:
Но они такие маленькие! Даже маме, когда она первый раз видит ребенка, если, действительно, первый ребенок – его страшно потрогать: он такой маленький! А для папы это, вообще… Конечно, нужно себя перебороть.
Светлана Попова:
Нужно. Всем папам нужно. Если вы пошли на партнерские роды – будьте готовы к тому, что вы возьмете ребенка на грудь. Морально себя на это настраивайте.
Дети очень реагируют на запахи. Контакт кожа к коже очень важен для детей, поэтому, естественно, в нашем центре также практикуется совместное пребывание. Есть ряд причин, например, по которым мама не может кормить грудью ребенка. Это не обязательно суперинфекционные заболевания. Это, например, идет резус-конфликт либо по группе крови, либо по резус-фактору, и в какой-то момент может снять с молока. Мамы начинают очень переживать: «Как же так?» Говорю: «Ничего страшного. Вы чаще обнимайте малыша – у вас будет тот же самый контакт с ребенком. Ничего страшного». Если вдруг молоко у мамы пропало – да, это не очень хорошо, нужно стимулировать лактацию, стараться сцеживаться, не сдаваться. Но при этом не паниковать. Чтобы мамы не паниковали, для этого есть врачи-неонатологи, которые находят инфекции. Не обязательно ребенок с инфекцией переходит на 2-й этап выхаживания. Если врач-неонатолог в роддоме предлагает маме, советует пойти на 2-й этап выхаживания – не стоит бояться.
Денис Хохлов:
что это такое 2-й этап выхаживания? Расскажите нам.
Светлана Попова:
Все боятся, что это. «Зачем мы поедем в больницу?» На самом деле, это не совсем больница. На 2-м этапе выхаживания мы обследуем деток. Что могло смутить врача-неонатолога в роддоме? Очень часто в конце беременности у мамы начинают отекать ноги, поднимается давление, падает гемоглобин. Все это сказывается на малыше. Для этого на 2-м этапе выхаживания делается нейросонография, УЗИ мозга. Его консультируют неврологи, его послушают несколько врачей, сердечко, снимут ЭКГ, обязательно сделают ЭхоКГ. Наш стационар, как раз, отличается тем, что Президентом нашего стационара является доктор медицинских наук Дегтярева Елена Александровна, профессор кардиологии. Она очень тщательно осматривает каждого малыша с патологией сердца. Мы, неонатологи, можем даже визуально не заметить. Кажется, ничего страшного, нормально. Синеет носогубный треугольник – «просто не зрелый». Но мы все равно покажем нашим специалистам, их очень большой штат. Это профессора из академии РАН.
Денис Хохлов:
Чтобы не упустить патологию сердца?
Светлана Попова:
Да, потому что все, что вовремя диагностировано, как вы знаете прекрасно, лечится. Мы активно используем телемедицину, например. Если у меня есть сомнения по поводу хирургии у малыша, то я без проблем связываюсь с врачами Морозовской больницы, с хирургами. Посылаю им фото, снимки, УЗИ. Мы созваниваемся, обсуждаем. Возможно, проводим дополнительные обследования. Хирурги говорят: «Да. Присылайте, отправляйте к нам, это наш».
Денис Хохлов:
Замечательно! Новые технологии на службе у медицины.
Светлана Попова:
Да, мы активно используем. Или говорят: «Нет. Ничего страшного. Давайте понаблюдаем». Причем, они сами через два часа перезванивают и узнают, как дела. Все хорошо – значит, это была не хирургическая патология. Потому что лишний раз транспортировать новорожденного ребенка, тем более, если он болеет, не есть хорошо ни для ребенка, ни в экономическом плане – гонять скорую помощь просто так туда-сюда. Зачем? Есть телемедицина, и два врача на равных между собой могут спокойно обсудить проблему и ее решить. В нашем стационаре это используется.
Илья Акинфиев:
Неонатологи – они только в стационаре? Где их еще можно встретить?
Светлана Попова:
К сожалению, только в стационаре. Но при каждом стационаре есть отделение катамнеза, или частного приема. Цены устанавливает Департамент, они совершенно смешные по сравнению с частными клиниками. Любая мама может обратиться, записаться на сайте. Я уверена, что есть почти при любой больнице города Москвы. Врач-неонатолог осмотрит, даст рекомендации.
Денис Хохлов:
В каких случаях нужно обращаться? Что может насторожить?
Светлана Попова:
Например, с чем чаще всего сталкивалась я. В нашу больницу поступают дети с проблемами не только из роддомов, но и из дома. Например, стул у ребенка, у ребенка постоянно понос. Все педиатры в один голос маме говорят: «Соблюдайте диету». Бедная мама уже ничего, кроме этой несчастной гречки не ест – все равно у ребенка живот дует, ему плохо, он не спит. Скорая помощь приезжает – понимает, что у ребенка уже чуть ли не обезвоживание начинается. Очень грамотные врачи скорой помощи, они все молодцы. Они не дают никаких рекомендаций. Там педиатры, они понимают, что дело пахнет керосином, и сразу привозят к нам. В результате все гораздо банальнее: лактазная недостаточность. Что можно сделать? Мы берем анализ кала на углеводы, тут же переводим ребенка на безлактазную смесь. Как только нормализуется стул, есть препараты с лактозой (это Лактаза Бэби), которые мама дает перед кормлением, и продолжает спокойно кормить ребенка грудью. Все счастливы. Мама счастлива, ребенок получает молоко, стул всегда нормальный. Всё переваривает, всё хорошо. Я не могу судить за это педиатров, что они это не знают, потому что педиатр – это человек, который лечит деток до 18 лет.
Денис Хохлов:
Его спектр знаний должен быть огромный.
Светлана Попова:
Должен быть очень большой, да. Спектр знаний неонатологии очень узок, очень специфичен. Например, рождаются детки, перенесшие сильную внутриутробную гипоксию, у них на ручках вывернутые кисти. У родителей паника: «Что делать?» Тут же хирурги: «Надо исправлять, гипсовать». На самом деле, это последствия внутриутробной гипоксии. Достаточно дать антигипоксанты, провести метаболическую терапию, и все возвращается в норму. Потом мы даем обязательно все рекомендации. Такие детки осматриваются обязательно профессором (например, Ахмина Наталия Ивановна) кафедры РМАПО. Потихонечку они выравниваются, никакие хирурги, операции, ничего не требуется.
Илья Акинфиев:
Существуют выездные бригады неонатологов для экстренных случаев?
Светлана Попова:
Если ребенка переводят из роддома к нам – его
Перевозит скорая помощь, и на ней, естественно, врачи неонатологи-реаниматологи. Специализированные бригады – не просто педиатрическая.
Илья Акинфиев:
А если, например, смерть на дому ребенка, кто выезжает? Какая бригада?
Светлана Попова:
Здесь уже не поможет. Выезжает детская бригада, уже констатация. Если роды на дому, ребенок рождается – да, выезжает детская реанимация, которая быстро привозит ребенка в стационар. Я могу сказать, что я активный противник родов дома. Я встречалась с такими родителями, с такими детьми, и не раз. В чем дело? Обвитие пуповины около шеи. Если бы ребенок рождался в роддоме, ему дали бы кислород, раздышали бы, и все было бы хорошо. А то, посмотрите, пока он родился, пока родители поняли, что что-то не то, пока, пусть 3-4 минуты доехала бригада – время уже упущено. Да, мы этих детей, конечно, выхаживаем максимально, но всё могло обойтись и малой кровью. Ребенок мог вообще не находиться в стационаре. Он мог родиться в роддоме и через 3 дня спокойно, в обнимку с мамой пойти домой.
Денис Хохлов:
Какие процедуры необходимы для новорожденного? Практические советы у вас есть?
Светлана Попова:
Обязательно. Когда малыш проснулся, первым делом его надо умыть, как и взрослого человека. Нужно протереть ему обязательно глазки: от наружного угла ко внутреннему. Это делается кипяченой водой с помощью ватных дисков. Каждый глаз – отдельным ватным диском. Надо почистить ему носик, ушки. Только ни в коем случае не надо ни в носик, ни в ушки, и повторяют все ЛОР-врачи, лезть ватными палочками.
Денис Хохлов:
Мне кажется, и взрослым не надо лезть ватными палочками, потому что это одна из основных причин отитов у людей.
Светлана Попова:
Да. Мама из ватки аккуратно делает жгутики и вычищает.
Денис Хохлов:
Вазелин нужен на жгутик?
Светлана Попова:
Можно детский крем, можно вазелин, не противопоказано. Но чаще всего даже обычный жгутик, ничем не смазанный, хорошо все у деток убирает. Вообще, я очень люблю вазелиновое масло, потому что у недоношенных или незрелодоношенных детей вся кожа еще сухая. Все эти современные масла почему-то с ароматизаторами, которые очень часто дают аллергии. Выбирая косметику для малыша, постарайтесь, чтобы она ничем не пахла. Когда она ничем не пахнет, никакой отдушки в ней нет – значит, никаких ароматизаторов не добавлено, все будет хорошо, никакой аллергии нам бояться не надо.
Что еще? Купание малышей должно быть ежедневно. У ребеночка должна быть маленькая ванна в первом месяце жизни. Купать, я считаю, должны, все-таки, папы. Как раз, тот самый момент, когда они имеют и контакт с ребенком, и ничего суперстрашного, серьезного нет. У всех пап хорошая реакция, папы, как мамы, в этот момент становятся тоже очень чуткими, так же, как ниндзя, слышат всё в ночи. Не раз бывали случаи, когда папа маму будит: «Слушай, что-то не так», а мама спит крепким сном. Чтобы купали малышей папы. Раз в неделю – с каким-то средством в виде геля для душа для малышей, а остальные дни, шесть дней в неделю – ванночки с травами. Можно ромашку заваривать, обычную ромашку, которая продается в пакетиках, сушеная, в аптеках. Заварили кипятком, она настоялась, вылили в ванночку. Обязательно купать малышей.
Что касается прогулок. Первый вдох воздуха он делает, когда он вышел из роддома или из 2-го этапа выхаживания, первый раз он столкнулся. Далее начинаем гулять. Начиная с 20 минут, и каждый день прибавляем по 10, доводя до двух часов. Естественно, без фанатизма. Если погода плохая, если ветрено, слякотно – лучше не надо. Многие мамы выставляют детей на балкон. Я противник этого, потому что бывает, что их там забывают. Были случаи. До того, как пошла в неонатологию, я была врачом скорой помощи. Я приехала на такой вызов, был ребенок 4 месяцев. Он перегрелся на солнце, у него был солнечный удар. Мы летели в больницу, как могли. Охлаждали его нашими пакетами, которые у нас есть со льдом, оборачивали, во что только можно, максимально пытаясь сбить температуру, потому что для детей очень опасно не столько переохлаждение, сколько именно перегревание. Детки не потеют – они именно нагреваются, это особенность малышей. Поэтому, когда поднимается температура, детей укутывать не надо, их, наоборот, надо раздеть максимально и тут же вызвать участкового педиатра. Никаким самолечением, естественно, не заниматься.
Еще очень хочу сказать всем родителям, что температура 38-40 ℃ на зубы не бывает. Прорезывание зубов – это нормальный физиологический процесс у детей. Почему дети заболевают? Потому что именно в момент, когда прорезываются зубы, организму тяжело – снижается иммунитет. Они подхватывают все на свете. Родители думают: «40° – это у нас, наверно, зубы». А когда уже пятый день 40℃, и ребенок уже как тряпочка, они решают вызвать скорую помощь – и это уже реанимация. Нельзя затягивать, потому что последствия могут быть самыми печальными. Вызывайте скорую помощь.
У нас очень грамотные врачи скорой помощи, честно. Я их очень уважаю, потому что, еще раз говорю, ко мне поступают дети не только из роддомов, но и из дома, и на третьи, и на четвертые, и на пятые сутки. Чаще всего мамы, слыша «2-й этап выхаживания в больнице», пишут всякие расписки, что нет, мы уйдем, нам это не надо, мы хотим домой, дома стены лечат. А на четвертые-пятые сутки они понимают, что сами не справятся. Врачи скорой помощи или обычные педиатры всегда оказывают грамотное лечение. Они не боятся сбить высокую температуру, чтобы ребенку стало легче. Они все прекрасно делают по дозировкам и привозят к нам.
Хочу сказать всем родителям, что температура 38-40℃ на прорезывание зубов не бывает.
Денис Хохлов:
Родителям стоит самим сбивать температуру? Если видят, что больше 38,5℃, нужно сбивать?
Светлана Попова:
Конечно, температуру нужно сбить, и в этот же момент вызвать врача. Дальше врач разберется.
Денис Хохлов:
Чем лучше сбивать? Сейчас есть ибупрофены, парацетамолы. Какие лучше?
Светлана Попова:
Начинать надо со свеч, цефеконовые свечи. Если они не помогли, то лучше всего вызывать ребят со скорой, которые делают литическую смесь. Для детей свойственен (я про своих, маленьких пациентов) рвотный рефлекс. Им дашь сироп – он выйдет обратно, и толку ноль. Ребята со скорой всегда привозят рвоту, понос. Обязательно. Они понимают лучше всех, что ребенок первого года жизни, а первого месяца – тем более, очень быстро может умереть от обезвоживания.
Иногда приезжают мамы: «Он орет, он кричит». А ребенок банально недоедает, потому что у мамы не хватает молока.
Денис Хохлов:
То есть мама считает, что нужно кормить только молоком, но молока мало.
Светлана Попова:
Да, это иллюзия. Мало молока ребенку, соответственно, он кричит. Бывают такие случаи.
Бывает, приезжают на четвертые сутки с высоким билирубином. Они так же в роддомах говорят врачам, что обойдутся сами, пишут расписки, что «мы пойдем домой». Как и с прививками. Врачи ничего не могут сделать, смертный приговор за это не вынести. Они пишут: «Всю ответственность беру на себя». Через 3-4 дня они понимают, что ребенок не то, что желтый – лимон на его фоне кажется белее. Операция с сумасшедшими показателями билирубина. Это неонатальная желтуха, которая может быть затянувшейся, и чего мы все врачи опасаемся – она стала ядерной. Чем она опасна? Она может прокрасить оболочки мозга, которые в будущем могут вызвать энцефалопатию. То есть родился здоровый ребенок, а родители своим упрямством и нежеланием идти на 2-й этап выхаживания сделали ребенка инвалидом. Всего лишь что требуется? Приехать к нам, получить фототерапию, инфузионную терапию, проконтролировать, как снижается билирубин, убрать грудное молоко мамы при необходимости – и все, и всех проблем можно избежать.
В наш стационар мы берем всех. Неонатология как реанимация, по тяжести состояния мы берем всех. Нам в этот момент неважно: россияне, не россияне, иностранцы, полис есть, полиса нет. Главное – спасти ребенка. Пока ребенок в тяжелом состоянии, мы никуда его не выпустим. Его также посмотрят и кандидат медицинских наук по неврологии, Петрук. Если есть риск развития БЛД – обязательно приедет профессор Овсянников. У нас очень замечательный новый главврач Жданова Ольга Ивановна – детский кардиолог, кандидат медицинских наук, которая совершенно спокойно может подойти, послушать, посоветоваться с любым врачом-неонатологом. Что мне нравится в нашем стационаре – это, во-первых, преемственность врачей, у нас нет конкуренции, у нас очень дружный коллектив, и все вместе решаем проблемы, подбираем. Какие бы трудные случаи не были, собираются все. При этом совершенно неважно, откуда приехал ребенок: москвич, из Подмосковья, иностранец. Ему будет оказана помощь в полном объеме.
Очень часто бывают такие инфекции, цитомегаловирус и герпес. Чем я горжусь в своей больнице – что именно мы проверяем детей. Если у нас есть малейшие сомнения, что у ребенка внутриклеточная инфекция, мы берем кровь и проводим лечение. Чем опасна герпетическая инфекция у детей? Тем, что мозги развалятся. Если он не пройдет курс ацикловира – все.
Денис Хохлов:
Инвалидизация?
Светлана Попова:
Да. На самом деле, даже есть положительный момент. Если женщина болеет цитомегаловирусом и герпесом – ребенка рождается уже с антителами и в ближайшие 3 месяца он защищен. У него нет острой инфекции. У нас все врачи научены, мы разбираемся в этом.
Денис Хохлов:
Он может заразиться и через родственников?
Светлана Попова:
Мама герпес подхватила – пожалуйста, первый контакт у него и прошел через родовые пути.
Денис Хохлов:
Что делать, если, допустим, у мамы появился герпес и ребенок маленький? Не кормить? Перестать кормить?
Светлана Попова:
Нет, это не противопоказание к кормлению, абсолютно. Он просто должен получить свою противовирусную терапию.
Илья Акинфиев:
Сейчас даже при генитальном герпесе разрешены естественные роды. Раньше их кесарили, а сейчас можно.
Светлана Попова:
Но потом, по-моему, этого ребенка проверяли на иммуноглобулины. Поэтому 2-го этапа не надо бояться. Как раз, пройдя 2-й этап выхаживания, вы можете стопроцентно быть уверены, что с малышом все хорошо.
Денис Хохлов:
Светлана, как всегда, постоянная рубрика: пожелания нашего гостя зрителям и слушателям.
Светлана Попова:
Во-первых, я желаю всем нашим зрителям оптимизма по жизни, никогда не унывать и помнить волшебную фразу, что всегда есть три составляющих любой болезни: болезнь, пациент и врач. На чью сторону вы встанете – так и будет. Если вы с врачом заодно, то мы обязательно победим любую болезнь.
Денис Хохлов:
Обращаться к неонатологам, вызывать скорую без страха. Не надо бояться, что вам скажут: «Зачем вы нас вызвали?» Любая секунда промедления – это возможность потерять ребенка, поэтому, не бойтесь.
С нами сегодня была замечательный доктор-неонатолог Попова Светлана Сергеевна. Спасибо огромное за очень познавательный рассказ!
Илья Акинфиев:
Спасибо!
Бронхиальная астма у детей: симптомы и лечение
Кто хоть однажды видел приступ удушья при бронхиальной астме у детей, тот вряд ли его забудет: ребенок вдохнул и не может выдохнуть, в груди у него все свистит и хрипит, он задыхается, губы синеют, в глазах смертельный ужас. Как помочь больному малышу? Можно ли избежать этого недуга?
Рассказывает врач пульмонолог-аллерголог высшей категории Наталья КРАСКОВСКАЯ.
Бронхиальная астма является одним из самых распространенных заболеваний детского возраста. От 5 до 10 процентов детей страдают этим заболеванием, и с каждым годом показатель увеличивается. Серьезную тревогу вызывает также рост смертности от бронхиальной астмы и количества госпитализаций в педиатрические учреждения.
В настоящее время бронхиальную астму у детей рассматривают как хроническое заболевание, основу которого составляют аллергическое воспаление дыхательных путей и гиперреактивность бронхов. Оно характеризуется периодически возникающими приступами затрудненного дыхания или удушья вследствие бронхоспазма, гиперсекреции слизи и отека слизистой оболочки бронхов. На основании типичных приступов удушья врач определяет диагноз “бронхиальная астма”. Иногда его ставят даже в тех случаях, когда у ребенка отмечается длительный сухой приступообразный кашель, который усиливается по ночам или при пробуждении.
Чаще всего бронхиальная астма возникает у детей школьного возраста, но может начаться и в грудничковом возрасте. До 11 лет встречается она чаще у мальчиков — это связано с анатомическими особенностями дыхательного тракта: он более узкий, чем у девочек. После 11 лет эта разница исчезает. У взрослых заболевание встречается чаще у женщин, чем у мужчин.
Причины бронхиальной астмы
— атопическую бронхиальную астму, связанную с попаданием в бронхи аллергена и развитие аллергической реакции;
— инфекционно-зависимую, неаллергическую, развивающуюся на фоне инфекционного поражения дыхательных путей.
При атопической бронхиальной астме приступ удушья развивается только при наличии аллергенов — разных веществ, обладающих общим свойством вызывать аллергическое воспаление.
У детей до года чаще всего виновниками заболевания оказываются пищевые и лекарственные аллергены: белок коровьего молока, прикормы, содержащие консерванты, цитрусовые, шоколад, яйца, клубника, мед. После двух лет на смену пищевым аллергенам приходят бытовые и грибковые. Самые распространенные — это микроскопические домашние клещи. Они живут в плинтусах, коврах, одеялах, в подушках и являются причиной круглогодичной астмы. Клещ достаточно нежен, погибает при низких и высоких температурах. Не зря раньше матрасы на мороз выносили. К бытовым аллергенам относятся также: домашняя пыль; шерсть и перхоть кошек и собак; корм рыбок, споры плесневых грибков, растущих в помещениях; тараканы и грызуны, у последних аллергеном является запах мочи и запах их самих.
У детей старше 3—4 лет самой частой причиной атопической бронхиальной астмы является аллергия на пыльцу растений и перекрестные реакции с пищевыми аллергенами.
При инфекционно-зависимой неаллергической бронхиальной астме перенесенные в раннем возрасте тяжелые респираторные инфекции, пневмонии, бронхиты, приводят к повреждению слизистой оболочки бронхов, снижают ее защитную функцию, способствуют повышенной выработке иммуноактивных веществ, что приводит к гиперреактивности бронхов, проявляющейся клиническими признаками бронхиальной астмы.
Факторы, предрасполагающие к развитию бронхиальной астмы
Наследственность. Бронхиальная астма развивается у людей с наследственной предрасположенностью к аллергиям. Замечено, что ребенку это заболевание передается, как правило, от отца. В 80 процентах случаях у больных детей аллергией страдают оба родителя.
Течение беременности. Когда беременность протекает с токсикозами, профессиональными вредностями, инфекциями во время беременности, а также несоблюдением диеты и употреблением продуктов, опасных с точки зрения аллергии, — риск развития бронхиальной астмы у ребенка резко повышается.
Плохая экологическая обстановка, особенно в крупных, промышленных городах, каким и является Красноярск. Воздух, которым мы дышим, насыщен отходами промышленных предприятий: окисью азота, формальдегидом, серой — это так называемые полютанты, вещества аллергизирующие организм человека.
Табакокурение взрослых. Пассивное курение крохи, когда взрослые курят при ребенке, приводит к сильнейшему раздражению его слизистых оболочек бронхов. Особенно опасно курение матери во время беременности.
Триггеры — так называют пусковые механизмы недуга. Они не имеют отношения к возникновению самой болезни, но провоцируют ее обострение. Например, воздействие холодного воздуха, изменение погоды, ОРВИ. Это могут быть и чрезмерные физические нагрузки. Для детей характерна так называемая астма физического напряжения, когда приступы провоцируются быстрой ходьбой или бегом. Смех, испуг и другие сильные эмоции, а также резкие запахи тоже могут стать причиной приступа астмы.
Бронхоспазм можно увидеть и услышать
В связи с особенностями организма у детей до 3 лет приступы астмы сопровождаются значительным отеком слизистой оболочки бронхов с обильным выделением в их просвет слизи, что характеризуются большим количеством влажных хрипов, разных по силе. Зачастую приступ развивается следующим образом. Утром у малыша появляется жидкие водянистые выделения из носа. Температура тела, как правило, нормальная. Ребенок начинает чихать, чешет нос, а через некоторое время начинает подкашливать. После дневного сна, а чаще к ночи или ночью кашель усиливается. Он становится приступообразным, упорным. На вершине кашля возможна рвота, в содержимом которой можно заметить вязкую слизистую мокроту. Именно вязкая мокрота провоцирует рвотный рефлекс. Ребенок становится беспокойным, не желает лежать, дышит часто, при этом выдох затруднен. Ему трудно дышать, в дыхании участвует вспомогательная мускулатура: втягивается участок шеи над грудиной, задействованы межреберные мышцы и мышцы живота. Малыш стремится занять удобное полусидячее положение, облегчающее дыхание. При этом дыхание становится шумным, свистящим, его слышно со стороны. Крылья носа раздуваются, набухают шейные вены, кожа носогубного треугольника, кистей и стоп становится синюшной.
У детей после 3 лет выделение слизи в просвет бронхов и воспалительный отек слизистой оболочки уже не столь значительны. Поэтому для приступа характерны чувство сдавления в груди. Он сопровождается сухими свистящими хрипами, выдох затруднен, в дыхании участвует вспомогательная мускулатура. Нередко приступ бронхиальной астмы может протекать в виде сухого упорного надсадного приступообразного кашля.
Симптомы болезни, как правило, появляются или усиливаются ночью и в утренние часы, что связано с суточными биоритмами. Ночью становится максимальной концентрация в крови биологически активных веществ, способных вызывать сужение бронхов. Кроме того, в ночное время активизируется парасимпатическая нервная система, влияющая на тонус гладких мышц, а уровень гормонов, способных расширять бронхи, становится минимальным — гормоны “спят”. В результате происходит спазм гладкой мускулатуры бронхов. К тому же во время сна у детей значительно снижается активность мышц, участвующих в дыхании. При этом увеличивается время выдоха и изменяется соотношение времени выдоха и вдоха, и это тоже способствует развитию ночных приступов удушья
Если приступ бронхоспазма продолжается более 6 часов, развивается астматический статус — тяжелейшее состояние организма, ведущее к смерти от недостатка кислорода. Но даже когда с помощью различных средств удается снять бронхоспазм и прекратить приступ удушья, воспаление на слизистых бронхов еще долго продолжается и чаще всего становится хроническим. Вот почему течение бронхиальной астмы циклическое: фаза обострения в виде приступов удушья сменяется фазой покоя, но не здоровья.
Как не растеряться при приступе бронхиальной астмы
Если развился острый приступ у ребенка, первое, что надо сделать — по возможности избавиться от аллергена, втрое — сразу применить средство расширяющие бронхи быстрого действия — бронходиллятаторы, чаще это лекарство в ингаляторе. Врач-аллерголог обычно подробно расписывает для больного ребенка, какими средствами, в каких дозах и как долго надо ими пользоваться (все индивидуально), чтобы прекратить приступ.
Если приступ не проходит, несмотря на все принятые меры, не стоит ждать, лучше вызвать скорую помощь. Причем при вызове обязательно нужно сказать, что ребенок не может дышать и задыхается — это будет поводом отправить к вам специализированную педиатрическую бригаду. По медицинским нормативам вызовы по поводу приступа бронхиальной астмы у ребенка относятся к первой категории неотложности. С момента поступления вызова до выезда бригады проходит не более 4 минут и 15 минут отпущено на дорогу. Причиной задержки скорой являются только пробки на дорогах.
Уважаемые водители! Пожалуйста, всегда уступайте дорогу скорой помощи, возможно, она едет к задыхающемуся ребенку!
Бронхиальная астма — хроническое воспалительное заболевание дыхательных путей, сопровождающееся их повышенной чувствительностью к внешним и внутренним стимулам и проявляющееся периодически возникающими приступами удушья. Развитие бронхиальной астмы связывают в последние годы с особым видом воспаления в бронхах, которое приводит к тому, что резко повышается их чувствительность к раздражающим факторам. Под действием раздражающего, “запускающего”, фактора развивается сокращение мускулатуры бронхов — бронхоспазм, отек слизистой бронхов, обильное образование густого секрета — мокроты. Эти процессы и определяют развитие астматического приступа. Заболевание хроническое, периоды обострения сменяются периодами ремиссии. Обострение проявляется приступами удушья. О них мы подробно рассказывали в предыдущей статье.
Когда с помощью различных средств удается снять бронхоспазм и прекратить приступ удушья, воспаление на слизистых бронхов еще долго продолжается и чаще всего становится хроническим. Приступы удушья не проходят бесследно. В легочной и сердечно-сосудистой системах происходят грубые разрушительные изменения, ведущие к тяжелым осложнениям, таким, как эмфизема легких и легочное сердце. Вот почему необходимы курсы лечения вне обострения заболевания.
Подтвердить диагноз бронхиальной астмы может только специалист — врач аллерголог-пульмонолог. Он подробно расспросит обо всех признаках заболевания именно у вашего ребенка, проведет необходимое обследование. Больному делают рентген, берут анализы крови и мокроты. При подозрении на аллергическую бронхиальную астму обязательно проводят аллергопробы, чтобы выявить конкретный аллерген. Если все указывает на инфекционно-зависимую бронхиальную астму, подтверждать диагноз будут с помощью исследования функции внешнего дыхания (ФВН). Это обследование позволяет оценить дыхательную функцию легких. Оно проводится с помощью специального аппарата, в который пациент выдыхает, а в это время на экране отображается графическая кривая с указанием основных показателей работы дыхательной системы. При этом выявляется уровень бронхиальной проходимости.
Последние годы все шире применяют еще один способ определения степени обструкции бронхов — определение максимальной (пиковой) скорости выдоха. Исследование проводится с помощью прибора пикфлоуметра. Это портативный прибор в виде прямоугольника, снабженного шкалой с подвижной стрелкой, указывающей максимальную скорость выдоха. Измерения проводятся утром и вечером, результаты заносятся в специальный дневник. Анализ этого дневника помогает врачу и в диагностике заболевания, и в определении тяжести состояния ребенка, и подборе наиболее эффективного лечения конкретного больного, и в дальнейшем позволяет оценивать проводимую терапию. Однако использование пикфлоуметра возможно лишь у детей старше пяти лет.
У маленьких детей очень важно знать частоту дыхания в здоровом состоянии. При начинающемся приступе частота дыхания возрастает, когда приступ заканчивается — дыхание становится реже. Чтобы определить частоту дыхания у малыша, маме надо выбрать момент вне приступа, можно во время сна, положить ладонь на грудку или спинку малыша и подсчитать, сколько раз грудная клетка поднималась за 15 секунд (столько вздохов и сделал малыш). Полученную величину умножить на четыре — это и будет частота дыханий в минуту.
Нормальная частота дыхания у новорожденных 40—60 в минуту, от одного до 12 месяцев — 35—48, от года до 3 лет — 28—35, от четырех до шести лет — 24—26.
Лечение бронхиальной астмы складывается из следующих направлений:
1) по возможности избегать контакта с тем фактором, который вызывает приступ, для этого каждый больной бронхиальной астмой вместе со своим врачом должен составить перечень этих факторов;
2) своевременное лечение заболеваний верхних и нижних дыхательных путей, заболеваний органов пищеварения, в том числе желчевыводящих путей;
3) четкое следование плану использования лекарств, выписанных врачом.
Лекарственные препараты при бронхиальной астме подразделяются на средства быстрого действия, применяемые для прекращения астматического приступа, в основном ингаляционные формы; и противорецедивные средства, уменьшающие проявления воспаления в бронхах, тем самым снижающие чувствительность бронхов к “запускающим” факторам, что позволяет увеличить периоды ремиссии (без приступов удушья) и улучшить функции легких.
Дозы и порядок приема лекарств должны определяться врачом. Самостоятельное изменение доз недопустимо. Больной бронхиальной астмой должен постоянно иметь при себе быстродействующий препарат. При уменьшении эффекта от обычно применяемых препаратов необходимо срочно обратиться к врачу.
В настоящее время используются многие нелекарственные методы лечения — дыхательная гимнастика, иглорефлексотерапия, лечебное голодание и другие, но, выбирая их, следует обязательно посоветоваться с врачом.
Профилактика бронхиальной астмы у ребенка должна проводиться уже при беременности матери, особенно если она сама или кто-то из ближайших родственников страдает каким-либо аллергическим заболеванием. Чтобы у ребенка не развилась повышенная чувствительность бронхов на любое раздражение, ведущая к развитию бронхиальной астмы, будущая мама должна соблюдать меры предосторожности: находиться под наблюдением врача акушера-гинеколога и аллерголога с ранних сроков беременности, соблюдать все их рекомендации, есть как можно меньше аллергических продуктов, отказаться от любых домашних животных, ни в коем случае не курить самой или находиться в помещении, где курят.
После рождения ребенка нужно кормить грудным молоком до года, потому что прикорм, содержащий консерванты, может вызвать аллергию. Малыш должен быть под постоянным наблюдением врача, чтобы не пропустить самого начала болезни, когда помощь наиболее эффективная. Если у новорожденного часто бывают расстройства кишечника, насморк, затрудненное дыхание, нужно обязательно обратиться к детскому аллергологу.
Если ребенок все же заболел бронхиальной астмой, профилактикой для него будет своевременное лечение хронического аллергического воспаления, не дожидаясь приступов удушья. Как и чем лечить, назначит врач — детский аллерголог-пульмонолог. А родители должны быть его союзниками: регулярно наблюдать ребенка у врача и выполнять все его рекомендации:
1. Гипоаллергенная диета и гипоаллергенный быт — исключение любых аллергенов.
2. Обязательный прием базисной терапии.
3. Своевременное купирование обострений.
4. На период наибольшей вероятности заболеть ОРВИ, при эпидемиях гриппа, перед контактом с аллергеном применять средства расширяющие бронхи длительного действия. Их вашему ребенку выпишет врач.
5. Своевременно санировать хронические очаги инфекции.
В предыдущей статье мы подробно останавливались на купировании острого приступа удушья у ребенка. Несколько советов после приступа.
Состояние после приступа может быть различным. Некоторые дети уже на следующий день активны и не испытывают никаких болезненных проявлений. Но у большинства остается кашель с выделением мокроты. Во время физической или эмоциональной нагрузки кашель обычно усиливается. Поэтому в период после приступа оберегайте малыша от активных игр, бега, эмоциональных нагрузок. При нормальной температуре можно вывести ребенка на прогулку. Однако погода должна быть безветренной, а мороз не ниже 10 градусов. При аллергии на пыльцу гулять можно лишь после дождя, когда ее концентрация в воздухе будет минимальной.
После приступа больному следует проводить массаж грудной клетки — это облегчит отхождение мокроты и очищение бронхов. Приемам массажа мамам можно обучиться в стационаре, где лечился ребенок, или в кабинете массажа в детской поликлинике. Помимо курсов массажа, в период обострения детям-астматикам полезно два раза в год проводить профилактические десятидневные курсы массажа грудной клетки.
Как жить с бронхиальной астмой, что надо делать, чтобы периоды ремиссии (без приступов) были как можно длиннее, родителей малышей, страдающих этим недугом, обучают врачи в специальных школах, созданных в детских поликлиниках. В Красноярске работают две таких школы для городских детей. А в специализированных детских аллергологических отделениях работу проводят индивидуально с родителями каждого ребенка.
Ребенок не виноват в своей болезни. Соблюдая все рекомендации врача, вы поможете ему жить полноценной жизнью. Одной из рекомендаций врачей-аллергологов является настоятельная просьба отдавать ребятишек с бронхиальной астмой заниматься хоровым пением, а при выборе музыкального инструмента предпочесть обучение на духовых инструментах. Легкие малыша вам спасибо скажут.
Материал подготовили Ирина НИКОНЕНКО и Ксения ГУСЕВА
«Шумное» сердце. О чём говорит этот симптом у новорождённого? | Здоровье ребенка | Здоровье
Наш эксперт – врач-кардиолог, кандидат медицинских наук Василий Петров.
Более половины детей рождаются с шумами в сердце. А заболевания этого органа, к счастью, имеют лишь единицы. Поэтому те шумы, которые не вызывают изменений в кровообращении, не ведут к нарушениям работы сердца и не выявляются на ЭКГ, принято считать функциональными (или «невинными»). Причины их появления могут быть разные.
Невинные поводы
Например, у новорождённых так может выражаться процесс адаптации кровообращения к жизни вне материнского организма. У младенцев и у подростков с узкой грудной клеткой шумы нередко бывают следствием интенсивного роста организма, из-за которого сердечко может просто не успевать за развитием прочих органов. Бытует мнение, что практически у каждого ребёнка до момента полового созревания сердце хоть раз, да «шумит». Чаще всего – во время или после болезни, сопровождаемой высокой температурой. Или после перенесённых инфекций: ангины, скарлатины, пневмонии. А также при развитии дефицита железа в организме. Ведь анемия делает кровь более жидкой, и та легче проходит сквозь сердце, вызывая специфический шум.
Зачастую функциональные шумы сердца связаны с врождёнными анатомическими аномалиями. Вот наиболее частые из них.
Фальшхорды. Так называют лишние нити соединительной ткани, которые возникают в левом желудочке и издают вибрирующий шум. Очень часто, хотя и не всегда, такая аномалия с возрастом проходит. Впрочем, даже если она остаётся, большой беды нет, ведь кровоток внутри сердца она не нарушает, хотя порой может вызывать нарушения сердечного ритма.
Пролапс (прогибание) митрального клапана. Эта анатомическая аномалия уже может быть опасной. Тут всё зависит от степени дефекта. Существенный пролапс чреват серьёзной патологией (вплоть до недостаточности митрального клапана сердца, когда происходит обратный заброс крови в полость предсердия).
Вовремя не закрывшееся овальное окно. Так называется отверстие в перегородке сердца, соединяющее правое и левое предсердия в период внутриутробного развития плода и в норме закрывающееся сразу после его рождения. Но у каждого второго малыша до года, а то и позже это «окошко» остаётся открытым. Не закрыто оно и у 10–25% взрослых. И в большинстве случаев ни к чему плохому это не приводит, если только нет выраженного сброса (смешивания венозной и артериальной) крови. Поэтому операция по этому поводу – большая редкость, особенно у детей до 5 лет.
Как правило, функциональные шумы в сердце самостоятельно проходят к подростковому возрасту. Но на всякий случай сердечко ребёнка даже с «невинным» шумом надо контролировать. Не часто – раз в год. Особенно это касается детей с пролапсом митрального клапана.
Срочно к кардиохирургу!
Патологические шумы связаны с серьёзной врождённой патологией сердца. Среди них могут быть и пороки, и другие опасные аномалии этого органа.
С незначительными пороками сердца можно прожить долгую и полноценную жизнь – просто нужно соблюдать определённые врачебные рекомендации. Но при других пороках единственным шансом на жизнь является операция. Незамедлительного хирургического вмешательства требуют так называемые «синие» пороки сердца, при которых у ребёнка нарушается дыхание, синеет кожа и носогубный треугольник, происходит задержка развития. К счастью, своевременно проведённая операция делает из тяжелобольного малыша совершенно здорового человека. Поэтому при наличии опасных симптомов у новорождённого родители должны незамедлительно идти к детскому кардиологу и делать ЭКГ и УЗИ сердца. УЗИ – обязательное в этом случае исследование – помогает отличить «невинный» шум в сердце от патологического и вовремя выявить пороки и аномалии строения.
Нагружать, не перегружая
Если у ребёнка серьёзная сердечная патология, разумеется, требуется неукоснительно соблюдать все рекомендации кардиолога и, возможно, кардиохирурга. А если шум «невинный»? Тогда беречь ребёнка от любых нагрузок, освобождать от уроков физкультуры и помощи по хозяйству? Ограждать от любых волнений?
Лучше всего соблюдать разумные ограничения. Из необходимого: режим дня, труда и отдыха, а также питания. Всё это, кстати, хорошо для любого ребёнка, а не только «шумного». Что касается нагрузок (как физических, так и психоэмоциональных), то тут важна золотая середина: профессиональный спорт и множество разных кружков после школы – действительно, не лучшая идея. Но и превращать чадо в хрустальную вазу тоже не стоит, так как ребёнок должен тренировать своё сердце, а для этого много гулять, дышать свежим воздухом и, конечно, в меру заниматься спортом. Поэтому никаких освобождений от физкультуры! Наоборот, дети с шумом в сердце должны особенно много времени уделять движению, чтобы их грудная клетка правильно развивалась, в результате чего шумы сами собой исчезнут. Рекомендуются плавание, лыжи, коньки, катание на велосипеде, танцы. А вот занятия, связанные с толчкообразным характером движений (прыжки, тяжёлая атлетика, борьба…), наоборот, вредны.
Кроме того, ребёнку с шумом в сердце нельзя разводить очаги хронической инфекции, ведь любой воспалительный процесс в организме (даже кариес) может усугубить патологию. Для питания сердечной мышцы нужна пища, богатая полноценным белком (мясо, рыба, творог, яйца). Полезны свежие фрукты и овощи, а также богатые калием и магнием сухофрукты, бананы…
Лоб синеет у грудничка — Все о детях
Содержание статьи:
☆
Синяя переносица у грудничка
Знаете ли вы, что больше, чем у половины новорожденных и грудных детей первого года жизни есть на коже следы, которые доказывают, что их принес аист и поцеловал ангел? Эту красивую сказку поддерживают разные пятнышки на лице и шейке новорожденных детей.
Форумы в интернете, посвященные проблемам материнства и детства, пестрят вопросами — откуда у грудничков эти пятна, в частности — синее пятнышко на переносице. Мамы наперебой рассказывают, что с самого рождения у их деток видно такое пятнышко, делающее переносицу синей. Это пятнышко при напряжении — чихании, плаче и пр. -становится еще виднее. У некоторых деток синее пятнышко на переносице появляется не при рождении, а месяц-другой спустя. Возникает легкая синева ближе к уголкам глаз.
Чем же можно это объяснить?
У детей, как известно, кожа чрезвычайно нежная и тоненькая. И поэтому ничего удивительного, что через нее могут просвечивать капилляры, венки, сосудики. Врачи-неврологи, которым мамы показывают своих малышей, считают, что, скорее всего, в этом явлении нет ничего страшного, если речь не идет о какой-либо родовой или послеродовой травме. Это просто сосудик, который расположен очень близко к поверхности кожи. При возникающем напряжении приток крови усиливается, и сосудик становится более заметным через тонкую нежную кожу младенца.
Предположение, что синяя переносица — следствие всего-навсего просвечивания венки. дает право мамам не переживать по этому поводу — с возрастом кожа у ребенка утолщается и «закрывает» синеву.
Есть у врачей и другая версия. Иногда они ставят диагноз: последствия гипоксически ишемического поражения центральной нервной системы. В этом случае назначается лечение, проводится ультразвуковое исследование сердца.
Дорогие мамы, конечно, проступающая венка в области переносицы — самое простое и успокаивающее объяснение. Однако, детскому неврологу показаться нужно в любом случае. Ведь существуют и другие неприятные вещи, например, гемангиома — опухоль из кровеносных сосудов. Ее нужно исключить. Кроме того, любое синее пятнышко в области переносицы или носогубного треугольника должно быть внимательно исследовано на предмет исключения возможной патологии в сердечно-сосудистой системе ребенка. Исходя из результатов, врачи определят целесообразность дополнительного обследования и консультации специалистов другого профиля, например, кардиолога или хирурга. Поэтому паниковать совершенно не стоит, но и оставлять без внимания синюю переносицу у грудничка тоже нельзя.
САМЫЕ ИНТЕРЕСНЫЕ НОВОСТИ
Синяя переносица у грудничка
Знаете ли вы, что больше, чем у половины новорожденных и грудных детей первого года жизни есть на коже следы, которые доказывают, что их принес аист и поцеловал ангел? Эту красивую сказку поддерживают разные пятнышки на лице и шейке новорожденных детей.
Форумы в интернете, посвященные проблемам материнства и детства, пестрят вопросами — откуда у грудничков эти пятна, в частности — синее пятнышко на переносице. Мамы наперебой рассказывают, что с самого рождения у их деток видно такое пятнышко, делающее переносицу синей. Это пятнышко при напряжении — чихании, плаче и пр. -становится еще виднее. У некоторых деток синее пятнышко на переносице появляется не при рождении, а месяц-другой спустя. Возникает легкая синева ближе к уголкам глаз.
Чем же можно это объяснить?
У детей, как известно, кожа чрезвычайно нежная и тоненькая. И поэтому ничего удивительного, что через нее могут просвечивать капилляры, венки, сосудики. Врачи-неврологи, которым мамы показывают своих малышей, считают, что, скорее всего, в этом явлении нет ничего страшного, если речь не идет о какой-либо родовой или послеродовой травме. Это просто сосудик, который расположен очень близко к поверхности кожи. При возникающем напряжении приток крови усиливается, и сосудик становится более заметным через тонкую нежную кожу младенца.
Предположение, что синяя переносица — следствие всего-навсего просвечивания венки. дает право мамам не переживать по этому поводу — с возрастом кожа у ребенка утолщается и «закрывает» синеву.
Есть у врачей и другая версия. Иногда они ставят диагноз: последствия гипоксически ишемического поражения центральной нервной системы. В этом случае назначается лечение, проводится ультразвуковое исследование сердца.
Дорогие мамы, конечно, проступающая венка в области переносицы — самое простое и успокаивающее объяснение. Однако, детскому неврологу показаться нужно в любом случае. Ведь существуют и другие неприятные вещи, например, гемангиома — опухоль из кровеносных сосудов. Ее нужно исключить. Кроме того, любое синее пятнышко в области переносицы или носогубного треугольника должно быть внимательно исследовано на предмет исключения возможной патологии в сердечно-сосудистой системе ребенка. Исходя из результатов, врачи определят целесообразность дополнительного обследования и консультации специалистов другого профиля, например, кардиолога или хирурга. Поэтому паниковать совершенно не стоит, но и оставлять без внимания синюю переносицу у грудничка тоже нельзя.
http://orebenkah.ru
☆
Врач-педиатр Зиновьева Н.А. 31.08.2015
Часто молодые родители замечают, что некоторые участки кожи у малыша «не того цвета», и обращаются к педиатру с вопросом — почему синеет носогубный треугольник у грудничка. Посинение носогубного треугольника встречается у подавляющего большинства младенцев и обычно не является тревожным симптомом. Но иногда все-таки может означать патологию сердечно-сосудистой или дыхательной системы или иметь другие серьезные причины.
Что такое цианоз, его виды
Цианоз (посинение) — это признак недостатка кислорода в организме, в результате которого повышается выработка восстановленного гемоглобина (метгемоглобина). Он и придает темный окрас коже или слизистым оболочкам.
Если синюшность наблюдается в околоротовой области, на кистях и стопах — это периферический цианоз, или акроцианоз. Он может означать как норму, так и патологию. Чаще встречается у недоношенных детей. Но если синева распространяется на голову, туловище, слизистые оболочки полости рта — это центральный цианоз, который почти всегда говорит о патологии крови, сердца или легких. Здесь без помощи врача не обойтись.
Причины возникновения цианоза носогубного треугольника у грудничков могут быть как физиологическими (нормальными), так и являться признаком серьезного системного заболевания.
Физиологический
У большинства детей носогубный треугольник приобретает синюшный оттенок в результате повышенных физических нагрузок.
- При длительном плаче. Во время плача ребенок много выдыхает, и мало вдыхает, в результате чего количество кислорода в крови несколько снижается, что и приводит к посинению носогубного треугольника.
- При кормлении. Сосание груди — серьезная нагрузка для новорожденного, при которой расширяются поверхностные сосуды и становятся более заметными.
- Высота. При нахождении ребенка высоко над уровнем моря длительное время, количество кислорода в крови немного снижается, но это не опасно.
- Переохлаждение. Если при купании или переодевании в комнате недостаточно тепло, ребенок может замерзнуть, что приведет к цианозу носогубного треугольника. Согрейте малыша сразу после купания — если синева исчезнет, значит это обычный физиологический цианоз.
Если потемнение носогубного треугольника долго не проходит после кормления или при согревании, а также сочетается с посинением языка, ногтевых фаланг пальцев рук, ног и других частей тела — немедленно обращайтесь к педиатру.
Патологический
В зависимости от механизма происхождения, патологический цианоз делят на три основных типа.
- Постоянный (центрального происхождения). Может наблюдаться после родовой травмы, при повышенном внутричерепном давлении. незрелости дыхательного или вазомоторного центра головного мозга. Синеет носогубный треугольник у грудничка при таких патологиях часто, в сочетании со снижением сосательного рефлекса и напряжением большого родничка.
- Дыхательный (легочного) происхождения. При этом посинение возле носа и рта как правило сочетается с синевой вокруг глаз и бледностью кожи. Иногда при дыхании наблюдается втягивание межреберных мышц. Такое состояние бывает при пневмонии. бронхите, бронхиальной астме, диафрагмальной грыже, аспирации дыхательных путей (попадание инородного тела), вдыхании табачного дыма или угарного газа, и даже при банальном насморке.
- Сердечно-сосудистого происхождения. При врожденных пороках сердца (например, незаращение овального окна межпредсердной перегородки) нередко синеет носогубный треугольник у новорожденного уже в родильном доме. Но из-за особенностей работы сердца ребенка в первые недели после рождения шумы не всегда можно услышать. Поэтому так важно ходить на плановые осмотры в первый год жизни малыша, чтобы вовремя выявить возможные патологии развития сердечно-сосудистой системы и других отделов организма.
Норма или патология?
Прежде чем впадать в панику, попробуйте проанализировать состояние здоровья вашего малыша, ответив на следующие вопросы.
- Нормально ли ребенок растет и развивается?
- Не были ли обнаружены ранее шумы в сердце?
- Не наблюдается ли кашель и затрудненное дыхание в периоды цианотичности носогубного треугольника?
- Не синеют ли вместе с околоротовой областью остальные участки тела?
- Достаточно ли активен малыш, не устает ли слишком быстро по сравнению с ровесниками?
- Не испытывает ли он постоянную сонливость и вялость?
- Нет ли у него бледности кожи?
Если хотя бы один пункт в этом списке вызывает даже малейшее сомнение, необходимо как можно скорее проконсультироваться с педиатром. Он сможет разобраться в ситуации самостоятельно, либо направит вас к неврологу или кардиоревматологу.
Необходимые действия
Если вы наблюдаете цианоз носогубного треугольника у своего ребенка, в первую очередь стоит обратить внимание на то, при каких условиях это бывает и как быстро проходит. Если симптом просматривается, например, во время купания, но потом быстро проходит, то здесь нет ничего страшного. Но если это явление наблюдается постоянно, необходимо принять меры.
- Обратитесь к врачу. В поликлинике вам могут назначить ЭКГ (электрокардиограмму), ЭХО (ультразвуковое исследование сердца), рентгенографию грудной клетки. Возможно, вас направят к неврологу для более широкого обследования.
- Образ жизни. Поддерживайте оптимальную температуру и влажность воздуха в доме, чаще гуляйте с малышом, постарайтесь сделать так, чтобы он реже плакал (относитесь внимательнее к его комфорту). Все это нужно делать даже когда ребенок полностью здоров.
- Массаж. После консультации со специалистом проводите ежедневный массаж — он поможет стимулировать нервную систему и улучшить работу дыхательного центра.
Если ребенку в дыхательные пути попало инородное тело, действовать нужно без промедлений: положите малыша на свое колено животом и несколько раз ударьте по его спинке. Удары должны быть достаточно сильными, иначе инородное тело не сдвинется. Если это не помогло, немедленно вызывайте «скорую помощь».
Синий носогубный треугольник у грудничка — симптом, который всегда заслуживает внимания родителей. Проанализируйте состояние вашего ребенка и обязательно поделитесь своими опасениями с врачом. Вовремя принятые меры сводят к минимуму последствия любой болезни.
http://kids365.ru
☆
Заботливые мамы постоянно следят за состоянием своего ребёнка. Большую тревогу у них вызывают даже незначительные покраснения кожи. А уж если появилась синюшность носогубного треугольника, то женщину может охватить страх за своё чадо.
Нужно спокойно выяснить причину. Синева носогубного треугольника отмечается и у здоровых, и у больных детей, особенно в первые месяцы жизни.
Посинение носогубного треугольника нормально и для здоровых деток!
Медики называют такое посинение одним словом — цианоз. Первопричиной служит падение уровня кислорода в крови. Параметром нормы его концентрации считается 92—95%. Если показатель опускается ниже, то это уже патология.
Не стоит игнорировать даже небольшое посинение носогубного треугольника.
Причины посинения
У здоровых детей — мнимая тревога
- У детей первых недель жизни синева иногда наблюдается во время плача, когда уровень кислорода в крови понижается до 92 %. Они имеет легочное происхождение и считаются нормой. Через несколько недель у здоровых грудничков она исчезает в связи с совершенствованием всех систем организма.
Забить тревогу стоит в случае сохранения синюшности. Не медлите и покажите малыша специалистам: лучше ошибиться в своих сомнениях, чем потом столкнуться с серьёзным заболеванием.
- У капризных и гиперактивных детей причина подобных симптомов — постоянный выброс эмоций, который приводит к изменениям в крови.
- Светлая и тонкая кожа также вызывает эффект синего носогубного треугольника. Причина — близкое нахождение сосудов у поверхности кожи. Они просвечивают сквозь неё, и появляется синеватый оттенок. Не паникуйте в этом случае: ребёнок совершенно здоров. Посинение со временем пройдет.
- Переохлаждение может также стать причиной появления цианоза.
Воспользуйтесь самыми простыми советами — проверьте комнатную температуру воздуха, наденьте ребёнку одежду потеплее. Часто мамы при купании, закаливая грудничка, наливают в ванночку слишком прохладную воду. Бывает и так, что температура воздуха в ванной сильно отличается от температуры в комнате ребёнка. Такие перепады также способствуют временному посинению.
«Моему сыну полтора месяца. Во время купания у ребёнка иногда синел носогубный треугольник. Однажды это было заметно очень сильно. После того, как вытащили его из воды, спустя какое-то время посинение прошло. На следующий день я помчалась с ним к педиатру. После тщательного осмотра врач предположила, что для нашего ребёнка вода для купания должна быть немного теплее. Она рассказала, что иногда у грудничка носогубный треугольник синеет при переохлаждении. Несколько дней подряд мыли в более теплой воде, и синюшность исчезла совсем. А мы вздохнули с облегчением…»
У больных детей — серьезная озабоченность для родителей
- Перед появлением синевы носогубного треугольника грудной ребёнок может неожиданно, без видимых причин, занервничать. Могут задрожать подбородок или ручки с ножками. Что делать? Лучше не откладывать вызов врача на дом. Это первые признаки возможного сбоя не только в работе сердечка грудничка (врожденный порок сердца и острая сердечная недостаточность ), но нервной системы.
- Цианоз может служить лакмусовой бумажкой для заболеваний дыхательных путей и их тяжелого течения (пневмония и патологии легких). Характерные симптомы — прерывистое дыхание, приступообразная одышка, хрипы, бледность кожных покровов. Они могут появиться, если затянулась простуда или у новорожденного появилась вирусная инфекция. В указанных случаях посинение тем заметнее, чем сильнее симптомы.
Чем сильнее болеет малыш, тем сильнее синеет носогубный треугольник.
- Попадание инородного тела в дыхательные пути также делает носогубный треугольник синим.
Совет: не тяните со срочным вызовом скорой помощи, если ваш новорожденный не способен сделать вдох, у него внезапная одышка, кашель и появилось такое посинение. А пока подоспеет скорая, срочно уложите малыша на свое колено вниз головой. Осторожно похлопайте по спине. Поскольку происходит сжатие грудной клетки, инородное тело может быть вытолкнуто, а дыхание нормализоваться.
- Бывают случаи, когда грудничок спокоен, но при этом есть. Это тоже причина для обращения к врачу.
Известный детский доктор Комаровский, успокаивая мам, объясняет посинение носогубного треугольника или отличительной чертой сосудов новорожденного, или сигналом проблем с сердцем. Но сердечные проблемы сопровождаются ещё рядом признаков, а не только синюшностью треугольника. Поэтому он советует родителям для самоуспокоения сделать УЗИ сердца .
Диагностика
Чтобы снять все сомнения и тревогу, не затягивайте с походом к специалистам. Диагностирование любых состояний цианоза может проводиться следующими методами:
В случае сохранения посинения после того, как исключили диагноз порока сердца, ребёнка должен осмотреть невролог. Почему? Потому что неврологические проблемы возникают после сложных родов, тяжелой беременности и/или свидетельствуют о незрелости нервной системы малыша.
Предупреждение и лечение
Профилактика проблем с сердцем у детей начинается ещё с утробы матери. Соблюдение простейших рекомендаций по сбалансированному питанию, отказ от курения, алкоголя и жирной пищи способны обезопасить от будущих проблем со здоровьем ребёнка.
Установив причину цианоза, можно провести эффективное лечение заболевания.
Если порока сердца нет, то малышу показаны только лечебный массаж. плавание и многочасовые прогулки. Именно они способствуют нормализации дыхательной системы. Посинение постепенно исчезнет.
«Моя дочь родилась недоношенной, но потом хорошо развивалась. Я постоянно замечала у нее синеву над губками. На приёме у педиатра выяснилось, что есть шумы в сердце. Нам назначили ЭКГ. эхо-кардиограмму. В итоге оказалось, что у дочки врожденный порок сердца. Её успешно прооперировали в 2,5 месяца. Если сомневаетесь в чем-то, пройдите обследование. А если обнаружится проблема, то её можно решить своевременно».
Справка. Среди врожденных пороков сердца самым частым является «открытое овальное окно», когда перемешивается венозная и артериальная кровь. Как результат — уменьшение уровня кислорода в крови и носогубная синюшность. В норме окно закрывается при рождении, т.к. в утробе оно было нужно для дыхания плода. Поэтому уже после первого вздоха оно не нужно. Но при его сохранении возможен постоянный цианоз. Наблюдение за закрытием окна требуется весь первый год жизни ребёнка. Если за этот период окно само не затянулось, необходима операция.
При диагнозе «открытое овальное окно» рекомендован правильный уход за ребенком:
- длительные прогулки;
- правильное питание;
- отсутствие стрессов.
У детей 3—5 лет также бывает синева треугольника, что свидетельствует о патологии и несвоевременной диагностике.
«У дочки сильное посинение над губкой было, когда она плакала. Педиатр направил на консультацию к кардиологу плюс сделали УЗИ сердца. Всё оказалось в порядке. Кардиолог объяснил это гипоксией у ребёнка при родах, а посинение уже как следствие. Сказал не беспокоиться: к полутора годам должно пройти».
У многих деток цианоз проходит с возрастом.
Итак, чтобы исключить возникшие тревоги за ребёнка с из-за появления цианоза, который является тревожным симптомом, нужно пройти трёх врачей:
- педиатра: выяснит причину и направит на обследование;
- кардиолога: продиагностирует врожденные патологии;
- невролога: исследует цианоз в комплексе с другими проявлениями (дрожанием подбородка и конечностей, беспокойным поведением, плачем).
Обращайтесь к специалистам вовремя, чтобы избежать печальных последствий и предупредить развитие болезни!
Ну, и не забывайте ставить нам лайки, кликая по кнопочкам слева. )
http://www.o-my-baby.ru
Source: healthwill.ru
Читайте также
Глава 12 Инъекция наполнителя в носогубную складку
10.1055 / b-0040-178130Глава 12 Инъекция наполнителя в носогубную складку
Введение
Носогубная складка начинается латерально к крылу носа и заканчивается 1-2 см латеральнее ротовой спайки. С возрастом прогрессирующий птоз скулового жира и вышележащей кожи способствует углублению складки, но глубина также варьируется в зависимости от расы, пола, возраста и веса. Верхняя область складки (периназальный треугольник) приобретает форму перевернутого треугольника и является самой глубокой частью складки в результате костного ремоделирования грушевидной апертуры и верхней челюсти (рис.12.7). 1
Анатомия
Носогубная складка снабжается лицевой артерией, ветвью наружной сонной артерии. После разделения на нижнюю и верхнюю губные ветви, лицевая артерия следует своим курсом в области носогубной складки и делится на перегородочную ветвь, которая орошает носовую перегородку, и крыловую ветвь, которая, в свою очередь, снабжает крыльями носа. . После разделения на эти две ветви лицевая артерия продолжает восходящий путь и делится на боковую носовую ветвь.Он снабжает крылья носа и спинку носа и анастомозирует с контралатеральной стороной, с перегородкой и крыловидной ветвью, дорсальной носовой ветвью глазной артерии и подглазничной ветвью верхнечелюстной артерии. Из-за этой анатомии внутрисосудистая инъекция или внешнее сжатие сосудов являются одними из возможных осложнений этой инъекции наполнителя, которые клинически проявляются в виде некроза крыльев носа и кончика носа.
В исследовании Yang et al. Лицевую артерию наблюдали в области носогубной складки у 93 пациентов.3% случаев. В 42,9% случаев она располагалась кнутри складки, а в 23,2% — латеральнее. В остальных случаях лицевая артерия пересекала носогубную складку медиально или латерально (рис. 12.1–12.6 и 12.8–12.11). 2
Техника
Периназальный треугольник можно заполнить гиалуроновой кислотой (ГК) через среднюю или глубокую дерму, используя технику линейной ретроградной инъекции веером. В случае более серьезной потери объема подкожное и / или надкостничное пространство следует заполнить средством для увеличения объема или наполнителем для глубоких слоев дермы с помощью микроканюли или иглы.В этом случае вставьте иглу в глубокую плоскость под углом 90 °, выполните аспирацию и введите местный болюс.
Остальную часть складки можно заполнить линейной ретроградной или антеградной инъекцией в глубокие слои дермы.
Осложнения
Побочные эффекты, связанные с процедурой, такие как гематома, эритема, отек и локальная чувствительность, проходят спонтанно в течение 7-10 дней. Пуповина обычно возникает из-за неправильной техники, очень поверхностной инъекции или использования материала, слишком толстого для этого места.Ее можно устранить с помощью местного массажа и / или гиалуронидазы. Наиболее серьезным осложнением является некроз тканей в результате нарушения кровоснабжения из-за прямой сосудистой непроходимости или внешнего сдавления. Через несколько часов после процедуры область, пострадавшая от ишемии, приобретает сетчатый, багровый, эритематозный вид и, если вовремя не лечить, может прогрессировать до некроза и потери тканей. 3
Ссылки
1 Shaw RB Jr, Katzel EB, Koltz PF, et al.Старение лицевого скелета: эстетические последствия и стратегии омоложения. Plast Reconstr Surg 2011; 127 (1): 374–383 2 Ян Х.М., Ли Дж. Г., Ху К.С. и др. Новые анатомические взгляды на ход и паттерны ветвления лицевой артерии: клинические последствия инъекционного лечения носогубной складки и носо-югальной борозды. Plast Reconstr Surg 2014; 133 (5): 1077–1082 3 Грунебаум Л.Д., Богдан Аллеманн I, Даян С., Мэнди С., Бауманн Л. Риск некроза крыльев носа, связанного с инъекцией кожного наполнителя.Дерматол Сург 2009; 35 (2, Suppl 2): 1635–1640 Рис. 12.1 A. Анатомический вид области носогубной складки спереди. Б. То же. область после снятия кожных покровов. C. То же. область после удаления кожи и поверхностных жировых подушечек (ПЖП). D. Та же область после удаления кожи, SFP, глазничная часть круговой мышцы глаза (OM), скуловые мышцы, мышца ризория и букцинаторная мышца. Рис. 12.2 A. Вид спереди анатомии области носогубной складки после удаления кожи, поверхностных жировых подушечек (SFP), пальпебральной и глазничной частей orbicularis oculi (OM) и скуловых мышц. Б. То же. область после удаления кожи, SFP, пальпебральная и глазничная части OM, медиальный и латеральный жир suborbicularis oculi (SOOF), поднимающая мышца верхней губы, а также большие и второстепенные скуловые мышцы. C. То же. область после удаления поднимающей мышцы верхней губы, крыльев носа и поднимающей мышцы угла рта. D. Кость. строение области носогубной складки. Рис. 12.3 A. Вид спереди левой стороны лица цифровой 3D модели. B. На левой стороне лица видны вены, артерии и нервы в области носогубной складки. Рис. 1.2. Вид лица спереди с акцентом на носогубную складку. A. Соответствующая васкуляризация артерий. B. Соответствующая васкуляризация вен. C. Соответствующий. иннервация. Рис. 12,5 А. Вид справа на лицо сбоку. B. Та же область после удаления кожи с поверхностными жировыми подушечками (SFP). C. Та же область после удаления кожи и SFP. Видны пальпебральная и глазничная части orbicularis oculi muscle (OM), причем последняя часть находится над медиальной и латеральной подушечками suborbicularis oculi fat (SOOF). Видны поднимающая мышца верхней губы и крыльев носа, а также поднимающая мышца угла рта, а также большая и малая скуловые мышцы над глубокими жировыми подушечками (DFP). D. Та же область после удаления орбитальной части ОМ, медиальной и латеральной SOOF, SFP и DFP.Часть буккальной жировой подушечки (жировая подушечка Биша) видна над мышцами подбородка. E. Костное строение области носогубной складки. Рис. 1.2. Профиль правой стороны лица с акцентом на носогубную складку. A. Соответствующая васкуляризация и иннервация. B. Соответствующая васкуляризация артерий. C. Соответствующая венозная васкуляризация. D. Артериальная и венозная васкуляризация интегрирована в лобную мышцу, круговую мышцу глаза (OM), носовые мышцы, большую скуловую мышцу, поднимающую мышцу губы, букцинатор и жевательную мышцу. E. Соответствующая иннервация. Рис. 12.7 A. и B. Вид спереди отграничения носогубной складки. C. и D. Крупные планы A. и B. . Рис. 12.8 A. Поверхностные жировые подушечки (SFP) лица (см. Носогубную область). B. Правая сторона лица свежего образца трупа с загнутой назад кожей, демонстрирующей SFP и депрессорную мышцу угла рта. Рис.12.9 Иллюстрация и образец свежего трупа, показывающий угловую артерию, которая образована разделением лицевой артерии на нижнюю и верхнюю губные ветви. Угловая артерия снабжает область носогубной складки, а также разделяется на ветви, которые снабжают крылья носа и спинку носа. Рис. 12.10 A. Левая сторона лица свежего образца трупа. B. Угловая артерия защемлена после удаления кожи и носогубной жировой подушечки. Рис. 12.11 Свежий образец трупа, показывающий угловую артерию. Рис. 12.12 A. Демонстрация техники инъекции наполнителя в носогубную складку с помощью иглы во внутрикожной плоскости. B. Схема нанесения продукта во внутрикожной плоскости. Вставьте иглу под углом 30 °. Возможны как линейные ретроградные, так и антеградные инъекции. Рис. 12.13 A. Левая сторона лица свежего образца трупа, демонстрирующая нанесение продукта во внутрикожной плоскости.Тень от иглы просматривается сквозь кожу. B. Правая сторона лица свежего образца трупа с разрезанной носогубной складкой и загнутой назад, чтобы показать расположение иглы во внутрикожной плоскости над подкожной клетчаткой. Рис. 12.14 A. Демонстрация техники введения филлера в носогубную складку (область периназального треугольника) иглой в наднадкостничной плоскости. B. Схема нанесения продукта в надкостничной плоскости.Вставьте иглу перпендикулярно, вводя болюс, затем выполните аспирацию. Рис. 12.15 A. Левая сторона лица свежего образца трупа с удаленной кожей и частью подкожной клетчатки. См. Точку приложения ( синий кружок ). Продукт вводили иглой в надкостничную плоскость. B. Товар виден зеленым цветом . Рис. 12.16 A. Демонстрация техники инъекции наполнителя в носогубную складку с использованием канюли в подкожной плоскости.Продукт виден в розовом цвете . B. Схема нанесения продукта в подкожной плоскости. Может применяться линейная ретроградная или антеградная инъекция, а также болюс в области грушевидной апертуры. Рис. 12.17 А. Пациент с потерей объема средней трети лица. B. Инъекция наполнителя в правую скуловую и скуловую области с помощью микроканюли 25 G. C. Наполнитель. инъекция в правую нососъёмную канавку (NJG) с помощью микроканюли 27 G. Рис. 12.18 Правая сторона лица пациента из Рис. 12.17 до и после инъекции филлера в скуловую область и носо-югальную борозду (NJG). Обратите внимание на улучшение состояния носогубной складки после процедуры. Рис. 12.19 А. Пациент с потерей объема средней трети лица. B. Инъекция наполнителя в области левой скуловой, скуловой и носо-югальной бороздки (NJG). C. As. после обработки вышеуказанных участков проблемы в левой носогубной складке (N LF) не исчезли, была проведена инъекция наполнителя иглой во внутрикожной плоскости. Рис. 12.20. . Левая сторона лица пациента из . Рис. 12.19. до и после инъекции наполнителя в области скуловой, скуловой, носогубной канавки (NJG) и носогубной складки. Рис. 12.21. Вид спереди и слева одного и того же пациента до и после инъекции наполнителя в области скуловой, скуловой, носогубной канавки (NJG) и носогубной складки. Только золотые участники могут продолжить чтение. Войдите или зарегистрируйтесь, чтобы продолжить СвязанныеХирургия головы и шеи и эндокринная хирургия
Об этой книге
Введение
В этой книге рассматривается широкий круг тем, касающихся хирургии головы и шеи и эндокринной хирургии, в том числе: челюстно-лицевые травмы, хирургия волосистой части головы, хирургия слюнных желез, опухоли челюсти, хирургия полости рта (губы, язык, дно ротовой полости и неба), опухоли и язвы лица, воспаления на шее, шейная лимфаденопатия, отек средней и боковой поверхности шеи, опухоли глотки и эндокринные операции (щитовидная железа, паращитовидные железы, надпочечники и нейроэндокринные опухоли).Цель состоит в том, чтобы четко описать и проиллюстрировать, как диагностировать и лечить различные состояния в соответствии с практикой, основанной на доказательствах. Таким образом, охват выходит за рамки хирургических показаний и процедур и включает такие аспекты, как анатомия, клиническая картина и визуальный диагноз. Книга построена таким образом, чтобы облегчить быстрый поиск. Хотя он в первую очередь предназначен для практиков, он также подойдет для студентов старших курсов.
Ключевые слова
Набухание шейки матки Паращитовидные железы Слюнные железы Надпочечники Щитовидная железа
Редакторы и филиалы
- 1.Профессор хирургии медицинского факультета Александрийского университета, Александрия, Египет
О редакции
Проф. Махмуд Сакр, доктор медицинских наук, FACS, окончил в 1981 г. и получил степень магистра и доктора хирургии в Медицинский факультет Александрийского университета, Египет. У него было свое общение в хирургия и трансплантация органов в Школе Питтсбургского университета Медицина, Пенсильвания, США.Он является научным сотрудником Международного колледжа Хирурги (ICS) и Американский колледж хирургов (ACS) и в настоящее время является главным отделения хирургии головы, шеи и эндокринной хирургии Университета Александрийский медицинский факультет. Профессор Сакр опубликовал более 12 хирургических книг, а также 93 статей в уважаемых журналах и служил авторитетный член редколлегии.
Библиографическая справка
- Заголовок книги Голова, шея и эндокринная хирургия
- Подзаголовок книги От клинической презентации к успеху лечения
- Редакторы
Махмуд Сакр
- DOI https: // doi.org / 10.1007 / 978-3-319-27532-1
- Информация об авторских правах Издательство Springer International, Швейцария, 2016 г.
- Имя издателя Спрингер, Чам
- электронные книги Медицина Медицина (R0)
- ISBN в твердом переплете 978-3-319-27530-7
- ISBN в мягкой обложке 978-3-319-80164-3
- электронная книга ISBN 978-3-319-27532-1
- Номер издания 1
- Количество страниц XIII, 393
- Количество иллюстраций 40 ч / б иллюстраций, 211 цветных иллюстраций
- Темы
Общая хирургия
Хирургия головы и шеи
Челюстно-лицевая хирургия - Купить эту книгу на сайте издателя
Обработка носовых складок
@article {Katona2015TreatmentOA, title = {Лечение острого ринита назальным спреем, содержащим трамазолин и эфирные масла: многоцентровое, неконтролируемое, наблюдательное исследование}, автор = {G.Катона и … Я спросила своего врача, и она сказала, что это была поперечная носовая складка, вызванная постоянным трением задействованных мышц, анимации и фактора силы тяжести, почему цели лечения могут вызывать некоторые проблемы. 30 сентября 2016 г. · «Это так. пришли к выводу, что: (1) распространенность ЭК [складки уха] у взрослых японцев очень низка по сравнению с результатами предыдущих исследований в Европе и Америке; (2) распространенность ЭК имеет тенденцию к увеличению с возрастом, но не связана с другими факторами риска ИБС [ишемической болезни сердца]; (3) статистически значимая связь между ЭК и ИБС видна при многомерном анализе… Лечение трещин на языке. Трещины на языке не требуют специального лечения. Тем не менее, некоторые рекомендации, которые помогут вам с этими состояниями, включают: Оставить его в покое — если треснувший язык не вызывает дискомфорта, рекомендуется дать ему возможность зажить самостоятельно. Соблюдайте гигиену полости рта — регулярно чистите зубы. Заложенность носа возникает, когда носовые ходы и окружающие ткани опухают. Поскольку заложенность носа вызывается рядом состояний, существует несколько вариантов лечения…Лечение искривления носовой перегородки заключается в хирургической коррекции аномалии. Искривление носовых костей и носовой перегородки. Одной из наиболее частых аномалий ЛОР-органов является отклонение … Антигистаминный спрей для носа — Астелин (Азеластин HCL) — этот препарат эффективен при лечении как аллергических, так и вазомоторных (неаллергических). ) ринит Просмотр аннотации. Поскольку лекарство применяется местно, у него меньше системных осложнений и усиливается облегчение назальных симптомов.
Пост носовой капельница — это отток слизи из носовых пазух в горло. Что можно использовать для лечения неаллергического ринита? Какие еще варианты лечения насморка и постназального подтекания? Лекарства, применяемые для лечения заложенности носа. Следующий список лекарств каким-то образом связан с. Следующие продукты считаются альтернативными методами лечения или естественными средствами для лечения носа … Поперечная носовая складка или бороздка обычно представляет собой белую линию между верхними двумя третями и нижней третью носа. человеческий нос (немного выше кончика хряща между переносицей и ноздрями).Это может произойти в результате наследственности, несчастного случая или постоянного трения или вытирания носа … К ним нельзя относиться одинаково. Многие из них редко поражают полость носа, а некоторые новообразования в полости носа и придаточных пазухах носа не являются раком, но они все равно могут вызывать проблемы. Причины и методы лечения подергивания век. ОПРЕДЕЛЕНИЕ Миокимии. Миокимия — это медицинское название подергивания век. Миокимия — это спонтанное сокращение мышц века, обычно orbicularis oculi.Подмышечная складка или складка на подбородке — это линия, которая может образовываться между подбородком и нижней частью губ. Он может выглядеть как глубокий желоб или канал. Косметологи назвали это «складкой под подбородком», поскольку обычно это результат многократного сокращения подбородочной мышцы с течением времени. Трансплантаты крыльчатой лопатки Трансплантаты крыльчатки крыльев: лечение коллапса наружного носового клапана Что такое трансплантат крыльевой лопатки? Трансплантаты крыла крыльев — это тонкие хрящевые трансплантаты овальной формы, которые размещаются вдоль боковой стенки носа в области надкрыльной складки или в области слабости боковой стенки.Если причиной сухости вокруг носа является периоральная область, лечение будет включать прекращение приема стероидов. Также можно использовать антибиотики для уменьшения сухости. Другая возможная причина этого состояния может включать: Хирургия носовых дыхательных путей почти всегда проводится через ноздри без внешних разрезов. В следующих разделах инструкции разработаны, чтобы помочь людям оправиться от назального … 25 марта 2012 г. · FTU (взрослый), область от дистальной складки кожи до кончика указательного пальца, приблизительно эквивалентна 0.5 г. С другой стороны, площадь кожи на одной плоской, закрытой руке взрослого будет …
Эти методы лечения носовых полипов также могут вылечить их навсегда, однако всегда есть вероятность, что образования могут произойти. на складке между двумя первыми пальцами ног. Горизонтальная складка или складка на переносице могут указывать на проблемы с простатой у мужчин и на проблемы с шейкой матки у женщин. Виски. Виски — это впадины или углубления на боковых сторонах лба, выше и сбоку от бровей.Исследователи пришли к выводу, что это лечение является безопасным и потенциально эффективным вариантом. Упражнения для носогубных складок Поделиться на Pinterest Регулярное выполнение определенных упражнений для лица может помочь … Киста носа или киста носа — это патологическое образование в полости носа. Это считается ненормальным, но не злокачественным. Киста пазухи выглядит как небольшой контейнер, заполненный жидким веществом. ПРОФЕССИОНАЛЬНЫЙ АНГЛИЙСКИЙ ИСПОЛЬЗОВАНИЕ ДЛЯ МЕДИЦИНЫ. 41. Хирургическое лечение. А. Операционная. Операция проводится в операционной.13 декабря 2016 г. · Мы попросили экспертов пролить свет на «треугольник смерти» лица, то есть на зону над уголками рта и до бровей, и на то, почему здесь не должны появляться прыщи. Признак носовой складки при сегментарной гемангиоме лица — ранний признак разрушения хряща. Райт Д.Р. (1), Русси Д.К., Манчини А.Дж., Чамлин С.Л., Вагнер А.М. Информация об авторе: (1) Отделение детской дерматологии, Отделение педиатрии, Медицинская школа Файнберга Северо-Западного университета, Детская Мемориальная больница, Чикаго, Иллинойс, США.15 октября 2017 г. · Фетальный алкогольный синдром (FAS) и расстройства алкогольного спектра плода (FASD) возникают в результате внутриутробного воздействия алкоголя и являются наиболее распространенными ненаследственными причинами умственной отсталости. … Складка на ладони, названная так из-за ее сходства со складкой поперечного сгибания, обнаруживаемой у некоторых обезьян. Обычно на ладони при рождении имеется несколько сгибаемых складок, две из которых отдельные и прибл. поперечный. Когда кажется, что эти два сливаются и образуют единую поперечную складку, это означает наличие обезьяньей складки.
6 августа 2018 · Лечение и удаление липомы. Липома обычно не требует лечения. Поскольку они не вызывают злокачественных новообразований и не вызывают болезненных ощущений, не всегда необходимо удалять их хирургическим путем. Специального лечения для их растворения не существует. Тем не менее, это состояние может потребовать хирургического вмешательства в качестве варианта лечения, если … Липома станет болезненной или серьезной … 21 ноября 2013 г. · Я не знаю, что это такое, но у меня просто сухая, шелушащаяся кожа прямо на складках моей нос, который особенно заметен, когда я использую макияж (минеральный или жидкий), и я не знаю, как от него избавиться.Я пробовала хорошие увлажняющие средства, но, похоже, они не работают, и они очень изолированы только от складки на носу. Складка подбородка. Подбородочная складка (или «мысленная складка») — это горизонтальная складка, которая образуется между нижней губой и подбородком. Глубокая складка означает, что нижняя губа имеет меньшую опору и может казаться, что подбородок выступает вперед. Складки на подбородке могут быть генетическими, но с возрастом они могут стать более заметными. 29 мая 2007 г. · У меня упрямая, глубокая, очень большая черная точка в складке носа.Если в этом есть какой-то смысл, вы можете сказать, что от него сложно избавиться или избавиться от него. Я пробовала полоски от черных точек, но они только на многое способны. Эта черная точка очень глубокая, она у меня была много лет … Я хочу пойти к дерматологу, но могу ли я что-нибудь сделать дома, прежде чем это сделаю? 3 марта 2009 г. · Исследование, которое часто цитируется в поддержку теории складок мочки уха, было проведено в Чикагском университете и было опубликовано в 1991 году. Исследователи наблюдали за 108 пациентами в течение 8-10 лет и обнаружили, что у тех, у кого были складки, частота сердечных сокращений была выше. болезни и более высокий уровень смертности от сердечных заболеваний, чем у тех, кто этого не сделал.Дешевые пластыри, покупайте качественную косметику и здоровье напрямую из Китая. Поставщики: 1 шт. Назальные спреи. Спрей для хронического ринита. Синусит. Традиционный китайский лечебный травяной спрей. Лечение ринита. . Он содержит гидрохлорид азеластина, который является вторым … Закругленный нос (выпуклый нос) Низко посаженные уши; Маленькая челюсть (микрогнатия) Единственная складка на ладони (единственная поперечная ладонная складка) Тонкие ногти на пальцах ног; Аномальное развитие тазобедренного сустава (дисплазия тазобедренного сустава)
Носогубный треугольник у ребенка посинет.Синий носогубный треугольник у младенцев
,00Для всех молодых родителей любое изменение состояния ребенка является тревогой. И конечно же серьезное беспокойство вызывают ситуации, когда синий носогубный треугольник у грудничков. Поскольку такое состояние может наблюдаться как у здорового, так и у плохо дружелюбного ребенка, рассмотрим возможную ситуацию более подробно.
Носогубный треугольник — это зона на лице, ограничивающая рот, нос и носогубные складки. У новорожденного эта зона светится в случае снижения уровня кислорода в крови.В медицине подобное явление имеет название цианоз, снижение уровня O2 в крови до уровня менее 95%. Все причины появления перекоса можно разделить на патологические и физиологические.
Физиологические причиныВ этот пункт включены показатели, которые являются нормой и не предполагают диагноза. Синий носогубный треугольник у грудничков может быть следствием:
- Плач продолжительный, в это время продолжительность выдоха значительно превышает продолжительность вдоха, соответственно кислорода в организме идет меньше.
- Во время кормления грудью Малыш прилагает значительные усилия, сосуды расширяются и могут стать заметными.
- Если ребенок какое-то время находится на большой высоте По отношению к уровню моря, уровень кислорода в его крови снижается. Бывает у взрослых и не влечет за собой опасностей.
- При переохлаждении в числе первых светится носогубный треугольник. Если после ванны или во время одевания вы заметили такие изменения, просто согрейте карапу. Исчез нездоровый оттенок? Так что переживать не стоит, цианоз физиологичен.
Патологические факторыВажно! Формирование, относящееся к норме, быстро проходит. Если вы видите изменение цвета кожи в других местах, немедленно обратитесь к педиатру.
Причины причин включают состояния необычных организмов, говорящих о болезнях. Они делятся на три группы:
- Условия центрального происхождения. При этом часто загорается носогубная область у грудничков, что сопровождается вялостью сосательного рефлекса.Часто наблюдается после тяжелых родов, у П. повышение показателей давления, травм головы, недоразвития сосудов головного мозга.
- Светлое происхождение. Его дополняет общая бледность ребенка, голубой цвет кожи вокруг верхнего и нижнего века. Причиной могут быть любые заболевания легких и бронхов, попадание в носоглотку инородного предмета или пассивное курение.
- Сердечно-сосудистое происхождение. Чианоз — один из первых симптомов врожденных пороков сердца. Он появляется уже в первые дни после рождения, при этом слышать шумы в сердечном ритме пока невозможно.
Как видите, причины появления недуга могут иметь совершенно разное происхождение, требовать немедленного или терапевтического лечения. Но если до посещения педиатра еще есть время, а фантазия рисует самые страшные диагнозы, стоит обратить внимание на общее состояние ребенка и симптомы.
На что обратить вниманиеАнализ состояния малыша — неотъемлемая часть жизни молодой мамы, ведь здоровье малыша часто зависит от ее внимательности, а также собственного спокойствия.Но не спешите впадать в панику, если карапуз закричал область вокруг рта, ответьте на следующие вопросы:
- Не было отставания в развитии малыша, как при рождении.
- Были ли ранее обнаружены проблемы в работе сердца или сосудистой системы.
- Сохраняется ли привычный ритм дыхания при изменении цвета носогубного треугольника, есть ли кашель.
- Какого цвета остальные участки кожи.
- Каково общее состояние малыша, есть ли вялость или постоянная сонливость.
Если все вопросы вас не беспокоят, можете понаблюдать за ребенком. Если хотя бы один из пунктов имеет место, то необходимо обратиться к педиатру.
Когда бить тревогуТем не менее, в груди любое ненормальное состояние развивается и прогрессирует быстрее, поэтому всегда необходимо быть начеку.Вызвать скорую. Необходимо в ситуациях:
- Если ребенок ведет себя вялым и равнодушным.
- Если синий цвет Нанести на все тело.
- Если дыхание явно затруднено.
Помните, что самолечению тут быть не может. Следите за состоянием малыша, но в любом случае обращайтесь к педиатру, ведь под вопросом здоровье ребенка его лучше восстановить.
Носогубный треугольник Они относятся к воображаемой области лица, ограниченной носогубными складками, губами внизу и кончиком носа в верхней части.Этот район подходит для диагностических наблюдений, так как здесь обильное кровообращение.
У новорожденных детей показателем нормального самочувствия является состояние тона кожи носогубного треугольника на лице. Самое важное правило для молодых родителей — чем меньше возраст Бэби, тем внимательнее им нужно быть. В заботах о здоровье новорожденных не жду безответственности, ведь она способна обернуться непоправимой бедой.Болезненные состояния у детей развиваются быстро, необходимо не сбавлять обороты с началом лечения и не пропускать дорогостоящее время. Своевременное оказание необходимой помощи специалисту, помогает защитить от многих осложнений. Необходимо знать, на какие симптомы следует ориентироваться при внимательном наблюдении, чтобы не нагружать развитие серьезного заболевания.
Причины образования носогубного треугольника.
Голубоватый оттенок кожи в зоне носомасального треугольника присутствует у основного числа детей и не является тревожным симптомом, если в спокойном состоянии исчезает.Появление этого цвета вызвано снижением процентного содержания кислорода в крови, что возможно при различных мероприятиях. Детские врачи такое состояние организма малыша называют цианозом.
- У обладательниц белой и нежной кожи также может появиться голубой оттенок в области верхней губы. Это связано с наличием в этой зоне густой сети. венозные сосуды. В груди Они просто видны сквозь нежную кожу ребенка. Когда ребенку становится необходим необходимый вес, получает достаточно солнечного света, во время прогулок это явление должно исчезнуть самостоятельно.
- Когда ребенок активно кормит грудным молоком. Прилагаемые малышом усилия — серьезная работа для детского организма. Увеличивается частота сокращений сердца и кровоснабжение работающих мышц. Сосуды расширяются и становятся визуально заметными.
- Это может быть физиологическая реакция организма ребенка на температуру окружающего его воздуха. Во время смены подгузника или подгузника малыш может просто замерзнуть, если температура в комнате для него не комфортная, что приведет к образованию зоны треугольника.Кожа приобретает нормальный оттенок, как только малыш после переодевания согревается.
Виды детского цианоза.
Болезненные проявления цианоза делятся на три основных типа:
- Затяжные — проявляются как осложнения, развивающиеся после травм, полученных во время родов. Отмечает повышение внутричерепного давления, ослабление сосательных рефлексов и выпирание пружин на голове.
- При развитии симптомов кислородного голодания организма.Признаки цианоза области треугольника дополняются развивающимся затемнением вокруг ворот и серой кожей Покрова. Такое состояние развивается при заболевании двусторонней пневмонии, обильном течении бронхита, в случае попадания инородных тел в трахею, может быть реакцией детского организма на присутствие в окружающем воздухе аэрозолей бытовой химии, дыма сигарет, носовых ходов.
- При нарушениях выполнения функций детским сердцем.Из-за специфических особенностей, присущих аббревиатурам растущего сердца детей, диагностировать пороки сердца у младенцев сложно.
Изменение цвета носогубного треугольника при развитии заболевания.
Педиатры советуют обращать особое внимание на появление группы симптомов, при которых необходимо немедленно обратиться за помощью к детскому врачу:
- Если цианоз в области лица сохраняется, после прекращения кормления или смены ребенка на долгое время.Дополнительно он начинает проявляться на языке, пальцах и других частях тела.
- Синий оттенок кожи появился после изменения ритма дыхания, появившегося при хрипах. Это могут быть симптомы начала простуды или вирусного заболевания.
Когда вы замечаете внешний вид, цианоза у ребенка должна быть установлена, в какие моменты повседневной жизни это происходит и по истечении какого времени все приходит в норму. Во время посещения участковых педиатров поделитесь своими наблюдениями: он внимательно изучит ситуацию и при необходимости даст направление на дополнительные исследования:
- Аппаратура электрокардиограммы,
- Ультразвуковое исследование сердца
- Рентгенография грудной клетки отделение.
По результатам осмотров педиатра могут потребоваться узкие специалисты:
В связи с постоянно меняющимся физическим развитием ребенка необходимо посещать плановые осмотры в первый год жизни ребенка. малыш. Чтобы не пропустить начало развития возможных нарушений в детском организме.
Правила ЧП при проникновении посторонних предметов в дыхательные пути малыша.
В ситуации, когда необходимо в считанные минуты устранить угрозу жизни и здоровью ребенка, неконтролируемые чувства препятствуют правильным действиям. Все близкие должны научиться порядку необходимых действий, чтобы помочь в таких случаях.
Ребенок может кормить пищу или пытаться проглотить во рту любой небольшой предмет из окружающей среды. Появляющиеся в таких случаях симптомы являются показательными: грудью ребенок принимает судорожные движения конечностями, ртом пытается дышать воздухом и все это происходит с приступами сильного кашля.
Действия ближайших родственников ребенка с такими признаками должны быть быстрыми. Кончик ребенка опущен вниз головой, так что вы можете видеть его лицо. Держа его одной рукой на весу, за ступни ступней, ладонь будет смеяться беззвучно между лопастями. Во время этих действий нужно быть предельно собранным и аккуратным, чтобы не уронить малыша.
Если улучшение не наступило, переходите к другим способам улучшения ситуации. Присесть нужно так, чтобы левое колено располагалось значительно ниже области таза.Ребенок положил животик на бедро головой к колену. Держа левую руку за плечами, правой несколько сильных ударов в области лопаток. Даже при успешном завершении кризисной ситуации необходимо вызвать медпомощь и провести все обследования, которые будут рекомендованы. медицинские работники.
Забота о будущем Здоровье ребенка должно начинаться в короткие сроки беременности мамы. Соблюдая правила питания, отказываясь от вредных привычек, мы даем шанс, что будущий человек родится и вырастет здоровым.Устранить проявления цианоза можно, соблюдая нехитрые правила:
- Регулярно гулять с младенцем в ближайших парках;
- Поддерживать оптимальную температуру и влажность воздуха в доме;
- Придерживайтесь распорядка дня, соблюдая соотношение времени сна и будильника ребенка.
Каждый родитель желает своему ребенку здоровья. Но, наверное, не бывает так, чтобы какие-то болячки обходились. Главное, чтобы это не было чем-то опасным.Так что и в нашем случае обойтись без проблем не удалось. И все началось с того момента, как мы заметили, что у нашего ребенка посинение вокруг рта. Поскольку на наш взгляд, в идеале такого ребенка быть не должно, мне нужно было выяснить, почему у новорожденного светится носогубный треугольник, и что это может значить. Обо всей этой статье.
Почему у новорожденного синий носогубный треугольник
Самое первое, что мы сделали, обратились к источнику информации, то есть к Интернету Нужно было знать, есть ли такая проблема, или мы единственные, у кого синий ребенок .
Оказалось, что обычно у некоторых новорожденных или младенцев действительно горит носогубный треугольник, однако точную причину определить невозможно. Это связано с тем, что синян вокруг рта может быть как причиной серьезных проблем с сердцем (например, порок сердца) и неврозов, так и сосудистой дистонии. В любом случае, чтобы правильно определить причину образования, необходима консультация врачей: кардиолога и невролога. При этом, если у врача-кардиолога возникнут проблемы с состоянием сердца малыша, он отправит дополнительное обследование — УЗИ сердца.
В нашем случае носогубный треугольник не часто бывает симпатичным, иногда во время плавания, иногда во время сна или прогулки. А так как вскоре у него был плановый визит в поликлинику, мы решили задать вопросы по этой проблеме во время осмотра педиатра. Вот что случилось потом.
Что делать, если носогубный треугольник синий
При осмотре педиатра мы спросили о проблемах, которые нас волновали, и, как уже читали на различных форумах, действительно были направлены на консультацию кардиолога и невролога.Причем сначала нужно провести к кардиологу, потому что возможные пороки сердца — самая опасная проблема, на которую Синнева может указать вокруг рта.
Кардиолог должен внимательно прислушиваться к сердцу ребенка. Обычно шум, сопровождающий пороки сердца, слышен даже через фононендоскоп. Тогда, скорее всего, в любом случае кардиолог отправит ультразвуковую диагностику Сердца грудничкам. Даже если ухо ничего не слышит. Надо убедиться Б. в нормальной работе Червы.
В нашем случае кардиолог ничего не слышал, но сердца отправлял на УЗИ.
Процедура УЗИ сердца требует спокойного поведения ребенка, так как ему придется лежать, если это возможно, примерно 15 минут. За такой период можно обследовать всю сердечную мышцу малыша. Для этого ребенка желательно кормить, успокаивать и развлекать всю процедуру. Сама процедура не страшна: прибор для диагностики врач водит по поверхности грудной клетки, и изображение выводится на экран.
К счастью, наш детский календарь не обнаружен. Только какое-то овальное окно должно задерживаться в течение первого года жизни. Для этого требуется периодическое наблюдение кардиолога.
Если первая проблема (кардиологическая) исчезла, оставалось обязательным при этой проблеме визит к неврологу.
К нашему удивлению, невролог первым делом поинтересовался осмотром кардиолога. Узнав, что определение сердца не обнаружено, сказал, что в этом случае не стоит переживать, и можно не обращать на это внимания.В том смысле, что остальные причины заключаются в том, что носогубный треугольник не так уж и страшен. Однако, тем не менее, в медицинскую карту он поставил запись о дистонии и прописал массаж и посещение бассейна.
Цвет кожи ребенка может иметь другой цвет. В норме кожа имеет бледно-розовый цвет. При различных заболеваниях и состояниях у детей может наблюдаться изменение цвета кожи. Кожа может приобретать синий оттенок (синюшный), желтый (писатель), красный, мраморный или белый. Изменение цвета кожи может быть проявлением нормы, однако по большей части такие изменения появляются из-за болезней.
Появление образования связано с уменьшением насыщения крови кислородом или удивлением крови углекислым газом. Цианотическое окрашивание можно наблюдать как на отдельных участках тела (акрицианоз, цианоз носогубного треугольника), так и на всем теле ребенка.
Появление посинения кожных покровов новорожденного ребенка может быть следствием несовершенства мышечного слоя сердца и его нервной иннервации. Такие состояния получили название сердечно-сосудистой дезадаптации .Эти состояния наступают, проявляются только в раннем неонатальном периоде и не нуждаются в медикаментозном или хирургическом лечении. Одним из таких состояний, характеризующихся появлением синюшного цвета кожи, является легочная гипертензия новорожденных. Это состояние связано с тем, что сосуды новорожденного малыша способны резко окраситься в ответ на снижение кислорода в кровотоке. Такая реактивность сосудов может сохраняться до 7 дней жизни ребенка. Появление синей окраски наблюдается при крике и тревоге.В лечении нет лечения, это состояние проходит самостоятельно.
Внешний вид синей кожи может быть физиологическим. Появление цианоза у новорожденного ребенка является нормальным явлением из-за перепада температуры окружающей среды. . Посинение кожи наблюдается только в области кистей и стоп. Однако такое состояние может быть патологическим, особенно у детей старшего возраста, когда организм находится в недоупрочненном состоянии. При переохлаждении ребенка необходимо поместить в теплое помещение и производить обогрев ребенка, но только постепенно.
Помимо хронической гипоксии может наблюдаться острая гипоксия. Такое состояние развивается при попадании инородных тел на воздушных трассах. Ребенок. При этом у ребенка затруднено дыхание (ребенок не может дышать), появляется цианоз носогубного треугольника. В этом случае ребенку необходимо оказать первую оперативную помощь и обратиться за медицинской помощью.
Но самая частая причина того, что у детей легкие конечности или носогубный треугольник — это наличие врожденных пороков сердца.Пороки сердца бывают белого типа, когда не наблюдается появления цианоза, и синего типа, когда наблюдается появление синей окраски. Пороки, вызывающие появление цианоза: транспозиция стволовых сосудов, общий артериальный ствол, атриовентрикулярное сообщение, тетрадное дурак, стеноз легочной артерии, открытая артериальная перемычка, дефект межпредседательской перегородки.
1. Транспозиция магистральных сосудов . Для этого порока характерно неправильное расположение сосудов, выходящих из сердца: аорта выходит из правого желудочка, а легочная артерия — из левого.Из-за этого кровь, питающая все органы и системы, не насыщена кислородом, так как она не попадает в легкие. Нарушения у детей выявляются прямо в роддоме. Серьезность состояния различна и зависит от наличия сообщений между этими двумя судами. Если сообщение достаточно большое, то это смешение двух потоков крови, и кровь в какой-то степени все еще обогащена кислородом. При таком состоянии наблюдается общий цианоз кожных покровов ребенка (то есть весь ребенок будет сиять).Дети отстают от Б. физического развития, плохо прибавляют в весе. Оказание медицинской помощи снова в роддоме — залог выживания ребенка. Очень важно раннее хирургическое вмешательство, чтобы устранить аномалию расположения сосуда.
2. Общий артериальный ствол . Этот порок характеризуется наличием общего сосуда от правого и левого желудочков одновременно. В этом случае кровь в кровотоке смешанная (артериальная и венозная одновременно).Это означает, что происходит снижение насыщения крови кислородом и кислородное голодание тканей и органов. Дети рождаются совершенно обычными, с нормальным весом и развитием. Однако в первые недели жизни появляется общий синий цвет кожи, дети перестают набирать вес, появляется одышка. Оперативное вмешательство проводится для устранения порока. Операция обычно проводится в 3-5 месяцев, однако при крайне тяжелых условиях оперативное вмешательство можно проводить в период новорожденности до 3-х месяцев.
3. Атриовентрикулярная коммуникация . В этом случае сообщение между двумя кругами кровообращения (малым и большим) происходит на уровне полостей сердца. Кровь из левых отделов сердца поступает в правые. При этом происходит перегрузка правых отделов сердца и малого круга кровообращения. Из-за этого в легких приливает кровь и их набухает. Дети рождаются физически полноценными, однако с первых месяцев жизни начинают отставать в развитии от сверстников, появляется утомляемость при кормлении, одышка, образование конечностей при крике и кормлении.Из-за отека легких у детей возникают хрипы в легких, влажные, средние и большие, с конусом. Увеличение размеров печени и селезенки. Появляются эвенкеры. Детям с выраженными изменениями сердца показано оперативное лечение с первых месяцев жизни. При незначительных нарушениях Операция по устранению дефекта проводится через год.
4. Tetrad Fallo — это наиболее частая частота сердечных сокращений, характеризующаяся появлением цианоза. Эта врожденная частота сердечных сокращений характеризуется наличием 4 пороков сердца: легочного стеноза, дефекта межжелудочковой перегородки, декстоза (неправильное расположение) аорты, гипертрофии (увеличения в размерах) правого желудочка.Из-за дефекта межжелудочковой перегородки кровь смешивается и перетекает в аорту смешанной крови, которая слабо насыщена кислородом. В зависимости от тяжести сердечного ритма, как общей синюшной окраски детской кожи, так и так называемых бледных форм, когда нет появления синюшного окрашивания кожи. Появление цианоза — неблагоприятный признак, при Тотальном цианозе возможна смерть ребенка в раннем возрасте. Для этого тиски характерно появление клинических признаков на протяжении 2-3 месяцев жизни ребенка.Дети становятся беспокойными, появляется цианоз конечностей, возможна потеря сознания и появление судорог. Вызвать ухудшение состояния у детей могут плач, кормление, акт дефекации. При незначительных нарушениях кровообращения детям проводится консервативное медикаментозное лечение. При ухудшении состояния проводят операцию. По жизненным показаниям Оперативное вмешательство проводится в раннем периоде новорожденного.
5. Стеноз легочной артерии . При этом тисках происходит сужение львиной легочной артерии, несущей кровь от сердца к легким.Из-за этого затрудняется доставка крови к легким, где происходит их насыщение кислородом. Появление синюшного цвета наблюдается только в очень сложных условиях, когда происходит полное закрытие просвета легочной артерии. Хирургическое лечение показано только при ухудшении состояния или наличии полной атрезии (закрытия) легочной артерии. Оперативное лечение проводят в возрасте 3-4 лет.
6. Открытый артериальный проток. . Этот проток является нормальным явлением у детей в первые 2-3 дня после рождения, после чего он закрывается и полностью преодолевается в первые 2-8 недель жизни ребенка.Этот проток соединяет мощную артерию и аорту. Если он остается открытым, то из аорты в легочную артерию выделяется кровь, возникает перегрузка малого круга кровообращения. Для появления клинических признаков этого врожденного порока сердца характерны довольно поздние проявления — к 2-3 годам жизни ребенка. При большом дефекте появление клинических признаков может наблюдаться уже в первые месяцы жизни. Поскольку кровь больше не попадает в малый круг кровообращения, страдают все органы и системы.При крике беспокоит ребенка, кормление — появление посинения конечностей (ручек, ножек) ребенка. Дети быстро устают, ребенок долго не может сосать грудь, часто прерывается на отдых. Дети плохо набирают вес, отстают в физическом развитии. Лечение этого определения развития проводится как медикаментозным, так и хирургическим путем. В этом случае хирургическое лечение показано только при неэффективности. лекарственная терапия. Дети очень хорошо переносят оперативное вмешательство.Отказ после операции практически равен нулю.
7. Дефект межкадрового раздела . При этом в дефекте отсутствует перегородка, разделяющая два предсердия справа и слева. Из-за этого в них происходит смешение крови, и большой круг кровообращение осуществляется смешанной (артериально-венозной) кровью. Дети довольно хорошо переносят этот порок, и часто он обнаруживается только через год жизни ребенка. До года возможно появление синюшной окраски кожи ребенка только при крике, тревоге.Этот цвет незначительный и быстро исчезает. Спустя год оказывается сохранение бледности кожи ребенка, отставание в физическом развитии. Лечение этого дефекта только хирургическое.
Кроме посинения кожи у детей может быть другой цвет кожи.
При чрезмерном использовании легочной вентиляции, особенно 100% кислородной смеси, у детей может наблюдаться темно-красная кожа . Также такое состояние может наблюдаться при перегревании ребенка.
Симптом Арлекина . Для этого состояния характерно появление покраснения кожи тела ребенка только с одной стороны при положении ребенка на боку. Это состояние связано с незрелостью нервной системы ребенка и чаще всего наблюдается у детей, рожденных в асфиксии. Когда ребенок перегревается, картина приобретает более яркий красный цвет, а когда ребенок — синий. Лечение такого состояния проводит невролог.
Кожа мраморная .Это состояние также связано с несовершенством нервной системы ребенка и проявляется появлением кружевно-красного цвета детской кожи. Чаще всего появляется при переохлаждении ребенка. Это состояние в лечении не нуждается.
Внешний вид справедливость Кожа часто говорит о повышении билирубина в крови, патологии со стороны печени.
Появление изменений цвета кожи всегда должно настораживать родителей, особенно если такое состояние появляется у маленького ребенка.Изменение цвета кожи может скрыть очень серьезные заболевания, некоторые из них могут привести к полному исходу, поэтому очень важно вовремя обратиться к врачу.
Врач педиатр Литовов М.В
Такое явление, как образование носогубного треугольника у малыша, встречается довольно часто, и во многих случаях не представляет опасности для здоровья ребенка. Однако бывают ситуации, когда в таком симптоме проявляется функция. сердечно-сосудистая деятельность, а также органы дыхания.Что такое цианоз и почему он появляется?
Чианоз — симптом недостатка кислорода в организме, который увеличивает образование метгемоглобина. Именно этот восстановленный вид гемоглобина делает кожу и слизистые более темными. Появление эпидермиса в области носогубного треугольника у грудничков может носить характер патолого-физиологического типа.
Норма
В основном такое явление является следствием усиленных физических нагрузок. Также эта зона будет сиять за счет:
- продолжительного плача, во время которого ребенок выдыхает большое количество воздуха, но мало вдыхает, из-за чего в крови дефицит кислорода;
- во время кормления.Питание грудным молоком — огромная нагрузка для малыша, в связи с чем поверхностные сосуды расширяются и приобретают более заметный характер;
- долговременная основа на высоте приводит к непатологическому снижению уровня кислорода в крови;
- переохлаждение во время купания или одевания вызывает цианоз области над верхней губой. Если после грудного вскармливания ребенок согреется, синий цвет исчезнет, значит, такое состояние не опасно.
Если носогубный треугольник у малыша появился и в ближайшее время не возвращает его первоначальный вид, появился синий оттенок на языке, пальцах — следует срочно обратиться к врачу.
Патология
Цианоз патологического характера Подразделяется на 3 группы в зависимости от алгоритма его развития.
- пневмония;
- аспирация дыхательных путей;
- насморк
- бронхит;
- астма бронхиального типа;
- вдыхание табачного дыма или окиси углерода;
- диафрагмальная грыжа.
- Сердечно-сосудистая патология. Появляется из-за врожденных пороков сердца с первых дней жизни ребенка.Поскольку этот диагноз не всегда можно поставить сразу после родов, нужно постоянно посещать плановые осмотры, чтобы не допустить развития опасных осложнений.
Как отличить норму
Чтобы проанализировать здоровье малыша, родители просто обязаны тщательно перепыть за ним. Если носогубный треугольник приобрел голубой оттенок, можно исключить патологию:
- для нормального роста и развития ребенка;
- при отсутствии шума в сердце;
- для нормальной цветной кожи вокруг рта и на остальном теле;
- при отсутствии кашля или затрудненном дыхании, при появлении цианоза;
- с нормальным розоватым оттенком кожи;
- из-за отсутствия дрона и вялого состояния.
Если хотя бы один из перечисленных пунктов не совпадает с реальным состоянием младенца и область над верхней губой быстро засияет, требуется срочная консультация врача.
Что делать
Если у ребенка есть синяя область над верхней губой, необходимо посмотреть, после чего она появится. Если при этом симптом возникает во время купания и быстро исчезает — он не представляет никакой опасности для здоровья младенца. При постоянном появлении такой кожи следует:
- как можно скорее попасть к педиатру.На приеме врач может назначить дополнительные исследования, чтобы поставить правильный диагноз и сообщить, почему участок верхней губы будет сиять. Среди процедур врач может назначить: электрокардиограмму, процедуру УЗИ Мышцы сердца, рентгенографию грудной клетки. В некоторых случаях необходимо посетить невролога для проведения полного обследования ребенка.
- изменить образ жизни. Требуется поддерживать оптимальный температурный режим и влажность воздуха в помещении, где находится ребенок.Его следует чаще, а также для успокоения младенцев при плаче. Этот совет принадлежит К. здоровым детям, поскольку только в комфортных условиях происходит правильное и своевременное развитие.
- массаж. Проведение ежедневного массажа позволит стимулировать деятельность нервной системы, а также нормализовать работу дыхательного отдела. При попадании в дыхательные пути У ребенка инородное тело нужно осторожно и быстро положить животом ребенка на колени и легко ударить его по спине. Если этот метод не помог, нужно срочно вызвать врача для устранения появления посинения кожи в области носогубного треугольника, а также удушья.
Цианоз области над верхней губой, дающий малышу голубой оттенок, — симптом, за которым необходимо тщательно следить, чтобы не допустить патологии. Только своевременное лечение позволяет исключить развитие возможных опасных осложнений. .
