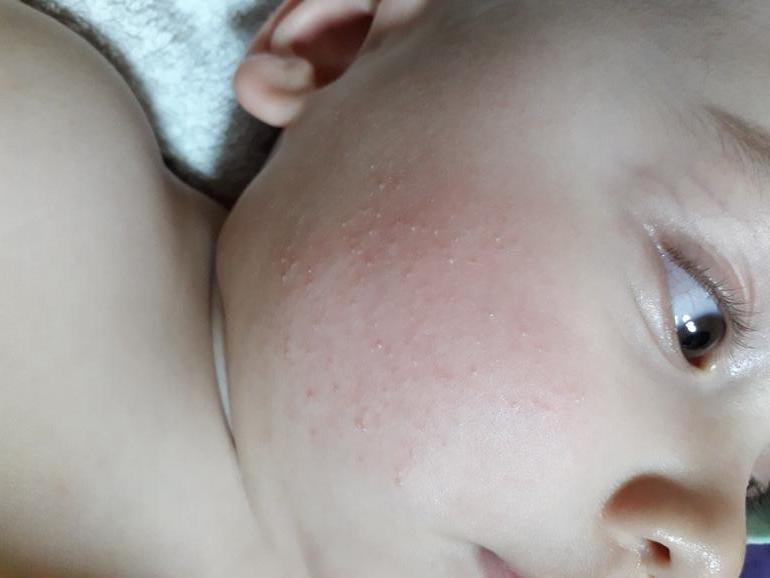
лечение мелкой сыпи на теле в клинике, осмотр дерматолога в Москве
Мелкая сыпь на теле обычно причиняет достаточно ощутимый дискомфорт как визуально, так и тактильно. Обычно за такой мелкой сыпью кроется некое более серьезное заболевание, которое поражает организм. Если своевременно обратиться за помощью, серьезных последствий вполне можно избежать.
Если на теле появилась мелкая сыпь, она болит или вызывает ощущение зуда, необходимо обратиться за помощью к специалистам, чтобы выяснить причину этого малоприятного симптома.
Сыпь в детском возрасте
Очень часто мелкоточечные высыпания могут поражать детей на первом году жизни. Помимо инфекционных заболеваний, перечисленных выше, причинами мелкой сыпи могут быть:
- Потница. Это состояние развивается у детей в результате перегрева или если ребенок долго находится в одном подгузнике. Проявляется потница мелкой сыпью и опрелостями.

- Пищевая аллергическая реакция у грудничка может возникать при нарушении диеты кормящей мамой или как реакция на смесь, если ребенок находится на искусственном вскармливании. Если у ребенка сыпь имеет вид натертостей. это может быть аллергическая реакция на стиральный порошок или одежду из синтетики.
- Акне у новорожденных является вариантом нормы для грудничка и не требует специального лечения. Можно искупать ребенка в отваре череды.
Обычно состояния у детей можно легко устранить, если придерживаться правил гигиены и соблюдать гипоаллергенную диету. Если же этих мер оказалось недостаточно, необходимо обратиться к детскому специалисту.
Сыпь при инфекционных болезнях
Целый ряд инфекционных заболеваний в качестве одного из клинических проявлений могут иметь мелкоточечные высыпания на коже всего тела или отдельных его участков. Наиболее характерными причинами кожных высыпаний являются хорошо всем известные детские инфекции.
При более серьезных заболеваниях, таких, как менингит или брюшной тиф, сыпь сопровождается появлением неврологической симптоматики, расстройствами пищеварительной системы. Состояние пациента может измениться от незначительного ухудшения до тяжелого, требующего проведения реанимационных мероприятий.
Выявить причину появления сыпи возможно, обратившись за помощью в нашу клинику. Здесь опытный дерматолог осмотрит пациента и при необходимости назначит лабораторные анализы и консультацию инфекциониста или фтизиатра.
Лечение и профилактика сыпи
Прежде чем приступать к лечению сыпи, необходимо выяснить ее причину.
- Если мелкая сыпь на теле носит инфекционный характер, назначается антибактериальная или противовирусная терапия. Важное значение имеет терапия, направленная на устранение основного патологического процесса.
- Для местного лечения применяются мази. Содержащие антибиотики. Антигистаминные вещества или кортикостероиды. Эффективными могут быть всевозможные присыпки, болтушки и лекарственные растворы.
- С целью снижения зуда и дискомфорта назначают антигистаминные, а в некоторых случаях и седативные препараты.
Параллельно проводится терапия, направленная на повышение иммунного статуса организма. Питание пациента должно быть сбалансированным, богатым витаминами и не содержать аллергенов.
Статья не является медицинским советом и не может служить заменой консультации с врачом.
Лечение кожных высыпаний | Добромед
Причины сыпи на теле: симптомы инфекционных заболеваний
Очень часто красные высыпания на теле обусловлены реакцией на внешние раздражители.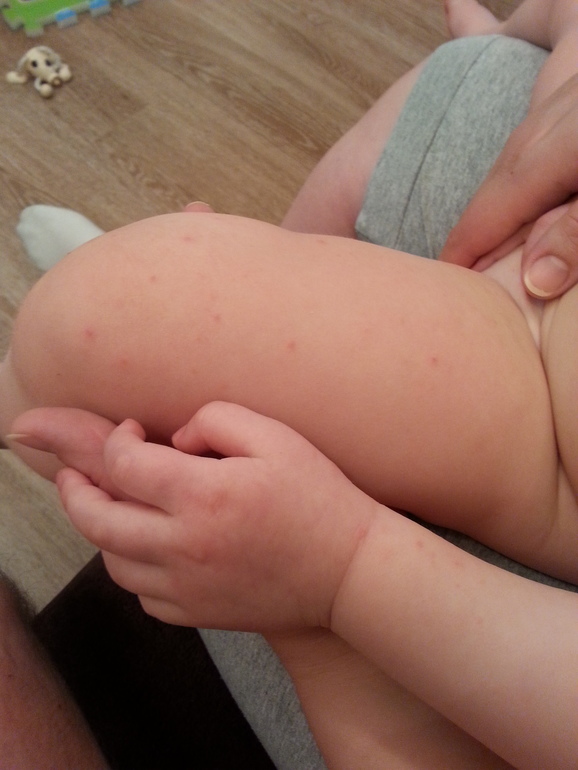 Но вместе с ухудшением самочувствия кожная реакция становится верным признаком проблем внутри организма. А значит, перед тем, как искать лекарство от сыпи, необходимо определить заболевание-причину.Заболевание вызывает вирус кори, передающийся от больного человека к здоровому воздушно-капельным путем. Обычно болезнь поражает детей. Начало кори характеризуется вялостью, головными болями, кашлем, повышенной температурой (до 39 градусов), насморком, резью в глазах и светобоязнью.На 3-4 день, на нёбе появляются розовато-белые неровные пятна на нёбе и красная сыпь на коже. Высыпания обычно очень мелкие, красные, образующие большие пятна. Изначально они локализуется на лице больного, его шее, в области за ушами, но позже перемещается и на остальную поверхность тела.Лечение кори строится на приеме антигистаминных препаратов, обильном питье, постельном режиме.
Но вместе с ухудшением самочувствия кожная реакция становится верным признаком проблем внутри организма. А значит, перед тем, как искать лекарство от сыпи, необходимо определить заболевание-причину.Заболевание вызывает вирус кори, передающийся от больного человека к здоровому воздушно-капельным путем. Обычно болезнь поражает детей. Начало кори характеризуется вялостью, головными болями, кашлем, повышенной температурой (до 39 градусов), насморком, резью в глазах и светобоязнью.На 3-4 день, на нёбе появляются розовато-белые неровные пятна на нёбе и красная сыпь на коже. Высыпания обычно очень мелкие, красные, образующие большие пятна. Изначально они локализуется на лице больного, его шее, в области за ушами, но позже перемещается и на остальную поверхность тела.Лечение кори строится на приеме антигистаминных препаратов, обильном питье, постельном режиме.
Краснуха
Краснуха – это вирусное заболевание, поражающее в основном детей, однако встречаются случаи заражения и во взрослом возрасте. Особенно опасной является краснуха для беременных: в таком случае велика вероятность инфицирования плода, которые могут привести к врожденным порокам развития ребенка.
Особенно опасной является краснуха для беременных: в таком случае велика вероятность инфицирования плода, которые могут привести к врожденным порокам развития ребенка.
Краснуха проявляется в виде мелкой сыпи на теле, а иногда и на лице. Помимо этого, раздражение может затрагивать слизистые оболочки. Сыпь обычно не вызывает зуда, после ее исчезновения обычно не отмечается ни шелушение, ни появление рубцов или других следов. Характерное повышение температуры до 37-37,5 градусов и увеличение лимфоузлов лишь подтверждают наличие краснухи.
Ветрянка
Ветряная оспа или, как ее называют в народе, ветрянка, относится к категории острых вирусных заболеваний. Заражение происходит воздушно-капельным путем при общении с заболевшим человеком.При ветряной оспе вначале появляется розоватое пятнышко, которое через несколько часов преобразуется в мелкий пузырь. Затем пузырь лопается, и открывшаяся ранка покрывается корочкой. Помимо прочего, такая зудящая сыпь провоцирует появление расчёсов и дельнейшего раздражения. Расчесывать сыпь на коже при ветрянке категорически запрещено. Дело в том, что высыпания поражают верхние слои кожи, поэтому после высыхания папул на их мечте чаще всего не остается никаких следов. Если же папулу расчесать, произойдут повреждения росткового слоя эпидермиса, которые приводят к рубцеванию.Лечение ветряной оспы заключается в приеме противовирусных препаратов (при средней и тяжелой форме), антигистаминных препаратов, а также местной обработки высыпаний зеленкой или фукорцином. Если у больного наблюдается повышение температуры, ему дают жаропонижающие препараты (если больной – ребенок, запрещается прием аспирина).
Расчесывать сыпь на коже при ветрянке категорически запрещено. Дело в том, что высыпания поражают верхние слои кожи, поэтому после высыхания папул на их мечте чаще всего не остается никаких следов. Если же папулу расчесать, произойдут повреждения росткового слоя эпидермиса, которые приводят к рубцеванию.Лечение ветряной оспы заключается в приеме противовирусных препаратов (при средней и тяжелой форме), антигистаминных препаратов, а также местной обработки высыпаний зеленкой или фукорцином. Если у больного наблюдается повышение температуры, ему дают жаропонижающие препараты (если больной – ребенок, запрещается прием аспирина).
Герпес
Вирусное заболевание, проявляющееся в виде пузырчатых высыпаний на коже, слизистых оболочках и половых органах. Вирус герпеса в спящем состоянии находится почти у всех людей: около 90% населения Земли заражено этим вирусом. Толчком для его активизации обычно являются переохлаждение, стрессовые ситуации, недосыпание, несбалансированное питание, травмы, переутомление, вирусные заболевания и общее понижение уровня защитных сил организма.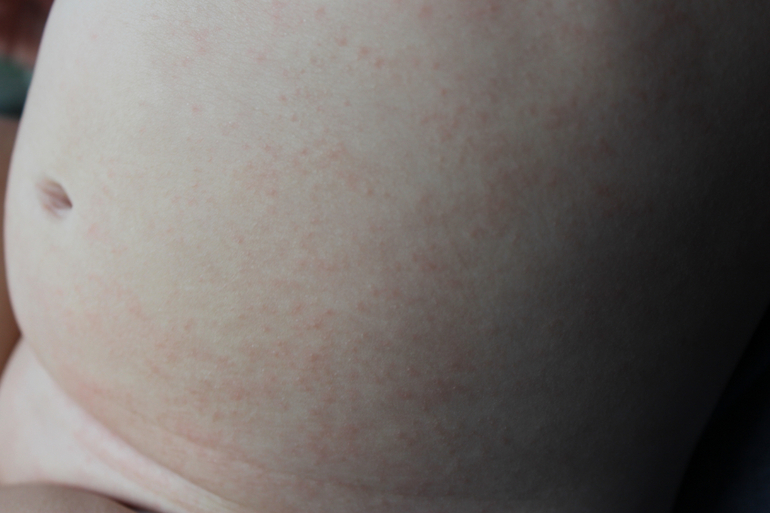 В таком случае вирус герпеса «просыпается».Сыпь на коже при герпесе представлена одной или несколькими расположенными рядом пузырчатыми камерами, заполненными мутноватой светлой жидкостью. По краям пузырьков расположена покрасневшая область кожи с подсохшими корочками. Места высыпаний при герпесе болят и зудят, температура тела может повышаться (особенно при большой локализации сыпи).
В таком случае вирус герпеса «просыпается».Сыпь на коже при герпесе представлена одной или несколькими расположенными рядом пузырчатыми камерами, заполненными мутноватой светлой жидкостью. По краям пузырьков расположена покрасневшая область кожи с подсохшими корочками. Места высыпаний при герпесе болят и зудят, температура тела может повышаться (особенно при большой локализации сыпи).
Сыпь на лице
Лечение кожной сыпи при герпесе проводится противовирусными препаратами, анальгетиками и мазями для местного применения. Однако на сегодняшний день, увы, нет такого метода терапии, который полностью удалял вирус герпеса из организма человека. Все имеющиеся на данный момент способы лечения направлены на снижение частоты обострений заболевания, их интенсивность и продолжительность.
Опоясывающий лишай
Данное кожное заболевание характеризуется появлением первичных симптомов, напоминающих начало гриппозного состояния: это ломота в теле, головная боль, озноб, незначительное повышение температуры тела.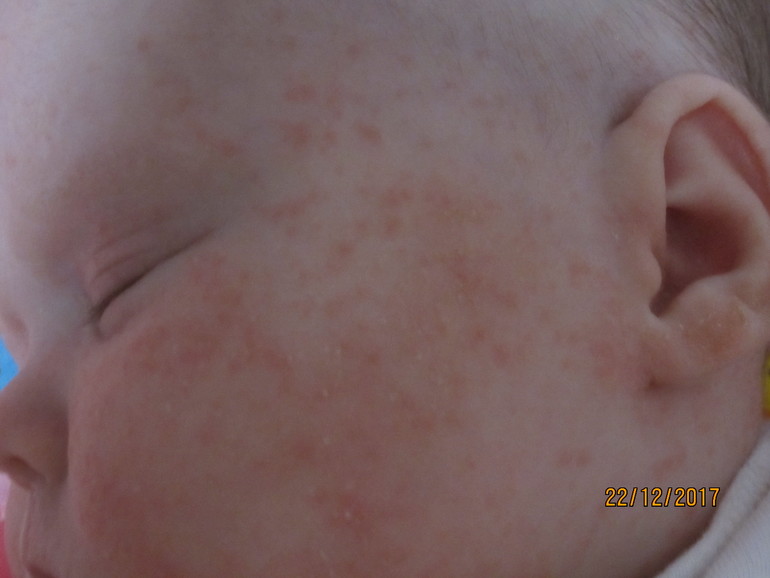 Спустя несколько дней происходит более серьезное повышение температуры – обычно до 38-39 градусов. Примерно в это же время на коже больного появляются характерные высыпания – красновато-розовые пятнышки, которые затем преобразуются в пузырьки небольшого диаметра с полостью, наполненной прозрачной жидкостью. Кожные высыпания болезненны на ощупь, больной ощущает жжение и зуд. Локация сыпи обычно ограничена лицом и областью грудной клетки, однако в некоторых случаях болезнь поражает и руки или ноги.Течение опоясывающего лишая напоминает течение ветряной оспы: сыпь со временем высыхает, на ее месте на коже появляются корочки, которые сильно зудят и чешутся. Такое сходство обусловлено причиной возникновения обеих болезней: как ветрянка, так и опоясывающий лишай вызываются одним и тем же вирусом herpes zoster.Лечение сыпи на коже при опоясывающем лишае производится при помощи антигистаминных препаратов, анальгетиков и противовирусных средств. Также прописывают местную терапию: кожные высыпания рекомендуется обрабатывать антисептиком (зеленка, фукорцин)– это помогает предотвратить возможность попадания внутрь пузырька инфекции и дальнейшее нагноение.
Спустя несколько дней происходит более серьезное повышение температуры – обычно до 38-39 градусов. Примерно в это же время на коже больного появляются характерные высыпания – красновато-розовые пятнышки, которые затем преобразуются в пузырьки небольшого диаметра с полостью, наполненной прозрачной жидкостью. Кожные высыпания болезненны на ощупь, больной ощущает жжение и зуд. Локация сыпи обычно ограничена лицом и областью грудной клетки, однако в некоторых случаях болезнь поражает и руки или ноги.Течение опоясывающего лишая напоминает течение ветряной оспы: сыпь со временем высыхает, на ее месте на коже появляются корочки, которые сильно зудят и чешутся. Такое сходство обусловлено причиной возникновения обеих болезней: как ветрянка, так и опоясывающий лишай вызываются одним и тем же вирусом herpes zoster.Лечение сыпи на коже при опоясывающем лишае производится при помощи антигистаминных препаратов, анальгетиков и противовирусных средств. Также прописывают местную терапию: кожные высыпания рекомендуется обрабатывать антисептиком (зеленка, фукорцин)– это помогает предотвратить возможность попадания внутрь пузырька инфекции и дальнейшее нагноение. Для профилактики рецидивов в настоящее время используется вакцинация.
Для профилактики рецидивов в настоящее время используется вакцинация.
Пиодермия
Заболевание провоцируют стафилококки и стрептококки. Эти гноеродные бактерии проникают вглубь кожных покровов вследствие нарушения ее целостности, действия температурных факторов, а также при сбоях в работе кровеносной системы, ЦНС, ЖКТ и обменных процессов. Также спровоцировать начало болезни может длительная терапия с применением кортикостероидных и цитостатических препаратов.Обычно при пиодермии поражаются волосяные фолликулы, потовые и сальные железы, причем как на поверхностном, так и на глубинном уровне. Вначале на пораженном участке кожи образуется пузырек (фликтена), заполненный мутной жидкостью, который затем высыхает и образует серозно-гнойную корочку. После заживления корочка отпадает, рубцы обычно не образуются.Лечение пиодермии строится на применении внутрь антибиотиков, а также местной терапии – обработки кожных высыпаний антисептиками, противомикробными мазями. Полезным будет применение физиотерапии- УВЧ- терапия при глубоких формах пиодермий, а также внутреннее употребление витаминных комплексов.
Фолликулит
Причиной появления воспаления волосяного фолликула служат бактерии, грибы. Возбудители попадают в мелкие ранки и микротрещинки на коже, появляющиеся от трения одеждой, в случаях недостаточного соблюдения правил личной гигиены, при повышенном потоотделении, нарушении обменных процессов.Начало заболевания характеризуется появлением на коже вокруг волоска небольшого пятнышка красного цвета, который затем превращается в гнойничок. После того, как гнойник вскрывается, на коже появляется корочка. При отсутствии лечения возможно дальнейшее развитие заболевания с формированием фурункула, карбункула.Для лечения данного заболевания обычно проводятся местные процедуры – обработка воспаленного элемента противомикробной мазью или антисептиками. В тяжелых случаях системное применение антибиотиков и противогрибковых препаратов.
Неинфекционные высыпания
Атопический дерматит (аллергия)
Часто аллергия проявляется красной сыпью на коже, в том числе в необычных местах – на ладонях, волосистой части головы, пальцах ног. Если не задумываться о том, как лечить аллергическую сыпь на коже, атопический дерматит может перерасти в другие формы аллергических заболеваний (аллергический ринит, бронхиальная астма). В таком случае первое средство от сыпи – выявление и удаления источника аллергии. Кроме того назначают антигистаминные препараты, противовоспалительные крема, мази.
Если не задумываться о том, как лечить аллергическую сыпь на коже, атопический дерматит может перерасти в другие формы аллергических заболеваний (аллергический ринит, бронхиальная астма). В таком случае первое средство от сыпи – выявление и удаления источника аллергии. Кроме того назначают антигистаминные препараты, противовоспалительные крема, мази.
Кожная сыпь при контактном дерматите
Развивается при непосредственном контакте кожи с раздражающим веществом. КД проявляется в виде сыпи и зуда на теле в местах соприкосновения с агрессивным веществом. При лечении такой сыпи на теле необходим особенный уход за поражёнными участками кожи: устранение причины появления контактного дерматита, защита от инфекций, гигиена, восстановление кожного покрова.
Экзема
Экзема – незаразное кожное заболевание, появляющееся вследствие внешних раздражителей (химических, механических или термических) либо же внутренних нарушений (сбоев в работе эндокринной, нервной системы, ЖКТ). При экземе кожу покрывает мелкая красно-розовая сыпь. Высыпания представлены серопапулами и микровезикулами – небольшими пузырьками, которые быстро вскрываются и на их месте появляются мокнущие эрозии. Спустя некоторое время мокнутия начинают подсыхать, из-за чего на коже образуются корочки.Для лечения экземы обычно используются кортикостероидные мази, витаминные комплексы, седативные препараты, противозудные средства.
Высыпания представлены серопапулами и микровезикулами – небольшими пузырьками, которые быстро вскрываются и на их месте появляются мокнущие эрозии. Спустя некоторое время мокнутия начинают подсыхать, из-за чего на коже образуются корочки.Для лечения экземы обычно используются кортикостероидные мази, витаминные комплексы, седативные препараты, противозудные средства.
Розовые угри на коже лица
Научное название розовых угрей – розацеа. Отличительная черта заболевания – появление кожной сыпи на лице, представленной покрасневшими бугорками. Кожа под высыпаниями обычно уплотняется, сосуды становятся более заметными. Чаще всего поражается кожа носа и щек, также сыпь может распространяться на лоб и подбородок. Кроме высыпаний при розацеа довольно часто появляется поражение глаз, выраженное покраснением белков, слезотечением, сухостью и резью.Чаще всего причина появления розовых угрей на коже кроется в неправильно подобранном косметическом средстве, длительной терапии какого-то другого заболевания, сбоями в функционировании органов ЖКТ, эндокринными заболеваниями, хроническим стрессом, инфекцией, неправильным питанием, злоупотреблением алкогольными напитками. Лечить сыпь на коже при розовых угрях можно антибиотиками, успокоительными, витаминными комплексами, а также местными средствами – кремы и гели. Если кожная сыпь сопровождаются воспалениями, могут быть прописаны кортикостероидные мази.
Лечить сыпь на коже при розовых угрях можно антибиотиками, успокоительными, витаминными комплексами, а также местными средствами – кремы и гели. Если кожная сыпь сопровождаются воспалениями, могут быть прописаны кортикостероидные мази.
Крапивница
Главная отличительная черта крапивницы – обширные отечные розовые волдыри на коже, напоминающие следы от контакта с листьями крапивы. Сыпь сильно чешется и зудит. Причиной появления кожных высыпаний обычно служит реакция иммунной системы на тот или иной аллерген. Для лечения крапивницы обычно назначаются антигистаминные препараты, кортикостероиды, успокоительные.
Сыпь на лице
Наиболее неприятной с точки зрения эстетичности является сыпь на лице: из-за того, что этот участок тела практически всегда на виду, скрыть высыпания оказывается очень сложно – это причиняет больному массу неудобств. Причиной сыпи на коже лица может оказаться неправильно подобранное косметическое средство, терапия с применением кортикостероидных препаратов, несоблюдение правил личной гигиены, длительное пребывание под прямыми солнечными лучами, гормональные всплески, неконтролируемый прием антибиотиков, стрессы, несбалансированное питание, а также некоторые аллергические реакции и инфекционные заболевания.
Сыпь на руках
Сыпь на коже рук может быть обусловлена контактным или атопическим дерматитом, экссудативной эритемой, грибковой инфекцией, красной волчанкой, сифилисом, недостаточным соблюдением правил личной гигиены, повышенной потливостью ладоней.
Сыпь на ногах
Появление высыпаний на коже ног может оказаться первым симптомом инфекционных заболеваний, аутоиммунных болезней, аллергических реакций на укусы насекомых, употребление нового продукта питания или косметического средства.
Сыпь на шее
Сыпь на коже шеи (особенно – на волосистой части головы на затылке или за ушами) может оказаться вызванной недостаточно тщательной гигиеной, попаданием в волосяные фолликулы инфекции, повышенным потоотделением, трением воротником одежды о кожу, аллергическими реакциями (в частности – на ношение ювелирных украшений), гормональными перестройками организма.
Как лечить сыпь медикаментами?
Безусловно, первое, что нужно сделать при появлении подобного раздражения на коже – это определить его причину.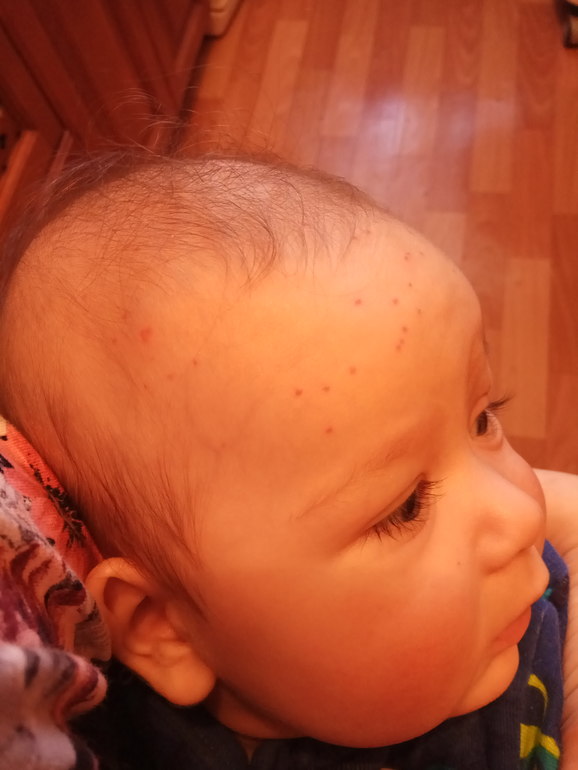 Затем – начать лечение основного заболевания, ведь кожная сыпь – это всего лишь симптом.Обычно терапия аллергической сыпи на теле, руках, ногах, лице и шее строится на употреблении антигистаминных препаратов, кортикостероидных или негормональных мазей и кремов, седативных средств (если сыпь чешется и зудит), обработке кожных высыпаний зеленкой или фукорцином, соблюдении диеты. В качестве эффективных кортикостероидных препаратов можно упомянуть Дермовейт, Локоид и Адвантан. Из негормональных средств обычно назначают Бепантен, Деситин, Гистан, Глутамол.
Затем – начать лечение основного заболевания, ведь кожная сыпь – это всего лишь симптом.Обычно терапия аллергической сыпи на теле, руках, ногах, лице и шее строится на употреблении антигистаминных препаратов, кортикостероидных или негормональных мазей и кремов, седативных средств (если сыпь чешется и зудит), обработке кожных высыпаний зеленкой или фукорцином, соблюдении диеты. В качестве эффективных кортикостероидных препаратов можно упомянуть Дермовейт, Локоид и Адвантан. Из негормональных средств обычно назначают Бепантен, Деситин, Гистан, Глутамол.
Как лечить сыпь методами народной медицины?
Существует много рецептов, помогающих при лечении кожной сыпи. Однако учитывайте, что народные способы лечения высыпаний нельзя использовать в качестве самостоятельных и основных: в любом случае вылечить кожную сыпь одними только «бабушкиными» методами невозможно. Кроме того, перед началом народной терапии обязательно нужно посоветоваться с врачом.При кожных высыпаниях полезно делать примочки из черного чая.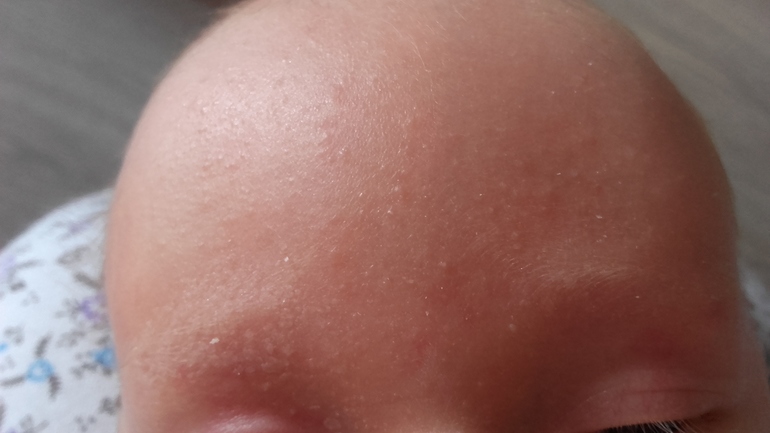 Также эффективными оказываются компрессы из шалфея, ромашки или череды. Для приготовления каждого из этих средств нужно залить одну чайную ложку сухого сырья стаканом кипятка и дать настояться в течение двух часов. После этого рекомендуется процедить настой и делать марлевые компрессы и примочки на место высыпаний.Если кожная сыпь на теле представлена обширной площадью, намного удобнее делать не компрессы, а ванны с добавлением ромашки и череды. Настой готовится так: нужно взять по 5 столовых ложек сухих растений, залить тремя литрами кипятка, настоять два часа и добавить полученное средство в теплую ванну.Для лечения сыпи на коже полезно употребление раствора мумиё, который готовится следующим образом: нужно взять 1 грамм мумиё и залить 100 мл очищенной или кипяченой воды, перемешать, чтобы мумиё растворилось. Мазать полученным раствором сыпь.Очень полезен при лечении кожной сыпи свежевыжатый морковный сок. Его рекомендуется пить дважды в день перед едой по одному стакану.
Также эффективными оказываются компрессы из шалфея, ромашки или череды. Для приготовления каждого из этих средств нужно залить одну чайную ложку сухого сырья стаканом кипятка и дать настояться в течение двух часов. После этого рекомендуется процедить настой и делать марлевые компрессы и примочки на место высыпаний.Если кожная сыпь на теле представлена обширной площадью, намного удобнее делать не компрессы, а ванны с добавлением ромашки и череды. Настой готовится так: нужно взять по 5 столовых ложек сухих растений, залить тремя литрами кипятка, настоять два часа и добавить полученное средство в теплую ванну.Для лечения сыпи на коже полезно употребление раствора мумиё, который готовится следующим образом: нужно взять 1 грамм мумиё и залить 100 мл очищенной или кипяченой воды, перемешать, чтобы мумиё растворилось. Мазать полученным раствором сыпь.Очень полезен при лечении кожной сыпи свежевыжатый морковный сок. Его рекомендуется пить дважды в день перед едой по одному стакану.
Уходовые средства для возвращения коже здорового вида
Строить лечение сыпи на использовании одних только ухаживающих средств нельзя.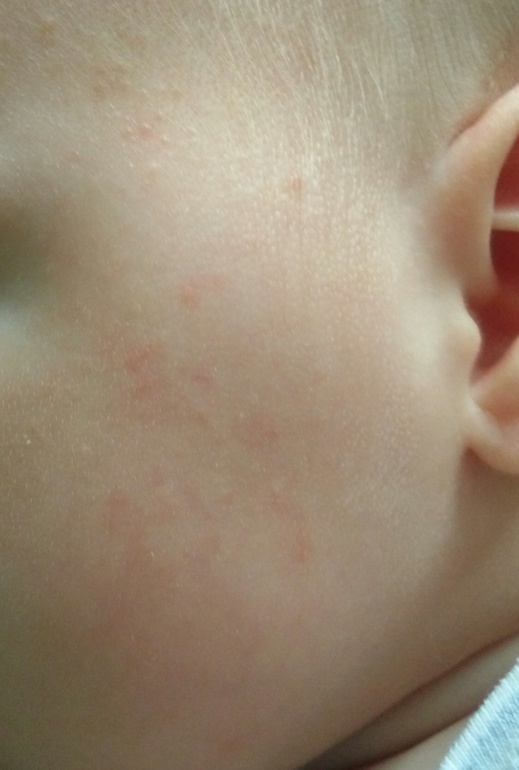 Однако, когда начнется процесс выздоровления, необходимо обеспечить коже достаточное увлажнение и питание. Можно сделать это при помощи средств «Ла-Кри».Крем «Ла-Кри» восстанавливающий – это эффективный крем от аллергической сыпи, который помогает и при лечении других видов сыпи на коже. Это средство оказывает восстанавливающее, успокаивающее и противовоспалительное действие. Крем от сыпи содержит целый ряд натуральных добавок – экстракт грецкого ореха, череды, фиалки и солодки, масло авокадо, бисаболол, пантенол. Эти компоненты успокаивают и смягчают кожу, способствуют заживлению возникающих при зуде расчесов и трещин, оказывают противомикробное действие. Пантенол обладает регенерирующим и очищающим эффектом, укрепляя естественный барьер эпидермиса.
Однако, когда начнется процесс выздоровления, необходимо обеспечить коже достаточное увлажнение и питание. Можно сделать это при помощи средств «Ла-Кри».Крем «Ла-Кри» восстанавливающий – это эффективный крем от аллергической сыпи, который помогает и при лечении других видов сыпи на коже. Это средство оказывает восстанавливающее, успокаивающее и противовоспалительное действие. Крем от сыпи содержит целый ряд натуральных добавок – экстракт грецкого ореха, череды, фиалки и солодки, масло авокадо, бисаболол, пантенол. Эти компоненты успокаивают и смягчают кожу, способствуют заживлению возникающих при зуде расчесов и трещин, оказывают противомикробное действие. Пантенол обладает регенерирующим и очищающим эффектом, укрепляя естественный барьер эпидермиса.
Мнение специалистов
Проведенное клиническое исследование доказывает высокую эффективность, безопасность и переносимость продукции ТМ «Ла-Кри» для ежедневного ухода за кожей ребенка с легкой и средней формой атопического дерматита и в период ремиссии, сопровождающегося снижением качества жизни больных.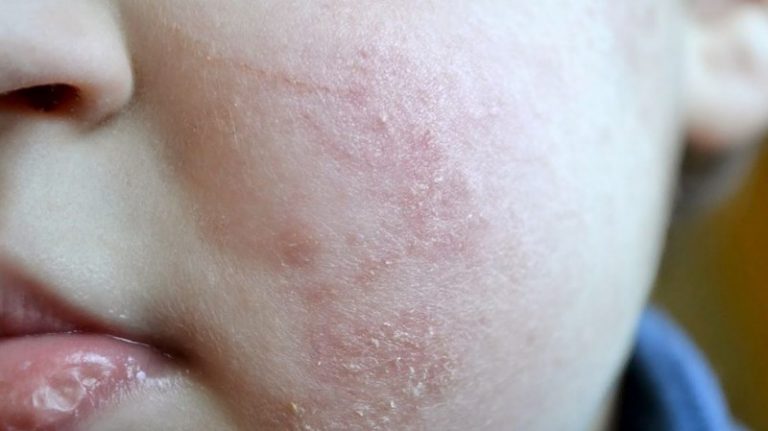
- уменьшает зуд и раздражение;
- снимает покраснение кожи;
- увлажняет и бережно ухаживает за кожей.
По результатам клинических исследований на упаковках продукции размещена информация о том, что кремы рекомендованы Санкт-Петербургским отделением союза Педиатров России.
Контактный дерматит: причины, симптомы и лечение
Мы включаем продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Healthline показывает вам только бренды и продукты, которые мы поддерживаем.
Наша команда тщательно изучает и оценивает рекомендации, которые мы делаем на нашем сайте.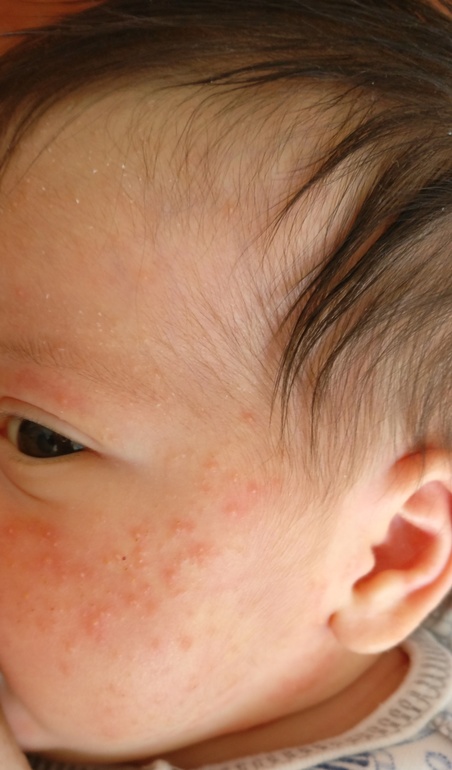 Чтобы установить, что производители продукта соблюдали стандарты безопасности и эффективности, мы:
Чтобы установить, что производители продукта соблюдали стандарты безопасности и эффективности, мы:
- Оцените ингредиенты и состав: Могут ли они причинить вред?
- Проверьте все утверждения о пользе для здоровья: Соответствуют ли они существующим научным данным?
- Оцените бренд: Работает ли он добросовестно и соответствует ли он лучшим отраслевым практикам?
Мы проводим исследования, чтобы вы могли найти надежные продукты для вашего здоровья и хорошего самочувствия.
Узнайте больше о нашем процессе проверки.Было ли это полезно?
Контактный дерматит — это покраснение, зуд кожи, которое развивается как реакция на химическое или другое вещество. Это состояние обычно не является серьезным, но может доставлять дискомфорт. Лечение обычно зависит от того, что вызвало дерматит.
Приходилось ли вам когда-нибудь использовать новое средство по уходу за кожей или моющее средство только для того, чтобы ваша кожа стала красной и раздраженной? Если это так, возможно, у вас был контактный дерматит. Это состояние возникает, когда химические вещества, с которыми вы вступаете в контакт, вызывают реакцию.
Это состояние возникает, когда химические вещества, с которыми вы вступаете в контакт, вызывают реакцию.
Большинство реакций контактного дерматита нетяжелые, но они могут быть неприятными, пока зуд не исчезнет.
Симптомы контактного дерматита зависят от причины и степени вашей чувствительности к веществу.
Аллергический контактный дерматитСимптомы, связанные с аллергическим контактным дерматитом, включают в себя:
- Сухой, чешуйчатый, шероховатая кожа
- Ульи
- 0014
- обгорающая кожа
- сильный зуд
- чувствительность к солнцу
- отек, особенно в области глаз, лица или паха
- образование волдырей
- растрескивание кожи из-за чрезмерной сухости
- отек
- ощущение жесткости или стянутости кожи
- изъязвления
- открытые раны, образующие корки
Существует три типа контактного дерматита:
- аллергический контактный дерматит
- раздражающий контактный дерматит
- фотоконтактный дерматит
Фотоконтактный дерматит встречается реже. Это реакция, которая может возникнуть, когда активные ингредиенты продукта для кожи подвергаются воздействию солнца и вызывают раздражение.
Это реакция, которая может возникнуть, когда активные ингредиенты продукта для кожи подвергаются воздействию солнца и вызывают раздражение.
Аллергический контактный дерматит возникает, когда на коже развивается аллергическая реакция после контакта с инородным веществом. Это заставляет организм выделять воспалительные химические вещества, которые могут вызвать зуд и раздражение кожи.
Общие причины аллергического контактного дерматита включают контакт с:
- ювелирными изделиями из никеля или золота
- латексными перчатками
- духами или химическими веществами в косметике и средствах по уходу за кожей
- ядовитым дубом или ядовитым плющом
Раздражающий контактный дерматит является наиболее распространенным типом контактного дерматита. Это происходит, когда кожа вступает в контакт с токсичным материалом.
Токсичные вещества, которые могут вызывать раздражающий контактный дерматит, включают:
- аккумуляторная кислота
- отбеливатель
- очистители канализации
- керосин
- моющие средства
- перцовый аэрозоль
Раздражающая вода — даже при контакте с мылом слишком часто возникает раздражение дерматита.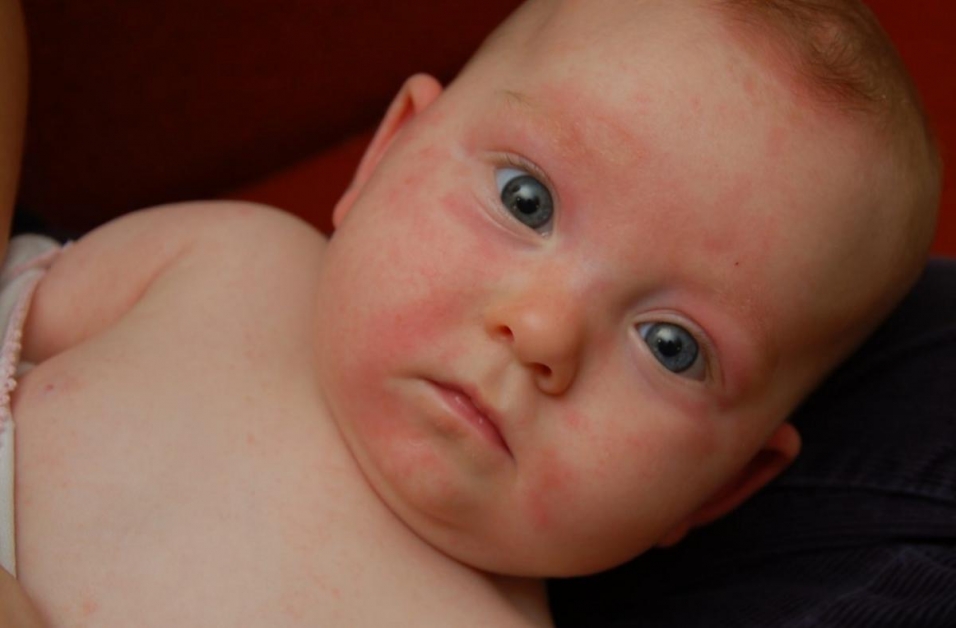 .
.
Люди, чьи руки часто контактируют с водой, например, парикмахеры, бармены и медицинские работники, часто страдают, например, раздражающим контактным дерматитом рук.
В большинстве случаев контактный дерматит проходит сам по себе, когда вещество больше не контактирует с кожей. Вот несколько советов, которые вы можете попробовать дома:
- Не царапайте раздраженную кожу. Расчесывание может усугубить раздражение или даже вызвать кожную инфекцию, для лечения которой потребуются антибиотики.
- Очистите кожу мягким мылом и теплой водой, чтобы удалить любые раздражители.
- Прекратите использование любых продуктов, которые, по вашему мнению, могут вызывать проблему.
- Нанесите мягкий вазелин, например, вазелин, чтобы успокоить пораженный участок.
- Попробуйте использовать средства против зуда, такие как лосьон с каламином или крем с гидрокортизоном (кортизон-10).
- При необходимости примите антигистаминный препарат, например дифенгидрамин, чтобы уменьшить зуд и уменьшить аллергическую реакцию.

Вы можете приобрести эти товары в большинстве аптек или в Интернете.
В большинстве случаев контактный дерматит не вызывает беспокойства. Тем не менее, вам следует обратиться за медицинской помощью, если ваша сыпь находится близко к глазам или рту, покрывает большую часть тела или не проходит при домашнем лечении.
Ваш врач может назначить более сильнодействующий стероидный крем, если домашние процедуры не успокаивают кожу.
Обратитесь к врачу, если ваши симптомы тяжелые или не проходят со временем. Ваш врач тщательно соберет анамнез и осмотрит вашу кожу. Они могут задать вам следующие вопросы:
- Когда вы впервые заметили свои симптомы?
- Что улучшает или ухудшает ваши симптомы?
- Ходили ли вы в поход незадолго до появления сыпи?
- Какие продукты вы используете для своей кожи каждый день?
- С какими химическими веществами вы контактируете ежедневно?
- Чем вы зарабатываете на жизнь?
Ваш врач может направить вас к аллергологу или дерматологу для определения причины вашего контактного дерматита. Этот специалист может провести тестирование на аллергию, называемое патч-тестом. Это включает воздействие аллергена на небольшой участок кожи.
Этот специалист может провести тестирование на аллергию, называемое патч-тестом. Это включает воздействие аллергена на небольшой участок кожи.
Если ваша кожа реагирует, аллерголог может определить вероятную причину вашего контактного дерматита.
Если вам нужна помощь в поиске дерматолога, воспользуйтесь нашим инструментом FindCare здесь.
Предотвращение первоначального контакта с раздражителями может помочь предотвратить контактный дерматит. Попробуйте эти советы:
- Покупайте продукты с пометкой «гипоаллергенный» или «без запаха».
- Воздержитесь от ношения латексных перчаток, если у вас аллергия на латекс. Вместо этого отдайте предпочтение виниловым перчаткам.
- Носите рубашки с длинными рукавами и брюки, отправляясь в поход по дикой местности.
- Если вы заметили раздражение от нового продукта, немедленно прекратите его использование.
Если вы знаете, что у вас чувствительная кожа, проведите выборочный тест с любым новым продуктом.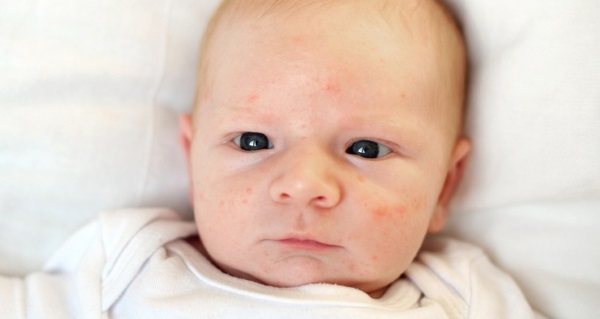 Вы можете нанести новый продукт на одно место на предплечье. Накройте область и не подвергайте ее воздействию воды или мыла. Проверьте наличие реакции через 48 и 96 часов после нанесения. Если есть покраснение или раздражение, не используйте продукт.
Вы можете нанести новый продукт на одно место на предплечье. Накройте область и не подвергайте ее воздействию воды или мыла. Проверьте наличие реакции через 48 и 96 часов после нанесения. Если есть покраснение или раздражение, не используйте продукт.
Симптомы, фотографии, лечение и прочее
Мы включили продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Healthline показывает только те бренды и продукты, за которые мы поддерживаем.
Наша команда тщательно изучает и оценивает рекомендации, которые мы делаем на нашем сайте. Чтобы установить, что производители продукта соблюдали стандарты безопасности и эффективности, мы:
- Оценили ингредиенты и состав: Могут ли они причинить вред?
- Проверьте все утверждения о пользе для здоровья: Соответствуют ли они существующим научным данным?
- Оцените бренд: Работает ли он добросовестно и соответствует ли он лучшим отраслевым практикам?
Мы проводим исследования, чтобы вы могли найти надежные продукты для вашего здоровья и хорошего самочувствия.
Было ли это полезно?
Чесотка — кожное заражение, вызываемое клещом, известным как Sarcoptes scabiei . Это вызывает зудящую красную сыпь на коже.
Без лечения эти микроскопические клещи могут жить на вашей коже месяцами. Они размножаются на поверхности вашей кожи, а затем зарываются в нее, чтобы отложить яйца.
Читайте дальше, чтобы узнать больше о чесотке, ее симптомах и лечении.
В любой момент времени в мире насчитывается около 200 миллионов случаев чесотки. Это очень заразное заболевание, которое может легко передаваться от одного человека к другому при прямом контакте с кожей.
Чесотка не является венерическим заболеванием, хотя может передаваться при интимных контактах, совместном использовании одежды или постельного белья.
Несмотря на то, что чесотка может причинять беспокойство, от клещей обычно можно избавиться. Лечение часто состоит из лекарств, убивающих клещей и их яйца.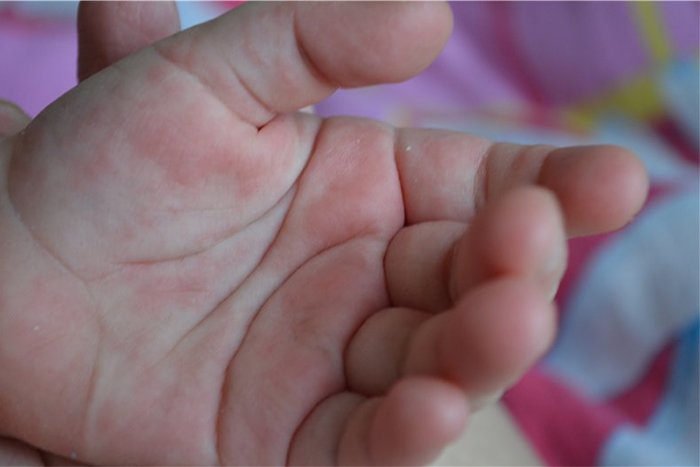 Поскольку чесотка очень заразна, врачи обычно также рекомендуют лечение людям, которые часто контактируют с больным чесоткой.
Поскольку чесотка очень заразна, врачи обычно также рекомендуют лечение людям, которые часто контактируют с больным чесоткой.
Распознавание укусов чесотки и характерной красной сыпи может помочь вам быстрее найти лечение.
После первого контакта с чесоткой до появления симптомов может пройти от 2 до 5 недель. Симптомы обычно развиваются быстрее у людей, которые ранее болели чесоткой, часто уже через 1–4 дня после заражения.
Отличительные симптомы чесотки включают сыпь и сильный зуд, которые усиливаются ночью. Непрерывное расчесывание зараженной области может привести к появлению язв, которые заразятся. В этом случае может быть рекомендовано дополнительное лечение антибиотиками кожной инфекции.
Common sites for scabies in older children and adults include the:
- wrist
- elbow
- armpit
- nipple
- penis
- waist
- buttocks
- area between the fingers
Scabies in babies and toddlers
- голова
- лицо
- шея
- руки
- подошвы ног
Сама сыпь может состоять из:
- крошечных укусов
- крапивницы
- бугорков под кожей
- прыщеобразных бугорков
Иногда на коже можно увидеть следы ходов клеща.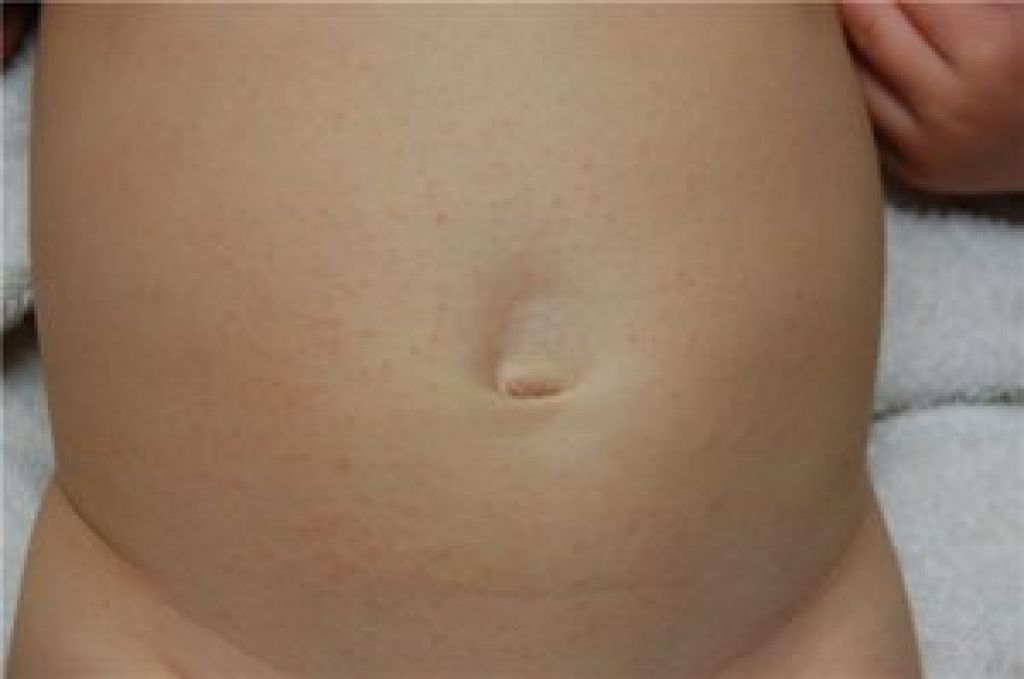 Они могут выглядеть как крошечные выпуклые или обесцвеченные линии.
Они могут выглядеть как крошечные выпуклые или обесцвеченные линии.
Чесотка возникает в результате заражения крошечными восьминогими клещами. Эти жуки настолько малы, что вы не можете увидеть их на своей коже, но вы, безусловно, можете увидеть их последствия.
Клещи проникают в верхний слой вашей кожи, чтобы жить и питаться. Самки клещей откладывают яйца. Ваша кожа реагирует на клещей и их отходы, и у вас появляется красная зудящая сыпь.
Эти клещи легко передаются от человека к человеку. Прямой контакт кожа к коже является наиболее распространенным способом распространения инфекции. Клещи также могут распространяться через зараженные:
- мебель
- одежду
- постельное белье
Помещения, где люди живут в тесном контакте друг с другом, часто заражаются легко. Это могут быть дома престарелых или учреждения расширенного ухода.
Можно ли заразиться чесоткой от животных?
По данным Центров по контролю и профилактике заболеваний (CDC), животные не распространяют тот тип чесотки, который поражает людей. Другой тип чесоточного клеща может поражать ваших питомцев, что вызывает состояние, называемое «чесоткой».
Другой тип чесоточного клеща может поражать ваших питомцев, что вызывает состояние, называемое «чесоткой».
При контакте с животным, больным чесоткой, клещи могут вызывать временный зуд и раздражение кожи. Однако клещи не смогут размножаться на вашей коже и в конечном итоге умрут.
Очень важно лечить питомца от чесотки, поскольку вы и ваш питомец будете продолжать контактировать с этими клещами до тех пор, пока они не будут вылечены.
Существует только один вид клещей, вызывающих заражение человека чесоткой. Этот клещ называется Sarcoptes scabiei 9.0226 . Однако эти клещи могут вызывать несколько типов инвазий.
Типичная чесотка
Это наиболее распространенное заражение. Он вызывает зудящую сыпь на руках, запястьях и других распространенных местах. Тем не менее, он не заражает кожу головы или лицо.
Узловатая чесотка
Этот тип чесотки может проявляться в виде зудящих приподнятых бугорков или шишек, особенно вокруг гениталий, подмышек или паха.
Норвежская чесотка
У некоторых людей с чесоткой может развиться другая форма заражения, известная как норвежская чесотка или корковая чесотка. Это более тяжелый и чрезвычайно заразный тип чесотки. У людей с корковой чесоткой на коже образуются толстые корки, содержащие тысячи клещей и яиц.
Также может появиться корковая чесотка:
- густая
- серая
- легко крошится при прикосновении
Корковая чесотка обычно развивается у людей с ослабленной иммунной системой. Сюда входят люди, которые:
- живут с ВИЧ
- принимают стероиды или определенные лекарства (например, некоторые лекарства от ревматоидного артрита),
- проходят химиотерапию
размножаться быстрее. Корковая чесотка распространяется так же, как и обычная чесотка.
Чесоточные клещи не видны человеческому глазу и достигают максимальной длины около 0,45 миллиметра (1/56 дюйма) или размером с кончик булавки.
Чесотка очень заразна и может легко привести к массовой вспышке. Язвы могут инфицироваться бактериями. В редких случаях, обычно у людей с ослабленным иммунитетом, бактериальные инфекции могут вызывать серьезные осложнения, такие как:
Язвы могут инфицироваться бактериями. В редких случаях, обычно у людей с ослабленным иммунитетом, бактериальные инфекции могут вызывать серьезные осложнения, такие как:
- хроническая болезнь почек
- септицемия, бактериальная инфекция кровотока
- болезни сердца
Постоянный зуд при чесотке может привести к бессоннице.
Ваш врач, скорее всего, сможет диагностировать чесотку, просто проведя медицинский осмотр и осмотрев пораженный участок кожи. В некоторых случаях ваш врач может захотеть подтвердить диагноз, удалив клеща с вашей кожи с помощью иглы.
Если клеща не так просто найти, врач соскоблит небольшой участок кожи, чтобы получить образец ткани. Затем этот образец исследуют под микроскопом, чтобы подтвердить наличие чесоточных клещей или их яиц.
Тест с чернилами на чесотку (или тест с чернилами из нор) может помочь обнаружить следы в коже, проделанные клещами. Чтобы провести этот тест, ваш врач может капнуть чернила из авторучки на участок кожи, который кажется зараженным. Затем они смывают чернила.
Затем они смывают чернила.
Любые чернила, попавшие в прорытые туннели, останутся и будут видны невооруженным глазом. Это хороший признак того, что у вас есть заражение.
Лечение чесотки обычно включает избавление от заражения с помощью мазей, кремов и лосьонов, отпускаемых по рецепту, которые можно наносить непосредственно на кожу. Также доступны пероральные препараты.
Мази, кремы и лосьоны от чесотки
Ваш врач, вероятно, порекомендует вам наносить лекарство на ночь, когда клещи наиболее активны. Возможно, вам придется обработать всю кожу от шеи вниз. Лекарство можно смыть на следующее утро.
Неукоснительно следуйте указаниям врача. Возможно, вам придется повторить местное лечение через 7 дней.
Некоторые распространенные лекарства, используемые для лечения чесотки, включают:
- 5 процентов крем перметрина
- 25 процентов бензилбензоата лосьона
- 10 процентов мазь с серы
- 10 процент кротамитонного крема
- 1 процент лосьона Lindane
.
 неприятных симптомов, связанных с чесоткой. Эти лекарства включают:
неприятных симптомов, связанных с чесоткой. Эти лекарства включают:- антигистаминные препараты, такие как дифенгидрамин (Бенадрил) или лосьон с прамоксином, помогающие контролировать зуд
- антибиотики для уничтожения любых инфекций, которые развиваются в результате постоянного расчесывания кожи
- стероидные кремы для снятия отека и зуда
При тяжелой или распространенной чесотке может потребоваться более агрессивное лечение. Пероральные таблетки под названием ивермектин (стромектол) можно давать людям, которые:
- не наблюдают улучшения симптомов после первоначального лечения
- имеют корковую чесотку
- имеют чесотку, покрывающую большую часть тела
Сера является ингредиентом, используемым в нескольких рецептурных препаратах для лечения чесотки. Вы также можете купить серу без рецепта и использовать ее в качестве мыла, мази, шампуня или жидкости для лечения чесотки.
Однако важно отметить, что ни одно из безрецептурных средств от чесотки не было одобрено Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA).
В течение первой недели лечения может показаться, что симптомы ухудшаются. Однако после первой недели вы заметите меньше зуда, и вы должны полностью вылечиться к 4-й неделе лечения.
Кожа, которая не зажила в течение месяца, все еще может быть заражена чесоточными клещами. Важно помнить, что «постчесоточный зуд» может продолжаться до 1 месяца.
Немедленно обратитесь к врачу, если вы обнаружите, что симптомы сохраняются после 4 недель лечения.
Некоторые традиционные методы лечения чесотки могут вызывать нежелательные побочные эффекты, такие как:
- ощущение жжения на коже
- покраснение
- отек
- онемение или покалывание
Хотя эти побочные эффекты обычно носят временный характер, они могут вызывать дискомфорт.
Распространенные натуральные средства для лечения чесотки включают:
Масло чайного дерева
Небольшие исследования показывают, что масло чайного дерева может лечить чесотку, а также облегчать зуд и устранять сыпь. Тем не менее, это не будет хорошо работать на клещах, которые прячутся в вашей коже.
Тем не менее, это не будет хорошо работать на клещах, которые прячутся в вашей коже.
Алоэ вера
Считается, что алоэ обладает антибактериальными и противогрибковыми свойствами и хорошо известно своей способностью уменьшать раздражение и жжение кожи. Одно небольшое исследование 2009 г.обнаружили, что алоэ вера столь же успешно лечит чесотку, как и рецептурное лекарство.
Обязательно покупайте чистый алоэ вера, а не продукт, настоянный на алоэ вера.
Крем с капсаицином
Капсаицин обладает болеутоляющими свойствами и уже давно используется в качестве домашнего средства от жгучей боли. Хотя это не убивает клещей, кремы, приготовленные с капсаицином из кайенского перца, могут облегчить боль и зуд, снижая чувствительность вашей кожи к надоедливым укусам и насекомым.
Эфирные масла
Считается, что гвоздичное масло и некоторые другие эфирные масла обладают потенциальными инсектицидными свойствами, которые могут помочь в лечении чесотки.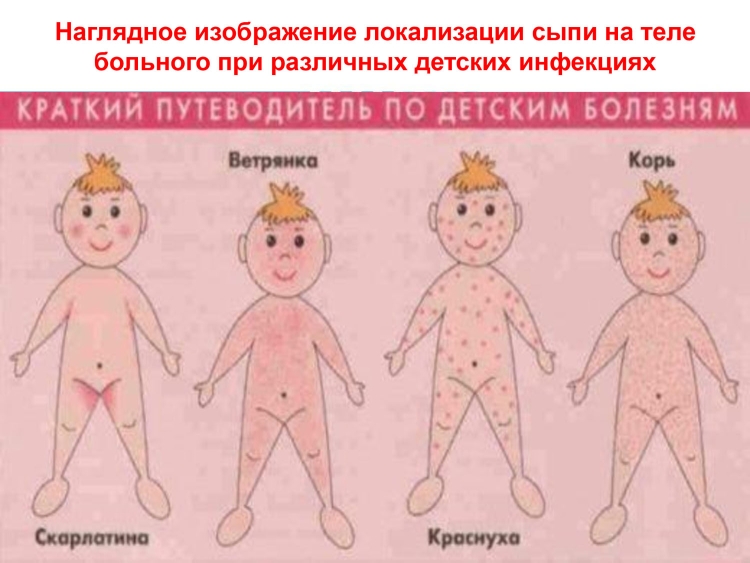
В исследовании in-vitro 2016 года, которое проводилось в пробирке или чашке для культивирования, исследователи изучали эффективность различных масел для уничтожения чесоточных клещей. Исследователи обнаружили, что наиболее эффективными маслами по порядку были:
- масло гвоздики
- масло пальмарозы
- масло герани
- масло чайного дерева
- масло лаванды
Необходимы дополнительные исследования для оценки эффективности на людях.
Примечание об эфирных маслах
Хотя исследования показывают, что эфирные масла полезны для здоровья, FDA не отслеживает и не регулирует чистоту или качество эфирных масел. Важно поговорить с врачом, прежде чем вы начнете использовать эфирные масла, и обязательно изучите качество продуктов бренда. Всегда выполняйте патч-тест перед тем, как попробовать новое эфирное масло. И всегда разбавляйте эфирные масла базовым маслом перед нанесением их на кожу.
Было ли это полезно?
Мыло
Активные компоненты коры, листьев и семян дерева ним могут убивать клещей, вызывающих чесотку. Мыло, кремы и масла, приготовленные из экстракта дерева, могут помочь убить клещей.
Домашние средства от чесотки обещают как облегчение симптомов заражения, так и уничтожение клещей, вызывающих неприятные симптомы. Узнайте больше об этих естественных методах лечения чесотки, чтобы решить, подходит ли они вам.
Чесотка очень заразна. Он может передаваться следующими путями:
- длительный кожный контакт, например, держась за руки
- интимный личный контакт, например, половой акт
- совместное использование одежды, постельного белья или полотенец, которыми кто-то пользовался с инфекцией чесотки
Поскольку чесотка в основном передается при прямом физическом контакте, заражение может легко передаваться членам семьи, друзьям и половым партнерам. Заражение также может быстро распространяться в:
- школы
- дома престарелых
- реабилитационные центры
- спортивные раздевалки
- тюрьмы
Лучший способ предотвратить заражение чесоткой – избегать прямого контакта кожа к коже с человеком, о котором известно, что он болен чесоткой. Также лучше избегать нестиранной одежды или постельных принадлежностей, которые использовались больным чесоткой.
Также лучше избегать нестиранной одежды или постельных принадлежностей, которые использовались больным чесоткой.
Чесоточные клещи могут жить от 2 до 3 дней после падения с вашего тела, поэтому вы должны принять определенные меры предосторожности, чтобы предотвратить повторное заражение. Обязательно стирайте все следующее в горячей воде, температура которой достигает 122°F (50°C):
- одежда
- постельное белье
- полотенца
- подушки
Затем эти вещи следует высушить в сушилке при очень высокой температуре в течение не менее 10-30 минут.
Все, что нельзя мыть, следует тщательно пропылесосить. Когда вы закончите пылесосить, выбросьте вакуумный мешок и тщательно промойте пылесос отбеливателем и горячей водой.
Отбеливатель и горячая вода также могут использоваться для очистки других поверхностей, которые могут содержать чесоточных клещей.
Чесоткой может заболеть каждый. Клещи не различают пол, расу, социальный класс или уровень дохода. Наличие клещей также не имеет никакого отношения к вашему уровню личной гигиены или тому, как часто вы принимаете ванну или душ. Кожа — это кожа для клеща, ищущего место, чтобы зарыться.
Наличие клещей также не имеет никакого отношения к вашему уровню личной гигиены или тому, как часто вы принимаете ванну или душ. Кожа — это кожа для клеща, ищущего место, чтобы зарыться.
Люди, живущие в тесных и многолюдных местах, например, в общежитиях колледжей, могут заболеть чесоткой с большей вероятностью. Это потому, что заражение очень заразно и может распространяться через зараженные поверхности, такие как мебель.
Заразный фактор также является причиной того, что малыши и маленькие дети могут быть более восприимчивы к чесотке. Тесный контакт в детском саду — быстрый способ распространения инфекции.
Пожилые люди и люди с ослабленной иммунной системой более склонны к развитию корковой или норвежской чесотки.
Чесотка и клопы питаются человеческим телом. Один делает это извне (клопы), а другой изнутри (чесотка).
Чесоточные клещи — это микроскопические клещи, которые проникают в вашу кожу, чтобы жить и откладывать яйца.
Клопы тоже маленькие, но увидеть их можно и без специального смотрового оборудования. Обычно они выходят ночью, пока вы спите, чтобы питаться вашей кровью. Затем они убегают к вашему матрасу, изголовью или другой мягкой мебели и прячутся.
Обычно они выходят ночью, пока вы спите, чтобы питаться вашей кровью. Затем они убегают к вашему матрасу, изголовью или другой мягкой мебели и прячутся.
При укусах клопов часто видны скопления укусов. Каждая группа обычно содержит от трех до пяти укусов, которые появляются зигзагообразно. Область может выглядеть красной и пятнистой. Вы можете даже заметить немного крови. Чесотка часто проявляется более широко и образует чешуйчатые или бугорчатые шишки.
Можно лечить постельных клопов и чесотку, но в обоих случаях, скорее всего, потребуется лечение других людей в вашем доме, а также вашего физического окружения. Клопы особенно выносливы и их трудно убить. Возможно, вам придется вызвать профессионального дезинсектора.
Чесотка, с другой стороны, не живет долго без контакта с человеком. Лечение вашего тела и вашего дома обычно бывает успешным.
Чесоточные клещи могут жить на человеке от 1 до 2 месяцев.
Если вы лечите чесотку, вы можете ожидать, что зуд и жжение, вызванные сыпью, будут сохраняться в течение нескольких недель после начала лечения.