причины и симптомы, диагностика, лечение и профилактика
Красивая чистая кожа лица не случайно считается одним из показателей здоровья. Любые ощутимые изменения в работе органов и систем сказываются на ее состоянии. Часто – непроходящей сыпью. Косметические препараты бессильны в решении внешней проблемы, так как она является лишь симптомом.
Терапевт первой квалификационной категории, гастроэнтеролог, заведующий диагностическим отделением
36 отзывов
315
ул. Победы, 17, м Парк Победы
Терапевт высшей квалификационной категории, гастроэнтеролог
3 отзыва
233
ул.
Терапевт, гастроэнтеролог первой квалификационной категории
6 отзывов
191
ул. Победы, 17, м Парк Победы
Терапевт высшей квалификационной категории, кардиолог, гастроэнтеролог, врач функциональной диагностики, заведующий отделением терапии
23 отзыва
322
пр. Энгельса, 61, к. 2, м Удельная
ул. Победы, 17,
м Парк Победы
Победы, 17,
м Парк Победы
Хотите, мы вам перезвоним?
Оставьте заявку, и мы подробно ответим на все ваши вопросы
Имя Телефон *
Я ознакомлен с политикой конфиденциальности.
Почему EMS Family Clinic
Медицина для всей семьи, врачи более 30 специальностей для взрослых и детей
Подход интегративной антивозрастной медицины
Мультидисциплинарная команда, готовая обеспечить комплексный подход
Современное диагностическое оборудование экспертного класса
Сыпь на лице – это воспаление сальных желез. Они выделяют особый секрет – кожное сало. В идеале это сбалансированная смесь различных веществ, вырабатываемых организмом – жирных кислот, стероидов, холестерола, частиц эпителия. Такая «смазка» защищает поверхность кожи от вредных бактерий, служит для нее идеальной питательной микрофлорой.
Ухудшения в работе органов провоцируют изменение качественного и количественного состава секрета, способствуют нарушению его оттока. Кожное сало из защитника кожи становится очагом инфекции. А на лице находится наибольшее количество сальных желез (до 900 в одном квадратном сантиметре). Самые крупные из них располагаются в зоне лба, подбородка, щек, крыльев носа, носогубных складок. Неудивительно, что сыпь тоже «любит» эти участки.
Среди рекомендаций дерматолога по поводу эффективного лечения обязательно будет направление к гастроэнтерологу. В некоторых случаях необходима также помощь лора или эндокринолога. Но восстановление нормальной работы желудочно-кишечного тракта – первое условие устранения сыпи.
О каких внутренних проблемах организма расскажет сыпь на лице
Предварительные выводы гастроэнтеролог может сделать даже на основе локализации прыщей:
- Подбородок. Одной из причин может быть неполное усвоение пищи. Это приводит к выделению токсинов.
- Область губ отражает неполадки всей пищеварительной системы (дисбактериоз, запоры, кишечные колики).

- Нос. Сыпь на разных участках расскажет о сбоях в гормональной и сердечно-сосудистой системах, неприятностях с кишечником.
- Лоб и переносица (Т-зона). Высыпания могут быть результатом интоксикации, вызванной неправильным питанием (увлечение сладким, жареными и жирными блюдами и т. д.), неконтролируемым приемом антибиотиков, витаминов и гормонов. Возможны нарушения в функционировании желудка, желчного пузыря, поджелудочной железы, печени. Прыщи над бровью – сигнал о том, что раздражен кишечник.
Таким образом, желание устранить видимый дефект помогает решить гораздо более опасные и неприятные проблемы.
Методы лечения высыпаний на лице
Современная гастроэнтерология располагает обширным набором средств устранения причин высыпаний. В каждом случае точная диагностика и лечение осуществляется по индивидуальным показаниям и может включать различные методы:
- микробиологическое обследование;
- УЗИ внутренних органов;
- диетотерапия;
- медикаментозное лечение;
- физиотерапия;
- траволечение и другие.

Наш центр располагает уникальными возможностями для того, чтобы решить любые гастроэнтерологические проблемы. Заявки принимаются круглосуточно. Мы готовы оказать профессиональную помощь в режиме максимальной срочности.
Вам может быть интересно
Газета «На здоровье!» Гастроэнтерология
Эндоскопические обследования органов желудочно-кишечного тракта очень информативны. С помощью приборов, снабженных видеокамерами, врачи могут досконально изучить органы ЖКТ изнутри, что сильно повышает эффективность профилактики и лечения заболеваний.
Гастроэнтеролог, гепатолог, доктор медицинских наук Сергей Юрьевич Ермолов уверяет: питаться в ресторанах – это нормально и даже полезно. Мы привыкли слышать другие советы – готовьте еду дома сами, контролируйте продукты, не злоупотребляйте общепитом. Это все верно. Но пообедать или поужинать в хорошем ресторане, соблюдая меру, совсем не вредно.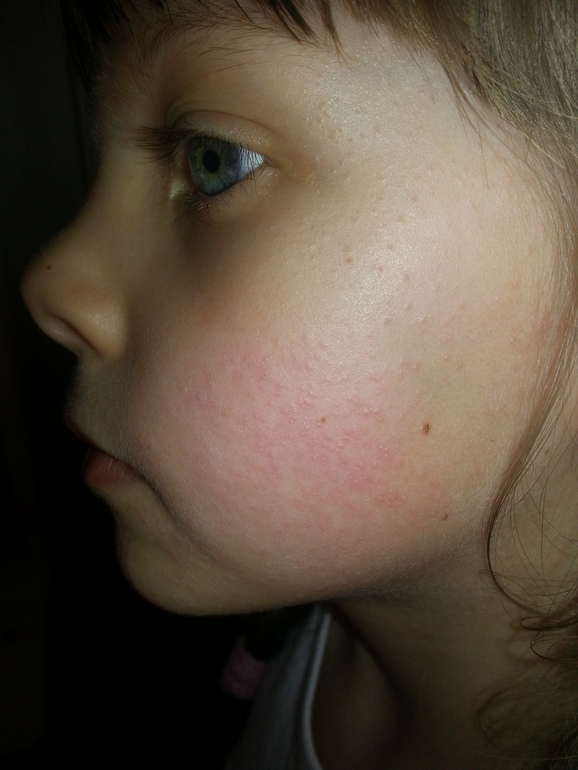
Приближается Новый год. Праздник веселый и вкусный. Но чтобы из-за стола не отправиться прямиком в больницу, врачи рекомендуют заблаговременно проверить пищеварительную систему. Зачем – объясняет гастроэнтеролог, врач функциональной диагностики, заведующий отделением терапии клиники EMS Алексей Николаевич Карлин.
Пожалуй, не найдется человека, который не знает, что принять при простуде или головной боли. У всех есть свои «проверенные средства». Да и реклама подсказывает решения при любом недуге.
Можно еще спросить совета у знакомых, фармацевта в аптеке или просто в Интернете. Но так ли все просто и удобно? При каких заболеваниях самолечение может быть опасно?
Сыпь после лихорадки у детей. Лечение сыпи у детей. — FxMed
Дети младшего возраста часто болеют вирусными инфекциями, которые сопровождаются высокой температурой. Некоторые распространенные детские заболевания, включая розеолу и скарлатину, которая появляется после того, как пройдет лихорадка, сопровождаются сыпью.
Некоторые распространенные детские заболевания, включая розеолу и скарлатину, которая появляется после того, как пройдет лихорадка, сопровождаются сыпью.
Лихорадка – это не болезнь, а признак того, что иммунная система организма борется с инфекцией. Организм повышает свою температуру, чтобы бороться с вторгшимися бактериями или вирусами.
Дети в возрасте 1-3 года, часто болеют, потому что:
- их иммунная система еще не полностью совершенна
- они постоянно контактируют с большим количеством вирусов, особенно в школьном и дошкольных учреждениях
- они часто берут грязные руки или другие сторонние предметы в рот
Какие самые частые заболевания у детей, которые сопровождаются сыпью после лихорадки?
Несколько распространенных детских заболеваний могут сопровождаться сыпью после лихорадки. Большинство из них имеют благоприятное течение, но некоторые требуют медицинского лечения, поэтому важно обсудить эти симптомы с врачом.
Детская розеола или шестая болезнь
Детская розеола, которая также называется розеола или шестая болезнь, является вирусной инфекцией. Младенцы и малыши передают вирус через слюну, кашель и чихание.
Розеола может быть причиной внезапной высокой лихорадки 38-39° С, которая длится 3-6 дней. Большинство детей активны и не имеют никаких других признаков и симптомов на этом этапе болезни, но у некоторых детей могут наблюдаться:
- снижение аппетита и отказ от еды
- отек глаз или конъюнктивит
- кашель
- насморк
- расстройство стула
- увеличение лимфатических узлов
- сонливость или раздражительность.
Как правило, температура тела нормализируется на третий-четвертый день болезни. После этого появляется сыпь.
В большинстве случаев сыпь при розеоле:
- состоит из небольших розовых пятен, шириной около 2-5 мм (мм)
- может быть слегка поднята или плоская
- начинается на теле и может распространяться на руки, шею и лицо
- не зудит, не болит
- исчезает при нажатии
- самостоятельно проходит через 1-2 дня
Инкубационный период для розеолы составляет 7-14 дней, а это означает, что симптомы могут появляться до 1-2 недель после заражения. Для лечения применяются жаропонижающие препараты и большое количество жидкости. Антибиотики при розеоле не применяются.
Для лечения применяются жаропонижающие препараты и большое количество жидкости. Антибиотики при розеоле не применяются.
Вирус, который вызывает розеолу, обладает нейротропным действием, поэтому дети часто становятся раздражительными, плаксивыми и сонливыми.
Скарлатина
Скарлатина – это высококонтагиозное заболевание, которое передается от человека к человеку.
Скарлатина возникает в результате заражения бактериями Streptococcus группы A. Этот тип бактерий может также вызвать инфекции ротоглотки и специфические кожные инфекции, такие как импетиго.
Зараженные дети могут выделять бактерии через:
- кашель и чихание
- совместное питание или напитки
- касание инфицированных участков кожи больного человека
Симптомы скарлатины могут включать:
- повышение температуры тела до 38 и выше
- красную сыпь, которая начинается на шее, подмышках или области паха и распространяется по всему телу
- красное «пылающее» горло, боль в горле
- белый налет на языке
- покраснение в складках кожи, например, под руками и внутри локтей и внутренних бедер
- головную боль
- ломоту в теле
- тошноту, боль в животе или рвоту
Сыпь при скарлатине грубая, кожа на ощупь становится, как наждачная бумага. Обычно она появляется через 1-2 дня после начала лихорадки, но может появиться и на 7 день.
Обычно она появляется через 1-2 дня после начала лихорадки, но может появиться и на 7 день.
Область вокруг рта обычно остается бледной, даже если остальная часть лица выглядит красной. После того, как сыпь исчезла, кожа может шелушиться.
Ребенок с симптомами скарлатины должен как можно скорее обратиться к врачу. В редких случаях инфекции стрептококков группы А могут вызывать серьезные осложнения, такие как проблемы с сердцем или почками.
В большинстве случаев при скарлатине назначаются антибиотики.
Болезнь рука-нога-рот
Болезнь рука-нога-рот распространена у детей в возрасте до 5 лет. Несколько разных вирусов могут вызвать эту болезнь, но чаще всего это энтеровирусные инфекции, например, вирус Коксаки и дети могут инфицироваться через:
- слюну
- кашель и чихание
- жидкость из пузырьков
Болезнь рука-нога-рот часто начинается с лихорадки, но также может проявляться болью в горле, отсутствием аппетита и недомоганием.
Примерно через 1-2 дня после начала заболевания могут появиться язвы и сыпь.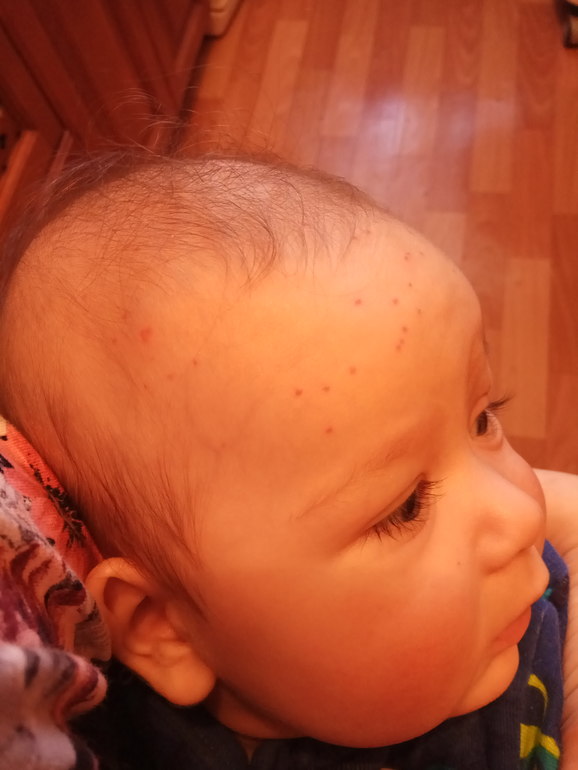
К характерным признакам сыпи относятся:
- язвы на слизистой рта, которые изначально маленькие, но превращаются в болезненные пузыри
- плоские, красные пятна на ладонях или подошвах
- плоские, красные пятна или пузыри на ягодицах или в паху
Хотя большинство случаев сыпи при энтеровирусных инфекциях разрешаются самостоятельно, язвы могут быть болезненными. Если ребенок не может есть или пить, существует риск обезвоживания. Дети, которые не едят или пьют, вялые и сонливые, должны быть немедленно осмотрены врачом.
Пятая болезнь
Пятая болезнь, или инфекционная эритема, представляет собой вирусную инфекцию, которая обычно встречается у детей первых 3х лет жизни. Парвовирус B19 – это вирус, который передается воздушно-капельным путем при чихании или кашле.
Симптомы пятой болезни могут включать:
- лихорадку
- головную боль
- насморк
Для данного заболевания характерным признаком является покраснение щек. У небольшого процента детей можно увидеть красную, пятнистую сыпь на груди, ягодицах, руках и ногах через несколько дней после того, как покраснеют щеки.
У небольшого процента детей можно увидеть красную, пятнистую сыпь на груди, ягодицах, руках и ногах через несколько дней после того, как покраснеют щеки.
Сыпь может вызвать зуд, имеет тенденцию образовывать кружевной узор и может продолжаться несколько недель.
Пятая болезнь проходит у большинства детей бесследно. Однако у детей и взрослых с ослабленной иммунной системой могут развиваться осложнения.
Поскольку это вирусное заболевание, антибиотики не эффективны. Большое количество жидкости, покой и жаропонижающие препараты являются методами лечения с доказанной эффективностью.
Как лечить заболевания, которые сопровождаются сыпью после лихорадки?
При предоставлении лекарства ребенку:
- обязательно проконсультируйтесь с доктором
- всегда внимательно следуйте инструкциям на упаковке
- не превышайте максимальную возрастную дозу препарата
Поощряйте ребенка пить достаточное количество жидкости.
В большинстве случаев ребенок выздоровеет без каких-либо осложнений. Однако важно внимательно следить за симптомами.
Однако важно внимательно следить за симптомами.
Если симптомы ухудшаются или не исчезают – не откладывайте визит к педиатру или семейному врачу
Что вызывает сыпь на лице моего ребенка?
Опубликовано в 09:19 в Аллергия, Дети, Педиатрия by Continuum Pediatrics
Ничто не может быть более ошеломляющим для новоиспеченного родителя, чем посмотреть на своего новорожденного и обнаружить, что у него на лице образовалась сыпь. Сыпь на лице относительно часто встречается у младенцев, и существует множество безвредных причин детской сыпи. Однако в определенных ситуациях сыпь на лице вашего ребенка может быть признаком более серьезной проблемы со здоровьем.
Вот обзор некоторых из наиболее распространенных причин детской сыпи, в том числе сведения о том, какие высыпания безвредны, а какие могут потребовать визита к педиатру.
Экзема
Детская экзема чаще всего встречается у детей в возрасте от 6 месяцев до 5 лет и характеризуется грубой, раздраженной, воспаленной или зудящей кожей.
Хорошая новость заключается в том, что экзема, хотя и вызывает раздражение, относительно безвредна, и большинство детей вырастают из своей экземы. Хотя эта сыпь может появиться практически на любой части тела, она, как правило, появляется на коже головы, подбородке, щеках и лбу у детей в возрасте 6 месяцев и младше.
Существует множество причин экземы, включая как генетические факторы, так и факторы окружающей среды. Если ваш ребенок продолжает сталкиваться с этой раздражающей кожной сыпью, ваш педиатр может помочь вам определить причину этих симптомов и найти правильное лечение, которое принесет вашему ребенку некоторое облегчение.
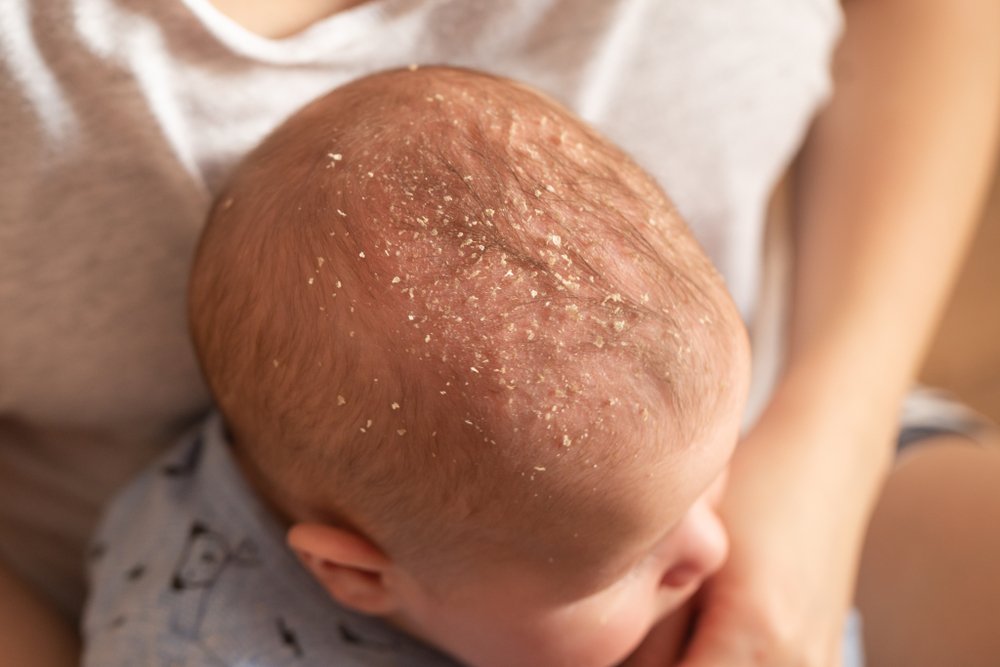
Сыпь колыбели
Сыпь колыбели — еще одна распространенная сыпь у младенцев, которая, как правило, совершенно безвредна. Как правило, сыпь появляется на коже головы, но она также может быть на щеках вашего ребенка, носу и вокруг глаз. Это связано с тем, что этот тип сыпи имеет тенденцию развиваться на участках кожи, содержащих сальные железы.
Если у вашего ребенка на этих участках имеется красная, воспаленная, маслянистая или жирная сыпь или на ней появляются белые или желтые корочки, скорее всего, это колыбельный дерматит. Хорошая новость заключается в том, что эта сыпь обычно исчезает в возрасте от 6 до 12 месяцев. Если сыпь не причиняет вашему ребенку никакого дискомфорта, скорее всего, ему не потребуется какое-либо лечение, но есть некоторые кремы и лечебные шампуни, которые могут помочь младенцам, которых беспокоит эта сыпь.
Бэби Милия
Милиа у новорожденных — это наиболее распространенный тип «сыпи», обнаруживаемый у новорожденных, и на самом деле поражает почти половину новорожденных. Детские милиумы — это крошечные белые или желтые прыщики, которые развиваются из закупоренных пор на лице, вокруг глаз и носа.
Этот тип сыпи появляется у новорожденных и обычно проходит в течение нескольких недель после рождения, когда поры открываются. Лучше оставить эту сыпь в покое, так как попытки применения кремов или мазей только больше забьют кожу и усугубят милиумы.
Акне новорожденных и младенцев
Да, у новорожденных могут быть прыщи на лице, как и у подростков. Как правило, этот тип акне развивается в возрасте от 2 до 6 недель и встречается примерно у 20 процентов новорожденных. Инфантильные угри развиваются у детей в возрасте от 3 до 6 месяцев и встречаются реже.
Настоящих причин для беспокойства нет, и родители должны просто продолжать осторожно мыть ребенка по обычному графику купания, пока прыщи не исчезнут сами по себе.
Если вы не уверены в наличии сыпи на лице вашего ребенка или где-либо на его теле, всегда знайте, что вы можете позвонить и записаться на прием здесь, в педиатрии Continuum. Вы можете позвонить в наш офис прямо сегодня по телефону 817-617-8600, чтобы назначить встречу.
5 Общие кожные заболевания/сыпь у младенцев/детей
Наша кожа действует как защитный барьер, предотвращая чрезмерную потерю организмом жидкости и минералов, помогает регулировать температуру тела и защищает нас от инфекций
Младенцы и дети обычно имеют чувствительную кожу, которая может реагировать на многие триггеры, такие как сухость, микробы и раздражители.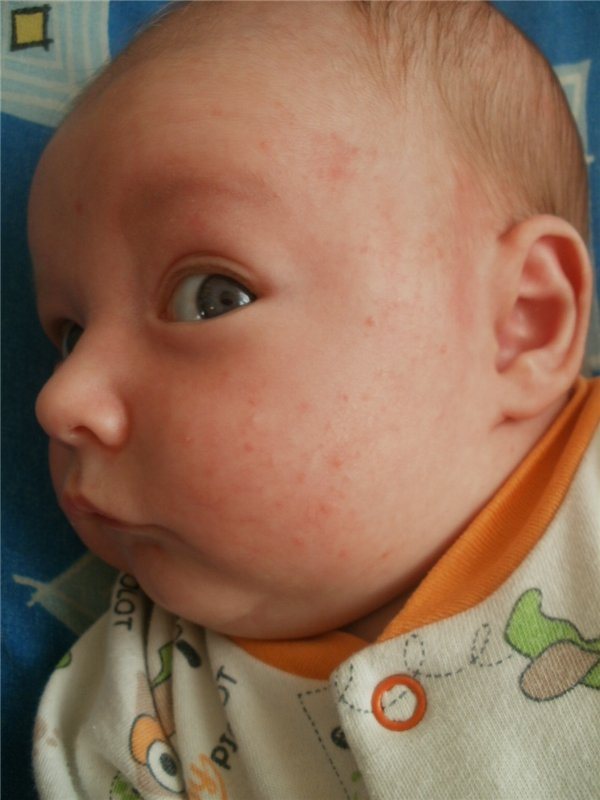
Вот 5 распространенных кожных заболеваний у младенцев/детей:
1. Экзема (атопический дерматит)
Экзема, наиболее распространенное кожное заболевание, поражающее младенцев и детей, обычно начинается в младенчестве (3 месяца и старше) или в детстве. 80-90% случаев начинаются в возрасте до 6 лет, 60-70% в младенчестве и 10% случаев продолжаются во взрослом возрасте. Экзема — это очень зудящее состояние, обычно хроническое и рецидивирующее. С возрастом она потенциально может улучшиться, а может даже полностью исчезнуть. Однако экзема может обостриться даже после периода бездействия.
Есть ли у моего ребенка экзема?
Острая атопическая экзема у младенцевОстрая (слева) и хроническая (справа) атопическая экзема в области сгибов у ребенка старшего возраста
Атопическая экзема проявляется в виде красных, чешуйчатых, царапающих высыпаний. Могут быть видны волдыри. В затяжных хронических случаях кожа может стать довольно толстой. В зависимости от возраста ребенка он может проявляться по-разному:
В зависимости от возраста ребенка он может проявляться по-разному:
- Младенцы и младенцы: обычно поражает кожу головы и лицо, особенно щеки. Ваш ребенок может быть капризным и часто тереть лицо. В более тяжелых случаях он также может поражать конечности и туловище.
- Малыши и подростки: обычно поражаются области со складками (например, шея, локти, запястья, лодыжки и под коленями). В более серьезных случаях она может стать более общей.
Чтобы подтвердить диагноз экземы, врач вашего ребенка задаст вопросы относительно сыпи и проведет медицинский осмотр. Обычно для постановки диагноза не требуется никаких лабораторных или кожных тестов.
Распространенные заблуждения об экземе
Экзема не заразна и не заразна, хотя может быть инфицирована бактериями из-за постоянного расчесывания, что приводит к появлению открытых ран.
Экзема не связана с плохой гигиеной и не является признаком плохого воспитания.
 На самом деле чрезмерное мытье с жесткими антисептиками или мылом может сильно высушить кожу и усугубить состояние.
На самом деле чрезмерное мытье с жесткими антисептиками или мылом может сильно высушить кожу и усугубить состояние.Атопическая экзема не возникает из-за «плохой крови» или из-за того, что матери делали или не делали во время беременности, а также не из-за недостатка определенных витаминов.
Чего следует избегать, если у вашего ребенка экзема
- Чрезмерное тепло и потливость
- Плохо увлажненная кожа. Избегайте длительного пребывания в кондиционированных помещениях и частого душа с горячей водой, что может усугубить сухость кожи.
- Крепкие мыла, моющие средства, пена для ванн
- Царапание (цикл зуд-царапание)
- Чрезмерный психологический стресс, который может привести к усилению зуда
- Аллергии (например, пищевая аллергия, особенно у маленьких детей, аллергия на клещей домашней пыли)
- Колонизация кожи (занятие поверхности кожи и не вызывающая инфекции) бактериями, Staphylococcus auerus (выделяет химические вещества, ухудшающие течение атопической экземы)
- Кожная инфекция, вызванная бактериями (например, Staphylococcus aureus ) или вирусами (например, вирусом простого герпеса)
- Шерстяные/нейлоновые ткани
- Укусы насекомых/комаров (реакция окружающей кожи может быть хуже, чем обычно)
Как лечить экзему у ребенка?
Некоторые общие рекомендации по лечению экземы включают в себя:
- Очень важно увлажнять кожу не менее 3-4 раз в день (по возможности чаще) увлажняющим средством без отдушек.
 Обильно нанесите увлажняющий крем на все поверхности кожи, даже на нормальную кожу. Ваш врач сможет порекомендовать, какой увлажняющий крем подходит для вашего ребенка.
Обильно нанесите увлажняющий крем на все поверхности кожи, даже на нормальную кожу. Ваш врач сможет порекомендовать, какой увлажняющий крем подходит для вашего ребенка. - Избегайте продуктов на основе мыла.
- Увлажняющий гель для душа без мыла рекомендуется пациентам с атопической экземой. Ваш врач сможет порекомендовать, какой гель для душа подходит для вашего ребенка.
- Избегайте длительного душа с горячей водой — ограничьте время принятия душа до 10 минут и вместо этого используйте теплую воду.
- Рассмотрите возможность использования антисептика, чтобы уменьшить колонизацию кожи бактериями Staphylococcus aureus. Членам семьи также может потребоваться одновременная обработка антисептиком, чтобы уменьшить вероятность повторной колонизации у ребенка.
- Уменьшите чрезмерное потоотделение, принимайте душ после потоотделения.
- По возможности не царапайте, ногти должны быть короткими и чистыми.
- Избегайте шерстяных/нейлоновых тканей, вместо этого носите хлопчатобумажные ткани.

- Уменьшить количество клещей домашней пыли. Стирайте простыни, наволочки и шторы в горячей воде (60°С) каждые 2 недели. Избегайте в доме мягких игрушек, плотных штор и ковров.
В зависимости от возраста вашего ребенка и тяжести экземы в рамках лечения обычно назначают специфические методы лечения, такие как местные стероиды, пероральные антигистаминные препараты и пероральные/местные антибиотики.
Пеленочный дерматит (пеленочный дерматит или пеленочный дерматит)
Сыпь от подгузников относится к красной и шелушащейся кожной сыпи вокруг областей, покрытых подгузниками ребенка. Это обычно наблюдается у детей в возрасте от 9 до 12 месяцев, но может начаться уже в 2 месяца.Есть ли у моего ребенка пеленочный дерматит?
Сыпь под подгузником обычно вызывается раздражающим контактным пеленочным дерматитом из мочи и фекалий, попавших в подгузник. Это также может быть вызвано дрожжевой инфекцией (кандидозный пеленочный дерматит) или себорейным пеленочным дерматитом.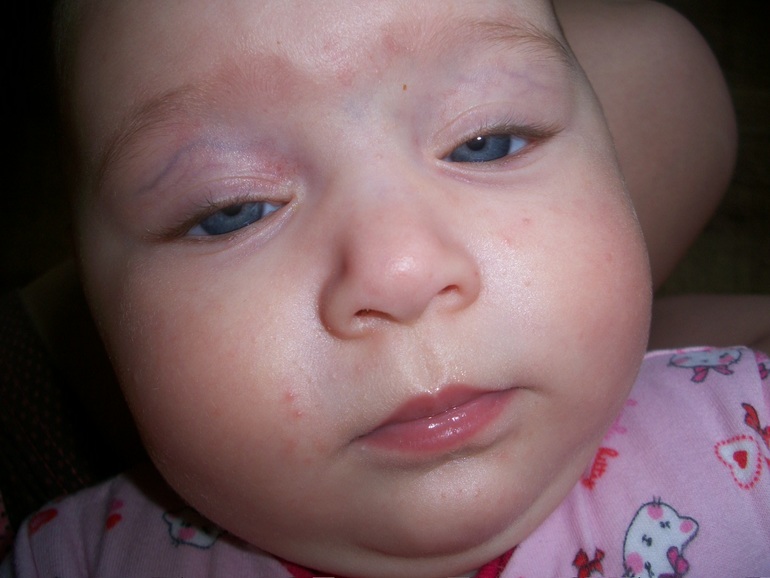 Другие менее распространенные причины включают импетиго, перианальную стрептококковую инфекцию и аллергический дерматит (вызванный мылом, моющими средствами или самим подгузником) 9.0003 Раздражающий контактный пеленочный дерматит, который не проявляется в складках кожи Кандидозный/дрожжевой пеленочный дерматит, который начинается в складках кожи, с сопутствующими поражениями
Другие менее распространенные причины включают импетиго, перианальную стрептококковую инфекцию и аллергический дерматит (вызванный мылом, моющими средствами или самим подгузником) 9.0003 Раздражающий контактный пеленочный дерматит, который не проявляется в складках кожи Кандидозный/дрожжевой пеленочный дерматит, который начинается в складках кожи, с сопутствующими поражениямиВ зависимости от причины дерматита внешний вид опрелостей может варьироваться. Сыпь, вызванная контактным дерматитом, имеет красный цвет и в основном появляется на тыльной стороне, но не на складках. Однако сыпь из-за дрожжевой инфекции обычно начинается со складок, а затем распространяется наружу. Сыпь обычно связана с сопутствующими поражениями.
Симптомы пеленочного дерматита могут быть похожи на другие более серьезные состояния. Таким образом, желательно проконсультироваться с педиатром вашего ребенка, чтобы получить надлежащую оценку.
Как лечить опрелости у моего ребенка?
Лечение может включать:
Частая смена подгузника или снятие подгузника в течение нескольких дней
Противогрибковые кремы или кремы с антибиотиками (по назначению врача вашего ребенка)
Противовоспалительные кремы (по назначению врача вашего ребенка)
Влагостойкие защитные кремы для подгузников (например, оксид цинка)
Правильный уход за кожей очень важен для предотвращения пеленочного дерматита. Это включает:
Это включает:
Содержание в чистоте и сухости области под подгузником
Частая смена подгузников площадь
3) Крапивница (крапивница)
Крапивница (крапивница) у ребенкаКрапивница (крапивница) — это состояние, при котором на коже появляются красные, зудящие и опухшие участки, размеры которых варьируют от маленьких до больших.
Что вызывает крапивницу?
В 80% случаев острой крапивницы у детей наиболее частой причиной обычно является продолжающаяся вирусная инфекция (например, простуда или вирус гриппа). Однако это также может быть связано с аллергическими реакциями от употребления в пищу определенных продуктов, таких как моллюски, яйца, орехи, коровье молоко, соя, пшеница или от лекарств, таких как нестероидные противовоспалительные препараты (НПВП), например. Ибупрофен.Как лечить крапивницу у моего ребенка?
Вирусная крапивница обычно длится 1–2 недели, после чего постепенно проходит.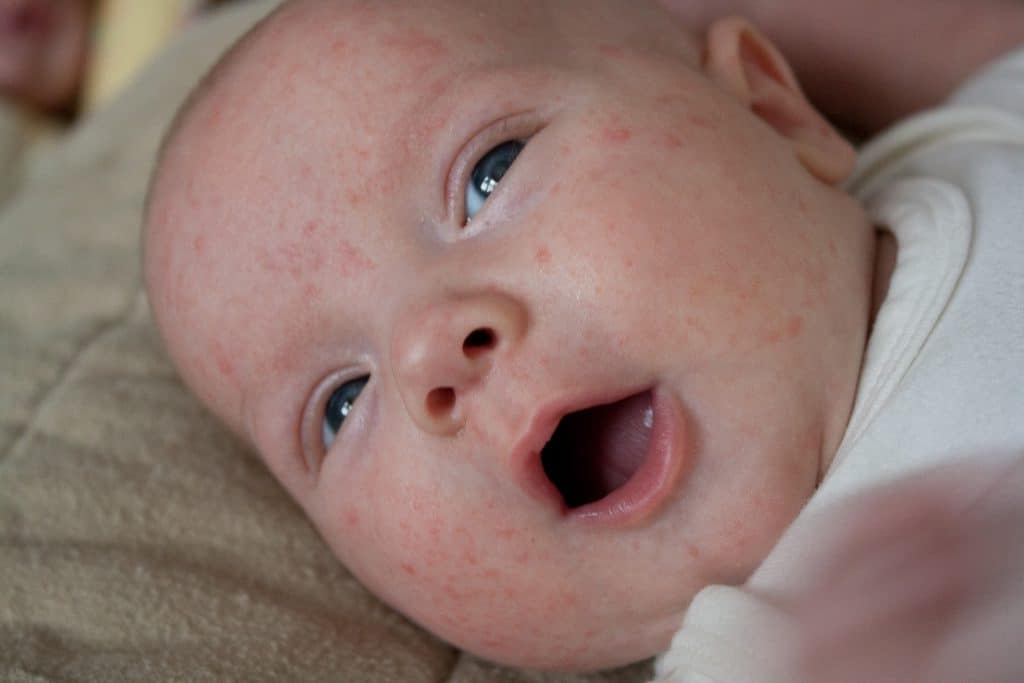 При крапивнице, вызванной аллергией, строго избегайте триггера пищи/лекарств, но это следует делать после консультации с врачом вашего ребенка. Врач вашего ребенка обычно прописывает антигистаминные препараты для уменьшения симптомов крапивницы, некоторые из которых могут вызывать сонливость в качестве побочного эффекта.
При крапивнице, вызванной аллергией, строго избегайте триггера пищи/лекарств, но это следует делать после консультации с врачом вашего ребенка. Врач вашего ребенка обычно прописывает антигистаминные препараты для уменьшения симптомов крапивницы, некоторые из которых могут вызывать сонливость в качестве побочного эффекта.Если вы заметили, что у вашего ребенка затрудненное дыхание, внезапный отек лица, холодная или бледная кожа, обмороки или рвота, возможно, у него анафилаксия, тяжелая и опасная для жизни аллергическая реакция. В таких случаях немедленно обратитесь за медицинской помощью, так как может потребоваться неотложная помощь.
4) Контактный дерматит
Контактный дерматит – это физиологическая реакция, возникающая при контакте кожи с определенными веществами. Раздражители кожи вызывают 80% этих реакций (также известный как раздражающий контактный дерматит), а остальные 20% вызываются аллергенами, которые вызывают аллергическую реакцию (также известный как аллергический контактный дерматит).
Что вызывает контактный дерматит?
- Моча и фекалии в подгузниках (см. Опрелости)
- Слюна
- Мыло и детские лосьоны
- Моющие средства
- Некоторые продукты
- Растения (обычно ядовитый плющ, ядовитый дуб)
- Металлы (обычные металлы включают никель, хром и ртуть)
- Латекс (включая такие изделия, как резиновые игрушки, воздушные шары, резиновые перчатки или пустышки)
- Некоторые лекарства
Есть ли у моего ребенка контактный дерматит?
Раздражающий контактный дерматит, вызванный влажными салфетками и облизыванием (слева) и никелевыми часами (справа)
Контактный дерматит обычно наиболее выражен в месте контакта с раздражителем. Симптомы могут немного различаться в зависимости от ребенка, но обычно наблюдаются покраснение и отек кожи, образование волдырей, зуд и временное утолщение кожи.
Симптомы контактного дерматита могут напоминать другие серьезные кожные заболевания.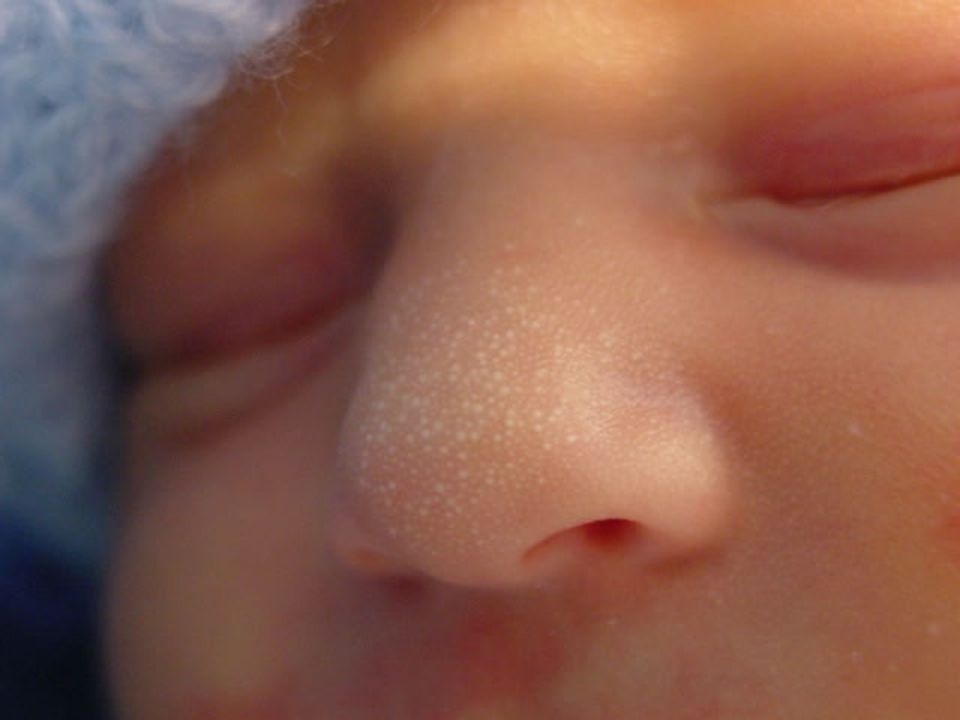 Если вы не уверены, проконсультируйтесь с лечащим врачом вашего ребенка для постановки клинического диагноза.
Если вы не уверены, проконсультируйтесь с лечащим врачом вашего ребенка для постановки клинического диагноза.
Как лечить контактный дерматит у ребенка?
При выявлении строго избегать контакта с раздражителями. Тщательно промойте кожу водой с мылом после воздействия. Если у вашего ребенка есть волдыри, холодный компресс может помочь уменьшить зуд и воспаление. Обратитесь за медицинской помощью, если реакция тяжелая.5) Потница (потница или красная потница)
Тепловая сыпь или «потница» часто возникает в жаркую погоду и при повышенной влажности из-за потоотделения и закупорки потовых желез. Это также может произойти, если ребенок слишком одет или у него высокая температура. Тепловая сыпь у ребенка Тепловая сыпь проявляется в виде маленьких красных бугорков, похожих на маленькие волдыри или прыщики. Кожа часто кажется колючей на ощупь и обычно возникает в складках тела или в местах, где одежда трется о кожу, например, на шее, в области подгузников, под мышками, в верхней части спины и на груди.
Как лечить потницу у ребенка?
Тепловая сыпь безвредна и должна пройти через пару дней после того, как ребенок остынет. Снимите лишнюю одежду и отведите ребенка в комнату с кондиционером. Прохладный компресс тоже может помочь. Нет необходимости наносить какие-либо лекарства для местного применения, потому что они могут усугубить сыпь, заблокировав потовые железы.ОБЗОР
Общие кожные заболевания у младенцев и детей включают:
- Экзема (атопический дерматит)
- Пеленочный дерматит или пеленочный дерматит
- Крапивница (крапивница)
- Контактный дерматит
- Тепловая сыпь (потница или Milaria rubra)
В дополнение к этим 5 состояниям существует множество других дерматологических состояний, которые поражают младенцев и детей младшего возраста.
К счастью, многие из этих кожных заболеваний у младенцев и детей младшего возраста не сохраняются до совершеннолетия и проходят сами по себе.
