Пупок с подвохом. Почему из него может появляться неприятный запах? | Здоровье ребенка | Здоровье
Пупок, или пуп, — это, по сути, рубец, который есть на передней брюшной стенке. Он остается после удаления пуповины у новорожденного. Такой отличительной особенностью обладают все плацентарные млекопитающие. Зачастую пупок представляет собой углубление на животе, но есть и те, у кого он выпуклый, правда, таких людей меньше.
Традиционно считается, что следить за состоянием пупка надо только в первые месяцы после рождения крохи. Обычно после этого пупок никак себя не проявляет и не напоминает о себе. Но бывают и исключения из правил. Так, например, в разном возрасте можно почувствовать неприятный запах, который исходит именно из этой области. Специалисты же утверждают, что действительно такое имеет место быть и вызывается рядом причин.
Почему пахнет из пупка у ребенка
Одной из распространенных причин, когда у младенца может появляться запах из пупка, являются пупочные свищи. «Пупочный свищ представляет собой дырку, образующуюся как раз-таки в этом месте. Она достаточно рано может проявить себя, и если плохо идет заживление пупка, или оно никак полностью закончиться не может, когда отросток со скобкой отвалился или его сняли, а ранка продолжает мокнуть, надо смотреть внимательно – возможно, там образовалась дырка. И в ней на фоне заживления легко может развиться воспаление», — говорит врач-педиатр Анна Шуляева.
«Пупочный свищ представляет собой дырку, образующуюся как раз-таки в этом месте. Она достаточно рано может проявить себя, и если плохо идет заживление пупка, или оно никак полностью закончиться не может, когда отросток со скобкой отвалился или его сняли, а ранка продолжает мокнуть, надо смотреть внимательно – возможно, там образовалась дырка. И в ней на фоне заживления легко может развиться воспаление», — говорит врач-педиатр Анна Шуляева.
Есть несколько проявлений такой проблемы – полный и неполный свищ. Первый более опасен. Ведь в этом случае протоки могут быть открыты полностью, а через дырочку будут выходить и моча, и кал. Про неполный свищ говорят, когда проток приоткрыт частично, тогда происходить нагноение, но без тяжелых осложнений. При такой проблеме кроме запаха из пупка могут проявляться повышенная температура тела, воспаление пупочного кольца, отеки в этой области. При отсутствии лечения могут образоваться дивертикулы, непроходимость кишечника, интоксикация организма и даже перитонит.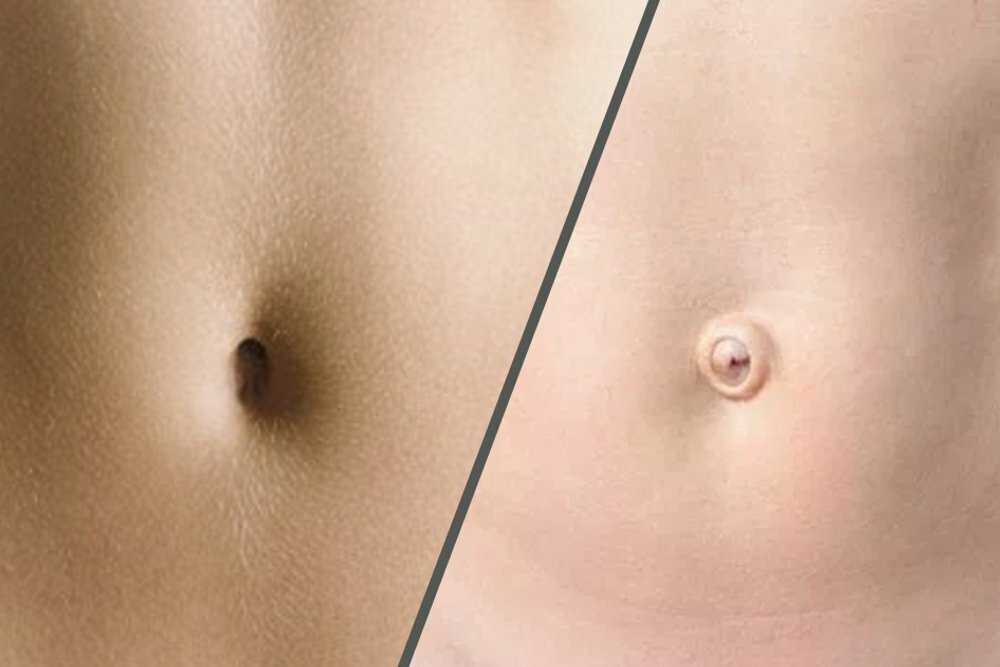
Еще одно заболевание, которое может вызвать запах из пупка у малыша – омфалит. «Это воспаление кожи в пупочной ранке, которое может быть спровоцировано болезнетворными микроорганизмами, преимущественно бактериями. Это хирургическая патология, которую надо срочно лечить, потому что она также чревата перитонитами и воспалительными процессами во всей брюшной полости», — говорит Анна Шуляева.
Развивается проблема, если инфекция попала через незажившую пупочную ранку. Например, подобное может случиться, если за пупочной ранкой осуществляется неправильный уход. Кроме того, в качестве провоцирующего фактора может выступать пеленочный дерматит. Омфалит, как и свищ, может проявляться мокнущей ранкой, отеками и покраснениями. Кроме того, бывает, что и повышается температура тела у ребенка.
Еще одна причина появления запаха из пупка у ребенка (кстати, такая же проблема может обнаружиться и у взрослых, но редко, потому что преимущественно диагностируется в детском возрасте) – это киста Урахуса.
Данное заболевание также требует максимально скорого лечения. Ждать, что само пройдет, — не стоит.
Причины запаха у взрослых
У взрослых также может появляться запах из пупка. «Бывает так, что в пупке развивается воспаление из-за какой-то перенесенной травмы. Оно может начинаться незаметно. Например, при травме нарушилась целостность кожи, и на покровы попали болезнетворные микроорганизмы условно-патогенной флоры, которая живет на руках. В результате, в пупок легко могут перекочевать грибки, стафилококки и так далее», — говорит Анна Шуляева.
Кроме того, запах может появляться из-за некачественной гигиены данной зоны на теле. Про пупок нельзя забывать. А по факту мало кто хоть как-то уделяет внимание этой области при мытье, не трет ее мочалкой внутри. А в пупке легко скапливаются ворсинки и микрочастицы с одежды, пыль и т.д. Если сюда попадут болезнетворные микроорганизмы, могут начаться неприятные последствия. И тогда можно будет в полной мере ощутить запах из пупка. Чтобы предупредить такую проблему, рекомендуется хотя бы раз в неделю аккуратно обрабатывать пупок с помощью ваты, смоченной в спирте или перекиси.
А по факту мало кто хоть как-то уделяет внимание этой области при мытье, не трет ее мочалкой внутри. А в пупке легко скапливаются ворсинки и микрочастицы с одежды, пыль и т.д. Если сюда попадут болезнетворные микроорганизмы, могут начаться неприятные последствия. И тогда можно будет в полной мере ощутить запах из пупка. Чтобы предупредить такую проблему, рекомендуется хотя бы раз в неделю аккуратно обрабатывать пупок с помощью ваты, смоченной в спирте или перекиси.
«Также запах из пупка у взрослых и детей в пубертате может появляться на фоне снижения иммунитета и каких-либо заболеваний, которые могут ухудшать защитные силы организма. Например, такое бывает при патологиях щитовидной железы или сахарном диабете», — отмечает врач-педиатр. Диабет легко приводит к тому, что зона пупка начинает мокнуть, а то и вовсе из него начинаются выделения, внешне напоминающие творог.
В общем, если из пупка появился запах, стоит проверить свою гигиену на соответствие нормам и скорректировать недостатки. А если он сопровождается другими проявлениями, типа повышения температуры тела или каких-либо выделений, надо как можно быстрее обратиться к врачу, чтобы определить причину и начать лечение.
А если он сопровождается другими проявлениями, типа повышения температуры тела или каких-либо выделений, надо как можно быстрее обратиться к врачу, чтобы определить причину и начать лечение.
Гастродуоденит: причины, симптомы, диагностика, лечение
Гастродуоденит – это воспаление слизистой оболочки желудка, переходящее на слизистые оболочки двенадцатиперстной кишки. При этом двенадцатиперстная кишка страдает вторичным процессом в тот момент, когда воспаление переходит на нее от слизистой желудка.
Гастродуоденит относится к категории хронического гастрита за счет вторичного вовлечения двенадцатиперстной кишки. В группу риска в большей степени входят дети и молодые люди, потому что к зрелому и среднему возрасту пропадает особенность функционирования клапана между желудком и двенадцатиперстной кишкой.
Главные причины гастродуоденита кроются в неправильном питании, стрессах и генетической предрасположенности. Побочными факторами развития болезни служат бактерия хеликобактер, курение, хронический тонзиллит, кариес, кишечные инфекции и заболевания печени, поджелудочной железы или желчного пузыря.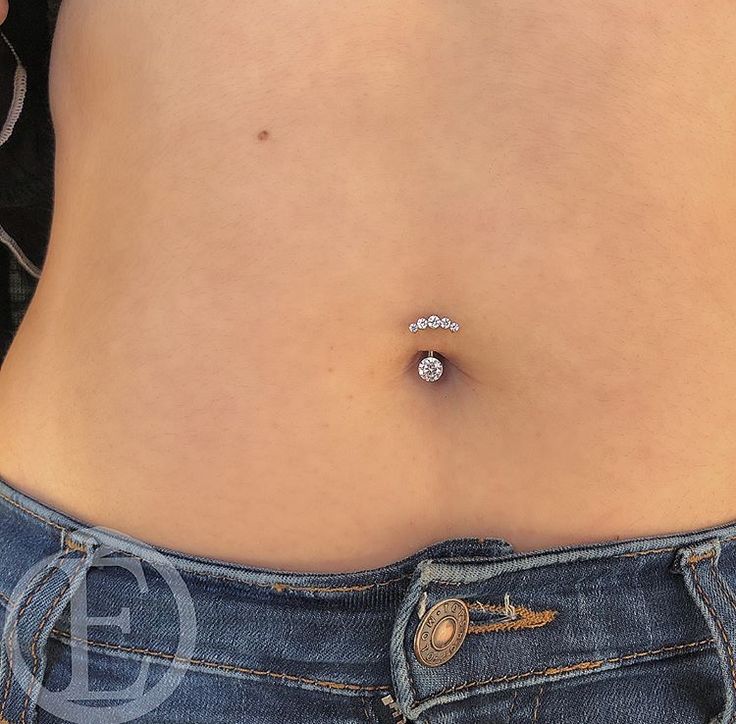
В случае наличия основного заболевания гастродуоденит носит характер вторичного заболевания. В том случае если развитие патологии произошло само по себе, оно носит первичный характер.
Симптомы и признаки
Первичные признаки гастродуоденита – это болевой синдром. Острый гастродуоденит проявляется следующими симптомами:
- чувство тяжести;
- острая боль в районе пупка и под ложечкой;
- тошнота и рвота;
- отрыжка воздухом или кислым жидким содержимым;
- головокружения;
- сильная изжога.
Симптомы гастродуоденита проявляются за краткий период времени, но имеют яркую выраженность. При этом зачастую вторичная форма имеет признаки основного заболевания в большей степени.
Острая форма патологии имеет цикличный характер появления симптомов. Яркость выраженности признаков зависит от:
- глубины и площади поражения воспалением;
- уровня кислотности;
- общего состояния организма.

Хронический гастродуоденит имеет следующие признаки:
- переполненность и тяжесть в подложечной области;
- ноющая боль на постоянной основе перед приемом пищи и через пару часов после;
- изжога перед приемом пищи;
- боли сопровождаются тошнотой;
- несильная болезненность в процессе пальпации;
- белый налет на языке, горечь или металлический привкус во рту;
- раздражительность, утомляемость, бессонница, снижение веса при прежнем уровне аппетита;
- запор при высоком уровне кислотности;
- частая смена запоров и поносов при сниженной секреции.
В период обострений данные симптомы становятся ярко выраженными. Интенсивные боли зачастую сопровождаются тошнотой и рвотой, изжогой.
Причины возникновения и развития
Все причины гастродуоденита можно разделить на несколько групп:
- эндогенные или внутренние – недостаток выработки слизи, высокое образование кислоты, нарушения в гормональной секреции, генетическая предрасположенность, хронические болезни полости рта и глотки, например, кариес или воспаление миндалин, а также печени и желчных путей;
- экзогенные или внешние – нерегулярный режим питания, злоупотребление спиртными напитками, психологические факторы, например, стрессы и перегрузки, злоупотребление горячей или холодной, жирной и острой, грубой пищей, продолжительный прием нестероидных противовоспалительных или антибактериальных препаратов, заражение бактерией Хеликобактер пилори.

На практике болезнь развивается и прогрессирует под действием нескольких факторов одновременно.
Классификация
Существует ряд признаков для выделения видов гастродуоденита – степень выраженности воспалительного процесса и уровень кислотности.
По степени выраженности воспаления бывает:
- поверхностный гастродуоденит – острая форма с отечностью и утолщением складок оболочки;
- гипертрофический гастродуоденит – покраснения и белый налет, а также кровоизлияния мелкими точечками;
- смешанный гастродуоденит – гипертрофическая форма с присоединением атрофии слизистых оболочек;
- эрозивный гастродуоденит – большое количество эрозийных мест или язв на поверхности в виде пленки или налета, является последней стадией перед язвой.
По уровню кислотности выделяют:
- повышенная кислотность сопровождается повышением секреции желудка – наиболее часто встречается;
- нормальная секреция;
- пониженная секреция сопровождает злокачественные новообразования желудка.

Существует ряд нетипичных форм гастродуоденита, которые характеризуются отсутствием симптомов.
Осложнения
Самым основным негативным последствием является переход гастродуоденита в язву желудка и двенадцатиперстной кишки. В результате появления данных заболеваний повышается риск кровотечений и перфорации желудка. Кроме того, поврежденная слизистая оболочка становится благоприятной средой для развития рака желудка.
Когда следует обратиться к врачу
В случае подозрений на развитие гастродуоденита или появления первичных симптомов необходимо обращаться к гастроэнтерологу за помощью. Ведь запущенная форма патологии приносит огромный дискомфорт и ограничивает активность привычной жизни. В то же время риск открытия кровотечения или перфорации повышается вместе с оттягиванием визита к врачу.
В АО «Медицина» (клиника академика Ройтберга) работают специалисты различных направлений, имеется самое современное оборудование и проводятся различные виды обследований.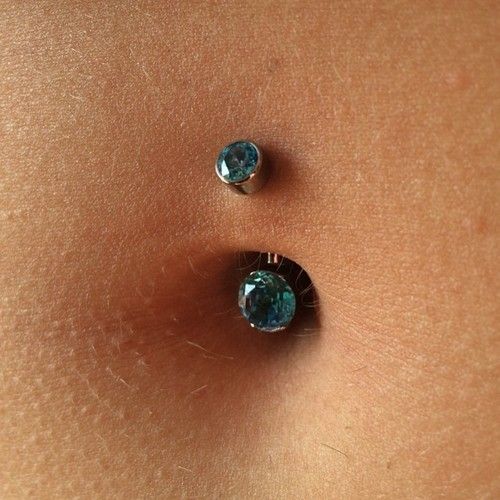 Записаться на прием и выбрать доктора можно на сайте, по телефону +7 (495) 775-73-60 или у администраторов в клинике: Москва 2-й Тверской-Ямской переулок д.10.
Записаться на прием и выбрать доктора можно на сайте, по телефону +7 (495) 775-73-60 или у администраторов в клинике: Москва 2-й Тверской-Ямской переулок д.10.
Диагностика
Диагностика гастродуоденита может проходить по двум направлениям:
- эндоскопия – определяет степень поражения и состояние слизистых оболочек;
- гистология – определяет актуальность воспаления слизистых, показывает наличие атрофии и степень ее развития.
В качестве дополнительных мер обследования используются:
- рентгеноскопия;
- рН-метрия с использование специального зонда;
- УЗИ дает общее представление.
В процессе диагностики крайне важно определить тип и форму течения болезни, которые выступают определяющим фактором при выборе методики лечения.
Лечение
Лечение гастродуоденита носит комплексный характер, состоящий из медикаментозной терапии и диетотерапии. При развитии сопутствующих патологий или обострении болезни порой требуется проведение радикальных способов лечения.
При развитии сопутствующих патологий или обострении болезни порой требуется проведение радикальных способов лечения.
При наличии бактериальной составляющей возникновения патологии необходимо применение антибиотиков. В общем смысле медикаментозное лечение состоит из следующих групп препаратов:
- обезболивающие средства;
- ферменты;
- седативные;
- антациды;
- стимуляторы репаративных процессов.
Диетотерапия предполагает использование нескольких разработанных методик:
- повышенная и нормальная секреция – диета №1;
- пониженная секреция – диета №2;
- в период ремиссии – диета №15;
- наличие запоров в стадии ремиссии – диета №3;
- наличие поносов в стадии ремиссии – диета №4.
Диетотерапия
Диеты №1, 2 и 15 имеют ряд общих правил:
- температурный режим пищи и питья на уровне среднего – исключение горячего и холодного;
- исключать специи пряного, острого или другого резкого вкуса;
- пища должна быть мелко порезанной, а консистенция блюда мягкой;
- дробное и частое питание – порция не больше двух горстей 5-6 раз в день;
- равно отдаленные друг от друга приемы пищи – не более 2-3 часов между приемами пищи;
- последний прием пищи за 2 часа до сна.
Медикаментозное лечение
При наличии положительной реакции в результатах исследований на бактерию Хеликобактер пилори обязательно необходимо использование антибиотиков, а при отрицательной реакции такие препараты не требуются.
В курс медикаментозной терапии включаются лекарственные средства с целью повышения кислотности при гастродуодените, купирования болевых ощущений, уменьшения кислотности вместо антисекреторных средств, нормализации работы пищевода.
Народные рецепты
Дополнительное лечение в домашних условиях можно получить посредством использования рецептов народной медицины. Прежде чем начать применение необходимо посоветоваться с лечащим врачом. Среди популярных рецептов можно выделить следующие – настой семян льна, отвар овса для заживления, отвар свежей мяты вместо обычного чая, крапива, отваренная в молоке с добавлением меда, настой календулы, смесь из листьев ромашки, зверобоя, крапивы и подорожника.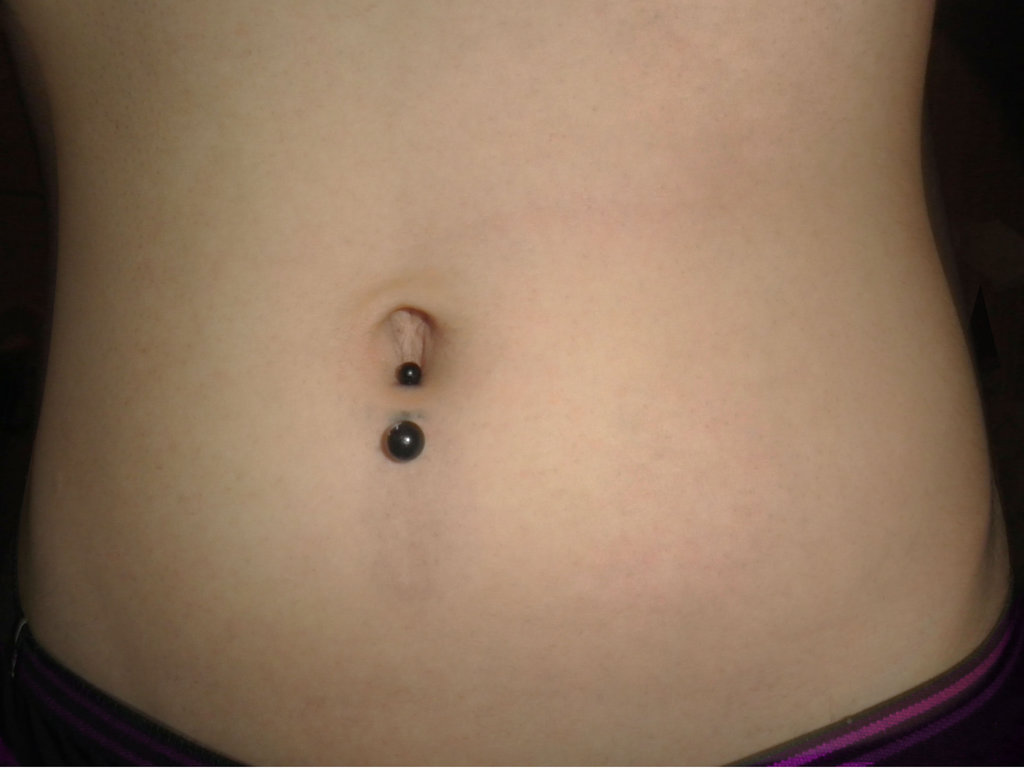
Профилактика
Профилактика гастродуоденита имеет два направления – предупреждение обострений хронического гастродуоденита и предупреждение развития патологии. Комплекс профилактических мер включает:
- здоровый образ жизни;
- исключение вредных привычек;
- умеренные физические нагрузки;
- ограничение алкоголя;
- соблюдение режима дня – сон, отдых и работа;
- прием витаминов;
- укрепление иммунитета;
- своевременность лечения инфекционных заболеваний ЖКТ.
5 инфекций пупка, которыми вы можете заболеть (и что делать, если они у вас есть)
Как Staphylococcus aureus , Streptococcus может вызывать импетиго. По данным Национальной медицинской библиотеки США, это также может вызвать целлюлит, который обычно происходит, когда стрептококковые бактерии группы А проникают в ваше тело через отверстия в коже, такие как порезы.
Целлюлит может вызывать болезненную, красную, нежную, опухшую сыпь, которая может покрыться волдырями и корками, сообщает Национальная медицинская библиотека США. Он также может распространяться через кожу и поражать подлежащие ткани, поэтому у вас может возникнуть лихорадка, озноб и увеличение лимфатических узлов. Если вы заметили такие симптомы, как можно скорее обратитесь к врачу за антибиотиками.
3. Молочница
У вашего влагалища нет монополии на молочницу. Этот вид инфекции может также поразить ваш рот, горло, пищевод и, как это бывает, пупок.
Медицинский термин для этой грибковой инфекции — кандидоз, и это происходит, когда Candida (дрожжи), которые обычно живут на вашей коже, выходят из-под контроля, сообщает Центр по контролю и профилактике заболеваний (CDC). По данным Johns Hopkins Medicine, если вам случится попасть в пупок, вы обычно заметите красную сыпь, шелушение кожи, прозрачные выделения, зуд и жжение.
Если вы почти уверены, что у вас молочница в пупке, обратитесь к врачу, например к лечащему врачу.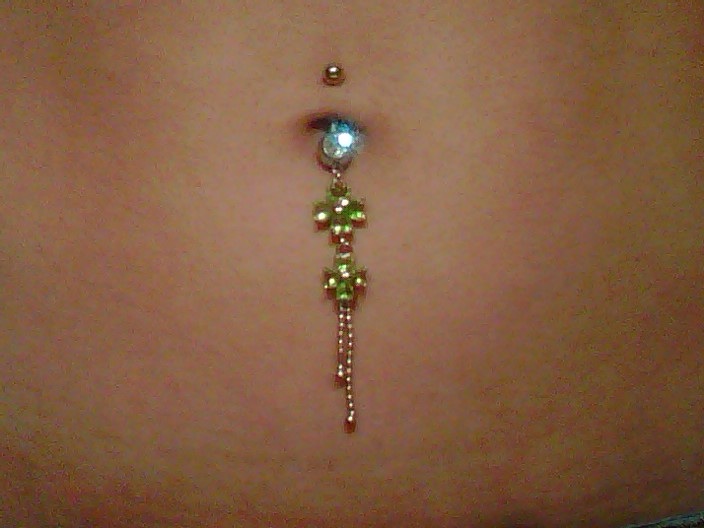 Доктор Бейли говорит, что они могут порекомендовать противогрибковое лечение, чтобы помочь прояснить ситуацию.
Доктор Бейли говорит, что они могут порекомендовать противогрибковое лечение, чтобы помочь прояснить ситуацию.
4. Инфицированная эпидермоидная киста
Эпидермоидная киста — это доброкачественная шишка, которая может появиться практически в любом месте на коже, включая пупок, сообщает клиника Майо. По сути, это правонарушитель с равными возможностями.
Эпидермоидные кисты обычно образуются, когда клетки кожи 9Клиника Мэйо сообщает, что 0003, если потеряет статус цепляющихся пятой стадии, зароется в вашу кожу и вместо этого вырастет. Это может произойти, когда ваша кожа сильно раздражена или повреждена каким-либо образом.
У вас может быть эпидермоидная киста на теле без каких-либо проблем в течение многих лет, говорит Гэри Голденберг, доктор медицинских наук, доцент клинической дерматологии в Медицинской школе Икана в больнице Маунт-Синай. Но иногда эти кисты могут разорваться и заразиться, говорят в клинике Майо.
Если у вас есть инфицированная эпидермоидная киста, скрывающаяся в пупке, она, вероятно, будет выглядеть красной, болезненной и может иметь вонючие желтые или зеленые выделения, говорит доктор Каминска.
Четыре слова для вас: не надо. Сжимать. . Киста. По данным клиники Майо, самостоятельные действия с кистой могут вызвать рубцевание и дальнейшую инфекцию. Вместо этого обратитесь к дерматологу. Они могут захотеть дренировать или удалить кисту и могут назначить антибиотики для лечения инфекции, если это необходимо. Тем временем клиника Майо советует положить теплый компресс на кисту, чтобы уменьшить дискомфорт.
5. Инфицированная киста сальной железы
Сальные кисты очень похожи на эпидермоидные кисты, за исключением того, что они возникают из-за закупорки сальных желез или волосяных фолликулов, согласно данным клиники Майо.
Как и в случае с эпидермоидными кистами, иногда киста сальной железы представляет собой просто уплотнение, не имеющее неприятных симптомов. Но если ваша сальная киста заразится, это может привести к покраснению, теплу и… ароматным выделениям, которые Кливлендская клиника описывает как «сыроподобные». Кто готов перекусить?
Если у вас есть киста сальной железы, ваш врач может дренировать ее, удалить и, при необходимости, предложить лекарства для выведения инфекции из вашего организма. Теплый компресс здесь тоже может быть приятным.
Теплый компресс здесь тоже может быть приятным.
Чтобы избежать этих инфекций, держите пупок в чистоте!
Хотя регулярная чистка пупка не является гарантией того, что он никогда не заразится, это может иметь большое значение, говорит доктор Каминска. Она рекомендует мыть пупок обычным мылом и водой. Если у вас есть инни, используйте мыльный палец, чтобы покопаться во всех этих закоулках. Это занимает всего несколько секунд, и это намного быстрее, чем в конце концов обратиться к врачу по поводу пупка, из которого сочится что-то ужасное.
Связанный:
- Как часто вам действительно нужно принимать душ?
- Санитарно ли мочиться в душе или следует немедленно остановиться?
- Почему вам может понадобиться сушить пальцы ног после душа
13 Проблемы с пупком и что с ними делать растет медленно и двигается, когда вы касаетесь его. Вы можете получить его, если что-то блокирует железу или раздражает область вокруг волоса (фолликула).
 Порез или царапина также могут быть причиной этого. Обычно они не болят, но вы можете почувствовать неприятный запах, если киста дренируется. Вы часто можете игнорировать кисту меньшего размера. Но если он большой, опухший или болезненный, врач может дренировать его, удалить или ввести лекарство, чтобы уменьшить отек.
Порез или царапина также могут быть причиной этого. Обычно они не болят, но вы можете почувствовать неприятный запах, если киста дренируется. Вы часто можете игнорировать кисту меньшего размера. Но если он большой, опухший или болезненный, врач может дренировать его, удалить или ввести лекарство, чтобы уменьшить отек.У новорожденных есть небольшое отверстие в мышцах живота, куда соединяется пуповина. Пищеварительная трубка (кишечник) может проткнуть пупок до того, как отверстие закроется. Большинство случаев выздоравливают к 5 годам. Все, что повышает внутрибрюшное давление, например, поднятие тяжестей, сильный кашель или роды, может вызвать это у взрослых. Ваш врач может попытаться массажем вернуть его на место, но если он слишком тугой, вам может потребоваться операция.
До рождения мочевой пузырь соединяется с пупком через этот канал в кишечнике. Хотя обычно она исчезает к моменту вашего рождения, иногда она остается. Вы можете этого не заметить, но если он полностью открыт, ваш пупок может быть влажным, так как моча течет вверх и даже вытекает наружу.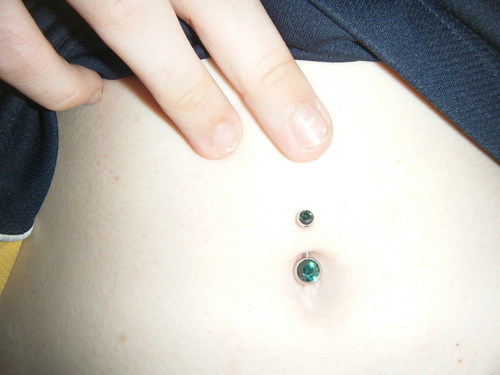 Ваш врач проведет операцию, чтобы устранить проблему.
Ваш врач проведет операцию, чтобы устранить проблему.
Урахус может располагаться достаточно близко, чтобы блокировать жидкость, но при этом оставлять место для роста скопления ткани или кисты. Он может быть настолько мал, что вы не знаете, что он есть. Но если он заразится, у вас может быть боль в пупке, лихорадка и кровавая моча. Ваш врач может дать вам антибиотики, дренировать или удалить кисту и, возможно, восстановить область хирургическим путем.
Этот влажный красный холмик ткани образуется на пупке ребенка после того, как пуповина высохнет и отпадет. Это не серьезная проблема и обычно не болит. Но может выделяться жидкость, которая раздражает кожу. Вы лечите его мазью из нитрата серебра, которая уменьшает его. В некоторых случаях врач может перевязать нижнюю часть уплотнения ниткой, чтобы перекрыть кровоснабжение, поэтому оно сморщивается и отпадает.
Бактерии могут инфицировать рану или кисту на пупке или позади него. У вас могут быть боль, отек и гной или жидкость, которая вытекает из пупка.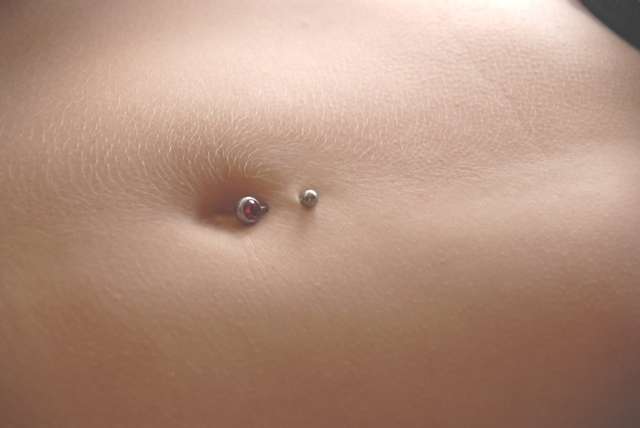 Ваш врач может назначить вам антибиотики или откачать скопившуюся жидкость. Если это было вызвано другой проблемой со здоровьем, вы можете сделать операцию, чтобы предотвратить это снова. Содержите область в чистоте, чтобы предотвратить заражение, особенно если у вас есть порез или царапина.
Ваш врач может назначить вам антибиотики или откачать скопившуюся жидкость. Если это было вызвано другой проблемой со здоровьем, вы можете сделать операцию, чтобы предотвратить это снова. Содержите область в чистоте, чтобы предотвратить заражение, особенно если у вас есть порез или царапина.
Гриб Candida процветает в темных, теплых, влажных местах, таких как пупок. Это вызывает сыпь сухой, зудящей, опухшей кожи. У вас больше шансов получить его, если вы беременны, страдаете ожирением или принимаете антибиотики. Вы можете помочь предотвратить это, если будете носить более свободную одежду и держать пупок в чистоте, особенно в жаркую и влажную погоду. Вы лечите его противогрибковыми кремами, порошками или лосьонами, которые втирают непосредственно в пораженный участок.
У детей с этим врожденным дефектом вместо пупка может остаться только шрам или вообще ничего. Когда они рождаются, брюшная стенка еще не закончена, что позволяет части кишечника, печени и других органов выходить в основание пуповины. Может потребоваться некоторое время, чтобы вернуть все внутрь, даже после операции, которая является обычным лечением.
Может потребоваться некоторое время, чтобы вернуть все внутрь, даже после операции, которая является обычным лечением.
Если вы ожидаете, ваш пупок, вероятно, превратится из «внутреннего» в «аути» по мере роста давления в животе. В некоторых случаях она может выступать достаточно далеко, чтобы считаться пупочной грыжей. Ваш врач должен заметить это во время одного из ваших регулярных визитов во время беременности и может попытаться вернуть его на место массажем. В редких случаях может потребоваться хирургическое вмешательство.
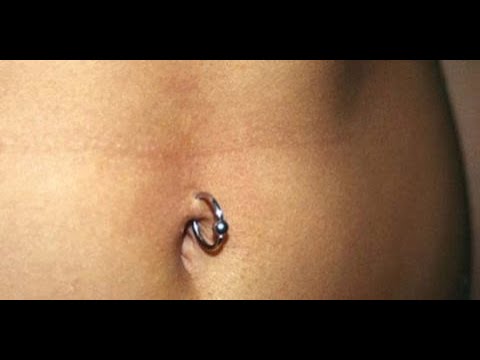
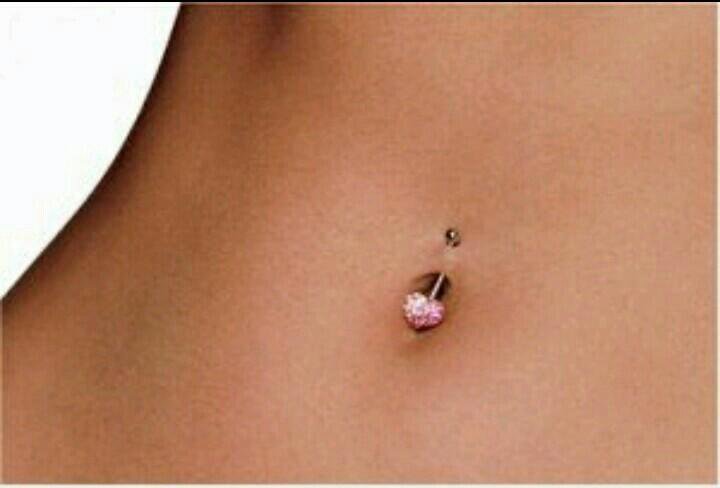
Вам нравится внешний вид, но вы не хотите инфекции или шрамов. Поэтому обращайтесь только к лицензированному профессионалу и убедитесь, что он моет руки, носит перчатки и использует хорошее стерилизованное оборудование. Выбирайте украшения из металлов, которые реже вызывают аллергию: хирургическая сталь, титан, 14-каратное золото. Оставьте его на 6 недель или более. Очистите с мылом и водой и постарайтесь не прикасаться к нему. Позвоните своему врачу, если он все еще опухший, красный или болезненный через несколько дней.
У вас есть верхняя одежда и вы хотите внутреннюю или вам не нравится форма пупка? Для этого есть косметическая хирургия. Вы можете получить его с операцией по подтяжке живота (абдоминопластика) или отдельно, или для устранения повреждения грыжи. Ваш врач перемещает и удаляет ткани вокруг пупка, чтобы придать ему желаемый вид, иногда в процессе проделывая новое отверстие в коже.
Жесткие химические вещества в некоторых видах мыла могут раздражать кожу вокруг пупка. Ищите мягкие очищающие средства, не содержащие спирта, которые могут сделать вашу кожу сухой и зудящей. И не мойте слишком много, так как это может раздражать вашу кожу. Если у вас также есть боль или отек, сообщите об этом своему врачу.
Этот кусок ткани (опухоль) выпячивается в пупок из-за рака, который распространяется в кишечнике. Цвет может варьироваться от белого до коричневато-красного. Он может быть твердым или вытекать жидкостью. Другими признаками рака могут быть вздутие живота, тошнота, потеря веса и кровотечение, когда вы идете в туалет. Хирургия может удалить узел, если он болит, но это не замедляет болезнь. Он назван в честь медсестры, которая заметила связь с раком.
Хирургия может удалить узел, если он болит, но это не замедляет болезнь. Он назван в честь медсестры, которая заметила связь с раком.
ИЗОБРАЖЕНИЯ ПРЕДОСТАВЛЕНЫ:
- Thinkstock
ИСТОЧНИКИ:
Американская академия дерматологии: «Как облегчить зуд кожи», «Сухая кожа: советы по лечению», «Пирсинг лица и», «101 татуировки: круто или опасно?»
Американская педиатрическая хирургическая ассоциация: «Заболевания пуповины», «Кисты мочевого пузыря».
Американское общество пластических хирургов: «Каковы этапы процедуры подтяжки живота?»
Детская больница Филадельфии: «Омфалоцеле», «Гигантское омфалоцеле: история Джексона».
Клиника Кливленда: «Кисты сальных желез».
Эстетическая пластическая хирургия доктора Ли Дэниела: «Что происходит с пупком во время подтяжки живота?»
Медицина Джона Хопкинса: «Сальная киста», «Пупочная грыжа».
Клиника Майо: «Пирсинг: как предотвратить осложнения».
Руководство Merck: «Кандидоз (дрожжевая инфекция)».
