Хроническая пневмония — причины, симптомы, диагностика и лечение
Хроническая пневмония – это локальное неспецифическое воспаление легочной ткани, морфологическими признаками которого служат карнификация, пневмосклероз и деформирующий бронхит. Является исходом не полностью разрешившейся острой пневмонии. Клинически проявляется периодическими рецидивами воспалительного процесса (подъемом температуры, потливостью, слабостью, кашлем со слизисто-гнойной мокротой). Хроническая пневмония диагностируется с учетом рентгенологических и лабораторных признаков, результатов бронхоскопии и спирографии. В периоды обострения назначается противомикробная терапия, бронходилататоры, мукорегуляторы; проводится бронхоскопическая санация, массаж, ФТЛ. При частых обострениях показана резекция легкого.
Общие сведения
Хроническая пневмония — стойкие структурные изменения в легком, характеризующиеся локальным пневмосклерозом и деформацией бронхов, сопровождающиеся периодическими рецидивами воспаления. По данным ВНИИ пульмонологии, переход острой пневмонии в хроническую форму наблюдается у 3-4% взрослых и у 0,6-1% пациентов детского возраста. В структуре ХНЗЛ на долю хронической пневмонии приходится 10-12% случаев. За последние десятилетия благодаря усовершенствованию протоколов терапии о.пневмонии, введению в клиническую практику новых эффективных антибиотиков число случаев хронической пневмонии существенно сократилось.
Понятие «хроническая пневмония» возникло в 1810 г. для обозначения различных нетуберкулезных хронических процессов в легких. С тех пор концепция хронической пневмонии неоднократно обсуждалась и пересматривалась терапевтами и пульмонологами всего мира. На сегодняшний день хроническая пневмония, как нозологическая единица, не нашла отражения в МКБ-10 и не признается большинством зарубежных клиницистов. Тем не менее, в отечественной пульмонологии сложилось четкое представление о хронической пневмонии, как об особой форме ХНЗЛ, и этот термин широко используется в медицинской литературе и практике.
Хроническая пневмония
Причины
Хроническая пневмония развивается в исходе острой или затяжной пневмонии при их неполном разрешении, особенно при сохранении в легком участков гиповентиляции или ателектаза. Хронизации легочного воспаления может способствовать неадекватное и несвоевременное лечение острого процесса, ранняя выписка, а также факторы снижения реактивности организма (пожилой возраст, гиповитаминозы, алкоголизм, курение и пр.). Доказано, что хроническая пневмония чаще развивается у больных с сопутствующим хроническим бронхитом. У детей важное значение играют дефекты ухода, гипотрофия, экссудативный диатез, перенесенный первичный туберкулез, своевременно неизвлеченные инородные тела бронхов, хронические инфекции носоглотки (аденоидит, тонзиллит, синусит и др.).
Бактериальный пейзаж, высеваемый при микробиологическом исследовании мокроты или смывов с бронхов, представлен разнообразной флорой (патогенным стафилококком, пневмококком, гемолитическим стрептококком, гемофильной палочкой Пфейффера, синегнойной палочкой, грибами Candida и др.). В большинстве случаев этиоагентами выступает смешанная кокковая флора (стафилококк в ассоциации с другими микробами). У 15% пациентов с хронической пневмонией доказана этиологическая роль микоплазм. Обострения хронической пневмонии чаще всего провоцируются ОРВИ (парагриппом, РС-инфекцией, аденовирусной инфекцией), у детей также детскими инфекциями (корью, коклюшем, ветряной оспой).
Патогенез
Морфологическую основу хронической пневмонии составляют необратимые изменения легочной ткани (пневмосклероз и/или карнификация) и бронхов (деформирующий бронхит). Эти изменения приводят к нарушению дыхательной функции преимущественно по рестриктивному типу. Гиперсекреция слизи в сочетании с неэффективной дренажной способностью бронхов, а также нарушение аэрации альвеол в зоне пневмосклероза приводят к тому, что пораженный участок легкого становится наиболее уязвимым к различного рода неблагоприятным воздействиям. Это находит выражение в возникновении повторных локальных обострений бронхо-легочного процесса.
Классификация
Отсутствие единых взглядов на сущность хронической пневмонии привели к существованию множества классификаций, однако не одна из них не является общепринятой. «Минская» (1964 г.) и «Тбилисская» (1972 г.) классификации в настоящее время представляют исторический интерес и не используются в повседневной практике.
В зависимости от превалирующих патоморфологических изменений хроническую пневмонию принято делить на карнифицирующую (преобладает карнификация — зарастание альвеол соединительной тканью) и интерстициальную (преобладает интерстициальный пневмосклероз). Этим формам соответствует своя клинико-рентгенологическая картина.
По распространенности изменений различают очаговую, сегментарную (полисегментарную) и долевую хроническую пневмонию. С учетом активности воспалительного процесса выделяют фазы ремиссия (компенсации), вялотекущего воспаления (субкомпенсации) и обострения (декомпенсации).
Симптомы хронической пневмонии
Критериями перехода острой пневмонии в хроническую считается отсутствие положительной рентгенологической динамики в период от 3 месяцев до 1 года и дольше, несмотря на длительную и интенсивную терапию, а также неоднократные рецидивы воспаления в том же участке легкого.
В периоды ремиссии симптоматика скудная или отсутствует. Общее состояние удовлетворительное, возможен малопродуктивный кашель в утреннее время. При обострении хронической пневмонии появляется субфебрильная или фебрильная температура, потливость, слабость. Кашель усиливается и становится постоянным, мокрота приобретает слизисто-гнойный или гнойный характер. Могут отмечаться боли в груди в проекции патологического очага, изредка возникает кровохарканье.
Тяжесть обострений может существенно различаться: от сравнительно легких форм до тяжелых, протекающих с явлениями сердечно-легочной недостаточности. В последнем случае у больных выражена интоксикация, одышка в покое, кашель с большим количеством мокроты. Обострение напоминает тяжелую форму крупозной пневмонии.
При недостаточно полном или слишком коротком лечении обострение не переходит в ремиссию, а сменяется вялотекущим воспалением. В эту фазу сохраняется легкая утомляемость, периодический кашель сухой или с мокротой, одышка при физическом усилии. Температура может быть нормальной или субфебрильной. Только после дополнительной, тщательно проведенной терапии вялотекущий процесс сменяется ремиссией. Важнейшими из осложнений хронической пневмонии, оказывающими влияние на ее последующее течения, являются эмфизема легких, диффузный пневмосклероз, бронхоэктазы, астматический бронхит.
Диагностика
Обязательные методы подтверждающей диагностики включают проведение рентгенологического (рентгенография легких, бронхография), эндоскопического (бронхоскопия), функционального (спирометрия), лабораторного обследования (ОАК, биохимии крови, микроскопический и бактериологический анализа мокроты).
Рентгенография легких в 2-х проекциях имеет решающее значение в верификации хронической пневмонии. На рентгенограммах могут выявляться следующие признаки: уменьшение объема доли легкого, деформация и тяжистость легочного рисунка, очаговые тени (при карнификации), перибронхиальная инфильтрация, плевральные изменения и др. В фазу обострения на фоне пневмосклероза обнаруживаются свежие инфильтративные тени. Данные бронхографии указывают на деформирующий бронхит (определяется неровность контуров и неравномерность распределения контраста).
При бронхологическом обследовании может выявляться катаральный (вне обострения) или гнойный (при обострении) бронхит, более выраженный в соответствующем сегменте или доле. При неосложненных формах хронической пневмонии показатели ФВД могут изменяться несущественно. При сопутствующих заболеваниях (обструктивном бронхите, эмфиземе) снижается ФЖЁЛ и ЖЁЛ, индекс Тиффно и другие значения.
Изменения в общем и биохимических анализах крови больше характерны для фазы обострения хронической пневмонии. В этот период появляется увеличение СОЭ, лейкоцитоз со сдвигом влево, увеличение фибриногена, альфа- и гамма-глобулинов, серомукоида, гаптоглобина. При микроскопии мокроты обнаруживается большое количество нейтрофилов; баканализ позволяет определить характер патогенной микрофлоры.
Тщательную дифференциальную диагностику следует проводить с раком легкого, хроническим бронхитом, БЭБ, хроническим абсцессом легкого, туберкулезом легких. Для этого может потребоваться дополнительное обследование (рентгенотомография, КТ легких, трансбронхиальная или трансторакальная биопсия легкого, туберкулиновые пробы, торакоскопия).
Лечение хронической пневмонии
Принципы терапии в период обострения хронической пневмонии полностью соответствуют правилам лечения острой пневмонии. Антибактериальные препараты подбираются с учетом чувствительности возбудителей, при этом нередко одновременно используется два антибиотика разных групп (пенициллины, цефалоспорины II-III поколения, макролиды). Антибиотическая терапия сочетается с инфузионной, витаминной, иммунокорригирующей терапией, внутривенным введением хлористого кальция, приемом бронхо- и муколитических препаратов.
Большое внимание уделяется проведению эндотрахеальной и эндобронхиальной санации (промывание бронхиального дерева р-ром гидрокарбоната натрия и введение антибиотиков). В период стихания обострения добавляются ингаляции, дыхательная гимнастика, массаж грудной клетки, физиопроцедуры (СМВ, индуктотермия, лекарственный электрофорез, УВЧ, УФОК, ВЛОК, водолечение). При частых и тяжелых обострениях, обусловленных осложнениями хронической пневмонии, решается вопрос о резекции участка легкого.
Прогноз и профилактика
В фазу ремиссии пациент должен наблюдаться у пульмонолога и участкового терапевта по месту жительства. Для предупреждения обострений хронической пневмонии рекомендуется прекращение курения, рациональное трудоустройство, лечение назофарингеальной инфекции, оздоровление в санаториях-профилакториях. При правильно организованном лечении и наблюдении прогноз хронической пневмонии относительно благоприятный. При невозможности достижения полной компенсации воспалительного процесса больным присваивается III-II группа инвалидности. Прогноз ухудшается в связи с развитием сопутствующих осложнений и сердечно-легочной недостаточности.
www.krasotaimedicina.ru
Застарелая пневмония — Простуда
Термин «пневмония» означает воспаление легких. При этом происходит пропотевание крови, а точнее фибрина и жидкой ее части, в альвеолярную ткань легких. Это вызывает нарушения процесса газообмена, интоксикацию и развитие инфильтрата. Симптомы пневмонии у взрослых, тяжесть состояния, методы лечения зависят от причины, т. е. возбудителя инфекции, общего состояния организма и от того, сколько ему лет, в каких условиях возникла болезнь (домашних или внутрибольничных) и т. д.

ВАЖНО ЗНАТЬ! Паразиты есть у каждого в организме и они вызывают множество заболеваний. Лечить их нужно следующим … Читать далее >>>
Содержание статьи:
Из-за чего возникает воспаление легких?
Непосредственные причины, по которым возникает воспаление легких, это микроорганизмы: бактерии (пневмококк, стрептококк и др.), вирусы (риновирусы, возбудители гриппа, парагриппа и др.) и грибы (гистоплазмы, аспергиллы и др.). В последнее время в возникновении пневмонии участвуют особые виды возбудителей: хламидии, легионеллы, микоплазмы и т. д. Последняя группа вызывает «атипичную пневмонию» у взрослых.
Чтобы вышеперечисленные возбудители, попав в организм человека, вызвали болезнь, нужно присутствие факторов, которые снижают иммунитет.
- Любые хронические заболевания, которые могут быть у взрослого – со стороны органов кровообращения, мочевыделительной системы, онкологические заболевания, болезни печени, ВИЧ-инфекция и т. д.
- Травмы этой области.
- Вредные привычки.
- Длительная гиподинамия или полная обездвиженность – после операций, травм.
- Нерациональное питание – диета с недостаточным содержанием витаминов, минералов и т. д.
- Тяжелые физические нагрузки, профессиональные вредности.
- Хронические стрессы, неврозы, усталость.
- Некоторые лекарства – химиотерапия при онкологических болезнях, иммунодепрессанты, гормональная терапия.
- Длительная ИВЛ.
- Попадание пищи при нарушенном акте глотания.
- Пожилой возраст.
- Аутоиммунные нарушения.
- Проникновение в дыхательные пути химических агентов.
Возбудитель передается воздушно-капельным путем, гематогенным (через кровь, при сепсисе), лимфогенным (через лимфатическую систему) путями.
Общие черты клинической картины и диагностические критерии
Признаки пневмонии у взрослых включают «легочные» (или типичные) и «внелегочные» (нетипичные) симптомы. В домашних условиях распознать патологию проблематично. Но знания, как проявляется эта опасная болезнь, дадут возможность ее заподозрить и отличить от обычной ОРВИ.
«Легочные» симптомы:
- кашель – в большинстве случаев влажный, с обильной мокротой. У пожилых людей он может быть сухим;
- одышка – появляется при физической нагрузке, по силе она умеренная;
- боль – чаще всего она располагается в той части грудной клетки, где возникло воспаление. Если пневмония локализована в нижних долях легких, то могут появиться признаки раздражения диафрагмы, т. е. боли в области живота;
- учащение дыхания и хрипы;
- при выпоте жидкости в плевральную полость появляются – одышка, острая боль, которая усиливается после кашля, при глубоком вдохе и движении. При большом количестве выпота развиваются нарушения гемодинамики – учащение пульса, снижение АД, гипоксия;
- цианоз в области носогубного треугольника.
«Внелегочные» симптомы
Включают в себя общие признаки интоксикации, присущие многим инфекционным болезням. Это:
- гипертермия, или высокая температура;
- нарушение общего состояния – утомляемость, слабость, упадок сил;
- болевой синдром – головные боли, боли в мышцах и суставах.
Клиническая картина может быть многообразна. Существует также множество классификаций, в зависимости от возбудителя, условий возникновения, механизма развития, распространения процесса, течения, степени тяжести, наличия осложнений и т. д. Ниже рассмотрим отличия в течении различных видов пневмоний.
Диагностика основывается на данных осмотра (аускультации – прослушивания, перкуссии – простукивания), рентгенограммы и результатов анализов крови (воспалительные изменения). В сложных случаях может потребоваться КТ или МРТ.
Деструктивные формы воспаления
Деструктивная пневмония характеризуется образованием полостей, содержащих воздух (буллы) или гной (абсцесс), и опасна она тем, что может вызвать серьезные осложнения. Если случится разрыв оболочки капсулы, и микроорганизмы попадут в плевральную полость, то разовьется плеврит или пневмоторакс, а если в близлежащий сосуд – сепсис.
Причины развития этой формы болезни – ослабленный организм (болезни, травмы, операции и т. д.), высокая патогенность возбудителя.
Клиническая картина: первые признаки появляются примерно на вторые сутки от начала болезни. Внезапно начинает подниматься температура, появляются боли (головные, суставные, мышечные), тошнота, рвота. У взрослых страдает самочувствие. Характер кашля вначале сухой, затем влажный. Мокрота слизистая, гнойная или смешанного характера. Иногда может быть кровохарканье.
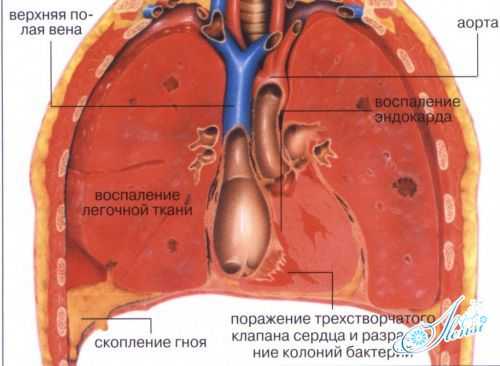
При вторичном характере воспаления, когда в организме есть какие-то другие очаги (первичные), а деструктивная пневмония – результат распространения инфекции, все начинается с проявлений сердечнососудистой и дыхательной недостаточности. Также присутствуют такие симптомы, как синюшность конечностей на фоне общей бледности кожи, одышка, гипертермия, нарушение самочувствия, тошнота, рвота, потеря сознания.
Если пневмония у взрослых протекает долго, то возможен разрыв гнойника. Он проявляется резким ухудшением состояния: сильными болями в грудной клетке, поверхностным дыханием, усилением одышки.
Диагностика: при аускультации определяется ослабление дыхания, перкуссии – притупление легочного звука.
На рентгенограмме можно определить характерные образования округлой формы с жидкостью внутри или без нее.
Сегментарное воспаление
Еще одна распространенная форма – сегментарная пневмония.
Для начала уточним, что такое сегмент. Мы знаем, что легкие делятся на доли: справа их 3, слева – 2. Каждая доля, в свою очередь, по количеству подходящих к нему бронхов делится на сегменты. Таким образом, сегментарная пневмония развивается на участке, меньшем, чем доля.
Клиническая картина определяется такими признаками, как влажный кашель, высокая температура, одышка, слабость, боли в грудной клетке.
Первые признаки болезни появляются на 1-2 день от момента заражения, а исчезают на 5 или 10 сутки.
Частые осложнения – ателектазы (спадение), которые могут расправиться, а могут перейти в бронхоэктатическую болезнь – стойкую деформацию бронхов. Таким образом, по течению сегментарная пневмония – затяжная, длительная. В некоторых случаях после нее развивается хроническая форма воспаления легких.
Диагностика основывается на данных осмотра и обследования.
Если же болезнь захватывает несколько сегментов доли, то форма заболевания – полисегментарная. Она, вследствие обширности процесса, протекает тяжелее, имеет склонность к образованию гнойников. А в целом, что касается остального, полисегментарная пневмония ничем не отличается от сегментарной.
Хронические формы болезни
Если с острой формой воспаления легких все понятно (проходит в сроки от 4 до 6 недель), то хроническая и затяжная формы вызывают определенные трудности, т. к. на первый взгляд – это два названия одной и той же формы. На самом деле это не так. Хотя это все – последствия острой пневмонии.

Затяжная пневмония – та же самая острая, только длится дольше, чем 6 месяцев, и завершается выздоровлением. Такое течение болезни может быть при неблагоприятных условиях: нерациональном лечении, инородных телах, наличии осложнений и состояний, ослабляющих организм взрослых.
Как мы уже говорили, она чаще всего начинается при поражении сегмента или доли легкого. Признаки обычно стертые.
Хроническая форма воспаления легких – следующий этап после затяжной пневмонии. Характеризуется развитием очагов пневмосклероза и деформирующего бронхита. Течение волнообразное, с фазами обострения и ремиссии. О переходе острой формы в хроническую можно говорить, когда, несмотря на проводимое лечение, на одном и том же месте в легких периодически возникает воспаление.
Клиническая картина складывается из тех же симптомов. Наиболее опасна бронхоэктатическая форма болезни, последствия которой могут быть самыми разными: выраженное ухудшение самочувствия, похудание, явления дыхательной недостаточности, эмпиема плевры, пневмоторакс и т. д.
Бессимптомное течение болезни
Иногда случается так, что воспаление легких никак себя не проявляет. В этом случае говорят о скрытой форме заболевания. Это очень опасное состояние, т. к. при отсутствии характерных симптомов не проводится терапия, и из-за этого повышается риск развития тяжелых последствий пневмонии у взрослых.
Еще одна опасность: человек не знает, что он болен и что его болезнь заразна, а значит, ведет обычный образ жизни. А его микроб тем временем передается другим людям, и те также могут заболеть.
Причинами этой формы являются: снижение иммунитета, некоторые лекарства, а точнее их бесконтрольное применение (антибиотики, противокашлевые, например), прием глюкокортикоидов.
Заподозрить скрытую пневмонию в домашних условиях самостоятельно можно по следующим признакам: бледности кожи и слизистых у взрослых, учащению пульса, одышке, наличию непривычного румянца, слабости и утомляемости, свистящего дыхания.
Лечебные мероприятия
Сразу нужно сказать, что при воспалении легких любые лекарства, будь то уколы, таблетки или народное средство, следует применять только по назначению врача. К тому же, любое народное средство служит дополнением к основному лечению, и только в период восстановления.
Современное лечение воспалительного процесса в легочной ткани направлено на:
- причину болезни, т. е. возбудителя (антибиотики, противовирусные или противогрибковые препараты). Сколько по времени применять препарат, должен сказать врач. Схема приема также рассчитывается им;
- на механизм возникновения – внутривенные инфузии, антигистаминные и т. д.;
- повышение иммунитета;
- восстановление дренажной (очищающей) функции бронхов – отхаркивающие средства, массаж, бронходилататоры;
- симптоматику – жаропонижающие, противовоспалительные и т. д.
Необходимо лечить и осложнения. Для этого принимают сердечные гликозиды, аналептики и т. д.
Важны также: физиотерапия, ЛФК, общий массаж, диета и достаточное питье.
При хроническом процессе сформировавшийся бронхоэктатический очаг лечится хирургическим путем, т. е. проводится его удаление.
Профилактические и реабилитационные меры
Неспецифическая профилактика:
- ведение здорового образа жизни, полноценное питание. Если необходима диета, то параллельно – прием витаминно-минеральных комплексов;
- закаливание;
- здоровый микроклимат в доме;
- устранение всех факторов риска, перечисленных выше;
- профилактика простудных заболеваний – раз эта инфекция заразна, то в период эпидемий нужно избегать посещения людных мест без особой необходимости, при случае – ношение одноразовых масок;
- своевременная диспансеризация, особенно пожилых людей;
- при любом недомогании скорейшее посещение врача;
- при диагностированной пневмонии – дальнейшая реабилитация.
Специфическая профилактика – это прививка, направленная на повышение устойчивости к определенным возбудителям. При этой болезни самым частым возбудителем является пневмококк, поэтому и вакцина называется «пневмококковая». Прививка взрослым проводится при частых ОРВИ, снижении иммунитета и других состояниях. Сколько и когда вводить вакцину, зависит от вида препарата.
Реабилитация включает в себя физиотерапию, массаж, ЛФК, витамины и иммунопрепараты. Вариант, идеально подходящий для этих целей – санаторно-курортное лечение.
Истории наших читателейSource: illady.ruАнна
Часто болела, и не могла понять почему, прочла про паразитов. Сразу начала лечение. Помогло! Основная ошибка большинства — затягивание! Чем раньше начать выводить паразитов, тем лучше. Если же говорить о лекарствах, то тут всё проблематично. На сегодня существует только один действительно эффективный антипаразитный комплекс, это UNITOX. Он уничтожает и выметает из организма всех известных паразитов — от головного мозга и сердца до печени и кишечника. На такое не способен больше ни один из существующих сегодня препаратов.Теперь никаких болей и дискомфорта!
Читать статью полностью >>;
Читайте также
prostuda.feedjc.org
лечение, у взрослых и детей, симптомы, обострение, МКБ-10, диагностика, осложнения, причины, клинические рекомендации
Хроническая пневмония (хроническое воспаление легких) – это заболевание, при котором воспаляется легочная ткань, причем воспалительный процесс локализируется в конкретном месте, поражая мягкие ткани легких. Хроническая пневмония представляет собой хронический, т. е. непрерывно повторяющийся процесс. Чтобы предотвратить хроническую пневмонию, нужно не запускать простудные инфекции.
В международном медицинском сообществе не признают такого заболевания, как хроническая пневмония. Именно поэтому в международном классификаторе болезней хронической пневмонии нет. Несмотря на это, хроническая пневмония существует.
Лечение легких от хронической пневмонии должно сопровождаться постельным режимом, правильным питанием, противовоспалительными средствами, ингаляционными стероидами и другими медицинскими процедурами. Лечению также может быть показана госпитализация.
Хроническая обструктивная пневмония легких – это тяжелое и неизлечимое заболевание. При хронической обструктивной пневмонии уменьшается бронхиальная проходимость и происходят патологические изменения в тканях легких.
Хроническая неспецифическая пневмония – хроническое воспалительное заболевание легких, характеризующееся периодическими вспышками воспаления, которые возникают на основе структурных изменений в тканях легких и бронхов.
Читайте также:
Как развивается и лечится бронхит у детей.
Заразен или нет бронхит для окружающих.
Эффективную дыхательную гимнастику при бронхите смотрите здесь.
Причины
Причиной развития хронической пневмонии является неразрешившееся острая форма пневмонии. Развитие заболевания происходит в несколько этапов: острая форма болезни переходит в затяжную, и при неблагоприятных факторах перерастает в хроническую форму.
Причины развития заболевания кроются в патогенетических факторах. Основная причина – нарушение функции системы местной бронхопульмональной защиты. Это может произойти при снижении активности альвеолярных макрофагов и лейкоцитов, снижении фагоцитоза, дефиците секреторного IgA, уменьшении концентрации в бронхиальном содержимом бактериолизинов и т. д. Все эти факторы создают благоприятную среду для развития в отдельном участке легких инфекционного воспалительного процесса, которое приводит к таким тяжелым заболеваниям, как очаговый пневмосклероз и локальный деформирующий бронхит. Довольно распространенная причина заболевания – ослабленный иммунитет. Часто болезнь развивается из-за злоупотребления алкоголем, плохого питания.
Виды
По степени распространенности воспалительных процессов хроническая пневмония бывает:
- очаговой формы;
- сегментарной формы;
- долевой формы.
По фазе процесса пневмония может быть:
- обостренная;
- в стадии ремиссии.
По клинической форме разделяют на бронхоэктатическую пневмонию и без наличия бронхоэктазов.
Симптомы
Хроническая форма заболевания всегда является результатом не разрешившейся острой формы пневмонии. Не имеется строгого временного периода, после которого можно утверждать, что острая форма заболевания переросла в хроническую форму.
Определяющую роль в постановке диагноза играет отсутствие положительной рентгенологической динамики и появление повторных обострений воспалительного процесса в том же самом участке легкого.
В момент обострения пациент может наблюдать следующие симптомы:
- повышенную потливость;
- слабость;
- сниженный аппетит;
- отделение мокроты с примесью гной во время кашля;
- температура тела выше нормы на несколько градусов;
- боль в груди.
Тревожные признаки развития заболевания:
- уменьшение массы тела;
- появление влажных мелкопузырчатых хрипов.
Все эти симптомы являются признаками и острой пневмонии, поэтому для постановки точного диагноза обязательно нужно пройти полное обследование. Обнаружить хроническую пневмонию поможет рентгенологическое исследование легких, анализ крови, бронхография, бронхоскопия, спирография, бактериологическое исследование мокроты.

Лечение медикаментами
Для лечения хронических пневмоний используются новые пенициллины – пицерациллин, азлоциллин, мезлоциллин. В клиниках ФРГ испытывается рокситромицин, который лучше переносится больными, чем эритромицин.
Если пневмонию вызвали пневмококки, то эритромицин будет достаточно эффективен, поскольку резистентность пневмококков к эритромицину отмечается редко. Конечно, по действию на пневмококк эритромицин уступает пенициллину. Но ведь проводимая антибактериальная терапия – эмпирическая.
Эритромицин предпочтительнее для больных с признаками аллергии к пенициллину и для тех больных, у которых подозреваются первичная атипичная пневмония и болезнь легионеров.
Побочные явления от эритромицина сравнительно редки – тошнота, рвота, понос. Причем последний обусловлен усилением перистальтики кишок, особенно когда принимается свыше 2 г препарата в сутки. У единичных больных возникают аллергические реакции, еще реже – желтуха.
Хроническая пневмония у взрослых может развиться из-за ослабления иммунитета, алкоголизма. Наиболее вероятные возбудители: пневмококк, стафилококк, гемофильная палочка, клебсиеллы. В этом случае для лечения используют один цефамандол или мандол.
Хроническая пневмония, осложнившая хронический бронхит – в большинстве своем возбудителями бывают пневмококк, гемофильная палочка. Средство выбора – ампициллин или цефалоспорин. Иногда врач назначает пенициллин или цефалоспорин в сочетании с аминогликозидом.
Эффективность терапии можно определить через 2-3 суток. Об улучшениях будет свидетельствовать заметное снижение температуры тела и исчезновение признаков интоксикации организма, улучшение общего состояния больного. Неэффективность проводимого лечения за это время бывает следствием неправильно подобранной дозы антибактериального средства и обширности воспалительных изменений в легких, развитие инфекции, нечувствительной к выбранному препарату.
Эмпирическую терапию пневмонии продолжают не менее 5 дней, до тех пор, пока температура тела не будет в норме в течение 2-3 суток. Обычно, если назначался пенициллин, цефалоспорины или эритромицин, на лечение редко уходит менее 10 дней. Терапия некоторых больных продолжается дольше.
У пожилых и стариков длительность эмпирической терапии не установлена. Но если пневмония не угрожает жизни, лечение продолжается не менее 7-10 дней. Больным, у которых тяжело протекает болезнь, необходимо давать антибактериальные препараты до полного рассасывания инфильтрата в легких.
Вместе с тем остающиеся рентгенологические изменения в легких (усиление, обогащение, деформация легочного рисунка, признаки перибронхиальной инфильтрации) при полной нормализации самочувствия больного не могут служить показанием к продолжению антибактериальной терапии.
Назначение антибиотиков в чрезмерных дозах чревато легочной суперинфекцией с появлением постоянной лихорадки у больного. Чтобы избежать этого, антибактериальные средства целесообразно назначать в наименьших эффективных дозах. Предпочтение следует отдать одному препарату. Комбинированная антибактериальная терапия оправдана для больных с тяжелым течением болезни, которые необходимо немедленно начать лечить до установления причины развития процесса в легких.
Травяные сборы для лечения
Растения для лечения болезней человека используются с незапамятных времен. Сведения об этом можно найти во всех памятниках культуры – санскритской, европейской, китайской, греческой, латинской, русской и др. В последнее время интерес к фитотерапии возрос во многих странах мира. Ее широко используют медики Болгарии, Чехии и Словакии, Польши, Франции, Китая, Индии, СНГ и других стран.
Наряду с традиционными лекарственными формами из растений- настоев, отваров, сейчас используются и применяются сравнительно новые формы и методы (кислородные коктейли, аэрозоли, аппликации, фитопасты и др.).
В лекарственных растениях обнаружены различные биологически активные вещества, определяющие их терапевтическую ценность при лечении хронической пневмонии. Также прием средств из лекарственных трав необходим как профилактика развития хронической пневмонии.

Растения, собранные до цветения, включаются во многие сборы для лечения бронхиальной астмы. Для лечения воспалительных хронических болезней легких, бронхов и для профилактики обострений их собирают ранней весной, когда возникает дефицит овощей, или так называемый весенний десинхроноз, больным назначают подорожник, кипрей, первоцвет, овес, огуречную траву, медуницу, душицу, алтей, которые положительно влияют на сурфактантную систему легких, препятствуют ее уязвимости. Из этих растений готовят либо овощные салаты (в которые кладут молодые стебли полевого хвоща, листья крапивы, молодую зелень пастушьей сумки, яснотки, мокрицы, сныти и др.), либо соки (из крапивы, одуванчика, цикория, борщевика, яснотки, медуницы, первоцвета).
Аэрозольтерапия
В аэрозолях используются следующие лекарственные средства: антибактериальные (с учетом лекарственной чувствительности высеваемой неспецифической микробной флоры), противовоспалительные, разжижающие и дезодорирующие мокроту (муколитики, протеолитические ферменты, ментол, трава чабреца, багульника, цветки ромашки, скипидар), улучшающие моторную функцию бронхов и кровоток в их сосудах (листья подорожника и мать-и-мачехи, трава зверобоя, цветки календулы, сок каланхоэ, облепиховое и эвкалиптовое масло), спазмолитические средства (эфедрин, эуфиллин, сушенная крапива, трава спорыша, хвоща полевого, березовые почки, плоды можжевельника).
Обычно лечение начинают с ингаляций бронхолитической смеси в сочетании с фурацилином. Затем в аэрозольную смесь добавляют противотуберкулезные препараты или антибиотики широкого спектра действия.
Так как наиболее частые возбудители острых пневмоний – пневмококки, которые обычно чувствительны к пенициллинам, наряду с внутримышечным введением натриевой соли бензилпенициллина или других антибиотиков целесообразно дополнительно назначать ингаляции аэрозолей сульфаниламидных препаратов. Одновременно с антибиотиками и сульфаниламидными препаратами в аэрозоли можно включать фитонциды.
Для ингаляций фитонцидов требуются специальные устройства. В частности, кашицу плодов нужно класть в стеклянный или пластмассовый сосуд, из которого фитонциды вдыхаются через трубочку. Курс лечения 10-15 ингаляций.
Больным, у которых хроническая пневмония протекает тяжело, назначают ингаляции аэрозолей гепарина. В результате лечения заметно улучшится микроциркуляция в малом круге кровообращения, ликвидируется бронхоспазм, улучшится вентиляция легких, снизится гипоксия.
До аэрозольных ингаляций, а также через 1,5-2 часа после них рекомендуется выполнять постуральный дренаж. Ингаляции проводятся 2-3 раза в день. Лекарственные смеси чередуются. Курс лечения повторяют через 2-3 месяца.
Из средств для ингаляций чаще всего используются следующие препараты:
- масло эвкалиптовое;
- хлорофиллипт;
- новоиманин;
- скипидар очищенный.
Кроме этого, в аэрозолях можно использовать и другие защитные и мягчительные средства – масла растительного происхождения: оливковое, анисовое, мятное, персиковое, миндальное, кукурузное, шиповника, рыбий жир. Эти масла в легких полностью расщепляются и рассасываются.
pneumon.ru
Запущенная (махровая) пневмония у взрослых: причины, симптомы, признаки и последствия застарелой формы воспаления легких
Застарелая или запущенная пневмония представляет собой острое заболевание легких, которое по разным причинам осложнилось и приняло длительное течение. Данный термин является профессиональным сленгом врачей для обозначения старого заболевания и не используется в официальной медицине. Также иногда врачи называют запущенную пневмонию махровой.
Чаще всего эти слова используют для разъяснения пациентам их состояния, так как люди не связанные с медициной лучше понимают его значение. Данная форма не является хронической. При адекватном лечении пневмония, которую запустили излечивается примерно через месяц.
Она встречается довольно часто (около 30% всех острых пневмоний), это связано с нежеланием больного обращаться к врачу, что в итоге приводит к переходу в затяжную форму.
Причины воспаления легких
Застарелой считается пневмония, продолжительность течения которой превышает четыре недели. Основной причиной развития затяжной пневмонии является снижение местной и системной иммунной защиты организма. Это приводит к неограниченному росту и размножению патогенных микроорганизмов. Организм больного не может в должной мере сдерживать распространение бактерий, это происходит в основном из-за несостоятельности фагоцитоза и реакции активации комплемента.
Кроме ослабленного иммунитета, существует еще огромное количество причин развития застарелой пневмонии:
- позднее обращение за медицинской помощью,
- самолечение,
- неадекватное лечение (неправильное назначение врача, нарушение режима и отказ от лечения),
- неправильная постановка диагноза,
- развитие осложнений (плеврит, эмпиема, абсцесс и других),
- детский и пожилой возраст,
- инородные тела в легких (аспирация),
- наличие сопутствующих острых и хронических заболеваний легких,
- вредные привычки (курение, злоупотребление алкоголем),
- ВИЧ-ассоциированные пневмонии,
- атипичные формы пневмоний.
Все перечисленные причины могут приводить к осложненному и затяжному течению пневмонии. В некоторых случаях причиной является совокупность нескольких факторов риска. Ключевой фактор в России – позднее обращение и попытки самостоятельного лечения.
Важно! Своевременное обращение к врачу и отказ от самолечения являются основной профилактикой запущенной пневмонии.
Симптомы
Затяжная пневмония может развиваться как при локальном, так и при массивном (полисегментарном) воспалении легких. Однако, в зависимости от объема поражения, тяжесть её течения меняется.
Симптомы застарелой пневмонии ничем не отличаются от обычного воспаления. Основным отличием считают:
- сильно выраженную интоксикацию,
- скудную симптоматику.
Запущенное воспаление легких протекает довольно длительно (3-6 недель) и стабильно. При этой форме нет резких перепадов клиники, симптомы относительно стабильны. Чаще всего они представляют собой:
- общую слабость и быструю утомляемость,
- субфебрильную температуру (37-38оС),
- потливость,
- мало интенсивный кашель.
Объективно выслушиваются мелкопузырчатые хрипы и крепитация, притупление перкуторного звука над проекцией инфильтрата. Больной ослаблен, астеничен, положение пассивное или вынужденное (ортопноэ для облегчения одышки). Кожные покровы бледные или цианотичные, пальцы могут принимать вид барабанных палочек, а ногти – часовых стёкол (признаки хронической дыхательной недостаточности).
Внимание! Длительное течение болезни истощает физические и психические резервы больного, вызывая у него недоверие к врачам и потерю мотивации к лечению. В такой ситуации очень важно поговорить с пациентом и вернуть ему уверенность в выздоровлении.
Еще одной отличительной особенностью такого течения пневмонии является скудность клинических проявлений на фоне ярких рентгенологических изменений.
Последствия
В связи с длительным течением и ослаблением иммунной защиты организма, данная форма часто приобретает осложненное течение. Среди осложнений повышается процент внелегочных и генерализованных форм:
- синдром диссеминированного внутрисосудистого свёртывания (ДВС), шок,
- эндокардиты,
- энцефалиты и менингиты,
- гепатиты и гломерулонефриты.
Среди легочных осложнений:
- отек легких,
- респираторный дистресс-синдром (РДС),
- плевриты (экссудативный, гнойный),
- абсцесс и гангрена легкого,
- ателектаз,
- острая дыхательная недостаточность (ОДН),
- пневмосклероз.
Осложнения являются неблагоприятным исходом заболевания. Еще одним нежелательным прогностическим фактором является переход процесса в хронический. Это случается крайне редко, однако, не исключено такое развитие событий. Хроническая пневмония приводит к необратимым изменениям в легких и в последствии развитию ОДН.
Благоприятный исход является наиболее частым. При этом больной полностью выздоравливает в течение полугода без каких-либо существенных последствий. Функции легких полностью восстанавливаются под действием реабилитационных мероприятий.
Заключение
Застарелая пневмония, как правило, развивается по вине самого больного. Пытаясь самостоятельно побороть болезнь средствами, находящимися в домашней аптечке, и народными методами, больной не хотя того способствует прогрессированию патологического процесса и развитию осложнений. Основой профилактики такого состояния является укрепление иммунитета и своевременное обращение за помощью в медицинское учреждение.
fok-zdorovie.ru
Хроническая пневмония у детей, взорслых: симптомы хронического воспаления легких
Хроническая пневмония у детей и взрослых проявляется рецидивирующими обострениями, приводящими к замещению функциональной ткани соединительной. Сюда относят стадийно протекающие неспецифические болезни легких. При этом обострения сменяются ремиссиями.
Опасность представляет постоянное развитие патологических метаморфоз в тканях легких. С каждым последующим воспалением вовлекаются все новые участки.
Содержание статьи
Характеристика хронической пневмонии
От диффузных поражений легочной ткани данная патология отличается тем, что процесс является локализованным. В легких обязательно выявляются различные участки соединительной ткани.
Для постановки диагноза важнейшую роль играет наличие в анамнезе эпизода острого воспаления легких. Хроническая пневмония у взрослых и детей возникает вследствие недолеченного острого процесса, который сопровождался осложнениями. Примерно 1-3% острых воспалений легких принимают хроническое течение.
Нарушения физиологических свойств стенки бронхов становится причиной снижения или полного отсутствия местных защитных реакций. При этом создаются условия, благоприятные для периодических размножений разнообразной патогенной флоры.
Хронизации процесса в детском возрасте способствует повышенная сенсибилизация различными аллергенами. Наиболее характерно это явление для детей с врожденными аномалиями строения либо развития сердечно-сосудистой или дыхательной системы.
Также к рецидивам воспаления легких приводит гиперреактивная реакция иммунной системы, проявляющаяся выраженным увеличением внутренних бронхолегочных лимфоузлов. Среди внешних факторов, способствующих возникновению рассматриваемой патологии, следует выделить:
- высокую загрязненность либо загазованность места проживания;
- курение;
- постоянное присутствие в воздухе бытовых аллергенов;
- вредные летучие вещества при производственном процессе.
Симптомы хронического воспаления легких могут возникать при наличии в бронхах инородного тела. Данное явление в основном характерно для маленьких детей. Обычное рентгенологическое исследование далеко не всегда позволяет обнаружить обструкцию при первичном процессе. Если очаги повторно возникают в одном и том же месте, следует заподозрить, что хронический воспалительный процесс развился из-за аспирации.
Изменения в легких
При остром процессе в альвеолах и бронхах происходят тяжелые локальные изменения. Возможны необратимые последствия. Небольшие некрозы чередуются с относительно сохраненной паренхимой, что приводит к пневмосклерозу.
Также изменения затрагивают внутреннюю выстилку бронхов. Выполнение очистительной и дренажной функции затрудняется по причине локального хронического бронхита. Гиперсекреция мокроты и изменения склеротического характера создают благоприятные условия для развития микроорганизмов.
Повторные рецидивы вызываются смешанной флорой. Воспаление легких поддерживается бактериями, вирусами и простейшими. Из-за такого разнообразия диагностика и лечение сопровождаются определенными трудностями.
Признаки хронической пневмонии
Наиболее характерный симптом данной болезни – это кашель. Он у большинства пациентов проявляется и в ремиссии, и в периоды обострений. Он обычно влажный, с малым количеством отделяемого. Оно в большинстве случаев имеет слизисто-гнойный характер.
При таком явлении, как хроническая пневмония, симптомы обострений проявляются тем реже, чем ребенок взрослее. Существуют два типа повторных воспалений – бронхитический и пневмотический.
В первом случае воспалительный процесс преимущественно сосредотачивается в области бронхов. При этом возникает клиника, близкая к острому бронхиту.
В первом случае воспалительный процесс преимущественно сосредотачивается в области бронхов. При этом возникает клиника, близкая к острому бронхиту.
При пневмотическом типе воспаления в процесс вовлекается альвеолярная ткань. При этом имеет место сильная интоксикация, особенно у маленьких детей.
Что касается рентгенологических исследований, то наличие инфильтратов на фоне склеротических изменений – это признак новой вспышки патологического процесса. Изменения в основном носят очаговый и сегментарный характер, всю долю они охватывают редко.
При таком явлении, как хроническое воспаление легких, симптомы обострений возникают с разной частотой, кроме того, у пациентов отличается состояние в периоды ремиссии, а также уровень дыхательной недостаточности. В зависимости от данных факторов выделяют легкую, среднюю и тяжелую степень патологии.
Хроническую пневмонию необходимо отличать от затяжной. При этом учитываются следующие факторы:
Также пневмония застарелая нуждается в дифференциальной диагностике с некоторыми другими болезнями. В их числе – хронический бронхит, туберкулез, хронический абсцесс, рак легкого.
Также пневмония застарелая нуждается в дифференциальной диагностике с некоторыми другими болезнями. В их числе – хронический бронхит, туберкулез, хронический абсцесс, рак легкого.
Хроническая пневмония с бронхоэктазами
Опорожнение бронхоэктазов проявляется обильным выделением мокроты, в особенности по утрам. Отделяемое – гнойное, с резким запахом.
Внешне данная патология проявляется бледностью кожи, расширением вен в области шеи, а также бочкообразной формой грудной клетки. Хроническая усталость и плохая переносимость физических нагрузок у детей вызывают нарушения со стороны психики. Это проявляется снижением внимания, плаксивостью, склонностью к истерикам.

Лечение хронической пневмонии
Проводят терапию заболевания или в стационаре или на дому. В последнем случае необходим постоянный контроль со стороны патронажного врача.
Основа лечения — мощные антибактериальные препараты. При их выборе нужно учитывать результаты бактериологических проб. Если имеет место хроническое воспаление легких с бронхоэктазами, то нужны бронхосанация и физиопроцедуры, улучшающие дренажную функцию.
И в острой фазе и при ремиссии нужны антигистаминные препараты, иммуномодуляторы, противовоспалительные лекарства. В большинстве случаев у детей удается добиться стабилизации. Что касается взрослых пациентов, то на успех лечения влияют сопутствующие патологии. Также имеет значение общий иммунный статус.
Желательно после выписки из стационара пройти санаторно-курортное лечение. Хороший эффект дают физиотерапия и лечебная гимнастика. Также существенно помочь в данной ситуации может разумное использование средств народной медицины. Назначать их больному может только лечащий врач с учетом многих факторов, в том числе индивидуальной переносимости пациентом тех или иных компонентов.
mypulmonolog.ru
5 главных симптомов, 25 видов пневмоний, лечение
Несмотря на современные научные достижения в области медицины, пневмония остается одним из самых опасных заболеваний. Высокая летальность при данной болезни отмечается у маленьких детей — до двух лет и у пожилых людей — старше 65-70 лет. Но уметь вовремя поднимать тревогу, знать, как определить воспаление лёгких, необходимо каждому человеку, потому что ситуация из умеренно-тяжелой может в любой момент перейти в критическую стадию, когда счет пойдет на часы, а подобрать эффективное лекарство будет не так просто.
Что такое пневмония?
Воспаление лёгких, или пневмония, — это воспаление легочных тканей в результате проникновения в клетки органа болезнетворных бактерий, штаммов вирусов. Реже встречаются формы, вызываемые протозойными инфекциями — простейшими, спорами плесневых грибов.
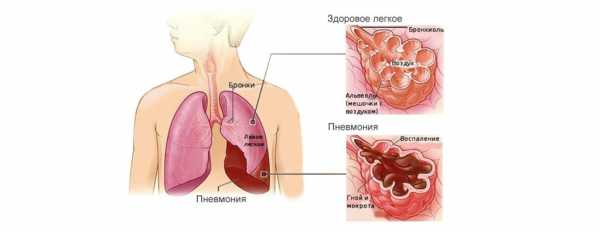
Реакцией на проникновение возбудителей становится симптомокомплекс, характерный для воспаления лёгких. Человеку без медицинского образования может быть трудно отличить заболевание от плеврита, бронхита, поэтому окончательный диагноз должен ставить опытный специалист.
Причины развития воспаления лёгких
С банальными инфекциями верхних дыхательных путей сталкивается каждый ребёнок и взрослый, практически ежегодно. Однако в протекании обычных простуд кроется риск развития осложнений. Воспаление лёгких может развиваться по следующим причинам.
- Осложнение острых респираторных вирусных инфекций. По какой-либо причине иммунитет человека оказывается неспособен победить вирус, и тот «спускается» ниже по дыхательным путям. Зачастую «цепочка» начинается с ангины или ринита, далее переходит в фарингит, затем наступает черед бронхита, и только после этого воспаляется легочная ткань.
- Заражение характерными возбудителями — чаще всего это бактерии из рода Streptococcus pneumoniaе. Заболевание может передаваться воздушно-капельным, бытовым путем.
- Присоединение бактериальной инфекции на фоне вирусной. В этом случае пневмония развивается через несколько дней после перенесенного ОРВИ или ангины. Вторичная инфекция особенно опасна для людей с изначально ослабленным иммунитетом.
- Застойная пневмония. Характерна для лежачих больных. Специфическая группа риска — старики, перенесшие перелом шейки бедра, и другие люди, вынужденно находящиеся в одной позе долгое время. Отсутствие должной вентиляции в лёгких способствует развитию патогенной микрофлоры.
- Поражение больничными инфекциями. Этот вид пневмонии признан наиболее опасным, поскольку возбудители, как правило, являются суперинфекцией, плохо поддаются лечению антибиотиками.
Необходимо помнить, что вне зависимости от вида болезнь относится к тяжелым. Первые признаки могут начать проявляться уже спустя несколько суток после заражения, а иногда заболевание развивается в течение более долгого времени. Чтобы избежать тяжелых последствий, надо принимать меры и знать симптомы воспаления лёгких.
Классификация пневмонии
Классификация видов болезни используется докторами для того, чтобы определять источник инфекции, возбудителя, способ развития и степень поражения ткани легкого. Важными данными становятся характер протекания, сопутствующие осложнения. Тяжесть болезни влияет на выбор методов лечения, прогноз для конкретного больного.
Все вместе позволяет врачам наиболее эффективно подходить к терапии каждого конкретного случая заболевания воспалением лёгких.
На основе эпидемиологических данных
Данная классификация необходима для определения источника инфекции. Эти данные важны с точки зрения возможной резистентности возбудителя болезни к лекарственным препаратам. Классификация на основе эпидемиологических данных указывает следующие виды воспаления лёгких.
- Внегоспитальные инфекции — возникают за пределами больницы. Врачами признаются, как правило, за относительно «легкие» случаи.
- Внутригоспитальные инфекции. Опасны тем, что возбудитель практически всегда является суперинфекцией. Такие бактерии нечувствительны к обычным антибиотикам, поскольку штаммы развивают защиту против основных действующих веществ. Современные направления медицинской науки предлагают использование бактериофагов.
- Спровоцированные иммунодефицитными состояниями. В группах риска по развитию пневмонии у взрослых — лежачие больные, ВИЧ-инфицированные, пациенты с онкологическими диагнозами. Пневмонии при иммунодефицитном состоянии всегда подразумевают осторожный прогноз.
- Атипичные пневмонии. Протекают с измененной клинической картиной, спровоцированы недостаточно изученными возбудителями.
По возбудителю
Выявление типа возбудителя влияет на выбор лекарственных препаратов. Выделяют следующие типы инфекций:
- бактериальная — наиболее распространенный тип;
- вирусная;
- грибковая;
- протозойная;
- смешанные.
По механизму развития
Источник появления болезни позволяет определиться со стратегией лечения. Выявляют такие формы развития:
- первичные — самостоятельное заболевание;
- вторичные — появляются на фоне других болезней;
- посттравматические — вызываются механическим поражением легочной ткани и вторичной инфекцией;
- постоперационные;
- пневмонии после инфаркта — развиваются из-за частичного нарушения проходимости легочных вен.
По степени вовлеченности легочной ткани
Уровень поражения ткани влияет на стратегию вмешательства и на прогноз. Бывают такие степени:
- одностороннее воспаление;
- двустороннее;
- тотальное поражение — включает прикорневые формы, крупозные, сегментарные.
По характеру протекания
| Острые | Возникают спонтанно, излечиваются в среднем за 10-14 дней. |
| Острые затяжные | Болезненное состояние сохраняется от 20 дней и более. |
| Хронические | Постоянно рецидивирующие, плохо поддающиеся лечению. |
С учетом осложнений
| Простые | Протекают без осложнений |
| Осложненные | Могут осложняться плевритом, отеками, токсическим шоком, вызванным жизнедеятельностью бактерий, абсцессами, миокардитом. |
По тяжести течения
| Легкая | Средняя | Тяжелая |
| Интоксикация не выражена, пациент сохраняет сознание, температура не превышает 38,5 °С. Тахикардия менее 90 ударов/мин. На рентгене небольшой очаг. | Пациент в сознании, но ослаблен, повышена потливость, температура до 39,5 °С. ЧСС — до 100 ударов/мин. Рентген выявляет инфильтрацию. | Пациент частично или полностью обездвижен, лихорадка превышает 40 °С, спутанность сознания, одышка в состоянии покоя, сильная тахикардия. Рентген демонстрирует развитие обширных осложнений. |
Симптомы заболевания
Воспаление легких симптомы демонстрирует разные, но всё вместе они складываются в определенную клиническую картину. Некоторые из них общие, другие — зависят от конкретного течения заболевания. Пациенту или его родственника следует обратить внимание на следующие проявления.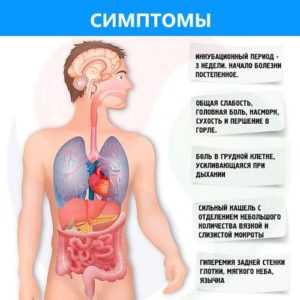
- Высокая температура, которая плохо поддается действию жаропонижающих средств.
- Потливость, одышка даже в состоянии покоя. Слабость, иногда — спутанность сознания, этот симптом указывает на тяжелое двустороннее или крупозное поражение лёгких.
- Кашель — может быть сухим или с мокротой. При очаговой пневмонии мокрота зеленоватого оттенка, имеет запах гноя. Для крупозной пневмонии характерно выделение окрашенной в кровянистый цвет слизи, это один из важных симптомов опасного состояния. Кашель не приносит облегчения.
- Боль в грудине при дыхании, особенно при физических нагрузках.
- Крупозная пневмония сопровождается тяжелой интоксикацией, поэтому наблюдаются высыпания в районе носогубного треугольника.
Без специального грамотного лечения состояние пациента будет ухудшаться. Народные методы не являются действенными при этом серьезном заболевании, поэтому необходимо обращаться к помощи врача. При тяжелых состояниях рекомендовано вызывать скорую помощь.
Методы диагностики
Правильная постановка диагноза включает не только выявление патологического процесса, протекающего в лёгких, но и уточнение дополнительных деталей. Учитывается возбудитель, сте
adella.ru
Хроническая пневмония у детей и взрослых: симптомы, лечение
Хроническое воспаление легких – это рецидивирующие обострения, исходом которых является перестройка и замещение функциональной ткани на соединительную, а также деформация бронхиального дерева.
Сюда относят неспецифические заболевания легких, протекающие стадийно: период обострения сменяется периодом ремиссии. Опасным является постоянное прогрессирование патологических изменений в самой легочной ткани. С одной стороны в одном очаге постепенно нарастают изменения легочной ткани с развитием пневмосклероза, некрозов, бронхоэктазов. С другой – с каждым новым воспалением в процесс вовлекаются новые участки неизменной ткани. Происходит качественное и количественное распространение.
Хроническая пневмония отличается следующими характеристиками:
- Локализованный процесс — чем патология отличается от диффузных поражений легочной ткани;
- Наличие хотя бы одного эпизода острой пневмонии в анамнезе;
- Обязательное выявление различных участков соединительной ткани в легких;
- Волнообразное течение с рецидивами и ремиссиями.
Причины возникновения хронических форм
Хроническая пневмония всегда является исходом недолеченного тяжелого острого процесса с осложнениями. По данным статистики 1-3% острых пневмоний переходят в хроническую форму.
Наиболее значимым фактором является проходимость бронхов в момент воспаления легких. Нарушение физиологических свойств стенки бронхов приводит к снижению или полному отсутствию местных защитных реакций, которые не препятствуют периодическим размножениям патогенной флоры.
Повышенная сенсибилизация организма различными аллергенами способствует формированию хронического течения пневмонии у детей, особенно при наличии врожденных аномалий строения или развития сердечно-сосудистой и дыхательной систем.
Гиперреактивная реакция иммунитета в виде массивного увеличения внутренних бронхолегочных лимфатических узлов также приводит к постоянным рецидивам пневмонии.
Внешние факторы, которые способствуют развитию хронической пневмонии у детей и взрослых:
- Активное или пассивное курение;
- Высокая загрязненность, загазованность места проживания;
- Наличие постоянных бытовых аллергенов в воздухе;
- Вредные и опасные летучие вещества на производстве.
Одной из причин, которая может давать симптомы хронического воспаления легких, является наличие инородного тела в бронхах. Наиболее часто это встречается у детей первых лет жизни. При обычном рентгенологическом исследовании не всегда можно выявить обструкцию при первичном процессе. И только повторные очаги в одном и том же месте позволяют заподозрить хроническую пневмонию у детей, вызванную аспирацией.
Патогенетические изменения в легочной ткани
Основой являются тяжелые локальные изменения в альвеолах и бронхах в момент острой пневмонии. Массивные некротические изменения вызывают необратимые последствия, развивается абсцесс легкого. Чередование небольших некрозов с относительно сохранной паренхимой легкого приводит к пневмосклерозу.
Помимо изменений в альвеолах происходит нарушение внутренней выстилки в бронхах мелкого и среднего размеров. Проявления локального хронического бронхита мешают выполнять основную очистительную и дренажную функцию. Гиперсекреция мокроты и склеротические изменения на этом фоне создают благоприятную среду для размножения микроорганизмов.
Какие факторы могут служить основой:
- снижение реактивности организма;
- несвоевременное и неадекватное лечение первичного процесса;
- наличие хронической обструктивной болезни легких.
Инфекционные агенты, вызывающие повторные рецидивы, представлены смешанной флорой. Вирусы, бактерии и простейшие с той или иной степенью активности могут поддерживать воспаление легких. Разнообразие патогенных микроорганизмов, участвующих в этиологии хронической пневмонии, вызывает большие сложности в диагностике и подборе лечения.
Симптомы хронического воспалительного процесса в легких
Наиболее характерным симптомом является кашель. У большинства пациентов он проявляется как в ремиссии, так и в обострение. По характеристикам он влажный, с небольшим количество отделяемого, по свойствам обычно слизисто-гнойного.
Перкуторные данные пестрые, в проекции очага воспаления отмечается укорочение звука. Важным является постоянство аускультативной картины, при которой на одном и том же месте выслушиваются разнокалиберные влажные хрипы не зависимо от периода болезни.
Симптомы обострения при хронической пневмонии у детей проявляются обратно пропорционально возрасту. То есть чем взрослее ребенок, тем реже обострения. У взрослых в период ремиссии могут даже полностью исчезать симптомы заинтересованности легочной ткани.
Выделяют два типа повторных воспалений:
- Бронхитический тип – когда новое воспаление захватывает преимущественно бронхи. Клинические симптомы более характерны для острого бронхита.
- Пневматический тип – вовлечение в процесс альвеолярной ткани. Сопровождается выраженой интоксикацией, особенно у детей младшего возраста.
На рентгенограммах и снимках компьютерной томографии отмечается некоторое уменьшение пораженной части легких. Инфильтраты на фоне склеротических изменений свидетельствуют о новой вспышке инфекционного процесса. По масштабам изменения могут носить очаговый или сегментарный характер, редко захватывают всю долю. Со стороны бронхов выявляют утолщение стенок, деформацию.

С учетом частоты осложнений, их характера, состояния пациентов вне обострений, уровня дыхательной недостаточности и наличия осложнений выделяют легкую, среднюю и тяжелую степень хронической пневмонии.
Чем отличается хроническая пневмония от затяжной пневмонии:
- проявления не проходят более чем год от начала острой фазы;
- рентгенологические изменения остаются постоянными, нет положительной динамики, не зависимо от проводимого лечения;
- повторные вспышки инфекции в одном и том же участке легкого говорят в пользу хронического застарелого процесса.
Также дифференциальный диагноз хронического воспаления легких проводят с туберкулезом, хроническим бронхитом, раком легкого, хроническим абсцессом.
Особенности течения с бронхоэктазами
Отличительной особенностью являются периодические опорожнения бронхоэктазов. Проявляется это обильным выделением мокроты, в основном утром. По характеру отделяемое гнойное с неприятным, резким запахом. Более выражены проявления дыхательной недостаточности.
Общий вид отличается бледностью кожных покровов, расширением вен на шее, бочкообразной формой грудной клетки. У взрослых дополнительно выявляют типичные формы пальцев и ногтей. Постоянная усталость и низкая толерантность к физическим нагрузкам у детей может вызывать нарушения психики, которые проявляются в плаксивости, истериках и снижении внимания.
Комплексное лечение затяжной пневмонии
В зависимости от тяжести обострения лечение проводят в стационаре или под постоянным контролем патронажного врача на дому.
Массивные антибактериальные средства с учетом бактериологических проб являются основой этиотропной терапии. Антигистаминные средства, противовоспалительные вещества, иммуномодуляторы и стимуляторы необходимы не только в острой фазе, но и в периоды ремиссии для уменьшения вероятности рецидива.
Хроническая пневмония с бронхоэктазами лечится с активным применением бронхосанации и физиопроцедур для улучшения дренажной функции.
У детей при современных походах к лечению удается в большинстве наблюдений добиться стабилизации и не допускать прогрессирования патологического очага. У взрослых успех лечения напрямую зависит от сопутствующих патологий и общего иммунного статуса.
Непосредственно после выписки из стационара по возможности необходимо проходить санаторно-курортное лечение. Оказание общеукрепляющих мер, лечебной гимнастики, физиотерапии благотворно влияет на пациентов. Активное использование средств народной медицины, фитотерапия – находят широкое применение и в комплексном лечении занимают не последнее место.
Прохождение диспансеризации обязательно 2 раза в год. Для больных с бронхоэктазами число профилактических осмотров и лечебных мероприятий по предотвращению рецидивов должно составлять четыре раза в год.
pneumonija.com
