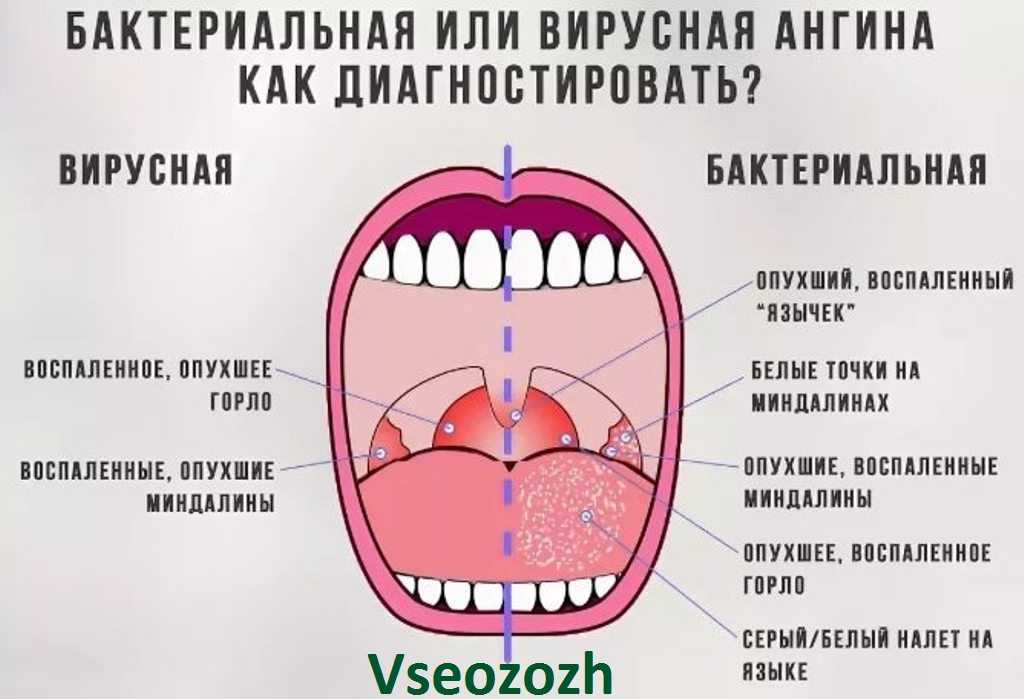
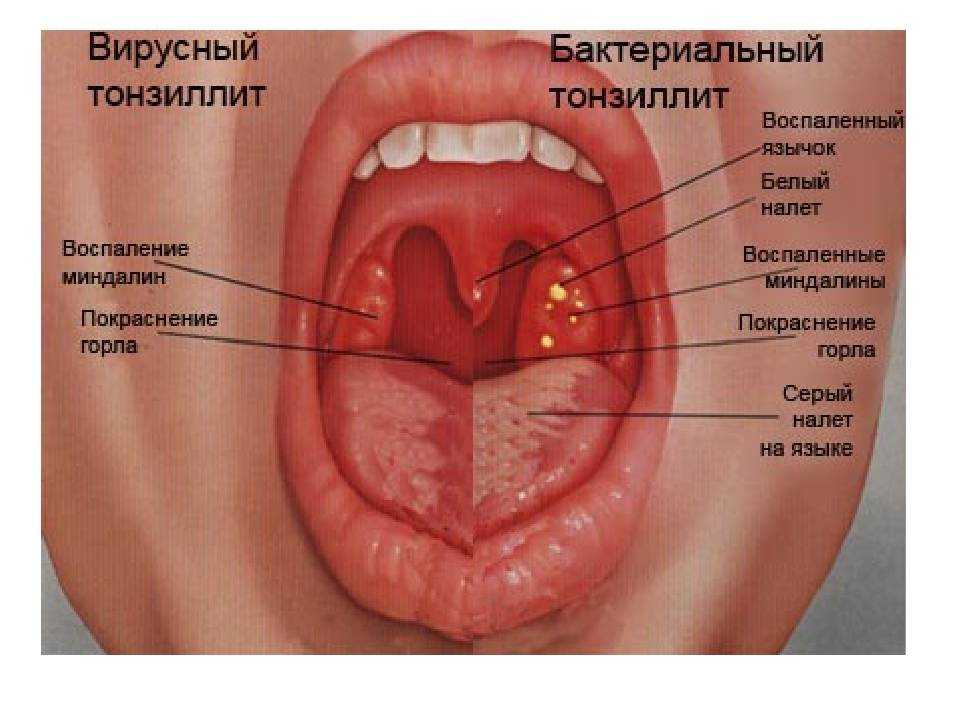
Кровь при ангине: причины появления
В каких значениях может употребляться понятие крови при ангине
В статье рассказывается о возможных изменениях анализа крови при ангине. Также описан симптом кровотечения в горле при ангине. Указаны способы его устранения.
Кровь при ангине может быть клиническим и диагностическим признаком. О клиническом проявлении говорят, когда в горле наблюдается выделение крови. А диагностический признак — это изменения крови в результате заболевания.
Содержание статьи
- Кровь как клинический признак
- Причины её появления
- Способы устранения
- Кровь как диагностический признак
Кровь как клинический признак
Ангина с кровью встречается достаточно редко. Появление прожилок крови в мокроте может сильно испугать пациента и заставить думать о серьёзных заболеваниях. В каких случаях можно наблюдать кровотечение из горла на фоне ангины?
Причины её появления
Ангина — кровь в горле всегда свидетельствует о повреждении сосуда или о патологии самой крови.
Но откуда она берётся:
- При болезни ангина кровь в слюне может быть абсолютно не связана с патологическим процессом в горле. Ярко-алые прожилки крови в слюне могут появляться из-за слабости десневых капилляров. Она может быть вызвана общей интоксикацией и авитаминозом вследствие заболевания.
- Если появилась ангина, кровь из носа может пойти по той же причине — слабость капилляров слизистой. Также носовое кровотечение может стать признаком повышения артериального давления, спровоцированного ангиной.
- Некротическая ангина — кровь из горла в этом случае идёт из поврежденных миндалин. При этом заболевании, называемом ещё ангиной Симановского-Венсана, на миндалине образуется язва с некрозом в центре (фото). Эта язва может разрушить мелкие сосуды и вызвать кровотечение.
- Грибковая ангина — кровь на миндалине появляется при попытке снять налет. Он настолько плотно прилегает к поверхности миндалины, что удаление его с усилием приводит к образованию кровоточащей эрозии.

- Ангина — кровь при кашле свидетельствует уже о заболеваниях бронхов или лёгких. Сама по себе ангина не может вызвать кровохаркания.
Ангина Симановского-Венсана характеризуется односторонним поражением
Обратным случаем является возникновение воспаления миндалин как симптома гематологических заболеваний. Какие существуют 3 ангины при заболеваниях крови?
Таблица. Разновидности гематологических ангин:
| Моноцитарная ангина, или инфекционный мононуклеоз | Ангина при лейкозе | Агранулоцитарная ангина |
| Заболевание вызывается вирусом Эпштейн-Барра. Наблюдается поражение клеток крови, лимфатических узлов, печени и миндалин. | Лейкоз — это заболевание белых кровяных телец. Относится к онкологическим заболеваниям. Одним из симптомов является развитие специфической ангины. | Агранулоцитоз — заболевание, характеризующееся уменьшением содержания лейкоцитов в крови и язвенным поражением миндалин.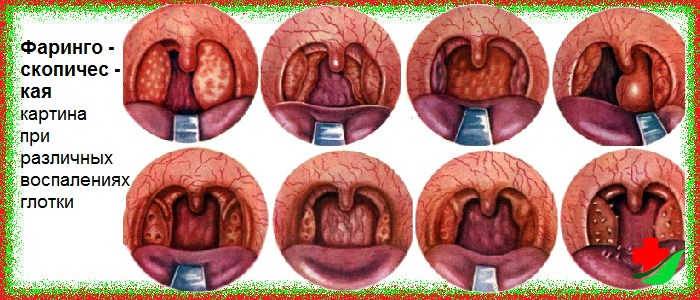 |
| Миндалины увеличены в размере, имеют неровные контуры. На них появляются обильные грязно-серые налеты, которые сохраняются в течение нескольких недель. | В начале заболевания миндалины увеличены без признаков воспаления. Затем развивается катаральная ангина, переходящая в язвенно-некротическую. | Сначала развивается катаральная ангина, затем на миндалинах появляются эрозии и язвы. |
Подробнее об этих заболеваниях можно узнать из видео в этой статье.
Способы устранения
Как лечить такое состояние? Прежде всего нужно выяснить причину появления крови. Самостоятельно это сделать затруднительно, поэтому понадобится медицинская помощь.
После установления причины будет назначено лечение. Если кровь из горла при ангине появляется из-за заболеваний бронхов и лёгких, человеку рекомендовано стационарное лечение.
Все остальные случаи можно лечить амбулаторно. Кровь в слюне при ангине обычно бывает вызвана мелкими повреждениями слизистой или эрозиями на миндалинах.
Поэтому назначают средства, способствующие заживлению слизистой и улучшению регенерации:
- Облепиховое масло. Способствует стимуляции регенеративных процессов и ускоряет заживление слизистой. Наносят на слизистую с помощью ватного тампона 3-4 раза в день.
- Солкосерил. Препарат в виде геля или пасты наносят на поврежденные участки слизистой.
- Лизобакт. Таблетки для рассасывания содержат лизоцим. Это вещество способствует заживлению и улучшению регенеративных возможностей слизистой. Назначают по одной таблетке каждые два часа.
- Йокс. Препарат выпускается в виде раствора и спрея. В качестве заживляющего компонента в нем содержится аллантоин. Применяют дважды в день. Инструкция указывает, что раствор перед использованием нужно разводить водой.
Кровь при ангине может появляться в результате мелких повреждений — препарат способствует их заживлению
При ангине кровь из горла можно полечить народными средствами, приготовленными своими руками. Для этого используют отвар листьев крапивы и кровохлебки для полоскания.
Для этого используют отвар листьев крапивы и кровохлебки для полоскания.
Также можно воспользоваться настойкой водяного перца. Эти растения обладают кровоостанавливающими свойствами. Цена таких средств совсем небольшая, поэтому они пользуются популярностью.
Кровь как диагностический признак
При любом воспалительном заболевании диагностическим мероприятием является исследование крови. С помощью этого анализа можно предположить вирусную или бактериальную причину заболевания, оценить степень тяжести воспалительного процесса.
Анализ крови при ангине назначают в самом начале болезни, через несколько дней после начала лечения и к концу заболевания. Таким образом оценивают динамику патологического процесса и эффективность лечения. Анализ крови после ангины у ребенка или взрослого — основной критерий выздоровления и разрешения трудовой деятельности.
При ангине анализ крови выявляет следующие показатели:
- повышение содержания лейкоцитов за счет нейтрофилов;
- увеличение СОЭ;
- специфические изменения кровяных клеток.
На этом основании определяют динамику заболевания. Плохая кровь после ангины означает, что воспалительный процесс перешел в хроническую форму или формируется какое-либо осложнение.
Кровь при ангине — этот термин употребляется в разных значениях. Клинический признак требует назначения специфического лечения, а диагностический критерий используется для определения выздоровления.
причины, симптомы, виды, осложнения, диагностика (анализы), лечение (антибиотики) у детей и взрослых
Опубликовано: 22.10.2021 15:15:00 Обновлено: 25.10.2021 Просмотров: 67256
Ангина – это заболевание инфекционной природы, проявляющееся острым воспалением лимфоидной ткани глотки. Наиболее часто процесс затрагивает небные миндалины, но могут поражаться и другие структуры лимфаденоидного глоточного кольца – язычная и глоточная миндалины, боковые валики или гранулы задней стенки глотки.
Для рассматриваемой патологии характерны симптомы интоксикации, повышение общей температуры, боль в горле, усиливающаяся во время глотания, увеличение и болезненность шейных лимфоузлов.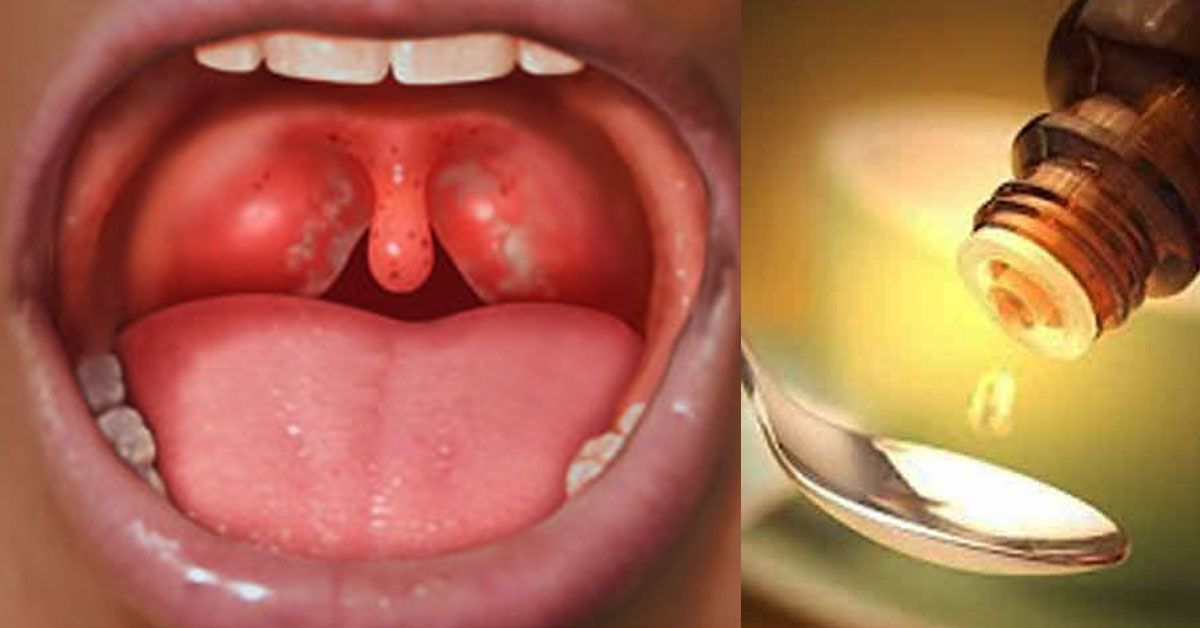 Небные миндалины и дужки отечны, увеличены в размере, ярко-красные, могут иметь налет белого или грязно-желтого цвета.
Небные миндалины и дужки отечны, увеличены в размере, ярко-красные, могут иметь налет белого или грязно-желтого цвета.
Лечение ангины включает местную обработку антисептиками, обезболивающими и противовоспалительными средствами, антибиотикотерапию и детоксикационные мероприятия. В случае развития осложнений или хронизации процесса может потребоваться хирургическое вмешательство.
Причины ангины
Чаще всего воспаление вызвано деятельностью бета-гемолитического стрептококка группы А. В числе возможных возбудителей заболевания также аденовирус, стафилококки, пневмококки, вирус парагриппа, микоплазмы, хламидии, риновирус, респираторно-синтициальный вирус, спирохета, вирус Эпштейна-Барр, дифтерийная палочка, энтеровирус Коксаки В, грибки.
Риск возникновения ангины увеличивается при воздействии следующих факторов:
- общее или локальное переохлаждение;
- ослабление иммунитета, перенесенное ОРЗ;
- грибковые заболевания;
- хронические патологии носоглотки, затруднение носового дыхания, гнойные процессы и воспаление в придаточных пазухах;
- кариес;
- систематическое воздействие раздражающих веществ на организм, работа в задымленном или пыльном помещении;
- повышенная сухость воздуха;
- регулярное употребление алкоголя, курение;
- острая и хроническая интоксикация;
- неправильное питание, недостаток витаминов в рационе.

Виды и симптомы ангины
В зависимости от причины ангина может быть первичной, если изначально место воспаления локализуется в миндалинах. Вторичная или симптоматическая разновидность патологии считается проявлением другого заболевания – инфекционного мононуклеоза, дифтерии, скарлатины, туляремии, брюшного тифа, лейкоза, алиментарно-токсической алейкии, агранулоцитоза.
Воспалительное поражение небных миндалин называется тонзиллитом, носоглоточных – аденоидитом. Также существуют ангина язычной миндалины, боковых валиков глотки и гортанная ангина.
Исходя из глубины и характера воспаления лимфоидной ткани выделяют следующие формы заболевания:
- катаральную;
- лакунарную;
- фолликулярную;
- язвенно-пленчатую;
- комбинированную.
Характерными проявлениями любой формы ангины становятся общие симптомы интоксикации, включая подъем температуры тела, слабость, снижение аппетита, головную боль, а также увеличение и болезненность регионарных лимфоузлов.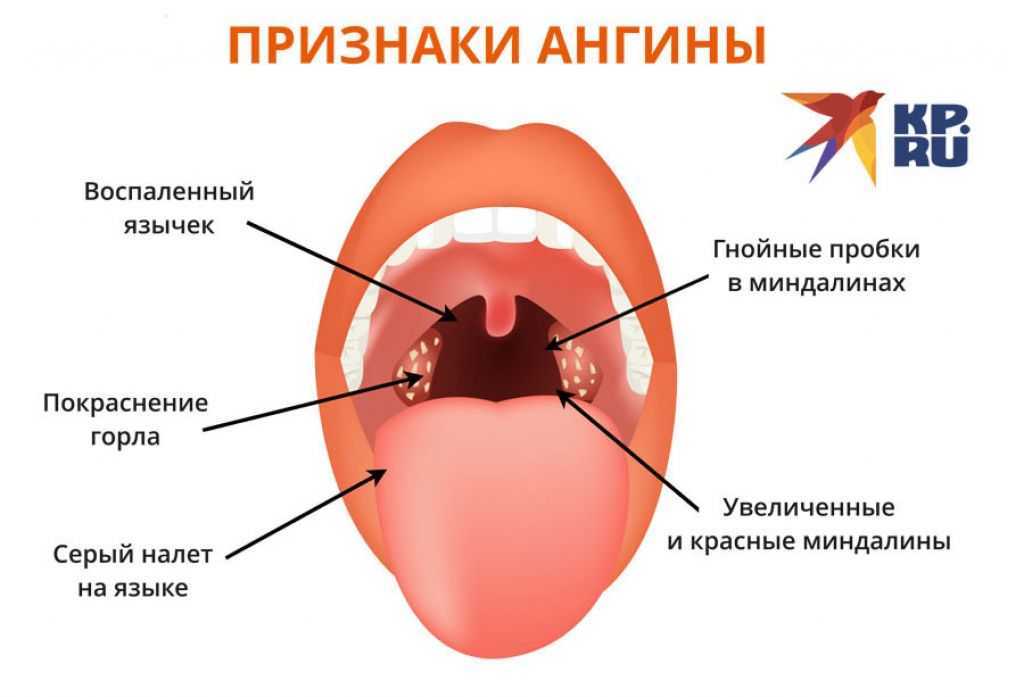
Инкубационный период зависит от вида возбудителя и состояния иммунитета, составляет от нескольких часов до недели и более. Остальные признаки ангины, такие как боль в горле и внешние изменения миндалин, могут иметь различную выраженность в соответствии с формой заболевания.
Катаральная
В воспалительный процесс вовлекается преимущественно слизистая оболочка миндалин. Заболевание начинается остро. Температура при катаральной ангине повышается в пределах 37,1-38,0 °C, явления интоксикации и боль в горле во время глотания выражены умеренно. Характерно увеличение лимфатических узлов, расположенных впереди кивательной мышцы на уровне угла нижней челюсти.
Небные миндалины умеренно отечны, их слизистая, а также поверхность небных дужек и мягкого неба ярко-гиперемирована. Продолжительность заболевания составляет 2-3 дня, после чего наступает выздоровление или происходит переход в более тяжелую форму.
Вирусная ангина протекает с симптомами ОРВИ – насморком, кашлем. При поражении энтеровирусом Коксаки отмечаются пузырьковые высыпания на слизистой оболочке неба и миндалин.
При поражении энтеровирусом Коксаки отмечаются пузырьковые высыпания на слизистой оболочке неба и миндалин.
Лакунарная и фолликулярная
Клиническое течение как лакунарной, так и гнойной ангины тяжелое. Характерны лихорадка от 38,0 до 40,0 °C, выраженный интоксикационный синдром: головная боль, общая слабость, ломота в суставах и мышцах, боль в проекции сердца, озноб, нарушение сна и аппетита. Боль в горле во время глотания резкая, нередко отдающая в ухо. Выраженные воспалительные изменения приводят к дисфонии – голос приобретает гнусавый оттенок. Отек миндалин может сопровождаться затрудненным дыханием и временным снижением слуха. При ангине у ребенка могут присутствовать усиленное отхождение слюны, сонливость, рвота, судороги, нарушение стула. В первые 2-4 дня симптомы интенсивно нарастают, а затем так же стремительно исчезают.
При лакунарной форме заболевания помимо отека и выраженного покраснения слизистой оболочки на миндалинах появляются белые с желтоватым оттенком наложения неправильной формы, легко снимающиеся пинцетом. В случае фолликулярной ангины происходит нагноение фолликулов, сквозь эпителий просвечивают отдельные точечные желтоватые образования правильной формы размером не более булавочной головки. Язык сухой, обложен белым налетом. На 4-5-е сутки поверхность лакуны начинают очищаться, гнойные пузырьки постепенно исчезают.
В случае фолликулярной ангины происходит нагноение фолликулов, сквозь эпителий просвечивают отдельные точечные желтоватые образования правильной формы размером не более булавочной головки. Язык сухой, обложен белым налетом. На 4-5-е сутки поверхность лакуны начинают очищаться, гнойные пузырьки постепенно исчезают.
Некротическая
Наиболее тяжелая форма заболевания. Характерен выраженный интоксикационный синдром со стойкой лихорадкой, нарушением сознания, многократной рвотой, не приносящей облегчения. На поверхности миндалин появляются пятна грязно-желтого цвета с зеленоватым оттенком, язвы и гнойники.
Язвенно-пленчатая
Ангина Симановского-Плаута-Венсана вызвана спирохетой и веретенообразной палочкой, постоянно живущими в полости рта. При истощении, выраженном снижении иммунитета или гиповитаминозе условно-патогенные микроорганизмы могут активизироваться, провоцируя воспаление. Отличием язвенно-пленчатой ангины от других форм выступает односторонность процесса. На слизистой миндалины появляется язва с серо-желтым налетом на поверхности.
Отличием язвенно-пленчатой ангины от других форм выступает односторонность процесса. На слизистой миндалины появляется язва с серо-желтым налетом на поверхности.
Характерны гнилостный запах из полости рта, умеренная боль в горле и увеличение регионарных лимфоузлов на той же стороне, что и воспаление. Симптомы интоксикации могут отсутствовать или быть слабо выражены. Длительность болезни – от 7 до 12 дней. После очищения от налета язвенный дефект заживает без образования рубца. Обширные изъязвления могут приводить к кровотечению, поражению надкостницы и перфорации неба.
Осложнения ангины
Во время заболевания инфекция может распространяться на соседние органы, вызывая отит, лимфаденит, синусит, перитонзиллит. Среди местных гнойных осложнений ангины можно отметить образование абсцесса или флегмоны в воспаленных тканях. Их возникновение сопровождается новой волной лихорадки, нарастающей болью в горле, проблемами с глотанием и дыханием. В случае, когда патология вызвана стрептококком, спустя 3-4 недели после клинического выздоровления возможно развитие гломерулонефрита, реактивного артрита или ревмокардита из-за последующих аутоиммунных процессов.
В случае, когда патология вызвана стрептококком, спустя 3-4 недели после клинического выздоровления возможно развитие гломерулонефрита, реактивного артрита или ревмокардита из-за последующих аутоиммунных процессов.
Диагностика ангины
При первичном обращении пациента врач проводит сбор жалоб и анамнеза, уточняя давность и обстоятельства появления симптомов, характер боли. Далее следуют общий осмотр больного, визуальная оценка слизистой полости рта и горла, пальпация регионарных лимфоузлов. Обязательно выполняется эндоскопическое исследование ЛОР-органов – фарингоскопия. Она позволяет детально осмотреть миндалины и таким образом определить форму заболевания.
При ангине назначаются следующие анализы:
- Клинический анализ крови. На воспаление указывают нейтрофильный лейкоцитоз со сдвигом влево, ускорение СОЭ.
- Общий анализ мочи. Возможно появление белка в биоматериале.
- Экспресс-тест с миндалин при помощи диагностических полосок с целью выявления бета-гемолитического стрептококка группы А.
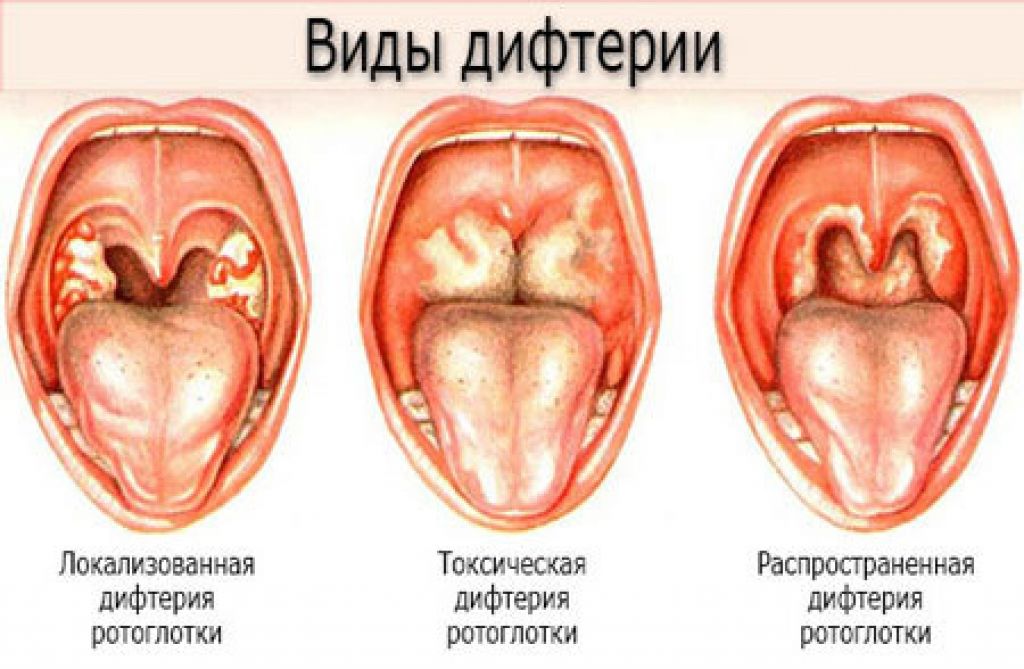
- Бактериологическое исследование мазка на бета-гемолитический стрептококк и дифтерию. Забор материала с поверхности небных миндалин и задней стенки ротоглотки происходит до применения местных антисептических препаратов и приема антибиотиков.
- В случае подозрения у больного инфекционного мононуклеоза проводится анализ крови на антитела IgМ или выявление генетического материала вируса Эпштейна–Барр.
- В рамках диагностики герпетической ангины выполняется определение РНК энтеровируса в крови и мазке из зева методом ПЦР.
Диагностика осложнений ангины после клинического выздоровления включает проведение следующих лабораторно-инструментальных исследований:
- Контрольный общий анализ крови и мочи.
- Ревмопроба. Определение ревматоидного фактора, С-реактивного белка, антистрептолизина-О, серомукоида в крови.
- ЭКГ. На электрокардиограмме могут присутствовать признаки гипоксии, нарушения проводимости.

Лечение ангины
В зависимости от тяжести состояния пациента лечение ангины происходит под контролем врача в домашних условиях или стационаре. Обязательно вводится постельный режим, рекомендуются щадящая молочно-растительная, обогащенная витаминами, диета, обильное теплое питье.
При бактериальной ангине назначаются антибиотики широкого спектра действия. Если заболевание вызвано стрептококком, используются препараты пенициллинового ряда. В случае тяжелого интоксикационного синдрома проводится внутривенное вливание глюкозно-солевых растворов. В качестве жаропонижающих и болеутоляющих средств применяются нестероидные противовоспалительные препараты.
При ангине показано полоскание горла щелочными и водно-солевыми растворами, орошение глотки обезболивающими и антисептическими средствами. Применение препаратов в виде спрея для лечения ангины возможно только у взрослых и детей старше 3 лет. При развитии гнойных осложнений заболевания требуется госпитализация пациента с последующим хирургическим вмешательством.
Нестабильная стенокардия | American Heart Association
Нестабильная стенокардия, один из нескольких острых коронарных синдромов, вызывает неожиданную боль в груди и обычно возникает в состоянии покоя. Наиболее распространенной причиной является снижение притока крови к сердечной мышце из-за сужения коронарных артерий жировыми отложениями (атеросклероз), которые могут разорваться, вызывая повреждение коронарного кровеносного сосуда. Это приводит к свертыванию крови, что блокирует приток крови к сердечной мышце.
Нестабильная стенокардия требует неотложной помощи. Если у вас появился новый, усиливающийся или постоянный дискомфорт в груди, позвоните по номеру 9.11 и идите в травмпункт. У вас может быть сердечный приступ, повышенный риск тяжелой сердечной аритмии или остановки сердца, что может привести к внезапной смерти.
Узнайте о нестабильной форме стенокардии, называемой стенокардией Принцметала.
Причины нестабильной стенокардии
Сгустки крови, частично или полностью блокирующие артерию, вызывают нестабильную стенокардию. Как правило, в артерии образуются бляшки (атеросклероз), которые сужают сосуд. Налет может иметь поврежденные участки, которые облегчают образование тромбов. Стенокардия может возникать каждый раз, когда тромб блокирует кровоток в артерии. Узнайте больше о чрезмерной свертываемости крови.
Как правило, в артерии образуются бляшки (атеросклероз), которые сужают сосуд. Налет может иметь поврежденные участки, которые облегчают образование тромбов. Стенокардия может возникать каждый раз, когда тромб блокирует кровоток в артерии. Узнайте больше о чрезмерной свертываемости крови.
Симптомы нестабильной стенокардии
Боль или дискомфорт при нестабильной стенокардии:
- Может возникнуть во время отдыха, сна или при небольшой физической нагрузке.
- Неожиданно.
- Может длиться дольше, чем стабильная стенокардия
- Обычно не проходит ни от отдыха, ни от лекарств.
- Со временем может ухудшиться.
- Может привести к сердечному приступу.
Лечение нестабильной стенокардии
Во-первых, ваша медицинская бригада должна найти закупоренную часть или части коронарных артерий, выполнив катетеризацию сердца. В этой процедуре катетер проводится через артерию на руке или ноге в коронарные артерии, а затем через катетер вводится жидкий краситель. Высокоскоростные рентгеновские фильмы фиксируют курс красителя, когда он течет по артериям, и закупорки могут быть идентифицированы путем отслеживания потока. Оценка того, насколько хорошо работает ваше сердце, также может быть проведена во время катетеризации сердца.
Высокоскоростные рентгеновские фильмы фиксируют курс красителя, когда он течет по артериям, и закупорки могут быть идентифицированы путем отслеживания потока. Оценка того, насколько хорошо работает ваше сердце, также может быть проведена во время катетеризации сердца.
Посмотреть иллюстрацию катетеризации сердца(ссылка открывается в новом окне).
Затем, в зависимости от степени закупорки коронарных артерий, ваша медицинская бригада обсудит с вами следующие варианты лечения: . Эта процедура включает катетеризацию сердца с последующим использованием катетера с небольшим надувным баллоном на конце. Баллон надувают, выдавливая жировые бляшки во внутренней оболочке коронарной артерии. Затем баллон сдувается и катетер извлекается. За этой процедурой часто следует установка стента, чтобы сосуд коронарной артерии оставался открытым, чтобы улучшить приток крови к сердечной мышце.
 В этой процедуре кровеносный сосуд используется для направления крови вокруг заблокированной части артерии.
В этой процедуре кровеносный сосуд используется для направления крови вокруг заблокированной части артерии.Для получения дополнительной информации обратитесь к своему лечащему врачу.
Написано редакцией Американской кардиологической ассоциации и проверено консультантами по науке и медицине. Ознакомьтесь с нашей редакционной политикой и персоналом.
Последнее рассмотрение: 5 декабря 2022 г.
Связанные статьи
Острый коронарный синдром
Что такое атеросклероз?
Симптомы, причины, диагностика и лечение
Автор Стефани Уотсон
Путеводитель по номеру
Стенокардия (ишемическая боль в груди)
- Что такое стенокардия?
- Симптомы стенокардии
- Стенокардия у женщин и мужчин
- Причины стенокардии
- Факторы риска стенокардии
- Диагностика стенокардии
- Лечение стенокардии
- Что такое стенокардия
- Aching
- Burning
- Discomfort
- Dizziness
- Fatigue
- Feeling of fullness in your chest
- Feeling of heaviness or pressure
- Upset stomach or vomiting
- Shortness of breath
- Squeezing
- Потливость
- Закупорка главной артерии легких (легочная эмболия)
- Увеличенное или утолщенное сердце (гипертрофическая кардиомиопатия)
- Сужение клапана в основной части сердца (аортальный стеноз)
- Отек мешка вокруг сердца (перикардит)
- Разрыв стенки аорты, самой крупной артерии в организме (расслоение аорты)
- Older age
- Family history of heart disease
- High blood pressure
- High cholesterol
- Diabetes
- Obesity
- Stress
- Using tobacco
- Not getting enough exercise
- ЭКГ. Этот тест измеряет электрическую активность и ритм вашего сердца.
- Стресс-тест. Проверяет, как работает ваше сердце во время тренировки.
- Анализы крови. Ваш врач проверит наличие белков, называемых тропонинами. Многие из них высвобождаются при повреждении сердечной мышцы, например, при сердечном приступе. Ваш врач может также провести более общие тесты, такие как метаболический анализ или общий анализ крови (CBC).
- Визуальные тесты. Рентген грудной клетки может исключить другие факторы, которые могут вызывать боль в груди, например заболевания легких. Эхокардиограммы, компьютерная томография и магнитно-резонансная томография могут создать изображения вашего сердца, чтобы помочь вашему врачу выявить проблемы.
- Катетеризация сердца. Ваш врач вставляет длинную тонкую трубку в артерию на ноге и проводит ее к сердцу, чтобы проверить кровоток и давление.
- Коронарография. Ваш врач вводит краситель в кровеносные сосуды вашего сердца. Краситель появляется на рентгеновском снимке, создавая изображение ваших кровеносных сосудов. Они могут выполнять эту процедуру во время катетеризации сердца.
- Нужны ли мне еще тесты?
- Какой тип стенокардии у меня?
- Есть ли у меня повреждение сердца?
- Какое лечение вы рекомендуете?
- Что я буду чувствовать при этом?
- Что я могу сделать, чтобы предотвратить сердечный приступ?
- Есть ли действия, которые мне не следует делать?
- Поможет ли изменение диеты?
- Нитраты или блокаторы кальциевых каналов, чтобы расслабить и расширить кровеносные сосуды, позволяя большему притоку крови к сердцу
- Бета-блокаторы, чтобы замедлить работу сердца, чтобы оно не
- Препараты для разжижения крови или антитромбоцитарные препараты для предотвращения образования тромбов
- Статины для снижения уровня холестерина и стабилизации бляшек
- страдаете хронической стабильной болью в груди
- вам не помогают нитраты, блокаторы кальциевых каналов и бета-блокаторы
- инвазивные процедуры, такие как шунтирование, ангиопластика или стентирование, не подходят для тебя.
Стенокардия — это боль в груди, возникающая из-за недостаточного притока крови к части сердца.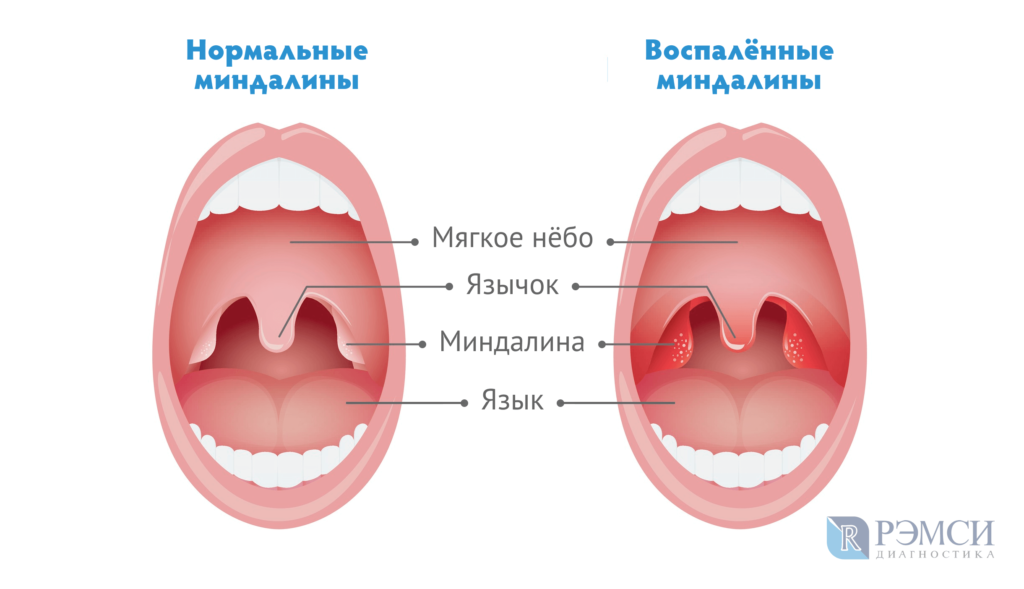 Это может ощущаться как сердечный приступ, с давлением или сдавливанием в груди. Иногда ее называют стенокардией или ишемической болью в груди.
Это может ощущаться как сердечный приступ, с давлением или сдавливанием в груди. Иногда ее называют стенокардией или ишемической болью в груди.
Это симптом болезни сердца, и это происходит, когда что-то блокирует ваши артерии или в артериях недостаточно кровотока, которые доставляют богатую кислородом кровь к сердцу.
Стенокардия обычно быстро проходит. Тем не менее, это может быть признаком опасной для жизни проблемы с сердцем. Важно выяснить, что происходит и что вы можете сделать, чтобы избежать сердечного приступа.
Обычно с помощью лекарств и изменения образа жизни можно контролировать стенокардию. Если это более серьезно, вам также может потребоваться операция. Или вам может понадобиться так называемый стент — крошечная трубка, поддерживающая открытые артерии.
Существуют различные виды стенокардии:
Стабильная стенокардия. Это самый распространенный вариант. Физическая активность или стресс могут спровоцировать его. Обычно это длится несколько минут и проходит, когда вы отдыхаете. Это не сердечный приступ, но это может быть признаком того, что у вас, скорее всего, он есть. Расскажите своему врачу, если это произойдет с вами.
Это не сердечный приступ, но это может быть признаком того, что у вас, скорее всего, он есть. Расскажите своему врачу, если это произойдет с вами.
Нестабильная стенокардия. Вы можете получить это, когда отдыхаете или не очень активны. Боль может быть сильной и длительной, и она может возвращаться снова и снова. Это может быть сигналом того, что у вас вот-вот случится сердечный приступ, поэтому немедленно обратитесь к врачу.
Микроваскулярная стенокардия. При этом типе у вас есть боль в груди, но нет закупорки коронарной артерии. Вместо этого это происходит из-за того, что ваши мельчайшие коронарные артерии не работают должным образом, поэтому ваше сердце не получает кровь, в которой оно нуждается. Боль в груди обычно длится более 10 минут. Этот тип чаще встречается у женщин.
Стенокардия Принцметала (вариантная стенокардия). Этот тип встречается редко. Это может произойти ночью, когда вы спите или отдыхаете.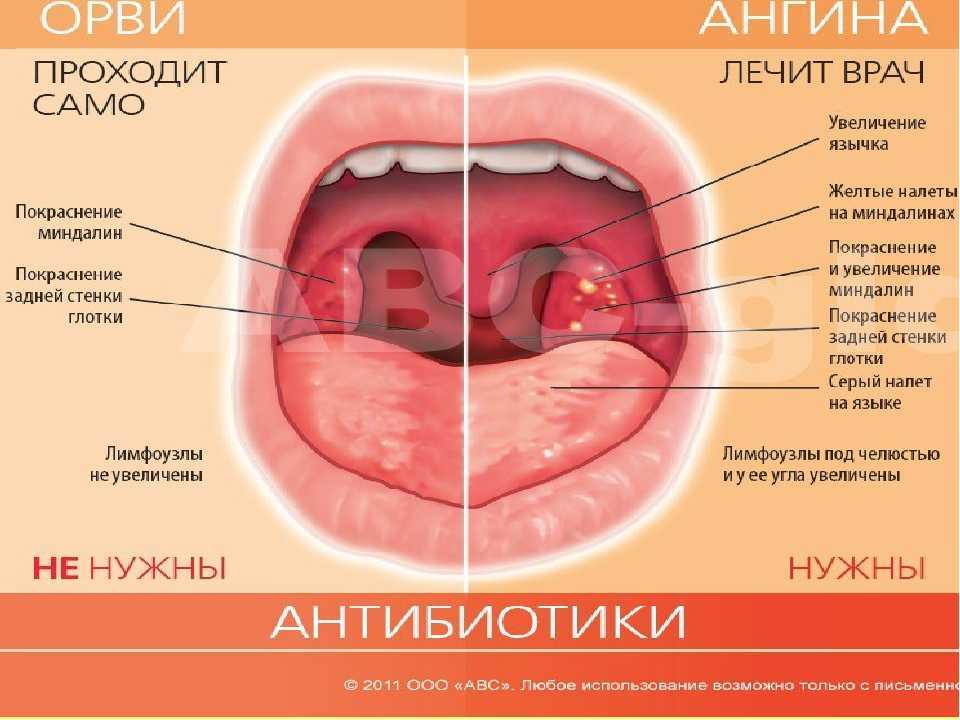 Ваши сердечные артерии внезапно сжимаются или сужаются. Это может причинять сильную боль, и вам следует лечиться.
Ваши сердечные артерии внезапно сжимаются или сужаются. Это может причинять сильную боль, и вам следует лечиться.
Симптомы стенокардии
Симптомом является боль в груди, но она влияет на людей по-разному. You may have:
Вы можете принять боль или жжение за изжогу или газы.
Скорее всего, вы испытываете боль за грудиной, которая может распространяться на плечи, руки, шею, горло, челюсть или спину.
Стабильная стенокардия часто улучшается в покое. Нестабильной стенокардии может и не быть, и она может ухудшиться. Это чрезвычайная ситуация, которая требует немедленной медицинской помощи.
Стенокардия у женщин и мужчин
Мужчины часто ощущают боль в груди, шее и плечах.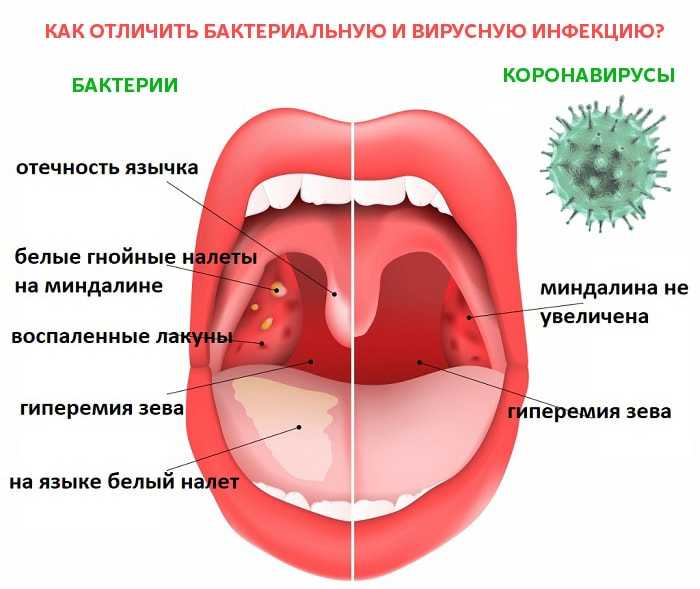 Женщины могут чувствовать дискомфорт в животе, шее, челюсти, горле или спине. У вас также может быть одышка, потливость или головокружение.
Женщины могут чувствовать дискомфорт в животе, шее, челюсти, горле или спине. У вас также может быть одышка, потливость или головокружение.
Одно исследование показало, что женщины чаще использовали слова «давление» или «давление», чтобы описать чувство.
Стенокардия Причины
Стенокардия обычно возникает из-за болезни сердца. Жировое вещество, называемое бляшками, накапливается в артериях, блокируя приток крови к сердечной мышце. Это заставляет ваше сердце работать с меньшим количеством кислорода. Это причиняет боль. У вас также могут быть тромбы в артериях сердца, которые могут вызывать сердечные приступы.
Менее распространенные причины боли в груди включают:
Факторы риска стенокардии
Некоторые особенности вашего образа жизни или ваш образ жизни могут повысить риск стенокардия, в том числе:
Angina Diagnosis
Your Врач проведет медицинский осмотр и спросит о ваших симптомах, факторах риска и семейном анамнезе. Возможно, им потребуется пройти тесты, в том числе:
Возможно, им потребуется пройти тесты, в том числе:
Вопросы к врачу по поводу стенокардии
Лечение стенокардии
Лечение зависит от степени повреждения вашего сердца. У людей с легкой стенокардией лекарства и изменение образа жизни часто могут помочь улучшить кровоток и контролировать симптомы.
Лекарства
Ваш врач может прописать лекарства, в том числе:
Кардиологические процедуры
Если лекарств недостаточно, вам может потребоваться вскрытие заблокированных артерий с помощью медицинской процедуры или хирургического вмешательства. Это может быть:
Это может быть:
Ангиопластика/стентирование. Врач вводит крошечную трубку с баллоном внутри через кровеносный сосуд в ваше сердце. Затем они надувают баллон внутри суженной артерии, чтобы расширить ее и восстановить кровоток. Они могут вставить небольшую трубку, называемую стентом, внутрь вашей артерии, чтобы она оставалась открытой. Стент является постоянным и обычно изготавливается из металла. Он также может быть изготовлен из материала, который ваше тело поглощает с течением времени. Некоторые стенты также содержат лекарство, которое помогает предотвратить повторную закупорку артерии.
Процедура обычно занимает менее 2 часов. Вы, вероятно, останетесь на ночь в больнице.
Аортокоронарное шунтирование (АКШ) или шунтирование. Ваш хирург берет здоровые артерии или вены из другой части тела и использует их, чтобы обойти закупоренные или суженные кровеносные сосуды.
Вы можете остаться в больнице примерно через неделю после этого.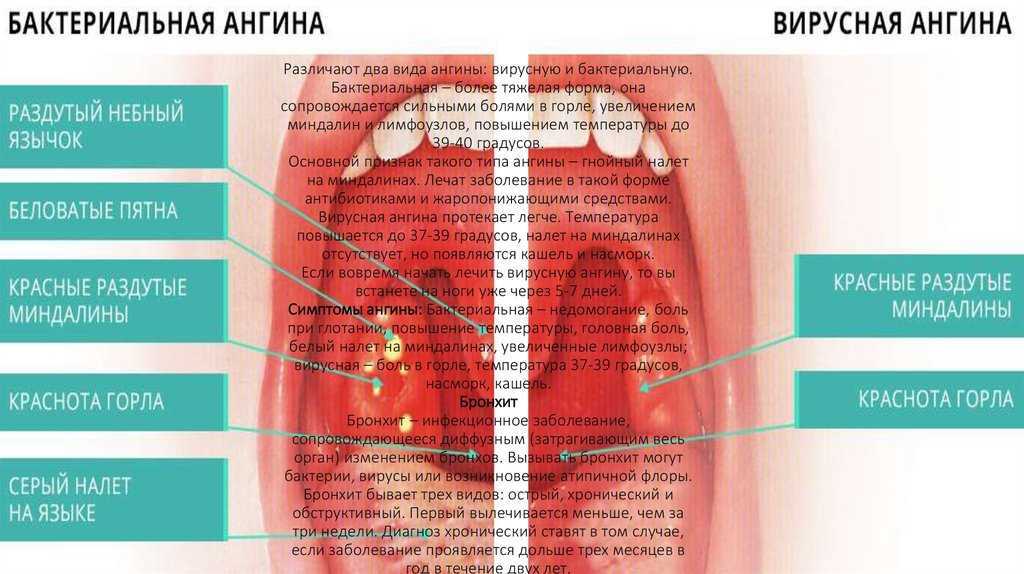 Вы будете находиться в отделении интенсивной терапии в течение дня или двух, пока медсестры и врачи будут внимательно следить за вашим сердечным ритмом, артериальным давлением и уровнем кислорода. Затем вы перейдете в обычную комнату, чтобы восстановиться.
Вы будете находиться в отделении интенсивной терапии в течение дня или двух, пока медсестры и врачи будут внимательно следить за вашим сердечным ритмом, артериальным давлением и уровнем кислорода. Затем вы перейдете в обычную комнату, чтобы восстановиться.
Усиленная наружная контрпульсация
Усиленная наружная контрпульсация (УНКП) может помочь облегчить стенокардию. Ваш врач может порекомендовать его, если другие методы лечения не помогли или не подходят вам.
УНКП использует несколько манжет для измерения артериального давления на обеих ногах, чтобы мягко, но надежно сжимать там кровеносные сосуды, чтобы усилить приток крови к сердцу. Каждая волна синхронизирована с вашим сердцебиением. Так что больше крови идет туда, когда он расслабляется.
Когда ваше сердце снова начинает сокращаться, давление тут же сбрасывается. Это позволяет крови перекачиваться легче. Это может помочь вашим кровеносным сосудам сделать естественный обход вокруг суженных или заблокированных артерий, которые вызывают боль в груди. Это может помочь открыть некоторые мелкие кровеносные сосуды в вашем сердце. Они могут усилить приток крови к сердечной мышце, чтобы облегчить боль в груди.
Это может помочь открыть некоторые мелкие кровеносные сосуды в вашем сердце. Они могут усилить приток крови к сердечной мышце, чтобы облегчить боль в груди.
Вам могут назначить УНКП, если вы:
УНКП не является инвазивной. Если вас приняли на лечение УНКП, вам будет назначено 35 часов терапии. На это отводится от 1 до 2 часов в день, 5 дней в неделю, в течение 7 недель. Исследования показали, что его преимущества включают меньшую потребность в антиангинальных препаратах, меньшее количество симптомов и возможность вести более активный образ жизни без симптомов
Изменение образа жизни
Вы по-прежнему можете вести активный образ жизни, но важно прислушиваться к своему телу. Если вы чувствуете боль, прекратите то, что вы делаете, и отдохните.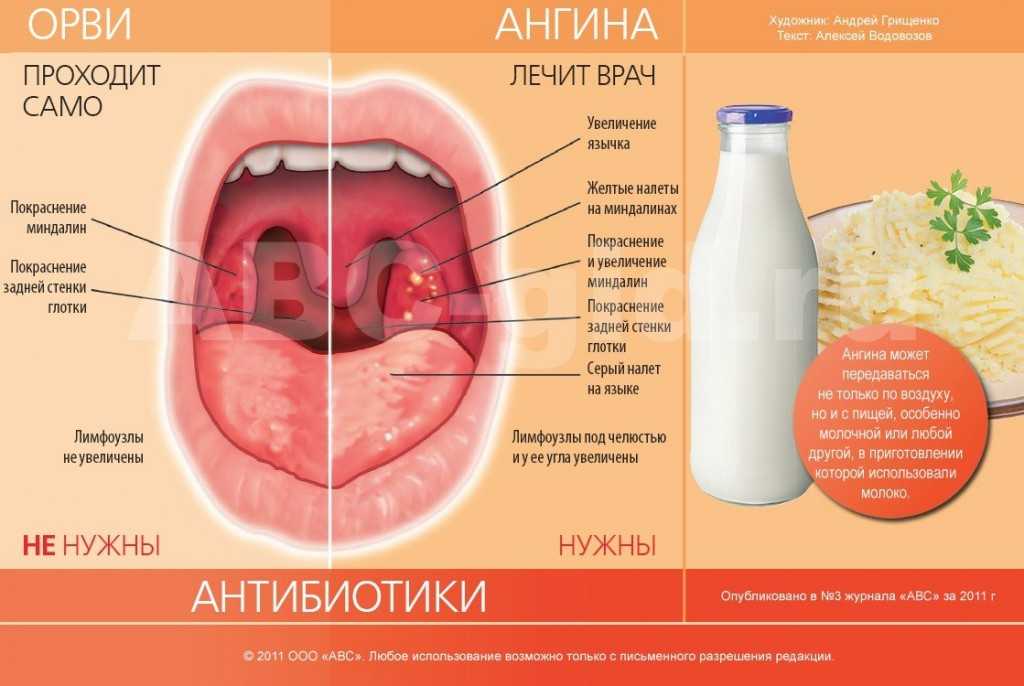 Узнайте, что вызывает стенокардию, например, стресс или интенсивные физические нагрузки. Старайтесь избегать вещей, которые провоцируют его. Например, если большие порции вызывают проблемы, ешьте поменьше и ешьте чаще. Если вы все еще чувствуете боль, поговорите со своим врачом о проведении дополнительных анализов или смене лекарств. Поскольку стенокардия может быть признаком чего-то опасного, важно пройти обследование.
Узнайте, что вызывает стенокардию, например, стресс или интенсивные физические нагрузки. Старайтесь избегать вещей, которые провоцируют его. Например, если большие порции вызывают проблемы, ешьте поменьше и ешьте чаще. Если вы все еще чувствуете боль, поговорите со своим врачом о проведении дополнительных анализов или смене лекарств. Поскольку стенокардия может быть признаком чего-то опасного, важно пройти обследование.
Эти советы по образу жизни могут помочь защитить ваше сердце:
Если вы курите, бросьте. Он может повредить кровеносные сосуды и увеличить риск сердечных заболеваний.
Придерживайтесь здоровой для сердца диеты , чтобы снизить кровяное давление и уровень холестерина. Когда они выходят за пределы нормы, может возрасти риск сердечно-сосудистых заболеваний. Ешьте в основном фрукты и овощи, цельнозерновые продукты, рыбу, нежирное мясо и обезжиренные или нежирные молочные продукты. Ограничьте соль, жир и сахар.
Принимать меры по снятию стресса например, медитация, глубокое дыхание или йога для расслабления.