Антибиотики при грудном вскармливании, разрешенные, запрещенные антибиотики при гв
Прием антибактериальных средств во время лактации
Грудное вскармливание предполагает отказ от многих пищевых вкусов, не слишком полезных продуктов и лекарств, так как вся эта «химия» в той или иной концентрации попадет в грудное молоко и вызовет как минимум проблемы с кишечником у ребенка. Но есть ситуации, когда без антибактериальных средств не обойтись. Какие существуют безопасные антибиотики во время кормления грудью, можно ли обойтись без их приема и какие лекарственные средства использовать кормящим мамам нельзя?
Прием антибактериальных средств в данный жизненный период женщины возможен. Но прежде чем пить таблетки, нужно удостовериться в том, что они являются совместимыми с лактацией, не навредят организму ребенка. Да и вообще, что антибиотики вам действительно нужны. В межсезонье и зимой часто принимают антибактериальные средства при ОРЗ, ОРВИ, то есть вирусных заболеваниях, когда они бесполезны. Антибиотики кормящим мамам с так сказать профилактической целью принимать тем более не стоит.
Если врач назначил вам препарат такого действия из-за боли в горле, ссылаясь на ангину, не поленитесь и проясните вопрос. Если ангина вирусного характера, то эти лекарственные средства не помогут быстрее выздороветь. Антибиотики при ангине во время лактации, да и не только при ней, назначают только в случае наличия в зеве болезнетворных микроорганизмов — стрептококков, тех, которые вызывают ангину. Вот их с помощью антибактериальных средств можно победить. Последствия приема антибиотиков при грудном вскармливании негативные не только для ребенка, но и для матери. Ее наверняка ждет расстройство кишечника, диарея и кандидоз — проявление грибкового заболевания, например, в виде так называемой молочницы.
Для того, чтобы узнать, какая у вас ангина — необходимо сдать из зева мазок. Если же все чисто, то следуем рекомендациям ниже.
Что можно кормящей от простуды
1. Обильное теплое питье. Таким образом вы сможете сбить невысокую температуру, спасти себя от обезвоживания в случае жара. Теплое питье помогает носу лучше дышать при насморке, прочищает его. А еще, обильное питье полезно для лактации — молока будет вырабатываться больше.
2. Прием жаропонижающих препаратов. С действующими веществами парацетамол и ибупрофен. Они разрешены при грудном вскармливании. Их в небольших дозировках дают при жаре и боли даже новорожденным детям. Но сбивать температуру ниже 38-38,5 градусов не стоит. Это мешает иммунитету бороться с заболеванием.
3. Полоскание горла. Это хорошее средство избавиться хотя бы на время от назойливого першения. Использовать для полоскания можно отвары трав, раствор фурацилина или антисептик — хлоргексидин или мирамистин, например.
4. В случае насморка — промывания носа физраствором и применение сосудосуживающих препаратов.
Допустимые и запрещенные антибиотики при гв
И все же, если без антибактериальных средств не обойтись, нужно соблюдать следующие рекомендации.
1. Если лекарственное средство нельзя применять при кормлении ребенка грудью, а вы не хотите терять лактацию, все время, пока лечитесь, раз в 3 часа сцеживайте обе молочные железы. А молоко выливайте. Тогда в конце лечения вы за несколько дней восстановите прежний объем молока, или даже больше. Главное, чтобы ребенок, испробовав кормление из бутылочки, не отказался в дальнейшем сосать грудь.
2. Даже если назначены антибиотики совместимые с грудным вскармливанием, узнайте у своего врача или из инструкции к препарату, в какое время в крови (а значит, и в молоке) наблюдается максимальная концентрация препарата. И постарайтесь в это время ребенка не кормить. Сцеживать молоко после укола или приема таблетки не нужно. Лекарство самостоятельно «уйдет» из молока.
3. Если вы вводите прикорм ребенку, то в дни лечения, в случае продолжения кормления грудью, не предлагайте ему новые продукты или блюда.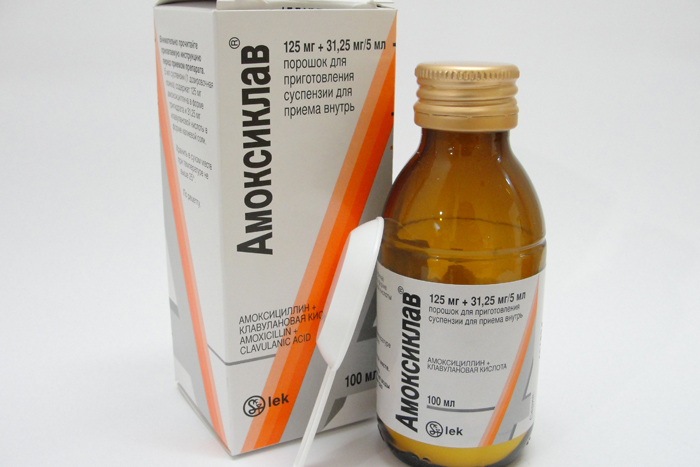 Не перегружайте его пищеварительную систему.
Не перегружайте его пищеварительную систему.
4. Если у малыша началась сильная диарея, появилась сыпь на коже или другие неприятные реакции, возможно, следует воспользоваться рекомендацией под номером один.
Для справки: некоторые антибиотики разрешенные при грудном вскармливании:
- Оксациллин;
- Пиперациллин;
- Тикарциллин;
- Цефадроксил;
- Амоксициллин.
Неразрешенные препараты:
- Доксициллин;
- Тетрациклин;
- Налидиксовая кислота.
А можно ли кормить грудью, если были назначены антибиотики, о безопасности которых нет достоверных данных? Не стоит, лучше подобрать другой препарат. Благо, выбор антибактериальных препаратов сейчас очень широк.
Ангина при грудном вскармливании: чем лечить
Острый тонзиллит или ангина при грудном вскармливании – явление неприятное и требует особого лечения, так как важно правильно подобрать лекарственные средства, которые не навредят лактации и грудничку. Кормящих мам интересуют вопросы, чем лечить ангину и нужно ли прерывать кормление грудью.
Грудное вскармливание прерывают только при серьезных грибковых инфекциях. Например, при мастите. Либо при приеме опасных антибиотиков. При ангине кормящей маме нужно обязательно продолжать кормление грудью. Грудное молоко укрепит иммунитет малыша и предотвратит заражение болезнью. А чтобы обезопасить грудничка, надевайте при кормлении защитную маску.
Симптомы
Ангина гораздо сложнее обычной простуды или гриппа, поэтому важно вовремя выявить признаки заболевания и начать лечить инфекцию. Кормящей маме следует помнить, что ангину можно подхватить не только зимой. Риск заболевания существует в любое время года!
Симптомы ангины:
- Миндалины воспаляются и становятся яркого красного цвета. Возможен белый налет и гнойнички;
- Слабость и озноб;
- Температура выше 38ºС и головная боль;
- Болевые ощущения иногда чувствуются в ухе и шее;
- Лимфатические узлы под нижней челюстью воспаляются, уплотняются и болят.

Появление налета на миндалинах свидетельствует об активном развитии ангины. Как только вы обнаружили признаки заболевания, срочно обратитесь к врачу. Только специалист правильно поставит диагноз и подскажет, как лечить недуг без риска для грудничка и лактации. Не занимайтесь самолечением! Оно может привести к осложнением и только усугубит проблему.
Лекарственные средства
Существует ряд лекарств, которые не относят к антибиотикам. Такие препараты могут лечить заболевание на ранней стадии. Лечение ангины при грудном вскармливании проводят при помощи следующих средств:
- Ромазулан – раствор для приема внутрь, местного и наружного применения, помогает при заболеваниях ЛОР-органов и полости рта, снимает воспаление и лечит инфекцию. Содержит экстракт цветков аптечной ромашки;
- Септолете – пастилки для лечения инфекционных и воспалительных заболеваний горла и полости рта;
- Фарингосепт – таблетки для рассасывания, призваны лечить инфекции горла и полости рта. Безопасны при грудном вскармливании;
- Ингалипт – спрей и аэрозоль для лечения горла, содержит в составе мяту, которая может вызвать аллергию у грудничка;
- Гексорал – спрей и раствор подходит для лечения ангины, инфекционных воспалений горла и слизистой оболочки рта. При длительном приеме вызывает аллергию и нарушение вкуса;
- Тантум Верде – таблетки для рассасывания, спрей и раствор снимают жар и воспаления, не вредит грудничку и лактации.
Однако, как правило, основу лечения ангины составляют антибиотики, которые уничтожают микробов-возбудителей инфекции. Сегодня существуют антибиотики, совмещенные с грудным вскармливанием. Но в любом случае разрешить прием и назначит дозировку лекарственных средств может только доктор!
Для лечения ангины у кормящей мамы можно принимать макролиды (Сумамед и Ровамицин), пенициллины последнего поколения (Флемоксин и Амоксиклав) и цефалоспорины (Цефалексин и Цефтриаксон).
Категорически нельзя употреблять при грудном вскармливании тетрациклины и фторхинолоны! Такие препараты нарушают кроветворение у грудных детей.
Подробнее, какие антибиотики можно кормящей маме читайте по ссылке https://vskormi.ru/mama/antibiotiki-pri-grudnom-vskarmlivanii/.
Народные средства
Считается, что настои и травы не принесут вреда для малыша и лактации. Однако это не так. Некоторые растения негативно влияют на выработку молока (шалфей и мята), а многие травы вызывают аллергию у грудничка. Кроме того, такие методы далеко не всегда помогают избавиться от недуга. Учтите, что запущенная ангина приведет к развитию хронического тонзиллита и вызовет более сложные формы заболевания, при которых помочь сможет только операция на горле!
Однако можно совмещать народные средства и медикаменты. Перед приемом обязательно проконсультируйтесь с врачом! Учтите, что полоскания, компрессы и согревания эффективны при лечении простуды или гриппа, при ангине они оказывают малое воздействие. Но подобные средства облегчают боль в горле и общее состояние, очищают ротовую полость от слизи и гноя. Горло полоскают при помощи раствора воды с солью или содой, отвара ромашки, эвкалипта или календулы.
После болезни важно в течение 1-2 месяцев остерегаться переохлаждения и контактов с простуженными людьми, не нужно торопиться с закаливаниями. Инфекционное поражение миндалин значительно снижают иммунитет, поэтому важно в первое время после болезни тщательно оберегать здоровье.
как лечить ГВ, ОРВИ при кормлении грудью, список безопасных народных и медицинских препаратов
Простуда — распространенное название острых респираторных вирусных инфекцией. Проявляются они по-разному, в зависимости от того, на каком «участке» слизистых оболочек обосновался возбудитель болезни.
Риновирус поражает слизистую носа, вызывая обильное выделение слизи. Аденовирус способствует развитию боли в горле. Другие вирусы поражают верхние дыхательные пути, бронхи, в результате чего начинается кашель.
Развитие простуды у кормящей мамы вызывает множество вопросов. И самый главный — как уберечь малыша от заражения? К сожалению, единственно верного средства защиты от болезни не существует. Вы можете снизить риск заболевания, если будете придерживаться следующих рекомендаций.
- Продолжайте кормить. Кормление грудью в период болезни мамы — главный фактор безопасности малыша. С грудным молоком он получит ответную реакцию вашего организма на вирусную атаку. Продолжая кормить, вы передаете крохе свой иммунитет, что защитит его от развития ОРВИ или многократно облегчит ее течение.
- Надевайте защитную маску. По мнению педиатров, использование защитной маски не исключает вероятность заражения окружающих. Дело в том, что вирус начинает проявлять активность не с момента развития насморка или кашля, а за два дня до этого. Поэтому если мама заболела, практически однозначно можно утверждать, что и малыш уже встретился с возбудителем болезни. Однако использование мамой защитной маски снизит концентрацию вирусов в его окружении. Менять защитную повязку необходимо каждый два часа.
- Мойте руки. Передача вирусной инфекции происходит воздушно-капельным и контактным путем. Основной ее источник — слизь из носа, которую вы вытираете платочком, салфеткой. Огромное количество вирусов остается на ваших руках, поэтому прежде чем подойти к малышу, помойте их с мылом. Такой меры профилактики достаточно для исключения заражения.
В первые дни ОРВИ ухудшается самочувствие, может наблюдаться температура, головная боль, слабость. Молодой маме не обойтись без помощи близких. Попросите бабушку или других родственников помочь вам в уходе за ребенком.
Течение болезни
Организм кормящей мамы особенно подвержен заболеванию ОРВИ. Это связано с тем, что ее дыхательная система работает с повышенной нагрузкой. При этом сама болезнь опасной не является и проходит в легкой форме.
При этом сама болезнь опасной не является и проходит в легкой форме.
- Поражение вирусом. С момента заражения и до развития первых симптомов проходит 1-3 дня. Затем появляются насморк, заложенность носа, боль в горле, температура. Кашель развивается позже по причине накопления мокроты в верхних дыхательных путях.
- Иммунный ответ. Формируется на третий день с момента развития болезни. Организм начинает выработку интерферона, что облегчает состояние. На пятый день можно готовить о начале выздоровления, так как в крови появляются антитела к болезни.
- Выздоровление. Наступает на шестой — десятый день. Если к этому времени состояние не улучшилось, врачи констатируют развитие осложнений.
Каждый человек переносит простуду несколько раз в год и не всегда обращается за медицинской помощью. Но лечение ОРВИ при грудном вскармливании — случай особый. Из-за снижения иммунитета кормящая мама подвержена развитию осложнений. Могут проявиться хронические очаги инфекции. Поэтому очень важно при первых симптомах болезни обратиться к врачу и получить консультацию по лечению.
Тактика лечения простуды при ГВ
Вопрос, как лечить простуду кормящей матери, необходимо задать врачу как можно раньше. Обязательна консультация специалиста в том случае, если температура сохраняется дольше трех дней или симптомы развиваются по нарастающей, например, боль в горле усилилась, появился мучительный кашель.
Необходимо придерживаться общих рекомендаций по лечению ОРЗ при грудном вскармливании, использовать лекарственные и народные средства в домашних условиях.
- Постельный режим. Обязателен, даже если заболевание переносится легко, и ничем кроме насморка не проявляется. Важно дать организму отдохнуть в этот период, когда он борется с инфекцией. Отсутствие постельного режима обычно продлевает период выздоровления и повышает риск осложнений, в частности, бактериальных инфекций.Обильное питье. Необходимо не только при повышенной температуре тела, но и для облегчения состояния.
 В период развития вирусов в организм поступают продукты их жизнедеятельности — токсины. Они и вызывает головную боль, слабость. Потребление большого количества жидкости выводит токсины из организма и снижает их негативное воздействие. Пейте жидкость в теплом виде: некрепкий чай, морсы, компоты. Добавляйте в них малину, мед, лимон, если у ребенка нет аллергии.
В период развития вирусов в организм поступают продукты их жизнедеятельности — токсины. Они и вызывает головную боль, слабость. Потребление большого количества жидкости выводит токсины из организма и снижает их негативное воздействие. Пейте жидкость в теплом виде: некрепкий чай, морсы, компоты. Добавляйте в них малину, мед, лимон, если у ребенка нет аллергии. - Народные средства. Эффективность некоторых народных средств лечения простуды была доказана исследованиями европейских специалистов. При насморке принимайте морс из черной смородины от простуды при грудном вскармливании, он не противопоказан, даже если у ребенка аллергия. По отзывам, он снимает заложенность носа, насыщает организм витамином С. Боль в горле уменьшает чай с медом и лимоном. Прекрасным средством поддержать истощенные силы организма является нежирный куриный бульон. Он снижает интенсивность образования тучных клеток, которые вызывают самые неприятные симптомы болезни — заложенность носа, отек слизистой.
- Еда по аппетиту. При отсутствии аппетита не ешьте «через силу». Ограничьтесь легким куриным бульоном и обильным питьем. На качестве грудного молока это никак не отразится.
Тактика лечения при ОРЗ состоит в том, чтобы помочь организму справиться с инфекцией. Дополнительно можно рекомендовать симптоматические средства, которые облегчают состояние и помогают проще преодолеть болезнь.
Противовирусные средства
Существует огромный перечень противовирусных препаратов, предназначенных для борьбы с ОРЗ. Большинство из них обладают лишь психологическим эффектом, а многие запрещены к использованию в период грудного вскармливания. Не допускается применять такие средства, как «Арбидол», «Рибовирин», «Ремантадин» и другие.
Препараты гомеопатические обладают недоказанной эффективностью. К ним относятся «Афлубин», «Анаферон», «Оциллококцинум» и другие. При этом они могут провоцировать развитие аллергических реакций у ребенка, а при содержании в их составе спирта — уменьшать лактацию.
Доказанной эффективностью и безопасностью для кормящих матерей обладают лишь препараты на основе рекомбинантного альфа-интерферона человека. Это средства «Гриппферон», «Виферон». Но и их следует использовать правильно.
Только при первых симптомах болезни вирусы концентрируются на слизистых оболочках. Это вызывает чихание, отделение незначительного количества слизи из носа или покашливание.
«Через сутки вирус проникает в кровь, и оказать какое-либо воздействие на него с помощью противовирусных препаратов уже невозможно, — комментирует врач высшей категории Александр Мясников.
— Использование противовирусных средств дольше создает лишь ненужную нагрузку на организм».
Жаропонижающие препараты
При повышении температуры выше 38,5°, необходимо принимать жаропонижающие средства. Если температура ниже, и женщина хорошо ее переносит, сбивать не нужно. В период повышения температуры до 38° организм особенно эффективно борется с возбудителем болезни. Сбивая ее, мы увеличиваем тяжесть и длительность течения заболевания.
Кормящая мама может принимать жаропонижающие на основе парацетамола и ибупрофена. Желательно использовать препараты в чистом виде. Комбинированные средства, например, «ТераФлю», «Флюколд», «Фармацитрон» содержат вещества, действие которых на организм ребенка не изучено.
Принимать средства необходимо в дозировке, указанной в инструкции. Парацетамол и ибупрофен обладают доказанной безопасностью в отношении новорожденных.
Против насморка
Препараты, уменьшающие отек слизистой носа, облегчают дыхание и помогают более комфортно лечить простуду кормящей маме. Сосудосуживающие капли обладают местным действием, поэтому использовать их можно без риска для малыша.
Препараты от насморка содержат три действующих вещества.
- Нафазолин («Нафтизин», «Санорин»). Обладают минимальным периодом противотечного действия.
- Ксилометазолин («Галазолин», «Ксимилин», «Отривин»).
 Средний период действия составляет 8-10 часов.
Средний период действия составляет 8-10 часов. - Оксиметазолин («Нокспрей», «Називин», «Назол»). Максимально продолжительный срок действия среди всех сосудосуживающих препаратов до двенадцати часов.
Применять сосудосуживающие средства допускается до пяти дней. Если симптомы сохраняются, обратитесь к врачу.
От боли в горле
Местные антисептики станут хорошим решением вопроса, чем лечить простуду кормящей маме при боли в горле. Полностью безопасны полоскания готовыми растворами или приготовленными в домашних условиях. Используйте растворы «Гексорал», «Йодинол», «Хлоргесидин». Полезны полоскания раствором морской соли с парой капель йода.
Временное уменьшение боли обеспечивают таблетки для рассасывания, например, «Стрепсилс», «Себидин». Препараты в виде спреев «Каметон», «Хлорофиллипт», «Камфомен» и другие обладают местным действием и в грудное молоко не поступают.
Лечение кашля должно проводиться под контролем врача. В зависимости от стадии заболевания врач порекомендует препараты против сухого или влажного кашля. Их задача — разжижить и вывести мокроту из дыхательных путей. Препараты на основе амброксола кормящим мамам не противопоказаны.
Можно использовать отхаркивающие средства на основе природных компонентов, например, чабреца, плюща, солодки или алтея. Они представлены в продаже в виде сиропов и таблеток.
Наиболее эффективны от кашля ингаляции с аброксолом. Действующее вещество поступает исключительно на слизистую дыхательных путей и в системном кровотоке не участвует. Для процедур можно использовать бытовой небулайзер.
В вопросе, чем лечиться от простуды кормящей маме, важно внимательно следить за своим самочувствием.
При правильном лечении значительное облегчение наступает уже на третий день, но некоторые симптомы могут сохраняться до недели — десяти дней.
Если вас беспокоит кашель, длительное повышение температуры, изменение характера слизи, выделяемой из носа, необходимо обратиться к врачу, чтобы исключить опасность развития тяжелых осложнений — пневмонии, ангины, гайморита.
Источник: http://kids365.ru/prostuda-pri-gv/
Простуда у кормящей мамы
Женщина во время кормления грудью не застрахована от простуды. Заболевание опасно в этот период, поэтому необходимо сделать все для его предотвращения.
Не следует использовать обычные средства от простуды, поскольку они могут негативно повлиять на состояние здоровья малыша. Лечение простуды при грудном вскармливании должно проводиться только под наблюдением врача.
Мамочка должна сделать все для того, чтобы предотвратить заражение малыша.
Особенности протекания простуды при ГВ
ОРВИ – заболевание, с которым периодически приходилось сталкиваться каждому человеку. Оно доставляет массу неудобств:
- заложенный нос;
- сильная боль в горле;
- накопление в организме вредных компонентов;
- постоянная слабость, переходящая в недомогание.
Передача инфекции осуществляется через воздух. Для этого достаточно стоять с человеком, который чихнул. Важно оградить себя в общении с людьми в период распространения заболевания.
Кормление грудью при простуде
Малыш должен получать все необходимые для развития витамины и минералы. Кормление грудью при простуде разрешено, поскольку в нем в данный момент вырабатывается большое количество антител.
Для вирусной инфекции характерен инкубационный период, который продолжается от одного до трех дней. Простуда при грудном вскармливании начинает приобретать симптомы не сразу. За этот период вредные бактерии уже успели попасть к малышу, поскольку мать регулярно находится с ним в контакте. Ситуация даже полезна, поскольку способствует выработке антител и укреплению иммунной системы.
Кормящей маме не следует прекращать кормление. Антитела вырабатываются в организме мамы и способствуют устранению инфекции в дальнейшем. В противном случае при взрослении малыш будет выздоравливать при инфицировании дольше обычного.
Кормящим мамам разрешается пить только те препараты, которые не могут негативным образом повлиять на качество грудного молока.
В противном случае целесообразно давать малышу искусственный вариант пищи.
Дополнительно женщине рекомендуется регулярно производить сцеживание. В таком случае удастся сохранить лактацию после окончания болезни. Если у мамы есть замороженное молоко, то в этот период допускается его использовать.
В период инфицирования тяжелого заболевания его можно использовать в качестве основного источника питания.
Принципы лечения простудных болезней
Допускается устранение заболевания самостоятельно только в том случае, если оно находится в легкой форме. Кормящей маме следует немедленно обратиться к врачу в том случае, если улучшение состояния в течение трех дней нет.
Советуем почитать:Что можно кормящей маме от температуры
Необходимо в обязательном порядке вызвать врача, если женщине не удается сбить температуру самостоятельно. При приеме антибиотиков обязательно проверяется их совместимость с кормлением, ведь оно передается через грудное молоко.
Важно производить увлажнение слизистой оболочки носа не только себе, но и малышу. Антитела содержатся в слизи, однако полностью исчезают из нее, если она пересыхает. Женщина должна пить много жидкости. Она способствует улучшению состояния и не допускает возникновение интоксикации.
Следует пить лекарства, с помощью которых понижается температура. Их прием допускается в том случае, если градусник показал свыше 38 градусов. В противном случае от них не будет никакой пользы. Организм в состоянии самостоятельно бороться с вирусами на первом этапе заражения.
Лекарство принимать следует в той дозировке, которую назначил лечащий врач. В противном случае увеличивается риск нанесения вреда организму ребенка. Передозировка опасна, поэтому перед использованием необходимо внимательно ознакомиться с инструкцией.
Допустимые лекарственные препараты
Кормящей маме можно использовать следующие лекарственные препараты без консультации у врача:
- Быстро побороть симптомы простуды помогает Парацетамол.

- Для устранения отечности носового канала следует использовать капли, выполненные на основе морской соли.
- Допускается использовать также Амброксол и Лазолван.
- Если у женщины наблюдается сильная заложенность носа, то допускается применять Фармазолин, Тизин и Назолин.
- Пиносол — препарат, который сделан из трав. Он показал отличный эффект в борьбе с воспалением слизистой оболочки носа.
Какие лекарственные препараты нельзя использовать ни в коем случае:
- Все средства, которые в своем составе имеют бромгексин.
- Арбидол и Ремантадин приводят к нарушению работы желудочно-кишечного тракта. Эти компоненты достаточно часто приводят к аллергии в неокрепшем детском организме.
- Увеличивается вероятность появления аллергии при приеме Иммунала и Афлубина. Поэтому от препаратов рекомендуют отказаться в период кормления грудью.
- На сегодняшний день не было получено никаких данных о влиянии на организм малыша Фервекса, Терафлю и Колдрекса.
Народная медицина
Во время простуды лучше всего лечиться препаратами, которые были произведены на основе лекарственных трав. Народные средства помогут мамочке побороть симптомы и не скажутся негативно на состоянии ребенка. Для этого важно предварительно получить консультацию у своего лечащего врача и оценить риски от процедуры.
Вылечить простуду можно посредством использования следующих действенных средств:
- На ногах человека находится большое количество рецепторов. При простуде рекомендуется регулярно делать для них ванночки. Дополнительно женщина должна следить за тем, чтобы они постоянно были в тепле. Для этого необходимо использовать теплые носки или ванночки.
- Для быстрой реабилитация женщина должна много отдыхать и хорошо спать. В таком случае удастся свести к минимуму вероятность появления осложнений.
- Положительное воздействие на организм оказывает чай с малиной или лимоном. Дополнительно рекомендуется включить в свой рацион морс из клюквы.
Эти напитки допускается пить только в том случае, если вы уверены в отсутствии аллергии на них.
Опасное лечение
Допускается пить только те средства и препараты, которые не смогут помешать женщине кормить свое чадо. От следующих методов следует отказаться в обязательном порядке:
- Производить кипячение грудного молока, поскольку в результате процесса убиваются практически все полезные компоненты. Вместе с этим исчезают и полезные свойства.
- Не допускается пить алкоголь.
- Мамочка должна следить за своим питанием внимательно и ни в коем случае не голодать.
Профилактические мероприятия
В послеродовой период у каждой женщины фиксируется снижение уровня иммунитета. Для того, чтобы избежать заражения, следует выполнять следующие простые правила:
- отказаться от посещения людных мест;
- посещение больницы только в Дни здорового ребенка;
- минимизировать вероятность переохлаждений;
- позаботиться о том, чтобы в доме или квартире была нормальная температура воздуха и влажность;
- нормализовать режим сна и отдыха.
Эти простые правила позволят мамочке сохранить свое здоровье и не заболеть даже в период эпидемии. Если женщина ощущает первые симптомы, то ей необходимо больше отдыхать и носить специальную повязку. В таком случае удастся избежать заражения малыша.
Отзывы
Любовь, 35 лет К сожалению, моему малышу было только два месяца, когда у меня сильно повысилась температура. В этот период недопустимо применять лекарственные препараты. Я несколько раз в день пила малиновый чай. В течение двух суток температура спала, и я снова чувствовала себя хорошо.
Маргарита, 23 года Во время кормления грудью мне врач приписал Амброксол. Я долго сомневалась, а стоит ли его принимать (очень боялась навредить ребенку). Однако педиатр уверила меня в необходимости. Всего за три дня мое самочувствие улучшилось. У малыша не было аллергии.
Источник: https://floragaz.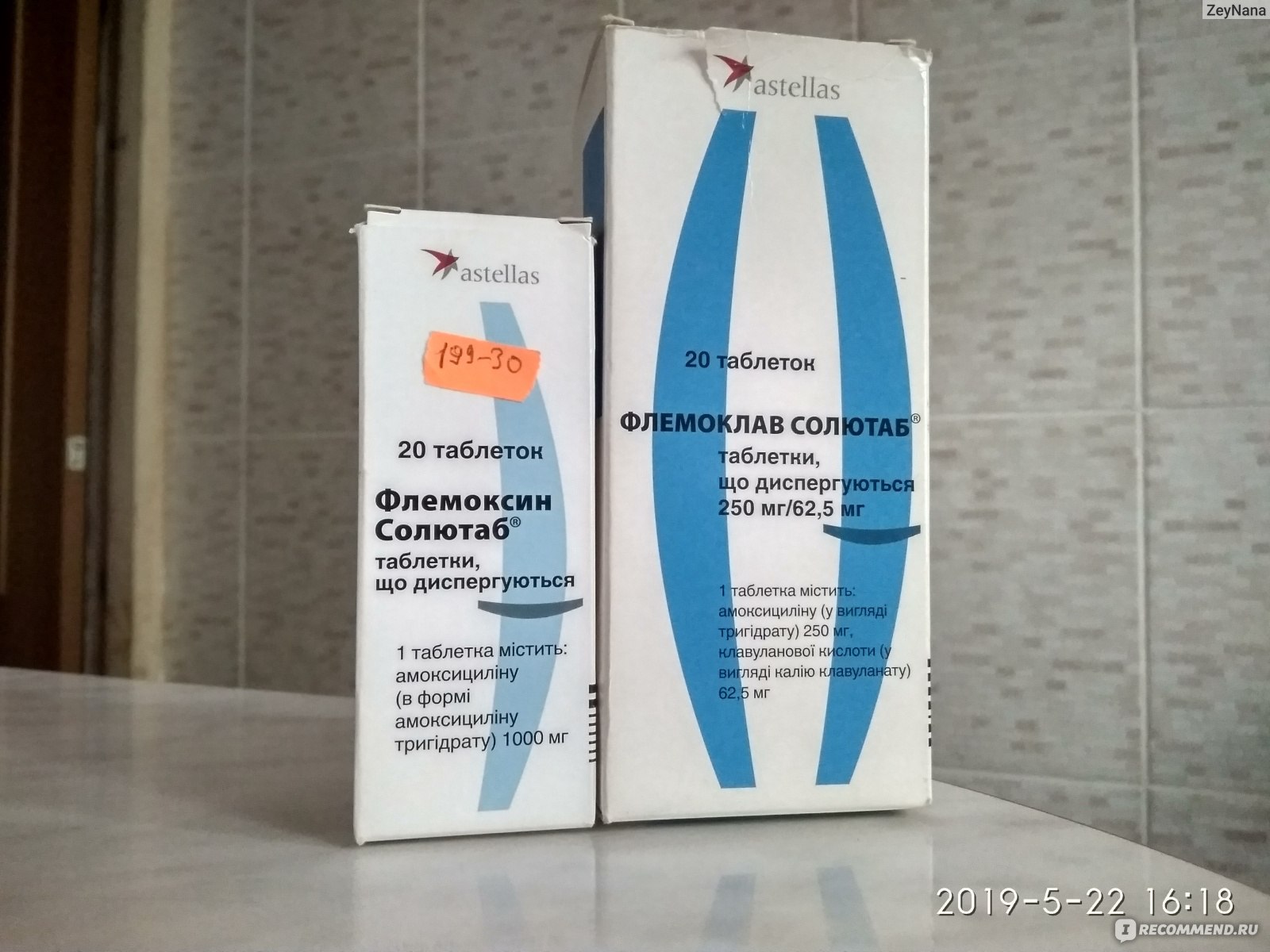 ru/mamam/prostuda-kormyashchey-mamy
ru/mamam/prostuda-kormyashchey-mamy
Чем можно лечить простуду при кормлении грудью
Вынашивание и рождение долгожданного малыша – это очень важный период в жизни любой женщины. На протяжении многих месяцев – во время ожидания ребёнка, во время кормления его грудным молоком – женщина вынуждена себе во многом отказывать. В это время ей противопоказаны некоторые продукты и напитки, а также приём многих лекарств. Но что же делать, если появилась ОРВИ у кормящей мамы?
Простуда – это заболевание, которое вызвано либо переохлаждением в холодное время года, либо начинается после общения с заболевшими родственниками или знакомыми. Любой человек обычно знает, как лечить ОРВИ (острая респираторная вирусная инфекция), но не все женщины точно знают, как лечить простуду при лактации.
Симптомы ОРВИ начинают проявляться у каждого по-разному. Но обычно начинается насморк, головная боль, слезотечение, чихание, повышение температуры тела, кашель. Если появилась ОРВИ у кормящей мамы, первое, что нужно сделать кормящей матери, это защитить новорожденного от ОРВИ. Это очень важно, потому что у младенцев ещё очень слабо развита иммунная система.
Как маме не заразить грудного ребенка ОРВИ
Во-первых, не отказывайтесь от грудного вскармливания. Если вы прекратите кормить грудным молоком при ОРВИ, это будет сильным стрессом для него, и у малыша быстрее активизируется свой иммунитет.
Это произойдет, потому что вместе с грудным молоком он получит антитела из материнского организма, который в данный момент борется с инфекцией. После этого ребёнок сможет сам быстрее бороться с ОРВИ.
Во-вторых, всё время пользуйтесь медицинской маской или самодельной марлевой повязкой. Она должна закрывать одновременно рот и нос при ОРВИ у кормящей мамы.
Маску надо обязательно менять каждые два часа, а самодельную марлевую повязку стирать и утюжить. Возможно, что новорожденный уже подхватил вирус, потому что симптомы ОРВИ проявляются, когда человек уже заболел.
Медицинская маска поможет снизить концентрацию вируса у младенца.
В-третьих, усильте меры гигиены насколько это возможно. Старайтесь чаще проветривать квартиру, мыть пол, протирать пыль и мыть руки с мылом. На руках собирается больше всего вредоносных микроорганизмов, вызывающих ОРВИ.
Как проходит течение острого вирусного респираторного заболевания (ОРВИ)
Острое вирусное респираторное заболевание проходит в три этапа. Сначала вирус попадает воздушно-капельным путём в организм. В течение двух-трёх дней вирус атакует организм, и уже после этого появляются первые симптомы – слезотечение, насморк, заложенность носа, повышение температуры тела, першение в горле, в носовой полости, в горле скапливается мокрота, которая приводит к кашлю.
Затем иммунная система начинает активно работать – в крови появляются антитела к вирусу.
Обычно на это хватает двух-трёх дней. На седьмой день симптомы обычно исчезают, и человек выздоравливает. Если заболевание длится больше десяти дней, значит, иммунная система недостаточно хорошо поработала, и начали развиваться осложнения.
У кормящей матери и без того ослабленный иммунитет, потому что очень много энергии тратится на производство грудного молока. Из-за этого могут развиваться различные осложнения. И не все лекарства можно принимать женщине во время лечения простуды при лактации. Поэтому при первых симптомах инфекции обязательно обращайтесь к доктору.
При первых симптомах ОРВИ кормящая женщина должна обратиться к врачу. Только доктор должен указать, чем можно лечить простуду при кормлении грудью.
Бывает, что симптомы начинают усиливаться – появляется сильный кашель, держится высокая температура тела в течение нескольких дней. Это говорит о том, что начались осложнения.
Кормящей матери ни к чему эти осложнения, поэтому к лечению нужно приступить сразу. Как нужно лечиться от простуды при ГВ?
Во-первых, придерживайтесь постельного режима при малейших признаках ОРВИ. В самом начале заболевания обычно сильно хочется спать. Попросите близких, родственников приглядеть за малышом, а сами отдохните.
В самом начале заболевания обычно сильно хочется спать. Попросите близких, родственников приглядеть за малышом, а сами отдохните.
Во-вторых, пейте намного больше жидкости.
Именно жидкость снижает повышенную температуру тела, ускоряет обмен веществ во время болезни, снижает воздействие на организм вредных токсинов, которые образуются как результат влияния инфекции.
Пить нужно и чистую негазированную воду, и тёплый чай, и компот, и морс, и молоко. В чай хорошо добавить мёд, лимон, кроме чая можно приготовить отвар трав. Здесь, главное, чтобы у новорожденного не проявилась аллергия.
В-третьих, используйте для лечения простуды при лактации народные рецепты. Они очень хорошо зарекомендовали себя и проверены временем.
Например, чай с мёдом и лимоном хорошо снимает воспаление со слизистой оболочки горла, а в напитке из ягод чёрной смородины содержится очень много витамина С, который помогает организму бороться с инфекцией. Также морс из чёрной смородины или чай из листьев чёрной смородины помогает вылечить насморк.
Во время болезни хорошо поддерживает организм куриный бульон. Он не только питает организм, сильно не нагружая желудок, но и снимает отёки и заложенность слизистой носа.
В-четвёртых, во время простуды постарайтесь не заставлять себя есть, если аппетита нет. Это одна из защитных реакций организма. С пустым желудком ему будет легче справляться с инфекцией.
Организм сам всегда справляется с острым респираторным вирусным заболеванием. А наша задача – постараться облегчить симптомы течения заболевания.
Боремся с вирусами при грудном вскармливании
В последнее время благодаря рекламе противовирусные средства стали очень популярными. Их активно покупают и применяют и в качестве профилактики, и во время лечения ОРВИ. Но существуют разные группы противовирусных лекарств.
Но существуют разные группы противовирусных лекарств.
Независимые эксперты уверены, что большинство противовирусных препаратов имеют эффект плацебо (действуют психологически), а их воздействие никак не было подтверждено клинически.
Лечить простуду при лактации такими противовирусными средствами, как «Арбидол», «Рибовирин», «Ремантадин» запрещено.
К противовирусным средствам также относят гомеопатические лекарства. Их воздействие на организм тоже полностью не исследовано. Кроме этого такие препараты часто вызывают аллергию у новорождённого, а также у них в составе присутствует спирт, который способен снизить лактацию.
Единственные противовирусные лекарства, которые способны лечить простуду при лактации, это препараты, которые в своей основе имеют человеческий рекомбинантный альфа-интерферон.
К ним относятся «Виферон» и «Гриппферон». Обычно это капли, которые надо закапывать при первых признаках простуды. Но к этому моменту заражение уже произошло, и вирус проник в кровь.
Поэтому воздействие противовирусных лекарств будет уже бессмысленным.
Снижаем высокую температуру при грудном вскармливании
Повышение температуры при любом заболевании – это защитная реакция организма. И происходит это, потому что при повышенной температуре многие вредоносные микроорганизмы погибают.
Именно поэтому сразу сбивать повышенную температуру тела не нужно. Жаропонижающие лекарства надо начинать пить, если температура тела достигла отметки 38,5.
Если стараться снижать температуру тела, не дожидаясь такого значения, заболевание будет идти намного дольше и примет затяжную форму.
Существует два вида жаропонижающих препаратов, которые разрешены при лактации – на основе ибупрофена и на основе парацетамола. Они точно полностью безопасны для новорожденных. Если в лекарстве смешаны эти два ингредиента, лучше их не принимать, потому что неизвестно, как они воздействуют на малыша. К комбинированным лекарствам относятся «Фармацитрон», «Флюколд», «ТераФлю».
Лечим насморк и заложенность носа при грудном вскармливании
Один из неприятных симптомов простуды – это заложенность носа и насморк. Для снятия этих симптомов можно воспользоваться сосудосуживающими каплями для носа. Не забывайте, что такие капли можно применять не дольше, чем пять дней. Они никак не действуют на ребёнка, потому что в кровь матери не попадают.
Существует три активных компонента, на основе которых созданы капли от насморка. Это – нафазолин («Нафтизин», «Санорин»). У них самое короткое по длительности воздействие на слизистую носа.
Ксилометазолин («Галазолин», «Ксимилин», «Отривин»). Среднее время воздействия – около десяти часов. И оксиметазолин («Нокспрей», «Називин», «Назол»).
Самое продолжительное время воздействия на слизистую носа.
Лечим боль в горле при грудном вскармливании
Лечение горла при грудном вскармливании лучше проводить местным воздействие антисептиков, потому что в этом случае активные ингредиенты лекарства наверняка не попадут малышу через грудное молоко.
С болью в горле хорошо справляются антисептические растворы для полоскания.
Их можно приготовить самостоятельно (половину чайной ложки морской соли растворите в стакане кипяченой воды и добавьте каплю йода) или купить в аптеке – «Гексорал», «Йодинол», «Хлоргесидин».
Быстро смягчают горло таблетки для рассасывания «Стрепсилс» и «Себидин». А также аэрозоли «Ингалипт», «Каметон», «Хлорофиллипт», «Камфомен».
Лечим кашель при грудном вскармливании
Кашель может быть сухим или влажным. Только доктор должен определить лечение для кормящей матери. Обычно он предлагает лекарства на основе амброксола.
Очень хорошо спасают от кашля ингаляции, которые можно проводить при помощи небулайзера.
Для этого аппарата можно купить специальные растворы в аптеке («Декасан» или «Мирамистин»), либо приготовить их самим, например, физиологический раствор. Амброксол также используют как раствор для ингаляций.
Хорошо помогают таблетки от кашля. Многие таблетки от кашля, например, «Мукалтин», основаны на природных ингредиентах. В таблетках от кашля также используют экстракты плюща, чабреца и алтея. Эти же компоненты находятся и в лекарственных сиропах от кашля.
Лекарства от кашля, в которых содержится корень солодки, не рекомендуют принимать кормящим матерям.
Эти лекарства от кашля сначала действуют на больное горло, смягчая его и делая кашель влажным. Влажный кашель уже лечить легче, потому что мокрота быстрее отходит из горла и бронхов.
Не забывайте, при появлении любых признаков простуды в первую очередь обратиться к доктору.
Источник: http://ritty.ru/health/chem-mozhno-lechit-prostudu-pri-kormlenii-grud-yu/
Орви при грудном вскармливании: что делать маме?
мать и дитя, беременность и роды Орви при грудном вскармливании: что делать маме?
ОРВИ при грудном вскармливании – это всегда большая проблема для молодой мамы. При первых признаках простуды она начинается сильно переживать по поводу того, стоит ли ей продолжать кормление грудью, безопасно ли молоко для ее малыша, не заразит ли она его при таком близком контакте?
Каковы основные причины простуды у кормящей мамы?
ОРВИ при грудном вскармливании могут возникнуть по следующим причинам:
- Беременность, роды и послеродовый период, кормление грудью – это состояния, которые сопровождаются снижением иммунитета. Ребенок в прямом смысле слова высасывает из мамы все витамины и минеральные вещества. Поэтому простудные болезни могут просто одолевать женщину в этот непростой этап в ее жизни.
- Хроническая усталость, недосыпание, невнимание к своему здоровью. У молодой мамы столько хлопот с малышом, что на себя у нее практически не остается свободного времени и сил. Появление легкого кашля и насморка она может попросту не заметить.
- Частая потребность посещать поликлинику, где происходят контакты с другими детьми. Хорошо, если визиты к врачу осуществляются только в здоровые дни, однако даже и в этом случае вероятность встретить кашляющего ребенка достаточно велика.
Как влияет ОРВИ кормящей мамы на ребенка?
Если первой простудной болезнью заболеет мама, а не малыш, то это может быть лучший из сценариев. Дело в том, что сразу же после внедрения микроба, организм человека начинает вырабатывать к нему антитела – защитные клетки, которые борются с конкретным возбудителем.
Эти антитела сразу же проникают в грудное молоко и с ним передаются ребенку. И он становится в какой то мере защищен от инфекционного заболевания, которое одолело его маму.
Поэтому, если женщина простыла – лучший способ защитить малыша, это продолжать кормление грудью в прежнем режиме, а может даже и чаще.
Основные правила кормления грудью при ОРВИ у мамы
Главное правило кормления грудью – это продолжать кормление грудью! Однако при этом нужно соблюдать определенные меры, которые снизят вероятность инфицирования малыша.
- Во время кормления следует надевать на лицо повязку, чтобы снизить риск передачи инфекции воздушно-капельным путем.
- Почаще проветривать комнаты и попросить родных ежедневно делать влажную уборку в квартире.
- По возможности спать отдельно от ребенка, и еще лучше у другой комнате, если таковая имеется. Попросите папу взять на себя инициативу по уходу за малышом в ночное время, и приносить его к вам только на кормление.
- При улучшении состояния – больше времени проводить на свежем воздухе. Это будет на пользу и малышу и маме.
Лечение ОРВИ у кормящей мамы
Во время ОРВИ кормящей маме следует обязательно вызвать врача, чтобы он определился с диагнозом и вовремя выявил возможные бактериальные осложнения, которые потребуют применение антибиотиков.
Обсудите с доктором возможность приема тех или иных лекарств. Не следует принимать их самостоятельно, так как они могут оказать действие на ребенка.
Из жаропонижающих кормящая мама может использовать лишь те препараты, которые разрешены для применения у детей – ибупрофен и парацетамол.
Источник: https://MedAboutMe.ru/mat-i-ditya/publikacii/stati/beremennost_i_rody/orvi_pri_grudnom_vskarmlivanii_chto_delat_mame/
Лекарства от простуды при грудном вскармливании: чем лечить, что можно, средства, что пить, профилактика, таблтетки
Кормящие женщины наиболее подвержены простудным заболеваниям. В этот период встает проблема – кормить ребенка грудью или нет, и есть ли риск для здоровья малыша.
Простудные заболевания возникают из-за вирусной инфекции. Они проходят в среднем за десять дней и достаточно легко лечатся дома. Но в случае грудного вскармливания все обстоит гораздо сложнее, так как некоторые лекарства, принимаемые мамой, могут навредить ребенку.
Первые признаки
Вирусные инфекции попадают в организм через верхние дыхательные пути. В период грудного вскармливания женщины могут очень легко заболеть острыми респираторными заболеваниями. Это связано с тем, что при лактации требуется много кислорода, и органы дыхания испытывают сильную нагрузку.
С момента, когда вирусная инфекция попадает в организм женщины до возникновения самого заболевания, может пройти три дня.
И ребенок через молоко уже успевает получить вирус, антитела к нему и особые ферменты, которые позволяют вырабатывать собственные антитела, и защиту иммунитета от осложнений.
Когда женщина обнаружила, что заболела, у малыша уже либо развился иммунитет к этому возбудителю, либо он заболел.
Первые признаки простудного заболевания:
Простудные заболевания в среднем проходят за десять дней, но не следует относиться к ним с пренебрежением, поскольку могут развиться осложнения или обострятся хронические заболевания.
Когда женщина, кормящая грудью, обнаружила у себя первые признаки простуды, ей следует придерживаться следующих правил:
- Не нужно отлучать ребенка от груди, даже если он уже заболел. В противном случае иммунитет малыша ослабнет, и заболевание пройдет гораздо тяжелее и дольше.
- Следует кормить ребенка естественным путем, чтобы у него выработались антитела к вирусу. Не нужно сцеживать молоко.
- Кипятить грудное молоко не стоит, поскольку при нагревании оно теряет свои свойства и полезные вещества.
- Через молоко матери ребенок получит нужные лекарства.
Особенности лечения и профилактики
Во время простуды при грудном вскармливании женщина должна помнить, что самое главное – это безопасность для малыша. Вылечит простудное заболевание можно с помощью медикаментозных препаратов и средств народной медицины.
Как лечить медикаментозно – какие препараты можно принимать будущим мамам
Кормление грудью разрешается, если женщина принимает только натуральные препараты. Одним из таких лекарств является Лизобакт. В его состав входит лизоцим, который является природным антисептиком и помогает бороться с вирусами, грибками и микробами, а также пиридоксин, который способствует усиленной работе лизоцима.
Если простуда сопровождается повышением температуры (выше тридцати восьми с половиной градусов), то врачи рекомендуют наиболее безопасный для кормящих мам препарат Парацетамол.
Устранить кашель, насморк, боли в горле помогут симптоматические препараты. Они активируют и укрепляют иммунитет, борются с неприятными симптомами простуды. В эту группу относятся следующие лекарственные препараты:
- Лазолван – препарат от кашля, способствующий выходу мокроты.
- Растительные лекарственные препараты, в состав которых входят анис, корень солодки, тимьян и так далее (Доктор МОМ, Бронхикум).
- Для облегчения дыхания подойдут такие капли как, например, Називин, Нафтизин и так далее. Но пользоваться ими можно максимум пять дней.
- Снять воспаление и убить микробов в слизистой оболочке носа помогут капли Пиносол, в состав которых входят растительные компоненты и масла.
- Спреи, содержащие морскую соль, например, Аквамарис, увлажняют раздраженную слизистую оболочку носа и способствуют наилучшему отхождению слизистого содержимого.
- Для устранения боли в горле подойдут препараты местного действия (Гексорал, Хлоргексидин, раствор Люголя).
- Противовирусные препараты для борьбы с инфекцией (Гриппферон).
При кормлении грудью женщинам категорически нельзя использовать лекарственные препараты, в состав которых входит бромгексин.
Во время лечения простудных заболеваний следует пить как можно больше жидкости, поскольку вода нужна для подержания увлажнения слизистой оболочки носоглотки и для разжижения мокроты. Следует помнить, что лекарства должны приниматься только с разрешения лечащего врача. Ни в коем случае нельзя превышать дозу препарата.
Народная медицина при грудном вскармливании
Рассмотрим самые эффективные народные средства для лечения простуды:
- Напиток из молока, куриного яйца, меда и сливочного масла. Подогревают два стакана молока, добавляют к нему одно яйцо и по одной чайной ложке меда и масла. Все перемешивают и пьют перед сном.
- Смешают полстакана теплой воды с пятью каплями йода, пьют. После этого рекомендуется разжевать один зубчик чеснока.
- В носки можно насыпать горчицу в виде порошка.
- Запекают в духовке луковицу, принимают ее в любом количестве до полного исчезновения простудного заболевания.
- Черная редька с сахаром. Редьку измельчают на небольшие кусочки, посыпают сахаром. Запекают в духовке в течение двух часов. Процеживают и пьют по одной столовой ложке пять раз в день.
- Чеснок и мед. Чеснок мелко крошат, смешивают с равным количеством меда. Принимают смесь перед сном, запивая водой.
- Ингаляция с чесноком и медом. Процедура проводится в течение пятнадцати минут. После этого рекомендуется закутаться одеялом и выпить чай с медом.
- Ингаляции над паром вареной картошки.
- Ингаляции над заваренными листьями эвкалипта.
- Полоскание горла настоем чабреца. Смешивают одну столовую ложку чабреца и настаивают в течение часа.
- Полоскание горла водой с яблочным уксусом (одна столовая ложка уксуса на стакан воды).
- Чаи из липы, малины, ромашки, мяты с медом и лимоном.
Какой риск для грудничка
Стопроцентной защиты ребенка от простуды обеспечить нельзя. Но можно снизить риски, если придерживаться простых рекомендаций:
- Не стоит отказываться от кормления грудью. С молоком малыш получает иммунитет, который поможет ему бороться с вирусными инфекциями.
- Следует надевать защитную маску, которая не даст вирусам распространяться по воздуху. Менять ее нужно через два часа.
- Следует регулярно мыть руки. На руках скапливается много вирусов, поэтому перед тем, как прикоснуться к ребенку, нужно вымыть их с мылом.
Если при простуде в период грудного вскармливания изолировать ребенка от груди, то болеть он будет намного дольше. Очень опасно лишать материнского молока недоношенных детей, поскольку их иммунитет плохо развит, и могут развиться серьезные осложнения.
Некоторые препараты очень опасны для маленьких детей:
- Анальгин может вызвать анафилактический шок.
- Фенобарбитал нарушает работу почек, печени, нервной системы.
- Кодеин провоцирует запоры.
- Тетрациклин, сульфаниламид вызывают кровотечения.
- Макролиды опасны дисбактериозом.
Рекомендации по уходу за больной
- В течение суток рекомендуется постоянное пребывание в тепле и покое.
- Тот, кто ухаживает за больной, должен надевать маску.
- В комнате должна поддерживаться оптимальная температура (примерно двадцать градусов).
- В квартире должна быть спокойная обстановка (без громких разговоров, телевизора).
- Пища должна быть легкой. Кушать нужно пять-шесть раз в день небольшими порциями.
- Нужно пить как можно больше чистой теплой воды, морса, чая с травами.
Причины кашля без простуды: сердце, ЖКТ, неврологические расстройства, психосоматика
Выводы
Простуда во время кормления грудью – достаточно неприятное явление.
Чтобы избежать неприятных последствий для себя и для ребенка, женщина должна своевременно начать лечение и продолжать грудное вскармливание, а также проводить профилактику заболеваний.
Опасность простуд в это время заключается в возможных осложнениях. Недолеченное острое респираторное заболевание может спровоцировать развитие заболеваний легких, бронхов, ЛОР-органов и так далее.
Во время кормления грудью нельзя принимать лекарства, которые токсичны и оказывают влияние на лактацию, могут вызывать аллергическую реакцию у ребенка. Следует помнить, что даже безопасные для кормящих мам препараты могут вызвать нежелательные последствия.
Наиболее безопасное лечение в период лактации – это ингаляции. Они могут проводится достаточно долго, а их эффективность не уступает лекарственным препаратам.
Другие рецепты народной медицины нужно применять осторожно, поскольку некоторые компоненты (мед, малина, чеснок, лук и так далее) могут вызвать аллергию у ребенка.
Источник: https://drLOR.online/zabolevaniya/orvi/prostuda/kakie-lekarstva-razresheny-vo-vremya-grudnogo-vskarmlivaniya.html
Чем лечить простуду при грудном вскармливании
Кормящая мама особенно подвержена простуде
Никто не застрахован от простуды и, к сожалению, кормящая мама в том числе. Наряду с плохим самочувствием, слабостью, головной болью, температурой ее начинают одолевать мучительные сомнения и размышления: кормить или не кормить малыша грудью? Как правильно кормить, чтоб ребенок не заразился? Какова вероятность заражения крохи через мамино молоко?
Выявление и течение простуды у кормящей мамы
Заболевание человека простудой происходит через верхние дыхательные пути. Кормящая мама особенно подвержена ОРЗ, так как ее органы дыхания работают с постоянной нагрузкой, ведь для выработки молока требуется немало кислорода.
От проникновения вируса в организм до развития заболевания проходит примерно от суток до трех.
Поэтому ребенок еще до визуального выявления простуды уже получил вместе с молоком возбудитель болезни, антитела к нему, специальные ферменты этого возбудителя для выработки своих антител, а также полную иммунную защиту от возможных осложнений. Ко времени обнаружения болезни у мамы, ребенок или уже болен, или активно иммунизирован.
Признаки заболевания простудой у кормящей мамы:
- Слабость
- Повышенная температура
- Насморк или заложенность носа
- Болезненность горла
- Чихание, кашель
- Иногда заложенность или шум в ушах
Обычно простуда длится не больше 10 дней. Но пренебрегать ею нельзя, так как существует вероятность осложнений и обострений хронических заболеваний.
Еще два десятка лет назад лечение простуды при кормлении грудью предписывало мгновенную изоляцию мамы от малыша и прерывание грудного вскармливания. К счастью, опубликованный в 1989 году Бюллетень ВОЗ «Кормление детей первого года жизни: физиологические основы» опроверг этот сложившийся стереотип.
Правила поведения во время простуды при кормлении грудью
В настоящий момент врачи рекомендуют придерживаться следующих правил при обнаружении простуды у кормящей мамы:
- Не пытайтесь отлучить от груди ни здорового, ни уже заболевшего ребенка. Это мгновенно скажется на понижении его иммунитета. А болезнь примет тяжелый характер и задержится гораздо дольше
- Кормите естественным путем, сцеживать нет необходимости
- В кипячении грудное молоко не нуждается совсем. Этим вы лишите его многих питательных и в данном случае лечебных свойств
- Все необходимые малышу лекарственные средства во время болезни мамы он получит через ее молоко
Это важно знать! Как правило, инфицирование крохи микроорганизмами, переданными ему с молоком от болеющей матери, играет большую роль в формировании его иммунитета. В каждый следующий раз ребенок будет справляться с болезнью гораздо легче или не заболевать вовсе.
Средства лечения простуды при кормлении грудью
У лечения простуды при кормлении грудью есть один главный принцип: безопасность для ребенка. Возможны два варианта лечения: при помощи лекарственных средств и народными рецептами.
Лекарственные средства при лечении простуды у кормящей мамы
Если у кормящей мамы держится высокая температура, которую она плохо переносит, то повышенные градусы нуждаются в снижении. Самым безопасным лекарством врачи считают Парацетамол. Если в вашей домашней аптечке ничего подобного не нашлось, то однократно разрешается принять любое подходящее для этого средство.
Для лечения насморка, кашля и больного горла примите симптоматические средства, действие которых направлено на снижение интоксикации и активации защитных сил организма. Не забывайте в процессе лечения как можно больше пить. Это предотвратит высыхание слизистой носа и горла, поспособствует разжижению мокроты и потоотделению.
- Уменьшить кашель поможет отхаркивающее средство, типа Амброксола (он же Лазолван)
- Также очень эффективны растительные препараты на основе аниса, корня солодки, подорожника, тимьяна и пр. Например, Бронхикум, Грудной эликсир, Геделикс, Доктор МОМ
- Абсолютно противопоказаны кормящим мамам те лекарства, в состав которых входит бромгексин
- Дыхание облегчат Нафазолин (он же Нафтизин), Оксиметазолин (Називин), Тетризолин (Тизин). Использовать каждый из них можно не больше 3-5 дней!
- Противовоспалительное и противомикробное действие окажут масленые капли Пиносол. В их состав входят вещества растительного происхождения
- Увлажнят слизистую носа, разжижат слизь и улучшат ее отхождение во время насморка спреи Аквамарис и Солин, сделанные на основе морской воды
- Боль в горле помогут излечить противомикробные средства местного действия, типа Гексорала, Йодинола, Хлоргексидина
- Смазать слизистую оболочку глотки можно раствором Люголя
Избавиться от вирусных инфекций помогут противовирусные средства. Например, Гриппферон. Он совместим с лактацией, и не дает побочных эффектов.
Никогда нельзя:
- принимать лекарства бездумно
- превышать рекомендованную дозу
При выборе химических препаратов внимательно читайте инструкцию к каждому из них. Там обязательно указывается разрешено или запрещено принимать их в период лактации.
Не лишней будет и консультация с лечащим врачом.
Народные средства для лечения простуды у кормящей мамы
Многие мамы опасаются принимать лекарственные препараты, даже если они разрешены, и стараются пользоваться во время лечения исключительно народными методами. Часть из них по эффективности не уступает промышленным средствам.
Приведем самые популярные:
- При подозрении на простуду подогрейте 0,5 литра молока, добавьте 1 свежее куриное яйцо, 1 ч.л. меда и 1 ч.л. сливочного масла. Все тщательно перемешайте. Выпейте на ночь
- Размешайте в половине стакана кипяченой воды 5 капель йода. Примите эту смесь. Затем разжуйте зубчик чеснока
- Насыпьте в носки порошок горчицы
- Испеките в духовке репчатый лук и ешьте его без ограничения до окончания простуды
- Нарежьте маленькими дольками черную редьку, посыпьте сахаром и запеките в духовке 2 часа. Процедите. Пейте по 1 ст.л. до 5 раз в день и обязательно перед сном
- Перед сном примите смесь из мелко нарезанного чеснока и меда (пропорция 1:1). Запейте чистой теплой водой
- Сделайте в течение 15 минут чесночно-медовую ингаляцию. После нее желательно лечь в постель и выпить чай с малиной и медом
- Подышите над паром отваренного картофеля в мундире. Не забудьте при этом тщательно укутаться
- Подышите над заваренными листьями березы или эвкалипта
- Сделайте ингаляцию на основе настоя цветков аптечной ромашки (15 гр), календулы (10 гр) и стакана кипятка
- Прополощите горло несколько раз в день настоем чабреца (1 ст. л. травы на стакан кипятка, настаивать 1 час)
- Раз в час можно полоскать горло и смесью яблочного уксуса с водой (1 ст.л. на стакан)
- Подогрейте на водяной бане 0,5 стакана растительного масла, добавьте туда 4 мелко нарезанные дольки чеснока, 1 головку лука. Дайте постоять смеси в течение следующих 2 часов, затем процедите и смажьте нос. Данный метод эффективен и как профилактика от простуды
- Пейте чай из липы, малины и др. растений. Подслащивайте медом. Добавляйте лимон
Простуда при грудном вскармливании – крайне неприятный эпизод. Однако она обязательно пройдет без последствий, если вы во время начнете лечение и не бросите кормить грудью своего малыша без очень серьезных на то оснований.
Источник: https://www.baby.ru/blogs/post/152087670-50917001/
Простуда при грудном вскармливании
В осенний период, когда погода резко меняется, нередко возникает простуда, которая не обходит стороной и кормящих мам. Зачастую она застает молодую женщину врасплох, и самочувствие оставляет желать лучшего.
При простуде всегда беспокоит вопрос о том, как не заразить ребенка и можно ли кормить грудью, если женщина сама болеет, чем можно лечиться, чтобы не навредить лактации и здоровью ребенка препаратами.
Простуда – это собирательное понятие, характеризующее группу вирусных и микробных инфекций, объединенных общими, сходными проявлениями. Обычно при простуде возникают воспалительные поражения в области носа и горла, может быть общее недомогание и лихорадка.
В медицине простуду обычно называют терминами ОРВИ (острые респираторные вирусные инфекции) или ОРЗ (острые респираторные заболевания).
На сегодня известно более 200 респираторных вирусов и несколько десятков микробных инфекций. Они могут поражать кормящую маму, вызывая у нее неприятные симптомы и приводя к нарушению общего состояния и самочувствия.
Простуда во время кормления грудью зачастую не сильно отличается от проявлений обычных ОРВИ. Симптомы возникают в период от нескольких часов до нескольких суток с момента заражения, при этом заразной кормящая мама может быть несколько дней с начала заболевания.
Обычно простуда при грудном вскармливании проявляется в таких симптомах, как:
- зуд и сухость в носу, частое чихание
- охриплость голоса, раздражение и першение горла
- сухой или влажный кашель
- ломота в мышцах и суставах
- общее недомогание, слабость, сонливость
- повышение температуры от незначительных до высоких цифр
- выделения из носа прозрачного, жидкого и обильного характера с загустеванием, корками
- боли в горле при глотании, дискомфорт в горле
- резь в глазах, слезотечение, светобоязнь.
При тех или иных видах вирусных инфекций сочетание симптомов может быть различным, а проявления от слегка выраженных до сильных, приносящих женщине существенный дискомфорт.
Простуда во время лактации опасна еще и тем, что организм женщины еще полностью не восстановился после родов, работает с напряжением и иммунитет еще не полноценно функционирует.
Это может грозить осложнениями, если простуду игнорировать или лечить неправильно. Кроме того, кормящие мамы переживают при простуде за малыша и его здоровье.
Простуда при грудном вскармливании: как не заразить малыша
- При развитии простуды при грудном вскармливании у матери, всегда возникает вопрос о том, можно ли продолжать кормление малыша.
- По мнению врачей и специалистов по лактации, это делать необходимо, соблюдая все меры предосторожности и активно леча простуду.
- Грудное молоко мамы – это лучшее средство для ребенка и для профилактики простуды.
- При развитии ОРВИ у мамы ребенок вместе с нею, скорее всего, тоже получит вирусы, но за счет антител грудного молока он либо совсем не заболеет, либо перенесет простуду быстро и легко.
- Поэтому, категорически запрещено отлучать от груди ребенка в период простуды мамы, чтобы это не снижало его иммунитета и не повышало его шансы на развитие простуды.
- Нередко при простуде мамы пытаются носить маску, изолировать ребенка от себя максимально, но это меры неэффективные, маска защищает только полчаса с момента ее надевания, далее ее нужно менять или кипятить (если это марлевая повязка).
- Кроме того, находясь в одном доме, болеющая женщина волей неволей контактирует с ребенком и передает ему часть вирусов.
- Поэтому, стоит часто и активно кормить ребенка, чтобы передавать ему антитела, а также проводить все меры профилактики простуды и активно лечиться препаратами и методами, совместимыми с грудным вскармливанием.
Простуда в период грудного вскармливания: как лечиться?
Простуда при лактации требует особого подхода в лечении, чтобы оно было эффективным для мамы и безопасным для ребенка. Во многих случаях активно применяется местная терапия и народные методы лечения, однако, при таких подходах проявления простуды сохраняются дольше, чем при классической терапии.
Лучше всего, если лечением простуды у кормящей мамы будет заниматься врач, который подберет и пропишет все необходимые и безопасные препараты, в том числе и травы, и народные средства.
Сегодня на прилавках аптек продается много препаратов от простуды, но далеко не все они показаны для кормящих мам и безопасны для детей. Запрещено принимать такие препараты как аспирин, терафлю, флюколд, колдрекс и аналогичные.
Простуда в период лактации требует тщательного выбора препаратов с преимущественно местным действием и низким проникновением их в грудное молоко.
Методы лечения кормящихПри боли в горле необходимо активно устранить воспаление и болезнетворные объекты, его вызывающие.
Для этих целей применяют местные антисептики – спрей мирамистина, гексорал, пастилки стрепсилс, раствор люголя, спрей тантум-верде и другие местные препараты. Они оказывают обезболивающее, антисептическое и противовоспалительное действие.
Препараты от кашля стоит подбирать только с врачом, так как некоторые даже растительные препараты могут повлиять на лактацию и ребенка. При сухом кашле для отхаркивания и разжижения мокроты применяют лазолван, амброксол, доктор мом, гербион.
Также можно применять препараты растительного происхождения – геделикс, бронхикум, грудной эликсир.
Запрещено применять кормящим препараты с бромгексином, он может проникать в грудное молоко и давать осложнения у малыша.
При кашле важно пить много жидкости, щелочное питье, проводить ингаляции, что помогает в разжижении и выведении мокроты из бронхов. Осторожно нужно относиться к чаю с малиной, лимоном и медом, они могут быть сильными аллергенами.
При насморке стоит также внимательно отнестись к выбору препаратов – сосудосуживающие капли и спреи запрещено применять дольше трех дней, наиболее безопасными будут растительные препараты – пиносол, доктор мом.
Важно промывать и увлажнять полость носа такими препаратами как салин, аквалор, аквамарис, морская вода. При сильной заложенности с отечностью поможет спрей виброцил, а также сосудосуживающие препараты – снуп, тизин, назол.
Препараты для приема внутрь при грудном вскармливании
При наличии общего недомогания и лихорадки, при повышении температуры более 38.5 градуса, может потребоваться прием жаропонижающих средств. Самыми безопасными для кормящих мам считаются препараты парацетамола и ибупрофена.
При хорошей переносимости температуру до 38.0-38.5 сбивать не стоит, это помощь организму в борьбе с вирусами. При необходимости приема жаропонижающих стоит начать с парацетамола, либо применить физические методы охлаждения – обильный прием жидкости, обтирание влажной губкой. При неэффективности парацетамола можно применять ибупрофен.
Применение при простуде антибиотиков самостоятельно запрещено. Они должны назначаться только врачом и только по строгим показаниям (ангина, бронхиты, отиты).
Запрещены при кормлении грудью некоторые группы антибиотиков (тетрациклины, гентамицин) и сульфаниламиды.
Остальные антибиотики назначают короткими курсами и под контролем врача.
Простуда на губе при грудном вскармливании
Отдельным вариантом недомогания становится простуда на губе при грудном вскармливании. Это обострение герпесной инфекции, опасной в плане передачи ее ребенку.
- Поэтому, при появлении герпеса на губах необходима активная местная противовирусная терапия – ацикловир, зовиракс, и соблюдение строжайших мер личной гигиены.
- Герпес передается со слюной при контактах – запрещено целовать ребенка, облизывать его ложки и соски.
- При тяжелом течении герпесной инфекции с общим недомоганием и лихорадкой, необходимо обсудить с врачом возможности системной терапии ацикловиром.
Источник: http://www.mapapama.ru/children/gv/prostuda-pri-grudnom-vskarmlivanii
| ЛЕЧЕНИЕ ЗУБОВ | |
| Лечение зубов | сдача крови разрешена через 24 часа после лечения, если нет осложнений |
| Удаление зуба | сдача крови разрешена через 1 неделю после удаления |
| Воспаление прикорневых тканей зуба, воспаление десен | сдача крови разрешена через 2 недели после выздоровления |
| Стоматит (воспаление ротовой полости) | сдача крови разрешена через 2 недели после выздоровления |
| Амбулаторные стоматологические операции | сдача крови разрешена через 1 месяц после операции |
| ЗАБОЛЕВАНИЯ ОРГАНОВ ДЫХАНИЯ | |
| Бронхит | сдача крови разрешена через 3 недели после выздоровления |
| Бронхиальная астма | сдача крови запрещена |
| Простуда (насморк, кашель, боль в горле) | сдача крови разрешена через 2 недели после выздоровления |
| Грипп | сдача крови разрешена через 2 недели после выздоровления |
| Воспаление легких | сдача крови разрешена через 6 месяцев после выздоровления |
| (Только) насморк | сдача крови разрешена через 1 неделю после выздоровления |
| Гайморит | сдача крови разрешена через 1 месяц после выздоровления |
| Воспаление миндалин, ангина | сдача крови разрешена через 1 месяц после выздоровления |
| Туберкулез | сдача крови разрешена через 2 года после признания врачом выздоровления |
| ОПУХОЛИ | |
| Доброкачественная опухоль | сдача крови разрешена после выздоровления, решается индивидуально |
| Злокачественная опухоль | сдача крови запрещена |
| ЗАБОЛЕВАНИЯ МОЧЕПОЛОВЫХ ОРГАНОВ | |
| Простатит | сдача крови разрешена через 1 месяц после выздоровления |
| Цистит без лихорадки | сдача крови разрешена через 2 недели после выздоровления |
| Цистит с лихорадкой (больничное лечение) | сдача крови разрешена через 3 месяца после выздоровления |
| Воспаление яичников и придатков | сдача крови разрешена через 1 месяц после выздоровления |
| Воспаление почечной лоханки | сдача крови разрешена через 12 месяцев после выздоровления, при необходимости мнение лечащего врача |
| ЗАБОЛЕВАНИЯ УХА | |
| Негнойный отит | сдача крови разрешена через 2 недели после выздоровления |
| Гнойный отит | сдача крови разрешена через 1 месяц после выздоровления |
| КОЖНЫЕ ЗАБОЛЕВАНИЯ | |
| Острая аллергическая сыпь | сдача крови разрешена после исчезновения сыпи |
| Акне | в случае лечения Роаккутаном сдача крови разрешена через 1 месяц после окончания лечения |
| Атопический дерматит | сдача крови разрешена в случае легкого течения и если в месте пункции отсутствует сыпь |
| Экзема | если в месте пункции вены имеется сыпь, сдача крови не разрешена |
| Псориаз | сдача крови запрещена |
| Удаление родимого пятна, папиллом | сдача крови разрешена через 2 недели после операции |
| ИНФЕКЦИОННЫЕ ЗАБОЛЕВАНИЯ | |
| Боррелиоз | сдача крови разрешена через 1 месяц после выздоровления |
| Клещевой энцефалит | сдача крови разрешена через 1 год после выздоровления |
| Заболевание гепатитом А | сдача крови разрешена через 1 год после выздоровления |
| Заболевание гепатитом B | сдача крови запрещена |
| Заболевание гепатитом C | сдача крови запрещена |
| Сексуальный контакт с лицом, перенесшим гепатит В или С или носителем маркеров вируса | сдача крови запрещена; если после последнего сексуального контакта прошло 4 месяцев, то сдача крови разрешена при негативном результате тестов |
| Бытовой домашний контакт с больным гепатитом | сдача крови запрещена в течение 4 месяцев после последнего контакта |
| Герпес Зостер (опоясывающий лишай) | сдача крови разрешена через 2 недели после выздоровления |
| Простой герпес | сдача крови разрешена через 1 неделю после выздоровления |
| ВИЧ (СПИД) | сдача крови запрещена |
| Сексуальный контакт с ВИЧ-позитивным лицом | сдача крови запрещена; если после последнего сексуального контакта прошло 12 месяцев, то сдача крови разрешена при негативном результате тестов |
| Носительство вируса папилломы | разрешена, если человек оставлен под наблюдением и не нуждается в лечении; в случае лечения решение принимает врач донора в индивидуальном порядке |
| Микоплазменная инфекция | сдача крови разрешена через 4 месяца после выздоровления |
| Токсоплазмоз | сдача крови разрешена через 6 месяцев после выздоровления |
| Туберкулез | сдача крови разрешена через 2 года после признания врачом выздоровления |
| ОПЕРАЦИИ И ТРАВМЫ | |
| ОПЕРАЦИИ | |
| Удаление аппендикса Удаление миндалин Удаление желчного пузыря Операции на носу и придаточных пазухах носа Операции на глазах (за искл. лазера) Операции на позвоночнике Операции на суставах Эндоскопические операции | сдача крови разрешена через 4 месяца после операции |
| Частичное удаление желудка или толстого кишечника | сдача крови запрещена |
| Гинекологические операции Открытые операции в брюшной полости | сдача крови разрешена через 6 месяцев после операции, если нет связанных с болезнью противопоказаний |
| Лазерная операция на глазах | сдача крови разрешена через 1 месяц после операции |
| Множественные травмы | сдача крови разрешена через 1 год после выздоровления |
| Удаление родимого пятна, папиллом | сдача крови разрешена через 2 недели после операции |
| ПЕРЕЛОМЫ КОСТЕЙ | |
| Домашнее лечение: — одиночные переломы конечностей, — переломы пястных костей и костей стопы, — переломы ребер | сдача крови разрешена через 2 месяцев после выздоровления |
| Больничное лечение | сдача крови разрешена через 4 месяца после выздоровления |
| ОГРАНИЧЕНИЯ, СВЯЗАННЫЕ С ПУТЕШЕСТВИЯМИ | |
| Лица, находившиеся в районе распространения вируса западно-нильской лихорадки (США, Мексика, Канада, ЕС и соседние государства, районы см. ЗДЕСЬ) | сдача крови разрешена через 28 дней после отъезда из района, где постоянно наблюдается передача вируса людям; ограничение действует для путешествий в ЕС и соседние страны в период с июня по ноябрь, в США и Мексику — круглый год |
| Лица, находившиеся в районе распространения малярии (районы см. ЗДЕСЬ) | сдача крови разрешена через 12 месяцев после отъезда из района |
| БЕРЕМЕННОСТЬ И ПОСЛЕРОДОВЫЙ ПЕРИОД | |
| Аборт | сдача крови разрешена через 6 месяцев после аборта |
| Беременность | сдача крови запрещена |
| Кормление грудью | в период грудного вскармливания сдача крови запрещена |
| Роды | сдача крови разрешена через 6 месяцев после родов |
| ЛЕКАРСТВЕННЫЕ ПРЕПАРАТЫ | |
| Обезболивающие (аспирин, ибупрофен и др.) | сдача крови разрешена, если было принято не более 1-2 таблеток в случае легкого недомогания и если нет иных противопоказаний |
| Курс антибиотиков | сдача крови разрешена через 2 недели после завершения курса лечения, если нет иных противопоказаний |
| Противозачаточные препараты | сдача крови разрешена |
| Заместительная гормональная терапия у женщин в переходном возрасте | сдача крови разрешена |
| Антидепрессанты | кровь можно сдавать через 1 неделю после окончания приема лекарства |
| Роаккутан, аккутан | сдача крови разрешена через 1 неделю после окончания приема лекарства |
| Лекарства от нарушений сердечной деятельности | сдача крови запрещена |
| Сердечные гликозиды | сдача крови запрещена |
| Гормональные препараты | сдача крови разрешена через 1 месяц после окончания приема лекарства |
| Гормоны роста | сдача крови запрещена |
| Лекарства, принимаемые при повышенном уровне холестерина | возможность сдачи крови решается индивидуально |
| Лекарства, принимаемые при высоком кровяном давлении | сдача крови запрещена |
| Радиоактивный йод | сдача крови разрешена через 1 год после окончания приема лекарства |
| Применение препаратов золота | сдача крови запрещена |
| Легкие снотворные, успокоительные | сдача крови разрешена |
| Лекарства, принимаемые при повышенной кислотности желудка | сдача крови разрешена, если нет других противопоказаний |
| Слабительные | сдача крови разрешена |
| Лекарства от тошноты и рвоты | сдача крови разрешена |
| Лекарства, применяемые при сахарном диабете | сдача крови запрещена |
| Рентген-контрастные вещества (содержащие йод) | сдача крови разрешена через 2 недели после окончания приема лекарства, если нет других противопоказаний |
| Пероральные противогрибковые препараты | сдача крови разрешена через 1 месяц после окончания приема лекарства |
| Лекарства от эпилепсии | сдача крови запрещена, в случае вылеченной эпилепсии решается индивидуально |
| ЗАБОЛЕВАНИЯ ОРГАНОВ ПИЩЕВАРЕНИЯ | |
| Гастрит | сдача крови разрешена через 1 месяц после выздоровления |
| Острая язва желудка и 12-перстной кишки | сдача крови разрешена через 6 месяцев после выздоровления |
| Хроническая язва желудка и 12-перстной кишки | сдача крови запрещена |
| Острый холецистит | сдача крови разрешена через 1 месяц после выздоровления |
| Хронический холецистит | сдача крови запрещена |
| РАССТРОЙСТВА ВНУТРЕННЕЙ СЕКРЕЦИИ И ОБМЕНА ВЕЩЕСТВ | |
| Недостаточность функции щитовидной железы | проконсультироваться с врачом Центра крови, в случае некоторых форм недостаточности функции щитовидной железы сдача крови может быть разрешена |
| Сахарный диабет | сдача крови запрещена |
| КИШЕЧНЫЕ ИНФЕКЦИИ | |
| Легкая диарея | сдача крови разрешена через 1 неделю после выздоровления |
| Дизентерия | сдача крови разрешена через 1 месяц после выздоровления |
| Сальмонеллез | кровь можно сдавать через 2 недели после выздоровления и при негативных результатах контрольных анализов |
| ЗАБОЛЕВАНИЯ, ПЕРЕДАЮЩИЕСЯ ПОЛОВЫМ ПУТЕМ | |
| Генитальный герпес | сдача крови разрешена через 4 месяца после выздоровления при первичном заражении; при повторном обострении заболевания сдача крови разрешена через 2 недели после выздоровления |
| Гонорея | сдача крови разрешена через 4 месяца после выздоровления |
| Хламидиоз | сдача крови разрешена через 4 месяца после выздоровления |
| Кондилома | сдача крови разрешена через 4 месяца после выздоровления |
| Микоплазменная инфекция | сдача крови разрешена через 4 месяца после выздоровления |
| Сифилис | сдача крови запрещена |
| Уреаплазма | сдача крови разрешена через 4 месяца после выздоровления |
| ВАКЦИНИРОВАНИЕ | |
| БЦЖ, желтая лихорадка, краснуха, корь, свинка, полиомиелит (перорально), ослабленная вакцина брюшного тифа, ослабленная вакцина холеры | сдача крови разрешается через 4 недели после вакцинации, если донор здоров |
| Вирусный гепатит В | сдача крови разрешается через 1 недели после вакцинации, если донор здоров |
| Холера, брюшной тиф (вакцина из умерщвленных бактерий) | сдача крови разрешена, если донор здоров |
| Дифтерия, столбняк вирусный гепатит А клещевой энцефалит вирус папилломы | сдача крови разрешена, если донор здоров |
| Грипп, полиомиелит (укол), японский энцефалит | сдача крови разрешена, если донор здоров |
| Рак шейки матки (вакцина HPV) | сдача крови разрешена, если донор здоров |
| Бешенство | сдача крови разрешена, если донор здоров. В случае укуса животным, зараженным бешенством, сдача крови запрещена в течение 1 года |
| ЗАБОЛЕВАНИЯ ОРГАНОВ КРОВООБРАЩЕНИЯ | |
| Гипертоническая болезнь | сдача крови запрещена |
| Миокардит | сдача крови разрешена через 6 месяца после выздоровления |
| Инфаркт миокарда | сдача крови запрещена |
| Повторный венозный тромбоз | сдача крови запрещена |
| БОЛЕЗНЕННЫЕ СОСТОЯНИЯ, СВЯЗАННЫЕ С КРОВЬЮ, КРОВЕТВОРЕНИЕМ И ИММУННЫМИ МЕХАНИЗМАМИ | |
| Хроническая анемия | сдача крови запрещена |
| Аутоиммунные заболевания (ревматоидный артрит, склеродермия, системная красная волчанка, псориаз и пр.) | сдача крови запрещена |
| ОГРАНИЧЕНИЯ, СВЯЗАННЫЕ С ИНЫМИ ПРИЧИНАМИ | |
| Менструация | сдача крови запрещена во время менструации и в течение 3 дней после ее окончания |
| Пирсинг кожи и слизистых, татуировка | сдача крови разрешена через 4 месяца после пирсинга/татуирования |
| Иглотерапия | в случае повторно используемых игл сдача крови разрешена через 4 месяца после иглотерапии |
| Укус клеща | сдача крови разрешена через 2 месяца после укуса |
| Контакт поврежденной кожи или слизистой с чужой кровью (также и у половых партнёров) | сдача крови разрешена через 4 месяца после последнего контакта |
Тонзиллит — ПроМедицина Уфа
Тонзиллит — это инфекционное заболевание, поражающее одну ли несколько миндалин, чаще небных, вызванное бактериальной или вирусной инфекцией. Основным симптомом тонзиллита является боль в горле.
Тонзиллит является одним из самых распространенных инфекционных заболеваний верхних дыхательных путей.
Различают хронический и острый тонзиллит. Последний чаще называют ангиной.
Причины
Миндалины являются одной из важнейших составляющих иммунной системы человека. Их предназначение состоит в том, чтобы не пропускать внутрь организма человека инфекции и вирусы. Но иногда и сами миндалины становятся жертвами патологической деятельность микроорганизмов. В данном случае чаще всего речь идет о гемолитическом стрептококке, реже о вирусах, других видах стрептококка, хламидиях, микоплазме.
Что касается острого тонзиллита, то он может возникнуть изолировано, а может развиться из хронической формы болезни, если человек не получает соответствующего лечения. Заражение при тонзиллите происходит обычно происходит через воздушно-капельный путь, реже – через пищевой. Этому способствует ослабленный иммунитет, наличие любого вирусного заболевания или простуды.
В некоторых случаях возможно самозаражение. Подобная ситуация может произойти, если в организме присутствует источник инфекции, например, кариес, пародонтоз, этмоидит, или гайморит.
Симптомы
При остром тонзиллите возникают следующие симптомы: боль в горле при глотании, повышение температуры до 40 градусов), покраснение и увеличение миндалин, гнойные образования на миндалинах (гнойные пробки), болезненность и увеличение лимфоузлов (лимфаденопатия), головные боли, общая слабость.
Симптомы хронического тонзиллита: дискомфорт и боль при глотании, сухость, саднение и першение в горле, кашель, неприятный запах изо рта, повышенная утомляемость, снижение работоспособности, периодическое незначительное повышение температуры, бессонница, снижение аппетита, боль в шейных лимфатических узлах.
Диагностика
Основное исследование при тонзиллите — фарингоскопия. Катаральная ангина определяется по гиперемии и отечности миндалин. На фарингоскопии при фолликулярной ангине заметен разлитой воспалительный процесс, имеются признаки инфильтрации, отечности, нагноения фолликулов миндалин или уже вскрывшихся эрозий.
При лакунарной ангине на фарингоскопическом исследовании видны участки с бело-желтым налетом, которые сливаются в пленки, покрывающие все миндалины.
Вирусные ангины во время фарингоскопии диагностируются по характерным гиперемированным пузырькам на миндалинах, задней стенки глотки, дужках и язычке, которые через 2-3 дня от начала болезни лопаются и быстро заживают без образования рубцов.
Кроме фарингоскопии, понадобится анализ крови, а также бактериологическое исследование мазка, взятого из ротоглотки.
Лечение
Острый тонзиллит в большинстве своем требует госпитализации больного в инфекционный стационар. Лечение данного заболевания должен проводить врач.
Поскольку данное заболевание очень заразно, больного изолируют от окружающих в бокс инфекционного стационара или, если лечение проводится все же на дому, то в отдельную комнату. На острый период заболевания рекомендуется постельный режим, щадящая диета, обильное теплое питье.
Лечение тонзиллита антибиотиками проводится обязательно курсом – препарат отменяют через 3–5 дней после нормализации температуры тела.Обычно используют антибиотики широкого спектра действия.
Рекомендуются анальгетические обезболивающие, противовоспалительные леденцы, полоскания и обработка области миндалин антисептиками.
При выраженном отеке миндалин назначаются антигистаминные средства, при высокой температуре – жаропонижающие.
В терапии хронического воспаления миндалин ключевым моментом является адекватное лечение хронических очагов инфекции и других болезней, на фоне которых оно обостряется.
При хроническом тонзиллите показаны природные «лекарства», повышающие защитные силы организма: режим дня, сбалансированное питание, здоровый сон, регулярная физическая активность, прием витаминов, курортно-климатические факторы.
В лечении хронического тонзиллита важная роль отводится и физиотерапии:
- УВЧ, лазер на подчелюстную область;
- УФ-облучение на область миндалин и региональных лимфоузлов;
- ультразвуковые аэрозоли;
- лечебные грязи в виде аппликаций на область лимфоузлов.
Любая из этих процедур в идеале должна быть проведена курсом в 10-15 сеансов.
В случае тяжелой формы заболевания выполняется хирургическая операция по удалению небных миндалин – тонзиллэктомия. Операция проводится только в стадии стойкой ремиссии заболевания и при отсутствии противопоказаний к ней.
Как выглядит ангина признаки
Автор admin На чтение 18 мин. Просмотров 2 Опубликовано
Как выглядит ангина
Ангина или тонзиллит — это острое воспаление глоточных лимфоидных образований (в т.ч. миндалин неба). Болезнь имеет код по МКБ JO3. Существует несколько разновидностей ангины, которые отличаются друг от друга этиологией и внешними признаками.
Как выглядит катаральная ангина
Катаральный тип считается наиболее легкой формой тонзиллита. При правильно подобранной терапии полное выздоровление наступает через 7 суток.
Характерными признаками катарального тонзиллита считаются:
Также при катаральной ангине увеличиваются лимфоузлы.
Как выглядит лакунарная ангина
Этот тонзиллит выражается в достаточно сильном проявлении воспаления. Основной патологический очаг при лакунарной ангине образуется именно в лакунах миндалин, отсюда и название. Для заболевания характерно развитие лимфогистиоцитарных инфильтратов с некротическими участками. Как правило, инфекция затрагивает не только миндалины, но и заднюю часть глотки.
Целостность эпителия нарушается, он слущивается и поднимается наверх на поверхность лимфоидных образований вместе с лейкоцитами, лимфоцитами, колониями бактерий и кристаллами холестерина. Этот налет образуется на обеих миндалинах и достаточно легко убирается шпателем. Чаще всего они образуются в виде островков с желтоватым содержимым.
При диагностическом осмотре наблюдается краснота в гортани и отечность тканей. Миндалины набухают. Параллельно с этим увеличиваются шейные лимфоузлы и углочелюстные. Появляется неприятный запах из ротовой полости.
Как выглядит фолликулярная ангина
При фолликулярном тонзиллите центр воспаления находится в фолликулах миндалин. Именно в них продуцируется гной, просвечивающийся через слизистую. Миндалины будто бы усыпаны небольшими желто-белыми островками. Дальше на них образуются обширные участки, покрытые светлым фибринозным налетом с пузырьками, это вызвано активным выделением фибрина. Внутри пузырьков находится гной.
Иногда фибринозные пленки соединяются друг с другом, образуя так называемый сливной налет. При наличии сопутствующих заболеваний со стороны кровеносной системы в горле может наблюдаться увеличение лимфатических сосудов и неярко выраженный тромбоз тонзиллярных вен. При сниженном иммунитете гнойники могут даже прорваться в глотку.
Как выглядит флегмонозная ангина
При флегмонозном тонзиллите центр воспаления локализуется в самой миндалине и околоминдаликовой клетчатке. Она считается наиболее тяжелой формой тонзиллита. Чаще всего это заболевание затрагивает только одну миндалину. Флегмонозной ангиной практически не болеют дети младше 6 лет.
Для этой болезни характерны следующие признаки:
Миндалина смещена книзу и слегка к середине. В горле начинает образовываться инфильтрат, выдающийся в сторону ротоглотки. Изо рта больного чувствуется неприятный зловонный запах.
При отсутствии своевременного лечения может развиться паратонзиллярный абсцесс (флегмона). Миндалины отекают и становятся ярко-красными. Чаще всего абсцесс затем вскрывается через одну из крипт миндалин самостоятельно. Если абсцесс вскрывается без хирургического вмешательства, поначалу образуется свищ, который в дальнейшем рубцуется.
Как выглядит грибковая ангина
Эту ангину еще называют кандидозная потому, что она образуется из-за патогенной деятельности грибка Candida. Для заболевания характерно наличие в зеве творожистого бледно-желтого или белого налета, легко снимающегося обычным шпателем. После этого на миндалинах появляются небольшие кровоточащие ранки.
Через какое-то время после очистки горла налет возникает вновь. Без соответствующей терапии при хорошем иммунитете налет может приобрести сероватый окрас. Это говорит о том, что организм активно борется с заболеванием.
При ослабленном иммунитете этот налет приобретает коричневый оттенок с алыми субстратами. Это свидетельствует о том, что грибок проник в железистую ткань миндалин.
Как выглядит герпесная ангина
Характерный признак герпесного тонзиллита: наличие на миндалинах пузырьков с красной кровянистой жидкостью в самом начале болезни. Если эти пузырьки задеть шпателем или едой, они станут лопаться. Чаще всего высыпания локализуются на миндалинах, небе и задней стенке глотки.
Герпесный тонзиллит сопровождается сильной болью в горле. После заживления поверхность миндалин становится розоватой.
Как выглядит язвенно-пленчатая ангина
Для этого типа тонзиллита характерно наличие на миндалинах сероватого или светло-желтого налета, который практически невозможно снять шпателем. Островки высыпаний имеют округлую форму. Ротоглотка краснеет. Небные дужки увеличиваются и нависают над входом в зев.
Поверхность пленки окружена характерным воспаленным ободком. Если все-таки удалить пленочный налет, можно увидеть инфицированную поверхность с небольшими округлыми язвочками желтоватого оттенка.
Иногда язвы перекидываются на десны, надкостницу и даже язык. При этом может наблюдаться разрыхление слизистой.
Как выглядит гангренозная ангина
Гангренозный тонзиллит — атипичная форма ангины, которая по-другому называется заболеванием Симановского-Венсана. Болезнь протекает с односторонним поражением миндалин. Изо рта пациента идет неприятный гнилостный запах. В большинстве случаев при гангренозной ангине увеличивается слюноотделение.
На слизистой миндалин обнаруживаются островки налета разного размера зеленоватого или серо-желтого оттенков. В некоторых случаях налет исчезает, открывая кровоточащую язву.
Как выглядит аллергическая ангина
Эта форма ангины развивается под влиянием аллергенов. У пациента краснеют миндалины, отекает язычок на задней глоточной стенке. У больного наблюдаются признаки удушья и болезненность при проглатывании. На гиперемированных небных миндалинах образуется белесый гнойный налет.
Видео
На видео рассказывается о симптомах ангины, показаны изображения тонзиллита, объясняются главные отличия между разными видами заболевания.
Прогноз
Если человек не знает, какая именно у него ангина, ему требуется произвести не только визуальный осмотр, но и дифференциальную лабораторную диагностику. Только в этом случае будет точно установлен диагноз и выбрано адекватное лечение.
Источник
Острый тонзиллит (ангина)
Острым тонзиллитом (ангиной) называют инфекционное заболевание, при котором происходит воспаление миндалин.
У человека имеется лимфоидное кольцо в глотке, образованное несколькими миндалинами, но ангине подвергаются преимущественно небные миндалины.
Ангиной называть острый тонзиллит все же некорректно, поскольку в мировой практике термином «ангина» обозначают стенокардию («angina pectoris»).
Можно выделить следующие основные причины возникновения острого тонзиллита:
Наиболее распространенным возбудителем среди бактерий является стрептококк, значительно реже стафилококки, пневмококки, атипичные бактерии.
Любая вирусная инфекция респираторного тракта может привести к развитию тонзиллита.
Способствуют появлению заболевания следующие факторы:
Распространение возбудителей заболевания среди взрослого населения происходит воздушно-капельным путем (во время кашля или чихания), очень редко контактно-бытовым.
При контактно-бытовой передаче распространение происходит при пользовании общей посудой, предметами обихода, при несоблюдении правил личной гигиены.
Острые тонзиллиты разделяются по клиническим проявлениям:
После заражения и до момента появления клинических признаков тонзиллита (инкубационный период) может пройти от нескольких часов до трех суток.
Клинические симптомы острого тонзиллита зависят от вида тонзиллита.
Признаки катарального острого тонзиллита
Так, при катаральном виде острого тонзиллита развивается неглубокое поражение слизистых миндалин.
Вначале у больного проявляются признаки интоксикации, но интоксикационный синдром слабо выражен. Для интоксикации характерны такие симптомы:
Бывает и катаральный тонзиллит без повышения температуры.
Местные симптомы появляются несколько позже:
Налетов при катаральном воспалении на миндалинах нет. Катаральный тонзиллит вызывают чаще всего вирусы, иногда он может являться ранними проявлениями других форм.
Данный вид острого тонзиллита отличается благоприятным и более легким течением. Помимо признаков самого заболевания, при катаральном тонзиллите могут быть признаки вирусного поражения соседних органов:
Через три дня процесс идет на спад, либо он переходит в другую, более серьезную, форму тонзиллита.
Признаки лакунарного и фолликулярного тонзиллитов (гнойная ангина)
Лакунарный и фолликулярный тонзиллит являются гнойными видами ангины, они развиваются при бактериальных инфекциях.
Оба вида начинаются с выраженного интоксикационного синдрома:
Присоединяются местные изменения:
Длительность клинических проявлений этих двух форм обычно составляет до 7-10 дней.
Язвенно-пленчатая форма тонзиллита
Язвенно-пленчатый тонзиллит не вызывает нарушения общего состояния организма. Отличительным моментом является наличие налетов сероватого цвета, при снятии которых имеются язвенные поражения слизистой миндалин.
При появлении признаков острого тонзиллита необходимо обязательно обратиться к участковому врачу, либо к врачу отоларингологу.
Самолечением заниматься не нужно, это может привести к развитию осложнений или к переходу тонзиллита в хроническую форму.
Диагноз устанавливается на основании характерных жалоб, анамнеза заболевания, и конечно данных осмотра.
Врач проводит фарингоскопию – осмотр ротовой полости и глотки, при котором обнаруживает местные изменения.
Проводится мазок со слизистых миндалин для определения возбудителя заболевания, и для подбора препаратов для лечения воспалительного процесса. Определяется, к каким препаратам чувствителен возбудитель.
Обязательно при остром тонзиллите проводится взятие мазка с миндалин для исключения дифтерии.
В общем анализе крови могут быть воспалительные изменения – ускорение СОЭ, лейкоцитоз.
Важно! Данный раздел написан в соответствии с Федеральным стандартом первичной медико-санитарной помощи при остром тонзиллите
Лечение острого тонзиллита должно проводиться строго под контролем врача.
Существуют общие рекомендации во время лечения:
Жаропонижающие препараты должны приниматься при температуре 38.5 и более градусов. Назначаются следующие препараты:
Обязательно проводится этиотропная терапия (направленная на возбудителя заболевания).
При вирусной этиологии острого тонзиллита применяются противовирусные препараты, однако, в научной среде до сих пор ведутся интенсивные споры об эффективности подобных препаратов. Противники противовирусной терапии небезосновательно утверждают, что ее действие носит незначительный эффект. В данный момент наиболее популярны следующие противовирусные препараты:
Антибиотики при остром тонзиллите
Антибактериальные препараты принимаются обязательно при гнойных (бактериальных) формах тонзиллита. Антибиотики назначаются с широким спектром антибактериального действия:
Дозировка, кратность и длительность приема определяются только лечащим врачом.
Обычно курс антибактериального лечения составляет около десяти дней, но не менее семи.
Для снятия отечности миндалин применяются антигистаминные средства:
Обязательно проводится местная терапия при остром тонзиллите
Для полосканий горла используют:
Полоскания можно проводить каждые 1,5-2 часа, чередуя несколько средств.
После процедуры не пить в течение 30 минут.
Орошение слизистых миндалин проводят:
Таблетки для рассасывания и леденцы оказывают не только противовоспалительное действие, но и обезболивающее:
Терапия острого тонзиллита должна быть комплексной, тогда выздоровление наступает намного быстрее.
Обязательно соблюдение курса лечения.
Удаление миндалин при остром тонзиллите не проводится. Оно может быть, только если у больного возникает осложнение острого тонзиллита – паратонзиллярный отек или затруднение дыхания из-за значительных размеров миндалин.
Но для оперативного лечения также есть противопоказания:
Осложнения острого тонзиллита делят на местные и общие.
К местным осложнениям относятся:
К общим осложнениям относятся:
Для предупреждения развития осложнений необходимо своевременное лечение острого тонзиллита.
Профилактика острого тонзиллита включает в себя:
Прогноз при своевременном лечении и при соблюдении всех рекомендаций отоларинголога – благоприятный.
Источник
Как выглядит ангина признаки
Из статьи вы узнаете сходства и различия ангины с коронавирусной инфекцией, как выглядит горло, дополнительные симптомы и проявления.
Похожа ли ангина на коронавирус?
Паратонзиллит и коронавирусная инфекция похожи только в общих чертах, при условии легкого течения обоих заболеваний. Но и в этом случае клиника разная, даже, если ангина вирусной этиологии. Мазки с миндалин – дадут точный ответ. Но до лабораторной диагностики важно начало и течение болезни. У ангины инкубационный период короткий, у коронавируса – более двух недель.
Первый симптом ангины – боль при глотании, затем температура. Причем, чем серьезнее клинические проявления на миндалинах, тем выше температура. При коронавирусе в горле может быть пожар, а субъективно человек себя чувствует вполне нормально.
Ангина может быть лакунарной, то есть гнойной, COVID-19 – никогда не даст такой симптоматики, это вирус. Зато при Ковиде выражены дыхательные нарушения, сухой кашель, которого во время ангины практически не бывает.
Читайте также: особенности кашля при коронавирусе
Наконец, любое питье во время ангины или еда усиливают болезненность во время глотания, а коронавирус теплое питье вымывает с миндалин, практически нивелируя боль. Добавим и способ лечения. Это своеобразный тест. Ангина отлично лечится антибиотиками, на Ковид антибиотики не действуют.
Как выглядит горло при ангине и коронавирусе
Коронавирусная инфекция проявляется красным горлом, но миндалины практически не увеличены, слизь присутствует в обычном количестве или ее меньше. Позднее появляется пастозность всей носоглотки, отечность горла вызывает заложенность и затруднение дыхания. Налета на слизистых нет.
Ели посмотреть горло у больного ангиной, отчетливо видно увеличенные, рыхлые миндалины, иногда даже лакуны, заполненные гноем. Именно увеличенные миндалины затрудняют глотание и дыхание.
Как отличить ангину от коронавируса?
Основное отличие – разные субъективные ощущения. При ангине болит именно горло, включая глотательные мышцы. Микробы поражают миндалины, выделяя токсины, провоцируя нагноение. Коронавирус действует на органы дыхания, миндалины затрагиваются косвенно, поэтому и ощущения другие – першение в горле, кашель, одышка.
Читайте также: отличие коронавируса от гриппа, таблица
Может ли коронавирусная инфекция протекать как ангина?
Только в самом начале заболевания. Именно на этом этапе можно спутать ангину с коронавирусом, тем более что ни в том, ни в другом случае нет насморка. Но уже после окончания инкубационного периода – это разные пути развития инфекции. Ангина – начинается и заканчивается, когда миндалины приходят в норму. Могут быть токсические осложнения при тяжелом течении инфекции, но они касаются, прежде всего, сердца и сосудов.
Гнойная ангина при коронавирусе
Ангина может возникнуть при заражении коронавирусом из-за ослабления иммунитета. Но эта бактериальная инфекция не может служить доказательством наличия COVID-19 в организме. Это разные инфекции: вирус не дает нагноений, только кокковая флора обладает такой способностью. Таким образом, гнойной ангины при Ковиде не бывает.
Что опаснее
COVID-19, если он не попал в ловушку иммунитета на назальных слизистых, прогрессирует с вовлечением в патологический процесс бронхов и легких. Самое опасное, летальное осложнение – коронавирусная пневмония.
Последнее обновление: 8 октября, 2020
Источник
Что такое ангина? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Ангина (от латинского «angile» — давить, сжимать) — острое инфекционное заболевание, вызываемое исключительно бета-гемолитическим стрептококком группы А, который поражает лимфоидный аппарат глотки. Клинически характеризуется синдромом общей инфекционной интоксикации, острым тонзиллитом и углочелюстным лимфаденитом.
Э
тиология (причина ангины)Впервые стрептококк был обнаружен т. Бильротом в 1874 году.
Стрептококки являются неподвижными грамположительными бактериями. Они располагаются парами, цепочками. Их таксономическое деление основано на различиях строения А-липополисахарида (обеспечивает сродство к соединительной ткани).
Строение стрептококка:
При реакции организма на разные типы стрептококков выделяют однородный иммунитет (стойкий полииммунитет), который защищает от заражения, а также моноиммунитет (обусловленный бактериальными типоспецифичными М-антигенами), который не предохраняет от заболевания другими типами.
Возбудитель чувствителен к высыханию, погибает при нагревании до 60°C за 30 минут, высокочувствителен к антибиотикам пенициллинового и цефалоспоринового рядов. Стрептококки размножаются на кровяном агаре (вызывают гемолиз эритроцитов), могут расти в молочных продуктах, мясном фарше и салатах. [2] [3] [4]
ЭпидемиологияАнтропоноз. Источник инфекции — больные ангиной, скарлатиной и другими формами стрептококковой инфекции (бета-гемолитический стрептококк группы А) и носители стрептококка.
Механизм передачи: аэрозольный (путь передачи воздушно-капельный), возможен алиментарный (связанный с неполноценным питанием) и контактный пути передачи, особенно у детей раннего возраста.
Восприимчивость к инфекции высокая, сезонность осенне-зимняя. Значительную роль в распространении заболевания имеет повышенная скученность населения. [1] [3] [5]
Факторы риска
Чаще всего ангиной заболевают:
Симптомы ангины
Инкубационный период — до 2-х суток. Начало острое.
Повышение температуры, озноб и общая утомляемость
Первые признаки ангины — повышение температуры тела до 38-40°C, озноб, слабость и потливость. Лихорадка постоянного типа. ЧСС соответствует температуре тела. Кожа лица гиперемирована, глаза блестят.
Головные боли и ломота в мышцах
При ангине появляется головная боль (тупая, без чёткой локализации) и выраженная ломота в мышцах и суставах.
Боли в горле
В первые сутки заболевания боли в горле проявляются при глотании, затем переходят в постоянное проявление и могут отдавать в ухо.
Увеличение и болезненность лимфатических узлов
Увеличиваются углочелюстные лимфоузлы, становятся очень болезненными, плотноэластической консистенции, не спаяны между собой и окружающими тканями.
Очень характерными являются данные, получаемые при фарингоскопии:
Основные проявления тонзиллитов
Увеличение и покраснение миндалин. Миндалины отёчные, красного цвета («сочные»), что соответствует катаральному тонзиллиту. Обычно эту стадию заболевания не распознают (не успевают) и яркая визуализация наступает на вторые сутки заболевания, когда в ткани миндалин образуются фолликулы белого цвета, размерами 2-3 мм, возвышающиеся над поверхностью ткани миндалин — развивается фолликулярный тонзиллит.
С третьего дня в лакунах появляется отделяемое жёлто-белого цвета (гной) — фолликулярно-лакунарный тонзиллит.
Как выглядит горло при ангине:
Далее при тяжёлых формах возникает некротический тонзиллит: тёмно-серый цвет миндалин, после отторжения гнойно-некротических масс остаются дефекты ткани.
Необходимо помнить, что гнойный налёт при ангине не распространяется за пределы миндалин, легко снимается, не тонет в воде — появление каких-либо других вариантов течения является поводом для сомнения в диагнозе. [2] [3] [5] [6]
Флегмонозный тонзиллит
Флегмонозный тонзиллит — наиболее тяжёлая форма ангины. Характеризуется развитием в ткани миндалин чаще одностороннего гнойного очага без чётких границ. Резко усиливается интоксикация, возникает выраженная болезненность на стороне поражения и отёк, становится сложно открыть рот. Заболевание требует срочного хирургического лечения.
Язвенно-плёнчатая форма тонзиллита
При язвенно-плёнчатой форме ангины возникают изъязвления на поверхности ткани миндалин, сильная болезненность и налёт, который легко снимается шпателем.
Как протекает вирусная и герпесная ангина
Как протекает ангина у детей
У детей симптомы ангины более выражены, чем у взрослых. Сильнее интоксикация, ребёнок вялый, отказывается от еды, возможны боли в животе, сильные головные боли, тошнота и рвота.
При каких симптомах ангины стоит бить тревогу
Когда обратиться к врачу:
Патогенез ангины
Ворота инфекции — лимфоидные образования кольца Пирогова — Лангханса. Происходит проникновение в них стрептококков, воспалительная реакция и дальнейшее распространение возбудителя, его токсинов и продуктов распада бактерий и клеток организма по лимфатическим путям в углочелюстные лимфоузлы (углочелюстной лимфаденит).
При благоприятном течении этим процесс ограничивается. При барьерной недостаточности стрептококки проникают в околоминдаликовую клетчатку (паратонзиллит, паратонзиллярный абсцесс), вызывают токсическое поражение всего организма. При проходе через слуховую трубу в среднее ухо возбудитель способен вызвать развитие отита и синусита. Достаточно редко при выраженном иммунодефиците развивается сепсис.
В ответ на проникновение бактериальных антигенов в организме больного образуются антитела, которые при взаимодействии с антигенами образуют циркулирующие иммунные комплексы антиген-антитело (АГ-АТ). В норме они разрушаются путём фагоцитоза, комплементом и не вызывают иммунопатологических реакций. Однако бывают ситуации, когда механизмы элиминации не срабатывают.
Иммунные комплексы оседают на базальной мембране сосудов (почек) и разрушают её. Далее происходит разрушение подлежащей соединительной ткани. Условиями для этого являются:
Иммунитет развивается с третьего дня: макрофаги подготавливают антигены, образуется суперантиген, и лишь затем передают его Т- и В-лимфоцитам, вырабатывающим специфические антитела. [1] [3] [4]
Классификация и стадии развития ангины
По степени тяжести ангина бывает:
По клинической форме:
По характеру воспаления миндалин:
Осложнения ангины
Осложнения ангины включают пара и метатонзиллярные процессы.
В острый период могут возникнуть:
В период выздоровления:
Диагностика ангины
Подготовка к посещению врача
При повышении температуры свыше 37,5 °С, сильной и мучительной боли в горле, болезненности углочелюстных лимфатических узлов и выраженной интоксикации нужно как можно скорее посетить терапевта. Специальная подготовка для этого не требуется.
Лабораторная диагностикаК методам лабораторной диагностики относятся:
Дифференциальная диагностикаБоли в горле и повышение температуры тела являются достаточно частыми симптомами множества заболеваний, поэтому вопросы отличия ангины от других патологий являются основополагающими в практике любого врача:
Как отличить ангину от ОРЗ или фарингита
При остром респираторном заболевании поражается не паренхима миндалин, а в основном слизистая оболочка ротоглотки и других отделов респираторного тракта, отсутствует углочелюстной лимфаденит. При фарингите затрагиваются поверхностные слои гортани (слизистая оболочка).
Лечение ангины
Как долго лечится ангина
При применении антибактериальной терапии лихорадка и болевой синдром уменьшаются в течение 48-72 часов от момента начала приёма лекарств.
Режим и диета. Рекомендации и противопоказания для заболевших
Лечение осуществляется в домашних условиях, тяжёлые и осложнённые формы ангины лечатся в стационаре.
Режим палатный, диета — общий стол, при выраженном болевом синдроме показана механически и химически щадящая пища, обильное питьё.
Народные методы терапии. Лечение ангины народными способами и средствами недоказательной медицины недопустимо — это опасно для жизни и здоровья.
Антибиотики — лекарства для лечения ангины
Несмотря на длительное и широкое применение антибактериальных препаратов первого поколения бета-гемолитический стрептококк остаётся высокочувствителен к пенициллиновой и аминопенициллиновой группе антибиотиков, которые и являются препаратами первого выбора терапии — к концу вторых суток применения антибиотиков возбудитель уже погибает. При невозможности использования препаратов данных групп возможна замена на цефалоспориновый или макролидный ряд антибиотиков.
Уход на дому
При лечении ангины на дому первые три дня показано активное ежедневное наблюдение врача в целях своевременного выявления развития осложнений и исключения дифтерии зева.
В качестве патогенетической и симптоматической терапии широко используется:
Основа лечения ангины — это высокоэффективная антибактериальная терапия. Поэтому применение трав, снимающих боль в горле, и ингаляций при болезни являются лишь вспомогательными. Противогрибковые препараты и компрессы при патологии не используются.
Выписка больных
Выписка пациентов осуществляется не ранее семи дней нормализации температуры тела при условии нормальных анализов крови, мочи и ЭКГ. [2] [3] [6]
Лечение гнойной ангины
В большинстве случаев ангина — это гнойно-воспалительное заболевание, которое требует скорейшего применения антибиотиков и при необходимости нестероидных противовоспалительных и противоаллергических средств.
Лечение простой и хронической ангины
Ангина — это острое заболевание без хронических форм. Однако есть термин «стрептококковое носительство» — отсутствие болезни как таковой, чаще на фоне хронической ЛОР-патологии. В этом случае проводят санирование очага, применяют антибиотики с учётом чувствительности к ним и аппаратно промывают миндалины.
Стоит ли удалять гланды
При ангине не удаляют миндалины. Хирургическое лечение возможно лишь при флегмонозной форме ангины и при редких случаях тяжёлого течения заболевания. При развитии осложнений, например, паратонзиллярного абсцесса производится вскрытие гнойника под местной анестезией и его санация.
Прогноз. Профилактика
Прогноз обычно благоприятный. У людей с тяжёлым иммунодефицитом повышенный риск развития осложнений в острый период болезни.
Поможет ли профилактика
Методы профилактики ангины не разработаны. Основное значение при возникновении очага заболевания имеют:
Кормление грудью при болезни
Грудное вскармливание при ангине можно продолжить. Однако необходимо соблюдать меры профилактики заражения ребёнка:
Также следует принимать индивидуально подобранный антибиотик, разрешённый при грудном вскармливании.
Источник
Аугментин 500 мг/125 мг №14 табл.п.о.
Инструкция по медицинскому применению
лекарственного средства
Аугментин®
Торговое название
Аугментин®
Международное непатентованное название
Нет
Лекарственная форма
Таблетки, покрытые оболочкой, 500 мг/125 мг и 875 мг/125 мг
Состав
Одна таблетка содержит
активные вещества: амоксициллин (в виде амоксициллина тригидрата) 500 мг или 875 мг;
кислота клавулановая (в виде калия клавуланата) 125 мг,
вспомогательные вещества: магния стеарат, натрия крахмала гликолят тип А, кремния диоксид коллоидный безводный, целлюлоза микрокристаллическая,
состав оболочки: титана диоксид (Е 171), гипромеллоза (5 cps), гипромеллоза (15 cps), макрогол 4000, макрогол 6000, масло силиконовое (диметикон 500).
Описание
Таблетки 500 мг/125 мг
Таблетки, покрытые оболочкой, овальной формы от белого до беловатого цвета, с гравировкой «А С» и риской на одной стороне и гладкие с другой стороны.
Таблетки 875 мг/125 мг
Таблетки, покрытые оболочкой, овальной формы от белого до беловатого цвета, с риской на одной стороне и гравировкой «А С» с обеих сторон таблетки.
Фармакотерапевтическая группа
Антибактериальные препараты для системного использования. Пенициллины в комбинации с ингибиторами бета-лактамаз. Клавулановая кислота + амоксициллин.
Код АТХ J01CR02
Фармакологические свойства
Фармакокинетика
Всасывание
Амоксициллин и клавуланат хорошо растворяются в водных растворах с физиологическим значением рН, быстро и полностью всасываются из желудочно-кишечного тракта после перорального приема. Всасывание амоксициллина и клавулановой кислоты оптимально в случае приема препарата в начале еды. После приема препарата внутрь его биодоступность составляет 70 %. Профили обоих компонентов препарата схожи и достигают пиковой концентрации в плазме (Тmax) примерно за 1 час. Концентрация амоксициллина и клавулановой кислоты в сыворотке крови одинакова как в случае совместного применения амоксициллина и клавулановой кислоты, так и каждого компонента по отдельности.
Распределение
Терапевтические концентрации амоксициллина и клавулановой кислоты достигаются в разных органах и тканях, интерстициальной жидкости (легких, органах брюшной полости, желчном пузыре, жировой, костной и мышечной тканях, плевральной, синовиальной и перитонеальной жидкостях, коже, желчи, гнойном отделяемом, мокроте). Амоксициллин и клавулановая кислота практически не проникают в спинномозговую жидкость.
Связывание амоксициллина и клавулановой кислоты с белками плазмы умеренное: 25% для клавулановой кислоты и 18% для амоксициллина. Амоксициллин, как и большинство пенициллинов, выделяется с грудным молоком. В грудном молоке также обнаружены следовые количества клавулановой кислоты. За исключением риска сенсибилизации, амоксициллин и клавулановая кислота не оказывает негативного влияния на здоровье младенцев, вскармливаемых грудным молоком. Амоксициллин и клавулановая кислота проникают через плацентарный барьер.
Элиминация
Амоксициллин выводится, главным образом почками, тогда как клавулановая кислота — посредством как почечного, так и внепочечного механизмов. После однократного приема внутрь одной таблетки 250 мг/125 мг или 500 мг/125 мг приблизительно 60-70% амоксициллина и 40-65% клавулановой кислоты в течение первых 6 ч выводится с мочой в неизмененном виде.
Метаболизм
Амоксициллин частично выделяется с мочой в виде неактивной пенициллиновой кислоты в количестве, эквивалентном 10-25% от принятой дозы. Клавулановая кислота в организме подвергается интенсивному метаболизму до 2,5-дигидро-4-(2-гидроксиэтил)-5-оксо-1Н-пиррол-3-карбоновой кислоты и 1-амино-4-гидрокси-бутан-2-она и выделяется с мочой и калом, а также в виде углекислого газа через выдыхаемый воздух.
Фармакодинамика
Аугментин® – это комбинированный антибиотик, содержащий амоксициллин и клавулановую кислоту, с широким спектром бактерицидного действия, устойчивый к бета-лактамазе.
Амоксициллин – это полусинтетический антибиотик широкого спектра действия, активный в отношении многих грамположительных и грамотрицательных микроорганизмов. Амоксициллин разрушается под действием бета-лактамаз и не действует на микроорганизмы, которые продуцируют этот фермент. Механизм действия амоксициллина заключается в ингибировании биосинтеза пептидогликанов клеточной стенки бактерии, что обычно приводит к лизису и смерти клетки.
Клавулановая кислота – это бета-лактамат, по химической структуре близкий к пенициллинам, который обладает способностью инактивировать энзимы бета-лактамаз микроорганизмов, проявляющих резистентносить к пенициллинам и цефалоспоринам, тем самым предотвращая инактивацию амоксициллина. Бета-лактамазы продуцируются многими грамположительными и грамотрицательными бактериями. Действие бета-лактамаз может привести к разрушению некоторых антибактериальных препаратов еще до начала их воздействия на патогены. Клавулановая кислота блокирует действие ферментов, восстанавливая чувствительность бактерий к амоксициллину. В частности, она обладает высокой активностью в отношении плазмидных бета-лактамаз, с которыми часто связана лекарственная резистентность, но менее эффективна в отношении хромосомных бета-лактамаз 1 типа.
Присутствие клавулановой кислоты в составе Аугментина® защищает амоксициллин от разрушающего действия бета-лактамаз и расширяет его спектр антибактериальной активности с включением в него микроорганизмов, обычно резистентных к другим пенициллинам и цефалоспоринам. Клавулановая кислота в виде монопрепарата не оказывает клинически значимого антибактериального эффекта.
Механизм развития резистентности
Существует 2 механизма развития резистентности к Аугментину®
— инактивация бактериальными бета-лактамазами, которые нечувствительны к воздействию клавулановой кислоты, включая классы B, C, D
— деформация пенициллин-связывающего белка, что приводит к уменьшению аффинности антибиотика по отношению к микроорганизму
Непроницаемость бактериальной стенки, а также механизмы помпы могут вызывать или способствовать развитию резистентности, особенно у грамотрицательных микроорганизмов.
Аугментин® оказывает бактерицидное действие на следующие микроорганизмы:
Грамположительные аэробы: Enterococcus faecalis, Gardnerella vaginalis, Staphylococcus aureus (чувствительные к метициллину), коагулаза-негативные стафилококки (чувствительные к метициллину), Streptococcus agalactiae, Streptococcus pneumoniae1, Streptococcus pyogenes и другие бета-гемолитические стрептококки, группа Streptococcus viridans, Bacillius anthracis, Listeria monocytogenes, Nocardia asteroides
Грамотрицательные аэробы: Actinobacillus actinomycetemcomitans, Capnocytophaga spp., Eikenella corrodens, Haemophilus influenzae, Moraxella catarrhalis, Neisseria gonorrhoeae, Pasteurella multocida
анаэробные микроорганизмы: Bacteroides fragilis, Fusobacterium nucleatum, Prevotella spp.
Микроорганизмы с возможной приобретенной резистентностью
Грамположительные аэробы: Enterococcus faecium*
Грамотрицательные аэробы: Escherichia coli, Klebsiella oxytoca, Klebsiella pneumoniae, Proteus mirabilis, Proteus vulgaris
Микроорганизмы с природной резистентностью:
грамотрицательные аэробы: Acinetobacter species, Citrobacter freundii, Enterobacter species, Legionella pneumophila, Morganella morganii, Providencia species, Pseudomonas species, Serratia species, Stenotrophomonas maltophilia;
прочие: Chlamydia trachomatis, Chlamydophila pneumoniae, Chlamydophila psittaci, Coxiella burnetti, Mycoplasma pneumoniae.
*Природная чувствительность при отсутствии приобретенной резистентности
1 За исключением штаммов Streptococcus pneumoniae, резистентных к пенициллинам
Показания к применению
— инфекции верхних дыхательных путей (рецидивирующий тонзиллит, синусит, средний отит)
— инфекции нижних дыхательных путей (обострение хронического бронхита, долевая пневмония, бронхопневмония)
— инфекции мочеполового тракта (цистит, уретрит, пиелонефрит, гинекологические инфекции, гонорея)
— инфекции кожи и мягких тканей (в частности, целлюлит, укусы животных, острые абсцессы и флегмоны челюстно-лицевой области)
— инфекции костей и суставов (в частности, остеомиелит)
— септический аборт, родовой сепсис, интраабдоминальный сепсис
Способ применения и дозы
Чувствительность к Аугментину® может варьировать от географического местоположения и времени. Перед назначением препарата по возможности необходимо оценить чувствительность штаммов в соответствии с местными данными и определить чувствительность путем забора и анализа образцов у конкретного пациента, особенно в случае тяжелых инфекций.
Аугментин® может применяться для лечения инфекций, вызываемых амоксициллин-чувствительными микроорганизмами, и смешанных инфекций, вызываемых амоксициллин — и клавуланат-чувствительными штаммами, продуцирующими бета-лактамазу.
Режим дозирования устанавливается индивидуально в зависимости от возраста, массы тела, функции почек, инфекционных агентов, а также от степени тяжести инфекции.
Для снижения потенциального риска влияния на желудочно-кишечный тракт, Аугментин® рекомендуется принимать вместе с пищей, в начале еды для его максимальной абсорбции. Время проводимой терапии зависит от ответа пациента на проводимое лечение. Некоторые патологии (в частности, остеомиелит) могут потребовать более длительного курса. Лечение не следует продолжать более 14 дней без повторной оценки состояния больного. При необходимости возможно проведение ступенчатой терапии (вначале внутривенное введение препарата с последующим переходом на пероральный прием).
Взрослые и дети старше 12 лет или с массой тела более 40 кг
Легкое и среднетяжелое течение инфекции (стандартная доза)
1 таблетка 500 мг/125 мг 2-3 раза в сутки или 1 таблетка 875 мг/125 мг 2 раза в сутки
Тяжелые инфекции (инфекции нижних дыхательных путей, инфекции мочеполового тракта)
1-2 таблетка 500 мг/125 мг 3 раза в сутки или 1 таблетка 875 мг/125 мг 2 или 3 раза в сутки
Максимальная суточная доза для взрослых и детей старше 12 лет, применяющих таблетки дозировкой 500 мг/125 мг, составляет 1500 мг амоксициллина/375 мг кислоты клавулановой. Для таблеток дозировкой 875 мг/125 мг максимальная суточная доза равна 1750 мг амоксициллина/250 мг кислоты клавулановой (при приеме 2 раза в день) или 2625 мг амоксициллина/375 мг кислоты клавулановой (при приеме 3 раза в день).
Дети младше 12 лет или с массой тела менее 40 кг
Данная лекарственная форма не предназначена для детей младше 12 лет или детей с массой тела менее 40 кг. Таким детям назначают Аугментин® в виде суспензии для приема внутрь.
Пациенты с нарушением функции почек
Корректировка доз основана на максимальной рекомендуемой дозе амоксициллина и значении клиренса креатинина.
Взрослые
Клиренс креатинина
Режим дозирования Аугментина®
>30 мл/мин
Корректировка дозы не требуется
10-30 мл/мин
1 таблетка 500 мг/125 мг 2 раза в сутки
< 10 мл/мин
1 таблетка 500 мг/125 мг 1 раз в сутки
Таблетки с дозировкой 875 мг/125 мг следует применять только у пациентов с клиренсом креатинина >30 мл/мин. Пациенты, находящиеся на гемодиализе
Корректировка доз основана на максимальной рекомендуемой дозе амоксициллина.
Взрослые: 1 таблетка 500 мг/125 мг каждые 24 ч. Дополнительно назначается 1 доза во время сеанса диализа и еще одна доза в конце сеанса диализа (для компенсации снижения сывороточных концентраций амоксициллина и клавулановой кислоты).
Таблетки с дозировкой 875 мг/125 мг следует применять только у пациентов с клиренсом креатинина >30 мл/мин. Пациенты с нарушениями функции печени
Лечение проводят с осторожностью; регулярно осуществляют мониторинг функции печени.
Пожилые пациенты
Снижать дозу Аугментина® не нужно; дозы такие же, как для взрослых. У пожилых пациентов с нарушениями функции почек дозу следует корректировать так, как это указано выше для взрослых с нарушениями функции почек.
Побочные действия
Очень часто ≥ 1 из 10, часто ≥ 1 из 100 и < 1 из 10, иногда ≥ 1 из 1000 и < 1 из 100, редко ≥ 1 из 10000 и < 1 из 1,000, очень редко < 1 из 10000
Часто
— кандидоз кожных и слизистых покровов
— тошнота, рвота, диарея
Тошнота чаще встречается при применении высоких доз препарата. Для снижения степени проявления рекомендуется принимать суспензию в начале приема пищи.
Нечасто
— головокружение, головная боль
— диспепсия
— умеренное повышение уровня печеночных ферментов АЛТ/АСТ
— кожная сыпь, зуд, крапивница
Редко
— обратимая лейкопения (включая нейтропению), тромбоцитопения
— мультиформная эритема
Неизвестно
— обратимые агранулоцитоз и гемолитическая анемия, увеличение времени кровотечения и индекса протромбинового времени
— ангионевротический отек, анафилаксия; синдром, сходный с сывороточной болезнью, аллергический васкулит
— обратимая повышенная активность и судороги
— антибтотико-ассоциированный колит (включая псевдомембранозный и геморрагический)
— черный волосатый язык (хроническая гиперплазия нитевидных сосочков языка)
— гепатит, холестатическая желтуха
— синдром Стивенса-Джонсона, токсический эпидермальный некролиз, буллёзный эксфолиативный дерматит, острый генерализованный экзантематозный пустулёз. При развитии данных симптомов препарат должен быть отменен.
— интерстициальный нефрит, кристаллурия
Противопоказания
— известная гиперчувствительность к пенициллинам или к любому компоненту препарата
— известная гиперчувствительность к другим бета-лактамным антибиотикам (цефалоспоринам, карбапенемам, монобактамам)
— желтуха или нарушение функции печени, развившиеся на фоне приема комбинации амоксициллина/клавулановой кислоты
— дети младше 12 лет или дети с массой тела менее 40 кг
Лекарственные взаимодействия
Не рекомендуется применять Аугментин® одновременно с пробеницидом. Пробеницид снижает канальцевую секрецию амоксициллина, и поэтому одновременное применение Аугментина® и пробеницида может приводить к изолированному повышению в крови уровня амоксициллина.
Одновременное применение аллопуринола и Аугментина® может повысить риск возникновения аллергических реакций. Данные об одновременном применении аллопуринола и Аугментина® в настоящее время отсутствуют.
Аугментин® влияет на кишечную флору и приводит к уменьшению обратного всасывания эстрогенов и снижению эффективности комбинированных оральных контрацептивов.
Были выявлены случаи увеличения протромбинового времени (аценокумарол и варфарин) при одновременном применении Аугментина® и антикоагулянтов необходимо проводить соответствующий мониторинг с корректированием дозы Аугментина® при необходимости.
Пенициллины могут снижать выведение метотрексата, что является потенциальным риском увеличения его токсичности.
У пациентов, принимающих микофенолат мофетил, при совместном применении с Аугментином® концентрация активного метаболита микофеноловой кислоты при назначении начальной дозы снижается приблизительно на 50%. Изменение уровня концентрации начальной дозы может не соответствовать изменениям концентрации суммарной экспозиции микофеноловой кислоты.
Особые указания
Перед началом лечения Аугментином® необходимо собрать подробный анамнез, касающийся предшествующих реакций гиперчувствительности на пенициллины, цефалоспорины или другие бета-лактамные антибиотики.
Описаны серьезные, а иногда и фатальные реакции гиперчувствительности (анафилактический шок) на пенициллины, которые чаще выявлялись у пациентов с предшествующей гиперчувствительностью на пенициллины. В случае возникновения аллергической реакции необходимо прекратить лечение Аугментином® и начать альтернативную терапию. При развитии серьезных реакций гиперчувствительности следует незамедлительно ввести пациенту адреналин. Могут потребоваться оксигенотерапия, внутривенное введение стероидов и обеспечение проходимости дыхательных путей, включающее интубацию.
Аугментин® не следует назначать при подозрении на инфекционный мононуклеоз, поскольку у пациентов с этим заболеванием амоксициллин может вызвать кожную сыпь, что затрудняет диагностику заболевания.
Длительное лечение Аугментином® может сопровождаться чрезмерным ростом нечувствительных к нему микроорганизмов.
Были выявлены случаи развития псевдомембранозного колита на фоне применения антибиотиков, тяжесть которого варьировала от легкой до тяжелой степени, угрожающей жизни пациентов. Таким образом, необходимо иметь в виду возможность возникновения данной патологии у пациентов с диареей при приеме антибиотиков или после окончания курса терапии. В случае развития длительной или значительной диареи, при наличии спазмов в области живота, лечение Аугментином® должно быть немедленно прекращено и пациенты должны быть направлены на дальнейшее обследование.
В целом, Аугментин® переносится хорошо и обладает свойственной всем пенициллинам низкой токсичностью. При продолжительном лечении Аугментином® рекомендуется периодически оценивать функции почек, печени, органов кроветворения.
У пациентов, получающих Аугментин®, изредка наблюдается увеличение протромбинового времени, поэтому при одновременном применении Аугментина® и антикоагулянтов необходимо проводить соответствующий мониторинг с возможным снижением дозы антикоагулянта в случае необходимости.
С осторожностью следует применять Аугментин® у пациентов с нарушением функции печени. Признаки и симптомы поражения печени обычно возникают во время или сразу после начала лечения, но в некоторых случаях могут не проявляться в течение нескольких недель после прекращения терапии. Как правило, они обратимы. Печеночные нарушения могут быть очень серьезными, и в крайне редких случаях сообщалось о смертельном исходе. Почти всегда они регистрировались у пациентов с серьезным основным заболеванием или у тех, кто одновременно принимал препараты, известные как потенциально воздействующие на печень.
У пациентов с почечной недостаточностью доза препарата должна корректироваться в соответствии с тяжестью заболевания.
При назначении препарата пациентам со сниженной функцией почек или при использовании высоких доз возможно развитие судорог.
У пациентов со сниженным диурезом в редких случаях может возникнуть кристаллурия. Во время введения высоких доз амоксициллина рекомендуется принимать достаточное количество жидкости и поддерживать адекватный диурез для уменьшения вероятности образования кристаллов амоксициллина. У пациентов с катетером необходима постоянная оценка их состояния.
Совместное применение аллопуринола и амоксициллина увеличивает вероятность развития кожных аллергических реакций.
Во время лечения амоксициллином для определения содержания глюкозы в моче необходимо использовать методы ферментного окисления глюкозы, так как неферментные методы могут привести к получению ложноположительных результатов.
Присутствие клавулановой кислоты в Аугментине® может быть причиной неспецифического связывания IgG и альбуминов с мембраной эритроцитов, что приводит к ложноположительной реакции Кумбса.
Беременность и период лактации
Аугментин® не рекомендуется применять во время беременности, за исключением тех случаев, когда, по мнению врача, это необходимо.
Аугментин® может назначаться при грудном вскармливании. За исключением риска развития сенсибилизации в связи со следовыми количествами препарата, проникающего в грудное молоко, не выявлено нежелательных эффектов у детей, находящихся на грудном вскармливании.
У женщин при преждевременном разрыве плодных оболочек и преждевременных родах было выявлено, что профилактическое лечение комбинацией амоксициллина и клавуланата ассоциировалось с увеличением риска развития некротизирующего энтероколита у новорожденных.
Особенности влияния лекарственного средства на способность управлять транспортным средством или потенциально опасными механизмами
Нет данных; однако, в связи с возможностью развития побочных реакций (головокружение, судороги) необходимо соблюдать осторожность.
Передозировка
Симптомы: возможны желудочно-кишечные расстройства и нарушения водно-электролитного баланса. Описана амоксициллиновая кристаллурия, в некоторых случаях приводящая к развитию почечной недостаточности.
При назначении препарата пациентам со сниженной функцией почек или при использовании высоких доз возможно развитие судорог.
Возможно осаждение амоксициллина на пузырных катетерах, особенно после назначения высоких доз путем внутривенного введения.
Лечение: проведение симптоматической терапии, коррекция водно-электролитного баланса. Аугментин® выводится из крови с помощью гемодиализа.
Форма выпуска и упаковка
Таблетки, покрытые оболочкой, 500 мг/125 мг и 875 мг/125 мг.
По 7 таблеток помещают в контурную ячейковую упаковку из пленки поливинилхлоридной и фольги алюминиевой.
По 1 контурной упаковке помещают в пакет из фольги алюминиевой.
По 2 пакета вместе с инструкцией по медицинскому применению на государственном и русском языках помещают в пачку из картона.
Условия хранения
Хранить при температуре не выше 25 ºС.
Хранить в недоступном для детей месте.
Срок хранения
3 года
Не применять по истечении срока годности.
Условия отпуска из аптек
По рецепту
Производитель
СмитКляйн Бичем Лимитед, Великобритания
(Clarendon Road, Worthing, West Sussex, BN 14 8QH, United Kingdom).
Владелец регистрационного удостоверения
СмитКляйн Бичем Лимитед, Великобритания
(980 Great West Road, Brentford, Middlesex, TW89GS, United Kingdom).
Адрес организации, принимающей на территории Республики Казахстан претензии от потребителей по качеству продукции (товара)
Представительство ГлаксоСмит Кляйн Экспорт Лтд в Казахстане 050059, г. Алматы, ул. Фурманова, 273
Номер телефона: +7 727 258 28 92, +7 727 259 09 96
Номер факса: +7 727 258 28 90
Адрес электронной почты: [email protected]
| ацетаминофен | Тайленол | OTC; используется при боли / лихорадке / головной боли |
| ацикловир и валацикловир | Зовиракс, Валтрекс | Rx; противовирусное средство от герпетической инфекции |
| Антациды (алюминий, магний) | Маалокс, Миланта | OTC; расстройство желудка (диспепсия) Всемирная организация здравоохранения (ВОЗ) считает кормление грудью совместимым. |
| аспирин (низкая доза, (ТОЛЬКО от 75 до 325 мг в день, если это рекомендовано врачом) | По рецепту / без рецепта; Байер Аспирин, Буферин, Экотрин и другие. | В целом, во время грудного вскармливания лучше избегать приема аспирина. Ацетаминофен или ибупрофен могут быть более безопасными для снятия боли. Некоторые эксперты указывают на то, что аспирин в низких дозах (от 75 до 325 мг в день) может использоваться в качестве разжижающего кровь средства для кормящих женщин, которым это необходимо. По возможности избегайте длительного длительного приема высоких доз аспирина. |
| бупивакаин | Marcaine | Rx; местный анестетик, используемый при родах |
| кофеин | Содержится в кофе (80–150 мг на чашку объемом 6 унций), чае, безалкогольных напитках, энергетических напитках, шоколаде, гуаране, некоторых безрецептурных лекарствах. | Стимулятор, который ДЕЙСТВИТЕЛЬНО проникает в грудное молоко. Избыток кофеина у матери может вызвать раздражение у младенцев. Следите за раздражительностью у новорожденного. Избегайте концентрированных энергетических напитков, чистого кофеина в таблетках. Рекомендуется потребление кофеина не более 300 мг в день (от 2 до 3 чашек кофе). Уровень кофеина в грудном молоке может быть выше у недоношенных детей. |
| Цефалоспорины (например, кефлекс или цефалексин) | Считается, что большинство цефалоспоринов совместимы с грудным вскармливанием. | Rx; антибиотики широкого спектра действия при инфекциях. Согласно Американской академии педиатрии (AAP), в целом противомикробный агент безопасен для введения кормящей женщине, если он безопасен для введения младенцу. Может влиять на кишечную флору у младенцев, приводя к диарее или молочнице. |
| клотримазол | Клотримазол (пастилки или местно) | Rx / OTC; используется для лечения дрожжевых и грибковых инфекций. Низкая биодоступность при пероральном введении, маловероятно, что он может оказать неблагоприятное воздействие на младенца, находящегося на грудном вскармливании. |
| Противозачаточные средства (прогестиновый норэтиндрон) | Примеры торговых марок: Орто Микронор, Эррин, Хизер и другие. | Rx; используется для контроля рождаемости. Доступны более дешевые версии норэтиндрона. Эстроген может снизить надои молока и содержание белка. Во время грудного вскармливания предпочтительны негормональные методы; однако контрацептивы, содержащие только прогестин, такие как норэтиндрон, считаются гормональными контрацептивами выбора во время кормления грудью. |
| Кортикостероиды | Примеры: преднизон, преднизолон. | Rx; используется для лечения воспалений суставов и других состояний. Как сообщает база данных ToxNet, никаких побочных эффектов у младенцев, находящихся на грудном вскармливании, при использовании матерью любого кортикостероида во время кормления грудью не зарегистрировано. |
| Противозастойные назальные спреи | Примеры: Африн (оксиметазолин), Синекс (фенилэфрин) | OTC; Используется для лечения заложенности носа. Ограниченная системная абсорбция. Рекомендуется перед пероральными деконгестантами, которые могут подавлять выработку молока. |
| дигоксин | Ланоксин | Rx; применяется при сердечной недостаточности, других проблемах с сердцем. При внутривенном введении избегайте кормления грудью в течение 2 часов после приема дозы. |
| эритромицин | эритроцин; Ery-Tab | Rx; макролид, применяемый при кожных и респираторных инфекциях. Наблюдать за младенцами на предмет диареи, кандидоза (молочница, опрелости). |
| фексофенадин | Аллергия на аллергию | OTC; несонный антигистаминный препарат от аллергии и сенной лихорадки. |
| флуконазол | Дифлюкан | Rx; Используется для лечения дрожжевых инфекций Приемлемо для кормящих матерей, поскольку количество в грудном молоке меньше, чем доза для младенцев. |
| гепарин и низкомолекулярные гепарины (примеры: далтепарин, эноксапарин) | Примечание: гепарин натрия для инъекций без консервантов рекомендуется, когда гепаринотерапия необходима во время кормления грудью. | Rx; используется для предотвращения свертывания крови. Не ожидается существенного выделения в грудное молоко или всасывания младенцем из-за высокого молекулярного веса. |
| ибупрофен | Мотрин, Адвил | Rx / OTC: используется для обезболивания |
| Ингаляционные бронходилататоры | альбутерол, тербуталин | Rx; используется при астме.
|
| инсулин | Матери с диабетом, получающие инсулин, могут кормить грудью своих младенцев. Необходимо тщательное наблюдение за повышенными потребностями матери в калориях и уровнем глюкозы в крови матери. | Rx; при сахарном диабете; во время лактации требуемая дозировка может упасть до 25 процентов. Инсулин, включая новые биосинтетические инсулины (аспарт, детемир, гларгин, глулизин, лиспро), представляет собой белок, который инактивируется и разрушается в пищеварительном тракте младенца при приеме внутрь. |
| Слабительные, увеличивающие объем и смягчающие стул. | Метамуцил (псиллиум), Колас (докузат) | OTC; используется для лечения запоров. Поглощение от низкого до минимального. |
| лидокаин | Ксилокаин | Rx; местный анестетик. Лидокаин плохо всасывается новорожденными. Ожидается, что лидокаин не вызовет побочных эффектов у младенцев, находящихся на грудном вскармливании. |
| лоратадин | Кларитин, Кларитин RediTabs | OTC; несонный антигистаминный препарат от аллергии и сенной лихорадки. Отсутствие седативного эффекта и низкий уровень молока. Ожидается, что не окажет неблагоприятного воздействия на грудных детей грудного возраста. |
| Низкомолекулярные гепарины (эноксапарин, далтепарин) | Ловенокс, Фрагмин | Rx; используется как антикоагулянт; не предполагается, что он попадет в грудное молоко из-за высокой молекулярной массы. |
| сульфат магния | Rx; используется для профилактики и контроля судорог при преэклампсии и эклампсии. Послеродовое внутривенное введение более 6 часов может задержать начало лактации. См. Комментарии к дозировке. | |
| метилдопа | Rx; Используется для лечения высокого кровяного давления; никаких специальных мер предосторожности не требуется. | |
| метопролол | Лопрессор | Rx; бета-блокатор, используемый для лечения высокого кровяного давления; никаких особых мер предосторожности не требуется. |
| миконазол (местное применение) | Monistat | OTC; используется для лечения дрожжевых инфекций. Низкая биодоступность при приеме внутрь. Маловероятно повлиять на младенца, находящегося на грудном вскармливании, включая местное нанесение на соски; но назначают редко. |
| нифедипин | Адалат, Прокардия | Rx; применяется при повышенном артериальном давлении и синдроме Рейно (болезненный спазм сосудов сосков). Ограниченные данные свидетельствуют об отсутствии или минимальном риске для младенца. |
| Пенициллины | амоксициллин, пенициллин G | Rx; используется для лечения бактериальных инфекций. Амоксициллин, пенициллин G приемлемы для кормящих матерей. |
| пропранолол | Inderal LA, Inderal XL, InnoPran XL | Rx; бета-блокатор, используемый для лечения проблем с сердцем, высокого кровяного давления и детских гемангиом. AAP считает совместимым с грудным вскармливанием; следить за младенцем на предмет угнетения дыхания, низкой частоты сердечных сокращений и низкого уровня сахара в крови. |
| теофиллин | Эликсофиллин, Тео-24 и др. | Rx; используется для лечения астмы и бронхита. Наблюдать за младенцами на предмет раздражительности, раздражительности у новорожденных и особенно недоношенных. Отсрочка кормления грудью на 2–4 часа после приема дозы, если это возможно, но может не иметь значения при приеме форм длительного действия. |
| третиноин актуальный | Авита, Атралин, Ренова, Ретин А | Rx; крем, применяемый от прыщей; используйте только водорастворимые кремы или гелевые продукты. Следите за тем, чтобы кожа младенца не контактировала напрямую с обработанными участками кожи. |
| Замена щитовидной железы | Synthroid, левотироксин | Rx; заменяет гормон щитовидной железы, который обычно вырабатывается вашим организмом, чтобы помочь регулировать вашу энергию и обмен веществ. Левотироксин выделяется с молоком, но является нормальным компонентом грудного молока. Использование считается приемлемым. |
| Вакцины (кроме вакцин против оспы и желтой лихорадки) | Младенцы, находящиеся на грудном вскармливании, должны быть вакцинированы в соответствии с обычными графиками, установленными ACIP. | Согласно Общему руководству ACIP по передовой практике иммунизации в особых ситуациях, за исключением вакцин против оспы и желтой лихорадки, ни инактивированные, ни живые вирусные вакцины, вводимые кормящей женщине, не влияют на безопасность грудного вскармливания для женщин или их младенцев. |
| ванкомицин (пероральный) | Vancocin, Фирванк | Rx; пероральный антибиотик. Ограниченная информация указывает на то, что пероральный ванкомицин производит низкие уровни в молоке. Поскольку ванкомицин плохо всасывается при пероральном приеме, маловероятно, что он попадет в кровоток младенца или вызовет побочные эффекты. Никаких особых мер предосторожности не требуется. |
| верапамил | Калан, Калан SR, Верелан, Верелан PM | Rx; применяется при повышенном артериальном давлении, стенокардии (боли в груди). Данные ограничены, но предполагают, что дозы верапамила для матери до 360 мг в день дают обнаруживаемые, но низкие уровни в молоке. Ожидается, что верапамил не вызовет побочных эффектов у младенцев, находящихся на грудном вскармливании, особенно у младенцев старше 2 месяцев. |
| варфарин | Кумадин | Rx; используется для лечения или предотвращения образования тромбов. Очень низкий уровень молока наблюдается при дозах варфарина, по крайней мере, до 12 мг в день. Не сообщалось о побочных эффектах у младенцев, находящихся на грудном вскармливании, при применении варфарина матерью во время грудного вскармливания, даже при дозе 25 мг в день в течение 7 дней. Существует консенсус в отношении того, что терапия материнским варфарином во время грудного вскармливания представляет небольшой риск для ребенка, находящегося на грудном вскармливании. Никаких особых мер предосторожности не требуется. |
Грудное вскармливание защищает младенцев от устойчивых к антибиотикам бактерий — ScienceDaily
В недавнем исследовании, проведенном в Хельсинкском университете, изучались количество и качество устойчивых к антибиотикам бактерий в грудном молоке и кишечнике пар мать-ребенок, в результате чего было обнаружено три Выводы.
Во-первых, у младенцев, которые находились на грудном вскармливании не менее шести месяцев, в кишечнике было меньше устойчивых бактерий, чем у младенцев, которых кормили грудью в течение более короткого периода или совсем не кормили. Другими словами, грудное вскармливание, казалось, защищает младенцев от таких бактерий.
Во-вторых, лечение матерей антибиотиками во время родов увеличивало количество устойчивых к антибиотикам бактерий в кишечнике младенца. Этот эффект все еще был заметен через шесть месяцев после родов и лечения.
Между тем, третье открытие заключалось в том, что грудное молоко также содержит бактерии, устойчивые к антибиотикам, и что мать, вероятно, передаст эти бактерии ребенку через молоко.Тем не менее грудное вскармливание уменьшило количество резистентных бактерий в кишечнике младенца, что свидетельствует о преимуществах грудного вскармливания для младенцев.
Результаты были опубликованы в журнале Nature Communications .
БАКТЕРИИ, УСТОЙЧИВЫЕ К АНТИБИОТИКАМ, ОБНАРУЖЕННЫЕ В ГРУДНОМ МОЛОКЕ
Микробиолог Катарина Пярнянен с факультета сельского и лесного хозяйства Хельсинкского университета исследовала со своими коллегами грудное молоко и фекалии 16 пар мать-ребенок.ДНК в молоке и фекалиях была секвенирована или ее генетический код был расшифрован. Однако исследование не фокусировалось на ДНК матери, обнаруженной в молоке. Скорее, исследователи сосредоточились на бактериальной ДНК и генах в молоке. На данный момент они создали самую обширную библиотеку последовательностей ДНК грудного молока.
Особое внимание в исследовании уделялось количеству генов устойчивости к антибиотикам (ARG). Такие гены делают бактерии устойчивыми к определенным антибиотикам, и они часто могут передаваться между бактериями.Отдельные бактерии могут иметь несколько генов устойчивости к антибиотикам, что делает их устойчивыми к нескольким антибиотикам.
Исследование впервые продемонстрировало, что грудное молоко действительно содержит значительное количество генов, обеспечивающих устойчивость бактерий к антибиотикам, и что эти гены, а также их бактерии-хозяева, скорее всего, передаются младенцам с молоком. Матери передают своим потомкам устойчивые к антибиотикам бактерии, обитающие в их собственном кишечнике, и другими способами, например, через прямой контакт.Тем не менее, только некоторые из устойчивых бактерий, обнаруженных у младенцев, произошли от их матерей. Остальные, вероятно, были из окружающей среды и других лиц.
Однако это исследование подтверждает мнение о том, что грудное вскармливание в целом полезно для младенцев. Хотя грудное молоко содержит бактерии, устойчивые к антибиотикам, содержащиеся в нем сахара обеспечивают жизнь полезным кишечным бактериям младенцев, таким как бифидобактерии, которые используются в качестве пробиотиков. Грудное молоко помогает таким полезным бактериям распространяться среди устойчивых патогенов, и, вероятно, именно поэтому у младенцев, которых кормили грудью не менее шести месяцев, в кишечнике меньше устойчивых к антибиотикам бактерий по сравнению с младенцами, которых кормили короче.
«Как правило, можно сказать, что любое грудное вскармливание идет к лучшему», — говорит Пярнянен.
«Положительный эффект грудного вскармливания был обнаружен также у младенцев, которым давали смесь в дополнение к грудному молоку. Частичное грудное вскармливание уже, похоже, уменьшило количество бактерий, устойчивых к антибиотикам. Другой вывод заключался в том, что кормление грудью следует продолжать по крайней мере в течение первых шести лет. месяцев жизни ребенка или даже дольше.Мы уже знали, что грудное вскармливание в целом полезно и полезно для ребенка, но теперь мы обнаружили, что оно также снижает количество бактерий, устойчивых к антибиотикам.«
ПРИМЕНЕНИЕ АНТИБИОТИКОВ МАТЕРЬЮ ВОЗДЕЙСТВУЕТ НА РЕБЕНКА
Женщинам может быть назначено внутривенное лечение антибиотиками во время родов по разным причинам, например, если у них положительный результат на Streptococcus, бактерию, опасную для младенцев. В таких случаях лечение антибиотиками предназначено для предотвращения передачи бактерий, живущих в родовых путях, младенцу во время родов. Лечение антибиотиками также можно использовать, если у матери отошли воды задолго до начала родов или если есть другое подозрение на потенциальную инфекцию.
Однако исследование показало, что лечение матери антибиотиками увеличивает количество бактерий, устойчивых к антибиотикам, в кишечнике младенца. Хотя исследование не продемонстрировало, почему это происходит, согласно одной теории, бактерии, которые первыми достигают кишечника младенца, получают преимущество. Поскольку антибиотики, вводимые матери, уничтожают все бактерии, кроме тех, которые устойчивы к препарату, при таких родах мать, скорее всего, передаст ребенку в основном устойчивые бактерии.
«Мы не можем посоветовать матерям не давать антибиотики во время родов», — говорит Пярнянен.
«Последствия инфекции для матери и младенца потенциально серьезны. Мы можем констатировать наши выводы, и врачи могут использовать их, чтобы решить, следует ли менять практику или нет».
Однако лечение антибиотиками, проводимое во время родов, является лишь одним из всех курсов антибиотиков, принимаемых матерями в определенный момент их жизни, которые могут повлиять на микробиоту кишечника младенцев.
Бактериальная флора в нашем кишечнике меняется каждый раз, когда мы принимаем антибиотики. Антибиотики убивают как хорошие, так и плохие бактерии, оставляя в живых только те бактерии, которые устойчивы к рассматриваемому антибиотику. Эти бактерии могут прочно обосноваться в кишечнике, хотя большинство других бактерий также вернется вскоре после лечения антибиотиками.
Поскольку мать передает младенцу бактерии, устойчивые к антибиотикам, все курсы антибиотиков, которые мать принимает в своей жизни, также могут повлиять на бактериальную флору кишечника младенца и преобладание устойчивых бактерий в кишечнике.
ОДНА ИЗ ГЛАВНЫХ УГРОЗ ДЛЯ МИРОВОГО ЗДОРОВЬЯ
Бактерии, устойчивые к антибиотикам, представляют собой одну из величайших угроз для здоровья человека в мире. Согласно оценкам предыдущих исследований, бактерии и другие микроорганизмы, устойчивые к антибиотикам и другим лекарствам, к 2050 году будут вызывать больше смертей, чем рак, поскольку инфекции уже нельзя эффективно лечить.
Бактерии, устойчивые к антибиотикам, есть повсюду. Они присутствуют в кишечнике человека независимо от того, принимал ли человек антибиотики.Они передаются от человека к человеку точно так же, как обычно передаются бактерии, вирусы и другие микроорганизмы: например, при прямом контакте и с пищей.
Все устойчивые бактерии не вызывают заболеваний и, следовательно, не причиняют вреда своим носителям. Однако в подходящих условиях такие бактерии могут либо вызывать начало заболевания, либо передавать ген, обеспечивающий устойчивость к антибиотикам, другому бактериальному патогену.
Поскольку такие бактерии нельзя убить с помощью антибиотиков, а также из-за слабой иммунной системы младенцев, инфекции, вызванные устойчивыми бактериями, могут быть фатальными для младенцев.В Финляндии, где находится Пярнянен, младенцы умирают от таких инфекций крайне редко. Тем не менее, предыдущие исследования показывают, что во всем мире более 200000 новорожденных ежегодно умирают от инфекций, вызванных устойчивыми к антибиотикам бактериями, которые достигли стадии сепсиса.
«С момента открытия антибиотиков младенцы наследуют все аспекты злоупотребления антибиотиками», — отмечает Пярнянен.
«Количество бактерий, устойчивых к антибиотикам, в кишечнике младенцев вызывает тревогу, поскольку младенцы также уязвимы перед болезнями.Младенцы чаще страдают от этого, чем взрослые, даже если им никогда не давали антибиотики ».
Проблемы со здоровьем, вызванные резистентными бактериями, возникают у людей со слабым иммунитетом. Особой опасности подвергаются младенцы и пожилые люди. Поскольку защитная система младенцев еще не достигла эффективности иммунитета взрослых, маленькие дети часто нуждаются в антибиотиках для выздоровления от болезней, что делает неэффективность антибиотиков более опасной для детей.
NHS 111 Wales — Здоровье от А до Я: мастит
Обзор
Мастит — это когда ваша грудь становится красной, горячей и болезненной.
Это наиболее часто встречается у кормящих женщин, но женщины, не кормящие грудью, и мужчины также могут заразиться.
Проверьте, нет ли у вас мастита
Мастит обычно поражает только 1 грудь, и симптомы часто возникают быстро. В их числе:
- красный опухший участок груди, который может быть горячим и болезненным при прикосновении
- уплотнение в груди клиновидной формы или твердый участок на груди
- жгучая боль в груди, которая может быть постоянной или только во время кормления грудью
- выделения из сосков, которые могут быть белыми или содержать полосы крови
Вы также можете получить симптомы гриппа, такие как боли, высокая температура, озноб и усталость.
Что вы можете сделать
До
- смочите ткань в теплой воде и приложите ее к груди, чтобы облегчить боль — теплый душ или ванна также могут помочь
- отдыхать и пить много жидкости
- примите парацетамол или ибупрофен, чтобы уменьшить боль или жар
- если вы кормите грудью, продолжайте кормить грудью
- начать кормление с больной груди в первую очередь
- сцеживание молока из груди между кормлениями
- помассируйте грудь, чтобы устранить любые закупорки — поглаживайте комок или болезненную область по направлению к соску, чтобы улучшить поток молока
Не нужно
- Не носите облегающую одежду или бюстгальтеры, пока не почувствуете себя лучше
- не принимайте аспирин
Обратитесь к терапевту, если:
- вы не почувствуете себя лучше в течение 24 часов, несмотря на то, что продолжаете кормить грудью
- у вас мастит и вы не кормите грудью
- ваши симптомы не проходят через 48 часов после приема антибиотиков
Лечение мастита от GP
Врач общей практики обычно назначает антибиотики.
Если вы кормите грудью, очень небольшое количество антибиотика может попасть в ваше грудное молоко. Это не представляет опасности для вашего ребенка, но может сделать его раздражительным и беспокойным.
Что делать, если мастит вернулся
Если вы кормите грудью и продолжаете болеть маститом, это может быть связано с проблемами с позиционированием и прикреплением.
Если у вас есть проблемы с грудным вскармливанием, важно как можно скорее обратиться за помощью к акушерке, патронажной сестре или специалисту по грудному вскармливанию.
Вы также можете позвонить в Национальную горячую линию по грудному вскармливанию по телефону 0300 100 0212 (с 9:30 до 21:30, ежедневно)
Причины мастита
Мастит часто встречается у кормящих женщин, так как он может быть вызван скоплением молока. Вернуться к началу
Информация на этой странице была адаптирована NHS Wales из оригинального контента, предоставленного веб-сайтом NHS nhs.Великобритания
Последнее обновление: 12.09.2019 13:52:56
Боль в груди | NHS inform
Боль в груди может быть вызвана чем угодно, от боли в мышцах до сердечного приступа, и ее нельзя игнорировать.
Когда обращаться за помощью при боли в груди
Вам следует немедленно вызвать скорую помощь по номеру 999, если у вас возникла внезапная сильная боль в груди, особенно если:
- боль кажется тяжелой, давящей или тугой
- боль длится более 15 минут
- боль распространяется на другие части вашего тела, например на руки, спину или челюсть
- у вас также есть другие симптомы, такие как одышка, тошнота, потливость или кашель с кровью
- вы подвержены риску ишемической болезни сердца — например, вы курите, страдаете ожирением или имеете высокое кровяное давление, диабет или высокий уровень холестерина
Если дискомфорт незначительный или прошел, может быть более подходящим:
- поговорите со своим GP
- позвоните в службу 111
Может быть, проблема с сердцем?
Боль в груди не всегда вызвана проблемами с сердцем, но иногда может быть симптомом:
- стенокардия — когда кровоснабжение сердечных мышц ограничено
- сердечный приступ — когда кровоснабжение части сердца внезапно блокируется
Оба этих состояния могут вызвать тупую, тяжелую или тугую боль в груди, которая может распространяться на руки, шею, челюсть или спину.Они также могут вызывать дополнительные симптомы, такие как одышка и тошнота.
Основное различие между этими состояниями заключается в том, что боль в груди, вызванная стенокардией, как правило, вызвана физической активностью или эмоциональным стрессом и проходит через несколько минут после отдыха.
Если у вас ранее была диагностирована стенокардия, боль также может уменьшиться с помощью лекарств от стенокардии.
Симптомы, которые длятся более 15 минут, возникают в состоянии покоя и включают потоотделение и рвоту, с большей вероятностью могут быть вызваны сердечным приступом.
Немедленно наберите 999, чтобы вызвать скорую помощь, если вы считаете, что у вас или у кого-то другой сердечный приступ, или если у вас есть вышеперечисленные симптомы, и у вас не было диагностировано сердечное заболевание.
Если у вас приступ стенокардии и у вас ранее было диагностировано это заболевание, примите прописанное вам лекарство. Вторую дозу можно принять через пять минут, если первая доза неэффективна.
Если через пять минут после второй дозы улучшения не наступит, позвоните по номеру 999 и попросите скорую помощь.
Распространенные причины боли в груди
Большая часть боли в груди не связана с сердцем и не является признаком угрозы для жизни. Ниже описаны некоторые распространенные причины боли в груди.
Эта информация должна дать вам представление о том, могут ли эти состояния вызывать боль в груди, но вам всегда следует обращаться за медицинской помощью, чтобы убедиться, что вы поставили правильный диагноз.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
Гастроэзофагеальная рефлюксная болезнь — распространенное заболевание, при котором кислота из желудка попадает в пищевод (глотку).
Общие симптомы ГЭРБ включают:
- жгучая боль в груди (изжога)
- неприятный привкус во рту, вызванный возвращением желудочной кислоты в рот
Эти симптомы обычно возникают вскоре после еды и ухудшаются, если вы наклоняетесь или ложитесь.
ГЭРБ часто можно вылечить, изменив образ жизни и, при необходимости, используя лекарства. Подробнее о лечении ГЭРБ.
Проблемы с костями или мышцами
Если ваша грудь болезненна и нежна при прикосновении, это может быть вызвано напряжением мышцы грудной стенки.Это может быть удивительно болезненно, но после отдыха боль должна уменьшаться, и мышцы со временем заживают.
Если у вас есть боль, припухлость и болезненность вокруг ребер, а боль усиливается в положении лежа, глубоком дыхании, кашле или чихании, возможно, у вас состояние, называемое реберным хондритом.
Это вызвано воспалением в суставах между хрящами, которые соединяют ребра с грудиной (грудиной). Симптомы часто улучшаются через несколько недель и могут купироваться обезболивающими.
Тревога и панические атаки
Некоторые эпизоды боли в груди возникают как часть приступа тревоги или паники.
Помимо боли в груди и непреодолимого чувства тревоги, эти приступы могут вызывать такие симптомы, как учащенное сердцебиение, потливость, одышка и головокружение.
Большинство панических атак длятся от 5 до 20 минут. В долгосрочной перспективе вам могут помочь психологическая терапия и лекарства или и то, и другое.
Состояние легких
Если у вас острая боль в груди, которая усиливается при вдохе и выдохе и сопровождается другими симптомами, такими как кашель и одышка, это может быть вызвано состоянием, поражающим легкие или окружающие ткани, например:
- пневмония — воспаление легких, обычно вызванное инфекцией
- плеврит — воспаление оболочки, окружающей легкие, также обычно вызванное инфекцией
Легкие случаи пневмонии обычно лечат антибиотиками, отдыхом и жидкостями.Для людей с другими заболеваниями состояние может быть тяжелым, и им может потребоваться лечение в больнице.
Лечение плеврита будет зависеть от основной причины. Плеврит, вызванный вирусной инфекцией, часто проходит без лечения, тогда как плеврит, вызванный бактериальной инфекцией, обычно требует лечения антибиотиками.
Опять же, ослабленным или уже имеющим слабое здоровье людям может потребоваться госпитализация для лечения.
Другие возможные причины боли в груди
Есть много других потенциальных причин боли в груди, в том числе:
- опоясывающий лишай — вирусная инфекция нерва и участка кожи вокруг него, вызывающая болезненную сыпь, которая перерастает в зудящие волдыри
- мастит — боль и припухлость груди, которые обычно вызваны инфекцией, чаще всего во время кормления грудью
- острый холецистит — воспаление желчного пузыря, которое может вызвать внезапную острую боль в правом верхнем углу живота, которая распространяется к правому плечу
- Язва желудка — разрыв слизистой оболочки желудка, который может вызвать жгучую или грызущую боль в животе
- тромбоэмболия легочной артерии — закупорка кровеносного сосуда, по которому кровь идет от сердца к легким, что может вызвать острую колющую боль в груди, которая может усиливаться при вдохе, а также одышку, кашель и головокружение
- перикардит — воспаление мешка, окружающего сердце, которое может вызвать внезапную резкую колющую боль в груди или более тупую боль; боль обычно усиливается в положении лежа
Некоторые из этих состояний могут быть очень серьезными.Обязательно обратитесь за медицинской помощью, чтобы вам поставили правильный диагноз и вылечили.
Коралан (ивабрадин 5 мг и 7,5 мг таблетки, покрытые пленочной оболочкой) Информация о лекарствах / лекарствах
Ивабрадин (в виде гидрохлорида) 5 мг и 7,5 мг таблетки, покрытые пленочной оболочкой
Информация о потребительской медицине
Информация о буклете
В этой брошюре даны ответы на некоторые общие вопросы о КОРАЛАНЕ (Coh’-rah-lan).
Он не содержит всей доступной информации.
Чтение этой брошюры не заменяет разговора с врачом или фармацевтом.
Все лекарства имеют преимущества и риски. Ваш врач взвесил риски приема КОРАЛАН против тех преимуществ, которые, как они ожидают, он принесет вам.
Если у вас есть какие-либо опасения по поводу приема этого лекарства, обратитесь к врачу или фармацевту.
Храните эту брошюру вместе с лекарством.
Возможно, вам придется прочитать его еще раз.
Что такое КОРАЛАН
Название вашего лекарства — КОРАЛАН. Он содержит активный ингредиент ивабрадин. (И-ваб-ра-дин).
Для чего используется КОРАЛАН
Вам могут прописать КОРАЛАН от:
Симптоматическая стабильная стенокардия у взрослых пациентов с ЧСС выше или равной 70 ударов в минуту (уд / мин) или
сердечная недостаточность.
Стабильная стенокардия:
Стабильная стенокардия обычно возникает при физических нагрузках и обычно проходит при лекарства или отдых.
Стенокардия — это боль или неприятное ощущение в груди. Эта боль или чувство также могут распространяется на руки и шею, а иногда также на плечи и спину. Ангина это вызвано тем, что к сердцу поступает слишком мало крови и кислорода.
КОРАЛАН снимает стабильную стенокардию, снижая частоту сердечных сокращений.КОРАЛАН не для купирование внезапного приступа стенокардии. Ваш врач назначит вам другое лекарство лечить это.
Сердечная недостаточность:
Сердечная недостаточность означает, что сердечная мышца не может перекачивать кровь достаточно сильно, чтобы вся кровь, необходимая всему телу. Сердечная недостаточность — это не то же самое, что сердечный приступ и это не значит, что сердце перестает работать.
У некоторых людей сердечная недостаточность развивается после сердечного приступа.Однако есть также другие причины сердечной недостаточности.
Сердечная недостаточность может начаться без симптомов, но по мере прогрессирования может чувствовать одышку или легко уставать после легких физических нагрузок, таких как как ходьба. Вы можете просыпаться по ночам с одышкой. Жидкость может собираться в разных части тела, часто сначала замечаемые как опухшие лодыжки и ступни. В тяжелом сердце сбой, симптомы могут возникать даже в состоянии покоя.
КОРАЛАН помогает при сердечной недостаточности. Если вы последуете совету врача, ваша способность для выполнения повседневной деятельности может улучшиться. Вам станет легче дышать, вы будете меньше уставать, и меньше отек.
CORALAN можно получить только по рецепту врача.
Нет никаких доказательств того, что КОРАЛАН вызывает привыкание.
Спросите своего врача, есть ли у вас какие-либо вопросы о том, почему КОРАЛАН был назначен для ты.
Прежде чем принимать КОРАЛАН
Когда нельзя брать
Есть люди, которым не следует принимать КОРАЛАН. Пожалуйста, прочтите приведенные ниже списки. Если вы думаете, что любая из этих ситуаций применима к вам, или у вас есть вопросы, пожалуйста поговорите со своим врачом или фармацевтом.
Не используйте КОРАЛАН, если вы:
есть аллергия на ивабрадина гидрохлорид, активное вещество в КОРАЛАНЕ, или на любые другие ингредиенты, перечисленные в конце этой брошюры
имеют нарушения сердечного ритма; «синдром слабости синусового узла» или сино-предсердная блокада
имеют определенный тип искусственного водителя ритма
имеют атриовентрикулярную (АВ) блокаду 3 степени
имеют частоту сердечных сокращений в состоянии покоя ниже 70 ударов в минуту до лечения
имеют нестабильную или острую сердечную недостаточность
имеют очень низкое артериальное давление
имеют нестабильную стенокардию
Нестабильная стенокардия — это боль или неприятное ощущение в груди, которое длится дольше. чем через несколько минут или возникает в покое, и не может быть облегчен с помощью лекарств
имеют кардиогенный шок
Что является внезапным и сильным падением артериального давления и кровотока в организме. потому что сердце не работает нормально
страдают сердечным приступом
принимают любые из следующих лекарств:
кетоконазол, противогрибковая терапия для перорального применения
дилтиазем или верапамил, применяемые для лечения высокого кровяного давления или стенокардии
антибиотиков класса макролидов, включая азитромицин, кларитромицин, эритромицин и рокситромицин
циклоспорин, используемый для предотвращения отторжения после трансплантации
гестоден и антиретровирусные препараты, такие как лекарства для лечения ВИЧ-инфекции.
страдают тяжелым заболеванием печени
страдают гипертрофической кардиомиопатией (HOCM)
беременны или пытаются забеременеть
находятся в детородном возрасте и не используют надежные противозачаточные средства
КОРАЛАН может повлиять на вашего развивающегося ребенка, если вы принимаете его во время беременности
находятся на грудном вскармливании.
Никому не давайте это лекарство.
Не используйте КОРАЛАН, если упаковка порвана или имеются признаки вскрытия.Если упаковка поврежден при первом получении продукта, верните его фармацевту.
Не принимайте КОРАЛАН, если истек срок годности (EXP), указанный на упаковке.
Если вы примете его по истечении срока годности, он также может не подействовать.
Сообщите своему врачу, если:
вы беременны или пытаетесь забеременеть
Вы находитесь в детородном возрасте и не используете надежные противозачаточные средства
вы кормите грудью или планируете кормить грудью, так как грудное вскармливание следует прекратить если вы возьмете КОРАЛАН
у вас есть или были какие-либо заболевания, особенно следующие:
искусственный кардиостимулятор.Людям с определенным типом искусственного водителя ритма следует: не используйте КОРАЛАН. Ваш врач скажет вам, можно ли вам использовать КОРАЛАН. с кардиостимулятором
медленное сердцебиение (менее 70 ударов в минуту)
Особое заболевание сердца с аномальным электрическим сигналом, называемое синдромом удлиненного интервала QT.
симптомов фибрилляции предсердий, состояния сердца, при котором пульс в состоянии покоя необычно высокий (более 110 ударов в минуту) или нерегулярный без какой-либо видимой причины
низкое кровяное давление
недавний инсульт
Нестабильная сердечная недостаточность
сердечная недостаточность тяжелая или сердечная недостаточность с аномальным электрическим сигналом, называемым «пучком» блок-ответвление ‘
аллергия на любые другие лекарства или любые продукты питания, красители или консерванты
тяжелое заболевание печени
Заболевание почек средней или тяжелой степени
Заболевание глаз, называемое «пигментный ретинит», заболевание, влияющее на свет. чувствительные клетки внутренней части глаза.
Ваш врач может принять особые меры предосторожности, если у вас есть какое-либо из этих состояний.
Если вы считаете, что любая из этих ситуаций относится к вам, или у вас есть какие-либо сомнения или вопросы о приеме КОРАЛАНА поговорите со своим врачом или фармацевтом.
Прием других лекарств
Сообщите своему врачу или фармацевту, если вы принимаете какие-либо другие лекарства, включая любые которые вы покупаете без рецепта в аптеке, супермаркете или в сфере здорового питания. магазин.
Некоторые лекарства и продукты питания могут влиять на действие КОРАЛАНА, увеличивая или уменьшение его эффекта. Вам может потребоваться другое количество лекарства или прием разные лекарства. К лекарствам, которые взаимодействуют с КОРАЛАНОМ, относятся следующие:
грейпфрутовый и грейпфрутовый сок
антибиотиков класса макролидов, включая азитромицин, кларитромицин, эритромицин и рокситромицин
циклоспорин, используемый для предотвращения отторжения после трансплантации
кетоконазол, противогрибковая терапия для перорального применения
гестоден
лекарственных средств для лечения ВИЧ-инфекции;
рифампицин (антибиотик)
барбитураты (от проблем со сном или эпилепсии)
фенитоин (от эпилепсии)
Бета-адреноблокаторы(такие как атенолол, пропранолол, метопролол и т. Д., При высоком кровяном давлении, нарушения сердечного ритма или стенокардия)
хинидин, дизопирамид, ибутилид, соталол (для лечения нарушений сердечного ритма)
Некоторые виды лекарств для лечения депрессии (например, имипрамин)
определенных типов лекарств для лечения тревожности, шизофрении или других психозов (например, как фенотиазины и тиоридазин)
амиодарон (при нарушениях сердечного ритма)
некоторые лекарственные средства класса блокаторов кальциевых каналов, включая дилтиазем и верапамил
некоторые лечебные травы, такие как зверобой
некоторые виды «жидкости» или «водных таблеток» (используются для лечения высокого кровяного давления или задержка), что может вызвать снижение уровня калия в крови, например фуросемид, гидрохлоротиазид, индапамид.
Ваш врач и фармацевт могут предоставить дополнительную информацию о лекарствах, с которыми следует соблюдать осторожность. или избегать при принятии КОРАЛАНА.
Как принимать КОРАЛАН
Тщательно выполняйте все инструкции, данные вам вашим врачом и фармацевтом.
Эти указания могут отличаться от информации, содержащейся в данном буклете.
Если вы не понимаете инструкции на этикетке, обратитесь к врачу или фармацевту. для помощи.
Как взять
Проглатывайте таблетки, запивая водой и с едой. Обычная доза составляет одну таблетку в утром и по одной таблетке вечером. В некоторых случаях, например, если вы пожилой человек, Ваш врач может назначить половину дозы, то есть половину таблетки КОРАЛАНА 5 мг в утром и половину таблетки 5 мг КОРАЛАНА вечером.
Сколько брать
При стабильной стенокардии:
Начальная доза не должна превышать одну таблетку КОРАЛАНА 5 мг два раза в день.Через три-четыре недели после начала лечения и во время продолжающегося лечения ваш Врач может пересмотреть вашу дозу и может скорректировать ее в зависимости от вашего состояния. Обслуживание доза не должна превышать одну таблетку КОРАЛАНА 7,5 мг два раза в день.
При сердечной недостаточности:
Обычная начальная доза — одна таблетка КОРАЛАНА 5 мг два раза в день. Через два недель до начала лечения и во время продолжающегося лечения ваш врач может пересмотреть вашу дозу и можете скорректировать ее в зависимости от вашего состояния.Поддерживающая доза должна не превышать одну таблетку 7,5 мг КОРАЛАНА два раза в день.
Ваш врач скажет вам, какую дозу принимать.
Когда брать
Принимать по одной таблетке утром и по одной на ночь.
Сколько времени принимать
Вам следует принимать КОРАЛАН до тех пор, пока ваш врач не скажет вам прекратить его прием.
Если вы не знаете, сколько времени нужно принимать, поговорите со своим врачом.
Необходимая вам доза КОРАЛАНА будет определена и скорректирована вашим доктором. Во всех случаях, строго следуйте указаниям врача.
Если вы считаете, что действие КОРАЛАНА слишком сильное или слишком слабое, проконсультируйтесь с врачом. или фармацевт.
Если вы забыли принять КОРАЛАН
Если вы забыли принять дозу, примите следующую дозу в обычное время.
Не принимайте двойную дозу в следующий раз, чтобы восполнить пропущенную дозу.
Если вы не можете забыть принять лекарство, попросите фармацевта подсказки.
Если вы приняли больше КОРАЛАНА, чем предусмотрено (передозировка)
Если вы считаете, что вы или кто-либо другой, возможно, приняли слишком много КОРАЛАНА, немедленно позвоните своему врачу или в Информационный центр по ядам (телефон 13 11 26) для консультации, или обратитесь в отделение неотложной помощи ближайшей больницы.Сделай это даже если нет признаков дискомфорта или отравления. Вам может потребоваться срочная медицинская помощь.
Общий эффект от передозировки КОРАЛАНА — очень медленное сердцебиение. Ты может почувствовать одышку или усталость.
Если у вас есть этот симптом при приеме КОРАЛАНА, сообщите об этом своему врачу.
Пока вы принимаете КОРАЛАН
То, что ты должен сделать
Следуйте инструкциям врача о том, сколько таблеток и когда принимать. их.
Избегайте употребления грейпфрутового сока, пока вы принимаете КОРАЛАН.
Если вы не будете следовать указаниям врача, вы можете не получать льготы от лечение стенокардии или сердечной недостаточности.
Если вы принимаете Коралан от стабильной стенокардии, сообщите врачу, если у вас по-прежнему приступы стенокардии или если они учащаются при использовании КОРАЛАНА.
Сообщите своему врачу заранее о любой предполагаемой госпитализации или операции.если ты неожиданно пойти в больницу, сообщить врачу, который признает вас, что вы принимаете КОРАЛАН.
Сообщите всем лечащим вам врачам, стоматологам или фармацевтам, что вы принимаете КОРАЛАН.
Сообщите своему врачу или фармацевту, что вы принимаете КОРАЛАН, если вы собираетесь начал принимать какие-то новые лекарства.
Если вы обнаружите, что беременны, принимая КОРАЛАН, немедленно сообщите об этом своему врачу.
Вещи, которые нельзя делать
Не используйте КОРАЛАН для лечения других жалоб, если об этом не говорит ваш врач.
Не давайте это лекарство кому-либо другому, даже если их симптомы похожи на ваши.
На что следует обратить внимание
Будьте осторожны при управлении транспортным средством или работе с механизмами в ситуациях, когда изменение тусклого на яркое освещение.
Побочные эффекты
Сообщите своему врачу или фармацевту как можно скорее, если вы чувствуете себя плохо во время принимают КОРАЛАН.
КОРАЛАН помогает большинству людей с симптомами стабильной стенокардии или сердечной недостаточности, но он у некоторых людей может иметь нежелательные побочные эффекты. Все лекарства могут иметь побочные эффекты. Иногда они серьезны, но чаще — нет.Вам может потребоваться лечение если у вас появятся побочные эффекты.
Не пугайтесь этого объяснения возможных побочных эффектов. Вы не можете испытать любой из них.
Попросите вашего врача или фармацевта ответить на любые ваши вопросы.
Сообщите своему врачу, если вы заметили какие-либо из следующих побочных эффектов и если они беспокоятся ты:
временных визуальных симптомов (очень частый побочный эффект).Некоторые пациенты, принимающие КОРАЛАН может видеть яркие пятна, ореол, цветные вспышки или множественные или искаженные изображения. Это может произойти, в частности, при быстром переходе между тусклым и ярким освещением.
Эти визуальные симптомы обычно незначительны и появляются в первые два месяца лечения. а затем исчезнут по мере продолжения лечения. Сообщите своему врачу или фармацевту, если они беспокоить тебя.
Будьте осторожны при управлении транспортным средством или работе с механизмами в ситуациях, когда изменение тусклого на яркое освещение.
Также возможно нечеткое зрение, двоение в глазах или нарушение зрения.
Изменения функции сердца (симптомы — замедление сердечного ритма) — частое побочный эффект. В основном это происходит в течение первых 2–3 месяцев после начала лечения.
неконтролируемое (например, низкое или высокое) артериальное давление.
Чувство тошноты, запор, диарея, боли в животе
головная боль
обморок (возможно, связанный с замедлением пульса)
ощущение вращения (головокружение)
затрудненное дыхание (одышка)
мышечные судороги
чувство усталости или слабости
головокружение, бред (симптом низкого артериального давления, возможно, связанный с медленным частота сердечных сокращений), в целом плохое самочувствие
аномальные ЭКГ сердца.
КОРАЛАН может вызвать изменения в лабораторных тестах, включая высокий уровень мочевой кислоты в крови. кислота, избыток эозинофилов (тип лейкоцитов) и повышенный креатинин в крови (продукт распада мышц).
Сообщите своему врачу, если вы заметили что-нибудь еще, что заставляет вас чувствовать себя плохо.
При появлении следующих признаков немедленно сообщите об этом врачу или обратитесь в службу несчастного случая. и отделение неотложной помощи в ближайшей больнице:
затрудненное дыхание
Отек лица, губ, рта, языка или горла, который может вызывать затруднения глотание или дыхание
кожная сыпь, покраснение кожи, зуд, зудящая сыпь
Изменения частоты сердечных сокращений (быстрое, опасно быстрое или нерегулярное), сердцебиение
Эти побочные эффекты встречаются нечасто, но могут стать серьезными.
После приема КОРАЛАНА
Кладовка
Храните это лекарство в недоступном для детей месте.
Запертый шкаф на высоте не менее полутора метров над уровнем пола — хорошее место хранить лекарства.
Жара и сырость могут снизить качество лекарств.
Храните КОРАЛАН в сухом прохладном месте, при температуре ниже 30 ° C, но не в холодильнике или морозилке.
Не храните его или любое другое лекарство в ванной или рядом с раковиной. Не уходи это в машине или на подоконниках.
Храните таблетки в блистерной упаковке, пока не придет время их принимать.
Если вы достанете таблетки из коробки или блистерной упаковки, они могут плохо храниться.
Утилизация
Если ваш врач говорит вам прекратить прием КОРАЛАНА или срок годности таблеток истек дату, верните неиспользованные лекарства фармацевту.
Описание продукта
Как это выглядит
КОРАЛАН 5 мг:
Таблетка лососево-розового цвета, палочковидная, покрытая пленочной оболочкой таблетка с насечками на обоих краях, гравировка с цифрой 5 на одном лице и логотипом компании на другом.
КОРАЛАН 7,5 мг:
Таблетка лососево-розового цвета, треугольная, покрытая пленочной оболочкой, на которой выгравирована цифра «7.5 дюймов на одно лицо и логотип компании на другом.
КОРАЛАН 5 мг и таблетки 7,5 мг КОРАЛАН поставляются в блистерах, в упаковках, содержащих: 14 или 56 таблеток.
Ингредиенты
Каждая таблетка CORALAN 5 мг содержит 5 мг ивабрадина в виде гидрохлоридной соли.
Каждая таблетка КОРАЛАНА 7,5 мг содержит 7,5 мг ивабрадина в виде гидрохлоридной соли.
КОРАЛАН также содержит следующие неактивные ингредиенты:
Ядро планшета:
Лактоза, стеарат магния, кукурузный крахмал, мальтодекстрин, коллоидный безводный диоксид кремния.
Пленка:
Гипромеллоза, диоксид титана (E 171), макрогол 6000, глицерин, стеарат магния, желтый оксид железа (E 172), красный оксид железа (E 172).
Производитель и спонсор
CORALAN — продукт, открытый компанией Servier Research International.
Распространяется в Австралии по:
Servier Laboratories (Австралия) Pty Ltd
ул. Катона, 8 (
)Боярышник, Виктория 3122
Австралия
Австралийский регистрационный номер:
КОРАЛАН 5 мг таблетки AUSTR: 107297
КОРАЛАН 7,5 мг таблетки АВСТРА: 107301
Дата подготовки брошюры:
марта 2018
Боль в груди: 10 причин, по которым ваша грудь может болеть
Гормоны вызывают боль в груди.
Гормональные колебания — главная причина боли в груди у женщин. Грудь болит за три-пять дней до начала менструации и перестает болеть после ее начала. Это связано с повышением уровня эстрогена и прогестерона прямо перед менструацией. Эти гормоны вызывают набухание груди и могут вызвать болезненность.
«Это нормально, когда болезненность груди возникает и проходит во время менструации», — говорит Райт. «Не о чем беспокоиться.”
Если вы забеременеете, ваша грудь может оставаться болезненной в течение первого триместра из-за увеличения выработки гормонов. Болезненность груди — один из первых признаков беременности для многих женщин.
Шаги, которые вы можете предпринять, чтобы уменьшить болезненность груди, включают:
- Исключить кофеин
- Соблюдайте диету с низким содержанием жиров
- Уменьшить потребление соли
- Избегайте курения
- Примите безрецептурное обезболивающее
- Спросите своего врача, может ли помочь смена противозачаточных таблеток или заместительной гормональной терапии.
У вас травма груди.
Как и любая часть вашего тела, грудь может быть травмирована. Это может произойти из-за несчастного случая, во время занятий спортом или после операции на груди. В момент травмы вы можете почувствовать острую стреляющую боль. Болезненность может сохраняться от нескольких дней до нескольких недель после травмы груди. Обратитесь к врачу, если боль не исчезнет или вы заметите какой-либо из этих признаков:
- Сильный отек
- Шишка в груди
- Покраснение и тепло, которые могут указывать на инфекцию
- Синяк на груди, который не проходит
У вас болит грудь из-за неподдерживающего бюстгальтера.
Без надлежащей поддержки связки, соединяющие грудь с грудной стенкой, к концу дня могут стать чрезмерно растянутыми и болезненными. Результат — болезненные ощущения в груди. Это может быть особенно заметно во время тренировки. Убедитесь, что ваш бюстгальтер подходящего размера и обеспечивает хорошую поддержку.
Боль в груди действительно исходит от грудной клетки.
То, что кажется болью в груди, на самом деле может исходить от грудной клетки. Это область мышц, тканей и костей, которая окружает и защищает ваше сердце и легкие.Общие причины боли в грудной стенке включают:
- Растянутая мышца
- Воспаление вокруг ребер
- Травма грудной стенки (попадание в грудь)
- Перелом кости
Грудное вскармливание вызывает болезненность груди.
Грудное вскармливание иногда может быть источником боли в груди. Вот некоторые вещи, которые вы можете испытать во время кормления грудью:
- Болезненные соски из-за неправильного захвата (способ, которым ребенок цепляется за сосание)
- Ощущение покалывания во время выделения (когда молоко начинает течь к ребенку)
- Болезненность сосков из-за укусов, сухой, потрескавшейся кожи или инфекции
У вас инфекция груди.
Кормящие женщины наиболее подвержены инфекциям груди (маститу), но иногда они возникают и у других женщин. Если у вас инфекция груди, у вас может быть лихорадка и симптомы в одной груди, в том числе:
Если вы подозреваете, что у вас инфекция груди, важно обратиться к врачу. Лечение обычно включает антибиотики и болеутоляющие.
Боль в груди может быть побочным эффектом лекарства.
Некоторые лекарства могут вызывать боль в груди как побочный эффект. Поговорите со своим врачом о лекарствах, которые вы принимаете, и о том, возможно ли это для вас. Некоторые препараты с этим известным побочным эффектом включают:
- Оксиметон, применяемый для лечения некоторых форм анемии
- Хлорпромазин, используемый для лечения различных психических заболеваний
- Водные пилюли (диуретики), препараты, усиливающие мочеиспускание и используемые для лечения болезней почек и сердца, а также высокого кровяного давления
- Гормональная терапия (противозачаточные таблетки, заместительная гормональная терапия или лечение бесплодия)
- Дигиталис, назначается при сердечной недостаточности
- Метилдопа, используется для лечения высокого кровяного давления
У вас болезненная киста груди.
Если в груди внезапно появляется болезненная припухлость, возможно, у вас киста, — говорит Райт. «Эти заполненные жидкостью комки не опасны и часто не нуждаются в лечении, так как они могут исчезнуть сами по себе. Но важно, чтобы врач осмотрел любую опухоль в груди ».
Чтобы диагностировать кисту, ваш врач может порекомендовать маммографию, УЗИ или аспирацию (извлечение жидкости из опухоли). Слив жидкости из кисты также является одним из методов лечения. Если киста не беспокоит, вам может вообще не понадобиться лечение.
Узнайте больше о кистах груди и других доброкачественных опухолях груди.Вы испытываете болезненные осложнения после имплантации груди.
У некоторых женщин возникают осложнения с имплантатами груди, сделанными из силикона или физиологического раствора. Одной из наиболее частых причин боли после операции по увеличению груди является капсульная контрактура, когда рубцовая ткань образуется слишком плотно вокруг имплантатов. Боль в груди также может быть признаком разрыва одного из ваших имплантатов.Поговорите со своим врачом о любой боли, которую вы испытываете, чтобы определить, может ли она быть связана с грудными имплантатами.Боль в груди иногда может быть признаком рака груди.
Рак груди не вызывает боли, говорит Райт, но это возможно. Воспалительный рак молочной железы часто вызывает боль, но встречается редко и составляет от 1% до 5% случаев рака груди в США. Симптомы этого агрессивного заболевания часто возникают внезапно и быстро прогрессируют.Воспалительный рак груди может привести к тому, что грудь станет:
- Красный или обесцвеченный
- Опухший или тяжелый
- Болезненный
Пневмония — причины, симптомы, лечение
Пневмония — это бактериальная или вирусная инфекция легких. Симптомы могут включать жар, озноб, одышку, кашель с выделением мокроты и боль в груди.
Пневмонию обычно можно лечить в домашних условиях антибиотиками, но в некоторых случаях может потребоваться время в больнице и может закончиться смертью. Существуют вакцины против некоторых наиболее распространенных инфекционных агентов, вызывающих пневмонию.
ПричиныПневмония — это инфекция воздушных мешков в легких, вызываемая бактериями, вирусами или, реже, грибками. Большинство случаев пневмонии вызывается бактериями, обычно S Treptococcus pneumonia (пневмококковая инфекция), но вирусная пневмония чаще встречается у детей.
Легкие состоят из отдельных долей — трех в правом легком и двух в левом. Пневмония может поражать только одну долю или распространяться в легких.
Любой человек может заболеть пневмонией, но некоторые группы подвержены большему риску:
- Младенцы и дети ясельного возраста, особенно недоношенные
- Люди, недавно перенесшие вирусную инфекцию, например, простуду или грипп (грипп)
- Курильщики
- Люди с хроническими заболеваниями легких, такими как астма, бронхит или бронхоэктазы
- Люди с подавленной или слабой иммунной системой
- Люди, которые плохо питаются или недоедают
- Люди, злоупотребляющие алкоголем
- Пациенты в стационаре
- Люди, у которых были проблемы с глотанием или кашлем в результате инсульта, сотрясения мозга или другой черепно-мозговой травмы
- Люди в возрасте 65 лет и старше.
Пневмония может развиться, когда человек вдыхает маленькие капли, содержащие организмы, вызывающие пневмонию. Это также может произойти, когда бактерии или вирусы, которые обычно присутствуют во рту, носу и горле, попадают в легкие.
Признаки и симптомыВирусная пневмония имеет тенденцию к медленному развитию в течение нескольких дней, тогда как бактериальная пневмония обычно развивается быстро, часто в течение суток.
Большинство людей, у которых развивается пневмония, изначально имеют вирусную инфекцию, такую как простуда или грипп, которые вызывают такие симптомы, как головная боль, боли в мышцах и лихорадка.При развитии пневмонии симптомы обычно включают:- Лихорадка
- Озноб
- Одышка
- Учащенное дыхание
- Ухудшение кашля с выделением желто-зеленой или кровянистой слизи (мокроты)
- Боль в груди при дыхании или кашле — вызвана воспалением мембраны, выстилающей легкие.
У младенцев и детей симптомы могут быть менее специфичными, и они могут не проявлять явных признаков инфекции грудной клетки.Обычно у них поднимается температура, они плохо себя чувствуют и становятся вялыми. Они также могут иметь шумное или хрипящее дыхание, испытывать трудности с кормлением и издавать хрюкающие звуки при дыхании.
Люди старше 65 лет с пневмонией могут проявлять признаки спутанности сознания или снижения умственной осведомленности.
Кожа, губы и ногтевое ложе могут стать тусклыми или синеватыми. Это признак того, что легкие не могут доставлять в организм достаточное количество кислорода.В этом случае необходимо немедленно обратиться за медицинской помощью.
ДиагностикаПри подозрении на пневмонию важно незамедлительно обратиться за медицинской помощью, чтобы можно было поставить точный диагноз и назначить соответствующее лечение.
Врач изучит историю болезни и проведет медицинский осмотр. Во время обследования врач выслушает грудную клетку с помощью стетоскопа. Грубое дыхание, потрескивающие звуки, хрипы и приглушенные звуки дыхания в определенной части легких могут указывать на пневмонию.
Для подтверждения диагноза обычно делают рентген грудной клетки; он покажет области легкого, пораженные пневмонией. Также можно сдать анализы крови и отправить образец мокроты в лабораторию для анализа.
Лечение
Большинство случаев пневмонии можно лечить дома. Однако младенцам, детям и людям с тяжелой пневмонией может потребоваться госпитализация для лечения.
Пневмонию обычно лечат антибиотиками, даже если есть подозрение на вирусную пневмонию, поскольку это также может быть степень бактериальной инфекции.Тип используемого антибиотика и способ его введения будут зависеть от тяжести и причины пневмонии.
Лечение на дому обычно включает:
- Антибиотики — для приема внутрь в виде таблеток или жидкости
- Обезболивающие
- Парацетамол для снижения температуры
- Обильное питье, особенно воды, для разжижения слизи в легких
- Отдых.
Лечение на базе стационара обычно включает:
- Антибиотики, вводимые внутривенно (капельно в вену)
- Кислородная терапия — чтобы обеспечить организм необходимым кислородом
- Внутривенные жидкости — для устранения обезвоживания или если человек слишком плохо себя чувствует, чтобы есть или пить
- Физиотерапия — помогает очистить легкие от мокроты.
Для полного выздоровления от пневмонии может потребоваться несколько недель. Кашель может продолжаться до тех пор, пока из легких не выйдет слизь. Это часть процесса восстановления. Также могут наблюдаться утомляемость и снижение способности к упражнениям.
Если кашель усиливается или выздоровление длится дольше нескольких недель, обратитесь к врачу для дальнейшего обследования. Курильщикам следует пройти рентген грудной клетки через шесть недель, чтобы подтвердить полное очищение легких.
ПрофилактикаЧтобы снизить риск заражения пневмонией, можно предпринять следующие шаги:
- Кормление ребенка грудью (желательно старше четырех месяцев) — для укрепления его иммунной системы
- Бросить курить и обеспечить свободное от табачного дыма домашнее хозяйство
- Обеспечение тепла и хорошей вентиляции в вашем доме
- Вакцинация, в частности, против пневмококковой инфекции, коклюша, Hib (Haemophilus influenza типа b) и гриппа
- Регулярное и тщательное мытье рук
- Избегать контактов с людьми, болеющими простудой, гриппом или другими инфекциями.
Вакцины против пневмококковой инфекции не всегда могут предотвратить пневмонию, но они могут предотвратить серьезные осложнения пневмонии в случае инфицирования.
Дополнительная информация и поддержка Для получения дополнительной информации и совета по поводу пневмонии свяжитесь с вашим терапевтом, медсестрой или позвоните по телефону:Healthline
Бесплатный телефон: 0800 611 116 (работает круглосуточно, 7 дней в неделю)Plunketline
Бесплатный телефон: 0800 933 922 (работает круглосуточно, 7 дней в неделю)
Консультативный центр по иммунизации
Бесплатный телефон: 0800 IMMUNE (0800 466 863)
Список литературыKidshealth (2017).

