Экссудативный гайморит: симптомы и методы лечения
Гайморит характеризуется воспалительным процессом, охватывающим одну или обе гайморовы пазухи. Поэтому заболевание сопровождается активным выделением из носовых ходов, насморком, повышением температуры, головными болями и иными признаками.
Существует особая разновидность недуга — экссудативный гайморит. В ходе его течения происходит накопление помимо большого количества гноя еще и жидкости густой консистенции, обладающей неприятным ароматом, кровяных элементов, прозрачных выделений. Такое состояние требует быстрого терапевтического вмешательства.
Что нужно знать об экссудативном гайморите
Экссудативное воспаление представляет собой любую форму воспалительных изменений, когда в области очага начинает скапливаться специфическая жидкость, именуемая экссудатом. Ее состав, цвет, присутствие запахов может быть разным в зависимости от формы протекающих воспалительных явлений, особенностей агента инфекционного типа – им могут быть вирусы, бактерии, грибки, паразиты. Имеет значение и тип иммунной реакции организма.


При гайморите воспалительный процесс охватывает гайморовы носовые придаточные пазухи. При этом в полости синуса происходит формирование и накопление экссудата воспалительной природы. Сам же воспалительный процесс проходит три стадии развития:
- Альтрацию – ткани, которые оказались под воздействием факторов патогенного характера, повреждаются. Начинает проявляться воспалительный ответ, при котором биологически активные вещества интенсивно выделяются.
- Экссудативную – у стенок сосудов увеличивается проницаемость. Такое изменение провоцирует выход плазмы в пространство межклеточного типа. Результатом становится образование отека.
- Пролиферативную – клетки начинают быстро размножаться, их размерные показатели увеличиваются, наблюдается неоангиогенез.
Экссудативная форма гайморита может наблюдаться у взрослых пациентов и детей. У малышей он протекает тяжелей. Если недуг охватывает только одну пазуху, то речь идет об одностороннем гайморите. Но возможно развитие двустороннего, когда поражаются обе.
С учетом локализации гноя гайморит делится на:
- левосторонний;
- правосторонний.
Выделяют и несколько форм заболевания:
- Катаральную – начальный этап болезни, при которой отекает слизистая носа, дыхание становится затрудненным. Если начать терапию, то состояние пазух нормализуется.
- Серозную, сопровождающуюся заложенностью и отечностью носа. Слизистые воспаляются интенсивней, а пазухи начинают заполняться жидкостью. Наблюдается образование корочек. При данной форме рекомендованы промывания и применением сосудосуживающих лекарств. Состояние можно быстро нормализовать.
- Гнойную – начинается при отечности пазух и отсутствии адекватного лечения. Слизистые продуцируют большое количество жидкости. Она накапливается и наблюдается ее застой. Жидкость давит на поверхность стенок пазух. Вскоре в ней появляется все больше гноя с характерным запахом и желто-зеленым оттенком. Вязкая консистенция способствует быстрому засыханию, образованию корочек и плохому выведению.
- Геморрагическую, при которой экссудат включает в состав элементы крови, поскольку поражаются сосуды. При смешивании крови с гноем жидкость становится красноватой. Высок риск проникновения инфекции в кровь.
Причины болезни
Гайморит в экссудативном проявлении может вызываться множеством факторов:
- Аллергенами, которые попадают в организм и провоцируют развитие отека и воспаления на слизистых покровах околоносовых пазух. Активно продуцируются выделения слизистого вида, накапливается жидкость. Это может стать основой для подключения к процессу инфекции.
- Вирусы, из числа которых провоцирующим фактором может стать грипп, риновирус, скарлатина. Недуг может развиться при поражении организма кокковыми бактериями – фарингитом, тонзиллитом, аденоидитом. В последующем часто присоединяются инфекции сложного типа — моракселла, стрептококк, стафилококк. Поэтому не удивительно, что острый гайморит вирусной или бактериальной природой быстро прогрессирует, на его фоне образуются слизь и гной.
- Слабость иммунной защиты по причине медикаментозной терапии, воздействия вредных факторов среды.
- Получение травм в области носа, искривление перегородки как результат механического действия.
- Попадание в носовую полость инородных объектов, что особенно характерно для маленьких пациентов. Но и у взрослых может накапливать пыль, сажа, а сами инородные предметы попадают в пазухи во время лечения зубов верхнего ряда.
- Воспалительные изменения в ротовой полости, например, при кариесе или воспалении десен.
Методы диагностики болезни
Для своевременной диагностики и лечения недуга необходимо обращать внимание на симптоматику:
- Специфический характер проявления боли – она наблюдается как в области синусной проекции, так и во всей голове. Во время наклонов и кивков головы болевой синдром становится интенсивным, а вот при нахождении в горизонтальном положении состояние улучшается.
- Меняется характер и особенности выделения. До перехода недуга в экссудативную форму они белесые или прозрачные. Жидкость может иметь некоторое количество слизистых элементов. Если проявляется действие бактерий, то выделения становятся желтыми, зелеными или бурыми часто с характерным неприятным ароматом. Причем жидкость густеет.
- Повышается температура, пациенты жалуются на заложенность носа, общую слабость, проблемы со сном. Возможна потеря сознания.
Если жидкость скапливается только с одной стороны, то состояние относительно не тяжелое. Двусторонний синусит отличается характерной клинической картиной, состояние пациентов более тяжелое, часто провоцирует дополнительные осложнения.
В процессе комплексной диагностики на первом этапе:
- проводится визуальный осмотр пациента;
- организуется риноскопия/ринография;
- осуществляется забор для исследования слизистых и гнойных масс;
- сдаются анализы крови;
- замеряется температура.
Если существуют подозрения на гайморит экссудативного или классического типа, то назначается рентгенологическое обследование.


По снимку можно определить характерные изменения пазух, локализацию воспалительных изменений, наличие отечности, объем слизистых и гнойных выделений. При этом очень сложно определить, что конкретно располагается в пазухах – экссудат или гной.
В некоторых случаях могут быть прописаны и другие методы обследования:
- Эндоскопию носовой полости – у врача появляется возможность изучить структуру полостей без создания серьезного дискомфорта у пациентов.
- КТ – дает более подробное описание носовых каналов и изменений в них. По результатам обследования можно обнаружить начальные проявления гайморита экссудативного типа.
- МРТ – более информативный метод, который применяют при отсутствии возможности выявить точную причину болезни.
Лечение экссудативного гайморита
Основной акцент в терапии делается не на устранении признака недуга, а на борьбу с главными причинами. Поэтому назначается комплексное лечение, которое включает медикаментозное воздействие, физиотерапию, народные методы. В некоторых случаях проводится прокол пазухи. На следующем этапе назначается восстановительная терапия.
Экссудативный синусит в катаральной или серозной форме лечится при помощи:
- Антигистаминных средств, устраняющих проявления аллергической реакции. Например, можно воспользоваться Зиртеком или Супрастином.
- Спреев с антивоспалительным действием для устранения признаков воспалительных изменений.
- Сосудосуживающих капель для минимизации отечности слизистых покровов носовой полости. Могут назначаться Нафтизин или Нафтазолин, Отривин и другие средства.
- Муколитические средства, разжижающие мокроты. При необходимости пользуются Ринофлуимуцилом или Синуфорте.
- Антисептических средств на основе солевого раствора для очищения полости носа – Аквамарис, Аквалор, Долфин.
В результате терапии уменьшается отечность в носу, экссудат продуцируется в меньшем объеме, улучшается отток выделений. При гнойном воспалении назначаются антибиотики пенициллиновой группы. Лечение проводится Аугментином, Азитроксом, Амоксициллином.


При недостаточной эффективности придется воспользоваться макролидами или цефалоспоринами, например, Азитролом, Сумамедом, Зиннатом, Цетилом.
В качестве вспомогательного способа лечения используются физиотерапевтические процедуры – УВЧ, УФО, СВЧ, электрофорез, УЗТ. Важно не допустить рецидива или осложнений. Назначаются средства с антиаллергическим действием и антивоспалительные спреи назального типа.
Когда воспалительный процесс затягивается, гной не отходит, проводят процедуру прокола. Через установленный катетер откачивают гной и промывают пазухи.
Профилактика
Для полного излечения гайморита и не допущения рецидивов требуется осуществлять ряд профилактических мероприятий:
- своевременно и полностью лечить ОРВИ, ОРЗ, которые способны активизировать воспалительный процесс в гайморовых пазухах;
- не допускать резких сморканий;
- при образовании слизистых выделений осуществлять промывание каналов носа солевыми растворами;
- исключить переохлаждение;
- при помощи приема минерально-витаминных комплексов, умеренных физических нагрузок, ведения здорового образа жизни осуществлять укрепление иммунной защиты организма.
Необходимо нормализовать микроклимат в помещении, обеспечивая увлажнение воздуха. Чрезмерно сухой воздух провоцирует пересушенность слизистой и повышает риски развития синусита. Для улучшения дренажа необходимо регулярно осуществлять самомассаж в области проекций синусов. Важно следить и за здоровьем в полости рта, не допуская проникновение инфекций из этой зоны.
Осложнения
Если не начать своевременную и правильную терапию экссудативного гайморита, то повышаются риски перехода заболевания в хроническую форму, вылечить которую будет сложнее. Такое состояние сопровождается постоянным насморком.
Избавиться от него при помощи сосудосуживающих препаратов будет невозможно. Наблюдается заложенность носа, возникают болевые ощущения в области органов зрения, а также кашель.
Могут проявиться и признаки вторичного характера:
- отита;
- воспаления тройничного нерва;
- заболеваний органов зрения;
- периостита и остита;
- менингита.
При своевременном обращении к врачу можно избежать указанных проблем, быстро и эффективно избавиться от недуга. Не стоит пугаться симптомов заболевания, не нужно их игнорировать. Чем раньше будет начато лечение, тем быстрее и без возникновения последствий будет решена проблема, предотвращены рецидивы в будущем.
1doctorlor.ru
Экссудативный гайморит односторонний и двухсторонний — как лечить
Воспалительный процесс в полости носа приводит к нарушению дыхания и риску возможных осложнений. Это обусловлено близостью головного мозга к гайморовым пазухам. Экссудативная форма патологии отличается характерным скоплением жидкости и требует особого лечения.
Что такое экссудативный гайморит
В норме носовые пазухи заполнены воздухом. Под влиянием определенных факторов верхнечелюстные синусы воспаляются и там скапливается жидкость. Такую патологию в медицине называют экссудативным гайморитом. Есть различия:
- Когда болезнь поражает только одну сторону, то это одностороння форма.
- Воспаление обеих носовых пазух с образованием жидкости – двухсторонний экссудативный синусит.

Гайморит с образованием экссудата занимает 5-е место среди всех заболеваний лор-органов. Двухстороння форма патологии диагностируется в 2 случаях из 10. Чаще болеют женщины, чем мужчины. Детей до 4 лет болезнь поражает редко – 0,2%. Среди подростков заболевание встречается у 15 человек из 1000. Малыши тяжело переносят гайморит, особенно двусторонний.
Стадии развития воспалительного процесса
Существует 3 этапа развития гайморита. Стадии и признаки развития экссудативного синусита:
- Начальная или катаральная – воспаляется слизистая гайморовых пазух, нарушается проницаемость сосудов. Стадия легко поддается лечению.
- Серозная – образуется жидкий, обильный секрет, который густеет при разрушении клеток эпителия. На этой стадии важно вовремя начать лечение.
- Гнойная – характеризуется попаданием микробов в полость носа. Это приводит к отмиранию клеток слизистой – выделения из носа становятся гнойными. Стадия трудно поддается терапии, увеличивает риск опасных осложнений.

Чем опасна жидкость в пазухах носа
Экссудат при гайморите – результ воспаления. Жидкость отличается по цвету, консистенции и запаху. На эти факторы влияет инфекция, вызвавшая воспаление. Это может быть грибок, вирус или бактерии.
Гайморит в стадии экссудации опасен возможными последствиями. Чаще к ним приводит двухсторонний тип болезни. Осложнения:
- дефицит кислорода органов и тканей;
- воспаление лицевого или троичного нерва;
- менингит;
- отит и неврит;
- отеком век;
- абсцесс глазницы;
- поражение костной ткани;
- остеомиелит челюстной.

Формы патологии
Экссудативный синусит классифицируется по нескольким признакам. По характеру выделяемой жидкости гайморит делится на виды:
- Катаральный – экссудат жидкий, без запаха.
- Септический – выделения желтого или коричневого цвета с характерным запахом гноя.
- Геморрагический – жидкость с примесью крови.
По степени локализации различают лево- и правосторонний гайморит. Тяжелой формой считается двухсторонний экссудативный синусит. В зависимости от клинического течения различают две формы гайморита:
- Острую – симптомы проявляются резко. Их длительность у взрослых – около недели, у детей – 7–15 дней.
- Хроническую – воспаление слизистой более 6 недель. Эта форма характеризуется стойким нарушением дыхания, образованием гнойного экссудата.
Симптомы гайморита в стадии экссудации
Клиническая картина течения болезни сходна с проявлением обычного синусита. Отличительным признаком является образование гноя в носовой полости.
Общая симптоматика связана с повышением температуры, усилением боли в области черепа, гайморовых пазух и головы.
Статьи по темеКатаральная стадия
На этом этапе признаки воспаления выражены слабо. Симптомы катаральной стадии болезни:
- выделения из носа прозрачного цвета;
- боль при наклоне головы;
- отек и заложенность носа;
- повышение температуры;
- нарушение обоняния;
- слабость и утомляемость;
- покраснение глаз.

Серозная
Стадия характеризуется усилением признаков катарального этапа. Это свидетельствует о переходе болезни в острую форму. Симптомы серозной стадии:
- сильное давление в области переносицы и глаз;
- гнусавый голос;
- отечные слизистые;
- резкое повышение температуры;
- сильные головные боли;
- плохой сон и аппетит;
- желтые или зеленые выделения;
- периодический кашель из-за стекающей по горлу слизи.

Гнойная
На этом этапе заболевание приобретает особенно опасный характер. Без правильного лечения экссудативный синусит переходит в хроническую форму. Симптомы гнойной стадии:
- интоксикация организма;
- лихорадка;
- выделения с неприятным запахом;
- головная боль.
Причины скопления жидкости в гайморовых пазухах
Спровоцировать развитие экссудативного синусита могут многие факторы. Часто жидкость в гайморовых пазухах возникает по следующим причинам:
- Инфекция. Образование экссудата обусловлено вирусной и бактериальной природой. Это рино- и аденовирусы, стафилококк, моракселла, стрептококк, гемофильная палочка.
- Воспаление. Болезнь развивается как вторичная форма некоторых заболеваний – двухстороннего отита, кариеса, ринита, фронтита, ангины, насморка.
- Аллергены. Они вызывают проявления симптомов риносинусита. Аллергия является первичной формой болезни.
- Иммунодефицит. Прием медикаментов или вредное производство могут вызвать снижение иммунной защиты организма.
- Травма.

Диагностика
Для подбора тактики лечения надо установить точный диагноз. Это можно сделать с помощью основных методов диагностики экссудативного гайморита. К ним относятся:
- Риноскопия – осмотр полости носа с помощью зеркала и расширителя. Исследование помогает обнаружить скопление гноя.
- Рентгенография – определение зон затемнения в гайморовых пазухах.
- Компьютерная томография – выявление очага инфекции, области скопления гноя.
- Эндоскопия – введение эндоскопа в нос для изучения состояния гайморовых пазух.
- Диафаноскопия – просвечивание носовых пазух пучком света через рот. Исследование проводится беременным и кормящим женщинам.

Признаки на рентгеновском снимке
Тень в проекции придаточных пазух носа означает наличие патологии. Экссудативный синусит на рентгенограмме выглядит как затемнение с верхним горизонтальным уровнем. Оно может быть одно- или двухсторонним, называется частичным либо полным затемнением.
Рентген-снимок уровня экссудата помогает определить, нужна ли пункция верхнечелюстных пазух носа.
Лечение экссудативного гайморита

Выбор тактики устранения болезни зависит от формы синусита. Терапия направлена на устранение причины заболевания, снижение ее симптоматики. Используется комплексное лечение. Оно состоит из нескольких хирургических методов и лекарственных средств.
Медикаментозное лечение включает назначение таких групп препаратов:
- Сосудосуживающие средства (Отривин, Ксилен) – устраняют отечность слизистой носа.
- Антигистаминные (Эриус, Кестин) – купируют симптомы аллергии.
- Муколитики (Ринофлуимуцил, Синуфорте) – разжижают мокроту густой консистенции.
- Антибиотики (Зиннат, Сумамед) – снимают воспаление, назначаются при двухстороннем гайморите.
- Растворы антисептиков (Долфин, Мирамистин) – уничтожают бактерии, очищают носовую полость от слизи.
Хирургическое лечение заключается в проведении пункции. При процедуре врач прокалывает специальной иглой стенки гайморовой пазухи. На место прокола устанавливается катетер для оттока гноя. Он же служит для обработки участка и лечения – введения антисептиков и антибиотиков.
Дополнительным методом терапии гайморита является физиотерапия. При развитии экссудативной формы болезни назначают:
- Электромагнитное и ультрафиолетовое облучение. Оно способствует уменьшению отека слизистой.
- Электрофорез. Метод введения лекарств – через кожу, это усиливает действие лекарств.
- Лечение импульсными ультразвуковыми волнами. Это снижает боль, стимулирует отток жидкости из полости носа.
Народные методы очищения гайморовых пазух

Экссудативный гайморит эффективно излечивается и в домашних условиях. Несколько рецептов народных средств:
- Соедините 4 ч. л. кипяченой воды с маленькой ложкой глицерина. Растворите в полученной смеси 10 таблеток мумие. Закапывайте средство в нос 3 раза в день по 5–7 капель каждую ноздрю на протяжении 3 недель.
- Пропитайте настойкой прополиса 2 ватных тампона. Обмакните их в растительном масле и введите в ноздри. Держите компресс 20–30 минут. Повторяйте процедуру 3 раза в день. Курс лечения – 3–5 дней.
- Разведите в стакане теплой воды чайную ложку соли и 30 капель настойки календулы. Делайте промывание носовых ходов с помощью клизмы или шприца без иглы. Проводите лечение экссудативного синусита 2 недели по 2 процедуры за сутки.
Профилактика
Меры по предотвращению экссудативной формы просты. Правила профилактики гайморита и его рецидива:
- Исключить пересыхание слизистой. Ее надо орошать физраствором или готовыми спреями (Аквалор).
- Лечить своевременно зубы и болезни лор-органов.
- Избегать переохлаждения организма.
- Промывать нос 1 раз в неделю солевым или антисептическим раствором.
- Укреплять иммунитет. Для этого надо правильно питаться, заниматься спортом, спать 8 часов за сутки.
Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
vrachmedik.ru
Экссудативный гайморит: двухсторонний гайморит, лечение
При гайморите происходит воспаление либо одной, либо сразу обеих гайморовых пазух, вследствие чего наблюдаются обильные выделения из носа, насморк, температура, головные боли и другие нежелательные симптомы. Экссудативный гайморит – одна из разновидностей заболевания, при которой в пазухах скапливается не только гной, но и различное по своей природе отделяемое: густая жидкость с неприятным запахом, кровяные тела, прозрачная жидкость и пр. Важно своевременно начать лечение болезни, чтобы не столкнуться с серьезными последствиями.
Экссудативный гайморит — одна из форм гайморита, при которой в пазухах скапливается не только гной, но и другое отделяемое, отличающееся своей природойОглавление материала
Что нужно знать об экссудативном гайморите?
Непосредственно слово экссудат обозначает особый вид жидкости, которая выделяется в ткани при наличии воспалительного процесса. Как известно, при гайморите происходит воспалительная реакция, провоцирующая появление такой жидкости. Она может быть разной природы, и чуть позже мы рассмотрим несколько форм болезни.
Любая форма гайморита характеризуется выделениями из носа. В некоторых случаях это прозрачная слизь, в запущенной стадии – гнойное отделяемое. Если внутри происходит застой экссудата, то врачи диагностируют экссудативный гайморит, а также определяет его разновидность.
Заболевание следует лечить с первых дней, когда установлен точный диагноз. Каждый день промедления может негативно сказаться на здоровье человека.
Заболевание нужно лечить с первых дней, тогда можно будет избежать серьезных осложненийТакже стоит понимать, что гайморит не исчезает и не проходит сам по себе, как обычный насморк. Развитие воспалительного процесса можно остановить только при помощи специальных лекарственных и профилактических средств.
Стадии развития болезни
Ученые выделяют несколько стадий течения заболевания:
- Катаральная стадия. В данной ситуации наблюдается серозная форма экссудата. Такая стадия считается начальной, поскольку воспалительный отек только появляется в гайморовых пазухах. Требуется немедленное лечение, чтобы жидкость не скапливалась и не застаивалась в пазухе, в противном случае образуется гной и недуг перейдет в более тяжелую стадию развития.
- Гнойная стадия. На этом этапе в пазухах уже скапливается гной, жидкость становится густой, иногда имеет неприятный запах. Кроме того, активно развивается воспалительный процесс, заболевание может перерасти в хроническую форму, что чревато серьезными осложнениями.
- Геморрагическая стадия. Экссудаты представляют собой кровяные тела, которые смешиваются с гноем. Опасность заключается в том, что инфекция может проникнуть в кровь, и вызвать такое смертельно-опасное заболевание, как сепсис.
Гнойный гайморит особенно опасен для человекаЛюбая стадия болезни поддается лечению, однако для этого необходимо обратиться за медицинской помощью.
Причины
Причин возникновения одно- или двустороннего экссудативного гайморита может быть несколько:
- Заражение вирусной инфекцией. Чаще всего, это происходит после перенесенной простуды, гриппа, скарлатины.
- Существенно сниженный иммунитет, из-за чего организм не в состоянии самостоятельно бороться с микробами.
- Влияние аллергенов, провоцирующих появление воспалительной реакции.
- Игнорирование элементарных правил гигиены ротовой полости.
- Аномалии строения пазух носа.
- Травма носовой перегородки.
- Наличие в носу кисты или полипов.
Необходимо внимательно разобраться в основных причинах болезни, чтобы определить, что именно вызвало возникновение воспалительного процесса. Полученные знания позволят ответить на вопрос о том, как и чем лечить данное заболевание.
Проявления экссудативного гайморита
Симптомы недуга зачастую можно перепутать с проявлениями обычной простуды: это и заложенность носа, и повышенная температура, головная боль, усталость и пр. Однако есть и особые признаки, по которым можно заподозрить развитие гайморита:
- Неприятные ощущения в носу и переносице, дискомфорт и ощущение жидкости внутри.
- Отечность век.
- Головная боль, причем ее эпицентр сосредоточен в области висков и лба.
- Голос становится слегка гнусавым.
- Болезненные ощущения при наклоне головы.
- Общая слабость и другие признаки интоксикации организма.
К тому же, некоторые признаки можно обнаружить уже во время диагностики. С помощью специального оборудования доктор замечает наличие отека в гайморовых пазухах, наблюдает расширение сосудов кожи в подглазничной области, определяет природу происхождения жидкости в левой или правой (или обеих) пазухах.
Важно помнить о том, что следует обратиться к врачу-отоларингологу при первых же симптомах экссудативного гайморита. Затягивание лечения, пусть даже и на 1-2 недели, повлечет за собой нежелательные последствия в виде гнойных выделений, сильных головных болей, воспаления других органов, находящихся рядом с носовыми пазухами.
Диагностика
Диагноз ставит лечащий врач на основании осмотра пациента, оценки течения болезни, особенностей клинических проявлений. При подозрении на экссудативный или классический гайморит специалист отправляет пациента на рентгенологическое обследование. Рентген позволяет увидеть характерные изменения, происходящие в придаточных пазухах носа, также можно заметить воспаление, отечность, гнойные и другие выделения.
Важно как можно раньше записаться на прием к врачу-отоларингологуПри необходимости назначаются дополнительные способы диагностики:
- Эндоскопия полости носа. С помощью специального оборудования врач может рассмотреть внутренние структуры полости носа, причем в данном случае минимизируются неприятные ощущения во время проведения диагностики.
- Компьютерная томография. Не требует специальной подготовки, позволяет более подробно увидеть картину носовых ходов и то, какие процессы здесь происходят. Такой вид диагностики помогает выявить ранние признаки экссудативного гайморита.
- Магнитно-резонансная томография. МРТ позволяет определить самые мельчайшие изменения органов, применяется в том случае, если самостоятельно не удается выяснить причину болезни.
ЛОР-врач проводит эндоскопию полости носа, при необходимости использует другие методы современной диагностикиОстрый экссудативный гайморит важно диагностировать на начальной стадии, когда он еще не успел перерасти в хроническую форму.
Особенности лечения
Главной целью терапии заболевания является не просто устранение симптомов, но и удаление основной причины его возникновения. Решить проблему можно при помощи комплексной терапии, состоящей из медтикаментозного лечения, различных физиопроцедур, а иногда и прокола гайморовой пазухи, после чего назначается особое лечение.
Не стоит отказываться и от местного лечения, которое можно проводить в домашних условиях. Такая терапия не должна заменять основную, рекомендованную специалистами, однако может применяться в качестве дополнительного лечения болезни. Она включает в себя обильное питье чая, отваров целебных трав, особая диета, отказ от вредных привычек и пр.
Не нужно бояться и того, если придется делать прокол пазухи для удаления накопившейся жидкости. Такая процедура помогает избавиться от воспалительного процесса и способствует скорейшему выздоровлению. После проведения операции в пазуху вводят антибиотики и другие вещества, которые предотвращают повторное появление болезни. Таким образом, двухсторонний экссудативный гайморит можно и нужно лечить, используя самые доступные современные методы и технологии.
Гайморит можно лечить и отварами из целебных трав, однако такое лечение должно быть дополнением к основной терапии, назначенной врачомМетоды лечения
Прежде всего, следует записаться на прием к врачу-отоларингологу. После проведения диагностики опытный специалист назначит необходимое лечение. Зачастую такая терапия включает в себя применение следующих лекарственных препаратов:
- Антигистаминные препараты. Такие средства обладают противовоспалительным действием, также расслабляют и успокаивают. К ним можно отнести Кестин, Эриус, Дезлоратадин и др.
- Промывание носа разнообразными растворами. Желательно, чтобы раствор был изготовлен на основе морской соли. Идеально помогают Аквалор, Аква Марис, Но-Соль и пр.
- Антибиотики и антисептики. Изофра, Биопарокс, Альбуцид и некоторые другие препараты зарекомендовали себя в качестве эффективных средств при лечении заболевания.
- Противовоспалительные средства. Как известно, правосторонний и левосторонний экссудативный гайморит сопровождается постоянным воспалительным процессом, что вызывает не просто дискомфорт, но и болезненные ощущения. Такие препараты, как Нимесил, Ибупрофен помогут избавиться от боли и остановить воспаление.
- Физиопроцедуры. Это не только ингаляции и промывание носа, но и специальные процедуры, проводимые в клинике: УВЧ, УФО, Магнитотерапия и пр.
Профилактика
Необходимо понимать, что на этом лечение экссудативного гайморита не завершено. Чтобы не столкнуться с рецидивами болезни, рекомендуется осуществлять следующие профилактические меры:
- Всегда лечиться от простуды, даже если она кажется незначительной.
- Правильно сморкаться.
- Промывать носовые ходы при помощи солевых растворов, если там начинает скапливаться слизь.
- Не находиться долгое время на морозе и холоде.
- Всеми возможными способами укреплять собственный иммунитет.
Соблюдение всех этих мер позволит избежать возникновения и развития гайморита, но даже если эта неприятность уже произошла с вами, не бойтесь последствий, а сразу приступайте к лечению недуга. Таким образом, вы не столкнетесь с ужасными осложнениями болезни, а ваш организм быстро справится с коварной инфекцией.
Для профилактики заболевания необходимо правильно питаться и регулярно укреплять свой иммунитетЭкссудативный гайморит – тяжелое и весьма неприятное заболевание, но оно лечится, поэтому не нужно впадать в отчаяние, если врачи диагностировали у вас этот недуг. Примите своевременные меры, и экссудативное содержимое будет удалено из гайморовых пазух в кратчайшие сроки.
Похожее по теме:
meditsina-online.ru
Экссудативный гайморит: формы, симптомы и лечение
Сегодня речь пойдет о достаточно частом диагнозе в оториноларингологии – экссудативном гайморите. Многие пациенты, услышав такое словосочетание, пугаются неизвестных слов. Для начала давайте разберемся с понятием «экссудативное воспаление».
Что такое экссудативный воспалительный процесс
Экссудативное воспаление – это любая форма воспалительного процесса, при которой в очаге воспаления образуется жидкость – экссудат. Эта жидкость имеет очень разный состав, цвет, запах. Характер экссудата во многом зависит от формы воспаления, инфекционного агента (вирус, бактерия, грибок, паразит), а также иммунного ответа пациента.
В классическом варианте каждый воспалительный процесс в любом органе или ткани проходит три последовательных стадии:
- Серозное воспаление характеризуется общим отеком слизистых оболочек или клеток пораженного органа, нарушением проницаемости сосудов.
- Экссудативное воспаление характеризуется выраженным нарушением строения сосудистой стенки и выделением в очаг воспаления жидкости. Чаще всего эта жидкость носит характер катаральной – то есть слизи, перемешанной с экссудатом. Поэтому в обычном воспалительном процессе вторая фаза еще называется катаральной.
- Гнойное воспаление развивается, когда в воспалительную жидкость в очаге попадает бактериальная микрофлора. Отекшие слизистые со скоплением жидкости являются идеальной питательной средой для болезнетворных микробов.
Как видим, экссудативное воспаление – это своего рода пограничное состояние между начальным этапом воспалительного процесса и его гнойными осложнениями.
Что такое экссудативный гайморит

Проводя аналогию с понятием экссудативного воспаления, становится понятно, что экссудативным гайморитом называется воспалительный процесс в верхнечелюстных или гайморовых придаточных пазухах носа, сопровождающийся образованием в полости синуса воспалительного экссудата.
Чаще всего экссудацию в полость пазухи вызывают:
- Аллергический гайморит обязательно сопровождается массивным образованием жидкости слизисто-водянистого характера как в пазухе, так и в полости носа. При этом инфекционные агенты в первичном развитии воспаления невиновны, так протекает любая аллергическая реакция.
- Вирусные гаймориты также чаще всего имеют такую фазу воспаления. Наиболее частыми возбудителями вирусных экссудативных синуситов являются вирусы гриппа, парагриппа, риновирусы, аденовирусы, респираторно-синцитиальные вирусы.
- При присоединении к вирусной инфекции бактерий – моракселл, гемофильной палочки, стрептококка пневмонии, золотистого стафилококка, клебсиелл и других, катаральная жидкость в гайморовой пазухе заменяется гнойным содержимым.
- Наличие инородного тела в пазухе – такое случается при попадании пломбировочного материала или иных стоматологических атрибутов в пазуху при лечении зубов верхней челюсти. Также катаральное воспаление могут вызывать крупные частички вдыхаемой пыли или сажи, мелкие инородные предметы, засунутые в нос и в дальнейшем попавшие в пазуху.
Симптомы экссудативного гайморита
Ведущие клинические проявления данного вида гайморита определяет именно наличие в полости синуса жидкости, которая механически раздражает слизистую оболочку.
- Болевой синдром при наличии экссудата в пазухе имеет специфический характер. Может болеть как проекция синуса, так и голова в целом, однако боль имеет четкую зависимость от наклонов головы и положения тела. При кивках и наклонах головы боль значительно усиливается, а в лежачем положении – уменьшается, что связано с перераспределением экссудата в полости синуса.
- Отделяемое из носа также является признаком перехода воспаления в экссудативную фазу. Как правило, до момента инфицирования бактериями отделяемое из носа имеет прозрачный или белесый цвет, жидкую или слегка слизистую консистенцию. При присоединении бактериальной флоры выделения могут приобретать зеленый, желтый или бурый цвет. Консистенция их становится более густой, а иногда сопли имеют неприятный запах.
- Температурная реакция, заложенность носа, потеря обоняния, общая слабость, нарушения сна – явления, характерные для любой фазы гайморита – как экссудативной, так и серозной или гнойной.
Одностороннее скопление жидкости в пазухе протекает несколько легче. Двусторонний же процесс имеет выраженную клиническую картину, характеризуется тяжелым состоянием пациентов и чаще осложняется.
Методы диагностики

Первым делом больного с подозрением на любую форму синусита должен осмотреть ЛОР-врач. Как правило, пациенту:
Основным методом определения именно экссудативного гайморита является рентгеновский снимок черепа. На нем будут заметны горизонтальные уровни жидкости в полости синуса с одной или двух сторон – соответственно, гайморит будет односторонним или двухсторонним. Основная загвоздка этого метода исследования в том, что ни один врач по снимку не может с уверенностью сказать – в полости скопился экссудат или это уже гной. Поэтому окончательный диагноз должен выставляться после комплексного осмотра и обследования.
Лечение экссудативного гайморита
Основными задачами терапии являются:
- Минимизация дальнейшей продукции жидкости в полость гайморовой пазухи. Для этой цели используются противоаллергические лекарства, сосудосуживающие капли (деконгестанты) и противовоспалительные препараты.
- Создание максимального оттока воспалительной жидкости из пазухи и ее очищение. На этапе экссудативного воспаления еще смело можно использовать физиотерапевтические методы (импульсные токи, лазерную терапию, магнит), а также различные промывания носа, ингаляции и прогревания.
- Профилактика инфицирования экссудата бактериями.
- Здесь на помощь также могут прийти промывания носа как солевыми растворами, так и смесями их с различными антибактериальными компонентами: эфирными маслами, прополисом, повидон-йодом, фурациллином и другими.
- Хорошо работают на этом этапе различные антибактериальные капли в нос: сок лука или чеснока, сок алоэ, разведенные экстракты календулы или прополиса, масляные растворы на основе эфирных масел и хвойных экстрактов.
- Некоторым пациентам особенно с частыми обострениями синуситов, больным с ослабленным иммунитетом, сахарным диабетом, бронхиальной астмой показано профилактическое назначение антибиотиков. Такой профилактический курс на этапе экссудативного процесса может значительно ускорить выздоровление и избавить больного от пункций пазух.
Любой вариант лечения, особенно различными домашними средствами или методами народной медицины, должен быть согласован с лечащим врачом. Ведь при неправильном или недостаточном лечении экссудативного гайморита велик риск возникновения гнойного процесса со всеми его осложнениями.
gaimorit-sl.ru
Лечение экссудативного гайморита
К простудному заболеванию и насморку редко кто относится серьезно. Зачем брать больничный и лечиться дома, когда на работе имеются важные дела? Однако безобидный на первый взгляд, насморк может привести к гаймориту – воспалению гайморовых пазух. Нарушение работы реснитчатого эпителия и отек соустья, расположенного между гайморовой пазухой и полостью носа, приводит к развитию такого заболевания, как экссудативный гайморит.
Кровеносные сосуды гайморовой пазухи при воспалении вырабатывают жидкость-экссудат, который содержит лейкоциты, белок и бактерии. Нарушение оттока жидкости становится причиной гайморита.
Формы экссудативного гайморита
Выделяют следующие виды экссудативного гайморита:
- Серозный;
- катаральный;
- гнойный;
- геморрагический.
Серозный и катаральный гайморит
Серозный гайморит – самая легкая форма. Из полости носа выделяется обильная прозрачная жидкость, возникает отечность и покраснение слизистых оболочек. Экссудат скапливается в верхнечелюстной полости и оказывает давление на ее стенки. Если на этой стадии не обратиться к специалисту, заболевание может закончиться серьезными последствиями.
Катаральный гайморит – результат воспаления в верхнечелюстной пазухе. Наличие густой вязкой слизи, содержащей лейкоциты, является признаком катаральной формы. На этом этапе справиться с болезнью легко. Промывания полости носа и применение сосудосуживающих капель помогают избавиться от заложенности и восстановить проходимость соустья.
Гнойная форма
Если лечение запаздывает, развивается гнойный гайморит. Это тяжелое состояние, имеющее все признаки инфекционного процесса.
Для гнойной формы характерны:
- лихорадка;
- озноб;
- высокая температура;
- интоксикация;
- общая слабость.
Из полости носа выделяется густое гнойное содержимое, часто с гнилостным запахом. Цвет может быть желтым или желто-зеленым, иногда присутствуют кровянистые прожилки.
Прокол гайморовой пазухи и введение в ее полость антибактериальных препаратов часто является необходимой мерой. Гнойный гайморит считается опасным, поскольку может привести к осложнениям или хронической форме болезни.
Геморрагический гайморит
Геморрагическая форма встречается редко. При некоторых заболеваниях, когда повышена проницаемость сосудов, в экссудате появляются эритроциты – кровяные тельца. Внешний вид отделяемого становится розовым или насыщенно-красным. Геморрагическая форма опасна тем, что сосуды при воспалении разрушаются, а инфекция может проникнуть в кровоток. Человеку при геморрагической форме угрожает потеря крови.
Экссудативный гайморит также бывает острым и хроническим. Именно гнойная форма чаще является причиной затяжного течения заболевания и перехода в хроническую стадию.
Причины экссудативного гайморита
Проникновение в организм любого инфекционного агента становится причиной развития экссудативного гайморита. Это могут быть:
- вирусы;
- микробы;
- аллергены;
- грибки.
После перенесенной простуды могут появиться признаки гайморита, причем заболевание чаще поражает людей в осенний или зимний период. Именно в это время защитные механизмы иммунитета дают сбой, а резервы организма слабеют.
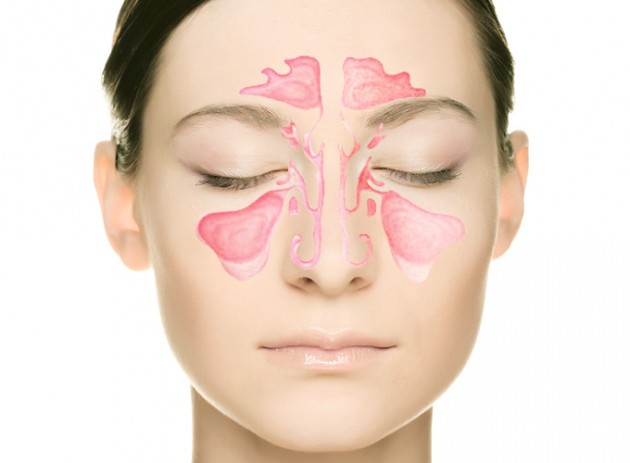
Недостаток витаминов и отсутствие солнечного света также не лучшим образом отражаются на состоянии человека. Вирусные инфекции могут спровоцировать серозный или катаральный гайморит, но редко становятся причиной развития гнойной формы болезни.
Микробные агенты — это стрептококки, стафилококки, пневмококки. Заражение скарлатиной, корью, поражение зубов верхней челюсти часто становится причиной развития заболевания. Сниженный иммунитет в этом случае играет немалую роль в развитии болезни.
Аллергия – частая причина возникновения экссудативного гайморита. При контакте с мощными аллергенами развивается сильный отек слизистых оболочек носа и околоносовых пазух. Человека беспокоят обильные серозные выделения из носа, причем период обострения часто совпадает с началом цветения трав и других растений. Наличие других симптомов аллергии – зуда, заложенности носа, приступов чихания помогает диагностике заболевания.
Воспаление гайморовых пазух по причине грибковой инфекции нередко становится следствием длительного приема антибиотиков. Эта форма болезни переходит в затяжное течение и плохо диагностируется специалистами. Симптомы болезни довольно скудные, а для выявления причины потребуется сделать микробиологический анализ отделяемого.
Другие причины экссудативного гайморита:
- работа на вредном производстве;
- травма или искривление носовой перегородки;
- плохое состояние верхних зубов: кариес, пародонтит;
- травматическое повреждение носа;
- нарушение иммунитета.
Симптомы заболевания
Нарушение оттока жидкости из гайморовых пазух провоцирует застой, следствием являются следующие симптомы:
- затруднение носового дыхания;
- отсутствие обоняния;
- выделения из носа различного характера;
- боль в области гайморовых пазух или разлитая боль в голове;
- повышение температуры;
- отек и покраснение глаз;
- гнусавость голоса.
Острый процесс заканчивается через 3–4 недели, если лечение подобрано правильно. Хронический гайморит – вяло протекающее воспаление с неяркой симптоматикой. Пациенты жалуются на скудные выделения из носа, общую слабость, головную боль, разбитость, неприятные ощущения в области гайморовых пазух. При стекании слизи по глотке появляется сухой кашель.
Хроническая форма заболевания сопровождается разрастанием полипов или появлением кист, тогда диагностируют продуктивный гайморит.
Диагностика
Лечение основывается на сборе анамнеза (вирусные или бактериальные инфекции, аллергия). При осмотре врач обнаруживает наличие выделений, покраснение слизистой оболочки носа, отек.
Диагностике поможет рентгенография или компьютерная томография. Иногда прибегают к такому методу, как эндоскопия околоносовых пазух. Методом диагностики и лечения является пункция синуса и сбор содержимого, затем его отправляют на микробиологическое исследование. В область пазухи вводятся растворы антисептических средств.
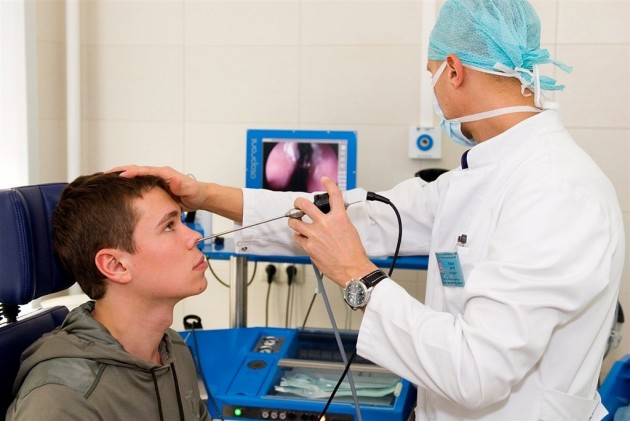
Лечение гайморита
Лечение заболевания зависит от его формы или от того, какой микроорганизм был выявлен у пациента. Если причиной стала вирусная инфекция, помогут противовирусные средства, промывание носа, использование сосудосуживающих капель в нос. Хорошо зарекомендовали себя средства с морской солью (Аквамарис, Физиомер).
Примем антигистаминных лекарств поможет снять отек слизистой оболочки носовых ходов и гайморовых пазух. Используются с этой целью Лоратадин, Эриус, Зиртек. При сильном отеке применяются препараты глюкокортикоидного ряда – Назонекс.
Лечение гнойного гайморита предполагает применение противовоспалительных медикаментов. Первоначально назначаются антибиотики пенициллинового ряда. Если лечение не приводит к успеху, в ход идут препараты широкого спектра действия.
Особенности лечения гайморита у детей
Ребенок часто не может объяснить родителям или врачу, что именно его беспокоит. Он указывает пальцем на область носа или глазницы. Для лечения детей используются антибактериальные препараты группы макролидов или пенициллинового ряда. Применяются методы промывания носа на аппарате «Кукушка», что позволяет удалить из околоносовых пазух слизь и бактерии. Такое лечение поможет избежать прокола пазухи и избежать перехода болезни в хроническую стадию.
Учитывая близость гайморовых пазух к глазнице, органам слуха и головному мозгу, вероятность распространения инфекции на эти органы велика. Опасным осложнением гнойного экссудативного гайморита является воспаление оболочек мозга (менингит).
Поскольку гайморит чаще всего развивается у людей с ослабленной иммунной системой, главным средством профилактики является укрепление собственных защитных сил организма. Здоровое питание, витаминные добавки, спортивный образ жизни помогут избежать простуды, тогда лечение медикаментами не понадобится.
Автор: Елена Жиркова,
специально для Moylor.ru
Полезное видео о гайморите
moylor.ru
Экссудативный гайморит (синусит): формы, симптомы и лечение
Экссудативный гайморит получил название от слова «экссудат». Оно переводится как жидкость с латинского. Вследствие воспалительного процесса в носовых пазухах появляется жидкость. Она может стать гнойной, если такое заболевание не лечить, то будут серьезные осложнения. Необходимо изучить причины данного заболевания, чтобы определить, как с ним бороться, какие средства эффективны.
Природа болезни
Экссудативный гайморит – это разновидность острого гайморита, которая характеризуется поражением носовых пазух с обеих сторон, либо, с одной стороны. Он образуется, когда скапливается большое количество жидкости. Жидкость накапливается из-за скопления микробов, бактерий и вирусов. Обычно это происходит из-за недолеченного насморка, осложненного ринита, или предрасположенности организма. Если простуду или затяжной ринит не лечить, то впоследствии можно получить такое заболевание.
Экссудат бывает различной плотности, цвета, консистенции. Жидкости очень много, она не выходит, копится в носу, из-за этого больному очень трудно дышать. Происходит нарушение газообмена. Из-за этого недостаток кислорода и боль в голове. Иногда причиной может быть наличие грибка в носовых проходах. Жидкость может содержать гной или серу.
Симптомы во время такой болезни похожи на заболевание гриппом или ОРВИ. Может болеть голова, мучить бессонница, дискомфорт в носу, заложенность, отек. Гайморит лечится очень долго. Если его не лечить, то может быть осложнение.
Гайморит развивается в несколько этапов:
- Катаральный этап. Начинается развиваться отек в пазухах, щекочет нос, трудно дышать;
- Серозный. Появляются выделения, нос течет;
- Гнойный. Если не лечить гайморит, то выделения из носа становятся гнойными, цвет их темнеет, это значит, бактерии и вирусы проникли в носовые пазухи.
Гайморит часто бывает хронический. Он длится годами, периодически появляется воспаление. Может быть кашель, чихание. Острая форма длится не больше месяца.
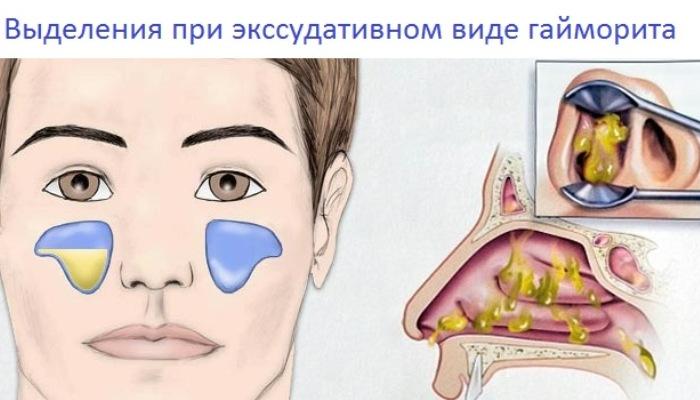

Как проявляет себя болезнь
Гайморит проявляется прежде всего запущенным насморком. Слизистая отекает, и возникают выделения из носа. Помимо него может болеть голова, ухудшиться аппетит, сон, покраснеть глаза, повыситься или упасть давление.
Бывает острая и хроническая формы болезни. Острая форма похожа на ОРЗ. Возникает боль в пазухах носа. Выделения гнойные. Экссудативный гайморит может быть как одно, так и двухсторонний. Может подняться температура, болеть голова, горло, слабость, ломота в теле.
Лечат это заболевание около трех недель.
Хронический гайморит не похож на простуду или вирус. Редко повышается температура. Нет ломоты в теле. Выделений из носа немного, в основном они сухие. Хроническая форма трудно поддается лечению, насморк то появляется, то исчезает. Поэтому важно не допускать осложнений.
В чем причина гайморита
Причины такой болезни, как экссудативный синусит, являются осложнения после инфекционных болезней. Например: корь, грипп, скарлатина. Человек заражается бактериями коккового типа, и начинается воспаление. Люди со сниженным иммунитетом часто болеют гайморитом.
Ангина, фарингит, ОРВИ могут спровоцировать также заболевание носовой полости. Вирусы вызывают в основном острый гайморит, который легко поддается лечению. А экссудативный хронический вызывают бактерии.
Нередко люди со слабой иммунной системой страдают аллергией. Если она затянулась на длительное время, то происходит воспаление слизистой оболочки, в пазухах постоянно скапливается жидкость, она гноится.
Еще известные причины:
- Искривленная носовая пазуха, особенность ее строения;
- Болезни зубов, десен;
- Прием лекарств, которые могут вызвать ослабление иммунитета;
- Травма в носовой полости;
- Чужеродное тело.
На основании причины, которая могла послужить образованию болезни, составляется грамотное лечение, которое должно непременно выполняться пациентом.


Как ведется обследование
Причину можно узнать, только проведя диагностику. Врач на приеме осматривает пациента, оценивает тяжесть его болезни, назначает ряд анализов. Это может быть кровь из пальца или вены, бактериальный посев из носовой полости.
Также могут назначить рентген пазух носа. На снимках могут наблюдаться скопления жидкости, полипы, кисты в виде затемнений.
Иногда делают риноскопию, эндоскопию, пункцию. Определяют на основании данных левосторонний это или правосторонний гайморит. После обследования назначают лечение, сначала медикаментозное, затем уже оперативное.
При появлении гнойных соплей немедленно нужно обращаться к лору в больницу. Он назначит антибактериальную терапию, и насморк пройдет.
Эффективное лечение
Доктор может назначить лечение в виде терапии. Цель ее – избежать осложнений, уничтожить инфекцию, бактерии. Обязательно будут рекомендации употреблять чаще жидкость, вести здоровый образ жизни, не допускать сухого воздуха в помещении, правильно питаться.
Чтобы устранить отекшую слизистую, могут посоветовать пропить курс лекарств против аллергии. Это может быть Диазолин, Эриус, Супрастин. Они прекрасно снимают боль и отек гайморовых пазух.
Также врач может прописать ряд сосудосуживающих препаратов. Но ими лучше не увлекаться, иначе может возникнуть привыкание организма.
Обязательно промывать нос солевым раствором либо средствами, купленными в аптеке на основе морской соли.


Чтобы убить инфекцию, нужно принимать антибиотики широкого спектра действия, которые назначает врач. Иногда требуется делать уколы для снятия воспаления, если таблетки не помогают.
Если есть температура, то отлично поможет справиться Нурофен, Парацетамол.
Обязателен прием противовирусных препаратов. Они помогут поднять иммунитет, включить защитную функцию организма.
Физиотерапия назначается, когда гайморит левосторонний или правый. Иногда можно применить лечение лазером. Операция назначается в основном при хронической форме заболевания. Делается прокол длинной иглой, специальными инструментами. Затем удаляют всю жидкость, гнойные выделения. Затем несколько дней промывают пазухи антибактериальным раствором, вводят антибиотик для уничтожения инфекционного воспаления.


Если не лечить гайморит, то он может дать осложнения на организм. Это может повлиять на уши, глаза, сердце, общий иммунитет. Особенно опасен он для детского возраста, тем, что развивается быстро.
Можно ли обойтись без операции
Операцию можно не делать только в том случае, если не сильно запущен двусторонний гайморит, и отек пазухи не особо выражен, а также, если лекарственные средства дают свои улучшения. Но если есть предрасположенность к данному заболеванию, то оно будет появляться вновь и вновь. Поэтому лучше делать проколы по показаниям доктора. В настоящее время очень много эффективных способов оперативного лечения, которые выполняются без швов, безболезненно или даже с помощью компьютера. Каждый, в зависимости от своих возможностей и средств, сможет выбрать идеальный вариант лечения.
Лечение экссудативного гайморита должно проводиться по назначению специалиста. Это серьезное заболевание, которое нельзя ни в коем случае запускать. При первых признаках его надо обследовать, и бороться с ним. Берегите здоровье!
viplor.ru
Экссудативный гайморит: формы и особенности лечение
Экссудативный гайморит является самой распространенной формой этого заболевания и характеризуется тем, что в верхнечелюстных пазухах вследствие воспаления происходит накопление патологической жидкости.
В зависимости от характера этого патологического отделяемого, экссудативный гайморит подразделяется на следующие виды:
- катаральный;
- гнойный или септический;
- геморрагический.
Катаральный гайморит называется так поту, что патологическое отделяемое, накапливаемое в пазухах – это сероза. Такая форма характеризуется выраженной гиперемией и сильным отеком слизистой оболочки.

Здоровые и заполненные гноем синусы носа
Клинически такой гайморит проявляется незначительным повышением температуры тела, болями в области пазух и головы. Синдром общей интоксикации не выражен. Такая клиническая картина характеризуется накоплением экссудата в полости пазухи и созданием давления на ее стенки.
Следует отметить то, что при отсутствии адекватного лечения, застойная жидкость в пазухах может с легкостью перейти в гнойную форму, так как присоединение инфекции не заставит себя ждать.
Гнойный гайморит является самой тяжелой формой, так как возникает синдром интоксикации, расплавление окружающих тканей и попадание такого содержимого в различные отделы лицевого и мозгового отделов черепа. Такое гнойное отделяемое имеет очень густую консистенцию и не может легко выходить за пределы пазухи по анатомическим образованиям (носовым пазухам). Вследствие указанных процессов пациента всюду сопровождает неприятный запах гноя.

Хириргический метод лечения гайморита
Геморрагический гайморит характеризуется накоплением патологического экссудата с включением красных кровяных телец. Следует отметить, что такая форма заболевания встречается крайне редко. Такое состояние возникает вследствие следующих двоих основных причин: выраженный воспалительный процесс расширяет сосуды и через их стенку происходит выход эритроцитов, во втором случае этот процесс наблюдается при гнойном расплавлении стенок капилляров и более крупных сосудов.
Экссудат находящийся в полости пазух может быть менее выраженным и иметь розовый оттенков (такая картина наблюдается при воспалении аллергического генеза), а также насыщенный красный, что свидетельствует о активном кровотечении вследствие повреждения сосудистой стенки гноем. Геморрагическая форма гайморита считается опасной вследствие возможности попадания микроорганизмов в системный кровоток, что приведет к возникновению многих очагов воспаления по всему телу.
Клиническая классификация гайморита

Головные боли — первый признак развития гайморита
В зависимости от стороны вовлечения в воспалительный процесс может возникать либо левосторонний экссудативный гайморит, либо правосторонний или двухсторонний. Следственно двухсторонняя форма является наиболее тяжелой и плохо переносится больными. Также необходимо отдельно выделять острую или хроническую формы гайморита. Острой формой считается та, которая была полностью вылечена на протяжении максимум четырех недель, а хроническая это та, которая держится у больного на протяжении шести недель.
Интересные статьи
Острый правосторонний экссудативный гайморит или левосторонний характеризуется выраженными симптомами: сильной головной болью, постоянной субфибрильной температурой и интенсивными болями в области пазух, которая возникает даже при пальпации.
Хронический экссудативный гайморит характеризуется стертыми клиническими проявлениями и как таковых более нет, разве что при обострении процесса. Такая форма может переносится пациентами удовлетворительно и выражаться только периодическими ринитами с вытеканием слизи через нос.
Диагностика
Диагностика экссудативных форм гайморита осуществляется с помощью рентгенографии околоносовых пазух, где сразу же будет заметно накопление патологического экссудата в виде затемнения.
Для определения характера экссудата иногда выполняется пункция пазух с дальнейшим микробиологическим и биохимическим исследованием пунктата.
Лечение экссудативного гайморита

Медикаментозное лечение гайморита
Лечение такого заболевания состоит из консервативной терапии, хирургических вмешательств и аппаратного восстановления. Лечение серозного гайморита заключается в применении противовоспалительных препаратов для снижения боли и уменьшения температуры тела, а также лекарств с сосудосуживающим эффектом и противоаллергических средств. Необходимо отметить то, что такая форма гайморита проходит зачастую после устранения причины, вызвавшей его (например, ОРЗ).
Дополнительно, в качестве профилактики, можно принимать антибактериальные средства широкого спектра действия.
Важно понимать, что легкую форму гайморита необходимо начинать лечить уже с первых дней после появления характерной симптоматики.
Лечение гнойного гайморита является весьма сложной задачей, так как помимо указанных выше средств необходимо проводить физиотерапевтические мероприятия, проколы пазух и более длительное применение антибактериальных средств. Для лечения этой формы необходимо применять антибактериальные препараты на протяжении одной недели, а при отсутствии клинического эффекта их прием необходимо продолжить. Наиболее приемлемыми при гайморите будут антибиотики широкого спектра действия (цефтриаксон, левофлоксацин и прочие) и защищенные (аугментин, амоксиклав).

Синус-катетера Ямик
Дополнительно могут понадобиться препараты гормонов надпочечников, что необходимо для снижения воспаления и процессов десенсибилизации. Такие препараты применяются в виде назальных спреев. Необходимо учесть то, что их прием может быть или в самом начале болезни, или в период выздоровления, так как системное и длительное их применение снижает местный иммунитет.
Также в лечении гайморита могут применяться различные ингаляции с антисептиками (мирамистин, хоргексидин и т.д.) и лекарственными растениями (ромашка, шалфей и прочие). Ингаляции в данном случае ускорят процесс выздоровления с помощью снижения отека слизистой и подавления роста микроорганизмов.
Лечение с помощью промывания носовых пазух
Данное мероприятие выполняется с помощью специальных приспособлений «кукушки» и синус-катетера Ямик. Такие устройства без прокола пазухи позволяют хорошо санировать носовые полости, путем вымывания гнойного содержимого и введения туда растворов антисептиков.
Промывания пазух необходимо проводить ежедневно на протяжении нескольких дней, а иногда и одной недели. Высокую эффективность такие мероприятия оказывают при лечении гнойного гайморита у детей.
Физиотерапия гайморита

Лабораторные исследования содержимого пазух
Физиотерапевтическое лечение в данном случае позволяет не только ускорить процесс выздоровления, но и профилактировать повторное развитие гайморита в течении нескольких месяцев.
Также с помощью физиотерапевтических процедур активируются защитные силы организма и усиливается как местный, так и общий иммунитет. К основным физиотерапевтическим мероприятиям следует отнести лазеротерапия, УВЧ, электрофорез.
Хирургическое лечение гайморита
- Прокол пазухи носа специальной иглой с извлечением гнойного содержимого и дальнейшего промывания полости антисептиками;
- вскрытие гайморовой пазухи с помощью хирургического доступа;
- применение эндоскопических технологий (минимально инвазивное оперативное вмешательство с радикальным устранением причины накопления гноя).
Прокол гайморовой пазухи осуществляется только под местной анестезией и основными показаниями к нему является: часто рецидивирующий гнойный гайморит; формирование абсцесса в пазухе; диагностические цели. Противопоказаниями являются: выраженное искривление носовой перегородки; общее тяжелое состояние пациента; острый гнойный процесс.
Хирургическое вскрытие пазухи проводится при: частых рецидивирующих гнойных процессах; наличие кист или гранулем пазух; гайморит, вызванный наличием в полости пазухи инородных тел. Важно понимать, что такой метод лечения является весьма травматичным и должен выполняться строго по показаниям, указанным выше.
Эндоскопические операции на пазухах носа с успехом применяются на протяжении последних несколько лет и являются минимально инвазивными. Благодаря такому методу, можно добиться полного выздоровления без значительной травматизации лицевой части черепа.
medafrodita.ru
