Первый год — каких врачей нужно будет посетить с ребенком
Первый год — очень ответственное время для малыша и родителей. Наверное, этот год будет самым богатым на визиты в поликлинику, ведь сейчас наблюдение врачей за всеми системами организма ребенка крайне важно. Мы расскажем, как правильно построить график посещения специалистов и какие анализы придется обязательно сдать.
Осмотры специалистов
Педиатр — Это главный врач, которого надо посещать каждый месяц в течение первого года жизни ребенка. Задача педиатра — наблюдать за общим развитием малыша и его состоянием. На приеме малыша будут взвешивать, измерять его рост, объем головы и груди, температуру. В первые два-три месяца педиатр также оценит состояние родничка и пупка, Именно педиатр может рекомендовать какие нибудь дополнительные обследования в случае необходимости.
Ортопед — Осмотр ортопеда нужен в первый, третий, шестой и двенадцатый месяц жизни малыша. Компетенция этого врача — развитие косно-мышечной системы и тазобедренных суставов. В случае необходимости этот врач поможет на ранних сроках скорректировать косолапость, плоскостопие, проблемы осанки и другие сложности опорно-двигательного аппарата.
Офтальмолог — Визиты к офтальмологу нужны в первый и двенадцатый месяц. Врач проверит состояние глаз малыша — проверит на косоглазие, близорукость, астигматизм и другие нарушения.
Хирург — Посетить хирурга надо будет в первый и двенадцатый месяц жизни ребенка. Этот врач проводит полный осмотр, оценивая возможные отклонения. Хирург наблюдает за состоянием пупочного кольца, органов грудной клетки и живота, мочеполовой системы.
Этот врач проводит полный осмотр, оценивая возможные отклонения. Хирург наблюдает за состоянием пупочного кольца, органов грудной клетки и живота, мочеполовой системы.
Анализы и процедуры
Общий анализ крови и мочи — потребуется на третьем месяце жизни и далее перед каждой вакцинацией , особенно при нарушении (удлинении ) сроков вакцинации и двенадцатом месяце жизни. Эти анализы, золотой стандарт медицины. Они необходимы для оценки общего состояния здоровья ребенка. Если все в порядке, то первые анализы малышу назначат перед прививками — в три месяца жизни.
Ультразвуковое исследование основных систем организма необходимо провести в первый месяц жизни, чтобы исключить любые патологии. По приказу Минздрава в 1 месяц жизни необходимо пройти ультразвуковое исследование тазобедренных суставов, нейросонографию, УЗИ почек и мочевого пузыря, брюшной полости.
В Клинике на Ленинском проводят ультразвуковые исследования ведущие специалисты, профессора кафедры лучевой диагностики детского возраста Российской медицинской академии последипломного образования Минздрава РФ Пыков Михаил Иванович и Ватолин Константин Владимирович
Записаться на прием к специалисту и проконсультироваться по номеру: +7 (495) 668-09-86.
В подготовке использованы материалы Памятки по уходу за ребенком maminar.ru
Медосмотр ребенка в 1 год, список врачей, где пройти в Ижевск, цены
Диагностические осмотры новорожденных проходят строго в соответствии с возрастом. Это связано с особенностями развития детского организма и периодом, когда осмотр будет наиболее объективным и своевременным. Медицинский осмотр ребенка в 1 год включает консультации нескольких специалистов, чтобы пройти медосмотр быстро и без паники, обратитесь в специализированный центр. Малыш, безусловно, может быть напряжен и напуган новой обстановкой, поэтому запаситесь терпением, игрушками и бутылочкой с питьевой водой.
Что будет на осмотре?
Во время визита к врачу в возрасте 1 года детский доктор проведет следующие манипуляции:
- Взвесит ребенка и измерит его рост, с этого периода малыш станет прибавлять в весе и росте менее интенсивно;
- Обсудит общее состояние ребенка и рацион питания, расскажет о новом режиме сна и бодрствования;
- Даст направление к узким специалистам и в прививочный кабинет.

Какие прививки необходимо сделать в 1 год?
Во время медосмотра ребенка в 1 год вам предложат сделать следующие прививки:
- АКДС,
- прививка от гемофильной инфекции,
- полиомиелита,
- ветрянки.
Обнимите ребенка и крепко держите ту часть тела, куда врач вводит инъекцию. Это поможет сделать процедуру более быстрой и менее болезненной.
Какие вопросы задаст врач?
Педиатр задаст несколько вопросов, чтобы оценить физическое и психическое развитие малыша. Это могут быть вопросы о питании, режиме сна и бодрствования, прорезывании зубов, самостоятельной ходьбе, речевых навыках, умении реагировать на звуки и световые раздражители. Родители должны дать оценку развитию психомоторных навыков ребенка: как ребенок держит предметы, как ведет себя в игре, умеет ли имитировать элементарные движения и навыки, может ли искать спрятанные вещи.
Каких врачей нужно посетить?
Кроме педиатра, медосмотр ребенка в годик предусматривает прохождение списка узких специалистов. Среди них:
- Невролог, который проверит двигательные функции и скорость реакции малыша на звуки;
- Ортопед, который определит состояние опорно-двигательного аппарата, исключит патологии развития или назначит лечебную физкультуру и массаж;
- Хирург, который оценит состояние внутренних органов и сосудистой системы;
- Офтальмолог, который проведет визуальный осмотр при помощи специальных инструментов;
- Отоларинголог, который проанализирует состояние горла и миндалин, органов слуха и носовое дыхание малыша;
- Кардиолог, который послушает ритм сердца и назначит ЭКГ при необходимости.
Пренебрегать осмотром врачей узких специальностей во время медосмотра ребенка в годик не нужно, то, что у малыша все в порядке со здоровьем, лучше всего подтвердит опытный специалист.
Где пройти медосмотр?
Пройти медицинский осмотр с ребенком в 1 год можно в многопрофильной клинике «Юнимед».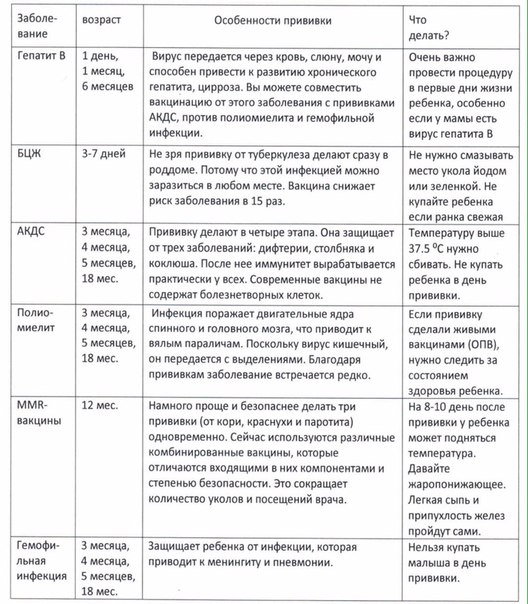 Современное оборудование и высококлассный сервис – вот, что нужно для комфорта маленького пациента и быстрого получения результата.
Современное оборудование и высококлассный сервис – вот, что нужно для комфорта маленького пациента и быстрого получения результата.
Проконсультироваться по стоимости медосмотра в годик, задать вопросы и записаться вы можете, позвонив в одну из наших клиник. Телефоны указаны в разделе «Контакты». Наш администратор расскажет вам обо всех особенностях приема и предложит удобное время визита.
Осмотр малыша в 1 месяц | Pampers
Первый плановый визит к детскому врачу обычно происходит, когда ребенку исполняется 1 месяц. Во время этого посещения врач измерит вес и рост малыша, а также даст необходимые рекомендации по интересующим вас вопросам.
Поскольку для вас и ребенка это новый опыт — запланируйте поход заранее: узнайте, когда в поликлинике “грудничковый день”, убедитесь что малыш выспался и хорошо поел, принесите все необходимое, чтобы ребенок оставался сухим и довольным, а также захватите копию выписки из роддома, если вы еще не передали ее врачу.
Во время первого планового осмотра врач оценит физическое развитие малыша:измерит рост и взвесит ребенка, чтобы убедиться, что он растет и прибавляет массу тела;
убедится, что остаток пуповины отпал, а пупочек хорошо заживает;
сделает обязательную прививку от гепатита B, если ее не сделали в роддоме;
назначит лечение любых обнаруженных проблем, например себорейного дерматита или опрелостей;
спросит о том, как спит, ест и испражняется ваш малыш.
Наблюдался ли ребенок после выписки в каком-либо стационаре? Если да, то по какой причине, проводились ли исследования и каковы их результаты?
Держит ли ваш малыш головку, когда вы кладете его на животик?
Реагирует ли он на голос родителей?
В какое время ребенок спит дольше — днем или ночью?
Увеличились ли периоды его бодрствования?
Может ли малыш фокусировать взгляд и следить глазами за мамой?
Как он реагирует на различные звуки?
Спит ли он на спине? Какое вы выбрали спальное место и постельное белье для ребенка?
Как малыш реагирует на окружающие предметы?
Как ребенок ведет себя днем и вечером?
Сохраняете ли вы грудное или перешли на искусственное вскармливание?
Общее самочувствие малыша и родителей — есть ли какие-то трудности или жалобы?
Наверняка у вас уже возникла масса вопросов по режиму, кормлению и развитию вашего крохи.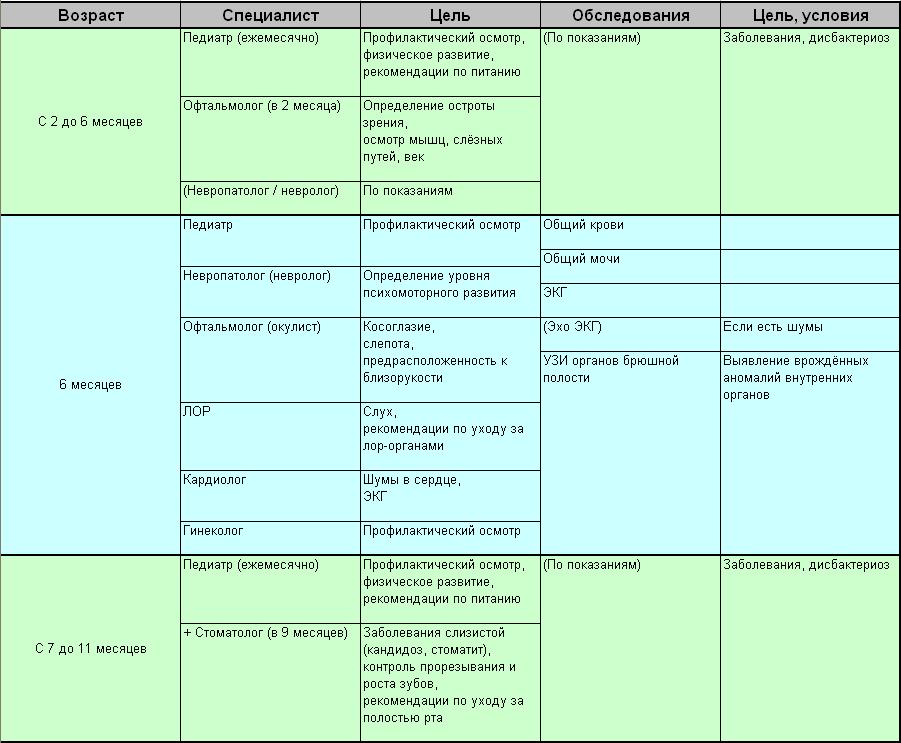 Настало время обсудить их с врачом. Вот некоторые распространенные вопросы, которые обычно задают доктору молодые родители:
Настало время обсудить их с врачом. Вот некоторые распространенные вопросы, которые обычно задают доктору молодые родители:
Сколько ребенку нужно кушать? Расскажите врачу о режиме питания вашего ребёнка.
Как часто он должен испражняться?
Что делать если малыш “перепутал” день с ночью? Как лучше успокоить его, если он плачет? Нужно ли использовать для этого соску?
Педиатр должен знать о здоровье ребенка все, поэтому никогда не умалчивайте о том, что показалось вам странным в поведении или самочувствии малыша. Например, стоит начать беспокоиться и непременно сообщить врачу если:
Ребенок отказывается есть и теряет вес.
Вам кажется, что малыш не реагирует на звуки, особенно на мамин голос.
Ребенок не шевелит или слабо двигает ручкой или ножкой.
У вашего крохи насморк или выделения из глаз.
Во время бодрствования малыш не фокусируется на вашем лице.
Вам сложно успокоить малыша.
Вы испытываете грусть, тревогу или трудности со сном и питанием.
У вас пропало молоко, и вы собираетесь перейти на искусственное вскармливание.
Период бодрствования малыша длится не более получаса.
Помните, что каждый ребенок уникален и индивидуален в своем развитии и не стесняйтесь обсуждать с педиатром любые вопросы, касающиеся здоровья вашего малыша!
| Возраст ребенка (возрастной интервал по годам) | Обследования | Медицинский осмотр, консультация | Дополнительные обследования |
| До 3 месяцев | Общий анализ крови, общий анализ мочи, ЭКГ (если нет данных о проведении в роддоме) 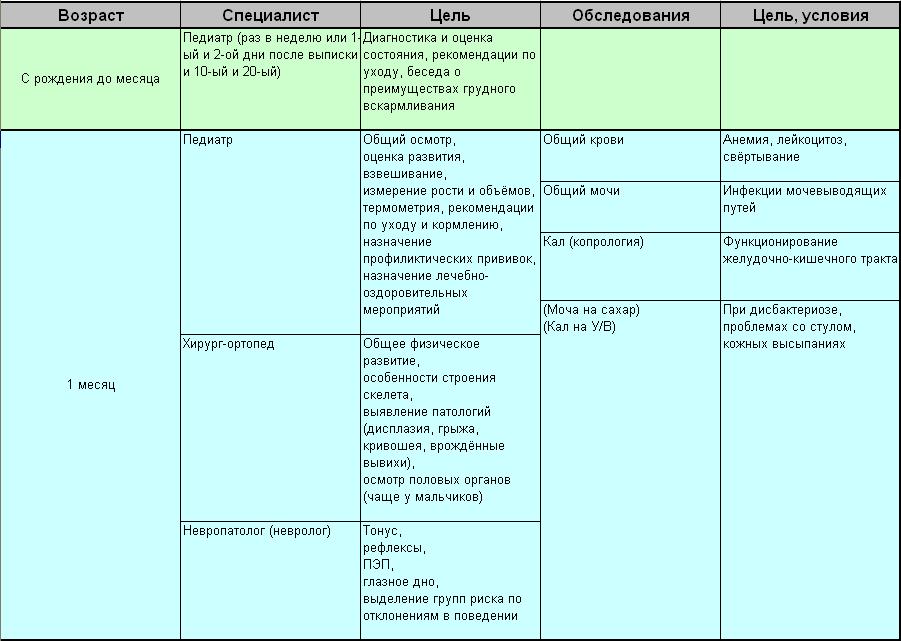 | невролога, детского хирурга (ортопеда-травматолога), оториноларинголога, офтальмолога. | Определение остроты слуха. |
| к 1 году | Общий анализ крови, общий анализ мочи, ЭКГ. | Стоматолога. | |
| 1 — 2 года | Общий анализ крови, общий анализ мочи. обследование на глисты (анализ кала, соскоб на энтеробиоз) | ||
| 2 – 3 года | Общий анализ крови, общий анализ мочи, анализ крови на глюкозу, обследование на глисты (анализ кала, соскоб на энтеробиоз), дополнительно — при оформлении в дошкольное учреждение образования | Невролога, офтальмолога, стоматолога, гинеколога (девочки). | Определение остроты слуха. |
| 3 – 4 года | Общий анализ крови, общий анализ мочи, кала, соскоб на энтеробиоз), УЗИ сердца. | Логопеда. | |
| 4 – 5 лет | Общий анализ крови, общий анализ мочи, обследование на глисты (анализ кала, соскоб на энтеробиоз), УЗИ сердца (если не проводилось с 3-летнего возраста). | Определение остроты зрения, оценка осанки | |
| 5 – 6 лет | Общий анализ крови, анализ крови на глюкозу, обследование на глисты (анализ кала, соскоб на энтеробиоз), дополнительно — при оформлении в дошкольное учреждение образования, ЭКГ, УЗИ сердца (если не проводилось с 3-летнего возраста). | Невролога, детского хирурга (ортопеда-травматолога), офтальмолога, стоматолога, гинеколога (девочки) (если осмотр не проводился ранее), логопеда. | Определение остроты слуха, оценка осанки, измерение артериального давления (АД). |
| 6 – 7 лет 7 – 8 лет 8 – 9 лет 9 – 10 лет 10 – 11 лет | Ежегодно: общий анализ крови, общий анализ мочи, обследование на глисты (анализ кала, соскоб на энтеробиоз), ЭКГ. | Ежегодно: стоматолога. | Ежегодно: определение остроты зрения, оценка осанки, измерение АД. |
| 11 – 12 лет | Общий анализ крови, общий анализ мочи, анализ крови на глюкозу, ЭКГ, УЗИ щитовидной железы. | Детского хирурга (ортопеда-травматолога), стоматолога. | Определение остроты зрения, остроты слуха, оценка осанки, измерение АД. |
| 12 — 13 лет | Общий анализ крови, общий анализ мочи, анализ крови на глюкозу, ЭКГ, УЗИ щитовидной железы (если не проводилось в 11-летнем возрасте). | Стоматолога. | Определение остроты зрения, остроты слуха, оценка осанки, измерение АД. |
| 13 — 14 лет | Общий анализ крови, общий анализ мочи, анализ крови на глюкозу, ЭКГ, УЗИ щитовидной железы (если не проводилось ранее), УЗИ сердца (только юноши). | Стоматолога. | Определение остроты зрения, остроты слуха, оценка осанки, измерение АД. |
| 14-15 лет (юноши) | Общий анализ крови, общий анализ мочи, анализ крови на глюкозу, анализ крови на маркеры парентеральных вирусных гепатитов (не привитые против гепатита В обследуются на HbsAg и анти-HCY, привитые – на анти-HCY), ЭКГ, УЗИ органов брюшной полости, мочеполовой системы, УЗИ щитовидной железы (если не проводилось ранее), УЗИ сердца (если не проводилось с 13-летнего возраста). | Невролога, детского хирурга (ортопеда-травматолога), оториноларинголога, психиатра (нарколога), стоматолога. | Определение остроты зрения, остроты слуха, оценка осанки, измерение АД. |
| 14-15 лет (девушки) | ЭКГ, УЗИ сердца, УЗИ органов брюшной полости, мочеполовой системы, УЗИ щитовидной железы (если не проводилось ранее). | Стоматолога, гинеколога. | |
| 15-16 лет | Общий анализ крови, общий анализ мочи, анализ крови на глюкозу, ЭКГ (только юноши), УЗИ сердца, органов брюшной полости, мочеполовой системы, щитовидной железы (если исследования не проводились ранее). | Невролога, детского хирурга (ортопеда-травматолога), офтальмолога, оториноларинголога, психиатра (нарколога), стоматолога, гинеколога (девушки). | Измерение АД |
| 16-17 лет | Общий анализ крови, общий анализ мочи, анализ крови на глюкозу, ЭКГ. | Стоматолога, врача акушера-гинеколога (девушки). | Определение остроты зрения, остроты слуха, оценка осанки, измерение АД. |
| 17-18 лет | Общий анализ крови, общий анализ мочи, анализ крови на глюкозу, ЭКГ, флюорография органов грудной клетки. | Невролога, детского хирурга (ортопеда-травматолога), офтальмолога, оториноларинголога, психиатра (нарколога), стоматолога, гинеколога (девушки). | Измерение АД. |
Каких врачей надо пройти в год
Первый день рождения малыша – это очень волнительно. Нужно придумать подарок, составить меню, позвать гостей, сделать фотокнигу на память и еще массу всего. Главное, в череде этих приятных треволнений и хлопот, не забыть о том, что в годик ребенок должен пройти диспансеризацию.
К каким врачам надо попасть, на что обратить внимание мы и поговорим.
Первый врач, которого нужно посетить, когда малышу исполнится год – это, естественно, педиатр.
Во время осмотра педиатр проведет антропометрические измерения малыша (измерит рост, вес, окружность головы и грудной клетки), оценит его физическое развитие, с помощью пальпации (прощупывание) и аускультации (прослушивание фонендоскопом) проанализирует функционирование всех органов и систем, а также даст направления на дополнительные обследования.
В год малышу обязательно назначают общий анализ крови и мочи.
В год малышу в первый раз, если только до этого не возникало такой необходимости, проводят соскоб на энтеробиоз и сдается кал на яйца гельминтов. Впоследствии эти анализы будут сдаваться ежегодно, а при посещении детского сада даже чаще.
В 1 год малышу делают туберкулиновую пробу или пробу Манту.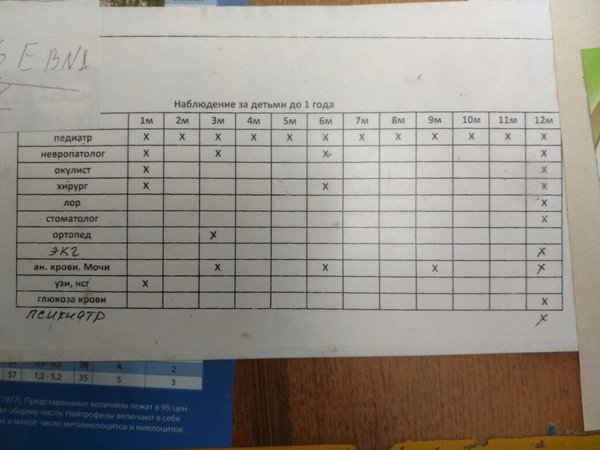 С этого возраста проба Манту должна проводиться ежегодно.
С этого возраста проба Манту должна проводиться ежегодно.
В 1 год младенец проходит последнее комплексное обследование, которое включает в себя консультации следующих специалистов: невролога, ортопеда, хирурга, отоларинголога, окулиста и стоматолога.
Также в годик малыш обязательно должен побывать на приеме у ортопеда, который проверит осанку, посмотрит, насколько правильно развит скелет у малыша, как работают суставы, как ребенок ставит стопу. И именно ортопед даст маме рекомендации по выбору правильной детской обуви.
Хирург должен осмотреть животик малыша. У мальчиков обязательно осматриваются наружные половые органы для исключения патологии их развития.
Обязательно посещение невролога, который должен оценить психомоторное развитие малыша.
Стоматолог оценит количество прорезавшихся зубов, их состояние, формирование прикуса у малыша.
Окулист осмотрит глазное дно, выявит предрасположенность или отклонения в остроте зрения от возрастной нормы (близорукость, дальнозоркость, астигматизм), косоглазие. При выявлении патологии врач назначит лечение или очковую коррекцию, дабы избежать дальнейшего ухудшения зрения.
И наконец, малыш должен посетить ЛОР-врача. Он осмотрит горло, носовые ходы и уши ребенка, даст рекомендации маме по уходу за слизистыми полости носа и рта с целью профилактики простудных и воспалительных заболеваний.
На втором году жизни профилактические осмотры проводятся реже – раз в квартал.
В 12 месяцев малыша ждет вакцинация против кори, краснухи, эпидемического паротита.
Итак, все врачи пройдены, все анализы сданы, все рекомендации врачей учтены и приняты к сведению. Теперь можно спокойно отправляться в путешествие в новый год жизни.
Какие профилактические осмотры (и в каком возрасте) должен пройти ваш ребенок
Как проходят профосмотры?
Если вашему ребенку меньше трех лет, то обратитесь к педиатру и скажите, что хотите пройти профосмотр.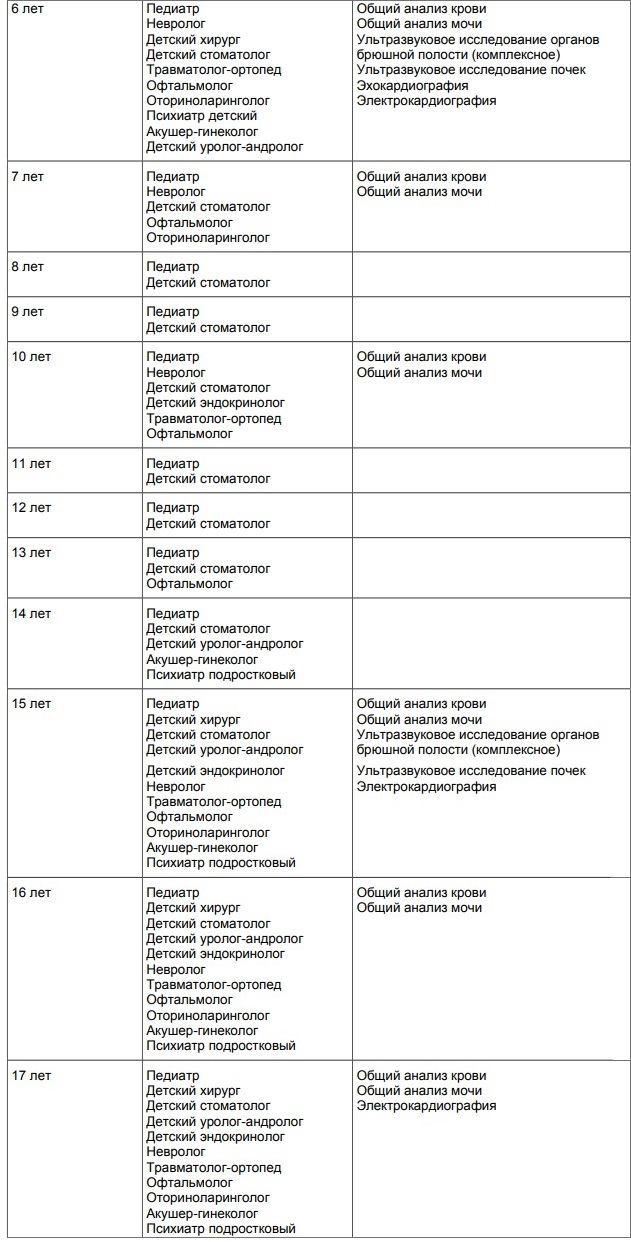 Педиатр должен выдать направления на анализы и обследования. Когда ребенку исполнится три года, то все обязательства по прохождению профосмотров берет на себя детский сад (в случае, если ребенок посещает муниципальное дошкольное учреждение). От родителей требуется лишь подписание согласия на медицинское вмешательство. То же самое и со школьниками.
Педиатр должен выдать направления на анализы и обследования. Когда ребенку исполнится три года, то все обязательства по прохождению профосмотров берет на себя детский сад (в случае, если ребенок посещает муниципальное дошкольное учреждение). От родителей требуется лишь подписание согласия на медицинское вмешательство. То же самое и со школьниками.
Если ребенок болел в то время, как в детском саду или школе проводили профосмотр, то родителям придется самим обратиться в поликлинику вместе с малышом и пройти всех необходимых врачей. Направление к врачам выдают в детском садике или школе. В том случае, если ребенок посещает частный детский сад, организация профосмотров ложится на плечи родителей.
Что делать, если в поликлинике нет всех нужных специалистов для прохождения профосмотра?
Есть специалисты, которые могут быть взаимозаменяемыми. Например, если в поликлинике нет уролога-андролога, то его может заменить уролог или хирург. Если нужного специалиста нет, то вам должны дать направление к аналогичному врачу в другую поликлинику. Все это остается бесплатным по полису ОМС.
За какое время нужно пройти профосмотр?
Четкого срока нет. Родитель с малышом проходят осмотры так, как им удобно.
Что изменилось в исследованиях?
Раньше профилактические осмотры проводились по приказу №1346н, но он больше не действует. Вместо него вступил в силу приказ №514н, и в профосмотрах детей появились значительные изменения. В этом документе обновился список врачей и исследований, которые назначают для профилактики детских заболеваний.
Профилактические осмотры проводят в детской поликлинике. Во время профосмотров устанавливают группу здоровья от I до V, которая необходима для определения допустимой физической нагрузки.
Ниже перечислены, какие из специалистов должны осматривать ребенка в 2019 году в зависимости от его возраста. В этом списке отмечено, какие обследования убрали, а какие добавили.
— В 1 месяц жизни ребенка осматривает педиатр, невролог, детский хирург, офтальмолог. Делают УЗИ брюшной полости (комплексное), УЗИ почек, УЗИ тазобедренных суставов, эхокардиографию, нейросонографию, аудиологический скрининг.
Делают УЗИ брюшной полости (комплексное), УЗИ почек, УЗИ тазобедренных суставов, эхокардиографию, нейросонографию, аудиологический скрининг.
Добавили: детского стоматолога, эхокардиографию.
Убрали: УЗИ сердца.
— С двух до 11 месяцев ребенка осматривает педиатр один раз в месяц. Исключение в три месяца – помимо педиатра ребенка осматривает травматолог-ортопед.
Добавили к осмотрам в два месяца: общий анализ мочи и крови.
Убрали в три месяца: невролога, а в шесть месяцев — невролога и детского хирурга. Также убрали общий анализ мочи и крови в три, шесть и девять месяцев.
— В 12 месяцев осмотр проводят: педиатр, невролог, детский хирург, отоларинголог, травматолог-ортопед, офтальмолог. Делают общий анализ мочи и крови и электрокардиографию.
Добавили: травматолога-ортопеда.
Убрали: стоматолога, детского психиатра и исследования уровня глюкозы в крови.
— В год и три (а также шесть) месяцев проводят только осмотр педиатра.
— В два года ребенка осматривает педиатр, стоматолог и детский психиатр.
Добавили: детского психиатра.
Убрали: осмотр педиатра в два года шесть месяцев.
— В три года в профосмотре участвуют: педиатр, невролог, детский хирург, стоматолог, отоларинголог, офтальмолог, акушер-гинеколог, уролог-андролог. Делают общий анализ крови и мочи.
Убрали: осмотр психиатра и исследование на уровень глюкозы в крови.
— В четыре года и пять лет: педиатр и детский стоматолог
Добавили: стоматолога.
Убрали: детского хирурга, общий анализ мочи и крови.
— Расширенный медосмотр перед школой теперь будет проходить не в семь, а в шесть лет. Теперь ребенка в шесть лет будут осматривать: педиатр, невролог, детский стоматолог, офтальмолог, отоларинголог, также необходимо будет сдать общий анализ крови и мочи. Делают УЗИ брюшной полости и почек, эхокардиографию и электрокардиографию.
Добавили: эхокардиографию.
Убрали: УЗИ сердца, щитовидной железы и органов репродуктивной сферы.
— В семь лет: педиатр, невролог, детский стоматолог, офтальмолог, отоларинголог, общий анализ крови и мочи.
Добавили: отоларинголога.
Убрали: исследование на уровень глюкозы в крови.
— В восемь и девять лет: педиатр и детский стоматолог
Добавили: детского стоматолога.
Убрали: общий анализ крови, мочи и глюкозы.
— В десять лет: педиатр, невролог, детский стоматолог, эндокринолог, офтальмолог, травматолог-ортопед, проводят общий анализ мочи и крови.
Убрали: осмотры хирургом, отоларингологом и психиатром, а также общий анализ кала, анализ крови на глюкозу и эхокардиографию.
— В 11 и 12 лет: педиатр, стоматолог.
Убрали: офтальмолога в 11 лет и гинеколога с урологом в 12 лет, а также исследование на уровень глюкозы в крови.
— В 13 лет: педиатр, стоматолог, офтальмолог
Добавили: стоматолога и офтальмолога.
Убрали: общие анализы крови, мочи и глюкозу.
— В 14 лет: педиатр, стоматолог, детский гинеколог и уролог-андролог, психиатр подростковый.
Убрали: эндокринолога, невролога, офтальмолога, отоларинголога. Из исследований убрали: общий анализ мочи и крови, глюкозу, УЗИ органов брюшной полости, сердца, щитовидной железы и органов репродуктивной сферы, анализ на гормоны и электрокардиографию.
— В 15, 16 и 17 лет: педиатр, детский хирург, стоматолог, невролог, эндокринолог, офтальмолог, отоларинголог, травматолог-ортопед, детский гинеколог и уролог-андролог, психиатр подростковый, общий анализ мочи и крови, УЗИ брюшной полости, почек, электрокардиография.
Добавили: в 15 лет: УЗИ брюшной полости и почек.
Убрали: в 15, 16 и 17 лет флюорографию и исследование на уровень глюкозы в крови.
По закону все медицинские осмотры можно проводить только после того, как родитель подписал информированное согласие. Также напоминаем, что все обследования в рамках профосмотра должны проводиться бесплатно по полису ОМС.
Осмотр ортопедом детей первого года жизни – клиника «Семейный доктор».
Специальность врача-ортопеда для многих родителей является загадкой. Давайте выясним, чем занимается ортопед и почему необходимы визиты детей к нему.
Задача ортопеда заключается в своевременной диагностике и лечении врожденных и приобретенных нарушений костно-мышечной системы. На первом году жизни ребенка ортопед в основном занимается диагностикой и лечением врожденных нарушений.
В идеальном варианте первый раз новорожденного ортопед должен осмотреть в роддоме на 3-и – 5-е сутки жизни. В этот период особое внимание обращается на довольно грубые нарушения формирования костно-мышечной системы или интранатальные (произошедшие во время родов) травмы.
Что же можно распознать или заподозрить в этом возрасте?
Во-первых – грубые пороки закладки и развития костно-мышечной системы, такие как аплазия (отсутствие) или гипоплазия (недостаточное развитие) конечностей или их сегментов, незаращение твердого неба (так называемая «волчья пасть») и тому подобные деформации. Такие врожденные пороки , как правило, не бывают изолированными и сочетаются с множественными пороками развития внутренних органов, поэтому такие дети требуют самого пристального и всестороннего обследования другими специалистами.
Так же в это время обнаруживаются малые пороки развития – например синдактилия (сращение пальцев кистей или стоп между собой) или полидактилия (наличие добавочных пальцев).
При осмотре проверяется объем движений в суставах и, как раз в этом возрасте, ортопед может выявить, наверное, наиболее важную и по частоте встречаемости и по тяжести последствий при отсутствии адекватной диагностики и лечения патологию – дисплазию тазобедренного сустава, и, особенно, врожденный вывих бедра. Именно в этом возрасте можно при проверке объема движений в тазобедренном суставе выявить симптом «щелчка» или, что более правильно, «соскальзывания» — легкое вывихивание и вправление бедра в тазобедренном суставе.![]() Так же в роддоме чаще всего диагностируется косолапость – патология развития голеностопного сустава.
Так же в роддоме чаще всего диагностируется косолапость – патология развития голеностопного сустава.
Из интранатальных повреждений, диагностируемых в этом возрасте, наиболее часто встречаются кефалогематома (кровоизлияние под надкостницу костей свода черепа – чаще теменной кости), характеризующаяся эластичной припухлостью, располагающейся в пределах границ кости, и перелом ключицы, легко выявляемый при пальпации (прощупывании).
Но, к сожалению, далеко не во всех роддомах имеется штатный ортопед. В этом случае частично его функции на себя берет неонатолог, и в случае подозрений на наличие ортопедической патологии ребенок выписывается из роддома с настойчивой рекомендацией скорейшего осмотра ортопедом.
Первый осмотр с начала наблюдения ребенка по месту жительства должен произойти в возрасте 1-го месяца. Осмотр в этом возрасте так же, в основном нацелен на выявление врожденной ортопедической патологии или приобретенной интранатально. Из всех возможных осмотров ортопедом на пером году жизни ребенка осмотр в возрасте 1-го месяца наверное наиболее важный в плане своевременного распознавания врожденной патологии и своевременности назначения адекватного лечения.
Что же включает в себя осмотр ортопеда?
Перед началом осмотра собираются данные анамнеза. Доктора интересуют все нюансы протекавшей беременности, особенно такие как многоводие, повышенный тонус матки, предлежание плода, каким образом проходило родоразрешение. После сбора анамнеза переходят к клиническому осмотру.
Ребенок должен осматриваться полностью раздетым. Сначала проводится визуальный осмотр, при котором оценивается правильность телосложения ребенка, чистота и цвет кожных покровов, форма и положение головы, пропорции сегментов тела, симметричность и положение конечностей в покое, а также объем активных движений. Эта часть осмотра, не смотря на свою простоту, дает массу важной информации. Нарушение правильности телосложения или пропорции сегментов тела часто является маркером множественной врожденной патологии или наличия генетических заболеваний. Отклонение головы в сторону от среднего положения может являться одним из признаков кривошеи, а наличие кефалогематомы заметно меняет ее форму. Вынужденное или неестественное положение конечности так же является важным симптомом для диагностики врожденной ортопедической патологии (как пример – сильная наружная ротация нижней конечности при врожденном вывихе бедра).
Нарушение правильности телосложения или пропорции сегментов тела часто является маркером множественной врожденной патологии или наличия генетических заболеваний. Отклонение головы в сторону от среднего положения может являться одним из признаков кривошеи, а наличие кефалогематомы заметно меняет ее форму. Вынужденное или неестественное положение конечности так же является важным симптомом для диагностики врожденной ортопедической патологии (как пример – сильная наружная ротация нижней конечности при врожденном вывихе бедра).
Далее врач начинает мануальную — наиболее важную — часть осмотра, при которой выявляется объем пассивных движений в суставах скелета, тургор мягких тканей и тонус мышц. Так же пальпаторно (то есть путем прощупывания) осматриваются области суставов и доступные для пальпации костные образования. Такой осмотр дает максимум полезной информации для доктора потому, что в это время выявляются ограничения движений в суставах или, наоборот, излишняя подвижность, наличие деформаций костей или суставов, болезненность при движениях, мышечная защита и многое другое. По совокупности полученной информации, называемой клинической картиной, доктор принимает решение о назначении дополнительных методов обследования. В настоящее время очень широко применяется метод ультразвуковой диагностики, а УЗИ тазобедренных суставов даже включено в протокол обязательного обследования детей. В случае необходимости назначаются дополнительные методы обследования, такие как рентгеновский снимок, биохимический анализ крови, а так же назначаются консультации других врачей-специалистов.
В заключении осмотра даются рекомендации родителям по уходу за ребенком, гимнастике, массажу или расписывается план лечебных мероприятий.
Если ребенок ортопедически здоров, то следующий осмотр назначается в 3 месяца.
Осмотр в 3-х месячном возрасте во многом дублирует собой предыдущий осмотр как в плане информационной ценности, так и по методике осмотра, но, конечно, есть и свои особенности.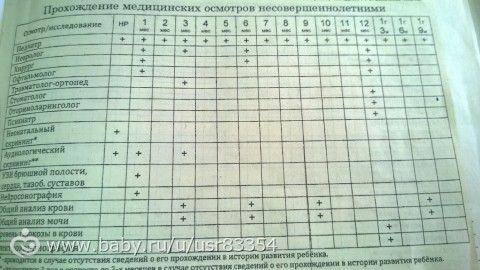
При осмотре трехмесячного ребенка у ортопеда есть возможность обнаружить некоторые патологии, которые не всегда проявляются в первые 1-2 месяца жизни.
Наиболее ярким примером таких патологий может являться мышечная кривошея, появившаяся в результате родовой травмы, приведшей к частичному разрыву мышечных волокон «кивательной» мышцы. Клиническая картина при этом виде кривошеи зачастую появляется не сразу, а только при формировании уже существенного рубца в зоне травмы.
Сбор анамнеза в этом возрасте позволяет выяснить у родителей о появлении моторных навыков у ребенка, а так же выясняется наличие жалоб на ограничение движений ребенка, их болезненность, вынужденное положение конечностей и тому подобное.
При клиническом осмотре так же дублируется предыдущий осмотр, который дополняется проверкой динамики изменения мышечного тонуса, появления моторных навыков у ребенка.
Если осмотр ребенка ортопедом в 3 месяца не выявил какой-либо патологии, то в этом случае следующий осмотр ребенка должен быть выполнен в возрасте 6-ти месяцев.
Осмотр в 6 месяцев подводит промежуточный итог развития ребенка. Основная цель осмотра здорового ребенка в этом возрасте – проверка моторных навыков ребенка. В первую очередь проверяется способность ребенка к переворотам, готовность к положению «сидя». При наличии предыдущих осмотров ортопедом вероятность первичной диагностики врожденных ортопедических нарушений достаточно мала, поэтому основное внимание уделяется динамике развития ребенка и эффективности лечебных мероприятий.
Но не стоит умалять важность 6-ти месячного осмотра ребенка ортопедом, так как именно при осмотре в этом возрасте ортопед может выявить наличие обменных нарушений у ребенка – таких как рахит, фосфат – диабет и тому подобное. Так же во время этого осмотра выявляется готовность ребенка к положению «сидя» и прочие моторные навыки и даются рекомендации созданию условий для развития ребенка в последующие полгода.
Осмотр ребенка в возрасте 1-го года во многом является решающим.
Во-первых у здоровых детей в это время подводится итог развития моторных навыков, подготовки ребенка к ходьбе, способности костно-мышечной системы ребенка справляться с возрастающими нагрузками.
Во-вторых в этом возрасте можно с почти полной уверенностью говорить об отсутствии врожденной ортопедической патологии или же выявить ранее не обнаруженные врожденные нарушения (хотя это уже и поздняя диагностика).
В-третьих у детей, ранее проходивших лечение у ортопеда, в этом возрасте оценивается эффективность проводившихся лечебных мероприятий и оценивается необходимость в применении более агрессивных методик или же решается вопрос о возможности окончания лечения.
7 типов врачей, которые нужны каждому
Регулярные осмотры — это ключ к выявлению любых проблем со здоровьем и раннему их лечению. Это также может помочь предотвратить развитие некоторых заболеваний. Это означает, что вам нужно посещать разных врачей — некоторых довольно часто, а других только в определенные моменты вашей жизни. Вот поставщики, которых вы хотите включить в свою медицинскую команду.
Детям следует обращаться к педиатру с рождения.Эти врачи являются экспертами в вопросах, влияющих на развитие ребенка, таких как речь и обучение ходьбе. Они диагностируют и лечат детские заболевания. Они делают детям прививки от многих серьезных болезней. Педиатры также помогают родителям справляться с общими проблемами, такими как проблемы с приучением к туалету и поведением.
Найдите педиатра>
Все взрослые должны иметь лечащего врача. Обычно это терапевты (терапевты) или семейные врачи.Ежегодный осмотр может помочь вашему врачу выявить проблемы со здоровьем на ранней стадии.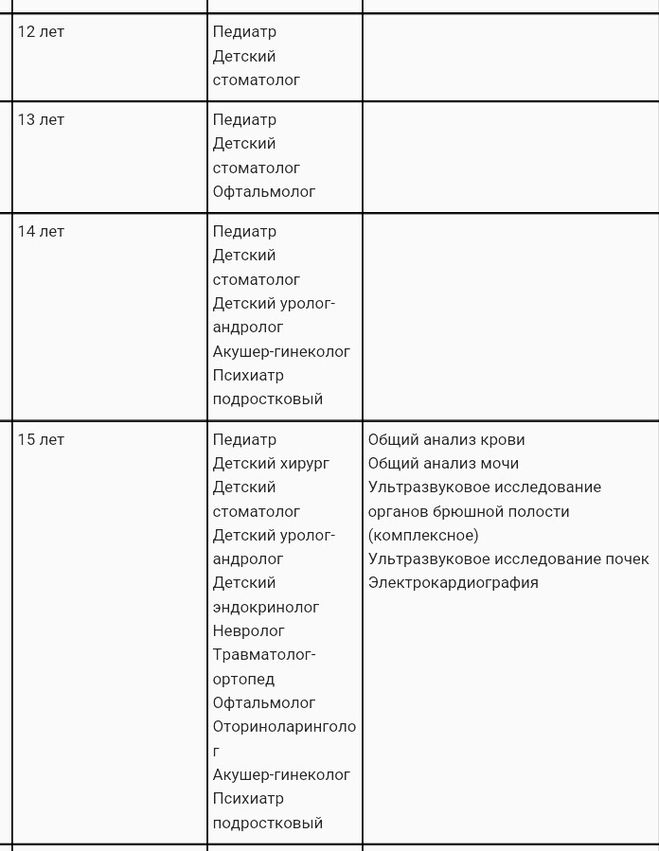 Нелеченные состояния, такие как высокое кровяное давление, могут привести к серьезным проблемам, которые сложнее лечить. Врачи первичной медико-санитарной помощи ищут признаки сердечных заболеваний, диабета и других хронических проблем со здоровьем, которые становятся более распространенными с возрастом. Ваш лечащий врач также может посоветовать, как предотвратить развитие болезней, и сделать прививки для взрослых, например, прививку от гриппа.
Нелеченные состояния, такие как высокое кровяное давление, могут привести к серьезным проблемам, которые сложнее лечить. Врачи первичной медико-санитарной помощи ищут признаки сердечных заболеваний, диабета и других хронических проблем со здоровьем, которые становятся более распространенными с возрастом. Ваш лечащий врач также может посоветовать, как предотвратить развитие болезней, и сделать прививки для взрослых, например, прививку от гриппа.
Найдите основного лечащего врача>
Врач акушер-гинеколог
Все женщины должны обратиться к акушеру-гинекологу с 15 лет.Эти врачи лечат состояния, которые влияют на женщин и их репродуктивное здоровье. Беременным или пытающимся забеременеть женщинам следует запланировать регулярные дородовые посещения. Пренатальный уход может помочь обеспечить рождение детей здоровыми. Акушер-гинеколог также предоставляет женщинам возможность контролировать рождаемость. И они проверяют на наличие заболеваний, от которых страдают женщины, например, рака шейки матки.
Найдите акушера / гинеколога>
Уролог / урогинеколог
Урологи — это врачи, специализирующиеся на мужских и женских мочевыводящих путях.Они лечат различные проблемы, от камней в почках до недержания мочи. Они также лечат состояния, затрагивающие мужскую репродуктивную систему. Сюда входит сексуальная дисфункция, которая чаще встречается у пожилых мужчин. Мужчинам от 55 до 69 лет следует обратиться к урологу, чтобы определить, нужно ли проводить скрининг на рак простаты.
Женщинам может быть полезно обратиться к урогинекологу, врачу, который специализируется на диагностике и лечении заболеваний тазовой области, включая выпадение мочевого пузыря, недержание мочи и хроническую тазовую боль.Смежная специальность — медицина женского таза и реконструктивная хирургия.
Найдите уролога>
Эти врачи диагностируют и лечат глазные болезни. Офтальмологи также назначают линзы для исправления проблем со зрением. Посещение окулиста может помочь вовремя выявить проблемы и защитить ваше зрение. Ранние признаки глазных болезней или изменения зрения часто проявляются в среднем возрасте. Каждому около 40 лет следует посетить офтальмолога для проверки зрения.Если у вас уже есть проблемы со здоровьем, которые могут повлиять на ваше зрение, вам следует обратиться к окулисту еще раньше. Пожилым людям следует ежегодно проверять глаза на предмет возрастных проблем со зрением. Люди, которые носят контактные линзы, также должны ежегодно проходить обследование зрения.
Найдите окулиста>
Дерматологи — специалисты по коже. Регулярное обследование кожи на предмет наличия признаков рака, таких как родинки необычной формы, поможет выявить заболевание на ранней стадии.Это может повысить шансы на успешное лечение. Важно сообщить дерматологу обо всех изменениях или появлении новых пятен на коже. Регулярный осмотр кожи особенно важен для людей с ослабленной иммунной системой и тех, у кого в семейном анамнезе есть рак кожи.
Найдите дерматолога>
Каждый должен регулярно посещать стоматолога. Регулярные стоматологические осмотры следует начинать, когда у детей появляются зубы, и продолжать примерно каждые шесть месяцев на протяжении всей вашей жизни.Регулярное посещение стоматолога для осмотра и чистки может помочь предотвратить развитие проблем со здоровьем полости рта. Он также может выявить признаки болезни на ранней стадии, когда лечение проще. Некоторые заболевания, например диабет, могут повлиять на состояние вашего рта. Ваш стоматолог может обнаружить и помочь в лечении симптомов, связанных с этими проблемами со здоровьем.
Найдите стоматолога>
Как часто вам следует обращаться к врачам разных типов
- Посещения врача необходимы, чтобы быть в курсе вашего здоровья.

- Часто люди обращаются к врачу только тогда, когда что-то не так.
- Некоторых врачей следует посещать по мере необходимости, в то время как другие рекомендуют посещения ежегодно.
- Посетите домашнюю страницу INSIDER, чтобы узнать больше.
Поездки к врачу необходимы для сохранения здоровья. В то время как некоторые врачи предлагают записываться на прием только по мере необходимости, другие советуют проходить стандартное обследование не реже одного раза в год.
Чтобы узнать, как часто вам следует посещать медицинских специалистов разных специальностей, INSIDER обратился за разъяснениями к нескольким различным экспертам.Вот что вам нужно знать.
Стоит отметить, что они могут различаться в зависимости от множества различных факторов, поэтому лучше обратиться за индивидуальным советом к своему врачу.
Записывайтесь на прием к своему терапевту не реже двух раз в год для стандартного осмотра и прививки от гриппа
Доктор Никет Сонпал, гастроэнтеролог и терапевт из Нью-Йорка, сказал INSIDER, что встречи с терапевтом можно записать по мере необходимости, но посещения для стандартной физической и ежегодной прививки от гриппа следует проводить каждый год.
«Если вы здоровы и не страдаете хроническими заболеваниями, то один раз в год для ежегодного осмотра терапевта и один раз в год для вакцинации от гриппа — это минимум», — сказал Сонпал. «Если с момента вашего последнего медосмотра прошло несколько лет, то после вашего первого нового визита вам, возможно, потребуются дополнительные меры».
Vision Council рекомендует пациентам проходить осмотр глаз ежегодно.
Представитель Vision Council сообщил INSIDER, что взрослые и дети должны проходить комплексный осмотр зрения у оптометриста (окулиста) один раз в год.Однако, если вы начинаете испытывать сильный дискомфорт в области глаз или вокруг них, например размытость, сухость, зуд или боль, вам следует немедленно обратиться к окулисту для диагностики.
Людям с вагинами следует посещать свой акушерство не реже одного раза в год для медицинского осмотра
Доктор Джессика Шеперд, эксперт по женскому здоровью, OBGYN и партнер Kotex, сказала INSIDER, что люди с вагинами должны посещать свой акушерский наркоз не реже одного раза в год. для общего обследования, которое может включать анализ мазка Папаниколау, проверку на ИППП и обсуждение контроля над рождаемостью.Беременным людям необходимо будет назначать приемы ежемесячно или еженедельно, в зависимости от того, в каком триместре они находятся.
Как часто вы будете посещать гастроэнтеролога, будет зависеть от вашего возраста и тяжести ваших симптомов.
Сонпал сообщил INSIDER общее практическое правило. Для посещения гастроэнтеролога необходимо обследовать всех в возрасте от 45 до 50 лет и назначить колоноскопию. Тем, у кого в семье есть полипы или рак толстой кишки в семейном анамнезе, следует записаться на прием в более раннем возрасте.
В остальном Сонпал сказал, что единственное время, когда вам следует записаться на прием к GI, — это «когда ваши симптомы и медицинские проблемы требуют особого внимания со стороны специалиста по пищеварению и печени».
Как часто вы будете ходить к дерматологу, будет зависеть от вашего диагноза
Если у вас нет конкретных проблем с кожей или у вас в анамнезе нет рака кожи, дерматолог из Нью-Йорка доктор Хэдли Кинг сказала INSIDER, что «достаточно ежегодного осмотра кожи всего тела. .«В противном случае, как часто вы будете посещать дерматолога, будет зависеть от вашего диагноза.
Например, если у вас был немеланомный рак кожи (тип рака кожи, который формируется в клетках кожи), Кинг посоветовал обратиться к дерматологу для Полное обследование кожи тела каждые шесть месяцев. Если у вас был рак меланомы (тип рака кожи, который формируется в меланин-образующих клетках), Кинг сказал, что ваш дерматолог может потребовать от вас пройти полное обследование в зависимости от того, насколько недавно был поставлен диагноз. осмотр кожи тела каждые три месяца.
осмотр кожи тела каждые три месяца.
Посещение дерматолога может проводиться ежегодно. Shutterstock
Пациенты с хроническими кожными проблемами, такими как акне, розацеа, псориаз или экзема, добавляет она, должны посещать своего дерматолога либо каждый месяц, либо каждые несколько месяцев после первоначального диагноза, чтобы убедиться, что состояние находится под контролем.
Запишитесь на прием к урологу, как только симптомы появятся.
Пациенты должны записываться на прием к урологу по мере необходимости. Во время интервью INSIDER Аника Акерман, уролог из Морристауна, штат Нью-Джерси, объяснила, что частота посещений уролога зависит от нескольких ключевых деталей, таких как возраст и история болезни.
«Мужчинам от 50 и старше, которые ежегодно проходят скрининг на рак простаты, рекомендуется один раз в год», — сказал Акерман, добавив, что пациенты с камнями в почках также должны посещать урологов один раз в год.
«Для пациентов с рецидивирующими ИМП, — продолжила она, — интервал может быть весьма различным и зависит от их симптомов и частоты ИМП».
Прием к стоматологу должен производиться не реже одного-двух раз в год
Поскольку здоровье ваших зубов отражает ваши привычки в отношении здоровья полости рта, Американская стоматологическая ассоциация (ADA) не рекомендует одно установленное количество регулярных посещений стоматолога, которые вы должны совершать. в году.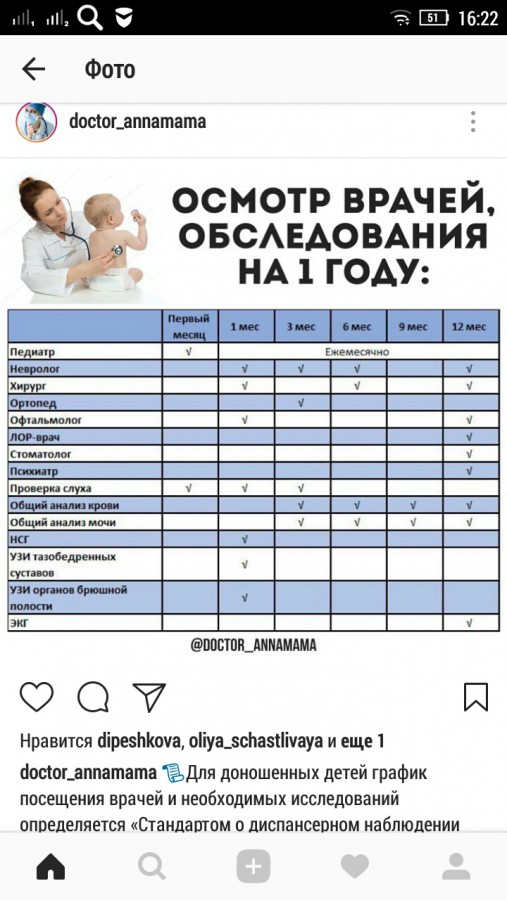 Тем не менее, ADA рекомендует записываться на прием к стоматологу не реже одного-двух раз в год, чтобы пройти тщательную чистку, сделать рентген и отслеживать общее состояние здоровья зубов, чтобы убедиться, что вы не подвержены риску заболевания ротовой полостью. рак или любые другие заболевания.
Тем не менее, ADA рекомендует записываться на прием к стоматологу не реже одного-двух раз в год, чтобы пройти тщательную чистку, сделать рентген и отслеживать общее состояние здоровья зубов, чтобы убедиться, что вы не подвержены риску заболевания ротовой полостью. рак или любые другие заболевания.
Однако, помимо регулярных осмотров и чистки, доктор Джейсон Поппер из Popper Dental в Нью-Йорке сказал INSIDER, что чрезвычайно важно записаться на прием к стоматологу, «как только вы заметите изменения во рту, особенно когда есть боль. связанный. »
Дополнительно, если пациенты, у которых диагностирован диабет, рак, беременны или регулярно курят, считаются подверженными «высокому риску» возникновения стоматологических проблем. По словам Поппера, при таких обстоятельствах стоматологи посоветуют вам, как часто вам следует проходить обследование.
Как часто вы обращаетесь к аллергологу, зависит от типа аллергии, у которой вы были диагностированы.
Д-р Таня Эллиотт, аллерголог и представитель Flonase, сказала INSIDER, что тяжесть ваших симптомов зависит от типа аллергии. , а также от вида лечения, которое вы принимаете / принимаемых лекарств, вам может потребоваться посещение аллерголога от одного раза в неделю до одного раза в год.
Например, пациенты, страдающие пищевой аллергией, должны планировать ежегодные проверки, чтобы оценить свои симптомы, проверить срок годности своего EpiPen и определить, выросли ли они из-за вашей аллергии, объяснил Эллиот.С другой стороны, пациенты с астмой должны проходить обследование каждые шесть-12 недель для получения терапии и / или проверяться, чтобы убедиться, что их симптомы не мешают повседневной жизни.
Частота посещения аллерголога также может варьироваться. BSIP / UIG через Getty Images
BSIP / UIG через Getty Images
Пациенты с сезонной аллергией должны посещать врача два раза в год — за две недели до начала сезона аллергии для приема лекарств и за четыре-шесть недель до начала сезона, чтобы оценить свои симптомы, сказал Эллиот. Однако, если ваша аллергия требует, чтобы вы делали прививки от аллергии, пациенты должны приходить в офис для инъекций еженедельно в течение первых шести месяцев терапии, «чтобы накопить количество аллергена, который вам дают», — объяснил Эллиот.После этого, продолжила она, вам делают прививки каждый месяц в течение от двух до пяти лет.
Прямая первичная медико-санитарная помощь, модель медицинского обслуживания без страховки
ДокторДж. Брайан Хилл с одним из своих пациентов. Предоставлено д-ром Дж. Брайаном Хиллом. Доктор Брайан Хилл всю свою карьеру работал педиатром, преподавал в университете и работал в больнице. Но в марте 2016 года он решил, что ему больше не нужен босс.
Он взял отпуск, а потом однажды ему позвонили и спросили, не пойдет ли он на визит на дом к женщине, у которой болен сын.Он согласился и к концу визита понял, что хочет лечить пациентов, не выполняя никаких страховых требований.
Затем он узнал о совершенно другом способе управления кабинетом врача. Это называется прямой первичной медико-санитарной помощью, и работает она следующим образом: вместо того, чтобы принимать страховку на обычные посещения и лекарства, эти практики взимают ежемесячный членский взнос, который покрывает большую часть того, что нужно среднему пациенту, включая посещения и лекарства по гораздо более низким ценам.
Ему это показалось неплохим. В сентябре Хилл открыл свою педиатрическую практику прямого первичного медицинского обслуживания, Gold Standard Pediatrics, в Южной Каролине.
Hill является частью небольшого, но быстрорастущего движения педиатров, семейных врачей и терапевтов, которые выбирают эту другую модель. Это происходит в то время, когда растут планы медицинского страхования с высокой франшизой — сентябрьский опрос показал, что у 51% работников был план, по которому они должны были платить до 1000 долларов из своего кармана за медицинское обслуживание, пока страховка не заберет большую часть оставшейся части. .
Это означает, что потребители имеют более четкое представление о том, сколько они тратят на здравоохранение, и им приходится платить больше. В то же время врачи первичной медико-санитарной помощи в традиционной системе испытывают давление со стороны типичной модели оплаты за услуги, в которой врачей стимулируют принимать больше пациентов за меньшее время, чтобы максимизировать прибыль.
Прямая первичная медико-санитарная помощь может упростить основные посещения врача, позволяя врачу сосредоточиться исключительно на пациенте.Но есть также опасения по поводу того, какое влияние может оказать отделение страхования от первичной медико-санитарной помощи на остальную систему здравоохранения, и врачам часто приходится соглашаться на более низкую заработную плату в обмен на меньший стресс.
Как работает прямая первичная медико-санитарная помощь
Дастин и Лорен Кларк, которые управляют семейным здравоохранением Black Bag.Предоставлено Лорен Кларк.
Для Брента Лонга и его семьи оплата здравоохранения теперь похожа на оплату счета за мобильный телефон. С тех пор, как они присоединились к Black Bag Family Healthcare в Джонсон-Сити, штат Теннесси, около двух лет назад, семья платила около 150 долларов в месяц за участие в этой клинике.
С тех пор, как они присоединились к Black Bag Family Healthcare в Джонсон-Сити, штат Теннесси, около двух лет назад, семья платила около 150 долларов в месяц за участие в этой клинике.
Лонг присоединился к нам примерно в то время, когда он переводил свою страховку на план медицинского страхования с высокой франшизой.Было две причины, по которым он решил переключиться и начать платить за всех шести членов своей семьи, чтобы получить прямую первичную медицинскую помощь: экономическая эффективность, заключающаяся в отсутствии необходимости иметь дело с доплатами или посещениями неотложной помощи, и тот факт, что это могло легко подойти его напряженный образ жизни семьи, который не сочетается с часами ожидания в залах ожидания.
В эту ежемесячную плату включены базовые осмотры, посещения в тот же день или на следующий день и — большое благо для пациентов — возможность получать лекарства и лабораторные анализы по оптовым ценам или около них.
Прямая первичная медико-санитарная помощь также предполагает почти постоянный доступ к врачу — общение через FaceTime, когда семья в отпуске, или экстренная поездка в офис, чтобы наложить швы после неудачного падения в субботу вечером. Поскольку прямая первичная медико-санитарная помощь не предусматривает страхование, доплаты и расходы помимо ежемесячной платы не взимаются.
Скай Гулд / Business Insider
Когда Блайт Фортин посетил недавний визит в SparkMD, клинику прямого оказания первичной медицинской помощи в Бойсе, штат Айдахо, доктор Дж.Джули Гюнтер провела с ней час, прежде чем перейти к результатам анализа крови, которые показали повышенный уровень сахара в крови.
«Она выслушала, когда я сказал, что могу справиться с диетой», вместо того, чтобы начать ее принимать лекарства, — сказал Фортин.
Фортин, который платит 60 долларов в месяц за SparkMD, использовал другой вид подписки на медицинское обслуживание, называемое «консьерж-медицина». Он имеет некоторое сходство с прямой первичной медико-санитарной помощью, но часто стоит тысячи в месяц и по-прежнему включает медицинское страхование.Она говорит, что предпочитает прямую первичную помощь, потому что качество получаемой помощи лучше, чем у консьержей, и ей нравится, что она доступна для более широкого круга пациентов.
В 17 центрах первичной медицинской помощи, с которыми беседовал Business Insider, процент участников, у которых еще была страховка, варьировался. На некоторых практиках все, кроме горстки, имели какую-либо форму страхования, в то время как на других чуть больше половины не имели страховки.
ДокторДжули Гюнтер из SparkMD с одним из своих новых пациентов.
Предоставлено д-ром Джули Гюнтер.
Чтобы описать, как действует страховое покрытие в рамках прямой первичной медико-санитарной помощи, врачи используют пример:
страхование автомобиля
: Вы не используете свою автомобильную страховку для небольших операций, таких как замена масла, но она всегда под рукой, если вы попадете в автомобильную аварию.Точно так же планы медицинского страхования — особенно с высокими отчислениями — могут быть в наличии, если вам требуется медицинское обслуживание помимо первичной.
Для тех, у кого есть страховка, выбор платить за оба варианта имеет финансовый смысл, даже если они не могут воспользоваться страховкой в кабинете врача.
Fran Ciarlo имеет страховое покрытие через Medicare, но также решила заплатить за sparkMD. Один из способов, которым она видит преимущество, — это рецепты — как и многие другие практики оказания непосредственной первичной медицинской помощи, sparkMD может предоставлять рецепты по оптовым ценам, добавляя 10% комиссионных.Во время недавнего визита Чиарло подсчитала, что она сэкономила не менее 100 долларов на рецептах на стандартные стероиды и антибиотики, которые в общей сложности обошлись ей в 6 долларов.
А тем, у кого высокие расходы на медицинское страхование, иногда бывает выбор между уплатой ежемесячного страхового взноса или ежемесячного членского взноса для практики прямого оказания первичной медицинской помощи. Для Ребекки Беннетт оплата непосредственной первичной медицинской помощи в SparkMD имела больше смысла для нее и ее детей, чем выбор страховки через рынок Закона о доступном медицинском обслуживании, поскольку примерно за ту же цену, если не меньше, ее семья могла посещать своего врача без каких-либо доплат. .
История движения прямой первичной медицинской помощи
Филип Эскью, который отслеживал движение через свой веб-сайт Direct Primary Frontier, сказал, что прямая первичная медико-санитарная помощь началась в конце 1990-х и начале 2000-х годов. Примерно в то время трем врачам пришла в голову идея отказаться от страховки, взимая вместо этого ежемесячную плату и высвободив время для занятий медициной. Таким образом, пациенты, у которых, возможно, не было страховки, могли иметь четкое представление о том, сколько будет стоить обращение к врачу.
Один из трех основал Qliance, систему прямой первичной медицинской помощи, базирующуюся в штате Вашингтон, которая начала свою работу в 2007 году. Компанию поддерживали генеральный директор Amazon Джефф Безос и основатель Dell Майкл Делл до того, как руководство компании купило ее для работы в частном порядке, без давления инвесторов. В настоящее время Qliance насчитывает около 25 000 участников, посещающих несколько клиник в районе Пьюджет-Саунд.
В настоящее время Qliance насчитывает около 25 000 участников, посещающих несколько клиник в районе Пьюджет-Саунд.
д-р Эрика Блисс считает, что это движение в будущем будет расти на низовом уровне, а не станет большим и национальным.
«Это сохраняет решимость и стремление к независимой первичной медико-санитарной помощи», — сказала она, что она назвала критическим элементом. По ее словам, она предполагает, что независимая практика будет включать от 10 до 20 поставщиков услуг в трех-пяти местах, которые будут такими же большими, как и они.
Отрыв от земли
Доктор Мэтью Абинанте открыл свою практику в Хантингтон-Бич, Калифорния, в сентябре. С тех пор в его офис позвонили два человека, чтобы узнать больше о его практике. Когда он объяснил систему, он сказал, что звонившие подумали, что это мошенничество.
Это одно из самых больших препятствий, с которыми сталкиваются врачи, когда начинают прямую первичную медико-санитарную помощь — фактор «слишком хорошо, чтобы быть правдой», кривая обучения, которая приходит с пониманием того, что «Нет, вы не будете здесь пользоваться страховкой». Несмотря на это, Абинанте записал около 150 пациентов.
Переход к непосредственной первичной медико-санитарной помощи часто означает отказ от надежности заработной платы. Поскольку практика основана на членских взносах, чем больше пациентов подпишутся, тем больше денег можно будет заработать.Практики ограничивают количество пациентов от 300 до 1000.
И начать работу совсем не дешево. Доктор Вэнс Лесси, руководитель Holton Direct Care в Холтоне, штат Канзас, взял ссуду, чтобы начать свою практику, и потратил время на ремонт помещения площадью 750 квадратных футов, которое он арендовал у друга в промышленном парке. Он купил много старого оборудования из ближайшей некоммерческой больницы и излишков. Для своей собственной аптеки Лесси взял несовместимые шкафы и открасил их так, чтобы они соответствовали друг другу.
Доктор Вэнс Лесси перед аптечными шкафами, которые он построил из несовпадающего набора. Предоставлено доктором Вэнсом Лесси.
Снижение затрат помогло Лесси выйти на уровень безубыточности в течение четырех месяцев после открытия своей практики.Тем не менее, он зарабатывает не так много, как раньше, когда работал в больнице и имел только пять-десять минут с пациентом — намного меньше времени, чем он может проводить со своими пациентами сейчас.
«Я получаю прибыль, у меня больше свободного времени, и я могу как следует тренироваться», — сказал он. «Это того стоит для меня».
Другие, такие как доктор М. Чад Уильямсон из Форт-Пейна, штат Алабама, стали высококлассными специалистами — он предлагает своим пациентам круглосуточный тренажерный зал как часть ежемесячного членского взноса в 60 долларов своей клиники.Уильямсон, открывший свою практику в августе, через несколько месяцев после окончания резидентуры, в настоящее время насчитывает 215 членов. В идеале он хочет довести это число до 600–1000 человек.
И дело не только в строительстве офисных помещений — врачи первичной медико-санитарной помощи также несут ответственность за налаживание отношений с другими врачами в этом районе.
Что сдерживает прямую первичную медико-санитарную помощь
В то время как врачи и пациенты, пользующиеся прямой первичной медико-санитарной помощью, могли похвалить модель — было трудно заставить кого-либо предложить группу, географическую или иную, которая, по их мнению, не выиграет от прямой первичной медико-санитарной помощи — еще не все продаются.
Кэролайн Лонг Энгельхард, эксперт в области общественного здравоохранения и профессор Медицинского факультета Университета Вирджинии, выделила основные проблемы, связанные с непосредственной первичной медико-санитарной помощью:
- Это может создать ложное впечатление, что это своего рода страховка, поэтому люди могут не захотеть также получить реальный страховой план. Но если у пациента возникнут проблемы со здоровьем, выходящие за рамки первичной медико-санитарной помощи, они не будут защищены финансово. Все провайдеры, с которыми беседовал Business Insider, сказали, что они рекомендовали пациентам иметь какую-либо форму страхования, и было много случаев, когда большинство пациентов в практике имели страховку или принимали участие в плане совместного использования медицинских услуг, программе, которая функционирует как страхование, в которой сумма ежемесячно рассылается людям, у которых в плане есть медицинские расходы.
- Поскольку врачи в отделениях первичной медико-санитарной помощи принимают меньше пациентов, чем врачи традиционных отделений первичной медико-санитарной помощи, это может увеличить нагрузку на врачей первичной медико-санитарной помощи. В США не хватает этих врачей, отчасти потому, что многие предпочитают специализироваться на медицине. Некоторые врачи, с другой стороны, говорят, что они бы сразу же отказались от медицины, если бы у них не было возможности оказывать прямую первичную медико-санитарную помощь. «Доктора уже не хватает, поэтому я говорю:« По сравнению с чем? »»Чад Сэвидж, руководитель службы YourChoice Direct Care в Брайтоне, штат Мичиган, рассказал Business Insider.
- Врачи, оказывающие непосредственную первичную помощь, могут оказаться изолированными от других врачей, и поскольку единственный человек, которому должен отвечать врач, оказывающий непосредственную первичную помощь, — это пациент, существует меньше правил страхования, что потенциально подвергает пациентов риску.
 Это одна из причин, по которым сложно получить достоверные данные о том, насколько прямая первичная медико-санитарная помощь отличается от традиционной. Но между сетями, оказывающими непосредственную первичную помощь, и отношениями, которые врачи устанавливают в своих сообществах, может быть не так много изоляции от остальной системы.Доктор Дебора Мур из AmarilloMD в Амарилло, штат Техас, сказала, что у нее сейчас больше времени на исследования, чем когда она работала в клинике. «Я могу делать то, что мне действительно нужно», — сказала она.
Это одна из причин, по которым сложно получить достоверные данные о том, насколько прямая первичная медико-санитарная помощь отличается от традиционной. Но между сетями, оказывающими непосредственную первичную помощь, и отношениями, которые врачи устанавливают в своих сообществах, может быть не так много изоляции от остальной системы.Доктор Дебора Мур из AmarilloMD в Амарилло, штат Техас, сказала, что у нее сейчас больше времени на исследования, чем когда она работала в клинике. «Я могу делать то, что мне действительно нужно», — сказала она.
Энгельхард обеспокоен тем, что модель прямой первичной медико-санитарной помощи станет нормой. В целом, она сказала: «Я думаю, что этому есть место в нашей системе здравоохранения». Однако вместо этого она хотела бы видеть более широкое распространение «медицинского дома, ориентированного на пациента», модели, в которой первичная медико-санитарная помощь является скорее коллективной.
Медицинские организации также неоднозначно отреагировали на движение. Американская академия семейных врачей поддерживает его, в то время как Американский колледж врачей, который представляет врачей внутренней медицины, решил не занимать позицию в отношении непосредственной первичной медико-санитарной помощи.
Существуют также трудности с логистикой. Например, Эскью сказал, что в глазах Налоговой службы наличие сберегательного счета для здоровья является незаконным, если вы являетесь участником практики прямого оказания первичной медицинской помощи.По его словам, IRS рассматривает ежемесячные сборы как страховые выплаты, что лишает человека права на получение HSA. Пациенты также не могут использовать средства с HSA, гибкого сберегательного счета или сберегательного счета Medicare для оплаты своих ежемесячных членских счетов.
Но политики продемонстрировали поддержку бизнес-модели. Либертарианцы рассматривают прямую первичную медико-санитарную помощь как рыночное решение для здравоохранения, а законодательство на уровне штатов получило поддержку как демократов, так и республиканцев. А прямая первичная медико-санитарная помощь находится в поле зрения министра здравоохранения и социальных служб Тома Прайса, который, будучи членом Конгресса, представил план, который позволит фондам HSA оплачивать прямую первичную медико-санитарную помощь.
А прямая первичная медико-санитарная помощь находится в поле зрения министра здравоохранения и социальных служб Тома Прайса, который, будучи членом Конгресса, представил план, который позволит фондам HSA оплачивать прямую первичную медико-санитарную помощь.
«Кто бы ни был у власти, он пытается получить кредит», — сказал Эскью. ACA содержит параграф о непосредственной первичной медико-санитарной помощи, который учитывает бизнес-модель. Неясно, что произойдет с управлением первичной медико-санитарной помощью в соответствии с Законом об американском здравоохранении, предложенным законопроектом о замене ACA.
Хилл с пациентом. Предоставлено д-ром Дж. Брайаном Хиллом.
Куда дальше пойдет прямая первичная медико-санитарная помощь?
Как один из первых педиатров, начавших оказывать прямую первичную медико-санитарную помощь, Хилл столкнулся с дополнительной проблемой — выяснить, как эта служба работает с детьми.В отличие от многих врачей, оказывающих непосредственную первичную медико-санитарную помощь, он предлагает одноразовые визиты лицам, не входящим в состав. Он сказал, что также уделяет много времени тому, что хотят родители, и соответственно устанавливает цены, предлагая скидки семьям с тремя и более детьми.
Врачи, являющиеся участниками движения, как правило, первыми в своем районе имеют практику прямого оказания первичной медицинской помощи, а пациенты — первыми из их друзей, которые обращаются за непосредственной первичной медико-санитарной помощью. Но все сказали, что у них положительный опыт работы с моделью.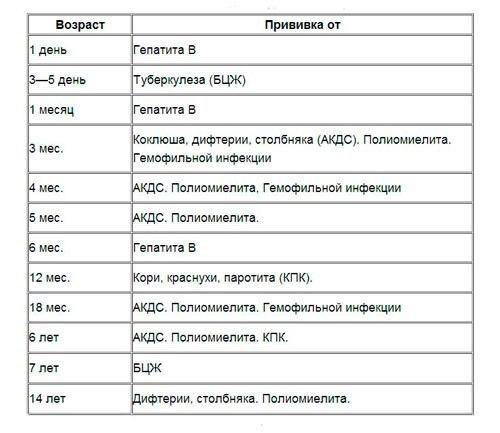
«Это ниша, но она имеет смысл», — сказал Лонг.
Если прямая первичная медико-санитарная помощь продолжит набирать обороты, это может привести к появлению новых видов страховых планов — тех, которые не обязательно учитывают первичную медико-санитарную помощь. Этим уже пользуются пациенты с планами медицинского обслуживания с высокой франшизой. Но врачи, оказывающие непосредственную первичную помощь, также сказали, что они предпочли бы рекомендовать планы медицинского страхования на случай катастроф, которые предусматривают отчисления от 10 000 до 30 000 долларов США и не допускаются ACA.
Даже с учетом роста в последние несколько лет, по словам Блисс, рынок все еще медленный, и много неизвестного придет с AHCA, если он станет законом.И будет трудно заставить полностью застрахованных работодателей использовать его так же, как самозастрахованные работодатели и профсоюзы.
Так или иначе, лица, оказывающие непосредственную первичную медико-санитарную помощь, с оптимизмом смотрят в будущее движения.
«Через 10 лет мы добьемся успеха в мгновение ока», — шутливо сказал Эскью.
Что такое консьерж-медицина и подходит ли она вам?
Все большее число врачей отказываются от статус-кво и переходят на совершенно иную бизнес-модель здравоохранения: консьерж-медицину.
Фактически, опрос 862 независимых врачей показал, что почти половина из них рассматривает возможность перехода на консьерж-медицину. Эта новая бизнес-модель становится все более популярной и в ближайшее время никуда не денется.
Но что это? Что конкретно означает переход на эту новую модель практики и как узнать, подходит ли это вам и вашим пациентам?
Консьерж-медицина, также известная как «бутик-медицина» или «фиксирующая медицина», — это новый тип управления практикой, который предлагает ряд преимуществ. К ним относятся:
К ним относятся:
- Сокращение количества пациентов, которых врачам необходимо принимать в день
- Улучшение индивидуального ухода
- Снижение выгорания врача
Если вы боретесь с какой-либо из этих проблем, ваша практика может быть среди тысяч, которых консьерж-медицина спасет в следующие 10 лет.
Мы создали это руководство, чтобы помочь вам разобраться в тенденциях в консьерж-медицине и выяснить, подходит ли оно для вашей практики.
Что такое консьерж-медицина?Самый простой способ объяснить, что такое консьерж-медицина, — это рассказать о том, чем она отличается от традиционных моделей практики. Вот некоторые из основных отличий:
Оплата: Пациенты заранее вносят фиксированный членский взнос за медицинские услуги. По словам Тома Блу, исполнительного директора Американской академии частных врачей (AAPP), эта плата составляет от 50 до 25 000 долларов в год, при этом в среднем по стране от 135 до 150 долларов в месяц.
Страхование: Blue оценивает, что около 75 процентов врачей-консьержей берут страховку, в то время как остальные практикуют только наличные.
Панель пациентов: При модели консьержа у врачей обычно на 80-90 процентов меньше пациентов, чем при более традиционной практике. По словам Блю, в среднем консьерж-служба обслуживает от 500 до 1000 пациентов.
Доступ врача: Это сокращение количества пациентов позволяет врачам-консьержам обещать приемы в тот же день или на следующий день, круглосуточный доступ без выходных и более длительное время обследования.
Дополнительные льготы: Многие врачи-консьержи предлагают стимулы, такие как вызовы на дом, консультации по питанию, посещение отделения неотложной помощи и ежегодные экзамены на уровне руководителей.
Важное примечание о страховании: Врачи никогда не должны взимать плату со страховой компании пациента за услуги, которые включены в членский взнос консьержа пациента. Двойное выставление счетов — взимание платы за услуги, предоставленные страховой компании или Medicare в дополнение к взиманию платы за консьержа, — считается мошенничеством в сфере здравоохранения.
Двойное выставление счетов — взимание платы за услуги, предоставленные страховой компании или Medicare в дополнение к взиманию платы за консьержа, — считается мошенничеством в сфере здравоохранения.
Врачи консьерж-медицины могут выбрать самостоятельную практику или присоединиться к сети врачей, такой как MDVIP, принадлежащий Procter & Gamble. Ниже приведены некоторые ключевые различия между этими двумя вариантами ухода:
Независимые врачи-консьержи и связанные с сетью врачи-консьержи| Независимый консьерж MD | Сетевой консьерж MD |
| Должен обрабатывать все службы поддержки самостоятельно | Службы поддержки (e.g., юриспруденция, маркетинг и страхование) обслуживаются сетью |
| Может принять столько пациентов, сколько они могут обработать | Часто ограничивается определенным количеством пациентов |
| Могут брать с пациентов все, что они хотят | Компания решает, сколько платить пациентам |
| Не нужно платить за принадлежность к сети | Необходимо внести плату за принадлежность к сети |
Согласно отчету Medscape о компенсациях врачам за 2017 год, средняя заработная плата врачей первичного звена составляет 294 000 долларов.Врачи, использующие модель оплаты услуг консьержа, зарабатывают в среднем 300 000 долларов в год, что всего на 2 процента больше, чем средний заработок всех врачей.
Кто зарабатывает больше: консьержи или врачи, работающие только за наличные?(Источник) Заработная плата врачей консьержей примерно равна доходам их коллег. «Я говорю врачам, что это не единственный рецепт, чтобы работать намного меньше и делать намного больше. Это просто другой, более удовлетворительный тип работы », — говорит Блю.
Имейте в виду, что размер вашего дохода зависит от того, сколько консьержей вы обслуживаете. Некоторые люди предпочитают превратить всю свою практику в формат консьержа. Это часто называют «полной» моделью. Это позволяет врачам работать медленнее, потому что их доход на одного пациента значительно выше.
Некоторые люди предпочитают превратить всю свою практику в формат консьержа. Это часто называют «полной» моделью. Это позволяет врачам работать медленнее, потому что их доход на одного пациента значительно выше.
Другие врачи могут предпочесть внедрить «гибридную» модель консьержей: клиника продолжает работать традиционным образом, но несколько часов в неделю блокируются для ухода за определенной долей консьерж-пациентов клиники.
Это особенно привлекательно для врачей, которые опасаются, что их зарплата упадет, если они перейдут на консьержа в одночасье, не обеспечив достаточных членских взносов, чтобы покрыть расходы и зарабатывать на жизнь.
Хотя переход на консьерж-службу может и не привести к значительному увеличению заработной платы, это может привести к потенциальной экономии средств. Поскольку у вас, вероятно, будет меньше пациентов, вы сможете эффективно работать с меньшим штатом или меньшим офисом.
Подходит ли вам эта модель?На этом этапе вам может быть интересно, стоит ли переход на консьерж-медицину затраченных усилий. Для многих врачей, в том числе защитника консьерж-медицины доктора Стивена Ноупа, ответ — твердое «да».
«У меня действительно не было никаких конфликтов по поводу перехода на консьерж-медицину. Я много лет боролся с больничными кассами и страховыми олигополиями. Я знал, что система повреждена, и узнал, что не могу изменить эту систему ».
Доктор Стивен Ноуп, автор и терапевт
Как и Ноуп, многие специалисты привлекаются к консьержу, потому что они считают, что отрасль здравоохранения стала слишком бюрократической. Они разочарованы непрекращающимся финансовым давлением на поставщиков со стороны правительства и страховых компаний из-за снижения ставок возмещения и изменений в обработке требований.
Переход на консьерж-медицину — это способ преодолеть часть этой бюрократической волокиты, позволяя врачам-консьержам уделять больше времени индивидуальному уходу за пациентами и меньше беспокоиться о том, когда и как им заплатят за свои усилия.
Тем не менее, этот вид медицины не может быть идеальным для всех. По словам Дэна Бехрузи, исполнительного вице-президента по развитию бизнеса и операциям в MDVIP, наиболее востребованными типами врачей для модели консьерж-медицины являются терапевты, семейные врачи, эндокринологи и кардиологи.
«Врач должен работать как терапевт. Если у них нет таких отношений первичной помощи, это неправильная модель », — говорит Бехрузи.
Все еще не можете представить себя в практике консьержа? Ознакомьтесь с нашим примером ниже, чтобы узнать об опыте одного врача.
Birmingham Medical Л. Скотт Грант, доктор медицины, врач первичной медико-санитарной помощи из Бирмингема, штат Мичиган, использует трехуровневую модель консьерж-медицины в своей практике, при которой пациенты платят 500, 1000 или 2500 долларов в год, в зависимости от возраста и услуг.Его доход до сих пор «остался примерно на том же уровне с небольшим увеличением, но я вижу меньше пациентов. Мне не нужно работать так усердно, чтобы достичь той же финансовой цели », — говорит он.
Его прямые контакты с пациентом сократились с 60 часов в неделю до 30, в то время как его время, необходимое для ухода за больными в нерабочее время, включая телефонные звонки и электронные письма, осталось примерно таким же, сообщает он.
«Темп дня другой, — говорит Бехрузи. «В среднем наши врачи принимают около 10 пациентов в день, плюс-минус одного или двух.Наши врачи не тратят часы на оформление документов «.
Программное обеспечение для поддержки практики консьержей Те, кто переходит на консьерж-сервис, обнаружат, что сейчас хорошее время для переоценки рабочих процессов и инвестиций в новые или модернизированные ИТ-инструменты для здравоохранения. Ниже приведены некоторые типы приложений, которые могут оптимизировать операции модели консьержа, и примеры высоко оцененных поставщиков программного обеспечения, которые следует учитывать.
Каждый врач выиграет от оцифровки своих историй болезни, но у консьержей есть уникальные стимулы отказаться от использования бумажных документов.
Электронные записиупрощают документирование состояния пациента с течением времени, поэтому вы можете предоставить им подробную и исчерпывающую клиническую документацию, которая поддерживает ваши рекомендации по их плану медицинского обслуживания.
Поскольку пациенты, по сути, платят за более персонализированное обслуживание и ожидают большего доступа к этой документации, имеет смысл инвестировать в электронную систему, чтобы оправдать эти ожидания.
Программное обеспечение для выставления счетов за медицинские услугиМедицинское программное обеспечение для выставления счетов автоматизирует процесс сбора платежей в вашем офисе.Некоторые решения особенно хорошо подходят для практики консьержа, поскольку они предлагают полезные функции, такие как создание писем для предварительного сбора, составление списка всех пациентов с планом оплаты и создание отчета для расчета непогашенных остатков.
Порталы для пациентовЦенность консьерж-медицины с точки зрения пациентов заключается в том, что они чувствуют большую доступность и внимание со стороны своего врача. Порталы для пациентов предоставляют платформу, на которой врачи и пациенты могут безопасно обмениваться сообщениями, назначать встречи и просматривать медицинские записи в любое время суток.
Основные выводыКонсьерж-медицина может быть отличным вариантом для врачей, которые готовы к изменению ритма лечения благодаря меньшему количеству пациентов и меньшей зависимости от страховых возмещений.
Помните об этом, принимая окончательное решение о будущем своей практики:
- Есть много способов предложить услуги консьержа. Обдумайте возможные варианты (например, полная или гибридная модели, независимая модель или связанная с сетью) и выберите то, что лучше всего для вас.

- Остерегайтесь двойного выставления счетов. Вы не можете выставлять счет страховым компаниям за услуги, которые уже покрываются вашими членскими взносами.
- Не надейтесь разбогатеть. Консьерж-медицина — это больше о том, чтобы улучшить ваши отношения с пациентами и уменьшить страховые проблемы, чем о том, чтобы заработать больше денег.
- Ознакомьтесь с новыми программными инструментами. Для более плавного перехода рассмотрите системы управления медицинскими записями или практикой, которые соответствуют и превосходят потребности практики консьержа.
Сколько пациентов должен посещать врач каждый день?
Цифры просто потрясающие. В статье 2012 года в «Анналах семейной медицины» отмечалось, что средний врач первичной медико-санитарной помощи имеет в своей «панели» около 2300 пациентов, то есть общее количество пациентов, находящихся на его или ее попечении. Хуже того, в нем говорилось, что каждый врач должен «тратить 21,7 часа в день, чтобы оказывать всю рекомендованную острую, хроническую и профилактическую помощь группе из 2500 пациентов». Я не уверен, что хочу, чтобы этот доктор увидел меня в конце того долгого рабочего дня в офисе.
Согласно опросу, проведенному Американской академией семейных врачей в 2013 году, средний член этой группы каждую неделю имеет 93,2 «встречи с пациентом» — в офисе, больнице или доме престарелых, по вызову на дом или через электронный визит. Это около 19 пациентов в день. Семейные врачи сказали, что они тратят 34,1 часа на непосредственный уход за пациентами каждую неделю, или около 22 минут на сеанс, при этом под присмотром каждого врача находятся 2367 человек.
История продолжается под рекламой
Помните, что это врачи первичной медико-санитарной помощи, которые могут оказаться в числе наиболее обремененных — если судить по количеству пациентов — в медицине. Нехватка врачей первичного звена, чья практика менее прибыльна, чем, скажем, неврологов или кардиологов, вызывала беспокойство в течение многих лет.
Нехватка врачей первичного звена, чья практика менее прибыльна, чем, скажем, неврологов или кардиологов, вызывала беспокойство в течение многих лет.
В 2012 году некоммерческая группа «Фонд врачей» провела опрос 13 575 врачей в Соединенных Штатах и обнаружила, что 39,8 процента принимают от 11 до 20 пациентов в день, а 26,8 процента — от 21 до 30 пациентов в день. Здесь, однако, есть небольшая хорошая новость: второе число существенно снизилось с 41,3 процента в предыдущем опросе группы, проведенном в 2008 году.Возможно, это отражает влияние рецессии; никто из фонда не смог прокомментировать.
Обновление 18:40: В электронном письме президент фонда Лу Гудман написал, что «врачи работают меньше часов, принимают меньше пациентов и ограничивают доступ к своей практике в свете значительных изменений в медицинской практике. По оценкам исследования, если эта модель сохранится, 44 250 врачей, работающих на полную ставку, потеряют свою рабочую силу в следующие четыре года.
История продолжается под рекламой
Он предсказал, что в течение следующих трех лет «более 50 процентов врачей сократят количество принимаемых пациентов, будут работать неполный рабочий день, переключатся на консьерж-медицину, уйдут на пенсию или предпримут другие шаги, которые могут сократить доступ к пациентам. «С миллионами людей, недавно застрахованных в соответствии с Законом о доступном медицинском обслуживании, пациенты могут столкнуться с еще большими проблемами при поиске доступа к врачам, — сказал он. «на полную мощность», примерно то же, что и в 2008 году.Но 58 процентов заявили, что они тратят от 0 до 10 часов на оформление документов каждую неделю, а 26,1 процента заявили, что они тратят от 11 до 20 часов на эти обязанности каждую неделю. Опять же, группа от 11 до 20 часов была меньше, чем в 2008 году.
Итак, какой размер подходит для семейной практики, такой, чтобы пациенты были счастливы, а доктор не падал от усталости? В статье 2007 года в «Управлении семейной практикой» был сделан удар по этому поводу и предложено, что при 3,1 посещениях в год врач, который принимает 20 пациентов в день, может иметь около 1400 человек под своей опекой — чертовски меньше, чем 2300 человек.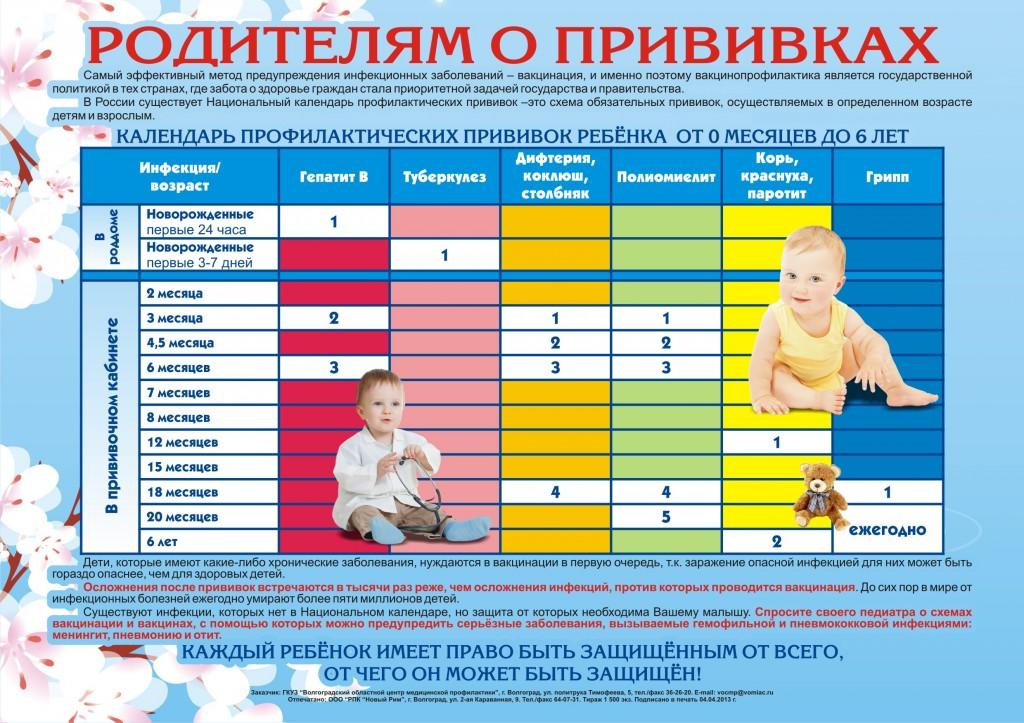 или так упоминалось выше.При 25 пациентах в день этот врач мог справиться с «панелью» из 1750, что все еще намного меньше, чем реальный средний показатель.
или так упоминалось выше.При 25 пациентах в день этот врач мог справиться с «панелью» из 1750, что все еще намного меньше, чем реальный средний показатель.
Есть много переменных, которые я не нашел здесь возможности учесть: количество задач, включая оформление документов, которые могут быть переданы другому персоналу, как практикующим медсестрам, так и лицам без медицинского образования; разница между частнопрактикующими врачами и теми, кто работает в больничных кассах, таких как Kaiser Permanente, и персоналом больниц; и загруженность специалистов, и это лишь некоторые из них.Но цифры ясно показывают, насколько перегружены врачи первичной медико-санитарной помощи, и могут дать намек на то, через что проходят некоторые из тех ветеранов, которые обращаются за помощью.
Средняя заработная плата врача по штатам и специальностям
Карьера врача, будь то врач первичной медико-санитарной помощи или специалист, — это благородное призвание. Врачи соблюдают клятву Гиппократа, которая проистекает из истории болезни Греции, и призывает врачей клятвенно придерживаться высочайших этических стандартов на службе медицины.
Помимо ответственности и обязательств перед высшими принципами здравоохранения, врачи зарабатывали на жизнь хорошо, особенно те, которые практикуют в областях с повышенным спросом.
Сколько врач может заработать в процветающей практике, больнице, клинике или других специализированных учреждениях? Это зависит от того, какие навыки дает хороший врач.
Какая средняя зарплата врача?
Цифры меняются для средней заработной платы врача в зависимости от источника информации.
По данным ZipRecruiter, средняя годовая зарплата «врача» в 2018 году составила 224 190 долларов США, при этом самая высокая заработная плата находилась в диапазоне 397 000 долларов США, а нижняя граница — 23 500 долларов США. Как сообщает ZipRecruiter, большинство врачей получают годовой доход от 150 000 до 312 000 долларов США.
Отдельные данные из 8-го отчета о компенсациях врачам Medscape за 2018 год показывают, что средний врач первичной медико-санитарной помощи в США зарабатывает 223000 долларов в год. Между тем, медицинские специалисты зарабатывают в среднем 329000 долларов по состоянию на 2018 год.Medscape обнаружил, что средняя зарплата врачей по всем специальностям составляет 299 000 долларов.
Эти цифры умеренно выросли по сравнению с 2017 годом, когда средний доход врачей первичной медико-санитарной помощи составил 217 000 долларов США, в то время как средний доход специалистов составил 316 000 долларов США.
В целом, однако, годовая зарплата врачей выросла с 200 000 долларов в 2011 году до 299 000 долларов в среднем в 2018 году.
Географическая разбивка заработной платы врачей
Для врачей, где вы занимаетесь медициной, здоровье имеет такое же значение, как и то, чем вы занимаетесь. , с профессиональной точки зрения.
Согласно опросу Medscape, существует значительный разрыв в заработной плате врачей, практикующих в житнице страны, чем на северо-востоке.
В штатах Среднего Запада (особенно в Иллинойсе, Северной Дакоте, Миннесоте и Висконсине) врачи зарабатывают в среднем 319 000 долларов в год. Но на северо-востоке США, включая такие штаты, как Массачусетс и Нью-Йорк, с многочисленным населением и широким выбором медицинских услуг, врачи получают в среднем только 275000 долларов в год — разница в 44000 долларов.Эти цифры не являются исключением — они примерно такие же, как данные исследования заработной платы врачей Medscape за 2017 год.
Вот географическая разбивка заработной платы врачей в США (из исследования Medscape)
- North Central US — 319 000 долларов США
- Юго-восток США — 309 000 долларов США
- Северо-запад США — 306 000 долларов США
- South Central США — 303 000 долларов США
- Великие озера — 303 000 долларов США
- Western U.
 S. — 299 000 долларов США
S. — 299 000 долларов США - Срединно-Атлантический регион США — 281 000 долларов США
- Юго-запад США — 277 000 долларов США
- Северо-восток США — 275 000 долларов США
Давайте подробнее разберем доходы врачей по штатам с данными из Medscape:
«Пятерка лучших» штатов по доходам врачей
Индиана — 334000 долларов
Оклахома — 330 000 долларов
Коннектикут — 329000 долларов
Висконсин — 327000 долларов
Невада — 323000 долларов
Штаты с самым низким уровнем дохода врача.
Мэриленд — 256000 долларов
Нью-Мексико — 261000 долларов
Гавайи — 268000 долларов
Массачусетс — 275000 долларов
Мичиган — 277000 долларов
Доходы врача по специальности
Это также полезно для определения годового дохода врача по специальности Практика врача может также влиять на доход.
Здесь верхние категории доходов специализированных медицинских работников включают (но, конечно, не ограничиваются) то, что профессионалы отрасли называют «ДОРОЖНОЙ» специальностью — радиологию, офтальмологию, анестезию и дерматологию.Несмотря на то, что они находятся в списке лучших по доходам, большинство специальностей ROAD отстают от высококлассных медицинских услуг, таких как пластическая хирургия и ортопедия.
Вот список самых высоких зарплат врачей по специальности с учетом годового дохода:
1. Пластическая хирургия — 501 000 долларов США
2. Ортопедия — 497 000 долларов США
3. Кардиология — 423 000 долларов США
4. Гастроэнтерология — 408 000 долларов США
5 Радиология — 401 000 долларов США
6. Дерматология — 392 000 долларов США
7. Анестезиология — 386 000 долларов США
8.Отоларингология — 383000 долларов
9. Урология — 373000 долларов
10. Онкология — 363000 долларов
11. Офтальмология — 357000 долларов
12. Критическая помощь — 354000 долларов
Почему некоторым докторам платят больше
Как и большинство врачей, доход под влиянием экономических факторов, таких как спрос, уровень подготовки, навыки и возраст / опыт.
Это главные факторы, определяющие разницу между, например, кардиологом, зарабатывающим больший годовой доход, чем врачом первичной медико-санитарной помощи (большая разница в 200 000 долларов, согласно исследованию Medscape.)
Но это не единственные причины.
Множество других факторов и препятствий объясняют, почему одни врачи зарабатывают больше денег, чем другие. Они не так хорошо известны, как образование в медицинской школе, конкретное призвание и опыт, но во многих отношениях они также являются важными отличительными чертами.
Наиболее крупные врачи имеют следующие общие черты:
- Они принимают больше пациентов . В области медицины количество так же важно, как и качество, по крайней мере, с точки зрения получения дохода.В сфере здравоохранения, как и в большинстве секторов обслуживания, чем больше пациентов вы принимаете, тем больше счетов вы выставляете и тем больший доход вы получаете.
- Диверсифицируют . Кардиолог (или любой другой врач), который расправляет крылья и предоставляет услуги, выходящие за рамки наблюдения за сердечными пациентами, может заработать значительно больший доход. Например, специалист делает это, предлагая медицинские консультационные услуги, предлагая экспертные юридические показания лицам, нуждающимся в финансовой компенсации после несчастного случая или болезни, или выступая на медиа-платформах в качестве платного эксперта по определенной теме.
- Регулируются на лету . Некоторые врачи начинают свою практику или получают специальность, которая находится в нижней части шкалы заработной платы врача, затем меняют специальность и повышают доход. Рассмотрим терапевта, который готовится стать дерматологом. Разница в годовой оплате при этом может составлять миллионы долларов на протяжении всей карьеры.
- Они обращают внимание на свои контракты на обслуживание и согласовывают их на более высокую . Опытные врачи в больнице, клинике или другом специализированном медицинском учреждении часто заключают трудовой договор.Вместо того, чтобы принять обычное предложение небольшого повышения, они заключают эти контракты на более выгодных условиях. Условия, которые включают бонусы к производительности, опционы на акции и более выгодную компенсацию специалиста, должны быть в игре для врачей, работающих по контракту, и именно умные врачи обращают внимание на контракты и регулярно стремятся их улучшить.
- Они становятся «производителями дождя» в больницах и других крупных медицинских организациях . Врачи, которые преуспевают в определенной области медицины, например, в радиологии, кардиологии или онкологии, и которые имеют опыт привлечения новых пациентов, могут существенно увеличить свой годовой доход.Мало того, что они зарабатывают гораздо более высокие доходы при подписке к (обычно) крупному поставщику медицинских услуг или системе, они также часто зарабатывают большие бонусы при подписании контракта. Бонус: создатели дождя, которые подписываются на поставщика медицинских услуг с глубокими карманами, также получают доступ к лучшему медицинскому оборудованию, лучшим технологиям, лучшим льготам и возможностям финансирования своих домашних питомцев.
Ключевые тенденции в области врачей, которые влияют на потенциальный доход
Согласно данным Medicus и его опросу о предпочтениях врачей и переезду, проведенному в 2017 году, в котором отслеживаются ключевые тенденции в профессиональном секторе медицинских услуг, эти вопросы больше всего волнуют умы врачей. практикующие врачи:
- Удовлетворенность доходами в значительной степени сбалансирована .Согласно Medicus, врачи поровну разделяются по удовлетворенности доходом: 35,8% удовлетворены, 32,5% неудовлетворены и 31,8% «нейтральны» в отношении удовлетворенности доходом врачей.
- Возмещает выпуск . Фактор, который больше всего беспокоит врачей, по мнению Medicus? Снижение возмещения по государственным программам здравоохранения, таким как Medicare, Medicaid и Закон о доступном медицинском обслуживании. 32,2% врачей называют снижение компенсации как проблему, которая, скорее всего, ограничит их доход.Накладные расходы, решение работать меньше часов и количество пациентов также являются важными факторами, ограничивающими доход врачей.
- Переход к производству . Около 44% респондентов говорят, что их доход основан не на качественном уходе, а на целях производительности, которые приводят к надбавкам и надбавкам.
- Потребность в страховании . В отдельном исследовании Мерритта Хокинса 99% врачей считают, что страхование от халатности является лучшим преимуществом для врача, за которым следует качественное медицинское страхование и хороший пенсионный план.
- Прощение ссуды на образование не пользуется большим спросом . Несмотря на общую тенденцию в бизнесе к тому, что сотрудники хотят получить кредит на обучение в качестве дополнительного преимущества на рабочем месте, только 26% врачей считают прощение кредита на образование большим пособием на рабочем месте.
Платежный прогноз
По данным Medscape, в течение жизни врачи общего профиля в среднем будут зарабатывать более 6,5 миллионов долларов, в то время как специалисты будут чувствовать себя значительно лучше, зарабатывая 10 миллионов долларов за всю свою карьеру.
Это достаточный доход для американских врачей, большинство из которых говорят, что любят свою работу и не возражают против долгих часов и бумажной работы, которые связаны с жизнью врача. В этом отношении клятва Гиппократа не распространяется на деньги, но врачи все равно придерживаются идеи более высокого дохода.
Сколько пациентов может лечить врач первичной медико-санитарной помощи?
Не так много, как требуется, но делегирование может снизить рабочую нагрузку, говорится в исследовании университета.
Обычная пациентка, если ей повезет, чувствует теплые индивидуальные отношения со своим семейным врачом.
Средний пациент, если ему повезет, считает своего терапевта сочувствующим доверенным лицом.
Но со сколькими другими пациентами, по их мнению, их личный врач разделяет эту интимную связь? Удивятся ли они, узнав, что это может быть 2500 — или больше?
Тридцать четыре года назад, когда он начал свою карьеру в системе здравоохранения Kaiser, исполнительный медицинский директор и председатель правления Southern California Permanente Medical Group Эдвард Эллисон, доктор медицины, сказал, что это не было необычным для количества пациентов в системе первичной медико-санитарной помощи. панель врача превысит 3000 человек.
Теперь займемся арифметикой. Согласно критериям, используемым исследователями из Университета Дьюка в серии исследований 2009 года, для оказания всех рекомендованных профилактических, хронических и неотложных услуг, необходимых 3000 пациентам с типичным возрастом и распространением болезней в США, врач должен был бы работать 17 часов в день. — семь дней в неделю, круглый год, без перерыва.
Поскольку это невозможно с человеческой точки зрения, качество медицинской помощи, которую пациенты должны получать, ухудшилось по всей стране, как показывают исследования.Между тем резко возросло количество случаев выгорания и самоубийств среди врачей.
СВЯЗАННЫЕ С: Предотвращение самоубийства врача; Распознавание симптомов, улучшение поддержки
Однако достижения в области технологий и поддержки команды значительно снизили нагрузку на врачей. Сегодня, говорит Эллисон, размер групп пациентов в национальном масштабе «вероятно, колеблется от 1800 до 2000». И большинство врачей, вероятно, скажут вам, что нужно больше капать ».
Согласно опросу, проведенному в 2018 году Фондом врачей, врачи в среднем работают 51 час в неделю и принимают 20 пациентов в день.Почти четверть их времени уходит на неклиническую (и разочаровывающую) работу с документами.
Количество пациентов, которым врач может оказать отличную помощь без ущерба для здоровья и удовлетворенности работой, зависит от многих факторов. Ключевой фактор — это количество задач, которые можно делегировать.
Исследование, проведенное Калифорнийским университетом в Центре передового опыта в области первичной медицинской помощи в Сан-Франциско в 2012 году, рассматривало этот вопрос и показало, что если врач первичной медико-санитарной помощи делает все самостоятельно — скрининг, консультирование, иммунизацию, назначение лекарств, плановую помощь при хронических заболеваниях лечение острых состояний — работаю 43 часа в неделю из 47 человек.За 1 неделю в год (в среднем по оценке Американской академии семейных врачей) она может принять максимум 983 пациента.
СВЯЗАННЫЕ С: ощутимые результаты в борьбе с выгоранием врачей
Исследователи UCSF предложили, что до 77 процентов времени, затрачиваемого врачом на профилактические услуги, можно безопасно делегировать неклиническим специалистам. По их подсчетам, еще 47 процентов часов, которые врач посвящает пациентам, управляющим обычными хроническими заболеваниями, можно было бы переложить на другой персонал — дипломированных медсестер, фармацевтов, санитарных педагогов и фельдшеров — с помощью информационных технологий в области здравоохранения и работающих под постоянным указанием врача.
Исследователи UCSF пришли к выводу, что в практике, когда группа поддержки освобождает врачей первичной медико-санитарной помощи от всех этих некритичных обязанностей по уходу, 1947 пациентов составят разумную группу.
«У некоторых врачей может быть 1000 гериатрических пациентов, которым требуется много внимания», — отмечает педиатр Расс Либби, доктор медицины, из Медицинского общества Северной Вирджинии и Фонда врачей. «Другие, которые лечат в основном здоровых людей 20-летнего возраста, могут получить действительно большую панель.
