Как понизить уровень билирубина у новорожденных дома
Если желтуха у новорожденного появилась к концу вторых суток, не переходит ниже пупочной линии, при этом ребенок активен, у него нормальная температура тела, он хорошо кушает, активно сосет грудь, у него светлая моча, окрашенный кал, то с вашим ребенком все в порядке.
От вас требуется обеспечить уход за ним, адекватное грудное вскармливание(т.е. достаточное, не менее 12 раз в сутки в т.ч и ночью) и продолжать наблюдать за развитием желтушки.
Есть повод для беспокойства(
Если же желтуха появилась к концу вторых суток и распространилась при этом ниже пупочной линии, до коленок и до локтей и при этом ребенок вялый, сонливый, плохо сосет — необходимо обследование и определение уровня билирубина крови.
Так же следует поступить, если желтуха приобрела затяжной характер или появилась впервые после 7-го дня жизни ребенка.
Помним, что при физиологической желтухе уровень билирубина сыворотки крови не превышает 200 мкмль/л.
ВАЖНО! Грудное вскармливание и уровень билирубина.
Доказано, что отсроченное начало грудного вскармливания и неадекватное грудное вскармливание являются причиной недостаточного получения ребенком необходимого количества еды.
Это приводит к повышению уровня билирубина в крови.
Увеличение частоты кормлений как минимум до 12 раз в сутки достоверно снижает уровень билирубина в сыворотке крови, тогда, как употребление ребенком жидкости(воды или раствора глюкозы) не предотвращает развития желтухи и не влияет на уровень билирубина.
Поэтому важно не ограничивать грудное кормление.
Одним из основных и наиболее эффективных методов снижения уровня билирубина в крови у ребенка есть влияние светом на кожу — это называется — фототерапия.
Фототерапия — почитать подробнее. ..
..
Для тех, кто интересуется еще более детально вопросами лечения желтушки новорожденных, мы нашли и выложили клинические протоколы по лечению неонатальной желтухи. Так что можете почитать.
В домашних условиях можно использовать специальные лампы в установках, которые крепятся на кроватки, или на штатив. Они удобны в эксплуатации и от установок, которые используются в медучреждениях отличаются только размером и видом самих установок, а лампы стоят везде одинаковые. Для эффективного сеанса достаточно двух ламп.
В роддомах есть установки с плафонами на 2-4 лампы, но для эффективной фототерапии достаточно и 2-х. Одной — не достаточно.
Возможно также использовать облучатели со светодиодами, где источник света может находиться как над ребенком, так и под ним.
В холодное время года необходим и медицинский матрасик с подогревом для новорожденных, где температура регулируется по градусам (30-37), т. к. малыш должен лежать раздетым (прикрыта паховая зона).
Необходимы будут и весы для новорожденных, т.к. нужен ежедневный контроль веса.
У нас в прокате вы можете взять лампы для лечения желтушки бытовые для домашнего использования по цене 95 грн в сутки.
ДОБРО ПОЖАЛОВАТЬ НА НАШ САЙТ ДЛЯ ПУТЕШЕСТВИЙ С ДЕТЬМИ 🙂
Норма билирубина в крови у новорожденного | Мой Маленький Малыш
Автор: Шамсиева Яна Евгеньевна, 27 лет, мама двух мальчишек, одному нет и года. В написание статей помогает мама — детский психолог дошкольного возраста.
Желтуха – это особое физиологическое состояние у новорождённого ребёнка. Она появляется при повышенном количестве особенного пигмента – билирубина, образующегося из разрушающегося младенческого гемоглобина.
На повышенную концентрацию билирубина (желчного пигмента) в первую очередь реагирует кожа и слизистые оболочки глаз малыша – становятся жёлтого оттенка (поэтому болезнь получила название «желтуха»).
Небольшая концентрация этого пигмента в крови у младенца присутствует всегда, это считается нормой. Количество билирубина у новорожденного определяется по крови пуповины при рождении. Результат анализа врач сравнивает с нормой желчного пигмента (см. таблицу ниже).
Если данные сильно отклоняются от нормы, то назначаются дополнительные обследования и выясняются причины «желтухи». Увеличение количества билирубина может говорить о том, что заболевание не относится к физиологическому.
Опасен ли высокий уровень билирубина для новорождённого?
ВАЖНО! Если уровень желчного пигмента младенца превышает норму, то физиологическая «желтуха» может превратиться в патологическую. Ею ребёнок болеет более длительное время, нуждается в постоянном наблюдении врачей и регулярном контроле билирубина.
В чем заключается опасность высокого билирубина у новорожденного ребёнка, если он своевременно не распознан?
Чем опасен высокий билирубин у новорожденных, если его вовремя не распознать?
При высокой концентрации билирубина происходит поражение всего организма, а первоочерёдно страдают головной мозг и нервная система. Опасность заключается в том, что пигмент скапливается в этих участках, что ведёт к гибели нервных и мозговых клеток. Это может оказать отрицательное действие на умственное и психическое состояние малыша. Однако, при своевременном лечении такое состояние обратимо.
Симптомы, заметив которые, нужно сдать анализ крови на уровень билирубина:
· выраженная апатия, вялость, сонливость;
· угасание сосательного рефлекса;
· судороги, тики, беспокойство;
· слизистые оболочки глаз приобретают желтоватый оттенок.
Лечение «желтухи» у новорождённого
«Желтухи» в физиологической форме не стоит сильно опасаться, она проходит самостоятельно в течение первой недели жизни ребёнка. Патологическая форма нуждается в срочном лечении. Если заболевание не запущено и выявлено вовремя, то в первые дни помогает фототерапия. В случае когда «желтуха» запущена, то врачи назначают младенцу определённые препараты – желчегонные средства, глюкоза и витамин С.
Если заболевание не запущено и выявлено вовремя, то в первые дни помогает фототерапия. В случае когда «желтуха» запущена, то врачи назначают младенцу определённые препараты – желчегонные средства, глюкоза и витамин С.
Берегите своего малыша и следите за его здоровьем, ведь ничего важнее нет! Будьте здоровы!
Подробнее о том, как понизить билирубин в крови у новорожденного, Вы узнаете в нашей завтрашней статье.
ВНИМАНИЕ! Приглашаем в наш интернет-магазин детских товаров с доставкой по всей России. Цены и ассортимент приятно удивят, кэшбек на баланс аккаунта, персональные скидки, подарочные сертификаты.
«МОЙ МАЛЕНЬКИЙ МАЛЫШ» Приятных покупок!
Почему повышен билирубин у новорожденного и как привести его в норму
Достаточно часто, практически в 60 % случаев, у новорожденных выявляется повышенное содержание билирубина, что чрезвычайно пугает родителей, особенно неопытных. Далеко не всегда этот означает, что ребенок чем-то болен.
Расшифровка анализа – дело ответственное и выполнять ее должен специалист. Только он сможет сказать, что на самом деле означает такой уровень билирубина – физиологическую норму или же отклонение от нее в сторону опасной патологии.
Билирубин: функции
Что такое билирубин, и какие функции он выполняет
Билирубин – это пигмент, который попадает в кровяное русло при распаде гемоглобина. Он имеет специфический желтый оттенок, окрашивающий желчь и мочу, а затем и продукты переработки пищи.
Выведением билирубина из организма человека занимается печень.
Если же этот орган не справляется со своей работой, то возникает так называемая механическая желтуха, при которой кожные покровы и белки глаз окрашиваются в желтый цвет.
Это состояние не заразно, так как вызвано не инфекционными факторами, поэтому при желтухе новорожденным родителям и тем людям, которые ухаживают за малышом, можно не бояться передачи болезни.
Повышение уровня билирубина может свидетельствовать о нарушениях в работе печени или проблемах с кровью.
Этот пигмент существует в виде двух фракций – прямой и непрямой. Прямой билирубин отрабатывается и полностью выводится из организма печенью, он растворим в воде и лишен токсичности.
Непрямой билирубин опасен, не связан напрямую с работой печени и не растворяется в воде. Он может растворяться в жирах, поэтому вреден для организма. Он становится частью липидов и таким путем встраивается в клетки.
Проникая в клеточную структуру, непрямой билирубин мешает их нормальному функционированию.
Сочетание прямого и непрямого билирубина называется общим билирубином. Это очень важный показатель для определения здоровья человека. Нормальные показатели этого пигмента различны для организма ребенка и взрослого. В среднем эти цифры для всех возрастных групп (дети старше месяца – взрослые) варьируются от 8 до 20 ммоль/литр.
Расшифровка анализа
Описание анализа и расшифровка показателей
Первую пробу крови из пуповины у новорожденного берут сразу же после рождения. Из этого забора крови делают анализы на ВИЧ, сифилис, гепатиты В и С, а также на билирубин.
Если проба покажет высокий билирубин у новорожденного, потребуются повторные анализы для подтверждения снижения уровня этого пигмента. Так как ребенок очень мал, то из пальчика кровь у него взять невозможно, поэтому для забора пробы используют пятку малыша.
Картина крови новорожденного резко отличается от анализов младенца уже месячного возраста, не говоря уже о старших детях.
Это связано с большим процентным содержанием крови у новорожденного, а также с наличием особого гемоглобина, характерного для плода.
Так как он разрушается после рождения и замещается «взрослым» гемоглобином, количество билирубина у новорожденного просто зашкаливает. Это и является причиной функциональной желтухи.
Больше информации о желтухе у новорожденных можно узнать из видео.
Расшифровкой показателей анализа должен заниматься опытный специалист, который хорошо знаком с отличием показателей крови новорожденного от взрослого человека и даже младенцев старше месяца. Только в этом случае данные могут быть оценены правильно.
Только в этом случае данные могут быть оценены правильно.
Рост билирубина начинается примерно через сутки после рождения (50 – 60 ммоль/литр) и нарастает к третьему дню, достигая показателей 256 ммоль/литр.
Такое состояние может длиться неделю. Если малыш не доношен, то билирубин может быть в пределах 170 ммоль/литр. В обычном состоянии повышение уровня билирубина длится до трех недель, а с месяца жизни уравнивается с показателями взрослого человека.
Если же проба выявляет патологически высокий уровень билирубина, не снижающийся после трехнедельного срока, речь может идти о заболевании. Проводится повторная проба, а также назначаются другие анализы и обследования, призванные выявить истинную причину слишком высоких показателей этого пигмента.
Причины повышения уровня билирубина
Возможные причины высокого уровня пигмента
Нормальный уровень билирубина в крови новорожденного резко отличается от нормы взрослого человека – он намного выше. Это естественное состояние, так как у плода имеется свой гемоглобин, который при рождении ребенка разрушается и «засоряет» кровь билирубином в большом количестве.
Если у новорожденного выявляется повышенное против нормы содержание билирубина в крови, это может означать:
- Несовершенство работы печени или ее недоразвитость, особенно если речь идет о недоношенном младенце. Так как печень не справляется со своими функциями, нерастворимый в воде непрямой билирубин откладывается во всех тканях, содержащих жиры, в том числе и в головном мозге. Это может вызвать очень серьезные проблемы со здоровьем, вплоть до гибели малыша.
- Нехватку или недостаточную активность ферментов, которые задействованы в выводе вредного непрямого билирубина.

- Ускоренный распад эритроцитов. В крови находится так называемый плодовый гемоглобин, который нужен только плоду, а при рождении малыша начинает распадаться, что вызывает гибель эритроцитов.
- Низкий уровень альбумина в крови новорожденного. Белок связывает билирубин и транспортирует его в печень, где он нейтрализуется и выводится.
Среди других причин, на которые может указывать высокий уровень билирубина, может быть анемия разного происхождения, наследственные заболевания (синдром Жильбера), гепатиты разных форм, цирроз печени и онкологические заболевания, проблемы с функционированием печени, желчного пузыря и желчевыводящих протоков, глистная инвазия, дефицит витамина В12 и действие некоторых лекарств.
Однако эти причины редко выявляются у новорожденных, поэтому не могут считаться существенными для такой крохи.
Чаще всего причиной патологически высокого уровня этого пигмента все-таки является отставание в развитии печени малыша.
Симптомы
Симптоматика при высоком уровне билирубина в крови
Высокий билирубин у новорожденного определяется при лабораторном анализе крови и по внешним признакам:
- Пожелтение кожных покровов и склер глаз (1 — уровень по шкале Крамера).
- Апельсиновый оттенок желтушности.
- Постепенное снижение интенсивности окраски, которое начинается примерно через неделю и заканчивается после третьей недели жизни ребенка.
- Самочувствие малыша нормальное, без отклонений.
- Печень и другие органы (селезенка) не увеличены.
- Не имеется изменения окраски кала и/или мочи.
Эти симптомы характерны для так называемой физиологической желтухи новорожденного, которая не угрожает его здоровью и проходит самостоятельно безо всякого лечения.
Если же симптомы высокого уровня билирубина сохраняются более 3 недель или же прогрессируют, например, появляется обесцвечивание кала и пожелтение мочи, речь идет о наличии заболевания.
Для его выявления нужно провести повторное тестирование и выявить истинную причину желтухи и и роста уровня билирубина. Так как проблемы с печенью и кровью могут угрожать здоровью и самой жизни малыша, не нужно недооценивать угрозу – лечение должно быть обязательным и быстрым.
Так как проблемы с печенью и кровью могут угрожать здоровью и самой жизни малыша, не нужно недооценивать угрозу – лечение должно быть обязательным и быстрым.
Способы снижения
Нормализация уровня билирубина в крови у новорожденного
Снизить показатели билирубина можно естественным путем – прикладывая новорожденного к груди как можно раньше после родов и создавая крохе все условия для самостоятельного выхода из этой ситуации.
Если же уровень билирубина слишком высок и не снижается самостоятельно, а внешняя желтушность не бледнеет, придется прибегнуть к лечению. Иногда применяют обменное переливание крови.
Медикаментозные препараты не эффективны, а иногда и вредны новорожденному, особенно если речь идет об антибиотиках и барбитуратах.
https://www.youtube.com/watch?v=D-sEj9Zih38
Эффективность применения гепатопротекторов, таких, как Карсил, Лив-52, Эссенциале не изучалась и не доказана. Их применение может быть рискованно, особенно для недоношенных новорожденных с недостаточной массой тела. Правильно рассчитать дозу препарата для такой крошки крайне сложно.
Поэтому наиболее часто используемым методом является фототерапия.
Это безопасный метод без внутреннего вмешательства и введения лекарств, поэтому риск минимален. Она помогает при высоких показателях непрямого билирубина и выполняется при помощи особого аппарата. Ребенка помещают под лампы, которые стимулируют организм самостоятельно бороться с избытком пигмента. Обычно этого воздействия достаточно для полного выздоровления малыша.
Все о повышении билирубина у новорожденного
День рождения любимого малыша – это первые радости материнства и первые тревоги. 9 месяцев нетерпеливого ожидания, трогательные моменты рождения, радость всей семьи иногда могут омрачаться диагнозом врача.
Одна из наиболее распространенных ситуаций – повышение билирубина у новорожденного, а именно ребенка первого месяца, которое легко распознается по характерному желтоватому оттенку кожи.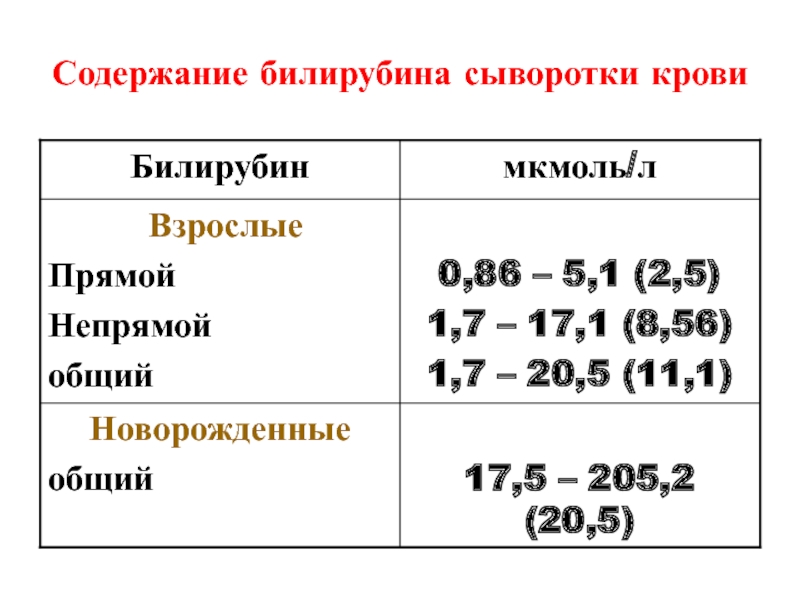
Первая реакция мамы: страх за своего малыша и естественные вопросы «Что делать, чтоб понизить показатели?» «Опасно ли это?», «Требуется ли лечение?». Важно разобраться с особенностями состояния, которое называют «желтуха», знать причины и методы лечения недуга.
Что такое билирубин?
Для начала необходимо прояснить азы анатомии и физиологии, которые связаны с механизмом возникновения желтухи (повышенного билирубина). В нашем организме существуют красные клетки крови – эритроциты. Их общая функция — с потоком крови разносить кислород во все клетки и органы человека, забирать углекислый газ, ненужный организму. Таким образом происходит дыхание в тканях и клетках. Срок жизни эритроцитов составляет не более 120 дней, они постоянно циркулируют в потоке крови, круглосуточно доставляя необходимый для жизни кислород. Разрушаясь, красные клетки крови выделяют билирубин – особый желчный пигмент, который входит в состав гемоглобина.
Для нейтрализации желчного пигмента, сильно токсичного вещества, в печени существуют специальные печеночные ферменты. Транспортируясь в печень и обезвреживаясь там, билирубин оказывается в желчных протоках и выводится в кишечник, после чего выделяется с каловыми массами. Именно за счет желчного пигмента каловые массы имеют характерный коричневый цвет — цвет билирубина.
Но бывает так, что в этом физиологическом процессе выведения билирубина какой-то из этапов выходит из-под контроля. Тогда уровень этого вещества в крови повышается, а кожа месячного ребенка окрашивается в желто-апельсиновые тона.
Таким образом, младенец имеет очень высокий показатель гемоглобина, что является физиологической нормой, потому что при рождении уровень печеночных ферментов не высок, поэтому справиться с утилизацией повышенного количества билирубина организм не может. В этом и состоит физиология, а не патология процесса, ведь это нормально и не грозит месячному ребенку никакими бедами.
Следует уточнить, что билирубин, который образуется в результате распада «плодного», гемоглобина называется «непрямым».
Именно этот непрямой билирубин при воздействии ферментов печени из нерастворимого преобразуется в растворимый, то есть в «прямой», который легко выводится с мочой и калом.
Учитывая количество общего билирубина как 100%, то прямой обычно составляет не более 25%, а непрямой – не менее 75%.
Совсем не страшный диагноз
Пугаться диагноза «высокий билирубин» однозначно не надо, хотя название «желтуха» звучит довольно сурово. Желтуха у новорожденных – это даже не болезнь.
Это в подавляющем большинстве случаев просто физиологический симптом, который отражает процессы, происходящие в организме малыша после рождения.
Месячный ребенок просто адаптируется к новым условиям обитания не внутри материнского организма, а во внешней среде, что требует настройки и отладки всех биохимических процессов. Даже если новорожденный малыш на второй-третий день жизни стал желтым, это совершенно не должно пугать.
По статистике около 60% абсолютно здоровых месячных малышей переносят желтуху новорожденного. При этом естественно, без лечения и без последствий в течении 2-3 недель желтуха исчезает.
Среди основных причин, влияющих на появление желтухи у новорожденного, кроме физиологических, могут быть родовые травмы, асфиксия во время родов, гипоксия (кислородное голодание) в предродовом периоде, болезни матери, простудные, вирусные, сахарных диабет, ожирение. Чаще желтуха возникает у недоношенных новорожденных.
Выше мы осветили появление «ранней» физиологической желтухи, которая проявляет себя в первые дни после рождения, но существует и «поздняя» желтуха. Врачи и родители иногда замечают её у вполне доношенных новорожденных малышей через 7-8 дней после рождения.
Как правило, эти дети хорошо прибавляют в весе, имеют хороший сон и аппетит. Причины появления поздней желтухи связывают с обилием молока у кормящих мам, в котором повышено содержание женских гормонов (эстрогенов) в послеродовом периоде.
Именно эстрогены и препятствуют быстрой трансформации непрямого билирубина в прямой, мешают понизить и вывести его из организма ребенка.
Как понизить билирубин?
Чаще всего гипербилирубинемия у новорожденных, ранняя и поздняя формы, проходит за 2-3 недели без лечения.
Если цвет кожи месячного малыша за этот срок из желтого не превратился в розовый, это может означать, что по каким-то причинам нейтрализация токсичного «непрямого» билирубина в организме ребенка не наладилась, то есть билирубин еще не понижен.
В таком случае, для уточнения причины, необходимо провести ряд тестов, анализов и консультаций врача. Существует несколько причин, которые приводят к затянувшейся желтухе:
- резус фактор малыша и матери разный, что ведет к гемолитической болезни;
- проявления гепатита, которым, возможно, страдала мать, в результате чего у месячного ребенка проявилась печеночная недостаточность;
- проявления различных дисфункций желчного пузыря и желчных путей;
- непроходимость желчных путей, которая вызывает механическую желтуху.
Эти серьезные отклонения обычно уточняются у врача после общих анализов и обследований. Должно быть назначено адекватное лечение, хотя бывают случаи индивидуального течения вполне нормальной физиологической желтухи, длящейся до пяти недель. Для этого необходимо регулярно контролировать уровень билирубина в крови. Для каждой мамы в этой ситуации нужно знать следующее:
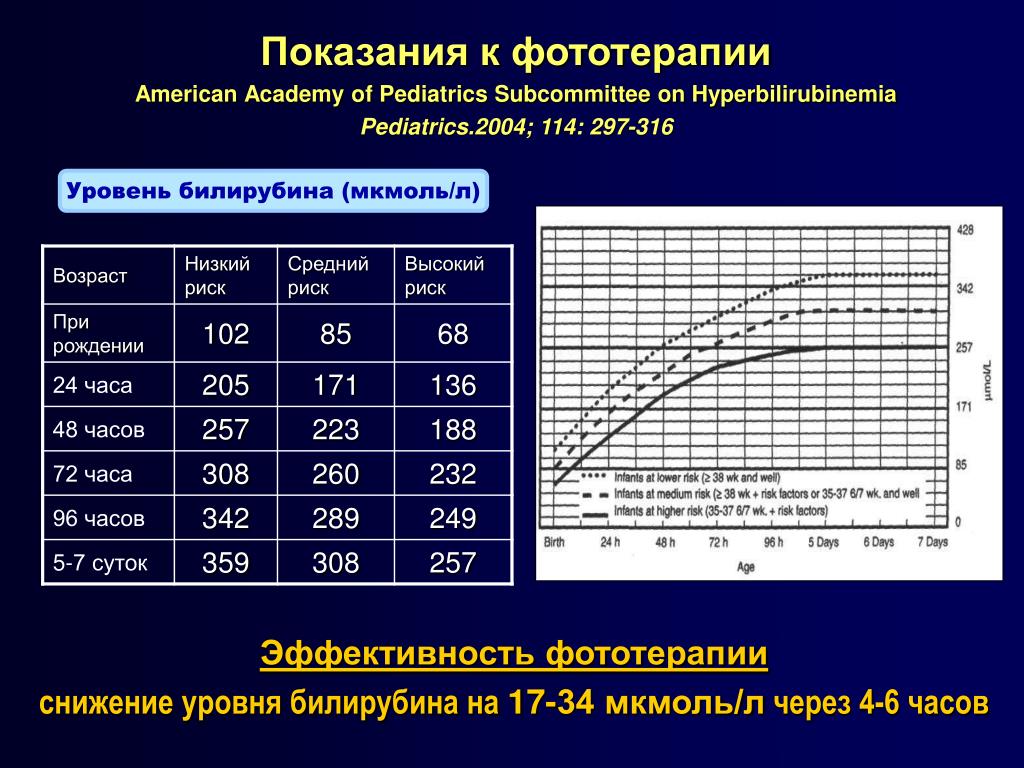
- Если уровень билирубина больше, чем 256 мкмоль/литр для доношенных деток и более 172 мкмоль/литр для недоношенных младенцев, то врач диагностирует желтуху новорожденного. Критические показатели для доношенных – 324 мкмоль/литр, для недоношенных – 250 мкмоль/литр. Высокие показатели билирубина опасны для малыша и требуют лечения, так как могут поразить его нервную систему, ведь билирубин – это токсический яд для нервных клеток.
- Если мама замечает на фоне длительной гипербилирубинемии у новорожденного увеличенную селезенку и печень, повышенную сонливость ребенка, снижение сосательного рефлекса, длительное беспокойство и даже судороги, то такую желтуху у месячного ребенка нужно немедленно лечить в условиях стационара.
Среди современных методов лечения для понижения билирубина в последнее десятилетие в медицине практикуется безопасный и очень эффективный метод – фототерапия.
Фототерапия представляет собой лечение ребенка яркой лампой, под действием которой токсический билирубин в коже активно разрушается и превращается в нетоксический.
Иногда бывает достаточно нескольких процедур, и билирубин становится низким, в пределах нормы.
Билирубин у новорожденных повышен причины
Главная » Новорожденный » Билирубин у новорожденных повышен причины
В организме новорожденного малыша присутствует огромное количество всевозможных ферментов, одним из которых является билирубин. Он возникает в организме в процессе распада эритроцитов, которые выполнили свою функцию – т.е. уничтожили болезнетворные бактерии. В итоге желтовато-зеленая субстанция, именуемая билирубином, выводится из организма естественным путем вместе с калом или же мочой.
Процесс образования этого фермента происходит в печени, и у новорожденных уровень билирубина в организме очень часто бывает повышенным. Однако в большинстве случаев это не представляет угрозы для жизни и здоровья ребенка.
Причины повышения билирубина в крови малыша
Если уровень этого фермента в крови «зашкаливает», то чаще всего это является следствием временных проблем с печенью, которая после появления малыша на свет еще не включилась в свой привычный режим работы.
В таких случаях у детей диагностируется послеродовая желтушка, которая, как правило, не требует никакого лечения и проходит в течения нескольких недель. Однако все это время малыш находится в стационаре под наблюдением медиков, которые регулярно проверяют уровень билирубина в его крови.
Делается это для того, чтобы полностью исключить вероятность развития такого заболевания, как дисфункция печени, при котором новорожденному потребуется серьезное и длительное лечение.
Нормы уровня билирубина в крови новорожденных
Концентрация этого фермента в крови малыша меняется на протяжении формирования плода. Анализы, позволяющие определить его уровень в организме малыша, проводятся на 3-4 день после его появления на свет.
Анализы, позволяющие определить его уровень в организме малыша, проводятся на 3-4 день после его появления на свет.
Этого времени вполне достаточно, чтобы печень начала работать в привычном режиме, хотя примерно у четверти новорожденных она начинает справляться со своими функциями лишь через 10-12 дней после появления ребенка на свет.
Так или иначе, если малыш родился в срок, то уровень билирубина в его крови не должен превышать 256 мкмолль/л. Для недоношенных детей этот показатель несколько ниже и составляет 171 мкмолль/л.
Незначительное превышение этих показателей указывает на так называемую послеродовую желтушку, которая выражается в виде пигментации кожи малыша и изменения цвета кала, который приобретает зеленовато-желтый оттенок. В случае, когда отклонение от нормы составляет 10 и более процентов, малышу необходима срочная медицинская помощь, так как высокий уровень билирубина указывает на патологические изменения в печени.
Чем опасен повышенный уровень билирубина в крови новорожденных?
Следует учитывать, что сам по себе билирубин достаточно токсичен, поэтому его избыток в организме новорожденного в первые дни жизни может привести к развитию такого заболевания, как билирубиновая энцефалопатия. Это означает поражение печени и селезенки, а также головного мозга ребенка, что проявляется в затормаживании рефлексов, и в первую очередь – сосательного.
Кроме этого, у малыша развивается повышенная сонливость, появляются судороги, возможны проблемы со слухом и артериальным давлением. Если не принять меры и не оказать квалифицированную помощь новорожденному, то уже через несколько месяцев в организме могут начаться необратимые процессы, которые приводят к возникновении паралича и развитию умственной отсталости малыша.
Что делать при повышенном билирубине у новорожденного?
Если речь идет об обычной желтушке, то ребенок просто находится в стационаре под наблюдением медиков, которые контролируют уровень билирубина в его крови и могут прибегать к корректировке показателей при помощи прогревания ребенка ультрафиолетовыми лампами.
Все дело в том, что ультрафиолет преобразует токсичный билирубин в нетоксичный, что снижает степень поражения внутренних органов.
Когда речь идет о серьезной патологии, то в этом случае новорожденному назначается длительное медикаментозное лечение с использованием желчегонных препаратов и витаминов.
spuzom.com
Повышенный билирубин у новорожденного: что делать. Почему бывает повышенный билирубин у новорожденного малыша
Организм человека представляет собой сложнейшую биохимическую систему. Все в ней находится в постоянном движении и изменяется. Но, так или иначе, процессы организма всегда находятся в динамическом равновесии. Особенно справедливо сказанное для человека, который недавно появился на свет. Беременность, роды и все что с ними связано, до сих пор покрыты ореолом суеверной таинственности. Между тем, новоиспеченных матерей волнуют вопросы здоровья своего ребенка.
Один из возможных вопросов, которыми задаются родительницы, касается повышенного билирубина у новорожденного.
Нужно отметить, у всех новорожденных билирубин повышен и далеко не всегда причина тому какая-либо патология.
Чтобы разобраться в проблеме, сперва нужно узнать, что такое билирубин, а затем определить каковы причины его повышения у новорожденных.
Что такое билирубин и всегда ли его повышение у новорожденного говорит о проблемах?
Билирубин представляет собой особое вещество, пигмент желчи, который образуется в результате расщепления белковых веществ. Концентрация этого пигмента в крови отражает работу печени. Однако далеко не всегда повышение уровня билирубина говорит о патологиях у новорожденных.
Все дело в том, что во время нахождения ребенка внутри утробы матери еще не родившийся человек самостоятельно дышать не мог. Клеточное дыхание во внутриутробном периоде происходит посредством крови. После рождения лишний гемоглобин начинает утилизироваться печенью и, как итог, вырабатывается излишек билирубина.
Такое состояние длится от нескольких недель до нескольких месяцев. Если билирубин не снижается, это уже основание для подозрений в наличии тех или иных заболеваний.
Однако и это не аксиома. Билирубин может выводиться еще медленнее, если существует один из следующих факторов:
- Недоношенность. У недоношенных детей билирубин снижается медленнее, часто требуется медицинская помощь для его понижения.
- Наличие простудного заболевания у матери ребенка в предродовой период.
- Наличие у матери диабета в анамнезе.
- Гипоксия (недостаток кислорода) у ребенка.
- Асфиксия во время родов.
В этих случаях развивается так называемая физиологическая желтуха, когда пигмент-билирубин разносится с током крови к глазам, коже и т.д.
Причины повышенного билирубина у новорожденных. Симптомы заболеваний
Существует немало заболеваний, которые являются причинами повышенного билирубина у новорожденных. В этом случае говорят о патологическом повышении пигментного вещества в крови.
Одна из наиболее вероятных причин патологического повышения вещества, это всевозможные заболевания печени. Согласно медицинской статистике каждый шестой новорожденный страдает от инфекционных поражений печени.
Из всего представленного списка вероятность патологии печени наиболее высока. Симптомы этого состояния весьма явные:
- Болевой синдром. Основываясь на данных о детях старшего возраста, можно говорить, что боли тянущие, ноющие, тупые. Локализуются в правом боку. Ребенок не может говорить, но его поведение характерно: он часто поджимает ноги к животу, капризничает, плачет, может держать руку прижатой к правому боку.
- Пожелтение склер и кожного покрова. Может быть обусловлено не только физиологической, но и патологической желтухой. Чтобы поставить диагноз следует обратить внимание на другие симптомы.
- Увеличение размеров печени. Определяется при пальпации.
- Нестабильный стул.
Чаще всего речь идет о поносе, либо чередовании поносов и запоров.
- Изменение цвета и характера стула. При заболеваниях печени стул становится похож на глину по консистенции и не имеет цвета (белый обесцвеченный стул).
При наличии этих симптомов велик риск наличия патологии печени: она может быть инфекционной этиологии, паразитарного происхождения и т.д. Разобраться в этом может только врач после проведенной диагностики.
Следующее заболевание, ведущее к повышению билирубина — механическая желтуха. Она возникает как следствие закупорки желчевыводящих путей в результате стеноза стенок либо как итог обструкции камнями. В этом случае симптомы очень похожи на симптомы инфекционного поражения печени. Разграничить их без инструментальной диагностики попросту невозможно.
Цирроз печени. Встречается крайне редко у детей. Однако протекает более злокачественно.
Непроходимость кишечника может стать причиной высокой концентрации билирубина. У детей она возникает довольно часто (около 3% младенцев страдают непроходимостью).
Основной симптом кишечной непроходимости на раннем этапе — болевой синдром. Ребенок прижимает ноги к животу, постоянно плачет. На раннем этапе легко спутать непроходимость с банальной кишечной коликой. Ясной картина становится только позднее, когда подключаются и другие признаки непроходимости:
- Чередование запоров и поносов. В конце концов, формируется стойкий запор.
- Вздутие живота, метеоризм из-за невозможности нормального отхождения газов.
- В запущенных случаях рвота с кровью и примесями кала.
Возможна и хроническая форма, в таком случае состояние умело «мимикрирует» под обычный запор.
Заболевания, связанные с нарушениями гормонального фона: от гипофизарной недостаточности до сахарного диабета. В раннем возрасте определить конкретное заболевание не так просто.
- Внутренние кровотечения различной интенсивности могут стать причиной повышения билирубина у новорожденного.
- Следующая причина кроется в аутоиммунных процессах, в ходе которых разрушаются клетки-эритроциты.
- Кроме того, некоторые временные патологические состояния могут быть спровоцированы применением лекарственных препаратов, используемых для ускорения родового процесса у матери.
Наиболее информативны первые 4 дня с момента рождения. Если кал обесцвечивается — это явный признак патологии печени и/или желчного пузыря.
Диагностика при повышеном билирубине у новорождёного
Диагностические мероприятия при повышенном билирубине начинаются с посещения врача. Первый, кому следует показать ребенка — врач-педиатр. Он проведет первичный осмотр и даст необходимое направление к профильному специалисту — врачу-гастроэнтерологу или гематологу.
На первичном осмотре врач задает вопросы о жалобах. Родители должны точно и четко рассказать какие жалобы наблюдаются у ребенка, и чем они проявляются. Далее специалист-гастроэнтеролог проводит физикальное исследование — пальпирует пораженный орган (печень, кишечник). Уже на этом этапе можно заподозрить патологию. Следующий этап — лабораторные исследования. Среди них:
- Общий анализ крови. Назначается с целью определения лейкоцитоза, повышения СОЭ. Эти показатели дают основания подозревать воспалительный процесс.
- Анализ крови на билирубин. Специализированный анализ, назначается для оценки показателя.
В дальнейшем прибегают к инструментальным исследованиям:
- Проводится УЗИ печени и органов ЖКТ. Это исследование дает возможность визуально оценить состояние пищеварительной системы.
- МРТ/КТ, назначается в крайних случаях, например, при подозрениях на обструкцию желчевыводящих путей и т.д. Обычно достаточно УЗИ.
На основании этих показателей врач выставляет диагноз и назначает соответствующее лечение.
Повышенный билирубин у новорожденного, что делать? Лечение
В случае физиологической природы повышения билирубина ответ на вопрос что делать при повышенном билирубине у новорожденного лежит на поверхности. Делать не нужно ничего.
Делать не нужно ничего.
При затяжном процессе назначается облучение ультрафиолетовой лампой для его ускорения. В случаях, когда причина кроется в нарушении функции печени, назначаются желчегонные препараты в минимальной дозировке, а также гепатопротекторы.
Ни в коем случае не стоит давать препараты своему ребенку без консультации со специалистом. Это чревато.
В крайних случаях (при непроходимости кишечника, при обструкции желчевыводящих путей) назначается срочное оперативное вмешательство. Но, к счастью, такие ситуации — редкость в медицинской практике.
Повышение билирубина у новорожденных может быть как естественным, так и патологическим. Разграничить их может только опытный врач на основании данных диагностических мероприятий.
Высокий билирубин у новорожденных: причины и лечение
Во время внутриутробного развития у ребёнка вырабатывается дородовый (фетальный) гемоглобин. Он отличается по строению. После родов у ребенка начинается замена фетальных элементов на те, которые адаптированы для жизни человека во внешней среде. Внутриутробный гемоглобин подвергается разрушению.
В результате образуется нерастворимый в воде билирубин. Он называется непрямым или свободным. Этот билирубин невозможно вывести с мочой при помощи почек. Он циркулирует в крови. Его желтоватый цвет делает кожу, слизистые оболочки и склеры желтоватыми или желто-оранжевыми. Это явление получило название желтухи новорожденных.
Цвет кожных покровов не всегда отражает уровень увеличения билирубина.
Свободный билирубин подвергается изменениям в печени. Там он преобразуется в прямую фракцию. Она выводится из организма ребенка, и кожные покровы со слизистыми оболочками приобретают обычный цвет. Печень не всегда успевает трансформировать билирубин быстро. Это происходит из-за несовершенства её строения и функциональной активности.
Нормальные показатели уровня билирубина
Уровень билирубина зависит от возраста ребенка:
- в первые сутки после рождения уровень общего (суммарного) билирубина колеблется в пределах от 24 до 149 мкмоль/л;
- в возрасте 1 – 2 дней уровень билирубина возрастает в пределах от 58 до 197;
- в период с 3 по 5 сутки наблюдается пик разрушения эритроцитов и концентрации билирубина в крови – он колеблется с 29 до 205;
- в 1 месяц нормальные показатели ребенка соответствуют нормам для взрослого человека 3,5 – 20,5 мкмоль/л.

Исключение составляют младенцы, появившиеся на свет раньше срока (недоношенные). В их группе билирубин повышен, если он превышает 170 мкмоль/л. Нормы у грудничков значительно превышают показатели взрослого организма, потому что при увеличенном распаде эритроцитов выведение билирубина замедленно.
Чем опасен повышенный уровень билирубина?
При малой активности печени или значительном распаде гемоглобина у новорожденного в крови начинает циркулировать чрезмерное количество токсичного, не связанного с альбумином билирубина. Он пагубно воздействует на структуры нервной системы.
Особенно опасным является воздействие на головной мозг. В этом случае речь идёт о билирубиновой энцефалопатии или ядерной желтухе. Проявлениями этого состояния будут наличие у ребенка сонливости, вялости и слабости сосательного рефлекса.
В тяжелых случаях может развиться судорожный синдром, явления умственной отсталости и глухоты.
Причины гипербилирубинемии
Последствия внутриутробного развития отражаются на жизни ребенка во внешней среде. Таким последствием может стать желтуха новорожденных. К ней приводят следующие причины:
- внутриутробная гипоксия плода;
- асфиксия;
- протекание беременности на фоне сахарного диабета матери.
Высокий уровень билирубина, превышающий возрастные нормы, может быть вызвано следующими причинами:
- передающейся по наследству предрасположенностью к повышенному распаду эритроцитов;
- механической желтухой;
- инфекционным повреждением клеток печени новорожденного;
- синдромом Жильбера;
- внутриутробной несовместимостью матери и плода по системе АБ0 (группе) и резус-фактора крови;
- обтурацией кишечника;
- изменением гормонального баланса в организме ребенка.
Лечение желтухи
При обнаружении у младенца гипербилирубинемии необходимо проводить лечение:
- Терапию заболевания, которое привело к желтухе.
 В зависимости от причин болезни применяются как терапевтические (противовирусные), так и хирургические (восстановление проходимости кишечника) методы.
В зависимости от причин болезни применяются как терапевтические (противовирусные), так и хирургические (восстановление проходимости кишечника) методы. - Медикаментозную терапию гипербилирубинемии. В лечебный комплекс входят введение глюкозы, адсорбентов, антиоксидантов (аскорбиновой кислоты), желчегонных средств. В настоящее время применяется редко из-за недостаточной доказательной базы эффективности.
- Фототерапию. В ходе лечения ребенок помещается под специальную лампу. Светотерапия приводит к тому, что токсичный билирубин претерпевает изменения с образованием люмирубина. Характеристиками этого фотоизомера являются низкая токсичность и высокая растворимость в воде. Это позволяет быстрее выводить билирубин из организма ребенка и уменьшать повреждающее действие еще не удалённого из кровотока билирубина на нервную систему ребенка. Люмирубин извлекается из кровотока в просвет кишечника или мочу. Этот простой и эффективный способ хорошо себя зарекомендовал. Он нетравматичен для ребенка.
Лечение проводится до нормализации уровня билирубина. Ребенок, перенесший патологическую желтуху новорожденных, должен находиться под дополнительным наблюдением. Если концентрация билирубина достигла 300 – 330 мкмоль/л, ребенку оказывается помощь в условиях стационара.
При этом контроль показателей крови проводится не реже 1 раза в сутки. Количественный результат исследований уровня билирубина в крови – основной критерий, по которому оценивается результат терапии.
Ни цвет кожных покровов, ни клинические признаки такими критериями не являются.
Профилактика желтухи новорожденных
Меры, уменьшающие вероятность развития патологической желтухи новорожденных:
- проведение полного комплекса обследования и необходимого лечения пары в рамках подготовки к беременности;
- выполнение рекомендаций врача, наблюдающего беременную;
- правильное родоразрешение естественным путем;
- раннее прикладывание новорожденного к груди – молозиво способствует правильному отхождению мекония и выведению билирубина;
- кормление по требованию.
Повышенный билирубин у новорожденных – 8 причин и 7 способов лечения патологической желтухи
Билирубин – вещество, которое продуцируется в кровотоке путем разрушения красных кровяных телец. Благодаря его наличию в анализах, можно сказать о состоянии печени и селезенки, и узнать как они функционируют.
Норма билирубина у новорожденных в крови на 3 сутки не должно превышать 205 мкмоль/л, у недоношенного малыша – 170 мкмоль/л. Это количество провоцирует появление физиологической желтухи, которая еще не свидетельствует о нарушениях, так как является допустимой в первые 3-5 недель после рождения.
Таблица уровня нормы и предела билирубина
Существует прямой (выходит из организма, минуя органы), непрямой (проводится через печень) и общий (совокупность первого и второго типа) билирубин.
| Возраст | Прямой | Непрямой | Общий |
| Первые 2-3 суток | 8,7 мкмоль/л | 14,4 мкмоль/л | 23,1 мкмоль |
| 3-4 сутки | 9,1 мкмоль/л | 195,9 мкмоль/л | 205,0 мкмоль/л |
| В течении месяца | 8,7 мкмоль/л | 44,3 мкмоль/л | 53,0 мкмоль/л |
| После 1 месяца | 0,85 мкмоль/л | 2,56-10,3 мкмоль/л | 3,4-13,7 мкмоль/л |
Причины повышения билирубина
Чтобы ответить на вопрос о том, что значит высокий билирубин у новорожденного, важно знать, что причины его завышения бывают абсолютно разные. И не всегда опасны.
- Завышенное образование вещества.
- Незрелость выводящих органов.
- Пониженное выведение.
- Неверно организованное грудное вскармливание (наблюдается у 3% новорожденных и не требует вмешательств, кроме налаживания кормления).
/40/40.jpg)
Подобными состояниями характеризуется каждый второй малыш, что не является поводом для беспокойства. Естественная желтуха быстро поддается лечению, без вмешательств лекарственной терапии.
Билирубин является продуктом распада эритроцитов
- Не соответствие резус-фактора и группы крови мамы и малыша.
- Инфекции, занесенные во время беременности и родов.
- Наследственные заболевания (гипотиреодизм и другие редкие болезни).
- В анамнезе у предыдущего ребенка наличие желтухи.
- Низкий вес и глубокая недоношенность.
- Недостаточное вскармливание и/или рвота.
- Неонатальная реанимация после рождения.
- Заболевания желчевыводящих и органов пищеварения, печени.
В данных случаях нередко на уровне повышенного билирубина в крови у новорожденного развивается патологическая желтуха.
- Появляется не ранее, чем на 3 сутки, неярко выражена;
- Малыш активен, с нормальной температурой тела и хорошо выраженным сосательным рефлексом;
- Печень и селезенка не увеличены в размерах;
- Моча светлая, стул в норме.
- Появилась на 1 сутки и определяется на ладонях и стопах малыша;
- Либо через неделю после родов;
- Сохраняется более 2 недель у доношенных, и 3 недели у недоношенных детей, без четкой тенденции к уменьшению;
- Увеличение печени и селезенки;
- Изменение цвета мочи и кала.
Без медицинских вмешательств такое состояние опасно для жизни и здоровья ребенка.
И может обернуться для него такими заболеваниями как:
- Билирубиновая энцефалопатия – острое поражение центральной нервной системы.
- Ядерная желтуха – хроническое поражение центральной нервной системы.
Последствия повышенного билирубина у новорожденного и последующее появление ядерной желтухи необратимы – глазодвигательные и слуховые нарушения, умеренный интеллектуальный дефицит, дистония, дисплазия зубной эмали.
Своевременное лечение – залог полного выздоровления
Курс фототерапии длится в среднем 96 часов
- Медицинская помощь малышу назначается индивидуально и содержит в себе как один, так и несколько видов терапии.

- Осмотрев ребенка, оценив его общее состояние, взяв биохимический анализ крови и анализ мочи и кала, врач сможет назначить максимально эффективное лечение.
- Так как же снизить билирубин у новорожденного?
Фототерапия
Зачастую применяется в случае появления физиологической желтухи.
Заключается в том, что малыша помещают в специальный бокс, оснащенный ультрафиолетовыми лампами, которые оказывают воздействие на кожу и повышает выработку витамина D.
Время проведения процедуры колеблется от 2 до 8-10 часов. Глаза ребенка защищаются специальной повязкой. Обязательно делаются перерывы на кормление и смену позы.
Переливание крови
Показано в тяжелых случаях, когда в крови сильно завышено содержание билирубина и начинает страдать печень.
Внутривенные вливания
Саб-Симплекс устраняет избыточное газообразование
- Пациенту назначаются капельные витаминные, солевые и глюкозосодержащие растворы, а так же препараты, воздействующие на симптомы, проявляющиеся во время желтухи.
- Капельницы улучшают микроциркуляцию крови, что способствует частичному выводу билирубина и избавлению от желтухи.
- Лекарства врач-педиатр подбирает индивидуально, изучив карту беременности матери и стационарную карту ребенка.
Прием энтеросорбентов (Смекта, Саб Симплекс)
Препараты воздействуют на стенки желудка и кишечника, помогают несостоятельной системе справляться со своими функциями, тем самым облегчая состояние организма в целом.
Налаживание грудного кормления
Так же помогает выводить из организма лишний билирубин за счет содержания в грудном молоке воды, которая вымывает его из крови малыша.
В случае, если по каким-либо причинам ребенок на искусственном вскармливании, смесь подбирается максимально адаптированная для конкретного случая.
Лечение сопутствующих заболеваний
Назначается терапия для устранения симптомов со стороны других органов и систем: лечение анемии, органов пищеварения, печени и почек.
Антибактериальная терапия
Если причина повышения билирубина у новорожденного кроется в попадании во время беременности и родов инфекции, назначаются антибиотики.
В каких случаях врач назначает новорожденному Урсофальк, читайте тут.
5 способов предупреждения развития желтухи
Матерям рекомендуется кормить грудью во всех случаях, когда это возможно
- Наблюдение у врача-гинеколога с момента начала беременности, своевременное выявление инфекций и заболеваний. Контроль антител в крови у резус-отрицательной роженицы.
- Родоразрешение естественным путем, без применения обезболивающих препаратов и хирургических вмешательств.
- Прикладывание к груди сразу после рождения и налаживание грудного вскармливания.
- Кормление ребенка по первому требованию.
- Выполнение медицинских назначений.
- В первые дни жизни новорожденного родителям предстоит познакомиться со своим крохой и освоить массу непривычных для себя занятий.
- Как обрабатывать пупок новорожденного ответит эта статья.
- Пошаговые действия, в нашем материале, о том как правильно пеленать новорожденного.
Отзывы специалистов
Аксенова Мария Викторовна, г. Краснодар, поликлиника №1, врач-педиатр
Медицина не стоит на месте, и вовремя обнаружить желтуху и вылечить ее, сейчас не составляет особого труда.
Миронов Сергей Дмитриевич, г. Минск, областной роддом, акушер-гинеколог
Помимо этого, каждый триместр показано обследоваться на ИППП. Это моменты, которые косвенно влияют на адаптацию ребенка после рождения.
Якушев Эдуард Трофимович, г. Саратов, детская поликлиника №3, врач-педиатр
Бояться за своего ребенка не нужно, ведь от нервов у женщины может снизиться количество молока, что не будет хорошо в конкретной ситуации.
Для того чтобы снизить возможные риски возникновения неонатальной желтухи, беременной необходимо вовремя обследоваться и вести здоровый образ жизни в ожидании малыша.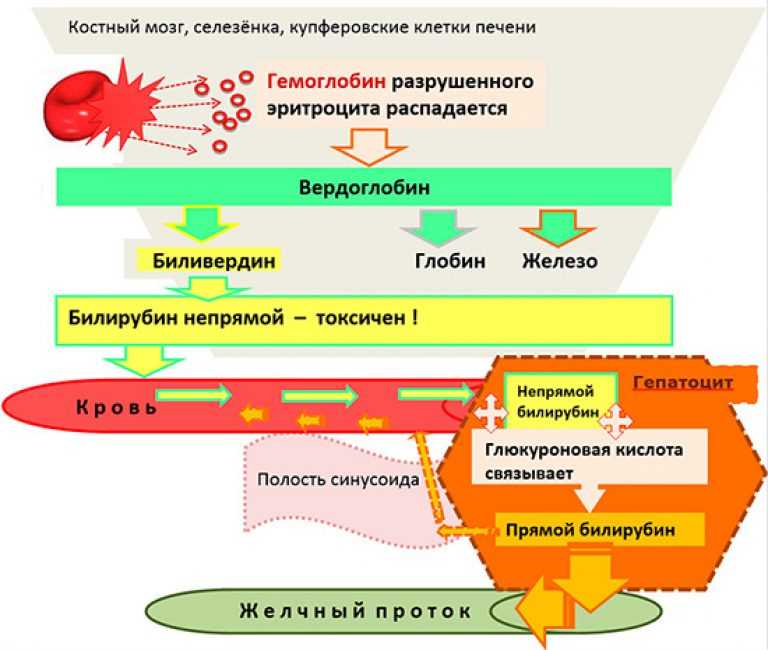 Так же желательно наличие одного постоянного полового партнера.
Так же желательно наличие одного постоянного полового партнера.
- В заключение можно сказать, что последствий повышенного билирубина у новорожденного не будет, если к лечению вовремя подключить знающую и опытную медицинскую команду.
- В этом видео доктор Комаровский расскажет как распознать желтуху и чем она опасна.
Повышенный билирубин у новорожденных: причины, последствия, лечение
Билирубин является продуктом распада эритроцитов. Небольшое его количество всегда содержится в крови, он безопасно и активно нейтрализуется ферментами печени, выводясь затем с мочой и стулом. В утробе мамы в крови ребенка содержится особый фетальный (плодовый) гемоглобин. Он нужен для обеспечения организма плода повышенными порциями кислорода из крови матери.
При рождении ребенок начинает дышать легкими, кислорода становится достаточно и фетальный гемоглобин теряет свой смысл. Он активно разрушается, в результате чего образуется много гемоглобина, преобразующегося в билирубин.
Его активно перерабатывает печень, но в период новорожденности ферментов для перевода избытка билирубина в нетоксичные соединения не хватает. В первые дни жизни ребенка из-за этого может наблюдаться высокий билирубин у новорожденных.
Если он не переходит определенных границ в 256 мкмольл у доношенных и в 171 мкмольл у недоношенных – такой повышенный билирубин дает физиологическую желтушку у новорожденного.
Если же уровни повышенного билирубина, который был определен в крови у новорожденного или при помощи накожного прибора превышают эти границы – такое повышение опасно для здоровья ребенка.
Что значит повышение билирубина у новорожденных? Если значения билирубина в первые или последующие сутки жизни превышают нормативы, это может указывать на врожденные или развивающиеся уже после рождения проблемы с печенью, наличие гепатита или патологическое разрушение эритроцитов (гемолиз). При этом также развиваются желтухи, сопровождающиеся крайне высоким уровнем билирубина у новорожденных. Особенно опасно, если будет формироваться много непрямого (токсичного, не связанного) билирубина, который способен повреждать нервную систему, особенно ядра в головном мозге и кору.
Особенно опасно, если будет формироваться много непрямого (токсичного, не связанного) билирубина, который способен повреждать нервную систему, особенно ядра в головном мозге и кору.
Причины высокого билирубина у новорожденного
Если говорить о патологическом повышении билирубина у новорожденных, причин для него может быть достаточно много. При таком состоянии желтуха обычно интенсивная, возникает рано и держится длительно, количество билирубина в крови превышает максимально допустимые и безопасные для ребенка нормы.
Причины повышенного билирубина у новорожденных могут скрываться в самой печени и ее ферментной системе, а также в эритроцитах, или влиянии каких-либо внешних факторов (инфекций, токсинов).
От чего выше нормы повышается билирубин у новорожденных? На первом месте стоит резус-конфликтное состояние или несовместимость по группе крови. В результате этого эритроциты малыша атакуются антителами и разрушаются в огромном количестве.
Образующийся избыток гемоглобина влечет за собой и избыток билирубина. Еще одними из причин повышения билирубина у новорожденных являются генетические аномалии в строении эритроцитов или в работе селезенки и печени.
При этом дефектные эритроциты могут разрушаться от малейших движений, даже от протекания внутри сосудов, либо печень и селезенка их «ломают». Это также приводит к повышению билирубина.
Еще одной причиной, почему у новорожденного может быть повышен билирубин, являются патологии кишечника, когда желчь и продукты переработки билирубина не могут нормально выделяться с калом.
Другие причины повышенного билирубина у новорожденных – поражения печени инфекциями, нарушения оттока желчи из-за врожденных дефектов желчной системы или гормональные нарушения.
Иногда даже опытным врачам сразу сложно разобраться, почему повышается билирубин у новорожденных или почему растет билирубин у новорожденного. Тогда требуются дополнительные обследования ребенка – УЗИ брюшной полости, рентген, проведение ряда лабораторных анализов и консультации хирургов, генетиков, гематологов.
Высокий билирубин у новорожденного: последствия
Билирубин, особенно непрямая его фракция, в повышенных концентрациях обладают токсическими эффектами на организм ребенка. Последствия повышенного билирубина у новорожденных могут быть очень серьезными, вплоть до необратимых изменений в нервной системе и других органах.
Чем опасен высокий билирубин у новорожденных, если его вовремя не распознать? Ребенок становится сонливым и вялым, у него снижаются врожденные рефлексы – он плохо ест, много спит и мало прибавляет в весе.
У крохи резко увеличиваются печень и селезенка, в нервной системе накапливается билирубин. При этом нервные ткани прокрашиваются в желтый цвет и нарушают свою работу.
Однако, при своевременном лечении такое состояние обратимо.
Чем еще особенно опасен повышенный билирубин у новорожденных?
Если вовремя не распознали резко повышенный уровень билирубина у новорожденных, может сформироваться ядерная желтуха с развитием судорог.
Если такое состояние не начать немедленно лечить, у ребенка сформируются необратимые последствия повышенного билирубина у новорожденных в виде параличей конечностей, умственной отсталости и глухоты.
Лечение повышенного билирубина у новорожденных
При высоком билирубине у новорожденного обязательно требуется лечение. Для удаления из организма избытков токсичного билирубина необходимо применять комплекс мер.
К ним, прежде всего, относится применение фенобарбитала или аналогичных препаратов для стимуляции созревания тех ферментов, которые перерабатывают токсичные формы билирубина.
Параллельно с ними применяют желчегонные препараты, комплексы витаминов и глюкозу для подержания организма и помощи в выведении токсичного билирубина.
Если повышен билирубин у новорожденного, показано также свето-лечение. Ребенка помещают под источник ультрафиолетового излучения, где он дозировано «загорает». Ультрафиолет действует на кожу, где повышен билирубин у новорожденного.
Под действием ультрафиолета токсичный билирубин переходит в нетоксичные соединения, которые на протяжении суток постепенно выводятся с мочой. Это помогает активно устранять скопившийся в коже билирубин и уменьшать его концентрацию в крови.
Светолечение (фототерапия) проводится на протяжении нескольких дней общей продолжительностью до 96 часов. За это время можно существенно снизить токсические концентрации билирубина в организме.
Норма билирубина у детей по возрасту в таблице значений
Таблица нормы билирубина у новорожденных по дням — информация, которая может быть полезной молодым мамам. Это неслучайно: у половины детей в первые дни жизни бывает так называемая желтушка. Почему это происходит, какие показатели считаются опасными, а какие — нет, и что с этим делать?
Что такое билирубин: общая информация
Сразу после рождения организм малыша начинает освобождаться от остатков кровяных клеток, которые питали его в животе у мамы. Зачастую продукты распада образуются быстрее, чем печень новорожденного способна их выводить.
Билирубин — желтый желчный пигмент, который образуется при распаде эритроцитов. Он есть у всех новорожденных, в первые дни жизни уровень его повышается, а к концу первого месяца приходит в норму.
Обычно уровень билирубина в крови измеряют в мкмоль/л. Билирубин бывает:
- Прямой (связанный). Эта водорастворимая фракция легко выводится из организма с калом и мочой.
- Непрямой (несвязанный). Это нерастворимый в воде билирубин, он токсичен, способен проникать в клетки и нарушать их нормальную жизнедеятельность.
- Общий — сумма связанного и несвязанного билирубина. В норме несвязанный билирубин составляет около 25% от общего.
Причиной развития желтухи является несвязанный билирубин. Он придаёт коже, слизистым, белкам глаз малыша желтоватый цвет.
Норма билирубина у детей по возрасту в таблице:
| Boзpacт мaлышa | Показатель билирубина, мкмоль/л |
|---|---|
| 12-24 чaca | дo 85 |
| З6 чacoв | дo 150 |
| 48 чacoв | дo 180 |
| З – 5 днeй | дo 225 |
| 6 – 7 днeй | дo 145 |
| 8 – 9 днeй | дo 110 |
| 10 – 11 днeй | дo 80 |
| 12 – 1З днeй | дo 45 |
| oт 14 днeй и бoлee | дo 20. 5 5 |
Норма билирубина, указанная в таблице, означает общий (связанный + несвязанный) показатель.
Причины повышенного билирубина могут быть разные:
- преждевременные роды;
- недоношенность;
- резус-конфликт;
- болезни мамы во время беременности;
- стимулированные роды;
- инфекционные болезни печени;
- внутриутробные патологии;
- нарушения в работе кишечника малыша;
- невозможность кормления грудью сразу после родов и т.д.
Физиологическая и патологическая желтуха
Физиологической желтуха проявляется с уровня билирубина 120 мкмоль/л и выше у доношенных малышей и с 85 мкмоль/л у родившихся раньше срока. Как правило, такая пигментация через неделю-две проходит сама, медикаментозного лечения не требует.
Существует верхний предел уровня билирубина, при котором физиологический процесс становится патологией. Обычно медики настаивают на стационарном лечении, когда показатели превышают 200 мкмоль/л. Когда показатели билирубина превышены значительно, ситуация не просто тяжёлая, а опасная.
Показатели, по которым диагностируется физиологическая или патологическая желтушка у новорожденных — норма билирубина в таблице:
| Критические показатели | для детей, родившихся в срок | для недоношенных детей |
|---|---|---|
| Показатели проявления физиологической желтухи | 120 мкмоль/л | 85 мкмоль/л |
| Верхняя граница билирубина при физиологической желтухе | 256 мкмоль/л | 171 мкмоль/л |
| Критические показатели билирубина при патологической желтухе | 300 мкмоль/л и больше | 150 мкмоль/л и больше |
Патологическая желтуха — процесс гораздо более коварный и непредсказуемый. Её основные отличия:
- физиологическая желтуха начинается с 2 по 5 день; патологическая может начаться сразу, а может сидеть в засаде неделями;
- физиологическая желтуха длится 2-3 недели, уже с 4 дня билирубин снижается, а патологическая и длится дольше, и протекает неровно, скачками;
- пожелтение кожи при патологической желтухе начинается с нижней части тела, а при физиологической с лица;
- при патологической желтухе кал светлый, а моча тёмная.

Лечение желтухи у новорожденных
Наиболее эффективным и безопасным способом лечения желтухи является фототерапия. Малыша укладывают под специальные сине-фиолетовые лампы, свет которых преобразует несвязанный билирубин в другое вещество — люмирубин, которое легко и быстро выводится с калом и мочой.
Ребёнок лежит в 30 сантиметрах от лампы, его глаза и половые органы должны быть закрыты светонепроницаемой тканью. Процедуру проводят с перерывами на кормление, длительность лечения определяет врач. Фототерапия не имеет серьёзных побочных эффектов, но у малыша может шелушиться кожа и немного подняться температура.
При патологической желтухе, в зависимости от того, какая проблема выявлена, и насколько она тяжела, применяют различные виды терапии. Норма и предел билирубина — не единственные показатели, которые учитываются при назначении лечения. Большое значение имеют цифры АЛТ и АСТ в биохимическом анализе крови и результаты УЗИ.
Профилактика желтухи
Самое главное, незаменимое средство для малыша от всех болезней, от желтушки в том числе — мамино молоко. Чем раньше после рождения приложить ребёнка к груди, тем лучше.
Билирубин выводится из организма с калом и мочой, поэтому важно, чтобы хорошо работал кишечник. А для этого также нужно грудное кормление. Прикладывайте малыша к груди как можно чаще, даже если его для этого нужно разбудить, и его животик будет работать правильно.
Маме, которая вынашивает малыша и потом кормит грудью, необходимо следить за своим питанием: никаких газированных и сладких напитков, жирного, острого и солёного.
Подводим итоги
Рост билирубина сразу после рождения — нормальный физиологический процесс. К концу первого месяца жизни он должен снизится до постоянных значений. Таблица нормы билирубина у новорожденных по месяцам не нужна — всё происходит в первые недели. Главное, чтобы процесс оставался в пределах нормы. Чтобы быть в этом уверенными, не пренебрегайте анализами, которые назначают педиатры-неонатологи, и следуйте их рекомендациям.
Берегите себя и вашего малыша!
0
0
43943
Мой мир
Вконтакте
Одноклассники
Норма билирубина в крови у новорожденного
Одним из особых физиологических состояний у новорожденных детей является желтуха. Она возникает в результате повышения концентрации особого пигмента — билирубина у новорожденных. Образуется он из разрушенного фетального (младенческого) гемоглобина.
Шрам у ребёнка: что делать?
«Должен он бежать и прыгать, всё хватать, ногами дрыгать…» — нестареющая классика про детей всех времён. Увы, предотвратить падения и травмы маленького сорванца не сможет ни одна идеальная мама. Как быть, если синяками отделаться не удалось и у ребенка остался шрам в результате травмы?
Фетальный гемоглобин был необходим ребенку в период внутриутробного развития, он активнее связывал кислород и доставлял его к тканям. После рождения этот вид гемоглобина заменяется на взрослый, и происходит активное разрушение фетального гемоглобина. В результате расщепления гемоглобина образуется билирубин, который должен выводиться печенью и почками. Уровень билирубина у новорожденного в плазме крови при разрушении гемоглобина повышается, но не должен превышать определенных границ нормы билирубина у новорожденных. Превышение количества билирубина выше определенных границ может приводить к особым токсическим эффектам – он поражает внутренние органы, нервную систему, что приводит к формированию опасного и необратимого состояния – ядерной желтухи.Читайте также: Желтуха у новорождённых
Основные показатели билирубина у новорожденных изменяются с момента рождения в определенных пределах. От этих изменений зависит формирование физиологической желтухи у новорожденных. Нормы билирубина в первый и последующие дни изменяются, количество его нарастает до определенных пределов. При развитии желтухи у малыша врач определяет по анализу крови фактическое количество билирубина и сравнивает его с тем, какой должен быть билирубин у новорожденного ребенка. Если значения у ребенка резко отличаются от нормы, это может указывать на развитие патологических видов желтухи, которые требуют лечения.
При развитии желтухи у малыша врач определяет по анализу крови фактическое количество билирубина и сравнивает его с тем, какой должен быть билирубин у новорожденного ребенка. Если значения у ребенка резко отличаются от нормы, это может указывать на развитие патологических видов желтухи, которые требуют лечения.
Общий билирубин: норма у новорожденных
В норме небольшое количество билирубина в крови у новорожденного имеется всегда. При рождении уровень билирубина определяют в пуповинной крови. Границы нормы билирубина у новорожденных по дням отражены в таблице.
Данные в таблице нормы билирубина у новорожденных приведены для детей, которые рождены доношенными и в срок. Норма и пределы билирубина у новорожденных, рожденных недоношенными будут иными. Для недоношенного ребенка билирубин более токсичен из-за незрелости нервной системы. Но какой будет норма билирубина у недоношенных новорожденных? Для них верхним пределом уровня билирубина будет значение в 170-171 мкмоль\л, в то время, как для доношенных верхним максимальным пределом будет значение в 256 мкмоль\л. Достигают значения своего максимума к третьим-четвертым суткам жизни.
При наличии желтушки у новорожденных полученные результаты анализов ребенка сравнивают с нормой билирубина в таблице. Если отклонения сильные, нужно дополнительное обследование ребенка и выяснение причин желтухи. Превышение данных показателей говорит о том, что развивающаяся у ребенка желтушка не относится к физиологической.
Читайте также: Как сдавать анализ на билирубин у новорожденного
Прямой билирубин у новорожденных: норма
Еще одним вопросом является соотношение билирубиновых фракций – прямого и непрямого билирубина. Вопрос о том, сколько должно быть прямого и непрямого билирубина у новорожденного важен потому, что одна из фракций токсична, и ее должно быть совсем немного, а вторая – связана с белками плазмы и растворима в воде, она легко выводится почками и не обладает токсичностью.
Какая норма прямого билирубина должна быть у новорожденного? Прямой билирубин связан с белками плазмы, он хорошо растворяется в воде и не обладает токсичностью для тканей. Такого билирубина из всего общего количества должно быть больше – в раннем возрасте, в первые две недели это до 90% от общего количества. К возрасту одного месяца его уровень снижается до 75% от общего количества билирубина. Уровень нормального прямого билирубина у новорожденного к возрасту одного месяца должен составлять до 15.0-15.4 мкмоль\л.
Сколько составляет норма непрямого билирубина в крови у новорожденных? Такой вид билирубина растворим только в жирах, и плохо выводится из организма, он обладает токсичностью в отношении нервной системы, если его в организме будет слишком много. Такого билирубина для безопасного функционирования организма ребенка должно быть совсем мало, в раннем возрасте до двух недель не более 10% от общего количества, а к возрасту месяца не более 25% от общего количества. Сколько в норме непрямого билирубина может быть у новорожденного? Допустимыми уровнями его считается до 5.0-5.1 мкмоль\л. Превышение этого уровня может указывать на развитие патологии печени, обмена веществ и формирование желтухи.
Оцените материал:
спасибо, ваш голос принят
Желтухи у новорожденных | #10/06
Желтуха, или визуальное проявление гипербилирубинемии, включает синдромы различного происхождения, общей чертой которых является желтушное прокрашивание кожи и слизистых оболочек. Всего насчитывается около 50 заболеваний, которые сопровождаются появлением желтушности кожных покровов. У взрослых прокрашивание кожи происходит при повышении уровня билирубина более 34 мкмоль/л, у новорожденных — при уровне билирубина от 70 до 120 мкмоль/л.
Желтухи периода новорожденности, обусловленные накоплением в крови избыточного количества билирубина, встречаются часто и иногда требуют проведения неотложных лечебных мероприятий. Непрямой билирубин является нейротоксическим ядом и при определенных условиях (недоношенность, гипоксия, гипогликемия, длительная экспозиция и т. д.) вызывает специфическое поражение подкорковых ядер и коры головного мозга — так называемую билирубиновую энцефалопатию. По различным данным, на первой неделе жизни желтуха встречается у 25–50% доношенных и у 70–90% недоношенных новорожденных.
Билирубин является конечным продуктом катаболизма гема и образуется преимущественно вследствие распада гемоглобина (около 75%) с участием гемоксигеназы, биливердинредуктазы, а также неферментных восстанавливающих веществ в клетках ретикулоэндотелиальной системы (РЭС). Другими источниками билирубина являются миоглобин и гемсодержащие ферменты печени (около 25%).
Естественный изомер билирубина — непрямой свободный билирубин — хорошо растворим в липидах, но плохо растворим в воде. В крови он легко вступает в химическую связь с альбумином, образуя билирубин-альбуминовый комплекс, благодаря чему в ткани поступает только менее 1% образующегося билирубина. Теоретически одна молекула альбумина может связать две молекулы билирубина. В комплексе с альбумином билирубин попадает в печень, где он путем активного транспорта проникает в цитоплазму, связывается с Y- и Z-протеинами и транспортируется в эндоплазматический ретикулум. Там под влиянием уридиндифосфатглюкуронилтрансферазы (УДФГТ) происходит соединение молекул билирубина с глюкуроновой кислотой и образуется моноглюкуронидбилирубин (МГБ). При транспортировке МГБ через цитоплазматическую мембрану в желчные капилляры происходит присоединение второй молекулы билирубина и образуется диглюкуронидбилирубин (ДГБ). Конъюгированный билирубин является водорастворимым, нетоксичным и выводится из организма с желчью и мочой. Далее билирубин в виде ДГБ экскретируется в желчные капилляры и выводится вместе с желчью в просвет кишечника. В кишечнике под влиянием кишечной микрофлоры происходит дальнейшая трансформация молекул билирубина, в результате которой образуется стеркобилин, выводящийся с калом.
Практически все этапы билирубинового обмена у новорожденных характеризуются рядом особенностей: относительно большее количество гемоглобина на единицу массы тела, умеренный гемолиз эритроцитов даже в нормальных условиях, даже у здорового доношенного новорожденного ребенка содержание Y- и Z-протеинов, а также активность УДФГТ резко снижены в первые сутки жизни и составляют 5% от активности таковых систем у взрослых. Повышение концентрации билирубина приводит к повышению активности ферментных систем печени в течение 3–4 дней жизни. Полное становление ферментных систем печени происходит к 1,5–3,5 мес жизни. Морфофункциональная незрелость, эндокринные расстройства (гипотиреоз, повышение в женском молоке прогестерона), нарушения углеводного обмена (гипогликемия), наличие сопутствующей инфекционной патологии существенно удлиняют сроки становления ферментных систем печени. Процессы выведения билирубина из организма также несовершенны, с чем связана повышенная кишечная реабсорбция билирубина. Заселение кишечника новорожденного нормальной кишечной микрофлорой резко сокращает количество билирубина, всасываемого из кишечника, и способствует нормализации процессов его выведения из организма.
Все желтухи принято делить по уровню блока билирубинового обмена:
- на надпеченочные (гемолитические), связанные с повышенным распадом эритроцитов, когда клетки печени не способны утилизировать лавинообразно образующиеся большие количества билирубина;
- печеночные (паренхиматозные), связанные с наличием воспалительного процесса, нарушающего функции клеток печени;
- подпеченочные (механические), связанные с нарушением оттока желчи.
В практике неонатолога используется патогенетическая классификация желтух новорожденных (по Н. П. Шабалову, 1996), согласно которой выделяют:
- Желтухи, обусловленные повышенной продукцией билирубина (гемолитические): гемолитическая болезнь новорожденных, полицитемический синдром, синдром заглоченной крови, кровоизлияния, лекарственный гемолиз (передозировка витамина К, окситоцина, применение сульфаниламидов и др.), наследственные формы эритроцитарных мембрано- и ферментопатий, гемоглобинопатии.
- Желтухи, обусловленные пониженным клиренсом билирубина гепатоцитами (конъюгационные): наследственно обусловленные синдромы Жильбера, Криглера–Найяра I и II типов, Ариаса, нарушения обмена веществ (галактоземия, фруктоземия, тирозиноз, гиперметионинемия и др.), нарушение конъюгации билирубина при пилоростенозе, высокой кишечной непроходимости, применении некоторых лекарственных средств.
- Желтухи, обусловленные нарушением эвакуации конъюгированного билирубина с желчью по желчным путям и кишечнику (механические): аномалии развития желчевыводящих путей в сочетании с другими пороками развития (синдром Эдвардса, Аладжилля), семейные холестазы Байлера, Мак-Элфреша, синдромы Ротора и Дубина–Джонсона, муковисцидоз, α-1-антитрипсиновая недостаточность, синдром сгущения желчи, сдавление желчевыводящих путей опухолью, инфильтратами и др.
- Смешанного генеза: сепсис, внутриутробные инфекции.
На патологический характер желтухи всегда указывают следующие признаки: появление желтухи в первые сутки жизни, уровень билирубина более 220 мкмоль/л, почасовой прирост билирубина более 5 мкмоль/л в час (более 85 мкмоль/л в сутки), длительность ее более 14 дней, волнообразное течение заболевания, появление желтухи после 14-го дня жизни.
Наиболее частой причиной конъюгационных гипербилирубинемий у новорожденных является несоответствие между нормальной продукцией билирубина и несовершенной системой его выведения из организма вследствие незрелости ферментных систем печени. Для конъюгационной желтухи характерно появление ее на 3-и сутки жизни, отсутствие увеличения печени и селезенки, изменений в окраске стула и мочи, анемического симптомокомплекса.
Для транзиторной гипербилирубинемии новорожденных характерно появление желтухи в возрасте более 36 ч жизни. Почасовой прирост билирубина не должен превышать 3,4 мкмоль/л ч (85,5 мкмоль в сутки). Наибольшая интенсивность желтушного прокрашивания кожи приходится на 3–4-е сутки, при этом максимальный уровень билирубина не поднимается выше 204 мкмоль/л. Для транзиторной гипербилирубинемии характерно прогрессирующее снижение уровня билирубина и интенсивности желтухи после 4 сут и угасание ее к 8–10-м суткам. Общее состояние ребенка при этом не нарушается. Лечение не требуется.
Для желтухи недоношенных новорожденных характерно более раннее начало (1–2-е сутки жизни), что создает трудности при дифференциации ее с гемолитической болезнью новорожденных. Однако данные анамнеза (группа крови матери и ребенка, отсутствие сенсибилизации) и лабораторных исследований (нормальный уровень гемоглобина, эритроцитов, отсутствие ретикулоцитоза) помогают поставить правильный диагноз. Длительность конъюгационной желтухи у недоношенных — до 3 нед.
В 1963 г. И. М. Ариасом была описана «желтуха от материнского молока» (прегнановая желтуха) у детей, находящихся на грудном вскармливании. Патогенез этого вида желтухи до конца не выяснен. Однако считается, что ее причиной является низкая конъюгация билирубина, являющаяся следствием тормозящего влияния прегнандиола, который содержится в избыточном количестве в крови некоторых женщин в послеродовом периоде, а также пониженная экскреция билирубина. Длительность желтухи составляет от 3 до 6 нед. Диагностическим тестом является отмена грудного вскармливания на 2–3-и сутки, на фоне чего желтуха начинает быстро разрешаться. При возобновлении вскармливания грудью уровень билирубина снова начинает расти.
Синдром Жильбера (конституциональная печеночная дисфункция) — наследственное заболевание, наследуемое по аутосомно-доминантному типу. Частота в популяции составляет 2–6%. Причиной является наследственное нарушение конъюгации непрямого билирубина вследствие нарушения захвата последнего печеночной клеткой. У новорожденных заболевание имеет сходство с транзиторной желтухой. Случаев ядерной желтухи не описано. Прогноз благоприятный. Диагноз ставится на основании семейного анамнеза, длительно сохраняющейся гипербилирубинемии при отсутствии других патологических изменений. Назначение фенобарбитала приводит к резкому уменьшению желтушности, что также свидетельствует о наличии данного заболевания.
Наследуемое нарушение пигментного обмена при синдроме Криглера–Найяра обусловлено отсутствием (I тип) или очень низкой активностью (II тип) глюкуронилтрансферазы в клетках печени.
При синдроме Криглера–Найяра I типа заболевание наследуется по аутосомно-рецессивному типу. Характерна интенсивная желтуха с первых дней жизни с повышением уровня непрямого билирубина сыворотки крови в 15–50 раз выше нормы, полным отсутствием прямой фракции билирубина. При естественном течении заболевания в большинстве случаев происходит прокрашивание ядер мозга, может отмечаться летальный исход. Назначение фенобарбитала неэффективно. Единственным способом лечения являются проведение фототерапии и трансплантация печени.
При II типе заболевания, которое наследуется по аутосомно-доминантному типу, наряду с менее интенсивной желтухой и уровнем непрямого билирубина в 15–20 раз больше нормы, в крови определяется прямая фракция билирубина. Отличительной чертой является положительный ответ на назначение фенобарбитала. Прогностически синдром Криглера–Найяра II типа более благоприятный. Развитие билирубиновой энцефалопатии наблюдается крайне редко.
Первым симптомом наследственно обусловленных нарушений обмена веществ, таких, как галактоземия, фруктоземия, тирозинемия и др., также может быть желтуха, имеющая конъюгационный характер. В первую очередь врача должно насторожить сочетание затяжной желтухи с такими симптомами, как рвота, диарея, гепатомегалия, прогрессирующая гипотрофия, тяжелая неврологическая симптоматика в виде судорог, мышечной гипотонии, парезов, параличей, атаксии, развитие катаракты, задержки нервно-психического развития. Диагноз подтверждается наличием галактозы в моче, позитивными пробами на сахар и другими специальными методами выявления нарушения обмена веществ в каждом отдельном случае.
Желтуха при гипотиреозе отмечается у новорожденных в зависимости от степени недостаточности функции щитовидной железы и сочетается с другими симптомами заболевания, такими, как крупный вес при рождении, выраженный отечный синдром, низкий тембр голоса новорожденного, ранние и упорные запоры и др. В биохимическом анализе крови наряду с непрямой гипербилирубинемией отмечается повышение холестерина. Скрининг-тест на гипотиреоз положительный, в крови повышен уровень тиреотропного гормона при снижении Т4. Длительная (от 3 до 12 нед) желтуха при гипотиреозе обусловлена замедлением всех метаболических процессов, в том числе и созревания глюкуронилтрансферазных систем печени. Своевременная постановка диагноза (в течение первого месяца жизни) и назначение заместительной терапии тиреоидином или L-тироксином приводят к нормализации билирубинового обмена.
Желтуха при полицитемии (диабетической фетопатии) обусловлена задержкой созревания ферментных систем печени на фоне гипогликемии при повышенном гемолизе. Контроль и коррекция гипогликемии, назначение индукторов микросомальных ферментов печени способствуют нормализации обмена билирубина.
Желтуха при пилоростенозе и высокой кишечной непроходимости обусловлена как нарушением конъюгирующих систем печени вследствие обезвоживания и гипогликемии, так и повышенным обратным всасыванием билирубина из кишечника. В данной ситуации лишь устранение пилоростеноза и обструкции кишечника приводят к нормализации пигментного обмена.
Применение лекарственных средств (глюкокортикоиды, некоторые виды антибиотиков и др.) может приводить к резкому нарушению процессов конъюгации в печени вследствие конкурентного вида метаболизма вышеуказанных препаратов. В каждом конкретном случае необходим анализ терапевтических мероприятий, а также знание метаболических особенностей препаратов, назначаемых новорожденному.
Для всех гемолитических желтух характерно наличие симптомокомплекса, включающего желтуху на бледном фоне (лимонная желтуха), увеличение печени и селезенки, повышение в сыворотке крови уровня непрямого билирубина, разной степени тяжести нормохромную анемию с ретикулоцитозом. Тяжесть состояния ребенка всегда обусловлена не только билирубиновой интоксикацией, но и выраженностью анемии.
Гемолитическая болезнь новорожденных возникает в результате несовместимости крови матери и ребенка по резус-фактору, его подтипам или группам крови. Заболевание протекает в виде отечной, желтушной и анемической форм. Отечная форма наиболее тяжелая и проявляется врожденной анасаркой, выраженной анемией, гепатоспленомегалией. Как правило, такие дети нежизнеспособны. Желтушная и анемическая формы заболевания более благоприятны, но также могут представлять угрозу здоровью ребенка. При легком течении уровень гемоглобина в пуповинной крови составляет более 140 г/л, уровень непрямого билирубина в сыворотке крови менее 60 мкмоль/л. В этом случае достаточно проведения консервативной терапии. При гемолитической болезни новорожденных средней степени тяжести и тяжелом течении может потребоваться проведение операции заменного переливания крови. В клинической картине желтуха либо врожденная, либо появляется в течение первых суток жизни, имеет бледно-желтый (лимонный) оттенок, неуклонно прогрессирует, на фоне чего может появляться неврологическая симптоматика билирубиновой интоксикации. Всегда отмечается гепатоспленомегалия. Изменения цвета кала и мочи нехарактерно.
Поражение структур центральной нервной системы (ЦНС) происходит при повышении уровня непрямого билирубина в сыворотке крови у доношенных новорожденных выше 342 мкмоль/л.
Для недоношенных детей этот уровень колеблется от 220 до 270 мкмоль/л, для глубоконедоношенных — от 170 до 205 мкмоль/л. Однако необходимо помнить, что глубина поражения ЦНС зависит не только от уровня непрямого билирубина, но и от времени его экспозиции в тканях головного мозга и сопутствующей патологии, усугубляющей тяжелое состояние ребенка.
Профилактические мероприятия для предупреждения развития гемолитической болезни новорожденных, которые должны проводиться уже в женской консультации, заключаются в постановке на учет всех женщин с резус-отрицательной и с 0(I) группой крови, выяснении данных анамнеза в плане наличия фактора сенсибилизации, определении уровня резус-антител и при необходимости проведении досрочного родоразрешения. Всем женщинам с резус-отрицательной кровью в первый день после родов показано введение анти-D-глобулина.
При развитии гемолитической болезни новорожденному проводится заменное переливание крови, в дооперационном периоде применяют фото- и инфузионную терапию.
Наследственные гемолитические анемии отличаются большим разнообразием. Самая распространенная из них — микросфероцитарная гемолитическая анемия Минковского–Шоффара. Дефектный ген локализован в 8-й паре хромосом. Результатом мутации является продукция аномальных эритроцитов, имеющих сферическую форму и меньшие (менее 7 нм) размеры, подвергающихся избыточному разрушению в криптах селезенки. Для анамнеза характерно наличие в семье родственников с аналогичным заболеванием. Диагноз подтверждается обнаружением микросфероцитарных эритроцитов, сдвигом кривой Прайс–Джонса влево, снижением осмотической стойкости эритроцитов, изменением индекса сферичности и средней концентрации гемоглобина в эритроцитах. Заболевание протекает волнообразно, гемолитические кризы сопровождаются повышением температуры тела, снижением аппетита и рвотами. Кризы провоцируются, как правило, острыми вирусными заболеваниями, переохлаждением, назначением сульфаниламидов и т. д. Основным методом лечения считается спленэктомия.
В период новорожденности может выявляться еще один вид наследственной гемолитической анемии, характеризующийся изменением формы эритроцитов — так называемый инфантильный пикноцитоз. Первые признаки заболевания появляются на первой неделе жизни и чаще у недоношенных детей. Эритроциты в окрашенном мазке крови имеют шиповидные отростки. Помимо анемии выявляются также отеки и тромбоцитоз. Назначение витамина Е в дозе 10 мг/кг в сутки приводит в большинстве случаев к клинико-лабораторной ремиссии.
При исследовании мазка крови у новорожденных могут быть выявлены и мишеневидные эритроциты, что характерно для гемоглобинопатий (талассемия, серповидно-клеточная анемия). Серповидно-клеточная анемия встречается чаще у жителей Средней Азии, Азербайджана и Армении и проявляется в неонатальном периоде только у гомозиготных носителей s-гемоглобина.
Диагноз наследственных энзимопенических анемий (дефицит глюкозо-6-фосфатдегидрогеназы, пируваткиназы, гексогеназы, 2,3-дифосфоглицеромутазы, фосфогексоизомеразы) новорожденным ставится крайне редко, так как требует проведения высокодифференцированных исследований. В клинической картине у новорожденных с этой патологией выявляются гемолитическая анемия с ретикулоцитозом, увеличение печени и селезенки. Характерен семейный анамнез.
Большие гематомы в периоде новорожденности также могут стать причиной выраженной непрямой гипербилирубинемии и анемии. Наличие у ребенка больших размеров кефалогематом, внутрижелудочковых кровоизлияний, субкапсулярных гематом паренхиматозных органов, массивных кровоизлияний в мягкие ткани сопровождается характерной клинической картиной.
Механические желтухи характеризуются накоплением в крови прямого (связанного) билирубина, что сопровождается желтухой, имеющей зеленоватый оттенок, увеличением размеров печени, изменением окраски стула (обесцвечивание) и мочи (нарастание интенсивности окраски).
Синдром сгущения желчи у новорожденных развивается как осложнение гемолитической болезни новорожденных, имеющих обширные кефалогематомы, а также перенесших асфиксию в родах. При этом нарастание интенсивности желтухи отмечается с конца первой недели жизни, сопровождается увеличением размеров печени, иногда значительным, и частичным обесцвечиванием стула. Лечение заключается в применении холеретиков и холекинетиков.
Кроме того, синдром сгущения желчи может являться одним из наиболее ранних клинических проявлений муковисцидоза, особенно если он сочетается с мекониальным илеусом или поражением бронхолегочной системы. Постановке правильного диагноза в данном случае способствуют определение содержания альбумина в меконии, ультразвуковое исследование (УЗИ) поджелудочной железы, проведение потовой пробы.
Причиной механической желтухи в периоде новорожденности могут быть пороки развития желчевыводящих путей: внутри- и внепеченочная атрезия желчных ходов, поликистоз, перекруты и перегибы желчного пузыря, артериопеченочная дисплазия, синдром Аладжилля, синдромальное уменьшение количества междольковых желчных протоков.
При атрезии желчевыводящих путей первым признаком порока развития служит желтуха, которая носит упорно нарастающий характер, сопровождается зудом кожных покровов, из-за чего дети бывают очень беспокойны и раздражительны. Постепенно нарастают размеры и плотность печени, изменяется характер стула: он становится частично или полностью обесцвеченным. Явления холестаза приводят к мальабсорбции жиров и жирорастворимых витаминов, нарастают гипотрофия и гиповитаминоз. В возрасте 4–6 мес появляются признаки портальной гипертензии, геморрагического синдрома. Без оперативного вмешательства такие пациенты погибают в возрасте до 1–2 лет жизни. Биохимический анализ крови выявляет наличие гипопротеинемии, гипоальбуминемии, повышение прямого билирубина, щелочной фосфатазы.
При синдроме канальцевой гипоплазии желчных путей (синдром Аладжилля), наследуемом по аутосомно-рецессивному типу, определяются и другие пороки развития: гипоплазия или стеноз легочной артерии, аномалии позвоночных дуг, почек. Характерны стигмы дизэмбриогенеза: гипертелоризм, выступающий лоб, глубоко посаженные глаза, микрогнатия.
Известны семейные формы холестаза, проявляющиеся в периоде новорожденности. При синдроме Мак-Элфреша отмечается наличие обесцвеченного стула в течение длительного периода времени, вплоть до нескольких месяцев. В дальнейшем отклонений в состоянии ребенка не отмечается. При синдроме Байлера, напротив, после эпизода холестаза в первые месяцы жизни развивается билиарный цирроз печени.
Механические желтухи могут быть обусловлены сдавлением желчных протоков извне опухолью, инфильтратами и другими образованиями брюшной полости. Нередко отмечается обтурация общего желчного протока при врожденной желчнокаменной болезни.
Выделяют группу наследственно обусловленных дефектов экскреции связанного билирубина. К ним относятся синдром Дубина–Джонсона, обусловленный «поломкой» каналикулярной транспортной системы. Синдром наследуется по аутосомно-рецессивному типу, сопровождается умеренным повышением уровня прямого билирубина, небольшим увеличением размеров печени, массивным выделением с мочой копропорфиринов. В биоптатах в клетках печени наблюдается отложение коричнево-черного пигмента, напоминающего меланин. Синдром Ротора также наследуется по аутосомно-рецессивному типу, но в основе этого синдрома лежит дефект захвата и накопления клетками печени органических анионов. Клиническая картина аналогична таковой при синдроме Дубина–Джонсона. Отложения пигмента в клетках печени нет.
Постановке правильного диагноза при синдроме холестаза в период новорожденности помогают УЗИ печени, радиоизотопное сканирование, чрескожная биопсия печени, холангиография и т. д.
Паренхиматозные желтухи обусловлены поражением паренхимы печени воспалительного характера. Причиной поражения могут являться вирусы, бактерии и простейшие: вирус гепатита В и С, цитомегаловирус, Коксаки, краснухи, Эпстайна–Барр, вирус простого герпеса, бледная трепонема, токсоплазма и др. Септический процесс у новорожденного может сопровождаться прямым бактериальным поражением печени.
Клиническая картина паренхиматозной желтухи включает в себя ряд общих и строго специфических признаков: дети часто рождаются недоношенными или незрелыми, с задержкой внутриутробного развития, маловесными к сроку гестации, имеют признаки поражения нескольких органов и систем, вследствие чего состояние их при рождении расценивается как крайне тяжелое. Желтуха имеется уже при рождении и носит сероватый, «грязный» оттенок, на фоне выраженных нарушений микроциркуляции, часто с проявлениями кожного геморрагического синдрома. Характерна гепатоспленомегалия. При исследовании биохимического анализа сыворотки крови выявляются как прямая, так и непрямая фракции билирубина, повышенная активность (в 10-100 раз) трансаминаз печени, увеличение щелочной фосфатазы, глутаматдегидрогеназы. Метод Эберлейна свидетельствует о серьезных нарушениях в конъюгационных механизмах печеночной клетки — подавляющее количество прямого билирубина представлено фракцией моноглюкуронидбилирубина. Общий анализ крови нередко выявляет анемию, ретикулоцитоз, тромбоцитопению, лейкоцитоз или лейкопению. В коагулограмме — дефицит плазменного звена гемостаза, фибриногена. Для установления возбудителя инфекционного процесса проводятся его идентификация путем полимеразной цепной реакции (ПЦР), определение титров специфических иммуноглобулина М и иммуноглобулина G. Лечение заключается в назначении специфической антибактериальной, противовирусной и иммунокорригирующей терапии.
Обобщая вышесказанное, отметим, что диагностические мероприятия при неонатальных желтухах должны учитывать ряд положений.
- При сборе анамнеза необходимо обратить внимание на возможный семейный характер заболевания: имеют значение случаи затяжной желтухи, анемии, спленэктомии у родителей или родственников.
- Анамнез со стороны матери должен обязательно содержать сведения о группе крови и резус-факторе у нее и отца ребенка, наличии предыдущих беременностей и родов, операций, травм, переливаний крови без учета резус-фактора. У женщины во время беременности могут быть выявлены нарушение толерантности к глюкозе, сахарный диабет, инфекционный процесс. Необходимо также выяснить, не принимала ли женщина препараты, оказывающие влияние на билирубиновый обмен.
- Анамнез новорожденного включает определение срока гестации, масса-ростовых показателей, оценки по шкале Апгар при рождении, выяснение характера вскармливания (искусственного или естественного), времени появления желтушного прокрашивания кожи.
- Физикальное обследование помогает определить оттенок желтухи, установить ориентировочный уровень билирубина при помощи иктерометра. Определяется наличие кефалогематом или обширных экхимозов, геморрагических проявлений, отечного синдрома, гепатоспленомегалии. Следует обращать внимание на характер окраски мочи и стула. Важным диагностическим моментом является правильная трактовка неврологического статуса ребенка.
- Лабораторные методы включают клинический анализ крови с определением гематокрита, мазок периферической крови (необходимы для диагностики нарушений формы и размеров эритроцитов), определение группы крови и резус-фактора у матери и ребенка (позволяет установить причину гемолитической болезни новорожденных).
Кроме того, проведение прямой и непрямой пробы Кумбса позволит предположить, имеет ли место несовместимость крови матери и ребенка по редким факторам.
Биохимический анализ крови (определение общего билирубина и его фракций, уровня трансаминаз печени, щелочной фосфатазы, концентрации общего белка, альбумина, глюкозы, мочевины и креатинина, холестерина и триглицеридов, С-реактивного белка, тимоловой пробы и т. д.) позволяет не только диагностировать вид желтухи, но и собрать данные о состоянии других органов и систем, имеющие большое значение при назначении радикальных способов лечения (например, об изначальной функции почек очень важно иметь представление до проведения заменного переливания крови, так как одним из осложнений этой операции является острая почечная недостаточность).
Метод Эберлейна (определение фракций прямого билирубина — моно- и диглюкуронидбилирубина) имеет значение при дифференциальной диагностике механических и паренхиматозных желтух.
Необходимо также проведение тестов на выявление инфекционного агента в крови, стадии заболевания (ПЦР, иммуноферментный анализ, определение количества и вида иммуноглобулинов, определение авидности и аффинности антител, реакция Вассермана и др.).
Определение профиля гормонов щитовидной железы проводится при подозрении на гипотиреоз.
Осмотическая резистентность эритроцитов, электрофорез гемоглобина, скрининг-тесты на определение глюкозо-6-фосфатдегидрогеназы проводятся с целью уточнения причины наследственных гемолитических анемий.
Потовая проба при подозрении на муковисцидоз проводится у детей старше 1 мес жизни; в раннем неонатальном периоде можно практиковать определение содержания альбумина в меконии.
Анализы включают также определение содержания a-1-антитрипсина в сыворотке крови, УЗИ головного мозга, внутренних органов брюшной полости.
Рентгенологический метод, компьютерная томография проводятся при подозрении на кишечную непроходимость, внутричерепные кровоизлияния, фиброэзофагогастродуоденоскопия — при подозрении на пилоростеноз. Чрескожная биопсия печени проводится в спорных случаях с целью верификации диагноза.
До начала проведения лечебных мероприятий необходимо определить способ кормления новорожденного: грудное вскармливание не допускается при гемолитической болезни новорожденных, галактоземии, тирозинемии.
Лечение гипербилирубинемий
Рассмотрим сновные методы лечения гипербилирубинемий.
- Фототерапия на современном этапе — самый эффективный метод лечения непрямой гипербилирубинемии. Суть действия фототерапии заключается в фотоизомеризации непрямого билирубина, т. е. превращении его в водорастворимую форму. В настоящее время существует несколько разновидностей ламп синего света, с длиной волны 410–460 нм, позволяющих выбрать необходимую схему лечения (непрерывную, прерывистую). Современные оптико-волоконные аппараты Biliblanket лишены практически всех побочных эффектов, компактны, не нарушают обычного режима ребенка и общения его с матерью. Фототерапию начинают проводить, когда есть угроза роста билирубина до токсического значения. Лампы располагают на расстоянии 20–40 см от уровня кожи ребенка, мощность излучения должна составлять не менее 5–9 нВТ/см2/нм. Фототерапия проводится непрерывно, прерывать ее можно только на время кормления и визитов матери. Глаза и наружные половые органы ребенка закрываются светонепроницаемой тканью. Если фототерапию применяют у новорожденного с прямой гипербилирубинемией, можно наблюдать изменение цвета кожных покровов — синдром «бронзового ребенка». К осложнениям фототерапии относятся ожоги кожи, непереносимость лактозы, гемолиз, дегидратация, гипертермия и загар. При проведении фототерапии обязательны мероприятия по поддержанию постоянного водного баланса новорожденного.
- Инфузионная терапия применяется для предотвращения нарушений водного баланса при проведении фототерапии с использованием ламп с недифференцированным светом; при этом физиологическая потребность в жидкости увеличивается на 0,5–1,0 мл/кг/ч. Основой инфузионной терапии являются растворы глюкозы, к которым добавляются мембраностабилизаторы (с целью уменьшения процессов перекисного окисления), электролиты, сода (при необходимости их коррекции), кардиотрофики и препараты, улучшающие микроциркуляцию. Для ускорения выведения билирубина из организма иногда применяют методику форсированного диуреза. Возможно введение в схему инфузионной терапии растворов альбумина в дозе 1 г/кг в сутки.
- Целесообразность применения индукторов микросомальных ферментов печени (фенобарбитал, зиксорин, бензонал) объясняется способностью последних повышать содержание лигандина в клетках печени и активность глюкуронилтрансферазы. Данные индукторы используются при нарушении процессов конъюгации. Фенобарбитал применяется в дозе 5 мг/кг в сутки, курс лечения не должен превышать 4–6 дней. Возможна схема применения фенобарбитала, при которой используются высокие нагрузочные дозы — 20–30 мг/кг в первые сутки, затем 5 мг/кг в последующие, однако высокие дозы фенобарбитала оказывают сильное седативное действие и могут вызвать нарушение дыхания, апноэ у новорожденного.
- Энтеросорбенты (смекта, полифепан, энтеросгель, холестирамин, агар-агар и др.) включаются в терапию с целью прервать печеночно-кишечную циркуляцию билирубина. Однако они не оказывают существенного влияния на уровень сывороточного билирубина. Тем не менее, учитывая отсутствие токсического влияния этих препаратов, их можно применять при лечении гипербилирубинемий, но только как вспомогательный метод.
- Синтетические металлопорфирины ранее широко использовались при лечении непрямых гипербилирубинемий. Механизм их действия основан на конкурентном ингибировании гемоксигеназы, приводящем к снижению продукции билирубина. В настоящее время эти препараты в лечении неонатальных желтух не используются, так как был отмечен фототоксический эффект олово-протопорфирина IX.
- Заменное переливание крови проводится при неэффективности консервативных методов терапии, прогрессирующем нарастании уровня билирубина, при наличии абсолютных показаний, т. е. когда есть угроза развития ядерной желтухи. Заменное переливание крови выполняется в объеме двух объемов циркулирующей крови, что позволяет заменить до 85% циркулирующих эритроцитов и снизить уровень билирубина в 2 раза. Показаниями к проведению данной процедуры в настоящее время являются: отечно-анемическая форма гемолитической болезни новорожденных, когда переливание проводится в первые 2 ч жизни; уровень непрямого билирубина пуповинной крови выше 60 мкмоль/л; уровень гемоглобина пуповинной крови ниже 140 г/л; почасовой прирост билирубина выше 6 мкмоль/л; почасовой прирост билирубина выше 8,5 мкмоль/л при падении гемоглобина ниже 130 г/л; наличие прогрессирующей анемии; превышение билирубина в последующие сутки выше 340 мкмоль/л.
- Из холеретиков и холекинетиков — при явлениях холестаза (за исключением атрезии внепеченочных желчных протоков и нарушения синтеза желчных кислот вследствие ферментопатии) могут использоваться магния сульфат, аллохол, однако в настоящее время предпочтение отдается препарату урсодезоксихолевой кислоты — урсофальк, который выпускается в виде суспензии, отличается легкостью дозирования для новорожденных, характеризуется быстрым и отчетливым терапевтическим эффектом. Начальная лечебная доза составляет 15–20 мг/кг в сутки. При недостаточной эффективности доза может быть увеличена до 30–40 мг/кг в сутки. При проведении длительного лечения используют поддерживающую дозу 10 мг/кг в сутки.
- Коррекция жирорастворимых витаминов проводится при гипоплазиях и атрезиях желчевыводящих путей и длительно существующих явлениях холестаза в дооперационном периоде. Витамин Д3 — 30 000 МЕ внутримышечно 1 раз в месяц или по 5000-8000 МЕ внутрь ежедневно. Витамин А — 25 000–50 000 МЕ внутримышечно 1 раз в месяц или 5000-20000 МЕ внутрь 1 раз в сутки. Витамин Е — 10 мг/кг внутримышечно; 25 МЕ/кг в сутки внутрь 1 раз в 2 нед. Витамин К — 1 мг/кг 1 раз в 1–2 нед.
- Коррекция микроэлементов: кальций — 50 мг/кг в сутки внутрь, фосфор — 25 мг/кг в сутки внутрь, цинка сульфат — 1 мг/кг внутрь в сутки.
- Увеличение белковой и калорийной нагрузки у таких детей необходимо для обеспечения нормального роста и развития, кроме того в питании должны присутствовать среднецепочечные триглицериды. Потребность у таких новорожденных в белках — 2,5–3 г/кг, жирах — 8 г/кг, углеводах — 15–20 г/кг, калориях — 150 ккал/кг (60% — углеводы, 40% — жиры).
- При синдроме Аладжилля, несиндромальной форме гипоплазии внутрипеченочных желчных протоков, перинатальном склерозирующем холангите методы этиопатогенетического лечения отсутствуют. Формирование цирроза печени при этих процессах служит показанием к трансплантации печени.
- Внепеченочные причины развития синдрома холестаза являются показанием к удалению причины холестаза или проведению операции по Касаи, с последующей профилактикой развития инфекционных процессов и склеротических изменений желчных протоков. Противовоспалительная терапия включает назначение высоких доз преднизолона внутривенно в течение первой недели после операции (10 > 2 мг/кг в сут), затем 2 мг/кг/сут внутрь в течение 1–3 мес.
- При гипербилирубинемии, вызванной метаболическими нарушениями, чаще всего прибегают к консервативным методам лечения. При галактоземии применяется диета, не содержащая галактозу и лактозу. На первом году жизни используются лечебные смеси: NAN безлактозный, Нутрамиген, Прегистимил и другие смеси, не содержащие лактозу. При тирозинемии назначается диета, не содержащая тирозин, метионин и фенилаланил (лофенолак, ХР Аналог, ХР Аналог LCP, Афенилак, Фенил-Фри, Тетрафен 40 и др.). в последние годы также используется ингибитор фермента 4-гидроксифенилпируват-диоксигеназы — нитисинон, который назначают из расчета 1 мг/кг/сут, перорально. При фруктоземии необходимо исключить из питания продукты, содержащие фруктозу, сукрозу и мальтозу. Назначаются препараты, компенсирующие недостаток желчных кислот — холевой и дезоксихолевой из расчета 10 мг/кг/сут.
- При заместительной энзимотерапии чаще всего используется креон 10 000, доза препарата подбирается соответственно недостаточности функции поджелудочной железы, панкреатин — по 1000 ЕД липазы/кг/сут.
Литература
- Абрамченко В. В., Шабалов Н. П. Клиническая перинатология. Петрозаводск: ООО «Издательство Интел Тех», 2004. 424 с.
- Болезни плода и новорожденного, врожденные нарушения обмена веществ/под ред. Р. Е. Бермана, В. К. Вогана. М.: Медицина, 1991. 527 с.
- Дегтярев Д. Н., Иванова А. В., Сигова Ю. А. Синдром Криглера-Найяра//Российский вестник перинатологии и педиатрии. 1998. № 4. С. 44–48.
- Комаров Ф. И., Коровкин Б. Ф., Меньшиков В. В. Биохимические исследования в клинике. М.: АПП «Джангар», 2001.
- Неонатология/под ред. Т. Л. Гомеллы, М. Д. Каннигам. М.: Медицина, 1998. 640 с.
- Папаян А. В., Жукова Л. Ю. Анемии у детей. СПб.: Питер, 2001.
- Руководство по фармакотерапии в педиатрии и детской хирургии. Неонатология/под ред. А. Д. Царегородцева, В. А. Таболина. М.: Медпрактика-М, 2003.
- Таболин В. А. Билирубиновый обмен у новорожденных. М.: Медицина, 1967.
- Шабалов Н. П. Неонатология: пособие для врачей. СПб., 1996. Т. 1, 2.
- Шерлок Ш., Дули Д. Заболевания печени и желчных путей: практическое руководство/под ред. З. Г. Апросиной, Н. А. Мухина: пер. с англ. М.: ГЭОТАР Медицина, 1999. 864 с.
- Подымова С. Д. Болезни печени. М., Медицина. 1993.
- Balistreri W. F. Nontransplant options for the treatment of metabolic liver disease: saving livers while saving lives//Hepatology. 1994; 9: 782–787.
- Bernard O. Early diagnosis of neonatal cholestatic jaundice//Arch. Pediatr. 1998; 5: 1031–1035.
- Nedim Hadzie, Giorgina Mieli-Vergani. Chronic liver disease in childhood. Int. Semin. Paediatr. Gastroenterol. Nutr. 1998; 7: 1–9.
Л. А. Анастасевич, кандидат медицинских наук
Л. В. Симонова, кандидат медицинских наук
РГМУ, Москва
Желтуха у новорожденных детей
Случается, что на вторые или третьи сутки после своего рождения ребенок желтеет. Это не патология, это естественный процесс, возникающий по причине адаптации младенца к условиям внешней среды. И называется он физиологическая желтуха. Давайте разберемся, что такое желтуха, и как она развивается.
Желтуха – это симптом, а не болезнь. И лечить нужно не его, а причину, вызвавшую состояние.
В крови человека имеются красные кровяные тельца – эритроциты, предназначенные для переноса кислорода и углекислого газа в организме. Период их существования составляет 120 дней, после чего они погибают. Таким образом, каждый день разрушается 1% от общего пула эритроцитов. В процессе разрушения в кровь выделяются продукты метаболизма. Одним из них является пигмент билирубин, именно он и придает коже желтый цвет. Билирубин токсичен для организма, поэтому он его обезвреживает и выводит с помощью печени. В ней печеночные ферменты производят нейтрализацию, и пигмент выводится наружу кишечником. Если этот процесс нарушается, уровень билирубина растет, что проявляется желтухой.
Физиологическая желтуха новорожденных
А теперь про конкретное состояние – желтуха у новорожденных. Она не является опасной. Сразу после рождения в организме младенца происходит распад большого количества фетального гемоглобина, вследствие чего выделяется много билирубина в кровь. А в печени еще не созрели печеночные ферменты, необходимые для нейтрализации билирубина. Поэтому у 50-60% новорожденных на 2-3 сутки после рождения развивается физиологическая желтуха. Необходимо время, чтобы печень научилась обезвреживанию и выведению билирубина. Вероятность развития выше у недоношенных детей и составляет 80-90%. И это нормально.
- Как понять, что у моего ребенка именно физиологическая желтуха? А не опасная желтуха?
Причину желтухи и степень опасности может точно установить только врач. Однако стоит знать, что при физиологической желтухе желтизна склер, кожи и слизистых оболочек не сопровождается другими симптомами. При желтухе, вызванной другими причинами, младенец себя плохо чувствует, плачет, плохо кушает и не набирает вес.
- Можно ли ставить прививку против гепатита В при физиологической желтухе?
Желтуха новорожденных не представляется противопоказанием для постановки вакцины от гепатита В и других прививок.
- Физиологическая желтуха в будущем сказывается на состоянии ребенка?
Нет, на здоровье ребенка желтуха новорожденных никак не отражается.
Особенности лечения желтухи новорожденных
В большинстве случае желтуха проходит через 2-3 недели. Осложнения у такой желтухи возникают крайне редко, однако чрезмерное повышение билирубина (особенно непрямого) опасно токсическим воздействием, и отсутствие соответствующего лечения может привести к неблагоприятным последствиям.
Врач берет во внимание все сопутствующие факторы, чтобы спланировать кратность осмотров и выяснить риск возникновения нарастания билирубина:
- содержание билирубина в настоящее время;
- наличие недоношенности;
- активность и аппетит ребенка;
- уровень лактации у матери;
- наследственная предрасположенность к тяжелой желтухе.
Лечение, снижающее уровень билирубина в крови, может быть следующим.
- Фототерапия. Ребенок помещается под специальные лампы со светом сине-зеленого спектра высокой интенсивности. Такой свет обладает способностью трансформировать структуру и форму непрямого гемоглобина, чтобы он становился водорастворимым, достаточной для его утилизации с мочой и калом. Это процедура является безвредной, так как ультрафиолетовый спектр блокируется специальным фильтром и не попадает на кожу малыша.
- Внутривенные инъекции иммуноглобулина. Если в качестве причины желтухи выступает несовместимость крови матери и ребенка, можно использовать введение иммуноглобулина внутривенно. Такой способ поможет снизить уровень антител. Этого может быть достаточно.
- Переливание крови. Применяется для быстрого снижения билирубина и проводится в отделении интенсивной терапии. Отбирается определенный объем крови у ребенка с высоким уровнем билирубина, и одновременно вводится донорская кровь с нормальными показателями. Таким образом уменьшается билирубинемия и нормализуется гемоглобин.
- Плазмаферез. Этот метод применим в сложных медицинских случаях. Производят многократный забор небольших объемов крови у ребенка, очищают их от плазмы с высоким уровнем билирубина и антител, разводят физиологическим раствором или плазмой донора и вводят обратно внутривенно. Как и переливание, плазмаферез очень эффективен. Однако оба метода проводятся в крайних случаях, к примеру, когда присутствует гемолитическая болезнь.
- Если желтуха не выраженная, можно обойтись некоторыми изменениями в питании. Более частые кормления стимулируют активность дефекации, благодаря чему билирубин выводится активнее.
Помните, что установить, является ли желтуха у новорожденного патологией или нормой, сможет только врач. В любых подозрительных случаях записывайтесь на консультацию к педиатру!
Ведение гипербилирубинемии в период новорожденности
John A. Widness, MD
Статус экспертной оценки: внутренняя экспертная проверка
- Гипербилирубинемия — чрезвычайно распространенная проблема, возникающая в период новорожденности. Этиология желтухи весьма разнообразна; Хотя большинство причин являются доброкачественными, каждый случай необходимо исследовать, чтобы исключить этиологию со значительной заболеваемостью.
- Поскольку у 97% доношенных детей уровень билирубина в сыворотке <13 мг / дл, всем детям с уровнем билирубина в сыворотке> 13 мг / дл требуется минимальное обследование.Другими критериями нефизиологической желтухи являются видимая желтуха в первый день жизни, повышение общего уровня билирубина в сыворотке более чем на 5 мг / дл в день, уровень прямого билирубина в сыворотке крови, превышающий 1,5 мг / дл, и клиническая желтуха, сохраняющаяся дольше. у доношенных детей более 1 недели (может сохраняться дольше у детей, находящихся на грудном вскармливании).
- После выявления желтушного младенца анализируется материнский и предшествующий неонатальный анамнез. После полного физического обследования каждому младенцу необходимо пройти минимальное обследование: уровень билирубина в сыворотке (как прямой, так и непрямой). Общий анализ крови с мазком, группа крови младенца и тесты Кумбса; Если это не указано в карте матери, необходимо отправить образец матери для определения типа и Кумбса.Анализ мочи и анализ мочи на восстанавливающие вещества следует проводить только при подозрении на сепсис, инфекцию мочевыводящих путей или галактоземию. Особенно имейте в виду, что у младенцев с несовместимостью по системе ABO может быть чрезвычайно быстрое повышение уровня билирубина в сыворотке крови. В связи с этим может потребоваться более частый мониторинг уровня билирубина (см. Таблицу ниже).
- Предлагаемые рекомендации по частоте мониторинга билирубина в сыворотке у здоровых доношенных детей следующие:
Рекомендации по частоте мониторинга билирубина в сыворотке у здоровых доношенных детей
* Если прямой билирубин <1.5 мг / дл, может использоваться общий билирубин1 день 2 дня 3 дня † Явная желтуха общий и прямой билирубин Чрескожный билирубинометр Чрескожный билирубинометр Сыворотка
непрямая5-10 повтор через 3-5 часов повтор x 1 через 8-12 часов Повтор чрескожный билирубинометр билирибуин *
(мг / дл) на10-15 повтор через 3-4 часа; уведомить сотрудников / сотрудников ** повторить через 4-6 часов повторить через 6-8 часов день уточняется 15-20 повторить через 2–3 часа ** повтор через 2-4 часа; уведомить коллег / сотрудников ** повторить через 4-6 часов ** > 20 Обсудить обменное переливание крови с персоналом ** повтор через 2-3 часа; ** повторить через 3-4 часа; уведомить коллег / сотрудников **
† Ожидает пика уровня билирубина в сыворотке через 72 часа
** рассмотреть вопрос об учреждении фототерапииУ младенцев, у которых выявлена клиническая желтуха в течение первых 2-3 дней, полезно задокументировать скорость повышение уровня билирубина в сыворотке крови. Повышение> 0,5 мг / дл в час может указывать на быстрый гемолиз.
- Необходимость фототерапии или обменного переливания крови — это индивидуальное решение, на которое влияют следующие факторы: срок беременности, вес, клиническое состояние и этиология гипербилирубинемии.Перед прекращением фототерапии проверьте уровень билирубина, а через 8–12 часов — уровень восстановления. У здоровых доношенных детей фототерапию следует использовать с осторожностью, поскольку у них низкий риск возникновения ядерной желтухи. Фототерапия более широко применяется у больных недоношенных детей, у которых менее четко определен риск возникновения ядерной желтухи.
- Желтуха у грудного ребенка обычно не является показанием для прекращения или прерывания грудного вскармливания. Особое внимание следует уделять лекарствам, назначаемым кормящей матери, поскольку известно, что лекарства могут выделяться с грудным молоком и могут всасываться в младенце и конкурировать за сайты связывания билирубина с альбумином у новорожденного.Это может изменить критерии обмена. Младенцы, получающие фототерапию, могут по-прежнему находиться на грудном вскармливании или искусственном вскармливании. Необходимость в добавлении воды следует решать, отслеживая изменения веса и удельный вес мочи.
- Доношенные дети европеоидной расы в нормальных отделениях новорожденных с клинической желтухой должны проходить скрининг на гипербилирубинемию с помощью чрескожной билирубинометрии. Когда показания чрескожного билирубинометра на грудины 19 или выше, будет получен уровень билирубина в сыворотке.Чрескожная билирубинометрия не может использоваться у недоношенных детей, младенцев, получающих фототерапию, или у младенцев не европеоидной расы.
| Возраст, часов | Фототерапия | Обменное переливание крови при неудаче интенсивной фототерапии † | Обменное переливание крови и интенсивная фототерапия |
|---|---|---|---|
| ≤ 24 ‡ | – | – | – |
| 25-48 | ≥ 15 (260) | ≥ 20 (340) | ≥ 25 (430) |
| 49-72 | ≥ 18 (310) | ≥25 (430) | ≥ 30 (510) |
| > 72 | ≥ 20 (340) | ≥ 25 (430) | ≥ 30 (510) |
* TSB указывает общий билирубин сыворотки.
† Интенсивная фототерапия должна приводить к снижению TSB на 1-2 мг / дл в течение 4-6 часов, а уровень TSB должен продолжать падать и оставаться ниже порога для обменного переливания. Если этого не происходит, это считается неудачей фототерапии.
‡ Доношенные дети с клинической желтухой в возрасте ≤ 24 часов не считаются здоровыми и требуют дальнейшего обследования.
Приложение Временного комитета по улучшению качества Американской академии педиатрии. Педиатрия 94: 558-565, 1994.
Нормальный уровень билирубина в сыворотке у новорожденных и влияние кормления грудью
Реферат
Мы измерили концентрацию билирубина в сыворотке у 2 416 младенцев, поступивших в наш детский сад. Максимальная концентрация билирубина в сыворотке превысила 12,9 мг / дл (221 мкмоль / л) у 147 младенцев (6,1%), и этих младенцев сравнивали со 147 случайно выбранными младенцами контрольной группы с максимальным уровнем билирубина в сыворотке ≤12,9 мг / дл. У 66 младенцев (44,9%) мы определили очевидную причину желтухи, но у 81 (55%) причина не была обнаружена.Из младенцев, у которых не было обнаружено причины гипербилирубинемии, 82,7% находились на грудном вскармливании: против 46,9% в контрольной группе ( P <0,0001). Кормление грудью было значительно связано с гипербилирубинемией даже в первые три дня жизни. 95-й процентиль для детей, находящихся на искусственном вскармливании, - это уровень билирубина в сыворотке 11,4 мг / дл против 14,5 мг / дл для населения, находящегося на грудном вскармливании, а 97-й процентиль составляет 12,4 и 14,8 мг / дл соответственно. Из младенцев, находящихся на искусственном вскармливании, 2.24% имели уровни билирубина в сыворотке> 12,9 мг / дл против 8,97% младенцев на грудном вскармливании ( P <0,000001). По сравнению с предыдущими крупными исследованиями, частота «легко заметных» заболеваний (уровень билирубина в сыворотке> 8 мг / дл), по-видимому, увеличивается. Резкое увеличение грудного вскармливания в Соединенных Штатах за последние 25 лет может объяснить это наблюдение. Между грудным вскармливанием и желтухой у здорового новорожденного ребенка существует тесная связь. Исследования причины гипербилирубинемии у здоровых детей, находящихся на грудном вскармливании, могут не быть показаны, если уровень билирубина в сыворотке не превышает примерно 15 мг / дл, тогда как у детей, находящихся на искусственном вскармливании, такие исследования могут быть показаны, если уровень билирубина в сыворотке превышает примерно 12 мг / дл дл.Если фототерапия когда-либо показана здоровым доношенным детям, подавляющее большинство таких младенцев, вероятно, будут находиться на грудном вскармливании; Если грудное вскармливание действительно является причиной такой желтухи, более подходящим подходом к лечению гипербилирубинемии у грудного ребенка может быть лечение причины (временным прекращением кормления грудью), а не (использование фототерапии для лечения) эффекта.
- Получено 27 января 1986 г.
- Принято 4 марта 1986 г.
- Авторское право © 1986, Американская академия педиатрии
Желтуха у новорожденного
Метаболизм билирубина (рис.1)
Примерно 75% продукции билирубина происходит из гема, высвобождаемого из гемоглобина в старых циркулирующих эритроцитов ретикулоэндотелиальной системы (РЭС) в селезенка, печень и костный мозг. Остальные ок. 25% это создается «неэффективным» эритропоэзом и от гемсодержащие белки (миоглобин, каталаза, цитохромы, так далее.). Гем превращается гемоксигеназой в биливердин, который восстанавливается до билирубина биливердинредуктазой.От РЭС билирубин выделяется в плазме, где он очень плотно связывается с альбумин и транспортируется в печень, где клетки печени принять его.Здесь и с помощью лигандина билирубин транспортируется в эндоплазматический ретикулум, где конъюгирован с диглюкуронидом билирубина путем связывания с глюкуроновой кислотой кислоты с помощью уридиндифосфоглюкуронилтрансферазы. Это делает билирубин более растворимым в воде и может выводиться из организма. с желчью.
В просвете кишечника в течение первой недели жизни, β-глюкуронидаза может отщеплять глюкуроновую кислоту, после чего билирубин может реабсорбироваться из кишечника. Таким образом, есть энтерогепатическая рециркуляция неконъюгированного билирубина.
РИС. 1. Обмен билирубина. RES: Ретикулоэндотелиальная система
Гипербилирубинемия у новорожденного
У новорожденных развивается гипербилирубинемия из-за: из:- большая продукция билирубина, в два раза больше на кг масса тела, как у взрослых, вызванная высоким гематокритом и короткое время жизни эритроцитов (90 дней у доношенных детей)
- Низкое выведение билирубина, так как печеночная процессы незрелые
- Энтерогепатическая рециркуляция
При рождении у новорожденного нет желтухи, так как билирубин может пройти через плаценту и выводится матерью.При рождении концентрация билирубина в плазме новорожденных немного выше чем у матери, на 15-40 мкмоль / л. После рождения Концентрация билирубина в плазме младенца увеличивается. Если это превышает 60-80 мкмоль / л, появится желтая окраска кожных покровов [1].
Начинается с лица и распространяется оттуда вниз по тело и конечности к ладоням рук и подошвы стоп [2]. У доношенных новорожденных наблюдается гипербилирубинемия. наиболее часто достигает кульминации на 3-5 день жизни, у недоношенных новорожденных чаще всего на 5-7 день жизни.Причина в том, что функция печени созревает и энтерогепатическая рециркуляция уменьшается.
Последний, потому что кишечник заселен бактериями. который может превращать билирубин в стеркобилин, который затем выводится с калом. Средний максимальный билирубин в плазме концентрация у доношенных новорожденных составляет ок. 90-100 мкмоль / л. В неосложненная гипербилирубинемия почти весь билирубин в плазме несопряженная и сопряженная фракция пренебрежимо мала [3].
Степень желтухи зависит от:
- Гестационный возраст.Чем меньше срок беременности, тем более незрелая печень и, следовательно, выше плазма концентрация билирубина.
- Пол. У мальчиков концентрация билирубина выше, чем у мальчиков. девушки [4].
- Семейные факторы. Если у младенца была тяжелая желтуха, существует повышенный риск того, что его братья и сестры также получат это [5].
- Гонка. В среднем у монголоидной расы выше концентрация билирубина в плазме выше, чем у представителей европеоидной расы, который снова имеет более высокую концентрацию, чем негроидный раса [4].
- Питание. Младенцы, кормящиеся грудным молоком, имеют более высокий концентрация билирубина выше, чем у младенцев, питающихся смесью, так называемая желтуха грудного молока [6].
- Время первого приема пищи и частота приемов пищи. В раньше младенец ест свою первую пищу и чем больше он имеет, тем ниже концентрация билирубина в плазме, поскольку энтерогепатическая рециркуляция, таким образом, снижается из-за сокращение времени прохождения через кишечник [7].
Фактор, способствующий увеличению билирубина в плазме концентрация может быть полицитемией, кефалгематомой и внушения.Дополнительными факторами могут быть гемолиз изоиммунизация (иммунизация резус и АВО по группам крови) или сфероцитоз, глюкозо-6-фосфатдегидрогеназа эритроцитов дефицит, галактоземия, сепсис, кишечная непроходимость, гепатит и др.
Токсичен только неконъюгированный билирубин. Его токсическое действие на клетки до сих пор не совсем понятны. В высоких концентрациях в плазме билирубин в виде кислоты может осаждаться на фосфолипидных мембранах. Поэтому считается, что токсичность билирубина pH-зависимый [8].
Когда концентрация билирубина в плазме становится очень высокой, у младенцев могут быть признаки и симптомы центральной нервной системы вовлечение, острая билирубиновая энцефалопатия. На этапе 1 у младенцев могут проявляться следующие клинические симптомы: вялость, плохое сосание, гипотония, ступор и слабый рефлекс Моро. Немного когортные исследования [9,10] обнаружили связь между гипербилирубинемия и незаметные отдаленные эффекты в перспективе младенцев, но в большинстве исследований такие отношения не наблюдаемый.
В фазе 2 (классическая ядерная желтуха) у младенцев могут быть: следующие симптомы: гипертонус, опистотонус, пронация спазмы рук, судороги, апноэ, лихорадка и пронзительный крик (рис. 2). Эти младенцы почти всегда страдают необратимое повреждение мозга, такое как снижение слуха, дистония или атетоидный церебральный паралич, задержка психомоторного развития и паралич взора снизу вверх.
РИС. 2. Младенец родился недалеко от срока и имел крайняя гипербилирубинемия из-за резус-группы крови иммунизация.Он разработал классическую ядерную желтуху с опистотонус, гипертонус, пронационные спазмы верхних конечности, судороги и лихорадка.
По ядерной желтухе преимущественное распространение получают билирубин в бледном шаре, субталамических ядрах, гиппокамп, скорлупа, таламус и ядра черепных нервов, особенно 3, 4 и 6 [11]. Магнитно-резонансная томография (МРТ) аномалии бледного шара и субталамические ядра [12].
В последние годы промышленно развитый мир стал свидетелем увеличение числа доношенных или недоношенных детей с классической kernicterus [13,14].
Причинами этого могут быть:
- Младенцы ранее выписанные из родильного дома палата, так что желтуха достигает апогея после выписки из палата.
- Риск ядерной желтухи у доношенных или недоношенных детей был недооценен.
- Лишь очень немногие врачи видели младенцев, страдающих от классическая ядерная желтуха.
- Число иммигрантов увеличилось. Это может быть клинически сложно оценить выраженность желтухи с темной кожей.
- Больше матерей хотят кормить своих новорожденных младенцев, приводит к учащению гипербилирубинемии, так называемая желтуха, связанная с грудным вскармливанием [6]. Это отчасти потому, что кормление грудным молоком, как уже упоминалось, приводит к к высокой концентрации билирубина в плазме, отчасти потому, что младенцы на грудном вскармливании часто получают меньше питания, чем младенцы, находящиеся на искусственном вскармливании.
Мониторинг
Проведено первичное обследование на желтуху.
визуально, частично оценивая его интенсивность, а частично — насколько
прогрессирует.На основании этого решается,
необходимо для измерения чрескожной концентрации билирубина
с билирубинометром. Это измерение производится либо на
на лбу или на груди. От инструмента пучок света
передается на кожу, и отраженный свет анализируется
[15].
Если концентрация чрескожного билирубина превышает определенный предел, определяется концентрация билирубина в плазме [16]. Измерение концентрации чрескожного билирубина в основном работает в родильных домах в здоровом или близком сроке младенцы (гестационный возраст 35-36 недель), но может при преимущество также может быть использовано в отделениях интенсивной терапии новорожденных у младенцев гестационного возраста> 32 недель [16].
В связи с увеличением количества младенцев с классической kernicterus и трудность оценки интенсивности желтуха у младенцев с темной кожей, скрининг доношенных и недоношенных младенцев было предложено путем измерения чрескожная концентрация билирубина [15], конец выдоха окись углерода или их комбинация [17]. 2004 год рекомендации AAP (Американской академии педиатрии) рекомендуют систематическая оценка риска перед выпиской гипербилирубинемия.Это можно сделать, измерив билирубин. уровень с использованием концентрации общего билирубина в плазме или чрескожный билирубин и / или оценка клинических факторов риска [18].
Обычно концентрация общего билирубина в плазме составляет определяется, и считается идентичным концентрация неконъюгированного билирубина как концентрация конъюгированный билирубин у новорожденных без заболеваний печени, как упомянуто, незначительно [3]. При подозрении на заболевание печени, определяется фракционный билирубин, т.е.е. концентрация неконъюгированный, а также конъюгированный билирубин.
Определение свободный билирубин в плазме в основном используется для исследований целей. Развитие желтухи в течение первых 24 часов после жизнь всегда требует определения билирубина плазмы.
Лечение
Фототерапия
Фототерапия — это предпочтительный метод лечения.
Облучение кожи голубым или сине-зеленым светом
превращает билирубин в фотобилирубины, которые являются изомерами
соединения билирубина.В то время как билирубин является жирорастворимым и
очень трудно растворяется в воде, фотобилирубины более полярны
и легко растворяется в воде.
Они могут выводиться через печень с желчью без конъюгации. Свет влияет на кожу на глубину 1-2 мм [19] и желтую окраску кожи исчезает на облученных участках. Глаза младенцев должны быть во время лечения, чтобы избежать риска травмирования сетчатка. Фототерапия не имеет значимых побочных эффектов, но
- младенцы часто страдают секреторной диареей [20]
- наблюдается повышенная незаметная потеря воды из кожа.Поэтому недоношенным детям требуется дополнительная жидкость, которая особенно важно для крайне недоношенных новорожденных
- можно увидеть экзантему
- при облучении младенцев с заболеваниями печени, a серо-коричневое изменение цвета кожи, плазмы и мочи может быть наблюдается состояние, известное как синдром бронзового ребенка. Пигменты образуются при воздействии билирубина и меди. порфирины на свет [21]. Состояние предположительно нет важность [22].
Обменное переливание
Путем обменного переливания кровь младенца обменивается, часто
через пупочную вену с объемом вдвое больше, чем у младенца
объем крови, так что большая часть билирубина удаляется.Эта процедура влечет за собой значительную болезненность в виде
некротический энтероколит, кровообращение и сепсис,
даже смертность.
Олово-мезопорфирин для инъекций [23]
Это очень многообещающий метод лечения, который еще не применялся.
клинического использования пока нет. Олово-мезопорфирин — аналог гема, который
конкурирует с гемом за сайты связывания гемоксигеназы.
Это уменьшает разрушение гема и, следовательно, производство
билирубина, снижая потребность в фототерапии
значительно.Может использоваться в профилактических целях и в
развитая гипербилирубинемия. Кажется, что лечение не имеет
побочные эффекты значения.
Профилактика острой билирубиновой энцефалопатии
Следующее предположительно может помочь в сокращении
частота тяжелой гипербилирубинемии:
- Пересмотренный взгляд на риск острого билирубина энцефалопатия с очень высоким билирубином в плазме концентрации, как кажется, больше, чем обычно мысль.
- Обеспечение того, чтобы все матери после родов получали оба устная и письменная информация о желтухе у новорожденного младенец.
- Будьте более либеральными в добавлении детских смесей в ситуации, когда грудное вскармливание затруднено учреждать.
- Скрининг младенцев некавказского происхождения на предмет риск развития высокой концентрации билирубина в плазме может быть разумным.
- При утверждении руководств по фототерапии и обменные переливания существуют, их нужно соблюдать.
Желтуха новорожденных — Американская ассоциация беременных
Причины, симптомы и лечение
После рождения ребенка медицинские работники обычно внимательно наблюдают за новорожденным. Одна из вещей, за которой будет следить ваш лечащий врач, — это желтуха. Желтуха является нормальным явлением почти для всех новорожденных, однако, если желтуха выходит за пределы нормы, будут предприняты шаги, чтобы вернуть ее под контроль.
Что такое желтуха новорожденных?
Желтуха — это заболевание, которое может возникнуть у новорожденных в течение 2-3 дня после рождения .Желтуха — это на самом деле пожелтение кожи или белков глаз. Это вызвано повышенным уровнем билирубина в крови новорожденного. Желтуха обычно сначала появляется на лице, а затем распространяется по телу к груди, животу, рукам и ногам.
Желтуху лучше всего увидеть при естественном освещении, и ее труднее обнаружить у темнокожих детей. Если есть подозрение на желтуху, ваш лечащий врач проведет анализы крови, чтобы измерить количество билирубина в крови.
Что может вызвать желтуху или увеличить вероятность желтухи новорожденных?
Наиболее распространенный тип желтухи называется физиологической желтухой, которым может быть поражено до 60% доношенных детей в течение первой недели жизни.Это вызвано повышенным уровнем билирубина. Билирубин — это вещество, образующееся при нормальном расщеплении красных кровяных телец. Билирубин перерабатывается и удаляется печенью.
Желтуха развивается, когда печень ребенка недостаточно эффективна для удаления билирубина из кровотока. Когда ребенок начинает созревать и количество красных кровяных телец уменьшается, желтуха проходит, не оказывая длительного воздействия на ребенка. Обычно это происходит примерно через 1-2 недели после рождения.
Есть и другие, менее распространенные причины, вызывающие желтуху.Другие причины желтухи включают:
- Несовместимость крови с мамой, которая вызывает повышенное высвобождение билирубина из красных кровяных телец
- Недоношенность
- Заболевания, такие как проблемы со свертыванием крови или другие проблемы с кровью
- Чрезмерный синяк при родах
- Проблемы с грудным вскармливанием
Узнайте больше о грудном вскармливании и желтухе.
Уровни билирубина у доношенных здоровых новорожденных, которым может потребоваться лечение
| Уровни билирубина в сыворотке | Возраст ребенка |
| Свыше 10 мг | Меньше 24 часов |
| Свыше 15 мг | 24-48 часов |
| Свыше 18 мг | 49-72 часов старые |
| Более 20 мг | Старше 72 часов |
Каковы симптомы желтухи?
Симптомы желтухи включают пожелтение кожи и пожелтение глаз.Иногда в тяжелых случаях желтухи ребенок может казаться очень сонным и ему трудно кормить.
Вредна ли желтуха новорожденных?
Если желтуху не лечить и уровень билирубина достигает пределов, превышающих 25 мг, существует вероятность возникновения церебрального паралича, глухоты или определенных форм повреждения головного мозга. Сама по себе желтуха не может причинить вреда ребенку, но может быть симптомом основного заболевания, которое может вызвать другие проблемы.
Менее серьезным побочным эффектом, который может возникнуть при желтухе, является сонливость у новорожденного.Это может привести к тому, что ребенок плохо ест, что усугубит желтуху.
Как лечится желтуха?
У большинства доношенных здоровых детей желтуха проходит сама по себе, и никакого лечения, кроме частого кормления, не требуется. Но в зависимости от уровня билирубина в крови ребенка и возраста ребенка может потребоваться более агрессивный подход к лечению.
Лечение желтухи включает:
- Частые кормления, чтобы стимулировать частое опорожнение кишечника.Опорожнение кишечника помогает вывести билирубин из организма.
- Фототерапия — Фототерапия — это свет, который помогает расщеплять билирубин в коже ребенка. Если ребенок все еще находится в больнице или повторно госпитализирован, можно провести фототерапию, поместив ребенка в специальный обогреватель, окруженный этими лампами. Новая технология также позволяет родителям лечить легкую желтуху в домашних условиях, используя «били-фары» или «били-одеяла» для уменьшения желтухи.
- Некоторые поставщики медицинских услуг считают, что размещение ребенка возле окна, где он / она может получать непрямой солнечный свет, также может помочь в легких случаях желтухи.
- В тяжелых случаях желтухи может потребоваться переливание крови или обмен крови.
Составлено с использованием информации из следующих источников:
1. AAP.org, Американский семейный врач.
https://www.aap.org/
2. Детское здоровье / Фонд Nemours.
https://kidshealth.org/
3. eMedicineHealth.
https://www.emedicinehealth.com/
4. Американская академия педиатрии (AAP).Лечение гипербилирубинемии у новорожденного на сроке 35 недель и более. Педиатрия. 2004 июл; 114 (1): 297-316. [Medline]
5. Mercier CE, Barry SE, Paul K, et al. Улучшение профилактических услуг для новорожденных при родовспоможении: совместный проект улучшения качества на базе больниц. Педиатрия. 2007 сентябрь; 120 (3): 481-488. [Medline]
6. Моершель СК, Чианчарузо Л.Б., Трейси ЛР. Практический подход к неонатальной желтухе. Американский семейный врач. 2008 Май; 77 (9).[Medline]
Желтуха новорожденных — Американский колледж гастроэнтерологии
Обзор
Неонатальная желтуха описывает состояние, при котором кожа младенца становится желтой в течение первых нескольких дней жизни. Желтоватый оттенок является признаком повышенного содержания пигмента в крови под названием Билирубин , который затем оседает на коже. Во многих случаях это нормальный процесс, который встречается примерно у 2/3 всех здоровых новорожденных. Однако иногда это может быть признаком проблемы с кормлением ребенка, уровнем гидратации или продолжительностью жизни эритроцитов.Другие редкие причины, такие как нарушение обмена веществ, нарушение работы желез или заболевание печени, также могут проявляться желтухой. Только врач может определить, является ли желтуха у ребенка нормальной, и может назначить анализ крови, чтобы помочь с диагностикой. В некоторых случаях может быть вызван специалист по заболеваниям печени или крови, чтобы помочь позаботиться о новорожденном. Лечение может быть очень простым — от увеличения потребления воды ребенком и изменения режима кормления до очень сложного лечения. Выбор лечения зависит от степени желтухи, причины повышения билирубина или типа билирубина.
Симптомы
Первый симптом — пожелтение кожи и глаз. Кожа младенца может стать желтой уже на 1–2-й день жизни. Желтуха начинается вокруг головы, а затем на лице распространяется на плечи, руки и остальную часть тела, включая ноги и ступни. Внешний вид может стать более желтым, когда ребенку будет 3-4 дня, а затем постепенно станет лучше. Это называется «физиологической» или нормальной желтухой новорожденных.У большинства младенцев наблюдается такая закономерность, поэтому тестирование не требуется.
Иногда желтый цвет может появиться раньше (вскоре после рождения), длиться дольше 5-6 дней или быть гораздо более выраженным. Затем необходимо проконсультироваться с вашим лечащим врачом, чтобы определить, показано ли тестирование.
Наряду с тем, что кожа становится более желтой, цвет мочи ребенка может измениться с очень светло-желтого до очень темно-коричневого. Таким же образом цвет стула ребенка может варьироваться от желто-горчичного (нормального) до светло-бежевого.Эти 2 изменения цвета мочи или стула могут указывать на то, что желтуха вызвана разными пигментами. Хотя это очень редко в первые дни жизни, врач должен немедленно оценить наличие очень темной мочи или светло-бежевого стула.
Причины
Желтый цвет возникает из-за накопления в коже желтого пигмента, называемого билирубином. Сразу после рождения тело младенца должно расщепить красные кровяные тельца, которые использовались в утробе матери, и произвести новые теперь, когда ребенок дышит окружающим воздухом.Красный цвет крови обусловлен белком гемоглобина, который переносит кислород. По мере разрушения клеток гемоглобин в печени модифицируется и становится билирубином. Поскольку печень младенца настолько молодая и незрелая, она не может успевать за всем вырабатываемым билирубином, который затем попадает в кровоток и оседает на коже.
Факторы риска
Увеличение количества вырабатываемого пигмента (билирубина) может сопровождаться различными состояниями или заболеваниями.Плохое кормление из-за недостаточного грудного вскармливания или количества грудного молока может способствовать увеличению билирубина. То же самое может произойти с детской смесью, если младенец не может пить в достаточном количестве. Сахарный диабет у матери, прием некоторых лекарств, таких как сульфамидные препараты, или недостаточный вес также могут вызвать повышение уровня билирубина.
Другие условия могут быть более серьезными:
- Повышенное производство билирубина: При некоторых заболеваниях красные кровяные тельца ребенка разрушаются быстрее, чем обычно (это называется гемолизом).Примером такого заболевания является разная и несовместимая группа крови ребенка и матери. Когда это происходит, иммунная система матери реагирует и вырабатывает антитела, которые атакуют красные кровяные тельца ребенка. Младенцы также страдают анемией (низким количеством красных кровяных телец) из-за быстрого разрушения (гемолиза).
- Родовая травма: При использовании вакуумных экстракторов или щипцов для родов может образоваться очень большой синяк на коже черепа или на голове.Этот очень большой синяк рассосется. Старая кровь из синяка разлагается, чтобы вырабатывать больше билирубина, который необходимо очистить печенью. Некоторые также могут попадать в кровоток.
- Инфекция: Инфекционные младенцы могут быть не в состоянии перерабатывать билирубин, что обычно приводит к повышению его уровня в крови. Это может произойти при инфицировании мочи, крови, печени или других органов.
- Проблемы с метаболизмом билирубина : В очень редких случаях печень ребенка не может преобразовать билирубин в форму, которая легко выводится из организма.Это происходит при состоянии, называемом синдромом Криглера-Наджара. Это очень редкое заболевание; уровень билирубина очень быстро повышается в течение нескольких часов. В этом случае требуется немедленное внимание специалиста по новорожденным.
- Проблемы с перевариванием галактозы : В редких случаях дети не могут нормально расщеплять сахар в грудном молоке (лактозе) или в обычных смесях, приготовленных с использованием белка из коровьего молока. Сахар молока (лактоза) расщепляется на 2 более мелких сахара, называемых глюкозой и галактозой.В редких случаях печень ребенка не может перерабатывать галактозу. Это называется галактоземией. Это заболевание может проявляться желтухой в период новорожденности и связано с другими серьезными симптомами (такими как вялость, рвота, раздражительность и, возможно, судороги). Галактоземию часто выявляют с помощью анализа крови (укол в пятку) перед выпиской из детской в рамках обязательного государственного обследования новорожденных. Галактоземия лечится строгим диетическим отказом от галактозы.Это , а не — непереносимость лактозы, и эти два состояния не следует путать.
Скрининг / Диагностика
Если врача беспокоит тяжесть желтухи, анализ крови, называемый уровнем общего билирубина в сыворотке крови, выполняется с использованием очень небольшого количества крови. Другие тесты, такие как чрескожный (через кожу) тест, могут использоваться для определения уровня билирубина в некоторых больницах. Этот тест менее точен и требует подтверждения с помощью анализа крови.
Если результат высокий, ваш врач назначит анализ крови, который определит различные типы пигментов билирубина, которые составляют общий билирубин:
- Неконъюгированный или непрямой билирубин : Этот пигмент повышен в основном у младенцев с желтухой новорожденных. Это билирубин, связанный с нормальным разрушением старых эритроцитов. Это называется физиологической желтухой. Моча ребенка обычно светло-желтая, а цвет стула горчично-желтый или более темный.
В некоторых случаях уровень непрямого билирубина может быть очень высоким. Затем можно вызвать неонатолога или специалиста по крови, чтобы помочь ухаживать за новорожденным. Врачи обеспокоены, если уровень билирубина превышает 20-25 мг / дл (децилитр), и начнут лечение, чтобы предотвратить повышение билирубина до этого уровня. Уровень непрямого билирубина 20-25 мг / дл или выше может вызвать раздражение в некоторых областях мозга. Это называется острой энцефалопатией (воспалением головного мозга).Если билирубин остается очень высоким, выше 25 мг / дл, младенцы могут подвергаться значительному повреждению головного мозга. Это очень редкое заболевание называется ядерной желтерией. Из-за этого риска врач рано начнет тестирование на уровень билирубина и часто будет повторять тест, чтобы определить тенденцию и быстро начать лечение.
- Конъюгированный или прямой билирубин : Предыдущий пигмент (непрямой или неконъюгированный билирубин) упакован в печени в форму, готовую для удаления с желчью и желчным пузырем.Этот пигмент называется конъюгированным (упакованным) или прямым билирубином. По разным причинам печень не может от него избавиться, прямой билирубин просачивается обратно в кровь, а также оседает на коже. Иногда моча ребенка может иметь темный цвет «кока-колы», а стул — светло-бежевый.
Симптомы могут сильно отличаться от симптомов нормальной желтухи новорожденных. Младенцы могут быть очень раздражительными, суетливыми, могут иметь лихорадку или не иметь никаких симптомов. Помимо анализа крови на наличие инфекций, могут проводиться другие анализы.Специалист по заболеваниям печени у детей, называемый детским гастроэнтерологом, может быть вызван на консультацию, чтобы помочь разобраться с диагнозом. Заболевание печени диагностируется с помощью дополнительных анализов крови; специалист может заказать УЗИ или другое специализированное обследование. Это может привести к процедуре, называемой биопсией печени, когда небольшой образец ткани печени берется для исследования под микроскопом.
Лечение
Лечение зависит от причины желтухи и уровня билирубина.В целях этой информации мы обсудим только лечение повышения уровня неконъюгированного или непрямого билирубина пигмента. Мы не будем обсуждать желтуху, связанную с заболеванием печени, или редкие заболевания, вызывающие повышение пигмента, называемого конъюгированным или прямым билирубином .
Обычно при нормальной физиологической желтухе новорожденных этот процесс проходит самостоятельно, и ребенок не нуждается в лечении. Неконъюгированный билирубин расщепляется только под воздействием непрямого солнечного света.Это подавляющее большинство. Ребенок может быть без проблем выписан домой из детской в течение 48 часов после его жизни. Педиатр должен будет наблюдать за ребенком, чтобы убедиться, что уровень билирубина снижается, а вес ребенка соответствует норме. Это особенно актуально для детей, находящихся на грудном вскармливании.
Если уровень неконъюгированного или непрямого билирубина остается высоким или повышается, ребенку может потребоваться дополнительное лечение для снижения уровня билирубина.Процедуры могут включать:
- У некоторых младенцев высокий уровень непрямого билирубина связан с грудным вскармливанием. Кормление грудью и добавление детской смеси в течение 48 часов может в некоторых случаях снизить уровень билирубина у детей с «желтухой грудного вскармливания». У небольшого количества детей, вскармливаемых грудью, может сохраняться повышенный уровень непрямого билирубина через 10-14 дней. Повторного кормления грудью в течение 2 или 3 дней может быть достаточно, и грудное вскармливание можно возобновить, когда уровень непрямого билирубина будет ниже.Кормление грудью, безусловно, является лучшим вариантом для новорожденных, и его не следует прекращать полностью из-за небольшого повышения уровня неконъюгированного или непрямого билирубина . Семьям следует поговорить со своим врачом или поставщиком медицинских услуг, чтобы определить, уместно ли прекращение грудного вскармливания, и получить инструкции о том, что делать дальше.
- Фототерапия — это процедура, которая позволяет расщеплять билирубин под кожей с помощью специального света, который освещает тело ребенка.Эти огни обычно сине-зеленого цвета. Их ставят примерно на 4 дюйма выше ребенка. Чем больше кожа подвергается воздействию света, тем лучше они расщепляют большее количество неконъюгированного или непрямого билирубина . Свет не мешает ребенку пить смесь или кормить грудью. Ребенка можно безопасно отстранить от фототерапии во время кормления без снижения эффективности лечения. Как правило, при фототерапии нет значительных рисков.Глаза ребенка будут иметь щитки, чтобы свет не повредил глаза и сетчатку ребенка. Никаких рисков для половых органов малыша нет. Пока уровень билирубина не очень высок, лечение фототерапией можно проводить дома со специальным одеялом, называемым «били». Затем врачи организуют регулярное проведение анализов крови, чтобы убедиться, что лечение работает. Большая часть страховки оплачивает это лечение дома.
- Для некоторых младенцев уровень неконъюгированного или непрямого билирубина настолько высок (более 20-25 мг / дл), что врачи опасаются повреждения головного мозга.Уровень необходимо очень быстро снизить с помощью техники, называемой обменным переливанием крови. В отделении интенсивной терапии новорожденных проводится обменное переливание крови. Кровь ребенка заменяется очень медленно и осторожно донорской кровью. Это позволяет быстрее удалить непрямой билирубин, что снизит риск дальнейших осложнений. Это лечение предназначено для наиболее серьезных случаев с риском развития ядерной желтухи (состояние, при котором непрямой билирубин накапливается в областях мозга и вызывает аномальные движения и судороги.)
Автор (ы) и дата (ы) публикации
Daniel L. Preud’Homme, MD, Университет Южной Алабамы, мобильный телефон, AL — опубликовано в августе 2006 г. Обновлено в декабре 2012 г.
Вернуться к началу
уровней билирубина у новорожденных — что в норме?
Уровень билирубина может вызывать беспокойство у родителей, у новорожденных которых подозревают желтуху. Подсчитано, что у 60% доношенных и 80% недоношенных детей желтуха (гипербилирубинемия) развивается в первую неделю после рождения.
Что такое билирубин?
Билирубин — это вещество желтого цвета, которое является побочным продуктом распада красных кровяных телец. Желтуха возникает, когда билирубин не выводится из организма достаточно быстро и накапливается.
В большинстве случаев желтуха безвредна. Обычно он появляется через некоторое время в первую неделю после рождения и исчезает без лечения через несколько недель.
У некоторых детей может развиться тяжелая желтуха, и они нуждаются в обследовании и лечении, чтобы предотвратить развитие возможных серьезных осложнений.
Три типа желтухи у новорожденных
Чтобы понять желтуху новорожденных, во-первых, важно знать, что существуют разные формы желтухи.
Вот три типа желтухи у новорожденных:
- Физиологическая желтуха : возникает из-за высокой концентрации эритроцитов и незрелой функции печени, обычно появляется через 2-4 дня после рождения и разрешается через 1-2 недели (3 недели в случае преждевременных родов). Это не связано с основным заболеванием или расстройствами.
- Патологическая желтуха: всегда считается, если желтуха развивается в первые 24 часа после рождения , или если уровни очень высоки в возрасте от 24 часов до 10 дней, или если у ребенка появляются признаки серьезного заболевания.
- Желтуха грудного молока (также известная как желтуха грудного вскармливания) : возникает через 5-7 дней после рождения , обычно достигает пика через 14 дней и может длиться до нескольких месяцев. Считается, что это вызвано повышенной концентрацией фермента (β-глюкуронидазы) в грудном молоке.Желтуха грудного молока часто встречается у детей, находящихся на грудном вскармливании, и является физиологически нормальным явлением, и не о чем беспокоиться.
Нормальный уровень билирубина для новорожденного
Наличие билирубина в крови — это нормально. Нормальный уровень билирубина для детей старшего возраста и взрослых должен быть не более 1 мг / дл (миллиграммов на децилитр).
Почти у всех младенцев уровень билирубина повышается в течение 1-2 дней после рождения. Желтуха новорожденных (неонатальная гипербилирубинемия) диагностируется, когда уровень билирубина в крови превышает 5 мг / дл.
Приведенные ниже уровни билирубина соответствуют данным Американской академии семейных врачей :
.- При физиологической желтухе у здоровых доношенных детей уровень билирубина обычно составляет около 5-6 мг / дл на 4-й день после рождения , а затем снижается в течение следующей недели до нормального уровня.
- У детей, находящихся на грудном вскармливании, вероятность развития умеренной желтухи с уровнями до 12 мг / дл выше, чем у детей, вскармливаемых смесью. Это называется желтухой грудного молока и считается расширенной формой физиологической желтухи.
- У новорожденных с множественными факторами риска также может развиться выраженная форма физиологической желтухи с уровнем билирубина до 17 мг / дл.
- Желтуха грудного молока разовьется примерно у 30% здоровых детей, находящихся на грудном вскармливании. Обычно это начинается примерно через 5 дней после рождения, а уровни составляют 12-20 мг / дл. Уровни обычно начинают падать примерно через 2 недели после рождения, но около 10% детей имеют повышенные уровни через месяц после родов, и это может длиться до 12 недель.
- Патологическая желтуха характеризуется появлением желтухи в течение 24 часов после рождения, повышением уровня билирубина более чем на 5 мг / дл в день и уровнем билирубина более 17 мг / дл у доношенного новорожденного.Существует ряд заболеваний, вызывающих патологическую желтуху, например атрезию желчевыводящих путей.
Что делать, если у моего ребенка высокий уровень билирубина?
Хотя уровень билирубина у новорожденных очень часто повышается в течение первых нескольких дней жизни, , если уровень составляет 20 мг / дл или более, диагностируется тяжелая желтуха (гипербилирубинемия). Тяжелая гипербилирубинемия разовьется менее чем у 2% младенцев.
Основными факторами, которые должен учитывать врач вашего ребенка, являются:
- Сколько лет вашему ребенку (через сколько часов / дней после рождения развивается желтуха)
- Как быстро повышается уровень
- Родился ли ваш ребенок рано (недоношенным).
Существуют две формы билирубина, которые можно измерить с помощью лабораторных тестов и помочь определить причину и лечение гипербилирубинемии:
- Непрямой или неконъюгированный билирубин — при расщеплении эритроцитов образуется билирубин, который переносится белками в печень. Небольшие количества могут присутствовать в крови.
- Прямой или конъюгированный билирубин — образуется в печени, когда билирубин соединяется с сахарами (конъюгирован), попадает с желчью и в конечном итоге выводится с калом.В нормальных условиях конъюгированный билирубин в крови отсутствует.
В редких случаях высокие уровни неконъюгированного билирубина могут быть токсичными и повреждать развивающиеся клетки мозга, что приводит к такому типу повреждения мозга, который называется ядерной желтухой.
У доношенных детей с факторами риска и у недоношенных детей ядерная желтуха может развиться при более низких уровнях билирубина, чем у здоровых доношенных детей. Долгосрочными последствиями ядерной желтухи являются нарушения обучаемости и развития, потеря слуха, проблемы с движением глаз, проблемы с движением глаз и смерть.
Точный уровень, который связан с ядерной желтухой у здорового доношенного новорожденного, неизвестен, и встречается редко — развивается у 1: 100 000 младенцев. На токсичность мозга влияет ряд факторов, таких как этническая принадлежность, основное заболевание и возраст ребенка.
Когда необходимо лечение желтухи?
Если предполагается, что у вашего ребенка желтуха, можно порекомендовать проверить уровень билирубина. Есть два способа проверить:
- Билирубинометр: устройство, излучающее свет на кожу вашего ребенка.Глюкометр анализирует, как лучи света отражаются от кожи или поглощаются кожей, а затем рассчитывает уровень билирубина в крови.
- Анализ крови или сыворотки: образец крови, который обычно получают путем укола пятки вашего ребенка иглой. Измеряется уровень билирубина в жидкой части крови (сыворотке) и типы повышенного билирубина.
Лечение рекомендуется, если уровень билирубина достигает:
- 15 мг / дл у новорожденных в возрасте 25-48 часов
- 18 мг / дл у новорожденных в возрасте 49-72 часов
- 20 мг / дл у новорожденных старше 72 часов
Фототерапия является очень эффективным средством лечения гипербилирубинемии и широко используется.Дозировка терапии варьируется в зависимости от пола, срока беременности и времени после рождения. В зависимости от того, где вы живете, и от уровня риска вашего ребенка может быть вариантом фототерапии в вашем доме. Если уровень риска для вашего ребенка высок, обычно требуется госпитализация для фототерапии.
…
Желтуха новорожденных — обычное явление и редко представляет опасность для здоровья вашего ребенка. Однако, если желтуха все же возникает, важно контролировать ее. Узнайте больше о желтухе новорожденных.
+ Популярные вопросы, которые задают читатели
В: Что нужно делать, чтобы не получить очень слабый положительный результат теста на беременность?
A: Очень слабый положительный результат теста на беременность может сбивать с толку.Чтобы этого не произошло, купите набор для тестов на беременность, который может определять ХГЧ даже в очень небольших количествах. Эти комплекты будут четко помечены как тесты с «ранним результатом».
Q: Как вы увеличиваете свои шансы завести мальчика?
A: Есть несколько вещей, которые вы можете сделать, чтобы увеличить свои шансы на рождение мальчика. Один из них — есть больше продуктов, содержащих натрий и калий (например, бананов). Другой способ — отслеживать свой цикл в календаре фертильности, а затем заниматься половым актом прямо перед овуляцией.
Q: Когда младенцы обычно начинают говорить?
A: Услышать первое слово ребенка — долгожданная веха для родителей! Большинство младенцев скажут свое первое слово в возрасте от 11 до 14 месяцев. «Мама» или «дада» обычно первое слово, которое услышат родители, но ваш лепетающий ребенок может сказать все, что он или она слышал чаще.
Q: Какой чай полезен при беременности?
A: Известно, что чай — полезный напиток. Но во время беременности есть один вид чая, который лучше пить — травяной чай (определенные виды, которые безопасны во время беременности).Избегайте чаев с кофеином, так как чрезмерное потребление кофеина может привести к низкому весу ребенка при рождении.
Гипербилирубинемия новорожденных (желтуха)
Желтуха встречается примерно у половины всех новорожденных. Хотя неонатальная гипербилирубинемия обычно является доброкачественным и физиологическим состоянием, очень высокие уровни билирубина возникают при определенных патологических состояниях и потенциально опасны для центральной нервной системы.
Метаболизм билирубина
Билирубин — продукт катаболизма гема. Гемоглобин эритроцитов составляет примерно 85% всего билирубина. У новорожденных нормальный уровень гемоглобина составляет 15-18 мг / дл. Скорость разрушения эритроцитов у новорожденных выше, чем у взрослых, что приводит к высвобождению большего количества гемоглобина. Чрезмерные кровоподтеки от родовой травмы или аномальные скопления крови, такие как кефалогематома, могут еще больше увеличить скорость разрушения эритроцитов и образования билирубина.
Гем катаболизируется до неконъюгированного билирубина в ретикулоэндотелиальной системе. Неконъюгированный билирубин связывается с альбумином в плазме и транспортируется связанным с альбумином в печень и конъюгируется с глюкуроновой кислотой в гепатоцитах; конъюгация катализируется глюкуронилтрансферазой. Конъюгированный билирубин выделяется с желчью и попадает в двенадцатиперстную кишку. В тонкой кишке часть билирубина гидролизуется с образованием неконъюгированного билирубина и глюкуроновой кислоты. Большая часть неконъюгированного билирубина выводится с калом, но некоторая часть реабсорбируется и возвращается в печень для повторной конъюгации (энтерогепатическая циркуляция).
Уровень глюкуронилтрансферазы у новорожденного изначально низкий, и любое увеличение скорости образования билирубина может подавить способность к конъюгированию, что приводит к повышению уровня билирубина.
Токсичность билирубина
Когда уровень неконъюгированного билирубина в сыворотке крови превышает связывающую способность альбумина, билирубин диффундирует в центральную нервную систему и может привести к необратимому неврологическому повреждению или смерти (билирубиновая энцефалопатия с ядерной желтухой).
Конъюгированный билирубин растворим в воде и не проникает в центральную нервную систему, поэтому он не может вызывать ядерную желтуху.
Такие факторы, как ацидоз и гипоальбуминемия, могут снижать способность альбумина связываться с конъюгированным билирубином. Конкретный уровень неконъюгированного билирубина в сыворотке, который приводит к ядерной желтухе, неизвестен, но для доношенных детей он традиционно определяется как концентрация 20 мг / дл. У младенца с низкой массой тела при рождении этот уровень пропорционально ниже.
Дополнительная информация о желтухе
Физиологическая (непатологическая) гипербилирубинемия
Наиболее частой причиной желтухи новорожденных является физиологическая гипербилирубинемия.
У доношенных детей физиологическая гипербилирубинемия появляется примерно в двухдневном возрасте, достигает пика при 10–12 мг / дл через три-четыре дня и исчезает через четыре-семь дней. Младенцы с низкой массой тела при рождении имеют преувеличенную и длительную физиологическую гипербилирубинемию, которая может сохраняться от 10 до 14 дней.
Патологическая гипербилирубинемия
Следующие сценарии предполагают патологическую гипербилирубинемию:
- Клиническая желтуха в течение первых 24 часов жизни.
- Общий билирубин в сыворотке более 12 мг / дл у доношенного ребенка.
- Клиническая желтуха, сохраняющаяся у доношенного ребенка более 10 дней.
Патологическая гипербилирубинемия может быть результатом гиперпродукции или недостаточной секреции билирубина, а иногда и их комбинации.
toc | вернуться наверх | предыдущая страница | следующая страница
.
