Онкология: Плоскоклеточный рак кожи — диагностика и лечение в СПб, цена
Плоскоклеточный рак кожи (ПКРК) — разновидность немеланомных опухолей кожи, которая возникает из шиповатого слоя эпидермиса, а именно клеток кератиноцитов.
Причины
Это ненаследственная форма рака кожи, в его возникновении чаще всего играет роль накопительное, длительное воздействие ультрафиолета, как солнечного, так и при воздействии искусствеенных лучей, в том числе при PUVА-терапии. Значительное влияние имеет врожденный или приобретенный иммуннодефицит, который появляется при применении иммунносупрессивной терапии при различных заболеваниях, если существует необходимость принимать препараты, подавляющие иммунитет (при пересадке органов), а также при некоторых заболеваниях, например пигментной ксеродерме. Спровоцировать появление ПКРК может имеющийся контакт с мышьяком, и наличие хронических кожных заболеваний, такие как актинический кератоз.
Клинические проявления
Выделяют две формы роста ПКРК — экзофитную
 Для каждой из них характерны определенные клинические проявления.
Для каждой из них характерны определенные клинические проявления.
-
Экзофитная (папиллярная) форма. Опухоль выглядит как узелок. Он постепенно, со временем увеличивается в размере и начинает возвышаться над уровнем кожи. На поверхности узелка формируется большое количество роговых масс. Постепенно цвет опухоли становится розовато-красным или коричневатым с большим количеством расширенных сосудов на поверхности (телеангиэктазии). Достаточно часто в центре узла появляется западение. Основание новообразования — широкое. Сам очаг и окружающие его ткани малоподвижны за счет прорастания опухоли. На поздних стадиях вся опухоль изьязвляется. Такая форма более благоприятна для прогноза и редко метастазирует.
-
Эндофитная (язвенно-инфильтративная) форма. При эндофитном росте опухоли, первичным элементом является узелок, который с течением времени превращается в плотный узел. Он тесно спаян с подлежащими тканями.
 В отличие от экзофитной формы, достаточно быстро происходит его изъязвление. Язва имеет неправильную форму, плотное дно, беловатую пленку на поверхности и кратерообразные края. Она может быть покрыта коркой коричневатого цвета, при снятии которой происходит выделение кровянистого экссудата. Язва увеличивается в глубину и в стороны, быстро распространяется на подлежащие ткани. Для данной формы плоскоклеточного рака кожи характерно частое рецидивирование и образование метастазов.
В отличие от экзофитной формы, достаточно быстро происходит его изъязвление. Язва имеет неправильную форму, плотное дно, беловатую пленку на поверхности и кратерообразные края. Она может быть покрыта коркой коричневатого цвета, при снятии которой происходит выделение кровянистого экссудата. Язва увеличивается в глубину и в стороны, быстро распространяется на подлежащие ткани. Для данной формы плоскоклеточного рака кожи характерно частое рецидивирование и образование метастазов.
Важные моменты в диагностике ПКРК:
-
Вся поверхность кожи, ногти, стопы и ладони, голова, в том числе её волосистая часть должны быть тщательно осмотрены врачом на приеме. Цель осмотра-поиск первично-множественных синхронных образований и наличие предопухолевых поражений кожи.
-
При осмотре онкодерматолог обязан использовать метод эпилюминисцентной микроскопии (дерматоскоп).
-
Проводится биопсия новообразования, в случае, если на основании жалоб, расспроса, и обследования у врача возникло подозрение на ПКРК.
 Обычно онколог отдает предпочтение эксцизионной биопсии , при этом опухоль иссекается на всю глубину кожи, на расстоянии (0,1-0,3 см) не более 0,5 см. Исследуется весь удаленный участок кожи.
Обычно онколог отдает предпочтение эксцизионной биопсии , при этом опухоль иссекается на всю глубину кожи, на расстоянии (0,1-0,3 см) не более 0,5 см. Исследуется весь удаленный участок кожи.
-
Далее врач-онколог ожидает заключение патологоанатома — результаты биопсии. После подтверждения первоначального предположения, установления гистологического диагноза-плоскоклеточного рака кожи, может быть составлен план обследования и дальнейшего лечения.
-
В зависимости от результатов осмотра и морфологического заключения по биоптату определяется стадия заболевания, в зависимости от которой выполняется обследование, целью которого является поиск метастазов.
-
Для этого проводится МСКТ всех полостей: грудной, брюшной, малого таза с контрастированием. Если пациенту противопоказаны препараты содержащие йод, к которым относится контраст при проведении КТ, то его можно заменить на МРТ исследование с контрастом или на позитронно-эмиссонную томографию всего тела.
-
Лечение пациенту назначается с учетом всех факторов: злокачественности данного образования, его локализации и распространенности на окружающие ткани, метастазирования, наличия сопутствующих заболеваний и общего состояния пациента.
Лечение ПКРК зависит от стадии процесса
-
При I-II (локальной) стадии: опухоль иссекается полностью с отступом от её краев на 4-6 мм (при этом -эритему или покраснение вокруг опухоли следует считать частью опухоли), а размер опухоли не должен превышать 2 см. Края иссекаемого новообразования подвергаются срочному морфологическому исследованию. При малых размерах опухоли могут применяться кюретаж с электрокоагуляцией. Профилактическая лимфаденэктомия не проводится.
-
Эффективно применение лучевой терапии.
-
При противопоказаниях для проведения оперативного лечения или лучевой терапии или отказе пациента от этих методов лечения могут применяться фотодинамическая терапия, криотерапия, лазерная терапия, местное лечение противоопухолевыми кремами.

Главным методом лечения, конечно является метод хирургический. Так как все другие методы лечения не гарантируют возникновение рецидива и метастазирования.
-
В случаях более поздних стадий заболевания, если процесс распространился в региональные лимфоузлы после операции пациентам проводится послеоперационная лучевая терапия на область регионального лимфатического коллектора.
-
Если имеются множественные метастазы и поражение региональных лимфоузлов, не подлежащих оперативному лечению (стадия IV) применяется полихимиотерапия.
Динамическое наблюдение
Если риск возникновения рецидива очень низкий, то назначается ежегодный тщательный осмотр кожного покрова. Если стадия заболевания I-II, то пациента приглашают на осмотр каждые пол-года в течение 5 лет, потом наблюдают ежегодно. Проведение какого -либо инструментального обследования осуществляют при наличии показаний.
Проведение какого -либо инструментального обследования осуществляют при наличии показаний.
Если риск прогрессирования заболевания велик: стадия III-IV, опухоль более 2 см, имеется иммуннодефицит, предопухолевые заболевания обнаружены были метахронные или первично-множественные синхронные опухоли, то режим наблюдения следующий: 1 раз в три месяца в течение 2 лет, затем 3 года 1 раз в пол-года, затем каждый год. Кроме физикальных осмотров назначают УЗИ лимфоузлов, КТ органов грудной клетки, брюшной полости, или МРТ.
Цель осмотров- выявить возможное развитие рецидивов и появление метахронных опухолей, для того, чтобы можно было начать своевременное лечение.
Полезно знать
ГлавнаяПолезно знатьПолезно знать
Гормонозависимый рак молочной железы: диагностика и лечение
Просмотров: 2325
Наиболее частым онкологическим диагнозом у женщин по всему миру является рак молочной железы. Ежегодно в России это заболевание диагностируют у 50 тыс.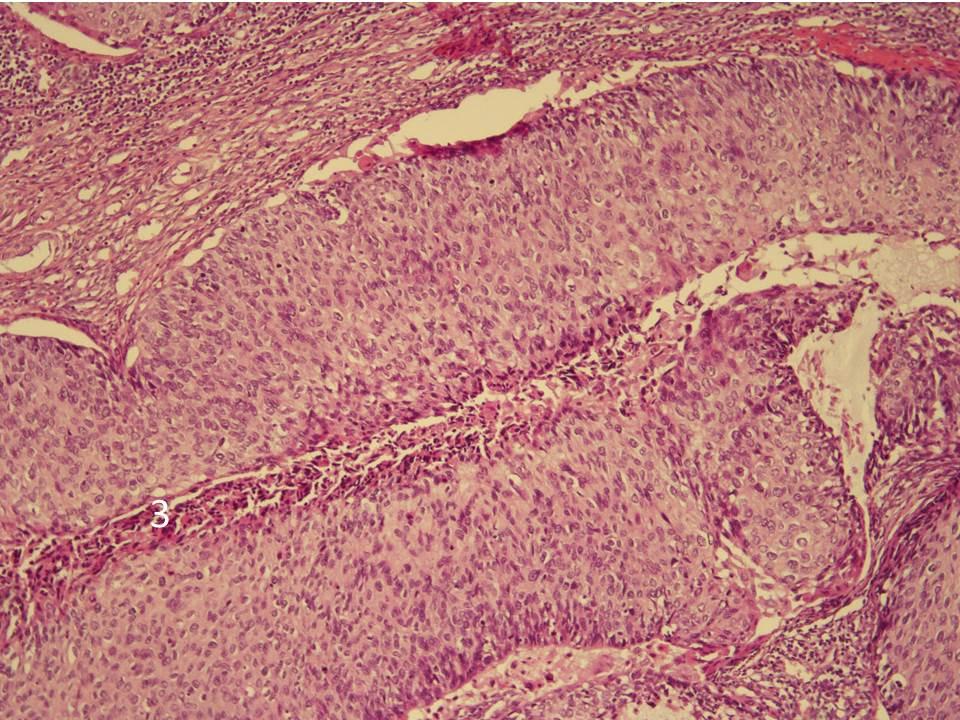
Подробнее
Что такое рак и как его не пропустить
Просмотров: 1167
«Наша задача – к каждой опухоли найти свой ключик». Что такое рак и как его не пропустить, рассказывают ведущие специалисты НМИЦ онкологии им. Н. Н. Петрова.
Подробнее
Трижды негативный рак молочной железы: особенности заболевания и возможности лечения
Просмотров: 1125
В мире рак молочной железы (РМЖ) занимает 1-е место среди всех онкологических заболеваний у женщин – в 2020 году рак молочной железы был выявлен более чем у двух миллионов человек.
Подробнее
Что такое цитокинотерапия, в каких случаях она применяется?
Просмотров: 9017
О механизме действия цитокинотерапии, ее эффективности и назначении рассказал Алексей Викторович Новик, врач-онколог, онкоиммунолог, химиотерапевт НМИЦ онкологии им.
Подробнее
Бактериологические исследования мочи
Просмотров: 2128
Проникшие в мочу микроорганизмы быстро размножаются, и возникает воспалительный процесс. При подозрении на инфекцию мочевыводящих путей (ИМП), для диагностики и мониторинга её течения, а также оценки эффективности лечения пациенту предлагают провести бактериологическое исследование мочи.
Подробнее
О чем говорит общий анализ мочи?
Просмотров: 30627
Исследование мочи используют не только для выявления патологии в мочевой системе, но и для оценки состояния организма в целом, применяя иммунологические, бактериологические, молекулярно-биологические, иммунохроматографические и многие другие методы исследований. Среди многообразия методов, пожалуй, самым востребованным остается общий анализ мочи.
Среди многообразия методов, пожалуй, самым востребованным остается общий анализ мочи.
Подробнее
Осложнения противоопухолевого лекарственного лечения: кожная токсичность
Просмотров: 22394
Кожная токсичность – результат токсического воздействия лекарственных средств на быстро делящиеся клетки, к которым, помимо опухолевых клеток, относятся также клетки кожи и ее придатков.
Подробнее
Рак кожи: профилактика, диагностика, лечение
Просмотров: 137873
Рак кожи редко возникает на «пустом месте». Предраковые состояния (предшественники рака) из-за совокупности неблагоприятных факторов могут патологически изменяться, озлокачествляться: актинический кератоз, кожный рог, трофические язвы, кератоакантома.
Подробнее
О чем говорит общий (клинический) анализ крови?
Просмотров: 32493
Анализы крови, пожалуй, самые часто сдаваемые анализы.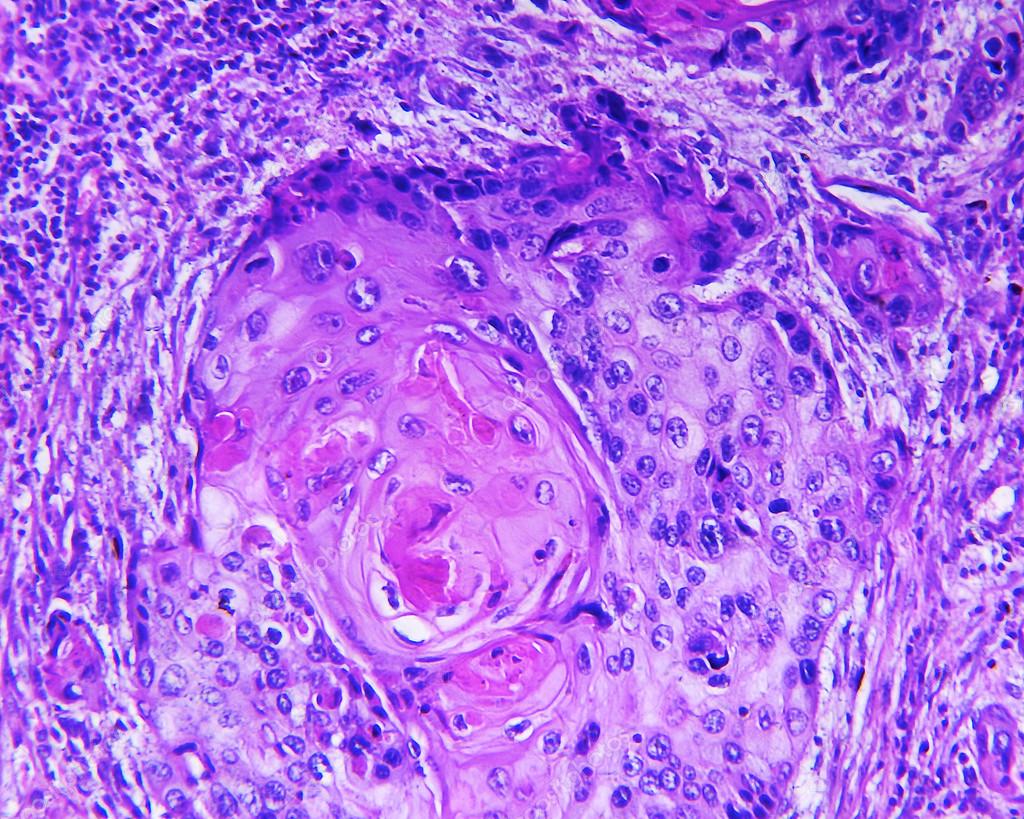 Это неотъемлемый элемент любого обследования как на этапе постановки диагноза, так и во время лечения. Что значат показатели общего анализа крови?
Это неотъемлемый элемент любого обследования как на этапе постановки диагноза, так и во время лечения. Что значат показатели общего анализа крови?
Подробнее
О чем говорит коагулограмма?
Просмотров: 10627
Этот анализ с трудно произносимым названием обязателен для госпитализации в онкологический стационар. Что показывает коауголограмма, о чем говорят многочисленные аббревиатуры?
Подробнее
Особенности вакцинации онкологических пациентов: рекомендации для детей и взрослых
Просмотров: 12197
Можно ли делать прививку при онкологии? Наталья Александровна Ефремова, врач-онколог, научный сотрудник научного отдела онкоиммунологии НМИЦ онкологии им. Н.Н. Петрова, ответила на ряд важных вопросов о вакцинации онкологических пациентов.
Подробнее
Что такое трахеостома и как за ней ухаживать в домашних условиях?
Просмотров: 52158
Ольга Сергеевна Корнеева, медицинская сестра отделения опухоли головы и шеи НМИЦ онкологии им. Н.Н. Петрова, рассказала о важных правилах самостоятельного ухода за трахеостомой и необходимых для этого инструментах и приспособлениях.
Подробнее
Рак в молодом возрасте: выросла ли заболеваемость?
Просмотров: 10738
Давайте разберемся, почему это не так, вместе с Анной Николаевной Малковой, руководителем информационно-сервисной службы и отдела телемедицинских технологий НМИЦ онкологии им. Н.Н. Петрова
Подробнее
Излечим ли рак?
Просмотров: 68583
Можно вылечить рак или это смертельное заболевание, реально ли избавиться от диагноза навсегда?
Подробнее
Защитить врача от клеветы и оскорбления Медицинский юрист Наталья Косолапова рассказала, как наказать обидчика
Просмотров: 2925
Профессиональная медицинская деятельность связана с постоянным общением с пациентами.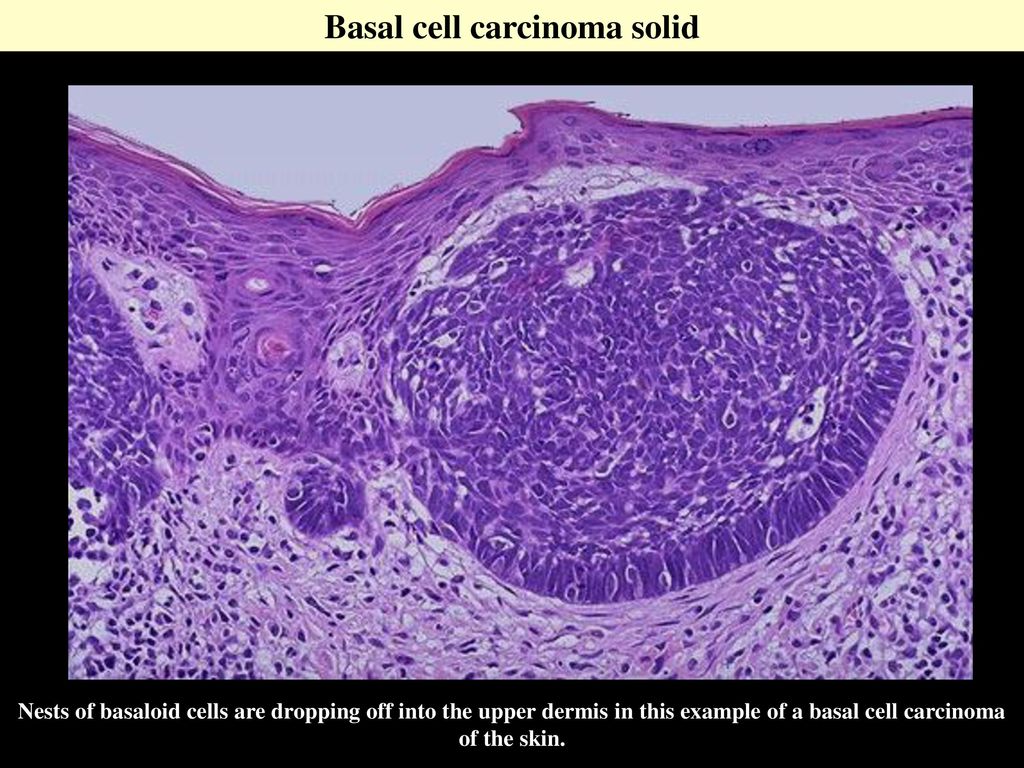 К сожалению, не всегда это общение проходит в спокойной обстановке. Нередко пациенты проявляют не только неуважение, но и самую настоящую агрессию к медперсоналу.
К сожалению, не всегда это общение проходит в спокойной обстановке. Нередко пациенты проявляют не только неуважение, но и самую настоящую агрессию к медперсоналу.
Подробнее
Хирургическое лечение перитонеального канцероматоза (канцероматоза брюшины)
Просмотров: 26864
Современная стратегия хирургического лечения перитонеального канцероматоза заключается в проведении оперативных вмешательств, цель которых — максимально полное удаление всех видимых проявлений опухоли.
Подробнее
Взаимоотношения онкологических пациентов с персоналом медицинских учреждений и родственниками
Просмотров: 6263
Онкологический пациент может быть особенно чувствителен к взаимодействию с окружающими – членами семьи, работниками медицинских учреждений.
Подробнее
Рак предстательной железы
Просмотров: 11279
Рак простаты является одним из самых распространённых онкологических заболеваний, и заболеваемость в России с каждым годом увеличивается.
Подробнее
Как справиться с эмоциональным перенапряжением при онкологическом заболевании
Просмотров: 21915
Онкологический диагноз – это всегда психологическая травма, причем не только для самого больного, но и для его семьи, близких. Предлагаем несколько рекомендаций психолога, как справиться со стрессом в ситуации онкологического заболевания.
Подробнее
Лимфома Ходжкина
Просмотров: 205029
Это опухолевое заболевание лимфатической системы, которым болеют люди любого возраста. Заболеваемость в России составляет 2,3 на 100 000 населения.
Заболеваемость в России составляет 2,3 на 100 000 населения.
Подробнее
Вопрос-ответ Правила посещения пациентов Клинические исследования Памятки в помощь пациентам
Редкий случай инвазивной ороговевающей плоскоклеточной карциномы стопы
- Список журналов
- Представитель Int Med Case J
- т.14; 2021
- PMC8186998
Int Med Case Rep J. 2021; 14: 381–384.
2021; 14: 381–384.
Опубликовано онлайн 2021 июня 4. 4. DOI: 10.2147/imcrj.s304707
, 1 , 2 , 3 и 4
Авторская информация ЗАМЕТА ЗАМЕЧА В клинической практике часто встречаются поражения тканей. Флегмона, остеомиелит и диабетические язвы стопы остаются основными дифференциальными диагнозами. В большинстве случаев помогают определение остроты заболевания, визуализирующие исследования и посев из глубоких ран. Злокачественные новообразования встречаются редко, но требуют немедленного внимания. Таким образом, мы сообщаем о случае хронической раны пятки, которая при обследовании была подтверждена как плоскоклеточный рак кожи (SCC).
Ключевые слова: плоскоклеточный рак, злокачественное новообразование, хроническая рана
В целом, существует три основных типа рака кожи: базально-клеточный рак, плоскоклеточный рак и меланома. Базальноклеточная карцинома является наиболее распространенным первичным раком кожи среди них, а кожная плоскоклеточная карцинома (cSCC) является вторым наиболее распространенным раком кожи. Области, открытые солнцу, являются наиболее распространенным местом и в основном поражают представителей европеоидной расы. cSCC с вовлечением голени и аногенитальной области чаще ассоциируется с темной кожей. 1 Крайне важно регулярно контролировать хронические раны. Преобразование язвы в злокачественное новообразование обычно происходит медленно, и точный патогенез еще окончательно не известен. 2 Именно Маржолин в 1827 году впервые сообщил об этом процессе, когда он заметил злокачественное изменение в хронической язве. cSCC является наиболее распространенным вторичным раком кожи, возникающим при хронических ранах, ожоговых рубцах, травмах и после радионекроза. 3
Области, открытые солнцу, являются наиболее распространенным местом и в основном поражают представителей европеоидной расы. cSCC с вовлечением голени и аногенитальной области чаще ассоциируется с темной кожей. 1 Крайне важно регулярно контролировать хронические раны. Преобразование язвы в злокачественное новообразование обычно происходит медленно, и точный патогенез еще окончательно не известен. 2 Именно Маржолин в 1827 году впервые сообщил об этом процессе, когда он заметил злокачественное изменение в хронической язве. cSCC является наиболее распространенным вторичным раком кожи, возникающим при хронических ранах, ожоговых рубцах, травмах и после радионекроза. 3
Представление
46-летний белый мужчина с гипертонической болезнью и без диабета обратился к нам с большой грибовидной массой левой пятки. Гиперзернистая масса на его левой пятке началась как незаживающая хроническая рана, которая увеличилась в размерах за последние 4 года. Предыдущую травму в этой области он получил за 20 лет до этого в автомобильной аварии, в результате которой образовалась хроническая рана, которая со временем заживала и снова появлялась язва. Пациент отрицал какую-либо недавнюю травму, укусы насекомых, потерю веса или ночную потливость. Больной отрицал вздутие живота, отеки конечностей или опухоли в любом месте тела. В течение последних 4 лет за медицинской помощью по жалобам не обращался.
Предыдущую травму в этой области он получил за 20 лет до этого в автомобильной аварии, в результате которой образовалась хроническая рана, которая со временем заживала и снова появлялась язва. Пациент отрицал какую-либо недавнюю травму, укусы насекомых, потерю веса или ночную потливость. Больной отрицал вздутие живота, отеки конечностей или опухоли в любом месте тела. В течение последних 4 лет за медицинской помощью по жалобам не обращался.
Обследование
При поступлении в больницу его исходные жизненные показатели были следующими: температура 98,5 градусов по Фаренгейту, частота сердечных сокращений 102 удара в минуту при нормальном синусовом ритме, артериальное давление 131/90 мм рт.ст., частота дыхания 20/мин, насыщение 95 % на комнатный воздух. Опорно-двигательный аппарат При осмотре больного выявлено обширное разрастание в области изъязвления левой пятки. Масса распространялась на срединный сустав дистально, проксимально по направлению к голеностопному суставу и распространялась медиально и латерально на лодыжки.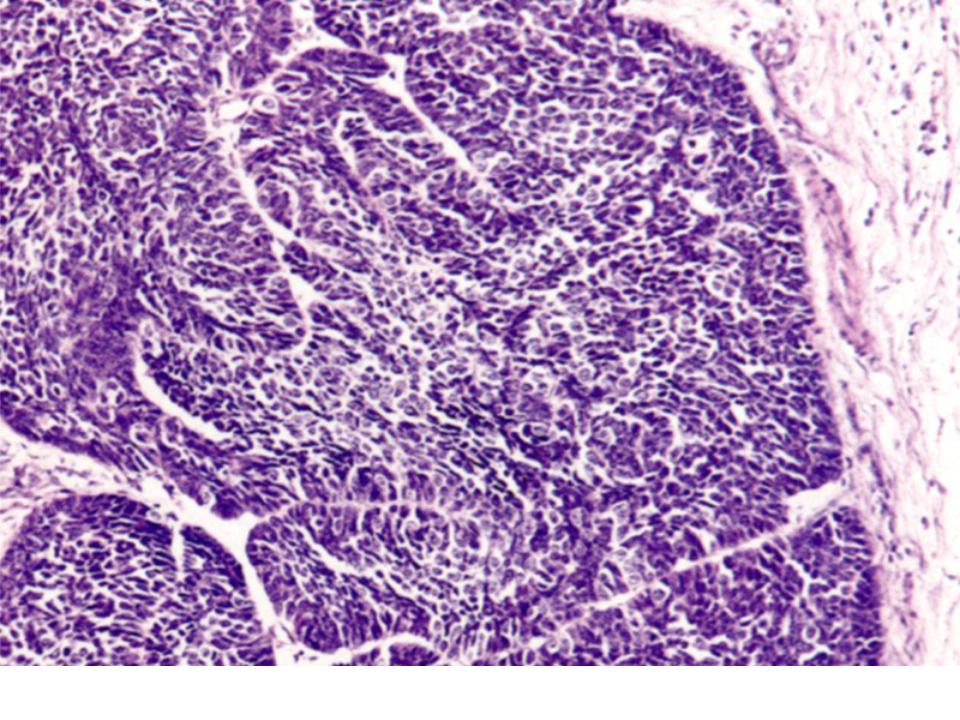 Размер раны примерно 15х20 см. Дно раны было чрезвычайно гипергранулярным ( и ), с редкими участками фиброза и некроза. Край раны был слегка гиперемирован по окружности, но не поврежден. Флюктуации и крепитации не отмечено. Масса зловонная, с легким серозно-геморрагическим отделяемым. Отмечалась сильная болезненность при пальпации и отрицательный результат зонда на кость. Отмечено, что диапазон движений в голеностопном суставе резко ограничен, голеностопный сустав находится в фиксированном эквинусном положении. При исследовании периферической сосудистой системы пальпируется пульс на обеих нижних конечностях. Остальная часть физического осмотра была ничем не примечательна, без органомегалии и лимфаденопатии. Неврологическое исследование показало сохранность сенсорных и моторных функций без явного неврологического дефицита.
Размер раны примерно 15х20 см. Дно раны было чрезвычайно гипергранулярным ( и ), с редкими участками фиброза и некроза. Край раны был слегка гиперемирован по окружности, но не поврежден. Флюктуации и крепитации не отмечено. Масса зловонная, с легким серозно-геморрагическим отделяемым. Отмечалась сильная болезненность при пальпации и отрицательный результат зонда на кость. Отмечено, что диапазон движений в голеностопном суставе резко ограничен, голеностопный сустав находится в фиксированном эквинусном положении. При исследовании периферической сосудистой системы пальпируется пульс на обеих нижних конечностях. Остальная часть физического осмотра была ничем не примечательна, без органомегалии и лимфаденопатии. Неврологическое исследование показало сохранность сенсорных и моторных функций без явного неврологического дефицита.
Открыть в отдельном окне
( A и B ) Язвовидное образование размером приблизительно 15×15 см, отмеченное на левой пятке, оцениваемое при осмотре сбоку ( A ) и снизу ( B ).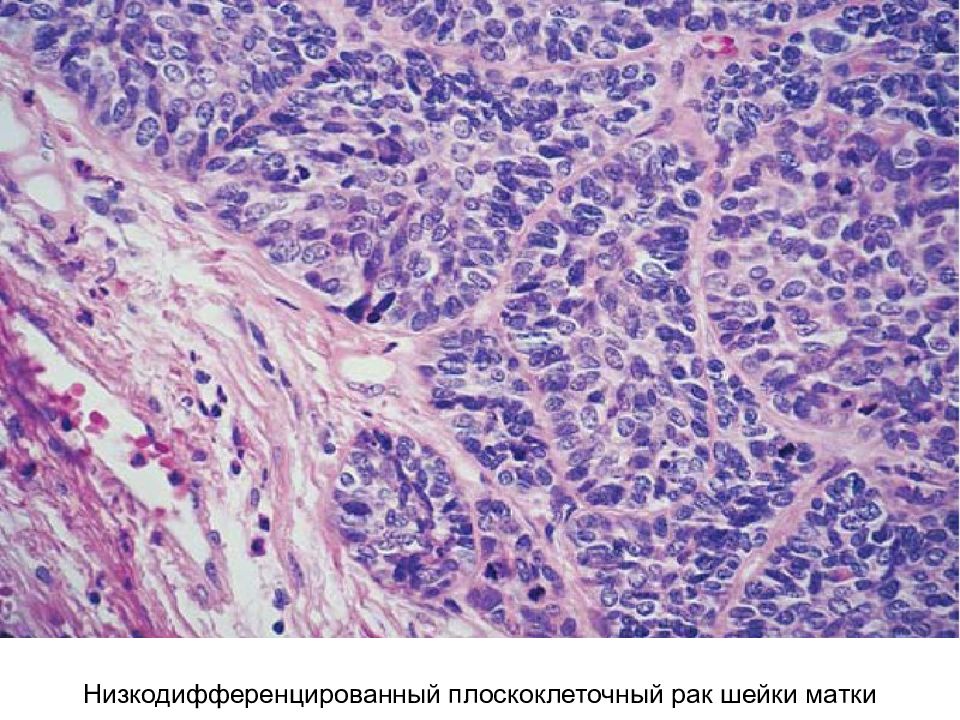
Дифференциальная диагностика
На основании хронизации, местного и системного осмотра и рентгенологического исследования проводили дифференциальную диагностику глубокой грибковой инфекции, хронического остеомиелита и злокачественных новообразований.
Визуализация
Рассмотрены рентгенограммы. Рентгенограмма левой стопы показала литическое поражение латеральной задней пяточной кости (). Резорбции кости не отмечено, что свидетельствует об остеомиелите. Были выполнены КТ грудной клетки и брюшной полости, которые не выявили каких-либо признаков образования, лимфаденопатии или органомегалии.
Открыть в отдельном окне
( A и B ) Рентгенограмма стопы в переднезадней проекции ( A ) и косой проекции ( B ), показывающая мягкое латеральное поражение пяточной кости с окружающей большой неправильной формой рентгеноконтрастность/масса ткани. Не было резорбции кости, что могло бы свидетельствовать об остеомиелите.
Исследования
Инцизионная биопсия образования левой пятки была выполнена под местной анестезией. Окончательный отчет о патологии идентифицировал его как инвазивную ороговевающую плоскоклеточную карциному, хорошо дифференцированную (). Глубокие культуры грибов/микобактерий были отрицательными. Лабораторные результаты показали общее количество лейкоцитов 4,4×10 3 /мкл, гемоглобин 14,0 г/дл и количество тромбоцитов 332×103/мкл. СОЭ 20 мм/ч, HbA1C 5,7. Показатели функции печени и почек были в норме. КТ органов грудной клетки, брюшной полости и таза также выполняли для исключения метастазов.
Открыть в отдельном окне
Микрофотография гистопатологического препарата при малом увеличении показывает инфильтрацию опухоли в глубокие слои дермы ( A ), а при большом увеличении ( B ) показывает инфильтрирующие островки хорошо дифференцированного новообразования и плоский эпителий в дерме .
План лечения
Поскольку признаков метастазирования не было, был поставлен диагноз местно-инвазивной, хорошо дифференцированной ороговевающей плоскоклеточной карциномы. Было направлено онкологическое отделение, и пациенту планируется хирургическая резекция с отрицательным краем по сравнению с ампутацией ниже колена. Ему сделали ампутацию слева ниже колена по поводу инвазивного ороговевающего плоскоклеточного рака кожи (~17,5 см). При патологической оценке было обнаружено, что опухоль распространяется в подкожные мягкие ткани и кости. Лимфососудистой или периневральной инвазии выявлено не было. Края резекции костей и мягких тканей практически не были опухолевыми. Ближайший отмеченный край резекции мягких тканей находился на расстоянии 14 см от опухоли. За пациенткой планируется 6-месячное наблюдение для исключения рецидива заболевания.
Было направлено онкологическое отделение, и пациенту планируется хирургическая резекция с отрицательным краем по сравнению с ампутацией ниже колена. Ему сделали ампутацию слева ниже колена по поводу инвазивного ороговевающего плоскоклеточного рака кожи (~17,5 см). При патологической оценке было обнаружено, что опухоль распространяется в подкожные мягкие ткани и кости. Лимфососудистой или периневральной инвазии выявлено не было. Края резекции костей и мягких тканей практически не были опухолевыми. Ближайший отмеченный край резекции мягких тканей находился на расстоянии 14 см от опухоли. За пациенткой планируется 6-месячное наблюдение для исключения рецидива заболевания.
В нашем случае есть несколько редких находок; сайт был на каблуке, что редкость. 4 Достаточно интересно, что стопа обычно является необычным местом для возникновения cSCC у белых мужчин. cSCC в нижних конечностях часто встречается у женщин и чернокожих. 5 Solus et al 5 провели институциональный обзор 61 случая cSCC нижних конечностей и обнаружили, что 69% пациентов были женщинами, а 90% опухолей были хорошо дифференцированными. Munday et al 6 недавно сделали ретроспективный обзор карт и проанализировали гистопатологию плоскоклеточного рака ноги. Они обнаружили, что большинство поражений были хорошо дифференцированными, а кератоакантомоподобные поражения были отмечены примерно в 40%. Также очень важно своевременно распознавать и различать различные близкие дифференциалы и мимикрии. 7–10 Хронический остеомиелит очень близок к плоскоклеточному раку, и визуализирующие исследования и гистопатологическое исследование являются важными инструментами для их дифференциации.
Munday et al 6 недавно сделали ретроспективный обзор карт и проанализировали гистопатологию плоскоклеточного рака ноги. Они обнаружили, что большинство поражений были хорошо дифференцированными, а кератоакантомоподобные поражения были отмечены примерно в 40%. Также очень важно своевременно распознавать и различать различные близкие дифференциалы и мимикрии. 7–10 Хронический остеомиелит очень близок к плоскоклеточному раку, и визуализирующие исследования и гистопатологическое исследование являются важными инструментами для их дифференциации.
Различные факторы могут предрасполагать к развитию SCC. Хроническое воспаление, посттравматические раны, пожилой возраст, хронический остеомиелит мужского пола и диабетическая стопа являются основными факторами риска, которые считаются общепризнанными факторами риска. 11 Как и в нашем случае, Kong et al. 12 также сообщили об аналогичном случае ПКР левой пятки у 73-летнего мужчины с единственным существенным отличием пациента от диабета. Поскольку размер поражения был всего около 1 см, его полностью вырезали, а затем наложили расщепленный кожный трансплантат, который впоследствии полностью зажил. В нашем случае поражение было довольно обширным и потребовало бы серьезного хирургического вмешательства с длительным уходом за раной или, возможно, ампутации ниже колена, поскольку опухоль сделала его задние мышцы ноги неэффективными.
Поскольку размер поражения был всего около 1 см, его полностью вырезали, а затем наложили расщепленный кожный трансплантат, который впоследствии полностью зажил. В нашем случае поражение было довольно обширным и потребовало бы серьезного хирургического вмешательства с длительным уходом за раной или, возможно, ампутации ниже колена, поскольку опухоль сделала его задние мышцы ноги неэффективными.
Недавно Mullen et al. провели ретроспективное исследование инвазивного плоскоклеточного рака кожи туловища/конечностей. 13 Одномерный анализ 136 пациентов показал, что плохая дифференциация, рубцовая карцинома и размер опухоли >2 см в значительной степени связаны со смертью. Тем не менее, они обнаружили, что при многомерном анализе только поражение регионарных лимфатических узлов при поступлении было значимо связано со смертью.
После подтверждения диагноза рака следует применять систематический командный подход. Стадия рака является следующим шагом и включает в себя подробное физическое обследование с последующей радиологической визуализацией. Обследование регионарных лимфатических узлов, либо физически, либо с помощью ультразвука, также имеет решающее значение. Лечение зависит от возможности локальной резекции опухоли с четкими краями. Операция Мооса обычно проводится при более крупных опухолях, при раке, разросшемся вдоль нервов под кожей, и в критических областях, таких как лицо или область половых органов. Лучевая терапия полезна в условиях, когда операция технически сложна (например, веко), в случаях, когда пациент отказывается от операции, после получения положительных хирургических краев, при поражении нерва. Продвинутый SCC потребует системной химиотерапии/иммунотерапии.
Обследование регионарных лимфатических узлов, либо физически, либо с помощью ультразвука, также имеет решающее значение. Лечение зависит от возможности локальной резекции опухоли с четкими краями. Операция Мооса обычно проводится при более крупных опухолях, при раке, разросшемся вдоль нервов под кожей, и в критических областях, таких как лицо или область половых органов. Лучевая терапия полезна в условиях, когда операция технически сложна (например, веко), в случаях, когда пациент отказывается от операции, после получения положительных хирургических краев, при поражении нерва. Продвинутый SCC потребует системной химиотерапии/иммунотерапии.
Важно быстро распознать плоскоклеточный рак в группе высокого риска и своевременно предложить наилучшие и наиболее точные варианты лечения. Небольшой и локальный cSCC можно лечить только путем широкого иссечения, в то время как распространенный рак требует более агрессивного лечения. Важно внимательно следить за любой хронической незаживающей язвой и оценивать ее, поскольку всегда существует возможность наличия злокачественного новообразования, которое может оставаться незамеченным в течение длительного времени, если не принять должных и своевременных мер.
Статья не содержит участия человека или животного.
От пациента было получено информированное согласие на публикацию сведений о его случае и сопутствующих изображений. Этот клинический случай не требовал какого-либо институционального одобрения в соответствии с рекомендациями IRB нашей больницы.
Все авторы внесли свой вклад в анализ данных, составление или редактирование статьи, договорились о журнале, в который будет представлена статья, дали окончательное одобрение версии для публикации и согласны нести ответственность за все аспекты работы. .
У авторов нет конфликта интересов, о котором следует заявить.
1. Гупта А.К., Бхарадвадж М., Мехротра Р. Рак кожи у цветных людей: факторы риска и профилактика. Asian Pac J Рак Предыдущий APJCP . 2016;17(12):5257–5264. doi: 10.22034/APJCP.2016.17.12.5257 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
2. Henning J, Rasor Z, Brown A, Blanchard A, Hall B. Первично-инвазивная плоскоклеточная карцинома Ступня.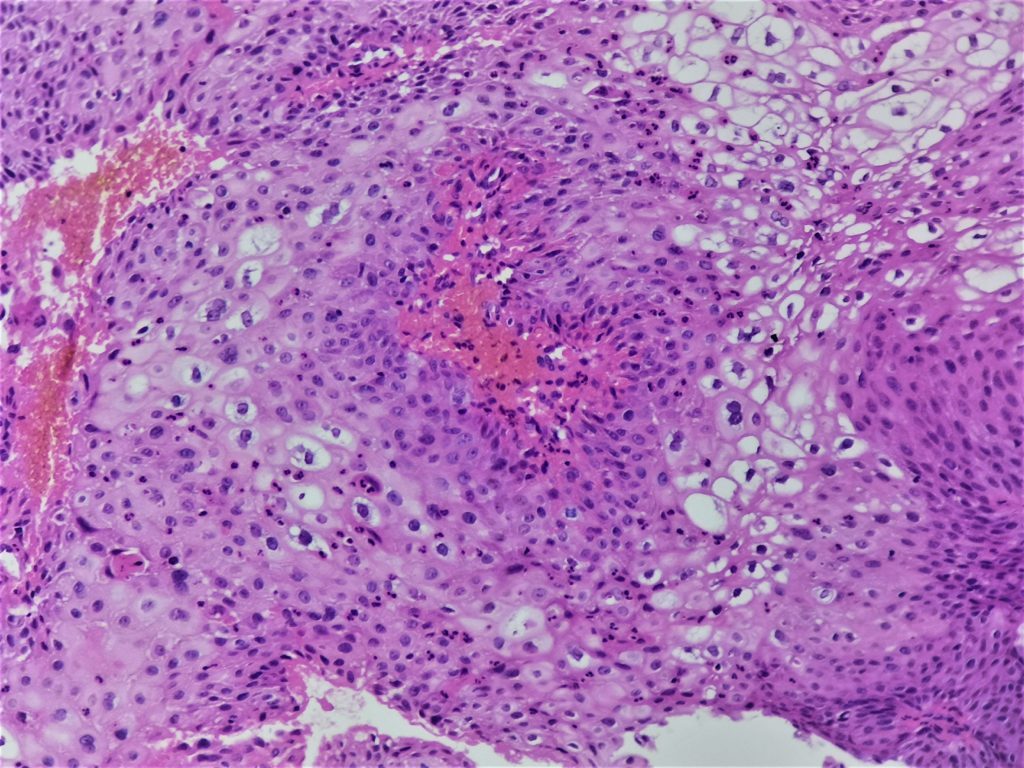 J Am Podiatr Med Assoc . 2020;110(4). doi: 10.7547/18-053 [PubMed] [CrossRef] [Google Scholar]
J Am Podiatr Med Assoc . 2020;110(4). doi: 10.7547/18-053 [PubMed] [CrossRef] [Google Scholar]
3. Акройд Дж.С., Янг А.Е. Язвы на ногах, которые не заживают. Br Med J Clin Res Ed . 1983;286(6360):207–208. doi: 10.1136/bmj.286.6360.207 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
4. Mansour O, Moussa MK, Raad RB, Zreik H, Allouch AH. Плоскоклеточный рак пятки, прорастающий в пяточную кость, лечится радикальным иссечением и обратным икроножным лоскутом. Куреус . 2020. [Бесплатная статья PMC] [PubMed] [Google Scholar]
5. Solus JF, Murphy GF, Kraft S. Плоскоклеточный рак кожи нижних конечностей имеет отчетливые клинические и патологические особенности. Int J Surg Pathol . 2016;24(1):29–36. doi: 10.1177/1066896915599058 [PubMed] [CrossRef] [Google Scholar]
6. Munday WR, Leffell DJ, McNiff JM, Ko CJ. Гистопатологические особенности множественного плоскоклеточного рака кожи нижних конечностей. Дж Кутан Патол .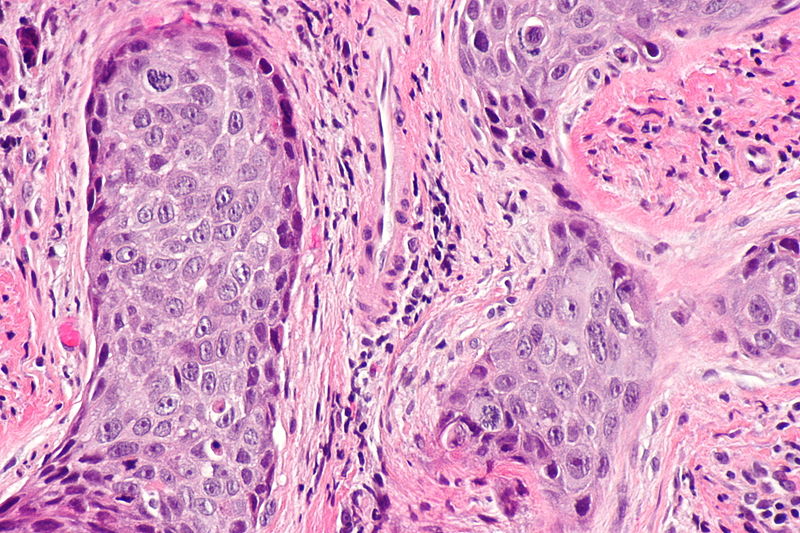 2016;43(9):759–765. doi: 10.1111/cup.12738 [PubMed] [CrossRef] [Google Scholar]
2016;43(9):759–765. doi: 10.1111/cup.12738 [PubMed] [CrossRef] [Google Scholar]
7. Саху К.К., Мишра А.К., Мартин К., Честейн И. COVID-19 и клинические имитации. Правильный диагноз – залог адекватной терапии. Monaldi Arch Chest Dis Arch Monaldi Mal Torace . 2020;90(2). [PubMed] [Google Scholar]
8. Саху К.К., Саваткар Г.Ю., Саху С.А., Мишра А.К., Лал А. Язвы кожи, вызванные пентазоцином. Am J Med Sci . 2020;359(3):182–183. doi: 10.1016/j.amjms.2019.09.001 [PubMed] [CrossRef] [Google Scholar]
9. Лефковиц Ю., Адлер А. Фатальная плоскоклеточная карцинома от липоидного некробиоза диабетического диабета у пациента с диабетом. Endocrinol Diabetes Metab Case Rep . 2019;2019. doi: 10.1530/EDM-19-0007 [PMC free article] [PubMed] [CrossRef] [Google Scholar]
10. Clutter CA, Aneja S, Ivan D, Ciurea A, Silapunt S. Кожные поражения множественной миеломы Нижняя конечность, маскирующаяся под плоскоклеточный рак. Куреус . 2020;12(11):e11313. doi: 10.7759/cureus.11313 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
doi: 10.7759/cureus.11313 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
11. Dörr S, Lucke-Paulig L, Vollmer C, Lobmann R. Злокачественная трансформация диабетических язв стопы – отчеты о клинических случаях и Обзор литературы. Geriatr Basel Switz . 2019;4(4). [Бесплатная статья PMC] [PubMed] [Google Scholar]
12. Kong MF, Jogia R, Nayyar V, Berrington R, Jackson S. Плоскоклеточный рак язвы пятки у пациента с диабетом. Лечение диабета . 2008;31(7):e57. doi: 10.2337/dc08-0284 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
13. Mullen JT, Feng L, Xing Y, et al. Инвазивный плоскоклеточный рак кожи: определение группы высокого риска. Энн Сург Онкол . 2006;13(7):902–909. doi: 10.1245/ASO.2006.07.022 [PubMed] [CrossRef] [Google Scholar]
Статьи из журнала International Medical Case Reports предоставлены здесь с любезного разрешения Dove Press
Плоскоклеточный рак кожи — StatPearls
Джесси Ю.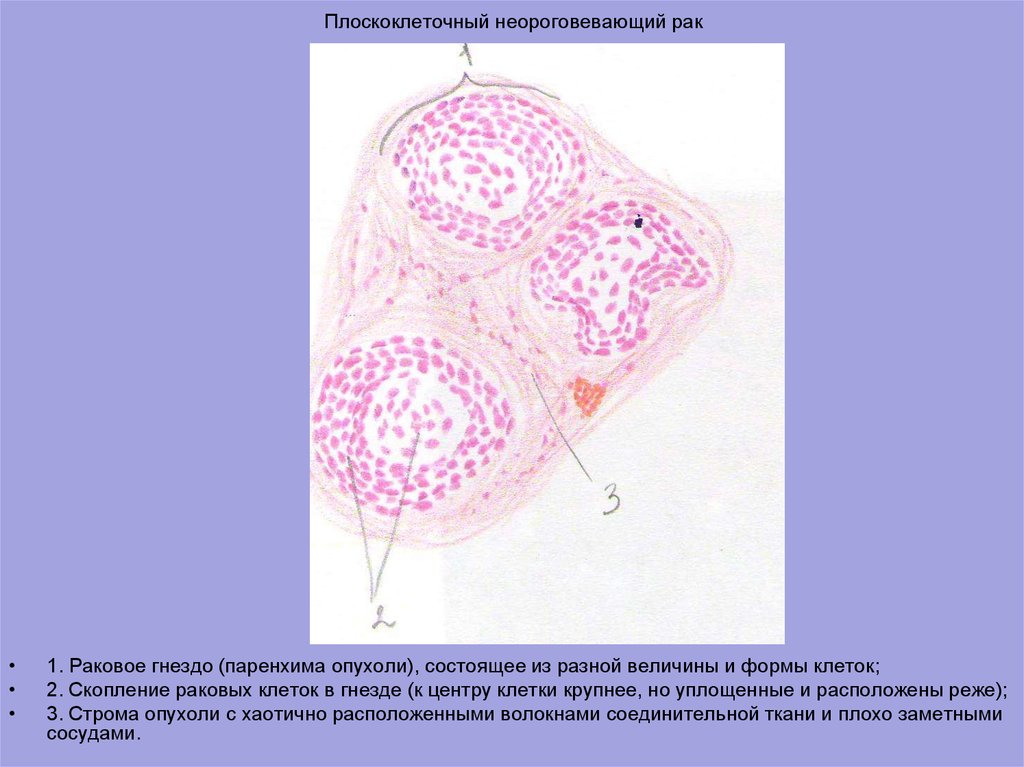 Хауэлл; Майкл Л. Рэмси.
Хауэлл; Майкл Л. Рэмси.
Информация об авторе и организациях
Последнее обновление: 1 августа 2022 г.
Непрерывное обучение
Плоскоклеточная карцинома, вторая по распространенности форма рака кожи, вызывается кумулятивным воздействием на кожу УФ-излучения. Это состояние имеет предшествующие поражения, называемые актиническим кератозом, демонстрирует прогрессирование опухоли и может метастазировать в организме. Хирургическое иссечение является предпочтительным методом лечения с помощью микрографической хирургии Мооса, используемой для плоскоклеточного рака головы и шеи и других областей высокого риска или плоскоклеточного рака с характеристиками высокого риска. Лучевая терапия используется в случаях плоскоклеточного рака у пожилых пациентов или у тех, кто не переносит хирургическое вмешательство, или когда невозможно получить четкие края хирургическим путем. Адъювантная лучевая терапия обычно проводится после хирургического лечения очень высоких опухолей. Пациентов с плоскоклеточным раком кожи следует регулярно обследовать и помнить о мерах защиты от УФ-повреждений. В этом упражнении описывается диагностика и вмешательства, используемые при плоскоклеточной карциноме, и подчеркивается роль межпрофессиональной команды в улучшении ухода за теми, кто страдает этим заболеванием.
Пациентов с плоскоклеточным раком кожи следует регулярно обследовать и помнить о мерах защиты от УФ-повреждений. В этом упражнении описывается диагностика и вмешательства, используемые при плоскоклеточной карциноме, и подчеркивается роль межпрофессиональной команды в улучшении ухода за теми, кто страдает этим заболеванием.
Цели:
Кратко изложите патофизиологию плоскоклеточного рака кожи.
Опишите обследование пациента с подозрением на плоскоклеточный рак кожи.
Обобщите варианты лечения плоскоклеточного рака кожи.
Рассмотрите важность сотрудничества между межпрофессиональной командой для улучшения оказания помощи пациентам с плоскоклеточным раком.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Плоскоклеточная карцинома кожи или кожная плоскоклеточная карцинома является второй наиболее распространенной формой рака кожи в США после базальноклеточной карциномы.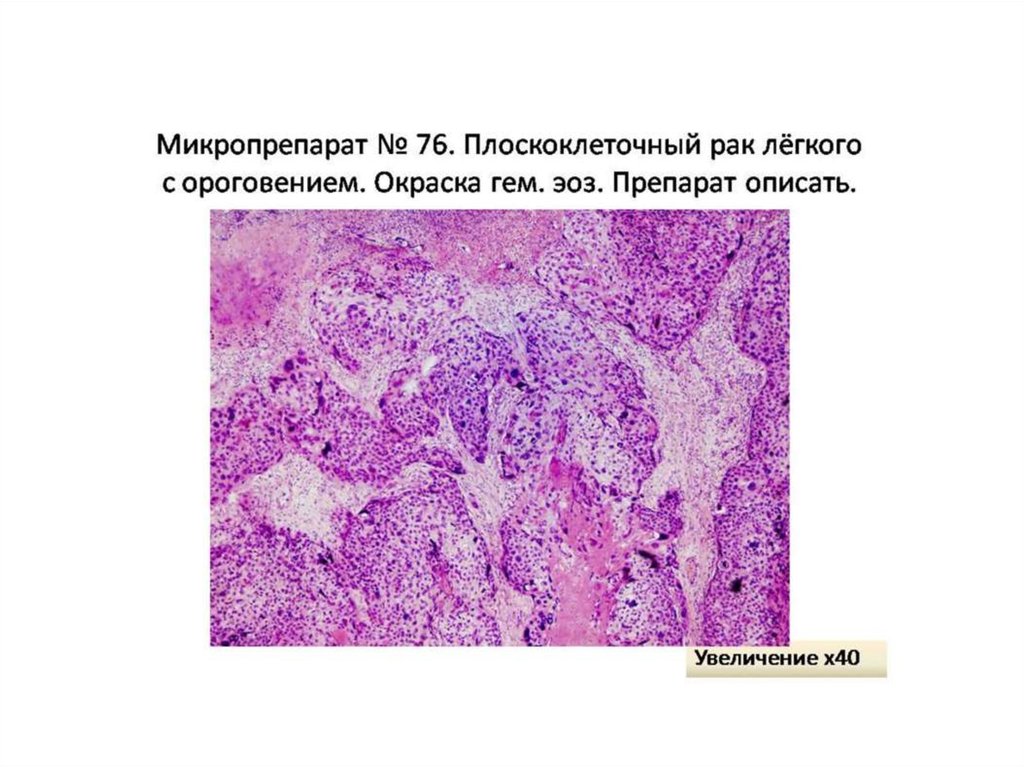 Плоскоклеточная карцинома имеет предшествующие поражения, называемые актиническим кератозом, характеризуется прогрессированием опухоли и может метастазировать в организме. Ультрафиолетовое (УФ) солнечное излучение является основным фактором риска развития кожной плоскоклеточной карциномы и кумулятивное облучение, полученное в течение жизни, играет важную роль в развитии этого рака. Хирургическое иссечение является основным методом лечения плоскоклеточного рака кожи, при этом микрографическая хирургия Мооса является предпочтительным методом иссечения плоскоклеточного рака головы и шеи, а также в других областях высокого риска или плоскоклеточного рака с характеристиками высокого риска. Лучевая терапия предназначена для лечения плоскоклеточного рака у пожилых пациентов или у тех, кто не переносит хирургическое вмешательство, или когда хирургическим путем невозможно получить четкие края. Адъювантная лучевая терапия обычно проводится после хирургического лечения очень высоких опухолей. Иммуносупрессия значительно увеличивает риск развития плоскоклеточного рака в течение жизни человека.
Плоскоклеточная карцинома имеет предшествующие поражения, называемые актиническим кератозом, характеризуется прогрессированием опухоли и может метастазировать в организме. Ультрафиолетовое (УФ) солнечное излучение является основным фактором риска развития кожной плоскоклеточной карциномы и кумулятивное облучение, полученное в течение жизни, играет важную роль в развитии этого рака. Хирургическое иссечение является основным методом лечения плоскоклеточного рака кожи, при этом микрографическая хирургия Мооса является предпочтительным методом иссечения плоскоклеточного рака головы и шеи, а также в других областях высокого риска или плоскоклеточного рака с характеристиками высокого риска. Лучевая терапия предназначена для лечения плоскоклеточного рака у пожилых пациентов или у тех, кто не переносит хирургическое вмешательство, или когда хирургическим путем невозможно получить четкие края. Адъювантная лучевая терапия обычно проводится после хирургического лечения очень высоких опухолей. Иммуносупрессия значительно увеличивает риск развития плоскоклеточного рака в течение жизни человека.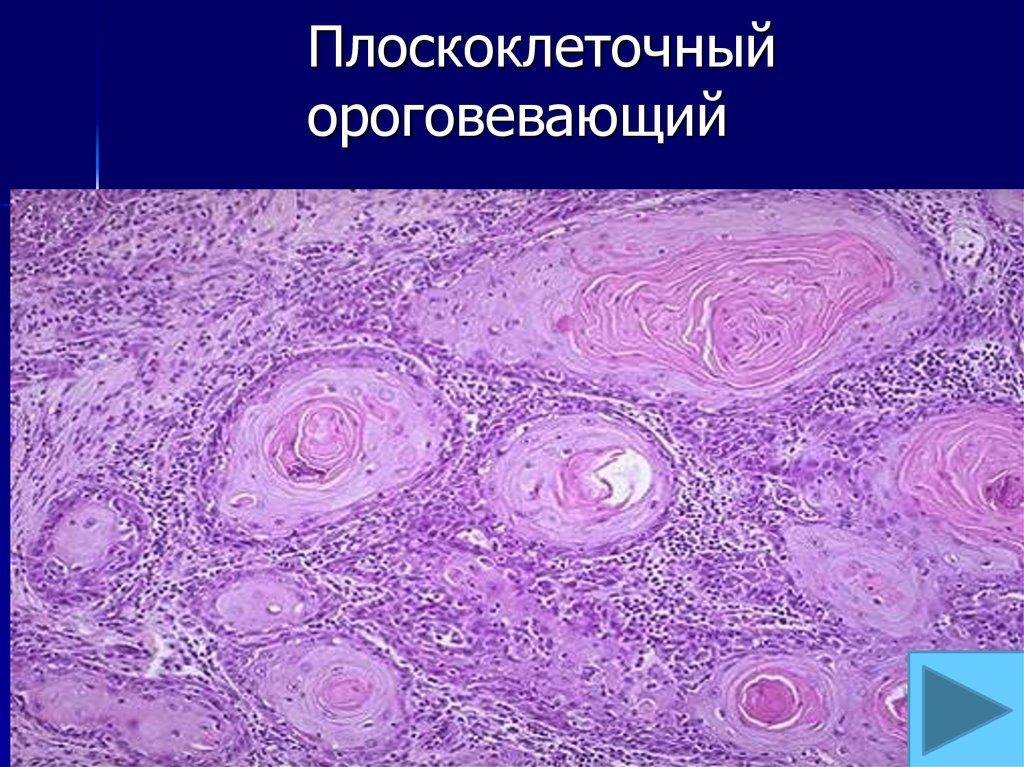 Метастазирование не характерно для плоскоклеточного рака, возникающего в районах хронического пребывания на солнце, но оно может иметь место, и риск увеличивается у пациентов с ослабленным иммунитетом. Пациентов с плоскоклеточным раком кожи следует регулярно обследовать и помнить о мерах по защите от УФ-повреждений.[1][2][3]
Метастазирование не характерно для плоскоклеточного рака, возникающего в районах хронического пребывания на солнце, но оно может иметь место, и риск увеличивается у пациентов с ослабленным иммунитетом. Пациентов с плоскоклеточным раком кожи следует регулярно обследовать и помнить о мерах по защите от УФ-повреждений.[1][2][3]
Этиология
Солнечное ультрафиолетовое излучение является наиболее частой причиной плоскоклеточного рака. Однако длительное воздействие вызывающих рак химических веществ, таких как смола в сигаретах, также может привести к развитию плоскоклеточного рака. Другие возможные причины включают в себя место тяжелого шрама от ожога, язву или язву, сохраняющуюся в течение многих лет, а также некоторые типы вируса папилломы человека (ВПЧ), особенно в области гениталий.[4][5]
Эпидемиология
Плоскоклеточная карцинома является второй наиболее распространенной формой рака кожи в США после базальноклеточной карциномы. Ежегодно в Соединенных Штатах диагностируется более одного миллиона случаев плоскоклеточной карциномы.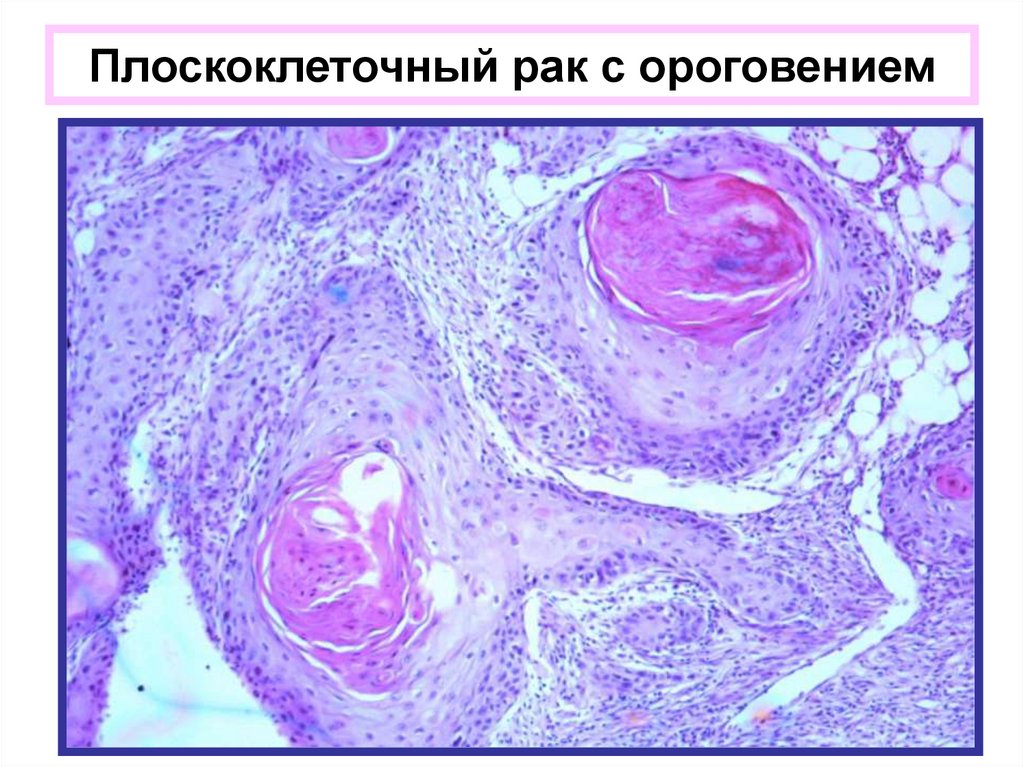 Исторически сообщалось о соотношении заболеваемости плоскоклеточной карциномой и базальноклеточной карциномой 3: 1, но более поздние исследования показывают, что это соотношение может быть ближе к 1: 1. Кроме того, сообщалось, что с возрастом соотношение имеет тенденцию к возникновению плоскоклеточной карциномы. Плоскоклеточная карцинома чаще всего появляется после 50 лет в областях, ранее подвергавшихся воздействию солнца, и обычно возникает у мужчин со светлой кожей и светлыми глазами, которые в анамнезе подвергались воздействию ультрафиолетового солнечного излучения. Однако любой, кто в прошлом подвергался значительному воздействию УФ-излучения, будь то в результате прошлого лечения или пребывания на солнце, подвергается повышенному риску. Плоскоклеточная карцинома также очень распространена у пациентов с иммуносупрессией и у этих пациентов может развиться в агрессивные подтипы.[6][7][8]
Исторически сообщалось о соотношении заболеваемости плоскоклеточной карциномой и базальноклеточной карциномой 3: 1, но более поздние исследования показывают, что это соотношение может быть ближе к 1: 1. Кроме того, сообщалось, что с возрастом соотношение имеет тенденцию к возникновению плоскоклеточной карциномы. Плоскоклеточная карцинома чаще всего появляется после 50 лет в областях, ранее подвергавшихся воздействию солнца, и обычно возникает у мужчин со светлой кожей и светлыми глазами, которые в анамнезе подвергались воздействию ультрафиолетового солнечного излучения. Однако любой, кто в прошлом подвергался значительному воздействию УФ-излучения, будь то в результате прошлого лечения или пребывания на солнце, подвергается повышенному риску. Плоскоклеточная карцинома также очень распространена у пациентов с иммуносупрессией и у этих пациентов может развиться в агрессивные подтипы.[6][7][8]
Патофизиология
УФ-излучение считается основным фактором риска развития плоскоклеточного рака кожи.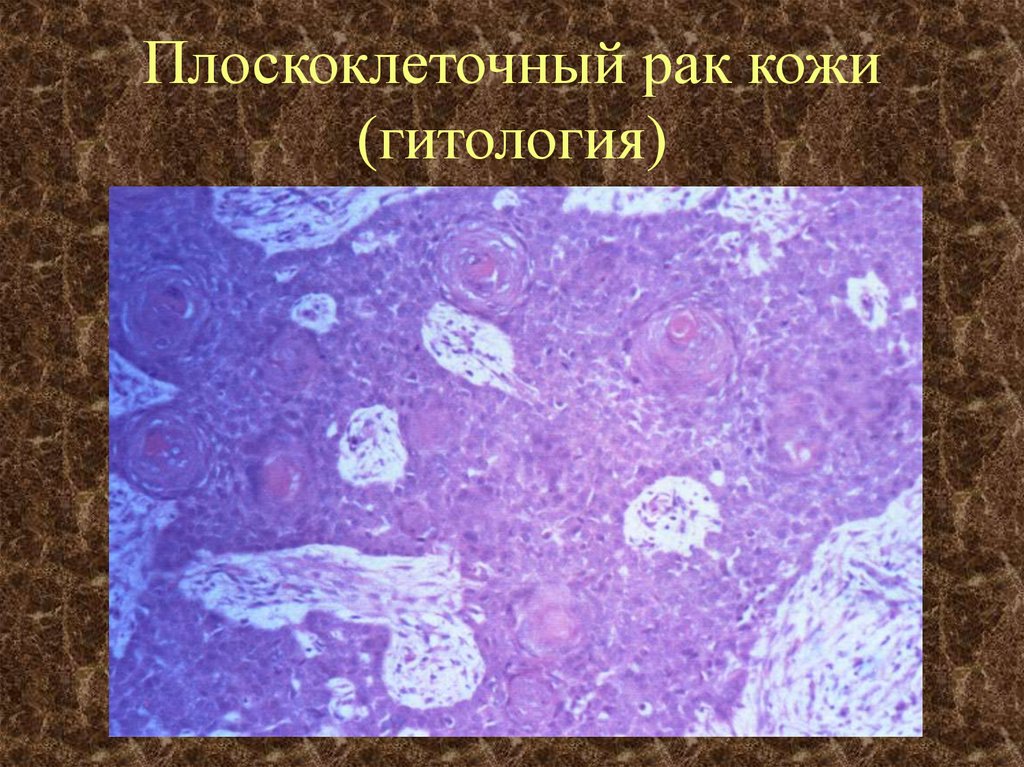 Мутации в гене p53 являются наиболее распространенными генетическими аномалиями, обнаруживаемыми при актиническом кератозе, плоскоклеточной карциноме in situ и инвазивной плоскоклеточной карциноме. Использование лампы для загара, терапевтическое УФ-облучение и ионизирующее излучение — все это хорошо известные факторы риска развития плоскоклеточной карциномы, вероятно, через путь р53. Белок p53 останавливает репликацию клеток с мутировавшей или поврежденной ДНК. Если ген p53 подвергается мутации описанными выше способами, то белок p53 становится нефункциональным, и клетки с поврежденной ДНК, такие как обнаруженные при плоскоклеточной карциноме , могут размножаться.
Мутации в гене p53 являются наиболее распространенными генетическими аномалиями, обнаруживаемыми при актиническом кератозе, плоскоклеточной карциноме in situ и инвазивной плоскоклеточной карциноме. Использование лампы для загара, терапевтическое УФ-облучение и ионизирующее излучение — все это хорошо известные факторы риска развития плоскоклеточной карциномы, вероятно, через путь р53. Белок p53 останавливает репликацию клеток с мутировавшей или поврежденной ДНК. Если ген p53 подвергается мутации описанными выше способами, то белок p53 становится нефункциональным, и клетки с поврежденной ДНК, такие как обнаруженные при плоскоклеточной карциноме , могут размножаться.
Анамнез и физикальное исследование
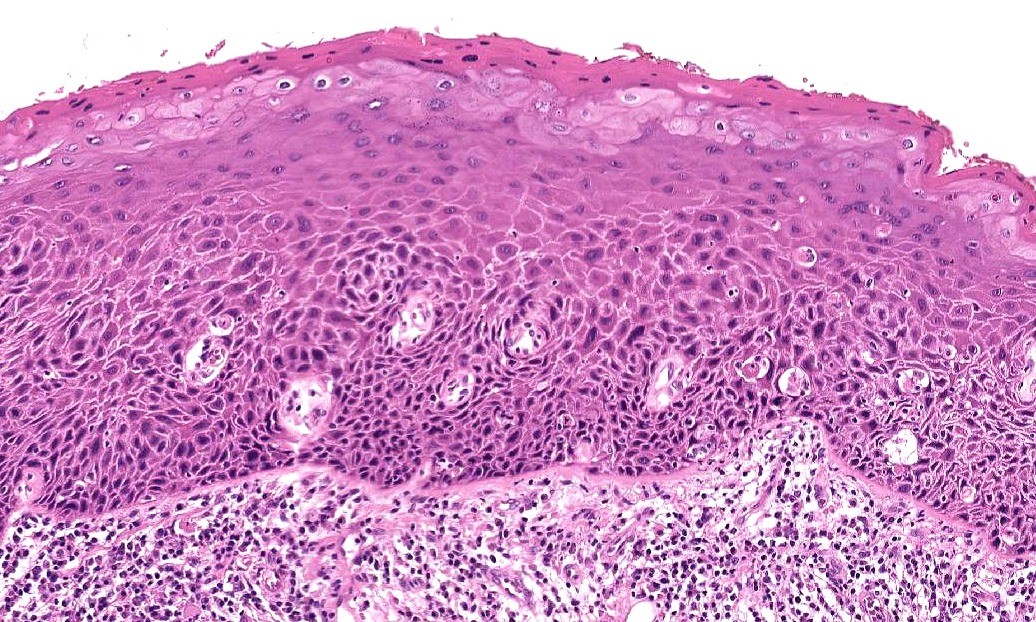
Клинически плоскоклеточная карцинома возникает на фоне поврежденной солнцем кожи, часто из предшествующих поражений, называемых актиническими кератозами. Наиболее распространенными областями плоскоклеточного рака являются лицо, шея, лысая кожа головы, разгибатели предплечий, тыльные поверхности кистей и голени.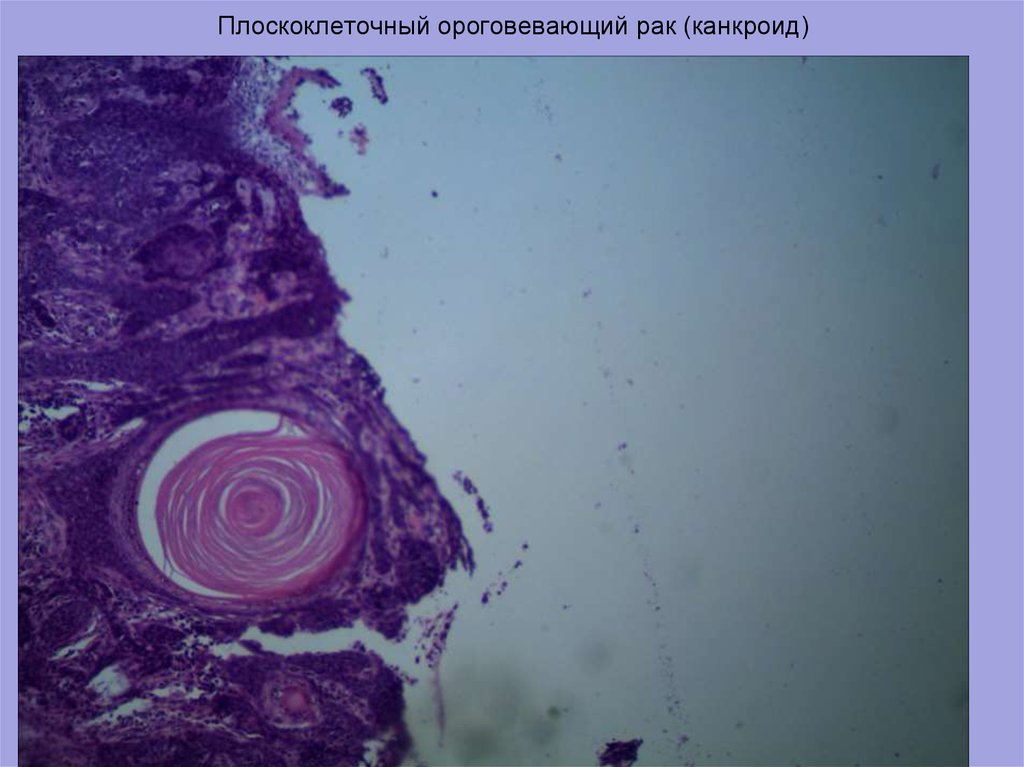 Цвет варьирует от телесного до эритематозного с разной степенью шелушения, корок, изъязвлений и гиперкератоза. Иногда могут присутствовать телеангиэктазии с активным кровотечением или без него. Плоскоклеточная карцинома может быть плоской, узловатой и даже бляшечной в некоторых случаях со значительным уплотнением и/или подкожным распространением, заметным при пальпации. Плоскоклеточная карцинома может иногда быть болезненной и нежной, и это может быть признаком периневральной инвазии.
Цвет варьирует от телесного до эритематозного с разной степенью шелушения, корок, изъязвлений и гиперкератоза. Иногда могут присутствовать телеангиэктазии с активным кровотечением или без него. Плоскоклеточная карцинома может быть плоской, узловатой и даже бляшечной в некоторых случаях со значительным уплотнением и/или подкожным распространением, заметным при пальпации. Плоскоклеточная карцинома может иногда быть болезненной и нежной, и это может быть признаком периневральной инвазии.
Оценка
Биопсия кожи обязательна у всех пациентов с подозрением на плоскоклеточный рак. Гистопатологически плоскоклеточная карцинома отличается нерегулярными гнездами, тяжами и слоями неопластических кератиноцитов, проникающих в дерму. Толщина поражения имеет особое значение при прогнозировании риска метастазирования толщиной более 4 мм, связанного с более высоким риском. Иммунопероксидазное окрашивание цитокератинов 5/6/AE1/AE3 полезно в ситуациях, когда диагноз ставится под сомнение, особенно при низкодифференцированном плоскоклеточном раке. [9]][10]
[9]][10]
Лечение/управление
Хирургия является основным методом лечения плоскоклеточного рака кожи. Микрографическая хирургия Мооса является методом выбора при плоскоклеточном раке головы и шеи. Хирургия Мооса также является предпочтительным методом лечения плоскоклеточного рака у пациентов с иммуносупрессией, рецидивирующего плоскоклеточного рака, плоскоклеточного рака с агрессивными гистологическими особенностями и плоскоклеточного рака глубиной более или равной 2 мм. Актинический кератоз с очаговой плоскоклеточной карциномой и плоскоклеточной карциномой in situ можно лечить или не лечить с помощью различных методов, включая операцию Мооса, кюретаж или иссечение, в зависимости от клинических и гистологических обстоятельств. В качестве помощи при принятии решений Американская академия дерматологии разработала рекомендации, доступные в виде приложения для смартфона, перечисленные в разделе «Критерии надлежащего использования Мооса (AUC)». Эти руководящие принципы помогают выбрать те случаи, которые получат наибольшую пользу от процедуры Мооса, сохраняя при этом расходы на здравоохранение.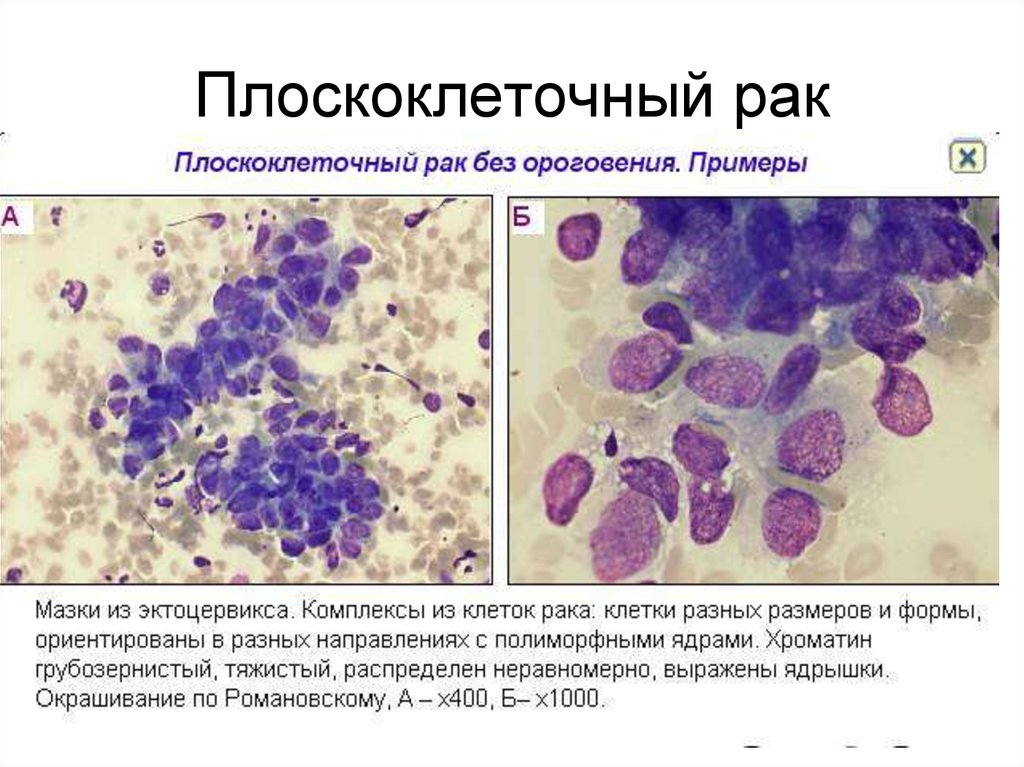 Другие методы лечения включают пероральные или местные ретиноиды, которые помогают снизить риск развития плоскоклеточного рака. Фотодинамическая терапия и местный 5-фторурацил (5FU) или имиквимод также могут использоваться для уменьшения развития плоскоклеточного рака. При заболевании in situ успешно использовались электродесикация с кюретажем или местное лечение 5FU и имиквимодом.[11][12][13]
Другие методы лечения включают пероральные или местные ретиноиды, которые помогают снизить риск развития плоскоклеточного рака. Фотодинамическая терапия и местный 5-фторурацил (5FU) или имиквимод также могут использоваться для уменьшения развития плоскоклеточного рака. При заболевании in situ успешно использовались электродесикация с кюретажем или местное лечение 5FU и имиквимодом.[11][12][13]
Пациентам с плоскоклеточным раком кожи следует рекомендовать защиту кожи от УФ-повреждений посредством использования солнцезащитного крема, защитной одежды и избегания пребывания на солнце в периоды максимальной интенсивности. Кроме того, за ними следует регулярно следить, при этом фактическая частота зависит от частоты развития плоскоклеточной карциномы. Пациенты с несколькими плоскоклеточными карциномами и некоторыми актиническими кератозами в анамнезе могут наблюдаться каждые 6–12 месяцев, в то время как пациенты со многими плоскоклеточными карциномами или агрессивными опухолями, вероятно, должны будут наблюдаться гораздо чаще.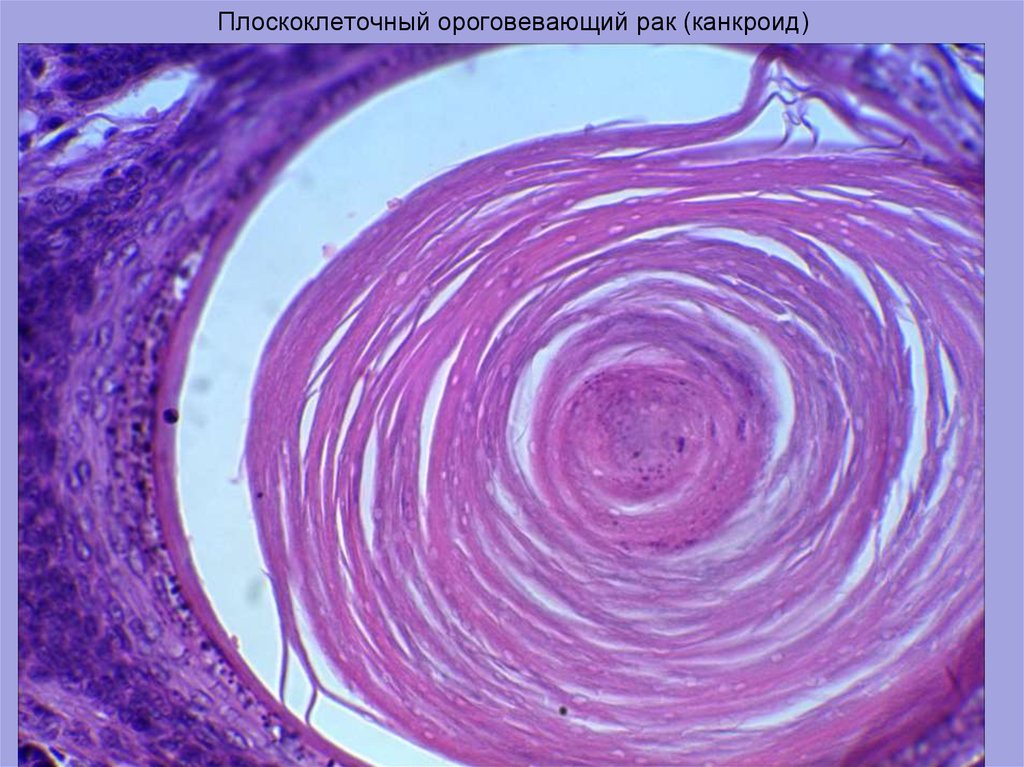
Differential Diagnosis
Other skin cancers like basal cell cancer, melanoma
Actinic keratosis
Burns
Scar tissue
Pyoderma gangrenosum
Staging
High risk features :
Периневральная инвазия
Толщина поражения более 2 мм
Поражение на ухе
Poorly differentiated lesion
Complications
Metastases
Local invasion
Pain
Loss of function
Poor aesthetics
Death
Консультации
Дерматолог
Онколог
Жемчуг и другие вопросы
Предотвращение повреждения ультрафиолетом на протяжении всей жизни пациента имеет первостепенное значение для предотвращения плоскоклеточного рака.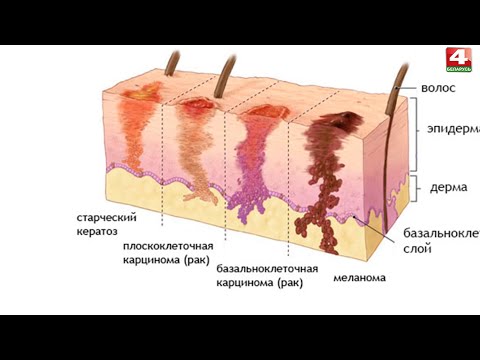 Было показано, что ежедневное нанесение солнцезащитного крема с SPF выше 30 снижает риск актинического кератоза и может помочь предотвратить плоскоклеточный рак у пациентов. Если клиницист обеспокоен возможной плоскоклеточной карциномой у пациента, он должен немедленно получить биопсию для диагностики ткани и составить план лечения на основе полученного отчета о патологии.
Было показано, что ежедневное нанесение солнцезащитного крема с SPF выше 30 снижает риск актинического кератоза и может помочь предотвратить плоскоклеточный рак у пациентов. Если клиницист обеспокоен возможной плоскоклеточной карциномой у пациента, он должен немедленно получить биопсию для диагностики ткани и составить план лечения на основе полученного отчета о патологии.
Улучшение результатов медицинского персонала
Большинство видов рака кожи можно предотвратить. Помимо врача, важную роль в обучении пациентов играют медсестра и фармацевт. Пациент должен быть предупрежден о том, что следует избегать чрезмерного пребывания на солнце и пользоваться солнцезащитным кремом при выходе на улицу. Следует избегать соляриев и носить защитную одежду, закрывающую руки и верхнюю часть тела. Кроме того, пациенту необходимо сказать, чтобы он избегал пребывания на солнце с 10:00 до 16:00. Наконец, все пациенты должны быть обучены тому, как проводить осмотр кожи и обращаться к врачу, если есть какое-либо поражение кожи, которое внезапно меняет свой рост или форму. На сегодняшний день нет доказательств того, что использование трав или других добавок может предотвратить рак кожи, и пациенту следует сказать, чтобы он не полагался на эти методы лечения.[14][3][14] (Уровень V)
На сегодняшний день нет доказательств того, что использование трав или других добавок может предотвратить рак кожи, и пациенту следует сказать, чтобы он не полагался на эти методы лечения.[14][3][14] (Уровень V)
Результаты
Небольшие плоскоклеточные раковые образования могут быть вырезаны и не являются смертельными, но могут значительно увеличить заболеваемость в зависимости от их местоположения. Большинство плоскоклеточных раков в области головы и шеи требуют сложной хирургической операции, которая даже в умелых руках может привести к плохому косметическому результату. Кроме того, стоимость лечения этих видов рака растет с каждым годом, и пациенты часто обременены огромными доплатами. Распространенный плоскоклеточный рак имеет плохой прогноз с 5-летней выживаемостью ниже 40%. При более крупных поражениях рецидив опухоли также является проблемой, несмотря на широкое иссечение. О местных рецидивах сообщалось в 10–18 % случаев.[15][16] (Уровень V)
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Плоскоклеточный рак. Предоставлено DermNetNZ
Рисунок
Микрофотография, ткань человека, эпидермис, дерма, гиподерма, меланоцит, меланома, рак, плоскоклеточные клетки. Предоставлено Центрами по контролю и профилактике заболеваний (CDC)
Рисунок
Плоскоклеточный рак кожи. Предоставлено Фабиолой Фарчи, доктором медицины
Ссылки
- 1.
Reygagne P, Rostain G. [Помимо актинических кератозов: полевая канцеризация кожи]. Энн Дерматол Венерол. 2018 Октябрь; 145 (10): 587-592. [PubMed: 30243819]
- 2.
Вебер П., Чандл П., Синц С., Киттлер Х. Дерматоскопия неопластических поражений кожи: последние достижения, обновления и исправления. Варианты лечения Curr Oncol. 2018 сен 20;19(11):56. [Бесплатная статья PMC: PMC6153581] [PubMed: 30238167]
- 3.
Шевчик М., Паздровски Ю., Голусиньски П., Данчак-Паздровска А.
 , Павлачик М., Сыгут Ю., Маршалек А., Голусиньский В. Работа на открытом воздухе как фактор риска высокодифференцированного кожного плоскоклеточного рака головы и шеи. Постерий Дерматол Алергол. 2018 авг; 35 (4): 408-412. [Бесплатная статья PMC: PMC6130134] [PubMed: 30206456]
, Павлачик М., Сыгут Ю., Маршалек А., Голусиньский В. Работа на открытом воздухе как фактор риска высокодифференцированного кожного плоскоклеточного рака головы и шеи. Постерий Дерматол Алергол. 2018 авг; 35 (4): 408-412. [Бесплатная статья PMC: PMC6130134] [PubMed: 30206456]- 4.
Mori S, Lowenstein EJ, Steffen C. Крупнейшее массовое отравление в истории: загрязнение мышьяком колодезной воды в Бангладеш. Скинмед. 2018;16(4):265-267. [В паблике: 30207531]
- 5.
Gavioli CFB, Festa Neto C, Tyring SK, Silva LLDC, Oliveira WRP. Типы ВПЧ слизистых оболочек высокого риска, связанные с плоскоклеточным раком на кончике носа, у иммунокомпетентного молодого человека. Бюстгальтеры Дерматол. 2018 сен-октябрь;93(5):716-718. [Бесплатная статья PMC: PMC6106684] [PubMed: 30156623]
- 6.
Оховат Д.П., Болье Д., Цао Х., Халперн А.С., Мишо Д.С., Шайкевич С., Геллер А.С. Первые 30 лет программы скрининга рака кожи Американской академии дерматологии: 1985-2014.
 J Am Acad Дерматол. 2018 ноябрь;79(5):884-891.e3. [Бесплатная статья PMC: PMC6454210] [PubMed: 30057360]
J Am Acad Дерматол. 2018 ноябрь;79(5):884-891.e3. [Бесплатная статья PMC: PMC6454210] [PubMed: 30057360]- 7.
Laprise C, Cahoon EK, Lynch CF, Kahn AR, Copeland G, Gonsalves L, Madeleine MM, Pfeiffer RM, Engels EA. Риск рака губы после трансплантации паренхиматозных органов в США. Ам Джей Трансплант. 2019 Январь; 19 (1): 227-237. [Статья бесплатно PMC: PMC6310619] [PubMed: 30074684]
- 8.
Ларезе Филон Ф., Бурик М., Флюлер С. Воздействие УФ-излучения, профилактические привычки, восприятие риска и род занятий у пациентов с НМРК: исследование случай-контроль в Триесте (северо-восток Италии). Фотодерматол Фотоиммунол Фотомед. 2019Январь; 35 (1): 24-30. [PubMed: 30058127]
- 9.
Kueder-Pajares T, Descalzo MA, García-Doval I, Ríos-Buceta L, Moreno-Ramirez D. Оценка показателей структуры для оценки качества лечения рака кожи в дерматологических отделениях . Actas Dermosifiliogr (англ. ред.). 2018 ноябрь; 109(9):807-812.
 [PubMed: 30093072]
[PubMed: 30093072]- 10.
Раоне Б., Патрици А., Гуриоли С., Газзола А., Равайоли Г.М. Оценка кожного канцерогенного риска у 375 пациентов, получавших фототерапию узкополосным УФ-В: 15-летний опыт нашего института. Фотодерматол Фотоиммунол Фотомед. 2018 сен; 34 (5): 302-306. [В паблике: 29533483]
- 11.
van Egmond S., Wakkee M., Droger M., Bastiaens MT, van Rengen A., de Roos KP., Nijsten T., Lugtenberg M. Потребности и предпочтения пациентов в отношении базально-клеточного рака и плоскоклеточного рака кожи уход за карциномой: качественное исследование фокус-группы. Бр Дж Дерматол. 2019 Январь; 180 (1): 122-129. [PubMed: 29927480]
- 12.
Peris K, Alaibac M, Argenziano G, Di Stefani A, Fargnoli MC, Frascione P, Gualdi G, Longo C, Moscarella E, Naldi L, Pellacani G, Pimpinelli N, Quaglino P, Salgarello M, Sollena P, Valentini V, Zalaudek I, Calzavara-Pinton PG., Итальянская группа дерматоонкологии (GIDO) SIDeMaST.
 Кожный плоскоклеточный рак. Итальянские рекомендации от SIDeMaST адаптированы и обновлены к рекомендациям EADO/EDF/EORTC. G Ital Dermatol Venereol. 2018 декабрь; 153 (6): 747-762. [В паблике: 29898593]
Кожный плоскоклеточный рак. Итальянские рекомендации от SIDeMaST адаптированы и обновлены к рекомендациям EADO/EDF/EORTC. G Ital Dermatol Venereol. 2018 декабрь; 153 (6): 747-762. [В паблике: 29898593]- 13.
Montuno MA, Brown B, Konda S, Motaparthi K. Влияние микрографической хирургии Мооса на определение стадии опухоли плоскоклеточного рака кожи: сравнение 7-го и 8-го изданий Американского объединенного комитета по Руководство по раку. Дерматол Хирург. 2018 авг; 44 (8): 1057-1064. [PubMed: 29746431]
- 14.
Вальдман Р.А., Грант-Келс Дж.М. Роль солнцезащитного крема в профилактике меланомы кожи и немеланомного рака кожи. J Am Acad Дерматол. 2019Февраль;80(2):574-576.e1. [PubMed: 30012373]
- 15.
Dalal AJ, Ingham J, Collard B, Merrick G. Обзор результатов 500 последовательных случаев немеланомного рака кожи головы и шеи, леченных в челюстно-лицевой хирургии. отделение районной многопрофильной больницы. Br J Oral Maxillofac Surg.

