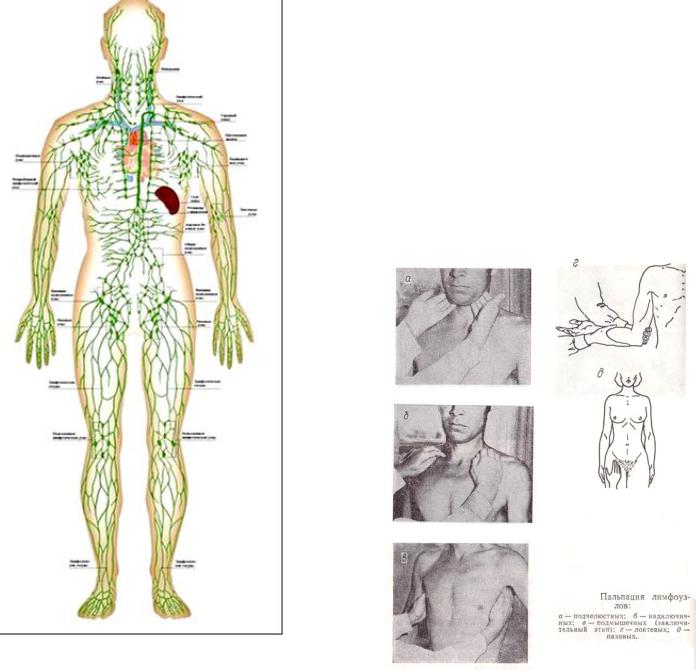
Периферические лимфоузлы: где находятся?
Лимфатические узлы – небольшие скопления лимфатической ткани, расположенные по всему телу. Они делятся на группы, каждая из которых собирает лимфу от определенных органов и частей тела. Периферические лимфоузлы первыми реагируют на внедрение любой инфекции в организм, поэтому их всегда следует тщательно обследовать.
Где находятся лимфатические узлы?
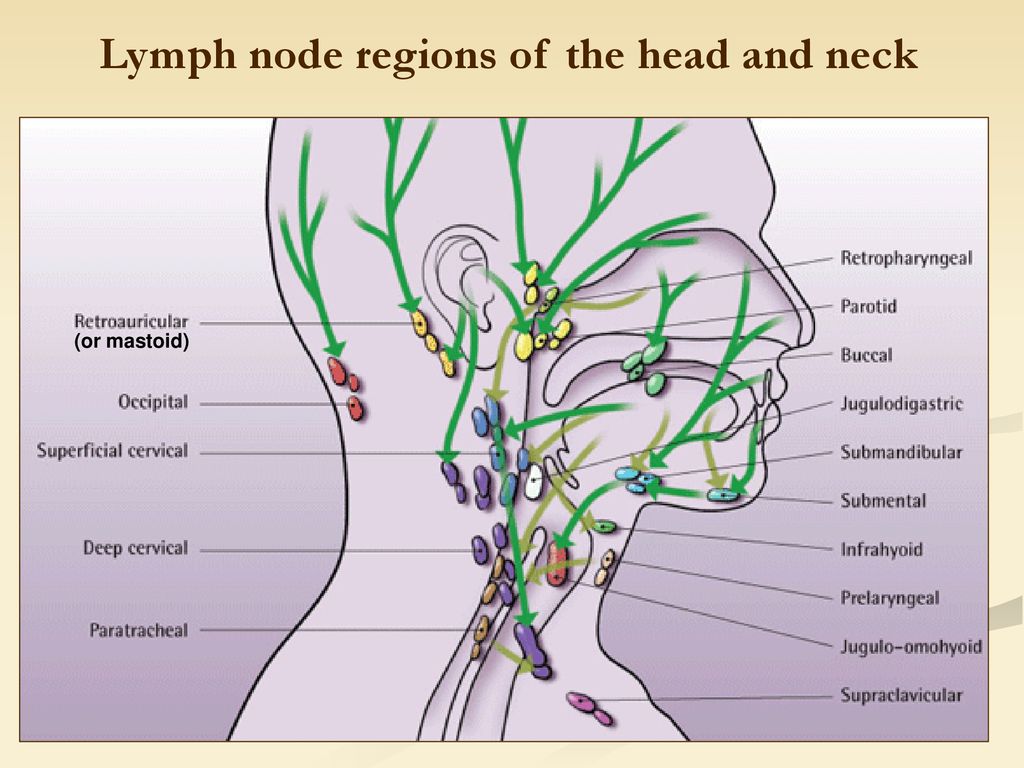
В зависимости от локализации, периферические лимфатические узлы подразделяются на группы. Среди тех, которые расположены на голове и на шее, выделяют:
- Затылочные.
- Заднешейные. Находятся вдоль заднего края грудинно-ключично-сосцевидной мышцы.
- Переднешейные. Располагаются по переднему краю грудинно-ключично-сосцевидной мышцы.
- Подчелюстные.
- Подбородочные.
- Над- и подключичные.

Вышеперечисленные узлы собирают лимфу от следующих органов:
- Кожа вместе с подкожно-жировой клетчаткой головы и шеи.
- Ротовая полость.
- Гортань.
- Верхняя половина грудной клетки.
- Желудочно-кишечный тракт.
Лимфоузлы, находящиеся в области верхних конечностей, включают подмышечные и локтевые. Их роль заключается в сборе лимфы от таких органов:
- Сердце и околосердечная сумка.
- Легкие.
- Органы переднего и заднего средостения.
- Пищевод.
- Трахея.
Последние группы лимфатических узлов находятся на нижних конечностях, к ним относятся: паховые, которые разделяются на поверхностные и глубокие, а также подколенные. Они получают лимфу от ног, промежности и органов малого таза: мочевыделительная система (мочевой пузырь с мочеточниками), предстательная железа, половой член, прямая кишка.
Причины
В зависимости от патологии, существуют следующие причины увеличения периферических лимфатических узлов:
- Лимфаденит.
 Воспаление одного лимфоузла, который становится болезненным на ощупь. Визуально можно заметить небольшую припухлость, кожа над ним гиперемирована, отечна. Наиболее часто лимфаденит возникает при инфекционных процессах в определенном органе либо части тела, от которых к нему поступает лимфа. В зоне лимфодренажа развивается воспаление, при участии лейкоцитов происходит фагоцитоз возбудителя, вследствие чего образуются частицы отмершей ткани. По лимфатическим сосудам они поступают в регионарные лимфоузлы, где и способствуют развитию активного воспаления.
Воспаление одного лимфоузла, который становится болезненным на ощупь. Визуально можно заметить небольшую припухлость, кожа над ним гиперемирована, отечна. Наиболее часто лимфаденит возникает при инфекционных процессах в определенном органе либо части тела, от которых к нему поступает лимфа. В зоне лимфодренажа развивается воспаление, при участии лейкоцитов происходит фагоцитоз возбудителя, вследствие чего образуются частицы отмершей ткани. По лимфатическим сосудам они поступают в регионарные лимфоузлы, где и способствуют развитию активного воспаления. - Периаденит. Гнойное воспаление в лимфоузле, затрагивающее прилежащие ткани. Разрешение процесса часто происходит путем образования свища, из которого вытекает гной.
- Лимфаденопатия. Гиперпластический процесс в лимфатических узлах, провоцирующий их увеличение без сопутствующего воспаления. Является первым признаком онкологических заболеваний, в частности метастазов.
- Кальциноз. Отложение кальциевых солей в тканях лимфатического узла.

Размеры и степень увеличения лимфатических узлов определяются при помощи пальпации. В норме определяются только три группы – поднижнечелюстные, подмышечные и паховые, остальные имеют очень маленький размер.
Диаметр поднижнечелюстных лимфоузлов может достигать 1 см, подмышечных – 8 мм, паховых – 1,5 см. Они становятся округлой формы, мягкими, эластичными, безболезненными при пальпации, однородной структуры, неспаянными с окололежащими тканями.
Виды патологий
Определенная группа лимфатических узлов реагирует на заболевания тех органов, от которых принимает лимфу, поэтому их нужно обязательно пальпировать.
Увеличение может быть двух видов:
- Генерализованное, когда в процесс вовлекаются все группы лимфоузлов.
- Местное, при котором увеличивается только одна группа.
Генерализованное увеличение всех групп лимфоузлов наблюдается при следующих заболеваниях:
- Сепсис.
- Инфекционный эндокардит.
- Иммунодефицитные состояния.
- Гематологические болезни (лейкоз, лимфогранулематоз, лимфома).
- Токсоплазмоз.
- Бруцеллез.
- Инфекционный мононуклеоз.
Рассмотрим основные виды заболеваний, наличие которых отражается на состоянии затылочных лимфатических узлов:
- При краснухе узлы всегда увеличиваются и становятся более плотными на ощупь. Смежная с ними группа – заднешейные, они реагируют на такое заболевание, как инфекционный мононуклеоз.
- Туберкулез приводит к увеличению всех шейных лимфоузлов. Они болезненны при пальпации, плотные и спаяны в конгломераты (пакеты лимфоузлов). Эти узлы часто распадаются, образуя свищ, через который выходят характерные для туберкулеза творожистые выделения. После заживления свища может оставаться рубец. Также группа шейных лимфатических узлов может заметно увеличиваться при лимфогранулематозе. Это является первым патогномоничным признаком болезни. Еще одна причина увеличения данной группы – чума либо туляремия.
- Одиночные лимфоузлы в шейных и подмышечных группах воспаляются при болезни кошачьей царапины, которая вызывается бортанеллой. Они часто нагнаиваются и тяжело вскрываются.
- Подмышечные лимфатические узлы увеличиваются при метастазировании в них рака молочной железы.
- Лимфатические узлы, расположенные возле ключиц, в частности левые надключичные, изменяют свои размеры при метастазировании в них злокачественной опухоли желудка либо поджелудочной железы. Такой пораженный лимфоузел называется «вирховский метастаз».
Также увеличение паховых лимфатических узлов наблюдается при гнойных процессах на ногах и при заболеваниях, передающихся половым путем: сифилис и венерическая лимфогранулема.
Диагностика
Периферические лимфатические узлы являются открытой целью для любой инфекции, проникшей в организм. При наличии признаков их увеличения, желательно пойти к врачу (взрослым – к терапевту, а детям – к педиатру).
Врач общего профиля сам определит причину патологии либо отправит на консультацию к более узкому специалисту, который обычно назначает ряд исследований:
- Общий и биохимический анализы крови.
- УЗИ лимфоузлов.
- Рентген.
- Анализ крови на антитела к возбудителям инфекций.
- Биопсия лимфатического узла.
Во всех случаях необходима санация очагов хронической инфекции.
При лимфаденопатиях запрещено применять физиопроцедуры, подвергаться ультрафиолетовому облучению и находиться под влиянием магнитных волн.
Вконтакте
Google+
УЗИ лимфоузлов. — УЗИ в Мелитополе
УЗИ лимфоузлов — важный метод диагностики, который по состоянию данного периферического органа человеческого организма может рассказать о состоянии здоровья пациента. Увеличение лимфоузлов вызвано рядом заболеваний и патологий. Ультразвуковое исследование лимфатических узлов проводится при диагностировании различных заболеваний, которые могут сопровождаться развитием патологических процессов.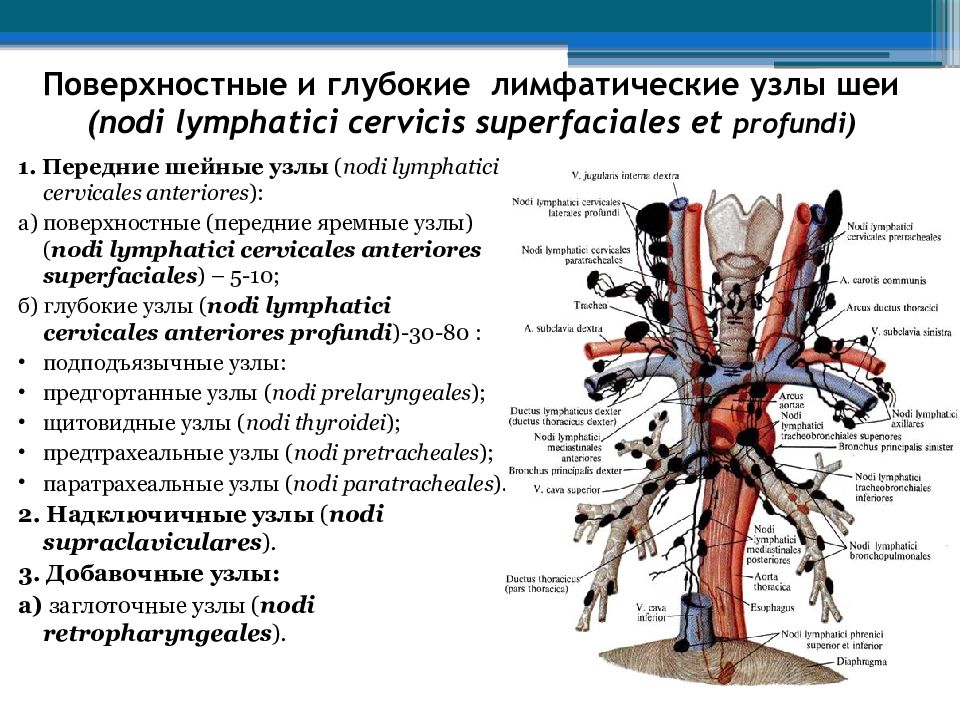 УЗИ лимфатических узлов проводится для подтверждения первичного диагноза либо его опровержения. В зависимости от результатов УЗИ врач назначает курс лечения и имеет возможность отслеживать динамику воздействия медицинских препаратов.
УЗИ лимфатических узлов проводится для подтверждения первичного диагноза либо его опровержения. В зависимости от результатов УЗИ врач назначает курс лечения и имеет возможность отслеживать динамику воздействия медицинских препаратов.
- болевой синдром в районе расположения узлов;
- асимметрия, увеличение, выпирание узла;
- исследование метастаз при онкологии;
- подозрение на онкологические новообразования;
абсцесс; - воспаления различной природы и места локализации;
подвижность узлов.
УЗИ лимфатических узлов проводится при симптомах, которые могут свидетельствовать о наличии различных болезней (повышение температуры тела, частые головные боли, общая слабость и сонливость). Бывают случаи, когда у человека отсутствуют тревожные признаки, но он случайно обнаруживает у себя увеличение шейных, паховых либо надключичных лимфоузлов. Данный признак требует немедленной диагностики, так как сами по себе, без причины узлы увеличиться не могут. В то же время некоторые заболевания на ранних стадиях развития проходят без ярко выраженной симптоматики. При деформации костей челюсти проводится УЗИ подчелюстных лимфоузлов. Обследование подмышечных лимфоузлов проводится после хирургического вмешательства при лечении мастэктомии.
Данный признак требует немедленной диагностики, так как сами по себе, без причины узлы увеличиться не могут. В то же время некоторые заболевания на ранних стадиях развития проходят без ярко выраженной симптоматики. При деформации костей челюсти проводится УЗИ подчелюстных лимфоузлов. Обследование подмышечных лимфоузлов проводится после хирургического вмешательства при лечении мастэктомии.
Что показывает УЗИ лимфоузлов?
Во время исследования врач смотрит на внешний вид лимфоузла, его контур, размер и однородность структуры. Какие-либо изменения и отклонения от показателей нормы являются признаком патологических процессов.
С помощью УЗИ шейных узлов можно выявить ряд инфекционных и вирусных заболеваний органов верхних дыхательных путей (ларингит, фарингит), воспаления уха, патологические процессы в костной ткани челюсти, зубов.
При увеличении лимфоузлов в паховой области диагностируются воспалительные процессы органов мочеполовой системы, вызванные проникновением в организм патологической микрофлоры инфекционной и вирусной природы. Подключичный лимфоузел, который увеличен в размерах или смещен в сторону, свидетельствует о наличии новообразований доброкачественного и злокачественного характера, присутствии метастаз.
Подключичный лимфоузел, который увеличен в размерах или смещен в сторону, свидетельствует о наличии новообразований доброкачественного и злокачественного характера, присутствии метастаз.
Лимфоузлы брюшной полости изучаются с целью диагностирования заболеваний желудочно-кишечного тракта, абсцессов, воспалений, онкологической опухоли. Отхождения от нормы показателей узлов под коленками — признак патологии кровеносной системы нижних конечностей. Это важнейший метод диагностики при наличии раковых опухолей и их метастаз, которые могут распространиться по всему телу и спровоцировать увеличение лимфоузлов.
При необходимости обращения к процедуре УЗИ у маленьких детей необходимо учитывать тот факт, что в данном случае показатели нормы будут иными. В лимфоузле маленького ребенка происходят процессы формирования, что влияет на его размер и структуру. У детей лимфоузлы всегда немного увеличены, и это не говорит о патологии.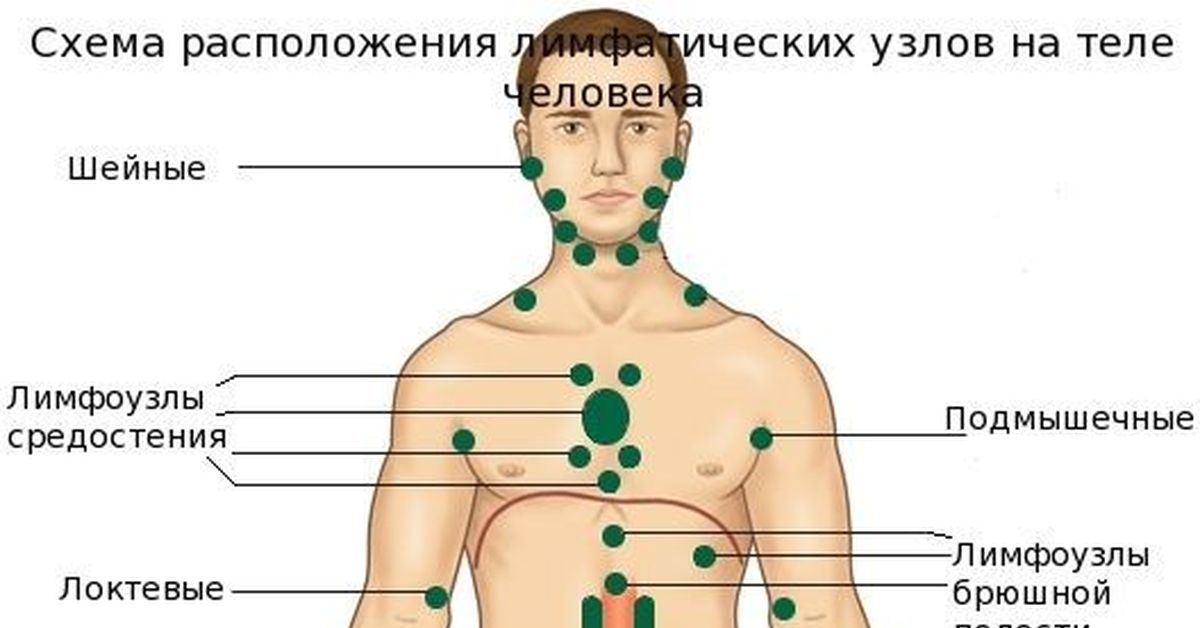 Связано это с несформированной иммунной системой
Связано это с несформированной иммунной системой
Чрезмерное увеличение лимфоузла на шее является признаком проблем со стороны иммунной системы, обширного кариеса, глазных заболеваний или аллергической реакции на укусы различных насекомых. У младенцев лимфоузлы увеличиваются в период прорезывания молочных зубов.
УЗИ лимфоузлов в Минке, УЗИ лимфатических узлов шеи
Лимфоузлы — важная составляющая лимфатической системы. Их функция состоит в отделении опасных для организма болезнетворных и чужеродных агентов, таких как раковые клетки, враждебные микроорганизмы или другие инфекции из тока лимфы. Лимфоузлы дают возможность избежать транспортировки опасных компонентов по всем тканям и органам, участвуют в формировании иммунитета, в белковом, жировом и углеводном обменах. В диагностических целях лимфоузлы обычно обследуются с помощью УЗИ.
Цены на УЗИ лимфоузлов
Показания к исследованию
Чаще всего можно заметить увеличение лимфатических узлов на шее.
- лимфатические узлы увеличились в размерах;
- лимфоузлы болезненны при пальпации;
- появились боли в груди, шее или животе.
Наличие таких симптомов — веская причина обратиться к специалисту. Врач назначит необходимые обследования и направит Вас сделать УЗИ лимфоузлов.
Зоны исследования
Лимфоузлы объединяют по группам в зависимости от их расположения:
- грудные, забрюшинные, брюшные;
- подколенные;
- паховые;
- шейные;
- затылочные и ушные;
- подчелюстные.
Иногда при необходимости комплексного исследования назначают УЗИ периферических лимфоузлов. Так называют те лимфатические узлы, которые располагаются близко к поверхности (в паху, в шейной области, на локтях и в подмышках).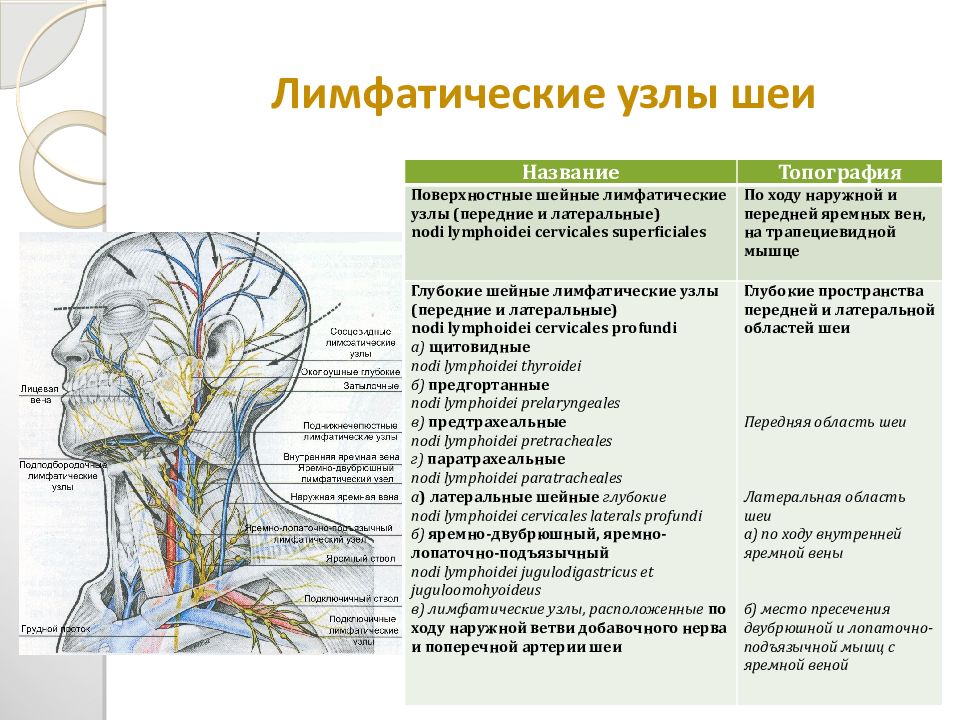 В зависимости от того, что показывает диагностика, возможно более глубинное обследование определенных органов и тканей, чтобы назначить нужное лечение.
В зависимости от того, что показывает диагностика, возможно более глубинное обследование определенных органов и тканей, чтобы назначить нужное лечение.
УЗИ лимфоузлов шеи назначают при:
- подозрении на доброкачественные либо злокачественные новообразования органов шеи: мягких тканей, глотки, гортани, ротовой полости, а также щитовидной железы;
- хронических воспалительных процессах ротовой полости и органов шеи;
- инфекционных заболеваниях;
Узи подмышечных лимфоузлов назначают при:
- изменении их размера и формы;
- повышенной температуре тела;
- подозрении на онкологические заболевания;
УЗИ подчелюстных лимфатических узлов назначают при:
- заболеваниях органов шеи и ротовой полости;
- накануне стоматологического протезирования, в том числе перед установкой имплантов;
УЗИ паховых лимфатических узлов назначают, если есть подозрение на:
- инфекции, передающиеся половым путем;
- онкологическую патологию, в том числе метастазы опухолей;
- воспалительные заболевания органов малого таза, кожи промежности и бедра;
УЗИ забрюшинных лимфатических узлов назначают при:
- неясных болях в брюшной полости;
- жаре и ознобе;
- поиске раковой опухоли или метастазов.

Как проходит исследование
Процедура абсолютно безболезненна и безопасна даже для ребенка. Датчики, обработанные специальным гелем, прикладывают к коже в проекции исследуемых лимфоузлов. На экран выводится изображение, которые расшифровывает врач УЗД. В ходе процедуры оцениваются форма и размеры лимфатических узлов, их структура, нарушения кровоснабжения, степень эхо-плотности ткани, расположение относительно друг друга.
Подготовка к УЗИ и длительность процедуры
Предварительная подготовка не нужна. Исключение — УЗИ лимфоузлов брюшной полости. За 2-3 дня до обследования пациенту рекомендуется легкая диета. Ужин перед процедурой должен быть легкий.
Обследование занимает от 10 минут до получаса в зависимости от зоны и сложности диагностики.
Стоимость УЗИ лимфатических узлов
| УЗИ периферических лимфоузлов ( + цветной и энергетический допплер + дуплексное сканирование сосудов) | от 25,30 BYN |
Преимущества медицинского центра «МедКлиник»
- обследование на аппарате премиум класса Aloka Prosound Alpha 7, позволяющем использовать цветную допплерографию для визуализации структурных изменений и оценки кровотока, а также исследования структуры лимфатических узлов.

- врачи УЗД высшей категории;
- скорость обработки результатов;
- отсутствие очередей;
- предварительная запись на удобное время;
- режим работы пн -пт с 9.00 до 21.00, в сб с 9.00 до 16.00.
При необходимости провести результативное и точное УЗИ лимфатических узлов в Минске обращайтесь в медицинский центр «МедКлиник». Высококвалифицированные специалисты помогут своевременно и быстро провести диагностику в комфортных условиях без ожидания в очередях. Стоимость процедуры зависит от исследуемой области.
Ультразвуковое исследование (УЗИ) лимфатических узлов
Ультразвуковая диагностика периферических лимфатических узлов – это максимально информативный, современный и высокоточный метод исследования, позволяющий обнаружить любые структурные изменения в лимфоидной ткани и другие отклонения от нормы, свидетельствующие о наличии той или иной патологии. Позволяет визуализировать лимфатические узлы головы, шеи, конечностей и их структуру. Является распространенным и доступным методом диагностики.
Является распространенным и доступным методом диагностики.
Показания к проведению исследования
Лимфатические узлы – это часть периферической иммунной системы, являющаяся природным биологическим фильтром организма. Увеличение лимфатических узлов, вследствие этого, является диагностическим признаком воспалительных и других патологических процессов.
Показанием к назначению УЗИ лимфоузлов являются такие изменения:
- увеличение лимфатических узлов различной локализации;
- болезненность в области лимфоузлов, усиливающаяся при пальпации;
- болезненные ощущения в районе головы, шеи или абдоминальной области;
- утомляемость, нарушение функции сна, снижение аппетита, субфебрильная температура с ощущением озноба неясной этиологии;
- хронические заболевания кровеносной системы;
-
снижение массы тела без видимых на то причин и некоторые другие.
Важное значение УЗИ периферических лимфатических узлов имеет в педиатрической практике. Ввиду анатомических и физиологических возрастных особенностей организма, лимфатическая система ребенка остро реагирует на вирусные и инфекционные поражения. Кроме того, УЗИ лимфатических узлов позволяет на ранних стадиях обнаружить более серьезные заболевания, своевременно начать лечение и избежать осложнений и прочих негативных последствий.
УЗИ периферической лимфатической системы позволяет диагностировать:
- аутоиммунные патологии;
- заболевания эндокринной системы;
- иммунодефицитные состояния;
- грибковые поражения;
- абсцессы и кисты;
- онкопатологии;
- вирусные заболевания;
- бактериальные поражения;
- доброкачественные новообразования и другие патологии.
Противопоказания к проведению исследования
Специфических противопоказаний к проведению данного вида исследования нет. Согласно общим требованиям, УЗИ не проводят в таких случаях:
Согласно общим требованиям, УЗИ не проводят в таких случаях:
- при острых нарушениях общего состояния, характеризующихся высокой температурой тела или другими изменениями;
- при нарушении целостности кожных покровов;
- при различных кожных заболеваниях и т.д.
Подготовка к проведению УЗИ периферической лимфатической системы
Специфическая подготовка к проведению ультразвукового исследования лимфоузлов не требуется. При необходимости проведения исследования забрюшинного пространства и брюшной полости может потребоваться соблюдение диеты на протяжении нескольких дней и отказ от приема пищи за 5-8 часов до проведения диагностических мероприятий.
Процедура абсолютно безболезнена для пациента и занимает от 10 до 20 минут, в зависимости от её целей.
Стоимость УЗИ периферической лимфатической системы
Цена УЗИ лимфоузлов указана в таблице, приведенной ниже.
Где находятся периферические лимфоузлы фото
Периферические лимфоузлы: где находятся, размеры, нарушения
Периферические лимфоузлы – это органы лимфосистемы, которые принимают участие в фильтрации биологической жидкости (лимфы) всего организма. Первыми реагируют на какой-либо воспалительный процесс в организме.
Размеры и строение
Периферические лимфоузлы серовато-розового цвета в форме грозди расположены рядом с лимфатическими, кровеносными сосудами и большими венами. Распределены по всему телу человека и имеют овальную, продолговатую и бобообразную форму.
Верхняя часть узла покрыта капсулой из соединительной ткани. От капсулы ответвляются трабекулы из подобной ткани, выполняющие опорную функцию. Структурной основой узелка является строма, состоящая из ретикулярной ткани. Ее клетки имеют отростки и способствуют образованию ретикулярных волокон. На основе последних формируется трехмерная сеть. Строма состоит из очищающих биологическую жидкость организма клеток — макрофагов нескольких видов.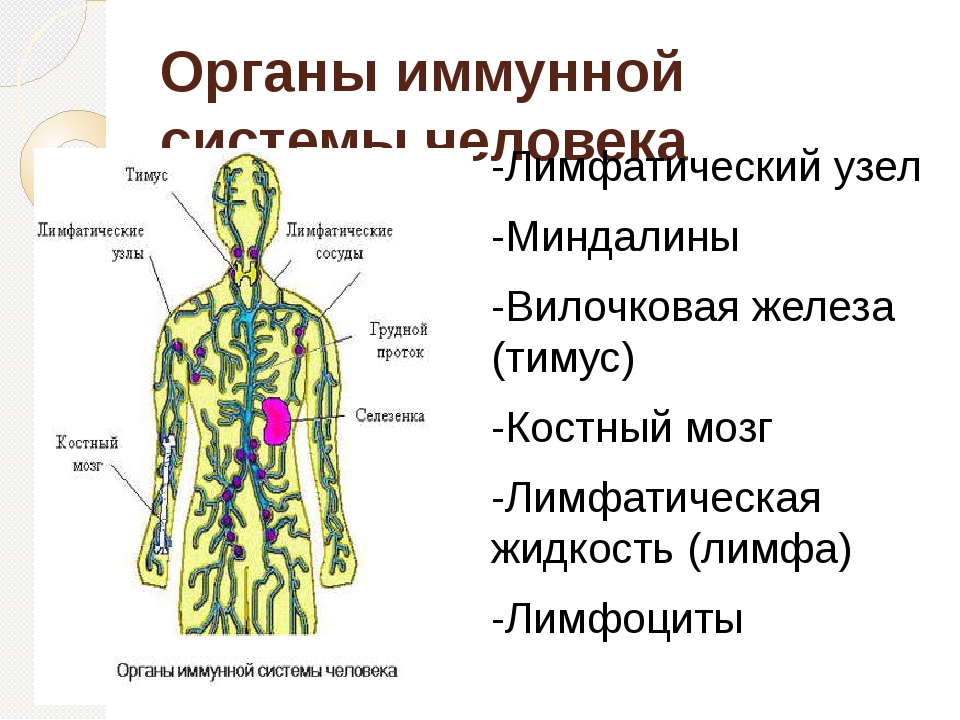
Внутри периферический лимфоузел состоит из коркового вещества, которое имеет наружную и глубокую паракортикальную части. Центр узелка имеет наименование мозгового вещества. Изнутри орган наполнен участками скоплений узловых тканей. Рядом с капсулой расположены лимфатические фолликулы, которые видны на просмотрах через аппарат таким образом: центральная часть более светлая, верхняя — темная.
Периферические лимфоузлы находятся в следующих областях:
- зоны сгибов локтей;
- подмышечная область;
- внутренняя сторона сгиба колен;
- зона паха;
- шея;
- грудная область;
- брюшная полость;
Функции
Работа периферических лимфатических узлов протекает следующим образом: лимфа направляется по лимфатическим сосудам к узлам, вытекает через выводящий сосуд. В самой железе биологическая жидкость медленно наполняется по площади всего пространства, именующегося синусами. Синусы покрыты поверхностными тканями и представляют собой небольшие капсуловидные емкости.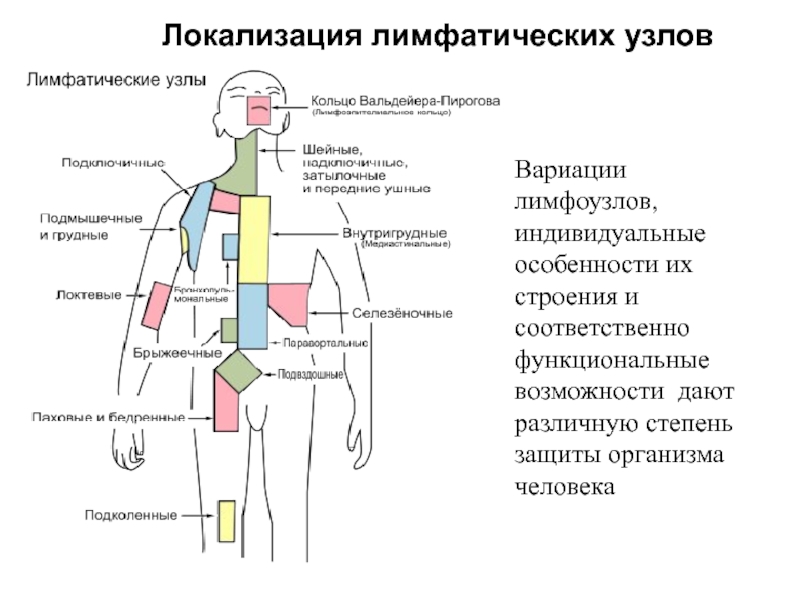 Очищение жидкости происходит при помощи макрофагов, находящихся с краю лимфоидных скоплений. Промежуточное нахождение ее в зоне синусов мозгового вещества обогащает необходимым объемом антител. Протекающая жидкость снабжает узел антигенами, что провоцирует начало иммунной защитной реакции. Этот процесс сопровождается увеличением органических скоплений.
Очищение жидкости происходит при помощи макрофагов, находящихся с краю лимфоидных скоплений. Промежуточное нахождение ее в зоне синусов мозгового вещества обогащает необходимым объемом антител. Протекающая жидкость снабжает узел антигенами, что провоцирует начало иммунной защитной реакции. Этот процесс сопровождается увеличением органических скоплений.
Периферические лимфатические узлы носят функциональное значение защиты и препятствия размножения инфекционных и раковых клеток. Именно эти железы продуцируют созревание лимфоцитов — кровяных защитных клеток, уничтожающих вредоносные и жидкостные вещества организма.
Возможные патологии
Нарушения функционирования периферических лимфоузлов могут иметь несколько признаков. Чаще всего это увеличение в размерах и отечность ткани. Патологическое изменение желез часто происходит на конкретные факторы:
- Реактивное увеличение. Возникает из-за наличия инфекции в организме, прививочного антигена, иммунодефицитного состояния, аллергии.
 Увеличение происходит за счет роста количества лимфоцитов и макрофагов, как ответной реакции на ген инфекции.
Увеличение происходит за счет роста количества лимфоцитов и макрофагов, как ответной реакции на ген инфекции. - Воспаление узла острое или хроническое (лимфаденит). Появляется вследствие инфицирования самого узелка патологическими клетками.
- Опухолевое увеличение. Происходит за счет попадания злокачественных клеток в организме.
- Незлокачественное увеличение периферических узлов. Возникает из-за разрастания соединительной ткани узлов, проблем оттока жидкости из организма.
Диагностика заболеваний
Обследование периферических лимфоузлов при подозрении на дисфункцию работы и наличия/отсутствия патологических изменений проходит в несколько этапов:
- Первоначальный заключается во внешнем осмотре желез. Выявляется отсутствие отеков, выпуклостей, красноты и высыпаний на коже. Затем следует пальпация областей расположения узлов: на задней стороне шеи, под челюстью, в подмышечной ямке, паху, задней части коленной области. В норме лимфоузлы при прощупывании мягкие, подвижные, легкое надавливание не вызывает болевых ощущений.
 В норме имеют диаметр от 3 до 8 мм.
В норме имеют диаметр от 3 до 8 мм. - Исследование при помощи УЗИ-аппарата. Позволяет визуально рассмотреть структуру и форму периферических узлов. УЗИ-метод помогает распознать структурные части узелка, плотность и характер расположения по отношению к тканям.
- Томография. Позволяет подтвердить уже обнаруженную патологию рентгенологическим способом.
- Биопсия. Проводится при оперативном удалении пораженных структур или же как независимое исследование.
Лечение
Воспаление периферического лимфоузла (лимфаденит) сопровождается увеличением его размеров, болезненностью при прощупывании, ознобом, слабостью. Болезненное состояние организма является индикатором лимфатической системы на уже имеющуюся болезнь: простуду, воспаление легких, гайморит, гнойные раны, инфекции полости рта, кариеса зубов и т.д. Боль или малейший дискомфорт — это лишь своеобразный показатель иммунной работы в организме. Состояние слегка воспалившегося лимфоузла на шее, под челюстью или в другой области не является причиной для паники и мгновенного лечения. Обычно достаточно терапевтических доз антибиотика для лечения инфекционного заболевания чтобы снять воспалительный процесс в лимфатических узлах.
Обычно достаточно терапевтических доз антибиотика для лечения инфекционного заболевания чтобы снять воспалительный процесс в лимфатических узлах.
Нижеуказанные факторы требуют незамедлительного обращения к врачу:
- значимое увеличение в размерах лимфоузлов, наличие гнойного содержимого;
- сильные болевые ощущения при прощупывании и движении;
- спаивание желез с прилегающими тканями в единое целое;
- краснота кожи вокруг лимфоузлов;
- повышение температуры тела;
- появление симптомов лихорадки: спутанность сознания, слабость, отсутствие аппетита.
Лечение периферических лимфатических узлов зависит от истинной причины, которая спровоцировала изменения в иммунных железах. Антибиотики назначаются только врачом и не используются при бактериальной инфекции.
Периферические лимфоузлы: где находятся?
Лимфатические узлы – небольшие скопления лимфатической ткани, расположенные по всему телу. Они делятся на группы, каждая из которых собирает лимфу от определенных органов и частей тела. Периферические лимфоузлы первыми реагируют на внедрение любой инфекции в организм, поэтому их всегда следует тщательно обследовать.
Периферические лимфоузлы первыми реагируют на внедрение любой инфекции в организм, поэтому их всегда следует тщательно обследовать.
Где находятся лимфатические узлы?
В зависимости от локализации, периферические лимфатические узлы подразделяются на группы. Среди тех, которые расположены на голове и на шее, выделяют:
- Затылочные.
- Заднешейные. Находятся вдоль заднего края грудинно-ключично-сосцевидной мышцы.
- Переднешейные. Располагаются по переднему краю грудинно-ключично-сосцевидной мышцы.
- Подчелюстные.
- Подбородочные.
- Над- и подключичные.
Вышеперечисленные узлы собирают лимфу от следующих органов:
- Кожа вместе с подкожно-жировой клетчаткой головы и шеи.
- Ротовая полость.
- Гортань.
- Верхняя половина грудной клетки.
- Желудочно-кишечный тракт.

Лимфоузлы, находящиеся в области верхних конечностей, включают подмышечные и локтевые. Их роль заключается в сборе лимфы от таких органов:
- Сердце и околосердечная сумка.
- Легкие.
- Органы переднего и заднего средостения.
- Пищевод.
- Трахея.
Последние группы лимфатических узлов находятся на нижних конечностях, к ним относятся: паховые, которые разделяются на поверхностные и глубокие, а также подколенные. Они получают лимфу от ног, промежности и органов малого таза: мочевыделительная система (мочевой пузырь с мочеточниками), предстательная железа, половой член, прямая кишка.
Причины
В зависимости от патологии, существуют следующие причины увеличения периферических лимфатических узлов:
- Лимфаденит. Воспаление одного лимфоузла, который становится болезненным на ощупь. Визуально можно заметить небольшую припухлость, кожа над ним гиперемирована, отечна. Наиболее часто лимфаденит возникает при инфекционных процессах в определенном органе либо части тела, от которых к нему поступает лимфа.
 В зоне лимфодренажа развивается воспаление, при участии лейкоцитов происходит фагоцитоз возбудителя, вследствие чего образуются частицы отмершей ткани. По лимфатическим сосудам они поступают в регионарные лимфоузлы, где и способствуют развитию активного воспаления.
В зоне лимфодренажа развивается воспаление, при участии лейкоцитов происходит фагоцитоз возбудителя, вследствие чего образуются частицы отмершей ткани. По лимфатическим сосудам они поступают в регионарные лимфоузлы, где и способствуют развитию активного воспаления. - Периаденит. Гнойное воспаление в лимфоузле, затрагивающее прилежащие ткани. Разрешение процесса часто происходит путем образования свища, из которого вытекает гной.
- Лимфаденопатия. Гиперпластический процесс в лимфатических узлах, провоцирующий их увеличение без сопутствующего воспаления. Является первым признаком онкологических заболеваний, в частности метастазов.
- Кальциноз. Отложение кальциевых солей в тканях лимфатического узла.
Размеры и степень увеличения лимфатических узлов определяются при помощи пальпации. В норме определяются только три группы – поднижнечелюстные, подмышечные и паховые, остальные имеют очень маленький размер.
Диаметр поднижнечелюстных лимфоузлов может достигать 1 см, подмышечных – 8 мм, паховых – 1,5 см.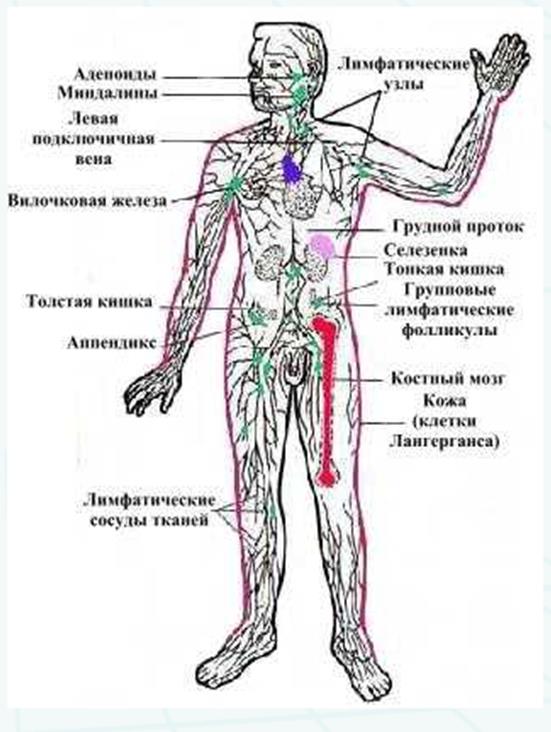 Они становятся округлой формы, мягкими, эластичными, безболезненными при пальпации, однородной структуры, неспаянными с окололежащими тканями.
Они становятся округлой формы, мягкими, эластичными, безболезненными при пальпации, однородной структуры, неспаянными с окололежащими тканями.
Виды патологий
Определенная группа лимфатических узлов реагирует на заболевания тех органов, от которых принимает лимфу, поэтому их нужно обязательно пальпировать.
Увеличение может быть двух видов:
- Генерализованное, когда в процесс вовлекаются все группы лимфоузлов.
- Местное, при котором увеличивается только одна группа.
Генерализованное увеличение всех групп лимфоузлов наблюдается при следующих заболеваниях:
- Сепсис.
- Инфекционный эндокардит.
- Иммунодефицитные состояния.
- Гематологические болезни (лейкоз, лимфогранулематоз, лимфома).
- Токсоплазмоз.
- Бруцеллез.
- Инфекционный мононуклеоз.
Рассмотрим основные виды заболеваний, наличие которых отражается на состоянии затылочных лимфатических узлов:
- При краснухе узлы всегда увеличиваются и становятся более плотными на ощупь.
 Смежная с ними группа – заднешейные, они реагируют на такое заболевание, как инфекционный мононуклеоз.
Смежная с ними группа – заднешейные, они реагируют на такое заболевание, как инфекционный мононуклеоз. - Туберкулез приводит к увеличению всех шейных лимфоузлов. Они болезненны при пальпации, плотные и спаяны в конгломераты (пакеты лимфоузлов). Эти узлы часто распадаются, образуя свищ, через который выходят характерные для туберкулеза творожистые выделения. После заживления свища может оставаться рубец. Также группа шейных лимфатических узлов может заметно увеличиваться при лимфогранулематозе. Это является первым патогномоничным признаком болезни. Еще одна причина увеличения данной группы – чума либо туляремия. При чуме образуются бубоны с выраженной болезненностью. В них стремительно развивается гнойный процесс.
- Одиночные лимфоузлы в шейных и подмышечных группах воспаляются при болезни кошачьей царапины, которая вызывается бортанеллой. Они часто нагнаиваются и тяжело вскрываются.
- Подмышечные лимфатические узлы увеличиваются при метастазировании в них рака молочной железы.
- Лимфатические узлы, расположенные возле ключиц, в частности левые надключичные, изменяют свои размеры при метастазировании в них злокачественной опухоли желудка либо поджелудочной железы. Такой пораженный лимфоузел называется «вирховский метастаз».
Также увеличение паховых лимфатических узлов наблюдается при гнойных процессах на ногах и при заболеваниях, передающихся половым путем: сифилис и венерическая лимфогранулема.
Диагностика
Периферические лимфатические узлы являются открытой целью для любой инфекции, проникшей в организм. При наличии признаков их увеличения, желательно пойти к врачу (взрослым – к терапевту, а детям – к педиатру).
Врач общего профиля сам определит причину патологии либо отправит на консультацию к более узкому специалисту, который обычно назначает ряд исследований:
- Общий и биохимический анализы крови.
- УЗИ лимфоузлов.
- Рентген.
- Анализ крови на антитела к возбудителям инфекций.
- Биопсия лимфатического узла.
Во всех случаях необходима санация очагов хронической инфекции.
При лимфаденопатиях запрещено применять физиопроцедуры, подвергаться ультрафиолетовому облучению и находиться под влиянием магнитных волн.
Вконтакте
Google+
Периферические лимфоузлы
Патологические процессы в периферических лимфоузлах организма – один из вероятных признаков внутренней патологии. Более 80% людей в течение жизни сталкивались с воспалением лимфатических узлов при острых респираторных инфекциях. Реакция иммунной системы с воспалением или разрастанием лимфоидной ткани свидетельствует о серьезных системных или местных заболеваниях. Грамотный подход к пальпации и оценке состояния лимфоузлов при клиническом осмотре позволяет определить правильную диагностическую тактику.
Какие лимфатические узлы считаются периферическими
Расположение органов лимфатической системы в человеческом организме (фото: www. youtube.com)
youtube.com)
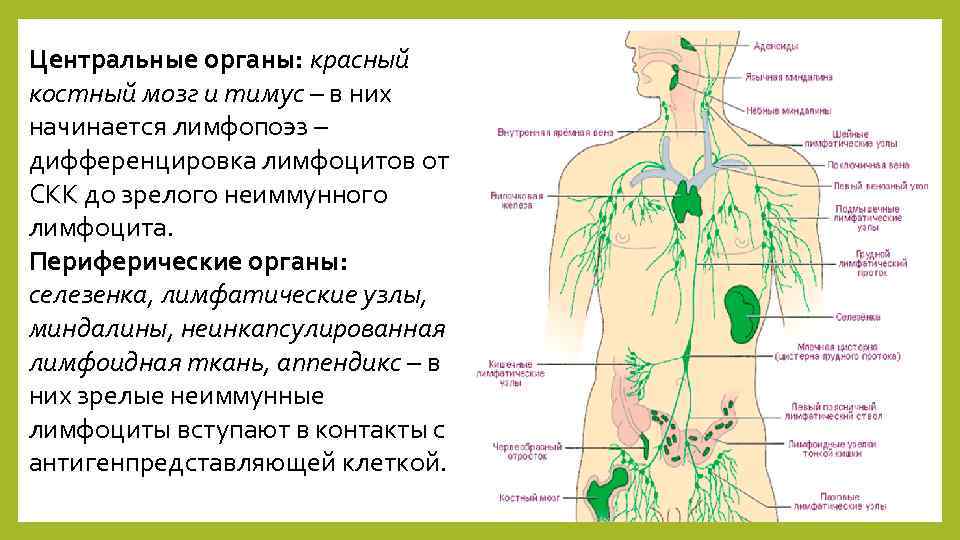
Иммунная система человека обеспечивает специфическую и неспецифическую защиту организма от проникновения инфекционных возбудителей и развития патологических процессов. В создании активного и пассивного иммунитета принимают участие различные структуры, которые разделены на две группы:
- Центральные органы иммуногенеза: красный костный мозг и тимус (вилочковая, загрудинная железа) – которые принимают участие в непосредственном синтезе иммунокомпетентных клеток (лейкоциты, Т-лимфоциты).
- Периферические органы: лимфатическая система, в которой происходит дифференцирование клеток, синтезированных в костном мозге. Особенностью данного процесса считается приобретение клеткой способности уничтожать каждый конкретный тип «антигена».
Чаще всего в клинике проводится оценка иммунной функции организма через структуры лимфатической системы. К последней относятся мелкие сосуды (капилляры), лимфатические протоки и узлы, которыми перекрывается ход сосудов.
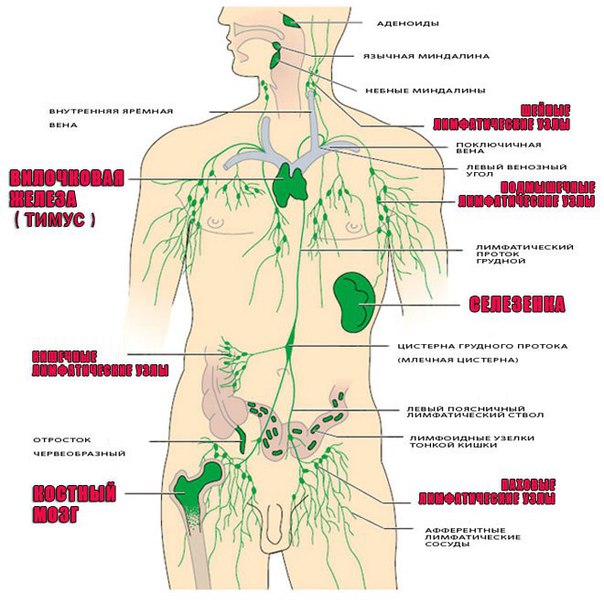
Лимфатические узлы расположены по всему организму и, чаще всего, сопровождают кровеносные сосуды или находятся у «ворот» органов (печень, легкие, селезенка). В зависимости от расположения различают:
- Внутренние: находятся у корня брыжейки, около печени, почек, сердца и легких. Оценка состояния этих структур проводится во время инструментальных методов исследования, поскольку костный каркас грудной клетки или шар кожи и подкожной клетчатки на животе.
- Периферические: расположенные поверхностно в области головы, шеи, верхних и нижних конечностей (поднижнечелюстные, аксиллярные, паховые и др.). Особенности локализации данных групп лимфоузлов делают их доступными пальпаторному исследованию.
Важно! Пальпация периферических лимфатических узлов – один из наиболее распространенных методов клинического исследования пациентов
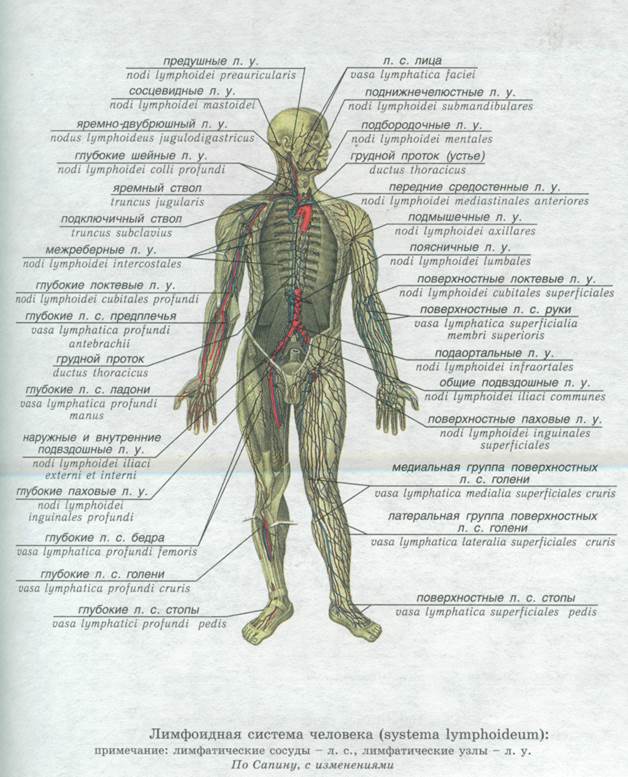
Группы периферических лимфоузлов: локализация и характеристика
Лимфатические узлы представляют собой небольшие округлые образования из неоднородной лимфоидной ткани, заключенной в капсулу. К данной структуре подходит несколько лимфатических сосудов, доставляющих лимфу (производное плазмы) для фильтрации. Ретикулярная (сетеобразная) структура ткани узла позволяет проводить «фильтрацию» патологических частиц, что препятствует проникновению последних в системный кровоток.
К данной структуре подходит несколько лимфатических сосудов, доставляющих лимфу (производное плазмы) для фильтрации. Ретикулярная (сетеобразная) структура ткани узла позволяет проводить «фильтрацию» патологических частиц, что препятствует проникновению последних в системный кровоток.
Классификация и область дренажа периферических лимфоузлов представлены в таблице:
|
Область тела |
Группа лимфоузлов |
Зона лимфотока |
|
Голова и шея |
|
|
|
Верхняя конечность |
|
|
|
Нижняя конечность |
|
|
Важно! Во время клинического обследования врачи также пальпируют мезентеральные лимфоузлы, расположенные в брюшной полости
Количество лимфоузлов каждой группы индивидуально, в среднем 3-4 узла. При пальпации образования безболезненны, подвижны, не спаяны между собой и с окружающими тканями, мягко-эластической консистенции.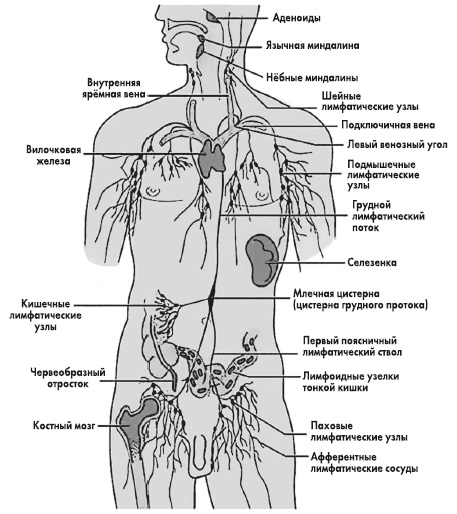
Методы исследования периферических лимфоузлов
Методика пальпации поднижнечелюстных лимфоузлов (фото: www.mrt-rentgen.ru)
Оценка состояния поверхностно расположенных лимфатических узлов проводится по такому алгоритму:
- Осмотр области лимфатического узла: наличие отека тканей, деформации контуров области, патологических выпячиваний, сыпи, или покраснения кожи.
- Пальпация – обследование с помощью прощупывания структур через кожу. Техника пальпации отличается для каждой группы лимфоузлов.
Затылочные пальпируются на задней поверхности шеи у места прикрепления трапециевидной мышцы. Поднижнечелюстные – при заведении 3-х пальцев под край нижней челюсти при наклоне головы вперед.
Подмышечные – пальцы заводятся в подмышечную ямку при отведенной руке, а непосредственно пальпация – при опущенной руке вниз.
Паховые – пальпируются у медиальной части паховой связки. Подколенные – по задней поверхности ноги, согнутой в колене.
- Ультразвуковое исследование (УЗИ) – инструментальный не инвазивный метод визуализации структуры лимфатического узла при подозрениях на патологический процесс. Позволяет оценить плотность, структуру и отношение органа к соседним тканям.
- Компьютерная томография (КТ) – рентгенологический метод, который чаще всего применяется для диагностики патологии, вызвавшей изменения в лимфатических узлах.
- Биопсия – забор части или целого лимфоузла для лабораторной диагностики (проводится как самостоятельное исследование или часть операции по удалению пораженной структуры). Данный метод используется в диагностике злокачественных новообразований с метастазированием в лимфоидную ткань.
Важно! Пальпация аксиллярных лимфатических узлов у женщины проводится в первую фазу менструального цикла, поскольку гормональные изменения влияют на состояние молочной железы и подмышечных лимфоузлов
Патологии периферических лимфатических узлов
Сравнительный рисунок нормального и воспаленного лимфоузла (фото: www. lechiprirodoyu.ru)
lechiprirodoyu.ru)
Изменения, возникающие в лимфатических узлах чаще всего – вторичные, вызванные реакцией организма на патологический процесс. В зависимости от особенностей основного заболевания и патоморфологических изменений в структуре лимфатических узлов, различают такие патологии:
- Воспаление (лимфаденит) – состояние, которое характеризуется усиленным кровотоком, отеком, увеличенными размерами и болезненностью лимфоузла. Лимфаденит возникает вследствие гнойных или серозных воспалительных процессов в зоне лимфодренажа определенной группы. После выделения медиаторов, усиливается кровообращения в пораженном участке. Части отмершей ткани проникают в лимфатические капилляры, после чего – в узлы, где задерживаются лимфоидной тканью и вызывают воспаление (в зависимости от морфологического субстрата – гнойное или серозное).
- Кальциноз – отложение солей кальция в лимфоидной ткани узла. Данный процесс чаще всего развивается на фоне хронического воспалительного процесса, например, при туберкулезе.

- Гиперплазия (лимфаденопатия) – увеличение органа в размерах без признаков воспаления. Разрастание лимфоидной ткани чаще всего развивается при неконтролируемом размножении клеток (при злокачественных процессах или метастатическом поражении).
Осложненные варианты лимфаденита способствуют развитию нежелательных последствий: абсцесса (формирование гнойной полости) или свища – образования патологического соединения лимфоидной ткани с наружной средой или полым органом. Особенностью данных состояний является обязательное хирургическое вмешательство и интенсивная антибиотикотерапия.
Какие специалисты занимаются патологиями периферических лимфоузлов
С целью эффективной диагностики и назначения адекватной терапии необходима консультация специалистов. Общим осмотром и пальпацией периферических лимфатических узлов занимаются врачи всех профилей, однако наличие специфических симптомов требует обращения к следующим:
- Терапевт, оториноларинголог (ЛОР), пульмонолог – при увеличении лимфоузлов головы и шеи с анамнезом острой респираторной вирусной инфекции (ОРВИ), боли в горле, повышенная температура, кашель и общая слабость.

- Фтизиатр – при увеличении любой из групп лимфоузлов (или нескольких сразу) на фоне длительного кашля (более 2-х месяцев), невысокой температуры 37-38 ̊С и контакта с больным в анамнезе.
- Хирург – при высокой температуре, покраснении кожи в области лимфоузла, интенсивных болях и наличии гнойных ран или травм, заболеваниях молочной железы.
- Гинеколог, уролог – при болях в малом тазе, нарушении мочеиспускания, патологических изменениях прозрачности и цвета мочи, выделений из половых органов.
В случае невыясненной причины увеличения лимфатического узла в размерах, на фоне длительного процесса и неспецифических симптомов (слабость, утомляемость, похудение) рекомендуется консультация онколога с целью исключения злокачественных новообразований.
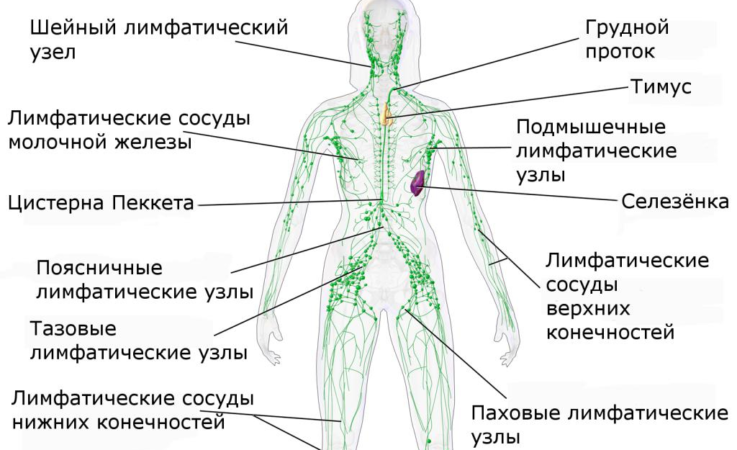
Регионарные лимфоузлы: причины увеличения, где находятся
Регионарные лимфоузлы – это объединение лимфоузлов, через которые проходит очистка лимфы (жидкий кровяной компонент) из разных областей тела. Отличаются формой, размером и находятся возле крупных венозных сосудов. Основной функцией считается очищение организма от патогенов. Также образования тормозят метастазы, образуют лимфоциты и создают защитный барьер, участвуют в обменах, поддерживают водный баланс.
Отличаются формой, размером и находятся возле крупных венозных сосудов. Основной функцией считается очищение организма от патогенов. Также образования тормозят метастазы, образуют лимфоциты и создают защитный барьер, участвуют в обменах, поддерживают водный баланс.
Характеристика
Лимфосистема является фильтром организма от инфекций, вирусов, бактерий и злокачественных клеток. Система включает сосуды, капилляры, протоки, региональные лимфатические узлы. Увеличенный лимфоузел сигнализирует о начале воспалительного процесса. Определив область расположения узла, позволит определить заболевание, не допуская осложнений.
Накапливание лимфатической жидкости происходит в мелких сосудах лимфосистемы. Продвигаясь к сердцу, лимфа проходит через лимфоузлы, которые поглощают, фильтруют жидкость в определённой зоне тела. Важными местами расположения узлов считается нижняя челюсть, шея, подмышки, паховая область, грудь и живот. Небольшие узелковые образования собирают межклеточную жидкость близлежащих тканей и отправляют в крупные узлы. Если в организме присутствует онкологический процесс, то лимфа начинает собирать злокачественные клетки. Проходя сквозь лимфоузел с клеточными изменениями, она запускает функцию уничтожения раковых клеток.
Если в организме присутствует онкологический процесс, то лимфа начинает собирать злокачественные клетки. Проходя сквозь лимфоузел с клеточными изменениями, она запускает функцию уничтожения раковых клеток.
Деятельность иммунной системы зависима от работы лимфосистемы. Изменённый вид регионарного лимфоузла предполагает возникновение болезни органа.
Из головы, шеи лимфатическая жидкость накапливается в яремной области с правой и с левой стороны. Правое направление выводит лимфу в лимфатический сосуд, левое – направляется в грудную протоку.
Лимфоузлы в течение жизни человека меняют форму, структуру и перестраиваются, сокращается количество. Имеют свойство сливаться, замещаться жировой или соединительной тканью. Непроходимые узлы для лимфатической жидкости атрофируются. На этом фоне снижается иммунитет, ослабляется защитная реакция организма на возбудители.
Лимфоузлы в теле человека
Лимфатические образования подразделяются на три типа:
- Быстрого реагирования.
 В капсуле меньше коркового вещества, она быстро наполняется.
В капсуле меньше коркового вещества, она быстро наполняется. - Компактные или медленного реагирования. Мозгового вещества меньше.
- Промежуточные – вещества находятся в равных соотношениях.
Перед вхождением в сосуды жидкость проходит сквозь регионарные узлы:
- затылочные;
- сосцевидные;
- околоушные;
- лицевые;
- поднижнечелюстные.
Лимфоузлы поражают вирусы, бактериальные организмы, клетки рака. Чтобы не допустить возникновение лимфедемы, кровь должна постоянно двигаться и очищаться, избегая застоя.
Группы
Размещение узлов бывает единичным либо групповым. Регионарные лимфоузлы подразделяются по месту локализации:
- нижних конечностей – паховые, подколенные;
- тазовые (подвздошные) – маточные, прямой кишки, вагинальные;
- узлы живота – желудка, поджелудочная железа, печени, брыжеечные и нижние диафрагмальные;
- грудная клетка – междурёберные, груди (молочная железа), пищевода и лёгких, верхние диафрагмальные, трахейные лимфоузлы;
- верхние конечности – локтевые, подмышечные, имеющие поверхностное и глубокое расположение;
- лимфатические образования шеи, головы.

Регионарными узлами груди считаются подмышечные, парастернальные и подключичные лимфоузлы. На фоне увеличения лимфатических бугорков отсутствие боли считается тревожным симптомом, который может указывать на начало метастазирования новообразования. Рак молочной железы редко выявляется на ранних стадиях.
К щитовидной железе относятся лимфоузлы на участке шеи и за грудиной. Воспаление начинается с отёка, болезненности, увеличения размера узла. Запущенный инфекционный процесс или образование метастазов несут опасность из-за близкого расположения к головному мозгу.
Группа лимфатических образований может связывать органы, что приводит к быстрому распространению болезни.
Причины увеличения
Размеры регионарных узлов зависят от здоровья, перенесённых иммунологических болезней. Нормой считается объём от 2 мм до 2 см. Бывают увеличены из-за присутствия заболевания. Если норма в размере превышена, то значит наблюдается выработка увеличенного количества иммунных клеток для поражения патогенных микроорганизмов.
На этом фоне возникает два заболевания лимфоузлов:
- лимфаденит – воспаление узла происходит из-за инфекции;
- лимфаденопатия – увеличение без боли при возникновении других болезней.
Изменение появляется в следующих случаях:
- Заболевания вирусного, инфекционного характера – грипп, краснуха, корь, некротический лимфаденит и синдром Кавасаки (чаще у детей).
- Присутствие воспаления хронического типа.
- Заражение паразитами (токсоплазмоз), заражение крови.
- Гнойные заболевания – фурункул, флегмоны, абсцессы.
- Болезни венерического характера – гонорея, сифилис.
- Патологии на фоне аллергических реакций.
- Опухоли (рак почки, груди, лёгких).
- Сывороточная болезнь, возникающая из-за побочных эффектов лекарственных средств.
- Иммунодефицит – СПИД.
- Болезни кровотока – лейкоз в острой или хронической форме.
- Хирургические вмешательства.
- Ранение и травмы узлов, кошачьи царапины (бартонелла).

- Заболевания щитовидной железы.
- Метаболические болезни.
- Патологии эндокринной системы (опухоль, щитовидный зоб).
- Нарушения соединительных тканей: ревматизм, артрит.
- Облучение.
- Аутоиммунные процессы.
Бессимптомное протекание характерно для некоторых болезней. Иногда первым симптомом является увеличение узла, а затем наблюдается суставная боль, усталость и другие проявления заболеваний.
Характерные проявления лимфаденопатии
Когда тело человека не может противостоять инфекциям, присутствие бактерий высокое, то регионарный узел не в состоянии справиться с чужеродными клетками. Наблюдается изменение следующих параметров:
- узел зрительно заметен;
- объём увеличивается;
- консистенция становится уплотненной;
- кожные покровы около узла краснеют;
- температурные показатели повышаются;
- границы лимфоузла обретают неровность;
- ощущение боли при пальпации.

Увеличение узлов характеризует высокое количество патогенных клеток в лимфатической системе, которое исчезает после лечения заболевания. При раке увеличиваются все узлы в организме. Злокачественные клетки попадают в лимфатическую систему через жидкость тканей и, проходя сквозь лимфоузлы, отфильтровываются. Они могут осесть в лимфатических капсулах. Затем происходит процесс клеточного размножения и начинается образование метастазов, которые распространяются с лимфой по другим органам.
Вовлечение в онкопроцесс одного или нескольких узлов указывает на злокачественное течение болезни.
Диагностика
Лимфаденит подразделяется на острый (болезнь развивается за четыре дня) и хронический (болезнь проявляется в течение недели) тип. Лимфаденит делится на типы:
- геморрагический – в жидкости повышенное количество крови;
- серозный – область воспаления содержит полупрозрачное вещество с добавлением белка;
- гнойный – высокое содержание гноя;
- фиброзный – повышенное содержание фибрина.

Заболевание верхних дыхательных путей в острой и хронической форме сопровождается отечностью лимфатических шейных узлов. Воспаления других органов не сказываются на объёме лимфоузлов.
Лимфомы развиваются по четырем стадиям и подразделяются на симптоматический и бессимптомный вид.
Присутствие болезненности характеризует инфекционную болезнь или осложнения после заболевания. Отсутствие может указывать на образование лимфомы. Чаще болезненный синдром наблюдается во время простуды.
Опыт доктора, диагностические обследования повышают шанс на выздоровление заболевшего человека. Увеличение при раке не всегда оказывает влияние на здоровье пациента. Синдромы, связанные с оттеками и изменениями лимфоузлов, могут не проявляться резким воспалительным процессом, заболевание может развиваться медленно. Запущенная болезнь приводит к долгому лечению и чревата осложнениями.
Для постановки диагноза доктор проводит опрос, чтобы располагать информацией; физический осмотр, при котором обращают внимание на характерные признаки:
- Присутствие болезненности.
- Консистенция.
- Движение образования.
- Размерные характеристики.
Образования доброкачественного развития легко перемещаются, мягкие на ощупь, с присутствием болезненности. Лимфомы злокачественного характера плотные, при пальпации отсутствует боль. Узлы соединены с соседними тканями, неподвижны.
Капсула с гнойным содержанием определяется с помощью нажатия. Оказанное давление приводит к волнообразным движениям внутренней жидкости. Лимфаденит гнойного течения подтверждается анализом крови, при присутствии повышенного показателя воспалительных клеток. По нему возможно выявить происхождение клеток. Бактериальная инфекция характеризуется повышением нейтрофильных гранулоцитов (белые кровяные клетки).
Воспаления паховых узлов характерны для воспалительных течений яичников, колита, простаты и аппендицита, сифилиса и артрита. Увеличение подчелюстных лимфоузлов провоцирует заболевания языка, губ, челюсти и полости рта. Изменение в области подмышечной впадины характерно при болезни молочных желёз, лопаток, рук. Почки, печень проявляются воспалениями в брюшной полости.
Почки, печень проявляются воспалениями в брюшной полости.
Орган сигнализирует о воспалении в ближайший лимфоузел.
Рекомендованные диагностические исследования:
- УЗИ – назначается для изучения узлов, которые не визуализируются. Позволяет изучить структурные ткани, нарушения кровотока, где находится поражение и определить плотность тканей. Погрешность в результатах минимальна.
- Анализ крови общего характера.
- МРТ.
- КТ.
- Сцинтиграфия.
- Биопсия – проводится для подтверждения злокачественного течения болезни. Берётся часть поврежденной ткани для дальнейшего биологического изучения.
При подтверждении онкологии назначаются дополнительные обследования.
Терапия
После установки диагноза и выявления первичной инфекции лечением занимаются узкие специалисты: инфекционист, стоматолог, гинеколог и хирург, отоларинголог, гематолог и эндокринолог, онколог.
При лечении основной причины воспаление проходит, отечность исчезает, и увеличенные размеры приходят в норму.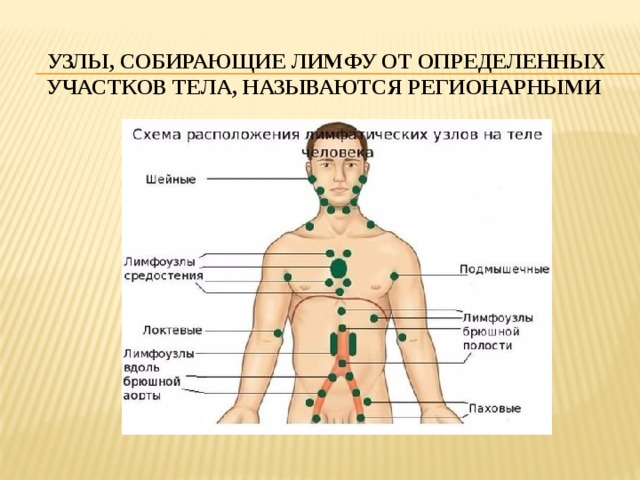 Бактериальные инфекции лечатся с применением антибиотиков. Назначается антибиотическое лечение в жидком виде, через капельницы вводятся в кровяную систему, что ускоряет действие лекарственного препарата. Терапия проводится амбулаторно, больной остаётся в больнице на весь курс введения лекарства. Вокруг воспалённого лимфоузла возможно нагноение, что требует хирургического вмешательства, которое предотвратит осложнения.
Бактериальные инфекции лечатся с применением антибиотиков. Назначается антибиотическое лечение в жидком виде, через капельницы вводятся в кровяную систему, что ускоряет действие лекарственного препарата. Терапия проводится амбулаторно, больной остаётся в больнице на весь курс введения лекарства. Вокруг воспалённого лимфоузла возможно нагноение, что требует хирургического вмешательства, которое предотвратит осложнения.
Лечение антибиотиками назначается для следующих заболеваний:
- сибирская язва;
- фарингит;
- сифилис;
- бактериальные инфекции верхних дыхательных путей.
Лимфаденит вирусного происхождения не требует назначения медикаментов. Соблюдение постельного режима, приём витаминов и жидкости позволит самостоятельно исчезнуть воспалению. Противовирусные средства назначаются, если поставлен диагноз:
- ВИЧ;
- кори;
- гепатита B, C, A;
- ветряной оспы;
- жёлтой лихорадки;
- полиомиелита;
- инфекции риновирусной и аденовирусной.
Железистая лихорадка излечивается с помощью жаропонижающих, обезболивающих, противовоспалительных медикаментов. Дополнительно доктор предписывает отдых, отсутствие физических нагрузок.
Выявленное раковое заболевание лечится с применением химиотерапии или лучевого облучения. Иногда две процедуры комбинируют для эффективного излечения онкологии. Если совместная терапия оказала воздействие, то назначается лечение антителами, трансплантацией стволовых клеток, цитокинами.
Не стоит затягивать с посещением врача при изменённых размерах лимфатического образования! Это может быть не только простудное заболевание, но первые стадии онкологического процесса.
УЗИ лимфатических узлов в Клиническом госпитале на Яузе, Москва
В клиническом госпитале на Яузе проводится УЗИ лимфатических узлов — самый простой и безопасный способ обнаружения патологических процессов в различных группах лимфоузлов и определения их активности. Исследование выполняется на оборудовании премиум-класса высококвалифицированными врачами УЗД.
Показания к проведению УЗИ лимфоузлов
Обследование проводится для выявления различных по этиологии заболеваний, которые сопровождаются активизацией лимфоузлов и увеличением их размеров.
- Инфекционная патология: вирусная, бактериальная, грибковая, хламидийная, паразитарная, спирохетная, микобактериальная.
- Злокачественные новообразования — гематологические болезни (лейкемия, лимфома, злокачественный гистиоцитоз), метастатическое поражение лимфоузлов при меланоме, опухолях молочных желез, легких, органов ЖКТ, предстательной железы, опухолях шеи и головы, саркоме Капоши, семиноме.

- Эндокринные заболевания (гипертиреоидизм).
- Патология жирового обмена (болезнь Неймана-Пика, болезнь Гоша).
- Синдром кожно-слизистых лимфоузлов, семейная средиземноморская лихорадка.
- Заболевания неясной этиологии: амилоидоз, саркоидоз, синусный гистиоцитоз, лимфогранулематоз, макрофолликулярная гиперплазия лимфатических узлов.
- Выявление острой и хронической патологии лимфоузлов и наблюдение за динамикой различных заболеваний.
- Оценка эффективности противоопухолевого и противовоспалительного лечения.
- Качественная оценка лимфоузлов — состояния архитектоники, интенсивности сосудистого рисунка.
- Определение наиболее эффективной траектории для пункции лимфоузлов.
- Профилактическое обследование.
Регионарные лимфатические узлы
Как правило, проводится обследование одной или нескольких групп регионарных лимфатических узлов. За один регион принимается группа лимфоузлов:
- лимфоузлы области шеи и головы,
- лимфоузлы подмышечной области-парамаммарные (около молочной железы) и подмышечные лимфоузлы,
- лимфоузлы передне-грудного региона- подключичные, надключичные, парастернальные (около грудины), межпекторальные (между грудными мышцами),
- паховая и бедренная область- поверхностные и глубокие паховые, бедренные лимфоузлы,
- глубокие внутрибрюшные (париетальные) лимфоузлы- забрюшинные
- поверхностные абдоминальные (висцеральные) лимфоузлы
Обычно глубокие внутрибрюшные и поверхностные абдоминальные лимфоузлы отдельно не осматриваются, так как это исследование включено в УЗИ органов брюшной полости и почек. В норме эти лимфоузлы не визуализируются
Если вам необходимо сделать УЗИ лимфоузлов при наличии жалоб или подозрении на какое-либо заболевание, специалисты нашего госпиталя проведут обследование быстро и качественно.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Сделать УЗИ лимфоузлов (периферических) в Минске, цена
Лимфатические узлы – это органы иммунной системы, которые в Вашем организме играют роль своеобразного защитного фильтра, задерживают циркулирующие в крови вредные вещества (вирусы, бактерии, токсины, опухолевые клетки и т.д.). Практически любой патологический процесс ведет к изменениям в структуре лимфоузлов — они увеличиваются, уплотняются, приобретают неестественные формы, подвижность, соотношения тканевых компонентов.
Но стоит так же помнить, что УЗИ имеет достаточно ограниченные возможности, и его результаты без дополнительных исследований не могут являться единственным основанием для постановки диагноза.
Наиболее часто проводят УЗИ следующих лимфоузлов:
- На шее;
- В подчелюстной зоне;
- В паховой области;
- В области подмышечных впадин.
УЗИ шейных лимфоузлов
УЗИ лимфоузлов на шее чаще всего проводится при подозрениях на:
- доброкачественные и злокачественные лимфомы;
- рак лимфосаркомы;
- болезнь Сезари;
- при метастазах из других органов – легких, гортани, горла, языка, трахеи;
- актиномикоз;
- туберкулез;
- сифилис;
- лепру.
Когда назначают УЗИ подчелюстных лимфоузлов?
Подчелюстные лимфоузлы исследуют в кабинете ультразвуковой диагностики при деформации костных структур зубочелюстной системы и мягких тканей без болезненности, кровоточивости десен, их разрастаниях и повышенной ночной потливости, т.е. при признаках лейкоза.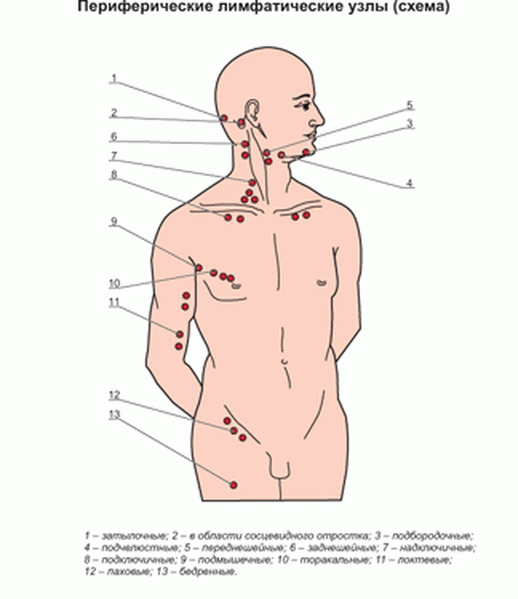
УЗИ подмышечных лимфоузлов
Подмышечные лимфоузлы исследуют в случаях, если:
- врач заподозрил наличие добро- или злокачественных новообразований органов грудной клетки и/или молочных желез;
- у женщин после мастэктомии (полное или частичное удаление молочной железы), проводится планово для контроля наличия/отсутствия метастазов;
- при увеличении шейных и паховых лимфоузлов на фоне относительного здоровья (подозрение на ВИЧ-инфекцию или онкологию).
УЗИ-исследование области паха
В паху расположено несколько групп лимфоузлов, через которые проходит отток лимфы из нижних конечностей, половых органов, анальной области. Поэтому они первыми принимают на себя удар при любых инфекционных и воспалительных заболеваниях органов малого таза. Изменения в них часто сопровождаются ярко выраженными симптомами, и постановка диагноза не затрудняется.
Если Вы обнаружили уплотнения в области расположения лимфатических узлов или тем более испытываете дискомфорт и болевые ощущения при нажатии на эти уплотнения, необходимо обязательно обратиться к врачу. Врач после осмотра даст направление на УЗИ, если это будет нужно. При любых отклонениях от нормального состояния здоровья только врач сможет не допустить осложнений и перехода недомогания в хроническое состояние.
Врач после осмотра даст направление на УЗИ, если это будет нужно. При любых отклонениях от нормального состояния здоровья только врач сможет не допустить осложнений и перехода недомогания в хроническое состояние.
УЗИ лимфатических узлов в Минске можно пройти в EVACLINIC на уникальных ультразвуковых сканерах экспертного класса высококвалифицированными специалистами.
Высококвалифицированные специалисты EVACLINIC проведут УЗИ лимфатических узлов на на уникальных ультразвуковых сканерах экспертного класса.
Записаться на УЗИ можно по телефону 409.
Лимфаденопатия и злокачественные новообразования — американский семейный врач
ЭНДРЮ В. БЕЙЗЕМОР, доктор медицины, и Дуглас Р. СМАКЕР, доктор медицины, магистр медицины
Медицинский колледж Университета Цинциннати, Цинциннати, Огайо
Am Fam Physician. 1 декабря 2002; 66 (11): 2103-2111.
Эта статья является примером Ежегодного клинического исследования рака AAFP 2002 года: профилактика, обнаружение, лечение, поддержка и выживание.
Большинство пациентов с периферической лимфаденопатией имеют легко идентифицируемые причины, доброкачественные или самоограничивающиеся.По оценкам, среди пациентов первичной медико-санитарной помощи с лимфаденопатией распространенность злокачественных новообразований составляет всего 1,1 процента. Важнейшей задачей врача первичной медико-санитарной помощи является определение случаев, вторичных по отношению к злокачественным опухолям или другим серьезным состояниям. Ключевые факторы риска злокачественного новообразования включают пожилой возраст, твердость, фиксированный узловой характер, продолжительность более двух недель и надключичное расположение. Знание этих факторов риска имеет решающее значение для определения лечения необъяснимой лимфаденопатии.Кроме того, полный анамнез, обзор сопутствующих симптомов и тщательное региональное обследование помогают определить, имеет ли лимфаденопатия доброкачественное или злокачественное происхождение. Необъяснимая лимфаденопатия без признаков или симптомов серьезного заболевания или злокачественного новообразования может наблюдаться в течение одного месяца, после чего следует провести специальное обследование или биопсию.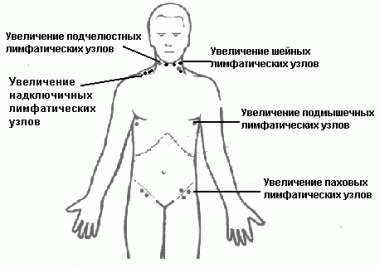 В то время как современные гематопатологические технологии улучшили диагностические возможности тонкоигольной аспирации, эксцизионная биопсия остается начальной диагностической процедурой выбора.Будет пересмотрена общая оценка лимфаденопатии с акцентом на находки, указывающие на злокачественность, а также подход к пациенту с необъяснимой лимфаденопатией.
В то время как современные гематопатологические технологии улучшили диагностические возможности тонкоигольной аспирации, эксцизионная биопсия остается начальной диагностической процедурой выбора.Будет пересмотрена общая оценка лимфаденопатии с акцентом на находки, указывающие на злокачественность, а также подход к пациенту с необъяснимой лимфаденопатией.
Лимфаденопатия, которая определяется как отклонение от нормы размера или характера лимфатических узлов, вызывается инвазией или распространением воспалительных или неопластических клеток в узел. Он является результатом огромного множества болезненных процессов (Таблица 1) 1, широкие категории которых легко вызвать с помощью мнемонической аббревиатуры «MIAMI», представляющей злокачественные новообразования, инфекции, аутоиммунные расстройства, разные и необычные состояния и ятрогенные причины.Обычная находка в амбулаторных условиях первичной медико-санитарной помощи, лимфаденопатия обычно объясняется идентифицируемой регионарной травмой или инфекцией. Среди серьезных заболеваний, которые могут сопровождаться лимфаденопатией, возможно, больше всего беспокоит как пациента, так и врача, возможность злокачественной опухоли.
Среди серьезных заболеваний, которые могут сопровождаться лимфаденопатией, возможно, больше всего беспокоит как пациента, так и врача, возможность злокачественной опухоли.
Диагностика отдельных причин лимфаденопатии
Правообладатель не предоставил права на воспроизведение этого объекта на электронных носителях. Сведения об отсутствующем элементе см. В исходной печатной версии данной публикации.
Считается, что распространенность злокачественных новообразований довольно низкая среди всех пациентов с лимфаденопатией. Несколько исследований определяют предполагаемый риск злокачественного новообразования при аденопатии, но три серии случаев подтверждают предположение о том, что риск очень низкий. В двух исследованиях 2, 3, 3 из 238 и ноль из 80 пациентов с необъяснимой лимфаденопатией были определены как злокачественные, в то время как третье исследование4 ретроспективно обнаружило 1,1% -ную распространенность злокачественных новообразований у пациентов первичного звена, обращающихся в офис с необъяснимой лимфаденопатией.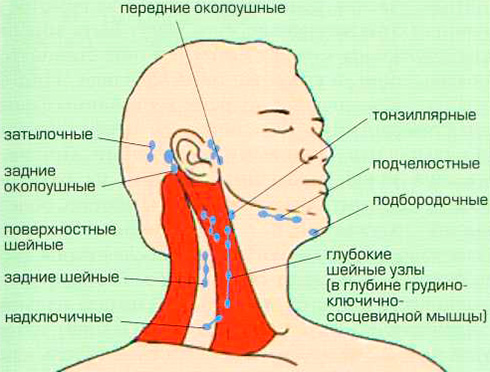
Для выявления нечастых, но серьезных причин периферической лимфаденопатии важны следующие: знание анатомии лимфатических узлов, характера дренажа и региональный дифференциальный диагноз; подробный анамнез, включая такие ключевые факторы, как возраст, местоположение, продолжительность и воздействие на пациента; и целенаправленное медицинское обследование в зависимости от локализации лимфаденопатии.
Исторические подсказки
ВОЗРАСТ И ПРОДОЛЖИТЕЛЬНОСТЬ
Частота злокачественной этиологии лимфаденопатии очень низкая в детстве, но увеличивается с возрастом.Лимфатические узлы пальпируются уже в неонатальном периоде, и у большинства здоровых детей пальпируется шейная, паховая и подмышечная аденопатия.5 Подавляющее большинство случаев лимфаденопатии у детей имеет инфекционную или доброкачественную этиологию.6 В одной серии7 из 628 пациентов, перенесших узловую биопсию, доброкачественные или самоограниченные причины были обнаружены у 79 процентов пациентов моложе 30 лет, по сравнению с 59 процентами у пациентов в возрасте от 31 до 50 лет и 39 процентами среди тех, кто старше 50 лет. Лимфаденопатия, которая длится менее двух недель или более одного года без прогрессирующего увеличения размера, имеет очень низкую вероятность неопластической болезни.8 Редкие исключения из последних включают лимфомы Ходжкина низкой степени злокачественности и неходжкинские лимфомы и, иногда, хронический лимфолейкоз.
Лимфаденопатия, которая длится менее двух недель или более одного года без прогрессирующего увеличения размера, имеет очень низкую вероятность неопластической болезни.8 Редкие исключения из последних включают лимфомы Ходжкина низкой степени злокачественности и неходжкинские лимфомы и, иногда, хронический лимфолейкоз.
ЭКСПОЗИЦИИ
Полная история воздействия имеет важное значение для определения этиологии лимфаденопатии. Контакт с животными и кусающими насекомыми, хроническое употребление лекарств, инфекционные контакты и наличие в анамнезе рецидивирующих инфекций имеют важное значение для оценки стойкой лимфаденопатии. Следует отметить воздействие, связанное с поездками, и статус иммунизации, поскольку многие тропические или неэндемические заболевания могут быть связаны со стойкой лимфаденопатией, включая туберкулез, трипаносомоз, скрабовый тиф, лейшманиоз, туляремию, бруцеллез, чуму и сибирскую язву.
Воздействие окружающей среды, такое как табак, алкоголь и ультрафиолетовое излучение, может вызвать подозрение на метастатический рак внутренних органов, рак головы и шеи и злокачественные новообразования кожи соответственно.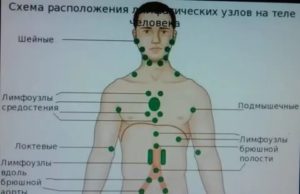 Воздействие кремния или бериллия на рабочем месте также может привести к лимфаденопатии. Половой анамнез и ориентация важны для определения причин паховой и шейной лимфаденопатии, потенциально передаваемых половым путем. Пациенты с синдромом приобретенного иммунодефицита (СПИД) имеют широкий спектр причин лимфаденопатии, и частота злокачественных новообразований, таких как саркома Капоши и неходжкинская лимфома, увеличивается в этой группе.9,10 Семейный анамнез может вызвать подозрение на определенные неопластические причины лимфаденопатии, такие как карциномы груди или синдром семейного диспластического невуса и меланома.
Воздействие кремния или бериллия на рабочем месте также может привести к лимфаденопатии. Половой анамнез и ориентация важны для определения причин паховой и шейной лимфаденопатии, потенциально передаваемых половым путем. Пациенты с синдромом приобретенного иммунодефицита (СПИД) имеют широкий спектр причин лимфаденопатии, и частота злокачественных новообразований, таких как саркома Капоши и неходжкинская лимфома, увеличивается в этой группе.9,10 Семейный анамнез может вызвать подозрение на определенные неопластические причины лимфаденопатии, такие как карциномы груди или синдром семейного диспластического невуса и меланома.
СВЯЗАННЫЕ СИМПТОМЫ
Тщательный анализ систем важен при оценке периферической лимфаденопатии. Такие конституциональные симптомы, как утомляемость, недомогание и лихорадка, часто связанные с выраженной шейной лимфаденопатией и атипичным лимфоцитозом, чаще всего наблюдаются при синдромах мононуклеоза.Значительная лихорадка, ночная потливость и необъяснимая потеря веса более чем на 10 процентов от нормальной массы тела пациента являются симптомами «B» лимфомы Ходжкина, частота которых увеличивается с 8 процентов пациентов со стадией I до 68 процентов пациентов со стадией болезни.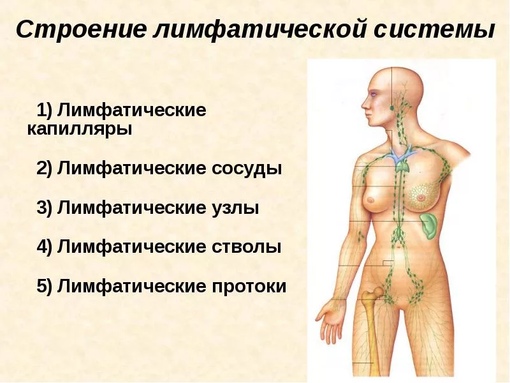 Внутривенное заболевание.11 Эти симптомы также наблюдаются у 10 процентов пациентов с неходжкинской лимфомой.8
Внутривенное заболевание.11 Эти симптомы также наблюдаются у 10 процентов пациентов с неходжкинской лимфомой.8
Симптомы, такие как артралгия, мышечная слабость или необычная сыпь, могут указывать на возможность аутоиммунных заболеваний, таких как ревматоидный артрит, красная волчанка или дерматомиозит.Более конкретные вопросы для обзора, например, возникает ли боль в области лимфаденопатии даже после ограниченного употребления алкоголя, могут выявить редкую, но довольно специфическую находку новообразования, такого как лимфома Ходжкина.
Физикальное обследование
Физическое обследование должно проводиться на региональном уровне с учетом особенностей лимфатического дренажа (рисунки с 1 по 3) и должно включать полное лимфатическое обследование с целью выявления генерализованной лимфаденопатии. Кожу следует обследовать на предмет необычных поражений, указывающих на злокачественные новообразования, и на предмет травматических поражений, которые могут быть местами инфицирования.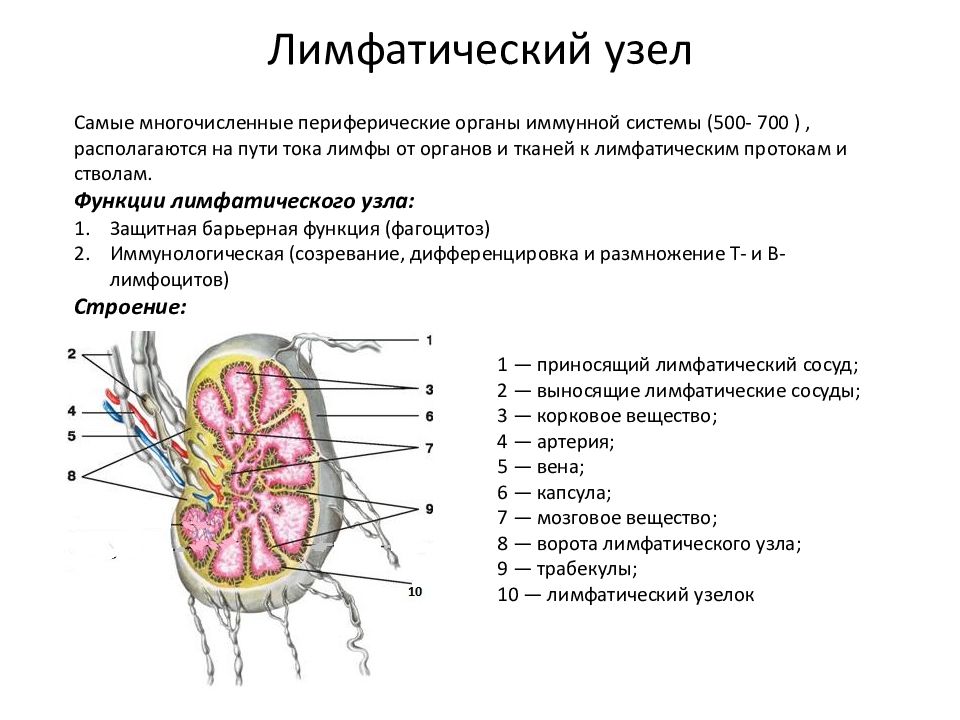 Спленомегалия, хотя и редко связана с лимфаденопатией, фокусируется на ограниченном количестве заболеваний, чаще всего на инфекционном мононуклеозе, 8 но также на лимфомах, лимфолейкозах и саркоидозе.
Спленомегалия, хотя и редко связана с лимфаденопатией, фокусируется на ограниченном количестве заболеваний, чаще всего на инфекционном мононуклеозе, 8 но также на лимфомах, лимфолейкозах и саркоидозе.
Просмотр / печать Рисунок
РИСУНОК 1.
Лимфатические узлы головы и шеи, а также области, из которых они дренируются.
РИСУНОК 1.
Лимфатические узлы головы и шеи, а также области, из которых они дренируются.
РИСУНОК 2.
Подмышечные лимфатические узлы и структуры, которые они дренируют.
Просмотр / печать Рисунок
РИСУНОК 3.
ИЛЛЮСТРАЦИЯ КРИСТИ КРЕЙМС
Паховые лимфатические сосуды и структуры, которые они дренируют.
РИСУНОК 3.
ИЛЛЮСТРАЦИЯ КРИСТИ КРЕЙМС
Паховые лимфатические узлы и структуры, которые они дренируют.
ЛИМФАДЕНОПАТИЯ ГОЛОВЫ И ШЕИ
Пальпируемые шейные лимфатические узлы, которые обычно заметны в детстве, были отмечены у 56 процентов взрослых медиков в одном амбулаторном исследовании первичной медицинской помощи 12, хотя заболеваемость снижалась с возрастом. Наиболее частой причиной шейной лимфаденопатии является инфекция, которая у детей обычно представляет собой острую и самостоятельно купирующуюся вирусную инфекцию. Хотя большинство случаев проходит быстро, некоторые заболевания, такие как атипичные микобактерии, болезнь кошачьих царапин, токсоплазмоз, лимфаденит Кикучи, саркоидоз и синдром Кавасаки, могут вызывать стойкую лимфаденопатию в течение многих месяцев, и их можно спутать с новообразованиями.
Наиболее частой причиной шейной лимфаденопатии является инфекция, которая у детей обычно представляет собой острую и самостоятельно купирующуюся вирусную инфекцию. Хотя большинство случаев проходит быстро, некоторые заболевания, такие как атипичные микобактерии, болезнь кошачьих царапин, токсоплазмоз, лимфаденит Кикучи, саркоидоз и синдром Кавасаки, могут вызывать стойкую лимфаденопатию в течение многих месяцев, и их можно спутать с новообразованиями.
Среди этой группы надключичные узлы являются наиболее злокачественными, и их всегда следует исследовать, даже у детей.5,13 В целом, распространенность злокачественных новообразований в этом представлении неизвестна, но показатели от 54 до 85 процентов были замечены в отчетах о серии биопсий. 7,14–16
АКСИЛЛЯРНАЯ ЛИМФАДЕНОПАТИЯ
Потому что верхние конечности, которые дренируют подмышечные лимфатические узлы обычно подвержены местной инфекции и травмам, большая часть подмышечной лимфаденопатии неспецифическая или реактивная по этиологии. Инфекционные источники длительной лимфаденопатии, такие как токсоплазмоз, туберкулез и мононуклеоз, редко проявляются только лимфаденопатией, 8 и стойкая лимфаденопатия реже обнаруживается в подмышечных узлах, чем в паховой цепи.
Инфекционные источники длительной лимфаденопатии, такие как токсоплазмоз, туберкулез и мононуклеоз, редко проявляются только лимфаденопатией, 8 и стойкая лимфаденопатия реже обнаруживается в подмышечных узлах, чем в паховой цепи.
Аденокарцинома груди часто сначала метастазирует в передние и центральные подмышечные узлы, которые можно пальпировать до обнаружения первичной опухоли. Лимфомы Ходжкина и неходжкинские лимфомы редко проявляются исключительно или первоначально в подмышечных узлах, 17 хотя это может быть первая область, обнаруженная пациентом. Антекубитальная или эпитрохлеарная лимфаденопатия может указывать на лимфому или меланому конечности, которая сначала метастазирует в ипсилатеральные регионарные лимфатические узлы. 18,19
ИНГИНАЛЬНАЯ ЛИМФАДЕНОПАТИЯ
Паховая лимфаденопатия часто встречается с узлами в диаметре от 1 до 2 см. многие здоровые взрослые люди, особенно те, кто проводит время на открытом воздухе босиком.19 Доброкачественная реактивная лимфаденопатия и инфекции являются наиболее частой этиологией, а паховая лимфаденопатия не вызывает подозрений на злокачественные новообразования.
Редко, лимфомы Ходжкина сначала появляются в этой области, 11,17 как и неходжкинские лимфомы. Плоскоклеточный рак полового члена и вульвы, лимфомы и меланома также могут возникать при лимфаденопатии в этой области. Когда поражена вышележащая кожа, карцинома яичка может привести к паховой лимфаденопатии 20, которая присутствует у 58 процентов пациентов с диагнозом карцинома полового члена или уретры.21 Ни в том, ни в другом случае это не типичный вывод.
ОБЩАЯ ЛИМФАДЕНОПАТИЯ
Общая лимфаденопатия, определяемая как лимфаденопатия, обнаруживаемая в двух или более различных анатомических областях, с большей вероятностью, чем локализованная аденопатия, является результатом серьезных инфекций, аутоиммунных заболеваний и диссеминированных злокачественных новообразований. Обычно это требует специального тестирования. Общие доброкачественные причины включают аденовирусное заболевание у детей, мононуклеоз и некоторые фармацевтические препараты, и их обычно можно выявить при тщательном изучении анамнеза и обследовании.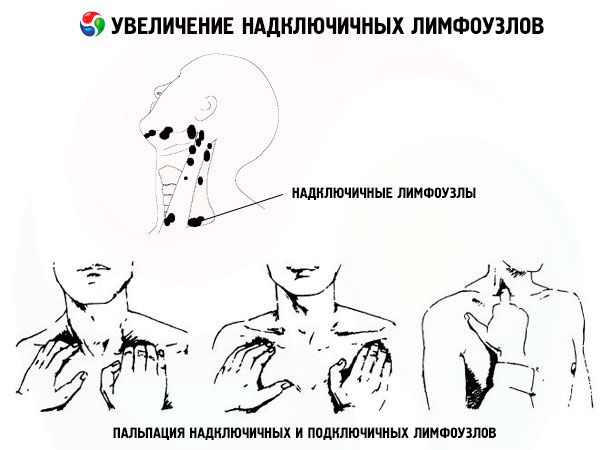 Генерализованная аденопатия нечасто возникает у пациентов с новообразованиями, но иногда наблюдается у пациентов с лейкемиями и лимфомами или развитыми диссеминированными метастатическими солидными опухолями. Лимфома Ходжкина и большинство метастатических карцином обычно прогрессируют через узлы в анатомической последовательности.
Генерализованная аденопатия нечасто возникает у пациентов с новообразованиями, но иногда наблюдается у пациентов с лейкемиями и лимфомами или развитыми диссеминированными метастатическими солидными опухолями. Лимфома Ходжкина и большинство метастатических карцином обычно прогрессируют через узлы в анатомической последовательности.
Пациенты с ослабленным иммунитетом и больные СПИДом имеют широкую дифференциацию по генерализованной лимфаденопатии, включая раннюю инфекцию вируса иммунодефицита человека, активированный туберкулез, криптококкоз, цитомегаловирус, токсоплазмоз и саркому Капоши, которые могут проявляться лимфаденопатией до появления видимых кожных поражений.22
ХАРАКТЕР И РАЗМЕР УЗЛА
Твердые и безболезненные лимфатические узлы имеют повышенное значение при злокачественных или гранулематозных заболеваниях и обычно требуют дальнейшего исследования. Например, узлы узловой склерозирующей лимфомы Ходжкина бывают твердыми, фиксированными, ограниченными и эластичными. Это контрастирует с вирусной инфекцией, при которой обычно образуются двусторонние, подвижные, безболезненные и четко разграниченные гиперпластические узлы. Болезненная или болезненная лимфаденопатия неспецифична, но обычно представляет собой узловое воспаление, вызванное инфекцией.В редких случаях болезненная или болезненная лимфаденопатия может быть результатом кровоизлияния в некротический центр неопластического узла или давления на узловую капсулу, вызванного быстрым разрастанием опухоли.
Это контрастирует с вирусной инфекцией, при которой обычно образуются двусторонние, подвижные, безболезненные и четко разграниченные гиперпластические узлы. Болезненная или болезненная лимфаденопатия неспецифична, но обычно представляет собой узловое воспаление, вызванное инфекцией.В редких случаях болезненная или болезненная лимфаденопатия может быть результатом кровоизлияния в некротический центр неопластического узла или давления на узловую капсулу, вызванного быстрым разрастанием опухоли.
Лимфаденопатия классически описывается как узел размером более 1 см, хотя это зависит от лимфатической области. Пальпируемые надключичные, подвздошные или подколенные узлы любого размера и эпитрохлеарные узлы более 5 мм считаются аномальными.5,23 Не существует единого размера узлов, при котором можно было бы подозревать неопластическую этиологию.В двух сериях8,13 сообщалось о максимальном диаметре более 2 см и 1,5 см, соответственно, как подходящей отправной точке для высокого подозрения на злокачественное или гранулематозное заболевание.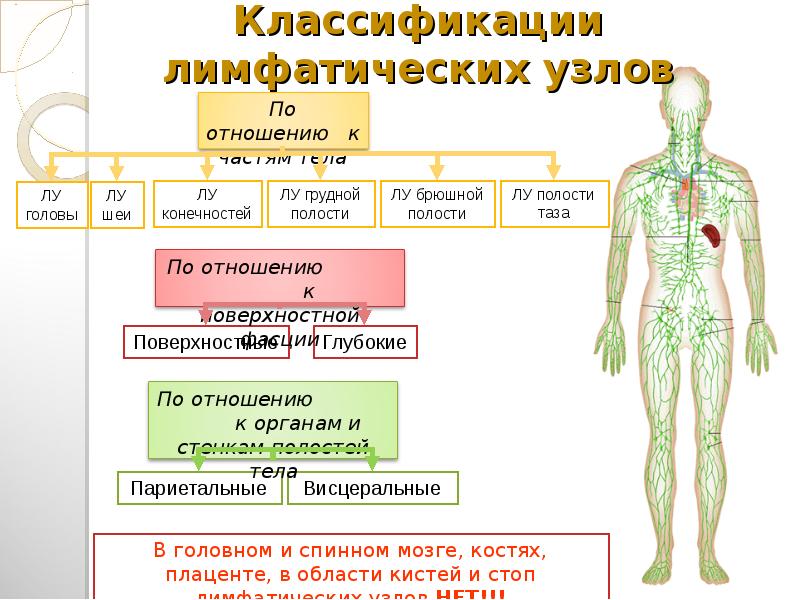 Увеличение размера и стойкость со временем вызывают большее беспокойство при злокачественных новообразованиях, чем конкретный уровень увеличения узлов.
Увеличение размера и стойкость со временем вызывают большее беспокойство при злокачественных новообразованиях, чем конкретный уровень увеличения узлов.
ДИАГНОСТИКА
Используя указанные выше факторы в качестве руководства, тщательный сбор анамнеза и физикальное обследование должны позволить врачам классифицировать отдельные случаи лимфаденопатии в соответствии с алгоритмом, показанным на Рисунке 4.1 Если результаты указывают на доброкачественное, самоограничивающееся заболевание, следует успокоить пациента, решить проблемы, объяснить естественную историю болезни и предложить последующее наблюдение при стойкой аденопатии. Специальное обследование показано, если анамнез и обследование предполагают наличие аутоиммунных или более серьезных инфекционных заболеваний (таблица 1) .1 При подозрении на новообразование обследование может включать лабораторные анализы или радиологическое обследование, компьютерную томографию, магнитно-резонансную томографию и ультразвуковое исследование, которые особенно полезен для отличия доброкачественных узлов от злокачественных у пациентов с раком головы и шеи.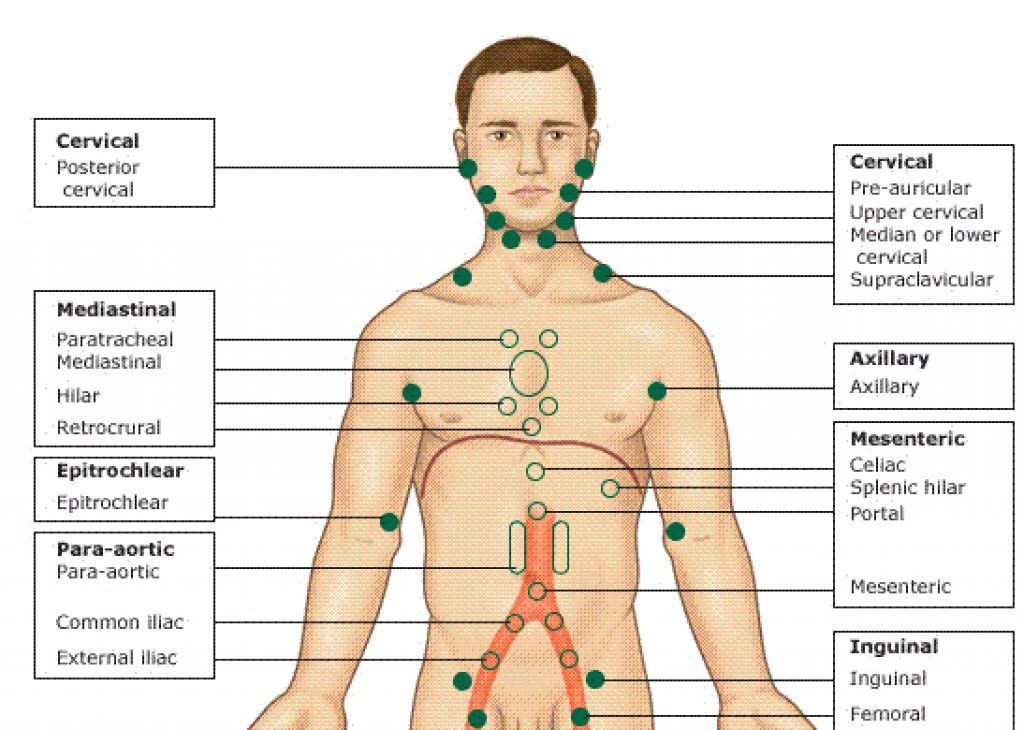 Однако окончательный диагноз можно получить только на основании биопсии.
Однако окончательный диагноз можно получить только на основании биопсии.
Просмотр / печать Рисунок
Периферическая лимфаденопатия
РИСУНОК 4.
Алгоритм оценки периферической лимфаденопатии. (CBC = общий анализ крови; RPR = быстрый плазменный реагин; PPD = очищенное производное белка; ВИЧ = вирус иммунодефицита человека; HbsAg = поверхностный антиген гепатита B; ANA = антинуклеарные антитела).
Адаптировано с разрешения Ferrer R.Лимфаденопатия: дифференциальный диагноз и оценка. Am Fam Physician 1998; 58: 1315.
Периферическая лимфаденопатия
РИСУНОК 4.
Алгоритм оценки периферической лимфаденопатии. (CBC = общий анализ крови; RPR = быстрый плазменный реагин; PPD = очищенное производное белка; ВИЧ = вирус иммунодефицита человека; HbsAg = поверхностный антиген гепатита B; ANA = антинуклеарные антитела).
Адаптировано с разрешения Феррера Р. Лимфаденопатия: дифференциальная диагностика и оценка.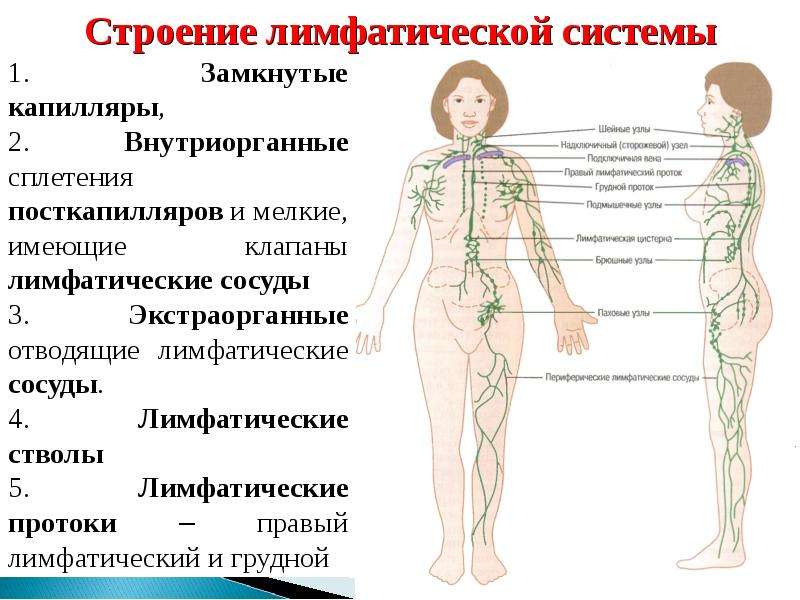 Am Fam Physician 1998; 58: 1315.
Am Fam Physician 1998; 58: 1315.
Самая трудная задача для врача первичной медико-санитарной помощи возникает, когда первоначальный анамнез и физикальное обследование не позволяют предположить диагноз, который можно установить с помощью специального тестирования. У пациентов с необъяснимой лимфаденопатией часто используется короткий курс антибиотиков или кортикостероидов. Однако нет никаких доказательств, подтверждающих эту практику, которой следует избегать, поскольку она может затруднить постановку диагноза или отсрочить ее. Уровень беспокойства пациента следует решать на ранней стадии и часто, при необходимости, с помощью провокационного опроса.
Первый шаг в оценке необъяснимой лимфаденопатии включает в себя обзор лекарств пациента (таблица 21,8,19), рассмотрение необычных причин лимфаденопатии (таблица 31,8,19) и пересмотр факторов риска новообразования, обсужденных ранее. Если диагноз не предложен и у пациента считается низкий риск новообразования, то можно безопасно наблюдать регионарную лимфаденопатию. Учитывая количество серьезных причин генерализованной лимфаденопатии, необходим тщательный поиск ключей к аутоиммунной или инфекционной этиологии, и перед наблюдением могут потребоваться скрининговые лабораторные тесты для нескольких сложных диагнозов, которые могут быть связаны с лимфаденопатией до появления других симптомов.
Учитывая количество серьезных причин генерализованной лимфаденопатии, необходим тщательный поиск ключей к аутоиммунной или инфекционной этиологии, и перед наблюдением могут потребоваться скрининговые лабораторные тесты для нескольких сложных диагнозов, которые могут быть связаны с лимфаденопатией до появления других симптомов.
Просмотреть / распечатать таблицу
ТАБЛИЦА 2Лекарства, которые могут вызвать лимфаденопатию
Аллопуринол (Цилоприм) Атенолол (Тенормин) Каптоприл (Капотен) Карбамазепин (Тегретин 000 Пеназил) Линия 9169 (Дилантин) Примидон (Мизолин) Пириметамин (Дараприм) Хинидин Триметоприм / сульфаметоксазол (Бактрим) Сулиндак (клинорил) |
Лекарства, которые могут вызывать лимфаденопатию
Каплоимолинопротен (каплоимолин) (Альпринт) ) Карбамазепин (Тегретол) Золото Гидралазин (линия Après) ПенициллиныФенитоин (Дилантин) Примидон (Мизолин) Пириметамин (Дараприм) Хинидин Триметоприм / сульфаметоксазол (Бактрим
 Несмотря на несколько попыток создать балльную систему, чтобы определить, каким пациентам с лимфаденопатией требуется биопсия, 13,24 она остается неточной наукой. Следует учитывать как уровень клинического подозрения врача в отношении серьезного заболевания, так и уровень беспокойства пациента.
Несмотря на несколько попыток создать балльную систему, чтобы определить, каким пациентам с лимфаденопатией требуется биопсия, 13,24 она остается неточной наукой. Следует учитывать как уровень клинического подозрения врача в отношении серьезного заболевания, так и уровень беспокойства пациента.Просмотреть / распечатать таблицу
ТАБЛИЦА 3Разные / необычные причины лимфаденопатии (SHAK)
Саркоидоз | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Силикоз / бериллиоз | Болезнь Нюхермана, болезнь Нюхермана. Болезнь Фабри, болезнь Танжера | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Гипертиреоз | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Гистиоцитоз X | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Гипертриглицеридемия 3
БИОПСИЯ ЛИМФИЧЕСКОГО УЗЛА После проведения биопсии в идеале выбирается самый крупный, наиболее подозрительный и наиболее доступный узел, принимая во внимание различную диагностическую ценность сайт. Выход, актуальность и исходы при удаленной хирургической установке Цель . Изучить профиль пациента для симптоматической периферической лимфаденопатии с точки зрения гистопатологических данных и демографии и оценить результативность, актуальность и результаты биопсии периферических лимфатических узлов (PLNB) в качестве диагностического шага в удаленной установке при отсутствии менее инвазивных вариантов, таких как штраф — цитологическое исследование игольчатой аспирации (FNAC) или ультразвуковое исследование (USG) — FNAC под контролем. 1. ВведениеПериферическая лимфаденопатия указывает на любое увеличение лимфатических узлов, которое можно обнаружить при пальпации в другом месте, кроме внутригрудного, средостенного, внутрибрюшного или забрюшинного [1]. В общем, узел более 1 см или меньший, но множественный узел считается ненормальным [1–5]. Расположение не менее важно. Например, изолированный паховый узел редко может быть вызван злокачественным новообразованием, тогда как любой пальпируемый узел в надключичной, подвздошной или подколенной областях может вызывать подозрение [1, 2].Точно так же узлы даже более 5 мм в эпитрохлеарной области значительны [6, 7]. Помимо сайта и размера важны последовательность, продолжительность и скорость роста [1, 2]. Ретроспективные обзоры с Запада предполагают, что большинство из них являются самоограничивающимися с биопсией, показывающей злокачественный процесс только в небольшой группе старше 50 лет [8]. В аналогичном исследовании сообщалось, что 45% биопсий шейного узла были доброкачественными и, вероятно, ненужными [9]. Мы изучили эффективность открытой биопсии лимфатических узлов, интерпретируя результаты с учетом сельского населения, распространенных заболеваний, отсутствия современного оборудования и плохого наблюдения за пациентами. 2. Методы Ретроспективный анализ был проведен в больнице Объединенной миссии в Тансене в сельской местности западного Непала в период с 1 мая 2011 года по 30 апреля 2013 года.После одобрения учреждения в исследование было включено 132 пациента. Были изучены соответствующие медицинские карты пациентов, перенесших PLNB. Исключения делались, если PLNB не проводился изолированно или как часть более сложной процедуры, например: (1) Рассечение шеи при известном раке головы и шеи с шейная лимфаденопатия (2) Подмышечная диссекция при известном раке груди с подмышечной лимфаденопатией (3) Рассечение паховой блокады при известном злокачественном новообразовании нижних конечностей (4) Внутрибрюшная или забрюшинная биопсия лимфатических узлов, сделанная при известном злокачественном новообразовании Результаты были проанализированы с помощью Microsoft Excel и SPSS версии 25. 3. Результаты Из 132 пациентов 51 (38,63%) были мужчинами и 81 (61,36%) женщинами. Наиболее частым местом биопсии была шея у 114 (86,36%) пациентов, как показано в таблице 1.
предельно доброкачественные как указано в таблице 3.Из них частота неспецифической гранулемы (которая не дает положительного окрашивания на кислотоустойчивые бациллы) составила 13,6% (18/132, по 9 в каждой группе). Все они лечились симптоматически. Точно так же результаты гистиоцитоза пазух были сопоставимы между обеими группами, в то время как болезнь кошачьих царапин и острый лимфаденит чаще встречались у взрослых.
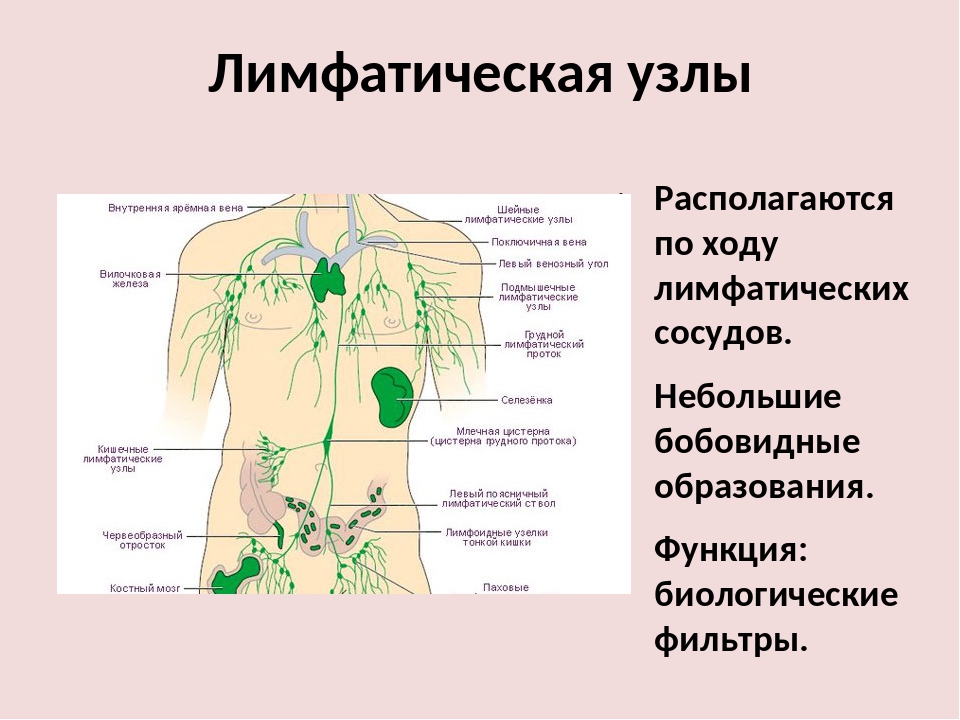 4. ОбсуждениеЛимфатический узел может быть увеличен в определенных ситуациях, например, в результате иммунного ответа на инфекционный агент (бактерии и вирус), в результате воспалительных клеток при инфекциях, затрагивающих лимфатический узел (лимфаденит) , из-за инфильтрации неопластических клеток, переносимых в узел лимфатическим или кровообращением (метастаз), из-за локализованной неопластической пролиферации лимфоцитов или макрофагов (лимфомы) и в результате инфильтрации макрофагов, заполненных отложениями метаболитов (болезни накопления липидов) ) [8]. Периферическую лимфаденопатию в целом можно разделить на генерализованную (когда поражены 2 или более несмежных участка) или локализованную (при поражении только 1 участка) [2]. В то время как генерализованная лимфаденопатия более опасна и почти всегда указывает на серьезное системное заболевание, именно локализованное заболевание представляет собой более серьезную диагностическую проблему [2, 8]. В этом отношении было проведено несколько исследований, чтобы найти разумное обоснование использования PLNB. Многие исследования пытались разработать диагностический алгоритм с биопсией в качестве окончательного и последнего варианта, чтобы избежать ненужных биопсий, особенно когда сообщается, что вероятность рака довольно низкая [12]. Эти исследования предполагают гистологически доброкачественное заболевание в 17–45% случаев в различных наборах данных [8–10]. В нашем исследовании мы сообщаем о раке (лимфоме и вторичных метастазах) только у 7 человек.5% случаев. Однако обнаружение других доброкачественных, но потенциально излечимых причин лимфаденопатии, таких как туберкулез, по-видимому, достигает 45,4%. Было обнаружено, что количество патологически значимых результатов в нашем исследовании было намного больше, когда PLNB выполнялась у взрослых пациентов, чем у детей. Это, по-видимому, соответствует высокой распространенности туберкулеза среди населения, который по-прежнему представляет собой серьезное бремя болезни и смертность. Недавнее исследование, похоже, следует аналогичной схеме, при этом наиболее частым диагнозом был ТБ (42%) [3]. В развитых странах практика заключалась в ограничении таких биопсий, в значительной степени поддерживаемых использованием высокочастотного УЗИ (которое само по себе может предложить диагноз в руках экспертов) в сочетании с FNAC и PLNB, что почему-то кажется обязательным и неизбежным в различных клинических ситуациях в нашей установке [9–11]. Фактом значимости является то, что если инфекционное обследование не является диагностическим и у пациента имеется стойкая или прогрессирующая лимфаденопатия неизвестной причины, показана биопсия [1], особенно если лимфаденопатия находится в надключичной или других шейных областях, где существует вероятность обнаружение злокачественных новообразований выше по сравнению с другими сайтами [2]. Это также должно быть подтверждено другими клинически значимыми данными, такими как анамнез, размер, прогрессирование и последовательность узлов. В нашей установке мы предпочитаем проводить биопсию у тех пациентов, у которых имеются значительные локализованные или генерализованные периферические лимфатические узлы продолжительностью более 2–3 недель без документально подтвержденной инфекционной причины. Есть исследования, в которых указывается период наблюдения от трех до четырех недель, а в некоторых даже до 6 месяцев [2, 8]. Из-за отсутствия последующего наблюдения за нашей группой пациентов мы, как правило, делаем биопсию раньше. Частота значимого патологического диагноза в нашем исследовании составила 53% (70/132), и это, безусловно, потребовало дальнейшей оценки. Если бы биопсия не была сделана, вероятность пропуска этих результатов была бы высокой, а значит, и заболеваемости и смертности. У пациентов, у которых результат был незначительным, это могло вызвать психологический стресс, но общий конечный результат все же можно считать благоприятным, поскольку он устраняет диагностические сомнения и дилемму. Тем не менее, PLNB следует рассматривать с осторожностью у детей, у которых вероятность патологически значимого урожая кажется менее вероятной. По нашему опыту, мы обнаружили, что процедура PLNB является относительно простой. Таким образом, ввиду его простоты, хорошей диагностической возможности и отсутствия значительной заболеваемости или смертности, в сельской местности, подобной нашей, где нет опыта в отношении ЗГС или FNAC, он по-прежнему кажется хорошим диагностическим инструментом и чрезвычайно полезная процедура. Ограничения нашего исследования включают систематическую ошибку, связанную с ретроспективным наблюдательным исследованием. 5.ВыводыПериферическая лимфаденопатия часто встречается во всех возрастных группах и часто ставит решающую дилемму относительно биопсии. Хорошее клиническое понимание может избежать ненужной биопсии в большинстве случаев, тем более, если доступны такие средства, как УЗИ в сочетании с FNAC. Однако они доступны не всем. Имея базовые знания о распространенных потенциально излечимых заболеваниях в сообществе, таких как туберкулез, становится желательным рассмотреть этот вариант, когда последующее наблюдение за пациентом вызывает сомнения.Также желательно провести биопсию самого аномального узла, который не обязательно может быть самым доступным. Принимая во внимание простоту, хорошую диагностическую ценность и отсутствие значительной заболеваемости или смертности, мы пришли к выводу, что открытая биопсия лимфатических узлов является эффективным диагностическим инструментом при периферической установке. Аббревиатуры
Конфликт интересовАвторы заявляют об отсутствии конфликта интересов в отношении публикации этой статьи. Вклад авторовАшиш Лал Шреста и Прадита Шрестха внесли равный вклад в составление черновиков, литературный поиск и написание статьи. БлагодарностиАвторы выражают благодарность персоналу отделения больницы за поддержку и помощь в ведении пациентов. Лимфаденопатия — AMBOSSПоследнее обновление: 5 мая 2021 г. Резюме Лимфаденопатия — это увеличение лимфатических узлов, которое чаще всего возникает при доброкачественных воспалительных процессах. У педиатрических пациентов лимфаденопатия обычно вызывается инфекциями верхних дыхательных путей (см. Односторонняя шейная лимфаденопатия). ПатофизиологияЧтобы запомнить различные причины лимфаденопатии, подумайте «MIAMI»: злокачественные новообразования (например, лимфомы), инфекции (например, туберкулез), аутоиммунные заболевания (например, СКВ), разные (например, саркоидоз) и ятрогенные ( лекарства). Каталожные номера: [2] Диагностика
Мягкие, подвижные и болезненные лимфатические узлы, скорее всего, доброкачественные.Твердые, неподвижные, безболезненные лимфатические узлы должны вызывать опасения по поводу злокачественности. Исключением являются твердые, безболезненные лимфатические узлы у пациентов с саркоидозом или туберкулезом. Пальпируемый твердый лимфатический узел в левой надключичной области называется узлом Вирхова и обычно ассоциируется с карциномой желудка. Дальнейшие диагностические исследования
Ссылки: [2] [3] [4] Дифференциальный диагнозДифференциальный диагноз по признаку увеличенных лимфатических узлов[1]Генерализованная лимфаденопатия определяется как увеличение более чем двух несмежных групп лимфатических узлов. Дифференциальный диагноз по локализации увеличенных лимфатических узловСм. Кластеры лимфатических узлов в статье о лимфатической системе. Перечисленные здесь дифференциальные диагнозы не являются исчерпывающими. Список литературы
Аденопатия АртикулНепрерывное образованиеЛимфаденопатия — частое отклонение от нормы во время медицинского осмотра в общей медицинской практике. Аденопатия может быть вызвана новообразованием, воспалительными состояниями или инфекцией. В этом упражнении подробно описывается алгоритмический анализ лимфаденопатии и подчеркивается роль межпрофессиональной группы в оценке пациента с аденопатией. Целей:
Введение Лимфаденопатия — частое отклонение от нормы во время медицинского осмотра в общей медицинской практике. Пациенты и врачи имеют разную степень беспокойства по поводу обнаружения лимфаденопатии, поскольку небольшое количество случаев может быть вызвано новообразованием или соответствующими инфекциями, например, ВИЧ или туберкулезом (ТБ). Однако общепризнано, что в большинстве случаев лимфаденопатия, как локализованная, так и генерализованная, имеет доброкачественную, самоограничивающуюся этиологию.Четкое понимание функции лимфатических узлов, их расположения, описания и этиологии их увеличения важно при принятии клинических решений о том, в каких случаях требуется быстрое и агрессивное обследование, а какие — только под наблюдением. Лимфатический узел функционирует как антигенный фильтр для ретикулоэндотелиальной (RE) системы организма. Он состоит из многослойного синуса, который последовательно подвергает В-клеточные лимфоциты, Т-клеточные лимфоциты и макрофаги афферентной внеклеточной жидкости.Таким образом, иммунная система может распознавать чужеродные белки и реагировать на них, а также вызывать иммунный ответ или, при необходимости, изолировать эти белки. В ходе этой реакции происходит некоторое размножение отвечающей линии иммунных клеток, и, таким образом, сам узел увеличивается в размере. Обычно считается, что размер узла увеличивается, если он превышает 1 см. Однако в действительности критерии «нормального» и «расширенного» варьируются в зависимости от расположения узла и возраста пациента.Например, дети младше 10 лет имеют более гипертрофированную иммунную систему, и узлы размером до 2 см могут считаться нормальными в некоторых клинических ситуациях, однако эпитрохлеарный узел размером более 0,5 см считается патологическим у взрослых. Характер, распределение и качество лимфаденопатии могут предоставить много клинической информации в диагностическом процессе. Лимфаденопатия бывает двух типов: генерализованная и локализованная. Генерализованная лимфаденопатия влечет за собой лимфаденопатию в 2 или более несмежных участках.Локализованная аденопатия возникает в смежных группах лимфатических узлов. Лимфатические узлы распределены в дискретных анатомических областях, и их увеличение отражает лимфатический дренаж в том месте, где они расположены. Сами узлы могут быть тендерными или нетендерными, фиксированными или мобильными, а также незаметными или «спаренными» вместе. Сопутствующая симптоматика и эпидемиология пациента и болезни дают дополнительные диагностические сигналы. Подробный анамнез любого продромального заболевания, лихорадки, озноба, ночного потоотделения, потери веса и локальных симптомов может быть очень показательным.Кроме того, демографические данные пациента, включая возраст, пол, подверженность инфекционным заболеваниям, токсины, лекарства и их привычки, могут дать дополнительные подсказки. Как показано выше, критическим шагом в оценке аденопатии является тщательный сбор анамнеза и целенаправленное физическое обследование. Степень анамнеза и физического состояния определяется клинической картиной пациента. Например, пациенту с задней шейной аденопатией, болью в горле и сильной утомляемостью требуется только тщательный сбор анамнеза, беглое обследование и моно-тест, тогда как человеку с генерализованной лимфаденопатией и утомляемостью потребуется гораздо более обширное обследование.Как правило, большая часть лимфаденопатии локализована (соотношение некоторых участков составляет 3: 1), при этом большая часть лимфатических узлов представлена в области головы и шеи (опять же, некоторые участки имеют соотношение 3: 1). Также признано, что вся генерализованная лимфаденопатия заслуживает клинической оценки, а наличие «застойной лимфаденопатии» убедительно свидетельствует о серьезной патологии. Изучение истории болезни пациента, физикальное обследование и демографические данные, в которые он попадает, могут позволить определить пациента. в один из нескольких различных принятых алгоритмов лечения лимфаденопатии.Использование этих сигналов и выбор правильной части алгоритма позволяет довольно быстро и экономически эффективно диагностировать лимфаденопатию, включая определение того, когда ее можно безопасно наблюдать. [4] [5] [6] Алгоритмический анализ лимфаденопата y После сбора анамнеза и физического обследования лимфаденопатия делится на 3 категории:
Хотя не существует «поваренной книги» для лабораторной оценки генерализованной необъяснимой лимфаденопатии, начальные шаги заключаются в получении полного анализа крови (CBC) с ручным дифференцированием и серологией на ВЭБ.Если это не диагностика, следующими шагами будут размещение PPD, RPR, рентген грудной клетки, ANA, поверхностный антиген гепатита B и тест на ВИЧ. Опять же, если что-либо из вышеперечисленного положительно, можно начать соответствующее лечение. При наличии отрицательных серологических и радиологических исследований и / или значительной симптоматики биопсия аномального узла является золотым стандартом для диагностики. Статистические данные, касающиеся лимфаденопатии, неточны, поскольку большая часть лимфаденопатии вызвана болезнью, не подлежащей регистрации, и, следовательно, не сообщается и не принимается во внимание.Это приводит к статистической погрешности или перекосу в отношении регистрируемых причин лимфаденопатии: злокачественных новообразований, ВИЧ, туберкулеза и инфекций, передаваемых половым путем (ИППП). Цитаты в недавней литературе по общей медицинской практике показывают, что менее 1% людей с лимфаденопатией страдают злокачественными заболеваниями, чаще всего вызванными лейкемией, а у детей младшего возраста — болезнью Ходжкина в подростковом возрасте, не связанной с болезнью Ходжкина, и хроническим лимфолейкозом (ХЛЛ) у взрослых. Сообщалось, что общая распространенность злокачественных новообразований составляет 0.4% у пациентов младше 40 лет и около 4% у пациентов старше 40 лет, наблюдаемых в учреждениях первичной медико-санитарной помощи. Сообщается, что уровень распространенности неопластических заболеваний повышается примерно до 20% в специализированных центрах и до 50% и более у пациентов с исходными факторами риска. ЭтиологияЭтиология лимфаденопатии включает:
Инфекционное заболевание может иметь вирусную, бактериальную, микобактериальную, грибковую или паразитарную этиологию:
ЭпидемиологияОб эпидемиологии лимфаденопатии можно с уверенностью сделать общие выводы. [7] [8] [9] Во-первых, как генерализованные, так и локализованные лимфаденопатии довольно равномерно распределены независимо от пола. Во-вторых, лимфаденопатия более распространена в педиатрической популяции, чем во взрослой популяции, вторично по отношению к большему количеству вирусных инфекций.Отсюда следует, что в большинстве случаев лимфаденопатия в педиатрической популяции имеет меньшие последствия, опять же из-за распространенности вирусных и бактериальных инфекций в этой возрастной группе. Три четверти всех наблюдаемых лимфаденопатий локализованы, а из этих трех четвертей половина локализована в области головы и шеи. Вся остающаяся локализованная лимфаденопатия обнаруживается в паховой области, а оставшаяся лимфаденопатия — в подмышечной впадине в надключичной области.Следует отметить, что дифференциальный диагноз лимфаденопатии значительно меняется с возрастом пациента. В-третьих, расположение пациента и обстоятельства очень показательны и лимфаденопатия. Например, в развивающихся странах (страны Африки к югу от Сахары, Юго-Восточная Азия, Индийский субконтинент) заражение паразитами, ВИЧ и милиарный туберкулез с гораздо большей вероятностью могут быть причинами генерализованной лимфаденопатии, чем в Соединенных Штатах и Европе. Принимая во внимание, что вирус Эпштейна-Барра, стрептококковый фарингит и некоторые неопластические процессы являются более вероятными кандидатами на то, чтобы вызвать лимфаденопатию в Соединенных Штатах и остальной части локализованного промышленного мира.История воздействия очень важна для диагностики.
ПатофизиологияЛимфатическая жидкость представляет собой совокупность интерстициальной жидкости организма, а лимфатические каналы проводят эту жидкость и маркируют антигены антигенпрезентирующими клетками.По мере развития лимфатических каналов они регионально сходятся, образуя отдельные лимфатические узлы. Функция лимфатического узла состоит в том, чтобы оценивать и, когда это возможно, обрабатывать и инициировать иммунный ответ на представленные антигены. Лимфатические узлы можно рассматривать как сеть ретикулярных клеток, содержащих дольки, в которых антигены представлены иммунной системе. Анатомически дольки содержат 3 отдельных отсека (кора, паракортикальный слой и продолговатый мозг), в которых отдельно изолированы В-клетки, Т-клетки и макрофаги. Соответствующая линия клеток реагирует на представленный антиген увеличением его количества. Обычно клеточные линии могут размножаться в 3-5 раз за 6-24 часа. Ретикулярная сеть может растягиваться и содержать раздутые клетками дольки. Это увеличивает размер лимфатического узла и вызывает клинический феномен лимфаденопатии. Лимфатические узелки интегрированы с афферентными и эфферентными кровеносными сосудами, что обеспечивает обширный интерфейс между внутрисосудистым и внесосудистым пространством. Макроскопически результатом является антигенная «политика» внутрисосудистой и интерстициальной жидкости и готовый иммунный ответ на угрозы.Микроскопически децентрализованные центры презентации антигена и ответа позволяют оперативно действовать с экономией лимфоидных ресурсов. История и физикаСбор анамнеза и физикальное обследование являются краеугольным камнем своевременной и рентабельной диагностики аденопатии. Глубина и объем проведенного H&P пропорциональны неясности этиологии аденопатии. Очевидное присутствие стрептококкового фарингита и связанной с ним локальной аденопатии передней шейки матки требует гораздо меньше клинических усилий, чем генерализованная аденопатия, вторичная по отношению к саркоидозу или болезни Гоше. Сама история включает 5 важных компонентов: хроничность, локализацию, сопутствующие симптомы, эпидемиологию пациента и фармакологическое воздействие.
Физикальное обследование может быть весьма показательным, особенно с учетом локализации аденопатии и рассмотрения лимфатического дренажа связанных областей. После того, как будет установлено, что лимфаденопатия является локальной или общей, необходимо уделять особое внимание локализованной области.Например:
Характеристика самой морфологии узла:
ОценкаЛабораторная оценка лимфаденопатии
Диагностическое радиологическое исследование
PPD Туберкулез является одной из ведущих причин региональной и генерализованной аденопатии в неиндустриализированном мире Лечение / менеджментТактика и лечение лимфаденопатии зависят от ее этиологии. Например:
Дифференциальная диагностикаДифференциальный диагноз этиологии лимфаденопатии можно представить по следующему алгоритму: после тщательного сбора анамнеза и физического обследования лимфаденопатия может быть первоначально классифицирована как:
Необъяснимая локализованная лимфаденопатия (после тщательного изучения истории болезни и эпидемиологии) далее подразделяется на модели без риска злокачественных новообразований или серьезных заболеваний, в этом случае за пациентом можно наблюдать в течение 3-4 недель, и если можно будет наблюдать ответ или улучшение. Другая альтернатива — если у пациента обнаружен риск злокачественного новообразования или серьезного заболевания, показана биопсия К необъяснимой генерализованной лимфаденопатии можно обратиться после анализа эпидемиологических подсказок и лекарств с первоначальным тестированием с помощью общего анализа крови с ручной дифференциацией и серологией на мононуклеоз, если либо положительный и диагностический приступить к лечению.Если оба результата отрицательны, вторым подходом к обследованию будет PPD и RPR, рентген грудной клетки и ANA, серология антигена гепатита BS и ВИЧ. В зависимости от клинических признаков могут быть указаны дополнительные методы тестирования и лабораторные тесты. Если результаты этого тестирования убедительны, практикующий может перейти к диагностике и лечению болезни. Если результаты исследования все еще не ясны, переходите к биопсии наиболее аномальных узлов. Наиболее функциональный способ исследовать дифференциальный диагноз лимфаденопатии состоит в том, чтобы охарактеризовать ее по типу и расположению узлов, полученному соответствующему анамнезу, включая тщательную оценку эпидемиологии, и поместите пациента в соответствующую группу алгоритма для оценки лимфаденопатии. Генерализованная лимфаденопатия Общая инфекционная причина
Злокачественные новообразования
Нарушения обмена веществ
Реакции на лекарства
Аутоиммунное заболевание
Локальная периферическая лимфаденопатия Лимфатические узлы головы и шеи Вирусная инфекция
Бактериальная инфекция
Злокачественные новообразования
Паховая периферическая лимфаденопатия Инфекция Злокачественная опухоль
Подмышечная лимфаденопатия Инфекция
Злокачественная опухоль
Реакция на грудные имплантаты Надключичная аденопатия Инфекции Злокачественные новообразования
ПрогнозПрогноз лимфаденопатии, локальной или генерализованной, полностью зависит от этиологии увеличенных лимфатических узлов.Большинство аденопатий в отделении общей медицины вызывается излечимыми бактериальными или излечимыми вирусными заболеваниями. Однако ВИЧ, активный туберкулез и новообразования имеют более осторожный прогноз. Общие включают: большинство локализованных лимфаденопатий имеют лучший прогноз, чем большинство генерализованных лимфаденопатий вторичной этиологии. Этиологии, установленные ранее в клинических условиях, обычно имеют лучший прогноз, чем те, которые установлены позже. ОсложненияЛовушки и жемчужины диагностики и лечения лимфаденопатии включают:
Сдерживание и обучение пациентовОбучение пациентов играет важную роль в сдерживании процессов, которые могут вызвать патологическую лимфаденопатию.
Жемчуг и другие выпуски
Улучшение результатов команды здравоохраненияГлавный врач, фельдшер и практикующая медсестра могут диагностировать значительное количество причин лимфаденопатии после тщательного обследования.Однако, если диагноз может быть изменен, можно использовать консультантов, чтобы прояснить ситуацию и добиться наилучших результатов. Например:
(Щелкните изображение, чтобы увеличить) Двусторонняя внутригрудная лимфаденопатия Предоставлено Скоттом Дулебоном, MD (Щелкните изображение, чтобы увеличить) У этого больного чумой наблюдается опухший, разрыв пахового лимфатического узла или бубон.После инкубационного периода в течение 2-6 дней появляются симптомы чумы, включая сильное недомогание, головную боль, озноб, лихорадку, боль и отек или аденопатию в пораженных регионарных лимфатических узлах, также известных как бубоны. Предоставлено Центрами по контролю и профилактике заболеваний (CDC) (Щелкните изображение, чтобы увеличить) Аденопатия средостения Изображение предоставлено S Bhimji MD Лимфаденопатия | Американская педиатрическая академия
Пробелы в практике
ЦелиПосле прочтения этой статьи читатели должны уметь:
ВведениеЛимфаденопатия определяется как аномалия размера и размера. лимфатические узлы, а термин лимфаденит относится к лимфаденопатии, возникающей в результате инфекционных и других воспалительных процессов.Увеличение лимфатических узлов — частая находка при медицинском осмотре детей. Фактически, отсутствие каких-либо пальпируемых лимфатических узлов при наличии симптомов, указывающих на инфекцию в области дренажа, должно вызывать подозрение на заболевание иммунодефицитом. Наличие увеличенного лимфатического узла может быть источником беспокойства у родителей из-за его связи со злокачественными новообразованиями. Хотя инфекции являются наиболее частой причиной увеличения лимфатических узлов, клиницисты должны знать о широком спектре других болезненных процессов, которые приводят к увеличению лимфатических узлов. Анатомия и физиологияЛимфатическая система состоит из лимфатических сосудов и лимфоидных органов. Лимфатические сосуды транспортируют интерстициальную жидкость обратно в циркулирующую кровь. Лимфа — это ультрафильтрат крови. Он собирается через лимфатические капилляры, расположенные по всему телу. Мозг и сердце — единственные органы, которые… Лимфатические узлы: определение, анатомия и расположениеЗнакомство с лимфатическими узлами: хотите узнать об этом больше? Наши увлекательные видео, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь лучших результатов. С чем вы предпочитаете учиться? «Я бы честно сказал, что Kenhub сократил мое учебное время вдвое». — Читать далее. Ким Бенгочеа, Университет Реджиса, Денвер Автор:
Лоренцо Крамби, бакалавр наук
• Рецензент:
Джером Гоффин Лимфоидные ткани представляют собой скопления лимфоцитов, стратегически расположенных в потенциальных местах заражения. Их можно классифицировать как первичные лимфоидные органы (костный мозг и тимус), где происходит синтез и созревание лимфоцитов de novo; или вторичные лимфоидные органы, где происходит активация лимфоцитов.Лимфатические узлы — вторичные лимфоидные органы, широко распространенные по всему телу. Они стратегически расположены в зонах, открытых для чужеродных микроорганизмов (например, в полости рта). Для полноты картины другие вторичные лимфоидные органы включают (но не ограничиваются ими) селезенку, лимфоидную ткань, связанную со слизистой оболочкой (MALT), миндалины и бляшки Пейера. У среднего молодого взрослого человека по всему телу около 450 лимфатических узлов; большая часть из них находится в брюшно-тазовой области, затем в грудной клетке, а остальные — в голове и шее.
В этой статье основное внимание уделяется анатомии и гистологии лимфатических узлов, их различным расположениям и клинически значимым точкам.
Макро-анатомияЛимфатические узлы представляют собой бобовидные образования длиной около 0,1 — 2,5 см. Узел заключен в капсулу и имеет углубление на одной поверхности (вдоль одной из его длинной оси), известное как hilum . Хилум — это точка, в которой артерии, несущие питательные вещества и лимфоциты, входят в лимфатический узел, а вены выходят из него. Афферентные лимфатические сосуды входят в лимфатический узел через капсулу по периферии, а эфферентных лимфатических сосудов покидают узел через ворота.Первый отводит лимфу от периферических участков к узлу, а второй отводит обработанную лимфу от узлов обратно в венозное кровообращение. ГистологияГоризонтальный разрез лимфатического узла показывает, что плотная соединительная ткань капсула (состоящая из эластина, коллагена и фибробластов) проецирует трабекулы внутрь; придавая лимфатическому узлу вид дольчатого , в котором проходят основные кровеносные сосуды лимфатического узла.Кроме того, имеется перикапсулярный слой жировой ткани , который окружает капсулу из соединительной ткани. Этот слой содержит артериолы и венулы, снабжающие лимфатический узел. Лимфатический узел делится на внешней коры и внутренней мозгового вещества . Гистологическое окрашивание узла показывает, что кора головного мозга окрашивается гематоксилином и эозином (H&E) темнее, чем мозговое вещество, из-за более высокого содержания в нем клеток. Кора головного мозга содержит лимфоидных узелков , которые представляют собой неинкапсулированные сферические скопления лимфоцитов.Под фиброзной капсулой находится субкапсулярный синус . В субкапсулярный синус через определенные промежутки времени проходят афферентные лимфатические протоки, которые откладывают лимфатическую жидкость в пространстве. Подкапсульный синус сообщается с кортикальными пазухами , , которые проходят параллельно капсульной трабекуляции. Они переносят лимфу в костномозговой синус. Активный лимфатический узел. Окраска: гематоксилин и эозин. Среднее увеличение.CortexВнутри коры находятся области агрегации лимфоцитов (в основном B-клетки и некоторые поддерживающие T-клетки) и специализированные фолликулярные дендритные клетки, которые формируют лимфоидных фолликулов или лимфатических узелков .Это могут быть первичные или вторичные фолликулы в зависимости от их клеточной популяции. Первичные лимфоидные фолликулы содержат маленькие спящие лимфоциты, в то время как вторичные лимфоидные фолликулы содержат более светлую окрашивающуюся область активной пролиферации лимфоцитов, известную как зародышевый центр . Зародышевый центр поддерживает созревание аффинности (выработку высокоаффинных антител) B-клеток. Он подразделяется на темную зону, светлую зону и мантийную зону. B-клетки темной зоны известны как центробластов .Они быстро реплицируются, что приводит к гипермутации молекул их антител. Центробласты мигрируют в светлую зону , где их называют центроцитами . Здесь они конкурируют за связывание с необработанными антигенами, представленными на поверхности фолликулярных дендритных клеток . Те центроциты, которые успешно связываются с фолликулярными дендритными клетками, выживут, а остальные умрут. Маленькие, покоящиеся клетки периферически маргинализированы из-за быстрой пролиферации центральных клеток.Эти клетки образуют мантийную зону зародышевого центра. ParacortexПаракортикальный слой находится глубоко в корковом слое и поверхностно по отношению к мозговому веществу. Эта область содержит в основном Т-клеток и субнаборов CD4 (кластер дифференцировки) и CD8. Миграция дендритных клеток. линий (таких как клетки Лангерганса), обнаруженные в этой области, представляют процессированный антиген Т-клеткам. МедуллаЛимфоциты мозгового вещества менее организованы и образуют неправильные мозговые тяжи .Пуповины также содержат плазматические клетки, мелкие лимфоциты и макрофаги. Медуллярные пазухи отводят лимфу, идущую из кортикальных пазух, в эфферентный лимфатический сосуд через ворота. Кровоснабжениеhilum лимфатических узлов является первичной точкой входа для артерий и выхода для вен. Попадая в хилум, они выделяют прямые ветви, проходящие через мозговое вещество. Артерии образуют пучки анастомозирующих артериол и капилляров в коре головного мозга, которые возвращаются в аналогично разветвленные венулы и вены.В паракортикальной зоне имеется большое количество посткапиллярных высоких эндотелиальных вен , которые действуют как точки, где лимфоциты, передающиеся с кровью, покидают кровеносные сосуды и попадают в лимфатические узлы. Лимфатические сосудыЛимфатическая сосудистая сеть состоит из лимфатических капилляров и лимфатических сосудов . Это клапанные каналы, ответственные за отвод лимфы к лимфатическим узлам и обратно в основной системный кровоток. клапанов лимфатических сосудов обеспечивают однонаправленный поток лимфы: от афферентных лимфатических сосудов к эфферентным лимфатическим сосудам. У них очень тонкие стенки, и их клапаны можно увидеть гистологически, если разрезать сосуд вдоль его продольной оси. В отличие от артерий и вен, которые открыты с обоих концов, лимфатические сосуды начинаются как слепые (закрытые с одного конца) каналы в интерстиции определенных органов. Их тонкие эндотелиальные стенки позволяют пассивно перемещать избыток интерстициальной жидкости в просвет сосудов, которая впоследствии возвращается в венозное кровообращение. Регионарные лимфатические узлыКак указано выше, лимфатические узлы стратегически расположены по всему телу в точках, чувствительных к чужеродным микроорганизмам. Ниже приводится обзор этих областей лимфатических узлов и их подразделений. МозгДавно считалось, что мозг — единственная область тела, лишенная лимфатической системы. Идея заключалась в том, что резидентная микроглия полностью отвечает за поддержание иммунитета в регионе.Однако способ, которым эти макрофаги попали в центральную нервную систему, все еще оставался неясным. Недавно это было предложено Louveau et al. (2015), что лимфатических каналов выстилают дуральные синусы, расположенные между двумя слоями твердой мозговой оболочки, и отводят их содержимое в глубокую группу шейных лимфатических узлов. шейныйшейных лимфатических узлов можно разделить на две основные группы. Те, что расположены на поверхности к грудино-ключично-сосцевидной мышце, известны как поверхностных шейных узлов , а те, что расположены глубоко в той же мышце, — это глубокие шейные узлы .Поверхностные шейные узлы далее подразделяются на преурикулярных, или околоушных узлов (перед внешним ухом), сосцевидных узлов, узлов (позади внешнего уха) и затылочных узлов, . по отношению к внутренней яремной вене. Верхние глубокие шейные узлы прилегают к верхней части внутренней яремной вены, а нижние глубокие шейные узлы прилегают к нижней части той же вены. Кольцо ВальдейераНосовой и ротовой ходы — два основных входа, которые патогены используют для доступа к человеческому телу.Этот регион охраняется коллекцией лимфатической ткани, известной как кольцо Вальдейера . Этот круговой набор лимфоидной ткани образован глоточными миндалинами (аденоидами), расположенными в ямке Розенмюллера, трубными миндалинами Герлаха в тубарисе, небными миндалинами между небно-язычной и небно-глоточной складками, язычные миндалины в задней части языка и лимфатическая ткань, связанная со слизистой оболочкой , выстилающая стенку ротоглотки. Подмышечныйподмышечных лимфатических узлов ранее были разделены на три группы по малой грудной мышце. Узлы первого уровня расположены ниже мышцы, узлы второго уровня расположены позади мышцы, а узлы третьего уровня — выше мышцы. Впоследствии подмышечные узлы были разделены на пяти групп:
EpitrochlearЭпитрохлеарные или супратрохлеарные узлы расположены поверхностно по отношению к глубокой фасции руки, медиальнее базиликовой вены и проксимальнее медиального надмыщелка. СредостениеСредостенные лимфатические узлы разделены на девять станций. К ним относятся те, которые обнаруживаются в воротах легких, в околопищеводных узлах, а также в верхних и нижних трахеобронхиальных узлах.Также есть узлы заднего средостения. Тимус, который является первичным лимфатическим органом, также находится в переднем средостении. БрюшнойПо всей брюшно-тазовой области имеются многочисленные группы узлов, связанных с определенными внутренними органами и прилегающих к основным сосудистым структурам в этой области. Связанные с сосудистыми структурами включают парааортальных и брыжеечных (верхних и нижних) узлов, общих , внутренних и внешних подвздошных узлов и верхних и средних ректальных узлов . Узнайте все о лимфатическом дренаже брюшной полости и таза. ПаховаяПаховые лимфатические узлы определяются как поверхностные или глубокие в зависимости от их отношения к широкой фасции бедра. Группа узлов, расположенных над широкой фасцией, — это поверхностных паховых узлов . Далее они подразделяются на нижних , суперболатеральных и супермедиальных узлов .Эти узлы глубоко в фасции — это глубокие паховые узлы . Самый большой и самый верхний из глубоких узлов — это паховый узел по Cloquet . Он расположен в бедренном кольце. Клиническое значениеЛимфаденопатияЛимфатические узлы, как вторичный лимфатический орган, являются местом активации лимфоцитов. Когда иммунная система активируется, первичные лимфоидные фолликулы начинают активно размножаться и развивать зародышевые центры.В результате увеличенные лимфатические узлы, пальпируемые во время клинического обследования, указывают на источник воспаления, на основе областей, из которых дренируются узлы. Избыточное разрастание может привести к увеличенным, и болезненным, лимфатическим узлам или лимфаденопатии. Лимфаденопатия — частый признак инфекционных (ВИЧ, инфекционный мононуклеоз, тонзиллит) и метастатических заболеваний. Лимфатические узлы часто иссекают и берут биопсию, чтобы выявить доброкачественные поражения. ЛимфедемаВрожденное или ятрогенное поражение лимфатических каналов может привести к подкожному скоплению лимфатической жидкости с высоким содержанием белка . Этот процесс, известный как лимфедема, обычно наблюдается на периферии. Были случаи лимфедемы верхних конечностей, вторичной по отношению к радикальной мастэктомии (удаление ткани груди и подмышечных лимфатических узлов). Диагноз ракаХотя раковые поражения являются продуктом нерегулируемой пролиферации клеток, метастатический процесс обычно следует определенной схеме.Для карцином, которые распространяются через лимфатическую систему, они чаще всего контактируют с региональными узлами (то есть теми узлами, которые находятся ближе всего к источнику опухоли), прежде чем перейти к следующему уровню узлов в серии. Следовательно, эти непосредственные регионарные узлы упоминаются как сторожевых лимфатических узлов . В то время как классически слово «дозорный» относится к солдату, стоящему на страже на посту, с медицинской точки зрения, «дозорные» являются одним из первых конкретных индикаторов болезни.Эта концепция вносит вклад в представление о том, что если рак действительно присутствует, то он с большей вероятностью будет сначала обнаружен в сторожевом узле, чем в других лимфатических узлах. В результате клиницисты более склонны выполнять биопсию сторожевого лимфатического узла , чтобы помочь диагностировать и определить стадию людей с подозрением на рак. Если при биопсии сторожевого узла не наблюдается признаков рака, то маловероятно, что у пациента рак. С другой стороны, если есть доказательства наличия раковых клеток при биопсии сторожевого лимфатического узла, значит, у пациента рак, и также вероятно, что рак распространился на близлежащие узлы.Эта информация поможет определить стадию рака и выбрать метод лечения. Знакомство с лимфатическими узлами: хотите узнать об этом больше? Наши увлекательные видео, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь лучших результатов. С чем вы предпочитаете учиться? «Я бы честно сказал, что Kenhub сократил мое учебное время вдвое». — Читать далее. Ким Бенгочеа, Университет Реджиса, Денвер Показать ссылкиАртикулы:
CS Data SEER * RSAВерсия базы данных: CS v02.05,50 } } } EOD_PUBLIC v1.0 } } } EOD_PUBLIC v1.1 } } } EOD_PUBLIC v1.2 } } } EOD_PUBLIC v1.3 } } } EOD_PUBLIC v1.4 } } } EOD_PUBLIC v1.5 } } } EOD_PUBLIC v1.6 } } } EOD_PUBLIC v1.7 } } } EOD_PUBLIC v2.0 } } } TNM v1.0 } } } TNM v1.1 } } } TNM v1.2 } } } TNM v1.3 } } } TNM v1.4 } } } TNM v1.5 } } } TNM v1.6 } } } TNM v1.7 } } } TNM v1.8 } } } TNM v1. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||

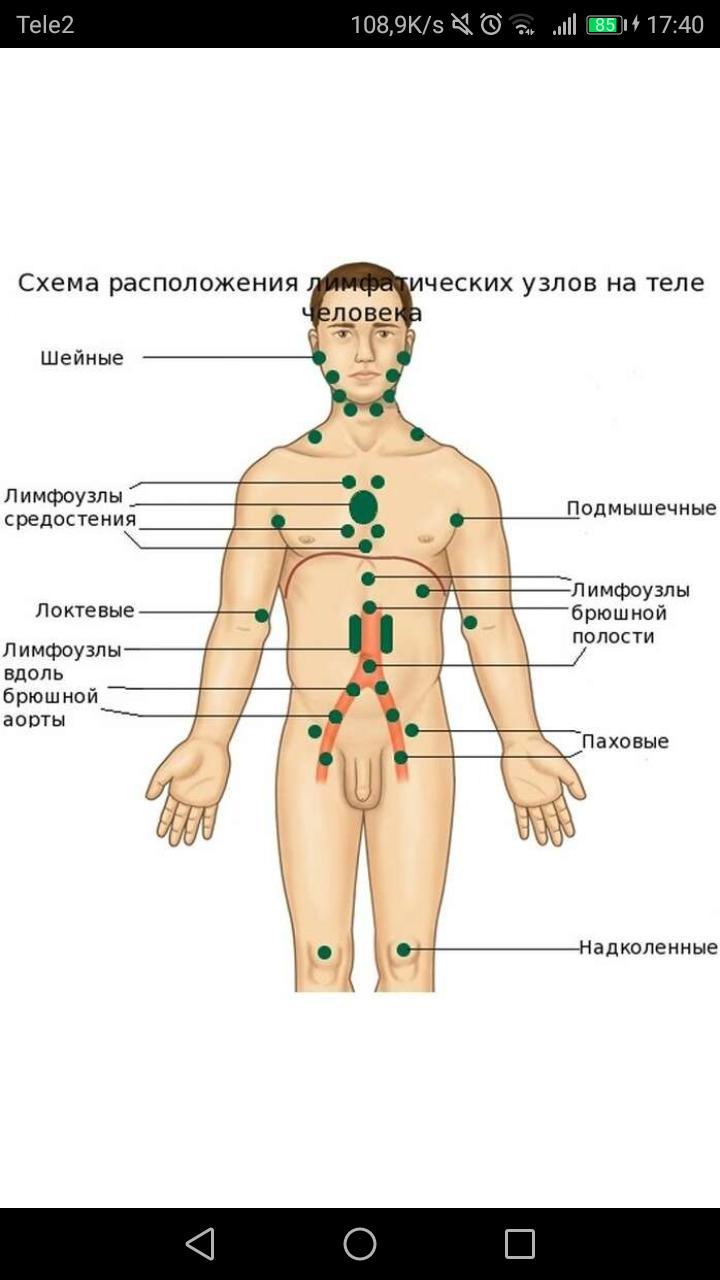
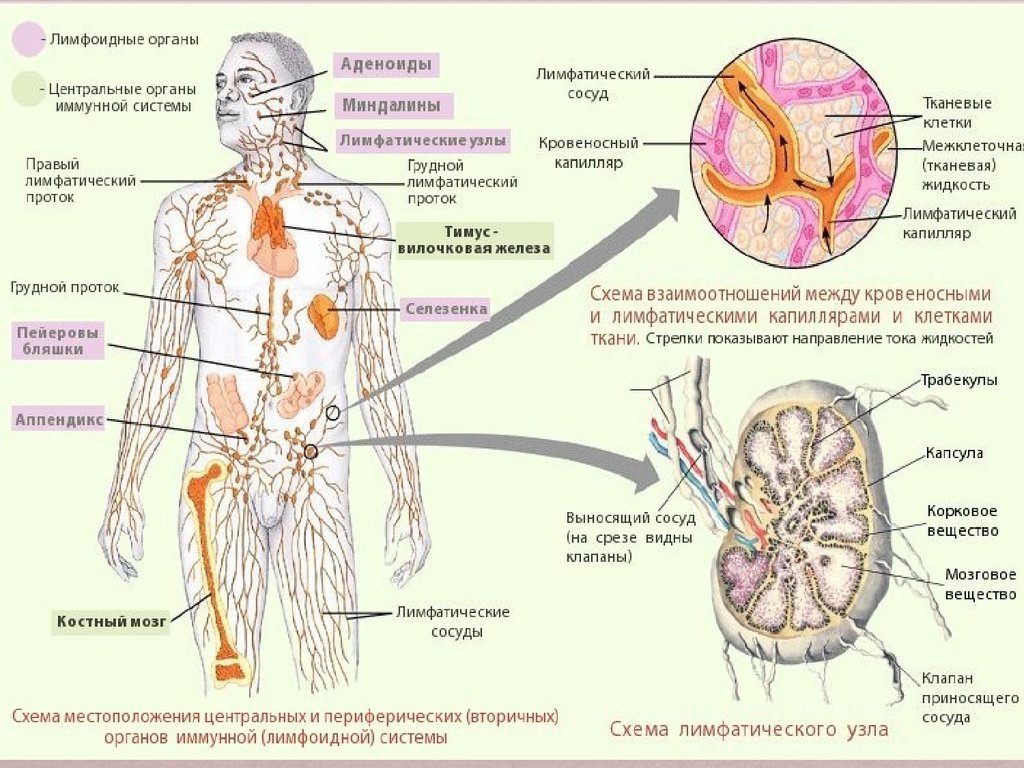 Паховые узлы предлагают самый низкий выход, а надключичные узлы — самый высокий.14,16 Хотя появление новых иммуногистохимических аналитических методов повысило чувствительность и специфичность тонкоигольной аспирации, 25–29 эксцизионная биопсия остается диагностической процедурой выбора. . Сохранение узловой архитектуры имеет решающее значение для правильной диагностики лимфаденопатии, особенно при дифференциации лимфомы от доброкачественной реактивной гиперплазии. Более высокие диагностические результаты можно ожидать от медицинских центров, которые придерживаются строгих протоколов обращения с образцами 30,31, а также от сертифицированных цитопатологов.Эксцизионная биопсия имеет несколько осложнений, таких как повреждение сосуда и редкое повреждение спинномозгового добавочного нерва.32
Паховые узлы предлагают самый низкий выход, а надключичные узлы — самый высокий.14,16 Хотя появление новых иммуногистохимических аналитических методов повысило чувствительность и специфичность тонкоигольной аспирации, 25–29 эксцизионная биопсия остается диагностической процедурой выбора. . Сохранение узловой архитектуры имеет решающее значение для правильной диагностики лимфаденопатии, особенно при дифференциации лимфомы от доброкачественной реактивной гиперплазии. Более высокие диагностические результаты можно ожидать от медицинских центров, которые придерживаются строгих протоколов обращения с образцами 30,31, а также от сертифицированных цитопатологов.Эксцизионная биопсия имеет несколько осложнений, таких как повреждение сосуда и редкое повреждение спинномозгового добавочного нерва.32 Методы . Был проведен ретроспективный обзор пациентов, перенесших PLNB в период с 1 мая 2011 г. по 30 апреля 2013 г. Были изучены демографические данные, гистопатологические отчеты и результаты. Результаты . Из 132 пациентов 51 (38,63%) мужчина и 81 (61,36%) женщина. В возрастной группе до 16 лет было 48 (36,3%) пациентов, а 84 (63,6%) — старше 16 лет. Наиболее частым местом биопсии была шея у 114 (86,36%) пациентов. Гистопатологический диагноз — туберкулез (ТБ) — у 60 (45.45%) пациентов, реактивный лимфаденит — 29 (21,9%), неспецифическая гранулема — 18 (13,6%), лимфома — 7 (5,3%), острый лимфаденит — 7 (5,3%), вторичный метастатический — 3 (2,2%) и другие доброкачественные причины — у 8 (6,06%). Выводы . PLNB — это процедура с хорошей диагностической эффективностью при оценке периферической лимфаденопатии. Его актуальность заметна при удаленной установке, где недоступны менее инвазивные параметры. Его простота и отсутствие летальности / значительной заболеваемости делают его приемлемым вариантом в сельской хирургической практике.
Методы . Был проведен ретроспективный обзор пациентов, перенесших PLNB в период с 1 мая 2011 г. по 30 апреля 2013 г. Были изучены демографические данные, гистопатологические отчеты и результаты. Результаты . Из 132 пациентов 51 (38,63%) мужчина и 81 (61,36%) женщина. В возрастной группе до 16 лет было 48 (36,3%) пациентов, а 84 (63,6%) — старше 16 лет. Наиболее частым местом биопсии была шея у 114 (86,36%) пациентов. Гистопатологический диагноз — туберкулез (ТБ) — у 60 (45.45%) пациентов, реактивный лимфаденит — 29 (21,9%), неспецифическая гранулема — 18 (13,6%), лимфома — 7 (5,3%), острый лимфаденит — 7 (5,3%), вторичный метастатический — 3 (2,2%) и другие доброкачественные причины — у 8 (6,06%). Выводы . PLNB — это процедура с хорошей диагностической эффективностью при оценке периферической лимфаденопатии. Его актуальность заметна при удаленной установке, где недоступны менее инвазивные параметры. Его простота и отсутствие летальности / значительной заболеваемости делают его приемлемым вариантом в сельской хирургической практике.
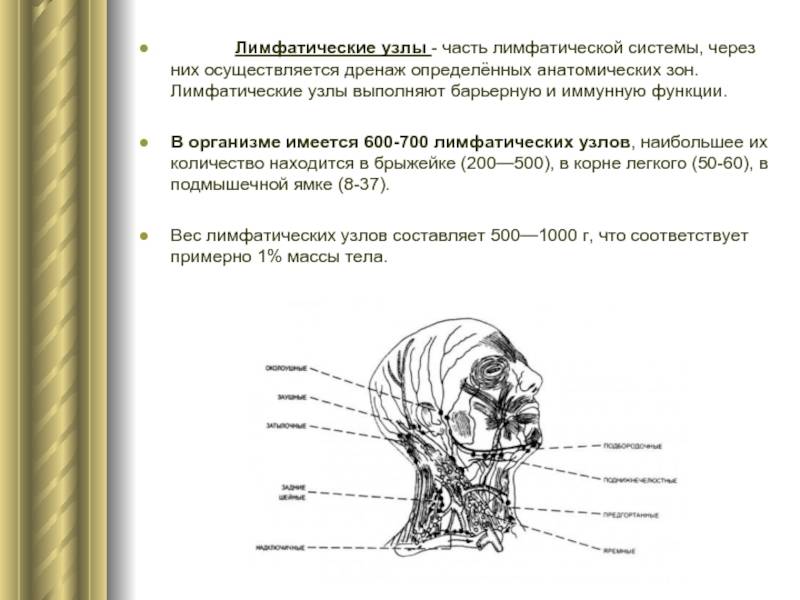 Более поздние рекомендации предлагают использование высокочастотного ультразвука в сочетании с FNAC (тонкоигольная аспирационная цитология), чтобы уменьшить количество таких биопсий [10, 11].Однако эти результаты необходимо интерпретировать в свете ситуаций, когда распространенность потенциально излечимых инфекций, таких как туберкулез, высока, а другие современные диагностические средства, такие как высокочастотные УЗИ и FNAC, недоступны [3].
Более поздние рекомендации предлагают использование высокочастотного ультразвука в сочетании с FNAC (тонкоигольная аспирационная цитология), чтобы уменьшить количество таких биопсий [10, 11].Однако эти результаты необходимо интерпретировать в свете ситуаций, когда распространенность потенциально излечимых инфекций, таких как туберкулез, высока, а другие современные диагностические средства, такие как высокочастотные УЗИ и FNAC, недоступны [3].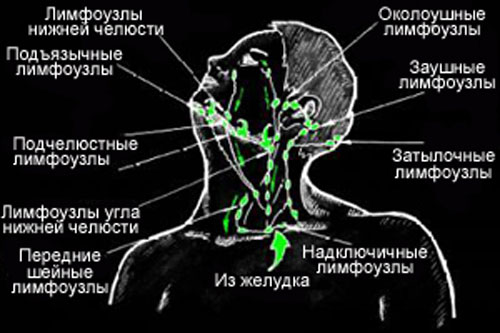 Ниже приведены различные показания для процедуры: (1) Значительная локализованная или генерализованная периферическая лимфаденопатия, продолжающаяся более 2 недель без документально подтвержденной инфекционной причины (2) Отсутствие ответа на консервативное лечение (3) Подозрение на гематологическое злокачественное новообразование (4) Подозрение вторичного метастаза с скрытым первичным раком
Ниже приведены различные показания для процедуры: (1) Значительная локализованная или генерализованная периферическая лимфаденопатия, продолжающаяся более 2 недель без документально подтвержденной инфекционной причины (2) Отсутствие ответа на консервативное лечение (3) Подозрение на гематологическое злокачественное новообразование (4) Подозрение вторичного метастаза с скрытым первичным раком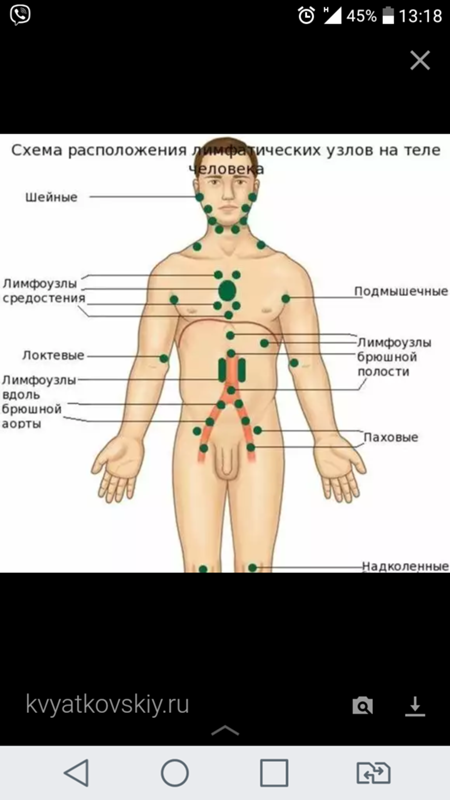 Было 48 (36,3%) пациентов в возрастной группе до 16 лет и 84 (63,6%) в группе старше 16 лет. Из них дети (<16 лет) прошли процедуру под седацией, а дети старше 16 лет хорошо перенесли процедуру под местной анестезией. Событий периоперационных осложнений не было. В послеоперационном периоде боль хорошо контролировалась пероральными анальгетиками, и все можно было начать с перорального кормления и выписать в тот же день.Из них у одного пациента была незначительная раневая инфекция, которая была обнаружена на пятый послеоперационный день и лечилась ежедневными перевязками и пероральными антибиотиками, в то время как у остальных не было каких-либо заметных осложнений.
Было 48 (36,3%) пациентов в возрастной группе до 16 лет и 84 (63,6%) в группе старше 16 лет. Из них дети (<16 лет) прошли процедуру под седацией, а дети старше 16 лет хорошо перенесли процедуру под местной анестезией. Событий периоперационных осложнений не было. В послеоперационном периоде боль хорошо контролировалась пероральными анальгетиками, и все можно было начать с перорального кормления и выписать в тот же день.Из них у одного пациента была незначительная раневая инфекция, которая была обнаружена на пятый послеоперационный день и лечилась ежедневными перевязками и пероральными антибиотиками, в то время как у остальных не было каких-либо заметных осложнений.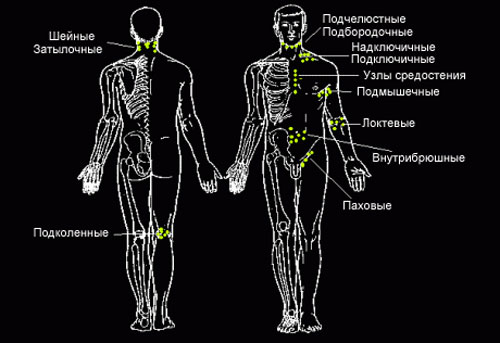 Использование хи-квадрат. тест, значимость этого (59/84 против 11/48) была рассчитана, и значение <0.001, что было признано очень значимым.
Использование хи-квадрат. тест, значимость этого (59/84 против 11/48) была рассчитана, и значение <0.001, что было признано очень значимым.
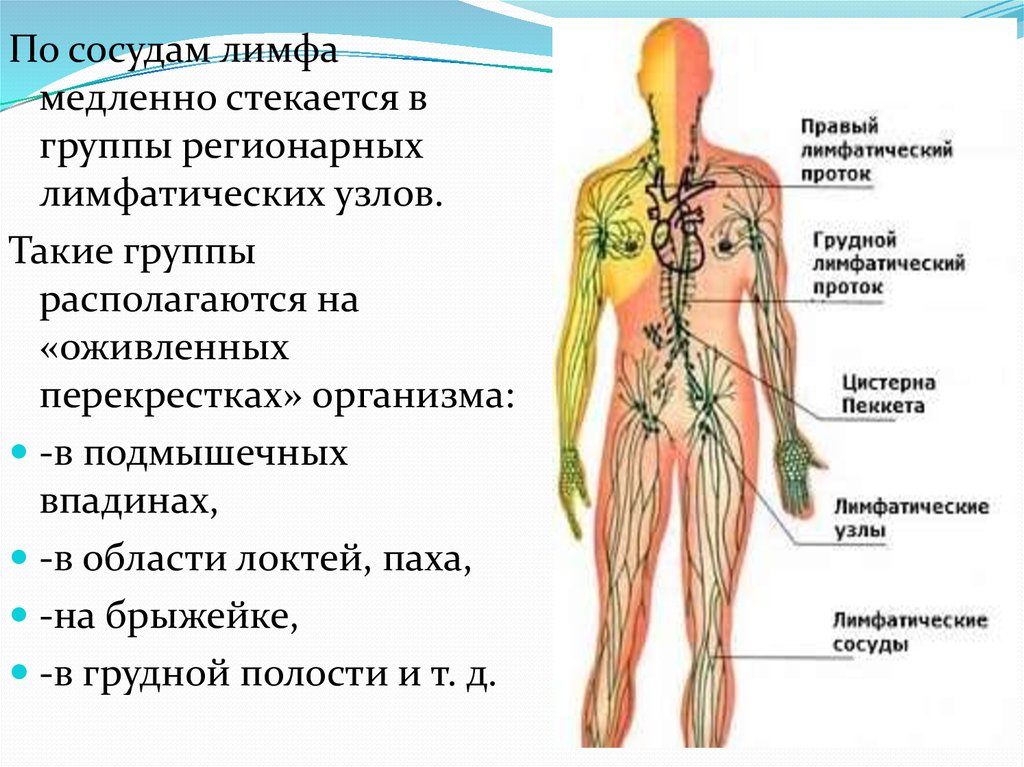 Часто бывает трудно решить, когда проводить биопсию у пациента с необъяснимой периферической лимфаденопатией.
Часто бывает трудно решить, когда проводить биопсию у пациента с необъяснимой периферической лимфаденопатией.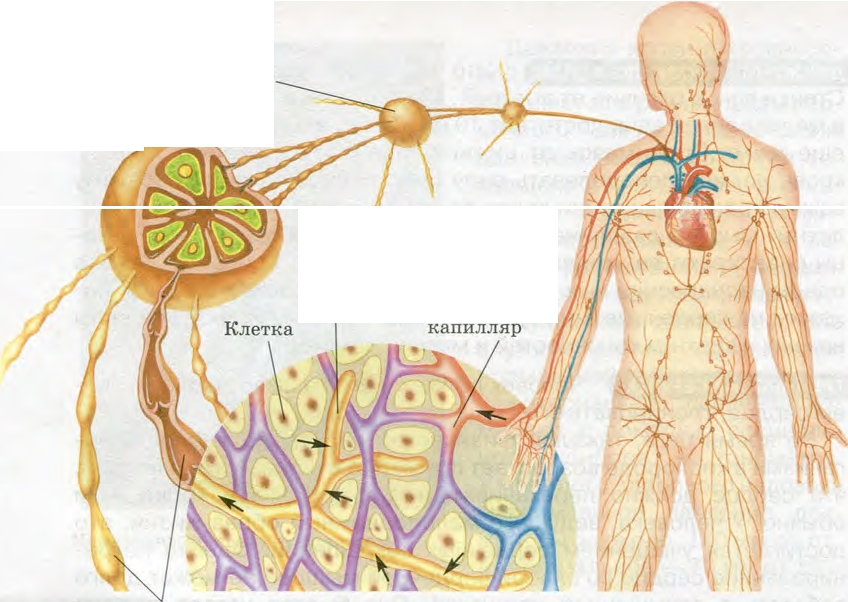 Заболеваемость туберкулезом, первичной лимфатической злокачественной опухолью и метастатическими злокачественными образованиями была аналогичным образом выше при биопсии взрослых. Из них пациенты с туберкулезом получали лечение противотуберкулезными препаратами после анализа мокроты и дальнейшего обследования, а пациенты с первичной лимфатической злокачественной опухолью и вторичными злокачественными новообразованиями были направлены в региональный онкологический центр для дальнейшего обследования.
Заболеваемость туберкулезом, первичной лимфатической злокачественной опухолью и метастатическими злокачественными образованиями была аналогичным образом выше при биопсии взрослых. Из них пациенты с туберкулезом получали лечение противотуберкулезными препаратами после анализа мокроты и дальнейшего обследования, а пациенты с первичной лимфатической злокачественной опухолью и вторичными злокачественными новообразованиями были направлены в региональный онкологический центр для дальнейшего обследования.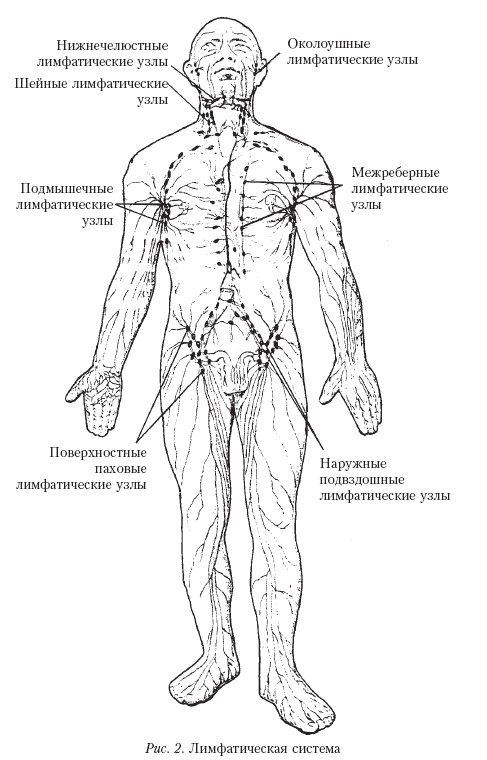
 Мы производим биопсию таких узлов после тщательного клинического и инфекционного обследования и по указанным выше показаниям.
Мы производим биопсию таких узлов после тщательного клинического и инфекционного обследования и по указанным выше показаниям.

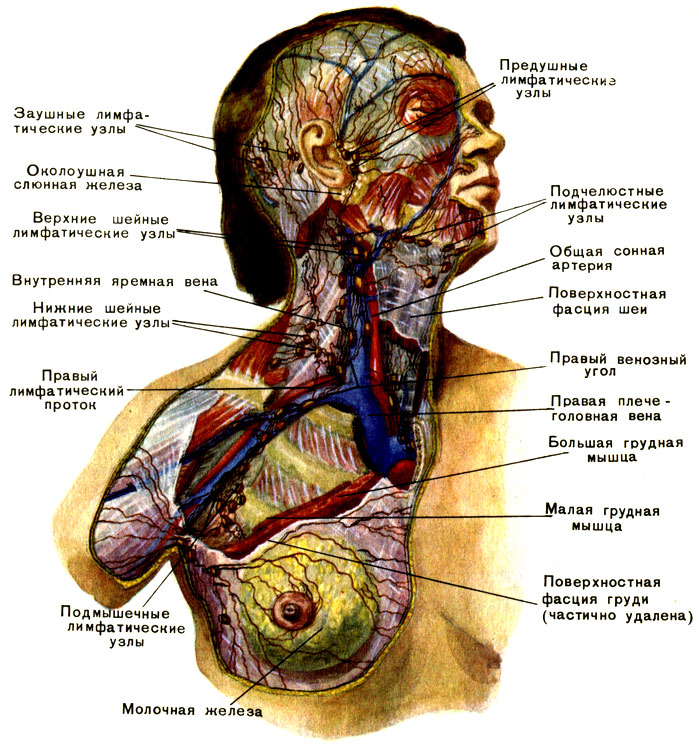 Болезненные увеличенные лимфатические узлы у взрослых в сочетании с признаками локальной или системной инфекции, как правило, вызваны каким-либо типом бактериальной или вирусной инфекции.Злокачественность следует рассматривать в случае безболезненного прогрессирующего отека лимфатических узлов при отсутствии признаков инфекции, и в этом случае для постановки диагноза необходимы дальнейшие диагностические исследования (например, серология, визуализация, биопсия и гистологический анализ).
Болезненные увеличенные лимфатические узлы у взрослых в сочетании с признаками локальной или системной инфекции, как правило, вызваны каким-либо типом бактериальной или вирусной инфекции.Злокачественность следует рассматривать в случае безболезненного прогрессирующего отека лимфатических узлов при отсутствии признаков инфекции, и в этом случае для постановки диагноза необходимы дальнейшие диагностические исследования (например, серология, визуализация, биопсия и гистологический анализ).

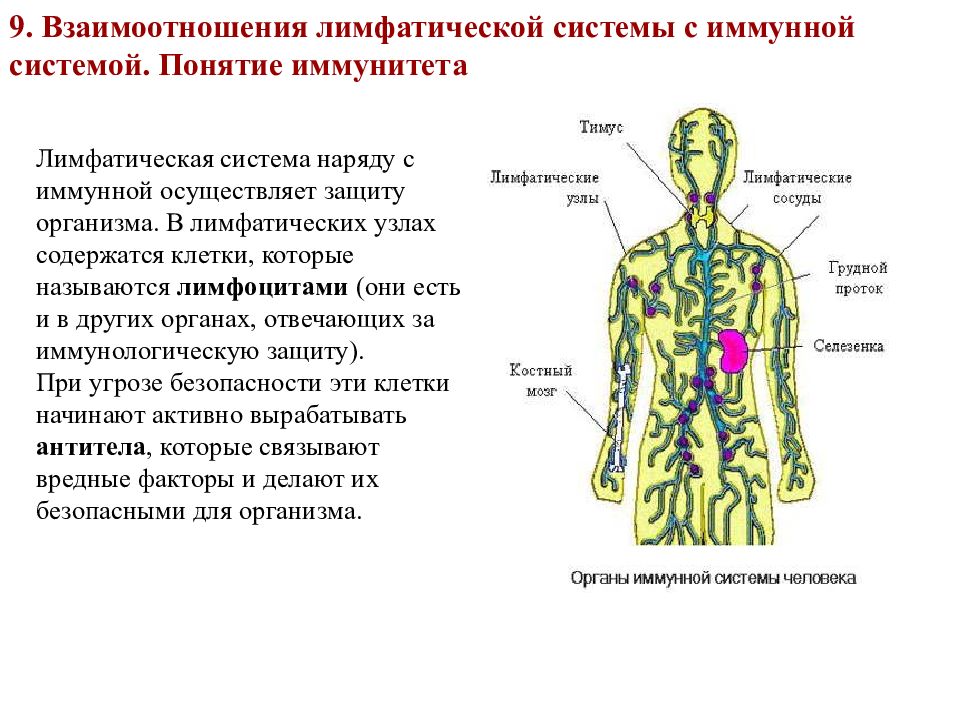
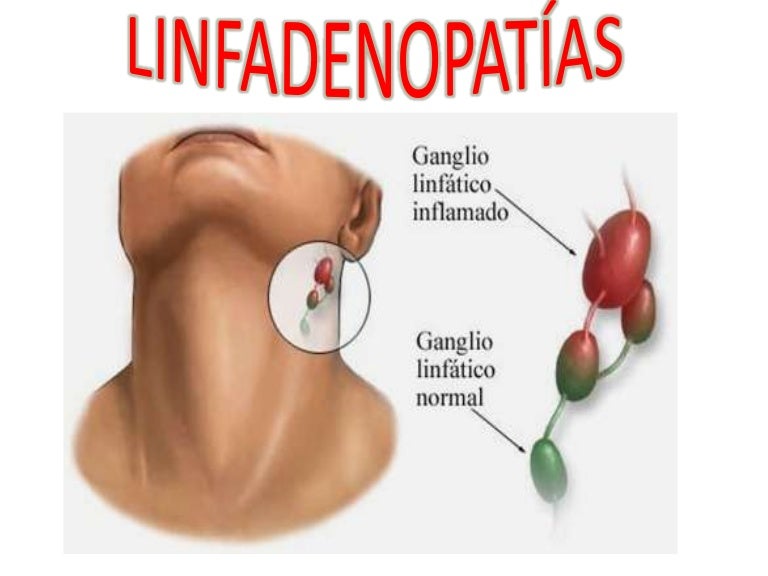
 Лимфаденопатия: дифференциальный диагноз и оценка .. Am Fam Physician . 1998; 58
(6): с.1313-20.
Лимфаденопатия: дифференциальный диагноз и оценка .. Am Fam Physician . 1998; 58
(6): с.1313-20.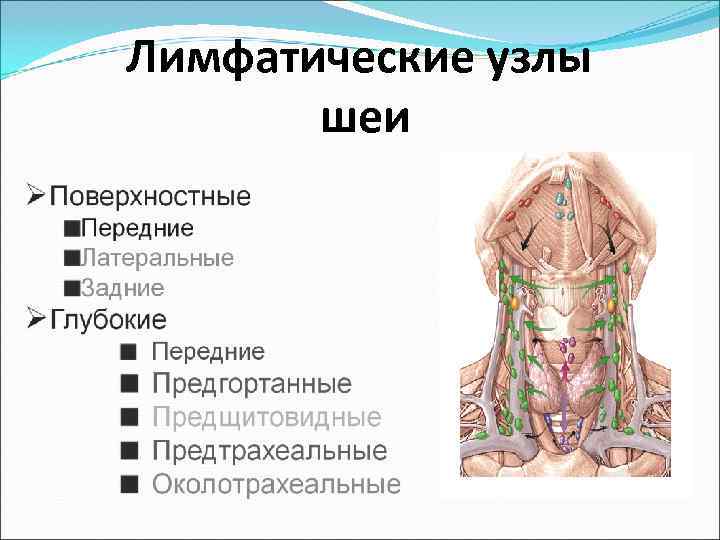
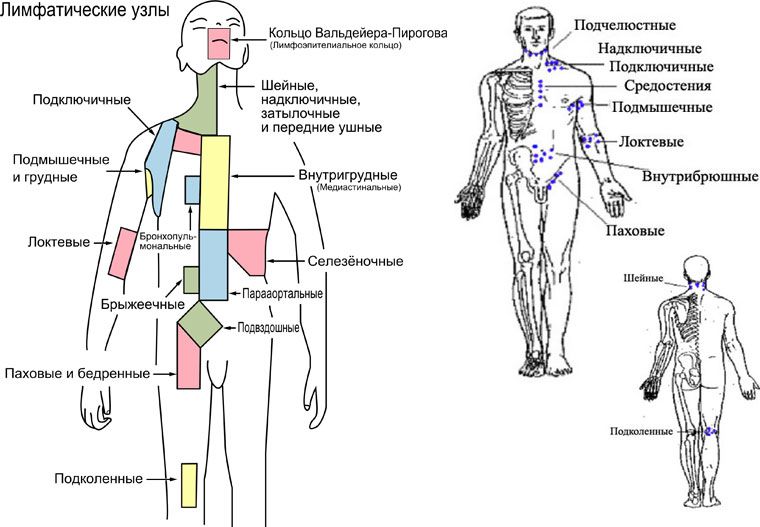 [1] [2] [3]
[1] [2] [3]