симптомы, причины, диагностика, лечение и профилактика
Содержание статьи
- Симптомы и признаки: когда стоит заподозрить развитие плеврита
- Причины возникновения болезни
- Возможные осложнения
- Когда следует обратиться к врачу
- Диагностика плеврита
- Лечение
- Домашние средства лечения
- Прогноз
- Как записаться к врачу?
Плеврит – это воспаление, которое происходит в области плевральных оболочек, окружающих легкие. Воспалительный процесс происходит в париетальных и висцеральных витках плевры и часто осложняется скоплением выпота. Такому заболеванию подвержено больше 10% пациентов терапевтического стационара, но в большей степени плеврит поражает мужчин.
Воспалительный процесс происходит в париетальных и висцеральных витках плевры и часто осложняется скоплением выпота. Такому заболеванию подвержено больше 10% пациентов терапевтического стационара, но в большей степени плеврит поражает мужчин.
Симптомы и признаки: когда стоит заподозрить развитие плеврита
В число основных симптомов плеврита у взрослых входят:
- боль колющего характера в груди, усиливающаяся во время приступов кашля;
- поверхностное дыхание;
- выслушиваемый сильный шум от трения плевры;
- повышение температуры субфебрильных значений.
Подобная симптоматика свойственна плевриту в сухой форме. Пациент испытывает боли области под ребрами, в брюшной полости, в мышцах пресса. Клиническая картина может дополняться ознобом, слабостью и выделением пота в ночное время. Также добавляются икота и метеоризм.
Гнойный или экссудативный плеврит проявляет себя несколько иначе.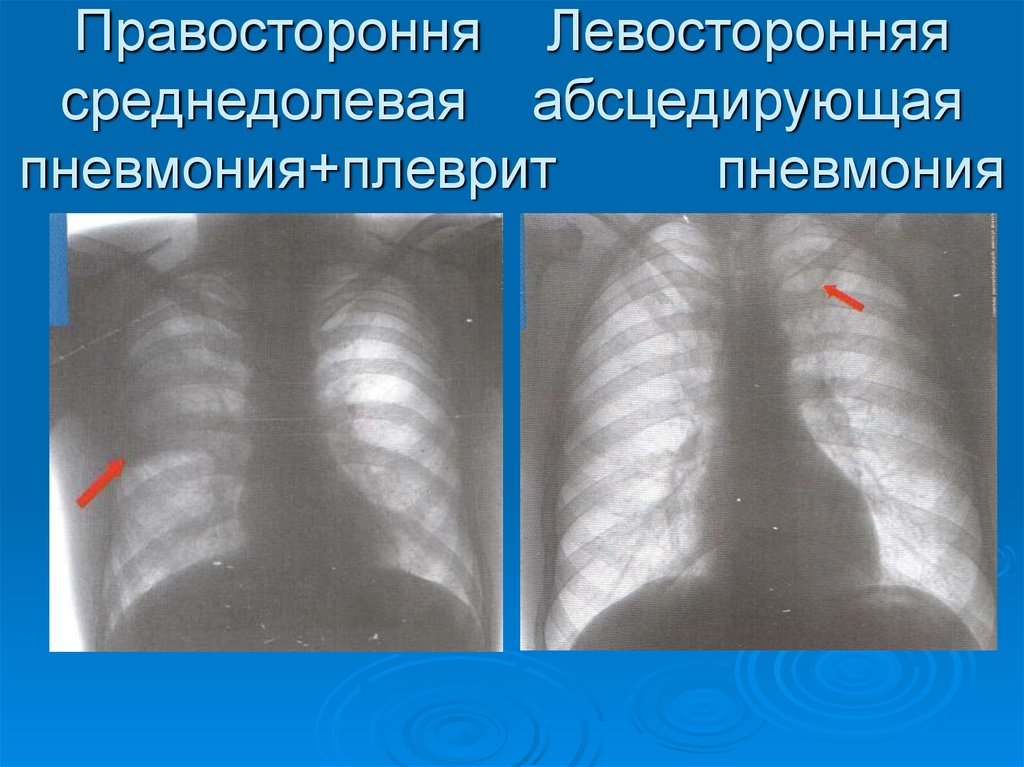
- слабость;
- температура;
- потливость;
- отсутствие аппетита.
Иногда также наблюдаются отечности, особенно в области лица, потеря голоса. При проникновении инфекции экссудат может стать причиной образования гноя.
При серозном плеврите легких на фоне рака наблюдаются отхаркивания с кровью. Если заболевание вызвано красной волчанкой, то пострадать могут суставы и почки.
Причины возникновения болезни
В большинстве случаев плеврит является осложнением первичных заболеваний легких или других внутренних органов (не обязательно только дыхательной системы).
Плеврит легких может быть инфекционным или неинфекционным. Причинами инфекционной болезни могут быть:
- туберкулез;
- кандидоз;
- сифилис;
- пневмококковая или стафилококковая инфекция;
- амебиаз;
- брюшной тиф;
- травмы грудной клетки.
Причинами неинфекционного плеврита могут являться:
- инфаркт легкого;
- инфаркт миокарда;
- злокачественные опухоли, метастазы;
- ревматоидный артрит;
- ревматизм;
- лейкоз;
- панкреатит.
Возможные осложнения
Такое заболевание, как плеврит, требует незамедлительного и продолжительного лечения. Если болезнь запущена, то не исключено образование спаек в плевре, утолщение листков и развитие дыхательной недостаточности. Это то, с чем жить крайне опасно и тяжело.
Когда следует обратиться к врачу
При возникновении первых симптомов плеврита легких у взрослых необходимо посетить врача. Это болезнь, которая не устраняется сама по себе. Любое промедление может грозить тяжелыми последствиями,. Если признаки плеврита дают о себе знать, то вам необходимо позвонить в клинику и записаться к доктору.
Те пациенты, которые не могут свободно передвигаться по причине острой боли, должны занять специальное положение при плеврите. Для этого нужно лечь на пораженную сторону, чтобы максимально оградить грудную клетку от шевелений. Это позволит уменьшить болевой синдром.
АО «Медицина» (клиника академика Ройтберга) находится в ЦАО по адресу: 2-й Тверской-Ямской пер., 10 (м. «Маяковская», м. «Белорусская», м. «Новослободская», м.«Тверская», м.«Чеховская»).
Диагностика плеврита
Диагностика плеврита начинается с осмотра врача.
Чтобы диагностировать плеврит у взрослых, дополнительно назначают следующие обследования:
- рентген грудной клетки;
- УЗИ плевральной полости;
- пункцию скопившейся жидкости;
- бактериологическое и цитологическое исследование;
- общий анализ крови;
- биопсию.
На основании симптомов плеврита и полученных диагностических данных уже ставится диагноз. Дальше в зависимости от этиологии, вида и тяжести заболевания доктор подбирает схему того, как лечить плеврит.
Лечение
Лечение плеврита направлено на устранение первопричины его образования, а также на облегчение тяжелой симптоматики болезни. В случае с пневмонией подключают антибиотики, при ревматизме — нестероидные противовоспалительные препараты.
Чтобы устранить симптомы плеврита, подключают:
- анальгетики;
- сердечно-сосудистые средства;
- лечебную физкультуру;
- мочегонные препараты;
- физиотерапию (после устранения выпота).
Если в полости плевры скопилась жидкость, то ее устраняют путем пункции и дренирования. Если в ходе диагностики был выявлен гной, то дополнительно плевральную полость промывают антисептиками.
В сложных случаях не обойтись без хирургического вмешательства.
Домашние средства лечения
При сухом остром плеврите пациенту необходим покой. Снять сильную боль можно горчичниками, теплыми компрессами или тугим бинтованием груди. Помните, перед применением каких-либо средств необходимо проконсультироваться со специалистом.
Прогноз
Прогноз при плеврите гнойного или онкологического типа неблагоприятный. Если заболевание протекает с образование выпота, то на его устранение потребуется не меньше 2-4 недель.
Если заболевание протекает с образование выпота, то на его устранение потребуется не меньше 2-4 недель.
Те пациенты, которые переболели этим недугом, становятся на диспансерный учет. Их наблюдают в течение последующих двух-трех лет.
Профилактика
Чтобы не допустить рецидива и не испытывать тех самых мучительных болей при плеврите, необходимо:
- отказаться от тяжелой и вредной работы;
- избегать переохлаждений, ОРЗ, ОРВИ;
- потреблять витаминизированное питание;
- отказаться от курения.
Ведение здорового образа жизни, укрепление организма и иммунной системы помогают избежать в будущем плеврита легких.
Как записаться к врачу?
Лечением плеврита занимаются профессиональные врачи АО «Медицина» (клиника академика Ройтберга). Они помогут провести комплексную диагностику и подобрать эффективное лечение в каждом индивидуальном случае. Здесь работают фтизиатры, пульмонологи, ЛОРы и другие специалисты, с которыми вы сможете справиться с заболеванием быстро и без последствий.
Здесь работают фтизиатры, пульмонологи, ЛОРы и другие специалисты, с которыми вы сможете справиться с заболеванием быстро и без последствий.
Клиника расположена в центре Москвы недалеко от метро «Маяковская». Адрес: 2-й Тверской-Ямской переулок, 10 – в шаговой доступности (5 минут пешком) от станций метро «Белорусская», «Новослободская», «Тверская» и «Чеховская». Получить консультацию или оформить предварительную запись можно по телефону +7 (495) 775-73-60. Также заявки принимаются через электронную форму на сайте.
Плеврит – статьи о здоровье
Легкие человека располагаются в грудной полости. Снаружи они покрыты плеврой. Плевра – это серозная оболочка, которая выстилает внутренний слой грудной полости и обволакивает оба легкого. Основу плевры составляют мезотелиальные клетки.
Плеврит — воспалительное заболевание листков плевры, которое характеризуется отложением фибрина на их поверхности (фибринозный или сухой плеврит), или накоплением жидкости в плевральной полости (экссудативный плеврит).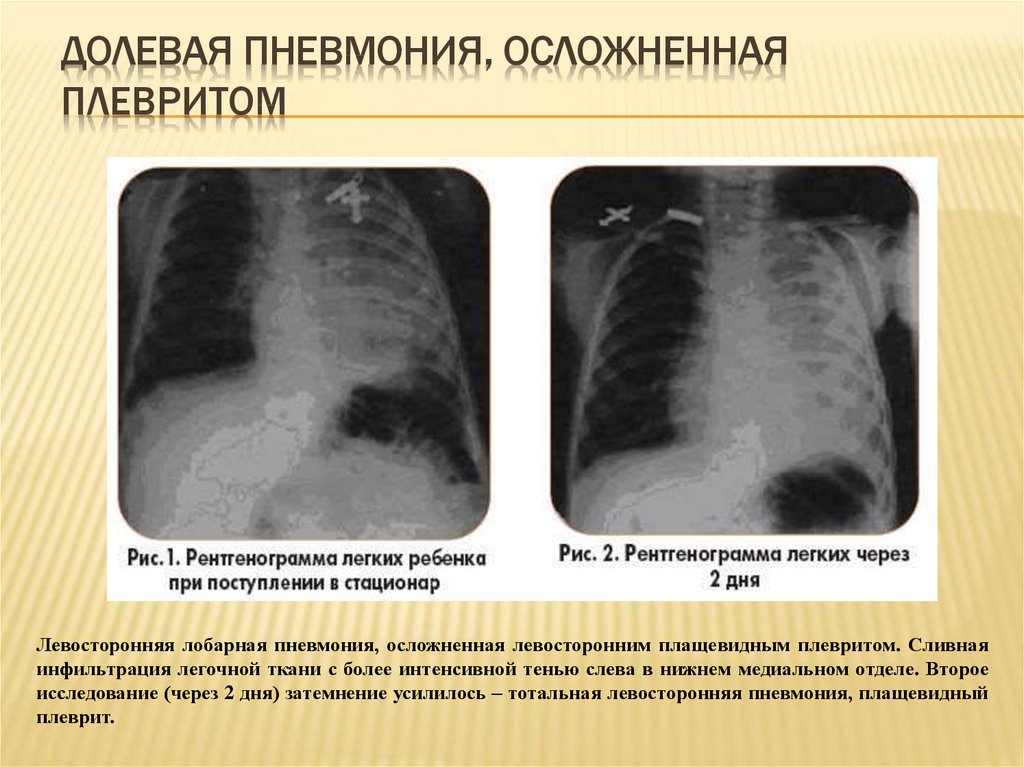
Данное заболевание встречается очень часто. Это наиболее часто диагностируемая патология легких. В общей структуре заболеваемости населения на долю плеврита приходится 5-15%.
Причины
Плеврит является заболеванием, которое в подавляющем большинстве случаев развивается на основе какой-либо существующей патологии. Наиболее частой причиной развития воспалительной реакции в плевральной полости являются различные инфекции. Нередко плеврит возникает на фоне системных заболеваний, опухолей, травм.
Некоторые авторы относят к плевритам и случаи плеврального выпота без явного наличия воспалительного ответа. Подобная ситуация является не совсем корректной, так как плеврит является недугом, который предполагает обязательный воспалительный компонент.
Выделяют следующие причины плеврита:
- инфекционное поражение плевры;
- туберкулез;
- аллергическая воспалительная реакция;
- аутоиммунные и системные заболевания;
- воздействие химических веществ;
- травма грудной клетки;
- воздействие ионизирующей радиации;
- воздействие ферментов поджелудочной железы;
- первичные и метастатические опухоли плевры.
Симптомы
Клиника сухого плеврита характеризуется колющими болями в грудной клетке, усиливающимися при кашле, дыхании и движении. Пациент вынужден принимать положение, лежа на больном боку, для ограничения подвижности грудной клетки. Дыхание поверхностное, щадящее, пораженная половина грудной клетки заметно отстает при дыхательных движениях. Температура тела иногда повышается до субфебрильных значений, течение плеврита может сопровождаться ознобами, ночным потом, слабостью.
Диафрагмальные сухие плевриты имеют специфическую клинику: боли в подреберье, грудной клетке и брюшной полости, метеоризм, икота, напряжение мышц брюшного пресса.
Начало экссудативного плеврита сопровождает тупая боль в пораженном боку, рефлекторно возникающий мучительный сухой кашель, отставание соответствующей половины грудной клетки в дыхании, шум трения плевры. По мере скапливания экссудата боль сменяется ощущением тяжести в боку, нарастающей одышкой. Для экссудативного плеврита характерна общая симптоматика: слабость, фебрильная температура тела, потеря аппетита, потливость.
Диагностика
Внешнее обследование, которое проводит врач, очень важно для диагностики плеврита и определение его характера. При аускультации (прослушивание легких в разные фазы дыхания стетоскопом) может быть выявлен шум трения плевры, что является специфичным для фибринозного плеврита, при экссудативном плеврите при перкуссии (простукивание определенной области для выявления характерных звуковых феноменов) отмечается притупление перкуторного звука над зоной выпота. Таким образом, можно определить распространение экссудата в плевральной полости.
В общем и биохимическом анализах крови отмечаются неспецифические воспалительные изменения: ускорение СОЭ, повышение количества лейкоцитов; появление или увеличение концентрации воспалительных белков.
Инструментальные методы (УЗИ, рентгенография) играют значительную роль в диагностики плеврита, так как позволяют увидеть область поражения и определить характер воспалительного процесса.
Лечение
Лечение определяется формой плеврита. Лечение инфекционного типа воспаления плевры предполагает применение антибиотиков и других противомикробных средств, мочегонных, обезболивающих. В случае экссудативного воспаления может применяться физиотерапия и лечебная физкультура, но только после того, как выпот рассосется. Если причиной воспаления плевры явился туберкулез легких, назначаются противотуберкулезные средства.
Лечение инфекционного типа воспаления плевры предполагает применение антибиотиков и других противомикробных средств, мочегонных, обезболивающих. В случае экссудативного воспаления может применяться физиотерапия и лечебная физкультура, но только после того, как выпот рассосется. Если причиной воспаления плевры явился туберкулез легких, назначаются противотуберкулезные средства.
Лечение предполагает применение симптоматических средств. Если имеются плевральные фибринозные наложения (сухой плеврит), больному должен быть обеспечен полный покой. В случае кашля назначаются противокашлевые средства. Лечение нередко включает постановку банок, горчичников, применение противовоспалительных препаратов, дыхательную гимнастику.
В случае если наблюдается скопление большого объема жидкости, может потребоваться плевральная пункция.
Питание при плеврите должно быть полноценным и соответствовать физиологическим потребностям. Требуется включить в рацион больше продуктов, богатых витаминами. Диета при плеврите предполагает ограничение потребления углеводов и соли. Требуется также снизить объем выпиваемой жидкости до 500-600 мл. Что же касается неинфекционного плеврита, то его лечение предполагает устранение основного заболевания. В случае опухоли может проводиться химиотерапия.
Диета при плеврите предполагает ограничение потребления углеводов и соли. Требуется также снизить объем выпиваемой жидкости до 500-600 мл. Что же касается неинфекционного плеврита, то его лечение предполагает устранение основного заболевания. В случае опухоли может проводиться химиотерапия.
Плеврит | Johns Hopkins Medicine
Плеврит | Медицина Джона ХопкинсаЧто такое плеврит?
Плеврит — это воспаление плевры, большого тонкого слоя ткани, который окружает легкие снаружи и выстилает внутреннюю часть грудной полости. Между слоем плевры, который окружает легкие, и слоем, выстилающим грудную полость, находится очень тонкое пространство, называемое плевральной полостью. Обычно это пространство заполнено небольшим количеством жидкости, которая помогает двум слоям плевры плавно скользить относительно друг друга, когда ваши легкие вдыхают и выдыхают воздух. Плеврит возникает, когда два слоя плевры становятся красными и воспаленными, трутся друг о друга каждый раз, когда ваши легкие расширяются, чтобы вдохнуть воздух. Инфекции, такие как пневмония, являются наиболее частой причиной плеврита.
Инфекции, такие как пневмония, являются наиболее частой причиной плеврита.
Симптомы
Основным симптомом плеврита является острая или колющая боль в груди, которая усиливается при глубоком вдохе, кашле или чихании. Боль может остаться в одном месте или распространиться на плечо или спину. Иногда это становится довольно постоянной тупой болью. В зависимости от того, что вызывает плеврит, у вас могут быть другие симптомы, такие как:
Одышка
Кашель
Лихорадка и озноб
Быстрое, мелкое дыхание
Необъясничная потеря веса
О болью боли, за которой следует боль и отеки в ваших суставах
Диагностика
Ваши . У вас будет доктор. плевральное заболевание, собрав подробный анамнез и проведя медицинский осмотр и несколько диагностических тестов, в том числе:
Рентген грудной клетки , чтобы показать воздух или жидкость в плевральной полости, а также то, что вызывает состояние (например, пневмонию , перелом ребра или опухоль легкого)
КТ , которая может показать очаги жидкости, признаки пневмонии, абсцесс легкого или опухоль
УЗИ , которое может показать, где находится жидкость в грудной клетке
4444 (МР) сканирование , которое может показать плевральный выпот и опухолиАнализы крови , которые могут показать, есть ли у вас бактериальная или вирусная инфекция, пневмония, ревматизм, легочная эмболия или волчанка
Анализ газов артериальной крови , который показывает, насколько хорошо ваши легкие поглощают кислород
Лечение
Процедура, называемая торакоцентезом, используется для удаления жидкости из плевральной полости. Врач вводит иглу или тонкую полую пластиковую трубку через ребра в задней части грудной клетки в грудную стенку. Прилагается шприц для забора жидкости из грудной клетки.
Врач вводит иглу или тонкую полую пластиковую трубку через ребра в задней части грудной клетки в грудную стенку. Прилагается шприц для забора жидкости из грудной клетки.
Для облегчения симптомов врач может порекомендовать:
Ацетаминофен или противовоспалительные средства, такие как ибупрофен, для купирования боли
Сиропы от кашля на основе кодеина для купирования кашля
Лежание на больной стороне для облегчения боли
1 Глубокое дыхание и кашель для отхаркивания мокроты по мере ослабления боли
Ваш врач осмотрит жидкость под микроскопом, чтобы определить причину скопления жидкости. Если жидкость инфицирована, лечение включает антибиотики и дренирование жидкости. Если инфекция вызвана туберкулезом или вызвана грибком, лечение включает длительный прием антибиотиков или противогрибковых препаратов. Если жидкость вызвана опухолями плевры, она может снова быстро накапливаться после дренирования. Иногда противоопухолевые препараты предотвращают дальнейшее накопление жидкости. Если этого не происходит, врач может закрыть плевральную полость.
Иногда противоопухолевые препараты предотвращают дальнейшее накопление жидкости. Если этого не происходит, врач может закрыть плевральную полость.
Связанные
- Пневмоторакс
Пневмоторакс
- Гипервентиляция
Гипервентиляция
- Одышка
Одышка
Похожие темы
Плеврит — StatPearls — NCBI Bookshelf
Продолжение обучения
Плеврит — это симптом, характеризующийся локализованной болью в груди, вызванной патологическим воспалением плевры. Плеврит может быть вызван первичным заболеванием плевры или вторичным по отношению к системному заболеванию. Это может привести к значительной заболеваемости и смертности, если не лечить целесообразно. В этом упражнении представлен обзор анатомии плевры с последующим анамнезом, обследованием, этиологией, оценкой и лечением плеврита. В нем рассматривается роль межпрофессиональной команды.
Это может привести к значительной заболеваемости и смертности, если не лечить целесообразно. В этом упражнении представлен обзор анатомии плевры с последующим анамнезом, обследованием, этиологией, оценкой и лечением плеврита. В нем рассматривается роль межпрофессиональной команды.
Цели:
Определить этиологию плеврита и плевритной боли в груди.
Просмотрите оценку плевральной боли в груди.
Опишите доступные варианты лечения плеврита и плевритной боли в груди.
Обсудите стратегии межпрофессиональной команды по улучшению координации помощи и коммуникации для улучшения лечения плеврита и плевритной боли в груди и улучшения результатов.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Плеврит — это симптом, характеризующийся локализованной болью в груди, вызванной патологическим воспалением плевры. Плеврит может быть вызван первичным заболеванием плевры или вторичным по отношению к системному заболеванию. Гиппократ впервые описал «плеврит» в 5 веке до н.э. как «боль в боку, лихорадка и озноб», сопровождаемые «ортопноэ» и тахипноэ». [1] Были описаны различные типы плеврита, в том числе «желчный», «геморрагический» и «сухой». боль также использовалась для описания плеврита в этих ранних текстах, например, «плеврит в спине», «распространяющийся вдоль позвоночника, в грудь и пах» и т. д. представления о плеврите к воспалению слизистой оболочки легких.[1] слизистая оболочка легких упоминается в этих текстах как «мембрана hypezokos».[1] Гален также отмечал тахикардию при плеврите и описывал ее как «твердую пульс», который был отмечен как «быстрый и частый».9.[2] Багливи также описывает «твердость пульса» как «безошибочный признак всех плевритов» и дополнительно упоминает. «лихорадка, кровохарканье и боль в боку». 2] Он определил «плеврит» как заболевание, связанное в первую очередь с плеврой, и «перипневмонию» как заболевание, связанное с легочной тканью.
Плеврит может быть вызван первичным заболеванием плевры или вторичным по отношению к системному заболеванию. Гиппократ впервые описал «плеврит» в 5 веке до н.э. как «боль в боку, лихорадка и озноб», сопровождаемые «ортопноэ» и тахипноэ». [1] Были описаны различные типы плеврита, в том числе «желчный», «геморрагический» и «сухой». боль также использовалась для описания плеврита в этих ранних текстах, например, «плеврит в спине», «распространяющийся вдоль позвоночника, в грудь и пах» и т. д. представления о плеврите к воспалению слизистой оболочки легких.[1] слизистая оболочка легких упоминается в этих текстах как «мембрана hypezokos».[1] Гален также отмечал тахикардию при плеврите и описывал ее как «твердую пульс», который был отмечен как «быстрый и частый».9.[2] Багливи также описывает «твердость пульса» как «безошибочный признак всех плевритов» и дополнительно упоминает. «лихорадка, кровохарканье и боль в боку». 2] Он определил «плеврит» как заболевание, связанное в первую очередь с плеврой, и «перипневмонию» как заболевание, связанное с легочной тканью. [1] Благодаря своей работе он обнаружил, что это не были отдельные сущности, и переименовал это в «плеврипневмонию». Лаэннек также переклассифицировал терминологию и сослался на «плеврит» для обозначения воспаления плевры и «плеврит» для обозначения заболевания, вызвавшего воспаление.[1]
[1] Благодаря своей работе он обнаружил, что это не были отдельные сущности, и переименовал это в «плеврипневмонию». Лаэннек также переклассифицировал терминологию и сослался на «плеврит» для обозначения воспаления плевры и «плеврит» для обозначения заболевания, вызвавшего воспаление.[1]
Анатомия плевры
Два слоя плевры отделяют легкое от внутренней стенки грудной клетки. Висцеральная плевра окружает легочную ткань и состоит из одного слоя мезотелиальных клеток. Они получают кровоснабжение из бронхиальных артерий, снабжающих легкие. Париетальная плевра выстилает внутреннюю грудную стенку и, в отличие от висцеральной плевры, содержит устьица, отводящие плевральную жидкость в лимфатические капилляры рыхлой соединительной ткани, которая также содержит системные кровеносные сосуды и нервы. Лимфатические сосуды впадают в свои регионарные лимфатические узлы вдоль грудины или позвоночника и, в конечном итоге, в грудной и правый лимфатические протоки. Лимфатические сосуды имеют диаметр 10–12 мкм, что достаточно для размещения интактных эритроцитов.
Нормальный объем плевральной жидкости составляет от 0,1 до 0,2 мл/кг с притоком 0,5 мл/ч у взрослых. Максимальная скорость удаления, рассчитанная путем введения искусственного плеврального выпота в модель крупного рогатого скота, составляет 0,28 мл/кг/час. Плевральная жидкость накапливается, когда приток превышает удаление (увеличение капиллярной фильтрации плазмы) или если скорость удаления нарушена (закупорка лимфооттока). Нормальное количество плевральной жидкости разделяет две плевры на 10–20 микрометров, за исключением ворот легкого, где они соприкасаются. Париетальная плевра имеет соединительную ткань и иннервируется чувствительными нервными волокнами, в то время как висцеральная плевра не имеет соединительной ткани и иннервируется блуждающим нервом, поэтому нечувствительна к боли. Париетальная плевра в центральной диафрагмальной области иннервируется преимущественно диафрагмальным нервом, вовлечение которого может вызывать иррадиирующую боль в ипсилатеральное плечо. Остальные участки париетальной плевры иннервируются межреберными нервами соответствующих межреберных промежутков.
Основной функцией плевральных оболочек и плевральной жидкости является обеспечение движения/скольжения легкого без трения относительно грудной стенки. При вдохе отрицательное давление, вызванное движением грудной клетки наружу и экскурсией диафрагмы вниз, передается в плевральную полость, что приводит к расширению легких. Он создает отрицательное давление по отношению к атмосферному давлению. Этот градиент позволяет атмосферному воздуху поступать в легкие.
Этиология
Воспаление плевры может возникать при различных состояниях. Сверхострое начало плеврита (от нескольких минут до нескольких часов) возникает при неотложных состояниях, таких как пневмоторакс, острый коронарный синдром, легочная эмболия, острый перикардит и травма грудной стенки.[3] Острые и сверхострые причины обычно проявляются тахипноэ и одышкой.[3] Вирусная и бактериальная пневмония, вызывающая синпневмонический плеврит, также может развиваться в течение от нескольких часов до нескольких дней. Парапневмонические выпоты возникают у 20–40 % госпитализированных пациентов с пневмонией.[3][4] Торакоцентез рекомендуется при появлении любого нового выпота, особенно связанного с подозрением на пневмонию.[3][4] Рецидивирующий плеврит может возникать при семейной средиземноморской лихорадке, торакальном эндометриозе и рецидивирующем спонтанном пневмотораксе.
Парапневмонические выпоты возникают у 20–40 % госпитализированных пациентов с пневмонией.[3][4] Торакоцентез рекомендуется при появлении любого нового выпота, особенно связанного с подозрением на пневмонию.[3][4] Рецидивирующий плеврит может возникать при семейной средиземноморской лихорадке, торакальном эндометриозе и рецидивирующем спонтанном пневмотораксе.
Ревматоидный артрит, злокачественное новообразование или туберкулез являются типичными примерами подострого или хронического плеврита (от нескольких дней до недель). [3] Метастазы в плевру встречаются чаще, чем первичные опухоли плевры, такие как плевральные лимфомы, солитарная фиброзная опухоль плевры, ангиосаркома плевры, плевропульмональная бластома и синовиальная саркома, все из которых также могут сопровождаться плевритической болью.[6] ] Мезотелиома является редкой причиной плеврита, возникает у мужчин старше 60 лет, подвергавшихся профессиональному воздействию асбеста в анамнезе, и вызывает хроническую, сильную и рефрактерную плевральную боль. [7]
[7]
Эпидемиология
Эпидемиология зависит от причины плеврита или плеврита. Причины плеврита варьируются в зависимости от географических, демографических, профессиональных, сопутствующих заболеваний и других факторов хозяина.
Анамнез и физикальное исследование
Плеврит характеризуется острой и локализованной болью в грудной клетке или плече. Это усугубляется дыхательными движениями, кашлем, чиханием или движением грудной клетки/туловища. Болевые характеристики могут быть тупыми, ноющими, жгучими или просто «захватывающими». Продолжительность и повторяемость симптомов могут помочь в определении причины. Как и в случае с другими причинами боли в груди, диагностика причины плеврита в значительной степени зависит от анамнеза и физического осмотра.
Острота начала (например, острейший — легочная эмболия, первичный спонтанный пневмоторакс и травматическое воспаление плевры/травматический пневмоторакс), продолжительность и прогрессирование симптомов полезны для установления дифференциального диагноза. Подробный анамнез может помочь выявить основное системное заболевание, такое как системная красная волчанка, инфекция, вызванная вирусом иммунодефицита человека, туберкулезная инфекция.
Подробный анамнез может помочь выявить основное системное заболевание, такое как системная красная волчанка, инфекция, вызванная вирусом иммунодефицита человека, туберкулезная инфекция.
Социальный анамнез, в том числе история путешествий, употребление табака/электронных сигарет, употребление алкоголя в анамнезе, употребление незаконных (особенно внутривенных) наркотиков в анамнезе могут дать ключ к пониманию основной причины плеврита. Притупление при перкуссии и ослабление дыхательных шумов, а также вокальный/тактильный резонанс в пораженном гемитораксе позволяет отличить выпот от пневмоторакса (резонансного при перкуссии). Шум трения плевры выслушивается при аускультации во время вдоха, а также может быть пальпируемым и дифференцируется от шума трения перикарда, который слышен как на вдохе, так и на выдохе и все еще может быть слышен при прекращении дыхательных движений.
Оценка
Поскольку боль в груди является наиболее частым симптомом при появлении, она левосторонняя, важно провести оценку острого коронарного синдрома. Если превалируют клинические подозрения, следует тщательно собрать анамнез, электрокардиограмму и сывороточный тропонин. Хотя плевритная боль в груди не является типичным проявлением ишемической болезни сердца, она может возникать при остром перикардите и расслоении аорты, оба из которых могут вызывать локализованную загрудинную боль или боль, отдающую в плечо.
Если превалируют клинические подозрения, следует тщательно собрать анамнез, электрокардиограмму и сывороточный тропонин. Хотя плевритная боль в груди не является типичным проявлением ишемической болезни сердца, она может возникать при остром перикардите и расслоении аорты, оба из которых могут вызывать локализованную загрудинную боль или боль, отдающую в плечо.
Рентгенограмма грудной клетки может помочь выявить консолидацию легких, плевральный выпот или пневмоторакс. Лабораторные исследования должны включать общий анализ крови, метаболическую панель, включая сывороточный белок, альбумин и лактатдегидрогеназу. При подозрении на плеврит и выпот поджелудочной железы, связанные с острым панкреатитом, можно рассмотреть вопрос о сывороточной липазе. При наличии плеврального или перикардиального выпота следует взять образец жидкости и отправить его на рН, глюкозу, количество клеток, лактатдегидрогеназу, окраску бактерий по Граму и посев.
Рентгенологическое исследование грудной клетки может быть полезным, но можно пропустить более мелкие узлы и осумкованные или минимальные плевральные выпоты. Компьютерная томография (КТ) грудной клетки может быть необходима для лучшей оценки пневмоторакса, острой легочной эмболии (с внутривенным контрастированием) и легочных узлов/масс. Очевидное вовлечение плевры должно стать поводом для цитологического исследования плевральной жидкости на наличие злокачественных клеток.
Компьютерная томография (КТ) грудной клетки может быть необходима для лучшей оценки пневмоторакса, острой легочной эмболии (с внутривенным контрастированием) и легочных узлов/масс. Очевидное вовлечение плевры должно стать поводом для цитологического исследования плевральной жидкости на наличие злокачественных клеток.
Лечение/управление
Лечение зависит от причины. Острые коронарные синдромы следует лечить в соответствии с рекомендациями местного эксперта-кардиолога. Расслоение аорты, особенно тип А (восходящая аорта), требует неотложной консультации сердечно-сосудистого хирурга. При наличии пневмоторакса следует немедленно провести эвакуацию воздуха у пациентов с обширным пневмотораксом (более 2 см от грудной клетки на уровне ворот), гемодинамической нестабильностью, новой потребностью в кислороде, выраженной одышкой или у пациентов без известной одышки. основное заболевание легких (вторичный спонтанный пневмоторакс) или травма (травматический пневмоторакс) [8]. Варианты включают аспирацию иглой (не хуже трубчатой торакостомии) при гемодинамически стабильном первичном спонтанном пневмотораксе и трубчатую торакостомию при гемодинамически нестабильном, вторичном спонтанном пневмотораксе, травматическом пневмотораксе или гемопневмотораксе. ][10][11][8]
][10][11][8]
Легочную эмболию можно лечить несколькими способами, включая лечение антикоагулянтами в домашних условиях, назначение антикоагулянтов в стационаре, системные фибринолитические препараты, фибринолитические препараты под катетером. Основными детерминантами внутрибольничного и внебольничного ведения являются потребность в кислороде, тяжесть боли, признаки перегрузки правых отделов сердца, КТ легочная ангиография или эхокардиограмма, приближающееся или очевидное нарушение гемодинамики, несмотря на объемную реанимацию, социальные условия, которые могут препятствовать немедленному выполнению операции. — вверх или сопутствующие острые или хронические состояния, которые могут потребовать госпитализации. [12]
Обработка и анализ плевральной жидкости в случае плеврального выпота зависят от размера и визуализационных характеристик выпота. Категории плеврального выпота были предложены на основе рентгенографических характеристик, культуральных и химических показателей плевральной жидкости.
Плевральные выпоты категории 1 менее 10 мм на рентгенограмме в положении лежа на боку.[13] Плевральные выпоты категории 1 имеют очень низкий риск неблагоприятных исходов и, как правило, их не рекомендуется брать на анализ.
Категория 2. Плевральные выпоты >10 мм, но менее половины гемиторакса.[13] При плевральных выпотах категории 2–4 рекомендуется провести диагностический торакоцентез и исключить эмпиему (должен быть отрицательный результат посева, окрашивание по Граму и рН>7,20). Выпот категории 3 включает более половины гемиторакса, очаги, отмеченные в плевральной полости, или утолщение париетальной плевры.
Выпот категории 3 также может быть определен как рН <7,20 или положительный результат окрашивания/культуры по Граму (эмпиема).[13] Выпоты категории 4 определяются наличием гнойного материала при торакоцентезе.[13] При выпотах 3-й и 4-й категорий рекомендуется дренировать торакостомию [13]. Эмпиема или выпоты категории 4 могут потребовать хирургической эвакуации и декортикации. В связи с высокой смертностью от плевральных выпотов 3-й и 4-й категорий (30%), дополнительные методы полного дренирования инфицированной плевральной жидкости включают внутриплевральный фибринолитик с последующим дренированием и/или хирургической декортикацией [14]. В исследовании MIST 2 сравнивали внутриплевральное плацебо, внутриплевральную ДНКазу, внутриплевральную tPA и комбинацию tPA/ДНКазы у пациентов с выпотом категории 3 или 4.
В связи с высокой смертностью от плевральных выпотов 3-й и 4-й категорий (30%), дополнительные методы полного дренирования инфицированной плевральной жидкости включают внутриплевральный фибринолитик с последующим дренированием и/или хирургической декортикацией [14]. В исследовании MIST 2 сравнивали внутриплевральное плацебо, внутриплевральную ДНКазу, внутриплевральную tPA и комбинацию tPA/ДНКазы у пациентов с выпотом категории 3 или 4.
Комбинация tPA/DNase показала значительное улучшение продолжительности пребывания в стационаре, размера выпота на рентгенограмме и направления на операцию в течение 3 месяцев по сравнению с плацебо.[14] В группах, получавших только tPA и только ДНКазу, не было выявлено существенных изменений продолжительности пребывания в стационаре или размера выпота по данным рентгенографии по сравнению с плацебо.[14] Группа, принимавшая только ДНКазу, показала увеличение числа хирургических направлений в течение 3 месяцев по сравнению с плацебо.[14]
Дифференциальный диагноз
Наиболее важными патологическими состояниями, которые следует оценивать при плевральной боли, являются острые коронарные синдромы, расслоение аорты, пневмоторакс, перикардиальный выпот/тампонада и легочная эмболия. После того, как они будут оценены с помощью визуализации и химии сыворотки, другими соображениями могут быть плевральные выпоты, перикардит, легочные инфекционные процессы или внутригрудные злокачественные новообразования.
После того, как они будут оценены с помощью визуализации и химии сыворотки, другими соображениями могут быть плевральные выпоты, перикардит, легочные инфекционные процессы или внутригрудные злокачественные новообразования.
Прогноз
Прогноз плеврита и плевритной боли в груди зависит от этиологии и эффективности лечения. Острые коронарные синдромы, расслоение аорты, пневмоторакс, тромбоэмболия легочной артерии влекут за собой высокую заболеваемость и смертность, если их не лечить. Плевральный выпот категории 3 и 4 (также известный как осложненный парапневмонический выпот или эмпиема) имеет высокий уровень смертности (30%) и высокую заболеваемость, если его не лечить или лечить неоптимально. Волчаночный плеврит не имеет высокой смертности, но имеет значительную заболеваемость.[15] Волчаночный плеврит возникает у 43% пациентов с системной красной волчанкой в какой-то момент течения заболевания.[16] Злокачественное заболевание плевры имеет очень плохой прогноз: в одной серии исследований медиана выживаемости составила 13 месяцев после постановки диагноза. [7]
[7]
Осложнения
Парапневмонические выпоты и эмпиемы могут привести к утолщению плевры, ведущему к защемлению легкого, рецидивирующей пневмонии, инфекциям кровотока, если не провести адекватную эвакуацию. Злокачественные выпоты также могут привести к утолщению плевры и фиброзу, что может привести к рестриктивному заболеванию легких. Легочная эмболия может привести к легочной гипертензии, которая может привести к хронической одышке, непереносимости физической нагрузки или гипоксемии. Легочная эмболия также может привести к смерти или длительной госпитализации, если ее не лечить своевременно.
Консультации
Острые коронарные синдромы, перикардит и перикардиальные выпоты могут потребовать консультации кардиолога. Пневмоторакс, плевральный выпот (особенно осложненный плевральный выпот и эмпиема), объемные образования в легких, тромбоэмболия легочной артерии могут потребовать консультации легочной или торакальной хирургии.
Повышение эффективности медицинских работников
Плеврит и плеврит требуют межпрофессионального подхода. Лечение требует широкой дифференциальной диагностики и исключения возникших причин плеврита. Сбор анамнеза, физикальное обследование, лабораторные и рентгенологические исследования предоставляют полезную диагностическую информацию.[3] Доступны валидированные оценки риска коронарной болезни и легочной эмболии, и их следует использовать для уточнения перечня дифференциальных диагнозов. Лечение и прогноз плеврита зависят от этиологии. Как правило, следует пытаться контролировать боль с помощью нестероидных противовоспалительных препаратов до тех пор, пока не будет определена причина.
Лечение требует широкой дифференциальной диагностики и исключения возникших причин плеврита. Сбор анамнеза, физикальное обследование, лабораторные и рентгенологические исследования предоставляют полезную диагностическую информацию.[3] Доступны валидированные оценки риска коронарной болезни и легочной эмболии, и их следует использовать для уточнения перечня дифференциальных диагнозов. Лечение и прогноз плеврита зависят от этиологии. Как правило, следует пытаться контролировать боль с помощью нестероидных противовоспалительных препаратов до тех пор, пока не будет определена причина.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Литература
- 1.
Уилсон А. К истории болезней-концепций: случай плеврита. Исторические науки. 2000 г., сен; 38, часть 3 (121): 271–319. [PubMed: 11624656]
- 2.
Коэн Х.
 К., Лютер А., Харт, Калифорния. Запутанные медицинские термины: болезнь, которая может существовать, а может и не существовать. QJM. 2013 июль; 106 (7): 617-21. [В паблике: 23525161]
К., Лютер А., Харт, Калифорния. Запутанные медицинские термины: болезнь, которая может существовать, а может и не существовать. QJM. 2013 июль; 106 (7): 617-21. [В паблике: 23525161]- 3.
Reamy BV, Williams PM, Odom MR. Плевритическая боль в груди: дифференциальная диагностика. Ам семейный врач. 2017 01 сентября; 96 (5): 306-312. [PubMed: 28925655]
- 4.
Шебл Э., Пол М. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 8 августа 2022 г. Парапневмонические плевральные выпоты и эмпиема грудной клетки. [PubMed: 30485002]
- 5.
de Paula MC, Escuissato DL, Belém LC, Zanetti G, Souza AS, Hochhegger B, Nobre LF, Marchiori E. Очаговые плевральные опухолеподобные состояния: узелки и массы за пределами мезотелиомы и метастазы . Респир Мед. 2015 Окт;109(10):1235-43. [PubMed: 26094051]
- 6.
Attanoos RL, Pugh MR. Диагностика плевральных опухолей, отличных от мезотелиомы.
 Arch Pathol Lab Med. 2018 авг; 142(8):902-913. [PubMed: 30040453]
Arch Pathol Lab Med. 2018 авг; 142(8):902-913. [PubMed: 30040453]- 7.
Saunders J, Ashton M, Hall C, Laird B, MacLeod N. Лечение боли у пациентов со злокачественной мезотелиомой: проблемы и решения. Рак легких (Окл). 2019;10:37-46. [Бесплатная статья PMC: PMC6450333] [PubMed: 31037036]
- 8.
Макдафф А., Арнольд А., Харви Дж., Группа рекомендаций BTS по заболеваниям плевры. Лечение спонтанного пневмоторакса: Руководство Британского торакального общества по заболеваниям плевры, 2010 г. Грудная клетка. 2010 авг;65 Дополнение 2:ii18-31. [PubMed: 20696690]
- 9.
Tan J, Chen H, He J, Zhao L. Аспирация иглой по сравнению с закрытой торакостомией при лечении спонтанного пневмоторакса: метаанализ. Легкое. 2020 апрель; 198(2):333-344. [PubMed: 31927656]
- 10.
Wang C, Lyu M, Zhou J, Liu Y, Ji Y. Дренирование через плевральную полость в сравнении с аспирацией иглой при первичном спонтанном пневмотораксе: что лучше? Дж.
 Торак Дис. 2017 Окт;9(10):4027-4038. [Бесплатная статья PMC: PMC5723764] [PubMed: 29268413]
Торак Дис. 2017 Окт;9(10):4027-4038. [Бесплатная статья PMC: PMC5723764] [PubMed: 29268413]- 11.
Zhu P, Xia H, Sun Z, Zhu D, Deng L, Zhang Y, Zhang H, Wang D. Ручная аспирация в сравнении с дренированием грудной клетки при первичном спонтанном пневмотораксе без сопутствующих заболеваний легких: метаанализ рандомизированных контролируемых исследований. Interact Cardiovasc Thorac Surg. 201901 июня; 28 (6): 936-944. [PubMed: 30608581]
- 12.
Прущик П., Константинидес С. Где лечить пациентов с острой легочной эмболией? Кардиол Пол. 2020 24 января; 78 (1): 15-19. [PubMed: 31939451]
- 13.
Легкий RW. Парапневмонические выпоты и эмпиемы. Proc Am Thorac Soc. 2006;3(1):75-80. [PubMed: 16493154]
- 14.
Рахман Н.М., Маскелл Н.А., Уэст А., Тео Р., Арнольд А., Макинли С., Пекхэм Д., Дэвис К.В., Али Н., Киннер В., Бентли А., Кахан Б.К., Райтсон JM, Davies HE, Hooper CE, Lee YC, Hedley EL, Crosthwaite N, Choo L, Helm EJ, Gleeson FV, Nunn AJ, Davies RJ.

