Какие вакцины лучше — отечественные или импортные
Какой вакцине отдать предпочтение — российской или импортной? Почему привлекают «очищенные антигены» и имеют ли они пользу на самом деле — об этом биолог и автор блога «Антонина О. Вакцинах» Антонина Обласова.
Содержание статьи
- Импортное лучше?
- Хочу «очищенную» вакцину
- Главные отличия
- Что же выбрать
Антонина Обласова
Импортное лучше?В сознании многих прочно сидит, что «импортное лучше отечественного». А кто-то, наоборот, не доверяет зарубежным продуктам. Давайте разбираться.
Все вакцины, применяемые в нашей стране, — это инструмент по сокращению рисков от самых разных инфекций, которые могут навредить человеку. Вакцина всегда безопаснее болезни.
Производство любых фармацевтических препаратов, и в том числе вакцин, очень строго контролируется. Я бы даже сказала, что вакцины контролируются гораздо тщательнее, так как применяются для профилактики болезни у здоровых людей, а не для их лечения у больных, а значит, должны обладать исключительной безопасностью.
В России производство вакцин регулируется фармакопеей. Это основной нормативный документ для всех фармпроизводителей в стране. Фармакопея содержит сборник стандартов и положений, определяющий показатели качества выпускаемых в РФ лекарственных субстанций и изготовленных из них препаратов, которые обязательны к исполнению.
Все вакцины должны производиться в соответствии со статьей фармакопеи о производстве иммунобиологических препаратов.
Качество вакцин также должно подтверждаться перечисленными в фармакопее тестами. А некоторые требования нашей фармакопеи в отношении вакцин даже строже западных.
Таким образом, все вакцины, в том числе отечественные (по крайней мере те, что применяются для нацкалендаря и календаря по эпидпоказаниям), которые попадают в оборот в нашей стране, обладают определенным набором качеств, не ниже, чем установлено фармакопеей. Хотя есть и исключения с сомнительным профилем эффективности, которые даже если и работают, то производитель не утруждал себя доказательством (вакцина от простого герпеса).
С точки зрения технологий некоторые заводы по производству вакцин в нашей стране оснащены не так хорошо, как зарубежные. Но недостаток оснащения скорее ведет к менее продуктивному и более долгому производству, чем к потере финального качества, так как на выходе все вакцины, каждая партия, проходят контроль качества. И при выявлении несоответствия фармакопейным стандартам партия не поступает в оборот. С этим бывают связаны перебои в поставках «наших» вакцин в поликлиники. Что-то пошло не так, и партия, которая должна была покрыть потребность, не вышла в свет. Чтобы произвести новую, нужно время (все-таки полный цикл производства вакцины — это достаточно долго, не дни, а недели, плюс проверка…).
Так что опасения, что наши вакцины сильно хуже, сильно преувеличены.
Хочу «очищенную» вакцинуЕсть один прикол, который я долго не могла понять. Родители часто говорят, что импортные вакцины «более очищенные», чем отечественные. От чего их там чистят, никто, конечно, сказать при этом не может. Может, буквально как сорта муки или крупы, что ли? В первом сорте отборное зерно, а в третьем сорте жуки и шелуха — это половина объема.
Может, буквально как сорта муки или крупы, что ли? В первом сорте отборное зерно, а в третьем сорте жуки и шелуха — это половина объема.
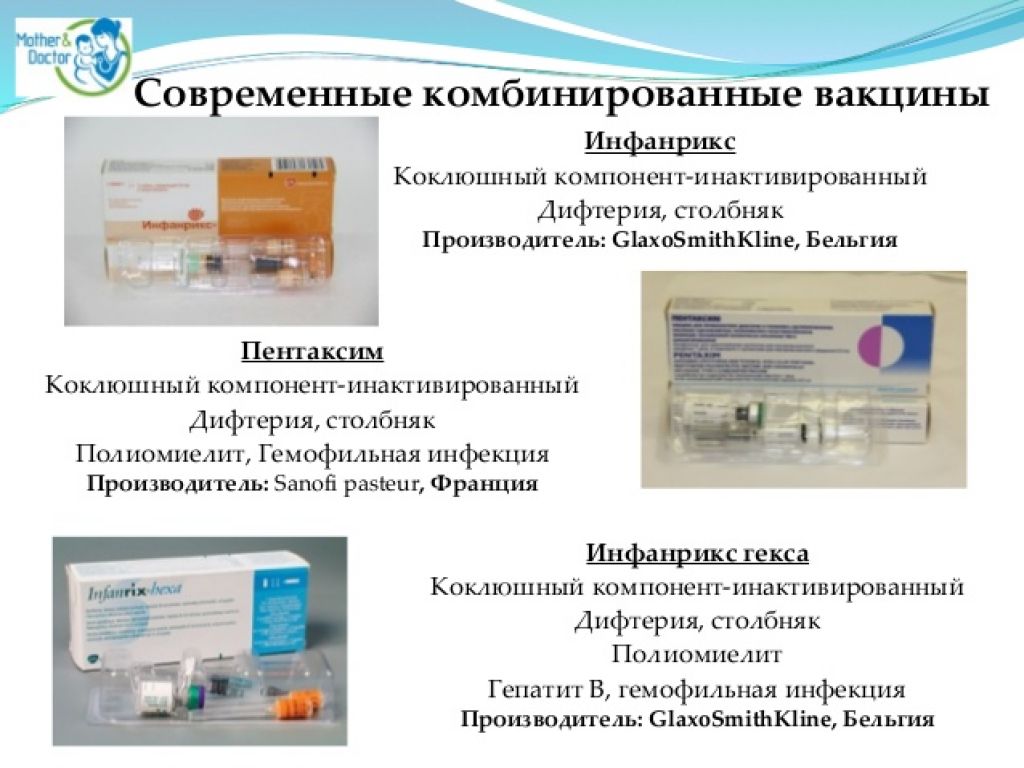
Но в какой-то момент до меня дошло. В инструкции к некоторым зарубежным вакцинам от коклюша, дифтерии и столбняка (в частности, в старой инструкции к вакцине «Инфанрикс») написано, что в их составе «очищенные антигены», а в наших — просто антигены.
Ну и картинка перед глазами сразу: почтенная картошка и такая немытая из земли, да?
Нет конечно. В данном случае «очищенный» — это синоним «ацеллюлярный».
Помните, что наша АКДС содержит цельноклеточный коклюшный компонент (убитая коклюшная бактерия со всеми «рогами и копытами» — жгутиками и вакуолями)? За рубежом применяют другой коклюшный компонент, где из всего антигенного фарша выбраны только отдельные фрагменты-антигены: в «Пентаксиме» их два, в «Инфанриксе» три, в вакцине «Адасель» четыре. А в АКДС порядка двух тысяч! Вот вам одно реальное отличие отечественного от импортного.
Основное положительное отличие импортных вакцин — это комбинированность. При помощи одного укола можно получить прививки от пяти или шести инфекций сразу. Это позволяет сократить число уколов к минимуму, снизить стресс для малыша и его родителей, ускорить вакцинацию и обеспечить необходимую защиту в более сжатые сроки.
Но в РФ тоже стремятся к комплексности. Наконец сделали КПК-вакцину три в одном (ВакТриВир).
К тому же в состав этих комплексных препаратов могут входить вакцины, которые находятся в постоянном дефиците. Так, например, в РФ хоть и производится вакцина от гемофильной инфекции типа b, но объемы явно не те, чтобы она была доступна всем. Инактивированная полиовакцина производится только в форме пятидозовых флаконов, что делает ее неудобной для частных клиник, а в государственных набирают «пятерки» детей, чтобы не вскрывать флакон зря.
С точки зрения врача важным отличием для многих импортных вакцин будет удобство применения: более удобный флакон или преднаполненный шприц, более тонкие иглы, маркировка флакона, которая не стирается под пальцами. Хотя и часть отечественных вакцин уже тоже производится в более современной упаковке.
Хотя и часть отечественных вакцин уже тоже производится в более современной упаковке.
У импортных вакцин зачастую меньше противопоказаний, но не потому, что они безопаснее.
— Возьмем для примера вакцину от клещевого энцефалита. Отечественные вакцины не рекомендованы людям с некоторыми хроническими заболеваниями. Но не из-за того, что для них доказана опасность вакцины, а только потому, что производители не изучали применение у этих групп и не доказали обратное. А зарубежные производители доказали.
— В России производят только цельноклеточную вакцину от коклюша. Она противопоказана детям с прогрессирующими неврологическими заболеваниями и переболевшим. Зарубежные бесклеточные вакцины от коклюша могут применяться у этих групп.
Возраст применения импортных вакцин обычно шире. От того же клещевого энцефалита можно получить защиту уже с 12 месяцев, в то время как большинство отечественных вакцин — только с трех лет («Клещ-Э-Вак» можно применять с 12 месяцев, но он не везде доступен). Верхняя граница возраста тоже важна. Например, не существует российских вакцин от коклюша для лиц старше четырех лет, так как у нас только АКДС. В то время как «Пентаксим» официально не имеет верхней границы применения (неофициально — до шести лет), «Инфанрикс» может применяться для ревакцинации, когда семь лет уже исполнилось, а «Адасель» — с четырех лет до бесконечности.
Верхняя граница возраста тоже важна. Например, не существует российских вакцин от коклюша для лиц старше четырех лет, так как у нас только АКДС. В то время как «Пентаксим» официально не имеет верхней границы применения (неофициально — до шести лет), «Инфанрикс» может применяться для ревакцинации, когда семь лет уже исполнилось, а «Адасель» — с четырех лет до бесконечности.
Некоторые импортные вакцины защищают от бо́льшего количества разновидностей инфекции, чем отечественные. Например, вакцины от менингококка. Зарубежные позволяют привиться от пяти видов этой болезни: «Менактра» + «Бексеро» = иммунитет к менингококкам серогрупп A, C, Y, W + В. Отечественная — только от одного или двух (А, А+С).
Может отличаться эффективность. Отечественная вакцина от менингококка — полисахаридная. Она не дает клеточной памяти, так как задействует Т-независимый путь иммунного ответа, и ее эффект краткосрочный в любом возрасте. К тому же она объективно хуже работает у малышей из-за незрелости их иммунной системы. И хотя у нее нет ограничений по возрасту применения, у детей до двух-четырех лет она будет неэффективной. За рубежом одну за другой полисахаридные менингококковые вакцины снимают с производства, заменяя на более современные аналоги, где полисахарид соединен с белком-носителем. Такие вакцины, которые мы называем конъюгированными, эффективны и у младенцев, и клеточную память стимулируют.
И хотя у нее нет ограничений по возрасту применения, у детей до двух-четырех лет она будет неэффективной. За рубежом одну за другой полисахаридные менингококковые вакцины снимают с производства, заменяя на более современные аналоги, где полисахарид соединен с белком-носителем. Такие вакцины, которые мы называем конъюгированными, эффективны и у младенцев, и клеточную память стимулируют.
А вот вакцина от коклюша отечественного производства все-таки «мощнее» бесклеточных импортных аналогов.
Она способна предотвращать не только тяжелое и симптомное проявление болезни, но и препятствует колонизации носоглотки коклюшными палочками (предотвращает транзиторное носительство).
Такое же преимущество имеет отечественная ОПВ (оральная вакцина против полиомиелита). Именно благодаря ей возможно прекращение циркуляции диких полиовирусов (но у нее есть и свои недостатки).
Что же выбратьПоэтому вопрос выбора — это всегда вопрос анализа ситуации. Не бывает самого лучшего для всех. Каждый выбор может быть лучшим в одной ситуации и худшим в другой.
Каждый выбор может быть лучшим в одной ситуации и худшим в другой.
Ну нет у вас возможности сделать комплексную вакцину. Значит, лучше сделать вакцинацию от тех же инфекций в виде отдельных вакцин, а не отказываться вообще, не имея доступа к лучшему. Нет у вас возможности привиться от менингококка современной вакциной («Менактра», «Менвео», «Нименрикс»). Лучше привиться полисахаридной. Да, эффективность ниже, но если речь не о ребенке до двух лет, то, возможно, не нулевая. Нет денег на «Адасель» — сделайте АДС-М.
В 2019 году, когда я делала ревакцинацию, у меня была именно такая ситуация. Да, ходила и хожу без защиты от коклюша. Да, с маленьким ребенком защита от коклюша желательна, но между возможностью купить еды или привиться тоже нужно выбирать разумно.
Источник
Фото: freepik.com
Читайте также:
- Педиатр Сергей Бутрий: Я был полноценным антипрививочником
- Педиатр Сергей Бутрий: «Родителей нельзя принуждать к вакцинации силой»
Поскольку вы здесь. ..
..
У нас есть небольшая просьба. Эту историю удалось рассказать благодаря поддержке читателей. Даже самое небольшое ежемесячное пожертвование помогает работать редакции и создавать важные материалы для людей.
Сейчас ваша помощь нужна как никогда.
«В чем разница между импортными и отечественными вакцинами? Вредны или полезнее одни по сравнению с другими?» — Яндекс Кью
Популярное
SOS-вопросы
Медицина+3
Элина Тодорова
·
16,7 K
Ответить1УточнитьАнтонина Обласова
Медицина
419
Биолог, автор блога о вакцинации «Антонина О. Вакцинах». Помогаю справиться со страхом. .. · 11 нояб 2019 ·
.. · 11 нояб 2019 ·
ninavaccina
Любая прививка от вакциноуправляемого заболевания лучше, чем никакой, так как ни одна вакцина не несет для человека таких рисков, как полноценное заболевание.
.
Основные отличия, которые могут быть:
- Разные штаммы патогенов (актуально в бОльшей степени для живых вакцин)
- Разное количество компонентов (отечественная АКДС содержит антигены 3х патогенов, а инфанрикс Гекса — шести; отечественные вакцины от кори, краснухи и паротита — это 2 или 3 укола, импортная вакцина — 3в1)
- Характеристики компонента: (АКДС и Бубо-Кок содержат ЦЕЛЬНОклеточный коклюшый компонент, а бОльшая часть импортных вакцин — БЕСклеточный, менее реактогенный, коклюшный компонент)
- Разные возрасные ограничения (АКДС только до наступления 4х лет, Инфанрикс — до наступления 6 лет)
- Некоторые импортные вакцины не имеют отечественных аналогов (пневмококковые вакцины, конъюгированные мененгококковые вакцины, вакцина от менингококка типа В, ветряной оспы, ротавирусной и гемофильной инфекции).
 А бывает и наоборот, когда в нашей стране нет импортного аналога, например для БЦЖ и ОПВ (живой вакцины от полиомиелита), а значит и выбирать не приходится.
А бывает и наоборот, когда в нашей стране нет импортного аналога, например для БЦЖ и ОПВ (живой вакцины от полиомиелита), а значит и выбирать не приходится.
.
.
1▶️ Следует выбирать вакцину, к которой у прививаемого нет противопоказаний.
.
▪️ Противопоказание по состоянию здоровья и индивидуальными особенностями.
Вакцины с цельноклеточным коклюшным компонентом противопоказаны детям с прогрессирующими неврологическими заболеваниями. Если у вашего ребенка такое имеется, то следует выбрать вакцину с бесклеточным коклюшным компонентом.
Итого: АКДС, Бубо-Кок, Эупента — нет.
Пентаксим, Инфанрикс, Адасель — да.
.
▪️ Противопоказание по возрасту.
Если вашему ребенку 6 месяцев, то
Превенар 13 и Синфлорикс — да.
Пневмовакс 23, Пневмо 23 — нет (они с 2х лет и тем, кто уже был привит конъюгированной вакциной).
.
▪️ Противопоказание по состоянию здоровья окружающих.
В доме 2 ребенка. Старшему пора делать живую оральную вакцину от полиомиелита (ОПВ), а младшему ещё не сделано ни одной прививки от этой инфекции. Значит
ОПВ — нет
ИПВ — да
.
Противопоказания перечислены к каждой вакцине в инструкции к ней!
.
2▶️ Если есть выбор, выбирайте комплексные вакцины.
Чем меньше уколов, тем меньше стресса. И для ребенка, и для ВАС!
Особенно актуально при нарушенном графике, гораздо быстрее можно нагнать упущенное.
В этом плане:
Инфанрикс гекса лучше, чем Пентаксим
Пентаксим лучше чем Инфанрикс (не гекса) и АКДС
Но зависит от того, ЧТО вам предстоит по плану.
Если у вас уже сделаны все дозы от гепатита В, то гекса вам вроде, как и не лучше.
.
3▶️ Доступность.
Важный фактор. Если сегодня нужно сделать прививку от кори-краснухи-паротита и есть «наши» вакцины от, а MMR-II завезут может быть через полгода, то лучше сейчас больше уколов, чем когда-нибудь один.
Я так отказалась от вакцинации от гепатита В для дочки в роддоме. Хотела сделать импортную прививку (Энджерикс). А он пропал. Так и не появился. Сделала в итоге “нашу”, на 3 месяца позже, еще и платно.
.
Если у вас нет денег на импортную вакцину — это тоже вопрос доступности. Отказываться от вакцинации вообще по этой причине неправильно.
.
4▶️ Логистика.
Скорее подпункт доступности, но все же. С учетом того, что у нас в стране приходится соблюдать #nv_интервалы, планируйте походы к врачу так, чтобы это было реализуемо. Если вам в один день предстоит сделать превенар в поликлинике, а потом в тот же день хотите поехать в соседний город за MMR, потому что вы хотите самого лучшего, при том что путь тернист (маршрутка/электричка/снова маршрутка…), и все это с годовасиком на руках, то может лучше сделать на 1 укол больше в поликлинике или вообще отложить? Делать вакцинацию в один день в разных местах МОЖНО, но это должно быть 
Например, если вы делаете прививки по ОМС, но хотите еще дополнительно сделать Ротатек (прививку от ротавируса). С ним сроки ограничены, так что сильно не отложить.
Лучше, конечно, по возможности, планировать день вакцинации так, чтобы все прививки сделать в одном месте. Может даже заплатить за вакцину в частном центре, которую вам бы и по ОМС сделали точно такую же.
.
Не оценивайте эти факторы в отдельности. Сядьте и запишите все за и против на одном листе. Ведь для разных людей разные факторы будут иметь разный вес. Разные вакцины могут быть более или менее оптимальным выбором в разных ситуациях!
С уважением, Антонина
Перейти на instagram.com/ninavaccina12,0 K
Комментировать ответ…Комментировать…
Наталья
32
Мама в декрете · 8 мая 2021
Нельзя однозначно сказать о вреде или пользе, выбирая вакцинацию, мы уже решили, что не хотим болеть, не хотим, что бы болели наши дети, ведь болезнь страшнее, но из личного опыта могу сказать, что переносятся отечественные вакцины хуже — прививали ребенка французским пентаксимом, не было никакой реакции, третью прививку сделали нашу, ребенок два дня в бреду с.
В этой теме к непроверенным ответам нужно относиться с осторожностью
Позвать экспертов
Комментировать ответ…Комментировать…
Рома Р.
26
25 окт 2019
Вакцин очень много и все нельзя сравнить. Есть и наши хорошего качества. Если сравнить индийские и европейские, то, конечно, индийские проигрывают. Мы, например, кололи ребенку АКДС французкого производителя и побочки не было никакой, а соседские от индийской три дня ногу волочили. Еще в одних и от индийской все было хорошо, так что все индивидуально, но если есть… Читать далее
В этой теме к непроверенным ответам нужно относиться с осторожностью
Позвать экспертов
Комментировать ответ…Комментировать…
Вы знаете ответ на этот вопрос?
Поделитесь своим опытом и знаниями
Войти и ответить на вопрос
Африка должна производить свои собственные вакцины
Во время пандемии богатые страны лидировали в быстрой разработке и производстве вакцин против COVID-19.
Африка, в частности, борется с ограниченным доступом к COVID-19вакцина. По состоянию на 31 августа африканские страны ввели 94 миллиона доз населению континента, составляющему почти 1,4 миллиарда человек, при общем объеме поставок 134,5 миллиона человек. Напротив, в Соединенных Штатах с общей численностью населения в 332 миллиона человек было введено более 375 миллионов доз вакцины.
Это несоответствие частично отражает тот факт, что большинство африканских стран не в состоянии производить вакцины, необходимые для защиты их населения не только от COVID-19, но и от множества других болезней, от которых страдает континент. В Африке есть только четыре местных производителя лекарственных субстанций для вакцин (еще два находятся в стадии разработки) и два предприятия по «заправке и отделке», которые используют импортные вакцинные субстанции для производства распределяемых доз. Сбои в цепочке поставок во время COVID-19пандемия показала, насколько рискованной может быть эта зависимость от импорта важнейших предметов медицинского назначения.
Сбои в цепочке поставок во время COVID-19пандемия показала, насколько рискованной может быть эта зависимость от импорта важнейших предметов медицинского назначения.
Африка почти полностью зависит от импорта вакцин, производя только 1 процент вакцин, которые она вводит. На данный момент во время пандемии африканские страны получили большую часть своих доз вакцины против COVID-19 либо в рамках двусторонних соглашений, либо в рамках программы глобального доступа к вакцине против COVID-19 (COVAX) — инициативы, запущенной в прошлом году Всемирной организацией здравоохранения и Gavi, поставщиком вакцин. Альянс. COVAX стремится обеспечить вакцинами 20 процентов людей в странах с низким и средним уровнем дохода.
Но хотя такие инициативы, как COVAX, явно необходимы для удовлетворения краткосрочных потребностей Африки, они мало что сделают для улучшения способности континента обеспечивать себя жизненно важными вакцинами в будущем. Вот почему Фонд Mastercard выделил 1,3 миллиарда долларов на поддержку местного производства и распространения вакцин против COVID-19 в рамках партнерства с Африканскими центрами по контролю и профилактике заболеваний.
Программа, которая будет включать в себя акцент на развитии человеческого капитала, соответствует инициативе Африканского союза (АС) и Африканского центра по контролю и профилактике заболеваний (PAVM). Запущенная в апреле этого года, PAVM стремится создать пять центров исследований и производства вакцин на континенте в течение следующих 10-15 лет, а также увеличить долю вакцин, производимых на местном уровне для использования на континенте, до 60 процентов в течение следующих 20 лет. . Европейский союз в сотрудничестве с Международной финансовой корпорацией, Францией, Германией и США объявил о планах инвестировать 1 миллиард евро (1,2 миллиарда долларов) в проект развития хаба.
Развитие потенциала Африки по производству вакцин не только поможет континенту справиться с будущими неожиданными кризисами; это также позволит странам улучшить снабжение существующими вакцинами. По данным агентства Anadolu, в 2019 году примерно 19,8 миллиона детей во всем мире не были вакцинированы против кори в рамках плановой иммунизации; большинство этих детей живут в Африке.
Кроме того, эти усилия укрепят позиции Африки для удовлетворения спроса на будущие решения в области общественного здравоохранения. Например, вакцины от лихорадки Ласса — острого вирусного геморрагического заболевания, эндемического в восьми странах Западной Африки, — в настоящее время находятся на стадии разработки. Исследователи также приближаются к разработке эффективной и доступной вакцины от малярии. В 2019 году, 94 процента случаев малярии и смертей произошли в странах Африки к югу от Сахары.
Тем не менее, вакцины — это лишь часть длинного списка фармацевтических продуктов, доступ к которым африканским странам зачастую не удается получить. В 2015 году 1,6 миллиона африканцев умерли от малярии, туберкулеза или ВИЧ/СПИДа — всех предотвратимых или излечимых болезней — из-за хронической нехватки лекарств.
К счастью, существуют также инициативы, направленные на устранение барьеров на пути фармацевтического производства в Африке. В 2012 году Агентство развития АС (AUDA-NEPAD) опубликовало План фармацевтического производства для Африки (PMPA), в котором предлагаются технические решения многих проблем, стоящих перед фармацевтической промышленностью. Реализация Африканской континентальной зоны свободной торговли (AfCFTA), позволяющая добиться эффекта масштаба, должна способствовать прогрессу в реализации PMPA.
Реализация Африканской континентальной зоны свободной торговли (AfCFTA), позволяющая добиться эффекта масштаба, должна способствовать прогрессу в реализации PMPA.
Как отмечает PMPA, программа гармонизации регулирования лекарственных средств в Африке (AMRH), созданная AUDA-NEPAD в 2009 году для устранения недостатков регулирования, затрагивающих фармацевтическую промышленность Африки, также имеет решающее значение для ее успеха. Достижения программы на данный момент включают Типовой закон АС о регулировании медицинских изделий, Африканский форум по медицинским устройствам и прогресс в создании Африканского агентства по лекарственным средствам.
Программа AMRH поддерживается рядом международных организаций, включая АС, ВОЗ, Gavi и Фонд Билла и Мелинды Гейтс. Многосторонние учреждения, такие как АС и Организация Объединенных Наций по промышленному развитию, также сотрудничают с Федерацией африканских ассоциаций производителей фармацевтической продукции, которая была создана в 2013 году группой региональных ассоциаций для продвижения миссии AMRH.
Многосторонние учреждения и инициативы должны сделать еще больше, чтобы устранить пробелы в реализации и ускорить развитие фармацевтической промышленности Африки. Это означает, например, поддержку наращивания потенциала, передачу знаний и межсекторальную координацию; поддержка неукоснительного выполнения AfCFTA; мобилизация финансовых ресурсов международных финансовых учреждений и банков развития; и межстрановое сотрудничество для укрепления человеческого капитала.
Такие усилия получили импульс во время пандемии. Как африканские лидеры, так и многосторонние организации должны максимально использовать этот импульс, чтобы обеспечить готовность Африки к следующему кризису.
Приказ государственного санитарного врача Требование о вакцинации медицинского работника
Сопутствующие материалы: Требования к вакцине для медицинских работников. Вопросы и ответы
Приказ государственного санитарного врача от 3 марта 2023 г.
лучше понять COVID-19. В Калифорнии резко увеличился процент калифорнийцев, полностью привитых и ревакцинированных. В настоящее время 80% калифорнийцев в возрасте 12 лет и старше завершили свою первичную серию COVID-19.вакцины, а 62% также получили как минимум первую бустерную дозу. Охват вакцинацией также высок среди работников в условиях повышенного риска, а доля непривитых работников низка.
В Калифорнии резко увеличился процент калифорнийцев, полностью привитых и ревакцинированных. В настоящее время 80% калифорнийцев в возрасте 12 лет и старше завершили свою первичную серию COVID-19.вакцины, а 62% также получили как минимум первую бустерную дозу. Охват вакцинацией также высок среди работников в условиях повышенного риска, а доля непривитых работников низка.
22 декабря 2021 г. в этот Приказ были внесены поправки, согласно которым бустеры стали обязательными для застрахованных работников, а также потребовалось дополнительное тестирование работников, имеющих право на бустеры, которые еще не прошли бустеры. С этого времени до крайнего срока 1 марта st , 2022, коэффициенты усиления для медицинского персонала выросли на 47%. С марта 2022 года темпы повышения квалификации медицинских работников достигли 90%. Кроме того, 88 % медицинского персонала учреждения квалифицированного сестринского ухода получили по крайней мере одну бустерную дозу, а 71 % персонала Калифорнийского департамента исправительных учреждений и реабилитации завершили свою первичную серию.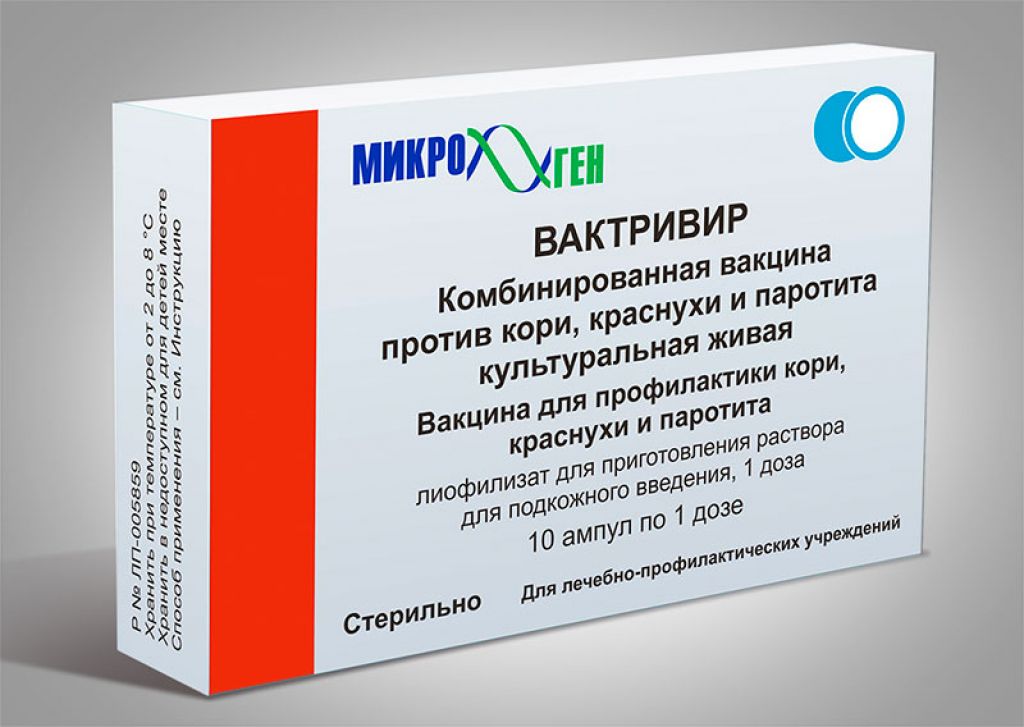
Кроме того, на федеральном уровне QSO-23-02-ALL (Пересмотренное руководство по требованиям к вакцинации персонала) в настоящее время требует, чтобы все поставщики медицинских услуг, сертифицированные Medicare и Medicaid, обеспечили первичную вакцинацию всего соответствующего персонала вакциной против COVID-19. Федеральные правила 42 CFR 483.80(d)(3) и 42 CFR 483.460(a)(4)(i) также требуют, чтобы учреждения долгосрочного ухода (LTC) и учреждения промежуточного ухода для лиц с ограниченными интеллектуальными возможностями (ICFs-IID) предложить COVID-19вакцины резидентам, клиентам и персоналу на месте при наличии запасов в учреждении и в соответствии с календарем вакцин против COVID-19 CDC и Консультативного комитета по практике иммунизации (ACIP), который включает бивалентные бустерные дозы.
В марте 2022 года Калифорния объявила о выпуске плана SMARTER, следующего этапа мер реагирования Калифорнии на COVID-19. Путь Калифорнии вперед будет основываться на индивидуальных, более разумных действиях, которые в совокупности принесут лучшие результаты для наших районов, сообществ и штата. Медицинский персонал всегда в курсе ситуации с COVID-19вакцинация и ревакцинация остаются наиболее важной стратегией предотвращения серьезных заболеваний и смерти от COVID-19.
Медицинский персонал всегда в курсе ситуации с COVID-19вакцинация и ревакцинация остаются наиболее важной стратегией предотвращения серьезных заболеваний и смерти от COVID-19.
Следовательно, хотя COVID-19 остается с нами , Я отменяю Приказ государственного санитарного врача № от 5 августа 2021 года, вступивший в силу 3 апреля 2023 года. С самого начала пандемии Департамент общественного здравоохранения Калифорнии (CDPH) с помощью научных данных и данных стремился лучше понять это заболевание. В Калифорнии резко увеличился процент калифорнийцев, полностью привитых и ревакцинированных. В настоящее время 80% калифорнийцев в возрасте 12 лет и старше завершили свою первичную серию COVID-19.вакцины, и 48% получили свою первую бустерную дозу. Вакцины для детей в возрасте 5–11 лет доступны с октября 2021 года. Охват вакцинацией также высок среди работников в условиях повышенного риска, а доля непривитых работников низка. Как мы также видели, подварианты омикрон продемонстрировали ускользание от иммунного ответа и повышенную трансмиссивность, и, хотя невакцинированные люди по-прежнему имеют более высокий риск заражения, ранее инфицированные, вакцинированные и ревакцинированные люди также были инфицированы. 11 августа th и 24 августа th Центры по контролю и профилактике заболеваний (CDC) в обновленном руководстве также указали, что скрининговое тестирование больше не рекомендуется в общих условиях сообщества, и хотя скрининговое тестирование все еще может быть рассмотрено в условиях высокого риска, в случае его реализации, он должен включать всех людей, независимо от статуса вакцинации, с учетом недавних вариантов и подвариантов со значительным уклонением от иммунного ответа. Вакцинация против COVID-19 и ревакцинация продолжают оставаться наиболее важной стратегией для предотвращения серьезных заболеваний и смерти от COVID-19. Соответственно, в настоящее время необходимы поправки к приказу государственного санитарного врача от 22 февраля 2022 г. Застрахованные работники должны продолжать соблюдать все необходимые дозы первичной и бустерной вакцин в соответствии с таблицей A ниже. Время необходимых бустерных доз было изменено, чтобы отразить текущие рекомендации CDC. Кроме того, учреждения должны продолжать отслеживать вакцинацию работников или освобождение от них, чтобы убедиться, что они соблюдают эти требования. CDPH рекомендует всем работникам быть в курсе ситуации с COVID-19.и другие прививки. CDPH продолжает оценивать условия на постоянной основе. Калифорния должна проявлять бдительность, чтобы поддерживать ситуационную осведомленность посредством наблюдения, и быть готовой приостановить или восстановить более высокий уровень рекомендаций или требований по смягчению последствий. Следовательно, обязательное тестирование небольшого числа непривитых работников не эффективно предотвращает передачу заболевания, как это было с первоначальным COVID-19.вирус и предыдущие варианты ранее во время пандемии.
Следовательно, обязательное тестирование небольшого числа непривитых работников не эффективно предотвращает передачу заболевания, как это было с первоначальным COVID-19.вирус и предыдущие варианты ранее во время пандемии. 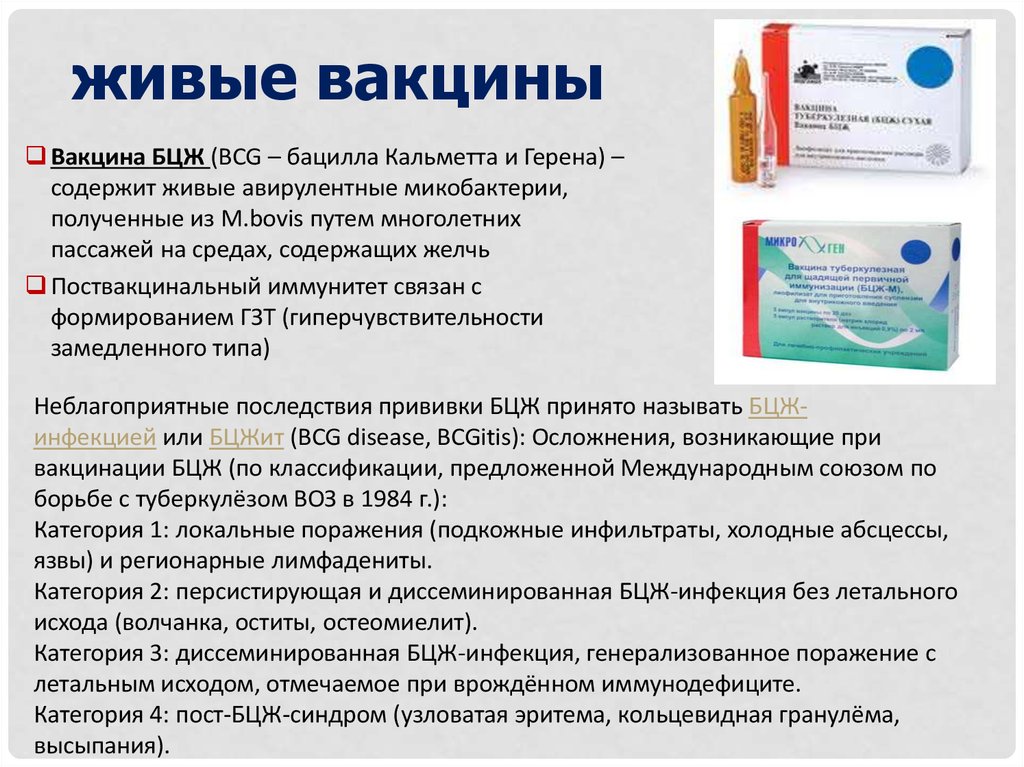 , касающиеся обязательного тестирования освобожденных от страховки работников, чтобы отразить недавние рекомендации CDC, современные научные данные о подвариантах Omicron, повышение общественного иммунитета. от вакцинации и инфекций, а также увеличения охвата вакцинацией наших медицинских работников.
, касающиеся обязательного тестирования освобожденных от страховки работников, чтобы отразить недавние рекомендации CDC, современные научные данные о подвариантах Omicron, повышение общественного иммунитета. от вакцинации и инфекций, а также увеличения охвата вакцинацией наших медицинских работников. 
Введение из первоначального Приказа государственного санитарного врача от 22 февраля 2022 г. Появляется все больше данных, свидетельствующих о том, что сочетание истории вакцинации против SarsCoV2 и инфекции может привести к сильному «гибридному» иммунитету после выздоровления от инфекции. Кроме того, существуют иммунологические данные, свидетельствующие о том, что адекватный интервал между инфекцией и COVID-19доза вакцинации может иметь важное значение для обеспечения качественной иммунной памяти.
Вакцины продолжают оставаться наиболее важным аспектом избавления наших сообществ от этой пандемии. Они снижают риск заражения и распространения вируса, вызывающего COVID-19, а также предотвращают серьезные заболевания и смерть. Они имеют решающее значение для создания основы индивидуального и коллективного иммунитета, особенно в то время, когда часть нашего населения по-прежнему не вакцинирована. По данным CDC, «… вакцинация против COVID-19 является более безопасным и надежным способом выработки иммунитета к COVID-19».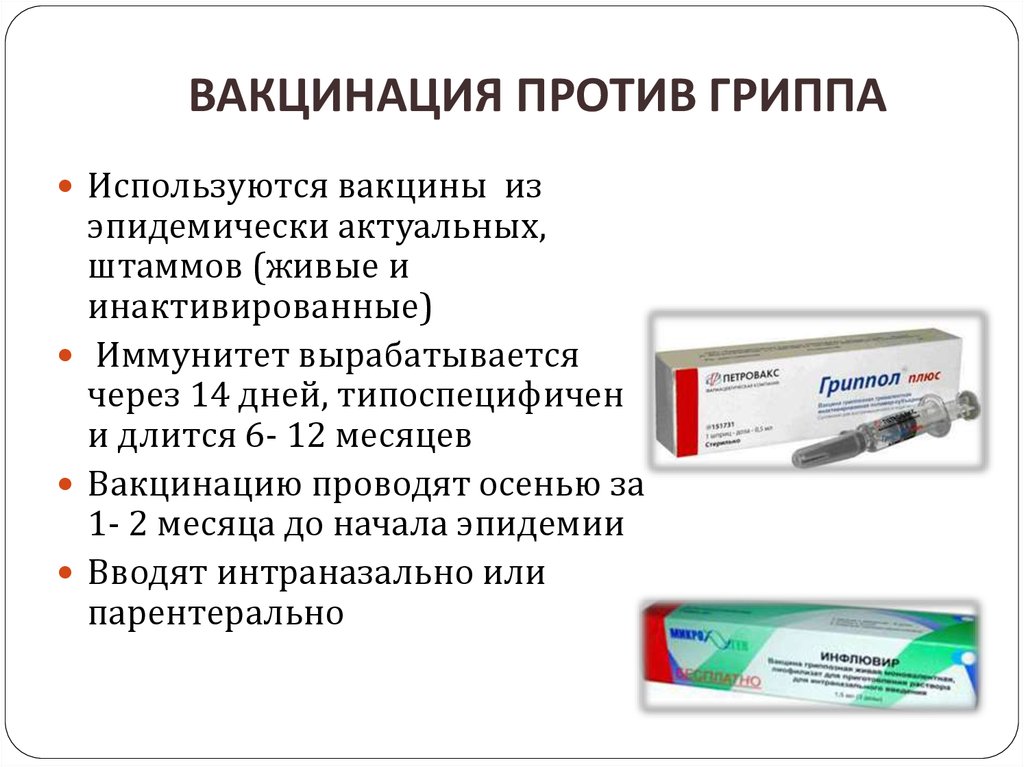 чем заболеть COVID-19. Вакцинация против COVID-19 вызывает более предсказуемый иммунный ответ, чем заражение вирусом, вызывающим COVID-19». время с момента заражения, каким вариантом они были инфицированы, а также их возраст. Все больше данных свидетельствует о том, что комбинация инфекции после завершения первичной серии вакцинации может создать сильный гибридный иммунитет. Таким образом, CDPH обновляет свой приказ, требующий от медицинских работников полной вакцинированы и ревакцинированы к 1 марта 2022 г., чтобы позволить отсрочить крайний срок 1 марта 2022 г. для получения ревакцинации для застрахованных работников с доказательством недавней инфекции на срок до 9 лет.0 дней с момента заражения.
чем заболеть COVID-19. Вакцинация против COVID-19 вызывает более предсказуемый иммунный ответ, чем заражение вирусом, вызывающим COVID-19». время с момента заражения, каким вариантом они были инфицированы, а также их возраст. Все больше данных свидетельствует о том, что комбинация инфекции после завершения первичной серии вакцинации может создать сильный гибридный иммунитет. Таким образом, CDPH обновляет свой приказ, требующий от медицинских работников полной вакцинированы и ревакцинированы к 1 марта 2022 г., чтобы позволить отсрочить крайний срок 1 марта 2022 г. для получения ревакцинации для застрахованных работников с доказательством недавней инфекции на срок до 9 лет.0 дней с момента заражения.
Соответственно, в настоящее время необходимы поправки к первоначальному приказу государственного санитарного врача от 22 декабря 2021 года, чтобы отразить современные научные данные и понимание гибридного иммунитета у тех, кто полностью вакцинирован, а затем заразился. По мере того, как мы продолжаем узнавать больше об иммунитете после инфекции Omicron, гибридном иммунитете, ослабевающем иммунитете в целом и о том, какие новые варианты могут появиться, мы продолжим пересматривать требования и рекомендации в отношении вакцин против COVID-19.
Введение из первоначального приказа государственного санитарного врача от 22 декабря 2021 г.
После Дня Благодарения средний семидневный показатель заболеваемости по штату увеличился на 34%, а количество госпитализаций увеличилось на 17%. Кроме того, недавнее появление варианта Омикрон (по оценкам, примерно 70% случаев, секвенированных в стране, приходится на Омикрон, и быстрое увеличение числа случаев происходит во всем мире) еще больше подчеркивает важность вакцинации, ревакцинации и профилактических мер, включая тестирование. необходимы для продолжения защиты от COVID-19.
Предварительные данные также свидетельствуют о том, что повышенная трансмиссивность варианта Омикрон в два-четыре раза выше, чем у варианта Дельта, и есть доказательства уклонения от иммунитета. Недавние данные также показывают, что среди медицинских работников эффективность вакцины против инфекции COVID-19 также со временем снижается без ревакцинации. Следовательно, текущие потребности персонала в медицинских учреждениях в вакцинах оказываются недостаточными для предотвращения передачи более заразного варианта Омикрон. Бустеры доступны в Калифорнии с сентября 2021 года.
Бустеры доступны в Калифорнии с сентября 2021 года.
Хотя вакцинация против COVID-19 остается эффективной в предотвращении тяжелого заболевания, последние данные свидетельствуют о том, что со временем вакцинация становится менее эффективной в предотвращении инфекции или более легкого заболевания с симптомами, особенно у людей в возрасте 65 лет и старше.
В связи с появлением Omicron необходимы дополнительные меры в масштабах штата, ориентированные на учреждения, чтобы обеспечить поддержание адекватного уровня кадров в нашей системе оказания медицинских услуг. Кроме того, учитывая текущую перепись населения больниц, даже умеренный всплеск случаев и госпитализаций может существенно повлиять на систему оказания медицинской помощи Калифорнии в определенных регионах штата. Соответственно, в этот критический момент необходимо внести поправки в первоначальный приказ государственного санитарного врача от 5 августа 2021 года, чтобы сделать ревакцинацию обязательной и потребовать дополнительного тестирования работников, имеющих право на ревакцинацию, но еще не прошедших ревакцинацию.
Введение из первоначального приказа государственного санитарного врача от 5 августа 2021 г.
Пандемия COVID-19 остается серьезной проблемой в Калифорнии. Вакцины против COVID-19 эффективны в снижении уровня инфекции и серьезных заболеваний. В настоящее время 63% калифорнийцев в возрасте 12 лет и старше полностью вакцинированы, а еще 10% вакцинированы частично. В настоящее время в Калифорнии наблюдается самый быстрый рост числа случаев COVID-19 за всю пандемию: 18,3 новых случая на 100 000 человек в день, при этом показатель заболеваемости увеличился в девять раз за два месяца. Вариант Дельта очень заразен и может вызвать более тяжелое заболевание. Фактически, последние данные показывают, что согласно недавнему исследованию, вирусная нагрузка примерно в 1000 раз выше у людей, инфицированных дельта-вариантом, чем у людей, инфицированных исходным штаммом коронавируса. Вариант Дельта в настоящее время является наиболее распространенным вариантом, вызывающим новые инфекции в Калифорнии.
Невакцинированные лица более подвержены заражению и распространению вируса, который передается воздушно-капельным путем. Большинство текущих госпитализаций и смертей приходится на непривитых людей. Благодаря вакцинации и мерам, принятым с марта 2020 года, система здравоохранения Калифорнии в настоящее время может справиться с ростом числа случаев заболевания и госпитализаций. Тем не менее, необходимы дополнительные меры в масштабах штата для защиты особо уязвимых групп населения и обеспечения достаточного и постоянного количества работников в медицинских учреждениях с высоким риском.
Больницы, учреждения квалифицированного сестринского ухода (SNF) и другие типы медицинских учреждений, указанные в этом приказе, являются местами особого риска, где вспышки COVID-19 могут иметь серьезные последствия для уязвимых групп населения, включая госпитализацию, тяжелое заболевание и смерть. Кроме того, настройки в этом порядке имеют несколько общих характеристик. Часто подвергается воздействию персонал и особо уязвимые пациенты, в том числе пожилые, хронически больные, тяжелобольные, ослабленные с медицинской точки зрения и инвалиды. Во многих из этих условий пациенты подвержены высокому риску тяжелого течения COVID-19.заболевание из-за основного состояния здоровья, преклонного возраста или того и другого.
Во многих из этих условий пациенты подвержены высокому риску тяжелого течения COVID-19.заболевание из-за основного состояния здоровья, преклонного возраста или того и другого.
Прививки были доступны в Калифорнии с декабря 2020 г. по настоящее время, а с 1 января 2021 г. по 12 июля 2021 г. в CDPH поступили сообщения о 9 371 подтвержденной вспышке COVID-19 и 113 196 случаях, связанных со вспышками. Все больше медицинских работников входят в число новых положительных случаев, несмотря на то, что вакцинация была приоритетной для этой группы, когда вакцины впервые стали доступны. Недавние вспышки в медицинских учреждениях часто связаны с непривитыми сотрудниками.
Вакцинация против COVID-19 является наиболее эффективным средством предотвращения заражения вирусом COVID-19, последующей передачи и вспышек. Поскольку мы реагируем на резкое увеличение числа случаев, все медицинские работники должны быть вакцинированы, чтобы снизить вероятность передачи инфекции уязвимым группам населения.
По этим причинам COVID-19 остается проблемой для общественного здравоохранения, и для предотвращения его дальнейшего распространения в больницах, СИЗО и других медицинских учреждениях в настоящее время необходимы новые требования общественного здравоохранения.
1. Все работники, оказывающие услуги или работающие в учреждениях, описанных в подразделе (а), получают первую дозу однодозового режима или вторую дозу двухдозового режима до 30 сентября 2021 г.:
a. Медицинские учреждения:
i. Больницы общей неотложной помощи
ii. Учреждения квалифицированного сестринского ухода (в т.ч. отделения неотложной помощи)
iii. Учреждения промежуточного ухода
iv. Психиатрические больницы скорой помощи
v. Центры дневного ухода за взрослыми
vi.
Программа комплексного ухода за пожилыми людьми (PACE) и центры PACE
vii. Центры амбулаторной хирургии
viii. Больницы восстановления от химической зависимости
ix. Клиники и врачебные кабинеты (в том числе психиатрические, хирургические)
x. Объединенные медицинские учреждения для жизни
xi. Центры диализа
xii. Хосписы
xiii. Детские дневные лечебно-воспитательные учреждения
xiv. Учреждения для лечения наркозависимости и психиатрической помощи в жилых помещениях
b. Двухдозовые вакцины включают: Pfizer-BioNTech, Moderna или Novavax или вакцины, одобренные Всемирной организацией здравоохранения. Однодозовая вакцина: Johnson and Johnson [J&J]/Janssen. Все вакцины против COVID-19, которые в настоящее время разрешены для использования в экстренных случаях, можно найти по следующим ссылкам:
и.
Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) перечислены на веб-странице вакцин против COVID-19 FDA.
ii. Всемирной организацией здравоохранения (ВОЗ), перечислены на веб-странице вакцин ВОЗ против COVID-19.
в. «Работник» относится ко всем оплачиваемым и неоплачиваемым лицам, которые работают в закрытых помещениях, где (1) пациентам предоставляется уход или (2) пациенты имеют доступ для любых целей. Сюда входят работники, работающие в сфере здравоохранения или других медицинских учреждениях, которые могут подвергаться прямому или косвенному контакту с пациентами или аэрозолями SARS-CoV-2, переносимыми по воздуху. К работникам относятся, помимо прочего, медсестры, помощники медсестер, врачи, техники, терапевты, флеботомисты, фармацевты, студенты и стажеры, контрактный персонал, не работающий в медицинском учреждении, и лица, не участвующие непосредственно в уходе за пациентами, но которые могли бы подвергаться воздействию инфекционных агентов, которые могут передаваться в медицинских учреждениях (например, в канцелярских, диетических, экологических службах, прачечных, службах безопасности, инженерно-техническом управлении и управлении объектами, административном, биллинговом и волонтерском персонале).

2. Все работники, которые в настоящее время имеют право на ревакцинацию, которые предоставляют услуги или работают в учреждениях, описанных в подразделе 1(а), должны быть «полностью вакцинированы и ревакцинированы» против COVID-19, получив все рекомендуемые дозы первичной серии вакцин и бустерную дозу вакцины в соответствии с таблицей А ниже.
Таблица A:
Калифорнийские требования по иммунизации для застрахованных работников
| Moderna, Pfizer-BioNTech или Novavax или вакцины, разрешенные Всемирной организацией здравоохранения | 1-я и 2-я дозы | Бустерная доза через не менее 2 месяцев и не более 6 месяцев после 2-й дозы | Любая из вакцин против COVID-19, разрешенных в США, может использоваться для бустерной дозы, но либо Moderna, Pfizer-BioNTech являются предпочтительными. В настоящее время Novavax не разрешен для использования в качестве бустерной дозы |
| Johnson and Johnson [J&J]/Janssen | 1-я доза | Бустерная доза не менее чем через 2 месяца и не более чем через 6 месяцев после 1-й дозы | Любая из вакцин против COVID-19, разрешенных в США, может использоваться для бустерной дозы, но предпочтение отдается Moderna или Pfizer-BioNTech. В настоящее время Novavax не разрешен для использования в качестве бустерной дозы В настоящее время Novavax не разрешен для использования в качестве бустерной дозы |
| Перечень Всемирной организации здравоохранения (ВОЗ) для экстренного использования вакцины против COVID-19 | Все рекомендуемые дозы | Бустерная доза не менее чем через 2 месяца и не более чем через 6 месяцев после получение всех рекомендуемых доз | Однократная бустерная доза Moderna или Pfizer-BioNTech COVID-19вакцина. В настоящее время Novavax не разрешен для использования в качестве бустерной дозы |
| Комбинированная серия, состоящая из любой комбинации одобренных FDA, одобренных FDA или ВОЗ-EUL вакцин против COVID-19 | Все рекомендуемые дозы | Бустерная доза не менее чем через 2 месяца и не более 6 месяцев после получения всех рекомендуемых доз | Однократная бустерная доза вакцины Moderna или Pfizer-BioNTech против COVID-19. В настоящее время Novavax не разрешен для использования в качестве бустерной дозы |
а.
Те работники, которые в настоящее время имеют право на ревакцинацию в соответствии с приведенной выше таблицей, должны получить ревакцинацию не позднее 1 марта 2022 г.[1] Работники, предоставившие доказательства инфицирования COVID-19 после завершения их первичной серии [2], могут отложить ревакцинацию на срок до 90 дней с даты первого положительного теста или клинического диагноза, что в некоторых ситуациях может продлить требование ревакцинации после марта. 1-й. Работники, еще не имеющие права на бустерную дозу, должны соответствовать требованиям не позднее, чем через 15 дней после рекомендованного выше срока для получения бустерной дозы. Работники с отсрочкой из-за подтвержденного COVID-19инфекция должна быть в соблюдении не позднее 15 дней после истечения срока их отсрочки.
3. Рабочие могут быть освобождены от требований о вакцинации в соответствии с разделами (1) и (2) только после предоставления оператору объекта бланка отказа, подписанного физическим лицом, в котором указывается одно из следующего: (1) работник отказывается от вакцинации по религиозным убеждениям, или (2) работник освобождается от вакцинации против COVID-19 по уважительным медицинским причинам.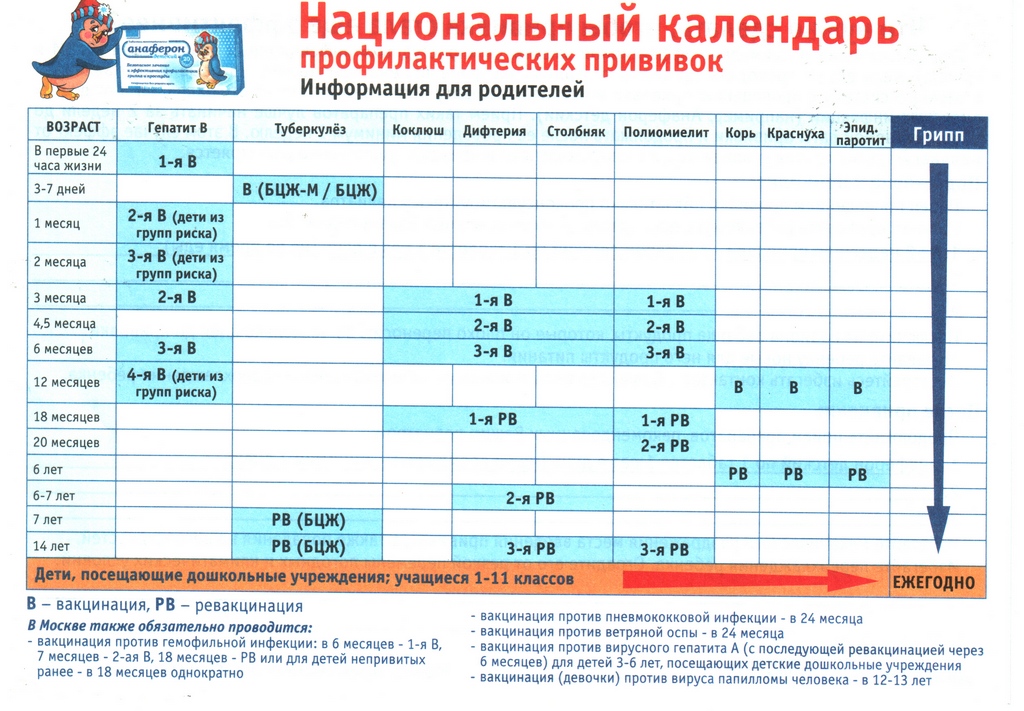
а. Чтобы иметь право на освобождение от квалифицированных медицинских причин, работник также должен предоставить своему работодателю письменное заявление, подписанное врачом, практикующей медсестрой или другим лицензированным медицинским работником, практикующим по лицензии врача, в котором указывается, что данное лицо имеет право на освобождение (но заявление не должно описывать основное заболевание или инвалидность) и указывать вероятную продолжительность неспособности работника получить вакцину (или, если продолжительность неизвестна или постоянна, укажите ее).
б. Освобожденные работники должны носить респиратор, утвержденный Национальным институтом безопасности и гигиены труда (NIOSH), например фильтрующий лицевой респиратор N95 или хирургическую маску, все время, пока находятся на объекте.
4. Закрытые учреждения должны поддерживать мощности на своем рабочем месте, чтобы продолжать тестирование в соответствии с рекомендациями во время вспышек и в случае, если это потребуется снова в будущем.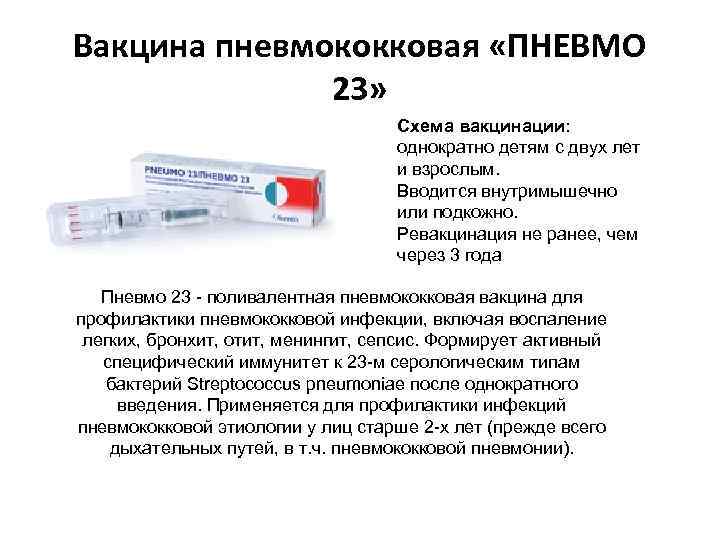 Учреждения также могут по-прежнему рассматривать различные стратегии скринингового тестирования (тестирование на определенный момент времени, серийное тестирование и т. д.) и на основе соответствующих уровней передачи на местном уровне. Работники также могут рассмотреть возможность планового диагностического скрининга, если у них есть сопутствующие иммунодефицитные состояния (например, трансплантация органов, лечение рака), из-за более высокого риска, с которым сталкиваются такие люди, если они заразятся COVID-19.:
Учреждения также могут по-прежнему рассматривать различные стратегии скринингового тестирования (тестирование на определенный момент времени, серийное тестирование и т. д.) и на основе соответствующих уровней передачи на местном уровне. Работники также могут рассмотреть возможность планового диагностического скрининга, если у них есть сопутствующие иммунодефицитные состояния (например, трансплантация органов, лечение рака), из-за более высокого риска, с которым сталкиваются такие люди, если они заразятся COVID-19.:
а. Учреждения квалифицированных медсестер должны продолжать соответствовать текущим федеральным требованиям, которые могут потребовать более строгого тестирования персонала, включая QSO-20-38-NH REVISED (cms.gov | PDF) «Временное окончательное правило (IFC), CMS-3401-IFC, Дополнительные изменения политики и нормативных актов в ответ на чрезвычайную ситуацию в области общественного здравоохранения, связанную с COVID-19, в отношении требований к тестированию учреждений длительного ухода (LTC)» или аналогичные требования, которые могут быть введены в будущем.
5. В соответствии с применимыми законами и положениями о конфиденциальности оператор объекта должен вести записи о вакцинации работников или освобождении от них. Затем оператор предприятия также должен вести учет результатов тестирования работника, если тестирование требуется в соответствии с разделом (4).
а. Учреждение должно предоставить такие записи местному или государственному сотруднику службы здравоохранения или назначенному им лицу незамедлительно по запросу и в любом случае не позднее следующего рабочего дня после получения запроса.
б. Операторы объектов, на которые распространяется требование в соответствии с разделом (1), должны вести записи в соответствии с Руководством и стандартами CDPH по учету вакцин со следующей информацией: (1) полное имя и дата рождения; (2) производитель вакцины; и (3) дата введения вакцины (для первой дозы и, если применимо, для второй дозы).
в. Для непривитых работников: подписанные формы отказа с письменным заявлением поставщика медицинских услуг, где это применимо, как описано в разделе (2) выше.
д. Записи испытаний (при необходимости) в соответствии с разделом (4) должны сохраняться.
6. Ничто в настоящем Приказе не ограничивает иные применимые требования, касающиеся средств индивидуальной защиты, обучения персонала, а также политик и практики инфекционного контроля.
7. Учреждениям, подпадающим под действие настоящего Приказа, рекомендуется обеспечивать вакцинацию на месте, легкий доступ к ближайшим пунктам вакцинации, использование рабочего времени для вакцинации, а также просвещение и разъяснительную работу по вопросам вакцинации, включая:
а. доступ к эпидемиологам, врачам и другим консультантам, которые могут ответить на вопросы или опасения, связанные с вакцинацией, и дать совет с учетом культурных особенностей; и
б. доступ к онлайн-ресурсам, предоставляющим актуальную информацию о науке и исследованиях COVID-19.
8. Настоящий Приказ вступает в силу 17 сентября 2022 года, и в это время объекты должны соответствовать Приказу, за исключением сроков, указанных в разделе 2. a, которым объекты должны соответствовать как написано.
a, которым объекты должны соответствовать как написано.
9. Условия настоящего Приказа заменяют собой Приказ государственного санитарного врача от 5 августа 2021 г. о требованиях к вакцинации медицинских работников.
10. Настоящий приказ издан в соответствии с разделами 120125, 120140, 120175, 120195 и 131080 Кодекса охраны труда и техники безопасности и другими применимыми законами.
Томас Дж. Арагон, доктор медицинских наук, доктор медицинских наук
Директор и государственный санитарный врач
Департамент здравоохранения Калифорнии
[1] 25 января 2022 г. крайний срок для бустерных доз был обновлен. с 1 марта 2022 г. по 1 марта 2022 г. Это изменение было необходимо из-за проблем, вызванных всплеском Омикрон, из-за которых некоторым было трудно получить бустерные дозы к первоначальному сроку. Например, пострадавшие люди не могли пройти буст во время болезни. Кроме того, в некоторых областях наблюдается острая нехватка персонала, и необходима дополнительная гибкость в связи с тем, что бустерная иммунизация может привести к пропуску рабочего времени из-за побочных эффектов, связанных с получением бустерных доз.