Проблемы резистентности к антибиотикам микрофлоры кожи лица у больных акне
Термин «акне» в настоящее время обозначает этиологически гетерогенную группу поражений сальных желез обструктивного и воспалительного характера. Современное представление о патогенезе данного заболевания основано на взаимодействии основных четырех факторов — избыточного образования кожного сала, фолликулярном гиперкератозе сально-волосяных фолликулов, колонизации оппортунистической микрофлорой с последующим развитием воспаления.
Гипертрофия и гиперпродукция сальных желез, возникающая под воздействием нейрогенных и эндокринных факторов, на фоне гиперкератоза устьев сально-волосяных фолликулов создают условия, препятствующие нормальному оттоку кожного сала и приводящие к образованию микрокомедонов с последующей окклюзией сальных желез. Это формирует благоприятные условия для размножения резидентной микрофлоры — Propionibacterium acnes, эпидермальных стафилококков и др.
Патогенетическое значение увеличения роста и размножения разных микроорганизмов при акне заключается не только в непосредственном разрушении тканей и запуске каскада иммунных реакций, результатом которого является развитие воспаления, но и в их липолитической активности.
Развитию выраженной воспалительной реакции при акне способствует как наличие патогенных микроорганизмов, так и попадание в окружающие ткани детрита сальных желез, отторгшихся клеток рогового слоя, свободных жирных кислот, образовавшихся в процессе жизнедеятельности микроорганизмов и высвободившихся в результате разрывов стенок сальных желез. При этом наиболее реактогенными считают свободные жирные кислоты [1].
В патогенезе акне, особенно сопровождающихся появлением большого количества воспалительных элементов, особое значение принадлежит Propionibacterium acnes. Данные микроорганизмы являются липофильными анаэробами и колонизируют в глубине фолликулярного канала. Основа их патогенного воздействия заключается в образовании жирных кислот, обладающих выраженным провоспалительным действием. Другие представители патогенной флоры располагаются более поверхностно — преимущественно в верхних отделах выводных протоков сальных желез и, несмотря на наличие у них липолитической активности, не являются непосредственными этиологическими агентами, приводящими к развитию акне, но поддерживают и усиливают воспаление в коже [2].
Другие представители патогенной флоры располагаются более поверхностно — преимущественно в верхних отделах выводных протоков сальных желез и, несмотря на наличие у них липолитической активности, не являются непосредственными этиологическими агентами, приводящими к развитию акне, но поддерживают и усиливают воспаление в коже [2].
В настоящее время существует большое количество лекарственных препаратов, а также средств немедикаментозного воздействия для терапии акне. При лечении данного дерматоза применяют лекарственные средства, как для местного применения, так и для системного воздействия.
При местной терапии акне наиболее часто используют топические препараты ретиноидов и их аналогов, бензоила пероксид, азелаиновую кислоту и антибиотики.
Антибиотики давно применяются для местной терапии акне, при этом наиболее часто используются препараты на основе эритромицина и клиндамицина. Их эффективность при лечении акне связана прежде всего с антибактериальной активностью в отношении Propionibacterium acnes, и, в меньшей степени, Staphylococcus epidermidis.
Клиндамицин — антибиотик группы линкозамидов начал применяться для лечения инфекционных заболеваний, вызванных S. aureus, более 30 лет назад [3]. Препарат обладает широким спектром действия. Бактериостатический эффект клиндамицина осуществляется за счет связывания с 50S-субъединицей рибосомальной мембраны и подавления синтеза белка в микробной клетке.
В последнее время в научном мире все больше внимания уделяется проблеме развития резистентности, в том числе перекрестной, к разным группам антибиотиков, в том числе и при лечении акне. Первые указания на отсутствие чувствительность флоры к антибиотикам у больных данным дерматозом были получены еще в 60-70-е годы XX века. Наиболее часто в этой связи в научной литературе упоминаются эритромицин и клиндамицин. Однако результаты современных исследований демонстрируют достаточно высокий уровень (более 66%) чувствительности флоры у больных акне к разным группам антибиотиков, в том числе клиндамицину [4].
Предполагают, что развитие бактериальной устойчивости не только к топическим формам эритромицина, но и клиндамицина у пациентов с акне связано с предшествующим частым и длительным (более 6—8 нед) приемом эритромицина внутрь, в связи с чем перед выбором препарата для местной терапии необходим тщательный сбор анамнеза для выяснения данных о возможной предшествующей терапии системными антибиотиками.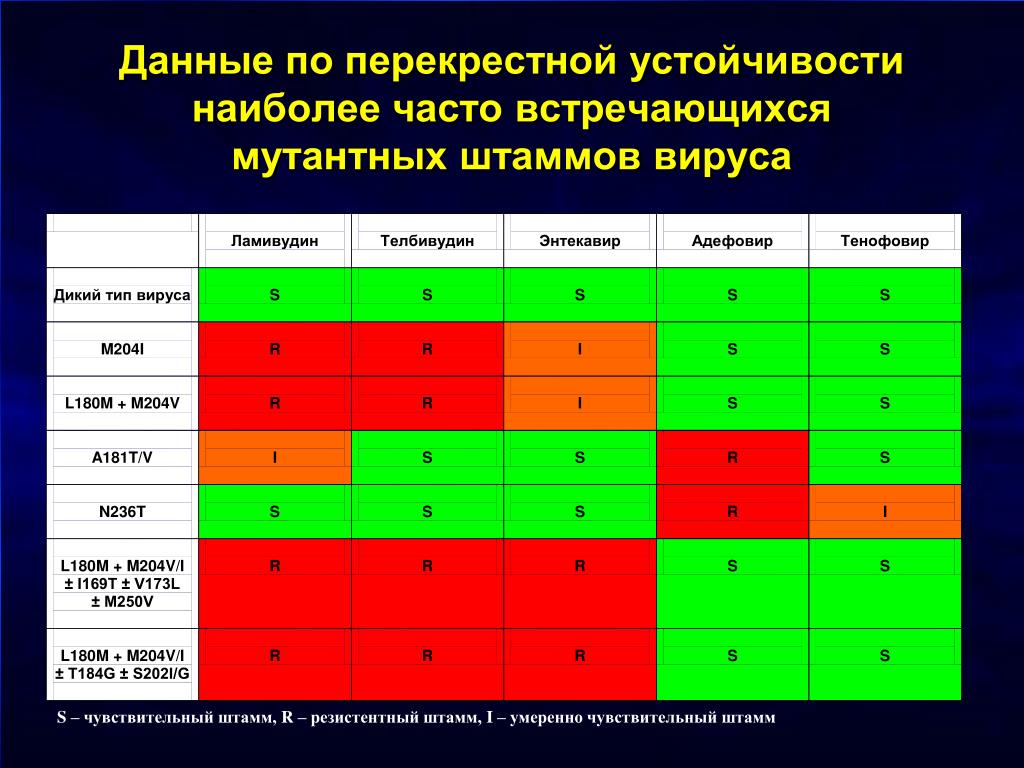
Для изучения возможности эффективного применения антибиотиков у пациентов с акне на базе ГКБ №14 им. В.Г. Короленко нами было проведено собственное исследование, направленное на изучение чувствительности к антибиотикам микроорганизмов, полученных при посеве у больных акне.
Под нашим наблюдением находились 40 больных (18 мужчин, 22 женщины) 18—35 лет с папуло-пустулезными акне средней степени тяжести с преимущественной локализацией на коже лица.
Для определения чувствительности флоры к лекарственным препаратам было проведено культуральное исследование. Для этого пустулу, локализованную на коже лица, вскрывали стерильным скарификатором, содержимое пустулы забирали стерильным тампоном на пластиковой палочке и помещали в транспортную систему со средой Амиеса, содержащей активированный уголь. Образец доставляли в лабораторию в течение 48 ч.
Для проведения исследований на анаэробную инфекцию образец материала помещали в анаэробную транспортную среду без кислорода (BD Port-A-Cul) и использовали в течение 2—3 ч или замораживали.
Для выделения и идентификации микроорганизмов образец асептично извлекали из пробирки, и производили посевы на кровяном агаре, среде Сабуро и среде для выращивания анаэробов. Через 24 ч проводили микроскопию окрашенных по Граму препаратов, приготовленных из выращенных культур. При необходимости выделяли чистую культуру. Из чистой культуры через 24 ч культивирования готовили взвесь микроорганизмов, которую в соответствии с результатами микроскопии заливали в аппарат Crystal для идентификации грамположительных, грамотрицательных и анаэробных микроорганизмов. Результат учитывали в помощью автоматизированного бактериологического анализатора BD BBL «Crystal» Autoreader.
Чувствительность к антибактериальным препаратам определяли диско-диффузионным методом.
Результаты культурального исследования свидетельствовали о том, что в исследуемых образцах преобладали St. saprophyticus, St. epidermidis, St. aureus, Pantoea agglomerans, Enterococcus facealis и Proteus inconstans.
По результатам анализа чувствительности выделенных культур к основным, наиболее часто назначаемым антибиотикам низкая чувствительность отмечалась к линкомицину, эритромицину и доксициклину, довольно высокая — к клиндамицину и гентамицину (см. таблицу). Высокорезистентными оказались штаммы P. inconstans и St. аureus.
Таким образом, ранее опубликованные данные, а также результаты наших собственных исследований свидетельствуют о необходимости проведения культурального исследования с определением антибиотикочувствительности микрофлоры кожи больных акне для последующего назначения эффективной терапии. Необходимо учитывать также лекарственную форму топических антибиотиков, которая в основном представлена кремом или гелем, тогда как при терапии акне предпочтителен раствор.
В настоящее время на Российском рынке появился новый топический препарат клиндамицина Зеркалин («Ядран», Хорватия) в форме 1% раствора.
Препарат наносят 2 раза в сутки на предварительно очищенную и высушенную кожу. Средний курс лечения составляет 6—8 нед. При необходимости более длительного (до 6 мес) применения
Появление клиндамицина в форме раствора позволяет расширить возможности подбора лечения пациентам с акне.
Использование эволюционных принципов может предотвратить резистентность к антибиотикам
#коллатеральная чувствительность #антибиотикотерапия #антибиотикорезистентность #pseudomonas aeruginosa
Последовательное лечение с использованием антибиотиков, которые схожи, но часто чередуются, является эффективным способом уничтожения бактерий и предотвращения лекарственной резистентности, сообщается в исследовании, опубликованном в журнале eLife.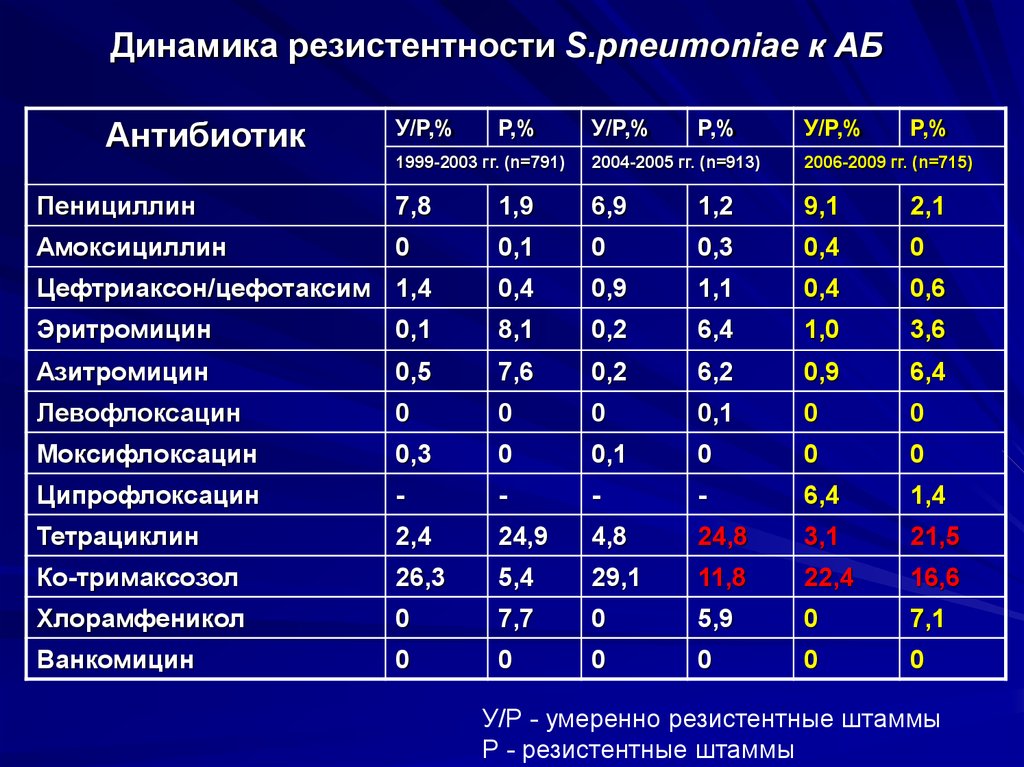 Результаты опровергают широко распространенное мнение о том, что использование похожих антибиотиков способствует возникновению перекрестной резистентности, и показывают, что имеющиеся антибиотики могут предложить неизученные, высокоэффективные варианты лечения.
Результаты опровергают широко распространенное мнение о том, что использование похожих антибиотиков способствует возникновению перекрестной резистентности, и показывают, что имеющиеся антибиотики могут предложить неизученные, высокоэффективные варианты лечения.
«В настоящее время мы переживаем антибиотический кризис, когда чрезмерное использование антибиотиков приводит к росту резистентности к ним, и некоторые инфекции становится трудно и даже невозможно лечить», — говорит первый автор исследования Адити Батра. «Именно способность патогенов эволюционировать и адаптироваться к лекарственным препаратам лежит в основе этой устойчивости, но эволюционная теория предсказывает, что адаптация затруднена, когда окружающая среда быстро меняется. Мы хотели проверить, сможем ли мы использовать последовательное лечение антибиотиками, чтобы замедлить эволюцию человеческих патогенов и ограничить их резистентность».
Авторы использовали Pseudomonas aeruginosa и протестировали три различные комбинации антибиотиков в лабораторных условиях, оценив их эффективность в уничтожении различных субпопуляций эволюционировавших бактериальных клеток. Два набора антибиотиков принадлежали к β-лактамам, которые имеют общий структурный компонент — β-лактамное кольцо. Другой набор антибиотиков работал по другим механизмам.
Два набора антибиотиков принадлежали к β-лактамам, которые имеют общий структурный компонент — β-лактамное кольцо. Другой набор антибиотиков работал по другим механизмам.
К удивлению авторов, лечение обоими наборами β-лактамных антибиотиков лучше уничтожало популяции бактерий, чем некоторые неродственные антибиотики. Более того, быстрое переключение между отдельными антибиотиками приводило к гораздо лучшему уничтожению популяций бактерий, чем при более медленном переключении между ними. Это говорит о том, что быстрое переключение между антибиотиками ограничивало способность бактерий адаптироваться к препаратам. Учитывая этот неожиданный результат, группа исследовала механизмы, вызывающие это эволюционное ограничение.
Они изучили изменения в ростовых свойствах, профилях резистентности и полногеномных последовательностях популяций P. aeruginosa, подвергшихся лечению наиболее мощной комбинацией β-лактамных антибиотиков, которая сочетала карбенициллин, дорипенем и цефсулодин.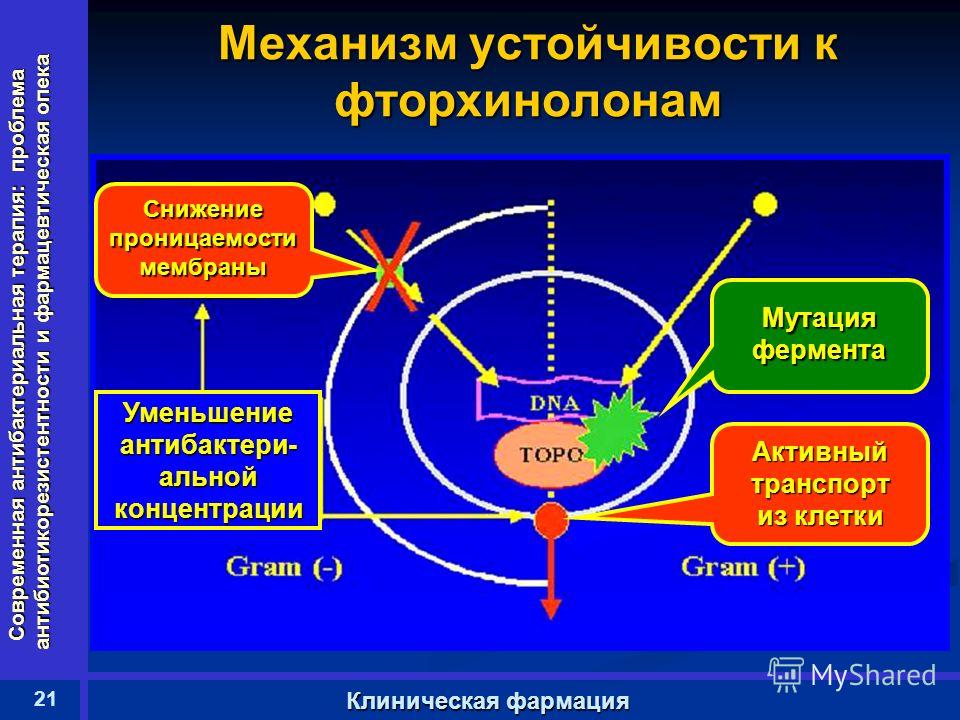 Они отметили, что при быстром переключении очередностей рост бактерий при переходе на дорипенем был значительно ниже, чем при использовании двух других антибиотиков, что указывает на то, что устойчивость к этому препарату может возникать медленнее.
Они отметили, что при быстром переключении очередностей рост бактерий при переходе на дорипенем был значительно ниже, чем при использовании двух других антибиотиков, что указывает на то, что устойчивость к этому препарату может возникать медленнее.
Исследователи также проверили, делают ли физиологические изменения, происходящие в результате воздействия препаратов, бактерии резистентными или более восприимчивыми к другим препаратам в комбинации. Они обнаружили, что спонтанное развитие резистентности было намного ниже для дорипенема, чем для двух других препаратов. Перекрестная резистентность к этому препарату также была меньше, чем к двум другим антибиотикам. Отсутствие перекрестной резистентности может свидетельствовать о наличии так называемой коллатеральной чувствительности; это означает, что мутантные клетки, ставшие резистентными к одному препарату, сохраняют по крайней мере исходный уровень восприимчивости ко второму препарату. Известно, что коллатеральная чувствительность важна для эффективности последовательного лечения.
«Хотя последовательное лечение такими похожими антибиотиками должно было бы ускорить эволюцию резистентности, мы обнаружили, что это не так, если резистентность к одному из антибиотиков возникает медленнее, и если антибиотики проявляют коллатеральную чувствительность друг к другу»,
— говорит старший автор Хинрих Шуленбург, научный сотрудник Института эволюционной биологии Макса Планка и профессор Кильского университета. «Иронично, что дифференциальный профиль перекрестной резистентности β-лактамных препаратов оказался ключевым фактором для потенцирования лечения, хотя обычно это используется для того, чтобы отменить лечение, в котором используются исключительно эти препараты. Наше исследование показывает, что показатели спонтанной резистентности к компонентным антибиотикам могут быть использованы в качестве руководящего принципа для последовательного лечения и могут улучшить потенцию протоколов.»
Эволюционная адаптация является основным источником возникновения резистентности к антибиотикам у бактериальных патогенов. Эволюционно-информированная терапия направлена на ограничение резистентности путем учета эволюционирования бактерий. Ранее было показано, что последовательное лечение антибиотиками, направленное на различные бактериальные процессы, ограничивает адаптацию через генетические компромиссы резистентности и отрицательный гистерезис.
Эволюционно-информированная терапия направлена на ограничение резистентности путем учета эволюционирования бактерий. Ранее было показано, что последовательное лечение антибиотиками, направленное на различные бактериальные процессы, ограничивает адаптацию через генетические компромиссы резистентности и отрицательный гистерезис.
Лечение гомогенными наборами антибиотиков обычно считается невыгодным, поскольку оно должно быстро привести к перекрестной резистентности. Мы опровергли это предположение, определив эволюционный ответ Pseudomonas aeruginosa на экспериментальное последовательное лечение гетерогенными и гомогенными наборами антибиотиков. К нашему удивлению, мы обнаружили, что быстрое переключение между только β-лактамными антибиотиками приводит к увеличению вымирания бактериальных популяций. Мы продемонстрировали, что вымиранию благоприятствуют низкие темпы спонтанного возникновения резистентности и низкие уровни спонтанной перекрестной резистентности между последовательно используемыми антибиотиками.
Обнаруженные принципы могут помочь в оптимизации использования имеющихся антибиотиков в высокоэффективных эволюционно-информированных схемах лечения.
ПЕРЕКРЕСТНАЯ РЕЗИСТЕНТНОСТЬ К АНТИБИОТИКАМ | JAMA
ПЕРЕКРЕСТНАЯ РЕЗИСТЕНТНОСТЬ К АНТИБИОТИКАМ | ДЖАМА | Сеть ДЖАМА [Перейти к навигации]Эта проблема
- Скачать PDF
- Полный текст
Поделиться
Твиттер Фейсбук Электронная почта LinkedIn
- Процитировать это
- Разрешения
Артикул
9 февраля 1952 г.
ДЖАМА. 1952;148(6):470-471. дои: 10.1001/jama.1952.02930060052015
Полный текст
Абстрактный
Повышенная микробная резистентность, которая часто возникает после воздействия антибиотика, как правило, считается характерной чертой самого антибиотика и не влечет за собой повышение резистентности к другим антибиотикам. Недавно эта точка зрения была оспорена рядом исследователей, чьи исследования дали информацию, которая может иметь большое клиническое значение и экспериментальный интерес.
Предварительные наблюдения 1 показали, что приобретенная устойчивость к террамицину сопровождается снижением чувствительности к ауреомицину, а приобретенная устойчивость к ауреомицину или хлорамфениколу сопровождается перекрестной устойчивостью к другому агенту и к террамицину. С тех пор было проведено несколько обширных исследований перекрестной резистентности между антибиотиками. Кайпайнен 2 из отделения серологии и бактериологии Хельсинкского университета культивировал 27 различных бактериальных штаммов в возрастающих концентрациях ауреомицина, хлорамфеникола, террамицина, дигидрострептомицина и пенициллина. После повышения резистентности бактерий к первичному антибиотику одновременные изменения
Кайпайнен 2 из отделения серологии и бактериологии Хельсинкского университета культивировал 27 различных бактериальных штаммов в возрастающих концентрациях ауреомицина, хлорамфеникола, террамицина, дигидрострептомицина и пенициллина. После повышения резистентности бактерий к первичному антибиотику одновременные изменения
Полный текст
Добавить или изменить учреждение
- Академическая медицина
- Кислотно-основное, электролиты, жидкости
- Аллергия и клиническая иммунология
- Анестезиология
- Антикоагулянты
- Искусство и изображения в психиатрии
- Кровотечение и переливание
- Кардиология
- Уход за тяжелобольным пациентом
- Проблемы клинической электрокардиографии
- Клиническая задача
- Поддержка принятия клинических решений
- Клинические последствия базовой нейронауки
- Клиническая фармация и фармакология
- Дополнительная и альтернативная медицина
- Заявления о консенсусе
- Коронавирус (COVID-19)
- Медицина интенсивной терапии
- Культурная компетентность
- Стоматология
- Дерматология
- Диабет и эндокринология
- Интерпретация диагностических тестов
- Разработка лекарств
- Электронные медицинские карты
- Скорая помощь
- Конец жизни
- Гигиена окружающей среды
- Справедливость, разнообразие и инклюзивность
- Этика
- Пластическая хирургия лица
- Гастроэнтерология и гепатология
- Генетика и геномика
- Геномика и точное здоровье
- Гериатрия
- Глобальное здравоохранение
- Руководство по статистике и методам
- Рекомендации
- Заболевания волос
- Модели медицинского обслуживания
- Экономика здравоохранения, страхование, оплата
- Качество медицинской помощи
- Реформа здравоохранения
- Медицинская безопасность
- Медицинские работники
- Различия в состоянии здоровья
- Несправедливость в отношении здоровья
- Информатика здравоохранения
- Политика здравоохранения
- Гематология
- История медицины
- Гуманитарные науки
- Гипертония
- Изображения в неврологии
- Наука внедрения
- Инфекционные болезни
- Инновации в оказании медицинской помощи
- Инфографика JAMA
- Право и медицина
- Ведущее изменение
- Меньше значит больше
- ЛГБТК-медицина
- Образ жизни
- Медицинский код
- Медицинские приборы и оборудование
- Медицинское образование
- Медицинское образование и обучение
- Медицинские журналы и публикации
- Меланома
- Мобильное здравоохранение и телемедицина
- Нарративная медицина
- Нефрология
- Неврология
- Неврология и психиатрия
- Примечательные примечания
- Сестринское дело
- Питание
- Питание, Ожирение, Упражнения
- Ожирение
- Акушерство и гинекология
- Гигиена труда
- Онкология
- Офтальмологические изображения
- Офтальмология
- Ортопедия
- Отоларингология
- Лекарство от боли
- Патология и лабораторная медицина
- Уход за пациентами
- Информация для пациентов
- Педиатрия
- Повышение производительности
- Показатели эффективности
- Периоперационный уход и консультации
- Фармакоэкономика
- Фармакоэпидемиология
- Фармакогенетика
- Фармация и клиническая фармакология
- Физическая медицина и реабилитация
- Физиотерапия
- Руководство врача
- Поэзия
- Здоровье населения
- Профилактическая медицина
- Профессиональное благополучие
- Профессионализм
- Психиатрия и поведенческое здоровье
- Общественное здравоохранение
- Легочная медицина
- Радиология
- Регулирующие органы
- Исследования, методы, статистика
- Реанимация
- Ревматология
- Управление рисками
- Научные открытия и будущее медицины
- Совместное принятие решений и общение
- Медицина сна
- Спортивная медицина
- Трансплантация стволовых клеток
- Наркомания и наркология
- Хирургия
- Хирургические инновации
- Хирургический жемчуг
- Обучаемый момент
- Технологии и финансы
- Искусство JAMA
- Искусство и медицина
- Рациональное клиническое обследование
- Табак и электронные сигареты
- Токсикология
- Травмы и травмы
- Приверженность лечению
- УЗИ
- Урология
- Руководство пользователя по медицинской литературе
- Вакцинация
- Венозная тромбоэмболия
- Здоровье ветеранов
- Насилие
- Женское здоровье
- Рабочий процесс и процесс
- Уход за ранами, инфекция, лечение
Сохранить настройки
Политика конфиденциальности | Условия использования
Перекрестная устойчивость к фторхинолонам у множественно-антибиотикорезистентной (Mar) Escherichia coli, выбранной с помощью тетрациклина или хлорамфеникола: снижение аккумуляции препарата, связанное с мембранными изменениями в дополнение к снижению OmpF
. 1989 авг; 33 (8): 1318-25.
1989 авг; 33 (8): 1318-25.
doi: 10.1128/AAC.33.8.1318.
С.П. Коэн 1 , Л. М. Макмерри, Д. К. Хупер, Дж. С. Вольфсон, С. Б. Леви
Принадлежности
принадлежность
- 1 Кафедра молекулярной биологии и микробиологии, Медицинский факультет Университета Тафтса, Бостон, Массачусетс 02111.
- PMID: 2679373
- PMCID: PMC172647
- DOI: 10.1128/ААС.33.8.1318
Бесплатная статья ЧВК
С. П. Коэн и соавт.
Противомикробные агенты Chemother.
1989 авг.
П. Коэн и соавт.
Противомикробные агенты Chemother.
1989 авг.
Бесплатная статья ЧВК
. 1989 авг; 33 (8): 1318-25.
doi: 10.1128/AAC.33.8.1318.
Авторы
С.П. Коэн 1 , Л. М. Макмерри, Д. К. Хупер, Дж. С. Вольфсон, С. Б. Леви
принадлежность
- 1 Кафедра молекулярной биологии и микробиологии, Медицинский факультет Университета Тафтса, Бостон, Массачусетс 02111.
- PMID: 2679373
- PMCID: PMC172647
- DOI:
10.
 1128/ААС.33.8.1318
1128/ААС.33.8.1318
Абстрактный
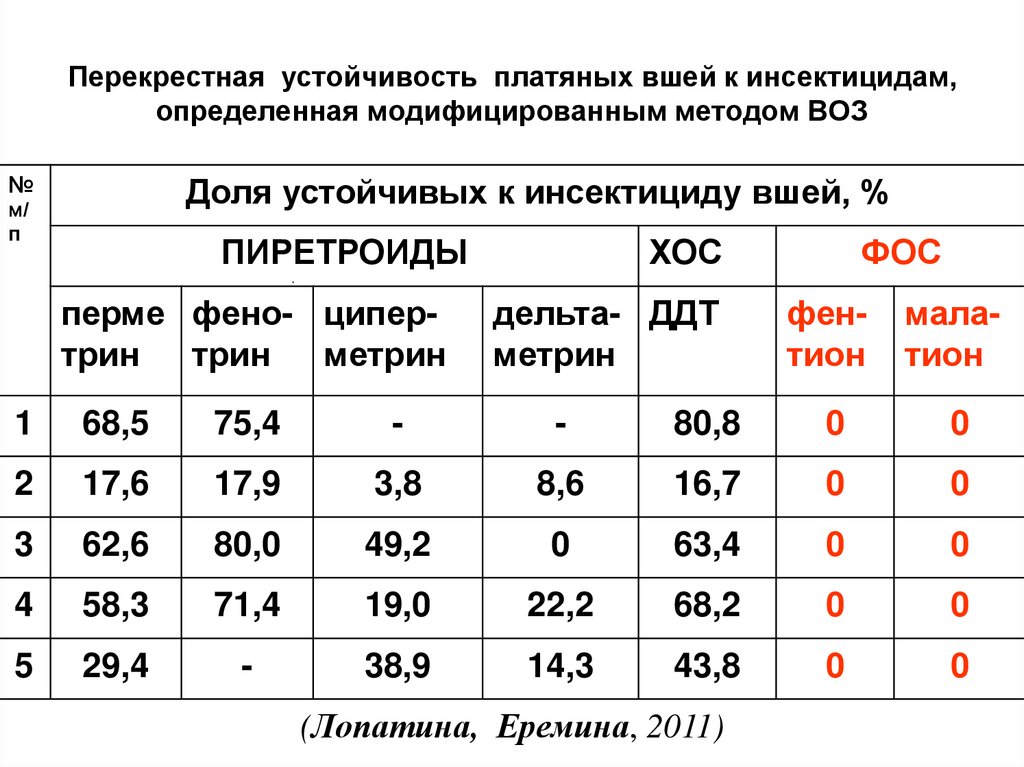
Хромосомные множественно устойчивые к антибиотикам (Mar) мутанты Escherichia coli, отобранные на агаре, содержащем низкие концентрации тетрациклина или хлорамфеникола, были в 6–18 раз менее чувствительны к фторхинолонам, чем их штаммы E. coli дикого типа K-12 или Родительские штаммы E. coli C. Частота появления таких мутантов была как минимум в 1000 раз выше, чем частота появления мутантов, отобранных непосредственно фторхинолоном норфлоксацином. Когда мутанты Mar, но не клетки дикого типа, высевали на норфлоксацин, мутанты, устойчивые к высоким уровням норфлоксацина (2 мкг/мл), появлялись с относительно высокой частотой (примерно 10(-7). В дополнение к уменьшенному количеству OmpF , мутанты Mar имели другие изменения белка внешней мембраны и были в четыре-восемь раз менее чувствительны к фторхинолонам, чем мутант ompF::Tn5, лишенный только OmpF. Накопление [3H]норфлоксацина было более чем в три раза ниже у мутантов Mar, чем у диких. типа клеток и в 2 раза ниже, чем в OmpF-дефицитном производном.Эти различия не объясняются изменением эндогенной системы активного оттока норфлоксацина в E. coli.Индуцированное норфлоксацином ингибирование синтеза ДНК было в 3 раза ниже в интактных клетках Mar мутантный, чем в восприимчивых клетках, но эта разница не была замечена в проницаемых для толуола клетках Вставка Tn5 в marA (минимум 34,05 на хромосоме) привела к возвращению паттернов дикого типа накопления норфлоксацина, фторхинолонов и других чувствительности к противомикробным агентам. и белковый профиль наружной мембраны, включая частичное восстановление OmpF. Эти результаты вместе позволяют предположить, что marA-зависимая резистентность к фторхинолонам связана со снижением клеточной проницаемости, только часть которой может быть объяснена снижением OmpF. После мутации в marA клетки могут достигать высоких уровней устойчивости к хинолонам с относительно высокой частотой.
Накопление [3H]норфлоксацина было более чем в три раза ниже у мутантов Mar, чем у диких. типа клеток и в 2 раза ниже, чем в OmpF-дефицитном производном.Эти различия не объясняются изменением эндогенной системы активного оттока норфлоксацина в E. coli.Индуцированное норфлоксацином ингибирование синтеза ДНК было в 3 раза ниже в интактных клетках Mar мутантный, чем в восприимчивых клетках, но эта разница не была замечена в проницаемых для толуола клетках Вставка Tn5 в marA (минимум 34,05 на хромосоме) привела к возвращению паттернов дикого типа накопления норфлоксацина, фторхинолонов и других чувствительности к противомикробным агентам. и белковый профиль наружной мембраны, включая частичное восстановление OmpF. Эти результаты вместе позволяют предположить, что marA-зависимая резистентность к фторхинолонам связана со снижением клеточной проницаемости, только часть которой может быть объяснена снижением OmpF. После мутации в marA клетки могут достигать высоких уровней устойчивости к хинолонам с относительно высокой частотой.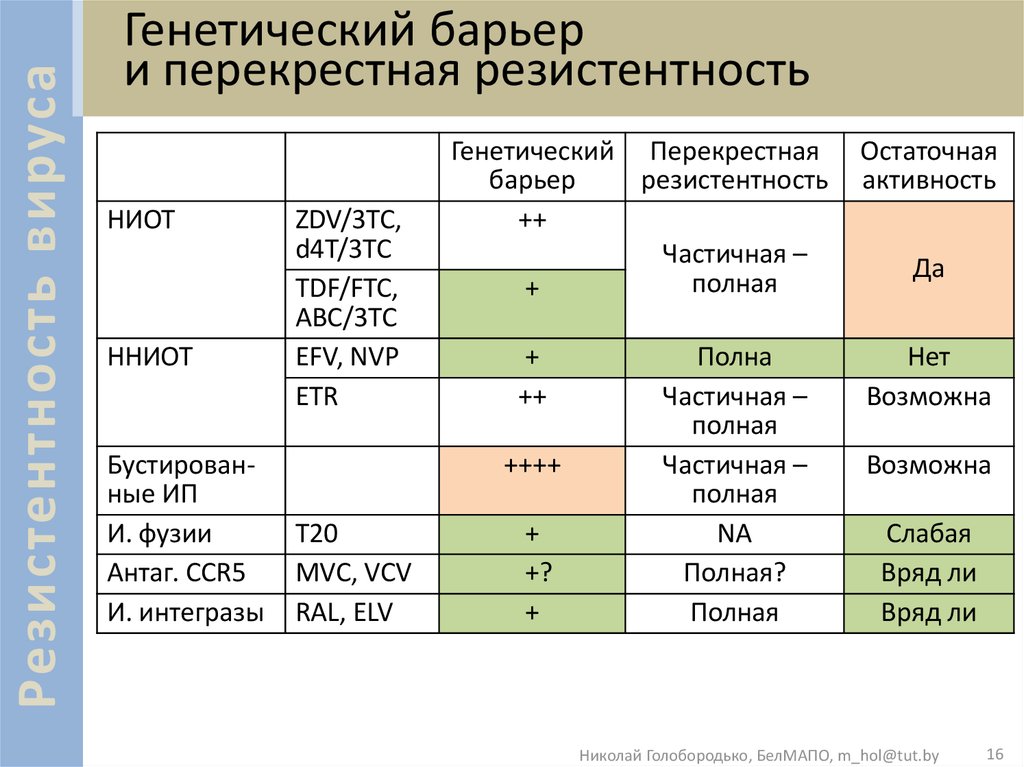
Похожие статьи
Локус marA вызывает пониженную экспрессию порина OmpF у множественно устойчивых к антибиотикам (Mar) мутантов Escherichia coli.
Коэн С.П., Макмерри Л.М., Леви С.Б. Коэн С.П. и соавт. J Бактериол. 1988 декабрь; 170 (12): 5416-22. doi: 10.1128/jb.170.12.5416-5422.1988. J Бактериол. 1988 год. PMID: 2848006 Бесплатная статья ЧВК.
Механизмы устойчивости к хинолонам у Escherichia coli: характеристика nfxB и cfxB, двух мутантных локусов устойчивости, снижающих накопление норфлоксацина.
Хупер Д.С., Вольфсон Дж.С., Соуза К.С., Нг Э.Ю., МакХью Г.Л., Шварц М.Н. Хупер, округ Колумбия, и др. Противомикробные агенты Chemother. 1989 март; 33(3):283-90.
 doi: 10.1128/AAC.33.3.283.
Противомикробные агенты Chemother. 1989.
PMID: 2658782
Бесплатная статья ЧВК.
doi: 10.1128/AAC.33.3.283.
Противомикробные агенты Chemother. 1989.
PMID: 2658782
Бесплатная статья ЧВК.Накопление пяти антибактериальных агентов у порин-дефицитных мутантов Escherichia coli.
Мортимер П.Г., Пиддок Л.Дж. Мортимер П.Г. и соавт. J Антимикробная химиотерапия. 1993 г., 32 августа (2): 195–213. doi: 10.1093/jac/32.2.195. J Антимикробная химиотерапия. 1993. PMID: 8226422
Механизмы действия и резистентность к ципрофлоксацину.
Hooper DC, Wolfson JS, Ng EY, Swartz MN. Хупер, округ Колумбия, и др. Am J Med. 1987 27 апреля; 82 (4A): 12-20. Am J Med. 1987. PMID: 3034057 Обзор.
Механизмы устойчивости к фторхинолонам: обновление 1994-1998 гг.

Пиддок Л.Дж. Пиддок Л.Дж. Наркотики. 1999; 58 Приложение 2:11-8. doi: 10.2165/00003495-199958002-00003. Наркотики. 1999. PMID: 10553699 Обзор.
Посмотреть все похожие статьи
Цитируется
Изменения состава наружной мембраны Escherichia coli, лишенной гистоноподобного белка HU.
Паинбени Э., Карофф М., Рувьер-Янив Дж. Паинбени Э. и соавт. Proc Natl Acad Sci U S A. 1997 Jun 24; 94 (13): 6712-7. doi: 10.1073/pnas.94.13.6712. Proc Natl Acad Sci U S A. 1997. PMID: 9192630 Бесплатная статья ЧВК.
Рекомендации
- Противомикробные агенты Chemother. 1989 март; 33 (3): 283-90 — пабмед
- J Бактериол.
- J Бактериол.
