Streptococcus agalactiae и spp в мазке у женщин: норма содержания, причины, лечение
Содержание
- Почему в мазке появляется стрептококк
- Виды микробов
- Пути проникновения в организм
- Провоцирующие факторы
- Болезнетворные бактерии в мазке
- Исследование мазка
- Практические советы
- Ответы на частые вопросы
- Видео по теме
Выявление Streptococcus spp. в мазке у женщин не всегда свидетельствует о явном или скрытом течении инфекционно-воспалительного заболевания. Только при превышении значений нормы врачи подозревают развитие патологических процессов. Для обнаружения стрептококков выполняется забор слизистых выделений при гинекологическом осмотре. Затем мазок направляется на бактериологическое исследование, которое определяет наличие или отсутствие этих представителей условно-патогенной микрофлоры. При необходимости проводится лечение, но иногда микробиоценоз влагалища восстанавливается самостоятельно.
Почему в мазке появляется стрептококк
Стрептококки — представители условно-патогенного микробиоценоза. Это означает, что в небольшом количестве они всегда присутствуют в организме, практически ничем себя не проявляя. Поэтому их обнаружение в мазке из влагалища или зева не становится чем-то из ряда вон выдающимся.
Но подобное «соседство» перестает быть мирным при ослаблении иммунной защиты. Нормальное соотношение микроорганизмов нарушается:
- активизируются условно-патогенные микроорганизмы, в том числе стрептококки, начинают усиленно размножаться;
- гибнут полезные лакто- и бифидобактерии, еще более ослабляя иммунитет.
Колонизация стрептококками слизистых оболочек становится причиной развития инфекционно-воспалительного процесса. Обычно организм с ним не справляется, так что не обходится без антибиотикотерапии.
Стрептококки могут проникать в верхние дыхательные пути извне. Воздушно-капельный путь передачи традиционен для этих патогенов, особенно в прохладное время года. Заболеет женщина или нет, зависит только от функциональной активности иммунной системы. А также исходного состояния микрофлоры. Если оно оптимально, то стрептококки погибают, не успев достигнуть органов-мишеней и спровоцировать воспаление. Но стоит учесть, что именно такие бактерии наиболее опасны из-за многочисленных мутаций во внешней среде. Они устойчивы к большинству известных антисептиков и антибактериальных препаратов.
Заболеет женщина или нет, зависит только от функциональной активности иммунной системы. А также исходного состояния микрофлоры. Если оно оптимально, то стрептококки погибают, не успев достигнуть органов-мишеней и спровоцировать воспаление. Но стоит учесть, что именно такие бактерии наиболее опасны из-за многочисленных мутаций во внешней среде. Они устойчивы к большинству известных антисептиков и антибактериальных препаратов.
Важно:
Обнаружение стрептококков в уретральном мазке чаще всего указывает на гнойно-воспалительное или инфекционное заболевание, поразившее мочеполовую систему. Их численность всегда увеличивается при цистите, пиелонефрите, уретрите и других патологиях.
Виды микробов
Одного выявления стрептококка в мазке из горла, влагалища или мочеиспускательного канала недостаточно. Существует много видов этих бактерий, и принадлежность к одному из них часто становится определяющим критерием при составлении терапевтических схем. Некоторые стрептококки относительно безвредны, проявляют свою патогенность исключительно редко. А другие могут спровоцировать развитие заболеваний, которые пока еще не поддаются окончательному излечению.
А другие могут спровоцировать развитие заболеваний, которые пока еще не поддаются окончательному излечению.
В мазках преимущественно обнаруживаются такие условно-патогенные и патогенные микроорганизмы:
- гемолитические альфа-стрептококки, в том числе pneumoniae, thermophilus, mitis провоцируют частичное патологическое разрушение эритроцитов крови с выделением в окружающую среду гемоглобина;
- гемолитические бета-стрептококки, включая разновидности pyogenes, agalactiae, anginosus, вызывают полную гибель красных кровяных телец;
- гамма-стрептококки наименее патогенны, не оказывают влияния на жизненный цикл эритроцитов.
После обнаружения микробов в мазке устанавливается их видовая принадлежность и опасность для человека
Также в отдельную группу медики выделяют фекальные стрептококки, повышение численности которых может стать причиной сепсиса. Их выявление в любом мазке требует незамедлительного лечения.
Пути проникновения в организм
Нередко стрептококки передаются от человека к человеку фекально-оральным путем. Часть из них атакует слизистые оболочки, а другие выводятся из организма вместе с каловыми массами. Если заболевший не моет руки после посещения туалета, то с большой долей вероятности симптомы стрептококковой инфекции вскоре возникнут у окружающих его людей — членов семьи, коллег, попутчиков в общественном транспорте.
Часть из них атакует слизистые оболочки, а другие выводятся из организма вместе с каловыми массами. Если заболевший не моет руки после посещения туалета, то с большой долей вероятности симптомы стрептококковой инфекции вскоре возникнут у окружающих его людей — членов семьи, коллег, попутчиков в общественном транспорте.
Какие еще существуют пути передачи:
- попадание слюны бактерионосителя на лицо при кашле или чихании. Именно из-за воздушно-капельной передачи случаются целые эпидемии в замкнутых коллективах — детских садах, офисах;
- незащищенный половой акт;
- контакт с предметом, к которому ранее прикасался зараженный человек.
Инфицирование взрослых женщин происходит во время ухода за больным ребенком. Вероятность такого развития событий возрастает при отказе от врачебной помощи, попытке самостоятельно справиться с инфекцией. Отмечены случаи внедрения патогенов в организм пациенток и в медицинских учреждениях вследствие некачественной обработки инструментов, перевязочного материала.
Провоцирующие факторы
Существует ряд факторов, вызывающих активизацию стрептококков, обитающих на слизистых респираторных путей или органов мочевыделительной системы. Они способствуют и более легкому проникновению патогенов из внешней среды.
Основные причины развития инфекционно-воспалительных процессов следующие:
- прием антибиотиков без назначения врача, проведения предварительных исследований, что приводит к дисбалансу микрофлоры влагалища;
- расстройства гормонального фона во время вынашивания беременности, грудного вскармливания;
- ослабление иммунной защиты в результате малоподвижного образа жизни, стрессов;
- несоблюдение правил интимной гигиены, в том числе частые спринцевания антисептиками, что приводит к гибели полезных лактобактерий;
- частая смена интимных партнеров без использования барьерных контрацептивов.
К предрасполагающим факторам относятся пожилой возраст, избыточный вес, недавние хирургические вмешательства, переохлаждение. В группу риска входят женщины в период менопаузы и проживающие в неблагоприятной экологической обстановке. Облегчает проникновение стрептококков в организм дефицит в рационе продуктов с витаминами и микро- и макроэлементами.
В группу риска входят женщины в период менопаузы и проживающие в неблагоприятной экологической обстановке. Облегчает проникновение стрептококков в организм дефицит в рационе продуктов с витаминами и микро- и макроэлементами.
Болезнетворные бактерии в мазке
Мочеполовые патологи, причиной которых становится стрептококковая инфекция, можно было бы предотвратить при своевременной сдаче мазка. Инфекционные возбудители обнаруживаются независимо от того, каким путем они проникли в организм, — экзогенным или эндогенным. В последнем случае они обычно внедряются в слизистые из первичных воспалительных очагов, например, из респираторных путей, кишечника. Врачи назначают исследование не только вагинального соскоба, но и мазка из зева для оценки степени обсеменения органов патогенами.
Streptococcus agalactiae
Streptococcus agalactiae в мазке не всегда свидетельствует о наличии в мочеполовой системе воспаления. Примерно 30% женщин являются бактерионосителями. Микроорганизмы стали частью естественной вагинальной микрофлоры, не наносят никакого вреда и даже несколько сдерживают рост патогенов. Но забывать о том, что стрептококки агалактия — условно-патогенные микроорганизмы не стоит. При создании благоприятных условий они начинают размножаться, вызывая воспалительный процесс.
Но забывать о том, что стрептококки агалактия — условно-патогенные микроорганизмы не стоит. При создании благоприятных условий они начинают размножаться, вызывая воспалительный процесс.
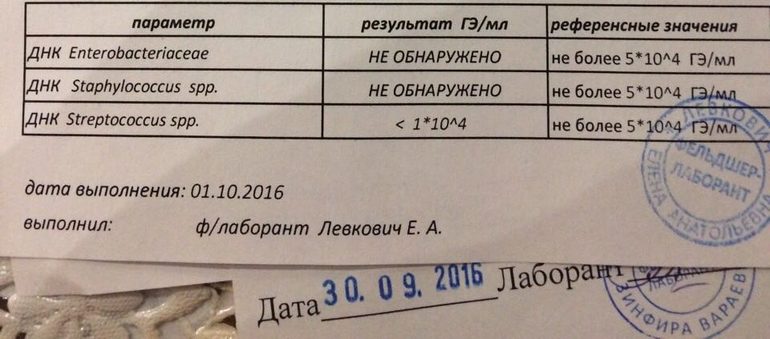
Численность Streptococcus agalactiae в мазке не должна превышать 104 КОЕ на миллилитр слизистого секрета. Если бактерий больше, то развилось неспецифическое воспаление.
Патологическое отклонение, требующее лечения, — показатель 105 и больше КОЕ/мл. Пока микроорганизмы размножаются, женщина не страдает от каких-либо выраженных симптомов. Они возникают после высвобождения бактериями в окружающее пространство токсичных продуктов своей жизнедеятельности.
Чаще всего симптомы интоксикации уже сопровождают цистит или уретрит, которые следующим образом:
- острой болью внизу живота;
- частыми позывами в туалет;
- резями и жжением при мочеиспускании;
- ощущением неполноценного опорожнения мочевого пузыря.
Появление большого количества стрептококков в мазке — сигнал о высокой вероятности развития инфекции
При остром течении патологии женщина страдает от головной боли, общей слабости, расстройств сна. Streptococcus agalactiae может стать причиной и бактериального вагиноза, характеризующегося тянущими болями в паху, отечностью и гиперемией половых губ, зудом и жжением промежности.
Streptococcus agalactiae может стать причиной и бактериального вагиноза, характеризующегося тянущими болями в паху, отечностью и гиперемией половых губ, зудом и жжением промежности.
На спровоцированный патогенами инфекционный процесс указывают желтоватые или коричневатые выделения из влагалища, болезненный дискомфорт при половом контакте, стремление избегать интимных связей.
Streptococcus anginosus
Streptococcus anginosus — представитель естественной микрофлоры влагалища, незначительная часть 5% всех кокков. Оставшиеся 95%— лактобактерии, обеспечивающие местный иммунитет. При уменьшении их популяции увеличивается количество Streptococcus anginosus. Если оно превышает 105 КОЕ/мл, то медики говорят о стрептококковой инфекции. Но не только. Их численность нередко увеличивается в микробных ассоциациях, в том числе вместе с возбудителями заболеваний, передающихся половым путем.
Превышение параметров нормы в любом случае свидетельствует о дисбактериозе влагалища. Это его невоспалительное инфекционное поражение, при котором происходит замещение нормальной флоры на ассоциации анаэробов. Происходит увеличение концентрации аминов и органических кислот, сдвиг pH в щелочную сторону, изменению среды влагалища на щелочную. В комплексе все это приводит к разрушению эпителиальных клеток, повреждению слизистых и более глубоко расположенных тканей.
Происходит увеличение концентрации аминов и органических кислот, сдвиг pH в щелочную сторону, изменению среды влагалища на щелочную. В комплексе все это приводит к разрушению эпителиальных клеток, повреждению слизистых и более глубоко расположенных тканей.
У беременных
Доказано, что повышенная активность стрептококков негативно воздействует на течение беременности. В клинической практике отмечены вызванные ею самопроизвольные аборты, выкидыши, преждевременные роды. Тяжелейшими осложнениями инфекции становятся гестозы, инфекционные заболевания, повреждения почечных и почечных структур. Любой из этих факторов предрасполагает к невынашиванию беременности. Своевременно обнаруженный в мазке стрептококк и адекватная антибиотикотерапия позволяют не допустить негативных последствий и заражения ребенка во время прохождения по родовым путям.
Важно:
Стрептококковая инфекция угрожает здоровью беременной, но особенно она опасна для плода недоразвитием внутренних органов, физическими дефектами, врожденными уродствами.
У мужчин
В мазке из мочеиспускательного канала, забранного у мужчин, также могут в избыточном количестве обнаруживаться стрептококки. Поражение ими урогенитального канала проявляется преимуществами характерными признаками баланитов или баланопоститов:
- головка полового члена воспаляется, краснеет;
- крайняя плоть отекает, несколько утолщается;
- из уретры выделяет желтоватая слизь;
- на половом члене формируется сыпь.
Плохое самочувствие мужчины еще более усугубляется из-за сильнейшего жжения, выраженного дискомфорта во время опорожнения мочевого пузыря. Если стрептококки внедрились в предстательную железу, то возникают сильные боли в яичках, затрудненное и учащенное мочеиспускание.
Исследование мазка
Перед сдачей мазка необходимо подготовиться. Большинство лабораторий не предъявляет строгих требований к этому этапу, лишь рекомендует за 1-2 недели отказаться от приема антибактериальных средств. Мазок у женщин берет гинеколог, специальной щеточкой собирая слизистый секрет со стенок влагалища, цервикального канала, шейки матки. Затем он распределяет его на промаркированном стекле и направляет для исследования в лабораторию.
Затем он распределяет его на промаркированном стекле и направляет для исследования в лабораторию.
Практикуется бактериальный посев очищенного от примеси секрета в питательную среду, предназначенную именно для стрептококков. В таких благоприятных условиях они начинают активно размножаться, формируя на поверхности специфические колонии. По их количеству специалисты лаборатории судят о виде патогена, степени обсеменения бактериями органов мочеполовой системы. Недостатком культурального метода считается долгое ожидание результатов — около недели. Но есть у него и преимущества. Только с помощью бакпосева удается выявить резистентность (устойчивость) стрептококков к тому или иному антибактериальному препарату.
Исследование мазка на наличие стрептококков выполняется с помощью бактериального посева
Еще один часто практикующийся метод исследования мазка — ПРЦ. Секрет очищается с помощью центрифуги, а затем помещается в амплификатор. Так называется прибор, охлаждающий и нагревающий пробирки с биоматериалом. Смена температур необходима для проведения репликации — многократного клонирования ДНК бактерий. ПРЦ отличается высокой точностью, чувствительностью, информативностью. Результат исследования готов в тот же день. Но вот чувствительность бактерий к антибиотикам с его помощью установить не удастся.
Смена температур необходима для проведения репликации — многократного клонирования ДНК бактерий. ПРЦ отличается высокой точностью, чувствительностью, информативностью. Результат исследования готов в тот же день. Но вот чувствительность бактерий к антибиотикам с его помощью установить не удастся.
Расшифровка выполняется специалистами лаборатории, а трактует результаты мазка лечащий врач. Если показатели находятся в пределах нормы, то проведения лечения не требуется. В ином случае назначается курсовая антибиотикотерапия, в том числе для профилактики распространения патогенов по направлению к почкам.
Таблица основных трактовок данных исследования мазка на стрептококки:
| Результаты мазка на стрептококки | Интерпретация данных |
| 10*1-10*2 КОЕ/мл | Количество микроорганизмов в норме и не может спровоцировать развития инфекционно-воспалительного процесса |
| 10*3-10*4 КОЕ/мл | Количество бактерий в норме, безопасно при отсутствии клинических симптомов |
| 10*6-10*7 КОЕ/мл | Количество микробов высокое и может быть причиной инфекционно-воспалительного процесса |
| Сливной рост | Высокое количество условно-патогенных микроорганизмов, соответствующее острой инфекции и требующее немедленного лечения |
Практические советы
Совет №1
Стрептококковая инфекция опасна во время вынашивания ребенка, поэтому гинекологи рекомендуют сдать мазок на этапе планирования зачатия.
Совет №2
Информативность исследования будет выше, если за сутки до взятия мазка отказаться от физических нагрузок, жирной пищи, алкоголя, а также использования средств интимной гигиены с противомикробными компонентами.
Совет №3
Категорически запрещено лечить стрептококковую инфекцию народными средствами — это неизбежно закончится развитием осложнений.
Ответы на частые вопросы
Нужно ли лечение во время беременности?
Если концентрация стрептококка в мазке не превышает значений нормы и даже выявляется инфекция или воспаление, то врачи проводят щадящее лечение, которое не угрожает здоровью ребенка. Он защищен от инфекционных возбудителей плацентой, поэтому нередко кардинальные меры, например, антибиотикотерапия пенициллинами, не нужны.
Какие препараты используются для лечения?
Стрептококки не выработали резистентности к антибактериальным средствам пенициллинового ряда. Поэтому именно они становятся препаратами первого выбора в лечении инфекции. При их непереносимости или неэффективности пациенткам назначаются Эритромицин, Азитромицин, Кларитромицин.
При их непереносимости или неэффективности пациенткам назначаются Эритромицин, Азитромицин, Кларитромицин.
Streptococcus agalactiae (гемолитический стрептококк группы В), антиген
Исследование, направленное на выявление и подтверждение инфицирования В-гемолитическим стрептококком группы В (Streptococcus agalactiae).
Синонимы русские
Стрептококк группы В, В-гемолитический стрептококк группы В, СГВ.
Синонимы английские
GBS.
Метод исследования
Иммунохроматография.
Какой биоматериал можно использовать для исследования?
Мазок урогенитальный, мазок с внутренней поверхности шейки матки (из цервикального канала).
Как правильно подготовиться к исследованию?
- Женщинам исследование рекомендуется производить до менструации или через 2-3 дня после её окончания.
- Мужчинам не мочиться в течение 3 часов до исследования.
Общая информация об исследовании:
Streptococcus agalactiae (Streptococcus группы B, GBS) – грамположительные факультативные анаэробы, не образующие спор.
В большинстве случаев колонизация урогенитального тракта и прямой кишки рассматривается как бессимптомное носительство. К проявлениям инфекции у взрослых относятся бактериемия, инфекции кожи и мягких тканей, пневмония, остеомиелит, инфекции мочевыводящих путей, некротизирующий фасциит, миозит, сепсис, артрит, простатит. Однако стрептококк группы В наиболее опасен для новорождённых детей. До настоящего времени в структуре возбудителей перинатальных инфекций Streptococcus agalactiae занимает одно из ведущих мест.

В настоящее время в России повсеместный скрининг на Streptococcus agalactiae не проводится. В связи с низкой специфичностью проявлений инфекции особое значение в верификации диагноза приобретают лабораторные методы диагностики. Для данного теста применяется иммунохроматографический метод с использованием тест-кассет Vedalab (Франция). Чувствительность теста – 10
Для чего используется исследование?
- Для ранней диагностики Streptococcus agalactiae в целях профилактики инфицирования плода.
- Для снижения заболеваемости и летальности от перинатальной S. agalactiae — инфекции.
- В целях выявления инфекции среди лиц пожилого возраста и лиц с иммунодефицитом.
Когда назначается исследование?
- При подготовке к беременности.
- На 35-37-й неделе беременности.

- При симптомах инфекции кожи и мягких тканей, пневмонии, остеомиелита, инфекций мочевыводящих путей, некротизирующего фасциита, миозита, сепсиса, артрита, простатита у пожилых людей и лиц с иммунодефицитом.
Что означают результаты?
Референсные значения: не обнаружен.
Положительный результат означает инфицирование В-гемолитическим стрептококком группы В.
Отрицательный результат означает отсутствие инфекции Streptococcus agalactiae.
Кто назначает исследование?
Акушер-гинеколог, уролог, терапевт, врач общей практики, педиатр.
- Rosini R, Margarit I. Biofilm formation by Streptococcus agalactiae: influence of environmental conditions and implicated virulence factors. Front Cell Infect Microbiol. 2015;5:6. Published 2015 Feb 4. doi:10.3389/fcimb.2015.00006.
- Зациорская С.Л., Крысанова А.А., Хван В.О., Мартикайнен З.М., Савичева А.
 М. Диагностика и профилактика инфекций, вызванных Streptococcus agalactiae, у беременных и новорождённых // Педиатр. 2014. № 3.
М. Диагностика и профилактика инфекций, вызванных Streptococcus agalactiae, у беременных и новорождённых // Педиатр. 2014. № 3.
Стрептококк группы B — NHS
Стрептококк группы B — это тип бактерий, называемых стрептококковыми бактериями.
Очень часто встречается как у мужчин, так и у женщин и обычно локализуется в нижней части (прямой кишке) или влагалище. Им страдают от 2 до 4 женщин из 10.
Стрептококк группы B обычно безвреден, и большинство людей не подозревают, что они у них есть.
Обычно проблема возникает только в том случае, если поражает:
- беременных женщин – может передаться ребенку
- маленьких детей – может вызвать серьезное заболевание
- пожилые люди или те, кто уже очень болен – это может вызвать повторные или серьезные инфекции
Эта страница посвящена стрептококку группы B при беременности и у детей.
Стрептококк группы В при беременности
Стрептококк группы B часто встречается у беременных женщин и редко вызывает какие-либо проблемы.
На него обычно не проверяют, но его можно обнаружить во время анализов, проводимых по другой причине, таких как анализ мочи или вагинальный мазок.
Риски во время беременности
Если у вас есть стрептококк группы B во время беременности:
- ваш ребенок обычно здоров
- существует небольшой риск, что он может распространиться на вашего ребенка во время родов и вызвать у него заболевание – это происходит в примерно в 1 из 1750 беременностей
- существует очень небольшой риск выкидыша или потери ребенка
Что делать, если вы беспокоитесь
Если вас беспокоит стрептококк группы B, обратитесь за советом к акушерке или врачу общей практики .
Поговорите с ними о рисках для вашего ребенка и спросите их совета о том, стоит ли проходить тестирование.
Плановое тестирование в настоящее время не рекомендуется, и тесты редко проводятся в NHS, но вы можете оплатить их в частном порядке.
Узнайте больше о тестировании на стрептококк группы B на веб-сайте поддержки по стрептококкам группы B
Что произойдет, если у вас есть стрептококк группы B
Если тесты обнаружат стрептококк группы B или у вас был ребенок, который был заражен им раньше вам может потребоваться дополнительный уход и лечение.
Вам могут посоветовать:
- поговорить с акушеркой о вашем плане родов – они могут порекомендовать рожать в больнице
- связаться с акушеркой, как только у вас начнутся роды или отойдут воды
- ввести антибиотики в вену во время родов – это может значительно снизить риск заболевания вашего ребенка
- оставайтесь в больнице не менее 12 часов после родов, чтобы ваш ребенок мог наблюдаться – это не всегда необходимо
Стрептококк группы В у младенцев
Если у вас был стрептококк группы B во время беременности, есть небольшой риск, что он может передаться вашему ребенку и вызвать у него тяжелое заболевание.
Если это и происходит, то обычно вскоре после рождения. Ваш ребенок может наблюдаться в больнице до 12 часов, чтобы проверить наличие каких-либо проблем.
Им введут антибиотики в вену, если у них появятся симптомы.
На что обращать внимание после выписки из больницы
Иногда симптомы стрептококковой инфекции группы В могут развиться в течение 3 месяцев после рождения.
Позвоните по номеру 999 или обратитесь в отделение неотложной помощи, если у вашего ребенка наблюдаются какие-либо из следующих симптомов:
- вялость или отсутствие реакции
- кряхтение при дыхании или затрудненное дыхание, когда вы смотрите на его грудь или живот
- очень быстрое или медленное дыхание
- необычно высокая или низкая температура
- изменение цвета кожи или появление пятен на коже
- плохой аппетит или рвота молоком
- необычно учащенное или медленное сердцебиение
Им может потребоваться лечение антибиотиками в больнице немедленно.
Риски для младенцев
Большинство детей со стрептококком группы В полностью выздоравливают при лечении.
У некоторых детей могут развиться серьезные проблемы, такие как сепсис или менингит.
Это может вызвать длительные проблемы, такие как потеря слуха или потеря зрения. Иногда это может быть фатальным.
Дополнительная информация
- RCOG: стрептококк группы В при беременности и новорожденных
- Стрептококк группы В Поддержка: стрептококк группы В и беременность
- Томми: стрептококк группы В (стрептококк В) и беременность
Последняя проверка страницы: 12 марта 2021 г.
Следующая проверка должна быть завершена: 12 марта 2024 г.
Информация об общих скрининговых тестах
Что означает, если ваш мазок Папаниколау нормальный, но тест высокого риска ВПЧ положительный?
Если тест на ВПЧ показывает, что у вас тип вируса ВПЧ высокого риска, но ваш Пап-мазок в норме, то рекомендации экспертов рекомендуют повторить оба теста через 12 месяцев. Если ваша ВПЧ-инфекция все еще активна в это время и/или ваш Папаниколау теперь ненормальный, необходимо еще одно обследование, называемое кольпоскопией, чтобы определить, присутствуют ли какие-либо «плохие клетки». Если аномальные клетки обнаруживаются на ранней стадии, до того, как они станут раковыми, лечение будет высокоэффективным.
Если ваша ВПЧ-инфекция все еще активна в это время и/или ваш Папаниколау теперь ненормальный, необходимо еще одно обследование, называемое кольпоскопией, чтобы определить, присутствуют ли какие-либо «плохие клетки». Если аномальные клетки обнаруживаются на ранней стадии, до того, как они станут раковыми, лечение будет высокоэффективным.
2006 Согласованные рекомендации по ведению женщин с аномальным раком шейки матки Скрининговые тесты
Что означает, если ваш Пап-мазок показывает воспаление, но тест на ВПЧ отрицательный:
Женщинам с ASC-US, у которых ДНК ВПЧ-отрицательна, может быть назначено повторное цитологическое исследование через 12 месяцев.
Согласованные рекомендации 2006 г. по ведению женщин с аномальными скрининговыми тестами на рак шейки матки
Что означает отсутствие иммунитета к краснухе
Иммунный статус также обычно оценивается как часть рутинной
пренатальные лаборатории. Но бустерная вакцина против краснухи не вводится во время
текущая беременность из-за опасений по поводу риска родов
пороки развития эмбриона. Таким образом, чтобы соответствовать рекомендациям CDC,
вакцинация против краснухи восприимчивых женщин обычно проводится после
роды, но до выписки из любой больницы или родильного дома
центр.
Таким образом, чтобы соответствовать рекомендациям CDC,
вакцинация против краснухи восприимчивых женщин обычно проводится после
роды, но до выписки из любой больницы или родильного дома
центр.
Грудное вскармливание не является противопоказанием для вакцинации. Хотя
женщина может выделять вакцинный вирус краснухи с грудным молоком и передавать
вируса своему ребенку, инфекция остается бессимптомной.
Источник: CDC.gov
Скрининг партнеров на носительство кистозного фиброза, если пациент является известным носителем
Ниже приводится выдержка из брошюры Американского колледжа акушер-гинекологии по скринингу на носительство кистозного фиброза. Для получения дополнительной информации посетите Фонд муковисцидоза, www.cff.org
Если тест покажет, что я носитель, что мне делать?
Если тест показывает, что вы являетесь носителем, следующим шагом будет проверка отец ребенка. Оба родителя должны быть носителями, чтобы у ребенка был муковисцидоз.
Если у отца нормальный результат теста, вероятность того, что ваш ребенок
у МВ очень и очень мало. Этот остаточный риск связан с тем, что тест
не на 100% точно, как упоминалось в предыдущем разделе.
Этот остаточный риск связан с тем, что тест
не на 100% точно, как упоминалось в предыдущем разделе.
Однако, поскольку это очень редкое явление, если вы являетесь перевозчиком, но у отца нормальный результат, дальнейшее тестирование не требуется рекомендуемые.
Статус стрептококка группы B (GBS)
Ниже приведены выдержки из образовательной информации для пациентов Американского колледжа акушерства и гинекологии в отношении СГБ:
Стрептококк группы B (СГБ) — это тип бактерий,
10–30% беременных. Женщина с СГБ может передать его своему ребенку
во время доставки. У большинства детей, заразившихся СГБ от матерей, нет
какие-то проблемы. Некоторые, однако, заболеют. Это может вызвать серьезные
проблемы со здоровьем или даже угрожают их жизни. В этой брошюре объясняется:
- Как СГБ может повлиять на новорожденного
- Как проверить на GBS
- Как это лечить
СГБ довольно распространен
Что такое СГБ?
у беременных. Лечение во время родов может помочь предотвратить инфекцию у вашего ребенка.
Лечение во время родов может помочь предотвратить инфекцию у вашего ребенка.
СГБ — одна из многих бактерий, которые обычно не вызывают серьезных осложнений.
болезнь. Он может быть обнаружен в пищеварительной, мочевой и репродуктивной
тракты мужчин и женщин. У женщин чаще всего обнаруживается во влагалище.
и прямой кишки. СГБ не является венерическим заболеванием.
Человек, у которого есть бактерии, но не проявляются симптомы, считается больным. колонизирован. Если бактерии растут и вызывают симптомы, инфекция произошел. Хотя названия похожи, GBS отличается от группы A. стрептококки, бактерии, вызывающие «стрептококковое горло».
В большинстве случаев женщины, инфицированные СГБ, не имеют опасность и не нуждается в лечении. Однако, если женщина беременна, она может передать GBS своему ребенку. По этой причине женщина будет проверена и, если присутствует GBS, лечение во время родов.
Воздействие на ребенка
Если бактерии передаются от женщины ребенку, ребенок может
развить инфекцию СГБ. Это случается только с 1 или 2 из каждых 100 младенцев.
матери которых имеют GBS. Младенцы, которые заражаются, могут иметь раннее или
поздние инфекции.
Это случается только с 1 или 2 из каждых 100 младенцев.
матери которых имеют GBS. Младенцы, которые заражаются, могут иметь раннее или
поздние инфекции.
Ранние инфекции развиваются сразу после родов, когда ребенок умирает
через родовые пути, колонизированные GBS. Возникают ранние инфекции
в первые 7 дней после рождения. Большинство происходит в течение первых 6 часов
после рождения.
Поздние инфекции возникают после первых 7 дней жизни. Около половины
поздние инфекции передаются от матери ребенку во время родов.
Другая половина возникает в результате других источников инфекции, таких как контактный
с другими людьми, которые являются носителями GBS.
Как ранняя, так и поздняя инфекция могут быть серьезными. Эти инфекции могут вызвать воспаление крови, легких, головного или спинного мозга ребенка. Как ранняя, так и поздняя инфекция GBS приводят к смерти примерно 5% инфицированных. дети.
Тестирование на СГБ
Посев является наиболее точным способом тестирования на СГБ. это просто
процедура и не должна быть болезненной. При посеве мазок помещают в
влагалище и прямую кишку женщины для получения образца. Затем образцы
отправляются в лабораторию, где их выращивают в специальном веществе. Это может занять
до 2 дней, чтобы получить результаты.
это просто
процедура и не должна быть болезненной. При посеве мазок помещают в
влагалище и прямую кишку женщины для получения образца. Затем образцы
отправляются в лабораторию, где их выращивают в специальном веществе. Это может занять
до 2 дней, чтобы получить результаты.
Результаты посевов наиболее полезны между 35 и 37 неделями
беременность. Если результаты теста положительны, показывая, что СГБ
в настоящее время вы будете получать антибиотики во время родов, чтобы предотвратить СГБ.
от передачи вашему ребенку.
Лечение
Для снижения риска инфекции GBS у новорожденных всем женщинам,
положительный результат на GBS должен лечиться антибиотиками во время родов.
Антибиотики помогают избавиться от некоторых бактерий, которые могут нанести вред ребенку
во время рождения. Антибиотики работают, только если принимать их во время родов.
бактерии растут так быстро, что если лечение проводится до родов, СГБ
может отрасти до родов. Если у вас был предыдущий ребенок с СГБ
инфекция или у вас была инфекция мочевыводящих путей, вызванная GBS во время
беременности сдавать анализы не нужно. Вам нужно будет получить
антибиотики во время родов. Антибиотики вводят через вену.
Вам нужно будет получить
антибиотики во время родов. Антибиотики вводят через вену.
Пенициллин — это антибиотик, который чаще всего назначают для профилактики СГБ у новорожденные. Если у вас аллергия на пенициллин. Хотя в большинстве случаев побочные эффекты отсутствуют. пенициллином, у 1 из каждых 10 женщин может появиться легкая сыпь в ответ на это лечение. Часто это происходит в течение 1-2 недель после уход. В редких случаях у женщины может быть сильная аллергическая реакция и требуют экстренного лечения. Сообщите своему врачу, если у вас появится сыпь после лечения.
У женщин, запланировавших кесарево сечение, нет необходимости им давать антибиотики во время родов, независимо от того, Носители ГБС. Тем не менее, эти женщины все равно должны быть проверены на СГБ. потому что преждевременные роды могут произойти до запланированного кесарева сечения.
Поговорите со своим врачом о своем статусе GBS. Беременные женщины, которые не знать, являются ли они положительными по GBS или еще не были протестированы, когда роды следует давать антибиотики, если:
- У них преждевременные роды
- У них жар во время родов
- Их воды отходят за 18 или более часов до родов.
 Это означает
заполненный жидкостью амниотический мешок, в котором находится ребенок в матке
на протяжении всей беременности разрывался.
Это означает
заполненный жидкостью амниотический мешок, в котором находится ребенок в матке
на протяжении всей беременности разрывался.
Ваш врач может посоветовать вам наилучший подход.
Наконец…
СГБ довольно часто встречается у беременных женщин. Тем не менее, очень немногие дети на самом деле
заболеть от инфекции GBS. Лечение во время родов может
помочь предотвратить заражение вашего ребенка.
Эта брошюра по обучению пациентов была разработана под руководством Комитета по обучению пациентов Американского колледжа акушеров и гинекологов. Разработанный в помощь пациентам, он содержит актуальную информацию и мнения по вопросам, связанным со здоровьем женщин. Средний уровень читабельности сериала по формуле Фрая — 6–8 баллов. Инструмент оценки пригодности материалов (SAM) оценивает брошюры как «превосходные». Чтобы обеспечить актуальность и точность информации, брошюры пересматриваются каждые 18 месяцев. Информация в этой брошюре не диктует какой-либо исключительный курс лечения или процедуры, которой необходимо следовать, и не должна толковаться как исключающая другие приемлемые методы практики.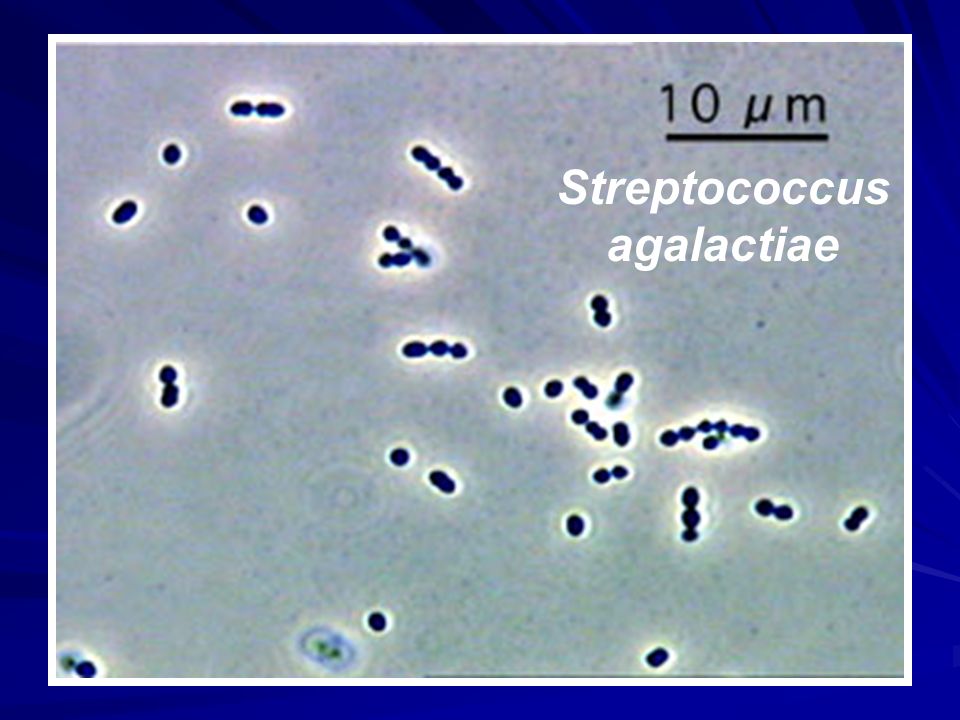 Могут быть уместны вариации, учитывающие потребности отдельного пациента, ресурсы и ограничения, характерные для учреждения или типа практики.
Могут быть уместны вариации, учитывающие потребности отдельного пациента, ресурсы и ограничения, характерные для учреждения или типа практики.
Copyright © июль 2003 г., Американская коллегия акушеров и гинекологов. Все права защищены. Никакая часть этой публикации не может быть воспроизведена, сохранена в поисковой системе или передана в любой форме и любыми средствами, электронными, механическими, путем фотокопирования, записи или иными, без предварительного письменного разрешения издателя.
ISSN 1074-8601
Запросы на получение разрешения на изготовление фотокопий следует направлять в Центр защиты авторских прав, 222 Rosewood Drive, Danvers, MA 01923.
Чтобы повторно заказать информационные брошюры для пациентов в упаковках по 50 штук, позвоните по телефону 800-762-2264, доб. 830 или оформите заказ онлайн на сайте sales.acog.org.
Американский колледж акушеров и гинекологов 409 12th Street, SW PO Box 96920 Washington, DC 20090-6920
12345/76543
Значение группы крови с отрицательным резус-фактором во время беременности
Ниже приведены выдержки из образовательной информации для пациентов Американского колледжа акушерства и гинекологии в отношении пациентов с отрицательным резус-фактором
Во время беременности у вас будет анализ крови, чтобы узнать вашу кровь
тип. Если в вашей крови отсутствует резус-антиген, она называется резус-отрицательной.
Около 15% людей в мире имеют отрицательный резус-фактор. Проблемы могут возникнуть
когда в крови плода есть резус-фактор, а в крови матери нет,
(хотя нет ничего страшного, если отец ребенка тоже Rh
отрицательный). Резус-фактор не влияет на общее состояние здоровья человека. Это
однако могут вызвать проблемы во время беременности. Эти проблемы могут быть
предотвращается в большинстве случаев применением специального препарата.
Если в вашей крови отсутствует резус-антиген, она называется резус-отрицательной.
Около 15% людей в мире имеют отрицательный резус-фактор. Проблемы могут возникнуть
когда в крови плода есть резус-фактор, а в крови матери нет,
(хотя нет ничего страшного, если отец ребенка тоже Rh
отрицательный). Резус-фактор не влияет на общее состояние здоровья человека. Это
однако могут вызвать проблемы во время беременности. Эти проблемы могут быть
предотвращается в большинстве случаев применением специального препарата.
Как можно предотвратить проблемы?
Во-первых, другой анализ крови, называемый скринингом на антитела, может показать, У резус-отрицательной женщины выработались антитела к резус-положительной крови. Если скрининг на антитела отрицательный на антитела против резус-фактора, Rhogam может использоваться для предотвращения проблем во время
Гемолитическая болезнь может быть предотвращена, если резус-отрицательная женщина не
вырабатываются антитела против резус-фактора. Иммуноглобулин Rh (Rhogam)) представляет собой
продукт крови, который может предотвратить сенсибилизацию резус-отрицательной матери.
Это мешает ее телу реагировать на резус-положительные клетки.
Рогам вводят в мышцу руки или ягодицы.
Иммуноглобулин Rh (Rhogam)) представляет собой
продукт крови, который может предотвратить сенсибилизацию резус-отрицательной матери.
Это мешает ее телу реагировать на резус-положительные клетки.
Рогам вводят в мышцу руки или ягодицы.
Когда используется Рогам?
Во время беременности и после родов
Если женщина с резус-отрицательной кровью не прошла сенсибилизацию (это
подавляющее большинство резус-отрицательных беременных женщин), ее врач порекомендует
что она получает Rhogam примерно на 28-й неделе беременности, чтобы предотвратить
сенсибилизация до конца беременности. Это заботится о
небольшое количество женщин, которые могут стать сенсибилизированными в течение последних 3 месяцев
беременности. Вскоре после рождения, если новорожденному было показано
имеют резус-положительную кровь, вам дадут еще одну дозу Rhogam. В
почти во всех случаях это лечение препятствует тому, чтобы женщина делала
антитела к резус-положительным клеткам, которые она могла получить от своего плода
до и во время родов.