показания к применению, действие, прием
С грустью ожидаете приближение весны, потому что вместе с активным цветением начнётся сильный насморк? Не ходите в гости к подруге, потому что у неё есть кот? Отказываетесь от вкуснейшего десерта, потому что в составе присутствует шоколад? Да. Аллергия накладывает значительные ограничения на жизнь человека.
По статистике Всемирной организации здравоохранения 40% людей на нашей планете страдают той или иной формой аллергии, и тенденция к росту сохраняется. В крупных городах и мегаполисах процент аллергиков доходит до 60.
Каждый человек, страдающий аллергией, знает: чтобы быстро снять обострение и устранить неприятные проявления аллергической реакции, нужно как можно быстрее принять антигистаминное средство.
Гистамин – особый гормон, который отвечает за различные функции и обменные процессы в организме и играет не последнюю роль в развитии аллергической реакции. Гистамин вырабатывается тучными клетками. Выброс гистамина происходит в ответ на проникновение в организм раздражителей – аллергенов. Когда это происходит, кожа человека краснеет и зудит, из носа начинает течь, одолевают приступы кашля и чихания. В тяжёлых случаях аллергик может начать задыхаться.
Гистамин вырабатывается тучными клетками. Выброс гистамина происходит в ответ на проникновение в организм раздражителей – аллергенов. Когда это происходит, кожа человека краснеет и зудит, из носа начинает течь, одолевают приступы кашля и чихания. В тяжёлых случаях аллергик может начать задыхаться.
Одним из самых известных и проверенных лекарств от аллергии является препарат «Супрастин». Он относится к антигистаминным средствам первого поколения. Лекарство «Супрастин» от аллергии в клинической практике используется более 50 лет, поэтому считается надёжным средством борьбы с сильными и внезапными аллергическими реакциями.
Состав препарата
Основным действующим веществом таблеток «Супрастин» является хлоропирамина гидрохлорид – антигистаминное средство первого поколения. Оно является блокатором h2 – гистаминовых рецепторов.
Активное вещество препарата «Супрастин» из кишечника быстро попадает в кровь и с кровотоком разносится по организму, проникает в центральную нервную систему и распространяется в ткани.
Свойства действующего вещества
Основной компонент, входящий в состав лекарства «Супрастин», устраняет признаки аллергической реакции, блокируя и подавляя h2 — гистаминовые рецепторы. Это означает, что, когда хлоропирамина гидрохлорид взаимодействует с этими рецепторами, он делает их невосприимчивыми к гистамину (рецепторы перестают его «слушаться»). Гистамин без помощи своих рецепторов не способен запускать аллергическую реакцию с характерной для неё симптоматикой – отёчностью, зудом, слизетечением из носа и т.п. После приёма «Супрастина» признаки возникшей аллергической реакции становятся менее выраженными или полностью исчезают.
Также активный компонент лекарства оказывает м‑холиноблокирующее действие, что проявляется в спазмолитическом, противорвотном эффектах, расслаблении бронхов, расширении зрачка, угнетения секреции желёз ЖКТ, снижению образования кислоты желудочного сока.
Действие «Супрастина» ощущается практически сразу: активное вещество антигистаминного средства включается в работу в течение получаса после приёма лекарства.
При каких заболеваниях и состояниях применяют «Супрастин» в таблетках?
Показаниями к применению «Супрастина» являются:
-
Аллергия различного происхождения (на продукты питания, цветение, укусы насекомых, лекарственные препараты и др.)
-
Крапивница – реакция, проявляющаяся в виде зудящих волдырей на коже
-
Сывороточная болезнь – реакция на введение инородных белков
-
Экзема, атопический дерматит – болезни кожи, которые сопровождаются зудящей сыпью
-
Контактный дерматит – воспаление кожи на фоне взаимодействия с аллергеном
Но этими диагнозами и состояниями список возможных показаний к применению «Супрастина» у детей и взрослых не ограничивается. Лекарство назначают при ЛОР – заболеваниях для снятия отёчности слизистых оболочек носовой полости, уха, евстахиевой трубы, околоносовых пазух. При ОРВИ таблетки «Супрастина» помогают уменьшить заложенность и справиться с обильным насморком. «Супрастин» при температуре назначается врачом в качестве элемента комплексного лечения в дополнение к жаропонижающим и спазмолитическим препаратам.
Лекарство назначают при ЛОР – заболеваниях для снятия отёчности слизистых оболочек носовой полости, уха, евстахиевой трубы, околоносовых пазух. При ОРВИ таблетки «Супрастина» помогают уменьшить заложенность и справиться с обильным насморком. «Супрастин» при температуре назначается врачом в качестве элемента комплексного лечения в дополнение к жаропонижающим и спазмолитическим препаратам.
С осторожностью препарат назначают пожилым людям, пациентам с нарушениями функции печени или почек, заболеваниями органов сердечно-сосудистой системы, при закрытоугольной глаукоме, задержке мочи, гиперплазии предстательной железы.
Как принимать «Супрастин»?
Лекарство нужно принимать во время еды, запивая необходимым объёмом воды.
Как принимать «Супрастин» взрослым? Суточная дозировка таблеток «Супрастин» – 3-4 штуки.
Дозировка «Супрастина» детям в таблетках зависит от возраста пациента:
-
малышам 3 — 6 лет – полтаблетки дважды в сутки (не более 25 мг)
-
детям 6 — 14 лет – полтаблетки два-три раза в сутки (не более 37,5 мг)
-
подросткам 14+ по 1 таблетке три-четыре раза в течение дня (не более 100 мг)
Сколько принимать «Супрастин» по времени? Длительность терапии зависит от тяжести болезни и выраженности симптоматики.
Приём «Супрастина» при беременности не рекомендуется.
Побочные действия
-
Сонливость, головокружения, головная боль
-
Нечёткость зрения, повышение внутриглазного давления
-
Снижение давления, нарушение сердечного ритма, увеличение частоты сердечных сокращений
-
Дискомфорт и реакции со стороны ЖКТ(тошнота, рвота, запор, диарея)
-
Задержка мочеиспускания
Побочные действия «Супрастина» проявляются редко и быстро исчезают после прекращения приёма.
Передозировка
Передозировка лекарства опасна, особенно у младенцев — это может закончиться летальным исходом. Признаками превышения дозы у взрослых являются: судороги, галлюцинации, трудности с координацией, покраснение лица. При появлении таких симптомов нужно промыть желудок и принять сорбент. Есть риск развития сердечно-сосудистой и дыхательной недостаточности. При передозировке Супрастином следует обратиться за медицинской помощью: может потребоваться отслеживание показателей сердечно-сосудистой и дыхательной системы, а также симптоматическая терапия.
При появлении таких симптомов нужно промыть желудок и принять сорбент. Есть риск развития сердечно-сосудистой и дыхательной недостаточности. При передозировке Супрастином следует обратиться за медицинской помощью: может потребоваться отслеживание показателей сердечно-сосудистой и дыхательной системы, а также симптоматическая терапия.
Взаимодействие с другими препаратами
Лекарство нужно принимать с осторожностью, если вы уже пьёте любые снотворные, успокоительные средства, барбитураты, транквилизаторы и т.п, поскольку эти препараты усиливают действие друг друга.
При параллельном приёме «Супрастина» с лекарствами, обладающими токсичными эффектами на уши, первые признаки ототоксичности могут быть незаметны, поскольку «Супрастин» их маскирует.
Употребления алкоголя во время лечения запрещено.
Как заказать?
В нашей интернет-аптеке всегда в наличии таблетки «Супрастин».
Сделайте заказ в 3 шага:
-
Поместите препарат в корзину
-
Заполните свои контактные данные
-
Заберите заказ в удобной аптеке сети
«Добрая аптека» сегодня — больше 60 аптек в Архангельске, Архангельской области и Санкт-Петербурге.
С нами выгодно и удобно!
Механизмы эффективности антигистаминных препаратов первого поколения при ОРВИ
Использование антигистаминных препаратов при «простуде» (острых респираторных вирусных инфекциях – ОРВИ) базируется на данных об их эффективности как в естественных, так и экспериментальных условиях. В ряде публикаций показано, что антигистаминные препараты I поколения способны уменьшать ринорею, отек слизистой носа и чихание при ОРВИ, а также общую тяжесть заболевания. Эти свойства обнаружены у таких антигистаминных препаратов I поколения, как бромфенирамин, хлорфенирамин и хлоропирамин (Супрастин).
Так, эффективность Супрастина при ОРВИ изучена в клинике ЛОР–болезней ММА имени И.М. Сеченова проф. С.В. Морозовой. В исследовании приняли участие 20 больных с острым неосложненным ринитом в возрасте 20–55 лет. Эффективность терапии оценивали по выраженности чихания и ринореи, а также инфильтрации и гиперемии слизистой носа (по данным риноскопии).
Несмотря на известную эффективность антигистаминных препаратов I поколения при ОРВИ, механизмы их действия оставались малоизученными.
Отдельные симптомы ОРВИ вызываются множественными, иногда специфичными для различных симптомов, механизмами воспаления. Чихание обычно объясняли выбросом гистамина из назальных тучных клеток и базофилов, который происходит при активации этих клеток во время ОРВИ. В качестве доказательства приводили факт, что интраназальное введение здоровым людям гистамина (но не других медиаторов) вызывает чихание. Известно также, что лечение антигистаминными препаратами I поколения высокоэффективно уменьшает чихание при ОРВИ и в обычных, и в экспериментальных условиях. Тем не менее, в отличие от аллергического ринита, при ОРВИ уровень гистамина в назальном секрете не повышен, хотя чувствительность слизистой оболочки носа к гистамину при ОРВИ возрастает.
Антигистаминные препараты как I, так и II поколения являются конкурентными антагонистами гистамина на уровне H1–рецепторов. Кроме этого, в отличие от препаратов II поколения, антигистаминные препараты I поколения проявляют конкурентный антагонизм в отношении ацетилхолина на уровне нейрональных и нейромышечных мускариновых рецепторов, а также проникают через гематоэнцефалический барьер. В ограниченных исследованиях было показано, что антигистаминные препараты II поколения не способны уменьшать чихание при ОРВИ.
Эти данные поставили перед исследователями вопрос о том, благодаря каким механизмам антигистаминные препараты I поколения (Супрастин и др.) способны уменьшать ринорею, отек слизистой носа и чихание при ОРВИ, и почему этот эффект не свойствен препаратам II поколения. Исследования ОРВИ в естественных условиях связаны с определенными техническими трудностями. Так, сложно набрать пациентов с начальными стадиями заболевания, когда можно наиболее точно оценить эффективность лечения.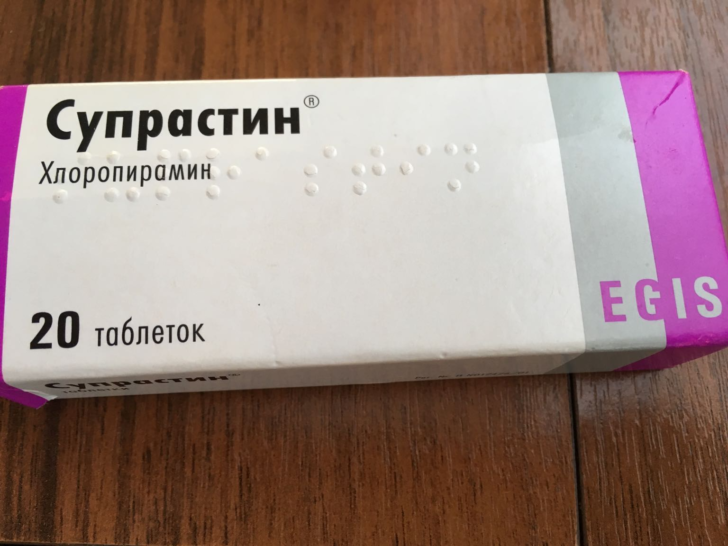 Поэтому следовало бы подтвердить результаты исследований антигистаминных препаратов при ОРВИ, проведенных в естественных условиях, с помощью экспериментальной риновирусной инфекции, позволяющей точно оценить чихание. Такое исследование было проведено P.S. Muether и J.M. Gwaltney, которые изучали эффекты лоратадина – антигистаминного препарата II поколения при экспериментальной риновирусной инфекции.
Поэтому следовало бы подтвердить результаты исследований антигистаминных препаратов при ОРВИ, проведенных в естественных условиях, с помощью экспериментальной риновирусной инфекции, позволяющей точно оценить чихание. Такое исследование было проведено P.S. Muether и J.M. Gwaltney, которые изучали эффекты лоратадина – антигистаминного препарата II поколения при экспериментальной риновирусной инфекции.
Материалы и методы
В исследование было включено 66 взрослых добровольцев, у которых титры антител к риновирусу 16 типа не превышали 2 единиц, и не переносивших ОРВИ или другое заболевание с лихорадкой за последнюю неделю. Кроме того, исключались пациенты с любыми серьезными сопутствующими заболеваниями, бронхиальной астмой, аллергическим ринитом; принимавшие в последнее время (в соответствии с особенностями их фармакокинетики) антигистаминные препараты, средства от простуды и другие препараты, которые могут оказать влияние на результаты исследования.
Риновирусную инфекцию вызывали путем двукратного (с перерывом в 20 мин) интраназального введения стандартизированной культуры риновируса 16 типа. Смывы из полости носа для последующей идентификации вируса получали за 8 дней и непосредственно перед инфицированием (для исключения случайного инфицирования «диким» штаммом риновируса), а также каждое утро перед приемом препарата. Нейтрализующие типоспецифические антитела определяли в анализах крови за 7 дней до инокуляции и через 2–3 недели после нее.
Смывы из полости носа для последующей идентификации вируса получали за 8 дней и непосредственно перед инфицированием (для исключения случайного инфицирования «диким» штаммом риновируса), а также каждое утро перед приемом препарата. Нейтрализующие типоспецифические антитела определяли в анализах крови за 7 дней до инокуляции и через 2–3 недели после нее.
Симптомы болезни (чихание, выделения из носа, заложенность носа, боль в горле, кашель, головная боль, слабость, озноб) за предшествующие сутки пациенты оценивали по 5–балльной шкале: 0 – отсутствие симптома, 1 – слабый, 2 – умеренный, 3 – выраженный, 4 – очень выраженный. Общая тяжесть симптомов вычислялась, как сумма оценок всех симптомов. Оценка тяжести болезни также включала ежедневные измерения назальной секреции. Каждый пациент записывал в дневник частоту чихания и кашля. Наличие и тяжесть побочных действий оценивали ежедневно.
Пациентов двойным слепым методом рандомизировали в группы лоратадина или плацебо. Лоратадин или плацебо назначали с 1–го по 13–й день исследования, инокуляцию вируса производили на 8–й день.
Результаты
Из 66 включенных в исследование пациентов 34 получали лоратадин, а 32 – плацебо. Четыре человека из группы лоратадина и один из группы плацебо заразились «диким» штаммом риновируса в начале исследования, поэтому их данные не оценивались. Один человек из группы плацебо прекратил его прием из–за появления мигрени на 10 день. Таким образом, оценивались данные 60 человек.
После инокуляции вирус определялся в назальном секрете у 28 (93%) человек из группы лоратадина и у 24 (80%) в группе плацебо; прирост типоспецифических антител отмечен у 40% и 37%, соответственно. Общая частота инфицирования составила 97% и 80% (различия недостоверны).
Средние титры вирусов не отличались между группами. Согласно критерию Джексона, заболевание развилось у 23 (79%) из 29 инфицированных в группе лоратадина и у 14 (58%) из 24 инфицированных в группе плацебо (различия недостоверны).
Выраженность чихания не отличалась между группами в первые 3 дня и была несколько меньше в группе плацебо в 4–й день. Выраженность заложенности носа, боли в горле, кашля и общая тяжесть симптомов также не отличались между группами. Головная боль и недомогание были меньше при приеме лоратадина в заключительные дни исследования. Ринорея была меньше в группе плацебо на 2–3 день, но больше – на 4–5 день. При объективном измерении объема назальной секреции наблюдалась тенденция к большему ее объему в группе лоратадина (различия недостоверны).
Выраженность заложенности носа, боли в горле, кашля и общая тяжесть симптомов также не отличались между группами. Головная боль и недомогание были меньше при приеме лоратадина в заключительные дни исследования. Ринорея была меньше в группе плацебо на 2–3 день, но больше – на 4–5 день. При объективном измерении объема назальной секреции наблюдалась тенденция к большему ее объему в группе лоратадина (различия недостоверны).
Побочные эффекты отмечены в группе плацебо: 2 случая рвоты и 1 случай мигрени.
Обсуждение
Таким образом, не было обнаружено различий между группами лоратадина и плацебо по частоте инфицирования риновирусом и развития болезни, а также по выраженности симптомов.
Результаты показали также отсутствие терапевтического эффекта лоратадина в отношении чихания. Это подтверждает публикации, в которых показано, что антигистаминные препараты II поколения не способны уменьшать чихание при ОРВИ. Почему же антигистаминные препараты I поколения эффективны в отношении чихания, а препараты II поколения – нет?
Рис. 1. Механизмы рефлекса чихания.
1. Механизмы рефлекса чихания.
N — никотиновые синапсы, М — мускариновые синапсы, ? — медиаторы не установлены.
Информация о неврологических механизмах рефлекса чихания получена в основном из опытов на животных. Дуга рефлекса включает периферические нервы и продолговатый мозг, в ней участвуют гистаминовые Н1–рецепторы, мускариновые и никотиновые рецепторы. При ОРВИ рефлекс запускается инфекционным поражением клеток слизистой оболочки. Вовлечения тучных клеток и базофилов с последующим выбросом гистамина при ОРВИ не отмечается, но происходит стимуляция свободных нервных окончаний этмоидальной ветви тройничного нерва воспалительными медиаторами, такими как брадикинин. Затем нервный импульс по афферентным волокнам проходит в чувствительное ядро тройничного нерва и прилегающий центр чихания. Через синапс импульс достигает верхнего слюнного ядра лицевого нерва и, пройдя еще один синапс, по преганглионарным веточкам поступает в клиновидно–небный ганглий. Затем по постганглионарным волокнам возбуждение передается мускариновыми синапсами на слизистые железы и кровеносные сосуды. В результате секреция и экссудация стимулируют окончания тройничного нерва и импульс вновь направляется в центр чихания в продолговатом мозге. При достаточной силе сигнала возбуждение передается респираторным нейронам ретикулярной формации, а от них по волокнам блуждающего, диафрагмального и межреберных нервов через никотиновые синапсы – дыхательным мышцам, участвующим в акте чихания.
Через синапс импульс достигает верхнего слюнного ядра лицевого нерва и, пройдя еще один синапс, по преганглионарным веточкам поступает в клиновидно–небный ганглий. Затем по постганглионарным волокнам возбуждение передается мускариновыми синапсами на слизистые железы и кровеносные сосуды. В результате секреция и экссудация стимулируют окончания тройничного нерва и импульс вновь направляется в центр чихания в продолговатом мозге. При достаточной силе сигнала возбуждение передается респираторным нейронам ретикулярной формации, а от них по волокнам блуждающего, диафрагмального и межреберных нервов через никотиновые синапсы – дыхательным мышцам, участвующим в акте чихания.
Гистамин потенциально может вовлекаться в процесс чихания в нескольких участках рефлекторной дуги, которые, следовательно, могут быть точками приложения для антигистаминных препаратов. Первый из них – слизистая оболочка носа, где Н1–рецепторы присутствуют на свободных нервных окончаниях тройничного нерва. Против того, что эффект антигистаминных препаратов при ОРВИ реализуется на уровне слизистой оболочки, говорят нормальные уровни гистамина в назальном секрете при ОРВИ, а также отсутствие эффекта от антигистаминных препаратов II поколения, которые достигают слизистой оболочки и блокируют в ней Н1–рецепторы. Но поскольку чувствительность слизистой оболочки носа к гистамину при ОРВИ возрастает, полностью исключить эту точку приложения антигистаминных препаратов при ОРВИ нельзя.
Против того, что эффект антигистаминных препаратов при ОРВИ реализуется на уровне слизистой оболочки, говорят нормальные уровни гистамина в назальном секрете при ОРВИ, а также отсутствие эффекта от антигистаминных препаратов II поколения, которые достигают слизистой оболочки и блокируют в ней Н1–рецепторы. Но поскольку чувствительность слизистой оболочки носа к гистамину при ОРВИ возрастает, полностью исключить эту точку приложения антигистаминных препаратов при ОРВИ нельзя.
Следующая точка приложения для антигистаминных препаратов I поколения – продолговатый мозг, где происходит ряд синаптических переключений рефлекса чихания. В этих зонах обнаружены Н1– и мускариновые рецепторы. Эти никотиновые рецепторы могут быть мишенями для антигистаминных препаратов I поколения, проникающих через гематоэнцефалический барьер. Следует учитывать, что медиаторы синапсов продолговатого мозга, вовлеченных в рефлекс чихания, пока не идентифицированы. Неэффективность антигистаминных препаратов II поколения при ОРВИ подтверждает возможную важную роль названных нервных центров.
Парасимпатическая стимуляция секреции желез и вазодилатации опосредована исключительно мускариновыми рецепторами. На этом уровне вполне вероятно приложение антихолинергической активности, присущей антигистаминным препаратам I поколения. Действительно, они уменьшают объем назальной секреции при ОРВИ. Второй афферентный импульс в продолговатый мозг также обусловлен стимуляцией окончаний тройничного нерва. Экссудация из сосудов вызывает запуск кининовой системы. Образовавшиеся кинины стимулируют нервные окончания как сами по себе, так и приводя к выбросу гистамина из тучных клеток, что являет собой новую мишень для антигистаминных препаратов. Когда возбуждение достигает продолговатого мозга, оно может быть подавлено антигистаминными препаратами I поколения (как описано выше). Далее передача импульса зависит от никотиновых рецепторов и не чувствительна к антигистаминным препаратам.
Можно заключить, что терапевтический эффект антигистаминных препаратов I поколения при чихании в значительной мере может быть обусловлен блокадой Н1– и мускариновых рецепторов в продолговатом мозге. Н1–рецепторы присутствуют в большом количестве и в гипоталамусе, где гистамин, как нейротрансмиттер, участвует в поддержании бодрствования и в ряде других функций. С этим фактом может быть связана сонливость, вызываемая антигистаминными препаратами I поколения.
Н1–рецепторы присутствуют в большом количестве и в гипоталамусе, где гистамин, как нейротрансмиттер, участвует в поддержании бодрствования и в ряде других функций. С этим фактом может быть связана сонливость, вызываемая антигистаминными препаратами I поколения.
Антигистаминные препараты I поколения, как и скополамин (антихолинергический препарат, проникающий через гематоэнцефалический барьер), способны уменьшать тошноту при болезнях движения (укачивании). Это еще раз наталкивает на мысль о важной роли мускариновых рецепторов в центральной нервной системе.
Заключение
Лечение ОРВИ антигистаминными препаратами I поколения (Супрастин и др.), в отличие от препаратов II поколения, высокоэффективно уменьшает такие симптомы, как ринорея, отек слизистой носа и чихание. Хотя информации о тонких нейротрансмиттерных механизмах этого явления пока и недостаточно, можно считать, что это происходит благодаря активности антигистаминных препаратов I поколения в отношении Н1–гистаминовых и мускариновых рецепторов, а также их способности проникать через гематоэнцефалический барьер.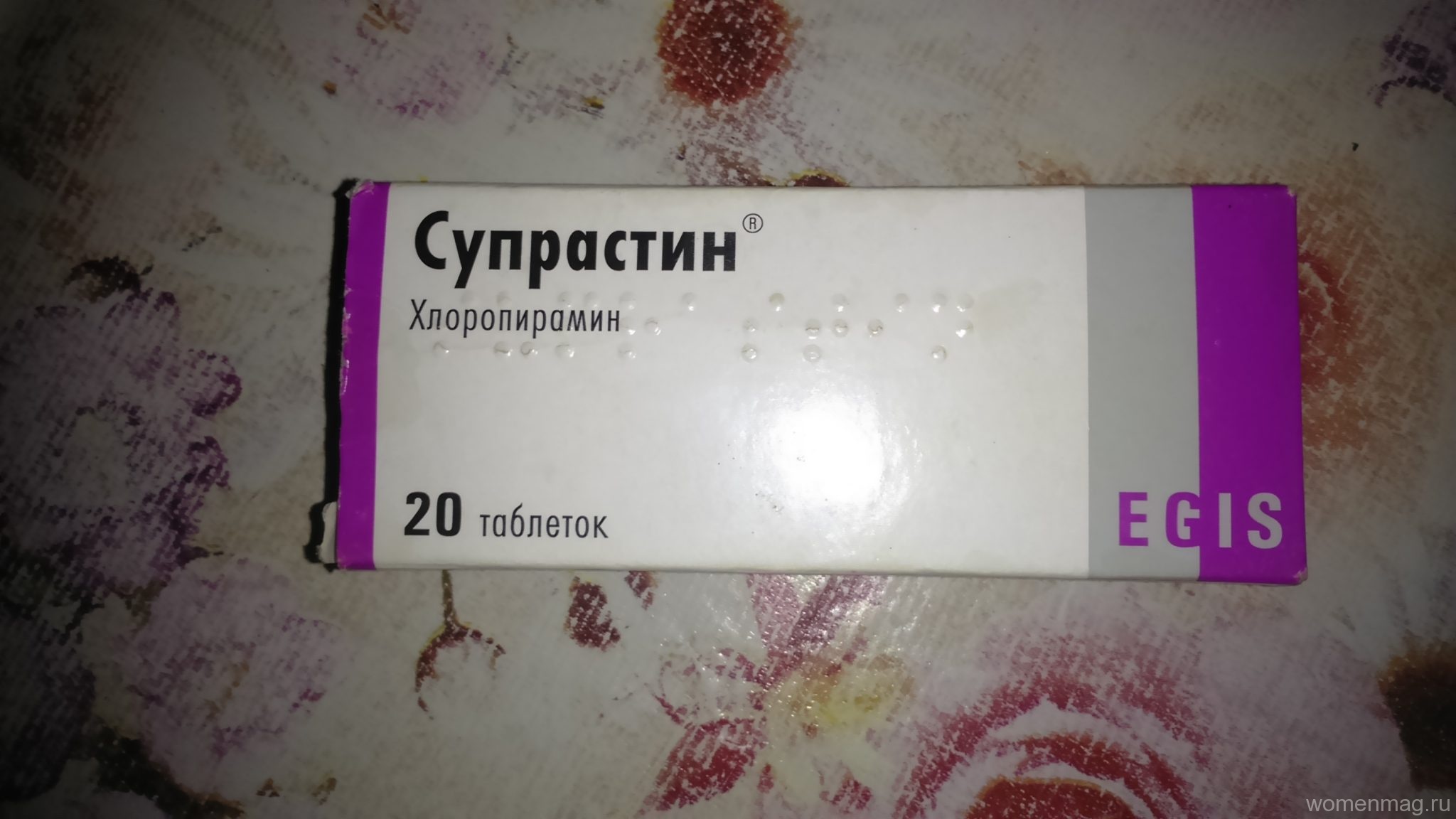
Подготовил к.м.н. А.Н. Николаев по материалам:
P.S. Muether, J.M. Gwaltney. Variant effect of first– and second–generation antihistamines as clues to their mechanism of action on the sneeze reflex in the common cold. // Clinical Infectious Diseases, 2001; 33: 1483–8.
Купить Супрастин® [Хлорпирамин]
Лекарственная форма- ампулы
- Таблетки
Торговая марка и производитель Хлоропирамина гидрохлорид [ГЦЛС ТОВ ЗДОРОВЬЕ, Украина] Супрастин [ЭГИС, Венгрия]
Размер посылки- 20 мг/мл, 5 ампул по 1 мл
$18.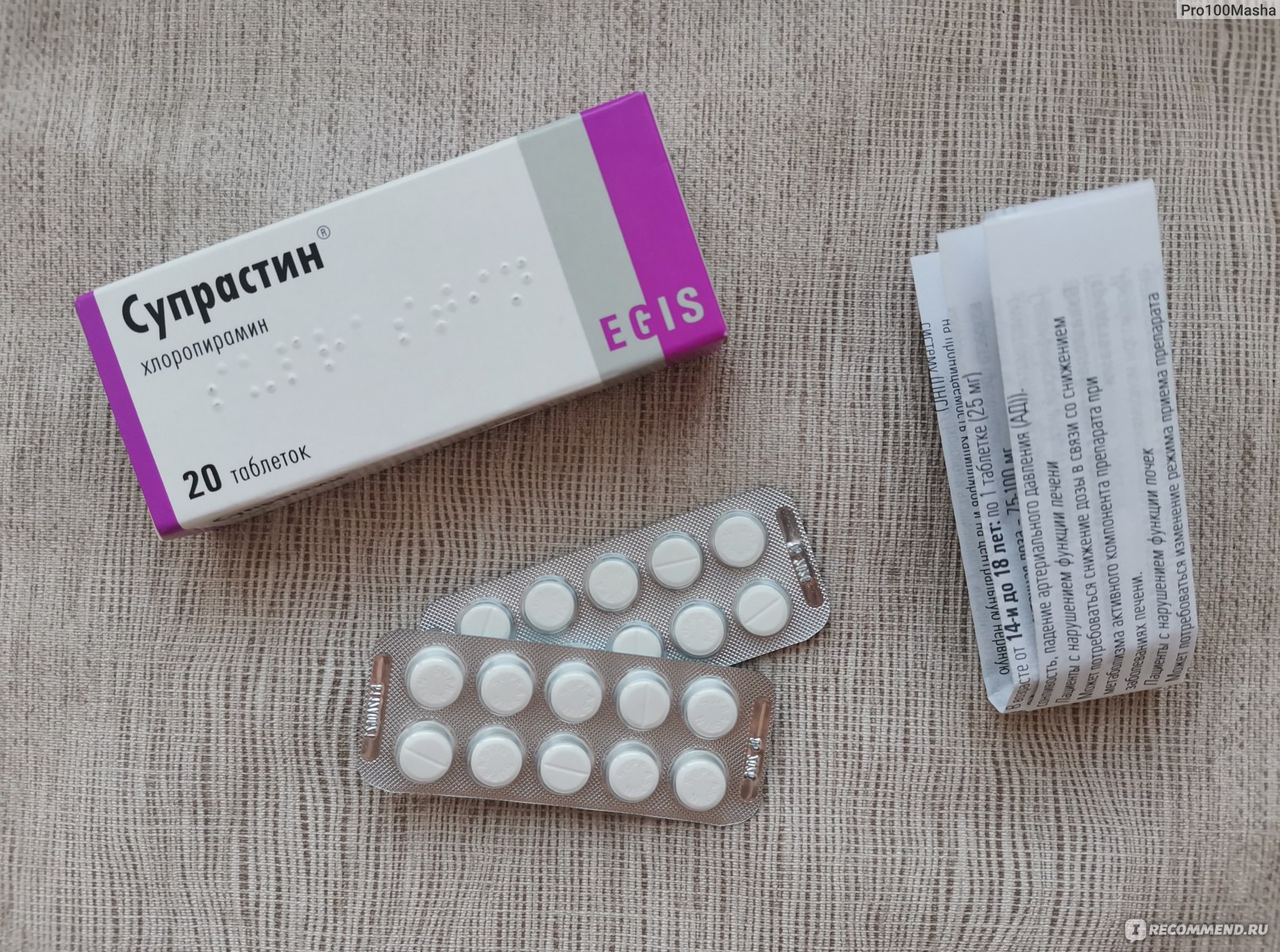 00
00
- Безопасная и зашифрованная обработка платежей
- Мы отправляем товары более чем в 40 стран, включая США, Великобританию, Европу, Австралию и Японию
- Гарантированный возврат или повторная отправка, если вы не получили свой заказ
- Описание
- информация о продукте
Фармакологические свойства
Хлоропирамин (н-диметиламиноэтилгидрохлорид, -н-(пара-хлорбензил)-аминопиридин) — антигистаминный препарат группы замещенных этилендиаминов. оказывает также противовоспалительное действие, снижает проницаемость капилляров, оказывает периферическое антихолинергическое, седативное и снотворное действие.
Показания
Аллергические дерматозы (крапивница, экзема, зуд, дерматит), аллергический ринит и конъюнктивит, сенная лихорадка, отек Квинке, лекарственная аллергия, начальные стадии ба.
Применение
При тяжелых и острых аллергических реакциях хлоропирамин вводят в/м или в/в по 1-2 мл 2% раствора.
Противопоказания
Глаукома, гипертрофия предстательной железы, язвенная болезнь желудка.
Побочные действия
Сонливость, общая слабость, расстройства пищеварения.
особые указания
При анафилактическом шоке, а также в случаях других острых и тяжелых аллергических реакций терапию рекомендуется начинать с в/в введения препарата, затем лечение продолжают с в/в введения хлоропирамина.
В начале лечения пациентам, принимающим препарат, следует воздерживаться от выполнения работы, требующей повышенного внимания и быстрой реакции. В дальнейшем эти ограничения зависят от индивидуальной реакции на лечение.
Во время лечения алкоголь запрещен.
Взаимодействия
Хлоропирамин в комбинации с трициклическими антидепрессантами усиливает парасимпатомиметические эффекты.
Передозировка
У детей проявляется возбуждением, беспокойством, галлюцинациями, атаксией, атетозом, судорогами, мидриазом и неподвижностью зрачков, гиперемией кожи лица, гипертермией, затем — сосудистым коллапсом, комой; у взрослых — заторможенность, депрессия, кома, затем психомоторное возбуждение, судороги, редко — гипертермия и гиперемия кожи. лечение симптоматическое.
Условия хранения
В защищенном от света месте.
В наличии 770 Наименований
Дата доступности: 2020-07-30
Влияние температуры и некоторых антагонистов медиатора на анафилактический шок у мышей | Международный архив аллергии и прикладной иммунологии
Пропустить пункт назначения навигации Исследовательские статьи|
21 июля 2009 г.
Международный архив аллергии и прикладной иммунологии (1971) 40 (2): 316–320.
https://doi.org/10.1159/000230415
История статьиПолучено:
3 августа 1970 г.
Опубликовано в Интернете:
21 июля 2009 г.
Инструменты содержания- Взгляды
- Содержание артикула
- Рисунки и таблицы
- Видео
- Аудио
- Дополнительные данные
- Экспертная оценка
- Делиться
- Фейсбук
- Твиттер
- Электронная почта
- Инструменты
Получить разрешения
Иконка Цитировать Цитировать
- Поиск по сайту
Цитирование
Б. Чаба, С. Тот; Влияние температуры и некоторых антагонистов медиаторов на анафилактический шок у мышей. Международный архив аллергии и прикладной иммунологии 1 февраля 1971 г.; 40 (2): 316–320. https://doi.org/10.1159/000230415
Чаба, С. Тот; Влияние температуры и некоторых антагонистов медиаторов на анафилактический шок у мышей. Международный архив аллергии и прикладной иммунологии 1 февраля 1971 г.; 40 (2): 316–320. https://doi.org/10.1159/000230415
Скачать файл цитаты:
- Рис (Зотеро)
- Менеджер ссылок
- EasyBib
- Подставки для книг
- Менделей
- Бумаги
- КонецПримечание
- РефВоркс
- Бибтекс
Расширенный поиск
Этот контент доступен только в формате PDF.
Предварительный просмотр первой страницы в формате PDF
Close ModalВ настоящее время у вас нет доступа к этому содержимому.
У вас еще нет аккаунта? регистр
Цифровая версия
Аренда
Эта статья также доступна для проката через DeepDyve.
